Остеоартроз лучезапястного сустава 1 степени: Артроз лучезапястного сустава: симптомы и лечение
Организм человека —, сложная саморегулируемая система, способная быстро адаптироваться и восстанавливаться. Однако иногда этот биомеханизм дает сбой, тогда могут возникать нарушения различного характера. В связи с этим рассмотрим симптомы и лечение деформирующего артроза.
Причины
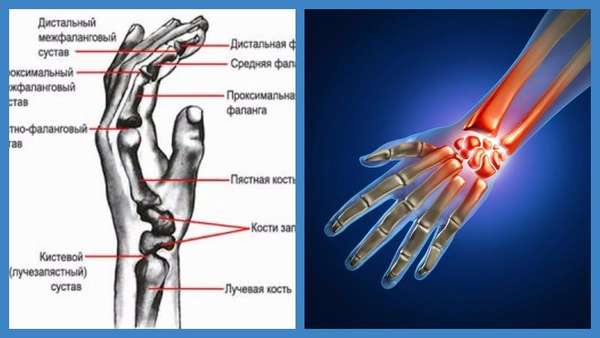
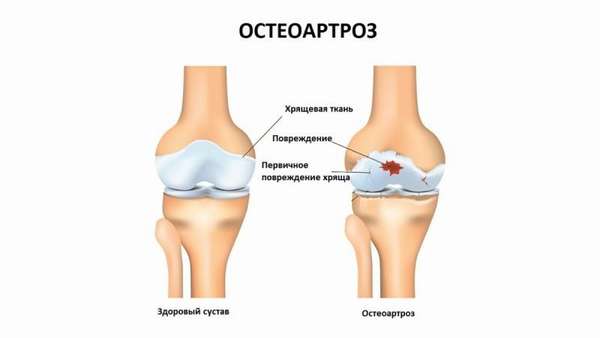
Артроз лучезапястного сустава (см. фото ниже) —, суставная болезнь деструктивно-дистрофического характера, характеризующаяся поражением структурных элементов сустава.
Поражению подвергается лучезапястный сустав, который располагается на стыке костей запястья и предплечья (лучевой, локтевой). Данное суставное сочленение имеет форму эллипса и выполняет несколько функций: отведение —, приведение и сгибание —, разгибание кисти.
Справка. Данная разновидность заболевания диагностируется в редких случаях.
Механизм развития недуга прост. Из-за негативного влияния происходит перерождение тканей сустава. Наблюдается высыхание, истончение, потеря подвижности хрящей, что в свою очередь вызывает развитие дегенеративных изменений в структуре сочленения.
Причины развития патологического явления условно разделены на несколько групп:
- Посттравматические —, недуг развивается из-за микротравм и постоянных нагрузок на запястья.
- Воспалительные —, спровоцировать патологию могут различные хронические заболевания, поражающие соединительные ткани.
- Возрастные —, патология может быть спровоцирована признаками старения организма (проблемы с обменом веществ, износ хряща).
- Смешанные —, на фоне несросшихся переломов, врожденных аномалий развития и др.
Также стоит отметить, что посттравматический артроз лучезапястного сустава диагностируется в подавляющем большинстве случаев и связан с профессиональной деятельностью.
Примерно 75% всех пациентов —, спортсмены, музыканты, компьютерные работники и прочие представители профессий, связанных с систематической нагрузкой на руки.
Классификация
В медицине артроз классифицирован на несколько видов в соответствии с определенными факторами:
- В зависимости от происхождения —, разделяется на 2 вида:
- первичный (идиопатический) —, развивается на здоровом суставе из-за большой физической нагрузки, превышающей предел прочности хряща,
- вторичный —, возникают на фоне различных суставных заболеваний, травм и пр.
- От причины развития —, форма заболевания зависит от провоцирующего фактора:
- неспецифический —, вызывается различными инфекционными возбудителями,
- специфический —, может быть спровоцирован такими заболеваниями как туберкулез, гонорея, сифилис,
- системный —, возникает как осложнение системных недугов соединительных тканей,
- обменный —, результат разных нарушений процессов обмена в организме (подагра),
- инфекционно-аллергический —, осложнение инфекционных заболевания (корь, дизентерия).
- По характеру течения —, в процесс развития патология проходит несколько стадий, каждой из которых характерны свои особенности:
- 1 стадия —, несущественное ограничение подвижности и болевой синдром. На рентгеновском снимке —, сужение суставной щели, заострение краев сочленения,
- 2 стадия —, умеренная боль, ощутимое ограничение подвижности. На рентгене —, выраженное сужение щели сустава, формирование остеофитов,
- 3 стадия —, значительное ограничение подвижности, сопровождаемое интенсивным болевым синдромом. На рентгене —, суставная щель отсутствует, костные разрастания, деформация сустава.

Такая подробная классификация артрита лучезапястного сустава (собирательное обозначение любых суставных заболеваний, к которым также относится и артроз) позволяет с высокой точностью диагностировать заболевание, определить его причину и подобрать эффективное лечение.
Симптоматика
Артроз запястного сустава имеет характерные симптомы, а также ряд дополнительных проявлений.
Справка. Выраженность симптоматики зависит стадии развития заболевания.
Клинической картине заболевания характерны следующие признаки:
- болевой синдром,
- хруст при движениях кистью,
- ограничение подвижности, скованность,
- воспаление,
- отечность, покраснение кожи,
- деформация костного сочленения и формирование плотных подкожных узелков.
Также еще одна характерная особенность недуга —, снижение выраженности болезненности после выполнения активных движений рукой с пораженным суставом.
Диагностика
Диагностирование остеоартроза лучезапястного сустава осуществляется при помощи таких методик:
- Опрос больного, выяснение жалоб, сбор анамнеза.
- Внешний осмотр пациента и пальпация пораженного места.
- Лабораторные тесты: анализ крови, ревмопробы.
- Рентгенография в 2 проекциях.
- МРТ.
Последний метод используется только в тех случаях, когда у специалиста остались сомнения по поводу предполагаемого диагноза.
По результатам обследования врач в индивидуальном порядке подбирает схему лечения, учитывая индивидуальные особенности организма больного.
Лечение
Лечение артроза запястья кисти руки проводится комплексно с применением консервативных и оперативных методов.

Консервативная терапия включает в себя несколько способов, обладающих разнонаправленным действием на организм (представлены ниже в таблице).
| Вид консервативного лечения | Способы | Действие |
| Медикаментозный |
| Обезболивание, устранение воспаления, питание и восстановление хрящевой ткани. |
| Физиотерапевтический |
| Нормализация циркуляции крови, активизация метаболизма. |
| Ортопедический режим |
| Фиксирование сустава, минимизация нагрузки на сустав, уменьшение болезненности. |
| Диета | Включение продуктов, благотворно влияющих на структуру хрящей:
| Активизация процессов обмена, укрепление хрящевой ткани. |
| ЛФК | Комплекс упражнений подбирается специалистом. | Восстановление двигательной активности сустава, активизация кровообращения. |
Хирургическое лечение назначается при неэффективности консервативной терапии либо при наличии других повреждений кисти.
Комплекс упражнений
Самым эффективным лечением артроза лучезапястных суставов 1 и 2 степени является то, которое дополнено комплексом специальных упражнений:

- Сжать руку в кулак и разжать, при этом пальцы должны быть по максимуму разведены. Сделать 5 раз.
- Выпрямить пальцы, а большой завести за внутреннюю сторону ладони, задержав в этом положении 30 секунд. Выполнить 5 раз.
- Руки повернуть ладонями к себе, сжать пальцы, имитируя кошачьи когти. Пучки пальцев должны коснуться холмиков у основания ладони. Зафиксировать положение на 30 секунд, и разжать пальцы. Повторить 6 раз.
- Крепко сжимать в руке теннисный мячик в течение 10 секунд, после чего разжать руку. Повторить 12 раз.
- Положить руки на стол ладонями вниз. Слегка согнуть пальцы, чтобы получилась «горка», после чего медленно выпрямить ладонь и пальцы. Упражнения должно выполнять медленно и без давления на сустав. Выполнить 5 раз.
- Постучать пальчиками по столу, как бы играя на пианино. Следует поочередно поднимать и опускать каждый палец. Кисть должна быть приподнята над поверхностью стола. Повторить 10 раз.
Также благотворное влияние на состояние суставов окажут занятия по лепке из глины, пластилина, рисование, аппликации и пр.
Народные средства
Официальную терапию можно дополнить лечением народными средствами, которые помогут уменьшить выраженность симптоматики и улучшить общее состояние.

Справка. Предварительно следует проконсультировать с врачом.
В схематичном виде представлены эффективные народные рецепты для лечения данного недуга.
| Название средство | Ингредиенты | Приготовление и применение |
| Компресс |
| Лист капусты промыть, просушить и опустить в кипяток на пару секунд. Приложить к суставу, зафиксировать бинтом и оставить на всю ночь. |
| Растирка |
| Соединить все компоненты и тщательно перемешать. Готовой смесью растирать больной участок ежедневно на ночь. Длительность лечения —, 14 дней. |
| Мазь |
| Прополис растопить на водяной бане и смешать с маслом. Охладить. Готовое средство втирать в проблемную область на ночь. |
| Отвар | По 3 столовые ложки:
Кипяток —, 2 стакана. | Все травы смешать и отмерить 2 ст. ложки смеси. Смесь запарить горячей водой и настаивать 2 часа. Пить по полстакана 3 раза в день перед приемом пищи в течение 1,5 месяца. |
При приготовлении и применении средств следует строго соблюдать рецептуры и дозировку. Это обеспечит максимальный эффект от принимаемого лечения.
Профилактика
Для предотвращения данного заболевания следует выполнять некоторые профилактические мероприятия:

- избегать травмирований,
- не перегружать кисти рук,
- по возможности не поднимать и не носить тяжести,
- делать зарядку,
- делать перерывы при длительной монотонной работе.
- полноценно питаться, восполняя запасы организма минералами и витаминами.
Также при появлении болезненности и другой симптоматики следует незамедлительно посетить больницу.
Заключение
Любое поражение суставов при отсутствии терапии может спровоцировать развитие серьезных осложнений. Чтобы избежать нежелательных последствий, следует своевременно обращаться к врачу и ответственно подходить к лечебному процессу.
Остеоартроз лучезапястного сустава 1 степени
Остеоартроз лучезапястного сустава представляет собой заболевание, при котором происходит постепенное разрушение хрящевой ткани в суставе. Этот вид остеоартроза, в отличие от других видов, встречается довольно редко.
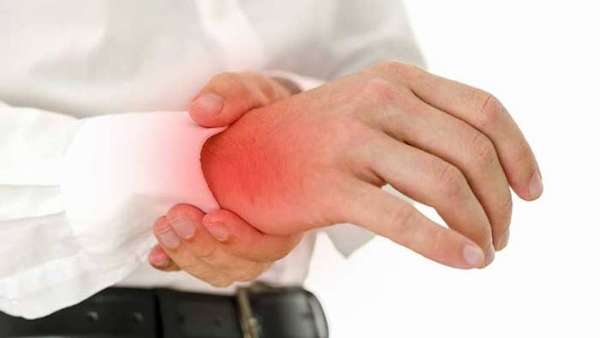
Боли в запястье
Основными причинами являются травмы запястья, всевозможные вывихи и растяжения. Довольно часто остеоартроз запястья возникает у людей, которые занимаются тяжелыми видами спорта.
Диагностика остеоартроза сустава заключается в опросе врачом пациента об имеющихся жалобах, характере болей. С помощью рентгеновского снимка можно определить размер суставной щели, насколько сильно произошло разрушение сустава, есть ли костные образования и деформации.
Строение запястья: 1 — межзапястный сустав; 2 — суставной диск; 3 — нижний лучелоктевой сустав; 4 — лучезапястный сустав; 5,6 — запястно-пястные суставы; 7 — межпястный сустав
Симптомы остеоартроза
Боли при остеоартрозе запястья в основном незначительные. Если хрящевая поверхность значительно повреждена, то боли существенно усиливаются, особенно при попытке полностью до упора согнуть или разогнуть запястье. Характерным признаком является сухой хруст при вращении и движении в суставе. Это связано с потерей суставом своей гладкой ровной поверхности.
При остеоартрозе свобода движений в суставе снижается до 30-50% в зависимости от состояния хрящевой ткани. Деформации запястья при остеоартрозе обычно не происходит или она совсем незначительная, по внешнему виду больной сустав не отличается от здорового сустава. В некоторых случаях деформации могут быть значительными, в основном это происходит, если остеоартроз возник после перелома со смещением костей сустава. Воспаление в пораженном суставе происходит крайне редко.
Остеоартроз лучезапястного сустава
Лечение остеоартроза
В начале заболевания хороший положительный эффект могут оказать противовоспалительные и обезболивающие препараты, гимнастика для суставов, различные методы физиотерапии. В запущенных случаях может потребоваться оперативное вмешательство. Если лучезапястный сустав полностью разрушен, в нем отсутствуют движения, то может потребоваться протезирование сустава.
Эндопротез лучезапястного сустава
Запястье очень часто поражается артритом, поэтому важно как можно быстрее обратиться к специалисту, который сможет поставить правильный диагноз. При артрите больной сустав воспаляется и опухает, отмечается тугоподвижность в суставе. Боли появляются ранним утром, во время сна или после пробуждения, в течение дня боли утихают.
Больной сустав может значительно деформироваться, особенно это часто происходит при таком заболевании, как ревматоидный артрит. Около 70% причин болей и воспаления в суставе приходится на ревматоидный артрит. Также суставы запястья могут поражаться при псориатическом артрите. При реактивном артрите и болезни Бехтерева запястье поражается реже.
Лучезапястный сустав имеет форму шара, образованную локтевой, запястной и лучевой костью. При артрозах и травмировании сустава возможно повреждение и укорочение лучевой кости. Результатом развития артроза лучезапястного сустава становится снижение его активности на 50%, что, в свою очередь, сопровождается значительными неудобствами и дискомфортом.
Факторы развития болезни
Артроз достаточно коварен, так как он очень медленно разрушает хрящевую ткань, деформируя кости. Такое течение значительно затрудняет диагностику. Наиболее частыми причинами развития заболевания могут быть травмы (ушибы, растяжения, вывихи), особенно у людей, испытывающих нагрузки на кисти (строителей, спортсменов, программистов).
Посттравматическая форма артроза развивается через 14–20 дней после получения повреждений, когда внешняя симптоматика в виде гематомы, отека уже не определяется. Появление дискомфорта, скованности движения сустава пациент принимает за последствия травмы, не считая нужным обратиться к врачу. Таким образом, развивается деформирующий артроз с постепенным прогрессированием и ухудшением общего состояния больного.
Помимо травм, болезнь может быть спровоцирована эндокринными и гормональными нарушениями, вредными условиями труда, а также патологиями соединительных тканей. Восстановление хрящевых тканей может нарушаться при возрастных изменениях, что ведет к дефициту поступления питательных веществ и недостаточной выработке синовиальной жидкости сустава.
Симптоматика заболевания
При длительных физических нагрузках, а также после травмы суставов, возможно развитие патологического процесса. Напряжение в области кисти может привести к микротравме сустава или перерождению хрящевой ткани.
Мелкие косточки кисти подвергаются деформации, хрящи истончаются, теряя часть смазки, и становятся сухими, шероховатыми. Это приводит к нарушению амортизации передающейся нагрузки на кость.
К характерным симптомам заболевания относятся:
- при остеоартрозе лучезапястного сустава 1 стадии двигательная активность не нарушена, однако впоследствии она способна снизится до 50%;
- на 2 стадии пораженный сустав не увеличен, но болевая симптоматика присутствует. Без соответствующей терапии боль становится постоянной, а при физических нагрузках слышен хруст в пораженном суставе;
- на 3, заключительной стадии артроза, малейшее прикосновение к запястью сопровождается болью, а движения в суставе резко ограничены. Помимо этого, визуально наблюдается деформация, а рентгенограмма выявляет образование остеофитов.
При отсутствии своевременного лечения возможно усиление мышечной гипотрофии с дальнейшим присоединением остеопороза близлежащих костных тканей.
Диагностические мероприятия
Диагностикой артроза занимается преимущественно ортопед. Вначале выполняется сбор анамнестических данных, пальпация, сравнение суставов, так как, например, посттравматический артроз бывает односторонним.
Врач осматривает боковую, тыльную и ладонную поверхность кисти, обращая на анатомические характеристики (складки, бугорки, костные выступы, ямочки). В том случае, когда эти ориентиры сглажены или проявляются в нетипичных местах, возможно развитие патологического процесса в суставе.
Далее оценивается мышечный тонус, рисунок, цвет кожных покровов, отечность и т.д. При местном повышении температуры тела с признаками отечности, появлении хруста во время движения и болевой симптоматики, перед началом лечения остеоартроза требуется более углубленная диагностика.
Для определения сужения суставных щелей, остеофитов, а также уплотнения костной ткани назначается рентгенологическое исследование. При развитии артроза 2 стадии суставная щель сужается на 50%, а на 3 стадии заболевания суставная щель практически сглажена. Рентгеновский снимок определяет увеличение количества и размеров остеофитов.
Помимо этого, назначаются лабораторные анализы, а при необходимости делается забор крови на С–реактивный белок.
Тактика лечения
В том случае, когда диагностика указывает на явное развитие артроза лучезапястного сустава, пациенту подбирается индивидуальный курс лечения. Консервативная терапия назначается только при 1 и 2 стадии заболевания. На последнем этапе врач решает вопрос о хирургическом вмешательстве.
Традиционная терапия
Основное направление при лечении артроза в области лучезапястного сустава – это купирование болевой симптоматики и устранение причины, спровоцировавшей развитие воспалительного процесса.
Остеоартроз лучезапястного сустава требует обязательного назначения препаратов, группы НПВС, к которым можно отнести Диклоген, Нимесулид, Ортофен и т.д. В тяжелых случаях рекомендуется прием кортикостероидов (Гидрокортизона, Преднизолона и т.д.), однако при их назначении следует учитывать массу побочных эффектов. Поэтому стероидные препараты используются короткими курсами.
Для восстановления хрящевой ткани и усиления питания рекомендуется прием хондропротекторов (Артра, Дона и т.д.). При этом следует учитывать, что лечение хондропротекторами требует длительного применения, в некоторых случаях до 6 месяцев непрерывным курсом.
В наиболее тяжелых случаях при артрозе может быть использован способ насыщения сустава инъекциями производных гиалуроновой кислоты (Остенил, Гиастат, Ферматрон и т.д.). Как правило, 3–5 инъекционных введений непосредственно в пораженный сустав, которые выполнены после мануальной суставной репозиции, достаточно для того, чтобы состояние пациента резко улучшилось.
Восстановить подвижность сустава можно с помощью 3–4 сеансов мануального массажа. Для ускорения обменных процессов и кровообращения могут быть назначены физиопроцедуры (электрофорез, парафиновые ванны, массаж, лазеролечение, озокерит).
При запущенном процессе, сопровождающимся серьезным разрушением сустава и тугоподвижностью, решается вопрос о хирургическом вмешательстве с возможным формированием искусственного сустава (артродез).
Для избавления от симптомов остеоартроза лучезапястных суставов, а также достижения максимальной разработки пораженного лучезапястного сустава, рекомендуется выполнение лечебной гимнастики, включающей следующие упражнения:
- рука осторожно сжимается в кулак и через 3–5 секунд полностью разжимается с максимальным разведением пальцев;
- обе руки кладутся ладонями вниз на ровную поверхность с чуть согнутыми пальцами, напоминающими «горку». Далее ладонь и пальцы медленно распрямляются, фиксируясь в таком положении не менее 30 секунд, без излишнего давления на руку;
- ладони поворачиваются к лицу, а пальцы сжимаются, напоминая львиные когти. Затем необходимо стараться коснуться кончиками пальцев основания ладоней, после чего руки расслабляются;
- теннисный мячик крепко сжимается в руке в течение 10–15 секунд, после чего кисть расслабляется;
- пальцами ладони выполняются движения на столе, напоминающие игру на пианино;
- все пальцы выпрямляются, а большой прячется внутрь ладони, фиксируясь в течение 20 секунд.
Каждое упражнение выполняется не менее 5 раз. Помимо этого, положительное воздействие при симптомах артроза оказывает лепка из пластилина или глины.
Рецепты народных целителей
На ранней стадии заболевания достаточно часто используются рецепты, проверенные многими десятилетиями.
Наиболее популярны следующие:
- по 2 ст. ложки молотых цветов зверобоя, бессмертника, ромашки, пустырника, тысячелистника и кукурузных рылец заливаются 0,5 литрами горячей воды. Приготовленное средство настаивается в течение 2, 5 часа, процеживается, затем употребляется внутрь 3 раза в день по 1⁄2 стакана, перед едой;
- по 2 ст. л. крапивы, малины и девясила смешиваются с 3 частями цветов багульника, 1 частью арники и бузины. Далее необходимо взять 2 ст. ложки готовой смеси, залить 500 мл кипятка, выдержав на водяной бане в течение 25 минут. Принимается отвар по 1⁄2 стакана перед каждым приемом пищи;
- положительное действие оказывают листья свежей капусты, которыми оборачивается сустав при сильной боли с напряжением;
- морская соль (2 ч. ложки) и порошок горчицы (1 ч. ложка) смешиваются, после чего добавляется очищенный керосин (30 мл). Приготовленная смесь втирается в пораженный сустав перед отходом ко сну, общим курсом в 14 дней;
- прополис расплавляется на водяной бане и смешивается с оливковым маслом в соотношении 1:1. После остывания мазь втирается в лучезапястный сустав при сильных болях.
Артроз в области лучезапястного сустава – это достаточно коварное заболевание, которое крайне затруднительно диагностировать на ранней стадии. Очень важно обратиться за помощью к специалистам при появлении беспокоящих пациента признаков. Своевременная терапия способна приостановить прогрессирование артроза лучезапястного сустава, однако полностью от него избавиться очень сложно. Основная задача больного – это безукоризненное соблюдение врачебных рекомендаций. Только в тесном взаимодействии можно достигнуть положительного результата.
Остеоартроз лучезапястного сустава.
Остеоартроз лучезапястного сустава это хроническое заболевание, которое сопровождается истончением хрящевой поверхности и деформацией костных структур сочленения. Как же он устроен?
Лучезапястный сустав находится в кисти между первым рядом запястных костей (трехгранная, ладьевидная, полулунная) и предплечьем (дистальные концы локтевой и лучевой кости). Роль амортизатора служит суставной диск, состоящий из хрящевой ткани, также все костные структуры, прилегающие друг к другу покрыты хрящевой тканью. Фиксируются все составляющие лучезапястного соединения с помощью многочисленных связок. Форма лучезапястного сустава эллипсовидная, возможно движение по сагиттальной и фронтальной осям.
Причины возникновения заболевания.
- Идиопатический остеоартроз, когда нарушается синтез коллагена, хрящевые поверхности истощаются, страдает подвижность. Почему это происходит никому не известно.
- Травмы, вывихи, операции, приводящие к посттравматическому остеоартрозу.
- Большие нагрузки и микротравмы у лиц с тяжелой физической работой, у спортсменов и у тех, чья работа включает в себя воздействие вибрации либо постоянной нагрузки на кисти рук.
- Врожденные аномалии развития.
- Возрастные изменения, связанные с нарушением обмена веществ (сахарный диабет, подагра, хондрокальциноз, ожирение).
- Гормональная перестройка у женщин в период менопаузы, другие эндокринные заболевания.
- Воспалительные заболевания суставной ткани.
Симптомы болезни.
Остеоартроз прогрессирует медленно и на каждой стадии имеется своя симптоматика. Начало заболевания характеризуется появлением периодических болей в лучезапястном пораженном суставе. Слышен характерный хруст при движениях, особенно при нагрузке в виде упора. Видимых изменений при 1 степени нет. На 2 стадии боли становятся более интенсивными, любая нагрузка становится пыткой для человека, болезненна даже пальпация и пассивные движения. По утрам возникает скованность, проходящая после разминки. Возможна гиперемия и небольшая отечность лучезапястного сустава. На самой последней 3 стадии теряется подвижность руки. Уже явно выраженная деформация.
Диагностика.
- Жалобы пациента (боль, скованность, хруст, ограничение движения).
- Анамнез, где учитываются все факторы риска (повышенные нагрузки, травмы, наличие хронических заболеваний).
- Рентгеновское исследование, где можно по состоянию суставной щели и наличию остеофитов и различных костных деформаций определить стадию процесса.
- Компьютерная томография дает более точную картину всех изменений при остеоартрозе (расположение имеющихся кист и остеофитов, интенсивность остеосклероза, состояние суставной поверхности).
- Магнитно-резонансная томография позволяет рассмотреть все в трехмерном изображении, более четко с минимальными погрешностями в отличии от других методов.
- Сцинтиграфия показывает наличие метаболических расстройств в тканях лучезапястного сустава.
Лечение и реабилитация.
Терапию остеоартроза, как правило, начинают с лекарственной терапии, которая включает в себя назначение: анальгетиков, нестероидных противовоспалительных препаратов, препаратов, улучшающих питание хряща, а также хондропротекторов. Наряду с медикаментозным лечение обязательным пунктом является ограничение любой нагрузки на лучезапястный в данном случая сустав. Для этого используют специальные повязки, осуществляющие иммобилизацию. Обычно их применяют, начиная со 2 степени заболевания.
Совет: Важно отказаться от тех факторов, которые привели к проблеме, а для этого нужно сменить род деятельности, ведь продолжая напрягать руку, эффекта от оказанной помощи не будет.
К реабилитационным методам лечения относят физиотерапию и массаж. Наиболее подходящие при остеоартрозе являются следующие физиотерапевтические процедуры: фонофорез, грязелечение, лазеротерапия, магнитотерапия, электрофорез, тепло- и бальнеолечение. Массаж делают с одновременным втиранием противовоспалительных мазей и гелей.
Хирургическое лечение.
Применяется, когда остеоартроз в запущенном состоянии и ничего уже не остается как поставить протез. Эта процедура называется эндопротезированием, то есть замена существующего лучезапястного изношенного сустава на искусственный. Оперативное лечение проходит под общим наркозом, делается разрез на тыле кисти, вынимают поврежденные части сочленения, подготавливают место для протеза, делают специальные отверстия для фиксации. Чтобы новая конструкция держалась надежно, применяют специальный клей-цемент. После постановки импланта, хирург проверяет подвижность и, если всё хорошо, послойно зашивает рану.
Руку фиксируют гипсом на несколько недель, через 2 недели обычно снимают швы. Полное восстановление подвижности происходит обычно на третий – шестой месяц после эндопротезирования.
Профилактика с помощью лечебной гимнастики.
Именно правильная двигательная активность поможет предупредить остеоартроз лучезапястного сустава. Упражнения помогают улучшить кровоснабжение и питание, укрепят мышцы и связки
Совет: Важно проводить гимнастику регулярно, ежедневно, а не от случая к случаю, тогда будет результат.
Начинают занятие как правило с разминки, небольшого самомассажа, чтобы разогреть мышцы. Затем постепенно от простых упражнений к более сложным проводят гимнастику. Не стоит слишком нагружать кисти рук и делать какие-то резкие движения, всё должно проходить плавно и аккуратно. Упражнение как правило на вращение кисти в разные стороны, поднятие их вверх и вниз. Все они очень просты в исполнении и легко проводятся.
Как забыть о болях в суставах?
- Скованность по утрам в кисти и хруст при движении вас преследует…
- Всё валится из рук и невозможно ничего делать из-за боли…
- Возможно вы пытались самостоятельно справиться, применяли различные мази и таблетки…
- Но проблема осталась, раз вы читаете эти строки…
Не занимайтесь самолечением, обращайтесь за помощью к специалистам. Опытный врач-ортопед Валерий Немченко назначит вам правильное лечение и скоро вы забудете про боль и дискомфорт, которые причинял вам остеоартроз.Читать далее..»
- Как проявляется
- Диагностика
- Как избавиться
Артроз запястья – относительно редкая патология. Чаще всего он носит посттравматический характер и развивается после травмы, например, вывиха или перелома. Причём артроз появляется далеко не сразу после травмы, а через некоторое время, и до момента его развития может пройти от нескольких недель до нескольких месяцев, и даже лет.
Но есть и ещё одна группа причин – профессиональная. Чаще всего патология обнаруживается у тех, кто в течение дня сильно напрягает лучезапястный сустав, а это могут быть строители, спортсмены, пианисты, и люди других профессий.
Третий фактор – вибрация, поэтому заболевание может быть выявлено и у тех, кто активно работает с отбойным молотком, перфоратором и другими подобными инструментами.
Как проявляется
Основными симптомами будет хруст в суставе при движении и болезненность. Причём боль появляется только при определённых положениях руки и в основном при крайних положениях сгибания или разгибания. В покое боли не бывает, но если некоторое время до этого рука подвергалась сильной физической нагрузке, тогда болевых ощущений так же не избежать.
Другим симптомом следует считать нарушение подвижности сустава, которая может уменьшиться наполовину. Однако внешне всё это никак не проявляется и сказать о заболевании по одному только осмотру руки невозможно. Сильная деформация характерна только для тех случаев, когда имел место перелом и неправильное сращение кости, что является причиной отсутствия адекватной медицинской помощи.
Лучезапястный сустав – это самое «любимое» место для развития воспалительного процесса при ревматоидном артрите. И самое главное — не спутать два таких разных и в то же время похожих заболевания. Отличить первое от второго поможет опытный специалист, и сделать это можно по интенсивности болевых ощущений, которые при артритах появляются ночью и под утро. Да и сам внешний вид сустава претерпевает при артрите значительные изменения, чего просто не бывает при артрозе.
Ещё одно важное отличие артроза запястья руки – количество воспалённых суставов. При артрите редко бывает поражен только один. А вот при артрозе как раз затрагивается именно один сустав — в данном случае лучезапястный.
Есть отличия и в том, как пациент себя чувствует. При артрозе нет повышения температуры тела, нет слабости и озноба, нет ломоты во всём теле. А вот при артрите все эти симптомы выражены очень ярко.
Диагностика
Артроз запястья кисти руки выявить довольно сложно. Для этого потребуются некоторые диагностические процедуры, самой простой при этом будет считаться рентгенография. Именно с неё, как правило, и начинается диагностика.
На рентгенографическом снимке можно точно установить степень артритных изменений в районе сустава, а также выявить или исключить воспалительный процесс, то есть артрит.
Также обязательно следует сделать общий анализ крови, который поможет выявить или исключить воспалительный компонент, анализ на ревмопробу. Если это артрит, то каких-либо изменений в анализах не будет, но при воспалении появится повышенное СОЭ, С-реактивный белок, лейкоциты и глобулины.
При невозможности установить диагноз делаются такие исследования, как КТ или МРТ, а также диагностическая артроскопия.
Как избавиться
Лечение артроза запястья у специалиста всегда даёт положительный результат. Но такое случится, только когда есть возможность устранить причину патологии — в этом случае практически всегда наступает полное выздоровление.
Если же во время лечения пациент не придерживается рекомендаций врача и продолжает нагружать руку, эффект от лечения увидеть не удастся. А если и будет какое-то улучшение, то оно в скором времени просто пройдёт, и всё вернётся в исходное состояние.
В лечении в первую очередь следует использовать хондропротекторы, которые обеспечат питание и поддержку суставу. Хорошо сказывается на состоянии запястья и мануальная терапия — всего за 3 – 4 сеанса можно восстановить полную подвижность
Третья задача, которая стоит перед врачом – улучшение кровоснабжения и ускорение обмена веществ. Хорошо использовать такие методы, как:
- Компрессы с медицинской желчью и бишофитом.
- Лечебные грязи.
- Озокерит.
- Парафинотерапию.
- Массаж с использованием мазей, которые обладают противовоспалительным эффектом.
- Электрофорез.
- Магнитотерапию.
Не следует забывать, что во время лечения рука должна находиться либо в гипсе, либо следует носить специальные фиксирующие повязки, либо медицинские напульсники. Только таким образом сустав можно разгрузить и дать возможность патологии полностью исчезнуть за время терапии.
Желательно все вышеперечисленные методы использовать комплексно, а не делать ставку только на что-то одно.
Лечение остеоартроза мелких суставов кистей рук и пальцев: как и чем лечить ДОА
- Избавляет от боли и отеков в суставах при артрите и артрозе
- Восстанавливает суставы и ткани, эффективен при остеохондрозе
Деформирующий остеоартроз кистей рук (ДОА) возникает в результате нарушения обмена веществ в тканях хрящей. Из-за этого движения пальцев становятся скованными, а кисть подвергается деформации.
Как развивается болезнь
Остеоартроз лучезапястного сустава или кисти – разновидность заболевания опорно-двигательного аппарата. В результате нарушения обменных процессов в тканях организм теряет способность к регенерации, что приводит к частичному или полному разрушению хряща и находящейся рядом кости.
Это происходит, потому что хрящ не получает необходимую для него влагу и полезные питательные элементы. Вследствие этого он утрачивает способность к упругости и эластичности. Когда хрящ теряет свою функциональность и разрушается, возникает болевой синдром, а кости даже при самых мелких движениях пальцев начинают соприкасаться одна с другой.
Если не лечить остеоартроз, болезнь приведет к возникновению остеофитов (наростов).
Причины развития ДОА кистей рук:
- половая принадлежность – женщины болеют чаще;
- генетическая предрасположенность;
- период после менопаузы;
- возраст;
- операции на суставах рук;
- лишний вес;
- избыточная физическая нагрузка;
- другие болезни кистей и суставов;
- неправильное питание;
- травмы.
Симптомы и признаки ДОА рук
В основном деформирующим артрозом болеют люди после 40 лет. Поэтому заметить болезнь можно лишь на рентгеновском снимке по изменениям в структуре хрящей. Деформирующий остеоартроз кистей обычно начинает развиваться на указательном и среднем пальце (ближе к ногтевой пластине).
В районе суставов наблюдаются узелки, которые появляются в результате разрастания костной ткани. Находиться эти узелки могут на тыльной или боковой части пальца. При нажатии на эти плотные новообразования пациент не ощущает никакой боли. Чаще всего ДОА появляется сразу на обеих руках, для заболевания характерна симметрия.
Обратите внимание! Если остеоартроз уже диагностирован, ремиссия уже не наступит и самостоятельно узелки не исчезнут. В местах образования мелких узелков периодически возникают покалывания, тем не менее, редко кто из пациентов придает этому значение.
В основном к врачу обращаются те люди, которые теряют активность движения кистей. А происходит это вследствие изменений костной ткани, негативно сказывающихся и на суставах. Для человека становится затруднительной мелкая ручная работа. Вокруг пораженного сустава возникает боль. После долгого бездействия в руках ощущается скованность.
При прогрессировании заболевания движения пальцев рук резко ограничивается. При желании согнуть большой палец по радиальному краю запястья возникает боль и слышен хруст. На рентгеновском снимке можно наблюдать новообразования — остеофиты.
На последней стадии ДОА деформации подвергается весь сустав, а в некоторых ситуациях трудоспособность теряется, и речь идет об инвалидности. Больной не способен выполнять элементарные вещи — писать, сжать или разжать кисть.
Поставить правильный диагноз можно при помощи ревмопроб, для которых производится забор крови. Следует отметить, что ДОА рук поражает только суставы 2-5 пальцев и не деформирует пястно-фаланговые суставы.
Стадии остеоартроза
Остеоартроз делится на три стадии:
- На первой стадии болезнь практически не проявляется. Дискомфорт в руках возникает лишь при нагрузках. На рентгеновском снимке между суставными поверхностями костей наблюдается сужение щели.
- Вторая стадия ДОА в области пораженных суставов постоянно вызывает болевые ощущения. Помимо сужения суставной щели на рентгенографии становятся видны остеофиты (новообразования).
- На третьей стадии заболевания человек практически полностью лишается возможности двигать кистями рук. Количество суставной жидкости становится минимальным, суставной хрящ разрушается, а его место занимают остеофиты.
Лечение остеоартроза рук
Основная цель терапии остеоартроза рук заключается в возвращении хрящу способности удерживать влагу. Заболевание лечат как методами консервативными, так и хирургическим способом.
К операции прибегают только тогда, когда лечение консервативное не дало результатов и недуг продолжает прогрессировать. Процесс разрушения хряща повернуть вспять нельзя.
Лечение основано на снятии болевого синдрома, уменьшении воспалительного процесса и приостановлении дальнейшего развития остеоартроза. Врач назначает пациенту целый комплекс лекарственных препаратов.
Противовоспалительные средства
Нестероидные препараты. Чаще всего это:
Помимо того, что препараты этой группы хорошо снимают воспалительные процессы и обезболивают, они имеют целый ряд отрицательных качеств.
Эти лекарства пагубно влияют на желудок двенадцатиперстную кишку и могут стать причиной их язвы. Можно защитить стенки желудка, если наряду с этими противовоспалительными препаратами принимать:
Если больной остеоартрозом не имеет проблем с сердечнососудистой системой, рациональным будет принимать следующие противовоспалительные средства:
Начальную стадию остеоартроза рук лечат с использованием нестероидных мазей. Эти средства снимают воспаление и болевой синдром:
- Нимесулид-гель.
- Диклаг-гель.
- Вольтарен-гель.
- Мазь с индометацином.
- Колхицин (эффективен при эрозивном остеоартрозе).
Хондропротекторы
Главной задачей этих препаратов является восстановление и предотвращение разрушения тканей хрящей. Единственное, что необходимо учитывать при их назначении – лекарства действуют только в том случае, когда в суставе отсутствует воспалительный процесс.
Поэтому, прежде чем начать принимать эти препараты, пациент должен пройти курс лечения противовоспалительными средствами.
Другие методы лечения
Медикаментозное протезирование: методом инъекции в сустав вводится гиалуроновая кислота, которая исполняет функцию суставной смазки. Помимо лекарственных препаратов пациентам с остеоартрозом суставов назначают дополнительные процедуры:
- ЛФК;
- ударно-волновую терапию;
- фонофорез;
- электрофорез;
- соблюдение режима правильного питания.
Только в крайнем случае прибегают к хирургическому методу. За последние годы медицина значительно повысила численность удачных операций по замене суставов кистей. Сегодня практикуется терапия, при которой врачи пытаются восстановить костную и хрящевую ткань. Для этого используют клетки тела больного.
Если вовремя начать лечить остеоартроз, заболевание остановит свое развитие. Но из-за того, что на начальной стадии болезнь себя практически не проявляет, ее трудно диагностировать самостоятельно, поэтому так важна профилактика остеоартроза.
Лечение ДОА пальцев народными средствами
Лечение остеоартроза народными средствами невозможно, но зачастую медики назначают медикаментозную терапию в сочетании с компрессами домашнего приготовления. В кистях рук благодаря прикладыванию компрессов улучшается кровообращение.
Уменьшить болевые ощущения в суставах поможет компресс, сделанный из обыкновенного школьного мела. Мел нужно измельчить в порошок и смешать с молоком до консистенции густой сметаны. Состав наносят на руку, затем надевают полиэтиленовую перчатку. Делается эта процедура на ночь.
Растирка, приготовленная из глицерина спирта и майского меда, тоже помогает уменьшить воспалительный процесс и снять боль в пораженном суставе. Существуют и нетрадиционные способы — апитерапия и гирудотерапия, но такое лечение из-за возможных противопоказаний необходимо согласовывать с лечащим врачом
Лечение медицинскими пиявками хорошо снимает боль, отек и воспаление. Кроме того, слюна пиявок обеспечивает клеточного питания тканей и стимуляцию биологических процессов. К противопоказаниям относятся:
- низкая свертываемость крови;
- гемофилия;
- беременность;
- анемия;
- аллергическая реакция на гирудин.
Апитерапия – это лечение пчелиным ядом. Курс такой терапии составляет 2 недели. За этот период восстанавливается подвижность сустава, и улучшаются процессы обмена в тканях. Противопоказанием является аллергия на пчелиный яд.
- Избавляет от боли и отеков в суставах при артрите и артрозе
- Восстанавливает суставы и ткани, эффективен при остеохондрозе
Узнать больше…
Источники: http://artroz-plus.ru/osteoartroz-luchezapyastnogo-sustava, http://moyaspina.ru/bolezni/artroz-luchezapyastnogo-sustava, http://sredstva.lechenie-sustavy.ru/sustavyi/osteoartroz-luchezapyastnogo-sustava-lechenie/
Причины развития патологии
Деформирующая патология является причиной неизбежного процесса — старения, поэтому заболевание часто обнаруживают у пожилых пациентов в возрасте после 60 лет. Остеоартроз лучезапястного сустава 1 степени начинает развиваться в результате травмирования. Чаще всего он является следствием травмы с развитием осложнений. Заболевание формируется через 2–3 недели или 2 месяца после перенесенного перелома, растяжения, ушиба, повреждения сухожилий кисти. Пациенты не обращают на незначительную боль, поэтому заболевание продолжает прогрессировать. Другими причинами остеоартроза лучезапястного сустава являются:
- врожденные аномалии костей и хрящевой ткани;
- нарушение синтеза коллагена и истощение хрящевых поверхностей;
- гормональные нарушения у женщин в период климакса;
- нарушение метаболизма, который вызывает сахарный диабет, подагра, ожирение, хондрокальциноз;
- генетическая предрасположенность;
- заболевания скелетно-мышечной системы.
Развитию дегенеративной патологии подвержены художники, маляры, музыканты, парикмахеры, операторы ПК и другие личности, работа которых связана с регулярной нагрузкой на лучезапястный сустав. Также к формированию заболевания приводит лишний вес, возрастные изменения, эндокринные патологии, ухудшение периферического кровообращения, острые инфекционные болезни.
Причины и механизм возникновения
Данная патология всегда является следствием какого-либо основного заболевания. К состояниям, в результате которых наиболее часто развивается деформирующий артроз лучезапястного сустава, относятся:
Остеоартрит
Остеоартрит развивается из-за физиологического износа составляющих компонентов лучезапястного сочленения. Особенно актуально это для людей, у которых присутствует артрит в семейном анамнезе. Наблюдается недуг у пациентов среднего возраста, хотя изредка возникает и у молодых людей.


При остеоартрите наблюдается постепенное стирание гладкого и скользкого суставного хряща, который покрывает концы костей. У пациентов с ДОА после лучезапястного остеоартрита становятся тоньше суставные поверхности лучевой, ладьевидной, полулунной и трехгранной костей, сужается суставная щель. Поскольку поверхность хряща практически не имеет кровоснабжения, её регенеративная способность при повреждении и изнашивании несколько уменьшена. Когда хрящ изнашивается, он становится грубым, а защитное пространство между костями уменьшается. Это ведет к ухудшению функции сустава, разрастанию соединительной ткани, которая еще больше ограничивает его подвижность и деформации.
Ревматоидный артрит
Ревматоидный артрит – хроническое аутоиммунное заболевание, которое характеризуется множественным суставным поражением. Как правило, захватывает недуг небольшие суставы, и часто такие изменения являются симметричными. При этой болезни часто наблюдается поражение мелких суставов кистей рук.


При ревматоидном артрите клетки иммунной системы инфильтрируют синовиальную оболочку, покрывающую суставные поверхности. При этом образуется агрессивная соединительная ткань, которая называется паннусом. Он выделяет вещества, способствующие разрушению кости, хряща и окружающих связок. Из-за повреждения фиксирующего суставного аппарата наблюдаются мелкие подвывихи. Как следствие – суставы теряют свою конфигурацию, что приводит к их деформациям и последующей потере функций.
Что такое остеоартроз коленного сустава 1,2 и 3 степени
Остеоартроз или остеоартрит – это заболевание суставов, которое постепенно разрушает гиалуроновые хрящи и окружающие их костные ткани. Хроническое течение болезни классифицируется тремя стадиями развития и ведет к постепенной деформации хрящей, потери их функциональности и прочности, остеоартроз коленного сустава 3 степени – это практически инвалидность и полная потеря подвижности.
Описание заболевания
Деформирующий артроз плечевого сустава опасен тем, что на ранней стадии заболевания он протекает незаметно — человек чувствует лишь легкий дискомфорт при движении. Недуг затрагивает хрящ, кость и суставную сумку. Изменения несут необратимый характер, а болезнь прогрессирует. Если не поводить своевременное и правильное лечение, может наступить инвалидизация.
При ДОА плеча происходят необратимые изменения: уменьшается толщина хряща, а потом он начинает еще и расслаиваться. Затем кость становится обнажена и ничем не защищена, поэтому из-за трения движения вызывают сильную боль и воспаление. В результате суставная ткань постепенно разрушается. Кость деформируется, а на ней появляются остеофиты — наросты. Движения вызывают резкую боль, из-за чего человек не может нормально шевелить рукой и плечом.
Наш организм не в состоянии восстановить такие повреждения, и человек чувствует себя все хуже и хуже. Процесс от начала заболевания до ярко выраженной симптоматики и потери трудоспособности может занять не один десяток лет.
Так как основная нагрузка приходится на правую руку, чаще встречается ДОА правого плечевого сустава. Для левшей характерно ДОА левого плечевого сустава.
Причины развития
Деформирующий артроз никогда не развивается под воздействием только одной причины, необходимо сочетание 2–3 предрасполагающих факторов, чтобы запустить процесс разрушения хряща.
Факторы риска для патологии в лучезапястном суставе, начиная с самых важных и по уменьшению своей значимости:

 Чаще всего встречается два вида переломов в области лучезапястного сустава: Коллеса и Смита
Чаще всего встречается два вида переломов в области лучезапястного сустава: Коллеса и СмитаЧто это такое?
Деформирующий артроз – это заболевание связанное с дегенеративно-дистрофическими изменениями хрящевой ткани. В медицинской литературе он носит следующие названия: деформирующий остеоартроз, гонартроз.
Процесс может возникать самостоятельно (первичный дефартроз), а может провоцироваться другими болезнями (вторичный дефартроз). Лечение деформирующего артроза коленного сустава любой формы – процесс сложный и длительный, требующий от пациента терпения и четкого выполнения врачебных предписаний. Но прежде, чем подробно разобрать методы исцеления, давайте рассмотрим причины, которые приводят к возникновению этой непростой патологии.
Как лечат остеоартроз пальцев и лучезапястного сустава кистей рук?
Остеоартроз кистей рук представляет собой деструктивные изменения в фаланговых и лучезапястных суставах. Заболевание приводит к развитию необратимых патологий в хрящевых тканях, из-за чего та или иная область опорно-двигательного аппарата деформируется и утрачивает присущие ей функции. После разрушения хряща в процесс вовлекаются костные поверхности, связки, суставная сумка и мышцы.
Причины, по которым возникает остеоартроз лучезапястного сустава, удается выяснить не всегда. Такая форма заболевания является первичной или идиопатической. Вторичным считается патологический процесс, развивающийся на фоне травм, эндокринных расстройств или нарушения кровообращения мелких суставов кистей рук. Провоцирующие факторы следующие:
- генетическая предрасположенность;
- врожденные пороки костей и хрящевых тканей;
- пожилой возраст.
Деформирующий остеоартроз кистей рук чаще всего обнаруживается у женщин, вошедших в период менопаузы, имеющих избыточный вес или заболевания опорно-двигательного аппарата. Патологический процесс в суставах может происходить под воздействием повышенных нагрузок и травмирующих факторов.
Чаще всего деформация развивается в области межфаланговых суставов. Утолщения, образующиеся ближе к кончикам пальцев, называются узелками Гебердена. Поражение 1-2 фалангов приводит к возникновению уплотнений Бушара. Деформированный сустав отличается наличием участков разрастания костных тканей, происходящего при разрушении хряща. На ранних стадиях обнаруживаются лишь узелки Гебердена. Они имеют множественный характер, однако поражение всех суставов кисти диагностируется редко.
Формирование узелков не способствует появлению выраженных болевых ощущений, однако они могут деформировать сустав настолько, что это становится заметным издалека.
Остеоартроз суставов характеризуется появлением хруста при сгибании пальцев. Пациент ощущает чувство скованности в руках в утреннее время. По прошествии нескольких часов оно исчезает, пальцам возвращается прежняя подвижность. Совершать какие-либо действия с помощью рук на поздних стадиях заболевания становится сложно.
На 1-2 стадии между пораженной областью и ногтевой пластиной образуется округлое уплотнение, которое представляет собой кисту. При его вскрытии выделяется вязкое содержимое — продукт жизнедеятельности слизистых желез.
Со временем патологический процесс охватывает большее количество суставов, пальцы выгибаются в ту или иную сторону. Человеку бывает труднее удерживать мелкие предметы, писать и печатать на клавиатуре. Со временем он становится неспособным к самообслуживанию. Так как заболевание поражает определенные типы суставов, проблем с постановкой диагноза обычно не бывает.
При остеоартрозе кистей рук лечение становится эффективным только при правильном определении стадии заболевания:
- ДОА 1 степени характеризуется наличием слабовыраженных изменений в состоянии суставов. На рентгеновском снимке заметно уменьшение расстояния между костными поверхностями.
- При остеоартрозе 2 степени пациент испытывает постоянные боли в суставах. При рентгенологическом исследовании обнаруживается значительное сужение суставной щели, а также наличие костных наростов.
- 3 стадия характеризуется снижением подвижности пальцев. На рентгеновском снимке отражается полное отсутствие хряща, небольшое количество суставной жидкости, остеофиты.
При остеоартрозе пальцев рук лечение может подразумевать применение как консервативных, так и хирургических способов. Операция необходима только при запущенных формах заболевания, когда другие методы оказываются неэффективными. Терапия направлена на снижение скорости развития дегенеративного процесса. Применяются:
- нестероидные противовоспалительные средства;
- обезболивающие препараты;
- хондропротекторы.
Помимо лекарственных средств, назначаются физиотерапевтические процедуры, лечебная гимнастика, специальная диета. Правильное питание способствует избавлению от лишнего веса, что снижает нагрузки на опорно-двигательный аппарат. В рацион должны входить:
- свежие овощи;
- фрукты;
- молочные продукты;
- нежирное мясо.
От употребления следует отказаться:
- мучных изделий;
- жирных и жареных блюд;
- кондитерской продукции.
Как лечить остеоартроз пальцев рук? Нестероидные противовоспалительные средства имеют большое количество побочных действий, поэтому применять их необходимо кратковременными курсами. Индометацин обладает негативным воздействием на хрящевые ткани, поэтому в настоящее время для лечения остеоартроза не используется.
Лицам, имеющим заболевания сердечно — сосудистой системы, назначают НПВС селективной группы.
Парацетамол — наименее токсичный обезболивающий и жаропонижающий препарат. Его принимают 3-4 раза в день. Колхицин — эффективное средство лечения эрозивной формы заболевания. При остеоартрозе первой или второй степени могут применяться препараты местного действия — противовоспалительные и обезболивающие мази.
Хондропротекторы — вещества, способствующие восстановлению хрящевых тканей. Они представляют собой искусственные аналоги глюкозамина и хондроитина. Результат можно увидеть только при длительном применении этих средств. При выраженных воспалительных процессах в суставе хондропротекторы оказываются неэффективными. Инъекции гиалуроновой кислоты в хрящевые ткани приостанавливают развитие дегенеративных процессов.
Народные способы лечения остеоартроза рук не могут заменить традиционных терапевтических средств, однако их применение улучшает общее состояние организма.
- 2 ст. л. касторового масла смешивают со скипидаром. Полученный раствор наносят на пораженные области 1 раз в 14 дней.
- Сухие листья полыни измельчают и смешивают с растительным маслом. Препарат нагревают на водяной бане в течение 2 часов. После этого мазь выдерживают в темном прохладном месте.
- Оливковое масло, горчичный порошок и мед берутся в равных частях. Смесь доводят до кипения, охлаждают до комфортной температуры, наносят на ткань и прикладывают к больным суставам. Компресс держат 2 часа, после чего лекарство смывают.
- Не менее эффективными при остеоартрозе считаются медово — спиртовые примочки. Компоненты берут в равных пропорциях, смешивают до однородной консистенции. Смоченную в растворе марлю прикладывают к пораженным суставам, покрывают полиэтиленовой пленкой и теплой тканью. Процедуру лучше проводить перед сном.
Внутрь принимают отвар бузины, крушины, калины, полевого хвоща, плодов можжевельника. 2 ст. л. смеси заливают 1 л кипятка. Отвар прогревают на медленном огне, настаивают в течение 12 часов, процеживают и принимают по 100 мл 3 раза в день. Молодые побеги калины мелко нарезают и заливают кипятком. Средство настаивают в течение получаса и принимают по 200 мл 3 раза в день.
Что есть деформирующий остеоартроз?
Старение – неизбежный процесс в организме взрослого человека. Именно старение – наиболее частая причина, по которой возникает этот самый деформирующий остеоартроз. Болезнь эта чрезвычайно распространена на планете Земля: почти каждый двадцатый её житель независимо от возраста поражён ею. Учитывая, что на момент написания статьи человеческая популяция планеты практически достигла 7,5 миллиардов, количество больных оказывается просто страшным. Что же это за недуг такой?
Деформирующий остеоартроз – дегенеративно-дистрофическое заболевание суставов, где в процесс, помимо суставного хряща, вовлекаются все ткани сустава: капсула, связки, суставные концы костей и даже околосуставные мышцы.
Существует большая путаница между терминами деформирующий артроз, артроз, остеоартроз, ДОА. Возникла она в силу слишком уж технического подхода к медицинской терминологии. На самом деле в медицине достаточно распространена такая практика, когда одно и то же заболевание имеет несколько имён. Вот и ДОА не исключение. Возможно, даже один из самых увесистых в плане терминологии недугов.
Ведь все четыре приведенных выше термина (и это ещё не все, ведь артроз коленного и тазобедренного суставов, например, называют гонартроз) обозначают одну и ту же болезнь. Поэтому, чтобы путаницы не возникало, впредь будем называть её деформирующим артрозом, или ДОА.
Артроз второй степени

Артроз 2 степени является наиболее частой патологией суставов, которая характеризуется дегенеративными процессами во внутрисуставном хряще и постепенным его разрушением. Синонимы артроза – остеоартроз, деформирующий остеоартроз (ДОА).
В среднем возрасте артроз встречается у женщин в 2,5 раза чаще, чем у мужчин, а после 65 лет представители обоих полов одинаково часто страдают этой патологией. В настоящее время возрастная планка для этого заболевания снижается. Артроз нередко наблюдается у пациентов чуть старше 30 лет.
Причины развития артроза лучезапястного сустава
Артроз — дегенеративно-дистрофические изменения, протекающие в суставах конечностей. В случае если в патологический процесс вовлекаются мелкие косточки, формирующие структуры рук, данное состояние правильнее будет называть остеоартроз. Этиология (причины) развития дегенеративно-дистрофических изменений в структуре хрящевых тканей в суставах еще не установлена в полной мере. Артроз суставов рук наиболее часто развивается при:
- частом ношении тяжестей;
- при длительной воздействии вибрации на верхние конечности;
- тендините;
- спондилите:
- разрыве связок;
- нарушениях обмена веществ;
- эндокринных заболеваниях;
- длительных статических нагрузках на руки;
- нерациональном питании;
- стремительном похудении.
Остеоартроз лучезапястного сустава наиболее часто выявляется у людей, которые в прошлом имели переломы в этой области. В этом случае проблема кроется в замещении здоровых хрящевых тканей на запястье соединительными, которые формируются в процессе зарастания повреждения. В этом случае может быть диагностирован посттравматический артроз.
Нередко люди путают проблемы, которые возникают с позвоночником, с проявлениями артроза. Как показывает практика, ответ на вопрос, могут ли неметь руки при остеохондрозе, является положительным. Это происходит при нарушении целостности хрящевых структур в шейном отделе. Снижение подвижности кистей рук из-за защемления нервных окончаний в позвоночнике может быть ошибочно спутано пациентом с повреждением хрящевых тканей, которые формируют лучезапястный сустав. Это то, чем отличается остеохондроз от артроза, и опытный врач легко поставит диагноз.
Существует также мнение, что способствуют развитию артроза в левой или правой руке определенные виды рабочей деятельности. К примеру, чаще от подобного нарушения страдают люди, которые вынуждены весь день печатать. Раньше при использовании специальных машинок, имеющих тугие клавиши, случаи развития этой патологии диагностировались намного чаще. В то же время выполнение людьми работ, которые могут создавать повышенное напряжение или становиться причиной микротравм в лучезапястных суставах, может приводить к развитию дегенеративно-дистрофических изменений. Это объясняет то, что поражение левой руки встречается намного реже, чем сустава правой.
Помимо всего прочего, немаловажное значение имеют возрастные изменения в структуре хрящевой ткани.
Запустить дегенеративно-дистрофический процесс и спровоцировать гемартроз, сопровождающийся нарушением целостности сосудов, могут и воспаления в области мягких тканей, окружающих сочленение. В некоторых случаях прослеживается явная наследственная предрасположенность, когда у ряда родственников по прямой линии имеется ярко выраженная слабость связочного аппарата рук. Она запускает дегенеративно-дистрофический процесс и может даже стать причиной развития деформирующего остеоартроза (ДОА) в относительно молодом возрасте.
Наличие возможной наследственной предрасположенности подтверждается только косвенно, то есть посредством изучения семейного анамнеза людей, страдающих этим патологическим состоянием, в то время как гены, которые могли бы спровоцировать подобную проблему, еще не выявлены.
Характеристика болезни
Остеоартроз голеностопных суставов – достаточно распространенный недуг. По статистике, такая патология диагностируется у 80 % людей в возрасте 50-60 лет.
В течение жизни на суставы приходятся большие нагрузки, о которых человек, пока сочленения его не беспокоят, даже не задумывается. Однако именно они запускают механизм старения. Такой процесс разрушает волокна в суставах. В здоровых сочленениях утрата восполняется синтезом новых.
Но если равновесие между разрушением и восстановлением нарушено, то начинает развиваться остеоартроз. Хрящ приобретает ломкость, становится сухим. Голеностопный сустав опухает и болит. Он уже не способен выдерживать нагрузки. Со временем происходит его разрушение. Однако изменения касаются не только хряща. Они затрагивают и кость под ним.
По краю сустава начинают разрастаться выросты. Они как бы компенсируют утрату хряща увеличенными суставными поверхностями. Именно так развивается деформирующий остеоартроз голеностопного сустава.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует!
Ознакомьтесь с отзывами пациентов прошедших лечение за рубежом. Для того чтобы получить информацию о возможности лечения Вашего случая, оставьте нам запрос на лечение по данной ссылке.
Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.
Остеоартроз представляет собой протекающее в острой форме хроническое заболевание. Его возникновение связано с истощением хрящевой ткани суставов, поэтому чаще всего оно встречается у людей старшего и пожилого возраста. Женщины страдают от остеоартроза чаще мужчин.
С возрастом риск развития заболевания значительно возрастает. После 60 лет большинство сталкивается с такими проблемами с суставами. Однако и среди молодых людей не редки случаи заболевания остеоартрозом. Только вызван он при этом другими причинами.
Остеоартроз предполагает скопление излишних солей и жидкости в тканях вокруг сустава, что приводит к его воспалению. При этом повреждается синовиальная оболочка. Данный процесс в медицине известен как синовит. В зависимости от причин возникновения он подразделяется на инфекционный и асептический. В первом случае синовит может быть вызван травмой или какими-либо эндокринными нарушениями, а во втором – наличием бактерий в микрофлоре. В итоге остеоартроз приводит к деформации сустава, который утрачивает свои функции.
Сегодня мы поговорим об очень распространенном заболевании, с которым, по статистике, сталкивается каждый пятый человек в возрасте старше 40 лет и которое носит название «остеоартроз». Данный недуг, как правило, поражает крупные суставы ног и позвоночника. Однако он может развиться и в суставах верхних конечностей.
В этой статье мы подробно рассмотрим причины, симптомы, диагностику и лечение остеоартроза мелких суставов кистей рук и локтевого сустава.
Причины появления и развития заболевания
Развитию остеоартроза (фото см. ниже) способствуют следующие факторы:
- нарушение обмена веществ,
- генетическая предрасположенность,
- патологии эндокринной системы,
- травмы суставов локтей и межфаланговых суставов,
- излишняя физическая нагрузка,
- операции, проведенные на суставах,
- несбалансированное питание,
- возраст (заболеванию чаще подвержены люди старше 40 лет),
- половая принадлежность (женщины страдают данным заболеванием гораздо чаще),
- гормональная перестройка организма в период менопаузы.
Под воздействием вышеперечисленных факторов хрящевая ткань перестает получать нужное количество влаги и полезных микроэлементов и теряет упругость и эластичность. Хрящ перестает нормально функционировать и начинает разрушаться. В результате, даже при самых мелких движениях кости трутся друг об друга, что вызывает сильные болевые ощущения.
Постепенно развивается деформирующий остеоартроз локтевого сустава – хроническое дегенеративное заболевание.
Степени остеоартроза
Первая степень ДОА не имеет особых проявлений. Ощущение дискомфорта наступает лишь при осуществлении физических нагрузок. По данным рентгенографии у больного наблюдается сужение щели между поверхностями суставов.
При второй степени развития заболевания на рентгеновском снимке помимо суженной щели просматриваются наросты (остеофиты). Болевые ощущения носят постоянный характер.
Для третьей степени характерно минимальное наличие суставной жидкости, отсутствие подвижности суставов, полное разрушение хряща и замена его остеофитами.
Симптоматика остеоартроза кистей
На остеоартроз кистей рук указывают следующие симптомы:
- ноющие боли, особенно в связи с переменой погоды,
- наличие припухлости в области суставов,
- тугоподвижность кисти,
- невозможность совершать мелкие движения руками (держать мелкие предметы и выполнять работу, такую как шитье, вязание и т.п.),
- сильный хруст в суставах при совершении движений,
- появление узелков на суставах и искривление суставов,
- визуально, пальцы становятся длиннее.
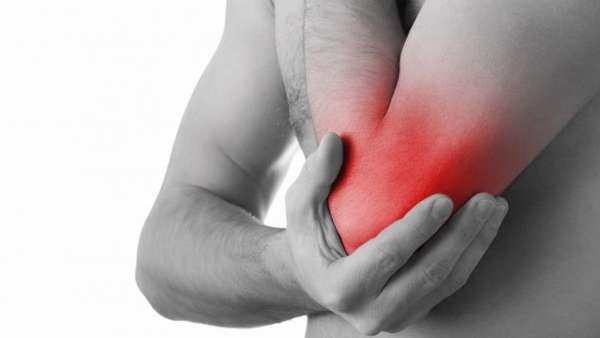
Симптоматика остеоартроза локтевого сустава
Данное заболевание имеет несколько характерных признаков:
- при разгибании либо сгибании локтя слышен хруст,
- покраснение и отечность в области сустава
- возникновение болезненных ощущений при совершении движений, а на 3-ей стадии —, в состоянии покоя,
- тугоподвижность сустава по утрам, исчезающая сама по себе примерно через 20 минут,
- постепенное усиление тугоподвижности сустава,
- измененная форма сустава,
- мизинец и безымянный пальцы склонны к онемению.
Все эти признаки проявляются у больного постепенно,на протяжении длительного времени.
Диагностика
Диагноз определяется на основании имеющейся симптоматики, а также по данным рентгенографического исследования. Подтвердить диагноз можно также с биохимического анализа крови, позволяющего выявить соответствующие патологические процессы.
Лечение остеоартроза кистей рук и локтевого сустава
В случае, когда диагноз подтвержден, назначается соответствующее лечение, которое включает в себя использование лекарственных препаратов, проведение массажа и физиопроцедур, ЛФК, сбалансированное питание. Если консервативные методы лечения не дают нужного результата, то данную проблему решают хирургическим путем.
Лечение призвано решить несколько задач: снять болевой синдром, уменьшить воспалительный процесс и приостановить прогрессирование заболевания. Ниже пойдет речь о том, как вылечить ДОА локтевого сустава и кисти рук 1 и 2 степени.
Лекарственные средства
При лечении остеоартроза пальцев рук , лучезапястного и локтевого суставов назначается целый комплекс лекарственных препаратов:
Противовоспалительные средства
Поскольку данные препараты оказывают пагубное влияние на желудок и двенадцатиперстную кишку, наряду с ними рекомендуется принимать: Альмагель, Вентеру либо Фосфалюгель.
На начальной стадии заболевания лечение может ограничиться применением противовоспалительных мазей: Вольтрен-гель, Нимесулид-гель, Колхицин, Индометациновая мазь
Гормональные средства

Как правило, гормональные препараты назначаются при прогрессировании и наступлении острой фазы заболевания. К средствам, способным быстро устранить боль, воспаление и отечность, относятся Целестон, Кеналгон, Гидрокортизон, Дипроспан.
Хондропротекторы
Хондропротекторы способны восстанавливать хрящевую ткань и предотвращать ее разрушение. При условии отсутствия в суставе воспалительного процесса назначаются инъекции Афлутопа, Мукосата, Гиалгана, Остенила, Дона, Ферматрона, Аданта и др.)
На ранних стадиях остеоартроза эффективны хондропротекторы в виде таблеток от остеоартроза либо препараты, содержащие и хондропротектор и противовоспалительное средство.
Чтобы понять какое лекарство от остеоартроза самое эффективное, рекомендуется обратиться к врачу. Только специалист может назначить правильное лечение.
Массаж
Массаж довольно эффективен на ранней стадии заболевания. При запущенной форме он лишь оказывает вспомогательное действие. Применять его можно только вне периода обострения.
С помощью массажа происходит улучшение кровообращения, снятие мышечных спазмов и нормализация передачи нервных импульсов, в результате чего обеспечивается более интенсивное питание суставного хряща. Он может осуществляться как вручную, так и с помощью специальных приспособлений. При этом массируются только ткани, расположенные вокруг пораженного сустава.
Также важно знать, что массаж нельзя проводить перед приемом пищи либо сразу после этого, а также чаще одного раза в течение двух часов.
Физиопроцедуры
Физиотерапия представляет собой оказание воздействия на поврежденные места посредством тепла, холода, магнитного поля, лазера, иглорефлексотерапии. Немедикаментозная терапия такого рода является весьма эффективной и безопасной. Физиопроцедуры включают в себя лазеротерапию, криотерапию (применение жидкого азота), магнитотерапию, УФО (средневолновое ультрафиолетовое облучение), электрофорез и др.
ЛФК

Заниматься лечебной физкультурой можно всегда, за исключением случаев, когда заболевание находится не в острой фазе. Комплекс упражнений подбирается врачом ЛФК с учетом индивидуальных особенностей пациента.Занятия следует проводить через день либо каждый день. Нагрузку стоит увеличивать постепенно. Выполнять все движения надо плавно. Допускается легкая боль.
Идеальным местом для проведения упражнений является бассейн. Однако при отсутствии такой возможности упражнения выполняются и домашних условиях.
Диета
При диагнозе остеоартроз очень важно обратить внимание на свое питание. В рацион следует включить растительно-молочную пищу, которая является источником витаминов, минералов и мононенасыщенных жирных. Такие вещества содержаться, например, в твердом сыре, гречке, бобовых, твороге, морской рыбе и прочих морепродуктах. Все жареное, копченое и соленое, сладкое и мучное должно быть исключено из рациона. Мясо рекомендуется употреблять в вареном, тушином либо запечном виде.
При выборе мяса лучше остановиться на говядине либо на курином мясе, т.к. свинина содержит большое количество вредных жиров.
Народные рецепты
Вылечить остеоартроз исключительно народными средствами нереально. Однако применение таких средств параллельно с консервативными методами дает положительный эффект. Приведем два способа того, как лечить остеоартроз кистей рук и локтевого сустава народными средствами:
1 способ
Основной компонент – мел, который нужно измельчить до порошкообразного состояния, после чего смешать с молоком до получения консистенции густой сметаны. Полученную массу следует нанести на больное место и покрыть сверху полиэтиленовой пленкой. Компресс делают перед сном и держат на протяжении всей ночи.
2 способ
Также можно приготовить лечебную растирку, которая уменьшает боль в суставах и оказывает противовоспалительный эффект. Для приготовления лечебного средства берут в равных частях спирт, йод, глицерин и мед. Все тщательно перемешивают идают настояться в течение 3 часов.
При лечении эффективны также способы нетрадиционнойнародной медицины: апитерапия и гирудотерапия. Однако их применение должно быть согласовано с врачом во избежание побочных эффектов.
Осложнения
Остеоартроз – заболевание, которое, либо находится в состоянии ремиссии, либо прогрессирует. Болезненные ощущения в суставах и их тугоподвижность могут стать настолько выраженными, что человек становится не в силах выполнять даже самые простые повседневные дела и теряет свою трудоспособность.В таком случае вернуть человека к полноценной жизни может только операция по замене пораженных суставов, которая сама по себе является очень дорогостоящей и не каждый может себе ее позволить.
Профилактиктические меры
Уже с молодого возраста необходимо заботиться о своих суставах и не перегружать их. Для профилактики заболевания прекрасно подойдет зарядкаи плавание в бассейне. Также следует не допускать переохлаждения рук в холодное время года, длительного нахождения в позе, неудобной для рук, принимать меры по предотвращению всякого рода травмирования. Включить в рацион такие продукты, как желе и холодец.
Заключение
Уникального способа лечения остеоартроза кистей рук и локтевого сустава не существует. Поэтому важно помнить, что лучшее лечение это профилактика. Ну а если вы все-таки столкнулись с таким недугом, то надо набраться сил и терпения и сделать все возможное, чтобы остановить дегенеративные изменения и прогрессирование болезни.
Наше понимание остеоартроза (ОА) запястья отстает от понимания других суставов, возможно, из-за сложности биомеханики запястья и важности связочных сил в функции запястья. Scaphotrapeziotrapezoidal (STT) OA распространен, но его роль в клинической патологии запястья и биомеханике неясна. Мы определили распространенность рентгенологического ОАБ STT в популяции наших клиник для рук и определили взаимосвязь между STT и ОА лучезапястного сустава на рентгенограммах запястья.Ретроспективно были рассмотрены сто последовательных клинических и рентгенологических исследований запястья. Рентгенограммы оценивались на наличие и стадии ОА. Средний возраст был 61,3 ( ± 14,5) лет. Рентгенографическое возникновение ОА сустава STT составило 59%, а ОА радиокарпального (RC) – 29%. Рентгенография STT и ОА сустава ОА были обратно взаимосвязаны. Нежность в суставе STT при физикальном обследовании не была связана с ОА в STT или других суставах. STT OA в нашей серии не было связано с болью в запястье. Эти данные подтверждают несоответствие между рентгенологическими и трупными данными и клинически значимым ОА в этом суставе.Обратная связь между STT и RC OA, как видно на запястье с расширенным коллапсом скафолуната (SLAC), требует дальнейшего биомеханического исследования.
1. Введение
Роль, которую scaphotrapeziotrapezoidal (STT) сустав играет в биомеханике запястного сустава и большого пальца все еще остается неопределенной. Следовательно, поведение этого сустава при остеоартрозе (ОА) понимается еще меньше. Кроме того, величина клинически значимого (болезненного, болезненного) ОАТ STT не установлена.
ОА в суставе STT является вторым по частоте участком рентгенологического ОА в запястье, о котором сообщалось в 15–29% рентгенограмм запястья, однако более высокая частота (до 83,3%) была зарегистрирована в исследованиях трупа [1–3] ]. Поскольку распространенность клинического СТТ суставного артрита оценивается в некоторых исследованиях примерно в 11%; Возможно, что рентгенограммы недооценивают фактическое (трупное) возникновение ОА STT в суставах, и, кроме того, большинство случаев ОА STT не являются клинически значимыми и, следовательно, остаются недиагностированными [4].Основываясь на клинических наблюдениях, мы выдвигаем гипотезу, что истинная частота ОА суставов STT встречается чаще, чем 15%, описанные рентгенологически в литературе, и что рентгенографический ОА в этом суставе обратно связан с возникновением рентгенографического ОА в радиоскафоиде (RS). совместное [3]. Конкретные цели этого исследования заключались в том, чтобы определить распространенность ОА в рентгеновских лучах STT среди населения, наблюдаемого в нашей ручной клинике, и определить взаимосвязь между ОА в STT и лучезапястными суставами на рентгенограммах запястья, взятых в нашей ручной клинике.Вторичные цели включали оценку взаимосвязи между различными рентгенографическими данными (ОАС STT, ОА радиокарпальной кости, ОА сустава большого пальца руки CMC и измерение щели скафолуната), а также между болезненностью при физикальном обследовании и рентгенографическими данными.
2. Методы
Сто стандартных рентгенографических исследований запястья, полученных последовательно в нашей ручной клинике, и ретроспективный обзор карт пациентов. Задне-передний (PA), боковой и косой виды запястья были включены.Рентгенографические исследования были исключены, если они были недостаточно качественными для оценки или если исследование не включало все эти мнения. Карты с неполным исследованием запястья были исключены из исследования. Мы случайно включили только одно из запястий у пациентов с двусторонними исследованиями.
Была получена демографическая информация, включая: возраст, пол и соответствующую историю болезни, такую как диабет, ревматоидный артрит, гипотиреоз, почечная недостаточность, курение и алкоголизм. Также были собраны обоснование для рентгенографического исследования запястья, стороны запястья, соответствующих операций на запястье, истории травм, рода занятий и информация о физическом осмотре запястья.Все физические осмотры проводились одним и тем же сертифицированным экспертом в области хирургии кисти. Одобрение Институциональной контрольной комиссии (IRB) (кроме утвержденных) было получено до начала исследования.
Рентгенограммы были рассмотрены первым автором слепым способом (до сбора данных из диаграммы). Они оценивались на наличие и стадию ОА сустава и лучезапястного сустава, а также ОА запястно-пястного сустава большого пальца, кистоподобных дефектов и наличия генерализованного остеопороза.
Рентгенологический ОА в суставе STT был классифицирован с использованием системы классификации, основанной на регулярных рентгенограммах запястья [6]. Эта система классификации не включает оценку трапециевидного сустава. Эта стадия определяется самой высокой стадией независимо от сустава (скафотрапезиальный / скафотрапезоидальный) и независимо от вида. Стадия 1 была определена как сужение суставного пространства по сравнению с таковыми у других межреберных суставов на той же рентгенограмме с периартикулярным склерозом или без него.Стадия 2 была определена как сужение суставного пространства по сравнению с другими межреберными суставами на той же рентгенограмме с периартикулярным склерозом или без него и с одним или обоими: кистоподобными просветами и / или остеофитами. Стадия 3 была определена как полное сужение сустава.
ОА лучезапястного сустава определяли в соответствии с наиболее распространенной формой прогрессирования ОА запястья. Термин для этого паттерна, продвинутый коллапс скафолуната (SLAC), был придуман Уотсоном и Балетом, и этапы этого исследования были классифицированы в соответствии с их классификацией [7], которая впоследствии была изменена, чтобы включить стадию 4 [8].Стадия 1 была определена как ОА между скафоидом и радиальным стилоидом, стадия 2 между скафоидом и лопаточной ямкой, а стадия 3 – ОА между лунатом и капитатом. Стадия 4 была добавлена, чтобы включить эти рентгенограммы с радиолунатным артритом или «панартритом». Причина ОА продвижений запястья в этой форме остается неясной, хотя при разработке этой модели износа важны врожденная конгруэнция суставов (радиолунатная, более конгруэнтная, чем у радиоскофоидного сустава) и общая разрыв скафолунатной связки [7].Суставные КМК сустава ОА определяли по методу Итона и Гликеля [9]. Стадия 1 была определена как нормальный рентгенологический сустав, стадия 2 – сужение сустава с остеофитами размером менее 2 мм, стадия 3 включала сужение сустава с остеофитами размером более 2 мм, а на стадиях 4 и 5 определялось участие скафотрапезиального и скафотрапецоидального суставов. суставы соответственно.
Скафолунатный зазор считали увеличенным, если измерять выше 2 мм. Расстояние между скафоидом и лунной лункой измерялось в середине соединения скафолунатного сустава от локтевой коры скафоида до радиальной коры лунной лунки [10].
Параметры исторического и физического обследования включали в себя историю боли и запястий с лучевой стороны и признаков, включая отек, болезненность над радиальным стилоидом, анатомическую табакерку, сустав STT и сустав CMC большого пальца. Нежность оценивалась путем прямого пальпирования пораженной области, и каждая область оценивалась по шкале от 0 до 10, где 0 – отсутствие нежности и 10 – максимальная чувствительность. Сустав STT был пальпирован только дистально и локтевой к табакерке. Клиническая информация относительно локтевой стороны запястья также была зарегистрирована.Были проанализированы связи между признаками и симптомами лучевого запястья и лучевой патологией лучевого запястья.
Статистический анализ включал хи-квадрат и т – тест для оценки корреляции между рентгенографическими данными и между рентгенографическими данными и клиническими данными. Критерий хи-квадрат использовался для оценки 2 номинальных переменных. Критерий хи-квадрат использовался для описания взаимосвязи между запястью SLAC и остеоартритом сустава STT. Для этого расчета SLA запястья SLAC был либо стадией 0, либо стадией 1–4, OA сустава STT был либо 0, либо стадией 1–3.Тест Ранкса-суммы Уилкоксона использовался для корреляции между появлением ОА лучезапястного сустава и сустава STT. Значение P ≤0,05 считалось значимым. Непарный тест т использовался для оценки непрерывных переменных при сравнении двух групп.
3. Результаты
Средний возраст составлял 61,3 (± 14,5) года с диапазоном 24–89 лет. Возраст пациента имел нормальное распределение. 95 процентов пациентов были в среднем со стандартным отклонением 14.5 лет. При использовании непарного теста t значение P составило 0,063 (-11,155; 0,431). Демографические данные пациентов приведены в Таблице 1. Шестьдесят четыре пациента были тяжелыми рабочими, а 36 работали на канцелярских должностях, в том числе 5 домохозяек. Шестьдесят два процента рентгенограмм были взяты из-за боли в запястье (Таблица 2).
| ||||||||||||||||||||
𝑁
знак равно
%
| ||||||||||||||||||||||||
Встречаемость рентгенологического ОППТ сустава с использованием системы классификации [6] составила 59%.Большая часть выявленных артритов суставов STT была стадия 1 (таблица 3). Встречаемость рентгенологического ОА ОА составила 29%. Большинство выявленных RC артритов было SLAC стадии 1 (таблица 4). Шестьдесят пять пациентов имели рентгенологическое подтверждение ОА большого пальца руки CMC (Таблица 5).
| |||||||||||||||||||||
| |||||||||||||||||||||||||||
| Стадия 4 определяется как артрит, включая радиолунатное соединение [5].𝑁 знак равно 1 0 0 , Проценты относятся к числу рентгенограмм на стадии | |||||||||||||||||||||||||||
АЛЬФРЕД Ф. ТАЛЛИА, М.Д., М.П.Х., и ДЕННИС А. КАРДОН, Д.О., С.А.К.С.М.
Университет медицины и стоматологии Нью-Джерси – Медицинская школа им. Роберта Вуда Джонсона, Нью-Брансуик, Нью-Джерси
Am Fam Physician. 2003 Feb 15; 67 (4): 745-750.
Совместное введение в область запястья и кисти является полезным диагностическим и терапевтическим инструментом для семейного врача. В этой статье рассматриваются процедуры инъекции для синдрома запястного канала, теносиновита де Кервена, остеоартрита первого запястно-пястного сустава, кист запястного ганглия и цифрового сгибательного теносиновита (триггерного пальца).Показания для инъекции в синдром запястного канала включают сдавление срединного нерва в результате остеоартрита, ревматоидного артрита, сахарного диабета, гипотиреоза, травмы при повторном использовании и других травматических повреждений в области. Для первого запястно-пястного сустава инъекция может использоваться для лечения боли, вторичной по отношению к остеоартриту и ревматоидному артриту. Боль, связанную с теносиновитом де Кервена, эффективно лечится терапевтическими инъекциями. Если кисты ганглия запястья осложняются болью или парестезиями, они реагируют на аспирацию и инъекцию.Болезненное ограничение движения, возникающее в пусковых пальцах пациентов с диабетом или ревматоидным артритом, также улучшается при инъекции. Надлежащая техника, выбор и количество фармацевтических препаратов, а также соответствующее последующее наблюдение имеют важное значение для эффективных результатов.
Эта статья, следующая в серии о диагностических и терапевтических инъекциях, охватывает область запястья и кисти. Обоснование, показания, противопоказания и общий подход к этой методике рассматриваются в первой статье серии.1 Запястье и кисть рук представляют собой места множественных травм и воспалительных состояний, которые поддаются диагностическим и терапевтическим инъекциям. 2,3 В этой статье мы рассмотрим анатомию, патологию, диагностику и технику инъекций общих мест, к которым применимо это умение. , Конкретные показания включают синдром запястного канала, артрит первого запястно-пястного сустава, теносиновит де Кервена, кисты ганглиев запястья и цифровой сгибательный теносиновит (триггерный палец). Для инъекции руки и запястья пациент должен находиться в положении лежа на спине, запястье и кисть должны удобно лежать на стороне пациента, а целевая область должна быть направлена вверх.
Кистевой туннельный синдром
АНАТОМИЯ
Запястный туннель сформирован из запястных костей и поперечной связки запястья (сгибательной сетчатки) вентрально. Содержимое туннеля включает в себя срединные нервные и сгибательные сухожилия кисти. Сенсорное и моторное распределение срединного нерва включает ладонный аспект большого и указательного и среднего пальцев и позволяет противопоставить кончик большого пальца кончикам пальцев.
ПОКАЗАНИЯ И ДИАГНОСТИКА
Диагностика синдрома запястного канала является клинической.Электродиагностические исследования (нервная проводимость и электромиография) могут помочь в подтверждении диагноза, но они имеют значительные ложноположительные и отрицательные результаты. Слабость отведения большого пальца является специфическим и надежным признаком. 5 Основным показанием для инъекции в запястный канал является синдром сдавление срединного нерва, которое может возникнуть в результате остеоартрита, ревматоидного артрита, сахарного диабета, гипотиреоза, травм при повторном использовании или других травматических травм области и беременности. Было показано, что применение местной инъекции кортикостероида для синдрома запястного канала обеспечивает большее клиническое улучшение симптомов через месяц после инъекции по сравнению с плацебо.6,7 Долгосрочные рандомизированные контролируемые исследования не проводились, особенно сравнивая хирургические или нехирургические подходы с инъекцией кортикостероидов.
СРОКИ И ДРУГИЕ СООБРАЖЕНИЯ
Инъекция запястного канала считается более поздней модой после проведения соответствующих нехирургических терапевтических вмешательств. К ним относятся использование нестероидных противовоспалительных препаратов (НПВП), шинирование и предотвращение ускоряющих воздействий.
Остеоартроз: дегенерация хряща и боль в суставах
Используйте ссылки ниже для навигации по часто задаваемым вопросам об остеоартрозе и к дополнительному контенту.
Что такое остеоартрит?
Артроз (ОА), также известный как дегенеративное заболевание суставов, является наиболее распространенной формой артрита. Это болезненное состояние, которое возникает, когда со временем изнашивается хрящ в суставе. Чаще всего этот износ возникает в результате использования в течение всей жизни, и люди получают его, когда достигают преклонного возраста.Тем не менее, молодые люди могут заболеть рано в результате травмы сустава.
Остеоартрит отличается от менее распространенной, но часто более серьезной формы артрита, известной как воспалительный артрит. Это группа аутоиммунных заболеваний, таких как ревматоидный артрит и подагра. Воспалительный артрит вызван проблемами с иммунной системой, и он обычно вызывает воспаление во многих суставах по всему телу одновременно. Остеоартрит, с другой стороны, обычно изолирован к единственному суставу.
Видео: обзор остеоартроза и когда обратиться к врачу
Дегенерация хряща
Хрящ – это губчатая ткань, которая покрывает концы костей, где они встречаются, чтобы сформировать суставы. В суставах, таких как локти, колени, плечи, лодыжки и суставы, хрящ действует как амортизатор, смягчая кости и предотвращая их концы от прикосновения во время движения тела. Это позволяет человеку крутить, сгибаться, поворачиваться и иметь широкий диапазон движений.Чем старше мы становимся, тем больше ухудшается наш хрящ – особенно в суставах, которые мы используем чаще всего. Когда хрящ разрушается, кости не амортизируются должным образом, и сустав становится поврежденным. Это приводит к боли, скованности и уменьшению объема движений.
Остеоартроз наиболее распространен в крупных суставах, несущих вес, таких как бедра или колени. При этом типе артрита боль обычно усиливается во время активности и уменьшается с отдыхом. Симптомы часто усиливаются ближе к концу дня.
Каковы симптомы остеоартроза?
Боль является наиболее распространенным симптомом. Боль обычно возникает, когда сустав двигается, а не когда он находится в покое. Однако утром или после других длительных периодов бездействия некоторые люди с ОА могут испытывать чувство скованности. Этот симптом (известный как «феномен геля» или «феномен гелеобразования») обычно длится менее 20 минут в пораженном суставе. Это вызвано временным утолщением (или «гелеобразованием») природных жидкостей внутри сустава.
Боль, ощущаемая во время движения сустава, часто сопровождается треском или скрежетом, называемым «крепитацией». Некоторые люди с ОА могут чувствовать небольшую боль или вообще не чувствовать ее по неизвестным причинам. Уровень боли у каждого человека с ОА может зависеть от многих факторов, включая: стадию заболевания, способ, которым мозг человека обрабатывает болевые сообщения, культурные, гендерные и психологические различия.
Чаще всего остеоартрозом поражаются суставы:
- Бедро
- Колено
- Последний и средний сустав в пальцах
- Сустав между большим пальцем до запястья
- Шея (суставы шейного отдела позвоночника)
- Нижняя часть спины (суставы поясничного отдела позвоночника)
Остеоартроз – это , а не , связанный со следующими симптомами.Если у вас есть эти симптомы, у вас есть воспалительный артрит:
- отек, покраснение или тепло в суставах, где вы чувствуете боль
- лихорадки
- необъяснимое похудение
- тяжелая мышечная атрофия (ослабление)
- симптомов по обе стороны тела (оба колена или бедра и т. Д.)
Что подвергает меня риску развития остеоартрита?
- Возраст: Чем дольше человек использует свои суставы, тем больше вероятность того, что он получит ОА.
- Генетика: некоторые остеоартриты могут протекать в семьях.
- Гормоны: снижение эстрогена у женщин после менопаузы может ускорить ОА. Заместительная гормональная терапия может помочь защитить женщин от развития остеоартрита.
- Травма (острая травма) – особенно травмы колена: например, травмы передней крестообразной связки (ACL) и / или мениска увеличивают вероятность развития остеоартрита в более позднем возрасте.
- Повторяющиеся стрессовые травмы: работники, которые периодически используют определенные суставы, могут иметь больший риск.Примеры включают операторов отбойного молотка (запястья, руки и локти), шахтеров (колени), сборщиков хлопка (пальцы) и фермеров (бедра).
- Ожирение или избыточный вес: это особенно актуально при остеоартрите тазобедренного и коленного суставов, поскольку дополнительный вес со временем создает нагрузку на эти грузонесущие суставы.
- Проблемы с питанием и абортом витаминов: у людей, которые находятся на ранних стадиях остеоартрита и имеют дефицит витамина D, заболевание может прогрессировать быстрее.
Видео – добавки для остеоартроза: что я должен знать?
Могу ли я предотвратить развитие остеоартрита?
Не существует волшебной формулы, позволяющей избежать дегенерации суставов.Тем не менее, для остеоартрита, который поражает колени и бедра (которые наиболее часто поражаются в двух суставах), поддержание идеального веса или потеря избыточного веса могут помочь предотвратить остеоартрит в этих областях или уменьшить его скорость прогрессирования.
Как узнать, есть ли у меня остеоартрит?
Существует три ключевых элемента для постановки точного диагноза остеоартрита:
- полная оценка и физическое обследование у врача
- рентгенологические исследования (рентген и / или другие изображения)
- лабораторные анализы
Физическое обследование
Ваш врач поговорит с вами, чтобы узнать историю болезни и симптомы, а затем проведет медицинский осмотр для оценки:
- уровень боли
- Совместный диапазон движения
- мышечная сила в пораженном регионе
- наличие какого-либо отека или болезненности сустава
- походка (как вы ходите), если болезнь в бедре или колене
Рентгенологические исследования
Когда физическое обследование показывает, что у человека может быть остеоартрит, для подтверждения диагноза и определения степени дегенерации сустава могут потребоваться различные формы визуализации.
Imgaing для диагностики прогрессирующего остеоартрита
Рентгеновские снимки очень полезны для диагностики прогрессирующего остеоартрита, потому что пораженный сустав будет иметь определенные характеристики:
- Кости, расположенные ближе друг к другу, чем должны быть. По мере износа хряща суставное пространство может сужаться.
- Кисты. Когда организм реагирует на разрушение хряща и пытается стабилизировать сустав, в кости могут образовываться цисты или заполненные жидкостью полости.
- Увеличение плотности костей или неровных суставов: когда кости больше не сжимаются хрящом, они могут тереться друг о друга, создавая трение.Тело реагирует, откладывая больше кости в ответ, увеличивая плотность кости. Увеличенная кость создает неровные поверхности суставов и остеофиты (костные шпоры) вокруг краев сустава.
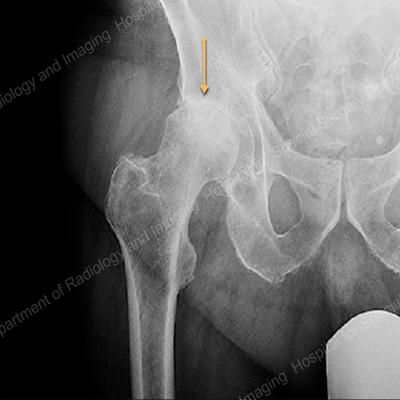
Рентгеновский снимок тазобедренного сустава, показывающий остеоартрит и сужение суставного пространства между бедренной костью (бедром) и тазом.
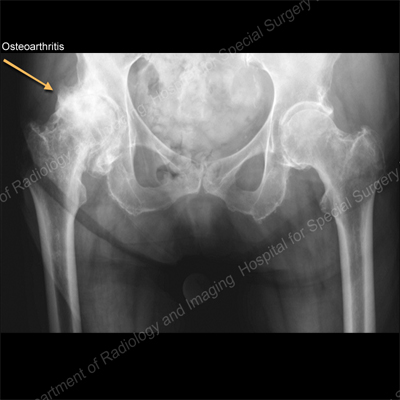
Рентгеновский снимок тазобедренного сустава с выраженным сужением суставного пространства и большими остеофитами
Визуализация для диагностики ранней стадии остеоартрита
Подтверждение раннего остеоартрита является более сложным, потому что признаки гораздо более тонкие.Больница специальной хирургии разработала специальные рентгеновские снимки, которые повышают чувствительность обычных рентгеновских снимков, позволяя обнаруживать ранние изменения в суставе, прежде чем они станут заметными при обычном рентгеновском исследовании.
В некоторых случаях одних только рентгеновских снимков недостаточно, чтобы показать меньшие различия, связанные с ранним началом артрита. В этом случае используются другие специализированные технологии диагностической визуализации. К ним относятся:
- КТ (компьютерная томография, иногда называемая «КТ»): КТ отлично подходит для выявления образования остеофитов (костных отростков) и того, как они влияют на окружающие мягкие ткани сустава.
- Ультразвук: эта чувствительная технология визуализации полезна для выявления синовиальных кист, которые могут образовываться в сочетании с остеоартрозом. Ультразвук также можно использовать для визуализации суставного хряща у пациентов, которые не могут пройти МРТ из-за определенных заболеваний.
- Визуализация в ядерной медицине, например, сканирование радионуклидов: сканирование костей очень чувствительное и может показывать аномалии в костях и суставах, которые еще не видны на рентгеновских снимках. Их также можно использовать для визуализации всего скелета за одно обследование, чтобы продемонстрировать, есть ли у пациента остеоартрит во многих частях тела. МРТ
- (магнитно-резонансная томография): МРТ
Остеоартроз плеча: диагностика и лечение
ПИТЕР Дж. МИЛЛЕТТ, MD, MSc, Клиника Steadman Hawkins, Вейл, Колорадо
REUBEN GOBEZIE, MD, Университет Кейс Вестерн Резерв, Кливленд, Огайо Комбинированная Ортопедическая Резиденция, Бостон, Массачусетс
Am Fam Physician. 2008, сентябрь 1; 78 (5): 605-611.
 Информация для пациентов: см. Соответствующий раздаточный материал по остеоартриту плеча, написанный Умой Джаяраман, доктором медицинских наук, редактором AFP.
Информация для пациентов: см. Соответствующий раздаточный материал по остеоартриту плеча, написанный Умой Джаяраман, доктором медицинских наук, редактором AFP.
Остеоартроз плеча – это постепенное ношение суставного хряща, которое приводит к боли и скованности. По мере того как поверхность сустава дегенерирует, субхондральная кость реконструируется, теряя свою сферичность и конгруэнтность. Суставная капсула также утолщается, что приводит к дальнейшей потере вращения плеч. Это болезненное состояние является растущей проблемой старения населения. В большинстве случаев диагноз дегенеративного заболевания суставов плеча может быть сделан с тщательным анамнезом, физикальным обследованием и рентгенографией.Симптомы и степень артрита плеча, видимые при рентгенографии, определяют лучший вариант лечения. Легкое дегенеративное заболевание суставов можно лечить с помощью физиотерапии и безрецептурных противовоспалительных препаратов, таких как ацетаминофен или нестероидные противовоспалительные препараты. Более распространенные случаи остеоартрита, которые не поддаются лечению без оперативного вмешательства, можно лечить с помощью инъекций кортикостероидов. В тяжелых случаях показана операция. Хирургические варианты включают в себя артроскопическое лечение, артроскопическое капсулярное высвобождение и, в наиболее тяжелых случаях, гемиартропластику или полную артропластику плеча.
Остеоартрит плеча, также известный как дегенеративное заболевание плеча, представляет собой постепенное, прогрессирующее, механическое и биохимическое разрушение суставного хряща и других суставных тканей, включая капсулу кости и сустава. По мере износа суставной поверхности трение в суставе увеличивается, вызывая постепенную потерю нормальных несущих поверхностей с болью и потерей трудоспособности. Существует множество факторов риска развития остеоартрита плеча, в том числе возраст, генетика, пол, вес, инфекция суставов, вывих плеча в анамнезе и предыдущие травмы.Определенные профессии, такие как тяжелая конструкция или спортивные состязания, также являются факторами риска. Распространенность остеоартроза плеча увеличивается с возрастом населения. Врачи первичной медицинской помощи будут сталкиваться с этим заболеванием на разных уровнях тяжести. В этом обзоре освещены эпидемиология, оценка, текущие варианты лечения и результаты лечения остеоартроза плеча.
Посмотреть / Распечатать таблицу
СОРТИРОВКА: ОСНОВНЫЕ РЕКОМЕНДАЦИИ ДЛЯ ПРАКТИКИ
| Клиническая рекомендация | Оценка доказательств | Ссылки |
|---|---|---|
Подмышечная рентгенография должна быть выполнена, поскольку она обеспечивает лучшие изображения суставов. сужение пространства для диагностики дегенеративных заболеваний суставов плеча.Эта точка зрения также помогает исключить вывих. Переднезадняя рентгенография, при которой рука активно удерживается при 45 градусах отведения, может выявить сужение суставного пространства у пациентов с нормальной нейтральной переднезадней рентгенографией. | C | 10 |
Первоначальный подход к раннему остеоартриту должен начинаться с изменения активности, отдыха и гололеда. Физиотерапия, силовые тренировки и аэробные упражнения в некоторых случаях облегчают симптомы; у других пациентов лекарства, отпускаемые без рецепта, могут быть достаточными для облегчения боли. | C | 12, 23, 24 |
Ацетаминофен должен быть первым фармакологическим средством, используемым для лечения боли. Терапевтический эффект достигается при дозировке от 3 до 4 г в сутки. | C | 13 |
Наиболее распространенными показаниями для артропластики плеча являются боли при артрите плеча с потерей функции, которая не отвечает на консервативное лечение; конечная стадия ротаторной манжеты слезная артропатия; некроз; и ранее неудачная операция по сохранению суставов или полная артропластика плеча. | C | 16 |
СОРТИРОВКА: КЛЮЧЕВЫЕ РЕКОМЕНДАЦИИ ДЛЯ ПРАКТИКИ
| Клиническая рекомендация | Оценка доказательств | Ссылки |
|---|---|---|
Подмышечная рентгенография должна быть выполнена, поскольку она должна быть выполнена, так как рентгенография должна быть выполнена лучшие снимки сужения суставов для диагностики дегенеративных заболеваний суставов плеча. Эта точка зрения также помогает исключить вывих. Переднезадняя рентгенография, при которой рука активно удерживается при 45 градусах отведения, может выявить сужение суставного пространства у пациентов с нормальной нейтральной переднезадней рентгенографией. | C | 10 |
Первоначальный подход к раннему остеоартриту должен начинаться с изменения активности, отдыха и гололеда. Физиотерапия, силовые тренировки и аэробные упражнения в некоторых случаях облегчают симптомы; у других пациентов лекарства, отпускаемые без рецепта, могут быть достаточными для облегчения боли. | C | 12, 23, 24 |
Ацетаминофен должен быть первым фармакологическим средством, используемым для лечения боли.Терапевтический эффект достигается при дозировке от 3 до 4 г в сутки. | C |

