Лечение пареза: симптомы, лечение, причины болезни, первые признаки
Парез: симптомы и причины заболевания
Парез нижних конечностей – это патологический процесс, при котором снижается сила в мышцах. Возникновение патологии диагностируется на фоне повреждения нервных волокон.
При парезе конечностей у пациента отмечается комплекс симптомов, что предоставляет возможность его самостоятельного определения. Несмотря на это, пациент должен обратиться за помощью к доктору, который точно проставит диагноз и назначит действенное лечение.
Разновидности болезни
Парез конечностей разделяется на несколько видов в соответствии с причинами его возникновения. Он может быть:
- Центральным. Парезы конечностей появляются, если нарушается пирамидный путь, которым проводятся двигательные импульсы. При патологии повышается тонус в области паретичных мышц.
- Периферическим. Развитие пареза конечноестей диагностируется, если поражаются ядра в черепно-мозговых нервах или двигательные мотонейроны и нервы, которые пролегают от них к мышцам. При этой форме пареза нижних конечностей не только снижается тонус в паретичных мышцах, но и отмечается их атрофия.
В соответствии с особенностями распространения парезы конечностей делятся на виды. У пациентов диагностируется развитие:

- Гемипареза. При этой форме заболевания наблюдается поражение обеих конечностей с одной стороны.
- Тетрапареза. Патологический процесс протекает в верхних и нижних конечностях.
- Монопареза. Появление болезни наблюдается в одной руке или ноге.
- Праратареза. Развитие заболевания диагностируется только в нижних или верхних конечностях.
Существует несколько разновидностей парезов конечностей, которые рекомендовано определять для назначения действенного лечения.
Причины патологии
Развитие пареза конечностей диагностируется по разнообразным причина. Если в спинальном или мозговом кровообращении имеются нарушения, то это приводит к развитию болезни.
Рука или нога поражается патологией при опухолевых процессах доброкачественного или злокачественного характера в спинном или головном мозге. развитие патологии диагностируется при травмах.

Конечность может поражаться заболеванием при абсцессах в головном или спинном мозге. При воспалительных процессах в мозге диагностируется возникновение пареза конечностей.
Он появляется на фоне миастении. Это заболевание, при котором диагностируется патологическая утомляемость мышц. Лева или правая нога пациента поражается патологией при иммуновоспалительных заболеваниях.

Патология диагностируется при демиелинизирующих болезнях, которые характеризуются быстрым распадом миелина.
Нижний парез диагностируется у пациентов на фоне ботулизма, который относится к категории отравлений. Причиной патологии может быть миопатия. Это заболевание врожденного или приобретенного характера, при котором в мышцах нарушается обмен веществ. Возникновение пареза конечностей наблюдается при эпилепсии. Если в организме пациентов протекают болезни моторных нейронов, то он находится в группе риска.

Существует много причин появления пареза нижних конечностей, которые рекомендовано определять для назначения действенной терапии.
Симптоматика заболевания
При парезе конечностей у пациентов отмечается возникновение соответствующих симптомов. Основным признаком патологического процесса является слабость в мышцах, из-за которой снижается качество жизни пациента. Если отмечается слабость в задних мышцах шеи, то у человека немного свисает голова вперед. При слабости и онемении в ногах человек не может самостоятельно передвигаться. Ему трудно вставать из положения сидя.

У больного при патологическом процессе наблюдается изменение походки. В период ходьбы пациент переваливается с ноги на ногу. В период подъем а ноги у пациента свисает стопа.
Если заболевание поражает верхние конечности, то человеку трудно их поднимать и удерживать на весу. Заболевание сопровождается существенным снижением рефлексов. У некоторых пациентов во время протекания болезни диагностируют гиперфлеексию.
Симптомы пареза характеризуются постепенным проявлением. Именно поэтому при обнаружении первых признаков заболевания на ранних стадиях рекомендовано обратиться за помощью к специалисту. Только доктор после проведения соответствующей диагностики разработает действенную схему лечения пареза.
Диагностические мероприятия
При посещении доктора он проводит осмотр пациента и сбор анамнеза, что предоставляет возможность постановки предварительного диагноза. Для его подтверждения и определения причин патологии рекомендовано использование лабораторных и инструментальных методик:
- Токсикологическеого анализа крови, с помощью которого обнаруживается отравление.

- Анализа крови. Предоставляет возможность определения воспалительного процесса.
- Пробы с призерином. Предоставляет возможность определения миастении.
- Электронейромиографии. С помощью диагностической методики определяется оценка электрической активности мышц.
- Электроэнцефалографии. Методика применяется для определения работоспособности различных участков мозга.

- Компьютерной томографии. Обеспечивает послойное изучение структур головного мозга и определения нарушений в органе.
- Магниторезонансной ангиографии. Применение методики осуществляется для определения проходимости и целостности артерий в головном мозге.
- При возникновении необходимости пациент консультируется с нейрохирургом.

При подозрении на патологический процесс рекомендовано проведение комплексной диагностики. Это предоставит возможность определения причин и назначения действенного лечения пареза.
Терапия заболевания
Лечение пареза может проводиться различными методами, выбор которых осуществляется в соответствии с причиной. В большинстве случаев осуществляется применение хирургического вмешательства. Если заболевание развивается на фоне опухолевых процессов в мозге, то рекомендовано проводить операцию по ее удалению.
Хирургическое вмешательство рекомендуется для удаления гематом. Операцию применяют для лечения парезов, которые развиваются на фоне гнойников. В этом случае делают назначение параллельного применения антибактериальной терапии, с помощью которой купируется инфекционный процесс.

При нарушенном кровообращении рекомендовано применять препараты, которые нормализуют кровообращение. Также больным рекомендован прием медикаментов, действие которых направлено на улучшение кровотока и обмена веществ в головном мозге. Подбор определенных медикаментозных средств проводится только доктором в соответствии со степенью тяжести патологии, а также индивидуальными особенностями организма пациента.
Если в спинном или головном мозге протекает инфекционный процесс, то пациенту нужно принимать антибиотики. При ботулизме, который провоцирует парез, рекомендуют вводить противоботулиновую сыворотку. Пациентам при миастении рекомендовано использовать лекарства, с помощью которых обеспечивается улучшение нервно-мышесчной проводимости. При отравлении пациентам показана витаминотерапия.

Лечение болезни проводится только по назначению врача и направляется на устранение причины, что гарантирует его результативность.
Осложнения и профилактика
При несвоевременном лечении патологического процесса у пациента наблюдается развитие осложнений. Наиболее часто они проявляются в виде стойкого неврологического дефекта. У пациентов в определенной группе мышц значительно снижается мышечная сила.
Неправильное лечение патологии приводит к тому, что у пациента нарушается социальная и трудовая адаптация, что объясняется неврологическими нарушениями.

Во избежание развития патологии рекомендовано своевременно проводить ее профилактику, которая заключается в выполнении определенных правил. Если в организме протекают инфекционные процессы, то их нужно своевременно и правильно лечить.
Пациент должен отказаться от вредных привычек, к которым относится курение и прием алкогольных напитков.

Человек должен вести здоровый образ жизни. Ему нужно заниматься любимым видом спорта. Если такая возможность отсутствует, то ежедневно проводится утренняя гимнастика.
Человек должен каждый день гулять на свежем воздухе в течение часа. В профилактических целях нужно строго соблюдать режим питания, который требует ежедневного употребления овощей и фруктов. При возникновении симптомов любого заболевания человеку рекомендуется обращаться к доктору.
Парез – это патологический процесс, который приводит к снижению подвижности и качества жизни человека. Существует большое количество симптомов патологии, проявляющихся в соответствии с особенностями ее протекания. При возникновении признаков болезни пациент должен пройти диагностику в медицинском центре. Это позволит определить ее причину и назначить действенное лечение.
Что такое парез позвоночника. Парез конечностей — причины, симптомы и лечение. Лечение пареза аппаратными способами
Мозг человека является главным центром, откуда отправляются сигналы на периферию, к другим органам, и органы откликаются на приказы головного мозга. Однако при определенных обстоятельствах сигналы могут не проходить в нужный момент к одному или нескольким частям организма человека. И тогда эта часть организма постепенно атрофируется, если не находится нужное лечение.
Так у человека возникают неприятные симптомы — парезы конечностей, рук или ног. Сложный механизм данного явления требует детального рассмотрения.
Парезы конечностей как симптом заболевания
Парез конечностей наступает вследствие нарушений работы головного или спинного мозга. Тех его участков, которые отвечают за двигательную активность. При этом перестают слушаться, что не позволяет человеку свободно передвигаться. Очень часто такое состояние провоцирует инсульт.
В международной классификации болезней (МКБ-10) иногда такую патологию относят к коду R 29.8 — другие и неуточненные симптомы и признаки.
При парализации ноги и стопы очень трудно сгибается бедро, пропадает чувствительность. Если произошел парез рук, то становится заметным уменьшение движений. Человек даже не может осуществить обычного рукопожатия.
При длительной парализации мышцы начинают атрофироваться, и восстановить их функции будет все сложнее. Для этого потребуется специальное лечение, массаж и ЛФК.
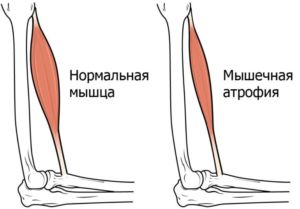
Атрофия мышц при парезе конечностей
Виды парезов
Специалисты классифицируют несколько видов парезов.
Это зависит от нескольких факторов:
- мышечная сила;
- места поражения;
- в зависимости от количества пораженных конечностей.
Мышечная сила разделяется по бальной системе:
- Отсчет начинает от 5 баллов. При этом не должно быть заметно никаких двигательных нарушений. Пациент является совершенно здоровым в этом направлении.
- При 4 баллах проявляется небольшое нарушение работы мышц , но они еле заметны. Это легкий парез.
- Если выставляется 3 балла , значит ухудшение мышечной функциональности стало заметнее. Случаются моменты, когда часть руки или ноги не слушается.
- При определении 2 баллов тяжело сгибать руки и ноги.
- 1 балл характеризует тяжелую стадию парализации. Для любых движений необходимо прилагать большую силу воли.
- Полный паралич означает 0 баллов и человек становится полностью обездвиженным.
При определении места наступления парализации различают:
- Спастический парез , еще его называют центральным. В этом случае у человека парализуется одна сторона тела. При этом будут парализованы рука и нога, с одной правой или левой стороны. Этот вариант пареза характеризуют неравномерным или частичным изменением тонуса мышц.
- (или вялый парез) происходит из-за поражения клеток головного мозга. При нем пропадают все рефлексы, мышцы не слушаются. Еще человек становится полностью обездвиженным. Впоследствии мышцы полностью атрофируются.
- Смешанный парез объединяет в себе признаки вялого и центрального парезов.

Периферический или вялый парез
Виды парезов могут определяться по количеству пораженных конечностей:
- Монопарез . В этом случае страдает только одна конечность.
- Гемипарез . Тогда поражена одна сторона. Левосторонний или правосторонний парез.
- Парапарез . Это когда парализован верх или низ, верхний парез и нижний парез.
- Тетрапарез. В этом случае происходит полная парализация всех рук и ног.
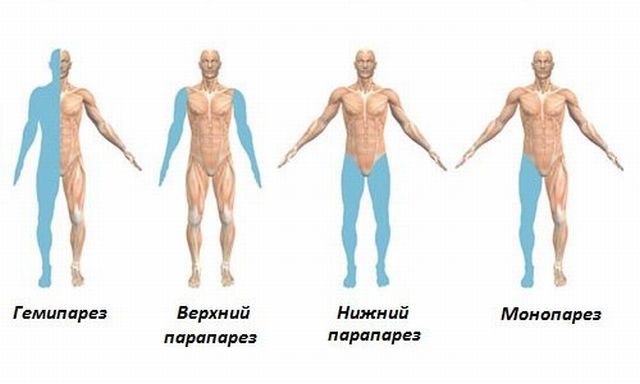
Виды парезов характеризуется характерными симптомами.
Симптомы пареза конечностей
Парез, как и другое заболевание имеет свои симптомы. Их можно выявить при осмотре пациента и проведении исследования.
Симптомы, которые имеет пареза конечностей: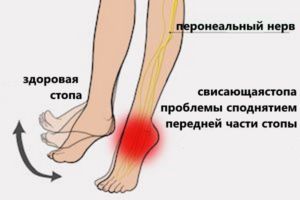
- У человека меняется походка. Она становится неуверенной и похода на переваливание из стороны в сторону. Пациенту очень трудно вставать. Возникают затруднении при любом движении или передвижении, нарушение координации (атаксический синдром).
- Мышцы на руках и ногах ослабевают. Резко снижается или повышается тонус мышц.
- Стопа провисает и не слушается.
- Может проявиться патологический стопный рефлекс .
- Ухудшается работа системы кровообращения. Это происходит из-за неподвижного образа жизни и атрофии стенок сосудов. Из-за этого и будет плохо работать сердце.
- Паралич конечностей может сопровождаться парализацией внутренних органов . Особенно этому подвержена пищеварительная система.
Даже не специалист может определить, что у человека парализовало конечности. Но только врач установит причину и назначит лечение.
Как происходит диагностика?
Для выявления причины и вида парализации понадобится консультация нескольких специалистов:
- Нейрохирурга.
- Психиатра.
- Пульмонолога.
- Психоневролога.
- Отоларинголога.
Для выявления полной клинической картины нужно провести подробный осмотр. Пациент обязательно сдает кровь на анализ. Проверяется его психогенная реакция.
Из методов исследования обязательно используют:
- компьютерную томографию;
- магнитно-резонансную томографию;
- нейроносонографию;
- рентгеноскопию.
Проверяются рефлексы конечностей, обследуется головной мозг. После этого может быть выявлена причина парализации. Основным специалистом, который выбирает диагностику и лечение является невролог.
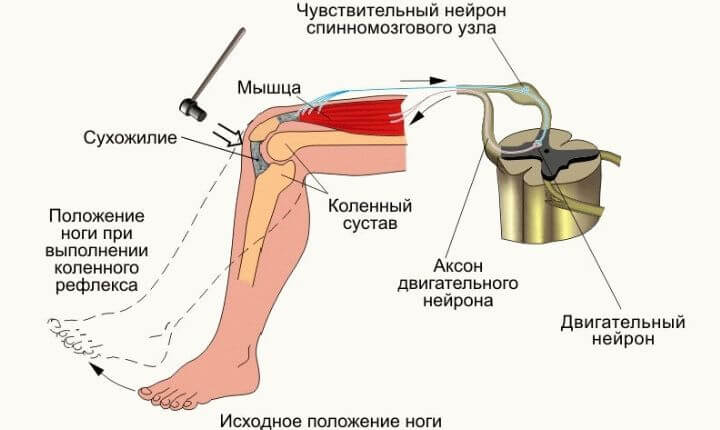
Проверка рефлексов
Чем отличается паралич от пареза?
Врачи различают эти два понятия по степени поражения организма человека.
Парез – это ухудшения работы мышц, затруднение в движениях. Но все-таки при приложении определённых усилий человек может передвигаться сам или с помощью.
Паралич заключается в полной неспособности к передвижению. Человека могут переносить, но он не может двигать руками или ногами.
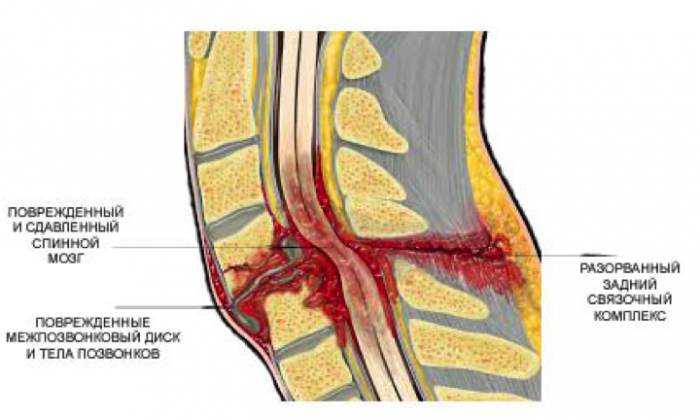
Травма спинного мозга
Причины пареза
Чаще всего парализацию провоцирует поражение нейронов в коре головного мозга.
Но могут быть выявлены и другие факторы, которые спровоцируют парез конечностей:
- Опухоли головного мозга или воспалительные процессы в головном мозге.
- Нарушение работы сосудистой системы, кровоизлияния в мозг (спинальный инсульт).
- Нервная болезнь , которая называется эпилепсией.
- Болезни центральной нервной системы (ДЦП, склероз, сирингомиелия и другие).
- Атрофия мышц.
- Сложные инфекции, которые попали в организм.
- Гнойный очаг в организме , который способен вызвать заражение крови или распространение воспаления во всем организме.
- Сложные травмы, которые могут задеть череп, позвоночник, травмы спинного или головного мозга.
- Нарушение обменных процессов (диабет).
Причины парализации могут носить индивидуальный характер.
Лечение пареза
Для лечения пареза конечностей использ
лечение и профилактика, лечение пареза
 Парез конечностей — это ослабление двигательной функции конечностей или мышечных систем, вызванный нарушением работы коры головного мозга и его отделов, ответственных за двигательную активность. Одной из самых распространенных причин пареза является кровоизлияние в мозг (инсульт), или ишемия (стойкий спазм сосуда головного и спинного мозга). Если вовремя не начать лечение пареза, то он может привести к полной потере двигательной функции (параличу). Самое главное — вовремя выявить заболевание, так как многие списывают ослабление своих мышц на растяжения, повреждение самих мышц и связок. Между тем,
Парез конечностей — это ослабление двигательной функции конечностей или мышечных систем, вызванный нарушением работы коры головного мозга и его отделов, ответственных за двигательную активность. Одной из самых распространенных причин пареза является кровоизлияние в мозг (инсульт), или ишемия (стойкий спазм сосуда головного и спинного мозга). Если вовремя не начать лечение пареза, то он может привести к полной потере двигательной функции (параличу). Самое главное — вовремя выявить заболевание, так как многие списывают ослабление своих мышц на растяжения, повреждение самих мышц и связок. Между тем,
Виды парезов
Существует две основные группы парезов: органические и функциональные. Органический парез вызван нарушением взаимосвязи между мозгом и мышцами, функциональный — обусловлен повреждением коры головного мозга. В первом случае лечение заключается только поиске и устранении причины, во втором приходится прибегать к комплексу лечебных процедур. По месту и степени повреждения парезы делятся на: монопарез (парез одной конечности), гемипарез (повреждение одной половины тела), парапарез (парез обеих рук, ног или иных симметричных частей тела), а также тетрапарез (повреждение всех четырех конечностей).
Лечение парезов в Центре остеопатии и здоровья
Для лечение парезов используют все виды активного мануального воздействия (остеопатическое лечение , массаж) и лечебной физкультуры, их сочетание зависит от стадии заболевания и типа пареза. Остеопатическое
лечение парезов в нашем Центре в последнее время пользуется все большей популярностью, так ка позволяет быстро нормализовать деятельность нервной системы, в мышцах и избавиться от симптомов пареза. Для лечения также часто используется массаж в сочетании с теплом и ЛФК. Нагрузки можно постепенно увеличивать по мере развития мышц.Часто парез встречается и у детей — как правило, это последствие родовой травмы. Если вы заметили, что у вас или у ребенка мышцы работают не так, как раньше (или как должны работать), то стоит немедленно обратиться к врачу за консультацией. Своевременная помощь нашего квалифицированного остеопата избавит вас от необходимости длительного и дорогостоящего лечения. Парез конечностей — это достаточно сложное в лечении заболевание, но профессиональный комплексный подход избавит вас от неприятных симптомов и последствий заболевания.
Пример лечения периферического пареза: К нам в Центр обратилась женщина, у которой после перелома руки и ношения гипса, развилась слабость в кисти этой руки. Слабость была связана с повреждением нервов. Диагноз — Неврит срединного нерва правой руки, периферический парез. После остеопатического лечения у нашего врача- остеопата наметились следующие изменения: улучшения кровообращения. устранение сдавления нерва, сила в кисти полностью восстановилась.
Пример лечения Центрального пареза: К нам в Центр обратился мужчина 68 лет, перенесший инсульт пол года назад, с жалобами на слабость и онемение правых конечностей. При осмотре жалоб было выявлено неправильное положение костей черепа и таза. После 5 сеансов остеопатического лечения сила в конечностях увеличилась, мужчина стал увереннее ходить, уменьшились головные боли, улучшилась память.
Сеанс остеопатического лечения проводится один раз в неделю. Количество сеансов от 5-10 индивидуально, определяет наш специалист на первой консультации. Первая консультация у нас бесплатна, если Вы сразу после нее остаетесь на остеопатическое лечение. Звоните, чтобы записаться на сеанс прямо сейчас !
лечение, причины, как лечить препаратами, ЛФК
Парез стопы – это частичная потеря стопой мышечной силы вследствие нарушения работы нервной системы. Если произошла полная потеря мышечной активности, то тогда речь идет о параличе стопы. Парез не является самостоятельной болезнью ног, он лишь один из симптомов того или иного заболевания.
Причины и виды пареза
Парез возникает из-за нарушения работы центральной или периферической нервной системы. В первом случае, парезы называются центральными и чаще бывают односторонними, то есть поражается либо правая, либо левая стопа. Причинами центральных парезов могут являться:
- Инсульт.
- Энцефалит.
- Рассеянный склероз.
- Опухоли головного или спинного мозга.
- Боковой амиотрофический склероз.
- Травмы спинного или головного мозга.
- Межпозвоночная грыжа.
Периферические парезы возникают вследствие нарушения работы периферических нервов – большеберцового или малоберцового, что чаще всего является результатом:
- Сахарного диабета
- Алкоголизма.
- Травмы.
Симптомы
В зависимости от тяжести поражения нервов, признаки пареза могут быть выражены в той или иной степени. И также имеет значение, повреждение какого именно нерва привело к парезу. При поражении большеберцового нерва нарушается работа сгибателей пальцев и подошвенное сгибание стопы, невозможным становится приведение стопы внутрь. Пациент не может стоять на носочках, а пальцы принимают «когтеобразное» положение.
Патологии малоберцового нерва в первую очередь проявляется отвисанием стопы и невозможностью ходить на пятках.
Межпозвоночная грыжа может привести к сдавлению корешковой артерии и нарушению питания соответствующего нервного корешка. Если это корешки поясничного отдела, то может возникнуть так называемый парализующий ишиас: резкая боль в голени, а затем слабость разгибателей стопы. Самым заметным признаком пареза стопы является «петушиная походка» (степпаж).
Больной неестественно высоко поднимает ноги (или ногу), сгибая их в коленном суставе, чтобы не задевать отвисшей стопой землю. Из-за пареза разгибателей стопы и нарушения чувствительности, больной не ощущает, как ставит ногу на поверхность. Из-за этого ступни часто подворачиваются внутрь или наружу, что резко увеличивает риск получения травм.
Диагностика
При нарушении чувствительности или возникновении слабости в ногах следует не затягивать визит к врачу – неврологу. Врач проведет осмотр, проверит рефлексы и проведет мышечные пробы. Как правило, диагностика пареза стопы не вызывает затруднений.
Но главное – это выявить причину возникшей патологии. Для этого необходимо пройти полное обследование: сдать анализы крови (в том числе на уровень сахара) и мочи, пройти МРТ, рентгенологическое обследование и УЗИ. Дополнительно врач может назначить такие обследования, как:
- Электронейромиография. Этот метод позволяет оценить электрическую активность мышц и скорость нервно-мышечной передачи.
- Магниторезонансная ангиография. С помощью этого метода можно выявить нарушения в сосудах головного мозга и наличие опухолевых образований.
- Компьютерная томография. Методика используется для того, чтобы определить наличие кровоизлияний, очагов деструкции нервной ткани, опухолей.
- Электроэнцефалография. Она используется для оценки электрической активности различных участков головного мозга.

Электронейромиография – один из самых часто используемых методов исследования периферической нервной системы
Лечение пареза стопы
Так как парез не является самостоятельным заболеванием, то вылечить его можно, только установив точную причину возникновения. Если причиной является сахарный диабет, то в первую очередь нужно будет корректировать это заболевание. При травме нервов показано хирургическое вмешательство, также как при опухолях или межпозвоночных грыжах.
В ряде случаев, например, при прогрессировании неврологических заболеваний, полностью избавиться от паралича не удастся. В целом, чтобы лечить парез стопы, используют следующие способы:
- Применение лекарственных средств.
- Лечебная физкультура и массаж.
- Ношение ортопедических пособий.
- Физиотерапевтические методы.
Медикаментозная терапия:
- Миорелаксанты. Эти вещества применяют при спастических парезах, когда увеличение тонуса мышц стопы сопровождается снижением силы. Применяют Лиорезал, Сирдалуд, Дантролен.
- Сосудорасширяющие средства. Эти лекарства позволяют улучшить кровоток в области пораженного нерва, ускорить регенерацию поврежденных тканей. Назначают Никотиновую кислоту, Теофиллин.
- Ноотропы. Это препараты, улучшающие питание мозга и нервных тканей (Пирацетам, Фенотропил, Ноотропил).
- Комплексные препараты, содержащие витамины группы В.
Лечебная физкультура
ЛФК (лечебная физкультура) является важной и неотъемлемой частью восстановления нормальной работы стопы. Оценка мышечной силы проводится по 5 бальной системе. При этом 5 баллов – сила сохранена, нарушений нет, а 0 баллов – отсутствие мышечной силы, паралич (шкала Ловетто).

Перед тем как пациент приступает к тренировкам, врач определяет силу мышц стопы
Правильно и регулярно выполняемые упражнения не только способствуют восстановлению пoдвижнocти и чувствительности, но и помогают избежать атрофии мышц и деформации стопы, а также улучшают обменные процессы в тканях и укрепляют связки и сухожилия.
Гимнастика может включать в себя следующие группы упражнений:
- Упражнения, основанные на рефлексах равновесия. Из положения стоя больной отклоняется или даже падает назад. Инструктор стоит сзади и страхует от полного падения. Стоя на коленях, пациент отклоняется назад, удерживая равновесие и не касаясь пятками ягодиц.
- Упражнения, способствующие пассивному тыльному сгибанию стоп. Выполняются с помощью велотренажера, причем стопы можно фиксировать к педалям специальным ремешком.
- Пациент шагает на лыжах, с закрепленными на них примерно на расстоянии 15–20 см грузами. Это способствует тыльному сгибанию стопы за счет силы тяжести. Важна техника упражнения: пациент должен именно «идти» на лыжах, а не ехать на них.
- Ходьба в специальной обуви без пяток. Или можно использовать ортопедическую обувь, где подошва сделана таким образом, что носок находится выше пятки.
- Поочередная ходьба на пятках и на носках.
- Прыжки поочередно на обеих ногах.
Категорически запрещается выполнять комплекс без присмотра инструктора, так как велик риск падения и получения травмы.
Хороший результат дает массаж стоп, причем выполняется он одновременно на обеих стопах двумя массажистами. После проведения операции комплекс упражнений составляется в соответствии с этапностью реабилитации (послеоперационный период, ранний восстановительный, поздний восстановительный) и зависит от объема хирургического вмешательства и общего состояния пациента.
Читайте также:
Ношение ортопедических пособий
Специальные конструкции (ортезы) помогают удержать ногу в правильном физиологическом положении. Ортезы для лечения пареза стопы могут быть разные:
- В виде двух манжеток. Одна манжетка закрепляется на свод ступни и имеет крючок. Вторая манжетка крепится в зоне голеностопного сустава, имеет эластичную резинку, которая надевается на крючок. Такую конструкцию можно использовать под любую обувь на плоской подошве.
- Карбоновый держатель, представляющий собой специальную конструкцию, состоящую из стельки, задней планки и фиксатора голени.
- Жесткая пластиковая планка, которая расположена вдоль голени. Такая планка крепится к подошве с помощью эластичных лент.
Вид ортеза подбирается каждому больному индивидуально. Такое пособие помогает человеку вести более полноценный образ жизни, так как заметно облегчает ходьбу. Кроме того, осуществляется профилактика серьезных осложнений – невритов и артритов, которые часто возникают при атрофии мышц стопы.

Ортез для отвисающей стопы
Прогноз и профилактика
Прогноз зависит от причины, вызвавшей парез. Если причина – травма, то прогноз практически всегда благоприятный и функция стопы может быть восстановлена в полном объеме. При неврологических заболеваниях основной задачей будет являться недопущение прогрессирования пареза и перехода его в паралич.
Для того чтобы избежать пареза, желательно соблюдать ряд простых мер профилактики:
- Избавиться от вредных привычек (курение, употребление алкоголя).
- Больше ходить пешком, ездить на велосипеде, кататься на лыжах.
- Регулярно проходить профосмотры, а в случае выявления заболеваний, своевременно их лечить.
- Использовать качественную обувь.
Таким образом, парез стопы, являющийся проявлением большого количества заболеваний центральной и периферической нервной системы, не является опасным для жизни. Но при отсутствии лечения может существенно ограничить двигательную активность и даже привести к инвалидности. Комплексное лечение (лекарственные препараты, лечебная физкультура, общеукрепляющие процедуры, ношение ортезов) на ранних стадиях способны полностью восстановить мышечную силу стопы.
Парезы и параличи. Диагностика причин, варианты лечения
Что такое парезы и параличи
Состояние, при котором полностью утрачивается двигательная сила (паралич) или ослаблена (парез) двигательная функция из-за патологий нервной системы, вызывающих нарушения двигательного анализатора.
В отличие от пареза, при параличе больной не может ни сознательно и ни физически двигать конечностями. Пораженный орган не выполняет команды центральной нервной системы.
Причины возникновения
Причина двух патологических состояний в утрате мышечной силы из-за поражений центральной и периферической нервной системы. В зависимости от степени тяжести обездвиживается одна или обе конечности сразу.
Провокатором является нарушение сосудистого питания спинного или головного мозга. Иногда парезы или параличи возникают из-за травм, кровоизлияния, воспалительных процессов мозга. Реже причиной становится рассеянный склероз.
Специалисты сформулировали причины парезов и параличей следующим образом:
- патологии центральной нервной системы, к которым относятся дегенеративно-дистрофические заболевания, геморрагический инсульт, разрушения моторных нейронов спинного мозга и механические повреждения коры головного мозга,
- патологии пораженного органа или конечности, состоящие из атрофии мышц, травмы мышечно-связочного аппарата,
- патологии коммуникационной системы. Сюда входит повреждение связи между мышцами и центральной нервной системы и поражение нейронно-проводниковых каналов из-за которых нервные импульсы не поступают к конечности или органу.
Данные состояния зачастую диагностируются вследствие запущенных форм радикулита, васкулита, травм периферических нервов, заболеваний нервной системы демиелинизирующего типа.
Симптомы и виды
 Различают несколько видов патологий, симптомы которых отличаются между собой:
Различают несколько видов патологий, симптомы которых отличаются между собой:
- центральный паралич. Поражает всю поверхность ноги или руки, а также часть туловища. Мышечный тонус повышен неравномерно, поэтому возникает сложность разгибания локтя и сгибания голени в колене. У больного нога прямая, а рука согнута и находится ближе к туловищу, походка нарушена,
- периферический парез или паралич. Мышцы атрофируются, их тонус снижен. Конечности постоянно поддергиваются, снижаются рефлексы,
- паралич лицевого нерва. При закрытии глаз веки остаются немного приподнятыми. Из-за постоянно приоткрытого глаза нарушается отток слезы, слезотечение увеличивается,
- Парез мышц мимики. Лицо перекошено в здоровую сторону. Поднять брови невозможно, на лбу складки отсутствуют. Есть трудности при закрытии век. Рот перекошен в здоровую сторону, носогубная складка отсутствует. Больному сложно пережевывать пищу.
Нужно отметить отдельный вид паралича – сонный. Он обусловлен нарушениями фаз сна. Сонный паралич длится несколько минут и связан с тем, что двигательная активность еще отключена и запаздывает, а пациент уже пробудился в фазе быстрого сна. Симптомы таковы – пациент во сне осознает свою неподвижность, сон дополняется галлюцинациями, иллюзиями.
Парез распространяется на одну конечность (монопарез), на обе конечности (парапарез), на руки и ноги одновременно (тетрапарез), на одну половину тела (гемипарез).
К какому врачу обращаться при парезах и параличах
Лечение парезов и параличей в компетенции невролога. Специалист проведет обследование на базе Кунцевского лечебно-реабилитационного центра и назначит терапию. Чем быстрее больной обратится за медицинской помощью, тем больше шансов на быстрое выздоровление.
Методы лечения
 Единой схемы лечения не существует. После установления причин возникновения пареза или паралича невролог подбирает медикаменты – миорелаксанты, спазмолитики, витаминные комплексы группы В, которые используются по отдельности или вместе, нейропротекторы, защищающие нервные волокна, препараты для улучшения мозгового кровообращения с антиагрегантным и антигипоксическим действием.
Единой схемы лечения не существует. После установления причин возникновения пареза или паралича невролог подбирает медикаменты – миорелаксанты, спазмолитики, витаминные комплексы группы В, которые используются по отдельности или вместе, нейропротекторы, защищающие нервные волокна, препараты для улучшения мозгового кровообращения с антиагрегантным и антигипоксическим действием.
Обязательным этапом является гимнастика и лечебный массаж, а также физиотерапия. Если форма патологии вялая, то сеансы назначаются сразу. При острой форме пареза или паралича физиолечение проводят после курса антихолинэстеразных препаратов.
Наиболее эффективны следующие методики:
- УВЧ-терапия,
- микроволновая терапия,
- электрофорез с кальцием и новокаином,
- ультразвуковая терапия,
- иглоукалывание,
- ультрафиолетовая терапия.
Физиотерапия подключается, когда появляются признаки функционирования парализованных нервов и мышц. В это же время выполняется массаж для улучшения кровообращения и быстрого оттока лимфы от участка парализованного нерва, предотвращения атрофии мышц, стимулирования нервных импульсов. Параллельно устраняется риск осложнений на глаза, сердце и сосуды.
Результаты
На благоприятный прогноз лечения парезов и параличей влияет характер повреждения нервов. Сотрясение, ишемия, растяжения, ушибы нервов при правильном лечении устраняются полностью. Парезы и параличи при длительном сдавливании, надрыве, разрыве, размозжении нервов лечатся дольше.
Первые улучшения заметны спустя несколько недель неуклонного выполнения предписаний невролога, а выраженная положительная динамика наступает не ранее, чем через 2-4 месяца. Точные сроки восстановления парализованных органов и мышц назвать невозможно.
Реабилитация и восстановление образа жизни
Наряду с лечением в клинике нужно больше двигаться, разрабатывать пораженные мышцы. Доктор показывает ряд упражнений лечебной физкультуры, который больной должен выполнять дома самостоятельно. Важно полностью следовать указаниям невролога и не предпринимать попыток самостоятельного лечения.
В течение года сохраняется риск рецидива, поэтому нужно вести активный образ жизни, полностью отказаться от курения и алкоголя, дозировать физические нагрузку и соблюдать режим дня и ночи. Любые заболевания нужно лечить своевременно, поскольку они могут послужить толчком к вторичному парезу или параличу.
Вернуться к списку
лечение и восстановление, массажи и ЛФК при заболевании
Парез стопы — симптом, для которого характерно снижение силы скелетной мускулатуры. Он может возникать по разнообразным причинам, но всех их объединяет структурное повреждение на определенном уровне передачи нервных импульсов. Подобное состояние всегда осложняется поражением мионевральных синапсов, мышечных волокон. При выставлении диагноза врачи ориентируются на результаты как лабораторных, так и инструментальных исследований. Лечение преимущественно консервативное. И только при его неэффективности пациенту показано хирургическое вмешательство.
Симптомы
Парез левой или правой стопы является тяжелым функциональным расстройством, при котором нарушается работа мышц сгибателей и разгибателей. В клинической практике отмечены случаи одновременного поражения всей скелетной мускулатуры. Проявляется подобное состояние полным обездвиживанием ступней, их неспособностью выполнять амортизационную функцию во время движения.
Стопа, несомненно, служит опорной поверхностью при ходьбе. Но она еще и представляет собой сложную анатомическую конструкцию, которая эффективно «гасит» возникающие амортизационные нагрузки на ноги, пояснично-крестцовый, грудной и даже шейный отделы позвоночника. Стопу формируют 26 костей, объединенных мелкими сочленениями и мощным связочно-сухожильным аппаратом. Продольный и поперечный своды, образованные мышцами сгибателями и разгибателями, обеспечивают подвижность ступни, ее способность смягчать нагрузки во время движения.
А иннервирует стопу седалищный нерв. Достигая подколенной ямки, он разделяется на две крупные ветви, которые, в свою очередь, распадаются на несколько подошвенных частей. Если одна из них подвергается воздействию внешних или внутренних негативных факторов, возникает парез. Он полный, если иннервация расстроилась по вине поражения одного из отделов головного мозга или одного из позвоночных сегментов.
ВАЖНО! Чем меньше сдавлено чувствительное нервное волокно, тем менее выражен парез, а мышечная слабость ощущается на небольшом участке, например, только в пальцах. Это диагностический признак, ориентируясь на который опытные неврологи сразу исключают инсульт, грыжу, менингит.
Читайте также:
Причины и провоцирующие факторы
Парез может возникать из-за поражения сгибателей, разгибателей, дорзальных, поверхностных, приводящих и отводящих мышц. Локализация повреждения должна быть обязательно выявлена, иначе не получится провести адекватное лечение. Парезы разгибателей стопы часто спровоцированы туннельными синдромами. В этих случаях невозможно полноценное выпрямление ступни, ее разворот ни внутрь, ни кнаружи. Походка человека изменяется, возникает впечатление цепляния большого пальца о поверхность.
Парез сгибателей чаще отмечается при значительном укрупнении межпозвоночной грыжи, поражающий пояснично-крестцовый отдел позвоночника. Больной не может полноценно напрячь стопу, чтобы она не провисала, поэтому непроизвольно высоко поднимает колено. Одного взгляда на двигающегося пациента достаточно, чтобы диагност заподозрил расстройство иннервации именно мышц-сгибателей. А вот поражение непосредственно нерва может возникать как из-за травмы, так и в результате нарушения работы спинного или головного мозга. Наблюдается формирование конской стопы вследствие стойкого спазма сгибателей. Он приводит к неспособности человека поставить ступню ровно.
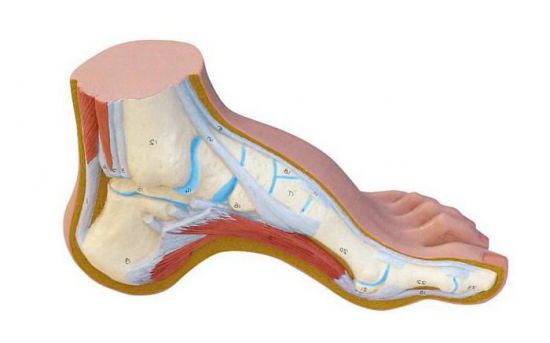
Конская стопа формируется из-за пореза мышц-сгибателей
Причины пареза бывают местными и центральными. Последние возникают из-за расстройства передачи нервных импульсов в структурах головного мозга. Подобные нарушения провоцируют геморрагические и ишемические инсульты, злокачественные и доброкачественные новообразования, а также острое инфекционное воспаление серого вещества. У больных хроническим алкоголизмом частичный паралич ступни свидетельствует о необратимых органических изменениях в одной из структур головного мозга. При отсутствии врачебного вмешательства быстро развивается общая парализация.
ВНИМАНИЕ! В детском возрасте парез стопы может быть вызван церебральным параличом. У взрослых он нередко возникает на фоне энцефалопатии токсической или органической этиологии.
Но чаще всего причины пареза стопы бывают местными. Развивается он на фоне таких патологических состояний:
- туннельных синдромов, местом локализации которых становится грушевидная мышца, подколенная ямка, таранная кость, образующая голеностопный сустав;
- расстройств кровообращения, провоцирующих ухудшение трофики мягкотканных структур и возникновение компрессионного отечного синдрома, — варикозного расширения вен ног, облитерирующего эндартериита, диабетической ангиопатии, атеросклероза;
- травматических нарушений целостности нервов из-за переломов костей;
- рубцовой деформации после масштабных разрывов связок и сухожилий с выраженным снижением их функциональной активности;
- повреждений пояснично-крестцовых межпозвоночных дисков, характерных для остеохондроза с корешковым синдромом, протрузий, экструзий, межпозвоночных грыж;
- спондилеза, спондилоартрита;
- болезни Бехтерева, системной красной волчанки, склеродермии, ревматоидного артрита и других системных заболеваний;
- врожденной или приобретенной нестабильности позвонков, в результате которой они смещаются и сдавливают спинномозговые корешки;
- деформирующего остеоартроза, поражающего тазобедренные, коленные, голеностопные суставы.
В роли провоцирующих развитие пареза правой или левой стопы факторов выступают вредные привычки. Этиловый спирт, никотин, ядовитые табачные смолы негативно влияют на состояние кровеносных сосудов. Они становятся хрупкими, ломкими, что приводит к расстройствам кровоснабжения мышц ног кислородом и питательным веществами, их ослаблению и часто необратимому повреждению.
Что указывает на мышечную слабость?
Стойким парезом стопы манифестируют травмы ноги или позвоночника, геморрагические или ишемические инсульты, менингит. При хронических патологиях он возникает далеко не сразу. На начальном этапе человека тревожат слабые дискомфортные ощущения, которые он не может даже объективно оценить. Просто чувствуется, что при движении появляются трудности с постановкой и (или) подъемом стопы. Постепенно мышцы ослабевают, а признаки расстройства иннервации становятся интенсивнее. Теперь парез начинает проявляться такими симптомами:
- покалыванием, чувством онемения и ползающих мурашек;
- выпадением чувствительности;
- болями в ногах, усиливающимися при ходьбе;
- неприятными ощущениями в пояснице — слабым жжением, болезненностью;
- полной или частичной атрофией мышечных волокон, которая приводит к неспособности человека передвигаться на большие расстояния, спускаться или подниматься по лестнице;
- снижением объема движений в голеностопном, тазобедренном и (или) коленном суставе;
- деформацией стопы, ее нефизиологичным выгибанием.
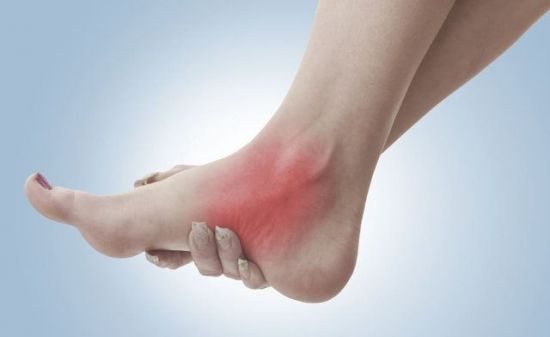
Парез стопы проявляется болями при ходьбе, жжением, выпадением чувствительности
Помимо слабых, умеренных или выраженных болей, начинают бледнеть кожные покровы из-за расстройства трофики. Объем мышечных тканей медленно, но неуклонно уменьшается, что визуализируется в усыхании стопы. Врач может определить глубокий парез и по снижению уровня пульсации на кровеносном сосуде, расположенном на внутреннем своде ступни.
При конской стопе возникает стойкое подошвенное сгибание — под углом 90 и менее градусов оно невозможно или затруднено. В особо тяжелом случае стопу невозможно вывести в нормальное положение даже путем пассивного сгибания.
Диагностика
Начальный диагноз выставляется на основании анамнеза, жалоб и внешнего осмотра пациента. Обязательно проводится неврологический осмотр для определения мышечной силы, объема движений, степени выпадения чувствительности. Для его подтверждения и выявления слабости мышц выполняется ряд лабораторных и инструментальных исследований:
- анализ крови необходим при подозрении на развитие воспалительного, в том числе инфекционного процесса. По гемограмме судят о его интенсивности, анализируя данные лейкоцитарной формулы, СОЭ. Проведение биохимического исследования помогает установить видовую принадлежность инфекционных возбудителей;
- люмбальная пункция с забором спинномозговой жидкости необходима для исключения субарахноидального кровоизлияния, инфекционно-воспалительного заболевания мозга и оболочек. А измерение напора жидкости позволит заподозрить опухоль, абсцесс, обширное кровоизлияние;
- рентгенография наиболее информативна при спинальной травме, повреждении костей и суставов нижних конечностей;
- томография позволяет оценить состояние нервов, кровеносных сосудов, мышц, связок, сухожилий;
- миелография выполняется при грыже межпозвоночных дисков, спинальном повреждении, опухоли.
Одно из самых информативных исследований при парезе стопы — электронейромиография. Ведь при поражении нервного ствола требуется функциональное исследование, помогающее оценить проводимость импульсов к мышцам, скорость прохождения сигнала. Анализ выполняется и для определения локализации повреждения, способности скелетной мускулатуры к сокращению.
Эффективные методы лечения
Проводится комплексная поэтапная терапия пареза стопы. Его можно вылечить одновременным устранением болей, тугоподвижности и причины мышечной слабости. Используются лекарственные средства, проводятся физиопроцедуры для восстановления поврежденных структур стопы, предупреждения дальнейшего их разрушения.
Фармакологические препараты
Парез стопы лечится препаратами различных клинико-фармакологических групп. Чаще всего в терапевтические схемы включаются такие средства:
- нестероидные противовоспалительные средства — Диклофенак, Кетопрофен, Нимесулид, Мелоксикам, Ибупрофен, Лорноксикам, Кеторолак, Индометацин;
- глюкокортикостероиды — Метилпреднизолон, Дипроспан, Триамцинолон, Дексаметазон, Гидрокортизон;
- миорелаксанты — Сирдалуд, Мидокалм, Баклосан;
- препараты с витаминами группы В — Нейробион, Комбилипен, Мильгамма;
- средства, улучшающие кровообращение — Эуфиллин, Пентоксифиллин, Никотиновая кислота.
Мази и гели с отвлекающим, согревающим действием помогают лечить парез стопы за счет улучшения в ней кровообращения. Особенно хорошо зарекомендовали себя Капсикам, Эфкамон, мазь скипидарная, Випросал, Финалгон, Апизартрон, Наятокс, Бен-Гей.
Гимнастика для стоп
Регулярные занятия лечебной физкультурой позволяют значительно улучшить кровообращение в стопах при парезе. Упражнения подбираются врачом ЛФК, учитывающим степень тяжести мышечной слабости. Ориентируется он и на общее состояние пациента, наличие у него других заболеваний. ЛФК при парезе весьма эффективен, так как воздействует непосредственно на ослабленные мышцы и связки, поддерживающие своды стоп. Полезны упражнения, которые помогают разработать все суставы ног:
- сгибание и последующее разгибание пальцев ног;
- вращение стоп из стороны в сторону;
- вытягивание носочков.
Пациентам рекомендовано поднимать с пола ногами мелкие предметы, зажав их между пальцами, перекатывать их подошвой. Для этого целесообразно приобрести в аптеке массажный мячик с пластиковыми шипами. Лучше передвигаться по квартире сначала на пятках, а затем плавно перекатываться на носки.

Для укрепления мышц при парезе рекомендуется перекатывание стопой мелких предметов
СОВЕТ! Если во время занятий возникают болезненные или другие дискомфортные ощущения, то упражнения следует прекратить. Возобновить их можно после часового отдыха.
Массаж и мануальная терапия
Массаж при парезе стопы может быть классическим, точечным, сегментарным. Механическое воздействие на ослабленные мышцы стимулирует их укрепление, предупреждает атрофические изменения, восстанавливает иннервацию. Хорошо зарекомендовал себя ручной и аппаратный вакуумный массаж с помощью медицинских банок. Его терапевтическая эффективность обусловлена разницей давления в глубинных и поверхностных тканях, а также комбинированием вакуума и магнитных полей.
Нередко избежать хирургического лечения пареза стопы позволяет вытяжение позвоночного столба — тракция, как сухая, так и подводная. Но показана она только тем пациентам, у которых мышечная слабость спровоцирована остеохондрозом и небольшими межпозвоночными грыжами. Благодаря увеличению расстояния между телами позвонков исключается сдавление ими спинномозговых корешков и кровеносных сосудов.
Хирургическое лечение
Устранить структурные дефекты, ставшие причиной пареза, помогает хирургическое вмешательство. Пациентам с ишемическим инсультом рекомендована реперфузия методом селективного тромболизиса, шунтирования, эндартерэктомии. При сдавлении спинномозговых корешков, туннельных синдромах необходима декомпрессия.
Малоинвазивные хирургические операции чаще осуществляются чрескожно. Через два небольших разреза вводятся эндоскопические инструменты, в том числе миниатюрная камера, изображение с которой передается на монитор. Используется обычно полное обезболивание: наркоз, спинномозговая или перидуральная анестезия. После операции на позвоночнике или стопе назначается прием анальгетиков, антибиотиков, спазмолитиков.
НА ЗАМЕТКУ! На завершающем этапе операции накладывается гипсовая повязка на несколько недель. После ее удаления снимаются швы, стопа вновь иммобилизуется жестким ортезом. В редких случаях возникают осложнения, например, повреждения икроножного нерва.
Физиотерапия
Лечение пареза стопы редко обходится без электрофореза. На стопу накладывается повязка, пропитанная раствором лекарственного средства (НПВП, хондропротекторов, препаратов группы витаминов B, анальгетиков). Сверху нее располагается небольшая металлическая пластинка. После прохождения сквозь нее слабых разрядов электрического тока в мышцы, связки, сухожилия стопы проникают молекулы препаратов, оказывая выраженное лечебное воздействие. Используются и такие физиотерапевтические процедуры:
- УВЧ-терапия;
- магнитотерапия;
- лазеротерапия.
Во время этих манипуляций в стопе ускоряется кровообращение, нормализуется обмен веществ, запускаются регенеративные процессы. В терапии парезов применяются аппликации с бишофитом, парафином, озокеритом.
Прогноз
При обращении пациента за медицинской помощью при появлении первых признаков пареза прогноз благоприятный. Своевременное проведение консервативного лечения позволяет полностью восстановить все функции стопы. При развитии осложнений прогноз менее благоприятный, особенно при необходимости хирургического вмешательства. Несмотря на грамотное проведение операции, нередко формируются участки с грубыми фиброзными тканями, поэтому в последующем может наблюдаться нарушение работы мышц или связочно-сухожильного аппарата.
Гастропарез – Диагностика и лечение
Диагноз
Врачи используют несколько тестов для диагностики гастропареза и исключения состояний, которые могут вызывать аналогичные симптомы. Тесты могут включать:
Исследование опорожнения желудка. Это наиболее важный тест, используемый для диагностики гастропареза. Он включает в себя легкую пищу, такую как яйца и тосты, которые содержат небольшое количество радиоактивного материала.Сканер, который обнаруживает движение радиоактивного материала, помещается над вашим животом, чтобы отслеживать скорость, с которой пища покидает ваш желудок.
Вам необходимо прекратить прием любых лекарств, замедляющих опорожнение желудка. Спросите своего врача, могут ли какие-либо из ваших лекарств замедлить пищеварение.
- Эндоскопия верхних отделов желудочно-кишечного тракта (ЖКТ). Эта процедура используется для визуального исследования верхних отделов пищеварительной системы – пищевода, желудка и начала тонкой кишки (двенадцатиперстной кишки) с помощью крошечной камеры на конце длинной гибкой трубки.Этот тест также может диагностировать другие состояния, такие как язвенная болезнь или стеноз привратника, которые могут иметь симптомы, похожие на симптомы гастропареза.
- Ультразвук. В этом тесте используются высокочастотные звуковые волны для создания изображений структур внутри вашего тела. Ультразвук может помочь определить, могут ли проблемы с желчным пузырем или почками вызывать симптомы.
- Верхний отдел желудочно-кишечного тракта. Это серия рентгеновских снимков, в которых вы пьете белую меловую жидкость (барий), которая покрывает пищеварительную систему, помогая выявить аномалии.
Лечение
Лечение пареза желудка начинается с выявления и лечения основного заболевания. Если диабет вызывает ваш гастропарез, ваш врач может работать с вами, чтобы помочь вам контролировать его.
Изменения в диете
Поддержание полноценного питания – важнейшая цель лечения пареза желудка. Многие люди могут справиться с гастропарезом с помощью изменения диеты, и изменения в диете являются первым шагом в управлении этим заболеванием.Ваш врач может направить вас к диетологу, который вместе с вами подберет продукты, которые вам легче переваривать, чтобы вы с большей вероятностью получили достаточно калорий и питательных веществ из пищи, которую вы едите. Диетолог может посоветовать вам попробовать:
- Ешьте небольшими порциями чаще
- Тщательно пережевывайте пищу
- Ешьте хорошо приготовленные фрукты и овощи, а не сырые фрукты и овощи
- Избегайте волокнистых фруктов и овощей, таких как апельсины и брокколи, которые могут вызвать безоар.
- Выбирайте в основном нежирные продукты, но если вы можете их переносить, добавляйте в свой рацион небольшие порции жирных продуктов.
- Попробуйте супы и протертые продукты, если вам легче глотать жидкости
- Выпейте от 34 до 51 унции (от 1 до 1.5 литров воды в день
- Делайте осторожные упражнения после еды, например, отправляйтесь на прогулку
- Избегайте газированных напитков, алкоголя и курения
- Старайтесь не лежать в течение 2 часов после еды
- Принимайте поливитамины ежедневно
Вот краткий список продуктов, рекомендуемых людям с гастропарезом (ваш диетолог может дать вам более полный список):
Крахмалы
- Белый хлеб с булочками и “легкий” цельнозерновой хлеб без орехов и семян
- Бублики простые или яичные
- Английские кексы
- Тортилья из муки или кукурузы
- Блины
- Пшеничные и рисовые хлопья воздушные
- Пшеничный или рисовый крем
- Сухарики белые
- Картофель белый или сладкий (без кожицы)
- Запеченный картофель фри
- Рис
- Макаронные изделия
Белок
- Нежирная говядина, телятина и свинина (не жареные)
- Курица или индейка (без кожи и не жареная)
- Краб, омар, креветки, моллюски, гребешок, устрицы
- Тунец (упакованный в воду)
- Творог
- Яйца
- Тофу
- Мясное протертое детское питание
Фрукты и овощи
- Детское питание овощи и фрукты
- Томатный соус, паста, пюре, сок
- Морковь (вареная)
- Свекла (вареная)
- Грибы (приготовленные)
- Овощной сок
- Овощной бульон
- Соки и напитки фруктовые
- Яблочное пюре
- Бананы
- Персики и груши (консервированные)
Молочный завод
- Молоко, если переносится
- Йогурт (без кусочков фруктов)
- Заварной крем и пудинг
- Йогурт замороженный
Лекарства
Лекарства для лечения пареза желудка могут включать:
Лекарства для стимуляции мышц живота. Эти лекарства включают метоклопрамид (Реглан) и эритромицин (Eryc, E.E.S.). Метоклопрамид имеет риск серьезных побочных эффектов. Эритромицин со временем может потерять свою эффективность и вызвать побочные эффекты, такие как диарея.
Новый препарат, домперидон, с меньшим количеством побочных эффектов, также доступен с ограниченным доступом.
- Лекарства от тошноты и рвоты. Лекарства, которые помогают облегчить тошноту и рвоту, включают прохлорперазин (Compro) и дифенгидрамин (Benadryl, Unisom).Класс лекарств, в который входит ондансетрон (зофран), иногда используется для облегчения тошноты и рвоты.
Хирургическое лечение
Некоторые люди с гастропарезом могут не переносить никакую пищу или жидкости. В таких случаях врачи могут порекомендовать установить зонд для питания (еюностомическую трубку) в тонкую кишку. Либо врачи могут порекомендовать вентиляционную трубку для снятия давления в желудке.
Питательные трубки можно вводить через нос или рот или прямо через кожу в тонкий кишечник.Зонд обычно временный и используется только при тяжелом гастропарезе или когда уровень сахара в крови невозможно контролировать никаким другим методом. Некоторым людям может потребоваться внутривенное (парентеральное) питание через зонд, который вводится непосредственно в вену на груди.
Лечение исследуется
Исследователи продолжают изучать новые лекарства для лечения гастропареза.
Одним из примеров является разрабатываемый новый препарат под названием реламорелин. Результаты клинического исследования фазы 2 показали, что препарат может ускорить опорожнение желудка и уменьшить рвоту.Препарат еще не одобрен Управлением по контролю за продуктами и лекарствами (FDA), но в настоящее время проводятся более крупные клинические испытания.
Ряд новых методов лечения пробуют с помощью эндоскопии – тонкой трубки, продетой по пищеводу. В одной из процедур использовалась эндоскопия, чтобы поместить небольшую трубку (стент) в место, где желудок соединяется с тонкой кишкой (двенадцатиперстной кишкой), чтобы это соединение оставалось открытым.
В нескольких исследованиях без особого успеха изучалось использование ботулотоксина, вводимого с помощью эндоскопии.Это лечение не рекомендуется.
Врачи также изучают возможность использования минимально инвазивной хирургической техники, когда кому-то нужен зонд для кормления, вводимый непосредственно в тонкую кишку (еюностомическая трубка).
Клинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или управления этим заболеванием.
Образ жизни и домашние средства
Если вы курите, бросьте.Если вы продолжите курить, вероятность улучшения симптомов гастропареза с течением времени невысока.
Люди с гастропарезом и избыточным весом также реже поправляются со временем.
Альтернативная медицина
Есть некоторые свидетельства того, что некоторые альтернативные методы лечения могут быть полезны людям с гастропарезом, хотя необходимы дополнительные исследования. Некоторые виды лечения, которые выглядят многообещающими, включают:
- Иглоукалывание и электроакупунктура. Иглоукалывание включает введение очень тонких игл в кожу в стратегических точках тела. Во время электроакупунктуры через иглы пропускается небольшой электрический ток. Исследования показали, что эти методы лечения облегчают симптомы пареза желудка больше, чем фиктивное лечение.
- STW 5 (Иберогаст). Эта травяная формула из Германии содержит девять различных растительных экстрактов. Не было доказано, что он ускоряет опорожнение желудка, но немного лучше облегчает симптомы пищеварения, чем плацебо.
- Риккуншито. Эта японская травяная формула также содержит девять трав. Это может помочь уменьшить боль в животе и чувство сытости после еды.
Каннабис. Нет опубликованных клинических испытаний каннабиса и гастропареза. Однако считается, что каннабис, широко известный как марихуана, облегчает тошноту и другие расстройства пищеварения. Производные каннабиса использовались людьми, которые болели раком в прошлом, но сейчас существуют более эффективные одобренные FDA лекарства для контроля тошноты.
Поскольку каннабис часто курят, существуют опасения по поводу возможной зависимости и вреда, аналогичные тому, что происходит с табачным дымом.
Кроме того, у людей, ежедневно употребляющих марихуану (каннабис), может развиться состояние, имитирующее симптомы гастропареза, называемое синдромом гиперемезиса каннабиса. Симптомы могут включать тошноту, рвоту и боль в животе. Может помочь отказ от каннабиса.
Подготовка к приему
Вы, скорее всего, сначала обратитесь к своему лечащему врачу, если у вас есть признаки и симптомы гастропареза.Если ваш врач подозревает, что у вас может быть гастропарез, вас могут направить к врачу, специализирующемуся на заболеваниях органов пищеварения (гастроэнтерологу). Вас также могут направить к диетологу, который поможет вам выбрать продукты, которые легче обрабатывать.
Что вы можете сделать
Поскольку встречи могут быть короткими, хорошо подготовиться. Для подготовки попробуйте:
- Помните о любых ограничениях до записи на прием. Во время записи на прием обязательно спросите, есть ли что-нибудь, что вам нужно сделать заранее, например, ограничить свой рацион.Офис вашего врача может порекомендовать вам прекратить прием некоторых обезболивающих, таких как наркотики, до того, как прийти на прием.
- Запишите все симптомы, которые вы испытываете, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Запишите ключевую личную информацию, включая любые серьезные стрессы или недавние изменения в жизни.
- Составьте список всех лекарств, витаминов или добавок, которые вы принимаете.
- Можно взять с собой члена семьи или друга. Иногда бывает трудно запомнить всю информацию, предоставленную во время встречи. Кто-то из ваших сопровождающих может вспомнить что-то, что вы пропустили или забыли.
- Запишите вопросы, которые задайте своему врачу.
Вопросы, которые следует задать
Ваше время с врачом ограничено, поэтому подготовка списка вопросов поможет вам максимально эффективно проводить время вместе.Перечислите свои вопросы от наиболее важных до наименее важных на случай, если время истечет. Вот несколько основных вопросов, которые следует задать врачу при гастропарезе:
- Какая наиболее вероятная причина моих симптомов?
- Может ли какое-либо из моих лекарств вызывать мои признаки и симптомы?
- Какие тесты мне нужны?
- Это состояние временное или длительное?
- Нужно ли мне лечение гастропареза?
- Какие у меня варианты лечения и каковы возможные побочные эффекты?
- Могу ли я есть определенные продукты, которые легче переваривать?
- У меня другие проблемы со здоровьем.Как мне вместе лучше всего управлять этими условиями?
- Стоит ли обратиться к диетологу?
- Стоит ли обратиться к специалисту? Сколько это будет стоить и покроет ли моя страховка?
- Есть ли брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
- Нужен ли мне повторный визит?
- У меня диабет. Как гастропарез может повлиять на мое лечение диабета?
Помимо вопросов, которые вы подготовили, не стесняйтесь задавать другие вопросы во время приема.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов. Если вы будете готовы ответить на них, то позже у вас будет больше времени для обсуждения других вопросов, которые вы хотите затронуть. Ваш врач может спросить:
- Когда у вас впервые появились симптомы?
- Ваши симптомы были постоянными или случайными?
- Насколько серьезны ваши симптомы?
- Кажется, что-нибудь улучшает ваши симптомы?
- Что может ухудшить ваши симптомы?
- Ваши симптомы появились внезапно, например, после эпизода пищевого отравления?
- Какие операции вам делали?
Парапарез: причины, лечение и многое другое
Парапарез возникает, когда вы частично не можете двигать ногами. Состояние также может указывать на слабость в бедрах и ногах. Парапарез отличается от параплегии, которая означает полную неспособность двигать ногами.
Эта частичная потеря функции может быть вызвана:
Продолжайте читать, чтобы узнать больше о том, почему это происходит, как это может проявляться, а также о вариантах лечения и многом другом.
Парапарез возникает в результате дегенерации или повреждения нервных путей.В этой статье будут рассмотрены два основных типа парапареза – генетический и инфекционный.
Наследственный спастический парапарез (HSP)
HSP – это группа расстройств нервной системы, вызывающих слабость и жесткость – или спастичность – ног, состояние которых со временем ухудшается.
Эта группа заболеваний также известна как семейная спастическая параплегия и синдром Штрампелла-Лоррена. Этот генетический тип унаследован от одного или обоих ваших родителей.
По оценкам, от 10 000 до 20 000 человек в США страдают HSP.Симптомы могут появиться в любом возрасте, но для большинства людей они впервые замечаются в возрасте от 10 до 40 лет.
Формы HSP делятся на две категории: чистые и сложные.
Чистый HSP: Чистый HSP имеет следующие симптомы:
- постепенное ослабление и жесткость ног
- трудности с равновесием
- мышечные спазмы в ногах
- высокие своды стопы
- изменение чувствительности в ступнях
- проблемы с мочеиспусканием, включая позывы и частоту
- эректильная дисфункция
Осложненное HSP: Около 10 процентов людей с HSP имеют осложненное HSP.В этой форме симптомы включают симптомы чистого HSP плюс любой из следующих симптомов:
- отсутствие мышечного контроля
- судороги
- когнитивные нарушения
- деменция
- проблемы со зрением или слухом
- двигательные нарушения
- периферическая невропатия, которая может вызывать слабость, онемение и боль, обычно в руках и ногах
- ихтиоз, приводящий к сухой, толстой и шелушащейся коже
Тропический спастический парапарез (TSP)
TSP – это заболевание нервной системы, вызывающее слабость, скованность и мышечные спазмы ног.Это вызвано Т-клеточным лимфотрофным вирусом человека 1 типа (HTLV-1). TSP также известен как миелопатия, связанная с HTLV-1 (HAM).
Обычно встречается у людей в районах, близких к экватору, например:
- Карибский бассейн
- Экваториальная Африка
- южная Япония
- Южная Америка
По оценкам, от 10 до 20 миллионов человек во всем мире носят HTLV-1 вирус. Менее 3 процентов из них продолжат разработку TSP. TSP влияет на женщин больше, чем на мужчин.Это может произойти в любом возрасте. Средний возраст от 40 до 50 лет.
Симптомы включают:
- постепенное ослабление и жесткость ног
- боль в спине, которая может распространяться вниз по ногам
- парестезия, жжение или покалывание
- проблемы с функцией мочеиспускания или кишечника
- эректильная дисфункция
- воспалительные состояния кожи , например, дерматит или псориаз
В редких случаях TSP может вызывать:
- воспаление глаз
- артрит
- воспаление легких
- воспаление мышц
- стойкий сухой глаз
Причины HSP
HSP является генетическим расстройство, то есть передается от родителей к детям.Существует более 30 генетических типов и подтипов HSP. Гены могут передаваться по доминантному, рецессивному или X-сцепленному типу наследования.
Не у всех детей в семье разовьются симптомы. Однако они могут быть носителями аномального гена.
Около 30 процентов людей с HSP не имеют семейной истории болезни. В этих случаях заболевание начинается случайным образом как новое генетическое изменение, которое не было унаследовано ни от одного из родителей.
Причины TSP
TSP вызывается HTLV-1.Вирус может передаваться от одного человека к другому через:
- грудное вскармливание
- совместное использование инфицированных игл во время внутривенного употребления наркотиков
- сексуальную активность
- переливание крови
Вы не можете передать HTLV-1 при случайном контакте, например при тряске руки, обниматься или делить ванную комнату.
Менее 3 процентов людей, заразившихся вирусом HTLV-1, заболевают TSP.
Диагностика HSP
Чтобы диагностировать HSP, ваш врач осмотрит вас, запросит ваш семейный анамнез и исключит другие возможные причины ваших симптомов.
Ваш врач может назначить диагностические тесты, в том числе:
Результаты этих тестов помогут вашему врачу отличить HSP от других возможных причин ваших симптомов. Также доступно генетическое тестирование на некоторые типы HSP.
Диагностика TSP
TSP обычно диагностируется на основе ваших симптомов и вероятности контакта с HTLV-1. Ваш врач может спросить вас о вашей сексуальной истории и о том, употребляли ли вы ранее инъекционные наркотики.
Они также могут заказать МРТ спинного мозга или спинномозговую пункцию, чтобы взять образец спинномозговой жидкости.Ваша спинномозговая жидкость и кровь будут проверены на наличие вируса или антител к вирусу.
Лечение HSP и TSP направлено на облегчение симптомов с помощью физиотерапии, физических упражнений и использования вспомогательных устройств.
Физическая терапия может помочь вам сохранить и улучшить мышечную силу и диапазон движений. Это также поможет избежать пролежней. По мере прогрессирования заболевания вы можете использовать фиксатор для голеностопного сустава, трость, ходунки или инвалидное кресло, чтобы помочь вам передвигаться.
Лекарства помогают уменьшить боль, мышечную ригидность и спастичность.Лекарства также могут помочь контролировать проблемы с мочеиспусканием и инфекции мочевого пузыря.
Кортикостероиды, такие как преднизон (Rayos), могут уменьшить воспаление спинного мозга при TSP. Они не повлияют на долгосрочный исход болезни, но могут помочь вам справиться с симптомами.
В настоящее время проводятся исследования по использованию противовирусных препаратов и препаратов интерферона для лечения TSP, но эти препараты не используются регулярно.
Ваш индивидуальный взгляд на вещи будет зависеть от типа парапареза и его тяжести.Ваш врач – ваш лучший источник информации о состоянии и его потенциальном влиянии на качество вашей жизни.
С HSP
Некоторые люди с HSP могут испытывать легкие симптомы, в то время как у других со временем может развиться инвалидность. Большинство людей с чистым HSP имеют обычную продолжительность жизни.
Возможные осложнения HSP включают:
- тугоподвижность икры
- холодные ноги
- усталость
- боль в спине и коленях
- стресс и депрессия
С TSP
TSP – это хроническое состояние, которое обычно ухудшается со временем.Однако это редко опасно для жизни. Большинство людей живут несколько десятилетий после постановки диагноза. Профилактика инфекций мочевыводящих путей и кожных язв поможет улучшить продолжительность и качество вашей жизни.
Серьезным осложнением инфекции HTLV-1 является развитие Т-клеточного лейкоза или лимфомы у взрослых. Хотя менее чем у 5 процентов людей с вирусной инфекцией развивается лейкемия Т-клеток у взрослых, вы должны знать об этой возможности. Убедитесь, что ваш врач это проверяет.
. Симптомы, причины, лечение, типы, диагноз
Последний раз просмотрено доктором Мэри 20 сентября 2019 года.
Что такое парапарез?
Парапарез – это заболевание, которое характеризуется слабостью или параличом (частичным) нижних конечностей. Это состояние неизлечимо; вместо этого лечение передается пациентам с этим заболеванием. Есть две формы парапареза, а именно:
Типы парапареза
Наследственная спастическая параплегия
Это также известно как семейный спастический парапарез, который имеет генетическую природу.Наблюдается прогрессирующая дегенерация нервов. Тенденция этого состояния заключается в том, что родитель может передать заболевание своим детям.
Тропический спастический парапарез
Это состояние в основном вызывается HTLV или человеческим t-лимфоцитарным вирусом. Прямое поражение – это спинной мозг, который в конечном итоге может привести к повреждению нервов. Было отмечено, что это состояние может быть постоянным или пожизненным и даже прогрессировать. Это заболевание чаще всего встречается у женщин, у мужчин соотношение 3: 1.Те, кому повезло меньше, больше всего страдают от инфекции спинного мозга.
Диагностика
Чтобы определить наличие условия, необходимо пройти следующие серии испытаний:
Неврологическое обследование
Сюда входят RLS и GCS клиента.
МРТ
Это позволяет визуализировать спинной мозг и исключить другие возможные состояния. Отек спинного мозга можно заметить, если человек страдает парапарезом.
Люмбальная пункция
Это может идентифицировать присутствие инфекционного агента, который мог вызвать состояние. Идентификация HTLV-1 возможна с помощью анализа спинномозговой жидкости, полученной при люмбальной пункции.
Симптомы парапареза
По типу парапареза можно выделить следующие проявления болезненного состояния:
Тропический спастический парапарез
- Начнется бессимптомно
- Начинаются постепенные симптомы, например, слабость в ногах
- Недержание мочи
- Дисфункция кишечника
- Отведено назад от ног
- Эректильная дисфункция у мужчин
- Поражение верхних конечностей также может быть выраженным.Ощущение также может измениться.
Наследственный спастический парапарез
- Спастический парапарез ноги
- Изменения походки или возникновение трудностей в достижении обычной походки
- Гиперрефлексия
- Клонус
- Ощущение изменено
- Неврологические нарушения: атрофия зрительного нерва, деменция, умственная отсталость
Причины парапареза
Основная причина парапареза – повреждение нерва или травма.Приобретенные инфекции имеют глубокую причинную связь и в конечном итоге поражают спинной мозг. По типу вот причины парапареза:
Тропический спастический парапарез
Первоначально было известно, что указанное заболевание поражает тех, кто живет в тропических странах, но сегодня было отмечено, что это заболевание поражает также тех, кто живет в регионах с умеренным климатом. Агенты HAM / TSP – это те, которые влияют на спинной мозг, в значительной степени поражая нижние конечности.Также возможно развитие постепенного паралича, когда дегенерация ухудшается.
Наследственный спастический парапарез
Заболевание связано с генетикой и связано с неврологическими отклонениями. Состояние считается аутосомно-доминантным или Х-сцепленным.
Лечение парапареза
Лечение парапареза зависит от типа заболевания:
Тропический спастический парапарез
Сюда входит прием метилпреднизона перорально, альфа-интерферона и антиретровирусных препаратов.Они могут помочь в борьбе с вирусным агентом, ответственным за процесс заболевания. Пентоксифиллин – это лекарство, эффективность которого при лечении парапареза еще не тестируется.
Наследственный спастический парапарез
Сюда входит пероральный прием баклофена, препарата, применяемого при спастичности. Это миорелаксант, который снижает жесткость или спастичность мышц. Также врачи назначают диазепам, клоназепам, дантролен и тизанидин. Рекомендуются анксиолитики, поскольку они могут привести к расслаблению мышц.
Как правило, это состояние следует лечить с помощью физиотерапии. Это важно для поддержания способности клиента работать и заниматься повседневной деятельностью. Физическая терапия также может помочь в улучшении силы человека. С помощью физических нагрузок мы также можем избежать атрофии мышц из-за того, что не используем их должным образом и так регулярно, как следовало бы. Вот рекомендуемые упражнения:
Силовые упражнения
Это может помочь укрепить мышцы и предотвратить их ослабление.Это также может помочь избежать дисфункции мышц. Можно избежать атрофии или снижения мышечного тонуса.
Упражнение на растяжку
Это может увеличить диапазон движений пациента и избежать мышечных проблем, таких как судороги.
Аэробные упражнения
Это может помочь улучшить физическую форму клиента и увеличить его или ее выносливость. Существуют различные формы аэробных упражнений, в том числе ходьба, плавание и даже езда на велосипеде.
, Лечение гастропареза | NIDDK
Как врачи лечат гастропарез?
Как врачи лечат гастропарез, зависит от причины, серьезности ваших симптомов и осложнений, а также от того, насколько хорошо вы реагируете на различные методы лечения. Иногда лечение причины может остановить гастропарез. Если диабет вызывает ваш гастропарез, ваш лечащий врач будет работать с вами, чтобы контролировать уровень глюкозы в крови. Если причина гастропареза неизвестна, врач назначит лечение, которое поможет облегчить симптомы и вылечит осложнения.
Изменение пищевых привычек
Изменение привычек питания может помочь контролировать гастропарез и убедиться, что вы получаете нужное количество питательных веществ, калорий и жидкости. Получение нужного количества питательных веществ, калорий и жидкости также может лечить два основных осложнения заболевания: недоедание и обезвоживание.
Ваш врач может порекомендовать вам
- есть продукты с низким содержанием жиров и клетчатки
- есть пять или шесть небольших питательных блюд в день вместо двух или трех больших приемов пищи
- тщательно пережевывайте пищу
- есть мягкую, хорошо приготовленную пищу
- Избегайте газированных или газированных напитков
- избегать алкоголя
- пить много воды или жидкостей, содержащих глюкозу и электролиты, например
- нежирные бульоны или прозрачные супы
- Натуральные подслащенные фруктовые и овощные соки с низким содержанием клетчатки
- спортивные напитки
- Растворы для пероральной регидратации
- выполните легкую физическую активность после еды, например прогуляйтесь
- не лежать в течение 2 часов после еды
- принимать поливитамины каждый день
Если ваши симптомы умеренные или тяжелые, ваш врач может порекомендовать пить только жидкости или есть хорошо приготовленную твердую пищу, измельченную на очень маленькие кусочки или пасту в блендере.
Контроль уровня глюкозы в крови
Если у вас гастропарез и диабет, вам необходимо контролировать уровень глюкозы в крови, особенно при гипергликемии. Гипергликемия может еще больше задержать опорожнение желудка. Ваш врач будет работать с вами, чтобы убедиться, что уровень глюкозы в крови не слишком высокий или слишком низкий, и не будет постоянно повышаться или понижаться. Ваш врач может порекомендовать
- Частый прием инсулина или изменение типа принимаемого инсулина
- Прием инсулина после еды, а не до еды
- Часто проверяйте уровень глюкозы в крови после еды и принимайте инсулин, когда он вам нужен
Ваш врач даст вам конкретные инструкции по приему инсулина в зависимости от ваших потребностей и степени тяжести гастропареза.
Лекарства
Ваш врач может назначить лекарства, которые улучшают работу мышц стенки желудка. Он или она может также прописать лекарства для контроля тошноты и рвоты и уменьшения боли.
Ваш врач может прописать одно или несколько из следующих лекарств:
- Метоклопрамид . Это лекарство увеличивает напряжение или сокращение мышц стенки желудка и может улучшить опорожнение желудка. Метоклопрамид также может облегчить тошноту и рвоту.
- Домперидон . Это лекарство также увеличивает сокращение мышц стенки желудка и может улучшить опорожнение желудка. Однако это лекарство доступно для использования только в рамках специальной программы, проводимой Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США.
- Эритромицин . Это лекарство также увеличивает сокращение мышц желудка и может улучшить опорожнение желудка.
- Противорвотные . Противорвотные средства – это лекарства, которые помогают облегчить тошноту и рвоту.Противорвотные средства, отпускаемые по рецепту, включают ондансетрон, прохлорперазин и прометазин. Противорвотные средства, отпускаемые без рецепта, включают субсалицилат висмута и дифенгидрамин. Противорвотные средства не улучшают опорожнение желудка.
- Антидепрессанты . Некоторые антидепрессанты, такие как миртазапин, могут облегчить тошноту и рвоту. Эти лекарства не могут улучшить опорожнение желудка.
- Обезболивающие . Обезболивающие, не являющиеся наркотическими обезболивающими, могут уменьшить боль в животе из-за гастропареза.
Ваш врач может назначить лекарства, которые улучшают работу мышц стенки живота. Питание через рот или через нос
В некоторых случаях врач может порекомендовать кормление через рот или через нос, чтобы убедиться, что вы получаете нужное количество питательных веществ и калорий. Медицинский работник вставит трубку в ваш рот или нос, через пищевод и желудок к тонкой кишке. При кормлении через рот и через нос через желудок специальная жидкая пища доставляется прямо в тонкий кишечник.
Еюностомический зонд для кормления
Если вы не получаете достаточного количества питательных веществ и калорий от других методов лечения, ваш врач может порекомендовать питание через еюностомический зонд. Еюностомическое кормление является более длительным методом кормления по сравнению с кормлением через рот или через носовой зонд.
Еюностомическое зондовое питание – это способ кормления через зонд, введенный в часть тонкой кишки, называемую тощей кишкой. Чтобы ввести трубку в тощую кишку, врач создает в брюшной стенке отверстие, называемое еюностомией, которое входит в тощую кишку.Зонд для кормления проходит в обход желудка и подает жидкую пищу прямо в тощую кишку.
Парентеральное питание
Ваш врач может порекомендовать парентеральное или внутривенное (IV) питание, если ваш гастропарез настолько серьезен, что другие методы лечения не помогают. Парентеральное питание доставляет жидкие питательные вещества прямо в кровоток. Парентеральное питание может быть краткосрочным, пока вы снова не сможете есть. Можно также использовать парентеральное питание до тех пор, пока не будет введена трубка для орального, назального или еюностомического питания.В некоторых случаях питание родителей может быть длительным.
Вентиляционная гастростомия
Ваш врач может порекомендовать вентилирующую гастростому для снятия давления внутри желудка. Врач создает отверстие, называемое гастростомой, в брюшной стенке и в желудке. Затем врач вводит в желудок трубку через гастростому. Затем содержимое желудка может вытекать из трубки и снижать давление внутри желудка.
Электростимуляция желудка
Электростимуляция желудка (GES) использует небольшое устройство с батарейным питанием для отправки слабых электрических импульсов на нервы и мышцы в нижней части живота.Хирург вводит устройство под кожу в нижней части живота и прикрепляет провода от устройства к мышцам стенки живота. GES может помочь уменьшить длительную тошноту и рвоту.
GES используется только для лечения людей с гастропарезом, вызванным диабетом или неизвестными причинами, и только у людей, симптомы которых нельзя контролировать с помощью лекарств.
Как предотвратить гастропарез?
Гастропарез без известной причины, называемый идиопатическим гастропарезом, предотвратить невозможно.
Если у вас диабет, вы можете предотвратить или отсрочить повреждение нервов, которое может вызвать гастропарез, поддерживая уровень глюкозы в крови в пределах целевого диапазона, который, по мнению врача, лучше всего подходит для вас. Планирование питания, физическая активность и лекарства, при необходимости, могут помочь вам поддерживать уровень глюкозы в крови в пределах целевого диапазона.
,
- нежирные бульоны или прозрачные супы
- Натуральные подслащенные фруктовые и овощные соки с низким содержанием клетчатки
- спортивные напитки
- Растворы для пероральной регидратации

