Болит под коленкой вена: Вены под коленом – причины и методы лечения
Болезни вен: причины, лечение, последствия
Что такое вены?
Венами называются сосуды, по которым кровь движется в сторону сердца.
В нижних конечностях различают поверхностные, глубокие, а также их связывающие — так называемые перфорантные — вены.
Что такое флебология?
Флебологией называется раздел медицины, относящийся к вопросам диагностики и комбинированного лечения острых, а также хронических заболеваний вен. Флебология является, наряду с артериологией и лимфологией, разделом общей ангиологией.
Что такое варикозно-расширенные вены?
Варикозно-расширенные вены (в простонародье — варикоз) — это перерастянутые, неправильной формы, извитые кровеносные сосуды, утратившие эластичность. Они увеличены в длину и в ширину и выглядят как толстые, извитые жгуты синего цвета, просвечивающие под кожей. Вены становятся такими, когда венозные клапаны отсутствуют или по какой-нибудь причине не могут выполнять свои функции.
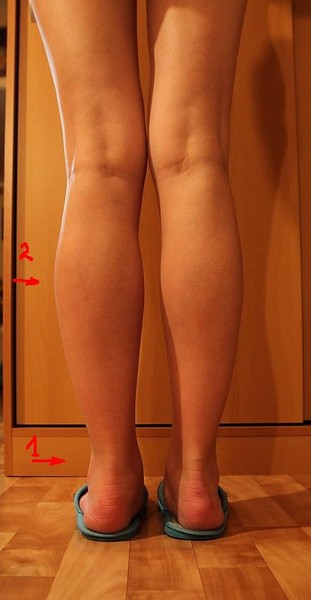
Как выглядят варикозно-расширенные вены?
Варикозно-расширенные вены у разных пациентов и даже на разных ногах у одного и того же пациента очень различаются — и по внешнему виду, и по количеству. У некоторых больных варикозные вены вообще невидимы. У других — выпирают под кожей уродливыми извивающимися жгутами и узлами. Но нельзя забывать, что тяжесть заболевания редко соответствует выраженности подобных внешних проявлений.
Насколько распространена варикозная болезнь?
Варикозное расширение вен — одно из самых распространенных заболеваний сосудистой системы. По некоторым статистическим подсчетам, варикозом страдает до трети всего населения западных стран. Количество людей, у которых есть варикозно-расширенные вены, увеличивается с возрастом, причем женщины заболевают гораздо чаще мужчин.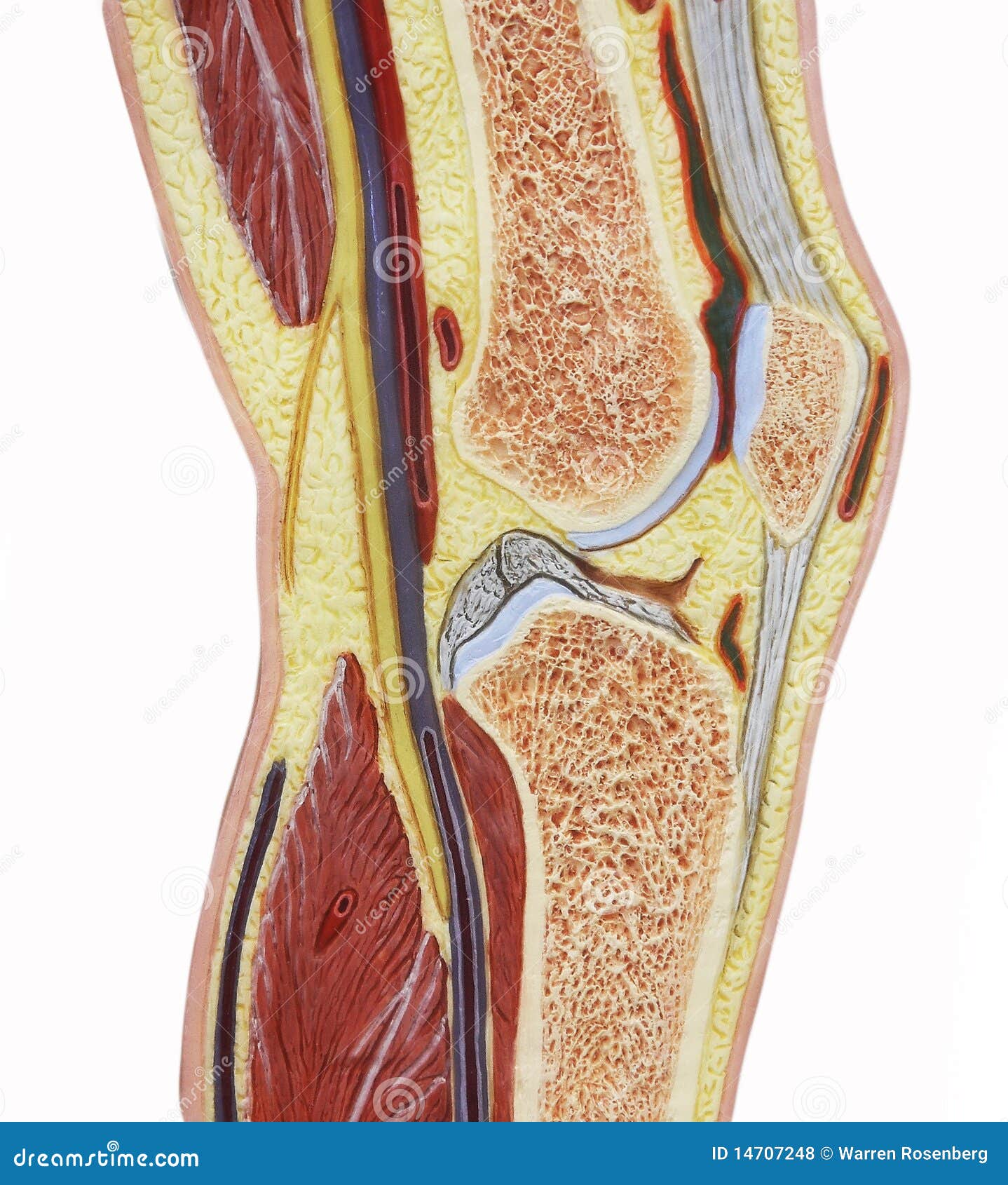
Как можно распознать у себя варикозную болезнь?
Самый общий признак варикозной болезни — это усталость, тупые боли, чувство тяжести и распирания в ногах после того, как долгое время посидишь или постоишь. Нередко эти симптомы появляются или усиливаются к вечеру. При этом обычно невозможно точно определить, где именно болит. А если эти неприятные симптомы — усталость,тяжесть, боли — проходят после отдыха с приподнятыми ногами, значит, они действительно вызваны варикозным расширением вен (если только не выявлена достоверно какая-нибудь иная причина).
Тем не менее, не спешите все сваливать на варикозную болезнь, особенно если внешних признаков в виде расширенных вен не наблюдается. Теми же симптомами могут проявляться и некоторые другие болезненные состояния.
Судороги в ногах
При варикозной болезни действительно могут возникать болезненные ночные судороги в мышцах ног (иными словами, «ногу сводит»). Чаще всего судороги появляются в икроножных мышцах и иногда могут быть настолько болезненными, что больной просыпается. Причем ночные судороги бывают обычно после тяжелого дня, когда больному пришлось много стоять или сидеть.
Чаще всего судороги появляются в икроножных мышцах и иногда могут быть настолько болезненными, что больной просыпается. Причем ночные судороги бывают обычно после тяжелого дня, когда больному пришлось много стоять или сидеть.
Где обычно появляются варикозно-расширенные вены?
Варикозные расширения чаще всего появляются на поверхностных венах ног, прямо под кожей.Обычно поражается большая подкожная вена, которая проходит вдоль внутреннейповерхности ноги от лодыжки до паха.
Передается ли варикозная болезнь по наследству?
В настоящее время известно, что варикоз имеет наследственный характер. Ученые даже полагают, что им удалось выделить отдельный ген, отвечающий заразвитие варикозной болезни. Пока не ясно, вызывает ли этот ген пороки развития венозных клапанов или же пороки развития самих стенок вен. Но несомненно, что эти исследования помогут разработать методику генной терапии — пожалуй, наиболее перспективный способ предотвращения и лечения варикозной болезни. К сожалению, это еще дело довольно отдаленного будущего, и генная терапия пока не доступна больным сварикозно-расширенными венами.
К сожалению, это еще дело довольно отдаленного будущего, и генная терапия пока не доступна больным сварикозно-расширенными венами.
Варикозная болезнь при беременности
Беременность не вызывает варикозную болезнь, но нередко оказывается пусковым фактором для появления варикоза у тех женщин, которые предрасположены к ней. Например, у людей с врожденной недостаточностью или даже отсутствием венозных клапанов. Этот факт уже установили совершенно определенно, ведь у многих беременных женщин никаких варикозных вен не появляется. Иногда варикозные расширения появляются только при четвертой, пятой или десятой беременности.
А у некоторых женщин они, появившись во время беременности, исчезают сразу после рождения ребенка. Беременность выступает в качестве пускового фактора для варикоза в связи с тем, что при беременности резко повышается содержание в крови женщины половых гормонов — эстрогена и прогестерона. Эти гормоны в большой концентрации способствуют размягчению венозных стенок, вены растягиваются, и клапаны не могут из-за этого нормально смыкаться.
Другие причины варикозной болезни
Такая широкая распространенность варикозной болезни в высокоразвитых западных странах наверняка связана с образом жизни населения. Например, мы много времени проводим, сидя на стульях. Начиная с детского сада и до окончания школы человек, сидит неменьше 40 часов в неделю (считая примерно по 5 часов днем на занятиях, по 3часа вечером — за выполнением домашних заданий, просмотром телепередач, и так — 5 дней в неделю). Теперь эти часы помножим на 10 месяцев в год, и так — до 17 лет. Потом — работа в каком-нибудь учреждении, где сидеть приходится еще больше. Когда человек сидит на стуле, вены, проходящие по задней поверхности бедер, сдавливаются, а икроножные мышцы (ритмичные сокращения которых способствуют продвижению венозной крови к сердцу) не работают.
Еще один важный фактор — это питание. В западных странах люди предпочитают диету с низким содержание грубой клетчатки. При таком питании фекальные массы получаются более плотными, и часто случаются запоры. При натуживании для продвижения твердых каловых масс напрягаются мышцы живота, и давление в брюшной полости значительно повышается. Высокое давление распространяется на вены, проходящие по задней стенке брюшной полости, и на вены ног, которые от этого расширяются, вызывая несостоятельность венозных клапанов.
При натуживании для продвижения твердых каловых масс напрягаются мышцы живота, и давление в брюшной полости значительно повышается. Высокое давление распространяется на вены, проходящие по задней стенке брюшной полости, и на вены ног, которые от этого расширяются, вызывая несостоятельность венозных клапанов.
Варикозно-расширенные вены у пожилых людей
Почему варикоз чаще встречаются у пожилых людей, и особенно часто у женщин?
1. Если отвечать кратко — потому, что у них сосудистая система с возрастом изнашивается и, рано или поздно, дает сбой. Тем не менее, существует еще немало объективных причин, почему пожилые женщины чаще страдают варикозом, чем молодые мужчины и женщины. Во-первых, поскольку женщины вообще живут несколько дольше,чем мужчины, — пожилых женщин, соответственно, больше, чем пожилых мужчин, и их вены работали на износ более долгий срок.
2. Мужчины не беременеют. Даже если варикоз, появившийся у женщины при беременности, исчезают вскоре после рождения ребенка, все равно в течение нескольких месяцев эти вены были ненормально увеличены в размерах. А с возрастом все мышцы человеческого тела, в том числе и гладкие мышцы сосудистых стенок, становятся не такими эластичными, как в молодости. И вены, которые уже расширялись когда-то, во время беременности, в пожилом возрасте снова становятся немного шире нормальных.
А с возрастом все мышцы человеческого тела, в том числе и гладкие мышцы сосудистых стенок, становятся не такими эластичными, как в молодости. И вены, которые уже расширялись когда-то, во время беременности, в пожилом возрасте снова становятся немного шире нормальных.
3. Сейчас очень много женщин возрасте старше 30 лет прибегают к заместительной гормональной терапии, изначально предназначенной для снятия неприятных симптомов менопаузы. Никаких сомнений в том, что заместительная гормональная терапия помогает женщинам и выглядеть моложе, и чувствовать себя лучше, и в целом легче переносить годы менопаузы. Наблюдения врачей подтверждают и то, что заместительная гормональная терапия в некоторой степени снижает частоту приступов стенокардии и препятствует снижению прочности костей из-за остеопороза.
Однако, гормональные добавки в то же время размягчают венозные стенки точно так же, как повышенный уровень эстрогена и прогестерона при беременности. Это побочное действие гормональных таблеток тем более опасно, что стенки вен и так становятся более слабыми — связи с естественными возрастными изменениями мышечного слоя.
Разновидности варикозного расширения вен
Варикозно-расширенные вены подразделяются на две основные группы:
- К первой группе относятся первичный варикоз, обусловленный наследственной предрасположенностью к варикозной болезни.
- Вторая группа включает варикозное расширение вен, появившиеся после повреждения венозных стенок в результате травмы с образованием кровяны хсгустков в венах или тромбоза.
При прохождении сгустка или тромба по вене нарушается целостность венозных клапанов и формируется вторичное варикозное расширение вен.
Варикозные узелки
Варикозные узелки — это пучки тоненьких багровых или красных ниточек-сосудов, которые появляются вокруг коленей или лодыжек. (Иногда такие сосудистые “паутинки«могут появиться на лице, возле носа.) Эти сосуды нельзя назвать варикозно-расширенными венами, поскольку, по определению,
варикозно-расширенные вены — это вены, увеличенные по длине и в диаметре. На самом деле это немного расширенные венулы (сосуды, соединяющие капилляры с собственно венами), которые расположены близко от поверхности кожи.
На самом деле это немного расширенные венулы (сосуды, соединяющие капилляры с собственно венами), которые расположены близко от поверхности кожи.Такие расширенные венулы появляются из-за повышенного содержания в крови женских половых гормонов и нередко встречаются у женщин, принимающих оральные контрацептивы. Но венулы могут расширяться и при наличии не проявившегося внешне варикозного расширения более крупных вен. Однако у женщин с варикозными узелками довольно часто наблюдаются и симптомы, очень похожие на проявления варикозной болезни.
Лечение варикозной болезни
- регулярный отдых с поднятыми ногами,
- эластичное бинтование (или специальные эластичные чулки),
- физические упражнения для мышц ног.
Если этих мер оказывается недостаточно, пораженные варикозной болезнью вены подлежат хирургическому удалению в Центре Флебологии. Или же по-новым, экспериментальным методикам — проводится эластическое укрепление венозных стенок хирургическим путем. То есть на наружную поверхность пораженных вен в местах варикозных расширений, где расположены несостоятельные венозные клапаны, надевается специальный упругий пластиковый чехол. И, наконец, для лечения расширенных венул или варикоза мелких вен, оставшихся после операции, применяется склеротерапия — то есть введение в места расширений склерозирующих веществ, от чего происходит закупоривание патологической вены. Кровь возвращается к сердцу по нормальным венозным сосудам.
Или же по-новым, экспериментальным методикам — проводится эластическое укрепление венозных стенок хирургическим путем. То есть на наружную поверхность пораженных вен в местах варикозных расширений, где расположены несостоятельные венозные клапаны, надевается специальный упругий пластиковый чехол. И, наконец, для лечения расширенных венул или варикоза мелких вен, оставшихся после операции, применяется склеротерапия — то есть введение в места расширений склерозирующих веществ, от чего происходит закупоривание патологической вены. Кровь возвращается к сердцу по нормальным венозным сосудам.
Осложнения при лечении
Главная опасность при консервативном лечении (эластичные чулки, физические упражнения и отдых с поднятыми ногами) — его возможная неэффективность.
Хирургическое лечение варикозного расширения вен нижних конечностей в настоящее время должны выполнять опытные сосудистые хирурги и флебологи. Часто осложнения и рецидивы после хирургического лечения вызваны тем, что операцию выполнял не специалист центра флебологии.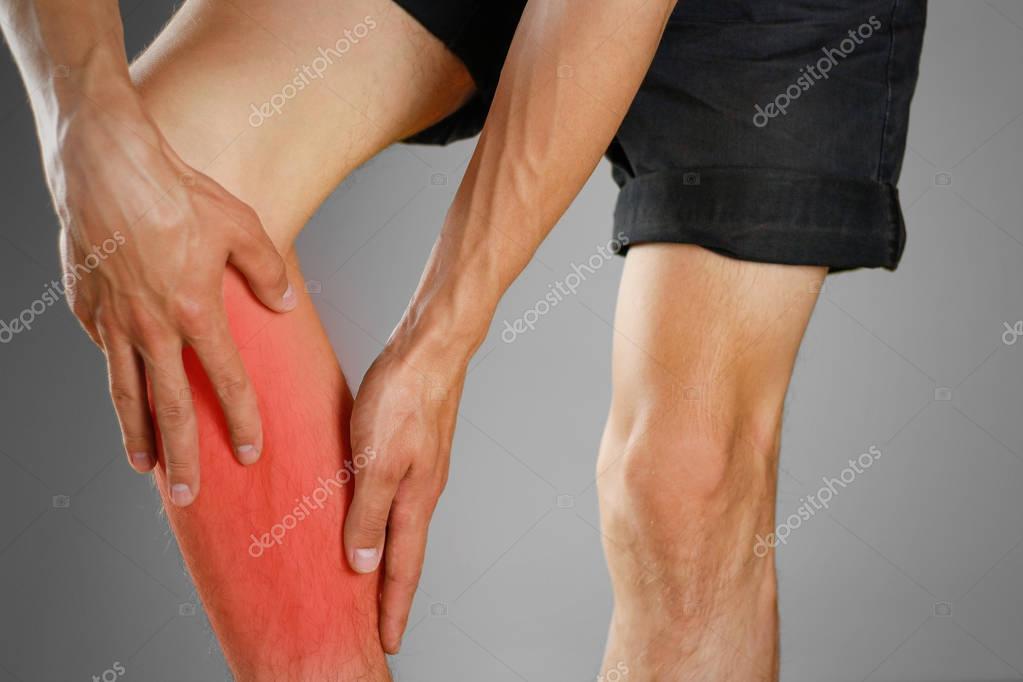
При склеротерапии основная неприятность — это небольшие темные пятна, которые могут остаться в местах инъекций несколько месяцев в некоторых случаях навсегда.
Расширенные вены после хирургического лечения
Если варикозно-расширенные вены были удалены, варикозные узлы на их месте больше не появятся. Однако иногда варикоз обнаруживается и после операции —в венах, которые не были поражены ранее, или в мелких венах, не выявленных при предоперационном обследовании. Варикозное расширение вен после операции появляется потому, что кровь вынуждена находить новые пути оттока. При этом на оставшиеся вены перераспределяется больший объем крови, чем раньше, и если в них были какие-нибудь дефекты клапанов или стенок тогда возникают новые проблемы. Новый варикоз, как правило, приносит косметические неудобства и без труда ликвидируется флебологом с помощью современных методик склеротерапии.
Осложнения при варикозном расширении вен
Самые частые осложнения — это тромбофлебиты. При восходящем характере тромбофлебита,когда воспаление переходит на бедро. Возникает опасность жизнеугрожающего состояния тромбэмболии легочной артерии. При выраженном застое (хронической венозной недостаточности) кожа конечности становится плотной, пигментированной при малейшей травме открываются незаживающие трофические язва.
При восходящем характере тромбофлебита,когда воспаление переходит на бедро. Возникает опасность жизнеугрожающего состояния тромбэмболии легочной артерии. При выраженном застое (хронической венозной недостаточности) кожа конечности становится плотной, пигментированной при малейшей травме открываются незаживающие трофические язва.
Предотвращение проявления варикозной болезни
Если у вас — наследственная предрасположенность к варикозу, то рано или поздно она все равно проявится. Однако все же возможно отсрочить начало болезни, можно сгладить ее проявления и даже избежать развития осложнений.
Для этого нужно соблюдать несколько правил.
1. Нельзя подолгу сидеть на стуле или стоять. Если можно выбирать между работой, где придется много сидеть,и работой, связанной с постоянным движением, — не сомневайтесь, выбирайте вторую. Если приходится долго ехать в поезде или лететь в самолете — обязательно вставайте с кресла не реже чем через каждый час. Если вам придется долго ехать на машине — останавливайтесь хотя бы каждые два часа и разминайте ноги, прогуливаясь по нескольку минут. Если вам обязательно нужно долго сидеть или стоять — непременно давайте отдых своим венам, как минимум, раз в день,поднимая ноги кверху, выше уровня сердца.
Если вам обязательно нужно долго сидеть или стоять — непременно давайте отдых своим венам, как минимум, раз в день,поднимая ноги кверху, выше уровня сердца.
2. Не носите тесной одежды, сдавливающей вены в паховом сгибе и бедрах. Не надевайте плотных чулок (кроме медицинских эластичных чулок, подобранных по вашей ноге),джинсов-«резинок» в обтяжку, старомодных чулок и длинных носков на резинке.
3. Тщательно заботьтесь о своем теле. Не переедайте. Включайте в пищу больше продуктов с высоким содержанием клетчатки. Избегайте ожирения. У тучных людей варикозная болезнь протекает более тяжело и гораздо чаще развиваются различные осложнения. Некоторые хирурги отказываются оперировать тучных пациентов, пока те не сбросят лишний вес. Так как ожирения усложняет выполнение операции.
4. Следите за чистотой ног. Ни для кого не секрет, что разнообразные инфекции часто поражают пожилых людей (да и кого угодно!) как раз из-за недостаточного гигиенического ухода за кожей ног.
5. Старайтесь больше двигаться только не на каблуках, а в удобных туфлях на низкой подошве — так на икроножные мышцы приходится большая нагрузка. Чем ехать в лифте, лучше пройдите несколько лестничных пролетов пешком. Бегайте трусцой. Ездите на велосипеде. Танцуйте. Плавайте. Делайте что угодно, только не стойте длительно на месте и не сидите!
Старайтесь больше двигаться только не на каблуках, а в удобных туфлях на низкой подошве — так на икроножные мышцы приходится большая нагрузка. Чем ехать в лифте, лучше пройдите несколько лестничных пролетов пешком. Бегайте трусцой. Ездите на велосипеде. Танцуйте. Плавайте. Делайте что угодно, только не стойте длительно на месте и не сидите!
Боль в венах под коленом: лечение, причины возникновения
Нередко от людей поступают жалобы на то, что болят вены под коленом. Эти ощущения могут быть вызваны воспалительным процессом в подколенной части ног. И происходит он из-за того, что удаленная область подвергается нагрузке при движении и во время сидения, а кроме этого, подпадает влиянию со стороны непрерывных процессов кровеносной системы.
Причины возникновения боли?
Из-за сложного строения коленного сустава распознать, почему сзади болит нога выше колена, непросто. Причиной болевых ощущений может быть стресс или усталость, и в таком случае при восстановлении организма они проходят. Гораздо серьезней обстоит ситуация, когда болит под коленом и тянет при появлении воспаления. Основанием воспалительного процесса могут быть следующие факторы:
Гораздо серьезней обстоит ситуация, когда болит под коленом и тянет при появлении воспаления. Основанием воспалительного процесса могут быть следующие факторы:
- травма сухожилий;
- воспаленный коленный сустав;
- сахарный диабет;
- ущемление нерва;
- варикозное расширение вен.
Существуют также факторы, которые не относятся к заболеваниям внутренних органов, но могут спровоцировать боль в венах. К ним относятся:
- наследственная предрасположенность;
- беременность;
- лишний вес тела;
- тяжелая физическая нагрузка;
- сидячая работа.
Как правило, основной причиной, вызывающей чувство дискомфорта, является варикоз под коленом. Основу заболевания составляет нарушенное кровообращение в венах, которое провоцирует застой крови. Вследствие этого клетки и ткани пораженного участка страдают от нехватки кислорода и питательных веществ. Из-за раздражения нервных окончаний появляется боль под коленом.
Из-за раздражения нервных окончаний появляется боль под коленом.
Характерные симптомы
Обычно вена под коленкой воспаляется первой, и только потом патологический процесс переходит на голень, ступню или бедро. Для заболевания характерен длительный период прогрессирования, поэтому начальный этап его развития может пройти для человека незаметно, без боли. При появлении следующих признаков важно не упустить момент и своевременно обратиться к врачу:
- сосудистые звездочки, как симптом воспаления мелких сосудов;
- дискомфорт из-за пульсации вен на сгибе;
- зуд кожи;
- судороги в икрах;
- ощущение тяжести в ногах;
- ночные отеки.
Если не лечить болезнь в начале ее развития, вместе с болью появляются симптомы глубокого поражения, которые представляют серьезную опасность:
Признаком дальнейшего усугубления ситуации может быть вздутие вены.- вздулась вена;
- расширились и выпирают кровеносные сосуды;
- появились уплотнения;
- меняется цвет кожи (багрово-синюшная окраска).

Болевой синдром
Боль сзади колена исходит от воспаленных вен. Интенсивность бывает разная, но характер проявления общий. Она непостоянна, а появляется в том случае, когда патологический процесс нарушает работу клапанов, которые контролируют движение крови в конечностях. Природа болевых ощущений обретает следующие виды:
- сильные боли в колене, которые усиливаются при сгибании;
- дискомфортные ощущения тупого характера из-за распирания сосудов;
- ночные судороги вызывают тянущие боли;
- выкручивает суставы при обширном нестерпимом дискомфорте.
Методы диагностики
Особенное строение подколенной впадины усложняет постановку диагноза при появлении болей под коленом. Врач проводит внешний осмотр, в беседе выясняет информацию о симптоматике. Но полученной информации не всегда достаточно, поэтому проводят ряд необходимых исследований:
Для обследования доктор может назначить пациенту БАК-посев крови.
- УЗДГ-допплерография сосудов;
- доплеровское исследование;
- венографию;
- бактериологический посев крови.
Вернуться к оглавлениюТолько после определения причины, вызвавшей боли под коленом, или сопутствующих ее признаков и постановки верного диагноза назначается правильное лечение.
Какое подходит лечение?
Важную роль в выборе терапевтического сопровождения, когда болит под коленом, играет степень тяжести болезни. Выделяют 2 основных подхода в лечении:
- консервативный;
- хирургический.
Медикаментозное лечение при боли в венах под коленом
В первую очередь важно купировать боли. Если они сильные, нужно обеспечить покой больной ноге и по возможности быстрей доставить человека в больницу. Все остальные случаи, которые не характеризуются как острые, проходят через назначение врачом следующих препаратов:
Индовазин поможет обезболить проблемное место и устранить отек в нем.
- Противовоспалительные лекарства — снимают отечность, уменьшают болезненность. Чаще всего это «Диклофенак» или «Индвазин».
- Венотоники или флеботоники — медикаменты, которые тонизируют стенки сосудов, улучшая тем самым кровообращение.
- Антикоагулянты — препараты, которые способны изменять вязкость крови, предупреждая образование тромбов или рассасывать образовавшиеся («Гепарин», «Лиотон»).
Хирургическое вмешательство
В современной медицине лечить варикоз предпочитают малоинвазивной хирургией. В зависимости от сложности патологии выбирают из следующих методов:
- Лазерная коагуляция или радиочастотная облитерация. Разрушается неработоспособная часть вены и сосуд, при помощи радиочастотной энергии или высокоэнергетичного потока света, запаивается с двух сторон.
- Венэктомия. Устаревший метод, который используют, если вылезли вены на ногах. Врачи стараются уходить от него, и не использовать.
- Ангиопластика. Позволяет улучшить движение крови в сосудах путем восстановления в них просвета.
- Тромбоэктомия. Проводится для удаления образовавшегося тромба. Процедура проводится при помощи катетера, целостность вены сохраняется.
- Склеротерапия. Современная безоперационная методика, которая пользуется популярностью. При помощи специального раствора, введенного в сосуд, происходит слипание его стенок с последующим рубцеванием.
Специальный трикотаж
Женщинам с такой проблемой в период беременности показано специальное поддерживающее белье.В начале заболевания врач старается не проводить операцию. Необходимость в ее проведении появляется тогда, когда вылезла вена или образовались тромбы, и спастись консервативным лечением не получится. Но существуют ситуации, когда не рекомендовано ее проводить: во время беременности, у людей пожилого возраста. В таком случае назначают ношение компрессионного белья, что поддерживает сосуды.
Вернуться к оглавлениюНародные средства
Нетрадиционные методы дополняют консервативные и позволяют улучшить результат. К их выбору нужно подходить с большой ответственностью, чтобы не навредить основному лечению. Самые распространенные рецепты:
- Листья сирени и капусты. Чтобы убрать воспаление сосудов, достаточно просто прикладывать их к пораженному участку.
- Настойка каштана. На 50 грамм плодов нужно 250 мл водки, настаиваются компоненты неделю. Используют ее при сильных болях и перед сном.
- Яблочный уксус. Используется для холодного обертывания, с помощью которого уменьшают дискомфорт и отеки.
- Клевер или донник. Настоянные травы нужно пить вместо чая в течение дня.
Профилактика
Для предотвращения развития сосудистого заболевания нужно соблюдать довольно простые профилактические рекомендации. Основные — это прогулки на свежем воздухе, плаванье, правильное питание. Если работа связана с длительным нахождением на одном месте, старайтесь делать небольшие перерывы и двигаться. А в случае уже проявившейся проблемы с венами, старайтесь поддержать организм витаминами, которые укрепят вены и обеспечат период затишья в развитии болезни.
Лечение тромбоза глубоких вен ниже колена
Актуальность
Венозная тромбоэмболия (ВТЭ) – это состояние, при котором в вене образуется кровяной сгусток, чаще всего в глубоких венах нижних конечностей или таза. Это состояние известно как тромбоз глубоких вен или ТГВ. Кровяной сгусток может сместиться и перемещаться в крови, особенно в легочные артерии. Это состояние известно как тромбоэмболия легочной артерии или ТЭЛА. Термин ВТЭ включает как ТГВ, так и ТЭЛА.
Дистальный ТГВ (также известный как изолированный дистальный ТГВ, ТГВ икроножных мышц или ТГВ ниже колена) происходит, когда тромб развивается в венах ног (ниже колена). Наиболее распространенными осложнениями являются распространение сгустка в проксимальные (выше колена) вены и миграция сгустка в легкие (ТЭЛА). Наилучшее лечение дистального ТГВ четко не определено. Дистальный ТГВ можно лечить либо антикоагулянтами (лекарствами, которые помогают предотвратить образование тромбов), с дополнительным использованием компрессионных чулок или без них, либо без лекарств, а также можно проводить мониторинг с помощью повторных ультразвуковых исследований, чтобы увидеть, растут ли сгустки, что требует антикоагуляции. Основным побочным эффектом антикоагулянтных лекарств является повышенный риск кровотечения.
Характеристика исследований и основные результаты
Мы выявили восемь рандомизированных контролируемых испытаний (клинические исследования, в которых участников случайным образом определяют в одну из двух или более групп лечения), в которых сообщили о 1239 участниках. В пяти из этих клинических испытаний участников рандомизировали получать антикоагулянты на срок до трех месяцев по сравнению с отсутствием антикоагуляции. Три клинических испытания сравнивали лечение антикоагулянтами в течение разных периодов времени.
Наш обзор показал, что у участников с дистальным ТГВ антикоагуляция снижала риск рецидива ТГВ по сравнению с отсутствием антикоагуляции или плацебо (притворное лечение). Аналогичные результаты были получены и при рецидиве ТГВ, хотя не было четкого влияния на риск развития ТЭЛА. Эта польза была отмечена за счет увеличения клинически значимых малых кровотечений, но не тяжелых кровотечений.
При прямом сравнении продолжительности лечения, антикоагулянтная терапия в течение трех и более месяцев превосходила более короткий курс продолжительностью до шести недель, показывая снижение риска рецидива ВТЭ и ТГВ при отсутствии явной разницы в частоте тяжелых кровотечений и клинически значимых нетяжелых (малых) кровотечений.
Надежность доказательств
При сравнении антикоагуляции с отсутствием антикоагуляции или плацебо, надежность доказательств была высокой для рецидивов ВТЭ, ТГВ и клинически значимых нетяжелых кровотечений, и низкой для ТЭЛА и тяжелых кровотечений. При сравнении антикоагуляции в течение трех и более месяцев против шести недель, надежность доказательств была высокой для рецидивов ВТЭ и ТГВ и низкой для ТЭЛА, тяжелых кровотечений и клинически значимых нетяжелых кровотечений. Надежность доказательств была снижена из-за вариаций (или неточности) результатов в связи с малым числом событий.
Выводы
Наш обзор нашел пользу для людей с дистальным ТГВ, получавших антикоагулянтную терапию, с незначительным или отсутствующим явным отличием событий в виде в тяжелых кровотечений, хотя наблюдалось увеличение клинически значимых нетяжелых кровотечений по сравнению с отсутствием лечения или плацебо. Небольшое число участников этого мета-анализа и сила доказательств говорят о том, что необходимо больше исследований, касающихся лечения дистального ТГВ. Требуются рандомизированные контролируемые испытания, сравнивающие различные виды лечения и разные периоды лечения с плацебо или компрессионной терапией.
Варикоз при беременности – что делать и как лечить
Вены активно участвуют в сложном 9-месячном процессе беременности, и их изменения существенны. Даже при условии полного медицинского контроля возможен риск развития венозной недостаточности.Беременность сопровождается глубокими изменениями во всем женском организме. Одним из первых эффектов беременности является увеличение нагрузки на вены таза и нижних конечностей. Поэтому у многих беременных появляются варикозные вены, которые иногда исчезают после родов. Это варикозное поражение вен сопровождается дискомфортом, чувством тяжести, болью при ходьбе, однако женщины бывают озабочены в основном заметными изменениями кожи и варикозной окраской голеней и лодыжек, которые после беременности остаются.
От недомогания к болезни
Многим беременным знакомо чувство недомогания, сопровождающееся неприятными ощущениями в нижних конечностях. Функциональная хроническая венозная недостаточность – первая стадия венозного заболевания с чувством тяжести в нижних конечностях, иногда с зудом, парестезиями и, в ряде случаев – судорогами, часто ночными.Возможность появления тромбоза у беременных выше, чем у других женщин в 3-5 раз. Иногда закупорка вен приводит к их воспалению – тромбофлебиту. Тромбы, которые образуются при этом в венах, могут стать причиной возникновения тяжелого и опасного заболевания – тромбоэмболии легочной артерии. Кроме того, опасность развития тромбоза сохраняется еще в течение 1,5 месяцев после родов, особенно, если они прошли в тяжелой форме.
Нужно ли идти к врачу?
Существует пять групп факторов, воздействующих на организм беременной женщины, которые объясняют необходимость наблюдения у флеболога.Механический фактор
Увеличенная матка является преградой для циркуляции крови, так как сдавливает нижнюю полую вену, прижимая ее к позвоночному столбу и подвздошной мышце. Это имеет особое значение в состоянии покоя, когда резкое снижение венозного оттока может привести к постуральному шоку, хорошо известному гинекологам. Анатомическое строение подвздошной вены, которая пересекает правую подвздошную артерию, объясняет высокую частоту тромбоза левой конечности (синдром Кокета).Циркуляторный фактор
Увеличение объема крови и оттока крови от сердца ведет к увеличению нагрузки на сосуды, особенно вены, и их расширению. Это особенно важно для вен нижних конечностей и области влагалища.Гормональные факторы
Прогестерон, вследствие его релаксирующего воздействия на гладкомышечные волокна, приводит не только к снижению тонуса венозной стенки, но также и к снижению тонуса уретры, мочевого пузыря и тонкого кишечника.Гемостатические факторы
Изменения в системе гемостаза всегда происходят в направлении повышения свертываемости (повышение уровня фибриногена и фактора III, повышение активности тромбоцитов и снижение фибринолитической активности).Гемореологические факторы
Вязкость крови повышается, несмотря на снижение гематокрита.Другие способствующие факторы
В дополнение к вышеизложенным факторам, связанным с беременностью, существуют другие способствующие факторы, такие как отягощенность семейного анамнеза, малоподвижный образ жизни, неподвижная поза во время работы, вождение автомобиля, слишком низкие или высокие тонкие каблуки, ожирение, подпольная система отопления, горячие ванны и многократные беременности с короткими интервалами между ними.Как предотвратить болезнь?
Беременным женщинам независимо от факторов риска и венозных проявлений всегда необходима коррекция образа жизни: избегание неподвижного пребывания в положении стоя, сидения в низком кресле, горячих ванн и солнечных ванн, адаптирующие упражнения, такие как легкая ходьба, движение ногами при сидении, контрастный душ, приподнятое положение нижних конечностей в состоянии отдыха.И в любом случае при первых признаках заболевания (сосудистые звёздочки и расширенные вены, на поздних сроках – отёки и боли) необходимо обращение к специалисту-флебологу, который сможет адекватно оценить состояние вен и назначить корректную терапию.
что это, как избавиться, какой врач лечит
1. Бурсит коленного сустава
При данном заболевании воспалительный процесс затрагивает синовиальную сумку суставного соединения, от чего и появляется тянущее ощущение. Почему в колене достаточно часто возникает такой патологический процесс, объясняется тем, что перегрузки сустава не редкость. Часто, тянущие боли сзади под коленкой связаны именно с бурситом.
Причины
Провоцируется бурсит колена многими факторами, основными из которых являются:
- тяжёлые грипп и ОРВИ, когда воспаление развивается как их осложнение;
- инфицированные глубокие раны колена, правильного лечения которых не проводилось;
- травма колена;
- чрезмерные перегрузки сустава, в особенности при которых происходит компрессия колена из-за подъёма значительного веса;
- растяжение сухожилий колена;
- системные аутоиммунные патологии;
- серьёзные гормональные нарушения, особенно со стороны щитовидной железы;
- полиартрит ревматоидный;
- тяжёлые интоксикации;
- отложения солей в коленном суставе.
В ряде случаев установить причину появления бурсита не удаётся. Это чаще бывает, если незначительная травма колена была давно, человек о ней уже забыл, а признаки этого повреждения полностью исчезли.
Симптомы
Первым проявлением нарушения является тянущая боль позади под коленом, которая появляется в момент значительной нагрузки. По мере прогрессирования патологии тянущий болевой синдром усугубляется и уже отмечается даже в состоянии покоя. Прочие проявления нарушения следующие:
- местное ограниченное повышение температуры кожи над областью воспаления;
- покраснение кожи в области колена;
- отёчность сустава;
- снижение подвижности колена;
- общее недомогание.
При запущенном воспалении повышение температуры не локальное, а общее. Болевой синдром интенсивный тянущий, не проходящий после отдыха. В такой ситуации может требоваться даже госпитализация.
Лечение
Терапия проводится чаще амбулаторно. Больному колену требуется обеспечить покой. Врач назначает нестероидные противовоспалительные препараты, антибиотики и анальгетики. Также входят в комплекс лечения и физиопроцедуры. Тянущие боли проходят не сразу и могут в незначительной степени сохраняться ещё несколько недель после выздоровления.
2. Тендинит колена
Патология представляет собой воспаление сухожилий коленного сустава. Из-за этого развивается тянущая боль различной интенсивности. Спровоцировать тендинит могут самые разные причины. Чаще всего проблема возникает у лиц, которые занимаются спортом профессионально, но может появиться и у тех, кто ведёт совсем не активный образ жизни.
Причины
Вызывать воспалительный процесс в связках коленного сустава и как следствие тянущую боль могут такие причины:
- перегрузка колена и в особенности та, при которой выполняются монотонные сгибательные и разгибательные движения;
- артрит, лечение которого не проводится;
- постоянное хождение в анатомически неправильной обуви;
- различные патологии стопы, из-за которых давление на колено распределяется неправильно;
- травма колена.
За помощью при возникновении заболевания обратиться следует к ортопеду или травматологу.
Симптомы
Лечить проблему надо сразу с момента её возникновения. Если заболевание запустить, то полноценное функционирование колена восстановить удаётся не всегда. Кроме тянущей боли под ним, о том, что имеет место воспаление коленных связок, свидетельствуют следующие явления:
- усиление тянущей боли на смену погоды;
- снижение подвижности сустава;
- отёчность колена и его болезненность в момент прощупывания;
- переход тянущей боли в очень острую, стреляющую в момент резкого распрямления ноги.
Симптоматика постепенно нарастает по мере прогрессирования патологии. В тяжёлых случаях сильная тянущая боль не проходит даже при комфортном положении колена, а лишь немного ослабевает. Больной чувствует, что связки тянет и под коленом сзади болит постоянно. При особо сильном нарушении у больных происходит полный разрыв связок колена и тогда боль не тянущая, а острая режущая.
Лечение
Лечение при начальной стадии болезни медикаментозное. Больному колену необходим покой и снятие нагрузок, из-за чего пациенту приходится передвигаться с костылями. На коленный сустав накладывается гипсовая повязка или лангета. Тянущие боли часто уже с первого дня терапии становятся слабее.
Из лекарственных препаратов прописывается приём нестероидных противовоспалительных препаратов, анальгетиков, антибиотиков. Обязательным является и комплекс физиотерапии.
3. Поражения большеберцового нерва
Проблема эта относится к серьёзным патологиям, которые требуют обязательного медицинского вмешательства. Возникновение болей тянущего характера под коленом сзади является первым симптомом заболевания, к которому присоединяются и прочие признаки.
Причины
Причины, из-за которых появляется патология, могут быть различными. Провоцирует болезнь чаще всего следующее:
- травмы голени, при которых сдавливается нерв или нарушается его целостность;
- перелом большой берцовой кости;
- вывих голеностопа;
- травмы сухожилий колена;
- растяжения связок стопы;
- различные деформации стопы;
- длительное пребывание ноги в неудобном положении, при котором на неё оказывается давление;
- ревматоидный артрит колена;
- тяжёлые формы сахарного диабета;
- отравления свинцом;
- тяжёлые вирусные инфекции;
- почечная недостаточность.
Для определения причины развития нарушения, из-за которого и появились тянущие боли под коленом с задней стороны ноги, врач проводит полное обследование больного.
Симптомы
Симптоматика, в зависимости от индивидуальных особенностей организма, может несколько различаться у разных больных. В качестве же общих признаков болезни все врачи выделяют, кроме тянущей подколенной боли, и такие проявления патологии:
- отёчность ног;
- судороги икроножных мышц;
- затруднения при ходьбе, если болевой синдром распространился на стопу.
Самостоятельно, без помощи врача поставить себе диагноз человек обычно не может. В ряде случаев, у больного стопа болит и сильно тянет ногу под коленом с первых же дней развития патологии. В этом случае вероятнее всего имеет место острое воспаление нерва.
Лечение
Необходимое лечение определяется специалистом в зависимости от того, что стало причиной болезни и насколько сильно она запущенна. Лечение назначается чаще амбулаторное.
4. Аневризма подколенной артерии
Это опасное состояние приводит к нарушению кровообращения в тканях ноги ниже колена и развитию их ишемии. Боль тянущая появляется как один из первых признаков. Причиной патологии является слабость сосудистой стенки, из-за чего образуется выпячивание. Особая опасность болезни в том, что пока имеются не сильные тянущие боли под коленом, почти все больные не обращаются за врачебной помощью. В результате отсутствия терапии нарушение прогрессирует и приводит к тяжёлым последствиям.
Симптомы
До развития острой симптоматики о наличии аневризмы можно догадаться только по тянущим болям в подколенной ямке. Когда же возникает ишемия тканей ноги, у больного наблюдаются такие проявления состояния:
- острая тянущая боль от любого движения, которая постепенно стихает, если нога находится в покое;
- выраженная зябкость больной ноги ниже колена;
- острая слабость ноги;
- бледность кожи ноги ниже колена, которая вначале просто бледная, а через небольшое время уже с синюшным оттенком;
- падение чувствительности конечности.
Нельзя игнорировать уже первые признаки патологии, когда только начало тянуть ногу под коленом. Она вызывает тяжёлые осложнения, вплоть до ампутации ноги из-за омертвления тканей. В ряде случаев развивается сепсис, приводящий в 98% случаев к летальному исходу.
Лечение
Лечение заболевания проводится исключительно хирургическим путём. Во время операции патологический участок артерии заменяется искусственным или проводится наложение лигатур. Метод определяет врач.
5. Тромбоз подколенной вены
Заболевание характеризуется образованием в подколенной вене тромба, который значительно нарушает кровообращение. Тянущие боли под коленом – это первый признак патологии. Также явление может быть ответом, почему тянет икру, так как неприятные ощущения возникают из-за нарушения кровообращения. По мере её развития добавляются и прочие нарушения состояния больного. Медлить с лечением нельзя. Без своевременной терапии, возможно развитие тяжёлых осложнений заболевания вплоть до летальных.
Причины
В пожилом возрасте риск появления тромбоза значительно возрастает. У женщин он больше, чем у мужчин. Спровоцировать развитие сгустка в вене могут такие причины:
- хирургические вмешательства;
- перелом ноги, из-за чего она в течение продолжительного времени находилась в вынужденном положении;
- варикоз;
- раковые заболевания;
- недостаток физической активности;
- тяжёлые затяжные роды;
- длительное сдавливание ноги;
- применение ряда гормональных препаратов;
- употребление менее 3 литров воды в день;
- патологии сердца;
- курение;
- злоупотребление алкоголем;
- ожирение;
- длительное переохлаждение ноги.
Если человек находится в группе риска относительно болезни, он должен проявлять особое внимание к своему самочувствию и при первых же признаках патологии обращаться за врачебной помощью.
Симптомы
Не сильная тянущая боль под коленом сзади является первым признаком развития тромбоза, на который сразу же надо обратить внимание. В этот момент лечение, как правило, не представляет сложностей, и восстановить удовлетворительное состояние получается в короткий срок.
О том, что развивается тромбоз подколенной вены, свидетельствуют такие симптомы нарушения:
- боль в области голени при попытке сгибания стопы на себя – у части больных неприятные ощущения распространяются и на область подколенной ямки;
- отёчность больной ноги ниже колена;
- бледность кожи;
- чувство распирания под коленом.
У части больных вена просматривается под кожей. Она становится интенсивно синей.
Лечение
Если состояние больного не критическое, то применяется не хирургическое, а медикаментозное лечение. При нём используются препараты, которые способствуют разжижению крови в сосудах и растворению тромбов. Они наносятся в виде мазей на больную область или принимаются перорально. Возможно также сочетание обоих видов препаратов.
В большинстве случаев в период лечения рекомендовано соблюдение постельного режима. Это позволяет снизить нагрузку на больную вену и повысить скорость растворения тромба.
6. Киста Бейкера
Жидкостное образование в подколенной ямке, которое в начале нарушения приводит к тянущим болям под коленом, которые в дальнейшем переходят в острые. Явление достаточно распространённое и из-за него, под коленным суставом возникает тянущая боль в 30% случаев.
Причины
Беспричинно патология развивается крайне редко. В большинстве случаев проблема появляется из-за хронических заболеваний коленного сустава. Также причиной для развития кисты служат и травмы колена как значительные, так и мелкие. Они сразу или впоследствии приводят к подтеканию суставной жидкости в подколенную ямку, от чего возникает мягкое образование, которое болезненно при прощупывании.
Симптомы
Тянущие боли – это симптом, который появляется, когда киста становится достаточно большой. Основные проявления болезни следующие:
- жидкостное образование под коленом;
- ноющая боль в ногах, которая значительно усиливается в ночное время;
- сдавливающие боли при значительном размере кисты в момент движения;
- снижение подвижности коленного сустава;
- периодическая временная блокада коленного сустава, из-за которой больной в течение нескольких минут не может полноценно пользоваться ногой;
- распирающие ощущения под коленом;
- распространение отёка на наружную часть коленного сустава при прогрессировании болезни.
Лечение надо проводить при появлении первичных признаков заболевания, так как это позволит предотвратить серьёзное разрушение сустава, из-за которого восстановить его полноценное функционирование окажется невозможно. При особенно большой кисте, человек чувствует в ноге под коленом сильную тянущую боль, которая нарушает нормальный ритм жизни.
Терапия
Если киста незначительная, то применяется для терапии пункция. После того как скопившаяся жидкость удалена, вводится лекарственный препарат для предотвращения воспаления после вмешательства.
При объёмной кисте проводится операция. Во время нее прошивается и ушивается канал, через который происходит подтекание жидкости. Объём необходимой операции определяется лечащим врачом.
7. Воспаление подколенного лимфоузла
Явление встречается не очень часто. При нем среди прочих симптомов нарушения присутствуют также и тянущие ощущения под коленом. Обращать внимание на данное явление следует сразу же после возникновения проблемы. Явление чаще двухстороннее и потому, болезненность тянущего характера под коленками, беспокоит на обеих ногах.
Причины
Воспаление лимфатических узлов под коленом могут вызывать:
Также проблема появляется на фоне воспаления суставов по причине системных болезней. Не редкость увеличение лимфатических узлов из-за сильного переохлаждения ног и травмы.
Симптомы
Проявляется нарушение постоянной тянущей болью под коленом, выраженной болезненностью при прощупывании больной области и видимым увеличением узла. Даже самостоятельно больной может определить, что лимфоузел под коленом увеличен.
Лечение
Что делать в конкретном случае, для каждого больного, определяет лечащий врач. Всё зависит от степени воспаления и интенсивности патологического процесса. В ряде случаев необходимо проведение комплексного обследования в условиях стационара.
Выводы
При появлении тянущих болей под коленом необходимо сразу же обратиться к врачу. Заниматься самолечением при возникновении нарушения недопустимо, так как это может стать причиной серьёзных проблем со здоровьем. Точно, определить причины тянущей боли под коленом может только специалист.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Тромбоз подколенной вены и киста Бейкера: объяснение различий
Тромбоз подколенной вены происходит, когда сгусток крови блокирует один из кровеносных сосудов позади ваших колен. Это серьезное заболевание, но иногда его можно принять за менее опасное заболевание, называемое кистой Бейкера.
Что такое тромбоз подколенной вены?
Подколенная вена – один из кровеносных сосудов, по которым кровь от ног течет обратно к сердцу. Он проходит за вашим коленом и поднимается вверх по задней поверхности бедра.Это один из сосудов, который врачи называют «глубокой веной», потому что он находится далеко под кожей.
Иногда кровь, текущая по этим венам, может образовывать сгусток – толстый комок, который может препятствовать плавному прохождению крови. Медицинский термин для обозначения сгустка крови – «тромбоз», и это может быть опасно, если это происходит в кровеносном сосуде, таком как подколенная вена.
Это потому, что сгустки крови в глубоких венах могут попасть в легкие и заблокировать там кровеносный сосуд. Это называется тромбоэмболией легочной артерии, и она может быть смертельной.
Что такое киста Бейкера?
Это образуется, когда ваше тело вырабатывает слишком много жидкости, которая обеспечивает плавное движение коленного сустава. Это может произойти, если вы повредили колено или имеете заболевание, поражающее суставы, например артрит. Ее также называют подколенной кистой, потому что она образуется в задней части колена.
Киста Бейкера может вызывать отек, жесткость или дискомфорт в колене. В редких случаях он может разорваться и вызвать утечку жидкости в нижнюю часть ноги. Это может причинить боль и привести к еще большему отеку.
Подобные симптомы
Сгусток крови в подколенной вене и киста Бейкера имеют много общих симптомов. Из-за этого врачу может быть сложно определить, какая у вас киста, особенно если киста разорвалась.
Признаки обоих состояний включают:
- Отек в ноге
- Боль при стоянии или ходьбе
- Покраснение или тепло в опухшей области
Что есть что?
Первым шагом вашего врача будет поиск признаков отека, а затем ощупывание области вокруг задней части колена, когда вы его сгибаете.
Если это не даст им достаточно информации, они, вероятно, порекомендуют тест на визуализацию, чтобы лучше понять, что происходит. К ним могут относиться:
- Ультразвук, при котором используются высокочастотные звуковые волны для получения живого изображения внутренней части ноги на мониторе. Ультразвук, используемый для выявления признаков сгустков крови в глубоких венах, называется дуплексным сканированием вен.
- МРТ с использованием мощных магнитов и радиоволн для получения детального изображения внутренней части ваших ног.
- Венография, при которой краситель помогает выявить проблемы внутри кровеносных сосудов. Краситель дает врачу представление о том, как кровь течет в ваших венах.
- Анализ крови, известный как тест на D-димер, который измеряет белок, связанный со сгустками.
Большинство симптомов кисты Бейкера можно вылечить с помощью льда и безрецептурных обезболивающих. Если у вас тромбоз подколенной вены, вам может потребоваться лекарство для лечения сгустка, прежде чем он вызовет более серьезные проблемы.
Варикозное расширение вен – Сосудистое общество
Варикозное расширение вен – это расширенные вены под кожей ноги. Эти аномальные вены обычны, не опасны, но могут вызывать ряд симптомов.
Нормальные вены полагаются на клапаны, которые поддерживают движение крови вверх. При варикозном расширении вен эти клапаны не работают, и кровоток медленный или даже обратный. Для успешного лечения варикозного расширения вен необходимо устранять неисправные клапаны в дополнение к удалению или уменьшению варикозного расширения вен.Два важных места, где возникают неисправные клапаны, – это пах или за коленом. Функция вен оценивается с помощью ультразвукового исследования (дуплекс).
Какие проблемы вызывает варикозное расширение вен?
Давление в венах, особенно в положении стоя, может вызвать боль, отек, а иногда и изменения кожи (коричневое окрашивание, экзема, изъязвление). При варикозном расширении вен иногда образуется сгусток (тромбоз), в результате чего вена становится красной, твердой и болезненной, что называется «флебитом».При травме варикозное расширение вен может вызвать кровоподтеки или иногда кровоточить.
Что вызывает варикозное расширение вен?
Есть несколько возможных факторов:
- Унаследованная слабость стенки вены
- Неисправные клапаны
- Длительное нахождение на работе
- Повышенное венозное давление и гормональные эффекты при беременности
- Чаще встречается с возрастом
- После повреждения глубоких вен голени (т. Е. ТГВ)
Какие возможные методы лечения?
Многие пациенты поправляются с помощью простых мер ,
- УПРАЖНЕНИЕ. Ходьба, бег, езда на велосипеде и плавание – все это полезно. Ходить проще всего, и с помощью икроножных мышц кровь направляется прямо по венам ноги, улучшая кровообращение.
- ИЗБЕГАЙТЕ длительного простоя.
- ELEVATE ножки по возможности. Любое возвышение поможет, но если вы можете поднять ступни выше уровня сердца (груди), это будет особенно полезно.
- Если у вас избыточный вес , попробуйте уменьшить его до идеального / целевого веса.
- Используйте твердые “градуированные” ЧУСКИ-ОПОРЫ на ноги в течение дня. Их можно принести в аптеку или получить по рецепту. Давление в чулке должно быть максимальным на уровне щиколотки и постепенно снижаться вверх по ноге. Это способствует возвращению крови по венам. Часто бывает достаточно чулок ниже колена.
СКЛЕРОТЕРАПИЯ ПЕНЫ
Некоторые химические вещества при введении в вены вызывают их воспаление, и со временем появляются рубцы, ведущие к облитерации вены.Таким способом можно лечить вены с дефектными клапанами и варицизоит. Это называется склеротерапией и практикуется уже много лет. Смешивание химикатов с воздухом для образования пены – более новая разработка, которая дает лучшие результаты. С помощью современного ультразвука можно направить пену в нужную вену, что также улучшит результаты. Пенная склеротерапия может проводиться в клинике и не требует анестезии. После лечения важно носить повязку и / или поддерживающий чулок на ноге в течение 2 недель.Показатели успеха составляют примерно 70 – 80%. Если вены не исчезают, курс лечения можно повторить. Побочные эффекты могут быть связаны с реакциями на пену, попадающую в общий кровоток. При осторожном обращении эти реакции являются редкими и преходящими. Местный «флебит» обработанной вены (воспаленный тромбоз) может вызывать боль в течение 1-2 недель и иногда может оставлять следы на ноге (10-15%).
Механико-химическая абляция вены – это когда склерозирующий химикат доставляется непосредственно в поврежденный ствол подкожной вены с помощью катетера, который также физически вращается и легко повреждает внутреннюю оболочку вены.Эта комбинация предназначена для увеличения вероятности успешной облитерации вены. Потенциальное преимущество этого заключается в том, что это менее неудобно и требует меньшего количества местного анестетика, чем термические методы (см. Следующий раздел). Долговечность этой техники все еще оценивается.
Эндотермическая абляция
Эндовенозная лазерная абляция (EVLA) и редиочастотная абляция (RFA) – это методы лечения варикозного расширения вен. Эти процедуры закрывают основную дефектную вену, питающую варикозное расширение вен.Это будет либо длинная подкожная вена (LSV) на бедре, либо короткая подкожная вена (SSV) позади колена и голени. Традиционная операция заключалась в перевязке и удалении этих вен. Эти методы абляции заменили эту операцию, они менее болезненны и быстрее выздоравливают.
EVLA и RFA – это методы удаления LSV и SSV из кровотока без раны и без удаления изоляции. Оба эти вида лечения можно проводить под местной анестезией. Катетер вводится по вене от уровня щиколотки или колена.Его осторожно помещают на стыке LSV / SSV и более глубоких вен. Для точной установки катетера используется ультразвуковое сканирование. Когда катетер активируется при контакте со стенкой вены, через стенку вены проходит электрический ток или энергия лазера. Это заставляет белки в стенке вены менять форму и сокращаться. Катетер медленно опускают по вене. В результате вена сокращается, и кровь не течет по ней. Он эффективно удаляется из кровотока, достигая того же результата, что и удаление вены в традиционной хирургии.Долгосрочное наблюдение показало, что вены в основном остаются закрытыми и редко открываются снова.
Вводятся новые способы окклюзии LSV и SSV. Чтобы закрыть вену, используйте клей-клей. Это не требует анестезии, что может быть полезным. Долгосрочная устойчивость этого лечения находится на стадии оценки.
Флебэктомия или отрыв вен .
Фактическое варикозное расширение бугорчатой поверхности можно удалить с помощью небольших хирургических процедур.Обычно это делается серией небольших разрезов (2-4 мм). Для описания этого используются термины «авульсия» или «флебэктомия». Вены удаляются секциями (отрываются) через каждый из разрезов.
После ухода
Большинство процедур в настоящее время являются дневными или клиническими. Ночевать бывает редко. Ноги будут плотно перевязаны, чтобы уменьшить синяки и ускорить заживление. Через 1-2 дня повязку можно сменить на чулок, который носят 5-7 дней.В первые несколько дней может быть легче носить чулок днем и ночью. После этого, если нога комфортно без него ночью, можно носить чулок только днем. Старайтесь либо отдыхать, подняв ногу, двигая лодыжкой, либо двигаться вверх по дому и в саду. Избегайте стоять в течение длительного периода времени; не скрещивайте ноги. Должна быть возможна ежедневная прогулка на 1-2 мили.
После процедуры абляции обработанная более глубокая вена может заболеть через 3-5 дней.Это часть реакции на лечение, и она исчезнет. Противовоспалительные обезболивающие помогут избавиться от дискомфорта на несколько дней. После флебэктомии небольшие порезы на ноге обычно закрывают кожным клеем или лентой, а не наложением швов. При наложении швов они обычно растворяются.
Осложнения
Восстановление после RFA или EVLA без каких-либо флебэктомий может быть довольно быстрым за 2-4 дня. Кроме того, флебэктомия неизбежно приведет к появлению синяков и болезненных ощущений.Степень тяжести зависит от того, сколько вен удалено. Большая часть болезненных ощущений проходит через 3-5 дней. Полное избавление от синяка займет больше времени. Маленькие нервы рядом с венами могут быть повреждены, что приводит к появлению пятен онемения в голени и стопе примерно у 10% пациентов. Это медленно разрешается, но иногда остается навсегда. Тромбоз может возникать в более глубоких венах голени (ТГВ), но это нечасто и поражает менее 1% пациентов. Сохранение подвижности после процедуры и ношение чулок помогают снизить риск этого.Инфекции в очень маленьких ранах встречаются редко.
Для получения дополнительной информации нажмите ЗДЕСЬ
Что это за твердая шишка на варикозной вене?
Частым побочным эффектом варикозного расширения вен является флебит, небольшая выпуклость, которая растет из выступающей вены. Но не волнуйтесь – это не серьезное заболевание.
Наряду с болью, спазмами и отеком у пациентов с варикозным расширением вен на вене может появиться твердое уплотнение.Хотя этот ненормальный рост, безусловно, может настораживать, не о чем беспокоиться. Выпуклость на ноге болезненна, но не является серьезным заболеванием. Скорее всего, это флебит или сгусток крови, образующийся в поверхностной вене на ноге.
Сгустки крови на ногах образуются либо в поверхностных, либо в глубоких венах. Если у вас варикозное расширение вен, у вас с большей вероятностью разовьется флебит, потому что резервная кровь в вене воспаляет стенку вены, что приводит к болезненной шишке.Хорошая новость в том, что флебит обычно проходит в течение нескольких недель, и любой дискомфорт можно облегчить с помощью лечения в домашних условиях.
Что такое флебит и чем нетФлебит – это воспаление стенки вены, вызывающее свертывание крови. Он характеризуется, главным образом, болью, отеком и красной кожей вокруг опухоли. Варикозное расширение вен увеличивает вероятность развития флебита, но есть и другие факторы риска. Повреждение вены, наследственное нарушение свертываемости крови или бездействие из-за длительного пребывания в больнице могут вызвать флебит.
Поскольку флебит вызывает покраснение кожи, вы можете ошибочно диагностировать это состояние как целлюлит, бактериальную инфекцию кожи. Но флебит не вызван инфекцией и поэтому не лечится антибиотиками. Тем не менее, вам следует посетить специалиста по венам, чтобы исключить возможность образования шишки не из-за более серьезного состояния, такого как целлюлит или тромбоз глубоких вен (ТГВ).
ТГВ – это также сгусток крови, но образующийся в глубоких венах ног. И ТГВ, и флебит проявляют схожие симптомы – например, нежную, обесцвеченную кожу, – но ТГВ характеризуется отеком на большей площади ноги, а не локализованным отеком, наблюдаемым при флебите.
Хотя шансы невелики, флебит потенциально может привести к ТГВ, если сгусток переместится из поверхностной вены в более глубокую вену. Шансы на это возрастают, если поверхностный сгусток образуется в тех областях ноги, где поверхностные вены располагаются ближе к глубоким венам, а именно в верхней части бедра, паху или за коленом.
ТГВ – это серьезное заболевание, при котором требуется немедленная медицинская помощь, чтобы сгусток не оторвался и не попал в легкие. Сгусток легкого или тромбоэмболия легочной артерии могут потенциально привести к смерти, если их не лечить.Боль в груди, головокружение и кровавый кашель – все это признаки тромбоэмболии легочной артерии.
Обнаружение флебитаЧтобы определить, является ли опухоль флебитом или ТГВ, специалист по венам назначит вам ультразвуковое исследование. Для этого теста ручная палочка, проведенная по коже, излучает звуковые волны, которые создают изображение ткани вашей ноги. Изображение покажет, в поверхностной или глубокой вене застрял сгусток. Также может быть проведен анализ крови для обнаружения присутствия димера D, вещества, вырабатываемого организмом для растворения сгустков.Повышенный уровень димера D может указывать на наличие сгустка в ноге.
Для лечения флебита ваш врач пропишет несколько домашних средств для уменьшения боли и отека при уменьшении опухоли. К ним относятся прием противовоспалительных препаратов, прикладывание теплых компрессов к ноге и подъем ноги несколько раз в день. Ношение компрессионных чулок также рекомендуется при лечении флебита.
Если диагноз – ТГВ, ваш врач назначит вам режим приема антикоагулянтов или лекарств, разрушающих тромбы.Людям, не переносящим препараты для разжижения крови, можно установить фильтр в их главную брюшную вену (полую вену), чтобы улавливать любые сгустки до того, как они достигнут легких.
Лечим варикозное расширение венВрачи Tri City Vein Center могут выполнить несколько процедур, которые устранят варикозное расширение вен и, в свою очередь, уменьшат вероятность развития флебита. Используя новейшие методы диагностики и лечения, мы избавим вас от дискомфорта и неприглядного вида варикозного расширения вен.Мы также оцениваем ваш риск ТГВ. Свяжитесь с нами сегодня, чтобы записаться на прием.
…Синдром компрессии подколенной вены ОСНОВНАЯ причина ТГВ, нераспознаваемый
Синдром компрессии подколенной вены ОСНОВНАЯ причина ТГВ
Д-р Дэвид М. Гроссер MB BS FRACS FRCS (Лондон)
Старший консультант по эндо-сосудистым / сосудистым хирургам
Побережье, Квинсленд, АВСТРАЛИЯОЧЕНЬ ВАЖНАЯ НОВАЯ РАБОТА.
Поражает не менее 20% нашего населения
Синдром компрессии подколенной вены описан в медицинской литературе уже около 30 лет.Только в последние несколько лет он стал серьезно рассматриваться как причина тромбоза глубоких вен (ТГВ), тромбоэмболии легочной артерии (ТЭЛА) и хронического заболевания вен нижних конечностей.
Очень просто подколенная вена лежит за коленом. Это главная глубокая вена, по которой кровь от стопы и голени возвращается к сердцу и легким для фильтрации и повторной оксигенации. У некоторых людей, когда колени / ноги полностью вытянуты или выпрямлены, эта вена сдавливается между слоями мышц позади колена. Это может произойти как в положении стоя, так и в положении сидя или лежа с вытянутым коленом.Если это положение удерживается в течение определенного периода времени (например, на больничной койке, в операционной или при чтении хорошей книги, вытянув ноги на стуле), это может вызвать замедление кровотока или застой в икре с ограниченным выходом. . Когда кровоток замедляется / прекращается, может произойти свертывание. В настоящее время это начинает признаваться основным источником тромбоза глубоких вен у пациентов, перенесших хирургическое вмешательство или длительный постельный режим. Если размер сгустка большой, он может заполнить сердце и легкие. Это называется тромбоэмболом легочной артерии, при котором может потребоваться неотложная медицинская помощь.
Однако синдром компрессии подколенной вены часто протекает бесследно, что означает, что вы можете не знать о нем до тех пор, пока не возникнут новые проблемы. Хронические проблемы, которые могут возникнуть, чаще всего связаны с повышением давления в икрах. Это можно увидеть как темно-коричневое пятно вокруг нижней части голени, сопровождающееся утолщенной плотной кожей. На более поздних стадиях также может развиться крупное варикозное расширение вен и венозные язвы. Хотя это не было окончательно доказано, также считается, что синдром компрессии подколенной вены может также вызывать определенные типы заболеваний легких из-за длительного воздействия множества небольших сгустков, попадающих в легкие.У нас есть группа пациентов с легочной гипертензией с этим заболеванием, и нет никакой другой причины, чтобы объяснить проблему.
Подколенная артерия также может быть поражена, но частота намного меньше. Обычно это происходит только у пациентов с большими объемными мышцами икр и у спортсменов, но некоторые из них, вероятно, имеют семейные связи. Симптомами могут быть боли в икрах при ходьбе / беге или подъеме по лестнице (атеросклеротическое заболевание, вызывающее боль в икроножных мышцах, встречается гораздо чаще).К нам были направлены пациенты с полной артериальной окклюзией на обеих ногах ниже колен после нескольких дней в отделении интенсивной терапии в положении лежа на спине с вытянутыми ногами с более поздними доказательствами, подтверждающими компрессию вен и артерий разгибанием.
Исходя из обнаруженного нами прогрессирующего накопления случаев ТГВ и ТЭЛА, связанных с этим синдромом, представляется вероятным, что это наиболее значимая причина тромбоэмболической болезни, синдрома и, вероятно, объясняет частоту рецидивов тромбоэмболической болезни, которая в настоящее время обозначена «идиопатический» («Врачи не знают, в чем причина») (30% случаев распознаются с рецидивом в течение 2 лет), и в значительной степени это объясняется серьезными стазовыми изменениями, язвенной болезнью и образованием некомпетентные перфораторы, все из которых на самом деле не объясняются текущей теорией или данными.
Я считаю, что необходимо проделать еще большую работу, но другие центры Дэвида Хубера в Сиднее и Лука ди Марцо в Риме сыграли важную роль в объяснении возможного значения этой общей анатомической особенности. Это может вызвать рецидивное варикозное расширение вен ниже колена, связанное с перфораторами, и это причина, по которой я скептически отношусь к заявлениям о действительно хороших результатах лечения варикозного расширения вен в долгосрочной перспективе, когда большая вена обрабатывается только выше колена службами, которые не признали или обратил внимание на эту проблему.
I t Вероятно, все данные по профилактике тромбоэмболии придется переписать и пересмотреть. Рекомендации устарели .
Для предотвращения ТГВ все больничные койки должны иметь сгибание колена, встроенное в их структуру.
Текущие рекомендации по использованию ахиллова опоры для предотвращения пролежней пятки должны быть отменены.
Huber опубликовал, что 40% пациентов, лежащих на спине на операционном столе в этом положении, имеют полную окклюзию подколенной вены.Еще 20% имеют стеноз 80%, что составляет 60% пациентов из группы риска.
Летающий. Прямые ноги, поощряемые сиденьями в экономическом классе, а теперь и плоские кровати в первом классе, вероятно, являются основным риском при поездках на большие расстояния.
Текущие сиденья эконом-класса не позволяют человеку среднего роста сидеть с комфортно согнутыми коленями, положение принудительно с вытянутыми ногами под переднее сиденье с вероятностью, если пассажир спит, возникнет риск полной окклюзии вены в 20% + с сопутствующим риском отека только, ТГВ или эмболии.
У нас есть венограммы, чтобы показать, как сгусток может образовываться выше колена и не быть связан со сгустком ниже, это может привести к возникновению эмболов, не оставляя следов в ноге.
Пациент может протекать бессимптомно, испытывать дискомфорт в груди и одышку, или умереть. Высокие спортсмены-олимпийцы, у которых после поездки в Австралию из Англии перенесли тромбоэмболические события, вполне могли иметь эту проблему. Это обычное явление при ожирении из-за гипертрофии мышц желудочно-кишечного тракта. Мы не нашли никаких доказательств того, что это связано с жировой подушечкой подколенной ямки, как заявляли другие.
У нас есть пациенты, которые недавно перешли на первоклассные помещения с плоскими кроватями, которые часто путешествуют и у которых впервые были тромбоэмболии, связанные с этим.
Все эти проблемы могут возникнуть в вашей гостиной, в постели, в больнице, в длительной поездке на автобусе, машине или поезде, если вы будете бездействовать с вытянутыми коленями.
Варианты лечения:
Наиболее частой причиной синдрома компрессии подколенной вены является дополнительная перевязка основной икроножной мышцы (икроножная мышца) .
При выпрямлении ноги повязка тянет вниз отсек (оболочку), в котором находятся нерв, вена и артерия. Напряжение также можно увеличить, одновременно сгибая или опуская стопу. Более половины пациентов с острым тромбозом глубоких вен или другими хроническими венозными заболеваниями демонстрируют эту проблему.
1. В первую очередь следует избегать длительного разгибания колен в положении сидя и стоя.
и. СИДЕНИЕ / ЛЕЖЕНИЕ:
Сохраняйте небольшое сгибание в коленях.Вы можете выкатить ногу и выпрямить бедро (это естественным образом согнет колено) или подложить подушку под икры. Кресло с откидной спинкой – это нормально, если коленный сустав слегка согнут. Если кресло заставляет колено выпрямляться, подложите под голень вдоль длины подушки.
ii. СТОЯ:
Если ваши вены сжимаются и в положении стоя, у вас, вероятно, будут более серьезные проблемы; исторически обвиняли в других условиях; и проявляется как застойные изменения в ноге; опухоль, отек, некроз жировой ткани, воспаление, экзема и изъязвление с сопутствующей несостоятельностью перфоратора.Вам нужно будет попытаться принять удобное положение стойки (если вы стоите неподвижно в течение длительного времени). Для этого нужно слегка подтолкнуть бедра вперед и осторожно согнуть колено. Вы берете вес на большие мышцы бедра и слегка перемещаете центр тяжести вперед. К этому нужно время, чтобы привыкнуть. Это особенно важно для тех, кто часами работает, стоя в одном положении. Компрессионная сокс может помочь контролировать некоторые эффекты давления в поверхностных тканях.
Колени следует держать слегка согнутыми, расслабленными, расслабленными в любое время длительного бездействия, чтобы предотвратить окклюзию подколенной вены.
При стоянии для этого разработаны специальные мышцы, защищающие от утомления TENSOR FASCIA LATA.
iii. От этой привычки трудно избавиться. Если ваши ноги опухают и вы хотите поднять их, чтобы помочь, не забудьте согнуть колено.Недавний пациент после операции на колене лечился с вытянутой ногой. Мы видели его после 7 месяцев этого лечения ярко-красной опухшей болезненной ногой, которая усиливалась с каждым днем от подъема ноги. Ему стало лучше в течение нескольких дней после того, как ему сказали, чтобы колено оставалось согнутым и активным.
iv. Для улучшения симптомов может потребоваться время, особенно если это хроническая проблема. Однако некоторые пациенты сообщают о резком улучшении комфорта и боли в ногах через несколько дней.
v. Большое количество пациентов с хроническими язвами проводят свою жизнь с приподнятыми и вытянутыми ногами. Это неуместно, если они не прошли обследование и не исключили синдром компрессии. Проще порекомендовать всем держать колени согнутыми в неподвижном состоянии, лежа, сидя или стоя.
2. ХИРУРГИЯ:
В крайних случаях, когда консервативное лечение не сработало, например, при продолжающихся язвах на ногах или свидетельствах артериальной компрессии, может быть предложено хирургическое вмешательство.Тщательное разделение мышечных волокон за коленом может разрешить синдром. Хирургия – не первый вариант, так как в этой области много нервов, которые необходимо очень тщательно защищать, чтобы предотвратить онемение и / или слабость конечности. По нашему опыту, так как это настолько распространено и обычно может быть исправлено с помощью осанки и обучения после постановки диагноза, хирургическая коррекция должна быть зарезервирована для повторного ТГВ, повторной легочной эмболии, хронического связанного повреждения легких, прогрессирующей необъяснимой легочной гипертензии, инсультов, связанных с ОПО, где ПФО невозможно закрыть, хронический застой и проблемы с язвой.стойкий отек и тяжелое рецидивирующее варикозное расширение вен, связанные с рецидивирующими перфораторами, связанными с этим синдромом.
Текущие рекомендации по оценке проблем с венами, глубоких и поверхностных вен, используемые всеми стандартными рентгенологическими клиниками и большинством сосудистых служб, предотвращают обнаружение этого объекта.
ОБРАТИТЕСЬ В НАШУ КЛИНИКУ, ЕСЛИ У ВАС ОСНОВНЫЕ ВЕНОЗНЫЕ ПРОБЛЕМЫ, В частности, ТГВ ИЛИ ВТОРИЧНЫЕ ПРОБЛЕМЫ СТАЗИСА, ХРОНИЧЕСКОЕ ЗАБОЛЕВАНИЕ ЯЗВИКА И ОСНОВНОЙ РЕАКЦИОННЫЙ ВАРИКОЗ ВЕН, ПРИЧИНА НЕ ОБЪЯСНЕНА.
ЭТИ ВОПРОСЫ БУДУТ РАССМОТРЕНЫ С ВАМИ ДОКТОРОМ ГРОССЕРОМ ИЛИ ЕГО СОНОГРАФОМ ВО ВРЕМЯ ВАШЕГО НАЗНАЧЕНИЯ.
МЫ РЕКОМЕНДУЕМ НАПОМИНАТЬ ЛЮБЫМ ДРУЗЬЯМ ИЛИ РОДСТВЕННИКАМ, ЧТО ТАКОЕ ПРОСТОЕ, КАК ИЗБЕЖАНИЕ ВЫПРЯМЛЕНИЯ НОГ ВО ВРЕМЯ ДОЛГОИЛЬНОГО РЕЙСА ИЛИ ВО ВРЕМЯ ПРОДОЛЖЕННОЙ КРОВАТИ МОЖЕТ СНИЗИТЬ РИСК РАЗВИТИЯ ЭТОГО РИСКА.
Дополнительная информация в виде пояснительного видео доступна на YouTube:
DR ДЭВИД М. ГРОССЕР СТАРШИЙ КОНСУЛЬТАНТ, СОЕДИНЕННАЯ И ЭНДОВАСКУЛЯРНАЯ ХИРУРГИЯ, АВСТРАЛИЯ
#Evidence #DVT #DeepBeinThrombosis #PoplitealVend # StasisChanges # ПричиныDVT
Негерметичный клапан и варикозное расширение вен в паху и коленях
Мы все слышали ужасные истории о варикозном расширении вен.Это состояние может сказаться на вашей уверенности, потому что вы чувствуете, что люди просто смотрят на эти корявые выпуклые отметины. Что еще хуже, в более серьезных случаях они могут означать, что у вас есть проблема со здоровьем, которую вы не можете позволить себе игнорировать.
Варикозное расширение вен, являющееся одновременно косметической проблемой и проблемой для здоровья, иногда игнорируется, и лечение откладывается. Большинство людей мало что знают о них или об условиях, которые, как известно, их вызывают.
Эти проблемы вызваны негерметичными клапанами, обычно в паху и за коленом.
Большая подкожная венаБольшая подкожная вена – самая длинная вена в организме человека, длина которой простирается от верхней части стопы до паха. Он отвечает за возврат крови из поверхностных тканей нижних конечностей обратно к сердцу, обеспечивая насыщение крови кислородом.
Он широко известен своей важной ролью в хирургии коронарного шунтирования, но в остальном он играет важную роль для венозного возврата. Венозные клапаны в паху – это то, что поддерживает обратный ток крови, противодействуя силе тяжести и предотвращая обратный ток.
Когда он работает со сбоями, это приводит к скоплению крови где-то в бедрах, что иногда вызывает вздутие вен и боль.
Источник
Подколенная венаПодколенная вена находится на тыльной стороне колена и отвечает за перенос крови обратно к сердцу. Он также отвечает за поддержку коленного сустава, а также мышц голени и бедра. За коленом также находятся венозные клапаны. Он работает вместе с бедренной веной, более крупной сетью вен, по которым дезоксигенированная кровь возвращается к сердцу.
При выходе из строя клапановКогда клапаны в паху или за коленями выходят из строя, они вызывают обратный ток крови, перегружая вены, которые они регулируют. В результате он собирает и раздвигает венозные стенки, и именно тогда мы видим сосудистые звездочки и варикозное расширение вен.
Эти клапаны ослабляются по разным причинам. Это может быть из-за генетики, или даже из-за ожирения или беременности. В любом случае результат известен.
Хорошо, что VeinCare специализируется на решении этих проблем.Свяжитесь с нами сегодня, и мы обсудим ваши варианты.
6 фактов о варикозном расширении вен
Около 20 процентов взрослых имеют варикозное расширение вен, и почти у всех есть одна или две звездочки. Хотя вам может не понравиться их внешний вид, эти голубоватые неровные участки обычно безвредны. Однако для некоторых людей они могут быть болезненными и опасными. Чтобы узнать больше, мы поговорили со специалистом по сосудистым заболеваниям Медицинского центра UNC Уильямом Марстоном, доктором медицины, и специалистом по сосудистым заболеваниям UNC REX С. Уэйном Смитом, доктором медицины.
Вот что нужно знать о венах ног.
1. Не все вены на ногах одинаковы.
Варикозное расширение вен – это выпуклые, тянутые вены, которые могут причинять сильную боль и требуют лечения.Вены – это тонкостенные сосудистые структуры с клапанами, которые удерживают кровь в одном направлении: к сердцу. Варикозное расширение вен формируется, когда клапаны портятся, что позволяет крови течь вниз и скапливаться в ноге.
«Вены могут терять эластичность, а когда они теряют эластичность, они расширяются», – сказал доктор.Смит говорит. «В венах есть клапаны, предназначенные для обеспечения движения крови от стопы к сердцу. Клапаны выходят из строя, кровь идет в обратном направлении, и это приводит к варикозному расширению вен ».
То, что многие люди называют варикозным расширением вен, на самом деле является сосудистыми звездочками, которые представляют собой более мелкие трубчатые кровеносные сосуды, которые образуют древовидные структуры, структуры паутины и звездообразования.
«Они не часто вызывают важные с медицинской точки зрения симптомы или не подвергают ногу риску серьезных осложнений, но они не выглядят нормально, и некоторые пациенты предпочитают лечить их по косметическим причинам», -Марстон говорит. «В Интернете и других местах много дезинформации, которая заставляет людей думать, что они должны их лечить, хотя во многих случаях это не так, если они не вызывают боли или других симптомов».
Сосудистые звездочки меньше, чем варикозное расширение вен, и обычно не вызывают симптомов, но некоторые люди лечат их по косметическим причинам.Истинное варикозное расширение вен – это выпуклые, вязкие, извилистые, аномально выглядящие вены, которые обычно видны глазу (если только пациент не страдает серьезным ожирением) и часто вызывают болезненные симптомы.Смит говорит. А иногда они бывают очень серьезными.
Ключ к медикаментозному лечению варикозного расширения вен, добавляет доктор Марстон, – это определение того, какие из них могут вызвать серьезные проблемы со здоровьем, требующие вмешательства, а какие можно лечить консервативно.
2. Нельзя игнорировать некоторые симптомы.
Важно немедленно обратиться за медицинской помощью, если вы заметили:
- Гиперпигментация голени и лодыжки, означающая, что участки кожи становятся темнее, чем окружающая нормальная кожа
- Утолщение и уплотнение кожи в той же области, которая может чесаться, выглядеть красной и чешуйчатой, как при экземе
- Кожная язва, которая представляет собой язву, которая выглядит красной и может выводить жидкость или гной, и не вызвана травмой
«Это будут наиболее серьезные симптомы, требующие срочной помощи», – сказал д-р.Смит говорит. «Иногда у вас развивается варикозное расширение вен из-за того, что у вас образовался тромб в глубоких венах».
Это называется тромбозом глубоких вен и может вызвать боль в ногах или отек. Это также может протекать бессимптомно. Самый надежный симптом – отек икр на одной ноге. Немедленно обратитесь к врачу, если у вас возникла боль в ноге, которая начинается в икре и ощущается как спазмы или болезненные ощущения, если у вас красная или обесцвеченная кожа или если ваша нога становится теплой при прикосновении к ней. Тромбоз глубоких вен может быть фатальным, поскольку тромбы могут оторваться и попасть в легкие.Большинство варикозных вен не связаны с тромбозом глубоких вен.
Следующие симптомы не являются неотложными или опасными для жизни, но если у вас возникнут, обратитесь к врачу:
- Болезненные, тяжелые ноги, обычно облегчающиеся при поднятии вверх не менее 15 минут
- Жжение, пульсация над расширенной веной
- Спазмы мышц и беспокойство в ногах по ночам
- Необъяснимая опухоль в голени и вокруг щиколотки
- Любое варикозное расширение вен с кровотечением
Др.Смит говорит, что пациенты часто настолько привыкают к дискомфорту, который вызывает их варикозное расширение вен, что считают симптомы нормальными.
«Вы исправляете поврежденную вену, а пациент возвращается после процедуры и говорит:« Я не знал, что моя нога беспокоит меня, пока я не исправил вену », – говорит он.
3. Вам, вероятно, понадобится УЗИ.
Доктор Марстон говорит, что если у вас есть проблемы с венами или болезненные симптомы, вам следует обратиться к специалисту, специализирующемуся на лечении сосудистых проблем, и пройти УЗИ, чтобы проверить, насколько хорошо функционируют ваши вены.
«Если мы идентифицируем дисфункцию клапана, которая связана со значительными симптомами в ногах, это, как правило, следует скорректировать, если это возможно», – говорит д-р Марстон. «Так что, как только мы получим эти тесты, мы сможем дать пациенту полную картину того, что вызывает проблемы с венами».
Ультразвук также может помочь определить, следует ли лечить вену хирургическим путем, лечить медикаментозно или оставить в покое, говорит доктор Марстон. Страховые компании и Medicare обычно покрывают УЗИ.
4.Доступно множество вариантов лечения.
Пятнадцать лет назад лечение варикозного расширения вен означало, что пациенты должны были проходить под наркозом в операционной, но сегодня большинство процедур проводится в кабинете врача под местной анестезией и с легким успокаивающим средством. Лечение обычно длится один час, а на следующий день вы активны.
Три варианта лечения доступны для большого варикозного расширения вен, которое доктор Смит называет «тягучими венами».
Первое лечение, называемое радиочастотной абляцией или лазерной абляцией, включает использование катетера, чтобы обезболить ногу, а затем нагревать вену до тех пор, пока она не закроется.Вокруг вены применяется местная анестезия, чтобы предотвратить повреждение нервов и ожоги кожи.
«Это можно сделать без хирургических разрезов, просто с помощью небольшого катетера для доступа в вену, который позволяет нам закрыть ее», – говорит доктор Марстон.
Другой вариант лечения – заклеивание вены.
«Мы все еще используем катетер, но мы помещаем в вену клей, который склеивает вену», – говорит д-р Смит. Для этой процедуры вам не нужно обезболивать ногу, и нет риска повреждения нервов от тепла.
Третий метод лечения, склеротерапия, заключается в использовании химической пены для закрытия вены. С помощью ультразвука врач находит вену и вводит в нее капельницу.
«Затем мы перемещаем кровать так, чтобы голова пациента была опущена, а ноги были подняты. Их ноги расположены примерно на 8 дюймов над сердцем, так что вена может быть очищена от крови », – говорит доктор Смит. «Затем мы вводим химическую пену, и когда она ударяется о стенку вены, она разрушается».
Выбранный тип лечения зависит от анатомии пациента.
Хотя эти методы лечения необходимы с медицинской точки зрения, поскольку пораженные вены обычно имеют проблемы с клапаном, существуют и другие варианты лечения вен по косметическим причинам.
«Если все дело в маленьких голубоватых паутинках, которые вы видите, которые называются поверхностными венами, то обычно эти проблемы можно лечить с помощью лазера или других методов, чтобы закрыть вену, в которой находится аномальный клапан», – говорит доктор Марстон.
Используя прожектор для освещения кожи, врач находит вену и с помощью крошечной иглы вводит в нее пену.Это вызывает коллапс вены. Спавшаяся вена реабсорбируется окружающими тканями и в конечном итоге исчезает.
Другой вариант лечения, Cutera, использует лазер для разрушения вены.
«Мы используем это, когда вены настолько малы, что в них нельзя попасть иглой», – говорит д-р Смит.
Все эти процедуры требуют ношения компрессионного шланга примерно в течение недели. Хотя вены, леченные по медицинским показаниям, обычно покрываются страховкой, вены, удаленные по косметическим причинам, не покрываются.
5. Вены могут быть неизбежны, но диета и упражнения могут помочь.
Паутинки и варикозное расширение вен – обычное явление, – говорит доктор Марстон.
«В частности, с возрастом у большинства из нас появляются видимые или ненормальные вены», – говорит доктор Марстон.
Эксперты не знают точно, что вызывает варикозное расширение вен, но существуют известные факторы риска, включая ожирение, генетику и работу, требующую постоянного постоянного стояния.
«Существует очень сильная генетическая предрасположенность к варикозному расширению вен», – д-р.Смит говорит. «Итак, если вашей матери в 50 лет пришлось лечить вены, и вы беспокоитесь о том, что с вами может случиться, профилактические меры включают контроль веса, упражнения – даже просто попытку ходить 30 минут в день – и старайтесь не стоять или сидеть особенно в одном положении в течение длительного времени. Кроме того, наденьте поддерживающий шланг с низким уровнем сжатия (20-30 миллиметров) ».
6. Вены, которые появляются во время беременности, могут исчезнуть сами по себе.
Варикозное расширение вен часто возникает из-за беременности.
«Объем циркулирующей крови увеличивается, чтобы заботиться о ребенке, а гормональные изменения вызывают расширение или растяжение вен», – говорит доктор Смит.
Подождите от трех до шести месяцев после родов, чтобы обратиться за лечением по поводу вен, связанных с беременностью, говорит доктор Смит, потому что они часто регрессируют и не нуждаются в лечении.
Если вас беспокоит варикозное расширение вен, поговорите со своим врачом. UNC Health Care предлагает варианты лечения вен в округах Ориндж и Уэйк.
Венозный дренаж нижней конечности
Вены нижней конечности отводят дезоксигенированную кровь и возвращают ее в сердце. Их можно разделить на две группы – глубокие и поверхностные :
.- Глубокие вены расположены под глубокой фасцией нижней конечности, сопровождая крупные артерии.
- Поверхностные вены находятся в подкожной клетчатке. В конечном итоге они стекают в глубокие вены.
В этой статье мы рассмотрим анатомию и клинические корреляции основных вен нижней конечности.
Глубокие вены нижней конечности
Система отвода глубоких вен нижней конечности расположена под глубокой фасцией нижней конечности. Как правило, глубокие вены сопровождают главные артерии нижних конечностей и носят их название. Часто артерия и вена расположены внутри одной сосудистой оболочки , так что артериальная пульсация способствует венозному возврату.
Стопа и нога
Основная венозная структура стопы – это дорсальная венозная дуга , которая в основном впадает в поверхностные вены. Некоторые вены от дуги проникают глубоко в ногу, образуя переднюю большеберцовую вену .
На подошвенной поверхности стопы возникают медиальные и боковые подошвенные вены. Эти вены объединяются, образуя задней большеберцовой и малоберцовой вены. Задняя большеберцовая вена сопровождает заднюю большеберцовую артерию и входит в ногу кзади от медиальной лодыжки .
На задней поверхности колена передняя большеберцовая, задняя большеберцовая и малоберцовая вены объединяются, образуя подколенную вену . Подколенная вена входит в бедро через приводящий канал .
Бедро
После того, как подколенная вена входит в бедро, она называется бедренной веной . Располагается кпереди, сопутствует бедренной артерии.
Глубокая вена бедра (глубокая вена бедра) – другая основная венозная структура бедра.Через перфорирующие вены он отводит кровь от мышц бедра. Затем он попадает в дистальный отдел бедренной вены.
Бедренная вена выходит из бедра, проходя под паховой связкой, в этом месте она известна как внешняя подвздошная вена .
Ягодичная область
Ягодичная область дренируется нижними и верхними ягодичными венами. Они впадают во внутреннюю подвздошную вену .
Рис. 1. Обзор глубоких вен нижней конечности. [/ caption][старт-клиника]
Клиническая значимость: тромбоз глубоких вен
Тромбоз глубоких вен (ТГВ) – это образование сгустка крови в глубоких венах нижних конечностей, вызывающее закупорку сосуда. Локально это вызывает боль, отек и болезненность пораженной конечности.
Основным осложнением ТГВ является тромбоэмболия легочной артерии . Тромб может сместиться и попасть в малый круг кровообращения.Окклюзия легких препятствует возвращению крови к сердцу, что приводит к механическому удару .
Пациенты с высоким риском развития ТГВ проходят профилактическое лечение для предотвращения тромбоза.
[окончание клинической]
Поверхностные вены нижней конечностиПоверхностные вены нижней конечности проходят в подкожной клетчатке . Есть две основные поверхностные вены – большая подкожная вена и малая подкожная вена.
Большая подкожная вена
Большая подкожная вена образована дорсальной венозной дугой стопы и дорсальной веной большого пальца стопы. Он поднимается вверх по медиальной стороне ноги, проходя спереди к медиальной лодыжке , на лодыжке и сзади к медиальному мыщелку колена.
По мере того, как вена движется вверх по ноге, она принимает притоки от других мелких поверхностных вен. Большая подкожная вена заканчивается дренажом в бедренную вену, расположенную непосредственно ниже паховой связки .
Хирургическим путем можно выделить большую подкожную вену и использовать ее в качестве сосуда для шунтирования коронарной артерии.
Малая подкожная вена
Маленькая подкожная вена образована дорсальной венозной дугой стопы и дорсальной веной мизинца пальца ноги. Он движется вверх по задней стороне голени, проходя кзади к боковой лодыжке , вдоль латеральной границы пяточного сухожилия. Он перемещается между двумя головками икроножной мышцы и впадает в подколенную вену в подколенной ямке.
Рис. 1.1 – Две основные поверхностные вены нижней конечности. [/ caption][старт-клиника]
Клиническая значимость: варикозное расширение вен
В нижних конечностях венозная кровь течет от кожи к поверхностным венам, которые стекают в глубокие вены.
Рис. 1.2 – Варикозное расширение вен на правой ноге. [/ caption]С венами имеется клапанов , препятствующих обратному току крови. Если эти клапаны выходят из строя, кровь может течь обратно в поверхностные вены.Это приводит к увеличению внутрипросветного давления, которое вены не могут выдержать, в результате чего они становятся расширенными и извилистыми . Это состояние известно как варикозное расширение вен.
Существуют различные изменения мягких тканей, которые могут возникнуть при хроническом варикозном расширении вен . Из-за несостоятельности клапанов повышается давление в венозной системе. Это повреждает клетки, заставляя кровь вытекать в кожу. Дальнейшие осложнения могут вызвать коричневую пигментацию , и изъязвление , окружающей ткани.
Варикозное расширение вен можно лечить:
- Перевязка, удаление и отрыв вены – выполнение разреза в паховой области (или подколенной ямке) и определение ответственной вены перед ее перевязкой и удалением.