Лечение суставов адамовым яблоком – Применение адамова яблока в народной медицине: настойка из плодов, отзывы
Адамово яблоко для суставов: рецепты, настойка, компресс, отзывы
В борьбе с болезнями суставов, купировании болевых ощущений, и предотвращении прогрессирования заболеваний используются, как правило, физиотерапия и лекарственные препараты, многие из которых к тому же и очень дорогостоящие. Однако зачастую бывает очень полезно обращать внимание на народную медицину. Прекрасным ее средством является адамово яблоко для суставов. Но о нем, наверное, знает не каждый, поэтому эту статью следует начать именно со знакомства с этим продуктом.

Содержание статьи
Адамово яблоко – что это такое?
В народе такое название дали плоду дерева оранжевой или яблоконосной маклюры. Однако у него существуют и другие названия. «Лжеапельсин», «апельсин китайский или индийский», «дар божий» — это все в его адрес.
Маклюра входит в семейство тутовых деревьев. Растет чаще всего она в южной широте, а родиной принято считать Южную Америку. На российской территории маклюра впервые появилась в далеком 1833 году. Сегодня это дерево можно увидеть и на территории Крыма.
В высоту оно может достигать 20 метров, а в ширину – 1,5 метра. Если внимательно приглядеться к листьям маклюры, то можно увидеть сходство с яблоневыми листьями. На этом дереве цветы бывают женскими и мужскими, которые имеют отличие друг от друга. Цветение их продолжается десять дней. Полностью созревшими плоды маклюры считаются в середине осени. По мере созревания плоды приобретают желтый либо оранжевый оттенки. Наверное, именно поэтому их называют «китайскими апельсинами». Один плод содержит в себе множество плодов сухих, в каждом из которых имеется лишь по одному семечку. Между собой все соединено осью соцветия, которая очень мясистая. В сердцевине плода находится клейкое вещество белого цвета и семечки сероватого оттенка. Да и размерами они с апельсинами схожи – могут достигать размеров 15 см. Однако больше у этих фруктов нет никакого сходства со сладкими аппетитными апельсинами.
Адамово яблоко хотя и выглядит интересным, все же несъедобно. Оно подходит только для лечебных целей в виде настоек и мазей.
 Фрукт этот обладает поистине ценным химическим составом, в котором присутствуют лимонная, жирные и желчные кислоты, пектины, сапонины, стерины и соединения флавоноидные. Фрукт обладает антисклеротическим и противоканцерогенным эффектом, убивает вирусы, способствует укреплению иммунитета.
Фрукт этот обладает поистине ценным химическим составом, в котором присутствуют лимонная, жирные и желчные кислоты, пектины, сапонины, стерины и соединения флавоноидные. Фрукт обладает антисклеротическим и противоканцерогенным эффектом, убивает вирусы, способствует укреплению иммунитета.
Маклюра обладает множеством полезных свойств, и их применяют успешно в нетрадиционной медицине для:
- снятия воспалительных процессов при разных видах суставных болезней;
- тонизирования организма;
- уничтожения вирусных инфекций;
- стимуляции деятельности печени;
- стимуляции сердечно-сосудистой системы;
- повышения иммунитета;
- препятствия возникновению и прогрессированию атеросклероза сосудов.
На самом деле плодами маклюры лечат различные заболевания и список их внушителен. Так, эти «дары божьи» помогают в лечении миомы матки, мастопатии, аденомы предстательной железы и других новообразований доброкачественного характера. Рак матки, желудка и кишечника, а также ряд других злокачественных образований им тоже лечат.
Так как максимальное количество лечебных веществ сконцентрировано в соке маклюры (в плодах и побегах), то сок этот успешно применяют в лечении дерматитов, экзем, рака кожи и ряде других кожных заболеваний. И это далеко не весь перечень заболеваний, которые лечат маклюрой.
Но все-таки активнее всего адамовым яблоком лечат заболевания суставов и позвоночника. Настойки и мази из него отлично помогают в борьбе с артритом и полиартритом, деформирующим артрозом, ревматизмом и радикулитом.
Как использовать для лечения суставов
 Заболевания суставов лечат настойкой из плодов маклюры, приготовленной на спирте либо водке. Подобными настойками на спирту восстанавливают водно-солевой обмен, купируют болевые ощущения, сводят на нет воспалительные процессы. Они прекрасно справляются с остеохондрозом, радикулитом и подагрой.
Заболевания суставов лечат настойкой из плодов маклюры, приготовленной на спирте либо водке. Подобными настойками на спирту восстанавливают водно-солевой обмен, купируют болевые ощущения, сводят на нет воспалительные процессы. Они прекрасно справляются с остеохондрозом, радикулитом и подагрой.
Настойки из адамова яблока можно употреблять как внутрь, так и наружно. Главное не забывать, что настойки нельзя принимать людям, больным сахарным диабетом.
Виды настоек
Адамово яблоко подходит для изготовления настоек, мазей и масел. Их можно купить в некоторых аптеках либо приготовить в домашних условиях. Решив самостоятельно сделать настойку, следует отобрать для нее только полностью созревшие плоды, кожура у которых не повреждена. Лучшим сезоном для изготовления настойки является период сбора урожая, т. е. середина осени.
Настойки можно употреблять внутрь или для наружного применения.
Мази используют для устранения боли в мышцах, успокоения больных суставов и снятия с лимфатических узлов воспалений. Очень часто мазью даже геморрой лечат.
Масляный экстракт, полученный из адамова яблока, показывает хорошие результаты при лечении кожных заболеваний, избавляет от грибка, устраняет зуд после того как насекомые укусят. Экстракт применяют также в качестве масла для массажа и компонента при изготовлении маски омолаживающей для лица.
Рецепты маклюры с фото
На сегодняшний день лечение средствами из адамова яблока становится все популярнее, но традиционная медицина эти средства не применяет. Поэтому, купив готовое средство или изготовив его самостоятельно, рекомендуется быть крайне осторожными. Очень важно уяснить для себя, что сок плодов маклюры ядовитый, и попадание его на слизистые оболочки или кожу может быть чревато ожогом. Кроме того, категорически противопоказано принимать сок фрукта внутрь в неразбавленном виде.
Отказаться от лечения адамовым яблоком рекомендуется людям, у которых имеются аллергии и сахарный диабет, а также женщинам в период беременности и маленьким детям.
 Ниже будет приведено несколько наиболее популярных рецептов по приготовлению лекарственных средств на основе адамова яблока.
Ниже будет приведено несколько наиболее популярных рецептов по приготовлению лекарственных средств на основе адамова яблока.
Компресс
Для приготовления настойки для компресса потребуется взять 1 фрукт маклюры, чисто его вымыть. Кроме того, нужен будет спирт медицинский 50%, но если его нет, то можно взять обычную водку, только чистую, без ароматизаторов и красителей.
Способ приготовления настойки таков:
- Литровую банку хорошенько вымыть и поставить на пару минут в духовку, чтобы прокалилась.
- Фрукт нарезать на небольшие кусочки, смыть с них клейковину, положить в подготовленную банку.
- Банку залить доверху спиртом (водкой) таким образом, чтобы воздушных пузырьков не было. Закрыть плотно крышкой.
- Поставить для настаивания в темное место, ежедневно на протяжении двух недель банку необходимо встряхивать.
Когда настойка будет готова, можно начинать делать на пораженные суставы компрессы. Для этого сложенную в несколько слоев марлю смочить, чуть-чуть отжать, наложить на сустав. Укутать сверху чем-то теплым – платком либо шарфом. Держать компресс нужно лишь полчаса, не более. Эффект не заставит себя долго ждать.
Настойка для компрессов из листьев маклюры
Как уже говорилось выше, лечебными свойствами обладают не только плоды этого дерева, но и молодые побеги с листьями. Листья способны избавить человека от воспалительных процессов и болевых ощущений в области суставов, в результате человек не только перестает чувствовать боль, но и дискомфорт в суставах, ведь они снова обретают подвижность.
Листовая настойка готовится аналогично настойке из фруктов:
 Листья дерева маклюры или его молодые побеги залить спиртом медицинским крепостью 50% либо обычной водкой в соотношении 1:5. Закрыть плотно крышкой.
Листья дерева маклюры или его молодые побеги залить спиртом медицинским крепостью 50% либо обычной водкой в соотношении 1:5. Закрыть плотно крышкой.- Поставить на пару недель в темное место, чтобы будущая настойка успела настояться.
- Когда настойка будет готова, ее следует процедить и развести ровно наполовину водой.
Растирать полученной настойкой пораженные суставы, укутав чем-то теплым – платком или шарфом.
Мазь для растирания суставов
Мазь готовится из вызревшего полностью плода маклюры и свиного (свежего) жира. Если нет возможности взять жир или по каким-то причинам его не хочется использовать, то можно на замену взять смесь масла растительного с воском пчелиным либо кокосовым маслом.
Готовится мазь следующим образом:
- Спелое адамово яблоко нарезать на небольшие кусочки, перемешать с жиром (маслом) в пропорции 5:1. Взять емкость, чтобы закрывалась плотно, стенки предварительно тестом обмазать. Сложить в нее полученную смесь.
- Необходимо все растопить, вся процедура займет ровно сутки. Сделать это можно на маленьком огне в духовке либо на водяной бане.
- Готовую мазь переложить в баночку, которая плотно закрывается и держать в холодильнике.
 Маклюровую мазь просто так не достанешь из баночки. Перед ее применением необходимо вооружиться чайной ложечкой и хорошенько ее нагреть над плитой. Затем зачерпнуть мазь из баночки, вынутой из холодильника.
Маклюровую мазь просто так не достанешь из баночки. Перед ее применением необходимо вооружиться чайной ложечкой и хорошенько ее нагреть над плитой. Затем зачерпнуть мазь из баночки, вынутой из холодильника.
Мазь распределяется равномерно по сложенной в несколько слоев марле или хлопчатобумажной ткани и прикладывается к пораженному суставу. Закутывается сверху платком или шарфом. Этот компресс рекомендуется делать через день в течение 2-3 месяцев. Каждый раз держать на больном суставе не более 4 часов.
Данное средство весьма эффективно при лечении суставов и грыжи межпозвоночной.
Настойка для внутреннего приема
Эта настойка отличается от настойки для компрессов тем, что для проявления лечебных свойств по максимуму она должна настаиваться не пару недель, а 2 месяца, но еще лучше в течение 6 месяцев.
Для приготовления такой настойки понадобится 500 г хороших спелых плодов маклюры. Способ приготовления аналогичен настойке для компрессов, только в темном месте простоит гораздо дольше.
Как принимать настойку
Принимается настойка всегда перед приемом пищи (за 15 минут) по следующему плану:
1 неделя – раз в день по 3 капли;
2 неделя – дважды в день по 3 капли;
3 неделя – трижды в день по 3 капли.
Далее, с 4 недели во время каждого приема увеличивать количество капель, прибавлять по одной каждую следующую неделю. Делать так до того момента, пока количество капель не будет равно возрасту человека, принимающего их. В случае, если человек старше 30 лет, то все равно, когда количество доходит до 30, следует остановиться. Затем следует приступить к уменьшению количества капель в сутки по такой же схеме, т. е. каждую неделю по капельке на прием. Делать так до тех пор, пока суточная норма не дойдет до 9 капель. Оценить свое состояние. Если симптомы заболевания не исчезли, лечение можно будет повторить снова, но только после месячного интервала.
Прежде чем решиться на прием внутрь такой серьезной настойки, рекомендуется побеседовать со своим лечащим врачом, чтобы выяснить, нет ли каких-либо противопоказаний к ее приему. Это нужно обязательно, а в особенности людям, которые на данный момент принимают гормональные средства либо антибиотики.
Совет: чтобы эффект от лечения плодом маклюры оказался максимально полным, необходимо совместить его с приемами соков – капустного, свекольного или морковного.
Можно ли купить в аптеке?
 Спиртовую настойку маклюры или мазь найти в аптеках можно, но сложновато, так как не в каждом городе продается это средство. Но если все же будет возможность найти его в своем городе либо заказать в Интернет-магазине (только в проверенном и надежном), то следует приобрести. У аптечного продукта есть преимущество – более простое применение, поскольку в нем выверены до мельчайших частиц все пропорции и инструкция по применению прилагается.
Спиртовую настойку маклюры или мазь найти в аптеках можно, но сложновато, так как не в каждом городе продается это средство. Но если все же будет возможность найти его в своем городе либо заказать в Интернет-магазине (только в проверенном и надежном), то следует приобрести. У аптечного продукта есть преимущество – более простое применение, поскольку в нем выверены до мельчайших частиц все пропорции и инструкция по применению прилагается.
Однако несмотря на столь превосходную эффективность настойка для компрессов и приема внутрь, а также мазь из плодов маклюра полностью никогда не заменит лечение лекарственными препаратами у врача. Конечно, можно попробовать курс лечения данным средством нетрадиционной медицины. Но если по его окончании не стало лучше, то следует незамедлительно обратиться к специалисту и пройти диагностику, назначенную доктором, а потом и курс медикаментозной терапии.
 Отзывы о применении
Отзывы о применении
Вы можете оставить свои отзывы о лечении суставов адамовым яблоком в комментариях ниже, они будут полезны другим пользователям сайта!
Алина
Раньше я покупала адамово яблоко для своей бабушки, так как у нее болели суставы и она готовила для себя настойки для компрессов. Но теперь и я узнала, что такое больные суставы. Для себя готовлю настойки по бабушкиному рецепту. Уже довелось лечить артрит, шпоры на пятке. Маклюровая настойка и мазь мои спутники по жизни.
Сергей
Я несколько лет мучаюсь с ревматизмом. Конечно, прохожу курсы лечения лекарственными препаратами, но и на средства медицины нетрадиционной обращаю внимание. Изучаю в Интернете разные способы лечения моего заболевания. Увидел я там и настойку из плода маклюра. Решил попробовать. Купил плоды, сделал сам настойку, делаю примочки. Жмых тоже не выкидываю, а пропускаю через мясорубку и прикладываю к больным суставам. Эффект мне нравится, чувствую себя гораздо лучше.
newsustav.ru
рецепты настойки и мази, отзывы о применении маклюры
Адамово яблоко или маклюра – это растение с противовоспалительными свойствами, которое широко применяется в народной медицине. Адамово яблоко для суставов используется в виде настоек, мазей и отваров, которые снимают воспаление и устраняют болевой синдром.
Что это за растение?


Адамово яблоко – растение, известное в народной медицине противовоспалительными свойствами
Адамово яблоко, маклюра или лжеапельсин – все это названия одного растения. Это высокое дерево семейства тутовых, которое отличается интересными плодами – они зеленого цвета, с рельефной кожурой, похожи на апельсин. Именно благодаря этому сходству с апельсином растение часто называют «лжеапельсином».
Растение предпочитает теплый мягкий климат и солнечный свет. Встретить его можно в южных регионах. Родиной дерева является Южная Америка. Маклюра широко распространена на крымском полуострове. В народной медицине используют плоды маклюры, которые обладают массой полезных свойств.
Чем полезна маклюра?
Плоды маклюры отличаются выраженным запахом огурца, но совершенно несъедобны. При разрезании плода заметна жирная густая пленка, которая является следствием большого содержания масел в плодах растения.
Плоды также содержат:
- пектин;
- биофлавоноиды;
- сапонины;
- изофлавоны;
- желчные кислоты.
Пектин улучшает местные обменные процессы и выводит токсические соединения. Благодаря этому веществу в составе, маклюра широко применяется в терапии подагрического артрита как средство против тофусов.
Биофлавоноиды защищают хрящевую ткань от повреждения. Эти вещества улучшают регенерацию эпидермиса, укрепляют сосуды, улучшают местный кровоток. Благодаря этим веществам, примочки на основе маклюры эффективно устраняют болевой синдром и уменьшают воспаление суставной капсулы.
Сапонины принимают участие в обмене веществ. При наружном применении эти вещества снимают отек и способствуют восстановлению питания хрящевой ткани.
Желчные кислоты оказывают раздражающее действие, усиливая кровообращение тканей вокруг больных суставов. Эти вещества также снимают воспаление и нормализуют двигательную активность воспаленных суставов.
Показания к применению


Адамово яблоко широко применяют для лечения различных заболеваний опорно-двигательного аппарата
Применение адамова яблока для сустава показано в следующих случаях:
- ревматоидный артрит;
- артроз;
- подагрический артрит;
- бурсит;
- вывих;
- ушиб сустава;
- растяжение связок;
- остеохондроз;
- межпозвоночная грыжа.
Средство широко применяют для лечения различных заболеваний опорно-двигательного аппарата, но исключительно наружно.
Адамово яблоко ядовито, принимать его внутрь нельзя.
Настойку адамова яблока для суставов можно приготовить самостоятельно или приобрести в аптеке. Плоды маклюры признаны официальной медициной как эффективное средство от болезней суставов, поэтому в аптеке широко представлены настойки, мази и бальзамы на основе этого растения.
Домашние рецепты
Настойка адамова яблока для суставов, рецепт которой очень прост, готовится из свежих плодов. Для жителей южных регионов настойка адамового яблока для суставов является рядовой частью домашней аптечки, так как готовится очень легко, а с сырьем не возникает проблем. Жителям северных регионов найти плоды достаточно проблематично, поэтому можно заменить свежие «яблоки» на сушенный экстракт этого растения.
Прежде чем разобраться, как приготовить средства для суставов из адамова яблока, необходимо ознакомиться с правилами сбора плодов. Для лечения подходят только зрелые лжеапельсины. Собирать их можно с веток, но это вызывает определенные трудности, так как маклюра достигает в высоту 20 м и более. Плоды, самостоятельно упавшие с дерева, тоже подходят для приготовления лекарств – они достаточно спелые, но при падении не раскалываются из-за плотной кожуры.
Настойка адамова яблока


Настойку из адамова яблока для суставов можно приготовить самостоятельно
Пожалуй, самое универсальное лекарство из маклюры – это настойка. Ее используют для растирания больных суставов и в качестве основы для компресса.
Для приготовления необходимо взять спелые плоды и очистить их от толстой кожуры. Делать это рекомендуется в перчатках, так как сок маклюры очень едкий. Один плод необходимо натереть, поместить в стеклянную тару и залить водкой. На один плод берут 150 мл водки. Емкость с настойкой плотно закрывают крышкой и ставят в темное прохладное место на 15 дней. Затем лекарство рекомендуется процедить и использовать для лечения суставов.
Разобравшись, как сделать настойку адамова яблока для лечения суставов, необходимо разобраться, как ее правильно использовать. Применение настойки для суставов из адамова яблока должно быть регулярным. Растирать суставы следует дважды в день, утром и вечером. Для этого небольшое средство наносят на больное место и мягко втирают массажными движениями. Делать это лучше в перчатках.
Можно растирать суставы полотенцем, обильно смоченным в настойке – это обеспечит сильное раздражающее действие, снимет отек и улучшит обменные процессы в зоне воздействия.
Компрессы из чистой настойки не делают. Ее необходимо предварительно смешать пополам с водой. Затем в этом средстве смачивается марля, накладывается на сустав, и зона воздействия укутывается полотенцем. Держать компресс можно не больше часа.
Мазь из лжеапельсинов
Мазь из адамова яблока для лечения суставов можно готовить двумя способами – на основе свежей мякоти или спиртовой настойки.
Для приготовления средства из мякоти необходимо натереть очищенный плод. Затем кашицу смешивают в равных пропорциях с любой жировой основой. Это может быть ланолин, животный жир, вазелин, предварительно растопленный на водяной бане. Хранить мазь нужно в плотно закрытой банке в прохладном месте.
Максимальный срок хранения мази 2 недели, поэтому рекомендуется готовить средство небольшими порциями.
Зная, как приготовить настойку адамова яблока для лечения больных суставов, можно использовать ее для изготовления мази. Для этого необходимо растопить масло или маргарин на водяной бане и влить в него настойку маклюры. Оба ингредиента берутся в равных пропорциях. Мазь тщательно перемешивается и переливается в удобную банку. Хранить ее необходимо в холодильнике.
Мазь наносят на суставы мягкими растирающими движениями, прикрывают тонкой тканью (можно использовать марлю) и оставляют до полного впитывания. Такая процедура должна проводиться ежедневно.
Масло для лечения суставов
Еще один эффективный рецепт из адамова яблока для суставов – это масло. Для приготовления средства необходимо натереть адамово яблоко и залить любым подогретым растительным маслом. Для лечения суставов можно применять масло миндаля или оливки. Емкость с лекарством необходимо закупорить крышкой и поставить в холодильник на неделю. Через 7 дней средство процеживают, а масло используют под компресс.
Масло в большей степени подходит для лечения бурсита, вывихов и растяжений, а также дерматологических заболеваний. Для лечения артрита и артроза рекомендуются растирания, компрессы и мазь.
Лечение маклюрой продолжается до полного исчезновения симптомов. Обычно на это уходит около двух недель.
Особенности применения маклюры


Лечение маклюрой продолжается до полного исчезновения симптомов
Разобравшись, как пользоваться настойкой адамова яблока для лечения воспаления суставов, необходимо придерживаться некоторых правил.
- Перед первым нанесением средства нужно провести тест на чувствительность. Сок маклюры ядовит и может вызывать негативные реакции со стороны кожи.
- При гнойном бурсите от растираний следует отказаться, так как это может привести к распространению патологического процесса на окружающие ткани. Рекомендуется проконсультироваться с врачом о целесообразности использования этого средства.
- При артрите мелких суставов полезны горячие ванночки, которые уменьшают болевой синдром. В ванночку можно добавить несколько ложек настойки адамова яблока – это увеличит эффективность процедуры.
- Средство предназначено только для наружного применения. Во время растираний или компрессов нужно не допускать попадания настойки или мази на слизистые оболочки и в глаза.
В среднем курс лечения продолжается до трех недель. При появлении нежелательных побочных реакций применение адамова яблока следует прекратить.
Противопоказания


Перед использованием маклюры настоятельно рекомендуется проконсультироваться с врачом
Настойку маклюры не рекомендуется принимать внутрь без консультации врача. Плоды этого растения токсичны и могут вызвать сильное отравление. Противопоказания к наружному использованию средства:
- аллергия на адамово яблоко;
- крупные раны и ссадины в области нанесения;
- сахарный диабет;
- варикозное расширение вен;
- ломкость капилляров.
Лечение суставов ног противопоказано людям с нарушением кровообращения нижних конечностей, в связи с чем средство нельзя применять больным диабетом и варикозным расширением вен.
Отзывы о лечении маклюрой
Адамово яблоко – это популярное средство для лечения суставов, отзывы о котором помогут научиться правильно готовить и использовать лекарство.
Алина, 37 лет

«Живу в Крыму, адамовым яблоком лечилась еще моя прабабушка. У нас это средство очень распространено, готовую настойку без проблем можно купить на рынке. При артрите пальцев рук настойка отлично помогает – я делаю с ней ванночки и ежедневно перед сном растираю пальцы. Это помогает избежать утренних болей и онемения.»
Ольга, 23 года


«После травмы колена постоянно болит сустав. Долго ходила по врачам, пока подруга не посоветовала адамово яблоко. Использую настойку и мазь под компресс – боль заметно уменьшилась, отек почти полностью спал. Рекомендую всем!»
Игорь, 29 лет


«Из-за работы столкнулся с болью в суставах рук. Перепробовал различные средства, но ничто не помогло. Случайно на каком-то форуме услышал про «лживый апельсин», а так как живу в южном регионе у нас эти плоды валяются просто на улице. Заливал мякоть не водкой, а самогоном. Спустя две недели ежедневных растираний руки снова стали меня слушаться, а боль прошла.»
sustavy.guru
лечебные свойства, как приготовить и применять, рецепты для суставов, отзывы
Лечебные свойства и рецепты маклюры для суставов изучены уже давно. Такую разновидность растения еще называют адамовым яблоком. Компонент широко применяют среди народных целителей, но врачи не включают его в состав консервативной терапии. Однако маклюра показала хорошие результаты при лечении суставных патологий.
Чем полезно адамово яблоко для суставов
О целебных свойствах маклюры больше всего осведомлены народные целители. Они делают из нее настойки и мази, которые предназначены для местного и внутреннего применения.
Под адамовым яблоком подразумевают плоды дерева из семейства Тутовых. Растет преимущественно в Америке, Китае и Индии. Также можно обнаружить в теплых странах Европы и России, но в меньшем количестве.
Маклюру относят к фруктам. Отличается от других своим необычным видом. По запаху напоминает огурец.

По внешним характеристикам адамово яблоко напоминает недозрелый апельсин, то есть имеет бугристую поверхность и желтоватый оттенок
Внимание! Употреблять плод внутрь категорически запрещается, так как маклюра токсична.
Адамово яблоко имеет и другие названия:
- лжеапельсин;
- индийский апельсин;
- дар Божьего дерева.
Что примечательно, маклюру используют не только в качестве действующего вещества для приготовления народных средств, но и для изготовления мебели из древесины, краски из корней.
Зачастую адамово яблоко применяют в качестве настойки, которую готовят на спирту или водке. С помощью лекарства рекомендуют лечить больные суставы. Основной эффект заключается в оказании противовоспалительного действия. Средство быстро избавляет от боли, отека и покраснения.
Настойка из адамового яблока подойдет для лечения:
- артроза;
- ревматоидного артрита;
- инфекционного артрита;
- бурсита;
- синовита;
- тендинита.
Средство помогает вылечить заболевания позвоночника в виде остеохондроза. Плоды борются с опухолями доброкачественного характера.
По многочисленным отзывам можно сделать вывод о том, что адамово яблоко помогает не только вылечить суставы, но и справиться с такими проблемами:
- побороть лишний вес;
- вылечить болезни вирусного или бактериального характера;
- разжижить мокроту при кашле;
- улучшить функциональность печени;
- повысить иммунитет и тонус организма;
- улучшить работу сердечной мышцы;
- очистить сосуды;
- снизить риск развития последствий в результате инсульта.
Маклюра способствует выведению токсинов. С ее помощью лечат гипертонию, пяточную шпору, варикоз, экзему, дерматит и гнойные образования на кожном покрове.
Как приготовить маклюру для лечения суставов
Для лечения суставов используют рецепты настойки, мази и масла из адамового яблока. Средства можно купить и в готовом виде в аптеке, но в их состав обычно включают другие вещества.

Вид настойки из адамового яблока отличается в начале и конце приготовления
Чтобы приготовить лекарство, необходимо найти главный ингредиент. Собирают их обычно в октябре. Именно в этот период они становятся спелыми. Благодаря этому настойка будет иметь цвет свежеприготовленного черного чая. Чтобы не происходили процессы окисления, не рекомендуется наливать жидкость до краев, а крышку плотно закрывать.
Для приготовления настойки из маклюры следует придерживаться некоторых правил:
- Плоды хорошо промывают под струей проточной воды.
- Нарезают фрукт небольшими кубиками.
- Помещают в чистую банку и заливают водкой.
- Закрывают крышкой и помещают в прохладное затемненное место.
Принимать лекарство можно только спустя 2 месяца. Перед каждым употреблением бутылку с содержимым встряхивают. В первую неделю настойку пьют по 3 капля, предварительно разводят в 100 мл воды. Употребляют средство только 1 раз в день. Постепенно дозу увеличивают на 1-2 капли, при этом кратность применения возрастает до 2 раз в сутки.
Рецепты адамового яблока для лечения суставов
Если у пациента возникают сильные боли в суставах, то настойку из маклюры рекомендуют использовать наружно.
Существует несколько способов приготовления лекарственного средства:
- Один из них подразумевает экспресс приготовление настойки. Берут плоды, промывают под водой, перетирают на терке. Кладут в стеклянную емкость и заливают 0,5 л водки. Бутылку с содержимым ставят в затемненное место на 2 недели. При этом каждый день жидкость нужно встряхивать, чтобы компоненты смогли перемещаться и лучше настояться.

- Приготовление настойки из сухих веточек маклюры. Предварительно мелко нарезают адамово яблоко, потом заливают спиртом в пропорции 1:5. Емкость закрывают крышкой, настаивают 2 недели. После этого процеживают. Перед тем как использовать средство, необходимо непосредственно перед процедурой перемешивать его с самогоном.

- Положительным эффектом отличается и мазь из маклюры. Такое средство готовить быстрее в отличие от настойки. Для приготовления лекарства понадобится кусочек сала или животного жира. Ингредиент должен иметь мягкую консистенцию, поэтому его предварительно разогревают на водяной бане. Разогретого жира должно быть в 5 раз больше, чем самих плодов маклюры. Он должен застилать дно емкости. Сверху насыпают нарезанный фрукт. Манипуляции повторяют несколько раз до тех пор, пока тара полностью не будет заполнена. Сверху накрывают сначала фольгой, а потом крышкой. Средство настаивают не меньше суток в духовке при небольшой температуре. После этого остужают и помещают в холодильник.

- Можно сделать масло из плодов маклюры для суставов. Плоды мелко нарезают. Заливают оливковым, миндальным или подсолнечным маслом. Дают настояться в течение недели. Потом фильтруют и отжимают жмых. Готовое масло разливают в емкости. Хранят в холодильнике. Можно использовать для массажа больных суставов. Регулярное применение позволяет быстро избавиться от боли и отеков.

- Если у пациента болят суставы в ногах, то помогут ванночки с маклюрой. В горячую воду добавляют мелко нарезанные плоды. Процедуру осуществляют дважды в день — утром и вечером.

Стоит помнить о том, что применение маклюры для суставов может вызвать аллергические реакции. Поэтому для начала рекомендовано провести тест на непереносимость компонента. Для этого лекарство наносят на внутреннюю часть локтя. Если в течение 48 часов не проявилось никакой реакции, то адамово яблоко можно применять.
Как использовать адамово яблоко для лечения суставов
Маклюра считается отличным средством для лечения больных суставов. Из адамового яблока обычно делают настойки. Чтобы избавиться от болей и отеков, рекомендовано делать компрессы. Кусочек марли или бинта смачивают в жидкости. Прикладывают к пораженному участку. Поверх обвязывают полиэтиленом и теплым шарфом. Процедуру лучше делать на ночь, чтобы добиться максимального эффекта.

Лечение длится от 1 до 3 месяцев в зависимости от тяжести и типа заболевания
Важно! Плоды маклюры являются токсичными. Нельзя допускать попадания плодов в рот, иначе возникнет сильнейший ожог, если этого избежать не удалось, то нужно в срочном порядке провести промывание желудка и принять сорбенты.
Адамово яблоко запрещено применять пациентам:
- с сахарным диабетом;
- при тяжелой почечной или сердечной недостаточности;
- при аллергии в анамнезе;
- младше 18 лет;
- на этапе вынашивания и кормления грудью.
Во время применения настойки из маклюры следует отказаться от применения антибиотиков и спиртосодержащих напитков.
Заключение
Лечебные свойства и рецепты маклюры для суставов позволяют быстро избавиться от болевого синдрома и отеков. Соединения становятся более подвижными, исчезают различные солевые отложения. Но стоит помнить о том, что адамово яблоко считается токсичным. При несоблюдении дозировки могут наблюдаться неблагоприятные последствия.
Отзывы о лечении суставов адамовым яблоком
Ирина, 37 лет, г. Ставрополь.
Мой дед был народным целителем. Прожил он долгую жизнь, так как болел очень редко. Предпочитал лечиться травами и растениями. Всегда был активным, нас это очень удивляло, ведь многие старики уже ходят с трудом. А весь секрет в использовании настойки из маклюры. Лекарство он настаивал около месяца. Использовал в качестве компрессов.
Анна Петровна, 56 лет, г. Нижний Новгород.
Давно страдаю проблемами с суставами. Полгода назад дочь с Китая привезла плоды адамова яблока. Для России этот фрукт выглядит необычно. Есть его нельзя, так как очень ядовит. А вот в виде настойки является отличным средством. Проверила на себе. Использовала около месяца. Пока суставы не болят.
Игорь Иванович, 62 года, г. Кемерово.
А у моей жены от этого фрукта развилась жуткая аллергия в виде отека гортани. Еле спасли. Может маклюра и эффективна, но для начала нужно убедиться в отсутствии аллергии.
Была ли Вам данная статья полезной?
Да Нет
poleznii-site.ru
Адамово яблоко для суставов рецепт
Адамово яблоко для суставов: как использовать, эффективные рецепты
Адамово яблоко или маклюра – это растение с противовоспалительными свойствами, которое широко применяется в народной медицине. Адамово яблоко для суставов используется в виде настоек, мазей и отваров, которые снимают воспаление и устраняют болевой синдром.
Что это за растение?

Адамово яблоко – растение, известное в народной медицине противовоспалительными свойствами
Адамово яблоко, маклюра или лжеапельсин – все это названия одного растения. Это высокое дерево семейства тутовых, которое отличается интересными плодами – они зеленого цвета, с рельефной кожурой, похожи на апельсин. Именно благодаря этому сходству с апельсином растение часто называют «лжеапельсином».
Растение предпочитает теплый мягкий климат и солнечный свет. Встретить его можно в южных регионах. Родиной дерева является Южная Америка. Маклюра широко распространена на крымском полуострове. В народной медицине используют плоды маклюры, которые обладают массой полезных свойств.
Чем полезна маклюра?
Плоды маклюры отличаются выраженным запахом огурца, но совершенно несъедобны. При разрезании плода заметна жирная густая пленка, которая является следствием большого содержания масел в плодах растения.
Плоды также содержат:
- пектин;
- биофлавоноиды;
- сапонины;
- изофлавоны;
- желчные кислоты.
Пектин улучшает местные обменные процессы и выводит токсические соединения. Благодаря этому веществу в составе, маклюра широко применяется в терапии подагрического артрита как средство против тофусов.
Биофлавоноиды защищают хрящевую ткань от повреждения. Эти вещества улучшают регенерацию эпидермиса, укрепляют сосуды, улучшают местный кровоток. Благодаря этим веществам, примочки на основе маклюры эффективно устраняют болевой синдром и уменьшают воспаление суставной капсулы.
Сапонины принимают участие в обмене веществ. При наружном применении эти вещества снимают отек и способствуют восстановлению питания хрящевой ткани.
Желчные кислоты оказывают раздражающее действие, усиливая кровообращение тканей вокруг больных суставов. Эти вещества также снимают воспаление и нормализуют двигательную активность воспаленных суставов.
Показания к применению

Адамово яблоко широко применяют для лечения различных заболеваний опорно-двигательного аппарата
Применение адамова яблока для сустава показано в следующих случаях:
- ревматоидный артрит;
- артроз;
- подагрический артрит;
- бурсит;
- вывих;
- ушиб сустава;
- растяжение связок;
- остеохондроз;
- межпозвоночная грыжа.
Средство широко применяют для лечения различных заболеваний опорно-двигательного аппарата, но исключительно наружно.
Настойку адамова яблока для суставов можно приготовить самостоятельно или приобрести в аптеке. Плоды маклюры признаны официальной медициной как эффективное средство от болезней суставов, поэтому в аптеке широко представлены настойки, мази и бальзамы на основе этого растения.
Домашние рецепты
Настойка адамова яблока для суставов, рецепт которой очень прост, готовится из свежих плодов. Для жителей южных регионов настойка адамового яблока для суставов является рядовой частью домашней аптечки, так как готовится очень легко, а с сырьем не возникает проблем. Жителям северных регионов найти плоды достаточно проблематично, поэтому можно заменить свежие «яблоки» на сушенный экстракт этого растения.
Прежде чем разобраться, как приготовить средства для суставов из адамова яблока, необходимо ознакомиться с правилами сбора плодов. Для лечения подходят только зрелые лжеапельсины. Собирать их можно с веток, но это вызывает определенные трудности, так как маклюра достигает в высоту 20 м и более. Плоды, самостоятельно упавшие с дерева, тоже подходят для приготовления лекарств – они достаточно спелые, но при падении не раскалываются из-за плотной кожуры.
Настойка адамова яблока

Настойку из адамова яблока для суставов можно приготовить самостоятельно
Пожалуй, самое универсальное лекарство из маклюры – это настойка. Ее используют для растирания больных суставов и в качестве основы для компресса.
Для приготовления необходимо взять спелые плоды и очистить их от толстой кожуры. Делать это рекомендуется в перчатках, так как сок маклюры очень едкий. Один плод необходимо натереть, поместить в стеклянную тару и залить водкой. На один плод берут 150 мл водки. Емкость с настойкой плотно закрывают крышкой и ставят в темное прохладное место на 15 дней. Затем лекарство рекомендуется процедить и использовать для лечения суставов.
Разобравшись, как сделать настойку адамова яблока для лечения суставов, необходимо разобраться, как ее правильно использовать. Применение настойки для суставов из адамова яблока должно быть регулярным. Растирать суставы следует дважды в день, утром и вечером. Для этого небольшое средство наносят на больное место и мягко втирают массажными движениями. Делать это лучше в перчатках.
Компрессы из чистой настойки не делают. Ее необходимо предварительно смешать пополам с водой. Затем в этом средстве смачивается марля, накладывается на сустав, и зона воздействия укутывается полотенцем. Держать компресс можно не больше часа.
Мазь из лжеапельсинов
Мазь из адамова яблока для лечения суставов можно готовить двумя способами – на основе свежей мякоти или спиртовой настойки.
Для приготовления средства из мякоти необходимо натереть очищенный плод. Затем кашицу смешивают в равных пропорциях с любой жировой основой. Это может быть ланолин, животный жир, вазелин, предварительно растопленный на водяной бане. Хранить мазь нужно в плотно закрытой банке в прохладном месте.
Зная, как приготовить настойку адамова яблока для лечения больных суставов, можно использовать ее для изготовления мази. Для этого необходимо растопить масло или маргарин на водяной бане и влить в него настойку маклюры. Оба ингредиента берутся в равных пропорциях. Мазь тщательно перемешивается и переливается в удобную банку. Хранить ее необходимо в холодильнике.
Мазь наносят на суставы мягкими растирающими движениями, прикрывают тонкой тканью (можно использовать марлю) и оставляют до полного впитывания. Такая процедура должна проводиться ежедневно.
Масло для лечения суставов
Еще один эффективный рецепт из адамова яблока для суставов – это масло. Для приготовления средства необходимо натереть адамово яблоко и залить любым подогретым растительным маслом. Для лечения суставов можно применять масло миндаля или оливки. Емкость с лекарством необходимо закупорить крышкой и поставить в холодильник на неделю. Через 7 дней средство процеживают, а масло используют под компресс.
Лечение маклюрой продолжается до полного исчезновения симптомов. Обычно на это уходит около двух недель.
Особенности применения маклюры

Лечение маклюрой продолжается до полного исчезновения симптомов
Разобравшись, как пользоваться настойкой адамова яблока для лечения воспаления суставов, необходимо придерживаться некоторых правил.
- Перед первым нанесением средства нужно провести тест на чувствительность. Сок маклюры ядовит и может вызывать негативные реакции со стороны кожи.
- При гнойном бурсите от растираний следует отказаться, так как это может привести к распространению патологического процесса на окружающие ткани. Рекомендуется проконсультироваться с врачом о целесообразности использования этого средства.
- При артрите мелких суставов полезны горячие ванночки, которые уменьшают болевой синдром. В ванночку можно добавить несколько ложек настойки адамова яблока – это увеличит эффективность процедуры.
- Средство предназначено только для наружного применения. Во время растираний или компрессов нужно не допускать попадания настойки или мази на слизистые оболочки и в глаза.
В среднем курс лечения продолжается до трех недель. При появлении нежелательных побочных реакций применение адамова яблока следует прекратить.
Противопоказания

Перед использованием маклюры настоятельно рекомендуется проконсультироваться с врачом
Настойку маклюры не рекомендуется принимать внутрь без консультации врача. Плоды этого растения токсичны и могут вызвать сильное отравление. Противопоказания к наружному использованию средства:
- аллергия на адамово яблоко;
- крупные раны и ссадины в области нанесения;
- сахарный диабет;
- варикозное расширение вен;
- ломкость капилляров.
Лечение суставов ног противопоказано людям с нарушением кровообращения нижних конечностей, в связи с чем средство нельзя применять больным диабетом и варикозным расширением вен.
Отзывы о лечении маклюрой
Адамово яблоко – это популярное средство для лечения суставов, отзывы о котором помогут научиться правильно готовить и использовать лекарство.
«Живу в Крыму, адамовым яблоком лечилась еще моя прабабушка. У нас это средство очень распространено, готовую настойку без проблем можно купить на рынке. При артрите пальцев рук настойка отлично помогает – я делаю с ней ванночки и ежедневно перед сном растираю пальцы. Это помогает избежать утренних болей и онемения.»
«После травмы колена постоянно болит сустав. Долго ходила по врачам, пока подруга не посоветовала адамово яблоко. Использую настойку и мазь под компресс – боль заметно уменьшилась, отек почти полностью спал. Рекомендую всем!»
«Из-за работы столкнулся с болью в суставах рук. Перепробовал различные средства, но ничто не помогло. Случайно на каком-то форуме услышал про «лживый апельсин», а так как живу в южном регионе у нас эти плоды валяются просто на улице. Заливал мякоть не водкой, а самогоном. Спустя две недели ежедневных растираний руки снова стали меня слушаться, а боль прошла.»
Что лечит адамово яблоко (маклюра), применение в народной медицине и способы лечения суставов

Растение адамово яблоко нашло применение в народной медицине – приверженцы консервативной терапии его не используют. Но результаты лечения суставов, сердца и других органов порой поражают даже врачей, ведь плоды растения обладают исцеляющими свойствами.
Адамово яблоко – что такое?
Лекарственная маклюра более знакома народным целителям, как адамово яблоко. Из нее делают настойки, мази, используют как лекарство для наружного и внутреннего приема. Адамово яблоко – что это такое? Так называют плоды дерева из семейства тутовых, широко распространенного в Америке, Китае, Индии и встречающегося в теплых регионах Европы и России.
Фрукт маклюры, который и идет на изготовление настойки, имеет необычный вид. По фото видно, что он похож на недозрелый апельсин – имеет бугристую кожуру, желтоватый цвет. Но есть его нельзя – плод ядовит, и даже в народных рецептах с ним следует обращаться очень осторожно. Есть у фрукта и другие названия:
- Лжеапельсин;
- Индийский апельсин;
- Дар божьего дерева.

Запах у плодов напоминает огуречный, вкус очень горький. У адамова яблока применение оправдано не только в медицине – из древесины делают мебель, из корней получают краску, само красивое растение используют в ландшафтном дизайне.
Состав маклюры
Адамово яблоко, оно же маклюра, содержит массу полезных веществ. По составу плод напоминает шелковицу, но включает намного больше биофлавоноидов. Последние признаются натуральными, природными антиоксидантами и сильными иммуностимуляторами. Особенно выделяется из их числа кемпферол – это вещество несет мощные противоопухолевые свойства. Некоторые флавоноиды имеют качества витамина Р и служат противовоспалительными, противоинфекционными компонентами лекарств.
Также у адамова яблока лечебные свойства обусловлены присутствием других веществ, которые есть в липком концентрированном соке:
- Незаменимые ненасыщенные жирные кислоты;
- Фитостерины;
- Сапонины;
- Пектиновые вещества;
- Лимонная и ряд прочих органических кислот;
- Тритерпены;
- Сахара;
- Изофлавоны;
- Витамины А, Д, Е, К.
Из указанных элементов нужно отметить изофлавоны сои – это вещество способно укреплять мелкие сосудики, приводить в норму метаболизм на клеточном уровне. Ряд других изофлавонов являются гормоноподобными веществами (аналоги стероидных гормонов), но совершенно безвредны для организма, в отличие от синтетических.

В лечении адамово яблоко не сочетается с алкоголем в больших количествах – его состав настолько активен и богат, что соединение с этанолом в организме может вызвать непредсказуемые последствия. Зато потребление в виде настойки не навредит, ведь внутрь ее пьют буквально по каплям.
Адамово яблоко – лечебные свойства
Наиболее известна маклюра в виде настойки. Именно приготовленная на спирту или водке настойка из адамова яблока может лечить больные суставы. Основное действие препарата – противовоспалительное, после приема и наружного использования уменьшается боль, отек, проходит покраснение. Настойка из адамова яблока для суставов подойдет при таких патологиях, как:
- Артроз;
- Ревматоидный артрит;
- Инфекционный артрит;
- Бурсит;
- Синовит;
- Тендинит и другие.
Не менее хорошо средство поможет и при остеохондрозе позвоночника – болевой синдром проходит быстро, воспаление и спазмы мышц прекращаются (настойку маклюры обычно применяют для растирки).

Плоды помогают бороться с опухолевыми заболеваниями – особенно хорошо они рассасывают доброкачественные образования. Маклюра отлично себя зарекомендовала в терапии мастопатии, которая сочетается с появлением кист, фиброаденом. По отзывам, препараты с маклюрой используют и для:
- Борьбы с лишним весом;
- Лечения вирусных и бактериальных заболеваний;
- Разжижения слизи при кашле;
- Улучшения деятельности печени;
- Повышения иммунитета, для общего укрепления, тонизирования организма;
- Оптимизации работы сосудов, сердца;
- Снижения последствий инсульта.
Лекарства с плодами нашли применение при атеросклерозе, гипертонии, они выводят шлаки и токсины, наружно лечат пяточную шпору, варикоз, экзему, дерматит, гнойники. Мужчинам адамово яблоко показано при простатите, аденоме железы, женщинам – при воспалительных гинекологических заболеваниях и миоме матки.

Рецепт настойки и внутреннее лечение
Для приема внутрь адамова яблока чаще всего используется настойка. Некоторые целители предпочитают делать водные вытяжки, но свойства, чем полезно адамово яблоко, полнее проявляются при длительном настаивании. Сфера применения настойки очень широка:
- Миома и мастопатия;
- Сниженный иммунитет;
- Тяжелые поражения суставов;
- Интоксикация, особенно, хроническая;
- Болезни нервной системы.
Для приготовления настойки нужно раздобыть плоды маклюры, собранные в октябре. Они будут спелыми, а готовое средство обретет оттенок настоявшегося черного чая. Чтобы настойка не окислилась, нужно не доливать жидкость до краев, а крышку очень плотно завинчивать.
Как приготовить настойку из маклюры для внутреннего приема? Вот рецепт:
- Хорошо промыть фрукты адамова яблока.
- Порезать плоды кубиками примерно 1*1 см.
- В чистую баночку сложить подготовленные кусочки.
- Залить по «плечики» водкой.
- Закрыть крышкой, поставить в темноту.

Согласно рецепту настойки, пить внутрь ее нужно только после длительного выстаивания. Ежедневно средство встряхивают, и срок его подготовки должен составлять не менее 2 месяцев. Оптимальным же сроком целители называют от 3-4 месяцев и до года, но на протяжении настаивания средство уже можно принимать.
В первые 7 суток пьют по 3 капли, разведя 100 мл воды, только раз/сутки. Со второй недели увеличивают не количество капель, а кратность приема (до 2-х). На третьей неделе начинают пить трижды в день по 3 капли средства. Далее лечение проводят так:
- 4 неделя – по 4 капли трижды/сутки;
- 5-7 неделя – по 5-7 капель трижды/сутки соответственно;
- С 8 недели – доза поэтапно снижается до 3 капель раз/день, итого – четырнадцать недель.
Каждый раз прием настойки маклюры по рецепту осуществляется до еды (за полчаса). Одновременный прием антибиотика может сильно снизить эффективность средства. При онкологии порядок терапии будет иным. Обычно настой на водке из адамова яблока пьют трижды/сутки по 2 капли, растворив в столовой ложке воды. Постепенно прием повышают до 10 капель трижды/сутки, курс терапии – до года.
Адамово яблоко – наружное применение
Настойка из адамова яблока широко используется в наружной терапии. Приготовить ее можно разными способами, причем настаивание для наружных целей может длиться 2-3 недели. Обязательно следует выдерживать средство в темном месте, чтобы все ценные вещества сохранили свои свойства.
Как сделать настойку для наружного использования из маклюры? Отличие от приема средства внутрь в том, что нужно использовать не водку, а спирт 70%, при этом соблюдать пропорцию — на 1 часть фрукта, порезанного мелкими кубиками — 1 часть спирта. Для сокращения срока готовности можно потереть сырье на крупной терке. Лекарство готово за 10 суток выдерживания в темноте.
Что лечит адамово яблоко, приготовленное таким способом? Рецепты применения будут следующими:
- Остеохондроз любого отдела. Налить немного жидкого средства на руку, нанести на кожу. Сделать растирание аккуратными движениями, дать впитаться. Замотать обработанную зону теплой шерстяной тканью, оставить на несколько часов (полиэтилен не брать).
- Артроз. Настойку маклюры для суставов лучше использовать курсами. Необходимо смочить тряпочку средством, разведенным водой 2:1, приложить к пораженной зоне. Закрепить целлофаном, теплой тканью, оставить на 2-3 часа.
- Гнойники, фурункулы. Протирать больные места тела готовой настойкой из адамова яблока. Проводить такое лечение до 3-4 раз/сутки.
При помощи растираний можно также проводить терапию против подагры, радикулита, косточек на ногах, пяточной шпоры.

Как приготовить мазь?
Считается, что мазь из адамова яблока обладает более щадящими, но не менее эффективными свойствами. Мазь будет глубоко проникать в ткани, оставаться там более длительно, чем настойка, при этом не раздражает кожные покровы. Как приготовить мазь из маклюры? Вот основной рецепт:
- Взять плоды растения, тщательно промыть;
- Перекрутить плоды на мясорубке или измельчить блендером;
- Отложить 200 г массы, добавить 100 г размягченного свиного жира;
- Тщательно взбить смесь миксером до получения однородной консистенции.
Хранить мазь нужно в холодильнике. Ею смазывают пораженные зоны тела трижды/сутки. Показаниями служат воспаленные лимфоузлы, мастопатия, боли в суставах, спине, пяточные шпоры, солевые отложения. Также можно мазать средством рубцы и шрамы – они будут постепенно рассасываться.
В рецепте из адамова яблока при приготовлении крема можно использовать не свиной жир, а пчелиный воск, масло какао, оливковое масло. Некоторые рецепты указывают на другие варианты изготовления средства – нужно соединять перекрученный фрукт с масляной основой 3:1 и томить в духовке под крышкой 2 часа. После применять аналогичным образом.

Другие средства с плодами
В народной медицине есть и прочие рецепты приготовления маклюры для лечения. Ее применение возможно в качестве масляной настойки. Мелко нарезанные кусочки фрукта следует сложить в баночку, залить любым маслом холодного отжима (идеальный вариант – масло виноградной косточки, оливковое). Настаивать в темноте средство надо 1,5 месяца. Затем его используют для массирования, растирания больной спины курсами или по мере надобности.
Из адамова яблока можно делать средство лечения суставов по иному рецепту. Следует соединить поровну кусочки плодов и нарезанные листья, коленца растения золотой ус. Сложить в банку на половину тары, залить доверху водкой. Оставить на месяц в темноте, после применять настойку в качестве растирки.
Можно также отжать сок из адамова яблока, соединить 1 его часть с 3 частями сливочного масла. Мазь хранить в холодильнике. Применять ее можно для лечения геморроя, анальной трещины, смазывая пораженную зону дважды/день 10 дней. Также от ринита, от острого и хронического гайморита этим же средством можно смазывать носовые ходы 3-4 раза/сутки до полного выздоровления.

Противопоказания к лечению фруктом
Для внутреннего приема плоды имеют несколько противопоказаний. Это – сахарный диабет, особенно, в декомпенсированной форме, тяжелая сердечная, почечная недостаточность, аллергия и непереносимость. Нельзя лечиться плодами детям, беременным, кормящим – из-за токсичности.
Недопустимо попадание средства в ротовую полость – едкий сок может спровоцировать ожог. При случайном проглатывании сока или мякоти следует провести промывание желудка во избежание отравления. Если речь идет об использовании мази наружно, противопоказаниями станут только аллергия, беременность, кормление грудью.
Адамово яблоко лечение суставов рецепт отзывы
Адамово яблоко: фото, краткое описание
Данный плод маклюры оранжевой, кроме вышеуказанного, имеет еще несколько названий: индийский или китайский апельсин, зеленый пупырчатый цитрус, лжеапельсин, «божий дар» и другие.

Маклюра относится к семейству тутовых и растет в основном в южных широтах, без проблем произрастает на территории Крыма. Ее родиной считается Южная Америка. На территорию России данный фрукт был впервые завезен еще в 1833 году.
Листья этого дерева очень схожи с листочками яблони. Растение отличается мужскими и женскими цветками, которые между собой различаются. Период цветения длится до 10 дней.
Созревают плоды маклюры где-то до средины осени. Этот фрукт не является съедобным. Основное его предназначение – изготовление мазей и настоек для лечебных целей.
Настойка адамова яблока на спирту, применение для лечения различных заболеваний
Заболевания суставов лечат настойкой из плодов маклюры, приготовленной на спирте либо водке. Подобными настойками на спирту восстанавливают водно-солевой обмен, купируют болевые ощущения, сводят на нет воспалительные процессы. Они прекрасно справляются с остеохондрозом, радикулитом и подагрой.
Настойки из адамова яблока можно употреблять как внутрь, так и наружно. Главное не забывать, что настойки нельзя принимать людям, больным сахарным диабетом.
Виды настоек
Адамово яблоко подходит для изготовления настоек, мазей и масел. Их можно купить в некоторых аптеках либо приготовить в домашних условиях.
Решив самостоятельно сделать настойку, следует отобрать для нее только полностью созревшие плоды, кожура у которых не повреждена. Лучшим сезоном для изготовления настойки является период сбора урожая, т.е. середина осени.
Настойки можно употреблять внутрь или для наружного применения.
Мази используют для устранения боли в мышцах, успокоения больных суставов и снятия с лимфатических узлов воспалений. Очень часто мазью даже геморрой лечат.
Масляный экстракт, полученный из адамова яблока, показывает хорошие результаты при лечении кожных заболеваний, избавляет от грибка, устраняет зуд после того как насекомые укусят. Экстракт применяют также в качестве масла для массажа и компонента при изготовлении маски омолаживающей для лица.
Рецепты маклюры с фото
На сегодняшний день лечение средствами из адамова яблока становится все популярнее, но традиционная медицина эти средства не применяет. Поэтому, купив готовое средство или изготовив его самостоятельно, рекомендуется быть крайне осторожными.
Очень важно уяснить для себя, что сок плодов маклюры ядовитый, и попадание его на слизистые оболочки или кожу может быть чревато ожогом. Кроме того, категорически противопоказано принимать сок фрукта внутрь в неразбавленном виде.
Отказаться от лечения адамовым яблоком рекомендуется людям, у которых имеются аллергии и сахарный диабет, а также женщинам в период беременности и маленьким детям.
Ниже будет приведено несколько наиболее популярных рецептов по приготовлению лекарственных средств на основе адамова яблока.
Для приготовления настойки для компресса потребуется взять 1 фрукт маклюры, чисто его вымыть. Кроме того, нужен будет спирт медицинский 50%, но если его нет, то можно взять обычную водку, только чистую, без ароматизаторов и красителей.
Способ приготовления настойки таков:
- Литровую банку хорошенько вымыть и поставить на пару минут в духовку, чтобы прокалилась.
- Фрукт нарезать на небольшие кусочки, смыть с них клейковину, положить в подготовленную банку.
- Банку залить доверху спиртом (водкой) таким образом, чтобы воздушных пузырьков не было. Закрыть плотно крышкой.
- Поставить для настаивания в темное место, ежедневно на протяжении двух недель банку необходимо встряхивать.
Когда настойка будет готова, можно начинать делать на пораженные суставы компрессы. Для этого сложенную в несколько слоев марлю смочить, чуть-чуть отжать, наложить на сустав.
Укутать сверху чем-то теплым – платком либо шарфом. Держать компресс нужно лишь полчаса, не более.
Эффект не заставит себя долго ждать.
Настойка для компрессов из листьев маклюры
Как уже говорилось выше, лечебными свойствами обладают не только плоды этого дерева, но и молодые побеги с листьями. Листья способны избавить человека от воспалительных процессов и болевых ощущений в области суставов, в результате человек не только перестает чувствовать боль, но и дискомфорт в суставах, ведь они снова обретают подвижность.
Листовая настойка готовится аналогично настойке из фруктов:
Растирать полученной настойкой пораженные суставы, укутав чем-то теплым – платком или шарфом.
Мазь для растирания суставов
Мазь готовится из вызревшего полностью плода маклюры и свиного (свежего) жира. Если нет возможности взять жир или по каким-то причинам его не хочется использовать, то можно на замену взять смесь масла растительного с воском пчелиным либо кокосовым маслом.
Готовится мазь следующим образом:
Маклюру оранжевую не зря называют божьим даром, ибо она успешно лечит всех безнадежных. Настойка адамова яблока на спирту применяется в основном для лечения новообразований различного характера и системных заболеваний.

- Мастопатия, дерматиты, экзема, фибромиома – наружно в виде примочек и компрессов;
- Рак простаты, горла, губ, легких – внутрь, методом «гармошка», исключая во время приема спиртные напитки и антибиотики;
- Межпозвоночная, паховая и другие виды грыж – наружно в виде растираний 2-3 раза в день;
- Остеохондроз, отложение солей, полиартрит – наружно, растирки и компрессы, чаще всего на ночь, утепляя больное место:
- Аденома простаты– наружно, как основа для компресса на область промежности;
- Полипы — наружно, 1 чайная ложка настойки смешивается с таким же количеством любого масла (подсолнечное, оливковое). Этой смесью пропитываются турунды и закладываются в нос на 30 минут. Через 2 часа процедуру повторяют.
Используя для лечения плоды адамова яблока, важно соблюдать несколько правил. Во-первых, собирать плоды не раньше сентября.
Во-вторых, сбор лучше производить в перчатках. В-третьих, нужно остерегаться уколов сухими шипами.
В-четвертых, соблюдать правила приема и дозы лекарства, и ни в коем случае не совмещать лечение маклюрой с антибиотиками и употреблением спиртных напитков.
В случае появления неприятных симптомов лечение немедленно прекратить.
Вот такая она, маклюра – милый круглый плод, способный, как исцелить, так и навредить при неумелом использовании. Именно поэтому так важно знать все тонкости и правила применения адамова яблока в народной медицине, дабы избежать нежелательных и опасных для жизни последствий.
Где купить препараты с содержанием маклюры (адамово яблоко)
Однако не все имеют есть возможность купить свежие плоды. И сегодня некоторые местные региональные фармпроизводители уже начали производство препаратов, содержащих мякоть, сок или вытяжку из плода Адамова яблока.

Купить аптечный препарат настойку маклюры, узнать подробную инструкцию применения можно в интернет-магазине SHOP НЕ БОЛЕЛ.
Все, кто использовал в лечении маклюру оранжевую или продукты из неё, поделитесь своими результатами, буду вам признательна. Будьте здоровы!
Маклюра: рецепт целебной мази
В альтернативной медицине не только для приготовления настоек используется адамово яблоко. Мазь из данного фрукта обладает не менее целебными свойствами. Она готовится следующим образом:

Применение мази эффективно при лечении воспалённых лимфоузлов, снятии болей при растяжении мышц и суставов, при лечении остеохондроза, геморроя. Заранее приготовленную по рецепту, описанному выше, настойку нужно смешать с растопленным свиным нутряным жиром или сливочным домашним маслом из расчёта на 1 стакан(250 грамм) настойки 0,5 кг нутряного жира.
Лучше сделать мази меньше, как закончится — повторить. Настойка хранится лучше, чем мазь.
Настойка маклюры. Рецепт приготовления в домашних условиях
Рецепты приготовления мазей, растирок или настоев для каждого лечения свои, их существует множество. Строгого состава этих настоек нет, как и нет единой схемы их применения. Это ещё раз подчёркивает, как совсем недавно Адамово яблоко стало использоваться в лечении, но весьма успешно и эффективно.

Приведу здесь лишь один из вариантов приготовления спиртовой настойки.
Собрать плоды маклюры в экологически чистых районах, в перчатках (помним о ядовитых свойствах плодов), мелко порезать плоды и сложить в стеклянную банку, наполнив её полностью, залить спиртом крепостью 70%, если нет спирта не возбраняется заменить его самогоном.
В банке не должно быть воздуха так как он окисляет полифенолы и др. вещества.
Плотно закрыть крышкой и настаивать до полугода в некоторых случаях до года в обычных условиях. Настой принимает янтарно-коричневый оттенок.
Однако начать приём можно уже через 2 месяца, когда настойка имеет желтовато- оранжевый цвет. Хранится настойка до 10 лет.
Схема приёма: три раза в день, за полчаса до еды, начиная с 3 капель на приём, через неделю увеличить дозу на 1 каплю и т.д., пока не будет достигнута доза в 30 капель – максимальная доза для взрослого человека старше 30 лет.
Если возраст меньше, то максимальное количество капель равно возрасту. Затем идём на снижение, убавляя каждую неделю по 1 капле, пока не завершится полный курс – 60 недель.
Совмещать лечение препаратами маклюры можно и с другими настойками, сборами и травами, за исключением параллельного приёма сильных ядов (болиголов, аконит, княжик, волчье лыко и т.п.).
Столь длительный курс рекомендован при тяжёлых формах хронических заболеваниях лимфосистемы, суставов, опухолях, сердечных проблемах.
По истечение курса приёма, нужно два месяца сделать перерыв, затем можно вновь пройти курс приёма в зависимости от состояния больного и результатов лечения.
Источники:
http://sustavy.guru/lechenie-sustavov/narodnoe/adamovo-yabloko-dlya-sustavov/
Что лечит адамово яблоко (маклюра), применение в народной медицине и способы лечения суставов
http://sustav.space/sustav/adamovo-yabloko-lechenie-sustavov-recept-otzyvy.html
ostamed.ru
рецепт настойки, отзывы о лечении, как приготовить, применение
С годом в год неуклонно увеличивается количество людей, страдающих патологиями опорно-двигательного аппарата. К сожалению, заболевания молодеют и поражают не только пожилых людей, но и молодежь, людей трудоспособного возраста. У каждого четвертого отмечаются проблемы с суставами. Для остановки разрушительных процессов в хрящевой ткани народники советуют принимать средства из маклюры – Адамова яблока. Рецепт Адамова яблока для суставов прост, его может приготовить каждый больной.
Что это такое
Маклюра – официальное название Адамова яблока, которое за свой внешний вид получило и много других наименований: индийский апельсин, божье дерево, красильная шелковица, райское яблоко. Не стоит путать его и адамов корень – это совершенно другое растение и с другими свойствами. Оранжевая маклюра – это высокое дерево, произрастающее в теплом климате. Его можно увидеть в Южной Америке и на юге России, а также в Крыму и Средней Азии. Высота каждого дерева – около двадцати метров.
С Адамовым яблоком можно встретиться чаще всего осенью – его плоды появляются на рынках к концу октября и привлекают окружающих своими зелеными шероховатыми бочками. Внешне они похожи на маленькие апельсины, но есть их нельзя. Покупают яблока Адама для того, чтобы сделать из него целебное снадобье для лечения различных заболеваний и в первую очередь – для лечения патологий опорно-двигательного аппарата. Как сделать настойку, можно прочитать ниже в описании рецептов. Для терапии можно использовать:
- настойки;
- мази;
- экстракты.
Разнообразные рецепты помогут справиться с болезнями, если их правильно приготовить и принимать согласно рекомендациям.
Свойства плода маклюры
Адамово яблоко хотя и имеет привлекательно название, но кушать его нельзя. Токсичный состав спровоцирует рвоту и симптомы тяжелой интоксикации, поэтому отвара плода доктора не рекомендуют. Собирают плоды также очень аккуратно, опасаясь поверхностной пленки, покрывшей плод сверху. Тем не менее, кроме своих ядовитых веществ, плод богат и полезными компонентами:
- пектином, выводящим из организма токсические вещества, тяжелые соли и шлаки, образовавшиеся в процессе метаболизма;
- стерины – вещества, необходимые для усвоения витаминов;
- изофлавоноиды – средства для активизации обменных процессов;
- сапонины – вещества, восстанавливающие водно-солевой баланс;
- биофлавоноиды – средства, повышающие сосудистый тонус, устраняющие воспаление и боли.
Применение Адамова яблока в очередной раз доказывает, что это средство народной медицины обладает мощными противовоспалительными и антиоксидантными свойствами. Им можно лечить тяжелые патологии суставов и суставчиков, сосудов, мягких тканей. Также средство из этого плода можно использовать при онкологических болезнях. Отлично себя зарекомендовало Адамово яблоко и при лечении заболеваний позвоночника и крупных суставов, которые очень плохо поддаются терапевтическому воздействию официальных средств.
Помимо этого, маклюра применяется для терапии таких патологий, как гайморит, воспаление подкожной клетчатки, мастопатия, отложения солей, полиартрит, радикулит. Помогут яблоки при подагре, гипертонии, а также возникновении межпозвоночных грыж. Как отмечают народники, можно использовать плоды и для терапии экзем, различных дерматитов, язв и ран, которые долгое время не заживают.
Рецепты лекарств для наружного применения
Есть множество разнообразных рецептов на основе плода маклюры, причем все они готовятся предельно просто и не требуют дорогих ингредиентов. Для лечения остеохондроза и болей в мышцах можно использовать следующий рецепт настойки для суставов.
Плоды Адамова яблока хорошо промывают от поверхностной пленки, и затем режут пополам и натирают на крупной терке. Полученную массу перекладывают в стеклянную банку и заливают спиртом, соотношение один к одному. Можно настаивать средство и на водке, но она должна быть высокого качества. Банку со смесью необходимо плотно укупорить и поставить в место без доступа прямых солнечных лучей. Время настаивания смеси – две недели, причем время от времени ее необходимо встряхивать.

Для некоторых рецептов Адамово яблоко режется крупными кусками
Как только два недели пройдут, полученную жидкость необходимо пропустить через марлю и слить в другую емкость. Полученное лечебное средство врачи рекомендуют использовать в качестве компрессов. Его держат на области пораженного сустава не менее получаса.
Читайте также:
При артрите и артрозе необходимо сделать средство по иному рецепту. Оно окажет более действенный эффект на пациентов. Этот же рецепт настойки можно применять и для терапии отложения солей. Для приготовления понадобится 500 г плодов маклюры, которые промывают и мелко нарезают кусочками. Кусочки Адамова яблока укладываются в банку, как для консервирования и заливают хорошей водкой до верха емкости. Точно так же емкость помещают в темное место, но настаивать нужно от одного до шести месяцев, строго выдерживая время приготовления.
Как только время пройдет, настойку можно процеживать и использовать для лечения суставов.
Настойкой протирают кожу в области болезненности в сочленении, причем непросто протирают, а качественно втирают ее в поры кожного покрова, чтобы лекарство подействовало как можно эффективнее. Болезненный сустав после протирки нужно укутать заранее приготовленными теплыми вещами – платком, шарфом для согревания.
Внутреннее применение плодов
Несмотря на то что кушать Адамовы яблоки нельзя, из них можно сделать специальную настойку для внутреннего применения, она будет абсолютно безопасной для здоровья пациента.

Вот так должно выглядеть средство при хранении
Есть и особенности приема настойки из маклюры. Приучать организм к ней нужно постепенно и пить лекарство исключительно только в разбавленном виде, например, с кипяченой водой. Начинать терапию рекомендовано с двух капель на столовую ложку воды, каждый день, увеличивая на одну каплю. Лучше всего принимать лекарство до еды.
Прибавляя одну каплю, достигается число капель тридцать, после чего нужно отсчитывать обратно, доведя до десяти капель. После такого курса терапии рекомендовано прекратить пить настойку для суставов в течение семи дней, давая отдых организму.
Если заболевание запущено или тяжелая симптоматика, есть необходимость мощной терапии, то применяется настойка Адамово яблоко для суставов уже начиная с трех капель, а каждый день добавлять не одну каплю, а три. Так срок лечения будет короче, а дозировка – выше. Максимально можно добавлять до сорока капель, после чего сокращать прием маклюры. В противном случае применение настойки сверх меры может спровоцировать сильное отравление.
Средства для растирки
Чтобы получить средство для растирания, нужно приготовить его следующим образом. На полкилограмма Адамова яблока берется 50-процентный спирт. Литровую банку перед использованием в рецепте рекомендовано прокалить в духовке, выдержав там не менее двух минут.
После подготовки тары можно начинать приготовление. Плоды Адамова яблока нарезаются довольно крупными кусочками и укладываются в банку. После чего доверху заливаются спиртом. Нужно емкость залить максимально полно, чтобы на поверхности после приготовления смеси не осталось пузырьков воздуха.
Выдерживается такое средство от двух до трех недель, после чего жидкость отцеживается и применяется в виде компрессов. Марлевая салфетка, сложенная в несколько раз, пропитывается целебной жидкостью и прикладывается на область сочленений на двадцать минут. В неделю нужно применять один раз компресс – по вечерам, а один раз – протирки, по утрам.
Рецепт мази из Адамова яблока
Отличные показатели в лечении имеет и мазь из Адамова яблока – она работает против воспалительных патологий опорно-двигательного аппарата ничуть не хуже, чем настой или отвар. Яблочная мазь поможет справиться не только с суставными болями, но и вылечит лимфатические узлы, часто воспаляющиеся на фоне суставных патологий.

Приобретать Адамово яблоко нужно на рынке – плоды должны быть целыми, без признаков гниения
Для приготовления мази понадобится готовая настойка, которую можно сделать по рецептам, предложенным выше. Также понадобится любая жировая основа, которая хорошо переносится пациентом и не вызывает аллергических реакций. В качестве такой основы подойдет сливочное масло, свиной жир, синтомициновый крем или даже обычный детский крем, если ничего другого под рукой не оказалось.
Жировая основа смешивается с настойкой яблоневых кусочков в соотношении два к одному, т.е. на полкило жира понадобится двести пятьдесят граммов настойки. Смесь тщательно перемешивается и хранится в холодном месте.
Второй способ приготовления более сложный – для этого понадобится перетопить свиной жир, примерно 2–4 см толщиной, а затем уложить в кастрюлю мелко нарезанных яблоневых ломтиков, чтобы они были покрыты жиром в два раза выше. Затем процедуру повторяют, пока не наполнят емкость. Наполненную банку плотно укупоривают и ставят в холод. При употреблении мазь нужно немного подогревать, чтобы масса была более пластичной. Аппликации с мазью делают на четыре часа, процедуру проводят ежедневно два раза в месяц.
Показания и противопоказания
Использование настойки из Адамова яблока показано при следующих патологиях:
- артрит;
- артроз;
- подагра;
- остеохондроз;
- отложение солей.
В то же время Адамово яблоко может и навредить организму, поэтому его запрещено применять в таких случаях:
- если пациент страдает сахарным диабетом;
- одновременно с антибактериальными препаратами;
- женщинам во время беременности и грудного вскармливания;
- при индивидуальном невосприятии компонентов плода.
Применение Адамова яблока для лечения суставов – отличный способ справиться с патологией. Плод содержит только натуральные компоненты как ядовитые, так и полезные, которые не навредят организму, если готовить все лекарства правильно.
Отзывы
Адамово яблоко чрезвычайно популярно в народной медицине, поэтому отзывы о его применении найти не сложно. Вот некоторые из них.
Екатерина Семеновна, 67 лет: «Артритом стала мучиться последние два года, но мне посоветовали лечиться Адамовым яблоком. Я делала мазь по рецепту, который мне нашла дочь в интернете, мази получилось много, мне хватило почти на три месяца. Боли стали уходить уже на четвертой неделе, пока делаю перерыв и начну курс снова»
Игорь, 40 лет: «Все мои родственники мучились подагрой, но я не думал, что меня постигнет болячка в таком молодом возрасте. Жена нашла рецепт с Адамовым яблоком, делала мне компрессы на ночь. О лечении мало что можно сказать, пока я слишком мало компрессов делал, но надеюсь, что дискомфорт станет меньше»
Ольга Федоровна, 56 лет: «После климакса стала страдать суставными болями. Доктор назначила препараты, а также посоветовала Адамово яблоко. Лечилась им в прошлом году, с ноября по январь этого года. Замечу, что боли стали намного меньше, приступов, как раньше, с момента начала терапии не было. Через месяц пройду курс еще для закрепления эффекта»
elemte.ru
рецепт настойки для суставов, рецепт мази

В наши дни около 25% людей страдают от проблем с суставами, вызывающими боль, воспаление, скованность движений, ломоту. Еще несколько десятков лет назад ревматизм и остеохондроз вызывали плохие условия проживания, тяжелый физический труд, недостаток полезных веществ в организме. И подвержены им были пожилые. Но сегодня от таких заболеваний не застрахованы даже молодые люди, занимающиеся спортом и ведущие активный образ жизни. К сожалению, разрушение суставов, костной и хрящевой тканей остановить невозможно, но для борьбы с суставными болезнями разработано большое количество лекарственных средств, среди которых — рецепты народной медицины. Одним из таких эффективных способов лечения считают настойку из плодов маклюры.
Маклюра, божье дерево и лжеапельсин
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…

Маклюра известна также и под другими интересными названиями: адамово яблоко, лжеапельсин, красильная шелковица, божье дерево, индийский апельсин.
Маклюра оранжевая – высокое (около 20 м) листопадное дерево из семейства тутовых. Чаще всего встречается в Южной Америке, Средней Азии, Крыму и некоторых регионах России. Любит свет, хорошо переносит засуху, ветер, может даже примириться с соленой почвой. Ее плоды начинают созревать в октябре, привлекая внимание своей круглой формой и морщинистой шкуркой бледного желтоватого или зеленоватого оттенка.
Чем полезно адамово яблоко

Несмотря на то, что именуются плоды то яблоком, то апельсином, никакие свойства этих фруктов им не свойственны.
По запаху они похожи на свежий огурец, а применение в пищу категорически запрещено – маклюра вызывает рвоту и отравление. И собирать их тоже следует аккуратно — в перчатках, остерегаясь масляной, клейкой пленки.
Млечный сок дерева содержит множество полезных для суставов веществ:
- Пектин. Выводит из организма шлаки, токсины и соли; снижает уровень холестерина.
- Стерины. Необходимы для получения витаминов.
- Изофлавоны. Активизируют и нормализуют обменные процессы.
- Сапонины. Восстанавливают водный, солевой и минеральный баланс; помогают усвоению других веществ.
- Биофлавоноиды. Повышают тонус стенок сосудов, снимают боли и останавливают преждевременное разрушение тканей. Считается, что лечение адамовым яблоком наиболее эффективно именно благодаря наличию этих веществ, оказывающих противовоспалительное, иммуномодулирующее и обезболивающее действие.

Настойки и мази из адамова яблока с давних времен используется в народных рецептах для лечения печени, селезенки, нервной системы, заболеваний костей и суставов: артроз, радикулит, полиартрит, подагра.
Полезные свойства маклюры, успешно применяемые в народной медицине:
- снимает воспаления при всех видах заболеваний суставов;
- уничтожает вирусные инфекции;
- стимулирует работу печени и сердечно-сосудистой системы;
- тонизирует организм;
- препятствует развитию атеросклероза сосудов;
- повышает иммунитет.
Ввиду своей малой изученности лечение этим растением не применяется в современной медицине. Использовать его нужно осторожно и только наружно. Адамово яблоко противопоказано людям с аллергическими заболеваниями, диабетом и при беременности.

Виды настоек
Из адамова яблока готовят целебные настойки, масла и мази из маклюры, которые можно приобрести в аптеке или сделать самостоятельно. Для этих целей используются только созревшие плоды, с неповрежденной кожурой.
Компресс
Для приготовления необходимо полкилограмма плодов, 50%-й спирт или водка без искусственных красителей и добавок, литровая банка. Прокалите в духовке банку в течение двух минут. Порежьте фрукты на мелкие кусочки и сложите в банку. Залейте доверху спиртом, проверяя, чтобы не осталось мелких пузырьков. Туго закройте крышку, настаивайте 2-3 недели. По истечении срока используйте в качестве компресса: смочите марлевую салфетку, обмотайте шарфом, оставьте на 20-30 минут. Натирайте больные суставы дважды в неделю на протяжении 7-14 дней. Перед применением хорошенько встряхните.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Мазь для растирания суставов
Понадобится адамово яблоко и свиной жир. Если его нет, можно использовать растительное масло, смешанное с пчелиным воском. Плод порежьте на небольшие кусочки, смешайте с жиром (5:1) и сложите в герметично закрывающуюся посуду. Ее надо сверху замазать тестом. Смесь растопите на водяной бане или в духовке. Полученную смесь переложить в другую банку. Держать в холодильнике. Использовать через день, как мазь или компресс, в течение 1.5-2 месяцев. Перед применением разогреть.
Маклюра лечит не только больные суставы, но полезна и при других различных патологиях:
- Если возникли проблемы с прямой кишкой (геморрой, трещины), сделайте из охлажденной мази адамова яблока ректальные свечи и вставляйте каждую ночь.
- Для лечения мастопатии возьмите лист капусты или подорожника, отбейте, ошпарьте кипятком, наложите на него мазь и приложите к груди (желательно на всю ночь).
- При заложенности носа (гайморит, синусит) доведите мазь до жидкого состояния. Закапывайте дважды в день по 2-3 капли. Это лечение поможет вывести из носовых пазух гной и слизь. Курс — 20 дней, затем перерыв 7-10 дней.
- Рыбий жир в мази поможет ускорить лечение остеохондроза, грыжи в шейном или в поясничном отделе, артрита и предупредить разрушение межпозвонковых дисков.
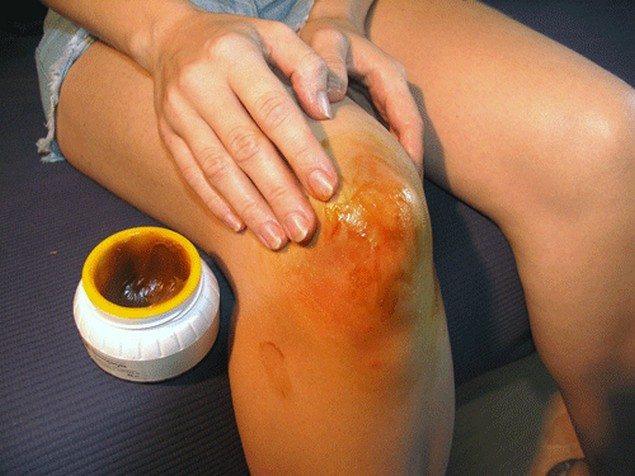
Масло из адамова яблока
Складываем в банку кусочки плода. Полностью заливаем маслом (оливковое, апельсиновое или жожоба). Оставляем на два месяца в темном месте. Использовать для массажа, растирая поврежденные суставы.
Настойка для внутреннего приема
Существует несколько вариантов приготовления настойки для улучшения работы суставов и лечения патологий.
- Готовится настойка, как и компресс. Измельченное на терке или мясорубке адамово яблоко залейте 50% раствором спирта и поместите в темное, теплое помещение на две недели.
- Для этого рецепта нужно не менее 8-10 плодов. Не измельчая, разрежьте маклюру, положите в банку и залейте водкой. При этом объем плодов должен быть равен объему жидкости. Употреблять настойку можно уже через два месяца. К этому времени начнут проявляться все его лечебные свойства. А если позволяет время, лучше оставить на полгода.
- Перетрите мелко фрукт. Залейте бутылкой водки и оставьте на 2 недели. Затем отделите густую часть и используйте для лечения оставшуюся жидкость.

Для приготовления настоек берите только спелые плоды, собранные в октябре-ноябре.
Настоявшаяся настойка будет иметь цвет крепкого черного чая. Также старайтесь не допустить окисления раствора – плотно закручивайте крышку банки. Хорошо лечат и использованные плоды – их можно перекрутить и прикладывать к больным местам.
Как принимать настойку
При радикулите, артрозе, болях в суставах, отложении солей натрите и утеплите. Оставьте минут на 15. Повторяйте 2-3 раза в день в течение месяца, без перерыва.
Для лечения поврежденных суставов делайте примочки и компрессы. Лечение должно быть комплексным, в сочетании с медикаментозными препаратами.
При остеохондрозе шейного, грудного, пояснично-крестцового отделов позвоночника нужно смочить ватный тампон в настойке и втирать чуть выше больного места до появления красноты и ощущения теплоты. После этого следует укрыться одеялом и лечь в постель. Желательно использовать настойку на ночь.
Для усиления эффекта можно принимать маклюру внутрь, но делать это нужно очень осторожно и только после консультации с врачом, так как плод китайского апельсина ядовит и может нанести вред здоровью.
Курс лечения длится 1 месяц, частота — 2 раза в год. Настойка выпивается за 15 минут до еды по следующей схеме:
- 1 неделя – 3 капли раз в день.
- 2 неделя – 3 капли дважды в день.
- 3 неделя – 3 капли 3 раза в день.

Дальше каждую неделю следует увеличивать прием настойки по 1 капле, пока не сравняется с вашим возрастом. Если вам 25 лет, максимальное количество капель должно составлять 25. Это правило действует до 30 капель. Свыше этой нормы употреблять нельзя. После недели максимальной дозировки снижайте количество капель в обратном порядке.
Прием настойки внутрь оказывает благоприятное воздействие на организм, укрепляет сердечно-сосудистую систему, лечит больные суставы. Однако, несмотря на свою эффективность, плоды маклюры не могут заменить полноценного медикаментозного лечения. Также перед применением необходима консультация врача, поскольку растение имеет ряд противопоказаний и побочных эффектов.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
sustavlive.ru
рецепт настойки, отзывы о лечении, как приготовить, применение


Свойства плода маклюры
Весь плод с избытком пропитан полезными и целебными веществами, которые отлично справляются со многими недугами:
- Млечный сок адамова яблока содержит большое количество тритерпеновых спиртов, сапонинов и стеринов в виде эфиров жирных кислот. Много в плодах сахаров, пектиновых веществ, в листья — лимонной кислоты. Но наиболее ценными веществами маклюры считаются флавоноидные соединения, которые по строению подобны Р- витамину, но при этом превосходят всем известный рутин и близки к антиоксидантам.
- Сок маклюры причислен к природным антибиотикам, поскольку не только снимает боль и улучшает состояние при болезнях, но и полностью вылечивает ряд заболеваний.
- Благодаря содержанию в соке особого вещества настойка маклюры при приёме внутрь оказывает отличное действие на сосуды крови, делая их эластичными и прочными, снижает проницаемость их стенок.
- Содержащиеся в плодах флавоноиды служат сырьём для производства сердечно-сосудистых препаратов.
- Народная медицина рекомендует использовать сок при лечении различных кожных заболеваний: дерматитов, экземы, язв и даже рака кожи. Маслом адамова яблока рекомендуется два раза в день смазывать участки кожи. Можно одновременно с этим принимать настойку маклюры внутрь, что даст ещё лучший результат.
- Особенно популярны составы и мякоть плодов при лечении суставов, радикулитов. Втираем настойку в очаги болей после этого укутываем больное место.
- Настойки маклюры способствует повышению иммунитета;
- Снимает интоксикацию организма, выводит канцерогены;
- Благотворно действует на нервную систему;
- Смоченные маслом маклюры ватные турундочки вкладывают в носовые проходы для устранения заложенности носа, при лечении насморка и гайморита;
- Лечат аденому простаты с использованием компрессов настойки на область простательной железы; большой опыт приёма внутрь настойки маклюры при борьбе с этим недугом;
- При гинекологических патологиях (миомы, кисты) народные целители рекомендуют приём настойки плодов.
- Жмых от мякоти Адамова яблока прикладывают при вальгусной деформации большого пальца ног, для удаления так называемой косточки.
- Для лечения межпозвоночной грыжи используются компрессы из спиртовой настойкой плодов.
- Мазь маклюры отмечена как косметическое средство при восстановлении повреждённых кожных покровов, к рассасыванию послеоперационных рубцов, которые заживают быстро и «незаметно».
- Особенно ценен опыт использования настойкимаклюры при онкологии, особенно при раке кости, кожи, губы, горла, лёгких, аденомы предстательной железы. Плоды адамова яблока оказывают рассасывающее действие на различные новообразования, вплоть до метастазов, однако для проявления эффекта при доброкачественных опухолях (мастопатии, миомы, фибромиомы и др.) требуется время от 3-х месяцев до года.
Приём настойки маклюры оранжевой должен сопровождаться очисткой организма и ограничениями в питании вплоть до сыроедения. Настойка укрепляет иммунитет, нервную и сердечно-сосудистую систему, снимает интоксикацию, убивает вирусы. При раке кости, крови, при суставных заболеваниях настойку Адамова яблока лучше принимать вместе с настойкой окопника (живокост).
Результат лечения маклюройусилится, если сочетать ее приём с приемом отваров, противоопухолевых настоек, сборов трав, овощных соков (морковного, свекольного, капустного).
Для избавления от различных заболеваний используют созревшие плоды Адамового яблока. Они содержат множество полезных для здоровья веществ. Из них выделяют следующие:
- микроэлементы;
- флавоноиды;
- пектин;
- сахара;
- жирные кислоты;
- изофлавоны;
- витамин Р.
Маклюра обладает некоторыми полезными свойствами. Их сумели разглядеть еще наши предки. Среди множества целебных свойств растения выделяют следующие:
- лечит опухоли;
- заживляет раны;
- притупляет боль;
- устраняет воспаления различного характера;
- укрепляет организм;
- успокаивает нервную систему.
Адамово яблоко хотя и имеет привлекательно название, но кушать его нельзя. Токсичный состав спровоцирует рвоту и симптомы тяжелой интоксикации, поэтому отвара плода доктора не рекомендуют. Собирают плоды также очень аккуратно, опасаясь поверхностной пленки, покрывшей плод сверху. Тем не менее, кроме своих ядовитых веществ, плод богат и полезными компонентами:
- пектином, выводящим из организма токсические вещества, тяжелые соли и шлаки, образовавшиеся в процессе метаболизма;
- стерины – вещества, необходимые для усвоения витаминов;
- изофлавоноиды – средства для активизации обменных процессов;
- сапонины – вещества, восстанавливающие водно-солевой баланс;
- биофлавоноиды – средства, повышающие сосудистый тонус, устраняющие воспаление и боли.
Применение Адамова яблока в очередной раз доказывает, что это средство народной медицины обладает мощными противовоспалительными и антиоксидантными свойствами. Им можно лечить тяжелые патологии суставов и суставчиков, сосудов, мягких тканей. Также средство из этого плода можно использовать при онкологических болезнях.
Помимо этого, маклюра применяется для терапии таких патологий, как гайморит, воспаление подкожной клетчатки, мастопатия, отложения солей, полиартрит, радикулит. Помогут яблоки при подагре, гипертонии, а также возникновении межпозвоночных грыж. Как отмечают народники, можно использовать плоды и для терапии экзем, различных дерматитов, язв и ран, которые долгое время не заживают.
Показания и противопоказания
Использование настойки из Адамова яблока показано при следующих патологиях:
- артрит;
- артроз;
- подагра;
- остеохондроз;
- отложение солей.
В то же время Адамово яблоко может и навредить организму, поэтому его запрещено применять в таких случаях:
- если пациент страдает сахарным диабетом;
- одновременно с антибактериальными препаратами;
- женщинам во время беременности и грудного вскармливания;
- при индивидуальном невосприятии компонентов плода.
Применение Адамова яблока для лечения суставов – отличный способ справиться с патологией. Плод содержит только натуральные компоненты как ядовитые, так и полезные, которые не навредят организму, если готовить все лекарства правильно.
Лечение маклюрой противопоказано для следующих групп людей:
- Во время лечения настойкой следует исключить прием ядовитых настоек, спиртных напитков и антибиотиков.
- Больных сахарным диабетом;
- Женщинам беременным и кормящим грудью.
- Страдающих аллергией на составляющие плодов;
Ещё раз обращаю внимание на общую ядовитость растения и недостаточную изученность его плодов. Потому невзирая на высокую целебную силу маклюры и популярность методов лечения ею, важно соблюдать осторожность при лечении.
Часто слышу, что лечение спиртовой настойкой вызвало ожог, покраснения участков тела, аллергию. Люди, будьте аккуратны, проверьте сначала кожу на чувствительность: смажьте небольшим количеством настойки и понаблюдайте некоторое время. И только потом приступайте к лечению каждодневному, всё время наблюдая за состоянием кожи.
При приёме внутрь настойки категорически недопустимо параллельное принятие спиртного и антибиотиков. При этом возможно совмещение с другими лекарственными настойками лечебных трав.
Рецепты лекарств для наружного применения
Есть множество разнообразных рецептов на основе плода маклюры, причем все они готовятся предельно просто и не требуют дорогих ингредиентов. Для лечения остеохондроза и болей в мышцах можно использовать следующий рецепт настойки для суставов.
Плоды Адамова яблока хорошо промывают от поверхностной пленки, и затем режут пополам и натирают на крупной терке. Полученную массу перекладывают в стеклянную банку и заливают спиртом, соотношение один к одному. Можно настаивать средство и на водке, но она должна быть высокого качества. Банку со смесью необходимо плотно укупорить и поставить в место без доступа прямых солнечных лучей. Время настаивания смеси – две недели, причем время от времени ее необходимо встряхивать.


Для некоторых рецептов Адамово яблоко режется крупными кусками
Как только два недели пройдут, полученную жидкость необходимо пропустить через марлю и слить в другую емкость. Полученное лечебное средство врачи рекомендуют использовать в качестве компрессов. Его держат на области пораженного сустава не менее получаса.
При артрите и артрозе необходимо сделать средство по иному рецепту. Оно окажет более действенный эффект на пациентов. Этот же рецепт настойки можно применять и для терапии отложения солей. Для приготовления понадобится 500 г плодов маклюры, которые промывают и мелко нарезают кусочками. Кусочки Адамова яблока укладываются в банку, как для консервирования и заливают хорошей водкой до верха емкости. Точно так же емкость помещают в темное место, но настаивать нужно от одного до шести месяцев, строго выдерживая время приготовления.
Как только время пройдет, настойку можно процеживать и использовать для лечения суставов.
Настойкой протирают кожу в области болезненности в сочленении, причем непросто протирают, а качественно втирают ее в поры кожного покрова, чтобы лекарство подействовало как можно эффективнее. Болезненный сустав после протирки нужно укутать заранее приготовленными теплыми вещами – платком, шарфом для согревания.
Несмотря на то что кушать Адамовы яблоки нельзя, из них можно сделать специальную настойку для внутреннего применения, она будет абсолютно безопасной для здоровья пациента.


Вот так должно выглядеть средство при хранении
Есть и особенности приема настойки из маклюры. Приучать организм к ней нужно постепенно и пить лекарство исключительно только в разбавленном виде, например, с кипяченой водой. Начинать терапию рекомендовано с двух капель на столовую ложку воды, каждый день, увеличивая на одну каплю. Лучше всего принимать лекарство до еды.
Прибавляя одну каплю, достигается число капель тридцать, после чего нужно отсчитывать обратно, доведя до десяти капель. После такого курса терапии рекомендовано прекратить пить настойку для суставов в течение семи дней, давая отдых организму.
Если заболевание запущено или тяжелая симптоматика, есть необходимость мощной терапии, то применяется настойка Адамово яблоко для суставов уже начиная с трех капель, а каждый день добавлять не одну каплю, а три. Так срок лечения будет короче, а дозировка – выше. Максимально можно добавлять до сорока капель, после чего сокращать прием маклюры. В противном случае применение настойки сверх меры может спровоцировать сильное отравление.
Хотя Адамово яблоко нельзя употреблять в пищу на его основе изготавливают всевозможные настойки, масла, мази. Их можно купить в аптеках города Москвы. Однако такие лекарственные средства изготавливают и в домашних условиях. Приобрести плоды маклюры можно на рынке или в магазине.
Как изготовить мазь из маклюры
Мягкий состав зрелых плодов дерева хорошо подходит для изготовления мази. В народной медицине можно найти много рецептов приготовления такого лекарства.
Составляющие: плоды маклюры и животный жир.
Процесс приготовления: очищенные и нарезанные дольками плоды помещают в эмалированную кастрюлю. В емкость опускают и внутренний жир. Перемешанную смесь томят на водяной бане 48 часов.
От чего избавляет мазь маклюры
Гнойники, фурункулы. Средство обладает антисептическим действием. Оно действует как антибиотик, при этом, эффективно борется с гнойными образованиями.
Мастопатия. Мазь наносят на марлю и прикладывают к телу. Грудь следует обмотать теплым шарфом. Через 1-3 месяца лекарство вытянет гнойные образования из груди.
Межпозвоночная грыжа. Лекарство накладывают на ткань и прикладывают к грыже на 3 часа. Процесс врачевания следует продолжать до 3 месяцев.
Рак прямой кишки, геморрой. Из охлажденной суспензии делают свечи. Ставят свечи на ночь в течение 3 месяцев.
Воспаленные лимфы. Средством обмазывают марлю или пеленку, прикладывают к воспаленным лимфоузлам. Эффект достигается только при длительном курсе лечении.
Что такое маклюра: мазь и настойка для суставов, рецепты приготовления, инструкция (описание)
Рецепты приготовления мазей, растирок или настоев для каждого лечения свои, их существует множество. Строгого состава этих настоек нет, как и нет единой схемы их применения. Это ещё раз подчёркивает, как совсем недавно Адамово яблоко стало использоваться в лечении, но весьма успешно и эффективно.
Приведу здесь лишь один из вариантов приготовления спиртовой настойки.
Собрать плоды маклюры в экологически чистых районах, в перчатках (помним о ядовитых свойствах плодов), мелко порезать плоды и сложить в стеклянную банку, наполнив её полностью, залить спиртом крепостью 70%, если нет спирта не возбраняется заменить его самогоном. В банке не должно быть воздуха так как он окисляет полифенолы и др. вещества.
Схема приёма: три раза в день, за полчаса до еды, начиная с 3 капель на приём, через неделю увеличить дозу на 1 каплю и т.д., пока не будет достигнута доза в 30 капель — максимальная доза для взрослого человека старше 30 лет. Если возраст меньше, то максимальное количество капель равно возрасту. Затем идём на снижение, убавляя каждую неделю по 1 капле, пока не завершится полный курс — 60 недель.
Совмещать лечение препаратами маклюры можно и с другими настойками, сборами и травами, за исключением параллельного приёма сильных ядов (болиголов, аконит, княжик, волчье лыко и т.п.).
Столь длительный курс рекомендован при тяжёлых формах хронических заболеваниях лимфосистемы, суставов, опухолях, сердечных проблемах.
По истечение курса приёма, нужно два месяца сделать перерыв, затем можно вновь пройти курс приёма в зависимости от состояния больного и результатов лечения.
Маклюра представляет собой высокое дерево, с ветвей которого свисают крупные плоды. В простонародье это дерево прозвали Адамовым яблоком. По своему внутреннему строению плоды маклюры напоминают яблоко.
Урожай с дерева собирают в октябре. При разрезании яблоко пускает липкую жидкость. Мякоть и сок растения часто употребляют в народной и традиционной медицине. Рецепты на основе Адамового яблока найдены в древних лекарственных книгах.
Составляющие: плоды маклюры, спиртовой раствор.
Изготовление: очищенные и измельченные плодовые части дерева перемешивают с лекарственными травами. Смесь заливают спиртом или водкой. Состав трав и сроки настаивания лекарства зависят от типа болезни, которая лечится настойкой. Как правило, настойка настаивается от 5 до 12 месяцев. Признаком готового лекарства служит оранжевый или коричневый цвет настойки.
От чего лечит настойка маклюры
Главным ее предназначением является излечение доброкачественных и злокачественных опухолей. Средство считается эффективным даже при запущенных формах рака. Настойка способна ликвидировать из организма сами опухоли и их метастазы.
Кроме того, настойка маклюры используется для лечения и профилактики следующих заболеваний:
- радикулита;
- артрита;
- грыжи;
- отложения солей;
- мастопатии;
- интоксикации.
Качество и эффективность лекарственных средств на основе маклюры доказано множеством положительных отзывов.
- Избавляет от боли и отеков в суставах при артрите и артрозе
- Восстанавливает суставы и ткани, эффективен при остеохондрозе
Средства для растирки
Чтобы получить средство для растирания, нужно приготовить его следующим образом. На полкилограмма Адамова яблока берется 50-процентный спирт. Литровую банку перед использованием в рецепте рекомендовано прокалить в духовке, выдержав там не менее двух минут.
После подготовки тары можно начинать приготовление. Плоды Адамова яблока нарезаются довольно крупными кусочками и укладываются в банку. После чего доверху заливаются спиртом. Нужно емкость залить максимально полно, чтобы на поверхности после приготовления смеси не осталось пузырьков воздуха.
Выдерживается такое средство от двух до трех недель, после чего жидкость отцеживается и применяется в виде компрессов. Марлевая салфетка, сложенная в несколько раз, пропитывается целебной жидкостью и прикладывается на область сочленений на двадцать минут. В неделю нужно применять один раз компресс – по вечерам, а один раз – протирки, по утрам.
Рецепт мази из Адамова яблока
Отличные показатели в лечении имеет и мазь из Адамова яблока – она работает против воспалительных патологий опорно-двигательного аппарата ничуть не хуже, чем настой или отвар. Яблочная мазь поможет справиться не только с суставными болями, но и вылечит лимфатические узлы, часто воспаляющиеся на фоне суставных патологий.


Приобретать Адамово яблоко нужно на рынке – плоды должны быть целыми, без признаков гниения
Для приготовления мази понадобится готовая настойка, которую можно сделать по рецептам, предложенным выше. Также понадобится любая жировая основа, которая хорошо переносится пациентом и не вызывает аллергических реакций. В качестве такой основы подойдет сливочное масло, свиной жир, синтомициновый крем или даже обычный детский крем, если ничего другого под рукой не оказалось.
Жировая основа смешивается с настойкой яблоневых кусочков в соотношении два к одному, т.е. на полкило жира понадобится двести пятьдесят граммов настойки. Смесь тщательно перемешивается и хранится в холодном месте.
Второй способ приготовления более сложный – для этого понадобится перетопить свиной жир, примерно 2–4 см толщиной, а затем уложить в кастрюлю мелко нарезанных яблоневых ломтиков, чтобы они были покрыты жиром в два раза выше. Затем процедуру повторяют, пока не наполнят емкость. Наполненную банку плотно укупоривают и ставят в холод.
Применение мази эффективно при лечении воспалённых лимфоузлов, снятии болей при растяжении мышц и суставов, при лечении остеохондроза, геморроя. Заранее приготовленную по рецепту, описанному выше, настойку нужно смешать с растопленным свиным нутряным жиром или сливочным домашним маслом из расчёта на 1 стакан(250 грамм) настойки 0,5 кг нутряного жира. Лучше сделать мази меньше, как закончится — повторить. Настойка хранится лучше, чем мазь.
Можно использовать в качестве основы для мази, особенно при лечение кожных заболеваний, слизистой обычный детский крем, синтомициновую или ланолиновую мази, приобретённые в аптеках. Спиртовую настойку смешать с жировой основой, сложить в стеклянную посуду, закрыть крышкой и поставить в холодильник. Мазью смазывать больные участки, можно накладывать в качестве аппликаций на раны и язвы, нанеся небольшое количество на ткань. Можно применять мазь в качестве растирки на повреждённое место. После растирания мазью больного необходимо укрыть тёплым одеялом.
Настойка, мазь и масло маклюры — универсальные лечебные средства, просты в приготовлении и легко используемые в домашнем лечении. И если спиртовая настойка для внутреннего приёма имеет противопоказания, то мазь и масло практически не имеют ограничений к применению.
Отзывы
Адамово яблоко чрезвычайно популярно в народной медицине, поэтому отзывы о его применении найти не сложно. Вот некоторые из них.
Екатерина Семеновна, 67 лет: «Артритом стала мучиться последние два года, но мне посоветовали лечиться Адамовым яблоком. Я делала мазь по рецепту, который мне нашла дочь в интернете, мази получилось много, мне хватило почти на три месяца. Боли стали уходить уже на четвертой неделе, пока делаю перерыв и начну курс снова»
Игорь, 40 лет: «Все мои родственники мучились подагрой, но я не думал, что меня постигнет болячка в таком молодом возрасте. Жена нашла рецепт с Адамовым яблоком, делала мне компрессы на ночь. О лечении мало что можно сказать, пока я слишком мало компрессов делал, но надеюсь, что дискомфорт станет меньше»
Ольга Федоровна, 56 лет: «После климакса стала страдать суставными болями. Доктор назначила препараты, а также посоветовала Адамово яблоко. Лечилась им в прошлом году, с ноября по январь этого года. Замечу, что боли стали намного меньше, приступов, как раньше, с момента начала терапии не было. Через месяц пройду курс еще для закрепления эффекта»
sustavrip.ru


 Листья дерева маклюры или его молодые побеги залить спиртом медицинским крепостью 50% либо обычной водкой в соотношении 1:5. Закрыть плотно крышкой.
Листья дерева маклюры или его молодые побеги залить спиртом медицинским крепостью 50% либо обычной водкой в соотношении 1:5. Закрыть плотно крышкой. Отзывы о применении
Отзывы о применении














 Проявления, указывающие на растяжение связок или разрыв ягодичной мышцы:
Проявления, указывающие на растяжение связок или разрыв ягодичной мышцы:
 Болевой синдром при повреждениях ягодичной мышцы носит ярко выраженный характер. Однако подобными симптомами могут сопровождаться патологии тазобедренного сустава или поясничного отдела. Основной приём выявления нарушений — пальпация болезненной зоны и прилегающих участков.
Болевой синдром при повреждениях ягодичной мышцы носит ярко выраженный характер. Однако подобными симптомами могут сопровождаться патологии тазобедренного сустава или поясничного отдела. Основной приём выявления нарушений — пальпация болезненной зоны и прилегающих участков.
 Средства народной медицины применяют только в комплексе с основным лечением. Методы рекомендуется согласовывать с врачом.
Средства народной медицины применяют только в комплексе с основным лечением. Методы рекомендуется согласовывать с врачом.


 Обследуя пациента, врач проводит ряд тестов, позволяющих заподозрить синдром грушевидной мышцы.
Обследуя пациента, врач проводит ряд тестов, позволяющих заподозрить синдром грушевидной мышцы.


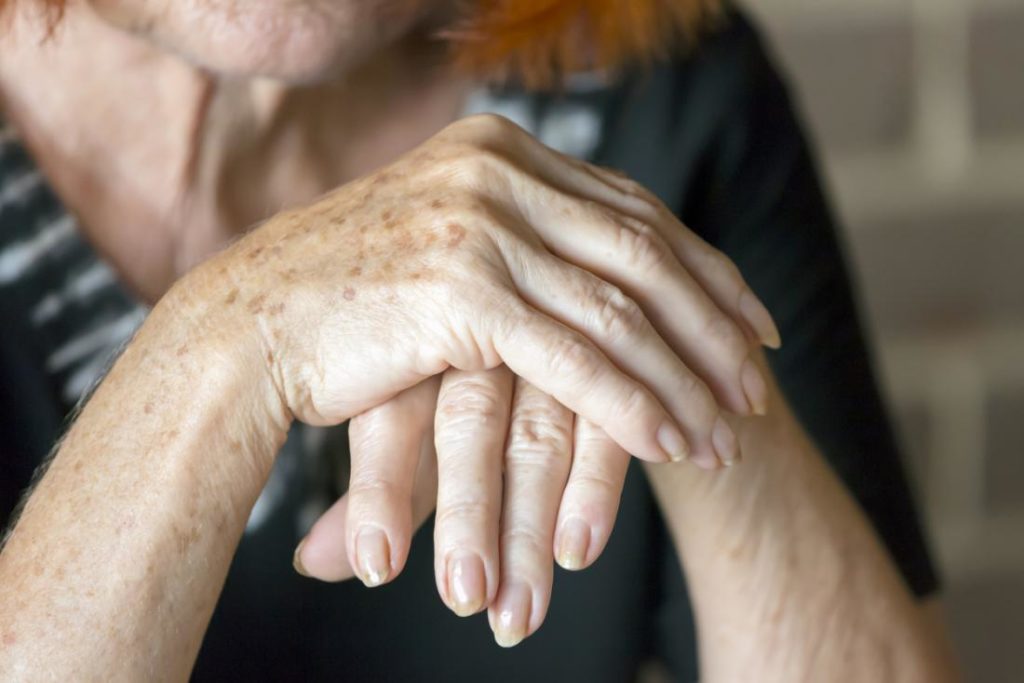


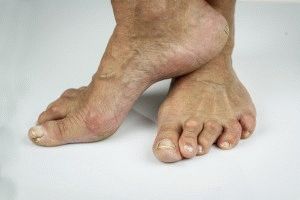

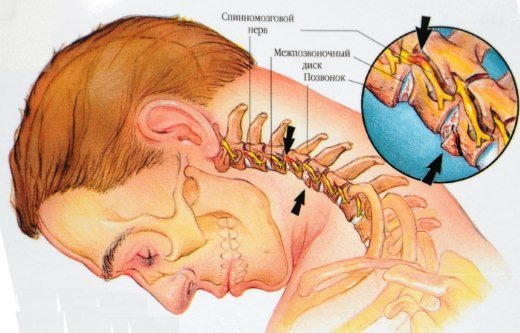


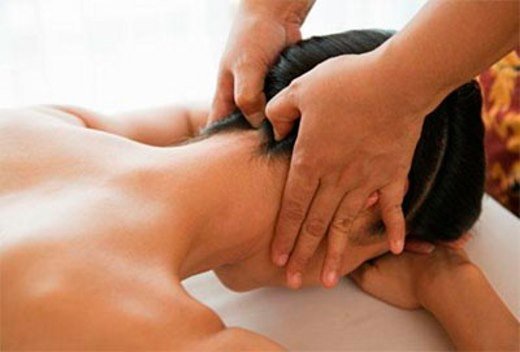
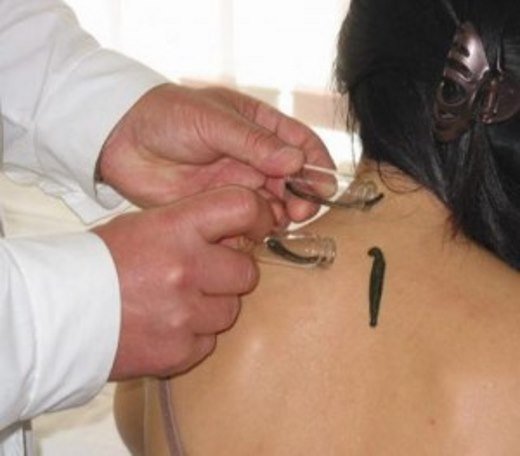























































 Лекарственные препараты в виде таблеток, мазей и растворов для инъекций – это только краткий список методов лечения, применяемых при остеохондрозе. Многовековые рецепты народной медицины, которые объединяет современный термин «фитотерапия» широко используются при лечении комплекса дистрофических нарушений в суставных хрящах. Лекарственные травы от остеохондроза могут быть включены в состав мазей, настроев, примочек и отваров.
Лекарственные препараты в виде таблеток, мазей и растворов для инъекций – это только краткий список методов лечения, применяемых при остеохондрозе. Многовековые рецепты народной медицины, которые объединяет современный термин «фитотерапия» широко используются при лечении комплекса дистрофических нарушений в суставных хрящах. Лекарственные травы от остеохондроза могут быть включены в состав мазей, настроев, примочек и отваров. Стебли хвоща полевого содержат 5-гликозид-лутеолин, который обладает антимикробной и противовоспалительной способностью. Также хвощ повышает устойчивость соединительной ткани. Девясил высокий используется в 70 % рецептов от остеохондроза и это связано с его противовоспалительными свойствами.
Стебли хвоща полевого содержат 5-гликозид-лутеолин, который обладает антимикробной и противовоспалительной способностью. Также хвощ повышает устойчивость соединительной ткани. Девясил высокий используется в 70 % рецептов от остеохондроза и это связано с его противовоспалительными свойствами. Плоды можжевельника и стебли фиалки душистой повышают эластичность хрящей. Эфирное масло можжевельника также включают в состав растираний, актуальных при обострениях болезни. Крапива двудомная, корни лопуха и березовые почки стимулируют выведение камней и солей, улучшают кровообращение и обмен веществ. Еще один популярный компонент травяных отваров для лечения проблем с позвоночником – одуванчик, который при регулярном употреблении в сыром виде восстанавливает хрящевую ткань.
Плоды можжевельника и стебли фиалки душистой повышают эластичность хрящей. Эфирное масло можжевельника также включают в состав растираний, актуальных при обострениях болезни. Крапива двудомная, корни лопуха и березовые почки стимулируют выведение камней и солей, улучшают кровообращение и обмен веществ. Еще один популярный компонент травяных отваров для лечения проблем с позвоночником – одуванчик, который при регулярном употреблении в сыром виде восстанавливает хрящевую ткань. Фенхель, добавленный в травяной отвар, помогает снять спазмы в мышцах, а пырей ползучий обезболивает пораженные участки спины. В качестве компонентов, усиливающих действие лекарств, используются «кулинарные продукты» – зелень и приправы, а иногда даже ягоды. В отвары для улучшения обмена веществ, снятия болей добавляют сухой укроп, кориандр. Не для улучшения вкусовых качеств лечебных напитков, а для быстрого выведения токсинов, повышения эластичности соединительных тканей, к основным травяным ингредиентам добавляют плоды крушины ломкой и земляники лесной.
Фенхель, добавленный в травяной отвар, помогает снять спазмы в мышцах, а пырей ползучий обезболивает пораженные участки спины. В качестве компонентов, усиливающих действие лекарств, используются «кулинарные продукты» – зелень и приправы, а иногда даже ягоды. В отвары для улучшения обмена веществ, снятия болей добавляют сухой укроп, кориандр. Не для улучшения вкусовых качеств лечебных напитков, а для быстрого выведения токсинов, повышения эластичности соединительных тканей, к основным травяным ингредиентам добавляют плоды крушины ломкой и земляники лесной. Народная медицина подразумевает применение не только жидких препаратов, но и мазей. Одно из таких средств готовится на основе сливочного масла и шишек хмеля: 100 г хвойного сырья нужно растереть в мелкий порошок и смешать с 80 г масла (можно заменить вазелином). Наносить мазь на кожу можно 2 раза в день, в период сильных болей – 3-4 раза в день.
Народная медицина подразумевает применение не только жидких препаратов, но и мазей. Одно из таких средств готовится на основе сливочного масла и шишек хмеля: 100 г хвойного сырья нужно растереть в мелкий порошок и смешать с 80 г масла (можно заменить вазелином). Наносить мазь на кожу можно 2 раза в день, в период сильных болей – 3-4 раза в день. Как средство для лечения деформации межпозвонковых дисков можно применить травяные ванны. Одна из них готовиться по такому рецепту: 200 г свежей мяты, 100 г корня солодки и 300 березовых почек залить 3 л кипятка, настоять 30 минут, после чего отвар влить в емкость с водой для купания. Такая ванная снимет напряжение, спазмы мышц спины, снимет боль и успокоит нервную систему.
Как средство для лечения деформации межпозвонковых дисков можно применить травяные ванны. Одна из них готовиться по такому рецепту: 200 г свежей мяты, 100 г корня солодки и 300 березовых почек залить 3 л кипятка, настоять 30 минут, после чего отвар влить в емкость с водой для купания. Такая ванная снимет напряжение, спазмы мышц спины, снимет боль и успокоит нервную систему. Многим известно, что лечение сабельником помогает быстро справиться с болевым синдромом, воспалением тканей пораженного отдела позвоночника. Самодельные препараты с добавлением сабельника восстанавливают хрящевую ткань, укрепляют суставы и позвонки. На основе это растения можно приготовить масло: 100 мл аптечной настойки сабельника смешивают с 450 мл оливкового масла, после чего настаивают 10 дней. Когда средство станет готовым к употреблению, его нужно процедить и втирать в болезненные участки на ночь.
Многим известно, что лечение сабельником помогает быстро справиться с болевым синдромом, воспалением тканей пораженного отдела позвоночника. Самодельные препараты с добавлением сабельника восстанавливают хрящевую ткань, укрепляют суставы и позвонки. На основе это растения можно приготовить масло: 100 мл аптечной настойки сабельника смешивают с 450 мл оливкового масла, после чего настаивают 10 дней. Когда средство станет готовым к употреблению, его нужно процедить и втирать в болезненные участки на ночь. Подобная проблема со спиной чаще всего появляется в том случае, когда человек мало двигается. Остеохондроз может локализоваться в шейной, грудной и поясничной области. Независимо от места положения заболевание развивается аналогично, однако симптоматика отличается.
Подобная проблема со спиной чаще всего появляется в том случае, когда человек мало двигается. Остеохондроз может локализоваться в шейной, грудной и поясничной области. Независимо от места положения заболевание развивается аналогично, однако симптоматика отличается. В случае диагностирования остеохондроза следует незамедлительно приступать к лечению. В настоящее время существует несколько методов лечения данного недуга:
В случае диагностирования остеохондроза следует незамедлительно приступать к лечению. В настоящее время существует несколько методов лечения данного недуга: апитерапией;
апитерапией; Зверобой, который содержит кислоту, способствующую восстановлению хрящей.
Зверобой, который содержит кислоту, способствующую восстановлению хрящей.





































 Избыточный вес создает дополнительную нагрузку на суставы, разрушая их.
Избыточный вес создает дополнительную нагрузку на суставы, разрушая их.





 Нервное и умственное перенапряжение официально признаны причиной подагрического артрита
Нервное и умственное перенапряжение официально признаны причиной подагрического артрита Предотвращение болезни включает в себя ознакомление пациента с новыми правилами жизни
Предотвращение болезни включает в себя ознакомление пациента с новыми правилами жизни
 Травяные чаи и настои часто используются для профилактики подагры
Травяные чаи и настои часто используются для профилактики подагры Сок из цитрусов не только насыщает организм витаминами, но и снижает выработку уратов
Сок из цитрусов не только насыщает организм витаминами, но и снижает выработку уратов




 Внешние проявления подагры – отеки, опухания – врач обнаруживает уже при осмотре. Во время опроса выясняется наличие у пациента признаков заболевания.
Внешние проявления подагры – отеки, опухания – врач обнаруживает уже при осмотре. Во время опроса выясняется наличие у пациента признаков заболевания. Лечение подагры предусматривает также проведение физиопроцедур, парафиновых и грязевых аппликаций, ванн с радоном и сероводородом. Такие процедуры нужно проводить на стадии ремиссии. В то же время УФ-облучение проводится на область пораженного сустава и даже в некоторых случаях помогает предотвратить приступ. Боль облегчает калий-литий-электрофорез. Между обострениями для эффективного лечения подагры необходимо делать упражнения лечебной гимнастики.
Лечение подагры предусматривает также проведение физиопроцедур, парафиновых и грязевых аппликаций, ванн с радоном и сероводородом. Такие процедуры нужно проводить на стадии ремиссии. В то же время УФ-облучение проводится на область пораженного сустава и даже в некоторых случаях помогает предотвратить приступ. Боль облегчает калий-литий-электрофорез. Между обострениями для эффективного лечения подагры необходимо делать упражнения лечебной гимнастики.
 Рецепт №1. Снижает уровень мочевой кислоты экстракт каштана. Также каштан применяют для лечения болей в ногах, варикозного расширения вен и отеков. Экстракт можно приобрести в аптеке или приготовить самостоятельно в домашних условиях. Потребуется: кора, цветки и плоды. Их измельчают. Для отвара потребуется 1 столовая ложка растительной смеси, которую следует залить водой (200 мл). Кипятить 15 минут под закрытой крышкой. Применяют экстракт по утрам натощак: 20 капель.
Рецепт №1. Снижает уровень мочевой кислоты экстракт каштана. Также каштан применяют для лечения болей в ногах, варикозного расширения вен и отеков. Экстракт можно приобрести в аптеке или приготовить самостоятельно в домашних условиях. Потребуется: кора, цветки и плоды. Их измельчают. Для отвара потребуется 1 столовая ложка растительной смеси, которую следует залить водой (200 мл). Кипятить 15 минут под закрытой крышкой. Применяют экстракт по утрам натощак: 20 капель.
 В качестве профилактики болезни используют землянику. Следует больше употреблять свежих ягод летом. Понижают уровень солей компоты, отвары из сухих или замороженных ягод.
В качестве профилактики болезни используют землянику. Следует больше употреблять свежих ягод летом. Понижают уровень солей компоты, отвары из сухих или замороженных ягод. Мочевая кислота относится к вредным веществам, обычно выводится вместе с уриной через почки. Но если работа почек нарушается, она кристаллизуется и скапливается в суставах. Эти отложения вызывают воспаление суставных тканей, а воспаление становится причиной болей и дискомфорта.
Мочевая кислота относится к вредным веществам, обычно выводится вместе с уриной через почки. Но если работа почек нарушается, она кристаллизуется и скапливается в суставах. Эти отложения вызывают воспаление суставных тканей, а воспаление становится причиной болей и дискомфорта. Важно: пурины – именно те вещества, скопление которых приводит к воспалению суставных тканей и развитию подагрического артрита. Чай, вино, пиво, мясо, рыба, печень, бобовые – если человек регулярно ест все эти продукты в больших количествах, к тому же мало двигается и страдает повышенным артериальным давлением, после 40 лет он наверняка получит диагноз «подагра».
Важно: пурины – именно те вещества, скопление которых приводит к воспалению суставных тканей и развитию подагрического артрита. Чай, вино, пиво, мясо, рыба, печень, бобовые – если человек регулярно ест все эти продукты в больших количествах, к тому же мало двигается и страдает повышенным артериальным давлением, после 40 лет он наверняка получит диагноз «подагра». Витамин Е – вещество, количество которого напрямую зависит от количества тех клеток, которые продуцируют мочевую кислоту. Потому потребность в этом витамине при подагре резко возрастает. Витамин Е содержится в свежем мясе, но быстро улетучивается при его обработке различными веществами для продления срок годности.
Витамин Е – вещество, количество которого напрямую зависит от количества тех клеток, которые продуцируют мочевую кислоту. Потому потребность в этом витамине при подагре резко возрастает. Витамин Е содержится в свежем мясе, но быстро улетучивается при его обработке различными веществами для продления срок годности. При подагре ног очень хороши разнообразные ванночки с отварами лекарственных трав. Ромашка снимает воспаление и боли: пачку сухой травы и цветов заварить в 5 литрах кипятка, дать настояться не менее 2 часов, влить в ванночку для ног.
При подагре ног очень хороши разнообразные ванночки с отварами лекарственных трав. Ромашка снимает воспаление и боли: пачку сухой травы и цветов заварить в 5 литрах кипятка, дать настояться не менее 2 часов, влить в ванночку для ног.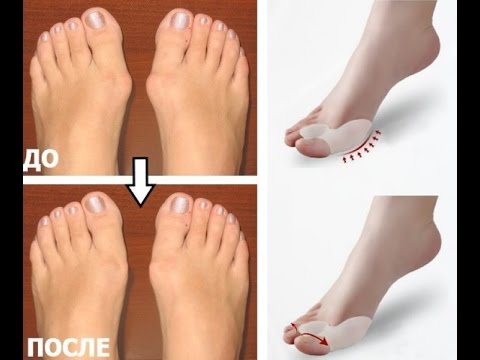





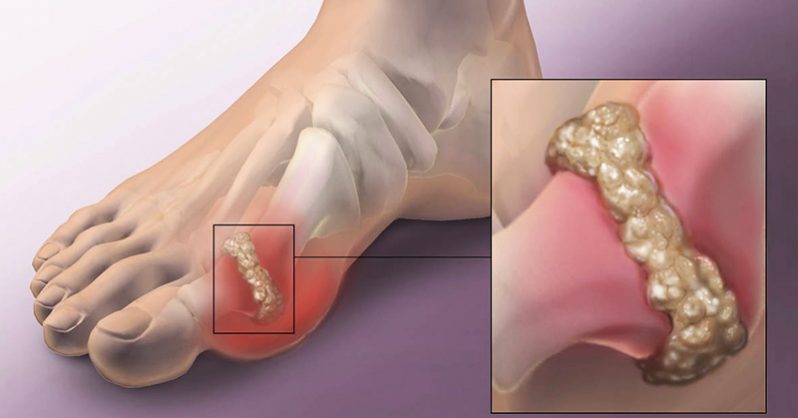






















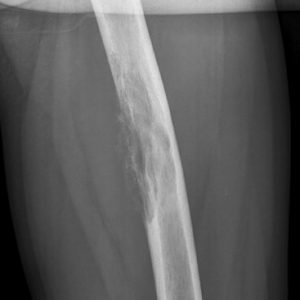 Оно является асептическим процессом, возникает вследствие различных травм или же присутствия воспалительных очагов, близко распложенных к надкостнице.
Оно является асептическим процессом, возникает вследствие различных травм или же присутствия воспалительных очагов, близко распложенных к надкостнице.  Развивается при проникновении инфекции из внешней среды, распространении микробов из соседнего гнойного очага либо при пиемии. Как правило, возбудителям гнойного воспаления надкостницы являются стафилококки или стрептококки. Чаще всего отмечается данный вид периостита в длинных трубчатых костях – например, большеберцовой, бедренной или плечевой, а если виновником патологии стала пиемия, то возможно формирование множественных очагов воспаления надкостницы.
Развивается при проникновении инфекции из внешней среды, распространении микробов из соседнего гнойного очага либо при пиемии. Как правило, возбудителям гнойного воспаления надкостницы являются стафилококки или стрептококки. Чаще всего отмечается данный вид периостита в длинных трубчатых костях – например, большеберцовой, бедренной или плечевой, а если виновником патологии стала пиемия, то возможно формирование множественных очагов воспаления надкостницы.
 Лечение рассматриваемого заболевания зависит от того, какой именно вид патологии развивается у пациента. В любом случае все медицинские процедуры, в том числе и диагностические, проводятся в лечебном учреждении.
Лечение рассматриваемого заболевания зависит от того, какой именно вид патологии развивается у пациента. В любом случае все медицинские процедуры, в том числе и диагностические, проводятся в лечебном учреждении. Оперативное вмешательство по поводу рассматриваемого заболевания проводится крайне редко, чаще всего оно назначается при сифилитическом или туберкулезном воспалении надкостницы, когда уже имеются свищи с гнойным отделяемым.
Оперативное вмешательство по поводу рассматриваемого заболевания проводится крайне редко, чаще всего оно назначается при сифилитическом или туберкулезном воспалении надкостницы, когда уже имеются свищи с гнойным отделяемым. Загрузка…
Загрузка…