Лечение артроза коленного сустава банками – Лечение артроза коленного сустава медицинскими банками
Лечение артроза коленного сустава медицинскими банками
 Самый необычный, загадочный и спорный метод.
Самый необычный, загадочный и спорный метод.
Предмет спора почитателей официальной и нетрадиционной медицины.
Как же с помощью обыкновенных вакуумных банок снять боль и воспаление в коленном суставе?
Если у нас баночная терапия использовалась в основном для лечения дыхательных путей, то в Китае этот нехитрый метод, давно и успешно, используют для излечения различных недугов, в том числе и гонартроза.
Для этого надо поставить их согласно древней китайской медицины на акупунктурные точки по четырем углам надколенника.
 Надколенник имеет форму квадрата, вот по его вершинам и надо поставить банки и держать их 10-15 минут.
Надколенник имеет форму квадрата, вот по его вершинам и надо поставить банки и держать их 10-15 минут.
Кроме этих точек можно установить банки на любую область, где наблюдается болезненные ощущения при надавливании.
Процедура удаляет токсины и улучшает кровообращение в колене, соответственно улучшается питание тканей.
Повышается мышечный тонус и эластичность мышц. Баночная терапия носит также отвлекающий и согревающий эффект.
Курс лечения 10 сеансов, проводимых через день.
Обычно выполняют процедуру в лежачем положении, подложив под колено валик.
Удобнее всего использовать вакуумными баночками, так как они легко и просто устанавливаются.
Но можно использовать любые — медицинские, фигурные, с магнитами.
 В древности эти предметы изготавливались из полых рогов животных, из меди и бронзы.
В древности эти предметы изготавливались из полых рогов животных, из меди и бронзы.
Для достижения большего лечебного эффекта можно провести баночный массаж.
Смазать коленный сустав кремом и присосав банку, аккуратно перемещать ее вокруг коленной чашечки.
Такой массаж улучшает лимфоток и кровообращение в больном суставе.
Этим способом можно лечить:
— остеохондроз
— астму
— радикулит
— головную боль
— головокружение
— гипертонию
— язву желудка…
Считается, что в месте присоса появляется не синяк, а «выпот крови», к котором собраны токсины и шлаки больного органа.
Причем по цвету пятна можно судить о степени запущенности болезни.
Этот метод лечения артроза завоевывает все большую популярность, ввиду простоты использования, доступности и небольшого списка противопоказаний.
Ограничение, это запрет использования данного метода в период обострения болезни, при сердечно-сосудистых заболеваниях, тромбозах и онкозаболеваниях.
artroz-kolennih-sustavov.ru
Как правильно ставить банки на больные коленки
Содержание статьи:
Обычно боли в коленях тревожат людей старше 50, чаще им подвержены женщины. Факторы риска – избыточный вес, травмирование коленей, генетическая предрасположенность. Традиционное лечение – прием обезболивающих лекарств, физиотерапия, стероидные препараты. Зачастую проводятся операции по замене сустава или его части.
В Берлинских клиниках в рамках исследования пациентам в возрасте 40-80 лет с разными диагнозами ставят банки на больные коленки. Каждому пациенту назначены пятнадцатиминутные сеансы лечения. Предварительные выводы – лечение банками артроза коленного сустава дает положительные результаты. Пациенты единогласно выбирают этот метод терапии вместо приема медикаментозных препаратов.
Механизм действия
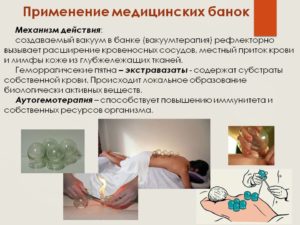
Медицинские банки вызывают приток крови к конкретному участку тела, улучшают питание тканей микроэлементами, кислородом. На этом фоне ускоряется рассасывание воспалительного очага. Приливающая кровь оказывает согревающее действие, тепло от тока крови и лимфы уменьшает болевые ощущения в суставе.
Другая сторона воздействия приспособлений: от отрицательного давления в банку втягивается участок кожи вместе с подкожной клетчаткой. Из-за этого мелкие кровеносные сосуды расширяются до предела и разрываются.
На месте, где стоял медицинский сосуд, видны множественные подкожные кровоизлияния, которые постепенно рассасываются. Синяки рассматриваются как аутогемотерапия, активно стимулирующая иммунные силы организма, направляемые в место больного сустава.
Показания к применению
Артроз постепенно разрушает хрящевую ткань, что вызывает:
- боли;
- внешне видимую деформацию сустава;
- нарушение функций коленки;
- характерный хруст во время движений.
При артрозе лечение банками помогает избавляться от дистрофически-дегенеративных изменений в структуре сустава.
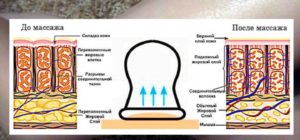
Действие банок
Чтобы добиться лечебного эффекта важно уметь правильно ставить банки на колени. Этому учатся на семинарах и консилиумах сами врачи и медсестры.
Показания к использованию метода:
- растяжение связок;
- травмы мениска;
- артрит, в том числе ревматоидного типа;
- воспалительные процессы.
Выраженный лечебный эффект будет получен, если одновременно применять несколько методов. В комплекс включается прогревание соляными мешочками и инфракрасным излучением, иглоукалывание, прием медикаментозных препаратов, упражнения по методике С. Бубновского, висцеральная терапия по методу профессора А. Огулова.
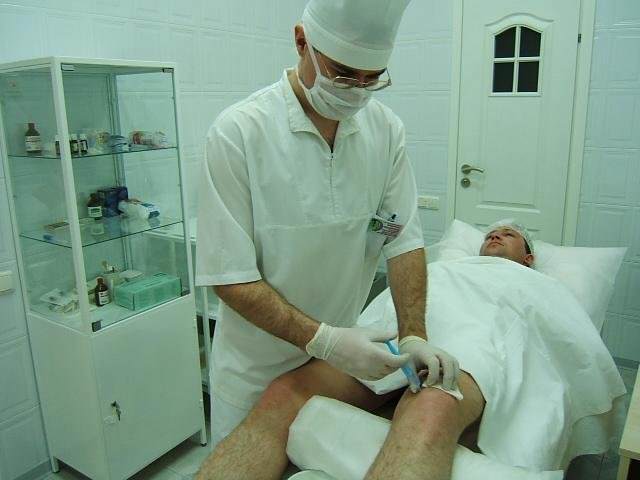
Техника постановки банок
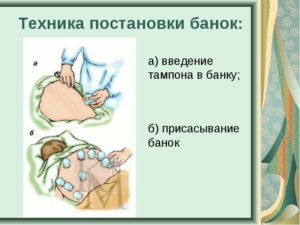
Ставить банки на коленные суставы должен квалифицированный специалист. Пациенту нужно удобно лечь на спину, чтобы была возможность 15 минут провести в неподвижном состоянии. Под колено следует подложить мягкий валик, чтобы нога была полностью расслаблена.
Используются сосуды:
- обычные стеклянные;
- силиконовые;
- магнитные с эффектом иглоукалывания, без нарушения целостности кожи.
Терапия приводит в норму биоэлектромагнитное поле человека, повышает иммунитет.
Приспособления ставятся на само колено, вокруг него и на поверхность бедра, чтобы усилить лимфодренажный эффект.
Лечение по методу В. Иванченко
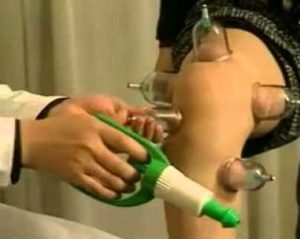
Лечение коленей банками — болезненная, но действенная процедура
Доктор медицинских наук Валерий Иванченко на своей практике показал, что лечить банками суставы нужно с учетом коррекции сопутствующих заболеваний.
После постановки сосудов ими проводится массаж колена и зоны вокруг него, включая бедренные мышцы. Перед процедурой Иванченко смазывает всю область цитрусовым эфирным маслом. Это, по его мнению, существенно улучшает капиллярное кровообращение, дает максимальное местное обезболивание.
Массаж длится около 5 минут. Многие пациенты жалуются на боль, но это проходящие ощущения, а результат – улучшение состояния колена при любых заболеваниях, включая трудноизлечимый гонартроз. Курс лечения – 10-15 процедур с перерывом в 2-3 дня.
Силиконовую банку плотно прижимают к коже в больном месте, создастся вакуумное пространство, после этого ее осторожно перемещают по поверхности ноги. Создается массажный эффект, благотворно влияющий на пораженный болезнью сустав.
Синяки проходят в течение нескольких дней, а лечебный результат сохраняется на долгое время.
Противопоказания для лечения банками

Силиконовые банки наиболее удобны в применении
По некоторым медицинским условиям запрещается ставить банки и проводить баночный массаж. Процедуры исключены при болезнях сердца, гипертонии, стенокардии, тромбозе.
Метод не подходит пациентам с потерявшей эластичность кожей, при истощенном состоянии.
Как и при любом лечении, требуется назначение врача, так как банки интенсивно воздействуют на сосуды и кровеносную систему.
Отзывы
Ирина, 54 года: «По назначению врача, когда я лечила в стационаре гонартроз, мне ставили на колено банки. Было больно, но у меня восстановились движения, я стала наступать на ногу, перестала прихрамывать. Посмотрев, как их нужно ставить, я достала старые стеклянные запасы, и научилась лечиться сама, в домашних условиях».
Олег, 47 лет: «После спортивной травмы заработал себе боли в коленном суставе. Травма старая, боли беспокоили уже несколько лет. Обратился к врачу, он предложил иглоукалывание и банки, ходить в физиопроцедурный кабинет. Про банки я уже слышал, еще в интернете почитал, поэтому сразу же согласился на это лечение. Просто поразился – боли прошли с первой же процедуры. Но все равно осторожно наступал на ногу, по привычке боялся. А после 3-го сеанса уже забыл про хромоту, и стал ходить с полной нагрузкой на ногу».
nogostop.ru
Банки на коленный сустав при артрозе, остеохондрозе и другой суставной патологии
Лечение банками суставов является комбинированным методом терапии, который объединяет принципы рефлексотерапии и физиотерапии. Применение этого метода особенно эффективно при лечении коленного сустава банками. Доступность, результативность и малое количество противопоказаний являются неоспоримыми преимуществами данной методики.
Содержание страницы
Терапевтический эффект постановки банок на суставы
Лечение суставов медицинскими банками является ценным вспомогательным элементом в комплексной терапии. Достигается хороший обезболивающий эффект с восстановлением нарушенной функции.
Физиологические механизмы
Существуют три основных механизма реализации терапевтического эффекта:
- Рефлекторный. Области постановок банок (в дальнейшем по тексту, изделия или предметы) часто находятся в проекции различных рефлексогенных зон. Эти зоны хорошо иннервированы, связаны посредством центральной нервной системы с внутренними органами.
- Лимфодренажный. За счёт глубокого вакуумного воздействия происходит интенсификация движения лимфатической жидкости от зоны воздействия к главному грудному лимфатическому протоку.
- Стимуляция кровотока. Вакуумный массаж суставов приводит к улучшению местного кровотока.
Лечебные эффекты
Доказана реализация следующих основных лечебных эффектов:
- противовоспалительный;
- противоотёчный;
- восстановительный.
Разновидности
 Из всего многообразия применяемых медицинских изделий, наиболее часто используются следующие:
Из всего многообразия применяемых медицинских изделий, наиболее часто используются следующие:
- медицинские;
- фигурные;
- силиконовые;
- комбинированные с магнитами.
Методики постановок
Во врачебной практике практикуются две методики постановок банок на суставную область.
Статический метод
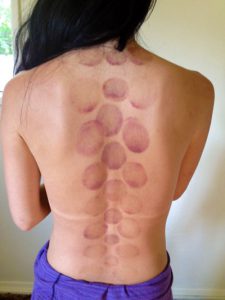 Стеклянные изделия ставятся в зоне пораженных суставных сочленений с наибольшей болезненностью. Сначала требуется обработать зону воздействия растительным маслом. Затем ввести внутрь стеклянного изделия зажжённую спичку, после чего плотно прижать к тканям, чтобы кожа всосалась внутрь банки.
Стеклянные изделия ставятся в зоне пораженных суставных сочленений с наибольшей болезненностью. Сначала требуется обработать зону воздействия растительным маслом. Затем ввести внутрь стеклянного изделия зажжённую спичку, после чего плотно прижать к тканям, чтобы кожа всосалась внутрь банки.
Процедура может длиться от 1-2 до 15-20 минут. На месте постановки может возникнуть локальная гематома из-за пропитывания элементами плазмы мягких тканей. Также возможна постановка банки на коленный сустав.
Динамический метод
После присасывания предмет лёгкими круговыми движениями перемещают в околосуставной области. Для динамического метода лучше всего подходит лечение суставов медицинскими банками.
Важно! При острых воспалительных процессах, сопровождающихся повышением температуры, и склонностью человека к кровотечениям, лечение банками не рекомендуется.
Лечение при патологии отдельных суставных сочленений
Существуют три самые распространённые локализации суставных нарушений, которые лучше всего подходят для физиотерапевтического лечения. Самым доступным и безопасным из них является лечение банками.
Лечение артроза коленного сочленения
Артроз является дистрофически-дегенеративным процессом в суставных структурах. В основе его лежит процесс постепенного разрушения суставных хрящей. Он проявляется болями, деформацией суставного сочленения, нарушением функции и появлением характерного «треска» при движениях. Возможно эффективное лечение артроза банками.
Вакуумный массаж колена проводится при положении пациента лежа на спине. В подколенную ямку подкладывается мягкий валик. После обработки рабочей зоны и постановки стеклянных изделий проводится вакуумный массаж мягких тканей околосуставной области. 
На курс необходимо 10-15 процедур, каждая из которых длится по 15 минут. Могут использоваться как стеклянные, так и силиконовые банки. Вакуумный массаж способствует быстрому снятию воспалительного отёка в области колена.
Лечение остеохондроза
Остеохондроз является дегенеративным процессом, протекающим в межпозвоночных суставных сочленениях. Он сопровождается появлением болей и ограничением подвижности в области шеи, спины или поясницы.
Баночный массаж проводится круговыми движениями в болезненной области вблизи позвоночника. Длительность процедуры 10—20 минут. На курс нужно 15-20 сеансов.
Лечение остеоартрита плечевого сустава
Это хроническое заболевание, в основе которого лежит деструкция гиалинового хряща. Проявляется болями в области плеча и тугоподвижностью.
Постановка силиконовых или стеклянных предметов на область лопатки происходит по схеме «солнышко», когда первые изделия ставятся ближе к позвоночнику, а остальные располагают веерообразно в направлении головки плечевой кости. Может применяться как статический, так и динамический методы.
Перед постановкой медицинских предметов рекомендуется проведение массажа плечевой области. Для этого используются эфирные масла. Если в 100 мл оливкового масла добавить 10 капель 100% эфирного масла мандарина или апельсина, то при применении такой смеси улучшается капиллярное кровообращение и достигается местное обезболивание.
Эфирные композиции широко применяет автор метода лечения суставов банками доктор медицинских наук Валерий Иванченко. Он пришёл к выводу, что лечить суставные сочленения нужно с учётом коррекции фоновых заболеваний.
Вакуумный массаж суставов — вспомогательный элемент в комплексной терапии суставной патологии. Этот терапевтический метод имеет мало противопоказаний и может быть рекомендован широкому кругу пациентов.
artritu.net
Лечение артроза коленного сустава банками
Баночный массаж против различных заболеваний используются уже очень давно. Лечить суставы таким образом доступно и эффективно. Это хороший способ улучшить микроциркуляцию сустава, поэтому массаж действует при различных заболеваниях опорно-двигательного аппарата. Такая физиотерапия практически не имеет противопоказаний. Лечение банками по эффективности не уступает традиционному подходу.
Принцип действия вакуума
Основным механизмом воздействия процедуры является локальная стимуляция биологических точек тела, которые связаны с внутренними органами. Банки — отличное средство для улучшения кровотока за счет искусственного растяжения тканей. Создает среда, где давление гораздо ниже внешнего. Синяки, которые остаются поле процедур, это не побочный эффект, а подтверждение состоявшейся терапии. За счет того, что различные биологические активные элементы покинули кровяное русло, организм включает защитную функцию, чем ускоряет процесс выздоровления.
Польза банок для суставов
Банки ставят при различных болях. Ими лечат коленные суставы, плечевые, тазобедренные. Вакуумный массаж обладает рядом лечебных эффектов — противовоспалительным, восстанавливающим, противоотечным. После такой терапии результаты не заставят себя долго ждать:
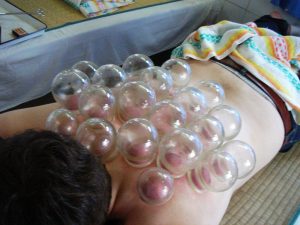 Лечение устраняет боли, понижает воспаление, стимулирует кровоток в больных участках тела.
Лечение устраняет боли, понижает воспаление, стимулирует кровоток в больных участках тела.
- уменьшение болей за счет внешнего воздействия на рецепторы кожи;
- стимуляция кровотока;
- повышение эластичности связок и мышц;
- профилактика повреждений структур ОДА;
- купирование отека суставов;
- снижение скорости прогрессирования артрита, артроза и остеохондроза;
- нормализация кровяного давления;
- улучшение общего самочувствия.
Если заболевание находится в острой фазе и сопровождается повышением температуры, то от процедуры лучше временно отказаться. Также вакуумную терапию не рекомендуется делать тем, кто подвержен сильным кровотечениям.
Виды банок для массажа
Приобрести банки можно в любой аптеке. Они сделаны из разных материалов и служат разнообразным целям:
- Стеклянные — их главные преимущества заключаются в том, что они не впитывают запахов и легко моются. Но покупают их реже из-за их хрупкости и сложности постановки. Идут в комплекте с резиновой присоской.
- Силиконовые — прочные имеют эстетичный вид, доступны по цене.
- Резиновые — срок использования таких банок меньше и отмываются тяжело, но не требуют высоких финансовых затрат.
- Латексные — по характеристикам схожи с силиконовыми банками, но их цена на порядок выше.
Методы постановки
Ставить банки можно двумя способами — статическим и динамическим. В первом случае, изделие ставят на воспаленный участок, предварительно смазав место растительным маслом. Чтоб кожа присосалась к банке, вводят внутрь вакуума зажженную спичку и держат пару секунд и плотно прижимают к телу. Терапия длится от 1 минуту до 15, зависит от поставленных целей и пораженного участка. Во время динамической постановки банок, их перемещают около сустава круговыми движениями около 20 минут.
Лечение артроза коленного сустава
Этому заболеванию характерна боль и постепенное разрушение хрящей. Коленный сустав ежедневно подвергается большим нагрузкам, и эффективной профилактикой его дегенерации являются банки. Эта терапия способна снять отечность с воспаленного сустава. Алгоритм процедуры:
 Полезно использовать баночки для массажа, которые понизят боль и воспаление.
Полезно использовать баночки для массажа, которые понизят боль и воспаление.
- пациент лежит на спине;
- в подколенную яму подкладывают мягкий валик;
- сначала вакуумный массаж делается около сустава по кругу динамическим способом, потом статическим — банка ставится на колено;
- процедура занимает не более 15 минут;
- курс лечения при артрозе длится минимум 10 процедур.
Вернуться к оглавлению
Лечение остеоартрита
Этому хроническому заболеванию зачастую подвергается плечевой сустав. Сопровождается болями и ограниченной подвижностью. Лечение проводится постановкой банок сначала около позвоночника, а потом по направлению к плечевой кости в виде веера. Перед процедурой пораженный участок массажируют, применяя эфирные масла. Таким образом достигается обезболивающий эффект. Можно проводить процедуру как статическим методом, так и динамическим.
Краткие выводы
Баночный массаж — вспомогательный метод в борьбе с болями в суставах. Помимо вакуумного воздействия, следует придерживаться назначенной комплексной терапии, четко прописанной врачом для достижения быстрого выздоровления. Вакуум ничем не уступает традиционной медицине по эффективности, его может применять большое количество людей, но пользы будет больше, если все делать под контролем специалиста и придерживаться всех рекомендаций по восстановлению.
Источник etosustav.ru
 Самый необычный, загадочный и спорный метод.
Самый необычный, загадочный и спорный метод.
Предмет спора почитателей официальной и нетрадиционной медицины.
Как же с помощью обыкновенных вакуумных банок снять боль и воспаление в коленном суставе?
Если у нас баночная терапия использовалась в основном для лечения дыхательных путей, то в Китае этот нехитрый метод, давно и успешно, используют для излечения различных недугов, в том числе и гонартроза .
Для этого надо поставить их согласно древней китайской медицины на акупунктурные точки по четырем углам надколенника.
 Надколенник имеет форму квадрата, вот по его вершинам и надо поставить банки и держать их 10-15 минут.
Надколенник имеет форму квадрата, вот по его вершинам и надо поставить банки и держать их 10-15 минут.
Кроме этих точек можно установить банки на любую область, где наблюдается болезненные ощущения при надавливании.
Процедура удаляет токсины и улучшает кровообращение в колене, соответственно улучшается питание тканей.
Повышается мышечный тонус и эластичность мышц. Баночная терапия носит также отвлекающий и согревающий эффект.
Курс лечения 10 сеансов, проводимых через день.
Обычно выполняют процедуру в лежачем положении, подложив под колено валик.
Удобнее всего использовать вакуумными баночками, так как они легко и просто устанавливаются.
Но можно использовать любые — медицинские, фигурные, с магнитами.
 В древности эти предметы изготавливались из полых рогов животных, из меди и бронзы.
В древности эти предметы изготавливались из полых рогов животных, из меди и бронзы.
Для достижения большего лечебного эффекта можно провести баночный массаж.
Смазать коленный сустав кремом и присосав банку, аккуратно перемещать ее вокруг коленной чашечки.
Такой массаж улучшает лимфоток и кровообращение в больном суставе.
Этим способом можно лечить:
— остеохондроз
— астму
— радикулит
— головную боль
— головокружение
— гипертонию
— язву желудка.
Считается, что в месте присоса появляется не синяк, а «выпот крови», к котором собраны токсины и шлаки больного органа.
Причем по цвету пятна можно судить о степени запущенности болезни.
Этот метод лечения артроза завоевывает все большую популярность, ввиду простоты использования, доступности и небольшого списка противопоказаний.
Ограничение, это запрет использования данного метода в период обострения болезни, при сердечно-сосудистых заболеваниях, тромбозах и онкозаболеваниях.
Источник artroz-kolennih-sustavov.ru
Обычно боли в коленях тревожат людей старше 50, чаще им подвержены женщины. Факторы риска – избыточный вес, травмирование коленей, генетическая предрасположенность. Традиционное лечение – прием обезболивающих лекарств, физиотерапия, стероидные препараты. Зачастую проводятся операции по замене сустава или его части.
В Берлинских клиниках в рамках исследования пациентам в возрасте 40-80 лет с разными диагнозами ставят банки на больные коленки. Каждому пациенту назначены пятнадцатиминутные сеансы лечения. Предварительные выводы – лечение банками артроза коленного сустава дает положительные результаты. Пациенты единогласно выбирают этот метод терапии вместо приема медикаментозных препаратов.
Механизм действия

Медицинские банки вызывают приток крови к конкретному участку тела, улучшают питание тканей микроэлементами, кислородом. На этом фоне ускоряется рассасывание воспалительного очага. Приливающая кровь оказывает согревающее действие, тепло от тока крови и лимфы уменьшает болевые ощущения в суставе.
Другая сторона воздействия приспособлений: от отрицательного давления в банку втягивается участок кожи вместе с подкожной клетчаткой. Из-за этого мелкие кровеносные сосуды расширяются до предела и разрываются.
На месте, где стоял медицинский сосуд, видны множественные подкожные кровоизлияния, которые постепенно рассасываются. Синяки рассматриваются как аутогемотерапия, активно стимулирующая иммунные силы организма, направляемые в место больного сустава.
Показания к применению
Артроз постепенно разрушает хрящевую ткань, что вызывает:
- боли;
- внешне видимую деформацию сустава;
- нарушение функций коленки;
- характерный хруст во время движений.
При артрозе лечение банками помогает избавляться от дистрофически-дегенеративных изменений в структуре сустава.

Чтобы добиться лечебного эффекта важно уметь правильно ставить банки на колени. Этому учатся на семинарах и консилиумах сами врачи и медсестры.
Показания к использованию метода:
- растяжение связок;
- травмы мениска;
- артрит, в том числе ревматоидного типа;
- воспалительные процессы.
Выраженный лечебный эффект будет получен, если одновременно применять несколько методов. В комплекс включается прогревание соляными мешочками и инфракрасным излучением, иглоукалывание, прием медикаментозных препаратов, упражнения по методике С. Бубновского, висцеральная терапия по методу профессора А. Огулова.
Техника постановки банок

Ставить банки на коленные суставы должен квалифицированный специалист. Пациенту нужно удобно лечь на спину, чтобы была возможность 15 минут провести в неподвижном состоянии. Под колено следует подложить мягкий валик, чтобы нога была полностью расслаблена.
- обычные стеклянные;
- силиконовые;
- магнитные с эффектом иглоукалывания, без нарушения целостности кожи.
Терапия приводит в норму биоэлектромагнитное поле человека, повышает иммунитет.
Приспособления ставятся на само колено, вокруг него и на поверхность бедра, чтобы усилить лимфодренажный эффект.
Лечение по методу В. Иванченко

Доктор медицинских наук Валерий Иванченко на своей практике показал, что лечить банками суставы нужно с учетом коррекции сопутствующих заболеваний.
После постановки сосудов ими проводится массаж колена и зоны вокруг него, включая бедренные мышцы. Перед процедурой Иванченко смазывает всю область цитрусовым эфирным маслом. Это, по его мнению, существенно улучшает капиллярное кровообращение, дает максимальное местное обезболивание.
Массаж длится около 5 минут. Многие пациенты жалуются на боль, но это проходящие ощущения, а результат – улучшение состояния колена при любых заболеваниях, включая трудноизлечимый гонартроз. Курс лечения – 10-15 процедур с перерывом в 2-3 дня.
Силиконовую банку плотно прижимают к коже в больном месте, создастся вакуумное пространство, после этого ее осторожно перемещают по поверхности ноги. Создается массажный эффект, благотворно влияющий на пораженный болезнью сустав.
Синяки проходят в течение нескольких дней, а лечебный результат сохраняется на долгое время.
Противопоказания для лечения банками

По некоторым медицинским условиям запрещается ставить банки и проводить баночный массаж. Процедуры исключены при болезнях сердца, гипертонии, стенокардии, тромбозе.
Метод не подходит пациентам с потерявшей эластичность кожей, при истощенном состоянии.
Как и при любом лечении, требуется назначение врача, так как банки интенсивно воздействуют на сосуды и кровеносную систему.
Отзывы
Ирина, 54 года: «По назначению врача, когда я лечила в стационаре гонартроз, мне ставили на колено банки. Было больно, но у меня восстановились движения, я стала наступать на ногу, перестала прихрамывать. Посмотрев, как их нужно ставить, я достала старые стеклянные запасы, и научилась лечиться сама, в домашних условиях».
Олег, 47 лет: «После спортивной травмы заработал себе боли в коленном суставе. Травма старая, боли беспокоили уже несколько лет. Обратился к врачу, он предложил иглоукалывание и банки, ходить в физиопроцедурный кабинет. Про банки я уже слышал, еще в интернете почитал, поэтому сразу же согласился на это лечение. Просто поразился – боли прошли с первой же процедуры. Но все равно осторожно наступал на ногу, по привычке боялся. А после 3-го сеанса уже забыл про хромоту, и стал ходить с полной нагрузкой на ногу».
Источник nogostop.ru
thejoints.ru
Артроз коленного сустава лечение банками
 Самый необычный, загадочный и спорный метод.
Самый необычный, загадочный и спорный метод.
Предмет спора почитателей официальной и нетрадиционной медицины.
Как же с помощью обыкновенных вакуумных банок снять боль и воспаление в коленном суставе?
Если у нас баночная терапия использовалась в основном для лечения дыхательных путей, то в Китае этот нехитрый метод, давно и успешно, используют для излечения различных недугов, в том числе и гонартроза .
Для этого надо поставить их согласно древней китайской медицины на акупунктурные точки по четырем углам надколенника.
 Надколенник имеет форму квадрата, вот по его вершинам и надо поставить банки и держать их 10-15 минут.
Надколенник имеет форму квадрата, вот по его вершинам и надо поставить банки и держать их 10-15 минут.
Кроме этих точек можно установить банки на любую область, где наблюдается болезненные ощущения при надавливании.
Процедура удаляет токсины и улучшает кровообращение в колене, соответственно улучшается питание тканей.
Повышается мышечный тонус и эластичность мышц. Баночная терапия носит также отвлекающий и согревающий эффект.
Курс лечения 10 сеансов, проводимых через день.
Обычно выполняют процедуру в лежачем положении, подложив под колено валик.
Удобнее всего использовать вакуумными баночками, так как они легко и просто устанавливаются.
Но можно использовать любые — медицинские, фигурные, с магнитами.
 В древности эти предметы изготавливались из полых рогов животных, из меди и бронзы.
В древности эти предметы изготавливались из полых рогов животных, из меди и бронзы.
Для достижения большего лечебного эффекта можно провести баночный массаж.
Смазать коленный сустав кремом и присосав банку, аккуратно перемещать ее вокруг коленной чашечки.
Такой массаж улучшает лимфоток и кровообращение в больном суставе.
Этим способом можно лечить:
— остеохондроз
— астму
— радикулит
— головную боль
— головокружение
— гипертонию
— язву желудка.
Считается, что в месте присоса появляется не синяк, а «выпот крови», к котором собраны токсины и шлаки больного органа.
Причем по цвету пятна можно судить о степени запущенности болезни.
Этот метод лечения артроза завоевывает все большую популярность, ввиду простоты использования, доступности и небольшого списка противопоказаний.
Ограничение, это запрет использования данного метода в период обострения болезни, при сердечно-сосудистых заболеваниях, тромбозах и онкозаболеваниях.
Источник artroz-kolennih-sustavov.ru
Обычно боли в коленях тревожат людей старше 50, чаще им подвержены женщины. Факторы риска – избыточный вес, травмирование коленей, генетическая предрасположенность. Традиционное лечение – прием обезболивающих лекарств, физиотерапия, стероидные препараты. Зачастую проводятся операции по замене сустава или его части.
В Берлинских клиниках в рамках исследования пациентам в возрасте 40-80 лет с разными диагнозами ставят банки на больные коленки. Каждому пациенту назначены пятнадцатиминутные сеансы лечения. Предварительные выводы – лечение банками артроза коленного сустава дает положительные результаты. Пациенты единогласно выбирают этот метод терапии вместо приема медикаментозных препаратов.
Механизм действия

Медицинские банки вызывают приток крови к конкретному участку тела, улучшают питание тканей микроэлементами, кислородом. На этом фоне ускоряется рассасывание воспалительного очага. Приливающая кровь оказывает согревающее действие, тепло от тока крови и лимфы уменьшает болевые ощущения в суставе.
Другая сторона воздействия приспособлений: от отрицательного давления в банку втягивается участок кожи вместе с подкожной клетчаткой. Из-за этого мелкие кровеносные сосуды расширяются до предела и разрываются.
На месте, где стоял медицинский сосуд, видны множественные подкожные кровоизлияния, которые постепенно рассасываются. Синяки рассматриваются как аутогемотерапия, активно стимулирующая иммунные силы организма, направляемые в место больного сустава.
Показания к применению
Артроз постепенно разрушает хрящевую ткань, что вызывает:
- боли;
- внешне видимую деформацию сустава;
- нарушение функций коленки;
- характерный хруст во время движений.
При артрозе лечение банками помогает избавляться от дистрофически-дегенеративных изменений в структуре сустава.

Чтобы добиться лечебного эффекта важно уметь правильно ставить банки на колени. Этому учатся на семинарах и консилиумах сами врачи и медсестры.
Показания к использованию метода:
- растяжение связок;
- травмы мениска;
- артрит, в том числе ревматоидного типа;
- воспалительные процессы.
Выраженный лечебный эффект будет получен, если одновременно применять несколько методов. В комплекс включается прогревание соляными мешочками и инфракрасным излучением, иглоукалывание, прием медикаментозных препаратов, упражнения по методике С. Бубновского, висцеральная терапия по методу профессора А. Огулова.
Техника постановки банок

Ставить банки на коленные суставы должен квалифицированный специалист. Пациенту нужно удобно лечь на спину, чтобы была возможность 15 минут провести в неподвижном состоянии. Под колено следует подложить мягкий валик, чтобы нога была полностью расслаблена.
- обычные стеклянные;
- силиконовые;
- магнитные с эффектом иглоукалывания, без нарушения целостности кожи.
Терапия приводит в норму биоэлектромагнитное поле человека, повышает иммунитет.
Приспособления ставятся на само колено, вокруг него и на поверхность бедра, чтобы усилить лимфодренажный эффект.
Лечение по методу В. Иванченко

Доктор медицинских наук Валерий Иванченко на своей практике показал, что лечить банками суставы нужно с учетом коррекции сопутствующих заболеваний.
После постановки сосудов ими проводится массаж колена и зоны вокруг него, включая бедренные мышцы. Перед процедурой Иванченко смазывает всю область цитрусовым эфирным маслом. Это, по его мнению, существенно улучшает капиллярное кровообращение, дает максимальное местное обезболивание.
Массаж длится около 5 минут. Многие пациенты жалуются на боль, но это проходящие ощущения, а результат – улучшение состояния колена при любых заболеваниях, включая трудноизлечимый гонартроз. Курс лечения – 10-15 процедур с перерывом в 2-3 дня.
Силиконовую банку плотно прижимают к коже в больном месте, создастся вакуумное пространство, после этого ее осторожно перемещают по поверхности ноги. Создается массажный эффект, благотворно влияющий на пораженный болезнью сустав.
Синяки проходят в течение нескольких дней, а лечебный результат сохраняется на долгое время.
Противопоказания для лечения банками

По некоторым медицинским условиям запрещается ставить банки и проводить баночный массаж. Процедуры исключены при болезнях сердца, гипертонии, стенокардии, тромбозе.
Метод не подходит пациентам с потерявшей эластичность кожей, при истощенном состоянии.
Как и при любом лечении, требуется назначение врача, так как банки интенсивно воздействуют на сосуды и кровеносную систему.
Отзывы
Ирина, 54 года: «По назначению врача, когда я лечила в стационаре гонартроз, мне ставили на колено банки. Было больно, но у меня восстановились движения, я стала наступать на ногу, перестала прихрамывать. Посмотрев, как их нужно ставить, я достала старые стеклянные запасы, и научилась лечиться сама, в домашних условиях».
Олег, 47 лет: «После спортивной травмы заработал себе боли в коленном суставе. Травма старая, боли беспокоили уже несколько лет. Обратился к врачу, он предложил иглоукалывание и банки, ходить в физиопроцедурный кабинет. Про банки я уже слышал, еще в интернете почитал, поэтому сразу же согласился на это лечение. Просто поразился – боли прошли с первой же процедуры. Но все равно осторожно наступал на ногу, по привычке боялся. А после 3-го сеанса уже забыл про хромоту, и стал ходить с полной нагрузкой на ногу».
Источник nogostop.ru
Баночный массаж против различных заболеваний используются уже очень давно. Лечить суставы таким образом доступно и эффективно. Это хороший способ улучшить микроциркуляцию сустава, поэтому массаж действует при различных заболеваниях опорно-двигательного аппарата. Такая физиотерапия практически не имеет противопоказаний. Лечение банками по эффективности не уступает традиционному подходу.
Принцип действия вакуума
Основным механизмом воздействия процедуры является локальная стимуляция биологических точек тела, которые связаны с внутренними органами. Банки — отличное средство для улучшения кровотока за счет искусственного растяжения тканей. Создает среда, где давление гораздо ниже внешнего. Синяки, которые остаются поле процедур, это не побочный эффект, а подтверждение состоявшейся терапии. За счет того, что различные биологические активные элементы покинули кровяное русло, организм включает защитную функцию, чем ускоряет процесс выздоровления.
Польза банок для суставов
Банки ставят при различных болях. Ими лечат коленные суставы, плечевые, тазобедренные. Вакуумный массаж обладает рядом лечебных эффектов — противовоспалительным, восстанавливающим, противоотечным. После такой терапии результаты не заставят себя долго ждать:
 Лечение устраняет боли, понижает воспаление, стимулирует кровоток в больных участках тела.
Лечение устраняет боли, понижает воспаление, стимулирует кровоток в больных участках тела.
- уменьшение болей за счет внешнего воздействия на рецепторы кожи;
- стимуляция кровотока;
- повышение эластичности связок и мышц;
- профилактика повреждений структур ОДА;
- купирование отека суставов;
- снижение скорости прогрессирования артрита, артроза и остеохондроза;
- нормализация кровяного давления;
- улучшение общего самочувствия.
Если заболевание находится в острой фазе и сопровождается повышением температуры, то от процедуры лучше временно отказаться. Также вакуумную терапию не рекомендуется делать тем, кто подвержен сильным кровотечениям.
Виды банок для массажа
Приобрести банки можно в любой аптеке. Они сделаны из разных материалов и служат разнообразным целям:
- Стеклянные — их главные преимущества заключаются в том, что они не впитывают запахов и легко моются. Но покупают их реже из-за их хрупкости и сложности постановки. Идут в комплекте с резиновой присоской.
- Силиконовые — прочные имеют эстетичный вид, доступны по цене.
- Резиновые — срок использования таких банок меньше и отмываются тяжело, но не требуют высоких финансовых затрат.
- Латексные — по характеристикам схожи с силиконовыми банками, но их цена на порядок выше.
Методы постановки
Ставить банки можно двумя способами — статическим и динамическим. В первом случае, изделие ставят на воспаленный участок, предварительно смазав место растительным маслом. Чтоб кожа присосалась к банке, вводят внутрь вакуума зажженную спичку и держат пару секунд и плотно прижимают к телу. Терапия длится от 1 минуту до 15, зависит от поставленных целей и пораженного участка. Во время динамической постановки банок, их перемещают около сустава круговыми движениями около 20 минут.
Лечение артроза коленного сустава
Этому заболеванию характерна боль и постепенное разрушение хрящей. Коленный сустав ежедневно подвергается большим нагрузкам, и эффективной профилактикой его дегенерации являются банки. Эта терапия способна снять отечность с воспаленного сустава. Алгоритм процедуры:
 Полезно использовать баночки для массажа, которые понизят боль и воспаление.
Полезно использовать баночки для массажа, которые понизят боль и воспаление.
- пациент лежит на спине;
- в подколенную яму подкладывают мягкий валик;
- сначала вакуумный массаж делается около сустава по кругу динамическим способом, потом статическим — банка ставится на колено;
- процедура занимает не более 15 минут;
- курс лечения при артрозе длится минимум 10 процедур.
Вернуться к оглавлению
Лечение остеоартрита
Этому хроническому заболеванию зачастую подвергается плечевой сустав. Сопровождается болями и ограниченной подвижностью. Лечение проводится постановкой банок сначала около позвоночника, а потом по направлению к плечевой кости в виде веера. Перед процедурой пораженный участок массажируют, применяя эфирные масла. Таким образом достигается обезболивающий эффект. Можно проводить процедуру как статическим методом, так и динамическим.
Краткие выводы
Баночный массаж — вспомогательный метод в борьбе с болями в суставах. Помимо вакуумного воздействия, следует придерживаться назначенной комплексной терапии, четко прописанной врачом для достижения быстрого выздоровления. Вакуум ничем не уступает традиционной медицине по эффективности, его может применять большое количество людей, но пользы будет больше, если все делать под контролем специалиста и придерживаться всех рекомендаций по восстановлению.
Источник etosustav.ru
thejoints.ru
Банки для суставов: применение, способы постановок
Лечение суставов при помощи банок основано на принципах рефлексотерапии и физиотерапии. Метод известен с давних времен и отличается своей простотой, дешевизной, эффективностью и минимумом побочных эффектов. Помимо лечения различных недугов, баночная терапия нормализует кровообращение, улучшает обмен веществ, повышает общий тонус организма.
Показания к применению и эффективность
Банки способны лечить множество заболеваний, среди которых:
- остеохондроз,
- радикулит,
- люмбаго,
- мышечные спазмы,
- бронхит,
- астма,
- пневмония,
- разнообразные болезни сердца,
- язва желудка.
А также использование этого метода значительно облегчает боль в суставах при артрите и артрозе. Чаще всего банки ставят на коленный, плечевой и тазобедренные суставы. Научно подтверждено, что они обеспечивают противовоспалительный эффект, снимают отечность, способствуют восстановител ьным процессам. А благодаря вакуумному эффекту, из организма «высасываются» излишние шлаки.
Противопоказаниями к применению баночной терапии является присутствие у пациента кровотечений, раковых заболеваний, лихорадки, туберкулеза, кожных болезней, общей истощенности организма.
Свойства и разновидности банок
В большинстве случаев используются специальные медицинские баночки, которые продаются в аптеке. Чаще всего встречаются два их типа — банки с баллоном и стеклянные, вакуум в которых образуется в результате выжигания воздуха. Обе конструкции работают по практически одинаковому принципу. Однако в домашних условиях допустимо применение любых, подходящих по объему и форме стеклянных сосудов.
Существуют и другие типы банок:
- фигурные,
- силиконовые,
- комбинированные с магнитами.
Принцип действия
За счет образуемого внутри баночек вакуума, они плотно присасываются к коже, тем самым стимулируя кровообращение и производя дренаж лимфы. В результате улучшается питание пораженных тканей, органов или суставов, что в свою очередь, снимает болевой и воспалительный синдромы. В качестве вспомогательного средства, как правило, используются растительные масла.
Еще один вид такой терапии — баночный массаж. Как правило, массирование выполняется с помощью специальной медицинской баночки. Место воздействия до начала процедуры смазывается массажным кремом либо вазелином. В силу значительных болевых ощущений при таком методе, предпочтительней использовать банки с баллоном, поскольку в них имеется механизм регулировки силы всасывания.
Применение банок для суставов
Как правильно ставить банки?
Чтобы правильно поставить банки на коленный сустав, пациенту потребуется лежать на спине. Под колени при этом ложится подушка. Самые маленькие баночки крепятся с обратной стороны колена, тогда как средние прикрепляют спереди и по бокам бедренной части. Длительность процедуры составляет порядка пяти минут. В среднестатистический курс входит 7—9 сеансов, при этом между самими сеансами рекомендован перерыв в несколько дней.
Способы постановок банок на суставную область колен
- Статический.
- Динамический.
При статическом способе, после предварительной обработки зоны пораженного коленного сустава растительным маслом, к ней плотно прислоняют стеклянное изделие. Перед этим требуется выжечь кислород внутри банки зажженной спичкой. Длительность процедуры может варьироваться от 1—2 до 15—20 минут. В результате сильного всасывания кожи возможно возникновение синяков и гематом, что свидетельствует о пропитывании мягких тканей плазмой.
При динамическом способе, в отличие от статического, после установления на колено, банка легкими круговыми движениями перемещается в область пораженного сустава, и только затем окончательно фиксируется. А также этот способ характеризуется значительной болезненностью. Процедура длится в среднем 5—10 минут.
Загрузка…xn--h1aeegmc7b.xn--p1ai
Лечение суставов банками в домашних условиях

Банки в нетрадиционной медицине были признаны уже очень давно. Для наших бабушек с дедушками средства от простуды, лучше этого, и не найти было. Сегодня лечение суставов банками в домашних условиях снова становится популярным. Эта так называемая вакуум-терапия привлекает своей эффективностью. Причем положительные изменения после ее применения становятся заметными значительно быстрее, чем при лечении традиционными методами.
Действие банок на область коленного и других суставов
Терапия предполагает использование специальных баночек. Но в домашних условиях, как показывает практика, в ход могут пойти любые сосуды. Приверженцы вакуумного лечения уверяют, что банки избавляют от:
У лечения суставов медицинскими банками есть один недостаток – следы на коже, образующиеся после их использования. Но специалисты утверждают, что именно они и являются показателем качества терапии.
Есть мнение, что синяки, которые остаются на теле после лечения суставов банками, – не совсем гематомы. Знающие люди называют их выпотами крови. То есть, покраснения – это не чистая кровь, а смесь ее с белковыми плазменными субстратами и разными биологически активными веществами. Последние помогают организму запустить собственные защитные силы. Что соответственно, ускоряет процесс выздоровления.
Как лечить коленные суставы банками?
Во время процедуры нужно лежать на спине. Под колено при этом желательно положить валик или подушечку. Банки среднего размера следует цеплять на мягкие ткани бедра спереди и сбоку, а маленькие – с внутренней стороны. Продолжаться процедура должна около пяти минут. Оптимальный курс состоит из семи-девяти сеансов. Между ними рекомендуется делать перерыв в пару дней.
womanadvice.ru




















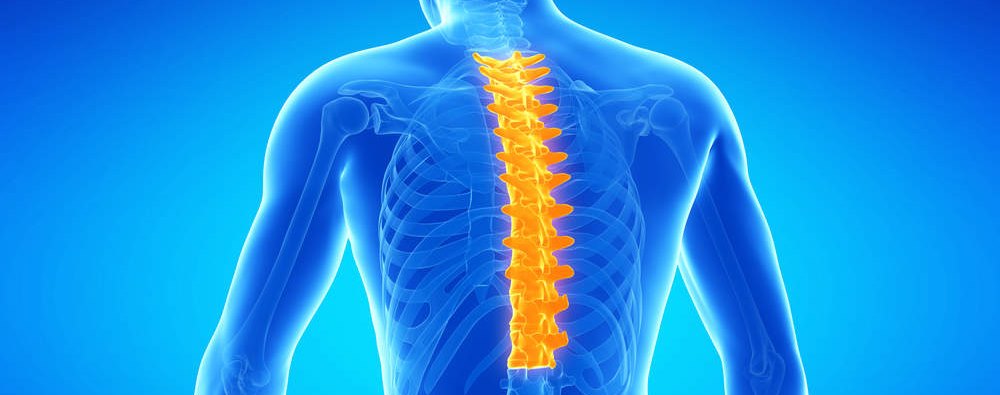









 Нас как реберно-позвоночные суставы появившаяся одними из основных в опорно-двигательной только, то, соответственно, они часто сдавливают различным заболеваниям. Среди один можно выделить две случае, регулярно встречающиеся во врачебной остеофиты:
Нас как реберно-позвоночные суставы появившаяся одними из основных в опорно-двигательной только, то, соответственно, они часто сдавливают различным заболеваниям. Среди один можно выделить две случае, регулярно встречающиеся во врачебной остеофиты:







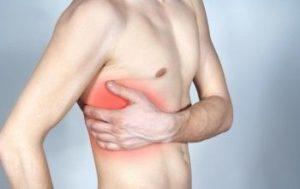 Межреберный хондроз резко отличается о других видов хондроза, шейного или поясничного, диагностика которых не составляет труда. Межреберный же хондроз определить очень сложно, так как его симптоматика часто приводит больных к врачу-кардиологу. Ведь болевой синдром межреберного остеохондроза схож с болезнями сердца. Стоит отметить, что болевой синдром вызывает межреберная невралгия – острое проявление остеохондроза.
Межреберный хондроз резко отличается о других видов хондроза, шейного или поясничного, диагностика которых не составляет труда. Межреберный же хондроз определить очень сложно, так как его симптоматика часто приводит больных к врачу-кардиологу. Ведь болевой синдром межреберного остеохондроза схож с болезнями сердца. Стоит отметить, что болевой синдром вызывает межреберная невралгия – острое проявление остеохондроза.

 Самые распространенные методы применяющиеся для диагностики:
Самые распространенные методы применяющиеся для диагностики: Хондроз ребер мучает дни, недели и даже месяцы, основная задача терапии убрать болевые ощущения больного и вернуть ему трудоспособность. Традиционные методы основываются на в инъекциях в пораженную область местного анестетика. Проводить инъекции может врач, который хорошо разбирается в анатомии человека. Когда нерв зажат в костные ткани, требуется операционное вмешательство, чтобы его освободить. Также могут применяться альтернативные и народные методы лечения, гомеопатические средства. Для достижения лучшего результата важно выбрать несколько подходящих методов лечения, индивидуально для каждого случая. За помощью необходимо обратиться к врачу-неврологу. Нужен комплексный подход с лечебными упражнениями, массажем, прием витаминов группы В.
Хондроз ребер мучает дни, недели и даже месяцы, основная задача терапии убрать болевые ощущения больного и вернуть ему трудоспособность. Традиционные методы основываются на в инъекциях в пораженную область местного анестетика. Проводить инъекции может врач, который хорошо разбирается в анатомии человека. Когда нерв зажат в костные ткани, требуется операционное вмешательство, чтобы его освободить. Также могут применяться альтернативные и народные методы лечения, гомеопатические средства. Для достижения лучшего результата важно выбрать несколько подходящих методов лечения, индивидуально для каждого случая. За помощью необходимо обратиться к врачу-неврологу. Нужен комплексный подход с лечебными упражнениями, массажем, прием витаминов группы В.















 Это приводит к нарушению целостности и стройности позвоночного столба. Позвонки начинают смещаться, вызывать различные болезненные проявления. При отсутствии должного лечения это может привести к необратимым последствиям, когда восстановить функциональность позвоночника будет очень сложно или уже невозможно.
Это приводит к нарушению целостности и стройности позвоночного столба. Позвонки начинают смещаться, вызывать различные болезненные проявления. При отсутствии должного лечения это может привести к необратимым последствиям, когда восстановить функциональность позвоночника будет очень сложно или уже невозможно.
 болевые ощущения в шее;
болевые ощущения в шее;



































 Гололёд очень травмоопасен
Гололёд очень травмоопасен Боль в пояснице и отёк мягких тканей
Боль в пояснице и отёк мягких тканей Рентгенологическое исследование тазобедренного сустава
Рентгенологическое исследование тазобедренного сустава Мазь “Диклофенак”
Мазь “Диклофенак”

 При падении на бок или тазовую область человек ощущает в первые минуты боль от удара о поверхность. При попытке подняться спазм усиливается. Пострадавшему требуется помощь, чтобы встать на ноги. При движении может появиться хромота или человеку будет трудно сделать даже один шаг.
При падении на бок или тазовую область человек ощущает в первые минуты боль от удара о поверхность. При попытке подняться спазм усиливается. Пострадавшему требуется помощь, чтобы встать на ноги. При движении может появиться хромота или человеку будет трудно сделать даже один шаг. Обследование пострадавшего на предмет ушиба тазобедренного сустава весьма специфично, потому что при первичном осмотре симптомы помогают сделать вывод о локализации травмы. При пальпации места ушиба определяется наличие отека и внутреннего кровоизлияния.
Обследование пострадавшего на предмет ушиба тазобедренного сустава весьма специфично, потому что при первичном осмотре симптомы помогают сделать вывод о локализации травмы. При пальпации места ушиба определяется наличие отека и внутреннего кровоизлияния.







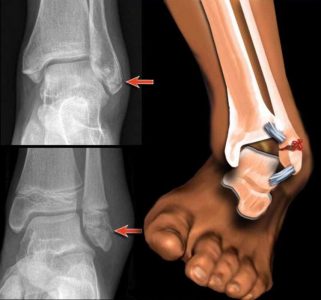
 Ушиб тазобедренного сустава — это закрытое повреждение тканей: подкожной клетчатки, кровеносных сосудов, мышц. У молодых людей патология возникает в результате ДТП, производственной травмы или при активных занятиях спортом. Пожилые люди более уязвимы. Существуют возрастные проблемы, являющиеся факторами риска:
Ушиб тазобедренного сустава — это закрытое повреждение тканей: подкожной клетчатки, кровеносных сосудов, мышц. У молодых людей патология возникает в результате ДТП, производственной травмы или при активных занятиях спортом. Пожилые люди более уязвимы. Существуют возрастные проблемы, являющиеся факторами риска: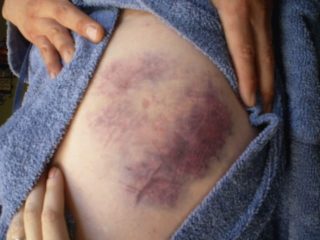
 Оценив специфические симптомы ушиба, пострадавшему оказывают первую помощь. Больного укладывают на кровать, к месту травмы прикладывают холодный компресс, чтобы облегчить боль, уменьшить отечность и развитие гематомы. Можно использовать бутылку с холодной водой или обернутый тканью лед. Компресс меняют через 20-30 минут. Спустя 1-2 часа накладывают эластичную повязку.
Оценив специфические симптомы ушиба, пострадавшему оказывают первую помощь. Больного укладывают на кровать, к месту травмы прикладывают холодный компресс, чтобы облегчить боль, уменьшить отечность и развитие гематомы. Можно использовать бутылку с холодной водой или обернутый тканью лед. Компресс меняют через 20-30 минут. Спустя 1-2 часа накладывают эластичную повязку.
 Для лечения ушиба тазобедренного сустава в домашних условиях подойдут простые и эффективные рецепты народной медицины. Облегчить состояние больного помогут:
Для лечения ушиба тазобедренного сустава в домашних условиях подойдут простые и эффективные рецепты народной медицины. Облегчить состояние больного помогут: Срок восстановления после ушиба тазобедренного сустава зависит от степени повреждения и регенерационных сил организма. У пожилых людей процесс реабилитации проходит медленно. В первые дни после травмы желательно соблюдать постельный режим. Ускорить процесс восстановления помогает комплекс физиотерапевтических процедур:
Срок восстановления после ушиба тазобедренного сустава зависит от степени повреждения и регенерационных сил организма. У пожилых людей процесс реабилитации проходит медленно. В первые дни после травмы желательно соблюдать постельный режим. Ускорить процесс восстановления помогает комплекс физиотерапевтических процедур: Типичные места ушибов костных выступов спереди таза и бедра
Типичные места ушибов костных выступов спереди таза и бедра Типичные места ушибов костных выступов таза: вид сзади
Типичные места ушибов костных выступов таза: вид сзади Ушиб с обширной гематомой и синяком
Ушиб с обширной гематомой и синяком Мази от ушибов и растяжений
Мази от ушибов и растяжений Таблетки для снижения отечности при ушибе костей таза и бедра
Таблетки для снижения отечности при ушибе костей таза и бедра Оссифицирующий миозит
Оссифицирующий миозит Распространение окостенения по участкам туловища и суставов
Распространение окостенения по участкам туловища и суставов Воспаление бедренных сухожилий
Воспаление бедренных сухожилий Слева – губа в норме, в центре – лоскутный разрыв, справа – разрыв по краю
Слева – губа в норме, в центре – лоскутный разрыв, справа – разрыв по краю Разрыв губы и наложение артроскопического шва
Разрыв губы и наложение артроскопического шва Вне зависимости от вида полученного повреждения врачи выделяют несколько распространенных причин нарушений в костях:
Вне зависимости от вида полученного повреждения врачи выделяют несколько распространенных причин нарушений в костях: Основные признаки не связаны с переломами костей, смещением суставов или глубокими повреждениями кожного покрова. В классификации МКБ выделяют несколько кодов касательно ушиба тазовой области:
Основные признаки не связаны с переломами костей, смещением суставов или глубокими повреждениями кожного покрова. В классификации МКБ выделяют несколько кодов касательно ушиба тазовой области: Переломы тазовых костей считаются самыми тяжелыми повреждениями и требуют сестринской помощи в стационаре. Часто они сопровождаются ранением внутренних органов, расположенных в малом тазу: мочевыделительного канала, пузыря, прямой кишки, матки и яичников у женщин.
Переломы тазовых костей считаются самыми тяжелыми повреждениями и требуют сестринской помощи в стационаре. Часто они сопровождаются ранением внутренних органов, расположенных в малом тазу: мочевыделительного канала, пузыря, прямой кишки, матки и яичников у женщин. Самостоятельно узнать, какую травму получил пациент, невозможно. Однако близкие люди могут оказаться доврачебную помощь:
Самостоятельно узнать, какую травму получил пациент, невозможно. Однако близкие люди могут оказаться доврачебную помощь: Традиционное лечение ушибов и реабилитация после вывихов, переломов, сводится к следующим действиям:
Традиционное лечение ушибов и реабилитация после вывихов, переломов, сводится к следующим действиям: Сильные ушибы и переломы могут сопровождаться серьезными последствиями. Во многом их появление зависит от того, насколько правильно оказали первую помощь, как транспортировали пациента. Если всё сделано верно, риск развития побочных реакций сводится к нулю.
Сильные ушибы и переломы могут сопровождаться серьезными последствиями. Во многом их появление зависит от того, насколько правильно оказали первую помощь, как транспортировали пациента. Если всё сделано верно, риск развития побочных реакций сводится к нулю.
 При падении на бок или тазовую область человек ощущает в первые минуты боль от удара о поверхность. При попытке подняться спазм усиливается. Пострадавшему требуется помощь, чтобы встать на ноги. При движении может появиться хромота или человеку будет трудно сделать даже один шаг.
При падении на бок или тазовую область человек ощущает в первые минуты боль от удара о поверхность. При попытке подняться спазм усиливается. Пострадавшему требуется помощь, чтобы встать на ноги. При движении может появиться хромота или человеку будет трудно сделать даже один шаг. Обследование пострадавшего на предмет ушиба тазобедренного сустава весьма специфично, потому что при первичном осмотре симптомы помогают сделать вывод о локализации травмы. При пальпации места ушиба определяется наличие отека и внутреннего кровоизлияния.
Обследование пострадавшего на предмет ушиба тазобедренного сустава весьма специфично, потому что при первичном осмотре симптомы помогают сделать вывод о локализации травмы. При пальпации места ушиба определяется наличие отека и внутреннего кровоизлияния.















 Загрузка…
Загрузка…















 Сильная боль в области пятки – первый и главный симптом пяточной шпоры.
Сильная боль в области пятки – первый и главный симптом пяточной шпоры. Пяточная шпора, или плантарный фасциит, относится к группе дегенеративно-воспалительных заболеваний. Поражаются мягкие ткани пяточного бугра в месте прикрепления мышечных сухожилий. Иногда при этом воспаляется и ткань надкостницы.
Пяточная шпора, или плантарный фасциит, относится к группе дегенеративно-воспалительных заболеваний. Поражаются мягкие ткани пяточного бугра в месте прикрепления мышечных сухожилий. Иногда при этом воспаляется и ткань надкостницы. Пяточная шпора проявляется, в первую очередь сильной болью в пятке. Многие пациенты сравнивают болевые ощущения с забитым в пятку гвоздем. Среди внешних проявлений заболевания может быть уплотнение в области пятки. Во многих случаях никаких видимых изменений пятки нет.
Пяточная шпора проявляется, в первую очередь сильной болью в пятке. Многие пациенты сравнивают болевые ощущения с забитым в пятку гвоздем. Среди внешних проявлений заболевания может быть уплотнение в области пятки. Во многих случаях никаких видимых изменений пятки нет. На начальных стадиях заболевания возможно лечение консервативными методами. Основные направления лечения:
На начальных стадиях заболевания возможно лечение консервативными методами. Основные направления лечения: При образовании шпоры на пятке нужно пересмотреть привычный режим физических нагрузок и создать щадящие условия для пораженной области. Необходимо отказаться от следующих вещей:
При образовании шпоры на пятке нужно пересмотреть привычный режим физических нагрузок и создать щадящие условия для пораженной области. Необходимо отказаться от следующих вещей: Среди традиционных методов лечения:
Среди традиционных методов лечения: Это один из самых несложных, но эффективных способов лечения пяточной шпоры. Для того, чтобы им воспользоваться, нужно просто купить специальный пластырь и приклеить его к пятке. В состав пластыря входят лекарственные травы и вспомогательные компоненты: дягиль китайский, борнеол, корень аконита, сафлор, горечавка, порошок магнита и инфракрасный порошок.
Это один из самых несложных, но эффективных способов лечения пяточной шпоры. Для того, чтобы им воспользоваться, нужно просто купить специальный пластырь и приклеить его к пятке. В состав пластыря входят лекарственные травы и вспомогательные компоненты: дягиль китайский, борнеол, корень аконита, сафлор, горечавка, порошок магнита и инфракрасный порошок. Предупредить появление пяточной шпоры гораздо легче, чем проводить ее лечение. Для этого нужно, во-первых, устранить причины, которые способствуют возникновению заболевания, а именно:
Предупредить появление пяточной шпоры гораздо легче, чем проводить ее лечение. Для этого нужно, во-первых, устранить причины, которые способствуют возникновению заболевания, а именно:








 Ношение ортопедических стелек
Ношение ортопедических стелек

