Артроз 2 3 степени коленного сустава лечение – Артроз коленного сустава 2 3 степени
Артроз 2 3 степени | Суставы
Артроз 3 степени: лечение, частые симптомы, профилактика

В осложненной форме артроз 3 степени может поддаваться современным терапевтическим методикам лечения. Запущенные формы патологий сочленений – это лишение возможностей передвижения, работоспособности и радости жизни, но – еще далеко не приговор! Полностью избавиться от последствий не выйдет, но остановить дальнейшие осложнения и прогрессирования вполне возможно. Что в этом поможет – так это точное знание признаков болезни, их своевременная диагностика и продуктивные методы лечения.

Что собой представляет артроз 3 степени
Эта патология является следствием развития патологических изменений в тканях сочленения, начиная с первой стадии. Артрозы, достигшие в своем прогрессировании третьей стадии, могут локализоваться в разных суставах нижних и верхних конечностей. Однако традиционно их диагностируют в области коленного сустава.
Заболевание является характерным для людей старше 45 лет. Около 12-18% лиц старше 50 лет сталкиваются с этой проблемой, не имея возможности выполнить своевременную диагностику либо провести качественное лечение.
Между тем риски развития данной болезни достаточно велики – в некоторых случаях при повышенной динамике распространения артроз в фазе 3 степени приводит к инвалидности.
Но даже если этого не случится, процесс в сочленении является необратимым. А это означает, что пациент рискует приобрести пожизненную хромоту, на 30-50% утратить подвижность, потерять возможность к полноценной работоспособности и уже тем более – к занятиям активными видами отдыха и спорта.
Чем же вызваны такие риски, и что собой представляет артроз, достигший 3 степени?
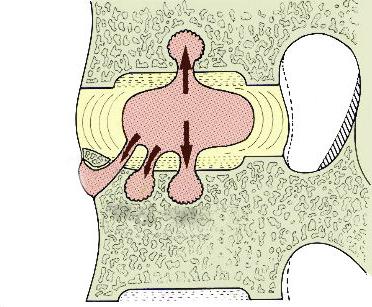
По сути, это продолжение и заключительная фаза тех деструктивно- дегенеративных изменений, которые имели место в 1-ой стадии. Все это означает, что ткань хряща практически полностью истощена, ее структура утратила физиологическую плотность и прочность.
Слоя хрящевого покрытия сустава становится слишком тонким, чтобы справляться с естественными нагрузками. Одновременно с этим вследствие истирания хряща костные составляющие начинают чаще и ближе соприкасаться, что сопровождается их износом.
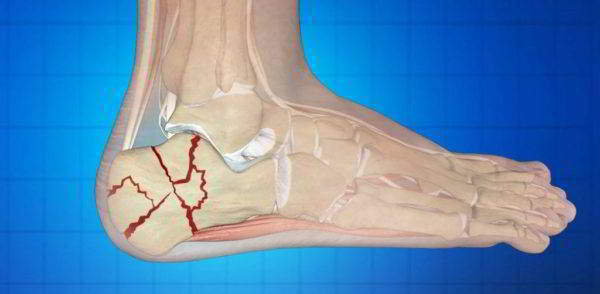
Вследствие механических воздействий образуются костные наросты в виде плотных новообразований на конечностях костей – остеофиты.
Они, в свою очередь, повреждают мягкие структурные ткани сочленения и провоцируют развитие болевого синдрома.
Этой неблагоприятной обстановке сопутствует уменьшение объема синовиальной жидкости в полости сустава, от которой зависит качество смазки хрящевой ткани и ее насыщение. Изменение структуры синовиальной жидкости приводит к обезвоживанию всех тканей сочленения, утрате амортизационных качеств сустава, его малоподвижности (или полной неподвижности в 3 стадии болезни). Это провоцирует еще более грозное заболевание – анкилоз. Такая патология чаще и интенсивнее развивается у женщин в возрасте старше 65 лет. Причем поражаются преимущественно коленные и тазобедренные суставы.

Как появляется заболевание
Для артроза в третьей степени нехарактерно внезапное возникновение. Он развивается поэтапно, являясь, по сути, следствием не до конца вылеченного артроза в начальных фазах.
Этому сопутствуют некоторые факторы внутренней природы, например:
- Патологические сбои в работе эндокринной системы – поражение щитовидной, паращитовидной железы, аномалии в работе гипофиза;
- Стабильные разлады в структуре гормонального фона, особенно – недостаток или критично высокий объем некоторых гормонов, влияющих на формирование коллагена и эластина, структуры хрящевой ткани. Вследствие этого хрящ в третьей фазе болезни теряет гладкость и гибкость, становясь шероховатым и хрупким;
- Частые переохлаждения даже при остановленном развитии первой и второй стадии болезни способны спровоцировать 3 стадию, нарушая структуру тканей сочленения;
- Аномалии метаболических процессов, приводящие к недостатку кальция, магния, калия, фосфора, витаминных элементов в тканях сустава;
- Обезвоживание или нарушение водного баланса, провоцирующие структурную дегенерацию тканей;
- Физическое перенапряжение тканей сустава вследствие тяжелой физической работы, интенсивных тренировок;
- Избыточная масса тела;
- Дегенеративные патологии мышечной ткани, недоразвитость мускулатуры;
- Нарушения местного кровотока в сочленении, проблемы с микроциркуляцией лимфы и крови;
- Структурное поражение кровеносных сосудов в области локализации артроза.
Кроме того, причинами прогрессирования артроза в третью степень часто являются последствия травм, осложнения после хирургических операций на конечностях, распространение первичных заболеваний. Одно из них – артрит – чаще других становится первопричиной зарождения артроза, быстро переходящего в 3 стадию.
Клинические признаки болезни
В этой фазе прогрессирования болезнь выражается всего несколькими характерными симптомами. Оно они проявляются чрезвычайно ярко. Прежде всего, человек начинает испытывать сильные и стабильные боли. И если в первых двух степенях артроза они носят тянущий характер с периодическим проявлением при физических нагрузках, то в этой стадии болезненность ощущается даже в состоянии покоя. При определенных обстоятельствах болевой синдром напоминает о себе даже в ночное время сна.
Боли становятся интенсивными, проникающего острого характера.
Одновременно с этим пораженный сустав практически полностью утрачивает подвижность. При диагностических проверках устанавливается предельно низкая амплитуда сгибания и разгибания сочленения – не более 15%.
Часто на ощупь можно обнаружить выступающие под кожей уплотнения из костных разрастаний – именно они и провоцируют сильную болезненность сустава. Само сочленение тоже увеличено в объемах, иногда его кожа имеет покраснения. В месте локализации заболевания обнаруживается повышение местной температуры тела.
Даже при малейшем движении в суставе отчетливо слышен сильный хруст.
При проведении рентгенографии, что является обязательной процедурой в этой стадии артроза, отчетливо видны деформации костей и почти полное отсутствие хряща сустава.

Методы диагностики
Кроме этих клинических признаков на появление 3 степени артроза суставов указывают и результаты диагностических обследований. При необходимости проводится ультразвуковое исследование, применяются методы компьютерной диагностики:
- Компьютерная томография;
- Магнитно-резонансная томография.
Для точного выявления ресурса и характеристик синовиальной жидкости назначается пункция поврежденного сустава. Методом электронейрографии обнаруживаются аномалии суставных мышечных тканей и нарушения иннервации.
А самым эффективным методом пока остается изучение результатов рентгеновского снимка, на котором третья степень видна по грубой деформации тканей суставных костей, по очевидному сужению суставной щели, по локализации и численности костяных новообразований.
Как лечить заболевание
Сразу нужно оговориться, что только комплексная терапия имеет смысл при артрозе, развивающемся в третьей степени. Такой курс включает средства медикаментозного лечения, физиопроцедуры, применение рецептов из природных компонентов, иногда требуется оперативное вмешательство.
Как и при всяких других патологиях, при этом заболевании необходимо устранить начальные и провоцирующие причины. Одновременно с тем крайне необходимо избавить пациента от болей в сочленении и по возможности локализовать риск распространения воспаления. С этой целью применяются медикаменты с обезболивающими свойствами и противовоспалительным эффектом из ряда анестетиков и нестероидных препаратов:
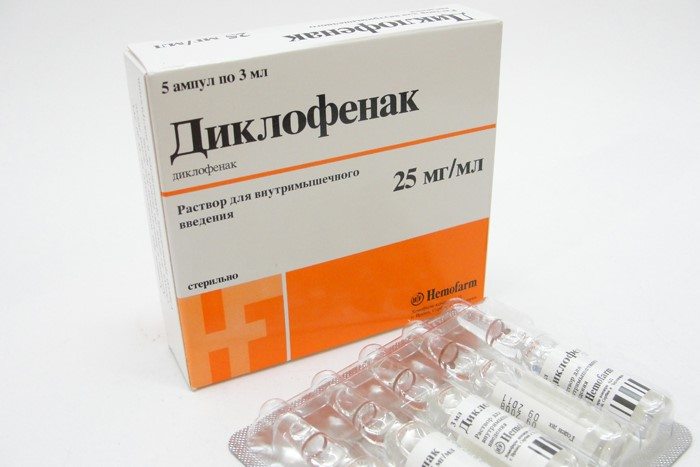
- Диклофенак;
- Диклоген;
- Ортофен;
- Диклоберл;
- Кетопрофен;
- Фенилбутазон;
- Напроксен;
- Ибупрофен.
Нормализации физиологических процессов в суставе будут содействовать медикаменты кортикостероидного ряда. Они вводятся инъекционным способом непосредственно в сустав либо внутримышечно:
Для поддержания структуры остатков хрящевой ткани и продуцирования гиалуроновой кислоты или коллагена назначаются хондропротекторные препараты:
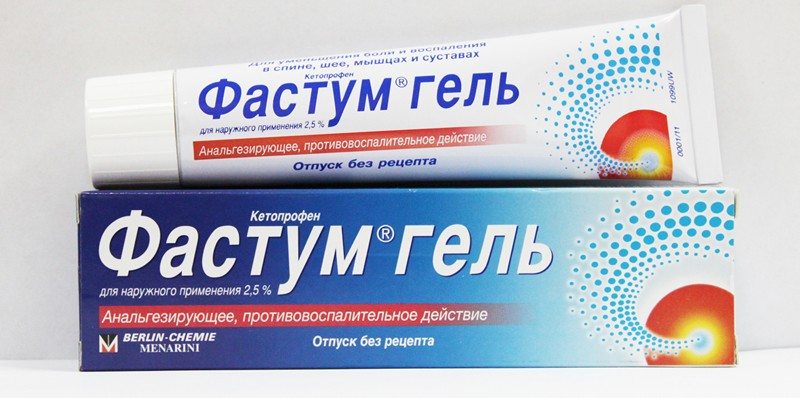
При сильных выраженных болях рекомендовано применение Кеторола, Дексалгина. Дополнительно следует применить средства местного действия – Фастум-гель, Вольтарен, Гидрокортизоновая мазь, прочне компоненты местного применения.
Одновременно с медикаментозними процедурами следует применять методы мануальной терапии, лечебный массаж, лечебной физкультуры, иглоукалывания.
Действенными оказываются физиотерапевтические процедуры:
- Микротоковая терапия;
- Лазерное облучение;
- Микроволновое воздействие;
- УВЧ терапия;
- Электросон;
- Электрофорез.
Профилактика болезни
Только своевременная диагностика и полный курс лечения 1 и 2 степени артроза способны предотвратить 3-ю. Этой же цели способствует нормализация рациона, избавление от лишней массы, адекватная физическая активность.
И что особенно важно – даже при малейших признаках артроза или артрита, при незначительной хромоте или болях в суставе нужно немедленно отправляться на обследование в диагностический центр.
А чтобы еще больше исключить вероятность этой патологии, уже с 45-летнего возраста желательно взять в привычку регулярные клинические и диагностические обследования.
Каких степеней бывает артроз
Как и любое заболевание, артроз подразделяется на степени прогрессирования болезни. Степени артроза делятся на три стадии развития, каждая степень имеет свои симптомы и отличительные особенности, в зависимости от места образования артроза.

Данное заболевание встречается у каждого пятого человека, потому-что все в юности, молодости и в зрелом возрасте хотя бы раз получали серьезную травму, занимались тяжелой деятельностью на работе или наоборот, вели сидячий образ жизни, и точно каждый из нас в спешке старался перекусить сухим и не очень полезным бутербродом, запив его газированным напитком. Как ни странно, современный образ жизни, гонка за перспективным будущим, интернет развлечения, экстрим и другие факторы сказываются на нашем организме, даже питание может способствовать возникновению артроза.
Артроз это разрушение хрящевых тканей сустава, которое может образоваться из-за частых и не долеченных растяжений, травм, переохлаждения, перенагрузки суставов, слабых мышц, плохого кровообращения, нехватки витаминов и многого другого. Если заболеванию не уделять особого внимания, запустить, забыть о нем, то вскоре начальная, безобидная степень артроза может перейти в более развитую, ну а если совсем не находить время на предотвращение прогрессирования болезни, то дело дойдет до самой последней и опасной стадии.
Вы можете сразу перейти, к нужному Вам разделу
Первая степень артроза
Какую картину представляет собой первая степень представить не сложно, но распознать будет проблематично. Подвижность в суставах у человека не нарушается, может проявляться боль или небольшая скованность, но это легко можно списать, как мы обычно и делаем, на перемену погоды, на неудобное положение во время сна и кучу других отговорок. Даже если пройти медицинское обследование при помощи рентгена, заболевание сразу не выявят. Только опытные врачи, при пальпации и полного осмотра смогут увидеть небольшие изменения в виде неровной поверхности в месте пораженного сустава.
Ошибочное мнение, что образование артроза сопровождается какими-то общими признаками в виде повышения температуры, отечности, покраснения и др. Артроз 1 степени определяется лишь по появившемуся хрусту в суставе, но могут возникать и легкие покалывания в зоне поражения или ноющая боль. Все эти незначительные изменения не вызывают у человека должной реакции, ведь это первый сигнал, что нужно предпринимать какие-либо действия, показаться врачу, пропить курс витаминов для хрящей, провести профилактику.

Зачастую люди, следящие за своим здоровьем, при первых признаках обращаются к народной медицине и это правильное решение, на первых стадиях болезнь подается нетрадиционному лечению. Можно делать различные примочки, прикладывать листья лопуха, капусты, применять определенные мази, прибегать к массажным процедурам, пить травяные сборы и обязательно нужно отказаться от спиртного. К этим процессам необходимо добавить лечебную гимнастику и состояние заметно улучшится.
Вторая степень артроза
Если при первых признаках не было принято лечение, то болезнь переходит во вторую фазу. Артроз 2 степени уже имеет патологические изменения, хрящи начинают разрушаться, особенно при сильных нагрузках. В этот период народная медицина бессильна, она может стать хорошим дополнением к лечению, которое назначит врач. На втором этапе заболевание проявляется отчетливо, появляются заметные симптомы. После недолгих действий, прогулок у человека наблюдается усталость, суставы уже не ноют, в них чувствуется острая боль и появляются уже достаточно громкие хрусты. Сковываются движения, какие-то действия провести уже становится невозможно.
Не лечение приводит к деформации суставов, к истиранию хрящевой ткани. На этой стадии врачи назначают прием лекарственных средств, которые содержат специальные белки, способствующие восстановлению хрящевой структуры, физиотерапевтические процедуры и обязательную физкультуру. Все предписания врачей должны проводится безоговорочно, регулярно и даже если состояние человека улучшится, не следует забывать о профилактике и повторять все пройденные процедуры хотя бы раз в год.
Третья степень
Бывает и такое, что после явных изменений, которые происходят у человека, он по-прежнему не предпринимает ни каких мер, запуская механизм, работающий против него. От второй степени к третьей проходит не так много времени, поэтому халатное отношение к своему здоровью вскоре приведет к серьезным последствиям. В суставе появляется сильная боль, не зависимо от того в покое он находится или нет, усиливаться она может вместе со сменой погоды и др. явлений. В некоторых ситуациях суставы полностью обездвиживаются, не давая человеку сделать хоть какое-либо действие.
Артроз 3 степени требует комплексного лечения, оно включает как правило, прием лекарственных препаратов, физиотерапию, массаж, мануальную терапию, упражнения. Иногда третью степень разделяют на четвертую, когда в суставе появляется сильная, невыносимая болезненность, а лечебные процедуры даже в комплексе не помогают. Остается только один вариант – проводить операцию, замена больного сустава на протез. Чтобы таких неприятностей не произошло, нужно осторожней относиться к здоровью, а при выявлении даже самых безобидных симптомов лучше всего обратиться за помощью к специалистам. Артроз коварное заболевание, какими бы не были степени артроза, они не терпят отлагательств в лечении.
Степени артроза
Артроз, как правило, делится медиками на четыре отдельных стадии. Так как этим заболеванием страдает довольно много людей, определение степени артроза является достаточно простой задачей при условии знания соответствующих симптомов.
Первая стадия сопровождается нарушением обменных процессов в организме, вторая возникает из-за травм и неспецифических инфекционных заболеваний, а при третьей и четвертой стадиях наблюдаются изменения и нарушения в суставах.
 Предпосылкой возникновения этого заболевания является нарушение в функционировании хряща, в результате чего снижается его эластичность, он истончается, а поверхность хрящевой ткани становится шероховатой. Как следствие этому, нарушаются процессы скольжения костей, человек становится уязвимым к получению травм, у него развиваются остеофиты. В ходе прогрессирования артроза повреждаются также синовиальные оболочки суставов, ткани, связки, мышцы и сухожилия находящиеся в близости с пораженным местом.
Предпосылкой возникновения этого заболевания является нарушение в функционировании хряща, в результате чего снижается его эластичность, он истончается, а поверхность хрящевой ткани становится шероховатой. Как следствие этому, нарушаются процессы скольжения костей, человек становится уязвимым к получению травм, у него развиваются остеофиты. В ходе прогрессирования артроза повреждаются также синовиальные оболочки суставов, ткани, связки, мышцы и сухожилия находящиеся в близости с пораженным местом.
В большинстве случае артроз прогрессирует в одном суставе, однако иногда наблюдаются ситуации, когда одновременно поражается несколько суставов.
Общими причинами возникновения этого заболевания являются травмы, малая подвижность, переохлаждения, воспалительные процессы в суставах, большая физическая нагрузка, недостаток минералов в организме человека, избыток собственного веса, наследственность, а также плоскостопие.
На сайте есть подробная статья об артрозе коленного сустава. Читайте также тут статью об артрозе пальцев ног.
Первая степень
На первой степени артроза суставы человека не лишаются подвижности, но лишь в одном направлении. Определить, насколько серьезна болезнь с помощью рентгеновского снимка практически невозможно, так как он не отображает никаких нарушений суставов на начальном этапе. Выявить заболевание можно, увидев неровные или отвердевшие поверхности того участка тела, где находятся суставы.
Начало развития артроза не сопровождается повышением температуры тела, появлением отечностей в пораженных местах, изменением цвета кожи в области суставов. Больной может разве что ощущать едва слышный хруст, покалывание или ноющую боль в пораженном суставе. Большинство людей не придает особого значения этим симптомам, так как они не приносят каких-либо существенных неприятностей. Однако рекомендуется тщательно следить за состоянием своих суставов, вовремя принимать соответствующие меры.
На первых этапах от артроза могут помочь примочки из отвара хрена, использование специальных мазей с содержанием воска, прополиса или хрена. Категорически запрещается употреблять алкоголь. Рекомендуется сбалансировать питание и ежедневно делать зарядку. Щадящая диета является очень эффективным методом лечения артроза на первой стадии, ведь она способствует снижению веса и, как следствие, уменьшению механической нагрузки на суставы. Больному нужно принимать в пищу максимум натуральных продуктов с высоким содержанием витаминов, разнообразить свое питание. Желательно ограничить себя в продолжительной ходьбе или других длительных физических нагрузках. На первой стадии оперативное лечение артроза не назначается.
Вторая степень
Если вовремя не принимать меры, касающиеся лечения артроза, то через некоторое время он может перейти во вторую степень. В таком случае без помощи врача не обойтись. Определить развитие артроза второй степени несложно, так как нарушения в суставах уже становятся очевидными, несмотря на то, что это является только предупреждением перед переходом к последующим стадиям. На второй стадии симптомы заболевания проявляются отчетливее. Появляется постоянная легкая усталость, ощущение давления в пораженных суставах, особенно после сильных физических нагрузок. В суставах ощущается острая боль даже при наименьших движениях, которая сопровождается слышимым хрустом. Согнуть или разогнуть конечность с каждым днем становится все труднее.
Лечение артроза второй степени уже несет в себе определенные трудности. Использование средств народной медицины не оказывает положительного эффекта, поэтому лечить артроз приходится только традиционными способами. Врачи назначают прием хондропротекторов, медицинских препаратов, которые расширяют сосуды, физиотерапию и гимнастику. Помимо этого, иногда больным выписывают противовоспалительные лекарства, анестетики и обезболивающие препараты. Запрещается долго ходить или стоять на одном месте, подвергать суставы длительным и сильным физическим нагрузкам, поднимать тяжелые предметы.
Третья степень
Третья степень артроза – очень болезненная стадия развития данного заболевания. Больные чувствуют резкую боль в суставах, даже находясь в полном покое, не говоря уже о движении. Чувствительность пораженных участков изменяется вместе со сменой погодных условий. Иногда суставы полностью отказывают, и человек становится недееспособным.
Лечение третьей степени артроза обязательно должно быть комплексным. Больной, помимо приема назначенных врачом медицинских препаратов, должен посещать различные специальные процедуры, такие как УВЧ, диадинамотерапия, резонансная микроволновая терапия, электрофорез, лазерная терапия, магнитотерапия, и электросон.
Четвертая степень
Четвертая степень артроза сопровождается невыносимыми болями в суставах, которые не могут утолить даже сильнодействующие обезболивающие препараты и интенсивная физиотерапия. В таком случае выход один – замена пораженного сустава эндопротезом путем хирургического вмешательства. На данный момент этот метод является наиболее эффективным и прогрессивным, поэтому эндопротезирование становится все более популярным способом лечения артроза четвертой степени. Эндопротез существенно улучшает подвижность сустава, позволяет пациенту возобновить активную жизнь.
В процессе эндопротезирования поврежденные части сустава удаляются, а на их место помещаются пластиковые или металлические детали подобной формы. В большинстве случаев сустав меняется полностью, частичная же замена производится очень редко. Как правило, эндопротез ставят пожилым людям, так как молодые люди своим активным и подвижным образом жизни изнашивают искусственный сустав достаточно быстро (в течение 20 лет). Сама операция по замене сустава занимает 1-3 часа. Она проводится под спинальной или общей анестезией.
Все врачи имеют единое мнение о том, что лучше вовремя излечить артроз на ранних стадиях развития, чем потом прибегать к немедленному хирургическому вмешательству. Это не только лишняя трата денег, но и мучения на протяжении многих дней. Поэтому откладывать лечение артроза ни в коем случае нельзя.
Источники:
http://artosustav.ru/artroz/3-stepeni/
http://medikmy.ru/artroz/stepeni-artroza.html
Степени артроза
ostamed.ru
симптомы, лечение и степени заболевания
Артроз коленного сустава встречается очень часто — на его долю приходится 25% всех случаев артроза[1]. Заболевание очень коварно, и без терапии оно может привести даже к инвалидности. Почему развивается эта патология, можно ли ее вылечить и как предотвратить?
Что означает диагноз «артроз коленного сустава»
Речь идет о заболевании, при котором хрящи деформируются и разрушаются. Хрящ, будучи плотной тканью, играет роль амортизатора в любом суставе, он необходим для его движения. При разрушении хрящевой ткани сустав постепенно теряет подвижность, а если болезнь не лечить, то и вовсе перестает работать. Однако на ранних стадиях артроз прекрасно поддается лечению при помощи медикаментов и физиотерапии.
Кстати
Примерно 12% молодых людей страдают артрозами, а в пенсионном возрасте эта цифра выше вдвое — четверть всех пожилых жалуются на симптомы этой болезни[2].
Женщины страдают артрозом чаще мужчин[3]. В группу риска входят также спортсмены — активные тренировки и микротравмы хрящей часто приводят к ограничению подвижности суставов в молодом возрасте. Есть данные, что к артрозу существует определенная генетическая предрасположенность. Если у вас в семье были случаи этого заболевания, вам следует внимательно следить за состоянием суставов.
Причины заболевания
Причин развития артроза коленного сустава много. К ним относятся:
- травмы и микротравмы суставов;
- избыточный вес — это лишняя нагрузка на коленный сустав;
- нарушения метаболизма, при которых хрящевая ткань испытывает недостаток основных питательных веществ;
- несбалансированные нагрузки при физической работе или чрезмерно интенсивных тренировках;
- сбои в работе системы кровообращения, при которых нарушается питание хрящевой ткани;
- продолжительные спазмы сосудов ног.
Степени артроза коленного сустава и симптоматика
Артроз коленного сустава развивается постепенно. Поэтому различают несколько степеней этого заболевания.
1 степень. На этой стадии изменения еще незначительны и могут даже слабо определяться при инструментальных обследованиях. На развивающийся артроз указывают такие симптомы, как незначительная скованность сустава после долгой неподвижности (нередко — по утрам) и хруст в суставе при резких движениях. Выраженной боли обычно нет, поэтому люди нередко игнорируют эти признаки и обращаются к врачу лишь тогда, когда артроз коленного сустава достигает 2-й стадии.
2 степень Сустав деформируется, на рентгеновских снимках заметно сужение суставной щели и деформация хряща. Симптомы становятся ярко выраженными — больные жалуются на постоянную боль, которая усиливается при начале движения, ограничение подвижности, заметную скованность по утрам. Небольшие усилия (например, подъем грузов) также вызывают боль. Иногда кожа над суставом краснеет, немного отекает и становится теплой на ощупь — это говорит о развитии воспалительного процесса. При артрозе коленного сустава 2-й степени больные отмечают усиление боли при перемене погоды или после переохлаждения.
3 степень. Тяжелый артроз коленного сустава характеризуется сильными болями при любых движениях, хромотой, иногда — заметным укорочением конечности. Область сустава сильно отекает, а по утрам человек просто не может встать с кровати — порой приходится выжидать полчаса, прежде чем подвижность частично восстановится. При 3-й степени артроза коленного сустава хрящ значительно истончается, а кое-где разрушается вовсе, так что кости соприкасаются друг с другом.
4 степень. Полное разрушение хряща, невыносимые боли и неподвижность — вот что можно получить, если игнорировать признаки артроза до последнего. Суставная щель пропадает и начинается деформация костей.
Диагностика как первый этап лечения
При подозрении на заболевание следует немедленно записаться на прием к врачу ортопеду, который и поставит диагноз.
Диагностика артроза включает в себя лабораторные и инструментальные методы. К первым относятся общий и биохимический анализ крови, а также анализ мочи. Эти анализы позволяют исключить аутоиммунные заболевания, приводящие к поражению суставов, определить наличие воспаления.
Из инструментальных методов диагностики артроза чаще всего используются простая рентгенография в двух проекциях, УЗИ, компьютерная томография, магнитно-резонансная томография.
Методы лечения артроза коленного сустава
Артроз коленного сустава лечится, но прогноз будет наиболее благоприятным, если начать терапию как можно раньше, на 1–2-й стадии заболевания. Методов лечения много, но только комплексное лечение дает желаемый результат. Среди действенных методов — ударно-волновая, лекарственная терапия, тракция суставов, внутрисуставное введение лекарственных препаратов, миостимуляция и лечебная физкультура (ЛФК).
Лекарственная терапия
Помогает бороться только с симптомами заболевания. Нестероидные противовоспалительные средства снимают воспаление и боль. Хондропротекторы стимулируют питание суставного хряща. В качестве дополнения широко используются мази и гели с обезболивающим эффектом, а также наружные средства для снятия воспаления и улучшения микроциркуляции крови.
УВТ
Ударно-волновая терапия — метод, при котором лечебный эффект достигается воздействием звуковых волн на измененные ткани сустава. Это относительно безболезненная физиопроцедура, которая тем не менее позволяет добиться впечатляющих результатов — снять боль, разрушить и размягчить кальциевые отложения (остеофиты), улучшить обменные процессы в тканях, привести в норму кровоток и снять отеки, говоря языком обывателей, — «почистить» сустав. Эффективность лечения доходит до 90%[4].
ЛФК
Лечебная физкультура — практически необходимая часть терапии артроза коленного сустава. Кинезотерапия — это специальные упражнения с тщательно просчитанной нагрузкой, а механотерапия — упражнения, выполняемые при помощи специальных медицинских тренажеров. ЛФК позволяет вернуть суставу подвижность, улучшить его кровоснабжение, разработать и укрепить связочный аппарат.
Вытяжение суставов
Тракция, или вытяжение суставов, проводится на специальном ортопедическом аппарате. Этот метод растягивает сустав и расширяет суставную щель, в результате уменьшается трение суставных поверхностей и больной сустав разгружается. Положительный эффект отмечается в 80% случаев[5].
Внутрисуставные уколы
Проводится как для откачивания лишней синовиальной жидкости, так и для введения лекарственных средств — противовоспалительных, обезболивающих и улучшающих кровоснабжение суставного хряща препаратов и пр.
Стоит рассказать о таком методе, как инъекции собственной плазмы пациента в суставную сумку — факторов роста, которые содержатся в плазме. Они ускоряют восстановление и регенерацию поврежденного суставного хряща. Преимущество плазмолифтинга состоит в том, что на собственную плазму не бывает аллергии, это безопасный биологический стимулятор регенерации. Через 2–3 месяца после курса плазмолифтинга пациенты отмечают, что боль и скованность снизились вдвое, а подвижность сустава улучшилась.
Миостимуляция
Метод лечения основанный на стимуляции мышц микротоками. При артрозе коленного сустава происходит атрофия мышц бедра, нарушается их кровоснабжение. Это резко увеличивает нагрузку на суставы. Миостимуляция позволяет укрепить эти мышцы, тем самым снять нагрузку с сустава, улучшить кровоснабжение, сформировать надежный каркас для сустава.
Хирургическое вмешательство
Артроскопический дебридмент. Метод, направленный на удаление из сустава элементов разрушенного хряща, разволокненной части менисков. Операция проводится под контролем видеокамеры.
Эндопротезирование. Если сустав разрушен полностью, то его можно только заменить на искусственный. К эндопротезированию прибегают лишь в самых тяжелых случаях — на третьей или четвертой стадии болезни. Новый сустав прослужит 12–15 лет.
Для своевременной диагностики артроза коленного сустава важно не тянуть до последнего и не откладывать визит к врачу, занимаясь самолечением и применяя безрецептурные средства. Артроз развивается постепенно, однако у некоторых людей между первыми признаками болезни и тем моментом, когда спасти сустав может только операция, проходит всего несколько лет — здесь все зависит от индивидуальных особенностей организма. В большинстве случаев ранняя диагностика и комплексный подход к лечению способны купировать симптомы артроза и восстановить сустав.
Лицензия № ЛО-77-01-008730 от 06 августа 2014 г. выдана Департаментом здравоохранения города Москвы.

aif.ru
Артроз коленного сустава. Степени артроза. Причины возникновения.
Артроз коленей обычно называют гонартрозом.
 В переводе с древнегреческого «гонартроз» означает — воспаление коленных суставов.
В переводе с древнегреческого «гонартроз» означает — воспаление коленных суставов.
С возникновением болезни сначала начинается деформация, а затем и разрушение хрящевой ткани.
Заболевание считается дегенеративным.
Что означает дегенеративное? Это необратимый процесс старения самого хряща, а потом уже болезнь распространяется на капсулу, на кости и т.д.
Большую роль в развитии гонартроза играет и ухудшение кровообращения.
На хряще появляются трещины, питание его ухудшается, меняется состав внутрисуставной жидкости, и если не лечить болезнь, то хрящ может полностью разрушиться и человек станет инвалидом.
Чаще всего артроз «бьет» по женщинам. Лишний вес и возраст увеличивают риск заболевания.
Коленный артроз бывает односторонним (поражено одно колено) и двусторонним (поражены оба колена).
У молодых болезнь, обычно, возникает из-за травм и неправильных физических нагрузок.
Симптомы артроза
Болезнь развивается медленно и обычно сопровождается небольшим дискомфортом в области колена после длительных физических нагрузок.
Такое состояние может продолжаться месяцами и даже годами. При дальнейшем развитии болезни, боли усиливаются и уже возникают не только после нагрузок, но и в состоянии покоя.
Для устранения болей требуется все больше времени, но стоит только возобновить физические нагрузки, как страдания возвращаются…
На следующей стадии возникает хруст в колене, который сопровождается болевыми ощущениями.
Рези возникают при сгибании, разгибании ноги, особенно больно спускаться с лестницы.
Может наблюдаться припухлость колена и его покраснение.
На последней стадии уже наблюдается деформация коленного сустава, ограничение его движения.
Больной уже не может свободно согнуть, разогнуть ногу. Наблюдается ухудшение состояния при смене погодных условий. Боли «ноющие», не прекращающиеся ни днем, ни ночью.
Чтобы уснуть приходиться применять обезболивающие препараты.
Степени артроза

1 степень – возникают неприятные ощущения при активных физических нагрузках, обычно проходящие в состоянии покоя.
Диагноз на этой стадии поставить трудно.
2 степень – ткань хряща повреждена уже значительно и можно по внешнему виду определить наличие деформации. Боль более острая, при нагрузках на ногу слышен характерный хруст.
В состоянии покоя боль стихает, но снова возвращается при нагрузках на колено.
3 степень – на этой стадии хрящевая ткань истончается все больше, местами уже оголяется кость.
Боли не прекращаются даже в состоянии покоя, внешние изменения все более заметны.
Причины возникновения болезни
Травмы.
Переломы, трещины, растяжения, вывихи, повреждения менисков.
При лечении этих травм коленный сустав фиксируется в неподвижном состоянии. Это приводит к нарушению кровообращения и как следствие к развитию гонартроза.
Избыточный вес.
Это, всегда, дополнительная нагрузка на коленный сустав в виде лишнего веса.
Плюс больший риск возникновения травм. А вот ожирение при наличии варикозной болезни дает самую тяжелую форму артроза колена.Артриты.
Если не лечить артрит, то в полости коленного сустава накапливается жидкость (синовиальная).
В результате этого процесса, происходит разрушение хрящевой ткани и, в последствии, развивается гонартроз.
Нарушение обмена веществ.
Из-за нарушения обмена веществ сустав не получает необходимых ему минералов и веществ.
Суставная и хрящевая ткань страдает из-за нехватки кальция.
Как лечить артроз коленного сустава
Существует несколько методов лечения коленного артроза: медикаментозное (в том числе уколы в колено), ортопедическое, массаж и мануальная терапия, оперативное, кинезиатерапия.
Медикаментозное:

НПВП – нестероидный противовоспалительные препараты, которые предназначены для снятия болевых ощущений и уменьшения воспаления.
НПВП оказывают обезболивающее, жаропонижающее и противовоспалительное действие.
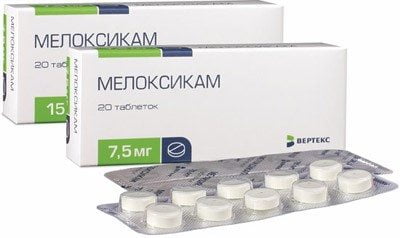
К ним относятся следующие препараты– «Напроксен», «Мелоксикам», «Диклофенак», «Мовалис», «Нимесулид» и др.
Ортопедическое:
Это специальные изделия, которые фиксируют коленный сустав, тем самым помогая больному человеку свободно и безбоязненно передвигаться.

К таким изделиям относятся туторы, бандажи, ортезы, которые бывают, как жесткими, так и эластичными.
Массаж и мануальная терапия:
При мануальной терапии идет воздействие на мягкие ткани, окружающие больное место. Улучшается кровообращение, венозный отток, мышечный тонус.
Массажем снимается отечность, напряжение в больном органе, уменьшается боль и воспаление.
Оперативное:

Существует несколько видов операций. Самый распространенный и прогрессивный на сегодняшний день метод – это эндопротезирование.
При этой операции больной сустав удаляется и на его место ставится протез из металла и пластика или керамики. «Новое колено» может работать 20-25 лет.
Кинезиатерапия:
Это силовые лечебные физические упражнения на специальных тренажерах.
Необходимое условие для достижения максимального лечебного результата – правильное дыхание и грамотно, строго индивидуально, с учетом анамнеза, подобранные упражнения.
Создатель этого уникального способа восстановления и реабилитации — Бубновский С.М.
Физические упражнения при артрозе коленного сустава
Бег это «убийца» коленей! В момент приземления ноги на землю, на нее «падает» вес в 5 раз превышающий массу тела! Поэтому бег лучше всего заменить ходьбой. Также полезна езда на велосипеде и плавание.
Отлично помогают изометрические упражнения – это когда, например, рукой стремимся согнуть ногу, а она сопротивляется этому давлению.
Лежа на спине, обхватите руками голень и не давайте разгибаться колену или сдвигать его в сторону. Делайте такие упражнения, когда нога борется с рукой, по 5-10 раз каждый день, и вы скоро почувствуете, насколько увереннее будете чувствовать себя при ходьбе.
Диета при артрозе
Костные наросты на коленных суставах, в виде шипов, образуются из-за излишков мочевой кислоты в организме. Поэтому, если вы хотите победить артроз — соблюдайте диету!
По максимуму исключите из своего рациона печенку, ливерную колбасу, колбасу-салями, шпроты, сардины и селедку. А также животные жиры, сладости, острые и консервированные продукты.

В этих продуктах много мочевой кислоты. Пейте не менее 2-х литров воды в день и побольше употребляйте в пищу каш, фруктов, овощей, яблок и капусты, пищу в составе которой есть желатин. В этих продуктах нет мочевой кислоты.
Лечение народными средствами
Лечение по рецептам народной медицины используется, как дополнительное к основному лечению. Это различные компрессы, отвары, настои, растирки.
Народные методы лечения, зачастую, очень действенны, дают хороший результат и практически не имеют побочных эффектов.
artroz-kolennih-sustavov.ru
Артроз 3 степени коленного сустава: признаки и лечение.
Артроз – это неуклонно прогрессирующее заболевание, которое приводит к появлению и развитию дегенеративно-деструктивных изменений, с последующим разрушением в суставном хряще, что затрагивает и нарушает работу всех остальных видов ткани, включаю костную. Главной особенностью заболевания является то, что на сегодняшний день медицина так и не смогла ответить на вопрос: можно ли победить заболевание и каким образом это сделать.
Общая характеристика артроза и его особенности
Болезнь и весь период её протекания, можно условно разделить на три части или степени развития. 1 и 2 степень артроза – более лёгкие, как в плане симптомов и последствий, так и в лечении. Артроз 3 степени – это поздняя стадия развития недуга, которая считается запущенной и наиболее острой, с интенсивным выражением симптомов.
Артроз, имеет определённые особенности, которые обозначают и характеризуют каждую стадию заболевания. К наиболее распространённым характеристикам недуга в третьей степени относят такие:
- Сильная, продолжительная боль и наличие воспалительного синдрома;
- Обнаружение изменений, уплотнений при пальпации или появление нехарактерных деформаций, которые видно невооружённым взглядом;
- Потеря функциональности конечности;
- Поражение хрящевой, суставной ткани, атрофия мышц;
- Обнажение кости и появление костных наростов.
Артроз развивается до 3 стадии за довольно долгий период времени, который может длиться десять лет или более, при этом он может поразить суставы в любой части тела, начиная от самых мелких, таких как диартрозы пальцев, кистей и локтей, до более крупных – в бедре, шее, плече. Наиболее распространённым подвидом болезни является артроз коленного сустава, так как на нижнюю часть тела приходиться колоссальная степень нагрузки во время жизнедеятельности человека.
Причинные факторы и симптомы артроза 3 степени
Артроз коленного сустава, достигший 3 степени, считается формой заболевания, которую практически невозможно излечить или приостановить с помощью терапевтических методов. Причинами возникновения гонартроза являются:
- Возрастные изменения;
- Наследственные и генетические факторы;
- Наличие нарушения обмена веществ, гормональных нарушений и болезней эндокринной системы;
- Травмы и повреждения;
- Повышенные нагрузки на коленный диартроз, несоизмеримые с возможностями организма.
Главной бедой можно назвать то, что на начальных стадиях артроза симптомы проявляются не интенсивно, потому они не вызывают у больного должного беспокойства. Многие просто не обращают внимания на наличие лёгкой боли или же надеются, что вскоре дискомфорт пройдёт сам по себе. На первой и второй степени развития, недуг ещё можно обратить вспять или же «заморозить». Именно халатное отношение к своему собственному организму и здоровью, является причиной того, что артроз коленного сустава прогрессирует до 3 стадии, при которой терапия маловероятно даст позитивный результат. В этот период болезни, наблюдаются такие основные симптомы:
- Выраженная боль, имеющая продолжительный характер, проявляющаяся в состоянии покоя;
- Хруст, который отчётливо и громко слышен;
- В области колена возникает скованность, одновременно с ограничением подвижности ноги, полное сгибание и разгибание становится невозможным;
- Ходить становится сложно;
- Изменение формы ног, искривление в коленях;
- Проявление деформации, увеличение коленного сустава из-за косных наростов внутри.
Совет! Чтобы не допустить развитие болезни до запущенной степени, необходимо при малейшем дискомфорте обращаться к специалисту, либо же регулярно проходить профилактические осмотры всего организма.
Не отчаивайтесь! Надежда на выздоровление есть всегда!
Если у Вас диагностировали артроз коленного сустава, не падайте духом и не опускайте руки, ведь самый главный метод лечения базируется на вере в выздоровление и избавление от болезни. Позитивное настроение и дальнейшее посещение врачей специализированного профиля, тщательное следование и выполнение их рекомендаций – это залог успеха и первые шаги к будущей победе над заболеванием.
Методы лечения артроза коленного сустава без операции
Терапевтическое лечение артроза 3 степени направлено, прежде всего, на снятие основные симптомов, таких как боль и воспалительный процесс, частичное восстановление повреждённых суставных и мягких тканей. Применяют такие методы как:
- Медикаментозное лечение. Назначают средства для внутреннего и внешнего применения, которые значительно облегчают ситуацию и улучшают как общее состояние здоровья пациента, так и состояние поражённой конечности. Применяют противовоспалительные в виде инъекций и таблеток – Диклофенак, Вольтарен, Ибупрофен, Ортофен, Мелоксикам. При сильных болях используют инъекции глюкокортикостероидов – Диспропан, Кеналог и Гидрокортизон, но в этом случае соблюдают особую осторожность, так как их применение может активизировать процесс разрушения сустава. Назначают порошковые препараты, которые способствуют восстановлению тканей коленного соединения – Глюкозамин сульфат, Хондра, Гиалроновая кислота, Артра, Эльбона, Хондролон; а также таблетки, устраняющие спазмы и напряжение в мышцах – Сирдалуд, Папаина, Траумель.
- Физиотерапия. Артроз 3 степени, может быть облегчён, если применяется комплексное лечение, но, к сожалению, даже это не даёт точной гарантии, что в конечном итоге удастся обойтись без операции. Пациенты проходят курс физиопроцедур: СУФ-облучение и электрофорез, которые снимают боль, высокоинтенсивную сантиметроволновую терапию, уменьшающую воспаление, магнитотерапию и озонотерапию, способствующие восстановлению не только диартроза и хряща, но и окружающих мягких тканей.
У этих видов лечения нет явных недостатков, которые могли бы ухудшить ситуацию и состояние данной части тела. Единственный минус заключается в том, что даже опытный специалист в этой сфере не может предугадать заранее, принесёт ли их применение желаемый позитивный эффект.
Народная медицина
Многие люди возлагают большие надежды на нетрадиционные методы терапии, и оказываются правы. Ведь народная медицина предлагает разнообразный спектр средств, которые можно подобрать индивидуально, и при этом эффективно лечить даже артроз 3 степени. Значительными преимуществами этого метода, которые не могут не радовать, являются широкая доступность, дешевизна и практически полное отсутствие побочных эффектов. Предлагаем вам испробовать простые, но эффективные народные средства, которые проверены столетьями и многими излечившимися людьми.
Прежде чем применять любое народное средство, необходимо посоветоваться со своим лечащим врачом, чтобы выяснить целесообразность и необходимость его использования, внести изменения или корректировки в рецепт.
Компресс из листьев папоротника
Возьмите листья папоротника в свежем виде, немного разомните, приложите к колену, оберните марлей или куском тонкой ткани. Оставляйте компресс на всю ночь на протяжении необходимого периода времени, до получения облегчения.
Растирка с прополисом
Возьмите немного прополиса, растопите его на водяной бане, затем добавьте кукурузное масло. После охлаждения смесь готова к использованию. Тщательно втирайте полученную растирку в кожу, чтобы уменьшить и снять сильные боли.
Чесночная настройка
Возьмите головку чеснока, пропустите через мясорубку, отожмите массу для получения сока. Смешайте 1 часть сока чеснока с 10 частями оливкового масла. Перед завтраком, выпивайте чайную ложку настойки.
Операция при артрозе 3 степени
В случае если развивается деформирующий артроз 3 степени поражающий область коленного сустава, то лечение – единственное, и предполагает оно использование оперативного вмешательства, так как терапевтические методы уже бессильны или не принесли должного результата.
Оперативное лечение артроза может быть разным, ведь применяются операции разного вида, направления и степени сложности, в зависимости от конкретного случая болезни. К оперативному вмешательству относят:
- Остеотомию, коррекцию осевого отклонения костей коленного сустава;
- Пункцию, удаление излишек жидкости из сустава;
- Артролиз, изменение синовиальных мембран, что способствует улучшению движения;
- Артропластику, моделирование и формирование новых поверхностей поражённого коленного диартроза;
- Эндопротезирование, частичная или полная замена коленного диартроза.
Послеоперационная реабилитация
После оперативного вмешательства любого вида и сложности, важное и не меньшее значение имеет послеоперационная реабилитация. Она включает в себя снижение нагрузки и её контроль, приём назначенных специальных препаратов, диету, правильное питание и режим дня, физиотерапевтические процедуры и массажи.
Если реабилитационный период проходит удовлетворительно, то через некоторое время после операции начинают применять щадящую лечебную физкультуру. Комплекс упражнений может включать в себя такие:
- Ступенька. Поставьте правую ногу на возвышение, поднимитесь и приставьте левую, затем приподнимите правое колено вверх, задержитесь в таком положении, опустите ногу, правой конечностью сделайте шаг назад с возвышения и приставьте левую. Повторите для другой ноги.
- Поднимание ноги в положении сидя. Поочерёдно выпрямляйте ноги в коленях, приподнимая их, желательно, чтобы поднятая конечность была параллельна полу.
- Скрещивание ног. Скрестив ноги, так что бы правая лодыжка оказалась сверху, выполните несколько покачиваний к себе и от себя. Сделайте то же самое скрестив конечности наоборот.
- Подтягивание ноги к себе. В положении сидя на полу, ноги ровные перед собой. Притяните одну из конечностей к себе, захватив ладонью соответствующей руки за стопу, из этого положения вытяните ногу немного вперёд и вверх. Повторите на другую ногу.
Заключение
Если вас беспокоят характерные описанные симптомы, боли и неприятные ощущения в коленях, немедленно обращайтесь к врачу с целью пройти обследование. Так как артроз 3 степени, поразивший структуру коленного сустава, является распространённым, и к тому сложным, опасным заболеванием, лечение которого нужно начинать как можно раньше.
lechsustavov.ru
симптомы и лечение, что такое, как лечить
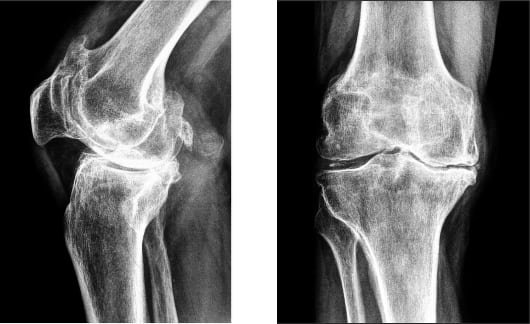
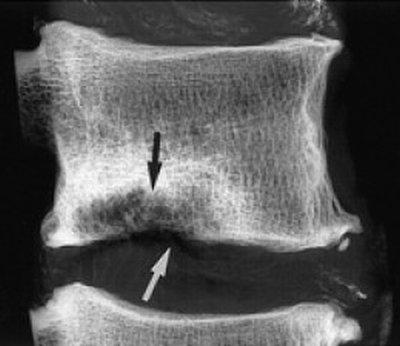
Артроз коленного сустава на рентгене.
Артроз коленного сустава — прогрессирующая дегенеративно-дистрофическая патология. Вначале она поражает хрящевые ткани, а затем в деструктивный процесс вовлекаются костные структуры. Причинами развития артроза становятся повышенные физические нагрузки, низкая двигательная активность, метаболические и эндокринные расстройства. Ведущие клинические проявления патологии — боль, усиливающаяся при ходьбе, функциональная недостаточность коленного сустава и его деформация. По мере прогрессирования артроза развивается анкилоз (полное или частичное обездвиживание сочленения).
При выставлении диагноза ортопед ориентируется на результаты инструментальных исследований — артроскопии, рентгенографии, КТ, МРТ. В лечении артроза 1 и 2 степени тяжести используются фармакологические препараты, ЛФК, проводятся физиотерапевтические и массажные процедуры. При неэффективности консервативной терапии или выявлении патологии на конечной стадии пациента готовят к эндопротезированию коленного сустава.
Характерные особенности заболевания
Важно знать! Врачи в шоке: “Эффективное и доступное средство от АРТРОЗА существует…” Читать далее…
Артроз колена (гонартроз) — одна из самых часто диагностированных патологий, поражающая этот сустав. Под воздействием внешних или внутренних негативных факторов в хрящевых тканях возникает дефицит питательных веществ. В результате нарушается трофика, замедляется регенерация соединительнотканных структур. Происходит преждевременное старение гиалинового хряща. Он истончается, растрескивается, становится шероховатым, теряет прочность, упругость и эластичность.
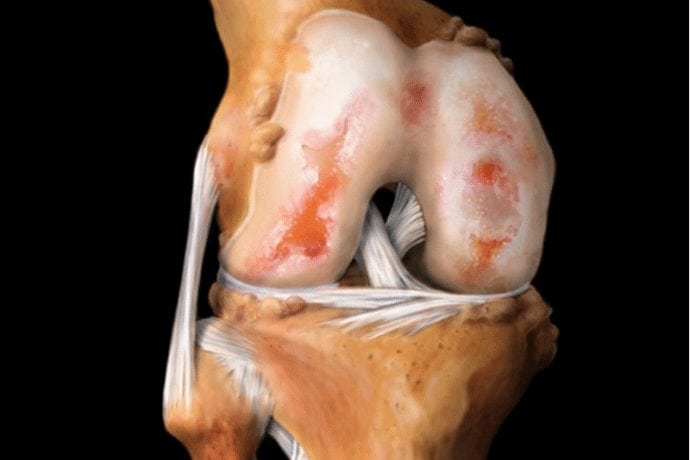
Фото гиалинового слоя про артрозе.
Хрящевые ткани уже не могут выполнять свою основную функцию — снижение трения в местах соединения костей. Субхондральные кости обнажаются, уплотняются, в них происходят остеосклеротические изменения. Для стабилизации коленного сустава во время ходьбы разрастаются, уплощаются края костных пластинок с формированием остеофитов (костных наростов).
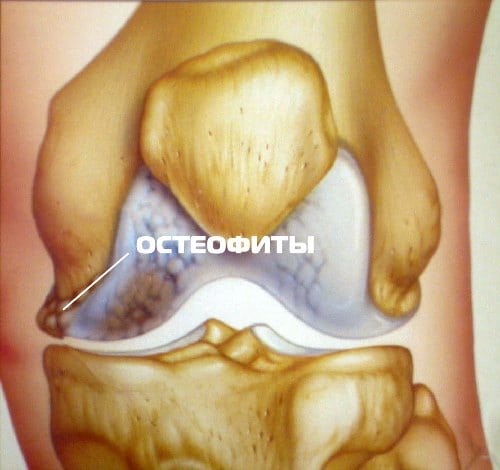
Остеофиты в коленном суставе.
Первичным артрозом поражаются изначально здоровые гиалиновые хрящи в результате врожденного снижения их функциональной выносливости. Вторичная патология возникает при уже имеющихся дефектах хрящевых тканей. Они могут быть спровоцированы предшествующими травмами коленных суставов, воспалительным процессом, асептическим некрозом, изменениями гормонального фона, нарушениями метаболизма.
| Клинико-рентгенологические стадии артроза коленного сустава | Специфические признаки |
| Первая | Подвижность коленного сустава незначительно уменьшается, контуры суставной щели становятся нечеткими, немного сужаются. На краях костных пластинок наблюдается формирование небольшого количества остеофитов |
| Вторая | При сгибании или разгибании колена слышится хруст, щелчки, потрескивание. Мышцы умеренно атрофируются, заметно сужается суставная щель, формируется значительное количество остеофитов, в костной ткани обнаруживается субхондральный остеосклероз |
| Третья | Коленный сустав деформируется, резко ограничивается его подвижность. Наблюдается полное или частичное сращение суставной щели, большого количества костных наростов, субхондральных кист, патологических образований, свободно перемещающихся в полости сочленения |
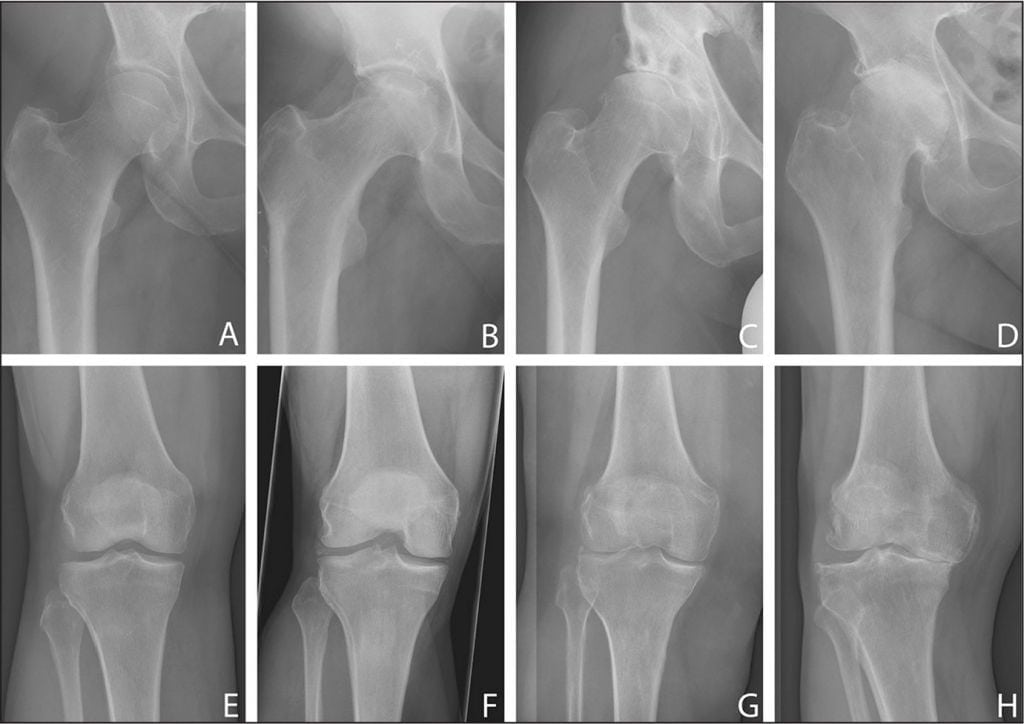
Болезнь в динамике.
Причины и провоцирующие факторы
Толчком к развитию деструктивно-дегенеративного процесса в гиалиновом хряще обычно становится сразу нескольких негативных факторов. Причиной развития артроза колена в детском и подростковом возрасте являются нарушения формирования связочно-сухожильного аппарата, дисплазии. Это, в свою очередь, обусловлено наследственной предрасположенностью. Спровоцировать разрушение хрящей могут различные травмы — переломы, сильные ушибы, вывихи, частичные или полные разрывы связок, мышц сухожилий, мениска.

Чрезмерные нагрузки на сустав провоцируют развитие патологии.
Посттравматический артроз развивается через несколько (от 3 до 5) лет после повреждения соединительнотканных или костных структур. Патология может возникнуть после хирургического вмешательства. Причем ее причиной становится не некомпетентность врачей, а значительное повреждение хрящей и их замедленная регенерация. К возникновению заболевания также предрасполагают следующие факторы:
- избыточная масса тела, при которой практически все структуры опорно-двигательного аппарата, а особенно колени, подвергаются избыточным нагрузкам;
- чрезмерная физическая активность, часто приводящая к микротравмированию хрящевых тканей и дальнейшему прогрессированию деструктивных процессов;
- малоподвижный образ жизни, при котором ухудшается кровоснабжение ног и образуется дефицит питательных веществ в гиалиновых хрящах;
- системные воспалительные и дегенеративно-дистрофические патологии — ревматоидные, псориатические артриты, подагра, остеопороз, красная волчанка.
Клиническая картина
В большинстве случаев артроз коленного сустава манифестирует ноющей, тупой болью после очередной физической нагрузки. Причиной ее возникновения становится раздражающее действие остеофитов на расположенные рядом мягкие ткани, венозный застой, внутрисуставная гипертензия, мышечный спазм. Для артроза характерна «стартовая» боль, появляющаяся из-за отечности сочленения или реактивного синовита. Когда человек долгое время находится в положении сидя, а затем встает, то при первых шагах ощущается некоторая болезненность. Возникают и так называемые «блокадные» боли периодического характера. Коленные суставы во время ходьбы «заклинивает» в результате защемления части поврежденных хрящевых тканей между двумя поверхностями сочленения. Также для артроза характерна следующая симптоматика:
- крепитация, или хруст при сгибании или разгибании колена, возникающий при смещении костных структур относительно друг друга на фоне истончившегося хряща;
- тугоподвижность, выраженность которой нарастает по мере сращения суставной щели;
- спазмы мышц, расположенных в области колена, обычно появляющиеся для уменьшения боли;
- деформация сочленения, спровоцированная деструктивными изменениями субхондральных костей.
При артрозе человеку трудно подниматься по лестнице и совершать длительные прогулки из-за постоянной болезненности колена.
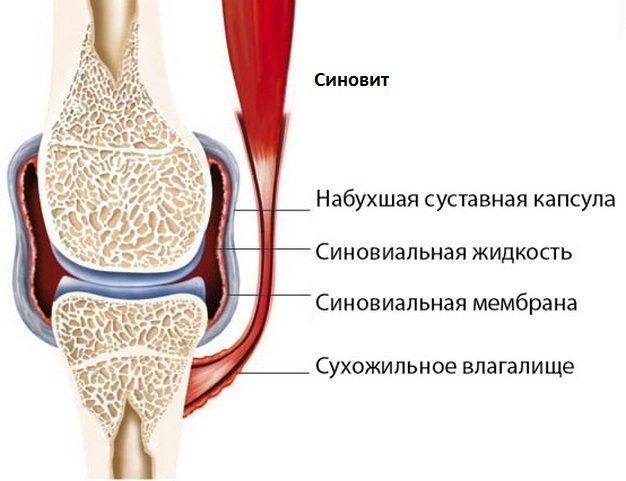
Течение патологии очень часто осложняется синовитами — воспалением синовиальных оболочек. Клинически они проявляются формированием округлого эластичного уплотнения, гиперемией, сильной отечностью, повышением температуры тела до 37,1—38 °C.
При отсутствии врачебного вмешательства артроз осложняется спонтанным гемартрозом (кровоизлияние в полость коленного сустава), полной или частичной утратой подвижности, остеонекрозом бедренного мыщелка, наружным подвывихом надколенника.
Диагностика
Клиническая картина артроза, особенно осложненного синовитом, довольно схожа с симптоматикой многих воспалительных патологий опорно-двигательного аппарата. Поэтому проводится дифференциальная диагностика для исключения артритов, тендинитов, тендовагинитов. С помощью инструментальных исследований определяется состояние коленного сочленения и степень его функциональной активности. В диагностике артроза наиболее информативна рентгенография. На полученных изображениях хорошо заметны сформировавшиеся остеофиты, суженная суставная щель, деформация костных структур (кисты, субхондральный остеосклероз).
Симметричное сужение суставной щели коленных суставов, пораженных артрозом. Вероятно, подвергать операции придется обе конечности.
Более детально оценить изменения в гиалиновом хряще позволяют УЗИ, МРТ, КТ. Исследования также проводятся для выявления воспалительного или дегенеративного поражения мягких тканей, мышц, связок и сухожилий.
При необходимости выполняется артроскопия — минимально инвазивная хирургическая манипуляция. В процессе проведения диагностической процедуры обследуются внутренние поверхности сочленения, делается забор биоматериалов — синовиальных оболочек, суставной жидкости, хрящевых тканей. При синовите с помощью пункции извлекается патологический экссудат как для улучшения самочувствия пациента, так и для изучения его состава.
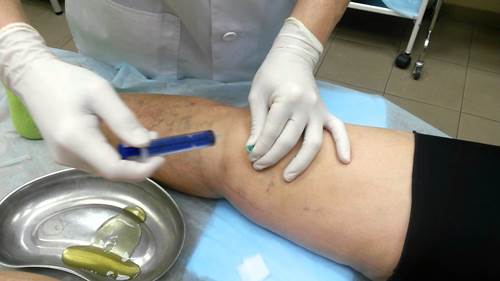
Пункция коленного сустава.
Тактика лечения
Артроз колена 1 степени тяжести довольно хорошо поддается терапии с помощью лечебной физкультуры и длительного приема хондропротекторов. Обычно не требуется использования обезболивающих средств, так как симптоматика выражена не ярко или полностью отсутствует. При артрозе колена 2 степени также проводится консервативное лечение. Но если заболевание прогрессирует или диагностировано разрушение значительного количества хрящевых тканей, то проводится хирургическая операция, обычно эндопротезирование. В некоторых случаях пациентам показан артродез — искусственный аналог анкилоза, или полное обездвиживание колена.
Немедикаментозная терапия
Больным артрозом 2 или 3 степени с первых дней лечения рекомендовано ношение жестких или полужестких ортезов, существенно ограничивающих подвижность коленного сустава. При незначительном повреждении хряща достаточно использования мягких эластичных бандажей — наколенников. Они фиксируют сочленение, предупреждают дальнейшее разрушений тканей.
Пациенты должны снизить двигательную активность, не поднимать тяжестей, избегать длительной ходьбы.
Назначаются физиотерапевтические процедуры (5-10 сеансов) для улучшения кровообращения в колене и стимуляции регенерации соединительнотканных структур:
- магнитотерапия;
- лазеротерапия;
- высокочастотная электротерапия;
- электрофорез с анестетиками и хондропротекторами;
- аппликации с озокеритом и (или) парафином.
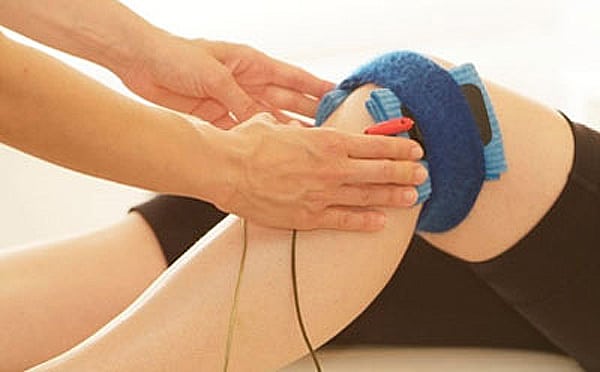
Сеанс электрофореза при гонартрозе.
Укрепить мышечно-связочный аппарат и улучшить двигательные функции колена помогут только регулярные занятия лечебной физкультурой. Врач ЛФК подбирает упражнения индивидуально для каждого больного с учетом степени артроза и физической подготовки. Первые тренировки проходят под его контролем. При артрозе категорически запрещены любые интенсивные движения. Они улучшат кровообращение, но одновременно спровоцируют еще большее микротравмирование хрящей. Движения должны быть плавными, размеренными, с небольшой амплитудой. На ранней стадии гонартроза возникшие деструктивные изменения хрящей можно устранить с помощью только лечебной физкультуры.
Неплохо зарекомендовала себя гирудотерапия, или лечение медицинскими пиявками. При отсутствии показаний на сустав ставятся 3-4 пиявки, обычно в область коленной чашечки. Кольчатые черви прокусывают кожу и впрыскивают в кровь слюну с огромным количеством биологически активных веществ.
Фармакологические препараты
Для устранения сильных болей в колене проводятся медикаментозные блокады с глюкокортикостероидами — Дипроспаном, Триамцинолоном, Дексаметазоном, Гидрокортизоном. Гормональные средства обычно комбинируются с анестетиками Лидокаином или Новокаином. Внутрисуставные инъекции при артрозе выполняются только при острой необходимости, так как для глюкокортикостероидов характерны выраженные побочные проявления.
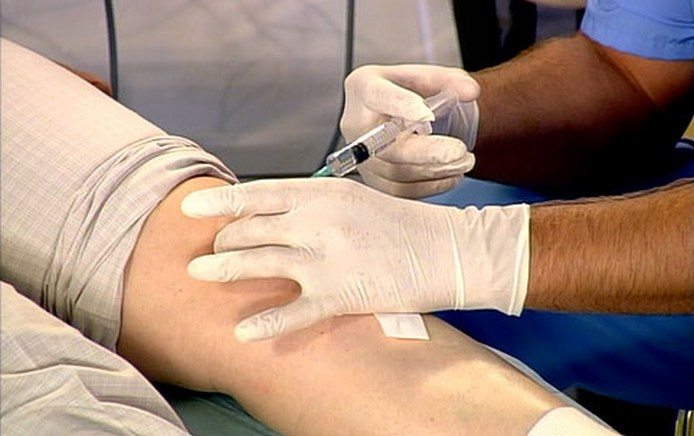
Инъекция в колено.
Наиболее часто в терапии артроза применяются нестероидные противовоспалительные препараты в различных лекарственных формах:
- таблетки — Индометацин, Кеторолак, Кетопрофен, Ибупрофен, Мелоксикам, Диклофенак;
В терапевтические схемы обязательно включаются хондропротекторы в виде инъекций или таблеток: Дона, Алфлутоп, Терафлекс, Хондроитин, Структум.

Эти средства стимулируют регенерацию хрящей, оказывают противовоспалительное, обезболивающее и противоотечное действие.
Любая боль в колене должна стать сигналом для немедленного обращения к ортопеду. Своевременно проведенное лечение артроза позволит избежать развития тяжелых осложнений, в некоторых случаях предупредит инвалидизацию больного.
Похожие статьи
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
загрузка…
sustavlive.ru



 При наличии нескольких образований их называют множественными.
При наличии нескольких образований их называют множественными. Врач должен уточнить у пациента симптоматику и факторы, повлиявшие на ее появление.
Врач должен уточнить у пациента симптоматику и факторы, повлиявшие на ее появление. В лечении патологии может использоваться фонофорез.
В лечении патологии может использоваться фонофорез. Плавание способствует вытяжению позвоночного столба.
Плавание способствует вытяжению позвоночного столба. Если своевременно не лечить грыжу, то она может привести к перелому позвоночника.
Если своевременно не лечить грыжу, то она может привести к перелому позвоночника.






























 Симптомы данных повреждений во многом совпадают.
Симптомы данных повреждений во многом совпадают.
 Обычно специалисты выписывают такие категории лекарственных средств:
Обычно специалисты выписывают такие категории лекарственных средств:









 Вылечить артрит поможет и пихтовое масло, которое используют для ванночек. Метод терапии подходит людям, страдающим от боли в кистях. Чтобы провести такую процедуру, необходимо налить в тазик негорячую воду, добавить туда 7-8 капель масла и погрузить руки. В таком положении требуется сидеть 12 минут, вынуть руки и втереть в пораженные суставы пихтовое масло, разбавленное с нейтральным косметическим кремом (1:1). Курс подобной терапии — 10 — 14 дней. При хроническом заболевании понадобится проводить такие ванночки на протяжении года.
Вылечить артрит поможет и пихтовое масло, которое используют для ванночек. Метод терапии подходит людям, страдающим от боли в кистях. Чтобы провести такую процедуру, необходимо налить в тазик негорячую воду, добавить туда 7-8 капель масла и погрузить руки. В таком положении требуется сидеть 12 минут, вынуть руки и втереть в пораженные суставы пихтовое масло, разбавленное с нейтральным косметическим кремом (1:1). Курс подобной терапии — 10 — 14 дней. При хроническом заболевании понадобится проводить такие ванночки на протяжении года. К больным участкам рук рекомендуется прикладывать морскую соль, нагретую в духовке. Поверх вещества укладывается вата и надеваются перчатки из хлопка. Такой компресс нужно держать на 60 минут, после чего понадобится растереть суставы с использованием пихтового масла (по 5 капель на одну руку). В качестве компресса применяют овсяные хлопья. Их требуется отварить, остудить, пропитать смесью ткань, наложить на пораженную область. Наверх поместить пленку, затем вату и тоже надеть перчатки. Держать подобную примочку необходимо на протяжении часа.
К больным участкам рук рекомендуется прикладывать морскую соль, нагретую в духовке. Поверх вещества укладывается вата и надеваются перчатки из хлопка. Такой компресс нужно держать на 60 минут, после чего понадобится растереть суставы с использованием пихтового масла (по 5 капель на одну руку). В качестве компресса применяют овсяные хлопья. Их требуется отварить, остудить, пропитать смесью ткань, наложить на пораженную область. Наверх поместить пленку, затем вату и тоже надеть перчатки. Держать подобную примочку необходимо на протяжении часа. Лечение артрита пальцев рук в домашних условиях часто проводят с помощью приема препаратов внутрь. Очень хорошо помогает напиток из календулы, поскольку такое растение оказывает противомикробное и противовоспалительное действие. Чтобы приготовить это средство, необходимо взять 2 ст. л. цветков растения, заварить их в термосе и настаивать 15 минут. Употреблять лекарство требуется по 250 мл 3 раза в сутки.
Лечение артрита пальцев рук в домашних условиях часто проводят с помощью приема препаратов внутрь. Очень хорошо помогает напиток из календулы, поскольку такое растение оказывает противомикробное и противовоспалительное действие. Чтобы приготовить это средство, необходимо взять 2 ст. л. цветков растения, заварить их в термосе и настаивать 15 минут. Употреблять лекарство требуется по 250 мл 3 раза в сутки. Чтобы исчез артрит кистей рук, лечение должно проводиться параллельно с приемом витаминной пищи. Например, очень полезным является сок моркови и сельдерея, смешанный в пропорции 1:1. Употреблять напиток требуется по 100 г трижды в сутки за 30 — 45 минут до трапезы. Полезным считается прием ромашкового чая. Нужно взять 10 г цветков растения, залить их 200 г кипятка, оставить для настаивания на 35 минут. Затем напиток следует употреблять трижды в день по 10 г за прием.
Чтобы исчез артрит кистей рук, лечение должно проводиться параллельно с приемом витаминной пищи. Например, очень полезным является сок моркови и сельдерея, смешанный в пропорции 1:1. Употреблять напиток требуется по 100 г трижды в сутки за 30 — 45 минут до трапезы. Полезным считается прием ромашкового чая. Нужно взять 10 г цветков растения, залить их 200 г кипятка, оставить для настаивания на 35 минут. Затем напиток следует употреблять трижды в день по 10 г за прием. Еще одно средство готовят из сосновых почек. Необходимо взять 1 ч. л. такого вещества, залить 500 мл кипяченой воды, оставить на 2 часа, затем процедить и употреблять 3 раза в сутки по 1 ст. л. Такой препарат ускоряет метаболизм, оказывает хорошее противовоспалительное действие.
Еще одно средство готовят из сосновых почек. Необходимо взять 1 ч. л. такого вещества, залить 500 мл кипяченой воды, оставить на 2 часа, затем процедить и употреблять 3 раза в сутки по 1 ст. л. Такой препарат ускоряет метаболизм, оказывает хорошее противовоспалительное действие.

 После постановки диагноза у врача, назначения курса приёма лекарственных препаратов, а возможно, и курса физиотерапии, будет не лишним испробовать рецепты народной медицины. Не у каждого нашего жителя есть возможность посещать частные клиники, да и государственные, простаивая часовые очереди; не всем по карману покупать дорогие лекарства – вот тогда на помощь приходят нетрадиционные рецепты, которые раньше как раз и были традиционными и привычными для населения до 20 века.
После постановки диагноза у врача, назначения курса приёма лекарственных препаратов, а возможно, и курса физиотерапии, будет не лишним испробовать рецепты народной медицины. Не у каждого нашего жителя есть возможность посещать частные клиники, да и государственные, простаивая часовые очереди; не всем по карману покупать дорогие лекарства – вот тогда на помощь приходят нетрадиционные рецепты, которые раньше как раз и были традиционными и привычными для населения до 20 века. Куркума является довольно диковинным растением для нашего климата, но среди приправ на бакалейной полке легко найдется эта полезная смесь. Из неё можно приготовить нечто вроде лечебной пасты для растирки суставов. Например, такой вариант: одна ч.ложка куркумы (порошок), пару капель масла горчичного. Смешать, растирать пальцы рук, дав пропитаться пасте 30-60 мин, после чего смыть.
Куркума является довольно диковинным растением для нашего климата, но среди приправ на бакалейной полке легко найдется эта полезная смесь. Из неё можно приготовить нечто вроде лечебной пасты для растирки суставов. Например, такой вариант: одна ч.ложка куркумы (порошок), пару капель масла горчичного. Смешать, растирать пальцы рук, дав пропитаться пасте 30-60 мин, после чего смыть. Настойка на лекарственных травах. Можно собрать самому либо купить в аптеке травы донника (желтого или белого), чабреца (он же тимьян), багульника. В равных пропорциях перемешать, добавить немного ягод можжевельника, шишек хмеля и корней пырея. Все компоненты, пожалуй, несложно достать на всём постсоветском пространстве. Содержимое всыпать до половины 1л банки ли бутылки, оставшееся свободное место ёмкости заполнить спиртом или водкой. Дать постоять так же 7-10 дней в темном месте, после чего растирочное средство для суставов при артрите пальцев или локтей готово.
Настойка на лекарственных травах. Можно собрать самому либо купить в аптеке травы донника (желтого или белого), чабреца (он же тимьян), багульника. В равных пропорциях перемешать, добавить немного ягод можжевельника, шишек хмеля и корней пырея. Все компоненты, пожалуй, несложно достать на всём постсоветском пространстве. Содержимое всыпать до половины 1л банки ли бутылки, оставшееся свободное место ёмкости заполнить спиртом или водкой. Дать постоять так же 7-10 дней в темном месте, после чего растирочное средство для суставов при артрите пальцев или локтей готово.




 приема внутрь – Преднизолон. Этот препарат способствует уменьшению воспалительной реакции и увеличению активности запястья.
приема внутрь – Преднизолон. Этот препарат способствует уменьшению воспалительной реакции и увеличению активности запястья.



 в день. Терапию проводить до исчезновения болевых ощущений. Одновременно желательно выполнить компресс на основе отвара овсянки. Для рецепта взять 3 ст. л. основного сырья и 2 стакана воды. Состав следует кипятить не менее 10 минут. Полученную теплую массу наложить в виде компресса на больную зону на 1 час.
в день. Терапию проводить до исчезновения болевых ощущений. Одновременно желательно выполнить компресс на основе отвара овсянки. Для рецепта взять 3 ст. л. основного сырья и 2 стакана воды. Состав следует кипятить не менее 10 минут. Полученную теплую массу наложить в виде компресса на больную зону на 1 час.
 артрита, такие, как наросты на тыльной стороне кисти, искривление пальцев, шишка на запястье – тогда может проводиться хирургическое вмешательство. Пластика кисти не только направлена на устранение внешних дефектов, но на восстановление подвижности органа.
артрита, такие, как наросты на тыльной стороне кисти, искривление пальцев, шишка на запястье – тогда может проводиться хирургическое вмешательство. Пластика кисти не только направлена на устранение внешних дефектов, но на восстановление подвижности органа.




 В настоящее время диагностировать реактивный артрит при помощи конкретного анализа или метода исследования – не представляется возможным. Точный диагноз устанавливается хорошим специалистом, на основе сопоставления всех исходных данных.
В настоящее время диагностировать реактивный артрит при помощи конкретного анализа или метода исследования – не представляется возможным. Точный диагноз устанавливается хорошим специалистом, на основе сопоставления всех исходных данных. Любое воспаление в суставах, способно вызывать у больного сильную боль и ухудшать его общее самочувствие. А значит – крайне важно в минимальные сроки не только выявить заболевание и его причину, но и подобрать максимально эффективное лечение. Однако, правильно диагностировать заболевание на ранней стадии и выявить источник его воспаления не всегда удается.
Любое воспаление в суставах, способно вызывать у больного сильную боль и ухудшать его общее самочувствие. А значит – крайне важно в минимальные сроки не только выявить заболевание и его причину, но и подобрать максимально эффективное лечение. Однако, правильно диагностировать заболевание на ранней стадии и выявить источник его воспаления не всегда удается. Появление ревматоидного артрита связано с развитием инфекции, при которой, за счет увеличения в крови количества лейкоцитов, происходит поражение всего организма.
Появление ревматоидного артрита связано с развитием инфекции, при которой, за счет увеличения в крови количества лейкоцитов, происходит поражение всего организма. Достаточно эффективным препаратом в лечении ревматоидного артрита является Миноциклин. Он обладает хорошим противовоспалительным действием, а также препятствует прогрессированию патологического процесса.
Достаточно эффективным препаратом в лечении ревматоидного артрита является Миноциклин. Он обладает хорошим противовоспалительным действием, а также препятствует прогрессированию патологического процесса.
 Прием сульфасалазина почти не уступает цитостатикам, позволяя принимать этот антибиотик при ревматоидном артрите в качестве основной терапии. Однако их использование не отменяет параллельный прием цитостатиков, иммунодепрессантов и нестероидных препаратов. Для сульфасалазина характерен:
Прием сульфасалазина почти не уступает цитостатикам, позволяя принимать этот антибиотик при ревматоидном артрите в качестве основной терапии. Однако их использование не отменяет параллельный прием цитостатиков, иммунодепрессантов и нестероидных препаратов. Для сульфасалазина характерен: Артриты суставов нижних конечностей встречаются среди пациентов различных возрастов. Инфекционное поражение коленного сустава (или гонит) проходит в сопровождении интенсивной боли, которая препятствует полноценному движению. При этом больному трудно не только ходить, сгибать и разгибать конечности, но также полноценно опираться на ногу.
Артриты суставов нижних конечностей встречаются среди пациентов различных возрастов. Инфекционное поражение коленного сустава (или гонит) проходит в сопровождении интенсивной боли, которая препятствует полноценному движению. При этом больному трудно не только ходить, сгибать и разгибать конечности, но также полноценно опираться на ногу.
























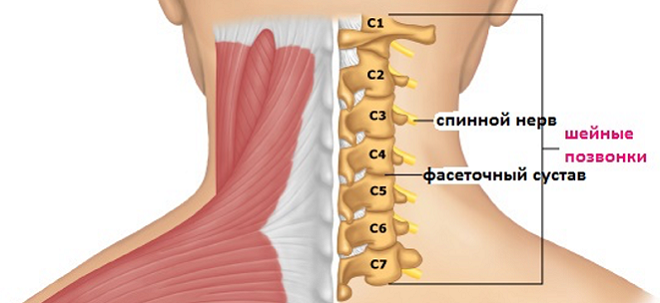
 Связь дисков шейного отдела с правильной работой внутренних органов
Связь дисков шейного отдела с правильной работой внутренних органов Вылечить межпозвоночную грыжу шейного отдела, можно без операции, этот вариант лечения считается самым крайним. Но выбор остается за пациентом.
Вылечить межпозвоночную грыжу шейного отдела, можно без операции, этот вариант лечения считается самым крайним. Но выбор остается за пациентом.







 Крапива от заболевания суставов артрит
Крапива от заболевания суставов артрит





 Такую траву можно использовать для лечения мочекаменной болезни.
Такую траву можно использовать для лечения мочекаменной болезни. В лечебный травяной сбор можно добавить соцветия бузины.
В лечебный травяной сбор можно добавить соцветия бузины. Прикрывать готовый компресс можно лопуховым листом.
Прикрывать готовый компресс можно лопуховым листом. Экстракт крапивы может применяться разными способами.
Экстракт крапивы может применяться разными способами.












 Полиартрит сопровождается сильными болями, которые приводят к деформации пальцев рук и не позволяют пациенту вести полноценный образ жизни.
Полиартрит сопровождается сильными болями, которые приводят к деформации пальцев рук и не позволяют пациенту вести полноценный образ жизни. При запущенных стадиях заболевания назначается медикаментозное лечение. Оно направлено на сохранение подвижности пальцев рук.
При запущенных стадиях заболевания назначается медикаментозное лечение. Оно направлено на сохранение подвижности пальцев рук. Облегчить состояние поможет тыквенное или горчичное масло. Его наносят на воспаленные суставы несколько раз в день.
Облегчить состояние поможет тыквенное или горчичное масло. Его наносят на воспаленные суставы несколько раз в день. Соединить одинаковое количество травы крапивы, листьев березы, цветков фиалки и корня петрушки. К 20 граммам сбора лекарственных трав добавить пол-литра кипятка и поставить на водяную баню. Через 12-15 минут снять с огня. Настаивать отвар до остывания. Затем процедить и пить по 100-120 граммов в теплом виде утром, днем и вечером.
Соединить одинаковое количество травы крапивы, листьев березы, цветков фиалки и корня петрушки. К 20 граммам сбора лекарственных трав добавить пол-литра кипятка и поставить на водяную баню. Через 12-15 минут снять с огня. Настаивать отвар до остывания. Затем процедить и пить по 100-120 граммов в теплом виде утром, днем и вечером.



 Согласно статистике, каждый седьмой житель старше 50 лет в той или иной степени страдает от полиартрита, который характеризуется воспалением и болью в крупных и мелких суставах пальцев рук. Заболевание может существовать самостоятельно или быть частью системного нарушения функций опорно-двигательного аппарата.
Согласно статистике, каждый седьмой житель старше 50 лет в той или иной степени страдает от полиартрита, который характеризуется воспалением и болью в крупных и мелких суставах пальцев рук. Заболевание может существовать самостоятельно или быть частью системного нарушения функций опорно-двигательного аппарата. Ревматоидный. Воспалительные процессы поражают суставы пальцев рук и являются началом системного артрита. Причиной его развития может быть интоксикация или стресс, перегрев или переохлаждение, гормональная перестройка организма. Из-за этого в иммунной системе происходит сбой, начинают вырабатываться антитела, которые разрушают соединительные и другие ткани.
Ревматоидный. Воспалительные процессы поражают суставы пальцев рук и являются началом системного артрита. Причиной его развития может быть интоксикация или стресс, перегрев или переохлаждение, гормональная перестройка организма. Из-за этого в иммунной системе происходит сбой, начинают вырабатываться антитела, которые разрушают соединительные и другие ткани. После диагностики и определения причин возникновения заболевания, врач назначает лечение и определяет длительность терапии. Поскольку поражены могут быть многие ткани, лечение, скорее всего, быстро не завершится. Чтобы увеличить шансы на выздоровление, необходимо строго соблюдать все рекомендации специалиста.
После диагностики и определения причин возникновения заболевания, врач назначает лечение и определяет длительность терапии. Поскольку поражены могут быть многие ткани, лечение, скорее всего, быстро не завершится. Чтобы увеличить шансы на выздоровление, необходимо строго соблюдать все рекомендации специалиста. Перемешать пергу, мёд и добавить их в растопленный воск. Использовать 10−12 дней в качестве компрессов по 25−30 мин, предварительно разогревая на водяной бане. Хранить в прохладном месте.
Перемешать пергу, мёд и добавить их в растопленный воск. Использовать 10−12 дней в качестве компрессов по 25−30 мин, предварительно разогревая на водяной бане. Хранить в прохладном месте. Остановить процесс разрушения суставов, снять воспаление, избавиться от солевых отложений и восстановиться хрящевой ткани помогут приведённые ниже рецепты настоев и отваров.
Остановить процесс разрушения суставов, снять воспаление, избавиться от солевых отложений и восстановиться хрящевой ткани помогут приведённые ниже рецепты настоев и отваров. Растирание суставов такими средствами помогает выводить токсины, и усиливает приток крови к пальцам. Из масел для этого можно использовать: эвкалиптовое; пихтовое; смесь масел лаванды, мяты и ромашки; масло чайного дерева.
Растирание суставов такими средствами помогает выводить токсины, и усиливает приток крови к пальцам. Из масел для этого можно использовать: эвкалиптовое; пихтовое; смесь масел лаванды, мяты и ромашки; масло чайного дерева.



























 Перекатывание и разминание шишек хвойных деревьев и/или кустарников – действенный метод, который сочетает в себе лекарственное воздействие и своеобразную гимнастику для пальцев.
Перекатывание и разминание шишек хвойных деревьев и/или кустарников – действенный метод, который сочетает в себе лекарственное воздействие и своеобразную гимнастику для пальцев. Толчки. Сильно сжать пальцы в кулак, после чего резко их распрямить, толкая ладони вперёд.
Толчки. Сильно сжать пальцы в кулак, после чего резко их распрямить, толкая ладони вперёд.




 Одним из самых распространенных заболеваний в настоящее время является полиартрит рук — cимптомы этого недуга встречаются у людей любой возрастной категории независимо от социального положения и пола. Полиартритом называется заболевание, при котором возникает воспаление в суставах. Причем воспалительный процесс может появиться сразу в нескольких суставах одновременно, а может охватывать последовательно один сустав за другим. При полиартрите могут поражаться практически все суставы, но особое неудобство доставляет полиартрит рук – ведь утрачивается возможность выполнения кропотливой работы.
Одним из самых распространенных заболеваний в настоящее время является полиартрит рук — cимптомы этого недуга встречаются у людей любой возрастной категории независимо от социального положения и пола. Полиартритом называется заболевание, при котором возникает воспаление в суставах. Причем воспалительный процесс может появиться сразу в нескольких суставах одновременно, а может охватывать последовательно один сустав за другим. При полиартрите могут поражаться практически все суставы, но особое неудобство доставляет полиартрит рук – ведь утрачивается возможность выполнения кропотливой работы.











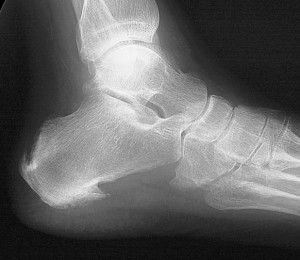

 Наиболее типичные и яркие симптомы при артрозе стопы — это, безусловно, болевые ощущения в ней. В области стопы отчётливо можно наблюдать небольшую отёчность, лёгкое покраснение с небольшим повышением температуры в области отёка (как следствие воспалительных процессов ). В данном случае движение стопы затруднено и очень болезненно. Пациент с артрозом стопы распознаётся по лёгкому прихрамыванию.
Наиболее типичные и яркие симптомы при артрозе стопы — это, безусловно, болевые ощущения в ней. В области стопы отчётливо можно наблюдать небольшую отёчность, лёгкое покраснение с небольшим повышением температуры в области отёка (как следствие воспалительных процессов ). В данном случае движение стопы затруднено и очень болезненно. Пациент с артрозом стопы распознаётся по лёгкому прихрамыванию. Причиной развития деформирующего артроза стопы могут стать в первую очередь чрезмерные нагрузки на сустав. Также причиной появления заболевания может быть длительное пребывание на ногах в неудобной обуви, а также перенос тяжестей. В риске заболевания артрозом стопы находятся люди с повышенной массой тела.
Причиной развития деформирующего артроза стопы могут стать в первую очередь чрезмерные нагрузки на сустав. Также причиной появления заболевания может быть длительное пребывание на ногах в неудобной обуви, а также перенос тяжестей. В риске заболевания артрозом стопы находятся люди с повышенной массой тела. Артрозом может поражаться практически любой сустав нашего организма. Однако чаще всего патология развивается в сочленениях, несущих наибольшую функциональную нагрузку. По частоте артроз стопы занимает третье «призовое» место после артроза тазобедренного и коленного суставов. При этом чаще всего страдает 1-е плюснефаланговое сочленение. Именно оно испытывает на себе большую часть давления массой тела во время ходьбы.
Артрозом может поражаться практически любой сустав нашего организма. Однако чаще всего патология развивается в сочленениях, несущих наибольшую функциональную нагрузку. По частоте артроз стопы занимает третье «призовое» место после артроза тазобедренного и коленного суставов. При этом чаще всего страдает 1-е плюснефаланговое сочленение. Именно оно испытывает на себе большую часть давления массой тела во время ходьбы.





















 Препарат назначают для понижения жара и снятия воспаления.
Препарат назначают для понижения жара и снятия воспаления.