Боль в мышцах и слабость – Причины слабости в мышцах рук и ног, коленях: головокружение и ломота в суставах без температуры, головокружение и нехватка воздуха
Слабость, Боль в Мышцах и Усталось – Невролог, Психотерапевт
В этой статье рассматриваются типы мышечной боли, слабости, усталости и обсуждается широкий круг проблем, которые могут вызвать их. Они варьируются от очень распространенных до очень редких. Некоторые являются легкими и обратимыми; другие — нет. Однако большинство боьшинство этих состояний можно улучшить путем физических упражнений и физиотерапии.
Мышечная слабость является распространенной жалобой, но слово слабость имеет широкий диапазон значений, включая усталость, снижение силы и полное отсутствие работоспособности. Существует еще более широкий круг возможных причин мышечной боли и усталости.
Термин мышечная слабость может использоваться для описания нескольких разных вещей.
Первичная или истинная мышечная слабость
Это проявляется как неспособность выполнять действие, которое вы хотите совершить, даже с первой попытки. Снижается сила, с которой мышца может сокращаться, как бы вы ни старались. Мышцы не работают должным образом.
Когда возникает такая слабость, мышцы часто становятся дряблыми, и уменьшаются в обьеме. Такое происходит, например, после инсульта. Это также наблюдается при состоянии, называемом мышечной дистрофией (обсуждается ниже). Обе эти патологии приводят к ослаблению мышц, невозможности переносить обычную нагрузку. Происходит реальное изменение силы мышц.
Мышечная усталость
Также иногда называется астенией. Это ощущение усталости или истощения, которое появляется при использовании мышц. Мышцы не сильно слабеют, они все еще могут выполнять свою работу, но нужно больше усилий, чтобы справиться с нагрузками. Этот тип слабости часто наблюдается у людей с синдромом хронической усталости, расстройством сна, депрессией и хроническим заболеванием сердца, легких или почек. Это может быть связано с уменьшением скорости процессов благодаря которым мышца снабжается энергией.
«Утомляемость» мышц
Некоторые случаи мышечной усталости — в основном, являются «утомляемостью мышц» — сокращения начинаются нормально, но очень быстро теряют силу и восстановление занимает больше времени, чем обычно. Часто наблюдается вместе с мышечной усталостью, но также характеризует некоторые редкие заболевания, такие как миастения и миотоническая дистрофия.
Разница между этими тремя типами мышечной слабости часто расплывчата, и одновременно может быть более одного из них. Один тип также может переходить к другому. Однако нужно определить какая из проблем основная. Так как это может помочь врачам понять, что ее вызывает. Это связано с тем, что некоторые болезни, как правило, вызывают один из типов слабости.
Слабость мышц обычно возникает из-за отсутствия физических упражнений, старения, мышечной травмы или беременности. Она может также сопровождать продолжительные заболевания, такие как диабет или болезни сердца. Есть много других возможных причин, которые включают инсульт, рассеянный склероз, депрессию, фибромиалгию и синдром хронической усталости (МЭ — миалгический энцефаломиелит).
Недостаточное использование
Отсутствие физической подготовки (декондиционирование) является одной из наиболее распространенных причин мышечной слабости. Это происходит в результате неактивного (сидячего) образа жизни. Если мышцы не используются, мышечные волокна частично заменяются жиром. В конечном итоге начнется истощение мышц: они становятся менее обьемными и более дряблыми. Каждое отдельное волокно сохраняет свою силу, но их не так много, и они не сокращаются настолько эффективно. Это приводит к легкой утомляемости при физических нагрузках, которые были бы легче с определенной физической подготовкой. Состояние обратимо продуманными, регулярными режимами упражнений. Оно становится все хуже и заметнее с возрастом.
Сила мышц больше всего, а время восстановления самое короткое в 20 и 30 лет. Вот почему большинство известных спортсменов этого возраста. Тем не менее, наращивание мышц посредством регулярных упражнений можно проводить в любом возрасте. Многие успешные бегуны на длинные дистанции старше 40 лет. Толерантность мышц к длительной активности, такой как марафонский бег, остается высокой дольше, чем мощные, короткие всплески, вроде спринта.
Всегда полезно оставаться в форме, независимо от возраста. Однако восстановление после травм мышц и сухожилий также замедляется с возрастом. При желании улучшить свою физическую форму, в любом возрасте, необходим разумный режим тренировок. Вам нужны советы от тренеров или физиотерапевтов, чтобы не повредить мышцы, которые сначала не будут настолько сильными, как вы надеетесь.
Старение
Когда мы стареем, наши мышцы, как правило, теряют силу и массу, и становятся слабее. В то время как большинство людей признают это естественным следствием старения — разочаровывает не способность делать то, что с легкостью могли бы делать в молодости. Тем не менее, упражнения по-прежнему полезны, и по-прежнему можно увеличить силу и размер мышц с помощью тщательной и безопасной тренировки. Время восстановления после травм намного больше в старшем возрасте, баланс часто нарушается, а более тонкие кости легко ломаются. Таким образом, помощь специалиста является разумной, особенно первое время.
Инфекции
Инфекции и болезни являются одними из наиболее распространенных причин временной усталости мышц. Обычно происходит воспаление мышц. Хотя обычно происходит восстановление, если воспаление тяжелое (например, тяжелая форма гриппа), слабость может длиться довольно долго. Иногда это приводит к синдрому хронической усталости. Любая болезнь с повышенной температурой и мышечным воспалением может быть триггером. Однако некоторые болезни особенно часто способствуют его возникновению. Они включают грипп, инфекционный мононуклеоз (вирус Эпштейна-Барра), ВИЧ, болезнь Лайма и гепатит С. Другими менее распространенными причинами, по крайней мере, в Украине являются туберкулез (ТБ), малярия, сифилис, полиомиелит и лихорадка денге.
Беременность
Во время и сразу после беременности высокий уровень стероидных гормонов в крови, а также тенденция к отсутствию железа (анемия), могут вызвать чувство мышечной усталости. Это нормально во время беременности, и в то время как некоторые упражнения по-прежнему полезны, необходимо проявлять особую осторожность при тренировках. Нужно помнить, что спереди женщина несет определенный вес. Это может привести к болям в пояснице, если не адаптироваться к обстоятельствам и измененной осанке.
Продолжительные (хронические) заболевания
Многие хронические заболевания обычно вызывают мышечную слабость. В некоторых ситуациях это происходит из-за понижения кровотока и подачи питательных веществ в мышцы:
Периферические артериальные заболевания: Вызваны сужением артерий, как правило, из-за накопления холестерина. Это связано с курением и диетой. Кровоснабжение мышц замедляется, и это становится особенно заметным при упражнениях, так как организм не справляется с потребностями мышц. Боль часто более заметна, чем слабость, но и то и другое являются проблемами.
Диабет: может вызвать слабость и потерю физической формы. Повышение уровня сахара в крови (а иногда и изменение уровня натрия) также ставит мышцы в невыгодное положение, и они не могут работать эффективно. Кроме того, по мере развития диабета, кровоснабжение мелких нервов ухудшается. Когда нерв, идущий к мышечному волокну, умирает, мышца также перестает работать. Наконец, люди с диабетом также имеют тенденцию к сужению артерий (см. Выше «Периферическая артериальная болезнь»).
Сердечная болезнь — особенно сердечная недостаточность: может привести к легкой утомляемости мышц из-за сокращения кровоснабжения в периоды сильной потребности. Это потому, что сердце не в состоянии справляться с повышенными потребностями мышц во время тренировки, так как оно не может качать кровь настолько же эффективно, как в норме.
Хроническая болезнь легких: состояния легких, такие как хроническая обструктивная болезнь легких (ХОБЛ), вызывает снижение способности организма принимать кислород. Мышцы требуют быстрого поступления кислорода из крови, особенно при тренировках. Сокращение потребления кислорода приводит к легкой утомляемости. Со временем хроническая болезнь легких может приводить к истощению мышц, хотя это в основном наблюдается в осложненных случаях, когда уровень кислорода в крови начинает падать.
Хроническое заболевание почек: оно влияет на всю среду организма, как через дисбаланс солей, так и посредством влияния на уровни кальция и витамина D. Болезнь почек также вызывает накопление ядовитых веществ (токсинов) в крови, потому что плохо функционирующие почки обрабатывают эти токсины медленнее. Это может привести к истинной мышечной слабости, а также усталости мышц.
Анемия: это нехватка эритроцитов. У нее много причин, включая тяжелые месячные, плохое питание, потерю крови, беременность, генетические состояния, инфекции и раковые заболевания. Это уменьшает способность крови переносить кислород в мышцы, поэтому те легче утомляются. Анемия часто проходит довольно медленно, так что перед постановкой диагноза часто развивается значительная мышечная усталость и одышка.
Заболевания, влияющие на ощущения мышц мозгом
Тревога: генерализованная усталость может быть вызвана тревожными расстройствами. Это связано с чрезмерной активностью системы адреналина (эпинефрина).
Депрессия: слабость и чувство общей усталости также могут быть вызваны депрессией.
Примечание: тревожность и депрессия, как правило, вызывают чувство слабости и утомляемости, а не истинную мышечную слабость.
Хроническая боль: общее снижение уровня энергии может быть следствием хронической боли. Подобно тревоге, она стимулирует производство химических веществ (гормонов) в организме, которые реагируют на боль и травму. Эти химические вещества приводят к усталости или слабости. При хронической боли может присутствовать истинная слабость, поскольку мышцы не могут использоваться из-за боли и дискомфорта.
Повреждение мышц при травме
Есть много ситуаций, при которых мышцы могут быть непосредственно повреждены. Наиболее очевидным является травма или ранение, такие как спортивные травмы и растяжения. При любой мышечной травме кровотечение из поврежденных мышечных волокон происходит внутри мышцы, что приводит к отечности и воспалению. Это делает мышцу менее сильной, а также болезненной при использовании. Локальная боль является основным симптомом, но также есть и слабость.
Медикаменты
Многие лекарства могут вызывать мышечную слабость и повреждение мышц как побочный эффект или аллергическую реакцию. Обычно это начинается с усталости или слабости. Они могут прогрессировать до постоянных изменений, если не отменять лекарства.
Распространенные препараты, иногда вызывающие подобные симптомы, включают статины (используемые для снижения уровня холестерина), некоторые антибиотики (включая ципрофлоксацин и пенициллин) и противовоспалительные болеутоляющие средства (такие как напроксен и диклофенак).
Длительное применение прописанных пероральных стероидов также вызывает мышечную слабость и ослабление. Это ожидаемый побочный эффект, который может испытать любой человек на длительном лечении. Потому он является одной из причин, по которой врачи стараются избегать назначения пациентам длительных курсов стероидов, если это возможно.
Менее часто используемые лекарства, которые могут вызывать мышечную слабость и повреждение мышц, включают:
- Некоторые сердечные лекарства (например, амиодарон).
- Химиотерапевтические препараты.
- Противовирусные препараты.
- Интерферон — используется при некоторых раковых образованиях и при рассеянном склерозе (РС).
- Лекарства, используемые для лечения гиперактивности щитовидной железы.
Другие вещества
Длительное употребление алкоголя может вызвать слабость мышц плеча и тазобедренного сустава.
Курение может косвенно ослаблять мышцы. Курение вызывает сужение артерий, что приводит к периферической артериальной болезни.
Злоупотребление кокаином вызывает выраженную мышечную слабость, равно как и другие наркотики.
Нарушения сна
Проблемы, которые нарушают или уменьшают длительность сна, приводят к общему увеличению усталости, включая мышечную «утомляемость». Может включать:
- Бессонница.
- Тревога.
- Депрессия.
- Хроническая боль.
- Синдром беспокойных ног.
- Посменная работа.
- Маленькие дети, которые не спят всю ночь.
Синдром хронической усталости (СХУ)
СХУ иногда вызывается некоторыми вирусными инфекциями, такими как инфекционный мононуклеоз (вирус Эпштейна-Барра) и грипп, но сам процесс пока плохо понятен. Мышцы не воспаляются, но очень легко устают. Пациенты часто ощущают что нужны огромные усилия, для мышечной активности, которая ранее была легкой.
При СХУ мышцы обычно не уменьшаются, и могут иметь нормальную силу при тестировании. Это обнадеживает, так как означает, что вероятность восстановления полностью нормальной функции очень высока. Синдром также вызывает психологическую усталость, а другие виды деятельности, такие как чтение и общение, также становятся изнурительными. Пациенты часто проявляют признаки депрессии и плохого сна.
Фибромиалгия
Это заболевание напоминает синдром хронической усталости. Однако при фибромиалгии мышцы также становятся очень чувствительными для прикосновений, и легко устают. Они обычно не слабеют и могут демонстрировать нормальную (хотя и болезненную) активность при тестировании. Люди с фибромиалгией склонны больше жаловаться на боль, чем на усталость или слабость.
Пониженная функция щитовидной железы (гипотиреоз)
При этом состоянии дефицит гормона щитовидной железы приводит к генерализованной усталости. При нелеченном гипотиреозе может развиться дегенерация и ослабление мышц. Состояние может быть серьезным и трудно обратимым. Гипотиреоз является распространенным заболеванием, но его обычно диагностируют рано и лечат до того, как могут возникнуть долговременные проблемы с мышцами.
Электролитные расстройства и недостаток жидкости в организме (обезвоживание)
Проблемы баланса солей в организме, в том числе обезвоживание, из-за недостаточного питья, вызывают мышечную усталость. Состояние может быть тяжелым в крайних случаях, таких как обезвоживание во время марафона. Мышцы работают слабее, когда есть дисбаланс солей в крови.
Состояния с мышечным воспалением
Воспалительные заболевания мышц обычно влияют на пожилых людей и включают такие состояния, как полимиалгия ревматическая (мышцы плеч и бедер становятся чувствительными и слабыми), полимиозит и дерматомиозит. Некоторые из этих болезней хорошо реагируют на стероиды (которые необходимо принимать в течение многих месяцев до того, как состояние улучшится). К сожалению, как объяснялось выше, стероиды также вызывают потерю мышечной массы и слабость.
Состояние с генерализованным воспалением мышечной ткани, такие как системная красная волчанка и ревматоидный артрит, могут вызывать мышечную слабость. В небольшой части случаев ревматоидного артрита слабость мышц и усталость могут быть единственным признаком заболевания в течение некоторого времени.
Раковые опухоли
Рак может вызвать повреждение мышц напрямую, но наличие опухоли в любом месте тела также может вызвать общую мышечную усталость. При поздних формах заболевания общая потеря веса также приведет к истинной мышечной слабости. Слабость мышц обычно не является первым признаком рака, а встречается позже.
Болезни нервов, которые повреждают мышцы
Состояния, влияющие на нервы, как правило, приводят к истинной мышечной слабости. Это связано с тем, что если нерв идущий к мышечному волокну перестает функционировать, мышцы также не могут нормально работать, и становятся дряблыми и в конечном итоге атрофируются.
Неврологические состояния: мышечная слабость может быть вызвана цереброваскулярными заболеваниями, такими как инсульт, кровоизлияние в мозг и травма позвоночника. Опухоли в мозге также могут привести к мышечной слабости. Мышцы, которые становятся частично или полностью парализованными, теряют свою нормальную силу и в конечном итоге уменьшаются в обьеме. Некоторое восстановление возможно, но оно будет медленным и может быть не полным.
Патологии, связанные с позвоночником: когда нервы повреждаются, в месте выхода из позвоночника (например, при грыже диска в нижней части спины или шеи), может возникнуть слабость. Когда грыжа диска проходит в спинномозговой канал, она надавливает на нервы, направляющиеся к конечностям. Слабость влияет только на мышцы, которые питает пораженный нерв.
Другие редкие болезни нервов:
Рассеянный склероз (РС): вызван повреждением нервов в головном и спинном мозге и может вызвать внезапный паралич. Он частично восстанавливается, но не всегда.
Синдром Гийена-Барре: это поствирусная парализующая болезнь, которая вызывает слабость и потерю мышечной функции начиная от пальцев рук и ног. Может продолжаться много месяцев, хотя часто заканчивается полным восстановлением.
Болезнь Паркинсона: это прогрессирующее расстройство как движения, так и настроения, в основном затрагивающее людей в возрасте старше 60 лет. В дополнение к мышечной слабости люди с болезнью Паркинсона замечают тремор и скованность. Они часто испытывают трудности при начале и остановке движений, и часто испытывают депрессию.
Генетические заболевания, влияющие на мышцы
Мышечные дистрофии: это наследственные заболевания, которые влияют на мышцы. Довольно редкие расстройства, но наиболее известными и наиболее распространенными является мышечная дистрофия Дюшенна. Она чаще бывает у детей и приводит к постепенной потере мышечной силы с детства.
Некоторые редкие мышечные дистрофии: они могут присутствовать во взрослой жизни и включают синдром Шарко-Мари-Тута и лице-плече-лопаточная дистрофия. Они также вызывают постепенную потерю силы и функции в мышцах. Больные могут стать привязанными к инвалидному креслу.
Саркоидоз: это редкое заболевание, при котором образуются накопления клеток (гранулем) в коже, легких и мягких тканях, включая мышцы. Состояние обычно проходит через несколько лет.
Амилоидоз: также редкая болезнь, включает в себя отложения «бесполезного» аномального белка, называемого амилоидом по всему телу, включая мышцы и почки.
Другие редкие причины: прямое повреждение мышц может возникать при редких унаследованных метаболических состояниях. Примеры включают:
- Гликогенозы
- Еще реже бывают митохондриальные заболевания, возникающие, когда энергетические системы внутри мышечных клеток не работают должным образом.
Миотоническая дистрофия: это редкое генетическое мышечное расстройство, при котором мышцы становятся чрезвычайно уставшими. Миотонические дистрофии передаются в семье, и они, как правило, проявляются рано.
Болезни нервов
Болезнь мотонейронов: это прогрессирующее заболевание нервов, поражающее все части тела. Большинство форм начинаются с рук и ног и постепенно перемещаются ближе. Состояние может прогрессировать месяцами или годами, но люди часто быстро развивают глубокую мышечную слабость и усталость.
Чаще всего наблюдается у мужчин старше 50 лет, но бывает много исключений.
Миастения гравис: это состояние является не частым мышечным расстройством, при котором мышцы быстро устают с очень длительным временем восстановления. Оно может быть настолько серьезным, что пациенты не могут удерживать веки, и речь становится невнятной.
Яды: ядовитые вещества также вызывают мышечную слабость и паралич через их воздействие на нервы. Примерами являются органофосфаты (используемые в сельском хозяйстве и, к сожалению, как химическое оружие) и ботулинический токсин (используемый в ботоксе, как для косметических, так и для терапевтических целей). В случае органофосфатов симптомы слабости и паралича могут быть необратимыми.
Болезнь Аддисона
Болезнь Аддисона — недостаточность надпочечников, приводящая к дефициту стероидов в крови и аномалиям солей крови. Оно, как правило, развивается постепенно. Пациенты также могут развить неожиданный загар (пигментацию) кожи. Потеря веса распространена, но симптомы часто неоднозначны. Усталость мышц может быть легкой и часто является ранним симптомом. Болезнь может быть очень трудной для выявления, и для ее подтверждения необходимы специальные тесты.
Другие редкие гормональные причины мышечной слабости включают акромегалию (чрезмерный уровень гормона, называемого гормоном роста), недостаточность гипофиза (гипопитуитаризм) и тяжелый дефицит витамина D.
У меня слабость мышц — что сделает врач?
Если у вас есть мышечная слабость и вы обратились к врачу, ему сначала нужно знать следующее:
- Как заболевание началось, и насколько давно.
- Становится ли оно хуже, лучше или остается неизменным.
- Беспокоит ли вас что-то еще, теряете ли вес или недавно выезжали за границу.
- Какие лекарства или другие вещества вы принимаете и есть ли какие-либо мышечные проблемы в вашей семье.
Вашему врачу нужно будет осмотреть вас, чтобы увидеть, какие мышцы затронуты, и есть ли у вас истинная или относителньая мышечная слабость. Он проверит чувствителньость мышц (что предполагает их воспаление) или необычную утомляемость. Врач может оценить походку.
Затем нужно будет проверить нервы, чтобы увидеть, будут ли мышцы получать правильные сигналы. Вашему врачу может потребоваться протестировать центральную нервную систему, включая равновесие и координацию. Может потребоваться провести анализы крови, чтобы проверить уровни гормонов, солей и клеток крови.
Если ни один из этих тестов не выявит причину, врач может начзначить следующее:
- Исследования нервов, чтобы убедиться в нормальной проводимости.
- Биопсия мышц, чтобы увидеть, показывают ли сами мышцы признаки воспаления или повреждения. Биопсия — это процедура, при которой маленький образец берется для анализа под микроскопом.
- КТ или МРТ, для поиска болезней в других местах, которые могут влиять на силу и функцию мышц.
Характер и тяжесть слабости, связанных симптомов, использования лекарств и семейной истории помогают врачу определить причину вашей ослабленности.
При физическом обследовании врач должен объективно оценить потерю силы, провести неврологическое обследование и определить структуру слабости и других симптомов.
Существует много возможных причин мышечной слабости. Они варьируются от обычных до редких, от серьезных до второстепенных, от временных до постоянных. К счастью, большинство случаев мышечной слабости, которые не имеют очевидной причины, являются обратимыми. Слабость мышц редко является единственным признаком серьезного основного заболевания.
Если у вас сохраняется мышечная слабость, особенно если она тяжелая, локализованная, болезненная или присутствует в течение более двух-трех недель, вы должны посетить врача.
Как только врач поговорит с вами о ваших симптомах, то сможет предложить вероятную причину. Он также сможет рассказать вам, есть ли какие-либо серьезные опасения по поводу ваших симптомов, и, если потребуется, смогут направить вас на дальнейшие исследования.
[Всего голосов: 18 Средний: 4.2/5]neurolikar.com.ua
Мышечная слабость – лечение, симптомы, причины, диагностика
Причин слабости мышц много и существует широкий круг состояний, которые могут вызвать мышечную слабость. Это могут быть как общеизвестные заболевания, так и достаточно редкие состояния. Мышечная слабость может быть обратимой и стойкой. Тем не менее, в большинстве случаев удается лечить мышечную слабость с помощью физических упражнений, физиотерапии, иглотерапии.
Мышечная слабость является довольно распространенной жалобой, но слово слабость имеет широкий спектр значений, в том числе усталость, пониженная сила мышц и неспособность мышц работать вообще. Существует еще более широкий спектр возможных причин.
Термин слабость мышц может быть использован для описания нескольких разных состоянии.
Первичная или истинная мышечная слабость
Это мышечная слабость проявляется, как неспособность выполнить то движение, которое человек хочет выполнить с помощью мышц с первого раза. Существует объективное снижение мышечной силы и сила не увеличивается независимо от стараний.То есть мышца не работает должным образом -это является ненормальным.
Когда возникает этот вид мышечной слабости, то мышцы выглядят спавшими, меньшими в объеме. Такое может произойти, например, после перенесенного инсульта. Такая же визуальная картина возникает при мышечной дистрофии. Оба состояния приводят к ослаблению мышц, которые не могут выполнять обычную нагрузку.И это реальное изменение мышечной силы.
Усталость мышц
Усталость иногда называют астенией. Это чувство усталости или истощения, которые чувствует человек, когда используются мышцы. Мышцы не становятся действительно слабее, они все еще могут выполнять свою работу, но выполнение мышечной работы требует больших усилий. Этот тип мышечной слабости часто наблюдается у людей с синдромом хронической усталости, при расстройствах сна, депрессии и хронических заболеваниях сердца, легких и почек. Это может быть связано с уменьшением скорости, с которой мышцы могут получать необходимое количество энергии.
Мышечная утомляемость
В некоторых случаях усталость мышц в основном имеет повышенную утомляемость – мышца начинается работать, но быстро устает и требует больше времени для восстановления функции. Утомляемость часто сочетается с мышечной усталостью, но наиболее это заметно при редких состояниях, таких как миастения и миотоническая дистрофия.
Разница между этими тремя типами мышечной слабости часто является не очевидной и у пациента может быть сразу более одного вида слабости. Также один вид слабости может чередоваться с другим видом слабости. Но при внимательном подходе к диагностике врачу удается определить основной тип мышечной слабости,так как для определенных заболеваний характерен тот или иной вид мышечной слабости.
Основные причины мышечной слабости
Отсутствие адекватной физической нагрузки – неактивный (сидячий) образ жизни.
Отсутствие мышечной нагрузки является одной из наиболее распространенных причин мышечной слабости. Если мышцы не используются, то мышечные волокна в мышцах частично заменяются жиром. И со временем мышцы ослабляются: мышцы становятся менее плотными и более дряблыми. И хотя мышечные волокна не теряют свою силу, но их количество уменьшается, и они не так эффективно сокращаются. И человек чувствует, что они стали меньше в объеме. При попытке выполнения определенных движений быстрее наступает усталость. Состояние обратимо при подключении разумных регулярных физических упражнений. Но по мере старения это состояние становится все более выраженным.
Максимум мышечной силы и короткий период восстановления после нагрузок наблюдается в возрасте 20-30 лет. Именно поэтому большинство великих спортсменов добиваются высоких результатов в этом возрасте. Тем не менее, укрепление мышц с помощью регулярных физических упражнений можно проводить в любом возрасте. Многие успешные бегуны на длинные дистанции находились в возрасте старше 40 лет. Толерантность мышц при длительной деятельности, такой как марафон, остается высокой дольше, чем при мощном, коротком всплеске деятельности, таким как спринт.
Это всегда хорошо, когда человек имеет достаточные физические нагрузки в любом возрасте. Однако восстановление после травм мышц и сухожилий с возрастом происходит медленнее. В каком бы возрасте человек не решил улучшить свою физическую форму, важное значение имеет разумный режим тренировок. И тренировки лучше согласовывать со специалистом (инструктором или врачом ЛФК).
Старение

По мере старения мышцы теряют силу и массу, и они становятся слабее. В то время как большинство людей принимают это как естественное следствие возраста – особенно если возраст приличный, тем не менее, невозможность делать то, что было возможно в более молодом возрасте часто приносит дискомфорт. Тем не менее, физические упражнения в любом случае полезны и в пожилом возрасте и безопасные тренировки позволяют увеличить силу мышц. Но время восстановления после травмы гораздо больше в пожилом возрасте,так как происходят инволюционные изменения обмена веществ и увеличивается ломкость костей.
Инфекции
Инфекции и болезни являются одними из самых распространенных причин появления временной мышечной усталости. Это возникает вследствие воспалительных процессов в мышцах. И иногда даже если инфекционное заболевание регрессировало, восстановление мышечной силы может растянуться на продолжительный промежуток времени. Иногда это может вызвать синдром хронической усталости. Любая болезнь с повышением температуры и воспаление мышц может быть триггером синдрома хронической усталости. Однако некоторые заболевания в большей степени могут вызвать этот синдром. Они включают в себя грипп, вирус Эпштейна-Барр, ВИЧ, болезнь Лайма и гепатит С. Другие менее распространенные причины это – туберкулез, малярия, сифилис, полиомиелит и лихорадка Денге.
Беременность
Во время и сразу после беременности, высокий уровень стероидов в крови, в сочетании с дефицитом железа могут вызывать чувство мышечной усталости. Это вполне нормальная реакция мышц на беременность, тем не менее, определенную гимнастику можно и нужно проводить, но значительные физические нагрузки должны быть исключены. Кроме того, у беременных вследствие нарушения биомеханики нередко возникают боли в пояснице.
Хронические заболевания
Многие хронические заболевания вызывают мышечную слабость. В некоторых случаях это связано с сокращением поступления крови и питательных веществ к мышцам.
Заболевания периферических сосудов вызваны сужением артерий, как правило, в связи с отложениями холестерина и провоцируется плохой диетой и курением. Снабжение мышц кровью снижается, и это становится особенно заметно при выполнении физических упражнений, когда кровоток не справляется с потребностями мышц. Боль часто более характерна для заболеваний периферических сосудов, чем мышечная слабость.
Диабет – это заболевание может привести к мышечной слабости и потере физической формы. Высокий уровень сахара в крови ставит мышцы в невыгодное положение, их функционирование нарушается. Кроме того, по мере развития диабета происходит нарушение в структуре периферических нервов (полинейропатия), что в свою очередь ухудшает нормальную иннервацию мышц и приводит к мышечной слабости. Кроме нервов при сахарном диабете происходит повреждение артерий, что также приводит к плохому кровоснабжению мышц и слабости. Заболевания сердца, особенно сердечная недостаточность, могут приводить к нарушению кровоснабжения мышц из-за снижения сократительной способности миокарда и активно работающие мышцы не получают достаточно крови (кислорода и питательных веществ) на пике нагрузки и это может приводить к быстрой утомляемости мышц.
Хронические заболевания легких, такие как хроническая обструктивная болезнь легких (ХОБЛ), приводят к снижению способности организма потреблять кислород. Мышцы требуют быстрой подачи кислорода из крови, особенно при физических нагрузках. Снижение потребления кислорода приводит к мышечной усталости. Со временем хроническое заболевание легких может привести к атрофии мышц, хотя это в основном бывает в запущенных случаях, когда уровень кислорода в крови начинает падать.
Хронические болезни почек могут приводить к нарушению баланса минералов и солей в организме, а также возможно влияние на уровень кальция и витамина D. Болезни почек также вызывают накопление ядовитых веществ (токсинов) в крови, так как нарушение выделительной функции почек уменьшает выделение их из организма. Эти изменения могут приводить как к истинной мышечной слабости, так и мышечной усталости.
Анемия – это недостаток красных кровяных клеток. Причин анемии много, в том числе, плохое питание, потеря крови, беременность, генетические заболевания, инфекции и рак. Это снижает способность крови переносить кислород к мышцам, для чтобы мышцы сокращались полноценно. Анемия часто развивается довольно медленно, так что к моменту диагностики уже отмечается мышечная слабость и одышка.
Заболевания центральной нервной системы
Тревога: общая усталость может быть вызвана тревогой. Это связано с повышенной активностью системы адреналина в организме.
Депрессия: общая усталость также может быть вызвана депрессией.
Тревога и депрессия являются состояниями, которые, как правило, вызывают чувство усталости и « утомляемость», а не истинную слабость.
Хроническая боль – общее влияние на энергетические уровни может привести к мышечной слабости. Как и при тревоге, хроническая боль стимулирует выработку химических веществ (гормонов) в организме, которые реагируют на боль и травмы. Эти химические вещества приводят к возникновению чувства усталости или утомления. При хронической боли может возникнуть и мышечная слабость, так как мышцы не могут быть использованы из-за боли и дискомфорта.
Повреждения мышц при травмах
Существует много факторов приводящих к непосредственному повреждению мышц. Наиболее очевидными являются ранения или травмы, такие как спортивные травмы, растяжения и вывихи. Выполнение упражнений без ” разогрева ” и растяжения мышц является частой причиной повреждения мышц. При любой травме мышц возникает кровотечение из поврежденных мышечных волокон внутри мышцы, а затем отек и воспаление. Это делает мышцы менее сильными, а также болезненными при выполнении движений. Основным симптомом является локальная боль,но в дальнейшем может появиться и слабость.
Медикаменты
Многие лекарства могут вызвать мышечную слабость и повреждение мышц, в результате побочного эффекта или аллергической реакции. Обычно это начинается, как усталость. Но повреждение может прогрессировать, если прием лекарств не прекращается. Чаще всего,такие эффекты дает прием таких лекарств: статины, некоторые антибиотики (включая ципрофлоксацин и пенициллин ) и противовоспалительные обезболивающие (например, напроксен и диклофенак ).
Длительное применение оральных стероидов также вызывает мышечную слабость и атрофию. Это ожидаемый побочный эффект стероидов при длительном применение и поэтому врачи стараются сократить длительность приема стероидов., Менее часто используемые лекарства, которые могут вызвать мышечную слабость и повреждение мышц включают в себя:
- Некоторые кардиологические препараты (например, амиодарон).
- Препараты для химиотерапии.
- Препараты против ВИЧ.
- Интерфероны.
- Лекарства, используемые для лечения повышенной активности щитовидной железы.
Другие вещества.
Длительное употребление алкоголя может привести к слабости мышц плеча и мышц бедра.
Курение может косвенно ослабить мышцы. Курение вызывает сужение артерий, что приводит к болезни периферических сосудов.
Злоупотребление кокаином вызывает заметную мышечную слабость, также как и другие наркотики.
Нарушения сна
Проблемы, которые нарушают или уменьшают длительность сна приводят к мышечной усталости, мышечной утомляемости. Эти нарушения могут включать: бессонница, беспокойство, депрессия, хронические боли, синдром беспокойных ног, сменная работа и наличие маленьких детей, которые не спят ночью.
Другие причины мышечной слабости
Синдром хронической усталости
Это состояние иногда связывают с некоторыми вирусными инфекциями, такими как вирус Эпштейна-Барр и гриппа, но до конца генез этого состояния не изучен. Мышцы не воспаленные, но устают очень быстро. Пациенты часто чувствуют необходимость больших усилий для выполнения мышечной деятельности, которые они ранее выполняли легко.
При синдроме хронической усталости мышцы, не спавшиеся и могут иметь нормальную силу при тестировании. Это обнадеживает, так как это означает, что шансы на выздоровление и полное восстановление функций очень высокие. СХУ также вызывает психологическую усталость при выполнении интеллектуальной деятельности, например, длительное чтение и общение также становится утомительно. У пациентов часто могут проявляться признаки депрессии и нарушения сна.
Фибромиалгия
Это заболевание напоминает по симптоматике синдром хронической усталости. Тем не менее, при фибромиалгии мышцы становятся болезненными при пальпации и очень быстро устают. Мышцы при фибромиалгии не спадаются и сохраняют силу при формальном мышечном тестировании. Пациенты, как правило, больше жалуются на боли, чем усталость или слабость.
Нарушение функции щитовидной железы (гипотиреоз)
При этом состоянии нехватка гормонов щитовидной железы приводит к общей усталости. И если лечение гипотиреоза не проводится, то со временем может развиваться дегенерация мышц и гипотрофия. Такие изменения могут быть серьезными и в некоторых случаях необратимыми. Гипотиреоз является общим заболеванием, но, как правило, при своевременном подборе лечения удается избежать проблем с мышцами.
Недостаток жидкости в организме (дегидратация) и расстройства электролитного баланса.
Проблемы с нормальным балансом солей в организме, в том числе в результате обезвоживания могут вызвать мышечную усталость. Проблемы в мышцах могут быть очень серьезными только в крайних случаях, таких как обезвоживание во время марафона. Мышцы работают хуже, когда существует дисбаланс электролитов в крови.
Заболевания, сопровождающиеся мышечным воспалением
Воспалительные заболевания мышц, как правило, развиваются у пожилых людей и включают в себя как полимиалгию, а также, полимиозит и дерматомиозит. Некоторые из этих состояний хорошо корректируются приемом стероидов ( которые приходится принимать в течение многих месяцев прежде, чем появится лечебный эффект ). К сожалению, уже сами стероиды могут при длительном приеме также могут вызвать потерю мышечной массы и слабость.
Системные воспалительные заболевания, такие СКВ и ревматоидный артрит, нередко являются причиной мышечной слабости. В небольшом проценте случаев ревматоидного артрита, мышечная слабость и усталость могут быть единственными симптомами заболевания в течение значительного времени.
Онкологические заболевания
Рак и другие онкологические заболевания могут привести к прямому повреждению мышц, но наличие рака в любой части тела может также вызвать общую мышечную усталость. В поздних стадиях онкологического заболевания потеря веса тела также приводит к истинной мышечной слабости. Мышечная слабость обычно не первый признак рака и возникает чаще на поздних стадиях онкологии.
Неврологические состояния, приводящие к повреждению мышц.
Заболевания, влияющие на нервы, как правило, приводят к истинной мышечной слабости. Это происходит потому, что если нерв мышечного волокна перестает полноценно работать, мышечное волокно не может сокращаться и в результате отсутствия движений мышца атрофируется. Неврологические заболевания : мышечная слабость может быть вызвана цереброваскулярными заболеваниями, такими как инсульт и кровоизлияния в мозг или повреждениями спинного мозга. Мышцы, которые становятся частично или полностью парализованы теряют нормальную силу и, в конечном счете атрофируются.В некоторых случаях изменения в мышцах значительные и восстановление очень медленное или же функции не удается восстановить.
Заболевания позвоночника: когда нервы повреждены (компримированы на выходе из позвоночника грыжей, протрузией или остеофитом) может появиться мышечная слабость. При компрессии нерва происходит нарушение проводимости и моторные нарушения в зоне иннервации корешка, и мышечная слабость развивается только в мышцах иннервируемых определенными нервами, которые подверглись компрессии
Другие нервные болезни:
Рассеянный склероз – вызван повреждением нервов в головном и спинном мозге и может приводить к внезапному параличу. При рассеянном склерозе возможно частичное восстановление функций при проведении адекватного лечения.
Синдром Гийена-Барре – это пост – вирусное поражение нервов, приводящее к парализации и мышечной слабости или потере мышечной функции от пальцев рук до ног. Это состояние может длиться много месяцев, хотя, как правило, наблюдается полное восстановление функций.
Болезнь Паркинсона: это прогрессирующее заболевание центральной нервной системы, как двигательной сферы, так и интеллектуальной и эмоциональной сферы. В основном, поражает людей в возрасте старше 60 лет и в дополнение к мышечной слабости пациенты с болезнью Паркинсона испытывают тремор и скованность в мышцах. Они часто испытывают трудности в начале движений и при остановке движения, и часто находятся в состоянии депрессии.
Редкие причины мышечной слабости
Генетические заболевания, влияющие на мышцы
Мышечные дистрофии – наследственные заболевания, при которых страдают мышцы, достаточно редко встречаются. Наиболее известным таким заболеванием является мышечная дистрофия Дюшенна. Это заболевание возникает у детей и приводит к постепенной потере мышечной силы.
Некоторые редкие мышечные дистрофии могут дебютировать в зрелом возрасте, в том числе синдром Шарко-Мари – Тута, и синдром Facioscapulohumeral дистрофии. Они также вызывают постепенную потерю мышечной силы и нередко эти состояния могут приводить к инвалидности и прикованности к инвалидной коляске.
Саркоидоз – это редкое заболевание, при котором образуются скопления клеток (гранулемы) в коже, легких и мягких тканях, включая мышцы. Состояние может самостоятельно излечиваться через несколько лет.
Амилоидоз – также редкое заболевание, при котором происходит накопление (депозиты) аномального белка (амилоида) по всему телу, в том числе в мышцах и почках.
Другие редкие причины: прямое повреждение мышц может произойти при редких наследственных заболеваниях обмена веществ. Примеры включают: болезни накопления гликогена и, еще реже, митохондриальные заболевания, которые встречаются, когда энергетические системы внутри мышечных клеток не работают должным образом.
Миотоническая дистрофия – это редкое генетическое заболевание мышц, при котором мышцы быстро устают. Миотоническая дистрофия передаются из поколения в поколение, и, как правило, с каждым следующим поколением проявления заболевания становятся более выраженными.
Болезнь моторных нейронов – это прогрессирующее заболевание нервов, которая затрагивает все части тела. Большинство форм болезни мотонейронов начинается с дистальных отделов конечностей, постепенно охватывая все мышцы тела. Заболевание прогрессирует месяцами или годами и у пациентов быстро развиваются выраженная мышечная слабость и атрофия мышц.
Болезнь мотонейронов, чаще всего, проявляется у мужчин старше 50 лет, но было много заметных исключений из этого правила, в том числе примером может служить известный астрофизик Стивен Хокинг. Существует много различных форм болезни мотонейронов, но успешного лечения пока не удалось разработать.
Миастения: – это редкое заболевание мышц, при котором мышцы быстро устают и требуют длительного времени для восстановления сократительной функции. Нарушение мышечной функции может быть настолько выраженным, что пациенты не могут удерживать даже веки глаз и речь становится невнятной.
Яды – ядовитые вещества также нередко вызывают мышечную слабость и паралич из-за воздействия на нервы. Примерами являются фосфаты и ботулинический токсин. В случае воздействия фосфатов, слабость и паралич могут оказаться стойкими.
Болезнь Аддисона
Болезнь Аддисона это редкое заболевание, проявляющееся гипоактивностью надпочечников, что приводит к нехватке стероидов в крови и нарушению баланса электролитов крови. Заболевание, как правило, развивается постепенно. Пациенты могут обратить внимание на изменение цвета кожи (загара) из-за пигментации кожи. Может быть потеря веса. Мышечная усталость может быть умеренной и часто является ранним симптомом. Болезнь нередко трудно диагностировать и требуются специальные обследования для диагностики этого заболевания. Другие редкие гормональные причины мышечной слабости включают акромегалию ( чрезмерная выработка гормона роста ), гипоактивность гипофиза ( гипопитуитаризм ) и тяжелый дефицит витамина D.
Диагностика мышечной слабости и лечение
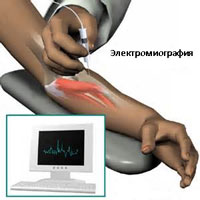
При наличии мышечной слабости необходимо обратиться к врачу, которого в первую очередь будут интересовать ответы на следующие вопросы:
- Как появилась слабость в мышцах и когда?
- Есть ли динамика мышечной слабости, как увеличение, так и снижение?
- Если ли изменение общего самочувствия потеря веса или были ли поездки за границу в последнее время?
- Какие лекарства принимает пациент и были ли проблемы мышцами у кого – то в семье пациента?
Врачу также будет необходимо осмотреть пациента, чтобы определить, какие мышцы подвержены слабости и есть ли у пациента истинная или предполагаемая мышечная слабость. Врач проверит, есть ли признаки того чтобы мышцы стали более мягкими на ощупь (что может быть признаком наличия воспаления) или мышцы устают слишком быстро.
Затем врач должен проверить нервную проводимость для того чтобы определить наличие нарушений проводимости по нервам в мышцы. Кроме того, врачу может потребоваться проверить центральную нервную систему, в том числе баланс и координацию, и, возможно, назначить лабораторные исследования для определения изменения уровня гормонов, электролитов и других показателей.
Если это не позволяет определить причину мышечной слабости, то могут быть назначены и другие методы диагностики:
- Нейрофизиологические исследования (ЭНМГ, ЭМГ).
- Биопсия мышц для определения наличия морфологических изменений в мышцах
- Сканирование тканей с использованием КТ (МСКТ) или МРТ в тех частях тела, которые могут оказывать влияние на мышечную силу и функции.
Совокупность данных истории болезни, симптомов, данных объективного обследования и результатов лабораторных и инструментальных методов исследования позволяет в большинстве случаев выяснить истинную причину мышечной слабости и определить необходимую тактику лечения. В зависимости от того, какой генез мышечной слабости (инфекционный, травматический, неврологический, обменный медикаментозный и т.д.) лечение должно быть патогенетическим. Лечение может быть как консервативным, так и оперативным.
www.dikul.net
Причины слабости в мышцах рук и ног, коленях: головокружение и ломота в суставах без температуры, головокружение и нехватка воздуха
Часто слабость и боль в мышцах рук и ног, коленях воспринимается человеком как первые симптомы простудного заболевания и поднимающейся температуры. Но не всегда подобное состояние вызвано развивающемся ОРВИ или гриппом, а продолжающееся состояние дискомфорта начинает настораживать и беспокоить пациента.
Основными причинами слабости в руках, ногах и головокружения могут стать нарушения опорно-двигательного аппарата. Ущемление позвоночных нервов при деформации позвонка и сдавливании диска приводит к онемению конечностей, головным болям, нервным расстройствам, нарушениям работы внутренних органов и систем. В данной статье рассмотрим, при каких заболеваниях появляются подобные симптомы и объясним, почему важно незамедлительно обратиться к врачу.
Все причины слабости и боли в мышцах
Слабость в мышцах, головокружение и общее ощущение дискомфорта могут причинять человеку массу неудобств и ограничивать нормальное течение жизни.
Причины ломоты в мышцах и суставах без температуры могут быть различны. Чаще всего патологическое состояние врачи связывают с заболеваниями нервной системы, а также костной ткани и суставов.
 Одной из наиболее встречающихся причин является попадание в организм инфекции, поражающей как внутренние органы, так и суставы.
Одной из наиболее встречающихся причин является попадание в организм инфекции, поражающей как внутренние органы, так и суставы.
При этом повышенные нагрузки, стрессы и нервные расстройства могут спровоцировать развитие патологического состояния и негативные симптомы, осложняющие жизнь.
При этом подобные симптомы и проявления могут встречаться как у молодых людей, так и у возрастных.
Нехватка воздуха и головокружение, ощущение, что немеет нога и левая рука могут быть вызваны следующими причинами:
- пищевое отравление. Попадание в организм вредоносных бактерий, вызывающих интоксикацию приводит к дискомфорту, нарушению пищеварения, общему состоянию слабости;
- аутоиммунные заболевания, например, тиреоидит Хасимото или ревматоидный артрит;
- патологические заболевания кровеносной системы — лимфома, лейкоз;
- сердечно-сосудистые болезни;
- заболевания, передающиеся половым путем;
- опухоли и доброкачественные новообразования;
- физические нагрузки, превышающие привычные, а также интенсивные занятия спортом;
- нервное напряжение, стрессы;
- вирусные инфекции — грипп, ОРВИ, ветрянка, краснуха;
- инфекции;
- воспалительные процессы и заболевания — пневмония, бронхит;
- травмы — ушибы, переломы, вывихи;
- укусы клещей и других насекомых;
- сахарный диабет, гипертиреоз.
При этом причинами онемения конечностей могут быть и другие заболевания, которые непосредственно связаны с опорно-двигательным аппаратом и позвоночником.
С какими болезнями это может быть связано
И все же не стоит при отсутствии температуры исключать возможность ОРВИ. Нередко при слабой форме проявления респираторные заболевания протекают без повышения температуры тела, сопровождаясь только катаральными проявлениями: кашлем, насморком, болью в горле.
ОРВИ и грипп необходимо лечить в любом случае и незамедлительно, поскольку ухудшение состояния может привести к развитию осложнений, которые отразятся на сердечно-сосудистой системе.
Также ломота в костях может быть вызвана развивающимися болезнями костной системы и суставов:
 При онемении и боли в руках не стоит исключать возможность заболевания сердца. Следует обратиться к кардиологу для проведения диагностических мероприятий.
При онемении и боли в руках не стоит исключать возможность заболевания сердца. Следует обратиться к кардиологу для проведения диагностических мероприятий.
Нередко причиной головокружения и онемения рук становится шейный остеохондроз, который при деформации позвонков способствует ущемлению нервных окончаний и пережиманию кровеносных сосудов.
Ухудшение кровообращения, насыщения мозга и конечностей кислородом и полезными веществами приводит к патологическим проявлениям, ощущению озноба и недомогания.
Ортопеды часто сталкиваются с вопросом пациентов о том, может ли быть слабость и сонливость при шейном остеохондрозе. Ответ на него положительный. Слабость и онемение конечностей — основные симптомы при остеохондрозе.
Неудобное положение тела во время работы, излишнее нервное напряжение и нагрузка на мышцы шейно-воротниковой зоны может также привести к защемлению нервных волокон, что спровоцирует дискомфортное состояние.
При этом человек испытывает регулярную усталость, быстрое переутомление, ноющие боли в области шеи и плеч, а также резко реагирует на изменения погоды головными болями и общей слабостью.
Когда и к какому врачу обращаться
 Любое отклонение от нормального состояния, недомогание и болевые ощущения в конечностях должны стать сигналом о том, что в организме не все в порядке.
Любое отклонение от нормального состояния, недомогание и болевые ощущения в конечностях должны стать сигналом о том, что в организме не все в порядке.
Если ощущение недомогания проявилось единожды, связано с действительно активной и неожиданной нагрузкой как на мышцы, так и на нервную систему, то обращение к врачу может оказаться преждевременным.
Следует на протяжении некоторого времени понаблюдать за своим состоянием и отметить какие-либо негативные изменения или их отсутствие.
Если ломота в теле, слабость в коленях при ходьбе, головокружения проявляются часто и сопровождаются болью в суставах, то следует посетить хирурга или ортопеда.
Если общее недомогание сопровождается насморком и болью в горле, то лечением должен заниматься врач-терапевт, который при необходимости также может выписать направление к профильному специалисту, например, отоларингологу.
СОВЕТ! Когда человек на протяжении долгого времени испытывает недомогание, усталость, головные боли и головокружение, то посещение терапевта необходимо для получения направления к профильному специалисту на основании жалоб. Это могут быть невролог, инфекционист, эндокринолог, онколог или ревматолог.
Лечение
 Для того, чтобы специалист мог назначить курс лечения, необходимо пройти ряд диагностических процедур, которые помогут определить причину проявляющихся симптомов и поставить диагноз.
Для того, чтобы специалист мог назначить курс лечения, необходимо пройти ряд диагностических процедур, которые помогут определить причину проявляющихся симптомов и поставить диагноз.
Клинические исследования крови и мочи помогут определить наличие или отсутствие патологии крови, а также выявить аллергические или воспалительные процессы.
Биохимические анализ крови дает информацию об уровне микроэлементов и обменном процессе в организме.
Для оценки костей и суставов применяется рентгенография, а для выявления воспалительного процесса в тканях применяют компьютерную и магнитно-резонансную томографию и УЗИ. Электрокардиография помогает определить возможные проблемы с сердцем.
Лечение подбирается только исходя из результатов диагностики и только после постановки окончательного диагноза, поскольку в некоторых ситуациях лечение одной болезни может ухудшить состояние и способствовать развитию другой патологии.
 Многие задаются вопросом, как лечить онемение руки при остеохондрозе шейного отдела. Не всегда общие клинические проявления являются явными, поэтому заниматься самолечением не стоит.
Многие задаются вопросом, как лечить онемение руки при остеохондрозе шейного отдела. Не всегда общие клинические проявления являются явными, поэтому заниматься самолечением не стоит.
Нужно обратиться к специалисту для получения точного диагноза и назначений.
Для облегчения состояния используется медикаментозная терапия.
Наиболее распространено применение препаратов, обладающих противовоспалительным действием нестероидного типа: Индометацин, Нурофен.
Витаминный комплекс может быть назначен для общего поддержания тонуса и устранения авитаминоза. Наиболее популярными считаются Дуовит и комплекс Кальций Д3.
Народная медицина
Еще до обращения к специалисту многие принимают решение о самостоятельном лечении, поскольку ожидание в городских поликлиниках не всегда приводит к ожидаемому результату, а общая слабость не всегда является причиной для выдачи больничного листа.
Среди самых популярных народных методов для борьбы с болезненностью суставов и мышц можно выделить отвары, настои и компрессы.
Необходимо измельченный корень лопуха залить кипятком и варить на маленьком огне в течение часа. Отвар остудить и процедить. Далее необходимо замочить в полученном средстве марлю и сделать из нее компресс на пораженный участок на ночь для снятия болевых ощущений.
Если болевые ощущения и дискомфорт имеют четко определенные границы, то можно использовать популярное средство — компресс из капустного листа. Свежий лист необходимо отбить и приложить к больному месту на полчаса.
Настой из травы адониса весеннего способствует устранению ломоты. Необходимо залить 10г сухой травы стаканом кипятка и настаивать в течение двух часов. После этого принимать жидкость по столовой ложке перед каждым приемом пищи.
Профилактика
 Профилактика всегда зависит от причины развития заболевания.
Профилактика всегда зависит от причины развития заболевания.
В первую очередь, необходимо придерживаться здорового образа жизни и сбалансированного питания. Организм должен получать из пищи достаточное количество витаминов и минералов.
Физическая активность и регулярное выполнение простых упражнений способствуют избавлению от гиподинамии и являются хорошей профилактикой развития остеохондроза.
Следует избегать стрессов и перенапряжений нервной системы, поскольку нередко проявления дискомфорта связаны именно с неврологическими проблемами.
Заключение
Причин проявления слабости и ощущения общего недомогания может быть множество, но только внимательный контроль за здоровьем, своевременное обращение к специалисту и выполнение всех назначений врача помогут устранить неприятные ощущения, а также вылечить причину их появления.
Здоровый образ жизни является хорошей профилактикой недомоганий, поэтому не стоит им пренебрегать.
revmatolog.org
Синдром хронической усталости › Болезни › ДокторПитер.ру
Еще 200 лет назад врачи столкнулись с состоянием, которое называли по-разному: ипохондрией, неврастенией, «лихорадкой настроения». Термин «синдром хронической усталости» (СХУ) впервые был введен в 1988 году Центром по контролю заболеваний США, когда внезапно увеличилось число пациентов с жалобами на выраженную постоянную усталость, которая проявляется без видимых причин. Западные медики называют ее по-разному: синдром «выгорания», «диванная чума» XXI века, грипп яппи… Хроническое переутомление надо лечить, поскольку оно становится пусковым механизмом для развития серьезных болезней.
Признаки
Синдром хронической усталости – фатиг-синдром (fatigue- усталость, слабость) – проявляется в беспричинной усталости, которую не снимает даже длительный отдых, слабости в мышцах, боли в суставах, забывчивости, бессоннице или сонливости… При этом любое дело, с которым прежде справлялся с легкостью, дается с большим трудом. Если у вас есть 2 из четырех основных симптомов и 6-8 – из десяти дополнительных, можно с уверенностью говорить о том, что вы страдаете СХУ.
Основные симптомы:
- Внезапно возникающая слабость.
- Усталость нарастает и не исчезает после отдыха.
- Работоспособность снижена почти вдвое.
- Других причин или болезней, способных вызывать постоянную усталость, нет
Дополнительные симптомы
- Продолжительная усталость, наиболее выраженная после физических нагрузок, которые прежде переносились легко.
- Субфебрильная температура.
- Частые боли в горле.
- Болезненность в лимфоузлах.
- Мышечная слабость и миалгия (боль в мышцах).
- Расстройство сна (бессонница или, напротив, сонливость).
- Головная боль.
- Мигрирующая артралгия (боль в суставах).
- Невротические расстройства: чувствительность к яркому свету, проблемы со зрением (пятна перед глазами) и с памятью, раздражительность, нерешительность, неспособность сосредоточиться.
- Депрессия.
Некоторые исследователи утверждают, что при СХУ возможны нарушения со стороны желудочно-кишечного тракта, почек, печени и сердца, аллергия и повышенная чувствительность к запахам, лекарству, алкоголю. Человек может резко терять вес или, наоборот, поправляться без нарушения диеты, возникает потливость по ночам, выпадение волос.
Описание
Современная медицина изучает эту болезнь уже более 20 лет, но до сих пор на многие вопросы у нее нет ответов, и что становится причиной СХУ, однозначно никто не может сказать. Разные теории говорят о том, что в его развитии виновны вирусы поражающее иммунную, нервную и мышечную системы человека (вирус Эпштейна-Барр, цитомегаловирус, вирусы простого герпеса I, II, VI типов, вирус Коксаки, гепатит С, энтеровирус, ретровирус), а также генетика, ослабление иммунитета, нарушения психики. Есть данные, на основании которых ученые сделали выводы, что СХУ развивается из-за повышенного образования молочной кислоты в ответ на физическую нагрузку из-за нарушения транспорта кислорода к тканям; из-за снижения числа митохондрий и их дисфункции. Кроме того, считается, что симптомы СХУ могут быть следствием нарушения клеточного метаболизма. Установлена зависимость между уровнем L-карнитина в плазме крови и риском развития СХУ: чем меньше L-карнитина содержится в плазме крови человека, тем ниже его работоспособность и хуже самочувствие. Дефицит магния также играет важную роль в развитии СХУ.
Достоверно установлено, что этот синдром свойственен, прежде всего, горожанам, живущим в напряженном ритме с все возрастающей умственной и психологической нагрузкой. Симптомы СХУ у большинства пациентов проявляются после многолетних периодов переутомления и недосыпания. Не случайно считается, что к этому заболеванию предрасположены трудоголики – хорошо обеспеченные люди в возрасте от 20 до 45 лет, имеющие высшее образование, стремящиеся добиться карьерного роста и преуспевающие в бизнесе. Женщин в группе риска вдвое больше, чем мужчин.
Как известно, существует два вида усталости – физическая и психологическая. Физической усталостью, связанной с работой или спортивными занятиями, утомленное тело сигналит о том, что надо восстановить запас энергии. Она проходит после отдыха и больше полезна, нежели вредна, особенно для людей, ведущих малоподвижный образ жизни. Другое дело – хроническая усталость. При ней человеку психологически сложно заставить себя работать, тело болит, думать не хочется и свет не мил практически всегда. И чаще всего это связано с профессиональной деятельностью, которой мы посвящаем не менее трети суток.
Умственное и психическое напряжение, которое испытывает человек на работе, огромный объем информации, большая ответственность, недостаток времени (из-за чего приходится работать сверхурочно) – все это рано или поздно накапливается и вызывает перенапряжение. Добавьте к этому недостаток физической активности, многочасовую работу за компьютером в неправильной позе и к перенапряжению психологическому присоединяется перенапряжение мышц (шеи, плеч, поясницы). Чаще всего работа диктует нам и неправильный образ жизни, который мы ведем. А степень утомляемости непосредственно зависит от вредных привычек, правильности питания, режима дня…
Если вы довели все же себя до синдрома хронической усталости, то избавление от него займет не месяцы – годы. Считается, что при синдроме хронической усталости нарушается процесс кровообращения, а значит, процесс насыщения крови необходимыми веществами, нарушается деятельность вегетативной нервной системы. Это приводит к головным болям, подъему (снижению) артериального давления, учащению сердцебиения, расстройствам мочеполовой системы, что чревато такими серьезными последствиями, как снижение потенции и даже бесплодие…
Типичные факторы риска для развития СХУ:
- неблагоприятные экологические и гигиенические условия
- воздействия, ослабляющие общую, иммунологическую и нервно-психическую сопротивляемость организма (операция, наркоз, химиотерапия и лучевая терапия, а возможно, и иные типы неионизирующего облучения (компьютеры) и пр.
- частые и длительные стрессы
- напряженная работа;
- недостаточная физическая нагрузка при избыточном неправильном питании;
- отсутствие жизненных перспектив и интереса в жизни.
Сопутствующие патологии и вредные привычки, типичные для страдающих СХУ и оказывающие влияние на ее развитие:
Диагностика
Несмотря на то, что диагноз СХУ признан официальной медициной, многие врачи относятся к нему скептически, тем более что объективной шкалы измерения усталости не существует. Большинство испытывающих названные симптомы ходят по замкнутому кругу. Терапевт назначает анализ крови, выявляет низкий уровень гемоглобина и ставит диагноз «анемия» и рекомендует препараты для восстановления его уровня, психотерапевт поставит диагноз «депрессия» и назначит антидепрессанты, эндокринолог назовет болезнь гипофункцией щитовидной железы, а кардиолог – вегетососудистой дистонией.
О СХУ следует говорить в том случае, если состояние выраженной слабости и другие симптомы беспокоят человека не менее шести месяцев, а тщательное обследование исключило хронические заболевания, которые могут быть причиной постоянной усталости. То есть диагноз может быть поставлен только при исключении следующих заболеваний:
- инфекционных и паразитарных болезней
- заболеваний щитовидной железы, сопровождающиеся гипофункцией
- апноэ
- аутоиммунных заболеваний
- онкологических заболеваний
- гематологических заболеваний
- неврологических заболеваний
- психиатрических заболеваний (депрессии, шизофрении, злоупотребления алкоголем, снотворными или наркотиками)
- отравления тяжелыми металлами, промышленными ядами, последствиями лучевого облучения и химиотерапии
- метаболических миопатий (дефекты энзимов, недостаточность витамина D, витаминов группы В, железа и т.д.)
- медикаментозных миопатий на фоне приема кортикостероидов, анестетиков, клофибрата, аллопуринола, хлорохина, Д-пеницилламина, винкристина и др.).
Проявления хронической усталости, как и собственно синдром (СХУ) часто сопровождают фибромиалгию, СРК (синдром раздраженной кишки), дисфункцию височно-нижнечелюстных суставов. Важно их дифференцировать, чтобы назначить правильное лечение.
Лечение
Быстрых и эффективных способов лечения СХУ не существует, поскольку до сих пор, неизвестна ее основная причина. Основной принцип помощи – симптоматическое лечение. Его обычно начинают с применения препаратов, способствующих улучшению общего состояния пациентов, нормализации сна, восстановлению умственной активности и физической формы.
Поскольку во многом симптомы СХУ схожи с симптомами неврастении, то в первую очередь лучше обратиться к неврологу.
Лечение должно быть комплексным, в него, как правило, включены:
- витаминотерапия – витамины В1, В6, В12 и С, L-карнитин, магний.
- массаж (ежедневный общий массаж всего тела или сегментарный массаж воротниковой зоны), желательно сочетающийся с водными процедурами и лечебной физкультурой
- психотерапия
- иммунокоррекция (назначение лекарственных препаратов)
- назначение по необходимости дневных транквилизаторов, энтеросорбентов, ноотропных препаратов.
Одним из эффективных методов лечения синдрома хронической усталости признано иглоукалывание (акупунктура) – метод воздействия на биологические активные точки с помощью специальных игл. Акупунктура оказывает регуляторное воздействие на весь организм, восстанавливает нарушенные связи между внутренними органами, улучшает работу вегетативной нервной системы, снимает последствия стрессов.
Лучше всего на период лечения отправиться в специализированный санаторий, в котором на протяжении 2-3 недель можно совершать пешие прогулки на природе, пройти курсы ЛФК, массажа, гидротерапии и психотерапии с аутогенной тренировкой.
Образ жизни
Основа избавления от синдрома хронической усталости – отказ от вредных привычек, изменение распорядка дня с обязательным включением в него отдыха и физической нагрузки, прогулок на свежем воздухе. Полезно назначение разгрузочной диетотерапии.
© Доктор Питер
doctorpiter.ru
Боли и слабость в мышцах
Echinacea (Эхинацэя)
Мышечная слабость.
Боль в правом бедре.
Eupatorium perfoliatum (Эупаториум пэрфолиатум)
Нэж: Боль в костях с болезненностью мускулов; чувствительность костей.
Симеонова: Если сильно выражены боль и ломота во всём теле во время гриппа. Утреннее ухудшение.
Fluoricum acidum (Флюорикум ацидум)
Симеонова: Повышает мышечную выносливость у альпинистов при горных восхождениях.
Gelsemium (Гельземиум)
Нэж: Общая тупая боль в мышцах, глубоко гнездящаяся, с прострацией (грипп). Эти боли могут быть внезапными, стреляющими и такими острыми, что могут заставить вскочить.
Полное расслабление и прострация всей мышечной системы с почти полным или полным её параличом. Это состояние начинается постепенно, первым симптомом бывает
ощущение общей усталости. Мускулы отказываются подчиняться воле. Это состояние начинается постепенно.
Юз: Поясничная боль при воспалении поясничных мышц (прострел) С3 попеременно с Rhus toxicodendron, через 2 часа.
Helleborus niger (Геллеборус нигер)
Внезапное расслабление всех мышц.
Мышцы отказываются служить, если пациент не уделяет им повышенного внимания; шатающаяся походка, предметы выпадают из рук.
Сильная стреляющая боль, жжение и тяжесть в бедрах.
Колющая боль в левом бедре.
Hyoscyamus (Гиосциамус)
Нэж: Общее подёргивание всех мышц, спазмы и конвульсии от глаз до пальцев ног.
Kali carbonicum (Кали карбоникум)
Подергивание мышц, ригидность мышц; мышечная атония; больные легко переутомляются.
Стреляющая боль в мышцах.
Слабость в мышцах шеи.
Симеонова: Слабость мышц.
Magnesium carbonicum (Магнэзиум карбоникум)
Симеонова: Боль в области правого плеча (дельтовидной мышцы).
Muriaticum acidum (Муриатикум ацидум)
Рвущая и спазматическая тянущая боль в бедрах.
Нетвердая походка из-за слабости в бедрах.
Тянущее напряжение в икрах.
Natrium muriaticum (Натриум муриатикум)
Симеонова: Слабость мышц.
Nux moschata (Нукс мошата)
Симеонова: Боль в левой плечевой мышце.
Nux vomica (Нукс вомика)
Напряжение и контурирование мышц шеи, с болью в них, словно они стали короче.
Одностороннее напряжение мышц шеи с поворотом головы («прострел»), хуже по утрам или после еды, а также от прикосновения.
Отечность мышц предплечий с болью, словно после ожога
Стягивающая боль и спазмы в икрах; хуже ночью, вечером, после полуночи или утром в постели.
Onosmodium (Оносмодиум)
Мышцы не слушаются.
Болезненность, разбитость в пояснице.
Ощущение утомления в нижней части спины.
Слабость в ногах; вечером при ходьбе, с пошатыванием.
Phytolacca (Фитолякка)
Нэж: Боль в костях с болезненностью мускулов; чувствительность костей. Боль и тугоподвижность мышц, едва может двигаться без стона; ощущение болезненности везде —
от головы до стопы.
Симеонова: Пациент жалуется, что у него “всё болит” или “все мышцы устали” и оказались чувствительными к самому лёгкому прикосновению. Малейшее движение болезненно.
Боли ощущаются не только в мышцах, но и глубже, в надкостнице. В мышцах ощущается болезненная тугоподвижность. Больной утомлён, подавлен и измождён.
Plumbum (Плюмбум)
Симеонова: При мышечной атрофии.
Ranunculus bulbosus (Ранункулюс бульбозус)
Симеонова: Если боли в мышцах (как и в суставах) изменяются в зависимости от атмосферных явлений.
Больные мышцы и нервные стволы не переносят ни малейшего давления в этой области.
Rhus toxicodendron (Рус токсикодэндрон)
Нэж: Тугоподвижность и болезненность мышц. Они могут быть ревматическими и могут быть вызваны напряжением, подниманием тяжестей и всякого рода напряжённой
мускульной работой, а может быть вызвана воздействием сырого воздуха. Боль при первом движении после покоя.
Болезненность во всех мышцах, успокаивающаяся во время движения, ощущение тугоподвижности при начале первого движения.
Юз: Поясничная боль при воспалении поясничных мышц (прострел) С3 попеременно с Gelsemin, через 2 часа.
Ruta (Рута)
Нэж: Цилиарные мышцы: их напряжение вызывает боль в глазах.
Rododendron (Рододэндрон)
Симеонова: Боли в мышцах. Боль в области правого плеча (дельтовидной мышцы). Если боли в мышцах (как и в суставах) изменяются в зависимости от атмосферных явлений.
Боли появляются в сырую и грозовую погоду.
Sanguinaria (Сангвинария)
Симеонова: Боль в области правого плеча (дельтовидной мышцы). Больной не может поднять руку, хотя сустав не вовлечён.
Sepia (Сепия)
Симеонова: Мышцы слабы.
Sulphur (Сульфур)
Мышечная слабость, особенно в коленях и руках, а также в ногах, неустойчивая походка.
Боль, словно от ушиба, и тянущая, разрывающая боль в конечностях (в коже, мышцах и суставах, распространяющаяся сверху вниз).
Спастическая боль в мышцах конечностей при движении.
Острая, дергающая (разрывающая) боль, стреляющая боль в мышцах рук, кистей, пальцев, а также в плечах, в основном ночью в постели.
Болезненное утомление и паралитическая слабость в ногах.
Taraxacum (Тараксакум)
Конечности хорошо двигаются, но снижение мышечной силы препятствует движению.
Ощущение, будто конечности связаны или ослаблены.
Давящая боль в левой икре.
Дергающая боль в правой икре, которая быстро прекращается при пальпации.
Veratrum (Вэратрум)
Юз: Воспаление мышц грудобрюшной преграды.
Zincum (Цинкум)
Нэж: Подёргивание отдельных мышц во всём теле.
gomos.org
Усталость и слабость мышц – Medside.ru
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Булимия
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Е] Еюноскопия
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Люмбальная пункция
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фолиевая кислота
- [Х] Химиотерапия .. Хоспис
- [Ц] Цветовой показатель крови .. Цианоз
- [Ш] Штамм
- [Э] Эвтаназия .. Эстрогены
- [Я] Яд .. Язва желудка
medside.ru
Постоянная усталость? Апатия и слабость в мышцах? Осторожно, возможно у вас фибромиалгия
Постоянная работа, какие-то дела, встречи и обязанности, которые неожиданно свалились на ваши плечи просто потому, что одна из сотрудниц в вашем офисе ушла, к примеру, в декрет, могут стать причиной не только неспокойного сна, но и проблем, куда более серьезных.
Фибромиалгия – это довольно распространенный спектр заболеваний в нынешнем веке, поэтому необходимо заранее знать, с чем вы столкнулись. Сегодня мы подготовили для вас несколько советов о том, как распознать фибромиалгию и начать ее незамедлительное лечение.
1. Переутомление
Вы устаете все время? Возможно, вы ощущали, что, проснувшись, вам трудно сконцентрироваться и работать? Наверное, вы пробовали хорошенько выспаться, но ничего не получалось. Переутомление является одним из основных симптомов фибромиалгии, хронического расстройства, которое вызывается боль и ломоту в теле, а также апатию. Общая слабость и боль, связанные с фибромиалгией, также могут вызывать нарушение сна, и именно из-за этого вы просыпаетесь «разбитым» на следующий день. Помимо этого, вышеперечисленные симптомы могут быть синдромом хронической усталости, который необходимо диагностировать как можно скорее, а не игнорировать, откладывая все в «долгий ящик».
2. Повышенная чувствительность
Проблемы с чувствительностью также может быть признаком фибромиалгии. Даже привычная ранее одежда может доставлять определенный дискомфорт телу. Вполне вероятно, что могут появиться даже раздражения на разных участках кожи. К примеру, если вы слегка зацепите рукой стол, то боль не пройдет через пятнадцать – двадцать минут, она будет длиться часами, и при этом место удара будет пульсировать. Никогда не игнорируйте такие симптомы!
3. Боли в суставах
Многие люди, которые страдают фибромиалгией, говорят, что самая распространенная боль – это боль в суставах. Стоит заметить, что боль возникает без какой-либо причины и не бывает следствием ушиба. Как распознать, что это именно боли, связанные с этим хроническим расстройством? Все достаточно просто. Если вы покупаете в аптеке безрецептурное обезболивающее, но оно вам не помогает от слова «совсем», то это именно фибромиалгия.
4. Проблемы с кишечником
Синдром раздраженного кишечника или IBS тесно связан с фибромиалгией. Понос, позывы опорожнить кишечник, которые невозможны удовлетворить из-за сильного сжатия мышц толстой кишки – все это потенциальные признаки фибромиалгии. Даже если вы можете приписать эти проблемы другим, по вашему мнению, вероятным причинам, то не стоит сразу откидывать вариант с фибромиалгией. Вполне вероятно, что именно это хроническое расстройство и является виновником ваших проблем с кишечным трактом.
5. Головные боли
Если у вас наблюдаются головные боли, которые настолько сильны, что вы испытываете чувство тошноты, которое заканчивается рвотой, то данные симптомы также могут быть вызваны фибромиалгией. Обязательно обратитесь к врачу! Не нужно пережидать!
6. Температурная чувствительность
У страдающих этим хроническим расстройством людей часто наблюдается повышенная чувствительность к температуре. Когда температура резко падает, человек ощущает это сильнее других. Если вам всегда холоднее, чем окружающим, то это может быть болезнь Рейно, которая характеризуется тем, что у больного холодеют дистальные отделы конечностей, или же фибромиалгия.
7. Невыносимая боль при менструации
Именно женщины подвержены этому хроническому расстройству больше, чем мужчины. Примерно восемьдесят процентов женщин, которые приходят в кабинет к врачу-гинекологу, уходят от него с таким диагнозом. Конечно, болезненные месячные могут возникать по разным причинам, но не стоит отметать и фибромиалгию. Рассмотрите все варианты и обязательно не запускайте!
8. Проблемы с концентрацией
Если вы ощущаете, что не можете сконцентрироваться на работе, или же чувствуете, что ваши мысли окутывает пелена, из-за чего вы не можете собрать их в кучу, то это также свидетельствует о том, что у вас может быть фибромиалгия. Такое состояние в основном бывает вызвано недостатком сна или стрессом. Обязательно проконсультируйтесь с врачом по поводу вашего самочувствия.
В заключении хотелось бы добавить, что вышеперечисленная информация является исключительно ознакомительной. В обязательном порядке посетите вашего лечащего врача! Только он может поставить вам правильный диагноз и выписать нужное лечение.
источник
Если вам понравился пост, пожалуйста, поделитесь ими со своими друзьями! 🙂
Мой мир
Вконтакте
Одноклассники
musthaveforyou.mediasole.ru



















 Острый или хронический характер боли может быть при разных видах тендинит.
Острый или хронический характер боли может быть при разных видах тендинит. На приеме врач должен осмотреть больное сочленение во время движения.
На приеме врач должен осмотреть больное сочленение во время движения. Препараты могут назначаться в форме таблеток.
Препараты могут назначаться в форме таблеток. Больному полезно делать круговые движения плечами.
Больному полезно делать круговые движения плечами.














 Если у женщины болит копчик после родов, на это может быть несколько причин:
Если у женщины болит копчик после родов, на это может быть несколько причин:
 Если причины боли заключаются в вывихе копчиковой кости, врач должен вправить его через прямую кишку.
Если причины боли заключаются в вывихе копчиковой кости, врач должен вправить его через прямую кишку. Если причиной болей в копчике является защемление седалищного нерва, облегчить состояние поможет настойка на основе жгучего перца. Она поможет активизировать кровообращение в больном месте. Для этого следует взять марлю, смочить ее в лекарстве, слегка отжать и приложить к копчику на 2 часа.
Если причиной болей в копчике является защемление седалищного нерва, облегчить состояние поможет настойка на основе жгучего перца. Она поможет активизировать кровообращение в больном месте. Для этого следует взять марлю, смочить ее в лекарстве, слегка отжать и приложить к копчику на 2 часа.


























 Загрузка…
Загрузка… Более того, игнорирование симптомов может привести к осложнениям – появлению артроза стопы, бурсита и даже остеохондроза. Многие считают, что избавиться от «шишек» можно лишь хирургическим путем, но на самом деле правильно подобранные упражнения от косточек на ногах могут быть очень эффективными, если болезнь у вас не запущена.
Более того, игнорирование симптомов может привести к осложнениям – появлению артроза стопы, бурсита и даже остеохондроза. Многие считают, что избавиться от «шишек» можно лишь хирургическим путем, но на самом деле правильно подобранные упражнения от косточек на ногах могут быть очень эффективными, если болезнь у вас не запущена.















 Позвоночник человека — это основа тела. Также он ассоциируется со внутренним стержнем, на котором держится вся жизнь.
Позвоночник человека — это основа тела. Также он ассоциируется со внутренним стержнем, на котором держится вся жизнь. Поясница является отражением отношения индивида к его жизни. Если он всем доволен, уверенно идет к своей цели, то проблемы со спиной ему незнакомы.
Поясница является отражением отношения индивида к его жизни. Если он всем доволен, уверенно идет к своей цели, то проблемы со спиной ему незнакомы.
 Это препараты, уменьшающие тревожность и страх. Основные действия лекарств: седативное, миорелаксантное, противосудорожное.
Это препараты, уменьшающие тревожность и страх. Основные действия лекарств: седативное, миорелаксантное, противосудорожное.







 Грудью мы прокладываем дорогу в будущее, а за спиной оставляем прошлое. Когда это прошлое полно неисцеленных и неотпущенных душевных травм, боли, гнева, то у человека запускается психосоматика: болит спина, поясница.
Грудью мы прокладываем дорогу в будущее, а за спиной оставляем прошлое. Когда это прошлое полно неисцеленных и неотпущенных душевных травм, боли, гнева, то у человека запускается психосоматика: болит спина, поясница. Новая германская медицина рассматривает любую болезнь как специальную биологическую программу, которая запускается в организме человека в ответ на резкий конфликт в его психике. Так тело адаптируется к новым, постконфликтным условиям существования. Что приводит к психосоматике боли в спине или пояснице? Конфликты самообесценивания, тотальные или локальные. То есть, самобичевание по типу “я хуже всех”, либо “я ощущаю себя несостоятельным в чем-то конкретном”. Обратите внимание на привычные ругательства “ты такой-сякой» (неумеха, растеряха, неряха или что похуже), которые или вы адресуете кому-то, или они летят в вашу сторону. Подобные обращения к личности грозят неприятностями со спиной.
Новая германская медицина рассматривает любую болезнь как специальную биологическую программу, которая запускается в организме человека в ответ на резкий конфликт в его психике. Так тело адаптируется к новым, постконфликтным условиям существования. Что приводит к психосоматике боли в спине или пояснице? Конфликты самообесценивания, тотальные или локальные. То есть, самобичевание по типу “я хуже всех”, либо “я ощущаю себя несостоятельным в чем-то конкретном”. Обратите внимание на привычные ругательства “ты такой-сякой» (неумеха, растеряха, неряха или что похуже), которые или вы адресуете кому-то, или они летят в вашу сторону. Подобные обращения к личности грозят неприятностями со спиной.
 С помощью Духовной Интеграционики, вы научитесь входить в состояние безусловной любви и гармонии, ясно видеть причины конфликтов и исцелять их. Освободившаяся энергия станет вашим ресурсом, который направится на выздоровление тела. Болезнь, как специальная биологическая программа, перестанет существовать; файл, который запускал психосоматику, исчезнет. Таким же образом можно исцелять и отношения, и любые ситуации. Духовная Интеграционика делает человека целостным, восстанавливает связь души и тела.
С помощью Духовной Интеграционики, вы научитесь входить в состояние безусловной любви и гармонии, ясно видеть причины конфликтов и исцелять их. Освободившаяся энергия станет вашим ресурсом, который направится на выздоровление тела. Болезнь, как специальная биологическая программа, перестанет существовать; файл, который запускал психосоматику, исчезнет. Таким же образом можно исцелять и отношения, и любые ситуации. Духовная Интеграционика делает человека целостным, восстанавливает связь души и тела.


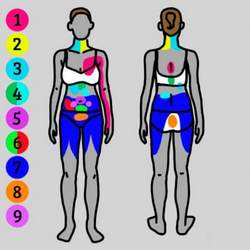 Здоровье
Здоровье 











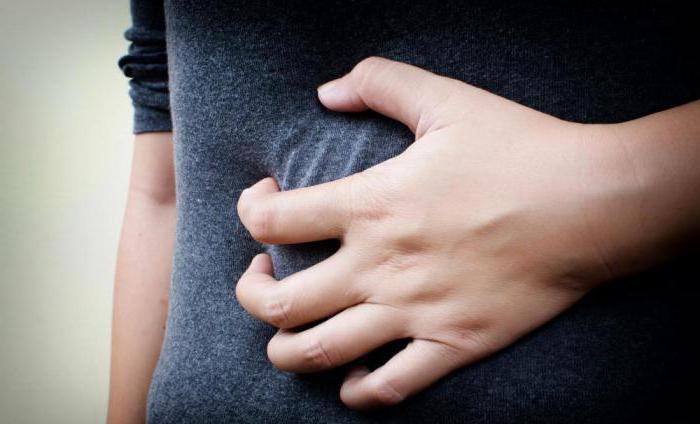





















 Почему болит спина при наклоне вперед? Это один из распространенных вопросов, который слышат травматологи и невропатологи. Причём разобраться в причинах данного явления быстро не получится, так как этот симптом характерен для самых разных заболеваний.
Почему болит спина при наклоне вперед? Это один из распространенных вопросов, который слышат травматологи и невропатологи. Причём разобраться в причинах данного явления быстро не получится, так как этот симптом характерен для самых разных заболеваний. Если болит спина в пояснице при наклоне, то это не обязательно вызвано болезнями позвоночника. Нередко такое проявление имеют онкологические заболевания внутренних органов, особенно лёгких или сердца.
Если болит спина в пояснице при наклоне, то это не обязательно вызвано болезнями позвоночника. Нередко такое проявление имеют онкологические заболевания внутренних органов, особенно лёгких или сердца.



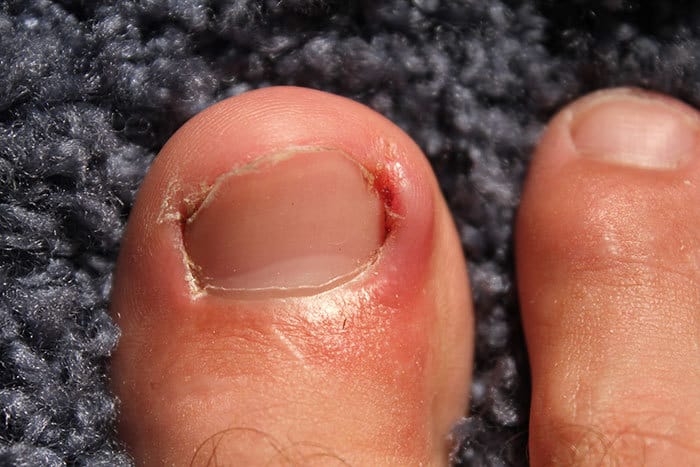




 Неприятные ощущения в ногах могут быть вызваны патологиями ногтя большого пальца. Особенно это касается женщин, которые любят носить сдавливающую, неудобную обувь на высоком каблуке.
Неприятные ощущения в ногах могут быть вызваны патологиями ногтя большого пальца. Особенно это касается женщин, которые любят носить сдавливающую, неудобную обувь на высоком каблуке. Самыми распространенными травмами большого пальца с вовлечением ногтевой пластины являются:
Самыми распространенными травмами большого пальца с вовлечением ногтевой пластины являются:
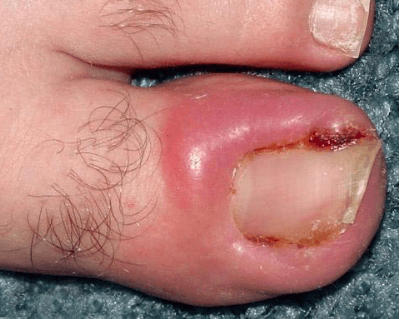 Вросший ноготь появляется тогда, когда человек носит узкую обувь и край ногтя находится в предельной близости к мягким тканям. При механическом воздействии ногтевая пластина постепенно деформируется, а сам ноготь начинает врастать в мягкую ткань. Последняя при длительном раздражении травмируется.
Вросший ноготь появляется тогда, когда человек носит узкую обувь и край ногтя находится в предельной близости к мягким тканям. При механическом воздействии ногтевая пластина постепенно деформируется, а сам ноготь начинает врастать в мягкую ткань. Последняя при длительном раздражении травмируется.
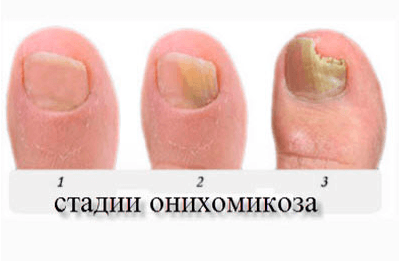 Микотические поражения ногтевой пластины связаны с попаданием грибковой микрофлоры в ноготь. Этому могут предшествовать такие факторы, как:
Микотические поражения ногтевой пластины связаны с попаданием грибковой микрофлоры в ноготь. Этому могут предшествовать такие факторы, как: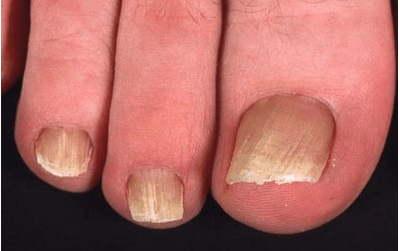 Вырабатываемые им продукты жизнедеятельности делают ногтевую пластину рыхлой, что приводит к частому лому ногтя, его пожелтению и растрескиванию.
Вырабатываемые им продукты жизнедеятельности делают ногтевую пластину рыхлой, что приводит к частому лому ногтя, его пожелтению и растрескиванию.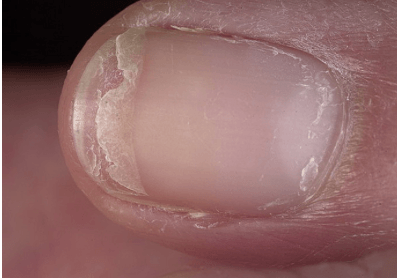 В том случае, когда целостность ногтя повреждена, а количество патогенных бактерий превышает допустимые нормы, микробы могут проникать под ноготь, провоцируя развитие воспалительного процесса. В результате поражается ногтевая пластина, замедляется рост ногтя, он становится более ломким и утолщается. Процесс может протекать в двух формах:
В том случае, когда целостность ногтя повреждена, а количество патогенных бактерий превышает допустимые нормы, микробы могут проникать под ноготь, провоцируя развитие воспалительного процесса. В результате поражается ногтевая пластина, замедляется рост ногтя, он становится более ломким и утолщается. Процесс может протекать в двух формах: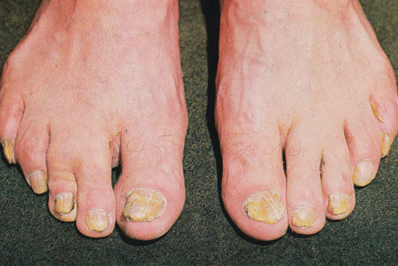 Это грибковое заболевание способно поражать не только ноготь, но и кожные покровы стопы. Кожа покрывается белым или желтоватым плотным налетом, который приводит к растрескиванию и сухости кожи. Пораженный ноготь приобретает насыщенный желтый цвет, в несколько раз уплотняется, а также заметно возвышается над поверхностью большого пальца. Обладая повышенной вирулентностью, рубромикоз передается от больного человека к здоровому через бытовой контакт и зараженные предметы.
Это грибковое заболевание способно поражать не только ноготь, но и кожные покровы стопы. Кожа покрывается белым или желтоватым плотным налетом, который приводит к растрескиванию и сухости кожи. Пораженный ноготь приобретает насыщенный желтый цвет, в несколько раз уплотняется, а также заметно возвышается над поверхностью большого пальца. Обладая повышенной вирулентностью, рубромикоз передается от больного человека к здоровому через бытовой контакт и зараженные предметы.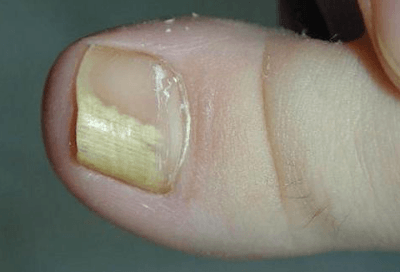 Грибы рода Кандида поражают не только слизистые оболочки, они также способны оседать на ногтях, транспортируясь по всему организму вместе с кровью. В группу риска попадают те люди, которые постоянно контактируют с водной средой или имеют повышенную потливость ног. Также этим заболеванием страдают любители сладкого, которые злоупотребляют им.
Грибы рода Кандида поражают не только слизистые оболочки, они также способны оседать на ногтях, транспортируясь по всему организму вместе с кровью. В группу риска попадают те люди, которые постоянно контактируют с водной средой или имеют повышенную потливость ног. Также этим заболеванием страдают любители сладкого, которые злоупотребляют им.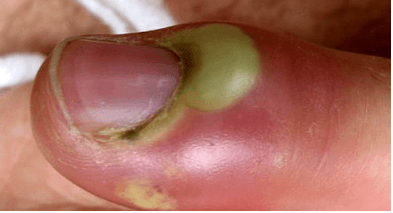 Панариций это такое заболевание, которое определяется наличием гнойного воспалительного процесса. Причина его развития заключается в попадании патогенных микроорганизмов в мягкие ткани, где они активно развиваются, провоцируя увеличение температуры, отечность, боль и выделение гноя. Провоцируют панариций такие бактерии, как:
Панариций это такое заболевание, которое определяется наличием гнойного воспалительного процесса. Причина его развития заключается в попадании патогенных микроорганизмов в мягкие ткани, где они активно развиваются, провоцируя увеличение температуры, отечность, боль и выделение гноя. Провоцируют панариций такие бактерии, как: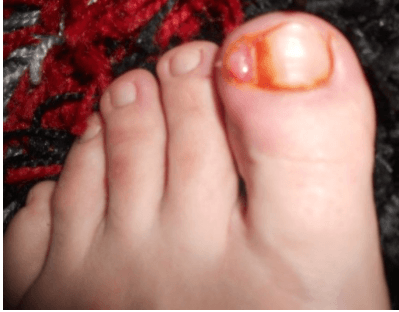 Вид боли
Вид боли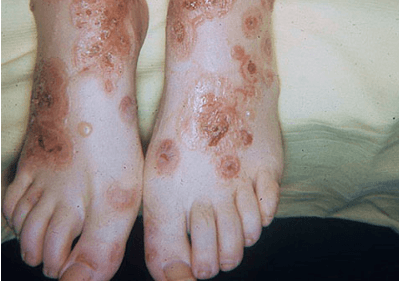 Стригущий лишай получил свое название из-за последствий, которые он оставляет после себя на коже. Провоцируется дерматофитами – группой бактерий, которая живет на кожных покровах каждого человека. Масштабный воспалительный процесс начинается в том случае, когда дерматофиты беспрепятственно проникают вглубь кожных покровов через поры мягких тканей.
Стригущий лишай получил свое название из-за последствий, которые он оставляет после себя на коже. Провоцируется дерматофитами – группой бактерий, которая живет на кожных покровах каждого человека. Масштабный воспалительный процесс начинается в том случае, когда дерматофиты беспрепятственно проникают вглубь кожных покровов через поры мягких тканей.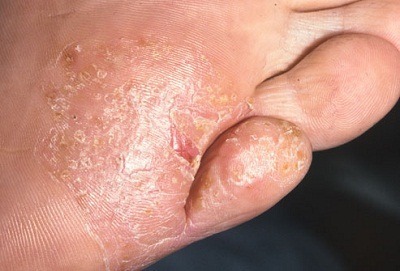 Это заболевание определяется наличием умеренного воспалительного процесса кожных покровов стоп, реже ногтей. Вызвано грибками рода эпидермофитон. Передается при бытовом контакте. Протекает преимущественно в хронической форме с возможностью рецидива в летнее время года.
Это заболевание определяется наличием умеренного воспалительного процесса кожных покровов стоп, реже ногтей. Вызвано грибками рода эпидермофитон. Передается при бытовом контакте. Протекает преимущественно в хронической форме с возможностью рецидива в летнее время года.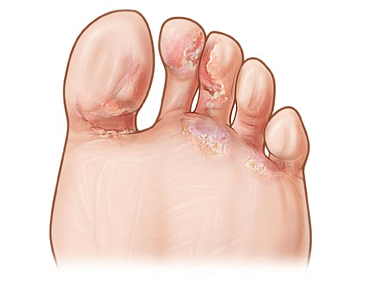 Вид боли
Вид боли Эта патология является врожденной, возникает при неправильном внутриутробном развитии, когда ногтевая пластина в два раза короче ногтевого ложа. При этом ноготь плохо растет, а отрастающая его часть быстро деформируется и ломается.
Эта патология является врожденной, возникает при неправильном внутриутробном развитии, когда ногтевая пластина в два раза короче ногтевого ложа. При этом ноготь плохо растет, а отрастающая его часть быстро деформируется и ломается.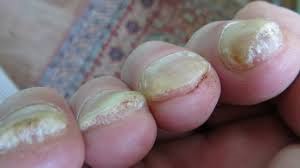 Это заболевание имеет схожие проявления с грибком ногтей, но отличается природой своего происхождения. Онихауксис определяется значительным утолщением ногтевой пластины, при котором ноготь становится очень твердым, что не позволяет его состригать. Причины патологии кроются в нарушении обменных процессов, чему способствуют такие патологии, как:
Это заболевание имеет схожие проявления с грибком ногтей, но отличается природой своего происхождения. Онихауксис определяется значительным утолщением ногтевой пластины, при котором ноготь становится очень твердым, что не позволяет его состригать. Причины патологии кроются в нарушении обменных процессов, чему способствуют такие патологии, как: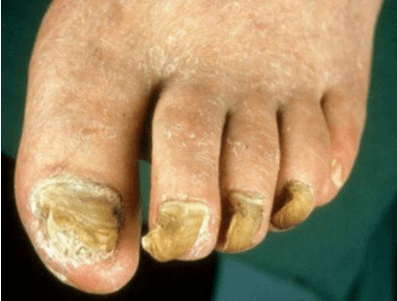 При этом заболевании значительно деформируется ногтевая пластина: вытягивается, утолщается и закручивается. Ноготь становится внешне похож на когти хищных птиц. Данная патология имеет массу причин, но чаще всего проявляется при:
При этом заболевании значительно деформируется ногтевая пластина: вытягивается, утолщается и закручивается. Ноготь становится внешне похож на когти хищных птиц. Данная патология имеет массу причин, но чаще всего проявляется при: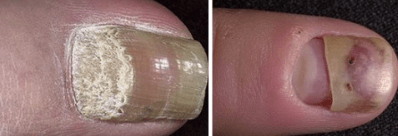 Заболевание ногтевой пластины, при котором последняя отделяется от ногтевого ложа в стремительном порядке. Предшествуют патологии такие факторы риска, как:
Заболевание ногтевой пластины, при котором последняя отделяется от ногтевого ложа в стремительном порядке. Предшествуют патологии такие факторы риска, как: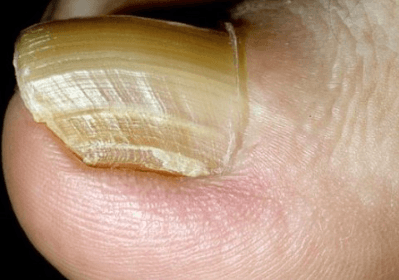 Эта патология собирательная, поскольку включает сразу несколько признаков:
Эта патология собирательная, поскольку включает сразу несколько признаков: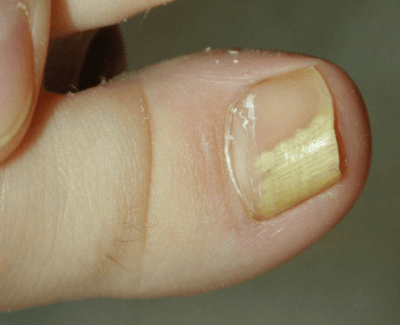 Эта болезнь определяется отслоением ногтя из ногтевого ложа по причине отсутствия питания. Развивается этот процесс на фоне продолжительной интоксикации вредными веществами.
Эта болезнь определяется отслоением ногтя из ногтевого ложа по причине отсутствия питания. Развивается этот процесс на фоне продолжительной интоксикации вредными веществами. Не стоит откладывать поход к врачу, если:
Не стоит откладывать поход к врачу, если: Прохладные ванночки с ромашкой и липой снизят интенсивность воспалительного процесса, а массаж поможет увеличить приток крови к пальцу. При сильных болях, что свойственно вывиху или перелому, первая помощь заключается в иммобилизации поврежденного пальца. Для купирования острой боли можно воспользоваться анальгетиками: Темпалгин, Баралгин, Пенталгин, Миг, Седалгин.
Прохладные ванночки с ромашкой и липой снизят интенсивность воспалительного процесса, а массаж поможет увеличить приток крови к пальцу. При сильных болях, что свойственно вывиху или перелому, первая помощь заключается в иммобилизации поврежденного пальца. Для купирования острой боли можно воспользоваться анальгетиками: Темпалгин, Баралгин, Пенталгин, Миг, Седалгин.












 Существует несколько причин, по которым болят ногти на больших пальцах ног:
Существует несколько причин, по которым болят ногти на больших пальцах ног: Причинами недуга могут быть грибковые, бактериальные и инфекционные заболевания, таки как:
Причинами недуга могут быть грибковые, бактериальные и инфекционные заболевания, таки как: Что делать, когда болит ноготь на ноге?
Что делать, когда болит ноготь на ноге?





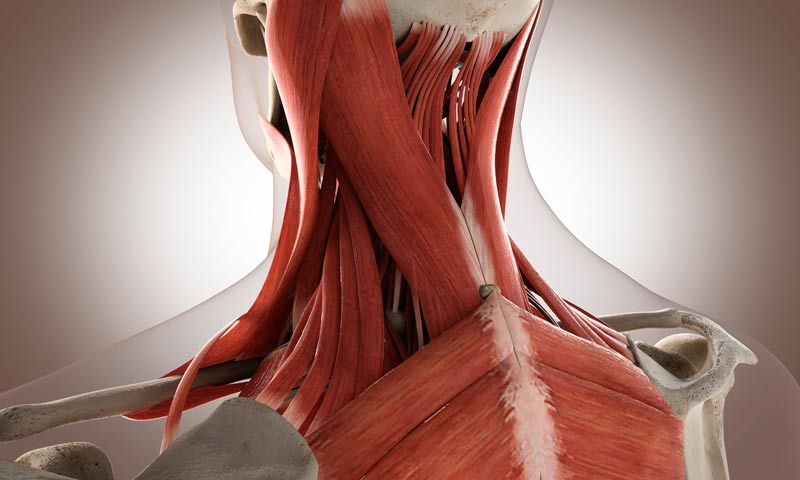


.jpeg)






.jpg)






