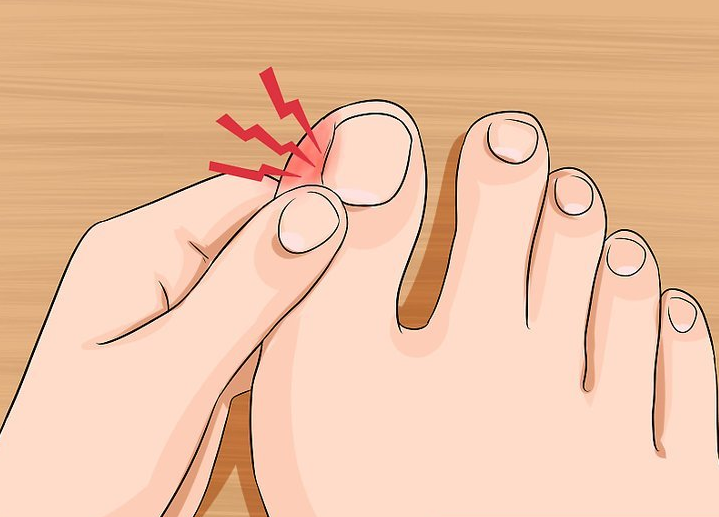
Почему болят пальцы ног и как лечить: Артрит пальцев рук и ног: симптомы, лечение, фото. Лечение подагрического артрита большого пальца ноги
Тугоподвижный палец – что делать, если у вас болит большой палец стопы?
Что такое тугоподвижный палец
Тугоподвижный палец – это артроз большого пальца стопы. По мере разрушения суставного хряща подвижность пальца постепенно уменьшается. Результатом длительно существующего воспаления может стать полная неподвижность сустава (анкилоз).
Тугоподвижный палец: причины и факторы риска
Разрушение суставного хряща происходит между первой плюсневой костью и проксимальной фалангой большого пальца. Почему у одних людей развивается заболевание, а у других нет, точно неизвестно. Возможными причинами артроза большого пальца стопы являются наследственные факторы, травмы, воспаление, чрезмерные нагрузки и деформации. Иногда тугоподвижность является осложнением подагры.
Следующие факторы могут внести вклад в появление и прогрессирование артроза первого пальца стопы:
- Неподходящая, тесная обувь
- Деформация стопы
- Плоско-вальгусная стопа
- Неправильная или чрезмерная нагрузка, например, нарушения походки или избыточный вес
- Переломы костей и воспаление мягких тканей.

- Подагра
Как распознать артроз большого пальца стопы
Совокупность следующих симптомов может указывать на артроз большого пальца стопы:
- Боль в суставе большого пальца стопы при ходьбе
- Тугоподвижность большого пальца стопы
- Опухший и покрасневший сустав большого пальца стопы
- Используемая обувь становится тесной
- Обострение симптомов в холодную погоду
- Дискомфорт в коленных и тазобедренных суставах из-за перенапряжения
Лечение артроза большого пальца стопы
Лечение начинается с правильного диагноза. Для постановки диагноза врач тщательно расспрашивает пациента об истории болезни и жалобах. Также он выполняет осмотр, пальпацию и рентген большого пальца.
Целью лечения является замедление прогрессирования заболевания, уменьшение выраженности симптомов и избавление от боли. Врач рекомендует лечение в зависимости от стадии заболевания.
Методы консервативного лечения
Консервативные методы:
- Специальные стельки
- Ортопедическая обувь
- Лечебная физкультура
- Физиотерапия, в т.
 ч. бальнеотерапия (серные и радоновые ванны)
ч. бальнеотерапия (серные и радоновые ванны) - Противовоспалительные и обезболивающие препараты
- Местные инъекции, например, гиалуроновая кислота или кортизон-содержащие препараты
Ортопедические изделия при артрозе первого пальца стопы
 В этом случае частично или полностью восстанавливается биомеханика походки. Это заметно облегчит боль в суставе большого пальца.
В этом случае частично или полностью восстанавливается биомеханика походки. Это заметно облегчит боль в суставе большого пальца.Для пациентов с артрозом первого пальца стопы, которые носят медицинские компрессионные чулки, существуют специальная версия изделия с рельефной зоной для первого пальца.
Оперативное лечение
Если консервативные меры не дают результата или имеет место выраженное изменение сустава, ортопед может рассмотреть возможность операции.
Одним из методов хирургического лечения выраженного артроза первого пальца стопы является артродез – хирургическая иммобилизация пальца. Обездвиживание сустава избавляет пациента от боли. Смежные суставы и ортопедический валик на подошве обуви компенсируют потерю движения.
При нарушении оси пальца артродез может сочетаться с корректирующей остеотомией (рассечение кости с последующим восстановлением ее целостности по физиологической оси).1
Источники
1R. K. Marti, R. J. van Heerwaarden: Osteotomies for posttraumatic deformities. AO-Foundation Publishing. Thieme-Verlag Stuttgart 2008 (ISBN 978-3-13148671-4)
K. Marti, R. J. van Heerwaarden: Osteotomies for posttraumatic deformities. AO-Foundation Publishing. Thieme-Verlag Stuttgart 2008 (ISBN 978-3-13148671-4)
eurocom e.V., Einlagenversorgung, 2. Auflage 2012, Hallux Rigidus. S. 26
Thieme.de, Spiraldynamik-Hallux Rigidus, Online veröffentlicht unter: www.thieme.de/de/gesundheit/spiraldynamik-hallux-rigidus-51958.htm (last access: 18.05.2018)
www.medon.de/uebungen_hallux_rigidus.html (last access: 18.05.2018)
Диагностика и лечение
Наиболее распространенные причины деформаций стопыДеформации стопы
Боль в ногах и проблемы
Анатомия стопы
Стопа — одна из самых сложных частей тела.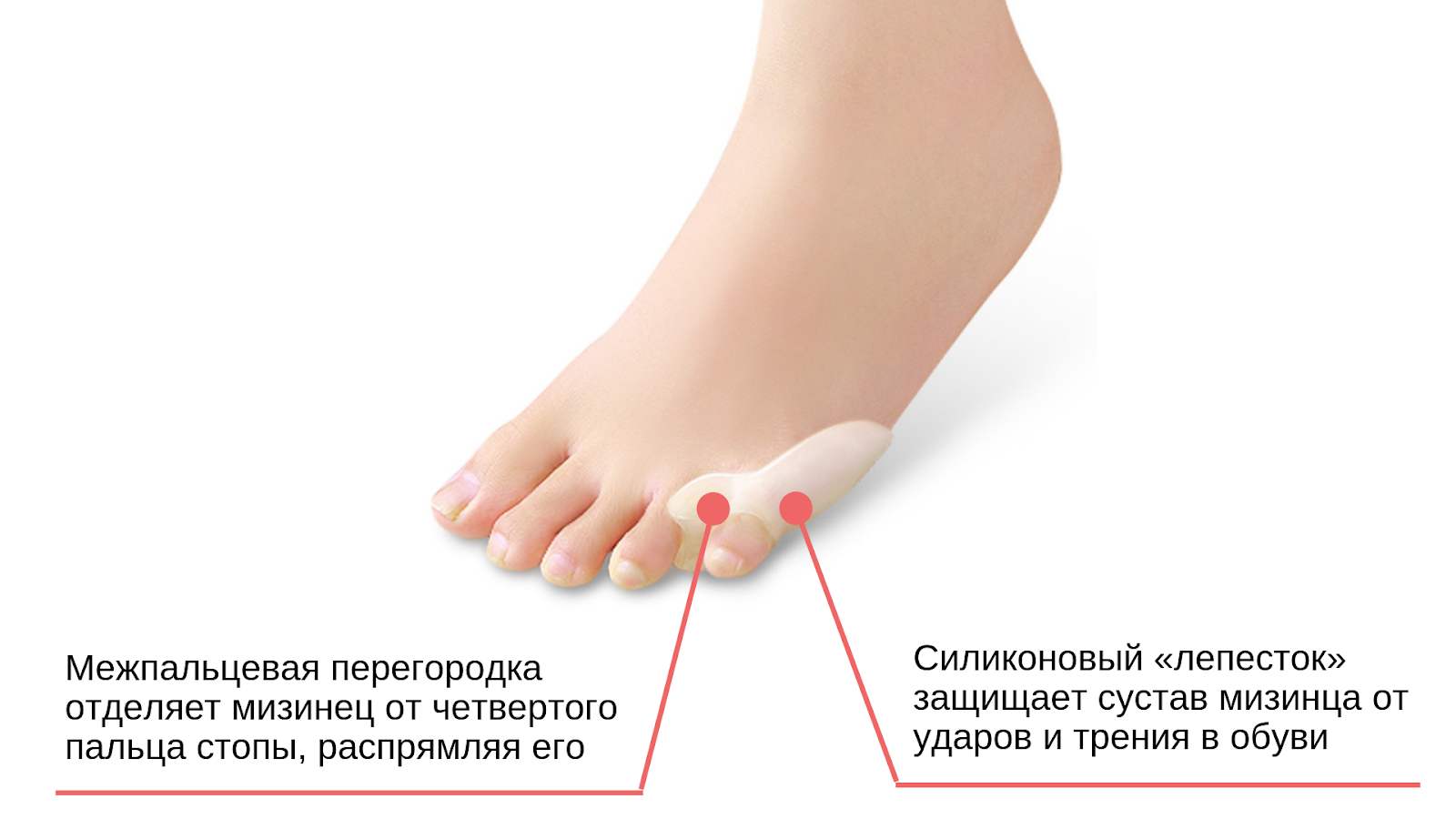 Она состоит из 26 костей, соединенных множеством суставов, мышц, сухожилий и связок. Нога подвержена многим стрессам. Проблемы с ногами могут вызвать боль, воспаление или травму. Эти проблемы могут привести к ограничению движения и мобильности.
Она состоит из 26 костей, соединенных множеством суставов, мышц, сухожилий и связок. Нога подвержена многим стрессам. Проблемы с ногами могут вызвать боль, воспаление или травму. Эти проблемы могут привести к ограничению движения и мобильности.
Каковы различные типы проблем с ногами?
Боль в ногах часто вызвана неправильным функционированием стопы. Плохо прилегающая обувь может ухудшить состояние и, в некоторых случаях, вызвать проблемы с ногами. Туфли, которые хорошо сидят и дают хорошую поддержку, могут предотвратить раздражение суставов стопы и кожи. Есть много типов проблем с ногами, которые затрагивают пятки, пальцы ног, нервы, сухожилия, связки и суставы стопы.
Симптомы проблем с ногами могут выглядеть как другие заболевания и проблемы. Всегда обращайтесь к врачу для постановки диагноза.
Что такое пяточные шпоры?
Пяточная шпора — это рост кости на пяточной кости. Обычно он расположен на нижней стороне пяточной кости, где он прикрепляется к подошвенной фасции, длинной полосе соединительной ткани, идущей от пятки к подушечке стопы. Эта соединительная ткань удерживает дугу вместе и действует как амортизатор во время деятельности. Если подошвенная фасция перегружена бегом, ношением плохо подогнанной обуви или избыточным весом, боль может возникнуть в результате стресса и воспаления ткани, натягивающей кость. Со временем организм строит дополнительную кость в ответ на этот стресс, что приводит к пяточным шпорам. Варианты лечения могут включать в себя:
Эта соединительная ткань удерживает дугу вместе и действует как амортизатор во время деятельности. Если подошвенная фасция перегружена бегом, ношением плохо подогнанной обуви или избыточным весом, боль может возникнуть в результате стресса и воспаления ткани, натягивающей кость. Со временем организм строит дополнительную кость в ответ на этот стресс, что приводит к пяточным шпорам. Варианты лечения могут включать в себя:
• Холодные пакеты
• Противовоспалительные препараты, такие как ибупрофен
• Правильное растяжение и массаж перед активностью
• Правильная обувь, стельки и вставки для обуви
• Инъекции кортикостероидов
• Хирургия (для более тяжелых, длительных состояний)
• Остальное
Что такое мозоли?
Мозоли — желтоватого цвета — наросты кожи, которые развиваются, обычно, на верхушках пальцев ног. Мозоли развиваются из-за злоупотребления или стресса. Часто мозоль развивается там, где палец ноги натирает ботинок или другой палец ноги. Мозоли могут вызвать сильный дискомфорт и боль.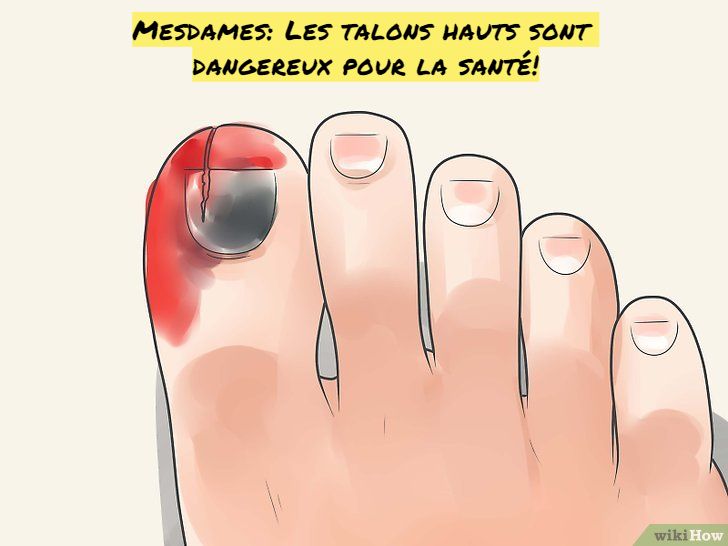 Лечение может включать в себя:
Лечение может включать в себя:
• Обрезку слоев мертвой кожи
• Наложение подушек вокруг зоны мозоли
• Ношение обуви большего размера
• Хирургия
Чтобы избежать развития мозолей, всегда покупайте обувь, которая вам подходит и удобна.
Что такое косточка?
Бурсит представляет собой выступ кости или ткани вокруг сустава. Косточки могут возникать у основания большого пальца ноги и часто возникают, когда сустав испытывает напряжение в течение определенного периода времени. Женщины получают косточки чаще, чем мужчины, потому что носили или носят тугую, заостренную и ограничивающую обувь на высоком каблуке.
Лечение костных тканей может варьироваться в зависимости от боли и деформации. Лечение может включать в себя:
• Ношение удобной, хорошо прилегающей обуви (особенно обуви, которая соответствует форме стопы и не создает зоны давления)
• Хирургия (против боли, а не для косметических целей)
• Применение прокладок в пострадавшем районе
• Лекарства, такие как ибупрофен
Сращенный бугорок, также известный как hallux valgus, развивается на суставе большого пальца, когда кости большого пальца смещаются. Похоже на большую шишку на носке. Большой палец находится под углом ко второму пальцу, а в тяжелых случаях может перекрывать или подтягивать под вторым пальцем. Косточка чаще встречаются у женщин, чем у мужчин из-за обуви с высоким каблуком.
Похоже на большую шишку на носке. Большой палец находится под углом ко второму пальцу, а в тяжелых случаях может перекрывать или подтягивать под вторым пальцем. Косточка чаще встречаются у женщин, чем у мужчин из-за обуви с высоким каблуком.
Что такое неврит Мортона?
Мортоновая неврома — это накопление доброкачественной (нераковой) ткани в нервах, проходящих между длинными костями стопы. Мортоновая неврома возникает, когда две кости натираются и сдавливают нерв между ними. Чаще всего между костями развиваются невромы, ведущие к третьему и четвертому пальцам. Мортоновая неврома часто вызывает отек, неудобство и боль. Если боль становится сильной, это может вызвать покалывание, онемение и жжение в пальцах ног. Обычно это происходит после долгого стояния или ходьбы. Лечение этого состояния может включать отдых или смену обуви, которая не ограничивает ступню. Если проблема не устранена, можно рассмотреть возможность инъекций кортизона или хирургического вмешательства.
Это состояние представляет собой утолщение нервной оболочки, которая окружает нерв в подушечке стопы. Это чаще всего развивается между третьим и четвертым пальцем ноги. Это иногда происходит между вторым и третьим пальцами ноги.
Это чаще всего развивается между третьим и четвертым пальцем ноги. Это иногда происходит между вторым и третьим пальцами ноги.
Что такое молотки?
Молоток — это состояние, при котором палец ноги сгибается, в результате чего средний сустав пораженного пальца ноги высовывается. Обтягивающие ботинки, которые оказывают давление на голени, часто усугубляют это состояние. Часто на этом месте развивается мозоль. Лечение молотков может включать в себя:
• Нанесение подушечки на носок, специально расположенной над костным выступом
• Смена обуви для приспособления к деформированному носку
• Хирургическое удаление
Это состояние является деформацией, при которой палец ноги сгибается вниз в среднем суставе. Скорее всего, затронут второй палец, но эта деформация может возникнуть и у других пальцев. Иногда поражается более одного пальца.
Что такое растяжение связок голеностопного сустава?
Растяжение связок голеностопного сустава — это повреждение связок стопы в голеностопном суставе. Связки — это жесткие полосы эластичной ткани, которые соединяют кости друг с другом. Растяжение голеностопного сустава может произойти, если лодыжка перекатывается, поворачивается или поворачивается за пределы нормального диапазона движения. Растяжение связок голеностопного сустава может быть вызвано неудобным расположением ступней, неровными поверхностями, слабыми мышцами, ослабленными связками или ношением обуви с шипами на пятках. Симптомы растяжения связок будут зависеть от того, насколько сильно растянуты или разорваны связки, но обычно включают отек, боль или синяки. Лечение будет зависеть от тяжести растяжения связок, но может включать в себя:
Связки — это жесткие полосы эластичной ткани, которые соединяют кости друг с другом. Растяжение голеностопного сустава может произойти, если лодыжка перекатывается, поворачивается или поворачивается за пределы нормального диапазона движения. Растяжение связок голеностопного сустава может быть вызвано неудобным расположением ступней, неровными поверхностями, слабыми мышцами, ослабленными связками или ношением обуви с шипами на пятках. Симптомы растяжения связок будут зависеть от того, насколько сильно растянуты или разорваны связки, но обычно включают отек, боль или синяки. Лечение будет зависеть от тяжести растяжения связок, но может включать в себя:
• Отдых лодыжки
• Обертывание голеностопного сустава эластичной повязкой или лентой
• Применение пакета со льдом (для уменьшения воспаления)
• Поднять лодыжку
• Нестероидные противовоспалительные препараты, такие как ибупрофен, чтобы помочь уменьшить боль и воспаление
• Постепенное возвращение к ходьбе и упражнениям
• Ходьба (для умеренных растяжений)
• Хирургия (при тяжелых вывихах)
• Физиотерапия
Связки представляют собой волокнистые, эластичные полосы ткани, которые соединяют и стабилизируют кости. Растяжение связок голеностопного сустава является распространенной болезненной травмой, которая возникает, когда одна или несколько связок голеностопного сустава растянуты за пределы нормального диапазона движения. Растяжения могут возникнуть в результате внезапных скручиваний, поворотов или движений.
Растяжение связок голеностопного сустава является распространенной болезненной травмой, которая возникает, когда одна или несколько связок голеностопного сустава растянуты за пределы нормального диапазона движения. Растяжения могут возникнуть в результате внезапных скручиваний, поворотов или движений.
Что такое перелом стопы?
Имеем 26 кости в стопе, и почти любая из них может быть сломана. Многие переломы не требуют хирургического вмешательства или даже отливки, так как они заживают самостоятельно с некоторой поддержкой. Когда сломана нога, место перелома обычно болезненное и опухшее. Место перелома будет определять курс лечения, при необходимости, в том числе:
• Переломы голеностопного сустава. Эти переломы могут быть серьезными и требуют немедленной медицинской помощи. Переломы лодыжки обычно требуют гипсовой повязки, а некоторые могут потребовать хирургического вмешательства, если кости слишком отделены или смещены.
• Переломы плюсневой кости. Переломы плюсневой кости, расположенной посередине стопы, часто не требуют гипсовой повязки.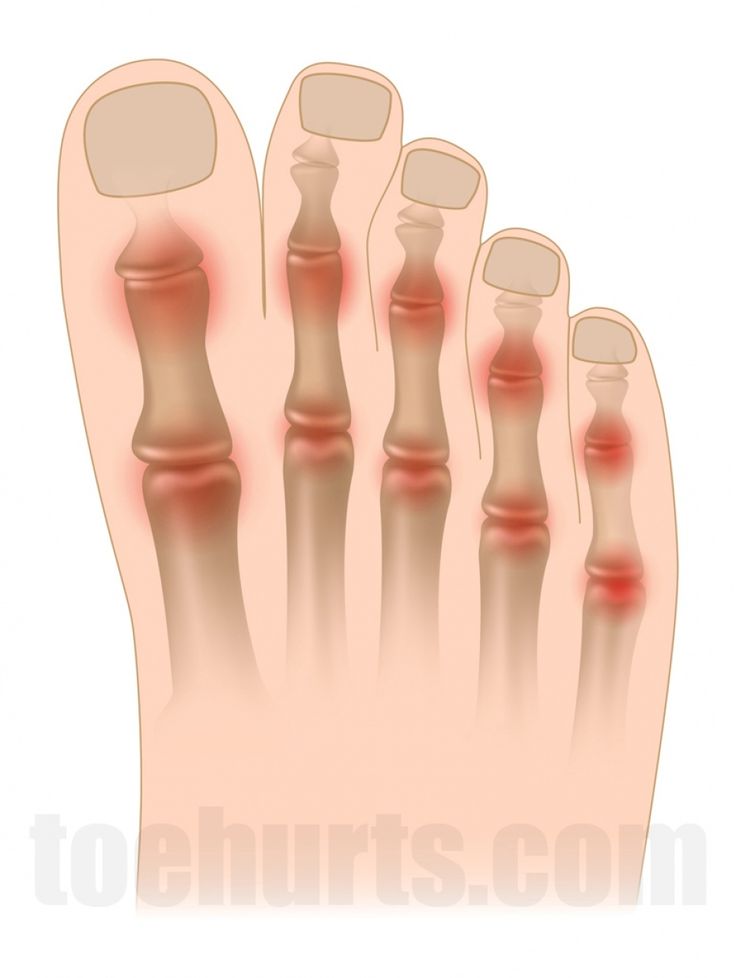 Обувь с жесткой подошвой может быть всем необходимым для поддержки при заживлении стопы. Иногда требуется хирургическое вмешательство для исправления смещенных костей или переломов сегментов.
Обувь с жесткой подошвой может быть всем необходимым для поддержки при заживлении стопы. Иногда требуется хирургическое вмешательство для исправления смещенных костей или переломов сегментов.
• Сесамовидные переломы костей. Сезамоидальные кости представляют собой 2 маленьких круглых кости в конце плюсневой кости большого пальца. Обычно мягкие подошвы могут помочь облегчить боль. Однако иногда сесамовидная кость может быть удалена хирургическим путем.
• Переломы пальцев ног. Переломы пальцев ног обычно заживают с гипсом или без него.
Что такое боль в ногах?
Боль в ногах может ослаблять активный образ жизни. Боль в ногах может иметь множество источников, от переломов и растяжений до повреждения нерва. Ниже перечислены 3 общие области боли в ноге и их причины:
• Боль в подушечке стопы. Боль в подушечке стопы, расположенной на нижней части стопы за пальцами, может быть вызвана повреждением нервов или суставов в этой области. Кроме того, доброкачественный (нераковый) рост, такой как неврома Мортона, может вызвать боль.
Инъекции кортикостероидов и ношение поддерживающих вставок или ортопедической обуви могут помочь облегчить боль. Иногда требуется операция.
• Подошвенный фасциит. Подошвенный фасциит характеризуется сильной болью в пятке стопы, особенно когда вы стоите после отдыха. Это состояние связано с чрезмерным повреждением подошвы стопы и приводит к воспалению фасции, жесткой волокнистой ткани, соединяющей пяточную кость с основанием пальцев.
Подошвенный фасциит чаще встречается у женщин, людей с избыточным весом, людей с профессиями, которым требуется много ходить или стоять на твердых поверхностях, людей с плоскостопием и людей с высокими арками.
Ходьба или бег, особенно с напряженными икроножными мышцами, также могут быть причиной заболевания.
Лечение может включать в себя:
• Остальное
• Приложения со льдом
• Нестероидные противовоспалительные препараты
• Упражнения на растяжку ахиллова сухожилия и подошвенной фасции
Подошвенный фасциит — это раздражение подошвенной фасции.:max_bytes(150000):strip_icc()/low-section-of-woman-with-ankle-pain-sitting-on-bed-1175216118-5b332e39a8984608b716d4267a29648a.jpg) Эта толстая полоса соединительной ткани проходит через нижнюю часть стопы между пальцами и пяткой. Поддерживает естественную арку стопы. Он растягивается и становится натянутым всякий раз, когда нога несет вес.
Эта толстая полоса соединительной ткани проходит через нижнюю часть стопы между пальцами и пяткой. Поддерживает естественную арку стопы. Он растягивается и становится натянутым всякий раз, когда нога несет вес.
• Травма ахиллова сухожилия. Ахиллово сухожилие является самым большим сухожилием в организме человека. Он соединяет икроножную мышцу с пяточной костью. Тем не менее, это сухожилие также является наиболее распространенным местом разрыва или тендинита, воспаление сухожилия из-за чрезмерного использования.
Ахиллесовый тендинит вызван чрезмерным использованием сухожильных и икроножных мышц. Симптомы могут включать легкую боль после тренировки, которая постепенно ухудшается, ригидность, которая исчезает после прогрева сухожилия, и отек. Лечение может включать
• Остальное
• Нестероидные противовоспалительные препараты
• Поддерживающие устройства и / или повязки для мышц и сухожилий
• растягивание
• Массаж
• ультразвук
• Укрепляющие упражнения
• Хирургия
Диабет и сосудистые заболевания
Диабет влияет на нервы и кровеносные сосуды и кровоток по всему телу, включая ноги и ступни. Люди с диабетом должны регулярно проверять свои ноги, чтобы идентифицировать раны или раны на своих ногах, прежде чем возникнут осложнения. Кроме того, они должны будут обратиться к ортопеду, чтобы помочь справиться с диабетическими проблемами стопы.
Люди с диабетом должны регулярно проверять свои ноги, чтобы идентифицировать раны или раны на своих ногах, прежде чем возникнут осложнения. Кроме того, они должны будут обратиться к ортопеду, чтобы помочь справиться с диабетическими проблемами стопы.
Источник: https://www.hopkinsmedicine.org/healthlibrary/conditions/orthopaedic_disorders/foot_pain_and_problems_85,P00914
диагностика и лечение в клинике Красноярска
Плюсы лечения в нашей клинике:
|
Нарушение чувствительности в пальцах ног может сопровождаться покалыванием или жжением, часто появляются трудности при ходьбе. Поводом для обращения в клинику доктора Савяка становится хроническое онемение в нижней конечности. Такое состояние опасно травмами и ранами, которые нельзя почувствовать из-за снижения или полной потери чувствительности. Проблемы с передвижением увеличиваются, а значит, возрастает риск падения.
Причины онемения пальцев стопы
В теле находится сложноорганизованная сеть нервов, отвечающих за чувствительность. Если нерв повреждён, сдавлен или раздражён, связь обрывается, сигналы не поступают. Из-за этого происходит временная или хроническая парестезия. Она вызывается рядом причин:
- протрузия межпозвоночного диска и её осложнение – грыжа;
- повреждение спинного мозга;
- ишиас – боль в спине из-за поражения седалищного нерва;
- остеохондроз поясничного отдела;
- туннельный синдром из-за длительного нахождения в неудобной позе или при однотипной работе;
- артрит.

Потерю чувствительности в пальцах иногда ощущают после фитнеса или занятий спортом. В этих случаях волноваться не стоит: бывает, что нервы зажимаются при физической нагрузке, но это кратковременное состояние.
За помощью врачей незамедлительно нужно обратиться, если онемение стопы сопровождается мышечной слабостью, нарушением координации, потерей чувствительности ещё какой-либо части тела, асимметрией лица и невнятностью речи.
Наиболее эффективное лечение онемения пальцев ног
Коррекция состояния пациентов в клинике вертебрологии доктора Олега Савяка зависит от характера болезни позвоночного столба или суставов, которая вызвала онемение стопы. Обычно терапия включает мануальное воздействие и вытяжение позвоночника, направленные на расслабление зажатых нервных корешков. Используется также артротерапия – авторская мягкая методика без дискомфорта, рывков или ударов.
Закрепить благотворный результат помогают ручной массаж, физиопроцедуры, лечебная гимнастика и приём безопасных поддерживающих препаратов.
Позаботьтесь о своем здоровье вовремя: если вы уже неоднократно замечаете, что пальцы на ногах немеют, обращайтесь на обследование в клинику реабилитации позвоночника доктора Савяка!
ПРИЧИНЫ БОЛИ В СТОПЕ И СУСТАВЕ СТОПЫ
Воспаление ахиллова сухожилия (тендинит) может возникнуть:
- при перегрузках ног, если пройти или пробежать непривычно большое расстояние;
- делая это в некачественной или сношенной спортивной обуви;
- если человек начинает интенсивную физическую нагрузку, не разогрев мышцы ног.
Однако у воспаления ахиллова сухожилия могут быть и более неясные причины. Зачастую причина проблемы не в сухожилии, а, например, в образе жизни – в случае, если человек курит, усиленно употребляет алкоголь, при лишнем весе. Воспаление ахиллова сухожилия также может быть результатом неправильной осанки или различий в анатомии стопы, ноги или колена, в результате чего нагрузка на ноги распределяется неравномерно.
На воспаление ахиллова сухожилия указывают:
- боль и скованность, которые более выражены по утрам и на следующий день после физической активности;
- уплотнение в сухожилии;
- отек, который усиливается в течение дня при нагрузке на ногу.
Если симптомы воспаления не проходят в течение двух-трех дней, необходимо обратиться к травматологу-ортопеду.
Воспаление ахиллова сухожилия лечат с помощью нестероидных противовоспалительных препаратов, различных инъекций и физиотерапии. В отдельных случаях тендинит лечат хирургическим путем.
Если острый тендинит не лечить, воспаление может стать хроническим. При отсутствии лечения воспаления ахиллова сухожилия оно повторяется, что повышает вероятность разрыва сухожилия. Чем дольше не проходит хроническое воспаление ахиллова сухожилия, тем сложнее его лечить.
Разрыв ахиллова сухожилия могут вызвать те же причины, которые вызывают его воспаление. Для момента разрыва сухожилия характерны звук и ощущение, как будто лопнула широкая натянутая резинка. После разрыва ахиллова сухожилия невозможно встать на цыпочки, быстро образуется и усиливается отек, появляется сильная боль. Однако, хотя эти симптомы и являются крайне типичными, они могут указывать и на другие травмы, например, разрыв мышц.
После разрыва ахиллова сухожилия невозможно встать на цыпочки, быстро образуется и усиливается отек, появляется сильная боль. Однако, хотя эти симптомы и являются крайне типичными, они могут указывать и на другие травмы, например, разрыв мышц.
Опыт врачей клиники ORTO свидетельствует о том, что наиболее эффективным и надежным решением в случае разрыва ахиллова сухожилия является его зашивание. Чем дольше откладывать этот процесс, тем больше становится расстояние между концами разорвавшегося сухожилия. Чтобы их соединить, возможно, будет необходимо сделать удлинение сухожилия. После своевременно сделанной операции – в течение первых пяти дней после разрыва – шрам ~ 5 см. При отдалении концов сухожилия нужно делать больший разрез и требуется пластика сухожилия.
Перелом лодыжки. Лодыжка может сломаться при ее неудачном повороте, при падении или ушибе. На перелом лодыжки указывает сразу возникшая острая боль, отек, кровоизлияние, боль усиливается, когда человек ставит ногу и пытается идти, стопа может быть под необычным углом, поскольку в результате травмы образовался вывих.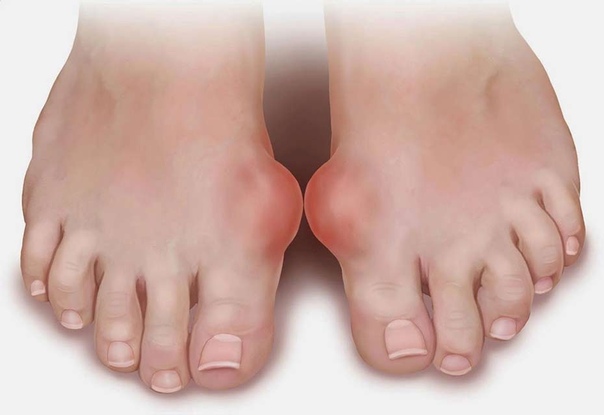 Учитывая, что симптомы, вызванные повреждением связок (вывихом), могут не отличаться от признаков, указывающих на перелом кости, необходимо обратиться к ортопеду-травматологу.
Учитывая, что симптомы, вызванные повреждением связок (вывихом), могут не отличаться от признаков, указывающих на перелом кости, необходимо обратиться к ортопеду-травматологу.
В зависимости от специфики перелома его можно лечить с помощью фиксации гипсовой повязкой. Если перелом сложный и повреждены мягкие ткани, может потребоваться хирургическое лечение.
Вывих лодыжки. Когда человек неудачно ставит ногу, связки стопы неравномерно нагружены. В зависимости от силы, с которой мы выполняем неправильное движение, часть связок рвется. В быту эту травму называют вывихом, а в медицине – повреждением связок стопы. Первый симптом, свидетельствующий о вывихе – это боль, появляющаяся в момент травмы. Боль может сопровождаться отеком и кровоизлиянием. После легких вывихов лодыжки можно ходить, а после более серьезных поставить ногу на землю сложно из-за выраженной боли. Если боль сильная и не уменьшается в течение 48 часов после травмы, следует обратиться к травматологу-ортопеду.
Первая помощь после вывиха: ограничить движения, зафиксировав стопу эластичным бинтом. В течение двух суток следует использовать ледяные компрессы, заворачивая кусочки льда и прикладывая их к опухшему месту на 10-15 минут. Эту процедуру необходимо повторять каждые 3-4 часа. После того, как с момента травмы прошло 48 часов, вместо холодных процедур нужно делать согревающие процедуры и компрессы. Это улучшает кровоснабжение и уменьшает воспаление.
Стопу желательно не нагружать, в случае необходимости принимать обезболивающие препараты. После серьезных растяжений (разрывов нескольких связок), последствия которых чувствуются в течение нескольких месяцев, после консультации с травматологом-ортопедом нужно начать курс физиотерапии для тренировки мышц стопы и восстановления эластичности связок. В домашних условиях нужно делать круговые движения стоп, а также упражнения на растяжение и расслабление.
Боль в пятке – плантарный фасцит вызывают разрывы и воспаление волокнистой ткани соединительной ткани пятки, вызванные перегрузкой соединительной ткани стопы. Воспаление приводит к появлению боли в районе пятки. Эта проблема чаще затрагивает женщин с лишним весом, а также людей, которые большую часть дня проводят стоя. Боль в пятке может появиться и у спортсменов – при нагрузке на ногу во время бега или длительной ходьбе.
Воспаление приводит к появлению боли в районе пятки. Эта проблема чаще затрагивает женщин с лишним весом, а также людей, которые большую часть дня проводят стоя. Боль в пятке может появиться и у спортсменов – при нагрузке на ногу во время бега или длительной ходьбе.
Обычно плантарный фасцит развивается постепенно. Характерна боль утром, когда стопа после сна снова подвергается нагрузке. Боль также появляется при движении после долгого сидения.
Если плантарный фасцит не лечить, он может перейти в хроническую форму. У человека с постоянной болью обычно развивается неправильная походка, что в результате приводит к проблемам в коленях, бедрах и спине.
Для лечения плантарного фасцита травматологи-ортопеды обычно выписывают нестероидные противовоспалительные медикаменты и назначают курс физиотерапии. Цель физиотерапии – обучить пациента особым упражнениям на растяжение связок стопы. Боль в пятке можно уменьшить, сделав инъекцию стероидов. Во время лечения рекомендуется носить удобную обувь и использовать специальные ортопедические вкладыши, которые снимают нагрузку с соединительной ткани стопы. Приблизительно в 90% случаев при таком лечении воспаления боль проходит в течение двух месяцев. В отдельных хронических случаях рекомендуется сделать операцию.
Приблизительно в 90% случаев при таком лечении воспаления боль проходит в течение двух месяцев. В отдельных хронических случаях рекомендуется сделать операцию.
Боль в пятке может также быть вызвана компрессией нервов в области спины, лодыжки или стопы, переломом пяточной кости или хроническими заболеваниями, например, остеоартритом. Поэтому важно выяснить настоящую причину боли в пятке.
Пяточные шпоры – это утолщение пяточной кости (увеличенная масса) в ее нижней части. Обычно такие выросты безболезненны, но в отдельных случаях они могут вызвать боль, особенно при ходьбе, прыжках или беге. Пяточные шпоры образуются в случае перегрузки связок, мышц и волокон стопы, например, если много бегать или прыгать.
Для болезни характерна боль утром, когда человек снова нагружает ногу после сна. Боль также появляется при движении после долгого сидения.
Для лечения пяточных шпор травматологи-ортопеды обычно выписывают нестероидные противовоспалительные медикаменты и назначают курс физиотерапии.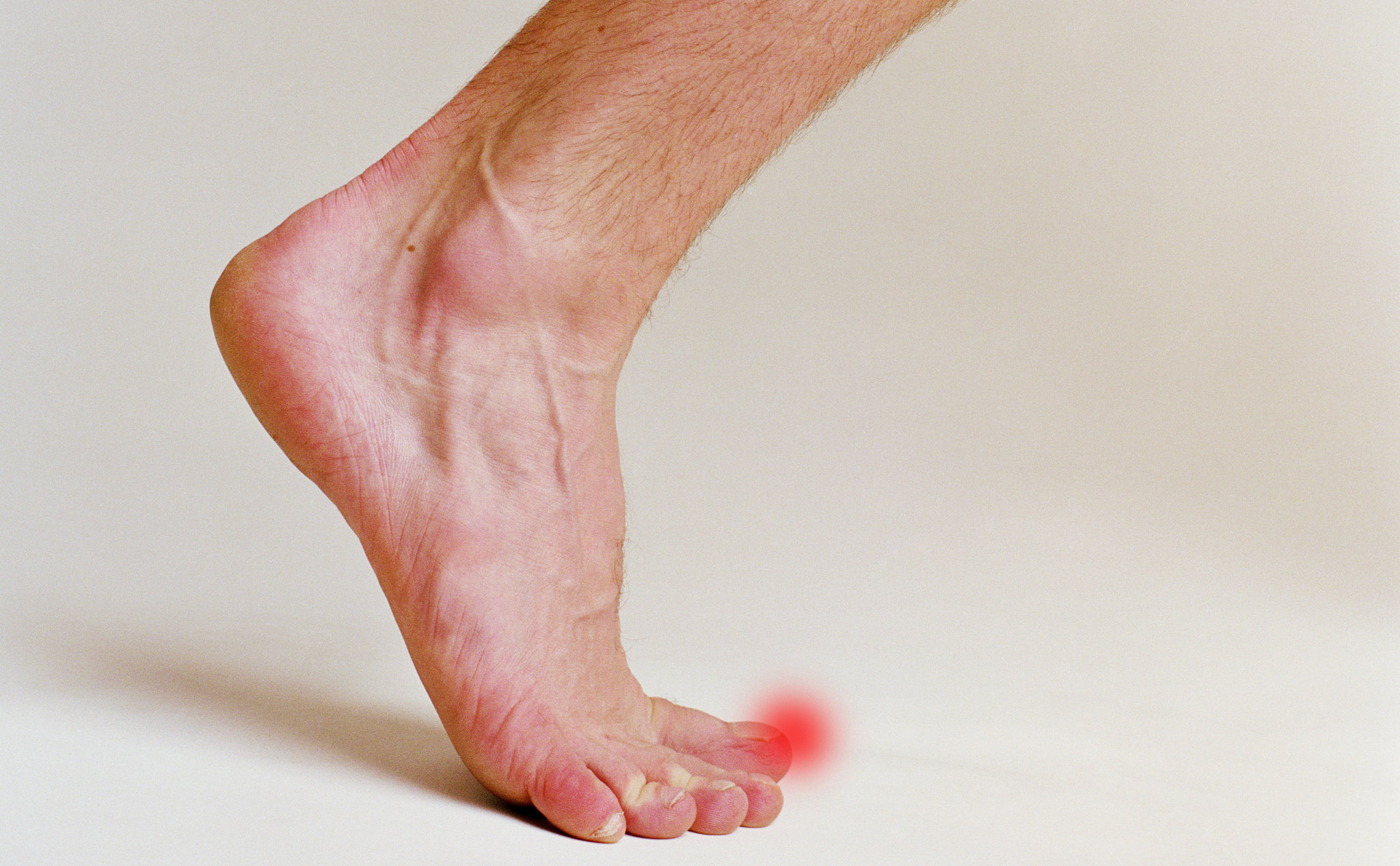 Цель физиотерапии – обучить пациента особым упражнениям на растяжение связок стопы. Боль в пятке можно уменьшить, сделав инъекцию стероидов. Во время лечения рекомендуется носить удобную обувь и использовать специальные ортопедические вкладыши, которые снимают нагрузку с соединительной ткани пятки.
Цель физиотерапии – обучить пациента особым упражнениям на растяжение связок стопы. Боль в пятке можно уменьшить, сделав инъекцию стероидов. Во время лечения рекомендуется носить удобную обувь и использовать специальные ортопедические вкладыши, которые снимают нагрузку с соединительной ткани пятки.
Если эффективные результаты лечения не были достигнуты в течение 9-12 месяцев, рекомендуется сделать операцию.
Остеоартрит сустава стопы – это дегенеративное заболевание тазобедренного сустава, которое связано с общим старением организма и обычно наблюдается у людей после 50 лет. Остеоартрит может быть вызван ранее полученным переломом сустава стопы или другой травмой. При износе суставных хрящей уменьшается их способность эффективно защищать кости суставов от прямого соприкосновения друг с другом. В результате возникает боль и воспаление. Признаки, которые могут указывать на остеоартрит: отек, скованность, боль. Постепенно к этим симптомам присоединяется деформация сустава стопы, уменьшается подвижность сустава и возникают трудности при ходьбе.
Интенсивность симптомов может меняться, иногда возникает ощущение полного выздоровления, а временами – очень выраженные нарушения.
Остеоартрит не проходит, однако можно ограничить развитие этого заболевания и максимально улучшить качество жизни. Для этого необходимо заботиться о своем весе, под наблюдением физиотерапевта изучить и регулярно делать комплекс упражнений для укрепления связок и мышц лодыжки, беречь сустав стопы от большой нагрузки, а также принимать противовоспалительные и обезболивающие препараты после консультации врача. Остеоартрит лечат также хирургическим путем – круг возможностей включает в себя артроскопические операции (чтобы удалить части хряща сустава, воспалившиеся ткани и шпоры (остеофиты)), а также эндопротезирование сустава стопы.
Жесткий палец (hallux rigidus) – это последствия остеоартрита. Жесткий палец вызывает боль в суставе большого пальца ноги. Боль усиливается при ходьбе. Наблюдается скованность в суставе пальца и ограничения движения. Это заболевание чаще развивается у людей с деформированной анатомией стопы, а также после травм стопы.
Это заболевание чаще развивается у людей с деформированной анатомией стопы, а также после травм стопы.
Остеоартрит не проходит, однако можно ограничить развитие этого заболевания и максимально улучшить качество жизни.
Чтобы уменьшить нарушения, вызванные жестким пальцем, врачи обычно выписывают нестероидные противовоспалительные и обезболивающие препараты, а также предлагают сделать инъекцию стероидов в болезненный сустав пальца. Во время лечения рекомендуется носить удобную обувь и использовать специальные ортопедические вкладыши, которые снимают нагрузку с сустава большого пальца.
Жесткий палец лечат и хирургическим путем – круг возможностей включает в себя чистку сустава, эндопротезирование сустава большого пальца или закрытие сустава.
Неврому Мортона вызывает неправильная нагрузка стопы, например, длительное ношение туфлей с узким носом. Симптомы невромы Мортона: резкая, внезапная боль в подушечках стоп возле 3 и 4 или 4 и 5 пальцев. Симптомы вызваны утолщением нерва в районе 3 и 4 или 4 и 5 пальцев ноги в нижней части стопы. При увеличении объема нерва на него начинают давить расположенные рядом ткани. В результате может возникнуть боль и воспаление.
Симптомы вызваны утолщением нерва в районе 3 и 4 или 4 и 5 пальцев ноги в нижней части стопы. При увеличении объема нерва на него начинают давить расположенные рядом ткани. В результате может возникнуть боль и воспаление.
Чтобы уменьшить нарушения, вызванные невромой Мортона, врачи обычно выписывают нестероидные противовоспалительные и обезболивающие препараты, а также предлагают сделать инъекцию стероидов для быстрого снятия боли. Во время лечения рекомендуется носить удобную обувь и использовать специальные ортопедические вкладыши, которые снимают нагрузку с подушечек стопы.
Неврому Мортона лечат и хирургическим путем, удаляя утолщенный нерв. В отдельных случаях неврому можно успешно лечить с помощью радиочастоты (сжигая утолщенный нерв с помощью специального инструмента).
Halux valgus или деформация первой плюсневой кости – внутренняя кость стопы (первая плюсневая кость) выдвигается наружу. Обычно ее называют ростом косточки и люди часто представляют себе этот процесс как увеличение кости.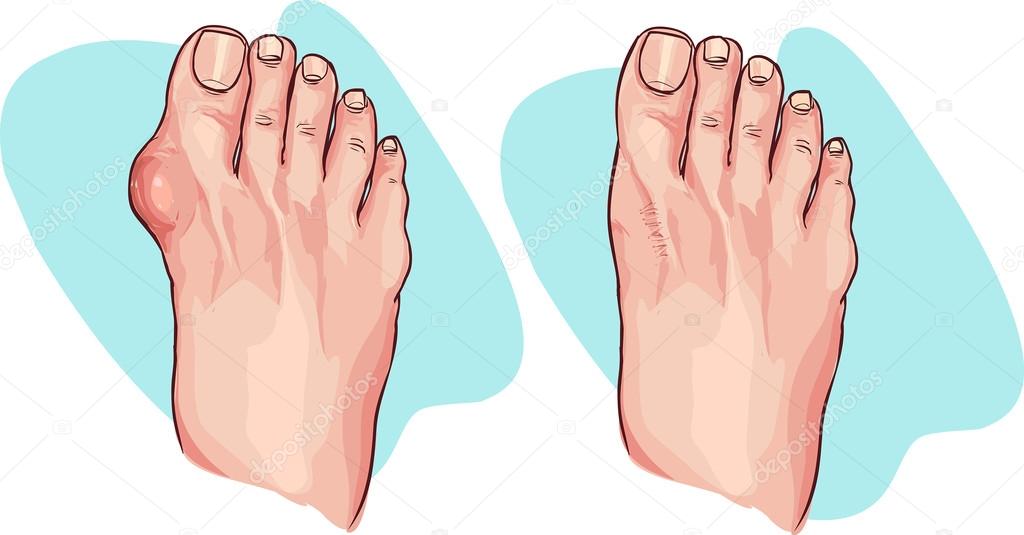 На самом деле кость не растет. Но вместо того, чтобы находиться вертикально по отношению к большому пальцу ноги, кость начинает двигаться наружу. Чем больше прогрессирует такое выдвижение кости, тем больше меняются соотношения с расположенными рядом костями, в результате чего второй палец стопы может находиться не рядом, а над большим пальцем.
На самом деле кость не растет. Но вместо того, чтобы находиться вертикально по отношению к большому пальцу ноги, кость начинает двигаться наружу. Чем больше прогрессирует такое выдвижение кости, тем больше меняются соотношения с расположенными рядом костями, в результате чего второй палец стопы может находиться не рядом, а над большим пальцем.
Halux valgus провоцирует регулярное ношение туфель на высоком каблуке, а также естественный процесс старения человека. При выборе такой обуви стопа не нагружена равномерно, и пальцам стопы приходится выдерживать усиленную нагрузку. Это заболевание также часто развивается одновременно с плоскостопием. Выдвижение внутренней кости стопы наружу может также быть вызвано эндокринными заболеваниями, остеопорозом или генетической предрасположенностью.
Деформация кости происходит медленно, и при этом заболевании нужно выбирать и носить удобную, подходящую обувь. Воспаление косточки лечат нестероидными противовоспалительными препаратами. Если деформация становится такой выраженной, что трудно носить обувь, а кость регулярно воспаляется и болит, решением станет операция.
Если деформация становится такой выраженной, что трудно носить обувь, а кость регулярно воспаляется и болит, решением станет операция.
Плоскостопие может появиться и прогрессировать как у детей, так и у взрослых. Главная задача подъема стопы (продольного свода стопы) – обеспечить равновесие тела и амортизацию при ходьбе. Чем меньше подъем, тем большую нагрузку приходится выдерживать нашему двигательному аппарату – ногам, суставам, позвоночнику. Последствием выраженного плоскостопия может быть боль в ногах, коленях, бедрах, крестце и спине.
Признаки плоскостопия: увеличение размера стопы, как в ширину, так и в длину, стаптывание обуви вдоль всего внутреннего края, боль и усталость в стопах после долгой прогулки или физической нагрузки.
Если во время консультации травматолог-ортопед не обнаружил серьезной деформации, а у человека нет жалоб на частую, доставляющую неудобства боль, состояние стопы можно улучшить, если выбирать удобную и качественную обувь, изучить под руководством физиотерапевта и регулярно выполнять специальные упражнения, цель которых – укрепить связки и мышцы стопы.
Плоскостопие можно лечить хирургическим путем, имплантируя между костями стопы специальный винт, который в дальнейшем обеспечит правильный изгиб свода стопы. Главное показание для операции на костях стопы – боль и нарушения при ходьбе, а не эстетические соображения.
Вросшие ногти на ногах являются распространенной проблемой, когда края ногтей врастают в мягкие ткани. Это вызывает боль, покраснение, отек и воспаление. Эта проблема чаще всего затрагивает ноготь на большом пальце ноги. Рекомендуется обратиться к травматологу-ортопеду, если эта проблема повторяется и доставляет неудобства. Врастанию ногтей на пальцах ног способствует обувь с узким носом, привычка обрезать ногти слишком коротко, вырезая их уголки, а также травма ногтя.
Воспаление, которое образуется при врастании ногтей на ногах в мягкие ткани, может вызвать воспаление кости большого пальца и привести к серьезной инфекции кости.
Для уменьшения вызванного вросшим ногтем дискомфорта врач может освободить часть вросшего ногтя, поместив между ногтем и кожей небольшую шину.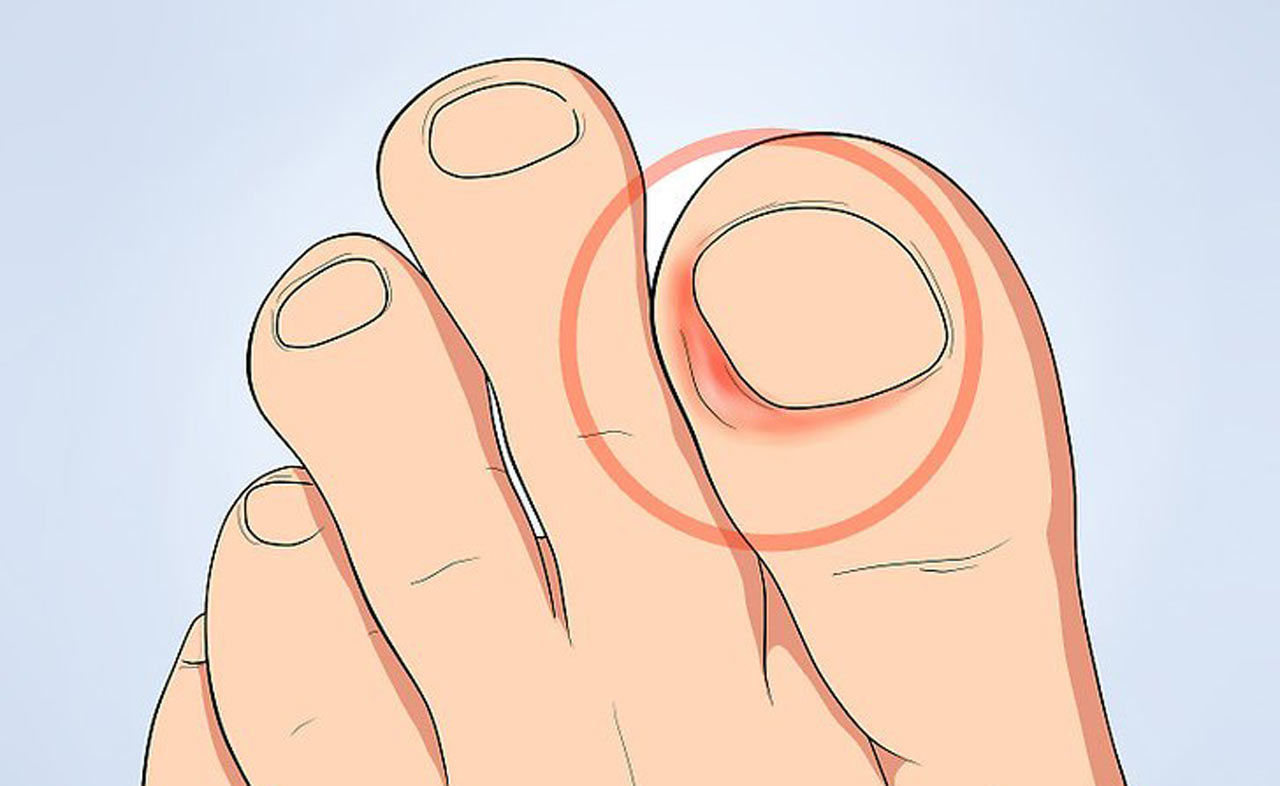 Зафиксированный таким образом ноготь может изменить направление роста и перестать врастать в мягкие ткани. Для решения проблемы с врастанием ногтей иногда требуется частичное или полное хирургическое удаление ногтя на пальце ноги.
Зафиксированный таким образом ноготь может изменить направление роста и перестать врастать в мягкие ткани. Для решения проблемы с врастанием ногтей иногда требуется частичное или полное хирургическое удаление ногтя на пальце ноги.
причины и лечение. Что делать, если болят сустав
Причины появления сильной боли в суставах. Что делать, если болят суставы.
Боль в суставах
Боль в суставе (или как ее называют по-другому – артралгия) — важный симптом при диагностике многих заболеваний. Именно она первой говорит о том, что в месте соединения костей начались серьезные изменения. Не всегда боль в суставе сопровождается отечностью, искривлением, сильной болезненностью при ощупывании или покраснения. На значительные ограничения в подвижности крупных суставов больной тоже не жалуется. Бывает и так, что даже рентгенологическое исследование не позволяет увидеть признаки воспаления. Но это не делает боль в суставе невинным симптомом: она может сигнализировать о тяжелых органических поражениях и даже патологиях, не имеющих отношения к состоянию самого сустава.
Как показывают статистические данные, резкие боли в суставах рук и ног начинают беспокоить каждого второго человека в возрасте старше 40-50 лет. У лиц, перешагнувших 70-летний рубеж, заболевания опорно-двигательной системы встречаются еще чаще — в 90 % случаев.
Причины боли в суставах
Возрастные изменения
В числе возможных причин болей — возрастные изменения суставов: хрящевая ткань истончается и теряет упругость, что вызывает болезненные ощущения и скованность движений. Также все меньше вырабатывается синовиальной жидкости, которая наполняет «капсулу» вокруг места соединения костей и смазывает сустав. В результате этого суставные поверхности могут начать соприкасаться, а сустав — изнашиваться. Без должной защиты и поддержки хрящей могут развиться остеоартроз и другие заболевания, которые сопровождает острая боль. Процесс возрастных изменений в суставе усугубляется неправильным питанием, слабым мышечным тонусом, наличием травм в прошлом, малоподвижным образом жизни или, наоборот, избыточными физическими нагрузками. Примечательно, что дискомфорт в суставах из-за возрастного фактора часто усиливается осенью и весной.
Примечательно, что дискомфорт в суставах из-за возрастного фактора часто усиливается осенью и весной.
Физические нагрузки
Повышенные физические нагрузки можно рассматривать как самостоятельную причину, при которой даже молодые люди могут испытывать ноющую или острую боль в суставах. Интенсивные тренировки на пределе возможностей и тяжелый физический труд так или иначе оказывают негативное воздействие на опорно-двигательный аппарат. Даже при отсутствии травм чрезмерные нагрузки могут вызвать нарушения кровотока в синовиальной оболочке, окружающей сустав. Из-за этого хрящевая ткань перестает получать «питание» и истончается без возможности нормальной регенерации. Часто с такой проблемой сталкиваются профессиональные спортсмены и люди определенных профессий — строители, горнорабочие, механики и др.
Заболевания
Различные заболевания также могут «ударить» по суставам. Так, суставные боли нередко подтверждают наличие ревматических процессов, при которых поражаются соединительные ткани организма. В этом случае болевой синдром выражен ярко в утренние часы и имеет тенденцию к уменьшению к вечеру. Самый сильный дискомфорт человек ощущает в мелких суставах кистей и стоп. По утрам больной часто страдает из-за того, что не может сразу встать и быстро ходить — его тело скованно.
В этом случае болевой синдром выражен ярко в утренние часы и имеет тенденцию к уменьшению к вечеру. Самый сильный дискомфорт человек ощущает в мелких суставах кистей и стоп. По утрам больной часто страдает из-за того, что не может сразу встать и быстро ходить — его тело скованно.
У некоторых пациентов суставы болят после перенесенного воспалительного заболевания опорно-двигательной системы. В этом случае нужно просто дождаться, пока дискомфорт уйдет самостоятельно.
Если боли приступообразные, возникли неожиданно, усилились в течение суток и сохраняются нескольких дней, при этом ноет лишь один сустав на большом пальце стопы, можно заподозрить подагрический артрит, при котором в суставных структурах скапливаются кристаллики мочевой кислоты.
Если боль нарастает очень медленно, воспалительный процесс затронул область таза, колени, симптоматика усиливается во время выполнения физической работы и ослабевает ночью, то предположительный диагноз — «деформирующий остеоартроз».
Инфекционные заболевания также входят в числе причин суставных болей, например, после болезней кишечника человек может столкнуться с дискомфортом, при котором ломит все суставы тела. Подвижность в них сохраняется, но неприятный симптом держится несколько дней.
Если в организме человека имеются очаги хронических инфекций, тоже может ломить суставы.
Список менее распространенных причин суставных болей очень длинный и включает:
- метеозависимость;
- отравление тяжелыми металлами;
- продолжительный прием некоторых лекарственных препаратов;
- посталлергические реакции;
- психосоматические расстройства.
Классификация боли в суставах
Существует несколько классификаций суставных болей. По критерию локализации выделяют:
- моноартралгию — в этом случае поражен только один сустав;
- олигоартралгию — болят одновременно разные суставы, но не более четырех;
- полиартралгию — дискомфорт ощущается более чем в 4 суставах тела.

По характеру поражения патология может иметь невоспалительный и воспалительный характер. В отдельные группы выделяют поствоспалительные артралгии и псевдоартралгии.
Боли в суставах проявляются при разных обстоятельствах. Стартовые боли человек ощущает в самом начале движения — при попытке изменить положение конечностей, встать или идти с другой скоростью. Ночные боли беспокоят в период ночного отдыха, когда человек находится в покое. Такой дискомфорт часто становится причиной расстройств сна и сильно ухудшает качество жизни. Отраженные боли можно заметить в зонах, где на самом деле нет болезненных отклонений от нормального состояния. Существуют также механические боли, которые возникают во время или после выполнения определенных упражнений или действий.
Кроме того, боли в суставах различаются по характеру. Они бывают:
- тупыми и острыми;
- постоянными и преходящими;
- слабыми, умеренными и интенсивными.
Такая классификация в большей степени субъективная и зависит от индивидуальных особенностей организма человека.
Диагностика боли в суставах
Чтобы понять, почему болят суставы ног и рук, необходимо обратиться к врачу. Врач назначает пациенту ряд диагностических процедур. Для начала сдаются лабораторные анализы:
- Общий анализ крови. Дает возможность обнаружить отклонения с учетом характера поражения сустава и степени его выраженности.
- Биохимический анализ крови. При воспалениях суставов смотрят на уровни С-реактивного белка, фибриногена, общего белка, серомукоида, дифениламиновую реакцию, а также некоторые другие показатели, подтверждающие ревматический диагноз.
Дополнительно могут быть назначены следующие обследования:
- Рентгенография. Ее проведение обязательно при болезненных суставах, так как без снимков врач не может провести дифференциальную диагностику и оценить степень поражения костной системы;
- Компьютерная томография. Используется для изучения месторасположения травмированных или воспаленных зон костей;
- Ультразвуковое исследование – доступный метод диагностики, детально описывающий сустав и прилежащие к нему ткани;
- Денситометрия.
 Дополнительный вид диагностики, показывающий, насколько сохранена плотность костей. Используется для диагностики остеопороза;
Дополнительный вид диагностики, показывающий, насколько сохранена плотность костей. Используется для диагностики остеопороза; - Артроскопия. Во время процедуры специалист визуально изучает строение сустава, его структуру, забирает образец тканей с нужного участка;
- Радионуклидное (радиоизотопное) сканирование. Эффективно на ранних стадиях заболеваний суставов;
- Артрография. Внутрь сустава врач вводит особые контрастные вещества (контраст может и не использоваться). Изменение начальной картины дает ему возможность судить о наличии пораженных отделов в труднодоступных частях сустава.
Если врач посчитает нужным, проводится биопсия — диагностический забор клеток из пораженной области.
Лечение боли в суставах
Лечение артралгии будет эффективным только в том случае, если доктора выяснят причину симптома, установят, о развитии какого заболевания он сигнализирует. Для снятия воспаления пациенту могут назначать:
- хондопротекторы – замедляют прогрессирование остеоартроза, блокируют дальнейшее разрушение суставного хряща, уменьшают воспаление; примером широко известного лекарства из данной группы является препарат Терафлекс®, в состав которого входят глюкозамин и хондроитина сульфат, компоненты активизируют регенеративные процессы в хряще, за счет чего боли постепенно сходят на нет, состояние больного улучшается;
- нестероидные противовоспалительные средства – устраняют болевые ощущения, препятствуют распространению воспалительных реакций, нормализуют температуру тела;
- миорелаксанты – призваны минимизировать скованность скелетной мускулатуры;
- антибактериальные препараты – используются при артритах инфекционной природы;
- витаминно-минеральные комплексы – для нормальной работы суставов и их скорейшего восстановления необходимы витамины D, А, Е, С, группы В.
 Также важны кальций, магний и селен;
Также важны кальций, магний и селен; - гормональные препараты — стероиды – используются при выраженном и сильном воспалении, в случае отсутствия эффективности лечения нестероидными препаратами.
Параллельно с приемом таблеток, внутримышечным и внутривенным введением лекарственных средств пациенту могут назначаться согревающие, обезболивающие и противовоспалительные мази и крема.
Если ноющая боль нестерпимая, возможно выполнение блокады нервных окончаний. Во время процедуры используются сильнодействующие лекарства, которые помогают на некоторое время забыть о болевых симптомах.
Среди дополнительных методов терапии суставных болей можно выделить:
- лечебную физкультуру;
- массаж;
- мануальную терапию;
- механотерапию;
- вытяжение суставов с помощью специального оборудования;
- диету.
Из физиотерапевтических процедур больному показаны:
- ударно-волновая терапия;
- лазеротерапия;
- фонофорез;
- миостимуляция;
- магнитотерапия и другие.

«Терафлекс» от боли в суставах
Линейка препаратов «Терафлекс» создана специально для решения проблем со здоровьем суставов.
Препараты «Терафлекс» относятся к группе хондропротекторов, то есть лекарств, предотвращающих разрушение хрящевых тканей суставов, которое может быть связано как с возрастными изменениями, так и повышенными физическими нагрузками, а также рядом других причин. Хондропротекторы способствуют восстановлению суставов, снимают воспаление и боль, препятствуют дальнейшему развитию болезни. Препараты линейки «Терафлекс» не просто облегчают симптомы, а воздействуют непосредственно на причину боли и скованности суставов.
Халюс вальгус: описание болезни, причины, симптомы, стоимость лечения в Москве
Халюс вальгус – это патологическая деформация больших пальцев ног, вследствие которой появляется шишка на боковой части внутри стопы. Она причиняет массу неудобств и нестерпимой боли. Заболевание халюс вальгус относят к ряду возрастных болезней.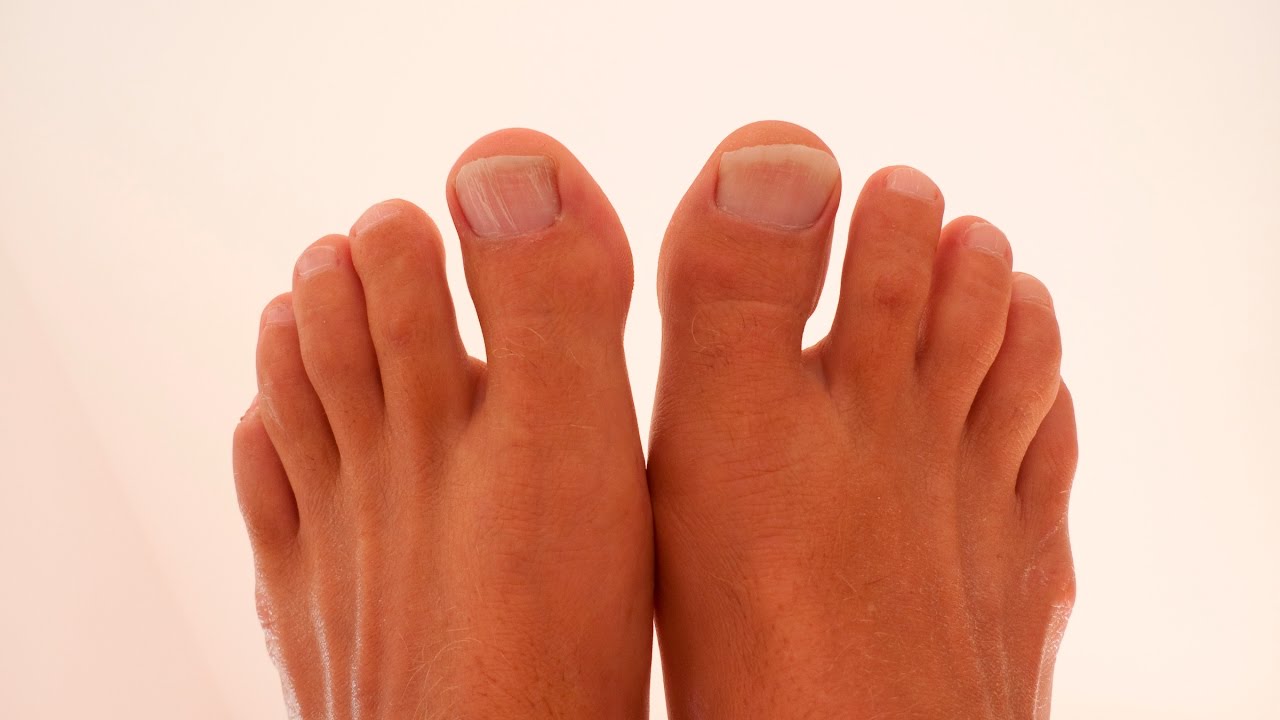 Оно не появляется внезапно, на его развитие требуется несколько лет. Основная категория пациентов – это женский пол. Связки у женщин более слабые, чем у мужчин. Ещё это обусловлено искривлением стопы, благодаря ходьбе на высоких каблуках и использованию неудобной обуви. Данный недуг имеет наследственность, но все больше медицинские исследования устанавливают ряд других причин проявления.
Оно не появляется внезапно, на его развитие требуется несколько лет. Основная категория пациентов – это женский пол. Связки у женщин более слабые, чем у мужчин. Ещё это обусловлено искривлением стопы, благодаря ходьбе на высоких каблуках и использованию неудобной обуви. Данный недуг имеет наследственность, но все больше медицинские исследования устанавливают ряд других причин проявления.
Пик своего развития болезнь обретает у пациентов в возрасте от 50-ти лет. В результате ходьбы костная ткань повреждает сустав, в котором находится жидкость, тем самым образуя нарост. Создаваемое трение смещает в сторону фалангу большого пальца. Как показывает статистика, несвоевременное обращение к врачу-ортопеду приводит к немедленному хирургическому вмешательству.
Степени болезни
Выделяют три степени отклонения и искривления большого пальца. Степень зависит от угла отклонения фаланги пальца от плюсневой кости.
1. Первую относят к минимальной стадии развития нароста. Угол около 12 градусов, а отклонение большого пальца до 25 градусов. При этом могут не проявляться никакие визуальные и ощутимые симптомы.
Угол около 12 градусов, а отклонение большого пальца до 25 градусов. При этом могут не проявляться никакие визуальные и ощутимые симптомы.
2. Вторая степень обусловлена увеличением угла до 18, а уклон больше 25 градусов. При наличии такой степени ощущается дискомфорт при ходьбе в обычной обуви и болевые ощущения. Шишка при этом постоянно налита кровью, что провоцирует появление мозоли. Этот отек говорит о начале воспалительного процесса.
3. Последняя степень наиболее болезненна. Отклонения от плюсневой кости превышают 18 градусов, а палец ложится на соседний палец, образуя крест. Верхушка ярко-красного цвета, очень болит при прикосновении. Ношение обуви становится мучительным и нереальным процессом. Появляется хромота и сильный болевой синдром.
Причины возникновения
Рассмотрим главные причины возникновения данной патологии:
§ Плоскостопие. Обусловлено искривлением ступни, при которой поперечный свод становится плоским.
§ Врожденный дефект ног. Например: косолапость.
§ Обувь. Ношение узкой, маленькой и неудобной обуви. Так же влияет материал изготовления.
§ Чрезмерная нагрузка. Длительное нахождение на ногах, частые пешие прогулки или стоячая работа.
§ Ожирение. Усиление нагрузки на кости и суставы.
§ Сахарный диабет. Заболевание приводит к нарушению кровообращения, физиологической или патологической атрофии сухожилий, тканей и мышц.
§ Период беременности у женщин. Из-за гормонального дисбаланса резко набирается вес, а растущий живот увеличивает нагрузку на переднюю часть стопы.
§ Травма. Сильные ушибы или переломы конечности провоцируют развитие недуга.
Главными симптомами халюс вальгус является боль в ногах при ходьбе, а именно в участке плюснефаланговой области. В состоянии покоя боль не беспокоит. После длительной нагрузки, во время сна ощущения усталости стопы усиливается. Боль может быть как умеренной, так и резкой, жгучей. Наблюдается изменения визуализации ног. Потеря привычной формы обусловлена увеличением привычного размера ноги и наличием постоянной натертости. Пальпация проходит безболезненно или не ярко выражена.
Боль может быть как умеренной, так и резкой, жгучей. Наблюдается изменения визуализации ног. Потеря привычной формы обусловлена увеличением привычного размера ноги и наличием постоянной натертости. Пальпация проходит безболезненно или не ярко выражена.
Часто движение большого пальца ограничено, конечности отекают, в особенности пораженный участок. Костно-хрящевое разрастание мешает согнуть или разогнуть фалангу. Если присутствуют данные симптомы, следует незамедлительно обратиться за врачебной помощью.
Процесс диагностирования
Постановление диагноза проходит после осмотра терапевта, ортопеда, хирурга и обязательной сдачи общих анализов мочи и крови. Если воспалительного процесса в крови не наблюдается, то диагностика продолжается. Делается рентген стопы. Положение для снимка подбирается под специальным углом, чтобы рассмотреть пространство между 1 и 2 плюсневой костью.
После изучения рентгеновой фотографии, определяют степень артрозного изменения. Субхондральная костная пластина деформирована, суставная щель сужена. Для более детального обследования дополнительно назначается МРТ для изучения мышечной ткани и подкожной клетчатки. КТ – для оценки состояния костей. Если наблюдается нарушения подачи нервных импульсов в мышцы, непременно нужна консультация у невролога. Привычный список исследований может дополниться анализом на уровень гормонов и исключение появление злокачественной опухоли или онкологии.
Субхондральная костная пластина деформирована, суставная щель сужена. Для более детального обследования дополнительно назначается МРТ для изучения мышечной ткани и подкожной клетчатки. КТ – для оценки состояния костей. Если наблюдается нарушения подачи нервных импульсов в мышцы, непременно нужна консультация у невролога. Привычный список исследований может дополниться анализом на уровень гормонов и исключение появление злокачественной опухоли или онкологии.
Программа и виды лечения
Назначение оперативного лечения халюс вальгус зависит от степени заболевания. В первой и второй стадии можно обойтись медикаментами, шинами и фиксаторами. Третья же требует немедленной госпитализации, для предотвращения осложнений.
Для начала следует нормализовать свой образ жизни и план питания. Исключают патологический фактор – полнота. Назначается диета, специальные пищевые добавки и недостающие витамины. Ограничивается движение и нагрузка на шишку сустава. Лечение с помощью шин, стелек, бандажа и фиксатора несет характер противостояния. Они позволяют обеспечить неподвижность и закрепить сустав в нужном здоровом состоянии.
Лечение с помощью шин, стелек, бандажа и фиксатора несет характер противостояния. Они позволяют обеспечить неподвижность и закрепить сустав в нужном здоровом состоянии.
Бандаж. Представляет собой фиксирующий механизм, который крепится на внутренней части большого пальца и стопы. Стягивание резинок направляет палец в нужную сторону, как рычаг. Тем самым обеспечивая исправление халюса.
Шины и фиксаторы. Используются на постоянной основе, даже во время сна. Во время применения движение суставов ограничивается. Силиконовые фиксаторы одеваются на один или на все пальца. Мягкая структура позволяет носить его даже в обуви.
Стельки. Специальная поверхность позволяет избежать развития плоскостопия. Снимает напряжение с плюснефалангового сустава, равномерно распределив нагрузку на подошву.
Обувь. Ортопедическая обувь обеспечивает правильную постановку стопы, исключает болтание ноги. Супинаторы снижают давление на связки.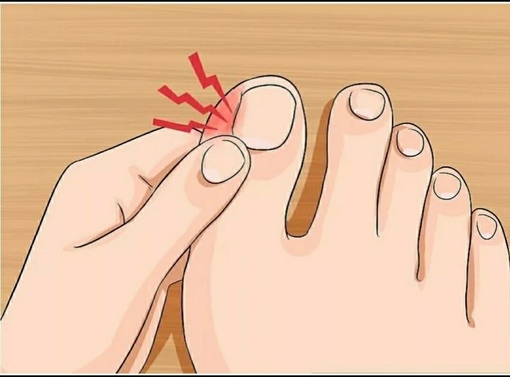 Плотная, прилегающая и гибкая основа облегчит передвижение. Дышащая структура и качественный материал сохранит от прения.
Плотная, прилегающая и гибкая основа облегчит передвижение. Дышащая структура и качественный материал сохранит от прения.
Подготовка и ход операции
Ортопеды советуют лечить вальгусную деформацию только хирургическим путем. Основной поток пациентов обращаются за помощью, когда терапия уже бессильна.
Показания к операции:
-
длительное продолжение симптомов.
-
усиление болевого синдрома.
-
сильно выраженное визуальное искривление.
-
язвы, нагноения, ухудшение кожного покрова.
-
сильная хромота.
-
ограничение движений.
-
неэффективность консервативных методов.
Существует огромное количество способов операции по удалению халюс вальгус. Около трех сотен разновидностей оперирования можно классифицировать на три подтипа: оперирование на костных, мягких и на костно-мягких тканях. Операция на мягких тканях делается в первом случае развития отклонения. Лечение второй и третьей степени халюса, в основном методами scarf и шевронного хирургического перелома кости.
Около трех сотен разновидностей оперирования можно классифицировать на три подтипа: оперирование на костных, мягких и на костно-мягких тканях. Операция на мягких тканях делается в первом случае развития отклонения. Лечение второй и третьей степени халюса, в основном методами scarf и шевронного хирургического перелома кости.
В ходе шевронной операции выполняют V-образный надрез и извлекают нужную часть плюсневой кости. С помощью пилы или стамески удаляется костная мозоль. Фаланга крепится на титановые винты и проволоку. Она удаляется через три месяца после вмешательства, винты же не извлекают.
Scarf остеотомия заключается в зигзагообразном распиле. Смещаются фрагменты для устранения градуса угла. Достигнув допустимой нормы положение пальца, обломанные части соединяют между собой винтами. Эта универсальная методика имеет ряд плюсов:
-
при наклоне сустава элементы кости можно двигать;
-
достижение результата достигается, благодаря вращению головки плюсневой кости во время операции;
-
можно регулировать длину кости;
-
врач имеет возможность удалить ненужный участок;
-
регулировка баланса нагрузки на стопу происходит за счет перемещения кости вниз и сторону.

Выполняется под спинальной анестезией. Установленные винты не удаляются, если не приносят дискомфорта. На протяжении всего восстановления носится шина и ограничивается нагрузка, постепенно расхаживаясь от 3 до 6 недель.
Противопоказания
Инвазия запрещена при любых инфекционных заболеваниях любой тяжести. Так же противопоказанием является перечень следующих заболеваний:
-
сахарный диабет.
-
вегето-сосудистая дистония.
-
Тромбофлебит.
-
варикозное расширение вен.
-
поражение периферических сосудов.
-
гипокоагуляция.
Техники выполнения операций
Seri. Хирург Фольдини открыл данную методику в конце 90-х годов. Одна из популярных мировых методик.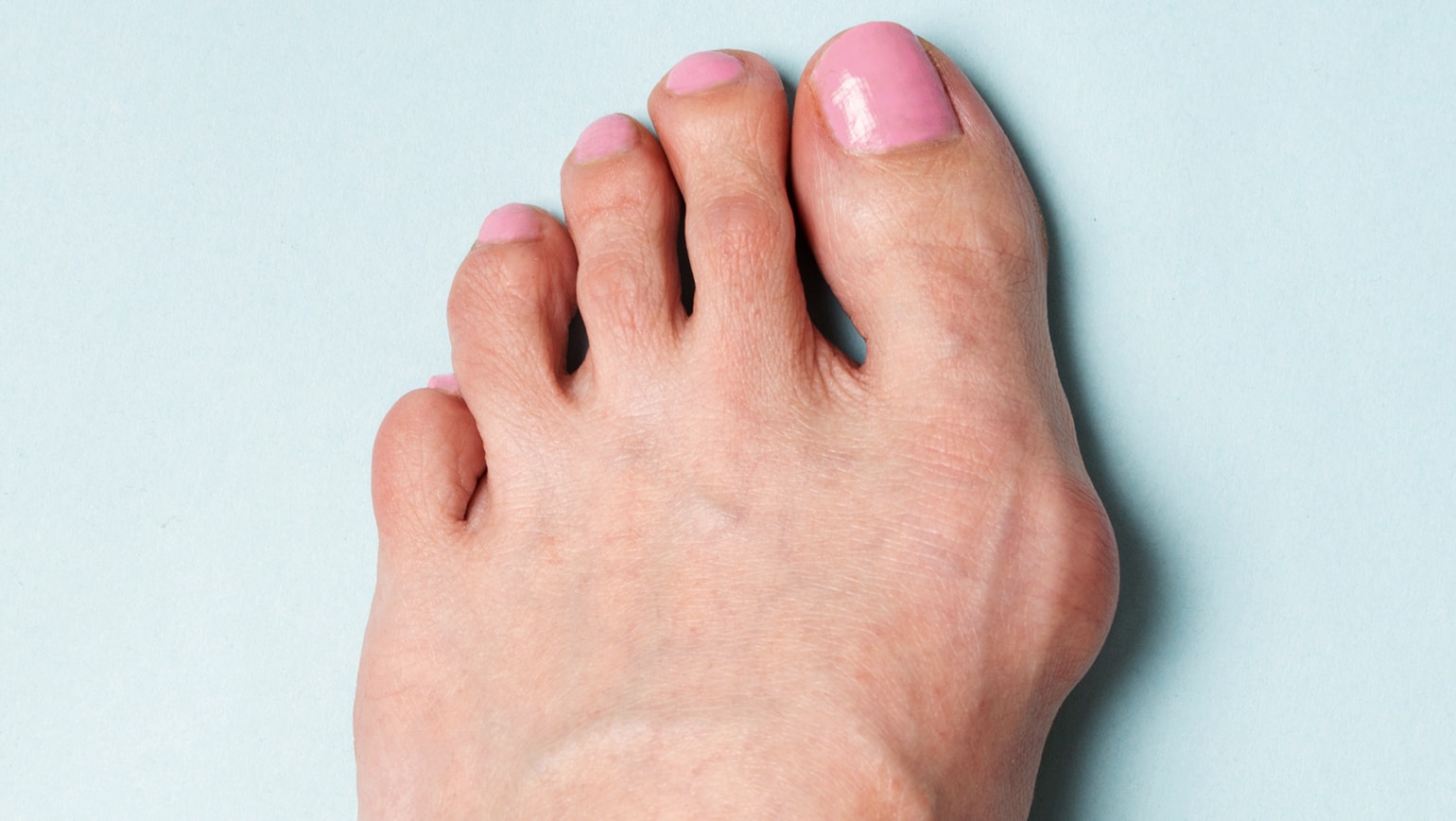 Эффективна на начальной стадии развития болезни. Протекает под местной анестезией. Специальным долотом или молоточком через надрез проникают в суставную часть и искусственно удаляют мешающие части. Вставляется спица и вручную устанавливается нужный угол от первого пальца. Срок ношения гипса от двух недель. Спица удаляется по мере заживления.
Эффективна на начальной стадии развития болезни. Протекает под местной анестезией. Специальным долотом или молоточком через надрез проникают в суставную часть и искусственно удаляют мешающие части. Вставляется спица и вручную устанавливается нужный угол от первого пальца. Срок ношения гипса от двух недель. Спица удаляется по мере заживления.
Макбрайд. Эстетичный вид стопы достигается в результате надреза в районе первой плюсневой кости и сухожилия. Сухожилие сшивается рассасывающимися синтетическими нитками. Далее через разрез на стопе врач добирается до сесамовидной кости. От него ответвляют нерв и выводят в сторону. Суставную капсулу раздрабливают. Убирают лишние наросты, чтобы в дальнейшем они не причиняли боли и дискомфорта во время ходьбы. Рану стягивают и зашивают. Способ придуман 80 лет назад, но и сегодня широко применяется в ортопедических центрах.
Лазер. Щадящий хирургический метод, который полезен на первых стадиях. Лечение поступает через маленький разрез в центре шишки, после заживления шрам остается практически не заметным. Применение лазера сильно ограничивает процесс оперативного вмешательства. Лазерное удаление халюс вальгуса проводиться в специально оборудованных клиниках. Процесс выздоровления быстрый, пациенты возвращаются к привычной жизни спустя пару недель. Положение кости и фаланги пальца не меняется, обтачивается только выпирающий сустав, поэтому могут возникнуть рецидивы.
Применение лазера сильно ограничивает процесс оперативного вмешательства. Лазерное удаление халюс вальгуса проводиться в специально оборудованных клиниках. Процесс выздоровления быстрый, пациенты возвращаются к привычной жизни спустя пару недель. Положение кости и фаланги пальца не меняется, обтачивается только выпирающий сустав, поэтому могут возникнуть рецидивы.
Преимущества клиники
Хирургические вмешательства проводятся в отделениях ортопедии или хирургии. Штат опытных специалистов своего направления обеспечит качественную диагностику и точный диагноз. Благодаря серьезному подходу к терапии и объединениям различных методов мировой медицины, проводится тщательная работа на результат. Скорое выздоровление и безопасность пациента – это главная задача команды медицинского центра.
Обращение в клинику гарантирует индивидуальную и эффективную программу лечения. Учитываются все внешние факторы и особенности организма человека. Соблюдение врачебных предписаний поможет добиться успеха с минимальными финансовыми вложениями.
Клиника обеспечена всем необходимым и современным оборудованием. Весь спектр медицинской практики от классического лечения, до уникальных технологий, малоизвестных на Российском рынке. Налажено сотрудничество с заслуженными профессорами. В центре так же создаются протезы и ортопедические стельки. Сколько стоит операция халюс вальгус можно узнать на официальном сайте клиники или по номеру телефона.
Период реабилитации и восстановления
Деформация большого пальца, если это не наследственный случай, развивалась на протяжении долгого времени. Так же ее полное излечение требует комплексного ухода и терапии. Реабилитация включает в себя замедление процесса развития рецидива.
Полное завершение проходит по истечении полугода. Разрешается активная ходьба, занятие спортом и привычная обувь. Процесс всегда сопровождается рентгеном и сдачей анализов на отторжение металла и возникновения осложнений.
На раннем этапе заживления ногу держат в горизонтальном положении, лежа на постели.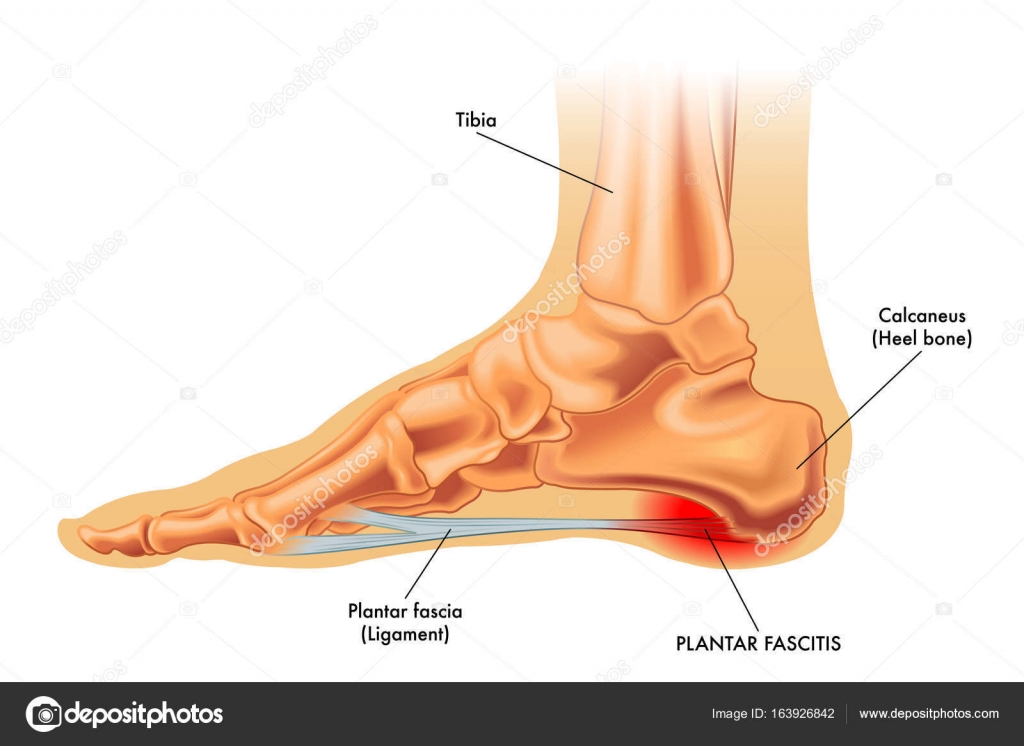 Разрешается слегка пошевелить конечностью, если это не причиняет боли. С помощью фиксатора нога держится в приподнятом состоянии.
Разрешается слегка пошевелить конечностью, если это не причиняет боли. С помощью фиксатора нога держится в приподнятом состоянии.
На 4-6 недели назначают массаж. Динамические движения противопоказаны. Чтобы привести мышцы в тонус и сделать растяжку сухожилий, делаются круговые движения ступней. Ходьба сопровождается хромотой. Супинаторы обязательны на этом этапе.
После 7 недель допускается лечебная физкультура. Если болезненные ощущения из-за вживленных имплантатов полностью покинули, разрешена прогулка на велосипеде или не длительный бег трусцой. Ношение только ортопедической обуви. С помощью теннисного мячика можно делать упражнения по обхватыванию стопой мяча и передачи из стопы в стопу. Самомассаж восстановит кровообращение и чувствительность первому пальцу. Занятия на велотренажере и посещения бассейна ускорит процесс заживления.
Профилактические процедуры
Выполняя ряд правил, существенно сокращается риск заболевания халюс вальгус. Профилактика заключается в предотвращении и прогрессировании недуга.
Профилактика заключается в предотвращении и прогрессировании недуга.
Здоровое питание. Нормализация веса, снимет нагрузку со ступней. Рекомендуется сесть на диету. Исключите из потребления все жирные, жареные, соленые и сладкие продукты. Нормализуйте уровень витаминов. Обогащайте организм клетчаткой. Пейте суточную норму чистой воды.
Отдых ногам. При долгом нахождении стоя сделайте небольшую разминку. Лучше принять горизонтальное положение на 15 минут. Снизить отек поможет поднятие ног выше головы в лежачем положении. Сменная легкая обувь так же снимет дискомфорт и усталость.
Укрепление стопы. Благодаря разработке ортопедов, имеется огромный выбор специального оборудования, стелек, протезов для поддержания свода стопы. Подушечки защитят от натоптышей. Для спорта выбирайте хорошую спортивную обувь, которая защитит ноги от повреждения и плотно прилегает к лодыжке.
Стельки. Сменные стельки, сделанные индивидуально под ногу, разгружают пальцы. Инновационные технологии позволяют отсканировать подошву и разобрать врачу все проблемные зоны.
Обувь. Откажитесь от частого ношения обуви на высоком каблуке или платформе. Узкая, тесная и неудобная обувь не должна применяться в повседневности. Здоровая высота каблука не должна превышать 5 сантиметров. Туфли должны быть с гнущейся основой. Сделаны из натуральных тканей или кожи.
Гимнастика. Ежедневное выполнение в течение 5 минут обеспечит крепкие мышцы и здоровые связки. Перекатывайте ступнями мячик или бутылку с водой. Собирайте пальцами ног с пола мелкие предметы. Ходите то на носках, то на пятках. Чаще ходите босиком по массирующей поверхности. Эти рекомендации ортопедов сохранят ваши ноги в тонусе и красоте.
Массаж. Если нет возможности посещать массажный кабинет, выучите технику, и самостоятельно разминайте эту зону. Начинайте делать массаж от кончиков пальцев по направлению к пятке. Уделяйте внимание боковым шишкам, пальцам и ямочке на ступне. Предварительно следует разогреть конечность. Руки должны быть чистыми и сухими. Если выполнять такие массирующие и поглаживающие движения перед сном, то усталость и напряжение мигом пройдут.
Тонизирующие ванны. Не переохлаждайте ваши ноги. Тонизирующие солевые ванны с добавлением масел придадут ногам расслабления и приведут в тонус кожу ног. Избавляйтесь от шершавости пяток и боковых натертостей с помощью специальных гигиенических средств (пемза). Добавляйте морскую соль, соду или различные травы. Проводите закаливание. Чередуйте горячую и холодную воду для поддержания тонуса сосудов и профилактике варикозного расширения вен.
Более 70% женщин страдают от халюс вальгус. С каждым годом болезнь молодеет и наблюдается даже у детей. ММЦ “Синай” гордится новым оснащением и своим центром ортопедии. При малейших симптомах обращайтесь незамедлительно за помощью в клинику. Лучшие ортопеды и хирурги позаботятся об оптимальных способах лечения. Так же получите ответы на все интересующие вопросы.
Боли в пальцах ног: причины, симптомы
Подагра
Подагра развивается вследствие отложения в суставах солей вещества, которое синтезируется в организме во время обмена пуринов. Последние поступают вместе с мясными продуктами. При данной патологии возникает боль в большом пальце ноги. Причем этот симптом возникает часто внезапно и приобретает интенсивный характер. Характерным признаком подагры считается покраснение (кожа становится красно-бурой) и опухание пораженного сустава. В лечении патологии применяются специализированные препараты, восстанавливающие обмен пуринов, и специализированная диета, которая предусматривает отказ или ограничение потребления мяса.
Чаще при подагре болит косточка на пальце ноги. Однако заболевание способно поражать и другие суставы, в том числе колени, стопы, голеностоп, запястья, локти.
Боль при подагре бывает жгучей, рвущей, пульсирующей или давящей. Симптом приобретает максимально интенсивный характер в течение ночи. К утру состояние пациента нормализуется. Спровоцировать болевой синдром может потребление алкогольных напитков, мясных либо жирных продуктов. Также состояние человека ухудшается после посещения бани.
В среднем пациента беспокоит суставная боль в пальцах ног при подагре от двух до шести раз в год. Каждый приступ длится около 3-4 дней. Купировать болевой синдром при данной патологии помогают анальгетики, тип и дозировку которых определяет врач. Во избежание очередного приступа рекомендуется придерживаться строгой диеты, предусматривающей отказ от потребления или ограничение жирных и мясных продуктов, рыбы, спиртного. В целях профилактики обострения подагры назначают прием медикаментов, которые понижают уровень мочевой кислоты.
Остеоартроз суставов пальцев ног
Остеоартроз поражает суставы пальцев ног, локализуясь чаще в первом плюснефаланговом. Эта патология вызывает тупую боль, которая усиливается при совершении движений либо на фоне повышенных нагрузок. Интенсивность симптома снижается по утрам.
О наличии остеоартроза свидетельствуют следующие признаки:
- щелчки и хруст;
- ограниченная подвижность пораженного сустава;
- затруднения при ходьбе;
- деформация пораженного сустава, вызванного образованием остеофитов (костных наростов).
Из-за деформации пораженный палец чаще травмируется, что способствует развитию воспалительного процесса в околосуставной сумке (бурсита). Продолжительность течения рецидива остеоартроза различная. У некоторых пациентов приступы боли беспокоят не более одного дня, у других — в течение нескольких недель или месяцев.
Справиться с рецидивом заболевания помогают методы физиотерапии, массаж, грязелечение. Хорошие результаты демонстрирует плавание. При остром приступе рекомендуют обезболивающие медикаменты.
Toe Pain – Боль в пальцах ног
Многие случаи боли в пальце ноги возникают из-за травм или возрастного износа кожи, мышц, костей, суставов, сухожилий и связок пальца ноги. Распространенные причины боли в пальцах ног включают мозоли, артрит и бурситы. Однако инфекционные заболевания, неврологические состояния и другие аномальные процессы также могут повлиять на палец ноги. В частности, язвы на пальцах ног, которые не заживают должным образом, могут быть признаком плохого кровообращения из-за заболевания периферических артерий, которое является опасным для жизни состоянием.
Причины боли в пальце ноги, связанные с травмами
Боль в пальце ноги может возникать в результате различных травм, в том числе:
Ампутация (удаление пальца ноги или ногтя)
Отрыв (насильственное отрывание пальца ноги или ногтя)
Сломанный палец ноги или стресс-перелом
Гореть
Вывих пальца стопы
Обморожение
Разрыв или ушиб
Осколок
Растяжение или растяжение
Инфекционные причины боли в пальце ноги
Боль в пальце ноги может быть вызвана различными инфекциями, в том числе:
Дегенеративные, воспалительные и неврологические причины боли в пальце ноги
Боль в пальце ноги может быть вызвана дегенеративными, воспалительными и неврологическими состояниями, которые влияют на кости, суставы и нервы, включая:
Бурсит большого пальца стопы
Бурсит (воспаление бурсы, смягчающей сустав)
Подагра (острый воспалительный артрит)
Hallux Rigidus (артрит сустава большого пальца стопы)
Молоток или молоток (деформация пальца ноги, часто вызванная неподходящей обувью)
Неврома Мортона (вызывает сдавление нерва)
Поражение или сжатие нерва
Артроз
Периферическая невропатия, например диабетическая нейропатия
Ревматоидный артрит
Тендинит (воспаление сухожилия)
Боль в пальце ноги может быть вызвана другими состояниями, в том числе:
Опухоль кости (злокачественная или доброкачественная)
Вросший ноготь на ноге
Заболевание периферических артерий (ЗПА, также называемое заболеванием периферических сосудов или ЗБС, которое представляет собой сужение или закупорку артерий из-за скопления жира и холестерина на стенках артерий, что ограничивает кровоток к конечностям)
Вопросы для диагностики причины боли в пальце ноги
Чтобы диагностировать основную причину боли в пальце ноги, ваш врач или лицензированный практикующий врач задаст вам несколько вопросов, связанных с вашими симптомами.Вы можете лучше всего помочь своему врачу в диагностике основной причины боли в пальце ноги, предоставив полные ответы на следующие вопросы:
Каково точное место вашей боли?
Опишите боль. Когда это началось? Оно развивалось медленно или внезапно? Это постоянный или прерывистый?
Есть отеки?
Есть ли у вас другие симптомы?
Предоставьте полную историю болезни, включая все медицинские состояния, операции и методы лечения, семейный анамнез, а также полный список лекарств и пищевых добавок, которые вы принимаете.
Каковы возможные осложнения боли в пальце ноги?
Осложнения боли в пальце ноги зависят от основного заболевания, расстройства или состояния. Умеренная боль в пальце ноги из-за неподходящей или тесной обуви обычно поддается отдыху, льду, безрецептурным противовоспалительным препаратам и ношению удобной обуви. Поскольку боль в пальце ноги может прогрессировать, отказ от обращения за лечением может привести к осложнениям и необратимым повреждениям.Если вы испытываете какую-либо постоянную боль или другие необычные симптомы, важно посетить вашего врача. После установления основной причины следование плану лечения, изложенному вашим врачом, может снизить риск потенциальных осложнений, в том числе:
Хроническая боль
Инвалидность
Потеря пальца ноги (ампутация)
Необратимое повреждение нерва
Распространение инфекции
Хирургия лечения бурсита большого пальца стопы, причины, лечение и профилактика
“Взрослый Hallux Valgus.” Хирургия стопы и голеностопного сустава . Ред. Манн, Р. и М. Кофлин. Сент-Луис: Мосби, 1999: 150.Брантингем, Дж. У., С. Гири, Х. Х. Крецманн и др.” Пилот исследование эффективности протокола консервативной хиропрактики с использованием ступенчатой мобилизации, манипуляций и льда в лечении симптоматического отводящего большого пальца стопы. “ Clin Chiro 8 (2005): 117.
du Plessis, M., B. Zipfel, JW Brantingham и др. «Мануальная и манипулятивная терапия по сравнению с ночной шиной при симптоматическом отведении большого пальца стопы: поисковое рандомизированное клиническое исследование.” Foot (Edinb) 21 (2011): 71.
Ferrari, J. и J. Malone-Lee.” Форма плюсневой кости как причина отведения большого пальца стопы. “ Foot Ankle Int 23 ( 2002): 236.
«Деформация передней части стопы, вызванная аномальной пронацией подтаранного сустава». Нормальные и аномальные функции стопы, Клиническая биомеханика, том 2, . Ред. Рут, М.Л., В.П. Ориен и Дж. Х. Уид. Лос-Анджелес : Clinical Biomechanics Corporation, 1977: 376.
Fritz, GR, и Д. Прискорн. «Первое плюсне-клиновидное движение: рентгенографический и статистический анализ». Foot Ankle Int 16 (1995): 117.
Haas, C., B. Kladny, S. Lott, et al. «Прогрессирование деформации стопы при ревматоидном артрите – последующее рентгенологическое исследование в течение 5 лет». Z Rheumatol 58 (1999): 351.
Hannan, M. T., H.B. Menz, J.M. Jordan, L.A. Cupples, C.H. Ченг, Ю. Сюй. «Высокая наследуемость Hallux Valgus и деформаций малого пальца стопы у взрослых мужчин и женщин.” Arthritis Care & Research 65 (2013): 1515-1521.
Клиппель, Джон Х., ред., И др. Primer on the Rheumatic Diseases, 13th Ed . New York: Springer, 2008.
Филлипс, Д. Биомеханика в хирургии вальгусной деформации стопы и передней части стопы . Нью-Йорк: Черчилль Ливингстон, 1988: 39.
Танака Ю., Ю. Такакура, Т. Такаока и др. «Рентгенографический анализ вальгусной деформации стопы у женщин. о переносе веса и отсутствии веса ». Clin Orthop Relat Res 1997: 186.
Торкки, М., А. Мальмиваара, С. Сейцало и др. «Хирургия против ортеза против настороженного ожидания вальгусной деформации большого пальца стопы: рандомизированное контролируемое исследование». JAMA 285 (2001): 2474.
7 причин, другие симптомы, лечение и др.
Боль в большом пальце ноги вызывают различные состояния, некоторые из которых более серьезны, чем другие. К ним относятся:
1. Артрит
По данным Американского общества ортопедов стопы и голеностопного сустава, Hallux Rigidus является наиболее частой причиной боли при артрите у основания большого пальца ноги.Он поражает почти каждого 40 человека в возрасте старше 50 лет и чаще встречается у женщин, чем у мужчин.
Симптомы
Наиболее частым симптомом является боль при ходьбе или физической активности, которая оказывает давление на ступню и палец. Другие симптомы могут включать:
- опухоль возле сустава большого пальца ноги
- болезненная шишка на верхней части сустава
- проблема с перемещением большого пальца стопы
Лечение
Лечение большого пальца стопы включает нехирургические и хирургические варианты.Нехирургическое лечение может включать:
- обледенение или нагревание
- обезболивающие
- инъекции обогащенной тромбоцитами плазмы
- ношение другой обуви, например, обуви с более жесткой подошвой
Хирургические варианты могут включать:
- сращивание сустава
- удаление любой костной шпоры
- замена сустава
- шлифовка сустава
2. Вросший ноготь на пальце ноги
Вросший ноготь на пальце ноги является частой причиной боли или дискомфорта в большом пальце ноги.Это может произойти, если человек слишком коротко подстригает ноготь на ноге или слишком сильно изгибает его при стрижке. Ношение тесной обуви может усугубить или даже вызвать вросший ноготь на пальце ноги.
Симптомы
Есть несколько потенциальных симптомов вросшего ногтя. По данным Американской академии хирургов-ортопедов (AAOS), симптомы могут включать:
- твердый, опухший или болезненный палец ноги
- болезненность
- потемнение кожи
- гной, сочащийся из области, в случае инфекции
Лечение
Лечение обычно начинается с нехирургических вариантов, но врач может провести операцию на стойких вросших ногтях на ногах.Нехирургические методы лечения могут включать:
- прием безрецептурных обезболивающих, таких как ибупрофен или ацетаминофен
- замачивание ступни в теплой ванне три или четыре раза в день
- поддержание ступни сухой и как можно скорее удаление потных носков
- ношение дышащая, удобная обувь
Хирургические варианты включают:
- частичное удаление ногтя
- полное удаление ногтя
- постоянное удаление ногтя – часто необходимо в хронических случаях
3.Подагра
Подагра – это состояние, при котором мочевая кислота накапливается в суставах человека. По данным Американского колледжа хирургов стопы и голеностопного сустава (ACFAS), это обычно происходит в суставе большого пальца ноги. Организм обычно выводит мочевую кислоту с мочой, но в некоторых случаях она может накапливаться и вызывать кристаллизацию в суставах.
Симптомы
Симптомы подагры включают:
- воспаление, которое вызывает потемнение, отек или тепло в суставе
- сильная боль, которая возникает посреди ночи или когда человек впервые просыпается
- блестящая кожа над пораженным суставом
Лечение
Согласно ACFAS, воспаление, связанное с подагрой, обычно проходит через 3–10 дней.Типичные методы лечения могут включать:
- обильное питье
- подъем стопы
- отдых от стояния, ходьбы или других действий
- прием лекарств от воспаления и боли
Людям с подагрой также следует избегать употребления напитков и продуктов питания. с высоким содержанием пуринов, таких как алкоголь, бекон, печень и некоторые виды морепродуктов.
Узнайте больше о подагре здесь.
4. Носок из дерна
Носок из дерна – это травма сустава большого пальца ноги, возникающая во время занятий спортом.
Согласно ACFAS, эта травма происходит из-за многократного сгибания большого пальца ноги вверх или его защемления. Повторяющиеся прыжки или бег могут привести к неловкому сгибанию большого пальца ноги. Заболевание чаще встречается у спортсменов, играющих на искусственном газоне.
Признаки
Носок дерна обычно является результатом повторяющихся движений. В результате со временем боль и отек часто нарастают. Помимо боли человек может заметить припухлость и потерю подвижности в суставе.
Если человек получает острую травму, боль возникает внезапно и может усилиться в течение 24 часов.
Лечение
Прекращение активности, отягощающей палец стопы, обычно является лучшим курсом действий. Это поможет предотвратить усугубление травмы. Обычно лечение включает отдых, обледенение, сжатие и подъем (RICE).
Врач может посоветовать носить менее гибкую обувь при занятиях спортом. В крайнем случае при серьезных травмах они могут порекомендовать операцию.
5. Сесамоидит
Согласно AAOS, сесамоидные кости – это кости, которые соединяются с сухожилиями или встроены в мышцы. Коленная чашечка, например, является самым большим сесамовидным суставом.
Сесамоидит возникает, когда сухожилия вокруг сесамовидной кости ниже большого пальца ноги воспаляются или раздражаются. Это состояние часто встречается у бегунов и артистов балета.
Симптомы
Помимо боли, симптомы сесамоидита могут включать:
- Проблемы с движением большого пальца ноги
- постепенное нарастание боли
- синяк
- опухоль
- боль на подушечке стопы
Лечение
Есть несколько возможных вариантов лечения сесамоидита.Некоторые варианты лечения, которые может порекомендовать врач, включают:
6. Перелом
Переломы или переломы пальцев ног – обычное явление. AAOS отмечает, что переломы могут возникнуть, когда человек:
- ударит ногой твердый предмет
- уронит тяжелый предмет на палец ноги
- неоднократно выполняет движение, оказывающее давление на палец ноги
Симптомы
Боль и отек палец ноги – два распространенных симптома, но человек может также заметить изменение цвета вокруг пальца ноги.
Лечение
Варианты лечения зависят от тяжести перелома пальца стопы. В случае внезапной тупой травмы, шаги, которые может предпринять человек, включают:
- избегание нагрузки на палец ноги
- подъем стопы
- использование льда для уменьшения отека
- обертывание пальца ноги
Человек должен обсудить дальнейшие варианты лечения со своим врачом.
7. Бурсит большого пальца стопы
Бурсит большого пальца стопы – это деформация сустава у основания большого пальца стопы.Сустав выступает наружу и создает видимую бугорку сбоку стопы. Эта аномалия заставляет палец ноги указывать в противоположном направлении и потенциально перекрывать палец рядом с ним.
Многие туфли оказывают давление на выступающий сустав, и со временем это давление может вызвать набухание и воспаление заполненного жидкостью мешка в суставе (бурсы).
Симптомы
Бурсит большого пальца стопы может вызвать отек, воспаление и боль. Большой палец ноги также явно указывает внутрь, в то время как сустав в основании указывает наружу.
Лечение
Чтобы облегчить симптомы, человек должен носить обувь, которая не оказывает дополнительного давления на сустав. Идеально подойдет широкая и гибкая подошва.
Некоторые дополнительные методы лечения могут включать:
- Безрецептурные подушечки для бурсита
- нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен
- теплые ванны
- обледенение сустава
- массаж
7 причин, другие симптомы, лечение , и др.
Боль в большом пальце ноги вызывают различные заболевания, некоторые из которых более серьезны, чем другие.К ним относятся:
1. Артрит
По данным Американского общества ортопедов стопы и голеностопного сустава, Hallux Rigidus является наиболее частой причиной боли при артрите у основания большого пальца ноги. Он поражает почти каждого 40 человека в возрасте старше 50 лет и чаще встречается у женщин, чем у мужчин.
Симптомы
Наиболее частым симптомом является боль при ходьбе или физической активности, которая оказывает давление на ступню и палец. Другие симптомы могут включать:
- опухоль возле сустава большого пальца ноги
- болезненная шишка на верхней части сустава
- проблема с перемещением большого пальца стопы
Лечение
Лечение большого пальца стопы включает нехирургические и хирургические варианты.Нехирургическое лечение может включать:
- обледенение или нагревание
- обезболивающие
- инъекции обогащенной тромбоцитами плазмы
- ношение другой обуви, например, обуви с более жесткой подошвой
Хирургические варианты могут включать:
- сращивание сустава
- удаление любой костной шпоры
- замена сустава
- шлифовка сустава
2. Вросший ноготь на пальце ноги
Вросший ноготь на пальце ноги является частой причиной боли или дискомфорта в большом пальце ноги.Это может произойти, если человек слишком коротко подстригает ноготь на ноге или слишком сильно изгибает его при стрижке. Ношение тесной обуви может усугубить или даже вызвать вросший ноготь на пальце ноги.
Симптомы
Есть несколько потенциальных симптомов вросшего ногтя. По данным Американской академии хирургов-ортопедов (AAOS), симптомы могут включать:
- твердый, опухший или болезненный палец ноги
- болезненность
- потемнение кожи
- гной, сочащийся из области, в случае инфекции
Лечение
Лечение обычно начинается с нехирургических вариантов, но врач может провести операцию на стойких вросших ногтях на ногах.Нехирургические методы лечения могут включать:
- прием безрецептурных обезболивающих, таких как ибупрофен или ацетаминофен
- замачивание ступни в теплой ванне три или четыре раза в день
- поддержание ступни сухой и как можно скорее удаление потных носков
- ношение дышащая, удобная обувь
Хирургические варианты включают:
- частичное удаление ногтя
- полное удаление ногтя
- постоянное удаление ногтя – часто необходимо в хронических случаях
3.Подагра
Подагра – это состояние, при котором мочевая кислота накапливается в суставах человека. По данным Американского колледжа хирургов стопы и голеностопного сустава (ACFAS), это обычно происходит в суставе большого пальца ноги. Организм обычно выводит мочевую кислоту с мочой, но в некоторых случаях она может накапливаться и вызывать кристаллизацию в суставах.
Симптомы
Симптомы подагры включают:
- воспаление, которое вызывает потемнение, отек или тепло в суставе
- сильная боль, которая возникает посреди ночи или когда человек впервые просыпается
- блестящая кожа над пораженным суставом
Лечение
Согласно ACFAS, воспаление, связанное с подагрой, обычно проходит через 3–10 дней.Типичные методы лечения могут включать:
- обильное питье
- подъем стопы
- отдых от стояния, ходьбы или других действий
- прием лекарств от воспаления и боли
Людям с подагрой также следует избегать употребления напитков и продуктов питания. с высоким содержанием пуринов, таких как алкоголь, бекон, печень и некоторые виды морепродуктов.
Узнайте больше о подагре здесь.
4. Носок из дерна
Носок из дерна – это травма сустава большого пальца ноги, возникающая во время занятий спортом.
Согласно ACFAS, эта травма происходит из-за многократного сгибания большого пальца ноги вверх или его защемления. Повторяющиеся прыжки или бег могут привести к неловкому сгибанию большого пальца ноги. Заболевание чаще встречается у спортсменов, играющих на искусственном газоне.
Признаки
Носок дерна обычно является результатом повторяющихся движений. В результате со временем боль и отек часто нарастают. Помимо боли человек может заметить припухлость и потерю подвижности в суставе.
Если человек получает острую травму, боль возникает внезапно и может усилиться в течение 24 часов.
Лечение
Прекращение активности, отягощающей палец стопы, обычно является лучшим курсом действий. Это поможет предотвратить усугубление травмы. Обычно лечение включает отдых, обледенение, сжатие и подъем (RICE).
Врач может посоветовать носить менее гибкую обувь при занятиях спортом. В крайнем случае при серьезных травмах они могут порекомендовать операцию.
5. Сесамоидит
Согласно AAOS, сесамоидные кости – это кости, которые соединяются с сухожилиями или встроены в мышцы. Коленная чашечка, например, является самым большим сесамовидным суставом.
Сесамоидит возникает, когда сухожилия вокруг сесамовидной кости ниже большого пальца ноги воспаляются или раздражаются. Это состояние часто встречается у бегунов и артистов балета.
Симптомы
Помимо боли, симптомы сесамоидита могут включать:
- Проблемы с движением большого пальца ноги
- постепенное нарастание боли
- синяк
- опухоль
- боль на подушечке стопы
Лечение
Есть несколько возможных вариантов лечения сесамоидита.Некоторые варианты лечения, которые может порекомендовать врач, включают:
6. Перелом
Переломы или переломы пальцев ног – обычное явление. AAOS отмечает, что переломы могут возникнуть, когда человек:
- ударит ногой твердый предмет
- уронит тяжелый предмет на палец ноги
- неоднократно выполняет движение, оказывающее давление на палец ноги
Симптомы
Боль и отек палец ноги – два распространенных симптома, но человек может также заметить изменение цвета вокруг пальца ноги.
Лечение
Варианты лечения зависят от тяжести перелома пальца стопы. В случае внезапной тупой травмы, шаги, которые может предпринять человек, включают:
- избегание нагрузки на палец ноги
- подъем стопы
- использование льда для уменьшения отека
- обертывание пальца ноги
Человек должен обсудить дальнейшие варианты лечения со своим врачом.
7. Бурсит большого пальца стопы
Бурсит большого пальца стопы – это деформация сустава у основания большого пальца стопы.Сустав выступает наружу и создает видимую бугорку сбоку стопы. Эта аномалия заставляет палец ноги указывать в противоположном направлении и потенциально перекрывать палец рядом с ним.
Многие туфли оказывают давление на выступающий сустав, и со временем это давление может вызвать набухание и воспаление заполненного жидкостью мешка в суставе (бурсы).
Симптомы
Бурсит большого пальца стопы может вызвать отек, воспаление и боль. Большой палец ноги также явно указывает внутрь, в то время как сустав в основании указывает наружу.
Лечение
Чтобы облегчить симптомы, человек должен носить обувь, которая не оказывает дополнительного давления на сустав. Идеально подойдет широкая и гибкая подошва.
Некоторые дополнительные методы лечения могут включать:
- Безрецептурные подушечки для бурсита
- нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен
- теплые ванны
- обледенение сустава
- массаж
7 причин, другие симптомы, лечение , и др.
Боль в большом пальце ноги вызывают различные заболевания, некоторые из которых более серьезны, чем другие.К ним относятся:
1. Артрит
По данным Американского общества ортопедов стопы и голеностопного сустава, Hallux Rigidus является наиболее частой причиной боли при артрите у основания большого пальца ноги. Он поражает почти каждого 40 человека в возрасте старше 50 лет и чаще встречается у женщин, чем у мужчин.
Симптомы
Наиболее частым симптомом является боль при ходьбе или физической активности, которая оказывает давление на ступню и палец. Другие симптомы могут включать:
- опухоль возле сустава большого пальца ноги
- болезненная шишка на верхней части сустава
- проблема с перемещением большого пальца стопы
Лечение
Лечение большого пальца стопы включает нехирургические и хирургические варианты.Нехирургическое лечение может включать:
- обледенение или нагревание
- обезболивающие
- инъекции обогащенной тромбоцитами плазмы
- ношение другой обуви, например, обуви с более жесткой подошвой
Хирургические варианты могут включать:
- сращивание сустава
- удаление любой костной шпоры
- замена сустава
- шлифовка сустава
2. Вросший ноготь на пальце ноги
Вросший ноготь на пальце ноги является частой причиной боли или дискомфорта в большом пальце ноги.Это может произойти, если человек слишком коротко подстригает ноготь на ноге или слишком сильно изгибает его при стрижке. Ношение тесной обуви может усугубить или даже вызвать вросший ноготь на пальце ноги.
Симптомы
Есть несколько потенциальных симптомов вросшего ногтя. По данным Американской академии хирургов-ортопедов (AAOS), симптомы могут включать:
- твердый, опухший или болезненный палец ноги
- болезненность
- потемнение кожи
- гной, сочащийся из области, в случае инфекции
Лечение
Лечение обычно начинается с нехирургических вариантов, но врач может провести операцию на стойких вросших ногтях на ногах.Нехирургические методы лечения могут включать:
- прием безрецептурных обезболивающих, таких как ибупрофен или ацетаминофен
- замачивание ступни в теплой ванне три или четыре раза в день
- поддержание ступни сухой и как можно скорее удаление потных носков
- ношение дышащая, удобная обувь
Хирургические варианты включают:
- частичное удаление ногтя
- полное удаление ногтя
- постоянное удаление ногтя – часто необходимо в хронических случаях
3.Подагра
Подагра – это состояние, при котором мочевая кислота накапливается в суставах человека. По данным Американского колледжа хирургов стопы и голеностопного сустава (ACFAS), это обычно происходит в суставе большого пальца ноги. Организм обычно выводит мочевую кислоту с мочой, но в некоторых случаях она может накапливаться и вызывать кристаллизацию в суставах.
Симптомы
Симптомы подагры включают:
- воспаление, которое вызывает потемнение, отек или тепло в суставе
- сильная боль, которая возникает посреди ночи или когда человек впервые просыпается
- блестящая кожа над пораженным суставом
Лечение
Согласно ACFAS, воспаление, связанное с подагрой, обычно проходит через 3–10 дней.Типичные методы лечения могут включать:
- обильное питье
- подъем стопы
- отдых от стояния, ходьбы или других действий
- прием лекарств от воспаления и боли
Людям с подагрой также следует избегать употребления напитков и продуктов питания. с высоким содержанием пуринов, таких как алкоголь, бекон, печень и некоторые виды морепродуктов.
Узнайте больше о подагре здесь.
4. Носок из дерна
Носок из дерна – это травма сустава большого пальца ноги, возникающая во время занятий спортом.
Согласно ACFAS, эта травма происходит из-за многократного сгибания большого пальца ноги вверх или его защемления. Повторяющиеся прыжки или бег могут привести к неловкому сгибанию большого пальца ноги. Заболевание чаще встречается у спортсменов, играющих на искусственном газоне.
Признаки
Носок дерна обычно является результатом повторяющихся движений. В результате со временем боль и отек часто нарастают. Помимо боли человек может заметить припухлость и потерю подвижности в суставе.
Если человек получает острую травму, боль возникает внезапно и может усилиться в течение 24 часов.
Лечение
Прекращение активности, отягощающей палец стопы, обычно является лучшим курсом действий. Это поможет предотвратить усугубление травмы. Обычно лечение включает отдых, обледенение, сжатие и подъем (RICE).
Врач может посоветовать носить менее гибкую обувь при занятиях спортом. В крайнем случае при серьезных травмах они могут порекомендовать операцию.
5. Сесамоидит
Согласно AAOS, сесамоидные кости – это кости, которые соединяются с сухожилиями или встроены в мышцы. Коленная чашечка, например, является самым большим сесамовидным суставом.
Сесамоидит возникает, когда сухожилия вокруг сесамовидной кости ниже большого пальца ноги воспаляются или раздражаются. Это состояние часто встречается у бегунов и артистов балета.
Симптомы
Помимо боли, симптомы сесамоидита могут включать:
- Проблемы с движением большого пальца ноги
- постепенное нарастание боли
- синяк
- опухоль
- боль на подушечке стопы
Лечение
Есть несколько возможных вариантов лечения сесамоидита.Некоторые варианты лечения, которые может порекомендовать врач, включают:
6. Перелом
Переломы или переломы пальцев ног – обычное явление. AAOS отмечает, что переломы могут возникнуть, когда человек:
- ударит ногой твердый предмет
- уронит тяжелый предмет на палец ноги
- неоднократно выполняет движение, оказывающее давление на палец ноги
Симптомы
Боль и отек палец ноги – два распространенных симптома, но человек может также заметить изменение цвета вокруг пальца ноги.
Лечение
Варианты лечения зависят от тяжести перелома пальца стопы. В случае внезапной тупой травмы, шаги, которые может предпринять человек, включают:
- избегание нагрузки на палец ноги
- подъем стопы
- использование льда для уменьшения отека
- обертывание пальца ноги
Человек должен обсудить дальнейшие варианты лечения со своим врачом.
7. Бурсит большого пальца стопы
Бурсит большого пальца стопы – это деформация сустава у основания большого пальца стопы.Сустав выступает наружу и создает видимую бугорку сбоку стопы. Эта аномалия заставляет палец ноги указывать в противоположном направлении и потенциально перекрывать палец рядом с ним.
Многие туфли оказывают давление на выступающий сустав, и со временем это давление может вызвать набухание и воспаление заполненного жидкостью мешка в суставе (бурсы).
Симптомы
Бурсит большого пальца стопы может вызвать отек, воспаление и боль. Большой палец ноги также явно указывает внутрь, в то время как сустав в основании указывает наружу.
Лечение
Чтобы облегчить симптомы, человек должен носить обувь, которая не оказывает дополнительного давления на сустав. Идеально подойдет широкая и гибкая подошва.
Некоторые дополнительные методы лечения могут включать:
- Безрецептурные подушечки для бурсита
- нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен
- теплые ванны
- обледенение сустава
- массаж
7 причин, другие симптомы, лечение , и др.
Боль в большом пальце ноги вызывают различные заболевания, некоторые из которых более серьезны, чем другие.К ним относятся:
1. Артрит
По данным Американского общества ортопедов стопы и голеностопного сустава, Hallux Rigidus является наиболее частой причиной боли при артрите у основания большого пальца ноги. Он поражает почти каждого 40 человека в возрасте старше 50 лет и чаще встречается у женщин, чем у мужчин.
Симптомы
Наиболее частым симптомом является боль при ходьбе или физической активности, которая оказывает давление на ступню и палец. Другие симптомы могут включать:
- опухоль возле сустава большого пальца ноги
- болезненная шишка на верхней части сустава
- проблема с перемещением большого пальца стопы
Лечение
Лечение большого пальца стопы включает нехирургические и хирургические варианты.Нехирургическое лечение может включать:
- обледенение или нагревание
- обезболивающие
- инъекции обогащенной тромбоцитами плазмы
- ношение другой обуви, например, обуви с более жесткой подошвой
Хирургические варианты могут включать:
- сращивание сустава
- удаление любой костной шпоры
- замена сустава
- шлифовка сустава
2. Вросший ноготь на пальце ноги
Вросший ноготь на пальце ноги является частой причиной боли или дискомфорта в большом пальце ноги.Это может произойти, если человек слишком коротко подстригает ноготь на ноге или слишком сильно изгибает его при стрижке. Ношение тесной обуви может усугубить или даже вызвать вросший ноготь на пальце ноги.
Симптомы
Есть несколько потенциальных симптомов вросшего ногтя. По данным Американской академии хирургов-ортопедов (AAOS), симптомы могут включать:
- твердый, опухший или болезненный палец ноги
- болезненность
- потемнение кожи
- гной, сочащийся из области, в случае инфекции
Лечение
Лечение обычно начинается с нехирургических вариантов, но врач может провести операцию на стойких вросших ногтях на ногах.Нехирургические методы лечения могут включать:
- прием безрецептурных обезболивающих, таких как ибупрофен или ацетаминофен
- замачивание ступни в теплой ванне три или четыре раза в день
- поддержание ступни сухой и как можно скорее удаление потных носков
- ношение дышащая, удобная обувь
Хирургические варианты включают:
- частичное удаление ногтя
- полное удаление ногтя
- постоянное удаление ногтя – часто необходимо в хронических случаях
3.Подагра
Подагра – это состояние, при котором мочевая кислота накапливается в суставах человека. По данным Американского колледжа хирургов стопы и голеностопного сустава (ACFAS), это обычно происходит в суставе большого пальца ноги. Организм обычно выводит мочевую кислоту с мочой, но в некоторых случаях она может накапливаться и вызывать кристаллизацию в суставах.
Симптомы
Симптомы подагры включают:
- воспаление, которое вызывает потемнение, отек или тепло в суставе
- сильная боль, которая возникает посреди ночи или когда человек впервые просыпается
- блестящая кожа над пораженным суставом
Лечение
Согласно ACFAS, воспаление, связанное с подагрой, обычно проходит через 3–10 дней.Типичные методы лечения могут включать:
- обильное питье
- подъем стопы
- отдых от стояния, ходьбы или других действий
- прием лекарств от воспаления и боли
Людям с подагрой также следует избегать употребления напитков и продуктов питания. с высоким содержанием пуринов, таких как алкоголь, бекон, печень и некоторые виды морепродуктов.
Узнайте больше о подагре здесь.
4. Носок из дерна
Носок из дерна – это травма сустава большого пальца ноги, возникающая во время занятий спортом.
Согласно ACFAS, эта травма происходит из-за многократного сгибания большого пальца ноги вверх или его защемления. Повторяющиеся прыжки или бег могут привести к неловкому сгибанию большого пальца ноги. Заболевание чаще встречается у спортсменов, играющих на искусственном газоне.
Признаки
Носок дерна обычно является результатом повторяющихся движений. В результате со временем боль и отек часто нарастают. Помимо боли человек может заметить припухлость и потерю подвижности в суставе.
Если человек получает острую травму, боль возникает внезапно и может усилиться в течение 24 часов.
Лечение
Прекращение активности, отягощающей палец стопы, обычно является лучшим курсом действий. Это поможет предотвратить усугубление травмы. Обычно лечение включает отдых, обледенение, сжатие и подъем (RICE).
Врач может посоветовать носить менее гибкую обувь при занятиях спортом. В крайнем случае при серьезных травмах они могут порекомендовать операцию.
5. Сесамоидит
Согласно AAOS, сесамоидные кости – это кости, которые соединяются с сухожилиями или встроены в мышцы. Коленная чашечка, например, является самым большим сесамовидным суставом.
Сесамоидит возникает, когда сухожилия вокруг сесамовидной кости ниже большого пальца ноги воспаляются или раздражаются. Это состояние часто встречается у бегунов и артистов балета.
Симптомы
Помимо боли, симптомы сесамоидита могут включать:
- Проблемы с движением большого пальца ноги
- постепенное нарастание боли
- синяк
- опухоль
- боль на подушечке стопы
Лечение
Есть несколько возможных вариантов лечения сесамоидита.Некоторые варианты лечения, которые может порекомендовать врач, включают:
6. Перелом
Переломы или переломы пальцев ног – обычное явление. AAOS отмечает, что переломы могут возникнуть, когда человек:
- ударит ногой твердый предмет
- уронит тяжелый предмет на палец ноги
- неоднократно выполняет движение, оказывающее давление на палец ноги
Симптомы
Боль и отек палец ноги – два распространенных симптома, но человек может также заметить изменение цвета вокруг пальца ноги.
Лечение
Варианты лечения зависят от тяжести перелома пальца стопы. В случае внезапной тупой травмы, шаги, которые может предпринять человек, включают:
- избегание нагрузки на палец ноги
- подъем стопы
- использование льда для уменьшения отека
- обертывание пальца ноги
Человек должен обсудить дальнейшие варианты лечения со своим врачом.
7. Бурсит большого пальца стопы
Бурсит большого пальца стопы – это деформация сустава у основания большого пальца стопы.Сустав выступает наружу и создает видимую бугорку сбоку стопы. Эта аномалия заставляет палец ноги указывать в противоположном направлении и потенциально перекрывать палец рядом с ним.
Многие туфли оказывают давление на выступающий сустав, и со временем это давление может вызвать набухание и воспаление заполненного жидкостью мешка в суставе (бурсы).
Симптомы
Бурсит большого пальца стопы может вызвать отек, воспаление и боль. Большой палец ноги также явно указывает внутрь, в то время как сустав в основании указывает наружу.
Лечение
Чтобы облегчить симптомы, человек должен носить обувь, которая не оказывает дополнительного давления на сустав. Идеально подойдет широкая и гибкая подошва.
Некоторые дополнительные методы лечения могут включать:
- Безрецептурные подушечки для бурсита
- нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен
- теплые ванны
- обледенение сустава
- массаж
7 причин, другие симптомы, лечение , и др.
Боль в большом пальце ноги вызывают различные заболевания, некоторые из которых более серьезны, чем другие.К ним относятся:
1. Артрит
По данным Американского общества ортопедов стопы и голеностопного сустава, Hallux Rigidus является наиболее частой причиной боли при артрите у основания большого пальца ноги. Он поражает почти каждого 40 человека в возрасте старше 50 лет и чаще встречается у женщин, чем у мужчин.
Симптомы
Наиболее частым симптомом является боль при ходьбе или физической активности, которая оказывает давление на ступню и палец. Другие симптомы могут включать:
- опухоль возле сустава большого пальца ноги
- болезненная шишка на верхней части сустава
- проблема с перемещением большого пальца стопы
Лечение
Лечение большого пальца стопы включает нехирургические и хирургические варианты.Нехирургическое лечение может включать:
- обледенение или нагревание
- обезболивающие
- инъекции обогащенной тромбоцитами плазмы
- ношение другой обуви, например, обуви с более жесткой подошвой
Хирургические варианты могут включать:
- сращивание сустава
- удаление любой костной шпоры
- замена сустава
- шлифовка сустава
2. Вросший ноготь на пальце ноги
Вросший ноготь на пальце ноги является частой причиной боли или дискомфорта в большом пальце ноги.Это может произойти, если человек слишком коротко подстригает ноготь на ноге или слишком сильно изгибает его при стрижке. Ношение тесной обуви может усугубить или даже вызвать вросший ноготь на пальце ноги.
Симптомы
Есть несколько потенциальных симптомов вросшего ногтя. По данным Американской академии хирургов-ортопедов (AAOS), симптомы могут включать:
- твердый, опухший или болезненный палец ноги
- болезненность
- потемнение кожи
- гной, сочащийся из области, в случае инфекции
Лечение
Лечение обычно начинается с нехирургических вариантов, но врач может провести операцию на стойких вросших ногтях на ногах.Нехирургические методы лечения могут включать:
- прием безрецептурных обезболивающих, таких как ибупрофен или ацетаминофен
- замачивание ступни в теплой ванне три или четыре раза в день
- поддержание ступни сухой и как можно скорее удаление потных носков
- ношение дышащая, удобная обувь
Хирургические варианты включают:
- частичное удаление ногтя
- полное удаление ногтя
- постоянное удаление ногтя – часто необходимо в хронических случаях
3.Подагра
Подагра – это состояние, при котором мочевая кислота накапливается в суставах человека. По данным Американского колледжа хирургов стопы и голеностопного сустава (ACFAS), это обычно происходит в суставе большого пальца ноги. Организм обычно выводит мочевую кислоту с мочой, но в некоторых случаях она может накапливаться и вызывать кристаллизацию в суставах.
Симптомы
Симптомы подагры включают:
- воспаление, которое вызывает потемнение, отек или тепло в суставе
- сильная боль, которая возникает посреди ночи или когда человек впервые просыпается
- блестящая кожа над пораженным суставом
Лечение
Согласно ACFAS, воспаление, связанное с подагрой, обычно проходит через 3–10 дней.Типичные методы лечения могут включать:
- обильное питье
- подъем стопы
- отдых от стояния, ходьбы или других действий
- прием лекарств от воспаления и боли
Людям с подагрой также следует избегать употребления напитков и продуктов питания. с высоким содержанием пуринов, таких как алкоголь, бекон, печень и некоторые виды морепродуктов.
Узнайте больше о подагре здесь.
4. Носок из дерна
Носок из дерна – это травма сустава большого пальца ноги, возникающая во время занятий спортом.
Согласно ACFAS, эта травма происходит из-за многократного сгибания большого пальца ноги вверх или его защемления. Повторяющиеся прыжки или бег могут привести к неловкому сгибанию большого пальца ноги. Заболевание чаще встречается у спортсменов, играющих на искусственном газоне.
Признаки
Носок дерна обычно является результатом повторяющихся движений. В результате со временем боль и отек часто нарастают. Помимо боли человек может заметить припухлость и потерю подвижности в суставе.
Если человек получает острую травму, боль возникает внезапно и может усилиться в течение 24 часов.
Лечение
Прекращение активности, отягощающей палец стопы, обычно является лучшим курсом действий. Это поможет предотвратить усугубление травмы. Обычно лечение включает отдых, обледенение, сжатие и подъем (RICE).
Врач может посоветовать носить менее гибкую обувь при занятиях спортом. В крайнем случае при серьезных травмах они могут порекомендовать операцию.
5. Сесамоидит
Согласно AAOS, сесамоидные кости – это кости, которые соединяются с сухожилиями или встроены в мышцы. Коленная чашечка, например, является самым большим сесамовидным суставом.
Сесамоидит возникает, когда сухожилия вокруг сесамовидной кости ниже большого пальца ноги воспаляются или раздражаются. Это состояние часто встречается у бегунов и артистов балета.
Симптомы
Помимо боли, симптомы сесамоидита могут включать:
- Проблемы с движением большого пальца ноги
- постепенное нарастание боли
- синяк
- опухоль
- боль на подушечке стопы
Лечение
Есть несколько возможных вариантов лечения сесамоидита.Некоторые варианты лечения, которые может порекомендовать врач, включают:
6. Перелом
Переломы или переломы пальцев ног – обычное явление. AAOS отмечает, что переломы могут возникнуть, когда человек:
- ударит ногой твердый предмет
- уронит тяжелый предмет на палец ноги
- неоднократно выполняет движение, оказывающее давление на палец ноги
Симптомы
Боль и отек палец ноги – два распространенных симптома, но человек может также заметить изменение цвета вокруг пальца ноги.
Лечение
Варианты лечения зависят от тяжести перелома пальца стопы. В случае внезапной тупой травмы, шаги, которые может предпринять человек, включают:
- избегание нагрузки на палец ноги
- подъем стопы
- использование льда для уменьшения отека
- обертывание пальца ноги
Человек должен обсудить дальнейшие варианты лечения со своим врачом.
7. Бурсит большого пальца стопы
Бурсит большого пальца стопы – это деформация сустава у основания большого пальца стопы.Сустав выступает наружу и создает видимую бугорку сбоку стопы. Эта аномалия заставляет палец ноги указывать в противоположном направлении и потенциально перекрывать палец рядом с ним.
Многие туфли оказывают давление на выступающий сустав, и со временем это давление может вызвать набухание и воспаление заполненного жидкостью мешка в суставе (бурсы).
Симптомы
Бурсит большого пальца стопы может вызвать отек, воспаление и боль. Большой палец ноги также явно указывает внутрь, в то время как сустав в основании указывает наружу.
Лечение
Чтобы облегчить симптомы, человек должен носить обувь, которая не оказывает дополнительного давления на сустав. Идеально подойдет широкая и гибкая подошва.
Некоторые дополнительные процедуры могут включать:
- Безрецептурные подушечки для бурсита
- нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен
- теплые ванны
- обледенение сустава
- массаж



 ч. бальнеотерапия (серные и радоновые ванны)
ч. бальнеотерапия (серные и радоновые ванны)

 Дополнительный вид диагностики, показывающий, насколько сохранена плотность костей. Используется для диагностики остеопороза;
Дополнительный вид диагностики, показывающий, насколько сохранена плотность костей. Используется для диагностики остеопороза;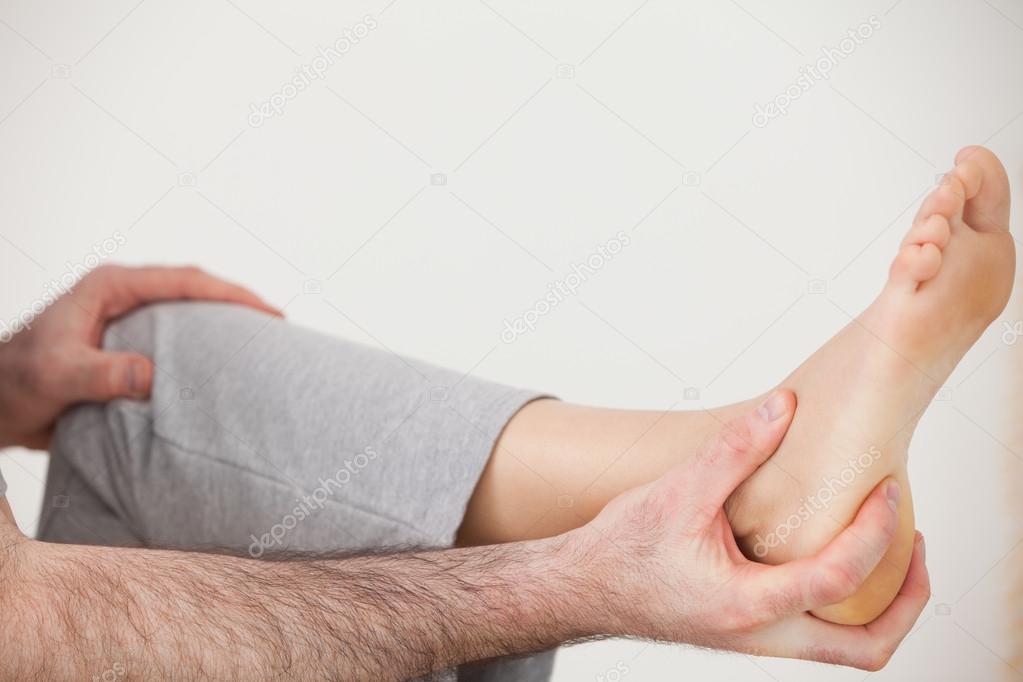 Также важны кальций, магний и селен;
Также важны кальций, магний и селен;