Мышцы участвующие в сгибании бедра: Мышцы-сгибатели бедра
Мышцы таза и бедра в медицине не рассматриваются отдельно, поскольку состояние первой группы мускулов непосредственно влияет на вторую, и наоборот, т.е. эти 2 категории волокон образуют единую кинематическую цепь. В данной статье рассмотрено строение экстензоров, флексоров и аддукторов бедра и особенности их иннервации.
Мышцы таза
Отводятся в области тазового пояса, направляются к бедренной кости, прикрепляясь в верхнем отделе. Ограничивают тазобедренный сустав, участвуют в его движениях. По функциональности делятся на внутреннюю и наружную группы.
Внутренняя группа
Подвздошно-поясничная мышца ─ состоит из трех мускулов, которые объединяются в единое сплетение, формируя мышечную основу задней стенки брюшной полости.
- Большая поясничная мышца(psoas major) ─ отходит от латеральной поверхности XII грудного и четырех верхних поясничных позвонков.
- Подвздошная ─ от одноименной ямки.
- Малая поясничная ─ от XII грудного и I поясничного позвонков. Входит в подвздошную фасцию.
Musculus iliopsoas прикрепляется у малого вертела.
Сгибает в области тазобедренного сустава. При установленной конечности участвует в наклоне туловища вперед.

Грушевидная мышца начинается на тазовой поверхности крестца, сбоку передних крестцовых отверстий. Покидает полость малого таза, прикрепляется у верхнего отдела большого вертела.
Верхняя и нижняя близнецовые мышцы: первая отходит от седалищной кости, а вторая – от одноименного бугра.
Внутренняя запирательная мышца ─ начало от окружности одноименной мембраны. Из полости таза проходит через седалищное отверстие и прикрепляется на медиальной поверхности большого вертела.
Перечисленные мускулы выполняют общую функцию – участвуют в поворотах конечности кнаружи.
Наружная группа
Большая ягодичная мышца имеет поверхностное расположение, получила наибольшее анатомическое развитие благодаря прямохождению человека. Начинается от подвздошной кости и крестцово-бугристой связки, прикрепляется к ягодичной бугристости.
Разгибает и вращает бедро в наружную сторону. В период покоя поддерживает туловище в вертикальном положении.
Средняя ягодичная мышца ─ начало на одноименной поверхности подвздошной кости, крепится к большому вертелу.

Gluteus medius выполняет повороты в двух направлениях ─ передние пучки поворачивают вовнутрь, задние – кнаружи. В зафиксированном положении вместе с рассмотренным ниже мускулом поддерживает вертикальное положение туловища.
Малая ягодичная мышца ─ начинается от наружного крыла подвздошной кости (ПК), прикрепляясь к большому вертелу. Выполняет функции, аналогичные предыдущему волокну.
Напрягатель широкой фасции бедра отходит от ПК и прилегающей части подвздошного гребня. Продолжение данного сухожилия называется подвздошно-большеберцовым трактом, который фиксируется к латеральному мыщелку большеберцовой кости.
Сгибает и отводит бедро, поворачивает его кнаружи, вместе с большим и средним ягодичным мускулом действует на колено. При фиксированной проксимальной части вращает таз.
Квадратная мышца бедра (quadratus femoris) начинается от наружного края седалищного бугра, крепится к межвертельному гребню. Участвует в поворотах кнаружи.
Наружная запирательная мышца имеет треугольную форму, берет начало на наружной поверхности лобковой и седалищной костей, фиксируется в вертельной ямке. Отвечает за вращение ТБС кнаружи.
Мышцы бедра
Анатомия выделяет три категории:
- передняя ─ сгибатели;
- задняя ─ разгибатели;
- медиальная ─ приводящие.

Передняя группа
Портняжная мышца – самая длинная в человеческом теле. Отходит от верхней части подвздошной ости, идет вниз в косом направлении, переходя на внутреннюю поверхность. Сзади обогнув медиальный надмыщелок, переходит на голень. Место прикрепления ─ большеберцовая бугристость.
Функциональность заключается в сгибании ноги в тазобедренном и коленном суставах, вращении голени вовнутрь, а бедра – к наружной стороне. Предупреждает выворачивание бедренного сустава при приседании.
Четырехглавый мускул образуется прямой, промежуточной, латеральной и медиальной широкими мышцами. Каждая имеет собственное начало, в области колена формирует сухожилие, охватывающее надколенник, крепится к большеберцовой кости.
- Прямая ─ располагается над вертлужной впадиной от нижней подвздошной ости, сразу прикрыта портняжной мышцей, опускаясь вниз и переходит в тонкое сухожилие.
- Медиальная ─ начинается от одноименной губы шероховатой линии, в направлении вниз преобразуется в широкое сухожилие.
- Латеральная ─ отходит от основания большого вертела, бедренного гребня и латеральной губы.
- Промежуточная ─ располагается под прямой мышцей, начинается от межвертельной линии.
Четырехглавое мышечное волокно участвует в разгибании голени и сгибании бедра.
Задняя группа
Двуглавая мышца имеет 2 головки: длинную, начало которой находится в области седалищного бугра, и короткую, которая отходит от латеральной губы шероховатой линии. Обе образуют брюшко, переходящее в узкое сухожилие, прикрепляющееся к малоберцовой кости.

Функция мускула состоит в разгибании бедра и сгибании голени. При согнутом колене, поочередно сокращаясь на обеих сторонах, вращает голеностоп кнаружи.
Полусухожильная мышца идет от седалищного бугра. Спускаясь вниз, переходит в длинное сухожилие, прикрепляется к большеберцовой бугристости. В данном месте с пучками коллагеновых волокон тонкой и портняжной мышцы формирует гусиную лапку.
Участвует в сгибании и вращении голени кнутри, в разгибании бедра. Вместе с большим ягодичным мускулом, при фиксированной голени, выпрямляет туловище.
Полуперепончатая мышца отходит от седалищного бугра, в нижнем отделе переходит в плоское сухожилие, крепится к большеберцовой кости. Здесь подразделяется на три пучка, которые образуют глубокую гусиную лапку.
При фиксированном тазе в колене сгибает голень и выпрямляет бедро. При аналогичном положении голени вместе с большой ягодичной разгибает туловище. При согнутом колене вращает голеностоп вовнутрь, натягивая капсулу коленного сустава.
Медиальная группа
Тонкая мышца располагается поверхностно со срединной стороны. Начало от лобковой кости, по направлению вниз переходит в сухожилие, прикрепляясь к большеберцовой бугристости. Функция ─ приведение бедра, сгибание голени.
Гребенчатая мышца представлена в форме четырехугольника. Отходит от гребня лобковой кости, закрепляется к гребенчатой линии бедренной. Отвечает за приведение и сгибание нижней конечности, вращает к наружному направлению.
Длинная приводящая мышца имеет треугольную форму. Отходит коротким сухожилием ниже лобкового бугорка.

Короткая приводящая ─ берет начало от нижней ветви лобковой кости, находится сзади гребенчатой и длинной приводящей.
Большая приводящая исходит из области седалищного бугра и нижней ветви лобка. В месте прикрепления к приводящему бугорку медиального мыщелка ограничивает сухожильную щель.
Место прикрепления длинной, короткой и большой приводящих мышц является шероховатая линия бедренной кости. Общая функция заключается в приведении бедра и вращении к наружной стороне.
Иннервация мышечных элементов таза и бедра
Таз, внутренняя:
- Подвздошно-поясничная, грушевидная, близнецовые (верхняя и нижняя) мышцы ─ ветвями поясничного (LI-LIV) и крестцового (SI-SII для второй и LV-SII для третьих) сплетения соответственно.
- Внутренняя запирательная ─ одноименным нервом (LV- SII).
Таз, наружная:
- Большая ягодичная ─ нижним ягодичным нервом (LV- SII).
- Средняя, малая ягодичные и напрягатель широкой фасции ─ верхним ягодичным нервом (LIV-SI).
- Квадратная ─ седалищным(LIV-SI)
- Наружная запирательная ─ одноименным волокном (LII-LIV).
Бедро:
Передняя группа мышц иннервируется бедренным нервом (LII-LIV).

Задняя:
- Двуглавая ─ большеберцовым (SI-SII), малоберцовым нервами(LIV-SI).
- Полусухожильная и полуперепончатая ─ большеберцовым (LIV-SII и LIV-SI соответственно).
Медиальная группа:
- Тонкая, гребенчатая, длинная и короткая приводящие ─ запирательным (первая LII-LIV, остальные – LII-LIII).
- Большая приводящая ─ задней ветвью запирательного канала (LII-LIII) и седалищным нервом (LIV-LV).
Таким образом, бедренные и тазовые мышцы выполняют важные функции: сгибание и разгибание частей нижних конечностей, выполнение движений в нескольких плоскостях. Знание анатомии рассматриваемых мускулов поможет избежать травмирования и сохранить здоровье элементов опорно-двигательного аппарата надолго.
Растяжка сгибателей бедра: лучшие упражнения
Наиболее важные советы о том, как правильно работать над укреплением и повышением эластичности сгибателей бедра.
Каждый, кто практикует тот или иной вид физической активности, сталкивается с различными фитнес вопросами, которые нужно решить. Будь то техника периодического голодания, методика проведения тяжелых тренировок или приемы наращивания скорости в беге. Наряду с перечисленными, одной из наиболее распространенных проблем являются хронически «забитые» сгибатели бедра.
Как повысить эластичность сгибателей бедра
Достаточно много людей жалуется на то, что не знают, как растянуть эти мышцы, избежав болей в пояснице. Поэтому сегодня мы поговорим в целом о подходе к повышению эластичности сгибателей бедра и о специальных упражнениях на эту группу мышц.
Подписывайтесь на наш аккаунт в INSTAGRAM!
Начнем с типичных ошибок, которые чаще всего допускаются при растягивании сгибателей бедра.
- Первая из них заключается в том, чтобы прибегать к растяжке этих мышц очень часто в надежде получить удовлетворительный результат.
- Другой не вполне работающий прием – тратить на растяжку сгибателей бедра больше времени, пытаясь добиться прогресса в растягивании жестких, неподатливых мышц.
Как первый, так и второй метод, скорее всего, не приведут к желаемым показателям. И объясняется это сложностью анатомического строения сгибателей бедра, которая требует более ювелирной работы при растяжке этой мышечной группы.
Функциональное строение сгибателей бедра
Основными компонентами сгибателей бедра являются подвздошная и поясничная мышцы, портняжная и прямая мышца бедра.
- Подвздошная мышца крепится на верхней части бедренной кости и начинается на внутренней стороне гребня подвздошной кости (на внутренней части таза).
- Поясничная мышца крепится к концам поперечных отростков поясничных позвонков, удерживая в прямом положении позвоночные диски.
- Прямая мышца бедра начинается у основания передней верхней подвздошной ости позвоночника и тянется вниз вплоть до коленной чашечки.
- В то время как портняжная мышца начинается в том же месте, что и прямая мышца бедра, но пролегает по медиальной стороне колена, переплетаясь с подколенными сухожилиями.
Пронаблюдать за работой мышц группы сгибателей бедра можно сгибая ногу в колене на весу. При соприкосновении же ног с землей, например, при ходьбе, сгибатели бедра работают немного по-другому. И показателем слаженности и правильности этой работы является степень переднего тазового наклона (прогиба в позвоночнике).
Дело тут опять же в анатомии. Так, подвздошная мышца удерживает позвоночник от чрезмерной гибкости, обеспечивает сгибания позвоночника вбок и участвует в различных движениях спины «вперед-назад». Таким образом, подвздошная мышца является значимым фактором стабилизации позвоночника и всего поясничного отдела.
Схожую функцию выполняет и поясничная мышца. Она имеет чрезвычайно важные фасциальные сети (а именно медиальные связки), которые одним концом крепятся к тазовому дну, а другим – непосредственно к диафрагме. Кстати говоря, это одна из причин, почему так важно придерживаться правильной техники дыхания во время выполнения упражнений на растяжку сгибателей бедра.
Таким образом, поясничная мышца также играет особую роль в стабилизации положения спины. Каждый, кому не посчастливилось получить когда-нибудь травму нижней части спины, смог на себе прочувствовать важность нормального функционирования этой мышцы.
Отсюда мы приходим к выводу, что растяжка хронически неэластичных, напряженных сгибателей бедра сама по себе не решит проблему. Важно применить целый комплекс упражнений, способствующих укреплению и стабилизации позвоночника и развитию пресса (мышц живота).
Упражнения для растяжки сгибателей бедра
1. Изометрическое удерживание равновесия с эластичным эспандером
К растяжке сгибателей бедра нужно подходить очень осторожно. Во-первых, следует принимать во внимание, что эти мышцы могут сохранять повышенную скованность, провоцируя чрезмерный тазовый наклон вперед. В этом случае усердное растягивание сгибателей бедра может привести к тому, что вскоре очень быстро мышцы снова станут короткими и вернутся в прежнее положение. А это грозит новыми болями в пояснице.
При выполнении предложенного упражнения с эспандером тренируется способность фиксировать позвоночник в прямом положении. Это не упражнение на мышцы плеч, поэтому движения руками здесь не предусмотрены. Всё, что нужно, — удерживать эспандер в натянутом состоянии максимальное количество времени с сохранением техники.
2. «Планка»
Наличие крепкого пресса — другой важный аспект. Дело в том, что слабый пресс может привести к серьезным дисфункциям в работе сгибателей бедра. Ослабленный пресс – это не только неспособность сделать достаточное количество скручиваний, это еще и угроза к потере стабильности положения позвоночника.
При выполнении первых двух упражнений крайне желательно растягивать мышцы под нагрузкой до предела. Старайтесь добиться такого положения, в котором чувствуете сгибатели бедра (особенно прямую мышцу бедра) крайне четко. Напряжение и усилие при выполнении должно быть серьезным. В идеале в течение нескольких минут после завершения упражнений ходить вы будете с затруднениями.
3. Выпады с положением задней ноги на лавке
Пресс в тонусе создает мощную основу для удерживания малого таза в нейтральном положении, а также позволяет большой ягодичной мышце работать более эффективно при движениях тела вперед.
Подписывайтесь на наш канал Яндекс Дзен!
Поэтому один из способов эффективно «растянуть» сгибатели бедра и нивелировать чрезмерный прогиб в позвоночнике вперед – это активно тренировать ягодичные мышцы. При этом очень важно сохранять ментальную концентрацию на работе этих мышц и чувствовать болезненное жжение.
Если связка из предложенных трех упражнений не дает желаемого результата, попробуйте усерднее работать над проработкой пресса и ягодичных мышц – чтобы увеличить стабилизацию позвоночника.
В дополнение к «планке» целесообразно использовать и другие упражнения, которые ориентированы на сопротивление внешней силе, как то сгибания или вращения корпуса под нагрузкой.
При прокачке ягодичных мышц наиболее уместными упражнениями в данном случае будут становая тяга и ягодичный мостик. Они помогут укрепить нижний отдел спины и компенсировать слабость пресса во время движений. При этом работать необходимо с достаточно большими отягощениями.опубликовано econet.ru.
Задайте вопрос по теме статьи здесь
P.S. И помните, всего лишь изменяя свое сознание – мы вместе изменяем мир! © econet
Приводящие мышцы бедра | SLAVYOGA
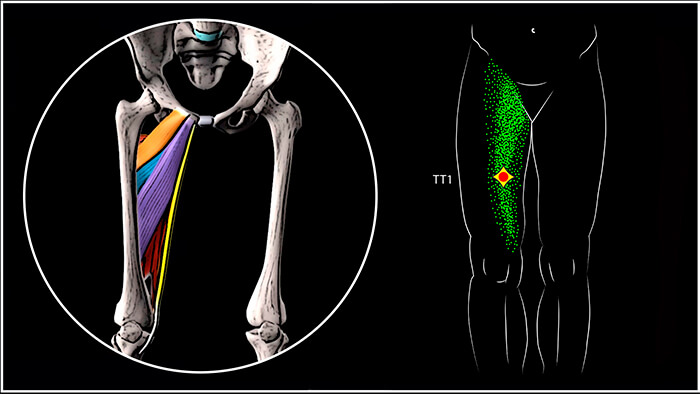
Всем привет! В этой публикации продолжу разбор одной из распространённых причин возникновения боли в области паха, полости таза, передне-внутренней поверхности бедра, колена и даже голени, которая исходит из триггерных точек, расположенных в приводящих мышцах бедра (медиальной группе).
Обязательно посмотрите это видео!
Приводящие мышцы бедра: анатомия
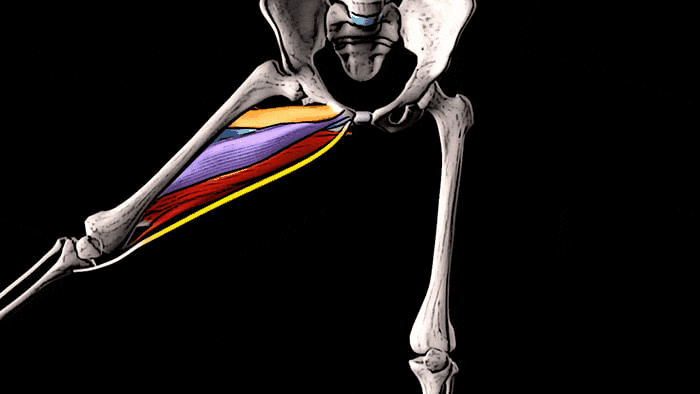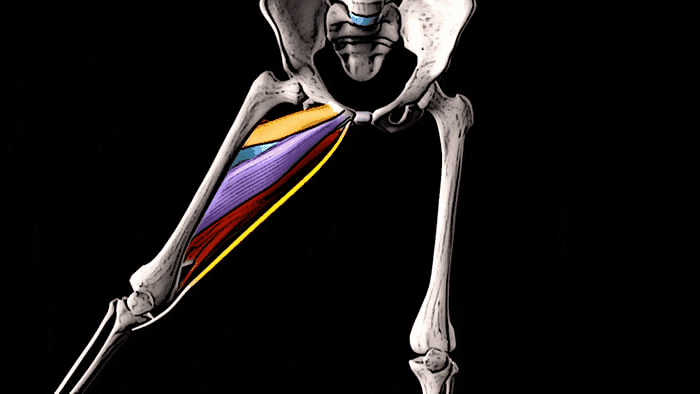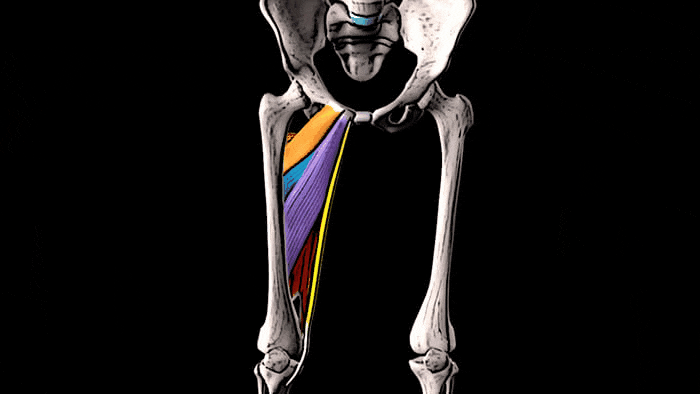
Мы знаем, что к медиальной, т.е. внутренней группе мышц бедра относятся 5 мышц: гребенчатая мышца, длинная, короткая и большая приводящие мышцы, а также тонкая мышца.
Гребенчатую мышцу я уже подробно разобрал в этом видео.
Приводящие мышцы располагаются между мышечной группой четырёхглавой мышцы бедра, которая находится спереди и мышцами-сгибателями голени, которые локализуются сзади. Спереди располагается длинная приводящая мышца, короткая приводящая находится в промежуточном положении, а большая приводящая мышца, самая крупная из всей медиальной группы, находится позади всех. Гребенчатая мышца лежит выше и несколько впереди от короткой приводящей, а тонкая мышца находится ближе всего к внутренней поверхности бедра и одна из этой группы мышц пересекает два сустава — тазобедренный и коленный.
Основная функция всех мышц медиальной группы бедра заключается в приведении бедра. Помимо этого, длинная, короткая и большая приводящие мышцы участвуют во внутреннем вращении бедра. Тонкая, длинная и короткая приводящие мышцы принимают участие в сгибании бедра в тазобедренном суставе, а большая приводящая мышца — в его разгибании. Тонкая мышца также помогает сгибать колено и осуществлять внутреннее вращение голени.
Приводящие мышцы бедра: функции
Основная функция всех мышц медиальной группы бедра заключается в приведении бедра.
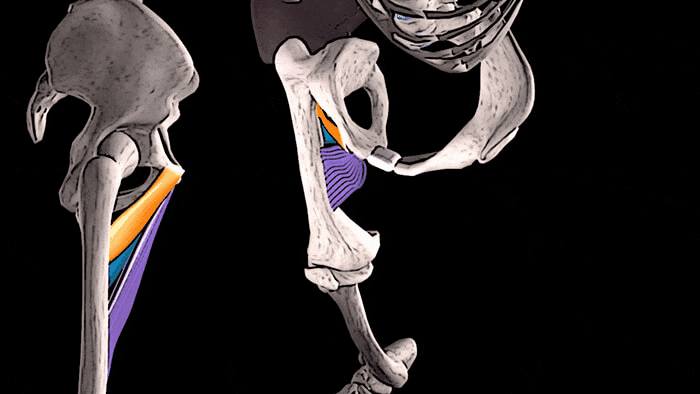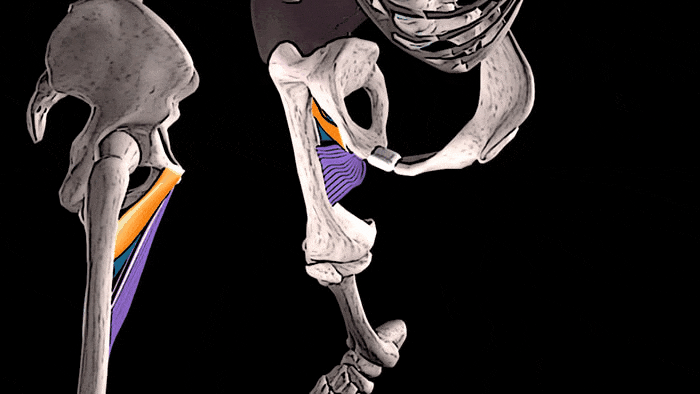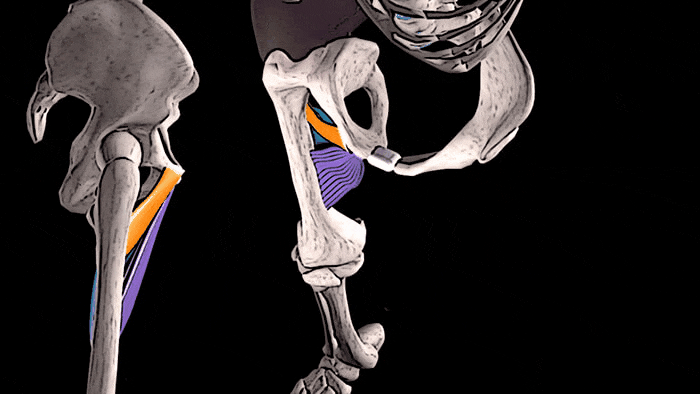
Помимо этого, длинная, короткая и большая приводящие мышцы участвуют во внутреннем вращении бедра.
Тонкая, длинная и короткая приводящие мышцы принимают участие в сгибании бедра в тазобедренном суставе,
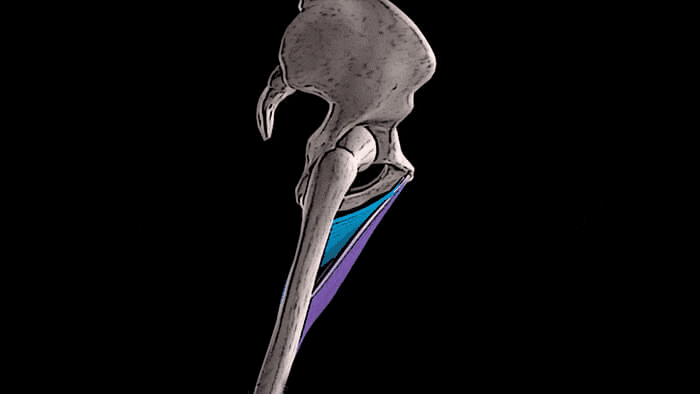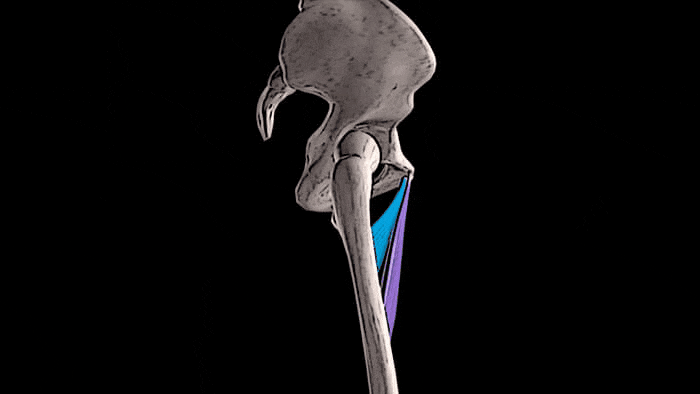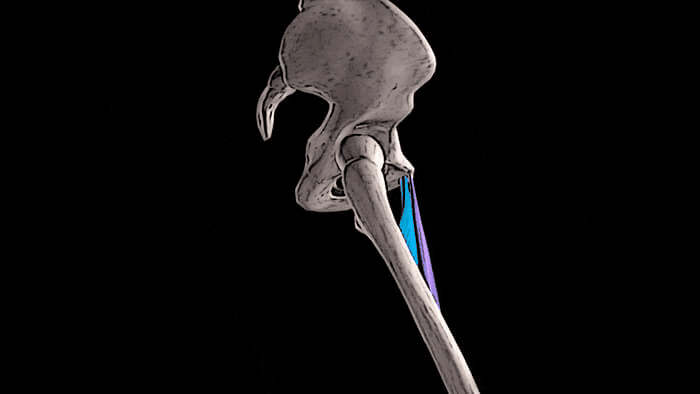
а большая приводящая мышца — в его разгибании.
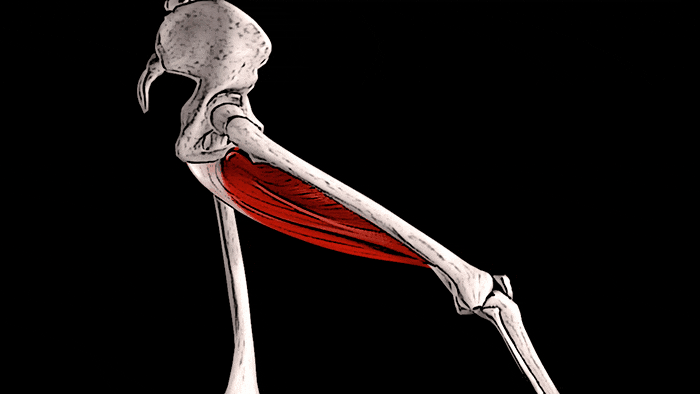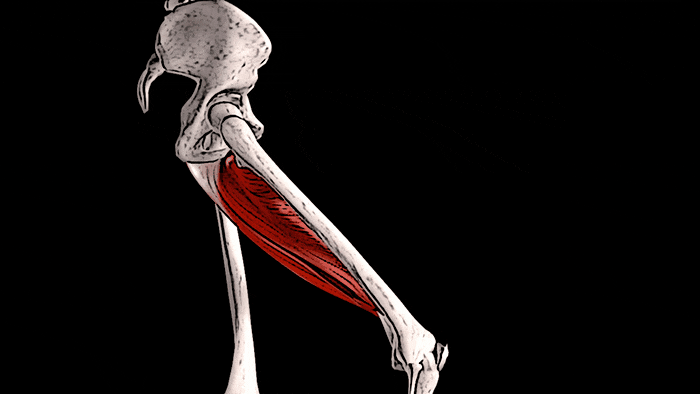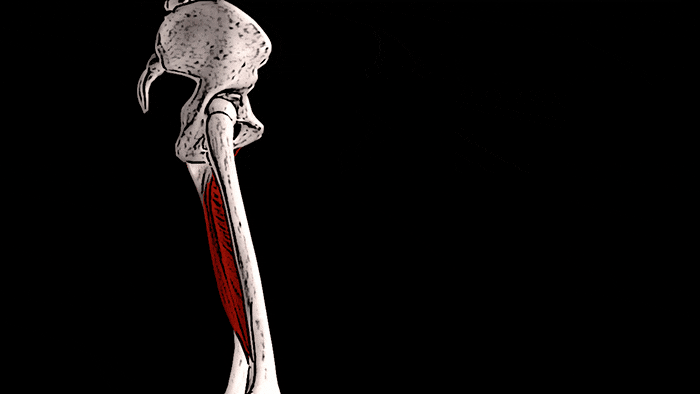
Тонкая мышца также помогает сгибать колено
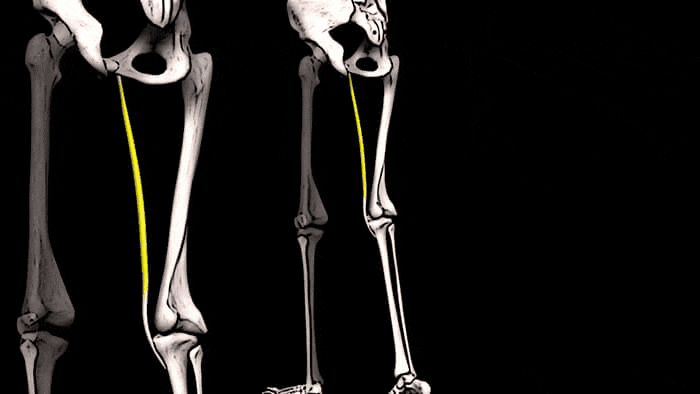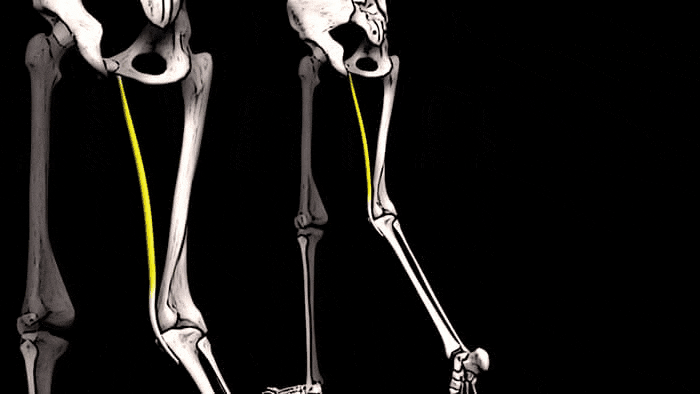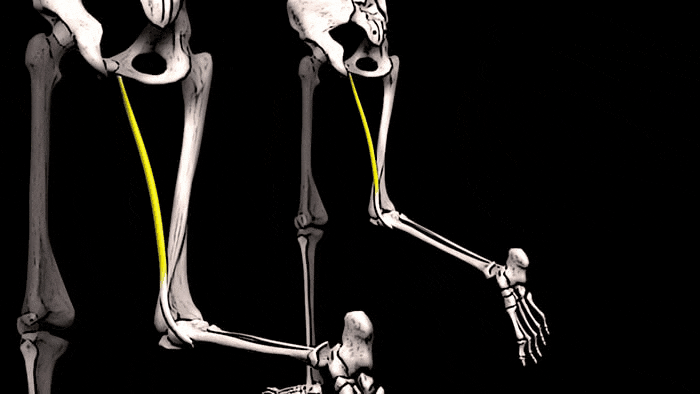
и осуществлять внутреннее вращение голени.
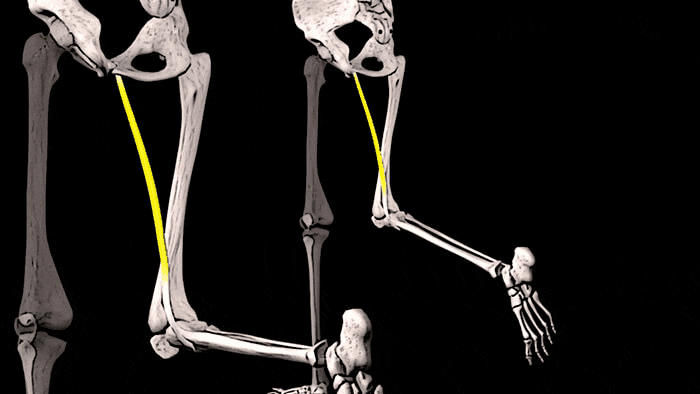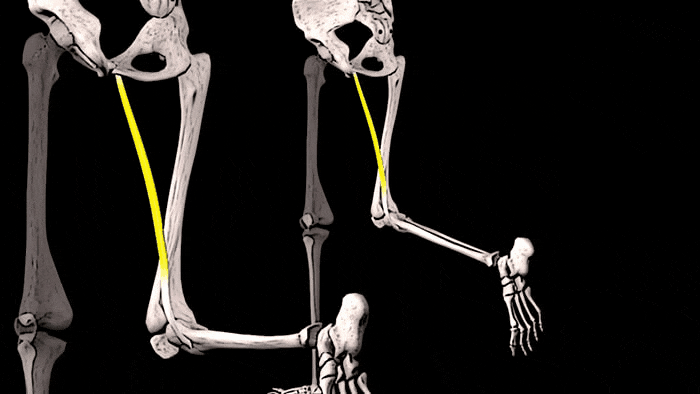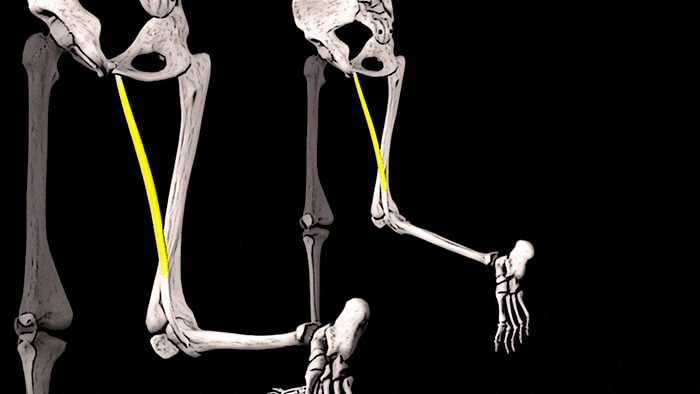
Приводящие мышцы бедра: триггерные точки
Триггерные точки, расположенные в длинной и короткой приводящих мышцах вызывают боль внутри паховой области и несколько выше, а также по передневнутренней поверхности бедра. Снизу боль из этих триггерных точек отражается на передневнутреннюю поверхность коленного сустава, уходя ещё ниже на голень в область над большеберцовой костью.
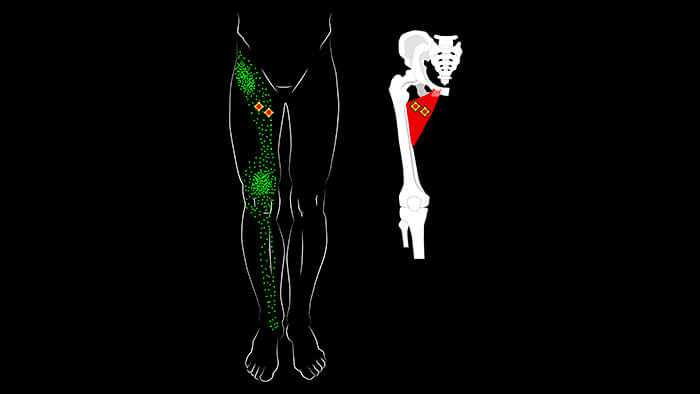
Боль усиливается при нагрузке и при резких поворотах в тазобедренном суставе.
Триггерные точки большой приводящей мышцы чаще всего располагаются в двух областях. Первая триггерная точка (ТТ1), находящаяся в средней части мышцы встречается наиболее часто и отражает боль вверх в паховую область и вниз по передневнутренней поверхности бедра. Более высоко расположенные триггерные точки (ТТ2) вызывают обширную боль в полости таза, иногда распространяющуюся на лобковую кость, влагалище, прямую кишку и мочевой пузырь.
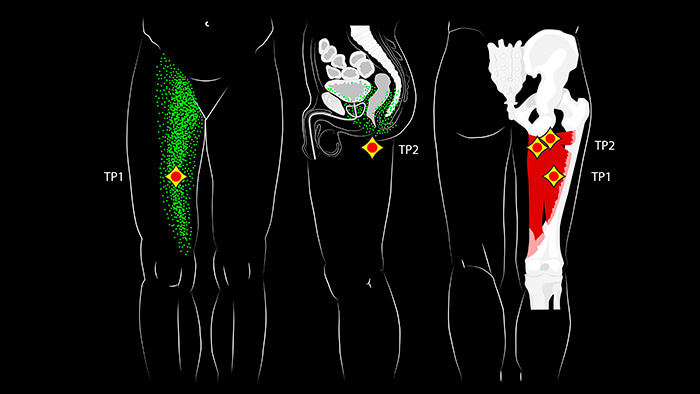
Боль внутри таза может носить как постоянный характер, так и проявляться как стреляющая боль, возникающая время от времени.
Триггерные точки, находящиеся в тонкой мышце вызывают резкую жгучую боль, разливающуюся вверх и вниз по внутренней поверхности бедра. Боль сохраняется и во время нагрузки на мышцу, и в покое, при ходьбе возможно некоторое облегчение.

Хроническая перегрузка приводящих мышц бедра может приводить к воспалению лобкового симфиза, разрыву прикрепления приводящих мышц, отслоению надкостинцы и даже к перелому лобковой кости. Такие состояния могут возникать, например, у профессиональных бегунов, танцовщиков, легкоатлетов или у военных, выполняющих изнуряющий марш широким шагом.
Активация триггерных точек может произойти также при быстрой верховой езде, катании на лыжах, коньках, длительных поездках на велосипеде или при поскальзывании на льду, когда ноги разъезжаются и для удержания равновесия приходится оказывать сопротивление этому движению. Неловкая попытка освоить шпагаты или косой удар по мячу во время игры в футбол могут также вызвать резкую боль. Вынужденное положение (особенно у женщин) во время полового акта, а также в процессе родов может приводить как к повреждению мышц, так и к активации уже существующих триггерных точек.
Следует отметить, что в ряде случаев триггерные точки приводящих мышц бедра вносят значительный вклад в общую картину боли, которая наблюдается при постановке диагноза артрит и артроз тазобедренного сустава. У ряда пациентов, которым поставили такой диагноз наблюдается значительное уменьшение болевой симптоматики при выполнении упражнений, направленных на механическое воздействие на триггерные точки медиальной группы мышц бедра с последующим выполнением упражнений на растягивание.
Приводящие мышцы бедра: лечебные упражнения и растяжка
Существуют два простых теста, которые помогут обнаружить укорочение приводящих мышц бедра.
В первом случае во время исследования пациент лежит на спине. Одна нога согнута в колене, пятка максимально приближена к тазу. Врач, стабилизировав таз одной рукой, второй рукой осуществляет отведение бедра согнутой ноги.

При ограничении движения стопа согнутой ноги будет находится ближе к колену прямой ноги, а колено согнутой ноги будет значительно возвышаться над поверхностью кушетки или пола, чем в норме.
Второй способ исследования выполняется также в положении лёжа на спине. В первую фазу исследуемая нога, выпрямленная в колене, отводится в сторону и частично сгибается в тазобедренном суставе.

Это движение позволяет оценить состояние задней части большой приводящей мышцы. Во вторую фазу теста нога очень медленно и без рывков опускается вниз, что позволяет обнаружить ограничение растягивания гребенчатой, длинной и короткой приводящих мышц.

В домашних условия оказать лечебное воздействие на приводящие мышцы бедра можно при помощи их прокатки на большом массажном ролле с последующим вытяжением.
Для этого возьмите ролл и лягте на живот, согнув и отведя одну ногу в тазобедренном суставе. Расположите ролл перпендикулярно бедру и осуществляйте медленное интенсивное воздействие на мышцы и фасции этой области в течение нескольких минут.

Для более локального и глубокого воздействия на область триггерных точек можно также использовать большой массажный мяч.
После выполнения этого же упражнения на вторую ногу следует приступить к вытяжению приводящих мышц бедра. Для этой цели я рекомендую понять и использовать принцип, заложенный в следующих упражнениях.
Примите позу бабочки или, как её называют на санскрите, баддха конасану. В положении сидя согните ноги в коленях и соедините стопы вместе. Захватите их руками и приведите ближе к тазу. Толкните поясницу вперёд, обозначив поясничный лордоз и удерживайте это положение спины, не округляя её. За счёт отводящей группы мышц бедра постарайтесь опустить колени вниз насколько это возможно.

Удерживайте конечное положение от одной до трёх минут, сочетая его с глубоким и спокойным дыханием. С каждым четвёртым выдохом старайтесь опустить колени ещё ниже. После выполнения упражнения медленно соедините бёдра и посидите в этом положении несколько секунд.
Затем возьмите ремень, сделайте петлю и лягте на спину. Согните ногу в колене и накиньте петлю на стопу, а затем выпрямите ногу. Не отрывайте голову от пола. Не поднимая противоположную половину таза от пола тяните ногу к себе и в сторону.

Сохраняйте глубокое дыхание и точно также с каждым четвёртым плавным выдохом старайтесь увести ногу ещё дальше. Фиксация 1-3 минуты.
Затем медленно верните ногу в центр и опустите её на пол. Поменяйте ногу и повторите упражнение в другую сторону.
Ещё одним похожим, эффективным и доступным упражнением является следующее. Сядьте боком возле стены и ляжьте на спину. Повернувшись в сторону, стараясь чтобы таз был максимально приближен к стене, выпрямьте ноги и начинайте их мягко отводить в стороны. Можете слегка помогать себе руками, оказывая дополнительную нагрузку на ноги.

Принцип дыхания и фиксации в этом упражнении идентичен предыдущим. Затем медленно сведите ноги и возвращайтесь в исходное положение.
Показанные упражнения на вытяжение мышц и фасций, а также с массажными инструментами, конечно, можно выполнять изолированно, но наилучший результат они принесут, если выполнять комплексную проработку всего тела, уделяя больший объём внимания проблемным зонам.
Если вас мучают описанные в этом видео боли, то помимо продемонстрированных упражнений также следует уделить внимание положению во время сна. Чтобы не допустить стойкого укорочения приводящих мышц, во время сна на боку поместите подушку между ног. Ноги также не должны быть сильно согнуты в тазобедренных суставах.
Когда вы находитесь в положении сидя, то не стоит скрещивать ноги или класть ногу на ногу. При сидении в кресле за рабочим столом или в машине, как и во время сна, избегайте положения с резким сгибанием бёдер.
Рекомендую к просмотру
Перейти к другим интересным статьям

Среди физиотерапевтов бытует мнение, что сидячий образ жизни укорачивает сгибатели бедра, постоянное напряжение которых приводит ко многим неприятным последствиям.
Канадский физиотерапевт Грег Лехман эту точку зрения не разделяет, о чем и написал в своем блоге.
Бедренное «пугало»
Слишком часто приходится объяснять пациентам, что их боль, дисфункция или низкая результативность, какое бы движение они ни выполняли, вызвана великим бедренным «пугалом» — напряженными сгибателями бедра. Происхождение этой идеи неизвестно, возможно, ее породила теория нижнего перекрестного синдрома. Она утверждает, что, когда сгибатели бедра и поясничные мышцы напряжены, а ягодичные и абдоминальные расслаблены, таз наклоняется вперед, что и приводит к дисфункции. Фактически, данная теория воспринимает тело как марионетку, у которой положение таза зависит от того, за какие ниточки мы будем дергать, или какие мышцы напрягать.
Почему они напряжены?
Большинство специалистов, в том числе искренне уважаемых Лехманом, убеждены, что сгибатели бедра напряжены из-за сидячего образа жизни — приметы нашего века. Если сидеть за столом по 8 часов в день, наши бедра будут постоянно согнуты, а их сгибатели напряжены, сокращены, и растянуться им потом будет трудно. Несмотря на привлекательность этой теории, Лехман в нее верить отказывается. Он уже 15 лет имеет дело с этой теорией и убежден, что ее выводы ни на чем не основаны.
Может ли длительное сидение сжать и укоротить сгибатели бедра? Да ни за что. И вот почему.
- Даже если сидеть по 8 часов в день без перерыва, этого недостаточно для того, чтобы мышцы стала короче. Укорочение происходит, когда вы действительно долго, не часы, а дни и недели, находитесь в гипсе, и ваши мышцы при этом укорочены и неподвижны. Сидящий человек в течение дня встает, прерывая это мышечное укорочение.
- Даже если эти 8 часов настолько ужасны, вы сводите их действие на нет, когда 8 часов спите с вытянутыми ногами или делаете что-нибудь стоя. С другой стороны, почему мы не укорачиваем мышцы бедра, если спим, согнув ноги, в позе эмбриона? Кто-нибудь говорил свои пациентам, что вредно спать на боку, согнув колени? А эмбрионы, которые 9 месяцев проводят в скрюченном состоянии? Может быть, и они потом с трудом ноги распрямляют?
- Нашу манеру сидеть часто противопоставляют другим культурам, в которых сидят иначе. В некоторых странах принято сидеть в глубоком приседе, то есть на корточках. Интересно, как у них со сгибателями бедра? Осознают ли эти люди опасность сокращения, которой подвергаются? Пожалуй, их надо предупредить.
Теория тугих сгибателей бедра имеет следствия
Если вы поддерживаете теорию тугих сгибателей бедра, то представления о функции мышц и движении должны у вас формироваться определенным образом.
1. Неправильное применение закона взаимного торможения
Многие терапевты ссылаются на закон реципрокной (сопряженной) иннервации мышц Шеррингтона, или закон реципрокного подавления. Согласно ему, сокращение мышцы сопровождается расслаблением ее антагонистов. Следовательно, тугие и укороченные сгибатели бедра должны подавить активность больших ягодичных мышц. С этим, однако, нельзя согласиться по двум причинам.
А). Реципрокная иннервация требует, чтобы сигнал, сокращающий мышцу, был связан с расслаблением ее антагониста. Предположение, что укорочение сгибателей бедра вызвано продолжительным сидением, подразумевает, что это пассивный процесс, не связанный с тоническим сокращением мышц-сгибателей. Если нет нервного импульса, сокращающего мышцу, нет и сопряженной иннервации.
Б). Даже если к мышце поступает нервный импульс, его может быть недостаточно для заметного подавления антагониста. Этот механизм отличается от механизма взаимной иннервации. Обзор статьи, посвященной данной проблеме, и ее полный текст можно прочитать здесь. Рефлекторное торможение при ходьбе обычно происходит на рефлекторном уровне, а не волевом. Грег Лехман даже не уверен, проверял ли кто-нибудь специально силу «подавленной» мышцы, потому что, как только мы попробуем это сделать, антагонист немедленно превратиться в агониста. Кроме того, мышечное сокращение происходит при многих видах деятельности. Мы сокращаем мышцы (например, подколенные сухожилия и четырехглавые мышцы), чтобы обеспечить стабильность суставов и контролировать движение. Если бы взаимное торможение работало при напряженных или сверхактивных сгибателях бедра, трудно было бы при совместных сокращениях добиться стабильности суставов. По мнению Лехмана, доказательства того, что реципрокная иннервация вызывает слабость, вряд ли существуют. Если кто-то считает иначе, он готов выслушать контрагрументы. При этом Лехман ссылается на две статьи, одна посвящена влиянию растяжки на реципрокное торможение, другая — нейромышечным адаптациям к растяжению, которые подтверждают его точку зрения.
2. Тугие сгибатели бедра нуждаются в расслаблении
Самому Грегу Лехману сгибатели бедра несколько раз растягивали. Эта процедура в буквальном смысле пробирала до кишок: сжимался и кишечник, и сальник, сокращались абдоминальные мышцы, но поясничные мышцы, по крайней мере, глубокие, при этом не расслабились. Да и как могли бы 3 минуты расслабления поясницы повлиять на последствия многолетнего сидения по 8 часов в день? Механически? Через нейронный механизм? Никто в это не верит. Можно представить, к чему приведет попытка растянуть поясничную мышцу, если рассмотреть пределы растяжения при изменении длительной мышечной жесткости и, следовательно, длине покоя. Краткий пост о растяжке и мышцах здесь.
3. Вера в напряженные мышцы бедра может привести к их перерастяжению
Тот, кто верит в теорию нижнего перекрестного синдрома, будет этот синдром искать и найдет, а найдя, пожелает исправить, то есть растянуть сгибатели бедра. Однако их растяжка может навредить и спортсменам, и пациентам. Это все равно что с силой выкручивать плечо, отводя и супинируя его. Что произойдет в таком случае с передней капсулой? Это адаптация или стресс, которому вы желаете подвергнуть каждого?
4. Почему вы хотите разогнуть бёдра? Насколько это необходимо?
Нам нужно всего 10—15 градусов для ходьбы и примерно столько же для бега. Следовательно, важность растяжения бедра переоценивают. Вы даже не используете ягодичные мышцы, чтобы растянуть бедро ни при ходьбе, ни при беге. К тому времени, когда ваша нога оказывается сзади, касаясь земли, и начинает выходить из нейтрального положения, ягодичные мышцы уже отключились. Это парадокс разгибающих мышц.
5. Предупреждение о возможных клинических последствиях: разгибание бедра при беге связано с наклоном таза вперед
Некоторые специалисты полагают, что ограниченное разгибание бедра при беге усиливает поясничный лордоз и может вызвать травму. Лехману есть, что возразить.
- На самом деле никто не проверял, ведет ли такая ситуация к травме и снижает ли она производительность. Это лишь предположения.
- Тесты для оценки эластичности сгибателей бедра (тест Томаса, например) не коррелируют с количественными показателями разгибания при беге. Это означает, что во время бега вы не обязаны полностью разгибать бедро. Таз при этом наклоняется вперед, не потому, что сгибатели бедра напряжены. Степень разгибания бедра не коррелирует со степенью наклона. Это прекрасный пример того, что результаты квазистатических и динамических тестов не всегда совпадают. Сгибание бедра может быть лимитировано движением, а не физическими ограничениями, выявленными во время теста Томаса.
- Таз наклоняется вперед не потому, что напряженные мышцы тянут его в новое положение. Скорее, наклон происходит потому, что бедро должно двигаться назад, и сделать это можно двумя способами: разгибая бедра или наклонив таз. Некоторые люди предпочитают посильнее наклонить таз, и потому им нет необходимости разгибать бедро.
Финальные размышления
- По мнению Лехмана, диагноз «укорочение сгибателей бедра» ставят слишком часто. Тест Томаса может давать ложноположительные результаты. Сам Лехман часто проверяет пациентов, просто укладывая их на кушетку и вытягивая ногу в разгибание. Потеря движения наблюдается крайне редко.
- Лехман не считает, что восьмичасовое сидение способно укоротить сгибатели бедра.
- Ощущение напряженности сгибателей бедра может быть субъективным.
- Скованность движения не обязательно имеет механические причины. У нас еще и нервная система есть, и ограничение движения может быть связано с предполагаемой угрозой или защитным поведением.
- Тем не менее, все методы, применяемые для лечения несуществующего «нижнего перекрестного синдрома», могут быть полезны при болях или дисфункции. Не стоит вместе с грязной водой несуществующих диагнозов выплескивать и ребенка, т.е. полезные упражнения.
Грег Лехман самокритично отмечает, что он не первый, пишущий на эту тему. Есть и другие посты, покороче.
Мышцы-разгибатели бедра
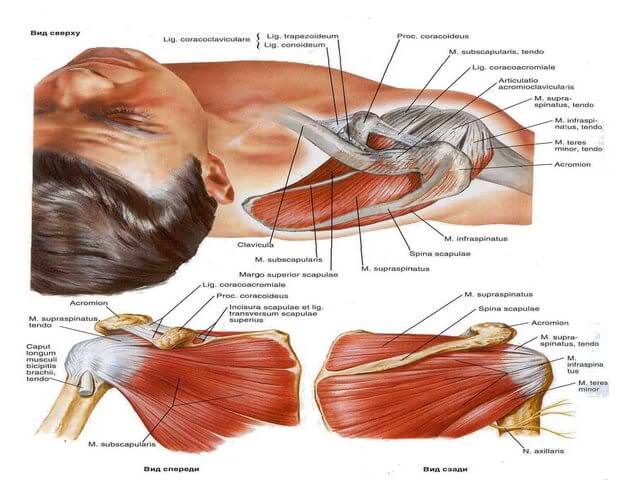
Мышцы-разгибатели лежат кзади от фронтальной плоскости, проходящей через центр сустава (рис. 116), на которой находится поперечная ось XX’ сгибания и разгибания.
Можно выделить две основные группы мышц- разгибателей: мышцы первой группы прикрепляются к бедру, а второй – в области коленного сустава (рис. 117).
В первой группе наиболее важной мышцей является большая ягодичная 1 и 1′. Это самая мощная (ее мощность эквивалентна 34 кг, а длина сокращения равна 15 см) и самая большая (66 см2 на поперечном срезе) мышца тела. Соответственно она является самой сильной (ее статическая сила эквивалентна 238 кг). Ей помогают самые задние волокна средней 2 и малой 3 ягодичных мышц. Эти мышцы являются также и наружными ротаторами.
Вторая группа мышц представлена в основном седалищно-бедренными мышцами, а именно двуглавой мышцей бедра 4, полусухожильной 5 и полуперепончатой 6 мышцами. Их мощность эквивалентна 22 кг, т.е. 66% мощности большой ягодичной мышцы. Они являются двусуставными мышцами, поэтому эффективность их воздействия на тазобедренный сустав зависит от положения коленного сустава. Фиксация коленного сустава в положении разгибания усиливает их разгибательную функцию в тазобедренном суставе, что свидетельствует о наличие синергизма между седалищно-бедренными и четырехглавой мышцами бедра (особенно с прямой мышцей). В эту же группу входят некоторые приводящие мышцы, особенно большая приводящая мышца 7, которая также участвует в разгибании бедра.
Мышцы-разгибатели бедра могут выполнять и другие (вторичные) функции в зависимости от их положения по отношению к переднезадней оси YY’ для приведения и отведения:
- Мышцы, проходящие кверху от оси YY’, обеспечивают отведение вместе с разгибанием, как, например, при танцевальном па, показанном на рис. 118. Тут участвуют самые задние волокна малой 3 и средней 2 ягодичных мышц и самые верхние волокна большой ягодичной мышцы 1′.
- Мышцы, проходящие книзу от оси YY’, обеспечивают отведение и разгибание, как при движении, показанном на рис. 119. Это седалищно-бедренные мышцы, аддукторы (те, что лежат позади фронтальной плоскости) и наибольшая часть большой ягодичной мышцы 1.
Чтобы обеспечить «чистое» разгибание (рис. 120), т.е. без сочетанного приведения или отведения, эти две группы мышц сокращаются, действуя как синергисты и антагонисты.
Мышцы-разгибатели бедра играют существенную роль в стабилизации таза в переднезаднем направлении:
- Когда таз наклонен кзади (рис. 121), т.е. в направлении разгибания, он стабилизируется только натяжением подвздошно-бедренной связки IF, которая ограничивает разгибание.
- Имеется положение (рис. 122), в котором центр тяжести С таза находится непосредственно над центром тазобедренного сустава. Сгибатели и разгибатели при этом неактивны, а равновесие неустойчиво.
- Когда таз наклоняется кпереди (рис. 123), центр тяжести С оказывается впереди поперечной оси тазобедренных суставов, и седалищно-бедренные мышцы IJ сокращаются первыми, чтобы выпрямить таз.
- Если наклон таза кпереди усиливается (рис. 124), то сокращаются уже большая ягодичная мышца F и седалищно-бедренные мышцы, которые тем эффективней, чем больше разгибание в коленном суставе (стоя, в положении наклона туловища вперед, пальцы рук касаются стоп).
При обычной ходьбе разгибание обеспечивается седалищно-бедренными мышцами, и большая ягодичная мышца в этом не участвует. Однако при беге, прыжках, ходьбе по наклонной плоскости она играет важную роль, что объясняет ее сильное развитие.
“Нижняя конечность. Функциональная анатомия”
А.И. Капанджи
Опубликовал Константин Моканов
- Подробности
- Категория: Научный фитнес
- Создано: 15 Июль 2016
Просмотров: 42323
Рубрика “Кинезиология”. В этой статье мы рассмотрим анатомию, иннервацию, функцию и кинезиологию основных разгибателей бедра: двуглавую мышцу бедра, полусухожильную, полуперепончатую, ягодичную. Биомеханические движения пояса нижних конечностей в пространстве.
Основными разгибателями тазобедренного сустава являются:
- двуглавая мышца бедра, полусухожильная и полуперепончатая
- большая ягодичная мышца.
Рис. 1
Двуглавая мышца бедра (рис 1 и 2) (лат. Musculus biceps femoris), каждая из двух головок имеет собственное начало, прикрепляется к малоберцовой кости.
Располагается по латеральному краю задней поверхности бедра. В мышце различают две головки — длинную и короткую. Длинная головка (лат. caput longum) начинается от седалищного бугра небольшим плоским сухожилием; короткая головка (лат. caput breve) — от латеральной губы шероховатой линии на протяжении нижней половины бедра.
Обе головки, соединяясь образуют мощное брюшко, которое, направляясь вниз, переходят в длинное узкое сухожилие. Последнее, обогнув сзади латеральный надмыщелок, прикрепляется к головке малоберцовой кости. Часть пучков, направляясь горизонтально, фиксируется к краю верхней суставной поверхности малоберцовой кости, а часть, направляясь немного вниз, вплетается в фасцию голени
Функция:
разгибает бедро, сгибает голень.
При укреплённой голени производят разгибание туловища совместно с большой ягодичной мышцей. Когда колено согнуто, те же мышцы осуществляют вращение голени, сокращаясь по отдельности на той или другой стороне. Двуглавая мышца бедра вращает голень кнаружи
Иннервация:
длинная головка — от большеберцового нерва (лат. n. tibialis) и n.ischiadicus (SI—SII), короткая — от n.peroneus communis и n.ischiadicus (LIV—LV; SI))
Рис. 2
Полусухожильная мышца (рис.1 и 2) (лат. Musculus semitendinosus) берет начало у седалищной кости, прикрепляется к большеберцовой кости, располагается ближе к медиальному краю задней поверхности бедра. Наружная её сторона граничит с двуглавой мышцей бедра, внутренняя — с полуперепончатой. Проксимальный отдел мышцы прикрыт большой ягодичной мышцей.
Посередине мышца часто прерывается косо идущей сухожильной перемычкой. Начинаясь от седалищного бугра она следует вниз, переходит в длинное сухожилие, которое обогнув медиальный надмыщелок бедра, следует к переднемедиальной поверхности большеберцовой кости, прикрепляясь к её бугристости. Часть концевых пучков сухожилия вплетается в фасцию голени.
Сухожилие мышцы у места своего прикрепления вместе с сухожилием тонкой и портняжной мышц образует трееугольное, соединяющееся с fascia cruris сухожильное растяжение, так называемую поверхностную гусиную лапку (лат. pes anserinus superficialis).
Функция:
разгибает бедро, сгибает голень. Так как мышцы задней группы мышц бедра перекидываются через два сустава, то при фиксированном тазе они, действуя вместе, сгибают голень в коленном суставе, разгибают бедро, а при укреплённой голени производят разгибание туловища совместно с большой ягодичной мышцей. Когда колено согнуто, те же мышцы осуществляют вращение голени, сокращаясь по отдельности на той или другой стороне. Полусухожильная мышца вращает голень кнутри
Иннервация:
мышечные ветви седалищного нерва (лат. n. ischiadicus) (LIV—LV; SI)
Рис. 3
Полуперепончатая мышца (рис. 1, 2, 3) (лат. Musculus semimembranosus) берет начало у седалищной кости, прикрепляется к большеберцовой кости.
Располагается по медиальному краю задней поверхности бедра. Наружный край мышцы прикрыт полусухожильной мышцей (лат. Musculus semitendinisus), которая оставляет отпечаток в виде продольной широкой борозды. Внутренний край свободен.
Начинается от седалищного бугра. Направляясь книзу, она переходит в плоское сухожилие, которое затем суживается. Оно огибает медиальный надмыщелок и направляется к медиальной поверхности большеберцовой кости. В этом месте сухожилие становится шире и разделяется на три пучка. Внутренний пучок, располагается горизонтально, заканчивается на медиальном мыщелке большеберцовой кости, средний пучок также достигает медиального мыщелка, переходя в фасцию, покрывающую подколенную мышцу; наружный пучок, подойдя к капсуле коленного сустава, переходит в коленную связку
Функция:
Разгибает бедро, сгибает голень. Так как мышцы задней группы мышц бедра перекидываются через два сустава, то при фиксированном тазе они, действуя вместе, сгибают голень в коленном суставе, разгибают бедро, а при укреплённой голени производят разгибание туловища совместно с большой ягодичной мышцей. Когда колено согнуто, те же мышцы осуществляют вращение голени, сокращаясь по отдельности на той или другой стороне. Полуперепончатая мышца вращает голень внутрь.
Иннервация:
мышечные ветви седалищного нерва (лат. n. ischiadicus) (LIV—LV; SI)
Большая ягодичная также является разгибателем бедра, о ней подробно можно прочесть здесь
Функциональная анатомия:
Выделяют две основные группы мышц- разгибателей: мышцы первой группы прикрепляются к бедру, а второй – в области коленного сустава (Рис. 4).
В первой группе наиболее важной мышцей является большая ягодичная 1. Это самая мощная (ее мощность эквивалентна 34 кг, а длина сокращения равна 15 см) и самая большая (66 см2 на поперечном срезе) мышца тела. Соответственно она является самой сильной (ее статическая сила эквивалентна 238 кг). Ей помогают самые задние волокна средней 2 и малой 3 ягодичных мышц. Эти мышцы являются также и наружными ротаторами.
Вторая группа мышц представлена в основном седалищно-бедренными мышцами, а именно двуглавой мышцей бедра 4, полусухожильной 5 и полуперепончатой 6 мышцами. Их мощность эквивалентна 22 кг, т.е. 66% мощности большой ягодичной мышцы. Они являются двусуставными мышцами, поэтому эффективность их воздействия на тазобедренный сустав зависит от положения коленного сустава. Фиксация коленного сустава в положении разгибания усиливает их разгибательную функцию в тазобедренном суставе, что свидетельствует о наличие синергизма между седалищно-бедренными и четырехглавой мышцами бедра (особенно с прямой мышцей). В эту же группу входят некоторые приводящие мышцы, особенно большая приводящая мышца 7, которая также участвует в разгибании бедра.
Мышцы-разгибатели бедра могут выполнять и другие (вторичные) функции в зависимости от их положения по отношению к переднезадней оси YY’ для приведения и отведения:
Мышцы, проходящие кверху от оси YY’, обеспечивают отведение вместе с разгибанием, как, например, при танцевальном па, показанном на (рис. 5). Тут участвуют самые задние волокна малой 3 и средней 2 ягодичных мышц и самые верхние волокна большой ягодичной мышцы 1.
Мышцы, проходящие книзу от оси YY’, обеспечивают отведение и разгибание, как при движении, показанном на (рис. 6). Это седалищно-бедренные мышцы, аддукторы (те, что лежат позади фронтальной плоскости) и наибольшая часть большой ягодичной мышцы 1.
Чтобы обеспечить “чистое” разгибание (рис. 7), т.е. без сочетанного приведения или отведения, эти две группы мышц сокращаются, действуя как синергисты и антагонисты.
Мышцы-разгибатели бедра играют существенную роль в стабилизации таза в переднезаднем направлении (рис. 8):
Когда таз наклонен кзади (рис. 8 а), т.е. в направлении разгибания, он стабилизируется только натяжением подвздошно-бедренной связки IF, которая ограничивает разгибание.
Имеется положение (рис. 8 б), в котором центр тяжести С таза находится непосредственно над центром тазобедренного сустава. Сгибатели и разгибатели при этом неактивны, а равновесие неустойчиво.
Рис. 8
Когда таз наклоняется кпереди (рис. 8 в), центр тяжести С оказывается впереди поперечной оси тазобедренных суставов, и седалищно-бедренные мышцы IJ сокращаются первыми, чтобы выпрямить таз.
Если наклон таза кпереди усиливается (рис. 8 г), то сокращаются уже большая ягодичная мышца F и седалищно-бедренные мышцы, которые тем эффективней, чем больше разгибание в коленном суставе (стоя, в положении наклона туловища вперед, пальцы рук касаются стоп).
Кинезиология
Концентрическое сокращение этих мышц приводит к разгибанию тазобедренного сустава, как, например, при поднимании ног из положения лежа лицом вниз. Они также активируются, чтобы контролировать эксцентрическое сгибание тазобедренного сустава (например, движение во время фазы движения вниз при выполнении приседания).
При обычной ходьбе и выполнении других движений низкой интенсивности подколенные сухожилия выступают главными активаторами, обусловливающими разгибание тазобедренного сустава, поскольку в большой ягодичной мышце отмечается невысокая активность. При более высокой интенсивности физической деятельности (например, подъем по ступенькам, спринт, выполнение упражнений на велоэргометре), требующей большего диапазона движений тазобедренного сустава и более мощного разгибания тазобедренного сустава, главную роль начинает играть большая ягодичная мышца. При занятиях степ-аэробикой большая ягодичная мышца, как правило, сокращается наряду с постоянно активными подколенными сухожилиями; другие виды двигательной активности, такие, как прыжки со скакалкой, “езда” на велосипеде в закрытом помещении, напряженная ходьба по гористой местности, также активизируют большую ягодичную мышцу. Если одна из целей вашего клиента состоит в том, чтобы иметь “стальные мышцы”, не забудьте включить в программу его занятий упражнения средней и высокой интенсивности, предусматривающие разгибание и переразгибание тазобедренного сустава. Подбирая виды двигательной активности, охватывающие большие ягодичные мышцы, выбирайте такие упражнения, которые предусматривали бы разгибание тазобедренного сустава примерно на 90%. Такие виды активности являются более интенсивными и требуют полного включения в работу больших ягодичных мышц для обеспечения дополнительного усилия, необходимого, чтобы помочь подколенным сухожилиям выполнить поставленную задачу.
Источник: Прикладная анатомия.
“Нижняя конечность. Функциональная анатомия”
А.И. Капанджи
Добавить комментарий
Тренировать бедра – это исключительно женское занятие. Так воскликнет большинство посетителей зала. А теперь давайте попытаемся вспомнить форму Men’s classic или чемпиона Олимпии. Если не считать выпирающих животов, то все остальные группы у них проработаны идеально. А все потому, что они не брезгуют такими вещами, как разгибание бедра.

Когда, кому, зачем?
Начать, пожалуй, стоит с того, что разгибание бедра – изолированное односуставное упражнение. А, значит, оно:
- не подходит для развития мышечной массы,
- не помогает улучшить силовые показатели,
- выполняется после базовых упражнений (румынская тяга),
- не выполняется атлетами мужчинами в первый год занятий,
- обладает относительно простой амплитудой движения и техникой,
- развивает рельеф мускулатуры.
Именно из-за этих качеств его особенно любят женщины, ведь, используя разгибания бедра, будь то в тренажерах или же в кроссовере, они просушивают и подтягивают исключительно целевую группу мышц ноги, что позволяет получить идеальную фигуру. Есть ли у него какие-либо противопоказания? Если у вас нет проблем с суставами или острого некроза костяной ткани, то можете смело выполнять разгибания бедра. Это упражнение не несет нагрузки на позвоночник, мышцы пресса или другие целевые группы, требующие страховки.
Когда и кому нужно выполнять разгибания бедра в тренажере. Когда – после полного освоения круговой базовой программы (15-30 тренировок). За это время организм адаптируется к нагрузкам, все мышечные группы приходят в тонус, и запасается необходимое количество гликогена для занятий. Кому – всем, кто желает подтянуть заднюю поверхность ног. Для женщин, в приоритете работа с небольшими весами в тренажерах. Для мужчин – тяжелая работа, после базовых тяг!
В тренажере
Первым в списке находится упражнение для бедер с использованием специального тренажера.
Какие мышцы работают при разгибании бедра?
- Мышцы задней поверхности бедра.
- Мышцы ягодичного отдела.
- Передний пучок мышц голени.
- Мышцы поясничного отдела.
При этом все движение происходит исключительно в ягодичном суставе. Как ни странно это бы не звучало, но наибольшую нагрузку получает не бицепс бедра, а именно мышцы ягодичного отдела. Сам тренажер устроен таким образом, что одновременно можно выполнять только одной ногой. Это создает риск дисбаланса между проработкой разных ног. Поэтому, при выполнении на количество повторений, выставляйте вес таким образом, чтобы с ним смогла справится отстающая (чаще всего левая) нога.
Как правильно выполнять?
- Установить на блоке подходящий вес.
- Встать в стойку.
- Упереться корпусом в специальный валик, чтобы избежать включения в работу мышц пресса.
- Одной ногой поднять блок с грузом, отводя ногу.
- В верхней точке задержаться на 1-2 секунды.
Важно при этом, не сгибать его в коленном суставе. Это хоть и смещает нагрузку на бицепс бедра, но увеличивает нагрузку на суставы, что в свою очередь может закончится травматичными последствиями.

В кроссовере
Работа в кроссовере практически полностью идентична. Но у кроссовера есть ряд преимуществ, перед блочным тренажером:
- возможность сделать амплитуду движения более естественной для организма. Это в свою очередь значительно снижает нагрузку на суставы, и увеличивает полезную нагрузку на мышцы,
- возможность более гибко определять вес,
- возможность сгибать ногу в коленном суставе, осуществляя движении в обоих весах.
- отсутствие ограничений по амплитуде движений.
Но при этом, используя кроссовер в частности сгибания бедра, нужно помнить о том, что в отличии от тренажера нужно правильно держать спину, осанку, и следить за движением, что несколько ужесточает технику выполнения, и делает его не подходящим для новичков.
- Установить кроссовер на нижние блоки.
- Ручку выбрать одностороннюю с петлей для ног/рук.
- Вставить ногу в ручку.
- Упереться обеими руками в стойку кроссовера.
- Сделать прогиб в пояснице.
- Шею отклонить максимально назад.
- Ровной ногой потянуть снаряд назад.
- Дополнительно, в пиковой нагрузке можно слегка согнуть колено для изменения акцентирования нагрузки.
Важные моменты:
- Очень осторожно должна осуществляться работа с коленом, так как ручка может просто вылететь из ноги, что обеспечит гарантированную травму.
- Не забывайте после себя протирать ручки кроссовера, так как многие работают с ними для сведения рук из сторон в центр.
В отличие от тренажера, многосуставность упражнения позволяет выполнять его в качестве базового. А для некоторых кроссоверных конструкций, возможно привязать обе ноги к ручкам, что позволит делать разгибание бедра в кроссовере поочередно каждой ногой.

Свободные веса
Работа в домашних условиях, как и тренировки в отсутствии зала, это отдельный вопрос. Следует сразу оговорится, что работа в этом случае будет не такой эффективной. Однако для поддержания мышц в тонусе, или же в случаях, когда заниматься в фитнес клубе не представляется возможным, это становится единственной альтернативой.
Есть два основных упражнения. Это разгибание бедра лежа на полу и аналогичное разгибание бедра у стойки (вариант для балерин). В последнем случае разгибание бедра задействует мышцы намного интенсивнее, но требует особой спортивной подготовки и нечеловеческой растяжки. Поэтому рассмотрим вариант разгибание бедра лежа.
Какие мышцы оно задействует?
Абсолютно те же группы, что и работа в тренажере, или кроссовере.
Как выполнять?
Вариант 1. Классика.
- Лечь на пол на живот.
- Ноги вытянуть, составляя постоянный угол в носках.
- Медленно потянуть ногу вверх.
- Зафиксировать её в пиковом напряжении на 3-4 секунды.
- Опустить ногу.
- Провести такую же операцию со второй.
Вариант 2. Базовая корзинка.
Да, с этим упражнением многие знакомы еще с детства. Не даром оно входило в базовый комплекс упражнений для младшекласников. Самое главное его отличие в том, что оно:
- Позволяет регулировать нагрузку за счет силы хвата рук.
- Позволяет проводить статическую нагрузку.
- Смещает акцент на мышцы поясницы.
При этом, если делать его неправильно, то по факту получается не сгибание бедра, а разгибание. Поэтому, внимательно следите за техникой и особенностями выполнения.
- Лечь на пол на живот.
- Ноги вытянуть, составляя постоянный угол в носках.
- Медленно потянуть ногу вверх.
- Согнуть ногу в колене.
- Дотянуть её до рук.
- Руками ухватится за ногу.
- Руки должны быть максимально расслабленными, основная нагрузка должна осуществляться за счет изгиба корпуса и удержания бедер в правильном положении.
- Сместить акцент на руки (сильно ухватится и потянуть ноги на себя).
- Провести компенсационное движение, стараясь выпрямить ноги вопреки движению рук.
- Расслабить мышцы ног и рук.
- Вернуться в исходное положение.
Таким образом, за счет правильного использования корзинки можно задействовать:
- разгибатели бедра,
- сгибатели бедра,
- квадрицепсы,
- икроножные,
- дельты,
- бицепсы,
- поясничные мышцы,
- мышцы кора и пресса.
Что делает его более предпочтительным перед классической вариацией.

Программы
Упражнение на разгибание бедра, вне зависимости от своего предназначения, входит в большинство программ для женщин. Множество мужчин же часто исключают его из своих программ, а зря!
| Программа | Количество повторений | Зачем |
| Сплит (день ног) | 3*12 в тренажере. После базовых. | Максимизация нагрузки на заднюю поверхность беда (здесь подборка упражнений) |
| Круговая (второй цикл) | 5*20. Выполняется соло ( в кроссовере) | Для предутомления задней поверхности бедра перед классическими тягами. |
| Домашняя | 5*макс – свободные веса | Поддержание целевой группы в тонусе |
| Кроссфит | 5*20. Выполняется соло ( в кроссовере) | Улучшение функциональной силы, помогает в упражнениях берпи |
Итог
Вне зависимости от выбранного упражнения помните об основных принципах тренировки мышц ног.
- Изолирующие упражнения выполняются исключительно после базовых (румынская тяга, присед со штангой).
- Для получения идеальной формы должна осуществляться прогрессия нагрузок. Регулярно увеличивайте веса, количество повторений и подходов.
- По возможности старайтесь использовать кроссовер.
- Соблюдайте правильную технику.
И самое главное – не забывайте про развитие остальных мышечных групп. Хорошо раскачанные ноги это всегда хорошо и для мужчин и для женщин. Но, с другой стороны, посмотрите на велосепидистов, окончивших свою карьеру, в то время как мышцы рук и плечевого пояса у них отстают, мощные ляжки и икра, не очень хорошо гармонируют с общей худобой спортсмена.
Существует более десятка мышц, которые маневрируют бедром посредством разгибания и разгибания. Но вместо того, чтобы одновременно задействовать все мышцы бедра, чтобы одновременно разогнуть и разогнуть бедро, мышцы, которые сжимаются при сгибании, во время которого разгибатели расслабляются, расслабляются во время разгибания, в то время как разгибатели разжимаются. Сгибание происходит, когда угол между суставными костями уменьшается, например, когда вы «сгибаете» свои бицепсы.Вы уменьшаете угол между предплечьем и плечом, сгибая сустав. Расширение происходит, когда угол между сочленяющимися костями увеличивается, например, выпрямлением руки или ее разгибанием.
Мышцы, участвующие в сгибании бедра
В действительности, мышцы сокращаются или расслабляются, они не растягиваются и не сгибаются. Вместо этого мышцы сгибаются или расширяются в суставе, при этом изгиб означает закрытие, а расширение – открытый. Технически, действие по сгибанию бицепса следует называть сгибанием локтей, но это гораздо менее сексуально.Мышцы, участвующие в сгибании бедра – поднимающие бедро и колено, – это илиопсоас (комбинация большой поясничной мышцы и подвздошной кости), сарториус, прямая кишка бедра, длинный аддуктор, большая грудная клетка и магнус, грацилиз и пектинус Это звучит как вечеринка.
Тренировка мышц сгибания для спринтинга
Предполагая, что ваша цель состоит в том, чтобы укрепить бедра в спринтерских целях, вы захотите тренировать сгибание, разгибание, приведение, отведение и силу вращения.Чтобы тренировать сгибание бедра, подъем, вы можете выполнять прыжки в коробку, A-пропуски, B-пропуски, караоке, большие прыжки, подтягивая колени к груди и упражнения с препятствиями – переступая через сложные препятствия в спринтерской технике, но в полностью контролируемый темп ходьбы. Вы также захотите выполнять упражнения с отягощениями, в том числе от пальцев к штанге, от колен до локтей, подтяжек L, сидячих, утяжеленных сиропов с прямыми ногами, подъемов ног с использованием веса голеностопного сустава и маршей с высокими коленями с использованием голеностопного сустава. веса.
Мышцы, участвующие в разгибании бедра
Разгибание бедра – это движение ног вниз во время спринта.Чем больше силы земли вы производите, тем быстрее вы бежите. И вместо того, чтобы сосредоточиться на обороте вашего шага, сосредоточьтесь на увеличении производства силы, и вы будете быстрее, если ваша техника эффективна. Мышцами, которые расширяют тазобедренный сустав, являются большая ягодичная мышца, большой аддуктор (часть подколенного сухожилия), бицепс бедра, полумембраноз и семитендиноз.
Тренировка мышц-удлинителей для спринтинга
Те, кто может насильно и точно разогнуть бедро, будут производить большую силу на земле, чем те, у кого слабые мышцы-разгибатели, и, следовательно, должны быть быстрее из-за того, что получают больше земли за шаг.Для тренировки растяжения мышц бедра выполняйте тяги, приседания, выпады при ходьбе, прыжки в прыжке с трамплина, прыжки в коробку, прыжки в длину, чистые тяги, рывки, рывки на санях и спринты на холмах. Всегда тренируйся взрывно, никогда не тренируйся на медленную выносливость. Если вы спринтер, вам нужно двигаться с максимальной скоростью и силой, поэтому вы должны тренироваться соответственно.
- Журнал биомеханики; Сегмент-взаимодействие и его значение для контроля движения во время спринта; Л. Хуан, Ю. Лю, С. Вэй, Л.Li, W. Fu, Y. Sun и Y. Feng
- Анатомия человека, 2-е издание; М. Маккинли, В. Дин О’Локлин
- Журнал исследований прочности и кондиционирования; Биомеханическое сравнение между началом спринта, натяжением саней и отдельными упражнениями по типу приседаний; О. Окконен, К. Хеккинен
Нижняя конечность состоит из бедра, бедра, колена, подколенной ямки, голени (голени), лодыжки и ступни. Бедро – это часть нижней конечности, простирающаяся от бедра до колена. Колено – это сустав, который соединяет бедро и ногу (голень). Пространство позади колена называется подколенной ямкой. Бедренная кость – это длинная кость бедра, которая проксимально соединяется с вертлужной впадиной таза, образуя тазобедренный сустав, а дистально с тибиальными мыщелками и коленной чашечкой, образуя коленный сустав.Мышцы бедра разделены межмышечными перегородками на передний, задний и медиальный (аддукторный) отсеки, которые все заключены в лицевую фасцию. Передний отдел, который иннервируется бедренным нервом, содержит мышцы, участвующие в разгибании колена и сгибании бедра. Задний отдел (подколенные сухожилия), который иннервируется большеберцовой частью седалищного нерва, содержит мышцы, участвующие в разгибании бедра и сгибании колена. Медиальный (аддукторный) отсек, который иннервируется запирающим нервом, содержит мышцы, участвующие в отведении бедра, сгибании и внешнем вращении.Бедренный треугольник представляет собой треугольное межмышечное пространство в передней части бедра, через которое проходят основные сосудисто-нервные структуры (бедренная артерия, бедренная вена, бедренный нерв). Дополнительные заслуживающие внимания анатомические области в бедре включают бедренный канал, бедренное кольцо и аддукторный канал. Бедро перфузируется бедренной и запирательной артериями и дренируется длинной подкожной веной (поверхностной) и бедренной веной (глубокой). Коленный сустав состоит из большеберцовых и надколенно-бедренных суставов.Структуры мягких тканей колена включают мениски (медиальные и латеральные), крестообразные связки (передние и задние), коллатеральные связки (медиальные и латеральные) и сумки (препателлярная бурса, ансериновая бурса). Коленный сустав допускает сгибание и разгибание ноги, а также определенную степень внутреннего и внешнего вращения. Коленный сустав перфузируется ветвями бедренного и подколенного сосудов и иннервируется гениальными ветвями бедренного, запирательного, большеберцового и общего перонеального нервов.Подколенная ямка представляет собой ромбовидную область на задней стороне колена, которая содержит подколенную артерию и вену, большеберцовую кость и общий малоберцовый нерв.
,




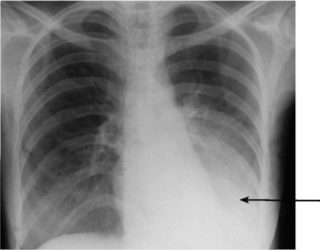
 Симптомы перелома ребра зависят от того, насколько большой объем повреждений, а также имеют ли место повреждения органов грудной полости. В основном, признаки перелома ребра или пары без каких-либо осложнений можно легко распознать.
Симптомы перелома ребра зависят от того, насколько большой объем повреждений, а также имеют ли место повреждения органов грудной полости. В основном, признаки перелома ребра или пары без каких-либо осложнений можно легко распознать.






















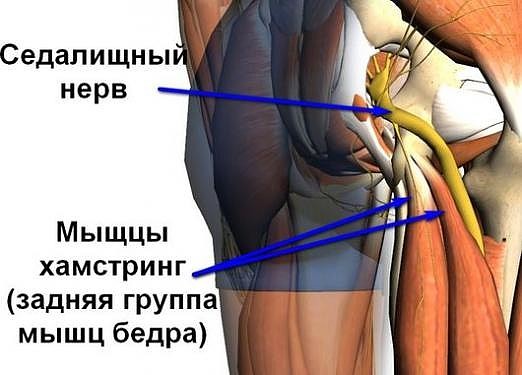


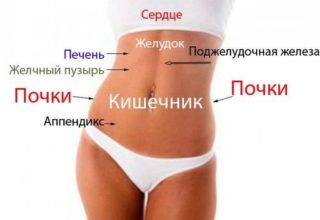


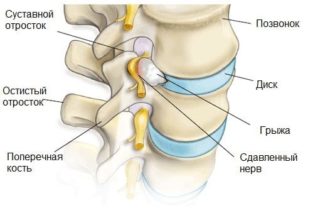

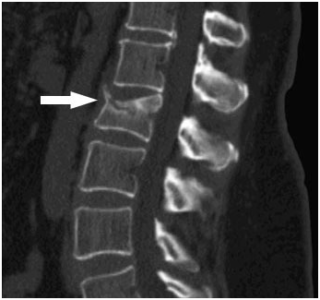












 Болевой синдром при подобных патологиях носит интенсивный характер, отдает в ягодицу и правую ногу, сопровождается нарушениями чувствительности кожных покровов, онемением конечностей и другими неврологическими нарушениями.
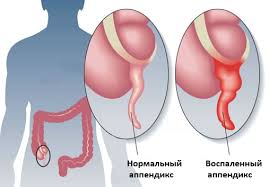
Болевой синдром при подобных патологиях носит интенсивный характер, отдает в ягодицу и правую ногу, сопровождается нарушениями чувствительности кожных покровов, онемением конечностей и другими неврологическими нарушениями. Воспаление червеобразного отростка слепой кишки, или аппендицит начинается остро, причем основным проявлением выступает болевой синдром.
Воспаление червеобразного отростка слепой кишки, или аппендицит начинается остро, причем основным проявлением выступает болевой синдром. В проекции поясничного отдела у женщин расположен правый яичник, маточная труба и часть матки, поэтому боли могут возникать при патологических процессах (воспаления, инфекции, новообразования) в репродуктивных органах.
В проекции поясничного отдела у женщин расположен правый яичник, маточная труба и часть матки, поэтому боли могут возникать при патологических процессах (воспаления, инфекции, новообразования) в репродуктивных органах. Травмы поясничного отдела – еще одна распространенная причина болей в этой части спины. Интенсивность болевого синдрома зависит от характера полученной травмы, а в качестве дополнительных симптомов выступает отечность мягких тканей, синяки и гематомы, иногда нарушение целостности кожных покровов.
Травмы поясничного отдела – еще одна распространенная причина болей в этой части спины. Интенсивность болевого синдрома зависит от характера полученной травмы, а в качестве дополнительных симптомов выступает отечность мягких тканей, синяки и гематомы, иногда нарушение целостности кожных покровов.



 С той стороны, где кости смещаются, нос кажется шире, чем со здорового бока. Пальцем можно нащупать зигзаги и неровности в месте повреждения. Для того чтоб ощутить, насколько носовая стенка подвижна, врач аккуратно захватывает область ноздрей двумя пальцами и двигает в стороны. Когда происходит перелом носа со смещением, то травма в основном имеет открытый характер, поскольку костные отломки травмируют ткани и кожу. При таких повреждениях из поврежденного места присутствует сильное кровотечение.
С той стороны, где кости смещаются, нос кажется шире, чем со здорового бока. Пальцем можно нащупать зигзаги и неровности в месте повреждения. Для того чтоб ощутить, насколько носовая стенка подвижна, врач аккуратно захватывает область ноздрей двумя пальцами и двигает в стороны. Когда происходит перелом носа со смещением, то травма в основном имеет открытый характер, поскольку костные отломки травмируют ткани и кожу. При таких повреждениях из поврежденного места присутствует сильное кровотечение.



















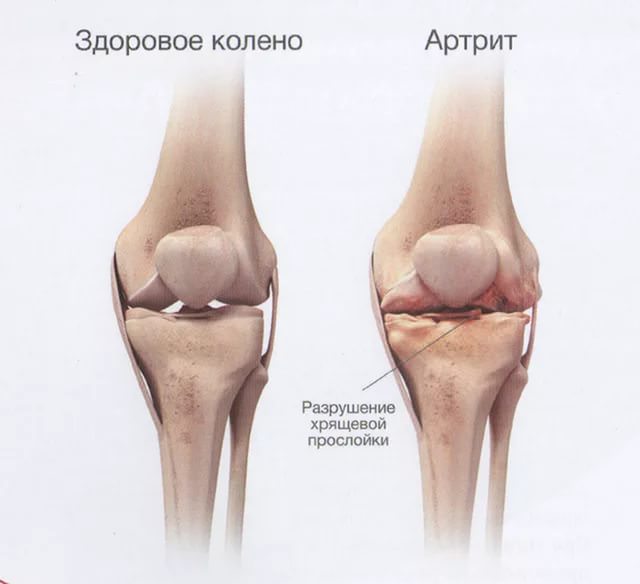
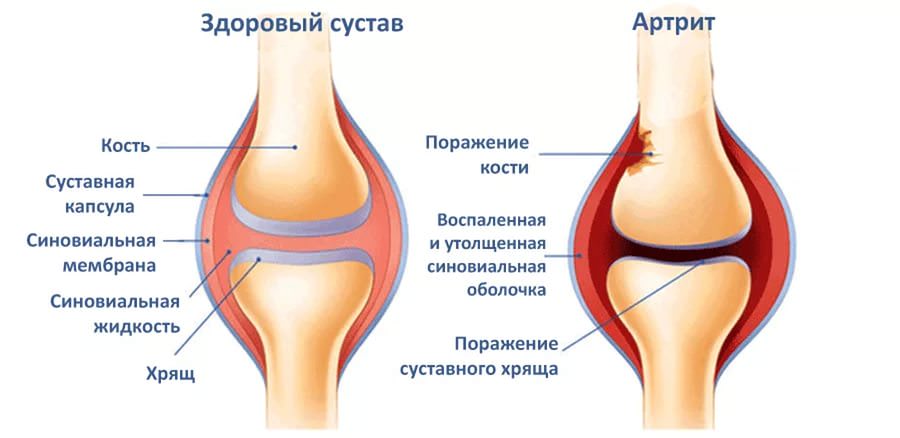





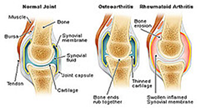
 Артрит коленного сустава
Артрит коленного сустава болевой синдром
болевой синдром При любых подозрениях артрита коленного сустава незамедлительно обратитесь к врачу
При любых подозрениях артрита коленного сустава незамедлительно обратитесь к врачу Обратите внимание на свои симптомы и проанализируйте их
Обратите внимание на свои симптомы и проанализируйте их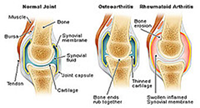









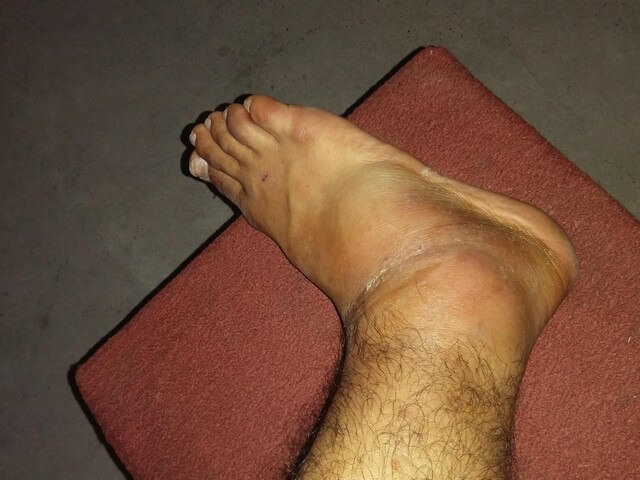



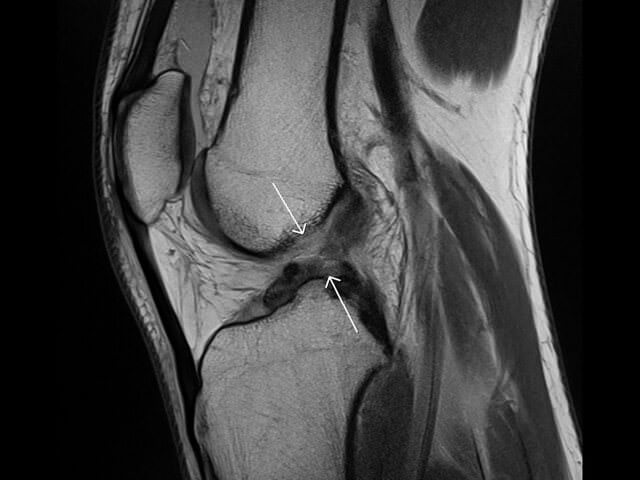
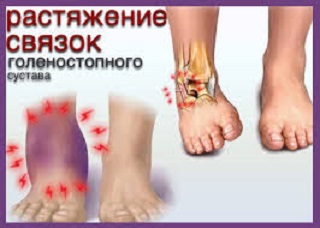
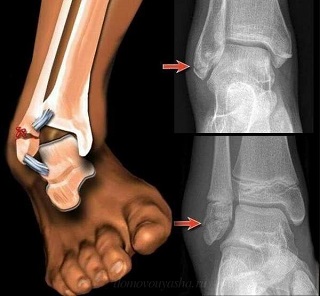
 Растяжение или разрыв связок – не только удел спортсменов, но и частая бытовая травма. Суставно-связочный аппарат не всегда готов к испытанию повышенными нагрузками. Даже обычная прогулка может обернуться разрывом связок сустава. Чтобы не выпасть надолго из активного ритма, не занимайтесь самолечением, обращайтесь за профессиональной медицинской помощью!
Растяжение или разрыв связок – не только удел спортсменов, но и частая бытовая травма. Суставно-связочный аппарат не всегда готов к испытанию повышенными нагрузками. Даже обычная прогулка может обернуться разрывом связок сустава. Чтобы не выпасть надолго из активного ритма, не занимайтесь самолечением, обращайтесь за профессиональной медицинской помощью!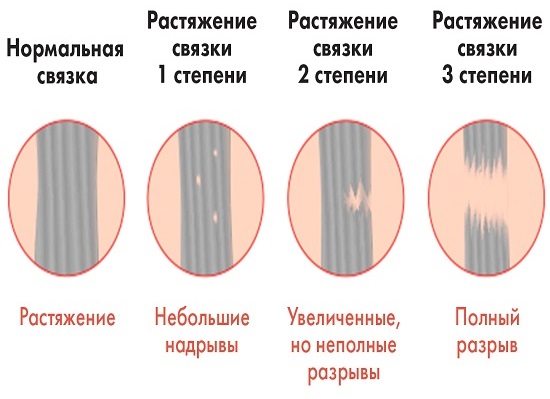 Сразу после травмы сложно понять, что случилось: признаки разрыва связок в первые часы легко спутать с ушибом или вывихом. Поэтому нужно как можно скорее обратиться в травмпункт. Травматолог определит, насколько серьёзно повреждение, и окажет первую помощь. Раннее обращение с разрывом связок сустава в 80% случаев помогает избежать операции и сократить период восстановления.
Сразу после травмы сложно понять, что случилось: признаки разрыва связок в первые часы легко спутать с ушибом или вывихом. Поэтому нужно как можно скорее обратиться в травмпункт. Травматолог определит, насколько серьёзно повреждение, и окажет первую помощь. Раннее обращение с разрывом связок сустава в 80% случаев помогает избежать операции и сократить период восстановления.
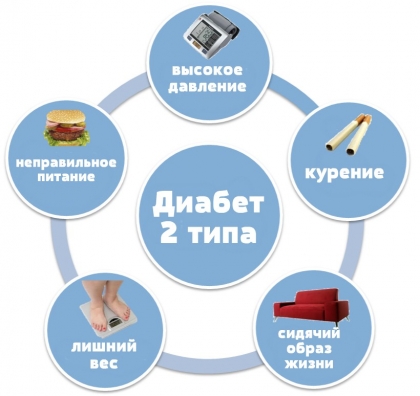
 Сахарный диабет – это одна из наиболее распространенных патологий, которая сопровождается определенной симптоматикой.
Сахарный диабет – это одна из наиболее распространенных патологий, которая сопровождается определенной симптоматикой.























 Продукты, содержащие кальций, способствуют уменьшению проявлений судорог.
Продукты, содержащие кальций, способствуют уменьшению проявлений судорог.


 Кроме того, при диабете расстраивается синтез АТФ.На фоне хронической гипергликемии снижается ее содержание аденозинтрифосфорной кислоты, что приводит к сбою обменных веществ в мышцах и они теряют способность к расслаблению.
Кроме того, при диабете расстраивается синтез АТФ.На фоне хронической гипергликемии снижается ее содержание аденозинтрифосфорной кислоты, что приводит к сбою обменных веществ в мышцах и они теряют способность к расслаблению. Постоянные судороги при сахарном диабете можно устранить только посредством лечебных мероприятий, направленных на компенсацию основной болезни.
Постоянные судороги при сахарном диабете можно устранить только посредством лечебных мероприятий, направленных на компенсацию основной болезни. Еще может быть назначена рефлексотерапия, во время которой пациенту вкалывают иглы. Последние воздействуют на рефлекторные области, активизируя механизм оздоровления организма. Но стоит заметить, что физиотерапевтическое лечение, необходимо проводить крайне осторожно, так как у некоторых диабетиков может отсутствовать чувствительность к механическим и температурным показателям.
Еще может быть назначена рефлексотерапия, во время которой пациенту вкалывают иглы. Последние воздействуют на рефлекторные области, активизируя механизм оздоровления организма. Но стоит заметить, что физиотерапевтическое лечение, необходимо проводить крайне осторожно, так как у некоторых диабетиков может отсутствовать чувствительность к механическим и температурным показателям.

 Кальциноз – патологическое изменение в организме, связанное с отложением кальция в органах. Это очень опасная ситуация. Выводить такие скопления минерала сложно, поэтому лучше не допускать их появления. Ниже пойдет речь о причинах и профилактике гиперкальциемических состояний.
Кальциноз – патологическое изменение в организме, связанное с отложением кальция в органах. Это очень опасная ситуация. Выводить такие скопления минерала сложно, поэтому лучше не допускать их появления. Ниже пойдет речь о причинах и профилактике гиперкальциемических состояний.