Остеопат это википедия: Остеопатия — Википедия
Остеопатія — Вікіпедія
Остеопатія (від др.грецької όστέον – кістка+πάθος – хвороба, захворювання) – система альтернативної медицини, яка лікує не хворобу, а її причину. Остеопатію вирізняє перш за все системний підхід до людського тіла, його сприйняття як єдиного цілого. Порушення структурно-анатомічних співвідношень між органами та частинами тіла, в остеопатії вважаються першопричинами більшості захворювань. [1]
Остеопатія та остеопатична медицина – це терміни, які часто замінюють один одного. Ними позначаються філософія та система альтернативних медичних практик, які вперше було запропоновано Е.Т. Стілом (Доктор медицини) у 1874 році. Люди, які їх застосовують, називаються остеопатами. Принципи остеопатичної медицини передбачають взаємний зв’язок між структурою та функцією тіла та визнають здатність тіла до самозцілення. Роль остеопата – полегшити цей процес. [2]
Американська Асоціація Остеопатії рекомендує використовувати поняття «лікар-остеопат» та «остеопатична медицина», щоб відрізняти людей, які отримали підготовку з «Американської Остеопатії» та отримали ступінь Доктора остеопатичної медицини (цей ступінь прирівнюється до ступеня «Доктор медицини») і які займаються загальною медичною практикою та отримують додаткову підготовку з остеопатії та маніпуляцій від людей, яких називають остеопатами і які використовують остеопатію у вигляді обмеженої системи практик поза Північною Америкою. Незважаючи на це, численні лікарі-остеопати у США все ще використовують термін «остеопат». Існує міжнародна організація для фахівців – Всесвітня Організація Остеопатичного Здоров’я (WOHO), членство у якій дозволено як для остеопатів-«мануальних терапевтів обмеженого масштабу», так і для лікарів-остеопатів «…які мають повноцінну медичну практику». Так само існує міжнародна над-організація, яка поєднує національні асоціації остеопатів та асоціації остеопатів-лікарів, регулюючі органи, університети/медичні школи, які пропонують остеопатичну та остеопатичну-медичну освіту. Її назва – Міжнародний Остеопатичний Альянс (OIA). Застосування остеопатії не завжди базується на наукових засадах, існує не дуже багато доказів того, що остеопатія є ефективною при лікуванні захворювань, відмінних від хвороб нижньої частини спини. Остеопатію та остеопатів не слід плутати з наукою про дослідження кісток – остеологією, та фахівцями-остеологами. [3] [4] [5]
Практичне застосування остеопатії розпочалося у США у 1874 році. Термін «остеопатія» було запропоновано Ендрю Тейлором Стілом (MD, DO). Стіл був терапевтом та хірургом[6][7], законодавцем у штаті Канзас [8], одним з лідерів цього штату та одним з засновників університету Бейкер.[9]
Він проживав неподалік від міста Болдуїн Сіті (штат Канзас) в часи Громадянської війни у США. У місті Болдуїн він і розпочав практику остеопатії. Стіл назвав власну нову школу у медицині «остеопатія», виходячи з міркувань, що «кістка, «остеон» – є відправним пунктом при виникненні причин патологічних станів». Стіл заснував Американську школу остеопатії (нині Медичний університет ім. А.Т. Стіла) у місті Кірксвіль, штат Міссурі з метою викладання остеопатії 10 травня 1892 року. Незважаючи на те, що штатом Міссурі Стілу було надано право присуджувати ступінь MD (Доктор медицини), він залишився незадоволеним обмеженнями традиційної медицини і вирішив залишити назву ступеня «DO» – Доктор остеопатії.
На сьогодні склалося три основних напрямки остеопатії:
- Вісцеральна остеопатія – Лікування механічних порушень органів у черевній, тазовій і грудній порожнинах.
- Краніосакральна остеопатія – Остеопатична практика яка відноситься до лікування порушень структури черепа людини.
- Структуральна остеопатія – Лікування кістково-суглобових порушень, що має багато спільного з практиками мануальних терапевтів.
З часом з остеопатії почали виділятися окремі види оздоровлення людини: краніосакральна терапія, біодинаміка, ортобіономія.
Медична філософія остеопатії визначається як поняття охорони здоров’я, яка передбачає ідею про єдність структури живого організму (анатомія) та його функцій (фізіологія).
Чотири основні принципи остеопатичної медицини такі:
1. Тіло – це єдність. Цілісна одиниця свідомості, тіла і духу («Людина – триєдина». Е.Т. Стіл).
2. Тіло має механізми саморегуляції, йому притаманна вроджена здатність до захисту, відновлення та самозмін.
3. Структура та функції взаємно пов’язані.
4. Раціональна терапія працює на основі попередніх трьох принципів.
Вказані принципи не розглядаються остеопатами як емпіричні закони: вони слугують, скоріше, для обґрунтування в остеопатичній філософії понять здоров’я та хвороби.
Техніки остеопатичної терапії[ред. | ред. код]
Остеопатична маніпуляторна терапія (ОМТ) – це терапевтичне застосування ручної сили остеопатичним терапевтом (термін США) з метою поліпшення фізіологічної функції та/або підтримки гомеостазу, який попередньо було порушено через соматичну дисфункцію. Соматична дисфункція визначається як порушена або змінена функція пов’язаних компонентів соматичної системи (системи тіла): скелет, структури суглобів, міофасціальні структури та пов’язані з ними судинні, лімфатичні та нервові елементи. Гостра соматична дисфункція – це раптове, або короткотермінове погіршення або зміна функції пов’язаних компонентів соматичної (тілесної) основи. На ранніх стадіях вона характеризується появою вазолідації, едеми, чутливістю, болем та скороченням тканини. Її діагностують через історичну та пальпаторну оцінку чутливості, асиметрію рухів та відносних поз, обмеження руху та зміну структури тканини. Хронічна соматична дисфункція – це порушення, або зміна функції пов’язаних компонентів соматичної (тілесної) основи. Її характеризують чутливість, свербіння, фіброз, парестезія та скорочення тканини. Існують численні терапевтичні техніки, однак загалом методи ОМТ можна класифікувати як активні або пасивні, чи прямої та опосередкованої дії.
– Активний метод: техніка, при якій людина добровільно виконує рухи, вказані остеопатом.
– Пасивний метод: засновано на техніках, при яких пацієнт утримується від добровільного скорочення м’язів.
– Прямий метод (D/DIR): стратегія остеопатичної терапії, при якій досягається межа спротиву, а в кінці застосовується активуюча сила щоб зробити корекцію остеопатичної дисфункції.
– Непрямий метод (I/IND): техніка маніпуляції, при якій вивільняється межа спротиву, елемент тіла у стані дисфункції відводиться від межі поки не досягається однаковий тиск тканини в одній або у всіх площинах на напрямах.
Професія остеопата має два відгалуження – не лікарські остеопати мануальної медицини та повноцінні лікарі-остеопати. Ці групи є настільки різними, що на практиці вони функціонують як окремі професії. Нещодавно відбувалися активні спроби розширення обміну та діалогу між ними. Регулювання нелікарскької мануальної медицини остеопатії дуже різне у різних місцях. У Австралії, Великій Британії та Новій Зеландії діяльність остеопатів нелікарської мануальної медицини регулюється статутом, а практика потребує реєстрації у спеціальному органі влади. Міжнародний остеопатичний альянс видав вказівник по країнам, де вказано деталі реєстрації та права для здійснення практики. У певних країнах, таких як США та Канада вони не мають права ставити діагноз, оскільки це передбачено законом. У наступних розділах описано законний статус остеопатії та остеопатичної медицини у деяких країнах.
Австралія
Остеопати – це професіонали у галузі охорони здоров’я, до яких звертаються найперше. Вони виносять незалежні судження при огляді, діагностуванні, лікуванні, профілактиці щодо станів людського тіла в межах власної індивідуальної компетенції. Остеопати працюють у межах приватної практики, більшість основних постачальників страхових послуг покривають витрати на терапію, яку проводять остеопати. Три державних університетів Австралії присуджують ступені з остеопатії: Королівський інститут технології у Мельбурні (RMIT University), Університет Вікторія та Університет Південного Хреста. Рада остеопатії у Австралії є частиною Австралійської агенції з регулювання медичної практики.
Канада
Навчання остеопатичної медицини в Канаді не проводиться. Лікарі остеопатичної медицини/лікарі-остеопати, які пройшли підготовку в США ліцензуються як повноцінні лікарі провінційними радами лікарів та хірургів. Відповідно до медичного акту провінції Онтаріо «ніхто, окрім члена (зареєстрованого радою лікарів та хірургів) не може використовувати назви «лікар» або «хірург», їх варіанти або абревіатури іншою мовою.”. Також ніхто, окрім члена вказаних організацій не може позиціонувати себе як людина, яка має кваліфікації для практики в Онтаріо як лікар, хірург, або з іншої медичної спеціальності”. Участь у Раді лікарів та хірургів вимагає, щоб її члени були лікарями, які пройшли повноцінну медичну підготовку. Такі закони з захисту професійного титулу також існують у провінціях Альберта та Британська Колумбія. Канадська Остеопатична Асоціація представляє остеопатів у Канаді понад 80 років и виробила майже однорідне ліцензування по всій Канаді для медичних випускників, які були вивчені у США. Мануальна (не медична) остеопатія не є регульованою професією в Канаді. Канадська рада з екзаменування мануальної остеопатії (CMOEB) прагне «встановити і підтримати однорідні високі стандарти якості у професії мануальної остеопатії та освіті, в першу чергу, але не винятково через підготування та проведення для кваліфікованих аплікантів екзаменів вищої якості… а також просувати професію мануальної остеопатії у найліпших інтересах тестування з мануальної остеопатії». Мануальні остеопати, які проходять екзамени, проведені CMOEB мають дозвіл приєднуватися до міжнародної остеопатичної асоціації (ІОА) та отримувати реєстраційний сертифікат. Перший самовизначений коледж мануальної (не медичної) остеопатії у Канаді було відкрито у 1981 році. Зараз існує 7 колледжів мануальної остеопатії у Канаді. Викладання провадиться у Галіфаксі, Монреалі, Квебек-сіті, Торонто, Гамільтоні, Ванкувері, Оттаві, Лондоні (Онтаріо), Вінніпезі, Калгарі та Едмонтоні.
Європейський союз
Не існує єдиного регуляторного органу у практиці остеопатії та остеопатичної медицини в Європейському союзі. Все залежить від окремих країн. Генеральна рада з Остеопатії у Великій Британії – регулюючий орган, заснований відповідно до Акту про остеопатію від 1993 року, випустила засадничий документ щодо Європейського регулювання остеопатії. У Австрії та Швейцарії практикуючі остеопати є докторами медицини (MD) або фізіотерапевтами, які беруть додаткові курси з остеопатії після завершення їх медичної підготовки або фізіотерапевтичної підготовки.
Франція
Остеопатія – це професія, визнана урядом, там існує захист титулу «autorisation d’utiliser le titre d’ostéopathe». Найбільш недавній ступінь з остеопатії було затверджено у 2007 році.
Німеччина
У Німеччині існують як остеопатія, так і остеопатична медицина. Існує різниця в остеопатичній освіті остеопатів не лікарів, фізіотерапевтів та медичних лікарів. Фізіотерапевти – це визнана професія галузі охорони здоров’я, вони можуть отримати ступінь “Диплом з остеопатичної терапії» (D.O.T.). Остеопати не лікарської медицини не потребують медичного ліцензування. Всього їх підготовка займає близько 1200 годин, приблизно половину з яких відведено на тренування з мануальної терапії та остеопатії без медичної спеціалізації до отримання ступеню. Остеопати не лікарської медицини у Німеччині офіційно працюють відповідно до закону “Heilpraktiker” (спеціаліст зі здоров’я). “Heilpraktiker” – це окрема професія в системі охорони здоров’я. В Німеччині існує багато шкіл з остеопатії. Більшість з них прагне визнання на національному рівні, хоча досі таке визнання відсутнє як явище. У Німеччині існують правила (на рівні країни), відповідно до яких особи (не лікарі) можуть називати себе Остеопатами. Лікарі остеопатичної медицини у Німеччині отримують ступінь “D.O.- DAAO” або “D.O.M.” від DAAO або DGOM відповідно. Лікарі остеопатичної медицини в Німеччині отримують повне ліцензування – принаймні 6,500 годин у медичних закладах впродовж 6 років, принаймні 7000 годин підготовки зі спеціальності, від 3 до 6 років, плюс мінімум 680 годин підготовки з мануальної медицини та остеопатії перед отриманням свого ступеня. Німецькі лікарі, які отримали позначку Dr. med., і які завершили свою медичну освіту та підготовку з професії у таких галузях, як загальна практика, ортопедія, неврологія,терапія, тощо можуть отримати Диплом з остеопатичної медицини: або DO-DAAO від DAAO (Німецько-американської академії остеопатії), DOM™ від DGOM (Німецького товариства хіротерапії та остеопатії) за умови дотримання додаткових освітніх вимог. Додаткова освіта передбачає програму на 320 годин з мануальної медицини та додатковий мінімум на 380 годин з остеопатичної медицини. Разом виходить мінімум 700 годин. Курс з остеопатичної медицини проводиться виключно для лікарів. Можливості для практики остеопатичних лікарів, які навчалися у США, в Німеччині не обмежуються. Іноземний лікар може податися на ліцензування у регіональних медичних органах, Міністерстві охорони здоров’я, яке представляє регіон, у якому аплікант бажає працювати. Регіональне міністерство охорони здоров’я має інформацію стосовно типів постачальників медичних послуг, яких потребує певний регіон і, відповідно до потреб, надає дозволи на працевлаштування ліцензованим лікарям в залежності від спеціалізації іноземного лікаря.
Нова Зеландія
Практика остеопатії регулюється законом у відповідності до вимог Акту про компетенцію працівників охорони здоров’я від 2003 року, який набув чинності 18 вересня 2004 року. Відповідно до цього Акту законною вимогою для роботи є реєстрація у Остеопатичній раді Нової Зеландії [OCNZ] та щорічне отримання сертифіката практикуючого спеціаліста, який вона видає. Кожна з тринадцяти професій у галузі охорони здоров’я, які регулюються актом HPCA фунціонує у відповідності до «Загальних Практик», які визначаються та публікуються відповідною професійною Радою. Остеопати у Новій Зеландії не є повністю ліцензованими лікарями. У Новій Зеландії, на додачу до загальних практик остеопати можуть також мати Практики Остеопатів при використанні Західної медичної акупунктури та споріднених технік голковколювання. У Новій Зеландії курс пропонується в Unitec. Австралазійські курси передбачають отримання ступеню бакалавра з клінічних дисциплін (Остеопатія), після цього йде ступінь магістра. Програма подвійного ступеня Unitec у Новій Зеландії – це кваліфікація, рекомендована OCNZ для реєстрації і здійснення практики. «Остеопат», відповідно до Австралійської кваліфікації, акредитований Остеопатичною Радою Австралії та Нової Зеландії також є рекомендованою кваліфікацією. Остеопати, які зареєстровані та беруть активну участь у Австралійській агенції з регулювання охорони здоров’я – Остеопатичній Раді Австралії, також можуть зареєструватися у Новій Зеландії відповідно до системи взаємного визнання, яка працює у цих двох країнах. Випускники програм цих двох країн повинні пройти процедуру відповідного оцінювання. Можливість практики для фахівців, які пройшли підготовку у США не обмежується за деякими виключеннями. Повна ліцензія на медичну практику видається на виключних засадах за результатами слухань у ліцензуючих органах Нової Зеландії. Регулюванням професійної діяльності лікарів-остеопатів у Новій Зеландії займаються як Медична Рада Нової Зеландії, так і Остеопатична Рада Нової Зеландії [OCNZ]. У країні відсутні визнані остеопатичні медичні школи.
Росія
У Росії медична остеопатія як метод затверджена Міністерсвом охорони здоров’я Російської Федерації. 20 грудня 2012 року було підписано наказ № 1183 н “Про утвердження номенклатури посад медичних працівників і фармацевтичних робітників”, який набрав чинності 18 березня 2013 року. Цим наказом було затверджено нову посаду – “лікар-остеопат”.
Україна
В Україні остеопатія та остеопатична медицина офіційно не регулюються. Офіційно не існує такої професії та спеціалізації як лікар-остеопат або остеопат. Підготовка лікарів-остеопатів у медичних навчальних закладах не здійснюється. Проте провідні остеопатичні школи здійснюють навчання фахівців остеопатії за європейськими та американськими програмами. Тому в Україні можна відновити здоров’я за допомогою остеопата в провідних медичних центрах.
1. “Glossary of Osteopathic Terminology”. Educational Council on Osteopathic Principles (ECOP). American Association of Colleges of Osteopathic Medicine (AACOM). November 2011. Retrieved 19 April 2013.
2. ^ “The Difference Between U.S.-Trained Osteopathic Physicians and Osteopaths Trained Abroad”. American Association of Colleges of Osteopathic Medicine. 2012. Retrieved 17 December 2012.
3. “House of Delegates Resolution H-301 – RE: h329-A/05 Osteopath & Osteopathy – Use of the Terms”.
4. “Crosby J. Promoting DOs: Words and medium change, but message stays the same”. DO Magazine. 3 September 2010. Retrieved 13 November 2011.
5. “Style Guide for Reporting on Osteopathic Medicine”. American Osteopathic Association. Retrieved 17 December 2012.
6. “Medical Registration for Macon County, MO as of March 27, 1874, Missouri Digital Heritage, Secretary of State of Missouri”. Retrieved 13 November 2011.
7. “Medical registration for Adair County, MO dated 28 July 1883”. Missouri Digital Heritage, Secretary of State of Missouri.
8. Six Survivors of First Free State Legislature in Kansas, Topeka Daily Capital, Missouri’s Digital Heritage, Secretary of State of Missouri”. Cdm.sos.mo.gov. Retrieved 13 November 2011.
9. “Charles E. Still (son) – Letters to Edith Mellor, DO. Missouri’s Digital Heritage, Secretary of State of Missouri”. Cdm.sos.mo.gov. Retrieved 13 November 2011.
10. Autobiography of A.T. Still, A.T. Still, Kirksville, Missouri, 1908, p. 97-8. ^ “Baldwin City, Kansas”. “Among Free State leaders was Andrew T. Still, founder of osteopathy, whose theory of healing developed here.”
11. Still, A.T. (1902). The philosophy and mechanical principles of osteopathy. American Academy of Osteopathy. p. 16. ISBN 978-99926-967-1-2.
“http://osteoukr.com”
Остеопатия Википедия
Остеопа́тия (от др.-греч. ὀστέον — кость + πάθος — болезнь, заболевание) — система лечения альтернативной медицины, не имеющая научного обоснования[1]. В основе остеопатии лежит представление о том, что решающее значение имеют связи между работой тех или иных органов и мышечно-скелетной структурой[1]. Создана Э. Т. Стиллом 22 июня 1874 году[1][2].
Принципы классической остеопатии не признаны научной медициной[1]. В медицинской практике остеопатия является составной частью мануальной терапии[1].
Э. Т. Стилл обосновывал остеопатию собственной доктриной, в которой он полностью отрицал методы медицины, включая применение лекарств, и противопоставлял свою систему лечения медицинской практике того времени. На сегодняшний момент остеопатия представлена различными школами и направлениями[⇨].
К остеопатии близки другие мануальные практики — массаж, мануальная терапия и хиропрактика, все они отличаются особенностями общего метода воздействия и ценой для пациента, но имеют сходную результативность[3].
В научной медицинской литературе термин «остеопатия» может использоваться в качестве общего наименования ряда костных заболеваний, и в первую очередь диспластического и дистрофического характера (например остеопатия надколенника, остеопатия нефрогенная, остеопатия печёночная и остеопатия полосчатая)[1].
Описание[ | ]
Автор остеопатии Э. Стилл создал философию остеопатии, которая была целостной, натуралистической и упирала на здоровье, а не на болезнь[4], по которой причина любого недуга содержится в анатомических нарушениях, которые легко «вправляются» умелыми руками[5].
Остеопатия в своей основе близка к хиропрактике, созданной жившим в соседнем с Миссури штате Айова Дэниелем Палмером приблизительно в то же время. Оба учения базируются на идее о том, что любые болезни можно диагностировать и лечить (одними только) руками, разница между ними в деталях: хиропрактики «вправляют» кости, а остеопаты нежно массируют тело и ведут «диалог с тканями»[5].
В России остеопатия определена как холистическая мануальная система профилактики, диагностики, лечения и реабилитации последствий соматических дисфункций, влекущих за собой нарушения здоровья, направленная на восстановление природных способностей организма к самокоррекции[6].
Краниосакральный (в переводе с латыни — черепно-крестцовый) раздел остеопатии основан на восстановлении микроподвижности головного и спинного мозга, а также окружающих их оболочек, швов костей и черепа[6][⇨].
Висцеральный раздел остеопатии — остеопатия внутренних органов (от лат. viscerum — внутренний) направлен на устранение нарушений подвижности внутренних органов[6].
Остеопатические практики основаны на пяти моделях структурно-функциональных связей[7].
- Биомеханическая модель рассматривает организм как комплекс соматических компонентов, связанных с поддержанием осанки и равновесия[7].
- Модель дыхания-кровообращения основана на поддержании межклеточной и внутриклеточной среды организма посредством беспрепятственной доставки кислорода и питательных веществ к клеткам тела и удаления их отходов[7].
- Неврологическая модель рассматривает влияние стимулирования позвоночника, проприоцептивной функции, вегетативной нервной системы и активности ноцицепторов (болевых волокон) на функцию нейроэндокринной иммунной сети[7].
- Биопсихосоциальная модель распознает различные реакции и психологические стрессы, которые могут повлиять на здоровье и самочувствие пациентов
Остеопат — кто это и что такое остеопатия
Здравствуйте, уважаемые читатели блога KtoNaNovenkogo.ru. Об остеопате можно услышать полярно противоположные суждения. «Целитель, избавляющий от всех болезней», «костоправ», «шарлатан»…
Это слово произносят с разной эмоциональной окраской: восхищенно, презрительно, недоверчиво, восторженно. Остеопат: кто такой, волшебник или мошенник? Вперед – на поиски истины!


Наука или магия?
Остеопатия — это раздел медицины, базирующийся на постулате: любое заболевание возникает из-за искажения в структурно-анатомических связях между органами и частями человеческого тела.
Такое направление появилось более 130 лет назад в США, когда врач-хирург Э.Т. Стилл сформулировал главные принципы этого учения. В Россию оно пришло в 1988 году с визитом специалиста из США Виолы Фрайман.
В 2015 году остеопаты в России официально вошли в реестр медицинских (не магических!) специальностей.

Отличие этого подхода от других состоит в том, что он рассматривает человеческий организм целостно, как единство и взаимосвязь трех систем: нервной, мышечно-скелетной и психической, которые в идеале должны находиться в состоянии равновесия.
Нарушение в любой из них неизбежно влияет на другие. Этим объясняются эпизоды безуспешного лечения в традиционной медицине. К примеру, иногда причина болей в коленях кроется в нарушении работы печени, и выявить эту взаимосвязь можно лишь с помощью остеопатических методик.
Остеопаты часто используют загадочное понятие – «фасция». Это не магическое заклинание, а ткань, своеобразный футляр, окружающий органы человеческого тела, мускулатуру, связки, суставы, сосуды.
Фасции между собой сообщаются – это единый комплекс. В остеопатии считается, что они способны сокращаться и расслабляться. Когда возникает какое-то негативное воздействие, появляется зона напряжения, и на это реагируют все окружающие органы и ткани. С точки зрения этого подхода, именно так и возникает болезнь: очаг проблемы находится не в отдельно взятом органе.
Остеопатическое лечение направлено не на конкретный орган, а на искоренение причины неблагополучия и на запуск естественных восстановительных механизмов.

И с точки зрения обычной формально логики, тут все верно. Лечить нужно причину, а не следствие (вирус, а не насморк). Только тут все несколько в другом масштабе рассматривается, хотя общая теория вполне понятная.
Остеопат: кто это, доктор или чародей?
Прежде всего это врач, который обучается не посредством заучивания заклинаний и магических ритуалов.
В соответствии с приказом Минздрава, программа его подготовки включает базовое медицинское образование по специальности «Лечебное дело» или «Педиатрия», обучение в ординатуре по направлению «Остеопатия» и дополнительное профессиональное образование. Не реже 1 раза в 5 лет он должен повышать квалификацию (не в школе Хогвартс).
Остеопат – это не мануальный терапевт, не массажист и не костоправ. Единственное сходство между ними заключается в использовании рук в качестве рабочего инструмента.
Дело в том, что такой специалист не акцентируется на локальных очагах неблагополучия, он работает с организмом как с единой системой. В отличие от него, мануальщик ограничивается механическим воздействием на конкретные кости и суставы.
Остеопатические методики более мягкие и щадящие, их можно применять в пожилом и детском возрасте.
Что лечит остеопат
Комплексное воздействие методики на организм пациента дает возможность широкого ее использования: перечень заболеваний, с которыми обращаются к этому врачу, весьма обширен.
- Патологические состояния костно-мышечной системы и соединительной ткани (это основное показание к остеопатическому лечению), в том числе – суставные и мышечные боли, скованность движений, растяжения мягких тканей.
- Головные боли разного происхождения, головокружения.
- Межреберная боль, не связанная с кардиологией.
- Проблемы органов зрения (косоглазие, близорукость, астигматизм).
- Частые простуды.
- Функциональные патологии центральной нервной системы, нарушение сна, депрессия, хроническая усталость.
- Последствия спортивных, бытовых травм, ДТП и хирургических вмешательств.
- Гинекологические и урологические патологии, нарушение репродуктивной функции.
- Патологии ЛОР-органов, мочевыводящей, пищеварительной и дыхательной систем.


Квалифицированный остеопат способен облегчить состояние при беременности, если женщину беспокоят боли в спине и отеки. Остеопатические методики применяют в комплексной помощи при повышенном тонусе матки, а также в программах предродовой подготовки (в первом и последнем триместре – с большой осторожностью).
Остеопат часто выступает в роли Доктора Айболита для детей. Он помогает избавиться от последствий родовых травм, нормализует состояние после кесарева сечения. Аутизм, заикание, энурез, нарушения сна и поведения, искривление осанки, частые простуды и проблемы со школьным обучением…
Детский остеопат и вправду иногда становится для отчаявшихся родителей волшебником, помогая в ситуации, когда другие методы не срабатывают. Здесь важно выбрать действительно квалифицированного специалиста, полагаясь не только на отзывы родственников и «сарафанное радио».
Чародей или врач: как не стать жертвой обмана
Остеопатия для большинства населения остается непонятной и таинственной областью, в которую дружно влились магических дел специалисты. До недавнего времени эта сфера никем не регулировалась, объявить себя «носителем знания» мог любой чародей. Такое «лечение» порой было не просто безрезультатным, но и опасным.


После того как остеопатию окончательно признали врачебной специальностью, появились единые квалификационные требования к таким специалистам. Теперь отличить шарлатана от врача не так уж и сложно.
Прежде всего нужно поинтересоваться наличием высшего медицинского образования (именно высшего, диплом медсестры не считается). Если в ответ последуют слова о долгих годах обучения у странствующих отшельников или у самого Патанджали, Рамакришны или Нестора-летописца – это повод попрощаться с чародеем.
Остеопатия основана не на магических заклинаниях, а на анатомии человека и на физиологии протекающих в организме процессов. Эти знания дает только высшее медицинское образование.


Помимо диплома врача, у «настоящего» остеопата имеется сертификат государственного образца. Его подлинность можно проверить на сайте Российской остеопатической ассоциации.
Должны насторожить пространные рассуждения о том, что традиционная медицина не способна излечивать болезни, а его методика – это чудодейственное средство от всех недугов. Здесь, как правило, звучат многочисленные истории исцелений.


Квалифицированный остеопат не станет противопоставлять сферу своей деятельности и традиционную медицину. Он работает в связке с врачами других специальностей.
Как работает остеопат
Отправляясь к «магическому доктору», нужно взять с собой результаты обследований, проведенных ранее. Врач-остеопат предпочитает смотреть в амбулаторную карту пациента, а не в хрустальный шар.
После беседы о беспокоящих проблемах врач проводит осмотр, но не простой, а остеопатический (для несведущего человека – магический).
- Активные тесты (подконтрольные действия, выполняемые пациентом).
- Пассивные тесты (врач сам приводит в движение тело больного).
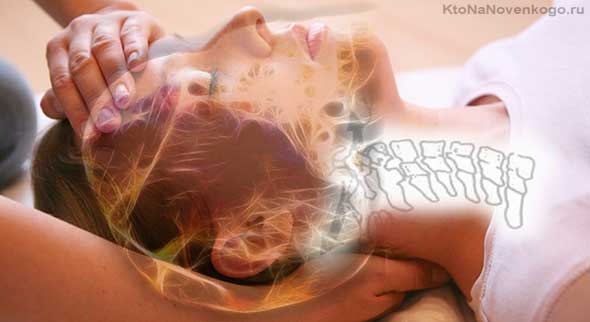
- Нагрузочные осевые тесты (остеопат помещает руку на голову пациента и надавливает по направлению позвоночной оси).
- Оценка эластичности мышц, позвоночного столба, суставов.
- Тестирование фасциального натяжения («магический» метод наложения рук). Так врач определяет, где находится очаг патологии.
- Изучение краниосакрального ритма (расширение и сжимание черепной коробки и фасций организма, происходящее при выбрасывании внутримозговой жидкости в желудочках мозга). Если в организме есть неблагополучие, этот ритм искажается.
Остеопатическая диагностика не предполагает использования методов традиционной медицины: УЗИ, рентгеноскопии, т.д. Главный инструмент здесь – высокочувствительные руки квалифицированного и опытного врача.

Выяснив, в чем причина неблагополучия, остеопат приступает к лечению. Со стороны это выглядит как мануальная терапия или массаж, поэтому трудно понять разницу. Он производит специфические движения в суставах, добиваясь расслабления околосуставных мышц, сочетает мышечное напряжение с расслаблением. Цель таких действий – избавление от патологического натяжения тканей.
С точки зрения остеопатии, все обменные процессы организма происходят в жидкости (внутриклеточной и межклеточной), которая объединяет все его системы. С помощью биодинамических жидкостных техник остеопат напрямую взаимодействует с жидкостями тела больного и нормализует их распределение. Вот такая научная магия!

О не магических буднях врачей-остеопатов рассказывается в этом видеоролике:
Когда остеопатия противопоказана
Всесильность остеопата – один из многочисленных мифов, окружающих эту таинственную область. Есть ситуации, когда даже самый высококвалифицированный специалист не сможет помочь, более того, такое лечение будет опасным.
Бессмысленно идти к остеопату при остром инфекционном заболевании или во время обострения хронических инфекционных процессов. Этот специалист не лечит новообразования (злокачественные и доброкачественные), системные болезни соединительной ткани и крови, острые патологии кровеносных и лимфатических сосудов, спинного и головного мозга. В подобных случаях нужно обращаться к врачам соответствующих медицинских специальностей.
При гнойных процессах, кровотечениях (включая внутренние), выраженном остеопорозе, гипертоническом и гипотоническом кризе манипуляции остеопата скорее навредят, чем помогут.
Если недавно больной пережил хирургическое вмешательство или черепно-мозговую травму, с остеопатическим лечением стоит повременить. Оно поможет восстановиться, но нужно выждать некоторое время.
Как правильно вести себя после остеопатического сеанса
Выйдя из кабинета остеопата, желательно погулять неспешным шагом хотя бы 15 минут. Не стоит «баловаться» фастфудом: после сеанса нужно исключить тяжелую пищу. Зато в воде можно себя не ограничивать, а, наоборот, увеличить количество употребляемой жидкости (подойдет и несладкий травяной чай, минеральная вода).


Фитнес-тренировки, садово-огородные работы и другие подобные активности лучше отложить на 2-3 дня. Это касается и эмоциональных перегрузок. Массаж и другие процедуры, основанные на телесном воздействии, после сеанса тоже нежелательны.
Если планируется длительное наблюдение у остеопата, стоит завести дневник для фиксирования наблюдений за состоянием организма. Так врач сможет отслеживать ход лечения.
Он не всесильный волшебник и не шарлатан. Квалифицированный остеопат – это врач, помогающий скорректировать состояние пациента. Его методы лечения – не замена тем, что предлагает традиционная медицина.
Очевидно, что никто не пойдет к гинекологу с больным зубом, к кардиологу — с переломом лодыжки. С остеопатом та же история. Он поможет, если больной обратился «по адресу»: чистая медицина и никакой магии!
Удачи вам! До скорых встреч на страницах блога KtoNaNovenkogo.ru
Использую для заработка
Рубрика: ЧАстые ВОпросыОстеопатия Википедия
Остеопа́тия (от др.-греч. ὀστέον — кость + πάθος — болезнь, заболевание) — система лечения альтернативной медицины, не имеющая научного обоснования[1]. В основе остеопатии лежит представление о том, что решающее значение имеют связи между работой тех или иных органов и мышечно-скелетной структурой[1]. Создана Э. Т. Стиллом 22 июня 1874 году[1][2].
Принципы классической остеопатии не признаны научной медициной[1]. В медицинской практике остеопатия является составной частью мануальной терапии[1].
Э. Т. Стилл обосновывал остеопатию собственной доктриной, в которой он полностью отрицал методы медицины, включая применение лекарств, и противопоставлял свою систему лечения медицинской практике того времени. На сегодняшний момент остеопатия представлена различными школами и направлениями[⇨].
К остеопатии близки другие мануальные практики — массаж, мануальная терапия и хиропрактика, все они отличаются особенностями общего метода воздействия и ценой для пациента, но имеют сходную результативность[3].
В научной медицинской литературе термин «остеопатия» может использоваться в качестве общего наименования ряда костных заболеваний, и в первую очередь диспластического и дистрофического характера (например остеопатия надколенника, остеопатия нефрогенная, остеопатия печёночная и остеопатия полосчатая)[1].
Описание
Автор остеопатии Э. Стилл создал философию остеопатии, которая была целостной, натуралистической и упирала на здоровье, а не на болезнь[4], по которой причина любого недуга содержится в анатомических нарушениях, которые легко «вправляются» умелыми руками[5].
Остеопатия в своей основе близка к хиропрактике, созданной жившим в соседнем с Миссури штате Айова Дэниелем Палмером приблизительно в то же время. Оба учения базируются на идее о том, что любые болезни можно диагностировать и лечить (одними только) руками, разница между ними в деталях: хиропрактики «вправляют» кости, а остеопаты нежно массируют тело и ведут «диалог с тканями»[5].
В России остеопатия определена как холистическая мануальная система профилактики, диагностики, лечения и реабилитации последствий соматических дисфункций, влекущих за собой нарушения здоровья, направленная на восстановление природных способностей организма к самокоррекции[6].
Краниосакральный (в переводе с латыни — черепно-крестцовый) раздел остеопатии основан на восстановлении микроподвижности головного и спинного мозга, а также окружающих их оболочек, швов костей и черепа[6][⇨].
Висцеральный раздел остеопатии — остеопатия внутренних органов (от лат. viscerum — внутренний) направлен на устранение нарушений подвижности внутренних органов[6].
Остеопатические практики основаны на пяти моделях структурно-функциональных связей[7].
- Биомеханическая модель рассматривает организм как комплекс соматических компонентов, связанных с поддержанием осанки и равновесия[7].
- Модель дыхания-кровообращения основана на поддержании межклеточной и внутриклеточной среды организма посредством беспрепятственной доставки кислорода и питательных веществ к клеткам тела и удаления их отходов[7].
- Неврологическая модель рассматривает влияние стимулирования позвоночника, проприоцептивной функции, вегетативной нервной системы и активности ноцицепторов (болевых волокон) на функцию нейроэндокринной иммунной сети[7].
- Биопсихосоциальная модель распознает различные реакции и психологические стрессы, которые могут повлиять на здоровье и самочувствие пациентов[7].
- Согласно биоэнергетической модели организм стремится поддерживать баланс между производством, распределением и расходом энергии, а поддержание этого баланса улучшает способность организма адаптироваться к различным стрессам (иммунологическим, питательным, психологическим и другим)[8].
В США был проведён опрос 2000 докторов остеопатии, который показал, что остеопатические методы используются ими в 6-20 % случаях. Американские остеопаты совмещают общую медицинскую практику с небольшой долей остеопатических методов, используют последние при соматических недугах. В отличие от них в России остеопаты пытаются лечить тяжёлые заболевания[9].
История
В XIX веке американский врач Эндрю Т. Стилл, после смерти родных разочаровавшийся в возможностях медицины, разработал свою систему лечения людей[5]. Он стремился создать новую медицину, которая «лечит не болезнь, а больного», сформулировал основные принципы остеопатии и разработал комплекс её приёмов. Датой появления остеопатии считается 22 июня 1874 г[10].
В 1892 г. Стилл основал Американскую школу остеопатии (англ. American School of Osteopathy) в Кирксвилле (англ. Kirksville, Missouri) (шт. Миссури)[11].
Популярности остеопатии способствовало в том числе высказывание С. Клеменса (литературный псевдоним — Марк Твен) на ассамблее штата Нью-Йорк: «Просить мнение врача об остеопатии — всё равно что спрашивать Сатану о христианстве»[12].
В одно время с остеопатией было придумано конкурирующее направление — хиропрактика[13].
Эффективность остеопатии
Исследователи не выделяют остеопатию из других мануальных практик. В исследованиях выявлено, что все методы терапии болей в спине имеют приблизительно одинаковую клиническую эффективность. Анализ показал, что статистические эффекты вызваны различиями в методиках подсчёта[9][14]. В частности, был опубликован метаобзор, в котором утверждается эффективность мануальных практик, хотя исследования, включенные в обзор, содержат выводы об отсутствии эффекта в сравнении с другими методами лечения. Например, ни мануальные практики, ни диклофенак не давали дополнительного эффекта к обычной терапии парацетамолом.
Остеопатия помогает при недержании мочи. Равный эффект имеют физические упражнения, укрепляющие мышцы тазового дна, что является общим принципом лечения таких расстройств[15].
Строгая проверка методов остеопатии при лечении хронических болей в спине показала, что она даёт хоть какой-то эффект только в комплексе с другой терапией. Одно только остеопатическое лечение не даёт заметного эффекта в сравнении с плацебо (мнимым лечением). Все исследования, показавшие эффективность остеопатии, имеют низкое качество (ошибки в методике исследования), 17 из 26 имеют признаки предвзятости[14]. При астме, пневмонии, болезненных менструациях или коликах у младенцев эффект не отличим от плацебо[5].
У остеопатов «исцеляются» тревожные пациенты, в жизни которых не хватает тепла и внимания[5].
Опасность остеопатии
Прямого вреда у остеопатии практически нет, но, как и у других методов альтернативной медицины, существует косвенный вред — отказ от обычного лечения. Известен печальный случай в Австралии, где родители Изабеллы Денли с диагностированной эпилепсией, обращавшиеся в том числе к остеопату, под влиянием всех альтернативных лекарей отказались от медикаментозного лечения и девочка умерла в возрасте 13 месяцев[16].
По мнению разных специалистов, главная опасность остеопатии в том, что вместо неотложного лечения пациент тратит драгоценное время, а также рискует получить неверный диагноз. Остеопатия вместо ранней реабилитации или вместо адекватной диагностики заставляет людей надеяться на чудо, в результате можно упустить время для эффективного лечения, и тогда может стать слишком поздно[5].
Легализация остеопатии
Когда-то остеопатия полностью противопоставляла себя официальной медицине. Теперь, наоборот, стремится стать ее законной частью. Остеопатия имеется в российской номенклатуре специальностей специалистов, имеющих высшее медицинское и фармацевтическое образование[17]. По информации А. Водовозова при изменении списка в 2015 году остеопатия была оставлена в нём из-за покровительства остеопатов высокопоставленными чиновниками, а, например, диабетология была исключена несмотря на высокую распространённость диабета 2 типа[18].
В начале 2018 года в России вступил в силу приказ Минздрава «Об утверждении порядка оказания медицинской помощи населению по профилю „Остеопатия“»[19], а осенью — «Об утверждении примерной дополнительной профессиональной программы по специальности „Остеопатия“»[20].
В России остеопатия стала сертифицированной врачебной специальностью, но это никак не подтверждает её научность — цель сертификации заключается в том, чтобы остеопатов можно было законодательно регулировать. Теперь остеопатом можно стать, сначала получив диплом врача, а затем закончив ординатуру по специальности «остеопатия». В 2019 году должен был состояться первый выпуск ординаторов по специальности «остеопатия», до которого врачи-остеопаты не существовали, а люди, практикующие остеопатию до этого времени, получили свои дипломы остеопатов где попало и врачами не являются[21].
В США есть отдельная подготовка остеопатов со своим лицензированием и отдельное от медицины звание DO (англ. Doctor of Osteopathy — доктор остеопатии)[9]. Американские и европейские остеопаты после легализации перестали лечить всё, кроме «разработки» суставов и релаксации[5].
Краниосакральная терапия
Краниосакральная терапия, краниопатия или черепная остеопатия — вариант остеопатии[22]. Название происходит от латинских слов «cranium» (череп) и «sacrum» (крестец).
В 1930−1940 г.г. остеопат Уильям Г. Сазерленд (англ. William Garner Sutherland) разработал концепцию «черепной остеопатии» о том, что нежные манипуляции вокруг головы и шеи могут избавить человека от многих проблем со здоровьем. На основе его работ в 1970-х остеопат Джон Апледжер (англ. John Upledger) выделил из остеопатии манипуляции с головой и шеей как отдельное направление — «краниосакральную терапию»[23].
У краниосакральной терапии нет общепризнанного определения. Её сторонники сходятся в том, что ограничения ритмичных малых движений в швах между костями черепа могут отрицательно влиять на все органы тела человека посредством импульсов, передающихся через спинномозговую жидкость. Всё, что находится в контакте со спинномозговой жидкостью, включая мозг, спинной мозг и их защитные мембраны, рассматриваются как часть краниосакральной системы и потенциально подвержены такому воздействию. Они считают, что ограничения подвижности или ровности черепных швов нарушают ритмичность потоков спинномозговой жидкости и что это отрицательно влияет на здоровье. Также они считают, что мануальные техники способны восстановить нормальную функцию этой ритмической системы[24].
Адепты утверждают, что способны определить «ритм» в черепе, крестце, спинномозговой жидкости и пр., при этом современные краниопаты используют субъективные понятия — энергия, гармония, равновесие, ритм и поток. Ритм измеряется только с помощью рук, без инструментов[22].
«Краниосакральный ритм» не упоминается в классической медицинской литературе. Проведённое в 1994 г. научное исследование не подтвердило возможности непротиворечивой его оценки разными остеопатами: «Краниосакральная ритмическая активность» не наблюдается [инструментально], руками её обнаружить также не удаётся, в действительности она не существует[25]. В систематическом метаобзоре специалисты Отдела оценки технологий в области здравоохранения (англ. Office of Health Technology Assessment) при государственном университете Британской Колумбии (Канада), пришли к выводам о бесполезности краниосакральной терапии: «Есть свидетельства существования краниосакрального ритма, пульсаций или „первичного дыхания“, независимого от прочих измеряемых ритмов тела», однако, там же указано, что «эти и прочие исследования не приводят никаких научных свидетельств того, что такой краниосакральный „ритм“ может быть достоверно определен врачом [руками]», а также, что «влияние краниосакрального ритма на здоровье или течение заболеваний абсолютно неизвестно»[26].
См. также
Примечания
- ↑ 1 2 3 4 5 6 Ченский, Бруенок, 2016, с. 587.
- ↑ Водовозов, 2019, 02:42–03:45, 05:12–08:05.
- ↑ Водовозов, 2019, 16:53–17:20, 26:20–26:45.
- ↑ Trowbridge, 1991, Preface.
- ↑ 1 2 3 4 5 6 7 Кучинскайте, 2018.
- ↑ 1 2 3 Водовозов, 2019, 11:39–16:00.
- ↑ 1 2 3 4 5 WB 940, 2010, p. 4.
- ↑ WB 940, 2010, p. 5.
- ↑ 1 2 3 Водовозов, 2019, 29:48–30:45.
- ↑ Водовозов, 2019, 05:12–8:05.
- ↑ Trowbridge, 1991, p. 155.
- ↑ Водовозов, 2019, 08:30–09:40.
- ↑ Водовозов, 2019, 08:06–08:28.
- ↑ 1 2 Rubinstein et al., 2011.
- ↑ Водовозов, 2019, 24:56–25:15.
- ↑ Водовозов, 2019, 25:16–26:05.
- ↑ Приказ от 7 октября 2015 г. №700н : О номенклатуре специальностей специалистов, имеющих высшее медицинское и фармацевтическое образование : Зарегистрирован в Минюсте России 12 ноября 2015 г.. — Министерство здравоохранения Российской федерации.
- ↑ Водовозов, 2019, 04:30–05:06,33:00–33:37.
- ↑ Приказ от 19 января 2018 г. №21н : Об утверждении порядка оказания медицинской помощи населению по профилю «Остеопатия» : Зарегистрирован в Минюсте РФ 6.02.2018. — Министерство здравоохранения Российской Федерации.
- ↑ Приказ от 28 сентября 2018 г. №655н : Об утверждении примерной дополнительной профессиональной программы по специальности «Остеопатия» : Зарегистрирован в Минюсте РФ 18.10.2018. — Министерство здравоохранения Российской Федерации.
- ↑ Жуков, 2019.
- ↑ 1 2 Краниосакральная терапия (рус.) (недоступная ссылка). Словарь скептика. Дата обращения 18 мая 2019. Архивировано 18 мая 2019 года.
- ↑ Craniosacral Therapy (англ.). UPMC. Дата обращения 18 мая 2019.
- ↑ BCOHTA 99:1J, 1999, p. x.
- ↑ Wirth-Pattullo, V. Interrater reliability of craniosacral rate measurements and their relationship with subjects’ and examiners’ heart and respiratory rate measurements : [англ.] / V. Wirth-Pattullo, K. W. Hayes // Phisical therapy : журн.. — 1994. — Vol. 74, no. 10 (October). — P. 908−916. — Discussion 917−920 p.. — doi:10.1093/ptj/74.10.908. — PMID 8090842.
- ↑ BCOHTA 99:1J, 1999.
Литература
- на русском языке
- на других языках
- Gardner M. Fads & Fallacies in the Name of Science : [англ.]. — New York City : Dover Publications, 1957. — 199–200 p.
- Green, C. J. A systematic review and critical appraisal of the scientific evidence on craniosacral therapy : BCOHTA 99:1J : [англ.] : [арх. 29 февраля 2008] / C. J. Green, Craig W. Martin, Ken Bassett … []. — Vancouver, Canada : University of British Columbia, 1999. — May. — xiii+56, [1] с. — (Joint Health Technology Assessment Series). — ISBN 1-896256-13-9.
- Hancock, M. J. Assessment of diclofenac or spinal manipulative therapy, or both, in addition to recommended first-line treatment for acute low back pain : a randomised controlled trial : [англ.] / M. J. Hancock, C. G. Maher, J. Latimer … [] // Lancet. — 2007. — Vol. 370, no. 9599 (10 November). — P. 1638–1643.
- Koes, Bart W. Evidence-based management of acute low back pain : [англ.] // Lancet. — 2007. — Vol. 370, no. 9599 (10 November). — P. 1595–1596. — doi:10.1016/S0140-6736(07)61670-5. — PMID 17993348.
- Paige, N. M. Association of Spinal Manipulative Therapy With Clinical Benefit and Harm for Acute Low Back Pain : Systematic Review and Meta-analysis : [англ.] / N. M. Paige, I.M. Miake-Lye, M. S. Booth … [] // JAMA. — 2007. — Vol. 317, no. 14. — P. 1451–1460. — doi:10.1001/jama.2017.3086. — PMID 28399251. — PMC 5470352.
- Rubinstein, Sidney M. Spinal manipulative therapy for chronic low‐back pain : [англ.] / Sidney M. Rubinstein, Marienke van Middelkoop, Willem J. J. Assendelft … [] // Cochrane Database of Systematic Reviews. — 2011. — 16 February. — doi:10.1002/14651858.CD008112.pub2.
- Still, A. T. Autobiography : with a history of the discovery and development of the science of osteopathy : [англ.]. — 1897. — P. 112, 181 and 360. — 460 p.
- Trowbridge, Carol. Andrew Taylor Still : 1828—1917. : [англ.]. — Kirksville, MO : Truman State University Press, 1991. — xiv+235 p. — ISBN 978-1-931112-78-9.
- Benchmarks for training in osteopathy : [англ.]. — Geneva : World Health Organization, 2010. — xii+23 p. — (Benchmarks for training in traditional/complementary and alternative medicine). — ISBN 978-92-4-159966-5.
- (дата обращения: 06.06.2019) Evidence to support osteopathic treatment of low back pain : a summary table of osteopathic and osteopathic-relevant evidence : [англ.]. — National Council for Osteopathic Research, 2016. — May. — 23 p.
- Guillard, A. Reliability of diagnosis and clinical efficacy of cranial osteopathy : A systematic review : [англ.] / A. Guillard, N. Darbois, R. Monvoisin … [] // Plos One. — 2016. — 9 December. — doi:10.1371/journal.pone.0167823. — PMID 27936211. — PMC 5147986.
Ссылки
Остеопатия – Википедия
 | Le pratiche descritte non sono accept dalla medicina , non sono state sottoposte a Verifiche sperimentali condotte con metodo scientifico o non le hanno superate. Potrebbero pertanto essere notfficaci or dannose per la salute . Le informazioni hanno solo fine illustrativo. Wikipedia non dà consigli medici: leggi le avvertenze. |
L ‘ osteopatia (dal greco antico: ὀστέον, ostéon , «osso» e πάθος, páthos , «sofferenza») и una terapia alternativa [1] che consiste nella Manpolazune paris в частном порядке, в соответствии с протоколом [2] [3] .L’OMS nelle sue linee guida Inserisce l’osteopatia tra le medical tradizionali e complementari [4] [5] .
Gli osteopati usano le proprie conoscenze sul rapporto tra struttura e funzione для оптимизации потенциала автореголации и автогарификации организации. Сказать о подходе олистического языка и противостоять ему, чтобы узнать, как это сделать, и с его помощью. .
Алкуни критикует псевдонаучную технику корпорации, основанную на теории остеопатии и философии ретроспективы, а также не может поддерживать отношения между корпорациями и духом [6] [7] . Tale terapia inoltre, allo stato della ricerca scientifica, non ha specificolari Evidenze di efficacia, e, in alcuni casi, alcune manovre Possono risultare dannose or pericolose per la salute [8] [9] [10] . Очень много критиков из научного сообщества [11] .Secondo alcuni studi, una parte delle tecniche di маниполазион, использует nell’ambito dell’osteopatia porterebbero beneficio nel trattamento di pazienti con dolori lombo-sacrali, sebbene non sia chiaro il legame di benefici place. Per una serie di altre patologie invece esplicitamente controindicata [3] [2] .
Dal punto di vista legale, в alcuni Stati – это определенная профессиональная санитария nei limiti, nei scopi e con le regole стабильная для профессии dalle norme regolamentari, in altri Stati не является важной профессиональной санитарией или не дисциплинированной.

La pratica della medicina osteopatica iniziò negli Stati Uniti nel 1874. Термин “остеопатия”, который кончился от доктора Эндрю Тейлора Стилла, медика [12] nato nel 1828 nello Stato della Virginia. По-прежнему живу в Канзасе, вицино в Болдуин-Сити, а также темпе делла гуэрра гражданская американа, и проприо, что свилуппо ла пратика делл’остеопатия [13] .
По-прежнему импарту да аппендиста, приходите к медикам в течение многих медичи дель темпа, е фу ассунто приходите медикам ди герра нелльесерсито дельи государства единства дюранте ла гэрра гражданская.Gli orrori delle ferite nei campi da battaglia e la successiva morte della moglie e di diversi figli a causa di malattie infettive (anche meningite) lo lasciarono completetamente disilluso riguardo alla pratica tradizionale della medicina.
Еще sentiva le pratiche mediche del suo tempo come inefficaci, addirittura barbare. Preoccupato da ciò che thinkrava problemi all’interno della Professionale medica, Still fondò la pratica osteopatica.
Usando un Approccio filosofico alternativo, si oppose all’uso dei farmaci e della chirurgia come rimedi, riservandone l’uso ai casi in cui fossero l’unica cura conosciuta per un certo disturbo, come un antidoto lo è lé per un veleno ‘amputazione per una gangrena.
Riteneva il corporation umano capace di curarsi da sé, e che il compito del medico fosse quello di rimuovere ogni impedimento all normali funzioni di ogni Individual.
Promuoveva uno stile di vita e un’alimentazione salutare, astinenza da alcool e droghe, e usava tecniche Manpolative per migliorare le funzioni fisiologiche.
Still diede alla sua nuova scuola medica il nome di “osteopatia”, pensando che “la struttura” ( osteon ) fosse il punto di partenza dal quale si dovesse accertare la causa delle condizioni di patologia [14] [15] .Lo scopo dell’osteopatia era di “apportare dei miglioramenti ai correnti sistemi di chirurgia, ostetricia, e il trattamento delle malattie generiche”. Il suo fondamento scientifico era la disciplina dell’anatomia. La sua filosofia si basava sulla comprensione dell’integrazione tra corporation, mente e spirito, l’interrelazione fra la struttura e la funzione, e la Capity del corpo di guarirsi da solo quando meccanicamente in salute. Il trattamento osteopatico deve essere una razionale application di questi Principi in una cura globale del paziente con un’attenzione special al sistema neuro-muscolo-scheletrico come parte integrationnte dei processi di salute e malattia.Nel tempo, Still, i suoi studenti e la sua facoltà svilupparono un programma medical-scolastico complete che includeva una serie di trattamenti fisici speciali, ora chiamati Trattamento Osteopatico Manipolativo (OMT). Il 10 maggio 1892 г. Все еще фонд Американской школы остеопатии (или Университета Эндрю Тейлора Стилла, Кирксвилльский колледж остеопатической медицины) в Кирксвилле, штат Миссури, для лечения остеопатии.
Alla fine dell’Ottocento Still insgnava che la malattia (в англ. «Болезнь», inteso как «дис» – «легкость», ossia «дис» – «ажио») sorgeva quando le ossa erano fuori posto e interrompevano il flusso del sangue e degli impulsi nervosi; Заключение quindi che si potevano curare le malattie manifestando le ossa per ripristinare il flusso interrotto.Тем не менее, стимулировала меня к изучению постулатов. La ricerca iniziò в Kirksville nell’ultimo decennio dell’Ottocento e da allora è stata proseguita lì e in altri istituti osteopatici. L’A.T. Still Research Institute Venne fondato nel 1913 e Louisa Burns, dottoressa osteopata, ed altri svilupparono una rigorosa serie di indagini scientifiche sulle relazioni tra le disfunzioni muscolo-scheletriche e salute e malattia. Критика новых конфронтаций по-прежнему чаще всего, если они не являются личными, может использоваться для контроля над собственностью; i suoi sostenitori dimostrarono che molti degli scritti di Still erano di carattere filosofico pi che Scientifico.По-прежнему mise in dubbio gli usi dei farmaci vigenti ai suoi tempi e guardò alla chirurgia как rimedio da “ultima spiaggia”.
В 1898 г. Американский институт остеопатии начал свою публикацию Остеопатический журнал и все не было, чтобы получить профессию [16] .
Я установил самые важные принципы остеопатии, больше всего принял все внутренние связи остеопатии:
- Корпорация является единым целым.
- La struttura e la funzione sono correcamente inter-correlate.
- Il Corporation Possiede Dei Meccanismi di Autoregolazione (omeostasi).
- Quando la normal adattabilità è interrotta, o quando dei cambiamenti ambientali superano la Capacita del corpo di ripararsi da sé, può risultarne una disfunzione.
- Il movimento dei fluidi corporei – это главное во всем, что касается приветствия.
- Il sistema nervoso autonomo gioca una parte cruciale nel controllare i Fluidi del Corporation.
- Ci sono component somatiche della malattia che sono non solo manifestazioni della malattia, ma anche fattori che contribuiscono al mantenimento dello stato di malattia.
Questi Principi non sono ritenuti dagli osteopati leggi scientifiche, né contraddicono i Principi medici; sono insgnati come fondamenti della filosofia osteopatica riguardo alla salute e alla malattia [ senza fonte ] .
Con il termine Trattamento Manipolativo Osteopatico (TMO) [17] si fa riferimento all’insieme delle tecniche utilizzate dall’osteopata per trattare le disfunzioni muscolo-scheletriche, miofasciali, черепно-мозговые и висцеральные.
Bonfort et al. [18] hanno dedotto dalla letteratura che le conversion cervicali realizzate su pazienti sofferenti di cefalea sarebbero pi efficaci del massaggio e che avrebbero degli effetti a breve termine paragonabili ai trattamentie profilattic levical levical levical levicale levical levicale levical levical levical levical levical levical levicals Ciononostante nello stesso studio si afferma che, prima di poter trarre reporti окончательное, необходимо выполнить последующий тест в предварительных исследованиях, провести анализ с периодами наблюдения в течение достаточного времени.
Una ricerca datata 2003 e unaltra datata 2004 dimostrarono che l’osteopatia non aveva effetti diversi da quelli di un placebo nel trattamento di certi dolori alla schiena cronici non specifici; только авторские данные, связанные с трудностями, предварительными проверками плацебо, нетерапевтическими или антидолорическими, являются релятивистской эффективностью, действующей на основе рицерка, [19] [20] .
Nel 2005 una meta analysis di sei ricerche scelte a caso, che coinvolgeva una valutazione in cieco del trattamento del dolore alla schiena in ambulatorio avrebbe rilevato che il trattamento osteopatico manifesta Все значимые схватки.В качестве альтернативы заключено, что живое существо в режиме реального времени, когда вы потребляете много энергии, принимало только один эффект плацебо и оставалось неизменным в течение всего периода времени [21] . Сказка метаанализа – это статистика для последовательного анализа второго метаанализа 2011 года, связанного с изменением смещения [22] .
Общие, рандомизированные исследования и управление не наиболее эффективными методами остеопатии. Система ревизии 2011 года, поступившая от manchino studi che ne attestino l’efficacia nella cura del dolore muscolo-scheletrico [23] ; parimenti una revisione del 2013 mostra come non esista prova che possible essere efficace per una qualsiasi patologia pediatrica [24] .
Secondo il NYU Langone Medical Center, la ragione fondamentale della qualità poco rilevante di ricerche pubblicate sul trattamento osteopatico è l’impossibilità di fare studi sulla manifestolazione osteopatica in doppio cieco placebo, quiznécé écéopatica in doppio cieco placebo, где находится место для контроля и управления terapeuta che il paziente [25] .
Ruffini et al. [26] , in una review sistematica del 2016 riguardante il trattamento osteopatico in ambito ginecologico ed ostetrico, affermano che il basso numero di studi e l’elevato rischio di bias degli studi inclusi nella review stessa de hanniaso impedazet quals cura osteopatica.
Австралия [изменение | modifica wikitesto]
В Австралии, у пациентов с остеопатией есть одна форма университарии в течение всего периода времени, когда ведется основная анатомия, физиология, патология, диагностика и остеопатия. Sono anche formati per esami medici standard dei sistemi muscoloscheletrico, cardiovascolare, respratorio e nervoso [27] [28] [29] . Я лауреат в области остеопатии hanno i titoli di Bachelor e Master .Gli osteopati lavorano in ambulatori privati e la maggioranza delle assicurazioni private coprono i trattamenti osteopatici [30] . Inoltre, i trattamenti osteopatici sono coperti dal sistema sanitario pubblico australiano (Medicare) [31] .
Tre Università pubbliche offrono ad oggi corsi di laurea in osteopatia: la RMIT University (Королевский технологический институт Мельбурна) [32] , la Victoria University [33] [34] , e la Southern Cross University [35] .
Бельгио [изменение | modifica wikitesto]
L’iter di legalizzazione e regolamentazione si è avviato nel 2007 ma non è stato result.
Канада [изменение | modifica wikitesto]
La regolamentazione dipende dalle Province. Вся провинция – ad eccezione del Québec – Proteggono il titolo di D.O. ( доктор остеопатической медицины ) Che hanno svolto la loro formazione negli Stati Uniti. Questi osteopati sonombri della Канадская остеопатическая ассоциация (COA) [36] , которая находится в растянутом соотношении с Американской остеопатической ассоциацией (AOA) [37] .I DO canadesi formati negli USA hanno gli stessi privilegi dei medici [36] .
Francia [изменение | modifica wikitesto]
In Francia, secondo il codice di sanità pubblica, gli esercenti l’osteopatia non sono professionalisti sanitari [38] [39] .
La legalizzazione dell’esercizio è avvenuto con la legge 303 del 4 marzo 2002 << Droit des malades et à la qualité du système de santé >>, detta anche legge Kouchner, in cui all’art.75 si sancisce che: «Профессиональный титул остеопата или хиропрактики является цветным, который имеет диплом, подтверждающий, что он является специфическим для лечения остеопатии или хиропрактики, для того, чтобы быть в форме, созданной с указанием Министерства здравоохранения». [40] . Кинди, во Франции, l’osteopatia come la chiropratica e la psicoterapia è un titolo professionalale e non una professionale [41] .
La regolamentazione dell’esercizio è avvenuta, invece, nel 2007 con il декрето президента n.435 che ha stabilito tra gli altri che << gli esercenti l'osteopatia sono autorizzati a praticare Manolazioni il cui unico scopo è quello di превентире или исправлении функциональных нарушений, Escludendo le patologie organiche che richiedono interventi terative o Agentti fisici >>, che << le Manpolazioni sono di tipo muscolo-scheletrico e mio-fasiale, esclusivamente manuali ed esterne >> e che << gli esercenti sono tenuti ad indirizzare il paziente verso un medico quando i sintomi richiedono una diagnosi un trattamento medico, in caso di persistenza o aggravamento dei sintomi o qualora i troublei presentati superino il loro campo di comptenza >> [42] .
Semper nel 2007, con l’articolo 58 della legge finanziaria 2008, è stato stabilito che gli esercenti l’osteopatia non sono pi soggetti al pagamento dell’IVA [43] .
Nel 2014, la formazione in osteopatia è stata ulteriormente ridefinita con due декрети президентские и tre декрети министериали [44] [45] [46] [47] [48] .
Per l’accesso alla formazione in osteopatia, sufficiente il Haveo deliploma di maturità, ma abbreviazioni del percorso di formazione sono дисциплинировать для профессиональных санитаров, которые действуют в соответствии с правилами (медикаменты, хиропрактики, физиотерапевты, остетрич.) [49] .
La Francia risulta essere il Paese con il pi alto numero di osteopati al mondo nonché quello ove si contrano la maggioranza delle scuole di osteopatia [50] .
Secondo il ROF (Registre des Ostéopathes de France), 2012 г.
Германия [изменение | modifica wikitesto]
In Germania il percorso formativo in osteopatia rappresenta il proseguimento del percorso в Heilpraktiker HPS, figura professionalale tedesca riconosciuta in ambito naturopatico ed a cui non è acceptito di attuare o prescrivere metodiche allopatiche.Precedentemente fino al 1999 il percorso di Osteopatia era Inserito nel proseguito della carriera Professionalale del fisioterapista, ma il collegamento della pratica al di fuori della pratica sanitaria ne è la naturale collocazione [ senza fonte ] .
Италия [изменение | modifica wikitesto]
Con l’approvazione del DDL 1324 il 22 dicembre 2017 [52] e la successiva pubblicazione в официальной газете Legge 3/2018, l’osteopatia è stata Individual nell’articolo 7 come nuova professionale sanitaria [53] ; sono attesi i dei percorsi per la stesura del profilo professionalale (основная компетенция), del piano di studio per il corso di laurea (основная учебная программа) и определение dei percorsi для ценности равных титулов [54] .
Islanda [изменение | modifica wikitesto]
Остеопатия на острове Исландия – это профессиональная медицинская регенерация. Для практики остеопатии на острове Исландия, я профессионально разработала лицензию на проезд в соответствии с правилами техники безопасности, направленными на салют, которые прошли регистрацию остеопатии. Il titolo di osteopata è Protetto dalla legge e può essere utilizzato solo nel Registro della salute. La Direzione della salute ha l’obbligo legale di sorvegliare la fornitura di assistenza sanitaria in Islanda [55] .
Лихтенштейн [изменение | modifica wikitesto]
L’osteopatia è regolamentata con legge dal 2008 [56] .
Мальта [изменение | modifica wikitesto]
Мальтийская остеопатия – это реголазная профессиональная санитарная служба Совета по профессиям, дополняющим медицину [57] .
Портогалло [изменение | modifica wikitesto]
In Portogallo l’osteopatia – это профессиональная санитария, действующая в профессиональном приложении, не требующая традиционных медицинских услуг 71/2013 [58] e dall’ordinanza governativa n.2707-B / 2014 [59] . Il titolo di Osteopata è protetto dalla legge, gli standard di pratica osteopatica in Portogallo sono stabiliti, mantenuti e sviluppati dall’ACSS – Amministrazione centrale del sistema sanitario, l’ente normativo responsabile della salute27 [1].
Regno Unito [изменение | modifica wikitesto]
L’osteopatia – это профессиональная первичная санитария в Regno Unit и regolata dal Consiglio Osteopatico Generale (GOsC), которая стабилизируется на основе остеопатии 1993 года [61] .Правление управляет регистрацией цветов и квалификацией для практики остеопатии Regno Unit [62] . Come parte di questo processo, il GOsC verifica che gli osteopati siano adeguatamente qualificati, abbiano un’assicurazione di responsabilità professionalale corrente, rimangano in buona salute e di buon carattere e abbiano soddisfatto i Requisiti obbligatori di sv. . Il titolo “osteopata” – это защищенная легенда и отдельная запись, включающая в себя Registro statutario, которая авторизована в практике, чтобы остеопатии, la pratica non registrata и reato nel Regno Unito [64] .
Скандинавия [изменение | modifica wikitesto]
La Svezia, la Norvegia, la Finlandia e la Danimarca riconoscono dal 1994 un tronco comune di studi medici. Gli studenti, dopo tre anni di corso, Possono Scegliere una formazione ufficiale e riconosciuta in una medicina complementare come l’osteopatia.
Danimarca [изменение | modifica wikitesto]
In questo paese il 15 maggio 2018 lo stato con voto parlamentare all’unanimità ha riconosciuto l’osteopatia come professional sanitaria.
La legge L. 170,3 Stabilisce Che Gli Osteopati Possono Richiedere l’autorizzazione all’esercizio della Professionale a partire dal 1º Luglio 2018.
Spagna [изменение | modifica wikitesto]
In Spagna l’esercizio dell’osteopatia non è regolamentato.
Статистические единицы [изменение | modifica wikitesto]
Oggi Negli Stati Uniti gli osteopati (Доктор остеопатии) в колледже медицины остеопатии и медицине, а также все эффекты и методы лечения и доверии Доттори в Медицине. ( EN ) Джон Снайдер, Остеопатия в отделении интенсивной терапии: ложные утверждения и ложные дихотомии, su sciencebasedmedicine.org, 2014. URL consultato il 28 марта 2017 г. .
« Таким образом, кроме более низкого стандарта приема и ориентации на псевдонаучную систему убеждений, нет никакой разницы между двумя образовательными системами. Так почему вообще должна существовать эта двухуровневая система? Пора избавиться от этой донаучной дуальной системы медицинского образования. ».
в кембриджском словаре английского языка
Это исследование довольно узко фокусируется на структуре практики остеопатии и, в частности, обсуждает возраст и опыт остеопатов. Из 52 терапевтов, которые начали практиковать сразу после получения образования, 31 был остеопатом.Эти примеры взяты из Cambridge English Corpus и из источников в Интернете. Любые мнения в примерах не отражают мнение редакторов Cambridge Dictionary, Cambridge University Press или его лицензиаров.
Еще примеры Меньше примеров
В этой группе преобладали остеопаты, которым, как правило, требовались более длительные и полные периоды обучения, чтобы получить квалификацию.Растет число врачей-гомеопатов, например, остеопатов и мануальных терапевтов, а также иглотерапевтов. Он создал «справедливую и практичную основу для законодательного регулирования деятельности остеопатов, которая пользуется поддержкой как медицинских, так и остеопатических профессий».Меня направили к остеопату , к которому, по всей видимости, ходили все жокеи. Остеопаты, мануальные терапевты и физиотерапевты во многом пересекаются, и последние делают все, что могут делать остеопаты, и даже больше.,















 Болевой симптом возникает на фоне мышечного спазма, зажимающего нервные волокна.
Болевой симптом возникает на фоне мышечного спазма, зажимающего нервные волокна. В этом случае болезненность появляется сразу в отличие от повреждений нервной системы, которые, в зависимости от тяжести, могут носить отсроченный характер в два-три года.
В этом случае болезненность появляется сразу в отличие от повреждений нервной системы, которые, в зависимости от тяжести, могут носить отсроченный характер в два-три года. Боль выше поясницы может носить отраженный характер и служить признаком целого ряда внутренних органов:
Боль выше поясницы может носить отраженный характер и служить признаком целого ряда внутренних органов:

 Может быть тянущей, ноющей или тупой.
Может быть тянущей, ноющей или тупой.








 оз прогрессирует медленно и на каждой стадии имеется своя симптоматика. Начало заболевания характеризуется появлением периодических болей в лучезапястном пораженном суставе. Слышен характерный хруст при движениях, особенно при нагрузке в виде упора. Видимых изменений при 1 степени нет. На 2 стадии боли становятся более интенсивными, любая нагрузка становится пыткой для человека, болезненна даже пальпация и пассивные движения. По утрам возникает скованность, проходящая после разминки. Возможна гиперемия и небольшая отечность лучезапястного сустава. На самой последней 3 стадии теряется подвижность руки. Уже явно выраженная деформация.
оз прогрессирует медленно и на каждой стадии имеется своя симптоматика. Начало заболевания характеризуется появлением периодических болей в лучезапястном пораженном суставе. Слышен характерный хруст при движениях, особенно при нагрузке в виде упора. Видимых изменений при 1 степени нет. На 2 стадии боли становятся более интенсивными, любая нагрузка становится пыткой для человека, болезненна даже пальпация и пассивные движения. По утрам возникает скованность, проходящая после разминки. Возможна гиперемия и небольшая отечность лучезапястного сустава. На самой последней 3 стадии теряется подвижность руки. Уже явно выраженная деформация.

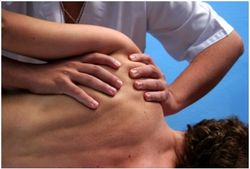 процесс. Ортопедическую патологию можно разделить на группы согласно этиологии ее возникновения.
процесс. Ортопедическую патологию можно разделить на группы согласно этиологии ее возникновения. Обобщая, можно сказать, что врач ортопед лечит застарелые травмы, врожденные патологии костной системы, а также все ее хронические заболевания. К сожалению многих пациентов, такой врач в списках сотрудников большинства лечебных учреждений просто отсутствует. И вот больной с ортопедическим заболеваниям уже записывается на прием к хирургу. Это происходит от незнания того, что врач ортопед легко заменяется врачом травматологом и, по сути, им и является. Особенно это относится к поликлиническому приему, где он лечит как острую травму, так и ортопедические заболевания. Травматологические стационары большинства городских больниц также занимаются лечением обеих групп заболеваний, хотя есть и такие, которые специализируются только на чем-нибудь одном.
Обобщая, можно сказать, что врач ортопед лечит застарелые травмы, врожденные патологии костной системы, а также все ее хронические заболевания. К сожалению многих пациентов, такой врач в списках сотрудников большинства лечебных учреждений просто отсутствует. И вот больной с ортопедическим заболеваниям уже записывается на прием к хирургу. Это происходит от незнания того, что врач ортопед легко заменяется врачом травматологом и, по сути, им и является. Особенно это относится к поликлиническому приему, где он лечит как острую травму, так и ортопедические заболевания. Травматологические стационары большинства городских больниц также занимаются лечением обеих групп заболеваний, хотя есть и такие, которые специализируются только на чем-нибудь одном. Разобравшись с тем, лечением каких заболеваний занимается ортопед и где его найти, стоит уточнить, с какими же жалобами стоит идти именно к нему и кого конкретно он лечит.
Разобравшись с тем, лечением каких заболеваний занимается ортопед и где его найти, стоит уточнить, с какими же жалобами стоит идти именно к нему и кого конкретно он лечит.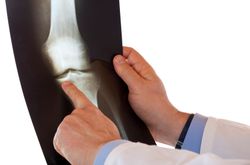 Рентгенография позволяет быстро, без предварительной подготовки и с минимальными рисками оценить состояние костной системы, подтвердить наличие артроза, остеохондроза и установить стадию заболевания. Также этот один из самых старых и точных методов исследования позволяет провести дифференциальную диагностику с множеством заболеваний, имеющих схожую клиническую картину.
Рентгенография позволяет быстро, без предварительной подготовки и с минимальными рисками оценить состояние костной системы, подтвердить наличие артроза, остеохондроза и установить стадию заболевания. Также этот один из самых старых и точных методов исследования позволяет провести дифференциальную диагностику с множеством заболеваний, имеющих схожую клиническую картину. Также активно в ортопедии используются и хирургические методы лечения. Операции эндопротезирования коленного, тазобедренного и плечевого суставов, которые в больших количествах проводятся во всех клиниках нашей страны, являются ярчайшим примером данного метода. Практически любую ортопедическую патологию можно вылечить хирургически. Наиболее востребованными операциями на данный момент являются: артроскопия коленного и плечевого суставов, остеотомии по поводу вальгусной деформации первых пальцев стоп и многие другие.
Также активно в ортопедии используются и хирургические методы лечения. Операции эндопротезирования коленного, тазобедренного и плечевого суставов, которые в больших количествах проводятся во всех клиниках нашей страны, являются ярчайшим примером данного метода. Практически любую ортопедическую патологию можно вылечить хирургически. Наиболее востребованными операциями на данный момент являются: артроскопия коленного и плечевого суставов, остеотомии по поводу вальгусной деформации первых пальцев стоп и многие другие.














 При проявлении малейших признаков, поспешите к специалисту
При проявлении малейших признаков, поспешите к специалисту Обратите внимание на симптомы, свое состояние, оцените текущую ситуацию
Обратите внимание на симптомы, свое состояние, оцените текущую ситуацию Последствия могут быт плачевными, так как есть риск развития других заболеваний
Последствия могут быт плачевными, так как есть риск развития других заболеваний
 Вскоре после начала развития патологии женщина начинает чувствовать боли в сочленениях.
Вскоре после начала развития патологии женщина начинает чувствовать боли в сочленениях. Для выявления патологии нужно сдавать кровь на биохимический анализ.
Для выявления патологии нужно сдавать кровь на биохимический анализ. Для облегчения состояния больной успешно применяется бальнеотерапия.
Для облегчения состояния больной успешно применяется бальнеотерапия.






















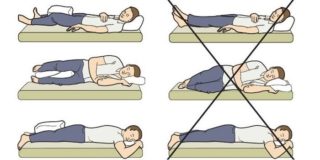





 Первое время больной вынужден ходить на костылях. Сколько времени потребуется на восстановление?
Первое время больной вынужден ходить на костылях. Сколько времени потребуется на восстановление?

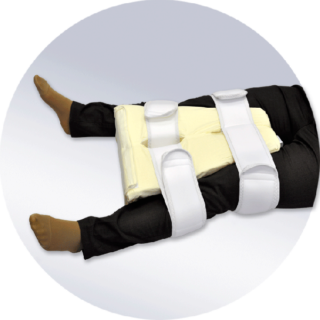
 Для того чтобы полностью восстановить подвижность, над тазобедренным суставом необходимо постоянно работать, соблюдая при этом все рекомендации лечащего врача. Помимо ЛФК, пациенту назначается дыхательная гимнастика.
Для того чтобы полностью восстановить подвижность, над тазобедренным суставом необходимо постоянно работать, соблюдая при этом все рекомендации лечащего врача. Помимо ЛФК, пациенту назначается дыхательная гимнастика.


































 Загрузка…
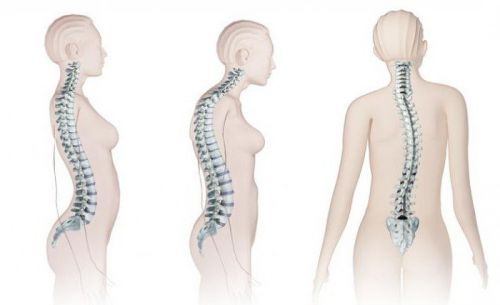
Загрузка… Анатомия человеческой костистой системы, человеческой скелетной системы, скелета, позвоночника, columna vertebralis, позвоночной колонки, позвоночных костей, стены ствола, анатомического тела, предшествующего, следующего и бокового представления
Анатомия человеческой костистой системы, человеческой скелетной системы, скелета, позвоночника, columna vertebralis, позвоночной колонки, позвоночных костей, стены ствола, анатомического тела, предшествующего, следующего и бокового представления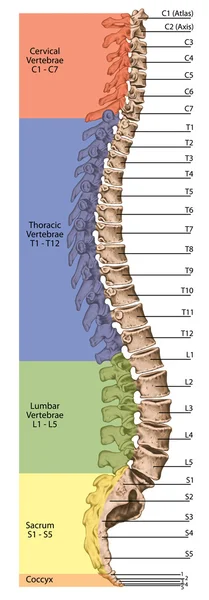 Дидактическое правление, анатомия, человеческая скелетная система, скелет, позвоночник, костлявый позвоночник, columna vertebralis, позвоночная колонка, позвоночные кости, стена ствола, анатомическое тело, боковое представление
Дидактическое правление, анатомия, человеческая скелетная система, скелет, позвоночник, костлявый позвоночник, columna vertebralis, позвоночная колонка, позвоночные кости, стена ствола, анатомическое тело, боковое представление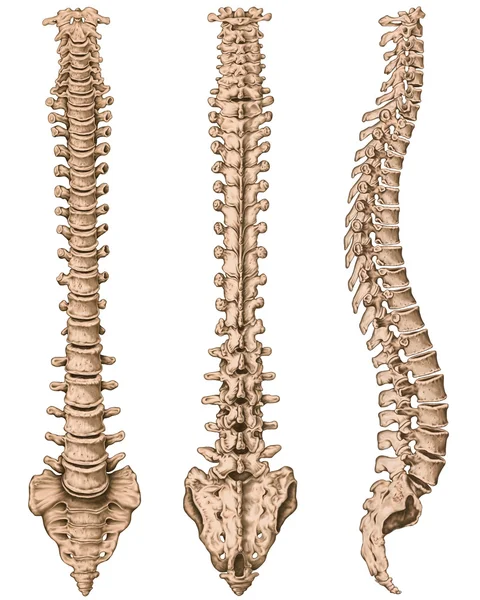 Анатомия человеческой костистой системы, человеческой скелетной системы, скелета, позвоночника, columna vertebralis, позвоночной колонки, позвоночных костей, стены ствола, анатомического тела, предшествующего, следующего и бокового представления
Анатомия человеческой костистой системы, человеческой скелетной системы, скелета, позвоночника, columna vertebralis, позвоночной колонки, позвоночных костей, стены ствола, анатомического тела, предшествующего, следующего и бокового представления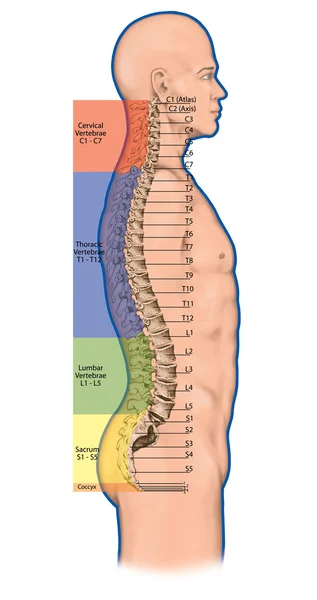 Дидактическое правление, анатомия человеческой костистой системы, человеческой скелетной системы, скелета, позвоночника, костлявого позвоночника, columna vertebralis, позвоночной колонки, позвоночных костей, анатомического тела, бокового представления
Дидактическое правление, анатомия человеческой костистой системы, человеческой скелетной системы, скелета, позвоночника, костлявого позвоночника, columna vertebralis, позвоночной колонки, позвоночных костей, анатомического тела, бокового представления Как функционирует позвоночник в целом? Как взаимосвязаны между собой лордозы, кифозы и положение черепа и крестца?
Как функционирует позвоночник в целом? Как взаимосвязаны между собой лордозы, кифозы и положение черепа и крестца?





 Эффективно избавляет от воспаления и боли состав на основе скипидара. Для этого по чайной ложке скипидара и столового уксуса растирают с сырым желтком и применяют для растирания сустава на ночь.
Эффективно избавляет от воспаления и боли состав на основе скипидара. Для этого по чайной ложке скипидара и столового уксуса растирают с сырым желтком и применяют для растирания сустава на ночь.



















 У маленьких детей ноги приобретают форму буквы Х.
У маленьких детей ноги приобретают форму буквы Х. Чтобы определить наличие плоскостопия, ребенку нужно сделать плантографию.
Чтобы определить наличие плоскостопия, ребенку нужно сделать плантографию. Пациентам с такой патологией полезно заниматься плаванием.
Пациентам с такой патологией полезно заниматься плаванием. Для восстановления нормальной формы ног используется корригирующая остеотомия.
Для восстановления нормальной формы ног используется корригирующая остеотомия.