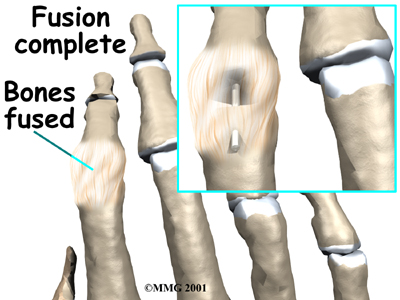
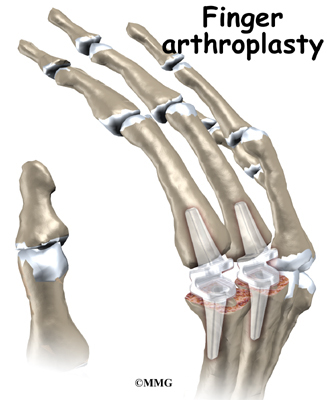
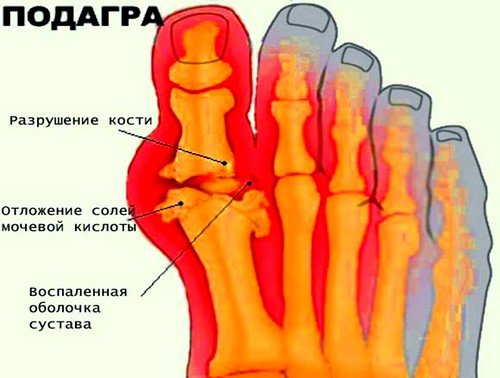
Подагра на ногах: фото, причины, симптомы, диагностика и лечение подагры в Москве
Подагра – заболевание, характеризующееся нарушением обмена веществ, связанным с накоплением уратов в тканях, в основном в суставах.
Причины и факторы риска

Причина развития болезни – повышение уровня мочевой кислоты в организме в сочетании с замедленным ее выведением почками. Вследствие этого происходит увеличение концентрации уратов в кровеносном русле.
Факторы, повышающие вероятность развития подагры:
- Употребление в пищу пуриносодержащих продуктов.
- Алкогольные напитки (препятствуют выведению веществ).
- Сахарный диабет.
- Гиперлипидемия.
- Атеросклероз.
- Заболевания почек.
- Длительный постельный режим.
В группе риска:
- Мужчины.
- Люди 35-50 лет.
- Пациенты с отягощенной наследственностью по подагре.
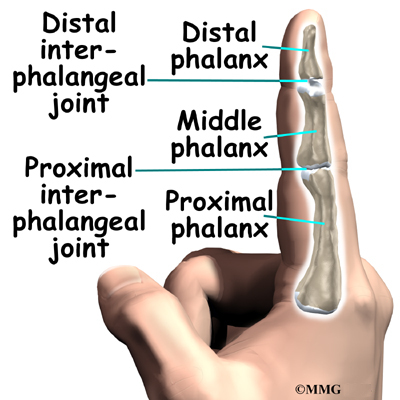
Локализация и стадии развития
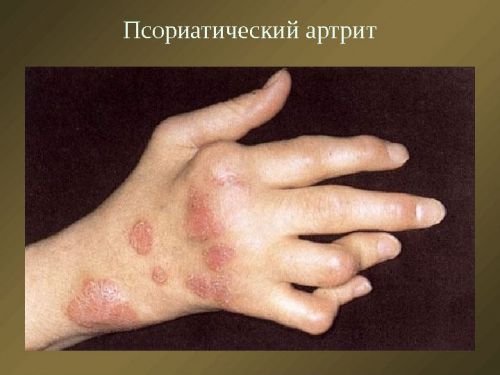
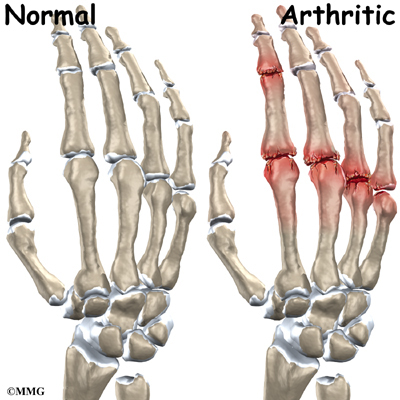
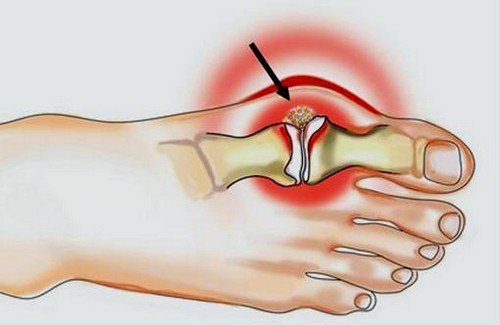
Поражаются суставы стоп, особенно часто встречается подагра большого пальца на ноге. Также страдают голеностопные, коленные сочленения, кисти рук. Иногда развивается нефропатия.
Выделяют 3 стадии заболевания.
- Преморбидная. Характеризуется гиперурикемией, отсутствуют проявления суставных и почечных поражений.
- Интермиттирующая. Начинают формироваться отложения уратов в суставах, реже в канальцах почек. Болезнь протекает в форме редких приступов и длительных ремиссий.
- Хроническая. Сопровождается образованием тофусов – скоплений кристаллов. Возникает мочекаменная болезнь. Обострения становятся более частыми.
Симптомы

Каждой стадии развития подагры соответствуют свои клинические признаки.
Первая:
- слабость;
- кожный зуд;
- потливость;
- запоры.
Вторая (симптомы приступа подагры):
- боль;
- воспаление сустава;
- отечность;
- повышенная чувствительность пораженной области;
- гипертермия.
Третья:
- изменяется цвет кожи над суставом;
- формируются тофусы;
- возможна деформация сочленения;
- ограничение подвижности конечности;
- образование конкрементов в органах мочевыводящей системы.
Диагностика заболевания
При возникновении признаков болезни следует обратиться к врачу. Лечением занимаются ревматолог и уролог. Подагра диагностируется на основании обследования, которое включает в себя:
- Опрос. Выясняются жалобы, давность возникновения, наследственность, наличие вредных привычек и сопутствующих заболеваний.
- Осмотр.
- Лабораторную диагностику:
- Биохимия крови (повышаются: мочевая и сиаловая кислоты, фибрин, серомукоид, гаптоглобин, γ- и α2- глобулины).
- Общий анализ мочи.
- Исследование по Зимницкому.
- Определяется скорость клубочковой фильтрации.
- Микроскопия пунктата.

- Инструментальное обследование.
- Рентгенография.
- УЗИ.
- Компьютерная томография.
Приступ подагры
Обострение недуга нуждается в незамедлительном реагировании.
Как распознать?
Острый приступ подагры всегда случается неожиданно, чаще ночью. Провоцирующими факторами являются переохлаждение, употребление жирной пищи, алкоголя. В начале заболевания в основном страдает один сустав. Боли в ноге при подагре нарастающие, грызущие, выворачивающие, не поддаются купированию обычными анестетиками. Воспаленный сустав опухает, краснеет, повышается температура тела. Пораженной конечностью невозможно пошевелить, при малейшем прикосновении она нестерпимо болит.
Пациенты чувствуют озноб. В течение дня болезненные ощущения могут ослабевать, но снова усиливаются к вечеру и в ночное время. Подагрический приступ продолжается от 1 суток до недели.
Что делать?
Первая помощь при подагре:
- Постельный режим.
- Покой больной конечности с ее возвышенным положением.
- Обильное питье (около 3 л в сутки) – ускоряет выведение солей из организма (щелочная минеральная вода, компоты, молоко, травяные чаи, кисель, овсяной отвар).
- Следует соблюдать низкокалорийную диету с исключением пуриносодержащих продуктов (мясо, рыба, колбасы, консервы, бобовые, кофеин и алкоголь).
Особенности лечения при обострении

Купировать приступ подагры, особенно если он возник впервые, лучше в стационаре. Врач окажет медицинскую помощь, проведет обследование, назначит лечение. Необходимо:
- принять обезболивающее при подагре;
- снизить гиперурикемию;
- ликвидировать воспаление.
Это достигается медикаментозно. Применяют:
- Колхицин от подагры – препарат растительного происхождения. Выводит ураты из организма, обладает обезболивающим действием.
Необходимо начинать лечение Колхицином по схеме: в первые же сутки, с временным интервалом приема таблеток 1 час. При несоблюдении этих требований лечение малоэффективно.
- НПВС быстро устраняют воспаление, отеки, обеспечивают снятие боли, облегчая состояние. Противовоспалительные средства при подагре:
- Ибупрофен.
- Бутадион.
- Индометацин.
- Мовалис.
- Мелоксикам.
- Найз.
- Целекоксиб.
- Вольтарен.
- Кеторол.
Из нестероидных противовоспалительных средств не применяется аспирин.
В первые дни можно делать уколы НПВП при подагре.
- Глюкокортикоиды используют в форме инъекций для лечения подагрического артрита.
- Преднизолон.
- Дексаметазон.
- Триамцинолон.
- Метипред.

- Местное лечение для купирования боли при подагре:
- Димексид.
- Мазь с новокаином.
Принципы лечения в период между приступами
Способы лечения подагры в межприступный период заключаются в:
- профилактике обострений:
- усиленное выведение пуринов из организма;
- уменьшение гиперурикемии;
- устранение воспалительных процессов;
- лечении внесуставных проявлений.
Методы терапии заболевания включают применение эффективных препаратов от подагры:
Медикаментозные средства
- Для перорального приема.
- Уменьшающие содержание солей в крови.
- Аллопуринол нарушает синтез мочевой кислоты. Выпускается в таблетках. Основными показаниями для лечения являются:
- Гиперсекреторный тип подагры.
- Нарушение почечных функций (снижение клиренса креатинина ниже 80 мл в мин).
- Наличие тофусов.
- Мочекаменная болезнь.
- Подагрическая нефропатия.

Снижение частоты приступов и их интенсивности, размягчение и рассасывание тофусов происходит через полгода-год непрерывного лечения. Терапия Аллопуринолом длится несколько лет, чаще всего пожизненно.
- Тиопуринол. Форма выпуска: таблетки. Применяется для лечения гипоэкскреторного и смешанного типов.
- Фебуксостат – эффективное современное лекарство нового поколения при подагре.
- Урикозурические средства снижают канальцевую реабсорбцию уратов, в связи с чем происходит увеличение их выделения. При лечении необходимо следить за суточным диурезом, поддерживать на уровне не ниже 2 л. Для этого нужно употреблять 2,5-3 л жидкости в день, выпивая щелочные минеральные воды либо принимая натрия гидрокарбонат в количестве 1 ч.л.
- Фулфлекс.
- Блемарен – повышает рН мочи, растворяет камни.
- Цистон – растительный препарат для растворения мочевых отложений.
- Антуран.
- Лозартан – мощный ингибитор реабсорбции уратов.
- Верошпирон – диуретик.
Средства комбинированного действия:
- Пробенецид.
- Бензобромарон – угнетает синтез, тормозит обратное всасывание пуринов, усиливает выведение через кишечник.
- Алломарон.
- Для наружного применения используют Димексид. Разводят с водой в соотношении 1:1. Накладывают компресс на больной сустав с этим составом на полчаса ежедневно в течение недели, до 3 месяцев.
Физиотерапевтическое лечение

Разрешается в период ремиссии.
- Ультразвук – способствует уменьшению размеров тофусов.
- Тепловые процедуры – улучшают функциональность суставов, проходит боль, провоцируют выведение уратов.
- Бальнеотерапия – оказывает урикозурическое действие, благотворно влияет на микроциркуляцию. Назначают ванны:
- радоновые;
- сероводородные;
- йодо-бромные;
- хлоридно-натриевые.
- Ионофорез с гидрокортизоном:
- снимает воспаление;
- улучшает кровообращение;
- усиливает лимфоотток;
- выводит кристаллы из суставов.
- Лечебная физкультура.
Гомеопатия
Раздел альтернативной медицины, предлагающий лечить «подобное подобным». Используются препараты натурального происхождения в сильно разбавленном виде, вызывающие у здоровых людей симптомы определенной болезни.
Методика лечения предполагает, что человек – энергетический объект, и для избавления от недуга нужно иметь достаточное количество жизненной энергии.
Гомеопатические лекарства при подагре предполагают не только устранение самого заболевания, но и индивидуальный подход к пациенту в зависимости от признаков проявления патологии у конкретного больного.

Достоинства методики:
- Использование исключительно натуральных веществ.
- Низкие дозировки.
- Возможность применения в любом возрасте.
- Отсутствие побочных эффектов, токсических проявлений.
- Нормализация общего состояния организма.
Препараты для лечения подагры подбираются врачом-гомеопатом, самолечение недопустимо и может привести к ухудшению.
Лекарство от подагры подбирается на основании симптомов и характера заболевания:
- Урикум ацидум – размягчает тофусы.
- Бриония – при сильной припухлости.
- Арника – интенсивная боль при прикосновении.
- Беребрис вульгарис – при мочекаменной болезни, коликах.
- Рододендрон – когда есть реакция на погоду.
- Сера – если присутствует зуд и жжение.
- Калькарея флюорика – при увеличении суставов, воспалении, треске во время движений.
- Белладонна – против лихорадки, беспокойства.
Народные средства
Лечение подагры можно осуществлять народными средствами в домашних условиях. Следует придерживаться терапии, назначенной врачом, а рецепты альтернативной медицины использовать в качестве дополнительных.

Для приема внутрь:
- Во время обострения рекомендуются отвары трав, способствующих уменьшению пуринов в организме. Чай из мяты, семян укропа, календулы и брусники будут полезны в этом отношении.
- Травяной сбор: взять по 1 ст. л. корневищ пырея, фиалки трехцветной, корня лопуха, вероники лекарственной. Смешать, залить 2 л кипятка, настаивать полчаса, после чего процедить. Пить 3 раза в день натощак.
- Кипятить с закрытой крышкой 15 минут 1 ч. л. лаврового листа с 1,5 ст. горячей воды. Настоять в течение 3 часов. Принимается во время обострения.
- Нераскрывшуюся еловую шишку залить 1 ст. кипятка, чтобы он покрыл ее полностью, через 12 ч процедить. Выпивать за полчаса до еды.
- Ранней весной собирать сок березы, пить сколько захочется.
- Сделать чай из череды, шалфея.
- Плющ обыкновенный 1/2 ч. л. залить 1 ст. холодной кипяченой воды. Настоять 1 час, процедить. Принимать по 1/3 стакана 4 раза в сутки.
- 1 ст. л. листьев черной смородины, 0,5 л кипятка настоять (2 часа), процедить. Принимать по 1/2 стакана 4-5 р. в день.
- Герань: 2 ч. л. сухой травы на 2 стакана холодной кипяченой воды. Настоять 8 часов, процедить. Принимать глотками во время приступа.
Для местного использования:
- Прикладывание тертого картофеля.
- Листья крапивы обдать кипятком и положить на сустав.
- Растирки из настойки цветков коровяка.
- 5 г мумие смешать со 100 г меда, поместить на слабый огонь и подогреть до температуры тела. Смазывать болезненные области.
- Дома можно делать ванны из отвара ромашки лекарственной (100 г на 10 литров воды), смешанного с 200 г соли.
- Лист капусты размять и приложить.
- Настойка на спирту из березовых почек применяется в виде растираний.
- При приступе для обезболивания помогают компрессы с водкой.
- Вечером перед сном смешать 0,5 ст. растолченного активированного угля и 3 ст. л. морской соли, добавить 3 ст. л. измельченного льняного семени и немного воды до консистенции густой сметаны. Наложить на пораженный сустав, перевязать плотной тканью.
Диета

Лечение подагры будет проходить быстрее и эффективнее только при соблюдении специальной диеты. Диетотерапия важна так же, как медикаменты и физиопроцедуры. При употреблении запрещенных продуктов снижается лечебное действие лекарств, организм насыщается пуринами. В результате усиливаются суставные боли, страдает общее самочувствие, в анализах повышается уровень уратов.
Иногда, особенно в первой стадии, диета может стать лучшим средством от подагры и применяться в качестве монотерапии.
Основные принципы правильного питания.
- Прием пищи маленькими порциями 5 раз в день.
- Достаточное употребление жидкости, около 2 л в сутки, не считая супов, фруктов и т.д.
- Ограничивается поваренная соль в связи с тем, что она нарушает работу почек.
- Следует отдавать предпочтение белкам растительного происхождения, сокращая количество животных.
- Уменьшается потребление сладостей.
- Диета должна способствовать снижению веса либо препятствовать его набору.
Разрешенные продукты содержат минимум пуринов, уменьшают нагрузку на работу почек, ощелачивают мочу и кровь:
- Картофель, морковь, тыква, свекла, салат, кабачок.
- Нежирные сорта мяса, рыбы и птицы в отварном и запеченном виде.
- Морепродукты.
- Яйца не более 1 шт. в день.
- Крупы в умеренном количестве.
- Ржаной, пшеничный, отрубной хлеб.
- Молочные продукты.
- Растительное и сливочное масло.
- Мед, пастила, варенье, зефир, мармелад.
- Травяные чаи, щелочная минералка.
- Цитрусы, яблоки.

Запрещено:
- Полное исключение алкоголя.
- Мясо и рыба жирных сортов.
- Соленья, маринады, консервы, приправы, копчености.
- Грибы.
- Крепкие бульоны.
- Газированные напитки, чай, кофе.
- Бобовые.
- Сухофрукты.
- Щавель, шпинат, цветная капуста.
Употребление этих продуктов может вызвать приступ.
Профилактические мероприятия
- Правильное питание, не допускать переедания, жирной пищи, алкоголя.
- Здоровый и активный образ жизни.
- Избегать переохлаждений.
- При наследственной предрасположенности внимательнее относиться к своему здоровью.
- Ограничивать употребление пищи, богатой пуринами.
- Выпивать не менее 2 л воды в день.
- Поддержание нормального веса.
Подагра – разновидность артроза – мучительное заболевание, сопровождающееся интенсивным болевым синдромом, образованием тофусов, похожих на опухоли. Вместе с тем можно быстро помочь больному, уменьшить дискомфорт, облегчить его состояние и навсегда избавиться от неприятных проявлений соблюдением диеты и предписаний врача. Подагра хорошо лечится, главное – знать, почему происходит болезнь и начинаются приступы, что можно и нельзя при заболевании, и уметь пользоваться полученной информацией.
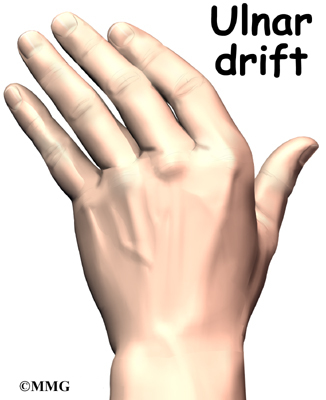
Подагра, или подагрический артрит суставов – распространенная болезнь, которая чаще всего поражает суставы нижних конечностей. Эффективное лечение подагры на ногах может прописать только квалифицированный врач-ревматолог.
Подагра – что это?
Что такое подагра на ногах и как ее лечить? Основная причина данной суставной патологии состоит в отложении на поверхности суставов кристаллов мочевой кислоты, или уратов натрия. Мочевая кислота является продуктом распада пуринов – азотосодержащих соединений, являющихся составной частью белковых молекул. Она приносит большую пользу, поскольку представляет собой мощный природный антиоксидант, замедляющий окислительные процессы, приводящие к старению и гибели клеток. Также мочевая кислота – стимулятор мозговой деятельности.
Подагрические отложения способны возникать в любых суставных сочленениях, но наиболее распространена подагра на ногах. В силу прямохождения на нижние конечности приходится максимум нагрузки при движении. Также в суставах ног замедленный кровоток.
В норме содержание мочевой кислоты в крови невелико, поскольку ее излишки выводятся почками. Но иногда уровень содержания кислоты в организме резко увеличивается, что вызывает ее кристаллизацию на поверхности суставов. От чего бывает подагра – поводов к развитию патологии может быть несколько:
- Нарушение обмена вещества, выражающееся в замедлении метаболических процессов,
- Хронические патологии почек, ведущие к снижению их функциональной деятельности,
- Избыточное поступление пуринов с пищевыми продуктами, богатыми животными белками и азотом (жирными сортами мяса и рыбы, морепродуктами, грибами, растениями семейства бобовых).
Чаще всего констатируется наличие трех факторов одновременно, что и становится толчком к развитию подагры. Данному заболеванию суставов свойственна избирательность по гендерному принципу: мужчины страдают от воспаления ног при подагре гораздо чаще, чем женщины, в силу особенностей их гормонального фона. У представительниц прекрасной половины человечества этот недуг встречается реже и протекает в более мягкой форме, в виде подагры на большом пальце ноги, известной в народе как «шишка» или «косточка».
Рекомендуем к прочтению: Почему подагра — болезнь королей и аристократов?
То, что подагра суставов напрямую связана с питанием, было замечено давно, и диету в качестве метода лечения и профилактики подагры на ногах применяют все практикующие ревматологи. В число основных причин ее развития входят следующие факторы:
- Наследственность, определяющая скорость обмена веществ,
- Хронические заболевания мочевыделительной системы, нарушающие нормальную функцию почек и меняющие состав мочи,
- Длительный неконтролируемый прием мочегонных лекарств, следствием чего становится обезвоживание, повышение вязкости крови и концентрации в ней мочевой кислоты,
- Повторяющиеся инфекционно-воспалительные заболевания, возбудителями которых становятся стрептококки – ангины, тонзиллиты. Часто для того, чтобы избавиться от подагры на ногах, бывает достаточно вылечить основной недуг,
- Частые механические травмы суставов ног – переломы, вывихи, ушибы,
- Сильное переохлаждение,
- Ношение обуви не по размеру, либо просто неудобной.
Интересно!
Современная медицина обладает большим выбором медикаментозных средств, чтобы бороться с подагрой. Но успешным лечение может быть при своевременном обращении пациента к врачу и соблюдении всех рекомендаций.
Симптомы и диагностика подагры
Главный симптом подагры – острая боль в суставе, появляющаяся ночью либо рано утром. Приступы возникают неожиданно и бывают настолько сильными, что человек не знает, куда положить больную ногу. Днем боль в суставах может немного стихнуть, но к ночи возвращается вновь. Так может продолжаться три-четыре дня, после чего приступ прекращается так же внезапно, как начинался.
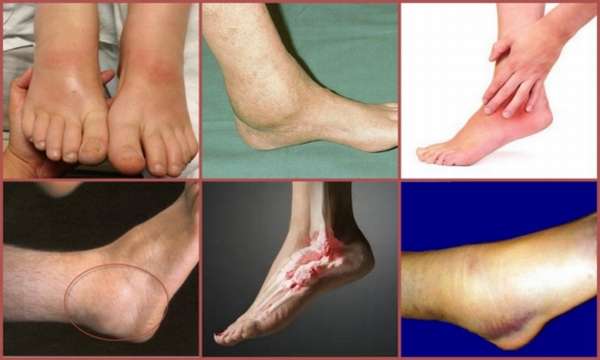
Вне зависимости от локализации, клиническая картина подагры выглядит одинаково. При обострении недуга пораженный сустав краснеет и отекает, деформируясь и значительно увеличиваясь в размере, что хорошо видно на фото подагры коленного сустава. Температура кожного покрова сустава заметно повышается. Его подвижность резко ограничиваются, движения и нагрузка на ногу вызывают усиление болевого синдрома.
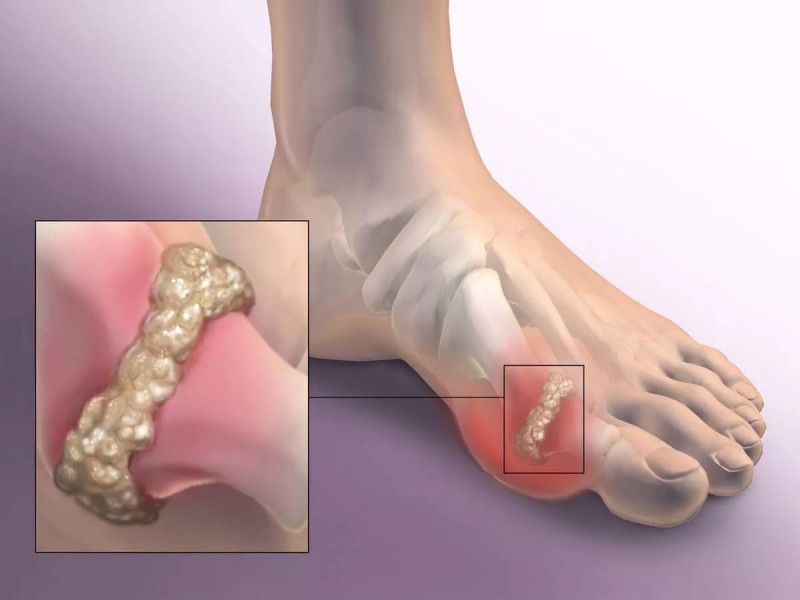
Второй признак подагрической патологии – тофусы, которые представляют собой безболезненные подкожные узелки, образующиеся вблизи пораженного сустава. Их содержимое состоит из откладывающихся солей мочевой кислоты.
На суставах пальцев ног возникают мелкие тофусы, но вблизи крупных суставов – коленного, голеностопного, тазобедренного сустава, они могут достигать размеров куриного яйца. По мере развития приступа, на их поверхности появляются язвочки, из которых начинает сочиться белесоватая кашицеобразная масса. С угасанием патологической симптоматики выделения постепенно уменьшаются, язвочки затягиваются и тофусы исчезают.
При подагре голеностопного сустава происходит нарушение правильной позиции ступни: подагрическая стопа уплощается, пятка выворачивается, искривляется ось конечности – воображаемая вертикальная линия, соединяющая стопу с голенью, отклоняется и принимает икс-образную форму. Если поражается тазобедренный сустав, фото подагры на ногах отображает принятие этой осью формы дуги, выгнутой наружу.
Специалисты подразделяют течение подагры суставов на 4 стадии, каждая из которых имеет свою симптоматику:
- Первая стадия носит название бессимптомной гиперуратоурии. Внешние подагрические проявления в суставах на данном этапе отсутствуют, но отмечается повышенный уровень мочевой кислоты в крови, определяемый при помощи ее биохимического анализа,
- На второй стадии развивается острый подагрический артрит суставов, для которого характерны отек и воспаление. Его первичная локализация – сустав большого пальца ноги. Затем патология поднимается выше. Возникает подагра стопы, колена, тазобедренного сустава,
- Третья стадия – переходная. В начале ее приступы боли в суставах непродолжительны – они длятся всего несколько часов, периоды ремиссии могут доходить до одного года. Но постепенно перерывы становятся всё короче, а приступы продолжаются всё дольше,
- При четвертой стадии наблюдаются все признаки классической подагры, определяемые невооруженным глазом: деформация сустава, тофусы.
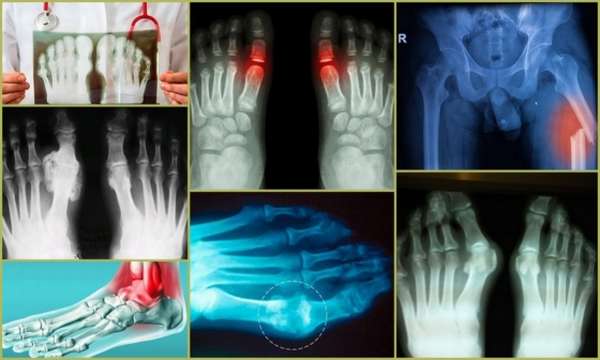
Диагностика подагры начинается с внешнего осмотра и опроса пациента врачом. Определяется степень выраженности болевого синдрома, отечность сустава, наличие тофусов. Пациент направляется на различные виды обследования: анализы крови и мочи, пробы синовиальной жидкости, рентгенологию.
Общий анализ крови при подагре демонстрирует повышение уровня лейкоцитов, биохимический ее состав меняется, фиксируется рост концентрации уратов. Изменения в моче наблюдаются лишь в том случае, если одновременно с суставами патологический процесс затронул и почки.
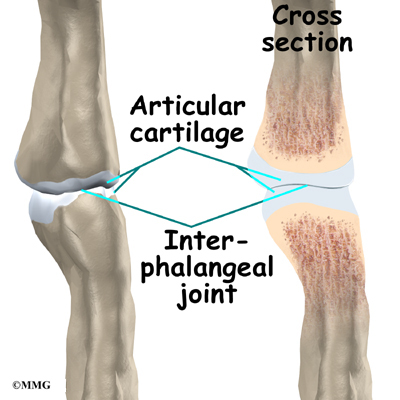
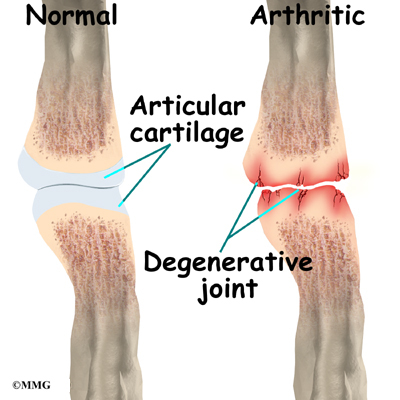
При пункции синовиальной жидкости в ней обнаруживаются кристаллы мочевой кислоты. Отложения этих кристаллов видны и на рентгеновских снимках. В области коленного и голеностопного суставов происходит сужение межсуставной щели, по краям костных площадок образуются заостренные наросты правильной формы – остеофиты. Все эти признаки характерны для последней, тофусной стадии подагры.
Один из современных инструментальных способов диагностики подагры – сцинтиграфия с пирофосфатом технеция. Это вещество, вводимое внутривенно и обладающее способностью к накоплению в местах концентрации уратов, позволяет диагностировать подагру на ранней стадии, до начала образования тофусов.
Интересно!
Сцинтиграфия является одной из главных составляющих лечения подагры. Руководствуясь полученными в процессе него данными, врач решает, как и чем лечить подагру на ногах.
Лечение подагры на ногах
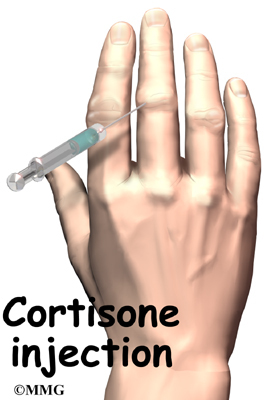
Стационарная госпитализация при подагре рекомендуется крайне редко, если болезнь затрагивает почки. Суставная форма патологии лечится в домашних условиях. Медикаментозная терапия начинается с использования лекарств, обозначаемых аббревиатурой НПВС – нестероидные противовоспалительные средства. К ним относятся Бутадион, Реопирин, Индометацин. Они выпускаются в нескольких фармакологических формах – в виде таблеток, мазей, инъекций, и обладают, помимо противовоспалительного, болеутоляющим действием.
Среди специфических противоподагрических средств, которые при медикаментозном лечении помогают купировать приступы подагры и положительно воздействуют на обмен веществ, популярны Аллопуринол, Алломерон, Уродан, Колхицин. Последний препарат вводится внутривенно, и наибольшую эффективность показывает в случае применения в первые сутки и даже часы после начала приступа подагры.
При лечении подагрического артрита, помимо лекарственной, используется и физиотерапия. Рекомендуются процедуры, способствующие улучшению кровоснабжения и обмена веществ в пораженных суставах:
- Ультрафиолетовое облучение,
- Токи ультравысокой частоты,
- Ударно-волновая терапия,
- Бальнеология,
- Лечение парафиновыми аппликациями.
В число физиопроцедур при лечении подагры входят массаж и лечебная физкультура (ЛФК), необходимые для восстановления нормальной подвижности суставов. Применяемый при подагре массаж стопы, колена и тазобедренного сустава улучшает кровообращение, «разминает» тофусы, ускоряя выведение солей мочевой кислоты из организма, снимает спазмы мускулов и предотвращает развитие мышечной контрактуры. Освоить приемы такого массажа, чтобы в дальнейшем проводить его самостоятельно, пациенту поможет сотрудник физиотерапевтического кабинета. Там же ему покажут и комплекс упражнений лечебной физкультуры при подагре.

Если консервативная терапия не приводит к желаемому результату, и в процессе развития болезни возникают осложнения, рекомендуется проведение оперативного лечения. Выделяют малоинвазивную и инвазивную методики. К первой группе можно отнести удаление тофусов, вскрытие суставных полостей для удаления из них гноя в случае развития острого воспалительного процесса. Такие операции проводятся амбулаторно под местной анестезией. В запущенных ситуациях врачам приходится прибегать к эндопротезированию – удалению пораженного подагрой сустава и замене его на протез. Но в большинстве случаев подагру удается вылечить консервативными методами, применяя, в том числе, и народные способы.
Народные целители предлагают для лечения подагры мазь из почек тополя, смешанных с вазелином в соотношении 1 к 4, которой смазывают больные суставы для уменьшения болевого синдрома. Также из двух столовых ложек сухой травы зверобоя, залитых литром кипятка и настоянных в течение 2-3 часов, можно приготовить целебный настой и принимать его по 50 мл трижды в день.
Средство уменьшает боли и снижает концентрацию мочевой кислоты. Также хорошо снимает боль компресс из активированного угля и льняного масла. Для его приготовления нужно растереть в порошок пять таблеток активированного угля, смешав их с чайной ложкой льняного масла. Нанести смесь на кусок бинта или марли и наложить на больной сустав, сначала укрыв его полиэтиленом, а потом укутав теплым платком или шарфом.
В число способов лечения подагры входит и диета с пониженным содержанием пуринов. При подагре противопоказаны следующие продукты питания:
- Бобовые культуры,
- Грибы,
- Всё жареное, консервированное, соленое и острое,
- Жирные сорта рыбы и мяса, а также бульоны на их основе,
- Субпродукты – печень, почки, мозги, язык.
Предпочтение следует отдавать молочным продуктам, крупам, овощам и фруктам. В них содержание пуринов минимально, либо они вовсе отсутствуют. Употребление масла, как сливочного, так и подсолнечного, во время лечения также нужно ограничить, поскольку избыток насыщенных жиров затрудняет процесс экскреции (выведения) мочевой кислоты почками.
Упомянутые консервативные способы лечения должны использоваться только после консультации с врачом. Их комплексное применение позволяет добиться стойкой ремиссии, уменьшив количество подагрических приступов и смягчив их интенсивность.
Подагра на ногах
Примерно так переводится название этой болезни с латыни. Ощущение, что и говорить, не из приятных. Много лет болезнь может развиваться бессимптомно, потом происходит то, что называется «Никогда не было – и вдруг опять!»: острый приступ подагры застает человека врасплох. Больно… очень больно… не знаешь, как положить ногу, да еще и температура поднимается. Боль неожиданно стихает и неожиданно появляется опять. Что делать? Как себе помочь?
Содержание:
«Нога в капкане»
Во-первых, не доводить свой организм до этого. Не отмахиваться от направлений на анализы и обязательно интересоваться их результатами. Если увидели избыток мочевой кислоты – бейте тревогу, начинайте обследование и в чём-то меняйте свой образ жизни, чтобы сохранить здоровье надолго.
Самодиагностика? Нет, диагноз ставит врач. Но если вы проводите рукой по пальцам ноги и ощущаете, что под кожей есть что-то вроде маленьких комочков, хоть и не болящих, обязательно насторожитесь: скорей всего это тофусы – «микросклады» скопившихся солей мочевой кислоты. Как правило, располагаются в районе стопы ноги, но иногда, более крупные, прощупываются в области ахиллесова сухожилия, боковых поверхностей голеностопного, коленного или тазобедренного суставов, достигая размера перепелиного или даже куриного яйца. Возможны и изъязвления их, в сочетании с болевым приступом.
Если вы такой узел, даже абсолютно безболезненный, заметили, обязательно посоветуйтесь с участковым терапевтом! На этой стадии есть еще возможность затормозить развитие болезни на долгие годы, не давая ноге попасть в капкан.
Специфические особенности подагры крупных суставов
Если подагрический палец – это просто очень плохо, то поражение крупного сустава – это совершенно невыносимая боль. Именно на крупных суставах, когда развивается острый приступ, на поверхности тофусов могут открыться мелкие язвы, из которых истекает не прозрачная, как лимфа при ранениях, а белёсая масса более густой консистенции, со специфическим запахом прокисшего супа. Во-первых, это дополнительная боль, во-вторых, язвочки необходимо обрабатывать, чтобы не занести в организм инфекцию, а малейшее прикосновение усиливает боль, в-третьих, даже когда они затянутся, после окончания обострения, внутри будет продолжаться разрушительный процесс, вплоть до полостей в бедренной или берцовых костях.
При подагре голеностопа нарушается правильное положение ступни, становится больно ходить, в запущенных случаях – искривляются большая и малая берцовые кости. Чем более крупный сустав поражен, тем сильнее боли, тяжелее последствия, выше опасность переломов хрупких костей.
А может, это совсем не то…
Иногда болезнь протекает стёрто, боли не так уж сильны, а искривление пальца считают следствием возрастных изменений. Давайте не будем прятаться от болезни. Для начала исключим тот самый диагноз, который и озвучивать не хочется, убедимся, что явления носят подагрический характер, и начнем наступление на болезнь. Чем раньше – тем лучше.
Методы обследования, применяемые, чтобы точно поставить диагноз:
-
Внешний осмотр и опрос. Врач определяет локацию болей, местную гипертермию (повышенную температуру), обращает внимание на наличие/отсутствие отечности сустава.
-
Производится общий анализ крови. Если уровень лейкоцитов повышен, а количество уратов увеличено, это, скорей всего, указывает на развитие подагрического процесса.
-
Для подтверждения предполагаемого диагноза пациента направляют на рентгеноскопию. Если отложения уратных кристаллов наличествуют, их видно при просмотре снимка.
-
Когда затронуты крупные суставы, на анализ берется немного суставной смазки (синовиальной жидкости). Если в ней тоже видны отложения уратов, это делает диагноз окончательным.
Чем это лечится?
В период обострения, в зависимости от тяжести протекания болезни, используют либо искусственные аналоги стероидов, либо НПВС (нестероидные противовоспалительные средства), иногда и то, и другое. Основная их задача – подавить воспалительный процесс, параллельно они способствуют снижению уровня боли.
Вылечить полностью подагру нельзя, но сделать ее проявления более редкими и не столь острыми можно. Существуют специфические препараты, для лечения именно подагры, для приема внутрь или введения внутримышечно/внутривенно.
Когда острый приступ прошел, можно начинать физиотерапевтическое или бальнеологическое лечение, по назначению курирующего врача. Если у вас есть непереносимость определенных процедур (УФО, ударно-волновой терапии и пр.), обязательно поставьте врача в известность. Цель лечения – наладить обмен веществ в больных суставах и усилить в них кровоток.
И, конечно, придется серьезно поменять своё меню. Список всего рекомендованного и противопоказанного вам даст врач-диетолог, и отнестись к его рекомендациям следует с полной серьезностью. Вряд ли вы предпочтете есть хамон и ходить, опираясь на палочку, а коррекция режима питания творит настоящие чудеса: провоцирующие болезнь вещества больше не поступают в кровоток, правильно налаженный питьевой режим дает организму возможность вырабатывать нормальное количество синовиальной жидкости – и болезнь уходит в глухую оборону. Если ее не провоцировать, она не помешает вам вести полноценный, активный образ жизни.
симптомы, диагностика, лечение и осложнения
Содержание статьи
Подагра на ногах имеет яркие проявления, которые служат причиной для обращения за помощью. Симптомы наблюдаются не только на нижних конечностях – клиническая картина заболевания разнообразна и затрагивает разные органы и ткани. Своевременное начало лечения и профилактические действия могут остановить развитие процесса и улучшить состояние пациента.

Подробнее о подагре
Заболевание известно с древних времен – на это указывает даже строение слова. Если дословно разобрать термин подагра, можно получить два слова – стопа и капкан. Много веков назад люди научились определять симптомы заболевания и отобразили его в названии.
Действительно, подагра на ногах – наиболее частый и яркий тип данной болезни. Поражается преимущественно сустав возле первого, большого пальца стопы.
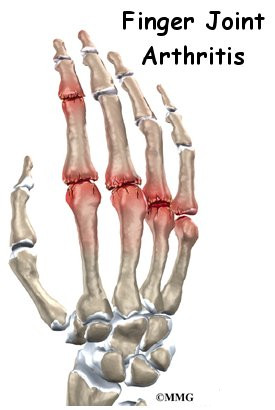
Заболевание является гетерогенным, то есть имеет разные причины возникновения. Однако, все они приводят к одному патологическому механизму – нарушению обмена белка и отложению солей мочевой кислоты. Эти минеральные комплексы называются уратами. Они могут формировать отложения в тканях и органах, тем самым раздражая их структуру и функцию.
Ураты нарушают строение суставов и провоцируют возникновение рецидивирующего артрита. При повышенном количестве солей в крови возникают их отложения в тканях – тофусы. Это нарушает обменные процессы, затрудняет работу пораженных структур. Чем запущеннее состояние, тем шире сфера действия мочевой кислоты и тем больше тканей вовлекается в процесс.
Еще в древности подагру называли “недугом королей”. Если есть болезни от сниженного питания, то эта наоборот – возникает при повышенном потреблении мясных продуктов, вина, бобовых. В современном мире это прослеживается в данных статистики – в более развитых странах патология встречается чаще и сопровождает повышенное качество жизни. Мужчины болеют гораздо чаще, чем женщины.
Заболевание развивается постепенно и носит хронический характер. В первое время острые приступы развиваются редко, но, со временем, они становятся затяжными и частыми. Уменьшить количество обострений можно с помощью правильного лечения, а в некоторых случаях можно и вовсе забыть о них. Для этого необходимо придерживаться профилактических мер и воздействовать на патологию, начиная с ранних стадий.
Чем проявляется заболевание
Первое, на что реагирует пациент – увеличение сустава возле первого пальца ноги и его болезненность. Деформированная косточка мешает носить привычную обувь, болит при ходьбе, растягивает кожу. Наблюдаются признаки воспаления – кожа становится теплой на ощупь, краснеет, отекают окружающие мягкие ткани и нарушается работа сустава.
Все это сопровождается болью. Чаще всего, именно такими симптомами начинается заболевание. Симптомы проявляются резко, пациент может назвать точный день и время возникновения, чего не происходит при других видах артрита. Иногда, приступ подагры случается ночью и пациент просыпается от боли. Дебют болезни может быть и другим – некоторые пациенты отмечают постепенное нарастание болезненности и деформации сустава.
Помимо симптомов со стороны первого пальца на ноге, могут возникать и общие проявления болезни. Пациенты отмечают слабость, усталость нижних конечностей, невозможность длительной ходьбы или активного времяпровождения. Отмечается легкая болезненность стоп, которую легко спутать с обычным результатом перегрузок.
Поэтому, визит к врачу откладывается, а болезнь постепенно запускается. А вот когда наступают обострения в виде интенсивной болезненности, тогда человек и обращается за помощью. Коварство подагры на ногах в том, что беспокоит она чаще всего в ночное время. Нарушения сна также сказываются на общем самочувствии и дополняют клиническую картину головной болью, усталостью, ощущением разбитости.
Среди ночи пациент пытается снять боль анальгетиками, но мало какие из них помогают во время приступа подагрического артрита. Постепенно, деформация сустава становится стойкой и нарушает привычную двигательную активность. Меняется и кожа над ним – становится более тонкой и сухой, краснеет и может покрываться трещинами.
На поздних стадиях, кроме изменений со стороны пальца, пациента также беспокоят тофусы. Морфологически они представляют собой скопление уратов – солей мочевой кислоты. Это отложения окружаются соединительной тканью, как капсулой и находятся в мягких тканях, на поверхностях суставов. Характерная локализация – хрящевая часть ушной раковины.
Начинаясь с мелких суставов, со временем подагра поражает более крупные образования – локти, колени. Хрящевая ткань меняется стойко и сложно поддается лечению, так что намного легче не допустить этих изменений.
Запущенные формы заболевания сопровождаются частыми обострениями. Может повышаться температура тела, пациенту трудно встать с постели, наблюдается общее ухудшение состояния.

Факторы риска, которые приводят к развитию подагры на ногах
Заболевание не имеет одной, конкретной причины. Единым является механизм возникновения подагры на ногах – нарушение обмена пуринов и солей мочевой кислоты. Это основной принцип патогенеза данного состояния.
Повышенная концентрация перечисленных веществ в плазме крови приводит к внутренней интоксикации. Есть структуры, ткани и органы, которые наиболее чувствительны к данным состояниям, они и страдают в первую очередь. Это синовиальная оболочка суставов, хрящевая ткань. Кристаллы кислоты нарушают их целостность и откладываются небольшими накоплениями.
Постоянное поражение суставов приводит к хроническому воспалению – артриту. Подагра возникает чаще всего именно по этому принципу. Это специфический вид воспаления, который отличается от других видов артрита по характеру возникновения и течению.
Рассмотрим основные факторы риска, которые приводят к нарушению обменных процессов и провоцируют возникновение подагры на ногах.
Возможные причины:
- хронический воспалительный процесс в тканях и органах тела;
- нарушение обменных процессов, при которых страдает метаболизм мочевой кислоты;
- повышенный синтез мочевой кислоты;
- нарушение диеты, связанное с высоким количеством в рационе мяса, колбасных изделий, бобовых продуктов, копченостей;
- избыточная масса тела также провоцирует сбои метаболизма и нарушение обмена уратов;
- употребление алкоголя, особенно, вин;
- переживания и стрессовые состояния могут спровоцировать сбой обмена веществ. Они ухудшают течение болезни либо провоцируют её начало;
- наследственные особенности организма. Поражение некоторых участков хромосом и генов может привести к развитию подагры во взрослом возрасте. Поэтому, в семьях, где есть случаи заболевания, можно ожидать таковые в следующих поколениях;
- нарушение работы внутренних органов, особенно, печени. На фоне длительного заболевания, подагра может возникнуть как осложнение;
- хронические заболевания и интоксикации.
Чаще всего, для возникновения заболевания требуется комбинированное действие нескольких факторов и их длительное воздействие на организм.
На ранних стадиях включаются процессы компенсации, но когда патологические факторы сильнее и продолжительнее, наступает декомпенсация и начинается болезнь.
Диагностика подагры
Постановка диагноза “подагра” основана на соответствии клинической картины определенным диагностическим критериям, которые были сформированы во время заседания международного симпозиума по лечению и изучению ревматической патологии.
Неоспоримым, “золотым” стандартом диагностики является обнаружение кристаллов уратов в тканях или в внутрисуставной жидкости – синовии. Для этого проводятся соответствующие лабораторные исследования.
Для постановки диагноза требуется как минимум два из перечисленных критериев:
- характерное начало заболевания, которое сопровождается острым приступом болезненности и воспаления сустава около большого пальца стопы.
- четкий анамнез и два или более аналогичных приступа, которые самостоятельно ликвидируются и сменяются полным облегчением состояния.
- положительный ответ на колхицин, который заключается в снижении клинических признаков заболевания в течении 2 суток после введения препарата.
- клинически подтвержденное образование тофусов – отложений солей мочевой кислоты в хрящевых участках и мягких тканях.
Рентгенография при подагре может показать воспалительные изменения в суставах и даже позволяет обнаружить тофусы, однако не является специфическим исследованием. Более показательным методом диагностики являются лабораторные процедуры, которые четко указывают на патогенез заболевания. Рентген же может использоваться для динамического обследования и оценки воздействия патологии на суставы.
В то же время, зафиксировать факт повышения концентрации мочевой кислоты и её продуктов тоже недостаточно, чтобы подтвердить диагноз. Повышение уратов в плазме – гиперурикемия. Это состояние может наблюдаться без подагрических изменений, а к заболеванию приводит только после длительного периода времени. Поэтому, в 2000 году были приняты критерии, на основе которых происходит постановка диагноза.
Помимо лабораторного подтверждения наличия тофусов и кристаллов мочевой кислоты в синовиальной жидкости, необходимо подтвердить как минимум 6 из перечисленных симптомов:
- 1 и более острая атака подагрического артрита;
- нарастание воспалительного процесса около сустава в первые сутки после начала болезни;
- поражение одного сустава, а не множественный процесс;
- покраснение кожных покровов над суставной поверхностью;
- отек и болезненность в суставе 1 пальца стопы;
- многочисленные тофусы на поверхности тела;
- повышение концентрации солей мочевой кислоты в плазме;
- односторонняя локализация подагры на ногах;
- отсутствие бактериального компонента воспалительного процесса.
Кроме опроса и осмотра врач применяет такие методы, как общий анализ крови и мочи, биохимические исследования, рентгенография. Диагностические меры позволяют дифференцировать состояние с болезнями, которые имеют похожие проявления. Также, методы диагностики используются в дальнейшем, для контроля лечения, оценки тяжести состояния, коррекции терапии.

Современные аспекты лечения подагры на ногах
Эффективное лечение подагры приводит к таким результатам:
- снижение болевых ощущений;
- замедление деформации суставных структур;
- уменьшение количества обострений и их продолжительности;
- восстановление двигательного режима;
- увеличение работоспособности.
Различают медикаментозное лечение, физиотерапию, домашние средства лечения. Контролировать процесс должен лечащий врач, чтобы вовремя скорректировать те или иные методы воздействия. Стойкое снижение продуктов синтеза мочевой кислоты и устранение клинических проявлений – вот главные критерии успешного лечения.
Из физиотерапевтических методик используются магнитолечение, электротерапия, бальнеолечение, использования лечебного душа и целебных грязей, УВЧ. Используя физиотерапию, необходимо быть уверенным в отсутствии противопоказаний, которых очень много. В целом, выбор метода лечения зависит от фазы болезни, её стадии, а также сопутствующих особенностей организма.
Медикаментозное лечение включает в себя препараты, которые снижают количество мочевой кислоты, а также противовоспалительные вещества. Выбор средства зависит от стадии процесса – метаболические препараты используются вне обострений, а при ухудшении состояния необходима симптоматическая терапия.
Между приступами подагры рекомендован прием таких медикаментов, как Аллопуринол или Аденурик – они снижают уровень мочевой кислоты в тканях организма. Их принимают даже, если симптомы болезни отступили и клиническая картина кажется лучше. Результат длительного приема – повышенной выведение мочевой кислоты из организма и сниженная продукция солей. Курс лечения должен быть полным, иначе снижается эффективность. Важно понимать, что прием лекарств не зависит от того, хуже или лучше самочувствие – данная группа должна стабильно влиять на организм, чтобы обеспечить стойкий результат.
Если болезнь обостряется, беспокоит боль и воспалительные изменения, необходимо добавить к терапии противовоспалительные средства. Наибольшую эффективность при остром приступе подагры имеют колхицин, гексацетонид, индометацин. Они эффективно уменьшают отечность, нормализуют функцию сустава и устраняют боль. В особенных случаях применяется введение препарата в суставную полость, чтобы облегчить состояние.
Лечение проводится амбулаторно, если нет прогрессирования болезни и прием препаратов приносит облегчение. Если болезнь сопровождается частыми обострениями, плохим самочувствием, желательна госпитализация для того, чтобы полноценно обследовать организм и провести более интенсивное лечение, чем в домашних условиях.

Методы профилактики
Первый и наиболее эффективный метод профилактики – правильная диета при подагре. Пациенту с подагрой следует ограничить употребление мяса, копченостей, колбас и сосисок. Особенно опасно консервированное мясо и продукты низкого качества. Полностью исключено употребление алкоголя. Не рекомендуются бобовые: фасоль, горох, соя, бобы, нут. Нет смысла начинать лечение, если не применяется диета – медикаменты попросту не будут приносить результат.
Пациентам желательно щадить свой организм: нормализовать нагрузки на ноги, избегать стрессов и переживаний, нормально спать, соблюдать полноценный питьевой режим. Последний пункт особенно важен, так как нормальное количество жидкости улучшает все обменные процессы в теле. Необходимо отказаться от курения, употребления крепкого чая и кофе.
Нормализация массы тела – еще один важный шаг к выздоровлению. В целом, перечисленные правила улучшают не только клиническую картину болезни, но в целом полезны для здоровья. Раннее начало терапии и следование правилам профилактики – верные методы победить болезнь.
Подагра на ноге: лечение
Неблагоприятные факторы, в числе которых вредные привычки, нездоровый образ жизни, повышенные нагрузки могут привести к развитию опасных заболеваний.
Так, подагра у человека появляется достаточно быстро, а избавиться от нее очень сложно. Многие люди могут столкнуться с таким неприятным заболеванием, как подагра на ноге, лечение которой должно носить комплексный характер. Ярко выраженная симптоматика заболевания позволяет быстро определить наличие болезни и начать эффективное лечение.
Подагра на ноге может привести к серьезным последствиям, в том числе к инвалидности. Поэтому при первых признаках недуга нужно срочно обратиться к терапевту или хирургу. Игнорировать симптомы ни в коем случае нельзя, так как заболевания суставов доставляют больному дискомфорт и неприятные, болезненные ощущения.
Подагра является неприятной болезнью, которая развивается из-за нарушения обмена веществ. При этом в суставах начинают собираться соли мочевой кислоты. Болезни подвержены чаще всего взрослые люди, возраст которых превышает 40 лет. Но в медицинской практике известны многочисленные случаи, когда подагра на ногах развивалась у подростков и маленьких детей. Как правило, основными причинами, провоцирующими недуг, являются злоупотребление спиртными напитками и неумеренность в еде.
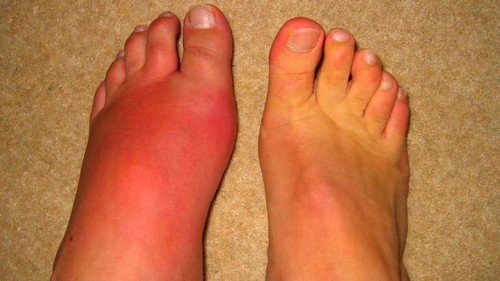

Если болезнь не лечить, то она, как правило, переходит в хроническую форму, которую вылечить уже практически невозможно. Можно только поддерживать стабильное состояние, а при появлении провоцирующих факторов случается рецидив. Кроме того, хроническая форма может вызывать поражение других суставов по всему организму. Так, если подагра поразила суставы на нижних конечностях, то при отсутствии должного лечения возможно поражение суставов верхних конечностей.
Подагра на ногах: причины и провоцирующие факторы
Подагра на ногах, лечение которой позволяет полностью устранить болезнь, может быть вызвана множеством причин. Наиболее распространенными причинами возникновения недуга являются:
- проблемы с почками, так как они не могут справиться с выводом из организма мочевой кислоты;
- чрезмерное употребление жирной, острой пищи;
- прием алкоголя в больших дозах;
- частые переедания;
- сидячий образ жизни;
- повышенные физические нагрузки;
- генетическая предрасположенность.
Если у ближайших родственников есть подагра, то риск поражения суставов подагрой у человека значительно возрастает. Поэтому следует внимательно относиться к своему здоровью и вести активный образ жизни. Кроме того, ученые выявили зависимость между заболеванием и мясными продуктами, алкогольными напитками. Так, в период всеобщего дефицита продуктов питания процент заболевших подагрой оставался на минимальном уровне.


Подагра на пальце ноги может появиться из-за неправильной обуви, которая нарушает циркуляцию кровообращения. Поэтому к выбору обуви нужно подходить очень ответственно. Она должна быть удобной в ношении и изготовлена из натуральных материалов. Подагра лечится с помощью медикаментозной терапии. Кроме того, необходимо обеспечить конечности покой. На период лечения лучше отказаться от усиленных физических нагрузок и устранить все провоцирующие факторы, которые способствуют появлению болезненных ощущений.
Клиническая картина заболевания
Прежде чем приступить к лечению подагры на ноге, необходимо знать основные признаки заболевания, так как оно имеет схожие симптомы с другими болезнями суставов. Как правило, недуг сопровождается приступом подагрического артрита. Он проявляется в виде воспалительного поражения сустава большого пальца ноги. Болезненный приступ случается в утренние часы или ночью, когда человек отдыхает и полностью расслабляется. При этом наблюдается:
- отек сустава;
- ноющая боль;
- повышение температуры в области пораженного сустава;
- покраснение кожных покровов;
- нарушение функционирования сустава;
- общая слабость и быстрая утомляемость.

Подагра на ноге проявляется постепенно. Но бывают случаи, когда симптомы болезни возникают практически мгновенно. Чаще всего приступ длится на протяжении нескольких недель. При запущенной форме этот период увеличивается до нескольких недель. Игнорирование симптомов может обернуться для больного новыми воспалительными процессами, которые поражают другие суставы. При этом происходит их полное или частичное разрушение.
Кроме того, отличительной особенностью подагры на ногах является появление своеобразных наростов. При сдаче анализов может наблюдаться высокий уровень мочевой кислоты. Наросты могут лопаться, так как воспаленный сустав начинает медленно разрушаться. Когда происходит разрыв нароста, больной может заметить белые кристаллы, которые являются солями мочевой кислоты. Они доставляют дискомфорт не только при движении, но и в состоянии покоя. Надевая обувь, человек может ощущать интенсивную боль, которая сопровождает больного на протяжении всего дня.

Если Вы обнаружили симптомы подагры, то нужно в срочном порядке обратиться за медицинской помощью. Признаки недуга могут проявляться на несколько дней, а по их истечении состояние больного нормализуется. При этом человек может подумать, что это временное явление и он абсолютно здоров. Но такое отношение к своему здоровью чревато опасными последствиями.
Какие последствия могут быть при подагре ноги?
Подагра большого пальца на ноге чревата для человека появлением подагрических узлов. Они образуются из-за кристаллизации мочевой кислоты в области пораженного сустава. Кристаллы солей или тофусы воспринимаются организмом как инородные частицы, поэтому происходит воспалительный процесс, которая служит защитной реакцией иммунной системы.

При этом тофусы локализуются в околосуставных тканях и вызывают повышение лейкоцитов в крови. Подагрический артрит является очень болезненным, поэтому больной начинает подозревать о наличии недуга в последний момент, когда сустав воспален и доставляет дискомфорт. Это значительно осложняет лечение. Кроме того, при подагре могут образовываться камни в почках, что приводит к почечной недостаточности. Поэтому каждый человек должен внимательно относиться к своему здоровью. В случае его ухудшения следует посетить участкового терапевта и сдать анализ мочи и крови.
Подагра на ногах: как лечить?
Если Вы не знаете, чем лечить подагру пальцев ног, то любой врач скажет, что избавить от недуга может только комплексное лечение. В него входит прием лекарственных средств, диета и дополнительные физиотерапевтические процедуры.
Медикаментозная терапия
Когда подтверждается диагноз, больной в первую очередь должен контролировать уровень мочевой кислоты. Врач-ревматолог назначает медикаментозную терапию, которая способствует выведению или уменьшению ее количества. Заниматься самолечением в данном случае категорически запрещено, так как оно может спровоцировать неблагоприятные последствия и нанести непоправимый вред.
Лечение осуществляется с помощью нестероидных противовоспалительных лекарственных средств. Курс лечения составляет не менее 2-х недель. К таким препаратам относятся Диклофенак, Напроксен, Метиндол. Данные лекарства имеют побочные эффекты, поэтому подбирать их должен только лечащий врач. Также следует придерживаться назначенной врачом дозировке. Отлично справляется с ярко выраженными симптомами подагры такой препарат, как Колхицин.

В каждом конкретном случае назначается индивидуальное лечение, так как у каждого человека наблюдается только ему свойственная клиническая картина заболевания. При выборе лекарств специалист учитывает особенности пациента, его индивидуальную непереносимость компонентов препаратов, наличие других болезней и общее состояние здоровья.
Соблюдение диеты
Подагра на ногах, фото которой позволяет оценить опасность болезни, может быть устранена с помощью специальной диеты. Она заключается в правильном балансе между голоданием и перееданием. Так, резкое снижение веса может стать причиной увеличения в организме количества мочевой кислоты. Следовательно, больной столкнется с подагрическим приступом.
Помимо диеты врачи рекомендуют заниматься лечебной физкультурой или спортом. Наиболее предпочтительными видами спорта являются плавание, пешие прогулки, быстрая ходьба, фитнес и гимнастика.


Многие спросят, как лечить подагру на большом пальце ноги с помощью диеты. В действительности, это не так трудно. В рацион больного подагрой должны входить блюда, приготовленные в мультиварке, на пару или сваренные в воде. Также следует исключить из рациона жирные, острые блюда, так как они могут спровоцировать приступ подагры.
Строгая диета полностью исключает прием мясных продуктов и рыбы. В список запрещенных продуктов входят мясные бульоны, холодец, соленая пища. Больному рекомендуется употреблять растительное, сливочное масло, но их количество не должно превышать 10 гр в сутки.
Основной упор нужно делать на свежие овощи, фрукты и ягоды. При этом разрешается отваривать их в воде или запекать. К наиболее полезным овощам относятся шпинат, спаржа, томаты, капуста всех сортов, бобы, горох. Компрессы из капусты могут уменьшить боль и покраснение. В любом случае только сочетание диеты и медикаментозной терапии является залогом выздоровления.


Не стоит забывать, что лечение болезни должно осуществляться только под наблюдением врача. Нельзя полностью доверять различным народным средствам и советам знакомых.
Чтобы начать статью о проблемах с ногами, с которыми мы можем столкнуться, к конкретным болезням всегда относятся большая тройка: чешуйчатый клещ, шмель и подагра. Очевидно, что есть и другие, но это три основные из них, с которыми мы имеем дело, остальные обычно попадают под повреждения или травмы из-за какой-то травмы. Мы концентрируемся здесь на ногах, но, как известно, чешуйчатый клещ также можно увидеть и показать на так называемом чешуйчатом лице, где есть и другие проблемы с клещами от красных клещей, перьевых клещей и воздушно-сакских клещей, но снова мы концентрируемся на ногах здесь, в этой статье.И, наконец, прежде чем мы продолжим, есть определенная разница в Bumblefoot и Gout, но эти два аспекта могут быть неправильно истолкованы и перепутаны при диагностике из-за сходства во внешнем виде в начале. Мы изо всех сил пытались найти изображения, изображающие эти болезни, но трудно найти настоящие описательные изображения, но мы старались изо всех сил помочь. Эти заболевания имеют различную степень заражения, и изображенные изображения не показывают их все, поэтому следует указывать не единственный источник для диагностики.Теперь на каждом:
Ниже приведены изображения самих клещей.
Чешуйчатые клещи могут атаковать всех птиц и всех возрастов. Весы птиц могут просто стать сухими и шелушащимися из-за одного возраста, поэтому нужно уметь различать их, но с обычной заботой и вниманием можно держать как сухих, так и шелушащихся, у более старых птиц и чешуйчатых клещей. , Чешуйчатые клещи обычно распространяются медленно, перемещаясь от птицы к птице, и будут перемещаться из клетки в клетку и из окуня в окуня.Первая линия защиты – это внимание к чистоте и вниманию окуня / клетки. Чистка или смена окуней – это лучшее средство внимания, чистка, замачивание, скрабирование – все это способы привлечения внимания. Обычно простая очистка «ХОРОШО» – это не просто вытирание, использование отбеливателя или продукта, предназначенного для этих работ. Некоторые люди замачивают окуни в 50/50 отбеливающем растворе, что очень эффективно, но помните, что в древесине есть наливы, если вы используете именно такой тип окуней. Это означает, что при замачивании окуня раствор заставит древесину расширяться и открываться.Это приводит к шероховатой поверхности, которую вы почувствуете, когда опускаете руки на окуня. Лучшим способом было бы замочить окуня, дать ему высохнуть на солнце, а затем сбить приподнятые волокна наждачной бумагой, пока вы не почувствуете гладкость. Практикуя этот метод, можно избежать повреждения ног птиц. Требуется только одно выпуклое пятно, которое может стать осколком и повредить ногу птицы.
Чешуйчатые клещи ног прячутся глубоко под чешуйками ног, и всю свою жизнь они живут под кожей, что в этот момент затрудняет искоренение.Некоторые люди лечат ивермектином, но недавние исследования показали, что клещи могут стать невосприимчивыми к ивермектину. Использование ивермектина действительно работает, но я должен предупредить, что у тех, кто его использовал, могут быть крайние различия в результатах. Большинство продуктов рекомендуют одну каплю между плечами или под крылом. Ну, одна ваша капля и моя могут быть двумя совершенно разными вещами. От нее умерло много птиц, но правда в том, что многие излечились. Другой метод лечения – физически устранить ситуацию или клещей путем погружения пораженных ног в растительное масло, льняное масло или VetRX или аналогичные продукты.Это должно повторяться каждую пару дней для серьезной инфекции или заражения. Следующей практикой является обильное сглаживание вазелина (вазелин) по всей области. Из-за того, что он не впитывается, он должен быть хорошим покрытием, но не чрезмерным, чтобы защитить перья и нижнюю часть птицы от повреждения перьями из-за избытка желе. Опять же, повторите это заявление, но подход такого типа можно сделать, скажем, каждые 3 или 4 дня, так как вазелин прослужит дольше, чем масло. Продолжайте процесс до тех пор, пока весы не ослабнут и не оторвутся, пока вы не увидите, что ноги свободны от клещей и выглядят чистыми и гладкими.Не заставляйте весы, которые не готовы, это может привести к повреждению и кровотечению, и во время этой процедуры вам не нужна кровь. Надо сказать, если нет никаких признаков клещей, применение вазелина, как общая практика, очень хорошо для подражания. Некоторые люди используют Neosporin или тому подобное для этого, в качестве практики, чтобы просто защитить ноги и ступни, от любых инфекций и в качестве помощи для чистки, но вращение между ними обычно держит все в страхе. Это личный выбор, и каждый находит свой путь, который работает для них.
Опять же, мы рассматриваем эти три аспекта здесь, но, как уже говорилось, есть много других аспектов, помимо этих трех. Практика поддержания чистоты ног и обращения с ногтями, очевидно, должна соблюдаться и соблюдаться. Чистые ноги матери и иногда являются первой линией защиты. Если вы очищены от кормы или грязи, быстрое схватывание птицы и вымачивание ее в теплой мыльной воде, очистка ног, сушка их, а затем обрезка ногтей, если необходимо, способствуют хорошему здоровью.Птицы используют свои ноги и клювы для всего. Если что-то или что-то находится на ногах, это будет и у них во рту и на лице. Если стены клетки, пол, окунь или миски с едой и водой одушевлены, и они вступают в нее, то снова это будет на их лицах и, следовательно, во рту. Таким образом, ноги снова являются первой линией защиты, чистые ноги означают здоровую птицу.
Теперь давайте перейдем к Bumblefoot
Шмель : (распространенная бактериальная инфекция)
Шмель – часто встречающаяся бактериальная инфекция, поражающая подушку стопы, вызывающая хромоту от абсцесса на стопе / ступнях.Это старый термин, имеющий смешное название, но, как и в большинстве слов, используемых в терминах вольер, получены от наших английских братьев много лет назад. Слово Bumblefoot было получено в Британии, что означает «шататься», но сегодня в большинстве кругов оно просто сокращается как Bumble, чтобы определить абсцесс.
Ниже приведены изображения Шмеля –
Шмель обычно происходит от царапины или пореза от окуня или другой острой или твердой поверхности.Расщепленные окуни, как правило, являются серьезной причиной, но это может быть от всего, что повреждает подушку ноги. Это больно и вызовет большой дискомфорт и даже помешает птице до состояния, при котором она не будет использовать ногу и может потерять ее, если заражение может привести к гибели птицы. Как правило, хорошо очищайте ногу, обращайтесь к любым окуням или предметам, нуждающимся в чистке и / или фиксации, затем наносите неоспорин или бацитрацин на область до тех пор, пока чистота не прояснит ситуацию. Сначала снова, погрузите ногу в теплую мыльную воду и хорошо почистите, просушите и нанесите мазь, и повторите процедуру столько, сколько нужно, чтобы вылечить ногу.Подсказка, которой следуют многие в течение многих лет, заключается в использовании небольшого количества солей Эпсома в воде, используемой для очистки, но сначала используется очистка, а затем вторая чаша с солью Эпсома, поскольку она будет работать для уменьшения воспаления и успокоения. нога, когда вымачивается на короткое время. Иногда в более прогрессирующих случаях Bumblefoot, тот же процесс должен следовать тому же названию для чешуйчатой стопы. Рана / шмель может быть коркой или даже иметь желтые выделения. Не сжимайте и не рассматривайте это как абсцесс, а скорее практикуйте чистоту и вымачивание до тех пор, пока вы не сможете мягко помочь любой потертости или чешуйчатым частям с ноги.Повторите процесс или все процессы столько раз, сколько требуется. Это может занять до месяца или более в тяжелых случаях. После завершения следуйте за применением антибактериальной мази, такой как Neosporin, столько времени, сколько потребуется, и даже в течение нескольких недель после того, как вы можете подумать, что оно очищено для безопасности.
Теперь мы перейдем к подагре, но нужно быть очень осторожным, чтобы не перепутать Шум и подагру. Первый вопрос, когда вы видите птицу, предпочитающую ступни или ступни, – это выяснить, что есть что.«Это подагра, шмель или простая травма. Все это правильные вопросы, и нужно всегда пытаться определить любую проблему, чтобы обеспечить правильное лечение, а не просто попытаться сделать то, что легче для человека, выполняющего лечение. Многие события, когда подагра присутствует, некоторые будут иметь вид открытого воспаленного места или воспаленной области. Шмель, как правило, имеет одну большую рану, где подагра показывает столько же, а общая опухоль.
Теперь давайте перейдем к подагре
Подагра не является инфекцией или заболеванием, а серьезным признаком дисфункции почек.Это фактически подпадает под форму сложного артрита, при котором кристаллы урата накапливаются в суставах, вызывая воспаление в суставах стопы. Возникает припухлость, затем деформация и затем язвы, эти болячки – это то, что мы упоминали ранее под Bumblefoot, которое может спутать. Если у Шмеля обычно одна болячка и на одной ноге, подагра обычно поражает обе ступни, тогда чешуйчатые ступни / ноги отличаются от подагры тем, что чешуйчатые ступни воздействуют на чешуйки на ступнях, подагра влияет на чешуйки вокруг суставов. К сожалению, в отличие от чешуйчатых ступней и подагры у Шмеля нет настоящего лекарства.
Теперь некоторые изображения подагры –
Изображение человеческой ноги было добавлено для контекста. Поскольку в наши дни на телевидении было так много рекламы, посвященной подагре на людях, мы подумали, что будем использовать ее в качестве справочной информации. Тот же принцип и та же проблема применимы как к человеку, так и к птичьим видам. Существует две формы подагры: суставная и висцеральная.В основном это результат генетического дефекта, который приводит к неправильному функционированию почек. Это может быть вызвано диетой или диетой, богатой белком, она имеет более высокий процент у петухов, чем у кур, и обычно не присутствует, пока птицы не достигнут по крайней мере возраста 4-5 месяцев. Это обычно также влияет только на отдельных птиц или родственные линии, а не на отары, опять же, это генетически, а не заразно. Обычные признаки – опухшие суставы ног и пальцев ног, которые будут присутствовать у птицы, предпочитающей ее ноги и качающейся между ними, или сидящей на полу клетки все вместе.Поскольку подагрическая подагра делает ходьбу и усаживание очень неудобными, обрезайте ногти на пальцах ног и предоставляйте более широкие насесты или места для отдыха, чтобы помочь, и сокращайте уровень белка.
Висцеральная подагра встречается чаще и одинаково влияет на оба пола. Аналогичные причины, но, как правило, недостаток потребления или недостатка воды, избыток белка в рационе, заплесневелые корма, высокое содержание кальция, избыток электролита и чрезмерное использование антибиотиков, обычно в препаратах типа сульфа.Иногда также вызывает камни в почках, что приводит к накоплению мочевой кислоты в почках и других органах. Хотя висцеральная подагра не всегда вызывает припухлость в ногах, но когда это происходит, почти невозможно отличить ее от суставной формы. Висцеральная форма обычно снова появляется и затем прогрессирует во внутренние органы, что приводит к постепенному отключению, что приводит к почечной недостаточности и смерти. Ни одна из форм подагры не имеет лекарства. Ветеринары обычно рекомендуют то, что некоторые уже практикуют, а именно, что яблочный уксус подают в питьевую воду, чтобы помочь в подкислении кишечника.Это помогает естественной желудочной кислоте, а также стимулирует ее прием, очищает систему птиц и увеличивает удаление или удаление уратов, которые могут накапливаться. Не переусердствуйте с протеином, и свежая зелень, кусочки яблока и другие подобные предметы помогут. Всегда давайте чистую пресную воду, и в очень жаркие месяцы будьте бдительны, чтобы убедиться, что ваши птицы пьют.
В Интернете есть несколько замечательных статей, посвященных одной или всем упомянутым темам.Помните, что многие из лучших статей или источников информации написаны для кур. Все они применяются и относятся ко всем видам птиц одинаково. Неважно, если это курица или канарейка, они применяются одинаково в этих случаях. Так что не ограничивайте свои поиски только канарейкой. Поскольку гораздо больше исследований и, следовательно, средств защиты и информации, можно найти конкретно в статье, посвященной курице, а исследования снова относятся ко всем птицам.
Еще один замечательный источник – сайт Линды Хоган; canarytales.blogspot.com/. Просто скопируйте его и вставьте в браузер [или щелкните по ссылке], или введите его, а затем в поле поиска, введите чешуйчатые ноги, клещи или общие заголовки, подобные этим, и прочитайте.Есть много продуктов, которые можно приобрести, чтобы устранить некоторые или все конкретные заболевания, но, опять же, лучший способ действий – это превентивное, во-первых, лечение гораздо сложнее и требует гораздо больше времени. Это не должно быть очень трудным или подавляющим, простое наблюдение, а затем очистка отдельных лиц, если вы считаете, что это необходимо, сэкономит много времени, а также займет очень мало времени, если иметь дело с каждым отдельным человеком, когда вы занимаетесь своим делом. ежедневные занятия.
У каждого должен быть неоспорин, вазелин и некоторые хорошие средства для профилактики клещей. Одними из наиболее используемых продуктов для борьбы с клещами являются SevenDust для пыления птиц и клеток, средство для уничтожения птичьих насекомых, S76, порошок KD, простой отбеливатель и уксус, яблочный уксус и множество других специфических для птиц средств очистки и клещей на рынке. В последнее время я обнаружил, что продукт под названием Permectrin II Bug Spray прекрасно работает, он содержит 10% перметрина, который безвреден для животных и птиц и может использоваться, если прямой контакт не причиняет вреда.Очевидно, не следует вступать в контакт с их едой или водой, но в любом другом месте все в порядке, и это имеет 30-дневный остаточный эффект. Сделайте это в любом аэрозольном контейнере и распылите. Очень хорошо работает на гнездах и прокладках, дайте высохнуть, и у вас есть хороший барьер для ваших новых небольших зарядов. Это была типичная и общая процедура, которую многие годы использовали для защиты от птичьего насекомого-ликвидатора и как продукты для обеспечения безопасной среды / гнезда.
Наконец, в отношении подагры и особой подсказки, которую ваша птица потребляет слишком много, процент белка является цветом их ног.Более глубокий красный или розоватый цвет, наряду с птицей, предпочитающей их ступни и ноги, показывает, что ваша птица усваивает много белка, отрежьте его. Ноги птицы должны быть бледно-лососевого цвета, а не красного. Таким образом, чтобы сделать вывод, что картина ниже – очень хороший, чистый и здоровый набор ног и ступней.
Обратите внимание на цвет: бледно-розовый или лососевый, а не красный. Ноги и ступни не совсем гладкие, но нормальный сухой внешний вид – это хорошо. Общее правило – переверните руку и посмотрите на свою ладонь, ноги и ступни птиц должны быть одного цвета и внешнего вида.ПРИМЕЧАНИЕ : Автор попросил нас напомнить, что информация, содержащаяся в его статье, основана исключительно на его личном опыте.
Обязательно тщательно изучите свои темы, прежде чем приступать к советам по уходу за птицами, которые вы прочитали здесь или в другом месте.Если у вас есть вопросы по поводу любой из этой информации, сначала проконсультируйтесь с вашим ветеринаром Avian! ~ LG.com
, Вырубка кости может положить конец пыткам подагры
Кэрол Дэвис для MailOnline
Обновлено:
Около миллиона британцев подагра, но немногие понимают, что это может вызвать ненормальные костные шпоры вокруг суставов, вызывая мучительное повреждение нервов.
Крис Найт, 67 лет, бывший международный юрист из Сомерсета, перенес операцию по их удалению.
ПАЦИЕНТ


Крис Найт был поражен подагрой 11 лет назад, но теперь ему была сделана операция по излечению искусственных отростков, которые он может создать вокруг суставов
Подагра впервые поразила меня 11 лет назад. Я сидел в своем кабинете, когда моя левая лодыжка вдруг начала невыносимо пульсировать.
В течение двух часов мне стало так больно, что я не мог придать этому никакого веса – я позвонил своей жене Мэгги, которая работает медсестрой, и попытался добраться до дома на поезде.
Она подобрала меня на станции и отвезла в больницу, где они сделали анализы крови и диагностировали подагру.Они объяснили, что это вызвано тем, что мочевая кислота, которая обычно выделяется с мочой, накапливается в организме и образует кристаллы вокруг суставов.
Кристаллы вызывают воспаление суставов, поэтому я чувствовал такую сильную боль.
Меня отправили домой с колхицином, противовоспалительным препаратом, который я принимал всякий раз, когда чувствовал боль, возможно, раз в год. Мне сказали, что вещества в еде и напитках, такие как пиво и морепродукты, называемые пуринами, могут превращаться в мочевую кислоту, но я всегда придерживался здоровой диеты и в умеренных количествах наслаждался пивом и вином.
Тем не менее, я думал, что это хорошая идея, чтобы избежать этих продуктов.
Однако после посещения нашей дочери в Австралии в 2006 году у меня начались боли в коленях и всей левой ноге. Мои колени и ноги болели, как будто я прошел много миль. Мы не могли понять, что это вызвало – анализы крови показали, что уровень мочевой кислоты в норме, поэтому мы не могли увидеть связь с подагрой.
В течение следующих пяти лет я попробовал все – я видел ревматолога и невролога, который проводил анализы, но не мог найти причину боли.Мой врач сказал мне, что мне нужно справиться с обезболивающими.
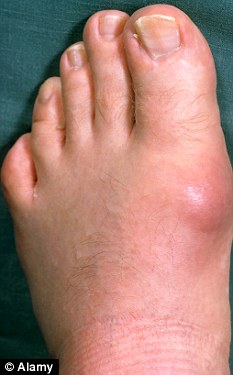

Подагра вызвана накоплением мочевой кислоты, которая образует кристаллы в суставах, чаще всего в пальцах ног и стопах
Но я хотел получить второе мнение, поэтому мы исследовали Интернет и нашли хирурга-ортопеда по имени Джон Харди – Я видел его в частном порядке в больнице Шпиль в Бристоле в июле этого года. У меня были рентген и другие сканы.
Мистер Харди поставил диагноз «шпора кости» – аномальный рост кости, вызванный подагрой.Он объяснил, что, когда мягкие ткани вокруг сустава воспаляются, это может побудить выстилку кости начать расти.
Он сказал, что нерв, бегущий по моей левой ноге, был намотан на эту костную шпору, которая давила на нерв, вызывая боль, бегущую по моей ноге. На правой ноге тоже была костная шпора, но она не растягивала нервы, поэтому не причиняла боль.
Мистер Харди сказал, что он может действовать, чтобы осторожно отодвинуть нерв в сторону и удалить костную шпору, отточив ее, не повредив нерв, чтобы это больше не вызывало проблем.Он также назначил мне аллопуринол, чтобы снизить уровень мочевой кислоты в моей крови.
В начале сентября мне сделали операцию под общим наркозом, и я проснулся с гипсом в колене – как только его сняли, я пошел домой тем днем. Мэгги заставила меня остаться в кровати на три дня с поднятой ногой, но на следующей неделе я был активен как никогда – без боли.
Так как я должен продолжать принимать аллопуринол на всю жизнь, чтобы держать его под контролем и не отставать от изменений в образе жизни, я надеюсь, что у меня больше не будет этой мучительной боли.
ХИРУРГОН
Джон Харди – хирург-ортопед в больнице Spire в Бристоле, больнице Bupa Cromwell и амбулаторном центре Chelsea в Лондоне. Он говорит:
Подагра является наиболее распространенной формой артрита в Великобритании, затрагивающей 1,4 процента населения.
Хотя мы не знаем точно, что является причиной этого, мы знаем, что подагра может протекать в семьях, пики в возрасте от 30 до 50 лет, потому что она связана с гормоном тестостерона и, по той же причине, гораздо чаще встречается у мужчин ,
Это вызывает циклы боли, которые могут быть мучительными. Как правило, это происходит внезапно, и мучительная боль усиливается в течение нескольких часов до такой степени, что конечность становится слишком болезненной для движения.
Подагра – это воспаление мягких тканей, возникающее, когда кристаллы мочевой кислоты, содержащиеся в крови, откладываются в суставах и мягких тканях, чаще всего в пальцах ног и лодыжках.
Мочевая кислота вырабатывается, когда организм расщепляет пурины, которые являются веществами, содержащимися в пище – подагру раньше называли болезнью королей из-за ее связи с большим количеством богатой пищи.
Это воспаление сустава может также стимулировать рост выстилки кости рядом с суставом, вызывая костные шпоры или выпячивания кости или хряща.
Это может произойти в любом суставе, но шпоры растут больше всего и наносят наибольший вред локтю или колену. У пациентов с нелеченной подагрой 70 процентов в конечном итоге с ними.
Шпоры могут быть длиной до 5 см, а при растяжении нерва над выступом это может вызвать боль и онемение. В конце концов, он может даже разрушить сустав через вторичный остеоартрит, потому что он стирает поверхность сустава.
К сожалению, недостаточно известно об опасности этих костных отростков, поэтому они часто остаются недиагностированными.
Врачи могут лечить подагру, поддерживая уровень кислоты в крови ниже критического уровня и советуя пациентам постепенно терять вес, что может снизить уровень мочевой кислоты, пить меньше пива и вина, пить больше воды, чтобы разбавить мочевую кислоту, и избегать триггерных продуктов.
Мы также можем предложить лекарства, такие как колхицин, который является противовоспалительным средством для предотвращения приступов, и стероиды для подавления приступов, когда они происходят.
Когда у пациентов хроническая подагра, используется аллопуринол – это ингибирует фермент, вырабатываемый нашим организмом, который расщепляет пурины на мочевую кислоту, что может предотвратить дальнейшие приступы.
Для пациентов с повреждением нерва от костных шпор существует простая операция с хорошим уровнем успеха – она также помогает предотвратить еще более серьезное повреждение нерва, которое может привести к бесполезной конечности.
Мы выявляем нерв, пораженный отростком, осторожно отодвигаем его, затем удаляем отросток. Затем пациенты принимают аллопуринол, чтобы рост костей не возвращался, и нерв мог восстановиться.
Операция, которая широко доступна в NHS, занимает около 45 минут под общим наркозом. Я отмечаю путь нерва вниз по ноге и прикладываю жгут вокруг бедра. Затем я делаю изогнутый S-образный разрез длиной 5 см, чтобы найти нерв, и осторожно следую за ним туда, где он находится в ловушке шпоры.
Затем я осторожно отрываю нерв от кости и срезаю костную шпору, используя остеотом, хирургическое зубило и молоток. Как только нерв освобождается от костной шпоры, я обертываю жир из окружающей области вокруг нерва, чтобы защитить его.Затем я закрываю разрез невидимым швом и одеваю рану.
Так как анестетик очень легкий, пациент встает почти сразу и может вернуться домой примерно через час после операции.
Для таких пациентов, как Крис, который сейчас возвращается к своему обычному образу жизни, это фантастическая операция, которая может помочь тысячам других.
Операция стоит около 4700 фунтов стерлингов в частном порядке или 3000 фунтов стерлингов для NHS.
.Фибромиалгия – это расстройство, которое вызывает широко распространенную мышечную боль, истощение, проблемы со сном, проблемы с памятью и проблемы с настроением. Считается, что это происходит, когда мозг усиливает болевые сигналы.
Симптомы обычно возникают после таких событий, как операция, физическая травма, психологическая травма или стресс, а также инфекции. Женщины чаще страдают фибромиалгией, чем мужчины.
Около 20-35 процентов людей с диагнозом фибромиалгии могут испытывать онемение и покалывание в ногах и ступнях, что может быть неприятным симптомом для многих.
Хотя фибромиалгия является распространенной причиной онемения в ногах и ступнях, есть и другие состояния, которые могут быть причиной этого.
Люди с фибромиалгией могут испытывать онемение или покалывание в ногах и ступнях, которые также могут присутствовать в их руках или руках. Это онемение и покалывание называется парестезией, и примерно 1 из 4 человек с фибромиалгией страдает от этого.
Никто точно не знает, что вызывает у пациентов с фибромиалгией парестезию.Две возможные теории включают мышечную жесткость и судороги, заставляющие мышцы давить на нервы.
Эти судороги известны как вызванный холодом спазм сосудов, при котором кровеносные сосуды в конечностях, таких как спазмы стоп и кистей рук, закрываются. Это останавливает кровь к ним и приводит к онемению.
Онемение и покалывание могут исчезнуть и появиться без объяснения причин.
Существует множество причин, по которым люди могут чувствовать онемение или покалывание ног и ступней, и фибромиалгия – только одна.Другие состояния включают рассеянный склероз, диабет, синдром тарзального туннеля, заболевание периферических артерий и чрезмерное давление на нервы.
Рассеянный склероз
Рассеянный склероз (МС) – это аутоиммунное заболевание, которое поражает центральную нервную систему. Это вызвано повреждением миелиновой оболочки. MS является хроническим заболеванием, которое прогрессирует с течением времени. Но у многих людей будут ремиссии и рецидивы от симптомов.
Другие распространенные симптомы РС включают в себя:
Онемение и покалывание является распространенным признаком РС.Обычно это один из первых симптомов, который приводит людей к врачу для постановки диагноза. Эти ощущения могут быть слабыми или достаточно серьезными, чтобы вызвать проблемы со стоянием или ходьбой. При РС случаи онемения и покалывания обычно проходят без ремиссии.
Диабетические невропатии
Диабетические невропатии представляют собой группу нервных расстройств, вызванных повреждением нервов при диабете. Эти невропатии могут поражать любую часть тела, включая ноги и ступни. Приблизительно от 60 до 70 процентов людей с диабетом испытывают некоторые формы невропатии.
Онемение или покалывание в ногах является первым симптомом для многих с повреждением нерва от диабета. Это называется периферическая невропатия. Онемение и сопутствующие симптомы часто усиливаются ночью.
Другие распространенные симптомы этой периферической невропатии при диабете включают:
- острых болей или спазмов в пораженных областях
- чрезвычайная чувствительность к прикосновению
- потеря баланса
Со временем могут появиться волдыри и язвы на ноге, когда травмы остаются незамеченными из-за онемения.Это может привести к инфекциям и в сочетании с плохим кровообращением может привести к ампутации. Многие из этих ампутаций можно предотвратить, если инфекции выявлены на ранней стадии.
Тарсальный туннельный синдром
Тарсальный туннельный синдром представляет собой сдавление заднего большеберцового нерва, который расположен вдоль внутренней части пятки. Это может вызвать симптомы, которые простираются от лодыжки до стопы, включая покалывание и онемение в любой точке стопы. Это пешеходная версия запястного канала.
Другие распространенные симптомы этого расстройства включают в себя:
- боль, в том числе внезапные, стреляющие боли
- ощущение, похожее на электрический шок
- жжение
Симптомы обычно ощущаются на внутренней стороне лодыжки и вдоль нижней части нога. Эти ощущения могут быть спорадическими или возникать внезапно. Поиск раннего лечения имеет важное значение. Тарсальный туннель может привести к необратимому повреждению нерва, если его не лечить в течение длительного периода времени.
Заболевание периферических артерий
Заболевание периферических артерий (PAD) – это состояние, при котором налет в артериях накапливается.Со временем этот налет может затвердеть, сужая артерии и ограничивая приток крови и кислорода к частям вашего тела.
PAD может повлиять на ноги, что приводит к онемению ног и ступней. Это также может увеличить риск заражения в этих областях. Если PAD достаточно серьезен, это может привести к гангрене и ампутации ноги.
Поскольку PAD увеличивает риск сердечных заболеваний, сердечных приступов и инсультов, вам следует немедленно обратиться к врачу, если у вас возникнут какие-либо из следующих симптомов:
- боль в ногах при ходьбе или подъеме по лестнице
- холод в нижней части ноги или ступни
- язв на пальцах ног, ступней или ногах, которые не заживают
- Изменение цвета ваших ног
- выпадение волос, замедление роста волос на ногах или ступнях
- выпадение или медленный рост ногтей на ногах
- блестящий кожа на ногах
- нет или слабый пульс в ногах
Если вы курите или страдаете сердечными заболеваниями, повышенным холестерином или высоким кровяным давлением, ваш риск PAD выше.
Давление на нервы
Чрезмерное давление на нервы может привести к онемению или ощущению иголки. Множество различных причин может привести к слишком сильному давлению на нервы, в том числе:
- напряженных или спазмированных мышц
- слишком узких ботинок
- травм стопы или голеностопного сустава
- сидя на ноге слишком долго
- поскользнулся или грыжа диски или проблемы со спиной, которые захватывают нерв и оказывают на него давление.
Во многих случаях основная причина давления на нервы поддается лечению, и во многих случаях повреждение нерва не будет постоянным.
Если вы испытываете постоянное или периодическое онемение или покалывание в ногах и ступнях, вам следует записаться на прием к врачу. Хотя иногда может происходить онемение, постоянное онемение и покалывание могут быть признаком серьезной медицинской проблемы.
Чем раньше будет поставлен диагноз, тем быстрее начнется лечение. И раннее лечение часто приводит к положительным результатам.
Ваш доктор, скорее всего, проведет некоторые анализы после того, как спросит о других ваших симптомах, состояниях и истории болезни семьи.
Вам следует проконсультироваться с врачом, если вы испытываете онемение или покалывание в ногах или ступнях. И они посоветуют вам лучший курс лечения. Есть также вещи, которые вы можете сделать дома, чтобы облегчить свои симптомы, которые могут включать в себя:
отдых
Если травма вызвала онемение или боль, то, оставаясь в стороне от ног, может помочь вашему телу исцелиться, не причиняя дополнительного вреда.
Ice
При некоторых состояниях, таких как синдром туннельного туннеля или травмы, обледенение пораженного участка может уменьшить как онемение, так и боль.Не оставляйте пакет со льдом более двадцати минут за один раз.
Тепло
Для некоторых людей применение теплового компресса в онемении может увеличить кровоснабжение и одновременно расслабить мышцы. Это может включать сухое тепло от грелок или влажное тепло от паровых полотенец или влажных грелок. Вы также можете принять теплую ванну или душ.
Bracing
Для людей, испытывающих слишком сильное давление на нервы, брекеты могут помочь снять это давление, а также любую последующую боль и онемение.Поддерживающая обувь также может помочь.
Осмотр
Обязательно осматривайте ноги на наличие болячек и волдырей. Это важно независимо от причины онемения или покалывания ног или ступней. Онемение может помешать вам чувствовать травмы, которые могут привести к инфекциям, которые могут распространиться на другие части тела.
Массаж
Массаж ног улучшает кровообращение, а также помогает стимулировать нервы и мышцы, что может улучшить их функцию.
Ванночки для ног
Замачивание ног в соли Эпсома может помочь облегчить симптомы.Он полон магния, который может повысить кровообращение. Предполагается, что магний может помочь устранить онемение и покалывание и потенциально предотвратить повторение этих ощущений. Вы можете найти большой выбор соли Эпсома здесь.
Жжение в ногах: причины, лечение и симптомы
Жжение в ногах может иметь очевидное объяснение, например, травма ноги, во время или после интенсивных упражнений. Это также может быть результатом повреждения или воздействия высокой температуры, холода или токсичных веществ.
Чувство жжения в ногах часто может сопровождаться:
Некоторые причины жжения в ногах не столь очевидны и требуют диагностики у врача. Эти условия включают в себя:
Meralgia paresthetica
Meralgia paresthetica возникает, когда нерв, который обеспечивает ощущение кожи на бедре, сдавлен.Это также упоминается как синдром Бернхардта-Рота.
Это состояние часто представляет собой жгучую боль на поверхности бедра. Внешняя поверхность бедра также может покалывать или онеметь.
Венозный рефлюкс
Венозный рефлюкс возникает, когда вены в ноге неправильно циркулируют кровь к сердцу. Это также называется венозной недостаточностью.
При повреждении вены ноги кровь может скопиться, скопиться и протечь в ткань ноги. Это приводит к ощущению жара или жжения, часто сопровождающемуся обесцвечиванием и зудом.
Периферическая невропатия
Периферическая невропатия – это потеря функции нервов, которые передают сигналы от тела к спинному мозгу и мозгу. Это часто связано с:
Рассеянный склероз (MS)
Симптомы MS включают сенсорные нарушения, которые могут привести к жгучей боли, а также онемению и покалыванию в ногах. Эти симптомы часто являются результатом дефектных нервных сигналов из-за поражений MS в спинном мозге и головном мозге.
Лечение ожогов ног зависит от первопричины.
Meralgia paresthetica
Большинство людей могут ожидать полного выздоровления от meralgia paresthetica через четыре-шесть недель. Лечение первой линии может включать следующее:
Если у вас сильная боль или симптомы продолжаются более восьми недель, ваш врач может порекомендовать следующее для уменьшения боли:
- инъекций кортикостероидов
- трициклических антидепрессантов
- противозачаточных препаратов, таких как как габапентин (Neurontin), фенитоин (Dilantin) или прегабалин (Lyrica)
Операция по декомпрессии нерва может быть рекомендована, если у вас очень сильная и постоянная боль, но это редко.
Венозный рефлюкс
Ваш доктор может порекомендовать следующее, если венозный рефлюкс диагностирован на ранней стадии:
- Компрессионные чулки оказывают давление на ваши ноги, чтобы помочь движению крови. Найти компрессионные чулки онлайн.
- Переезжай. Старайтесь не стоять и не сидеть в течение длительного времени, чтобы уменьшить давление на ноги. Упражнения также помогают перекачивать кровь.
- Разжижители крови могут предотвратить образование тромбов.
Если состояние прогрессировало, ваш врач может порекомендовать процедуру для закрытия проблемной вены.Это заставляет кровь течь по здоровым венам. Эти процедуры включают в себя:
- Склеротерапия. Ваш врач вводит раствор для рубцевания, чтобы закрыть пораженную вену.
- Эндовенозная термическая абляция. Лазер или высокочастотные радиоволны фокусируются на проблемной вене и закрывают ее.
- Лигирование. Ваш доктор перерезает и связывает пораженную вену.
Периферическая невропатия
Лечение периферической невропатии может включать:
- Облегчение боли. Безрецептурные обезболивающие, такие как нестероидные противовоспалительные препараты, могут ослабить легкие симптомы. Могут быть назначены более сильные обезболивающие для более серьезных симптомов.
- Антисептические препараты. Разработанный для лечения эпилепсии, противозачаточные препараты, такие как габапентин (нейронтин) и прегабалин (лирика), могут облегчить нервную боль.
- Актуальные процедуры. Капсаицин крем может облегчить ваши симптомы, если вы ищете естественный вариант. Купить капсаицин крем онлайн.
- Лидокаиновые пластыри. Эти пятна наносятся на кожу и могут облегчить боль. Магазин для патчей лидокаина здесь.
Если ваш случай периферической невропатии более серьезен, ваш врач может порекомендовать следующие методы лечения:
- Чрескожная электрическая нервная стимуляция. Электроды размещаются на коже, чтобы подавать мягкий электрический ток для облегчения симптомов.
- Физиотерапия. Упражнения могут укрепить мышцы и улучшить движения.
- Плазменный обмен. Машина удаляет плазму из вашей крови, а также антитела, которые атакуют вашу иммунную систему. Пораженная плазма лечится или заменяется заменой, а затем возвращается в организм.
Рассеянный склероз
Пока нет лекарства от РС, но лечение может справиться с симптомами в большинстве случаев. Лечение направлено на замедление прогрессирования рассеянного склероза и минимизацию времени восстановления после вспышек. Лекарства для лечения РС включают:
Позвоните 911 или в местную службу скорой помощи, если внезапно появляется ощущение жжения в ноге и сопровождается:
Это могут быть признаки того, что у вас возник инсульт.Крайне важно немедленно обратиться к врачу для хорошего результата и более быстрого восстановления.

















 Барсук – единственный зверёк семейства куньих, который впадает на зиму в спячку, поэтому перед сном он запасет свой жир питательными веществами. Богатый микро- и макроэлементами, витаминами и жирными кислотами барсучий жир стал широко использоваться человеком в лечебных целях для лечения и профилактики патологий ревматического характера, хронических заболеваний суставов, болях в мышцах и травм.
Барсук – единственный зверёк семейства куньих, который впадает на зиму в спячку, поэтому перед сном он запасет свой жир питательными веществами. Богатый микро- и макроэлементами, витаминами и жирными кислотами барсучий жир стал широко использоваться человеком в лечебных целях для лечения и профилактики патологий ревматического характера, хронических заболеваний суставов, болях в мышцах и травм.
 Барсуки, благодаря своей жировой прослойки, способны проспать всю зиму без еды и питья не навредив нисколько своему здоровью.
Барсуки, благодаря своей жировой прослойки, способны проспать всю зиму без еды и питья не навредив нисколько своему здоровью. Барсучий жир, при лечении суставов, активизирует регенерационные функции суставной ткани, снижает боль, уменьшает отёчность. При использовании барсучьего жира в комплексе с другими медикаментами, быстрее восстанавливается двигательная функция пациента и ускоряется время восстановления.
Барсучий жир, при лечении суставов, активизирует регенерационные функции суставной ткани, снижает боль, уменьшает отёчность. При использовании барсучьего жира в комплексе с другими медикаментами, быстрее восстанавливается двигательная функция пациента и ускоряется время восстановления. Барсучий жир, при лечении суставов и мышц, применяется наружно, в виде мази, компрессов и для массажа, вместо массажного масла.
Барсучий жир, при лечении суставов и мышц, применяется наружно, в виде мази, компрессов и для массажа, вместо массажного масла. Компрессы очень неплохо себя зарекомендовали. Необходимо растопить барсучий жир на водяной бане и пропитать им ткань. Затем накладываем ткань на больное место и обёртываем тёплым материалом (шарфом или пледом). Оставляем примерно на 3-4 часа. Такую процедуру проводим несколько раз в сутки.
Компрессы очень неплохо себя зарекомендовали. Необходимо растопить барсучий жир на водяной бане и пропитать им ткань. Затем накладываем ткань на больное место и обёртываем тёплым материалом (шарфом или пледом). Оставляем примерно на 3-4 часа. Такую процедуру проводим несколько раз в сутки. Мази изготавливаются из барсучьего жира, с добавлением других компонентов. Её можно использовать в течение дня. Мази хорошо снимают острую боль и отёчность. Её всегда можно брать с собой и использовать при необходимости в дороги.
Мази изготавливаются из барсучьего жира, с добавлением других компонентов. Её можно использовать в течение дня. Мази хорошо снимают острую боль и отёчность. Её всегда можно брать с собой и использовать при необходимости в дороги.
.jpg)


 Лечение и профилактика болезней барсучьим салом
Лечение и профилактика болезней барсучьим салом Как выбрать барсучье сало
Как выбрать барсучье сало Где купить барсучье сало?
Где купить барсучье сало? Барсучий жир является одним из самых популярных натуральных средств, среди пользователей животных жиров, так как он обладает универсальными возможностями. Он одинаково успешно применяется и для лечения бронхолёгочных заболеваний, и при заболеваниях суставов и желудочно-кишечного тракта, и для лечения кожи, и в косметологии, и для быстрого восстановления организма после болезней или истощении и т.д.
Барсучий жир является одним из самых популярных натуральных средств, среди пользователей животных жиров, так как он обладает универсальными возможностями. Он одинаково успешно применяется и для лечения бронхолёгочных заболеваний, и при заболеваниях суставов и желудочно-кишечного тракта, и для лечения кожи, и в косметологии, и для быстрого восстановления организма после болезней или истощении и т.д. Многие люди уже разочаровываются в «традиционной» медицине, из-за невысокого эффекта, большого количества побочных действий, и переходят на натуральные средства, которые использовали наши предки с давних времён. Это связано, в основном, с выпуском некачественного или контрафактного фармацевтического продукта.
Многие люди уже разочаровываются в «традиционной» медицине, из-за невысокого эффекта, большого количества побочных действий, и переходят на натуральные средства, которые использовали наши предки с давних времён. Это связано, в основном, с выпуском некачественного или контрафактного фармацевтического продукта. В барсучьем жире присутствуют важнейшие витамины: А, Е, РР, группы В, которые отвечают за правильное функционирование организма, для красоты и здоровья кожи.
В барсучьем жире присутствуют важнейшие витамины: А, Е, РР, группы В, которые отвечают за правильное функционирование организма, для красоты и здоровья кожи. Рецепт: Барсучий жир смешать с мёдом (3:1) и принимать по 1 ст. ложке 3 раза в день за 1 час до еды в течение 2-х недель. Детям до 12 лет по 1 ч. ложке 3 раза в день. Детям можно запивать горячим молоком или горячим чаем с шиповником или малиной.
Рецепт: Барсучий жир смешать с мёдом (3:1) и принимать по 1 ст. ложке 3 раза в день за 1 час до еды в течение 2-х недель. Детям до 12 лет по 1 ч. ложке 3 раза в день. Детям можно запивать горячим молоком или горячим чаем с шиповником или малиной. Взрослым принимать барсучий жир в чистом виде по 1 ст. ложке 3 раза в день натощак и растирать на ночь грудь, спину и ноги. Детям также, натереть грудь, спину и ноги и дать внутрь 1 ч. ложку барсучьего жира за 30-40 минут до еды — 3 раза в день. Обычно после 2-3-х сеансов кашель проходит.
Взрослым принимать барсучий жир в чистом виде по 1 ст. ложке 3 раза в день натощак и растирать на ночь грудь, спину и ноги. Детям также, натереть грудь, спину и ноги и дать внутрь 1 ч. ложку барсучьего жира за 30-40 минут до еды — 3 раза в день. Обычно после 2-3-х сеансов кашель проходит. 1 рецепт: Смешать 100г барсучьего жира с 100г мёда, 50г свежего сока алоэ. Настоять в течение одного дня. Перед применением смесь подогреть. Принимать по 1 ст. ложке перед каждой едой за 30-40 минут.
1 рецепт: Смешать 100г барсучьего жира с 100г мёда, 50г свежего сока алоэ. Настоять в течение одного дня. Перед применением смесь подогреть. Принимать по 1 ст. ложке перед каждой едой за 30-40 минут. Рецепт: Приготовьте растирку: 100мл барсучьего жира, 30 мл. масла жожоба или зародышей пшеницы, 10 капель эфирного масла лаванды и розмарина, 5 капель эфирного масла чайного дерева или мяты.
Рецепт: Приготовьте растирку: 100мл барсучьего жира, 30 мл. масла жожоба или зародышей пшеницы, 10 капель эфирного масла лаванды и розмарина, 5 капель эфирного масла чайного дерева или мяты. При бронхите, особенно инфекционном, показаны тепловые растирки или прогревания. Барсучий жир имеет свойства глубоко проникать в кожу, не оставляет жирного налёта и оказывает очень хороший тепловой эффект, при этом тепло сохраняется надолго. Лучше всего растирания делать перед сном.
При бронхите, особенно инфекционном, показаны тепловые растирки или прогревания. Барсучий жир имеет свойства глубоко проникать в кожу, не оставляет жирного налёта и оказывает очень хороший тепловой эффект, при этом тепло сохраняется надолго. Лучше всего растирания делать перед сном. Косметические маски с барсучьим жиром – очень эффективное средство. Кожа после такой маски становиться упругой и нежной, цвет лица улучшается, разглаживаются морщинки. Барсучий жир усиливает циркуляцию крови, улучшает приток крови к поверхности кожи, тем самым помогает быстрее восстановиться кожи (зажить) и улучшает доставку питательных веществ к коже.
Косметические маски с барсучьим жиром – очень эффективное средство. Кожа после такой маски становиться упругой и нежной, цвет лица улучшается, разглаживаются морщинки. Барсучий жир усиливает циркуляцию крови, улучшает приток крови к поверхности кожи, тем самым помогает быстрее восстановиться кожи (зажить) и улучшает доставку питательных веществ к коже. Рецепт: Возьмите 50мл барсучьего жира и масла Ши (какао), 1 ст. ложку масла жожоба или зародышей пшеницы, 8 капель эфирного масла иланга-иланга, 8 капель герани и 5 капель масла розового дерева.
Рецепт: Возьмите 50мл барсучьего жира и масла Ши (какао), 1 ст. ложку масла жожоба или зародышей пшеницы, 8 капель эфирного масла иланга-иланга, 8 капель герани и 5 капель масла розового дерева. При внутреннем применении, барсучий жир имеет следующие противопоказания:
При внутреннем применении, барсучий жир имеет следующие противопоказания:


 Сухожильный ганглий — второе название гигромы. Условно аномалия считается неопасной, но способной доставлять пациенту физический и психологический дискомфорт. По форме гигрома шарообразная и на начальной стадии имеет небольшой размер. Однако в процессе роста в диаметре опухоль может достигать весьма больших габаритов.
Сухожильный ганглий — второе название гигромы. Условно аномалия считается неопасной, но способной доставлять пациенту физический и психологический дискомфорт. По форме гигрома шарообразная и на начальной стадии имеет небольшой размер. Однако в процессе роста в диаметре опухоль может достигать весьма больших габаритов.

 Перенесенные ушибы, вывихи и растяжения;
Перенесенные ушибы, вывихи и растяжения; Боль в области сустава при сдавливании фиброзного уплотнения;
Боль в области сустава при сдавливании фиброзного уплотнения; Самопроизвольное вскрытие кисты и вытекание серозной жидкости в прилегающие мягкие ткани или наружу;
Самопроизвольное вскрытие кисты и вытекание серозной жидкости в прилегающие мягкие ткани или наружу; Пальпация места поражения ганглия и замер его параметров;
Пальпация места поражения ганглия и замер его параметров; Физиотерапия. Предполагает применение грязевых и парафиновых аппликаций, электрофореза, фонореза и Гидрокортизоном, УФ-облучения, тепла и компрессионных повязок, массажа.
Физиотерапия. Предполагает применение грязевых и парафиновых аппликаций, электрофореза, фонореза и Гидрокортизоном, УФ-облучения, тепла и компрессионных повязок, массажа.
 Гигрома на пальцах рук, второе название сухожильный ганглий — доброкачественное образование, которое приносит человеку дискомфорт.
Гигрома на пальцах рук, второе название сухожильный ганглий — доброкачественное образование, которое приносит человеку дискомфорт.









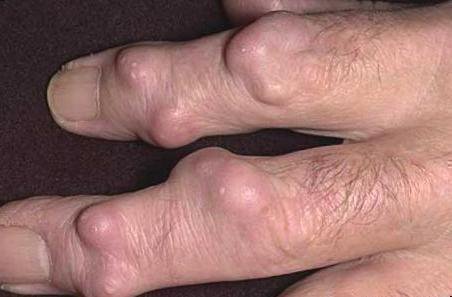
























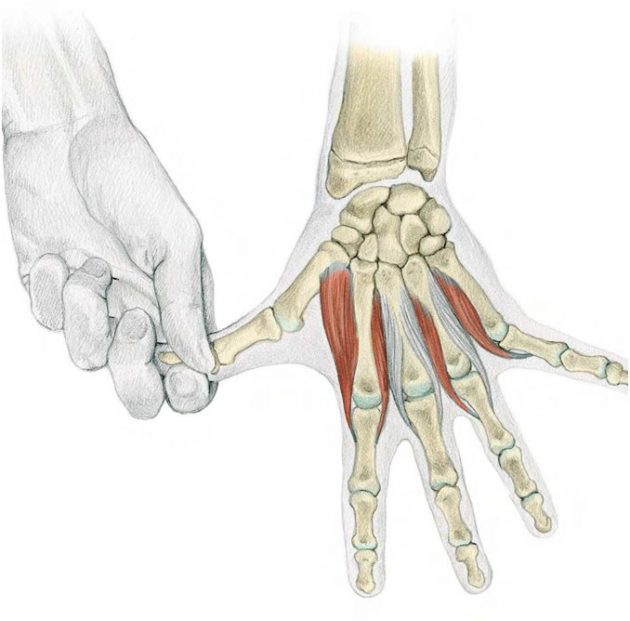

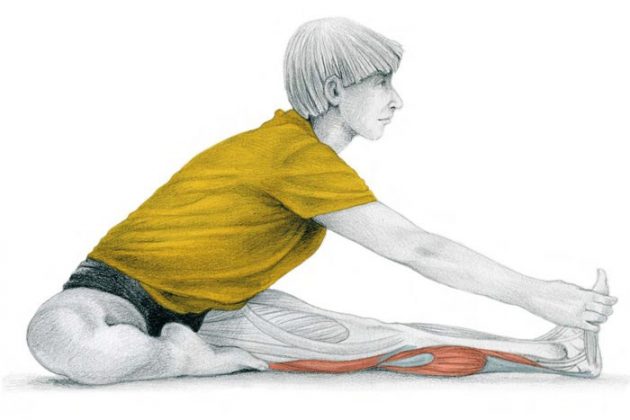
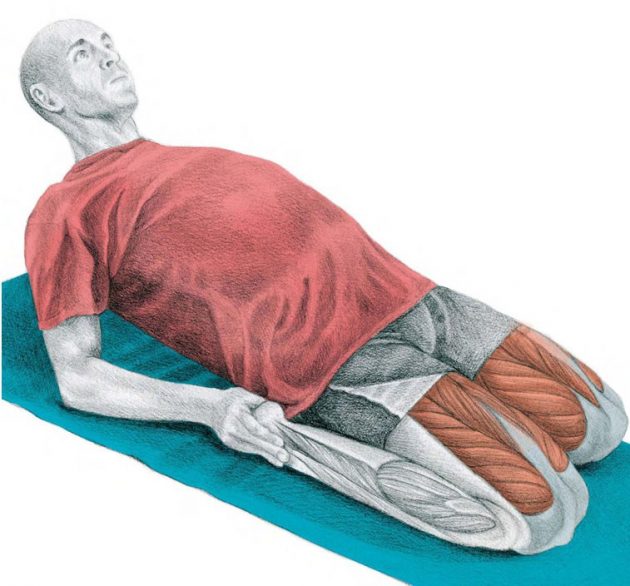
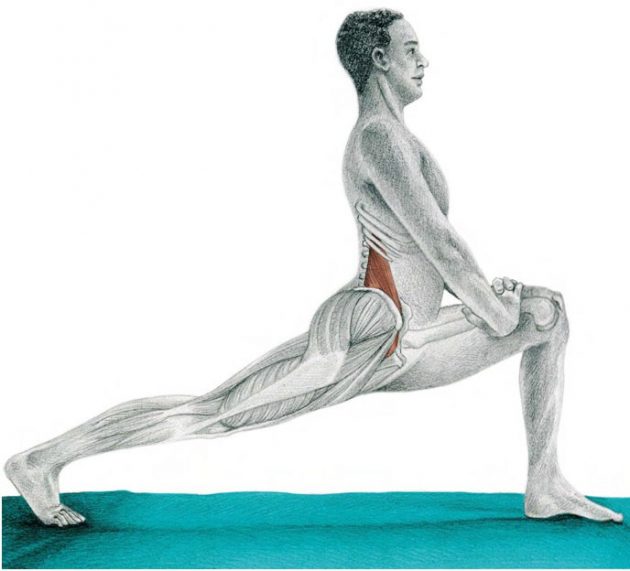
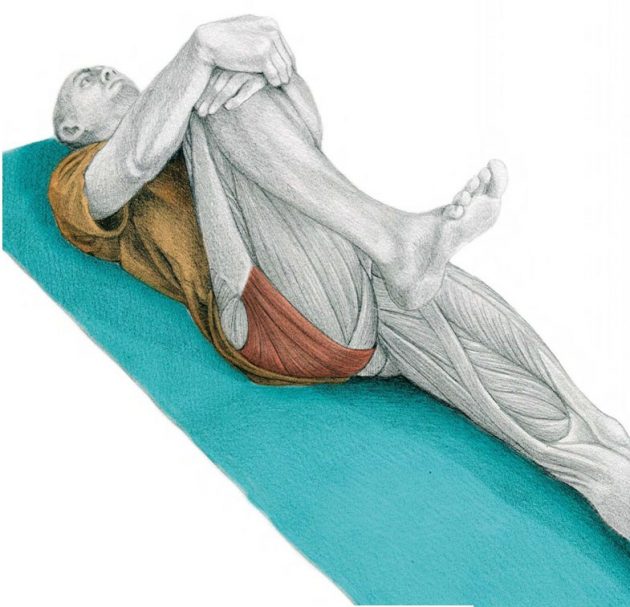
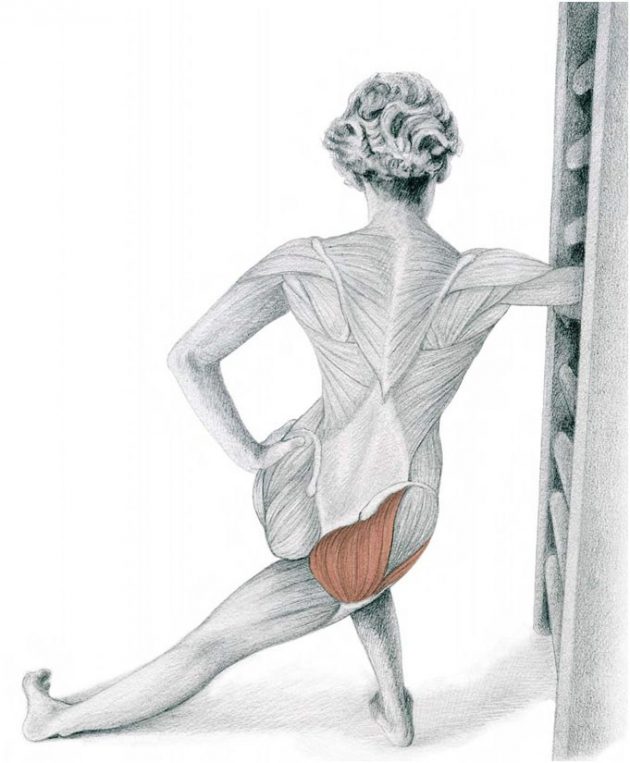













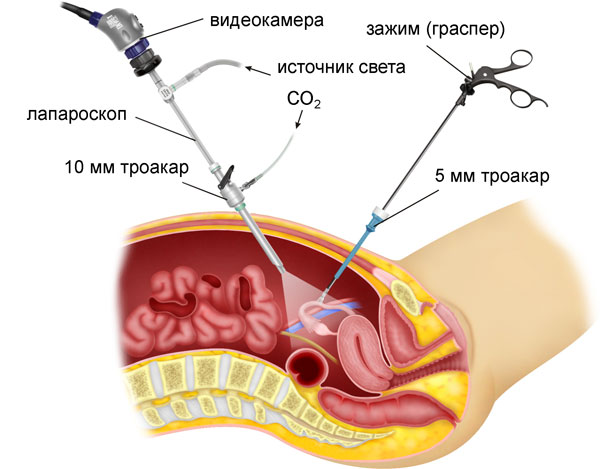
 Форма выпуска и состав медикамента «Нейромультивит»
Форма выпуска и состав медикамента «Нейромультивит» Отзывы медиков дают информацию о том, что лекарство используется в комплексной терапии таких недугов нервной системы, как полинейропатия (алкогольная и диабетическая), различной локализации невриты и невралгии, дегенеративные патологии позвоночника с корешковым синдромом. Для лечения ишиаса, люмбаго, плексита, межреберной невралгии и заболеваний тройничного нерва тоже принимают средство «Нейромультивит». Для детей (отзывы докторов указывают) также назначают прием таблеток. Входящий в состав витамин В12 принимает участие в процессе деления и роста клеток, способствует синтезу фосфолипидов, цереброзидов и нуклеиновых кислот.
Отзывы медиков дают информацию о том, что лекарство используется в комплексной терапии таких недугов нервной системы, как полинейропатия (алкогольная и диабетическая), различной локализации невриты и невралгии, дегенеративные патологии позвоночника с корешковым синдромом. Для лечения ишиаса, люмбаго, плексита, межреберной невралгии и заболеваний тройничного нерва тоже принимают средство «Нейромультивит». Для детей (отзывы докторов указывают) также назначают прием таблеток. Входящий в состав витамин В12 принимает участие в процессе деления и роста клеток, способствует синтезу фосфолипидов, цереброзидов и нуклеиновых кислот. Препарат «Нейромультивит»: инструкция
Препарат «Нейромультивит»: инструкция








 Признаки повышенного газообразования начинают проявляться в первые недели после зачатия, что говорит о начавшихся изменениях в организме женщины. Пора подумать о качестве питания, чтобы метеоризм не перешел в патологическое состояние – запор с интоксикацией. С симптомами необходимо бороться – для этого есть всевозможные медицинские препараты, а также народная медицина.
Признаки повышенного газообразования начинают проявляться в первые недели после зачатия, что говорит о начавшихся изменениях в организме женщины. Пора подумать о качестве питания, чтобы метеоризм не перешел в патологическое состояние – запор с интоксикацией. С симптомами необходимо бороться – для этого есть всевозможные медицинские препараты, а также народная медицина. Причинами вздутия живота и газообразования на ранних сроках беременности являются:
Причинами вздутия живота и газообразования на ранних сроках беременности являются: Во втором триместре плод активно растет, что вызывает смещение органов брюшной полости. По этой причине возникает частая отрыжка, изжога, даже если ее никогда не было раньше, запоры.
Во втором триместре плод активно растет, что вызывает смещение органов брюшной полости. По этой причине возникает частая отрыжка, изжога, даже если ее никогда не было раньше, запоры. Газообразование способно вызывать слабость, мигрени, тошноту, так как продукты распада всасываются в кровь и разносятся по организму. В некоторых случаях могут представлять опасность.
Газообразование способно вызывать слабость, мигрени, тошноту, так как продукты распада всасываются в кровь и разносятся по организму. В некоторых случаях могут представлять опасность. Для начала следует привести в порядок свой рацион: отказаться от газированных напитков, кофе, черного шоколада. Разделить дневное количество еды на 5–6 приемов. Чтобы уменьшить брожение, нельзя запивать только что съеденную пищу. Следует подождать минут 30–40, после чего выпить воду или травяной чай.
Для начала следует привести в порядок свой рацион: отказаться от газированных напитков, кофе, черного шоколада. Разделить дневное количество еды на 5–6 приемов. Чтобы уменьшить брожение, нельзя запивать только что съеденную пищу. Следует подождать минут 30–40, после чего выпить воду или травяной чай. Беременным женщинам не рекомендуется часто принимать активированный уголь, так как вместе с вредными компонентами он адсорбирует полезные питательные вещества, оставляя женщину и плод без минералов и витаминов.
Беременным женщинам не рекомендуется часто принимать активированный уголь, так как вместе с вредными компонентами он адсорбирует полезные питательные вещества, оставляя женщину и плод без минералов и витаминов.
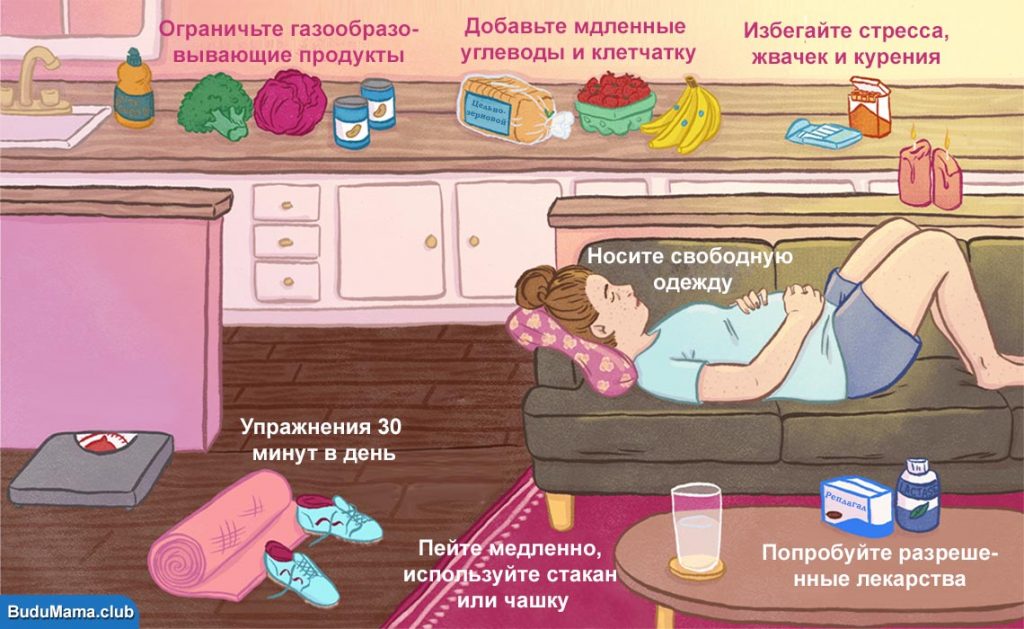
 Загрузка…
Загрузка…













 Многие будущие мамы не понаслышке знают о такой неприятной проблеме, как вздутие живота. Основным провоцирующим метеоризм фактором во время беременности является изменяющийся гормональный фон, который буквально вовлекает в общий процесс перестройки организма все органы и системы.
Многие будущие мамы не понаслышке знают о такой неприятной проблеме, как вздутие живота. Основным провоцирующим метеоризм фактором во время беременности является изменяющийся гормональный фон, который буквально вовлекает в общий процесс перестройки организма все органы и системы.
 Кишечник сразу же после оплодотворения яйцеклетки меняет режим своей работы. Его функции замедляются, а положение органов ЖКТ постепенно меняется. Запор – распространенный симптом у беременных женщин, который также сопровождается повышенным газообразованием из-за отека слизистых оболочек кишечника. Дополнительно девушка отмечает усиление или резкое ослабевание аппетита, легкие болезненные ощущения, метеоризм. Умеренное вздутие, усиливающееся к вечеру, — это один из признаков зачатия. Но он редко бывает самостоятельным явлением.
Кишечник сразу же после оплодотворения яйцеклетки меняет режим своей работы. Его функции замедляются, а положение органов ЖКТ постепенно меняется. Запор – распространенный симптом у беременных женщин, который также сопровождается повышенным газообразованием из-за отека слизистых оболочек кишечника. Дополнительно девушка отмечает усиление или резкое ослабевание аппетита, легкие болезненные ощущения, метеоризм. Умеренное вздутие, усиливающееся к вечеру, — это один из признаков зачатия. Но он редко бывает самостоятельным явлением. Обильное газообразование и увеличение живота в размерах связно со специфическими процессами в организме:
Обильное газообразование и увеличение живота в размерах связно со специфическими процессами в организме: Обсуждать терапию вздутия, которое причиняет дискомфорт на ранних сроках, нужно с доктором. Основные методы, используемые при беременности:
Обсуждать терапию вздутия, которое причиняет дискомфорт на ранних сроках, нужно с доктором. Основные методы, используемые при беременности: