Лечение кисты под коленом сзади народными средствами – Киста Беккера под коленом. Как лечить народными средствами, лазером, пиявками, таблетки, физиотерапия, операция. Симптомы, фото сустава
Киста под коленом как лечить народными средствами
Киста беккера под коленом, как лечить народными средствами с отзывами
Боль в ногах довольно распространенное чувство для большинства людей, живущих в бешенном ритме жизни. Однако, это не есть природным. Часто боли возникают не из-за переутомления и большой нагрузки, а являются симптомом серьезного заболевания.
Боль в области колена является симптомом огромного количества болезней опорно-двигательного аппарата
Киста Бейкера – это заболевание коленного сустава, которое проявляется в виде доброкачественного новообразования на подколенной ямке. Эта патология развивается на фоне воспалительного процесса: из-за большого скопления жидкости образуется киста. Она может достигать от одного миллиметра до семи сантиметров в диаметре. Новообразование явно заметно при разгибании ноги. Киста, формирующаяся на задней части коленного сустава, на ощупь мягкая и плотная.
Лечебная терапия на начальных стадиях позволяет полностью избавиться от болезни. На других этапах добиться такого результата сложнее. Симптомы заболевания довольно неоднозначны, некоторые пациенты с заболеванием не имеют никаких проявлений. Кроме того, не большая припухлость не всегда может быть обнаружена, даже при пристальном осмотре опытным врачом.
На фото показано нормальный сустав колена и сустав пораженный заболеванием Бейкера
Как правила, киста Бейкера развивается параллельно с другим заболеванием суставов (артритом или артрозом). Также причиной этого заболевания являются дегенеративные изменения менисков, старение клеток, нарушение процесса метаболизма, повреждение хрящей и травмы. Мелкие микротрещины кости, растяжения и переломы приводят к появлению грыжи Бейкера.
Разрыв новообразования имеет негативные последствия. Причиной разрыва являются травмы, сильная нагрузка, воспалительный процесс и дегенерация тканей. При первых симптомах разрыва следует срочно обратиться в больницу. Ведь если его не лечить, то можно потерять функциональность ног или вообще получить инвалидность.
При разрыве новообразования следует отсасывать жидкость использую шприц или специальные инструменты. Причинной разрыва часто является нарушение и деформация тканей в колене.
Содержание
- Диагностика
- Лечение
- Медикаментозное лечение
- Народные средства
Диагностика
Негативные последствия болезни:
- Новообразование больших размеров сдавливает лимфатические и кровеносные сосуды тем самым ограничивая нормальную циркуляцию.
- Эта патология может вызывать варикозное расширение венозных сосудов.
- Киста может быть фактором возникновения тромбоза.
- Образование может негативно влиять на нервные окончания в тканях.
- Из-за отечности на кожном покрове формируются язвочки и сосудистые узлы.
Прежде чем лечить заболевание Бейкера важно проконсультироваться с врачом. Только опытный медик может подобрать правильный курс лечения. Диагностика болезни коленных суставов проводиться при помощи магнитно-резонансной томографии или ультразвукового исследования. Без этих манипуляций установить точный диагноз не удастся.
Лечение
В некоторых случаях киста пропадает самостоятельно без лечения. Это связанно с локализацией воспалительного процесса. Однако в большинстве случаев, чтобы избавиться от новообразования следует испробовать целый комплекс лечебной терапии. На сегодняшний день существует множество методик, позволяющих эффективно лечить заболевание, однако, чтобы подобрать именно ту, которая поможет вам следует обратиться за помощью к ортопеду или хирургу.
Заметить кисту Бейкера на первом этапе её развития очень сложно, зачастую это представляется возможным только на более поздних стадиях, как показано на фото
Лечение кисты Бейкера, как и других заболеваний может происходить различными методами. Основными считаются:
- Оперативное вмешательство. Основывается на хирургическом устранении проблемы. Может применяться на любой стадии её развития. Операция в среднем длиться около получаса и выполняется под местной анестезией. После проведения оперативного вмешательства пациент наблюдается в стационаре 4 часа. Примерно на неделю больному нужно обеспечить полный покой прооперированной конечности. Для этого в послеоперационный период ему накладывают гипс. Швы снимают по истечению недели.
- Пункциональное лечение. Специальным шприцом из новообразования отсасывают жидкость и вводят лекарственные препараты. Также в некоторых случаях дополнительно на область коленного сустава накладываются эластичные бинты, производиться физиотерапия и применяются народные средства.
Медикаментозное лечение
В основном, такие болезни развиваются из-за воспалительного процесса в организме. Поэтому основное задание медикаментозного лечения состоит в локализации воспаления и удаления болевых ощущений. Врачи рекомендуют принимать нестероидные противовоспалительные средства в виде таблеток или уколов. Они хорошо удаляют боль и снимаю отечность. В некоторых случаях назначают инъекции кортизона или других сильнодействующих препаратов.
Помимо этого, пациентам также рекомендуется посещать процедуры физиотерапии и лечебную гимнастику, направленную на укрепление мышц. Особенно эффективны физические упражнения при артрите.
Если новообразование вызвано травмированием, то традиционные методы почти бессильны. Врачи рекомендуют делать операцию по удалению опухоли.
Медикаментозных препаратов для ликвидации причины появления грыжи не имеется. Все они направлены на уменьшение симптоматики, облегчения самочувствия пациента до и после операции.
Как вспомогательную терапию часто используют натирание пораженного участка различными мазями. Самыми эффективными в борьбе с данным заболеванием считаются:
- Диклофенак;
- Индометацин;
- Ортофен;
- Фастум-гель;
- Нурофен.
В период острых болей пациенту рекомендуется обеспечить конечностям полный покой. При этом нужно периодически держать ногу с больным коленом в приподнятом состоянии. Снять острые болевые ощущения помогают ледяные компрессы.
Большинство средств не способны вылечить болезнь Бейкера полностью. Они лишь могут снять некоторые симптомы и уменьшить боль.
Народные средства
Лечение кисты Бейкера народными средствами в домашних условиях довольно действительны и показывают хороший результат.
Капустные листья часто используют для лечение различных болезней. В домашних условиях это действенный способ снять опухлость и удалить болевые ощущения. Капусту намазывают пчелиным медом и делают компресс на ночь.
Отвар из растения бузины и малины также используют для снятия боли в домашних условиях. Листья кустов заливают кипятком и дают настояться, затем смачивают марлю и прикладывают к пораженному участку.
В домашних условиях часто используют примочки из прополиса, чистотела и лопуха. Особенно популярным является чистотел. Он помогает локализировать воспалительный процесс. Лечить суставы компрессами нужно регулярно.
Судя по отзывах очень эффективным средством народной медицины при борьбе с кистой коленного сустава являются примочки на основе спирта или лекарственных трав.
Такое заболевание имеет достаточно серьезные последствия, поэтому врачи предупреждают о недостатках и опасностях народной медицины:
- Главным фактором, провоцирующим эту болезнь является другая болезнь. Поэтому заниматься самолечением в домашних условиях категорически запрещается.
- Народная медицина не способна лечить этот недуг. Она может только купировать боль и принести облегчение на некоторое время.
- Делать примочки и компрессы в домашних условиях можно только после консультации с опытным врачом.
- Следите чтобы у вас не возникла аллергическая реакция на некоторые ингредиенты. Аллергия ослабляет иммунитет и становиться причиной обострения болезни.
- Лечить болезнь следует комплексно. Поэтому использование нетрадиционной медицины может дать хороший результат только в сочетании с другими методиками, такими как принятие стероидных противовоспалительных препаратов, занятие физкультурно-лечебной гимнастикой и курсом физиотерапии.
hodizdorov.ru
Киста Беккера под коленом: как лечить в домашних условиях народными средствами
Коленный сустав сложный по своему строению, на него приходятся большие физические нагрузки при движении. Если травмируется и воспаляется одна из суставных сумок коленного сустава, может развиться такое заболевание, как киста бейкера или беккера, как иногда еще называют эту патологию в медицинских справочниках.
Основной симптом кисты Бейкера, как и любых суставных заболеваний – боли в области пораженного сустава, возрастающие при нагрузках. Некоторые люди сразу же обращаются к врачу, чтобы начать лечение, другие не придают болям большого значения и не пытаются лечить болезнь, пока она не перейдет в запущенную стадию и боли не станут невыносимыми.
Следует понимать, что любые боли и тем более нарушения подвижности коленного сустава, даже периодические, могут быть сигналом о серьезной болезни, такой, как киста Бейкера, требующей последовательного, длительного и серьезного лечения.
Как распознать кисту Беккера
Киста Бейкера локализуется под коленом, потому именно здесь в первую очередь возникают неприятные ощущения. Симптомы по мере развития болезни такие:
- Дискомфорт в коленной ямке, ощущение тяжести и сдавливания;
- Болевые ощущения, усиливающиеся, если конечность получает нагрузки;
- Ограничение подвижности и хромота, так как по мере увеличения кисты Беккера на конечность становиться все больнее и больнее;
- Деформация и отечность сустава, усиливающиеся боли, так как пережимаются нервные окончания и кровеносные сосуды.
Лечить кисту Беккера рекомендуют начинать как можно раньше, не допуская ее разрыва или развития тромбофлебита.
Причины развития кисты Бейкера
Медиками установлено и доказано, что чаще всего данная патология развивается вследствие травм сустава колена, иногда – как осложнение хронического воспаления сустава колена – синовита. Еще реже киста Бейкера развивается при ревматоидном артрите.
Можно сказать, что киста Беккера – заболевание вторичное, являющееся последствием патологических изменений суставных тканей.
Остеоартроз, различные артриты, травмы мениска, разрыв мениска по типу ручки лейки, изменение структуры хрящей – все эти явления могут стать толчком к формированию уплотнения под коленом.
Методы диагностики заболевания
Симптомы и проявления кисты, пока она не стала обширной, схожи с признаками многочисленных других суставных заболеваний. Для точной диагностики используются такие методы исследования, как МРТ, компьютерная томография, УЗИ. С их помощью можно точно определить локализацию образования, размеры, наличие травмы мениска.
Чтобы установить, есть ли внутри мешочка жидкость и какого она рода, проводится диафаноскопия – колено просвечивается очень ярким светом специальной лампы. Артрография, метод исследования суставов с помощью рентгена, помогает выявить, поражены ли суставы какой-либо болезнью, которая могла бы стать причиной развития кисты.
Используя все эти методы, можно получить исчерпывающую картину о степени и форме болезни. От полученных результатов исследований будет зависеть дальнейшее лечение.
Базовое лечение
Программа лечения подбирается всегда индивидуально. Но есть некоторые мероприятия, которые при кисте в подколенной ямке проводятся обязательно. К ним относятся:
Аспирация. Удалить выпот, скопившийся в суставной полости, нужно обязательно до того, как начать лечение медикаментозными или народными средствами.
Блокада коленного сустава. После очищения в полость введется лекарство.
Наложение эластичной фиксирующей повязки. Ее нужно будет носить все время, пока длится лечение.
Курс терапии нестероидными противовоспалительными препаратами.
Дальнейшее лечение будет определяться в зависимости от динамики болезни и причин, вызвавших ее.
Лечение народными средствами
В домашних условиях начинать лечение народными средствами можно только после того, как точно поставлен диагноз, проведены все исследования и необходимые мероприятия. Для лечения уплотнений и шишек под коленом используются преимущественно разнообразные мази, аппликации и компрессы на основе лекарственных растений.
- Компресс из листьев малины и бузины. Нужно собрать по одной пригоршне свежих листьев малины и бузины, промыть их холодной водой, сложить в емкость с крышкой и залить 100 гр. кипятка. Накрыть и настаивать полчаса. Затем размякшие листочки перекладывают на полиэтилен и приматывают к кисте. Держать компресс нужно не менее двух часов. Чтобы получить хороший эффект, делать такие аппликации рекомендуется ежедневно.
- Компрессы из чистотела. Нужно собрать свежие и молодые побеги, измельчить их, залить кипятком, накрыть и настаивать около четверти часа. Полученную кашицу переместить на марлевый отрез и примотать к кисте. Компрессы из чистотела можно делать два раза в сутки.
- Настой из золотого уса. Народными средствами на сове этого уникального растения можно успешно лечить не только кисту, но и множество других заболеваний опорно-двигательного аппарата. Нужно собрать как можно больше свежей травы, измельчить ее и сложить в банку объемом три литра – заполнить ее нужно не менее чем на половину. Затем трава заливается кипяченой водой до края банки, закрывается крышкой и убирается в темное место для настаивания на три недели. После этого настой процеживается. Жидкость нужно принимать внутрь по две столовых ложки дважды в день. А кашицу из травы прикладывать к образованию как компресс – тоже не менее одного раза в день на два часа.
Гвоздика и одуванчик. Этот рецепт потребует некоторых затрат и усилий в приготовлении. Вначале готовится настой гвоздики пряной. Ее нужно измельчить и залить водой так, чтобы она ее чуть покрывала. Затем нужно измельчить корень одуванчика.
Две ложки сырья заливаются водой, после чего смесь ставят на огонь, доводят до кипения и готовят четверть часа на медленном огне. Затем корешки одуванчика перетирают, соединяют с гвоздикой.
Теперь в смесь гвоздики и одуванчика следует добавить ложку очищенного спирта. Лекарство готово, его вкладывают на марлю, сложенную в несколько слоев, затем приматывают к пораженному участку и обязательно утепляют сначала льняной салфеткой или полотенцем.
А потом шерстяным платком или шарфом. Этот компресс нужно держать не менее трех часов и делать ежедневно, чтобы уплотнение быстро рассосалось.
Можно приготовить целебный отвар из разных трав и принимать его внутрь при кисте бейкера. Понадобятся такие компоненты: зверобой, березовые почки, мята, крапива, подорожник, брусника, горец птичий.
Все эти травы нужно смешать, затем взять одну столовую ложку полученного сбора, залить стаканом кипятка и настаивать один час. Принимают полученное средство по 100 мл каждый день.
Мази из лекарственных трав
Очень хорошо рассасывает шишки, уплотнения и наросты, снимает воспаление и боль мазь на основе прополиса и календулы. Готовят ее так:
- Нужно взять ложку цветов календулы, сложить в ступку и истолочь.
- Затем залить цветки топленым гусиным жиром.
- В еще теплую смесь нужно добавить прополис размешивать смесь до тех пор, пока прополис полностью не растворится.
- Если прополис плохо тает, смесь нужно поставить на водяную баню и прогреть, не переставая размешивать. Важно не допускать кипения, в этом случае все целебные свойства средства пропадут.
- Остывшую мазь наносят на болезненный участок, аккуратно растирая, утепляют и держат несколько часов.
Помните, что даже народные средства, приготовленные из лекарственных трав в домашних условиях, могут быть ядовитыми. А потому всегда, прежде чем начать терапию подручными средствами, имеет смысл проконсультироваться с врачом.
sustav.info
Киста Бейкера коленного сустава: причины, народное лечение и операция
Вы недавно перенесли травму или имеете заболевания суставов? У вас начался отек колена, вам стало трудно подниматься и спускаться по лестницам? Это признаки появления кисты. Часто заболевание начинается бессимптомно: под коленом начинает расти шишка, но постепенно появляются боли, отеки. Движения становятся ограниченными и болезненными. Киста Бейкера коленного сустава, если она диагностирована вовремя, поддается лечению. Важно обратиться к специалистам, а иначе могут возникнуть серьезные осложнения.
Причины возникновения заболевания
Когда воспаляется коленный сустав, в межсухожильной сумке, в области подколенной ямки, начинает накапливаться жидкость. Появляется сначала небольшая шишка, которая постепенно увеличивается в размерах. Она начинает давить на сухожилия, сосуды, нервные окончания, вызывая отеки, боли. Этому недугу больше подвержены взрослые, но встречается заболевание и у детей. Почему образуется киста коленного сустава? Выделяют причины, связанные с заболеваниями:
- ревматоидный артрит;
- остеоартроз;
- синовит;
- подагра;
- гемофилия;
- псориаз.
У ребенка киста коленного сустава появляется в результате нагрузок, воспалений, из-за болезней, связанных с высокой активностью иммунной системы. У взрослых существуют причины, связанные с перегрузками и травмированием:
- лишний вес;
- сильные нагрузки на суставы;
- травмы хряща и сухожилий;
- непомерные физические нагрузки;
- повреждения менисков;
- вывихи коленных суставов;
- спортивные травмы.
Момент образования кисты коленного сустава проходит незаметно – она не болит, не мешает движению. Сначала появляется новообразование небольшого размера. Оно наполняется жидкостью, постепенно увеличиваясь. По мере развития, доброкачественная опухоль, сзади под коленом, начинает проявлять себя. У больного появляются:
- боль вокруг колена;
- дискомфорт при сгибе ноги;
- снижение подвижности;
- сильные боли при ходьбе, занятиях спортом.
Когда размер кисты становится большим, возникает хронический отек сустава, напряжение в состоянии покоя, во время, когда больной стоит. Опухоль начинает давить на окружающие ткани, сдавливая сосуды, нервные окончания. При этом возникают симптомы кисты:
- онемение конечностей;
- покалывания;
- боль в икроножных мышцах;
- судороги;
- становится трудно ходить.
Методы диагностики
В случае если у вас появились первые симптомы болезни, вы можете сами проверить, не появилась ли у вас киста. В положении сидя или стоя, в полуприседе, ощупайте ямку под коленом. Лучше это делать одновременно на обеих ногах, хотя чаще опухоль встречается с одной стороны. Шишка под коленом сзади говорит о появлении кисты. Чем раньше вы обратитесь к врачу, тем быстрее начнется лечение, не возникнут осложнения.
Доктор в больнице начнет диагностику с пальпации больного места, расспросов о причинах, которые могли привести к заболеванию. Он проверит подвижность сустава, диапазон движения. Назначит дополнительные исследования:
- УЗИ – даст картину со стадией развития и размерами.
- Магниторезонансная томография сделает более точную диагностику, выявит причины.
- Анализ крови определит, не является ли новообразование злокачественным.
Осложнения и последствия появления кисты для человека
Если вовремя не начать лечение кисты Бейкера коленного сустава, возникнут серьезные последствия. Может произойти нагноение: гнойный артрит – серьезное воспалительное заболевание, а разрыв кисты большого размера приводит к тому, что жидкость выливается в икроножную мышцу. Отекает голень, появляется покраснение, местно повышается температура. Из-за сильных болей становится трудно ходить.
Более серьезные последствия возникают, когда киста Бейкера под коленом давит на сосуды и нервные окончания. Происходит нарушение кровообращения, онемение, судороги. Сильные отеки мешают ходить. Есть вероятность потери конечности и даже летального исхода. Особенно опасно, когда развиваются:
- тромбоз глубоких вен;
- застой крови;
- отрыв тромба;
- варикозное расширение вен;
- тромбофлебит.
Как лечить кисту Бейкера в коленном суставе
Если заболевание диагностировано вовремя, хорошо помогают народные средства. Важно заняться и лечением болезней, которые спровоцировали образование кисты. Хорошие результаты от применения нестероидных противовоспалительных препаратов, уменьшающих боль, снимающих отеки. Для лечения используют физиопроцедуры, инъекции в больной сустав. Важны упражнения лечебной гимнастики, укрепляющие мышцы, развивающие гибкость. Для уменьшения нагрузки на колено рекомендуют носить бандаж. В сложных случаях производят прокол кисты, хирургическое иссечение.
Есть методики лечения кисты Бейкера при помощи медикаментов – используют препараты, которые снимают воспаление, снижают боль, уменьшают отеки. Назначают нестероидные противовоспалительные средства в виде таблеток, например «Найз», «Ибупрофен», внутримышечно ставят уколы «Мовалис». Лечение мазями, гелями «Вольтарен», «Быструмгель» позволяет справиться с кистой на начальных этапах болезни, помогает физиотерапия – импульсное излучение, биорезонансная терапия.
Хирургическое удаление
Если опухоль имеет небольшие размеры, делают пункцию сустава и кисты. С помощью большого шприца проводят прокол и убирают жидкость. Затем, чтобы предотвратить воспаление, в сустав делают инъекцию с гормональными препаратами «Гидрокортизон», «Дипроспан». Иногда проколы требуется провести несколько раз. В случае, когда киста Бейкера приобрела большие размеры, начала сильно беспокоить, делают хирургическую операцию.
Как удаляют кисту? Операция проходит под местным наркозом. Делают несколько надрезов опухоли, производят дренаж жидкости. В случае сильного воспаления, кисту вырезают полностью. Операция длится недолго. Больному накладывают швы и делают тугую повязку, чтобы ограничить движение. Через пять дней пациента выписывают – он здоров. Рекомендуют только первое время ограничить нагрузки на сустав.
Народные средства для лечения в домашних условиях
В случаях, когда киста небольшого размера и диагностирована вовремя, с ней помогают справиться народные средства. Даже накладывание льда на двадцать минут способно уменьшить отек, снять воспаление, при этом важно, чтобы он был завернут в салфетку. Отек уменьшится и в случае, когда во время отдыха и сна вы будете лежать, приподняв ноги, но лучше всего помогают компрессы и мази.
Лекарственные растения золотой ус, чистотел и лопух – самые популярные при изготовлении домашних средств. Для компресса требуется сначала сделать настойку. Полученное в результате изготовления средство пьют по два глотка три раза в день. Компресс делают сначала из жмыхов, а затем из настойки. Технология изготовления простая:
- Взять золотой ус со стеблями и листьями.
- Наполнить им банку и залить водкой.
- Выдержать 21 день в темноте.
- Отжать через салфетку, слить.
Отлично помогают компрессы из мелконарубленных листьев чистотела и лопуха. Их накладывают на колено, закрывают пленкой и укутывают на ночь в тепло. В случае если шишка небольшая, от нее можно избавиться навсегда. Хорошие результаты дают компрессы с капустой, которые делаются на ночь. Больное место смазывают медом и оборачивают капустой, которую предварительно отварили. Все укутывается теплым шарфом или пледом.
На ранних стадиях помогает самодельная мазь из листьев герани: зеленую массу измельчают и растирают со свиным салом. Хорошо снимает отек, уменьшает боль компресс из одного грамма лекарственного препарата стрептоцида и по одной чайной ложке лимонного сока и алоэ. Самый простой компресс для взрослых и детей – из подогретого нерафинированного подсолнечного масла.
Профилактика кисты в коленном суставе
Для того чтобы не развилась киста коленного сустава, рекомендуется серьезно и своевременно заняться лечением заболеваний, провоцирующих ее появление. Для профилактики образования опухоли рекомендуются мероприятия:
- снижение веса;
- уменьшение нагрузок на коленные суставы;
- использование лечебной гимнастики;
- снижение больших нагрузок при тренировках;
- занятия в удобной спортивной обуви;
- разогрев мышц до начала нагрузок;
- завершение тренировок растяжениями.
Видео: что такое киста Бейкера
Если вы хотите наглядно увидеть, как выглядит киста коленного сустава, просто посмотрите видео. На большом макете вам покажут ее местоположение и расскажут о том, как она образуется. Вы поймете, почему важно начать лечение как можно раньше, научитесь сами диагностировать – появилась ли у вас опухоль под коленом, узнаете, какие есть современные методики лечения кисты.
Отзывы о результатах лечения
Тамара, 56 лет: Летом, на даче, опухло колено и стало больно ходить. Поехала к доктору, а он обнаружил маленькую кисту в ямке сзади. Я испугалась, но он успокоил и рассказал рецепт. Стала на ночь смазывать колено медом и привязывать отваренный капустный лист. Боль прошла быстро. Через неделю отек спал, двигаться стало легче. Отличное средство, советую!
Галина, 45 лет: Обнаружила у себя под коленом большую шишку. Она мешала ходить, сгибать ногу, но сильно не болела. Врач сказал, что это киста коленного сустава, и лучше всего сделать пункцию – выкачать жидкость. Вся операция заняла 10 минут. Сразу стало легче ходить, колено начало сгибаться. Рекомендую, если врач назначил, – совсем не больно, не страшно.
Виктория, 64 года: Коленки у меня болели давно, а тут под одним какая-то опухоль большая появилась. Врач отправил меня на УЗИ и сказал, что это киста, ее обязательно нужно удалить. Операция длилась недолго, опухоль удалили. Проходила неделю с повязкой – потом швы сняли. Отек спал, ходить стало легче. Если врач посоветовал – не отказывайтесь, рекомендую.
sovets.net
Лечение кисты колена народными средствами
Киста Бейкера (Беккера) – это грыжа или бурсит подколенной ямки. При этом заболевании происходит скапливание воспалительной жидкости в слизистых сумках, расположенных сзади голени.
Давайте разберемся, что может стать причиной этого заболевания, какие симптомы при этом возникают. В данной статье пойдет речь о народных средствах, которые эффективны при лечении кисты колена.
Причины возникновения кисты колена
- воспаление сустава колена;
- различные травмы колена – растяжения, ушибы, вывихи и др.;
- воспалительный процесс в мениске;
- артрит сустава;
- изменения в суставах, связанные с возрастом;
- разрыв коленных связок;
- хроническая форма синовита.
Этому заболеванию подвержены в основном взрослые люди, у детей оно встречается крайне редко.
Симптомы заболевания
На начальной стадии киста колена не имеет ярко выраженной симптоматики. В подколенной ямке начинает образовываться небольшая опухоль, которая постепенно растет. На первых порах киста Беккера не вызывает неудобств и болезненных ощущений.
Однако по мере увеличения, опухоль давит на нервные узлы, и начинаются проблемы со сгибанием и разгибанием ноги. Появляется дискомфорт, который сопровождается болевыми ощущениями в колене.
Нарушение кровообращения в голени приводит к отекам в ногах, сопровождающимся ощущением тяжести. По мере развития кисты, передвижение становится затрудненным, а в отдельных случаях больной ногой двигать вообще невозможно. В этом случае, даже в состоянии покоя пациента мучают боли, и ощущение онемения не проходит.
Рецепты народных средств для лечения кисты колена
Нас научили думать, что лекарства помогают нам вылечиться. На самом деле лекарства лишь снимают симптомы и в будущем усугубляют ситуацию, так как дополнительно зашлаковывают организм вредными химическими соединениями. Лучше всего лечиться травами, так как только в травах есть все полезные микроэлементы для нашего организма. Исследования на эту тему проводятся постоянно об этом подробно можно почитать по ссылке. Поэтому мы все чаще понимаем, что таблетки нас не лечат и стараемся обратиться к народным средствам, которые были проверены нашими бабушками. Вот, например, известный в народе монастырский сбор отца Георгия. Клинические испытания монастырского сбора были проведены в конце 2014 года. Всего в них участвовало более 1000 людей с различными недугами. Все они на протяжении месяца пили отвар из монастырского сбора. Результаты испытаний удивили даже врачей! Положительное действие сбор оказал на всех без исключения испытуемых. У кого-то болезни прошли полностью (в том числе и тяжелые, например, такие как диабет и гипертония), у кого-то наметился серьезный прогресс в лечении, кто-то просто стал здоровее. Монастырский сбор отца Георгия обладает столь же высокой эффективностью, как и самые сильные химические препараты, но при этом является полностью безопасным и не только не вредным, но и полезным для здоровья. История монастырского сбора берет начало еще с древних времен. Впервые он появился в северных монастырях Древней Руси, где его использовали для избавления от самых различных недугов. Монастырский сбор оказался настолько животворящим, что за ним к отцу Георгию стали приезжать желающие исцеления со всех уголков бывшего Советского Союза. Этот сбор уже помог многим людям обрести долгожданное здоровье и вернуться к нормальной жизни. А если он помогает другим, значит, поможет и вам. Посмотрите дополнительно страничку по этой ссылке это поможет вам стать более здоровыми, ведь в сбор входит 16 видов различных трав и он может помочь вам справиться именно с вашей болезнью без лекарств и врачей.- Золотой ус. Усы и листья растения положить в емкость и залить тремя литрами водки. Закрыть и настаивать 4 недели. Компресс с настойкой прикладывать к месту образования кисты или растирать ею больное колено. На раствор нужно наложить пленку и замотать ногу теплым шарфом. Также рекомендуют принимать настойку внутрь по столовой ложке два раза в день.
- Подсолнечное масло. Этот продукт обладает прекрасным противовоспалительным эффектом. Компрессы с маслом необходимо прикладывать на ночь.
- Герань и календула. Листья герани пропустить через мясорубку, и растереть со смальцем. Полученную мазь накладывать на пораженный болезнью участок на три часа.
- Чистотел и лопух. Сделать отвар из листьев лопуха и чистотела. Прикладывать компрессы из отвара на область кисты. Они помогут снять воспалительный процесс и болевые ощущения.
- Лист капусты. Это средство очень эффективно при лечении кисты Беккера. Из него готовится настойка. Больное колено смазывают медом, а в это время листья капусты опускают в кипящую воду, которые впоследствии прикладывают на участок, смазанный медом, после чего все нужно тщательно забинтовать. Понадобится примерно две недели лечения, чтобы избавиться от кисты.
- Бузина и малина. Из листьев этих растений готовится отвар, в котором смачивается ткань, которую нужно приложить к больному колену. Сверху замотать шарфом и оставить на несколько часов. Такую процедуру необходимо проводить каждый день в течение месяца.
- Болиголов и чистотел. Возьмите маленький куст чистотела, и измельчите его до состояния каши, которую нужно выложить на марлю и приложить вокруг колена. Зимой, когда свежего растения нет, можно использовать засушенный: возьмите 2 ст.л. сушеной травы и заварите литром кипятка. Настаивать под крышкой 20 минут, после чего выкладывать ее на марлю.
- Настойка из трав №1. В состав настойки входит: 2 части зверобоя, по 1 части: птичьего горца, почек березы, корня одуванчика, листьев крапивы и брусники, подорожника и мяты. Приготовление: травы измельчить и соединить их, чтобы получился лечебный сбор. Возьмите одну ст. ложку сбора, и залейте 300 мл кипятка, накройте крышкой и настаивайте приблизительно час. Настойку процедите и разделите на три равные части. Принимать настойку натощак или перед приемом пищи, в течение 3-х недель, если нужно, курс можно пропить повторно через десять дней.
- Настойка из трав № 2.
В состав настойки входят следующие травы в равных частях:
- кора ивы козьей;
- корни: лопуха, аира, одуванчика и солодки;
- зверобой, календула, сабельник, душица, золотарник, лабазник, донник;
- березовые листья;
- сосновые почки;
- плоды боярышника.
Все травы, входящие в состав измельчить и смешать, чтобы получился сбор. Насыпьте в термос две ст. ложки сбора, и залейте полулитрами кипятка. Настаивать около восьми часов. Употреблять настой как минимум 4 р. в день, по 100 мл за прием. Лечение проводить три недели.
- Девясил. Перед использованием траву измельчите. Затем возьмите 30 г молодого корня растения, и залейте тремя литрами кипятка, добавить столовую ложку дрожжей. Закрыть и настаивать двое суток. Принимать внутрь по полстакана 3 р. в день после еды. Если необходимо, можно провести лечение повторно через 20 дней.
- Алоэ. Возьмите по ч. ложке лимона и алоэ, добавьте 1 г стрептоцида. Все тщательно перемешать. Из этой смеси делать компресс, желательно на ночь.
- Пряная гвоздика и корень одуванчика. Измельчить ст. ложку гвоздики и залить ее 100 мл кипятка. Корень одуванчика тоже измельчают, берут две столовые ложки и заливают 150 мл кипятка и проваривают 10 мин на слабом огне. Затем корни растереть и смешать с настойкой из гвоздики, при этом добавив столовую ложку спирта. Смочите марлю в растворе, выложите смесь из растений и оберните вокруг коленного сустава. Компресс утеплите, замотав колено теплым шарфом. Держать не менее трех часов ежедневно.
Лечение кисты Бейкера народными средствами может стать прекрасной альтернативой традиционных способов лечения. Но перед применением того, или иного средства проконсультируйтесь с лечащим врачом. Будьте здоровы!
Если вам понравилась статья, помогите сделать мир лучше! Поделитесь со всеми с помощью соцсетей:oknodobra.ru
narodzdorovye.ru
Подборка методов лечения кисты Бейкера коленного сустава в домашних условиях
Из этой статьи вы узнаете, как проводить лечение кисты Бейкера коленного сустава в домашних условиях. Традиционные способы терапии без операции, народные средства.

Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности “Лечебное дело”.
Дата публикации статьи:
Дата обновления статьи:
Содержание статьи:
У многих людей киста Бейкера не вызывает никаких симптомов и исчезает самостоятельно, без необходимости проведения какого-либо лечения.
 Киста Бейкера коленного сустава
Киста Бейкера коленного суставаЕсли же патология вызывает боль – облегчить состояние можно в домашних условиях с помощью простых методов консервативной терапии и народных средств.
При неэффективности этих способов может понадобиться хирургическое вмешательство. Однако врачи стараются обойтись при лечении патологии без операций, так как очень часто после их проведения наблюдаются рецидивы болезни (она появляется снова).
Безоперационное лечение направлено на устранение симптомов кисты Бейкера. Благодаря его проведению, организм может быстрее и комфортнее избавиться от патологии естественным путем.
Консервативным и хирургическим лечением подколенных кист занимаются травматологи.
Когда нужно безоперационное лечение кисты Бейкера, а когда нужна операция
Часто подколенные кисты уменьшаются в размерах и исчезают сами по себе. Однако этот процесс может занимать месяцы или годы.
Если образование небольшое (менее 4 см) и не вызывает никаких жалоб, тогда никакого специфического лечения не требуется.
Методы консервативной терапии применяются при появлении симптомов кисты Бейкера. А именно:
- боль;
- наличие объемного образования в подколенной ямке;
- ухудшение подвижности ноги в колене.
Консервативное лечение включает: медикаментозную терапию, немедикаментозные методы, пункцию, лечебную физкультуру, физиотерапию. Эти методы преимущественно применяются в домашних и амбулаторных условиях, поскольку нет необходимости в госпитализации.
 Кисты Бейкера различных размеров
Кисты Бейкера различных размеровПоказания к хирургическому лечению кист Бейкера
Большинство врачей пытаются избежать проведения операций при кисте Бейкера, так как после хирургического лечения очень часто наблюдаются рецидивы заболевания.
Операцию рекомендуют проводить:
- при крупных размерах образования – 4 см и более;
- при неэффективности консервативной терапии;
- при сдавливании кистой кровеносных сосудов или нервов.
Немедикаментозные методы
Симптомы кисты Бейкера можно облегчить с помощью простых, но эффективных, немедикаментозных методов:
- Отдых. Колено, в котором появилась киста Бейкера, нельзя подвергать нагрузке. Поэтому временно откажитесь от приседаний, стояния на коленях, подъема тяжестей и бега. Длительность физических ограничений устанавливает врач, основываясь на клинической картине и размерах образования.
Иногда травматолог до облегчения симптомов рекомендует пользоваться тростью для ходьбы или костылями, чтобы еще больше уменьшить нагрузку на пораженное колено.
- Холод. Пакеты со льдом или замороженными продуктами, обернутые в полотенце, также могут уменьшить боль и отек. Их нужно прикладывать к подколенной области на 10–30 минут по несколько раз в день. Помните, что нельзя прикладывать пакет со льдом напрямую к коже, так как это может привести к ее обморожению.
- Сдавливающая повязка. Наложение давящей повязки способствует уменьшению объема кисты и поддерживает пораженное колено.
 Немедикаментозные методы для облегчения симптомов кисты Бейкера
Немедикаментозные методы для облегчения симптомов кисты БейкераМедикаментозная терапия
Основа медикаментозного лечения – применение препаратов из группы нестероидных противовоспалительных средств (НПВС). Они помогают облегчить боль, уменьшить воспаление и отек.
Самые известные препараты этой группы – ибупрофен, диклофенак, нимесулид, индометацин. НПВС доступны в разных формах выпуска, включая раствор для инъекций, таблетки и мази.

Длительность применения НПВС не должна превышать 10–14 дней. Главная опасность их применения заключается в развитии побочных эффектов. Это:
- тошнота, рвота, диарея, запоры;
- ухудшение аппетита;
- головокружение;
- гастрит и язвы желудка;
- почечная и печеночная недостаточность;
- ухудшение свертываемости крови;
- кожная сыпь.
При использовании мазей, содержащих НПВС, эти побочные эффекты развиваются реже.
Лечебная физкультура
Квалифицированный врач лечебной физкультуры может составить каждому пациенту индивидуальную программу упражнений, которые:
- укрепляют мышцы вокруг колена;
- поддерживают подвижность в пораженном суставе.
Эти упражнения улучшают функциональное состояние коленного сустава и помогают уменьшить симптомы кисты Бейкера.
Примеры упражнений:
- Лягте на пол на спину, выпрямите пораженную ногу. Другую ногу слегка согните в колене. Для лучшей активации медиальных мышц бедра слегка поверните пораженную ногу наружу. Подколенная киста может мешать полному выпрямлению ноги в колене, но вам нужно стараться это сделать.
Поднимите выпрямленную ногу параллельно согнутой конечности, не выгибая спину. Выполняйте 2 подхода по 15 повторений на каждой ноге 1 раз в день.
- Лягте на спину и согните ноги в коленях. Поднимите таз и бедра, затем выпрямите одну ногу. Удерживайте это положение 3–5 секунд. После этого поставьте ногу на землю и поднимите вторую. Когда не сможете удерживать таз в воздухе, опустите его. Сделайте 2 подхода по 10 повторений для каждой ноги 1 раз в день.
- Свяжите колени вместе эластичной лентой так, чтобы они разводились максимум на 10–15 см. Лягте на спину и поднимите таз и бедра. Удерживайте несколько секунд это положение, затем опустите таз. Во время этих движений колени следует удерживать на расстоянии 10–15 см. Сделайте 2 подхода по 10 поднятий 1 раз в день.
- Лягте на бок, согните ноги. Медленно поднимите вверх колено, насколько это возможно, не отклоняя таз назад. Удерживайте это положение 15–20 секунд. Повторите упражнение с противоположной ногой, повернувшись на другой бок.
Сделайте 3 подхода для каждой ноги 1 раз в день. Чтобы увеличить нагрузку, можно связать колени эластичной гимнастической лентой.
- Лягте на бок, согните ноги. Медленно поднимите вверх стопу, насколько это возможно, не отклоняя таз назад. Удерживайте это положение 15–20 секунд. Повторите упражнение с противоположной ногой, повернувшись на другой бок.
Сделайте 3 подхода для каждой ноги 1 раз в день. Чтобы увеличить нагрузку, можно связать лодыжки эластичной гимнастической лентой.
- Прислонитесь к стене тазом, спиной и затылком. Поместите стопы на некотором расстоянии от стены. Не отрывая голову и таз от стены, медленно скользите по ней вниз до такого уровня, когда ноги окажутся согнутыми в коленях под прямым углом.
Задержите это положение на 15–20 секунд, затем медленно поднимитесь, скользя спиной по стене вверх. Сделайте 3 приседания 1 раз в день.









Пункция кисты
Иногда для быстрого облегчения симптомов кисты Бейкера проводится ее пункция и забор внутреннего содержимого (аспирация).
Во время этой процедуры врач прокалывает полость кисты иглой, затем вытягивает шприцом находящуюся внутри нее жидкость.
Пункция проводится под местной анестезией в амбулаторных условиях (то есть в больнице, без госпитализации). Отрицательная сторона этого метода лечения кисты Бейкера – высокая частота рецидивов.
 Пункция кисты Бейкера
Пункция кисты БейкераДругим способом инвазивного лечения подколенных кист является инъекция в их полость кортикостероидов. Это гормональные препараты, обладающие противовоспалительными и противоотечными свойствами. Для внутрисуставного введения используют гидрокортизон, преднизолон, метилпреднизолон, бетаметазон, триамцинолон. При введении их в полость кисты снижается выработка жидкости и постепенно образование уменьшается в размерах. Однако и при этом методе вероятность повторного развития кист достаточно высока.
Физиотерапия
Для облегчения симптомов кисты Бейкера и уменьшения воспаления успешно используются различные физиотерапевтические методики:
- ультрафиолетовое облучение;
- лазеротерапия;
- УВЧ-терапия;
- магнитотерапия.
Комплексное физиотерапевтическое лечение назначается врачом с учетом состояния здоровья пациента и причин возникновения подколенной кисты.
Народные средства
Люди часто пытаются лечить небольшие по размеру кисты коленного сустава народными средствами. Действие большинства из применяемых рецептов направлено на уменьшение воспаления и снижение боли.
Рецепты популярных домашних средств:
- Яблочный уксус. Растворите 1 ст. л. яблочного уксуса и 1 ч. л. меда в стакане теплой воды. Пейте этот раствор трижды в день, за 10 минут до еды. Длительность курса — 14 дней.
- Касторовое масло. Втирайте небольшое количество касторового масла в кожу над кистой 3 раза в день. Продолжительность курса — 1 месяц.
- Имбирь. Это растение обладает выраженными противовоспалительными свойствами. Пейте чай с несколькими кусочками имбиря каждый день. Продолжительность курса не ограничена.
- Золотой ус. Измельчите 50 г золотого уса, залейте его 500 мл водки. Настаивайте 21 день в темном месте. Используйте настойку в качестве компресса, который нужно прикладывать на область над кистой на ночь. Повторять в течение 3 недель.
Перед применением любого из методов необходима консультация врача для определения противопоказаний к лечению.
Первоисточники информации, научные материалы по теме
- Проблема кисты Бейкера в ревматологии. Пиляев В. Г. и соавторы.
https://cyberleninka.ru/article/v/problema-kisty-beykera-v-revmatologii - Синовиальные кисты подколенной области: этиология, патогенез, диагностика и лечение (обзор отечественной и зарубежной литературы). Камшилов Б. В., Макушин В. Д., Чегуров О. К.
https://cyberleninka.ru/article/n/sinovialnye-kisty-podkolennoy-oblasti-etiologiya-patogenez-diagnostika-i-lechenie-obzor-otechestvennoy-i-zarubezhnoy-literatury - Епифанов В. А. ЛФК: Учебное пособие для вузов. Издательство Гэотар-мед, 2002.
- Лекарственные растения. Практическое руководство целителя Синяков А. Ф.
- Травник, золотые рецепты народной медицины, справочник. Маркова А.
osustave.com
Как лечить кисту Беккера под коленом: операция, народные методы
Киста Беккера (грыжа, бурсит) формируется в подколенной ямке и способна значительно увеличиваться в размерах. Патология протекает на фоне острого или хронического воспалительного процесса, который нередко и становится ее причиной. У пожилых людей заболевания опорно-двигательного аппарата могут спровоцировать деструктивно-дистрофические изменения в суставных, хрящевых или костных тканях. Перед тем как начинать лечить кисту Беккера под коленом, врач назначает пациенту ряд лабораторных и инструментальных исследований. Их результаты помогают определить стадию течения патологии, а также учитываются при составлении терапевтической схемы.
Консервативное лечение
Для кисты Беккера характерно скопление в подколенной ямке синовиальной жидкости, которое визуализируется выраженным симптомом — бугорком на коже. Такое образование очень опасно, так как нередко в полость грыжи проникают патогенные микроорганизмы, усиливая воспалительный процесс. Поэтому первоочередной задачей врача становится извлечение скопившейся синовиальной жидкости. Для этого используется широкая игла, снабженная устройством для откачивания. Затем в освободившуюся полость вводятся глюкокортикостероиды:
- Дипроспан. Препарат проявляет выраженную противошоковую, десенсибилизирующую и противовоспалительную активность. Основной ингредиент гормонального средства – фосфат бетамазона – способствует снижению выраженности болевого синдрома и отечности мягких тканей. Несмотря на свою эффективность, Дипроспан имеет серьезные противопоказания. Глюкокортикостероид не применяется при развитии в полости сустава бактериальной инфекции, недавно проведенной операции на колене и при нарушениях кроветворения.
- Гидрокортизон. Действующее вещество препарата проявляет активность, сходную с гормоном, синтезируемым корой надпочечников. Гидрокортизон значительно ускоряет метаболизм, способствуя быстрой регенерации тканей. После введения раствора глюкокортикостероида в полость кисты запускаются процессы заживления, нормализуется микроциркуляция, купируется воспалительный процесс. Для гидрокортизона также характерно выраженное противоотечное и анальгетическое действие. Вероятность развития побочных эффектов не позволяет применять гормональный препарат в лечении пациентов с язвой желудка, эрозивной формой гастрита, острой или хронической почечной недостаточностью.
При введении вышеперечисленных глюкокортикостероидов в синовиальную сумку редко возникают болезненные или другие дискомфортные ощущения. Но в некоторых случаях для профилактики их развития используется комбинация инъекционных гормональных и анестезирующих средств (Прокаин, Лидокаин).
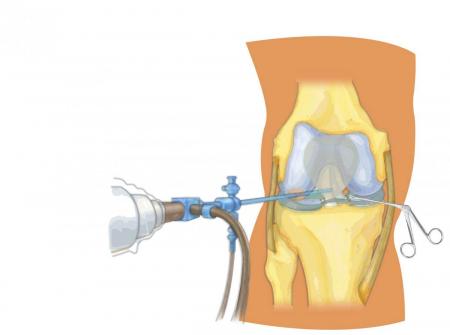
Один из эффективных способов лечения кисты Беккера — проведение пункции для откачивания синовиальной жидкости
Антибиотикотерапия
Если произошло изливание синовиальной жидкости в мягкие ткани, то в большинстве диагностируемых случаев развивается бактериальная инфекция. Для уничтожения патогенных микроорганизмов используются антибиотики и противомикробные средства. Перед составлением терапевтической схемы проводится лабораторное исследования для установления видовой принадлежности инфекционного возбудителя и его резистентности (устойчивости) к антибактериальным средствам. В соответствии с результатами анализов пациенту назначается курсовой прием антибиотиков, относящихся к следующим группам препаратов:
- макролиды — Азитромицин, Кларитромицин;
- цефалоспорины — Цефтриаксон, Цефазолин, Цефотаксим;
- полусинтетические пенициллины — Амоксиклав, Панклав, Аугментин.
При бурном течении бактериальной инфекции в коленном суставе в лечебную схему могут быть включены сульфаниламиды (Ко-тримоксазол) и противомикробные средства (Метронидазол).
Нестероидные противовоспалительные средства
Использование препаратов из группы НПВП на начальной стадии формирования кисты Беккера вполне может затормозить воспалительный процесс. Но к использованию этих лекарственных средств есть серьезные ограничения. Противопоказаниями становятся период лактации, беременность, почечная и печеночная недостаточность, язва двенадцатиперстной кишки и желудка, гастриты с повышенной кислотностью. При отсутствии у пациента таких патологий назначаются следующие НПВП:
- Мелоксикам,
- Кетопрофен,
- Диклофенак.
Если острый воспалительный процесс сопровождается сильным болевым синдромом и отечностью, то нестероидные противовоспалительные средства вводятся внутримышечно.
Хондропротекторы и витамины
Длительное применение НПВП, антибиотиков, глюкокортикостероидов становится причиной повреждения клеток печени, гибели полезной кишечной микрофлоры, снижения сопротивляемости организма к вирусным и бактериальным инфекциям. Такое состояние может спровоцировать рецидив заболевания. Чтобы подколенную ямку вновь не заполнила синовиальная жидкость, пациентам назначается курсовой прием препаратов:
- сбалансированные комплексы витаминов и микроэлементов — Селмевит, Макровит, Центрум;
- гепатопротекторы — Карсил, Фосфоглив Форте, Эссенциале Форте, Резалют;
- пробиотики и пребиотики — Бифидумбактерин, Лактобактерин, Энтерол, Нормазе, Линекс.
При диагностировании любой патологии опорно-двигательного аппарата, в том числе кисты Беккера, в терапевтическую схему врачи включают хондропротекторы (Дона, Артра, Структум). Их применение наиболее актуально при быстром прогрессировании заболевания и его частых рецидивах. Продолжительный прием хондропротекторов служит отличной профилактикой деструктивно-дегенеративных изменений в хрящах и суставах.
Курсовой прием хондропротекторов поможет предотвратить болезненные рецидивы кисты Беккера
Лечение с помощью мазей, гелей, бальзамов и кремов
В лечении кисты Беккера активно используются наружные средства, позволяющие на ранней стадии патологии купировать воспалительный процесс. Как правило, врач назначает их в составе комплексной терапии вместе с глюкокортикостероидами, НПВП, хондропротекторами. Препаратами первого выбора становятся наружные противовоспалительные средства:
- Вольтарен гель,
- Фастум гель,
- Индометациновая мазь,
- Пироксикам,
- Кетонал.
При диагностировании кисты, давящей на мелкие и крупные кровеносные сосуды, пациентам рекомендовано применение наружных средств, улучшающих микроциркуляцию, — Индовазин, Троксевазин, Лиотон. Для устранения болевого синдрома, припухлости в области суставов, скованности движений используются частые растирания кремами и бальзамами с медвежьим жиром, золотым усом, акульим жиром, сабельником, конским каштаном.
Хирургическое вмешательство
Операция проводится при отсутствии результативности от приема физиотерапевтических процедур и от применения фармакологических препаратов. В некоторых случаях консервативное лечение даже не рассматривается врачами, а пациенту сразу назначается хирургическое вмешательство. Поводом для этого становятся следующие результаты диагностики:
- значительный размер подколенной грыжи;
- сдавливание кистой крупных кровеносных сосудов;
- разрыв мениска коленного сустава;
- сильное ограничение в движениях;
- быстрое увеличение новообразования в размере;
- регулярные обострения и рецидивы патологии.
При проведении операции используются только средства для местной анестезии. После разрезов мягких тканей киста Бейкера иссекается специальными хирургическими инструментами. В процессе манипуляции задействуется артроскоп, представляющий собой тонкую трубку диаметром несколько миллиметров. Устройство оснащено миниатюрной видеокамерой и прибором для освещения хирургического поля. После удаления подколенной грыжи на участки, где сухожилия соединяются с суставами, накладываются швы.
Продолжительность операции варьируется от количества развившихся дистрофически-дегенеративных изменений, но манипуляция редко занимает более 30-40 минут. Прооперированное колено иммобилизуется с помощью гипса или тугой повязки. Как правило, хирургическое вмешательство не требует нахождения пациента в условиях стационара на этапе реабилитации. Человек выписывается для дальнейшего восстановления в домашних условиях. Через несколько суток ему разрешается наступать на ногу, но швы снимаются спустя еще 5-7 дней.
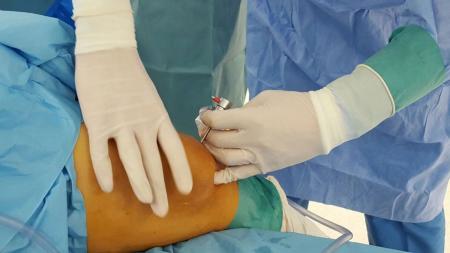
При неэффективности лечения кисты Беккера консервативными методами проводится хирургическая операция
Рецепты народной медицины
Вылечить кисту Беккера народными средствами не получится, так как содержащиеся в них активные ингредиенты не способны проникать в хрящевые и суставные ткани. А вот ослабить симптоматику с помощью целебных трав и продуктов пчеловодства вполне возможно. Наибольшей эффективностью отличаются проверенные временем средства для снятия болей и отеков — листья капусты, одуванчика, лопуха, подорожника. Их следует измельчить до состояния густой кашицы и наложить на больное колено до полного высыхания, закрепив влагонепроницаемой повязкой. Что можно еще использовать для устранения болей и воспаления:
- спиртовую настойку прополиса, разведенную равным количеством воды;
- сок из листьев алоэ, смешанный с таким же количеством густого меда;
- теплый гусиный или барсучий жир.
Народные целители рекомендуют делать 2-3 раза в день примочки с крепким настоем девясила.
Для его приготовления следует заварить 0,5 л крутого кипятка 5 ст. ложек сухого растительного сырья и оставить на 5 часов. После процеживания лекарственный настой готов к использованию.
Киста Беккера хорошо поддается лечение при ее своевременном диагностировании. Поэтому при появлении болей в колене и при скованности движений необходимо записаться на прием к невропатологу или хирургу. Врач поможет не только избавиться от заболевания, но и посоветует, как предотвратить его рецидивы.
med-post.ru
лечение, как лечить народными средствами
С возрастом суставы начинают хуже работать, поэтому развиваются различные заболевания. Некоторые из них неопасны сами по себе и не причиняют серьезного дискомфорта на начальных стадиях. К таким патологиям относится киста под коленом. Это новообразование чаще всего встречается у людей старше 35 лет, которые подвергают ноги повышенным нагрузкам. На начальном этапе патология почти никак не проявляет себя, не мешает и не вызывает болей. Но лечить ее лучше начинать как можно раньше, иначе она может расти. А при больших размерах кисты избавиться от нее можно только с помощью оперативного вмешательства.
Общая характеристика
Такая доброкачественная опухоль под коленом называется кистой Беккера, по имени ученого, впервые описавшего патологию в 19 веке. Сейчас это заболевание еще называют грыжей или бурситом подколенной ямки. Характеризуется оно появлением выпячивания с внутренней стороны ноги под коленным суставом. Это мешочек, наполненный воспалительной жидкостью. Размер его может быть от 2 мм до 10 см. Но обычно киста не вырастает больше 3 см.
У половины людей строение коленного сустава такое, что сзади него располагается межсухожильная сумка, которая сообщается с суставом. Ее наличие – это анатомическая особенность, а не патология. Но в случае воспаления в эту сумку проникает синовиальная жидкость. Она накапливается, так как система клапанов не дает ей вытекать обратно. В результате сумка увеличивается в размерах. Киста под коленным суставом часто не причиняет никакого дискомфорта и рассасывается сама через некоторое время. Но она может остаться надолго и даже вырасти до больших размеров.
Чаще всего такое новообразование образуется на одной ноге. Но иногда встречаются множественные кисты и даже развиваются на обеих ногах одновременно.
Причины появления
Чаще всего подколенная киста развивается с возрастом у людей с патологиями суставов. Но заболевание может возникнуть даже у ребенка, хотя намного реже. Ведь основными причинами роста опухоли являются воспалительные или дегенеративно-дистрофические заболевания. Чаще всего это ревматоидный артрит, гонартроз или синовит. Особенно в случае, если эти патологии запущены и неправильно лечатся. Поэтому очень важно вовремя обращаться к врачу при малейшем дискомфорте в суставе.
Киста под коленом сильно ограничивает подвижность сустава
Но есть другие причины роста кисты под коленом. Она может возникнуть у здоровых людей после травмы коленного сустава. Особенно часто к этому приводит повреждение и воспаление менисков. Поэтому от такой патологии страдают чаще всего люди, которые регулярно подвергают колени повышенным физическим нагрузкам. Это грузчики, спортсмены, курьеры, строители. В результате перенапряжения, травмы или дегенеративных процессов происходит выработка большого количества синовиальной жидкости, которая проникает из полости сустава в сухожильную сумку
Симптомы
На начальном этапе киста Беккера приносит только небольшой дискомфорт. Ее еще сложно заметить. Но по мере того, как воспалительная жидкость накапливается, киста растет. Скоро она начинает мешать двигаться и вызывает неприятные ощущения.
Появляются такие симптомы:
- боли в области коленного сустава и в голени;
- покалывание в пальцах ноги и в подошве;
- онемение кожи ниже колена;
- ограничение движения, особенно при сгибании или разгибании ноги.
Когда киста достигает размеров больше сантиметра, ее можно нащупать и даже заметить визуально на выпрямленной ноге. На ощупь она довольно плотная, упругая, при пальпации возникают болезненные ощущения. Если на начальном этапе боли могут появиться при сгибании и разгибании коленного сустава, то по мере роста опухоли сустав болит даже в покое. Ногу становится невозможно разогнуть, что сильно ограничивает работоспособность больного.

Киста Беккера вызывает боли при движении и может привести к невозможности разогнуть колено
Осложнения
Люди, столкнувшиеся с такой патологией, не знают, чем опасна может быть такая киста. Эта опухоль может передавить нервные корешки, вызывая онемение ноги ниже сустава и боли. Если же она вырастает до таких размеров, когда сдавливает сосуды, это может привести к развитию варикозного расширения вен или тромбофлебита. Это опасно тем, что оторвавшийся тромб может закупорить сосуд в любом месте, вызывая тромбоэмболию легочной артерии или инсульт. Нога из-за нарушения венозного оттока отекает, приобретает фиолетовый цвет. Могут появиться трофические язвы.
При запущенной форме заболевания сдавливание нервов и кровеносных сосудов может вызвать нарушение обменных процессов в тканях. Это приводит к некрозу тканей или развитию остеомиелита. Гнойно-некротический процесс может стать причиной сепсиса.
Но чаще всего возникают менее серьезные осложнения. Например, самым распространенным является проникновение воспалительной жидкости из кисты в мышцы голени. Это вызывает отек и боли. Когда киста вырастает до большого размера, сильное давление жидкости может вызвать ее разрыв. Излившаяся жидкость вызывает боли, зуд, отек и покраснение кожи. Может подняться температура и появиться симптомы интоксикации.
Диагностика
Не все знают, к какому врачу нужно обратиться при появлении симптомов кисты. Чаще всего такими патологиями занимаются ортопеды или травматологи. Они могут поставить диагноз уже на основании симптомов и внешнего осмотра пациента. Но для его подтверждения необходимо провести дополнительное обследование. Чаще всего это МРТ или УЗИ коленного сустава. Рентгеновское излучение не может определить размеров и границ кисты, поэтому его назначают только при травмах или артрозе.
Если планируется операция для удаления кисты или же в том случае, когда она осложнена другими патологиями, назначается артроскопия сустава. Она проводится под местным обезболиванием. В полость сустава вводится с помощью тонкой иглы специальная аппаратура, которая помогает полностью обследовать эту область и даже взять синовиальную жидкость на анализ. Иногда могут потребоваться также анализы крови, если есть симптомы сильной интоксикации или повышенная температура.
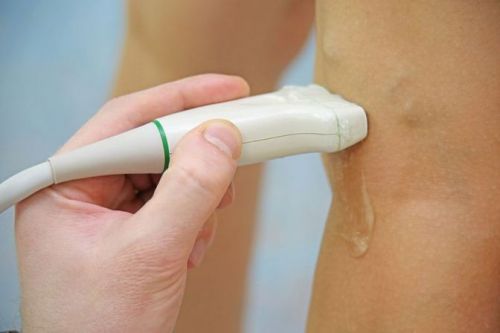
УЗИ или МРТ подколенной ямки поможет уточнить диагноз
Лечение
Только после обследования и постановки точного диагноза врач определяет, как лечить кисту правильно. Иногда она может сама рассосаться, но лучше ей помочь, чтобы она не вызвала осложнений. Следует знать, что полностью вылечить кисту можно только в том случае, если избавиться от патологий, которые явились ее причиной. Поэтому не следует запускать артроз или артрит, важно соблюдать все рекомендации врача.
При травме необходимо обратиться в медицинское учреждение, даже если колено болит не сильно. Это поможет избежать осложнений и выявить наличие опухоли на начальной стадии.
В большинстве случаев для лечения кисты применяются традиционные методы. Это противовоспалительная терапия, внутрисуставные инъекции, пункция сустава, физиотерапия и лечебная физкультура. Лечение должно быть комплексным, а его особенности врач определяет индивидуально. В запущенных случаях может потребоваться оперативное вмешательство. А в качестве вспомогательного лечения часто используются народные средства.
Консервативная терапия
На начальном этапе достаточно пункции кисты для удаления ее содержимого. После этого в полость межсухожильной сумки вводят кортикостероидные препараты. Чаще всего это «Берликорт» или «Дипроспан». Они обладают противовоспалительным и противоотечным действием. Процедура проводится под местной анестезией. Такое лечение кисты эффективно, если она не осложнилась отеком тканей или нарушением кровообращения. Но после пункции возможен рецидив заболевания, поэтому необходимо регулярно проходить осмотр у врача, чтобы вовремя его выявить.
Иногда на начальном этапе врач может назначить только нестероидные противовоспалительные препараты для приема внутрь, например, «Ибупрофен» или «Метиндол». Они снимают воспаление, боль и отек. С этой же целью можно использовать инъекции кортикостероидных препаратов, например, «Гидрокортизона». Такие препараты могут также применяться в виде мазей.
Особенно эффективно медикаментозное лечение, если киста лопнула. Жидкость, попавшая в ткани, вызывает сильный отек, боль и воспаление. Их можно снять наружными средствами на основе НПВП или приемом этих препаратов внутрь.
Но медикаментозная терапия только снимает боль и воспаление, иногда этого оказывается недостаточно. Если прекратить лечение, киста может опять начать расти под влиянием повышенных физических нагрузок.
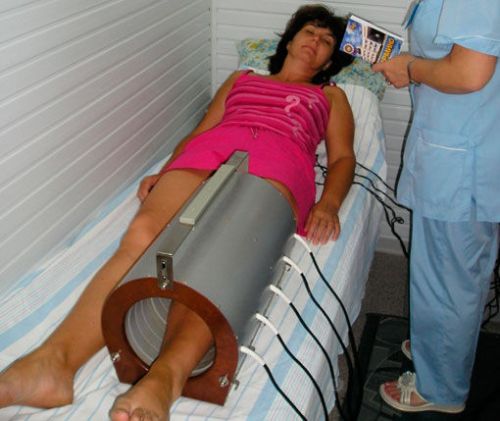
В качестве вспомогательного лечения используются физиотерапевтические процедуры
Поэтому во время ремиссии в качестве вспомогательного лечения назначают физиотерапевтические процедуры. Они снимают воспаление, активируют кровообращение и ускоряют выздоровление. Это может быть воздействие импульсное электромагнитного излучения, лазерное облучение, УВЧ или биорезонансная терапия. Помогают радоновые или сероводородные ванны. Полезен также легкий самомассаж.
При кисте Беккера врачи часто рекомендуют делать специальные лечебные упражнения. Они должны быть направлены на укрепление мышц и связок, окружающих сустав. Это помогает ускорить кровообращение и снять отек. Особенно эффективна лечебная гимнастика в том случае, если причиной заболевания является артрит.
Хирургическое лечение
Лечить кисту, которая развивается уже давно и достигла больших размеров, можно только с помощью операции. Такой метод применяется также в том случае, если опухоль сдавила нервные корешки или сосуды, мешает двигаться и вызывает сильную боль.
Чаще всего хирургическое лечение проводится под местной анестезией. Через небольшой разрез под коленом делают ушивание межсухожильной сумки в месте ее соединения с суставом. После этого проводится удаление кисты. Эта операция длится всего полчаса и обычно хорошо переносится, но в последние годы ее часто стали заменять менее травматичной артроскопией.
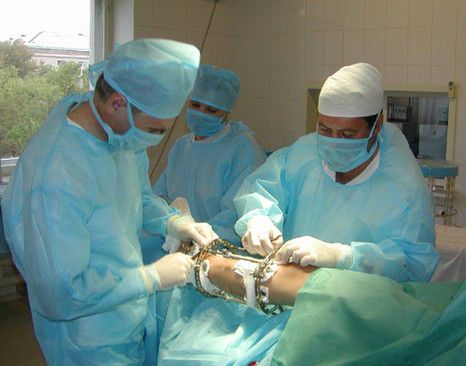
Иногда лечение кисты возможно только с помощью хирургической операции
Народные методы
Иногда пациент старается снять боль под коленом самостоятельно. Компрессы со льдом помогают в этом случае, но лучше всего обратиться к врачу. Народное лечение кисты возможно, но только в составе комплексной терапии после консультации со специалистом. Такие средства нужно применять длительное время, поэтому лучше использовать их на начальном этапе.
Различные компрессы на область подколенной ямки помогают ускорить рассасывание кисты и снимают воспаление. Самыми эффективными для этого считаются листья лопуха или золотой ус. Из них делают отвары или настойки. Кроме наружного применения, золотой ус можно принимать внутрь.
Эффективны также такие рецепты:
- в качестве компресса использовать свежие листья бузины и малины;
- хорошо снимает боль и отек смесь из медицинской желчи, камфары и травы чистотела;
- можно смешать пряную гвоздику с корнями одуванчика и окопника и сделать отвар;
- внутрь хорошо принимать сбор из таких трав: зверобоя, душицы, донника, календулы, плодов боярышника, корней сабельника, лопуха, козьей ивы, аира, солодки, почек сосны, березовых листьев.
В случае обнаружения кисты под коленом необходимо как можно скорее обратиться к врачу. Это обеспечит профилактику осложнений и поможет быстрее избавиться от опухоли.
dialogpress.ru
Лечение кисты Бейкера народными средствами в домашних условиях
Как лечить кисту коленного сустава в домашних условиях? Разберем лучшие народные средства и отзывы о лечении кисты под коленом.
Киста Бейкера (Беккера) коленного сустава:

Что такое киста Бейкера (Беккера).
Киста Бейкера (Беккера) или грыжа подколенной ямки, гигрома – это доброкачественное образование, анатомически связанное с полостью коленного сустава, заполненное жидкостью.
Киста Беккера является результатом воспалительного процесса слизистых межсухожильных сумок мышц. При воспалении увеличивается образование суставной воспалительной жидкости. Избыток этой жидкости из полости сустава попадает в подколенную область, что и вызывает появление кисты.
Симптомы кисты коленного сустава:
Киста Беккера представляет собой плотное образование в подколенной ямке. При прощупывании ощущается опухоль и болезненность под коленом. Киста может расти, вызывая боль и нарушение движений в коленных суставах. Могут возникнуть такие симптомы кисты под коленом, как онемение или покалывание в подошвах стоп за счет сдавливания большеберцового нерва. Если закупориваются вены, это приводит к болевому симптому в области икроножных мышц.
Лечение кисты Бейкера — видео.
Причины появления кисты Беккера.
Причиной развития воспаления являются воспалительные заболевания самого коленного сустава: остеоартрит, ревматоидный артрит, артроз, повреждение хрящевой ткани, травма сустава, чрезмерные физические нагрузки. Слизистые сухожильные сумки имеют связь с полостью сустава через узкое щелевидное отверстие. При воспалениях внутренней оболочки коленного сустава воспалительная жидкость из полости сустава попадает в сумку, накапливается там и вызывает развитие заболевания. Бывает, что киста Бейкера возникает без всякой причины.
Осложнения.
Киста коленного сустава опасна следующими осложнениями: при её росте могут сдавливаться нервные окончания и кровеносные сосуды, что вызывает боль, нарушает венозный кровоток в ногах – это может, в свою очередь, вызвать образование кровяных сгустков в голени. Развивается варикозное расширение вен и тромбофлебит. Иногда кисты разрываются, вызывая воспаление всей голени.
Как лечить кисту коленного сустава:
- Если киста Беккера под коленом образовалась недавно, то проводят пункцию. Её протыкают и откачивают жидкость, в полость вводят стероидные противовоспалительные средства.
- Если киста не доставляет болевых ощущений, то её не трогают – часто она проходит без всякого лечения, а откаченная жидкость имеет свойство возвращаться.
- Если киста Беккера вызвана воспалительным заболеванием коленного сустава, то в первую очередь лечат воспаление.
- Кисты коленного сустава, которые существуют длительное время, консервативному лечению обычно не поддаются. В этом случае проводится оперативное лечение. Слизистые сухожильные сумки удаляют полностью.
Лечение кисты коленного сустава народными средствами.
По материалам газеты «Вестник ЗОЖ».
Как лечить кисту Бейкера в домашних условиях «золотым усом».
Отзыв из газеты «Вестник ЗОЖ» 2009 год, №14, стр. 33.
У женщины под коленом выросла киста, это подтвердилось с помощью УЗИ. Она обращалась к хирургам по месту жительства, но помощи не получила. Шишка стала размером с яйцо. В это время она прочитала книгу о растении золотой ус и вырастила 4 больших растения с усами чуть не до пола. Вылечить кисту Беккера помогло следующее народное средство: женщина измельчила и листья, и усы, и стебли растения «золотой ус», заполнила две трехлитровые банки до плечиков. Залила доверху водкой (ушло 3 литра). Настаивала в темном месте 3 недели, периодически встряхивая и перемешивая содержимое. Процедила, отжала, выжимки поместила в холодильник. Получилось 5 литров настоя сиреневого цвета. Делала каждый вечер компрессы на ночь: выжимки положить на ткань, наложить ткань на колено и под колено, закрыть полиэтиленом, а затем шерстяной тканью, одеть наколенник (продается в аптеке). Одновременно женщина пила настойку золотого уса по 2 глотка 2-3 раза в день. Этой настойки хватило. Кроме того, у этой женщины в прямой кишке был полип, во время приема настойки золотого уса он вышел из кишечника в виде веревочки.
Как лечить кисту Беккера коленного сустава чистотелом и лопухом.
Кроме лечения золотым усом, можно попробовать такие высокоэффективные народные средства лечения кисты любой локализации, как лопух или чистотел: летом делать компрессы из измельченных свежих листьев лопуха или чистотела (прокрутить на мясорубке), зимой делать компрессы из напара травы чистотела.
Кисту Беккера под коленом лечат в домашних условиях подсолнечным маслом.
Следует сложить бинт или марлю в 8 слоев и смочить нерафинированным подсолнечным маслом. Наложить на коленный сустав, сверху полиэтилен и закрепить бинтом или тканью. Делать компресс для колена вечером перед сном. Утром снять, протереть кожу. Источник: газета «Вестник ЗОЖ» 2012 г., с. 41, № 2.
Как лечить кисту Бейкера компрессами с алоэ.
Возьмите по 1 ч. л. сока алоэ, лимона и 1 гр стрептоцида. Все хорошо перемешайте до однородной массы. Делайте компрессы на коленный сустав на ночь. Источник: газета «Вестник ЗОЖ» 2012 г., с. 41, № 2.
Советы доктора Бубновского Сергея Михайловича.
Женщина, 72 года, поставлен диагноз «киста Беккера» на основании УЗИ коленных суставов. А рентген показал к тому же деформирующий артроз обоих коленных суставов. Обратилась в газету «Вестник ЗОЖ» с вопросом к доктору Бубновскому С. М.: «Какие упражнения можно делать»? Так как при приседаниях женщина испытывает в коленях сильную боль.
Отвечает доктор медицинских наук Бубновский Сергей Михайлович:
- Киста Беккера (или Бейкера) является следствием деформирующего артроза коленных суставов. Это доброкачественное образование, связанное с полостью коленного сустава.
- Чтобы вылечить кисту Беккера у читательницы, в первую очередь надо вылечить артроз коленных суставов. Скорей всего у нее сначала развился артрит, т. е. воспалились мягкие ткани сустава (связки и мышцы). Следующая ступень – артроз, суставная поверхность деформировалась, сам сустав воспалился, микрососуды спазмировались, возник затор движения лимфы и крови. Основная задача в этом случае – снять воспаление, включить в работу мышцы и суставы коленей.
- Больные пытаются избавиться от отека прогреваниями, компрессами, мазями, врачи предлагают откачивать жидкость, это неправильные методы лечения, они только убирают последствия, а не лечат причину.
- Что же делать, чтобы избавиться от кисты под коленом? В первую очередь — восстановить микроциркуляцию в пораженном коленном суставе с помощью упражнений и холодных компрессов. Надо пить больше жидкости, в первую очередь это зеленый или травяной чай, можно с молоком до трех литров в день. Очень полезен настой семян сельдерея: 1 ст. л. семян залить 1 стаканом кипятка, настоять 2 часа, пить по стакану 2 раза в день.
- Полезно, сидя в ванной, омывать колени холодной водой. После этого тщательно вытереть ноги, помассировать их и надеть теплое белье.
- Упражнения при кисте Беккера – это ходьба на коленях, обернутых тряпками с растолченным льдом. Боль не должна смущать. Сначала это будет 2-3 шага. А когда «прошагаете» 10 шагов, почувствуете облегчение. На этот процесс от двух до десяти шагов может потребоваться больше месяца, это не должно оттолкнуть от занятий. После занятий надо обязательно принять контрастный душ, заканчивая процедуру холодной водой. Все это способствует рассасыванию скопившейся под коленом жидкости, снятию отека и воспаления.
95% болей в коленном суставе можно лечить без всяких лекарств и тем более операций.
Рекомендации доктора Бубновского из газеты «Вестник ЗОЖ» 2013 год, №2, с. 10.
Отзыв о лечении кисты Бейкера настойкой каштана в домашних условиях.
Женщина со всего размаха упала на асфальт, колени после этого стали сильно болеть, опухли. На УЗИ обнаружили кисту коленного сустава, скопление жидкости под коленом и артроз.
Женщина делала компрессы из глины, из пчелиного подмора, но это не помогло. Наконец, нашла рецепт. Понадобились каштаны, алоэ и аптечная желчь. Из размолотых каштанов надо приготовить настойку: 50 г каштанов на 0,5 л водки настаивать 14 дней. Прокрутить на мясорубке 300 г листьев алоэ, добавить 250 г аптечной желчи и процеженную настойку каштана. Настоять эту смесь 1 неделю и делать компрессы на ночь. Все рассосалось. Но компрессы она делала не один раз и даже не десять, а довольно долго. Уже 2 года проверяется на УЗИ – с коленными суставами все нормально. Источник: газета «Вестник ЗОЖ» 2013 год, №7, с. 37.
Большая медицинская энциклопедия дает следующее определение:
ГИГРОМА или киста Беккера (hygroma; греч. hygros жидкий + -oma) — скопление серозно-слизистой или серозно-фибринозной жидкости в полости околосуставной или вновь образовавшейся синовиальной сумки.
Клиническая картина определяется размерами.
При небольших размерах кисты больной обычно жалоб не предъявляет.
С увеличением размеров появляется тупая боль в области растянутой синовиальной сумки, усиливающаяся при физ. нагрузке. При сдавлении сосудов и нервов возникают гипер- и парестезии, невралгические боли, венозный застой. Кожа над кистой, как правило, утолщена, шероховата, в других случаях — гладкая и подвижная.
Если воспаление в стенках синовиальной сумки отсутствует, киста при пальпации определяется как малоболезненное округлое образование с гладкой поверхностью, мягко-эластической консистенции, ограниченно смещаемое. При имеющемся гиперкератозе и пролиферативных изменениях в стенке синовиальной сумки может быть плотной, малоподвижной.
Диагноз при типичном и поверхностном расположении не представляет трудностей.
ЛЕЧЕНИЕ
Лечение в начале заболевания сводится к применению тепла, грязевых и парафиновых аппликаций, ионофореза с йодом, облучению ультрафиолетовыми лучами и рентгенотерапии. Эффективны повторные пункции с отсасыванием содержимого и последующим введением 25 мг суспензии гидрокортизона и наложением давящей повязки.
Подобное лечение оказывается успешным только при условии длительного освобождения от работы, связанной с постоянной травматизацией пораженной синовиальной сумки.
При нагноении гигромы производят ее пункцию, аспирацию гноя и вводят антибиотики; при необходимости кисту вскрывают, выскабливают синовиальную сумку острой ложечкой с последующим дренированием раны.
В случае безуспешного или нестойкого результата консервативного лечения показана операция (в «холодном» периоде) — бурсэктомия — полное иссечение синовиальной сумки.
Источник: Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание / М.: Советская энциклопедия, 1988. — 557 с.: ил.
lechim-sustavi.ru
Лечение кисты под коленом сзади народными средствами
Содержание статьи
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
Заболевания опорно-двигательного аппарата – не единственный источник боли в конечностях. Часто патологию вызывает нарушение работы нервов и сосудов, а также воспалительные изменения в мягких тканях.
Болит под коленом — с такой жалобой к врачам обращается большое количество пациентов. Необходимо разобраться в основных причинах появления симптомов.
Причины болевого синдрома

НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Для установки диагноза врач проведет комплексный опрос пациента. Специалист уточнит следующие моменты:
- Локализация симптомов: боль под коленом спереди вызывают совершенно иные причины, нежели симптомы на задней поверхности ноги.
- Характер ощущений: боль под коленом может быть резкая или тянущая, распирающая или давящая.
- Дополнительные признаки: опухло ли колено, повысилась ли температура тела, появлялись ли другие дополнительные симптомы?
- Имеется ли связь с физической нагрузкой? Боль под коленом нередко возникает после интенсивных тренировок.
Если болит нога под коленом, причины патологии редко связаны с поражением суставов. Патология сочленений чаще проявляется симптомами в области самой суставной щели.
Причины, которые могут вызвать боли под коленом:
- Повреждения сухожилий и связок.
- Боль в мышцах.
- Нарушение функционирования сосудов.
- Киста Бейкера.
- Другие заболевания коленного сустава.
Стоит отдельно разобрать причины боли под коленом, поскольку они все имеют особенности диагностики и лечения.
Повреждения сухожилий

В подавляющем большинстве случаев боли под коленом по передней поверхности голени связаны с тендинитами – воспалениями сухожилий.
В этой анатомической области находится большая соединительнотканная структура – связка надколенника. Именно она нередко поражается при физических нагрузках и травмах.
В связках возникают микроповреждения – тендинозы. Они могут долго не замечаться пациентами. При сильных воздействиях или частых последовательных микротравмах в области связки развивается воспаление – тендинит, он обычно дает яркую клиническую симптоматику.
artrit.1posustavy.ru


 Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
 Артрит и артроз суставов относятся к патологиям опорно-двигательного аппарата, успешное лечение которых возможно только при использовании комплексного подхода. Несвоевременное принятие мер может грозить человеку инвалидностью. Эффективность традиционной терапии повышается в раз при применении трав от артрита и артроза, но для их использования важно заранее узнать о правилах и принципах использования.
Артрит и артроз суставов относятся к патологиям опорно-двигательного аппарата, успешное лечение которых возможно только при использовании комплексного подхода. Несвоевременное принятие мер может грозить человеку инвалидностью. Эффективность традиционной терапии повышается в раз при применении трав от артрита и артроза, но для их использования важно заранее узнать о правилах и принципах использования.
 От артрита хорошо помогает настойка на основе соцветий каштана и цветков сирени. Такими компонентами в равных количествах заполняют банку на 2/3, после чего заливают водкой. Жидкость выдерживают в темном помещении 30 минут, после чего средство используют для проведения растираний коленного или тазобедренного сустава, компрессов. При поведении процедуры важно хорошо укрыть место нанесения.
От артрита хорошо помогает настойка на основе соцветий каштана и цветков сирени. Такими компонентами в равных количествах заполняют банку на 2/3, после чего заливают водкой. Жидкость выдерживают в темном помещении 30 минут, после чего средство используют для проведения растираний коленного или тазобедренного сустава, компрессов. При поведении процедуры важно хорошо укрыть место нанесения.




























 Как избавиться от холки на шее сзади, убрать этот шейный нарост навсегда, мы и поговорим сегодня. Годы идут, внешность становится далеко не идеальной. Чего таить, все мы хотим выглядеть красиво, но иногда возникают проблемы, которые нас чрезмерно огорчают. Одной из таких неприятностей является, так называемый в народе, вдовий горбик.
Как избавиться от холки на шее сзади, убрать этот шейный нарост навсегда, мы и поговорим сегодня. Годы идут, внешность становится далеко не идеальной. Чего таить, все мы хотим выглядеть красиво, но иногда возникают проблемы, которые нас чрезмерно огорчают. Одной из таких неприятностей является, так называемый в народе, вдовий горбик. 


 Сталкивается с радикулитом в своей жизни каждый второй человек. Радикулит может быть острым или хроническим. Боли обычно не требуют медицинского вмешательства и можно обойтись подручными средствами. Однако симптомы радикулита в некоторых случаях очень похожи на симптомы более тяжелых заболеваний.
Сталкивается с радикулитом в своей жизни каждый второй человек. Радикулит может быть острым или хроническим. Боли обычно не требуют медицинского вмешательства и можно обойтись подручными средствами. Однако симптомы радикулита в некоторых случаях очень похожи на симптомы более тяжелых заболеваний.







 Также врач может дать пациенту таблетку Мидокалм. Это миорелаксант, средство, снижающее выраженность мышечного спазма.
Также врач может дать пациенту таблетку Мидокалм. Это миорелаксант, средство, снижающее выраженность мышечного спазма. Еще до приезда «Скорой помощи» или похода к врачу можно принять меры, направленные на снижение выраженности болевого синдрома. Для избавления от проявлений патологии рекомендуется втирать в больное место мазь с обезболивающим и согревающим эффектом, например, Финалгон, Найз и другие.
Еще до приезда «Скорой помощи» или похода к врачу можно принять меры, направленные на снижение выраженности болевого синдрома. Для избавления от проявлений патологии рекомендуется втирать в больное место мазь с обезболивающим и согревающим эффектом, например, Финалгон, Найз и другие. Позвоночник человека постоянно испытывает значительные нагрузки, поэтому даже после стихания обострения велика вероятность повторного развития болезни. Для предотвращения возникновения острого состояния повторно больным назначают лечебную гимнастику и физиотерапию. Эти методы позволяют улучшить питание пораженных тканей, укрепить мышечный каркас. В тех случаях, когда консервативными способами добиться улучшения состояния не удается, прибегают к хирургическим методам.
Позвоночник человека постоянно испытывает значительные нагрузки, поэтому даже после стихания обострения велика вероятность повторного развития болезни. Для предотвращения возникновения острого состояния повторно больным назначают лечебную гимнастику и физиотерапию. Эти методы позволяют улучшить питание пораженных тканей, укрепить мышечный каркас. В тех случаях, когда консервативными способами добиться улучшения состояния не удается, прибегают к хирургическим методам. Лекарства с системным действием вводят внутримышечно, их эффект развивается в течение нескольких минут после применения. При радикулите показано использовать следующие группы средств:
Лекарства с системным действием вводят внутримышечно, их эффект развивается в течение нескольких минут после применения. При радикулите показано использовать следующие группы средств: Вторым из трех наиболее важных составляющих лечения радикулита является физиотерапия. Это методы, которые основаны на воздействии на ткани различных физических факторов – магнитного поля, электрического тока, ультразвука и т.д. Их использование позволяет улучшить обменные процессы, снизить выраженность воспалительных изменений и таким образом ускорить выздоровление.
Вторым из трех наиболее важных составляющих лечения радикулита является физиотерапия. Это методы, которые основаны на воздействии на ткани различных физических факторов – магнитного поля, электрического тока, ультразвука и т.д. Их использование позволяет улучшить обменные процессы, снизить выраженность воспалительных изменений и таким образом ускорить выздоровление. Данный метод лучше подходит для снижения выраженности воспаления. Воздействие магнитного поля позволяет улучшить обменные процессы и питание пораженных тканей. Благодаря щадящему действию магнитотерапию можно применять уже с первых дней болезни, когда воспаление не стихло.
Данный метод лучше подходит для снижения выраженности воспаления. Воздействие магнитного поля позволяет улучшить обменные процессы и питание пораженных тканей. Благодаря щадящему действию магнитотерапию можно применять уже с первых дней болезни, когда воспаление не стихло. Лечебная физкультура при радикулите назначается после достижения ремиссии заболевания. В это время пациент не должен отмечать у себя появления боли при движениях. Цель ЛФК заключается в укреплении мышечного корсета, уменьшении повреждающего действия позвонков на нервные корешки.
Лечебная физкультура при радикулите назначается после достижения ремиссии заболевания. В это время пациент не должен отмечать у себя появления боли при движениях. Цель ЛФК заключается в укреплении мышечного корсета, уменьшении повреждающего действия позвонков на нервные корешки. Данный метод довольно болезненный, но позволяет добиться быстрого улучшения состояния пациента. Специалист по мануальной терапии вручную изменяет положение позвонков, тем самым уменьшая их давление на пораженные нервные корешки. Разрешается применять только после снятия воспаления.
Данный метод довольно болезненный, но позволяет добиться быстрого улучшения состояния пациента. Специалист по мануальной терапии вручную изменяет положение позвонков, тем самым уменьшая их давление на пораженные нервные корешки. Разрешается применять только после снятия воспаления. Существует множество народных методов, которые могут улучшить состояние больного с радикулопатией. Обычно они направлены на уменьшение выраженности болевого синдрома, но не обладают такой эффективностью, как медикаментозные средства. Поэтому врачи рекомендуют применять их в комплексе с другими способами лечения.
Существует множество народных методов, которые могут улучшить состояние больного с радикулопатией. Обычно они направлены на уменьшение выраженности болевого синдрома, но не обладают такой эффективностью, как медикаментозные средства. Поэтому врачи рекомендуют применять их в комплексе с другими способами лечения. В тех случаях, когда лечение начато еще на ранней стадии заболевания, длительность периода восстановления будет значительно укорочена. После снятия болевого синдрома и мышечного спазма может понадобиться еще 2-4 недели, когда пациент будет проходить физиотерапевтические процедуры и заниматься гимнастикой.
В тех случаях, когда лечение начато еще на ранней стадии заболевания, длительность периода восстановления будет значительно укорочена. После снятия болевого синдрома и мышечного спазма может понадобиться еще 2-4 недели, когда пациент будет проходить физиотерапевтические процедуры и заниматься гимнастикой.


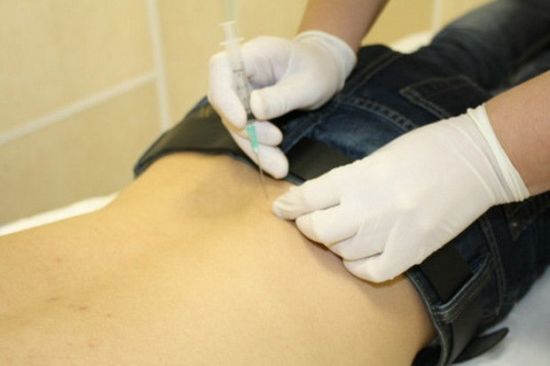








 Массаж при радикулите в поясничном отделе назначается только после снятия болевого синдрома, основных симптом и купирования причин.
Массаж при радикулите в поясничном отделе назначается только после снятия болевого синдрома, основных симптом и купирования причин.




 Остеофиты – это костные разрастания, которые могут появиться в любых частях скелетной системы человека. Нередко появление остеофитов диагностируют в шейном отделе позвоночника. На рентгеновских снимках отчетливо видны костные наросты в виде шипов или бугорков. Именно в шейном отделе остеофиты встречаются чаще всего, намного реже – в грудном и поясничном отделах.
Остеофиты – это костные разрастания, которые могут появиться в любых частях скелетной системы человека. Нередко появление остеофитов диагностируют в шейном отделе позвоночника. На рентгеновских снимках отчетливо видны костные наросты в виде шипов или бугорков. Именно в шейном отделе остеофиты встречаются чаще всего, намного реже – в грудном и поясничном отделах. Диагностика шейного отдела в Израиле занимает 3 суток. За это время врачи успевают установить диагноз и назначить комплекс лечебных мероприятий.
Диагностика шейного отдела в Израиле занимает 3 суток. За это время врачи успевают установить диагноз и назначить комплекс лечебных мероприятий.
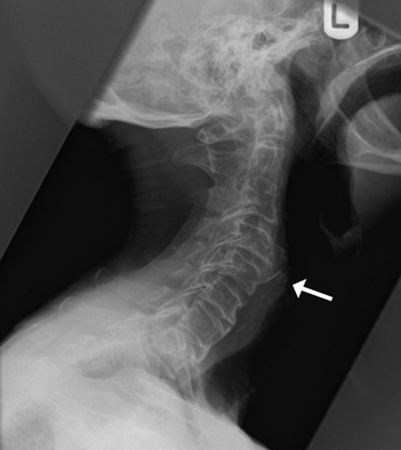

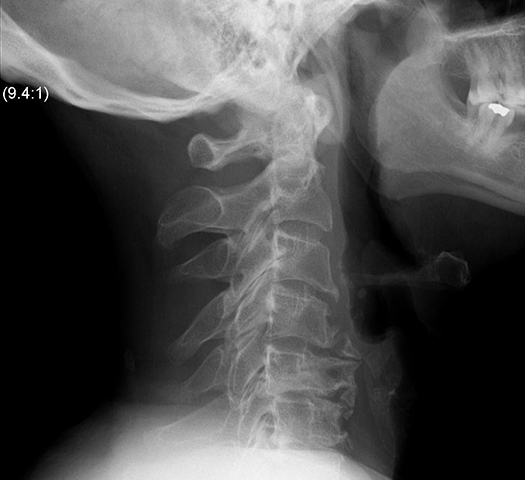

 Остеофиты позвоночника возникают, когда разрастается костная ткань в суставных отростках, позвонках. Наросты представляют собой крючки, шипы, они могут быть разными. Опасно, если в позвоночнике образовываются остеофиты, лечить их сложно, лучше всего предотвратить их появление. В некоторых ситуациях остеофиты приводят к тому, что человек перестает двигаться.
Остеофиты позвоночника возникают, когда разрастается костная ткань в суставных отростках, позвонках. Наросты представляют собой крючки, шипы, они могут быть разными. Опасно, если в позвоночнике образовываются остеофиты, лечить их сложно, лучше всего предотвратить их появление. В некоторых ситуациях остеофиты приводят к тому, что человек перестает двигаться.







 Остеофиты шейного отдела позвоночника – это патологические выросты костной ткани, которые сопровождают такое заболевание опорно-двигательного аппарата, как остеохондроз. Эти образования формируются при избыточной нагрузке на хрящевые диски, нарушении обмена веществ, травмах, нездоровом образе жизни. Они могут приводить к снижению подвижности, головокружениям, защемлению сосудов и нервов, боли.
Остеофиты шейного отдела позвоночника – это патологические выросты костной ткани, которые сопровождают такое заболевание опорно-двигательного аппарата, как остеохондроз. Эти образования формируются при избыточной нагрузке на хрящевые диски, нарушении обмена веществ, травмах, нездоровом образе жизни. Они могут приводить к снижению подвижности, головокружениям, защемлению сосудов и нервов, боли. Читайте про грыжу Шморля: почему появляется и как ее лечить.
Читайте про грыжу Шморля: почему появляется и как ее лечить. Лечебная физкультура с поворотами головы, наклонами поможет предотвратить дальнейшие дегенеративные изменения. Плавание не перегружает межпозвонковые диски и мускулатуру шеи, в отличие от бега с его ударами, поэтому рекомендуется для активации кровообращения.
Лечебная физкультура с поворотами головы, наклонами поможет предотвратить дальнейшие дегенеративные изменения. Плавание не перегружает межпозвонковые диски и мускулатуру шеи, в отличие от бега с его ударами, поэтому рекомендуется для активации кровообращения. Узнайте, что такое дорсопатия шейного отдела позвоночника: симптомы, диагностика заболевания.
Узнайте, что такое дорсопатия шейного отдела позвоночника: симптомы, диагностика заболевания.
 Кифоз может стать причиной данной патологии.
Кифоз может стать причиной данной патологии. На приеме врач должен осмотреть проблемный отдел позвоночника.
На приеме врач должен осмотреть проблемный отдел позвоночника. Чтобы снять болевой синдром, человек может принять Ибупрофен.
Чтобы снять болевой синдром, человек может принять Ибупрофен. Заметно улучшается самочувствие у больных при гирудотерапии.
Заметно улучшается самочувствие у больных при гирудотерапии. Ламинэктомия помогает избавиться от беспокоящей проблемы.
Ламинэктомия помогает избавиться от беспокоящей проблемы.














 Как правило, при лечении подагры из ягоды готовят морс. Для этого потребуется 150 г клюквы и 500 г воды. Плоды перетирают через мелкое сито или измельчают блендером. Получившуюся массу необходимо процедить. Гущу заливают водой и варят на небольшом огне; после остывания в отвар добавляют оставшиеся сок и сахар (по вкусу).
Как правило, при лечении подагры из ягоды готовят морс. Для этого потребуется 150 г клюквы и 500 г воды. Плоды перетирают через мелкое сито или измельчают блендером. Получившуюся массу необходимо процедить. Гущу заливают водой и варят на небольшом огне; после остывания в отвар добавляют оставшиеся сок и сахар (по вкусу).

 Психосоматика – это направление психологической медицины, которое изучает влияние факторов и эмоций на здоровье человека.
Психосоматика – это направление психологической медицины, которое изучает влияние факторов и эмоций на здоровье человека.
 Колени являются олицетворением эго, отражают чувство гордости. Если человек ставит себя выше других, то это влияет на состояние суставов.
Колени являются олицетворением эго, отражают чувство гордости. Если человек ставит себя выше других, то это влияет на состояние суставов.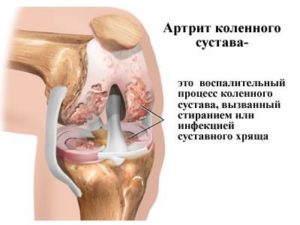 Артрит всегда считался заболеванием пожилых людей. Теперь всё изменилось, им страдают молодые люди, и даже дети.
Артрит всегда считался заболеванием пожилых людей. Теперь всё изменилось, им страдают молодые люди, и даже дети. Можно использовать советы известных специалистов:
Можно использовать советы известных специалистов:




















 Известный доктор Лууле Виилма пришла к выводу, что причинами болезней коленей являются стрессы, вызванные продвижением пациента по жизни. Именно на это она указывает в своих книгах: «Тепло надежды» стр. 169; «Боль в твоем сердце» стр. 35-36. Популярная во всем мире Луиза Хей в своем бестселлере «Исцели себя сам» объясняет, что колени – это символ гордости личности, его ощущение исключительности собственного Эго.
Известный доктор Лууле Виилма пришла к выводу, что причинами болезней коленей являются стрессы, вызванные продвижением пациента по жизни. Именно на это она указывает в своих книгах: «Тепло надежды» стр. 169; «Боль в твоем сердце» стр. 35-36. Популярная во всем мире Луиза Хей в своем бестселлере «Исцели себя сам» объясняет, что колени – это символ гордости личности, его ощущение исключительности собственного Эго. Отдельно хотелось бы рассмотреть Духовную Интеграционику — авторскую разработку Довлатова К. Н. Уникальность и неповторимость этой методики заключается в том, что овладевший ею человек получает в свое распоряжение единственную в своем роде систему общения с собственной душой.
Отдельно хотелось бы рассмотреть Духовную Интеграционику — авторскую разработку Довлатова К. Н. Уникальность и неповторимость этой методики заключается в том, что овладевший ею человек получает в свое распоряжение единственную в своем роде систему общения с собственной душой. В случае ушиба колена необходимо, для ускорения процесса заживления и избегания увеличения опухоли, приложить лед или охлажденное мясо.
В случае ушиба колена необходимо, для ускорения процесса заживления и избегания увеличения опухоли, приложить лед или охлажденное мясо.





 Чтобы организм перестал разрушаться из-за психического состояния, нужно его обязательно исправить. Для начала стоит попробовать заняться самим собой без помощи других людей, попытаться перестать злиться на окружающих, «пилить» своих близких, страдать из-за прошлой жизни.
Чтобы организм перестал разрушаться из-за психического состояния, нужно его обязательно исправить. Для начала стоит попробовать заняться самим собой без помощи других людей, попытаться перестать злиться на окружающих, «пилить» своих близких, страдать из-за прошлой жизни.








 Вот некоторые из них:
Вот некоторые из них:

