Медианная протрузия диска – Протрузии и их виды, симптомы, причины возникновения, медианная протрузия диска с5 с6, l4 l5, l5 s1, диагностика, лечение медианной протрузии, профилактика,
Медианная протрузия – сиптомы, виды, причины, диагностика и лечение
Любые деформации в расположение позвонков позвоночного столба крайне негативно сказываются на здоровье человека. Деформации могут быть разными и вызваны разными причинами. Но все они вызывают смещения позвонков относительно друг друга и формирование изменений в межпозвонковых дисках. В результате чего подвижность человека уменьшается, возникают сначала умеренные, а затем интенсивные боли. Формируется ряд неврологических нарушений.
Поэтому так важно, при малейших признаках появления изменений в опорно-двигательном аппарате обращаться к врачу специалисту – невропатологу, вертеброневрологу или ортопеду. Так как своевременная постановка диагноза и правильно назначенное лечение смогут если не полностью устранить, то хотя бы приостановить прогрессирование болезни.
Медианная протрузия диска что это такое

Медианная протрузия диска – это выпячивание или так называемые пролапс, который вовлекает спиной мозг в деформацию. В связи с этим может пострадать нервная система человека. В случае когда возникает медианный подвид изменения, выпячивание происходит не наружу, а внутрь. В результате чего давление происходит на спинномозговой канал, то есть на спинной мозг.
Медианная протрузия диска вызывается изнашиванием хрящевых тканей позвоночника, в результате чего возникают болевые ощущения в шее, груди и пояснице.
Симптомы и клиническая картина

Как только в позвоночнике начинается смещение позвонков, уменьшение высоты межпозвоночного диска, сразу возникают защемления нервных корешков. При этом чаще всего возникают следующие симптомы:
вялость мышечного аппарата;
по направлению нерва, который подвергся защемлению, возникает отраженная боль;
ощущение покалывания;
чувство жжения;
верхние и нижние конечности могут испытывать ощущения онемения;
на запущенных стадиях и в редких случаях могут возникать различные виды недержания как мочи, так и кала;
позвоночник становится более скованным, то есть, фактически, теряет свою мобильность и гибкость;
ишиас как сопровождающий симптом;
другие виды специфической симптоматики, зависящие от локализации медианной протрузии диска.
Виды заболеваний
Очень часто в литературе можно встретить разные варианты названия медианной протрузии:
центральная протрузия – это вариант выбухания межпозвоночного диска, когда пролапс направлен к центру спинного мозга;
дорзо медианная протрузия — этим названием уточняется, что пролапс находится в задней зоне диска, а смещение устремляется к центру спинномозгового канала – так формируется задняя медианная протрузия;
медианно парамедианная билатеральная протрузия – в этом случае происходит выпячивание межпозвоночного диска одновременно в левую и правую сторону канала.
Причины возникновения

В большинстве случаев любая протрузия дисков, в том числе и медианная, вызывается возрастными изменениями в этой части организма. Но также дополнительными факторами в любом возрасте могут стать:
спондилоартроз;
поднятие тяжестей, особенно в неправильной позе;
излишняя масса тела, которая вызывает добавочную нагрузку на весь позвоночный столб;
работа, связанная со скручиванием позвоночника, особенно в области поясницы и шеи;
неправильное питание, которое лишает организм полноценного состава витаминно-минерального комплекса и других полезных веществ;
курение;
недостаточное количество употребляемой воды;
гиподинамический образ жизни.
Ну и конечно, различные виды травм, которые вызывают смещение позвонков, вследствие чего нарушается целостность межпозвоночного диска.
Повреждение диска c5 c6

Парамедианная протрузия в шейном отделе позвоночника происходит с выпячиванием ядра по причине:
лишней массы тела;
излишние нагрузки во время занятий спортом;
хронические стрессы без должного восстановления организма при помощи отдыха;
дефицит в организме витаминных, минеральных веществ, а также жиров и других биохимических и биологически активных компонентов;
различные функциональные нарушения в позвоночнике, что приводит к изменению нагрузки на разные отделы;
малоподвижный образ жизни, приводящий к атрофированию мышечного каркаса, который уже не в состоянии поддерживать в правильном положении позвоночный столб.
Нарушение диска l4 l5

Именно на поясничный отдел приходится наибольшая нагрузка. Вследствие этого, именно в этой части позвоночного столба наиболее часто возникают протрузии, а впоследствии и межпозвоночные грыжи.
Парамедианная протрузия и другие подвиды способны очень быстро развиться при стечении обстоятельств, когда накладываются несколько причин – например, неправильные нагрузки и недостаточность питания структур костей и хряща.
Что касается поясничного отдела позвоночника, то его необходимо все время поддерживать в здоровом состоянии, путем укрепления мышечного каркаса в этой части спины. Этого будет достаточно для того, чтобы помочь позвонкам выдерживать нагрузку.
Патологии диска l5 s1
Протрузия диска l5 s1 встречается достаточно часто. Обусловлено это тем, что на межпозвонковые хрящевые ткани в этой области приходится максимальная нагрузка. Медианная протрузия диска l5 s1 может возникнуть также под влиянием следующих факторов:
остеохондроза;
сколиоза поясничного отдела;
ревматоидный артрит;
различные генетические предрасположенности;
болезнь Бехтерева;
различные заболевания сосудов, которые вызывают нехватку питания тканей различными питательными веществами, в том числе и кислородом.
Диагностика

Парамедианная протрузия довольно опасное заболевание, оно способно привести к межпозвоночной грыже и вызвать инвалидизацию человека. Поэтому так важно вовремя диагностировать это заболевание и применить все возможные способы лечения. Так как медианная протрузия межпозвонкового диска имеет симптоматику, схожую с другими заболеваниями опорно-двигательного аппарата, важно учитывать все особенности и сразу обращаться к врачу.
Он должен:
собрать первичный анамнез путем опроса пациента и пальпации проблемной зоны;
провести рентгенографию и по результатам убедиться в наличии смещения позвонков;
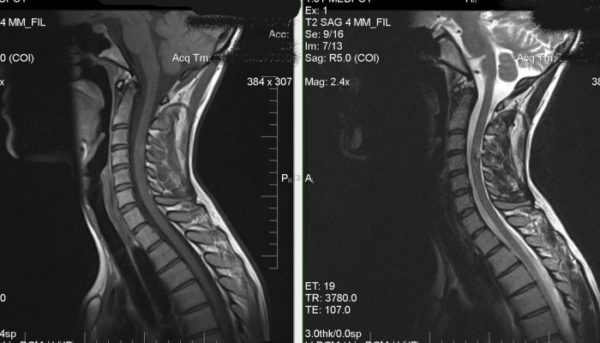
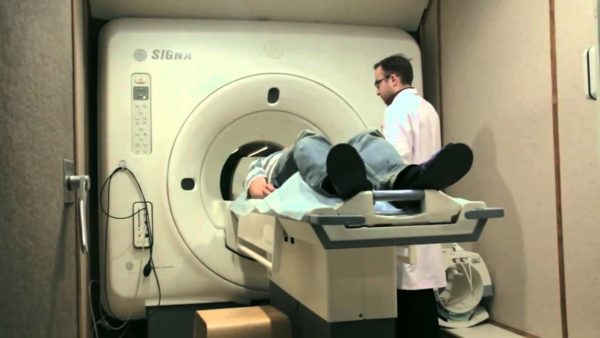
МРТ шейного отдела, поясничного или грудного — этот способ дает наиболее точные результаты диагностирования при медианной протрузии;
если врачу не удается точно поставить диагноз, то пациенту могут быть назначены также компьютерная томография и миелография.
Все аппаратные методы обследования позволяют убедиться в наличии или отсутствии дисковой аномалии.
Способы терапии
Очень важно поймать самые начальные стадии появления протрузий. Тогда можно говорить об их эффективном лечении. Медианно-парамедианная протрузия так же как и другие подвиды, довольно опасная и коварное заболевание, которое требует комплексного подхода в лечении и длительной реабилитации.
Зачастую пациентам приходится изменить полностью образ жизни, чтобы восстановить свое здоровье. Только так им удается вернуться к нормальному образу жизни.
Комплексный подход включает в себя самые разные виды как традиционных способов лечения, так и нетрадиционных техник.
Медикаментозная терапия
Врач в первую очередь прописывает лекарства. Причем не какое-либо одно, а чаще всего сразу несколько. Это обусловлено тем, что часть лекарств снимают болевые ощущения, отечность и воспалительный процесс. Тогда как другие лекарства пытаются восстановить питание в органах и тканях, восстановив нормальный метаболический процесс в поврежденных структурах.
Для снятия воспаления применяют группу нестероидных противовоспалительных средств – Ибупрофен Мелоксикам, Индометацин, Диклофенак и Кетопрофен. Они также снимают болевые ощущения.
Для снятия болевого синдрома могут быть использованы как группа пероральных препаратов, мазей, наносимых местно, так и инъекции, вводимые локально. К мазям относятся – Финалгон, Наятокс, Апизартрон, Долобене и Фастум гель.
В качестве уколов используют Мидокалм, Диклак, Толперизон, Мильгамма.
Также при незначительных проявления боли могут быть назначены пластыри, в состав которых может входить жгучий перец или лидокаин.
Также для восстановления нормального питания тканей врачи назначают группу хондропротекторов, которые включают в свой состав Глюкозамин и Хондроитин. Прием их должен быть длительным с небольшим перерывом и повторяющимися курсами.
Парамедианная протрузия межпозвонкового диска – это серьезное заболевание, которое не обходится без медикаментозной терапии.
Хирургическое вмешательство
Чаще всего именно задняя медианная протрузия диска l5 s1, а также другие подвиды протрузий в этой части спины прогрессируют достаточно быстро. Происходит это из-за того, что эта часть позвоночного столба испытывает наибольшие нагрузки. Если заболевание не было застигнуто на ранних стадиях и не предпринято активное лечение, то возникает необходимость в хирургическом вмешательстве. Основными показаниями для такого кардинального вмешательства являются интенсивные неврологические симптомы, сильные болевые ощущения, которые не удается купировать другими способами, а также синдром конского хвоста.
Физиотерапевтические процедуры
К наиболее часто применяемым физиопроцедурам при проблемах с позвоночником, в том числе и при протрузиях, являются: массаж, УВТ, лазеротерапия, электрофорез.
Осложнения

Если парамедианная билатеральная и другие подвиды протрузий не лечить на ранних стадиях, то чаще всего они перерастают в межпозвоночную грыжу. В результате чего происходит вываливание содержимого позвоночного столба за его пределы. И это сопровождается интенсивными болевыми синдромами и невозможностью вести полноценный образ жизни из-за резкого уменьшения подвижности.
Поэтому так важно лечить протрузию вовремя.
Профилактика
На самом деле медианно парамедианная билатеральная протрузия достаточно эффективно поддается лечению на самых ранних стадиях. Но еще лучше, если человек просто не допускает появления такого заболевания. Сделать это достаточно просто, достаточно:
улучшить и разнообразить питание, сделав его полноценным и правильным;
исключить гиподинамию, включив правильные комплексы упражнений в свое ежедневное расписание;
исключить неправильные движения и поднятия тяжестей;
при необходимости довести массу тела до нормальных показателей;
спать положенное количество часов в правильное время;
выполнять регулярно лечебную физкультуру, направленную на укрепление мышечного корсета спины.
Все это поможет поддерживать здоровье спины и не допускать различных заболеваний опорно-двигательного аппарата.
Поделиться ссылкой:
>Основные характеристики медианной протрузии, чем она опасна, симптомы и способы лечения
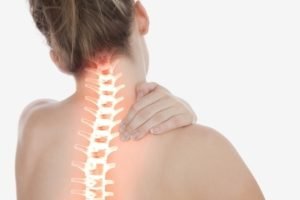
Медианная протрузия диска – выпячивание межпозвоночного диска по направлению к центру спинномозгового канала. В грудной и шейной части, протрузии сдавливают спинной мозг, а в поясничной – провоцируют синдром «конского хвоста».
 Протрузия
ПротрузияХарактеристика болезни
Протрузия медиальная межпозвонкового диска – частая патология, связанная с изнашиванием диска. Она провоцирует боль в шее, грудном и поясничном отделе. Главная причина проблемы с позвоночником – естественные возрастные процессы, травмы, постоянные статичные позы, подъем тяжестей. Все эти факторы ускоряют разрушение. Но случается, что протрузия остается незамеченной, если не давит на расположенные рядом нервы.
При правильной работе организма гибкие межпозвонковые диски амортизируют трение, возникающее между позвонками. Но, с течением времени они изнашиваются, утрачивают жидкость и питательные компоненты. Это и вызывает протрузию или, по-другому, выпячивание их наружу.
Протрузия по медиане или срединная – это такой тип выпячивания, который влияет на работу спинного мозга, что потенциально может стать причиной проблем в работе нервной системы и появления симптомов раздражения нерва. При медианной протрузии выпячивание происходит внутрь, в центральную ось позвоночного канала, туда, где находится спинной мозг и корешки нервов. Именно дорзальная, по-другому, задняя медиальная протрузия считается самой частой причиной боли в позвоночнике.
На данную патологию приходится 6 случаев из 100. Это не слишком часто, но заболевание считается очень опасным, так как характеризуется большой площадью поражения и опасными осложнениями. Чаще всего пролапс располагается на таких позвонках:
- L5-S1 – место сочленения последнего поясничного и первого крестцового позвонка;
- и L4-L5 – сочленение 4 и 5 поясничного позвонка.
При протрузии, помимо самого позвоночника, может поражаться дуральный мешок. Это орган, который защищает спинной мозг от ушибов, забирая все удары и нагрузки на себя, создавая амортизацию. Такая форма патологии одна из самых сложных и опасных, потому что угрожает функциям и целостности спинного мозга.
Диагностика болезни и прогноз
Для диагностики протрузии требуется МРТ. Этот метод позволяет получить наиболее точный результат и узнать состояние позвоночника. При появлении сомнений можно подтвердить диагноз при помощи компьютерной томографии или миелографии.
Относительно точную диагностику проводят посредством рентгенографии – обычной или контрастной, обязательно в двух проекциях – прямой и боковой.
 Диагностика заболевания
Диагностика заболеванияПрогнозы медианной протрузии не слишком хорошие – запоздалое лечение провоцирует осложнения и инвалидность. Самое опасное последствие патологии – секвестрация грыжи межпозвонкового диска или выпадение пульпозного ядра в спинномозговой канал. Подобные состояния могут спровоцировать паралич.
Причины возникновения болезни
Развитие протрузии межпозвонковых дисков происходит под влиянием следующих факторов:
- непосильных нагрузок на позвоночник;
- травм позвоночника в прошлом;
- генетической предрасположенности;
- слабых связок;
- метаболических заболеваний;
- занятий тяжелыми видами спорта;
- лишним весом;
- недостатком двигательной активности.
Комплексное воздействие нескольких причин повышает риск возникновения патологии.
Симптоматика медианной дисковой аномалии
Начальный этап поражения не сопровождается патологическими симптомами. Протрузия заявляет о себе только после защемления нерва. При этом возникает острая боль, которая может иррадиировать или мигрировать. Она сопровождается нарушениями двигательной активности, ухудшением чувствительности. Симптоматика, в первую очередь, зависит от места поражения.
При локализации в области шеи отмечаются:
- перепады давления;
- шум в ушах;
- нарушение зрения – резкое потемнение в глазах, частичное ухудшение остроты;
- проблемы с координацией;
- головные боли;
- боли в зоне шеи;
- онемение, прострелы и вялость конечностей.
 Симптомы патологии
Симптомы патологииЕсли выпячивание находится в грудном отделе, то развиваются:
- боли в грудной клетке;
- боли в зоне лопаток, ребер – в запущенной форме;
- приступы, напоминающие сердечные, или периоды удушья;
- атрофия мышц верхних конечностей;
- ухудшение тонуса мышц пресса;
- покалывание, онемение, тянущая боль, паралич, и нарушение моторики рук;
- гипертоническая болезнь – редкий, но возможный симптом.
Симптомы поражения грудного отдела схожи с патологиями сердца и легких, а также протрузию в грудном отделе легко перепутать с заболеваниями желудочно-кишечного тракта.
При поясничной протрузии развиваются:
- проблемы с органами мочеполовой системы;
- ухудшение тонуса кишечника;
- боль в пояснице ноющего и стреляющего характера;
- онемение, ухудшение двигательной активности, быстрая усталость при маленьких нагрузках.
Кроме вышеперечисленных признаков наблюдается снижение эластичности мышц и усиление потоотделения в ногах.
Способы лечения
Терапия центральной протрузии обязательно проводится комплексно. Она направлена на:
- нормализацию кровообращения в позвоночнике;
- обезболивание;
- купирование воспаления;
- укрепление мышц.
Еще один важный аспект лечения – правильная реабилитация.
Лекарственная терапия
Медикаментозное лечение заключается в применении таких групп препаратов:
- нпвс для купирования боли – Ибупрофен, Диклофенак;
- гормональные препараты при нестерпимых болях – Дипроспан, Дексаметазон;
- хондропротекторы для остановки процесса разрушения диска, ослабления хряща – Хондроитин;
- общеукрепляющие комплексы витаминов – влияют на метаболизм и регулируют нервную деятельность. Важнее всего при протрузии витамины группы В, витамин С;
- спазмолитики;
- миорелаксанты;
- анальгетики;
- иммуномодуляторы.
В первые дни организации терапии препараты вводятся в инъекциях, а затем переходят на пероральный прием, используют гели и мази.
Физиотерапевтические процедуры
Этот этап терапии очень важен для людей с медианной протрузией, сопровождающейся постоянными сильными болями. Хорошо помогает лазерное лечение, электрофорез с лекарственными аппликациями.
Дополнительно организуется иглоукалывание, магнитотерапия, фонофорез, занятия лечебной физкультурой, лечебные массажи. Все процедуры должны выполняться квалифицированными специалистами, в противном случае они нанесут непоправимый вред здоровью.
Операция назначается только в случае активного прогрессирования болезни и отсутствии результатов от консервативной терапии. Но после операция часто случаются рецидивы.
Хирургическое вмешательство обязательно показано, когда давление на нервные корешки настолько сильное, что мешает человеку нормально жить.
Медианная протрузия требует постоянного контроля специалиста, своевременной реализации диагностики и лечения. Все мероприятия носят комплексный характер. Если выбрана правильная тактика, то пациент быстро идет на поправку, у него не возникает осложнений, а необходимость в операции отсутствует.
Медианная протрузия диска: дорзальная и парамедианная билатеральная или срединная и центральная межпозвонковых дисков

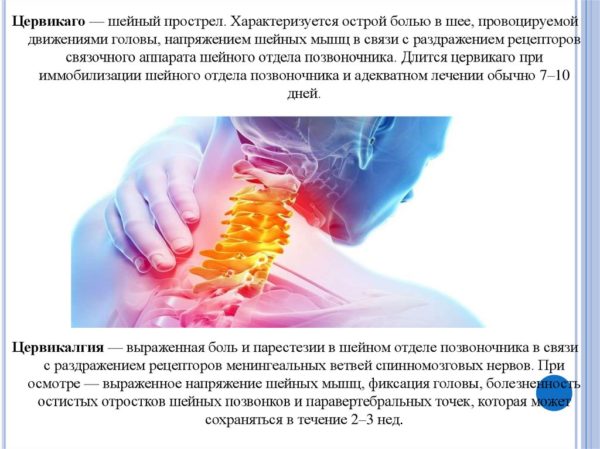
Медианная протрузия -что это такое? Это один из видов изнашивания позвоночника, который характеризуется смещением межпозвоночного диска в направлении спинномозгового канала.
Наиболее распространённая причина образования медианных протрузий – это естественное изнашивание позвоночника. К ускорению развития болезни также приводят полученные травмы, частое поднятие тяжестей и сидячий образ жизни.
Симптомы и клиническая картина
Если протрузия не затрагивает близлежащие нервы, она не опасна и может долгое время оставаться незамеченной ввиду отсутствия симптомов.
При медианной протрузии симптоматика заболевания зависит от её расположения. Чаще всего такие деформации появляются в шейном и поясничном отделах позвоночника, так как они наиболее подвижны.

Общие симптомы, которые могут проявляться при сдавливании протрузией корешков спинного мозга:
- чувство онемения конечностей;
- блуждающая боль в месте локализации защемлённого нерва;
- потеря гибкости, скованность;
- ишиас;
- постоянные боли в зоне поражения.
При расположении повреждения в шейном отделе у пациентов наблюдаются проблемы с моторикой рук, тяжесть в конечностях и трудности при ходьбе. При локализации в поясничном отделе может сдавливаться седалищный нерв – это проявляется сильными болевыми ощущениями
Если медианная протрузия затрагивает структуры “конского хвоста” (пучок нервов, находящийся на уровне поясничного отдела), у больного развивается синдром конского хвоста – при этом нарушается чувствительность в зоне бёдер и промежности и развивается сексуальная дисфункция.
Виды заболеваний
В зависимости от некоторых особенностей заболевание подразделяется на несколько подтипов.
- Центральная. При данной деформации диск смещается в просвет спинномозгового канала и оказывает раздражающее воздействие на его оболочки или зону конского хвоста своим давлением.
- Дорзальная медиальная. Наиболее неблагоприятная форма протрузии. При данном виде деформации задняя часть диска смещается к спинному мозгу, а повреждение диска составляет 25-50%. Часто дорзальная медианная l5 s1 вызывает острые боли.
- Парамедианная. Направление такой протрузии – назад и в сторону до позвоночного столба. При этом высока вероятность повреждения не только левых и правых корешков, но и остальных структур спинного мозга. Начальные стадии этого типа деформации обычно протекают бессимптомно.
- Медианно-парамедианная. Данный вид заболевания отличается от прочих тем, что находится во внутренней части позвоночного просвета. Образование локализуется в центре диска и поражает его срединные части.
- Медианно-парамедианная билатеральная. При такой форме болезни повреждённый диск выпячивается и в левую, и в правую стороны межпозвоночного канала одновременно. На поздних стадиях возможно ухудшение слуха и зрения, а общие симптомы выражены с обеих сторон тела.
Причины возникновения
 Кроме естественного изнашивания позвоночника в пожилом возрасте, к образованию протрузий может привести ещё ряд причин:
Кроме естественного изнашивания позвоночника в пожилом возрасте, к образованию протрузий может привести ещё ряд причин:
- постоянное перенапряжение;
- остеохондроз и тому подобные дистрофические изменения;
- сколиоз,
- гиперкифоз;
- неравномерное давление на межпозвонковый диск;
- нарушение обменных процессов;
- полученные травмы.
К постепенной деформации дисков приводят ослабление мышц и связок из-за сидячего образа жизни и регулярные неравномерные нагрузки на позвоночник. В результате постоянного негативного воздействия внутри диска расплющивается ядро, он обезвоживается и теряет свою гибкость и эластичность.
Через повреждённое фиброзное кольцо ядро стремится выйти наружу. В ходе развития остеохондроза и тому подобных заболеваний нарушается кровоснабжение позвоночника, что также приводит к образованию протрузий.
Обратите внимание! Немаловажную роль в склонности к развитию протрузий играют также наследственные факторы.
Повреждение диска с5-с6
Деформация диска с5-с6 встречается часто. В основном данный вид протрузии – следствие остеохондроза, часто ему сопутствуют поражения соседних сегментов, шейный кифоз и впоследствии – межпозвоночные грыжи.
Запустить механизм заболевания могут полученные травмы (удар, падение, ДТП и прочие). Первые симптомы при этом могут появиться и спустя несколько лет.
При протрузии диска с5-с6 бывают боли в зоне двуглавой мышцы рук, покалывающие ощущения в пальцах рук. Обычно этом сегменте диагностируют дорзальный тип протрузии.
Нарушения диска l4-l5
Данный тип характеризуется сдвигом диска между четвёртым и пятым поясничными позвонками. Этот тип заболевания широко распространен – его доля составляет 40-45% от общего числа случаев. Нередко ей сопутствуют грыжи.
 Фактически деформация диска l4-l5 – это стадия, предшествующая образованию грыжи.
Фактически деформация диска l4-l5 – это стадия, предшествующая образованию грыжи.
Деформация развивается безболезненно до определённого момента – физической перегрузки, неловкого движения или подъёма тяжестей.
Почти у половины пациентов приступ острой боли начинается после характерного хруста, щелчка.
При медианной протрузии l4-l5 диск смещается по направлению конского хвоста, что грозит стенозом и сопровождается острой болью.
Патологии диска l5-s1
Протрузия диска l5-s1 – это наиболее опасный для поражения участок. При этом виде деформации смещается диск между пятым поясничным и первым крестцовым позвонками.
Доля деформаций диска l5-s1 составляет около 50% от общего числа заболеваний. Сопутствуют данной деформации ункоартроз, ретроспондилолистез, спондилоартроз и прочие заболевания.
Важно! В 10% случаев протрузии l5-s1 сопутствует протрузия l4-l5.
Часто эта болезнь начинается со слабой боли, которая со временем усиливается. Чаще всего приступы боли бывают после физических нагрузок и после сна. Дискомфорт и боль локализуются в нижней части тела. Также бывает чувство онемения.
Дорзальная медианная протрузия диска l4-l5 является одним из самых опасных типов заболевания, может ущемлять пучки нервов конского хвоста.
Диагностика
Так как симптомы болезни неспецифичны и могут наблюдаться при многих заболеваниях, для правильной и своевременной диагностики важны три составляющих:
- Тщательный сбор анамнеза. Необходимо составить точную картину и систематизировать информацию об образе жизни пациента, наличии у него травм и повреждений (включая прошедшее время), операций и прочих проблемах со здоровьем, приёме лекарственных препаратов, месте работы. На основании этой информации и симптоматики можно выяснить первопричину развития заболевания.
- Наружный медицинский осмотр. Пациента необходимо проверить на рефлексы, установить, в каких точках локализована боль, посмотреть, при каких движениях болевые ощущения усиливаются, а при каких – уменьшаются.
- Различные исследовательские тесты. После того, как проведён осмотр и поставлен предварительный диагноз, он подтверждается или опровергается методом визуализирующего осмотра позвоночника – в основном это КТ или МРТ.
Как правило, на начальных этапах больные редко обращаются за помощью, списывая дискомфорт и болевые ощущения на банальные перенапряжение и усталость. Поэтому медианная протрузия часто диагностируется на стадии, когда уже произошла деформация фиброзного кольца и выпячивание диска.
Лечение
При медианных протрузиях хирургическое лечение крайне нежелательно, так как с большой вероятностью после операции могут возникнуть рецидивы и осложнения. В большинстве случаев положительных результатов удаётся добиться при помощи комплекса процедур и лекарственных препаратов для устранения симптоматики. Для того, чтобы вылечить протрузию, требуется устранить первопричину заболевания.
Физиотерапия
При лечении протрузий широко используются физиотерапевтические методы.
Лечебная физкультура
 Основные цели лечебной физкультуры при таких заболеваниях – уменьшить проявления симптомов и подготовить благоприятную почву для восстановления позвоночника.
Основные цели лечебной физкультуры при таких заболеваниях – уменьшить проявления симптомов и подготовить благоприятную почву для восстановления позвоночника.
Занятия укрепляют мышечный корсет и ускоряют выздоровление.
Очень хорошо влияет на состояние здоровья при подобных заболеваниях плавание – во время нахождения в воде уменьшается давление на позвоночник.
Также существует ряд упражнений, позволяющих ощутимо улучшить состояние больного при регулярных занятиях:
- Лечь на спину, согнуть ноги в коленях, руки вытянуть по швам. Приподнять таз, не отрывая от пола головы и рук, и зафиксироваться в такой позе на несколько секунд.
- Встать на четвереньки, опереться на ладони и колени. Поднять параллельно полу противоположные руку и ногу, остаться в этой позе в течение нескольких секунд.
- Лечь на живот, кисти рук положить под подбородок. Не отрывая ноги от пола, максимально приподнять руки, голову и грудь. Данное положение удерживать несколько секунд.
- Лечь на спину и вытянуть руки по швам. Приподнять голову и плечи, не отрывая от пола ног. Руками тянуться в сторону ног.
- Лечь на спину и вытянуть руки по швам. Максимально напрячь мышцы пресса в течение 10-15 секунд.
Все упражнения повторить по 5-7 раз.
Информация! Этот комплекс упражнений рекомендуется выполнять после диагностики и назначения врачом.
Массаж
При условии комплексного подхода массаж хорошо помогает в лечении протрузии. Если техника массажа правильная, с его помощью возможно полностью устранить заболевание на начальных стадиях.
Неправильное выполнение техники в домашних условиях может привести к ухудшению ситуации.
Основная цель массажа – постепенно направить сместившийся диск в правильное положение. Кроме того, после процедуры значительно уменьшаются болевые ощущения.
Техника самомассажа
Основное правило – не должно совершаться никаких резких, постукивающих или хлопающих движений. Поэтапно процедура имеет такой вид: 
- разминание поглаживанием;
- движения “выжимания” в проблемной зоне;
- повторение поглаживающих движений;
- интенсивные массажные движения в проблемной зоне;
- растирающие движения.
Вышеуказанный алгоритм необходимо повторить три раза. В целом, процедура должна занимать не меньше 15 минут. При ущемлении нервных пучков массаж категорически противопоказан! Самомассаж допустим после того, как его назначит врач.
Медикаментозная терапия
С помощью лекарственных препаратов протрузию вылечить нельзя. Лекарства назначаются как вспомогательное средство для уменьшения симптоматики.
Для уменьшения острых болей чаще всего назначают препараты для местного применения, содержащие в составе диклофенак – это Вольтарен, Диклофенак, Диклоран-плюс и прочие мази. Они имеют обезболивающее и противовоспалительное действие. Помимо средств для наружного применения для снятия боли используются Кетопрофен, Ибупрофен.
Также при болях в спине назначаются миорелаксанты – Тизанидин, Баклофен и прочие. Данные препараты благотворно влияют на расслабление мышц и нервную проводимость.
При симптоматике в виде отёков рекомендуются мочегонные препараты – Гипотиазид, Фуросемид.
Во время курса приёма мочегонных нужно следить за уровнем калия в организме и восполнять его.
Кортикостероидные препараты применяют редко, короткими курсами – в основном их назначают пациентам с тяжелым компрессионным синдромом. Чаще всего используют Дексаметазон.
Иглорефлексотерапия
 Эффект от иглоукалывания обусловлен воздействием с помощью игл на аккупунктурные точки тела, которых на человеческом теле более шестисот.
Эффект от иглоукалывания обусловлен воздействием с помощью игл на аккупунктурные точки тела, которых на человеческом теле более шестисот.
При таком лечении нормализуется кровообращение, улучшается функция регенерации и уменьшается спазм мышц. Кроме того, во время процедуры продуцируется кортизол, который имеет противовоспалительное действие.
К такому лечению существует ряд противопоказаний – это возрастные ограничения, период беременности, наличие ряда инфекционных заболеваний.
Положительная динамика бывает у пациентов уже после первого сеанса, но есть ряд побочных эффектов от такой процедуры – это образование гематом, боли при вводе иглы, повышенная потливость.
Диета
При лечении протрузии питание должно быть сбалансированным и здоровым. Кроме того, важно соблюдать водный баланс. Насыщение организма в достаточном количестве витаминами и минералами ускоряет процесс нормализации состояния позвоночника.
Перечень продуктов, которые нужно исключить из рациона:
- острая, пересоленная и жирная еда;
- копчёности и полуфабрикаты;
- пищевой мусор” – мука, фастфуд, сахар;
- сладости.
Также при протрузиях рекомендуется бросить курить и отказаться от кофеина. Продукты, особенно полезные для питания при лечении протрузий – это овощи и фрукты, рыба, молоко, злаковые.
Народные способы
Народные методы в лечении протрузий имеют место быть, но только как вспомогательное средство. Все процедуры должны согласовываться с лечащим врачом.
Наиболее распространённые народные средства для лечения протрузии: 
- Чесночная настойка на спирту. Чеснок измельчается и заливается спиртом в пропорции 2:1. Дать смеси настояться на протяжении десяти дней. Готовность настойки определяется по кашицеобразной консистенции. Смесью делать компрессы на поражённые зоны, выдерживая не менее 45 минут.
Время выдерживания компресса зависит от ощущений больного – при сильном жжении его нужно немедленно снять, иначе есть риск получить ожог. - Скипидарная ванна. В литр кипятка добавляется 1 стакан скипидара и столовая ложка измельчённого мыла. Раствор добавляют в ванну (температура воды 37-40 С). Такую ванну нужно принимать 10 минут.
- Масло из листьев берёзы или зверобоя. Используется для растираний, снимает боль и уменьшает воспаления.
Хирургическое вмешательство
Хирургические вмешательства допустимы только на поздних стадиях заболевания при отсутствии эффекта от прочей терапии в течение полугода.
Операция показана при запущенных формах грыжевых образований и при стремительном прогрессировании болезни. К сожалению, операция не гарантирует выздоровления, так как высока вероятность рецидива болезни.
Профилактические меры
Профилактика медианных протрузий – это соблюдение здорового и подвижного образа жизни с умеренными физическими нагрузками, отказ от вредных привычек и нездорового питания. Для пожилых людей, больше других имеющих расположенность к образованию протрузий, рекомендуются профилактические курсы массажа, посещения бассейна или тренажерного зала.
Стоит учесть, что люди с лишним весом также в группе риска, поэтому контроль массы тела – важная профилактическая мера. Для контроля за состоянием здоровья обязательны периодические визиты к врачу.
Заключение
Обратите внимание! В случаях, когда протрузия диагностирована вовремя и оказана квалифицированная медицинская помощь, выздоровление без хирургических вмешательств практически гарантировано. Главное, внимательно относиться к своему здоровью и самочувствию и не запускать болезнь до поздних стадий развития.
Медианная протрузия диска — лечение, симптомы
Автор статьи: Надежда НиколаевнаМедианная протрузия диска — это пролапс, направленный в сторону центра спинномозгового канала. В различных отделах позвоночника аномалия развивается по разному. Для грудного и шейного отделов позвоночника характерно при пролапсе МПЗ диска сдавливание спинного мозга.
В поясничном отделе сдавливанию подвергается конский хвост — пучок нервов нижнего предела спинномозгового канала. От функций этих нервных окончаний зависит двигательная активность ног, работа кишечника и мочевого пузыря.
Характеристика болезни
Медианная протрузия может называться по разному, но все приведенные ниже термины обозначают одно и то же заболевание с разным размещением пролапса.
- Термином «срединная протрузия» обозначается протрузия, располагающаяся в задней зоне МПЗ диска, пролапс происходит в сторону спинного мозга или пучка нервов — конского хвоста.
- Термином «центральная протрузия» называется пролапс, который происходит также в задней дисковой части, выбухание направлено к центру спинного мозга.
- Термин «дорзо-медианная протрузия» — это не наименование другого вида протрузии, а детализация, означающая, что пролапс сформировался в задней зоне МПЗ диска и смещение идёт к центральной зоне спинномозгового канала.
- Сам по себе термин «медианная» означает срединная, понятие медиана переводится как центр независимо от какого конца начинать отсчёт.
Есть ещё термин «парамедианная протрузия», но это другой вид протрузии. Такая аномалия характеризуется отклонением пролапса в ту иную иную сторону и не может быть центральной, а бывает левосторонней или правосторонней.
На медианную форму приходится шесть случаев из сотни больных протрузией. Это не часто, но опасно, потому что зона поражения бывает достаточно большой и разрушения чреваты серьёзными осложнениями. Наиболее распространённая зона локализации пролапса — L5-S1 и L4-L5.
- Первая зона — это сочленение последнего поясничного и крестцового позвонков.
- Вторая зона — это последний поясничный МПЗ диск и находящийся над ним.
При формировании болезни, они как правило, поражаются вместе.
Диагностика болезни и прогноз
Для определения заболевания больному необходимо пройти обследование МРТ. Магнитно-резонансный метод даёт самые точные результаты в диагностике медианной протрузии. При сомнении диагноз уточняется с помощью компьютерной томографии и миелографии.
Относительно точный результат даёт и рентгенография обычная или контрастная в двух проекциях — прямой и боковой.
Прогноз при данном виде аномалии неутешительный. Опоздание в лечении может привести к осложнениям и инвалидности. Самым серьёзным осложнением является секвестрация грыжи МПЗ диска или осложнённая острая форма течения болезни. Характеризуется она выпадением пульпозного ядра диска в спинномозговой канал, которое может закончится параличом.
Причины возникновения болезни
Условиями для формирования медианной протрузии становятся:
- повышенные нагрузки на позвоночный столб,
- травмы позвоночника и прилегающих мышц и органов,
- генетическая предрасположенность,
- ослабление тканей позвоночного столба из-за болезней.
В связи с тем, что нагрузки на позвоночник оказываются немалые, то протрузии, в том числе медианные, могут возникнуть у каждого, кто находится в списке риска.
Лечение следует начинать сразу после появления признаков и постановки диагноза.
Симптоматика медианной дисковой аномалии
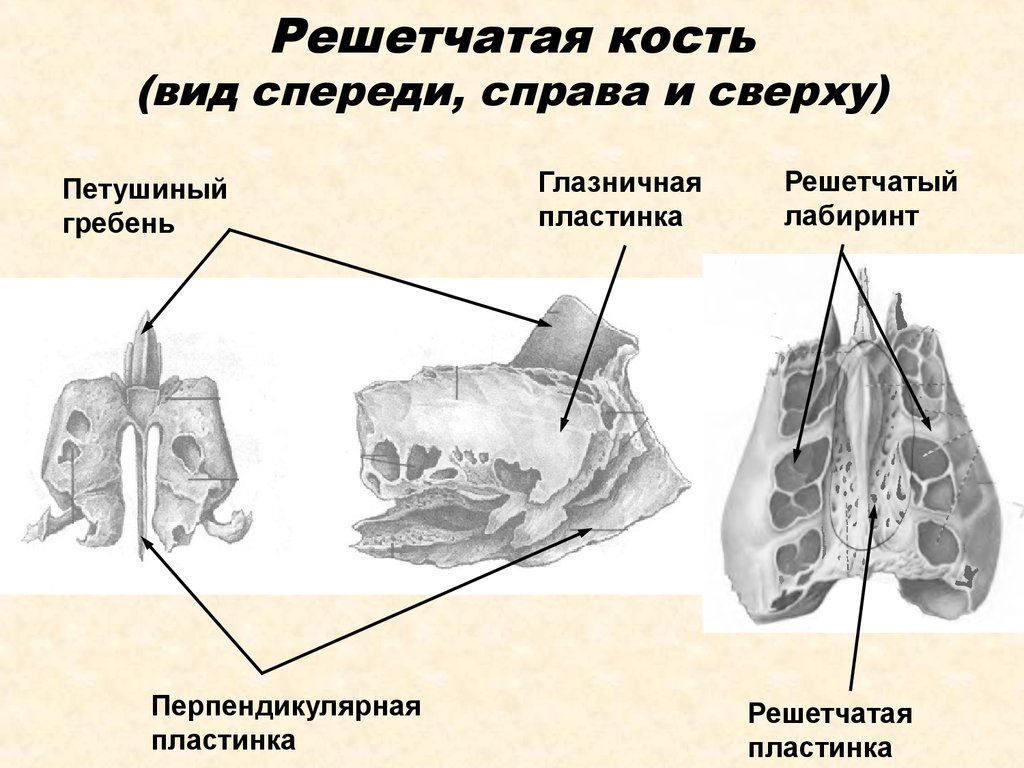
Фото: фиброзное кольцо
МПЗ диск начинает изменять своё положение и состояние, как правило без симптомов. Вначале человек может испытывать незначительные неудобства и списывает всё на чрезмерную усталость после длительного нахождения в одной позе.
Но при развитии болезни происходит смещение пульпозного ядра в направлении центра канала, защемляются нервные окончания и появляются основные симптомы болезни.
Часто происходит так, что пролапс обнаруживается на поздних стадиях, когда фиброзное кольцо слишком растянуто и выпячивание диска уже произошло. В этой стадии пациент жалуется на боли в разных отделах позвоночника, онемение конечностей, ощущения мурашек, покалывания.
Болевые ощущения иррадируют в окружающие мышцы, ткани, органы. Кроме того, появляются головокружения, прострелы, мышечная слабость или, наоборот, спазм. Последней стадией развития протрузии является возникновение межпозвонковой грыжи. Это серьёзная проблема, которая приносит человеку длительные мучения.
Способы лечения
Лечение медианной протрузии сводится к тому, чтобы не допустить развитие межпозвонковой грыжи и снять неприятные симптомы. Хирургическое вмешательство не рекомендуется и почти никогда не применяется, медикаментозное лечение используется только для устранения болей и воспалительного процесса, который часто сопровождает разрушение хрящей и позвонковых тканей.
Основной способ лечения — немедикаментозный, который включает в себя следующее:
Фото: лечебная физкультура
ЛФК — физические упражнения, направленные на вытяжение позвоночника и тренировку окружающих мышц. Основная задача лечебной гимнастики — это предотвращение дальнейшего движения МПЗ-диска по направлению к центру спинномозгового канала. Для этого специалисты разрабатывают комплексы упражнений конкретно для каждого отдела позвоночника.
При гимнастических занятиях происходят позитивные изменения в позвоночном столбе и его элементах: улучшается кровообращение, активизируется обмен веществ.
Вследствие этого улучшается диффузное снабжение тканей диска питательными веществами и это укрепляет их, восстанавливает разрушенные участки, в конечном итоге способствует постановке диска на место.
Фото: массаж
При ЛФК необходимо следовать определённым правилам и не делать гимнастику при острой и довольно ощутимой боли. Определяться с комплексом упражнений необходимо вместе с врачом, выбирать упражнение, которые пациенту выполнять под силу.
Исключать те движения которые приносят болевые ощущения. Лучше всего делать гимнастику в клинике или в специализированном кабинете под наблюдением врача.
Преимуществом ЛФК кабинетов является наличие снарядов и тренажёров, предназначенных для упражнений при протрузии. Доступные упражнения можно выполнять дома.
Массаж применяется для того, чтобы устранить ограниченность движений, разогреть и расслабить ткани мышц, оказать влияние на позвонки и МПЗ диски путём массажных приёмов — надавливаний, растираний и так далее.
Во время массажных процедур разгоняется кровоток, вместе с усилением кровообращения, ускоряются обменные процессы и улучшается состояние позвонков и дисков. То есть массаж способствует регенерации тканей МПЗ дисков.
Фото: точечный массаж
Массаж необходимо делать курсами, стараться попасть к опытному массажисту, непрофессионалам доверяться нельзя. Самомассаж делается только по рекомендованной методике и очень осторожно, чтобы не навредить повреждённым позвонкам и не усугубить состояние больных дисков.
Аппаратные технологии позволяют воздействовать с помощью волн на изменённые элементы позвоночного столба. Например, это делается с помощью лазерного пучка, элетротоков, теплового излучения. Современные аппаратные методики используются во многих специализированных клиниках и помогают быстрее вылечить медианную протрузию.
С целью устранения боли и для устранения смещения используются нетрадиционные методики лечения. К ним относится акупунктурный массаж, который делается по системе Шиацу и иным восточным методикам.
Фото: иглоукалывание
Иглоукалывание, основанное на воздействие иголок на нервные окончания вызывает рефлекторную реакцию организма и помогает обезболивать и предотвращать дальнейшее смещение МПЗ диска.
Народные средства также оказывают положительное влияние, но использовать их необходимо по рекомендации врача. Самыми распространёнными из них является настойка чеснока на спирту, которая используется как раствор для компресса, а также скипидарные ванны.
Рецепты их следующие: два чесночных зубка заливаются спиртом или водкой и настаиваются не менее суток; для ванны делается раствор — скипидар с 1% салициловым спиртом и добавлением соли и тёртого детского мыла. Ванны принимать можно по 10 минут, чесночно-спиртовой компресс делать на 20 минут.
В специализированной клинике опытные врачи назначают курс комплексного лечения медианной протрузии, конкретно для повреждённых дисков. Это необходимо иметь в виду и обращаться только к профессионалам.
ПОХОЖИЕ СТАТЬИ: ПОДЕЛИТЕСЬ С ДРУГИМИ ЕСЛИ ВАМ ПОНРАВИЛАСЬ ДАННАЯ СТАТЬЯМедианная протрузия диска: причины, симптомы и лечение
Дорзальная медианная протрузия диска – это заболевание, при котором межпозвоночный диск выпячивается по направлению к центральной части спинномозгового канала. В результате происходит сдавливание спинного мозга, что вызывает неприятные симптомы у пациента.
Что это за болезнь?
Протрузия – это заболевание, при котором наблюдается изнашивание межпозвоночных дисков. Сопровождается сильной болью, которая локализуется в области поражения. В некоторых случаях заболевание остается незамеченным.
Отдельно следует рассмотреть медианную протрузию. Что это такое? Представляет собой пролапс по направлению к спинномозговому каналу. Если при обычной протрузии или грыже позвонок выпячивается наружу, то здесь он смещается внутрь. Из-за этого позвонок может затрагивать спинной мозг, что приводит к нарушениям со стороны нервной системы.

Причины
Основной причиной протрузии является естественное старение позвонков. Костная ткань истощается из-за недостатка воды и питательных веществ, она становится более подверженной к различным изменениям.
Также патологический процесс может стать следствием хронической перегрузки межпозвоночных дисков. Это может произойти из-за неравномерного давления на них. Травмы позвоночника негативно влияют на состояние позвонков.
Также к заболеванию могут привести сопутствующие болезни позвоночного столба – остеохондроз, артроз и другие. Протрузия может возникнуть и при отсутствии дополнительных заболеваний, но после 70 лет. Из-за нарушения обменных процессов происходит дистрофия позвонков, что также может спровоцировать заболевание.
Негативными факторами, которые провоцируют развитие патологического процесса, являются:
- преклонный возраст;
- плохая наследственность – аномалии развития хрящевой и костной ткани;
- сопутствующие заболевания – остеохондроз и спондилоартроз;
- ношение тяжестей, неправильные техники поднимания грузов – слишком резко, из-за чего повышается нагрузка на определенны позвонок;
- высокий рост;
- резкое изменение массы тела;
- неправильная осанка, из-за которой позвонки постоянно находятся в неправильном положении;
- неправильное питание, из-за чего организм чрезмерно истощается;
- сидячая работа, отсутствие активности, из-за чего ослабевают мышцы;
- курение и употребление алкоголя.
Поэтому необходимо исключить влияние вышеперечисленных факторов на организм. Иначе есть высокая вероятность образования протрузии.
к содержанию ↑Типы
Выделяют несколько основных типов заболевания:
- Дорзальная – располагается в задней части позвонка.
- Дорзальная правосторонняя парамедианная протрузия диска. Это обозначает, что патологический процесс образовался в задней части позвонка и направляется вправо от центра.
- Срединная – также находится в задней части позвонка и направляется к спинномозговому каналу.
- Центральная – протрузия направляется к центру спинномозгового канала.
Все типы заболевания сопровождаются похожими симптомами и лечатся почти одинаково.

Локализация
Патология проявляет себя по-разному в разных частях позвоночного столба. Если патологический процесс локализуется в области шейного и грудного отдела, происходит сдавливание спинного мозга. А если протрузия происходит в поясничной зоне, наблюдается сдавливание пучка нервов, от которых зависит нормальное функционирование кишечника, мочевого пузыря, двигательная активность нижних конечностей.
Чаще всего развивается протрузия поясничной зоны позвоночника. Это связано с тем, что на нее оказывается наибольшая нагрузка во время движений. Этот отдел удерживает всю массу тела. Поэтому межпозвоночные диски испытывают постоянные нагрузки, поэтому они сильнее подвержены изнашиванию.
Самым подвижным является шейный отдел. Он обеспечивает подвижность голову, поэтому эти позвонки также испытывают сильные нагрузки.
к содержанию ↑Симптомы и признаки
При сдавливании спинного мозга и нервных окончаний человек может жаловаться на такие неприятные признаки:
- Сильная боль в области нахождения нерва. Она может становиться еще более выраженной при физических нагрузках.
- Жжение и покалывание, онемение и слабость мышц.
- Нарушение координации движений.
- Общая слабость, ухудшение самочувствия.
- В редких случаях у пациентов наблюдается недержание мочи, затрудненный процесс дефекации.
Специфические признаки патологического процесса возникают в зависимости от места, где он локализуется. Если протрузия появилась в области шеи, здесь же будут локализоваться неприятные ощущения. Из-за защемления нервных корешков может наблюдаться онемение верхних конечностей и плечевого пояса. Могут возникнуть трудности во время ходьбы, нарушения двигательной функции пальцев.
В грудном отделе заболевание возникает очень редко. В таком случае больной может испытывать скованность в этой области, боль, затрудняются его движения.
Если поражается пояснично-крестцовый отдел, сдавливаются поясничные корешки и седалищный нерв. Из-за этого появляются очень сильные боли в этой зоне. Наблюдается онемение конечностей, покалывание в мышцах спины и ягодиц. В области поясницы расположен пучок нервов, которые называют конским хвостом. При его сдавливании у пациента может появиться синдром конского хвоста. Он проявляется в сильных болевых ощущениях в пояснице, которая отдают в одну или обе конечности. Нарушается чувствительность в промежности, поэтому может произойти самопроизвольная дефекация или мочеиспускание.
к содержанию ↑Диагностика
Парамедианная протрузия межпозвонкового диска и остальные типы патологии могут быть диагностирована различными методами. Признаки заболевания неспецифичны, поэтому для качественной диагностики требуется провести ряд исследований:
- Сначала врач собирает анализ, задает пациенту вопросы о симптомах, как давно ухудшилось самочувствие и прочее.
- Затем он осматривает больного, пальпирует позвоночник, не сильно надавливая на него. Врач проверяет рефлексы. Просит пациента менять положение тела, чтобы узнать, в каком боль усиливается.
- МРТ и КТ назначаются при подозрении на медианную протрузию. Они позволяют увидеть точное место поражения, и узнать, сколько межпозвоночных дисков поражено.
При подтверждении диагноза врач назначает лечение. Если же он не подтверждается, рассматривают другие возможные варианты заболеваний.

Лечение
Терапия может быть консервативной или хирургической. Если медикаментозные средства не помогают, назначается оперативное вмешательство.
к содержанию ↑Медикаменты
Консервативное лечение обязательно включает в себя постельный режим. Это предотвратит воспалительный процесс. Но не рекомендуется придерживаться его дольше 2 дней – так можно залежать мышцы. Необходима хоть минимальная физическая активность.
Для облегчения симптомов назначаются противовоспалительные и обезболивающие препараты. Однако они не лечат заболевание, а только уменьшают выраженность его проявления.
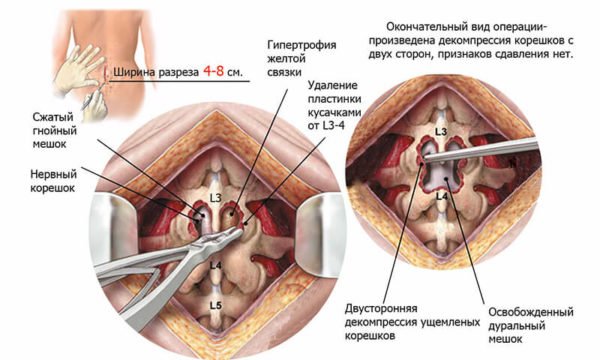
к содержанию ↑Операции
Хирургическое вмешательство требуется при сильных болях и сдавливании спинного мозга. Проводится ламинэктомия – хирургическая декомпрессия. В этом случае удаляется небольшой участок костной ткани позвонка и хрящевой ткани межпозвоночного диска. Вокруг нерва увеличивается пространство, что способствует восстановлению кровоснабжения.
к содержанию ↑Процедуры
Из физиотерапевтических процедур полезно воздействие холода. Снять боль и уменьшить отек поможет прикладывание льда к больному месту. Держать его можно не больше 10-20 минут, иначе простудятся мышцы. Также проводится массаж и ЛФК.
к содержанию ↑Прогноз
Если вовремя не начать лечение, прогнозы будут неутешительными. Но если терапия будет своевременной, у пациента высокие шансы полностью излечиться.
к содержанию ↑Осложнения
Протрузия может привести к сдавливанию спинного мозга и нервных окончаний. А со временем могут образоваться многочисленные грыжи, радикулит и другие заболевания позвоночника.
к содержанию ↑Профилактика
В профилактических целях нужно избегать поднятия тяжестей. Если работа связана с ношением грузов, необходимо использовать специальный пояс или корсет. А при сидячей деятельности необходимо раз в 2 часа вставать и делать простую гимнастику для разминки костей.
Медианная протрузия лечится, если вовремя начать терапию. Поэтому нужно внимательно относиться к своему организму, при возникновении любых неприятных симптомов нужно обратиться к врачу.
симптомы, l5 s1, с2, с3, парамедианная

Межпозвонковый диск
Медианная протрузия межпозвоночного диска – это изменение в структуре позвоночника, при котором межпозвоночный диск выходит за свои границы в сторону спинномозгового канала. Но при этом целостность фиброзного кольца диска не повреждена. Протрузия – это предгрыжевое состояние, но оно возникает вследствие других заболеваний, так как она никогда не выступает самостоятельной патологией.
Медианная протрузия всегда опасна для человека, так как при этом происходит поражение спинного мозга и это может быть чревато опасными последствиями – параличом и т. д.
Причины
Здоровый межпозвоночный диск имеет эластичную и упругую ткань, именно поэтому он может амортизировать и позвоночник может выдерживать большую нагрузку. Медианная протрузия межпозвоночного диска начинает развиваться, когда хрящевая ткань претерпевает обезвоживание, истончается, теряет свою упругость. Из-за давления на позвоночник, диск просто выдавливает ядро в фиброзное кольцо. Далее происходит выпячивание.
 Протрузии сегодня достаточно распространены. Причинами возникновения данного заболевания могут стать интенсивные физические нагрузки, что негативно отражается на позвоночнике. Также травмы часто приводят к протрузии. Это может произойти при травмировании позвоночника, и находящихся рядом мышц и органов. Хроническая травматизация часто происходит у спортсменов, а также у людей, профессиональная деятельность которых заключается в совершении однообразных движений.
Протрузии сегодня достаточно распространены. Причинами возникновения данного заболевания могут стать интенсивные физические нагрузки, что негативно отражается на позвоночнике. Также травмы часто приводят к протрузии. Это может произойти при травмировании позвоночника, и находящихся рядом мышц и органов. Хроническая травматизация часто происходит у спортсменов, а также у людей, профессиональная деятельность которых заключается в совершении однообразных движений.
Наши читатели рекомендуют
 Для профилактики и лечения ГРЫЖИ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
Для профилактики и лечения ГРЫЖИ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.Также причиной проявления протрузии медианного типа является ослабление костных и хрящевых тканей позвоночника и мышечного корсета. Это происходит вследствие различных заболеваний.
Основной причиной возникновения протрузии межпозвоночного диска является затяжной остеохондроз. Особенно если это возрастные изменения, и костные и хрящевые ткани уже истощены.
Еще следует отметить такие причины:
- искривление позвоночника разных степеней;
- ожирение;
- генетическая предрасположенность.

Виды
Отмечают несколько основных видов медианной протрузии:
- Срединная – при этом выпячивание направлено в центр спинного мозга или же в «конский хвост».
- Задне-центральная – ее еще называют дорзо-медианная. Такая протрузия характеризуется выпячиванием, которое локализовано в задней части позвоночника.
- Наиболее частая локализация в области поясничных сегментов – медианная протрузия диска l5 s1 и l4 l5. Если поражается шейный отдел, то наиболее часто протрузия возникает в месте локализации С2—С3, С5—С6 или С6—С7.
Дорзальная медиальная протрузия – это тяжелое состояние, которое даже при небольшом выпячивании приводит к интенсивным болям и возникает в большинстве своем в области поясницы.
Парамедианная протрузия – это состояние, при котором выпячивание может произойти по центру и по бокам. В последнем случае происходит правосторонняя и левосторонняя патология. Соответственно, в этом случае парамедианная протрузия будет проявлять болевые ощущения с той стороны, где произошло выпячивание.
Симптоматика
На первых стадиях никаких характерных симптомов не проявляется. Если признаки и есть, то на них никто не обращает внимания, так как может быть только частая усталость, особенно когда человек долго не меняет положение тела.
Основные симптомы проявляются, когда есть уже смещение пульпозного ядра, при этом уже ущемляются нервные окончания. И то при этом могут проявляться слабые симптомы. Чаще всего диагностируется медианная протрузия межпозвоночного диска, на стадии когда фиброзное кольцо очень растянуто и диск слишком деформирован.
Симптомы:

Болевой синдром в зоне позвоночного столба
- болевой синдром в разных зонах позвоночного столба, могут быть еще так называемые прострелы;
- еще болевые ощущения могут распространяться на органы и мышцы, которые расположены рядом;
- онемение рук и ног, чувство мурашек;
- слабость мышечного корсета или же спазмы, иногда эти состояния чередуются;
- головокружение.
Если поражается грудной отдел позвоночника, то могут наблюдаться болевые ощущения в области сердца на вдохе и тахикардия.
Медианная протрузия диска l5, s1 у мужчин может спровоцировать даже импотенцию.
Самыми выраженными симптомами медиальной протрузии являются параличи определенных частей тела, или же частичная потеря чувствительности, слабость. А дорзальная медианная протрузия способна провоцировать недержание мочи и кала.
Диагностика
Сегодня уже наиболее распространенным и инновационным методом является МРТ. То есть магнитно-резонансная томография. С помощью этого метода можно выявить точные изменения в межпозвоночном диске, его толщину, а также какие органические изменения есть. И даже можно диагностировать протрузию на начальной стадии, а именно чрезмерное истощение хрящевой ткани.
Еще диагностика протрузии заключается в физикальном обследовании. При этом врач осмотрит больного, проведет пальпацию и проверит больного на подвижность суставов. Могут назначить еще рентгенографию.
Лечение
Лечение протрузий межпозвоночных дисков должно быть комплексным. Терапия должна быть направленной на:
- улучшение процесса кровоснабжения позвоночника;
- обезболивание;
- нейтрализация воспалительного процесса;
- терапия, вследствие которой укрепляются мышцы.
Также важным аспектом являются меры, чтобы предупредить развитие патологии — реабилитация.
Медикаментозная терапия
Лечебная терапия включает комплекс препаратов. Нестероидные противовоспалительные средства – это лекарство, которое снимает воспалительный процесс, устраняет боль. К ним относятся Индометацин, Ибупрофен, Диклофенак. Иногда назначаются еще стероидные препараты – это Дексаметазол, Дипроспан. Они нужны при сильных болях.
Еще одной группой препаратов, которые обязательно нужны при протрузиях, являются хондропротекторы. Данные препараты способствуют для начала остановке процессов разрушения и ослабления хряща, а также восстановлению хрящевой ткани. Это Хондролон, Хондроитин.
Общеукрепляющие витаминные комплексы воздействуют на метаболические процессы в организме, регулируют нервные процессы. Для людей с протрузией важны витамины группы В и С.
Еще могут назначать спазмолитики, миорелаксанты, анальгетики, иммуностимуляторы.
Первые несколько дней препараты вводятся в виде инъекций, а далее назначаются лекарства в виде таблеток, мазей и гелей.
Физиопроцедуры
Людям с протрузией нужно проходить также и физиопроцедуры. Если у человека есть постоянные интенсивные боли, то ему назначают электрофорез или лазерную терапию, вместе с которыми применяют лекарственные аппликации. Это могут быть обезболивающие препараты или хондропротекторы.

Рефлексотерапия
Рефлексотерапия – это процедуры иглоукалывания, при этом оказывается воздействие на биоактивные точки. В результате происходит улучшение обменных процессов и кровообращения. Также это помогает укрепить мышечный корсет.
Еще физиопроцедурами эффективными при протрузии являются фонофорез, магнитотерапия и электростимуляция мышц.
Лечебная физкультура очень важна, так как при этом укрепляются мышцы спины, снимается нагрузка с позвоночника, также вследствие занятий физкультурой улучшается кровообращение. Все это позволяет позвоночнику и хрящевой ткани восстанавливаться и лучше усваиваться лекарственным веществам. Лечебная физкультура применяется только после консервативного лечения, так как нужно, чтобы не было воспаления тканей. Гимнастика является методом реабилитации.
Массаж также эффективен при протрузии. С его помощью снимаются болевые ощущения и спазмы.
Также нужна мануальная терапия. При этом врач восстанавливает нормальное анатомическое расположение межпозвоночных дисков. Только данный метод применяется после того, как воспалительный процесс снят.
Хирургическое лечение
 Хирургическая операция назначается пациентам только в тех случаях, когда протрузия прогрессирует и консервативное лечение не дало никаких результатов. Но довольно часто после оперативного вмешательства происходит рецидив.
Хирургическая операция назначается пациентам только в тех случаях, когда протрузия прогрессирует и консервативное лечение не дало никаких результатов. Но довольно часто после оперативного вмешательства происходит рецидив.
Хирургическое лечение назначается также если давление на нервные окончания очень сильное и вследствие этого у человека значительно ухудшается качество жизни.
парамедианная левосторонняя, дорзомедиальная билатеральная, центральная, медиальная
Содержание статьи:
Медианная протрузия диска межпозвоночных дисков относится к редким патологическим состояниям, которые могут привести к нарушению функционального состояния тазовых органов. Парамедианная локализация образования встречается немного чаще, она приводит к развитию болевого синдрома. Независимо от расположения выпячивания межпозвоночного диска радикальное лечение патологического состояния заключается в хирургической операции с освобождением ущемленного спинномозгового корешка и последующей пластикой.
Сходства и различия медианной и парамедианной протрузии
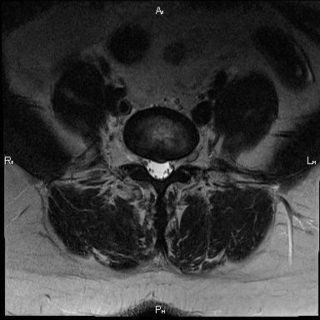
Медиальная протрузия межпозвоночного диска на снимке МРТ: локализуется по средней линии позвоночника
Фораминальная протрузия – формирование выпячивания межпозвоночного диска без разрыва волокон фиброзного кольца. При этом выбухание направлено к каналу спинного мозга по центру, вправо или влево. Оно может иметь различную локализацию, включая дорсальное медианное и парамедианное латеральное расположение.
Медианная или медиальная протрузия характеризуется тем, что выпячивание локализуется по срединной линии позвоночника спереди или сзади. Если образование направлено назад в области позвонков vl4-vl5 и vl5-vs1, происходит сдавливание спинномозговых корешков, в которых проходят нервные волокна, отвечающие за функциональное состояние тазовых органов. Если протрузия имеет небольшие размеры и локализуется в других отделах позвоночника, она может длительное время не проявляться дискомфортом.
Парамедианная протрузия межпозвонкового диска – это неполная грыжа без повреждения волокон фиброзного кольца. В отличие от медианного образования она локализуется немного в сторону от срединной линии позвоночника. Если протрузия располагается по задней поверхности тела позвонка, происходит ущемление спинномозговых корешков в области манжеты, вследствие чего развивается болевой синдром. Человека беспокоит сильная боль, которую сложно купировать при помощи нестероидных противовоспалительных средств.
Дорсальная протрузия вызывает ущемление нервов с обеих сторон позвоночного столба
Выделяются дорсомедиальные билатеральные протрузии дисков, характеризующиеся одновременным ущемлением спинномозговых корешков слева и справа.
Клиническая симптоматика патологического образования зависит от вида и локализации протрузии. Она в большей степени выражена при парамедиальной локализации:
- Верх шеи, соответствующий позвонкам с3-с4 – ущемление спинномозговых корешков приводит к выраженной отраженной головной боли, которая может иметь пульсирующий характер. Часто поражается межпозвоночный диск между 2 и 3 шейными позвонками.
- Средний отдел шейного отдела с4-с5 и с5-с6 – боль локализуется в шее непосредственно в области протрузии, она отдает в надплечье справа или слева. Чаще всего изменения затрагивают диск между позвонками с4-5.
- Нижний отдел шеи с6-с7 – боль имеет наибольшую интенсивность в области ущемления спинномозгового корешка, она отдает в область плеча слева или справа, нередко доходит до предплечья и кисты. Изменения нередко развиваются в районе с5-6.
- Верхние отделы грудного отдела хребта т2-т3 – парамедианная дорзальная протрузия диска слева или справа отдает в руку.
- Средние отделы грудного отдела т4-т10, преимущественно в области 8 или 9 позвонка – появляются боли непосредственно по срединной линии спины, которые отдают в левый или правый бок. Нередко развивается протрузия ниже позвонка th9.
- Нижняя часть грудного отдела хребта и первый поясничный позвонок th22-l1 – появляется боль в спине, которая отдает в левый или правый бок. Одновременно развивается онемение кожи соответствующей локализации.
- Верхняя и средняя часть поясницы l1-l2, l2-l5, l3-l4 – дискомфорт развивается в пояснице, отдает в ягодицу слева или справа. Здесь же снижается чувствительность кожи, мышечная сила. В средней части поясницы поражается позвонок l3.
- Нижняя часть поясницы и верхний отдел крестца l4-l5 и vl5-vs1 – сдавливание спинномозговых корешков сопровождается левосторонней или правосторонней выраженной болью, которая отдает по задней поверхности одной ноги вплоть до стопы. Часто поражается диск между позвонками l5-s1. Ниже сегмента s1 протрузии не развиваются, так как нет дисков.
Клиническая симптоматика меняется в зависимости от индивидуальных особенностей организма человека, количества пораженных корешков. Дискомфорт обычно появляется только с одной стороны.
Причины патологий
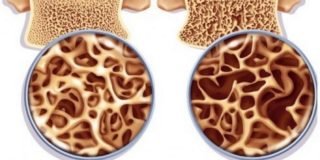
Разрушение костной ткани усиливает нагрузку на межпозвоночный диск
Механизм развития заболевания заключается в развитии дегенеративно-дистрофического процесса, вследствие которого изменяется структура и прочность хрящевой ткани. Парамедианная и центральная протрузия диска представляют собой полиэтиологические состояния, развивающиеся вследствие воздействия большого количества причин.
- Возрастные дегенеративно-дистрофические изменения – протрузии преимущественно развиваются у людей старше 45 лет.
- Врожденные или приобретенные изменения формы позвоночника, к которым относятся лордоз, сколиоз, кифоз.
- Перенесенные травмы, которые в различной мере затрагивают структуры позвоночника: переломы, разрывы связок, вывихи или подвывихи суставов.
- Спондилез – дегенеративно-дистрофическое поражение суставов между отростками позвонков, приводящее к повышению нагрузки на диски.
- Значительный вес тела, приводящий к увеличенной нагрузке на хребет.
- Наследственная предрасположенность, реализующаяся на генетическом уровне.
Знание провоцирующих факторов дает возможность подобрать оптимальное лечение, а также профилактические мероприятия, направленные на предотвращение патологического процесса.
Методы диагностики
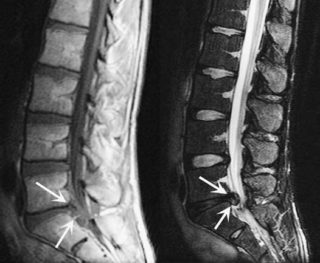
Визуализировать патологию можно с помощью рентгена или МРТ в разных проекциях
На основании клинической картины можно заподозрить происхождение, характер и локализацию патологического процесса. Для достоверной диагностики нужно делать визуализацию структур хребта, которая осуществляется при помощи следующих методов:
- Рентген в прямой и боковой проекции – «просвечивание» дает возможность выявить грубые изменения в позвоночнике.
- Компьютерная томография – послойное сканирование при помощи рентгена, которое обладает высокой разрешающей способностью и позволяет выявить минимальные изменения в тканях на ранних стадиях развития патологического процесса.
- Магнитно-резонансная томография – сканирование большого участка тела, осуществляемое за счет физического эффекта резонанса ядер в сильном магнитном поле. Особенность методики заключается в охвате большой области тканей, что дает возможность применять для выявления злокачественных новообразований и их метастазов. Тени могут указывать на онкологию.
Для оценки функционального состояния организма дополнительно назначаются лабораторные исследования, к которым относятся клинический анализ крови, мочи, биохимические пробы. Для исключения патологии сердца применяется электрокардиография. На основании всех результатов проведенного диагностического обследования врач делает заключение и подбирает оптимальное лечение.
Лечение и профилактика

Лечение протрузии комплексное — витамины, обезболивающие, уколы для улучшения питания тканей
Эффективно и радикально лечить протрузию можно при помощи операции с удалением выпячивания и пластикой диска. После хирургического вмешательства проводится реабилитация с лечебной гимнастикой, включающей специальные упражнения.
При наличии медицинских противопоказаний к операции назначается консервативная терапия, которая подразумевает применение лекарственных средств нескольких фармакологических групп:
- Нестероидные противовоспалительные средства, которые уменьшают выраженность болевых ощущений при наличии воспалительной реакции.
- Хондропротекторы – препараты улучшают обмен веществ в хрящевой ткани, за счет чего замедляется разрушение и прогрессирование патологического процесса в межпозвоночных дисках.
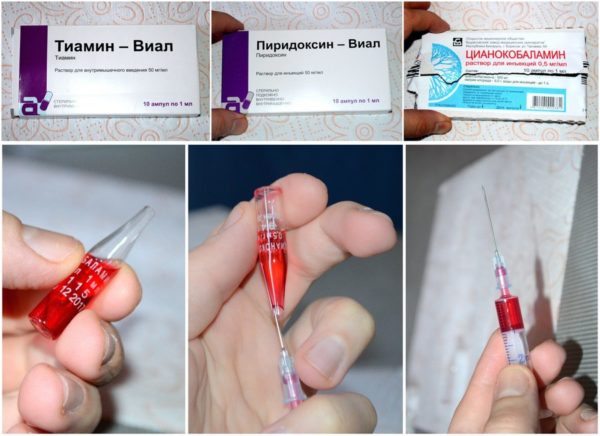
- Витамины группы В, к которым относятся тиамин, пиридоксин, цианокобаламин – соединения нормализуют метаболизм в нервных волокнах, что особенно важно для восстановления структур в области ущемления.
- Препараты, улучшающие кровоток в тканях и способствующие снижению выраженности воспалительной реакции.
Профилактика медианной и парамедианной протрузии заключается в исключении или ограничении воздействия провоцирующих факторов. Важно обеспечивать достаточную двигательную активность без выраженной нагрузки на хребет, а также отказаться от вредных привычек.







 Нажмите для просмотра в новом окне. Внимание, фото содержит изображения больных животных!
Нажмите для просмотра в новом окне. Внимание, фото содержит изображения больных животных! Нажмите для просмотра в новом окне. Внимание, фото содержит изображения больных животных!
Нажмите для просмотра в новом окне. Внимание, фото содержит изображения больных животных!
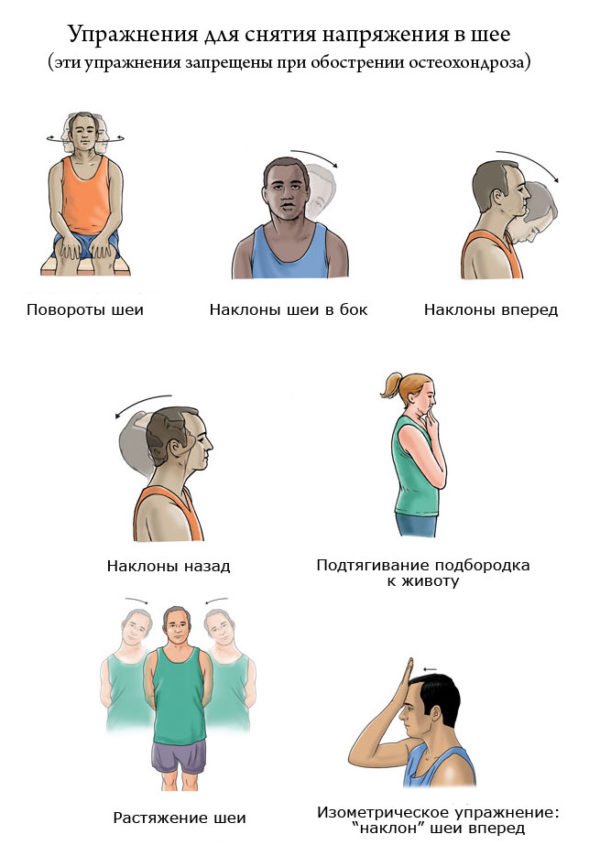
 Головная боль, сопровождающаяся болевым синдромом в области шеи – это довольно распространенное явление. Многие люди предпочитают игнорировать этот симптом, полагая, что подобное недомогание могло возникнуть из-за усталости или нервного напряжения. На самом деле помимо этих факторов существует множество других, которые могли вызвать боли в шее и голове.
Головная боль, сопровождающаяся болевым синдромом в области шеи – это довольно распространенное явление. Многие люди предпочитают игнорировать этот симптом, полагая, что подобное недомогание могло возникнуть из-за усталости или нервного напряжения. На самом деле помимо этих факторов существует множество других, которые могли вызвать боли в шее и голове.






























 Самая большая нагрузка на стопы наблюдается в области межфаланговых суставов пальцев и вместе их соединения с плюсной. Артроз плюснефалангового сустава 1 пальца стопы связан с деформацией большого пальца, которую в повседневной жизни часто называют «шишкой». Заболевание при несвоевременном выявлении симптомов способно повлечь невозможность нормальной жизнедеятельности, поэтому важно иметь представление о причинах появления патологии, первых признаках и существующих способах лечения.
Самая большая нагрузка на стопы наблюдается в области межфаланговых суставов пальцев и вместе их соединения с плюсной. Артроз плюснефалангового сустава 1 пальца стопы связан с деформацией большого пальца, которую в повседневной жизни часто называют «шишкой». Заболевание при несвоевременном выявлении симптомов способно повлечь невозможность нормальной жизнедеятельности, поэтому важно иметь представление о причинах появления патологии, первых признаках и существующих способах лечения.












 Лимфоузлы (ЛУ) — орган иммунной системы человека, который первым реагирует на инфекции любой природы, попавшие в организм.
Лимфоузлы (ЛУ) — орган иммунной системы человека, который первым реагирует на инфекции любой природы, попавшие в организм. Родители маленьких детей часто интересуются у педиатров, как понять увеличены ли лимфоузлы на шее у ребенка при простуде, к примеру. Да и заболевшему взрослому тоже не будет лишним узнать основные симптомы.
Родители маленьких детей часто интересуются у педиатров, как понять увеличены ли лимфоузлы на шее у ребенка при простуде, к примеру. Да и заболевшему взрослому тоже не будет лишним узнать основные симптомы.
 Стойкое увеличение и уплотнение ЛУ — один из основных признаков таких заболеваний:
Стойкое увеличение и уплотнение ЛУ — один из основных признаков таких заболеваний:
 Злокачественные образования в любых внутренних органах тоже бывают причиной увеличения ЛУ. Происходит это, когда раковые клетки покинули очаг образования и распространяются вместе с лимфотоком.
Злокачественные образования в любых внутренних органах тоже бывают причиной увеличения ЛУ. Происходит это, когда раковые клетки покинули очаг образования и распространяются вместе с лимфотоком. Задние шейные лимфоузлы увеличены при таком патологическом процессе, как краснуха. При этом вначале увеличиваются ЛУ, а затем на задней поверхности шеи появляется характерная сыпь, присоединяются другие симптомы заболевания.
Задние шейные лимфоузлы увеличены при таком патологическом процессе, как краснуха. При этом вначале увеличиваются ЛУ, а затем на задней поверхности шеи появляется характерная сыпь, присоединяются другие симптомы заболевания.




 Воспаление узлов у беременной женщины на фоне простуды нормальное явление. Лечение увеличенных узлов в данном случае не требуется. При уменьшении симптомов простуды лимфоузлы уменьшатся.
Воспаление узлов у беременной женщины на фоне простуды нормальное явление. Лечение увеличенных узлов в данном случае не требуется. При уменьшении симптомов простуды лимфоузлы уменьшатся. [32], [33], [34], [35]
[32], [33], [34], [35] «Никофлекс»: на разные случаи жизни
«Никофлекс»: на разные случаи жизни Заболевания суставов, поясничный радикулит, межрёберная невралгия и другие сходные по симптомам болезни в последнее время часто встречаются у людей разных возрастов. Воспалительные процессы, протекающие в тканях внутри и вокруг сустава, волокнах мышц, нервных окончаниях, сопровождаются сильными болевыми ощущениями и приводят к ограничению двигательных функций человека.
Заболевания суставов, поясничный радикулит, межрёберная невралгия и другие сходные по симптомам болезни в последнее время часто встречаются у людей разных возрастов. Воспалительные процессы, протекающие в тканях внутри и вокруг сустава, волокнах мышц, нервных окончаниях, сопровождаются сильными болевыми ощущениями и приводят к ограничению двигательных функций человека. Дополнительные компоненты: органические растворители, минеральные масла, включая лавандовое, не позволяют травмировать поверхностные покровы кожи в местах нанесения мази.
Дополнительные компоненты: органические растворители, минеральные масла, включая лавандовое, не позволяют травмировать поверхностные покровы кожи в местах нанесения мази. Начальные стадии артроза, воспаление прилегающих тканей сустава.
Начальные стадии артроза, воспаление прилегающих тканей сустава. Кожа на поверхности воспалённого участка около сустава, поясницы, на тканях мышц должна быть чистой и сухой, не иметь повреждений (гнойных ран, ссадин, ожогов др).
Кожа на поверхности воспалённого участка около сустава, поясницы, на тканях мышц должна быть чистой и сухой, не иметь повреждений (гнойных ран, ссадин, ожогов др). В местах нанесения могут появляться: нестерпимое жжение, сильное покраснение, пульсирующая боль, покалывание. В таком случае мазь следует смыть тёплой водой с мылом и проконсультироваться с врачом о дальнейшем её использовании.
В местах нанесения могут появляться: нестерпимое жжение, сильное покраснение, пульсирующая боль, покалывание. В таком случае мазь следует смыть тёплой водой с мылом и проконсультироваться с врачом о дальнейшем её использовании.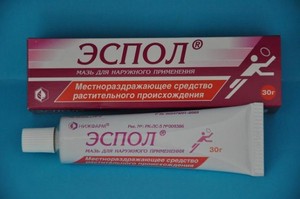 Выпускается российской фармацевтикой, расфасован в тюбики из алюминия, объём гелеобразного содержимого тёмного цвета 10—40 гг. Основное вещество — экстракт стручкового перца, в составе мази его 10%. Мазь Эспол для наружного применения с противовоспалительным, обезболивающим, рассасывающим лечебным действием применяется для устранения болевого синдрома при невралгии, остеохондрозе, суставных и мышечных заболеваний различного происхождения. Безопасный растительный препарат, доступная цена. Назначается взрослым, пожилым людям, детям: возраст 6−11 лет и старше, 2—6 лет с разрешения врача, запрещается малышам до 2 лет.
Выпускается российской фармацевтикой, расфасован в тюбики из алюминия, объём гелеобразного содержимого тёмного цвета 10—40 гг. Основное вещество — экстракт стручкового перца, в составе мази его 10%. Мазь Эспол для наружного применения с противовоспалительным, обезболивающим, рассасывающим лечебным действием применяется для устранения болевого синдрома при невралгии, остеохондрозе, суставных и мышечных заболеваний различного происхождения. Безопасный растительный препарат, доступная цена. Назначается взрослым, пожилым людям, детям: возраст 6−11 лет и старше, 2—6 лет с разрешения врача, запрещается малышам до 2 лет. Имеет широкое применение, включая заболевания опорно-двигательного аппарата. Обладает антибактериальными свойствами. Эффективно его применение при воспалительных процессах, оказывает анестезирующее и обезболивающее действие. При нанесении на кожу быстро проникает в клетки ткани и способствует активной проницаемости других лекарств.
Имеет широкое применение, включая заболевания опорно-двигательного аппарата. Обладает антибактериальными свойствами. Эффективно его применение при воспалительных процессах, оказывает анестезирующее и обезболивающее действие. При нанесении на кожу быстро проникает в клетки ткани и способствует активной проницаемости других лекарств.




 Первое с чем я столкнулась, когда начала утренние пробежки – это «тихая» боль в нижних частях голени. Не сильная, проходящая, но возникающая с завидным постоянством, что меня сразу озадачило, т.к. бегать хотелось долго… Предлагаю вам 8 способов избавления-предупреждения и немного объяснения что это и как бороться от профи, которые умеют бегать без боли.
Первое с чем я столкнулась, когда начала утренние пробежки – это «тихая» боль в нижних частях голени. Не сильная, проходящая, но возникающая с завидным постоянством, что меня сразу озадачило, т.к. бегать хотелось долго… Предлагаю вам 8 способов избавления-предупреждения и немного объяснения что это и как бороться от профи, которые умеют бегать без боли.





 Боль дает сигнал о каких-либо неполадках в организме, также она может возникать из-за разминки, проведенной неправильным образом, слишком сильных нагрузок, неудобной обуви.
Боль дает сигнал о каких-либо неполадках в организме, также она может возникать из-за разминки, проведенной неправильным образом, слишком сильных нагрузок, неудобной обуви. Никогда нельзя сразу начинать беговые занятия после сна.Слишком резкая разница между спокойным состоянием во время сна и нагрузкой при беге может отрицательно повлиять на организм.
Никогда нельзя сразу начинать беговые занятия после сна.Слишком резкая разница между спокойным состоянием во время сна и нагрузкой при беге может отрицательно повлиять на организм. В том случае если боли после бега в мышцах ног еще не прошли, то это значит, что конечности не восстановились полностью после перенесенной нагрузки.
В том случае если боли после бега в мышцах ног еще не прошли, то это значит, что конечности не восстановились полностью после перенесенной нагрузки. Спортсмены, которые провели уже много тренировок, знают, что в начале занятий болят все мышцы и кости. Но через несколько дней боль проходит.
Спортсмены, которые провели уже много тренировок, знают, что в начале занятий болят все мышцы и кости. Но через несколько дней боль проходит.







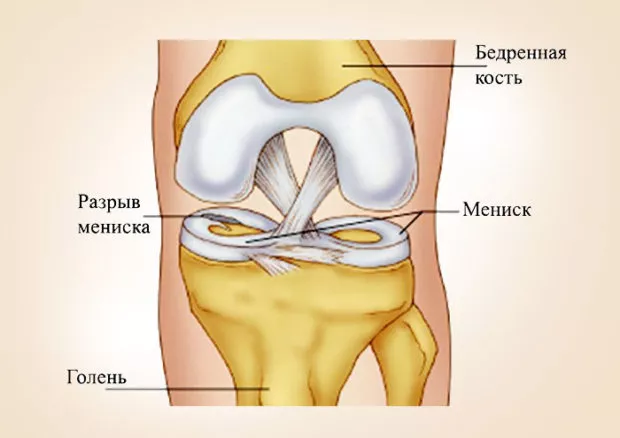
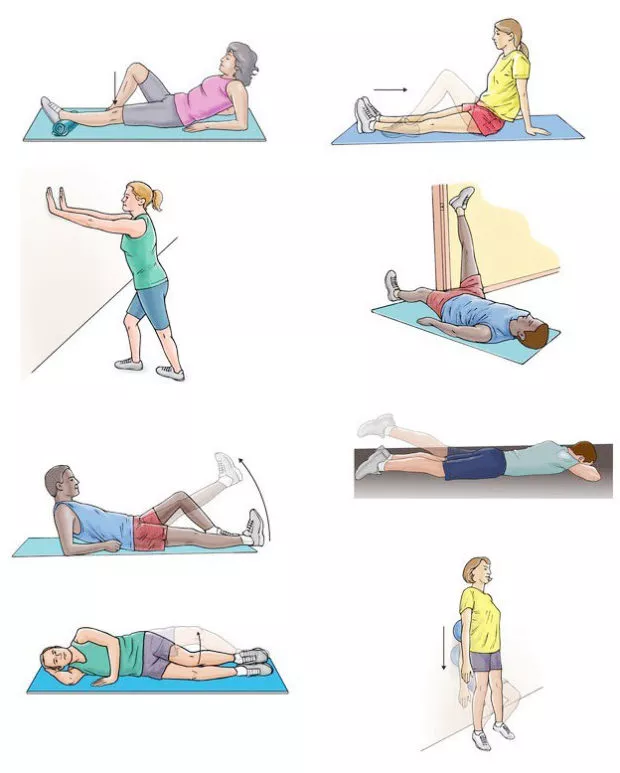


 Сразу заостряем ваше внимание: после артроскопии коленного сустава, если выполнялось сшивание или резекция мениска, хорошая реабилитация крайне необходима. Без реализации специальной программы, составленной в индивидуальном порядке, многократно увеличиваются риски появления осложнений и неполного возобновления функциональности конечности. Об особенностях реабилитационного режима мы поговорим сразу после того, как расскажем об артроскопии мениска и принципе ее выполнения.
Сразу заостряем ваше внимание: после артроскопии коленного сустава, если выполнялось сшивание или резекция мениска, хорошая реабилитация крайне необходима. Без реализации специальной программы, составленной в индивидуальном порядке, многократно увеличиваются риски появления осложнений и неполного возобновления функциональности конечности. Об особенностях реабилитационного режима мы поговорим сразу после того, как расскажем об артроскопии мениска и принципе ее выполнения. Подобная эндоскопическая техника хирургии, по сути, нетравматическая. Но, несмотря на это, боль, отек, ограничение подвижности, рефлекторный дистонус четырехглавой мышцы бедренного массива всегда наблюдаются после операции. На основании этого и строится реабилитация после удаления мениска коленного сустава, которая подразделяется на несколько условных периодов.
Подобная эндоскопическая техника хирургии, по сути, нетравматическая. Но, несмотря на это, боль, отек, ограничение подвижности, рефлекторный дистонус четырехглавой мышцы бедренного массива всегда наблюдаются после операции. На основании этого и строится реабилитация после удаления мениска коленного сустава, которая подразделяется на несколько условных периодов. К этому времени функции сгибания/разгибания должны быть по максимуму восстановлены. Основу восстановления после артроскопии мениска в данный временной отрезок составляют умеренной активности тренировочные занятия. К ним приступают только при отсутствии выраженной боли и отечности. Нельзя допускать переразгибания колена!
К этому времени функции сгибания/разгибания должны быть по максимуму восстановлены. Основу восстановления после артроскопии мениска в данный временной отрезок составляют умеренной активности тренировочные занятия. К ним приступают только при отсутствии выраженной боли и отечности. Нельзя допускать переразгибания колена! Длится он примерно полмесяца. Сейчас включаются более интенсивные упражнения после операции на мениске коленного сустава, в том числе силовые нагрузки. Специалист рекомендует тренироваться на блочных тренажерах, степ-платформе, выполнять определенные задачи, стоя на неустойчивой кор-платформе, плавать в бассейне и др.
Длится он примерно полмесяца. Сейчас включаются более интенсивные упражнения после операции на мениске коленного сустава, в том числе силовые нагрузки. Специалист рекомендует тренироваться на блочных тренажерах, степ-платформе, выполнять определенные задачи, стоя на неустойчивой кор-платформе, плавать в бассейне и др.
























 Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности “Лечебное дело”.
Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности “Лечебное дело”.



















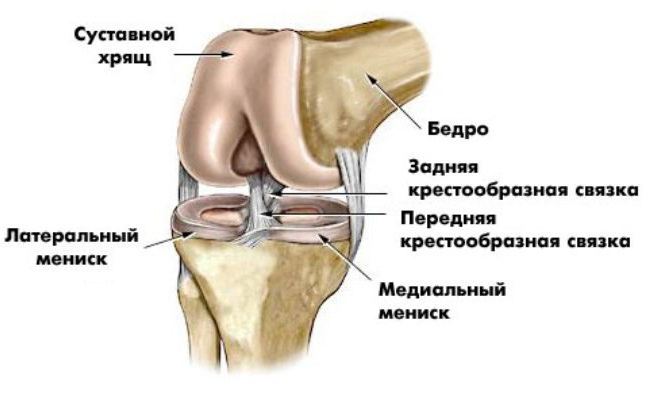
 Боль в ямке под коленом появляется вследствие многих причин. Если возникают болевые ощущения в этой области тела, то обращаться за помощью необходимо к хирургу или травматологу.
Боль в ямке под коленом появляется вследствие многих причин. Если возникают болевые ощущения в этой области тела, то обращаться за помощью необходимо к хирургу или травматологу. Загрузка…
Загрузка…