Ревматизм коленного сустава: Ревматизм коленного сустава: симптомы и лечение – Ревматизм коленного сустава симптомы и лечение
Ревматизм коленного сустава: симптомы и лечение
Колени – наиболее подвижная часть ног человека, которая несет на себе опорную нагрузку веса всего тела, поэтому при заболеваниях опорно-двигательного аппарата, таких как ревматизм коленного сустава, симптомы проявляются особенно ярко и требуют проведения эффективного и быстрого лечения. Если правильно и своевременно диагностировать нарушение, то можно использовать народные методы терапии и не прибегать к более сильным препаратам.
Что такое ревматизм?

Ревматизм – это системное заболевание, в основе которого лежит аутоиммунный процесс. Он развивается на фоне частой заболеваемости ангинами, и может нанести ущерб не только костно-суставной системе человека, но и нарушить работу сердечной мышцы. Такое заболевание протекает часто вялосимптомно, и поэтому может долго не диагностироваться. Чем в более раннем возрасте происходит возникновение данной патологии, тем больше разрушений может оно принести. Так как колени – это крупные суставы, которые несут на себе самую высокую нагрузку, они чаще всего страдают от проявлений данного заболевания.
Факт! Ревматизм чаще всего является заболеванием, передающимся по наследству по женской линии. Он может атаковать как младенцев, так и пожилых людей. Но чаще всего ревматизм проявляется у девочек.
Признаки заболевания
К симптомам ревматизма коленных суставов можно отнести многие общие признаки заболевания ревматизмом. К ним относятся:
- температура тела, которая колеблется около 37-37,4°С;
- летучая боль, которая, то появляется, то исчезает;
- припухлость и покраснение в месте воспаления;
- скованность движения;
- проявление потливости.
Также рекомендуется прочесть другую статью о симптому артрита.
В крупных суставах, таких как колени, ревматизм может проявляться зеркально. Если заболело одно колено, боль перейдет также и на другое, что характерно для хореической формы ревматизма.Помимо поражения суставов ревматизм может проявиться на уровне других систем организма человека:
- нервной;
- желудочно-кишечной;
- кровеносной;
- выделительной;
- дыхательной.
Возникают такие осложнения, как сердечная недостаточность или ревматическая пневмония. При долго нелеченном ревматизме человек худеет, нарушается иммунная реакция организма.
Факторы риска
Причины данного недуга до сих пор до конца не установлены. Наиболее вероятными факторами, приводящими к данному заболеванию, могут быть такие причины:
- перенесенная инфекция стрептококка группы А;
- ОРВИ, ОРЗ, вируса гриппа;
- гаймориты или синуситы;
- ангины различной этиологии.
При этом часто пусковым фактором становится стрессовая ситуация, которая усугубила процесс заболевания. В данном случае срабатывает защитная реакция организма, направленная на уничтожение бактерий, которая превращается в аутоиммунную.
Доказано, что белки стрептококков группы А обладают похожей структурой с клетками сердечной мышцы. Поэтому при сильном заболевании ангиной лейкоциты начинают атаковать и клетки собственного организма, что и проявляется сердечно-сосудистыми осложнениями.
Диагностика
Для назначения правильного лечения, врач должен правильно оценить состояние пациента. Для дифференцированной диагностики применяют:
- осмотр и сбор анамнеза;
- биохимический анализ крови;
- общий анализ крови;
- рентген-снимок, делается дополнительно;
- кардиограмма, делается для уточнения назначения терапии.
Так наличие ревмо-фактора будет указывать на ревматический процесс в организме, а повышенное СОЭ или С-реактивный белок будут свидетельствовать о степени воспалительного процесса.
Важным показателем для клинической диагностики является наличие повышенного количества эозинофилов в крови пациента. Их большое число покажет на высокую степень аллергии, а значит на наличие аутоиммунного процесса в организме.
Подтверждением диагноза ревматизм будет также мазок из горла и носа на наличие опасных возбудителей.
Факт! Если пациента часто мучают заболевания горла, стоит провести полный скрининг слизи на наличие опасных бактерий. При проведении тестирования, надо сделать также анализ на совместимость с лекарственными препаратами. Это поможет врачу выбрать наиболее адекватное лечение.
Лечение
Терапия ревматизма коленного сустава проводится в нескольких направлениях:
- Общая терапия ревматизма, которая включает в себя антибиотические, антигистаминные средства и иммунодепрессанты по необходимости.
- Терапия, направленная на снятие воспаления и болевых ощущений – мази, таблетки, уколы.
- Применение физиотерапии, грязелечения, прогреваний.
- При необходимости – лекарственных средств, которые направлены на предотвращение сердечной недостаточности.
- Седативные средства для страдающих нервными расстройствами.
- Прием витаминно-минеральных комплексов, ферментных средств, влияющих на восстановление общего состояния здоровья.
О том, как лечить полиартрит, читайте в другой статье.
Лечение ревматизма коленного сустава и устранение симптомов данного заболевания всегда носит длительный характер, оно может продолжаться от полугода до трех лет, в зависимости от тяжести заболевания. При этом, зная, что ревматизм усиливается осенью и весной, после основного курса лечебной помощи проводят в эти сезоны еще и профилактическую терапию.

Профилактика
Процесс реабилитации может протекать на протяжении нескольких лет после победы над болезнью. Так как ревматизм склонен к повторным атакам на организм человека, стоит регулярно проводить профилактику:
- Заниматься укреплением дыхательной системы с помощью специальных гимнастик, проводить регулярную санкцию верхних дыхательных путей подсоленой водой.
- Во время эпидемии дополнительно смазывать защитными мазями ноздри, проводить сеансы ароматерапии.
- Делать гимнастику, укрепляющую суставы ног и сухожилия.
- Правильно питаться, следить за наличием достаточного количества кальция, витамина D и коллагена в ежедневном рационе.
- Много гулять на свежем воздухе.
- Проводить санаторно-курортное лечение.
- Ежегодно ездить на грязелечение.
Для устранения причин и симптомов ревматизма коленей применяют сероводородные и радоновые ванны. Последний вид ванн может полностью избавить человека от данной болезни. Но применять радоновые ванны часто нельзя, так как они представляют собой хоть и малую, но все-таки степень радиации, злоупотребление которой может привести к необратимым последствиям.
Народная терапия

Ревматизм коленного сустава лечат также и средствами нетрадиционной медицины. Известны следующие методы наших предков, благодаря которым они надолго избавляло себя от признаков данной патологии.
Скипидарные и травяные ванны
В воде развести несколько капель скипидара и проверить на кожную реакцию. Температура ванны должна быть не более 40 °С. Принимать не дольше 15-20 минут.
Приготовить концентрированный отвар из соцветий пижмы. Добавить в горячую воду ванны. Можно принимать только для прогревания ног.
О симптомах подагры читайте здесь.
Мази и растирки
Горький перец настоять в стакане водки в течение месяца в темном месте. Смешивать с растительным маслом в пропорциях 1:2 и втирать в колени.
Белок и желток яйца размещать с уксусом 70% и залить этим раствором растопленные 200г сливочного масла. Можно использовать медвежий жир.
Компрессы
Соцветия полыни заваривают в термосе в соотношении 1 столовая ложка смеси на 1 ложку кипятка. Теплым настоем смочить марлю и приложить на колени на 20 минут.
Настаивать месяц березовые почки на водке, из расчета 1:5 долей. Прикладывать компрессора к больным местам.
Вылечить ревматизм коленей без общих средств терапии невозможно. Поэтому надо умело под присмотром врача сочетать антибактериальную терапию и средства для снятия симптомов.
Ревматизм коленного сустава симптомы и лечение
Симптомы ревматизма коленного сустава и его результативное лечение
Колени – наиболее подвижная часть ног человека, которая несет на себе опорную нагрузку веса всего тела, поэтому при заболеваниях опорно-двигательного аппарата, таких как ревматизм коленного сустава, симптомы проявляются особенно ярко и требуют проведения эффективного и быстрого лечения. Если правильно и своевременно диагностировать нарушение, то можно использовать народные методы терапии и не прибегать к более сильным препаратам.
Что такое ревматизм?
Ревматизм – это системное заболевание, в основе которого лежит аутоиммунный процесс. Он развивается на фоне частой заболеваемости ангинами, и может нанести ущерб не только костно-суставной системе человека, но и нарушить работу сердечной мышцы. Такое заболевание протекает часто вялосимптомно, и поэтому может долго не диагностироваться. Чем в более раннем возрасте происходит возникновение данной патологии, тем больше разрушений может оно принести. Так как колени – это крупные суставы, которые несут на себе самую высокую нагрузку, они чаще всего страдают от проявлений данного заболевания.
Факт! Ревматизм чаще всего является заболеванием, передающимся по наследству по женской линии. Он может атаковать как младенцев, так и пожилых людей. Но чаще всего ревматизм проявляется у девочек.
Признаки заболевания
К симптомам ревматизма коленных суставов можно отнести многие общие признаки заболевания ревматизмом. К ним относятся:
- температура тела, которая колеблется около 37-37,4°С;
- летучая боль, которая, то появляется, то исчезает;
- припухлость и покраснение в месте воспаления;
- скованность движения;
- проявление потливости.
Также рекомендуется прочесть другую статью о симптому артрита.
В крупных суставах, таких как колени, ревматизм может проявляться зеркально. Если заболело одно колено, боль перейдет также и на другое, что характерно для хореической формы ревматизма.
Помимо поражения суставов ревматизм может проявиться на уровне других систем организма человека:
- нервной;
- желудочно-кишечной;
- кровеносной;
- выделительной;
- дыхательной.
Возникают такие осложнения, как сердечная недостаточность или ревматическая пневмония. При долго нелеченном ревматизме человек худеет, нарушается иммунная реакция организма.
Факторы риска
Причины данного недуга до сих пор до конца не установлены. Наиболее вероятными факторами, приводящими к данному заболеванию, могут быть такие причины:
- перенесенная инфекция стрептококка группы А;
- ОРВИ, ОРЗ, вируса гриппа;
- гаймориты или синуситы;
- ангины различной этиологии.
При этом часто пусковым фактором становится стрессовая ситуация, которая усугубила процесс заболевания. В данном случае срабатывает защитная реакция организма, направленная на уничтожение бактерий, которая превращается в аутоиммунную.
Доказано, что белки стрептококков группы А обладают похожей структурой с клетками сердечной мышцы. Поэтому при сильном заболевании ангиной лейкоциты начинают атаковать и клетки собственного организма, что и проявляется сердечно-сосудистыми осложнениями.
Диагностика
Для назначения правильного лечения, врач должен правильно оценить состояние пациента. Для дифференцированной диагностики применяют:
- осмотр и сбор анамнеза;
- биохимический анализ крови;
- общий анализ крови;
- рентген-снимок, делается дополнительно;
- кардиограмма, делается для уточнения назначения терапии.
Так наличие ревмо-фактора будет указывать на ревматический процесс в организме, а повышенное СОЭ или С-реактивный белок будут свидетельствовать о степени воспалительного процесса.
Важным показателем для клинической диагностики является наличие повышенного количества эозинофилов в крови пациента. Их большое число покажет на высокую степень аллергии, а значит на наличие аутоиммунного процесса в организме.
Подтверждением диагноза ревматизм будет также мазок из горла и носа на наличие опасных возбудителей.
Факт! Если пациента часто мучают заболевания горла, стоит провести полный скрининг слизи на наличие опасных бактерий. При проведении тестирования, надо сделать также анализ на совместимость с лекарственными препаратами. Это поможет врачу выбрать наиболее адекватное лечение.
Терапия ревматизма коленного сустава проводится в нескольких направлениях:
- Общая терапия ревматизма, которая включает в себя антибиотические, антигистаминные средства и иммунодепрессанты по необходимости.
- Терапия, направленная на снятие воспаления и болевых ощущений – мази, таблетки, уколы.
- Применение физиотерапии, грязелечения, прогреваний.
- При необходимости – лекарственных средств, которые направлены на предотвращение сердечной недостаточности.
- Седативные средства для страдающих нервными расстройствами.
- Прием витаминно-минеральных комплексов, ферментных средств, влияющих на восстановление общего состояния здоровья.
О том, как лечить полиартрит, читайте в другой статье.
Лечение ревматизма коленного сустава и устранение симптомов данного заболевания всегда носит длительный характер, оно может продолжаться от полугода до трех лет, в зависимости от тяжести заболевания. При этом, зная, что ревматизм усиливается осенью и весной, после основного курса лечебной помощи проводят в эти сезоны еще и профилактическую терапию.
Профилактика
Процесс реабилитации может протекать на протяжении нескольких лет после победы над болезнью. Так как ревматизм склонен к повторным атакам на организм человека, стоит регулярно проводить профилактику:
- Заниматься укреплением дыхательной системы с помощью специальных гимнастик, проводить регулярную санкцию верхних дыхательных путей подсоленой водой.
- Во время эпидемии дополнительно смазывать защитными мазями ноздри, проводить сеансы ароматерапии.
- Делать гимнастику, укрепляющую суставы ног и сухожилия.
- Правильно питаться, следить за наличием достаточного количества кальция, витамина D и коллагена в ежедневном рационе.
- Много гулять на свежем воздухе.
- Проводить санаторно-курортное лечение.
- Ежегодно ездить на грязелечение.
Для устранения причин и симптомов ревматизма коленей применяют сероводородные и радоновые ванны. Последний вид ванн может полностью избавить человека от данной болезни. Но применять радоновые ванны часто нельзя, так как они представляют собой хоть и малую, но все-таки степень радиации, злоупотребление которой может привести к необратимым последствиям.
Народная терапия
Ревматизм коленного сустава лечат также и средствами нетрадиционной медицины. Известны следующие методы наших предков, благодаря которым они надолго избавляло себя от признаков данной патологии.
Скипидарные и травяные ванны
В воде развести несколько капель скипидара и проверить на кожную реакцию. Температура ванны должна быть не более 40 °С. Принимать не дольше 15-20 минут.
Приготовить концентрированный отвар из соцветий пижмы. Добавить в горячую воду ванны. Можно принимать только для прогревания ног.
О симптомах подагры читайте здесь.
Мази и растирки
Горький перец настоять в стакане водки в течение месяца в темном месте. Смешивать с растительным маслом в пропорциях 1:2 и втирать в колени.
Белок и желток яйца размещать с уксусом 70% и залить этим раствором растопленные 200г сливочного масла. Можно использовать медвежий жир.
Соцветия полыни заваривают в термосе в соотношении 1 столовая ложка смеси на 1 ложку кипятка. Теплым настоем смочить марлю и приложить на колени на 20 минут.
Настаивать месяц березовые почки на водке, из расчета 1:5 долей. Прикладывать компрессора к больным местам.
Вылечить ревматизм коленей без общих средств терапии невозможно. Поэтому надо умело под присмотром врача сочетать антибактериальную терапию и средства для снятия симптомов.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Чем опасен ревматизм коленного сустава и какие его симптомы
Ревматизм – это аутоимунное заболевание соединительных тканей и коллагеновых волокон, которое в большинстве случаев поражает клапаны сердца и опорно-двигательный аппарат. Ревматизм коленного сустава – наиболее распространенная форма болезни. Без своевременного лечения развитие патологических процессов приводят к присвоению группы инвалидности.
Особенности заболевания и связь с возрастом
Ревматизм принято идентифицировать как болезнь опорно-двигательного аппарата. В соответствии с локализацией заболевания различают следующие формы ревматизма:
- ревмокардит – поражаются сердечные мышцы, что приводит к развитию острой недостаточности органа;
- полиартрит – поражаются крупные и мелкие суставы конечностей;
- хорея – повреждаются сосуды головного мозга человека, что сопровождается ярко-выраженными неврологическими симптомами;
- эритема – заболевание кожного покрова;
- ревматический плеврит – наиболее редкая форма, встречающаяся в 2% случаев заболевания.
Коленный ревматизм – системное заболевание, характеризующееся воспалительным процессом синовиальной оболочки сустава, которая увеличивается в размерах и отекает. В межсуставном пространстве скапливается жидкость. Воспаление распространяется на хрящевую ткань, где происходят вторичные ревматические изменения. В то же время образуется грануляционная ткань, которая охватывает соседние структуры, нарушая их работу. Происходит деформация и разрушение гиалинового хряща, костной ткани. Синовиальная оболочка покрывается костными ворсинками, которые остриями направляются внутрь сустава. Между соседними суставами спаивается ткань, что вызывает анкилоз (полное обездвижение) коленного сустава.
Различают 2 типа ревматизма коленного сустава – острый и хронический. Первый характеризуется внезапным появлением ярко выраженных признаков общей интоксикации организма. Возникает преимущественно у молодых людей (20-30 лет). Фаза острого ревматизма может длиться до 90 дней, в отдельных случаях — до 180. Второму типу свойственны частые рецидивы. Обострение припадает периоды похолодания и сырости.
Несмотря на то, что ревматизм сопоставляют с людьми преклонного возраста, им болеют и дети. Подвержены заболеванию те, кто достиг 7 – 14 лет. У взрослых болезнь преимущественно развивается еще с детского возраста, долгое время пребывая в латентной форме. Врачи утверждают, что ревматизм – детская болезнь, которая «молодеет» с каждым годом.
Причины и симптомы развития
Выделяют 3 основные причины появления ревматического поражения суставов колена:
- Перенесенные ранее инфекции. На развитие болезни влияет тесный и частый контакт человека со стрептококками. Причем взаимодействие должно происходить с одной серологической подгруппой бактериальной инфекции. Однократное заболевание или заражение разными бактериальными агентами не приводит к ревматизму.
- Аллергическая реакция. Поражение организма может вызвать не только болезнетворная бактерия, но и выделяемые ею продукты жизнедеятельности. Из-за быстрого распространения стрептококка по организму, происходит системную реакцию иммунитета.
- Предрасположенность. Заболевание не наследуется поколениями, но генетический фактор влияет на предрасположенность организма ребенка, чьи родители или близкие родственники страдали подобным недугом.
Диагноз определяется только после полного диагностического исследования. Человек может заподозрить болезнь по нескольким характерным симптомам.
- Очаг воспаления опухает. Колено увеличивается в размере, становится отечным и горячим.
- Поднимается температура тела до 39, иногда 40 градусов. Ощущается общая слабость, ломота в суставах и острая боль в очаге воспаления.
- Болезненные симптомы имеют временный характер, исчезают также внезапно, как появляются. В некоторых случаях подобная симптоматика отсутствует, а выявление болезни происходит по результатам лабораторного и аппаратного исследования.
Диагностика и степени
Диагностика ревматизма – сложный и длительный процесс. Получить точные данные о наличии болезни по результатам одного типа исследования невозможно. Применяется целый комплекс процедур, в том числе аппаратную и лабораторную диагностику.
Для получения объективных сведений о заболевании назначают ультразвуковое исследование, ЭКГ и исследование крови (ревматическая проба).
На УЗИ определяют работоспособность сердечных клапанов. При ревматической лихорадке у больного развиваются пороки, которые можно определить при ультразвуковой диагностике.
Для лабораторного анализа делают забор венозной крови. Подозрения вызывают следующие показатели:
- высокий уровень лейкоцитов;
- присутствие стрептококковых антител;
- антитела к продуктам жизнедеятельности бактерий;
- наличие С реактивного белка;
- повышенное СОЭ.
Кроме перечисленных показателей, у больного отмечаются типичные признаки полиартрита – отек, местная гипертермия, покраснение колена, боль.
В зависимости от результатов полученных данных, врач определяет степень развития болезни.
Признаки ревматизм коленного сустава
Предлагаем ознакомится со статьей на тему: «признаки ревматизм коленного сустава» с детальными комментариями и методологией лечения и профилактики.
Чем опасен ревматизм коленного сустава и какие его симптомы
Ревматизм – это аутоимунное заболевание соединительных тканей и коллагеновых волокон, которое в большинстве случаев поражает клапаны сердца и опорно-двигательный аппарат. Ревматизм коленного сустава – наиболее распространенная форма болезни. Без своевременного лечения развитие патологических процессов приводят к присвоению группы инвалидности.
Ревматизм принято идентифицировать как болезнь опорно-двигательного аппарата. В соответствии с локализацией заболевания различают следующие формы ревматизма:
- ревмокардит – поражаются сердечные мышцы, что приводит к развитию острой недостаточности органа;
- полиартрит – поражаются крупные и мелкие суставы конечностей;
- хорея – повреждаются сосуды головного мозга человека, что сопровождается ярко-выраженными неврологическими симптомами;
- эритема – заболевание кожного покрова;
- ревматический плеврит – наиболее редкая форма, встречающаяся в 2% случаев заболевания.
Коленный ревматизм – системное заболевание, характеризующееся воспалительным процессом синовиальной оболочки сустава, которая увеличивается в размерах и отекает. В межсуставном пространстве скапливается жидкость. Воспаление распространяется на хрящевую ткань, где происходят вторичные ревматические изменения. В то же время образуется грануляционная ткань, которая охватывает соседние структуры, нарушая их работу. Происходит деформация и разрушение гиалинового хряща, костной ткани. Синовиальная оболочка покрывается костными ворсинками, которые остриями направляются внутрь сустава. Между соседними суставами спаивается ткань, что вызывает анкилоз (полное обездвижение) коленного сустава.
Различают 2 типа ревматизма коленного сустава – острый и хронический. Первый характеризуется внезапным появлением ярко выраженных признаков общей интоксикации организма. Возникает преимущественно у молодых людей (20-30 лет). Фаза острого ревматизма может длиться до 90 дней, в отдельных случаях — до 180. Второму типу свойственны частые рецидивы. Обострение припадает периоды похолодания и сырости.
Несмотря на то, что ревматизм сопоставляют с людьми преклонного возраста, им болеют и дети. Подвержены заболеванию те, кто достиг 7 – 14 лет. У взрослых болезнь преимущественно развивается еще с детского возраста, долгое время пребывая в латентной форме. Врачи утверждают, что ревматизм – детская болезнь, которая «молодеет» с каждым годом.
Выделяют 3 основные причины появления ревматического поражения суставов колена:
- Перенесенные ранее инфекции. На развитие болезни влияет тесный и частый контакт человека со стрептококками. Причем взаимодействие должно происходить с одной серологической подгруппой бактериальной инфекции. Однократное заболевание или заражение разными бактериальными агентами не приводит к ревматизму.
- Аллергическая реакция. Поражение организма может вызвать не только болезнетворная бактерия, но и выделяемые ею продукты жизнедеятельности. Из-за быстрого распространения стрептококка по организму, происходит системную реакцию иммунитета.
- Предрасположенность. Заболевание не наследуется поколениями, но генетический фактор влияет на предрасположенность организма ребенка, чьи родители или близкие родственники страдали подобным недугом.
Диагноз определяется только после полного диагностического исследования. Человек может заподозрить болезнь по нескольким характерным симптомам.
- Очаг воспаления опухает. Колено увеличивается в размере, становится отечным и горячим.
- Поднимается температура тела до 39, иногда 40 градусов. Ощущается общая слабость, ломота в суставах и острая боль в очаге воспаления.
- Болезненные симптомы имеют временный характер, исчезают также внезапно, как появляются. В некоторых случаях подобная симптоматика отсутствует, а выявление болезни происходит по результатам лабораторного и аппаратного исследования.
Диагностика ревматизма – сложный и длительный процесс. Получить точные данные о наличии болезни по результатам одного типа исследования невозможно. Применяется целый комплекс процедур, в том числе аппаратную и лабораторную диагностику.
Для получения объективных сведений о заболевании назначают ультразвуковое исследование, ЭКГ и исследование крови (ревматическая проба).
На УЗИ определяют работоспособность сердечных клапанов. При ревматической лихорадке у больного развиваются пороки, которые можно определить при ультразвуковой диагностике.
Для лабораторного анализа делают забор венозной крови. Подозрения вызывают следующие показатели:
- высокий уровень лейкоцитов;
- присутствие стрептококковых антител;
- антитела к продуктам жизнедеятельности бактерий;
- наличие С реактивного белка;
- повышенное СОЭ.
Кроме перечисленных показателей, у больного отмечаются типичные признаки полиартрита – отек, местная гипертермия, покраснение колена, боль.
В зависимости от результатов полученных данных, врач определяет степень развития болезни.
Ревматизм суставов: симптомы и лечение у взрослых
С возрастом у многих людей появляются проблемы с суставами – они болят или ноют, при движении и в покое, воспаляются, уменьшается степень их подвижности. Эти явления особенно часто развиваются в холодную погоду. Большинство страдающих подобными симптомами относят их к проявлениям ревматизма. Однако так ли это на самом деле?
Что такое ревматизм
Краткое описание этому явлению дать трудно. Сначала определимся с самим термином «ревматизм». Это слово происходит от древнегреческого слова «ревма» – поток, течение. Связан этот факт с тем, что для болезни свойственно быстрое развитие и широкое распространение по всему организму. Она затрагивает многие органы и ткани.
Причины возникновения ревматизма долгое время были загадкой для врачей. Однако в последнее время широко развита теория об аутоиммунном характере ревматизма.
В большинстве случаев основной причиной ревматизма является инфицирование организма особым видом микроорганизмов – бета-гемолитическим стрептококком. Он может вызывать у человека развитие типичных ОРЗ и простуды.
Если терапия этих заболеваний в должной мере не проводится, и микроорганизм не уничтожается в результате лечения антибиотиками, то в результате он остается в организме на долгое время. Иммунная система, в свою очередь, также борется с микроорганизмом. Для этого она вырабатывает особые антитела, реагирующие на белки, входящие в состав стрептококка. Однако подобные белки входят и в состав многих клеток человеческого организма. В результате иммунитет по ошибке начинает атаковать ткани собственного организма, прежде всего, соединительные. В первую очередь при развитии ревматического заболевания страдает сердце. Также следует учитывать еще и кардиотоксическое действие некоторых штаммов стрептококка.
Но соединительная ткань входит в состав многих органов, далеко не только сердца. Вот и получается, что ревматизм буквально растекается по телу, поражая, казалось бы, совершенно не связанные друг с другом органы. Иногда, впрочем, бывает так, что симптомы ревматизма касаются лишь одного органа или системы организма, а остальные органы или части организма поражаются в меньшей степени и внешне ревматизм в них никак себя не проявляет.
Помимо инфекционных атак, на вероятность развития ревматизма влияет еще ряд факторов:
- генетическая предрасположенность,
- неполноценное питание,
- переохлаждение,
- переутомление,
- низкий иммунитет.
Есть одно заблуждение, касающееся ревматизма – то, что это заболевание проявляется лишь во взрослом возрасте, преимущественно в пожилом. Поэтому многие люди, обнаружившие у себя проблемы с опорно-двигательным аппаратом, полагают, что стали жертвами ревматизма. Однако в настоящее время от ревматизма страдают в основном лишь дети 7-15 лет, или же довольно старые люди. И в том, и в другом случае причиной развития заболевания является слабый иммунитет, и его неспособность противостоять стрептококковой инфекции. Среди детей болезнь чаще развивается у девочек, чем у мальчиков. Впрочем, нередко бывает так, что болезнь в детском возрасте не вылечивается как следует, а спустя многие годы, после каких-то негативных факторов, развивается вновь.
Диагностика
Диагностика ревматизма является непростой задачей, поскольку заболевание имеет множество симптомов и поражает различные органы, поэтому распознать ревматизм порой может быть непросто. Кроме того, существует немало патологий, имеющих сходные с ревматизмом симптомы, однако ревматизмом по своей этиологии не являющихся. Терапия подобных заболеваний также отличается от терапии, применяемой при ревматизме. К первостепенным диагностическим признакам относятся:
- подкожные узелки,
- краевая эритема,
- полиартрит,
- хорея,
- кардит.
Второстепенные клинические признаки:
- боли в суставах,
- повышение температуры,
- повышенное потоотделение,
- усиленное сердцебиение,
- кровотечения из носа,
- боли в животе,
- бледность лица,
- слабость,
- эмоциональная неустойчивость.
Диагностика ревматизма использует следующие методы:
- анализ крови,
- анализ мочи,
- УЗИ,
- ЭКГ,
- измерение артериального давления,
- рентгенография грудной клетки.
Лечение ревматизма
Ревматизм – это серьезное заболевание, и оно не может пройти само по себе. Отсутствие терапии может привести к тому, что патология будет развиваться, перейдет в хроническую форму, и больной станет инвалидом. Чтобы не допустить развития болезни, необходимо обратиться к врачу.
Лечение ревматизма включает различные методы, направленные на снятие боли и воспаления:
- прием лекарственных препаратов,
- народные методы лечения,
- физиотерапиию.
Краткий перечень препаратов, использующихся при лечении ревматизма
Симптомы и Лечение
06.09.2019 admin Комментарии Нет комментариев
Специфика возникновения и лечения ревматизма коленных суставов
Ревматизм суставов проявляется чрезвычайно характерно. Развитие заболевания обычно является следствием стрептококковой инфекции, поразившей дыхательные пути, и обычно начинается через пару недель после нее. Иногда промежуток может увеличиваться до трех недель.
Следует учитывать, что проявления стрептококковой инфекции далеко не всегда достаточно ярки. В некоторых случаях не очень опытные врачи ставят диагноз ОРЗ, ошибаясь вследствие нетипичного протекания заболевания, которое происходит скрытно, без высокой температуры и сильного воспалительного процесса.
Поэтому специальное антистрептококковое лечение не проводится, что чревато развитием суставного ревматизма. Особенно опасно это если инфекция поражает пациента повторно. Буквально через несколько дней после курса лечения может произойти воспаление любых крупных суставов (к примеру, коленного). Мелкие сочленения ног или рук ревматизм суставов поражает чрезвычайно редко.
После начала развития болезни происходит поочередное воспаление суставов, наиболее часто наблюдается поражение суставов ног. Сначала может произойти воспаление коленного сустава, проходящее через небольшое время. Воспаление проявляется на другом сочленении, после чего процесс повторяется. Именно такое течение процесса заболевания и характеризует ревматизм.
Многие задаются вопросом, как лечить ревматизм суставов. Обнаружив симптомы ревматизма суставов, следует, не откладывая, обращаться за врачебной помощью. Сегодня лечение этой патологии осуществляется достаточно успешно.
Основной задачей, стоящей перед врачом, является подавление стрептококковой инфекции, которая и вызывает развитие заболевания, провоцируя различные осложнения. Современная медицина предлагает использование в процессе лечения пенициллин, бициллин и их аналоги. Активное лечение пенициллином продолжается примерно две недели, после чего больной должен будет получать одну внутримышечную инъекцию бициллина каждые три недели на протяжении пяти лет. Такой подход позволяет значительно сократить риск развития ревматического осложнения на сердце.
На протяжении последних лет в лечение ревматизма стали добавлять антибиотики широкого профиля в таблетках. Перечень довольно эффективных препаратов этой группы достаточно широк. Зачастую помимо антибиотиков назначаются противовоспалительные нестероидные средства, которые обеспечивают облегчение болезненных ощущений в суставах.
В большинстве случаев антибиотиков и противовоспалительных препаратов достаточно для того, чтобы пропали малейшие признаки заболевания, и можно было говорить о полном излечении. Однако, хотя и редко, таких препаратов бывает недостаточно. Тогда назначаются кортикостероидные гормоны, подавляющие совместно с антибиотиками воспалительный процесс за считанные дни.
Несомненно, лечение ревматизма должно осуществляться врачом. После того как замечены первые признаки недуга, рекомендуется немедленно проконсультироваться со специалистом и выполнять все его назначения. Однако существует достаточно большое количество рецептов, позволяющих если и не вылечить народными средствами заболевание полностью, то значительно уменьшить проявление его неприятных последствий.
Лечение ревматизма средствами народной медицины обычно подразумевает использование исключительно природных компонентов, из которых могут быть приготовлены настои, отвары и мази. Помимо этого, достаточно часто используются и различные ванночки для ног. Ну и, конечно, предусматривается соблюдение определенной диеты.
Лечение ревматизма народными средствами имеет огромное число различных рецептов и рекомендаций.
- По утрам неплохо принимать сок, выдавленный из половинки лимона, смешанный с теплой водой.
- Довольно хорошо снимают болевые ощущения и опухоль воспаленных суставов компрессы из мелко натертого картофеля. Обычно такие компрессы накладываются на ночь и в основном используются для ног.
- Часто народные целители рекомендуют принимать ванны с добавлением отвара почек сосны.
- Если ревматизм только начинается, то лечение может быть осуществлено с помощью пчел, укусы которых в больное место быстро убирают боль, а после нескольких сеансов болезнь может отступить полностью.
В раннем периоде ревматизма коленного сустава прежде всего поражается синовиальная оболочка, есть воспалительный отек, утолщение синовиального покрова. Возникает выпот синовиальной жидкости в сустав.
Пролиферация синовиальной оболочки распространяется на ближайший хрящевой покров в виде паннуса и появляются вторичные изменения в хряще.
Одновременно происходит пролиферация соединительной ткани мозговых пространств эпифиза; такая грануляционная ткань распространяется по направлению к суставному хрящу, частично разрушая последний. Деструкция костных трабекул наблюдается в поздний период заболевания, чем и объясняется декальцификация, видимая на рентгенограмме.
Заметная костная атрофия суставных концов развивается довольно рано. В дальнейшем происходит утолщение синовиальной оболочки. Остаются необратимые изменения -хронический синовит. По внутренней поверхности синовиальной оболочки образуются villi, которые выдаются в сустав, придают ей своеобразный характер.
Заболевание чаще всего встречается в возрастелет, но наблюдается также и у детей, поражает преимущественно женщин. Начало болезни постепенное, прогрессирующее, но в 10% случаев у взрослых отмечается острое начало. Для ревматизма коленного сустава характерно умеренное лихорадочное состояние; температура повышается при обострении процесса. Появляется выпот в суставе.
Для распознавания незначительного выпота в коленном суставе можно воспользоваться симптомом Хаджистамова: если произвести максимальное сгибание в коленном суставе, то даже при небольшом выпоте в суставе по бокам от надколенника и собственной связки его выступают два выпячивания, которые легко определить осмотром и ощупыванием.
Разумеется, необходимым условием установления этого симптома является возможность максимального сгибания голени в коленном суставе. Такая возможность обычно имеется в начальных стадиях заболевания. Указанный симптом анатомически обоснован.
При ревматическом артрите имеет место симметричное поражение суставов, болезненность, отечность, ограничение подвижности, прогрессивная мышечная атрофия; возможно также и асимметричное поражение крупных суставов. Проксимальные межфаланговые и пястно-фаланговые сочленения поражаются более часто и раньше.
При дальнейшем течении ревматизма возникают тяжелые контрактуры, которые с трудом поддаются исправлению. В коленном суставе часто развивается подвывих. Контрактуры в большинстве случаев двусторонние. Общее состояние больного также ухудшается: наступает анемия, потеря веса, угнетение психики; реакция оседания эритроцитов ускорена.
Рентгенологические данные. В ранней фазе ревматизма коленного сустава отмечается костная атрофия вследствие медленной резорбции костных трабекул эпифиза. Суставная щель кажется расширенной из-за сильного растяжения капсулы выпотом. В дальнейшем в результате прогрессирующей деструкции хряща сужается суставная щель.
В боковых отделах сустава по местам прикрепления синовиальной капсулы иногда наблюдается узура кости, которую ошибочно принимают за признак туберкулезной деструкции. Такая узура видна и во время операций. Нередко наступает небольшой подвывих большеберцовой кости; возникает фиброзный анкилоз, в результате чего щель делается едва заметной. В запущенных случаях хронического ревматического артрита на суставных концах отмечаются признаки склероза и пролиферативные костные изменения.
Хронический ревматический артрит диагностируют на основании анамнеза и описанных выше клинических симптомов. При поражении одного сустава следует думать о гонорейном или туберкулезном артрите.
Проводят общее и местное лечение. Важно создать больному общий благоприятный режим и предупредить возникновение деформаций. Применяют кортизон и адренокортикотропный гормон, которые облегчают боли и улучшают общее состояние, но не прекращают развития процесса. В качестве обезболивающих назначают также аспирин, кодеин, пирамидон.
Основная цель ортопедического лечения — сохранить или хотя бы частично восстановить утраченную функцию сустава. В период обострения рекомендуется создать покой конечности в шине; следует избегать всяких попыток форсированных движений. В период затихания процесса, наоборот, тренировка мышц в сочетании с ортопедическими мероприятиями; исключительно важна для восстановления функции.
Предупреждение и осторожное устранение контрактур составляют основу ортопедического лечения ревматизма коленного сустава. Применение шин, туторов и ортопедических аппаратов позволяет рано поставить больного на ноги.
Оперативное лечение показано в хроническом периоде заболевания. После безуспешной попытки консервативного лечения нужно своевременно прибегнуть к синовэктомии.
Если лечение не начато своевременно, предсказание неблагоприятное. Иногда надолго остаются стойкие контрактуры в коленных суставах, приводящие к инвалидности.
Диагностика
Сильная боль в колене
Обезболивающее средство с Диклофенаком
Лечение симптомов
Диагностика ревматизма является непростой задачей, поскольку заболевание имеет множество симптомов и поражает различные органы, поэтому распознать ревматизм порой может быть непросто. Кроме того, существует немало патологий, имеющих сходные с ревматизмом симптомы, однако ревматизмом по своей этиологии не являющихся. Терапия подобных заболеваний также отличается от терапии, применяемой при ревматизме. К первостепенным диагностическим признакам относятся:
- подкожные узелки,
- краевая эритема,
- полиартрит,
- хорея,
- кардит.
Второстепенные клинические признаки:
- боли в суставах,
- повышение температуры,
- повышенное потоотделение,
- усиленное сердцебиение,
- кровотечения из носа,
- боли в животе,
- бледность лица,
- слабость,
- эмоциональная неустойчивость.
Диагностика ревматизма использует следующие методы:
- анализ крови,
- анализ мочи,
- УЗИ,
- ЭКГ,
- измерение артериального давления,
- рентгенография грудной клетки.
Лечение ревматизма включает различные методы, направленные на снятие боли и воспаления:
- прием лекарственных препаратов,
- народные методы лечения,
- физиотерапиию.
Краткий перечень препаратов, использующихся при лечении ревматизма
Ревматизм коленного сустава: симптомы и лечение
Ревматизм – это аутоимунное заболевание соединительных тканей и коллагеновых волокон, которое в большинстве случаев поражает клапаны сердца и опорно-двигательный аппарат. Ревматизм коленного сустава – наиболее распространенная форма болезни. Без своевременного лечения развитие патологических процессов приводят к присвоению группы инвалидности.

Особенности заболевания и связь с возрастом
Ревматизм принято идентифицировать как болезнь опорно-двигательного аппарата. В соответствии с локализацией заболевания различают следующие формы ревматизма:
- ревмокардит – поражаются сердечные мышцы, что приводит к развитию острой недостаточности органа;
- полиартрит – поражаются крупные и мелкие суставы конечностей;
- хорея – повреждаются сосуды головного мозга человека, что сопровождается ярко-выраженными неврологическими симптомами;
- эритема – заболевание кожного покрова;
- ревматический плеврит – наиболее редкая форма, встречающаяся в 2% случаев заболевания.
Коленный ревматизм – системное заболевание, характеризующееся воспалительным процессом синовиальной оболочки сустава, которая увеличивается в размерах и отекает. В межсуставном пространстве скапливается жидкость. Воспаление распространяется на хрящевую ткань, где происходят вторичные ревматические изменения. В то же время образуется грануляционная ткань, которая охватывает соседние структуры, нарушая их работу. Происходит деформация и разрушение гиалинового хряща, костной ткани. Синовиальная оболочка покрывается костными ворсинками, которые остриями направляются внутрь сустава. Между соседними суставами спаивается ткань, что вызывает анкилоз (полное обездвижение) коленного сустава.
Различают 2 типа ревматизма коленного сустава – острый и хронический. Первый характеризуется внезапным появлением ярко выраженных признаков общей интоксикации организма. Возникает преимущественно у молодых людей (20-30 лет). Фаза острого ревматизма может длиться до 90 дней, в отдельных случаях — до 180. Второму типу свойственны частые рецидивы. Обострение припадает периоды похолодания и сырости.
Несмотря на то, что ревматизм сопоставляют с людьми преклонного возраста, им болеют и дети. Подвержены заболеванию те, кто достиг 7 – 14 лет. У взрослых болезнь преимущественно развивается еще с детского возраста, долгое время пребывая в латентной форме. Врачи утверждают, что ревматизм – детская болезнь, которая «молодеет» с каждым годом.
Причины и симптомы развития
Выделяют 3 основные причины появления ревматического поражения суставов колена:
- Перенесенные ранее инфекции. На развитие болезни влияет тесный и частый контакт человека со стрептококками. Причем взаимодействие должно происходить с одной серологической подгруппой бактериальной инфекции. Однократное заболевание или заражение разными бактериальными агентами не приводит к ревматизму.
- Аллергическая реакция. Поражение организма может вызвать не только болезнетворная бактерия, но и выделяемые ею продукты жизнедеятельности. Из-за быстрого распространения стрептококка по организму, происходит системную реакцию иммунитета.
- Предрасположенность. Заболевание не наследуется поколениями, но генетический фактор влияет на предрасположенность организма ребенка, чьи родители или близкие родственники страдали подобным недугом.

Диагноз определяется только после полного диагностического исследования. Человек может заподозрить болезнь по нескольким характерным симптомам.
- Очаг воспаления опухает. Колено увеличивается в размере, становится отечным и горячим.
- Поднимается температура тела до 39, иногда 40 градусов. Ощущается общая слабость, ломота в суставах и острая боль в очаге воспаления.
- Болезненные симптомы имеют временный характер, исчезают также внезапно, как появляются. В некоторых случаях подобная симптоматика отсутствует, а выявление болезни происходит по результатам лабораторного и аппаратного исследования.
Диагностика и степени
Диагностика ревматизма – сложный и длительный процесс. Получить точные данные о наличии болезни по результатам одного типа исследования невозможно. Применяется целый комплекс процедур, в том числе аппаратную и лабораторную диагностику.
Для получения объективных сведений о заболевании назначают ультразвуковое исследование, ЭКГ и исследование крови (ревматическая проба).
На УЗИ определяют работоспособность сердечных клапанов. При ревматической лихорадке у больного развиваются пороки, которые можно определить при ультразвуковой диагностике.
Для лабораторного анализа делают забор венозной крови. Подозрения вызывают следующие показатели:
- высокий уровень лейкоцитов;
- присутствие стрептококковых антител;
- антитела к продуктам жизнедеятельности бактерий;
- наличие С реактивного белка;
- повышенное СОЭ.
Кроме перечисленных показателей, у больного отмечаются типичные признаки полиартрита – отек, местная гипертермия, покраснение колена, боль.
В зависимости от результатов полученных данных, врач определяет степень развития болезни.
| Степень | Лейкоциты | СОЭ | С реактивный белок | Гамма глобулины | ДФА |
| 1 | ≤ 8 Г/л | в пределах нормы | в пределах нормы | в пределах нормы | норма |
| 2 | 8-10 Г/л | 20-40 мм/час | от (+) до (+++) | 21-23% | повышенное |
| 3 | ≥10 Г/л | ≥40 мм/час | (++++) | до 30% | повышенное |
На основе обследования лечащий врач подбирает наиболее эффективный метод того, как лечить, учитывая возраст пациента и его индивидуальные особенности.
Методы лечения
Лечение, необходимое для устранения ревматизма коленного сустава, состоит из комплекса различных мероприятий. Терапевтические действия направляют на устранение первопричины заболевания, а также сопутствующих его симптомов.
Медикаментозное лечение включает прием нестероидных противовоспалительных средств, антибиотиков, глюкокортикоидов, иммуносупрессоров и витаминных комплексов.
НПВС устраняют отек, гипертермию, покраснение, боль.
Антибиотики активно борются с возбудителем бактериальной инфекции – о стрептококком.
 Глюкокортикоиды – стероиды, используются для быстрого устранения симптомов. Препараты данной группы имеют большой список побочных эффектов. Их могут назначать при отсутствии эффективности НПВП.
Глюкокортикоиды – стероиды, используются для быстрого устранения симптомов. Препараты данной группы имеют большой список побочных эффектов. Их могут назначать при отсутствии эффективности НПВП.
Иммуносупрессоры – блокируют иммунитет и его активность. Применяют, если заболевание идентифицировано как аутоиммунное.
Комплекс поливитаминов помогает укрепить защиту организма. Особенно это актуально во время терапии при условии приема антибиотиков.
По истечению периода обострения врач назначает процедурное лечение, в комплекс которого входит электрофорез, инфракрасные прогревания и лечебная гимнастика. Популярностью среди пациентов пользуются аппликации парафина.
Народная медицина предлагает использовать для лечения ревматизма песок или глину. Песок очищают от загрязнений, высушивают и прогревают до 40-50° в духовом шкафу, после чего помещают в тканевую емкость и прикладывают к больному месту. Глину используют как основной компонент для домашнего обертывания или компресса.
Профилактические меры
Для предотвращения развития ревматизма коленного сустава нужно соблюдать простые рекомендации.
- Укрепление иммунной системы. Правильное питание, регулярное пребывание на свежем воздухе, умеренные физические нагрузки и упражнения помогают иммунитету противостоять инфекционным заболеваниям.
- Не контактировать с переносчиками стрептококка. При этом соблюдать гигиенические правила, исключив использование чужих вещей.
- Своевременно лечиться. Ревматизм развивается на фоне простудных заболеваний. Поэтому важно не терять время, а обращаться к доктору при первых симптомах недомогания.
После контакта с заведомо зараженным стрептококком человеком, необходимо обратиться к врачу для получения профилактического лечения.
Ревматизм – опасное заболевание, которое приводит к нарушению работы всего организма. Профилактические меры помогут снизить риск вероятности заболевания, а своевременная диагностика поможет определить наиболее эффективное лечение.
Статья проверена редакциейРевматизм коленного сустава симптомы и лечение
Колени – наиболее подвижная часть ног человека, которая несет на себе опорную нагрузку веса всего тела, поэтому при заболеваниях опорно-двигательного аппарата, таких как ревматизм коленного сустава, симптомы проявляются особенно ярко и требуют проведения эффективного и быстрого лечения. Если правильно и своевременно диагностировать нарушение, то можно использовать народные методы терапии и не прибегать к более сильным препаратам.
Что такое ревматизм?

Ревматизм – это системное заболевание, в основе которого лежит аутоиммунный процесс. Он развивается на фоне частой заболеваемости ангинами, и может нанести ущерб не только костно-суставной системе человека, но и нарушить работу сердечной мышцы. Такое заболевание протекает часто вялосимптомно, и поэтому может долго не диагностироваться. Чем в более раннем возрасте происходит возникновение данной патологии, тем больше разрушений может оно принести. Так как колени – это крупные суставы, которые несут на себе самую высокую нагрузку, они чаще всего страдают от проявлений данного заболевания.
Факт! Ревматизм чаще всего является заболеванием, передающимся по наследству по женской линии. Он может атаковать как младенцев, так и пожилых людей. Но чаще всего ревматизм проявляется у девочек.
Признаки заболевания

К симптомам ревматизма коленных суставов можно отнести многие общие признаки заболевания ревматизмом. К ним относятся:
- температура тела, которая колеблется около 37-37,4°С;
- летучая боль, которая, то появляется, то исчезает;
- припухлость и покраснение в месте воспаления;
- скованность движения;
- проявление потливости.
Также рекомендуется прочесть другую статью о симптому артрита.
В крупных суставах, таких как колени, ревматизм может проявляться зеркально. Если заболело одно колено, боль перейдет также и на другое, что характерно для хореической формы ревматизма.
Помимо поражения суставов ревматизм может проявиться на уровне других систем организма человека:
- нервной;
- желудочно-кишечной;
- кровеносной;
- выделительной;
- дыхательной.
Возникают такие осложнения, как сердечная недостаточность или ревматическая пневмония. При долго нелеченном ревматизме человек худеет, нарушается иммунная реакция организма.
Факторы риска
Причины данного недуга до сих пор до конца не установлены. Наиболее вероятными факторами, приводящими к данному заболеванию, могут быть такие причины:
- перенесенная инфекция стрептококка группы А;
- ОРВИ, ОРЗ, вируса гриппа;
- гаймориты или синуситы;
- ангины различной этиологии.
При этом часто пусковым фактором становится стрессовая ситуация, которая усугубила процесс заболевания. В данном случае срабатывает защитная реакция организма, направленная на уничтожение бактерий, которая превращается в аутоиммунную.
Доказано, что белки стрептококков группы А обладают похожей структурой с клетками сердечной мышцы. Поэтому при сильном заболевании ангиной лейкоциты начинают атаковать и клетки собственного организма, что и проявляется сердечно-сосудистыми осложнениями.
Диагностика

Для назначения правильного лечения, врач должен правильно оценить состояние пациента. Для дифференцированной диагностики применяют:
- осмотр и сбор анамнеза;
- биохимический анализ крови;
- общий анализ крови;
- рентген-снимок, делается дополнительно;
- кардиограмма, делается для уточнения назначения терапии.
Так наличие ревмо-фактора будет указывать на ревматический процесс в организме, а повышенное СОЭ или С-реактивный белок будут свидетельствовать о степени воспалительного процесса.
Важным показателем для клинической диагностики является наличие повышенного количества эозинофилов в крови пациента. Их большое число покажет на высокую степень аллергии, а значит на наличие аутоиммунного процесса в организме.
Подтверждением диагноза ревматизм будет также мазок из горла и носа на наличие опасных возбудителей.
Факт! Если пациента часто мучают заболевания горла, стоит провести полный скрининг слизи на наличие опасных бактерий. При проведении тестирования, надо сделать также анализ на совместимость с лекарственными препаратами. Это поможет врачу выбрать наиболее адекватное лечение.
Лечение
Терапия ревматизма коленного сустава проводится в нескольких направлениях:
- Общая терапия ревматизма, которая включает в себя антибиотические, антигистаминные средства и иммунодепрессанты по необходимости.
- Терапия, направленная на снятие воспаления и болевых ощущений – мази, таблетки, уколы.
- Применение физиотерапии, грязелечения, прогреваний.
- При необходимости – лекарственных средств, которые направлены на предотвращение сердечной недостаточности.
- Седативные средства для страдающих нервными расстройствами.
- Прием витаминно-минеральных комплексов, ферментных средств, влияющих на восстановление общего состояния здоровья.
О том, как лечить полиартрит, читайте в другой статье.
Лечение ревматизма коленного сустава и устранение симптомов данного заболевания всегда носит длительный характер, оно может продолжаться от полугода до трех лет, в зависимости от тяжести заболевания. При этом, зная, что ревматизм усиливается осенью и весной, после основного курса лечебной помощи проводят в эти сезоны еще и профилактическую терапию.

Профилактика
Процесс реабилитации может протекать на протяжении нескольких лет после победы над болезнью. Так как ревматизм склонен к повторным атакам на организм человека, стоит регулярно проводить профилактику:
- Заниматься укреплением дыхательной системы с помощью специальных гимнастик, проводить регулярную санкцию верхних дыхательных путей подсоленой водой.
- Во время эпидемии дополнительно смазывать защитными мазями ноздри, проводить сеансы ароматерапии.
- Делать гимнастику, укрепляющую суставы ног и сухожилия.
- Правильно питаться, следить за наличием достаточного количества кальция, витамина D и коллагена в ежедневном рационе.
- Много гулять на свежем воздухе.
- Проводить санаторно-курортное лечение.
- Ежегодно ездить на грязелечение.
Для устранения причин и симптомов ревматизма коленей применяют сероводородные и радоновые ванны. Последний вид ванн может полностью избавить человека от данной болезни. Но применять радоновые ванны часто нельзя, так как они представляют собой хоть и малую, но все-таки степень радиации, злоупотребление которой может привести к необратимым последствиям.
Народная терапия

Ревматизм коленного сустава лечат также и средствами нетрадиционной медицины. Известны следующие методы наших предков, благодаря которым они надолго избавляло себя от признаков данной патологии.
Скипидарные и травяные ванны
В воде развести несколько капель скипидара и проверить на кожную реакцию. Температура ванны должна быть не более 40 °С. Принимать не дольше 15-20 минут.
Приготовить концентрированный отвар из соцветий пижмы. Добавить в горячую воду ванны. Можно принимать только для прогревания ног.
О симптомах подагры читайте здесь.
Мази и растирки
Горький перец настоять в стакане водки в течение месяца в темном месте. Смешивать с растительным маслом в пропорциях 1:2 и втирать в колени.
Белок и желток яйца размещать с уксусом 70% и залить этим раствором растопленные 200г сливочного масла. Можно использовать медвежий жир.
Компрессы
Соцветия полыни заваривают в термосе в соотношении 1 столовая ложка смеси на 1 ложку кипятка. Теплым настоем смочить марлю и приложить на колени на 20 минут.
Настаивать месяц березовые почки на водке, из расчета 1:5 долей. Прикладывать компрессора к больным местам.
Вылечить ревматизм коленей без общих средств терапии невозможно. Поэтому надо умело под присмотром врача сочетать антибактериальную терапию и средства для снятия симптомов.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник prokoleni.ru
Ревматизм — воспалительная инфекционно-аллергическая системная патология, поражающая соединительнотканные структуры. Ведущими клиническими проявлениями заболевания являются повышенная температура тела, множественные симметричные артралгии летучего характера. Для ревматизма характерно как одновременное, так и последовательное вовлечение в патологический процесс нескольких суставов. Основная причина развития заболевания — неадекватный ответ иммунной системы на внедрение определенных патогенных микроорганизмов.
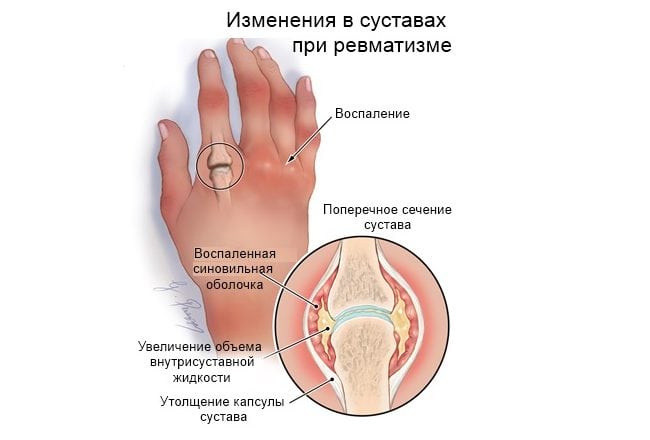
В диагностике ревматизма наиболее информативны серологические и бактериологические исследования: определение уровня С-реактивного белка, обнаружение повышенного титра антител. Для выявления степени повреждения суставов проводятся рентгенография, МРТ, КТ. Лечение консервативное с использованием иммунодепрессантов, глюкокортикостероидов, нестероидных противовоспалительных препаратов.
Патогенез, причины, провоцирующие факторы
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует. ” Читать далее.
Ревматизм суставов чаще всего диагностируется у детей и подростков в возрасте 7-15 лет. Наиболее подвержены развитию патологии представительницы слабого пола. Патология поражает не только опорно-двигательный аппарат, но серозные оболочки, кожные покровы, сердечно-сосудистую и центральную нервную систему. При изучении этиологических аспектов была обнаружена взаимосвязь между возникновением ревматизма и предшествующим проникновением в организм возбудителей скарлатины, тонзиллита, фарингита, рожи, отита. Эти бета-гемолитические стрептококки группы А провоцируют развитие воспалительного процесса. Они выделяют в окружающее пространство токсичные продукты своей жизнедеятельности, что приводит к появлению симптомов общей интоксикации.

Более 95% заболевших стрептококковыми инфекциями полностью выздоравливают после курса антибиотикотерапии, приобретают стойкий иммунитет к возбудителям. У остальных инфицированных не происходит формирования полноценного иммунного ответа. Поэтому при повторном проникновении бета-гемолитических стрептококков наблюдается развитие сложной аутоиммунной воспалительной реакции. В роли провоцирующих факторов выступают:
- резкое снижение иммунитета;
- нахождение в больших коллективах в период неблагоприятной эпидемиологической обстановки;
- несбалансированный рацион питания, отсутствие в нем продуктов с высоким содержанием микроэлементов, жиро- и водорастворимых витаминов;
- частые переохлаждения;
- отягощенный анамнез, в том числе семейный.
После внедрения в организм инфекционных агентов иммунной системой вырабатывается большое количество антистрептококковых антител — антистрептолизина-О, антистрептогиалуронидазы, антистрептокиназы, антидезоксирибонуклеазы B. Из иммуноглобулинов, антигенов стрептококков, компонентов системы комплемента начинают стремительно формироваться иммунные комплексы. Они циркулируют в кровеносном русле, распространяясь по организму и оседая в соединительнотканных структурах. Там, где локализовались иммунные комплексы, запускаются асептические аутоиммунные воспалительные процессы. Для стрептококковых антигенов характерны выраженные кардиотоксические свойства, поэтому большинство аутоантител образуется к сердечной мышце. Рецидивирующее, прогрессирующее течение болезни суставов обусловлено повторным инфицированием, стрессовыми и депрессивными состояниями, переохлаждением.
| Формы течения ревматизма | Характерные особенности развития патологии |
| Острая | Ревматическая атака возникает внезапно, все симптомы выражены ярка. Характерна полисиндромность (вовлечение всех органов) поражения, высокая активность воспалительного процесса. Проведенная терапия отличается высокой эффективностью |
| Подострая | Рецидив может продолжаться до полугода. Клинические проявления средней степени выраженности, активность атаки умеренная. Результат лечения зависит от состояния иммунитета больного |
| Затяжная | Ревматическая атака длится более 6 месяцев. Ее динамика вялая, активность воспаления невысокая. Признаки поражения могут проявляться только со стороны опорно-двигательного аппарата. При проведении диагностических мероприятий обнаруживается обычно только ранее сформировавшийся порок сердца, а новые признаки поражения суставов пока отсутствуют |
| Рецидивирующая | Клинические проявления полисиндромны, быстро прогрессирует поражение не только суставов, но и внутренних органов. Характерно волнообразное течение с частыми болезненными рецидивами |
Клинические симптомы и отличия ревматоидного от ревматического артрита
При ревматизме признаки поражения суставов возникают у 20% обследуемых пациентов. Болями в сердце проявляются многие патологии сердечно-сосудистой системы, а артралгия довольно специфична, прямо указывает на развитие в сочленениях воспалительного процесса. Отмечается схожесть клинической картины ревматизма с симптомами ревматоидного артрита. Они возникают спустя 7-14 дней после уже перенесенной инфекции — фарингита, скарлатины, тонзиллита. То есть человек считает себя полностью здоровым, когда его состояние вновь резко ухудшается. Повышается температура тела до 39°C, он жалуется на слабость, утомляемость, головные боли, страдает от избыточного потоотделения, озноба.

В отличие от ревматического артрита (что существенно облегчает диагностику) вначале поражаются не мелкие плюснефаланговые суставы кистей и стоп, а крупные сочленения — голеностопные, коленные, плечевые, локтевые. Характер артралгии множественный, симметричный и летучий. Это означает, что поражается сразу несколько парных суставов, а боли ощущаются в течение дня в различных сочленениях. К основным симптомам ревматизма относятся:
- припухлость отечность суставов, особенно в утренние часы;
- покраснение кожи над сочленением, гиперемия;
- резкое снижение объема движений, тугоподвижность;
- формирование плотных, округлых, безболезненных, малоподвижных узелков, локализованных области суставов;
- выраженность болевого синдрома усиливается при повышении двигательной активности или подъеме тяжестей.
Патология в большинстве случаев протекает доброкачественно. Даже острый воспалительный процесс не провоцирует повреждение хрящевых, костных, соединительнотканных суставных структур. Не происходит деформации сочленений, но умеренная болезненность сохраняется на протяжении довольно длительного времени.
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Симптоматика наиболее интенсивна в начале ревматической атаки из-за повышения температуры тела и лихорадочного состояния. Возникает специфическая ломота в суставах, появляются ноющие, тупые, давящие, «грызущие» боли, не стихающие в ночное время. Схожесть ревматизма и ревматоидного артрита заключается и в обязательном присутствии внесуставной симптоматики. Ухудшается общее состояние здоровья, снижается функциональная активность некоторых систем жизнедеятельности. При ревматизме воспаляются сердечные оболочки, возникают перебои в работе сердца, в особенно тяжелых случаях у пациентов диагностируется недостаточность кровообращения. Одно из осложнений — хорея, проявляющаяся в непроизвольном подергивании мышц.
Диагностика ревматизма
Первичный диагноз выставляется на основании жалоб пациента, его внешнего осмотра, изучения анамнеза. Определенной подсказкой становится недавно перенесенная стрептококковая инфекция. При проведении бактериологических исследований устанавливается повышенный титр антител, вырабатываемых иммунной системой для уничтожения болезнетворных бактерий. Это антистрептолизин, антистрептокиназа, антигиалуронидаза. Производится посев биологического образца, взятого из зева, в питательные среды. По количеству сформировавшихся колоний определяется стадия воспалительного процесса. Окончательный диагноз выставляется после обнаружения следующих диагностических критериев ревматической атаки:
- полиартрит — поражение нескольких суставов;
- наличие подкожных узелков;
- кольцевидная эритема — полиэтиологическое заболевание кожного покрова;
- клинические проявления кардита, хорея;
- боли в суставах на фоне лихорадочного состояния;
- повышенная скорость оседания крови, лейкоцитоз, наличие С-реактивного белка в общем анализе крови;
- удлиненный Р–Q интервал на электрокардиограмме.
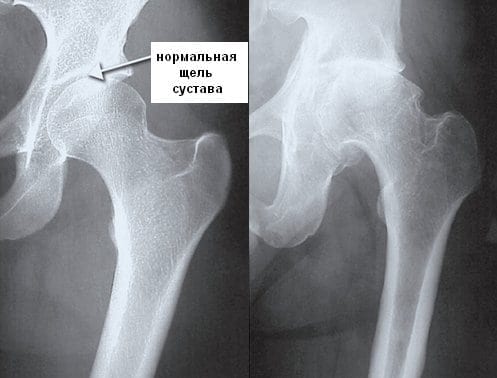
Рентгенография, КТ, МРТ проводятся для оценки состояния суставных структур, исключения других воспалительных и дегенеративно-дистрофических патологий. Также необходима дифференциальная диагностика с туберкулезом, неврозами, неспецифическим эндокардитом.
Что происходит при отсутствии лечения
Каждая стадия патологии длится не более 2 месяцев. Во время каждого рецидива возникают повторные тканевые поражения в области сформировавшихся фиброзных очагов. Помимо суставов в воспалительный процесс вовлекается ткань сердечных клапанов, происходят многочисленные склеротические изменения в их створках. Они начинают сращиваться между собой, что существенно повышает вероятность последующего приобретенного порока сердца. Для ревмокардита характерна следующая симптоматика:
- сильное сердцебиение;
- отек легких, одышка;
- сердечные боли различной интенсивности;
- повышенная утомляемость, слабость;
- нарушение сердечного ритма.
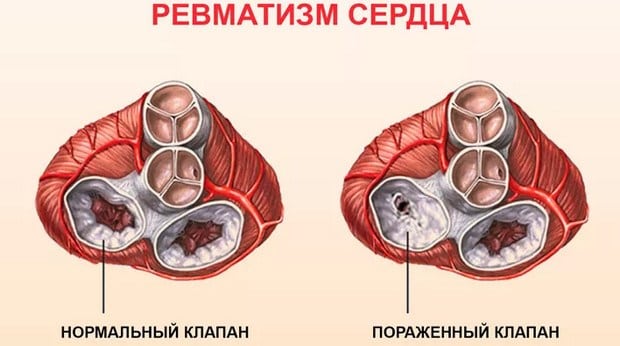
Ревмокардит диагностируется наиболее часто у пациентов 14-25 лет. Его клинические проявления могут быть незначительными, но выявляются и тяжелые поражения клапана сердца. При ревматизме происходит нарушение работы центральной нервной системы, особенно у детей. Это выражается в капризности, раздражительности, рассеянности, апатии. В дальнейшем возникают проблемы с запоминанием, речью, концентрацией внимания. У взрослых и детей возможно поражение органов брюшной полости. Развивается абдоминальный синдром — возникают боли в животе, тошнота, рвота.
Тактика лечения
При острых суставных болях, возникающих на фоне нарушения работы сердечно-сосудистой системы пациент госпитализируется. В остальных случаях лечение проводится в домашних условиях. Антибиотикотерапия показана только при наличии в организме инфекционных очагов. Во время бакпосева выясняется чувствительность стрептококков к антибактериальным средствам, что становится основным критерием их выбора. Как правило, в лечебные схемы включаются препараты из группы пенициллинов в виде растворов для внутримышечного введения. Длительность терапевтического курса зависит от степени инфицирования тканей.

Для устранения болей применяются противовоспалительные нестероидные препараты — Ибупрофен, Диклофенак, Целекоксиб, Кетопрофен, Кеторолак, Мелоксикам, Найз. Избавиться от слабовыраженной артралгии можно с помощью наружных средств Фастум, Нимесулид, Артрозилен, Финалгель.
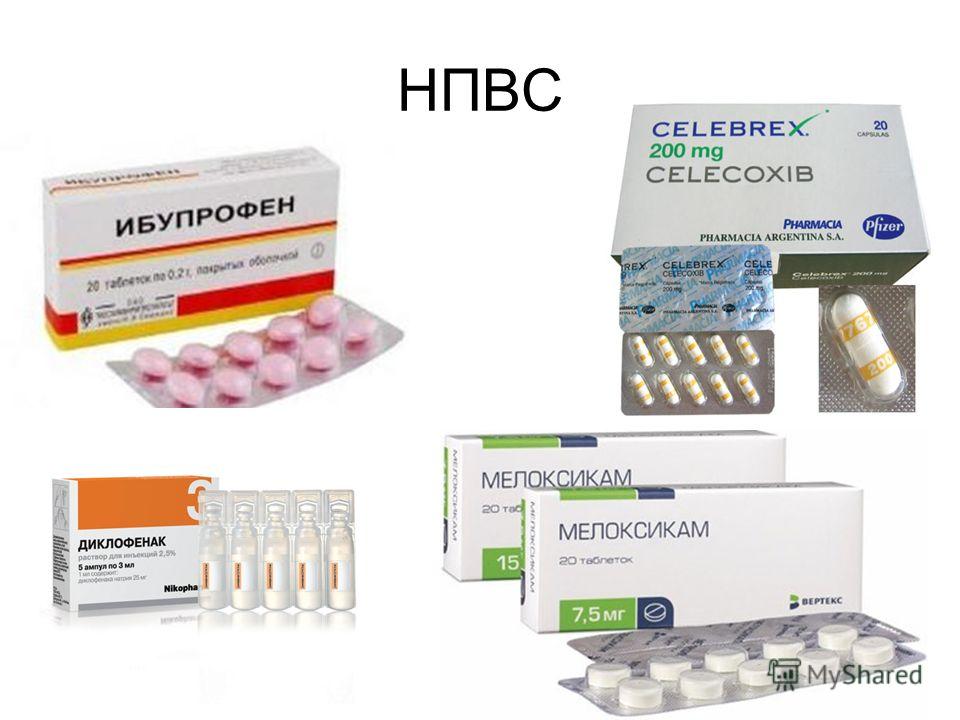
Если боли интенсивные, не стихающие в течение длительного времени, то НПВС вводятся внутримышечно. Для лечения ревматизма также используются следующие препараты:
- глюкокортикостероиды Преднизолон, Гидрокортизон, Дипроспан, Дексаметазон для устранения острого воспаления и сильных болей;

- иммунодепрессанты Азатиоприн, Циклоспорин, Гидроксихлорохин для коррекции иммунного ответа.

После купирования воспалительного процесса пациентам назначаются согревающие мази — Капсикам, Финалгон, Апизартрон, Випросал. Они оказывают обезболивающее, противоотечное, улучшающее кровообращение действие. Для предупреждения рецидивов патологии осенью и весной рекомендован прием НПВС в сниженных дозировках и в комбинации с ингибиторами протонного насоса в течение месяца.

Прогноз на полное выздоровление благоприятный только при своевременно проведенном лечении, пока патологией не поражены органы сердечно-сосудистой системы. Поэтому необходимо обращаться за медицинской помощью при первых клинических проявлениях ревматизма.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Источник sustavlive.ru
Ревматизм – это аутоимунное заболевание соединительных тканей и коллагеновых волокон, которое в большинстве случаев поражает клапаны сердца и опорно-двигательный аппарат. Ревматизм коленного сустава – наиболее распространенная форма болезни. Без своевременного лечения развитие патологических процессов приводят к присвоению группы инвалидности.

Особенности заболевания и связь с возрастом
Ревматизм принято идентифицировать как болезнь опорно-двигательного аппарата. В соответствии с локализацией заболевания различают следующие формы ревматизма:
- ревмокардит – поражаются сердечные мышцы, что приводит к развитию острой недостаточности органа;
- полиартрит – поражаются крупные и мелкие суставы конечностей;
- хорея – повреждаются сосуды головного мозга человека, что сопровождается ярко-выраженными неврологическими симптомами;
- эритема – заболевание кожного покрова;
- ревматический плеврит – наиболее редкая форма, встречающаяся в 2% случаев заболевания.
Коленный ревматизм – системное заболевание, характеризующееся воспалительным процессом синовиальной оболочки сустава, которая увеличивается в размерах и отекает. В межсуставном пространстве скапливается жидкость. Воспаление распространяется на хрящевую ткань, где происходят вторичные ревматические изменения. В то же время образуется грануляционная ткань, которая охватывает соседние структуры, нарушая их работу. Происходит деформация и разрушение гиалинового хряща, костной ткани. Синовиальная оболочка покрывается костными ворсинками, которые остриями направляются внутрь сустава. Между соседними суставами спаивается ткань, что вызывает анкилоз (полное обездвижение) коленного сустава.
Различают 2 типа ревматизма коленного сустава – острый и хронический. Первый характеризуется внезапным появлением ярко выраженных признаков общей интоксикации организма. Возникает преимущественно у молодых людей (20-30 лет). Фаза острого ревматизма может длиться до 90 дней, в отдельных случаях — до 180. Второму типу свойственны частые рецидивы. Обострение припадает периоды похолодания и сырости.
Несмотря на то, что ревматизм сопоставляют с людьми преклонного возраста, им болеют и дети. Подвержены заболеванию те, кто достиг 7 – 14 лет. У взрослых болезнь преимущественно развивается еще с детского возраста, долгое время пребывая в латентной форме. Врачи утверждают, что ревматизм – детская болезнь, которая «молодеет» с каждым годом.
Причины и симптомы развития
Выделяют 3 основные причины появления ревматического поражения суставов колена:
- Перенесенные ранее инфекции. На развитие болезни влияет тесный и частый контакт человека со стрептококками. Причем взаимодействие должно происходить с одной серологической подгруппой бактериальной инфекции. Однократное заболевание или заражение разными бактериальными агентами не приводит к ревматизму.
- Аллергическая реакция. Поражение организма может вызвать не только болезнетворная бактерия, но и выделяемые ею продукты жизнедеятельности. Из-за быстрого распространения стрептококка по организму, происходит системную реакцию иммунитета.
- Предрасположенность. Заболевание не наследуется поколениями, но генетический фактор влияет на предрасположенность организма ребенка, чьи родители или близкие родственники страдали подобным недугом.

Диагноз определяется только после полного диагностического исследования. Человек может заподозрить болезнь по нескольким характерным симптомам.
- Очаг воспаления опухает. Колено увеличивается в размере, становится отечным и горячим.
- Поднимается температура тела до 39, иногда 40 градусов. Ощущается общая слабость, ломота в суставах и острая боль в очаге воспаления.
- Болезненные симптомы имеют временный характер, исчезают также внезапно, как появляются. В некоторых случаях подобная симптоматика отсутствует, а выявление болезни происходит по результатам лабораторного и аппаратного исследования.
Диагностика и степени
Диагностика ревматизма – сложный и длительный процесс. Получить точные данные о наличии болезни по результатам одного типа исследования невозможно. Применяется целый комплекс процедур, в том числе аппаратную и лабораторную диагностику.
Для получения объективных сведений о заболевании назначают ультразвуковое исследование, ЭКГ и исследование крови (ревматическая проба).
На УЗИ определяют работоспособность сердечных клапанов. При ревматической лихорадке у больного развиваются пороки, которые можно определить при ультразвуковой диагностике.
Для лабораторного анализа делают забор венозной крови. Подозрения вызывают следующие показатели:
- высокий уровень лейкоцитов;
- присутствие стрептококковых антител;
- антитела к продуктам жизнедеятельности бактерий;
- наличие С реактивного белка;
- повышенное СОЭ.
Кроме перечисленных показателей, у больного отмечаются типичные признаки полиартрита – отек, местная гипертермия, покраснение колена, боль.
В зависимости от результатов полученных данных, врач определяет степень развития болезни.
| Степень | Лейкоциты | СОЭ | С реактивный белок | Гамма глобулины | ДФА |
| 1 | ≤ 8 Г/л | в пределах нормы | в пределах нормы | в пределах нормы | норма |
| 2 | 8-10 Г/л | 20-40 мм/час | от (+) до (+++) | 21-23% | повышенное |
| 3 | ≥10 Г/л | ≥40 мм/час | (++++) | до 30% | повышенное |
На основе обследования лечащий врач подбирает наиболее эффективный метод того, как лечить, учитывая возраст пациента и его индивидуальные особенности.
Методы лечения
Лечение, необходимое для устранения ревматизма коленного сустава, состоит из комплекса различных мероприятий. Терапевтические действия направляют на устранение первопричины заболевания, а также сопутствующих его симптомов.
Медикаментозное лечение включает прием нестероидных противовоспалительных средств, антибиотиков, глюкокортикоидов, иммуносупрессоров и витаминных комплексов.
НПВС устраняют отек, гипертермию, покраснение, боль.
Антибиотики активно борются с возбудителем бактериальной инфекции – о стрептококком.
 Глюкокортикоиды – стероиды, используются для быстрого устранения симптомов. Препараты данной группы имеют большой список побочных эффектов. Их могут назначать при отсутствии эффективности НПВП.
Глюкокортикоиды – стероиды, используются для быстрого устранения симптомов. Препараты данной группы имеют большой список побочных эффектов. Их могут назначать при отсутствии эффективности НПВП.
Иммуносупрессоры – блокируют иммунитет и его активность. Применяют, если заболевание идентифицировано как аутоиммунное.
Комплекс поливитаминов помогает укрепить защиту организма. Особенно это актуально во время терапии при условии приема антибиотиков.
По истечению периода обострения врач назначает процедурное лечение, в комплекс которого входит электрофорез, инфракрасные прогревания и лечебная гимнастика. Популярностью среди пациентов пользуются аппликации парафина.
Народная медицина предлагает использовать для лечения ревматизма песок или глину. Песок очищают от загрязнений, высушивают и прогревают до 40-50° в духовом шкафу, после чего помещают в тканевую емкость и прикладывают к больному месту. Глину используют как основной компонент для домашнего обертывания или компресса.
Профилактические меры
Для предотвращения развития ревматизма коленного сустава нужно соблюдать простые рекомендации.
- Укрепление иммунной системы. Правильное питание, регулярное пребывание на свежем воздухе, умеренные физические нагрузки и упражнения помогают иммунитету противостоять инфекционным заболеваниям.
- Не контактировать с переносчиками стрептококка. При этом соблюдать гигиенические правила, исключив использование чужих вещей.
- Своевременно лечиться. Ревматизм развивается на фоне простудных заболеваний. Поэтому важно не терять время, а обращаться к доктору при первых симптомах недомогания.
После контакта с заведомо зараженным стрептококком человеком, необходимо обратиться к врачу для получения профилактического лечения.
Ревматизм – опасное заболевание, которое приводит к нарушению работы всего организма. Профилактические меры помогут снизить риск вероятности заболевания, а своевременная диагностика поможет определить наиболее эффективное лечение.
Источник pozvonochnikpro.ru
Ревматизм коленного сустава симптомы и лечение

Ревматизм коленного сустава в медицинской практике практически не встречается как самостоятельная патология, так как заболевание имеет системный характер и поражает соединительные ткани всего организма. То есть она охватывает не только суставы, но и сердечно сосудистую систему, мышцы, сухожилия и даже мозг и кожу. Болезнь имеет сложное аутоиммунное течение с периодическими обострениями, которые получили название «ревматической лихорадки». Успешность лечения напрямую зависит от стадии, на которой была выявлена патология и выбранной тактики терапии.
Как развивается патология?
При этом заболевании страдает исключительно соединительная ткань. Что происходит на фоне аутоиммунных процессов, когда иммунная система разрушает собственные клетки.
Что является основной причины заболевания, медики сказать затрудняются. Но тесно связывают болезнь с последствиями бурной деятельности стрептококка группы А. Это специфический микроб, который у детей и подростков провоцирует возникновение ангин, скарлатины и других заболеваний верхних дыхательных путей воспалительного характера.
Организм человека типично реагирует на такую инфекцию. Обнаружив опасность, иммунитет начинает активную выработку антител, цель которых подавление деятельности стрептококковой инфекции. Однако даже после устранения стрептококка в организме остаются специфические антитела, которые при отсутствии опасности начинают атаковать соединительную ткань.
Распознать болезнь сразу по внешним признакам практически невозможно. Только специфическая диагностика может обрисовать патологическую картину. А учитывая, что ревматизм имеет несколько фаз развития, определить, выздоровел пациент или болезнь перешла в хроническую фазу, достаточно сложно.
Еще древние лекари Греции описывали ревматизм, как болезнь, «изгрызающую суставы». Но только в 19 веке патологию связали с сердечными проблемами. Долго ревматизм рассматривали исключительно как осложнение простуды.
Но открытым оставался вопрос, почему у одних пациентов инфекционные заболевания проходят бесследно, а у других оставляют такие опасные осложнения. И только после ряда исследований было доказано, что у этой болезни аутоиммунное происхождение. Причем имеет не только сложный механизм развития, но и множество клинических проявлений. Наиболее распространенной формой считается полиартрит с поражением крупных суставов. Причем ревматизм колена – одно из ярких проявлений заболевания.
Ревматизм и возраст
Существует ошибочное мнение, что ревматический полиартрит атакует исключительно старшее поколение. На практике же у пожилых людей ревматизм чаще всего встречается уже в хронической форме. А истоки  заболевания уходят в молодость. Именно на безобидный возраст приходится пик заболеваемости. Дети 7 – 15 лет – основная категория пациентов. Только 20% случаев зафиксировано у людей пенсионного и пожилого возраста.
заболевания уходят в молодость. Именно на безобидный возраст приходится пик заболеваемости. Дети 7 – 15 лет – основная категория пациентов. Только 20% случаев зафиксировано у людей пенсионного и пожилого возраста.
Поэтому родителям и молодым людям будет полезно знать все о ревматизме коленного сустава: симптомы и лечение, возможные осложнения и методы профилактики. Особое внимание на симптоматику необходимо обратить женщинами, так как именно они попадают в группу риска.И такую особенность медики не связывают с привычкой ходить на каблуках, а исключительно с гендерной предрасположенностью.
Основные формы ревматизма
Болезнь имеет несколько основных форм. Но редко встречается в обособленном виде. Чаще всего пациент страдает несколькими формами одновременно.
- Сердечная форма или ревмокардит . Распространяется патология на сердечные мышцы. Страдает миокард, перикард, эндокард. На начальной стадии кроме утомляемости и головокружения характерных признаков не обнаруживается. Не возникает проблем с кровообращением. На более поздних стадиях фиксируется не только слабость, но и повышение температуры, увеличение сердечных сокращений, одышка. Во время аускультации прослушиваются шумы в сердце. Изменения также фиксируются на кардиограмме.
- Суставная форма или полиартрит . Это самая распространенная форма ревматизма, при которой страдают крупные и мелкие суставы. Изменения коленных суставов наблюдаются визуально. Колени и другие суставы могут сильно отекать и краснеть. При этом двигательная активность нарушена из-за болезненности. Температура повышается до 39°С. Но симптоматика имеет «летучий» характер, что требует дифференцировать заболевание от других типов артрита. Признаки воспаления хорошо просматривают рентгенологи на рентгенологических снимках.
- Неврологическая форма или хорея . Поражаются сосуды мозга, вследствие чего у пациента появляются хаотическое гримасничанье и неконтролируемая активность конечностей. Человек практически теряет способность к самообслуживанию, что влечет за собой и неврологические расстройства. Больной вынужден вести постельный режим до полного исчезновения негативной симптоматики.
- Кожная форма или эритема (бугорки) . Проявления ревматизма кожного характера достаточно специфичны. Поэтому при диагностике затруднений не возникает. Наблюдается появление подкожных бугорков.
- Дыхательная или плеврит . Редкое проявление ревматизма. Диагностируется в комплексе с другими формами заболевания.
Для каждой формы заболевания существуют свои специфические симптомы.
Как проявляется ревматизм колена?
К сожалению, патология на начальной стадии может не давать характерных симптомов. Но уже первые признаки должны насторожить больного и стать поводом для визита к врачу. Этим сигналом станет боль в колене.
Позже к болезненности присоединяется гиперемия.
- интенсивной боли;
- проблем с двигательной активностью;
- повышением температуры на фоне воспалительного процесса.
Однако ревматизм редко имеет локальное проявление. Болезнь обычно охватывает несколько суставов и не всегда одноименных.
- сначала опухли одни суставы;
- уже через пару часов боль отступает;
- исчезает отек и гиперемия;
- но начинает прогрессировать боль в других суставах;
- к болезненности присоединятся припухлость и покраснение;
- поднимается температура.
Такая летучесть симптоматики говорит о сложном течении ревматизма. Тем не менее, своевременно начатое лечение ревматизма способно остановить летучий характер и поражение новых суставов.
Если процесс не остановить, он может охватить не только суставы, но и другие соединительные ткани в организме.
Боль при ревматизме может быть и постоянной, и периодической. К тому же она может непредсказуемо возникнуть и исчезнуть. Важно знать, что эта болезнь не затрагивает кость, и не разрушает сустав. Рентгенологи прибегают к описанию патологии с явно выраженными воспалительными признаками. Причем его можно купировать, если вовремя начать лечить болезнь.
Но без соответствующего лечения боль может быть резкой, долгой и даже мигрирующей. Воспаление может длиться до 5 месяцев, но качественная терапия способна купировать его за неделю.
Не всегда удается полностью вылечить патологию. Но даже при переходе в хроническую форму существуют схемы, которые помогают купировать рецидив на начальной стадии, не допуская прогресса заболевания.
Диагностика
Очень важным этапом для диагностики является сбор анамнеза. Нужно обратить внимание не только на специфические симптомы, но и на предшествующие ухудшению состояния патологии. Пациент может уточнить, болел ли он недавно инфекционными заболеваниями, в том числе ангиной, тонзиллитом. Именно сильная боль в колене заставляет пациента обратиться к врачу. Но кроме боли будет присутствовать высокая температура, выраженная отечность сустава.
Когда же симптоматика не ярко выражена, доктор дополнительно назначает инструментальные обследования.
· сделать кардиограмму;
· сдать кровь на биохимический анализ;
· сделать рентгеновские снимки сустава;
Рентгенологи отмечают на снимках грудной клетки проблемы с сократительными способностями сердечной мышцы и изменение самой конфигурации сердца.
ЭКГ покажет аритмию, а анализ крови умеренный лейкоцитоз на фоне повышенного СОЭ. Также кровь показывает С реактивный белок в повышенных показателях, и наличие Р-фактора, как яркого маркера любого ревматоидного заболевания.
Могут подтвердить заболевания и рентгенологи. Но на ранних стадиях даже опытные рентгенологи не могут увидеть ярких признаков, кроме накопления жидкости. Более очевидные признаки рентгенологи отмечают на поздних стадиях, но вылечить болезнь становится все тяжелее. Могут обнаруживаться на снимках эрозии, сужение суставной щели.
Информативной является пункция. Синовиальная жидкость в этом случае мутная со сниженной вязкостью и повышенным содержанием белка.
Видео — Ревматизм коленного сустава

Как лечится ревматизм?
Обычно схема лечения ревматизма делится на несколько важных этапов.
Уничтожают инфекцию-провокатора. Выявляют стрептококк лабораторным путем, для чего берется мазок из зева для посева. После проведения бакпосева определяют чувствительность инфекции к антибиотикам. Этот этап важен для правильного выбора антибактериального препарата. Часто медики назначают лекарства широкого спектра действия, так как результаты анализов приходится ждать долго. А в лечении ревматизма каждый день на счету.
Снимают воспаление с пораженных суставов, для чего применяются нестероидные препараты. Если раньше кололи исключительно Диклофенак, то сейчас пациентам предлагают более безопасные препараты последнего поколения, типа Мовалис, Мелоксикам, Найз. Их можно применять до полного купирования неприятных ощущений.
Если боль настолько невыносима, что обычные обезболивающие не дают результатов, пациентам предлагают уколы гормональных препаратов. Они быстро купируют самые сильные боли, но вызывают зависимость и множество негативных последствий.
Очищают кровь от токсинов. Этот подход оправдан в случае неэффективности антибактериальной терапии. Сегодня очистку проводят методом плазмофореза. Этот способ лечения дорогостоящий и вызывает много противоречивых мнений.
 В комплексной терапии обязательно применяются иммуномодуляторы и гамма-глобулины, призванные восстановить иммунную защиту.
В комплексной терапии обязательно применяются иммуномодуляторы и гамма-глобулины, призванные восстановить иммунную защиту.
Дополняют лечение и седативными препаратами, и даже транквилизаторами, так как на фоне постоянных болей пациент впадает в депрессивное состояние.
Что касается специфических препаратов, может назначаться Алфлутоп. В принципе ревматизм не входит в перечень болезней, которые лечатся препаратом Алфлутоп. Но медики его рекомендуют своим пациентам в комплексной терапии.
Лекарство относится к группе хондропротекторов.Алфлутоп способен регулировать обменные процессы в суставе, в частности в хряще.
И главное, что на фоне приема лекарства Алфлутоп разрушение соединительных тканей останавливается, что препятствует возникновению воспалительных процессов. К тому же уменьшается проницательность капилляров, что тормозит разрывы молекулярных структур соединительной ткани.
При ревматизме Алфлутоп назначают в виде инъекций, которые вводят глубоко внутримышечно. Возможно и внутрисуставное введение препарата. Обычно курс составляет 20 уколов, которые делают по 2 мл ежедневно.
Но самостоятельно начинать применять любое лекарство при ревматизме рискованно, особенно без обследования.
Помните! Болезнь может распространиться на сердечные мышцы. И сняв самостоятельно болезненные ощущения с коленных суставов, источник патологии и сложные последствия не будут устранены.
Вспомогательные методы лечения ревматизма
Не следует пренебрегать советами медиков о поведенческой терапии и проведении физиотерапевтических процедур.
- электрофореза;
- прогревания инфракрасными лучами;
- парафиновых аппликаций;
- УВЧ.
Уделяют особое внимание питанию, исключаяиз рациона нездоровую пищу, негативно влияющую на защитные силы организма.
Что касается народных методов лечения, медики категоричны. Ревматизм – довольно сложное и смертельно опасное заболевание, чтобы экспериментировать с альтернативной терапией. Тем более устранить причину патологии народные методы не способны.
Если лечение начато вовремя, медики дают благоприятные прогнозы. В тоже время запущенный ревматизм осложняется новыми формами и возникает риск появления смертельно опасных осложнений.
Чем опасен ревматизм коленного сустава и какие его симптомы
Ревматизм – это аутоимунное заболевание соединительных тканей и коллагеновых волокон, которое в большинстве случаев поражает клапаны сердца и опорно-двигательный аппарат. Ревматизм коленного сустава – наиболее распространенная форма болезни. Без своевременного лечения развитие патологических процессов приводят к присвоению группы инвалидности.

Особенности заболевания и связь с возрастом
Ревматизм принято идентифицировать как болезнь опорно-двигательного аппарата. В соответствии с локализацией заболевания различают следующие формы ревматизма:
- ревмокардит – поражаются сердечные мышцы, что приводит к развитию острой недостаточности органа;
- полиартрит – поражаются крупные и мелкие суставы конечностей;
- хорея – повреждаются сосуды головного мозга человека, что сопровождается ярко-выраженными неврологическими симптомами;
- эритема – заболевание кожного покрова;
- ревматический плеврит – наиболее редкая форма, встречающаяся в 2% случаев заболевания.
Коленный ревматизм – системное заболевание, характеризующееся воспалительным процессом синовиальной оболочки сустава, которая увеличивается в размерах и отекает. В межсуставном пространстве скапливается жидкость. Воспаление распространяется на хрящевую ткань, где происходят вторичные ревматические изменения. В то же время образуется грануляционная ткань, которая охватывает соседние структуры, нарушая их работу. Происходит деформация и разрушение гиалинового хряща, костной ткани. Синовиальная оболочка покрывается костными ворсинками, которые остриями направляются внутрь сустава. Между соседними суставами спаивается ткань, что вызывает анкилоз (полное обездвижение) коленного сустава.
Различают 2 типа ревматизма коленного сустава – острый и хронический. Первый характеризуется внезапным появлением ярко выраженных признаков общей интоксикации организма. Возникает преимущественно у молодых людей (20-30 лет). Фаза острого ревматизма может длиться до 90 дней, в отдельных случаях — до 180. Второму типу свойственны частые рецидивы. Обострение припадает периоды похолодания и сырости.
Несмотря на то, что ревматизм сопоставляют с людьми преклонного возраста, им болеют и дети. Подвержены заболеванию те, кто достиг 7 – 14 лет. У взрослых болезнь преимущественно развивается еще с детского возраста, долгое время пребывая в латентной форме. Врачи утверждают, что ревматизм – детская болезнь, которая «молодеет» с каждым годом.
Причины и симптомы развития
Выделяют 3 основные причины появления ревматического поражения суставов колена:
- Перенесенные ранее инфекции. На развитие болезни влияет тесный и частый контакт человека со стрептококками. Причем взаимодействие должно происходить с одной серологической подгруппой бактериальной инфекции. Однократное заболевание или заражение разными бактериальными агентами не приводит к ревматизму.
- Аллергическая реакция. Поражение организма может вызвать не только болезнетворная бактерия, но и выделяемые ею продукты жизнедеятельности. Из-за быстрого распространения стрептококка по организму, происходит системную реакцию иммунитета.
- Предрасположенность. Заболевание не наследуется поколениями, но генетический фактор влияет на предрасположенность организма ребенка, чьи родители или близкие родственники страдали подобным недугом.

Диагноз определяется только после полного диагностического исследования. Человек может заподозрить болезнь по нескольким характерным симптомам.
- Очаг воспаления опухает. Колено увеличивается в размере, становится отечным и горячим.
- Поднимается температура тела до 39, иногда 40 градусов. Ощущается общая слабость, ломота в суставах и острая боль в очаге воспаления.
- Болезненные симптомы имеют временный характер, исчезают также внезапно, как появляются. В некоторых случаях подобная симптоматика отсутствует, а выявление болезни происходит по результатам лабораторного и аппаратного исследования.
Диагностика и степени
Диагностика ревматизма – сложный и длительный процесс. Получить точные данные о наличии болезни по результатам одного типа исследования невозможно. Применяется целый комплекс процедур, в том числе аппаратную и лабораторную диагностику.
Для получения объективных сведений о заболевании назначают ультразвуковое исследование, ЭКГ и исследование крови (ревматическая проба).
На УЗИ определяют работоспособность сердечных клапанов. При ревматической лихорадке у больного развиваются пороки, которые можно определить при ультразвуковой диагностике.
Для лабораторного анализа делают забор венозной крови. Подозрения вызывают следующие показатели:
- высокий уровень лейкоцитов;
- присутствие стрептококковых антител;
- антитела к продуктам жизнедеятельности бактерий;
- наличие С реактивного белка;
- повышенное СОЭ.
Кроме перечисленных показателей, у больного отмечаются типичные признаки полиартрита – отек, местная гипертермия, покраснение колена, боль.
В зависимости от результатов полученных данных, врач определяет степень развития болезни.
Ревматизм коленей: симптомы заболевания и лечение коленного сустава
Практически всегда развитию ревматизма предшествует острое либо хроническое заболевание носоглотки стрептококковой природы. Бактерии стрептококка, проникая в организм, в процессе своей жизнедеятельности выделяют токсины, под влиянием которых возникает иммунное воспаление. Прежде всего, поражению подвергаются сердце и суставы. В основном ревматизм коленей случается в возрасте от 20 до 40 лет, причем среди заболевших преобладают женщины, но не исключено поражение суставов и у деток.
Ревматизм коленного сустава
Поражение суставного аппарата колена начинается с воспаления синовиальной оболочки: она утолщается, затем появляется отек, в суставе скапливается жидкость. Воспалительный процесс переходит на прилегающий хрящевой покров, в котором развиваются вторичные ревматоидные изменения. Одновременно с этими процессами образуется грануляционная ткань, она, разрастаясь, разрушает структуру хряща.
Впоследствии происходит разрушение костной суставной ткани. А на синовиальной оболочке появляются ворсинистые выросты, направленные внутрь сустава. На поздних стадиях между суставными концами образуются фиброзные спайки, что приводит к скованности и малоподвижности.
Симптомы ревматизма коленного сустава

Признаки ревмополиартрита в коленном суставе невозможно спутать с другими похожими патологиями. При ревматическом поражении коленного сустава у больного проявляется такая симптоматика:
- повышенная температура тела, порой до 40 градусов;
- острая боль в колене, ощущающаяся при прикосновении;
- видимый отек и покраснение;
- при касании к колену чувствуется жар, исходящий от него;
- возможно симметричное поражение суставов на обеих ногах;
- с течением болезни развивается ограничение подвижности сустава, появляется подвывих.
Особенностями клинической картины заболевания являются ухудшение общего состояния больного, угнетение психической активности, анемия, снижение веса, в крови повышается реакция СОЭ.
Методы лечения ревматизма коленного сустава
При обнаружении симптомов ревматизма коленного сустава необходимо скорейшее принятие мер по лечению. Терапия ревмополиартрита суставов — процесс длительный и сложный, и чем раньше начнется лечение, тем больше шансов избежать инвалидности и полностью выздороветь. Полный курс терапии включает в себя три фазы:
- стационарное лечение в клинике;
- курортно-санаторное лечение;
- диспансерный учет.
На первом этапе проводится местное и общее лечение. Для улучшения состояния больного и облегчения болей применяют кортикостероиды. Во время обострения болезни ногу помещают в шину для обеспечения покоя и исключения движения. В периоды спада обострения необходимы тренировка мышц и ортопедические мероприятия, чтобы восстановить подвижность сустава. Кроме этого, больному назначается специальная диета и лечебно-физкультурная гимнастика.

В особо тяжелых случаях течения болезни и при исчерпании всех возможностей консервативного лечения проводят хирургическое иссечение синовиальной оболочки или синовэктомию. На втором этапе лечения основная задача — реабилитационная терапия с применением физиотерапевтических процедур. Последний этап — ремиссия. Проводится вторичная профилактика ревматизма коленей.
Читайте также:
Современная медицина предоставляет возможность эффективно лечить ревматические поражения коленных суставов. Определяющим моментом является своевременное обращение больного за врачебной помощью.
Что такое ревматизм коленного сустава и как его лечить
Ревматизм колена нарушает состав соединительной ткани коленного сустава. Патологические процессы происходят на фоне аутоиммунных нарушений. Ревматизм (ревматоидный артрит) грозит нарушением функций коленных суставов и отсутствием возможности дальнейшего ведения активного образа жизни.
Причины ревматизма коленей

К настоящему времени до сих пор не определены точные причины ревматизма коленных суставов. Однако заболевание тесно связано с негативными последствиями деятельности стрептококка А, связанного с инфекционными заболеваниями и нарушением состояния здоровья. После проведения лечения аутоиммунные процессы негативно влияют на структуру коленей, поэтому ревматизм порой дает знать о себе.
Своевременно распознать артрит по внешним признакам невозможно. Проведение обследований позволит поставить точный диагноз и начать правильное лечение. К настоящему времени определены эффективные способы лечения ревматизма коленных суставов, но при этом у одних людей инфекционные заболевания проходят бесследно, а у других приводят к опасным осложнениям. Нарушение структуры колена является одним из самых ярких признаков нарушения аутоиммунных процессов.
Существует ошибочное мнение, что ревматизм опасен для людей старшего возраста. В действительности у пожилых людей ревматоидный артрит встречается в хронической форме, так как истоки заболевания связаны с молодостью.
Первые признаки заболевания проявляются у детей и у молодых людей. Своевременная реакция на
Ревматизм коленных суставов симптомы лечение

Ревматизм коленного сустава в медицинской практике практически не встречается как самостоятельная патология, так как заболевание имеет системный характер и поражает соединительные ткани всего организма. То есть она охватывает не только суставы, но и сердечно сосудистую систему, мышцы, сухожилия и даже мозг и кожу. Болезнь имеет сложное аутоиммунное течение с периодическими обострениями, которые получили название «ревматической лихорадки». Успешность лечения напрямую зависит от стадии, на которой была выявлена патология и выбранной тактики терапии.
Как развивается патология?
При этом заболевании страдает исключительно соединительная ткань. Что происходит на фоне аутоиммунных процессов, когда иммунная система разрушает собственные клетки.
Что является основной причины заболевания, медики сказать затрудняются. Но тесно связывают болезнь с последствиями бурной деятельности стрептококка группы А. Это специфический микроб, который у детей и подростков провоцирует возникновение ангин, скарлатины и других заболеваний верхних дыхательных путей воспалительного характера.
Организм человека типично реагирует на такую инфекцию. Обнаружив опасность, иммунитет начинает активную выработку антител, цель которых подавление деятельности стрептококковой инфекции. Однако даже после устранения стрептококка в организме остаются специфические антитела, которые при отсутствии опасности начинают атаковать соединительную ткань.
Распознать болезнь сразу по внешним признакам практически невозможно. Только специфическая диагностика может обрисовать патологическую картину. А учитывая, что ревматизм имеет несколько фаз развития, определить, выздоровел пациент или болезнь перешла в хроническую фазу, достаточно сложно.
Еще древние лекари Греции описывали ревматизм, как болезнь, «изгрызающую суставы». Но только в 19 веке патологию связали с сердечными проблемами. Долго ревматизм рассматривали исключительно как осложнение простуды.
Но открытым оставался вопрос, почему у одних пациентов инфекционные заболевания проходят бесследно, а у других оставляют такие опасные осложнения. И только после ряда исследований было доказано, что у этой болезни аутоиммунное происхождение. Причем имеет не только сложный механизм развития, но и множество клинических проявлений. Наиболее распространенной формой считается полиартрит с поражением крупных суставов. Причем ревматизм колена – одно из ярких проявлений заболевания.
Ревматизм и возраст
Существует ошибочное мнение, что ревматический полиартрит атакует исключительно старшее поколение. На практике же у пожилых людей ревматизм чаще всего встречается уже в хронической форме. А истоки  заболевания уходят в молодость. Именно на безобидный возраст приходится пик заболеваемости. Дети 7 – 15 лет – основная категория пациентов. Только 20% случаев зафиксировано у людей пенсионного и пожилого возраста.
заболевания уходят в молодость. Именно на безобидный возраст приходится пик заболеваемости. Дети 7 – 15 лет – основная категория пациентов. Только 20% случаев зафиксировано у людей пенсионного и пожилого возраста.
Поэтому родителям и молодым людям будет полезно знать все о ревматизме коленного сустава: симптомы и лечение, возможные осложнения и методы профилактики. Особое внимание на симптоматику необходимо обратить женщинами, так как именно они попадают в группу риска.И такую особенность медики не связывают с привычкой ходить на каблуках, а исключительно с гендерной предрасположенностью.
Основные формы ревматизма
Болезнь имеет несколько основных форм. Но редко встречается в обособленном виде. Чаще всего пациент страдает несколькими формами одновременно.
- Сердечная форма или ревмокардит . Распространяется патология на сердечные мышцы. Страдает миокард, перикард, эндокард. На начальной стадии кроме утомляемости и головокружения характерных признаков не обнаруживается. Не возникает проблем с кровообращением. На более поздних стадиях фиксируется не только слабость, но и повышение температуры, увеличение сердечных сокращений, одышка. Во время аускультации прослушиваются шумы в сердце. Изменения также фиксируются на кардиограмме.
- Суставная форма или полиартрит . Это самая распространенная форма ревматизма, при которой страдают крупные и мелкие суставы. Изменения коленных суставов наблюдаются визуально. Колени и другие суставы могут сильно отекать и краснеть. При этом двигательная активность нарушена из-за болезненности. Температура повышается до 39°С. Но симптоматика имеет «летучий» характер, что требует дифференцировать заболевание от других типов артрита. Признаки воспаления хорошо просматривают рентгенологи на рентгенологических снимках.
- Неврологическая форма или хорея . Поражаются сосуды мозга, вследствие чего у пациента появляются хаотическое гримасничанье и неконтролируемая активность конечностей. Человек практически теряет способность к самообслуживанию, что влечет за собой и неврологические расстройства. Больной вынужден вести постельный режим до полного исчезновения негативной симптоматики.
- Кожная форма или эритема (бугорки) . Проявления ревматизма кожного характера достаточно специфичны. Поэтому при диагностике затруднений не возникает. Наблюдается появление подкожных бугорков.
- Дыхательная или плеврит . Редкое проявление ревматизма. Диагностируется в комплексе с другими формами заболевания.
Для каждой формы заболевания существуют свои специфические симптомы.
Как проявляется ревматизм колена?
К сожалению, патология на начальной стадии может не давать характерных симптомов. Но уже первые признаки должны насторожить больного и стать поводом для визита к врачу. Этим сигналом станет боль в колене.
Позже к болезненности присоединяется гиперемия.
- интенсивной боли;
- проблем с двигательной активностью;
- повышением температуры на фоне воспалительного процесса.
Однако ревматизм редко имеет локальное проявление. Болезнь обычно охватывает несколько суставов и не всегда одноименных.
- сначала опухли одни суставы;
- уже через пару часов боль отступает;
- исчезает отек и гиперемия;
- но начинает прогрессировать боль в других суставах;
- к болезненности присоединятся припухлость и покраснение;
- поднимается температура.
Такая летучесть симптоматики говорит о сложном течении ревматизма. Тем не менее, своевременно начатое лечение ревматизма способно остановить летучий характер и поражение новых суставов.
Если процесс не остановить, он может охватить не только суставы, но и другие соединительные ткани в организме.
Боль при ревматизме может быть и постоянной, и периодической. К тому же она может непредсказуемо возникнуть и исчезнуть. Важно знать, что эта болезнь не затрагивает кость, и не разрушает сустав. Рентгенологи прибегают к описанию патологии с явно выраженными воспалительными признаками. Причем его можно купировать, если вовремя начать лечить болезнь.
Но без соответствующего лечения боль может быть резкой, долгой и даже мигрирующей. Воспаление может длиться до 5 месяцев, но качественная терапия способна купировать его за неделю.
Не всегда удается полностью вылечить патологию. Но даже при переходе в хроническую форму существуют схемы, которые помогают купировать рецидив на начальной стадии, не допуская прогресса заболевания.
Диагностика
Очень важным этапом для диагностики является сбор анамнеза. Нужно обратить внимание не только на специфические симптомы, но и на предшествующие ухудшению состояния патологии. Пациент может уточнить, болел ли он недавно инфекционными заболеваниями, в том числе ангиной, тонзиллитом. Именно сильная боль в колене заставляет пациента обратиться к врачу. Но кроме боли будет присутствовать высокая температура, выраженная отечность сустава.
Когда же симптоматика не ярко выражена, доктор дополнительно назначает инструментальные обследования.
· сделать кардиограмму;
· сдать кровь на биохимический анализ;
· сделать рентгеновские снимки сустава;
Рентгенологи отмечают на снимках грудной клетки проблемы с сократительными способностями сердечной мышцы и изменение самой конфигурации сердца.
ЭКГ покажет аритмию, а анализ крови умеренный лейкоцитоз на фоне повышенного СОЭ. Также кровь показывает С реактивный белок в повышенных показателях, и наличие Р-фактора, как яркого маркера любого ревматоидного заболевания.
Могут подтвердить заболевания и рентгенологи. Но на ранних стадиях даже опытные рентгенологи не могут увидеть ярких признаков, кроме накопления жидкости. Более очевидные признаки рентгенологи отмечают на поздних стадиях, но вылечить болезнь становится все тяжелее. Могут обнаруживаться на снимках эрозии, сужение суставной щели.
Информативной является пункция. Синовиальная жидкость в этом случае мутная со сниженной вязкостью и повышенным содержанием белка.
Видео
Видео — Ревматизм коленного сустава

Как лечится ревматизм?
Обычно схема лечения ревматизма делится на несколько важных этапов.
Уничтожают инфекцию-провокатора. Выявляют стрептококк лабораторным путем, для чего берется мазок из зева для посева. После проведения бакпосева определяют чувствительность инфекции к антибиотикам. Этот этап важен для правильного выбора антибактериального препарата. Часто медики назначают лекарства широкого спектра действия, так как результаты анализов приходится ждать долго. А в лечении ревматизма каждый день на счету.
Снимают воспаление с пораженных суставов, для чего применяются нестероидные препараты. Если раньше кололи исключительно Диклофенак, то сейчас пациентам предлагают более безопасные препараты последнего поколения, типа Мовалис, Мелоксикам, Найз. Их можно применять до полного купирования неприятных ощущений.
Если боль настолько невыносима, что обычные обезболивающие не дают результатов, пациентам предлагают уколы гормональных препаратов. Они быстро купируют самые сильные боли, но вызывают зависимость и множество негативных последствий.
Очищают кровь от токсинов. Этот подход оправдан в случае неэффективности антибактериальной терапии. Сегодня очистку проводят методом плазмофореза. Этот способ лечения дорогостоящий и вызывает много противоречивых мнений.
 В комплексной терапии обязательно применяются иммуномодуляторы и гамма-глобулины, призванные восстановить иммунную защиту.
В комплексной терапии обязательно применяются иммуномодуляторы и гамма-глобулины, призванные восстановить иммунную защиту.
Дополняют лечение и седативными препаратами, и даже транквилизаторами, так как на фоне постоянных болей пациент впадает в депрессивное состояние.
Что касается специфических препаратов, может назначаться Алфлутоп. В принципе ревматизм не входит в перечень болезней, которые лечатся препаратом Алфлутоп. Но медики его рекомендуют своим пациентам в комплексной терапии.
Лекарство относится к группе хондропротекторов.Алфлутоп способен регулировать обменные процессы в суставе, в частности в хряще.
И главное, что на фоне приема лекарства Алфлутоп разрушение соединительных тканей останавливается, что препятствует возникновению воспалительных процессов. К тому же уменьшается проницательность капилляров, что тормозит разрывы молекулярных структур соединительной ткани.
При ревматизме Алфлутоп назначают в виде инъекций, которые вводят глубоко внутримышечно. Возможно и внутрисуставное введение препарата. Обычно курс составляет 20 уколов, которые делают по 2 мл ежедневно.
Но самостоятельно начинать применять любое лекарство при ревматизме рискованно, особенно без обследования.
Помните! Болезнь может распространиться на сердечные мышцы. И сняв самостоятельно болезненные ощущения с коленных суставов, источник патологии и сложные последствия не будут устранены.
Вспомогательные методы лечения ревматизма
Не следует пренебрегать советами медиков о поведенческой терапии и проведении физиотерапевтических процедур.
- электрофореза;
- прогревания инфракрасными лучами;
- парафиновых аппликаций;
- УВЧ.
Уделяют особое внимание питанию, исключаяиз рациона нездоровую пищу, негативно влияющую на защитные силы организма.
Что касается народных методов лечения, медики категоричны. Ревматизм – довольно сложное и смертельно опасное заболевание, чтобы экспериментировать с альтернативной терапией. Тем более устранить причину патологии народные методы не способны.
Если лечение начато вовремя, медики дают благоприятные прогнозы. В тоже время запущенный ревматизм осложняется новыми формами и возникает риск появления смертельно опасных осложнений.
Источник sustavkoleni.ru
Ревматизм — воспалительная инфекционно-аллергическая системная патология, поражающая соединительнотканные структуры. Ведущими клиническими проявлениями заболевания являются повышенная температура тела, множественные симметричные артралгии летучего характера. Для ревматизма характерно как одновременное, так и последовательное вовлечение в патологический процесс нескольких суставов. Основная причина развития заболевания — неадекватный ответ иммунной системы на внедрение определенных патогенных микроорганизмов.

В диагностике ревматизма наиболее информативны серологические и бактериологические исследования: определение уровня С-реактивного белка, обнаружение повышенного титра антител. Для выявления степени повреждения суставов проводятся рентгенография, МРТ, КТ. Лечение консервативное с использованием иммунодепрессантов, глюкокортикостероидов, нестероидных противовоспалительных препаратов.
Патогенез, причины, провоцирующие факторы
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует. ” Читать далее.
Ревматизм суставов чаще всего диагностируется у детей и подростков в возрасте 7-15 лет. Наиболее подвержены развитию патологии представительницы слабого пола. Патология поражает не только опорно-двигательный аппарат, но серозные оболочки, кожные покровы, сердечно-сосудистую и центральную нервную систему. При изучении этиологических аспектов была обнаружена взаимосвязь между возникновением ревматизма и предшествующим проникновением в организм возбудителей скарлатины, тонзиллита, фарингита, рожи, отита. Эти бета-гемолитические стрептококки группы А провоцируют развитие воспалительного процесса. Они выделяют в окружающее пространство токсичные продукты своей жизнедеятельности, что приводит к появлению симптомов общей интоксикации.

Более 95% заболевших стрептококковыми инфекциями полностью выздоравливают после курса антибиотикотерапии, приобретают стойкий иммунитет к возбудителям. У остальных инфицированных не происходит формирования полноценного иммунного ответа. Поэтому при повторном проникновении бета-гемолитических стрептококков наблюдается развитие сложной аутоиммунной воспалительной реакции. В роли провоцирующих факторов выступают:
- резкое снижение иммунитета;
- нахождение в больших коллективах в период неблагоприятной эпидемиологической обстановки;
- несбалансированный рацион питания, отсутствие в нем продуктов с высоким содержанием микроэлементов, жиро- и водорастворимых витаминов;
- частые переохлаждения;
- отягощенный анамнез, в том числе семейный.
После внедрения в организм инфекционных агентов иммунной системой вырабатывается большое количество антистрептококковых антител — антистрептолизина-О, антистрептогиалуронидазы, антистрептокиназы, антидезоксирибонуклеазы B. Из иммуноглобулинов, антигенов стрептококков, компонентов системы комплемента начинают стремительно формироваться иммунные комплексы. Они циркулируют в кровеносном русле, распространяясь по организму и оседая в соединительнотканных структурах. Там, где локализовались иммунные комплексы, запускаются асептические аутоиммунные воспалительные процессы. Для стрептококковых антигенов характерны выраженные кардиотоксические свойства, поэтому большинство аутоантител образуется к сердечной мышце. Рецидивирующее, прогрессирующее течение болезни суставов обусловлено повторным инфицированием, стрессовыми и депрессивными состояниями, переохлаждением.
| Формы течения ревматизма | Характерные особенности развития патологии |
| Острая | Ревматическая атака возникает внезапно, все симптомы выражены ярка. Характерна полисиндромность (вовлечение всех органов) поражения, высокая активность воспалительного процесса. Проведенная терапия отличается высокой эффективностью |
| Подострая | Рецидив может продолжаться до полугода. Клинические проявления средней степени выраженности, активность атаки умеренная. Результат лечения зависит от состояния иммунитета больного |
| Затяжная | Ревматическая атака длится более 6 месяцев. Ее динамика вялая, активность воспаления невысокая. Признаки поражения могут проявляться только со стороны опорно-двигательного аппарата. При проведении диагностических мероприятий обнаруживается обычно только ранее сформировавшийся порок сердца, а новые признаки поражения суставов пока отсутствуют |
| Рецидивирующая | Клинические проявления полисиндромны, быстро прогрессирует поражение не только суставов, но и внутренних органов. Характерно волнообразное течение с частыми болезненными рецидивами |
Клинические симптомы и отличия ревматоидного от ревматического артрита
При ревматизме признаки поражения суставов возникают у 20% обследуемых пациентов. Болями в сердце проявляются многие патологии сердечно-сосудистой системы, а артралгия довольно специфична, прямо указывает на развитие в сочленениях воспалительного процесса. Отмечается схожесть клинической картины ревматизма с симптомами ревматоидного артрита. Они возникают спустя 7-14 дней после уже перенесенной инфекции — фарингита, скарлатины, тонзиллита. То есть человек считает себя полностью здоровым, когда его состояние вновь резко ухудшается. Повышается температура тела до 39°C, он жалуется на слабость, утомляемость, головные боли, страдает от избыточного потоотделения, озноба.

В отличие от ревматического артрита (что существенно облегчает диагностику) вначале поражаются не мелкие плюснефаланговые суставы кистей и стоп, а крупные сочленения — голеностопные, коленные, плечевые, локтевые. Характер артралгии множественный, симметричный и летучий. Это означает, что поражается сразу несколько парных суставов, а боли ощущаются в течение дня в различных сочленениях. К основным симптомам ревматизма относятся:
- припухлость отечность суставов, особенно в утренние часы;
- покраснение кожи над сочленением, гиперемия;
- резкое снижение объема движений, тугоподвижность;
- формирование плотных, округлых, безболезненных, малоподвижных узелков, локализованных области суставов;
- выраженность болевого синдрома усиливается при повышении двигательной активности или подъеме тяжестей.
Патология в большинстве случаев протекает доброкачественно. Даже острый воспалительный процесс не провоцирует повреждение хрящевых, костных, соединительнотканных суставных структур. Не происходит деформации сочленений, но умеренная болезненность сохраняется на протяжении довольно длительного времени.
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Симптоматика наиболее интенсивна в начале ревматической атаки из-за повышения температуры тела и лихорадочного состояния. Возникает специфическая ломота в суставах, появляются ноющие, тупые, давящие, «грызущие» боли, не стихающие в ночное время. Схожесть ревматизма и ревматоидного артрита заключается и в обязательном присутствии внесуставной симптоматики. Ухудшается общее состояние здоровья, снижается функциональная активность некоторых систем жизнедеятельности. При ревматизме воспаляются сердечные оболочки, возникают перебои в работе сердца, в особенно тяжелых случаях у пациентов диагностируется недостаточность кровообращения. Одно из осложнений — хорея, проявляющаяся в непроизвольном подергивании мышц.
Диагностика ревматизма
Первичный диагноз выставляется на основании жалоб пациента, его внешнего осмотра, изучения анамнеза. Определенной подсказкой становится недавно перенесенная стрептококковая инфекция. При проведении бактериологических исследований устанавливается повышенный титр антител, вырабатываемых иммунной системой для уничтожения болезнетворных бактерий. Это антистрептолизин, антистрептокиназа, антигиалуронидаза. Производится посев биологического образца, взятого из зева, в питательные среды. По количеству сформировавшихся колоний определяется стадия воспалительного процесса. Окончательный диагноз выставляется после обнаружения следующих диагностических критериев ревматической атаки:
- полиартрит — поражение нескольких суставов;
- наличие подкожных узелков;
- кольцевидная эритема — полиэтиологическое заболевание кожного покрова;
- клинические проявления кардита, хорея;
- боли в суставах на фоне лихорадочного состояния;
- повышенная скорость оседания крови, лейкоцитоз, наличие С-реактивного белка в общем анализе крови;
- удлиненный Р–Q интервал на электрокардиограмме.

Рентгенография, КТ, МРТ проводятся для оценки состояния суставных структур, исключения других воспалительных и дегенеративно-дистрофических патологий. Также необходима дифференциальная диагностика с туберкулезом, неврозами, неспецифическим эндокардитом.
Что происходит при отсутствии лечения
Каждая стадия патологии длится не более 2 месяцев. Во время каждого рецидива возникают повторные тканевые поражения в области сформировавшихся фиброзных очагов. Помимо суставов в воспалительный процесс вовлекается ткань сердечных клапанов, происходят многочисленные склеротические изменения в их створках. Они начинают сращиваться между собой, что существенно повышает вероятность последующего приобретенного порока сердца. Для ревмокардита характерна следующая симптоматика:
- сильное сердцебиение;
- отек легких, одышка;
- сердечные боли различной интенсивности;
- повышенная утомляемость, слабость;
- нарушение сердечного ритма.

Ревмокардит диагностируется наиболее часто у пациентов 14-25 лет. Его клинические проявления могут быть незначительными, но выявляются и тяжелые поражения клапана сердца. При ревматизме происходит нарушение работы центральной нервной системы, особенно у детей. Это выражается в капризности, раздражительности, рассеянности, апатии. В дальнейшем возникают проблемы с запоминанием, речью, концентрацией внимания. У взрослых и детей возможно поражение органов брюшной полости. Развивается абдоминальный синдром — возникают боли в животе, тошнота, рвота.
Тактика лечения
При острых суставных болях, возникающих на фоне нарушения работы сердечно-сосудистой системы пациент госпитализируется. В остальных случаях лечение проводится в домашних условиях. Антибиотикотерапия показана только при наличии в организме инфекционных очагов. Во время бакпосева выясняется чувствительность стрептококков к антибактериальным средствам, что становится основным критерием их выбора. Как правило, в лечебные схемы включаются препараты из группы пенициллинов в виде растворов для внутримышечного введения. Длительность терапевтического курса зависит от степени инфицирования тканей.

Для устранения болей применяются противовоспалительные нестероидные препараты — Ибупрофен, Диклофенак, Целекоксиб, Кетопрофен, Кеторолак, Мелоксикам, Найз. Избавиться от слабовыраженной артралгии можно с помощью наружных средств Фастум, Нимесулид, Артрозилен, Финалгель.

Если боли интенсивные, не стихающие в течение длительного времени, то НПВС вводятся внутримышечно. Для лечения ревматизма также используются следующие препараты:
- глюкокортикостероиды Преднизолон, Гидрокортизон, Дипроспан, Дексаметазон для устранения острого воспаления и сильных болей;

- иммунодепрессанты Азатиоприн, Циклоспорин, Гидроксихлорохин для коррекции иммунного ответа.

После купирования воспалительного процесса пациентам назначаются согревающие мази — Капсикам, Финалгон, Апизартрон, Випросал. Они оказывают обезболивающее, противоотечное, улучшающее кровообращение действие. Для предупреждения рецидивов патологии осенью и весной рекомендован прием НПВС в сниженных дозировках и в комбинации с ингибиторами протонного насоса в течение месяца.

Прогноз на полное выздоровление благоприятный только при своевременно проведенном лечении, пока патологией не поражены органы сердечно-сосудистой системы. Поэтому необходимо обращаться за медицинской помощью при первых клинических проявлениях ревматизма.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Источник sustavlive.ru
Ревматизм – это аутоимунное заболевание соединительных тканей и коллагеновых волокон, которое в большинстве случаев поражает клапаны сердца и опорно-двигательный аппарат. Ревматизм коленного сустава – наиболее распространенная форма болезни. Без своевременного лечения развитие патологических процессов приводят к присвоению группы инвалидности.

Особенности заболевания и связь с возрастом
Ревматизм принято идентифицировать как болезнь опорно-двигательного аппарата. В соответствии с локализацией заболевания различают следующие формы ревматизма:
- ревмокардит – поражаются сердечные мышцы, что приводит к развитию острой недостаточности органа;
- полиартрит – поражаются крупные и мелкие суставы конечностей;
- хорея – повреждаются сосуды головного мозга человека, что сопровождается ярко-выраженными неврологическими симптомами;
- эритема – заболевание кожного покрова;
- ревматический плеврит – наиболее редкая форма, встречающаяся в 2% случаев заболевания.
Коленный ревматизм – системное заболевание, характеризующееся воспалительным процессом синовиальной оболочки сустава, которая увеличивается в размерах и отекает. В межсуставном пространстве скапливается жидкость. Воспаление распространяется на хрящевую ткань, где происходят вторичные ревматические изменения. В то же время образуется грануляционная ткань, которая охватывает соседние структуры, нарушая их работу. Происходит деформация и разрушение гиалинового хряща, костной ткани. Синовиальная оболочка покрывается костными ворсинками, которые остриями направляются внутрь сустава. Между соседними суставами спаивается ткань, что вызывает анкилоз (полное обездвижение) коленного сустава.
Различают 2 типа ревматизма коленного сустава – острый и хронический. Первый характеризуется внезапным появлением ярко выраженных признаков общей интоксикации организма. Возникает преимущественно у молодых людей (20-30 лет). Фаза острого ревматизма может длиться до 90 дней, в отдельных случаях — до 180. Второму типу свойственны частые рецидивы. Обострение припадает периоды похолодания и сырости.
Несмотря на то, что ревматизм сопоставляют с людьми преклонного возраста, им болеют и дети. Подвержены заболеванию те, кто достиг 7 – 14 лет. У взрослых болезнь преимущественно развивается еще с детского возраста, долгое время пребывая в латентной форме. Врачи утверждают, что ревматизм – детская болезнь, которая «молодеет» с каждым годом.
Причины и симптомы развития
Выделяют 3 основные причины появления ревматического поражения суставов колена:
- Перенесенные ранее инфекции. На развитие болезни влияет тесный и частый контакт человека со стрептококками. Причем взаимодействие должно происходить с одной серологической подгруппой бактериальной инфекции. Однократное заболевание или заражение разными бактериальными агентами не приводит к ревматизму.
- Аллергическая реакция. Поражение организма может вызвать не только болезнетворная бактерия, но и выделяемые ею продукты жизнедеятельности. Из-за быстрого распространения стрептококка по организму, происходит системную реакцию иммунитета.
- Предрасположенность. Заболевание не наследуется поколениями, но генетический фактор влияет на предрасположенность организма ребенка, чьи родители или близкие родственники страдали подобным недугом.

Диагноз определяется только после полного диагностического исследования. Человек может заподозрить болезнь по нескольким характерным симптомам.
- Очаг воспаления опухает. Колено увеличивается в размере, становится отечным и горячим.
- Поднимается температура тела до 39, иногда 40 градусов. Ощущается общая слабость, ломота в суставах и острая боль в очаге воспаления.
- Болезненные симптомы имеют временный характер, исчезают также внезапно, как появляются. В некоторых случаях подобная симптоматика отсутствует, а выявление болезни происходит по результатам лабораторного и аппаратного исследования.
Диагностика и степени
Диагностика ревматизма – сложный и длительный процесс. Получить точные данные о наличии болезни по результатам одного типа исследования невозможно. Применяется целый комплекс процедур, в том числе аппаратную и лабораторную диагностику.
Для получения объективных сведений о заболевании назначают ультразвуковое исследование, ЭКГ и исследование крови (ревматическая проба).
На УЗИ определяют работоспособность сердечных клапанов. При ревматической лихорадке у больного развиваются пороки, которые можно определить при ультразвуковой диагностике.
Для лабораторного анализа делают забор венозной крови. Подозрения вызывают следующие показатели:
- высокий уровень лейкоцитов;
- присутствие стрептококковых антител;
- антитела к продуктам жизнедеятельности бактерий;
- наличие С реактивного белка;
- повышенное СОЭ.
Кроме перечисленных показателей, у больного отмечаются типичные признаки полиартрита – отек, местная гипертермия, покраснение колена, боль.
В зависимости от результатов полученных данных, врач определяет степень развития болезни.
| Степень | Лейкоциты | СОЭ | С реактивный белок | Гамма глобулины | ДФА |
| 1 | ≤ 8 Г/л | в пределах нормы | в пределах нормы | в пределах нормы | норма |
| 2 | 8-10 Г/л | 20-40 мм/час | от (+) до (+++) | 21-23% | повышенное |
| 3 | ≥10 Г/л | ≥40 мм/час | (++++) | до 30% | повышенное |
На основе обследования лечащий врач подбирает наиболее эффективный метод того, как лечить, учитывая возраст пациента и его индивидуальные особенности.
Методы лечения
Лечение, необходимое для устранения ревматизма коленного сустава, состоит из комплекса различных мероприятий. Терапевтические действия направляют на устранение первопричины заболевания, а также сопутствующих его симптомов.
Медикаментозное лечение включает прием нестероидных противовоспалительных средств, антибиотиков, глюкокортикоидов, иммуносупрессоров и витаминных комплексов.
НПВС устраняют отек, гипертермию, покраснение, боль.
Антибиотики активно борются с возбудителем бактериальной инфекции – о стрептококком.
 Глюкокортикоиды – стероиды, используются для быстрого устранения симптомов. Препараты данной группы имеют большой список побочных эффектов. Их могут назначать при отсутствии эффективности НПВП.
Глюкокортикоиды – стероиды, используются для быстрого устранения симптомов. Препараты данной группы имеют большой список побочных эффектов. Их могут назначать при отсутствии эффективности НПВП.
Иммуносупрессоры – блокируют иммунитет и его активность. Применяют, если заболевание идентифицировано как аутоиммунное.
Комплекс поливитаминов помогает укрепить защиту организма. Особенно это актуально во время терапии при условии приема антибиотиков.
По истечению периода обострения врач назначает процедурное лечение, в комплекс которого входит электрофорез, инфракрасные прогревания и лечебная гимнастика. Популярностью среди пациентов пользуются аппликации парафина.
Народная медицина предлагает использовать для лечения ревматизма песок или глину. Песок очищают от загрязнений, высушивают и прогревают до 40-50° в духовом шкафу, после чего помещают в тканевую емкость и прикладывают к больному месту. Глину используют как основной компонент для домашнего обертывания или компресса.
Профилактические меры
Для предотвращения развития ревматизма коленного сустава нужно соблюдать простые рекомендации.
- Укрепление иммунной системы. Правильное питание, регулярное пребывание на свежем воздухе, умеренные физические нагрузки и упражнения помогают иммунитету противостоять инфекционным заболеваниям.
- Не контактировать с переносчиками стрептококка. При этом соблюдать гигиенические правила, исключив использование чужих вещей.
- Своевременно лечиться. Ревматизм развивается на фоне простудных заболеваний. Поэтому важно не терять время, а обращаться к доктору при первых симптомах недомогания.
После контакта с заведомо зараженным стрептококком человеком, необходимо обратиться к врачу для получения профилактического лечения.
Ревматизм – опасное заболевание, которое приводит к нарушению работы всего организма. Профилактические меры помогут снизить риск вероятности заболевания, а своевременная диагностика поможет определить наиболее эффективное лечение.
Источник pozvonochnikpro.ru
Ревматизм коленей: симптомы и лечение
Практически всегда развитию ревматизма предшествует острое либо хроническое заболевание носоглотки стрептококковой природы. Бактерии стрептококка, проникая в организм, в процессе своей жизнедеятельности выделяют токсины, под влиянием которых возникает иммунное воспаление. Прежде всего, поражению подвергаются сердце и суставы. В основном ревматизм коленей случается в возрасте от 20 до 40 лет, причем среди заболевших преобладают женщины, но не исключено поражение суставов и у деток.
Ревматизм коленного сустава
Поражение суставного аппарата колена начинается с воспаления синовиальной оболочки: она утолщается, затем появляется отек, в суставе скапливается жидкость. Воспалительный процесс переходит на прилегающий хрящевой покров, в котором развиваются вторичные ревматоидные изменения. Одновременно с этими процессами образуется грануляционная ткань, она, разрастаясь, разрушает структуру хряща.
Впоследствии происходит разрушение костной суставной ткани. А на синовиальной оболочке появляются ворсинистые выросты, направленные внутрь сустава. На поздних стадиях между суставными концами образуются фиброзные спайки, что приводит к скованности и малоподвижности.
Симптомы ревматизма коленного сустава

Признаки ревмополиартрита в коленном суставе невозможно спутать с другими похожими патологиями. При ревматическом поражении коленного сустава у больного проявляется такая симптоматика:
- повышенная температура тела, порой до 40 градусов;
- острая боль в колене, ощущающаяся при прикосновении;
- видимый отек и покраснение;
- при касании к колену чувствуется жар, исходящий от него;
- возможно симметричное поражение суставов на обеих ногах;
- с течением болезни развивается ограничение подвижности сустава, появляется подвывих.
Особенностями клинической картины заболевания являются ухудшение общего состояния больного, угнетение психической активности, анемия, снижение веса, в крови повышается реакция СОЭ.
Методы лечения ревматизма коленного сустава
При обнаружении симптомов ревматизма коленного сустава необходимо скорейшее принятие мер по лечению. Терапия ревмополиартрита суставов — процесс длительный и сложный, и чем раньше начнется лечение, тем больше шансов избежать инвалидности и полностью выздороветь. Полный курс терапии включает в себя три фазы:
- стационарное лечение в клинике;
- курортно-санаторное лечение;
- диспансерный учет.
На первом этапе проводится местное и общее лечение. Для улучшения состояния больного и облегчения болей применяют кортикостероиды. Во время обострения болезни ногу помещают в шину для обеспечения покоя и исключения движения. В периоды спада обострения необходимы тренировка мышц и ортопедические мероприятия, чтобы восстановить подвижность сустава. Кроме этого, больному назначается специальная диета и лечебно-физкультурная гимнастика.
В особо тяжелых случаях течения болезни и при исчерпании всех возможностей консервативного лечения проводят хирургическое иссечение синовиальной оболочки или синовэктомию. На втором этапе лечения основная задача — реабилитационная терапия с применением физиотерапевтических процедур. Последний этап — ремиссия. Проводится вторичная профилактика ревматизма коленей.
Читайте также:
Современная медицина предоставляет возможность эффективно лечить ревматические поражения коленных суставов. Определяющим моментом является своевременное обращение больного за врачебной помощью.
Внимание, только СЕГОДНЯ!