Пункция голеностопного сустава показания – описание методики, показания и техника проведения проведения процедуры, противопоказания и возможные осложнения
Пункция голеностопного сустава: что это, показания и проведение
Патологии голеностопного сустава считаются самыми распространенными среди всех заболеваний двигательного и опорного аппарата. Это могут быть нарушение метаболических процессов, воспаление, повреждение, наличие опухоли. Для постановки верного диагноза нередко доктора дают пациенту направление на пункцию.
Пункция голеностопного сустава: что это
Под пункцией суставов голени и стопы понимают прокол сочленения в определенном месте с лечебной или диагностической целью. Эту манипуляцию еще называют артроцентез. Она дает возможность узнать, в каком состоянии находится синовиальная жидкость, а также ввести некоторые лекарственные препараты в очаг поражения.
Пункция способна помочь определить туберкулез, возбудителей волчанки, ревматоидные элементы, атипичные клетки, аллергию. Перед установкой эндопротеза часто делают артроцентез.

Показания и противопоказания
- Диагностика воспаления в сочленении.
- Наличие избытка синовиальной или гнойной жидкости.
- Поражение тканей суставов аллергенами.
- Вследствие травмы в сочленении скопился экссудат (кровь).
- Планируется сложная операция на голеностопе.
- Нужно выявить специфическую системную патологию.
Выполняют артроцентез при гнойном артрите, бурсите, синовите, гемартрозе.
В некоторых ситуациях пункция запрещена. Стоит отказаться от такой процедуры, если:
- На месте проведения артроцентеза имеется острый гнойно-воспалительный процесс, сильный ожог, сыпь, фурункулез, пиодермия.
- Прием антиагрегантов и антикоагулянтов в течение долгого периода.
- Наличие соматического заболевания.
- Имеются проблемы в свертывающей системе крови.
Проведение
Пункция может проводиться на любом участке сочленения. Выполняет ее специалист в сфере ортопедии или травматологии. Выбирается самая безопасная точка – наружная поверхность голеностопа, точка между наружной поверхностью лодыжки и сухожилием разгибателя пальцев. Проходит манипуляция с соблюдением правил антисептики.
Проводится пункция голеностопного сочленения при помощи специального шприца. Его объем составляет 10-20 г. Длина иглы достигает 5-6 см, а толщина – 1-2 мм. Если процедура делается с целью забора жидкости, то применяются тонкие иглы. Это уменьшает риск травматизации. Поскольку прокол проводится тонкой иглой, сильной боли человек не чувствует. Для удаления вязкой жидкости (гноя) применяются более толстые иглы.

Алгоритм проведения:
- Обрабатывается место прокола йодом, потом — спиртом.
- Вводится обезболивающее средство.
- Спустя пару минут делается прокол. Игла вводится в суставную сумку на глубину 1-1,5 см.
- Выполняется откачка жидкости или введение лекарства, промывка полости сочленения, суставной сумки.
- Вынимается игла.
- Зона прокола обрабатывается спиртом.
- На область проведения манипуляции накладывается пластырь. Иногда используется тугая повязка, иммобилизирующая шина.
Если процедура выполняется с диагностической целью, то откачанное содержимое отправляется на исследование. Манипуляция занимает около пяти минут. Чтобы избежать осложнений после манипуляции пациент должен находиться под контролем медиков. Но допускается и амбулаторное лечение.
Обычно артроцентез делают под контролем УЗИ. Это позволяет предотвратить травматизацию сосудистых стенок. В этом случае применяют ультразвуковые иглы. Они оснащены лазерными насечками и обеспечивают видимость на мониторе аппарата УЗИ.
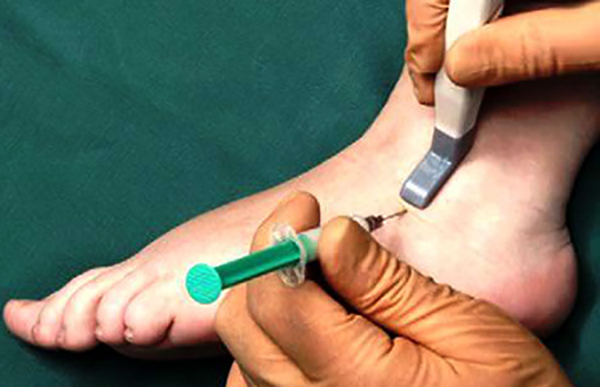
Возможные осложнения
Суставная оболочка нежная и при повреждении долго восстанавливается. При соблюдении всех правил проведения, выполнении процедуры при отсутствии противопоказаний, осложнений обычно не возникает. Неприятные последствия (по данным статистики) возникают в 0,1% всех случаев.
Возможные осложнения:
- Проникновение инфекции.
- Развитие воспаления гнойного типа.
- Уменьшение объема экссудата и, как следствие, развитие воспаления и разрушение ткани хряща (если процедура проводилась с целью забора биоматериала).
- Попадание сыворотки в полость суставной сумки.
- Повреждение сосудов, нервных волокон, хряща или костной ткани голеностопа.
Во избежание развития описанных выше осложнений доктору следует соблюдать технику проведения артроцентеза. Если во время процедуры выявляются неподвижность голеностопа, деформация сустава, плохая свертываемость плазмы, то манипуляцию стоит прекратить. Пациенту стоит соблюдать рекомендации специалиста по уходу за голеностопом после процедуры. Обычно врачи советуют:
- Пару дней не снимать наложенную повязку.
- Не делать компрессы на область манипуляции.
- Не давать физическую нагрузку на голеностоп.
- Не мочить и не растирать кожу в том месте, где был прокол.
- Беречь место прокола от попадания грязи и пыли, воздействия низких температур.
- При появлении признаков инфицирования сразу обращаться в поликлинику.
Для более скорого заживления и купирования болевого синдрома разрешается применять специальные мази. Доктор может порекомендовать физиотерапевтические процедуры, прием анальгетиков и противовоспалительных средств.
Похожие материалы:
sustavos.ru
Пункция суставов, околосуставных сумок и сухожильных влагалищ
Пункция суставов и других синовиальных образований в ревматологии используется очень широко. Исследование их содержимого имеет большое диагностическое и прогностическое значение. К пункции прибегают в случаях накопления в суставе, синовиальной сумке или сухожильном влагалище избыточного количества содержимого — синовиальной жидкости, гноя, крови, что характерно для выраженных воспалительных процессов или травмы. Пункция в ревматологии используется в диагностических и лечебных целях при таких заболеваниях, как ревматоидный артрит, псориатическая артропатия и подагра, а также травматическое повреждение сустава и синовиальных образований.При дегенеративно-дистрофических заболеваниях суставов пункция производится лишь в случаях развития выраженного вторичного синовита. Накопление в суставе большого количества жидкости сопровождается выраженным болевым синдромом, эвакуация избыточной жидкости облегчает страдания пациента. Поэтому пункция сустава таким больным нередко применяется как неотложная лечебная мера. Особенно интенсивные боли бывают при некоторых инфекционных артритах (например, гонорея).
Пункция сустава и околосуставпых образований чрезвычайно важна для диагностики. По характеру пунктата в ряде случаев можно с определенностью судить о генезе патологии. Например, наличие гноя свидетельствует об инфекционной ее природе, наличие крови — чаще о травме.
Полученная при пункции жидкость подлежит лабораторному исследованию. Пунктирующий врач обязан указать количество добытой жидкости, ее вид, характер и под каким давлением она набирается в шприц. Пункцию может проводить не только хирург, но и любой подготовленный врач со строгим соблюдением правил асептики и антисептики. Исключительную осторожность надо соблюдать при пункции тазобедренного сустава, его анатомические особенности требуют большого опыта.
При пункции необходимо соблюдать следующие условия:
• манипуляция выполняется в операционной или чистой перевязочной;
• во время пункции суставов верхних конечностей больной сидит, положив руки на столик, пункция суставов нижних конечностей проводится в лежащем положении больного;
• для пункции используется 10 мл стерильный шприц с тонкой иглой, стерильные пробирки и предметные стекла;
• прокол делается в рекомендуемом месте для каждого сустава или около-суставного образования;
• пункция выполняется быстро, после прокола кожи необходимо в шприце создать небольшой вакуум оттягиванием поршня; продвигая иглу вглубь, производится отсасывание жидкости;
• при пункции сустава с избыточным содержимым в лечебных целях удаляется максимальное его количество;
• после удаления иглы место прокола смазывается настойкой йода и покрывается стерильной повязкой.
Пункция каждого сустава должна проводиться в строго определенном (наиболее доступном) месте, что окажется более эффективным и позволит избежать осложнений.
Во время пункции сустава или других синовиальных образований с лечебной целью могут вводиться необходимые медикаменты (антибиотики, новокаин, глюкокортикостероидные гормоны, противовоспалительные средства и др.).
Особенно широко применяются ГКС гормоны, дающие быстрый противовоспалительный местный эффект. Эти препараты вводятся как при неинфекционных артритах, так и при инфекционных, исключая туберкулезный артрит и гемартроз. При распространенных артритах к лечебной пункции прибегают реже, в этих случаях более эффективной является не локальная терапия, а общетерапевтическая.
Приводим информацию о местах пункции отдельных суставов (Насонова В.А., Бунчук Н.Б., 1997).
Коленный сустав. Лучшим считается ретрапателлярный доступ с наружной или внутренней стороны сустава при максимально разогнутом его положении (рис. 263). Четырехглавая мышца при этом должна быть максимально расслабленной, а надколенник смещен медиально или латералыго. Иглу вводят до момента ее касания хряща надколенника.
Пробную пункцию можно делать па уровне межсуставной линии, что обеспечит попадание иглы в полость сустава, а не в заворот, а также у внутреннего или наружного края собственной связки надколенника.

Рис. 263. Пункция коленного сустава: 1 — надколенник; 2 — бедренная кость; 3 — большеберцовая кость; 4 — супрапателлярная сумка
Голеностопный сустав (рис. 264). Пункция делается в зависимости от локализации патологического процесса и места наибольшего скопления жидкости в суставе. При решении врача о необходимости пунктировать с наружной стороны сустава укол делается на средине между крайним сухожилием разгибателя пальцев и передним краем наружной лодыжки. Если необходимо пунктировать с внутренней стороны сустава, то укол делается в промежутке между крайним внутренним сухожилием длинного разгибателя большого пальца и передним краем внутренней лодыжки.

Рис. 264. Пункция голеностопного сустава: 1 — малоберцовая кость; 2 — большеберцовая кость; 3 — таранная кость
При пункции спереди на тыльной поверхности голеностопного сустава проводят условную линию, соединяющую концы лодыжек, и делят ее на 3 части. На границе наружной и средней трети и на 1 см выше производят пункцию на глубину 2-3 см. При правильном выборе точки врач ощущает «провал» иглы.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
Опубликовал Константин Моканов
medbe.ru
ПУНКЦИЯ ГОЛЕНОСТОПНОГО СУСТАВА
⇐ ПредыдущаяСтр 6 из 23Следующая ⇒
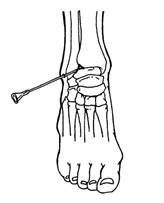
Рис.9. Пункция голеностопного сустава
Показания:
· Обезболивание при вправлении вывихов.
· Посттравматический гемартроз.
· Гнойный артрит.
· Внутрисуставное введение лекарственных препаратов.
· Удаление и лабораторное исследование синовиальной жидкости.
Противопоказания:
· Инфекционный процесс в области предполагаемой пункции сустава.
· Гемофилия.
Оснащение:
1. Кожный антисептик.
2. Стерильные перчатки.
3. Анестетик.
4. Шприцы 5,0; 10,0; с иглой – 2 шт.
5. Пинцет.
6. Стерильные салфетки, марлевые шарики.
7. Стерильная пробирка для взятия материала на посев.
8. Антисептик для санации сустава (диоксидин и др.).
9. Лекарственный препарат для введения в сустав (гормоны, антибиотики и др.).
Анестезия:
0,5% раствор новокаина, 1% раствор лидокаина.
Положение:
1. Сидя на перевязочном столе с подставкой под ноги.
2. Лежа на спине с вытянутыми ногами.
Техника выполнения:
Наденьте стерильные перчатки и широко обработайте область голеностопного сустава кожным антисептиком.
Наберите в шприц анестетик и произведите инъекцию кожи на 2,5 см проксимальнее и на 1,3 см медиальнее верхушки наружной лодыжки.
Обезбольте кожу и продвигайте иглу кзади по направлению к средней оси конечности, предваряя введение новокаина продвижению иглы вперед до проникновения в сустав.
Содержимое полости сустава эвакуируйте для исследования. В случае необходимости санируйте полость сустава антисептиком и введите антибиотик, разведенный в 1% растворе новокаина.
Удалите иглу, место пункции обработайте антисептиком, наклейте бактерицидный пластырь.
Произведите иммобилизацию голеностопного сустава на 2-3 нед. (по показаниям).
Назначьте физиотерапевтическое лечение.
Возможные ошибки и осложнения:
1. Инфицирование мягких тканей. Назначьте антибиотики. Осуществите иммобилизацию сустава.
2. Кровотечение. Наложите давящую повязку.
3. Повреждение нерва. Произведите блокаду, физиотерапевтическое лечение, витаминотерапию. Консультируйтесь с невропатологом.
ГЛАВА 4. МАНИПУЛЯЦИИ В ТРАВМАТОЛОГИИ И ОРТОПЕДИИ
ТЕХНИКА ИММОБИЛИЗАЦИИ ПРИ ПЕРЕЛОМАХ КЛЮЧИЦЫ С ИСПОЛЬЗОВАНИЕМ МАРЛЕВО-ВАТНЫХ КОЛЕЦ ДЕЛЬБЕ
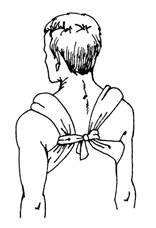
Рис. 10. Кольца Дельбе
· Кольца делают следующим образом: скатывают из куска марли плотный жгут диаметром 5 см, затем его туго оббинтовывают, соединив концы в кольцо. Диаметр кольца не должен быть больше чем на 2-3 см диаметра области плечевого сустава.
· Больной находится в положении сидя, надплечья и плечевые суставы в положении отведения.
· На область плечевых суставов одевают кольца.
Затем кольца стягиваются и связываются сзади с помощью бинта с определенным натяжением, позволяющим надплечья и плечевые суставы удерживать в положении отведения кзади.
Это позволяет в определенной степени репонировать отломки ключицы.
ТРАНСПОРТНАЯ ИММОБИЛИЗАЦИЯ ПРИ ПЕРЕЛОМАХ ГРУДНОГО И ПОЯСНИЧНОГО ОТДЕЛОВ ПОЗВОНОЧНИКА
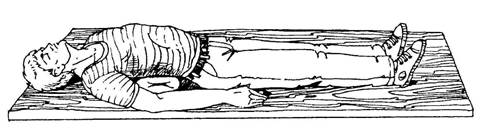
Рис.11.Схема транспортной иммобилизации пострадавшего с повреждением грудного и поясничного отделов позвоночника в положении «на спине»
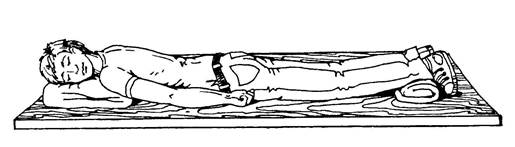
Рис.12. Схема транспортной иммобилизации пострадавшего с повреждением позвоночника в положении «на животе»
Показания:
Переломы грудных и поясничных позвонков.
· Огнестрельные ранения в области грудных и поясничных позвонков.
· Обширные повреждения мягких тканей в области позвоночного столба.
· Подозрение на вывих, подвывих, разрыв связочного аппарата позвоночника.
Противопоказания: нет.
Оснащение:
1. Носилки (шестки или щит).
2. Одеяло.
3. Подушки (2 шт. )
4. Ремни для фиксации.
5. Бинты (7 шт.)
Положение больного:
На животе – при повреждении нижнегрудных и верхних поясничных позвонков.
На спине – при повреждении поясничного отдела позвоночника необходимо наличие жесткого щита, на который кладут свёрнутое несколько раз одеяло для увеличения изгиба поясничного отдела позвоночника.
Техника имммобилизации:
1. Учитывая опасность повреждения спинного мозга сместившимся
позвонком, пострадавшего осторожно уложите на носилки с помощью 3-4 помощников.
infopedia.su
Пункция голеностопного сустава показания – Все про суставы
Содержание статьи
Содержание:
- Классификация
- Как проявляется
- Диагностика
- Как избавиться
Теносиновит голеностопного сустава – воспалительный процесс, который развивается в оболочках, покрывающих сухожилие. Может протекать в хронической или острой форме. Чаще всего развивается у спортсменов, но может быть диагностировано и у пожилых людей в результате дегенеративных заболеваний.
К другим причинам можно отнести:
- Травмы.
- Ослабленный иммунитет.
- Ревматизм.
- Попадание в организм вирусов или бактерий.
- Сильные нагрузки на ноги.
- Старческий возраст.
Но заболевание может развиться даже у тех, кто ведёт активный образ жизни и часто длительно гуляет пешком.
Классификация
Стенозирующий вариант встречается чаще всего в области голеностопа. Воспаляются сухожилия, при которых большой палец отводится в сторону. Из-за этого его движения становятся резко ограниченными. Если же патология протекает в хронической форме, то на сухожилии начинают образовываться рубцы, которые не позволяют суставу выполнять свою функцию.
Туберкулёзный вариант встречается при заражении организма туберкулёзной инфекцией. Появляется отёк и значительное ограничение подвижности. Болевого синдрома при этом варианте нет.
Хронический вариант диагностируется, когда острая стадия заболевания не была вылечена. Основной причиной является ревматоидный артрит.
Как проявляется
Теносиновит сухожилия медиальной группы голеностопного сустава проявляется различными симптомами. Заболевание всегда развивается медленно, поэтому пациент не спешит на приём к врачу.
Основными проявлениями данного заболевания следует считать отёк места воспаления, что выражается в появлении довольно большой опухоли, которая не позволяет носить привычную для человека обувь.
Второй важный признак – невозможность свободно совершать движения, которые раньше можно было выполнять без труда. Также пациент может жаловаться на болевой синдром, особенно после нагрузки на ноги, например, при длительной ходьбе или плавании.
Третий диагностический признак – покраснение кожи на всём протяжении поражения сухожилия.
Нередко основной причиной воспаления сухожилия именно в голеностопном суставе является ревматоидный артрит. Боль появляется в задней или передней части стопы. Иногда неприятные ощущения могут быть обнаружены во всей стопе. При длительной ходьбе или стоянии болевой синдром значительно усиливается.
Иногда такие симптомы могут появиться при наличии плоскостопия. Если же имеются жалобы на жгучую боль, то это результат поражения нервных окончаний.
Диагностика
Теносиновит сухожилия голеностопного сустава диагностируется при помощи МРТ. Данный метод позволяет понять, где именно случилось воспаление, а также по острому или хроническому типу протекает болезнь.
А вот рентгенография не позволит выявить эту патологию, так как этот метод может указать только на наличие заболеваний костей или переломы и вывихи. Мягкие ткани, связки, мышцы и сухожилия таким методом не видны.
Однако если причиной заболевания является ревматоидный артрит, то рентгенография помогает определить, в каком состоянии находится сустав и как сильно он повреждён.
Также методом диагностики можно считать анализ мочи, в котором будет повышенный уровень СОЭ и большое количество лейкоцитов. Анализ мочи не проводится.
Как избавиться
Лечение теносиновита голеностопного сустава проводится в стационаре. Главное — обеспечить ноге покой, что делается при помощи наложения гипсовой повязки. Так сустав фиксируется в правильном положении и не совершает никаких движений во время ходьбы.
Из всех лекарств используются те, что относятся к группе НПВС. Их можно применять в форме мази, крема, таблеток или раствора для инъекций. Эти лекарства снимают воспаление, что вызывает уменьшение отёка и снижение интенсивности боли. Однако их должны назначать только врачи, так как они имеют немало побочных эффектов и противопоказаний.
Второй метод – физиотерапия. Его применяют наравне с приёмом лекарств. Это может быть лазерная или магнитная терапия, ультразвук или ультрафиолет. А вот массаж в период обострения применять не следует. Его можно использовать только вне обострения при хроническом течении болезни.
Пункция сустава помогает удалить из него излишнее количество синовиальной жидкости. Она образуется в результате в
sustav24.ru
Пункция сустава: техника выполнения, последствия, показания
Если в крупных сочленениях развиваются воспалительные либо опухолевые процессы, назначается пункция сустава и забор суставной жидкости. А также пунктирование выполняют в лечебных целях, если, например, человек получил сильную травму и в полости суставной сумки начала накапливаться патологическая жидкость, кровь и гной. Делать пункцию можно только по показаниям, перед процедурой важно правильно подготовиться.

Показания к проведению манипуляции
Пункция коленного сустава и других сочленений проводится по таким показаниям:
- острое воспаление, при котором в полости соединения скапливается синовиальная жидкость;
- хронические воспалительные процессы, во время которых необходимо дополнительное диагностическое исследование;
- тяжелая травма или ушиб с образованием отека и гематомы;
- аллергические поражения в колене или других суставах;
- специфические системные болезни — волчанка, туберкулез, бруцеллез, ревматизм.
Проведение пунктирования на анализ обязательно перед хирургическими манипуляциями на суставе. Микроскопия суставной жидкости поможет хирургу определиться с методикой терапии, благодаря чему удастся избежать опасных последствий. После манипуляций самочувствие пациента на время улучшается, но пункция никак не влияет на состояние мягких тканей, поэтому если не продолжать лечение, симптомы вернутся.
Вернуться к оглавлениюПодготовка к пункции сустава
 Перед проведением процедуры врач должен тщательно обработать руки.
Перед проведением процедуры врач должен тщательно обработать руки.Техника выполнения пункции проводится в кабинете хирурга. Перед процедурой врач должен обработать руки и инструменты дезинфицирующим средством. Сначала доктор ищет точки, где больно больше всего, а также определяет места скопления патологической жидкости. Для проведения пункции необходимы иглы разного диаметра, троакар и специальная трубка, через которую из полости сочленения будет выводиться накопившаяся жидкость. Кожные ткани в месте прокола обрабатываются антисептическим средством, затем врач приступает к процедуре.
Вернуться к оглавлениюТехника выполнения
Пунктирование сочленений нижних конечностей
Пункция коленного сустава осуществляется через прокол, сделанный у внешнего края основания надколенника. Пункционную иглу вводят под прямым углом на 30—70 мм в глубину по отношению к оси бедренной кости, где проводится забор скопившейся жидкости. Если врач соблюдал антисептические условия, негативные последствия после процедуры не возникают.
Пункция тазобедренного сустава осуществляется методом прокола тканей на переднебоковой поверхности. Чтобы определить место прокола, условно проводится прямая линия между большим вертелом и средней частью пупартовой связки. Точка, образовавшаяся посредине прямой, указывает на место нахождения бедренной головки. Здесь, под углом 90 °C бедренной плоскости вводится игла на глубину около 50 мм, чтобы она коснулась шейки бедра. После этого она поворачивается немного внутрь, продвигаясь далее, пока ее конец не достигнет полости сочленения.
 После забора жидкости в суставную полость вводится лекарство.
После забора жидкости в суставную полость вводится лекарство.Выполняется медиальная либо латеральная пункция голеностопного сустава. Если прокол выполняется на наружной поверхности, место условно будет располагаться на 22 мм выше внешней лодыжки. При выборе методики проведения пункции на внутренней части, место прокола условно проецируют на 15 мм выше медиальной лодыжки и на 10 миллиметров внутрь от нее. Игла вводится между лодыжечной и таранной костью, когда жидкость полностью будет извлечена внутрь сочленения вводятся антибактериальные и противомикробные препараты.
Вернуться к оглавлениюВзятие образца из сочленений верхних конечностей
Пункция локтевого сустава берется таким методом:
- Конечность сгибается под углом 90°.
- Вводят иглу между нижним и внешним краем, в месте, которое располагается над головкой лучевой кости.
- Когда пунктируется верхний заворот, игла вводится вниз, затем немного наперед над верхушкой отростка локтя.
- Медиальная пункция противопоказана из-за риска нарушения и повреждения нервных тканей.
Пункция лучезапястного сустава выполняется таким способом:
- Прокалывается тыльная поверхность сочленения в месте соединения шиловидных отростков лучевой, а также локтевой кости.
- Выводится жидкость.
Методика пункции плечевого сочленения такая:
 При необходимости процедуры спереди сочленения игла вводится под клювовидным отростком.
При необходимости процедуры спереди сочленения игла вводится под клювовидным отростком.- Прокол выполняется на передней или задней поверхности.
- Если необходимо сделать его спереди, прощупывается клювовидный отросток лопаточной кости, под ним и прокалывают.
- Если нужно сделать пункцию сзади, условно ставят точку, которую располагают ниже верхушки акромиального отростка.
Результаты и расшифровка анализов
Если пункция колена либо других сочленений проводилась в лечебных целях, то после процедуры человек ощущает существенное облегчение и улучшение функционирования сочленения. При заборе материала для диагностических целей расшифровку данных проводит врач после получения результатов лабораторных исследований. Во время макроскопии оценивается:
- объем;
- цвет;
- консистенция;
- прозрачность;
- количество клеток, увеличение которых свидетельствует о цитозе.
Если в суставе не протекают патологические процессы, синовиальная жидкость прозрачная, соломенно-желтого оттенка. Число клеток в препарате не должно превышать 200 ед./мкл. Если показатель больше, диагностируется цитоз, который указывает на развитие в суставе дегенеративно-дистрофических патологий. При обнаружении в пункции солей урата натрия диагностируется подагра, кристаллы дигидропирофосфата кальция свидетельствуют о развитии псевдоподагры. Исследование пункции играет немаловажную роль для постановки окончательного диагноза, поэтому если врач-ревматолог рекомендует пройти этот вид исследования, не стоит игнорировать направление.
Вернуться к оглавлениюПоследствия
 Иногда процедура может осложниться гемартрозом.
Иногда процедура может осложниться гемартрозом.Если хирургом хорошо изучена анатомия суставов, то после процедуры редко возникают какие-либо осложнения. Но учитывая индивидуальные особенности строения сочленений, после пунктирования могут проявиться такие негативные последствия:
- повреждение нервных волокон и сосудов конечности;
- инфицирование раны;
- обострение хронических инфекционно-воспалительных заболеваний;
- нарушение целостности хрящевых тканей;
- гемартроз.
Восстановление
Хоть взятие пункции из сустава не считается серьезной операцией, все равно после проведения вмешательства ткани и структуры сочленения травмируются. В первые дни человека беспокоят боли, образуется отек. Для устранения этих симптомов назначаются обезболивающие, противовоспалительные и противоотечные препараты местного и системного назначения.
Противопоказано нагружать конечность, поэтому если работа человека связана с физическими нагрузками, до полного восстановления врач выписывает больничный лист нетрудоспособности.
В восстановительный период рекомендуется ежедневно выполнять назначенные физиотерапевтом упражнения. Когда рана затянется и минует риск осложнений, можно записаться на курс массажа и физиотерапии. Зачастую, если не возникло осложнений, через 7—10 дн. человек может вернуться к прежней жизни и заниматься повседневными делами. При ухудшении самочувствия не стоит ждать, что состояние нормализуется самостоятельно. Своевременный визит к врачу поможет избежать осложнений.
ВАЖНО ЗНАТЬ! Даже ‘запущенные’ суставы можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Валентин Дикуль читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки – победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах – очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать статью о современных методах лечения суставов… Читать статью >>
osteokeen.ru
Пункция голеностопного сустава в Москве — лучшие клиники и медцентры: отзывы, врачи, цены
Пункция голеностопного сустава — это метод оперативного вмешательства, состоящий во введении специальной тонкой иглы в суставную сумку голеностопа. Процедуру проводят с диагностической целью (забор материала для исследования), по медицинским показаниям (введение лекарственных средств), а также для удаления скоплений патологической жидкости. Манипуляция выполняется подготовленным специалистом с помощью специальных инструментов.
Основные показания
Основания для проведения пункции голеностопа:
- воспаление синовиальной сумки с последующим накоплением в ее полости экссудата;
- воспаление всех структур сустава, вызываемое гноеродной микрофлорой;
- гемартроз;
- синовит;
- травма или операции на суставах.
На фоне синовита и бурсита в суставных сумках скапливается патологическая жидкость, что приводит к воспалению. Для успешного лечения экссудат следует своевременно удалить.
При артрите скапливается гнойная жидкость, что может привести к серьезным последствиям. Гемартроз характеризуется скоплением в суставе крови.
Пункция дает возможность установить причины возникновения воспалительного процесса. С этой целью жидкость, извлеченную из суставов, отсылают на изучение в лабораторию.
Терапевтическая пункция предполагает введение в суставную полость медицинских препаратов, что позволяет ускорить лечение.
Как подготовиться к процедуре
Процедура представляет собой хирургическое вмешательство, поэтому требуется предварительное обеззараживание инструментария, стен, пола, потолка, мебели и воздуха. Также в обязательном порядке проводится асептическая обработка одежды и рук врача.
Сначала специалист исследует сустав для установления наиболее болезненных мест. В отдельных случаях берется динамическая проба для уточнения деталей. В комплекте инструментов должны присутствовать необходимые иглы, троакар с трехгранным шилом на конце и трубкой для вывода из организма экссудата.
Кожу больного обрабатывают йодным раствором, а затем промывают несколько раз спиртовым раствором. Йодный раствор должен быть удален обязательно, иначе он на конце иглы может попасть внутрь и вызвать ожог тканей.
Особенности процедуры
Пункцию голеностопа осуществляют с его наружной или внутренней поверхности. Во время процедуры больной лежит на спине. Стопу разгибают. У латеральной (наружной) лодыжки игла вводится в промежуток между таранной костью и лодыжкой приблизительно на 2 см выше и на 1 см кнутри от нее. У медиальной (внутренней) лодыжки укол делается на 1 см выше и на 2 см ниже нее. Игла в этом случае проходит между передним краем внутренней лодыжки и сухожилием длинного разгибателя большого пальца.
meds.ru
Пункция голеностопного сустава. Цены, отзывы, рейтинги, лучшие предложения Москвы на Medbooking
Общая информация
Посредством диагностики специалист определяет количество и характер синовиальной жидкости, что позволяет установить диагноз заболевания. При выявленных патологиях вводятся лекарственные препараты.
Для предотвращения инфицирования раны и возможного вытекания жидкости из суставной сумки над местом прокола кожу немного сдвигают в сторону. После извлечения иглы кожа сдвигается, и раневой канал остается закрытым.
Процесс проведения процедуры
Подготовка
Необходима консультация врача травматолога-ортопеда или хирурга, который проведет необходимые исследования и назначит проведение пункции с учетом всех показаний и противопоказаний.
Пункция голеностопного сустава
Процедура может проводиться с местным обезболиванием. Область прокола обрабатывается антисептическими препаратами для предупреждения инфицирования раны. Прокол делается между лодыжкой и таранной костью. После продвижения иглы в и удаления патологической жидкости сустав промывают физиологическим раствором и вводят лекарственные препараты. После извлечения иглы рана обрабатывается раствором йода, на пунктируемую область накладывают тугую повязку. Иногда рекомендуется наложение временной гипсовой повязки.
Реабилитационный период
На некоторое время показано ограничение подвижности.
Показания
Метод применяется в таких случаях:
- наличие экссудата;
- гемартроз;
- острые воспалительные процессы в суставе;
- введение медицинских лекарственных препаратов.
Противопоказания
Не рекомендуется проводить манипуляции при:
- нарушениях свертываемости крови;
- гнойных поражениях кожи в месте проведения прокола;
- заболеваниях, которые сопровождаются нарушением целостности кожных покровов.
Осложнения
Возможные последствия:
- инфицирование раневого канала;
- кровотечения;
- повреждения синовиальной оболочки.
Цены и клиники
Услуга предоставляется врачом травматологом-ортопедом в специализированных клиниках Москвы. Вы можете узнать более подробную информацию на медицинском портале medbooking.com
medbooking.com

