Виды и признаки переломов признаки вывихов в суставах: Виды и признаки переломов. Признаки вывихов в суставах. Правила и способы оказания первой помощи при переломах костей и вывихах. Правила наложения шин. Наложение шин и иммобилизация суставов при отдельных видах переломов и вывихах с использованием табельных и подручных средств
Виды и признаки переломов признаки вывихов
Виды переломов ноги
По внешним признакам различают:
- Открытый тип травмы – часть кости выходит за пределы кожи, вследствие чего происходит нарушение мягких тканей.
- Закрытый перелом ноги – кожный покров остается целым.
По месту возникновения распространены поражения следующих частей ноги:
- голени;
- стопы;
- повреждение колен;
- травмы бедренной кости.
Закрытый
Такой перелом опасен тем, что его можно спутать с ушибом.
Симптомы:
- Значительное изменение формы сломанной конечности.
- При надавливании рукой возникает скрежет.
- Кость сгибается там, где не должно быть сустава.
Виды закрытого перелома:
- Со смещением концов кости в месте травмы – обнаруживается по неправильной форме ноги.
- Без смещения – конечность удлиняется.
Открытый
Распознать открытый перелом ноги можно по признакам:
- отечность;
- открытое кровотечение в месте поражения;
- выход кости наружу.
Основные выводы
Открытый перелом – это опасная травма, которая часто осложняется гнойным процессом. Чтобы избежать остеомиелита и других опасных осложнений, нужно вовремя обнаружить признаки травмы и оказать первую помощь пострадавшему. Важно остановить кровотечение, провести иммобилизацию поврежденной конечности, а потом госпитализировать пострадавшего. Хирургическую обработку раны нужно провести в первые часы после травмы, чтобы избежать инфицирования и связанных с ним осложнений. Фрагменты кости фиксируются с помощью специальных металлоконструкций. Чаще всего встречаются открытые переломы костей голени, лодыжки и большеберцовой кости. Кроме первичной хирургической обработки, применяется антибиотикотерапия, обезболивание, физиотерапия, ЛФК.
Симптомы открытого перелома
Общие признаки перелома ноги:
- Резкая боль в месте поражения, которая может привести к шоку.
- На пораженной конечности быстро развивается отек.
- Гематомы, образующиеся вследствие поражения кровеносной системы. Пульсирующий характер проявляется из-за повреждения артериальных сосудов.
- Прекращение опорно-двигательной функции нижней конечности.
- При открытом переломе – наличие рваной кровоточащей раны с видимым костным осколком, может возрасти температура и общая слабость организма. При гнойных образованиях есть риск интоксикации. В таком случае необходимо лечение антибактериальными препаратами.
Причины
Переломы ног случаются по многим причинам, среди которых:
- автомобильная авария;
- несчастный случай на производстве;
- удар по ноге тяжелым предметом;
- падение с высоты;
- неосторожность во время занятий спортом или активными видами развлечений;
- невнимательность во время ходьбы, особенно при спуске по лестнице.
Нередко случается так, что женщина шла на каблуках, оступилась и сломала ногу. Иногда сломанная нога у младенцев является следствием родовой травмы. Все травмы, которые происходят по перечисленным причинам, являются травматическими переломами. Существуют также патологические переломы, которые могут случаться при воздействии на ногу даже незначительной силы.
Патологические травмы возникают, когда у человека имеются заболевания, нарушающие прочность костной ткани. К ним относятся:
- остеопороз;
- остеомиелит;
- туберкулез костей;
- онкологические заболевания;
- нарушение кровообращения в ногах;
- сахарный диабет;
- ожирение.
Перелом кости ноги среди детей встречается реже, поскольку их костная ткань более эластична, чем у взрослых. У пожилых людей так же можно часто встретить перелом ноги, так как в их организме недостаточно кальция и других элементов, влияющих на прочность костной ткани. Среди людей среднего возраста больше подвержены травмам конечности работники потенциально опасных профессий (акробаты, шахтеры, каскадеры, строители, фигуристы). Также есть риск получить повреждение конечности у танцоров, спортсменов, и у людей, имеющих очень активный образ жизни.
Отек ноги после перелома
Припухлость появляется в результате неизбежного нарушения функционирования кровеносной системы в месте травмы. Длительная отечность возникает в результате поражения мягкой ткани, сухожилий, связок.
Лимфостазом называется застой лимфы, проявляющийся отеком даже после того, как срослись кости и убран гипс. Такое осложнение приводит к тяжелым последствиям:
- фиброз тканей;
- кисты;
- язвы.
При долго не проходящей припухлости надо проконсультироваться с врачом. В данном случае назначаются процедуры:
- ультрафиолетовое облучение;
- гидромассаж;
- электростимуляция мышц;
- фонофорез;
- электрофорез.
Диагностика
После проведения визуального осмотра, беседы с пострадавшим и предварительной постановки диагноза больному делают рентген для точного заключения. Рентгенографическая информация покажет, сколько повреждений на кости, поможет установить расположение обломков.
Если рентгеновского снимка недостаточно для определения локализации проблемы, то в особо тяжких случаях назначают компьютерную (КТ) и магнитно-резонансную томографию (МРТ).
Оказание первой помощи
Попадание инфекции в рану может привести к заражению крови, смерти и требует экстренных действий:
- Определить, открытый или закрытый перелом.
- Дать пострадавшему обезболивающее.
- Если есть сильное кровотечение, то его нужно остановить:
- При артериальном излиянии ярко-красная кровь пульсирующей струей выходит наружу. Необходимо как можно скорее прекратить ее потерю, временно зажав артерию пальцем выше места повреждения на 5 см, пока не наложат жгут. Если вовремя не принять меры, то полное обескровливание при течении из крупных артерий (бедренной и др.) наступает через 3 минуты. Жгут необходимо накладывать поверх одежды на место прижимания пальцем и держать не более 2 часов (следует подложить под него записку со временем наложения). Если его держать дольше, то начнется омертвение тканей, что чревато ампутацией конечности.
- При венозном кровотечении кровь течет медленно, она густая и имеет темно-красный цвет. Жгут накладывается ниже места повреждения и затягивается несильно.
- Предотвратить инфицирование открытых ран путем применения медицинских средств (стрептоцид) и наложить стерильную повязку, обработать кожу вокруг раны антисептиком.
- Надежно зафиксировать конечность закреплением шин так, чтобы исключить движение суставов сломанной кости. Запрещено вытягивать, вправлять кость самостоятельно, т.к. это приведет к дополнительным травмам тканей.
- Доставить больного в травмпункт.
Типы и симптоматика травм
Повреждения костей имеют свои особенности у детей и лиц пожилого возраста. У детей в связи с ростом кости имеются слабые места — неокостеневшие хрящевые зоны роста, они находятся вблизи концов костей – эпифизов. Поэтому эпифизеолиз – наиболее характерный перелом детского возраста.
При осмотре пострадавшего обращает внимание ограничение движений, например, он не может стать на ногу, согнуть руку в локте или кисти, сесть из-за болей в спине и так далее. Также можно заметить деформацию руки или ноги, ее укорочение или патологическую установку (например, повернута нога наружу или внутрь), вынужденное положение туловища при травме позвонков и ребер, асимметрию лица при переломе челюсти.
Необходимо осторожно ощупать место травмы, при этом можно обнаружить гематому, крепитацию отломков. Следует помнить, что, если даже нет явных признаков перелома, больному нужно в любом случае оказать первую помощь и направить в лечебное учреждение.
К сожалению, не все повреждения костей заживают гладко, нередки различные нежелательные последствия: неправильное срастание, формирование контрактуры (тугоподвижности), укорочение конечности, гипотрофия мышц.
Лечение открытых переломов
Существует консервативный и хирургический методы терапии.
Оздоровительные мероприятия сводятся к восстановлению правильного положения костей ног и их фиксации. При отсутствии смещений терапия ограничивается наложением гипсовой повязки.
Из медицинских препаратов больной принимает обезболивающие во время проведения процедур по вправлению кости. Для быстрого заживления прописывают средства, содержащие кальций.
Консервативные методы
Данный способ лечения применяется, если процедуры скелетного вытяжения достаточно для восстановления функций травмированной конечности. Она заключается во вставке специальной спицы в кость, после чего ногу фиксируют при помощи шины и подвязывают груз. Цели такого способа терапии:
- исправление смещения кости;
- исключение травм, происходящих из-за перемещения отломков.
Лечение продолжается 2-3 месяца, пока срастается кость. Пациенту назначается массаж, физиотерапия, восстановительный комплекс упражнений и костыли после удаления вытяжителей. Через 3 месяца по усмотрению врача можно дать полную нагрузку на конечность. Сроки зависят от того, насколько сложна травма.
Хирургический способ
При таком методе производится операция с открытием кости, обломки которой крепятся металлическим гвоздем. Тактика используется крайне редко, так как процедура тяжело переносится пациентами и влечет за собой много нарушений целостности тканей.
Методы лечения отличаются в зависимости от степени повреждения и возраста пациента. Так, в пожилом возрасте спица или пластина после выздоровления не снимается и остается в кости на всю жизнь.
Хирургический метод осуществляется при:
- открытых повреждениях кости;
- появлении большого числа осколков;
- осложнениях после закрытого исправления перелома кости.
Положительные стороны операции:
- у врача есть возможность правильно и точно восстановить кость, которая была раздроблена на множество осколков;
- внутрикостные фиксаторы надежно крепят обломки;
- передвижение на костылях через неделю после вмешательства.
Сколько времени носить гипс?
После получения травмы ноги, многие больные сразу интересуются вопросом, сколько срастается перелом ноги, и на какую продолжительность накладывается гипс. Ситуации во всех случаях разные, продолжительность ношения гипса зависит от места повреждения, степени тяжести, а также сопутствующих нюансов.
Разберем приблизительные сроки ношения гипса при тех или иных переломах:
- В результате перелома голени без смещения гипс накладывается на 3 месяца. Если перелом характеризуется еще и смещением, ношение гипса продлевается еще на 1 месяц;
- При переломе лодыжки без смещения гипс носится 3-7 недель. Если травма характеризуется смещением, в таком состоянии она требует ношения гипса до 3 месяцев;
- В случае перелома стопы, гипс накладывают на 1,5 месяца, а если присутствует смещение – до 12 недель;
- Перелом фаланг пальцев на ноге – самая легкая из всех трав нижних конечностей, достаточно двух недель, чтобы срослись все деформированные кости.
Сколько бы не носился гипс при том или ином переломе, процесс длительного обездвижения приводит к тем или иным деформациям конечностей, а также нарушениям их функций. Чтобы восстановить их, потребуется курс реабилитации, который подразумевает использование лечебной гимнастики, направленной на восстановление подвижности.
Реабилитация
Из-за долгого отсутствия нагрузок на конечность мышечные ткани ослабевают, поэтому после терапии необходимо:
- Убрать атрофию мышц и вернуть им прежний тонус.
- Способствовать корректной работе сосудистой системы.
- Восстановить двигательные функции суставов, которые находились долгое время без движения.
- Избавиться от припухлостей.
Методика реабилитации создается индивидуально и включает в себя:
- физические нагрузки,
- сбалансированное питание,
- массаж,
- ванночки с лечебными добавками.
В среднем перелом полностью заживает за 7 месяцев.
Упражнения после перелома ноги
Физическая нагрузка помогает восстановить функции мышц:
- Сидя на табурете, делать круговые движения в коленном и голеностопном суставах.
- Пешие прогулки.
- По 10 махов каждой ногой, опираясь на стену. Сл временем их количество увеличивается.
- Перекрестные движения выпрямленными ногами, лежа на спине («ножницы»).
- Перекаты с пятки на носок.
Заниматься нужно регулярно как минимум в течение месяца, после чего нагрузки можно увеличить в тренажерном зале. Постепенно интенсивность и продолжительность тренировки возрастает.
20506 0
Перелом
Получить нежелательную травму в виде перелома можно где угодно и как угодно.Это не только нестерпимая боль, но еще и нескорое заживление. Восстановление может затянуться до нескольких месяцев.
Итак, что же такое перелом, какие бывают его виды, симптомы, причины и лечение?
Перелом – это повреждение кости частично или полностью из-за механического вмешательства различных факторов, а также, в результате заболеваний, что были вызваны травмами. Не смотря на то, что кость является одной из твердых тканей организма, она не всегда может выдержать большую нагрузку.
Причины переломов
– механические травмы: удары, автокатастрофа, огнестрельное ранение, мышечные сокращения– заболевание костей
– недостаток минералов и витаминов в костях
– физиологические состояния: старость, беременность.
Виды переломов
– Травматические переломы– Патологические (нетравматические) переломы.
Чаще всего переломы костей вызваны повторно из-за болезней.
Таких как:
Остеогенез (генетическое заболевание)
– остеомиелит
– рак костей
– костные кисти
– метастазы в костях
– гиперпаратиреоидная остеодистрофия.
Переломы классифицируются и от повреждения тканевых покровов:
Открытые, которые в свою очередь делятся на первичнооткрытые и вторичнооткрытые переломы
– закрытые, которые также подразделяются на полные и неполные.
Дефекты костного перелома
– Метафизарный– Диафизарный
– Эпифизарный
Перелом кости возможен на 3 участках: верхняя треть, средняя треть, нижняя треть.
По раздробленности кости можно выделить многооскольчатый и крупнооскольчатый перелом. Кости не всегда могут поломаться ровно или быть с ровной трещиной.
Поэтому, они делятся на 4 группы по направлениям:
Поперечный перелом
– продольный перелом
– винтообразный перелом
– косой перелом.
Переломы с наличием смещения:
Перелом со смещением (по ширине, длине, под углом)
– перелом без смещения.
Клиническое состояние:
Стабильное
– нестабильное.
Признаки, которые возникают при переломах
Не всегда можно человеку, не имеющему соответственного образования, определить, в действительности есть перелом или нет. Но, так или иначе, первые признаки все же могут быть видны. Прежде всего, если это конечности (руки, ноги) будут видны деформации на пострадавшем участке. Появится припухлость, сопровождающаяся острой болью. Если сломаны ребра, также будут видны соответствующие признаки (впадина).Даже сам пострадавший во время травмы может услышать хруст ломающейся кости. Например, при переломе бедра, услышать такой звук будет сложно, но обездвижение – уже сигнал о том, что, возможно, есть повреждение не только внешнее, но и костных тканей. Боль будет усиливаться при движении. В некоторых случаях, полное обездвижение. При открытом переломе, данный участок начинает быстро опухать и обретать красноватый оттенок (появляется кровотечение). Вследствие чего, появляется шок. Это самый опасный признак. Он способен вызвать нарушение ЦНС (вялость, апатия, активность больного или «приторможенность»). Нарушено кровообращение. Лицо становится бледным и появляется повышенная потливость.
Окончательным и достоверным подтверждением травмы будет – рентген.
Методика лечения
Если получен закрытый перелом, в область раны вводится обезболивающий препарат и накладывается гипс. Немного сложнее будет уже при открытом переломе. После перелома, пострадавшему останавливается кровотечение, при местной анестезии или наркозе выравнивается кость, скрепляются отломки. В некоторых случаях, когда выявлено смещение, используется груз. Методика применения лечения может быть разной.Их три вида: оперативный, консервативный (фиксационный или экстензионный) и замена костной ткани.
Для реабилитации часто используется ударно-волновая терапия. При отсутствии компетентного лечения, последствия могут не порадовать. В зависимости от того, какой вид перелома, последствия также будут разными. Если вовремя не получить необходимую помощь, можно получить нагноение в месте перелома, заражение крови, анаэробную инфекцию, анемию, неправильно сросшиеся кости, осколки будут оставаться внутри и тем самым не только причинять острую боль в суставах, но и костях.
Нарушается аппаратно двигательная функция и появляется атрофия мышц.
Константин Моканов
Переломы костей – различные повреждения их целостности в результате травматического воздействия. Во время получения травмы сила воздействия превышает сопротивление костной ткани и кость ломается. По причинам возникновения все переломы костей делятся на две основные группы: возникшие в результате сильного механического воздействия на здоровую кость и переломы патологического характера.
Травматические переломы костей возникают в результате дорожно-транспортных происшествий, падений, сильных ударов и прочих механических воздействий на кости.
При патологических переломах костей физическая сила воздействия может быть совсем незначительной, настоящая причина кроется в наличии какого-либо патологического процесса, протекающего в костной ткани.
Частой причиной патологического перелома костей является заболевание остеопороз (разрежение костной ткани), благодаря которому костная ткань становиться крайне хрупкой и ломается практически без действия на нее сторонней силы, к примеру, во время неловких движений, резкого вставания и т. д.
Классификация переломов костей по видам крайне разнообразна. Данное обстоятельство обусловлено тем, что каждый конкретный случай перелома сочетает большое количество факторов, сопутствующих его возникновению – причины перелома, локализация травмы, характер травмирования мягких тканей и т. д. При переломах костей со смещением каждый отдельный случай относ
Различные виды травм требуют совершенно разного лечения, за банальным ушибом может скрываться серьезное повреждение тканей. И даже сами ушибы могут повлечь серьезные последствия для здоровья. Очень важно не затягивать диагностику и сразу обратиться к травматологу.
Что делать?
Определить перелом поможет рентгеновский снимок. Но если попасть в медучреждение и сделать его невозможно, можно ориентироваться на некоторые симптоматические признаки.
Признаки вывиха
- Сильная боль в суставе,
- Невозможность движения в нем,
- Вынужденная фиксация в определенном положении, доставляющем наименьшую боль,
- Внешняя деформация.
Как устранить вывих?
Лечить вывих подручными средствами – опасная затея. Вправить его должен врач, причем, чем раньше, тем лучше. Застарелый вывих сложнее поддается лечению. Единственное, что можно сделать, это обеспечить покой травмированному суставу, приложить холод и вызвать скорую помощь.
Признаки перелома
Перелом – это нарушение целостности костной ткани. Признаками или симптомами перелома являются:
- Боль,
- Неестественная подвижность конечности,
- Хруст при нажатии,
- Наличие видимых обломков кости,
- Отечность в области травмы,
- Симптом осевой нагрузки.
Если вы наблюдаете ненормальную подвижность и можете даже немного согнуть конечность в том месте, где это не предусмотрено анатомией, то у вас, вероятнее всего, перелом. При вывихе движение полностью блокируется.
Первая помощь
Переломы нередко сопровождаются рваными ранами, поэтому возникает серьезный риск инфицирования тканей. Необходимо остановить кровь и наложить давящую повязку или жгут. Далее обеспечить неподвижность поврежденной части тела и приложить холод. При сильных болях можно ввести обезболивающее. И немедленно отправляйтесь к врачу! Переломы и вывихи лечить должен только опытный специалист с использованием специализированных медицинских инструментов.
От переломов в течение жизни никто не застрахован. Несмотря на то что кости нашего скелета достаточно прочные, но при определенных условиях они могут не выдержать нагрузки, и вот тогда случается перелом. Возможность перелома зависит также от индивидуальных особенностей организма человека, прочности его костей. На это, прежде всего, влияет питание, особенности обмена веществ, различные патологии.
Классификация переломов
Подходя к этому вопросу, необходимо учитывать несколько признаков, по которым и осуществляется классификация переломов. Если рассматривать причину, которая спровоцировала перелом, то их можно подразделить на:
- Травматические.
- Патологические.
Вызывать патологические повреждения скелета могут различные процессы, происходящие в организме человека. Например, часто их могут провоцировать доброкачественные или злокачественные опухоли в костях, дистрофические изменения. Переломы костей могут быть вызваны несовершенным остеогенезом или другими заболеваниями костной системы.
Травматические переломы
Эти переломы чаще всего человек получает в результате падения или как последствия автомобильной аварии. Если исходить из того, происходит ли повреждение кожных покровов в результате перелома, то виды переломов можно выделить следующие:
- Закрытые.
- Открытые.
Как первая, так и вторая разновидность может иметь различную тяжесть поражения, исходя из этого их можно еще разделить на следующие типы:
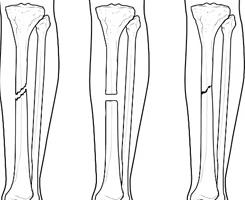
Признаки перелома
Практически все виды переломов имеют схожие симптомы:
- Появление припухлости в месте травмирования.
- Наличие кровоподтека.
- Если переломы костей происходят в конечностях, то ограничивается подвижность.
- При малейшем движении появляется сильная боль.
- Деформация конечности.
- Изменение длины конечности.
- Появление несвойственной подвижности.
При различных локализациях и видах перелома эти признаки могут отличаться. Например, при переломе позвоночника пострадавший может и не ощущать боли на месте травмы, она может появиться в ногах. Ес
Перелом кости – это нарушение целостности костной ткани. Различают закрытые и открытые переломы. Закрытые – без нарушения целостности кожи или слизистой оболочки, открытые – с нарушением целостности кожи или слизистой оболочки (наличие раны). Открытые переломы опаснее закрытых, так как очень велика возможность инфицирования отломков и развития остеомиелита, что значительно затрудняет срастание костных отломков. Перелом может быть полным и неполным. При неполном переломе нарушается какая-нибудь часть поперечника кости, чаще в виде продольной щели – трещина кости.
Переломы бывают самой разнообразной формы. Наблюдаются оскольчатые переломы, когда кость разбита на отдельные осколки. Этот вид чаще встречается при огнестрельных ранениях.
Признаки перелома: резкая боль, усиливающаяся при любом движении и нагрузке на конечность, изменение положения и формы конечности, нарушение ее функции (невозможность пользоваться конечностью), появление отечности и кровоподтека в зоне перелома, укорочение конечности, патологическая (ненормальная) подвижность кости. При ощупывании места перелома больной ощущает резкую боль; при этом удается определить неровность кости, острые края отломков и хруст при легком надавливании. Проводить ощупывание конечности, особенно определение патологической подвижности, надо осторожно, двумя руками, стараясь не причинять боль, и так, чтобы не вызвать осложнений (повреждение отломками кости кровеносных сосудов, нервов, мышц, кожных покровов и слизистых). При открытом переломе нередко в рану выступает отломок кости, что прямо указывает на перелом. В этом случае проводить ощупывание и исследование области перелома запрещается.
Быстро оказанная первая помощь во многом определяет заживление переломов, позволяет часто предупредить развитие ряда осложнений.
Основными мероприятиями первой помощи при переломах костей являются: 1) проведение мер, направленных на борьбу с шоком или на его предупреждение; 2) создание неподвижности костей в области перелома; 3)организация быстрейшей доставки пострадавшего в лечебное учреждение.
Быстрое создание неподвижности костей в области перелома – иммобилизация – уменьшает боль и является главным моментом в предупреждении шока. Основную массу переломов составляют переломы костей конечностей. Правильно проведенная иммобилизация конечности предупреждает смещение отломков, уменьшает угрозу возможного ранения магистральных сосудов, нервов и мышц острыми краями кости и исключает возможность повреждения кожи отломками во время перекладывания и транспортировки больного. Иммобилизация конечности достигается наложением транспортных шин или шин из подручного твердого материала.
Наложение шины нужно проводить непосредственно на месте происшествия, и только после этого можно транспортировать больного. Шины необходимо накладывать осторожно, чтобы не сместить отломки и не вызвать у пострадавшего боль.
При открытом переломе перед иммобилизацией конечности кожу вокруг раны необходимо обработать спиртовым раствором йода или другим антисептическим средством и наложить асептическую повязку. Если нет стерильного материала, рана должна быть закрыта любой хлопачатобумажной тканью. Не следует пытаться удалять или вправлять в рану торчащие костные отломки – это может вызвать кровотечение и дополнительное инфицирование кости и мягких тканей. При кровотечении из раны должны быть применены способы временной остановки кровотечения (давящая повязка, наложение жгута, закрутки и др.).
При проведении транспортной иммобилизации надо соблюдать следующие правила: 1) шины должны быть надежно закреплены и хорошо фиксировать область перелома; 2) шину нельзя накладывать непосредственно на обнаженную конечность, последнюю предварительно надо обложить ватой или какой-либо тканью; 3) создавая неподвижность в зоне перелома, необходимо произвести фиксацию двух суставов выше и ниже места перелома (например, при переломе голени фиксируют голеностопный и коленный сустав) в среднефизиологическом положении конечности (для верхней конечности – рука приведена к туловищу, в локтевом суставе согнута под углом 90º, кисть в среднем положении между супинацией и пронацией, пальцы полусогнуты для нижней конечности – в тазобедренном и коленном суставах сгибание 5-10º, в голеностопном – 90º.
Отличия вывихов от переломов: основные моменты
Различные виды травм требуют абсолютно разного подхода к лечению. Но любая травма опасна для здоровья, так как, к примеру, своевременно не вылеченный вывих может стать застарелым, а перелом страшен неправильным сращением костей. Рассмотрим, как вывих отличить от перелома, какие симптомы характерны для травм.

Вывих
Под вывихом понимают сдвиг костей в суставных с. Чаще всего травма сопутствуется повреждением, а то и разрывом суставной капсулы. Чаще всего отмечаются травмы плеча, голеностопа и локтя.
Рассматривая, в чем отличие вывиха от перелома, стоит обратить внимание на ключевые признаки:
- сильная болезненность;
- нарастающая отечность в области травмы;
- неприродные движения суставов;
- сдвиги костей, составляющих сустав;
- изменение естественного вида сустава.
Если не приступить к грамотной терапии, то формируется трудноизлечимый застарелый вывих.
Перелом
В случае перелома отмечается полное либо неполное изменение целостности кости при нагрузке, превосходящей прочность поврежденной зоны. На верхних конечностях наиболее уязвимые места – предплечье и запястье, а на нижних – кости голени, лодыжки, шейка бедра.
Открытый перелом человек заметит невооруженным взглядом. Рассматривая, как отличить перелом от вывиха, учесть такие признаки:
- сильнейшая болезненность, при которой человек не может пошевелить конечностью;
- быстро нарастающая отечность;
- гематома;
- деформация поврежденной зоны.
Перелом опасен неправильным сращением или не сращением кости конечности.
Основные отличия
Многие пострадавшие, которые получили травму, задаются вопросом, как определить на ногах вывих или перелом. Рассмотрим сравнительную таблицу, чем отличается перелом от вывиха:
| Признак | Вывих | Перелом |
| Внешнее изменение размера ступни | Практически нет. Но возможна осевая асимметрия конечности | Заметно практически всегда |
| Болезненность при травме | Болевой синдром проявляется практически сразу же и очень быстро развивается. При попытке двигать ногой или рукой боли только нарастают | В первые пару минут неприятных ощущений может и не быть из-за шока. Спустя 5 минут она нарастает и становится нестерпимой, и не снижается даже в состоянии покоя |
| Хрусты при осмотре | Нет, если не наблюдается возможное повреждение костной ткани | В большей части случаев есть |
| Самостоятельные движения конечности | Невозможны. Человек не может самостоятельно опереться на ногу, взять рукой тяжелое, так как сустав не выполняет функций | Интенсивные движения провоцируют болезненность. В некоторых случаях пациент понемногу может опираться на больную конечность |
| Патологическая подвижность | При вывихе сустав функционирует некорректно | Может отмечаться подвижность в той зоне, где кость должна быть цельной |
| Наружное изменение | Обычно заметно. Ступня выглядит кривой. Самопроизвольно не выходит вернуть ее в естественное состояние | Деформация может не замечаться. В случае закрытых переломов без особого сдвига кости она незаметна |
| Появление отеков | Отечность возникает оперативно и так же стремительно увеличивается. Больная конечность значительно отлична от здоровой | Отек возникает практически во всех случаях и нарастает оперативно |
В любом случае, самостоятельно определить отличие вывихов от переломов не всегда получается, поэтому важно консультация специалиста.
Интересное видео
Типы, причины, симптомы и лечение
Перелом кости – это заболевание, при котором целостность кости нарушена.
Значительный процент переломов костей происходит из-за сильного удара или стресса.
Однако перелом может быть также результатом некоторых заболеваний, которые ослабляют кости, например, остеопороз, некоторые виды рака или несовершенный остеогенез (также известный как хрупкие заболевания костей).
Перелом, вызванный состоянием здоровья, известен как патологический перелом.
Быстрые факты о переломах
Вот некоторые ключевые моменты о переломах. Более подробная и вспомогательная информация находится в основной статье.
- Большинство переломов костей вызвано падениями и несчастными случаями.
- Переломы костей, вызванные болезнью, называют патологическими переломами.
- Сложный перелом, который также вызывает повреждение вышележащей кожи.
- Существует целый ряд различных типов переломов, включая авульсионные, осколочные и переломы волосяного покрова.
- Заживление кости – это естественный процесс, лечение вращается вокруг создания оптимальных условий для заживления кости.
Слово «перерыв» обычно используется непрофессионалами.
Среди врачей, особенно специалистов по костям, таких как хирурги-ортопеды, термин «разрыв» встречается гораздо реже, когда речь идет о костях.
Трещина (не только перелом) в кости также известна как перелом. Переломы могут возникать в любой кости тела.
Существует несколько различных способов перелома кости; например, перелом кости, который не повреждает окружающие ткани и не разрывает кожу, называется закрытым переломом.
С другой стороны, тот, который повреждает окружающую кожу и проникает в кожу, известен как сложный перелом или открытый перелом. Сложные переломы, как правило, более серьезные, чем простые переломы, потому что, по определению, они инфицированы.
Большинство человеческих костей на удивление крепкие и могут противостоять довольно сильным ударам или силам. Однако, если сила слишком велика или что-то не так с костью, она может сломаться.
Чем старше мы становимся, тем меньше силы выдерживают наши кости.Поскольку кости детей более эластичны, при переломах они имеют тенденцию быть разными. У детей также есть ростовые пластины на конце их костей – области растущей кости – которые иногда могут быть повреждены.
Существует целый ряд типов переломов, в том числе:
- Переломный перелом – мышца или связка натягивают кость, разрушая ее.
- Разломанный перелом – кость разбивается на множество кусков.
- Сжатие (раздавливание) перелом – обычно происходит в губчатой кости в позвоночнике.Например, передняя часть позвонка в позвоночнике может разрушиться из-за остеопороза.
- Перелом вывих – сустав вывихивается, и одна из костей сустава имеет перелом.
- Перелом Greenstick – кости частично ломаются с одной стороны, но не ломаются полностью, потому что остальная часть кости может согнуться. Это чаще встречается у детей, чьи кости мягче и эластичнее.
- Перелом линии волос – частичный перелом кости.Иногда этот тип перелома труднее обнаружить с помощью обычных рентгеновских лучей.
- Переломный перелом – при переломе кости один фрагмент кости переходит в другой.
- Внутрисуставной перелом – где разрыв распространяется на поверхность сустава
- Продольный перелом – разрыв по всей длине кости.
- Наклонный перелом – перелом, диагональный длинной оси кости.
- Патологический перелом – когда основное заболевание или состояние уже ослабило кость, что приводит к перелому (перелому кости, вызванному основным заболеванием / состоянием, которое ослабило кость).
- Спиральный перелом – перелом, когда по крайней мере одна часть кости была скручена.
- Стресс-перелом – чаще встречается у спортсменов. Кость ломается из-за многократных напряжений и деформаций.
- Перелом тора (пряжки) – кости деформируются, но не растрескиваются. Чаще встречается у детей. Это больно, но стабильно.
- Поперечный перелом – прямой перелом прямо через кость.
Признаки и симптомы перелома варьируются в зависимости от того, какая кость поражена, от возраста пациента и общего состояния здоровья, а также от тяжести травмы. Тем не менее, они часто включают в себя некоторые из следующего:
- боль
- отек
- кровоподтеки
- обесцвеченная кожа вокруг пораженного участка
- ангуляция – пораженный участок может быть согнут под необычным углом
- пациент не может поставить тяжесть в травмированном участке
- пациент не может переместить пораженный участок
- пораженная кость или сустав может иметь ощущение решетки
- , если это открытый перелом, может возникнуть кровотечение
Когда поражена большая кость, такая как таз или бедро:
- страдалец может выглядеть бледным и липким
- может быть головокружение (ощущение слабости)
- чувство тошноты и тошноты.
Если это возможно, не перемещайте человека со сломанной костью до тех пор, пока не появится медицинский работник, который может оценить ситуацию и, при необходимости, применить шину. Если пациент находится в опасном месте, например, посреди оживленной дороги, иногда приходится действовать до прибытия аварийных служб.
Большинство переломов вызвано плохим падением или автомобильной аварией. Здоровые кости чрезвычайно прочны и эластичны и могут противостоять удивительно сильным ударам. По мере старения людей риск переломов увеличивается по двум причинам: слабость костей и повышенный риск падения.
Дети, которые склонны вести физически более активный образ жизни, чем взрослые, также подвержены переломам.
Люди с основными заболеваниями и состояниями, которые могут ослабить их кости, имеют более высокий риск переломов. Примеры включают остеопороз, инфекцию или опухоль. Как упоминалось ранее, этот тип перелома известен как патологический перелом.
Переломы от напряжения, возникающие в результате повторяющихся стрессов и деформаций, которые обычно встречаются среди профессиональных спортсменов, также являются частыми причинами переломов.
Поделиться на PinterestMedical вмешательство направлено на поддержку кости, как она заживает естественным путем.Врач проведет медицинский осмотр, определит признаки и симптомы и поставит диагноз.
Пациент будет опрошен – или его друзья, родственники и свидетели, если пациент не сможет правильно общаться – и спросит об обстоятельствах, которые вызвали травму или могли ее вызвать.
Врачи часто заказывают рентген. В некоторых случаях можно заказать МРТ или КТ.
Лечение кости – это естественный процесс, который в большинстве случаев происходит автоматически. Лечение переломов обычно направлено на то, чтобы после заживления обеспечить наилучшую функцию поврежденной части.
Лечение также направлено на обеспечение поврежденной кости наилучшими условиями для оптимального заживления (иммобилизации).
Для начала естественного процесса заживления концы сломанной кости должны быть выровнены – это называется уменьшением перелома.
Пациент обычно спит под общим наркозом, когда делается уменьшение перелома.Уменьшение перелома может быть сделано с помощью манипуляций, закрытого сокращения (вытягивания фрагментов кости) или хирургического вмешательства.
Иммобилизация – как только кости выровнены, они должны оставаться выровненными, пока они заживают. Это может включать:
- Гипсовые слепки или пластиковые функциональные скобы – они удерживают кость на месте до тех пор, пока она не заживет.
- Металлические пластины и винты – современные процедуры могут использовать минимально инвазивные методы.
- Внутримедуллярные гвозди – внутренние металлические стержни располагаются по центру длинных костей.Гибкие провода могут быть использованы у детей.
- Внешние фиксаторы – могут быть изготовлены из металла или углеродного волокна; у них есть стальные булавки, которые входят в кость непосредственно через кожу. Они представляют собой тип лесов за пределами тела.
Обычно область перелома кости иммобилизована на 2-8 недель. Продолжительность зависит от того, какая кость поражена и есть ли какие-либо осложнения, такие как проблемы с кровоснабжением или инфекция.
Исцеление – если сломанная кость выровнена правильно и остается неподвижной, процесс заживления обычно прост.
Остеокласты (костные клетки) поглощают старую и поврежденную кость, в то время как остеобласты (другие костные клетки) используются для создания новой кости.
Каллус – это новая кость, которая образуется вокруг перелома. Он формируется по обе стороны от трещины и растет к каждому концу, пока разрыв трещины не заполнится. В конце концов, лишняя кость сглаживается, и кость остается прежней.
Возраст пациента, какая кость поражена, тип перелома, а также общее состояние здоровья пациента – все это факторы, которые влияют на скорость заживления кости.Если пациент регулярно курит, процесс заживления займет больше времени.
Физическая терапия – после заживления кости может потребоваться восстановление мышечной силы, а также подвижности в пораженном участке. Если перелом произошел вблизи или через сустав, существует риск постоянной жесткости или артрита – человек может быть не в состоянии согнуть этот сустав, как раньше.
Операция – в случае повреждения кожи и мягких тканей вокруг пораженной кости или сустава может потребоваться пластическая операция.
Отложенные профсоюзы и профсоюзы
Несоюзные организации – это переломы, которые не поддаются лечению, в то время как отложенные профсоюзы – это те, которым для заживления требуется больше времени.
- Ультразвуковая терапия – ультразвук низкой интенсивности ежедневно наносится на пораженный участок. Было обнаружено, что это помогает излечить перелом. Исследования в этой области все еще продолжаются.
- Костный трансплантат – если перелом не заживает, трансплантируется натуральная или синтетическая кость, чтобы стимулировать сломанную кость.
- Терапия стволовыми клетками – в настоящее время проводятся исследования, чтобы выяснить, можно ли использовать стволовые клетки для лечения переломов, которые не заживают.
Заживает в неправильном положении – это известно как неправильный прием; либо перелом заживает в неправильном положении, либо сдвигается (сам перелом сдвигается).
Нарушение роста кости – если детский перелом кости влияет на ростовую пластинку, существует риск того, что нормальное развитие этой кости может быть затронуто, что повышает риск последующей деформации.
Стойкая инфекция кости или костного мозга – если на коже есть разрыв, как это может случиться при сложном переломе, бактерии могут проникнуть и заразить костный или костный мозг, который может стать персистирующей инфекцией (хронический остеомиелит) ,
Пациентам может потребоваться госпитализация и лечение антибиотиками. Иногда требуется хирургический дренаж и выскабливание.
Смерть кости (аваскулярный некроз) – если кость теряет необходимый запас крови, она может умереть.
Питание и солнечный свет – человеческое тело нуждается в достаточном количестве кальция для здоровья костей. Молоко, сыр, йогурт и темно-зеленые листовые овощи являются хорошими источниками кальция.
Наш организм нуждается в витамине D для усвоения кальция – воздействие солнечного света, а также употребление в пищу яиц и жирной рыбы – хороший способ получения витамина D.
Физическая активность – чем больше упражнений для переноски веса вы делаете, тем сильнее и плотнее твои кости будут.
Примеры включают в себя прыжки, ходьбу, бег и танцы – любое упражнение, когда тело натягивает скелет.
Пожилой возраст приводит не только к ослаблению костей, но часто к снижению физической активности, что еще больше увеличивает риск еще более слабых костей. Для людей всех возрастов важно оставаться физически активным.
Менопауза – эстроген, который регулирует кальций женщины, падает во время менопаузы, что значительно затрудняет регулирование кальция. Следовательно, женщины должны быть особенно осторожны в отношении плотности и прочности их костей во время и после менопаузы.
Следующие шаги могут помочь снизить риск развития постменопаузального остеопороза:
- Проводить несколько коротких сессий с физической нагрузкой каждую неделю.
- Не курить.
- Потребляйте только умеренное количество алкоголя или не пейте его.
- Получите адекватное воздействие дневного света.
- Убедитесь, что в вашем рационе много продуктов, богатых кальцием. Тем, кому это трудно, врач может порекомендовать добавки кальция.
Ваше запястье содержит восемь маленьких костей, называемых кистями. Сеть связок удерживает их на месте и позволяет им двигаться. Разрыв любой из этих связок может привести к тому, что две или более кистевых костей будут вытеснены из их обычного положения. Это приводит к вывиху запястья.
Хотя вывих запястья может включать все восемь запястий, часто поражаются ваши лунные и лопаточные кости. Эти две кости образуют мост между радиусом и костями локтевой кости в вашем предплечье и другими, меньшими костями в вашем запястье.
Есть несколько различных типов вывихов запястья. Они включают в себя:
- Передний лунный вывих. Лунная кость вращается, в то время как остальные кости запястья остаются на месте.
- перилунатный вывих . Этот тип включает в себя лунную кость и три связки вокруг нее.
- перелом Галеацци. Этот тип включает в себя перелом лучевой кости и вывих вашего лучезапястного сустава.
- Перелом Монтеджи. Это включает разрыв вашей локтевой кости и вывих одного из концов вашего радиуса.
Большинство вывихов запястья связаны с вывихом переднего лунного отдела или вывихом перилуната.
Основным симптомом вывиха запястья является сильная боль, которая обычно усиливается при попытке переместить запястье вверх и вниз или из стороны в сторону. Вы также можете чувствовать боль в предплечье.
Вы также можете заметить следующее на своем запястье:
- отек
- нежность
- слабость
- обесцвечивание или синяки
Если поражена лунная кость, она может давить на нервы на запястье.Это может вызвать покалывание или онемение пальцев.
Любая травматическая травма руки или кисти может привести к вывиху запястья. Распространенные причины этих травм включают:
- видов с высокой степенью воздействия, таких как футбол или хоккей
- дорожно-транспортных происшествий
- , разбивающих руку,
Кроме того, растяжение связок на запястье может привести к смещению запястье. Этот уровень напряжения, как правило, происходит из-за того, что вы постоянно оказываете давление на запястье, например, ходите на костылях.
Если вы считаете, что у вас какая-то травма запястья, запишитесь на прием к врачу как можно скорее или обратитесь за неотложной помощью, чтобы избежать ухудшения травмы.
Ваш врач начнет с того, что переместит ваше запястье в разные положения и спросит, чувствуете ли вы боль. Это поможет им определить, какие связки и кости могут быть вовлечены. Ваш врач оценит любое повреждение нервов, кровеносных сосудов и сухожилий, которые снабжают руку и запястье. Затем они, скорее всего, сделают рентген вашей руки и предплечья, чтобы подтвердить диагноз.
Если ваш врач подозревает, что у вас поврежденная связка, он также может использовать МРТ для постановки диагноза. Этот тест визуализации дает более четкое представление о ваших мягких тканях, включая связки.
Легкие вывихи обычно лечат с помощью процедуры, называемой редукцией. В этой процедуре ваш врач мягко возвращает кости в правильное положение. Это может быть довольно болезненным, в зависимости от тяжести вашей травмы. Чтобы помочь с болью, ваш врач заранее будет использовать местную или общую анестезию.
Следуя этой процедуре, вам, вероятно, понадобится надеть шину или гипс, чтобы предотвратить движение запястья во время заживления. Возможно, вам также придется носить слинг.
В более тяжелых случаях вам может потребоваться операция по выравниванию костей запястья или восстановлению порванных связок. Иногда это делается с помощью штифтов или винтов, чтобы удержать все на месте.
Время заживления вывих запястья зависит от его тяжести. Если вам нужна только процедура сокращения, вы должны восстановиться в течение двух или трех месяцев.Однако, если вам нужна операция, для полного восстановления может потребоваться от шести месяцев до года.
Независимо от типа лечения, которое вы получаете, вам необходимо пройти физиотерапию, чтобы восстановить силу и гибкость запястья. Возможно, вам понадобится обратиться к физиотерапевту или выполнить мягкие упражнения самостоятельно, пока вы поправляетесь.
Пока вы поправляетесь, старайтесь по возможности избегать давления на запястье.
Травмы запястья могут оказать большое влияние на вашу повседневную жизнь.Вот почему важно немедленно обратиться за лечением любого вида травмы запястья.
В зависимости от того, требуется ли вам операция, вам потребуется от двух месяцев до года, чтобы полностью выздороветь. Даже после выздоровления вам может понадобиться надеть запястье, когда вы делаете вещи, которые сильно напрягают ваше запястье, например, тяжелый подъем.

