Хондропатия это: виды, причины, симптомы и лечение – Хондропатия коленного сустава: симптомы, лечение, профилактика
Хондропатия коленного сустава: симптомы, лечение, профилактика
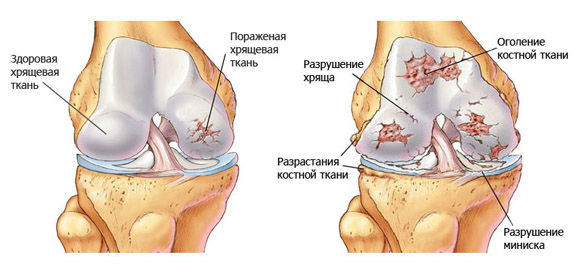
Хондропатия коленного сустава.
Хондропатией коленного сустава называется патология, развивающаяся из-за нарушения питания хрящевых и костных тканей и их дальнейшего асептического некроза. Существует несколько видов этого заболевания, но причины их возникновения пока окончательно не выяснены. Клинически хондропатия колена проявляется суставными болями, усиливающимися при ходьбе, ограничением движений. Лечение чаще консервативное, но при тяжелом течении патологии пациентам показано хирургическое вмешательство.
Описание заболевания
Важно знать! Врачи в шоке: “Эффективное и доступное средство от АРТРОЗА существует…” Читать далее…
Хондропатия начинает развиваться в детском или подростковом возрасте, поражая трубчатые кости ног, хрящевые ткани. Для нее характерно доброкачественное хроническое течение. Патология хорошо поддается лечению, редко становится причиной осложнений со стороны опорно-двигательной системы.
Деструктивные изменения в колене возникают из-за нарушения процессов метаболизма на фоне ухудшения кровообращения. Возникает дефицит питательных веществ, что приводит к разрушению той части кости, которая подвергается наибольшим статическим и динамическим нагрузкам. Деструктивный процесс протекает в несколько этапов:
- в течение нескольких месяцев происходит постепенное омертвение костных тканей, проявляющееся в слабой болезненности при сгибании или разгибании колена;
- около полугода кость как бы «проседает», а ее балки (структурные элементы кости) смещаются относительно друг друга, провоцируя уменьшение высоты эпифиза и увеличение суставной щели;
- на протяжении нескольких месяцев или лет омертвевшие участки кости рассасываются, а на их местах формируются грануляционные ткани, остеокласты, что становится причиной уменьшения высоты кости;
- в течения 5-18 месяцев происходит восстановление формы и структуры кости.
Всего хондропатия длится около 3 лет. Но только в редких случаях происходит полноценная регенерация костных тканей при отсутствии медицинской помощи — обычно выявляется более или менее выраженная остаточная деформация. А при своевременном диагностировании патологии и проведении лечения удается полностью восстановить кость, формирующую коленный сустав.
Основные виды
Чаще всего коленные суставы поражаются болезнью Осгуда-Шлаттера и хондропатией надколенника. От вида патологии зависит не только выраженность клинических проявлений, но и терапевтическая тактика. Несмотря на схожесть патогенеза, заболевания разнятся длительностью течения и локализацией поврежденных участков кости.
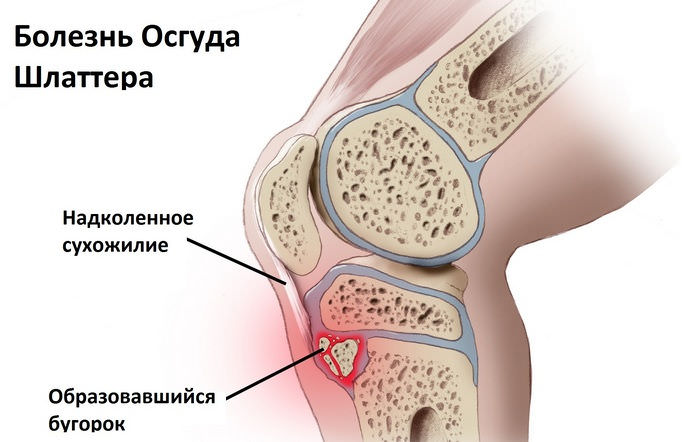
Болезнь Осгуда-Шлаттера
Это хондропатия бугристости большеберцовой кости, которая развивается у детей 12-15 лет, преимущественно у мальчиков. На начальном этапе патологии в области колена наблюдается небольшая припухлость. Затем ребенок ощущает боль, усиливающуюся при движении, особенно при подъеме или спуске по лестнице. Она возникает также при опоре на колено, сгибании или разгибании сустава. Но в целом коленное сочленение функционирует нормально, не происходит какого-либо ограничения движений. Болезнь Осгуда-Шлаттера хорошо поддается консервативному лечению, проходит без последствий.
Хондропатия надколенника
Заболевание также чаще всего диагностируется у мальчиков 10-14 лет. Хондропатия надколенника развивается в области крепления сухожилий к коленной чашечке, препятствуя поступлению питательных веществ из синовиальной жидкости к хрящевым тканям. Ведущие симптомы патологии — спонтанные боли, выраженность которых повышается при движении или при пальпации коленной чашечки. Если в полости сустава накапливается выпот, то кожа над ним разглаживается, краснеет, становится горячей на ощупь. Длительность течения этого вида хондропатии — несколько месяцев. Интенсивность болевого синдрома постепенно снижается, а затем происходит полное восстановление поврежденных структур.

Хондропатия надколенника.
Причины патологии
Этиология хондропатии коленного сустава не установлена. Наиболее часто заболевание диагностируется у подростков мужского пола, активно занимающихся спортом. Поэтому травматологи предполагают, что толчком к развитию хондропатии становятся избыточные физические нагрузки на пока еще окончательно не сформировавшиеся костные и хрящевые ткани, связочно-сухожильный аппарат. Патология возникает далеко не у всех детей, посещающих спортивные тренировки. Врачи выделяют несколько факторов, провоцирующих поражение коленного сустава:
- повышение и снижение функциональной активности гипофиза, щитовидной железы, надпочечников;
- метаболические расстройства;
- нарушение кровообращения в области колена;
- недостаток в питании микроэлементов, водо- или жирорастворимых витаминов;
- длительное нахождение на ногах.
Выдвигаются версии о генетической предрасположенности к развитию хондропатии, но пока доказательной базы у таких теорий нет.
Симптоматика болезни
У каждого вида хондропатии колена есть свои специфические признаки, часто помогающие диагностировать патологию при первом посещении врача. Но существуют общие клинические проявления, схожие с симптомами многих заболеваний опорно-двигательного аппарата:
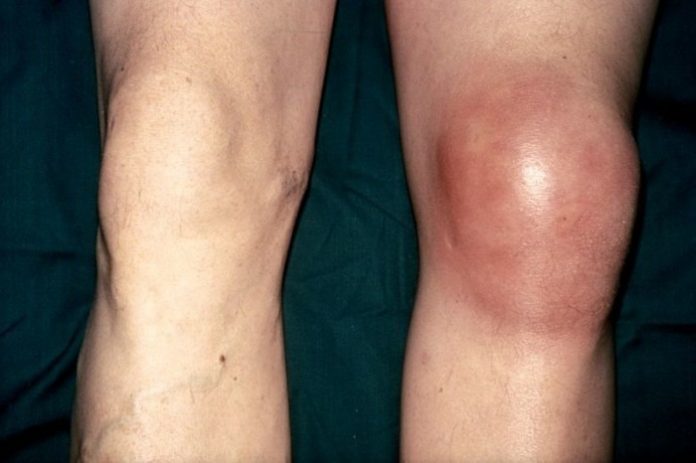
Подросток начинает заметно прихрамывать, старается не делать полный упор на стопу, чтобы минимизировать боль. Также возможно ослабление мышц с дальнейшей атрофией, укорочение ноги на несколько сантиметров. При накоплении экссудата в полости сустава и развитии воспалительного процесса происходит ухудшение самочувствия, вплоть до диспепсических расстройств. Изменяется психоэмоциональное состояние больного. Он становится вялым, апатичным, сонливым или, наоборот, раздражительным, вспыльчивым.
Методы диагностики
Диагноз выставляется на основании жалоб пациентов, анамнеза, результатов внешнего осмотра, инструментальных исследований. Обязательно назначаются общеклинические анализы крови и мочи для оценки состояния здоровья. Проводится ряд функциональных тестов, позволяющих определить объем движений в коленном суставе, мышечную силу. Наиболее информативны такие инструментальные исследования:
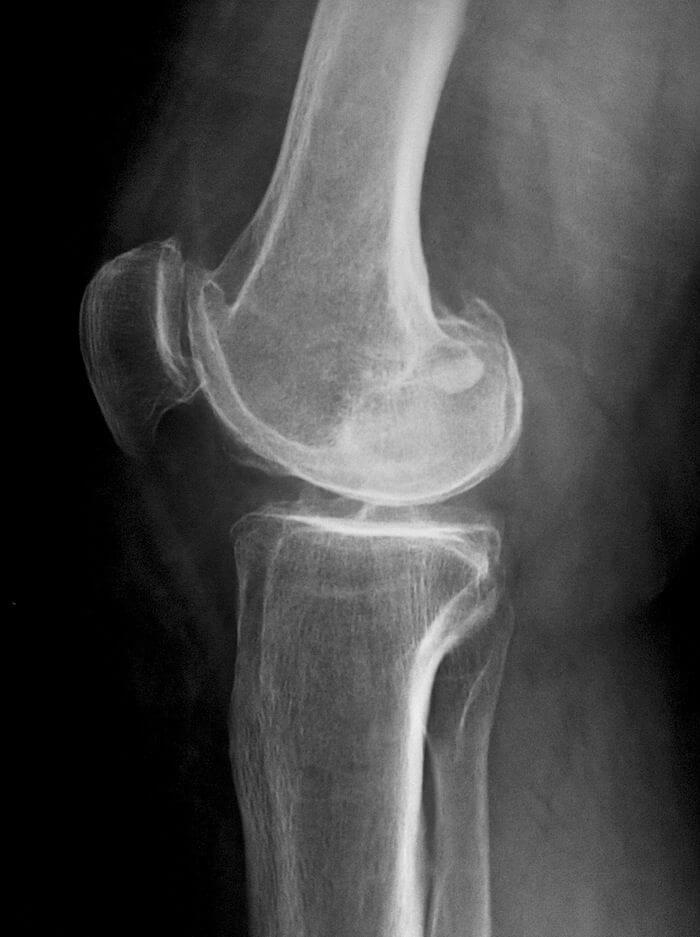
- рентгенография. На полученных изображениях хорошо заметно уменьшение высоты кости, чередование темных и светлых фрагментов в области пораженных костных тканей, изменение размеров суставной щели;
- МРТ или КТ. С помощью томографии выявляются повреждения соединительнотканных структур, деструкция гиалинового хряща, оценивается кровообращение в области колена.
На начальном этапе развития хондропатии используется УЗИ. При необходимости к диагностированию могут привлекаться врачи узких специализаций — невролог, эндокринолог, ортопед.
Эффективные способы лечения
Хондропатия коленного сустава хорошо поддается консервативной терапии. Хирургическое вмешательство показано обычно при развившихся осложнениях, например, сильной деформации кости. Пациентам рекомендовано ношение ортезов, фиксирующих суставных структуры, предупреждающие их смещение или повреждение. В некоторых случаях может быть наложена гипсовая лангетка.

Ортез на коленный сустав.
Медикаментозная терапия
Для устранения болей пациентам назначаются нестероидные противовоспалительные средства. При хондропатии колена они выражены несильно, поэтому используются препараты в форме таблеток, мазей — Нимесулид, Целекоксиб, Кеторол, Фастум, Вольтарен. Так как патология в большинстве случаев поражает детей и подростков, то врач рассчитывает суточные и разовые дозировки с учетом возраста, веса, перечисленных в аннотации противопоказаний.
| Препараты, применяемые для лечения хондропатии коленного сустава | Наименования лекарственных средств | Терапевтическое действие препаратов |
| Системные хондропротекторы | Терафлекс, Структум, Артра, Хондроксид, Алфлутоп, Дона, Хондрогард | Хондропротекторы частично восстанавливают поврежденные хрящевые и костные ткани, улучшают состояние связочно-сухожильного аппарата |
| Препараты с витаминами группы B | Комбилипен, Мильгамма, Нейробион, Нейромультивит, Пентовит | Лекарственные средства усиливают кровоток и улучшают работу нервно-мышечной и сердечно-сосудистой систем |
| Сбалансированные комплексы витаминов и микроэлементов | Мультивит, Витрум, Мультитабс, Центрум, Семевит, Супрадин, Компливит | Препараты оказывают общеукрепляющее, тонизирующее действие, восполняют запасы биоактивных веществ, улучшают работу всех систем жизнедеятельности |

Физиотерапия
Боли в коленном суставе слабой и средней выраженности, характерные для хондропатий, можно устранить проведением физиотерапевтических процедур. Оздоравливающие мероприятия также стимулируют кровоснабжение хрящей и костей, предупреждают распространение патологического процесса на здоровые ткани. Особенно хорошо зарекомендовали себя в терапии хондропатий следующие физиопроцедуры:
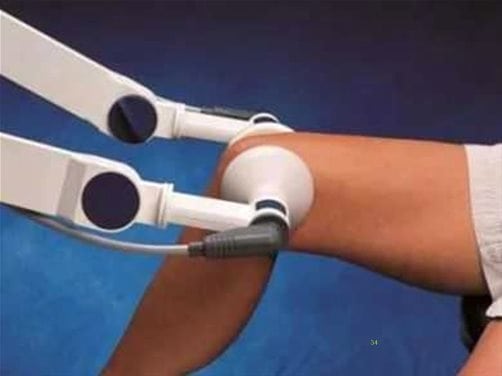
Сеанс УВЧ.
Практикуется наложение на колено аппликаций с озокеритом или парафином. Под воздействием тепла ускоряются регенерация поврежденных структур, выведение шлаков, токсинов, вредных солей. На этапе реабилитации применяется электрофорез или ультрафонофорез с хондропротекторами, витаминами группы B, раствором хлорида кальция.
Лечебная физкультура
Так как именно активные спортивные тренировки часто приводят к развитию хондропатий, то врачи рекомендуют пациентам снизить физические нагрузки. Во время терапии следует предпочесть плавание, лечебную физкультуру, гимнастику. Ежедневные занятия помогают укрепить мышечно-сухожильный аппарат колена, не подвергая нагрузкам кости и хрящи.
Допускается выполнение изометрических упражнений для сохранения силовых показателей и мышечной массы. Врачи ЛФК после изучения результатов диагностики нередко позволяют тренировки со штангой или гантелями, но не в положении стоя. А вот пробежки находятся под категорическим запретом. Впоследствии после окончательного выздоровления подросток может вернуться к бегу, футболу, баскетболу.
Хирургическое лечение
Неэффективность консервативной терапии на протяжении нескольких месяцев становится показанием для хирургического вмешательства. Артроскопические операции, проведенные малоинвазивным способом, позволяют восстановить разрушенные кости и хрящи, избежав при этом сильного повреждения соединительнотканных структур. Хирург вводит инструменты через небольшие проколы или надрезы кожи над коленом. Манипуляции осуществляются миниатюрными артроскопическими инструментами, а ход операции визуализируется на мониторе.
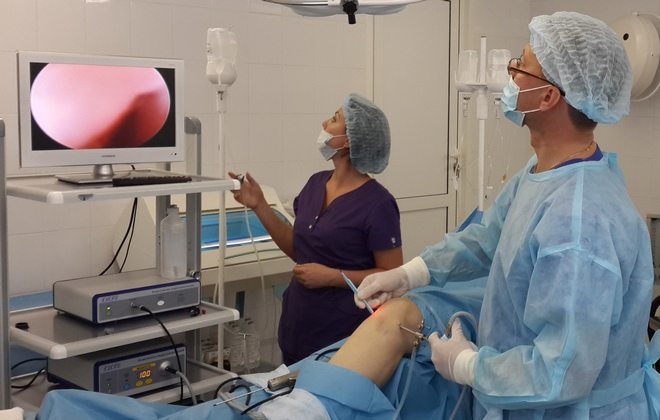
После хирургического малоинвазивного вмешательства пациент ненадолго остается в отделении под присмотром медицинского персонала. Спустя несколько дней он выписывается для дальнейшей реабилитации. На этапе восстановления показаны массажные, физиотерапевтические процедуры, ЛФК.
Народные средства
Средства, изготовленные по рецептам народной медицины, в терапии хондропатий использовать нецелесообразно. Во-первых, они не содержат ингредиентов, способных предотвратить деформацию хрящевых и костных тканей. Во-вторых, народные средства содержат компоненты, часто провоцирующие развитие местных или системных аллергических реакций. В-третьих, большинство лекарственных растений запрещено использовать в лечении детей и подростков.
Когда необходимо обратиться к врачу
Если комплексная терапия начинается на начальной стадии любой хондропатии, то она длится недолго и всегда приводит к полному выздоровлению пациента. Поэтому необходимо обратиться к врачу за медицинской помощью при первых признаках поражения коленного сустава.
Родителям следует насторожиться при участившихся жалобах ребенка на боль после спортивной тренировки или продолжительной ходьбы. Сигналом для обращения к врачу становятся также отечность колена, покраснение кожи, даже легкое прихрамывание.
Возможные последствия, прогноз
При отсутствии лечения хрящевые и костные структуры колена восстанавливаются, но нередко наблюдается их деформация. Впоследствии это может стать причиной развития остеоартроза — прогрессирующего дистрофического изменения сустава, с трудом поддающегося консервативной терапии, приводящего к инвалидизации. При своевременно проведенной терапии прогноз на полное выздоровление благоприятный.
Меры профилактики
Так как причины развития хондропатии пока не установлены, то нет каких-либо специфических мер для ее профилактики. Врачи рекомендуют избегать травмоопасных ситуаций, чрезмерных физических нагрузок, не находиться длительное время на ногах. Из рациона нужно исключить жареные, копченые, жирные продукты. В ежедневном меню должны присутствовать свежие овощи и фрукты, постное мясо, творог, кефир, варенец. Это позволит нормализовать массу тела, восполнить запасы витаминов и микроэлементов.
Похожие статьи
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
загрузка…
Хондропатия: виды, причины, симптомы, лечение
Хондропатия – это патология, возникающая вследствие нарушения развития и роста трубчатых костей. Первые признаки заболевания дают о себе знать в подростковые годы, когда происходит активный рост. Остеохондропатия чаще поражает нижние конечности. Это связано с тем, что нагрузка на них всегда выше, чем на другие части тела.
Внутри сочленений могут возникать микро переломы. Со временем это приводит к появлению участков, подвергшихся некротическим процессам. Хондропатия надколенника и хондропатия коленного сустава – наиболее распространенные формы заболевания.


Хондропатия и ее внешние проявления
Общие симптомы
К основным симптомам хондропатии относятся следующие проявления:
- Боль после выполнения физической работы;
- Отечность в области болеющего сустава;
- Атрофические процессы в мышечной ткани;
- Хруст при движении;
- Скованность выполняемых движений.
Особенность симптоматики зависит от возраста пациента и разновидности патологии.
Разновидности патологии
Хондропатии код по МКБ-10 присвоен М91-М94. Классификация заболевания включает несколько форм, и каждая имеет свои особенности течения и причины развития.
Болезнь Легга-Кальве-Пертеса
Болезнь Легга-Кальве-Пертеса поражает головку бедренной кости. Чаще диагностируется среди мальчиков в возрасте от 4 до 12 лет. Спровоцировать развитие болезни может полученная травма.
Первое время симптоматика отсутствует. Постепенно появляется боль, которая медленно опускается в область коленного сустава. В состоянии покоя симптомы практически отсутствуют, а после длительных нагрузок снова нарастают.
На заметку!
Ребенок может не обращать внимания на боль, но родители замечают, что движения тазобедренным суставом стали более ограниченными.
К симптомам этой формы хондропатии также можно отнести истощение мышцы в области тазобедренного сустава. Она становится очень худой, уменьшается в объеме.
Болезнь Келлера
Болезнь Келлера бывает двух типов. Первый тип поражает ладьевидную часть стопы. В процесс вовлекается либо одна, либо обе конечности. Симптомы:
- Хромота;
- Попытка наступать на наружную часть стопы;
- Боль, особенно по ночам;
- Отечность.


Симптомы при болезни Келлера
Второй тип этой формы патологии диагностируется среди девочек от 10 до 20 лет. Симптом – боль в области второго и третьего пальцев стопы. Она усиливается при ходьбе. Чтобы уменьшать нагрузку, болеющие люди стараются наступать на пятку, что приводит к развитию деформирующего артроза.
Болезнь Осгуда Шлаттера
Болезнь Осгуда-Шляттера – патология, поражающая бугристую часть большеберцовой кости. Это ведет к некротическому процессу. Заболевание чаще всего проявляется у детей до 18 лет, которые занимаются профессиональными видами спорта.
Один из симптомов – образование шишки, которая болит при пальпации. Она локализуется в подколенном пространстве.
Болезнь Хаглунда
Болезнь Хаглунда Шинца – тип хондропатии, при котором образуется шишка на задней поверхности пятки. Заболевание сопровождается появлением отечности, воспалительным процессом в сухожилиях.
Основной симптом – это боль, независимо от степени активности. Чаще возникает среди девушек подросткового возраста.
Болезнь Шейермана-Мау
Эта разновидность хондропатии суставов диагностируется у каждого сотого ребенка в процессе активного роста опорно-двигательного аппарата. Представляет собой прогрессирующий кифоз позвоночного столба.
На фоне быстрого роста костной ткани мышцы не успевают формироваться и полноценно поддерживать скелет. Из-за этого происходит деформация грудного и поясничного отдела.
Болезнь проявляется следующим образом:
- Сутулость;
- Уменьшение объема легких;
- Тяжесть в спине;
- Быстрая утомляемость;
- Боль;
- Ограниченность движений.


Проявления болезни Шейермана-Мау
Для подтверждения определенного вида хондропатии, требуется полноценное обследование. Диагностика проводится после первичной консультации у врача.
Диагностика
Перегрузочная хондропатия коленного сустава диагностируется путем осмотра хирургом и ревматологом. Для подтверждения диагноза необходимо пройти следующие процедуры:
- Артрографию с использованием контрастного вещества;
- Рентген;
- Артроскопию;
- Биопсию;
- МРТ;
- УЗИ.
Благодаря рентгенологическому исследованию можно оценить не только внешние изменения сустава в объеме, но и внутренние нарушения. На снимке будет видно, насколько сильно патологический процесс охватил сустав и какой метод лечения лучше выбрать.
При артроскопии внутрь сустава вводится специальный прибор и камера, благодаря чему врач может контролировать все, что происходит внутри. Метод предоставляет достоверную информацию. Может использоваться и при лечении.
Важно!
Обследование проводится, начиная с менее травмирующих методик. Дополнительные исследования назначает врач, если простые способы диагностики не дали исчерпывающей информации.
Лечение
Лечение хондропатии проводится комплексно. В медикаментозную терапию входит применение следующих лекарственных препаратов:
- Нестероидные противовоспалительные средства;
- Анальгетики;
- Гормональные препараты;
- Хондропротекторы.
Важно соблюдать режим. Пациент должен беречь пораженный сустав и не перегружать его. В острый период заболевания важен постельный режим.
Для фиксации правильного положения сустава используется гипсовая повязка или специальный бандаж. При нарушении функции тазобедренного сустава применяется скелетное вытяжение.
Физиотерапия, в том числе электрофорез, УВЧ и фонофорез проводятся после снятия фиксирующих повязок. Хорошо сочетать физиотерапию с курсом массажа и лечебной физкультуры.
На заметку!
Облегчить состояние пациента может специальная ортопедическая обувь.
Операцию проводят только в том случае, когда консервативное лечение оказалось неэффективным. Хирургическое вмешательство требуется при разрастаниях хрящевой ткани.


Лечение при хондропатии
Осложнения и последствия
Если хондропатия не будет своевременно выявлена и устранена с помощью адекватных методов лечения, возможны такие последствия:
- Нарушение нормального положения коленных или тазобедренных суставов;
- Деформирующий артроз;
- Хронический воспалительно-дегенеративный процесс.
Уменьшить негативные последствия можно, если быстро начать лечение. Снизить риск развития патологии можно, проводя профилактику.
Профилактика
Так как хондропатия чаще возникает еще в детском возрасте, на родителях лежит ответственность внедрить в жизнь ребенка следующие занятия:
- Плавание;
- Поддержание нормальной массы тела;
- Подбор удобной обуви;
- Правильное сбалансированное питание;
- Чередование нагрузки и отдыха.
Заметить дегенеративные изменения на ранних стадиях может только врач. Поэтому важно показывать ребенка ортопеду минимум раз в год.
Умеренно активный образ жизни, отказ от вредных продуктов и хорошо составленный режим дня позволит сохранить здоровье суставов. Периодическое посещение профильных специалистов и прохождение профосмотра позволит заметить любые проблемы с опорно-двигательным аппаратом на ранних стадиях и при необходимости провести полноценное лечение.
Хондропатия – причины, симптоматика, диагностика, лечение
Содержание статьи
Под термином – хондропатия объединены различные заболевания, вызывающие анатомические изменения в костях скелета в результате их дистрофии. Этиология развития обусловлена недостатком питания и кровообращения в тканевой структуре костей с последующим образованием участков омертвления костной ткани (некроза). Характер симптомов зависит от локализации патологического процесса, проявляясь болями различной интенсивности, функциональными нарушениями конечностей, болезненностью при пальпации пораженной зоны, визуальными изменениями анатомического контура тела.

Хондропатия: что это?
Различные формы остреодистрофий, проявляющиеся поражением губчатой тканевой структуры кости и развитием некроза в зоне хрящевой пластинки роста (эпифизарной), с последующим замещением костного дефекта, объединены в медицине единым термином – хондропатия, либо называются остеохондропатиями согласно локализации патологического процесса.
Остеодистрофические процессы могут локализоваться в любом месте – в зонах суставных сочленений длинных и коротких костей, поясничных и грудных позвонках. Чаще поражается позвоночник и составляющая структура нижних конечностей, в частности – колени (сустав и надколенник), стопы (ладьевидная кость), головки и мыщелки бедренных костей, что обусловлено большой их подверженностью физическим нагрузкам. Среди редких локализаций хондропатии можно отметить поражения:
- Реберных костей;
- Пяточного бугра стопы;
- Лобковой кости;
- Грудинного конца костей ключицы;
- Ткани полулунной кости запястья;
- Структуры локтевых и плечевых суставов и другие виды.
Проявляется хондропатия преимущественно в детском возрасте и в период пубертата, что выдвигает версию возможной прямой связи заболевания с генетической предрасположенностью. Клиника болезни отличается хроническим, доброкачественным течением. В течение 2-х, 4-х лет возможно самовосстановление костей без проведения лечения, но при этом, остаются остаточные признаки костной деформации, что приводит к развитию остеоартроза – истончению структуры суставных хрящей, разрастанию тканей кости и их деформации, изменяя в итоге, их природную анатомию.
Симптомы
Для хондропатии характерны определенные признаки. Предположить развитие патологического процесса в костной структуре возможно по проявлению специфической симптоматики. Общим симптомом для всех видов патологий является боль.
- Боль может проявляться в зоне поражения после воздействия различных физических нагрузок.
- В проекции пораженной области появляется припухлость и тканевая отечность;
- Отмечается атрофия мышечных тканей.
- При движении появляется суставный хруст.
- Характерны скованность и ограниченность движений, хромота.
Характер выраженности болевого синдрома, развивающегося в зоне патологического процесса определяется степенью тяжести клинической картины. Имеет свойство усиливаться при обострении болезни и после физических нагрузок.
Признаки заболевания могут изменяться в зависимости от возрастных особенностей пациента и разновидности хондропатии.

Разновидности
Общего понятия «хондропатия», при выборе тактики лечения, нет. Так как это собирательный термин, каждая ее разновидность – остеохондропатии, имеет свою локализацию, проявляющуюся определенными признаками патологического процесса и определенный алгоритм лечения. Рассмотрим некоторые из них.
Остеохондропатия Пертеса
Болезни подвергаются головки бедренных костей. Под действием патологического процесса головка изменяет анатомическую конфигурацию, принимая форму гриба, что не соответствует ее «ложу» (вертлужной впадине) и приводит к подвывиху бедра, вследствие смещения головки (дисплазии) за пределы впадины. Чаще такая патология бывает односторонней, приводит к небольшому суставному укорочению и, как следствие, боли и развитию хромоты. Наибольшая частота такого диагноза у детей приходится на возраст – 4, 9 лет, как правило из-за травм.
Остеохондропатия О. Шлаттера
Патологический процесс развивается в зоне шероховатой возвышенности (бугристости) большеберцовых костей. Пытаясь самостоятельно компенсировать растяжения или надрыв сухожилий, соединяющих чашечку колена с большеберцовой костью, организм запускает механизм разрастания костных тканей. Что приводит к образованию небольшого бугорка (плотной припухлости под коленом). Развивается у подростков до 15 лет, проявляясь болями под коленом и чашечкой, тканевой отечностью и напряжением мышечных тканей бедра.
1-й и 2-й тип болезни Келера
Патология локализуется в костях стопы. При первом типе асептический некроз поражает ладьевидную кость. При втором типе болезни – плюсневые кости. Симптоматика проявляется болями в зоне поражения, которые усиливаются при движении, появляется хромота и изменяется походка. С тыльной стороны стопы возможна незначительная отечность, длина 2-го и 3-го пальцев уменьшается, что может проявляться ограничением движений. При этом, никаких признаков воспаления в пораженных областях не отмечается.
Остеохондропатия Х. Шинца
Место локализации патологического процесса – пяточный бугор. Признаки заболевания проявляются развитием и постепенным нарастанием боли в зоне поражения над бугром и в самой пятке. Возможна отечность, повышенная чувствительность кожи на пятке и атрофия голеностопных мышц. Ходьба с опорой на пятку невозможна.
Дорсопатия Шеермана-МАУ
Остеодистрофии подвергаются боковые отростки позвонков (апофизы). Позвоночник искривляется по типу кифоза. Постепенно образуется заметная выпуклость спины. При интенсивном прогрессировании болезни выпуклость принимает форму горба.
В различных стадиях болезни симптомы проявляются по-разному, от стертых до интенсивных болей, с чувством тяжести и усталости, с парестезиями, снижением чувствительности тканей, ограничением функций движения.
Причины
Причиной развития хондропатии может быть множество факторов, а по отношению к детям с их живым характером и высокой активностью, их просто не перечесть. Самые вероятные обусловлены:
- влиянием регулярных физических и спортивных нагрузок;
- различным характером травм;
- наличием патологий, провоцирующих нарушения в процессе кровообращения и атрофию мышечных тканей бедра;
- генетической предрасположенностью;
- врожденными аномалиями развития;
- неправильным подбором обуви.
Иногда причиной прогрессирования болезни становятся сами родители. При многих формах болезни признаки стерты, и незначительные боли принимают обычно, как следствие излишней активности ребенка, тем более, что при большинстве форм болезни, боль не тревожит ребенка, когда он в состоянии покоя. Обращаются к ортопеду, когда симптомы уже явно выражены и отмечаются визуальные дефекты.
Недопустимо игнорировать симптоматику хондропатии. Избавить ребенка от боли и нежелательных осложнений, может лишь своевременное обследование и лечение.

Диагностика
Обследование пациента начинается с физикальной диагностики: осмотра, выяснения анамнеза и выявления предрасполагающих причин. Для выяснения характера заболевания применяются методы инструментальной диагностики с применением:
- Рентгенографии пораженной зоны;
- Обследования костных структур методами УЗИ, КТ или МРТ.
Из лабораторной диагностики, для выяснения полной картины развития патологического процесса, назначается общий и биохимический мониторинг крови и мочи.
Лечение
Лечение назначается по результатам обследования, подтверждающего ту, либо иную форму хондропатии. Терапия заболевания состоит из консервативных и оперативных методик.
Консервативное лечение включает:
- Иммобилизацию пораженных костей или суставов в остром периоде, для обеспечения покоя.
- Противовоспалительные и обезболивающие препараты для купирования болевой симптоматики.
- Препараты для восстановления местного кровообращения.
Различные методики физиотерапии:
- Ультразвуковую, магнитотерапию и высокотоновую терапию, для купирования воспалительной реакции и боли.
- HILT и лазеротерапию, усиливающих процессы костной и хрящевой регенерации (восстановления).
- Ударно-волновую и электротерапию, для стимуляции атрофированных мышц.
- Тепловые процедуры озокеритом, парафином, либо с помощью солевых грелок.
- Чередование тепловых процедур с криотерапией, для улучшения кровообращения и снятия болей.
- Различные техники массажа конечностей и спины, гидромассаж.
При необходимости, назначаются различные техники костно-пластических операций.
Профилактика
Для того, чтобы снизить риск развития хондропатий у детей, необходимо внимательное к ним отношение и соблюдение совершенно не обременительных рекомендаций, включающих:
- адекватный подбор обуви для ребенка, согласно его возрасту и размеру:
- обеспечение контроля над нагрузками, сократив время занятий спортом;
- использование специального корректирующего корсета, при невозможности полного устранения усиленных нагрузок.
- предотвращения по возможности, случайных травм и падений.
- правильно сбалансированный рацион питания.
Современной ортопедии доступны сегодня самые современные методики и инновационные технологии, дополненные уникальным высокоточным медицинским оборудованием. Используя их в комплексе с индивидуальным подходом к терапии, результаты проявляются высокой результативностью, при условии своевременного выявления и лечения заболевания.
лечение, причины и симптомы и остеохондропатии
Хондропатия коленного сустава — это хроническое заболевание, которое развивается при недостаточном питании и кровоснабжении хрящевой ткани. Она проявляется болью и ограничением подвижности конечности, а ее несвоевременное лечение опасно поражением костей. В группе риска находятся дети и пожилые люди, а также пациенты с избыточным весом и профессиональные спортсмены. Лечение осложняется низкой способностью хрящевой ткани к регенерации, поэтому пациентам придется придерживаться определенных рекомендаций даже в периоды ремиссии. Его результат зависит от сложности и стадии поражения хряща, а также от своевременности обращения за медицинской помощью.
Определение и механизм развития
Коленный сустав образован бедренной, большой и малой берцовыми костями, а также коленной чашечкой (надколенником). Все соединения выстилает хрящевая прослойка, основной функцией которой является амортизация и защита костной ткани от трения в движении. Ее толщина составляет всего 5–6 мм, но она очень плотная и упругая, поэтому может выполнять свою работу.
Основным условием ее нормального развития остается достаточное кровообращение – с этой жидкостью ткани получают кислород и питательные вещества для обменных процессов. Когда поступление крови уменьшается, хрящ становится хрупким и постепенно истончается.
Хондропатия (также хондромаляция) – это патологический процесс хрящевой ткани, связанный с ее деформацией. Причиной этому могут быть травмы или обменные нарушения, вследствие которых хрящ лишается необходимых питательных веществ. Это сопровождается размягчением структуры и уменьшением ее амортизирующих свойств.
В коленном суставе это заболевание может иметь два основных проявления:
- болезнь Остгуда-Шлаттера – остеохондропатия бугристости большой берцовой кости, возникает у детей и подростков;
- хондропатия надколенника.
Хрящ в норме плотный и выдерживает значительные нагрузки. Однако, при хондропатии наблюдается его истончение и деформация, можно заметить трещины и уменьшение толщины, а в некоторых случаях – протирание костью.
Причины
Остеохондропатия колена может возникать в любом возрасте. Поскольку этот сустав крупный и несет большие нагрузки даже в повседневной жизни, с возрастом часто появляются болезненные ощущения именно в этой области. У пожилых людей размягчение хряща связывают с возрастными изменениями и естественным снижением скорости кровообращения. Однако, хондропатия диагностируется и у молодых людей, и даже у детей.
Причинами и провоцирующими факторами могут становиться:
- травмы сустава, падение на колени;
- ненормированные физические нагрузки, особенно в детском и подростковом возрасте – основная причина болезни Остгуда-Шлаттера;
- врожденные заболевания соединительной ткани и обменные нарушения;
- избыточный вес;
- недостаток физических нагрузок, слабость мышц бедра (в том числе после травм или вынужденного длительного обездвиживания конечности).
Одна из причин повреждения хрящевых структур колена – это избыточная нагрузка на связки. Это происходит во время занятий спортом или падениях, а также может быть связано с профессиональной деятельностью. Слабость связочного аппарата препятствует нормальной работе сустава, что сопровождается острой болью и снижением кровообращения хряща.
Симптомы
Хондропатия – это хроническое, прогрессирующее заболевание. Оно начинается с быстрой утомляемости и ощущения дискомфорта в области колена, также может быть слышен хруст во время движения. Основным симптомом хондропатии надколенника становится боль, которая усиливается по мере прогрессирования болезни. Она локализована в передней части колена, под коленной чашечкой, но может распространяться на весь сустав. Окончательный диагноз становится только на основании данных рентгенографии, но заподозрить болезнь можно по характерным симптомам:
- острая боль, которая усиливается после физических нагрузок или длительной ходьбы, подъема тяжестей;
- быстрая утомляемость мышц, вплоть до их атрофии;
- отечность суставов, скопление и нарушение оттока синовиальной жидкости;
- болезненность при ощупывании колена;
- появление различных звуков во время движения, часто хруста либо скрипа.
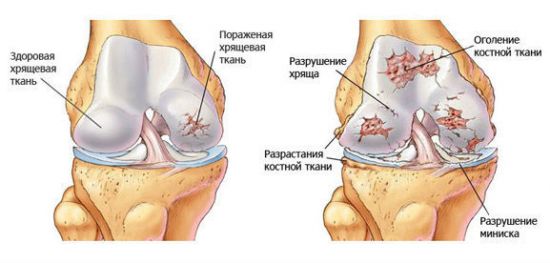
Заболевания костной ткани опасны своими последствиями и даже могут приводить к инвалидности.
Болезнь Остгута-Шлаттера – одна из разновидностей остеохондропатии коленного сустава. Ее диагностируют у детей и подростков, чаще мужского пола. Причиной становится поражение собственной связки надколенника, которая крепится к большой бугристости берцовой кости. Усиленные занятия спортом, быстрый рост, избыточный вес – все эти факторы провоцируют воспаление связки и ее уплотнение в сочетании с подострым переломом в области большой бугристости. В этом участке формируется плотное, болезненное образование, которое со временем проходит. И также обнаруживается уплотнение и увеличение слоя хрящевой ткани между берцовой костью и связкой надколенника и неправильное окостенение – костные элементы могут затрагивать сухожилия и хрящи. В дальнейшем в области колена может оставаться уплотнение, но оно не вызывает болезненных ощущений и не вредит пациенту.
Диагностика
Для постановки диагноза используются инструментальные методы исследования. Важно оценить степень повреждения тканей и характер патологического процесса. В первую очередь, необходимо собрать всю информацию об условиях возникновения болезни, возможных травмах и провоцирующих заболеваниях.
Более подробную картину можно получить благодаря дополнительным исследованиям:
- рентгенографии – на снимке хорошо видно положение костей и характер изменений хрящевой ткани;
- КТ, МРТ – дополнительные методики, которые назначаются при недостаточной информативности рентгеновских снимков.
На период обследования важно прекратить занятия спортом и соблюдать постельный режим. Любые физические нагрузки в стадии обострения могут спровоцировать ухудшение самочувствия.
Стадии хондропатии колена
Чтобы определить тактику лечения, принято различать 4 основные стадии хондропатии коленного сустава. Основной принцип их определения – это данные рентгенографии (система Аутербриджа). На снимке четко просматриваются границы хрящевой ткани.
Каждая стадия характеризуется определенными патологическими изменениями:
- первая – незначительной деформацией хряща, появлением уплотнений и отечностью;
- вторая – повреждением гиалинового хряща, трещинами до 1 см в глубину;
- третья – глубокими трещинами, которые могут затрагивать всю хрящевую прослойку и достигать костей;
- четвертая – исчезновением хрящевой прослойки в некоторых участках, до полного оголения кости.
Выраженная отечность может препятствовать проведению рентгенографии. Процедуру рекомендуется проводить после снятия обострения, иначе избыточное количество жидкости в синовиальной полости может смазывать картину. Таким пациентам рекомендуется проведение КТ либо МРТ – эти способы более информативны, а на снимках видно полное трехмерное изображение, вне зависимости от расположения проблемного участка.
Методы лечения
Лечение хондропатии коленного сустава чаще консервативное. Хороший терапевтический эффект оказывают препараты группы хондропротекторов. Они усиленно поставляют питательные элементы к хрящевой ткани, защищают ее и предотвращают ее дальнейшее разрушение. И также допускаются обезболивающие средства в форме таблеток или инъекций, в период острого течения болезни. Для снятия острой боли и выраженной отечности делают внутрисуставные инъекции стероидных противовоспалительных препаратов.
Однако, основной этап лечения заключается в соблюдении простых рекомендаций и применении дополнительных методик:
- ежедневное выполнение упражнений для растяжки, укрепления мышц бедра и голени;
- постельный режим, по необходимости – непродолжительная полная фиксация конечности;
- отказ вредных привычек, правильное питание с повышенным содержанием витаминов;
- физиотерапия – методы, которые усиливают приток крови к поврежденным участкам, стимулируют кровообращение;
- лечебный массаж – в острый период болезни противопоказан.
Хирургические методы практически не применяются. Они могут понадобиться только на запущенной стадии болезни, при значительном разрушении хряща и снижению двигательной способности в повседневной жизни. Один из них – рассечение связки для восстановления нормальной работы коленного сустава. И также вмешательство проводится с удалением патологических разрастаний и выравнивания поверхности кости. Вмешательство осуществляется артроскопическим методом, с минимальным повреждением здоровых тканей.
Хондропатия может обостряться в любом возрасте, в том числе у детей.
Профилактика
Профилактика болезни заключается в нормировании физических нагрузок на сустав. Профессиональный спорт и деятельность, связанная с постоянным напряжением, а также ношение неудобной обуви на высоком каблуке могут приводить к повреждению хрящевой ткани и развитию болезни. И также важно подбирать качественный и полезный рацион, с большим количеством витаминов и микроэлементов. Лишний вес и малоподвижный образ жизни представляют собой дополнительную угрозу для суставов, поэтому ежедневные пешие прогулки – один из простых способов избежать заболеваний суставов.
Хондропатия колена – это поражение хрящевой ткани с ее дальнейшим разрушением. Патологические изменения сопровождаются болью, в том числе в время обычной повседневной активности. Стоит понимать, что полностью восстанавливать хрящ только путем его замены на протез, поэтому следить за наблюдением самочувствия и состоянием колена придется всегда.
Хондропатия: виды, причины, симптомы, лечение
Хондропатия – это патология, возникающая вследствие нарушения развития и роста трубчатых костей. Первые признаки заболевания дают о себе знать в подростковые годы, когда происходит активный рост. Остеохондропатия чаще поражает нижние конечности. Это связано с тем, что нагрузка на них всегда выше, чем на другие части тела.
Внутри сочленений могут возникать микро переломы. Со временем это приводит к появлению участков, подвергшихся некротическим процессам. Хондропатия надколенника и хондропатия коленного сустава – наиболее распространенные формы заболевания.

Общие симптомы
К основным симптомам хондропатии относятся следующие проявления:
- Боль после выполнения физической работы,
- Отечность в области болеющего сустава,
- Атрофические процессы в мышечной ткани,
- Хруст при движении,
- Скованность выполняемых движений.
Особенность симптоматики зависит от возраста пациента и разновидности патологии.
Разновидности патологии
Хондропатии код по МКБ-10 присвоен М91-М94. Классификация заболевания включает несколько форм, и каждая имеет свои особенности течения и причины развития.
Болезнь Легга-Кальве-Пертеса
Болезнь Легга-Кальве-Пертеса поражает головку бедренной кости. Чаще диагностируется среди мальчиков в возрасте от 4 до 12 лет. Спровоцировать развитие болезни может полученная травма.
Первое время симптоматика отсутствует. Постепенно появляется боль, которая медленно опускается в область коленного сустава. В состоянии покоя симптомы практически отсутствуют, а после длительных нагрузок снова нарастают.
На заметку!
Ребенок может не обращать внимания на боль, но родители замечают, что движения тазобедренным суставом стали более ограниченными.
К симптомам этой формы хондропатии также можно отнести истощение мышцы в области тазобедренного сустава. Она становится очень худой, уменьшается в объеме.
Болезнь Келлера
Болезнь Келлера бывает двух типов. Первый тип поражает ладьевидную часть стопы. В процесс вовлекается либо одна, либо обе конечности. Симптомы:
- Хромота,
- Попытка наступать на наружную часть стопы,
- Боль, особенно по ночам,
- Отечность.
Второй тип этой формы патологии диагностируется среди девочек от 10 до 20 лет. Симптом – боль в области второго и третьего пальцев стопы. Она усиливается при ходьбе. Чтобы уменьшать нагрузку, болеющие люди стараются наступать на пятку, что приводит к развитию деформирующего артроза.
Болезнь Осгуда Шлаттера
Болезнь Осгуда-Шляттера – патология, поражающая бугристую часть большеберцовой кости. Это ведет к некротическому процессу. Заболевание чаще всего проявляется у детей до 18 лет, которые занимаются профессиональными видами спорта.
Один из симптомов – образование шишки, которая болит при пальпации. Она локализуется в подколенном пространстве.
Болезнь Хаглунда
Болезнь Хаглунда Шинца – тип хондропатии, при котором образуется шишка на задней поверхности пятки. Заболевание сопровождается появлением отечности, воспалительным процессом в сухожилиях.
Основной симптом – это боль, независимо от степени активности. Чаще возникает среди девушек подросткового возраста.
Болезнь Шейермана-Мау
Эта разновидность хондропатии суставов диагностируется у каждого сотого ребенка в процессе активного роста опорно-двигательного аппарата. Представляет собой прогрессирующий кифоз позвоночного столба.
На фоне быстрого роста костной ткани мышцы не успевают формироваться и полноценно поддерживать скелет. Из-за этого происходит деформация грудного и поясничного отдела.
Болезнь проявляется следующим образом:
- Сутулость,
- Уменьшение объема легких,
- Тяжесть в спине,
- Быстрая утомляемость,
- Боль,
- Ограниченность движений.
Для подтверждения определенного вида хондропатии, требуется полноценное обследование. Диагностика проводится после первичной консультации у врача.
Диагностика
Перегрузочная хондропатия коленного сустава диагностируется путем осмотра хирургом и ревматологом. Для подтверждения диагноза необходимо пройти следующие процедуры:
- Артрографию с использованием контрастного вещества,
- Рентген,
- Артроскопию,
- Биопсию,
- МРТ,
- УЗИ.
Благодаря рентгенологическому исследованию можно оценить не только внешние изменения сустава в объеме, но и внутренние нарушения. На снимке будет видно, насколько сильно патологический процесс охватил сустав и какой метод лечения лучше выбрать.
При артроскопии внутрь сустава вводится специальный прибор и камера, благодаря чему врач может контролировать все, что происходит внутри. Метод предоставляет достоверную информацию. Может использоваться и при лечении.
Важно!
Обследование проводится, начиная с менее травмирующих методик. Дополнительные исследования назначает врач, если простые способы диагностики не дали исчерпывающей информации.
Лечение
Лечение хондропатии проводится комплексно. В медикаментозную терапию входит применение следующих лекарственных препаратов:
- Нестероидные противовоспалительные средства,
- Анальгетики,
- Гормональные препараты,
- Хондропротекторы.
Важно соблюдать режим. Пациент должен беречь пораженный сустав и не перегружать его. В острый период заболевания важен постельный режим.
Для фиксации правильного положения сустава используется гипсовая повязка или специальный бандаж. При нарушении функции тазобедренного сустава применяется скелетное вытяжение.
Физиотерапия, в том числе электрофорез, УВЧ и фонофорез проводятся после снятия фиксирующих повязок. Хорошо сочетать физиотерапию с курсом массажа и лечебной физкультуры.
На заметку!
Облегчить состояние пациента может специальная ортопедическая обувь.
Операцию проводят только в том случае, когда консервативное лечение оказалось неэффективным. Хирургическое вмешательство требуется при разрастаниях хрящевой ткани.

Осложнения и последствия
Если хондропатия не будет своевременно выявлена и устранена с помощью адекватных методов лечения, возможны такие последствия:
- Нарушение нормального положения коленных или тазобедренных суставов,
- Деформирующий артроз,
- Хронический воспалительно-дегенеративный процесс.
Уменьшить негативные последствия можно, если быстро начать лечение. Снизить риск развития патологии можно, проводя профилактику.
Профилактика
Так как хондропатия чаще возникает еще в детском возрасте, на родителях лежит ответственность внедрить в жизнь ребенка следующие занятия:
- Плавание,
- Поддержание нормальной массы тела,
- Подбор удобной обуви,
- Правильное сбалансированное питание,
- Чередование нагрузки и отдыха.
Заметить дегенеративные изменения на ранних стадиях может только врач. Поэтому важно показывать ребенка ортопеду минимум раз в год.
Умеренно активный образ жизни, отказ от вредных продуктов и хорошо составленный режим дня позволит сохранить здоровье суставов. Периодическое посещение профильных специалистов и прохождение профосмотра позволит заметить любые проблемы с опорно-двигательным аппаратом на ранних стадиях и при необходимости провести полноценное лечение.
Хондропатия коленного сустава: лечение и симптомы
Хондропатия коленного сустава (или остеохондропатия) – процесс дистрофии хрящевых тканей коленного сустава, сопровождающийся болью и нарушением функции. Возникает в результате снижения трофики (питания) хрящевой ткани. Наиболее частая локализация патологии – нижние конечности.
Этиология

Назвать однозначно определенную причину хондропатии не представляется возможным. Чаще это либо одна из множества причин, либо сочетание факторов. Наиболее часто развитие заболевания обусловлено следующими предполагаемыми причинами:
- Хронические перегрузки хряща коленного сустава, например, при занятиях спортом, определенных видах профессиональной деятельности.
- Врожденные аномалии строения костной ткани.
- Травмы ног с нарушением хряща.
- Неудобная в ношении обувь.
- Наследственные факторы, способствующие развитию болезни.
- Слабость бедренных мышц, удерживающих сустав в стабильном состоянии.
- Физиологические возрастные изменения или нарушения, связанные с артритом у пожилых пациентов.
- Женский пол – широкий таз обуславливает изменение направления нагрузки на колено в сторону усиления;
- Нарушение трофики по ряду причин
Человеческий организм способен выдерживать огромные физические нагрузки благодаря отлаженной работе опорно-двигательной системы. Главный «труженик» и главный «страдалец» этого сложного механизма – коленный сустав. Ведь повреждения области колена и, в частности, хондропатия коленного сустава, – самые распространенные нарушения суставного комплекса.
О том, что такое остеофиты, можно узнать тут.
Важно! Хондропатия надколенника может возникать у пациентов разного возраста. Однако основные категории, угрожаемые по развитию хондропатии – дети и подростки, у которых костно-мышечная система находится в стадии усиленного роста.
Особенности болевого синдрома
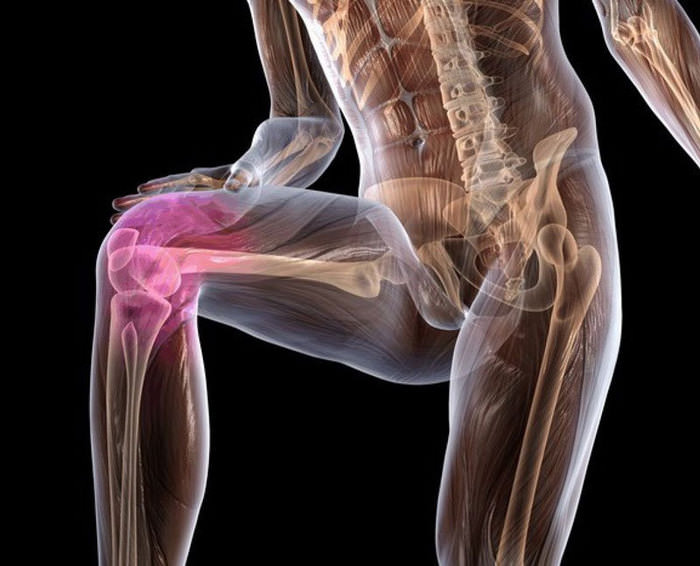
Пациенты с хондропатией коленного сустава обычно жалуются на боль в области сустава, ощущение трения при движениях в суставе. Отсутствие боли возможно только на ранних стадиях развития заболевания, при дальнейшем развитии поражения хряща боль приобретает выраженный характер. Болевой синдром может ощущаться как сильное давление «под коленкой». Характерен при разгибании конечности в суставе.
Боль часто возникает после длительного нахождения в положении сидя. Пациенты, которые длительно находятся за рулем автомобиля, могут жаловаться на то, что боль становится сильнее при нажатии на педали. Катание на лыжах, подъем в гору или спуск становятся невозможными вследствие ярко выраженного болевого синдрома. Пациент может жаловаться на ограничение или даже невозможность совершать привычные движения – ходьбу, приседания.
Факт! Если человек постоянно занимается видами спорта, связанными с перманентной нагрузкой на коленные суставы, риск возникновения хондропатии колена резко возрастает. Это может произойти при занятии теннисом, баскетболом, футболом.
Диагностика
При осмотре и проведении диагностических исследований врач выявит следующие признаки патологии:
- Отечность пораженной области.
- Нестабильность надколенника или всего коленного сустава при пальпации.
- Внешнее изменение мышц, обусловленное атрофией.
- Звук при движениях в суставе. Это может быть хруст, скрип.
- Истирание хряща, обнажение костной ткани на рентгенограмме.
- Патологические изменения хрящевой ткани, обнаруживаемые при проведении артроскопии и МРТ.
В запущенных ситуациях при отсутствии лечения происходит тотальная дегенерация хряща. Возможно развитие артроза.
Основные виды хондропатий коленного сустава
Наиболее часто диагностируются два вида хондропатий, для каждого из них характерна своя клиническая картина.
Болезнь Осгуда Шлаттера
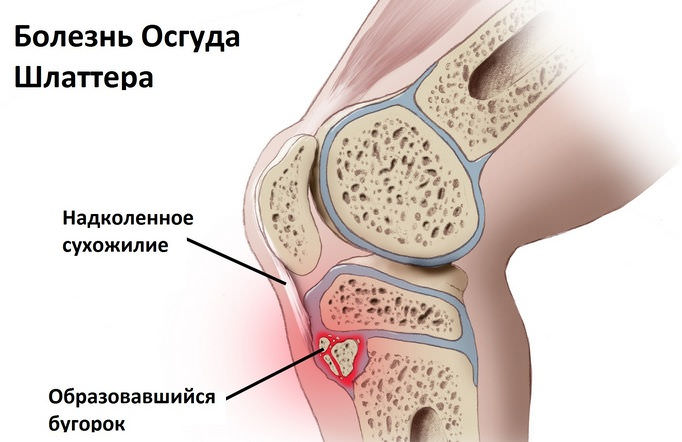
Состояние поражает область бугристости большеберцовой кости. Локализация этого образования – под коленной чашечкой. В соответствующей области происходит постепенное отмирание (некроз) тканей.
Чаще болеют дети, занимающиеся спортом профессионально или любительски. Ребенок может пожаловаться на то, что у него «болит под коленкой». Родители замечают возникновение припухлости под коленной чашечкой, болезненной при пальпации и движении.
После физиологической остановки костного роста болезнь может исчезнуть. Однако пренебрегать походом к врачу при этом состоянии не следует. Неконтролируемое течение остеохондропатии колена может привести к снижению подвижности сустава, атрофии мышц и полной неподвижности конечности.
Хондропатия надколенника
Возникают изменения патологического характера хряща на задней поверхности коленной чашечки. Хрящ в этом месте имеет самую большую толщину, и поэтому потребности его в питании увеличены по сравнению с остальными хрящами. При нагрузке на коленную чашечку и, соответственно, давлении, снабжение хряща питательными веществами нарушается. А поскольку его трофика происходит посредством внутрисуставной жидкости, а не с помощью кровеносных сосудов – при нарушении обмена суставной среды ткань хряща подвергается дегенерации.
Бедренные мышцы отвечают на дистрофию внутреннего слоя коленной чашечки перераспределением нагрузки на сустав. Финальным этапом является нарушение функции коленного сустава, меняется координация движений, коленные рефлексы. В передней части колена возникают боли.
Также рекомендуется прочесть другую статью про аппарат Артромот.
Чаще течение этих болезней благоприятное. Однако нельзя исключать отрыв прикрепляемых к костям связок, который необходимо устранять хирургическим путем.
Лечение
Методы лечения традиционно подразделяются на медикаментозные и хирургические. К медикаментозным способам устранения хондропатии относятся следующие:
- Укрепление хрящей с помощью хондропротекторов, к которым относятся гиалуроновая кислота, хондроитинсульфат.
- Инъекции анестетиков местно при сильном болевом синдроме.
Хирургические методы лечения применяются реже. Основным показанием для них будет выраженная деформация коленного сустава с нарушением функции.
Комплекс лечебных мероприятий носит скорее профилактическую направленность. Проводится лечебная гимнастика, физиотерапия, упражнения на развитие мышечной массы бедра. Упражнения на растяжку, использование бандажа помогают «разгрузить» коленные суставы. К вспомогательным методам лечения можно отнести проведение солевых ванн для уменьшения дискомфорта.
Про лигаментит читайте здесь.
Профилактика
Основной принцип профилактических мероприятий при хондропатии коленного сустава определяется фразой «щадить и избегать». Это отказ от жестких нагрузочных видов спорта: футбол, бег, теннис.
После уменьшения болевого синдрома можно начать заниматься плаванием. При водных процедурах нагрузка на все суставы плавно уменьшается, происходит гармоничное развитие мышечного каркаса. Возможны прогулки на велосипеде, скандинавская ходьба (со специальными палками).
Пациент может вести подвижный образ жизни с низкой нагрузкой на колени: исключить прыжки, особенно на одной ноге, подъемы по лестнице, приседания. Ношение бандажа поможет создать коленному суставу дополнительную защиту. Женщинам рекомендуется заменить обувь на высоком каблуке на более комфортную, на плоской подошве.
Хондропатия позвоночника и суставов – что это за болезнь?
Содержание:
- Разновидности хондропатий
- Методы лечения
 Хондропатией, или остеохондропатией называют заболевание, которое развивается в зоне роста костной ткани, а также в конце длинной трубчатой кости, образуя на ней участки некроза. Данная патология поражает детей и подростков в результате нарушенного питания костной ткани (дистрофии).
Хондропатией, или остеохондропатией называют заболевание, которое развивается в зоне роста костной ткани, а также в конце длинной трубчатой кости, образуя на ней участки некроза. Данная патология поражает детей и подростков в результате нарушенного питания костной ткани (дистрофии).
Больше подвержены развитию хондропатий нижние конечности (коленный сустав, надколенник), нагрузка на которые оказывается существенно выше по сравнению с верхними. Обычно заболевание протекает в хронической форме и передается по наследству.
Разновидности хондропатий
К хондропатиям относят множество заболеваний, примерами которых являются такие:
- Болезнь Легга-Кальве-Пертеса, известная под названием хондропатии головки бедренной кости. Начинается с травмы тазобедренного сустава, в результате чего происходит нарушение кровоснабжения головки кости бедра и возникает ее некроз. На следующей стадии она сплющивается. Затем наступает фрагментация, когда зона подвергшейся некрозу костной ткани рассасывается, и в случае отсутствия необходимого лечения наступает остеосклероз.
- Болезнь Келлера, называемая хондропатией костей стопы. Подразделяется на Болезнь Келлера I (поражается ладьевидная кость. Начинается с появления болей и отека тыльной поверхности стопы выше ладьевидной кости. При ходьбе боли становятся сильнее, отчего ребенок начинает хромать) и Болезнь Келлера II (поражаются головки плюсневых костей, в большинстве случаев второй. Пациент ощущает боль в зоне поражения, усиливающуюся при ходьбе, преимущественно в мягкой обуви или босиком. Иногда наблюдается укорочение пальцев, их основания становятся болезненными. Также происходит увеличение головок плюсневых костей).
- Болезнь Кинбека, или хондропатия полулунной кости кисти. Развивается после крупных травм или в результате продолжительных микротравм кисти, когда на нее оказывается повышенная нагрузка. Сопровождается болями, усиливающимися при движениях и нагрузке, отеком. Со временем в лучезапястном суставе ограничивается подвижность, что приводит к атрофии мышц предплечья.
- Болезнь Осгуда-Шлаттера, называемая хондропатией бугристости большеберцовой кости. Чаще развивается у спортсменов из-за повышенной нагрузки на большеберцовую кость, что приводит к нарушению кровоснабжения. От пациентов поступают жалобы на отечность и боли в области надколенника, усиливающиеся при напряжении, во время приседаний и подъема по лестнице.
- Болезнь Хаглунда-Шинца, или хондропатия пяточной кости. Характеризуется болевым синдромом в зоне бугра пяточной кости после оказания на нее нагрузки. В месте крепления ахиллова сухожилия наблюдается отек. При ходьбе больные опираются на носок, заниматься спортом для них становится невозможным из-за сильных болей.
- Болезнь Шейермана-Мау, или хондропатия позвоночника. В самом начале увеличивается грудной кифоз, затем при сидении и ходьбе беспокоят боли в спине, человек быстро устает и ощущает слабость в спинных мышцах. Следующая стадия характеризуется полным слиянием апофизов и позвонков.
Методы лечения
 Прежде всего, хочется отметить, что лечение должно проходить под строгим контролем врача. Лечить описанные патологии можно, используя консервативные методы или оперативные. Консервативные предполагают обязательного соблюдения постельного режима и разгрузку пораженных костей путем их фиксации с помощью гипсовой повязки, а в случае поражения стопы – гипсового сапожка. При проблемах тазобедренного сустава также применяется скелетное вытяжение. После того как фиксирующие повязки будут сняты, назначаются физиотерапевтические процедуры в сочетании с курсом массажа и ЛФК. Под оперативным способом понимают всевозможные костно-пластические операции. К нему прибегают в случае неэффективности методов консервативных.
Прежде всего, хочется отметить, что лечение должно проходить под строгим контролем врача. Лечить описанные патологии можно, используя консервативные методы или оперативные. Консервативные предполагают обязательного соблюдения постельного режима и разгрузку пораженных костей путем их фиксации с помощью гипсовой повязки, а в случае поражения стопы – гипсового сапожка. При проблемах тазобедренного сустава также применяется скелетное вытяжение. После того как фиксирующие повязки будут сняты, назначаются физиотерапевтические процедуры в сочетании с курсом массажа и ЛФК. Под оперативным способом понимают всевозможные костно-пластические операции. К нему прибегают в случае неэффективности методов консервативных.
Лечение позвоночника также преимущественно консервативное, предполагает строгого соблюдения постельного режима в специальной гипсовой кровати. Позже рекомендуется проведение лечебных упражнений, подводное вытяжение, контрастный душ, массаж под водой. Операция показана лишь в исключительных случаях.

