Халюс вальгус степени рентген – причины и механизм развития патологии, симптомы и методы диагностики, современные и народные методы лечения
характеристика 1, 2 и 3 стадии
Hallux valgus – это патология с выдвижением большого пальца стопы в плюснефаланговом суставе. Палец отходит кнаружи под углом по состоянию к остальным. Пациентки женского пола болеют чаще, примерно в 10 раз. Редко, но наблюдается в детском возрасте.

Причины и механизм развития халюс вальгус
Искривление формируется исподволь, на протяжении долгого времени. Заметным становится обычно в старческом возрасте. Разные степени халюс вальгуса дают отличимые признаки.
Основной причиной выступает дефект прочности соединительной ткани, ввиду которого формируется поперечное плоскостопие.
Дополнительные причины:
- большая суставная подвижность;
- варикоз;
- отягощенная наследственность по степеням Hallux valgus.
Вторичным отягчающим фактором является хождение в чрезмерно узких туфлях на шпильке. Иногда причиной выступает болезнь, которая затрагивает нормальную нервную работу мышц конечностей.
Важную роль в развитии патологического процесса играет неровное мышечное натяжение, обеспечивающее приведение и отведение пальца. При формировании экзостоза мышечный дисбаланс обостряется, плюснефаланговый сустав теряет стабильность. Нарост является следствием постоянного нажима обуви на боковую поверхность. Давление перераспределяется на головки III и II плюсневых костей, которые перегружаются во время хождения.

Степени развития вальгусной деформации
Диагноз выставляют, исходя из очной консультации, симптоматики и рентгена, где прицельно оценивается 1 палец и соседствующие анатомические структуры. Выраженность hallux valgus с определением степени устанавливается при сопоставлении 2 факторов: угла, образованного II и I плюсневыми костями, и угла отхода большого пальца к I плюсневой кости. При анализе снимков определяют стадию артроза. В некоторых эпизодах рентген дополняется магнитно резонансной или компьютерной томографией.
1 степень
Основные характеристики этой стадии вальгусной деформации — угол аномалии большого пальца стопы меньше 25 градусов, а угол между плюсневыми костями не более 12 градусов. Боль не выражена, может присутствовать дискомфорт. На этой стадии у людей молодых (у пожилых — при любом развитии вальгуса) проводится консервативная терапия для прекращения прогрессирования патологии и минимизации болей.
Рекомендовано:
- достижение оптимального веса для устранения высокого давления на ноги;
- ЛФК;
- использование ортопедической специальной обувной продукции;
- разделители между I и II пальцами для замедления отклонения.
Иногда начальная стадия косточка на ноге, при которой быстро образовывается, подлежит оперативному лечению. При одном методе сухожилие приводящей мышцы 1 пальца пересекают или смещают. Цель — возобновить нормальную работу приводящей и отводящей мышц. Иногда мягкотканные вмешательства сочетаются с хирургической деструкцией экзостоза и удалением бурсы по методу Шеде.
2 степень
Угол соотношения плюсневых костей ниже 18 градусов, угол отхода I пальца превышает 25 градусов. Болевые ощущения становятся более выраженными, возникают после интенсивной нагрузки. На данной стадии возможно оперироваться планово в условиях стационара.

3 степень
Угол между плюсневыми костями выходит за 18 градусов, угол отхода 1 пальца превышает 35 градусов. Стопа выглядит деформированной, распластывается, 1 палец накладывается на второй, образовывая так называемую «шишку». Этот косметический дефект заставляет пациентов подбирать соответствующую форме ноги обувь.
Нарост неявно гиперемирован, малочувствителен к пальпации. Кожа на нем может уплотняться по типу твердой мозоли, натоптыша. Возможно присутствие небольшого отека.
Финальная стадия проявляется болями при активности, вероятен болевой синдром по ночам. В I плюснефаланговом суставе возможно резкое ограничение двигательного объема. При интенсивных болях показаны противовоспалительные анальгезирующие гели, мазевые препараты. При сопровождающем артрозе в стадии стихания острого процесса назначают физиотерапевтические процедуры: озокерит, парафиновые аппликации, электрофорез с лекарственными препаратами.
В плане оперативного решения выполняют шевронную и остеотомию типа Scarf. При первой убирают малый V-образный фрагмент в удаленной части I плюсневой кости. При Scarf осуществляют распил в виде буквы Z на уровне всей I плюсневой кости, после части соединяют, закрепляя отломки винтовыми приспособлениями. В конце накладывается стерильная повязка. При реабилитации назначают ношение ортеза на протяжении полутора месяцев (сколько точно, сообщит хирург). Ногу можно нагружать сразу после оперативного этапа лечения, но дозировано, периодически давая отдых в приподнятом положении.
Противопоказания общие к проведению вмешательств: нарушения свертываемости крови, тяжелые патологии сердечно-сосудистой системы, тромбофлебит нижних конечностей.
Возможные осложнения и профилактика
Шишка в качестве бросающегося в глаза дефекта вызывает недовольство своим внешним видом, наложение пальцев заставляет искать оптимальную обувь. Плюснефаланговые суставы становятся уязвимыми в плане развития артроза с выраженным болевым синдромом. Все это приводит пациента на операцию, которая редко осложняется.
Осложнения:
- тромбоз;
- инфекция тканей;
- асептический некроз;
- неврологические нарушения.
В плане профилактики рекомендовано ношение обуви по размеру, на среднем каблуке, особенно при известном факте генетической предопределенности вальгуса. Полезны ЛФК, двусторонний массаж стопы.
Алгоритм:
- Охватить большой палец рукой и крутить мягко по часовой стрелке – 1 минуту.
- Затем против нее.
- Перекатывать бутылку стопой.
- Собрать небольшие предметы пальцами ноги.
На начальных стадиях полезны ортопедические стельки, разделители, спортом следует заниматься в специальной обуви.
Заболевание с образованием «косточки» на ступне встречается часто. Вылечить его доступными (народными или медикаментозными) средствами дома не представляется возможным. Радикально избавиться можно лишь хирургическим путем. Внимание должно уделяться профилактике образования. Для этого нужно держать вес в норме, правильно и разнообразно питаться. Не пренебрегать гимнастикой и отдыхом с приподнятыми ногами, особенно при работе, которая требует много времени проводить стоя. Вопрос службы в армии решается в индивидуальном порядке врачами. Оцениваются и сопоставляются нарушение статики стопы, наличие боли и возможность носить обувь военного образца.
2stupni.ru
Hallux valgus – причины, симптомы, диагностика и лечение
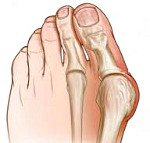
Hallux valgus – это заболевание, при котором первый палец стопы деформируется на уровне плюснефалангового сустава и отклоняется кнаружи. Патология сопровождается прогрессирующим артрозоартритом первого плюснефалангового сустава. Болезнь развивается постепенно и обычно усугубляется с возрастом. Проявляется болями при ходьбе, возможны ночные боли. При выраженной деформации возникает ограничение движений в I плюснефаланговом суставе. Диагноз выставляется на основании клинических признаков и данных рентгенографии. Лечение на ранних стадиях консервативное, симптоматическое. При значительной деформации выполняется хирургическая коррекция.
Общие сведения
Hallux valgus – вальгусная деформация первого пальца стопы в плюснефаланговом суставе. Вследствие деформации палец отклоняется кнаружи под углом к остальным. Заболевание широко распространено в травматологии и ортопедии, выявляется у женщин в 10 раз чаще, чем у мужчин. Предполагается, что причиной такой разницы является слабость связочного аппарата у представительниц слабого пола, а также ношение неудобной узкой обуви на высоких каблуках. Патология широко распространена, диагностируется у лиц всех возрастов.

Hallux valgus
Причины
Основной причиной развития Hallux valgus обычно является недостаточность соединительной ткани, которая может проявляться поперечным плоскостопием, чрезмерной подвижностью суставов, варикозной болезнью, повышенной растяжимостью связок, фасций и кожи. Выявляется наследственная предрасположенность – как правило, у ближайших родственников больных (мам или бабушек) также есть данная деформация.
Остальные факторы: высокие каблуки, хождение в неудобной узкой, тесной или короткой обуви – вторичны и лишь способствуют формированию Hallux valgus. Вторая группа причин развития патологии – врожденные деформации стоп, травмы и некоторые другие патологии. В частности, в эту группу входит ряд заболеваний, при которых наблюдается нарушение нервной регуляции мышц голени и стопы (например, полиомиелит).
Патогенез
Наряду со слабостью связок определенную роль в развитии Hallux valgus играет неравномерное натяжение мышц, приводящих и отводящих I палец, а также генетическая склонность к образованию экзостоза по внутренней поверхности головки I плюсневой кости. При формировании деформации неравновесие в натяжении мышц еще больше усугубляется, плюснефаланговый сустав становится нестабильным.
Внутренняя поверхность сустава постоянно раздражается при контакте с обувью, в результате чего смещение головки I плюсневой кости дополняется образованием костного нароста, что еще больше усугубляет деформацию. Из-за изменения формы стопы происходит перераспределение нагрузки – область головок III и II плюсневых костей постоянно перенагружается во время ходьбы. Это приводит к возникновению болей и формированию артроза не только в области I, но и в области II и III плюснефаланговых суставов.
Классификация
Степень выраженности патологии определяют с учетом двух величин: угла между II и I плюсневыми костями (Intermetatarsal angle) и угла, под которым I палец отклонен по отношению к I плюсневой кости (Hallux valgus angle). Степени Hallux valgus:
- 1 степень – угол между плюсневыми костями менее 12 градусов, угол отклонения I пальца менее 25 градусов.
- 2 степень – величина угла колеблется от 12 до 18 градусов, I палец отклоняется более чем на 25 градусов.
- 3 степень – угол между костями плюсны составляет более 18 градусов, угол отклонения первого пальца достигает более 35 градусов.
Симптомы Hallux valgus
Пациенты жалуются на боль в области I плюснефалангового сустава. Боль усиливается после продолжительной ходьбы или длительного пребывания на ногах и уменьшается в покое. Возможны ночные боли, особенно после значительной нагрузки на стопу. Болевой синдром может значительно различаться как по характеру, так и по силе – от ощущения дискомфорта (обычно на ранних стадиях) до резкой жгучей или постоянной ноющей боли.
Выраженность болей не всегда четко коррелирует с тяжестью артроза и величиной деформации, хотя при значительном смещении головки I плюсневой кости симптоматика обычно более яркая. По мере развития деформации стопа все больше теряет нормальную форму, расширяется и уплощается, I палец «ложится» на II, нередко возникают сопутствующие деформации II пальца (молоткообразный палец).
Все перечисленное в сочетании с «шишкой» в проекции I плюснефалангового сустава существенно влияет на внешний вид стопы. Поэтому, наряду с болью, причиной обращения пациентов с Hallux valgus к ортопедам зачастую становится косметический дефект и проблемы при подборе обуви. Особенно часто подобные жалобы предъявляют молодые женщины.
Диагностика
Диагноз Hallux valgus выставляется травматологом-ортопедом. При установлении диагноза и определении степени выраженности патологии специалист ориентируется на данные внешнего осмотра и результаты визуализационных методик. Применяются следующие методы исследования:
- Внешний осмотр. Стопа распластана. Выявляется видимая деформация и незначительная или умеренная гиперемия в проекции I плюснефалангового сустава. Первый палец отклонен кнаружи под углом к остальным. Пальпация безболезненна или нерезко болезненна, по внутренней поверхности I плюснефалангового сустава определяется костный экзостоз и уплотнение кожи. Движения обычно ограничены, при максимальном разгибании I пальца может возникать боль.
- Рентгенография стопы. Является основным диагностическим методом при Hallux valgus. Рентгенолог производит специальные измерения, на основании которых определяет степень патологии. Наряду со степенью деформации при изучении рентгеновских снимков оценивают выраженность артрозных изменений. О наличии артроза свидетельствует сужение суставной щели, деформация суставной площадки, краевые разрастания и остеосклероз субхондральной зоны.
- Томография. Применяется в отдельных случаях. При необходимости детализировать перечисленные изменения пациента направляют на КТ стопы. По показаниям назначают МРТ стопы для исследования мягких тканей.

Рентгенография стопы. Вальгусная девиация первого пальца стопы, с увеличением угла отклонения 1-го пальца и угла между осями 1-й и 2-й плюсневых костей.
Лечение Hallux valgus
Консервативная терапия
Заболевание невозможно устранить без операции. Тем не менее, на ранних стадиях болезни у молодых пациентов, а также при любых степенях деформации в старческом или пожилом возрасте рекомендуется консервативное лечение. Основными целями являются устранение болевого синдрома и предотвращение прогрессирования болезни. Лечение осуществляется в условиях амбулаторного приема. При болях используют противоспалительные и согревающие мази. В период ремиссии применяют:
При наличии признаков воспаления больного направляют на УВЧ или магнитотерапию. Пациентам советуют снизить вес (при излишней массе тела). Следует оптимизировать нагрузку: выполнять комплекс упражнений для укрепления связок и мышц стопы, по возможности исключить длительное стояние и ходьбу. Необходимо использовать специальную ортопедическую обувь применять вкладыши, чтобы устранить чрезмерное давление на область I плюснефалангового сустава и предотвратить дальнейшее вальгусное отклонение I пальца.
Хирургическое лечение Hallux valgus
При неэффективности консервативной терапии показано оперативное лечение, проводимое в условиях стационара. Существует около 300 вариантов операций при Hallux valgus. Все методики можно разделить на 3 группы:
- На мягких тканях. Эффективны только при I степени деформации. Возможно использование методики Сильвера, при которой отсекается сухожилие приводящей мышцы I пальца, или операции Мак-Брайда, при которой это сухожилие перемещается. Цель лечения – восстановить равномерность тяги приводящей и отводящей мышц.
- На костных и мягкотканных структурах. Нередко перечисленные хирургические операции выполняются в сочетании с иссечением костного нароста и подкожной слизистой сумки в области I плюснефалангового сустава (операция Шеде).
- На костях. При лечении II и III степени Hallux valgus выбор делается между двумя методами: шевронной и Scarf остеотомией. При шевронной остеотомии удаляют небольшой V-образный фрагмент в дистальной части I плюсневой кости. При Scarf остеотомии выполняют Z-образный разрез (распил) практически на всем протяжении I плюсневой кости, а затем «сдвигают» фрагменты с тем, чтобы устранить угол между I и остальными плюсневыми костями. Отломки фиксируют винтами.
Реабилитация
В послеоперационном периоде больному сразу разрешают дозированно нагружать ногу в специальном ортезе, который обязателен для ношения в течение 6 недель. В этот период рекомендуют чаще держать ногу в возвышенном положении и избегать перегрузок. В последующем следует носить широкую обувь, выполнять специальный комплекс ЛФК и проводить самомассаж свода стопы с использованием теннисного мяча.
Прогноз
Прогноз определяется стадией заболевания. При незначительной деформации и отсутствии выраженных артрозных изменений консервативная терапия и соблюдение врачебных рекомендаций позволяют устранить болевой синдром, существенно замедлить развитие болезни. На поздних стадиях перечисленные меры неэффективны, однако операция обеспечивает хороший функциональный и косметический результат. При несоблюдении рекомендаций врача в отдаленном периоде после вмешательства возможны рецидивы.
Профилактика
Профилактические меры включают подбор удобной обуви, сокращение периодов стояния и длительной ходьбы. Людям, имеющим предрасположенность к данному заболеванию (выявленное поперечное плоскостопие, наличие Hallux valgus у ближайших родствеников) следует использовать ортопедические стельки, отказаться от обуви на высоком каблуке, выполнять специальные комплексы упражнений.
www.krasotaimedicina.ru
Hallux valgus: степени развития патологии
Согласно Международной классификации, Hallux valgus переводится как «наружное искривление большого пальца». Кодируется M20.1, если патология приобретена в течение жизни. Редко обнаруживается у новорожденных. Течение заболевания Hallux valgus, степени деформации, возраст пациента влияют на выбор лечебных методов.
Статистика предоставляет информацию о распространенности болезни с широкими колебаниями (7–71%). Ортопеды объясняют это разными методами обследования пациентов. Общее мнение: чаще наблюдается двухсторонняя деформация (на правой и левой ноге) у женщин после 35 лет, среди городского населения.
Что такое Hallux valgus?
Медицинский термин указывает на отклонение первого пальца к наружной стороне стопы. Но распространение деформации касается всего переднего отдела, мышц, связок, плюсневых костей.

Среди основных причин:
- лишний вес;
- ношение обуви на высоком каблуке;
- перенесенные травмы;
- длительная ходьба или стоячее положение, физическая нагрузка;
- наследственная предрасположенность.
Обычно сочетаются несколько причин.
Механизм поражения заключается в начальном уплощении продольного и поперечного свода стопы (продольно-поперечном плоскостопии). Нарушения отражаются на мелких суставах. Сначала процесс рассматривается как компенсаторный, затем происходят анатомические изменения.
Кнаружи поворачивается I плюсневая кость. Мышца, удерживающая большой палец в правильном положении, ослабевает и дает преимущество противоположному действию отводящей мышечной группы. При этом основание пальца не направляется за плюсневой костью.
Вторая фаза вызывает смещение к наружней стороне от своей продольной оси. Этому способствует каждый перекат стопы при ходьбе, узкий носок обуви. Мышцы-разгибатели и сгибатели укорачиваются. Возможен вывих (подвывих) пальца.
Изменения отражаются на других составляющих костного соединения:
- сумка первого плюснефалангового сустава тянется с внутренней стороны, сморщивается снаружи;
- апоневроз передней части подошвы растягивается до дряблого состояния;
- сухожилия мышц вместе с пальцем и суставной сумкой, апоневрозом, сесамовидными косточками смещаются в боковую сторону, частично к подошве;
- костная ткань и хрящ головки плюсневой кости подвергаются дистрофическим изменениям с развитием деформирующего остеоартроза.
Клиническая картина заболевания
Особенности болезни наиболее ярко выражены у женщин. Халюс вальгус поражает их в 10 раз чаще. Встречается у 3% девушек, а среди пожилых женщин — в 20% случаев. Причина не только в ношении обуви на высоком каблуке, но и в менее выносливом связочном аппарате нижних конечностей.
Заболевание развивается постепенно. Ранние признаки в виде небольшой шишки на большом пальце и усталости в ногах воспринимаются как нежелательный косметический дефект. Вскоре появляются проблемы с выбором обуви.

Если пациентка не отказывается от каблука, то нарастающая деформация вызывает:
- боли при ходьбе;
- отек ступни;
- судороги в икроножных мышцах по ночам;
- кожа стопы принимает синюшный оттенок.
Внешние симптомы плосковальгусной стопы:
- конечная фаланга большого пальца отклоняется в сторону мизинца, в запущенной стадии наслаивается на второй и третий пальцы;
- у основания определяется костное уплотнение в форме шишечки области первого пальца стопы;
- покраснение и опухоль тканей в зоне искривления;
- мозоли в наиболее трущихся местах;
- натоптыши на подошве, пятке, внутренней поверхности первого пальца.
Сформированная плоская стопа с вальгусным отклонением большого пальца теряет функцию амортизатора нагрузки при ходьбе. Процесс деформации ускорен у пациентов с излишней массой тела, лиц, занимающихся спортом. Патологическая деформация принимает стойкий характер.
Угол бокового отклонения приблизительно определяет ортопед после обведения контуров стопы на листе бумаги. Проводятся две касательные линии: вдоль внутреннего контура стопы и большого пальца.
Получить полную характеристику процесса вальгусной деформации большого пальца стопы по степени искривления помогает рентгеновское обследование пациента.
Обычно делают снимки обеих стоп для сравнения стадий поражения. В рентгенодиагностике принято учитывать положение конечности. Кассеты с рентгеновской пленкой закладывают со стороны подошвы и вертикально («в профиль»). Установка дает возможность выявить степень плоскостопия по уровню свода над горизонтальной поверхностью.

Прямая и подошвенная проекции повторяются в положении больного лежа и вертикальном. Рассматривается разница степени отклонения костей без нагрузки и с ней. Признак выявляет функциональную недостаточность на ранней стадии Hallux valgus (при 1 степени).
Нормальным (физиологическим) вальгусом считается угол, равный не более 5°. Отклонения свыше показателя считаются патологическими. Плосковальгусная деформация стоп 1, 2 и 3 степени отличается величиной искривления.
При I степени имеются умеренные признаки поперечного плоскостопия.
II — отличается выраженным поперечным плоскостопием, возможно образование «молоткообразных» пальцев.
В III — большой палец лежит над вторым пальцем или под ним, вывернут вовнутрь, плоскостопие выражено резко, пальцы имеют молоткообразную форму.
Во II–III стадии на снимках выявляются признаки артроза:
- сужение суставной щели;
- разрастания (остеосклероз) по краям в подхрящевой зоне;
- на суставных поверхностях костей появляются очаги кистозной перестройки, локальные участки остеопороза.
Возможен подвывих большого пальца.
Типы деформации
Здоровая стопа человека выполняет амортизирующую функцию с помощью двух сводов:
- поперечного — располагается у основания пальцев;
- продольного — по внутреннему краю.
Они состоят из костей и мышечно-связочного аппарата. Поражение вызывает деформацию стопы. Ортопеды рассматривают патологию как устойчивое искривление нормальной формы, длины костей, укорочение, растяжение или сокращение связок.

Классификация выделяет следующие основные разновидности стопы:
- Конская — вызвана стойким сгибанием в подошвенную сторону. Активные движения носка «на себя» ограничиваются углом в 90° и менее. В случае тяжелого заболевания стопу больного невозможно согнуть даже пассивным путем.
- Пяточная — образована устойчивым тыльным сгибанием, под влиянием деформирования в запущенных случаях тыл стопы соприкасается с голенью.
- Жесткая (полая, супинированная) — характеризуется ростом кривизны продольного свода. В крайней степени человек при ходьбе опирается исключительно на головки плюсневых костей и пятку, а середина стопы не соприкасается с поверхностью.
- Мягкая (плоская, пронированная) — отличается чрезмерным уплощением свода. В случае продольного плоскостопия стопа опирается всей подошвой. При поперечном — расширяются передние отделы, промежутки между головками плюсневых костей.
- Косолапость — составляет до 2% всех врожденных аномалий, чаще встречается у мальчиков. Бывает приобретенной в результате травм, паралича. Механизм деформации вызван укорочением размера стопы, разворотом подошвы вовнутрь с подвывихом голеностопного сустава. Во время ходьбы вся тяжесть ложится на внешнюю сторону. Наружная косолапость в сочетании с плоскостопием включает уплощение продольного свода и разворот вовнутрь (супинацию). Стопа приобретает вальгусное положение. Выступающая вовнутрь таранная кость создает симптом «двойной лодыжки».
На практике врачи наблюдают смешанные формы, сочетающие разные деформации стопы. На вид и степень патологии влияют изменения вышележащих частей ноги, в особенности — голеностопного и коленного суставов.
Симптомы искривления следует отличать от серьезного дегенеративно-дистрофического поражения коленных суставов (гонартроза). Патология бывает правосторонней, левосторонней или поражает оба сустава. Причины: травмы, метаболические нарушения, возрастные дистрофические процессы в костной и хрящевой ткани.
Боли в коленях сильнее по утрам (стартовые). Скопление шлаковых веществ от распадающейся хрящевой ткани вызывает выраженное воспаление в синовиальной сумке. На поверхности костей появляются наросты (шипы). Они еще более травмируют суставную оболочку и поддерживают воспаление.
Кроме деформации, в ортопедии различают 2 вида искривлений (вальгусное и варусное). Они отличаются по форме, вызываются разными причинами. В тяжелых случаях при отсутствии лечебных мер становятся разновидностями деформации стопы.
Вальгус (Х-образное искривление)
Вальгусная деформация образуется при повороте стопы кнаружи. При этом колени поставлены близко, а голени пациента расходятся в стороны. Можно свести пятки. Носки направлены всегда врозь. Этот вид еще называют «Х-образным». Вес тела при ходьбе нагружает внутреннюю зону свода стопы. В дальнейшем развивается плоскостопие.

Варус (О-образное искривление)
Варусная деформация формируется при повороте стопы вовнутрь. Искривление касается свода и оси стопы. Колени не соединяются, между голеней образуется круг. Это дало название типу искривления. Нарушаются функции передней части ступни. Опорой служит наружная часть стопы. Передние отделы сближаются, а пятки расходятся.
Стадии развития патологии
Деформация стопы при отсутствии лечения постепенно прогрессирует. Патологический процесс распространяется с большого пальца на костно-мышечный аппарат свода стопы. В связи с потерей компенсаторных свойств, развивается дистрофия хрящевой ткани, разрушение трущихся костных поверхностей.
В таблице показано соотношение рентгенографических и клинических признаков деформации.
| Степени | Межплюсневый угол в градусах | Угол отклонения оси большого пальца в градусах | Симптоматика |
| I | Меньше 12 | Не более 29 | Повышена утомляемость ног, шишка мало выражена. |
| II | 12–18 | 30–39 | Боли постоянные, мозоли, воспаление сустава (бурсит). |
| III | Выше 18 | Свыше 40 | Выраженный болевой синдром, невозможность передвигаться, хронический бурсит, изменена форма стопы, отечность. |
Стадии патологии выражаются рентгенологическими и клиническими изменениями.
Первая
Начальная стадия практически не чувствуется пациентом. Появление небольшой шишки у основания I пальца считается косметическим дефектом. Усталость в ногах объясняют варикозным расширением вен.
Вторая
Беспокоят боли в передней части стопы при ходьбе. Тяжело переносится обувь на каблуке с зауженными носами. На первом пальце, подошве, пятке постоянные болезненные натоптыши. Плюснефаланговый сустав увеличен, воспален, горячий на ощупь, кожа красная.

На стопе и пальцах болезненные мозоли. Возможно нагноение или вытекание крови. Ночью пациенты просыпаются от судорог в мышцах голени.
Третья
Деформация стопы выражена. Невозможно подобрать обувь. Походка замедленна из-за болей и приспособления. Тяжело стоять вертикально. Сустав I пальца значительно увеличен, болит за счет хронического бурсита. На пальцах и подошве не проходят мозоли и натоптыши. Стопа отечна, синюшна. Судороги повторяются в дневное время, очень болезненны.
Некоторые авторы выделяют четвертую крайне тяжелую стадию, при которой деформированная стопа не дает возможности передвигаться без костылей. Изменяются другие плюснефаланговые сочленения. В них появляются подвывихи и вывихи пальцевых фаланг. Лечение возможно только хирургическое. Человек становится инвалидом.
Эффективность лечения на разных стадиях
Самый успешный результат достигают, если начинать лечить пациента на первой стадии болезни. Обязательные условия терапии:
- отказ от тесной узкой обуви на высоком каблуке;
- освобождение от лишнего веса;
- нормализация физической нагрузки.
На этом этапе эффективны:
- массаж;
- ЛФК;
- ежедневные ножные ванночки с морской солью или отваром трав;
- ношение специальных межпальцевых прокладок для поддержки правильного положения большого пальца, ортопедических стелек с целью коррекции свода стопы.

Из народных рекомендаций подойдут средства, применяемые для терапии воспаления суставов и обезболивания:
- компрессы на ночь со скипидаром на листе лопуха, из шерстяной намыленной ткани, тертого сырого картофеля;
- прикладывание к шишке прополиса;
- смазывание йодом;
- ванночки с отваром шалфея, ромашки.
Во второй стадии врач порекомендует носить ортопедическую обувь, пальцевые корректоры. В качестве обезболивающего и противовоспалительного лечения назначаются:
- препараты Кеналог, Дипроспан, Гидрокортизон;
- при нагноительных процессах — антибактериальные средства;
- физиотерапевтические методы — озокеритовые и парафиновые аппликации, грязелечение, магнитотерапию, фонофорез.
Имеется категория пациентов, которые надеются, что с помощью процедур они избавятся от растущих косточек. Это ошибочное мнение. Все перечисленные методы не помогут избавиться от косточки.
При отсутствии эффекта от консервативного лечения пациентам во второй и третьей стадии болезни предлагается операция. Изменение деформации хирургическим путем — единственный результативный способ.
От операции требуется исправить положение большого пальца, вернуть на место I плюсневую кость. При этом не повредить головку плюсневой кости (основную точку опоры), не укоротить ее и снять чрезмерное натяжение отводящих мышц.
К классическим реконструктивным вмешательствам относятся операции по:
- резецированию (удалению) разросшегося основания большого пальца;
- иссечению костно-хрящевых наростов на внутреннем крае головки I плюсневой кости, из капсулы сустава создают лоскут для прикрытия головки;
- поперечному рассечению основания I плюсневой кости с внедрением клина из удаленной части фаланги.
При выраженной деформации используют остеосинтез металлическим гвоздем для фиксации костей.

В послеоперационном периоде ногу фиксируют гипсовым сапожком на 2 недели. С пятого дня необходимо начинать тренировку сустава. Для этого вырезают окно в гипсе.
С пятнадцатого дня сапожок укорачивают и создают съемный башмак, который пациент носит еще 2 недели. Затем переходят на тугое бинтование переднего отдела стопы, ортопедические ботинки. Их следует носить в течение года. Потом после осмотра врача можно перейти на стельки в обычной обуви без каблуков.
Утяжеление степени нарушений при Hallux valgus требует значительных усилий и сочетания хирургических и консервативных подходов в лечении. От пациента ожидается терпение и упорное выполнение рекомендаций врача.
valgusnogi.ru
Халюс вальгус степени

Hallux valgus – заболевание, при котором первый палец стопы деформируется на уровне плюснефалангового сустава и отклоняется кнаружи. Причиной развития деформации обычно является поперечное плоскостопие. В числе предрасполагающих факторов – неудобная обувь, врожденные нарушения развития стопы, некоторые неврологические проблемы и слабость связок. Заболевание сопровождается прогрессирующим артрозоартритом первого плюснефалангового сустава. Болезнь развивается постепенно и обычно усугубляется с возрастом, особенно при ношении тесной неудобной обуви. Проявляется болями при ходьбе, возможны ночные боли. При выраженной деформации возникает ограничение движений в I плюснефаланговом суставе. Диагноз выставляется на основании клинических признаков и данных рентгенографии. Лечение на ранних стадиях консервативное, симптоматическое. При значительной деформации выполняется хирургическая коррекция.
Hallux valgus

Hallux valgus – вальгусная деформация первого пальца стопы в плюснефаланговом суставе. Вследствие деформации палец отклоняется кнаружи под углом к остальным. Заболевание выявляется у женщин в 10 раз чаще, чем у мужчин. Предполагается, что причиной такой разницы является слабость связочного аппарата у представительниц слабого пола, а также ношение неудобной узкой обуви на высоких каблуках. Патология широко распространена и выявляется у лиц всех возрастов.
Причины и механизм развития Hallux valgus
Основной причиной развития деформации обычно является недостаточность соединительной ткани, которая может проявляться поперечным плоскостопием, чрезмерной подвижностью суставов, варикозной болезнью, повышенной растяжимостью связок, фасций и кожи. Выявляется наследственная предрасположенность – как правило, у ближайших родственников больных (мам или бабушек) также есть данная деформация. Остальные факторы: высокие каблуки, хождение в неудобной узкой, тесной или короткой обуви – вторичны и лишь способствуют формированию Hallux valgus.
Вторая группа причин развития Hallux valgus – врожденные деформации, травмы стопы и ряд заболеваний, при которых наблюдается нарушение нервной регуляции мышц голени и стопы (например, полиомиелит).
Наряду со слабостью связок определенную роль в развитии болезни играет неравномерное натяжение мышц, приводящих и отводящих I палец, а также генетическая склонность к образованию экзостоза по внутренней поверхности головки I плюсневой кости. При формировании деформации неравновесие в натяжении мышц еще больше усугубляется, плюснефаланговый сустав становится нестабильным. Внутренняя поверхность сустава постоянно раздражается при контакте с обувью, в результате чего смещение головки I плюсневой кости дополняется образованием костного нароста, что еще больше усугубляет деформацию. Из-за изменения формы стопы происходит перераспределение нагрузки – область головок III и II плюсневых костей постоянно перенагружается во время ходьбы. Это приводит к возникновению болей и формированию артроза не только в области I, но и в области II и III плюснефаланговых суставов.
Симптомы Hallux valgus
Пациенты предъявляют жалобы на боль в области I плюснефалангового сустава. Боль усиливается после продолжительной ходьбы или длительного пребывания на ногах и уменьшается в покое. Возможны ночные боли, особенно после значительной нагрузки на стопу. Болевой синдром может значительно различаться как по характеру, так и по силе – от ощущения дискомфорта (обычно на ранних стадиях) до резкой жгучей или постоянной ноющей боли. Выраженность болевого синдрома не всегда четко коррелирует с величиной деформации, хотя при значительном смещении головки I плюсневой кости симптоматика обычно более яркая.
По мере развития деформации стопа все больше теряет нормальную форму, расширяется и уплощается, I палец «ложится» на II, нередко возникают сопутствующие деформации II пальца. Все это в сочетании с «шишкой» в проекции I плюснефалангового сустава существенно влияет на внешний вид стопы. Поэтому, наряду с болью, причиной обращения пациентов к травматологам и ортопедам зачастую становится косметический дефект и проблемы при подборе обуви. Особенно часто подобные жалобы предъявляют молодые женщины.
При визуальном осмотре стопа распластана. Выявляется видимая деформация и незначительная или умеренная гиперемия в проекции I плюснефалангового сустава. Первый палец отклонен кнаружи под углом к остальным. Пальпация безболезненна или нерезко болезненна, по внутренней поверхности стопы в области I плюснефалангового сустава определяется костный экзостоз и уплотнение кожи. Возможен небольшой локальный отек. Движения в I плюснефаланговом суставе, как правило, ограничены (степень ограничения движений может значительно варьироваться), при максимальном разгибании I пальца может возникать боль.
Диагностика Hallux valgus
Диагноз Hallux valgus выставляется на основании симптомов и данных рентгенологического исследования. Выполняют рентгенографию I плюснефалангового сустава. Для более точной оценки патологии со стороны соседних анатомических структур при необходимости дополнительно назначают рентгенографию II и III плюснефаланговых суставов. Степень выраженности Hallux valgus определяется с учетом двух величин: угла между II и I плюсневыми костями (Intermetatarsal angle) и угла, под которым I палец отклонен по отношению к I плюсневой кости (Hallux valgus angle).
Степени Hallux valgus:
- 1 степень – угол между плюсневыми костями менее 12 градусов, угол отклонения I пальца менее 25 градусов.
- 2 степень – угол между плюсневыми костями менее 18 градусов, угол отклонения I пальца более 25 градусов.
- 3 степень – угол между плюсневыми костями более 18 градусов, угол отклонения I пальца более 35 градусов.
Наряду со степенью деформации при изучении рентгеновских снимков оценивают выраженность артрозных изменений. О наличии артроза свидетельствует сужение суставной щели, деформация суставной площадки, краевые разрастания и остеосклероз субхондральной зоны. В отдельных случаях для более точной оценки патологических изменений стопы пациента направляют на МРТ или КТ. МРТ стопы назначается для исследования состояния мягких тканей, КТ стопы – для изучения состояния костных структур. При заболеваниях, сопровождающихся нарушением нервной регуляции мышц, необходима консультация невролога.
Консервативное лечение Hallux valgus
Hallux valgus невозможно устранить без операции. Тем не менее, на ранних стадиях болезни у молодых пациентов, а также при любых степенях деформации в старческом или пожилом возрасте рекомендуется консервативная терапия. Основными целями такой терапии является устранение болевого синдрома и предотвращение прогрессирования болезни. Лечение осуществляется в травмпункте. Пациентам рекомендуют:
- Снизить вес (при излишней массе тела), чтобы уменьшить нагрузку на стопу.
- Оптимизировать нагрузку: выполнять специальный комплекс упражнений для укрепления связок и мышц стопы, по возможности исключить длительное стояние и ходьбу.
- Использовать специальную ортопедическую обувь, чтобы устранить чрезмерное давление на область I плюснефалангового сустава.
- Использовать вкладыши между I и II пальцами, чтобы предотвратить дальнейшее вальгусное отклонение I пальца.
При болях рекомендуют противоспалительные и согревающие мази. В период ремиссии при артрозе I плюснефалангового сустава назначают озокерит или парафинолечение, индуктотермию, фонофорез с гидрокортизоном, электрофорез с новокаином или тримекаином. При наличии признаков воспаления больного направляют на УВЧ или магнитотерапию.
Оперативное лечение Hallux valgus
Существует около 300 вариантов операций при Hallux valgus. Все хирургические методики можно разделить на 3 группы:
- Оперативные вмешательства на мягких тканях.
- Оперативные вмешательства на костях.
- Комбинированные операции на костях и мягких тканях.
Операции на мягких тканях эффективны только при I степени деформации. Возможно проведение операции Сильвера, при которой отсекается сухожилие приводящей мышцы I пальца, или операции Мак-Брайда, при которой это сухожилие перемещается. Цель таких вмешательств – восстановить равномерность тяги приводящей и отводящей мышц. Нередко перечисленные хирургические операции выполняются в сочетании с иссечением костного нароста и подкожной слизистой сумки в области I плюснефалангового сустава (операция Шеде).
В настоящее время при лечении II и III степени Hallux valgus выбор делается между двумя методами: шевронной и Scarf остеотомией. При шевронной остеотомии удаляют небольшой V-образный фрагмент в дистальной части I плюсневой кости. При Scarf остеотомии выполняют Z-образный разрез (распил) практически на всем протяжении I плюсневой кости, а затем «сдвигают» фрагменты с тем, чтобы устранить угол между I и остальными плюсневыми костями. Отломки фиксируют винтами.
Все хирургические вмешательства проводятся в условиях травматологического или ортопедического отделения. В послеоперационном периоде больному сразу разрешают дозированно нагружать ногу в специальном ортезе, который обязателен для ношения в течении 6 недель. В этот период рекомендуют чаще держать ногу в возвышенном положении и избегая перегрузок. В последующем следует носить широкую обувь, выполнять специальный комплекс ЛФК и проводить самомассаж свода стопы с использованием теннисного мяча.
Hallux Valgus: причины, симптомы, лечение
Халюс вальгус в просторечии означает шишку или косточку на большом пальце ноги. Патология встречается у 30% населения, чаще всего у представительниц женского пола. Не исключено появление деформации у детей.
Особенности развития болезни
Деформация халюс вальгус возникает постепенно, усугубляется с возрастом, особенно при ношении тесной обуви. Проявляется незначительными болями в области возникновения шишки, возможные ночные судороги в икроножных мышцах.
Причиной того, что hallux valgus встречается у женщин в 10 раз чаще, чем у мужчин, является слабость связочного аппарата, ношение обуви на высоком каблуке. Патология халюс вальгус встречается у лиц всех возрастных категорий.
Hallux valgus (код по мкб 10 – 20.1) относится к болезням костно-мышечной системы и соединительных тканей. Раздел XIII — «Приобретенные деформации пальцев рук и ног».
Риск развития болезни увеличивается с возрастом. В молодом возрасте деформация встречается у 3% людей, в то время как среды пожилых проблема атакует каждого 5 человека.

Причины возникновения патологии
Заболевание халюс вальгус активизируется под действием различных факторов. Это врожденные деформации стопы, травмы, неврологические заболевания. Болезнь провоцируется недостаточностью соединительной ткани, когда происходят нарушения биомеханики первого сустава.
Деформируется палец на фоне развивающего плоскостопия, варикозного расширения вен, повышенной чувствительностью суставов, чрезмерной нагрузки на связки, что вызывает их растяжение.
Не менее важная причина халюс вальгуса – это наследственный фактор. В таком случае важно усиленно заниматься профилактикой, дабы избежать подобной участи.
Ношение неудобной обуви является косвенным фактором появления шишки на пальце, однако способно усугубить развитие патологического процесса халюс вальгуса стопы.
Эндокринные, гормональные нарушения способствуют снижению прочности связок, вследствие чего они не могут удержать сустав в правильной форме. Ускоряется процесс искривления сустава.
Клиническая картина
Развивается халюс вальгус на протяжении длительного времени, на первых этапах недуг вызывает только косметический дискомфорт. С годами становится сложно подобрать обувь, появляются болезненные ощущения при ходьбе, ноги отекают, возникает синюшный оттенок кожных покровов.
Основные симптомы деформации сустава большого пальца:
- Выпирающее уплотнение в области первого пальца стопы;
- Большой палец смещен кнаружи;
- Отечность, покраснение тканей в области деформации;
- Наличие мозоли, которая появляется на месте сдавливания мягких тканей;
- Боль по мере развития патологии.
На поздних стадиях проявляется нестерпимый болезненный синдром, постепенно изменяется форма стопы. Движения большого пальца ограничиваются. Если сделать рентгеновский снимок, то можно еще обнаружить подвывих первого пальца стопы.
Выделяют несколько степеней халюс вальгуса стопы, каждая из которых имеет свои симптомы:
- Начальная деформация — искривление пальца не более чем на 20 градусов, болевых признаков не ощущается;
- Вторая степень — сустав смещается до 30 градусов, дискомфортные ощущения имеют слабовыраженный характер;
- Третья стадия – угол искривления превышает 30 градусов, болевые ощущения приобретают постоянный характер;
- На последней стадии угол отклонения больше чем 50 градусов, болезнь проявляется выраженными симптомами, без хирургического вмешательства не обойтись.

Только при своевременном обращении к доктору можно вылечить халюс вальгус консервативными методами, за 6-10 месяцев полностью избавиться от косметического дефекта.
На фото hallux valgus представляет серьезную деформацию плюснефалангового сустава большого пальца стопы. Проблема носит выраженный косметический дефект, представляет опасность для функционирования опорно-двигательного аппарата.
Диагностические мероприятия
Для постановки диагноза проводится визуальный осмотр стопы, собирается анамнез. Специалист обязан оценить выраженность изменения походки, степень искривления сустава, наличие мозолей и костной шишки.
Подтверждается диагноз на рентгене в нескольких проекциях, снимок позволяет определить наличие подвывиха первой фаланги, расхождения плюснефаланговых костей, воспалительных очагов.
От угла искривления зависит методика лечения, если кость увеличивается, то без операции не обойтись. В качестве дополнительного метода диагностики может использоваться МРТ, когда сложно установить вид деформации.
Консервативное лечение
Лечение халюс вальгуса стопы без операции проводится с помощью консервативных методов, которые включают в себя ношение специальной ортопедической обуви, для регуляции нагрузки на поврежденные суставы. Для снижения давления на пораженную область используются специальные стельки и прокладки.
В период интенсивного болевого синдрома используются противовоспалительные препараты:
С помощью медикаментозного лечения можно снять болезные симптомы, однако избавиться от деформации невозможно. Для снятия воспалительного процесса назначаются физиотерапевтические процедуры — магнитотерапия, парафиновые аппликации, фонофорез. Дополнить лечение халюс вальгуса можно согревающими мазями на место деформации.
Важно пересмотреть образ жизни, сбалансировать питание, внести в рацион больше кальция и фосфора, отказаться от ношения тесной обуви, заняться плаванием, нормализовать вес.
Наложение шины является эффективным методом консервативного лечения вальгусного искривления стопы, специальный бандаж можно регулировать самостоятельно, носить корректор по очереди, если поражены обе ноги. Очень удобны пальцевые корректоры, которые надеваются только на ночь.

Народные методы лечения
Для облегчения болезненного состояния халюс вальгуса можно использовать нетрадиционные методы лечения:
- Прикладывать к больному месту кусочек прополиса, продолжать лечение до устранения болей;
- Смешать 20 г йода и 10 г измельченных таблеток аспирина, разбавить небольшим количеством воды или отваром шалфея, смазывать поврежденный участок перед сном;
- Провести расслабляющую тонизирующую ванночку с морской солью (2 ложки) и 10 капель йода. Разбавить на литр воды, подержать стопу в течение 15 минут, нанести питательный крем;
- Парить ноги в отваре картофельных очистков – длительность 20 минут, можно подливать горячий отвар по мере необходимости;
- Приложить к стопе очищенный лист лопуха, предварительно смазанный скипидаром, укутать ногу теплым шарфом, снять компресс утром.
Благодаря таким методам лечения удастся только облегчить состояние пациента при деформации халюс вальгус, а для полного устранения деформации сустава потребуется оперативное вмешательство.

Хирургические операции подразделяются на несколько видов – проводимые на мягких тканях, на костях и комбинированные процедуры. Во время операции Сильвера отсекается сухожилие мышцы большого пальца.
Если проводится лечение халюс вальгуса стопы по методу Мак-Брайта, то сухожилие перемещается. А при использовании оперативного вмешательства по Шеде удаляется нарост кости, частично сумка сустава.
Еще один вариант операции – смещение плюсневых костей в нужном направлении, после они фиксируются специальными спицами. Через три месяца потребуется оперативное удаление вмонтированной конструкции.
При сильном искривлении применяется шевронная остеотомия, когда ниже головки вырезается клин кости, после следует длительная восстановительная терапия. Послеоперационный период продолжается 6 недель.
Неотъемлемая часть реабилитации после оперативного лечения – ношение специальной обуви – туфель Барука, которые напоминают сандалии на платформе, в дальнейшем – использование индивидуальных ортопедических стелек.
Нельзя проводить операцию при проблемах свертываемости крови, иммунодефиците, наличии инфекционных и воспалительных заболеваний, сахарном диабете, злокачественных опухолей.

Советы по профилактике
Чтобы избежать развития халюс вальгуса, важно следить за своим весом, сбалансировано питаться, пить достаточное количество жидкости для нормализации солевого баланса. С целью укрепления связок проводить регулярно расслабляющий массаж стопы, тепловые ванночки с добавление отвара лекарственных растений.
Важно правильно подбирать обувь – несмотря на веяния моды, здоровье должно быть на первом месте. Полезно выполнять упражнения с использованием пальцев ног – катать по полу мелкие предметы, подхватывать их пальцами, сдавливать, совершать перекаты с пятки на носок.
Халюс вальгус представляет собой серьезное заболевание, которое при отсутствии терапевтических мер может существенно ухудшить качество жизни пациента, нарушая работу опорно-двигательного аппарата.
Степени вальгусной деформации стоп

Вальгусная деформация стоп развивается постепенно: вначале пациент жалуется на то, что болят ноги при длительном хождении, особенно на каблуках, начинает воспаляться сустав большого пальца, где со временем образуется шишка, затем очень трудно становится подобрать обувь, искривляется большой палец и передний отдел стопы. На подошве нарастает уплотнение – натоптыши или мозоли, второй палец поднимается к верху и обретает форму молотка, он согнут и не разгибается. Нарушается кровоснабжение сустава, сопровождающееся сильными болями при хождении, впоследствии грозит инвалидностью.

Вальгусная деформация стопы имеет большое распространение среди женщин после 40, а также среди младенцев в период с 9 месяцев до 1,5 лет, когда формируется навык ходьбы. Патология представляет собой внутреннее и внешнее изменение костной ткани ступни, вызванное негативным внешним воздействием, сопровождающееся болезненными ощущениями, выявлением «шишечки» возле большого пальца ноги и его искривления. Образуется от неправильной нагрузки на внутреннюю часть стопы, за счет чего ее внешняя часть и мизинец чуть приподняты.
Запущенное состояние болезни имеет крайне негативные последствия: режущие боли, чрезмерная нагрузка на позвоночник, его искривление, появление артрита и артроза, косолапость, бурсит. Необходимо правильное своевременное лечение, а также использование индивидуально подобранной ортопедической обуви.
Причины болезни и hallux valgus степени
Основные причины деформации стопы:
- поперечное плоскостопие,
- наследственность,
- эндокринные заболевания,
- остеопороз.
Болезнь также могут вызвать варикоз, плоскостопие, врожденные дефекты, травмы, интенсивная подвижность суставов и другие.
Даже неудобные туфли или сапоги благоприятствуют возникновению косточки на ноге, однако не являются первопричиной. Деформация образуется от неправильной нагрузки на внутреннюю часть стопы, за счет чего ее внешняя часть и мизинец чуть приподняты. Происходит нарушение работы соединительной ткани (связочного аппарата).
Главное, что мы можем сами предупредить заболевание подобрав правильную обувь или же применив ортопедическую стельку вовремя, не упуская время.

Халюс вальгус (hallux valgus) степени измеряются при помощи нижеприведенных величин:
- углом между I и II плюсневыми костями;
- углом отхождения большого пальца ноги от I плюсневой кости.
Итак, имеется несколько степеней вальгусной деформации большого пальца стопы:
- Вальгусная деформация стопы 1 степени: характеризуется наличием угла размером менее 12° между 1 и 2 плюсневыми костями, и отклонением первого пальца менее 25°.
- Вальгусная деформация стопы 2 степени представляет собой угол отклонения между плюсневыми костями менее 18 градусов, и угол отклонения большого пальца более, чем 25°.
- Вальгусная деформация 3 степени, она же заключительная, имеет угол отклонения более 18° первого критерия и угол более 35° второго критерия.

Правильно поставить диагноз, выявив стадию развития болезни может только квалифицированный специалист. Чем быстрее будет проведено обследование и назначено лечение, тем больше шансов вернуть здоровье вашим ногам.
Причины болезни у детей и степени Халюс Вальгус
Данное заболевание у детей может быть врожденным или приобретенным. Однако первый вид болезни встречается очень редко, тогда как причинами второго являются чаще всего дисплазия соединительной ткани, что приводит к ослабеванию связок, которые не могут выдержать чрезмерного давления позвоночника. Кроме того, неверно подобранная детская обувь, плохая экология, избыточный вес, генетическая предрасположенность также способствуют развитию этой болезни.

В медицине принято выделять четыре hallux valgus степени болезни:
- Наклон пяточной части не превышает 15°. При этом достаточно профилактических мер для устранения причин заболевания.
- Отклонение от нормы до 20°. В данном случае помогут несложные физические процедуры.
- Угол отклонения не превышает 30°. Для его устранения рекомендуется интенсивное и продолжительное лечение, однако хирургического вмешательства можно избежать.
- Угол наклона более 30°, являющийся критическим показателем, при котором необходимо хирургическое вмешательство.
Обращаем ваше внимание, что для определения степени деформации необходимо обратиться к квалифицированному специалисту, который выявив на рентгене степе
zdorovie-on-line.ru
Степени развития вальгусной деформации стопы Hallux Valgus. Клиника Бобыря
Hallux Valgus, как многие заболевания суставов, развивается медленно, а ранняя диагностика сложна из-за не ярко выраженных симптомов. Различают несколько стадий развития Hallux Valgus, о которых будет рассказано далее.
В домашних условиях незначительные изменения стопы заметить сложно, так как они не вызывают особого дискомфорта. Поэтому при появлении первых же признаков болезни необходимо обратиться к ортопеду, чтобы избежать возможных осложнений. Выделяют несколько стадий развития вальгусной деформации стопы.
Каждая стадия Hallux Valgus имеет свои характерные проявления. Основным показателем для выявления степени деформации является угол смещения первого пальца стопы. Также оценивается наличие, и характер боли, есть ли покраснение на коже, опухлость.
Принято выделять четыре стадии вальгусной деформации стопы. Они различаются величиной угла между плюсневой костью, то есть насколько сильно отклонен большой палец стопы.
- I степень – угол меньше 200;
- II степень – угол 200 – 300;
- III степень – угол до 500;
- IV степень – угол свыше 500.
В отдельных случаях врач может назначить ряд дополнительных исследований кожных покровов и костей для более точной оценки патологических изменений стопы. Благодаря этому специалист сможет в полной мере оценить стадию деформации. Немаловажно определить нарушена ли нервная регуляция мышц. В таком случае стоит обратиться и к неврологу.
I степень Hallux Valgus
Первая стадия характеризуется незначительным смещением большого пальца – менее 200. Косточка начинает выступать, и портит внешний вид стопы. В области сустава появляется покраснение, кожа грубеет и становится плотной из-за повышенного трения с обувью. Помимо этого, наблюдаются некорректная работа связок. Внутренняя и внешняя связки начинают работать по-другому, что может вызвать подвывих пальца. Однако вовремя начатое консервативное лечение сможет полностью избавить от данного недуга.
II степень Hallux Valgus
При второй степени вальгусной деформации угол смещения от 200 до 300, а косточка на большом пальце намного заметнее. Помимо признаков, которые наблюдаются при первой степени, может появиться еще и ноющая боль в области сустава. Болевой синдром будет наиболее ярко выражен при больших нагрузках на стопы. «Шишка» на ноге будет становиться больше, а сам палец сдвигаться под углом к соседним пальцам ноги. Одновременно с фалангой деформируются и сухожилия.
III степень Hallux Valgus
Третья степень легко определяется визуально, угол смещения большого пальца ноги до 500. В данном случае консервативное лечение может не помочь, тогда остается только операция. Ощущается сильный дискомфорт при ходьбе, возникает боль в суставах плюсневых костей, появляется покраснение, опухлость, а огрубевшая кожа на «косточках», образует хрящевой нарост. Если имеется лишний вес, то он только увеличивает давление, а приобрести комфортную обувь становится достаточно сложно, так как «шишка» сильно выпирает. Большой палец плотно прилегает к соседнему, что создает еще более неприятные ощущения. Подобные деформации могут вызвать ряд других заболеваний суставов.
IV степень Hallux Valgus
Четвертая степень Hallux Valgus характеризуется углом смещения кости более 500. Первый палец практически полностью перекрывает соседний. Ярко выражены болевые ощущения суставов, особенно при сильных нагрузках на стопу, в состоянии покоя боль стихает, но не до конца. А также боль может возникнуть ночью особенно после длительной ходьбы днем. Стопа сильно перекручивается, что значительно портит внешний вид ноги. Помимо вторичных заболеваний в суставе плюсневой кости начинается воспаление. В таком случае исправить ситуацию сможет только оперативное лечение.
Диагностировать болезнь Hallux Valgus и степень деформации стопы сможет только дипломированный специалист. Длительность и способ лечения зависит от стадии развития недуга. Именно поэтому при обнаружении первых признаков деформации стопы необходимо обратиться к врачу. Тогда методы лечения будут менее болезненны, а сроки минимальны.
www.spina.ru
Что такое Hallux Valgus? Причины, стадии, методы лечения и профилактики Халюс Вальгус
Врожденные и приобретенные патологии костей и связок носят наследственный характер, но некоторые заболевания могут появиться и при жизни. Одна из наиболее часто возникающих патологий костей и связок – это Hallux Valgus (халюс вальгус стопы). Данное заболевание поражает около 20% всех людей на планете. Несмотря на то что болезнь длительное время не вызывает никаких симптомов, в будущем она может сильно навредить вашему здоровью.
Что такое Hallux Valgus?
Hallux Valgus – это медленно прогрессирующее заболевание, которое характеризуется деформацией суставно-связочного аппарата большого пальца стопы. Деформированный палец постепенно отклоняется в медиальную сторону, а суставное соединение становится шарообразной формы. Заболевание очень распространённое среди всех возрастных групп, но преимущественно болеет женский пол.
Вальгусная деформация может быть первым признаком метаболических нарушений соединительной ткани.
 Вальгусная деформация стопы
Вальгусная деформация стопыПричины появления
Основная причина, которая приводит к образованию халюс вальгус большого пальца стопы – это слабость костно-связочного аппарата человека. Но само по себе заболевание проявляется при наличии факторов риска, к которым относятся:
- плоскостопие;
- заболевания позвоночника и искривление осанки;
- диспропорция ног;
- варикозная болезнь;
- повышенная мобильность суставов и связок;
- метаболические заболевания;
- гормональные нарушения;
- физические нагрузки;
- нарушение нервной иннервации сустава или мышц;
- травмы и переломы;
- ношение неудобной обуви;
- профессиональные особенности (у танцоров и балерин).
 Варикозная болезнь может привести к такому недугу
Варикозная болезнь может привести к такому недугуОпределить основную причину возникновения недуга очень сложно из-за влияния большого количества различных факторов на организм человека. Бывают редкие случаи, когда ребенок рождается с выраженной вальгусной деформацией большого пальца стопы. Особенностью врожденной патологии является то, что шарообразный выступ небольшой или вовсе отсутствует.
Развитие халюс вальгус стопы проходит по так называемому порочному кругу – изменение в плюснево-фаланговом суставе первого пальца приводит к патологическому распределению нагрузки, по всей поверхности стопы и как следствие болезнь прогрессирует.
Стадии Hallux Valgus
Среди всех классификаций и степеней халюс вальгусной деформации стопы основное внимание уделяют углам между костями большого пальца и первыми двумя плюсневыми костями:
- угол между фалангами большого пальца;
- угол между плюсневой костью и первой фалангой большого пальца стопы.
 Стадии Hallux Valgus
Стадии Hallux ValgusТакже классификация может проводиться по периоду прогрессирования заболевания:
- латентный или скрытый период;
- период клинических проявлений;
- заключительный период (сильная деформация сустава и резко выраженный болевой синдром).
Рассмотрим классификацию степеней халюс вальгус относительно угла между фалангами и плюсневой костью:
- Первая степень. Проявления незначительны, данная степень лучше поддается коррекции нехирургическими методами. Угол искривления между первой фалангой большого пальца и плюсневой костью равен от 5 до 40 градусов, а угол между первой и второй плюсневой костью не превышает 5-20 градусов;
- Вторая степень. Угол между первой фалангой и плюсневой костью находится в пределах 39-69 градусов, а угол между плюсневыми костями – 19-29 градусов. Проявляется незначительным болевым синдромом и перезагрузкой стопы;
- Третья степень. Угол между первой фалангой и плюсневой костью больше 75 градусов, а межплюсневый угол больше 35 градусов. Характеризуется объёмными деформациями с артрозами и полным нарушением функции сустава.
Угол изменений определяется на рентгеновских снимках.
 Стадии Вальгуса
Стадии ВальгусаПричины воспалений
Халюс вальгус является не очень опасным заболеванием, но иногда деформация сочетается с воспалением большого пальца стопы или с воспалением кожи, сухожилий или суставных сумок (бурсит).
Наиболее распространённой причиной воспаления халюс вальгус является повреждение тканей деформированными костями. Также причиной воспаления могут быть кальцинаты и остеофиты, которые нарастают на связках и костях.
Постоянное раздражение мягких тканей и связок приводит к накоплению провоспалительных агентов, которые разрушают клетки. Микроэлементы, которые выходят в межклеточное пространство, повышают осмотическое давление и приводят к образованию отёка.
Помимо влияния внутренних факторов, к образованию воспаления могут привести и внешние факторы, к которым относят:
- присоединение бактериальной флоры;
- травматическое повреждение.
 Ревматоидный артрит приводит к Вальгусу
Ревматоидный артрит приводит к ВальгусуОсобое место в образовании воспаления халюс вальгус занимают:
- ревматоидный артрит;
- приступы подагры;
- болезнь Бехтерева;
- реактивный артрит.
Любой воспалительный процесс сопровождается накоплением жидкости в полости сустава с последующим воспалением оболочек суставной капсулы (синовит, бурсит).
Большая опасность заключается в том, что воспаление халюс вальгус может привести к изменениям в других отделах стопы, а в редких случаях инфекция может распространяться током крови.
Лечение
Согласно международной классификации МКБ-10, вальгусная деформация большого пальца относится к заболеваниям опорно-двигательного аппарата. Лечение халюс вальгус может осуществляться как консервативным, так и хирургическим путём.
В подходе к консервативной терапии особое место играет степень деформации сустава и угол между первыми двумя плюсневыми костями. Существует закономерность: чем раньше начинать консервативное лечение, тем больше шансов на выздоровление.
 Лечение халюс вальгус
Лечение халюс вальгусХирургические методы лечения деформации халюс вальгус применяются только в случаях дистрофических изменений или при присоединении инфекции. Исключением может быть только желание пациента избавиться от косметического дефекта, вызванного искривлением сустава.
Некоторые люди также практикуют нетрадиционную медицину, которая может быть результативна при начальных стадиях заболевания.
Консервативные методы
Лечение халюс вальгус без операции имеет очень хорошие результаты, но только при правильном подходе к лечению. Врач, который ведёт пациента, должен объективно оценивать шансы больного на выздоровление. Если шансы на полное восстановление минимальны, стоит прибегнуть к другим методам лечения с целью экономии средств и времени.
Консервативное лечение условно можно разделить на 2 вида:
- Применение медикаментов.
- Лечение при помощи специальных повязок и фиксаторов.
 Диклофенак натрия при вальгусе
Диклофенак натрия при вальгусеМедикаменты используют с целью снятия воспалительного и болевого синдрома. Чаще всего применяют:
- «Диклофенак натрия»;
- «Ибупрофен»;
- «Мелоксикам»;
- «Целекоксиб».
Если к воспалительному процессу присоединяется бактериальная флора, врач должен назначить антибактериальные препараты широкого спектра действия. Следует учитывать и другие заболевания, которые влияют на течение вальгусной деформации большого пальца стопы. Например, при подагре врач должен прописать специфическое лечение, которое направлено на уменьшение активности мочевой кислоты и уратов.
Консервативное лечение при помощи повязок и фиксаторов применяется не только для постоянной коррекции деформации, но также и в послеоперационном периоде для правильного формирования стопы.
Принцип действия фиксаторов заключается в длительном фиксировании большого пальца ноги в физиологическом положении. Первое время фиксатор должен отводить палец незначительно, для профилактики травматизма и воспаления. Постепенно тянущая сила увеличивается до полного восстановления пальца.
 Фиксатор пальца при вальгусе
Фиксатор пальца при вальгусеТакже используют специальные повязки и бандажи, которые можно надевать на ночь. Принцип их действия такой же, как и у фиксаторов, но сила оттягивания не настолько большая.
Для достижения максимального результата следует придерживаться режима дня и питания.
Советы для пациентов:
- снизить массу тела. Основная проблема вальгусной деформации заключается в том, что нагрузка по стопе распределяется неравномерно. При снижении массы давление на стопу уменьшается, а болезнь перестаёт прогрессировать;
- выполнять ЛФК и носить ортопедическую обувь. Правильно подобранные упражнения помогут вам избавиться от болей в ноге и артроза суставов;
- необходимо использовать специальные межпальцевые вставки, которые размещают между первыми двумя плюсневыми костьми.
Лечение может быть дополнено электрофорезом и ультразвуком.
 ЛФК при вальгусе
ЛФК при вальгусеОперативное лечение
На данный момент существует около 200-300 методов для оперативного лечения Hallux Valgus. Операции чаще всего проводят на фаланговых и плюсневых костях, на близлежащих тканях и суставах. В некоторых случаях оперативное вмешательство может быть комбинированным.
Виды операций:
- Для оперативной коррекции халюс вальгуса на первых этапах заболевания можно использовать операции на мягких тканях. Суть данной методики заключается в формировании более жесткого сухожилия, которое не позволит большому пальцу отклоняться в сторону.
- Оперативное вмешательство, когда отсекается сухожилие, которое является продолжением мышцы, приводящей большой палец.
- Операция на костях заключается в том, что из первой плюсневой кости, вырезают треугольную часть и извлекают её. Концы костей фиксируют при помощи остеометаллосинтеза, таким образом, чтобы не было дефекта. Операция может быть дополнена очисткой костей от наростов и остеофитов.
В послеоперационном периоде больному позволяют ходить, но только с небольшой нагрузкой на ногу. Для снятия боли назначают нестероидные противовоспалительные препараты и наматывают специальные повязки.
 Оперативное лечение вальгуса
Оперативное лечение вальгусаНародные методы
Лечение при помощи народной медицины, не должно быть единственным методом борьбы с недугом. Такое заболевание требует комплексного подхода с использованием различных методик.
Нетрадиционная медицина имеет место только как дополнительная мера – для остановки прогрессирования недуга или для снятия болевого синдрома и отёка.
Рецепты для использования в домашних условиях:
- смешать прополис и мёд в равных количествах и наносить на косточку до снижения болезненности;
- растолочь аспирин (5 таблеток) и добавить к нему немного спирта (5-10 грамм), данную смесь наносить на косточку перед сном 1 раз в день;
- сделать картофельный отвар, после чего пропаривать в нем ноги по 10-15 минут 1 раз в день;
- намазать лист лопуха скипидаром и прикладывать к месту деформации на 30 минут. Лист необходимо фиксировать бинтом.
Народная медицина не способна полностью вылечить болезнь, она только устраняет некоторые симптомы.
Профилактика
Профилактика заболевания может быть разделена на профилактику прогрессирования недуга и профилактику появления.
Чтобы предупредить возникновение халюс вальгуса, следует носить хорошую ортопедическую обувь, правильно распределять нагрузку на ноги и пальцы. Большую роль в развитии болезни играют эндокринные и метаболические заболевания, профилактика которых позволит предупредить появление халюс вальгуса.
Для остановки прогрессирования болезни следует выяснить причину её возникновения и в первую очередь влиять на неё. Очень важно заранее начать лечение при помощи повязок и фиксирующих шин, именно такой подход позволит остановить и вылечить недуг.
provalgus.ru
Hallux valgus (вальгусная деформация): степени, лечение, операция
Hallux valgus (просторечное «шишка на большом пальце ноги», «косточка на ноге») – это деформация стопы, которая представляет собой искривление большого пальца кнаружи. Данная деформация распространена, встречается у 25 % взрослого населения. Искривление можно обнаружить и у детей, в этом случае оно носит врожденный характер. Hallux valgus обычно выявляется у женщин. У представительниц слабого пола искривление кости наблюдается в десять раз чаще, чем у мужчин. Это связано с тем, что женский связочный аппарат более слабее, ситуация усугубляется ношением неудобной узкой обуви. Патология выявляется у всех возрастных групп.
При искривлении большого пальца очень увеличен угол между первой и второй плюсневыми костьми. Вследствие этого первая кость смещает внутрь, а палец, который удерживается мышцей, двигается кнаружи. Головка формирует бугорок (его часто называют «косточкой» или «шишкой»), из-за постоянного взаимодействия с обувью головка воспаляется и краснеет, повышается чувствительность. Это может привести к бурситу – воспаление слизистой сумки сустава.
Причины развития HalluxValgus
Существует несколько основных причин, из-за которых деформируется большой палец ноги.
- Первая группа причин вызывается с недостаточностью соединительной механики, то есть происходит длительное нарушение биомеханики первого сустава, связанного с большим пальцем. Это может быть вызвано поперечным плоскостопием, варикозным расширением вен, повышенной подвижностью суставов, чрезмерной растяжимостью связок.
- Ко второй группе причин можно отнести врожденные деформации стопы, травмы и некоторые неврологические заболевания (например, полиомиелит).
- Третья группа – наследственная предрасположенность к заболеванию. Обычно у ближайших родственников тоже есть такая деформация (у мамы, тёти, бабушки).
Остальные факторы – хождение в неудобной обуви (узкой, короткой или тесной), ношение высоких каблуков – являются вторичными. Они лишь способствуют развитию деформации, если к ней есть предрасположения.
Симптомы
Главными симптомами деформации большого пальца являются:
- Выпирающее уплотнение в области первого пальца стопы.
- Боли различной степени в области искривления. Болезненность различается по характеру и силе, может причинять дискомофорт, а может быть резкой и жгучей. Боли усиливаются после длительного пребывания на ногах или ношения неудобной обуви. Они могут беспокоить больного по ночам. Во время покоя болезненность утихает. Выраженная болезненность не всегда коррелирует с размером деформации, но если головка смещена значительно, то симптоматика и боль усиливаются.
- Очевидная деформация стопы – головка первого плюсневатой косточки смещена кнутри, а сам большой палец смещен кнаружи.
- Отечность и покраснение мягких тканей в области большого пальца ноги.
- Наличие большой мозоли, которая формируется в месте сдавливания мягких тканей «шишки».
Иногда на рентгенограмме плюснефалангового сустава можно обнаружить подвывих первого пальца стопы. Периодически Hallux valgus сочетается с другими деформациями (плоскостопие и молоткообразные пальцы).
Диагностика
Диагностирование заболевания осуществляется у врача. Первоначально доктор выслушивает жалобы пациента, задает уточняющие вопросы, связанные с нагрузкой на стопы, наследственностью деформации. Затем врач производит осмотр стоп и назначает рентгенографическое исследование 1 плюснефалангового сустава большого пальца. Для более детального исследования может быть назначена рентгенограмма 2 и 3 сустава стопы.
Диагноз выставляется на основе симптомов и данных рентгена. После диагностирования врач назначает пациенту лечение. В некоторых случаях доктор может назначить прохождение магнитно-резонансной томографии стопы.
Степени
Степень Hallux valgus выражается двумя величинами: углом между 1 и 2 плюсневыми костями и углом отклонения большого пальца от 1 плюсневой кости. В зависимости от этих показателей выделяется три степени развития заболевания Hallux valgus.
- 1 степень – угол между первой и второй плюсневыми костями составляет величину менее 12 градусов, отклонение большого пальца меньше 25 градусов.
- 2 степень заболевания характеризуется углом отклонения между плюсневыми костями меньше 18 градусов, а угол отклонения первого пальца стопы больше 25 градусов.
- 3 степень (заключительная) определяется углом отклонения между плюсневыми костями больше 18 градусов, а угол отклонения первого пальца – больше 35 градусов.
Консервативное лечение
Деформацию большого пальца нельзя удалить без оперативного вмешательства. Однако с небольшим искривлением можно полноценно жить . Если у пациента только начальная стадия заболевания, то врачи назначают консервативный метод лечения. Также его прописывают пожилым пациентам и людям старческого возраста независимо от степени деформации стопы.
Консервативное лечение включает в себя:
- ношение специальной ортопедической обуви, которая устраняет взаимодействие между болезненной «шишечкой» и самой обувью,
- ношение межпальцевых прокладок,
- коррекция образа жизни, она заключается в нормализации веса, регулярных физических нагрузках,
- использование супинаторов (стелек), которые корректируют своды стопы.
Помимо данных процедур применяют и медикаментозное лечение. Лекарственные препараты нацелены на снятие болевого синдрома. Как правило, назначаются лекарства из группы нестероидных противовоспалительных средств, которые снимают боль и воспаление. При сильных болях рекомендуется смазывать место деформации согревающими и противовоспалительными мазями. Врачи могут назначить пациентам прохождение физиотерапевтических процедур: магнитотерапию, фонофорез, парафинолечение, индуктотермию.
В случаях, когда несколько курсов консервативного лечения показывают свою неэффективность, врач назначает оперативное вмешательство.
Оперативное лечение
Все хирургические операции подразделяются на три группы:
- вмешательства, проводимые на мягких тканях,
- операции, которые проводят на костях,
- вмешательства, проводимые на костях и мягких тканях одновременно.
Операции, которые проводят на мягких тканях, считаются действенными только при первой степени деформации. Во время операции Сильвера врач отсекает сухожилие приводящей мышцы большого пальца. При проведении операции Мак-Брайда данное сухожилие перемещают. Эти вмешательства могут проводиться совместно с операцией Шеде, при которой убирается костный нарост и подкожная сумка первого плюснефалангового сустава.
Если у пациента выявлена вторая или третья степень Hallux valgus, то в данном случае производят операции на костях или операции на костях и тканях. Возможно применение шевронной остеотомии. В данном случае врач удаляет маленький v-образный кусочек дистальной части первой плюсневой кости.
При Scraft остеотомии выполняется распил (Z-образный разрез) на протяжении все плюсневой кости большого пальца стопы. Затем фрагменты сдвигают, отломки фиксируются винтами.
Хирургические операции проводят в травматологических и ортопедических отделениях. Послеоперационный период продолжается около 6 недель. В это время больной может нагружать ногу только в специальном ортезе. Пациент должен избегать перегрузок, почаще держать ногу выше уровня тела.
После снятия ортеза пациенту рекомендуется носить удобную обувь (широкую и без каблука), выполнять курс специальных гимнастических упражнений, проводить самомассаж стопы при помощи теннисного шара.
К какому врачу обращаться
При деформации большого пальца стопы стоит обратиться к врачу. Он определит степень заболевания, назначит необходимое лечение. Вам поможет ортопед, травматолог – ортопед или хирург. Параллельно можно проконсультироваться у терапевта и эндокринолога.
Квалифицированная медицинская помощь поможет вылечить дефект, устранить его причину и восстановить ногу.
www.knigamedika.ru

