Все о ревматизме – симптомы и лечение ревматизма суставов у взрослых, профилактика. Как лечить ревматизм
Ревматизм суставов симптомы и лечение, признаки
ОБЩЕЕ
Двигательная активность человека напрямую зависит от состояния суставов. Сложилось мнение, что ревматизм – это болезнь людей старческого возраста. На самом деле статистические данные указывают на широкое распространение патологии среди детей и молодежи, а в пожилом возрасте больные страдают от осложнений болезни.
Подтвердить всеобщее заблуждение может то, что 80% пациентов, имеющих симптомы ревматизма суставов, – это люди младше сорока лет. Пик заболеваемости отмечается в возрасте от 7 до 15 лет, это обусловлено гормональной нестабильностью в данной возрастной категории. Среди женщин ревматизм диагностируется в 2–3 раза чаще, чем среди мужчин.

ПРИЧИНЫ
На данный момент ревматизм суставов хорошо изучен, его этиология и механизм развития выяснены досконально.
Для возникновения заболевания необходимо сочетание трех факторов, только при соблюдении условия их наличия заболевание начинает свое развитие.
Факторы, влияющие на развитие признаков ревматизма:
- заражение гемолитическим стрептококком;
- формирование в организме специфических антител против инфекционного агента и на поражение ткани суставов;
- наследственная предрасположенность к аллергиям и аутоиммунным реакциям.
Спустя 10–20 дней после перенесенной острой или хронической стрептококковой инфекции (ангины, фарингита, скарлатины, тонзиллита) развивается острый суставной ревматизм. Это является следствием выработки специфических антител в ответ на появление в крови токсинов возбудителя. Такие антитела призваны бороться со стрептококком, но по ошибке поражают собственные клетки соединительной ткани. Исследования показали, что подобные реакции возникают не у всех перенесших ангину, а только у носителей особого белка группы В. По наблюдениям врачей, с ревматизмом суставов в течение месяца после инфекционного заболевания сталкивается около 2,5% пациентов
.КЛАССИФИКАЦИЯ
Выделяет две основные формы заболевания. Симптомы ревматизма суставов и его лечение зависят от того, в острой или хронической форме он протекает.
Формы патологии:
- Острый возникает у детей и молодежи после инфекционного заболевания, развивается стремительными темпами. Начинается с общей интоксикации, но спустя 2–3 дня появляются характерные признаки ревматизма суставов. Острое состояние наблюдается на протяжении 3–6 месяцев. Особую опасность представляет поражение сердца.
- Хронический зачастую развивается у лиц младше сорока лет. Течение заболевания рецидивирующее, несмотря на лечебные мероприятия. Обострения появляются регулярно – несколько раз за год, чаще осенью и зимой. К хроническому течению ревматизма суставов предрасположены те, кто проживает в сырых и прохладных помещениях. Патология переходит в вялотекущее состояние, кроме ткани суставов поражается сердце, ощущаются постоянные боли, что сказывается на качестве жизни больного.
СИМПТОМЫ
Признаки ревматизма суставов появляются спустя 2–3 недели после перенесенного инфекционного процесса в верхних дыхательных путях. Симптоматика довольно разнообразна и зависит от области поражения и активности патологии, но его основные черты помогают распознать заболевание.
Основные клинически проявления болезни:

- Боль в суставах при передвижении, их отечность, гиперемия и местное повышение температуры. Заболеванию подвержены крупные сочленения. Боли интенсивные, нарастают и становятся нестерпимыми. Так, симптомы ревматизма коленного сустава вызывают настолько сильную боль, что передвигаться и сгибать ногу уже невозможно. Поражение суставов симметрично, если боль появляется в одном месте, то через несколько дней болевой синдром распространяется на второй.
- Синдром интоксикации возникает вследствие повышения температуры тела. Он выражается в слабости, снижении трудоспособности, аппетита, быстрой утомляемости.
- Боль в груди указывает на распространение патологии на ткани сердца. Эти признаки появляются не сразу, а спустя несколько дней после появления артралгий.
- Аннулярные высыпания появляются в редких случаях и выглядят как округлая розовая сыпь с неровными краями.
- Ревматические узлы также считаются редким явлением – появляются в местах повреждения в форме подкожных уплотнений, не вызывают боли и сохраняются на протяжении двух месяцев.
ДИАГНОСТИКА
Для опытного специалиста не представляет труда определить заболевание по ряду клинических признаков, но перед тем, как лечить суставной ревматизм, проводятся обследования с целью подтверждения диагноза и выявления возможных осложнений со стороны сердца и внутренних органов.
Методы диагностики:
- Клинический и биохимический анализ крови указывает на воспалительную реакцию, в результате которой формируется ревматизм суставов.
- Иммунологический анализ помогает выявить специфические для заболевания вещества, которые появляются в крови через неделю от начала патологического процесса и достигают максимума к 3–6 неделе.
- УЗИ, ЭКГ и ЭхоКГ сердца оценивает состояние сердца, помогает исключить или подтвердить его поражение.
- Рентгенография суставов, артроскопия, пункция и биопсия внутрисуставной жидкости проводятся для анализа их состояния.

ЛЕЧЕНИЕ
Лечение ревматизма суставов должно начаться незамедлительно после появления первых признаков болезни для профилактики тяжелых осложнений.
Как правило, терапия комплексная и проводится одновременно по нескольким направлениям.
Методы лечения:
- Постельный режим и диета с низким содержанием соли, углеводов и повышенным количеством белков в пищевых продуктах. Ограничивать подвижность особенно важно при лечении коленного сустава.
- Курс приема антибиотиков пенициллинового ряда.
- Нестероидные противовоспалительные препараты местно и системно.
- Диуретики для снятия отечности.
- Иммунодепрессанты и гамма-глобулины для повышения иммунитета.
- Физиотерапия (массаж, прогревания, электрофорез, УВЧ, парафиновые аппликации).
- Плазмаферез позволяет очистить кровь от антител и токсических веществ.
Вылечить ревматизм суставов возможно, но это длительный процесс, который занимает около 50 дней.
ОСЛОЖНЕНИЯ
Прежде чем лечить ревматизм суставов методами народной медицины, необходимо подумать о возможных пагубных последствиях такого решения.
Осложнения заболевания:
- Переход в вялотекущее хроническое, постоянно рецидивирующее течение.
- Ревмокардит и развитие сердечных пороков после повреждения клапанов сердца.
- Развитие сердечной недостаточности на фоне снижения сократительной активности сердца, нарушений ритма сокращений и его диффузных изменений.
- Ишемия и тромбоэмболия – возникновение очагов разорванных и закупоренных кровеносных сосудов не только в сердце, но также в сетчатке глаза и в почечных артериях.
- Кардит инфекционного происхождения — воспаление оболочек сердца представляет серьезную угрозу жизни больного.
ПРОФИЛАКТИКА
Единственной эффективной мерой первичной профилактики ревматизма суставов является предупреждение развития стрептококковой инфекции. Методы вторичной профилактики направлены на предотвращение повторных рецидивов, так как каждая последующая вспышка заболевания повышает риск повреждения сердца.

Меры профилактики:
- Повышение иммунитета для предотвращения проникновения инфекционных агентов в организм.
- Полноценное питание и достаточный отдых.
- Ограничение контактов с носителями стрептококковой инфекции.
- Своевременная терапия простуд и заболеваний верхних дыхательных путей на острой стадии.
- Профилактические осмотры у стоматолога для санации полости рта.
- Прием противовоспалительных и противомикробных препаратов в холодное время года для предотвращения рецидивов.
Необходимо знать, что такие симптомы ревматизма суставов, как сильная боль и резкий рост температуры тела должны стать поводом для обращения за медицинской помощью. Своевременная терапия помогает избежать тяжелых осложнений и вернуться к нормальной жизни без пагубных последствий заболевания.
ПРОГНОЗ НА ВЫЗДОРОВЛЕНИЕ
Для того чтобы вылечить ревматизм суставов и предупредить тяжелые последствия, необходимо как можно раньше начать терапию. Практика показывает, что своевременно предпринятые меры практически полностью исключают угрозу для жизни больного. И после качественного лечения ревматизма суставов симптомы заболевания вас не побеспокоят. В зависимости от сложности поражения сердца определяется тяжесть прогноза.
По мнению врачей, самым неблагоприятным считается прогрессирующее и непрекращающееся течение ревматизма суставов.
Первые проявления заболевания у лиц старше 25 лет, как правило, имеют благоприятный исход и не отражаются на функции сердца. Риск появления вторичных пороков значительно возрастает при выявлении патологии у детей и позднем начале лечения. Особую опасность представляют стертые формы заболевания, при которых ребенок жалуется на боли в ногах и руках, а родители считают это последствием активных игр и ушибов. Ревматизм суставов остается без лечения, быстро прогрессирует и выявляется уже на этапе необратимых изменений.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Полезная статья Ревматизм сердцаРевматизм сердца — это такое заболевание, при котором воспаляется соединительная ткань его оболочек, образуются ревматические узелки с последующим рубцеванием, и…
pillsman.org
Острая ревматическая лихорадка (ревматизм)
Научный редактор: Строкина О.А., терапевт, врач функциональной диагностики.
Июль, 2019.
Код по МКБ-10: I00-I02.
Синонимы: ревматизм, острая ревматическая лихорадка.
Ревматизм – воспаление соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе (ревмокардит), а также в мозге (хорея), суставах (полиартрит) и коже. Термин “ревматизм” сегодня считается устаревшим. По современной терминологии заболевание называется острой ревматической лихорадкой.
Развитие ее тесно связано с предшествующей острой или хронической носоглоточной инфекцией (например, фарингитом), вызванной стрептококком. В случае стрептококковой инфекции возникает прямое или опосредованное повреждающее воздействие его компонентов и токсинов на организм с развитием иммунного воспаления.
Немаловажную роль отводят генетическим факторам, что подтверждается более частой заболеваемостью детей из семей, в которых кто-то из родителей страдает ревматизмом.
Заболеванию чаще подвержены дети и подростки в возрасте от 7 до 15 лет.
Ревматическая лихорадка вызывает хроническое прогрессирующее пражение сердца и его клапанов и является самой распространенной причиной сердечных заболеваний у детей в мире1.
Однако, уровень заболеваемости неуклонно снижается. Это связано с улучшением условий жизни, а также с широким использованием антибиотиков для лечения стрептококковых инфекций.
Симптомы ревматизма
Ревматизм характеризуется многообразием проявлений и вариабельностью течения. Как правило, он возникает в школьном возрасте, реже у дошкольников и практически не встречается у детей младше 3 лет.
В типичных случаях первые внешние признаки ревматизма:
- боли в суставах которые выявляются через 2-4 недели после ангины или фарингита,
- лихорадка до 38С, признаки интоксикации (утомляемость, слабость, головная боль).
Одними из наиболее ранних признаков ревматизма являются боли в суставах (ревматоидный артрит).
Ревматоидному артриту свойственно острое начало, вовлечение крупных или средних суставов (чаще коленных, голеностопных, локтевых), быстрое обратное развитие процесса.
Фото: крупные суставы, поражаемые ревматическим артритом
Признаки поражения сердца (боли в области сердца при поражении перикарда, сердцебиение, одышка) – обязательный и важный признак острой ревматической лихорадки. Поражается внутренняя и наружная оболочки сердца (эндокард и перикард).
Стоит заметить, что в детском и подростковом возрасте первым симптомом чаще выступают нарушения в работе сердца, а во взрослом и пожилом возрасте – артрит2.
Чаще, особенно в начале заболевания, наблюдаются разнообразные астенические проявления (вялость, недомогание, повышенная утомляемость).
К более редким симптомам ревматизма относятся поражения кожи: аннулярная сыпь и ревматические узелки.
Аннулярная сыпь (кольцевидная эритема) – бледно-розовые неяркие высыпания в виде тонкого кольцевидного ободка, не возвышающиеся над поверхностью кожи и исчезающие при надавливании. Сыпь обнаруживается у 4-17% больных ревматизмом преимущественно на пике заболевания и обычно носит нестойкий характер.
Фото: кольцевидная эритема, сайт кафедры дерматовенерологии Томского военно-медицинского института
Довольно редкий признак острой ревматической лихорадки – хорея (поражение мозга). К ее симптомам относят внезапное изменение почерка, гримасничанье, невнятная речь, общее двигательное беспокойство. Иногда на первый план выходит признаки мышечной слабости: человек не может сидеть, ходить, нарушается процесс глотания. перечисленные признаки усиливаются при волнении, иногда при физической нагрузке и проходят во время сна.
Подкожные ревматоидные узелки – округлые, плотные, малоподвижные, безболезненные, единичные или множественные образования с локализацией в области крупных и средних суставов, остистых отростков позвонков, в сухожилиях. В настоящее время встречаются нечасто, преимущественно при тяжелой форме ревматизма, сохраняются от нескольких дней до 1–2 месяцев, затем проходят.
Узелки редко наблюдются в течение первых недель острого ревматического приступа. Обычно они возникают после месяца болезни и чаще встречаются у пациентов, у которых ревматическая активность сохранялась в течение многих недель или месяцев.
Фото: ревматоидные узелки в области локтевого сустава (сайт кафедры дерматовенерологии Томского военно-медицинского института)
Боли в животе, поражение легких, почек, печени и других органов при ревматизме в настоящее время встречается крайне редко, в основном при тяжелом его течении.
Частота встречаемости симптомов острой ревматической лихорадки3
- Кардит (поражение сердца) – 90-95%;
- Ревматический артрит (поражение суставов) – 60-100% случаев;
- Ревматическая хорея – 6-30% случаев, преимущественно у детей;
- Кольцевидная (аннулярная) эритема – 4-17%;
- Ревматоидные узелки – 1-3%.
Диагностика
Жалобы пациента
Огромное значение в диагностике острой ревматической лихорадки имеют осмотр и жалобы пациента. Боли в суставах, выслушивание шумов сердца, повышение температуры, обнаружение характерных кожных проявлений, перечисленных выше мозговых нарушений – все это является критериями постановки диагноза острая ревматическая лихорадка.
Анализы
Лабораторные показатели у больных ревматизмом отражают признаки стрептококковой инфекции, наличие воспалительных реакций и иммунопатологического процесса.
В активную фазу определяются4:
Инструментальные методы
ЭКГ. На электрокардиограмме нередко выявляются нарушения ритма.
Рентгенография органов грудной клетки. Возможно выявление признаков поражения легочной ткани (ревматический пневмонит).
Фото: картина пневмонита на рентгенограмме
Рентгенологическое исследование суставов. Необходимо для дифдиагностики с другими артритами.
УЗИ сердца. Поскольку сердце поражается чаще всего при острой ревматической лихорадке, эхокардиография – основной метод, позволяющий выявить структурные изменения клапанов (чаще поражается митральный клапан, реже аортальный и трикуспидальный) и признаки воспаления перикарда.
Компьютерная томография легких. Используется в особых случаях для выявления ревматического пневмонита и тромбоэмболии мелких ветвей легочной артерии.
Лечение ревматизма
Лечение ревматизма основывается на раннем назначении комплексной терапии, направленной на уничтожение стрептококковой инфекции, подавление активности воспалительного процесса, а также на предупреждении развития или прогрессирования порока сердца.
Терапия может проводиться как амбулаторно, так и в стационаре.
И стационарное, и амбулаторное лечение предполагает обязательное применение антибиотиков, которые подбирают с учетом чувствительности к ним стрептококка. Чаще всего используют препараты пенициллинового ряда.
Лечение в стационаре
В острой стадии заболевания лечение проводится только в стационаре. Там же могут провести устранение хронических очагов инфекции, в частности, операцию по удалению миндалин, осуществляемую через 2–2,5 месяца от начала заболевания при отсутствии признаков активности процесса.
Основной задачей после стихания острого процесса является достижение полной ремиссии и восстановление функциональной способности сердечно-сосудистой системы. С этой целью больным назначается амбулаторное лечение и наблюдение.
Амбулаторное лечение
В условиях поликлиники лечатся, как правило, пациенты с хроническим течением заболевания или долечиваются больные после стационара.
Больному назначают лекарственную терапию, коррекцию питания и лечебную физкультуру, которые определяются индивидуально с учетом особенностей заболевания и прежде всего тяжести поражения сердца.
Антибиотики при ревматизме
Антибактериальная терапия – важнейшее звено в лечении ревматизма. Вместо неё категорически нельзя использовать народные средства. В подавляющем большинстве случаев они только усугубляют ситуацию.
При наличии хронического тонзиллита, при частых обострениях очаговой инфекции продолжительность лечения препаратами пенициллинового ряда увеличивают или дополнительно используют другой антибиотик – амоксициллин, макролиды (азитромицин, рокситромицин, кларитромицин), цефуроксим аксетил, другие цефалоспорины в возрастной дозировке.
Противовоспалительные средства
Антиревматическая терапия предусматривает один из нестероидных противовоспалительных препаратов (НПВП), который назначают изолированно или в комплексе с гормонами в зависимости от показаний.
НПВП применяют не менее 1-1,5 месяцев до устранения признаков активности процесса. Препаратом выбора является диклофенак.
Преднизолон назначают преимущественно при острой ревматической лихорадке с выраженным кардитом (воспалительные процессы в сердце) в начальной дозе назначают в течение 10–14 дней до получения эффекта, затем суточную дозу снижают каждые 5–7 дней под контролем клинико-лабораторных показателей, в последующем препарат постепенно отменяют.
Помимо антибактериальной и противовоспалительной терапии проводят симптоматическую терапию при следующих состояниях: поражение сердца, когда появляются симптомы застойной сердечной недостаточности:
- мочегонные,
- блокаторы кальциевых канало (амлодипин),
- бета-блокаторы(карведилол, метопролол, бисопролол),
- сердечные гликозиды (дигоксин).
В неактивной фазе заболевания больным паказано санаторно-курортное лечение.
В санатории продолжают начатую в стационаре терапию, лечат очаги хронической инфекции, осуществляют соответствующий лечебно-оздоровительный режим с дифференцированной двигательной активностью, лечебной физкультурой, закаливающими процедурами.
Профилактика рецидивов
Следующий этап комплексной терапии ревматизма предусматривает профилактику рецидивов и прогрессирования заболевания.
С этой целью используют препараты пенициллина продленного действия, преимущественно бициллин-1, первое введение которого осуществляют еще в период стационарного лечения, а в последующем – 1 раз в 3 недели круглогодично.При ревматизме без вовлечения сердца бициллинопрофилактику проводят в течение 5 лет после последней атаки.
Все больные, перенесшие острую ревматическую лихорадку, должны находится под диспансерным наблюдением ревматолога. Регулярно, 2 раза в год, проводят амбулаторное обследование, включающее лабораторные и инструментальные методы; назначают необходимые оздоровительные мероприятия, лечебную физкультуру.
В весенне-осенний период наряду с проведением бициллинопрофилактики показан месячный курс НПВП.
При формировании тяжелого ревматического порока сердца показано хирургическое лечение – протезирование пораженных клапанов.
Профилактика
Профилактика ревматизма подразделяется на первичную и вторичную.
Первичная профилактика направлена на предупреждение ревматизма (острой ревматической лихорадки) и включает:
- Повышение иммунитета (закаливание, чередование нагрузки и отдыха, полноценное питание, др.).
- Выявление и лечение антибактериальными препаратами острой и хронической стрептококковой инфекции.
- Профилактические мероприятия у предрасположенных к развитию ревматизма детей: из семей, в которых имеются случаи ревматизма или других ревматических заболеваний; часто болеющих носоглоточной инфекцией; имеющих хронический тонзиллит или перенесших острую стрептококковую инфекцию.
Вторичная профилактика направлена на предупреждение рецидивов и прогрессирования заболевания у больных с ревматизмом в условиях диспансерного наблюдения.
Прогноз при ревматизме
В настоящее время непосредственно угрозы жизни острая ревматическая лихорадка не несет. На прогноз больше всего влияет степень поражения сердца. А при своевременно начатом лечении первичное поражение его заканчивается выздоровлением.
Формирование клапанных пороков сердца, чаще с развитием митральной недостаточности, определяется у детей в 20-25%, у подростков в 30%, у взрослых в 35-49% случаев при первой атаке, преимущественно при тяжелом, затяжном или латентном течении заболевания (острая форма переходит в хроническую ревматическую лихорадку).
www.diagnos.ru
что нужно о нем знать
Ревматизм — (болезнь Соколовского — Буйё) — хроническое заболевание токсической этиологии с инфекционным агентом с волнообразным течением (период угасания клинических признаков сменяет разгар симптомов). Поражает кровеносные сосуды, клапанный аппарат сердца преимущественно у детей от 3 до 15 лет. Заболевание поражает людей вне зависимости от пола. Состояние носит системный характер.
Исследования показывают, что ревматизм возникает из-за патогенного действия бета-гемолитического стрептококка, который относится к подгруппе А. Болезнь чаще всего развивается после перенесенных инфекционных заболеваний детского возраста.
- Корь.
- Скарлатина
- Коклюш.
Токсины стрептококка влияют на антитела, находящиеся в структуре сердца и сосудов.
Благодаря хорошему оснащению современных медицинских учреждений антибактериальными препаратами широкого действия, удается предупредить возникновение грубых осложнений на сердце, однако в запущенных случаях это сделать невозможно.
Основные признаки ревматизма

Лечение ревматизма начинается с его выявления. Патология на начальных стадиях не имеет выраженных специфических симптомов. Признаки ревматизма на этой стадии заключаются в усталости, снижении двигательной активности, появления длительной субфебрильной температуры на уровне 37,2-37,5 градусов. Затем симптомы нарастают.
Выделяют 4 клинические формы заболевания
- Кардиоваскулярная.
- Полиартритическую.
- Нодозная.
- Церебральная.
Кардиоваскурная форма характеризуется поражением сердца и кровеносных сосудов. Сердце — главный орган-мишень при ревматизме. Болезнь дает толчок для начала таких патологий как:
- Миокардит — воспаление в сердечной мышце, миокарде, вызванное действием инфекционного агента.
- Эндокардит — процесс, происходящий в эндокарде, вызванный действием инфекционного агента.
- Перикардит — воспаление, развивающееся в сердечной сумке вызванное действием инфекционного агента.
Полиартрическая форма характеризуется поражением крупных суставов: коленного, локтевого, голеностопного и тазобедренного.
При ревматизме суставы поражаются у 70% больных. По утрам пациент жалуется на чувство скованности, нарушение движения в конечностях. После приема лекарственных препаратов эти ощущения проходят. К вечеру признаками ревматизма становятся боли в суставах, при этом суставы болят симметрично, с двух сторон. При визуальном осмотре на кожном покрове над суставом отмечается гиперемия, отек тканей.
При дальнейшем развитии процесса в самом суставе уменьшается количество жидкости, омывающей поверхности сустава. Уменьшается количество экссудата, снижается способность безболезненно двигаться. Патология начинается с поражения крупных суставов. Затем через короткое время поражаются средние и мелкие суставы.
Нодозная форма характеризуется появлением вокруг суставов и окружающих тканей маленьких узелков правильной формы, безболезненных при пальпации, плотной консистенции. Узлы носят рассыпной характер и появляются сначала около крупных суставов, а затем переходят на мелкие суставные капсулы.
При прогрессировании этой формы в узлах появляются участки фибриноидного некроза. Узлы наполняются патологическим инфильтратом. Пациент чувствует сильную постоянную боль в покое и при ходьбе.
Церебральная форма характеризуется поражением нервов центральной нервной системы. У пациента появляется хорея — непроизвольные подергивания мышц лицевой мускулатуры. Ученые связывают этот феномен с поражением кровеносных сосудов питающих головной мозг, а также патологией нейронов черепно-мозговых нервов. Грозным осложнением этой формы может стать развитие менингита и энцефалита.
Признаки ревматизма довольно разнообразны, и для того, чтобы поставить правильный диагноз, необходимо провести полное обследование организма.
Диагностика ревматизма
Лечением ревматизма можно заниматься только после проведения диагностики, которая складывается из нескольких видов исследований. В общем анализе крови будут выделяться признаки воспалительной реакции, повышенный уровень лейкоцитов, увеличение скорости оседания эритроцитов.
Биохимический анализ крови даст картину повышения белков, характерных для острой фазы воспаления. Будут повышены такие показатели как С- реактивный белок, альбумин, А-1 антитрипсин, фибриногены и др.
Из-за того что заболевания сердца — одно из самых часто встречаемых осложнений ревматизма, в обязательном порядке проводится диагностика сердечно-сосудистой системы.
На электрокардиографии, которая проводится во всех случаях ревматизма, выявляются ЭКГ- признаки поражения сердечной мышцы и околосердечной сумки.
На эхографическом исследовании (Эхо-КГ) дается развернутое заключение по состоянию всего сердца, стенок, возможных дефектов в структуре сердца, ритма, наличие или отсутствие жидкости в околосердечной сумке, состоянии, аорты и других кровеносных сосудов.
Лечение ревматизма: лекарства и диета

Вся терапия заболевания направлена на лечение самого процесса и улучшение состояния больного. Симптоматическая терапия снимает патологические проявления и помогает легче перенести заболевание.
При лечении назначаются следующие лекарства:
- Антибиотики
- Противовоспалительные препараты
- Препараты, защищающие и восстанавливающие стенки сосудов
Вся терапия направлена на лечение самого заболевания и улучшение состояния больного.
При этом лечение ревматизма заключается не только в приеме назначенных препаратов, но и в соблюдении диеты. Питание должно быть сбалансированным и полноценным. В рационе обязательно должен присутствовать белок из расчета 1 грамм на 1 килограмм массы пациента. Между приемами пищи обязателен прием овощей и фруктов. В условиях санатория добавляется продукты, содержащие витамины.
Ревматизм в любом виде — довольно тяжелое заболевание, но при своевременном обращении к специалистам поддается терапии. Достигается устойчивая ремиссия, и прогноз остается благоприятным при отсутствии осложнений.
medaboutme.ru
Ревматоидный артрит — Википедия
Ревматоидный артрит (англ. rheumatoid arthritis) — это системное воспалительное заболевание соединительной ткани с преимущественным поражением мелких суставов по типу эрозивно-деструктивного полиартрита неясной этиологии со сложным аутоиммунным патогенезом.
Название происходит от (др.-греч. ῥεῦμα) что значит «течение», суффикс -оидный означает «подобный», ἄρθρον переводится как «сустав» и суффикс —ит (гр. —itis) обозначает «состояние воспаления».
Заболевание характеризуется высокой инвалидностью (70 %), которая наступает довольно рано. Основными причинами смерти от заболевания являются инфекционные осложнения и почечная недостаточность.
Лечение сосредотачивается в основном на облегчении боли, замедлении развития заболевания и восстановлении повреждений с помощью хирургического вмешательства. Раннее обнаружение заболевания с помощью современных средств может значительно сократить вред, который может быть нанесён суставам и другим тканям.
Впервые может проявиться после тяжёлой физической нагрузки, эмоционального шока, утомления, в период гормональной перестройки, воздействия неблагоприятных факторов или инфекции.
Самые первые следы ревматоидного артрита относятся к 4500 г. до н. э. Их обнаружили на остатках скелетов индейцев в Теннесси, США. Первый документ, описывающий симптомы, очень напоминающие симптомы ревматоидного артрита, датируется 123 г. Симптомы ревматоидного артрита можно отметить и у людей, изображенных на картинах фламандских художников[2], например, «Три грации» Рубенса.
Первое описание ревматоидного артрита как самостоятельной нозологической формы (под названием первичной астенической подагры — la goutte asthénique primitive) выполнено в 1800 г. О.Ж.Ландре-Бове (англ.)русск.[3] по результатам наблюдений в госпитале Сальпетриер под руководством Ф.Пинеля. Заболевание получило своё современное имя в опубликованном 1859 г. «Трактате о природе и лечении подагры и ревматической подагры»[4]А.Б.Гарро (англ.)русск..
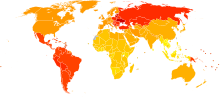
Ревматоидный артрит распространён по всему миру и ему подвержены все этнические группы. Распространенность 0,5-1 % (до 5 % у пожилых) в развитых странах. От 5 до 50 человек на 100 000 населения заболевает каждый год[6]. В 2010 году от ревматоидного артрита в мире умерло около 49 тысяч человек[7].
Средний возраст начала заболевания составляет 40-50 лет для женщин и несколько больше для мужчин[8]. Женщины заболевают в 3-5 раз чаще мужчин[9].
По клиническим проявлениям (стадии)
- — очень ранняя: длительность до 6 месяцев;
- — ранняя: 6 — 12 месяцев;
- — развернутая: более года;
- — поздняя: более двух лет.
По активности болезни (DAS28)
- 0 (ремиссия): DAS28 меньше 2,6;
- 1 (низкая): DAS28 2,6 — 3,2;
- 2 (средняя): DAS28 3,2 — 5,1;
- 3 (высокая): DAS28 больше 5,1.
Инструментальная характеристика
- Наличие эрозии
- Рентгенологическая стадия (1-4)
Иммунологическая характеристика
- Ревматоидный фактор: серо-позитивный/серо-негативный;
- Анти-ЦЦП: серо-позитивный/серо-негативный.
По функциональным классам
- I сохранение самообслуживания, непрофессиональной и профессиональной деятельности
- II сохранение самообслуживания, не профессиональной, нарушение профессиональной деятельности
- III сохранение самообслуживания, нарушение профессиональной и непрофессиональной деятельности
- IV нарушение всех видов деятельности
По МКБ-10[править | править код]
- М05. Серопозитивный ревматоидный артрит.
- М05.0. Синдром Фелти (ревматоидный артрит со спленомегалией и лейкопенией).
- М05.3. Ревматоидный артрит с вовлечением других органов и систем.
- М05.8. Другие ревматоидные артриты.
- М05.9. Серопозитивный ревматоидный артрит неуточненный.
- М06. Другие ревматоидные артриты.
- М06.0. Серонегативный ревматоидный артрит.
- М06.1. Болезнь Стилла, развившаяся у взрослых.
- М06.2. Ревматоидный бурсит.
- М06.3. Ревматоидный узелок.
- М06.8. Другие уточненные ревматоидные артриты.
- М06.9. Ревматоидный артрит неуточненный.
- М08.0. Юношеский ревматоидный артрит.[10]
Причины заболевания на сегодняшний день неизвестны. Косвенные данные: увеличение количества лейкоцитов в крови и скорости оседания эритроцитов (СОЭ) — указывают на инфекционную природу процесса. Полагают, что заболевание развивается в результате инфекции, вызывающей нарушения иммунной системы у наследственно предрасположенных лиц; при этом образуются так называемые иммунные комплексы (из антител, вирусов и проч.), которые откладываются в тканях и приводят к повреждению суставов. Но неэффективность лечения РА антибиотиками скорее всего свидетельствует о неправильности такого предположения.
Как и для большинства аутоиммунных заболеваний, здесь можно выделить 3 основных фактора (ревматологическая триада):
1. Генетическая предрасположенность
- Наследственная склонность к аутоиммунным реакциям.
- Чаще встречается у носителей определённого антигена класса MHC II: HLA — DR1, DR4
2. Инфекционный фактор Гипотетические триггеры ревматических заболеваний
3. Пусковой фактор (переохлаждение, гиперинсоляция, интоксикации, мутагенные медикаменты, эндокринопатии, стрессы и т. д.). Для женщин длительность кормления грудью снижает вероятность развития РА. Кормление грудью в течение 24 месяцев и дольше понижает риск развития РА вдвое[11].
Ревматоидный артрит специалистами относится к аутоиммунным заболеваниям. Для этой группы заболеваний характерно поведение клеток-защитников — лимфоцитов. Они, вместо того, чтобы активно диагностировать чужеродные бактерии, грибы, вирусы, и уничтожать их, начинают атаковать собственные здоровые клетки[12]. Этот патологический процесс нарушения взаимодействия клеток иммунной системы в иммунном ответе состоит из следующих этапов:
- Синовиоциты приобретают черты макрофагов, выделяют провоспалительные цитокины, в первую очередь фактор некроза опухоли альфа, интерлейкин 1, становятся антигенпрезентирующими клетками и вызывают активацию Т-хелперов 1 типа.
- В клетках синовиальной жидкости и в синовиальной оболочке сустава появляется большое количество Т-хелперов 1 типа, выделяющих гамма-интерферон и активирующих макрофаги.
- Активированные макрофаги и моноциты продуцируют провоспалительные цитокины: фактор некроза опухоли альфа, ИЛ-1, ИЛ-6.
- Повышение концентрации ИЛ-8 в синовиальной жидкости вызывает высокую концентрацию в ней нейтрофилов.
- ИЛ-1 вызывает лихорадку, активацию остеокластов, что способствует остеопорозу субхондральной пластинки кости. Фактор некроза опухоли вызывает появление молекул адгезии на поверхности эндотелиоцитов, способствуя экссудации, вызывает похудение, анемию хронического воспаления. I16, активируя гепатоциты, вызывает повышение продукции ими С-реактивного белка; активирует В-лимфоциты (превращение их в плазматические клетки).
- В крови значительно повышается концентрация плазматических клеток, продуцирующих иммуноглобулины.
- В крови и синовиальной жидкости у 80 % больных резко увеличивается концентрация IgM и IgG к изменённому Fc участку IgG (ревматоидные факторы).
- Выделение эндотелиального фактора роста способствует разрастанию капилляров синовиальной ткани. Ангионеогенез и пролиферация активных фибробластов, синовиоцитов приводят к образованию паннуса — агрессивной ткани, имеющей признаки опухолеподобного роста, способной внедряться в хрящ, суставную поверхность кости, образуя эрозии, и в связочный аппарат. Важно отметить, что составляющий паннус клон неконтролируемо размножающихся, агрессивных синовиоцитов образуется сравнительно поздно — через несколько месяцев от начала заболевания.
- Образование иммунных комплексов в крови в результате взаимодействия IgG с ревматоидными факторами приводит к активации комплемента и повреждению микроциркуляторного русла, что объясняет висцеральные проявления ревматоидного артрита.
На поздних этапах ревматоидного артрита пролиферативные процессы (рост паннуса) могут не зависеть от аутоиммунных механизмов и поддерживаются автономно.[13]
Ревматоидный артрит прогрессирует в трёх стадиях. В первой стадии происходит периартикулярный отек синовиальных сумок, вызывающий боль, местное повышение температуры и припухлость вокруг суставов. Вторая стадия — это стремительное деление клеток, которое приводит к уплотнению синовиальной оболочки. В третьей стадии воспалённые клетки высвобождают фермент, который поражает кости и хрящи, что часто приводит к деформации задетых суставов, увеличению боли и потере двигательных функций.
Как правило, вначале заболевание протекает медленно, с постепенным развёртыванием клинической симптоматики в течение нескольких месяцев или лет, значительно реже — подостро или остро. Около 2/3 случаев проявляются полиартритом, остальные — моно- или олигоартритом, причём суставной синдром часто не имеет клинической специфики, что значительно затрудняет дифференциальную диагностику. Суставной синдром характеризуется наличием утренней скованности более 30 минут и аналогичных проявлений во второй половине ночи — симптомы «тугих перчаток», «корсета»; постоянной спонтанной болью в суставах, усиливающейся при активных движениях. Исчезновение скованности зависит от активности процесса: чем больше активность, тем больше продолжительность скованности. Для суставного синдрома при ревматоидном артрите характерны монотонность, продолжительность, сохранение остаточных явлений после лечения.
Возможно наличие продромальных клинических проявлений (незначительные преходящие боли, связь боли с метеорологическими условиями, вегетативными расстройствами). Выделяют «суставы поражения» и «суставы исключения». К первым относятся (в порядке частоты встречаемости): II и III пястно-фаланговые, проксимальные межфаланговые плюснефаланговые, коленные и лучезапястные, локтевые и голеностопные. «Суставы исключения» следующие: дистальные межфаланговые, I пястно-фаланговый (большого пальца кисти).
Ревматоидный артрит часто сочетается с другими болезнями суставов — остеоартрозом, ревматизмом, системными болезнями соединительной ткани.
Внесуставные проявления
- Со стороны сердечно-сосудистой системы: перикардит, васкулит, гранулематозное поражение клапанов, атеросклероз.
- Дыхательная система: плеврит, интерстициальные заболевания.
- Кожа: ревматоидные узелки, утолщение и гипотрофия, васкулит, сетчатое ливедо.
- Нервная система: компрессионная нейропатия, сенсорно-моторная нейропатия, множественные мононевриты, цервикальный миелит.
- Органы зрения: сухой кератоконъюктивит, эписклерит, склерит, периферическая язвенная кератопатия.
- Почки: амилоидоз, васкулит, нефрит, НПВП-нефропатия
- Кровь: анемия, тромбоцитоз, нейтропения.
Варианты клинического течения[править | править код]
Выделяют следующие варианты клинического течения ревматоидного артрита:
- Классический вариант (симметричное поражение как мелких, так и крупных суставов, медленнопрогрессирующее течение).
- Моно- или олигоартрит с преимущественным поражением крупных суставов, чаще коленных. Выраженное начало заболевания и обратимость всех проявлений в течение 1-1,5 месяца (артралгии носят мигрирующий характер, рентгенологические изменения отсутствуют, противовоспалительные препараты дают относительно положительный эффект; в последующем возникают все симптомы, характерные для ревматоидного артрита).
- Ревматоидный артрит с псевдосептическим синдромом (сопровождается лихорадкой гектического типа, ознобом, гипергидрозом, потерей веса, развитием амиотрофии, анемии, васкулитов, висцеритов; в ряде случаев клинические признаки артрита отходят на второй план).
- Синдром Фелти (сочетание полиартрита и спленомегалии; возможен вариант без спленомегалии, но с лейкоцитопенией, нейтропенией, висцеритами).
- Синдром Стилла.
- Ювенильный ревматоидный артрит (начало заболевания до 16 лет):
- аллергосептический синдром;
- суставно-висцеральная форма с ограниченными висцеритами.
- Суставно-висцеральная форма:
- ревматоидный васкулит;
- поражение сердца, лёгких, почек, органов пищеварения;
- поражение нервной системы.
При анализе крови исследуют СОЭ, ревматоидный фактор (ревмо-фактор), количество тромбоцитов и т. д. Наиболее прогрессивным анализом является титр антител к циклическому цитруллин-содержащему пептиду — АЦЦП, анти-ЦЦП, anti-CCP (Мазуров, 2005, с. 103). Специфичность этого показателя составляет около 90 % (там же), при этом он присутствует в 79 % сывороток от больных РА.[1]
Диагностически важными клиническими особенностями являются отсутствие изменений цвета кожи над воспалёнными суставами, развитие тендосиновитов сгибателей или разгибателей пальцев кистей и формирование амиотрофий, типичных деформаций кистей, так называемая «ревматоидная кисть».
Критериями неблагоприятного прогноза являются:
- вовлечение новых суставов при последующем обострении;
- системный характер болезни;
- персистирующая активность болезни при отсутствии ремиссии более года;
- стойкое увеличение СОЭ;
- ранние (до четырёх месяцев) рентгенологические изменения со стороны поражённых суставов — быстрое прогрессирование деструктивных изменений;
- носительство антигенов HLA-DR4; плохая переносимость базисных препаратов.
Симптомы[править | править код]
Ревматоидный артрит может начаться с любого сустава, но чаще всего начинается с мелких суставов на пальцах, руках и запястьях. Обычно поражение суставов симметрично, то есть если болит сустав на правой руке, значит должен заболеть тот же сустав на левой. Чем больше суставов поражено, тем более продвинута стадия болезни.
Другие частые симптомы:
- Усталость, астеновегетативный синдром
- Утренняя скованность. Обычно, чем дольше длится скованность, тем активней заболевание.
- Слабость
- Похожие на грипп симптомы, включая невысокий жар.
- Боли при длительном сидении
- Вспышки активности заболевания, сопровождающиеся ремиссией.
- Мышечные боли
- Потеря аппетита, депрессия, потеря веса, анемия, холодные и/или потные ладони и ступни
- Нарушение работы слюнных и слезных желез, вызывающее недостаточную выработку слёз и слюны.
При наличии инфекции или подозрении на неё (туберкулёз, иерсиниоз и т. п.) необходима терапия соответствующим антибактериальным препаратом. При отсутствии ярких внесуставных проявлений (например, высокой лихорадки, синдрома Фелти или полиневропатии) лечение суставного синдрома начинают с подбора нестероидных противовоспалительных средств (НПВС). В наиболее воспалённые суставы можно вводить кортикостероидные препараты[14]. Иммунокомплексная природа болезни делает показанным проведение курсов плазмафереза, в большинстве случаев дающего выраженный эффект. Нестойкость результатов указанной терапии является показанием к присоединению так называемых базисных средств. Эти препараты действуют медленно, поэтому должны применяться не менее 6 мес, а при отчётливом положительном эффекте лечение ими обязательно продолжается и дальше (годами).
Важным моментом в лечении ревматоидного артрита является профилактика остеопороза — восстановление нарушенного кальциевого баланса в направлении повышения всасывания его в кишечнике и уменьшения выведения из организма. Необходимым компонентом в комплексе противоостеопоротических мероприятий является диета с повышенным содержанием кальция. Источниками кальция являются молочные продукты (особенно твёрдый сыр, содержащий от 600 до 1000 мг кальция на 100 г продукта, а также плавленый сыр; в меньшей степени творог, молоко, сметана), миндаль, лесные и грецкие орехи и т. д., а также препараты кальция в сочетании с витамином D или его активными метаболитами.
Важное значение в лечении имеет лечебная физкультура, направленная на поддержание максимальной подвижности суставов и сохранение мышечной массы.
Физиотерапевтические процедуры (электрофорез нестероидных противовоспалительных средств, фонофорез гидрокортизона, аппликации димексида) и санаторно-курортное лечение имеют вспомогательное значение и применяются лишь при небольшой выраженности артрита.
При стойком моно- и олигоартрите проводят синовэктомию либо введением в сустав изотопов золота, иттрия и др., либо хирургическим путём. При стойких деформациях суставов проводят реконструктивные операции.
Современная терапия[править | править код]
Системная медикаментозная терапия включает применение четырёх групп препаратов:
- симптоматическое лечение — нестероидные противовоспалительные препараты (НПВП) и глюкокортикостероиды(ГКС),
- базисные противоревматические препараты,
- генно-инженерные биологические (контролирующие течение болезни) препараты цитостатическими иммунодепрессантами.
Нестероидные противовоспалительные препараты[править | править код]
Современные НПВП оказывают выраженное противовоспалительное действие, которое обусловлено угнетением активности циклооксигеназы (ЦОГ) — ключевого фермента метаболизма арахидоновой кислоты. Особый интерес представляет открытие двух изоформ ЦОГ, которые определены как ЦОГ-1 и ЦОГ-2 и играют разную роль в регуляции синтеза простагландинов (ПГ). Доказано, что НПВП угнетают активность изоформ ЦОГ, но их противовоспалительная активность обусловлена угнетением именно ЦОГ-2.
Большинство известных НПВП подавляют прежде всего активность ЦОГ-1, чем и объясняется возникновение таких осложнений, как индуцированная НПВС гастропатия (в частности, образование эрозий и язв), нарушение функции почек, энцефалопатия, гепатотоксичность.
Таким образом, в зависимости от характера блокирования ЦОГ, НПВП делят на неселективные и ингибиторы ЦОГ-2 («коксибы»).
Представителями относительно селективных ингибиторов ЦОГ-2 являются мелоксикам, лорноксикам и другие представители класса «оксикамов» и нимесулид. Представителями высокоселективных ингибиторов ЦОГ-2 являются целекоксиб и эторикоксиб. Эти препараты имеют минимальные побочные эффекты со стороны желудочно-кишечного тракта при сохранении высокой противовоспалительной и анальгетической активности. Ингибиторы ЦОГ-2 могут использоваться во всех программах лечения ревматоидного артрита, где требуется применение НПВП. Мелоксикам в начале лечения при активности воспалительного процесса назначают по 15 мг/сут, а в дальнейшем переходят на 7,5 мг/сут в качестве поддерживающей терапии. Нимесулид назначается в дозе 100 мг два раза в сутки.
Целекоксиб — специфический ингибитор ЦОГ-2 — назначается по 100—200 мг два раза в сутки. Для пожилых людей подбор дозировки препарата не требуется. Однако у пациентов с массой тела ниже средней (50 кг) желательно начинать лечение с самой низкой рекомендованной дозы.
Следует избегать комбинации двух или более НПВП, поскольку их эффективность остаётся неизменной, а риск развития побочных эффектов возрастает.
Глюкокортикостероиды[править | править код]
Новым подходом является использование высоких доз ГКС (так наз. «пульс-терапия») в комбинации с медленно действующими средствами, что позволяет повысить эффективность последних; комбинаций метотрексата с аминохинолиновыми производными, солями золота, сульфасалазином, а также селективным иммунодепрессантом циклоспорином.
При высокой степени активности воспалительного процесса используют ГКС, причём в случаях системных проявлений ревматоидного артрита — в виде пульс-терапии (только ГКС или в сочетании с цитостатиком — циклофосфамидом), без системных проявлений — в виде курсового лечения. ГКС также применяют как поддерживающую противовоспалительную терапию при неэффективности других лекарственных средств.
В ряде случаев ГКС используются в качестве локальной терапии. Показаниями к их применению являются: преимущественно моно- или олигоартрит крупных суставов; затянувшийся экссудативный процесс в суставе; преобладание «локального статуса» над системным; наличие противопоказаний к системному использованию ГКС. При внутрисуставном введении депо-формы кортикостероидов оказывают и системное действие. Препаратом выбора является бетаметазона дипропионат («Дипроспан»), оказывающий пролонгированное действие.
Базисные антиревматические препараты[править | править код]
Базисные препараты по-прежнему играют первостепенную роль в комплексной терапии ревматоидного артрита, но сейчас наметился новый подход к их назначению. В отличие от хорошо известной тактики постепенного наращивания терапии ревматоидного артрита («принцип пирамиды»), теперь пропагандируется раннее агрессивное лечение базисными препаратами сразу после установления диагноза, цель которого — модификация течения ревматоидного артрита и обеспечение качественной ремиссии заболевания. Основанием для этого являются отсутствие на ранней стадии ревматоидного артрита паннуса, деформаций, остеопении, тяжёлых осложнений, сформированных аутоиммунными механизмами, высокая вероятность развития ремиссии.
Основными лекарственными средствами базисной терапии ревматоидного артрита являются: метотрексат, лефлуномид, сульфасалазин, препараты золота (в настоящее время в России не применяются), пеницилламин, аминохинолиновые препараты (напр., гидроксихлорохин). К средствам резерва относятся циклофосфамид, азатиоприн, циклоспорин.
Неэффективные на протяжении 1,5-3 месяцев базисные препараты должны быть заменены или использованы их комбинации с ГКС в малых дозах, что позволяет снизить активность ревматоидного артрита до начала действия первых. Шесть месяцев — критический срок, не позднее которого должна быть подобрана действенная базисная терапия.
В процессе лечения базисными препаратами тщательно наблюдают за активностью болезни, а также за появлением и развитием побочных эффектов.
Биологические средства[править | править код]
При ревматоидном артрите синовиальные мембраны секретируют большое количество фермента глюкозо-6-фосфатдегидрогеназы который также разрушает дисульфидные связи в клеточной мембране. При этом наблюдается «утечка» протеолитических ферментов из клеточных лизосом, которые вызывают повреждения близлежащих костей и хрящей. Организм отвечает на это путём выработки цитокинов, среди которых наиболее известен фактор некроза опухоли (ФНО). Каскады реакций в клетках, которые запускаются цитокинами, ещё больше усугубляют симптомы болезни. Хроническое ревматоидное воспаление, ассоциированное с ФНО, очень часто вызывает повреждения хрящей и суставов, ведущие к физической нетрудоспособности.
Для лечения при устойчивости артрита к базисным препаратам используются:
(1) Блокаторы цитокинов/хемокинов и их рецепторов (антицитокиновые препараты):
- Ингибиторы ФНО (антитела к ФНО и «растворимые» рецепторы к ФНО):
- Моноклональные антитела к рецепторам к интерлейкину-6 (sIL-6R, mIL-6R) — тоцилизумаб («Актемра»)
- Моноклональные антитела к интерлейкину-1 — анакинра («Кинерет», препарат в РФ не зарегистрирован)
- Моноклональные антитела к интерлейкинам-12 и 23 — устекинумаб («Стелара»)
(2) Антилимфоцитарные препараты:
- Моноклональные антитела к мембранным рецепторам CD20, истощающие пул продуцирующих антитела B-лимфоцитов — ритуксимаб («Мабтера»)
- Гибридные белки CTLA-4 + Fc-IgG1, блокирующие активацию Т-лимфоцитов — абатацепт («Оренсия»)
(3) Пероральные низкомолекулярные ингибиторы путей внутриклеточной путей передачи сигналов Jak-STAT — тофацитиниб («Яквинус»)
В период прогрессирования ревматоидного артрита ФНО вырабатывается иммуннокомпетентными клетками, присутствующими в суставе, и обуславливает развитие воспалительного процесса в синовальных мембранах. Повреждения суставов у пациентов с ревматоидным артритом наблюдается в виде сужения суставного пространства между костями и эрозированием костей в суставном пространстве. Клинические испытания моноклональных антител показали, что их применение замедляет повреждение суставов.
Перспективным также является использование специфических регуляторов дифференцировки T-лимфоцитов — таких препаратов, как, например, галофугинон.
Миорелаксанты[править | править код]
Миорелаксанты не эффективны для облегчения болей при ревматоидном артрите[15].
Ревматоидный артрит сокращает продолжительность жизни в среднем на 3—12 лет[16]. Исследования 2005 года, проведённое Клиникой Майо, показало, что риск сердечных заболеваний в два раза выше у страдающих ревматоидным артритом[17], независимо от других факторов риска, таких как диабет, алкоголизм, повышенный холестерин и ожирение. Механизм, из-за которого повышается риск сердечных заболеваний, неизвестен; наличие хронического воспаления считается значимым фактором[18]. Возможно, использование новых биологических препаратов способно увеличить продолжительность жизни и снизить риски для сердечно-сосудистой системы, а также замедлить развитие атеросклероза[19]. Ограниченные исследования демонстрируют снижение рисков сердечно-сосудистых заболеваний, при этом наблюдается рост общего уровня холестерина при неизменном индексе атерогенности[20].
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Холст. Масло. Артрит. (неопр.). Смотровая Военврача. Дата обращения 2 сентября 2015.
- ↑ Х.Кайзер. А. Ж. Ландре-Бове — действительный автор первого описания ревматоидного артрита // Холизм и здоровье. № 6. 2012. С.4-20
- ↑ A.B.Garrod. Treatise on nature and treatment of gout and rheumatic gout. London: Walton and Maberly, 1859.
- ↑ WHO Disease and injury country estimates (неопр.). World Health Organization (2009). Дата обращения 11 ноября 2009.
- ↑ Scott D.L., Wolfe F., Huizinga T.W. Rheumatoid arthritis (англ.) // The Lancet. — Elsevier, 2010. — 25 September (vol. 376, no. 9746). — P. 1094—1108. — DOI:10.1016/S0140-6736(10)60826-4. — PMID 20870100.
- ↑ 1R; Lozano; Naghavi, M; Foreman, K; Lim, S; Shibuya, K; Aboyans, V; Abraham, J; Adair, T; Aggarwal, R; Ahn, Stephanie Y; Almazroa, Mohammad A; Alvarado, Miriam; Anderson, H Ross; Anderson, Laurie M; Andrews, Kathryn G; Atkinson, Charles; Baddour, Larry M; Barker-Collo, Suzanne; Bartels, David H; Bell, Michelle L; Benjamin, Emelia J; Bennett, Derrick; Bhalla, Kavi; Bikbov, Boris; Abdulhak, Aref Bin; Birbeck, Gretchen; Blyth, Fiona; Bolliger, Ian; Boufous, Soufiane; Bucello, Chiara. Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010 (англ.) // The Lancet : journal. — Elsevier, 2012. — 15 December (vol. 380, no. 9859). — P. 2095—2128. — DOI:10.1016/S0140-6736(12)61728-0. — PMID 23245604.
- ↑ Alamanos Y., Voulgari P.V., Drosos AA; Voulgari; Drosos. Incidence and prevalence of rheumatoid arthritis, based on the 1987 American College of Rheumatology criteria: a systematic review (англ.) // Semin. Arthritis Rheum. : journal. — 2006. — Vol. 36, no. 3. — P. 182—188. — DOI:10.1016/j.semarthrit.2006.08.006. — PMID 17045630.
- ↑ Shah, Ankur. Harrison’s Principle of Internal Medicine (англ.). — 18th. — United States: McGraw-Hill Education. — P. 2738. — ISBN 978-0-07174889-6.
- ↑ Пропедевтика внутренних болезней с элементами лучевой диагностики [Электронный ресурс] : учебник / Шамов, И. А. — М. : ГЭОТАР-Медиа, 2016.
- ↑ Karlson E. W., Mandl L. A., Hankinson S. E., Grodstein F. Do breast-feeding and other reproductive factors influence future risk of rheumatoid arthritis? Results from the Nurses’ Health Study. (англ.) // Arthritis And Rheumatism. — 2004. — November (vol. 50, no. 11). — P. 3458—3467. — DOI:10.1002/art.20621. — PMID 15529351. [исправить]
- ↑ Ревматоидный артрит пальцев рук: первые симптомы, лечение и диагностика (неопр.). feedmed.ru. Дата обращения 10 декабря 2015.
- ↑ Внутренние болезни : учебник. — М. : ГЭОТАР-Медиа, 2008. — 496 с.
- ↑ Wallen M., Gillies D. Intra-articular steroids and splints/rest for children with juvenile idiopathic arthritis and adults with rheumatoid arthritis. (англ.) // The Cochrane Database Of Systematic Reviews. — 2006. — 25 January (no. 1). — P. 002824—002824. — DOI:10.1002/14651858.CD002824.pub2. — PMID 16437446. [исправить]
- ↑ Richards B. L., Whittle S. L., Buchbinder R. Muscle relaxants for pain management in rheumatoid arthritis. (англ.) // The Cochrane Database Of Systematic Reviews. — 2012. — 18 January (vol. 1). — P. 008922—008922. — DOI:10.1002/14651858.CD008922.pub2. — PMID 22258993. [исправить]
- ↑ Kitas, George (4 April 2006) Why is life span shortened by Rheumatoid Arthritis? National Rheumatoid Arthritis Society
- ↑ Rheumatoid Arthritis Patients Have Double the Risk of Heart Failure. mayoclinic.org (3 February 2005).
- ↑ Cardiac disease in rheumatoid arthritis (неопр.). Johns Hopkins University (2002). Архивировано 9 октября 2006 года.
- ↑ Atzeni F., Turiel M., Caporali R., Cavagna L., Tomasoni L., Sitia S., Sarzi-Puttini P; Turiel; Caporali; Cavagna; Tomasoni; Sitia; Sarzi-Puttini. The effect of pharmacological therapy on the cardiovascular system of patients with systemic rheumatic diseases (англ.) // Autoimmunity Reviews (англ.)русск. : journal. — 2010. — Vol. 9, no. 12. — P. 835—839. — DOI:10.1016/j.autrev.2010.07.018. — PMID 20678592.
- ↑ Damjanov, N; Nurmohamed, MT; Szekanecz, Z. Biologics, cardiovascular effects and cancer (неопр.) // BMC medicine. — 2014. — 18 March (т. 12, № 1). — С. 48. — DOI:10.1186/1741-7015-12-48. — PMID 24642038.
- Игнатьев В. К. Ревматоидный артрит. — Петрозаводск, 1997 (в соавторстве)
- Клиническая ревматология (руководство для врачей) / (ред.) чл.-корр. РАМН проф. В. И. Мазуров. — 2-е изд., перераб. и доп. — СПб.: ООО “Издательство ФОЛИАНТ”, 2005. — 520 с. — ISBN 5-93929-127-9.
- Детские болезни. Баранов А. А. // 2002.
ru.wikipedia.org
симптомы, причины и осложнения; диагностика, лечение и профилактика — GoodDoc.ru
Переболев стрептококковой инфекцией, люди мало переживают о последствиях этого недуга. Напрасно – часто осложнения развиваются спустя несколько недель после выздоровления. Ведь стрептококки запускают аутоиммунные процессы, которые медленно, но уверенно наносят повреждения нашему телу. Одним из распространенных осложнений является ревматизм. Это опасное заболевание, с массой неприятных симптомов и непредсказуемым течением.
Под данным термином подразумевают системный воспалительный процесс, затрагивающий соединительные ткани, с преимущественной локализацией в области сердца. Он несет аутоиммунный характер и развивается исключительно у лиц, которые к нему предрасположены. Стимулом к прогрессированию являются стрептококковые инфекции, перенесенные пациентом. Обычно, первая симптоматика возникает уже в подростковом возрасте – до 15 лет.
Данная патология имеет хроническое течение, что предполагает наличие двух фаз, в зависимости от обилия проявлений:
- Активная. При этом болевой синдром, жар и прочие признаки дают о себе знать. Обычно такая фаза длится не более месяца. Затем недуг либо исчезает, либо переходит в стадию ремиссии, приобретая хроническое течение.
- Неактивная. Это период затишья, без проявлений патологии. Он отличается коварством, ведь типичная симптоматика отсутствует и диагностика затруднена.
Активная фаза подразделяется еще на несколько подвидов, в зависимости от тяжести симптоматики:
- Минимальная или первая. Присутствует лишь некоторые признаки, они слабо выражены.
- Средняя или вторая. Присутствуют многие симптомы, интенсивность их проявления терпимая.
- Максимальная или третья. Симптоматика присутствует практически вся, при этом признаки патологии отличаются повышенной интенсивностью.
В зависимости от расположения воспалительного процесса, выделяют такие формы:
- Кардиальная или ревматизм сердца. Она сопровождает болезнь всегда, поэтому является основной и всегда присутствующей. Наблюдается острая сердечная симптоматика, требующая квалифицированной помощи.
- Мозговая либо пляска Св. Вита. Данную форму еще именуют ревмохореей. Отличается тяжелым течением с поражением центральной нервной системы. При этом пациент демонстрирует нетипичные поведенческие реакции.
- Суставная или ревмополиартрит. Может поражать любой сустав в организме или сразу несколько из них. Отличается сильными болями. Выделяют массу подвидов в зависимости от локализации пораженного участка. К примеру, ревматизм ног и т. д. Обычно патология локализуется в крупных суставах.
- Кожная форма. Отличается яркими проявлениями и обильными высыпаниями.
- Легочная форма или ревмоплеврит. Больному тяжело дышать, появляются типичные симптомы поражения дыхательных путей.
- Ревматический перитонит. Поражение недугом органов желудочно–кишечного тракта. Встречается редко, чаще у деток. Характеризуется абдоминальным синдромом.
- Ревматические гепатит. Системное поражение печени – тоже редкая форма, встречающаяся в исключительных случаях.
- Ревматическое поражение почек. Достаточно спорный диагноз, так как медики до сих пор дисскутируют, вызывается появление белка в моче ревматизмом или же это типичный симптом нефрита.
Также недуг классифицируют по продолжительности и характеру течения:
- Острый. Недуг длится до 2 месяцев, после чего пациент выздоравливает.
- Подострый. Продолжительность болезни до 4 месяцев.
- Затяжной. Процесс ремиссий и обострений длится уже около года.
- Рецидивирующий. Длительность патологии уже превысила 1 год.
- Латентный. Скрытая форма недуга, при которой активная симптоматика полностью исключена.
Современные медики отмечают, что в последнее время недуг отличается продолжительным течением и тяжело поддается лечению. Поэтому выздоровление и острые формы стали редкостью.
Причины ревматизма
Специалисты выделяют несколько групп факторов – провокаторов. Так, по патогенезу, недуг может вызываться такими элементами:
- Ферментами стрептококка, которые имеют токсическое воздействие на сердце.
- Некоторыми штаммами данного микроорганизма, имеющими сердечную ткань.
Также выделяют ряд других предпосылок к развитию болезни:
- β-гемолитический стрептококк группы А. Это опасный микроорганизм, который способен спровоцировать не одну патологию.
- Хронические инфекции ЛОР–органов.
- Поражение скарлатиной.
- Генетический фактор.
Ревматизм – это, в большинстве случаев, наследственное заболевание. Существует даже термин: «ревматическая семья». Но недуг не всегда передается кровным родственникам.
Симптомы ревматизма
Признаки заболевания напрямую зависят от зоны локализации поражения. Каждый тип патологии имеет свою специфику и отличительные черты.
Признаки ревматизма сердца
Распознать недуг можно по таким типичным симптомам:
- Лихорадка. Температура повышена от 38 °C и больше.
- Явления общей интоксикации, сопровождаемые ознобом и потливостью.
- Боли в зоне сердца. Они имеют тянущий, ноющий характер.
- Различные аритмии.
- Приглушение тонов.
- Появление систолического шума.
- Границы сердца изменены.
Эти признаки указывают на воспаление слизистых оболочек сердечной мышцы, охватившее все ее прослойки. Обычно, основное поражение находится в миокарде.
Симптомы ревмохореи
Это типичная патология, выражающаяся в васкулите сосудов головного мозга. Для нее характерны такие признаки:
- Гиперактивность. Пациенту трудно усидеть на месте, он танцует, прыгает, играет.
- Нарушения характера: капризность, вспышки агрессии, эгоизм и т. д.
- Понижается тонус мышц. При этом ребенок не может подняться с постели, сходить в туалет или же проглотить пищу.
- Кривляние, нарушения координации движений – еще один признак недуга, с поражением ЦНС.
Данная патология часто развивается у деток, преимущественно девочек. Характерно, что симптоматика исчезает на время сна.
Признаки ревматизма суставов
Для данного недуга характерны такие симптомы:
- Боль в суставах. Обычно данный синдром заметен в крупных элементах: коленные чашечки, голеностоп и т. д.
- Лихорадка. Но температура не повышается выше 39 °C.
- Поражение локализуется симметрично.
- Недуг протекает без деформации суставов.
- Болевой синдром и температура быстро устраняются после приема Ибупрофена или других средств из группы противовоспалительных не стероидов.
Ревмополиартрит – неприятное заболевание. Оно характеризуется сильным болевым синдромом и массой дискомфорта. Недуг имеет доброкачественное течение, что существенно облегчает восстановительный период.
Симптомы ревматизма кожных покровов
Для данной формы патологии характерны такие признаки:
- Сыпь. Это могут быть светло–розовые кольца, без возвышения над основным кожным покровом, либо красные узелки, локализующиеся на ногах.
- Небольшие капиллярные кровоизлияния под кожу.
- Появление ревматоидных узелков. Обычно, они располагаются в области суставов.
- Кожные покровы бледные.
- Больной жалуется на повышенную потливость.
Эти признаки требуют внимания доктора и своевременного оказания помощи.
Симптомы ревматизма плевры
Признаки патологии похожи на типичную картину пневмонии:
- Жар.
- Кашель без отхаркивания.
- Боли в области грудной клетки, которые имеют тенденцию к усилению на вдохе.
- Отдышка.
- Шум, напоминающий трение.
- В пораженной зоне дыхание не прослушивается.
Эти признаки требуют срочной госпитализации. Ведь риск летального исхода очень велик.
Симптомы ревматизма других органов
Также заболевание может проявляться такими признаками:
- Болевой синдром в области живота и поясницы.
- Повышение белка в моче.
- Желтизна кожных покровов.
Эта симптоматика может указывать не только на ревматизм, но и на массу других заболеваний. Поэтому стоит обязательно посетить врача.
Диагностика ревматизма
Для подтверждения наличия данного заболевания используют такие манипуляции:
- Посещение ревматолога, сбор анамнеза.
- Общий и биохимический анализ крови.
- Забор биологического материала для протеинограммы.
- Дифениламиновая проба.
- ЭКГ. При этом выражено нарушение проводимости.
- ФКТ. Проводят для идентификации характерных изменений тонов.
Данных исследований достаточно для подтверждения или опровержения диагноза.
Лечение ревматизма
Наиболее эффективна стандартная медикаментозная терапия заболевания. Применяют такие группы препаратов:
- Кортикостероиды. Оказывают гипосенсебилизирующий эффект. Препараты эффективны при лечении ревматизма, но назначаются строго доктором. Учтите, самостоятельный подбор может привести к усугублению положения.
- Противовоспалительные препараты из нестероидной группы. Это всем привычный Нурофен и т. д. Они быстро снимают болевой синдром и помогают побороть воспаление. По данным медикаментам часто идентифицируют ревматизм, ведь они действуют быстро и эффективно.
- Антибиотики. Обычно назначают пенициллиновый ряд. Но при наличии у пациента аллергии, можно обойтись Цефтриаксоном и т. д.
Также терапия предполагает постельный режим и последующую реабилитацию в санатории. Очень важно наладить оптимальный баланс сна и отдыха. Это положительно влияет на общее состояние здоровья.
Осложнения ревматизма
Выделяют такой спектр последствия патологии:
- Пневмония. Характеризуется резким подъемом температуры до критических показателей, лихорадкой, болями в грудине и кашлем. Может привести к смерти пациента.
- Восковидный некроз в области хребта. Опасное осложнение, которое тяжело поддается лечению. В большинстве случаев завершается летально.
- Появление спаек в различных частях тела. Это типичный спутник данной патологии. Оболочки повреждаются и вместо здоровой ткани формируются рубцы. Важно своевременно обнаружить патологический процесс и принять меры по его остановке. Ведь органы в спайках не могут нормально функционировать.
Чтобы не допустить подобных осложнений, важно своевременно лечить текущие заболевания.
Профилактика ревматизма
Специалисты рекомендуют прибегать к общим мерам предотвращения вирусных заболеваний:
- Закаливание. Не стоит обливаться ледяной водой на улице в зимнюю пору. Можно ограничиться контрастным душем.
- Правильное питание.
- Отказ от вредных привычек.
- Регулярные занятия спортом.
- Профилактика и своевременное лечение вирусных болезней.
Следуйте таким простым рекомендациям, и ревматизм вас не настигнет! Но при первых признаках патологии – не забудьте обратиться к ревматологу.
gooddoc.ru

