Воспаление челюстной кости: симптомы, диагностика, лечение и классификация с фото – первые симптомы и способы лечения
Воспаление Надкостницы (Нижней, Верней) Челюсти Кости: Симптомы
В народе заболевание называют флюсом. При его развитии очертания лица изменяются, а человека беспокоят сильные боли. Прогноз в лечении благоприятный, но при условии, что оно было начато вовремя.

Воспаление развивается на верхней челюсти
Многие не по наслышке знают, что такое воспаление надкостницы челюсти. Из-за сильной боли состояние больного ослабленное, это своего рода реакция организма на гнойный экссудат. Обследованием и лечением занимается стоматолог-хирург.
Описание заболевания
Воспаление челюсти кости – это периостит. Надкостница представляет собой соединительную ткань, расположенную на поверхности кости. При развитии заболевания она начинает утолщаться после чего отслаивается.
В образовавшемся пространстве между надкостницей и костью скапливается серозная жидкость, либо жидкость с содержанием гноя. Патология характеризуется появлением сильной боли, общее самочувствие ухудшается, температура тела повышается.
Заболевание поражает людей независимо от возраста, но как показывает практика дети страдают немного реже. Чаще оно является последствием периодонтита, а точнее является его осложнением.

Заболевание в острой форме
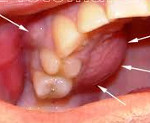
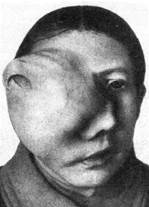
Первое, на что должны обратить внимание больные – образование припухлости на щеке. В зависимости от того, на какой челюсти развивается воспаление, отек может локализоваться в разных местах. Так, например, при периостите, развивающемся на верхней челюсти, отек может быть со стороны неба, двухсторонним, вестибулярным.
Интересно! Нижняя челюсть больше подвержена воспалению.
Причины возникновения
Самый распространенный воспалительный процесс – одонтогенный, возникает из-за того, что больны зубы. Здоровые зубы не могут привести к тому, что надкостница начнет болеть и опухать.
Для того, чтобы начал развиваться воспалительный процесс, должны присутствовать определенные патологические микроорганизмы.

Начало развития заболевания
В здоровые десна и зубы бактерии проникнуть не смогут. В случае отсутствия лечения, при наличии пародонтальных карманов, кариеса, в воспалительный процесс будет вовлечена надкостница. Патогенез заболевания изучен достаточно, именно поэтому при лечении редко возникают трудности.
Главные причины, по которым развивается периостит, следующие:
- Стафилококк – бактерии в полости рта обитают часто. Из-за ослабления иммунитета количество начинает увеличиваться, в результате чего начинает развиваться воспаление.
- Хронический апикальный периодонтит – частая причина периостита. Патогенная микрофлора в системе каналов в определённый момент начинает сдвигаться вглубь, при отсутствии лечения страдает надкостница.
- Осложненный кариес – это настоящий источник для распространения патогенных микроорганизмов. Внутрь зуба они постепенно проникают через микроканальцы, а оттуда в околокорневые ткани.

Именно бактерии становятся причиной развития заболевания
Воспаляется надкостница не только от больных зубов, для этого есть и другие причины, а именно:
- многие системные заболевания;
- травмирование ротовой полости;
- инфекция, распространяющаяся по кровеносным сосудам;
- туберкулез.
Как видно воспаление костной ткани челюсти может возникать по многим причинам, в каждом конкретном случае все индивидуально. На фото ниже пример развития воспаления.

Воспаление может начаться внезапно для самого больного
Виды воспаления
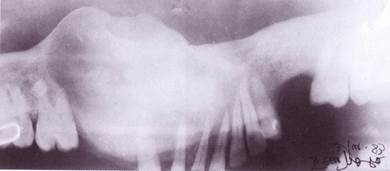
Периостит челюсти, точно так же, как и любое другое заболевание, имеет определенный характер течения, а также классификацию. Точный диагноз может поставить только врач-стоматолог, для этого делается рентгенография проблемного места. По результатам анализов специалист сможет оценить состояние корней зубов.
Важно! Первые несколько суток на снимке невозможно разглядеть утолщение.
По типу течения процесс может разделяться на несколько видов:
- Хронический – процесс протекает вяло, обострения возникают периодически.
- Острый – симптомы выражены ярко. Часть лица может опухать, боли сильные, возможно образование гноя.

Развитие гнойного воспаления
Что касается вида экссудата, то острый периостит может быть:
- Гнойным – форма тяжелая, беспокоит боль, от употребления горячего усиливается. При образовании свищевого хода гной может выходить самостоятельно. В случае если такого не происходит, важно как можно скорее обратиться в больницу и пройти обследование.
- Серозным – развивается на фоне апикального периодонтита, происходит утолщение и инфильтрация.
На нижней челюсти может развиваться ретромолярный периостит, причина кроется в сложном прорезывании зуба мудрости.
Симптомы
Признаки заболевания зависят от того, в какой форме оно протекает. Немаловажное значение имеет то, в каком состоянии находится иммунитет, а также есть ли сопутствующие заболевания. Воспаление челюстной кости развивается постепенно.
Изначально незначительно опухает десна, при пальпации слабая боль. Если не обратиться к стоматологу на данном этапе начнет образовываться припухлость.

Из-за отсутствия лечения может образовываться припухлость
Периостит с серозным инфильтратом проявляет себя следующим образом:
- повышение температуры тела;
- изменение цвета десны, она становится красной;
- незначительные болевые ощущения;
- из-за инфильтрации мягких тканей незначительная асимметрия лица;
- увеличение подчелюстных лимфоузлов;
- припухлость, при пальпации болит.
При присоединении гнойной инфекции заболевание протекает тяжелее, состояние больного ухудшается с каждым днем:
- отек пульсирует;
- присутствуют симптомы интоксикации;
- часть лица опухает;
- боль распространяется по ходу тройничного нерва;
- возможно образование свищевого хода;
- при надавливании можно ощутить незначительное колебание жидкости.

Заболевание может стать причиной образования свища
Температура повышается значительно, отметка может достигать 39 градусов. Помощь требуется незамедлительно.
Диагностика

Поставить диагноз можно только на основании результатов анализов
Прежде чем установить точный диагноз врач собирает анамнез, проводится осмотр, изучает результаты рентгенографии.
Многие стоматологические заболевания обладают подобной симптоматикой, важно провести дифференциальную диагностику:
- Апикальный периодонтит – очаг воспаления локализуется в верхушке корня. Внешние изменения отсутствуют, однако на рентген снимке видны четко. При пальпации боль, гной выходит из образовавшегося свища.
- Абсцесс или флегмона – это серозные заболевания, оказывающие влияние на самочувствие человека. Одна из главных причин развития – больной зуб. Флегмона – разлитый воспалительный процесс, абсцесс – с ограниченным процессом. Кожа изменяет цвет, становится блестящей и красной. Никаких внешних изменений нет.
- Остеомиелит – воспалительный процесс в кости. На поздних стадиях могут образовывается секвестры.
- Сиалоаденит – воспалительный процесс в слюнной железе. При пальпации можно обнаружить ее плотность, в месте расположения протока в полости рта воспалительный процесс. Из-за сдавливания выводящего канальца слюна отделяется с трудом.

Периостит часто путают с остеомиелитом
Поставить диагноз может только опытный специалист, главное, своевременно обратиться за помощью. На видео в этой статье можно посмотреть, как проходит диагностика.
Методы лечения
В стадии ремиссии заболевание редко приносит дискомфорт именно поэтому мало кто обращается за помощью в больницу. Однако инфекционный процесс продолжает развиваться в ротовой полости и никуда не девается.
При отсутствии лечения бактерии продолжат размножаться и будут атаковать с новой силой
При ослаблении иммунитета начинает развиваться острый периостит. Самостоятельно заболевание не проходит, именно поэтому не стоит сидеть дома и ждать пока наступят облегчения, ведь в результате этого могут появиться серьезные осложнения.
Воспаление надкостницы верхней челюсти и нижней челюсти лечит стоматолог-хирург, при появлении первых симптомов следует обратиться за помощью именно к нему. Чем раньше будет обнаружено заболевание, тем быстрее удастся его вылечить, ограничившись приемом антибиотиков.

Для лечения следует обращаться за помощью к хирургу-стоматологу
Важно! Нельзя заниматься самолечением и бесконтрольно принимать препараты из домашней аптечки.
Хирургическое вмешательство
После проведенной операции полость очищается от патологического содержимого, благодаря чему гнойный экссудат не сможет распространиться вглубь.
Чаще всего надкостница рассекается по следующему принципу:
- Анестезия – проблемное место обезболивается препаратами из лидокаинового или артикаинового ряда. Из-за гнойного содержимого препараты могут не действовать в полную силу.
- Периостотомия – по переходной складке делается разрез, захватывается надкостница, гной беспрепятственно выходит.
- Дренирование – в разрез устанавливается перчаточная резина, таким образом гной беспрепятственно отходит в течение нескольких последующих дней.

При необходимости проводится хирургическое вмешательство
В дальнейшем будет принято решение о том, что делать с больным зубом – можно ли его вылечить или необходимо удалять, ведь только так можно избавиться от источника инфекции.
Народные методы лечения
Подобные методы лечения получили широкое применение благодаря своей доступности. Для терапии используются лекарственные травы, обладающие антисептическим и противовоспалительным эффектом.
Без помощи профессионала вылечить воспаление в надкостнице невозможно, именно поэтому народные методы могут применяться только в качестве вспомогательной терапии для облегчения симптомов.
Облегчить свое состояние можно в тот момент, когда боль настигла врасплох, а возможности обратиться в больницу нет. Однако при первой возможности следует как можно скорее это сделать.
Распространенные рецепты:
- полоскание ротовой полости солью и содой – помогает снять боль и отечность;
- отвар, приготовленный из ромашки, шалфея и календулы;

Для снятия боли и отечности полезно прикладывать холодный компресс
Если не начать лечить заболевание вовремя последствия могут опасными и непоправимыми, например, сепсис, флегмона, медиастенит.
Профилактика
Главное правило в профилактике – контроль своего здоровья, а также состояния ротовой полости:
- соблюдайте гигиену полости рта;
- несколько раз в год проходите профилактические осмотры у стоматолога;
- выполняйте профессиональную чистку полости рта.

Вовремя лечите все кариозные полости.
Воспалительный процесс в надкостнице начинает развиваться бессимптомно. Для того, чтобы выявить заболевание, нужно проходить своевременные обследования, пусть и в целях профилактики.
Частые вопросы к врачу
Выздоровление
Как быстро наступает выздоровление при лечении?
Исчезновение симптомов можно наблюдать уже через несколько дней после оперативного вмешательства. Что касается полного выздоровления, то говорить о нем можно не раньше, чем через десять дней – спустя это время пациент заканчивает принимать антибиотики. Все это время следует придерживаться постельного режима, диеты, а также правил профилактики.
Отказ от операции
Можно ли каким-то образом обойтись без оперативного вмешательства?
Консервативные методы лечения конечно же возможны, но только на ранней стадии. В этом случае гной будет удален из зубных каналов, после чего устанавливается дренаж. Важно также то, насколько качественно будет выполнено пломбирование. Первые полгода следует стоять на учете у стоматолога.
Заболевание у ребенка
Что делать, если развивается воспаление надкостницы у ребенка?
Если у ребенка есть припухлость на щеке, его беспокоит боль, следует как можно скорее показать его врачу. Ни в коем случае не пытайтесь лечить его самостоятельно, некоторые симптомы могут исчезнуть, а это значит, клиническая картина в последующем врачу не будет так понятна.
Как проявляется острый остеомиелит челюсти

Фото: Острый остеомиелит челюсти
В современной стоматологии проблема диагностики и лечения гнойно-воспалительных поражений челюстно-лицевой области остается достаточно актуальной. Среди этих заболеваний острый остеомиелит челюсти занимает лидирующее место. Он протекает тяжело и имеет тенденцию к переходу в хроническую фазу.
Остеомиелит челюсти при этом часто сопровождается гибелью костной ткани, нагноением близлежащих мягких тканей и интоксикацией организма. Большинство стоматологических исследований направлено на усовершенствование методик диагностики заболевания и разработку эффективных способов лечения.
Причины развития остеомиелита
Понятие острый одонтогенный остеомиелит челюсти включает гнойно-некритическое поражение кости, которое распространяется на пределы околозубных тканей. В таких случаях ключевым этиологическим фактором выступает больной зуб.
По статистике данное заболевание встречается у пациентов всех возрастных категорий. Среди таких пациентов дети составляют 37%. При этом остеомиелит челюсти острый, преимущественно, локализируется в области моляров и премоляров.
На возникновение воспалительно-гнойного процесса в нижней и верхней челюсти влияют следующие факторы:
- сенсибилизация организма, которая заключается в хронической микробной интоксикации тканей челюстно-лицевой области;
- периодическое повреждение нервных окончаний нижней и верхней челюсти;
- нарушение кровоснабжения отдельного участка тела.
В большинстве случаев острый остеомиелит челюстей развивается на фоне системного снижения уровня иммунитета. Кроме угнетения защитных способностей организма на возникновение гнойно-воспалительного процесса в кости влияет активность патологической микрофлоры и особенности строения челюстей.
Клиническая картина острого остеомиелита челюстей
Заболевание относится к неспецифичным инфекционным поражениям костной ткани, что обуславливает две основные категории симптомов:
Общие проявления
Большинство пациентов жалуются на головную боль, постепенное ухудшение самочувствия, бессонницу, общее недомогание, повышение температуры тела. В зависимости от выраженности данных симптомов острый гематогенный остеомиелит челюсти может протекать в легкой, средней и тяжелой форме.
Гнойное воспаление костной ткани челюсти, как правило, сопровождается количественными изменениями показателей крови. У таких пациентов уменьшается концентрация гемоглобина и эритроцитов. В развернутом анализе крови обращает на себя внимание увеличение количества лейкоцитов, сдвиг влево лейкоцитарной формулы и ускорение СОЭ.

Боль и общее недомогание пациентов с острым остеомиелитом
Местные проявления болезни
Заболевание, преимущественно, начинается с обострения хронического воспаления корня зуба.
В начальной фазе заболевания общие симптомы (головная боль, недомогание, озноб) будут доминировать над местной клинической картиной. Болевые ощущения носят разлитой характер. Только через несколько дней пациент может точно указать на причинный зуб, который становится резко болезненным на ощупь
Причинный зуб становиться резко болезненным и подвижным. В некоторых случаях расшатывается одновременно несколько зубов. Из дёсенных карманов выделяются гнойные массы.
Во время осмотра ротовой полости стоматолог отмечает незначительный отек слизистой оболочки. Региональные лимфатические узлы при этом увеличиваются в размере и становятся болезненными. На 2-3 сутки пациент замечает зловонный запах из полости рта.
При внешнем осмотре больного специалист замечает асимметрию лица за счет отека мягких тканей. Дальнейшее развитие воспалительного процесса сопровождается увеличением отечности челюстно-лицевой области.
Иногда гнойная инфильтрация может достигать нижнего и верхнего века. В первые дни заболевания припухлость при касании не вызывает дискомфортных ощущений. А вот спустя 2-4 дня отек вызывает резкий приступ боли.
Если воспалительно-некротический процесс локализируется в области фиксации жевательных мышц, то развитие остеомиелита будет сопровождаться ограниченным открыванием рта.

Острый одонтогенный остеомиелит нижней челюсти
Классификация остеомиелита
В клинической практике хирурги-стоматологи выделяют следующие основные формы острого остеомиелита челюсти:
| Форма остеомиелита | Локализация патологического процесса |
| Ограниченная |  Воспалительное поражение в зоне 2-3 зубов |
| Очаговая |  Патология в области 3-4 зубов |
| Диффузная |  Некротическое поражение половины челюсти |
Стоматологическая инструкция также указывает, что течение остеомиелита может быть хроническим, острым и обостренным.
Методы диагностики заболевания
Установление окончательного диагноза требует проведения следующих диагностических мероприятий:
- сбор анамнеза болезни и выяснение субъективных жалоб;
- визуальный и инструментальный осмотр ротовой полости;
- рентгенография, которая является наиболее достоверным способом установления диагноза.

Диффузный одонтогенный остеомиелит челюсти
Способы лечения острого остеомиелита
Терапия гнойно-воспалительных поражений костной ткани направлено на устранение двух основных задач:
- скорейшее удаление некротических очагов;
- ликвидацию нарушенных функций организма.
Пациент с остеомиелитом подлежит немедленной госпитализации в хирургический стационар. Практика показывает, что чем раньше больной поступит в больницу, тем благоприятнее будет его прогноз.
Хирургический метод лечения
После рентгенологического исследования больного врач решает вопрос об удалении причинного зуба. В большинстве случаев такой зуб пациент потеряет. Эта процедура позволяет избавиться от хронического очага инфицирования костной ткани.

Удаление причинного зуба
Радикальное вмешательство при этом также включает следующие манипуляции:
- вскрытие костных гнойников и абсцессов;
- дренирование воспалительно-гнойного очага;
- периодическое промывание ротовой полости и области хирургического вмешательства антисептическими растворами.
Цена осуществления таких процедур будет зависеть от локализации, распространенности патологии и категории стоматологического учреждения.
Общеукрепляющая терапия
Наряду с хирургическим лечением пациентам назначаются медикаментозные препараты, которые направлены на укрепление иммунитета, борьбу с бактериальной инфекцией, устранением интоксикации организма и снижением уровня гистаминов в крови. Позитивный результат терапии острого одонтогенного остеомиелита достигается только в сочетании хирургии и консервативной терапии на фоне санации ротовой полости.
Периостит челюсти – причины, симптомы, диагностика и лечение
Периостит челюсти – инфекционно-воспалительный процесс с локализацией очага в надкостнице альвеолярного отростка либо тела челюсти. Периостит челюсти сопровождается формированием поднадкостничного абсцесса; отеком околочелюстных мягких тканей; болью с иррадиацией в ухо, висок, глаз; ухудшением общего самочувствия (слабостью, повышенной температурой тела, головной болью, нарушением сна). Диагноз периостита челюсти устанавливается на основании данных осмотра и пальпации, подтвержденных рентгенологически. Лечение периостита челюсти включает вскрытие и дренирование поднадкостничного абсцесса, удаление зуба-источника инфекции, физиотерапию, полоскания полости рта, антибиотикотерапию.
Общие сведения
Периостит челюсти – воспаление периоста (надкостницы) альвеолярной дуги, реже – тела верхней или нижней челюсти инфекционного или травматического генеза. В хирургической стоматологии периостит челюстей диагностируется у 5,4% пациентов с воспалительными заболеваниями челюстно-лицевой области; при этом в 95% случаев периостальное воспаление протекает в острой форме и лишь в 5% – в хронической. Примерно в 1,5-2 раза чаще периостит локализуется в области нижней челюсти. Течение периостита челюстей характеризуется своеобразием местной и общей клинической картины, обратимостью воспалительного процесса при своевременном лечении и высоким риском возникновения тяжелых гнойных осложнений при прогрессирующем варианте развития.

Периостит челюсти
Классификация
В зависимости от пути проникновения инфекции в надкостницу различают следующие формы периостита челюсти: одонтогенный (обусловленный заболеванием зубов), гематогенный (обусловленный распространением инфекции по кровеносному руслу), лимфогенный (обусловленный распространением инфекции по лимфатическим путям), травматический (обусловленный повреждением надкостницы). С учетом клинического течения и патоморфологической картины воспаления периостит челюсти может быть острым (серозным или гнойным) и хроническим (простым или оссифицирующим).
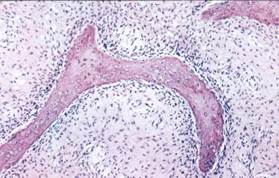
Острый серозный периостит челюсти сопровождается инфильтрацией надкостницы и скоплением в воспалительном очаге умеренного количества серозного экссудата. Острый гнойный периостит челюсти (флюс) протекает с формированием ограниченного поднадкостничного абсцесса, образованием свищей, через которые гной оттекает наружу.
Хронический периостит челюсти характеризуется вялотекущим инфекционно-воспалительным процессом в надкостнице, сопровождающимся образованием молодой костной ткани на поверхности челюстных костей. Если при простом периостите челюсти процесс новообразования костной ткани является обратимым, то при оссифицирующем быстро прогрессируют окостенение и гиперостоз. По степени распространения различают ограниченный (в области 1 или нескольких зубов) и диффузный (с охватом практически всей челюсти) гнойный периостит.
Причины периостита челюсти
Чаще всего периостит челюсти имеет одонтогенное происхождение и возникает на фоне предшествующего заболевания зубов. В 73% случаев причиной периостита челюсти выступает хронический периодонтит; в 18% – альвеолит; в 5% – воспаление полуретинированных и ретинированных зубов мудрости; примерно в 4% – пародонтит и нагноившаяся киста челюсти. В этих случаях воспалительный экссудат перемещается из периодонта под надкостницу по костным канальцам губчатого и компактного слоя челюстной кости.
Гематогенный и лимфогенный периостит челюстей обычно развивается после перенесенной ангины, тонзиллита, отита, гриппа, ОРВИ, скарлатины, кори. Такой путь распространения инфекции чаще всего имеет место у детей. Травматический периостит челюсти может являться следствием удаления сложного зуба, хирургического вмешательства, травмы зубов, открытых переломов челюсти, инфицированных ран мягких тканей лица и пр.
У большинства пациентов прослеживается связь периостита челюстей с предшествующим переохлаждением или перегреванием, эмоциональным или физическим перенапряжением. При исследовании воспалительного экссудата при гнойных периоститах челюсти обнаруживается смешанная анаэробная (75%) и аэробная (25%) микрофлора, представленная стрептококками, стафилококками, грамположительными и грамотрицательными палочками, гнилостными бактериями.
Симптомы периостита челюсти
Течение периостита челюсти зависит от формы и локализации воспаления, реактивности организма пациента. Острый серозный периостит челюсти характеризуется, главным образом, местными проявлениями: отечностью мягких тканей, гиперемией слизистой в области переходной складки, регионарным лимфаденитом. В полости рта обычно имеется «причинный» зуб с пульпитом или периодонтитом, а периостальное воспаление носит реактивный характер.
Острый гнойный периостит может являться самостоятельной патологией или служить ведущим симптомом остеомиелита челюсти. Данная клиническая форма сопровождается ухудшением общего самочувствия: слабостью, субфебрилитетом, ознобом, головной болью, нарушением сна и аппетита. Больные отмечают резкую локальную боль в области челюсти с иррадиацией в ухо, висок, глазницу, шею; болезненность при открывании рта, ограничения движения челюсти, патологическую подвижность больного зуба.
При осмотре выявляется припухлость щеки, изменение конфигурации лица за счет отека мягких тканей околочелюстной области. Отечность при гнойном периостите челюсти имеет характерную локализацию: так, при поражении области верхних резцов возникает припухлость верхней губы; при поражении верхних клыков и премоляров – щечной, скуловой, подглазничной областей; верхних моляров – околоушно-жевательной области. При периостите нижней челюсти отек распространяется на нижнюю губу и подбородок.
При периостите челюсти также обнаруживаются изменения со стороны полости рта, включающие гиперемию слизистой оболочки, наличие плотного болезненного инфильтрата или валикообразной припухлости с очагом флюктуации – поднадкостничного абсцесса. В дальнейшем, по мере гнойного расплавления надкостницы, экссудат проникает под слизистую оболочку десны, образуя подслизистый (поддесневой) абсцесс, откуда гной может периодически изливаться через свищевое отверстие в полость рта, принося временное облегчение.
Хронический периостит челюсти протекает с периодическими болями в области причинного зуба, утолщением челюсти, незначительным изменением контура лица, увеличением поднижнечелюстных лимфоузлов, отечностью и гиперемией с цианотичным оттенком слизистой оболочки со стороны полости рта.
Диагностика периостита челюсти
При стоматологическом осмотре выявляются характерные клинические признаки периостита челюсти (гиперемия, инфильтрат, флюктуация и др.). При одонтогенной инфекции в полости рта обычно имеется сильно разрушенная коронковая часть зуба, послужившего источником инфекции, с кариозной полостью и корневыми каналами, заполненные продуктами распада тканей. При перкуссии зуба отмечается болевая реакция.
С помощью рентгенографии при остром периостите челюстей изменений со стороны костной ткани не выявляется, однако могут быть обнаружены гранулематозный или гранулирующий периодонтит, одонтогенные кисты, ретинированные зубы и пр. При хроническом периостите челюстей рентгенологически определяется новообразованная костная ткань. Острый гнойный периостит челюсти следует разграничивать с острым периодонтитом, остеомиелитом, сиаладенитом, абсцессом, околочелюстной флегмоной, лимфаденитом, синуситом и др.
Лечение периостита челюсти
В стадии серозного воспаления проводится комплексное лечение пульпита или периодонтита, физиотерапия (УВЧ), полоскания полости рта дезинфицирующими средствами. Как правило, консервативных мер бывает достаточно для рассасывания инфильтрата.
Острый гнойный периостит челюсти требует хирургического лечения – вскрытия поднадкостничного или подслизистого абсцесса. Периостотомия производится под инфильтрационной или проводниковой анестезией через внутриротовой разрез. С целью обеспечения оттока гнойного экссудата рану дренируют марлевым или резиновым выпускником. В послеоперационном периоде показана щадящая диета, антисептические полоскания, прием антибиотиков, дезинтоксикационная, гипосенсибилизирующая, симптоматическая терапия.
К решению вопроса о целесообразности сохранения причинного зуба при остром периостите челюсти подходят дифференцированно: молочные и сильно разрушенные постоянные зубы требуют удаления; зубы, сохранившие функциональную ценность, подлежат лечению. С целью купирования воспалительных явлений назначается физиотерапия: УВЧ, флюктуоризация, ультразвук, лазеротерапия, электрофорез с гиалуронидазой. Выздоровление обычно наступает через 5-7 дней.
Лечение хронического периостита челюсти включает удаление зуба, медикаментозную и физиотерапевтическую терапию.
Прогноз и профилактика
При первых признаках периостита челюсти необходимо немедленно обратиться к стоматологу. В противном случае возможно развитие тяжелых по своим последствиям осложнений (остеомиелита, флегмоны шеи, сепсиса), представляющих угрозу для жизни пациента. Наиболее благоприятно протекает острый серозный периостит челюсти; гнойный периостит требует активной хирургической тактики.
Профилактика периостита челюсти заключается в своевременном лечении одонтогенных очагов (кариеса, пульпита, периодонтита), профессиональной гигиене полости рта, санации хронических гнойных очагов.
|
Воспалительные процессы челюстей в основном связаны с распространением инфекции от зубов и носят название одонтогенных. При этом кость может инфицироваться как через канал корня при воспалении пульпы или ее некрозе, так и через патологические зубодесневые карманы между стенкой лунки и корнем зуба. При остром гнойном периостите наблюдаются такие же клинические симптомы, что и при перицементите, но кроме того, определяется болезненный инфильтрат в области надкостницы или уже сформированный гнойный очаг под надкостницей. В зависимости от локализации процесса мягкие ткани в этой области отечны, слизистая оболочка гиперемирована, развивается значительный коллатеральный отек мягких тканей лица. Этот процесс раньше называли флюсом, или парулисом. Общая реакция при периостите более выражена, чем при перицементите: отмечается повышение температуры тела (до 38°), повышение количества лейкоцитов в крови с небольшим сдвигом лейкоцитарной формулы влево, ускорение РОЭ. Одонтогенный остеомиелит развивается при проникновении инфекции из околозубного воспалительного очага в губчатое вещество кости челюстей. Чаще поражается нижняя челюсть, здесь течение остеомиелита более тяжелое, чем на верхней челюсти. Альвеолит — воспалительный процесс в лунке после удаления зуба, связанный с инфицированием костной раны (продолжение воспалительного процесса при перицементитах, проталкивание щипцами зубного камня в рану). Травматичное удаление зуба также имеет значение для развития альвеолита. Клинические проявления: резкие мучительные боли в лунке удаленного зуба, развивающиеся на 2—3-й день после операции, иррадиация их по ходу ветвей тройничного нерва. Лунка пустая, с серым налетом на стенках или заполнена распадающимся кровяным сгустком. Актиномикоз часто встречается в области лица и шеи. Однако первичное поражение челюстных костей наблюдается редко. Клинические симптомы — небольшое болезненное утолщение челюстей. Рентгенологически определяется округлой формы очаг просветления без четких границ. Туберкулез — вторичное поражение костей челюстей, чаще происходит гематогенно, реже по лимфатическим путям. Первичным очагом обычно является туберкулезный процесс в легких. Вначале поражается слизистая оболочка альвеолярного отростка челюстей, затем процесс распространяется на кость. Течение медленное, вялое. Образуется несколько мелких секвестров и свищевых ходов. Сифилис. Наблюдаются вяло текущие периоститы челюстей во вторичном периоде сифилиса, а также гуммозный периостит и остеомиелит. При последнем — обширное разрушение кости со значительной деформацией ее, сильные боли. С распадом гуммы образуются свищи с отхождением мелких секвестров. При расположении гуммы на верхней челюсти часто наступает перфорация неба или стенки верхнечелюстной пазухи. Лучевые некрозы челюстей наблюдаются после применения больших доз лучевой терапии злокачественных новообразований челюстно-лицевой области. Некроз развивается медленно, отторжение секвестров длительное, слабо выражен регенеративный процесс.
Остеомиелит челюстей – это инфекционный гнойно-некротический процесс, развивающийся в челюстной кости под влиянием различных агрессивных факторов физической, химической или биологической природы на фоне предшествующих развитию заболевания сенсибилизации организма и нейрогуморальных сдвигов. При развитии остеомиелита воспалительные явления первоначально возникают в костном мозге, в последующем в процесс вовлекаются окружающие ткани. При одонтогенном остеомиелите источником сенсибилизации могут быть любые очаги инфекции, но наиболее часто – хронические периодонтиты, которые в результате частых обострений сенсибилизируют организм (создают фон, подготавливают организм). Неблагоприятные условия (переохлаждение, инфекция, травма) являются пусковым механизмом развития процесса. Течение остеомиелита и прогноз в отношении жизнеспособности костной ткани определяются такими важными факторами, как резистентность организма, вирулентность микрофлоры, уровень сенсибилизации. Морфологически для остеомиелита характера триада: 1) тромбоз костномозговых сосудов, 2) гнойное расплавление костного мозга и 3) некроз костных балочек. Вторично в воспалительный процесс вовлекаются надкостница, околочелюстные мягкие ткани и лимфатические узлы. С течением времени некротизированная костная ткань отграничивается, формируются секвестры, окруженные секвестральной соединительно-тканной капсулой и нередко зоной повышенной оссификации, которые представляют собой демаркационную зону. Воспалительные процессы наблюдаются в области височно-челюстного сустава значительно реже, чем в других суставах; они могут возникать в результате ряда причин. В одном случае у ребенка с двусторонним туберкулезным поражением нижней челюсти в дальнейшем наблюдалась подвижность последней в пределах лишь нескольких миллиметров между фронтальными зубами. В другом же случае, при одностороннем поражении сустава в результате перехода туберкулезной инфекции с прилежащих мягких тканей, после клинического излечения опускание нижней челюсти доходило до 1 см между фронтальными зубами.
КИСТЫ ЧЕЛЮСТНЫХ КОСТЕЙ Кистообразование в челюстных костях – довольно частое их поражение. Под истинной челюстной кистой понимают полостное образование, имеющее фиброзную стенку (капсулу) и выстилку внутренней поверхности из эпителия. Ложные кисты не имеют эпителиальной выстилки, а порою и четко сформированной капсулы. По происхождению выделяют 2 группы челюстных кист: одонтогенные и неодонтогенные. Образование одонтогенных кист связано с поражением как сформированных зубов, так и их зачатков. Выделяют одонтогенные кисты дизонтогенетического характера и приобретенные. К одонтогенным дизонтогенетическим кистам относят: 1) первичную (примордиальную) или кератокисту; 2) фолликулярную (зубосодержащую) кисту; 3) парадентальную (периодонтальную) кисту; 4) кисту прорезывания зуба; 5) десневую (гингивальную) кисту. К одонтогенным приобретеннымкистам относят радикулярную (околокорневую) кисту воспалительного генеза. Неодонтогенные кисты, образование которых не связано с зубами, имеют дизонтогенетический характер и называются фисуральными. Среди них выделяют: 1) кисты резцового (носонебного) канала; 2) глобуломаксиллярная; 3) носогубная (носоальвеолярная) киста преддверья полости рта.
Перечисленные кисты – и одонтогенные, и неодонтогенные, являются истинными кистами. К ложным кистам челюстных костей (костным кистам), носящим приобретенный характер, относят: 1) аневризмальную кисту; 2) простую (травматическую, геморрагическую) кисту.
Кисты челюстных костей разного генеза обнаруживаются у людей разного возраста, в том числе и детского, с одинаковой частотой у лиц обоего пола. Из одонтогенных дизонтогенетических кист наибольшее значение по частоте имеют первичная, или кератокиста, и фолликулярная (дентальная, зубосодержащая) киста. Кератокиста, как правило, локализуется в зоне формирующегося зачатка 3-го нижнего моляра и в дальнейшем распространяется по длиннику нижней челюсти, не вызывая резкой деформации кости, и выявляется только с переходом на угол и ветвь нижней челюсти. При этом в процесс могут вовлекаться венечный и мыщелковый отростки. Кисты могут быть одно- И многокамерные. Кортикальная пластинка челюсти постепенно истончается, местами может отсутствовать. Разрушение кости может носить обширный характер, достигая резцов нижней челюсти. Корни зубов, проецирующиеся в полость кисты, сохраняют периодонтальную щель. Зубы сдвигаются. Микроскопически киста имеет тонкую фиброзную стенку и выстилку ее внутренней поверхности широким пластом многослойного плоского ороговевающего эпителия, особенностью которого является четко контурирующийся слой базальных клеток. Ороговение может достигать большой степени с образованием кератиновых масс. Фолликулярная (зубосодержащая) киста – развивается из эмалевого органа непрорезавшегося зуба, локализуется чаще в области3-го нижнего моляра или верхнего клыка, реже в области 2-го нижнего премоляра. Микроскопически стенка кисты тонкая, фиброзная, внутренняя поверхность выстлана многослойным плоским эпителием в 2-3 слоя клеток, иногда с признаками ороговения. В стенке кисты встречаются островки одонтогенного эпителия, в полости может быть вполне сформированный, реже рудиментарный зуб. Реже, чем указанные выше дизонтогенетические одонтогенные кисты, встречается десневая (гингивальная) киста, возникающая из остатков ороговевающего эпителия в десне. Описана у детей как “жемчужина” Эпштейна. Киста прорезывания тесно связана с коронкой прорезывающегося зуба. Самой частой одонтогенной приобретенной кистой является киста воспалительного генеза – радикулярная (околокорневая) киста, составляющая до 86% всех одонтогенных кист. Она морфогенетически связана с апикальным хроническим гранулематозным периодонтитом и формируется через кистогранулему, когда полость последней выстилает эпителий островков одонтогенного эпителия Маляссе, или эпителий десны. Причинным зубом для радикулярной кисты может быть практически любой (как молочный, так и постоянный) пораженный кариесом и его осложнениями зуб в любом возрасте. Радикулярные кисты в верхней челюсти встречаются в 2-3 раза чаще, чем в нижней. Увеличивается киста медленно (месяцы, а иногда годы), достигая размеров от 0,5 до 3 см в диаметре, иногда больше. Стенка ее представлена фиброзной тканью разной толщины, внутренняя поверхность выстлана многослойным плоским неороговевающим эпителием; в результате воспаления иногда он может отсутствовать, и тогда внутренняя поверхность представлена грануляционной тканью. В период обострения воспаления эпителий, пролиферируя, образует сетевидные отростки в толщу стенки характерный признак именно этой кисты. Помимо воспалительных инфильтратов из лимфоцитов, плазматических клеток, сегментарных лейкоцитов имеются скопления кристаллов холестерина. В наружных отделах, особенно у детей, имеются явления остеогенеза. Содержимое кисты желтоватого цвета. В просвете – слегка опалесцирующая жидкость, а при обострении воспаления – гной. Неодонтогенные дизонтогенетические (фиссуральные) кисты: l) киста резцовою канала развивается в верхней челюсти из остатков эпителия носонебного канала и представляет собой полое образование округлой или яйцевидной формы в области резцов, внутренняя поверхность выстлана цилиндрическим, реже плоским эпителием; содержимое белесоватое, вязкое; 2) глобуломаксиллярная киста округлой формы с типичной локализацией на верхней челюсти между 2-м резцом и клыком; внутренняя поверхность ее выстлана цилиндрическим, кубическим, реже уплощенного вида эпителием; 3) носогубная киста располагается в альвеолярном отростке у основания ноздри вне кости и не спаяна ни со слизистой оболочкой, ни с кожей; выстлана псевдомногослойным эпителием респираторного типа.
Ложные кисты челюстных костей встречаются редко, они не имеют эпителиальной выстилки, развиваются, как правило, в нижней челюсти: 1) аневризмальная киста – стенка ее интимно переходит в окружающую ткань челюсти, а внутренняя поверхность представлена зоной гигантских многоядерных клеток остеокластов; этиология ее не совсем ясна; это доброкачественное поражение кости, быстро прогрессирующее и приводящее к распаду костной ткани с формированием кист, наполненных кровью. Стенки кист состоят из веретеновидных клеток, многоядерных гигантских клеток и остеоида. 70— 80 % аневризматических костных кист развиваются в метафизах длинных трубчатых костей, а также в задних дужках и остистых отростках позвонков. Описаны редкие случаи возникновения остео- или фибросаркомы в аневризматической костной кисте, большей частью после лучевой терапии. Под микроскопом видны характерные кавернозные структуры, лишенные эндотелия и мышечных элементов нормальной сосудистой стенки, что подтверждается при иммуногистохимическом и электронно-микроскопическом исследовании. Между полостями располагается фиброзная ткань, содержащая остеоид, хондроид (или хондромиксоид), гигантские многоядерные клетки и воспалительный инфильтрат. При разрушении кортикальной пластинки киста приходит в соприкосновение с мягкими тканями. Остеоид нередко имеет сходство с трабекулами остеобластомы. Часто встречаются многочисленные фигуры митоза, особенно в зоне остеоидогенеза, так что при малом увеличении микроскопическая картина очень напоминает телеангиоэктатическую остеосаркому. Дифференциальная диагностика аневризматических костных кист проводится с телеангиоэктатической остеосаркомой, остеосаркомой с участками аневризматической костной кисты, гигантоклеточной опухолью, оссифицирующейся гематомой (псевдоопухоль гемофиликов) и однокамерной костной кистой. 2) посттравматическая (геморрагическая) киста, как следует из определения, связана с механической травмой. Осложнения кист. Кистообразование разной этиологии в челюстных костях имеет общие осложнения, как-то: резорбцию, атрофию костной ткани от давления, что сопровождается деформацией челюстей и опасностью спонтанного перелома. Кроме того, в зависимости от этиологии возможны и различные осложнения. Так, самая частая киста воспалительного генеза – радикулярная, выбухающая, как правило, в вестибулярную область; имеет тенденцию к нагноению, образованию свищей. При частой локализации в верхней челюсти в области зубов, корни которых проецируются в верхнечелюстную пазуху, киста может прилегать к ней, оттеснять ее стенку или проникать в нее. Это может вести к развитию одонтогенного гайморита. Нагноение радикулярных кист может осложниться развитием свищей, абсцессов и флегмон мягких тканей орофациальной области. В нижней челюсти возможно развитие остеомиелита. Кератокиста при расширении периодонтальной щели может инфицироваться, при этом воспалительный инфильтрат разрушает характерную эпителиальную выстилку, что затрудняет ее гистологическую верификацию. Поликистозная форма этого образования может рецидивировать после оперативного удаления. В стенке дизонтогенетических одонтогенных кист могут развиваться одонтогенные опухоли как доброкачественного (амелобластома и др.), так и злокачественного характера (одонтогенный рак).
Читайте также: Рекомендуемые страницы: Поиск по сайту |
Поиск по сайту: |
симптомы и причины заболевания – полезная информация, стоматология ЛидерСтом в Москве
 Воспалительные заболевания костной ткани зубов довольно разнообразны по своему происхождению, свойствам и клиническим показаниям. Они приносят большой дискомфорт для человека и могут стать причиной серьезных осложнений. Воспаление костной ткани начинается с остита, если его не лечить, то он перерастает в периостит и остеомиелит.
Воспалительные заболевания костной ткани зубов довольно разнообразны по своему происхождению, свойствам и клиническим показаниям. Они приносят большой дискомфорт для человека и могут стать причиной серьезных осложнений. Воспаление костной ткани начинается с остита, если его не лечить, то он перерастает в периостит и остеомиелит.
Что такое остит челюсти?
Оститом челюсти называют воспалительный процесс, который протекает в челюстной костной ткани и распространяется за периодонт одного из зубов на губчатое вещество костей. Это стоматологическое заболевание, которое развивается по ходу сосудисто-нервного пучка, а также контактным путем. Оно часто сопровождается периоститом (воспалением надкостницы), реже остеомиелитом (воспалением костного мозга с образованием свищей, абсцессов, флегмоны).
Остит бывает острый и хронический. Острый характеризуется деструкцией зубной костной ткани, а хронический развивается при наличии хронического очага инфекции в периодонте зуба с последующей пролиферацией, когда клетки не могут выполнять защитную функцию, и инфекция распространяется глубоко.
Основные симптомы воспаления челюсти
Выделяют такие симптомы остита, которые возникают вначале воспаления в костных тканях. Это:
-
внезапная боль, которая возникает в пораженном участке челюсти;
-
отек (гиперемия) больного места;
-
трудности при пережевывании еды;
-
распространение боли на всю ротовую полость.
Если источником инфекции является больной зуб, то возникает затруднение при открывании рта. Если болезнь развивается стремительно, то возможно повышение температуры тела.
При дальнейшем развитии остита, воспалительный процесс сопровождается нагноением в пораженном участке. Общее состояние пациента зависит от присоединившихся вторичных повреждений, окружающих костную ткань (периостит, абсцесс, флегмона).
Причины остита
Воспалением костной ткани страдают пациенты, которые столкнулись со следующими факторами:
-
Механическое воздействие на челюсть – удар, ушиб или травма, что спровоцировали перелом челюсти.
-
Послеоперационное осложнение.
-
Заболевание туберкулезом, а также сифилисом, что привело к распространению данной инфекции по всему организму.
Методы лечения остита челюсти
 Пациентам, которые страдают воспалением челюсти, необходимо лечение остита в комплексе. Оно включает в себя хирургическое вмешательство, а также прием антибактериальных препаратов и специальных иммуностимулирующих средств. Если зубы, находящийся в области воспаления ткани сильно разрушены и являются постоянным источником инфекции и воспалительных процессов, то они подлежат обязательному удалению.
Пациентам, которые страдают воспалением челюсти, необходимо лечение остита в комплексе. Оно включает в себя хирургическое вмешательство, а также прием антибактериальных препаратов и специальных иммуностимулирующих средств. Если зубы, находящийся в области воспаления ткани сильно разрушены и являются постоянным источником инфекции и воспалительных процессов, то они подлежат обязательному удалению.
При наличии общего инфекционного заболевания, что вызвало воспалительный процесс костной ткани (туберкулез, сифилис), лечение начинают с его устранения. В других случаях, врач проводит дренирование очага воспаления челюсти через корневой канал зубов. Также проводится физиотерапевтическое лечение ротовой полости. Иногда прибегают к воздействию лазерного облучения на область, пораженную оститом.
При малейшем подозрении на воспаление костной ткани в ротовой полости, следует немедленно обращаться к стоматологу. Если начать лечение остита на начальной стадии, то он не приведет к серьезным осложнениям и не доставит сильных болевых ощущений. После успешного лечения, следует строго придерживаться назначений врача, тщательно ухаживать за ротовой полостью и зубами, чтобы предотвратить рецидивы заболевания и перехода остита в хроническую форму.
Заболевания челюстных костей
Различают болезни челюстных костей травматического происхождения, воспалительной природы, кисты челюстных костей, опухолеподобные заболевания и опухоли. Их пороки развития и некоторые приобретенные болезни являются частью патологии опорно-двигательного аппарата.
Травматические повреждения представлены переломами челюстных костей и остеорадионекрозом.
Переломы челюстных костей бывают закрытыми (не сообщающимися с внешней средой) или открытыми, со смещением отломков или без их смещения. Они могут быть одиночными или множественными, иногда наблюдаются оскольчатые переломы (типичны для огнестрельных ранений). Может одновременно наблюдаться перелом зубов с повреждением пульпы. При переломе лицевых костей следует помнить о возможном переломе шейных позвонков.
В челюстях наблюдаются также патологические переломы — переломы, возникающие в изменённых челюстных костях, поражённых при ряде заболеваний (например, при опухолях и их метастазах).
Осложнения и исходы. В ранний период могут развиться шок, коллапс, кровотечение, асфиксия. Асфиксия бывает чаще связана с западением языка, который закрывает вход в гортань, или с аспирацией крови при кровотечении. К поздним осложнениям относят травматический остеомиелит, верхнечелюстной синусит, гнойный сиалоаденит, флегмону или абсцессы мягких тканей орофациальной области, пневмонии, сепсис.
В благоприятных случаях отломки челюстей при своевременном их скреплении срастаются через 4 — 5 недель. Вначале образуется первичная, а затем вторичная костная мозоль.
Остеорадионекроз челюстей характеризуется преимущественным поражением нижней челюсти и возникает приблизительно у 5% больных после лучевой терапии опухолей головы и шеи.
Воспалительные заболеваниячелюстных костей включают в себя остит, периостит и остеомиелит. Патогенетически эти заболевания связаны с острым гнойным апикальным или обострением хронического верхушечного периодонтита, нагноением кист челюсти, гнойным пародонтитом (одонтогенная инфекция).
Остит – это воспаление костной ткани челюсти за пределами периодонта зуба. Как самостоятельная форма остит существует незначительное время, т.к. быстро присоединяется периостит.
Альвеолярный остит (луночковый постэкстракционный альвеолит, фибринолитический альвеолит) возникает при деструкции первоначального свертка крови в полости зубной лунки после экстракции зуба и чаще наблюдается в нижней челюсти. Его развитию способствует активация плазмина в результате травматического удаления зуба, влияния эстрогенов при применении оральных контрацептивов, бактериального воздействия при предоперационных инфекциях. Заболеваемость составляет 1—3% среди всех случаев удаления зубов, но возрастает до 25—30% при экстракции третьих мандибулярных моляров, особенно у больных в возрасте 40-45 лет.
В типичных случаях через 3—4 дня после удаления зуба отмечаются сильная боль, зловонный запах и, реже, лимфаденопатия. Зубная лунка заполняется грязно-серым сгустком, который разрушается, оставляя после себя голую костную лунку. Заживление обычно наступает через 10—40 дней.
Периостит– это острое или хроническое воспаление надкостницы.
Серозный периостит характеризуется гиперемией, воспалительным отеком и умеренной нейтрофильной инфильтрацией надкостницы. Возникает обычно после травмы. Нередко переходит в гнойный периостит.
Гнойный периостит возникает обычно как осложнение гнойного периодонтита, когда инфекция проникает в надкостницу по каналам остеона (гаверсовым) и питательным (фолькманновским) каналам; воспаление может распространиться на надкостницу, по венозным путям из лунок зуба. Очаг гнойного воспаления обычно располагается не в теле, а в альвеолярном отростке челюсти с одной ее стороны – наружной (вестибулярной) или внутренней (язычной или небной). Нередко плотная ткань надкостницы препятствует распространению гнойного процесса, вследствие чего образуется поднадкостничный абсцесс. Образование поднадкостничного гнойника может сопровождаться перифокальным отеком прилежащих мягких тканей. Одновременно в кортикальном отделе челюсти наблюдается лакунарная резорбция костной ткани со стороны гаверсовых каналов и костномозговых пространств. Гнойный периостит может привести к расплавлению надкостницы и прилежащих к ней мягких тканей с образованием свищей, открывающихся чаще в полость рта и реже через кожные покровы лица.
Выделяют также хронический фиброзный или пролиферативный периостит (оссифицирующий периостит), который представляет собою периостальную реакцию (образование 1-12 параллельных рядов реактивной кости) на периапикальный воспалительный процесс. Он чаще встречается у детей и лиц молодого возраста.
Остеомиелит — это воспаление костного мозга, обычно распространяющееся на губчатое и компактное вещество кости, а также на надкостницу, которое чаще наблюдается в нижней челюсти соответственно молярам при прогрессирующем гнойном периодонтите. Подразделяют на гнойный, негнойный (хронический склерозирующий) и специфический.
Гнойный остеомиелит может протекать остро и хронически. В зависимости от путей попадания инфекционного начала в челюстные кости различают одонтогенный, травматический и гематогенный гнойный остеомиелит. Развивается он, как правило, при сенсибилизации организма бактериальными антигенами (стафилококки стрептококки, грам-отрицательные бактерии, анаэробы, преимущественно виды Bacteroides, фузобактерии и анаэробные кокки). Повышенная частота случаев остеомиелита наблюдается при злоупотреблении алкоголем, у наркоманов, а также у больных страдающих сахарным диабетом, малярией, анемией, злокачественными опухолями и ВИЧ-инфекцией.
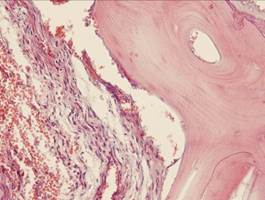
При одонтогенном остеомиелите вначале развивается гнойное воспаление костномозговых пространств альвеолярного отростка, а затем – тела челюсти. Находящиеся в этом очаге костные балочки подвергаются лакунарной или гладкой резорбции и истончаются. В дальнейшем в связи с тромбозом сосудов микроциркуляторного русла возникают участки некроза костной ткани, происходит отторжение этих участков, образуется костный секвестр (рис. 51). Он окружен гнойным экссудатом и располагается в так называемой секвестральной полости (рис. 52, а, б).
При хроническом течении в сохранившейся костной ткани с внутренней стороны, секвестральной полости разрастается грануляционная ткань, появляется пиогенная мембрана, которая выделяет лейкоциты в секвестральную полость. В наружных слоях грануляционной ткани развивается волокнистая соединительная ткань, образующая капсулу, отграничивающую секвестральную полость от костной ткани. При этом может наступить гнойное расплавление, секвестральной капсулы, кости и надкостницы, что приводит к образованию свища, который открывается в полость рта или реже – в кожные покровы. После выхода секвестра и удаления гноя может наступить регенерация костных балочек, которая ведет к заполнению образовавшегося дефекта.


Рис. 51.Костный секвестр (стрелка) при хроническом остеомиелите».Некротизированный фрагмент кости, окруженный гнойным экссудатом зеленоватого цвета и серого цвета фиброзной секвестральной капсулой (препарат А.В.Кононова и Р.В.Городилова)
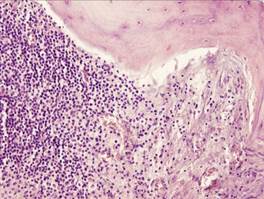
а б
Рис. 52.Хронический остеомиелит челюстных костей, стадия секвестрации: а – костный секвестр (бесклеточный фрагмент костной балки – 1) и секвестральная соединительнотканная капсула (2), б – гнойное воспаление, гнойный экссудат состоит преимущественно из живых и погибших нейтрофильных лейкоцитов — гнойных телец (3). Окраска гематоксилином и эозином, х 200 (препараты Г.Н.Берченко).
Хронический гнойный остеомиелит может осложниться развитием патологических переломов и вторичного АА-амилоидоза. Острый и обострение хронического остеомиелита могут привести к возникновению сепсиса.
Негнойный остеомиелит. К негнойному остеомиелиту, который протекает хронически, относят диффузный склерозирующий остеомиелит и очаговый склерозирующий остеомиелит (остеомиелит Гарре).
Диффузный склерозирующий остеомиелит представляет собою заболевание, в основе которого лежит хронический воспалительный процесс околозубных тканей (пародонтит, перикоронит, периапикальный воспалительный процесс), приводящий к остеосклерозу в предлежащей к зубным альвеолам костной ткани. В отличие от очагового склерозирующего остеомиелита остеосклероз бывает более распространённым.
Очаговый склерозирующий остеомиелит (остеомиелит Гарре), в отличие от диффузного, характеризуется развитием остеосклероза в челюстных костях соответственно верхушкам корней зубов, в области которых наблюдается периапикальный воспалительный процесс. Чаще всего поражаются премолярные и молярные участки нижней челюсти.
Специфический остеомиелит объединяетактиномикозный, туберкулёзный и сифилитический остеомиелит.
Опухоли челюстных костей,так же, как и кисты, делят на две основные группы: одонтогенные и неодонтогенные. Они могут быть доброкачественными и злокачественными. Кроме того, в челюстях (чаще в теле и углах нижней челюсти) наблюдаются метастазы рака молочной железы, почек, легких, толстой кишки, предстательной и щитовидной желез и т.д.
Одонтогенные опухоли, встречающиеся редко, возникают из зубообразующих тканей и представляют собою сложную группу новообразований различного гистологического строения и разного клинического поведения. Они развиваются внутрикостно, характеризуются медленным ростом, нередко местнодеструирующим, деформирующим челюстные кости, ведут к смещению, расшатыванию зубов, могут возникать в местах не прорезавшегося зуба, прорастать в мягкие ткани полости рта, а в верхней челюсти в верхнечелюстную пазуху, сопровождаться спонтанными переломами. Чаще всего они доброкачественные, но в силу местнодеструируюшего роста, при нерадикальном удалении, могут рецидивировать.
Международная гистологическая классификация одонтогенных опухолей и опухолеподобных поражений челюстных костей (2005) построена с учетом сложных эмбриогенетических взаимоотношений между клетками-предшественниками тканей зубов и включает большое число видов новообразований. Исходя из особенностей гистогенеза, одонтогенные опухоли подразделяют на опухоли эпителиального, мезенхимального и смешанного эпителиально-мезенхимального происхождения.
В качестве примеров приведены наиболее распространенные и клинически значимые.
Доброкачественные одонтогенные опухоли эпителиального происхождения. Амелобластома(устаревш. — адамантинома) – наиболее распространённая опухоль из клинически значимых одонтогенных новообразований. Развивается из одонтогенного эпителия остатков эмалевого органа, из эпителиальной выстилки одонтогенных кист чаще в возрасте 20-50 лет с одинаковой частотой у лиц обоего пола, может быть и у детей. Более 80% амелобластом возникает в теле нижней челюсти в области моляров, премоляров, угла и ветви (рис. 53).
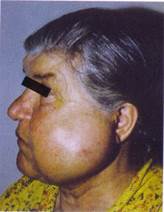
Рис. 53.Амелобластома нижней челюсти (из И.С.Карапетян, Е.Я.Губайдуллина, Л.Н.Цегельник «Опухоли и опухолеподобные поражения органов полости рта, челюстей, лица и шеи», 2004).
Редко она обнаруживается в области резцов. Крайне редко диагностируют внекостные (периферические, экстраоссальные) амелобластомы, обычно в дёснах.
Опухоль отличается местнодеструирующим ростом, но растёт медленно и длительное время бывает бессимптомной со временем приводя к деформации челюсти. Различают две формы амелобластомы — солидную и поликистозную. Солидная форма представляет собою узел, состоящий из опухолевой ткани серого цвета. Поликистозная форма характеризуется наличием нескольких кист, выполненных светлой или бурой жидкостью. На рентгенограммах амелобластома выглядит как многокамерные или, менее характерно, однокамерные зоны деструкции кости. Многокамерные зоны, разделённые тонкими костными перегородками, имеют сходство с «мыльными пузырями» (рис. 54).

Рис. 54.Амелобластома нижней челюсти. Многокамерные зоны деструкции костной ткани, разделенные тонкими костными перегородками («мыльные пузыри»). Рентгенограмма (из И.С.Карапетян, Е.Я.Губайдуллина, Л.Н.Цегельник «Опухоли и опухолеподобные поражения органов полости рта, челюстей, лица и шеи», 2004).
Гистологические варианты строения: фолликулярный (рис. 55), плексиформный, и, реже встречающиеся, акантоматозный, десмопластический, плоскоэпителиальный, базальноклеточный, зернистоклеточный, а также особый, монокистозный – амелобластома в стенке кисты (рис. 56, а – г).
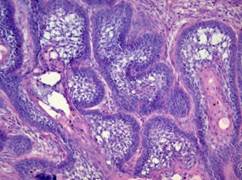
Рис. 55.Амелобластом, фолликулярный гистологический вариант. Островки эпителиальных клеток, напоминающие развивающийся эмалевый орган зубного зачатка. На периферии островков располагаются высокие цилиндрические клетки. Центральная часть эпителиальных островков состоит из рыхлой сети клеток, приобретающих звёздчатую форму, что напоминает сеть звёздчатых клеток эмалевого органа. Между эпителиальными островками располагается бедная клетками рыхлая соединительная ткань, представляющая собою строму опухоли. Окраска гематоксилином и эозином, – х 200.
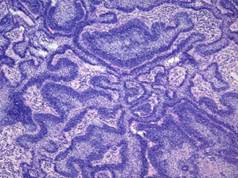

а б в
Рис. 56, а – г. Гистологическме варианты амелобластомы: а – плексиформный, б – акантоматозный, в – монокистозный (в стенке кисты). Окраска гематоксилином и эозином, а, в – х 100, б – х 160.
Фолликулярный вариант строения является наиболее типичным и характеризуется формированием островков эпителиальных клеток, напоминающих развивающийся эмалевый орган зубного зачатка. По периферии островков располагаются высокие цилиндрические клетки. Центральная часть состоит из рыхлой сети клеток звёздчатой формы, что напоминает сеть звёздчатых клеток эмалевого органа. Между эпителиальными островками располагается бедная клетками рыхлая соединительная ткань, представляющая собою строму опухоли.
Плексиформный вариант представлен тяжами эпителия, которые имеют неправильные очертания и переплетаются в виде сети. По периферии тяжей располагаются клетки цилиндрической формы, а центральная их часть занята клетками, похожими на звёздчатый ретикулум. Нередко в одной опухоли обнаруживают различные варианты ее гистологического строения.
Наилучший прогноз отмечают при периферических и монокистозных амелобластомах. Однако все виды амелобластом могут рецидивировать. Наиболее склонен к рецидивам акантоматозный тип. Такие опухоли могут рецидивировать даже через10 лет после удаления первичного узла.
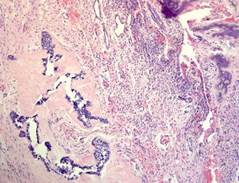
Одонтогенная аденоматоидная опухоль (аденоматоидная опухоль) чаще наблюдается у женщин, обычно во втором десятилетии жизни. Как правило, она возникает в передних отделах верхней челюсти в области клыков и премоляров. Часто сочетается с непрорезавшимся клыком. На рентгенограммах опухоль похожа на зубную кисту. Опухоль инкапсулирована, представлена протокоподобными структурами, выстланными кубовидным или высоким цилиндрическим эпителием (рис. 57).
Рис. 57.Аденоматоидная одонтогенная опухоль. Опухоль состоит из протокоподобных структур, выстланных кубовидным или высоким цилиндрическим эпителием. Имеется очень слабоволокнистая строма. Опухоль инкапсулирована. Окраска гематоксилином и эозином, х 120.
После хирургического удаления новообразование обычно не рецидивирует.
Кальцифицирующаяся эпителиальная одонтогенная опухоль (опухоль Пиндборга) — относительно редкая опухоль, состоит из полей довольно крупных эпителиальных клеток полигональной формы с обильной эозинофильной цитоплазмой, для которых часто характерен ядерный полиморфизм. Опухоль обладает признаками местнодеструирующего роста. По поведению она похожа на амелобластому. Частота рецидивов составляет 10 — 15%.
Кератокистозная одонтогенная опухоль (устаревш. – одонтогенная паракератозная и ортокератозная кератокиста, примордиальная, первичная киста) составляет 5-10% всех челюстных кист и в 80% случаев локализуется в нижней челюсти соответственно третьему большому коренному зубу, в дальнейшем распространяется по длиннику нижней челюсти. Может быть одно- и многокамерной (рис. 58).
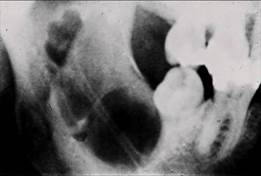
Рис. 58.Кератокистозная одонтогенная опухоль нижней челюсти. Рентгенограмма. Истончение кортикальной пластинки челюсти. Корни зубов проецируются в полость кисты, сохраняют периодонтальную щель.
Имеет тонкую фиброзную стенку и выстилку внутренней поверхности широким пластом могослойного плоского ороговеваюшего эпителия. Выделяют два ее типа: с преобладанием паракератоза (устаревш. – паракератозная кератокиста), обладает потенциалом более агрессивного роста и отличается более высокой частотой рецидивов (рис. 59) и гиперкератоза (устаревш. – ортокератозная кератокиста).
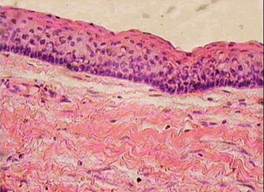
Рис. 59.Кератокистозная одонтогенная опухоль с преобладанием паракератоза. Окраска гематоксилином и эозином, х 200.
Доброкачественные одонтогенные опухоли мезенхимального происхождения. Одонтогенная миксома – одна из наиболее распространённых одонтогенных опухолей, чаще обнаруживается в возрасте 10-30 лет, примерно с равной частотой поражает верхнюю и нижнюю челюсти. У опухоли отсутствует капсула, она растет в виде желтовато-белой слизистого вида массы без чётких границ, характеризуется местнодеструирующим ростом. Гистологически представлена тканью миксоидного характера с клетками звездчитой и веретенообразной формы с анастомозирующими отростками. Отличительной особенностью одонтогенной миксомы является наличие мелких островков одонтогенного эпителия.
Одонтогенная фиброма — нечасто встречающаяся опухоль из зрелой фиброзной ткани с мелкими вкраплениями одонтогенного эпителия. Типично наличие более или менее выраженной псевдокапсулы. Прогноз благоприятен, рецидивы чрезвычайно редки.
«Цементные опухоли» или цементомы — группа поражений как опухолевой, так и неопухолевой природы, общим признаком которых является наличие цементоподобной ткани. Их можно также отнести к фибрознокостноцементным поражениям челюстей. К ним относят цементобластому, цементирующую фиброму (рис. 60), периапикальную цементодисплазию.
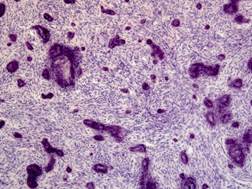
Рис. 60.Цементирующая фиброма. Волокнистая фиброзная ткань с обызвествленными образованиями (цементиклями). Окраска гематоксилином и эозином, х 100
Цементобластома (истинная цементома) — редко встречающаяся доброкачественная опухоль. На рентгенограммах она выглядит как чётко отграниченная обызвествлённая масса, тесно связанная с корнями поражённого зуба и вызывающая их резорбцию (рис. 61).
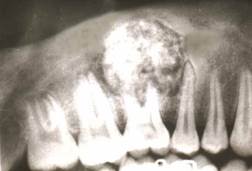
Рис. 61.Цементобластома (истинная цементома) верхней челюсти. Рентгенограмма. Обызвествленная масса с четкими границами связана с корнем пораженного зуба, вызывает резорбцию корней зубов.
Микроскопически опухоль состоит из переплетающихся пластов минерализованного материала, представляющего собою костную ткань и цемент (рис. 62, а, б).
а б
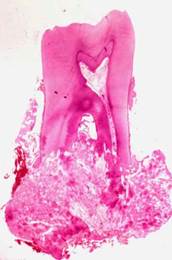
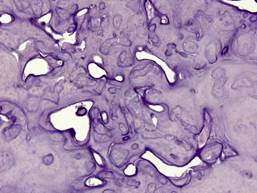
Рис. 62.Цементобластома (истинная цементома). Пласты цемента с цементобластами и цементокластами; а – гистотопограмма. Окраска гематоксилин-эозином, а – х 3, б – х 100.
Доброкачественные одонтогенные опухоли смешанного эпителиально-мезенхимального происхождения. Амелобластическая фиброма состоит из эпителиальных и мезенхимальных структурных элементов, при этом в ней отсутствуют твёрдые ткани зуба (эмаль или дентин).
Амелобластическая фиброодонтома — новообразование, в общих чертах сходное с амелобластической фибромой, но содержащее дентин и эмаль. Может являться стадией развития одонтомы.
Одонтома— распространённая одонтогенная опухоль. Возникает как результат нарушения развития зуба, т.е. представляет собою гамартому. Достигнув полного развития, одонтома включает эмаль, дентин и цемент.
Одонтомы подразделяют на простые и сложные (комплексные). Более распространены сложные одонтомы, состоящие из многочисленных мелких, неправильной формы, зубоподобных структур, разделённых фиброзной тканью (рис. 63).
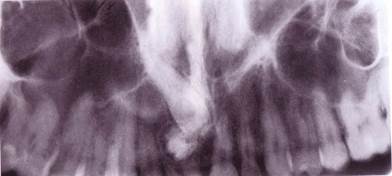
Рис. 63.Сложная составная одонтома верхней челюсти. Множественные зубоподобные структуры в верхней челюсти с упорядоченной ориентацией зубных тканей. Рентгенограмма (из И.С.Карапетян, Е.Я.Губайдуллина, Л.Н.Цегельник «Опухоли и опухолеподобные поражения органов полости рта, челюстей, лица и шеи», 2004).
В свою очередь, сложные одонтомы делаться на смешанные, построенные из хаотичного сплетения эмали и дентина (рис. 64), и составные, состоящие из тканей нескольких отдельно сформированных зубов (рис. 65).
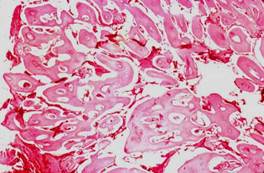
Рис. 64.Смешанная сложная (комплексная) одонтома. Хаотичное по топографии сочетание твердых тканей зуба (эмали, дентина, цемента). Гистотопограмма, окраска гематоксилином и эозином, х 5.
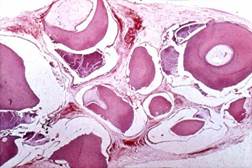
Рис. 65.Составная сложная (комплексная) одонтома. Группа рудиментарных зубов в верхнечелюстной костной ткани с упорядоченной ориентацией твердых тканей зуба, разделенных фиброзной тканью. Гистотопограмма, окраска гематоксилином и эозином, х 5.
В большинстве случаев одонтомы бессимптомны и обнаруживаются при рентенографическом исследовании. Рентгенографическое изображение сложной составной одонтомы весьма характерно — видны многочисленные мелкие зубоподобные структуры. Сложная смешанная одонтома рентгенографически представлена аморфной тёмной массой.
Злокачественные аналоги одонтогенных опухолей эпителиального происхождения встречаются очень редко. Они называются одонтогенными раками.
Злокачественная амелобластома (амелобластическая карцинома) характеризуется быстрым ростом, выраженной деструкцией челюстной кости, атипизмом и полиморфизмом одонтогенного эпителия, но с сохранением фолликулярного строения.
Первичная внутрикостная карцинома — чрезвычайно редкая опухоль, представленная островками и тяжами эпителия, напоминающего многослойный плоский, развитие которой связывают с одонтогенным эпителием островков Малассе.
Очень редко встречаются иодонтогенные саркомы.
Амелобластическая фибросаркома — злокачественный аналог амелобластической фибромы. Некоторые опухоли бывают изначально злокачественными, другие — становятся ими в области рецидива ранее доброкачественной амелобластической фибромы.
Неодонтогенные опухоли. В челюстных костях встречаются практически все доброкачественные и злокачественные опухоли, которые бывают и в других костях скелета. Их подразделяют на костеобразующие (рис. 66, 67), хрящеобразующие, соединительнотканные, костномозговые, сосудистые, неврогенные и гладкомышечные. Отдельно выделяют гигантоклеточную опухоль. Клиническая картина определяется локализацией, распространенностью поражения, осложнениями в этой области, с характерными тяжелыми функциональными расстройствами и косметическими дефектами.
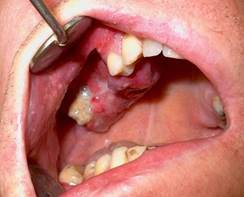
Рис. 66.Остеогенная саркома.Челюсть деформирована разрастаниями опухолевой ткани серовато-белого цвета, с кровоизлияниями, опухоль не имеет четких границ, разрушает кортикальную пластинку, прорастая в мягкие ткани. Зубы в пределах опухоли или выдвинуты, подвижные (их корни подверглись резорбции) или отсутствуют
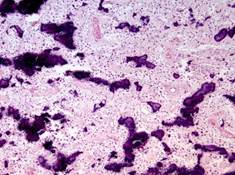
Рис. 67.Остеогенная саркома. Опухоль полиморфна по своему строению. Клетки опухоли характеризуются выраженным полиморфизмом с уродливой формы цитоплазмой и ядрами, некоторые имеют сходство с остеобластами и фибробластами. Встречаются множественные островки остеоида. Окраска гематоксилином и эозином, х 100
Гигантоклеточная опухоль (остеокластома, остеобластокластома, бурая опухоль) в челюстных костях встречается часто (в 30% случаев). Преобладают женщины молодого возраста. Может сочетаться с поражением длинных трубчатых костей (бедренной, большеберцовой и лучевой). Локализуется чаще в области премоляров нижней челюсти, внутрикостно, растет медленно, со временем вызывает деформацию челюсти с рассасыванием корней зубов (рис. 68).
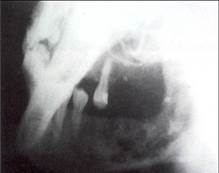
Рис. 68.Гигантоклеточная опухоль,ячеистая форма. Деформация челюсти, смещение зубов с рассасыванием их корней. Кортикальный слой челюсти истончен, виден периостальный остеогенез. Рентгенограмма (из И.С.Карапетяна, Е.Я.Губайдуллиной, Л.Н.Цегельник «Опухоли и опухолеподобные поражения органов полости рта, челюстей, лица и шеи», 2004).
Опухоль представляет собой узел без четких границ, в основном мягкой консистенции, на разрезе пестрого вида с чередованием участков серого, красного, желтоватого и бурого цвета, с разной величины кистами с прозрачным или кровянистым содержимым (рис. 69).

Рис. 69.Гигантоклеточная опухоль нижней челюсти. Узел диаметром около 3 см, без четких границ, в основном мягкой консистенции, на разрезе пестрого вида с чередованием участков серого, красного, желтоватого и бурого цвета, с разной величины кистами с прозрачным или кровянистым содержимым Операционный материал.
Гистологически представлена богато васкуляризованной тканью, состоящей из веретенообразных или овоидных клеток и большого количества многоядерных гигантских клеток типа остеокластов, которые равномерно распределены в опухолевой ткани (рис. 70). Отсюда и название опухоли – остеобластокластома (А.В.Русаков, 1959). Встречаются кровоизлияния и отложения гемосидерина. Возможно образование остеоида.
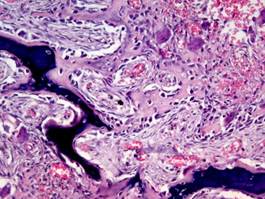
Рис. 70. Гигантоклеточная опухоль нижней челюсти. Опухоль представлена богато васкуляризованной тканью, состоящей из веретенобразных или овоидных клеток и большого количества многоядерных гигантских клеток типа остеокластов, которые равномерно распределены в опухолевой ткани. В новообразовании отмечается относительно небольшое количество стромы. Встречаются кровоизлияния и участки гемосидероза, очаги остеоида.Окраска гематоксилином и эозином, х 200.
Опухоль часто рецидивирует, в ряде случаев метастазирует в лёгкие.
Опухолеподобные поражения челюстных костей представлены репаративной гигантоклеточной гранулемой, фиброзной дисплазией, херувизмом.
Репаративная гигантоклеточная гранулема объединяет центральную и периферическую гранулемы. Центральная гигантоклеточная репаративная гранулема — это остеогенное опухолеподобное образование костной ткани альвеолярного отростка преимущественно нижней челюсти на уровне премоляров с местнодеструирущим ростом и может рецидивировать после удаления.
Макроскопически – это отграниченный плотноватый узел, растущий внутрикостно, на разрезе красного или бурого цвета с белыми участками и разной величины кистами. Рентгенологически она представлена зоной деструкции костной ткани в виде разрежения с четкими границами и ровным контуром, на фоне которого иногда видны тонкие костные перегородки и возможно рассасывание корней зубов. Образование представлено остеолитической фиброзной тканью с периваскулярными скоплениями остеокластов, кровоизлияниями, отложениями гемосидерина и реактивным формированием остеоида. По сравнению с гигантоклеточной опухолью число и размеры остеокластов меньше. Микроскопическая картина сходна с периферической гигантоклеточной гранулемой (гигантоклеточным эпулисом, см. раздел болезни десен и пародонта), гигантоклеточной опухолью (остеобластокластомой), а также с коричневой опухолью гиперпаратиреоидизма и херувизмом.
Фиброзная дисплазия может быть моно- и полиоссальной. Полагают, что в основе болезни лежит порок развития одонтогенной мезенхимы. Последняя утрачивает способность продуцировать костную и хрящевую ткань и вместо нее образуется волокнистая фиброзная ткань, а остеобласты создают лишь отдельные примитивные костные включения. Заболевание медленно прогрессирует в течение многих лет и обнаруживается уже у взрослого человека. Рентгенологическая картина специфична: диффузное увеличение челюсти с деструкцией костной ткани в виде чередования мелких участков уплотнения и разрежения, картина «матового стекла» (рис. 71, а – в).
а б
в
Рис. 71, а – в.Фиброзная дисплазия: а – увеличение объема костной ткани верхней челюсти с деформацией лица, б – деструкция костной ткани альвеолярного отростка в виде чередования мелких участков уплотнения и разрежения, картина «матового стекла», рентгенограмма, в – разрастание клеточноволокнистой остеогенной ткани, строящей примитивные костные балочки (незавершенный остеогенез), которая замещает собой зрелую костную ткань челюсти. Трабекулы незрелой костной ткани имеют неправильные очертания, напоминая китайские иероглифы. Окраска гематоксилином и эозином, х 160 (а – из А.И.Струкова, В.В.Серова «Патологическая анатомия», 1993, б – из И.С.Карапетяна, Е.Я.Губайдуллиной, Л.Н.Цегельник «Опухоли и опухолеподобные поражения органов полости рта, челюстей, лица и шеи», 2004).
Херувизм (семейная поликистозная болезнь челюстей) — редкое семейное заболевание, разновидность фиброзной дисплазии с аутосомно-доминантным типом наследования. Выявляется в раннем детском возрасте. Характерно двустороннее увеличение челюстей и при распространении заболевания на верхнюю челюсть происходит оттягивание нижних век вниз, что приводит к приоткрыванию нижнего отдела склеры, в связи с чем создается впечатление, что ребенок смотрит в небо. Это и округлая форма лица придают заболевшим детям сходство с херувимом, отсюда и возникло название болезни.
Рентгенологически выявляются множественные кистоподобные участки, образующиеся за счет резорбции костной ткани остеокластами. Рассасывание костной ткани может быть настолько интенсивным, что зубы теряют свою костную опору и выглядят как «парящие в пространстве». Нарушается их развитие, они могут отсутствовать, смещаться или преждевременно выпадать.
Костные поражения бывают активными до 12 лет, а затем активность их снижается и с наступлением полового созревания процесс стабилизируется. Меняется и гистологическая картина заболевания. В активную стадию заболевания отмечают разрастание клеточной фиброволокнистой остеогенной ткани, образование кист в связи с лизисом костных балок остеокластами, множественные периваскулярные кровоизлияния, накопление фуксинофильной субстанции. По мере стабилизации процесса в очагах поражения нарастает фиброз, уменьшается число остеокластов и активируется неоостеогенез.
Кисты челюстных костей.Кисты с эпителиальной выстилкой возникают при спонтанной пролиферации одонтогенных эпителиальных остатков, сохранившихся внутри челюстей и десен. Кисты с эпителиальной выстилкой зубного происхождения называют одонтогенными. Такого рода кисты являются пороками развития и называются дизонтогенетическими или дисэмбриогенетическими. Гистологическое исследование удаленных кистозных образований обязательно, т.к. только лишь морфологическое исследование позволяет уточнить их гистогенез опухоли и определить объем хирургического вмешательства.
Образование одонтогенных кист связано с пролиферацией эпителия в челюстях как сформированных зубов, так и их зачатков. Выделяют одонтогенные кисты дисэмбриогенетического характера и приобретенные (воспалительные).
К одонтогенным кистам дисэмбриогенетического характера относят фолликулярную, боковую периодонтальную, кисту прорезывания, десневую (гингивальную), десневую кисту младенцев (жемчужины Эпштейна). Паракератозную и ортокератозную кератокисты (примордиальную, первичную кисту) в настоящее время расценивают как кератокистозную одонтогенную опухоль.
К приобретенным одонтогенным кистам воспалительного генеза относится радикулярная (околокорневая) киста.
Неодонтогенные кисты, образование которых не связано с зубным эпителием, включают кисты дисэмбриогенетического характера, которые называют фиссуральными: киста резцового канала (носо-небного канала), глобуломаксиллярная (шаровидно-верхнечелюстная) и носогубная (носоальвеолярная) киста предверья полости рта.
Перечисленные кисты, и одонтогенные, и неодонтогенные, являются истинными кистами.
К ложным кистам челюстных костей (костным кистам), носящим приобретенный характер, относят аневризмальную и простую (травматическую, геморрагическую, солитарную).
Кисты челюстных костей разного генеза обнаруживаются у людей разного возраста, в том числе и детского, с одинаковой частотой у лиц обоего пола.
Фолликулярная киста (киста непрорезывания, зубосодержащая киста) встречается чаще других дисэмбриогенетических кист. Развивается из эмалевого органа непрорезавшегося зуба второго премоляра и третьего моляра нижней челюсти, а также клыка и третьего моляра верхней челюсти. Не редко полость в полость кисты включена коронка непрорезавшегося зуба.
Различают первичную (образуется на ранней стадии развития эмалевого органа и поэтому зуб не развивается) и зубосодержащую фолликулярную кисту (образуется на поздней стадии и располагается вокруг коронки развитого или рудиментарного зуба). Киста, как бы прикрепляется к зубу в месте соединения коронки и корня.
Характерно отсутствие одного из зубов в области локализации кисты, за исключением случая образования ее от сверхкомплектного зуба. Рентгенологически определяется очаг просветления костной ткани с четкими границами, иногда с непрорезавшимся зубом, коронка которого обращена в полость кисты (рис. 72).
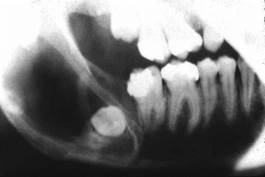
Рис. 72. Фолликулярная (зубосодержащая) киста. Очаг просветления костной ткани с четкими границами, внутри которого коронка непрорезавшегося зуба Рентгенограмма.
Стенка кисты состоит из 3-х слоев: наружного слоя грубоволокнистой соединительной ткани, бедной клетками и сосудами, местами гиалинизированной; среднего слоя рыхлой волокнистой соединительной ткани, чрезвычайно богатой сосудами, лимфоидными и плазматическими клетками, нередко содержит вкрапления, а иногда и тяжи одонтогенного эпителия; внутреннего эпителиального слоя. Он представлен тонким многослойным плоским эпителием (толщиной в два или три слоя) без ороговения, базальные ряды которого состоят из цилиндрических клеток. Иногда присутствуют клетки, секретирующие слизь, или реснитчатые клетки. В инфицированных кистах эпителий часто слущен, внутренняя поверхность кисты представляет гранулярную ткань без эпителиальной выстилки (рис. 73
Дата добавления: 2016-06-05; просмотров: 5411;

