Тела симптомы – Тромбоэмболия легочной артерии. Причины, симптомы, признаки, диагностика и лечение патологии. :: Polismed.com
ТЭЛА – симптомы, неотложная помощь, диагностика
Тромбоэмболия легочной артерии (ТЭЛА) – опасное патологическое заболевание, которое возникает на фоне перекрытия артерии легкого тромбом. В результате такого воздействия наступает резкое изменение тока крови, которое в половине случаев приводит к летальному исходу.
Такие высокие показатели смертности связаны с тем, что симптомы ТЭЛА не всегда распознаются, и неотложная помощь не может быть предоставлена вовремя. Даже при своевременном купировании приступа у пациентов с подострым течением заболевания наблюдается тяжелое состояние, которое требует длительного лечения.

Клиническая характеристика
Болезнь развивается из-за сгустков (эмболов), состоящих из жира, бактерий и элементов крови, которые преобразуются в плотные комки. Эмболы могут накапливать частицы веществ до комков внушительных размеров, способных перекрыть просвет в самой широкой части артерии.
Чаще всего болезнь поражает пациентов преклонного возраста, однако зафиксированы случаи легочного закупоривания и у сравнительно молодых людей, имеющих патологии, связанные с сужением сосудов, высокой свертываемостью крови и патологией сердечного клапана.
Помимо пациентов с сердечно-сосудистыми заболеваниями в зоне риска находятся люди после операционного вмешательства на органах малого таза и желудочно-кишечного тракта. Особенно велик риск развития болезни в случае наличия у таких пациентов тромбофлебита или тромбоза.
Это интересно!
Чаще всего болезнь фиксируется у людей со 2 группой крови.
Исходя из вышесказанного, можно сделать вывод, что причины возникновения патологии кроются в нарушениях тока крови.
Главными провокаторами подобных нарушений являются следующие факторы:
- Период установки катетеров и стентов, протезирования вен;
- Процесс сдавливания сосудов патологическими образованиями или растущей маткой во время беременности;
- Переломы с травмированием обломками кости;
- Варикоз;
- Патологические изменения в компонентах крови, когда наблюдается повышенное содержание фибриногена, а также увеличение густоты кровяного тока;
- Повышенная масса тела и ожирение;
- Момент операционного вмешательства на сердце;
- Период после флеботромбоза;
- Шунтирование;
- Малоподвижный образ жизни.
Обратите внимание!
Заядлые курильщики и лица, бесконтрольно употребляющие мочегонные препараты, особо подвержены заболеванию.
Симптоматика и формы заболевания
Степень интенсивности проявления симптоматики при ТЭЛА зависит от места расположения тромба, а также общего объема исключенного из работы легочного кровотока.

ТЭЛА характеризуется проявлением определенных признаков, которые фиксируются обязательно, однако в разной интенсивности у каждого пациента:
Обратите внимание!
При перекрытии более 75% артерий легких летальный исход неизбежен.
В зависимости от скорости проявления клинической картины различают 4 вида заболевания:
- Хронический. Характеризуется рецидивными образованиями эмболов и множественными инфарктами легких, сочетающимися с плевритами. Иногда протекает без симптомов, проявляясь лишь признаками сопутствующих сердечно-сосудистых заболеваний.
- Подострый. Симптоматика нарастает в течение нескольких недель. В это время в легких образуются множественные очаги поражения.
- Острый. Симптоматика развивается в течение нескольких часов и проявляется в признаках острой сердечной и дыхательной недостаточности.
- Мгновенный. Длится несколько минут и приводит к смерти из-за дыхательной недостаточности, которая возникает вследствие перекрытия главной легочной артерии.
Учитывая то, что заболевание не имеет ярко выраженной, специфической симптоматики, неотложная помощь при тромбоэмболии легочной артерии начинает оказываться исходя из главного признака: резкое и яркое проявление симптомов на фоне относительного благополучия.

Диагностические мероприятия
Ранняя и правильная диагностика позволяет выявить тромбозы и назначить адекватное заболеванию лечение.
Скорая кардиологическая помощь имеет разработанный алгоритм диагностических мероприятий, которые включают в себя определенные обследования, позволяющие распознать заболевание в кратчайшие сроки. Их принято делить на 3 этапа:
- Этап перед госпитализацией. Заключается в наблюдении за проявлениями симптоматики и в сборе анамнестических данных.
- 2 этап диагностики проводится в условиях стационара с помощью неинвазивных (аппаратных) методик.
- 3 этап предусматривает выявление локализации тромбов, а также способы их устранения.
2 и 3 этапы диагностических исследований очень важны, так как только с их помощью можно точно установить наличие болезни.
Они включают в себя такие обследования:
- ЭКГ. С помощью электрокардиографических исследований определяют синусовую аритмию и пик Р-зубца. Эти факторы свидетельствуют о перегруженности правого предсердия, что и приводит к ТЭЛА.
- Компьютерная томография. С ее помощью можно отчетливо отследить наличие тромбообразований в артериях легких.
- УЗИ вен. Позволяет определить зарождение эмболии на самых первых стадиях болезни.
- Допплерография. С ее помощью определяют участки артерий с нарушением скорости кровотока.
- Рентгенография. Очень точное исследование, позволяющее не только выявить месторасположение тромба, но и его размер.
- ЭХО-КГ сердца. С его помощью можно обследовать всю сосудистую систему сердца, а также увидеть явное увеличение правого желудочка.
Не менее важными диагностическими факторами являются результаты лабораторных анализов, которые в совокупности с аппаратными исследованиями позволяют точно установить заболевание. После подтверждения диагноза назначается лечение, а в случае острого или подострого течения оказывается неотложная помощь.

Экстренные меры
В случае подозрений на тромбоэмболию легочной артерии неотложная помощь должна быть оказана незамедлительно.
Учитывая то, что симптоматика ТЭЛА очень схожа с другими заболеваниями, человеку, который не имеет медицинского образования, диагностировать самостоятельно болезнь невозможно. Поэтому первая помощь в этом случае должна состоять в вызове бригады скорой помощи.
Если у пациента наблюдается остановка сердечной деятельности и дыхания, немедленно приступают к реанимационным действиям: массажу сердца и искусственному дыханию.
Как только человек придет в себя разрешается ввести ему Гепарин или использовать обезболивающие препараты (например, анальгин).
По прибытию медицинского персонала неотложная помощь оказывается путем введения внутривенно инъекций гликозидов сердечного действия, а также глюкозы. При этом дозирование лекарственных средств зависит от трех факторов:
- Состояние пациента;
- Возраст;
- Масса тела.
При сниженных показателях артериального давления вводят подкожно Кордиамин. В случае коллапса используют Норадреналин или другие препараты подобного действия.
Дальнейшие действия медиков направлены на восстановление сердечного ритма и дыхания. С целью расширения сосудов используют Эуфиллин. Данный препарат позволяет току крови самостоятельно протолкнуть образовавшийся сгусток.
Последующая терапия проводится в условиях стационара после того, как состояние пациента нормализуется.
Часто сразу же после прибытия в стационар проводят хирургическое вмешательство, позволяющее извлечь образовавшийся тромб из сосуда.
Смертельный исход в запущенных формах ТЭЛА наступает, как правило, после операционного вмешательства. Чтобы снизить риск подобного смертельного осложнения больным назначаются антибиотики и гипервентиляция легких.
Своевременная диагностика и соблюдение врачебных рекомендация в период лечения сердечно-сосудистых заболеваний, регулярные медицинские обследования лиц, находящихся в зоне риска, позволят снизить риск возникновения ТЭЛА.
Тромбоэмболия легочной артерии (ТЭЛА) – симптомы, лечение, профилактика, причины, первые признаки
Что такое тромбоэмболия легочной артерии (ТЭЛА)?
Тромбоэмболия легочной артерии (ТЭЛА) — внезапная остановка кровотока в ветви легочной артерии вследствие закупорки ее кровяным сгустком (тромбом), влекущая за собой прекращение поступления крови в кровоснабжаемый этой ветвью участок легочной ткани. Следует уточнить, что упомянутый тромб является фрагментом другого тромба, образовавшегося и расположенного вне легочной артерии. Состояние же, при котором происходит распространение тромбов по сосудам организма, называют тромбоэмболией.
Новости по теме
ТЭЛА — одно из наиболее распространенных и грозных осложнений многих заболеваний послеоперационного и послеродового периодов, неблагоприятно влияющее на их течение и исход. Внезапная смерть в 1/3 случаев объясняется тромбоэмболией легочной артерии. Умирают около 20% больных с ТЭЛА, причем более половины из них в первые 2 часа после возникновения эмболии.
Причины, приводящие к тромбоэмболии, и что при этом происходит?
Для возможности своего существования организм человека нуждается в кислороде, причем поступление кислорода в организм должно осуществляться непрерывно. Для этого в легких постоянно происходит газообмен. С ветвями легочной артерии в мельчайшие образования легочной ткани, называемые альвеолами, доставляется отработанная организмом венозная кровь. Здесь эта кровь освобождается от углекислого газа, который удаляется из организма во время выдоха, и насыщается кислородом атмосферного воздуха, поступающего в легкие при вдохе. В результате газообмена кровь становится артериальной, насыщенной кислородом и доставляется ко всем органам и тканям организма.
В результате тромбоэмболии участок пораженного легкого практически не кровоснабжается, выключается из газообмена, соответственно через легкие проходит меньшее количество крови, проходящая кровь хуже насыщается кислородом, а это может привести к тому, что к органам дойдет недостаточное количество крови, насыщенной кислородом, в худшем случае к резкому падению артериального давления и шоку. Все это может сопровождаться инфарктом миокарда, ателектазом (спадением части легочной ткани) в легких.
Чаще всего причиной ТЭЛА бывают тромбы, возникшие в глубоких венах и чаще всего в глубоких венах нижних конечностей.
Для образования тромба необходимо наличие трех условий:
- повреждение стенки сосуда;
- замедление тока крови в этом месте;
- повышение свертываемости крови.
Стенка вены может повреждаться при воспалительных заболеваниях, внутривенных инъекциях, травмах.
Условия для замедления кровотока возникают вследствие сердечной недостаточности, длительном вынужденном положении: постельный режим, особенно у больных с заболеваниями легких, инфарктом миокарда, операциями по поводу перелома бедра. И чаще всего у больных с повреждениями спинного мозга. Изредка тромбоэмболия легочных артерий может возникнуть и у здоровых людей, которые долго находятся в вынужденном положении. Например, при перелете на самолете.
Причинами повышения свертываемости крови являются некоторые наследственные нарушения в свертывающей системе крови, прием противозачаточных средств, СПИД.
Также факторами риска возникновения тромбоза глубоких вен, помимо указанных выше, являются: пожилой и старческий возраст; хирургические операции; злокачественные новообразования; варикозное расширение вен ног; беременность и роды; травмы; ожирение; некоторые заболевания (болезнь Крона, эритремия, нефротический синдром, системная красная волчанка, пароксизмальная ночная гемоглобинурия).
Симптомы ТЭЛА
Проявления ТЭЛА зависят от массивности процесса, состояния сердечно-сосудистой системы и легких.
В зависимости от объема поражения сосудов легких ТЭЛА может быть:
- массивная: более 50% сосудов легких;
- субмассивная: от 30 до 50% сосудов легких;
- немассивная: менее 30% сосудов легких.
Самое частое проявление тромбоэмболии легочной артерии — одышка и учащенное дыхание. Одышка возникает внезапно. Больной лучше чувствует себя в положении лежа. Боль в грудной клетке имеет различный характер. У больного могут быть сильные болевые ощущения или дискомфорт в грудной клетке. Изредка возникает кровохарканье. Может появиться цианоз бледность или синюшная окраска носа, губ, ушей вплоть до чугунного оттенка.
Также может наблюдаться учащенное сердцебиение, кашель, холодный пот, сонливость, заторможенность, головокружение, кратковременная или длительная потеря сознания, судороги в конечностях.
Что можете сделать вы?
Если в вашей семье есть родственники с факторами риска, нужно наблюдаться у вашего терапевта на предмет возможного возникновения тромбов.
В случае если вы сталкиваетесь с ситуацией, сопровождающейся перечисленными симптомами необходимо незамедлительно обратиться за медицинской помощью, либо позвонив в скорую помощь, либо, если вы находитесь в стационаре, к доктору.
Даже своевременное распознавание массивной ТЭЛА не всегда обеспечивает эффективную ее терапию. Во избежание летального исхода нужно обратиться за помощью как можно раньше.
Что может сделать врач?
Доктор проведет необходимый осмотр, исследования, включающие ЭКГ, рентгенографию грудной клетки, вентиляционно-перфузионную сцинтиграфию легких (исследование сосудов легких с помощью контрастных веществ), и на этом основании определит объем поражения. В зависимости от объема поражения назначит лечение. В любом случае при подтверждении диагноза пациент должен находиться под наблюдением врача в стационаре.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Тромбоэмболия легочной артерии (ТЭЛА): симптомы, лечение, неотложная помощь
Острые нарушения нормального кровотока на общем, генерализованном уровне встречаются в кардиологической практике в 10-15% случаев от всех опасных процессов.
В зависимости от тяжести расстройства, риски гибели больного отличаются. Прогноз можно дать только после оценки и диагностики, иногда позже, по окончании первичных терапевтических мероприятий.
Тромбоэмболия легочной артерии — это острое нарушение кровотока, движения жидкой соединительной ткани от сердца в малый круг для обогащения ее кислородом и дальнейшего выброса в аорту.
Отклонение от нормы провоцирует катастрофические последствия.
Непосредственная причина патологического процесса — закупорка легочной артерии каким-либо объектом. Таковым выступает сгусток крови (подавляющее большинство случаев), пузырек воздуха (обычно в результате неудачного ятрогенного, врачебного вмешательства).
Самостоятельный регресс состояния невозможен. При неполной закупорке отмечают общее нарушение гемодинамики (кровотока), и острые проблемы с кардиальной деятельностью.
Обнаруживается гипоксия всех структур (кислородное голодание), что в краткосрочной перспективе приводит к смерти больного. Полная закупорка заканчивается стремительным летальным исходом, в течение нескольких секунд.
Симптомы неспецифичны. Диагностика больших трудностей не представляет, если знать, что искать и куда смотреть. Терапия срочная, в условиях стационара.
Механизм развития
Как было сказано, непосредственная причина ТЭЛА — закупорка легочной артерии инородной структурой. Здесь возможны варианты. Чаще всего встречаются тромбы (кровяные сгустки).
Подобные образования формируются в верхних, нижних конечностях, самом сердце (несколько реже). Они не всегда жестко прикреплены к месту собственного формирования.
При воздействии негативного фактора: надавливания, удара, сгусток может оторваться и двинуться по кровеносному руслу. Далее все зависит от его размеров и от воли случая.
Тромб остановится в той или иной части сосудистой сети, вполне вероятно, что именно в легочной артерии.
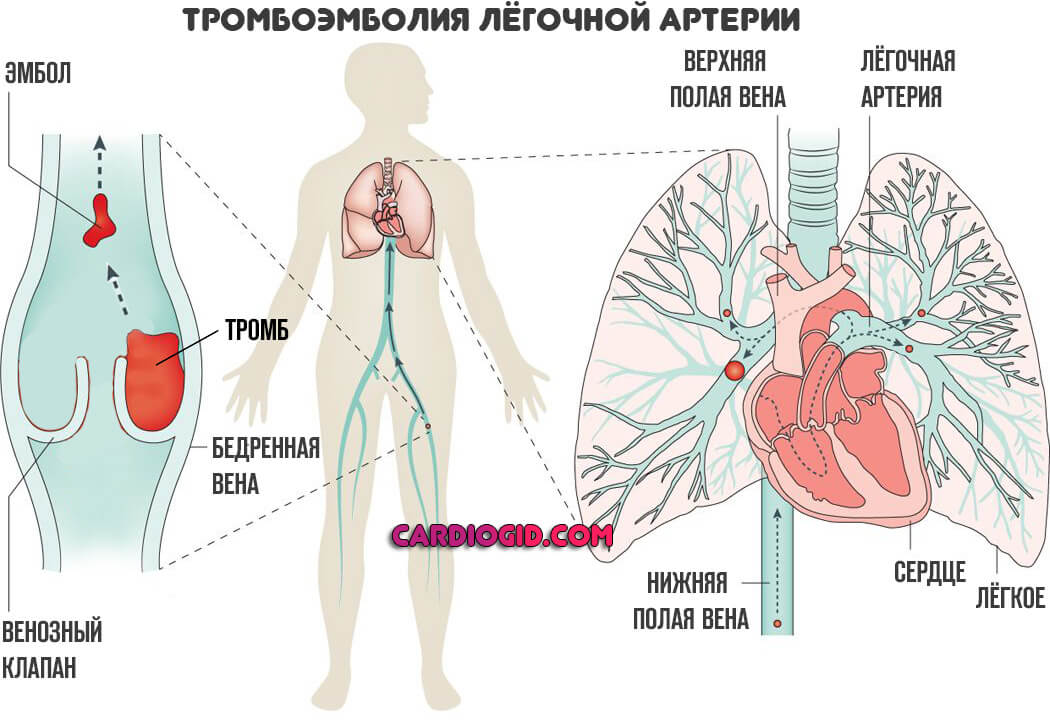
Далее схема стандартная. Образуется механическое препятствие для тока крови по малому кругу.
Изначально она бедна кислородом (венозная), и недостаточно насыщается O2, а значит такое же скудное количество поступает в сердце, выбрасывается в аорту и циркулирует по организму.
По понятным причинам, обеспечить потребности клеток в кислороде такая кровь не может. Потому наступает выраженное голодание на фоне расстройства клеточного дыхания.
В краткосрочной перспективе это приводит к ишемии головного мозга, полиорганной недостаточности. Возможно наступление гибели в течение считанных дней. Если же происходит тотальная закупорка легочной артерии, смерть наступает почти мгновенно.
Закупорка пузырьком воздуха
Помимо тромбов, возможно проникновение в кровеносное русло пузырька воздуха. Спонтанно такое происходит редко. Намного чаще в результате врачебного вмешательства.
Вопреки распространенному заблуждению, капельница после того, как излилось лекарство, не способна спровоцировать проникновения воздуха в кровеносное русло из-за перепада артериального давления и показателя в системе.
Потому и используются специальные стойки и высоким расположением стеклянной тары с лекарством.
Более того, для развития эмболии требуется не менее 5 кубиков газа или свыше. Такое количество может проникнуть только при проведении открытых операций или катетеризации артерий. Встречается подобный вариант много реже.
Далее все развивается по идентичному пути. Закупорка, нарушение клеточного дыхания, возможная гибель больного без проведения качественного и срочного лечения. В некоторых случаях кардинальным образом повлиять на ситуацию невозможно вообще.
Симптомы
Клиническая картина зависит от массы факторов: точной локализации очага непроходимости, размеров блокирующего агента, давности патологического процесса.
Речь не идет о тотальной закупорке. Потому как последнее, что успевает почувствовать человек — острая боль в грудной клетке, нехватка воздуха. Затем наступает обморок и смерть.
В остальных ситуациях обнаруживаются четкие симптомы легочной тромбоэмболии. Верификация диагноза проводится срочно, инструментальными методами.
Клиника ТЭЛА включает в себя такие проявления:
- Болевой синдром в грудной клетке. Тянущий, давящий. Мучительный для пациента, поскольку отличается стойкость. Хотя и при средней интенсивности. Продолжительность дискомфорта неопределенно высокая.
Спонтанного регресса почти нет. На вдохе, особенно глубоком, сила боли резко возрастает. Потому пациент старается контролировать естественный процесс, что приводит гипоксии и усугублению.
- Кашель. Непродуктивный в том плане, что отсутствует мокрота. Зато обильно отходит кровь в виде пенистых сгустков алого цвета.
Это указание на возросшее давление в малом круге, разрывы сосудов. Неблагоприятный признак. Почти во всех случаях указывает на тромбоэмболию легочных артерий.
Исключить прочие заболевания, вроде туберкулеза, рака не сложно — признаки при ТЭЛА развиваются внезапно, дополняются нетипичными для онкологии или инфекции моментами.
- Повышение температуры тела. До фебрильных отметок (38-39 градусов), встречаются и другие уровни.
Купирование симптома антипиретическими медикаментами не дает выраженной эффективности, потому как процесс имеет центральное происхождение. Провокаторы — не инфекционные агенты. Это рефлекторная реакция тела.
- Одышка в состоянии покоя. При физической активности доходит до критических отметок, делая невозможным даже передвижения медленным шагом, перемену положения тела.
Снижение толерантности к физической нагрузке развивается стремительно, что характерно для легочной тромбоэмболии и нетипично для прочих сердечнососудистых заболеваний.
- Тахикардия. Организм увеличивает число сердечных сокращений, чтобы обеспечить все ткани кислородом.
Качество подменяется количеством: кровь двигается быстрее, чтобы хоть как то малыми частями обогащаться кислородом.
Система работает на износ. Очень скоро процесс сменяется обратным. ЧСС снижается. Сначала незначительно, обнаруживается легкая брадикардия (около 70 ударов) затем переходит в критическую фазу.
- Падение уровня артериального давления. Также постепенное, но выраженное. Обнаруживается по мерее прогрессирования декомпенсации.
- Головная боль. Тревожное проявление. Указывает на постепенное нарушение питания церебральных структур. Может в краткосрочной перспективе закончиться обширным инсультом и смертью больного.
- Вертиго. Невозможность ориентироваться в пространстве. Человек занимает вынужденное положение лежа, меньше двигается, чтобы не провоцировать усиления симптома. Также называется головокружением.
- Тошнота, рвота. Встречаются сравнительно редко
- Бледность кожных покровов, слизистых оболочек.
- Цианоз носогубного треугольника. Образование синеватого кольца вокруг рта. Типичный симптом кардиальной дисфункции и кислородного голодания организма.
Если смотреть на проблему во временном аспекте и отслеживать прогрессирование, средние сроки от возникновения первых симптомов тромбоэмболии легочной артерии до летального исхода, составляет от 3 до 12 дней. Редко больше. Возможно меньше.
Стадии тромбоэмболии
Процесс претерпевает три фазы.
- Первая — компенсация. Возникают минимальные проявления, который трудно увязать со столь опасным неотложным состоянием. Кашель, небольшая одышка, тошнота, боли в грудной клетке и некоторые другие моменты.
- Вторая — частичная компенсация. Организм все еще может нормализовать состояние, но полного восстановления функций добиться не получается. Отсюда выраженная клиника, с кровохарканием, церебральными проявлениями, нарушениями кардиальной активности.
- Третья — полная декомпенсация. Тело не в состоянии скорректировать работу основных систем. Без медицинской помощи летальный исход в перспективе ближайших часов, максимум суток гарантирован.
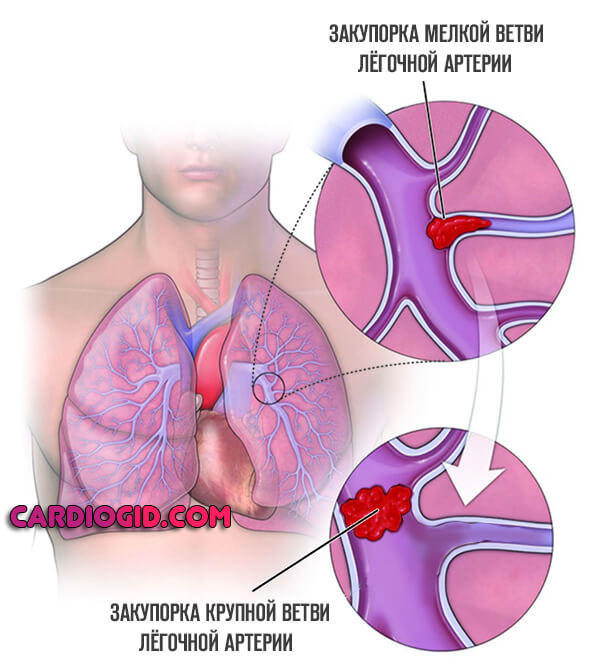
ТЭЛА мелких ветвей легочной артерии протекает менее активно в субъективном плане, самочувствии.
Исход идентичен, но сроки развития такового больше вдвое. Диагностика сложна, потому как клиника минимальна.
Первая помощь
Проводится в срочном порядке. На фоне острого периода сделать нельзя ничего. Смерть наступит в любом случае. В течение считанных секунд человек умрет, даже если находится в условиях полностью оборудованной реанимации. Это аксиома.
То же касается декомпенсированной фазы, когда шансы «вытащить человека» еще имеются. Главное действие — вызов скорой медицинской помощи. Самостоятельно скорректировать нарушение невозможно.
До приезда бригады нужно уложить больного. Голова должна находиться в чуть приподнятом состоянии. Этого можно добиться, поставив подушку или использовав импровизированный валик.
Сильного анатомического перегиба быть не должно, чтобы не спровоцировать инсульт. Все в меру.
Препараты использовать нельзя. Не известно, как организм среагирует на пероральное введение медикаментов. Возможно усугубление состояния.
Обеспечивается полный покой. Неотложная помощь при ТЭЛА предполагает размещение рук и ног на уровне ниже сердца. То есть не стоит подкладывать под конечности валики и именно поэтому положение лежа самое предпочтительное.
Рекомендуется каждые 10 минут измерять артериальное давление, частоту сердечных сокращений. Фиксировать динамику. По прибытии специалистов сообщить о состоянии пострадавшего, рассказать об объективных показателях.
Дальше можно только сопроводить больного в стационар, чтобы по надобности помочь с перемещением, передать необходимые сведения.
Причины
Легочная эмболия — полифакторное состояние. Моментов развития огромное количество: от избыточной массы тела и переизбытка холестерина в организме (хотя формой атеросклероза ТЭЛА и не является, связь здесь косвенная), до патологий сердечнососудистой системы.
Чаще всего имеют место такие причины:
- Артериальная гипертензия. Может спровоцировать разрыв сосуда, образование тромба. А в дальнейшем его перемещение по организму.
- Колоссальные риски создают инфаркт, инсульт (геморрагического типа).
- Травмы, крупные гематомы. Вероятность мала, но она присутствует. Особенно, если нарушены реологические свойства крови.
- Чрезмерная густота жидкой соединительной ткани.
Повышают вероятность процесса возраст от 55 лет, принадлежность к мужскому полу, пристрастие к курению, спиртному, наркотическим веществам, бесконтрольное применение препаратов различных групп (особенно опасны оральные контрацептивы и противовоспалительные).
Сказывается недостаток сна, неправильное питание. Определенную роль играет семейный анамнез, склонность к гематологическим заболеваниям (изменение свойств крови).
Диагностика
У врачей не так много времени, если речь идет об «остром» пациенте. Заболевание определяется первичными методами: визуальной оценкой состояния пострадавшего, данными, которые сообщили родственники или люди, оказавшие помощь.
Более тщательное обследование возможно после стабилизации состояния или на фоне начальных стадий нарушения.
Перечень мероприятий:
- Устный опрос. Проводится для объективизации жалоб, выстраивания понятной, однозначной клинической картины.
- Сбор анамнеза. Перенесенные, текущие патологии, семейная история. Используется для выявления вероятного происхождения лёгочной эмболии.
- Исследование сатурации кислорода, Д-димера (показатель всегда повышается при наличии рассматриваемого состояния, это надежный дифференциальный и верифицирующий уровень).
- Ангиография легочной артерии. Посредством стандартного рентгена или МРТ (предпочтительно).
- Возможно проведение вентиляционно-перфузионного сканирования для оценки характера газообмена в организме. Это довольно редкая методика, которая требует оборудования и квалификации докторов и среднего медицинского персонала.
- Эхокардиография. Используется для срочного сканирования кардиальных структур, обнаружения органических расстройств, функциональных нарушений, таких как рост давления в сосудах.
Независимо от того, какая форма тромбоза легочной артерии имеет место, времени на долгие раздумья нет. В лучшем случае, присутствует 12-20 часов, а полноценную диагностику и верификацию заболевания. Потому альтернатив госпитализации не существует.
Лечение
Методик не так много. Однако и те, что имеются, дают неплохие шансы на успех.
На ранних этапах проводится медикаментозное воздействие. Используются средства – антикоагулянты. Они разжижают кровь (говоря условно, на самом же деле эффект от этих медикаментов косвенный, не вдаваясь в подробности).
В первые 6 дней проводятся внутривенные инъекции Гепарина. Это опасный препарат с большим количеством побочных эффектов. Потому нужен постоянный контроль над состоянием пациента.
При положительной динамике, уже после выхода из стен кардиологического отделения прописываются более мягкие аналоги в таблетированной форме. Например, Варфарин, Мареван, Варфарекс. На усмотрение специалиста.
Продолжительность курса терапии после острого состояния — 3-12 месяцев. Сроки определяются доктором. Самовольно корректировать длительность нельзя.
При благоприятном сценарии, удается добиться стойкой редукции симптомов в первые же дни. Тотальное восстановление наблюдается спустя несколько месяцев. Больной считается условно выздоровевшим.
Неотложные состояния или тяжелые формы эмболии легочной артерии требуют применения тромболитиков. Например, Урокиназы, Стрептокиназы в ударных дозировках. Они растворяют кровяные сгустки, способствуют нормализации тока жидкой соединительной ткани.
Крайняя методика предполагает проведение полостной операции по механическому устранению тромба (эмболэктомии). Это опасный, тяжелый способ. Но вариантов нет, к тому же риски оправданы. Пациенту и так грозит гибель, хуже точно не будет.
В дальнейшем рекомендуется тщательно провериться на предмет сердечнососудистых, гормональных патологий, чтобы устранить первопричину тромбоэмболии. Это позволит свести к минимуму вероятность рецидива.
Прогноз и последствия
При раннем обнаружении патологического процесса, исход условно благоприятный в 70% случаев. Поздняя диагностика снижает процент до 20 и менее. Полная закупорка сосуда летальна всегда, шансов на выживание нет.
Основные последствия, они же причины гибели — обширный инфаркт, инсульт. При медленном прогрессировании помимо описанных осложнений встречается полиорганная дисфункция, в результате недостаточного снабжения кислородом.
Профилактика
Специфических мер нет. Достаточно придерживаться правил здравого смысла.
- Отказаться от курения. Спиртного и наркотиков. Также не принимать никакие препараты без назначения специалиста. Они могут оказать влияние на свертываемость крови, ее текучесть.
- Избегать тяжелых травм. Гематомы требуют обязательного лечения.
- При наличии соматических заболеваний, особенно влияющих на реологические свойства жидкой соединительной ткани, обращаться к врачу для назначения лечения.
- Пить достаточное количество воды в сутки: не менее 1.5 литров. При отсутствии противопоказаний — 1.8-2. Это не жесткий показатель. Важно исходить из массы тела.
- Придерживаться оптимального уровня физической активности. Хотя бы 1-2 часа гулять на свежем воздухе.
Тромбоэмболия лёгочной артерии — летальное во многих случаях состояние. Оно требует срочной диагностики и стремительного лечения. Иначе последствия будут плачевными.
Симптомы и лечение тромбоэмболии легочной артерии
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Булимия
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Е] Еюноскопия
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
Инородные тела – симптомы, лечение, профилактика, причины, первые признаки
Общие сведения
Проблемы с попаданием в организм инородных тел возникают как у детей, так и у взрослых. Дети по природе своей любопытны и поэтому могут намеренно класть в рот блестящие предметы, например, монеты или таблеточные батарейки. По этой же причине подобные объекты очень часто попадают им в уши и нос.
Новости по теме
Что же касается взрослых, но в данном случае человек может совершенно случайно проглотить несъедобный предмет или вдохнуть какое-либо инородное тело, которое застрянет у него в горле. Даже если предмет к примеру, такой как зубочистка успешно минует пищевод и попадет в желудок, он может застрять в прямой кишке.
Кроме того, в глаза часто попадают переносимые ветром небольшие предметы и это может случиться с каждым независимо от возраста.
Инородные тела встречаются как в полых органах (например, проглоченная батарейка), так и в тканях (например, пуля).
Одни из них спокойно находятся внутри вашего организма, другие вызывают раздражение и другие реакции. В последнем случае инородные тела могут стать причиной появления шрамов или даже воспаления. Подобные предметы могут быть инфицированы или же стать причиной возникновения инфекции и успешно защищать ее от действия иммунной системы вашего организма. Инородные тела могут блокировать каналы как вследствие своего размера, так и за счет раздражения и ран, которым они могут стать причиной. Некоторые из них могут быть токсичны.
Причины
Инородное тело в глазах: в глаза могут попасть переносимые воздухом вещества, такие как пыль, грязь, песок и пр. Более серьезные повреждения могут быть вызваны твердым острым предметом, проникшим в глаз и оказавшимся внутри роговицы или соединительной оболочки глаза (слизистая оболочка покрывает внутреннюю поверхность века). Уши и нос: часто дети засовывают предметы в нос, уши и другие отверстия. Бобы, зерна воздушной кукурузы, изюм, бусинки это всего лишь малая часть того, что может быть найдено в полостях организма. Иногда случается, что в уши или нос может залететь насекомое.
Симптомы, ощущение инородного тела
Инородное тело в глазах: опухание, краснота, выделение крови из поверхностных кровяных сосудов, чувствительность к свету, неожиданные проблемы со зрением.
Инородное тело в ушах и в носу: боль, потеря слуха, ощущение застрявшего в ухе предмета, кровяные выделения с неприятным запахом из ноздрей.
Инородное тело в дыхательных путях и желудке: затрудненное глотание, слюноотделение, нарушение дыхания.
Инородное тело в прямой кишке: резкая острая боль при дефекации.
Другие симптомы варьируются в зависимости от размера предмета, его положения, времени нахождения в организме.
Что можете сделать вы
Инородное тело в глазах: перед тем, как что-либо предпринимать, пострадавшего необходимо поместить в хорошо освещенную зону, где было бы легче обнаружить инородный предмет. Руки необходимо тщательно вымыть. Прикасаться к глазу можно, используя только чистые, желательно, стерильные материалы. Если предмет небольшой, его можно удалить, несколько раз моргнув или приподняв верхнее веко и накрыв им нижнее, выдув или вымыв инородную частицу. Для этих целей также можно использовать кусочек чистой ткани. После этого глаз необходимо промыть чистой теплой водой или специальным офтальмологическим раствором. В остальных случаях больного необходимо показать офтальмологу.
Инородное тело в ушах: чтобы удалить инородное тело из уха, используйте пинцет. Чтобы удалить насекомое, в ушной канал влейте теплое (не горячее) вазелиновое, оливковое или любое детское масло.
Что может сделать врач
Инородное тело в глазах: для обнаружения инородного предмета врач направляет в глаз луч яркого света и использует специальные глазные капли. Многие предметы можно с успехом удалить, используя хирургический пинцет. Часто врач прописывает стерильные мази-антибиотики. Если инородное тело проникло в глубокие слои глаза, понадобится консультация хирурга-офтальмолога для назначения неотложной терапии.
Инородное тело в ушах и в носу: Предметы, глубоко проникшие в ушной канал, удалить гораздо сложнее, поскольку подобные действия могут привести к повреждению барабанной перепонки. Такие случаи требуют немедленного вмешательства квалифицированного врача.
Инородное тело в дыхательных путях и в желудке: если объект попал глубоко в дыхательные пути, возможно применение бронхоскопа (специального инструмента для визуального исследования дыхательных путей и устранения помех). В других случаях, например, если предмет блокирует вход в желудок, — может быть применен волоконно-оптический эндоскоп (инструмент с подсветкой для осмотра внутренних полостей тела). Как правило, врач дает пациенту успокаивающее и обезболивает горло. После этого инородный предмет можно или вытянуть, или протолкнуть в желудок в зависимости от того, сможет ли он, по мнению врача, самостоятельно пройти через пищеварительный тракт.
Небольшие предметы, находящиеся в органах пищеварения, не вызывающие раздражения и не имеющие острых углов, могут самостоятельно выйти из организма за счет действия выделительной системы. Стерильные объекты, не вызывающие каких-либо симптомов, могут быть также оставлены в организме. Хирургическое вмешательство с целью удаления инородного тела становится необходимым, если предмет становится причиной появления тех или иных симптомов.
Инородное тело в прямой кишке: ректальный ретрактор поможет удалить предметы, которые врач обнаружил во время медицинского осмотра. Для устранения объектов, глубоко проникших в прямую кишку, может потребоваться хирургическое вмешательство.
Профилактические меры
Родители, а также дедушки и бабушки, должны обеспечить безопасность маленьким детям, всегда следя за тем, чтобы годные батарейки хранились в недоступном месте, а использованные своевременно попадали в мусор, а не туда, где любопытные дети могут их легко обнаружить.
Чтобы свести к минимуму вероятность попадания частиц продуктов питания в дыхательную систему детей, родители должны запрещать им есть на ходу или в процессе игры.
Взрослым же следует тщательно пережевывать пищу и не разговаривать во время еды.
Что касается повреждения глаз, многих подобных случаев можно избежать, надевая в процессе работы защитные очки.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Высокая температура тела – причины, диагностика и лечение

Высокая температура тела — это нарушение терморегуляции, при котором температура поднимается свыше 37°C. Симптом сопровождается головными болями, ломотой в мышцах, резкой слабостью, недомоганием. Лихорадка чаще возникает при инфекционных заболеваниях, но у повышенной температуры может быть и неинфекционное происхождение — эндокринные и аутоиммунные болезни, опухоли. Для выяснения причины гипертермии проводятся расширенные лабораторные анализы и визуализирующие методы. Быстро сбить температуру обычно помогают жаропонижающие средства и физические способы охлаждения.
Общая характеристика
Показатели температуры меняются у абсолютно здоровых людей на протяжении дня, утром значения на пару десятых градуса ниже, чем вечером. Повышение показателей более 37° С при измерении в подмышечной впадине указывает на патологию терморегуляции. Температура тела чаще повышается постепенно. Сначала появляются продромальные симптомы — головная боль, ломота в теле, общее недомогание, а позже — субъективное чувство холода, мышечная дрожь. При нарастании показателей больше 38° С озноб сменяется сильным ощущением жара, кожа горячая на ощупь, на щеках ярко-красный румянец.
Общее состояние пациентов ухудшается, они отказываются от еды. Губы пересыхают и трескаются, беспокоит сильная сухость во рту. Период стойко повышенной температуры продолжается от нескольких дней до месяца и более в зависимости от причины лихорадки. Нормализация процессов терморегуляции может быть резкой — с выраженной слабостью, профузными потами и гипотензией или постепенной, когда общее состояние остается удовлетворительным. Подъем температуры у ребенка происходит быстрее, до 39-40° С за несколько часов.
Лихорадка всегда сочетается с другими симптомами, которые соответствуют основной патологии. Чаще всего наблюдаются боли в животе и диспепсические расстройства, признаки ОРВИ. При температуре 37° С и выше у взрослого, которая держится на протяжении более 2 дней, необходимо обратиться к врачу. При лихорадке у ребенка требуется медицинская помощь уже в первый день повышенной температуры, поскольку в детском возрасте не развиты механизмы терморегуляции, лихорадка протекает тяжелее.
Классификация
По этиологическому фактору лихорадка бывает инфекционной — вызванной бактериями, вирусами и грибами или неинфекционной — при поражении внутренних органов, опухолях, аллергических реакциях. По длительности высокая температура тела классифицируется на эфемерную (до 3 дней), острую (от 3 дней до 2 недель), подострую (2-6 недель) и хроническую (продолжительностью свыше 1,5 месяца). В клинической практике чаще используется классификация лихорадки с учетом уровня патологически повышенной температуры, согласно которой существует:
- Субфебрильная температура тела. Температурные значения находятся в диапазоне 37-38 градусов, сопровождаются слабостью, разбитостью, снижением трудоспособности. Часто встречается при хронических вялотекущих воспалительных процессах в организме — некоторых инфекциях с латентным периодом, эндокринных болезнях.
- Фебрильная температура тела. Числовые показатели от 38° до 39° С. Ее появление свидетельствует об активном воспалительном процессе, который запускает внутренние причины лихорадки: механизмы иммунной системы, массивную продукцию эндогенных пирогенов. Наблюдается при многих инфекционных и соматических патологиях.
- Высокая (пиретическая) температура тела. Выраженное нарушение терморегуляции с лихорадкой 39-41° С. Отмечается резкое ухудшение состояния, сильное обезвоживание, приступы тошноты и рвоты. Является неотложным состоянием в педиатрии, поскольку у детей иногда развиваются судороги.
- Гиперпиретическая температура тела. Крайне тяжелое состояние, когда температурные показатели превышают 41 градус. Свидетельствует о полном срыве механизмов центральной терморегуляции. Помимо обычных признаков лихорадки возникают нарушения сознания с бредом и галлюцинациями. Состояние требует экстренной помощи.
Врачи оценивают лихорадку по колебаниям показателей в течение дня — так называемой температурной кривой. Постоянная температура характеризуется колебаниями в пределах 1 градуса, при послабляющей лихорадке показатели меняются на 1-2° С, но не достигают нормальной температуры. При гектической форме, которую вызывают гнойные и септические процессы, температурные колебания составляют 3-5° С в течение суток. К более редким типам температурной кривой относят перемежающуюся, возвратную и волнообразную.
Причины повышенной температуры тела
Причины субфебрильной температуры тела
Повышение температуры более 37 градусов на коже или более 37,8° С при определении показателей в прямой кишке наблюдается при незначительной продукции цитокинов и пирогенов, которые влияют на центр терморегуляции в гипоталамусе. Состояние сопровождается общим недомоганием, но работоспособность зачастую сохранена. Субфебрильную температуру тела вызывают такие причины, как:
- Эмоциональные реакции: длительный стресс, неврозы и неврозоподобные состояния, истерия.
- Гормональные изменения у женщин: первый триместр беременности, климакс.
- Респираторные заболевания: простуда, ОРВИ, простой бронхит и интерстициальная пневмония.
- Очаговые воспаления: хронический тонзиллит, синусит.
- Хронические бактериальные инфекции: туберкулез, бруцеллез, болезнь Лайма.
- Вирусные процессы: острый гепатит, простой герпес и опоясывающий лишай, цитомегаловирус.
- Детские инфекции: корь, краснуха.
- Температурный «хвост» инфекционных заболеваний.
- Гельминтозы: лямблиоз, амебиаз, описторхоз.
- Патологии кишечника: неспецифический язвенный колит, болезнь Крона, болезнь Уиппла.
- Аутоиммунные процессы: системная красная волчанка, склеродермия и дерматомиозит, ревматоидный артрит.
- Эндокринная патология: начальная стадия тиреотоксикоза, болезнь Аддисона.
- Опухоли: лимфогранулематоз, острые и хронические лейкозы.
- ВИЧ-инфекция.
- Ятрогенные факторы: послеоперационный период, реакция на переливание крови или вакцинацию.
- Осложнения фармакотерапии: прием антибиотиков, психотропных препаратов, атропина.
- Редкие причины: хронический сепсис, аллергические реакции.
Причины фебрильной температуры тела
Если температура тела постоянно повышена до 38 градусов и более, это указывает на острое течение заболевания. Пациенты сообщают о сильных головных и мышечных болях, слабости, сонливости. При этом снижен аппетит, а чувство жажды усиливается из-за массивных потерь воды с потом и дыханием. Распространенные причины, при которых развивается фебрильная температура:
- Острые респираторные патологии: грипп, аденовирусная и риновирусная инфекции, ОРВИ.
- Инфекционные болезни: брюшной и сыпной тиф, малярия, менингококковый менингит.
- Кишечные инфекции: сальмонеллез, дизентерия, эшерихиоз и др.
- ЛОР-заболевания: синусит (гайморит, фронтит), ангина, отит.
- Поражение нижних дыхательных путей: гнойный бронхит и бронхиолит, экссудативный плеврит, очаговая и крупозная пневмония.
- Гнойные очаги: наружные (фурункулы, карбункулы, нагноение ран) и внутренние (абсцессы печени, кишечника, эмпиема плевры).
- Синдром «острого живота»: аппендицит, холецистит, мезаденит.
- Болезни сердца: бактериальный эндокардит, острая ревматическая лихорадка, эндокардит Либмана-Сакса.
- Поражение костей и суставов: гематогенный и травматический остеомиелит, септический артрит, саркомы.
- Патология мочеполовой системы: острый пиелонефрит, апостематозный нефрит, почечная колика.
- Перегревание организма: тепловой и солнечный удар, ангидроз, ношение одежды, не соответствующей погоде.
- Лихорадка неясного генеза.
- Редкие причины: прионные инфекции (болезнь Крейтцфельдта-Якоба, куру, фатальная семейная бессонница), коллагеноз сосудов.
Диагностика
Обследованием больных с повышенной температурой занимается врач-терапевт. Объем диагностических мероприятий зависит от клинической картины и наличия дополнительных симптомов, если существуют явные признаки поражения определенной системы, проводится ее прицельная диагностика. В случае длительной лихорадки неизвестной причины обследование выполняется по стандартному алгоритму, который включает расширенные лабораторные методы и инструментальную визуализацию. Наиболее информативные исследования:
- Анализ крови. В общем анализе обращают внимание на признаки воспалительного процесса (лейкоцитоз, повышенную СОЭ). Измеряют уровни острофазовых белков и антинуклеарных антител для исключения аутоиммунных процессов. В периоде острого воспаления информативен прокальцитониновый тест. Для оценки функции сердца делают анализ на антистрептолизин, тропонин.
- Гемокультура. Забор крови осуществляется в периоде наиболее повышенной температуры, минимум 3 раза. Посев материала производится на селективные питательные среды, при наличии большого числа бактериальных колоний диагностируют септицемию. Дополнительно исследуют кровь с помощью ИФА, РИФ — экспресс-методов для обнаружения антител и антигенов возбудителей.
- Бактериологические исследования. Кроме крови для выделения возбудителей используют образцы кала и мочи, мокроту. Если при повышенной температуре выявляется неврологическая симптоматика, берут спинномозговую жидкость. После определения колоний патогенных микроорганизмов делается тест на чувствительность к антибактериальным препаратам.
- Рентгенография. При длительном сохранении повышенной температуры выполняют рентгенограммы грудной клетки в двух проекциях, на которых можно обнаружить участки затемнения, полости с горизонтальным уровнем жидкости, деформацию бронхиального дерева. Обзорная рентгенография брюшной полости помогает исключить абсцессы, крупные воспалительные конгломераты и перфорации полого органа.
- Ультразвуковое исследование. Для уточнения причины фебрильной лихорадки проводится эхокардиография, во время которой определяют признаки инфекционного эндокардита, вегетации клапанов, патологии крупных артерий. Для исключения эндокринных расстройств делают УЗИ щитовидной железы и паращитовидных желез, надпочечников.
- Высокоспецифичные визуализирующие методы. Если причину повышенной температуры не удается установить стандартными методами, показана сцинтиграфия всего тела с галлием, которая позволяет выявить хронические абсцессы, объемные новообразования. Остеомиелит подтверждают при сцинтиграфии костей с технецием. При подозрении на менингит рекомендована КТ или МРТ головного мозга.
Лечение
Помощь до постановки диагноза
При повышенной субфебрильной температуре, которая длится менее 2 дней, специфическое лечение не требуется. Большая продолжительность симптоматики указывает на наличие патологического процесса, что является показанием для обращения за медицинской помощью. До установления причины лихорадки пациенту необходимо обеспечить обильное теплое питье. Применяют физические методы охлаждения — обтирания, холодные компрессы. Пить жаропонижающие средства, чтобы сбить температуру, взрослым рекомендуется при показателях термометра более 38,5° С, детям дают антипиретики при температуре, повышенной более 38 градусов.
Консервативная терапия
Врачебная тактика зависит от причины появления симптомов и общего состояния больного. При высокой лихорадке измерения температуры в стационаре проводят каждые 2-3 часа, чтобы оценить динамику. У детей нарушение терморегуляции иногда сопровождается судорогами, поэтому при выявлении повышенной фебрильной температуры им сразу же дают жаропонижающие медикаменты. Обязательным условием является адекватная этиотропная и патогенетическая терапия, на фоне которой показатели термометрии нормализуются. С терапевтической целью используют:
- Антибиотики. Лекарства подбираются эмпирически, схема лечения корректируется после получения результатов бакпосева. При массивных гнойных процессах рекомендованы комбинации из 2 или 3 препаратов, которые вводятся парентерально в высоких терапевтических дозах.
- Противовирусные средства. При гриппе показаны специфические медикаменты, блокирующие размножение вируса и ускоряющие выздоровление. Для терапии вирусных гепатитов разработаны лекарства, которые снижают вирусную нагрузку и облегчают общее состояние.
- Противовоспалительные препараты. Нестероидные лекарственные средства блокируют синтез простагландинов и цитокинов, действующих на терморегуляторный центр, снижают активность воспалительного процесса. Используются НПВС, обладающие мощными жаропонижающими свойствами.
- Глюкокортикоиды. Назначаются при тяжелых системных аутоиммунных или аллергических реакциях, которые не поддаются другой терапии. С осторожностью их применяют при инфекциях, поскольку гормоны надпочечников подавляют активность иммунной системы.
- Инфузионные растворы. При температуре выше 38° С и тяжелом состоянии пациента требуется проведение регидратации и дезинтоксикационной терапии. Вливаются солевые растворы, содержащие важнейшие электролиты. Лечение дополняют диуретиками.
- Витамины. При вялотекущих процессах для стимуляции иммунитета применяют аскорбиновую кислоту, витамины группы В. Эффективны метаболические препараты, которые улучшают обменные процессы в клетках, оказывают тонизирующее действие. Средства комбинируют с антиоксидантами.
Хирургическое лечение
При выявлении крупных абсцессов или очагов остеомиелита их необходимо дренировать и промыть образовавшиеся полости антисептическими растворами. При заболеваниях, проявляющихся «острым животом», показаны полостные операции с широким доступом для удаления измененных участков кишечника с последующей санацией брюшной полости. При злокачественных опухолях проводятся радикальные хирургические вмешательства (удаление образования вместе с окружающей клетчаткой и регионарными лимфоузлами), комбинируемые с лучевым воздействием и химиотерапией.
Характерные симптомы тела для разных заболеваний
Человеческий организм — уникальная структура. Например, воздействие на определенные точки на руках могут привести к улучшению работы сердца. Такое направление, как акупунктура, уже давно подтверждено медициной, хотя точную взаимосвязь воздействия установить так и не удалось. Симптомы тела игнорировать нельзя. Нередко они сообщают о начале серьезных заболеваний.
Симптомы тела и болезни: 4 необычных примера
Некоторые внешние изменения имеют выраженный характер. Они легко определяются при визуальном осмотре:
• географический язык;
• страсть к сладостям;
• боли ахиллового сухожилия;
• истончение бровей.
Эти виды внешних изменений говорят о серьезных проблемах внутри организма. Медлить с визитом к врачу в таком случае нельзя.
Географический язык
Этот симптом тела характерен для аутоиммунной болезни, при которой нарушается функционирование тонкого кишечника. Язык покрывается специфическими белесыми пятнами неправильной геометрии. Выглядит это как подобие географической карты.
Страсть к сладостям
Стремление съесть булочку или шоколад наступает при обезвоживании. Симптом подтверждается слабостью в теле. Для устранения причины необходимо попить сладкой воды и съесть какой-либо сочный фрукт.
Боли ахиллового сухожилия
Неприятные ощущения ниже икроножной мышцы свидетельствуют о начале псориаза. Затем заболевание распространяется на кожу. На теле образуются специфические пигментные пятна. Бороться с ними крайне сложно. Врач чаще назначает комплексную терапию.
Истончение бровей
В случае выпадения волос бровей возникает детектируют другое заболевание, а именно нарушение работы щитовидной железы. При этом происходит сбой в синтезе гормонов, в результате чего у человека меняется масса тела, повышается пульс и потоотделение.
Нетипичные симптомы тела: о чем говорит мозг
Тривиальный симптом тела — повышенная температура. Он характерен для многих заболеваний. Однако иногда и мозг сигнализирует о разных изменениях организма. Они проявляются в:
• тревожности;
• кошмарах или, наоборот, реалистичных сновидениях.
Своевременная реакция позволит избежать осложнений. Хотя, второй симптом говорит о грядущих приятных новостях.
Тревожность
Ощущение постоянной тревоги и преследования характерно для многих психических расстройств. Чаще всего она является первым симптомом стресса и хронической усталости. Просто организм так сигнализирует о необходимости отдыха.
Кошмары и реалистичные сновидения
Здесь все иначе. Дело в том, что подобные изменения часто происходят при беременности. Всплеск гормонов дает такую специфическую реакцию. При частых кошмарах необходимо прежде всего сходить к гинекологу.
Симптомов тела довольно много. Выше перечислены лишь некоторые из них.
Поделись этой интересной статьей с друзьями, пусть они тоже будут в курсе!

