Субхондральное повреждение медиального мыщелка бедренной кости – МЕТОДЫ ЛЕЧЕНИЯ ОСТЕОХОНДРАЛЬНЫХ ПОВРЕЖДЕНИЙ ТАРАННОЙ КОСТИ (РАССЕКАЮЩИЙ ОСТЕОХОНДРИТ) НА СОВРЕМЕННОМ ЭТАПЕ (ОБЗОР ЛИТЕРАТУРЫ)
Остеохондральное повреждение латерального мыщелка бедренной кости
Впервые рассекающий остеохондрит был описан как появление внутрисуставных тел нетравматического происхождения с соответствующей клинической картиной. Несмотря на многочисленные исследования, по-прежнему нет четкого понимания этиологии, патогенеза или лечения данного заболевания.
Эта статья ставит целью объяснить наиболее эффективные стратегии лечения рассекающего остеохондрита бедра.
Методы: С использованием общедоступной базы данных мы определили 18600 публикаций по данной теме, 13540 из которых были на английском языке. После проведения выборки, мы просмотрели 148 статей, в работе присутствуют материалы 15 из них. Наблюдения из каждого исследования затем были обобщены в настоящем докладе. Был проведен ретроспективный анализ 68 карт пациентов с диагнозом рассекающий остеохондрит, прошедших лечение на базе учреждения здравоохранения (УЗ) “6-ая Городская клиническая больница” (6 ГКБ) города Минска с 2010 по 2017 год.
Результаты: Нет единого мнения касательно лечения рассекающего остеохондрита, что связанно отчасти с отсутствием объективных методов оценки результатов лечения. Основные методы лечения — артроскопическое удаление свободных тел полости сустава и остеохондроперфорация зоны поражения. Наиболее перспективным методом леечения на данный момент является — микрофрактуринг.
Выводы: Несмотря на более чем столетие исследований, мы добились незначительного прогресса в понимании РОХ. Для решения этой проблемы ведутся многочисленные научные исследования. Так, только за 2016 год опубликовано около 1000 научных статей по данной патологии. Однако, несмотря на недостаточность теоретических знаний, благодаря современным технологиям успешность лечения рассекающего остеохондрита стремится к биологическому максимуму.
Внутрисуставные тела были впервые описаны Сэром Джеймсом Пэджетом, в 1870 году [31]. В 1888 г. Франц Кёниг предложил три причины возникновения внутрисуставных тел:
1) Выраженная травма, с развитием костно-хрящевого перелома;
2) Слабовыраженная травма, повлекшая за собой развитие остеонекроза, с последующей фрагментацией;
3) Отсутствие признаков травмы. Спонтанное образование внутрисуставных тел. Для обозначения данного процесса ввел термин рассекающий остеохондроз (В более современной литературе — Рассекающий остеохондрит(РОХ)). [21]
Хотя механизм развития до конца неизвестен, РОХ, в настоящее время, классифицируют как приобретенное поражение субхондральной кости, с выраженной костной резорбцией, коллапсом и секвестрацией с возможным вовлечением суставного хряща посредством его расслаивания, напрямую не связанного с костно-хрящевым переломом здорового хряща [7,20].
кое понимание патологического процесса болезни привело к появлению полиэтиологической теории развития РОХ (в частности, в отношении коленного сустава). Из причин РОХ выделяют травмы [1,2], воспалительные процессы [21], генетический компонент, сосудистые аномалии [25] и конституционные факторы [5]; однако, точная причина остается неизвестной.
Повторные травмы в настоящее время наиболее широко принятая этиология, но механизм остается неясным. В 1933 году Фэйрбенкс [11] предположил травматическое соударение между латеральной поверхностью медиального мыщелка бедренной кости и межмыщелковой бугристость большеберцовой кости как причину развития РОХ. Тем не менее, теория Фэйрбенкса объясняла развитие заболевания только одной, самой частой локализации. Теория повторной тр
Остеохондральное повреждение медиального мыщелка бедренной кости — Все про суставы
 Вывих надколенника (ВН) — серьезная травма коленного сустава, составляющая до 10% всех закрытых повреждений этой области, а у детей и подростков — до 30%.
Вывих надколенника (ВН) — серьезная травма коленного сустава, составляющая до 10% всех закрытых повреждений этой области, а у детей и подростков — до 30%.
 Евгений Жук,
Евгений Жук,
ассистент кафедры
травматологии
и ортопедии БГМУ
Дисплазия
и травматизация
в прошлом —
факторы риска
Причиной ВН, как правило, служит резкое воздействие на капсульно-связочный аппарат бедренно-надколенникового сочленения при разгибании ротированной кнаружи голени. Подобное происходит во время поворотов на месте, прыжков (на спортивных состязаниях и танцах). Реже вывих вызван прямым скользящим ударом по передней поверхности коленного сустава, когда повреждаются связки, стабилизирующие надколенник (основная — медиальная пателло-феморальная), и он смещается, травмируется о наружный мыщелок бедра, из-за чего могут повредиться суставный хрящ и субхондральная кость.
Если нет предрасполагающих факторов, ВН возникает редко. Дисплазия коленного сустава (увеличение межмыщелкового угла, уплощение латерального мыщелка бедра и др.), повреждения в анамнезе резко повышают риск ВН.
Несмотря на тщательное соблюдение рекомендаций врача при консервативной терапии, после завершения курса восстановительного лечения до 50% пациентов, перенесших травматический ВН, жалуются на боль и/или нестабильность в коленном суставе. Риск рецидивов ВН может достигать 40% случаев (чаще такое происходит, если есть дисплазия коленного сустава, а также у детей и подростков, перенесших первичный эпизод вывиха до 15 лет). Развивается хроническая нестабильность надколенника, и более 50% пациентов нуждаются в операции.
Выделяют: латеральный (наиболее распространенный — смещение надколенника кнаружи), медиальный, торсионный (поворот надколенника вокруг своей оси) и вертикальный ВН.
Состояние, при котором надколенник смещен кнаружи частично и по-прежнему находится в межмыщелковой борозде бедра, однако не центрирован в ней, называется подвывих. Сопровождается чувством нестабильности в суставе, болевым синдромом и способствует развитию истинного ВН.
Симптомы «опасения»
и «вилки»
Клинические проявления травматического ВН — вынужденное положение конечности, симптом пружинящего сопротивления при попытке пассивных движений в коленном суставе, активные движения невозможны. Визуально и пальпаторно определяется ВН, а при самопроизвольном его устранении (по данным различных литературных источников и регистров клиник, в 50–90% случаев) — положительный симптом «опасения пациента» при смещении надколенника кнаружи. Чем меньше времени прошло с момента вывиха, тем выраженнее этот симптом. При одновременном обследовании двумя пальцами медиально и латерально от надколенника обнаруживается сравнительная болезненность медиальных парапателлярных структур (симптом «вилки»). В большинстве случаев отмечаются гемартроз, выраженный отек сустава.
Диагноз «ВН» устанавливается на основании анамнеза, клинической картины и данных инструментальных исследований, а «привычный ВН» — если имеется факт вывиха без выраженного травматического воздействия.
симптом щелкающего надколенника — J-признак; проводят тесты: на ограничение поднятия латерального края надколенника, Ober’s, Ely’s. Наиболее информативны сравнительные рентгенограммы обоих коленных суставов в тангенциальной (аксиальной, по типу «восхода солнца») проекции. По снимкам также устанавливают индекс Caton-Deschamps, линию Blumensaat, угол конгруэнтности Merchant; по данным КТ измеряют степень латерализации собственной связки надколенника; МРТ позволяет уточнить степень хондральных повреждений медиальной фасетки надколенника и мыщелков бедра, степень повреждения стабилизаторов надколенника.
Для выявления дисфункции мышц нижней конечности проводится электронейромиография. Как правило, наблюдается дисбаланс амплитуды и частоты биоэлектрической активности латеральной и медиальной широких мышц бедра, двуглавой и латеральной широкой мышц бедра, а также мышц голени, выполняющих антагонистические моторные функции, в норме и на пораженной конечности (со снижением на последней). Изучение параметров биоэлектрической активности мышц бедра и голени позволяет в зависимости от величины дисбаланса обоснованно выбрать метод лечения и физической реабилитации.
Оперативно
или консервативно?
До конца XX века наблюдался повсеместный приоритет консервативного лечения острого травматического ВН. Оно заключалось в устранении вывиха под анестезией с последующей фиксацией гипсовой лонгетой на срок до 6 недель. Высокий риск рецидива, совершенствование инструментальных методов диагностики, развитие малоинвазивной хирургии привели к пересмотру алгоритма лечения — все чаще делают операции, причем спектр их при первичном ВН широк: от диагностической артроскопии до открытых реконструктивных.
Сегодня абсолютное показание к хирургическому вмешательству при первичном ВН — наличие свободного внутрисуставного остеохондрального фрагмента более 8 мм в диаметре. В таких случаях проводят артроскопию: устраняют гемартроз, выполняют гемостаз, рефиксируют или удаляют (в зависимости от условий) свободный внутрисуставный фрагмент. Если артроскопически выявляют наклон надколенника, осуществляют также релиз латерального удерживателя надколенника, в некоторых случаях дополненный наложением швов еще и на медиальный удерживатель.
При застарелых и привычных ВН обычно требуется хирургическое вмешательство. Сейчас отмечается устойчивая тенденция делать малоинвазивные артроскопические операции, однако в ряде случаев применяют открытые реконструктивные.
На хирургическом этапе перед врачом стоит задача восстановить нормальные взаимоотношения структур сустава. Существует более 150 методик. Основные цели — ослабить тягу структур латеральной группы стабилизаторов надколенника, укрепить поврежденные структуры медиальной группы стабилизаторов и ликвидировать избыточный угол квадрицепса (угла Q ), изменив вектор действия четырехглавой мышцы бедра.
Среди открытых операций специалисты долгое время считали лучшими вариантами проксимальные и дистальные реконструктивные вмешательства (операция Roux — перемещение tuberositas tibiae кнутри, Fulkerson — косая остеотомия tuberositas tibiae, Krogius — вскрытие фиброзной капсулы сустава и фиксация надколенника перемещенной полоской капсулы, Campbell, Фридлянда, Insall). Однако некоторые исследователи утверждают, что у пациентов, которые перенесли такие операции, рано развивается остеоартроз пателло-феморального сустава. Это связано с изменением его биомеханики. И все же перечисленные вмешательства остаются методом выбора при дисплазии мыщелков, patella alta и др.
Сейчас предпочтение отдается операциям по восстановлению медиальной пателло-феморальной связки (преимущественно пластика аутосухожилием). Они более анатомичны и позволяют достоверно достичь лучшего отдаленного результата. Часто применяется комбинация артроскопического релиза и пластики связки — полуартроскопия.
Рациональная тактика лечения
Устранение ВН под общей анестезией (разгибание в коленном суставе и воздействие на латеральный край надколенника в медиальном направлении), рентген-контроль для исключения наличия свободных остеохондральных фрагментов, фиксация гипсовой повязкой в положении разгибания коленного сустава, холод местно в первые сутки.
Пункция коленного сустава, если есть напряженный гемартроз (он наблюдается в первые 3–5 суток после травмы).
Перевод гипсовой лонгеты в циркулярную с медиализацией надколенника, когда спадет отек, чтобы создать
наилучшие условия для сращения медиальных стабилизаторов надколенника.
Фиксация до 6 недель с момента травмы (требуется изометрическое напряжение мышц бедра в повязке), потом активная реабилитация.
Первичное хирургическое лечение — при наличии в полости сустава свободных остеохондральных фрагментов (если обнаружен крупный фрагмент нагружаемой зоны суставного хряща, рекомендуется зафиксировать его — сделать остеосинтез, в ином случае — удалить).
При рецидиве — операция (приоритет — реконструкции медиальной пателло-феморальной связки; при выраженной дисплазии — открытое реконструктивное вмешательство).
Материал предназначен
для врачей: травматологов-
ортопедов, хирургов.
Source: www.medvestnik.by
Читайте также
Рассекающий остеохондрит медиального мыщелка бедренной кости — Здоровье ног
Болезнь Кенига или рассекающий остеохондрит коленного сустава — это ограниченный субхондральный некроз мыщелка бедра с формированием костно-хрящевого фрагмента и дальнейшей его миграцией в полость коленного сустава. Аналогичное повреждение может возникать и в других суставах. Развитие заболевания в возрасте до 14 лет рассматривается как ювенильная форма болезни Кенига.
Эпидемиология
Поражает мужчин в два раза чаще чем женщин. Двустороннее поражения в 30% случаев.
Этиология неизвестна. Обсуждается генетические факторы, возможна связь с микротравмами и сосудистыми факторами (поражение артериол). Отграничение и возможное отделение костно-хрящевого фрагмента, обычно вдоль вогнутой части сустава. Полное отделение приводит к появлению свободного костно-хрящевого фрагмента в полости сустава, называемого»суставной мышью». У молодых пациентов отмечается высокая репаративная способность.
Формы
- ювенильная
- взрослая
Патология
Точная причина заболевания неизвестна, в большинстве случаев считается что это травма, поскольку до 40% пациентов в анамнезе имеют травматические повреждения. Другие пусковые механизмы:
- аваскулярный некроз
- жировая эмболия
- микротравма
- семейная дисплазия
Локализация
- дистальная часть бедренной кости
- внутренний мыщелок
- «классический» — наружные отделы 69%
- расширенный «класический» — наружные отделы с переходом на суставную поверхность 6%
- нижне-центральный отдел суставной поверхности 10%
- наружный мыщелок
- нижне-центральный отдел суставной поверхности 13%
- передний отдел мыщелка 2%
- внутренний мыщелок
- головка таранной кости
- головка лучевой кости
Методы выбора
- рентгенологическое исследование в прямой и боковой проекции
- МРТ
Рентгелоногические стадии
- стадия — признаки не определяются
- стадия — четко отграниченный участок повышенной прозрачности окруженный зоной склероза, тесно связанный с костью
- стадия — полностью отделенный, но не смещенный участок кости
- стадия — свободный костный фрагмен («суставная мышь»)
МРТ стадии
- стадия — отек
- стадия — ограничение свободного участка
- стадия — частичное отделение субхондрального фрагмента
- стадия — полное отделение субхондрального фрагмента без смещения
- стадия — смещение субхондрального фрагмента из ложа поражения
Сопоставление методов по Sanders и Crim [1]
RadiographsT2-Weighted MRII стадиянорма, признаки не определяютсяотек костного мозга (диффузное or сетчатое повышение интенсивности сигнала)II стадиясубхондральный четко отграниченный участок повышенной прозрачностилинейная зона сниженного сигнала окружающая субхондральный фрагментIIа стадиячетко отграниченный участок повышенной прозрачности окруженный зоной склероза, тесно связанный с костьювысокоинтенсивный жидкостной сигнал или киста (ы) в пределах фрагментаIII стадияполностью отделенный, но не смещенный участок костивысоко-интенсивная линейная зона окружающая субхондральный фрагментIV стадиясвободный костный фрагмен («суставная мышь»)свободный костный фрагмен («суставная мышь»)
Дифференциаль
Перелом мыщелка большеберцовой кости: сроки лечения, последствия, реабилитация
Что представляет собой данная травма
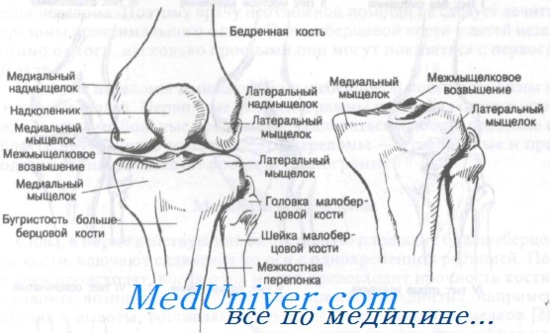
Мыщелок – это утолщение на конце кости, к которому прикрепляются мышцы и связки. На берцовой кости их насчитывается два:
- Медиальный (внутренний).
- Латеральный (наружный).
Мыщелки являются довольно хрупкой частью кости, ведь, в отличие от самой кости, они покрыты хрящевой тканью. Она более эластична и гораздо менее устойчива к всевозможным повреждениям.
Как мы уже сказали выше, причиной травм подобного рода являются падения с высоты и приземления на ровных ногах. Если отмечается нечто подобное, мыщелки сильно сдавливаются и плотный отдел метафиза вжимается в губчатое вещество эпифиза.
В конечном итоге происходит разделение эпифиза на две части, из-за чего наружный и внутренний мыщелки попросту переламываются. Перелом может казаться как двух указанных частей сустава, так и какой-то одной.
Отличить их можно по одному простому признаку:
- если голень сдвигается в наружную сторону – проблемы с внешним мыщелком;
- если голень сдвигается вовнутрь – сломан внутренний мыщелок.
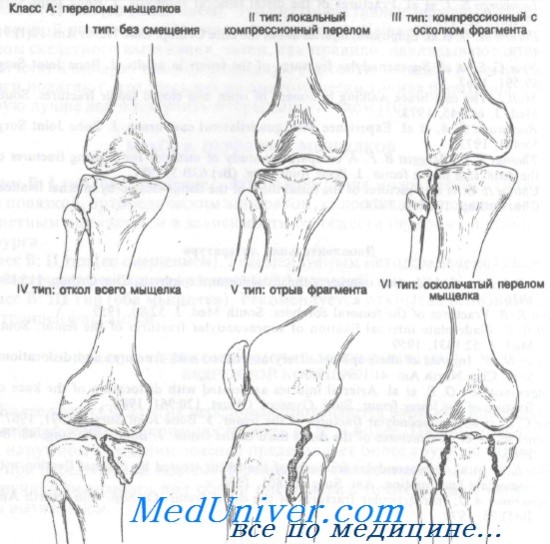
Классификация травм подобного рода довольно обширна. В первую очередь выделяют полные и неполные повреждения. В первом случае отмечается полноценное либо частичное отделение мыщелка. Если же перелом неполный, тогда могут отмечаться трещины, вдавливание, но отделения не наблюдается. Всего же травмы подразделяют на две большие группы:
- Переломы без смещения.
- Переломы со смещением.
Повреждения мыщелка часто диагностируются с рядом сопутствующих повреждений. К числу таковых относится травма малоберцовой кости, разрывы или надрывы связок колена, менисков, переломы межмыщелкового возвышения.
Характерные проявления и диагностика
Определить переломы подобного рода несложно. В первую очередь специалист обратит внимание на характерные симптомы травмы, к числу которых относятся:
- болезненность;
- гемоартроз;
- нарушение функционирования сустава;
- характерная для подобных травм деформация;
- боковые движения в суставе колена.

Следует отметить, что боли при переломах мыщелка могут не соответствовать сложности травмы. Поэтому при диагностировании проблемы проводится пальпация – ощупывание области повреждения.
Специалисты делают это для того, чтобы определить болевые ощущения в конкретных точках. Более того, вы можете выяснить характер травмы и самостоятельно.
Достаточно лишь слегка надавить на область коленного сустава. Если вы почувствуете неприятные ощущения, значит, нужно срочно посетить ближайшее медицинское учреждение.
Еще одним характерным признаком травм подобного рода является гемоартроз, который может достигать достаточно больших размеров. Суть данной проблемы заключается в увеличении сустава в объемах, что становится причиной нарушения кровообращения. Если отмечается нечто подобное, специалисту придется срочно направить пациента на пункцию. Данная процедура поможет удалить накопившуюся кровь.
Также вы можете определить повреждение самостоятельно при помощи слабого постукивания пальцами по оси голени. Если вы ощутите сильные болевые ощущения, значит, скорее всего, мыщелки сломаны.
Любое движение в поврежденном колене будет сопровождаться сильной болью. Найти положение, при котором наступит облегчение, очень сложно.
Если вы попробуете сменить положение ноги, вы сразу же почувствуете новый приступ болезненности.
В медицинском учреждении специалисты проводят рентгенографию в двух проекциях. Снимки помогут установить наличие повреждения, а также оценить его характер и сложность. Если произошла травма со смещением, специалист сможет увидеть, насколько сильно сместились обломки.
Лечение перелома
Сразу же уточним, что лечение переломов подобного рода осуществляется непосредственно в медицинском учреждении. Если диагностирована травма со смещением, больного направляют на пункцию, которая необходима для удаления крови, попавшей в сустав.

Как только процедура будет произведена, требуется прочная фиксация поврежденной конечности. Гипсование производится по всей поверхности ноги, начиная от пальцев и заканчивая ягодичной складкой.
На некоторое время больному категорически запрещаются любые нагрузки на поврежденную конечность.
В ходе восстановления конечности после перелома используются различные методы. Рассмотрим основные из них.
- Вправление ноги. Потребуется для того, чтобы восстановить согласованность мыщелков в суставных впадинах.
- Прочная фиксация. Про данный метод мы упомянули чуть выше. Нога находится в гипсе до тех пор, пока травма не срастется. Сроки лечения в данном случае порой сильно отличаться.
- В отдельных случаях специалисты могут назначить раннюю нагрузку на поврежденный сустав. В таком случае гипс будет снят, а больному понадобится аккуратно сгибать и разгибать колено.
Однозначно описать тактику лечения при повреждениях подобного рода невозможно. Травмы бывают различными, поэтому и подход в каждом случае может неодинаков.
Специалисты выбирают методику борьбы с травмой в зависимости от ее сложности и типа. Так, в случае если отмечен неполный перелом либо повреждения меньшей тяжести, конечность фиксируется в гипсе на срок 21-30 дней.
Как уже говорилось выше, фиксация осуществляется от верхней части бедра и до кончиков пальцев.
В ходе лечения больному категорически запрещается ходить даже на костылях. Последние могут быть разрешены не раньше, чем по истечении срока фиксации ноги. Также специалисты способны использовать вытяжение или одномоментное вправление.
Для более тяжелых случаев применяется оперативное вмешательство. Если отмечается перелом со смещением, врачу нужно будет собрать осколки и установить их на место. В таком случае сроки пребывания пациентов в гипсе могут сильно увеличиться. Отказываться от фиксации ноги до полного срастания поврежденного участка ноги категорически запрещено.


Перелом мыщелка большеберцовой кости – это очень серьезная и тяжелая травма. Назвать однозначные сроки восстановления в данном случае невозможно. Дополнительные мероприятия, в том числе и реабилитационные, назначаются исключительно специалистом.
Повреждение хряща коленного сустава: Классификация
КЛАССИФИКАЦИЯ ПОВРЕЖДЕНИЙ ХРЯЩА
“Хондромаляция, хондропатия, дегенеративные повреждения, деструкция” – этими терминами часто обозначаются хронические дегенеративные изменения хряща, которые встречаются в 20-60 % случаев хронической патологии коленного сустава.
Во избежание путаницы, все виды локального повреждения хрящевой ткани мы будем обозначать как «повреждение» или «хондромаляция». Нам кажется, что эти термины наиболее полно отвечают терминологическим стандартам, основанным на характере повреждения хряща.
В 2003 году Международное общество восстановления хряща – ICRS (International Cartilage Repair Society) предложило в качестве стандарта 4-х стадийную классификацию, основанную на глубине поражения гиалинового хряща. Сегодня, эта классификация, широко используемая в большинстве европейских клиник, считается наиболее полной и информативной, значительно облегчающей документирование характера повреждения хрящевой ткани.
ХОНДРОМАЛЯЦИЯ СТАДИИ 1 – ПОВРЕЖДЕНИЕ ПОВЕРХНОСТНОГО СЛОЯ ХРЯЩА.
Эта стадия представлена несколькими артроскопическими формами проявления патологии хрящевой ткани.
ХОНДРОМАЯЦИЯ СТАДИИ 1А – размягчение поверхностного слоя.
Хондромаляция стадии 1А – размягчение поверхностного слоя хряща латерального мыщелка большеберцовой кости.Хондромаляция стадии 1А – размягчение поверхностного слоя хряща латерального мыщелка большеберцовой кости. Линейные «трещины» контактной поверхности медиального мыщелка бедраГлубокая линейная «трещина» хряща на суставной поверхности надколенника
Сочетание 1А и 1В стадий поверхностного поражения хряща латерального мыщелка большеберцовой кости.
ХОНДРОМАЛЯЦИЯ СТАДИИ 1С – разволокнение (фибрилляция) поверхностного слоя хряща.
СТАДИЯ 1С – фибрилляция поверхностного слоя хряща на суставной поверхности надколенникаСТАДИЯ 1С – фибрилляция поверхностного слоя хряща на суставной поверхности медиального мыщелка бедра.
ХОНДРОМАЛЯЦИЯ СТАДИИ 2 – ПОВРЕЖДЕНИЕ ПРОМЕЖУТОЧНОГО И БАЗАЛЬНОГО СЛОЁВ ХРЯЩА, НЕ ДОХОДЯЩЕЕ ДО СУБХОНДРАЛЬНОЙ КОСТИ.
ХОНДРОМАЛЯЦИЯ СТАДИИ 2А – лоскутная отслойка хряща
Лоскутная отслойка хряща на суставной поверхности надколенника.Лоскутная отслойка хряща на контактной поверхности медиального мыщелка бедра.Лоскутная отслойка хряща на суставной поверхности надколенника.
Лоскутная отслойка хряща на контактной поверхности медиального мыщелка бедра.
ХОНДРОМАЛЯЦИЯ СТАДИИ 2В – эрозия хряща.
Поверхностная эрозия медиального мыщелка бедр
Глубокая эрозия медиального мыщелка бедра Эрозия хряща контактной поверхности межмыщелковой борозды бедраГлубокая эрозия контактной поверхности медиального мыщелка бедра
ХОНДРОМАЛЯЦИЯ СТАДИИ 3 – ПОВРЕЖДЕНИЕ ПРОМЕЖУТОЧНОГО И БАЗАЛЬНОГО СЛОЕВ ХРЯЩА, ДОХОДЯЩЕЕ ДО СУБХОНДРАЛЬНОЙ КОСТИ БЕЗ ЕЁ ПОВРЕЖДЕНИЯ
Лоскутная отслойка хряща латерального мыщелка бедра с полным обнажением субхондральной кости Полнослойный дефект хряща 3 стадии медиального мыщелка бедраПолнослойный дефект хряща 3 стадии межмыщелковой борозды бедра
ХОНДРОМАЛЯЦИЯ СТАДИИ 4 – ПОВРЕЖДЕНИЕ ПРОМЕЖУТОЧНОГО И БАЗАЛЬНОГО СЛОЕВ ХРЯЩА, ДОХОДЯЩЕЕ ДО СУБХОНДРАЛЬНОЙ КОСТИ С ЕЁ ПОВРЕЖДЕНИЕМ
МРТ картина остеохондрального дефекта медиального мыщелка бедра при рассекающем остеохондрите (болезнь Кёнига)Остеохондральный дефект медиального мыщелка бедра при рассекающем остеохондрите (болезнь Кёнига) Остеохондральный дефект медиального мыщелка бедра с поражением субхондральной кости при рассекающем остеохондрите (болезнь Кёнига)Артроскопическая картина остеохондрального дефекта медиального мыщелка бедра при рассекающем остеохондрите (болезнь Кёнига)
Диагностика
ОСОБЕННОСТИ ДИАГНОСТКИ СВЕЖИХ НАРУЖНЫХ ВЫВИХОВ НАДКОЛЕННИКА.
В подавляющем большинстве случаев пострадавшие поступают в медицинские учреждения с уже самопроизвольно вправившимся вывихом. Именно с этим фактом и связаны сложности диагностики свежих вывихов надколенника, когда под клинической картиной гемартроза коленного сустава могут скрываться осложнения вывихов (разрывы стабилизаторов надколенника и остеохондральные переломы – ОХП). В таких случаях важную ценность несут анамнестические сведения.
Выяснение обстоятельств и механизма травмы (времени, прошедшего с момента повреждения; времени появления, характера и интенсивности болей; сроков появления отёчности в области коленного сустава; характера манипуляций предшествующих самопроизвольному вправлению вывиха и др.) позволяют своевременно заподозрить состоявшийся вывих Крайне важны сведения об имеющихся ранее травмах коленного сустава и проведенном в связи с этим лечением.
Многие пациенты момент самопроизвольного вправления вывиха описывали как: «что-то сдвинулось кнаружи, а затем вернулось на место». В тоже время, ряд больных не могут дать утвердительного ответа на вопрос «был ли у вас вывих надколенника».
Большинство пострадавших предъявляют жалобы на боли в области коленного сустава различной степени интенсивности, ограничения движений в нём, невозможность нагрузки на травмированную конечность и др.
В случаях сохраняющегося вывиха обращает на себя внимание вынужденное положение конечности: коленный сустав, как правило, согнут под углом 40-50, голень несколько ротирована кнутри. При полных наружных вывихах всегда определяется видимое патологическое смещение надколенника кнаружи.
Патологическое смещение надколенника кнаружи при сохраняющемся вывихеПатологическое смещение надколенника кнаружи при сохраняющемся вывихеУ подавляющего большинства больных с самопроизвольно вправившимся вывихом отмечаются деформация и припухлость в области коленного сустава, от лёгкого сглаживания контуров до напряжённого отёка мягких тканей. Конечность при этом находится в положении полного разгибания, а иногда и небольшой внутренней ротации. При осмотре пациентов в более поздние сроки (через 10-12 часов с момента травмы) нередко можно визуализировать обширные кровоподтёки по передне – внутренней поверхности коленного сустава.
У большинства больных имеется гемартроз различной степени выраженности, свидетельствующий об имеющихся осложнениях вывиха надколенника (разрыв медиальных стабилизаторов, остеохондральные переломы). На наш взгляд, степень выраженности гемартроза в целом зависит от характера осложнения и времени прошедшим с момента травмы. Тем не менее, такие повреждения происходят не всегда и требуют точной диагностики.
Вид коленного сустава после самопроизвольного вправления вывиха.Выраженная гематома в области медиального отдела КС.Пальпация может указать не только на наличие крови в полости сустава, но и на зону локальной болезненности медиальнее надколенника, свидетельствующей о месте разрыва его медиальных стабилизаторов. При грубых разрывах медиальных стабилизаторов надколенника, в ряде случаев можно определить дефект мягких тканей в зоне повреждения и болезненную патологическую гипермобильность надколенника. Если обнаруживается резко болезненный дефект (западение) медиальнее надколенника, то речь идет о разрыве медиального ретинакулюма, медиальной пателло-феморальной связки (MPFL) и капсулы сустава. Локальная болезненность в области аддукторного бугорка свидетельствует об отрыве MPFL.
Рентгеновские снимки в стандартных проекциях позволяют документировать патологическое смещение надколенника кнаружи (при сохраняющемся вывихе), и крайне редко наличие остеохондральных переломов и свободных хондромных тел. Такие рентгенограммы также позволяют диагностировать предрасполагающие вывиху диспластические аномалии, такие как: вальгусная деформация коленного сустава, гипоплазия латерального мыщелка бедренной кости, латеропозиция бугристости большеберцовой кости, удлинение связки надколенника с образованием patellae alta и др.
Прямая рентгенограмма, документирующая сохраняющийся наружный вывих надколенника.Боковая рентгенограмма. Определяется остеохондральный перелом латерального мыщелка бедра.Для изучения конгруэнтности пателло – феморального сустава, положения, биомеханики и состояния надколенника, а также степени пателло-феморальной компрессии, особую ценность могут оказать аксиальные рентгеновские снимки при 45 сгибания в КС. При этом важно достичь у пациента хорошей релаксации ЧГМБ. В противном случае, надколенник может быть “втянут” в межмыщелковую борозду, и оценить степень его подвывиха не представится возможным. Как правило, выраженная латеропозиция надколенника легко документируется на таких рентгенограммах.
В ряде случаев грубых и обширных повреждений медиального стабилизирующего надколенник комплекса, при сгибании коленного сустава может произойти патологическое смещение надколенника кнаружи. Аксиальные рентгенограммы позволят верифицировать вывих надколенника.
Аксиальная рентгенограмма, свидетельствующая о сохраняющемся вывихе надколенника.Аксиальная рентгенограмма обоих коленных суставов. Определяется латеропозиция правого надколенника.Конгруэнтность пателло-феморального сочленения (ПФС) определяется на аксиальных рентгенограммах. Должны отметить, что далеко не все больные в остром периоде могут согнуть коленный сустав до угла 45º, необходимого для выполнения аксиальной Rg-графии. В тех случаях, когда сгибание сустава вызывает усиление болей (чаще у больных с осложненным вывихом), перед рентгенографией в полость сустава целесообразно ввести раствор анестетика, позволившего купировать боль и достичь достаточной релаксации мышц конечности.
В обязательный алгоритм диагностических исследований следует включить магнитно-резонансную томографию, позволяющую с высокой степенью достоверности диагностировать наличие, характер и локализацию разрывов медиальных стабилизаторов надколенника и остеохондральных переломов
К МРТ признакам свершившегося вывиха надколенника относятся:
- контузионные изменения медиальной фасетки надколенника и латерального мыщелка бедренной кости;
- субхондральные переломы костей: остеохондральный перелом надколенника и латерального мыщелка бедра.
- разрывы медиальных мягкотканых стабилизаторов надколенника.
Мы выделили понятие «несчасливая триада. В этот термин мы вкладываем сочетание разрыва медиальных мягкотканых стабилизаторов, остеохондральные переломы надколенника и латерального мыщелка бедра.
МРТ картина остеохондрального перелома медиальной фасетки надколенника.МРТ признаки «Несчастливой триады». Стрелками обозначены внутрисуставные осложнения вывиха.В последние годы определилось требование выполнять артроскопию в каждом случае первичного наружного вывиха, даже если при МРТ не выявляются повреждения стабилизаторов надколенника, и не видны остеохондральные переломы.
Мы считаем, что артроскопия является самым точным методом диагностики внутрисуставных повреждений КС. Артроскопическое исследование позволяет безошибочно диагностировать наличие и локализацию остеохондральных переломов, количество и размеры остеохондральных фрагментов, определить наличие и характер разрывов медиальных мыгкотканных стабилизаторов надколенника, верифицировать степень его подвывиха и др.
Артроскопическая картина массивного разрыва медиальных стабилизаторов надколенника.Артроскопическая картина отрыва медиальной пателло-феморальной связки от аддукторного бугорка. Артроскопическая картина остеохондрального перелома надколенника. Поражено две трети суставной поверхности. Артроскопическая картина остеохондрального перелома надколенника. Поражено две трети суставной поверхностиАртроскопическая картина остеохондрального перелома латерального мыщелка бедраRentgenogram | Статья Рассекающий остеохондрит
Этиология
Этиология данного процесса патологии точно не установлена. Предполагаемые причины включают в себя повторяющиеся повреждения, фокальную ишемию и нарушение нормального окостенения. Терапевтический эффект зависит от состояния суставного хряща и стабильности остеохондрального фрагмента.
Эпидемиология
Проявляется чаще всего у мальчиков-подростков и взрослых молодых мужчин болью, усиливаемой движением, щелчками и блокадой или может протекать бессимптомно.
Патогенез
Данное состояние представляет собой «усталостный» субхондральный перелом, но иногда удается установить наличие в анамнезе одно кратной травмы (особенно в таранной кости). Чистое хрящевое повреждение нельзя оценить с помощью обычной рентгенографии, и для точного диагноза необходима МРТ или КТ-артрография.
Локализация
- Коленный сустав: медиальный мыщелок бедренной кости, реже латеральный мыщелок бедренной кости, большеберцовой кости и надколенник.
- Таранная кость: боковой и медиальный своды.
- Локтевой сустав: головка лучевой кости.
- Плечевой сустав: головка плечевой кости и суставная впадина лопатки
Классификация
Классификация патологического процесса предложена Т.О. Clanton, С. De Lee в 1982 г. (дополнена J.Kramer в 1995 г.)
- Тип I — характеризуется наличием овальной зоны пониженного МР-сигнала на Т2ВИ. В связи с тем, что хрящ остается интактным, артроскопия на этой стадии не информативна. При рентгенографии — нормальная картина.
- Тип II — в субхондральной кости отмечается зона, отграниченная демаркационной линией (гипоинтенсивная линия на Т2ВИ и Т1ВИ).
- Тип III — при МРТ и артроскопии определяется ограниченное разрушение хряща и частичное отделение фрагмента. Эти изменения могут сочетаться с маленькими кистами в подлежащем участке субхондральной кости. Под некротический фрагмент может затекать синовиальная жидкость и контрастное вещество при артрографии.
- Тип IV — фрагмент полностью отделён от костного кратера и окружён жидкостью.
- Тип V — фрагмент находится за пределами костного кратера и определяется в суставной полости как свободное тело.
Морфология
Остеохондральный перелом с характерным расположением. Варианты повреждения разнятся от повреждения in situ с интактным суставным хрящом над обособленным остеохондральным телом, продолжающим располагаться в своей выемке (ложе суставной мыши), до полностью отделенного остеохондрального фрагмента (суставная мышь), находящегося в стороне от ложа и видимого как субхондральный дефект со склерозированным краем. Отеку мягких тканей часто сопутствует выпот в полость сустава. Самая частая локализация — не испытывающий нагрузку массы тела медиальный мыщелок бедренной кости у межмыщелковой вырезки (70%). Другие локализации в коленном суставе включают части, испытывающие нагрузку массы тела — либо медиального, либо латерального мыщелков бедренной кости, и редко переднюю поверхность латерального мыщелка бедренной кости и медиальную фасеточную поверхность надколенника.

А. Рассекающий остеохондрит. Остеохондральный дефект, распространяющийся от межмыщелковой вырезки до испытывающего нагрузку массы тела сегмента медиального мыщелка бедренной кости, содержащий два фрагмента остеохондрального перелома (стрелки) (распространенный классический вариант).
В. Рассекающий остеохондрит. Линия просветления отделяет овальной формы костное тело (стрелка) от медиального свода таранной кости. Суставной хрящ, покрывающий костный фрагмент, остается интактным. Считают, что это признак поражения in situ.

Рис.2 Проявление рассекающего остеохондрита в коленном суставе на МРТ.
Дифференциальный диагноз
Аваскулярный некроз коленного сустава также может проявляться признаками, соответствующими рассекающему остеохондриту, но при этом состоянии часто повреждаются оба коленных сустава или оба мыщелка одного и того же коленного сустава.
Прогноз
Считается, что при объёме поражённого участка более 5 см2 прогноз течения заболевания неблагоприятный.

