Ревматический артрит что это такое – симптомы, лечение, причины, что это такое
Ревматоидный Артрит – это… Что такое Ревматоидный Артрит?
Ревматоидный артрит (гр. Rheumatoid arthritis) это системное заболевание соединительной ткани с преимущественным поражением мелких суставов по типу эрозивно-деструктивного полиартрита неясной этиологии со сложным аутоиммунным патогенезом.
Название происходит от греческого Rheumatos что значит “текущий”, суфикс -оидный значит “в форме”, артр переводится как “сустав” и суффикс ит (гр. itis) обозначает “состояние воспаления”.
Причины заболевания на сей день неизвестны. Косвенные данные, такие, как увеличение количества лейкоцитов в крови и скорости оседания эритроцитов (СОЭ), указывают на инфекционную природу процесса. Полагают, что заболевание развивается в результате инфекции, вызывающей нарушения иммунной системы у наследственно предрасположенных лиц; при этом образуются т.н. иммунные комплексы (из антител, вирусов и проч.), которые откладываются в тканях и приводят к повреждению суставов.
Заболевание характеризуется высокой инвалидностью (70%), которая наступает довольно рано. Основными причинами смерти от заболевания являются инфекционные осложнения и почечная недостаточность.
Лечение сосредотачивается в основном на облегчении боли, замедлении развития заболевания и восстановлении повреждений с помощью хирургического вмешательства. Раннее обнаружение заболевания с помощью современных средств может значительно сократить вред который может быть нанесён суставам и другим тканям.
Впервые может проявиться после тяжёлой физической нагрузки, эмоционального шока, утомления, в период гормональной перестройки, воздействия неблагоприятных факторов или инфекции.
Эпидемиология
Ревматоидный артрит распространён по всему миру и ему подвержены все этнические группы. Распространенность 0,5-1 % (до 5% у пожилых) Соотношение м : ж = 1:3 Пик начала заболевания – 30-35 лет
Этиология
Как и для большинства аутоимунных заболеваний, здесь можно выделить 3 основных фактора (ревматологическая триада):
1. Наследственная склонность к аутоимунным реакциям.
2. Инфекционный фактор Гипотетические триггеры ревматических заболеваний
- – парамиксовирусы – вирусы паротита, кори, респираторно-синцитиальной инфекции
- – гепатовирусы – вирус гепетита В
- – герпесвирусы – вирусы простого герпеса, опоясывающего лишая, ЦМВ, вирус Эпштейна-Барр (значительно выше в синовилаьной жидкости * больных РА)
- – ретровирусы – Т-лимфотропный вирус
3. Пусковой фактор (переохлаждение, гиперинсоляция, интоксикации, мутагенные медикаменты, эндокринопатии, стрессы и т.д.). Для женщин длительность кормления грудью снижает вероятность развития РА. Кормление грудью в течении 24 месяцев и дольше понижает риск развития РА вдвое. Источник: Karlson, E. W., Mandl L. A., Hankinson S. E., and Grodstein F. Do breast-feeding and other reproductive factors influence future risk of rheumatoid arthritis? Results from the Nurses’ Health Study. Arthritis Rheum 2004; 50(11):3458-67.
Течение болезни
Ревматоидный артрит прогрессирует в трёх стадиях. В первой стадии происходит опухание синовиальных сумок вызывающее боль, нагрев и опухоль вокруг суставов. Вторая стадия это стремительное деление клеток которое приводит к уплотнению синовиальной оболочки. В третьей стадии, воспалённые клетки высвобождают фермент который поражает кости и хрящи, что часто приводит к деформации задетых суставов, увеличению боли и потере двигательных функций.
Как правило, вначале заболевание протекает медленно, с постепенным развёртыванием клинической симптоматики в течение нескольких месяцев или лет, значительно реже — подостро или остро. Около 2/3 случаев проявляются полиартритом, остальные — моно- или олигоартритом, причём суставной синдром часто не имеет клинической специфики, что значительно затрудняет дифференциальную диагностику. Суставной синдром характеризуется наличием утренней скованности более 30 минут и аналогичных проявлений во второй половине ночи — симптомы «тугих перчаток», «корсета»; постоянной спонтанной болью в суставах, усиливающейся при активных движениях. Исчезновение скованности зависит от активности процесса: чем больше активность, тем больше продолжительность скованности. Для суставного синдрома при ревматоидном артрите характерны монотонность, продолжительность, сохранение остаточных явлений после лечения.
Возможно наличие продромальных клинических проявлений (незначительные преходящие боли, связь боли с метеорологическими условиями, вегетативными расстройствами). Выделяют «суставы поражения» и «суставы исключения». К первым относятся (в порядке частоты встречаемости): II и III пястно-фаланговые, проксимальные межфаланговые плюснефаланговые, коленные и лучезапястные, локтевые и голеностопные. «Суставы исключения» следующие: дистальные межфаланговые, I пястно-фаланговый (большого пальца кисти).
Ревматоидный артрит часто сочетается с другими болезнями суставов — остеоартрозом, ревматизмом, системными болезнями соединительной ткани.
Выделяют следующие варианты клинического течения ревматоидного артрита:
- Классический вариант (симметричное поражение как мелких, так и крупных суставов, медленнопрогрессирующее течение).
- Моно- или олигоартрит с преимущественным поражением крупных суставов, чаще коленных. Выраженное начало заболевания и обратимость всех проявлений в течение 1-1,5 месяца (артралгии носят мигрирующий характер, рентгенологические изменения отсутствуют, противовоспалительные препараты дают относительно положительный эффект; в последующем возникают все симптомы, характерные для ревматоидного артрита).
- Ревматоидный артрит с псевдосептическим синдромом (сопровождается лихорадкой гектического типа, ознобом, гипергидрозом, потерей веса, развитием амиотрофии, анемии, васкулитов, висцеритов; в ряде случаев клинические признаки артрита отходят на второй план).
- Синдром Фелти (сочетание полиартрита и спленомегалии; возможен вариант без спленомегалии, но с лейкоцитопенией, нейтропенией, висцеритами).
- Синдром Стилла.
- Ювенильный ревматоидный артрит (начало заболевания до 16 лет):
- аллергосептический синдром;
- суставно-висцеральная форма с ограниченными висцеритами.
- Суставно-висцеральная форма:
- ревматоидный васкулит;
- поражение сердца, лёгких, почек, органов пищеварения;
- поражение нервной системы.
Диагностика
Диагностика ревматоидного артрита это процесс. Не существует определённого теста который мог бы однозначно подтвердить наличие заболевания. Диагностика основывается на использовании основных клинических маркеров, к которым относятся: суставной синдром как таковой, а также в сочетании с общеклиническими проявлениями — лихорадкой, слабостью, потерей веса и другими.
Диагностически важными клиническими особенностями являются отсутствие изменений цвета кожи над воспалёнными суставами, развитие тендосиновитов сгибателей или разгибателей пальцев кистей и формирование амиотрофий, типичных деформаций кистей, так называемая «ревматоидная кисть».
Критериями неблагоприятного прогноза являются:
- раннее поражение крупных суставов и появление ревматоидных узелков;
- увеличение лимфатических узлов;
- вовлечение новых суставов при последующем обострении;
- системный характер болезни;
- персистирующая активность болезни при отсутствии ремиссии более года;
- стойкое увеличение СОЭ;
- раннее появление (в течение первого года) и высокие титры ревматоидного фактора;
- ранние (до четырёх месяцев) рентгенологические изменения со стороны поражённых суставов — быстрое прогрессирование деструктивных изменений;
- обнаружение антинуклеарных антител и LE-клеток;
- носительство антигенов HLA-DR4; плохая переносимость базисных препаратов.
Симптомы
Ревматоидный артрит может начаться с любого сустава, но чаще всего начинается с мелких суставов на пальцах, руках и запястьях. Обычно поражение суставов симметрично, то есть если болит сустав на правой руке, значит должен заболеть тот же сустав на левой. Чем больше суставов поражено, тем более продвинута стадия болезни.
Другие частые симптомы:
- Усталость
- Утренняя скованность. Обычно чем дольше длится скованность, тем активней заболевание.
- Слабость
- Похожие на грипп симптомы,включая невысокий жар.
- Боли при длительном сидении
- Вспышки активности заболевания сопровождающиеся ремиссией.
- Мышечные боли
- Потеря аппетита, депрессия, потеря веса, анемия, холодные и/или потные ладони и ступни
- Нарушение желез в районе глаз и рта, вызывающее недостаточную выработку слез и слюны.
Лечение
При наличии инфекции или подозрении на неё (туберкулёз, иерсиниоз и т. п.) необходима терапия соответствующим антибактериальным препаратом. При отсутствии ярких внесуставных проявлений (например, высокой лихорадки, синдрома Фелти или палиневропатии) лечение суставного синдрома начинают с подбора нестероидных противовоспалительных средств (НПВП). Одновременно в наиболее воспалённые суставы вводят кортикостероидные препараты. Иммунокомплексная природа болезни делает показанным проведение курсов ппазмафереза, в большинстве случаев дающего выраженный эффект Нестойкость результатов указанной терапии является показанием к присоединению так называемых базисных средств. Эти препараты действуют медленно, поэтому должны применяться не менее 6 мес, а при отчётливом положительном эффекте лечение ими обязательно продолжается и дальше (годами).
Важным моментом в лечении ревматоидного артрита является профилактика остеопороза — восстановление нарушенного кальциевого баланса в направлении повышения всасывания его в кишечнике и уменьшения выведения из организма. Необходимым компонентом в комплексе противоостеопоротических мероприятий является диета с повышенным содержанием кальция. Источниками кальция являются молочные продукты (особенно твёрдый сыр, содержащий от 600 до 1000 мг кальция на 100 г продукта, а также плавленый сыр; в меньшей степени творог, молоко, сметана), миндаль, лесные и грецкие орехи и т. д., а также препараты кальция в сочетании с витамином D или его активными метаболитами.
Важное значение в лечении имеет лечебная физкультура, направленная на поддержание максимальной подвижности суставов и сохранение мышечной массы.
Физиотерапевтические процедуры (электрофорез нестероидных противовоспалительных средств, фонофорез гидрокортизона, аппликации димексида) и санаторно-курортное лечение имеют вспомогательное значение и применяются лишь при небольшой выраженности артрита.
При стойком моно- и олигоартрите проводят синовэктомию либо введением в сустав изотопов золота, иттрия и др., либо хирургическим путём. При стойких деформациях суставов проводят реконструктивные операции.
Современная Терапия
- нестероидные противовоспалительные препараты (НПВП),
- базисные препараты,
- глюкокортикостероиды (ГКС),
- биологические агенты.
Нестероидные Противовоспалительные Препараты
НПВП по-прежнему являются лечебными средствами первой линии, которые направлены, прежде всего, на купирование острых проявлений болезни, а также на обеспечение стойкой клинико-лабораторной ремиссии.
В острый период болезни используют НПВП, ГКС, пульс-терапию глюкокортикостероидами или в сочетании с цитостатическими иммунодепрессантами.
Современные НПВП оказывают выраженное противовоспалительное действие, которое обусловлено угнетением активности циклооксигеназы (ЦОГ) — ключевого фермента метаболизма арахидоновой кислоты. Особый интерес представляет открытие двух изоформ ЦОГ, которые определены как ЦОГ-1 и ЦОГ-2 и играют разную роль в регуляции синтеза простогландинов (ПГ). Доказано, что НПВП угнетают активность изоформ ЦОГ, но их противовоспалительная активность обусловлена угнетением именно ЦОГ-2.
Большинство известных НПВП подавляют прежде всего активность ЦОГ-1, чем и объясняется возникновение таких осложнений, как гастропатия, нарушение функции почек, энцефалопатия, гепатотоксичность.
Таким образом, в зависимости от характера блокирования ЦОГ, НПВП делят на селективные и неселективные ингибиторы ЦОГ-2.
Представителями селективных ингибиторов ЦОГ-2 являются мелоксикам, нимесулид, целекоксиб. Эти препараты имеют минимальный побочный эффект и сохраняют высокую противовоспалительную и анальгетическую активность. Ингибиторы ЦОГ-2 могут использоваться во всех программах лечения ревматоидного артрита, где требуется применение НПВП. Мелоксикам (Мовалис) в начале лечения при активности воспалительного процесса назначают по 15 мг/сут, а в дальнейшем переходят на 7,5 мг/сут в качестве поддерживающей терапии. Нимесулид назначается в дозе 100 мг два раза в сутки.
Целекоксиб (Целебрекс) — специфический ингибитор ЦОГ-2 — назначается по 100-200 мг два раза в сутки. Для пожилых людей подбор дозировки препарата не требуется. Однако у пациентов с массой тела ниже средней (50 кг) желательно начинать лечение с самой низкой рекомендованной дозы.
Следует избегать комбинации двух или более НПВП, поскольку их эффективность остаётся неизменной, а риск развития побочных эффектов возрастает.
Базисные Препараты
Базисные препараты по-прежнему играют первостепенную роль в комплексной терапии ревматоидного артрита, но сейчас наметился новый подход к их назначению. В отличие от хорошо известной тактики постепенного наращивания терапии ревматоидного артрита («принцип пирамиды»), теперь пропагандируется раннее агрессивное лечение базисными препаратами сразу после установления диагноза, цель которого — модификация течения ревматоидного артрита и обеспечение ремиссии заболевания. Основанием для этого являются отсутствие на ранней стадии ревматоидного артрита паннуса, деформаций, остеопении, тяжёлых осложнений, сформированных аутоиммунных механизмов, высокая вероятность развития ремиссии.
Основными лекарственными средствами базисной терапии ревматоидного артрита являются: метотрексат, сульфазалазин, препараты золота, D-пеницилламин, аминохинолиновые препараты. К средствам резерва относятся циклофосфан, азатиоприн, циклоспорин А (Сандиммун). Новая группа представлена следующими препаратами: ремикейд (инфликсимаб) — химерные моноклональные антитела к фактору некроза опухоли (ФНО)-a человека; энбрел (этанерцепт) — рекомбинантные растворимые рецепторы к ФНО; лефлуномид (Арава) и другие.
Неэффективные на протяжении 1,5-3 месяцев базисные препараты должны быть заменены или использованы их комбинации с ГКС в малых дозах, что позволяет снизить активность ревматоидного артрита до начала действия первых. Шесть месяцев — критический срок, не позднее которого должна быть подобрана действенная базисная терапия.
Лучшим препаратом для начала базисной терапии при тяжёлом течении ревматоидного артрита и РФ-позитивности, наличии внесуставных проявлений считается метотрексат — цитостатический иммунодепрессант, который хорошо переносится при длительном применении и имеет меньше побочных эффектов, чем другие лекарственные средства данной группы.
В процессе лечения базисными препаратами тщательно мониторируют активность болезни и побочные эффекты.
Глюкокортикостероиды
Новым подходом является использование высоких доз ГКС (пульс-терапия) в комбинации с медленно действующими средствами, что позволяет повысить эффективность последних; комбинаций метотрексата с аминохинолиновыми производными, солями золота, сульфазалазином, а также селективным иммунодепрессантом циклоспорином А.
В лечении ревматоидного артрита применяют системную энзимотерапию, чаще препарат Вобэнзим, который состоит из протеолитических ферментов животного и растительного происхождения и вазоактивного агента рутозида. Препарат оказывает противовоспалительное, иммуномодулирующее и вторично анальгезирующее действие. Это позволяет широко применять его при ревматоидном артрите в комбинации с НПВП, базисными препаратами, ГКС, а в период ремиссии ревматоидного артрита — в виде монотерапии. Назначают по 7-10 таблеток 3 раза в день за 30 минут до еды; таблетки запивают стаканом воды, не разжёвывая. Поддерживающая терапия — 3-5 таблеток 3 раза в сутки. Препарат практически не имеет побочных эффектов, поэтому может применяться длительно и не требует мониторинга.
При высокой степени активности воспалительного процесса используют ГКС, причём в случаях системных проявлений ревматоидного артрита — в виде пульс-терапии (только ГКС или в сочетании с цитостатиком — циклофосфамидом), без системных проявлений — в виде курсового лечения. ГКС также применяют как поддерживающую противовоспалительную терапию при неэффективности других лекарственных средств.
В ряде случаев ГКС используются в качестве локальной терапии. Показаниями к их применению являются: преимущественно моно- или олигоартрит крупных суставов; затянувшийся экссудативный процесс в суставе; преобладание «локального статуса» над системным; наличие противопоказаний к системному использованию ГКС. При внутрисуставном введении депо-формы кортикостероидов оказывают и системное действие. Препаратом выбора является Дипроспан, оказывающий пролонгированное действие.
Биологические агенты
При ревматоидном артрите синовиальные мембраны, по невыясненным причинам, секретируют большое количество фермента глюкозо-6-фосфат дегидрогеназы которая также разрушает дисульфидные связи в клеточной мембране. При этом наблюдается “утечка” протеолитических ферментов из клеточных лизосом, которые вызывают повреждения близлежащих костей и хрящей. Организм отвечает на это путем выработки цитокины среди которых также есть фактор некроза опухоли α TNF-α, каскады реакций в клетках, которые запускаются цитокинами еще больше усугубляют симптомы болезни. Хроническое ревматоидное воспаление, ассоциированное с TNF-α очень часто вызывает повреждения хрящей и суставов, ведущие к физической нетрудоспособности.
В лечении используются моноклональное антитело к цитокину TNF-α, которое эффективно с высокой афинностью (до 10X10 -1 М) связывается с TNF в его как растворимой, так и трансмембранной формах, результируя нейтрализацию активности TNF.
В период прогрессирования ревматоидного артрита TNF возникает в результате того, что он присутствует на синовальных мембранах. Повреждения суставов у пациентов с ревматоидным артритом наблюдается как сужение суставного пространства между костями и эрозией костей в суставном пространстве. Клинические испытания моноклонального антитела показали, что его применение замедляют как эрозию, так и сужение пространства между костями.
История
Самые первые следы ревматоидного артрита найдены в 4500 г. до н.э. Их обнаружили на остатках скелетов индейцев в Теннесси, США. Первый документ описывающий симптомы очень напоминающие симптомы ревматоидного артрита датируется 123 г. В 1859 г. заболевание получило своё настоящее имя.
Ссылки
См. Также
Базисные препараты при ревматоидном артрите
Wikimedia Foundation. 2010.
dic.academic.ru
виды, симптомы, как лечить, отличие от ревматоидного, профилактика

 Ревматический артрит является сложной патологией с характерными изменениями в соединительной ткани. При этом происходит постепенное разрушение суставов – локтевых, коленных, голеностопных. К сожалению, болезнь поражает не только взрослых, но и детей.
Ревматический артрит является сложной патологией с характерными изменениями в соединительной ткани. При этом происходит постепенное разрушение суставов – локтевых, коленных, голеностопных. К сожалению, болезнь поражает не только взрослых, но и детей.
Требуется срочное лечение, чтобы не позволить артриту перерасти в хроническую форму.
Ревматический артрит. Общие сведения
Появление болезни
Специалистами установлены причины развития ревматического артрита. Как правило, в 80% случаев виноваты стрептококковые болезни — ангины, грипп, тонзиллит, фарингит, гайморит, отит. Ревматический артрит является проявлением ревматизма, который поражает суставы в основном молодых людей. Взрослые и пожилые люди реже страдают от этой патологии.
 Запускают болезнь некоторые типы бактерий – стрептококки группы А. Попадая в организм они провоцируют развитие инфекционного процесса. Но, не все люди могут стать жертвами ревматического артрита. Часто он наступает при сбоях в иммунной системе.
Запускают болезнь некоторые типы бактерий – стрептококки группы А. Попадая в организм они провоцируют развитие инфекционного процесса. Но, не все люди могут стать жертвами ревматического артрита. Часто он наступает при сбоях в иммунной системе.
Распространение болезни в мире
Распространен недуг в европейских странах и США. Азиатские и африканские страны почти не знакомы с ревматическим артритом.
У ребенка фактором развития болезни может стать:
- — обычная простуда;
- — неправильное питание;
- — ослабление иммунной системы;
- — дефицит витаминов и минералов;
- — переутомление на физическом и эмоциональном уровне;
- — переохлаждение.
В зоне риска находятся дети от 7 до 15 лет.
Развитие артрита
Артрит развивается сложно, но появляется уже через несколько недель после инфекции, с которой боролся организм. Причем, опасность в том, что воздействие на организм происходит так, что иммунная система начинает производить антитела, нападающие на собственные ткани, считая их чужими.
Все это приводит к воспалительному процессу в сочленениях, изменению хрящевой ткани и других частей суставов.
Впервые атака артрита начинается после сильнейшего переохлаждения, например, после купания в холодной реке или после очень интенсивной тренировки. Зачастую таким образом могут проявится последствия психоэмоционального стресса.
Даже нелеченый ревматический артрит не приведет к полной деформации суставов и из-за него не наступит инвалидность, но это не значит, что не требуется лечения. Болезнь очень сложна и может распространиться на щитовидку, почки, печень, глаза и легкие.
Виды заболевания
В зависимости от скорости протекания, ревматический артрит может быть:
 Острым, с характерными симптомами, которые интенсивно проявляются. Патогенез – сложный. Требуется немедленное реагирование и лечение. Время развития болезни составляет всего лишь 3 месяца.
Острым, с характерными симптомами, которые интенсивно проявляются. Патогенез – сложный. Требуется немедленное реагирование и лечение. Время развития болезни составляет всего лишь 3 месяца.- Подострым, когда болезнь протекает медленно с неярко выраженными симптомами.
- Затяжным – умеренно проявляющим себя. Терапия длительная от 6 месяцев.
- Непрерывно-рецидивирующим, отличающимся волнообразным течением. В это время бывают острые обострения и ремиссия, но неполная. Развиваются болезни внутренних органов. Чаще всего у детей прогноз неблагоприятный, так как возникает клапанный порок сердца.
- Латентным, когда артрит прогрессирует, но симптомов нет и выявить его не удается. Обычно обнаруживается после формирования порока сердца.
Симптомы
Симптомы обнаруживают себя быстро и неожиданно. Достаточно всего двух или трех недель после ангины или гайморита, чтобы артрит бурно проявился.
У детей
Симптоматика может проявляться:
 лихорадкой до 39 градусов;
лихорадкой до 39 градусов;- изменениями в суставах, особенно в средних и крупных;
- интоксикацией организма в сочетании со слабостью, чувством ломоты и головными болями;
- покраснением кожных покровов;
- увеличением температуры в поврежденной зоне, отечностью;
- затруднением движения из-за сильной боли.
Помимо этих симптомов, могут отмечаться:
- кардит, являющийся воспалением сердечных оболочек. Наблюдается одышка, повышенное сердцебиение. Может привести в детском возрасте к пороку сердца;
- эндокардит – неблагоприятная форма болезни с разновидностью клапанной, пристеночной и хордальной;
- изменение настроения;
- поражение нервной системы. При этом симптоматика – беспорядочные мышечные движения, бесконтрольность движений, гипотония, вегетососудистая дистония;
 пониженный мышечный тонус;
пониженный мышечный тонус;- кожные проблемы в виде розовых кольцевидных высыпаний.
Боль при артрите этого вида отличается. Даже незначительное движение может сказаться сильнейшими интенсивными болевыми ощущениями. Причем, место локации боли может постоянно меняться через 2-3 дня.
Артрит мучает таким образом пациента около 20 дней и затем затихает. При этом кажется, что болезнь ушла, но это не так. Она просто меняет направление, нацеливаясь, например, на сердечный клапан. Защититься можно только своевременным лечением.
Ревматический артрит в разном возрасте
В младшем школьном возрасте болезнь имеет острое начало и огромное количество симптомов.
Для подростков характерно медленное развитие артрита. Чаще всего страдают девочки. Нередко возникает порок сердца, а болезнь перерастает в затяжную и рецидивирующую форму.

Молодые люди в совершеннолетнем возрасте представляют особую группу. Недуг проявляется остро, с выраженными симптомами. Артрит вылечивается полностью у 90% людей, оставшиеся 10% становятся обладателями диагноза порок сердца.
У взрослого человека почти нет симптомов. Но, женский пол часто сталкивается с развитием возвратного ревмокардита. Недуг прогрессирует.
Чтобы легче пережить ревматический артрит, необходимо лечиться, соблюдать правила профилактики.
Диагностические мероприятия
Для лечения ревматического артрита, требуется подтвердить диагноз и сделать это просто.
Задача — определить симметричность поражения, характер боли, пораженные суставы, выявить антистрептококковые антитела, осложнения.
Для этого назначаются следующие мероприятия:
- Общий анализ мочи и крови. Важным показателем является СОЭ и лейкоциты. Помимо этого, в зависимости от результатов могут назначаться дополнительные меры, например, анализ на выявление стрептококка. Определение уровня фибрина и мононуклеаров.
- Осмотр. Уже 2 артритных признака позволяют поставить диагноз ревматический артрит.
 Исследование синовиальной жидкости.
Исследование синовиальной жидкости.- Рентгенография суставов, хотя при первичной атаке она малоинформативная.
- МРТ.
- КТ.
- ЭКГ.
- УЗИ внутренних органов и сердца. Диагностика нужна, чтобы исключить формирование порока.
Лечение артрита
Каких-либо радикальных мер для лечения патологии нет. Терапия артрита комплексная, включающая в себя:
Медикаментозное лечение
Проводящееся под наблюдением врача и состоящее из приема:
- — противоревматических препаратов – Метотрексат, Лефлуномид, Сульфасалазин, Азатиоприн;
- — стероидных и НПВС, к которым относятся Нурофен, Аспирин, Вольтарен, Индометацин, Диклофенак. Препараты этой группы направлены на снятие воспаления, боли. В основном назначается таблетированная форма. Минусы в том, что лекарственные средства негативно действуют на ЖКТ;
 — кортикостероидов, отлично устраняющих воспаление и боль. Но, препараты этой группы отличаются серьезными побочками. Выделят следующие средства – Преднизолон, Дексаметазон;
— кортикостероидов, отлично устраняющих воспаление и боль. Но, препараты этой группы отличаются серьезными побочками. Выделят следующие средства – Преднизолон, Дексаметазон;- — антибиотиков, например, Амоксициллин, Бициллин-5, препараты пенициллиновой группы, цефалоспорины;
- — группы препаратов, благотворно воздействующих на метаболические процессы – Рибоксин;
- — иммуносупрессоров, подавляющих репликацию клеток, снижающих активность иммунки. Сюда относятся Азатиоприн, Циклоспорин;
- — хинолиновых средств – Плаквенил, Делагил. Назначаются врачом в случае затяжного артрита;
- — мазей разного характера деятельности – хондропротекторов и обезболивающих. Рекомендуется использовать совместно с массажем.
Другие методы
Важно! Лечение должно быть направлено на борьбу с факторами, которые провоцируют развитие болезни и на избавление пациента от симптомов.
 витаминотерапию как предупреждающую меру развития инфекций дыхательных путей;использование физиотерапевтических процедур для увеличения периода ремиссии;
витаминотерапию как предупреждающую меру развития инфекций дыхательных путей;использование физиотерапевтических процедур для увеличения периода ремиссии;- ЛФК – комплекс упражнений, необходимый для поддержания подвижности суставов и полного восстановления;
- массаж;
- народные рецепты.
Во время лечения необходимо соблюдать постельный режим, особенно в период проявления лихорадки. После терапии рекомендуется еще 30 дней соблюдать щадящий и спокойный режим.
Обязательно назначаются препараты, укрепляющие иммунитет. Следует пересмотреть рацион, ограничивая потребление соли и увеличивая содержание овощей, фруктов, белка.
Отличие ревматического артрита от ревматоидного
Некоторые считают, что ревматический и ревматоидный артрит отличия не имеют, но это не так. Каждый различается симптомами и причиной возникновения болезни.
Главное отличие в том, что точные причины появления ревматоидного артрита до сих пор не установлены. Для него характерно гораздо медленное развитие и более тяжелое. Артрит ревматоидного характера может довести человека до инвалидности.
Если ревматический артрит является инфекционно-аллергической и хронической болезнью, то ревматоидный – аутоиммунной. Первый поражает одинаково мужчин, женщин, детей, а второй встречается только у представительниц прекрасного пола от 20 до 50 лет. Ревматический часто поражает голеностоп, колени, локти, а ревматоидный мелкие суставы стоп, кистей рук.
Прогноз при артрите ревматического характера положительный, а при ревматоидном отрицательный из-за быстрого прогрессирования и плохо поддающегося лечения с необратимым течением.
Народное лечение
Народная медицина предлагает много эффективных рецептов для борьбы с ревматическим артритом. Облегчить состояние и избавить больного от боли можно, используя разные лекарственные травы. Но, перед практикованием народных рецептов рекомендуется посоветоваться с лечащим врачом.
Лечебными свойствами обладают:
 Куркума – можно добавлять в разные блюда и молоко.
Куркума – можно добавлять в разные блюда и молоко.- Карри – применение такое же как куркумы.
- Компрессы с ромашкой – накладываются на пораженный сустав ежедневно перед сном.
- Чистотел – используют в качестве мази для нанесения на больные суставы.
- Прополис в виде компресса в течение 7 дней.
Профилактика
Профилактические мероприятия проводятся в домашних условиях из-за характера ревматического артрита. Но, нужно понимать, что невозможно полностью избавиться от болезни. Даже в период ремиссии проводится лечение, чтобы не допустить обострения.
- Хороший способ профилактики – санаторное лечение.
- Обязательно нужно вылечивать инфекционные заболевания, особенно вызванные стрептококком.
- Правильно лечить хронические болезни.
- Рекомендуется следить за состоянием зубов.
- Не допускается переносить простуду, грипп, ОРВИ, ОРЗ на ногах, следует соблюдать постельный режим.
- Сквозняки и переохлаждения могут стать механизмом развития патологии.
- Полезно заниматься физкультурой и вести правильный образ жизни.
- Рекомендуется соблюдать диету, пользоваться народными средствами и мазями.

artritsystavov.ru
Ревматоидный артрит – симптомы, лечение, профилактика, причины, первые признаки
Общие сведения
При данном заболевании поражаются преимущественно мелкие суставы — развиваются артриты, приводящие к стойкой деформации суставов и нарушению их функции. Чаще всего это заболевание начинается в возрасте 35-50 лет. Исследования последних лет говорят о генетической предрасположенности к ревматоидному артриту.
Новости по теме
Причины заболевания
Причины ревматоидного артрита до сих пор не установлены. Известно, что в основе патологических изменений лежит аутоиммунное повреждение соединительной ткани оболочки суставов. Однако что запускает иммунную реакцию, пока остается не ясным.
Симптомы заболевания
Наиболее характерным проявлением является полиартрит, т.е. воспаление сразу нескольких суставов. Как правило, развивается симметричное двусторонне поражение суставов одной или нескольких групп — вовлекаются суставы кистей, стоп, лучезапястные, коленные, межпозвоночные суставы шеи. Отмечается болезненность при пальпации, припухлость, тугоподвижность, повышение температуры кожи над суставом. Часто отмечается скованность движений в суставах особенно выраженная после длительного покоя. Утренняя скованность более 1 часа почти всегда свидетельствует об артрите. Заболевание характеризуется волнообразным течением с периодами обострения и ремиссии. По мере прогрессирования развиваются деформации суставов, связанные с частичным разрушением суставного хряща, растяжением сухожилий и капсулы сустава.
У большинства пациентов ревматоидный артрит начинается постепенно, проявляясь утомляемостью, слабостью, снижением аппетита, похуданием и другими неспецифическими симптомами.
Диагностика
При подозрении на ревматоидный артрит врач проводит подробный расспрос и осмотр пациента, после чего назначает дополнительные методы исследования, такие как общий и биохимический анализ крови, определение содержания ревматоидного фактора в крови, рентгенографию пораженных суставов и др. При ревматоидном артрите в крови выявляются признаки воспаления и повышение уровня ревматоидного фактора.
К сожалению, от начала заболевания до установления диагноза проходит в среднем 9 месяцев. Причиной подобной задержки часто бывает неспецифичность ранних проявлений ревматоидного артрита.
Что можете сделать вы
Многие больные длительно не обращают внимания на происходящие изменения в суставах, считая их обычными возрастными процессами, связанными со старением. Эта позиция является ошибочной. При появлении перечисленных симптомов следует как можно скорее обратиться к своему терапевту. Лечением пациентов с ревматоидным артиритом занимается врач-ревматолог.
Чем поможет врач
Полностью вылечить ревматоидный артрит невозможно. Современные методы лечения направлены на уменьшение воспаления, обезболивание, улучшение и сохранение функции суставов и предотвращение инвалидизации больных. Снятие воспаления и обезболивание в остром периоде достигается применением различных противовоспалительных средств.
Базисная терапия включает иммунодепрессанты и цитостатические препараты, с помощью которых можно добиться выхода пациента в ремиссию, замедления прогрессирования заболевания и разрушения суставов.
Хирургическое лечение применяют в случае необходимости коррекции выраженных деформаций суставов. Оптимальное лечение включает в себя не только медикаментозную терапию, но и лечебную физкультуру, изменение образа жизни и другие мероприятия.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
health.mail.ru
Ревматоидный артрит – это… Что такое Ревматоидный артрит?
 | Проверить информацию. Необходимо проверить точность фактов и достоверность сведений, изложенных в этой статье. |
Ревматоидный артрит (англ. rheumatoid arthritis) — это системное заболевание соединительной ткани с преимущественным поражением мелких суставов по типу эрозивно-деструктивного полиартрита неясной этиологии со сложным аутоиммунным патогенезом.
Название происходит от (др.-греч. ῥεῦμα) что значит «течение», суффикс -оидный означает «подобный», ἄρθρον переводится как «сустав» и суффикс —ит (гр. —itis) обозначает «состояние воспаления».
Причины заболевания на сей день неизвестны. Косвенные данные, такие, как увеличение количества лейкоцитов в крови и скорости оседания эритроцитов (СОЭ), указывают на инфекционную природу процесса. Полагают, что заболевание развивается в результате инфекции, вызывающей нарушения иммунной системы у наследственно предрасположенных лиц; при этом образуются т. н. иммунные комплексы (из антител, вирусов и проч.), которые откладываются в тканях и приводят к повреждению суставов. Но неэффективность лечения РА антибиотиками скорее всего свидетельствует о неправильности такого предположения.
Заболевание характеризуется высокой инвалидностью (70 %), которая наступает довольно рано. Основными причинами смерти от заболевания являются инфекционные осложнения и почечная недостаточность.
Лечение сосредотачивается в основном на облегчении боли, замедлении развития заболевания и восстановлении повреждений с помощью хирургического вмешательства. Раннее обнаружение заболевания с помощью современных средств может значительно сократить вред, который может быть нанесён суставам и другим тканям.
Впервые может проявиться после тяжёлой физической нагрузки, эмоционального шока, утомления, в период гормональной перестройки, воздействия неблагоприятных факторов или инфекции.
Эпидемиология
Ревматоидный артрит распространён по всему миру и ему подвержены все этнические группы. Распространенность 0,5-1 % (до 5 % у пожилых) Соотношение м : ж = 1:3 Пик начала заболевания — 30-35 лет
Этиология
Как и для большинства аутоиммунных заболеваний, здесь можно выделить 3 основных фактора (ревматологическая триада):
1. Генетическая предрасположенность
- Наследственная склонность к аутоиммунным реакциям.
- Чаще встречается у носителей определенного антигена класса MHC II: HLA — DR1, DR4
2. Инфекционный фактор Гипотетические триггеры ревматических заболеваний
- — парамиксовирусы — вирусы паротита, кори, респираторно-синцитиальной инфекции
- — гепатовирусы — вирус гепатита В
- — герпесвирусы — вирусы простого герпеса, опоясывающего лишая, Цитомегаловирус, вирус Эпштейна-Барр (значительно выше в синовиальной жидкости * больных РА)
- — ретровирусы — Т-лимфотропный вирус
3. Пусковой фактор (переохлаждение, гиперинсоляция, интоксикации, мутагенные медикаменты, эндокринопатии, стрессы и т. д.). Для женщин длительность кормления грудью снижает вероятность развития РА. Кормление грудью в течение 24 месяцев и дольше понижает риск развития РА вдвое.[1]
Течение болезни
Ревматоидный артрит прогрессирует в трёх стадиях. В первой стадии происходит периартикулярный отек синовиальных сумок, вызывающее боль, местное повышение температуры и припухлость вокруг суставов. Вторая стадия — это стремительное деление клеток, которое приводит к уплотнению синовиальной оболочки. В третьей стадии воспалённые клетки высвобождают фермент, который поражает кости и хрящи, что часто приводит к деформации задетых суставов, увеличению боли и потере двигательных функций.
Как правило, вначале заболевание протекает медленно, с постепенным развёртыванием клинической симптоматики в течение нескольких месяцев или лет, значительно реже — подостро или остро. Около 2/3 случаев проявляются полиартритом, остальные — моно- или олигоартритом, причём суставной синдром часто не имеет клинической специфики, что значительно затрудняет дифференциальную диагностику. Суставной синдром характеризуется наличием утренней скованности более 30 минут и аналогичных проявлений во второй половине ночи — симптомы «тугих перчаток», «корсета»; постоянной спонтанной болью в суставах, усиливающейся при активных движениях. Исчезновение скованности зависит от активности процесса: чем больше активность, тем больше продолжительность скованности. Для суставного синдрома при ревматоидном артрите характерны монотонность, продолжительность, сохранение остаточных явлений после лечения.
Возможно наличие продромальных клинических проявлений (незначительные преходящие боли, связь боли с метеорологическими условиями, вегетативными расстройствами). Выделяют «суставы поражения» и «суставы исключения». К первым относятся (в порядке частоты встречаемости): II и III пястно-фаланговые, проксимальные межфаланговые плюснефаланговые, коленные и лучезапястные, локтевые и голеностопные. «Суставы исключения» следующие: дистальные межфаланговые, I пястно-фаланговый (большого пальца кисти).
Ревматоидный артрит часто сочетается с другими болезнями суставов — остеоартрозом, ревматизмом, системными болезнями соединительной ткани.
Внесуставные проявления
- Со стороны сердечно-сосудистой системы: перикардит, васкулит, гранулематозное поражение клапанов, атеросклероз.
- Дыхательная система: плеврит, интерстициальные заболевания.
- Кожа: ревматичекие узелки, утолщение и гипотрофия, васкулит, сетчатое ливедо.
- Нервная система: компрессионная нейропатия, сенсорно-моторная нейропатия, множественные мононевриты, цервикальный миелит.
- Органы зрения: сухой кератоконъюктивит, эписклерит, склерит, периферическая язвенная кератопатия.
- Почки: амилоидоз, васкулит, нефрит, НПВП-нефропатия
- Кровь: анемия, тромбоцитоз, нейтропения.
Выделяют следующие варианты клинического течения ревматоидного артрита:
- Классический вариант (симметричное поражение как мелких, так и крупных суставов, медленнопрогрессирующее течение).
- Моно- или олигоартрит с преимущественным поражением крупных суставов, чаще коленных. Выраженное начало заболевания и обратимость всех проявлений в течение 1-1,5 месяца (артралгии носят мигрирующий характер, рентгенологические изменения отсутствуют, противовоспалительные препараты дают относительно положительный эффект; в последующем возникают все симптомы, характерные для ревматоидного артрита).
- Ревматоидный артрит с псевдосептическим синдромом (сопровождается лихорадкой гектического типа, ознобом, гипергидрозом, потерей веса, развитием амиотрофии, анемии, васкулитов, висцеритов; в ряде случаев клинические признаки артрита отходят на второй план).
- Синдром Фелти (сочетание полиартрита и спленомегалии; возможен вариант без спленомегалии, но с лейкоцитопенией, нейтропенией, висцеритами).
- Синдром Стилла.
- Ювенильный ревматоидный артрит (начало заболевания до 16 лет):
- аллергосептический синдром;
- суставно-висцеральная форма с ограниченными висцеритами.
- Суставно-висцеральная форма:
- ревматоидный васкулит;
- поражение сердца, лёгких, почек, органов пищеварения;
- поражение нервной системы.
Классификация
I Стадии клинических проявлений
- — очень ранняя: длительность до 6 месяцев;
- — ранняя: 6 — 12 месяцев;
- — развернутая: более года;
- — поздняя: более двух лет.
II Активность болезни (DAS28)
- 0 (ремиссия): DAS28 меньше 2,6;
- 1 (низкая): DAS28 2,6 — 3,2;
- 2 (средняя): DAS28 3,2 — 5,1;
- 3 (высокая): DAS28 больше 5,1.
III Инструментальная характеристика
- Наличие эрозии
- Рентгенологическая стадия (1-4)
IV Иммунологическая характеристика
- Ревматоидный фактор: серо-позитивный/серо-негативный;
- Анти-ЦЦП: серо-позитивный/серо-негативный.
V Функциональный класс
Диагностика
Диагностика ревматоидного артрита (РА) — это процесс. Долгое время не существовало определённого теста который мог бы однозначно подтвердить наличие заболевания[источник не указан 1292 дня]. В настоящее время диагностика заболевания основывается на биохимическом анализе крови, изменениях в суставах, видимых на рентгене, и на использовании основных клинических маркеров, к которым относятся: суставной синдром как таковой, а также в сочетании с общеклиническими проявлениями — лихорадкой, слабостью, потерей веса и другими[источник не указан 1292 дня].
При анализе крови исследуют СОЭ, ревматоидный фактор (ревмо-фактор), количество тромбоцитов и т. д. Наиболее прогрессивным анализом является титр антител к циклическому цитруллин-содержащему пептиду — АЦЦП, анти-ЦЦП, anti-CCP (Мазуров, 2005, с. 103). Специфичность этого показателя составляет около 90 % (там же), при этом он присутствует в 79 % сывороток от больных РА.[1]
Диагностически важными клиническими особенностями являются отсутствие изменений цвета кожи над воспалёнными суставами, развитие тендосиновитов сгибателей или разгибателей пальцев кистей и формирование амиотрофий, типичных деформаций кистей, так называемая «ревматоидная кисть».
Критериями неблагоприятного прогноза являются:
- раннее поражение крупных суставов и появление ревматоидных узелков[источник не указан 1292 дня];
- увеличение лимфатических узлов[источник не указан 1292 дня];
- вовлечение новых суставов при последующем обострении;
- системный характер болезни;
- персистирующая активность болезни при отсутствии ремиссии более года;
- стойкое увеличение СОЭ;
- раннее появление (в течение первого года) и высокие титры ревматоидного фактора[источник не указан 1292 дня];
- ранние (до четырёх месяцев) рентгенологические изменения со стороны поражённых суставов — быстрое прогрессирование деструктивных изменений;
- обнаружение антинуклеарных антител и LE-клеток;[источник не указан 1292 дня]
- носительство антигенов HLA-DR4; плохая переносимость базисных препаратов.
Симптомы
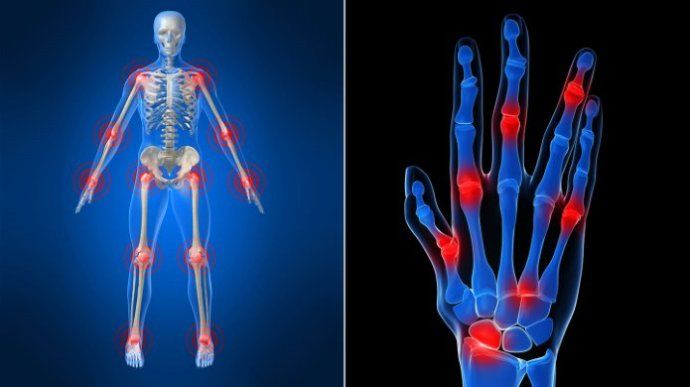
Ревматоидный артрит может начаться с любого сустава, но чаще всего начинается с мелких суставов на пальцах, руках и запястьях. Обычно поражение суставов симметрично, то есть если болит сустав на правой руке, значит должен заболеть тот же сустав на левой. Чем больше суставов поражено, тем более продвинута стадия болезни.
Другие частые симптомы:
- Усталость
- Утренняя скованность. Обычно чем дольше длится скованность, тем активней заболевание.
- Слабость
- Похожие на грипп симптомы, включая невысокий жар.
- Боли при длительном сидении
- Вспышки активности заболевания сопровождающиеся ремиссией.
- Мышечные боли
- Потеря аппетита, депрессия, потеря веса, анемия, холодные и/или потные ладони и ступни
- Нарушение желез в районе глаз и рта, вызывающее недостаточную выработку слез и слюны.
Лечение
При наличии инфекции или подозрении на неё (туберкулёз, иерсиниоз и т. п.) необходима терапия соответствующим антибактериальным препаратом. При отсутствии ярких внесуставных проявлений (например, высокой лихорадки, синдрома Фелти или полиневропатии) лечение суставного синдрома начинают с подбора нестероидных противовоспалительных средств (НПВП). Одновременно в наиболее воспалённые суставы вводят кортикостероидные препараты. Иммунокомплексная природа болезни делает показанным проведение курсов плазмафереза, в большинстве случаев дающего выраженный эффект. Нестойкость результатов указанной терапии является показанием к присоединению так называемых базисных средств. Эти препараты действуют медленно, поэтому должны применяться не менее 6 мес, а при отчётливом положительном эффекте лечение ими обязательно продолжается и дальше (годами).
Важным моментом в лечении ревматоидного артрита является профилактика остеопороза — восстановление нарушенного кальциевого баланса в направлении повышения всасывания его в кишечнике и уменьшения выведения из организма. Необходимым компонентом в комплексе противоостеопоротических мероприятий является диета с повышенным содержанием кальция. Источниками кальция являются молочные продукты (особенно твёрдый сыр, содержащий от 600 до 1000 мг кальция на 100 г продукта, а также плавленый сыр; в меньшей степени творог, молоко, сметана), миндаль, лесные и грецкие орехи и т. д., а также препараты кальция в сочетании с витамином D или его активными метаболитами.
Важное значение в лечении имеет лечебная физкультура, направленная на поддержание максимальной подвижности суставов и сохранение мышечной массы.
Физиотерапевтические процедуры (электрофорез нестероидных противовоспалительных средств, фонофорез гидрокортизона, аппликации димексида) и санаторно-курортное лечение имеют вспомогательное значение и применяются лишь при небольшой выраженности артрита.
При стойком моно- и олигоартрите проводят синовэктомию либо введением в сустав изотопов золота, иттрия и др., либо хирургическим путём. При стойких деформациях суставов проводят реконструктивные операции.
Современная терапия
Системная медикаментозная терапия включает применение четырёх групп препаратов:
- нестероидные противовоспалительные препараты (НПВП),
- базисные препараты,
- глюкокортикостероиды (ГКС),
- биологические агенты.
Нестероидные противовоспалительные препараты
НПВП по-прежнему являются лечебными средствами первой линии, которые направлены, прежде всего, на купирование острых проявлений болезни, а также на обеспечение стойкой клинико-лабораторной ремиссии.
В острый период болезни используют НПВС, ГКС, пульс-терапию глюкокортикостероидами или в сочетании с цитостатическими иммунодепрессантами.
Современные НПВП оказывают выраженное противовоспалительное действие, которое обусловлено угнетением активности циклооксигеназы (ЦОГ) — ключевого фермента метаболизма арахидоновой кислоты. Особый интерес представляет открытие двух изоформ ЦОГ, которые определены как ЦОГ-1 и ЦОГ-2 и играют разную роль в регуляции синтеза простогландинов (ПГ). Доказано, что НПВП угнетают активность изоформ ЦОГ, но их противовоспалительная активность обусловлена угнетением именно ЦОГ-2.
Большинство известных НПВП подавляют прежде всего активность ЦОГ-1, чем и объясняется возникновение таких осложнений, как гастропатия, нарушение функции почек, энцефалопатия, гепатотоксичность.
Таким образом, в зависимости от характера блокирования ЦОГ, НПВП делят на селективные и неселективные ингибиторы ЦОГ-2.
Представителями селективных ингибиторов ЦОГ-2 являются мелоксикам, нимесулид, целекоксиб. Эти препараты имеют минимальный побочный эффект и сохраняют высокую противовоспалительную и анальгетическую активность. Ингибиторы ЦОГ-2 могут использоваться во всех программах лечения ревматоидного артрита, где требуется применение НПВП. Мелоксикам (Мелофлекс, Мовалис,Лем) в начале лечения при активности воспалительного процесса назначают по 15 мг/сут, а в дальнейшем переходят на 7,5 мг/сут в качестве поддерживающей терапии. Нимесулид назначается в дозе 100 мг два раза в сутки.
Целекоксиб (Целебрекс) — специфический ингибитор ЦОГ-2 — назначается по 100—200 мг два раза в сутки. Для пожилых людей подбор дозировки препарата не требуется. Однако у пациентов с массой тела ниже средней (50 кг) желательно начинать лечение с самой низкой рекомендованной дозы.
Следует избегать комбинации двух или более НПВП, поскольку их эффективность остаётся неизменной, а риск развития побочных эффектов возрастает.
Базисные препараты
Базисные препараты по-прежнему играют первостепенную роль в комплексной терапии ревматоидного артрита, но сейчас наметился новый подход к их назначению. В отличие от хорошо известной тактики постепенного наращивания терапии ревматоидного артрита («принцип пирамиды»), теперь пропагандируется раннее агрессивное лечение базисными препаратами сразу после установления диагноза, цель которого — модификация течения ревматоидного артрита и обеспечение ремиссии заболевания. Основанием для этого являются отсутствие на ранней стадии ревматоидного артрита паннуса, деформаций, остеопении, тяжёлых осложнений, сформированных аутоиммунных механизмов, высокая вероятность развития ремиссии.
Основными лекарственными средствами базисной терапии ревматоидного артрита являются: метотрексат, лефлуномид(эларфа), сульфазалазин, препараты золота, D-пеницилламин, аминохинолиновые препараты. К средствам резерва относятся циклофосфан, азатиоприн, циклоспорин А (Сандиммун). Новая группа представлена следующими препаратами: ремикейд (инфликсимаб) — химерные моноклональные антитела к фактору некроза опухоли (ФНО)-a человека; энбрел (этанерцепт) — рекомбинантные растворимые рецепторы к ФНО; тимодепрессин — селективный пептидный иммунодепрессант, действующий на уровне Т-лимфоцитов; лефлуномид (Арава) и другие.
Неэффективные на протяжении 1,5-3 месяцев базисные препараты должны быть заменены или использованы их комбинации с ГКС в малых дозах, что позволяет снизить активность ревматоидного артрита до начала действия первых. Шесть месяцев — критический срок, не позднее которого должна быть подобрана действенная базисная терапия.
В процессе лечения базисными препаратами тщательно мониторируют активность болезни и побочные эффекты.
Глюкокортикостероиды
Новым подходом является использование высоких доз ГКС (пульс-терапия) в комбинации с медленно действующими средствами, что позволяет повысить эффективность последних; комбинаций метотрексата с аминохинолиновыми производными, солями золота, сульфасалазином, а также селективным иммунодепрессантом циклоспорином А.
При высокой степени активности воспалительного процесса используют ГКС, причём в случаях системных проявлений ревматоидного артрита — в виде пульс-терапии (только ГКС или в сочетании с цитостатиком — циклофосфамидом), без системных проявлений — в виде курсового лечения. ГКС также применяют как поддерживающую противовоспалительную терапию при неэффективности других лекарственных средств.
В ряде случаев ГКС используются в качестве локальной терапии. Показаниями к их применению являются: преимущественно моно- или олигоартрит крупных суставов; затянувшийся экссудативный процесс в суставе; преобладание «локального статуса» над системным; наличие противопоказаний к системному использованию ГКС. При внутрисуставном введении депо-формы кортикостероидов оказывают и системное действие. Препаратом выбора является Дипроспан, оказывающий пролонгированное действие.
Биологические средства
При ревматоидном артрите синовиальные мембраны, по невыясненным причинам, секретируют большое количество фермента глюкозо-6-фосфат дегидрогеназы которая также разрушает дисульфидные связи в клеточной мембране. При этом наблюдается «утечка» протеолитических ферментов из клеточных лизосом, которые вызывают повреждения близлежащих костей и хрящей. Организм отвечает на это путём выработки цитокинов, среди которых также есть фактор некроза опухоли α TNF-α. Каскады реакций в клетках, которые запускаются цитокинами, ещё больше усугубляют симптомы болезни. Хроническое ревматоидное воспаление, ассоциированное с TNF-α, очень часто вызывает повреждения хрящей и суставов, ведущие к физической нетрудоспособности.
В лечении используются моноклональное антитело к цитокину TNF-α, которое эффективно с высокой афинностью (до 10X10 −1 М) связывается с TNF в его как растворимой, так и трансмембранной формах, результируя нейтрализацию активности TNF.
В период прогрессирования ревматоидного артрита TNF возникает в результате того, что он присутствует на синовальных мембранах. Повреждения суставов у пациентов с ревматоидным артритом наблюдается как сужение суставного пространства между костями и эрозией костей в суставном пространстве. Клинические испытания моноклонального антитела показали, что его применение замедляют как эрозию, так и сужение пространства между костями.
Перспективным также является использование специфических регуляторов дифференцировки T-лимфоцитов — таких препаратов, как, например, галофугинон.
Миорелаксанты
Миорелаксанты не эффективны для облегчения болей при ревматоиодном артрите.[2]
История
Самые первые следы ревматоидного артрита найдены в 4500 г. до н. э. Их обнаружили на остатках скелетов индейцев в Теннесси, США. Первый документ, описывающий симптомы, очень напоминающие симптомы ревматоидного артрита, датируется 123 г.
Первое описание ревматоидного артрита как самостоятельной нозологической формы (под названием первичной астенической подагры — la goutte asthénique primitive) выполнено в 1800 г. А.Ж.Ландре-Бове (англ.)русск.[3] по результатам наблюдений в госпитале Сальпетриер под руководством Ф.Пинеля. В опубликованном 1859 г. «Трактате о природе и лечении подагры и ревматической подагры»[4]А.Б.Гарро (англ.)русск. заболевание получило своё настоящее имя.
См. также
Примечания
Литература
- Клиническая ревматология (руководство для врачей) / (ред.) чл.-корр. РАМН проф. В. И. Мазуров. — 2-е изд., перераб. и доп. — СПб.: ООО “Издательство ФОЛИАНТ”, 2005. — 520 с. — ISBN 5-93929-127-9
- Детские болезни. Баранов А. А. // 2002.
Ссылки
 |
med.academic.ru
Ревматоидный артрит: механизм возникновения болезни, диагностика
Ревматоидный артрит – хроническое заболевание костной системы, которым болеют люди разных возрастов, изначально без ярких симптомов. Одним из признаков является воспаление суставов. Позднее проявления недуга становятся ярче. Если вовремя не установить диагноз и не начать терапию, человек может получить инвалидность, особенно при стремительном развитии заболевания.
Природа болезни
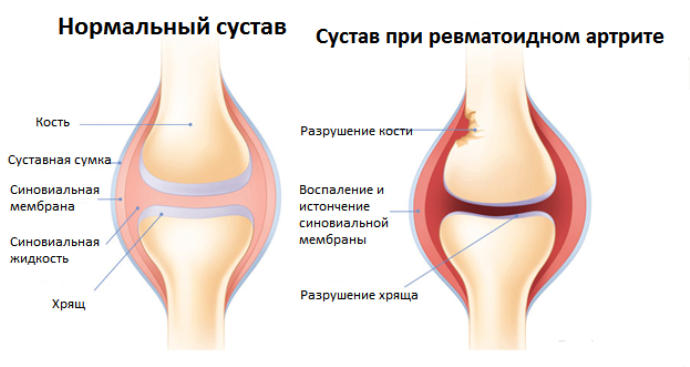
Коротко на вопрос, что такое ревматоидный артрит, можно ответить — это воспалительное аутоиммунное заболевание с суставными эрозивными поражениями и нарушением структуры тканей. Болезнь протекает в хронической форме.
Природа недуга – это разрушение тканей суставов из-за воспаления: синовии, капсулы и хрящей. Осложнения развиваются на иммунной почве, в результате появляются эрозивные повреждения суставных поверхностей, они деформируются, прогрессирует анкилоз (неподвижность).
Несомненные причины развития заболевания пока не установлены. Можно классифицировать несколько форм, по которым оно прогрессирует:
- форма с системной симптоматикой,
- как моно-, олиго— или полиартрит,
- комбинированный вариант с системными иммуно-воспалительными деструкциями соединительной ткани,
- особые виды ( ювенильный артрит).
Механизм развития
Толчком к началу заболевания могут служить вирусные инфекции или генетические факторы. Происходит повреждение синовиальной капсулы. На это развивается локальная иммунная реакция с образованием измененных аутоантител. Иммунная система распознает их как аллогенные и принимается производить к нему антитела. Такая реакция называется ревматоидным фактором. В результате взаимодействия измененных антител и ревматоидного фактора в синовиальной капсуле и суставной влаге появляются иммунные комплексы.
Возникают воспалительные реакции, которые еще более повреждают ткани и активизируют иммунный отклик. Инфильтрация синовиальной оболочки прогрессирует, ткани продолжают разрушаться. Воспалительный процесс переходит в стадию хронического, так как разрастающиеся иммунные комплексы с трудом выводятся из организма.
Репрезентативным признаком недуга является поражение суставов — это возникновение и гиперплазия пористых, зернистых соединительных тканей, разрушающих хрящевые ткани и поверхности – эпифизы. В этих местах зарождаются эрозии. Деструкция хрящей способствует появлению фиброзного, далее костного анкилоза, то есть неподвижности. Искажение сухожилий, капсулы и околосуставных мышц также сказывается на его деформации. Часто возникает трансформация соединительной ткани, органов, систем.
Факторы и группы риска
Побуждающими факторами могут стать перенесенные ранее вирусные инфекции: краснуха, герпес, цитомегаловирус, ретровирусы. Особое значение придается вирусу Эпштейна—Барр. Есть обоснования утверждать, что он, при проникновении в B-лимфоциты, провоцирует их размножение и производство ими иммуноглобулина. Это приводит иммунную систему в состояние повышенной активности. При исследованиях суставной синовии можно обнаружить большое число антител на вирус Эпштейна-Барр.
Побуждающим фактором может оказаться прием лекарств, наследственность, эндокринные заболевания, длительные стрессовые ситуации, врожденные дефекты костной системы.
Есть наследственная предрасположенность к изменениям иммунной реактивности. Замечено, что среди родственников больного часто есть еще люди, страдающие этим недугом.
Существуют определенные группы риска:
- люди в возрасте старше 45 лет болеют чаще;
- представительницы слабой половины человечества подвержены этому недугу в пять раз чаще, чем сильный пол;
- те, у кого есть родственники с этой болезнью.
Отсюда можно сделать вывод, что особенно должны быть внимательны женщины в климактерическом возрасте, имеющие наследственную предрасположенность.
Ревматоидным артритом болеет около одного процента населения. В мире от этого недуга страдает почти 60 млн. человек.
Симптомы ревматоидного артрита
К характерным проявлениям этого заболевания на ранних этапах является артралгия – больные жалуются на боль, имеющую переходящий характер, они часто возникают после полуночи. Отмечается утренняя скованность, потливость, незначительные повышения температуры, метеозависимость. Возникает отечность, покраснение.
Степени активности ревматоидного артрита
- При минимальной — ощущаются незначительные боли, молозаметная утренняя скованность (примерно полчаса), появление экссудата. На поверхности сустава температура может быть нормальной или слегка повышенной.
- Для средней – характерны болезненные проявления в суставах, они появляются в состоянии покоя и при передвижениях, скованность наблюдается несколько часов. Есть яркое ограничение подвижности с болевым синдромом, отмечается возникновение экссудативных проявлений.
- На высокой активности постоянно беспокоят жесткие боли даже в состоянии неподвижности. Экссудативные проявления выражены ярко: есть покраснения, отечность, температура поверхности воспаленных суставов повышена. Скованность не проходит за весь день, подвижность ограничена.
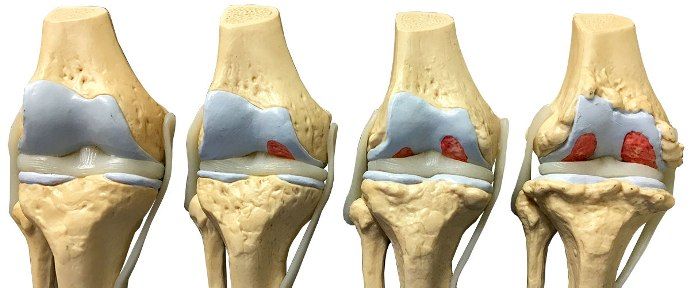
Стадии ревматоидного артрита
Их можно выделить в четыре модели и определить по результатам рентгенологического исследования.
- Эта стадия может появиться на любом отрезке жизни и долго продолжаться, не обнаруживаясь. Даже диагностированная в раннем возрасте случайно, болезнь дает о себе знать через многие годы. На рентгенографии можно обнаружить начальные симптомы костного утончения. Вокруг суставов мягкие ткани уплотняются, утолщаются. Светлые места говорят о наличие кист. Узкие суставные щели свидетельствуют о том, что заболевание динамично развивается и в скором времени перейдет в следующую стадию.
- Больные жалуются на боли, ломоту в костях. Становится тонкой не только суставная кость, эрозия начинает распространяться далее. Эрозивное изъявление хрящевой материи сужает маневренность, хотя ткани хряща могут оставаться целыми. За счет мышечной амиотрофии вокруг, сустав начинает деформироваться. Возникают отеки в синовиальных сумках, при воспалении они краснеют и становятся горячими.
- Подвижность и активность суставов заметно ограничена. На снимках видны не только изменения в суставах, но и значительная амиотрофия. Поверхности кальцифицированы отложениями разных размеров. Сами отложения могут иметь как пористую, так и плотную структуру.
- Недуг поражает все конечности, есть постоянные боли, фигурирует выразительная деформация сустава и амиотрофия. На снимках видны результаты остеопороза, множественные кисты, эрозивные повреждения. Щели имеют крайне узкие просветы они могут отсутствовать совсем.
Самочувствие больного является основой для обособления четырех ступеней развития недуга:
- Человек может выполнять обычные действия, боли не беспокоят, симптомы не наблюдаются.
- Работоспособность сохраняется, но физические нагрузки и повседневные действия затруднены
- Трудно выполнять повседневную работу, связанную с активными двигательными нагрузками, но сохраняется способность к самообслуживанию.
- Ревматик утрачивает возможность выполнения любого вида действий.
Диагностика
Для своевременного диагностирования и эффективного лечения ревматоидного артрита необходимо использование комплексного подхода.
За основу берутся эталоны, рекомендованные американской ассоциацией ревматологов:
- Утренняя суставная скованность протяженностью около часа.
- Наличие небольшой отечности мягких тканей, выпотов, по меньшей мере, в трех из 14 суставов с обеих сторон.
- Наличие отечности в мелких суставах кисти.
- Соразмерное повреждение суставов кисти с обеих сторон.
- Обнаружение при пальпации подкожных узелков в районе локтевого сустава, предплечье и т.п.
- Наличие повышенных показателей ревматоидного фактора.
- Рентген кистей с лучезапястными суставами, показывающий присутствие эрозии, остеопороза.
Для постановки диагноза необходимо наличие четырех признаков, первые четыре из списка должны продолжаться не меньше полутора месяцев.
В диагностике наиболее показательными являются последние четыре признака.
Использование лабораторных данных
Наличие воспалительного процесса и анемию может подтвердить общий анализ крови.
Биохимический анализ применяют для констатации стадии воспаления. В активной форме болезни есть превышение C-реактивного белка у почти 80% пациентов. Но эти показания неспецифичны.
Иммунологические исследования проводятся на количество ревматоидного фактора, положительным считаются данные ≥20. Специфичным является наличие антикреатиновых антител.
Специфичным маркером считается анализ на АЦЦП, он очень ценен для окончательного выведения диагноза на ранних этапах, когда другие показатели не выражены явно, а точность диагноза важна.
Более полную картину дает инструментальное изучение. Рентгенография позволяет увидеть характерные изменения, вызванные недугом: диффузный остеопороз, сжатие суставной щели из-за дегенеративных деформаций хряща, эрозийные разрушения, кисты.
Анализ синовиального инфильтрата из суставной полости дает возможность определить большое содержание рагоцитов, хотя этот показатель характерен не только для данного заболевания. Биопсия синовиальной капсулы покажет специфичное увеличение в размере и объему ворсинок, разрастание синовиальных, лимфоидных и плазматических клеток, наличие очагов некроза. При помощи артроскопии можно исследовать сустав, используя мини видеокамеру.
Все или некоторые из этих мероприятий позволяют врачу точно вывести диагноз и перейти к терапии ревматоидного артрита, а пациенту направить все силы на то, чтобы избегать провоцирующих факторов, которые могут обострить или ускорить ход болезни.
revmatizma.net
Ревматоидный артрит
Ревматоидный артрит (англ. rheumatoid arthritis) — это системное заболевание соединительной ткани с преимущественным поражением мелких суставов по типу эрозивно-деструктивного полиартрита неясной этиологии со сложным аутоиммунным патогенезом.
Название происходит от (др.-греч. ῥεῦμα) что значит «течение», суффикс -оидный означает «подобный», ἄρθρον переводится как «сустав» и суффикс —ит (гр. —itis) обозначает «состояние воспаления».
Причины заболевания на сей день неизвестны. Косвенные данные, такие, как увеличение количества лейкоцитов в крови и скорости оседания эритроцитов (СОЭ), указывают на инфекционную природу процесса. Полагают, что заболевание развивается в результате инфекции, вызывающей нарушения иммунной системы у наследственно предрасположенных лиц; при этом образуются т. н. иммунные комплексы (из антител, вирусов и проч.), которые откладываются в тканях и приводят к повреждению суставов. Но неэффективность лечения РА антибиотиками скорее всего свидетельствует о неправильности такого предположения.
Заболевание характеризуется высокой инвалидностью (70 %), которая наступает довольно рано. Основными причинами смерти от заболевания являются инфекционные осложнения и почечная недостаточность.
Лечение сосредотачивается в основном на облегчении боли, замедлении развития заболевания и восстановлении повреждений с помощью хирургического вмешательства. Раннее обнаружение заболевания с помощью современных средств может значительно сократить вред, который может быть нанесён суставам и другим тканям.
Впервые может проявиться после тяжёлой физической нагрузки, эмоционального шока, утомления, в период гормональной перестройки, воздействия неблагоприятных факторов или инфекции.
Эпидемиология[править]
Ревматоидный артрит распространён по всему миру и ему подвержены все этнические группы. Распространенность 0,5-1 % (до 5 % у пожилых) Соотношение м : ж = 1:3 Пик начала заболевания — 30-35 лет
Этиология[править]
Как и для большинства аутоиммунных заболеваний, здесь можно выделить 3 основных фактора (ревматологическая триада):
1. Генетическая предрасположенность
Наследственная склонность к аутоиммунным реакциям.
Чаще встречается у носителей определенного антигена класса MHC II: HLA — DR1, DR4
2. Инфекционный фактор Гипотетические триггеры ревматических заболеваний
— парамиксовирусы — вирусы паротита, кори, респираторно-синцитиальной инфекции
— гепатовирусы — вирус гепатита В
— герпесвирусы — вирусы простого герпеса, опоясывающего лишая, Цитомегаловирус, вирус Эпштейна-Барр (значительно выше в синовиальной жидкости * больных РА)
— ретровирусы — Т-лимфотропный вирус
3. Пусковой фактор (переохлаждение, гиперинсоляция, интоксикации, мутагенные медикаменты, эндокринопатии, стрессы и т. д.). Для женщин длительность кормления грудью снижает вероятность развития РА. Кормление грудью в течение 24 месяцев и дольше понижает риск развития РА вдвое.[1]
Течение болезни[править]
Ревматоидный артрит прогрессирует в трёх стадиях. В первой стадии происходит периартикулярный отек синовиальных сумок, вызывающее боль, местное повышение температуры и припухлость вокруг суставов. Вторая стадия — это стремительное деление клеток, которое приводит к уплотнению синовиальной оболочки. В третьей стадии воспалённые клетки высвобождают фермент, который поражает кости и хрящи, что часто приводит к деформации задетых суставов, увеличению боли и потере двигательных функций.
Как правило, вначале заболевание протекает медленно, с постепенным развёртыванием клинической симптоматики в течение нескольких месяцев или лет, значительно реже — подостро или остро. Около 2/3 случаев проявляются полиартритом, остальные — моно- или олигоартритом, причём суставной синдром часто не имеет клинической специфики, что значительно затрудняет дифференциальную диагностику. Суставной синдром характеризуется наличием утренней скованности более 30 минут и аналогичных проявлений во второй половине ночи — симптомы «тугих перчаток», «корсета»; постоянной спонтанной болью в суставах, усиливающейся при активных движениях. Исчезновение скованности зависит от активности процесса: чем больше активность, тем больше продолжительность скованности. Для суставного синдрома при ревматоидном артрите характерны монотонность, продолжительность, сохранение остаточных явлений после лечения.
Возможно наличие продромальных клинических проявлений (незначительные преходящие боли, связь боли с метеорологическими условиями, вегетативными расстройствами). Выделяют «суставы поражения» и «суставы исключения». К первым относятся (в порядке частоты встречаемости): II и III пястно-фаланговые, проксимальные межфаланговые плюснефаланговые, коленные и лучезапястные, локтевые и голеностопные. «Суставы исключения» следующие: дистальные межфаланговые, I пястно-фаланговый (большого пальца кисти).
Ревматоидный артрит часто сочетается с другими болезнями суставов — остеоартрозом, ревматизмом, системными болезнями соединительной ткани.
Внесуставные проявления
Со стороны сердечно-сосудистой системы: перикардит, васкулит, гранулематозное поражение клапанов, атеросклероз.
Дыхательная система: плеврит, интерстициальные заболевания.
Кожа: ревматоидные узелки, утолщение и гипотрофия, васкулит, сетчатое ливедо.
Нервная система: компрессионная нейропатия, сенсорно-моторная нейропатия, множественные мононевриты, цервикальный миелит.
Органы зрения: сухой кератоконъюктивит, эписклерит, склерит, периферическая язвенная кератопатия.
Почки: амилоидоз, васкулит, нефрит, НПВП-нефропатия
Кровь: анемия, тромбоцитоз, нейтропения.
Выделяют следующие варианты клинического течения ревматоидного артрита:
Классический вариант (симметричное поражение как мелких, так и крупных суставов, медленнопрогрессирующее течение).
Моно- или олигоартрит с преимущественным поражением крупных суставов, чаще коленных. Выраженное начало заболевания и обратимость всех проявлений в течение 1-1,5 месяца (артралгии носят мигрирующий характер, рентгенологические изменения отсутствуют, противовоспалительные препараты дают относительно положительный эффект; в последующем возникают все симптомы, характерные для ревматоидного артрита).
Ревматоидный артрит с псевдосептическим синдромом (сопровождается лихорадкой гектического типа, ознобом, гипергидрозом, потерей веса, развитием амиотрофии, анемии, васкулитов, висцеритов; в ряде случаев клинические признаки артрита отходят на второй план).
Синдром Фелти (сочетание полиартрита и спленомегалии; возможен вариант без спленомегалии, но с лейкоцитопенией, нейтропенией, висцеритами).
Синдром Стилла.
Ювенильный ревматоидный артрит (начало заболевания до 16 лет):
аллергосептический синдром;
суставно-висцеральная форма с ограниченными висцеритами.
Суставно-висцеральная форма:
ревматоидный васкулит;
поражение сердца, лёгких, почек, органов пищеварения;
поражение нервной системы.
Классификация[править]
I Стадии клинических проявлений
— очень ранняя: длительность до 6 месяцев;
— ранняя: 6 — 12 месяцев;
— развернутая: более года;
— поздняя: более двух лет.
II Активность болезни (DAS28)
0 (ремиссия): DAS28 меньше 2,6;
1 (низкая): DAS28 2,6 — 3,2;
2 (средняя): DAS28 3,2 — 5,1;
3 (высокая): DAS28 больше 5,1.
III Инструментальная характеристика
Наличие эрозии
Рентгенологическая стадия (1-4)
IV Иммунологическая характеристика
Ревматоидный фактор: серо-позитивный/серо-негативный;
Анти-ЦЦП: серо-позитивный/серо-негативный.
V Функциональный класс
I сохранение самообслуживания, непрофессиональной и профессиональной деятельности
II сохранение самообслуживания, не профессиональной, нарушение профессиональной деятельности
III cохранение самообслуживания, нарушение профессиональной и непрофессиональной деятельности
IV нарушение всех видов деятельности
Диагностика[править]
Долгое время не существовало определённого теста который мог бы однозначно подтвердить наличие заболевания[источник не указан 1489 дней]. В настоящее время диагностика заболевания основывается на биохимическом анализе крови, изменениях в суставах, видимых на рентгене, и на использовании основных клинических маркеров, к которым относятся: суставной синдром как таковой, а также в сочетании с общеклиническими проявлениями — лихорадкой, слабостью, потерей веса и другими[источник не указан 1489 дней].
При анализе крови исследуют СОЭ, ревматоидный фактор (ревмо-фактор), количество тромбоцитов и т. д. Наиболее прогрессивным анализом является титр антител к циклическому цитруллин-содержащему пептиду — АЦЦП, анти-ЦЦП, anti-CCP (Мазуров, 2005, с. 103). Специфичность этого показателя составляет около 90 % (там же), при этом он присутствует в 79 % сывороток от больных РА.[1]
Диагностически важными клиническими особенностями являются отсутствие изменений цвета кожи над воспалёнными суставами, развитие тендосиновитов сгибателей или разгибателей пальцев кистей и формирование амиотрофий, типичных деформаций кистей, так называемая «ревматоидная кисть».
Критериями неблагоприятного прогноза являются:
раннее поражение крупных суставов и появление ревматоидных узелков[источник не указан 1489 дней];
увеличение лимфатических узлов[источник не указан 1489 дней];
вовлечение новых суставов при последующем обострении;
системный характер болезни;
персистирующая активность болезни при отсутствии ремиссии более года;
стойкое увеличение СОЭ;
раннее появление (в течение первого года) и высокие титры ревматоидного фактора[источник не указан 1489 дней];
ранние (до четырёх месяцев) рентгенологические изменения со стороны поражённых суставов — быстрое прогрессирование деструктивных изменений;
обнаружение антинуклеарных антител и LE-клеток;[источник не указан 1489 дней]
носительство антигенов HLA-DR4; плохая переносимость базисных препаратов.
Симптомы[править]
Ревматоидный артрит может начаться с любого сустава, но чаще всего начинается с мелких суставов на пальцах, руках и запястьях. Обычно поражение суставов симметрично, то есть если болит сустав на правой руке, значит должен заболеть тот же сустав на левой. Чем больше суставов поражено, тем более продвинута стадия болезни.
Другие частые симптомы:
Усталость
Утренняя скованность. Обычно чем дольше длится скованность, тем активней заболевание.
Слабость
Похожие на грипп симптомы, включая невысокий жар.
Боли при длительном сидении
Вспышки активности заболевания сопровождающиеся ремиссией.
Мышечные боли
Потеря аппетита, депрессия, потеря веса, анемия, холодные и/или потные ладони и ступни
Нарушение желез в районе глаз и рта, вызывающее недостаточную выработку слез и слюны.
Лечение[править]
При наличии инфекции или подозрении на неё (туберкулёз, иерсиниоз и т. п.) необходима терапия соответствующим антибактериальным препаратом. При отсутствии ярких внесуставных проявлений (например, высокой лихорадки, синдрома Фелти или полиневропатии) лечение суставного синдрома начинают с подбора нестероидных противовоспалительных средств (НПВС). Одновременно в наиболее воспалённые суставы вводят кортикостероидные препараты. Иммунокомплексная природа болезни делает показанным проведение курсов плазмафереза, в большинстве случаев дающего выраженный эффект. Нестойкость результатов указанной терапии является показанием к присоединению так называемых базисных средств. Эти препараты действуют медленно, поэтому должны применяться не менее 6 мес, а при отчётливом положительном эффекте лечение ими обязательно продолжается и дальше (годами).
Важным моментом в лечении ревматоидного артрита является профилактика остеопороза — восстановление нарушенного кальциевого баланса в направлении повышения всасывания его в кишечнике и уменьшения выведения из организма. Необходимым компонентом в комплексе противоостеопоротических мероприятий является диета с повышенным содержанием кальция. Источниками кальция являются молочные продукты (особенно твёрдый сыр, содержащий от 600 до 1000 мг кальция на 100 г продукта, а также плавленый сыр; в меньшей степени творог, молоко, сметана), миндаль, лесные и грецкие орехи и т. д., а также препараты кальция в сочетании с витамином D или его активными метаболитами.
Важное значение в лечении имеет лечебная физкультура, направленная на поддержание максимальной подвижности суставов и сохранение мышечной массы.
Физиотерапевтические процедуры (электрофорез нестероидных противовоспалительных средств, фонофорез гидрокортизона, аппликации димексида) и санаторно-курортное лечение имеют вспомогательное значение и применяются лишь при небольшой выраженности артрита.
При стойком моно- и олигоартрите проводят синовэктомию либо введением в сустав изотопов золота, иттрия и др., либо хирургическим путём. При стойких деформациях суставов проводят реконструктивные операции.
Современная терапия[править]
Системная медикаментозная терапия включает применение четырёх групп препаратов:
нестероидные противовоспалительные препараты (НПВП),
базисные препараты,
глюкокортикостероиды (ГКС),
биологические агенты.
Нестероидные противовоспалительные препараты[править]
НПВП по-прежнему являются лечебными средствами первой линии, которые направлены, прежде всего, на купирование острых проявлений болезни, а также на обеспечение стойкой клинико-лабораторной ремиссии.
В острый период болезни используют НПВС, ГКС, пульс-терапию глюкокортикостероидами или в сочетании с цитостатическими иммунодепрессантами.
Современные НПВП оказывают выраженное противовоспалительное действие, которое обусловлено угнетением активности циклооксигеназы (ЦОГ) — ключевого фермента метаболизма арахидоновой кислоты. Особый интерес представляет открытие двух изоформ ЦОГ, которые определены как ЦОГ-1 и ЦОГ-2 и играют разную роль в регуляции синтеза простогландинов (ПГ). Доказано, что НПВП угнетают активность изоформ ЦОГ, но их противовоспалительная активность обусловлена угнетением именно ЦОГ-2.
Большинство известных НПВП подавляют прежде всего активность ЦОГ-1, чем и объясняется возникновение таких осложнений, как гастропатия, нарушение функции почек, энцефалопатия, гепатотоксичность.
Таким образом, в зависимости от характера блокирования ЦОГ, НПВП делят на селективные и неселективные ингибиторы ЦОГ-2.
Представителями селективных ингибиторов ЦОГ-2 являются мелоксикам, нимесулид, целекоксиб. Эти препараты имеют минимальный побочный эффект и сохраняют высокую противовоспалительную и анальгетическую активность. Ингибиторы ЦОГ-2 могут использоваться во всех программах лечения ревматоидного артрита, где требуется применение НПВП. Мелоксикам (Мелофлекс, Мовалис,Лем) в начале лечения при активности воспалительного процесса назначают по 15 мг/сут, а в дальнейшем переходят на 7,5 мг/сут в качестве поддерживающей терапии. Нимесулид назначается в дозе 100 мг два раза в сутки.
Целекоксиб (Целебрекс) — специфический ингибитор ЦОГ-2 — назначается по 100—200 мг два раза в сутки. Для пожилых людей подбор дозировки препарата не требуется. Однако у пациентов с массой тела ниже средней (50 кг) желательно начинать лечение с самой низкой рекомендованной дозы.
Следует избегать комбинации двух или более НПВП, поскольку их эффективность остаётся неизменной, а риск развития побочных эффектов возрастает.
Базисные препараты[править]
Основная статья: Базисные препараты при ревматоидном артрите
Базисные препараты по-прежнему играют первостепенную роль в комплексной терапии ревматоидного артрита, но сейчас наметился новый подход к их назначению. В отличие от хорошо известной тактики постепенного наращивания терапии ревматоидного артрита («принцип пирамиды»), теперь пропагандируется раннее агрессивное лечение базисными препаратами сразу после установления диагноза, цель которого — модификация течения ревматоидного артрита и обеспечение ремиссии заболевания. Основанием для этого являются отсутствие на ранней стадии ревматоидного артрита паннуса, деформаций, остеопении, тяжёлых осложнений, сформированных аутоиммунных механизмов, высокая вероятность развития ремиссии.
Основными лекарственными средствами базисной терапии ревматоидного артрита являются: метотрексат, лефлуномид(эларфа), сульфасалазин, препараты золота, D-пеницилламин, аминохинолиновые препараты. К средствам резерва относятся циклофосфан, азатиоприн, циклоспорин А (Сандиммун). Новая группа представлена следующими препаратами: ремикейд (инфликсимаб) — химерные моноклональные антитела к фактору некроза опухоли (ФНО)-a человека; энбрел (этанерцепт) — рекомбинантные растворимые рецепторы к ФНО; тимодепрессин — селективный пептидный иммунодепрессант, действующий на уровне Т-лимфоцитов; лефлуномид (Арава) и другие.
Неэффективные на протяжении 1,5-3 месяцев базисные препараты должны быть заменены или использованы их комбинации с ГКС в малых дозах, что позволяет снизить активность ревматоидного артрита до начала действия первых. Шесть месяцев — критический срок, не позднее которого должна быть подобрана действенная базисная терапия.
В процессе лечения базисными препаратами тщательно мониторируют активность болезни и побочные эффекты.
Глюкокортикостероиды[править]
Новым подходом является использование высоких доз ГКС (пульс-терапия) в комбинации с медленно действующими средствами, что позволяет повысить эффективность последних; комбинаций метотрексата с аминохинолиновыми производными, солями золота, сульфасалазином, а также селективным иммунодепрессантом циклоспорином А.
При высокой степени активности воспалительного процесса используют ГКС, причём в случаях системных проявлений ревматоидного артрита — в виде пульс-терапии (только ГКС или в сочетании с цитостатиком — циклофосфамидом), без системных проявлений — в виде курсового лечения. ГКС также применяют как поддерживающую противовоспалительную терапию при неэффективности других лекарственных средств.
В ряде случаев ГКС используются в качестве локальной терапии. Показаниями к их применению являются: преимущественно моно- или олигоартрит крупных суставов; затянувшийся экссудативный процесс в суставе; преобладание «локального статуса» над системным; наличие противопоказаний к системному использованию ГКС. При внутрисуставном введении депо-формы кортикостероидов оказывают и системное действие. Препаратом выбора является Дипроспан, оказывающий пролонгированное действие.
Биологические средства[править]
При ревматоидном артрите синовиальные мембраны, по невыясненным причинам, секретируют большое количество фермента глюкозо-6-фосфат дегидрогеназы которая также разрушает дисульфидные связи в клеточной мембране. При этом наблюдается «утечка» протеолитических ферментов из клеточных лизосом, которые вызывают повреждения близлежащих костей и хрящей. Организм отвечает на это путём выработки цитокинов, среди которых также есть фактор некроза опухоли α TNF-α. Каскады реакций в клетках, которые запускаются цитокинами, ещё больше усугубляют симптомы болезни. Хроническое ревматоидное воспаление, ассоциированное с TNF-α, очень часто вызывает повреждения хрящей и суставов, ведущие к физической нетрудоспособности.
В лечении используются моноклональное антитело к цитокину TNF-α, которое эффективно с высокой афинностью (до 10X10 −1 М) связывается с TNF в его как растворимой, так и трансмембранной формах, результируя нейтрализацию активности TNF.
В период прогрессирования ревматоидного артрита TNF возникает в результате того, что он присутствует на синовальных мембранах. Повреждения суставов у пациентов с ревматоидным артритом наблюдается как сужение суставного пространства между костями и эрозией костей в суставном пространстве. Клинические испытания моноклонального антитела показали, что его применение замедляют как эрозию, так и сужение пространства между костями.
Перспективным также является использование специфических регуляторов дифференцировки T-лимфоцитов — таких препаратов, как, например, галофугинон.
Миорелаксанты[править]
Миорелаксанты не эффективны для облегчения болей при ревматоиодном артрите.[2]
История[править]
Самые первые следы ревматоидного артрита найдены в 4500 г. до н. э. Их обнаружили на остатках скелетов индейцев в Теннесси, США. Первый документ, описывающий симптомы, очень напоминающие симптомы ревматоидного артрита, датируется 123 г.
Первое описание ревматоидного артрита как самостоятельной нозологической формы (под названием первичной астенической подагры — la goutte asthénique primitive) выполнено в 1800 г. А.Ж.Ландре-Бове (англ.)русск.[3] по результатам наблюдений в госпитале Сальпетриер под руководством Ф.Пинеля. В опубликованном 1859 г. «Трактате о природе и лечении подагры и ревматической подагры»[4] А.Б.Гарро (англ.)русск. заболевание получило своё настоящее имя.
Базисные препараты при ревматоидном артрите — это большая и неоднородная группа лекарственных препаратов, объединённых общей способностью не только снимать симптомы и неспецифически уменьшать воспаление суставов у больных ревматоидным артритом, но и модифицировать, смягчать или тормозить прогрессирование самого заболевания, деструкцию кости и другие специфические поражения.
Многие (но не все) из базисных препаратов, применяемых в терапии ревматоидного артрита, также обладают активностью при некоторых других заболеваниях, предположительно или доказанно имеющих аутоиммунную природу. К таким заболеваниям относятся: неспецифический язвенный колит, болезнь Крона, псориаз, аутоиммунный гломерулонефрит, хронический активный гепатит. Достаточно интересно отметить, что при разных аутоиммунных заболеваниях помогают разные препараты из числа «базисных», что может отражать разницу в их этиологии и патогенезе.
Эффективность базисных препаратов при ревматоидном артрите и других аутоиммунных заболеваниях связывают с их специфической противовоспалительной и иммуносупрессивной активностью. Вместе с тем базисные противоревматические препараты, в отличие от глюкокортикоидов и нестероидных противовоспалительных препаратов, непригодны в качестве «обычных» противовоспалительных препаратов при воспалениях, в патогенезе которых не участвуют те или иные специфические аутоиммунные механизмы.
Те из базисных препаратов, которые не являются «настоящими» иммуносупрессорами (какими являются базисные препараты метотрексат, азатиоприн или циклоспорин), также не могут применяться для иммуносупрессии при состояниях, не связанных с аутоиммунитетом, например, при аллотрансплантации органов и тканей. Иммуносупрессивная активность салазопиридазина или хлорохина слишком слаба для этого и, кроме того, специфична по отношению к аутоиммунитету.
Общим свойством всех базисных препаратов является медленное, постепенное развитие эффекта, могущее потребовать нескольких месяцев терапии. Для быстрого достижения симптоматического улучшения при ревматоидном артрите и других аутоиммунных заболеваниях в период ожидания эффекта от базисной терапии назначают глюкокортикоиды, нестероидные противовоспалительные препараты.
При тяжёлом течении ревматоидного артрита или, например, болезни Крона может потребоваться сочетанное применение двух и более базисных препаратов из разных групп, с разными механизмами действия. При этом очень важно учитывать возможность повышения токсичности терапии при некоторых сочетаниях. Например, сочетание метотрексата с сульфасалазином или салазопиридазином приводит к возрастанию гематологической токсичности метотрексата, поскольку сульфаниламиды являются, подобно метотрексату, ингибиторами дигидрофолатредуктазы и в клетках человека, не только бактерий. Сочетание метотрексата с циклоспорином приводит к повышению степени иммуносупрессии и, соответственно, повышению риска инфекционных и опухолевых осложнений терапии.
Базисные противоревматические препараты делятся на несколько групп:
Иммуносупрессивные препараты
азатиоприн
инфликсимаб
левамизол
лефлуномид
меркаптопурин
метотрексат
тимодепрессин
циклоспорин
циклофосфамид — применяется крайне редко из-за большой токсичности
Препараты золота
Ауранофин (Ауропан, Ридаура)
Ауротиоглюкоза
Ауротиомалат натрия
Миокризин
Ауротиосульфат натрия (Санокризин)
Ауротиопрол (Кризанол)
D-пеницилламин
Производные 5-аминосалициловой кислоты
Месалазин
Салазопиридазин
Сульфасалазин
Производные 4-аминохинолина
Хлорохин (делагил)
Гидроксихлорохин (плаквенил)
Ингибиторы матриксных металлопротеиназ
доксициклин
миноциклин
studfile.net


 Острым, с характерными симптомами, которые интенсивно проявляются. Патогенез – сложный. Требуется немедленное реагирование и лечение. Время развития болезни составляет всего лишь 3 месяца.
Острым, с характерными симптомами, которые интенсивно проявляются. Патогенез – сложный. Требуется немедленное реагирование и лечение. Время развития болезни составляет всего лишь 3 месяца. лихорадкой до 39 градусов;
лихорадкой до 39 градусов; пониженный мышечный тонус;
пониженный мышечный тонус; Исследование синовиальной жидкости.
Исследование синовиальной жидкости. — кортикостероидов, отлично устраняющих воспаление и боль. Но, препараты этой группы отличаются серьезными побочками. Выделят следующие средства – Преднизолон, Дексаметазон;
— кортикостероидов, отлично устраняющих воспаление и боль. Но, препараты этой группы отличаются серьезными побочками. Выделят следующие средства – Преднизолон, Дексаметазон; витаминотерапию как предупреждающую меру развития инфекций дыхательных путей;использование физиотерапевтических процедур для увеличения периода ремиссии;
витаминотерапию как предупреждающую меру развития инфекций дыхательных путей;использование физиотерапевтических процедур для увеличения периода ремиссии; Куркума – можно добавлять в разные блюда и молоко.
Куркума – можно добавлять в разные блюда и молоко.