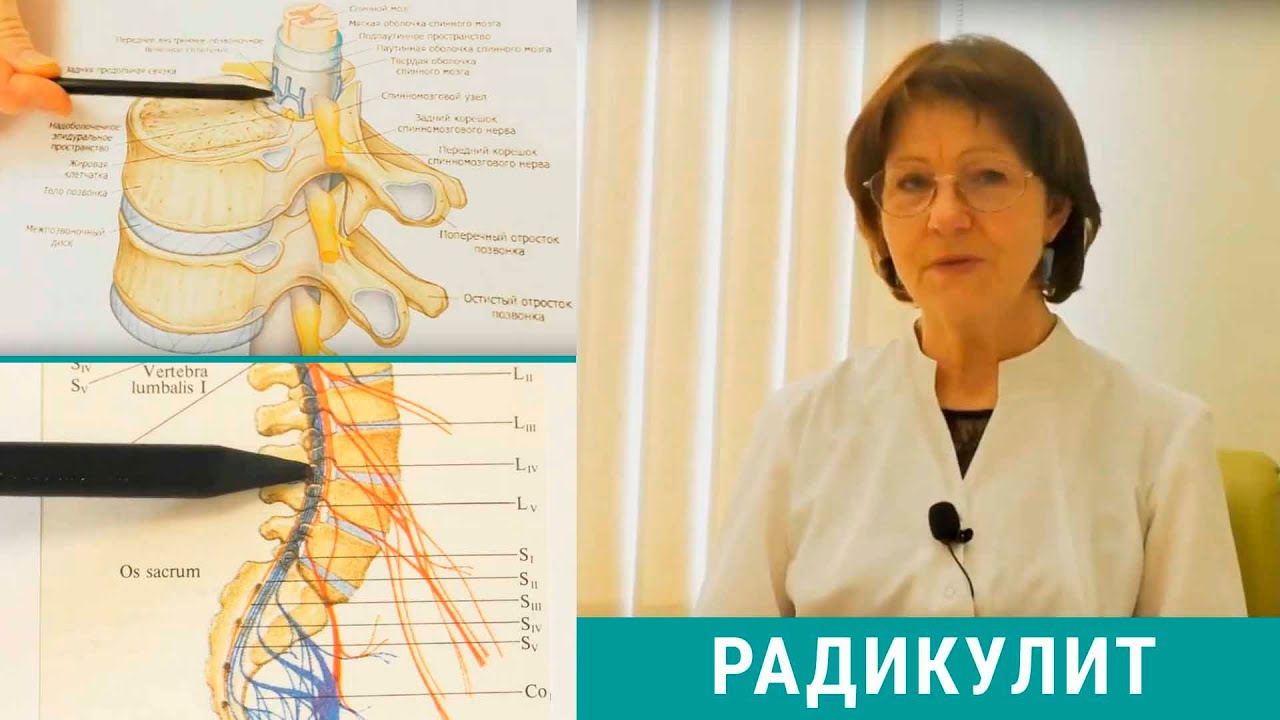
Радикулит врача: симптомы, признаки и причины, диагностика и лечение
Радикулит, симптомы и лечение | Семейная клиника А-Медия
Радикулитом (радикулопатией) называют воспалительный процесс c вовлечением пучков нервных волокон, отходящих от спинного мозга. Радикулит – это общий термин, обозначающий совокупность симптомов, которые связаны с зажатием и воспалением нервных корешков, вызывающих боль в поясничном, грудном и шейном отделе позвоночника, онемение, покалывание, мышечную слабость.
Радикулит считается одним из наиболее распространенных заболеваний периферической нервной системы.
В нашей клинике лечением радикулитов занимаются опытные специалисты. Нужно лишь записаться на консультацию.
Каковы причины радикулита?
В группу риска входят люди, длительно работающие в одном положении, ведущие малоподвижный образ жизни и профессионально занимающиеся спортом.
В подавляющем большинстве случаев радикулит – это следствие запущенного остеохондроза, а в 5-6% – результат старой травмы позвоночника, межпозвонковой грыжи, износа позвоночного столба и межпозвонковых дисков, сдавливания или ущемления корешков спинномозговых нервов.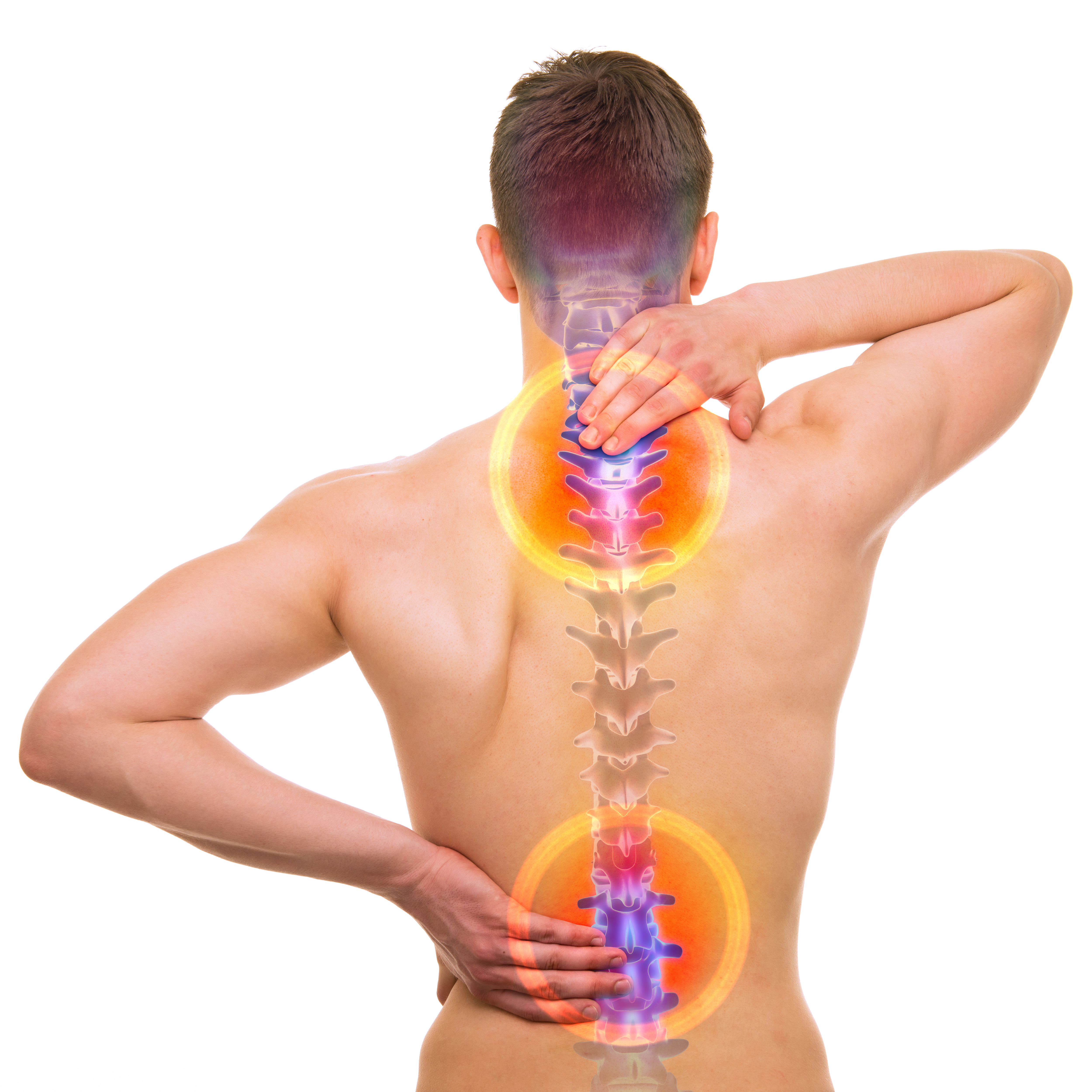 Причиной сдавливания бывают деформации позвоночника, которые могут являться следствием остеохондроза.
Причиной сдавливания бывают деформации позвоночника, которые могут являться следствием остеохондроза.
Провоцируют приступы радикулита стрессы, инфекции, нарушения обмена веществ, резкое поднятие тяжестей и неосторожные движения.
Каковы симптомы радикулита?
Основной признак радикулита – сильная боль, сохраняющаяся и при движении, и в покое. Месторасположение ее зависит от места, где поврежден позвоночник.
Есть несколько видов заболевания: шейный, грудной и поясничный радикулит.
Шейный радикулит характеризуется болью в шее, затылке, усиливающейся при движениях головой. Иногда больные жалуются на тошноту, головокружение, ухудшение слуха, изменение походки.
Грудной радикулит отличается болями, опоясывающими грудную клетку.
При пояснично-крестцовом радикулите (ишиалгии) возникает боль в пояснице, ноге, ягодицах. Часто этот вид радикулита возникает на фоне грыж, компрессионных переломов, артрита, стеноза спинномозгового канала и пр.
Если вы обнаружили у себя описанные симптомы, поспешите в нашу клинику.
Как диагностируют радикулит?
Диагностируют радикулит врачи-невропатологи. Наши специалисты обычно ставят диагноз на основе комплексного обследования:
- исследования рефлекторной активности и чувствительности на приеме у врача;
- рентгенографии, дающей возможность установить степень изменений в позвоночнике;
- МРТ, КТ, устанавливающих наличие компрессии корешков;
- электромиографии (ЭМГ), устанавливающей степень повреждений нервных волокон.
Как лечат радикулит?
Лечение радикулита бывает терапевтическим и хирургическим. Это зависит от тяжести заболевания.
С помощью медикаментозного лечения наши доктора снимают воспаление, уменьшают отек тканей и болевой синдром. Применяют противовоспалительные и обезболивающие средства в инъекциях и таблетках. Местно рекомендуют применять разогревающие, обезболивающие и противовоспалительные мази и кремы.
При остром течении радикулита в нашей клинике применяют иммунобилизацию в течение нескольких дней. Назначают вытяжения позвоночника, мануальную терапию, иглорефлексотерапию.
Положительные результаты показывают и физиотерапевтические процедуры, прогревания, массажи, которые позволяют уменьшить боль, улучшить в тканях кровообращение, проведение по нервным волокнам импульсов, снять мышечные спазмы и блоки. Однако применять их надо лишь по рекомендации нашего доктора. Многое зависит от причины, вызвавшей радикулит. Если болевые ощущения вызваны мышечным спазмом, теплая ванна, конечно, облегчит состояние, а вот при воспалительном процессе ухудшит. Массаж в некоторых случаях приносит лишь вред, особенно если сделан не профессионалом.
Дозированные физические нагрузки помогут восстановить биомеханику позвоночника. С помощью упражнений можно снять компрессию корешка, перераспределяя векторы нагрузки.
Профилактика радикулита состоит в предупреждении травм позвоночника, переохлаждений, своевременном лечении остеохондроза, инфекционных заболеваний. Занятия фитнесом в разумных пределах способствуют укреплению спины и, соответственно, служат профилактикой.
Занятия фитнесом в разумных пределах способствуют укреплению спины и, соответственно, служат профилактикой.
Смотрите также: Прием врача хирурга.
Радикулит (радикулопатия пояснично-крестцового отдела позвоночника), виды радикулита, диагностика и лечение в Москве
Что такое радикулопатия
На фоне поясничного остеохондроза очень часто развивается такое заболевание как радикулопатия пояснично-крестцового отдела позвоночника. Это клинический синдром, который возникает вследствие сдавливания и повреждения нервных корешков. Синонимом радикулопатии является радикулит.
Радикулит (радикулопатия, от лат. radicula — корешок) – заболевание периферической нервной системы человека, которое возникает в результате повреждения, воспаления или защемления корешков спинномозговых нервов.
Радикулит – это широко распространенное заболевание, ему подвержено более 10% населения нашей планеты старше 40-50 лет и в последнее десятилетие радикулит помолодел, встречается в молодой возрастной группе от 25 до 35 лет, особенно подвержены люди, занимающиеся профессиональным спортом, а также те, кто длительное время сидит за компьютером или за рулем автомобиля.
Причины возникновения радикулита
Причиной развития радикулита являются патологические процессы, возникающие в позвоночнике, а именно:
- Дегенеративно-дистрофические процессы — остеохондроз и его осложнения: протрузии и грыжи межпозвонковых дисков
- Пороки развития костно-мышечного аппарата, сопровождаемые изменением тонуса мышц
- Нарушения осанки, искривление позвоночника — сколиоз
- Неправильное распределение физических нагрузок на позвоночный столб во время профессиональной деятельности человека (при вождении автомобиля, у офисных работников и грузчиков- при длительном нахождении в одной позе, грузчики)
- Малоподвижный образ жизни, при котором постепенно нарастают нарушения кровоснабжения мышц поясничной области
- Неправильный питьевой режим в течении всего дня и на протяжении нескольких месяцев
- Дефицит витаминов и минералов приводит к остеопорозу и трофическим поражениям нервного волокна
- Туберкулез, остеомиелит, хронический сифилис и другие виды инфекционного поражения спинного мозга
- Регулярные травмы позвонков и окружающих их мягких тканей (удары, резкие скручивания, компрессии при прыжках, растяжения связочного аппарата)
- Избыточный вес при ожирении 1-2 степени и наличие вредных привычек, таких как курение, злоупотребление чаем, кофе и алкогольными напитками
Симптомы радикулита
Первые проявление и основные постоянные симптомы радикулита пояснично-крестцового отдела позвоночника – это боль, нарушение чувствительности и мышечная слабость.
Зона поражения соответствует зоне иннервации. В зависимости от зоны поражения боль может наблюдаться в поясничной и ягодичной областях, заднебоковой и передней части бедра, по передненаружной поверхности голени, на тыле стопы, большом пальце, в икроножной мышце, в области наружной лодыжки и пятке.
Пояснично-крестцовый радикулит часто бывает хроническим, с острыми рецидивами. Для пояснично-крестцового радикулита характерно усиление боли при резкой перемене тела из горизонтального положения в вертикальное или наоборот, а также при занятии активным образом жизни (спорт, прогулки, занятия фитнесом).
Обострение болевого синдрома при радикулопатии пояснично-крестцового отдела отмечается при сдавлении межкорешкового нерва межпозвоночной грыжей.
По видам радикулопатии пояснично-крестцового отдела позвоночника выделяют:
- Люмбаго (люмбалгия) – это островозникшая боль в пояснице при резко выполненной физической нагрузке, а также провоцирующаяся перегреванием или переохлаждением тела.
 Сам болевой приступ может длиться по-разному: от нескольких минут до нескольких часов и даже суток. Основная причина этого вида радикулопатии – перенапряжение мышц поясничной области, межпозвочные грыжи или смещение позвонков относительно друг друга.
Сам болевой приступ может длиться по-разному: от нескольких минут до нескольких часов и даже суток. Основная причина этого вида радикулопатии – перенапряжение мышц поясничной области, межпозвочные грыжи или смещение позвонков относительно друг друга. - Ишиас (ишиалгия) – при этом виде радикулита боль локализуется в ягодице, на задней поверхности бедра и голени и может доходить до стопы. Иногда кроме боли отмечается мышечная слабость. Это связано с поражением или раздражением седалищного нерва – самого крупного нерва в организме. Боль при ишиасе – стреляющая, наподобие удара током, также возможны жжение, покалывание, “мурашки” и онемение одновременно. Возможны болевые ощущения разной степени интенсивности: от легкой до весьма интенсивной, такой, что пациент не может спать, сидеть, стоять, ходить, наклоняться или поворачиваться.
- Люмбоишиалгия – боль в пояснице, отдающая в ногу или ноги. При этом виде радикулита боль распространяется, в основном, по ягодице и по задненаружной поверхности ноги, не достигая пальцев ног, чаще всего это ноющая, жгучая, нарастающая боль.

Диагностика
Для диагностики радикулопатии имеет значение наличие симптомов натяжения. Например, характерен симптом Ласега – при попытке поднять ровную ногу в положении лежа на спине, усиливается боль в пояснице.
Важное значение для постановки правильного диагноза имеет проведение МРТ или КТ пояснично-крестцового отдела позвоночника, потому что только эти исследования позволят лечащему врачу выявить наличие таких заболеваний как межпозвоночные грыжи или другие заболевания позвоночника (спондилиты, компрессионные переломы, новообразования).
Лечение радикулита
Современный подход к лечению острых и хронических болей при радикулопатии пояснично-крестцового отдела позвоночника заключается в применение нестероидных противовоспалительных препаратов и миорелаксантов. Механизм их действия: уменьшение воспаления, интенсивности боли, снятие мышечного спазма.Также в период ремиссии заболевания проводят физиотерапевтическое лечение (электрофорез, амплипульс, дарсонвализация)
цены на лечение, симптомы и диагностика радикулита в «СМ-Клиника»
Лечением данного заболевания занимается НеврологНужна дополнительная информация?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалистыпроконсультируют Вас.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Спасибо за обращение.
Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время
О заболевании
Радикулит – это вторичная патология, которая развивается вследствие сдавления нервного корешка. Предрасполагает к этому изменение морфологии позвоночного столба вследствие травм, дегенеративного процесса и т.д.Наиболее типичные симптомы радикулита – это болевые ощущения по ходу нервных стволов, чувствительные расстройства, иногда моторные нарушения. Как правило, первые признаки заболевания появляются остро после воздействия фактора-агрессора (неудачного поворота туловищем, травмы и т.д.). Однако в большинстве случаев патология переходит в хронический процесс, для которого характерны бессимптомные периоды и период обострения с яркими проявлениями, нарушающими привычный образ жизни.
Как правило, первые признаки заболевания появляются остро после воздействия фактора-агрессора (неудачного поворота туловищем, травмы и т.д.). Однако в большинстве случаев патология переходит в хронический процесс, для которого характерны бессимптомные периоды и период обострения с яркими проявлениями, нарушающими привычный образ жизни.
Симптомы
С прогрессированием патологического процесса изменяется клиническая картина – появляются типичные симптомы:- боли в пораженном отделе позвоночника, характер боли стреляющий или ноющий, боль усиливается при движении, иррадиирует в конечность со стороны поражения;
- скованность околопозвоночных мышц, которые при пальпации болезненны;
- онемение ног и чувство ползания мурашек;
- ограничение движений;
- быстрая утомляемость и снижение работоспособности.
Наиболее распространен пояснично-крестцовый радикулит, в связи с тем, что именно этот отдел позвоночника испытывает наибольшую нагрузку.
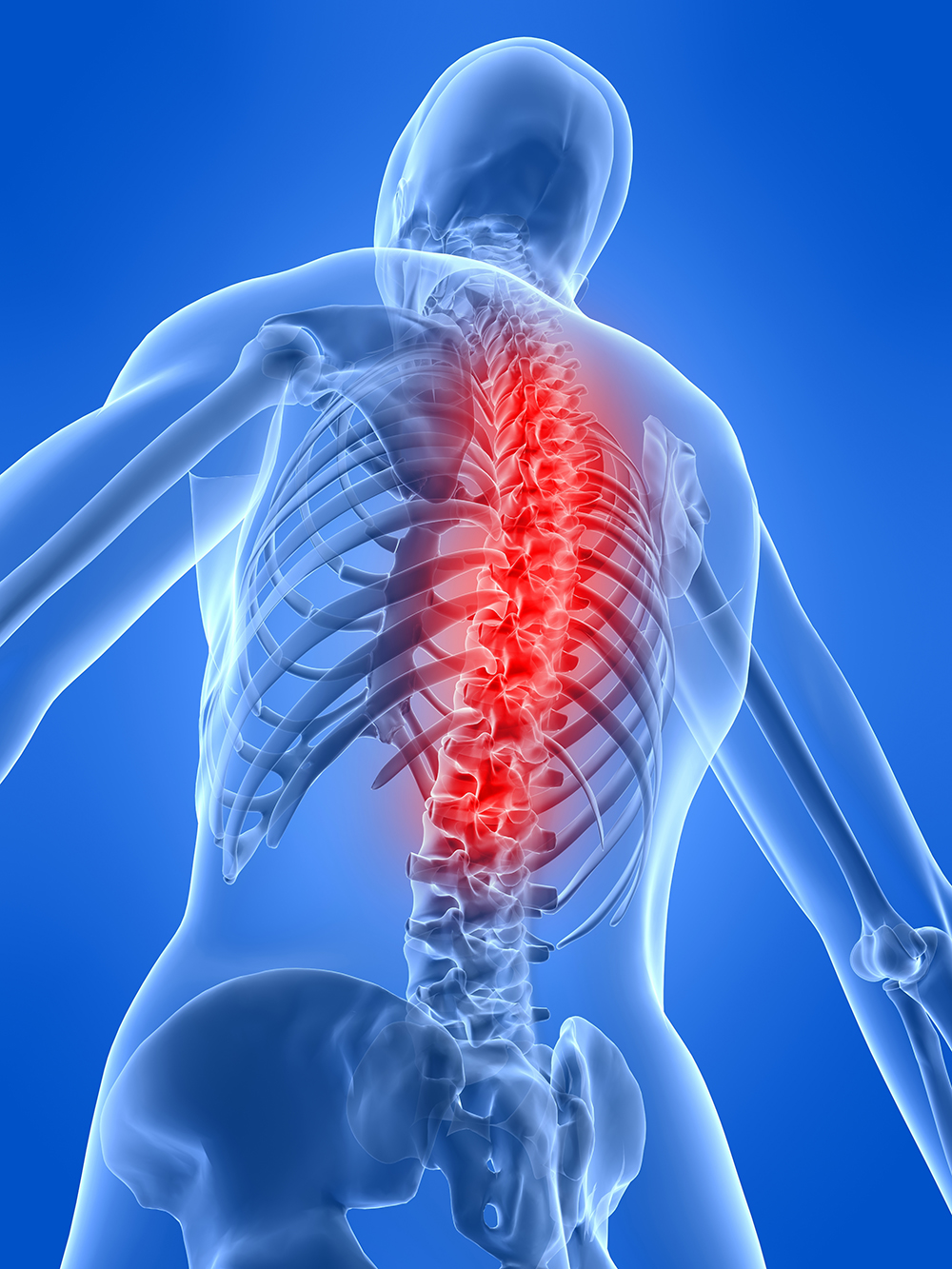
Пояснично-крестцовый радикулит с преобладающим поражением седалищного нерва называется ишиасом. В этом случае боль распространяется по ходу вовлеченного нерва и имеет типичную локализацию – ягодичная область, задне-наружная поверхность голени и бедра, пятка.
Шейный радикулит проявляется болью в области затылка и шеи. Усиливается при поворотах головы, кашле и чихании. Появляется защитная поза, когда человек вынужден наклонять голову назад, тем самым уменьшая спазм околопозвоночных мышц. Нередко шейному радикулиту сопутствуют симптомы ишемии головного мозга. Поэтому пациента могут беспокоить головокружение, головная боль и шум в ушах.
При воспалении плечевого сплетения боли локализованы в затылочной и межлопаточной области, а также в плече. Усиливаются при подъеме верхней конечности.
Грудной отдел позвоночного столба характеризуется крайне ограниченной подвижностью. По этой причине радикулит этого отдела является казуистикой. В тех редких случаях, когда развивается воспаление грудных корешков, наблюдаются боли, которые усиливаются вдохе-выдохе и кашле.
По этой причине радикулит этого отдела является казуистикой. В тех редких случаях, когда развивается воспаление грудных корешков, наблюдаются боли, которые усиливаются вдохе-выдохе и кашле.
Причины
Самая частая причина радикулита – остеохондроз, при котором межпозвонковые диски утрачивают свою эластичность и начинают под тяжестью своего веса сдавливать нервные корешки.Предрасполагают к формированию остеохондроза следующие состояния:
- травматические повреждения позвоночного столба у спортсменов, при падении, ударе;
- искривление осанки вследствие неправильного сидения за столом;
- гиподинамия;
- чрезмерные физические нагрузки;
- избыточная масса тела;
- эндокринные нарушения;
- метаболические сдвиги;
- нарушенное всасывание питательных веществ в кишечнике.
Диагностика
В установке диагноза большое значение играют методы объективного обследовании. Тщательный анализ жалоб пациента позволяет заподозрить радикулит, а пальпация по ходу нервных стволов и определение рефлексов с помощью неврологического молоточка подтверждают первичное заключение.
Дополнительные методы обследования направлены в большей степени на верификацию возможной причины радикулита. Таким пациентам в качестве скринингового обследования проводится рентгенографическое обследование вовлеченного отдела позвоночника. Метод позволяет выявить остеохондроз, межпозвоночные грыжи и др. В сложных диагностических случаях проводится компьютерная и магнитно-резонансная томография.
Стандартные общеклинические анализы крови и мочи, как правило, не выявляют каких-либо отклонений. При активном воспалительном процессе может быть повышено количество лейкоцитов.
Лечение
Лечение радикулита в первую очередь направлено на купирование болевого синдрома. С этой целью врачи назначают нестероидные противовоспалительные средства. Данные препараты имеют определенные противопоказания, поэтому только специалист сможет подобрать безопасное и эффективное средство. В тяжелых случаях показаны более сильные противовоспалительные медикаменты – аналоги гормонов коры надпочечников.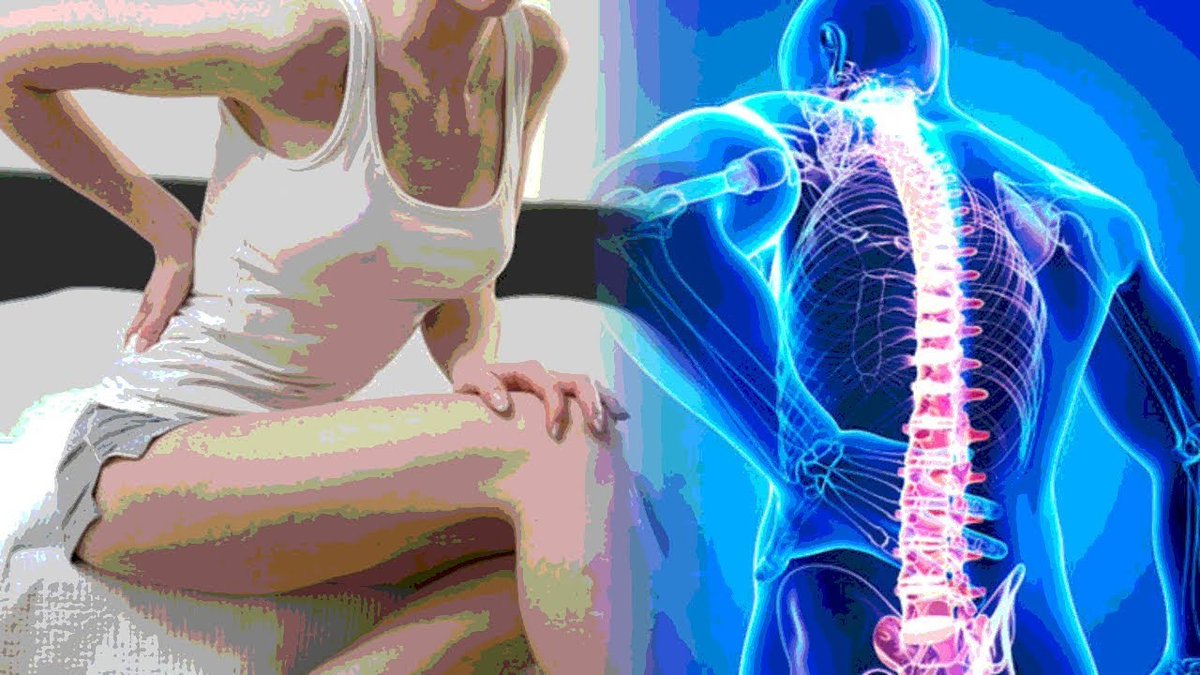 Неврологи также могут проводить блокады с местными анестетиками.
Неврологи также могут проводить блокады с местными анестетиками.После стихания болевого синдрома показаны физиотерапевтические процедуры, которые улучшают трофику нервного корешка. Врач-физиотерапевт многопрофильного центра «СМ-Клиника» подберет уникальную программу физического воздействия с учетом особенностей клинического случая. Персонифицированный подход ускоряет выздоровление и способствует более длительной ремиссии.
В составе комплексной терапии проводятся мероприятия по устранению факторов-риска, которые привели к развитию корешкового синдрома. Пациентам с ожирением необходимо снизить массу тела – для этого разрабатывается программа диетического питания и спортивных тренировок. При наличии искривления осанки рекомендуются специальные корректирующие корсеты и т.д.
В период ремиссии пациенты должны заниматься укреплением мышц, окружающих позвоночник. Для этого рекомендуется лечебная физкультура по индивидуально составленному плану, плавание, аквааэробика, щадящий массаж и т. д.
д.
Лечение радикулита в «СМ-Клиника» – это всесторонний подход к решению медицинской проблемы. Многопрофильный центр позволяет получить медицинскую помощь врачей разных специальностей в стенах одного учреждения. Наши неврологи проводят диагностику и лечение радикулита в соответствии с последними медицинскими рекомендациями по данному вопросу.
Наши преимущества:
Более 22 ведущих неврологов
Все специалисты
в одной клинике
Передовое медицинское оборудование
Гарантия качества обслуживания
Хотите, мы Вам перезвоним?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
причины, симптомы, цена лечения радикулита в Москве
- org/Product”>
Внутримышечная блокада при болевом синдроме
Блокада седалищного нерва
Прием врача-невролога первичный
Симптомы и лечение радикулита: за здоровую спину
Радикулит – это воспаление нерва, корешка спинного мозг – заболевание, которое может надолго изменить ваши планы, не дав разогнуть спину или даже встать с постели. Восстановительный период длится до нескольких месяцев. Как лечить и куда обращаться?
Причины
Вне зависимости от возраста, к радикулиту приводят болезни, деформирующие межпозвоночные хрящи (остеохондроз, дистрофия межпозвоночных дисков, травмы позвоночника, поднятие тяжестей, опухоли спинного мозга). Воспаление могут провоцировать переохлаждение, вирусно-микробные инфекции, нарушение кровообращения и воспалительные процессы в органах малого таза.
Воспаление могут провоцировать переохлаждение, вирусно-микробные инфекции, нарушение кровообращения и воспалительные процессы в органах малого таза.
Виды радикулита
- Шейный радикулит – приводит к сильной боли в шее и затылке, а от любых движений головой и даже кашля становится еще хуже. Если вам уже есть 25 и в вашей жизни присутствуют нагрузки на шею, возможно, радикулит виноват в головокружениях и ухудшении слуха, которые стали для вас обычными.
- Шейно-плечевой радикулит – чреват стреляющей болью, отдающейся в шею, плечи и руки. Она может возникать при разгибании руки, кашле или повороте головы, а также в целом ограничивать движения рук.
- Грудной радикулит – во время приступов боль словно опоясывает поясницу и проникает в ребра, особенно ночью и при повороте лежа. В зоне риска мужчины старше 40 лет, особенно с проблемной осанкой.
- Пояснично-крестцовый радикулит – самый знаменитый, при нем ноет поясница, а каждый шаг и наклон даются с трудом.

- Поясничный радикулит – может быть связан с лишним весом, сидячей работой, поднятием тяжестей и беременностью.
Диагностика радикулита
Симптомы радикулита выявляются различными способами. Вот некоторые из них:
- боль при поднятии ноги пациента из положения лежа на спине;
- боль при отведении прямой ноги назад из положения стоя;
- боль при нажатии на живот ниже пупка, когда пациент лежит.
Более точный анализ опытный невролог может сделать с помощью специальной диагностики:
- рентгенография – определяет пораженный отдел и характер изменений, но не дает точной картины при пояснично-крестцовом радикулите;
- компьютерная томография (КТ) вместе с рентгеноконтрастными методами – выявляют радикулит, место межпозвоночной грыжи, позволяют отличить ее от опухоли спинного мозга;
- лабораторная и инструментальная диагностика – анализ крови и мочи, ЭКГ, УЗИ малого таза и брюшной полости.

Лечение
При острой фазе врач купирует боль с помощью инъекций или лекарственных препаратов, прописывает больному постельный режим (кровать должна быть с ровным жестким матрасом) и согревающие повязки.
Следующая фаза – лечение – проводится с помощью блокады (помогает расслабить мышцы), иглоукалывания и гирудотерапии («пробуждают» биологически активные точки), магнитотерапии (снижает воспаление нервов и восстанавливает кровоток) и лекарств с противовоспалительным эффектом.
Для реабилитации используются массаж, мануальная терапия и остеопатия. Далее для восстановления двигательной активности врач может прописать лечебную гимнастику и ударно-волновую терапию (УВТ – акустические волны усиливают местный кровоток и метаболизм).
Если через несколько месяцев терапии боли не прекращаются, пациенту могут предложить удаление межпозвоночной грыжи.
Важно!
Ни в коем случае не лечите радикулит народными средствами (компрессами, растирками и т. д.)! Они не помогают, а только оттягивают ваше обращение к врачу, которое является единственной возможностью справиться с болезнью.
д.)! Они не помогают, а только оттягивают ваше обращение к врачу, которое является единственной возможностью справиться с болезнью.Такие способы только делают хуже, так как вы теряете драгоценное время для лечения заболевания, запускать которое ни в коем случае нельзя, иначе радикулит перерастет в хронический. Тогда приступ могут спровоцировать самое незначительное поднятие тяжестей, небольшой сквозняк или инфекция. В особо запущенных случаях это даже может привести к инвалидности.
6 причин лечить радикулит в клинике «Чудо Доктор»:
- 100% случаев улучшения состояния;
- врачи-неврологи – профессионалы высокого класса;
- широкий спектр методов купирования болевого синдрома;
- возможно полное обследование организма для выявления истинной причины недуга;
- врачи-остеопаты помогают ускорить реабилитацию;
- индивидуальный подход, составление уникального плана лечения.
Лечить болезнь всегда сложнее, чем предотвратить или пресечь на ранних стадиях. Наши врачи-неврологи сделают так, чтобы вы не знали, что такое пронзающие боли.
Наши врачи-неврологи сделают так, чтобы вы не знали, что такое пронзающие боли.
Приходите к нам! Мы вас ждем, чтобы сделать здоровыми!
Автор
невролог, врач функциональной диагностики
+7 (495) 032-15-21Радикулит поясничного отдела | Справочник Кунцевского лечебно-реабилитационного центра
Малоподвижный образ жизни, нахождение в неудобной позе, высокие нагрузки на позвоночник, частые температурные перепады и высокая важность сказываются на здоровье не лучшим образом. Все эти условия приводят к появлению поясничного радикулита. О том, что это за заболевание, симптоматике и лечении – в материале статьи.
О том, что это за заболевание, симптоматике и лечении – в материале статьи.
Что такое поясничный радикулит
Поясничным радикулитом называется корешковая стадия поясничного остеохондроза. При патологии происходит образование выпячиваний внутри межпозвонковых дисков. Эти образования могут быть протрузиями, или грыжами. Во время давления грыжи на нервный корешок возникает радикулит.
Когда межпозвонковые диски «выпадают», возникает резкая внезапная боль. Пациенты, страдающие от продолжительных поясничных болей ранее (во время течения некорешковой стадии поясничного остеохондроза), чувствуют сильные боли в пояснице, под влиянием провоцирующих факторов.
Виды
Существует четыре степени дискогенного пояснично-крестцового радикулита. По тяжести и выраженности симптоматики он может быть:
-
Резко выраженным.
-
Выраженным.

-
Умерено-выраженным
-
Слабо-выраженным.
Резко выраженный болевой синдром характеризуется постоянными болями в пояснице, возникающими даже в спокойном состоянии. При движениях они усиливаются. Пациентам тяжело передвигаться самостоятельно, и чаще всего, находясь в постели, они занимают вынужденное положение тела, оно помогает уменьшать боли. Повышается артериальное давление, расширяются зрачки, появляется слезотечение и учащается пульс.
Выраженный болевой синдром уменьшается в состоянии покоя. Вегетативные нарушения при этом незначительные, или не проявляются. Пациенты не теряют возможности передвигаться, но присутствуют болевые ощущения в пояснице, отдающие в ноги.
Умеренно выраженный синдром характеризуется отсутствием боли в пояснице при спокойном состоянии, но она появляется при движениях, но возможность передвижения относительно нарушена.
Слабовыраженный или невыраженный синдром поясничные боли, или боли в ноге практически отсутствуют и появляются только при резких движениях.
Причины
Среди главных причин появления поясничного радикулита:
-
наличие у пациента наследственных заболеваний;
-
малоподвижный образ жизни;
-
избыточные нагрузки на позвоночник;
-
патологическая деформация суставов и костей;
-
постоянные стрессы;
-
патологии внутренних органов;
-
гормональный сбой;
-
нарушение обмена веществ;
-
ослабленный мышечный корсет;
-
неправильное питание с избыточным количеством соли.
Симптомы
Раздражение нервного корешка вызывает разные болевые ощущения, различающиеся по характеру и силе. Боль подразделяется на:
-
ноющую;
-
тупую;
-
режущую;
-
сверлящую;
-
давящую;
-
стреляющую;
-
ревущую.
Боль изматывает, не дает полноценно жить и спать. Иногда выраженность болевых ощущений похожа на боль, возникающую при простреле в пояснице. Острую боль испытывают 70% пациентов. В остальной трети случаев, возникновение – подострое, проявляющееся через несколько дней, после воздействия раздражающих факторов. В это время происходит постепенное нарастание отека мягких тканей около позвоночника. Часть пациентов описывает появление заболевания с утра, сразу после пробуждения, или во время вставания с постели. Внезапно возникают острые болевые ощущения. Они усиливаются даже при незначительных движениях во время поворотов, при ходьбе, или чихании.
Пациент принимает вынужденную позу в постели, ложась, как правило, на здоровый бок, стараясь подтянуть как можно ближе к животу согнутую ногу и обхватить ее при помощи рук. Если болевые ощущения перешли одновременно на две ноги, то пациенты, в большинстве случаев, занимают положение лежа на спине и сгибают обе ноги в коленях. Это называется симптомом подкладной подушки. Боль не дает человеку лежать на животе, а находясь в вертикальном положении, пациент сгибается на одну, как правило, здоровую сторону. Также типичным является симптом «треноги», когда человек упирается в положении сидя на сиденье стула, или колени. Таким образом происходит разгрузка поясницы. Среди признаков заболевания:
-
Измененная походка, скованные, неуверенные движения.
-
Непроизвольное сгибание коленных суставов.
-
Сниженная чувствительность в области воспаления.
-
Покалывание, жжение в области мягких тканях рядом с поражением.
-
Ослабленные мускульные волокна.
-
Появление головокружений.
-
Усиление бол по ночам.
-
Ухудшение зрения.
-
Сбои в работе ЖКТ, мочеполовой и сердечно-сосудистых систем.
К какому врачу обратиться
Радикулит лечится врачом-невропатологом. Обратите внимание: при осложнениях, травмах, межпозвоночных грыжах или дискогенной природе заболевания, может потребоваться консультация узконаправленных специалистов:
Диагностика радикулита
Для постановки диагноза проводится медицинское обследования и следующие диагностические процедуры:
-
Сначала врач уточняет симптоматику, определяет интенсивность и характер боли, их продолжительность, устанавливает нарушения чувствительности.
-
Далее проводится физическое обследование для установления амплитуды движений и мышечной силы.
-
Неврологическое обследование проверяет рефлекторные реакции больного, устанавливает, насколько чувствительны и активны разные части тела.
-
Рентген – показывает, где возникли дегенеративные процессы.
-
МРТ копчика – точно определяет, степень компрессионного давления на нервные корешки.
-
ЭМГ – позволяет визуально понять насколько повреждены нервные волокна.
Лечение с помощью мануальной терапии
Мануальная терапия оказывает воздействие на мягкие ткани позвоночника, устраняет последствия ущемления спинномозговых корешков, корректирует расположение тел позвонков по отношению к друг другу. Активизируются внутренние ресурсы организма для борьбы с заболеванием. Пациент снова получает возможность полноценно жить, ходить и двигаться. Замедляется поражение межпозвонковых дисков. Мануальная терапия похожа на массаж, но воздействие направленно на конкретную область. В сочетании с массажем и гимнастикой она формирует крепкий мышечный корсет.
Важность лечебной физкультуры
Лечебная физкультура при поясничном радикулите:
-
Улучшает кровообращение, уменьшает застойные явления в позвоночнике и тканях возле него.
-
Создает мышечный корсет, увеличивает зазор между позвонками, в результате не сдавливается нервный корешок, улучшает питание нервных окончаний.
-
Восстанавливает работу тканей, улучшает двигательные функции и уменьшает боль.
-
Оздоравливает позвоночник, уменьшает риск возникновения заболеваний, связанных ч его работой.
Обратите внимание: нельзя заниматься при выраженных резких болях. Обращаясь в наш центр, вы получите качественную диагностику с помощью современного оборудования для проведения УЗИ и МРТ, а новый оборудованный зал для лечебной физкультуры закрепит результат лечения.
Содержание данной статьи проверено и подтверждено на соответствие медицинским стандартам врачом-неврологом, рефлексотерапевтом Сысуевым Олегом Михайловичем
Радикулит – Клиника «Ноосфера»
10% населения старше 40 лет страдают радикулитом. Это воспаление корешков нервов спинного мозга. Развивается быстро и часто на фоне других заболеваний: остеохондроза или межпозвонковой грыжи.
Как развивается болезнь?
В зависимости от того, чем вызвано воспаление, будет отличаться развитие радикулита. Когда он появляется на фоне остеохондроза (заболевание межпозвоночных дисков), нервные корешки сжимаются вытекшим через трещины в фиброзном кольце содержимым пульпозного ядра.
Также часто радикулит возникает из-за остеофитов. Это костные наросты на позвонках, которые появляются, когда межпозвонковые диски сужаются, чтобы компенсировать высоту. Образования могут сдавливать нервные корешки, человек чувствует боль. Воспаление развивается резко и быстро перетекает в хроническую форму.
Виды патологии
В зависимости от того, в каком отделе позвоночника локализовано воспаление, различают такие виды радикулита:
- Пояснично-крестцовый радикулит. Это самый распространённый вид болезни. Причины радикулита в поясничном отделе: протрузии и грыжа межпозвоночного диска, артрит, компрессионный перелом.
- Шейный радикулит. Болезнь развивается в шейном отделе позвоночника на фоне дегенерации или протрузии диска, артрита.
- Шейно-грудной радикулит. Эта форма болезни встречается реже всего из-за малой подвижности грудного отдела позвоночника.
Как проявляется?
Разные виды болезни вызывают разные симптомы.
Если задет пояснично-крестцовый отдел, то боль распространяется по пояснице и ягодицам. Иррадирует в бедро, голень и стопу. Наиболее часто болезненные ощущения возникают во время резких движений: наклонов, поворотов. Если продолжить движения, боль усилится. По ночам она стреляющая, задевает ногу или поясницу. В случае с запущенной патологией, человеку сложно ходить и наклоняться, потому что очень болит спина.
Если радикулит возник в шее, то боль локализуется в области затылка, особенно нижней его части. Отдает часто в плечо или лопатку. При резком повороте головой ощущается самая интенсивная боль. Усиливается при кашле, движениях руками. По ночам в шее или руке может колоть.
Грудной радикулит «захватывает» грудную клетку. Человеку кажется, что приступы боли распространяются по ребрам и спине. Возникают онемение конечностей, легкое покалывание. Ощущается слабость в мышцах, не связанная с физической нагрузкой.
Из-за чего возникает?
Самые распространенные причины радикулита:
- остеохондроз;
- межпозвонковая грыжа грудного, шейного или поясничного отделов;
- травма, резкий поворот туловищем или головой, подъём тяжестей;
- стеноз спинномозгового канала, фораминальный стеноз;
- опухоли, остеофиты;
- простуда, перенапряжение мышц и связок;
- аллергия;
- переохлаждение.
Последствия несвоевременного лечения
Если не начать лечить радикулит вовремя, он станет хроническим. Боль не будет постоянно мучать пациента, однако любое нарушение здоровья: инфекция, переохлаждение, стресс, нехватка витаминов и т.д. – приведут к обострению.
Это вызывает спазмы мышц, из-за которых суставы позвоночника получают меньше полезных веществ. В результате он быстрее разрушается.
Если запустить и основное заболевание, вызвавшее радикулит, это поможет привести к инвалидности. К примеру, игнорирование межпозвоночной грыжи вызывает паралич ног и нарушает работу внутренних органов.
Также радикулит в хронической форме продолжает развиваться. Таким образом, он затрагивает большую часть нервного корешка, и чувствительность пораженного участка тела снижается. Как результат – парализованность конечности.
Методы диагностики
Если человек чувствует, что боль уже несколько дней не проходит, и появляются новые симптомы: онемение, покалывание в ногах, нужно обязательно обратиться к специалисту в нашу клинику «Ноосфера». У нас современное оборудование, а врачи имеют огромный опыт работы. Это позволяет безошибочно ставить диагнозы. Самые информативные методы для диагностики радикулита:
- МРТ. Магнитно-резонансная томография
- Ультразвуковое исследование (УЗИ)
- Электрокардиограмма (ЭКГ)
- Лабораторные исследования.
Как лечат радикулит в Ноосфере?
Врачи нашей организации подтверждают, что начальные стадии патологии успешно лечатся, при чем без оперативного вмешательства. Наоборот, при радикулите нужно действовать осторожно, чтобы еще больше не повредить нервы. Лечение в нашей клинике направлено не только на снятие симптомов и избавление от болезни, но и на поддержание общего здоровья спины.
Учитывая анамнез, стадию и особенности пациента (возраст, пол, сопутствующие болезни), врач складывает индивидуальную программу лечения. Обычно она занимает 3-6 недель. Пациенту необходимо посещать процедурные кабинеты каждые 2-3 дня. Уже спустя первые 2 дня проходит боль. В курс терапии включаются такие процедуры:
- Резонансно-волновая ДМВ терапия. Резонансно-волновая терапия – метод лечебного воздействия на водную среду организма низкоинтенсивными высокочастотными электромагнитными волнами.
- Уколы ферматрона. Внутрисуставные уколы ферматрона – это эффективный метод лечения различных заболеваний опорно-двигательного аппарата посредством введения в пораженный сустав лекарственного препарата (хондропротектора).
- Реабилитация на тренажёре Thera-Band. Лечение позвоночника и суставов при помощи тренажёра Thera-Band вернет подвижность конечностей за короткий период времени без дорогостоящего лечения в специализированных санаториях.
- Блокада суставов и позвоночника. Блокада суставов – это вид медикаментозного лечения позвоночника и суставов, направленный на купирование острой боли, снятие воспалений и мышечных спазмов.
- Медикаментозное лечение. Медикаментозное лечение суставов и позвоночника в клинике “Ноосфера” применяется в широком спектре и в комплексе с физиотерапией. Внутрисуставные инъекции, блокады и капельницы.
Пройдя курс в Ноосфере, человек ощутит заметное облегчение в спине, уйдет боль и отечность, воспаление снимется и не будет тревожить по ночам. В результате также улучшается кровообращение и обмен веществ. Налаживается давление, общее самочувствие становится лучше. Также важны самостоятельные меры, о которых пациентам рассказывает врач.
Как избежать радикулита?
Врачи нашей компании рекомендуют людям придерживаться следующих правил, чтобы не допустить развития радикулита:
- занимайтесь спортом: ходьбой, плаванием, танцами. Умеренная нагрузка укрепляет мышечный корсет и позвоночник, способствует уменьшению боли;
- откажитесь от бега трусцой, занятий со штангой и гантелями, избегайте при занятиях спортом прыжков;
- спите на удобном ортопедическом матрасе так, чтобы голова находилась на одном уровне с туловищем;
- регулярно ходите в сауну — она помогает вывести соли, усиливает кровообращение и обмен веществ;
- при работе в одном положении делайте перерыв каждые 1-2 часа. Во время отдыха сделайте несколько наклонов в разные стороны, круговые движения головой, разомните руками поясницу;
- при работе за компьютером или столом держите голову и спину прямо, опирайтесь на спинку стула или кресла;
- прежде, чем поднять груз, присядьте, держите спину ровно. Поднимайте вес за счёт мышц рук и ног, а не поясницы.
Важная роль питания
Чтобы облегчить приступы радикулита, рекомендуется специальная нестрогая диета. Она также отлично подходит в качестве профилактики.
Врачи рекомендуют дробное и частое питание. Большую часть рациона (примерно 2/3) должны составлять свежие овощи, фрукты, зелень, а также приготовленные на пару или отварные овощные культуры.
Любые овощи полезны, и в виде салатов, и самостоятельно.
Важно: консервированные овощи употреблять нельзя, как и остальную консервацию!
Очень полезны блюда из рыбы – в ней содержатся микроэлементы, полезные для костной ткани, а также белок животного происхождения, который легко усваивается. Хорошо, если в рационе есть злаковые культуры и бобы. Очень полезны сухофрукты.
Жирная и жаренная пища неполезна в принципе, не говоря уже о ее вреде для тех, кто страдает от радикулита. Ее стоит исключить из меню. Мучные и кондитерские изделия также принесут больше вреда, чем пользы. Их лучше заменить хлебцами, цельнозерновым хлебом, полезными сладостями.
Употребление алкоголя нужно строго ограничить до минимального количества, или вовсе отказаться. Также недопустимо курение.Радикулит. Эффективное и мягкое лечение радикулита в Казани
Симптомы радикулита
Главный признак радикулита — боль в том участке позвоночника, в котором находится воспалённый нервный корешок спинного мозга.
Симптомы шейного радикулита
Сильная боль в шее и затылке, которая усиливается при кашле и других движениях, может отдавать в руку — это шейный радикулит.
Боли, как правило, возникают резко — чаще при поворотах или наклонах головы, после сна. Людям, страдающим шейным радикулитом, сложно найти удобное положение для сна.
Боль при радикулите шейного отдела позвоночника может отдавать в руку или способствовать снижению (или даже потере) чувствительности и силы в руках.
Признаки грудного радикулита
Если приступы шейной боли словно опоясывают грудную клетку — это грудной радикулит. Его называют еще межреберной невралгией. Боль может быть постоянной, приступообразной, усиливаться при кашле, резких наклонах или поворотах туловища.
На ранней стадии заболевания пациенты отмечают также повышенную чувствительность кожи в области грудного отдела позвоночника — любое прикосновение (человеческих рук, одежды, даже одеяла) вызывает неприятные раздражающие ощущения.
ВАЖНО: любая боль в грудной клетке требует срочной диагностики, так как вызвать ее может не только радикулит. Сердечный приступ, инфаркт миокарда, воспаление лёгких — эти и другие серьезные заболевания так же сопровождаются болью в груди и требуют оказания срочной медицинской помощи.
Симптомы пояснично-крестцового радикулита
Боли в пояснице, крестце и копчике, усиливающиеся при ходьбе и наклонах — пояснично-крестцовый радикулит.
Если у Вас прихватило поясницу и не отпускает несколько дней, а к боли прибавляется ощущение потягивания, следует срочно обратиться к врачу.
Дополнительно могут наблюдаться следующие нарушения
- боли в пояснице, крестце, копчике, которые могут отдавать в ногу или тазовые кости;
- боли при ходьбе на пальцах и/или на пятках;
- ограничение (или же невозможность) сгибания большого пальца либо всей стопы;
- парез большой ягодичной мышцы;
- ограничения в движениях при наклонах вперед, в стороны и прогибаниях назад;
- боли в ногах;
- тугоподвижность суставов ног;
- паралич.
Боль в ишиасном нерве | Когда обращаться к врачу при ишиасе
Ишиас – частая причина болей в спине и ногах. Заболевание вызвано воспалением или повреждением седалищного нерва, который проходит от нижней части спины по задней части ног к ступням. Общие симптомы ишиаса включают боль, слабость или онемение в пояснице, ягодицах, ногах или ступнях. Боль может быть тупой и глубокой или острой и стреляющей; он также может приходить и уходить с движением.Ишиас часто можно лечить в домашних условиях, но тяжелый ишиас требует лечения.
Распространенные причины радикулита
Ишиас возникает в результате раздражения седалищного нерва. Общие причины ишиаса включают:
Грыжа или выпуклость межпозвоночного диска: Спинальные диски обычно обеспечивают амортизацию между позвонками или костной частью позвоночника. Если один из этих дисков немного сдвинется с места, это может оказать давление на седалищный нерв.
Дегенеративная болезнь диска: Со временем диски позвоночника могут изнашиваться, что приводит к увеличению давления на седалищный нерв.
Остеоартрит: Костные шпоры могут сдавливать седалищный нерв, вызывая симптомы ишиаса.
Беременность: Во время беременности центр тяжести меняется, и суставы становятся все более эластичными. Эти изменения могут привести к боли при ишиасе в спине или боли при ишиасе в ягодицах и ногах.Иногда положение ребенка также может оказывать давление на седалищный нерв.
Травма: Травма спины или перелом таза могут вызвать ишиас.
Редко ишиас вызывается:
Опухоль позвоночника: Доброкачественные или злокачественные опухоли, расположенные в позвоночнике, могут раздражать седалищный нерв.
Стеноз позвоночного канала: Сужение позвоночного канала – «туннеля», в котором находится спинной мозг – может сдавливать седалищный нерв.
Повреждение нерва из-за болезни, например, диабета. Любое заболевание, которое может повредить нервы, может повлиять на седалищный нерв и вызвать ишиас.
Лечение радикулита в домашних условиях
Многие случаи ишиаса проходят за несколько дней. Если вы испытываете симптомы ишиаса, вы можете:
Отдых: Снижение активности может помочь минимизировать дополнительное раздражение седалищного нерва и дать время на заживление.Постельный режим, однако, не рекомендуется. Лучше всего встать и осторожно передвигаться. Избегайте любых движений, которые могут вызвать усиление боли.
Растяжка: Упражнения на растяжку нижней части спины могут помочь уменьшить сдавление нервов. Избегайте скручивания спины. Старайтесь делать медленную, постепенную растяжку.
Используйте пакеты с холодом: Прикладывание пакета со льдом (или пакета замороженных овощей) к раздраженному участку может принести некоторое облегчение. Вы можете заморозить это место в течение 20 минут несколько раз в день.Холодная терапия наиболее эффективна вскоре после появления симптомов.
Примените тепло: Если ваши симптомы сохраняются более двух или трех дней, попробуйте тепло вместо холода. Используйте грелку или горячие компрессы.
Примите противовоспалительные препараты: Ибупрофен (мотрин, адвил) и напроксен (алев) – лекарства, отпускаемые без рецепта, которые снимают боль и уменьшают воспаление.
Когда обращаться к врачу при ишиасе
Если вы продолжаете испытывать боль и проблемы с движением после нескольких дней ухода за собой или если ваши симптомы скорее ухудшаются, чем улучшаются, пора обратиться к врачу для лечения ишиаса.
Вам следует немедленно обратиться за медицинской помощью (позвоните 911), если у вас есть:
Семейные врачи и терапевты могут диагностировать и лечить простые случаи ишиаса. Хиропрактики и физиотерапевты также лечат людей с радикулитом.
Невролог или врач, специализирующийся на нервной системе, – лучший человек для лечения тяжелого ишиаса. В таких случаях ваш лечащий врач может направить вас к специалисту.
Примерно 40% людей будут страдать от радикулита в течение жизни.Сообщайте своему основному лечащему врачу обо всех эпизодах, даже если они разрешаются самостоятельно. Если вы не уверены, связаны ли ваши симптомы с ишиасом или симптомы ухудшаются, несмотря на лечение в домашних условиях, обратитесь к врачу.
6 советов, как получить эффективный визит к врачу, если у вас радикулит
Встреча с врачом для обсуждения симптомов ишиаса и вариантов лечения часто может показаться гонкой на время.
Видео: Лечение радикулита
Лечение ишиаса обычно начинается с нехирургических методов и включает в себя определенную комбинацию физиотерапии, лекарств, терапевтических инъекций и альтернативных методов лечения.Смотреть сейчас
В связи с многочисленными консультациями продолжительностью не более 15 минут, вот 6 советов и рекомендаций о том, как максимально эффективно проводить время с врачом:
1. Запишите историю своих симптомов, чтобы сэкономить время во время приема.
Ваш врач задаст вам несколько вопросов об истории ваших симптомов, поэтому их запись заранее сэкономит время во время приема и гарантирует, что вы не упустите важную информацию. Если у вас есть хорошо веденный дневник боли, вы, вероятно, предоставите более точную и полную информацию и не упустите важные симптомы или факторы, которые могут иметь решающее значение для вашего диагноза.
См. Раздел «Подготовка к врачу по поводу боли в спине и шее»
объявление
Вопросы, связанные с симптомами, которые вам может задать врач:
- Как бы вы описали свои симптомы – пульсирующая, жгучая, жгучая, электрическая или тупая и локализованная?
- Ваши симптомы распространяются ниже колена?
- Как долго у вас были эти симптомы?
- Они ухудшаются или остаются прежними?
- Что вызывает обострение ваших симптомов (активность, спорт, малоподвижный образ жизни, длительное сидение и т. Д.))
- Есть ли у вас неврологические симптомы, такие как трудности с поднятием стопы (опускание стопы), онемение или слабость?
- Предлагает ли конкретное положение временное облегчение или усугубляет ли боль? Например, при наклоне вперед улучшаются симптомы (может быть, стеноз позвоночного канала) или ухудшается (может быть грыжа межпозвоночного диска)?
Ведение дневника боли может быть полезным при ишиасе. Дневник не обязательно должен быть настоящей книгой – используйте приложение для заметок на телефоне, чтобы информация была доступна в любое время.Делайте заметки каждый раз, когда вы испытываете симптом ишиаса – записывайте тип, тяжесть и продолжительность симптома.
См. Диагностика причины ишиаса
Ишиас: симптомы, причины и лечение
(увеличенное изображение)
2. Заранее разберитесь в медицинской лексике.
Ишиас – это непрофессиональный термин, который описывает набор симптомов, которые возникают в нижней части спины и распространяются по седалищному нерву. Есть определенные термины, связанные с ишиасом, и заблаговременное изучение словарного запаса поможет вам сэкономить время и избежать путаницы во время консультации.
Узнайте, что нужно знать о радикулите
Обычно используемые медицинские термины:
- Корень нерва. Несколько спинномозговых нервов ответвляются от спинного мозга на разных уровнях. Нервный корешок – это часть спинномозгового нерва, которая выходит из спинного мозга, проходит через костное отверстие и выходит из позвоночного канала.
См. Анатомию седалищного нерва
- Корешковая боль. Эта боль исходит от корешков спинномозговых нервов. 1 При ишиасе корешковая боль может возникать, когда один или несколько нервных корешков от L4 до S3 2 воспалены, раздражены или сдавлены.
См. Радикулопатия, радикулит и корешковая боль
- Поясничная / пояснично-крестцовая радикулопатия. Этот термин относится к неврологическим нарушениям, таким как онемение или слабость, которые обычно сопровождают корешковую боль при ишиасе. 1 , 3
См. Поясничная радикулопатия
Ваш врач может использовать эти термины для описания основной причины вашего радикулита.
Подробнее о причинах ишиаса
3.Найдите врача с расширенным назначением.
Некоторые врачи предлагают специальные расширенные часы приема, иногда вплоть до 1 часа или приема в выходные дни (также называемые услугами консьержа). Другие врачи предлагают расширенное время для всех пациентов как часть их обычного графика.
См. Специалистов по лечению боли в спине
Не ограничивайтесь одним врачом; не стесняйтесь искать кого-нибудь, кто предлагает длительные встречи. Чтобы узнать, предлагает ли специалист такие преимущества в вашем районе, просмотрите веб-сайты различных медицинских практик или поговорите со своим лечащим врачом.
См. Информацию о поставщиках первичной медицинской помощи
4. Пригласите друга на прием по поводу ишиаса.
Если у вас сильная ишиасная боль, вам может быть трудно сконцентрироваться. Если вы приведете на прием друга или члена семьи для заметок, вы сможете сосредоточиться на разговоре с врачом, не беспокоясь о том, что что-то забудете позже.
Друг также может помочь вам определить приоритетность тем для обсуждения и убедиться, что вы не забудете поговорить со своим врачом о важном вопросе.
См. Раздел «Подготовка к врачу по поводу боли в спине и шее»
5. Спросите о конкретных тревожных симптомах.
Хотя некоторые типы боли в седалищном нерве встречаются редко, они могут указывать на неотложную медицинскую помощь и требовать немедленного лечения. Спросите своего врача, есть ли у вас особые симптомы, на которые следует обратить внимание. Понимание этих симптомов поможет вам своевременно обратиться к врачу и предотвратить серьезные осложнения.
Узнайте, когда боль при ишиасе требует неотложной медицинской помощи
Как правило, при ухудшении неврологических признаков и симптомов, при неврологическом дефиците обеих ног, при недержании мочи или кишечника или при появлении симптомов после несчастного случая или травмы вам следует немедленно обратиться за медицинской помощью.Эти признаки и симптомы могут указывать на серьезные заболевания, такие как синдром конского хвоста, который необходимо лечить в срочном порядке, чтобы сохранить функцию ног. 4
См. Синдром конского хвоста
объявление
6. Принесите список лекарств и предыдущие медицинские записи.
Предоставьте точную историю вашего медицинского и хирургического лечения и принесите все результаты ваших анализов или соответствующие документы, которые вы могли получить от предыдущих врачей.Эти детали имеют решающее значение при выборе курса лечения, а также экономят время и силы на проведение новых анализов.
Консультация врача принесет вам больше пользы, если вы хорошо подготовлены. С помощью этих советов вы сможете более активно участвовать в процессе диагностики и лечения и с большей вероятностью найдете исцеление и облегчение боли.
Подробнее:
Первая помощь при радикулите
Мифы о вариантах лечения радикулита
Список литературы
- 1.Дыдык А.М., Дас Дж. Корневая боль в спине. [Обновлено 22 августа 2019 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2019 Янв. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK546593/
- 2. Джуффре Б.А., Анатомия Жанмонода Р., седалищный нерв. [Обновлено 16 декабря 2018 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2019 Янв. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK482431/.
- 3.Александр CE, Варакалло М. Пояснично-крестцовая радикулопатия.[Обновлено 23 марта 2019 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2019 Янв. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK430837/
- 4. Петр О., Глодный Б., Браванский К. и др. Немедленное и отсроченное хирургическое лечение грыжи поясничного диска при остром двигательном дефиците. ПОЗВОНОЧНИК. 2019; 44 (7): 454-463. doi: 10.1097 / brs.0000000000002295
К кому мне обратиться по поводу ишиаса?
Ишиас – это не болезнь или диагноз. Это симптом основного заболевания.Этот термин используется для описания нервной боли, покалывания, онемения и слабости, которые распространяются от поясницы через ягодицы по задней поверхности бедер к икрам и ступням.
Возникает, когда седалищный нерв – самый длинный в организме – уплотняется или обостряется. Общие состояния, вызывающие ишиас, включают грыжу поясничных дисков, стеноз позвоночного канала, остеохондроз и спондилолистез.
Боль при ишиасе может варьироваться от периодической и слегка неудобной до постоянной и приводящей к потере трудоспособности.Симптомы зависят от места поражения или раздражения нерва и могут включать:
- Симптомы усиливаются при резких движениях или смене положения
- Постоянная боль в одной (редко в обеих) стороне ягодиц или ноги
- Острая боль в одной ноге, затрудняющая вставание или ходьбу
- Боль возникает в пояснице или ягодицах и продолжается вдоль седалищного нерва
- Боль уменьшается в положении лежа или при ходьбе, но усиливается в положении стоя или сидя
- Боль жгучая, покалывающая или жгучая (а не тупая)
- Боль распространяется вниз по ноге и, возможно, в стопу и пальцы ног (редко возникает только в стопе)
- Боль в пояснице не такая сильная, как боль в ноге
- “иголки” или ощущение покалывания, онемения или слабости в ноге
Ишиас редко встречается у молодых людей.Обычно он появляется в среднем возрасте, в возрасте от 40 до 50 лет.
Определенные симптомы требуют немедленного медицинского и, возможно, хирургического вмешательства. К ним относятся прогрессирующие неврологические симптомы, такие как слабость в ногах, дисфункция кишечника или мочевого пузыря, инфекции или опухоли позвоночника.
Обращение к врачу рекомендуется как для облегчения боли при ишиасе, так и для определения или устранения серьезной основной болезни. Лечение направлено на устранение причины симптомов, а не только на симптомы, и лечение варьируется от самостоятельного ухода или ухода на дому, нехирургических методов лечения или хирургических средств лечения сильной или трудноизлечимой боли и дисфункции.
Кто будет лечить мою боль при радикулите?Выбор подходящего врача зависит от типа боли в ишиасном нерве, которую вы испытываете. Специалисты по боли в спине и ногах имеют разное образование, включая ортопедию, неврологию, традиционную, альтернативную и дополнительную медицину.
Ваш лечащий врач должен быть вашей первой остановкой. Он или она, вероятно, порекомендуют отдых, обезболивающие или пероральную дозу стероидов вместе с миорелаксантами, противосудорожными средствами или опиатами.Ваш врач может назначить МРТ, чтобы диагностировать источник боли или исключить другие состояния. Если боль не уменьшится, он может направить вас к неврологу.
Неврологи специализируются на заболеваниях нервной системы, в том числе седалищного нерва. Невролог может выполнить несколько дополнительных диагностических тестов, таких как ЭМГ (электромиография) или исследования нервной проводимости (NCS), чтобы локализовать проблему и определить лечение. Поскольку радикулит – это нервное заболевание, полезно привлекать невролога к диагностике и лечению этого состояния.
Если консервативные методы не помогают снять болевые симптомы, пациента можно направить к нейрохирургу или хирургу-ортопеду . Хирургическое вмешательство обычно является последним средством и применяется, когда происходит быстрая потеря функции ноги, боль совершенно невыносимая или есть признаки неминуемого повреждения нервов.
Кроме того, помимо методов лечения, рекомендованных вашим основным лечащим врачом, специалистов по интервенционному обезболиванию прошли обучение и имеют лицензию на лечение боли в спине и ногах.Они могут посоветовать эпидуральные инъекции стероидов, инъекции сухожилия грушевидной мышцы в ягодицы, а также упражнения и отдых.
В случае нехирургических вариантов вас могут направить к физиотерапевту, мануальному терапевту или специалисту по иглоукалыванию и биологической обратной связи.
В отделе позвоночника и нейрохирургии Front Range мы считаем, что информированный пациент – лучший пациент. Мы практикуем комплексный, ориентированный на пациента уход, призванный помочь вам достичь наилучших результатов. Если вы получили травму головы или у вас боли в шее, спине или ноге, позвоните нам сегодня по телефону (303) 790-1800 или воспользуйтесь онлайн-формой , чтобы записаться на прием.
К какому врачу обратиться при ишиасе?
Пытаетесь выяснить, к какому врачу обратиться при боли при ишиасе? Ишиас может быть изнурительным. Если у вас есть боль в спине, ногах или и то, и другое, вот несколько способов найти лечение.
Ишиас – это термин, используемый для описания боли, вызванной раздражением седалищного нерва. Этот нерв, расположенный в нижней части спины, образован пучком нервов, выходящих из нижней части поясничного отдела позвоночника.
Седалищный нерв – это главный нервный путь между мозгом и ногами и ступнями.Если седалищный нерв защемлен или раздражен, боль может «распространиться» вниз по нерву и вызвать боль или покалывание в ногах.
Может быть трудно определить, какой врач должен лечить ишиас, поскольку боль ощущается в разных местах. Более пристальное внимание к причинам боли при ишиасе может помочь нам определить подходящего специалиста для ее лечения.
Причины
Самая частая причина ишиаса – грыжа межпозвоночного диска. Грыжа межпозвоночного диска – это когда один из мягких дисков, заполненных гелем, находится между позвонками разрыва позвоночника.Материал внутри диска попадает в позвоночный канал. Это часто может привести к давлению на нервы, что приводит к боли. Подавляющее большинство грыж диска (95% 1 ) возникает в пояснице между позвонками L4-L5 или L5-S1. Седалищный нерв – это нерв, который чаще всего поражается грыжей межпозвоночного диска.
Хотя и реже встречаются и другие причины радикулита, например:
К какому врачу обратиться при боли при ишиасе?
В большинстве случаев причиной ишиаса являются проблемы с позвоночником.Поэтому, если ваша страховка позволяет это, обычно лучший врач, которого можно увидеть при боли при ишиасе, – это специалист по позвоночнику. К ним относятся грыжа диска, стеноз позвоночного канала, спондилолистез и травма позвоночника. Врачи-вертебрологи обучены работе с этими специфическими состояниями и имеют большой опыт их лечения.
Если ишиас является результатом одного из менее распространенных синдромов грушевидной мышцы или опухоли, врач-спонтан может помочь диагностировать эти состояния и при необходимости направить вас к специалисту.
Беременным женщинам, страдающим ишиасом, следует сначала обсудить свои симптомы со своим акушером.Затем вы можете поговорить со своим акушером-гинекологом, чтобы определить, следует ли вам посетить специалиста по позвоночнику по поводу боли.
Я живу в Саратога-Спрингс, где рядом со мной ближайший центр лечения радикулита?
Главный офисSaratoga Spine расположен в Саратога-Спрингс, штат Нью-Йорк, недалеко от больницы Саратога. Доктор Херцог и доктор Кешмири работают в обычное время в офисе Саратога. Позвоните нам, чтобы назначить встречу.
Есть ли рядом со мной средство для лечения радикулита в Гленс-Фолс?
Помимо нашего офиса в Саратога, у нас есть еще один офис, расположенный в Гленс-Фолс, штат Нью-Йорк.Наше местоположение Glens Falls находится на Мюррей-стрит, 7. Позвоните нам, чтобы записаться на прием по поводу ишиаса в нашем офисе в Гленс-Фолс.
Я нахожусь в Северной стране, есть ли поблизости от меня средство для лечения радикулита?
Да! Доктор Херцог имеет давние связи с Северной страной, и в 2017 году мы с гордостью открыли офис в Платтсбурге, штат Нью-Йорк, для обслуживания наших пациентов в Адирондаке. Запишитесь на прием в нашем офисе в Платтсбурге, чтобы поговорить с врачом о боли при ишиасе.
Список литературы
- https: // en.wikipedia.org/wiki/Spinal_disc_herniation
Ишиас: как лечить?
Ишиас – это боль, которая начинается в пояснице и проникает через ноги, а иногда и в ступни. Это происходит, когда что-то в вашем теле – например, грыжа межпозвоночного диска или костная шпора – сдавливает седалищный нерв. Некоторые люди испытывают острую, сильную боль, а другие ощущают покалывание, слабость и онемение в ногах.
Это вызывает боль и дискомфорт, но есть много эффективных методов лечения.Большинство людей с ишиасом не нуждаются в хирургическом вмешательстве, и примерно половина из них выздоравливает в течение 6 недель только после отдыха и приема лекарств.
Итак, что вам нужно делать после того, как врач поставит диагноз ишиас?
Нехирургические варианты
Большинство людей с радикулитом выздоравливают через несколько недель с помощью домашних средств. Если ваша боль довольно легкая и не мешает вам заниматься повседневными делами, ваш врач сначала порекомендует попробовать какую-либо комбинацию этих основных решений.
Физиотерапия. Физиотерапевт может разработать для вас режим растяжки и упражнений, а также поможет улучшить вашу осанку, чтобы снять напряжение с седалищного нерва.
Продолжение
Растяжка. Вы можете облегчить боль при ишиасе с помощью растяжки для поясницы.
Упражнение. Воспаление может уменьшиться, когда вы находитесь в движении, поэтому короткие прогулки могут быть хорошей идеей. Ваш физиотерапевт может убедиться, что ваша форма правильная, чтобы вы больше не травмировались.
Ограниченный постельный режим. Три выходных дня, когда вы отдыхаете, обычно помогает, и важно находиться на твердом матрасе или на полу. После этого лучше всего вернуться к своей обычной деятельности.
Горячие и холодные компрессы. Наносите каждый на несколько минут на поясницу несколько раз в день. Сначала холодные компрессы на несколько дней, затем теплые компрессы.
Альтернативные методы лечения. Многие люди считают, что альтернативные методы лечения, такие как йога, массаж, биологическая обратная связь и иглоукалывание, помогают при ишиасе.
Лекарства. Ваш первый вариант – безрецептурные болеутоляющие. Ацетаминофен и НПВП (нестероидные противовоспалительные препараты), такие как аспирин, ибупрофен и напроксен, очень полезны, но вы не должны принимать их в течение длительного времени, не посоветовавшись с врачом.
Если безрецептурные препараты не помогают, врач может прописать более сильные миорелаксанты или противовоспалительные средства. Иногда также работают трициклические антидепрессанты, такие как амитриптилин (элавил) и противосудорожные препараты.Инъекции стероидов непосредственно в раздраженный нерв также могут принести ограниченное облегчение.
Хирургия
Когда все остальное не помогает, хирургическое вмешательство является последним средством для 5-10% людей с радикулитом. Если у вас более легкая форма ишиаса, но боль все еще сохраняется после 3 месяцев отдыха, растяжки и приема лекарств, вам и вашему врачу, вероятно, придется поговорить об операции.
В редких случаях ишиас может вызвать синдром конского хвоста – состояние, при котором вы теряете контроль над кишечником и мочевым пузырем.Ситуация прямо перед операцией.
Двумя основными хирургическими вариантами лечения радикулита являются дискэктомия и ламинэктомия.
Дискэктомия. Во время этой процедуры , ваш хирург удаляет все, что давит на ваш седалищный нерв, будь то грыжа межпозвоночного диска, костная шпора или что-то еще. Цель состоит в том, чтобы удалить только ту часть, которая на самом деле вызывает ишиас, но иногда хирурги должны удалить весь диск, чтобы решить эту проблему. Вам будет проведена общая анестезия после дискэктомии, и вы, возможно, сможете пойти домой в тот же день.
Ламинэктомия. Пластинка – это часть костного кольца, покрывающего спинной мозг. Во время ламинэктомии хирург удаляет пластинку и все ткани, давящие на нерв, вызывающие боль. Вам будет проведена общая анестезия, то есть вы не будете бодрствовать во время операции, которая может длиться до 2 часов. Вас выпишут из больницы в тот же или следующий день с инструкциями начать ходить на следующий день после того, как вы вернетесь домой.
Что это такое и есть ли оно у меня?
У большинства из нас были проблемы со спиной того или иного рода, будь то легкий дискомфорт или ужасная боль, которая сбивает вас с ног.Но с радикулитом вы, вероятно, сразу поймете, что это нечто иное.
Характерным признаком ишиаса является боль, которая начинается в нижней части спины и простреливает одну ногу, а иногда и стопу.
Ишиас возникает, когда что-то – обычно грыжа межпозвоночного диска, но иногда и костная шпора – оказывает давление на седалищный нерв, который проходит от поясницы к ногам и ступням. Это может произойти при травме или просто в результате старения.
Легкий ишиас обычно хорошо поддается лечению самостоятельно, например, лекарствам, отпускаемым без рецепта, а также горячим и холодным компрессам. Но если боль в спине длится больше недели или усиливается, пора обратиться к врачу. Если боль возникает внезапно, вызвана травмой или заставляет вас терять контроль над мочевым пузырем или кишечником, это экстренная ситуация, и вам следует немедленно позвонить своему врачу.
Диагностика ишиаса
Первое, что, вероятно, сделает ваш врач, – это задаст вопросы о вашей боли в спине: есть ли у вас онемение или слабость в ногах? Помогают ли определенные позы избавиться от дискомфорта? Боль мешает вам заниматься чем-либо? Есть ли хоть какие-нибудь домашние средства для облегчения вашей боли?
Они также захотят узнать о вашем образе жизни: много ли вы занимаетесь физической работой, например, поднимаете тяжести? Вы долго сидите? Как часто ты занимаешься?
Затем они захотят провести медицинский осмотр, чтобы попытаться выяснить, какой нерв вызывает у вас проблему.Они могут попросить вас сделать некоторые упражнения, чтобы увидеть, не усугубляют ли они вашу боль, например вставать из приседа, ходить на носках и пятках и поднимать одну ногу, лежа на спине.
Если ваша боль постоянная (хроническая) или сильная, ваш врач может также назначить вам визуализационные тесты. Рентген, компьютерная томография и МРТ позволяют обнаружить грыжу межпозвоночного диска или костные шпоры, которые явно могут быть причиной ишиаса. Электромиография (ЭМГ) также может определить, какие нервы в вашей спине сдавливаются.
Если ваш врач диагностирует у вас ишиас, хорошая новость заключается в том, что большинство случаев проходит в течение нескольких недель без хирургического вмешательства.Если лекарства, отпускаемые без рецепта, не уменьшили вашу боль, ваш врач, вероятно, назначит противовоспалительные или миорелаксанты. Вам также может потребоваться физиотерапия или инъекции стероидов, чтобы облегчить дискомфорт. Иглоукалывание и лечение мануальным терапевтом – альтернативные методы лечения, которые также могут быть полезны. Разговор о хирургии начнется только после того, как вы впервые попробуете нехирургические методы лечения.
Диагностика и лечение радикулита | Неврологическая хирургия
Юсеф Мосли
М.Д.
Юсеф И. Мосли, доктор медицины, нейрохирург, прошедший стажировку, специализируется на малоинвазивной хирургии позвоночника и сложных деформациях позвоночника, […]
ВидРаймонд Боль
M.D.
Раймонд Боль, доктор медицины, сертифицированный нейрохирург, специализирующийся на малоинвазивная хирургия позвоночника. Доктор Бауле имеет более чем 25-летний опыт лечения различных заболеваний шеи и спины, а также опухолей головного мозга.
ВидАлександрос Д. Зузиас
M.D.
Александрос Димитрис Зузиас, М.D. – сертифицированный нейрохирург, специализирующийся на комплексной и малоинвазивной хирургии позвоночника. Он выполняет сложные неврологические и спинномозговые процедуры.
ВидДаниэль Бирк
M.D.
Дэниел М. Бирк, доктор медицины, нейрохирург, специализирующийся на комплексной и малоинвазивной хирургии позвоночника.
ВидКсавье П. Ж. Годен
D.O.
Ксавье П. Ж. Годен, D.O. – нейрохирург с двойной подготовкой и специальными знаниями в области минимально инвазивной и сложной хирургии позвоночника. Он лечит весь спектр заболеваний головного мозга, позвоночника и периферических нервов.
ВидБенджамин Коэн
М.D., F.A.A.N.S., F.A.C.S.
Бенджамин Р. Коэн, доктор медицины, F.A.A.N.S., F.A.C.S., сертифицированный нейрохирург, специализирующийся на хирургии позвоночника. Его практика включает в себя ревизионную хирургию позвоночника, сколиоз у взрослых, а также лечение опухолей и инфекций позвоночника.
ВидЗахария Георгий
М.Д.
Захария М. Джордж, доктор медицины, сертифицированный нейрохирург в Neurological Surgery P.C. в Коммаке и Вест-Айлипе, Лонг-Айленд, штат Нью-Йорк. Доктор Джордж прошел дополнительную стажировку в области ортопедической хирургии позвоночника.
ВидДадашев Владимир
M.D.
Владимир Дадашев, М.Д., нейрохирург Лонг-Айленда, специализирующийся на лечении заболеваний позвоночника.
ВидСачин Шах
M.D.
Сачин Н. Шах, доктор медицины, нейрохирург, специализирующийся на хирургии позвоночника. Он выполняет сложные и ревизионные операции на позвоночнике для лечения таких состояний, как сколиоз у взрослых, деформации позвоночника, опухоли и пороки спинного мозга.
ВидСтивен Онешти
M.D., F.A.C.S.
Стивен Т. Онешти, доктор медицины, F.A.C.S., сертифицированный нейрохирург, специализирующийся на хирургии позвоночника и хирургическом лечении хронической боли.
ВидРоберт Хольцман
М.Д.
Роберт Н. Хольцман, доктор медицины, сертифицирован в области нейрохирургии, а также психиатрии и неврологии. Его интересы в области нейрохирургии включают хирургию черепных, спинномозговых и периферических нервов.
ВидДональд Крифф
D.O., F.A.C.O.S.
Дональд С.Крифф, D.O., F.A.C.O.S., является сертифицированным нейрохирургом в Neurological Surgery P.C. базируется в Вест-Ислипе, штат Нью-Йорк, с почти 20-летним опытом.
ВидАлан Механик
M.D., F.A.C.S.
Алан Механик, доктор медицины, F.A.C.S., сертифицированный нейрохирург, специализирующийся на хирургии позвоночника, опухолях головного мозга и невралгии тройничного нерва.
ВидРамин Рак
M.D., F.A.A.N.S.
Рамин Рак, доктор медицины, F.A.A.N.S., сертифицированный нейрохирург, который выполняет сложные нейрохирургические операции. Он имеет большой опыт выполнения трепанации черепа в сознании.
ВидАртем Вайнман
М.D., F.A.A.N.S. F.A.C.S.
Артем Ю. Вайнман, доктор медицинских наук, F.A.A.N.S. F.A.C.S., сертифицированный нейрохирург, специализирующийся на сложных операциях на позвоночнике, минимально инвазивной хирургии позвоночника.
ВидУильям Зонштейн
M.D., F.A.C.S.
Уильям Дж.Зонштейн, доктор медицины, F.A.C.S., является сертифицированным дипломатом Американского совета нейрохирургии. Он проявляет особый интерес к сложной хирургии позвоночника и имеет один из крупнейших на Лонг-Айленде опытов с задним поясничным межтеловым соединением (PLIF).
Вид .

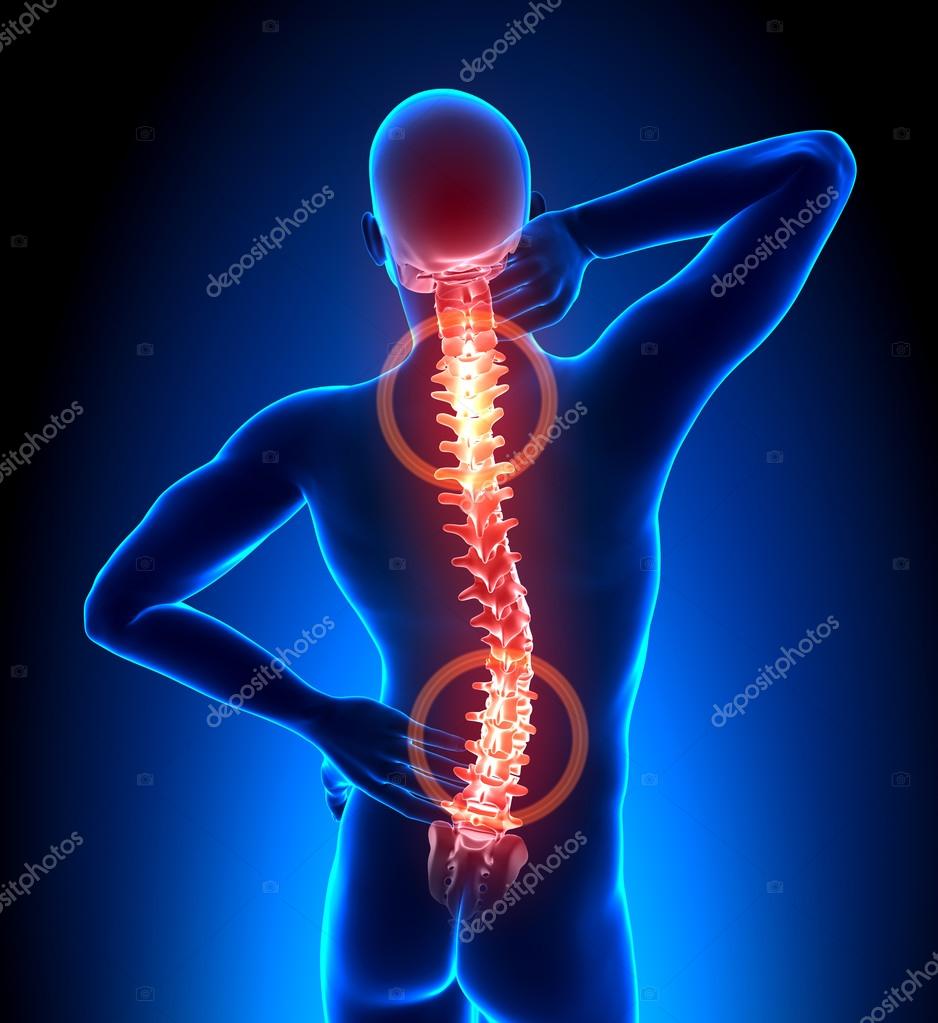 Сам болевой приступ может длиться по-разному: от нескольких минут до нескольких часов и даже суток. Основная причина этого вида радикулопатии – перенапряжение мышц поясничной области, межпозвочные грыжи или смещение позвонков относительно друг друга.
Сам болевой приступ может длиться по-разному: от нескольких минут до нескольких часов и даже суток. Основная причина этого вида радикулопатии – перенапряжение мышц поясничной области, межпозвочные грыжи или смещение позвонков относительно друг друга.