Пвс у детей что это – Плосковальгусные стопы – причины, степени и диагностика: лечение искривления и профилактика заболевания, польза ношения ортопедической обуви
Плосковальгусная стопа у детей, лечение
Плосковальгусная стопа (ПВС) — это деформация, которая включает в себя опускание медиального и латерального сводов стопы, вальгус пятки и среднего отдела стопы, отведение переднего отдела, стопы, эквинус, избыточную пронацию стопы и повышенную эластичность сочленений.
.ПВС в литературе описана как плоская, вальгусная, вялая, слабая, расслабленная, коллабирующая, гипермобильная стопа. ПВС встречается у 2,7% детей. Она развивается у ребенка с функциональным возрастным плоскостопием в возрасте от 16 до 28 месяцев, или не позже 3 лет.
Развитию ПВС у детей способствует действие факторов, которые лосят относительно общий характер: состояние соединительной ткани, пол, вес тела, а также действие относительно лекальных факторов, как положение сегментов нижней конечности. Основным фактором, действие которого способствует образованию ПВС, является дисплазия, множественные признаки которой при ПВС встречаются в 2 раза чаще, чем без нее, и составляет 90%. Ведущим проявлением дисплазии является слабость связок. Дисплазия усугубляет действие всех общих и локальных факторов. У мальчиков ПВС встречается в 52% случаев, что превышает показатели у девочек, у которых плоскостопие выявляют в 36% случаев в тех же возрастных группах. Большой вес тела оказывает негативное влияние на развитие свода стопы. При избыточном весе и ожирении ПВС встречается в З раза чаще, чем при нормальном весе тела. Выделены следующие локальные факторы, действие которых способствует появлению ПВС:
- Позная сгибательная синергия нижней конечности, при которой имеются большой угол разгибания в голеностопном суставе, вальгус или варус голени и большая ширина шага.
- Мышечный дисбаланс с недостаточностью мышц инверторов и доминированием мышц эверторов.
- Эквинус, контрактура трехглавой мышцы, укорочение ахиллова сухожилия.
- Антеверсия бедра при ПВС встречается в 92% случаев.
- Вальгус коленного сустава.
- Большой разворот нижней конечности наружу.
- Растяжение и ослабление прыжковой связи и подошвенного апоневроза.
Фоном для развития ПВС в возрасте полутора-двух лет является увеличение нагрузки на конечности, связанное с освоением ходьбы. К появлению ПВС приводит сочетание роста реакции опоры со слабостью соединительнотканных структур и положением сегментов конечности.
Выраженность функциональных нарушений при ПВС зависит от локализации на стопе слабых связок. При легкой степени ПВС имеется слабость связок по внутреннему краю стопы, при выраженной ПВС есть слабость связок по наружному краю стопы. Слабые связки препятствуют самостоятельному разрешению физиологического плоскостопия и формированию свода стопы во время ее роста. Слабые связки не способны удержать кости стопы в виде единой арочной структуры, которая в состоянии противостоять действию веса тела. Прыжковая связка и подошвенный апоневроз не могут оказать сопротивление действию реакции опоры и стабилизировать таранно-ладьевидный и ладьевидно-клиновидный суставы. Наступает одновременное опускание таранной, ладьевидной и медиальной клиновидной костей в подошвенном направлении, что приводит к относительно высокому положению 1-й плюсневой кости. Низкое расположение костей внутреннего свода облегчает эверсию заднего отдела во время ходьбы и стояния, что приводит к мышечному дисбалансу. Эверсия вызывает растяжение и ослабление мышц-инверторов и преобладание тяги мышц-эверторов. Развивается мышечный дисбаланс. Сокращение малоберцовой мышцы вызывает усугубление эверсии заднего отдела стопы и устанавливает его в вальгусное положение. При вальгусе пятки происходит латеральное смещение ахиллова сухожилия и изменение вектора трехглавой мышцы. Трицепс, который в возрасте 1,5-2 лет имеет высокую активность, приобретает свойства эвертора. В результате трехглавая мышца, наряду со сгибанием стопы, начинает взаимодействовать с малоберцовой мышцей и осуществлять пронацию стопы. Низкий внутренний свод приводит к относительному удлинению медиального края стопы. Длина внутреннего края перестает соответствовать длине наружного края. Наступает недостаточность наружного свода, что приводит к утяжелению плосковальгусной деформации стопы. Во время ходьбы при эверсии пятки, которая плотно соединена с кубовидной костью, возникает дисконгруэнтность в пяточно-кубовидном суставе, смещение кубовидной кости к тылу и нарушение единства костей по наружному краю стопы. Ослабленный наружный свод оказывается одновременно под действием реакции опоры и давления со стороны медиально расположенных костей стопы. Происходит отведение переднего отдела стопы, что усугубляет опускание внутреннего свода и эверсию пятки. В условиях понижения опоро-способности наружного свода продолжается прогрессирование изменений внутреннего свода стопы. Во время ходьбы пронация стопы вызывает смещение ладьевидной кости в таранно-ладьевидном суставе вплоть до подвывиха. Вершина низкого внутреннего свода смещается в дистальном направлении с уровня таранно-ладьевидного на уровень ладьевидно-клиновидного сустава. Отведение переднего отдела и дисконгруэнтность среднетарзального сустава вызывает латеральное смещение точки фиксации передней большеберцовой мышцы. Происходит нарушение баланса между мышцами-инверторами и эверторами в пользу последних. Передняя большеберцовая мышца начинает действовать как эвертор, взаимодействовать с малоберцовой мышцей и, наряду с разгибанием, осуществлять эверсию в под таранном суставе. С возрастом у ребенка с ПВС происходит физиологическое усиление тяги трехглавой мышцы. В условиях дисбаланса появляется эквинус стопы, спастическое сокращение мышц и развитие их контрактуры. Стойкий эквинус поддерживает мышечный дисбаланс конечности, что, в совокупности, приводит к нарушению ходьбы.
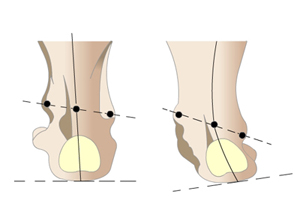
Для функции детской стопы имеет значение величина вальгуса пятки и степень его ригидности. До угла 20° вальгус считается нефиксированным. У ребенка с нефиксированным вальгусом при установке пятки по оси голени в ненагруженном состоянии имеет место покрытие головки тарана ладьевидной костью. При угле более 20° возрастает жесткость вальгусной установки заднего отдела стопы и ладьевидная кость не покрывает головку таранной кости. Устойчивость вальгусной деформации заднего отдела оказывает влияние на состояние переднего отдела стопы. При фиксированном вальгусе заднего отдела стопы происходит увеличение вальгуса или супинации переднего отдела до 10-15°. В период опоры при смене пронации на супинацию большая вальгусная деформация переднего и заднего отделов стопы вызывает увеличение амплитуды пронации стопы в среднетарзальном суставе, что с возрастом приводит,к его перегрузке.
Плосковальгусная стопа имеет следующие проявления:
- повышенную гибкость сочленений стопы;
- уплощение свода стопы, при котором индекс стопы превышает 0,7, составляя в среднем 0,74 ± 0,02;
- угол вальгуса пятки в пределах от 5° до 25°;
- отведение переднего отдела стопы;
- смещение центра давления по стопе по направлению к внутреннему краю;
- увеличение амплитуды эверсии заднего отдела стопы.
- увеличение пронации стопы в 3/4 случаев, как -по амплитуде, так и по продолжительности;
- уменьшение времени опоры на пятку, ранний отрыв пятки от опоры в фазу стояния на всей стопе; ,
- отсутствие увеличения высоты свода во время подъема на носки при фиксированном вальгусе;
- большую мышечную активность в фазу отталкивания;
- увеличение колебаний тела во время ходьбы.
Лечение плосковальгусной стопы у детей
Показанием к лечению ПВС является низкий свод стопы, избыточный вальгус заднего отдела стопы, а также сочетание этих изменений. Основным методом лечения является консервативный. Для коррекции плоскостопия применяют ручной и механический массаж, ЛФК, обувное пособие.
Массаж повышает тонус мышц и улучшает кровоснабжение тканей. Локализация и методы мануального воздействия зависят от особенностей процесса. При ПВС делают расслабляющий массаж наружной группы мышц голени. Производят поглаживание, растирание и разминание малоберцовой мышцы и наружной части икроножной мышцы. Производят тонизирующий массаж внутренней группы мышц голени. Осуществляют растирание, разминание и поколачивание внутренней части икроножной мышц и мышц-сгибателей стопы. Производят поглаживание стопы по подошвенной поверхности, растирание мягких тканей по внутреннему краю стопы. После массажа делают мануальное воздействие в виде супинации стопы одновременно с ее поворотом вовнутрь.
При ПВС рекомендуют упражнения ЛФК, которые выполняют в положении сидя и стоя.
Исходное положение сидя.
- Приведение стопы вовнутрь.
- Ротация стопы снаружи внутрь.
- Сгибание и разгибание пальцев стопы.
- Разведение пальцев в стороны, удержание их в разведенном положении 10-15 с.
- Захват пальцами коврика, перебирание пальцами коврика и подтягивание его на себя.
- Захват пальцами предметов разных размеров и плотности и перенос их по воздуху.
- Захват обеими стопами мяча и подъем его перед собой.
- Катание мяча с упором на него подошвенной поверхностью стопы.
- Установка стопы подошвенной поверхностью на голень другой ноги, поглаживание стопой голени вверх и вниз по ее оси.
- Установка стопы на пол с опорой на наружный край и давление на нее другой стопой сверху.
Исходное положение стоя.
- Подъем на носки, супинирующее движение стопой, перенос нагрузки на наружный край стопы и затем пронирующее движение в обратном направлении.
- Стояние и переминание с ноги на ногу с опорой на наружный край стопы.
- Перекат стопы сзади наперед и спереди назад с опорой на наружный край стопы.
- Фиксация носочной части стопы на опоре с разведением пяток в стороны, фиксация пяток с разведением носков в стороны.
- Катание стопой маленького мяча или ролика как в положении сидя,так и стоя.
Для коррекции ПВС применяют упражнения ЛФК, которые выполняют на рельефной поверхности массажного ролика, мяча или -коврика. Во время выполнения упражнений происходит механический массаж подошвенной поверхности стопы. Поверхность массажного коврика имеет выпуклости разной высоты. Высоту 20 мм рекомендуют для детей в возрасте до 3 лет. Высота 30 мм дает более выраженный массажный эффект, что показано у детей старше 3 лет.
Исходное положение стоя на коврике.
- Переминание с ноги на ногу, перенос веса с одной ноги на другую.
- Стояние на одной ноге в то время, как другая нога совершает скользящие движения по коврику.
- Руки на поясе, делают ротацию туловища вначале в одну, а затем в другую сторону, во время этого попеременно происходит пронация и супинация стоп, опирающихся на коврик.
- Одна нога находится впереди другой. Делают подъем на носки и затем опускание на пятки.
- Одна нога опирается на пятку, а другая на носок. Одновременно производят перекат одной из стоп с пятки на носок, а другой стопой — с носка на пятку.
- Ходьба на месте с опорой на наружный край стопы.
- Ходьба в стороны с опорой на наружный край стопы.
У детей с ПВС основным корригирующим средством является профилактическая обувь и стелечные ортезы. Первоходу с ПВС назначают профилактические сандалии с открытым носком, жестким задником, твердой подошвой, супинатором и берцами, которые способствуют правильному развитию стопы. Супинатор и берцы в заднем и среднем отделах ограничивают пронацию стопы и поддерживают внутренний свод по всей длине. Вершина выкладки свода приходится либо под поддерживающий отросток пяточной кости, либо, при дистальном расположении вершины, — под ладьевидной костью. Вкладные стелечные ортезы назначают в возрасте, когда ребенок способен самостоятельно контролировать состояние стопы в обуви, как правило, с 3 лет. При выраженном вальгусе среднего отдела стопы делают жесткий берец по медиальному краю стельки, который изнутри оказывает давление на ладьевидную и таранную кости. Супинацию переднего отдела стопы устраняют пучковым пронатором в передне-наружном отделе стопы.
Обувь при плосковальгусной стопе у детей, ПВС диагноз, что это?
Выбор обуви и наше здоровье

Диагноз ортопеда «плоско-вальгусная деформация стопы» у ребенка в некоторой степени вводит в недоумение его родителей. Значение слова «плоско» само собой понятно, но вторая часть названия — «вальгусная» требует пояснения. Что означает этот диагноз, и что делать с этой болезнью — непонятно.
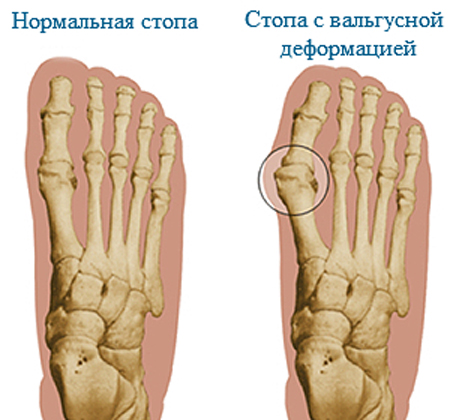
Плоско-вальгусная деформация стопы проявляется снижением высоты сводов стопы и искривлением её оси: пальцы и пятка смотрят кнаружи, средний отдел «завален» внутрь таким образом, что при взгляде на стопы сверху виден Х. Собственно этот Х и называется вальгусной деформацией.
Причина такой установки стопы — недостаточно развитый связочный аппарат стоп у ребенка, который деформируется под воздействием тяжести тела. Продольный свод стопы понижается, уплощается, а это приводит к прогибанию стопы с ее внутренней стороны, в то время как ее передний отдел немного смещается. Таким образом, стопа занимает Х-образное положение.
Отличия плоско-вальгусной установки стопы можно заметить еще на этапе, когда ребенок учится ходить. Поэтому родителям необходимо как можно раньше определить потенциальные проблемы, и в связи с этим покупать ребенку правильную обувь.
Для этой патологии характерен недостаточный тонус мышц ног, и когда ребенок начинает ходить, с дополнительной нагрузкой на ноги, возникает деформация стоп. Стопа выполняет функцию поддержания всего тела, является его «фундаментом», поэтому деформации подвергаются не только стопы, но и голеностопные суставы. На следующем этапе, если не применять лечение, затрагиваются коленные суставы, таз принимает неверное положение, нарушается осанка. Такие последствия приводят к искривлению оси позвоночника и ног, мышцы подвергаются большой нагрузке, вместе с которой возникает боль, есть шанс развития артроза и остеохондроза.
Что можно предпринять, чтобы избежать вальгусной деформации стопы?
- Обеспечить минимальную нагрузку на ноги ребенка до исполнения семи, а лучше, восьми месяцев;
- Осуществлять меры по профилактике рахита;
- Регулярно посещать ортопеда. Лечение вальгусной деформации стопы намного сложнее, чем профилактика заболевания;
- Приобретать правильную обувь.
Гимнастика по лечению плоско-вальгусной деформации стопы
Упражнения выполняются несколько раз в течение дня. Предпочтительнее выполнять по два или три упражнения.
— Ходьба по узкой полоске или дорожке. Ее можно создать искусственно, или нарисовать. Подойдет полоска, шириной от 10 до 15 см. Пусть малыш шагает по дорожке, не заступая за ее границы.
— Ходьба на внешней стороне стопы (Мишка-косолапый).
— Ходьба босиком по поверхности с рельефом. Лучше всего это осуществить в летний период, когда малыш бегает по земле, песку или камешкам.
— Тренировка с захватыванием мелких вещиц пальцами ног. Это упражнение улучшит подвижность пальцев, его можно выполнять как стоя, так и сидя. Пусть малыш постарается «поймать» карандашик или пуговицу пальцами ног и задержать предмет на некоторое время.
— Сминание ткани при помощи пальцев ног.
— Вставать из положения сидя по-турецки. Помогите ребенку встать, подавая ему руки. В положении стоя стопы должны размещаться крест-накрест, их нужно поочередно менять, чтобы вперед выходила то одна, то другая нога.
— Приседания не отрывая стопы от пола. Можно помочь малышу в выполнении этого упражнения, поддерживая его за руки или подмышки.
— Подъем на носочки. Предложите ребенку поиграть в игру «стань больше», при котором ребенок встанет на носочки и вытянет вверх руки. Затем пусть вновь «превратится в маленького» — присядет на полную стопу.
Специальный массаж
Массаж является вспомогательной мерой лечения на фоне основного. В процессе массажа большое значение придается области поясницы — мест расположения нервных окончаний передающих импульс на мышцы ног, а также области ягодиц. Ноги массируются согласно специальной методики.
Выбор обуви
Обувь для ребенка, имеющего плоско-вальгусную деформацию стопы, должна иметь: жесткие берцы (задник и боковина вокруг пятки), качественный, плотный и высокий супинатор. С какой целью? Для поддержания стопы снизу и по бокам. Этим компенсируется напряжение слабых мышц и будет предотвращено развитие последующей деформации. Необходимо помнить, что нужды в постоянном ношении ортопедической обуви нет, мышцы должны испытывать напряжение, чтобы стать сильнее, а кожа должна отдыхать от жесткости берцов.
Как скоро ожидать эффекта?
Во-первых, у каждого это происходит по-своему. Зависит от степени деформации, особенности организма… Улучшения проявляются не через неделю или десяток процедур, а не ранее полугода. Кости растут, исправляются, мышцы становятся крепче, и для этого нужно время.
Здоровья вашим детям!
Детcкое здоровье
Плоско вальгусная стопа. Природа явления.
Осанка и ноги испытывают одновременную нагрузку при появившейся способности ребенка стоять или ходить. Баланс, который он пытается выдерживать своим телом, размещая его вертикально в пространстве, безусловно, оказывает определенную нагрузку на всю костную систему организма. Осанка и ноги испытывают одновременную нагрузку при появившейся способности ребенка стоять или ходить. Баланс, который он пытается выдерживать своим телом, размещая его вертикально в пространстве, безусловно, оказывает определенную нагрузку на всю костную систему организма.
Осанка и ноги испытывают одновременную нагрузку при появившейся способности ребенка стоять или ходить. Баланс, который он пытается выдерживать своим телом, размещая его вертикально в пространстве, безусловно, оказывает определенную нагрузку на всю костную систему организма.
В ряде случаев заболевание развивается ввиду уже имеющегося врожденного плоскостопия. Средний возрастной показатель, когда наиболее часто фиксируются плосковальгусные стопы у детей – 5 лет. К этому времени у многих детей родители начинают замечать неправильную постановку стоп при ходьбе, вследствие чего и обращаются к врачу, чтобы получить своевременное и эффективное лечение проблемы «плоско вальгусная установка стоп».
ПВС в литературе описана как плоская, вальгусная, вялая, слабая, расслабленная, коллабирующая, гипермобильная стопа. ПВС встречается у 2,7% детей. Она развивается у ребенка с функциональным возрастным плоскостопием в возрасте от 16 до 28 месяцев, или не позже 3 лет.
Развитию ПВС у детей способствует действие факторов, которые лосят относительно общий характер: состояние соединительной ткани, пол, вес тела, а также действие относительно лекальных факторов, как положение сегментов нижней конечности. Основным фактором, действие которого способствует образованию ПВС, является дисплазия, множественные признаки которой при ПВС встречаются в 2 раза чаще, чем без нее, и составляет 90%. Ведущим проявлением дисплазии является слабость связок. Дисплазия усугубляет действие всех общих и локальных факторов. У мальчиков ПВС встречается в 52% случаев, что превышает показатели у девочек, у которых плоскостопие выявляют в 36% случаев в тех же возрастных группах. Большой вес тела оказывает негативное влияние на развитие свода стопы. При избыточном весе и ожирении ПВС встречается в З раза чаще, чем при нормальном весе тела. Выделены следующие локальные факторы, действие которых способствует появлению ПВС:
- Позная сгибательная синергия нижней конечности, при которой имеются большой угол разгибания в голеностопном суставе, вальгус или варус голени и большая ширина шага.
- Мышечный дисбаланс с недостаточностью мышц инверторов и доминированием мышц эверторов.
- Эквинус, контрактура трехглавой мышцы, укорочение ахиллова сухожилия.
- Антеверсия бедра при ПВС встречается в 92% случаев.
- Вальгус коленного сустава.
- Большой разворот нижней конечности наружу.
- Растяжение и ослабление прыжковой связи и подошвенного апоневроза.
При обнаружении подобного дефекта у детей родители реагируют по-разному: кто-то впадает в панику, кто-то не обращает внимания, считая это временным и незначительным изъяном эстетичного характера. И те и другие неправы. Драматизировать ситуацию не стоит – при правильном и своевременном лечении можно помочь правильному формированию ног. Тем более не следует недооценивать серьезность проблемы: если не лечить плосковальгусные стопы, у ребенка со временем могут начаться искривление позвоночника, остеохондроз и артроз, сопровождающиеся частыми болями в суставах.
Плосковальгусные стопы код по мкб 10.
Различают следующие типы:
- М.21.0 Плосковальгусная деформация стоп.
- М.21.4 Плоскостопие.
- Q 66.5 Врождённое плоскостопие.
- Встречаются реже:
- Q66.0 Конско-варусная косолапость
- Q66.1 Пяточно-варусная косолапость
- Q66.2 Варусная стопа
- Приведенная стопа Metatarsus varus
- Q66.3 Другие врожденные варусные деформации стопы
Варусная деформация большого пальца стопы врожденная - Q66.4 Пяточно-вальгусная косолапость
- Q66.6 Другие врожденные вальгусные деформации стопы
Отведенная стопа Metatarsus valgus - Q66.7 Полая стопа
- Q66.8 Другие врожденные деформации стопы
Косолапость БДУ Молоткообразные пальцы ноги врожденные Изуродованная ступня:. БДУ. асимметричная Слияние костей предплюсны Вертикальная таранная кость - Q66.9 Врожденная деформация стопы неуточненная
Основные причины заболевания «Плоско вальгусная деформация стоп».
 Самой распространенной причиной плосковальгусной деформация стоп является диспластические изменения со стороны скелета стопы и слабость сухожильно-мышечного аппарата нижних конечностей.
Самой распространенной причиной плосковальгусной деформация стоп является диспластические изменения со стороны скелета стопы и слабость сухожильно-мышечного аппарата нижних конечностей.
Успешное лечение плоскостопия во многом зависит от причины возникновения и стадии заболевания. В медицине выделяют три степени тяжести плоско-вальгусной деформации стоп: легкую, среднюю и тяжелую. Народная медицина поможет лишь снизить выраженность симптомов, но следует помнить, что при таком заболевании, как плоско вальгусные стопы, лечение будет длительным и трудоемким.
Плоско вальгусное искривление, по мнению ученых, возникает при сочетании провоцирующих факторов со слабостью мышечно-сухожильного апоневроза ступни, который может быть обусловлен плохой наследственностью.
Провоцирующие факторы плоско вальгусной деформации стопы:
- Наследственность – плоскостопие передается по наследству. И если у кого-нибудь из родителей имеется это заболевание, то вполне вероятно, что оно появится у детей.
- Рахит (нарушение обмена витамина Д3).
- Ношение неправильной или чужой обуви.
- Длительная ходьба.
- Избыточный вес может подарить плоскостопие.
- Гипермобильность суставов.
- Инфекции с нарушением кровоснабжения.
- Различные поражения костей скелета.
- Травмы.
- Эндокринные заболевания.
- Дисплазии соединительной ткани.
- Малоподвижный образ жизни.
- Нездоровое питание: недостаток витамина Д в организме, а также нарушение фосфорно-кальциевого обмена.
- Параличи и парезы мышц стоп и голеней при полиомиелите, ДЦП и другие заболевания могут вызвать плоскостопие.
Симптомы плоско вальгусных стоп.
Основные симптомы, которые должны насторожить родителей и которые указывают на то, что у опорно-двигательного аппарата ребенка есть проблемы – это:
- Сведение стопы при ходьбе вовнутрь;
- Ребенок жалуется на головные боли и боль в ногах;
- Становится заметной сутулость ребенка;
- Уплотненная, толстая стопа.
Также плосковальгусная стопа имеет следующие проявления:
- повышенную гибкость сочленений стопы;
- уплощение свода стопы, при котором индекс стопы превышает 0,7, составляя в среднем 0,74 ± 0,02;
- угол вальгуса пятки в пределах от 5° до 25°;
- отведение переднего отдела стопы;
- смещение центра давления по стопе по направлению к внутреннему краю;
- увеличение амплитуды эверсии заднего отдела стопы.
- увеличение пронации стопы в 3/4 случаев, как -по амплитуде, так и по продолжительности;
- уменьшение времени опоры на пятку, ранний отрыв пятки от опоры в фазу стояния на всей стопе; ,
- отсутствие увеличения высоты свода во время подъема на носки при фиксированном вальгусе;
- большую мышечную активность в фазу отталкивания;
- увеличение колебаний тела во время ходьбы.
Плоско вальгусная стопа: лечение!
Показанием к лечению ПВС является низкий свод стопы, избыточный вальгус заднего отдела стопы, а также сочетание этих изменений. Основным методом лечения является консервативный. Для коррекции плоскостопия применяют ручной и механический массаж, ЛФК, обувное пособие. Лечение плосковальгусной стопы зависит от характера патологии. В случае врожденной деформации, лечение начинается как можно раньше – вплоть до первых месяцев жизни.
Массаж.
При вальгусе показан специальный массаж стоп. С этой целью следует обратиться к профессионалам. Зачастую для исправления патологии врач-ортопед назначает курс массажа, состоящий из десяти сеансов, который следует повторять хотя бы раз в несколько месяцев.
Массаж повышает тонус мышц и улучшает кровоснабжение тканей. Локализация и методы мануального воздействия зависят от особенностей процесса. При ПВС делают расслабляющий массаж наружной группы мышц голени. Производят поглаживание, растирание и разминание малоберцовой мышцы и наружной части икроножной мышцы. Производят тонизирующий массаж внутренней группы мышц голени. Осуществляют растирание, разминание и поколачивание внутренней части икроножной мышц и мышц-сгибателей стопы. Производят поглаживание стопы по подошвенной поверхности, растирание мягких тканей по внутреннему краю стопы. После массажа делают мануальное воздействие в виде супинации стопы одновременно с ее поворотом вовнутрь.
Упражнения при плоско вальгусных стопах.
Для гимнастики с целью лечения вальгуса подойдут упражнения с применением массажного коврика. Для коррекции ПВС применяют упражнения ЛФК, которые выполняют на рельефной поверхности массажного ролика, мяча или -коврика. Во время выполнения упражнений происходит механический массаж подошвенной поверхности стопы. Поверхность массажного коврика имеет выпуклости разной высоты. Высоту 20 мм рекомендуют для детей в возрасте до 3 лет. Высота 30 мм дает более выраженный массажный эффект, что показано у детей старше 3 лет.
Исходное положение стоя на коврике.
- Переминание с ноги на ногу, перенос веса с одной ноги на другую.
- Стояние на одной ноге в то время, как другая нога совершает скользящие движения по коврику.
- Руки на поясе, делают ротацию туловища вначале в одну, а затем в другую сторону, во время этого попеременно происходит пронация и супинация стоп, опирающихся на коврик.
- Одна нога находится впереди другой. Делают подъем на носки и затем опускание на пятки.
- Одна нога опирается на пятку, а другая на носок. Одновременно производят перекат одной из стоп с пятки на носок, а другой стопой — с носка на пятку.
- Ходьба на месте с опорой на наружный край стопы.
- Ходьба в стороны с опорой на наружный край стопы.
Видео о плоско вальгусной установке стопы.
Как определить плосковальгусную деформацию стоп на ранней стадии? Расскажет Науменко Артём Николаевич, врач ортопед- травматолог, вертебролог.
С чем связано появление варусной деформации нижних конечностей, как ее лечить и какие могут быть последствия? Об этом спросим у доктора Комаровского.
Диагноз пвс у ребенка что это
Плоско-вальгусная деформация стопы у детей считается чрезвычайно встречающимся видом патологии нижних конечностей. Протекает в раннем возрасте. Если выявлены нарушения в развитии ног, частое заболевание – вальгусная деформация. Причиной возникновения заболевания становится слабость связочного аппарата стопы, нарушается иннервация мышц ног. Если стопы ребёнка с ослабленными мышцами и связками, проявление болезни наступает после двух месяцев начала ходьбы. В редких случаях вальгусная деформация стоп бывает врождённой. Диагноз ставится в роддоме либо по прошествии первого месяца жизни малыша. Чтобы вовремя обнаружить патологию, в поликлиниках обязателен осмотр у ортопеда.
При плоско-вальгусной патологии внутренний край стоп провисший, пальцы отведены наружу, а пятка отклоняется к внешней стороне стопы. Лечение, вовремя применённое, исключает риск осложнения деформации. Если лечение отсутствует, состояние нижних конечностей будет ухудшаться, приводя к Х – образной деформации стоп, голеностопных и коленных суставов. При дефекте таз будет находиться в противоестественном положении, осанка нарушена. У ребёнка появятся болевые ощущения и ранний остеохондроз.

Причины возникновения вальгусной деформации:
- Нарушение минерального обмена и костеобразования;
- Опущение сводов стопы;
- Сбой в генетике и эндокринной системе;
- Остеопороз;
- Неправильное ношение и подбор обуви.
Лечение
Если лечение вальгусной деформации стоп проводить вовремя, получится полностью устранить болезнь. Для лечения заболевания используется комплексная терапия, включающая: лечение массажем, специальные гимнастические упражнения, физиотерапию (электрофорез с применением кальция), иглоукалывание, подбор ортопедической обуви, плавание, ножные ванны и магнитную терапию.
Лечение повреждённых стоп займёт немало времени. Курс массажа составляет 15 дней, после делают перерыв на две недели. Поможет при борьбе с плоско-вальгусной патологией ношение специальной ортопедической обуви, потребуется заказывать индивидуально. Выполнение различных гимнастических упражнений лучше проводить на специальных массажных ковриках.
Улучшение состояния стоп ребёнка наступает примерно через полгода. Если после продолжительного лечения положительного результата не заметно, ортопед выписывает ношение ортопедических шин и укладок, корригирующих стопу. Оперативное вмешательство положено в крайнем случае, когда прочие методы лечения не приносят положительного результата.

Гимнастика при вальгусной стопе
Гимнастические упражнения при плоско-вальгусной деформации стопы выполняются ежедневно, по несколько упражнений с повтором 2-3 раза. Примеры выполнения упражнения:
- Ребёнок ходит по импровизированной дороге или узкой полосе (легко сделать самостоятельно, простой способ – нарисовать). Заступать за границы дорожки ребёнку нельзя.
- Хождение на внешней стороне стоп.
- С помощью пальцев ног полезно сминать ткань.
- Различные предметы захватываются пальцами ног. Действие увеличивает функциональность пальцев. Упражнения выполняются сидя либо стоя, как ребёнку удобней. Допустимо задерживать предмет ненадолго.
- Приседания. Нужно выполнять, чтобы стопа не отрывалась от пола. Можно придерживать ребёнка.
- Исходное положение – сидя «по-турецки». Требуется встать из принятого положения. Разрешено помогать, держа ребёнка за руки. Когда встаёт, следите, чтобы стопы находились крест-накрест.
- Предложите ребёнку вставать на носочки, вытягивая руки вверх. Потом ребёнок обратно присаживается на полную стопу.
Упражнения помогают вылечить патологию. Начинайте делать комплекс вовремя, не допуская ухудшение заболевания.
Массаж при лечении
На начальной стадии протекания болезни лечить плоско-вальгусную стопу у детей допустимо при помощи массирования. Массаж делается способами: потряхивание, разминание, растирание, поглаживание и прочие. Перед проведением потребуется правильно подготовиться. Процедуру проводит специальный врач – мануальный терапевт (особенно важно для детей до двух лет).

Требуется, чтобы метод лечения для детей оказался комфортным. Чтобы подготовить ребёнка к массажу, можно воспользоваться советами:
- Не стоит делать массаж, когда малыш устал, капризничает либо хочет спать. Лучше установить время, когда кроха наиболее активный. Самое лучшее время проведения массажа – после сна;
- Перед проведением массажа нужно подготовить комнату: зимой показано проветрить, обеспечив свежий воздух; летом окна разрешено открыть;
- Чтобы не вызвать раздражения кожи малыша и улучшить процедуру проведения массажа, родителям желательно нанести детский крем, масло на кожу ног ребёнка;
- Родителям придётся морально привыкнуть, что первое время ребёнок будет плакать. Для детей не привычно, возможно, не понравится, когда тело будут разминать, массировать. Лучше если во время манипуляций с ребёнком останется отец, у мужчин нервная система, в большинстве случаев, крепче. В любом случае, во время массажа с ребёнком должен находиться родитель.
При плоско-вальгусной стопе большое внимание уделяется массажу поясницы. Там находятся нервные окончания, посылающие импульсы на мышцы нижних конечностей.
Манипуляции, выполняемые мануальным терапевтом при плоско-вальгусной патологии:
- Малыша кладут на живот, ноги при выполнении упражнения свисают с края поверхности, где проводится массаж. Небольшая подушка подкладывается под голени.
Продолжительность массажа — не менее 12 сеансов (при лёгкой степени заболевания) либо 20 сеансов (при наличии тяжёлого состояния болезни). Массаж при вальгусной стопе проводится 10 — 20 минут. В год минимальное количество курсов 3 -4.
Если поставленный диагноз врождённый, лечение массажем начинают с 1,5-2 месяцев. Манипуляции проводят через 45 минут после принятия пищи ребёнком (избегая вызвать рвоту манипуляциями, непосредственно после приёма пищи ребёнку массаж будет даваться тяжелее). Курс проводится по времени, назначенному ортопедом. Если родители не умеют делать массаж, отсутствует специальное образование, навыки, лучше доверить здоровье ребёнка доктору.
Выбор обуви при деформации стоп
Если ребёнку поставили диагноз «плоско-вальгусные стопы», родителям необходимо задуматься над выбором обуви, которую носит ребёнок. Следите, чтобы у детей на ногах располагалась поддержка снизу и с боков. Нужна обувь с жёстким задником и боковинами, супинатор выбирайте высокий и плотный. Чтобы не мучиться с выбором обуви, допустимо приобрести специальную ортопедическую обувь. Встречается двух разновидностей: чтобы лечить заболевание и для профилактики.
Если у детей заболевание уже диагностировано, потребуется выбирать лечебную ортопедическую обувь. Чтобы она лучше подходила ребёнку, а помощь оказалась максимальной, нужно подать заказ по установке обуви по собственным параметрам (где будет учитываться каждый нюанс вальгусной стопы конкретного малыша). Ношение ортопедической обуви при заболевании обеспечивает нормальную функциональность мышц (находящихся в покое), нагрузка на мышцы стопы при движении распределяется равномерно.
Польза от ношения ортопедической обуви:
- Снижается нагрузка на опорно-двигательный аппарат;
- Устраняет дальнейшее повреждение стоп;
- Становление нормальной осанки и походки у ребёнка;
- Развитие мышц и связок идёт правильно.
Хирургическое вмешательство
Со временем лечение плоско-вальгусной стопы становится тяжелее. Чем старше возраст детей, тем хуже болезнь поддаётся лечению массажем либо гимнастическими упражнениями. Если выбранные методы не приносят результата, родителям предлагают хирургический метод вмешательства.
Современные операции менее травматичные, чем прежде. Обходятся без металлических вставок, манипуляций по установке гипса. Во время вмешательства хирург нормализует угол в костях, делает правильное распределение на связки. После подобного вмешательства дети спустя сутки способны передвигаться самостоятельно.
Профилактика патологии
Профилактику вальгусных стоп детей начинают до рождения. Правильное проведение беременности помогает уберечь будущих детей от врождённых и приобретённых после рождения заболеваний. Беременная женщина должна правильно питаться и выполнять предписания врача. После рождения ребёнка нужно к минимуму уменьшить нагрузку на ноги до 7-8 месяцев, чтобы не оказывалось большой нагрузки на слабые мышцы и связки ног. Для правильной оценки состояния здоровья детей нужно своевременно ходить на приём к педиатру и ортопеду.
Правила профилактики при вальгусной стопе:
- Нагрузка на ноги должна выполняться посильной. Когда мышцы окрепнут, ребёнок начнёт учиться вставать и ходить. Не нужно перегружать несформированный связочный аппарат. Установка умеренных нагрузок начинается, когда ребёнку исполнится 8 месяцев.
- Приём витаминов и правильное питание – предупредит развитие заболеваний опорно-двигательной системы.
- К выбору обуви детям подходят тщательно. Неправильно выбранная обувь приведёт к вальгусной деформации стопы.
- Занятия физическими упражнениями хорошо снижают риск заболеваний нижних конечностей.
Подобные простые действия в дальнейшем помогут избежать появления и развития плоско-вальгусной деформации стоп.
По статистике, почти каждый малыш младше 5-летнего возраста, имеющий отклонения в развитии стоп (40-80%), имеет также диагноз «плоско-вальгусная деформация стоп». Она сопровождается следующими отклонениями:
- уплощение продольного свода;
- вальгусное положение заднего отдела;
- абдукционно-пронационное положение переднего отдела.
Максимальный процент наблюдается у детей младшего школьного и дошкольного возраста. Хотя бывают случаи, когда данный диагноз может считаться неправомочным.


Форма стопы, сформировавшаяся в ходе эволюции, обеспечивает равномерное распределение веса тела. Кости стопы, соединенные прочными межкостными связками, образуют её свод, роль которого – обеспечивать максимальную амортизацию движений при беге и ходьбе. Выпуклые своды ориентированы в двух направлениях – поперечном и продольном. Поэтому в норме у стопы взрослого человека три точки опоры – головка первой плюсневой кости, пяточный бугор и пятая плюсневая кость.
У детей уплощение свода стопы, как правило, встречается в тот период, когда малыш только-только делает первые шаги; связано это с достаточно серьезными нагрузками на ножки при попытке сделать шаг. Конечно же, нельзя ждать от малыша идеально правильной постановки стоп или походки «от бедра» сразу же после того, как он впервые встал на ножки. Не стоит и впадать в панику или сразу же ставить крест на спортивной или военной карьере.
Как правило, впервые жалобы родителей возникают, когда ребенок делает первые самостоятельные шаги. В этом случае необходимо четко различать физиологическое уплощение свода стопы ребенка, который пока ещё не достиг возраста трёх лет, и собственно плоско-вальгусную деформацию, которая уже требует наблюдения врача-ортопеда. До трёх лет у детей на подошвенном аспекте стопы имеется «жировая подушечка», поэтому при простом визуальном осмотре свод стопы не виден. Но он будет заметен, если вы попросите малыша встать на носочки. Костная ткань у ребенка продолжает формироваться до 5-6 лет, поэтому только в этот период имеет смысл начинать разговор об отсутствии или наличии у малыша как таковой плоско-вальгусной ДЕФОРМАЦИИ.


Хотя стоит иметь в виду, что плоско-вальгусные стопы у детей могут привести к таким негативным последствиям, как:
- сильное искривление позвоночника;
- постоянная боль в ногах;
- «взрослые» заболевания – остеохондроз, артрозы.
В некоторых случаях диагноз «вальгусные стопы» ставится ребёнку еще в роддоме. В этом случае имеет место врождённый характер заболевания (вертикальный таран).
Причины деформации стоп
1. Дисплазия соединительной ткани (78%). Загрязнённые вода и воздух, продукты питания низкого качества приводят к тому, что соединительная ткань, являющаяся основой связочного аппарата суставов (а также и всех других органов), формируется неправильно.
2. Неправильная детская обувь (мягкие модели с плоской подошвой, не способные как следует зафиксировать ногу).
3. Малыш не занимается физической культурой в дошкольных учреждениях и в семье.
4. Генетические и эндокринные (диабет, заболевания щитовидной железы) нарушения.
5. Остеопороз (поражение костей скелета).
6. Различные травмы стопы.
Врачи выделяют ряд теорий, при помощи которых можно объяснить этиопатогенетические механизмы:
- анатомическая теория;
- вестиментарная теория;
- статико-механическая теория;
- теория наследственной мышечной слабости;
- теория конституциональной слабости соединительной ткани.
- гиперкоррекция при лечении косолапости;
- врождённая;
- паралитическая;
- рахитическая;
- травматическая;
- статическая.
Врачи выделяют три степени тяжести плоско-вальгусной деформации стоп: лёгкую, среднюю и тяжёлую. Так называемая стопа-качалка (вертикальный таран, стопа пресс-папье) – наиболее тяжёлая степень деформации. Выявляется она сразу же при рождении, частота случаев выявления — 1 на 10 000 новорожденных. Этиопатогенез этой деформации до настоящего времени не изучен окончательно. В качестве наиболее вероятной причины возникновения деформации врачи выделяют порок развития зачатка и задержку его развития на одном из этапов формирования эмбриона.
Параметры стопы в норме:
- если провести две линии – по нижнему контуру пяточной кости и первой плюсневой кости – так, чтобы вершина угла оказалась в области ладьевидной кости, этот угол должен составлять 125°;
- высота продольного свода – 39-40 мм;
- вальгусное положение задних отделов стопы – от 5 до 7°;
- угол наклона пяточной кости по отношению к плоскости опоры – от 20 до 25°.
Высота продольного свода стопы у детей дошкольного возраста в норме может составлять 19-24 мм.
Легкая степень характеризуется следующими параметрами:
- высота продольного свода стопы снижена до 15-20 мм;
- угол высоты свода уменьшен до 140°;
- угол наклона пяточной кости – до 15°;
- вальгусное положение заднего отдела – до 10°;
- отведение переднего отдела стопы (8-10°).
- свод стопы снижен до 10 мм;
- высота свода уменьшена до 150-160°;
- угол наклона пяточной кости до 10°;
- вальгусное положение заднего отдела и отведение переднего — до 15°.
- свод стопы снижен до 0-5 мм;
- угол высоты свода стопы уменьшен до 160-180°;
- угол наклона пяточной кости — 5-0°;
- вальгусное положение заднего отдела и отведение переднего — более 20°;
- деформация при тяжелой степени ригидная и не поддается коррекции;
- постоянный болевой синдром в области Шопарова сустава.
Стопа – основа, «фундамент» нашего тела. А если фундамент кривой, то и ровного, надёжного дома на нём не построить. Плоско-вальгусная деформация стоп влечет за собой вальгусную (Х-образную) деформацию коленных и голеностопных суставов, неправильное положение таза, нарушения осанки. Искривление осей позвоночника и конечностей приводит к перегрузке мышц, которые будут безуспешно пытаться удержать тело в правильном положении. Как результат – появление болей, раннее развитие артрозов, остеохондроза.
- Нагружать ножки малыша раньше 7-8 месяцев не стоит. В качестве элемента гимнастики приставлять малыша можно и раньше, но только кратковременно и обязательно с поддержкой.
- Проводите профилактику рахита.
- Малыш должен носить правильную обувь: имеющую жёсткий высокий задник (выше пятки на 3-4 см), помогающий удерживать пятку на оси голени, а также гнущуюся подошву и небольшой супинатор.
- Обязательно нужно проходить осмотры у ортопеда (1, 3 и 6 месяцы жизни, в год и три, с 4 лет – ежегодные посещения).
С учетом всего вышеперечисленного, родителям необходимо понимать, что плоскостопие является серьезной проблемой только тогда, когда стопы не просто являются плоскими, но и причиняют беспокойство малышу при ходьбе или беге. Если при подъеме на носочки своды стоп у малыша выглядят нормальными и никак его не беспокоят, то и лечение не требуется.
Если же плоские стопы являются к тому же болезненными, ригидными (тугоподвижными) – это совершенно другая ситуация. Здесь уже нужна помощь ортопеда, регулярно занимающегося стопами, чтобы грамотно оценить тяжесть патологии и выработать адекватную тактику ведения пациента. Это может быть как ортезирование при помощи специализированной обуви, так и оперативное лечение в различных вариантах:
1. Операция Грайса (подтаранный артроэрез).

До лечения После лечения
2. Метод Доббса для лечения вертикального тарана (этапное гипсование с последующей перкутанной фиксацией спицей Киршнера).

Метод Доббса заключается в проведении 5-6 сеансов (по одному в неделю) щадящей мануальной коррекции деформации стоп. Каждый сеанс завершается гипсованием вовлечённых нижних конечностей, направленным на надёжное удержание стоп в положении максимально возможной коррекции. При этом гипсовую повязку накладывают от верхней трети бедра до кончиков пальцев с согнутым коленным суставом до 90°.
Мягкие ткани у детей достаточно растяжимы, что позволяет от сеанса к сеансу, постепенно, без наркоза устранять дорзифлексию, пронацию и абдукцию передних отделов стопы и выводить их в положение супинации, варуса и плантофлексии. За 5–6 сеансов клинико-рентгенологически нормализуются анатомические взаимоотношения в суставах среднего и заднего отделов стопы. Последний этап заключается в двух хирургических манипуляциях: фиксации таранно-ладьевидного сустава при помощи спицы Киршнера в правильном положении (чрескожно, под контролем ЭОП) и полной чрескожной ахиллотомии.
После данных манипуляций на срок до 8 недель накладывают гипсовую повязку. После того, как спицы удалены, ребенок находится в гипсовых сапожках (без фиксации коленного сустава; с выкладкой продольного свода; с возможностью полноценной опоры на ножки). Затем, чтобы предупредить рецидивы деформаций стоп, до 4-летнего возраста малышам назначается ортопедический режим ношения брейсов. Как и после лечения по методу Понсети, детки носят брейсы на первом этапе 23 часа в сутки (в течение 4 месяцев), затем время ношения постепенно сокращается, и в дальнейшем брейсы надеваются только во время сна (ночного и дневного). Отличие от метода Понсети заключается только в угловых настройках отведения стопы. В дальнейшем дети, пролеченные по методу Доббса, носят ортопедическую обувь с выполнением продольного свода.

3. Различные мягкотканные и артродезирующие операции.

Необходимо понимать, что при постановке диагноза и лечении все нюансы нужно согласовывать как с ортопедом, так и с врачами смежных специальностей (массажистом, врачом ЛФК, физиотерапевтом и т.п.).
Предварительную консультацию у специалистов по состоянию стоп у ребенка Вы можете получить, заполнив форму онлайн консультации (для ребенка до года с фотографиями стоп, старше 1 года с фотографиями стоп и видео ходьбы).

Диагноз ортопеда “плоско-вальгусная деформация стопы” у ребенка в некоторой степени вводит в недоумение его родителей. Значение слова “плоско” само собой понятно, но вторая часть названия — “вальгусная” требует пояснения. Что означает этот диагноз, и что делать с этой болезнью — непонятно.
Плоско-вальгусная деформация стопы проявляется снижением высоты сводов стопы и искривлением её оси: пальцы и пятка смотрят кнаружи, средний отдел «завален» внутрь таким образом, что при взгляде на стопы сверху виден Х. Собственно этот Х и называется вальгусной деформацией.
Причина такой установки стопы — недостаточно развитый связочный аппарат стоп у ребенка, который деформируется под воздействием тяжести тела. Продольный свод стопы понижается, уплощается, а это приводит к прогибанию стопы с ее внутренней стороны, в то время как ее передний отдел немного смещается. Таким образом, стопа занимает Х-образное положение.
Отличия плоско-вальгусной установки стопы можно заметить еще на этапе, когда ребенок учится ходить. Поэтому родителям необходимо как можно раньше определить потенциальные проблемы, и в связи с этим покупать ребенку правильную обувь.
Для этой патологии характерен недостаточный тонус мышц ног, и когда ребенок начинает ходить, с дополнительной нагрузкой на ноги, возникает деформация стоп. Стопа выполняет функцию поддержания всего тела, является его “фундаментом”, поэтому деформации подвергаются не только стопы, но и голеностопные суставы. На следующем этапе, если не применять лечение, затрагиваются коленные суставы, таз принимает неверное положение, нарушается осанка. Такие последствия приводят к искривлению оси позвоночника и ног, мышцы подвергаются большой нагрузке, вместе с которой возникает боль, есть шанс развития артроза и остеохондроза.
Что можно предпринять, чтобы избежать вальгусной деформации стопы?
- Обеспечить минимальную нагрузку на ноги ребенка до исполнения семи, а лучше, восьми месяцев;
- Осуществлять меры по профилактике рахита;
- Регулярно посещать ортопеда. Лечение вальгусной деформации стопы намного сложнее, чем профилактика заболевания;
- Приобретать правильную обувь.
Гимнастика по лечению плоско-вальгусной деформации стопы
Упражнения выполняются несколько раз в течение дня. Предпочтительнее выполнять по два или три упражнения.
— Ходьба по узкой полоске или дорожке. Ее можно создать искусственно, или нарисовать. Подойдет полоска, шириной от 10 до 15 см. Пусть малыш шагает по дорожке, не заступая за ее границы.
— Ходьба на внешней стороне стопы (Мишка-косолапый).
— Ходьба босиком по поверхности с рельефом. Лучше всего это осуществить в летний период, когда малыш бегает по земле, песку или камешкам.
— Тренировка с захватыванием мелких вещиц пальцами ног. Это упражнение улучшит подвижность пальцев, его можно выполнять как стоя, так и сидя. Пусть малыш постарается “поймать” карандашик или пуговицу пальцами ног и задержать предмет на некоторое время.
— Сминание ткани при помощи пальцев ног.
— Вставать из положения сидя по-турецки. Помогите ребенку встать, подавая ему руки. В положении стоя стопы должны размещаться крест-накрест, их нужно поочередно менять, чтобы вперед выходила то одна, то другая нога.
— Приседания не отрывая стопы от пола. Можно помочь малышу в выполнении этого упражнения, поддерживая его за руки или подмышки.
— Подъем на носочки. Предложите ребенку поиграть в игру “стань больше”, при котором ребенок встанет на носочки и вытянет вверх руки. Затем пусть вновь “превратится в маленького” — присядет на полную стопу.
Специальный массаж
Массаж является вспомогательной мерой лечения на фоне основного. В процессе массажа большое значение придается области поясницы — мест расположения нервных окончаний передающих импульс на мышцы ног, а также области ягодиц. Ноги массируются согласно специальной методики.
Выбор обуви
Обувь для ребенка, имеющего плоско-вальгусную деформацию стопы, должна иметь: жесткие берцы (задник и боковина вокруг пятки), качественный, плотный и высокий супинатор. С какой целью? Для поддержания стопы снизу и по бокам. Этим компенсируется напряжение слабых мышц и будет предотвращено развитие последующей деформации. Необходимо помнить, что нужды в постоянном ношении ортопедической обуви нет, мышцы должны испытывать напряжение, чтобы стать сильнее, а кожа должна отдыхать от жесткости берцов.
Как скоро ожидать эффекта?
Во-первых, у каждого это происходит по-своему. Зависит от степени деформации, особенности организма. Улучшения проявляются не через неделю или десяток процедур, а не ранее полугода. Кости растут, исправляются, мышцы становятся крепче, и для этого нужно время.
Частый диагноз ортопедов: плоско-вальгусная стопа.
Когда малыш рождается, у него еще нет осанки, нет и сводов у стоп. Малыш рождается с физиологическим плоскостопием. С появлением первой самостоятельной опоры на ножки и первыми самостоятельными шагами под действием физической нагрузки
начинается процесс формирования сводов стоп.
Растут ножки, перестраиваются их анатомические особенности. К полутора годам уже можно увидеть начальное формирование сводов.
Процесс формирования постепенный и длится несколько лет. У большинства детей он заканчивается к 4-5 годам. Но возможны как более ранние, так и более поздние сроки формирования.
Зависит это как от конституциональных особенностей ребенка, так и от наличия у него отклонений со стороны костно-мышечной, нервной, эндокринной систем. К группе риска можно отнести малышей, у которых неврологи или ортопеды на первом году жизни находили отклонения в мышечном тонусе, особенно в его снижении, или по ряду причин отмечалось выраженное отставание ребенка в двигательном или психомоторном развитии, а также при выраженной недоборе или избыточном весе малыша.
На этом фоне первыми признаками неблагополучия будет вальгусная установка стоп.
“Плоско-вальгусная установка стоп” – именно этот диагноз очень часто слышат родители от детского ортопеда. Вальгусная – проще говоря – Х-образная установка стоп. Все знают, то такое “ноги иксиком” – тоже самое и со стопами. Стопы уплощены и “завалены” вовнутрь – это и есть плоско-вальгусные стопы.
Причем такое отклонение стоп от вертикальной оси бывает от заметно выраженного до небольшого. Ортопеды его угол измеряют в градусах. Неправильное положение стоп возникает из-за особенностей у малыша. Это может быть связанно с тем, что его мышцы и связки более растяжимы и не удерживают голеностопный сустав и стопу в правильном положении. Вес его тела неправильно распределяется на ножки, чрезмерную нагрузку испытывает внутренний край стопы, где должен начать формироваться продольный свод. Поэтому врачи называют такие стопы у малышей плоско-вальгусными.
Происходит это оттого, что слабый связочный аппарат стопы ребенка не выдерживает нагрузки тела. Уплощение продольных сводов приводит к провисанию внутреннего края стопы и отведению переднего отдела. Так формируется Х-образная установка стоп.
Первые признаки плоско-вальгусной установки стопы появляются одновременно с первыми шагами ребенка. Поэтому очень важно сразу выявить
возможные проблемы и с самого начала приобретать ребенку качественную обувь.
При этой патологии происходит нарушение иннервации, парез мышц ног. Тонус мышц в этом случае недостаточный и при наличии нагрузки, когда ребенок начинает ходить, появляется деформация. А поскольку стопа – своеобразный фундамент тела, деформация грозит и голеностопным суставам.
За ними могут деформироваться при отсутствии лечения коленные суставы, таз получит неправильное расположение, осанка нарушится. Поскольку все это ведет к искривлению осей, как позвоночника, так и конечностей, возникнет перегрузка мышц, и появятся боли. Могут довольно рано развиться такие заболевания, как артрозы и остеохондроз.
Какие меры можно принять для того, чтобы не допустить вальгусной деформации стопы:
* Для снижения риска появления у ребенка проблем неврологического характера следует правильно планировать беременность и правильно ее вести;
* Минимизировать нагрузку на ноги ребенка до семи, а то и восьми месяцев;
* Не забывать о профилактике такого заболевания, как рахит;
* Регулярно приходить с ребенком на профессиональный осмотр. Вальгусная деформация стопы лечение этой патологии куда сложнее, чем профилактика;
* Ношение правильной ортопедической обуви.
Вовремя определить изменения или отклонения в процессе формирования стоп у ребенка, это значит иметь возможность это исправить. Для того, чтобы определить на каком этапе находится формирование стоп у малыша можно провести в домашних условиях следующие тесты.
Первый тест – необходимо обычное сливочное масло и лист бумаги форматом А4. Положите чистый лист бумаги на твердый пол. Подошвы малыша смажьте сливочным маслом полностью, особенно тщательно по краям. Затем поставьте малыша на лист бумаги. Его стопы должны стоять на небольшом расстоянии и параллельно друг другу.
Масло с подошв ребенка должно впитаться в лист бумаги именно в тех местах, где подошвы полностью соприкасаются с поверхностью листа. Затем поднимите ребенка вверх. На листе бумаги останутся масляные отпечатки его подошв. Рассмотрите внимательно эти отпечатки. Обратите внимание на внутренний контур. Есть ли он, и насколько он выражен? Оценить этот тест нужно учитывая возраст ребенка и выраженность изгиба внутреннего контура в отпечатке.
Второй тест– «тест монетка». Для этого поставьте малыша босиком на твердый гладкий пол без коврового покрытия. Та ножка, которую проверяете должна стоять на полшага впереди другой. Возьмите небольшую монетку, можно обычный железный рубль. Положите монетку на пол, напротив внутреннего края тестируемой стопы на расстоянии 10-12 см. Щелкните своими пальцами по монетке так, чтобы она заскользила по полу в направлении середины стопы ребенка. Если внутренний край стопы ребенка приподнят над полом, т.е. у стопы сформирован свод, то монетка
исчезнет полностью или наполовину.
Если свода нет, то монетка столкнется с внутренним краем стопы и останется лежать открытой на полу или отскочит обратно. К трем годам монетка должна скрыться под стопой ребенка хотя бы наполовину. Если этого не происходит, то можно предположить что у ребенка плоская стопа. Тест информативен у малышей с трех летнего возраста.
Третий тест – « встань на стеклянный стол». Это если у вас дома из мебели есть журнальный или обеденный стол с прозрачной стеклянной столешницей, то тогда освободив его от предметов, поставьте ребенка босиком на этот стол. Один из родителей должен страховать малыша, который стоит на столе, а второй член семьи пусть заглянет под стол, чтобы сквозь стеклянную прозрачную поверхность можно было видеть подошвы малыша. На что же надо будет вам обратить особенное внимание. Сначала представьте, какие отпечатки босых ног оставляет человек, когда ходит по мокрому песку?
Теперь посмотрите на контур той части подошвы, которая вплотную соприкасается с поверхностью стола. Отметьте для себя также ту часть подошвы по внутреннему краю, которая должна быть приподнята над поверхностью. Это и будет продольный свод стопы.
Здесь у каждого ребенка будет свой отпечаток подошвы с разной выраженностью сводов стоп и зависящий от возраста малыша и наличия у него проблем. Чем старше ребенок, тем более выражен свод стопы. Умалыша в год, как правило, свода не видно и отпечаток подошвы без выемки у внутреннего края. К двум годам продольный свод уже заметен, к трем годам он становится более выраженным. Но если вашему малышу три года, а у него контур внутреннего края стопы представляет прямую линию без углубления, то скорее всего ортопед поставит диагноз плоскостопие.
Отчаиваться не стоит, мы же помним, что у нас есть еще время помочь ребенку. Впереди есть полтора-два года, когда занятия лечебной гимнастикой, массаж и коррекция положения стопы обувью может исправить ситуацию. Но вот если оставить проблему без внимания, то в большинстве случаев проблема останется на всю жизнь.
Если результаты тестирования вас насторожили, выявлены отклонения – обратитесь к ортопеду, он подберет правильное лечение для Вашего ребенка. Чаще всего врач назначает массаж, лечебную гимнастику и физиотерапевтические процедуры.
Лечебная гимнастика
Проводится несколько раз в день по 2-3 упражнения.
-Ходьба по узкой дорожке, в качестве “узкой дорожки” можно использовать любую(10-15 см) доску, полоску на ковре, можно нарисовать ее мелом. Предложите малышу пройти по этой дорожке, не выходя за ее пределы.
-Ходьба на наружных краях стоп(Мишка- косолапый)
-Ходьба по различным рельефным поверхностям лучше это сделать летом, когда малыш может бегать босиком по земле, песку и по жестким камешкам.
-Захват мелких предметов пальцами ног развивает мелкие мышцы стопы, увеличивает подвижность и ловкость пальцев. Это упражнение можно делать сидя и стоя.
-Предложите малышу “поймать” мелкий предмет(карандаш, палочку) и удерживать его некоторое время.
-Собирание платочка пальцами ног захватывание и собирание ткани.
-Сидение в позе по-турецки, помогайте ребенку вставать, поддерживая его за руки.
-При стоянии стопы должны быть крест на крест, меняйте их поочередно, так чтобы впереди была то правая, то левая стопа.
-Приседание на полную стопу. При выполнение этого упражнения стопы не должны отрываться от пола. Можно помогать, поддерживая малыша за руки или подмышки.
-Вставание на носки. Это упражнение можно объединить с игрой”стань большим”-ребенок встает на мысочки и тянет вверх руки,”стань маленьким”-приседание на полную стопу.
Массаж
Массаж проводится на фоне общеукрепляющего лечения в соответствии с возрастом ребенка. Особое внимание уделяется мышцам спины (поясничной области), ягодицам и нижним конечностям (массируются по спец методике).
Выбор обуви
Обувь для ребенка, имеющего плоско-вальгусную деформацию стопы, должна иметь: жесткие берцы (задник и боковина вокруг пятки), качественный, плотный и высокий супинатор. С какой целью? Для поддержания стопы снизу и по бокам. Этим компенсируется напряжение слабых мышц и будет предотвращено развитие последующей деформации. Необходимо помнить, что нужды в постоянном ношении ортопедической обуви нет, мышцы должны испытывать напряжение, чтобы стать сильнее, а кожа должна отдыхать от жесткости берцов.
По материалам сайта:http://tver-baby.ru в редакции специалиста по массажу Рубе Евгения Александровича.
Плоско-вальгусная стопа у ребёнка: лечение и профилактика
Плоско-вальгусная деформация стопы у детей считается чрезвычайно встречающимся видом патологии нижних конечностей. Протекает в раннем возрасте. Если выявлены нарушения в развитии ног, частое заболевание – вальгусная деформация. Причиной возникновения заболевания становится слабость связочного аппарата стопы, нарушается иннервация мышц ног. Если стопы ребёнка с ослабленными мышцами и связками, проявление болезни наступает после двух месяцев начала ходьбы. В редких случаях вальгусная деформация стоп бывает врождённой. Диагноз ставится в роддоме либо по прошествии первого месяца жизни малыша. Чтобы вовремя обнаружить патологию, в поликлиниках обязателен осмотр у ортопеда.
При плоско-вальгусной патологии внутренний край стоп провисший, пальцы отведены наружу, а пятка отклоняется к внешней стороне стопы. Лечение, вовремя применённое, исключает риск осложнения деформации. Если лечение отсутствует, состояние нижних конечностей будет ухудшаться, приводя к Х – образной деформации стоп, голеностопных и коленных суставов. При дефекте таз будет находиться в противоестественном положении, осанка нарушена. У ребёнка появятся болевые ощущения и ранний остеохондроз.


Вальгусная деформация стопы
Причины возникновения вальгусной деформации:
- Нарушение минерального обмена и костеобразования;
- Опущение сводов стопы;
- Сбой в генетике и эндокринной системе;
- Остеопороз;
- Неправильное ношение и подбор обуви.
Лечение
Если лечение вальгусной деформации стоп проводить вовремя, получится полностью устранить болезнь. Для лечения заболевания используется комплексная терапия, включающая: лечение массажем, специальные гимнастические упражнения, физиотерапию (электрофорез с применением кальция), иглоукалывание, подбор ортопедической обуви, плавание, ножные ванны и магнитную терапию.
Лечение повреждённых стоп займёт немало времени. Курс массажа составляет 15 дней, после делают перерыв на две недели. Поможет при борьбе с плоско-вальгусной патологией ношение специальной ортопедической обуви, потребуется заказывать индивидуально. Выполнение различных гимнастических упражнений лучше проводить на специальных массажных ковриках.
Улучшение состояния стоп ребёнка наступает примерно через полгода. Если после продолжительного лечения положительного результата не заметно, ортопед выписывает ношение ортопедических шин и укладок, корригирующих стопу. Оперативное вмешательство положено в крайнем случае, когда прочие методы лечения не приносят положительного результата.


Лечение плоско-вальгусной деформации
Гимнастика при вальгусной стопе
Гимнастические упражнения при плоско-вальгусной деформации стопы выполняются ежедневно, по несколько упражнений с повтором 2-3 раза. Примеры выполнения упражнения:
- Ребёнок ходит по импровизированной дороге или узкой полосе (легко сделать самостоятельно, простой способ – нарисовать). Заступать за границы дорожки ребёнку нельзя.
- Хождение на внешней стороне стоп.
- С помощью пальцев ног полезно сминать ткань.
- Различные предметы захватываются пальцами ног. Действие увеличивает функциональность пальцев. Упражнения выполняются сидя либо стоя, как ребёнку удобней. Допустимо задерживать предмет ненадолго.
- Приседания. Нужно выполнять, чтобы стопа не отрывалась от пола. Можно придерживать ребёнка.
- Исходное положение – сидя «по-турецки». Требуется встать из принятого положения. Разрешено помогать, держа ребёнка за руки. Когда встаёт, следите, чтобы стопы находились крест-накрест.
- Предложите ребёнку вставать на носочки, вытягивая руки вверх. Потом ребёнок обратно присаживается на полную стопу.
Упражнения помогают вылечить патологию. Начинайте делать комплекс вовремя, не допуская ухудшение заболевания.
Массаж при лечении
На начальной стадии протекания болезни лечить плоско-вальгусную стопу у детей допустимо при помощи массирования. Массаж делается способами: потряхивание, разминание, растирание, поглаживание и прочие. Перед проведением потребуется правильно подготовиться. Процедуру проводит специальный врач – мануальный терапевт (особенно важно для детей до двух лет).


Мануальный терапевт
Требуется, чтобы метод лечения для детей оказался комфортным. Чтобы подготовить ребёнка к массажу, можно воспользоваться советами:
- Не стоит делать массаж, когда малыш устал, капризничает либо хочет спать. Лучше установить время, когда кроха наиболее активный. Самое лучшее время проведения массажа – после сна;
- Перед проведением массажа нужно подготовить комнату: зимой показано проветрить, обеспечив свежий воздух; летом окна разрешено открыть;
- Чтобы не вызвать раздражения кожи малыша и улучшить процедуру проведения массажа, родителям желательно нанести детский крем, масло на кожу ног ребёнка;
- Родителям придётся морально привыкнуть, что первое время ребёнок будет плакать. Для детей не привычно, возможно, не понравится, когда тело будут разминать, массировать. Лучше если во время манипуляций с ребёнком останется отец, у мужчин нервная система, в большинстве случаев, крепче. В любом случае, во время массажа с ребёнком должен находиться родитель.
При плоско-вальгусной стопе большое внимание уделяется массажу поясницы. Там находятся нервные окончания, посылающие импульсы на мышцы нижних конечностей.
Манипуляции, выполняемые мануальным терапевтом при плоско-вальгусной патологии:
- Малыша кладут на живот, ноги при выполнении упражнения свисают с края поверхности, где проводится массаж. Небольшая подушка подкладывается под голени.


Массаж мышц малыша
- Проводится полный массаж спины. Вдоль позвоночника проводятся поглаживания. Потом аналогичные движения выполняются по бокам спины к подмышечным впадинам. В завершении аккуратно делают растирание спины ребёнка пальцами.
- Манипуляции пояснично-крестцовой части: поглаживают в направлении позвоночника в разные стороны и вниз.
- При массаже ягодиц проделываются различные манипуляции, заканчивают обязательно поглаживанием.
- Разминают заднюю сторону бёдер и голеней, начиная с поглаживания.
- Проводят массаж ступней. Первоначально делают манипуляции легонечко, потом начинают энергично растирать ноги. В завершение делают разминание ступней.
Продолжительность массажа – не менее 12 сеансов (при лёгкой степени заболевания) либо 20 сеансов (при наличии тяжёлого состояния болезни). Массаж при вальгусной стопе проводится 10 – 20 минут. В год минимальное количество курсов 3 -4.
Если поставленный диагноз врождённый, лечение массажем начинают с 1,5-2 месяцев. Манипуляции проводят через 45 минут после принятия пищи ребёнком (избегая вызвать рвоту манипуляциями, непосредственно после приёма пищи ребёнку массаж будет даваться тяжелее). Курс проводится по времени, назначенному ортопедом. Если родители не умеют делать массаж, отсутствует специальное образование, навыки, лучше доверить здоровье ребёнка доктору.
Выбор обуви при деформации стоп
Если ребёнку поставили диагноз «плоско-вальгусные стопы», родителям необходимо задуматься над выбором обуви, которую носит ребёнок. Следите, чтобы у детей на ногах располагалась поддержка снизу и с боков. Нужна обувь с жёстким задником и боковинами, супинатор выбирайте высокий и плотный. Чтобы не мучиться с выбором обуви, допустимо приобрести специальную ортопедическую обувь. Встречается двух разновидностей: чтобы лечить заболевание и для профилактики.
Если у детей заболевание уже диагностировано, потребуется выбирать лечебную ортопедическую обувь. Чтобы она лучше подходила ребёнку, а помощь оказалась максимальной, нужно подать заказ по установке обуви по собственным параметрам (где будет учитываться каждый нюанс вальгусной стопы конкретного малыша). Ношение ортопедической обуви при заболевании обеспечивает нормальную функциональность мышц (находящихся в покое), нагрузка на мышцы стопы при движении распределяется равномерно.
Польза от ношения ортопедической обуви:
- Снижается нагрузка на опорно-двигательный аппарат;
- Устраняет дальнейшее повреждение стоп;
- Становление нормальной осанки и походки у ребёнка;
- Развитие мышц и связок идёт правильно.
Хирургическое вмешательство
Со временем лечение плоско-вальгусной стопы становится тяжелее. Чем старше возраст детей, тем хуже болезнь поддаётся лечению массажем либо гимнастическими упражнениями. Если выбранные методы не приносят результата, родителям предлагают хирургический метод вмешательства.
Современные операции менее травматичные, чем прежде. Обходятся без металлических вставок, манипуляций по установке гипса. Во время вмешательства хирург нормализует угол в костях, делает правильное распределение на связки. После подобного вмешательства дети спустя сутки способны передвигаться самостоятельно.
Профилактика патологии
Профилактику вальгусных стоп детей начинают до рождения. Правильное проведение беременности помогает уберечь будущих детей от врождённых и приобретённых после рождения заболеваний. Беременная женщина должна правильно питаться и выполнять предписания врача. После рождения ребёнка нужно к минимуму уменьшить нагрузку на ноги до 7-8 месяцев, чтобы не оказывалось большой нагрузки на слабые мышцы и связки ног. Для правильной оценки состояния здоровья детей нужно своевременно ходить на приём к педиатру и ортопеду.
Правила профилактики при вальгусной стопе:
- Нагрузка на ноги должна выполняться посильной. Когда мышцы окрепнут, ребёнок начнёт учиться вставать и ходить. Не нужно перегружать несформированный связочный аппарат. Установка умеренных нагрузок начинается, когда ребёнку исполнится 8 месяцев.
- Приём витаминов и правильное питание – предупредит развитие заболеваний опорно-двигательной системы.
- К выбору обуви детям подходят тщательно. Неправильно выбранная обувь приведёт к вальгусной деформации стопы.
- Занятия физическими упражнениями хорошо снижают риск заболеваний нижних конечностей.
Подобные простые действия в дальнейшем помогут избежать появления и развития плоско-вальгусной деформации стоп.
Диагноз пвс ортопед — Детишки и их проблемы
Содержание
- Основные причины плосковальгусной деформации стоп
- Классификация
- Профилактика заболевания
- Плоско вальгусная деформация стопы лечение
- Упражнения для лечения плосковальгусной деформации стоп
Плосковальгусная деформация стоп – это определенное снижение высоты обоих сводов стопы и искривление её оси. При этом пятка и пальцы смотрят наружу, а вот средний отдел стопы завален внутрь.
Такой вид плоскостопия очень распространен, если верить последним подсчетам, то 50 процентов всех деформаций стоп, приходиться именно на плосковальгусную деформацию. Чаще всего это заболевание встречается у детей младшего школьного или дошкольного возраста.
Важный совет от редакции
Если хотите улучшить состояние своих волос, особое внимание стоит уделить шампуням, которые вы используете. Пугающая цифра – в 96% шампуней популярных марок находятся компоненты, отравляющие наш организм. Основные вещества, из-за которых все беды, на этикетках обозначаются как sodium lauryl sulfate, sodium laureth sulfate, coco sulfate, PEG. Эти химические компоненты разрушают структуру локонов, волосы становятся ломкими, теряют упругость и силу, цвет тускнеет. Но самое страшное то, что эта гадость попадает в печень, сердце, легкие, накапливается в органах и может вызывать онкологические заболевания. Мы советуем отказаться от использования средств, в которых находится данная химия. Недавно эксперты нашей редакции провели анализ безсульфатных шампуней, где первое место заняли средства от компании Mulsan Сosmetic. Единственный производитель полностью натуральной косметики. Вся продукция производятся под строгим контролем качества и систем сертификации. Рекомендуем к посещению официальный интернет-магазин mulsan.ru Если сомневаетесь в натуральности вашей косметики, проверьте срок годности, он не должен превышать одного года хранения.
Основные причины плосковальгусной деформации стоп
Самой распространенной причиной плосковальгусной деформации является диспластические изменения со стороны скелета стопы и слабость сухожильно-мышечного аппарата нижних конечностей.
Классификация:
Плосковальгусная деформация стоп бывает нескольких видов:
- Статическая
- Паралитическая
- Рахитическая
- Врождённая
- Травматическая
Профилактика заболевания
- Во избежание плосковальгусной деформации у ребенка, необходимо правильно вести и планировать беременность.
- Не нагружать ноги у ребенка до восьми месяцев. Во время ходьбы, малыша необходимо поддерживать.
- Регулярно проводить профилактику рахита. Как ни странно, но даже в современном мире, это заболевание весьма распространено.
- Ежегодно ходить на осмотр к врачу. Ведь всегда проще лечить заболевание на начальных стадиях.
- Носить правильную обувь. Правильная, это не значит дорогая, она должна быть удобной и одобренной ортопедом.
Плоско вальгусная деформация стопы лечение

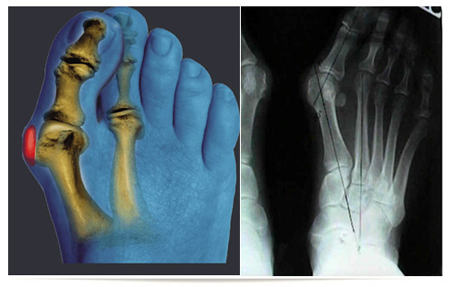
Если заболевание запустить, то спустя совсем короткое время связки и сухожилья на ногах начнут слабеть или вообще могут прекратить функционировать. Именно это может спровоцировать разнообразные изменения в суставах и костях. Чем дольше игнорировать это заболевание, тем быстрее и больше оно прогрессирует.
Очень большое отклонение большого пальца, скорее всего, приведет к отклонению следующего, поскольку большой палей будет очень давить на соседний и так далее. К тому же, стоит помнить, что шишка на кости будет быстро увеличиваться и в скором будущем может приобрести большие размеры и невероятную форму. Большинство страдающих плосковальгусной деформацией стопы ошибочно считают, что это всего лишь незначительное отклонение, но это совсем не так.
В первую очередь, плосковальгусная деформация стоп может провоцировать очень сильные физические боли, при чем не только в стопах, но и в ногах в целом. Помимо этого, значительно повысится утомляемость, а про каблуки и высокую платформу вообще необходимо забыть. Так что же делать? В том случае, если заболевание находится на первоначальном этапе, то достаточно будет и самостоятельного лечения в домашних условиях. Для этого необходимо регулярно делать нижеуказанные упражнения и носить специальные стельки. А вот в том случае если заболевание уже запущенно, то необходимо обратиться к врачу.
Упражнения для лечения плосковальгусной деформации стоп
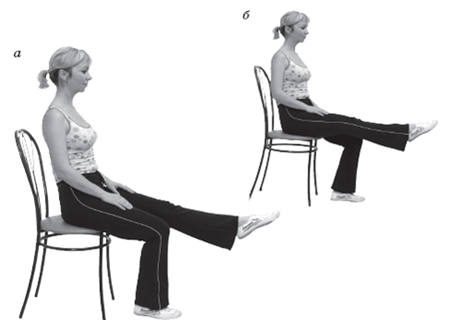
- Сесть на удобный стул и положить обе стопы на небольшой мячик. Сильно надавливая на него ногами, необходимо покатать мячик по полу. Такое же самое упражнение можно делать и с механическим массажером, который очень похож на старинные счеты.
- Сидя на стуле, по очереди, сжимать резиновый мяч то правой, то левой стопой.
- Сесть на пол, на коврик по-турецки, то есть, скрестив ноги. После, немного приподняться и стать на наружные края обеих стоп. Во время выполнения этого упражнения необходимо обязательно внимательно следить за тем, чтобы ноги по возможности оставались прямыми, а в сидячем положении, сверху должна быть поочередно, то левая, то правая нога. Повторять это упражнение необходимо по пятнадцать раз.
- Сесть на стул. Ноги прямые. Захватывать пальцами ног всевозможные мелкие предметы (маленькие камушки, палочки, карандаши и так далее) и перетаскивать их с места на место в течении пяти — десяти минут.
- Ежедневно, по пятнадцать минут в день, ходить по мелкодробленой крупе или песку, насыпанному в ящик или в большую миску, туда и обратно.
- Ежедневно ходить в теплой ванне, при этом, на её дно необходимо выложить мелкую гладкую гальку или же положить буклированный резиновый коврик. Стоит помнить, что воды в ванне должно быть столько, чтобы она перекрывала уровень щиколоток, а температура воды должна быть 34-36 градусов. Повторять это упражнение необходимо в течении пятнадцати минут.
- Сидя на удобном стуле, необходимо выполнять движения стопой.
- Поворачивать стопу внутрь.
- Сгибать тыльную часть стопы.
- Сгибать всю подошву.
- Сгибать пальцы ног.
- Вращать стопами, поочередно, то в одну сторону, то в другую.
- Сгибать тыльную часть стоп с захватом маленьких предметов.
Те же самые упражнения можно проделывать и с ребенком, если он страдает этим заболеванием. Но стоит помнить, что не надо ждать от малыша четкого выполнения всех упражнения. Заниматься с ним необходимо играя, для того чтобы не отбить у него положительные эмоции и интерес, только в том случае результат станет заметен. И занимаясь с ребенком, необходимо сократить количество повторений каждого упражнения до пять раз.
Главное условие, чтобы занятия были ежедневными и систематическими. Выполнение упражнений – это самое главное и самое сложное, поскольку это нельзя переложить на кого ни будь другого, а заниматься самому.
Помимо ежедневных упражнений, необходим еще и ежедневный общеукрепляющий массаж, но не только стоп, но и бедер, ягодиц и спины, а также, внутренней группы мышц голени.
Что касается мышц голени, то особое значение здесь играют те мышцы, которые находятся снаружи и спереди, под коленом. Во время массажа, необходимо делать разминательные, растирательные и поглаживающие движения, по три подхода в день, каждый должен длиться не менее пяти минут. При этом заболевании необходимо проходить несколько курсов, с перерывом в четыре недели. Массаж можно доверить специалисту, но можно делать и самостоятельно.
Помимо упражнений и массажа необходимо иметь и специальную корригирующая обувь с подпяточным клином, супинатором и жестким высоким задником.
На сколько быстро появится эффект?
Лечение происходит полностью индивидуально, первые результату станут видны уже спустя неделю регулярных занятий. У некоторых, болезнь проходит спустя месяц, а у некоторых – спустя полгода.
Оперативное лечение
Оперативное лечение от плосковальгусной деформации стоп проводится очень редко и только в очень запущенных случаях. Процент больных, которым необходимо хирургическое вмешательство составляет не более пяти процентов. Если операция действительно необходима, то выполняется пластика внутренней поверхности стопы и сухожилий.
Source: BeautiNails.ru
Плоско вальгусная стопа у ребенка что это такое как лечить — Все про суставы
Содержание статьи:
☆
Плосковальгусная стопа (ПВС) — это деформация, которая включает в себя опускание медиального и латерального сводов стопы, вальгус пятки и среднего отдела стопы, отведение переднего отдела, стопы, эквинус, избыточную пронацию стопы и повышенную эластичность сочленений.
ПВС в литературе описана как плоская, вальгусная, вялая, слабая, расслабленная, коллабирующая, гипермобильная стопа. ПВС встречается у 2,7% детей. Она развивается у ребенка с функциональным возрастным плоскостопием в возрасте от 16 до 28 месяцев, или не позже 3 лет.
Развитию ПВС у детей способствует действие факторов, которые лосят относительно общий характер: состояние соединительной ткани, пол, вес тела, а также действие относительно лекальных факторов, как положение сегментов нижней конечности. Основным фактором, действие которого способствует образованию ПВС, является дисплазия, множественные признаки которой при ПВС встречаются в 2 раза чаще, чем без нее, и составляет 90%. Ведущим проявлением дисплазии является слабость связок. Дисплазия усугубляет действие всех общих и локальных факторов. У мальчиков ПВС встречается в 52% случаев, что превышает показатели у девочек, у которых плоскостопие выявляют в 36% случаев в тех же возрастных группах. Большой вес тела оказывает негативное влияние на развитие свода стопы. При избыточном весе и ожирении ПВС встречается в З раза чаще, чем при нормальном весе тела. Выделены следующие локальные факторы, действие которых способствует появлению ПВС:
- Позная сгибательная синергия нижней конечности, при которой имеются большой угол разгибания в голеностопном суставе, вальгус или варус голени и большая ширина шага.
- Мышечный дисбаланс с недостаточностью мышц инверторов и доминированием мышц эверторов.
- Эквинус, контрактура трехглавой мышцы, укорочение ахиллова сухожилия.
- Антеверсия бедра при ПВС встречается в 92% случаев.
- Вальгус коленного сустава.
- Большой разворот нижней конечности наружу.
- Растяжение и ослабление прыжковой связи и подошвенного апоневроза.
Фоном для развития ПВС в возрасте полутора-двух лет является увеличение нагрузки на конечности, связанное с освоением ходьбы. К появлению ПВС приводит сочетание роста реакции опоры со слабостью соединительнотканных структур и положением сегментов конечности.
Выраженность функциональных нарушений при ПВС зависит от локализации на стопе слабых связок. При легкой степени ПВС имеется слабость связок по внутреннему краю стопы, при выраженной ПВС есть слабость связок по наружному краю стопы. Слабые связки препятствуют самостоятельному разрешению физиологического плоскостопия и формированию свода стопы во время ее роста. Слабые связки не способны удержать кости стопы в виде единой арочной структуры, которая в состоянии противостоять действию веса тела. Прыжковая связка и подошвенный апоневроз не могут оказать сопротивление действию реакции опоры и стабилизировать таранно-ладьевидный и ладьевидно-клиновидный суставы. Наступает одновременное опускание таранной, ладьевидной и медиальной клиновидной костей в подошвенном направлении, что приводит к относительно высокому положению 1-й плюсневой кости. Низкое расположение костей внутреннего свода облегчает эверсию заднего отдела во время ходьбы и стояния, что приводит к мышечному дисбалансу. Эверсия вызывает растяжение и ослабление мышц-инверторов и преобладание тяги мышц-эверторов. Развивается мышечный дисбаланс. Сокращение малоберцовой мышцы вызывает усугубление эверсии заднего отдела стопы и устанавливает его в вальгусное положение. При вальгусе пятки происходит латеральное смещение ахиллова сухожилия и изменение вектора трехглавой мышцы. Трицепс, который в возрасте 1,5-2 лет имеет высокую активность, приобретает свойства эвертора. В результате трехглавая мышца, наряду со сгибанием стопы, начинает взаимодействовать с малоберцовой мышцей и осуществлять пронацию стопы. Низкий внутренний свод приводит к относительному удлинению медиального края стопы. Длина внутреннего края перестает соответствовать длине наружного края. Наступает недостаточность наружного свода, что приводит к утяжелению плосковальгусной деформации стопы. Во время ходьбы при эверсии пятки, которая плотно соединена с кубовидной костью, возникает дисконгруэнтность в пяточно-кубовидном суставе, смещение кубовидной кости к тылу и нарушение единства костей по наружному краю стопы. Ослабленный наружный свод оказывается одновременно под действием реакции опоры и давления со стороны медиально расположенных костей стопы. Происходит отведение переднего отдела стопы, что усугубляет опускание внутреннего свода и эверсию пятки. В условиях понижения опоро-способности наружного свода продолжается прогрессирование изменений внутреннего свода стопы. Во время ходьбы пронация стопы вызывает смещение ладьевидной кости в таранно-ладьевидном суставе вплоть до подвывиха. Вершина низкого внутреннего свода смещается в дистальном направлении с уровня таранно-ладьевидного на уровень ладьевидно-клиновидного сустава. Отведение переднего отдела и дисконгруэнтность среднетарзального сустава вызывает латеральное смещение точки фиксации передней большеберцовой мышцы. Происходит нарушение баланса между мышцами-инверторами и эверторами в пользу последних. Передняя большеберцовая мышца начинает действовать как эвертор, взаимодействовать с малоберцовой мышцей и, наряду с разгибанием, осуществлять эверсию в под таранном суставе. С возрастом у ребенка с ПВС происходит физиологическое усиление тяги трехглавой мышцы. В условиях дисбаланса появляется эквинус стопы, спастическое сокращение мышц и развитие их контрактуры. Стойкий эквинус поддерживает мышечный дисбаланс конечности, что, в совокупности, приводит к нарушению ходьбы.
Для функции детской стопы имеет значение величина вальгуса пятки и степень его ригидности. До угла 20° вальгус считается нефиксированным. У ребенка с нефиксированным вальгусом при установке пятки по оси голени в ненагруженном состоянии имеет место покрытие головки тарана ладьевидной костью. При угле более 20° возрастает жесткость вальгусной установки заднего отдела стопы и ладьевидная кость не покрывает головку таранной кости. Устойчивость вальгусной деформации заднего отдела оказывает влияние на состояние переднего отдела стопы. При фиксированном вальгусе заднего отдела стопы происходит увеличение вальгуса или супинации переднего отдела до 10-15°. В период опоры при смене пронации на супинацию большая вальгусная деформация переднего и заднего отделов стопы вызывает увеличение амплитуды пронации стопы в среднетарзальном суставе, что с возрастом приводит,к его перегрузке.
Плосковальгусная стопа имеет следующие проявления:
- повышенную гибкость сочленений стопы;
- уплощение свода стопы, при котором индекс стопы превышает 0,7, составляя в среднем 0,74 ± 0,02;
- угол вальгуса пятки в пределах от 5° до 25°;
- отведение переднего отдела стопы;
- смещение центра давления по стопе по направлению к внутреннему краю;
- увеличение амплитуды эверсии заднего отдела стопы.
- увеличение пронации стопы в 3/4 случаев, как -по амплитуде, так и по продолжительности;
- уменьшение времени опоры на пятку, ранний отрыв пятки от опоры в фазу стояния на всей стопе; ,
- отсутствие увеличения высоты свода во время подъема на носки при фиксированном вальгусе;
- большую мышечную активность в фазу отталкивания;
- увеличение колебаний тела во время ходьбы.
Лечение плосковальгусной стопы у детей
Показанием к лечению ПВС является низкий свод стопы, избыточный вальгус заднего отдела стопы, а также сочетание этих изменений. Основным методом лечения является консервативный. Для коррекции плоскостопия применяют ручной и механический массаж, ЛФК, обувное пособие.
Массаж повышает тонус мышц и улучшает кровоснабжение тканей. Локализация и методы мануального воздействия зависят от особенностей процесса. При ПВС делают расслабляющий массаж наружной группы мышц голени. Производят поглаживание, растирание и разминание малоберцовой мышцы и наружной части икроножной мышцы. Производят тонизирующий массаж внутренней группы мышц голени. Осуществляют растирание, разминание и поколачивание внутренней части икроножной мышц и мышц-сгибателей стопы. Производят поглаживание стопы по подошвенной поверхности, растирание мягких тканей по внутреннему краю стопы. После массажа делают мануальное воздействие в виде супинации стопы одновременно с ее поворотом вовнутрь.
При ПВС рекомендуют упражнения ЛФК, которые выполняют в положении сидя и стоя.
Исходное положение сидя.
- Приведение стопы вовнутрь.
- Ротация стопы снаружи внутрь.
- Сгибание и разгибание пальцев стопы.
- Разведение пальцев в стороны, удержание их в разведенном положении 10-15 с.
- Движение стопы по коврику, ротация стопы на коврике.
- Захват пальцами коврика, перебирание пальцами коврика и подтягивание его на себя.
- Захват пальцами предметов разных размеров и плотности и перенос их по воздуху.
- Захват обеими стопами мяча и подъем его перед собой.
- Катание мяча с упором на него подошвенной поверхностью стопы.
- Установка стопы подошвенной поверхностью на голень другой ноги, поглаживание стопой голени вверх и вниз по ее оси.
- Установка стопы на пол с опорой на наружный край и давление на нее другой стопой сверху.
Исходное положение стоя.
- Подъем на носки, супинирующее движение стопой, перенос нагрузки на наружный край стопы и затем пронирующее движение в обратном направлении.
- Стояние и переминание с ноги на ногу с опорой на наружный край стопы.
- Перекат стопы сзади наперед и спереди назад с опорой на наружный край стопы.
- Фиксация носочной части стопы на опоре с разведением пяток в стороны, фиксация пяток с разведением носков в стороны.
- Катание стопой маленького мяча или ролика как в положении сидя,так и стоя.
Для коррекции ПВС применяют упражнения ЛФК, которые выполняют на рельефной поверхности массажного ролика, мяча или -коврика. Во время выполнения упражнений происходит механический массаж подошвенной поверхности стопы. Поверхность массажного коврика имеет выпуклости разной высоты. Высоту 20 мм рекомендуют для детей в возрасте до 3 лет. Высота 30 мм дает более выраженный массажный эффект, что показано у детей старше 3 лет.
Исходное положение стоя на коврике.
- Переминание с ноги на ногу, перенос веса с одной ноги на другую.
- Стояние на одной ноге в то время, как другая нога совершает скользящие движения по коврику.
- Руки на поясе, делают ротацию туловища вначале в одну, а затем в другую сторону, во время этого попеременно происходит пронация и супинация стоп, опирающихся на коврик.
- Одна нога находится впереди другой. Делают подъем на носки и затем опускание на пятки.
- Одна нога опирается на пятку, а другая на носок. Одновременно производят перекат одной из стоп с пятки на носок, а другой стопой — с носка на пятку.
- Ходьба на месте с опорой на наружный край стопы.
- Ходьба в стороны с опорой на наружный край стопы.
У детей с ПВС основным корригирующим средством является профилактическая обувь и стелечные ортезы. Первоходу с ПВС назначают профилактические сандалии с открытым носком, жестким задником, твердой подошвой, супинатором и берцами, которые способствуют правильному развитию стопы. Супинатор и берцы в заднем и среднем отделах ограничивают пронацию стопы и поддерживают внутренний свод по всей длине. Вершина выкладки свода приходится либо под поддерживающий отросток пяточной кости, либо, при дистальном расположении вершины, — под ладьевидной костью. Вкладные стелечные ортезы назначают в возрасте, когда ребенок способен самостоятельно контролировать состояние стопы в обуви, как правило, с 3 лет. При выраженном вальгусе среднего отдела стопы делают жесткий берец по медиальному краю стельки, который изнутри оказывает давление на ладьевидную и таранную кости. Супинацию переднего отдела стопы устраняют пучковым пронатором в передне-наружном отделе стопы.
http://www.sweli.ru
☆
Плоско-вальгусная деформация стопы у детей является самым встречающимся видом патологии нижних конечностей. Протекает она в раннем возрасте. Если есть нарушения в развитии ног, то практически каждое заболевание – это вальгусная деформация. Причиной возникновения этого заболевания является слабость связочного аппарата стопы, то есть нарушается иннервация мышц ног. Если стопы ребёнка с ослабленными мышцами и связками, то проявление болезни наступает после двух месяцев начала ходьбы. В редких случаях вальгусная деформация стоп бывает врождённой. В этом случае диагноз ставится в роддоме или в прошествии первого месяца жизни малыша. Чтобы вовремя обнаружить эту патологию, в поликлиниках обязателен осмотр у ортопеда.
При плоско-вальгусной патологии внутренний край стоп провисший, пальцы отведены наружу, а пятка отклоняется к внешней стороне стопы. Необходимо помнить, что своевременное лечение исключает риск осложнения деформации. Если лечение будет отсутствовать, то состояние нижних конечностей будет ухудшаться, что приведёт к Х – образной деформации стоп, голеностопных и коленных суставов, при этом таз будет находиться в противоестественном положении, а осанка будет нарушена. Вследствие чего у ребёнка появятся болевые ощущения и ранний остеохондроз.
Вальгусная деформация стопы
Причины возникновения вальгусной деформации:
- Нарушение минерального обмена и костеобразования;
- Опущение сводов стопы;
- Сбой в генетике и эндокринной системе;
- Остеопороз;
- Неправильное ношение и подбор обуви.
Лечение
Если лечение вальгусной деформации стоп проводить вовремя, то можно полностью устранить эту болезнь. Для лечения этого заболевания используется комплексная терапия, которая включает в себя: лечение массажем, специальные гимнастические упражнения, физиотерапию (электрофорез с применением кальция), иглоукалывание, подбор ортопедической обуви, плавание, ножные ванны и магнитную терапию.
Лечение повреждённых стоп займёт большое количество времени. Курс массажа составляет 15 дней, после чего делают перерыв на две недели. Поможет при борьбе с плоско-вальгусной патологией ношение специальной ортопедической обуви, её необходимо заказывать индивидуально. Выполнение различных гимнастических упражнений лучше проводить на специальных массажных ковриках.
Улучшение состояния стоп ребёнка может наступить примерно через полгода. Если же после продолжительного лечения положительного результата нет, то ортопед может выписать ношение ортопедических шин и укладок, которые корригируют стопу. Оперативное вмешательство положено, в крайнем случае, когда другие методы лечения не приносят положительного результата.

Лечение плоско-вальгусной деформации
Гимнастика при вальгусной стопе
Гимнастические упражнения при плоско-вальгусной деформации стопы выполняются ежедневно, по несколько упражнений с повтором 2-3 раза. Вот несколько примеров, как выполнять упражнения:
- Ребёнок должен ходить по импровизированной дороге или узкой полосе (её очень легко сделать самостоятельно, самый лёгкий способ – нарисовать). Заступать за границы дорожки ребёнку нельзя.
- Хождение на внешней стороне стоп.
- С помощью пальцев ног можно сминать ткань.
- Различные предметы захватываются пальцами ног. Это действие увеличивает функциональность пальцев. Упражнения выполняются сидя или стоя, как ребёнку будет удобней. Можно чтобы ребёнок задерживал предмет ненадолго.
- Приседания. Их нужно выполнять, чтобы стопа не отрывалась от пола. Можно придерживать ребёнка, чтобы он не упал.
- Исходное положение – сидя «по-турецки». Необходимо чтобы ребёнок встал из этого положения. Можно помогать, держа его за руки. Когда он встаёт, нужно чтобы его стопы находились крест-накрест.
- Можно предложить ребёнку вставать на носочки, при этом он вытягивает руки вверх. Потом он обратно присаживается на полную стопу.
Все эти упражнения помогают вылечить патологию. Упражнения необходимо начинать делать своевременно, чтобы не допустить ухудшение состояния заболевания.
Массаж при лечении
На начальной стадии протекания болезни лечить плоско-вальгусную стопу у детей можно при помощи массажирования. Массаж делается такими способами как: потряхивание, разминание, растирание, поглаживание и другие. Перед проведением необходимо помнить, что сначала нужно правильно к нему подготовиться, так как массаж требует предварительную подготовку. Его должен проводить специальный врач – мануальный терапевт (это особенно важно для детей до двух лет).

Также нужно чтобы этот метод лечения для детей был комфортным. Чтобы подготовить ребёнка к массажу, можно воспользоваться несколькими советами:
- Не стоит делать массаж, когда малыш устал, капризничает или хочет спать. Лучше установить время для него, когда кроха наиболее активный. Самое лучшее время проведения массажа – после сна;
- Перед проведением массажа нужно подготовить комнату: если время года зима, то её необходимо проветрить, чтобы был свежий воздух; летом окна можно открыть;
- Чтобы не вызвать раздражения кожи малыша и улучшить процедуру проведения массажа, родителям желательно нанести детский крем или масло на кожу ног ребёнка;
- Родителям придётся морально привыкнуть к тому, что в первое время их ребёнок будет плакать. Так как для детей не привычно, и им не особо понравится, когда их будут разминать, массировать и так далее. Лучше если во время манипуляций с ребёнком останется отец, так как у мужчин нервная система в большинстве случаев крепче. В любом случае во время массажа с ребёнком должен находиться кто-то из родителей.
При плоско-вальгусной стопе большое внимание уделяется массажу поясницы. Ведь там находятся нервные окончания, которые посылают импульсы на мышцы нижних конечностей.
Манипуляции, которые выполняет мануальный терапевт при плоско-вальгусной патологии:
- Малыша кладут на живот, ноги при выполнении этого упражнения должны свисать с края поверхности, на которой проводится массаж. Небольшая подушка подкладывается под голени.

Массаж мышц малыша
Продолжительность массажа должна быть не менее 12 сеансов (если это лёгкая степень заболевания) или 20 сеансов (в зависимости от тяжёлого состояния болезни). Массаж при вальгусной стопе проводится от 10 до 20 минут. В год минимальное количество курсов должно быть около 3 -4.
Если поставленный диагноз врождённый, то лечение массажем начинают с 1,5-2 месяцев. Манипуляции необходимо проводить через 45 минут после того, как ребёнок покушал (чтобы не вызвать рвоту манипуляциями и сразу после приёма пищи ребёнку массаж будет даваться тяжелее). Курс проводится столько, сколько назначит ортопед. Если родители не умеют делать массаж, и у них нет специального образования или навыков, то лучше доверить здоровье своего ребёнка специалисту.
Выбор обуви при деформации стоп
Если ребёнку поставили диагноз «плоско-вальгусные стопы», то родителям необходимо задуматься над выбором обуви, которую будет носить их ребёнок. Необходимо чтобы у детей на ногах была поддержка снизу и с боков, нужна обувь с жёстким задником и боковинами, супинатор должен быть высоким и плотным. Чтобы не мучиться с выбором обычной обуви, можно приобрести специальную ортопедическую обувь. Она встречается двух разновидностей: для того чтобы лечить заболевание и для профилактики.
Если у детей уже имеется это заболевание, то для них необходимо выбирать лечебную ортопедическую обувь. Чтобы она лучше подходила ребёнку, а помощь от неё была максимальной, нужно подать заказ по установке обуви по собственным параметрам (где будет учитываться каждый нюанс вальгусной стопы конкретного малыша). Ношение ортопедической обуви при этом заболевании обеспечивает нормальную функциональность мышц (которые были в покое), так как нагрузка на мышцы стопы при движении распределяется равномерно.
Польза от ношения ортопедической обуви:
- Значительно снижается нагрузка на опорно-двигательный аппарат;
- Устраняет дальнейшее повреждение стоп;
- Становление нормальной осанки и походки у ребёнка;
- Развитие мышц и связок идёт правильно.
Хирургическое вмешательство
Со временем лечение плоско-вальгусной стопы становится тяжелее. Чем старше возраст детей, тем хуже болезнь поддаётся лечению массажем или гимнастическими упражнениями. Если же никакие методы не приносят результата, то родителям предлагают хирургический метод вмешательства для ребёнка.
Современные операции наименее травматичные, чем это было ранее. Они обходятся без металлических вставок и манипуляций по установке гипса. Во время вмешательства хирург нормализует угол в костях и делает правильное распределение на связки. После такого вмешательства дети спустя сутки уже могут передвигаться сами.
Профилактика патологии
Профилактику вальгусных стоп детей необходимо начинать ещё до их рождения. Правильное проведение беременности помогает уберечь будущих детей от различных врождённых и приобретённых после рождения заболеваний. Беременная женщина должна правильно питаться и выполнять все предписания врача. После рождения ребёнка нужно к минимуму уменьшить нагрузку на ноги до 7-8 месяцев, чтобы не было большой нагрузки на слабые мышцы и связки ног. Для правильной оценки состояния здоровья детей нужно своевременно ходить на приём к педиатру и ортопеду.
Правила профилактики при вальгусной стопе:
- Нагрузка на ноги должна быть своевременная. Когда мышцы окрепнут, ребёнок сам начнёт учиться вставать и ходить. Не нужно перегружать несформированный связочный аппарат. Установка умеренных нагрузок начинается после того, как ребёнку исполнится 8 месяцев.
- Приём витаминов и правильное питание – предупредит развитие заболеваний опорно-двигательной системы.
- К выбору обуви детям нужно подходить очень тщательно. Ведь неправильно выбранная обувь может привести к вальгусной деформации стопы.
- Занятия физическими упражнениями хорошо снижают риск заболеваний нижних конечностей.
Все эти простые действия в дальнейшем помогут избежать появления и развития плоско-вальгусной деформации стоп.
http://otnogi.ru
☆
Жизнь ребенка, особенно на первом его году, достаточно насыщена, прежде всего, для его опорно-двигательного аппарата. Это время, когда он учится переворачиваться, ползать, сидеть, вставать, ходить. Столько механизмов в течение 12 месяцев не будет задействовано больше ни на одном году жизни человека. Потому весьма не удивительно, если в одном из звеньев цеп женского организма случаи сбои, перегрузки, повреждения.

Одной из главных особенностей опорно-двигательного аппарата является формирование и функционирование осанки и стопы. Их развитие напрямую связно с попытками ребенка вставать на ножки и ходить. И довольно часто медики констатируют у малыша такое заболевание как плоско вальгусная деформация стоп. возникающее как вследствие врожденных особенностей, так и в период интенсивного хождения.
Особенности плосковальгусной деформации стопы
Осанка и ноги испытывают одновременную нагрузку при появившейся способности ребенка стоять или ходить. Баланс, который он пытается выдерживать своим телом, размещая его вертикально в пространстве, безусловно, оказывает определенную нагрузку на всю костную систему организма.
В ряде случаев заболевание развивается ввиду уже имеющегося врожденного плоскостопия. Средний возрастной показатель, когда наиболее часто фиксируются плосковальгусные стопы у детей – 5 лет. К этому времени у многих детей родители начинают замечать неправильную постановку стоп при ходьбе, вследствие чего и обращаются к врачу, чтобы получить своевременное и эффективное лечение.
Симптомы
Основные симптомы, которые должны насторожить родителей и которые указывают на то, что у опорно-двигательного аппарата ребенка есть проблемы – это:
- Сведение стопы при ходьбе вовнутрь;
- Ребенок жалуется на головные боли и боль в ногах;
- Становится заметной сутулость ребенка;
- Уплотненная, толстая стопа.
Как правило, именно деформация стопы, выраженная уплощением, а также неправильная постановка ступни при ходьбе, когда ребенок опирается не полностью на всю поверхность, а только на внутреннюю часть, как бы подгибая ее, и вызывает тревожное состояние у родителей. При несвоевременном обнаружении данной симптоматики могут произойти довольно неблагоприятные для опорно-двигательного аппарата осложнения.
Последствия
Симптомы, указывающие на то, что опорно-двигательный аппарат ребенка страдает, могут для некоторых невнимательных родителей остаться незамеченными. В этом случае ребенок рискует к уже имеющемуся заболеванию получить и ряд других серьезных последствий.
• Искривление коленей буквой X;
• Плоскостопие;
• Артрозы и артриты;
• Систематическая боль в ногах;
• Сколиоз;
• Косолапость;
• Проблемы с шейным отделом позвоночника и, как следствие, мигрени.
Несмотря на распространенность заболевания среди детей, оно имеет весьма веские причины своего появления, если не брать во внимание врожденный характер заболевания, имеющий в медицине термин «вертикальный таран».
Причины
 Плосковальгусная деформация стоп имеет разнообразные причины, способные вызвать заболевание даже у младенца. Правда, в данном вопросе важно учитывать, что форма заболевания может быть как врожденная, так и приобретенная. Поэтому у детей, не достигших 3-летнего возраста можно говорить об изменениях стопы, которые имели внутриутробное развитие.
Плосковальгусная деформация стоп имеет разнообразные причины, способные вызвать заболевание даже у младенца. Правда, в данном вопросе важно учитывать, что форма заболевания может быть как врожденная, так и приобретенная. Поэтому у детей, не достигших 3-летнего возраста можно говорить об изменениях стопы, которые имели внутриутробное развитие.
В свою очередь к 4-5 годам жизни ребенка плосковальгусные стопы появляются уже в результате многих причин, которые в результате обследования устанавливает врач.
- Слабость мышечной ткани связок и голени, не способных удержать правильное положение стопы;
- Наследственный фактор;
- Неправильно подобранная, неудобная и некачественная детская обувь. Следует избегать ношения обуви на тонкой, плоской и мягкой подошве, анатомически не повторяющей форму стопы;
- Отсутствие физических упражнений у ребенка;
- Частые простудные, инфекционные, бактериальные заболевания;
- Травмы и повреждения стопы;
- Эндокринные нарушения, в числе которых заболевания щитовидной железы, избыточный вес или, напротив, дефицит массы тела, сахарный диабет;
- Рахит, который оказывает разрушительное действие на кости, делая их слабыми и хрупкими, а также влияющий на искривление ступни;
- Неправильный обмен веществ и система питания, которая оказывает неблагоприятное воздействие на организм;
- Нехватка кальция и других витаминов и минералов.
Установление причины, вызвавшей у ребенка искривление стопы, требует незамедлительной терапии, которая проводится разными методами.
Лечение плосковальгусной стопы
Данного заболевания напрямую зависит от его степени и формы. При постановке диагноза еще в роддоме, когда имеет место быть врожденная форма, лечение назначается как можно быстрее, буквально с первого месяца жизни.
Лечение плосковальгусной деформации стоп ставит своей целью исправление искривления и его фиксацию. Таким образом, важно не только побороть дефект, но и закрепить результат.
Консервативное лечение
Как правило, в составе терапии редко назначаются лекарственные препараты. Их применение необходимо в случае систематических или временных головных болей или болей в ногах. Медикаментозные препараты группы анальгетиков снимают симптом, но не причину, поэтому врачами лечение предусмотрено, прежде всего, внешнего характера, а именно:
- На ноги накладывается гипсовая повязка, оказывающая корректирующее и закрепляющее действие. Так как проблемой данного заболевания занимается ортопед и хирург, то доктор сам решает, какую именно повязку накладывать;
- Важный этап лечения – физиопроцедуры, массаж, ЛФК – это то, что позволит ногам ощутить полноту и правильность движений;
- Не менее значимым является этап поддержания достигнутого результата, ведь плосковальгусные стопы имеют свойство при их лечении снова «возвращаться». Поэтому ребенку приобретается специальная ортопедическая обувь с такими же стельками.
В случае приобретенной деформации, когда диагностирована плоско вальгусная установка стоп, как правило, доктор назначает щадящее лечение, но опять-таки все зависит от степени заболевания. Но надо отметить, что это всего лишь консервативное лечение. Бывают довольно серьезные случаи, которые требуют не просто упражнений и массажа, а оперативного вмешательства.
Операции
- Операция Грайса – операция, в ходе которой в стопу ребенка устанавливается специальная вставка, не дающая стопе прогибаться вовнутрь;
- Метод Доббса основан на этапном наложении гипса на стопу ребенка с последующей перкутанной фиксацией спицей Киршнера. Это не операция, а мануальная терапия, которая заключается в проведении 5-6 сеансов – как правило, по одному в неделю, в ходе которых оказывается воздействие на стопы и завершающим этапом является их гипсование;
- Различные мягкотканные и артродезирующие оперативные вмешательства, решение о которых принимает лечащий врач.
Важно понимать, что вопрос о назначении щадящей терапии или проведении операции под силу решить только врачу. В свою очередь родителям, насколько бы подкованы информацией из открытых источников они не были, не стоит противостоять лечению своего ребенка.
Профилактика
- Крайне важно следить за состоянием ног своего ребенка. Необходимо постоянно осматривать их на предмет повреждений, покраснений, травм, мозолей, а также обращать внимание на то, как ходит малыш;
- Не стоит пренебрегать визитами к ортопеду. Это стоит делать на первом году жизни как минимум 2 раза, и впоследствии посещать его раз в год, если им не рекомендованы более частые визиты;
- Важнейшим моментом в профилактике плоскостопия и других болезней является ношение правильной, удобной обуви. Не стоит экономить на этом предмете детского гардероба. Обувь не должна быть очень мягкой и на тонкой подошве. Следует также купить ортопедические стельки;
- На первом году жизни крайне необходимо принимать витамин Д, отвечающий за профилактику рахита, также ребенок должен принимать солнечные ванны, лучше не через окно, а «в живую»;
- Каждый день нужно проводить с малышом занятия. Физические упражнения отлично укрепляют иммунитет, мышцы и косточки ребенка. Правда, не стоит переусердствовать с гимнастикой и заниматься не более 15 минут в день;
- Хотя бы дважды в год рекомендуется проходить курс массажа, а также по возможности посещать физиотерапевтические процедуры;
- Важно вывозить ребенка на море, где он будет иметь возможность походить по гальке, песку, морскому дну и получить заряд здоровья на весь год;
- Желательно иметь ортопедический коврик и мячик, которые оказывают благоприятное воздействие на ступни малыша;
- При наличии уже поставленного диагноза необходимо постоянно проходить осмотры у ортопеда, 3-4 раза в год делать массаж, выполнять комплекс специальных упражнений, носить специальную обувь, которая продается не в магазинах, а в точках продаж медтехники.
Оцените статью 〉〉〉〉〉 (проголосовало:17. оценка: 4,06 из 5)
Внимание! Заметили ошибку в тексте? Выделите её мышкой и нажмите последовательно клавиши Ctrl + Enter. Спасибо за помощь в развитии сайта!
http://binogi.ru
Source: healthwill.ru
Читайте также

