Пункция мозга – что это, опасности и последствия
что это, опасности и последствия
Рейтинг автора
Автор статьи
Терапевт, образование: Северный медицинский университет. Стаж работы 10 лет.
Написано статей
Для многих пункция головного мозга подсознательно считается опасной, но на самом деле это не так. Если ее проводит опытный врач, то она абсолютно безопасна. Именно благодаря ей можно обнаружить в тканях мозга гнойники, определить содержимое новообразований и состояние других патологий.
Но есть и ряд опасностей, с которыми можно столкнуться при этой процедуре. Давайте разбираться.

Осложнения: как избежать
Пункцию проводят специальной иглой, которая, проникая в ткань мозга, может сделать забор жидкости из нее. Чтобы прокол был безопасным, нужно соблюдать ряд правил:
- Область головы, в которой будет делаться прокол, должна быть тщательно продезинфицирована. Сначала ее обрабатывают перекисью водорода, а после обильно смазывают йодом.
- Для процедуры нельзя использовать обычную иглу, только специальную, пункционную, у которой тупой конец. Ее производят достаточно широкой и оснащают мандреном.
- В наличии должно быть 2 иглы, одна из которых будет запасной, если первую перекроет мозговая ткань.
- Прокол должен производиться на глубину не более 4 см. Только так можно обеспечить безопасность забора и препятствовать проникновению гнойного секрета в мозговые желудочки.
- Перед процедурой больной должен опорожниться.
- Необходима полная неподвижность пациента, поэтому его могут зафиксировать специальными приспособлениями.
Области проведения, показания, противопоказания
Такое исследование проводят в областях, где есть подозрение на образование гноя, чаще всего это:
- нижняя часть лобной доли;
- нижняя часть височной доли;
- барабанное пространство;
- около сосцевидного отростка.

Пункция берется для диагностики патологий головного мозга, таких как:
- инфекционное поражение ЦНС;
- воспалительный процесс в ЦНС;
- бактериальные, вирусные, грибковые болезни;
- заражение тканей головного мозга туберкулезом или сифилисом;
- кровотечение субарахноидального типа;
- инсульт любого типа;
- травмы черепа;
- рассеянный склероз;
- новообразования любого типа;
- патологии невралгического плана;
- отечность мозговых тканей;
- проблемы с сосудистой системой.
Важно! Перед процедурой пациент в специальной анкете должен отметить список препаратов, которые он принимает на данный момент, есть ли у него аллергия на анестетики или лекарства и нет ли у него проблем со свертываемостью крови.
Процедура запрещена, если:
- пациент находится на любой стадии беременности;
- он находится в состоянии травматического шока;
- потерял много крови;
- есть внутричерепные гематомы;
- диагностирован абсцесс головного мозга;
- присутствует обильный отек мозга;
- диагностирована гипертензия;
- на спине присутствуют обильные инфекционные и гнойные поражения;
- есть поясничные пролежни;
- головной мозг травмирован.
Как проводят процедуру
Для чего делают процедуру определили, теперь нужно разобраться с методиками ее проведения. Они бывают разными и напрямую зависят от области, где производят забор жидкости.

Передний рог бокового желудочка
Вентрикулярную процедуру этой области проводят следующим образом:
- Пациент лежит на спине, когда нужно выявить опухоль в мозге. Обычно больной ложится на здоровую сторону, чтобы врачу было удобнее произвести пункцию с пострадавшей стороны.
- Голову слегка наклоняют к грудной клетке.
- Место прокола тщательно дезинфицируется и дважды промазывается йодом.
- Прорисовывают линию прокола, которая должна проходить с ориентиром на стреловидный шов, проходя точку Кохера. Ее покрывают слоем раствора бриллиантовой зелени.
- Голову закрывают стерильной простыней.
- Любым местным анестетиком, на который у больного нет аллергии, обезболивают зону прокола, чаще всего это Новокаин.
- С помощью скальпеля делают надрез по намеченной линии.
- Делают распил трепанационного окна на оголенном черепе.
- На твердой мозговой оболочке нейрохирург делает крестообразный надрез. Втирают воск или производят электрокоагуляцию. Зачем? Чтобы остановить кровотечение, причем последний способ наиболее эффективный.
- Канюлю вводят в мозговые ткани на глубину не более 5-6 см так, чтобы она шла параллельно линии надреза. При проколе стенки бокового желудочка врач ощутит небольшой провал.
- Через погруженную канюлю начнет вытекать желтоватый ликвор. Проникнув в полость желудочка, врач фиксирует иглу и с помощью мандрена регулирует объем и скорость забираемой жидкости.
Важно! Категорически запрещен быстрый забор ликвора. Это должно делаться покапельно.
Часто в полости желудочка присутствует высокое давление, и если его не контролировать, то жидкость будет выходить струей. Это приведет к тому, что у больного начнутся невралгические проблемы.
Допустимый объем забора жидкости находится в диапазоне 3-5 мл. Важно отметить, что параллельно с подготовкой помещения для пункции готовят и операционный зал, т. к. есть высокий риск того, что воздух может попасть в исследуемую зону, или глубина прокола будет избыточной, что может спровоцировать травму кровеносного сосуда. В этих случаях больной будет в срочном порядке прооперирован.

В случаях проведения пункции детям используют методы забора ликвора по Доглиотти и Геймановичу:
- В первом случае прокол проводят через орбиту.
- Во втором — через нижнюю часть височной кости.
Оба эти варианта обладают существенным отличием от традиционной процедуры — их можно повторять столько, сколько потребуется. Грудничкам эту процедуру проводят через незакрытый родничок, просто разрезав кожу над ним. При этом существует серьезная опасность того, что у малыша разовьется свищ.
Задний рог мозга
Технология забора ликвора из области проводится в следующем порядке:
- Пациент ложится на живот. Его голову плотно фиксируют таким образом, чтобы сагиттальный шов приходился строго в срединной полости.
- Подготовительный процесс идентичен вышеуказанной процедуре.
- Разрез тканей черепа проводят параллельно стреловидному шву, но так, чтобы он прошел по точке Денди, которая должна быть строго на его середине.
- Берут иглу номер 18, которая используется строго для этого вида пункции.
- Ее вводят под наклоном, направляя острие иглы в наружный верхний край орбиты на глубину не более 7 см. Если процедуру проводят ребенку, то глубина прокола не должна превышать 3 см.
Нижний рог мозга
Принцип проведения процедуры аналогичен двум предыдущим:
- больной должен лежать на боку, т. к. операционным полем будут боковая часть головы и ушная раковина;
- линия разреза будет идти в 3,5 см от наружного слухового хода и на 3 см выше его;
- часть кости на этом участке будет удалена;
- сделают разрез на твердой оболочке мозга;
- введут на 4 см пункционную иглу, направляя ее к верху ушной раковины;
- проведут забор ликвора.

Клиническая картина после процедуры
Безусловно, симптоматика после пункционного забора у всех разная, но ее можно объединить в общую клиническую картину:
- Боли в области головы разной интенсивности и продолжительности.
- Длительное подташнивание и рвотные позывы.
- Судорожность и обморочное состояние.
- Сбой в работе сердечно-сосудистой системы.
- Нарушение дыхательной функции, в редких случаях больному может понадобиться искусственная вентиляция легких.
- Невралгические проблемы.
От опыта нейрохирурга и его умений напрямую зависит, будет ли у пациента вышеуказанная симптоматика. Процедура должна быть выполнена строго по медицинской инструкции, что сможет гарантировать отсутствие осложнений после пункции.
Важно не только правильно зафиксировать пациента, но и точно определить зону прокола. Обработка зоны воздействия важна как на этапе подготовки к процедуре, так и после нее. По завершении забора обязательно накладывают стерильную повязку.
Важно, чтобы больной в момент проведения пункции не ощущал никакого дискомфорта, а боли и подавно.
Ввиду того что процедуру чаще всего назначают для диагностики патологий, то она, как и любое другое диагностическое мероприятие, должна быть безболезненной. Пациент все время будет находиться в сознании, поэтому он должен незамедлительно сообщить врачу о возникшем дискомфорте. Это поможет избежать ряда осложнений. Врач изменит технологию или вовсе прервет процедуру.
Пункция — важная процедура в медицине, а забор ликвора из мозга и подавно. Перед ее проведением пациент пройдет ряд исследований, которые помогут выявить возможные противопоказания. Не стоит беспокоиться, пункцию головного мозга доверяют проводить только опытным специалистам, которые знают свое дело.
golovaum.ru
что это такое, для чего делают, как берут, цена церебральной пункции в РФ
Пункция головного мозга – многоцелевая медицинская манипуляция, с помощью которой преследуются одна или несколько лечебных и диагностических целей. Пункцией (уколом) называют любое проникновение иглой или троакаром в полость вены, другого сосуда, органа, для получения материала для исследований и диагностики, оптимизации функций и устранения препятствий, выполнения операций.
Современные методики позволяют совмещать операционные и диагностические цели, достигая их одновременно.
Взятие жидкости на анализ не исключает применение других диагностических методов. Современные технологии позволяют параллельно проводить УЗИ, определяя место дислокации, например, кисты. Такой комбинацией можно успешно провести удаление новообразования.
Бояться пункции не стоит – это не только метод диагностики, но и способ лечения, который применялся и ранее, но в опосредованном виде.
Что такое пункция головного мозга
Проникновение в черепную коробку в месте расположения отделов головного мозга проводят реже, чем другие манипуляции в местах менее опасных и грозящих негативными последствиями. Хотя любой прокол может стать причиной осложнений, если проведен непрофессионально, затронул какие-то важные сегменты или стал источником проникновения инфекции. В осуществлении каждой инвазивной манипуляции есть особенности, характерные для конкретного отдела, разработанные методики и меры предосторожности.
Пункция головного мозга (церебральная пункция) – это собирательное название для лечебной или диагностической процедуры, осуществляемой по показаниям, в строго определенном месте назначения:
- в нижних частях височной или лобной долей;
- над барабанным пространством или сосцевидным отростком;
- вентрикулярная, в области боковых желудочков;
- в пределах ЦНС, для получения пробы на исследование спинного и головного мозга одновременно.
Для проведения процедуры используется специальная игла и скальпель, трепанационное окно выпиливается специальной фрезой, а костное кровотечение останавливают втиранием воска или электрокоагуляцией. Для регуляции вытекания ликвора есть специальное приспособление – мандрен. В большинстве случаев процедура проводится под местной анестезией, с соблюдением всех необходимых условий стерильности и подготовки стерильного операционного поля.
Однако, на всякий случай готовится большая операционная, которая в редких случаях может быть использована для проведения открытой операции на головном мозге. Такой сценарий возможен при появлении операционных осложнений – повреждения сосуда, попадания в полость воздуха или введения иглы на непредвиденную высоту.
Хотя иногда причиной дальнейшей оперативной тактики становится недостаточно исследованная патология, дислоцированная непосредственно в мозге (гнойник, абсцесс, киста, новообразование).
Для чего делают – диагностическая и лечебная цели
Получение ликвора для определения тактики лечения, анализа и диагностических прогнозов осуществляется с целью достижения определенного результата и перед назначением пункции задачи строго разграничиваются. Однако бывают ситуации, когда церебральная пункция с целью исследования, забора ликвора, как материала для проведения диагностики, превращается в шунтирование или выведение избыточной жидкости для понижения давления внутри черепа.
Вентрикулярный прокол (проникновение в боковые желудочки мозга) помогает врачам в достижении нескольких целей:
- осуществления диагностики, путем получения важной биологической жидкости для исследования;
- замеров внутричерепного давления или проведения исследований с рентгеноконстрастным веществом;
- операций, проводимых с помощью специального аппарата – вентрикулоскопа, или проведения шунтирования в ликворной системе;
- снижения внутричерепного давления с помощью вывода спинальной жидкости, если естественная система оттока не работает.
Отработанная техника и меры предосторожности позволяют проводить операции по мере необходимости, прибегая только к местному наркозу. Методики и пути проникновения отработаны на многолетней практике, а полученные данные в большинстве случаев помогают провести более эффективное лечение, основанное на объективных сведениях.
Как берут пункцию головного мозга
Операция проводится под местной анестезией при строгом соблюдении всех правил санитарной обработки сначала разреза, а затем распила кости специальным инструментом, после чего через отверстие начинает вытекать ликвор, который забирают для облегчения состояния пациента и проведения анализов.
Операционное поле ограничивается стерильной тканью, а отток биологической жидкости строго контролируется, как же, как и возможное кровотечение при появлении трепанационного отверстия.
Меры предосторожности и правила
Необходим учет всех показаний и противопоказаний, возможных препятствий к проведению операции. Тщательная санитарная обработка на каждом этапе, подготовка запасных инструментов, большой операционной, внимательный мониторинг состояния больного на каждом этапе.
Мандрен и другой инструментарий нужно тщательно дезинфицировать
Манипуляция проводится при положении больного на спине, когда голова склонена к груди. Линию разреза нейрохирург определяет на ощупь.
Есть метод проникновения через орбиту (так называемый, метод по Доглиотти), а есть другая методика – по Германовичу, разработавшему проникновение через височную кость снизу.
Как избежать осложнений и последствий
Осложнения – редкие явления при проведении пункции ГМ. Специфичность области исследования предполагает меры предосторожности для избегания ятрогенных последствий.
Высокая стерильность, перманентная обработка места разреза и краниального отверстия (с помощью воска или электрокоагуляции). использование специального инструментария, широкой и тупой иглы, на строго определенной глубине – все это необходимо, чтобы сделать процедуру без осложнений и последствий.
Компетенция врача
Взятие биологической жидкости для анализа или облегчения состояния больного относят к оперативным вмешательствам высокой степени сложности. Проведение процедуры находится в сфере профессиональной деятельности нейрохирурга и анестезиолога. Первый должен непременно обладать большим практическим опытом, чтобы в случае осложнений перевести процесс из пункции в операцию на открытом мозге.
Никто не застрахован от ошибок или осложнений в процессе операции. Результатом может стать кровотечение и гематома, повреждение собственно мозгового вещества или его сосудов, смещение структур головного мозга или его быстрый отек.
Пункция головного мозга у новорожденных детей
Вентрикулярная пункция у младенцев осуществляется через большой родничок, и это не создает таких сложностей, как у взрослых, с окостеневшим сводом черепа, требующим специально фрезы. Примерное течение мало чем отличается от взрослого (если не считать инвазии костей), только игла вводится не на 4, а на 1.5 см. Одновременно проводится измерение давления биологической жидкости и забор в пробирку для исследования ее состава.
Противопоказания
Нельзя прибегать к осуществлению процедуры, если есть признаки серьезных патологий головного мозга – отеков, дислокации, гематом после полученного травмирования или пережитого шока.
Травма ГМ и ее последствия – основное препятствие к проведению подобной диагностики, так же, как беременность и большая кровопотеря. Не рекомендуется проведение пункции и при инфекционных процессах в области спины и поясницы, при наличии пролежней, абсцессов или гнойников.
Стоимость в РФ
В Москве цена процедуры стартует от 5 тыс. руб, и может увеличиваться, в зависимости от престижности клиники и работающих в ней светил мировой медицины. В провинции цены существенно ниже, но сложность выполнения и ответственность хирурга предполагают, что эта категория вмешательств не из дешевых.
neurodoc.ru
Пункция головного мозга | «Московский Доктор»
| b-ХГЧ//кровь (сыворотка)/кол. | 500 |
| Свободный b-ХГЧ//кровь (сыворотка)/кол. | 1000 |
| Свободный эстриол//кровь (сыворотка)/кол. | 600 |
| АФП//кровь (сыворотка)/кол. | 600 |
| Плацентарный фактор роста (PLGF)//кровь (сыворотка)/кол. | 3000 |
| Биохимический анализ крови: | |
| Общий белок//кровь (сыворотка)/кол. | 250 |
| Альбумин//кровь (сыворотка)/кол. | 250 |
| Белковые фракции//кровь (сыворотка)/кол | 400 |
| Креатинин//кровь (сыворотка)/кол. | 250 |
| Мочевина//кровь (сыворотка)/кол. | 250 |
| Мочевая кислота//кровь (сыворотка)/кол. | 250 |
| Билирубин общий (TB)//кровь (сыворотка)/кол. | 250 |
| Билирубин прямой (DB)//кровь (сыворотка)/кол. | 250 |
| Холестерин общий//кровь (сыворотка)/кол. | 250 |
| ЛПВП-холестерин//кровь (сыворотка)/кол. | 250 |
| ЛПНП-холестерин//кровь (сыворотка)/кол. | 300 |
| Триглицериды//кровь (сыворотка)/кол. | 250 |
| Аланин-аминотрансфераза (ALT, GPT)//кровь (сыворотка)/кол. | 250 |
| Аспартат-аминотрансфераза (AST, GOT)//кровь (сыворотка)/кол. | 250 |
| Гамма-глутаминтрансфераза (GGT)//кровь (сыворотка)/кол. | 250 |
| Щелочная фосфатаза (ALCP)//кровь (сыворотка)/кол. | 250 |
| Кислая фосфатаза*//кровь (сыворотка)/кол. | 300 |
| Лактатдегидрогеназа (LDH)//кровь (сыворотка)/кол. | 250 |
| Альфа-амилаза//кровь (сыворотка)/кол. | 300 |
| Креатинкиназа//кровь (сыворотка)/кол. | 250 |
| Креатинкиназа-МВ*//кровь (сыворотка)/кол. | 1500 |
| ЛДГ 1-ая фракция (a-HBDH)//кровь (сыворотка)/кол. | 300 |
| Липаза//кровь (сыворотка)/кол. | 300 |
| Холинэстераза*//кровь (сыворотка)/кол. | 300 |
| Железо//кровь (сыворотка)/кол. | 250 |
| Общая железосвязывающая способность сыворотки (ОЖСС)//кровь (сыворотка)/кол. | 300 |
| Витамин В 12 (Цианокобаламин)*//кровь (сыворотка)/кол. | 900 |
| Фолиевая кислота*//кровь (сыворотка)/кол. | 900 |
| Ферритин//кровь (сыворотка)/кол. | 800 |
| Трансферрин*//кровь (сыворотка)/кол. | 600 |
| Кальций//кровь (сыворотка)/кол. | 250 |
| Фосфор//кровь (сыворотка)/кол. | 250 |
| Магний//кровь (сыворотка)/кол. | 250 |
| Ca2+/Na+/K+/Cl-//кровь (сыворотка)/кол. | 600 |
| Глюкоза//кровь c флюоридом натрия/кол. | 250 |
| Ревматоидный фактор RF//кровь (сыворотка)/кол. | 400 |
| Антистрептолизин-0 Asl-0//кровь (сыворотка)/кол. | 400 |
| Гликозилированный гемоглобин (HB A1C)//кровь с ЭДТА/кол. | 700 |
| Цинк//кровь (сыворотка)/кол. | 300 |
| Фруктозамин//кровь (сыворотка)/кол. | 1000 |
| Аполипопротеин АI (АроАI)//кровь (сыворотка)/кол. | 700 |
| Аполипопротеин В (АроB)//кровь (сыворотка)/кол. | 600 |
| Амилаза панкреатическая//кровь (сыворотка)/кол. | 400 |
| Молочная кислота (лактат)*//кровь c флюоридом натрия/кол. | 800 |
| Ненасыщенная железосвязывающая способность сыворотки (НЖСС)//кровь (сыворотка)/кол. | 400 |
| Гаптоглобин//кровь (сыворотка)/кол. | 1100 |
| Церулоплазмин//кровь (сыворотка)/кол. | 900 |
| Альфа-2 макроглобулин//кровь (сыворотка)/кол. | 800 |
| Липопротеин (а)//кровь (сыворотка)/кол. | 2000 |
| С-реактивный белок (Высокочувствительный метод)//кровь (сыворотка)/кол. | 800 |
| ЛПОНП – холестерин//кровь (сыворотка)/кол. | 250 |
| Ca2+//кровь (сыворотка)/кол. | 400 |
| Na+/K+/Cl-//кровь (сыворотка)/кол. | 500 |
| Протромбин + МНО//кровь с цитратом натрия/кол. | 300 |
| Фибриноген//кровь с цитратом натрия/кол. | 300 |
| Биохимический анализ мочи | |
| Креатинин//моча (суточная)/кол. | 250 |
| Мочевина//моча (суточная)/кол. | 250 |
| Мочевая кислота//моча (суточная)/кол. | 250 |
| Фосфор//моча (суточная)/кол. | 250 |
| Магний//моча (суточная)/кол. | 250 |
| Глюкоза//моча (суточная)/кол. | 250 |
| Кальций//моча (суточная)/кол. | 250 |
| Альфа-амилаза//моча (суточная)/кол. | 300 |
| Общий белок//моча (суточная)/кол. | 250 |
| Na+/K+/Cl-//моча (суточная)/кол. | 400 |
| Альбумин (микроальбумин, mAlb)//моча (суточная)/кол. | 500 |
| Дезоксипиридинолин (ДПИД)//моча/кол. | 1900 |
| Глюкоза//моча (разовая порция)/кол. | 250 |
| Общий белок//моча (разовая порция)/кол. | 250 |
| Альбумин-креатининовое соотношение (АКС) //моча (разовая порция)/кол. | 900 |
| Исследование кала: | |
| Кальпротектин//кал/кол. | 4500 |
| Панкреатическая эластаза -1//кал/кол. | 2000 |
| ОБЩЕКЛИНИЧЕСКИЕ ИССЛЕДОВАНИЯ КРОВИ | |
| Группа крови +Rh фактор//кровь с ЭДТА/кач. | 500 |
| Определение антител к антигенам эритроцитов (титр)//кровь с ЭДТА/п.кол. | 900 |
| Общий анализ крови + СОЭ с лейкоцитарной формулой //кровь с ЭДТА/кол. | 500 |
| Ретикулоциты //кровь с ЭДТА/кол. | 400 |
| Общий анализ крови + СОЭ (без лейкоцитарной формулы) //кровь с ЭДТА/кол. | 500 |
| СОЭ//кровь с ЭДТА/кол. | 500 |
| Общий анализ крови с лейкоцитарной формулой (без СОЭ) //кровь с ЭДТА/кол. | 550 |
| Общий анализ крови (без лейкоцитарной формулы и без СОЭ)//кровь с ЭДТА/кол. | 500 |
| Фенотипирование эритроцитов по антигенам системы Rh (С,E,c,e) и Kell (K)//кровь с ЭДТА/кач. | 1300 |
| Антиген системы Kell (K)//кровь с ЭДТА/кач. | 800 |
| Морфология эритроцитов (тельца Гейнца, базофильная зернистость)//кровь с ЭДТА/кач. | 600 |
| Общий анализ крови + СОЭ с лейкоцитарной формулой //кровь (капиллярная)/кол. | 550 |
| Общий анализ крови + СОЭ (без лейкоцитарной формулы) //кровь (капиллярная)/кол. | 550 |
| СОЭ//кровь (капиллярная)/кол. | 300 |
| Общий анализ крови с лейкоцитарной формулой (без СОЭ) //кровь (капиллярная)/кол. | 550 |
| Общий анализ крови (без лейкоцитарной формулы и без СОЭ) //кровь (капиллярная)/кол. | 500 |
| Ретикулоциты //кровь (капиллярная)/кол. | 400 |
| Исследование мочи: | |
| Общий анализ мочи//моча (утренняя порция)/кол. | 400 |
| 2-х стаканная проба//моча/кол. | 600 |
| 3-х стаканная проба//моча/кол. | 700 |
| Проба Реберга//моча + кровь (сыворотка)/кол. | 400 |
| Анализ мочи по Зимницкому//моча/кол. | 800 |
| Анализ мочи по Нечипоренко//моча/кол. | 500 |
| Исследование кала: | |
| Общий анализ кала//кал/кач. | 500 |
| Кал на скрытую кровь (без диеты)//кал/кач. | 600 |
| Анализ кала на яйца гельминтов и цисты простейших//кал/кач. | 400 |
| Соскоб на энтеробиоз//соскоб с перианальных складок/кач. | 400 |
| Биопсия/анальная трещина | 1900 |
| Биопсия/варикозно расширенные вены | 1900 |
| Биопсия/аденома предстательной железы | 1900 |
| Биопсия шейки матки при дисплазии и раке | 1900 |
| Онкомаркеры: | |
| ПСА общий//кровь (сыворотка)/кол. | 600 |
| ПСА общий/ПСА свободный. Расчет соотношения.//кровь (сыворотка)/кол. | 900 |
| РЭА (Раково-эмбриональный антиген, CEA)//кровь (сыворотка)/кол. | 600 |
| СА 15-3 (Раковый антиген 15-3, Cancer Antigen 15-3)//кровь (сыворотка)/кол. | 800 |
| CA 19-9 (Раковый антиген 19-9, Cancer Antigen 19-9)//кровь (сыворотка)/кол. | 800 |
| СА 125 (Раковый антиген 125, Cancer Antigen 125)//кровь (сыворотка)/кол. | 800 |
| UBC (Антиген рака мочевого пузыря, Urinary Bladder Cancer)//моча/кол. | 2200 |
| Тиреоидная панель: | |
| Т3//кровь (сыворотка)/кол. | 500 |
| Т4//кровь (сыворотка)/кол. | 500 |
| Т3 свободный//кровь (сыворотка)/кол. | 500 |
| Т4 свободный//кровь (сыворотка)/кол. | 500 |
| ТТГ//кровь (сыворотка)/кол. | 500 |
| ТГ (тиреоглобулин)//кровь (сыворотка)/кол. | 700 |
| Т-uptake (тест поглощенных тиреойдных гормонов)//кровь (сыворотка)/кол. | 800 |
| Гормоны коры надпочечников | |
| Кортизол//кровь (сыворотка)/кол. | 500 |
| Кортизол//моча (суточная)/кол. | 800 |
| Антитела к тиреоглобулину//кровь (сыворотка)/кол. | 600 |
| Антитела к тиреопероксидазе//кровь (сыворотка)/кол. | 600 |
| Антитела к двухспиральной ДНК (a-dsDNA)//кровь (сыворотка)/кол. | 900 |
| Антитела к односпиральной ДНК (a-ssDNA)//кровь (сыворотка)/кол. | 900 |
| СТГ**//кровь (сыворотка)/кол. | 800 |
| Соматомедин – С//кровь (сыворотка)/кол. | 1500 |
| АКТГ//кровь с апротинином/кол. | 1200 |
| anti-HIV 1,2/Ag p24//кровь (сыворотка)/кач. | 500 |
| anti-HCV IgM//кровь (сыворотка)/кач. | 500 |
| anti-HCV (суммарное)//кровь (сыворотка)/кач. | 500 |
| Syphilis RPR//кровь (сыворотка)/кач. | 500 |
| Syphilis TPHA (РПГА)//кровь (сыворотка)/кач. | 500 |
| Syphilis TPHA (РПГА)//кровь (сыворотка)/п.кол. | 500 |
| anti-Helicobacter pylori IgA//кровь (сыворотка)/кач. | 600 |
| anti-Helicobacter pylori IgG//кровь (сыворотка)/кол. | 600 |
| anti-Chlamydia trachomatis IgG//кровь (сыворотка)/п.кол. | 600 |
| anti-Chlamydia trachomatis IgA//кровь (сыворотка)/п.кол. | 600 |
| anti-Chlamydophila pneumoniae IgG//кровь (сыворотка)/кач. | 600 |
| anti-Chlamydophila pneumoniae IgA//кровь (сыворотка)/кач. | 600 |
| anti-Chlamydia trachomatis IgМ//кровь (сыворотка)/кач. | 600 |
| anti-Chlamydophila pneumoniae IgМ//кровь (сыворотка)/кач. | 600 |
| anti-Mycoplasma hominis IgG//кровь (сыворотка)/кач. | 400 |
| anti-Mycoplasma hominis IgM//кровь (сыворотка)/кач. | 400 |
| anti-Mycoplasma hominis IgА//кровь (сыворотка)/кач. | 600 |
| anti-Mycoplasma pneumoniae IgG//кровь (сыворотка)/кол. | 600 |
| anti-Mycoplasma pneumoniae IgA//кровь (сыворотка)/кол. | 600 |
| anti-Mycoplasma pneumoniae IgM//кровь (сыворотка)/кач. | 600 |
| anti-Ureaplasma urealyticum IgG//кровь (сыворотка)/кач. | 400 |
| anti-Ureaplasma urealyticum IgА//кровь (сыворотка)/кач. | 400 |
| anti-Ureaplasma urealyticum IgМ//кровь (сыворотка)/кач. | 400 |
| Цитологическая диагностика поражений кожи//мазок-отпечаток; соскоб с кожи/ | 800 |
| Цитологическая диагностика заболеваний щитовидной железы | 900 |
| Цитологическая диагностика заболеваний мочеполовой системы//мазок-отпечаток; пунктат | 1000 |
| Цитогенетическое исследование (кариотип)//кровь с гепарином/- | 9000 |
| Цитогенетическое исследование хориона при неразвивающейся беременности*//ворсины хориона/- | 18000 |
xn—-ctbhofdbekubgb2addy.xn--p1ai
что это такое, как проводится, последствия
Биопсия в области головного мозга – инвазивная процедура, в ходе которой выполняется забор образца ткани для гистологического исследования. Методы инструментальной нейровизуализации позволяют выявлять точную локализацию опухолевого или другого патологического процесса. Биопсия мозга – самый достоверный метод диагностического исследования, который дает представление о морфологической структуре, клеточном строении новообразования.
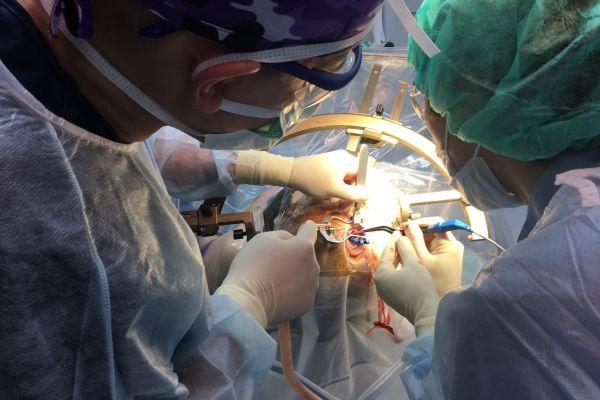

Показания для проведения биопсии
Биопсия представляет собой иссечение образца ткани, который затем подвергается микроскопическому исследованию. Процедура позволяет дифференцировать новообразование, появившееся в мозге. Это обязательное мероприятие, если возникли подозрения на развитие онкологического заболевания. Основным показанием к проведению является необходимость выявления морфологической структуры и природы внутримозгового образования, которое может быть:
- Злокачественной или доброкачественной опухолью.
- Кистой, гранулемой.
- Очагом кровоизлияния.
- Очагом абсцесса.
Биопсия мозга – это такое исследование, которое проводят для выявления характера повреждений и клеточного строения мозговой ткани при геморрагическом инсульте, рассеянном склерозе (анализ на олигоклональные антитела), болезни Альцгеймера, что указывает на универсальность метода в дифференциальной диагностике многих патологий. Другие возможные показания:
- Нейродегенеративные заболевания, в том числе губчатая энцефалопатия.
- Церебральный токсоплазмоз.
- Воспалительные заболевания ЦНС.
Степень необходимости подобной диагностики определяет лечащий врач индивидуально в каждом случае. При подозрении на опухолевый процесс результаты гистологического исследования позволяют корректно выбрать тактику лечения. Противопоказания к инвазивному вмешательству включают:
- Терминальное состояние больного.
- Очаг сложной локализации. Если объемное образование находится в отделе мозга, который отвечает за жизненно-важные функции.
- Нарушение свертываемости крови. Из-за риска кровотечения в ходе вмешательства.
- Системные заболевания в анамнезе (красная волчанка, ревматизм, болезнь Бехтерева).
Вмешательство не проводится, если невозможно выполнить местную анестезию или общий наркоз, если врач может получить необходимые сведения о патологическом процессе при помощи других диагностических методов. Любые манипуляции, затрагивающие мозг, связаны с большим риском осложнений. Негативные последствия после проведения биопсии в зоне головного мозга чаще связаны с повреждением мозговых структур и вторичным инфицированием.

Виды диагностики
Перед проведением биопсии опухоли, расположенной в головном мозге, выполняются диагностические исследования, в том числе нейровизуализация (КТ, МРТ), электроэнцефалография, при необходимости ангиография (исследование кровеносной системы мозга) и вентрикулография (исследование желудочковой системы мозга). Различают виды биопсии:
- Открытая. Выполняется в ходе нейрохирургической операции посредством краниотомии с целью удаления опухоли.
- Стереотаксическая. Малоинвазивное вмешательство выполняется при помощи стереотаксической рамы или системы навигации.
- Пункционная. Сквозь отверстие в черепной кости в ткань мозга вводят иглу, при помощи которой производится забор небольшого фрагмента мозгового вещества.
Среди всех видов открытая биопсия в области головного мозга проводится чаще других и сопряжена с наибольшим риском травматизма и осложнений. Высокая частота применения связана с обязательным забором фрагмента материала в ходе операции по удалению интракраниального новообразования. Диагностическая процедура открытого типа проводится под общей анестезией параллельно с основной операцией.
Стереотаксическая биопсия занимает второе место по частоте проведения, если имеются подозрения на развитие опухоли в головном мозге. Этот метод выбирают, когда из-за труднодоступной локализации очага или тяжелого состояния больного невозможно сделать полноценную операцию по удалению опухоли. Считается информативным и наиболее безопасным методом исследования.
Этапы процедуры
Чтобы разобраться, как делают биопсию в зоне головного мозга, необходимо получить представление о порядке процедуры. Подготовительный этап включает комплексное обследование, в том числе лабораторные анализы, консультации кардиолога, флеболога, анестезиолога. За несколько часов до вмешательства пациент не принимает пищу и воду.
Важно своевременно сообщить врачу о наличии аллергии на медикаментозные средства и регулярном применении лекарств, препятствующих тромбообразованию. Если пациент принимает тромболитики, перед инвазивным диагностическим исследованием, терапия временно приостанавливается. Этапы процедуры открытого типа:
- Выполнение разреза на кожных покровах головы.
- Формирование отверстия в черепной коробке.
- Удаление фрагмента костной ткани черепа с образованием трепанационного окна.
- Отслаивание мозговых оболочек.
- Резекция (частичное или полное удаление) новообразования.
- Закрытие трепанационного окна костной тканью или специальной пластиной.
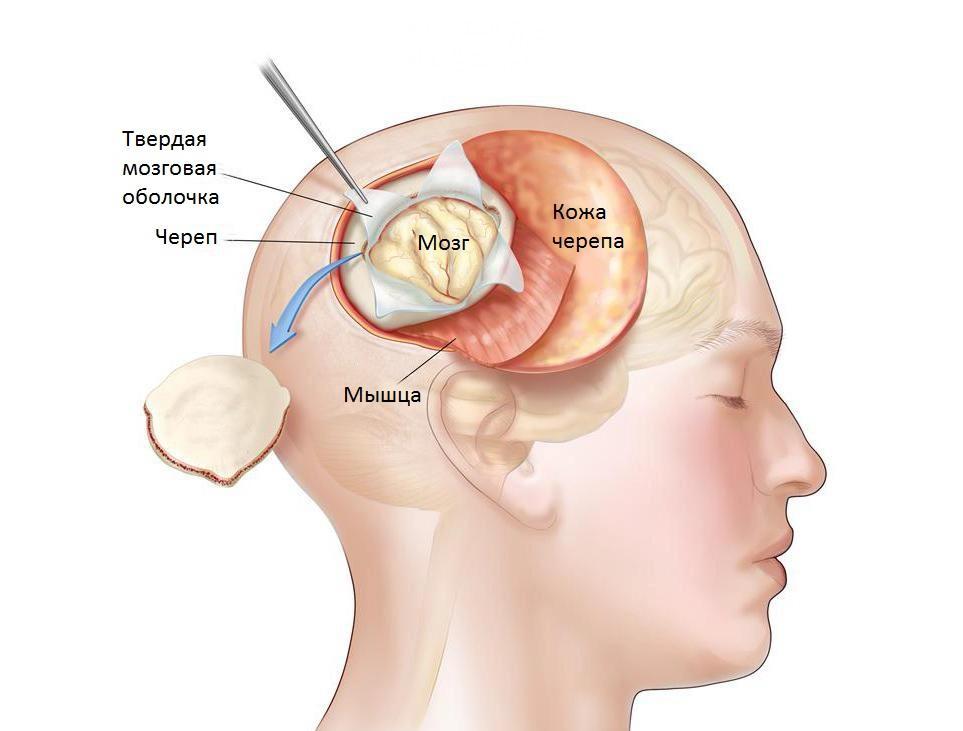

После завершения нейрохирургических манипуляций, образец ткани новообразования отправляют в лабораторию с целью исследования клеточного строения. Этапы выполнения стереотаксической биопсии в области головного мозга зависят от вида используемого оборудования. Последовательность манипуляций при использовании координирующей стереотаксической рамы:
- Определяется точная локализация патологического очага при помощи нейровизуализации (преимущественно МРТ).
- Используются анестезирующие средства для местного обезболивания или общий наркоз.
- В области головы устанавливается стереотаксическая рама.
- Крепится МРТ-локализатор с контрастными метками (специальное устройство для ограничения площади вмешательства).
- Выполняется сканирование в формате КТ.
- Объединяются результаты исследования МРТ и КТ для достижения максимальной точности при создании точек внедрения.
- Делается надрез кожных покровов головы.
- Просверливается отверстие в черепной кости.
- Вводится игла, которая движется под контролем диагностического комплекса МРТ или КТ.
- Осуществляется забор материала.
Исследование с использованием рамы позволяет прицельно приблизиться к очагу опухолевого или другого патологического процесса с точностью до 1 мм. Длительность вмешательства составляет порядка 6 часов. Через сутки после завершения процедуры больного выписывают из стационара. Последовательность манипуляций при использовании системы навигации:
- Проводится исследование в формате МРТ или КТ, чтобы получить такие сведения, как особенности строения мозга пациента, локализация и размеры патологического очага.
- Результаты нейровизуализации переносятся в навигационную систему.
- Создается модель мозга в проекции 3D.
- Изучается изображение с целью определения оптимальной точки внедрения и траектории движения иглы.
- Пациенту вводятся анестезирующие средства.
- Делается надрез на кожных покровах головы.
- Формируется диагностическое отверстие.
- В полость черепной коробки под контролем системы навигации вводится пункционная игла, оснащенная камерой и светодиодной подсветкой.
- Осуществляется забор материала.
Биопсия головного мозга с использованием системы навигации проводится с минимальным негативным влиянием на здоровые ткани мозга, потому что предварительно выполняются такие расчеты, как самый короткий и безопасный путь к опухолевому очагу. Врач получает возможность выбрать траекторию, которая огибает участки, отвечающие за жизненно-важные функции, благодаря чему значительно уменьшается риск осложнений.
Время процедуры при биопсии в зоне головного мозга с использованием системы навигации значительно сокращается в сравнении с вмешательством при помощи стереотаксической рамы. Сокращение длительности процедуры связано с предварительным планированием действий.


При пункционной биопсии делают надрез на кожных покровах в проекции, где локализуется опухоль. Через отверстие, просверленное в кости черепа, в патологический очаг вводится пункционная игла для получения образца материала. Процедура стереотаксического и пункционного типа ассоциируется с минимальным повреждением мозгового вещества, оболочек и костной ткани.
Возможные осложнения
Манипуляции и вмешательства в области внутренних отделов головы требуют от врача повышенной аккуратности и внимательности. Случайное повреждение мозговых структур чревато серьезными последствиями, в числе которых нарушение функций мозга, появление неврологического дефицита (нарушение двигательной активности, зрения, слуха, парезы, параличи, эпилептические приступы). Осложнения, которые могут возникнуть вследствие нейрохирургических процедур:
- Нарушение мозгового кровотока.
- Интракраниальные кровоизлияния, кровотечение.
- Инфекционные поражения.
- Отек мозговой ткани.
- Судорожный синдром.
- Коматозное состояние.
Судорожный синдром может периодически наблюдаться длительное время, как результат повреждения участка мозгового вещества. Неврологический дефицит может носить постоянный или преходящий характер.
Биопсия в области головного мозга – процедура, сопряженная с высоким риском осложнений. Является обязательным диагностическим исследованием при подозрении на опухолевые процессы, протекающие внутри черепной коробки. В остальных случаях целесообразность проведения вмешательства определяет врач индивидуально для каждого пациента.
Просмотров: 203
golovmozg.ru
для чего берут, последствия и осложнения
Пункция спинного мозга. Такое страшное словосочетание нередко можно услышать на приеме у врача, а еще страшнее становится, когда эта процедура касается именно вас. Зачем врачи пунктируют спинной мозг? Опасна ли такая манипуляция? Какую информацию можно получить в ходе данного исследования?
Первое, что нужно уяснить, когда речь идет о пункции спинного мозга (а именно так данную процедуру чаще всего называют пациенты), то подразумевается не прокол самой ткани органа центральной нервной системы, а только забор небольшого количества спинномозговой жидкости, которая омывает спинной и головной мозг. Такая манипуляция в медицине называется спинномозговой, или люмбальной, пункцией.
Для чего делают пункцию спинного мозга? Целей такой манипуляции может быть три – диагностическая, обезболивающая и лечебная. В большинстве случаев поясничный прокол позвоночника делается для выяснения состава ликвора и давления внутри позвоночного канала, что косвенно отображает патологические процессы, происходящие в головном и спинном мозге. Но пункцию спинного мозга специалисты могут выполнить с терапевтической целью, например, для введения лекарственных препаратов в субарахноидальное пространство, для быстрого снижения спинномозгового давления. Также не нужно забывать о таком методе обезболивания, как спинальная анестезия, когда анестетики вводят в спинномозговой канал. Это дает возможность проведения большого количества оперативных вмешательств без применения общего наркоза.
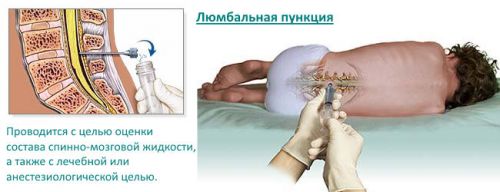
Учитывая, что в большинстве случаев пункция спинного мозга назначается именно с диагностической целью, именно о данном виде исследования и пойдет речь в этой статье.
Для чего берут пункцию
Люмбальную пункцию берут для исследования спинномозговой жидкости, что позволяет диагностировать некоторые заболевания головного и спинного мозга. Чаще всего такую манипуляцию назначают при подозрении на:
- инфекции центральной нервной системы (менингит, энцефалит, миелит, арахноидит) вирусной, бактериальной или грибковой природы;
- сифилитическое, туберкулезное поражение головного и спинного мозга;
- субарахноидальное кровотечение;
- абсцесс органов ЦНС;
- ишемический, геморрагический инсульт;
- черепно-мозговую травму;
- демиелинизирующие поражения нервной системы, например, рассеянный склероз;
- доброкачественные и злокачественные опухоли головного и спинного мозга, их оболочек;
- синдром Гиенна-Барре;
- др. неврологические заболевания.

Исследование спинномозговой жидкости дает возможность быстро диагностировать тяжелые заболевания головного и спинного мозга
Противопоказания
Запрещено взятие люмбальной пункции при объемных образованиях задней черепной ямки или височной доли головного мозга. В таких ситуациях забор даже небольшого количества ликвора может вызвать дислокацию мозговых структур и стать причиной ущемления ствола мозга в большом затылочном отверстии, что влечет за собой немедленный летальный исход.
Также запрещено проводить поясничный прокол при наличии у пациента гнойно-воспалительных поражений кожи, мягких тканей, позвоночника в месте прокола.
Относительными противопоказаниями являются выраженные деформации позвоночника (сколиоз, кифосколиоз и пр.), так как при этом возрастает риск осложнений.
С осторожностью пункцию назначают пациентам с нарушением свертываемости крови, тем, кто принимает препараты, которые влияют на реологию крови (антикоагулянты, антиагреганты, нестероидные противовоспалительные средства).
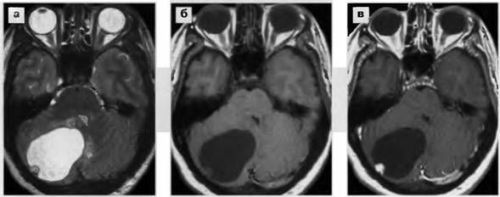
При опухолях головного мозга проводить люмбальную пункцию можно только по жизненным показаниям, так как высок риск развития дислокации мозговых структур
Этап подготовки
Процедура люмбальной пункции требует предварительной подготовки. В первую очередь, пациенту назначаются общеклинические и биохимические анализы крови и мочи, обязательно определяется состояние свертывающей системы крови. Проводят осмотр и пальпацию поясничного отдела позвоночника. Чтобы выявить возможные деформации, которые могут препятствовать проведению прокола.
Нужно рассказать врачу о всех лекарствах, которые принимаете сейчас или недавно применяли. Особое внимание следует уделить препаратам, которые влияют на свертываемость крови (аспирин, варфарин, клопидогрель, гепарин и прочие антиагреганты и антикоагулянты, нестероидные противовоспалительные средства).
Также нужно сообщить доктору о возможной аллергии на медикаменты, в том числе на анестетики и контрастные вещества, о перенесенных недавно острых заболеваниях, о наличии хронических недугов, так как некоторые из них могут быть противопоказанием к проведению исследования. Все женщины детородного возраста должны сообщить врачу о возможной беременности.

В обязательном порядке перед выполнением пункции спинного мозга пациент должен получить консультацию доктора
Запрещено есть на протяжении 12 часов до процедуры и пить на протяжении 4 часов до пункции.
Методика проведения пункции
Процедуру проводят в положении пациента лежа на боку. При этом нужно максимально согнуть ноги в коленных и тазобедренных суставах, привести их к животу. Голова должна быть максимально согнутой вперед и приближенной к грудной клетке. Именно в таком положении межпозвоночные промежутки хорошо расширяются и специалисту проще будет попасть иглой в нужное место. В некоторых случаях пункцию проводят в положении пациента сидя с максимально округленной спиной.
Место для прокола выбирает специалист с помощью пальпации позвоночника так, чтобы не повредить нервную ткань. Спинной мозг у взрослого человека заканчивается на уровне 2 поясничного позвонка, но у людей низкого роста, а также у детей (в том числе и новорожденных) он немного длиннее. Поэтому иглу вводят в межпозвоночном промежутке между 3 и 4 поясничными позвонками либо между 4 и 5. Это снижает риск осложнений после пункции.
После обработки кожи антисептическими растворами проводят местную инфильтрационную анестезию мягких тканей раствором новокаина или лидокаина обычным шприцом с иглой. После этого проводят непосредственно люмбальную пункцию специальной большой иглой с мандреном.
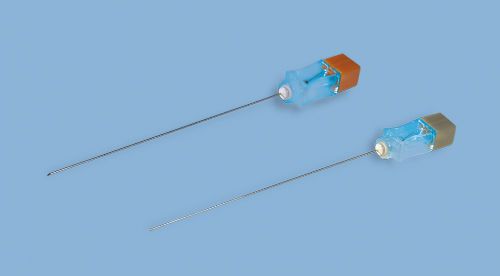
Так выглядит игла для спинномозговой пункции
Прокол делают в выбранной точке, иглу врач направляет сагиттально и немного вверх. Примерно на глубине 5 см ощущается сопротивление, после чего следует своеобразный провал иглы. Это означает что конец иглы попал в субарахноидальное пространство и можно приступать к забору ликвора. Для этого доктор вынимает из иглы мандрен (внутренняя часть, которая делает инструмент герметичным) и из нее начинает капать ликвор. Если этого не происходит, нужно убедится в правильности проведения пункции и попадании иглы в субарахноидальное пространство.
После набора ликвора в стерильную пробирку иглу осторожно извлекают, а место прокола заклеивают стерильной повязкой. В течении 3-4 часов после прокола пациент должен лежать на спине или на боку.
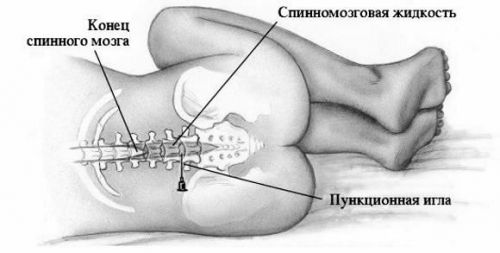
Прокол выполняют между 3 и 4 или 4 и 5 поясничными позвонками
Исследование спинномозговой жидкости
Первым этапом анализа спинномозговой жидкости является оценка ее давления. Нормальные показатели в положении сидя – 300 мм. вод. ст., в положении лежа – 100-200 мм. вод. ст. Как правило, оценивают давление косвенно – по количеству капель за минуту. 60 капель в минуту соответствует нормальной величине давления ликвора в спинномозговом канале. Повышается давление при воспалительных процессах ЦНС, при опухолевых образованиях, при венозном застое, гидроцефалии и др. заболеваниях.
Дальше ликвор набирают в две пробирки по 5 мл. Их потом используют для проведения необходимого перечня исследований – физико-химического, бактериоскопического, бактериологического, иммунологического, ПЦР-диагностики и пр.
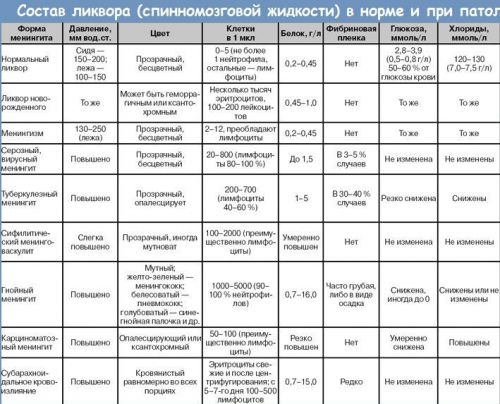
В зависимости от полученных результатов исследования спинномозговой жидкости, врач может распознать заболевание и назначить соответствующее лечение
Последствия и возможные осложнения
В подавляющем большинстве случаев процедура проходит без каких-либо последствий. Естественно, само проведение пункции – это больно, но боль присутствует только на этапе введения иглы.
У некоторых пациентов могут развиваться следующие осложнения.
Постпункционная головная боль
Принято считать, что из отверстия после проведения пункции вытекает определенное количество ликвора, вследствие этого снижается внутричерепное давление и возникает головная боль. Такая боль напоминает головную боль напряжения, имеет постоянный ноющий или сдавливающий характер, снижается после отдыха и сна. Может наблюдаться на протяжении 1 недели после пункции, если цефалгия сохраняется спустя 7 дней – это повод обратиться к врачу.
Травматические осложнения
Иногда могут встречаться травматические осложнения пункции, когда иглой можно повредить спинномозговые нервные корешки, межпозвоночные диски. Это проявляется болью в спине, которая после правильно выполненной пункции не возникает.
Геморрагические осложнения
Если во время прокола повреждены крупные кровеносные сосуды, может возникать кровотечение, формирование гематомы. Это опасное осложнение, которое требует активного медицинского вмешательства.
Дислокационные осложнения
Возникают при резком падении ликворного давления. Такое возможно при наличии объемных образований задней черепной ямки. Чтобы избежать такого риска, перед тем, как взять пункцию, необходимо выполнить исследование на признаки дислокации срединных структур головного мозга (ЭЭГ, РЕГ).
Инфекционные осложнения
Могут возникать из-за нарушения правил асептики и антисептики во время проведения пункции. У пациента может развиваться воспаление мозговых оболочек и даже формироваться абсцессы. Такие последствия пункции опасны для жизни и требуют назначения мощной антибактериальной терапии.
Таким образом, пункция спинного мозга – это очень информативная методика диагностики большого количества заболеваний головного и спинного мозга. Естественно, осложнения во время проведения манипуляции и после нее возможны, но они очень редко встречаются, а польза пункции намного превышает риск развития негативных последствий.
dialogpress.ru
Какие осложнения могут быть после пункции спинного мозга — Ваш Доктор
Пункция спинного мозга. Такое страшное словосочетание нередко можно услышать на приеме у врача, а еще страшнее становится, когда эта процедура касается именно вас. Зачем врачи пунктируют спинной мозг? Опасна ли такая манипуляция? Какую информацию можно получить в ходе данного исследования?
Первое, что нужно уяснить, когда речь идет о пункции спинного мозга (а именно так данную процедуру чаще всего называют пациенты), то подразумевается не прокол самой ткани органа центральной нервной системы, а только забор небольшого количества спинномозговой жидкости, которая омывает спинной и головной мозг. Такая манипуляция в медицине называется спинномозговой, или люмбальной, пункцией.
Для чего делают пункцию спинного мозга? Целей такой манипуляции может быть три – диагностическая, обезболивающая и лечебная. В большинстве случаев поясничный прокол позвоночника делается для выяснения состава ликвора и давления внутри позвоночного канала, что косвенно отображает патологические процессы, происходящие в головном и спинном мозге.
Но пункцию спинного мозга специалисты могут выполнить с терапевтической целью, например, для введения лекарственных препаратов в субарахноидальное пространство, для быстрого снижения спинномозгового давления. Также не нужно забывать о таком методе обезболивания, как спинальная анестезия, когда анестетики вводят в спинномозговой канал.
Это дает возможность проведения большого количества оперативных вмешательств без применения общего наркоза.
Учитывая, что в большинстве случаев пункция спинного мозга назначается именно с диагностической целью, именно о данном виде исследования и пойдет речь в этой статье.
Для чего берут пункцию
Люмбальную пункцию берут для исследования спинномозговой жидкости, что позволяет диагностировать некоторые заболевания головного и спинного мозга. Чаще всего такую манипуляцию назначают при подозрении на:
- инфекции центральной нервной системы (менингит, энцефалит, миелит, арахноидит) вирусной, бактериальной или грибковой природы;
- сифилитическое, туберкулезное поражение головного и спинного мозга;
- субарахноидальное кровотечение;
- абсцесс органов ЦНС;
- ишемический, геморрагический инсульт;
- черепно-мозговую травму;
- демиелинизирующие поражения нервной системы, например, рассеянный склероз;
- доброкачественные и злокачественные опухоли головного и спинного мозга, их оболочек;
- синдром Гиенна-Барре;
- др. неврологические заболевания.

 Исследование спинномозговой жидкости дает возможность быстро диагностировать тяжелые заболевания головного и спинного мозга
Исследование спинномозговой жидкости дает возможность быстро диагностировать тяжелые заболевания головного и спинного мозгаПротивопоказания
Запрещено взятие люмбальной пункции при объемных образованиях задней черепной ямки или височной доли головного мозга. В таких ситуациях забор даже небольшого количества ликвора может вызвать дислокацию мозговых структур и стать причиной ущемления ствола мозга в большом затылочном отверстии, что влечет за собой немедленный летальный исход.
Также запрещено проводить поясничный прокол при наличии у пациента гнойно-воспалительных поражений кожи, мягких тканей, позвоночника в месте прокола.
Относительными противопоказаниями являются выраженные деформации позвоночника (сколиоз, кифосколиоз и пр.), так как при этом возрастает риск осложнений.
С осторожностью пункцию назначают пациентам с нарушением свертываемости крови, тем, кто принимает препараты, которые влияют на реологию крови (антикоагулянты, антиагреганты, нестероидные противовоспалительные средства).
 При опухолях головного мозга проводить люмбальную пункцию можно только по жизненным показаниям, так как высок риск развития дислокации мозговых структур
При опухолях головного мозга проводить люмбальную пункцию можно только по жизненным показаниям, так как высок риск развития дислокации мозговых структурЭтап подготовки
Процедура люмбальной пункции требует предварительной подготовки. В первую очередь, пациенту назначаются общеклинические и биохимические анализы крови и мочи, обязательно определяется состояние свертывающей системы крови. Проводят осмотр и пальпацию поясничного отдела позвоночника. Чтобы выявить возможные деформации, которые могут препятствовать проведению прокола.
Нужно рассказать врачу о всех лекарствах, которые принимаете сейчас или недавно применяли. Особое внимание следует уделить препаратам, которые влияют на свертываемость крови (аспирин, варфарин, клопидогрель, гепарин и прочие антиагреганты и антикоагулянты, нестероидные противовоспалительные средства).
Также нужно сообщить доктору о возможной аллергии на медикаменты, в том числе на анестетики и контрастные вещества, о перенесенных недавно острых заболеваниях, о наличии хронических недугов, та
cmk56.ru
Пункция желудочков головного мозга
Неврология относится к одной из сложных отраслей медицины. По мере развития науки и техники появляются все новые и новые методики исследований нервной системы. Одной из самых информативных процедур в изучении заболеваний нервной системы является пункция головного мозга. Однако это исследование несет в себе и ряд опасностей.
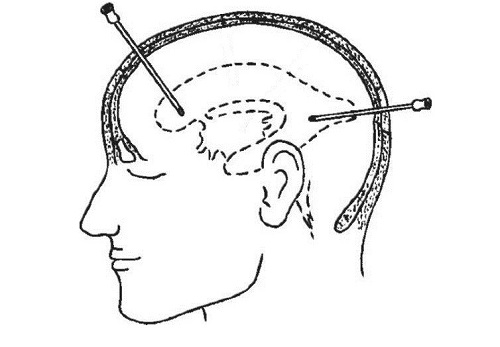
Что такое пункция? Это инвазивное исследование головного мозга, при котором иглу вводят в полость желудочков мозга с диагностической или лечебной целью:
- С диагностической целью проводится вентрикулярная пункция для забора спинномозговой жидкости, содержащейся в желудочковой системе мозга для ее дальнейшего изучения.
- Лечебная пункция желудочков мозга проводится для экстренной разгрузки желудочковой системы и снижения внутричерепного давления, в редких случаях применяется для введения в полость желудочков лекарственных препаратов.
Иногда в полость желудочков вводят контрастное вещество, это делают для проведения вентрикулографии.
Пункцию проводят при травмах головы, воспалительных заболеваниях нервной системы, нарушениях ликвородинамики и множестве других заболеваний головного мозга.
Единственное противопоказание для проведения вентрикулярной пункции – это двустороннее опухолевое образование желудочков мозга.
Исходя из анатомического строения мозга, существует несколько возможных вариантов пункции. Пунктировать можно передние, задние и нижние рога боковых желудочков. Чаще всего проводят пункцию передних и задних рогов, нижние же пунктируют в том случае, если предыдущая пункция не имела должного успеха. Место пункции выбирают исходя из патогенного процесса, анатомических особенностей и целей которые ставит перед собой нейрохирург.
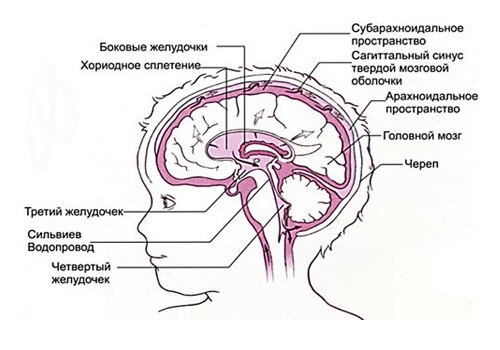
Перед проведением пункции пациента заранее готовят к процедуре. Накануне исследования вечером проводят очистительную клизму, волосы сбривают наголо. В день пункции больному нельзя есть и пить. Вентрикулярную пункцию делают под местной анестезией. Если у пациента нет аллергической реакции, используют 2% раствор новокаина. В любом случае, пробу на новокаин делают повторно перед проведением процедуры. Если у врача есть сомнение относительно аллергии на препарат, его заменяют на другой анестетик.
Методика пунктирования переднего рога бокового желудочка
Вентрикулярная пункция переднего рога бокового желудочка проводится в следующем порядке:
- положение больного лежа на спине лицом вверх, если пункцию делают пациенту с подозрением на новообразование в головном мозге, его укладывают на здоровую сторону;
- голову больного немного приводят к груди;
- нейрохирург дважды обрабатывает кожу головы раствором йода;
- наметив линию, которая проходит параллельно стреловидному шву через точку Кохера, обрабатывает ее 1 % раствором бриллиантовой зелени. Затем операционное поле накрывают стерильной простыней.
Точка Кохера – это точка на волосистой части головы, которая располагается на 2 см кпереди и 2 см кнаружи от точки пересечения коронарного и сагиттального швов. Она определяется пальпаторно.
- В месте предполагаемого надреза проводят местную анестезию, вводят раствор новокаина;
- кожу разрезают скальпелем, выпиливают трепанационное окно в кости;
- аккуратно крестообразно надрезают твердую мозговую оболочку. Кровотечение чаще всего останавливают путем втирания в кость воска, но более эффективна электрокоагуляция;
- специальную мозговую канюлю вводят в мозг на глубину от 3 до 6 см параллельно образно проведенной линии. Когда нейрохирург прокалывает стенку бокового желудочка, он ощущает легкий провал.
- из канюли начинает сочится желтоватая жидкость – это ликвор. Как только нейрохирург убедился, что находится в полости желудочка, иглу надежно фиксируют. Объем и скорость вытыкаемого ликвора регулируют специальным приспособлением – мандреном.
Очень важно чтобы ликвор вытекал медленно, каплями. Если давление в полости желудочка высокое спинномозговая жидкость будет бить струей, этого нельзя допускать. Быстрое опорожнение желудочков чревато неврологическими последствиями для больного. Жидкость спускают по капле, оптимальный уровень давления в желудочке считается при достижении «пульсирующей капли». Для исследования забирают 3-5 мл спинномозговой жидкости.
Стоит обратить особое внимание, что параллельно с подготовкой зала для пункции, готовят и большую операционную, так как всегда существует опасность попадания воздуха в желудочек, слишком глубокого прокола, повреждения кровеносного сосуда. Если в ходе пункции возникает подозрение на одно из этих осложнений, пациенту проводят открытую операцию на мозге.
Помимо этого метода существует еще несколько вариантов доступа к переднему рогу боковых желудочков: по Доглиотти и по Геймановичу. Оба эти варианта чаще используют в детской хирургии. Метод по Доглиотти предполагает проникновение в желудочки мозга через орбиту, а Гейманович предложил пунктировать через нижний участок височной кости.
При доступе по Доглиотти и по Геймаровичу пункцию можно проводить многократно, чего нельзя делать при стандартном виде доступа.
Детям до года пункцию проводят через незакрытый большой родничок, при этом отпадает необходимость надрезать кожу. Однако в данном случае существует риск образования свища, для профилактики перед проколом кожу отодвигают от места вкола.
Вентрикулярная пункция заднего рога
При проведении этого вида пункции выполняют следующие действия:
- больной располагается на животе лицом вниз. Голову фиксируют так, чтобы сагиттальный шов находился четко в срединной плоскости;
- подготовка операционного поля такая же, как при пунктировании переднего рога бокового желудочка: голову обрабатывают раствором йода, обкладывают стерильными салфетками и простыней;
- надрез производят параллельно стреловидному шву. Разрез должен быть сделан таким образом, чтобы точка Денди находилась точно по середине. Для этого вида вентрикулопункции используют иглу № 18.
- иглу вводят под углом так, чтобы острие было направленно в наружно-верхний край орбиты. Глубина проникновения в мозг 5-7 см. У детей с выраженной гидроцефалией глубина проникновения значительно меньше и едва достигает 3,5 см.
Вентрикулопункция нижнего рога
Методика проведения этого вида пунктирования головного мозга, мало чем отличается от предыдущих двух. Пациента укладывают на бок, операционное поле представляет собой половину головы вместе с ушной раковиной. Разрез делают на 3,5 см выше и 3 см кзади от наружного слухового хода. Затем также выпиливают участок кости, рассекают твердую мозговую оболочку и вводят пункционную иглу. Максимальная глубина погружения иглы 4 см, направление – к верхнему краю ушной раковины противоположной стороны.
Возможные осложнения
Пункция боковых желудочков головного мозга, как и любая другая операция, таит в себе ряд опасностей. Наиболее частые осложнения это:
- При проникновении в полость черепа, а затем рассечении твердой мозговой оболочки часто возникает кровотечение, однако его не всегда удается сразу заметить и ликвидировать, в результате чего могут возникать гематомы.
- Повреждение сосудов вещества мозга.
- При значительном оттоке спинномозговой жидкости велик риск смещения структур мозга.
- Отек мозга.
Перед проведением процедуры нейрохирург учитывает все возможные риски.
Оцените эту статью:
Всего голосов: 194
4.3 194
Читайте также
mozgius.ru

