Привычные вывихи и подвывихи внчс – Вывих нижнечелюстного сустава: выявление симптомов этой травмы и подвывиха височной части, привычный внчс, патологии суставного диска
Клиника привычных вывихов нижней челюсти. Признаки привычных подвывихов нижнечелюстного сустава
Клиническая картина многообразных по своей этиологии привычных вывихов и подвывихов нижней челюсти имеет как общие, так и отличительные черты. Ведущим симптомом привычных вывихов является щелканье в суставах различной интенсивности. Оно может быть: а) слышимое окружающим; б) больной ощущает щелканье, не слышимое окружающим и в) больной щелканье не воспринимает, а врач при пальцевом исследовании через наружный слуховой проход обнаруживает его при движении.
Щелканье в ВНЧС может быть в начале раскрывания рта (так называемое межуточное щелканье), при широком открывании рта, в момент начала закрывания рта и при смыкании зубных рядов.
В первом случае щелканье есть проявление артритического состояния сустава и зависит от патологических изменений в мениске: частичного разрыхления волокон диска с дефективными образованиями, его истончения или валикообразного опухолевидного утолщения, частичного сращения мениска с суставной головкой. Чаще всего щелканье возникает при чрезмерной подвижности мениска, его изгибании и выпрямлении, а также при широком открывании рта.
Щелканье при широком открывании рта объясняется тем, что при переднем привычном вывихе теряется прочная связь межсуставного мениска с суставной головкой. Мениск становится подвижным и движется по отношению к головке с некоторым опозданием. В момент выхождения суставной головки из суставной ямки мениск сгибается в складку и при выходе выпрямляется, издавая щелкающий звук.
Щелканье в момент закрывания рта возникает чаще у больных со снижающимся прикусом. При смыкании зубных рядов мениск смещается кпереди, а суставная головка при этом перескакивает по заднему утолщенному краю мениска с явлением глухого щелканья. При двусторонних концевых дефектах щелканье в середине открывания рта Sleinchardl объясняет тем, что суставные головки, расположенные дистально в суставных ямках, движутся из глубины ямки вперед по диску, собранному в складки, с трудом. Благодаря усилиям латеральных крыловидных мышц это препятствие преодолевается, причем головка скользит вперед по складкам диска, издавая множественное глухое щелканье. Щелканье в момент начала закрывания рта G. E. Konjetzny объясняет следующим образом. При разволокнении и расслаблении заднего отдела мениска последний при обратном движении с положения вывиха сгибается в складку, а выпрямляясь издает громкое щелканье. Другие авторы объясняли причину щелканья ущемлением разрыхленного и подвижного мениска.
Щелканье в височно-нижнечелюстных суставах может сопровождаться толчкообразными и зигзагообразными движениями нижней челюсти и со смещением нижней челюсти в сторону. Смещение нижней челюсти в сторону может быть мышечного и артрогенного происхождения. Мышечного — связана с резким односторонним спастическим сокращением латеральной крыловидной мышцы. Артрогенного — при односторонних привычных вывихах, подвывихах, артрозах, переломах суставного отростка, анкилозах. При односторонних привычных вывихах нижняя челюсть смещается в здоровую сторону, при односторонних артрозах — в пораженную сторону, при односторонних переломах — в больную сторону, при анкилозах — в сторону поражения.
Зигзагообразные движения нижней челюсти возникают при несогласованном сокращении парных жевательных мышц. Эти движения ярко выражены при асинхронных привычных вывихах суставных головок. При вывихивании одной головки нижняя челюсть резко смещается в противоположную сторону, затем при вывихе другой головки челюсть смещается в противоположную сторону и вперед. При обратном несогласованном поочередном вправлении одной и следом другой головки нижняя челюсть также производит зигзагообразные движения.
Другим важным симптомом при привычном вывихе и подвывихе нижней челюсти является боль различного характера и интенсивности. Чаще бывают тупые постоянные боли, которые усиливаются во время акта жевания или при широком раскрывании рта. Нередко бывают острые боли, иррадиирующие в висок, ухо, затылочную область, по ходу нижнеальвеолярного нерва.
Боль при привычном вывихе чаще бывает локальная. В момент вывиха внутрисуставной мениск может сдавливаться между суставной головкой и передней поверхностью суставного бугорка.
При привычном вывихе и в результате атипичных движений боль может возникнуть в результате сдавления и ущемления суставной сумки, богатой нервными рецепторами, а также при сдавлении веточек уховисочного и слухового нервов (W. H. Becker, 1954). При этом боль будет неврологическая с иррадиацией в ухо, висок, затылочную область, область шеи. От невралгии тройничного нерва отличается тем, что она артрогенного происхождения и возникает, как правило, при движении нижней челюсти. Боль в суставе может возникнугь и при резком спастическом сокращении латеральной крыловидной мышцы, которая своими верхними пучками внедряется в передний отдел мениска. При резком сокращении мениск смещается по поверхности головки вперед с симптомами боли.
Причиной возникновения болей в ВНЧС Freese (1959) считает сдавленно мышечно-фасциальных курковых зон, под которыми понимаются небольшие, ограниченные участки скелетных мышц или фасций, отличающихся повышенной чувствительностью. Раздражение этих участков рефлекторно вызывает появление отраженных зон, характеризующихся болями, мышечными спазмами, а в ряде случаев вегетативными нарушениями в виде потоотделения, образования гусиной кожи. Например, курковые зоны в крыловидных мышцах при раздражении вызывают появление отраженных болей в горле, курковые зоны в двубрюшной мышце — в языке, а курковые зоны собственно-жевательной мышцы — боли в ВНЧС.
Боли в мышцах и в ВНЧС возникают при спастическом сокращении жевательных мышц, при бруксизме, при сильном сжатии челюстей во время выполнения тяжелых работ, при ошибках протезирования (завышении высоты прикуса). Нередко боль в суставах возникает при функциональной перегрузке сустава, особенно при не фиксированном прикусе, при одностороннем типе жевания. Боль в ВНЧС возникает и при артритах, артрозах, гиперстозах. Кроме вышеизложенного, боли в ВНЧС могут быть иррадиирующими при заболевании ЛОР-органов, при пульпитах, невралгии тройничного нерва.
На томограммах с открытым ртом при привычном вывихе нижней челюсти суставная головка находится впереди суставного бугорка, не имея контакт с его передним скатом, а при привычном подвывихе головка выходит за пределы суставного бугорка, но сохраняя контакт с его передним скатом. При закрытом рте суставная головка находится в центре суставных ямок. Суставная щель равномерной ширины. Контуры костной структуры сочленовных поверхностей ровные, гладкие.
Привычные вывихи височно-нижнечелюстного сустава | Книги по стоматологии
ПРИВЫЧНЫЕ ВЫВИХИ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА
При привычных вывихах височно-нижнечелюстного сустава не наблюдается полного смещения головки за суставной бугорок, и такие вывихи легко вправляют сами больные. Основными причинами привычных вывихов являются недостаточная высота суставного бугорка и значительное растяжение суставной капсулы и связок сустава. Нередко они наблюдаются у лиц, страдающих эпилепсией и перенесших энцефалит с клоническими судорогами. Привычные вывихи не причиняют особых страданий больному, однако при этом возможно развитие травматического артрита.
Лечение больных с привычными вывихами осуществляется консервативными и хирургическими методами. Чаще применяется консервативное лечение, реже — хирургическое. Консервативное лечение направлено на укрепление связок височно-нижнечелюстного сустава за счет уменьшения величины капсулы и увеличения тонуса жевательных мышц. Для предупреждения повторных вывихов нижней челюсти применяют съемные шины, фиксированные на зубах верхней челюсти. На наружно-дистальной поверхности шины из пластмассы моделируют плоскости, которые при значительном открывании рта упираются в передний и внутренний отделы ветви челюсти и таким образом ограничивают открывание рта. Однако использование таких шин не всегда дает положительные результаты. Иногда применяют склерозирующие вещества, которые выводят в околосуставные ткани с помощью шприца.
Что касается лечения, то наиболее эффективным и простым является метод Рауэра, направленный на увеличение высоты суставного бугорка. С этой целью поднадкостнично в область суставного бугорка вводят кусочек ауто- или аллохряща. С целью углубления суставной ямки некоторые хирурги удаляют мениск. Есть предложение перемещать мениск из горизонтального положения в вертикальное и укреплять его швами впереди суставной головки. Иногда оперативным путем достигается уменьшение размеров капсулы или укрепление ее пересадкой фасции.
Вывих нижней челюсти кзади. Встречается крайне редко. Происходит вследствие судорожной зевоты или сильного удара спереди назад в подбородок при сомкнутых челюстях. При вывихе нижней челюсти кзади капсула сустава разрывается, суставная головка проникает под костную часть слухового прохода и устанавливается впереди от сосцевидного и кнаружи от шиловидного отростка. Иногда смещение суставной головки кзади сопровождается переломом передней стенки наружного слухового прохода.
Клиническая картина. Больные испытывают резкие боли в околоушных областях. Подбородок смещен кзади. Зубы плотно сжаты, но между антагонистами контакт отсутствует. Нижние резцы, а при отсутствии зубов — альвеолярный отросток упирается в слизистую оболочку неба. Движения нижней челюсти неосуществимы, глотание и речь затруднены. Наружные слуховые проходы сужены, в них имеются очаги кровоизлияния; иногда отмечается кровотечение из ушей. Суставная головка прощупывается впереди сосцевидного отростка. Вследствие смещение нижней челюсти и дислокации языка кзади наблюдаются затрудненное дыхание и вынужденное, с опущенной кпереди головой положение больных.
Оценка работы врачей-стоматологов
Лечение. Мероприятия при вправлении заднего вывиха аналогичны таковым при устранении переднего вывиха нижней челюсти. Вправление заднего вывиха осуществляется нажимам вниз больших пальцев, помещенных на наружной поверхности альвеолярных отростков, с одновременным перемещением нижней челюсти вперед. После установления суставных головок в правильное положение нижнюю челюсть необходимо фиксировать повязкой на 2—2,5 нед.
Вывихи суставной головки кнаружи и кнутри. Наблюдаются при переломах шейки мыщелкового отростка. В этих случаях производят межчелюстное вытяжение с применением резиновой прокладки между молярами-антагонистами на стороне повреждения высотой 0,3—0,5 см. При снижении суставной высоты на 1 см и более показан остеосинтез.
Щелкающий сустав чаще наблюдается у лиц молодого возраста. Он характеризуется хрустом в суставе вследствие перегибания мениска с последующим распрямлением его. Причиной является уменьшение глубины суставной ямки в результате снижения высоты прикуса. Щелкающий сустав, как правило, сопровождается подвывихами, которые наблюдаются в верхней или в нижней части сустава. В первом случае, как и при типичном переднем вывихе височно-нижнечелюстного сустава, суставная головка смещается вперед вместе с мениском. Подвывихи и нижней части сустава обусловлены анатомическими изменениями в мениске. При этом виде подвывиха суставная головка соскальзывает с мениска, последний перегибается, а затем распрямляется, что сопровождается щелканьем или хрустом в суставе.
Лечение сводится к нормализации прикуса и созданию условий покоя в височно-нижнечелюстном суставе на 1,5—2 мес. С лечебной целью показано протезирование зубов с восстановлением оптимальной высоты прикуса либо временное применение ортодонтических аппаратов или повязок, ограничивающих открывание рта.
stomekspert.ru
Вывихи височно-нижнечелюстного сустава
Вывих – это стойкое смещение суставных концов костей (суставных поверхностей) по отношению друг к другу, вызывающее нарушение функции сустава. Вывихи нижней челюсти составляют от 1,5 до 5,7% всех вывихов, встречающихся у человека.
Классификация вывихов височно-нижнечелюстного сустава
1. По механизму возникновения различают вывихи нижней челюсти травматические (острые) и привычные.
Острый травматический вывих нижней челюсти возникает в результате удара в область подбородка или тела челюсти, чрезмерного открывания рта во время крика, откусывания пищи, зевоте, удалении или лечении зубов, интубации трахеи. Предрасполагающими факторами для возникновения травматического вывиха являются: анатомо-физиологические особенности строения сустава, непрочность связочного аппарата сустава и суставной капсулы, несоответствие величины суставных поверхностей.
2. В зависимости от направления смещения головки мыщелкового отростка нижней челюсти вывихи нижней челюсти подразделяют на: передние, задние и боковые.
3. Вывихи могут быть одно- и двусторонними. Наиболее часто встречаются передние двусторонние травматические вывихи нижней челюсти за счет смещения головки мыщелкового отростка кпереди от суставного бугорка с двух сторон. Реже встречаются односторонние передние травматические вывихи нижней челюсти. Следует особо отметить, что боковые вывихи головки мыщелкового отростка (обычно вовнутрь) наблюдаются, как правило, при переломах мыщелкового отростка нижней челюсти.
Обычно острые травматические передние вывихи нижней челюсти, в отличие от острых вывихов в других суставах, редко сопровождаются разрывом связочного аппарата и капсулы ВНЧС. Это обусловлено тем, что капсула ВНЧС спереди более тонкая и легко растягивается. Сзади же она значительно утолщена. Однако при передних вывихах нижней челюсти имеет место растяжение капсулы ВНЧС, что в некоторых случаях может сопровождаться кровоизлиянием в полость сустава и окружающие мягкие ткани. Задние и боковые вывихи головки мыщелкового отростка нижней челюсти во всех случаях сопровождаются разрывом капсулы ВНЧС и кровоизлиянием в полость сустава и окружающие мягкие ткани.
Клиническая картина вывихов височно-нижнечелюстного сустава
Острый травматический двусторонний передний вывих. Рот больного открыт и самостоятельно закрыть его он не может. Нижняя челюсть смещена книзу, движения ее невозможны. Речь больного невнятная, имеется обильное слюнотечение. При пальпации впереди козелка ушной раковины с двух сторон определяется западение, а головки мыщелковых отростков нижней челюсти пальпируются под скуловыми дугами. Выражен болевой синдром. Рентгенологически головки мыщелковых отростков нижней челюсти с двух сторон расположены впереди от суставных бугорков височной кости. Переломы костной ткани, как правило, не выявляются.
Острый травматический передний односторонний вывих. Возникает обычно в результате удара по телу нижней челюсти сбоку. Клинически, при этом, лицо больного асимметрично за счет смещения подбородка книзу и в «здоровую» сторону. Рот больного полуоткрыт, речь невнятная. Клинико-рентгенологически определяется передний вывих суставной головки нижней челюсти с одной стороны.
Задние травматические вывихи нижней челюсти встречаются исключительно редко и протекают очень тяжело, так как могут дополнительно сопровождаться переломами костей основания черепа и повреждением лицевого нерва. Вывихи нижней челюсти кзади происходят в результате удара в подбородок в момент небольшого отведения челюсти, при удалении нижних больших коренных зубов с применением большой силы, при судорожной зевоте. В результате головка нижней челюсти устанавливается между нижнечелюстной ямкой и сосцевидным отростком височной кости, под нижней стенкой костной части слуховой трубы.
Положение больных при заднем вывихе иногда вынужденное (сидя), так как из-за смещения нижней челюсти кзади возникает угроза дислокационной асфиксии. Рот больного закрыт, и открыть его он сам не может. Прикус дистальный. Возможно кровотечение из наружного слухового прохода с одной или двух сторон. Выражен болевой синдром. Окончательный диагноз заднего вывиха нижней челюсти ставится на основании клинико-рентгенологического обследования больного.
Привычный вывих (подвывих) нижней челюсти возникает обычно в результате перерастяжения связочного аппарата и суставной капсулы ВНЧС. Он чаще встречается у девочек подросткового возраста и у женщин. Это обусловлено анатомическими особенностями строения ВНЧС у лиц женского пола (меньшая глубина суставной ямки, малая высота суставного бугорка, слабость связочного аппарата сустава и суставной капсулы). Однако привычный вывих нижней челюсти может развиться и у лиц мужского пола в результате неправильного лечения острого травматического вывиха. Обычно это связано с отсутствием или недостаточно длительной иммобилизацией нижней челюсти после вправления вывиха. Привычный вывих нижней челюсти, как правило, передний, одно- или двусторонний. Легко возникает при широком открывании рта, откусывании или жевании пищи, лечении зубов и др. Он обычно сопровождается такими симптомами, как хруст и щелканье в суставе, девиацией нижней челюсти, нередко болью в области ВНЧС и др.
Привычный вывих нижней челюсти легко вправляется самим больным без помощи врача. Во время его не происходит разрыва суставной капсулы и кровоизлияния в полость ВНЧС. Рентгенологически при привычном вывихе нижней челюсти часто не наблюдается полного смещения головки мыщелкового отростка кпереди от суставного бугорка. По этой причине его иногда называют подвывихом нижней челюсти.
Лечение вывихов височно-нижнечелюстного сустава
Лечение привычного вывиха нижней челюсти в детском и подростковом возрасте только консервативное, направленное на ограничение подвижности нижней челюсти и создания покоя в суставе. Используют ортодонтические и другие аппараты (шина Ядровой, аппарат Петросова и др.), ограничивающие открывание рта. При наличии клинико-рентгенологических признаков хронического артрита дополнительно проводят физиотерапевтическое и противовоспалительное лечение. Лечение привычного переднего вывиха нижней челюсти у взрослых, помимо вышеизложенного, может предусматривать проведение оперативного вмешательства, направленного на ограничение открывания рта и (или) увеличение высоты суставного бугорка ВНЧС.
Вправление переднего вывиха височно-нижнечелюстного сустава по методу Гиппократа
Показано при переднем двустороннем вывихе.
Методика:
1. Больного усаживают на низкий стул или табуретку, так, чтобы затылочная область имела прочную опору.
2. Врач становится лицом к больному.
3. Обернутые салфетками или полотенцем большие пальцы обеих рук врач устанавливает на жевательные поверхности коренных зубов. Остальными пальцами он захватывает вывихнутую челюсть снизу.
4. Производится движение челюсти вниз и назад.
5. Возвращение головок суставных отростков в суставные ямки сопровождается закрыванием рта.
6. Иммобилизация челюсти на 10-15 дней с помощью пращевидной повязки или шинирования. Исключение приема твердой пищи. Застарелый вывих может быть вправлен под общим обезболиванием.
Методика устранения заднего вывиха височно-нижнечелюстного сустава
Большие пальцы рук вводят в преддверие рта и помещают на наружной поверхности альвеолярных отростков у зубов мудрости и на косых линиях нижней челюсти. Остальными пальцами охватывают тело челюсти. Нажимом больших пальцев книзу и выдвижением нижней челюсти вперед суставные головки устанавливаются в правильное положение. После устранения вывиха применяют иммобилизирующую повязку на 2,5-3 недели.
Дифференциальная диагностика свежего переднего вывиха височно-нижнечелюстного сустава
Односторонний передний вывих нужно дифференцировать с односторонним переломом нижней челюсти, при котором отсутствует симптом выдвижения подбородка вперед и в здоровую сторону.
Двусторонний передний вывих нижней челюсти необходимо отличать от двустороннего перелома мыщелковых отростков или ветви челюсти со смещением отломков. При этом рекомендуется учитывать следующие семь признаков:
1. В обоих случаях прикус открытый, но при вывихе подбородок и вся фронтальная группа зубов выдвинуты вперед, а при переломе смещены кзади. При вывихе внешний вид лица больного – прогенический, а при переломе – прогнатический.
2. У больного с переломом амплитуда движений челюсти больше, а ограничение открывания рта обусловлено болевыми ощущениями. При вывихе возможно лишь некоторое дополнительное открывание рта, хотя при попытках двигать нижней челюстью больной не испытывает значительных болевых ощущений.
3. При переломе задние края ветви нижней челюсти располагаются более отвесно и дистальнее, чем при вывихе.
4. При пальпации верхнего отдела заднего края ветви челюсти мож-но выявить его деформацию и локализованную боль (в месте перелома кости), чего нет у больных с вывихом.
5. При переломе и вывихе отсутствует ощущение подвижности голо-вок нижней челюсти при пальпации их через наружные слуховые проходы; однако при переломе (без вывиха суставной головки) отсутствует западение впереди козелка.
6. Рентгенографически при переломе, не сопровождающемся выви-хом, головка нижней челюсти находится на своем обычном месте, а при вывихе она выходит из суставной ямки и располагается впереди суставного бугорка.
7. При переломе, в отличие от вывиха, на рентгенограмме видна тень щели перелома.
Прогноз острого вывиха благоприятный, так как диагностировать и устранить его у большинства больных легко.
Осложнениями острого вывиха чаще всего являются рецидивы и привычные вывихи.
Добавить комментарий
stom-portal.ru
Ортопедическое лечение привычных вывихов нижней челюсти
Ортопедическое лечение при привычных вывихах и подвывихах ВНЧС заключается в иммобилизации челюсти на более или менее длительный срок после вправления вывиха; в создании препятствия для широкого открывания рта и, таким образом, исключении возможности повторения вывиха; в укреплении мышечно-связочного аппарата сустава, Для этих целей были предложены тугие повязки, подбородочная праща, эластические повязки на длительное время, межчелюстная фиксация при помощи проволочных шин и резиновых колец. Все эти методы неудобны, некоторые из них не обеспечивают хорошей иммобилизации, все они исключают движение нижней челюсти, нарушая, таким образом, функцию органов, не выгодны в эстетическом отношении. Проволочные шины, кроме того, травмируют пародонт.
Впервые внутриротовой ортопедический аппарат для лечения привычных вывихов был изготовлен немецким зубным врачом Fritsche в 1906 году. Аппарат состоял из каучуковой пластинки, изготовленной на верхнюю челюсть, от которой отходил металлический стержень с каучуковым пелотом на конце. Принцип действия аппарата заключался в том, что при раскрытии рта собственно-жевательная мышца близко подводится к 2—3 молярам.
Пелот аппарата, направленный на слизистую оболочку щек, на собственно-жевательную мышцу, ограничивает широкое открывание рта и боковые движения. Однако аппарат причинял боль, вызывал образование декубитальных язв.
Шредер в 1909 году модифицировал аппарат Фриче, при этом пелот он направил на венечный отросток, считая его хорошим опорным участком.
В 1951 году З. Н. Померанцева-Урбанская предложила съемный аппарат, состоящий из небной пластинки, который снабжен съемным стержнем с пелотом, на который в процессе лечения неоднократно наслаивается пластмасса. Пелот, в отличие от аппарата Шредера, упирается не в венечный отросток, а в передний отдел ветви нижней челюсти.
В 1953 году К. С. Ядрова предложила съемную ограничивающую функциональную шину. Шина укрепляется на непрепарированных больших и малых коренных зубах верхней челюсти с помощью назубных колпачков. Последние спаяны между собой и соединены дугой, идущей поперечно через все твердое небо. С наружной дисталыюй поверхности задних колпачков припаяны пластинки, на которые в последующем наслаивается стене и заменяется стене пластмассой. Пелоты упираются в передний отдел ветви нижней челюсти и ограничивают открывание рта.
Все вышеуказанные съемные аппараты позволяют сохранить движения в суставе и, вместе с тем, препятствуют возникновению повторного вывиха. Но все они ограничивают движения нижней челюсти за счет давления на ее ветвь, вызывая боль и повреждение слизистой оболочки полости рта с образованием пролежней. Аппараты громоздкие, плохо фиксируются и больные отказываются от пользования ими.
Артрит височно-нижнечелюстного сустава
Артрит височно-нижнечелюстного сустава – это воспалительное или воспалительно-дистрофическое заболевание височно-нижнечелюстного сустава. Височно-нижнечелюстной сустав является комбинированным сочленением. Его суставные поверхности покрыты волокнистым хрящом. Сустав образован головкой нижней челюсти и нижнечелюстной ямкой височной кости. Суставная поверхность нижнечелюстной ямки в 2-3 раза больше головки нижней челюсти. Поверхность имеет эллипсовидную форму. Инконгруэнтность (несовпадение поверхностей соприкосновения) между головкой и ямкой выравнивается за счет суставного диска и прикрепления капсулы сустава на височной кости.
Причины возникновения артрита височно-нижнечелюстного сустава
При артрите височно-нижнечелюстного сустава появляются жалобы на боли различной интенсивности, начиная от чувства неловкости, неприятных ощущений в области пораженного сустава и вплоть до полного выключения его функции. Одним из ранних и стойких симптомов артритов воспалительного характера является утренняя скованность. Скованность возникает и в другое время дня после более или менее продолжительного периода покоя челюсти.
Другой характерной жалобой больных является суставной шум. Он может иметь характер трения, крепитации (шуршания), хруста, щелканья.
В зависимости от причины возникновения заболевания различают инфекционные и травматические артриты, а по характеру течения – острые и хронические. Инфекционные артриты могут быть неспецифическими и специфическими. Травматические артриты возникают в результате механического повреждения.
Острый артрит височно-нижнечелюстного сустава травматического характера возникает в результате сильного механического воздействия: удара, ушиба, чрезмерного открывания рта и т. п. Возникают жалобы на резкую боль в области сустава в момент его повреждения. При попытке открывать рот появляются боли, подбородок при этом смещается в сторону поврежденного сустава. Развивается отек мягких тканей в области поврежденного сустава.
Острый артрит инфекционного происхождения развивается обычно на фоне острого тонзиллита, переохлаждения, гриппа и т. п. Ревматические и ревматоидные артриты являются результатом гематогенного инфицирования или распространения инфекции по продолжению при отите, мастоидите, остеомиелите ветви челюсти, гнойном паротите и т. п. Появляются сильные боли в суставе, усиливающиеся при попытке произвести движения челюстью. Иногда боли могут иррадиировать (распространяться) в ухо, язык, висок, затылок. Открывание рта ограничено – на 3-5 мм. Возникает мягких тканей кпереди от козелка уха, при пальпации этой области возникают боли, кожные покровы покрасневшие.
Развитие гнойного артрита сопровождается образованием инфильтрата (уплотнения) в области сустава, гиперестезией (нарушение чувствительности) кожи, она напряжена, покрасневшая. Наружный слуховой проход сужен: наблюдается снижение остроты слуха, головокружение. При надавливании пальцем на подбородок вперед и вверх боли усиливаются. Температура тела повышена до 38°С. При ревматическом артрите возможно поражение обоих суставов, хотя оно встречается значительно реже. У больного обычно выявляют заболевания сердца: пороки, ревмокардит и т. п.
При ревматоидном артрите поражается, как правило, один из височно-нижнечелюстных суставов, но могут отмечаться боли и в других суставах: плечевом, тазобедренном или коленном. При этом височно-нижнечелюстной сустав очень редко поражается первым. Видимых изменений сердца у больных не обнаруживают.
Хронический артрит характеризуется, в основном, ноющими болями в суставе, тугоподвижностью, хрустом, скованностью по утрам и после более или менее продолжительного состояния покоя. Возникают самопроизвольные боли, постоянные, усиливающиеся при движении нижней челюсти. Рот открывается на 2-2,5 см. Открывание рта сопровождается умеренным, а иногда сильным хрустом, при этом подбородок смещается в сторону пораженного сустава. Окраска прилежащих к нему кожных покровов может быть не изменена, но пальпация сустава всегда вызывает усиление болей.
Общее состояние остается удовлетворительным, температура тела нормальная. При обострении процесса течение артрита приобретает характер острого воспаления.
Инфекционно-специфические артриты встречаются сравнительно редко. Различают гонорейный, туберкулезный, актиномикотический, сифилитический артриты и др. Они возникают в результате распространения инфекции по продолжению или при ее проникновении в сустав гематогенным (с током крови) или лимфогенным путем.
Лечение острого артрита начинают с обеспечения покоя суставу. Этого достигают с помощью индивидуально изготавливаемой пращевидной повязки и межзубной разобщающей прикус пластинки или прокладки, которую накладывают на стороне поражения сроком на 2-3 дня. Пища должна быть жидкой.
Лечение при травматическом артрите проводят с целью снять боли, достичь рассасывания излившейся в сустав крови в возможно ранние сроки и добиться полного восстановления функции нижней челюсти. Назначают анальгетики (анальгин по 0,25 г 3 раза в день) и местную гипотермию в течение 2-3 дней, в последующем-УВЧ-терапию по 10-15 мин ежедневно в течение 6 дней, электрофорез калия йодида и новокаина (поочередно). Одновременно могут быть рекомендованы компрессы с ронидазой, парафино- или озокеритотерапия, грязелечение. При продолжающихся болях назначают диадинамические токи Бернара (2-3 сеанса).
При переходе травматических артритов в хроническую стадию назначают ультразвуковую терапию, парафино- и озокерито- терапию, массаж жевательных мышц, электрофорез пчелиного яда, медицинской желчи, препаратов йода. Хороший результат дает миогимнастика: производят дозированное открывание рта без выдвижения нижней челюсти. Для этого больной садится на стул, прислонив затылок к стене, а кулаком надавливает на подбородок при открывании и закрывании рта. Такие упражнения больной делает самостоятельно ежедневно утром и еще 2-3 раза в течение дня по 3-5 мин на протяжении 4-6 нед.
Лечение ревматических и ревматоидных артритов проводят консервативными средствами и обязательно совместно с ревматологом. В комплекс назначаемого лечения входят противовоспалительные нестероидные, антибактериальные, стероидные препараты. Проводится санация полости рта больного и рациональное протезирование зубов для нормализации высоты прикуса.
При гнойных артритах показано оперативное лечение: вскрытие и дренирование очага воспаления, которые производят в стационаре. На этапе долечивания назначают физиотерапевтическое лечение: сухое тепло, УВЧ-терапию, электрофорез, диатермию, компрессы.
При несвоевременном и недостаточно полном лечении острый гнойный и травматический артриты могут осложняться анкилозом, особенно у детей. Течение острого ревматического и ревматоидного артрита может принять хроническую форму.
Артроз ВНЧС могут вызвать причины общего и местного характера. К общим следует отнести обменные, нейродистрофические, эндокринные нарушения, инфекционные заболевания; к местным относятся: длительно текущий воспалительный процесс в суставе; чрезмерная нагрузка на суставную поверхность головки нижней челюсти, которая может быть связана с нервно-мышечным расстройством челюстно-лицевой области, например, с бруксизмом; с отсутствием зубов, особенно боковых, деформацией окклюзионнои поверхности зубного ряда и патологической стираемостью. Указанные факторы могут сочетаться между собой. Так, бруксизм, проявляющийся скрежетанием зубами во время сна, сочетается с патологической стираемостью, которая, снижая межальвеолярную высоту и деформируя окклюзионную поверхность зубного ряда создает неблагоприятные условия для функционирования сустава.
Дистрофические процессы в суставе могут развиться в результате влияния общих и местных факторов – нарушения как клеточных, так и внеклеточных механизмов, обеспечивающих трофику.
Общий механизм развития артроза ВНЧС состоит в том, что постепенно хрящ, покрывающий суставную поверхность головки мыщелкового отростка, подвергается дистрофии, местами исчезает; дистрофические процессы могут привести к перфорации диска. В кости отмечаются явления перестройки, иногда с избытком костеобразования; головка деформируется – становится крючковидной или булавовидной. Регенерация хряща бывает слабовыраженной.
Особо следует подчеркнуть значение окклюзионно-артикуляционных факторов в развитии патологии сустава. Патогенетическая роль их сводится к ускорению или усугублению дистрофических изменений в суставе, возникших в результате причин общего или местного характера. Описанный механизм может иметь место как в условиях нормального прикуса, так и при его патологии. В последнем случае уменьшение межальвеолярной высоты, деформация окклюзионной поверхности зубного ряда, изменение характера движений нижней челюсти приводят к нарушению закономерностей распределения нагрузок на элементы сустава. В суставе развиваются компенсаторно-приспособительные процессы. В фазе становления включаются все структурные резервы и изменения обмена в клетках и тканях сустава. В следующей фазе возникает перестройка структуры и обмена в клетках и тканях сустава, обеспечивающая функционирование его в условиях измененной нагрузки.
Со временем компенсаторно-приспособительные возможности сустава истощаются, развивается патология: происходит изменение структуры в элементах сустава в результате его перегрузки, возникают дистрофические процессы, истончение диска, деформация головки нижней челюсти, асинхронные движения нижней челюсти.
Клиника артрозов ВНЧС
Жалобы больных могут быть различными. Одни отмечают постоянную ноющую, тупую боль, усиливающуюся при нагрузке на сустав; другие предъявляют жалобы лишь на появление патологических шумов, хруст, крепитацию, щелканье. Некоторые больные жалуются на тугоподвижность сустава, особенно по утрам, отмечают ограничение открывания рта, смещение нижней челюсти в сторону. Могут быть жалобы на разжевывание пищи лишь на одной стороне, так как жевание на противоположной стороне вызывает боли и неудобства. Заболевание начинается постепенно, в анамнезе могут быть: перенесенные воспалительные процессы в суставе, травмы, длительное отсутствие зубов, патологическая стираемость зубов, длительное пользование зубными протезами с неправильно восстановленной окклюзионнои поверхностью зубных рядов, межальвеолярной высотой. Отдельные больные возникновение заболевания сустава связывают с перенесенным гриппом и его осложнениями, с ревматизмом. При осмотре выявляются признаки, отмеченные больными, и симптомы, не нашедшие отражения при опросе. Следует помнить, что не все признаки нозологии встречаются одновременно у каждого больного.
В результате осмотра лица могут быть выявлены: уменьшение высоты его нижнего отдела, на что указывают выраженные носогубные складки, западение губ, мацерация в углах рта; асимметрия лица вследствие смещения нижней челюсти в сторону пораженного сустава. Пальпаторно и при аускультации выявляются хруст, крепитация в суставе. Пальпация латеральной крыловидной мышцы обычно безболезненна.
Клиническая оценка движений нижней челюсти позволяет установить ограниченное открывание рта, которое определяется расстоянием между центральными резцами. В отдельных случаях оно может быть не более 0,5 см.
Характерным нарушением движения нижней челюсти при артрозе является смещение ее в сторону при открывании рта, что выявляется при наблюдении за перемещением резцовой точки при открывании и закрывании рта. Здесь могут быть различные варианты: нижняя резцовая точка при открывании рта образует кривую, но в конце устанавливается в одной линии с верхней резцовой точкой; нижняя резцовая точка при открывании рта перемещается без отклонений, лишь в конце открывания рта смещается в сторону.
Необходимую информацию врач получает при осмотре зубов, зубных рядов и оценке окклюзионных контактов. У больных с артрозом ВНЧС могут быть выявлены: отсутствие зубов, патологическая стираемость зубов, недоброкачественные зубные протезы, повышенная или пониженная межальвеолярная высота, деформированные окклюзионные поверхности отдельных зубов и зубных рядов, создающие преждевременные окклюзионные контакты, препятствия или неправильные направления движению нижней челюсти.
Детальное визуальное обследование окклюзии проводится на моделях челюстей, установленных в артикулятор.
Дополнительные сведения для диагностики артроза ВНЧС получают при проведении лабораторно-инструментальных методов исследования: рентгенографии, записи движений нижней челюсти, электромиографии.
Характерные для артроза изменения обнаруживаются при рентгенологическом исследовании сустава. Обзорная рентгенография выявляет грубые изменения: уплощение головки и уменьшение ее высоты, экзофитные разрастания, изменение ее формы (форма крючка, булавовидная, остроконечная).
Наиболее ранние изменения обнаруживаются лишь на томограммах: сужение рентгеновской суставной щели; появление эрозии в кортикальном слое суставной поверхности головки и суставного бугорка, склероз кости.
Результаты записи движений нижней челюсти объективно демонстрируют смещение ее в сторону пораженного сустава.
Диагностика артроза
Артрозы необходимо дифференцировать от артритов и функциональных нервно-мышечных нарушений. Артрит встречается улиц молодого и среднего возраста, течение его острое, прогрессирующее, с резкими болями. Артроз, как правило, наблюдается у лиц среднего и пожилого возраста, протекает медленно.
Острые артриты в отличие от артрозов проявляются резкой болью в суставе, которая усиливается при движениях нижней челюсти; при гнойных процессах определяется припухлость околосуставных тканей и гиперемия кожи впереди козелка уха; наблюдается общее недомогание, повышение температуры тела, потеря трудоспособности, нарушение сна, аппетита.
Важным дифференциально-диагностическим аргументом в пользу острого артрита следует считать наличие конкретной причины его возникновения. Например, для гнойного артрита характерно распространение воспалительного процесса на сустав из соседних областей при остеомиелите нижней челюсти, флегмоне, паротите, воспалении среднего уха. Для ревматоидного артрита характерными признаками являются системность заболевания, наличие ревматоидного фактора в крови. Иммунные комплексы находят в синовильной жидкости, макрофагах, нейтрофилах; они циркулируют в крови.
Определенные трудности возникают при дифференциальной диагностике с хроническими артритами, поскольку ряд клинических признаков имеет сходство с проявлениями артроза: боли, ограничения движения нижней челюсти, хруст в суставе. Однако по течению заболевания можно их различить. Хроническое течение артрита может обостриться, и в этой стадии появляются характерные для артрита ноющие, колющие, стреляющие боли.
При дифференциальной диагностике артрозов и нервно-мышечных нарушений челюстно-лицевой области возникают трудности, связанные с отсутствием единой терминологии в определении этих нарушений. Из известных терминов «синдром Костена», «мышечно-лицевой болевой дисфункциональный синдром», «болевой синдром дисфункции височно-нижнечелюстного сустава» наибольшее признание получил последний термин, который сокращенно обозначается БСД.
БСД характеризуется болью жевательных мышц и щелканьем в ВНЧС. Эти симптомы часто носят преходящий характер. У больных, страдающих БСД, наблюдаются головные боли, частой причиной их является напряжение мышц в щечно-затылочной области. Могут быть и атипичные лицевые боли, невралгии. Ограничения движений нижней челюсти, как правило, связаны с повышением тонуса и скованностью мышц.
Отдельные больные предъявляют жалобы на шум в ушах, нарушение слуха, чувство давления и закладывания ушей.
Определенное дифференциально-диагностическое значение имеет характер шумов, возникающих в суставе при артрозе и БСД. При артрозе происхождение их главным образом связано с трением деформированных поверхностей головки и суставного диска и поэтому преобладают крепитация и хруст.
Для БСД характерно щелканье, вероятной причиной которого является повышение тонуса латеральной крыловидной мышцы. Механизм возникновения щелканья в суставе при спастических сокращениях латеральной крыловидной мышцы можно представить следующим образом. Например, на фоне нормального функционирования нижней челюсти в фазе передней окклюзии в силу какого-то фактора, например стресса, наступил спазм латеральной крыловидной мышцы. Допустим, что в этот момент головка нижней челюсти и диск находились на скате суставного бугорка. При возврате нижней челюсти головки смещаются назад, а диски удерживаются в переднем положении за счет спазма латеральных крыловидных мышц. На пути движения головок возникает препятствие – задний полюс дисков, в момент преодоления которого возникает щелкающий звук. Условно это щелканье можно назвать заднеполюсным при закрывании. Если в этот момент быстро открыть рот, то щелканье может вновь возникнуть при преодолевании заднего полюса (заднеполюсное щелканье при открывании). В этот момент возможна блокировка движения нижней челюсти, если головка не сможет преодолеть задний полюс диска.
Отличать артрозы от нервно-мышечных нарушений помогают пальпация и рентгенография сустава. При БСД пальпация жевательных мышц, в том числе и латеральной крыловидной мышцы, болезненна, рентгенологическая картина без изменений.
Дифференцировать артрозы от БСД позволяют также результаты электромиографических исследований, которые показывают усиление биопотенциалов мышц при покое.
Мышечный характер болей можно установить с помощью диагностической анестезии. При артрозе ВНЧС блокададвигательных ветвей тройничного нерва по способу Егорова и Карапетяна не снимает боли и не улучшает открывание рта. При БСД после блокады боль уменьшается или прекращается, улучшается подвижность нижней челюсти.
Деформирующие артрозы с экзостозами следует дифференцировать от кондилярной гиперплазии, хондромы, остеохондромы. Окончательно различить эти патологические состояния удается после удаления опухоли по результатам гистологического исследования послеоперационного материала.
Лечение артроза ВНЧС
Лечение артрозов комплексное. По показаниям применяются медикаментозные, физические, ортопедические и хирургические методы лечения. Врачу-ортопеду необходимо правильно определить цель, содержание, объем и последовательность ортопедических стоматологических вмешательств в этом комплексе лечебно-профилактических мероприятий.
Целью ортопедических вмешательств при артрозах ВНЧС является устранение факторов, вызывающих перегрузку элементов сустава. Снятие травматической перегрузки элементов ВНЧС достигается за счет нормализации формы и функции зубов, зубных рядов, их взаимоотношений.
Ортопедические методы лечения, применяемые для этих целей, могут быть разделены на следующие группы:
нормализующие окклюзионные контакты;
нормализующие соотношения зубных рядов;
восстанавливающие анатомическую целостность зубов и зубных рядов;
нормализующие движения нижней челюсти.
Объектом вмешательства при применении первой группы методов лечения являются зубы, их окклюзионная поверхность; второй группы – зубные ряды; третьей – зубы, зубные ряды, протезное ложе, протез и их взаимоотношения; четвертой – мышцы, сустав, нижняя челюсть.
Ортопедические методы следует применять на фоне медикаментозных воздействий. При лечении больных с артрозами, у которых имеются нарушения окклюзионных контактов, показано избирательное пришлифовывание зубов.
Терапевтический эффект достигается за счет устранения контактов зубов, нарушающих согласованную функцию суставов и нервно-мышечного аппарата.
Избирательное пришлифовывание зубов позволяет устранить ограничивающие плавное скольжение зубов препятствия и нарушенную направляющую функцию зубов, а также создать окклюзионные контакты, обеспечивающие гармоничное взаимодействие всех элементов зубо-челюстной системы, в том числе и сустава.
Перед проведением избирательного пришлифовывания зубов больному необходимо объяснить необходимость и безвредность этого вмешательства. Избирательное пришлифовывание зубов предусматривает устранение преждевременных контактов, выявленных при центральном соотношении челюстей, центральной, передней и боковых окклюзиях.
При центральном соотношении челюстей у больных с интактными зубными рядами наиболее часто приходится устранять преждевременный контакт между небным б у -горком первого верхнего моляра и щечным бугорком первого нижнего премоляра. В положении центральной окклюзии может возникнуть необходимость устранения значительно большего количества преждевременных контактов зубов: между вестибулярными скатами небных бугорков верхних моляров, премоляров и оральными скатами щечных бугорков одноименных нижних зубов; между вестибулярными скатами щечных бугорков нижних моляров, пре-моляров и оральными скатами щечных бугорков верхних одноименных зубов; между вестибулярной поверхностью передних нижних зубов и небной поверхностью верхних; между скатами небных бугорков верхних моляров, премоляров и вестибулярными скатами язычных бугорков нижних одноименных зубов.
Устранением перечисленных преждевременных контактов достигается одновременный двусторонний множественный контакт между зубами в положении центральной окклюзии, что имеет важное значение для нормального функционирования ВНЧС.
Избирательным пришлифовыванием при передней окклюзии устраняют преждевременные контакты, возникающие между передними зубами, и контакты боковых зубов, препятствующие плавному и симметричному скольжению нижнего зубного ряда по верхнему при переходе из центральной в переднюю окклюзию. Устранение преждевременных контактов на рабочей и балансирующих сторонах, возникающих при боковой окклюзии, также предусматривает создание плавных, беспрепятственных скольжений. В результате проведенной процедуры на рабочей стороне возникает контакт одноименных бугорков зубов-антагонистов, а на балансирующей стороне – разобщение или контакт разноименных бугорков зубов. При таком виде контактов исключается перегрузка сустава при боковых движениях нижней челюсти, что очень важно для снижения интенсивности дистрофических процессов в суставе, наблюдающихся при артрозах.
Следующим ортопедическим мероприятием, направленным на создание благоприятных условий для функционирования сустава, является нормализация формы зубных рядов. Она достигается путем устранения по показаниям аномалий и деформаций зубных рядов ортодонтическими способами, а также путем восстановления окклюзионных взаимоотношений искусственными коронками, мостовидными протезами, бюгельными протезами. Очень важно правильно восстановить межальвеолярную высоту, форму и величину бугорков и бороздок окклюзионной поверх-ости зубов. Восстановленная форма окклюзионной поверхности зубов не должна создавать преждевременные контакты при всех видах окклюзии и вызывать перегрузку тканей сустава.
При планировании ортопедических мероприятий необходимо предусматривать нормализацию положения суставных головок SB суставных ямках. Это достигается применением съемных и несъемных аппаратов: пластмассовая каппа на зубной ряд нижней или верхней челюсти; накусочная пластинка на весь зубной ряд или на боковые зубы; небная пластинка с наклонной плоскостью; коронковые или капповые аппараты с наклонной плоскостью; ограничители открывания рта.
Протетические мероприятия при артрозах ВНЧС проводят также по показаниям, особенности конструкции зубных протезов и этапность лечения зависят от клинических особенностей заболевания.
При снижающемся прикусе, патологической стираемости зубов протезированию предшествует нормализация межальвеолярной высоты и положения нижней челюсти при помощи пластмассовой каппы на зубной ряд. Правильность определения межальвеолярной высоты, следовательно, и положения головок нижней челюсти в суставной ямке следует контролировать рентгенологически в процессе изготовления пластмассовой каппы. Обычно после 2-4-месячного пользования аппаратом исчезают боли и неудобства, что свидетельствует об окончательной адаптации нейромышечного аппарата, вновь сформированной межальвеолярной высоте. После этого проводится протезирование.
Мероприятия, нормализующие движения нижней челюсти, кроме перечисленных выше ортопедических вмешательств (избирательная пришлифовка зубов, восстановление формы окклюзионной поверхности зубного ряда, протезирование), включают комплекс упражнений, направленных на восстановление координации функции жевательных мышц. В зависимости от характера нарушения движений нижней челюсти показаны различные упражнения.
В комплексном лечении артрозов важную роль играют физические, хирургические методы лечения.
Из физиотерапевтических методов применяют электрофорез, гальванизацию, флюктуоризацию, массаж, ЛФК. При проведении электрофореза используют 10 % раствор иодида калия, 10 % раствор новокаина.
ЗАДАЧИ ДЛЯ КОНТРОЛЯ РЕЗУЛЬТАТОВ УСВОЕНИЯ.
Список литературы:
Гаврилов Е.И. Ортопедическая стоматология [текст]/ Е.И. Гаврилов, А.С. Щербаков //Москва «Медицина» – 1984. – 572с.
Марков Б.П. Руководство к практическим занятиям по ортопедической стоматологии, часть 1 [текст]/ Б.П. Марков, И.Ю. Лебеденко, В.В. Еричев//Москва. – 2001. – 660с.
ЭТАЛОНЫ ОТВЕТОВ НА КОНТРОЛЬНЫЕ ЗАДАЧИ исходного уровня знаний.
вопросы | ответы |
1 | 3 |
2 | 2 |
3 | 5 |
4 | 11 |
5 | 8 |
6 | 1 |
7 | 5 |
8 | 5 |
9 | 4 |
21 | 1, 2, 3, 4, 5 |
22 | 8 |
23 | 3 |
24 | 3 |
25 | 3 |
26 | 1 |
27 | 1 |
28 | 5 |
29 | 4 |
30 | Коронку необходимо переделать или изменить конструкцию (литая коронка), если зазор между препарированным зубом и соседним более1,5 мм. |
31 | Вернуть коронку в зуботехническую лабораторию для дополировки коронки в области фиссур. |
32 | Прицельная Rg поможет выявить невидимый кариозный процесс под пломбами. 7 летние цементные пломбы лучше все-таки заменить на новые, чтобы исключить осложнения кариеса под поставленной на цемент коронкой. |
33.1 | 2, 3 |
studfile.net
Привычные подвывихи, вывихи, артриты и артрозы внчс.
26
Тверская государственная медицинская академия
Кафедра ортопедической стоматологии
Зав.кафедрой – заслуженный деятель науки России,
доктор медицинских наук профессор А.С.Щербаков
(методические указания для студентов)
Составили к.м.н., доцент И.В. Петрикас; ассистент Д.В. Трапезников
Тверь 2012
Тема занятия: “Привычные подвывихи, вывихи, артриты и артрозы ВНЧС”.
Цель занятия:
Изучить этиологию, патогенез, клинику и диагностику привычных вывихов, подвывихов нижней челюсти, вывихов диска (мениска) ВНЧС.
Изучить этиологию, клинику, диагностику и освоить методы лечения артритов и артрозов ВНЧС.
Ключевые слова и обозначения:
ВЧ – верхняя челюсть,
НЧ – нижняя челюсть,
Rg – рентгеновский снимок,
ВНЧС – височно-нижнечелюстной сучтав.
Исходные знания. Контрольные вопросы для проверки исходного уровня знаний.
1. У СТОМАТОЛОГИЧЕСКИХ БОЛЬНЫХ ЗАБОЛЕВАНИЕ ВНЧС ВСТРЕЧАЕТСЯ У
70 – 90 % из них,
57 – 75 % из них,
3) 27 – 67 % из них,
4) 7 – 15 % из них.
2. РЕОГРАФИЯ ОБЛАСТИ ВНЧС ИСПОЛЬЗУЕТСЯ ДЛЯ ОПРЕДЕЛЕНИЯ
сократительной способности мышц челюстно-лицевой области,
гемодинамики,
движения головок нижней челюсти,
размеров элементов ВНЧС.
3. НАИБОЛЕЕ ИНФОРМАТИВНЫМ МЕТОДОМ РЕНТГЕНОДИАГНОСТИКИ ПРИ ОЦЕНКЕ МОРФОЛОГИИ ЭЛЕМЕНТОВ ВНЧС ЯВЛЯЕТСЯ
панорамная рентгенография,
ортопантомография,
3) телерентгенография
4) рентгенокинематография,
5) компьютерная томография ВНЧсуставов.
4. ДЛЯ ДИАГНОСТИКИ ЗАБОЛЕВАНИЙ ВНЧС ПРИМЕНЯЮТ СЛЕДУЮЩИЕ МЕТОДЫ
измерение высоты нижнего отдела лица в центральной окклюзии и положении функционального покоя, а также при максимальном открывании рта,
анализ функциональной окклюзии,
пальпация сустава и жевательных мышц,
аускультация суставов, анализ выявленных шумов,
рентгенологическое обследование,
электромиографическое обследование,
электроодонтодиагностика,
радионуклеидное исследование,
1+2+3++7, 10) 1+2+3+4+5, 11) 1+2+3+4+5+6+8.
5. ВОЗНИКНОВЕНИЕ ОККЛЮЗИОННО – АРТИКУЛЯЦИОННОГО СИНДРОМА ДИСФУНКЦИИ ВНЧС СВЯЗАНО С
появлением преждевременных окклюзионных контактов,
деформациями и аномалиями зубных рядов и челюстей,
потерей зубов,
переохлаждением,
травматичным удалением зубов,
изменением межальвеолярного расстояния,
1+2+3+5+6, 8) 1+2+3+6.
6. ПРИ БОЛЕЗНЕННОЙ ПАЛЬПАЦИИ ЖЕВАТЕЛЬНЫХ МЫШЦ И ОТСУТ- СТВИИ РЕНТГЕНОЛОГИЧЕСКИХ ДАННЫХ ОБ ИЗМЕНЕНИЯХ В ВНЧС ВОЗМОЖЕН СЛЕДУЮЩИЙ ДИАГНОЗ
мышечно-суставная дисфункция, 3) артрит,
2) остеома суставного отростка нижней челюсти, 4) артроз.
7. НА ФУНКЦИОНАЛЬНОЕ СОСТОЯНИЕ ЖЕВАТЕЛЬНЫХ МЫШЦ ВЛИЯЕТ
количество сохранившихся зубов, 4) нарушение окклюзии,
состояние их пародонта, 5) 1+2+3+4,
положение нижней челюсти, 6) 1+2.
8. НАРУШЕНИЕ ДЕЯТЕЛЬНОСТИ ВНЧС ПРИ ЧАСТИЧНОЙ ПОТЕРЕ ЗУБОВ СВЯЗАНО С
изменением условий распределения жевательного давления,
появлением деформации окклюзионной поверхности зубных рядов,
появлением групп зубов со смешанной функцией,
понижением эффективности жевания,
1+2, 6) 1+2+3.
9. ЖЕВАТЕЛЬНАЯ НАГРУЗКА КОНЦЕНТРИРУЕТСЯ В ОБЛАСТИ
моляров,
резцов и клыков,
3) премоляров,
4) премоляров и моляров.
studfile.net
Вывих височно-нижнечелюстного сочленения (вывих нижней челюсти)
Среди всех вывихов эти травмы составляют от 1,5 до 5,5 %, возникают преимущественно у женщин, что связано с меньшей глубиной суставной ямки и менее развитым связочным аппаратом. Вывих нижней челюсти может наступить при сильном открывании рта, при крике, зевоте, рвоте, во время удаления зуба, зондирования желудка, интубации трахеи, во время наркоза и др.
Вывихи бывают:
1) травматические и врожденные;
2) острые и привычные;
3) передние и задние;
4) односторонние и двусторонние.
При воздействии на область нижней челюсти возникает травматический острый вывих, при этом сагиттальное направление удара вызывает двустороннее поражение, а удар сбоку – односторонний вывих. Привычный вывих возникает в результате травматического вправления острого вывиха, перерастяжения суставной капсулы, аномалиях прикуса и отдельных видах деформаций челюстей. При смешении головки нижней челюсти кпереди возникают передние вывихи, при смещении головки нижней челюсти кзади возникают задние вывихи (наблюдаются при переломах мыщелкового отростка). Чаше наблюдаются передние двусторонние вывихи. Возможно развитие вывиха при сильном раскрывании рта (при еде, крике, зевоте, при вмешательствах – удалении зуба, зондировании желудка, интубации и т. д.). Патогенез связан с растяжением либо разрывом суставной капсулы. Имеет значение врожденная слабость связочного аппарата.
Клиническая картина: боль, невозможность закрывания рта, невозможность принятия пищи, затруднение речи, слюнотечение. При одностороннем вывихе подбородок, уздечка нижней губы смещены в здоровую сторону. При одностороннем переломе мыщелкового отростка смешение происходит в сторону повреждения. При двустороннем вывихе рот широко открыт, подбородок смешается вниз, жевательные мышцы напряжены, щеки уплощены.
При пальпации головка нижней челюсти прощупывается под скуловой дугой впереди суставного бугорка, область кпереди от козелка уха западает. Со стороны наружного слухового прохода движения головки не определяются. Положение заднего края ветви челюсти имеет косое направление. Угол челюсти сближается с сосцевидным отростком. Для диагностики необходима томограмма височно-нижнечелюстных суставов.
При острых вывихах значительно растягиваются связки сустава, что может привести к привычному вывиху при отсутствии должного лечения и реабилитации. Застарелые невправимые вывихи требуют специального хирургического лечении.
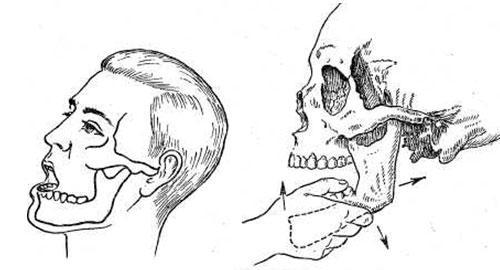
Лечение: вправление вывиха под обезболиванием (проводниковая по Берше-Дубову или анфилътрационная анестезия). Больной усаживается на низкий стул, чтобы голова упиралась в стенку или спинку стула, а нижняя челюсть находилась на уровне локтевого сустава руки врача. Врач становится впереди больного, накладывает большие пальцы обеих рук, обернутых плотными слоями марли или полотенцем, на коренные чубы нижней челюсти справа и слева. Остальными пальцами охватывает челюсть снизу. При двустороннем вывихе вправление проводят одномоментно. Совершают толчок кзади, быстро убирают большие пальцы с поверхности зубов во избежание их прикусывания. После вправления вывиха иммобилизируют нижнюю челюсть пращевидной повязкой, стандартной пластмассовой пращой или межчелюстными лигатурами. Иммобилизацию проводят на 12-14 дней с обязательным назначением челюстной диеты. При привычных вывихах рекомендуется ортопедическое лечение.
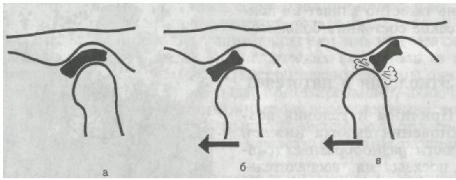
Подвывих височио-нижнечелюстного сустава
Неполный вывих нижней челюсти обычно не требует вправления. Подвывих чаще бывает кпереди, реже – кзади. Подвывих можетразвиться как осложнение после вывиха.
Клиническая картина: при широком открывании рта нижняя челюсть кратковременно фиксируется в состоянии максимального отведения книзу, а затем вправляется самостоятельно или при небольшом вспомогательном усилии руками. Подвывихи носят хронический характер. Указанное явление наблюдается при строении сустава, когда суставной бугорок слабо выражен.
Рентгенологически при подвывихе кпереди головка нижней челюсти располагается па вершине или на переднем скате бугорка.
Лечение: при удовлетворительной высоте суставного бугорка, но слабости связочного аппарата целесообразно ограничить открывание рта с помощью аппарата Петросова или шины Ядровой. При отсутствии эффекта возможны ушивание суставной капсулы, увеличение высоты суставного буторка.
ЛФК при переломах челюсти.
Среди всех повреждений лицевого скелета переломы нижней челюсти составляют более 70%.
Своевременное применение ЛФК устраняет неблагоприятное влияние гипокинезии, предупреждает развитие осложнений, связанных с длительной иммобилизацией челюстей (атрофия жевательной мускулатуры, рубцевание мягких тканей лица, контрактура височно-нижнечелюстного сустава и др.).
Методика лечебной гимнастики строится с учетом периодов формирования костной мозоли, особенностей иммобилизации (одночелюстное или двухчелюстное шинирование, остеосинтез) и клинического состояния больного.
Первый (вводный) период занятия обычно начинается на 2–3-й день после наложения больному постоянной иммобилизации и продолжается до появления начальных признаков формирования костной мозоли. Продолжительность этого периода при переломах нижней челюсти 3-4 нед, оптимальный срок межчелюстной фиксации отломков до 5 нед.
Задачи лечебной гимнастики в первом периоде занятий: улучшение общего состояния больного; стимуляция репаративных процессов в поврежденных костных и мягких тканях челюстно-лицевой области; профилактика осложнений, связанных с гипокинезией и иммобилизацией височно-нижнечелюстного сустава.
Методика занятий лечебной гимнастикой предусматривает индивидуальный подбор общеукрепляющих, дыхательных и специальных упражнений на фоне двигательного режима, адекватного состояния больного. Как правило, в первые 3–4 сут. лечения больным с переломами челюстей рекомендуется полупостельный (палатный), а в дальнейшем — свободный двигательный режим.
Общеукрепляющие и Дыхательные упражнения назначают в дозировке, обеспечивающей усиление деятельности кардиореспираторной системы, соответствующее функциональным возможностям организма больного. Исходные положения для выполнения упражнений–лежа или сидя в постели, при хорошем общем состоянии большую часть упражнений можно выполнять стоя.
При выполнении специальных упражнений нельзя допускать смещения сопоставленных костных отломков, так как нарушение иммобилизации является причиной развития осложнений и увеличения сроков лечения переломов. Поэтому при двухчелюстном шинировании упражнения для жевательной мускулатуры в первый период занятий не применяют. Допускается лишь осторожная посылка импульсов к сокращению жевательных мышц при сомкнутых зубных рядах. В этот период не рекомендуются также общеукрепляющие упражнения, связанные с резкими наклонами туловища, поворотами головы, прыжками и т. д., в связи с опасностью нарушения фиксации фрагментов поврежденной кости. При одночелюстном шинировании или остеосинтезе без межчелюстной фиксации больным уже на 2–3-й день разрешают осторожные движения нижней челюстью в различных направлениях. В этом периоде широко применяют упражнения для мимической мускулатуры, мышц языка и шеи, которые способствуют улучшению местного кровоснабжения и снижению тонуса жевательной мускулатуры. Упражнения для мимических мышц выполняют сидя перед зеркалом.
Продолжительность занятия лечебной гимнастикой 10–15 мин. Кроме того, больные должны несколько раз в день самостоятельно выполнять 5–10 специальных упражнений. Схема построения занятий лечебной гимнастикой для больных с переломами челюстей приведена в табл. 91.
У больных с одиночными переломами нижней челюсти (при гладком течении процесса заживления) в среднем на 8–9-й день после двухчелюстного шинирования разрешается снимать резиновые кольца на время еды. Это обстоятельство позволяет совершать активные движения нижней челюсти при сомкнутых губах, не допуская болевых ощущений в височно-нижнечелюстном суставе. Больному рекомендуется при каждом приеме пищи выполнять серию упражнений, состоящую из 4–5 движений нижней челюсти (открывание и закрывание рта, боковые и круговые движения челюсти), повторяя 5–10 раз каждое из них.
При двойных переломах нижней челюсти, протекающих без осложнений, межчелюстную фиксацию снимают на время еды на 3–4 дня позже по сравнению с одиночными переломами.
Таблица . Лечебная гимнастика при переломах челюстных костей (первый период, двухчелюстное шинирование)
Раздел занятия | Исходное положение | Упражнения | Продолжительность, мин | Методические указания | |
Вводный | Сидя или стоя | Упражнения для мышц плечевого пояса, верхних конечностей, динамические дыхательные упражнения. Повороты туловища в стороны, поочередные маховые движения нижними конечностями в различных направлениях. Повороты, наклоны и круговые движения головы | 2-3 | Темп медленный или средний. Амплитуда движений конечностями не в полном объеме. Избегать резких движений головой и туловищем | |
Основной | Сидя перед зеркалом | Упражнения для мимической мускулатуры, мышц языка в сочетании с дыханием через нос. Упражнения в посылке импульсов к сокращению собственно жевательных мышц при сомкнутых зубах. Упражнения для мышц шеи и верхних конечностей | 8-10 | Темп выполнения упражнений для мимической мускулатуры медленный, каждое упражнение повторяют 5–10 раз. Следить за отсутствием болевых ощущений при напряжении жевательной мускулатуры | |
Заключительный | Сидя или стоя | Упражнения в расслаблении мышц плечевого пояса, верхних конечностей и мимической мускулатуры в сочетании с глубоким дыханием | 2-3 | Темп медленный, следить за полным расслаблением мышц. Измерить степень открывания рта | |
Всего | 12-16 |
Функциональная нагрузка также должна проводиться с большой осторожностью и подкрепляться назначением соответствующей диеты.
При остеосинтезе нижней челюсти на 3–5-й день больным разрешается выполнять щадящие движения в височно-нижнечелюстном суставе. Уже на 7–8-е сутки при гладком заживлении перелома движения в суставе выполняются с полной амплитудой. Задачи лечебной гимнастики во втором периоде занятий: предотвратить развитие тугоподвижности в височно-нижнечелюстном суставе и подготовить больного к выписке из стационара; С этой целью увеличивается продолжительность занятий лечебной гимнастикой за счет назначения большего числа общеукрепляющих и специальных упражнений. Функциональную нагрузку на височно-нижнечелюстной сустав усиливают путем назначения индивидуальных заданий, состоящих из нескольких специальных упражнений, выполняемых больным самостоятельно 7–10 раз в течение дня.
При двухчелюстном шинировании механотерапию и пассивные движения нижней челюсти не применяют, так как это может привести к образованию ложного сустава.
После завершения иммобилизации (т. е. к моменту формирования полноценной костной ткани) переходят к третьему периоду лечения переломов. Это завершающий этап восстановительного лечения, предусматривающий полную медицинскую реабилитацию больного и возвращение его к трудовой деятельности. Широкий подбор специальных упражнений для жевательной мускулатуры (активных, активно-пассивных и с сопротивлением, применение механотерапии), выполняемых с максимальной амплитудой движений (даже на фоне умеренно выраженной боли), позволяет устранить имеющиеся ограничения в функции височно-нижнечелюстного сустава.
studfile.net
Привычные вывихи и подвывихи нижней челюсти и их ортопедическое лечение
Привычные вывихи нижней челюсти являются следствием анатомических изменений элементов височно-нижнечелюстного сустава. Эти изменения могут наступать в результате патологических процессов, травмы, недоразвития суставного бугорка, синильных изменений и др. Так, например, уменьшение высоты суставного бугорка способствует беспрепятственному перемещению головки суставного отростка за пределы вершины бугорка и установлению челюсти в переднем положении, т. е. образованию вывиха, При этом роль суставного бугорка в патологии вывиха челюсти часто сочетается с другими патологическими изменениями сустава: растяжением связок, изменением межсуставного диска и суставной головки, мышц и др.
Вследствие патологических изменений элементов сустава могут возникать не только вывихи, но и подвывихи нижней челюсти. Вывихи челюсти характеризуются тем, что рот открыт, челюсть смещена вперед, мышцы напряжены. Отмечается боль в ушах.
При подвывихах открывание рта не затруднено, но сопровождается щелканьем или хрустом в суставе, болезненностью. При этом головка суставного отростка не перемещается за пределы вершины суставного бугорка. Щелканье в суставе объясняется тем, что суставная головка в начале своего перемещения вперед сдавливает суставной диск, а переместившись на вершину бугорка, освобождает его от давления, и он тут же разгибается и образует звук щелчка.
Вывихи и подвывихи могут быть одно- и двусторонними. Несимметричное движение нижней челюсти указывает на деформирующий процесс в одном суставе. Если при открывании рта челюсть смещается в сторону измененного сустава, то деформация локализуется в области суставного бугорка. Если челюсть смещается в здоровую сторону, то деформация сустава локализуется в области суставной головки.
Привычные вывихи сравнительно легко устраняются путем вправления челюсти и последующей ее фиксации. Для фиксации челюсти применяют подбородочную пращу с резиновой тягой и шапочкой, проволочные шины с зацепными петлями, резиновыми кольцами, а также Другие аппараты.
Применение несъемных аппаратов в виде межчелюстных шин не лишено недостатков. К ним в первую очередь следует отнести нарушение функции полости рта, травмы слизистой оболочки и пародонта.
Наиболее целесообразны при ортопедическом лечении вывихов и подвывихов съемные аппараты, ограничивающие чрезмерное открывание рта и сохраняющие движения в суставе. К ним относятся аппараты с пелотами, располагающимися в направлении восходящих ветвей.
З. Н. Померанцева-Урбанская предложила пластинку на верхнюю челюсть со съемным пелотом, укрепленным в небной части ее при помощи втулки. Этот пелот съемный, и в случае необходимости его можно корригировать при помощи быстротвердеющей пластмассы.
По методике К. С. Ядровой для ограничения движения нижней челюсти при вывихах и подвывихах у детей, наступающих вследствие неправильного формирования челюстей и зубных рядов, применяют зубодесневую шину на верхнюю челюсть с плоскостями «ограничения и скольжения» и накусочной площадкой в области фронтальных зубов. Техника изготовления такого аппарата не сложная и состоит в следующем. По полученному оттиску отливают модель и изготавливают обычную назубодесневую пластинку. Затем для формирования плоскостей «ограничения и скольжения» на дистально-щечные поверхности шины наносят размягченный стенс в виде валиков и шину вводят в полость рта. Больного просят слегка открывать и закрывать рот. Во время этих движений на стенсе образуются отпечатки (в виде вдавлений) мягких тканей, покрывающих венечные отростки. Одновременно у нижнего края вдавления образуется валик. Во время открывания рта венечный отросток, скользя около валика, слегка раздражает мягкие ткани, вырабатывая условный рефлекс на ограничение открывания рта. Во избежание чрезмерных раздражений слизистой оболочки пластинку аппарата периодически корригируют путем сошлифовывания или наращивания пластмассы.
Накусочная площадка в области фронтальных зубов препятствует их росту и способствует росту альвеолярных отростков в области жевательных зубов. Применение таких аппаратов иногда позволяет достичь перестройки формы и функции височно-нижнечелюстного сустава растущего организма, а также избежать оперативного вмешательства.
Применяют также несъемный межчелюстной аппарат А. Ю. Петросова. Аппарат не причиняет боли, надежно ограничивает открывание рта, не нарушая других движений нижней челюсти. Аппарат фиксируют на двух премолярах и молярах обеих челюстей. Зубы под опорные коронки не препарируют, а в случае тесного стояния зубов сепарируют при помощи лигатурной проволоки.
К изготовленным коронкам нижней челюсти припаивают ось, а к коронкам верхней челюсти — направляющее кольцо. На оси укрепляют нижнюю половину скользящей пластинки, а на верхних коронках — верхнюю половину скользящей пластинки. Обе пластинки соединяют шарниром. Кроме того, верхняя пластинка имеет резьбу с навинченной на ней гайкой. Скользящую пластинку с ограничительной гайкой вводят в направляющее кольцо и подгоняют по степени открывания рта. Нижнюю часть аппарата прикрепляют к оси при помощи шплинта.
Шплинт, ось и прилегающую к ним часть скользящей пластинки покрывают пластмассой. Аппарат фиксируют на одной стороне нижней и верхней челюсти. Выпускается серийно с 1984 г.
Данные клинических наблюдений указывают на эффективность примененного метода лечения привычных вывихов и подвывихов, состоящего в быстром устранении симптомов этой патологии. У многих больных после применения шин сразу же прекращались щелканье, хруст и боль в суставе. При применении этих шин оперативное вмешательство не проводят.
Следует отметить, что ортопедические вмешательства зачастую сочетаются с хирургическим лечением привычных вывихов и подвывихов, а также медикаментозной терапией. В этих случаях лечение вывихов и подвывихов нижней челюсти проводят комплексно.
Метод выбора ортопедического вмешательства во многом зависит от причины заболевания. Если, например, причиной заболевания является значительное стирание зубов или отсутствие моляров, ортопедические вмешательства сводятся к нормализации прикуса путем соответствующего протезирования. Если причиной вывихов и подвывихов является патологический процесс в суставе, применяют аппараты, ограничивающие движения нижней челюсти. Последнее создает благоприятные условия для более эффективного лечения патологии.
ortostom.net

