Остеомиелит грудины: Гнойные заболевания грудной стенки. Остеомиелит грудины – Остеомиелит грудины и ребер – от причин до лечения
Гнойные заболевания грудной стенки. Остеомиелит грудины
Основной причиной хронического остеомиелита грудины и ребер является хирургическая операция с использованием трансстернального доступа. Из 193 больных хроническим остеомиелитом, наблюдаемых А.А. Вишневским (2001), у 188 воспалительный процесс связан с операционной, а у 5 — со случайной травмой грудины.Крайне редко бывает посттравматический или гематогенный остеомиелит. При контактном остеомиелите, хондрите источником инфицирования служат флегмона грудной стенки, эмпиема плевры, медиастинит.
Каждого 3-го больного приходится оперировать два раза или более, а в отдаленные сроки рецидивы наблюдают в 5—12 % случаев. После ликвидации острого гнойного процесса 80 % больных остаются нетрудоспособными в течение 6 мес.
Довольно часто остеомиелит грудины сопровождается остеомиелитом ребер, реберным хондритом.
Для диагностики остеомиелита грудины играют роль клинические проявления болезни: боль, болезненность, припухлость, гиперемия мягких тканей в области грудины, гнойные свищи. При рентгенографии, фистулографии, КТ определяют очаги деструкции в грудине, ребрах, хрящах.
Лечение остеомиелита грудины такое же, как и остеомиелита плоских костей — резекция измененной кости в пределах здоровых тканей. Резекцию выполняют поднадкостнично, одновременно удаляют пораженные участки ребер, реберных сращений с иссечением гнойных свищей, рубцово измененных мягких тканей.
Резекция грудины может быть различной в зависимости от распространенности процесса (тело грудины, мечевидный отросток, рукоятка), при необходимости удаляют всю грудину. При распространенном поражении ребер, хрящей удалению подлежит значительный объем костного каркаса груди. Это в свою очередь требует пластического закрытия дефекта тканей.
В остром периоде операция сводится к вскрытию и дренированию поднадкостничных или параоссальных абсцессов или флегмон.
При остром посттравматическом раневом остеомиелите операция заключается в снятии швов, разведении краев и дренировании раны. Для вскрытия поднадкостничных абсцессов передней поверхности грудины разрез кожи производят над местом припухлости, долотом удаляют переднюю костную пластинку грудины. Рану оставляют открытой и лечат по общим принципам лечения гнойных ран.
Для вскрытия поднадкостничных абсцессов на внутренней поверхности грудины или в загрудинном клетчаточном пространстве кожный разрез проводят по передней поверхности грудины над местом проекции гнойника. Обнажают переднюю поверхность грудины. Надкостницу рассекают продольным разрезом и отслаивают распатором в стороны на участке, необходимом для трепанации кости.
Долотом трепанируют грудину на участке 1,5—2 см в зависимости от размеров гнойника, вскрывают наружную и (очень осторожно!) внутреннюю костную пластинку. Если имеется гнойник в загрудинном клетчаточном пространстве, то отверстие в грудине расширяют.
При хроническом остеомиелите операция заключается в удалении секвестров, некрэктомии, вскрытии и санации костных полостей, резекции грудины. В области рукоятки, тела грудины трепанируют переднюю костную пластинку, острой ложечкой выскабливают костную полость, извлекая мелкие секвестры, патологические грануляции, удаляют секвестрированную внутреннюю пластинку грудины. Костную полость тампонируют коллагеновой пломбой с антибиотиками. Через прокол кожи сбоку от края раны подводят тонкий ниппельный дренаж для введения антисептиков. Рану в большинстве случаев зашивают наглухо.
При хроническом остеомиелите мечевидного отростка его поднадкостнично резецируют.
Объем оперативного вмешательства у больных с распространенным поражением грудины предполагает резекцию грудины вплоть до полного удаления кости, так как некрэктомия, иссечение свищей часто приводят к рецидиву болезни. Экономная резекция возможна лишь при ограниченном поражении грудины, как бывает при развитии воспаления вокруг шовных лигатур и металлической проволоки для фиксации грудины после стернотомии.
Удовлетворительное состояние больных, четкое ограничение гнойного поражения тканей позволяют выполнить одномоментную резекцию грудины, реберных хрящей и ребер. Тяжесть состояния позволяет выполнить подобное вмешательство у 1/3 всех больных. В остальных случаях операцию проводят в два этапа.
Первый этап включает расширенную некрэктомию, иссечение свищей, удаление секвестров, а второй этап выполняют после улучшения состояния больных и стихания местных воспалительных изменений. При этом производят резекцию грудины, ребер, хрящей в пределах здоровых тканей. Реберные хрящи приходится резецировать почти всегда при тотальном или субтотальном удалении грудины.
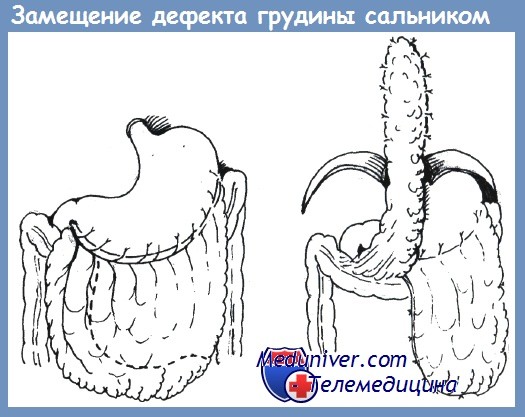
Обширные резекции костного каркаса грудной стенки с иссечением рубцово измененных мягких тканей (кожа, мышцы фасции) требуют пластического закрытия дефекта стенки грудной клетки, герметизации плевральных полостей, укрытия сосудистых протезов, аортокоронарных шунтов. Для этого выполняют пластический этап операции с закрытием дефекта и частичным восстановлением каркасности путем мышечной пластики на сосудистой ножке, перемещения большого сальника, аутодермопластики.
Оментопластика при остеомиелите ребер и грудины показана при обширном дефекте костного каркаса передней стенки грудной клетки, после резекции ребер, хрящей, грудины. Подобные ситуации возникают при длительном лечении больных и безуспешных повторных операциях. Показанием для оментопластики П.П. Шипулин и соавт. (2002) считают также сочетание поражения костного каркаса груди с гнойным воспалением плевры, бронхиальными свищами. Используют мобилизованный сальник на питающей ножке при локализованном процессе справа с сохранением правых желудочно-сальниковых артерий, слева — левых желудочно-сальниковых артерий. Трансплантат помещают в подкожный туннель.
Остаточную плевральную полость освобождают от гноя, некротизированных тканей, бронхиальные свищи ушивают. Образовавшуюся полость подвергают ультразвуковой кавитации с растворами антисептика или лазерной обработке расфокусированным углекислотным лазером.
Далее из подкожного тоннеля на стенку грудной клетки выводят трансплантат большого сальника, укладывают на образовавшийся дефект грудной стенки, фиксируют его к мягким тканям по краям отдельными швами.

Оментопластика дефекта грудной стенки:
а — мобилизация большого сальника; б — перемещение сальника и закрытие дефекта
В случаях сочетания остеомиелита и эмпиемы плевры в полости эмпиемы размещают большой сальник, фиксируя его отдельными швами к месту ушитой культи бронха.
В случаях обширного гнойного процесса грудной стенки в сочетании с эмпиемой плевры производят мобилизацию и перемещение всего сальника. Такой трансплантат позволяет как выполнить полость эмпиемы, так и закрыть дефект костного каркаса и мягких тканей стенки грудной клетки.
О хороших отдаленных результатах оментопластики сообщают А.А. Вишневский (1999), П.П. Шипулин с соавт. (2002).
В.К. Гостищев
Опубликовал Константин Моканов
Остеомиелит грудины и ребер – от причин до лечения
Остеомиелит – патология, возникающая по причине проникновения инфекции в костную ткань и костный мозг. Остеомиелит грудины — редкое заболевание, имеющее тяжелое течение, может привести к летальному исходу. Заболевание ребер встречается также редко – оно составляет 0,9 % от всех случаев заболевания остеомиелитом. Различают гематогенный и травматический недуг. При диагностировании остеомиелита грудины и ребер используют зондирование, лучевой метод, фистулографию. Лечение подразумевает хирургическое вмешательство и дренирование гнойного воспаления.
Виды
Остеомиелит грудины и ребер носит острый или хронический характер. По причинам развития патологии различают:
- гематогенный – чаще происходит в результате инфицирования золотистым стафилококком,
- травматический – возникает из-за повреждения костной ткани грудины и ребер (огнестрельное ранение, операция и др.).
Острый гематогенный остеомиелит чаще наблюдается у детей (у трети из общего количества в возрасте до года). Болезнь затрагивает длинные трубчатые кости, изредка плоские.
По характеру течения острый гематогенный остеомиелит подразделяют на формы:
- септико-пиемическую – сопровождается гипертермией до 40°C, интоксикацией с диспепсическими явлениями, потерей сознания,
- местную – симптоматика обусловлена воспалениями в костной ткани, состояние среднее,
- токсическую – редкая форма патологии, развивается очень быстро, клиническая картина тяжелой интоксикации (высокая температура, низкое артериальное давление, судороги, потеря сознания, может развиться сердечно-сосудистая недостаточность).
Хроническая форма заболевания обусловлена степенью поражения и длительностью заболевания. Периоды рецидива сменяются ремиссией, во время которой болевой синдром незначительный, результаты анализа крови нормализуются, температура тела нормальная. В зоне воспаления образуются свищи (один или несколько) с гнойным экссудатом. Полезная статья по теме остеомиелит у детей.
Грудины
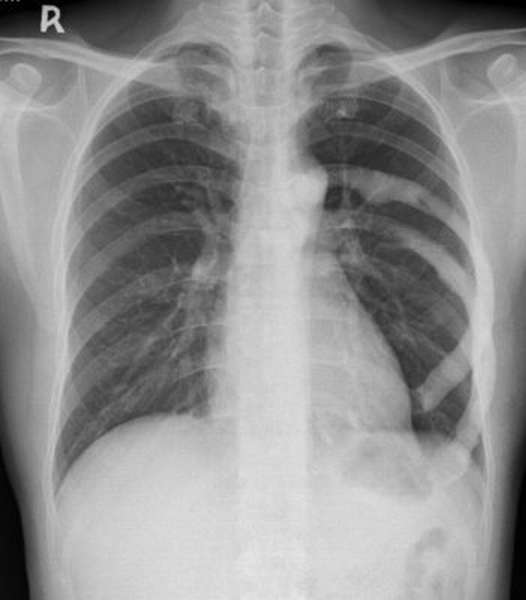
Остеомиелит грудины развивается редко, но имеет тяжелое течение, с высоким количеством смертности и числом осложнений.
Возникновение гематогенной формы заболевания провоцируют:
- золотистый стафилококк,
- закрытые травмы грудины,
- сепсис,
- бактериемия.
Особо тяжелая форма патологии развивается после огнестрельного ранения. Реабилитационный процесс после ранения может протекать благоприятно, но неожиданно может появиться гипертермия. Возникает болевой синдром, усиливающийся при дыхании, в зоне гнойного процесса. Мягкая ткань в области грудины в зоне воспаления отекает, пальпация сопровождается болезненным синдромом. Очаг воспаления распространяется по ребрам.
Воспалительный процесс осложняется эндоартритом, тромбофлебитом. В итоге развиваются некротические очаги, которые распространяются по кости. Гнойный процесс в ребрах может перейти на грудину.
При поражениях кости и близлежащих мягких тканей образовывается новый однородный, гомогенный слой, прилегающий к надкостнице (периостальная реакция). Ярко выраженная периостальная реакция (спереди и сзади кости) наблюдается при огнестрельной патологии.
Ребер

Остеомиелит ребер – патология, затрагивающая края кортикального слоя. В результате развиваются маленькие секвестры. Гнойный экссудат распространяется вглубь кости через губчатое вещество.
Нередко при остеомиелите ребра воспаление переходит на париетальную плевру. Развиваются параплевральные абсцессы с гнойным экссудатом и секвестрами, которые задерживают естественный регенерационный процесс костной ткани. В запущенном состоянии острая стадия патологии переходит в хроническую. Близлежащие мышцы покрываются рубцами из соединительной ткани.
Диагностика и лечение
Для уточнения диагноза проводятся:
- лучевая диагностика,
- зондирование,
- осторожная фистулография.
При воспалительных гнойных процессах в кости показано хирургическое лечение. Консервативная терапия не приносит положительного результата.
Во время оперативного вмешательства удаляют поврежденные участки ребра.
Диагностирование осложнено, когда воспалительный процесс протекает на задней стенке грудной клетки, и ходы свищей доходят до межреберных промежутков. В ходе хирургического вмешательства пораженные участки костной ткани удаляются специальными щипцами (Люэра). В некоторых случаях для окончательной резекции всех секвестров кость рассекают вдоль и поперек. После проводят дренирование гнойного воспаления с помощью трубок из силикона.
Остеомиелит грудины – причины, диагностика, лечение
Остеомиелит грудины относится к редким, но тяжелым заболеваниям, дающим высокую летальность и большое число осложнений.
Гематогенный остеомиелит этой кости вызывается в большей части случаев стафилококком и возникает в одних случаях в связи с местной закрытой травмой, а в других — при состоянии сепсиса или бактериемии. Тяжело протекает остеомиелит грудины огнестрельного происхождения.
Патологоанатомические изменения характеризуют гнойное воспаление грудной кости с эндоартериитом и тромбофлебитом, в результате чего образуются очаговые некрозы, которые имеют наклонность к распространению по костной ткани. В некоторых случаях воспалительный процесс переходит на грудную кость с реберных хрящей.
При остеомиелите грудной кости резко выражена периостальная реакция костной ткани как с передней, так и особенно с задней поверхности кости, что бывает более ясно выражено при огнестрельных остеомиелитах.
Виленский (Wilensky) наблюдал 23 больных с остеомиелитами данной локализации, из которых у шести была поражена рукоятка грудины, у 13 — мечевидный отросток и по два раза тело грудины и синхондроз.
Диагностика воспаления грудины
Диагноз устанавливается на основании указанных изменений, но бывает затруднен в тех случаях, когда очаг нагноения находится на задней поверхности грудной кости и свищевые ходы открываются в межреберных промежутках, а также в случаях одновременного поражения остеомиелитом ребер и грудины.
Среди осложнений встречаются позадигрудинный абсцесс и передний медиастинит, которые имеют сходную клиническую картину, причем гной прокладывает себе путь к передней поверхности грудной клетки под апоневрозом вдали от очага поражения. При дифференциальном диагнозе остеомиелита грудины следует иметь в виду аневризмы аорты, разрушающие кость грудины и характеризующиеся соответствующими симптомами со стороны сердца и кровообращения, опухоли грудной кости и средостения, а также поражение туберкулезом и сифилисом.
Лечение остеомиелита грудины
Возникли вопросы или что-то непонятно? Спросите у редактора статьи – здесь.Лечение — резекция пораженного участка путем последовательного выкусывания костными щипцами Люэра, по возможности сохраняя надкостницу; если по ходу операции требуется пересечение кости поперечно или продольно, то с успехом можно пользоваться костными щипцами Дальгрена. Лучшие результаты получаются при производстве ранней радикальной резекции пораженного участка до того как наступят осложнения, что особенно большое значение имеет при лечении огнестрельного остеомиелита.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Хирургическое лечение больных послеоперационным медиастинитом и остеомиелитом грудины и ребер
Диагностика
Выявление клинических симптомов, характерных для раннего расхождения шва грудины, при осмотре врача как в стационаре, так и при обращении в первичную сеть к специалистам любого профиля, требует дальнейшего целенаправленного осмотра хирурга-специалиста и выполнения назначенного им дообследования пациента для подтверждения или исключения несостоятельности грудины (уровень доказательности А).
1. Данные анамнеза. Выяснение анамнестических данных и изучение предыдущих медицинских документов является началом диагностического процесса у данной категории больных
2. Подробный физикальный осмотр в перевязочной и взятие биоматериала для бактериологического посева. Пациент тщательно осматривается в перевязочной, производится забор отделяемого и биоптата из раны на микрофлору и чувствительность к антибиотикам, проводится оценка степени поражения, функциональные особенности грудино-реберного каркаса в условиях патологического процесса.
3. ЭКГ, Эхо-КГ, ФВД (по показаниям: проба с физической нагрузкой, суточное ЭКГ-мониторирование)
4. Компьютерная томография органов грудной клетки с реконструкцией грудины (при отсутствии возможности – обзорная рентгенография органов грудной клетки).
5. ОАК, БХК + СРБ, коагулограмма, прокальцитониновый тест (по показаниям).
6. Осмотр специалистов по показаниям (кардиолог, пульмонолог, невролог, нефролог и тд.).
7. Ультразвуковое исследование раны
8. Фистулография (при наличии свищей)
Неоспоримо значимым из методов диагностики является мультиспиральная компьютерная томография (МСКТ) грудной клетки. Данное исследование легко переносится больными и является высокоинформативной методикой в диагностике инфекционно-воспалительных заболеваний грудины и рёбер. Современный мульти- спиральный компьютерный томограф имеет высочайший уровень разрешения, способен воспроизводить картинку в формате 3D – объемное изображение, выполнять послойную реконструкцию тканей, органов и структур, а также производить компьютерную ангиографию сосудов, в том числе селективную.
Кроме того, ценность этого метода состоит в том, что при восстановлении картины заболевания пациента на мониторе, врач может произвести виртуальную операцию, просмотрев индивидуальные анатомические особенности пациента и патологических процессов протекающих у него. Совпадения виртуальной операции с обычной хирургической составляют 88% [Vogel H., Nagele B., Arnold P. J.].
Мы отмечаем необходимость проведения компьютерной томографии не только до операции, но и после неё, с целью контроля состояния костных структур раны, оценки радикальности выполненной резекции, отсутствия гематом. Так как инфекционно-воспалительные заболевания склонны к рецидивированию, КТ обоснованно применять в отдаленные сроки.
С помощью ультразвукового метода исследования можно определить локализацию и форму патологического очага в грудной стенке, выявить наличие и расположение жидкостного компонента – гематом, абсцессов [50, 53,54].
Большое значение при определении тактики лечения имеет диагностика бактериальной флоры. Большинство пациентов с данной патологией, при исследовании микробиологиского субстрата в ране имеют госпитальную флору, резистентную ко многим антибактериальным препаратам.
В качестве микробного агента наиболее часто выступают золотистый и эпидермальный стафилококки, синегнойная и кишечная палочки [23,30,31,50,140]. Зачастую, в ране не один, а ассоциация штаммов. Среди грибковой флоры при остеомиелите чаще всего встречаются грибы рода Candida [106,119]. Грибы рода Aspergilus fumigatus дают высокий риск развития сепсиса. Инфекция, развившаяся на фоне анаэробной флоры, имеет особенно тяжелое течение и сопровождается выраженными признаками интоксикации [50,66, 101,135].
Клиника доктора Казанского
Патологический процесс гнойно-некротического характера, вызванный пиогенными бактериями и поражающий кости, костный мозг и прилегающие ткани, называется остеомиелитом.
Это заболевание может протекать как в острой, так и в хронической форме. По этиологии разделяют гематогенный и травматический остеомиелит. Острая гематогенная форма заболевания встречается довольно редко. Обычно возраст пациентов с остеомиелитом гематогенного типа не превышает 15 лет.
Травматическая форма остеомиелита ребер и грудины встречается значительно чаще. В этом случае травматическое повреждение осложняется развитием в кости гнойного процесса. Раневой остеомиелит является осложнением ранения, характер течения патологии находится в зависимости от различных внешних и внутренних факторов.
Остеомиелит ребер
Данное заболевание обычно представляет собой краевое воспаление кортикального слоя, при котором образуются небольшие плоские секвестры. В глубину кости гнойный инфильтрат проникает через обнажившееся губчатое вещество.
Очень часты случаи, когда при развитии реберного остеомиелита происходит вовлечение в процесс воспаления париетальной плевры. В результате формируются параплевральные абсцессы, содержащие гной и секвестры, препятствующие нормальной регенерации костной ткани. Если костные секвестры своевременно не удалены, острая форма остеомиелита переходит в хроническую. В прилежащих мягких тканях обильно разрастается плотная рубцовая соединительная ткань.
На фоне внешне благоприятного протекания восстановительного процесса после полученной раны груди внезапно поднимается температура тела, при этом со стороны легких посторонние явления отсутствуют. Пациенты жалуются на резкую боль, которая усиливается при глубоком вдохе, в месте образования гнойника. Через некоторое время эта область приобретает красный цвет и припухает, пальпация ее становится болезненной. Гнойник часто разрастается по ходу ребра. В этом случае его самостоятельный прорыв задерживается.
В дальнейшем, когда свищ, выделяющий гной, формируется полностью, температура нормализуется и повышается вновь, когда свищевой ход сужен или закрыт.
Диагноз остеомиелита ребер уточняется следующими методами:
- лучевая диагностика;
- зондирование;
- осторожная фистулография.
Лечение реберного остеомиелита осуществляется хирургическим путем. Применение консервативных методов только затягивает период лечения, при этом положительный эффект отсутствует. Хирургическое вмешательство при реберном остеомиелите заключается в резекции ребра, которая производится в пределах тканей, не затронутых патологическим процессом. Прогноз при хирургическом лечении реберного остеомиелита обычно благоприятный.
Остеомиелит грудины
Данное осложнение ранений и заболеваний грудины встречается приблизительно в 1,5 % случаев. Это довольно невысокий процент, но он обусловлен тем, что при подобных повреждениях пострадавшие очень часто получают тяжелые травмы жизненно важных органов, вследствие чего смерть наступает на месте происшествия.
Довольно редко встречается изолированный остеомиелит грудины. Он возникает в случае, если гнойный процесс переходит с реберных хрящей. Для этой формы характерно диффузное поражение грудной кости (точнее, ее губчатой стромы), при этом имеет место выраженная периостальная реакция ее поверхностей – передней и задней.
Остеомиелит грудины может осложниться возникновением таких патологий, как:
- позадигрудинный абсцесс;
- передний медиастинит;
- параплеврит;
- перикардит.
Для остеомиелита грудины характерны вялое течение, стойкость свищей, неоднократные рецидивы. Уточнение диагноза производится с использованием тех же методов, что и при остеомиелите ребер.
Лечение остеомиелита грудины осуществляется хирургическим путем и заключается в последовательном выкусывании пораженного костного участка щипцами Люэра. Иногда с целью полного удаления секвестров, а также дренирования загрудинных гнойников грудину пересекают вдоль или поперек. Завершается операция дренированием гнойника с использованием двухпросветных силиконовых трубок, после чего рана промывается антисептическими растворами.
Остеомиелит грудины и ребер – от причин до лечения
Остеомиелит – патология, возникающая по причине проникновения инфекции в костную ткань и костный мозг. Остеомиелит грудины — редкое заболевание, имеющее тяжелое течение, может привести к летальному исходу. Заболевание ребер встречается также редко – оно составляет 0,9 % от всех случаев заболевания остеомиелитом. Различают гематогенный и травматический недуг. При диагностировании остеомиелита грудины и ребер используют зондирование, лучевой метод, фистулографию. Лечение подразумевает хирургическое вмешательство и дренирование гнойного воспаления.
Виды


Остеомиелит грудины и ребер носит острый или хронический характер. По причинам развития патологии различают:
- гематогенный – чаще происходит в результате инфицирования золотистым стафилококком;
- травматический – возникает из-за повреждения костной ткани грудины и ребер (огнестрельное ранение, операция и др.).
Острый гематогенный остеомиелит чаще наблюдается у детей (у трети из общего количества в возрасте до года). Болезнь затрагивает длинные трубчатые кости, изредка плоские.
По характеру течения острый гематогенный остеомиелит подразделяют на формы:
- септико-пиемическую – сопровождается гипертермией до 40°C, интоксикацией с диспепсическими явлениями, потерей сознания;
- местную – симптоматика обусловлена воспалениями в костной ткани, состояние среднее;
- токсическую – редкая форма патологии, развивается очень быстро, клиническая картина тяжелой интоксикации (высокая температура, низкое артериальное давление, судороги, потеря сознания, может развиться сердечно-сосудистая недостаточность).
Хроническая форма заболевания обусловлена степенью поражения и длительностью заболевания. Периоды рецидива сменяются ремиссией, во время которой болевой синдром незначительный, результаты анализа крови нормализуются, температура тела нормальная. В зоне воспаления образуются свищи (один или несколько) с гнойным экссудатом. Полезная статья по теме — остеомиелит у детей.
Грудины


Остеомиелит грудины развивается редко, но имеет тяжелое течение, с высоким количеством смертности и числом осложнений.
Возникновение гематогенной формы заболевания провоцируют:
- золотистый стафилококк;
- закрытые травмы грудины;
- сепсис;
- бактериемия.
Особо тяжелая форма патологии развивается после огнестрельного ранения. Реабилитационный процесс после ранения может протекать благоприятно, но неожиданно может появиться гипертермия. Возникает болевой синдром, усиливающийся при дыхании, в зоне гнойного процесса. Мягкая ткань в области грудины в зоне воспаления отекает, пальпация сопровождается болезненным синдромом. Очаг воспаления распространяется по ребрам.
Воспалительный процесс осложняется эндоартритом, тромбофлебитом. В итоге развиваются некротические очаги, которые распространяются по кости. Гнойный процесс в ребрах может перейти на грудину.
При поражениях кости и близлежащих мягких тканей образовывается новый однородный, гомогенный слой, прилегающий к надкостнице (периостальная реакция). Ярко выраженная периостальная реакция (спереди и сзади кости) наблюдается при огнестрельной патологии.
Ребер


Остеомиелит ребер – патология, затрагивающая края кортикального слоя. В результате развиваются маленькие секвестры. Гнойный экссудат распространяется вглубь кости через губчатое вещество.
Нередко при остеомиелите ребра воспаление переходит на париетальную плевру. Развиваются параплевральные абсцессы с гнойным экссудатом и секвестрами, которые задерживают естественный регенерационный процесс костной ткани. В запущенном состоянии острая стадия патологии переходит в хроническую. Близлежащие мышцы покрываются рубцами из соединительной ткани.
Диагностика и лечение
Для уточнения диагноза проводятся:
- лучевая диагностика;
- зондирование;
- осторожная фистулография.
При воспалительных гнойных процессах в кости показано хирургическое лечение. Консервативная терапия не приносит положительного результата.
Во время оперативного вмешательства удаляют поврежденные участки ребра.


Диагностирование осложнено, когда воспалительный процесс протекает на задней стенке грудной клетки, и ходы свищей доходят до межреберных промежутков. В ходе хирургического вмешательства пораженные участки костной ткани удаляются специальными щипцами (Люэра). В некоторых случаях для окончательной резекции всех секвестров кость рассекают вдоль и поперек. После проводят дренирование гнойного воспаления с помощью трубок из силикона.
Гнойные заболевания грудной стенки. Остеомиелит ребер. Реберные хондриты
Остеомиелит ребер
Остеомиелит ребер — относительно редкое заболевание (0,7-0,9 % остеомиелитов всех локализаций). Открытые переломы ребер, огнестрельные переломы, осложнившиеся остеомиелитом, довольно часты в период военных действий, но в условиях мирного времени основной причиной остеомиелита служат повреждения ребер при торакальных операциях, сопровождающихся резекцией и травматическим повреждением ребер.
Происходят переломы ребер, сдавление или повреждение надкостницы мощными ранорасширителями.
.
Гематогенный остеомиелит ребер бывает крайне редко. Контактный остеомиелит развивается при гнойной ране, свище, эмпиеме плевры.
Он начинается с кортикального слоя (периостит) с последующим вовлечением в процесс глубоких слоев ребра с образованием секвестров, чаще кортикальных. В воспалительный процесс может вовлекаться конец ребра на месте его пересечения при резекции (концевой остеомиелит).
При огнестрельном остеомиелите секвестры являются первичными.
.
При остеомиелите появляются воспалительные инфильтраты, боли, болезненность по ходу ребра. При периостите такая болезненность выражена наиболее резко, при параоссальной флегмоне выявляют признаки флегмоны стенки грудной клетки. При гематогенном остеомиелите сначала преобладают общие признаки воспаления — лихорадка, боли в области пораженного ребра, лейкоцитоз.
Реберные хондриты
Причинами реберных хондритов являются травматические повреждения хряща при торакальных операциях, нагноение раны грудной стенки, эмпиема плевры. Значительно реже наблюдают инфицирование хряща гематогенным путем.
При травме, пересечении, сдавлении и переломе хряща при использовании ранорасширителей воспалительный процесс может начинаться с хряща. Возможно распространение воспаления с окружающих мягких тканей с развитием сначала перихондрита.
В том и другом случае происходят тромбирование сосудов, нарушение питания хряща и образование некрозов хрящевой ткани и внутрихрящевых абсцессов.
.
Реберный хондрит часто рецидивирует. Гнойный процесс распространяется между хрящом и надкостницей.
Резекция видимо измененного хряща с оставлением надхрящницы служит причиной рецидива воспалительного процесса и вовлечения в него новых участков хрящевой ткани. В подобных случаях требуются повторные операции, что не страхует от нового рецидива.
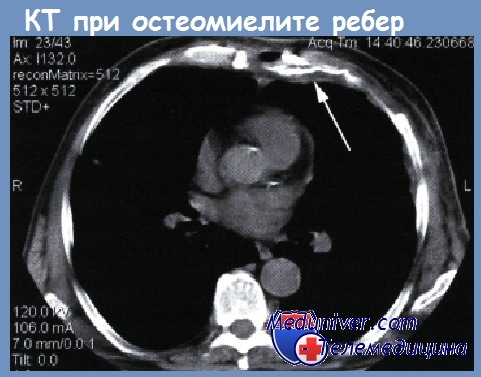

Иногда больных оперируют до тех пор, пока не удалят весь хрящевой остов стенки грудной клетки на стороне поражения. Рецидиву хондрита, остеомиелита ребер способствуют также инфицированные инородные тела (лигатуры), эмпиемы плевры, нагноение операционной раны.
Хондрит проявляется болью, болезненной припухлостью по ходу хряща или реберной дуги. При парахондральном абсцессе отмечают гиперемию кожи, уплотнение тканей.
При вскрытии абсцесса определяется один или несколько свищей с умеренным гнойным отделяемым. Через свищевой ход могут отходить мелкие хрящевые секвестры.
Рентгенографическое исследование, как правило, мало информативно, при КТ определяют один или несколько очагов деструкции в хряще, утолщение надхрящницы. Фистулография показывает связь свища с хрящом.
При хондрите ребер в пределах одного хряща хрящ резецируют так же, как костную часть ребра. При поражении нескольких хрящей в области реберной дуги прибегают к резекции ее хрящевой части.
Для удобного оперативного доступа к реберной дуге делают косой или дугообразный разрез по ее краю, который начинают от места прикрепления V—VI ребра к грудине и продолжают до X или XI ребра по передней подмышечной линии.

Рассекают кожу, подкожную клетчатку, собственную фасцию груди, апоневроз наружной косой мышцы живота и пересекают прямую мышцу живота. Наружную косую мышцу отслаивают от реберной дуги по ходу жировой клетчатки, прямую мышцу живота отделяют от реберной дуги острым путем.
Таким образом обнажают переднюю поверхность реберной дуги.
.
Следующий этап операции — освобождение реберной дуги от надхрящницы. Это может быть кропотливым делом, так как при хроническом процессе надхрящница подвергается рубцовому перерождению.
Для удобства выделения необходимо рассекать надхрящницу продольными разрезами, а через каждые 2—3 см — поперечными и отделять надхрящницу распатором с передней и боковых поверхностей ребер и реберной дуги.
Надхрящницу отделяют до места перехода костной части ребра в хрящевую, заходят на костную часть на 1—1,5 см. Если не удается выделить и удалить одним блоком всю хрящевую часть реберной дуги, то хрящ резецируют по частям, освобожденный от надхрящницы участок хряща иссекают острым скальпелем или реберными кусачками.
Поврежденные участки костальной плевры сразу зашивают швами из рассасывающихся нитей на атравматической игле. Швы накладывают на плевру вместе с надхрящницей и межреберными мышцами.
В последующем линию швов подкрепляют наружной косой мышцей живота. Пересеченную прямую мышцу живота сшивают, а если она была отделена у места прикрепления к ребрам, то подшивают несколькими швами к надхрящнице.
Отсепарованный кожно-мышечно-фасциальный лоскут укладывают на место, сшивают апоневроз наружной косой мышцы живота и накладывают швы на кожу.
.
Рану зашивают наглухо, а через отдельный прокол или разрез выше заднего края кожного разреза к ложу резецированной части реберной дуги подводят дренажную трубку с несколькими боковыми отверстиями, которую укладывают по всей длине раны и фиксируют отдельным кожным швом.
Дренажную трубку после операции подключают к вакуумной системе или к герметичной стеклянной банке, в которой создано разрежение. Дренаж удаляют через 2—3 сут.
Объем резекции при поражении реберного хряща определяется распространенностью процесса. При изолированном поражении одного хряща его удаляют, тщательно удаляют и грудинную часть хряща из ямки грудины. Часть хряща из ямки грудины «выковыривают» узким желобоватым долотом.
При поражении реберной дуги, хрящей, составляющих реберную дугу, удаляют реберную дугу и хрящи соседних ребер, оставляя надхрящницу. Тщательное удаление всей хрящевой ткани является непременным условием радикальной операции.
При удалении хрящей в их грудинной части имеется риск повреждения плевры. Это требует осторожности при мобилизации надхрящницы по задней поверхности хряща.
Заднюю поверхность надхрящницы отделяют сначала на участке менее измененного хряща. При повреждении плевры дефект сразу же ушивают рассасывающимся шовным материалом на атравматической игле (полисорб 00-000), захватывая в шов надхрящницу и межреберные мышцы.
После резекции хрящевой и костной тканей раневую поверхность тщательно промывают раствором антисептика. Операцию заканчивают ушиванием раны, подведением дренажа. Проводят аспирацию раневого отделяемого в течение 2-4 дней.
Перед зашиванием операционной раны резецированные концы ребер и край грудины на месте удаленного хряща изолируют надкостницей, прилежащими мягкими тканями. Такие паллиативные операции, как частичная резекция хряща, выскабливание свищевого хода, узурированного хряща острой ложечкой, к полному выздоровлению больного не приводят.
В профилактике рецидива хондрита резекцию хряща выполняют эпихондрально, отступя от видимой границы поражения на 1,5—3 см. При рецидиве гнойного хондрита тщательно иссекают свищи, рубцовые ткани, в пределах здоровых тканей резецируют вновь образованный костно-хряшевой регенерат вместе с остатком реберных хрящей.
Резекцию производят в пределах костной части ребер и грудины. Удаление хрящей, части ребер, хрящевой части реберной дуги с краевой резекцией грудины приводит к утрате жесткого каркаса и нарушает дыхательную функцию грудной клетки, что определяет показания к пластической операции.
В.К. Гостищев

