Остеомиелит эпифизарный у детей – Эпифизарный остеомиелит
Эпифизарный остеомиелит
Эпифнэарный остеомиелит возникает преимущественно у детей грудного возраста, обычно являясь одним из проявлений сепсиса. Гнойное воспаление может локализоваться в любом эпифизе (чаще в бедренной и плечевой костях). Иногда встречаются множественные поражения.
Прогноз, а также функциональные и анатомические результаты лечения при эпифизарном остеомиелите зависят прежде всего от раннего распознавания заболевания и, следовательно, своевременного начала лечения.
Клиническая картина. По течению эпифизарные остеомиелиты можно разделить на токсико-септическую и местноочаговую формы.
Токсико-септическая форма эпифизарного остеомиелита характеризуется острым началом с быстрым подъемом температуры тела до 39—40 “С. Общее состояние резко ухудшается, ребенок отказывается от груди, появляется беспокойство, иногда судороги. Черты лица заостряются, кожа принимает серый оттенок. У некоторых детей выражена
общая слабость, понижена реакция на окружающее. Часто развиваются диспепсические явления: рвота, жидкий стул.
– Местноочаговая форма начинается менее бурно. Вначале появляются недомогание, потеря аппетита, постепенно повышается температура тела (37,5—38 °С). Общее состояние остается сравнительно удовлетворительным или расценивается как среднетяжелое. Интоксикация выражена умеренно.
При обеих формах эпифизарного остеомиелита наиболее постоянным признаком является боль в пораженной конечности, вначале без определенной локализации, Грудной ребенок реагирует на болевые ощущения изменением поведения — беспокойством или резким криком, которые усиливаются при всяких попытках движения. Если до болезни ребенок успокаивался после смены пеленок, то при возникновении остеомиелита всякое перекладывание, малейшее изменение положения тела вызывают громкий мучительный крик больного, который долго не может успокоиться. При расспросе матери выясняется, что ребенок в конце 1-х — начале 2-х суток стал особенно беспокоиться при дотрагивании до определенного отдела одной из конечностей. Он избегает всяких активных движений и кричит при попытке пассивного сгибания или разгибания конечности. При осмотре выявляется вынужденное положение пораженной конечности, которое характерно для каждой локализации ос-теомиелитического процесса. Более старшие дети обычно совершенно четко указывают место наибольшей болезненности.
При поражении верхнего эпифиза плечевой кости рука ребенка приведена к туловищу, неподвижна во всех суставах. Остеомиелит проксимального эпифиза лучевой или локтевой кости сопровождается сгиба-тельной контрактурой в локтевом суставе. Всякая попытка выпрямления руки или ротации предплечья вызывает плач ребенка. При поражении дистальных эпифизов костей предплечья отмечается свисание кисти, неподвижность пальцев.
Верхний эпифиз бедра поражается наиболее часто. При этой локализации процесса нижняя конечность слегка согнута в тазобедренном суставе, ротирована кнаружи и отведена. Активные движения в тазобедренном суставе отсутствуют, пассивные — резко болезненны, особенно ротационные. Поражение эпифизов в области коленного сустава сопровождается сгибательной контрактурой под тупым или даже прямым углом. Для более устойчивого положения конечности и уменьшения боли ребенок отводит ногу и ротирует ее кнаружи. Эпифизарный остеомиелит в области голеностопного сустава вызывает фиксированное подошвенное сгибание стопы, неподвижность пальцев.
В связи с поражением эпифиза кости, который расположен внутрису-ставно, быстро развиваются явления артрита. При осмотре можно выявить заметную припухлость сустава, сглаженность контуров. Однако процесс в области тазобедренного и плечевого суставов (который возникает наиболее часто) выявляется обычно позднее, так как сустав покрыт со всех сторон массивным слоем мышц. Надо иметь в виду, что первичные артриты у новорожденных практически не встречаются, поэ-
тому при наличии ярко выраженных симптомов гнойного или серозного поражения сустава следует думать об эпифизарном остеомиелите. Пальпация конечности над проекцией пораженного эпифиза вызывает резкую боль, беспокойство и сопротивление ребенка.
Кроме вышеуказанных ранних симптомов, для эпйфизарного остеомиелита характерны местные проявления, которые становятся заметными спустя 2—3 дня от начала заболевания. В области пораженного эпифиза появляется разлитая припухлость, которая обусловлена отеком окружающих тканей. В первые дни пальпаторно определяется пастозность, а затем плотный инфильтрат вокруг эпйфизарного конца кости. Кожа при этом некоторое время остается неизмененной. Все эти симптомы выявляются сравнительно рано, если поражены более поверхностно расположенные эпифизы (локтевой, лучезапястный, коленный и голеностопный суставы).
При прорыве поднадкостничного абсцесса в мягкие ткани или в сустав заметно повышается местная температура, появляется покраснение кожи, отчетливо выражена флюктуация. Если прорыв гноя произошел в глубину мягких тканей (верхний эпифиз плеча и бедра), то могут наблюдаться расширение подкожной венозной сети и синюшный оттенок кожи.
Анализы крови, произведенные в первые дни болезни, служат вспомогательным методом исследования. Изменения в крови сходны с данными, которые имеются и при других проявлениях сепсиса. Лейкоцитоз, по нашим данным, колеблется в пределах (12—30) х 109/л. Обычно отмечается сдвиг в лейкоцитарной формуле влево. Появляются клетки Тюрка, при тяжелом течении болезни выражена эозинофилия, СОЭ в большинстве случаев увеличена. В последующие дни болезни нарастает анемия.
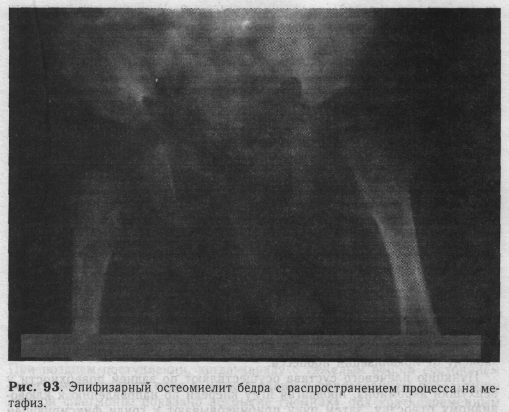
Рентгенологическое исследование. Первым рентгенологическим признаком эпйфизарного остеомиелита является некоторое расширение суставной щели, которое указывает на наличие выпота. Поэтому рекомендуют производить рентгенограмму больного и здорового суставов. Через 5—10 дней на рентгенограммах видны незначительные деструктивные изменения ядра окостенения, которые вначале выражаются разрежением костной структуры и нечеткостью рисунка. В сомнительных случаях изменения более четко выявляются при сравнительном осмотре снимков здоровой конечности. В области верхнего эпифиза бедренной кости или плеча при остеомиелитическом процессе (в поздних стадиях) часто наблюдаются большие дефекты, вплоть до полного рассасывания ядра окостенения головки. В таких случаях наступает патологический вывих. Переход воспаления на метафиз кости характеризуется пе-риостальными наслоениями в этой области (не раньше 10—14-го дня болезни). Позже здесь развивается деструкция (рис. 93). У старших детей может возникнуть патологический эпифизеолиз. Наряду с деструктивными изменениями при остеомиелите возникают и репаративные. Светлые очаги разрежения метафиза (деструкция) окружаются плотной склерозированной полоской.
Дифференциальную диагностику наиболее часто приходится проводить с глубокой мышечной флегмоной, артритом и переломами.
Флегмона обычно не вызывает настолько резкой болезненности при движении конечностей, как остеомиелит. Инфильтрация тканей, зыбле-ние при пальпации, местное повышение температуры при флегмоне проявляются значительно раньше. Трудность дифференциальной диагностики иногда приводит к ошибочным заключениям о характере воспалительного процесса. Однако ошибки в этих случаях не имеют практического значения, так как дети с этими заболеваниями нуждаются в срочной хирургической помощи. В ряде случаев только последующее рентгенологическое наблюдение позволяет уточнить диагноз.
Перелом костей (особенно поднадкостничный перелом бедра) может служить поводом для ошибочного диагноза в связи с возникающей при этом болью и припухлостью в месте повреждения, ограничением функции конечностей и повышением температуры тела, а также лейкоцитозом, который обычно выявляется у детей в первые сутки после травмы. Окончательный диагноз в таких случаях устанавливается на основании рентгенологического исследования.
Лечение. Основные положения по лечению остеомиелита, сохранившие свое решающее значение и до настоящего времени, были высказа-

ны еще Т. П. Краснобаевым в 1925 г. Отказ от чрезмерной хирургической активности и усиление общеукрепляющего лечения больных привели к резкому снижению летальности.
При лечении эпифизарного остеомиелита у новорожденных мы> придерживаемся комбинированного метода с применением наиболее щадящих хирургических вмешательств. Каждый больной нуждается в индивидуальном подходе при выборе плана лечения.
Общеукрепляющее лечение При токсико-септической форме эпифизарного остеомиелита ребенку сразу после по^упления начинают интоксикационную терапию. Назначают антибиотики широкого спектра действия. На очаг поражения и на область солнечного сплетения воздействуют электрическим полем УВЧ, применяют микроволновую терапию.
Хирургическое лечение. Хирургическое лечение проводят по срочным показаниям, как только устанавливают локализацию очага поражения. У большинства из наблюдаемых нами больных первым местным проявлением эпифизарного остеомиелита был артрит. При наличии выпота в суставе показана пункция. Удаленную при проколе жидкость по* сылают на посев и определение чувствительности микроорганизмов к антибиотикам. В сустав вводят раствор антибиотиков, оставляют тонкий дренаж для дальнейшей антибактериальной терапии. Всем детям проводят иммобилизацию конечности; характер фиксирующей повязки зависит от локализации процесса
Пункцию плечевого сустава осуществляют по задней поверхности у верхушки акромиона, продвигая иглу кпереди по направлению к клювовидному отростку, затем руку прибинтовывают к груди фиксирующей повязкой типа Дезо.
Пункцию локтевого сустава делают между локтевым отростком и наружным надмыщелком плеча, выше проекции головки лучевой кости. Иммобилизацию осуществляют легкой лонгетой, накладываемой от пальцев до плечевого сустава, при согнутом до прямого угла предплечье.
‘ Пункцию тазобедренного сустава осуществляют над вершиной большого вертела, продвигая иглу строго во фронтальной плоскости. Фиксацию конечности при поражении тазобедренного сустава проводят путем лейкопластырного горизонтального вытяжения. При наличии у новорожденного обильного выпота в суставе или заметной деструкции шейки бедра, угрожающей патологическим вывихом, мы пользуемся отводящей шиной, изготовляемой из винипласта. Шину накладывают на оба бедра
Пункцию коленного сустава производят у наружного края надколенника, иглу вкалывают перпендикулярно к бедренной кости. При поражении эпифизов, образующих коленный сустав, конечность фиксируют гипсовой лонгетой, которую накладывают от пальцев стопы до верхней трети бедра, верхнюю часть повязки закрывают тонкой клеенкой, предупреждая тем самым загрязнение ее испражнениями ребенка.
Если ежедневные пункции не имели успеха, общее состояние ребенка в течение 2 сут остается тяжелым и гнойная жидкость продолжает
скапливаться в суставе, то показана артротомия, которую проводят под местной анестезией. Разрезы должны быть небольших размеров (2— 3 см), раны не дренируют.
Вскрытие плечевого сустава. Положение — на здоровом боку, под лопатку подкладывают валик из свернутой пеленки. Разрез производят вертикально книзу, начиная его несколько кпереди от акро-миона. Рассекают кожу, подкожную клетчатку и фасцию. Волокна дельтовидной мышцы тупо расслаивают. Капсулу сустава прокалывают остроконечным скальпелем, расширяя затем отверстия тупым путем.
Вскрытие локтевого сустава. Разрез производят по задней поверхности нижней трети плеча, между локтевым отростком и головчатым возвышением плечевой кости. Обнажают и вскрывают капсулу сустава.
Вскрытие тазобедренного сустава. Ребенка укладывают на здоровый бок, несколько повернув на живот. Больную конечность слегка отводят, сгибают в коленном и тазобедренном суставах. Несколько кзади от большого вертела рассекают мягкие ткани до мышц, последние тупо расслаивают. Капсулу прокалывают скальпелем.
Вскрытие коленного сустава. Положение ребенка — на спине. Под колено подложен тонкий валик. Сустав вскрывают по боковой поверхности надколенника. Во всех случаях в сустав вводят антибиотики, накладывают асептические повязки и фиксирующую шину. При позднем поступлении, когда наряду с тяжелым общим состоянием имеет место прорыв гноя в мягкие ткани с образованием параартику-лярной флегмоны, показано вскрытие гнойника под кратковременным наркозом.
Техника операции. Разрез длиной не более 3—4 см производят над инфильтратом, в месте наибольшей болезненности или размягчения. Рассекают кожу, подкожную клетчатку и фасцию. Тупым путем расслаивают подлежащие мышцы и доходят до капсулы сустава. Последнюю вскрывают продольным разрезом (иногда она бывает расплавлена). Выделившийся гной берут на посев. В рану вводят тонкий узкий резиновый выпускник; при необходимости делают добавочные контрапертуры. Конечность фиксируют шиной.
Проводят общеукрепляющее, детоксикационное и антисептическое лечение. Перевязки и осмотр места поражения проводят ежедневно. В редких случаях при перевязках выявляют задержку гноя или затеки, которые необходимо вскрыть добавочными разрезами.
Обычно спустя 3—4 дня местный процесс начинает заметно стихать: отек уменьшается, выпот в суставе ликвидируется. Раны при благоприятном течении сравнительно быстро заживают. Фиксирующую повязку сохраняют до полного затихания воспалительного процесса. В ряде случаев при наличии значительных разрушений эпифиза необходимо фиксировать конечность более длительно.
Осложнения. При эпифизарном остеомиелите осложнения можно разделить на ранние и поздние.
Ранние осложнения. К ним относят возникновение множественных пиемических очагов и патологические вывихи.
Множественные пиемические очаги резко ухудшают прогноз заболевания. Наиболее часто наблюдается метастазирование гнойной инфекции в легкие У ребенка развивается вторичная стафилококковая пневмония с абсцедированием. Возникающий при этом пиопневмоторакс у грудных детей крайне сложен для лечения (ем. гл, 3). В ряде случаев эпифизарный остеомиелит осложняется гнойным перикардитом, который часто не диагностируют при жизни ребенка.
Патологические вывихи возникают, как правило, при локализации инфекционного процесса в верхнем эпифизе бедра. У части детей в связи с обильным выпотом в сустав и поздним началом лечения растягивается сумка сустава, и головка бедра выходит из впадины, смещаясь кнаружи, а затем кверху под действием сокращающихся ягодичных мышц. Возникает так называемый двстензионный патологический вывих. Для предупреждения последнего следует производить пункцию, а также фиксировать конечность в положении отведения и сгибания в коленном суставе на специальной отводящей шине. Если ребенок поступил с имеющимся патологическим дистензионным вывихом, то последний вправляют после затихания воспалительного процесса. Фиксацию конечности до вправления производят путем лейкопластырного вертикального вытяжения с небольшим грузом.
Вправление осуществляется под наркозом. Ребенка укладывают на спину, помощник двумя руками фиксирует таз больного. Хирург, захватив руками пораженную конечность, производит тягу по оси ее (низводит головку бедра), затем, не прекращая вытяжения, сгибает в тазобедренном суставе и постепенно отводит. В это время головка с характерным щелчком перемещается через задний край вертлужной впадины. Вправление производят очень медленно, не применяя значительной силы, так как существует опасность эпифизеолиза головки или перелома шейки бедра. Рентгенологически контролируют положение головки и накладывают отводящую фиксирующую повязку на 2—3 нед.
Разрушение воспалительным процессом головки и шейки бедренной кости ведет к образованию деструктивного патологического вывиха. В таких случаях конечность ребенка фиксируют отводящей шиной. Фиксацию проводят не менее 3 мес. Последующий рентгенологический контроль (1 раз в 6 мес) обычно выявляет некоторое восстановление кости в области шейки бедра, а иногда частично восстанавливается и головка.
Мы наблюдали нескольких детей, у которых в разгаре заболевания рентгенологически и клинически определялся патологический вывих с наличием полного разрушения головки и части шейки бедра Фиксация конечности у них проводилась отводящей шиной В процессе роста ребенка шейка и головка восстановились настолько полно, что отпала необходимость в сложных пластических операциях Параллельно восстановилась функция сустава У 3 детей образовалась деформация типа coxa vara, им в возрасте 4—6 лет произведена корригн рующая остеотомия.
Поздние осложнения возникают вследствие нарушения роста конечности в связи с поражением ростковой зоны кости. Хронического течения процесса с секвестрацией и свищами мы у новорожденных не наблюдали.
Нарушение нормального развития кости при поражении эпифиза выявляется с ростом ребенка. Анализируя отдаленные последствия эпифи-зарного остеомиелита, можно отметить определенную зависимость характера возникающих деформаций от локализации поражения. Наиболее резкое укорочение встречается при остеомиелите верхнего эпифиза плеча и нижнего эпифиза бедренной кости. Отставание в росте достигает максимума в возрасте 11 —12 лет и может составлять 10—12 см. В таких случаях возникает необходимость в пластическом удлинении кости. Поражение головки и шейки бедра при несоблюдении указанных выше правил лечения приводит к патологическим вывихам или порочному развитию верхнего эпиметафиза с нарушением нормального шееч-но-диафизарного угла.
Поражение эпифизов костей, образующих коленный сустав, ведет, кроме укорочения, к резкому изменению оси конечности и ограничению функции сустава.
Следует указать на необходимость диспансерного наблюдения за всеми детьми, перенесшими эпифизарный остеомиелит. Своевременное выявление возникающих деформаций позволит произвести более легкую и эффективную этапную пластическую операцию, которая улучшит условия дальнейшего роста и функции конечностей.
studfile.net
Эпифизарный остеомиелит
Эпифнэарный остеомиелит возникает преимущественно у детей грудного возраста, обычно являясь одним из проявлений сепсиса. Гнойное воспаление может локализоваться в любом эпифизе (чаще в бедренной и плечевой костях). Иногда встречаются множественные поражения.
Прогноз, а также функциональные и анатомические результаты лечения при эпифизарном остеомиелите зависят прежде всего от раннего распознавания заболевания и, следовательно, своевременного начала лечения.
Клиническая картина. По течению эпифизарные остеомиелиты можно разделить на токсико-септическую и местноочаговую формы.
Токсико-септическая форма эпифизарного остеомиелита характеризуется острым началом с быстрым подъемом температуры тела до 39—40 “С. Общее состояние резко ухудшается, ребенок отказывается от груди, появляется беспокойство, иногда судороги. Черты лица заостряются, кожа принимает серый оттенок. У некоторых детей выражена
общая слабость, понижена реакция на окружающее. Часто развиваются диспепсические явления: рвота, жидкий стул.
– Местноочаговая форма начинается менее бурно. Вначале появляются недомогание, потеря аппетита, постепенно повышается температура тела (37,5—38 °С). Общее состояние остается сравнительно удовлетворительным или расценивается как среднетяжелое. Интоксикация выражена умеренно.
При обеих формах эпифизарного остеомиелита наиболее постоянным признаком является боль в пораженной конечности, вначале без определенной локализации, Грудной ребенок реагирует на болевые ощущения изменением поведения — беспокойством или резким криком, которые усиливаются при всяких попытках движения. Если до болезни ребенок успокаивался после смены пеленок, то при возникновении остеомиелита всякое перекладывание, малейшее изменение положения тела вызывают громкий мучительный крик больного, который долго не может успокоиться. При расспросе матери выясняется, что ребенок в конце 1-х — начале 2-х суток стал особенно беспокоиться при дотрагивании до определенного отдела одной из конечностей. Он избегает всяких активных движений и кричит при попытке пассивного сгибания или разгибания конечности. При осмотре выявляется вынужденное положение пораженной конечности, которое характерно для каждой локализации ос-теомиелитического процесса. Более старшие дети обычно совершенно четко указывают место наибольшей болезненности.
При поражении верхнего эпифиза плечевой кости рука ребенка приведена к туловищу, неподвижна во всех суставах. Остеомиелит проксимального эпифиза лучевой или локтевой кости сопровождается сгиба-тельной контрактурой в локтевом суставе. Всякая попытка выпрямления руки или ротации предплечья вызывает плач ребенка. При поражении дистальных эпифизов костей предплечья отмечается свисание кисти, неподвижность пальцев.
Верхний эпифиз бедра поражается наиболее часто. При этой локализации процесса нижняя конечность слегка согнута в тазобедренном суставе, ротирована кнаружи и отведена. Активные движения в тазобедренном суставе отсутствуют, пассивные — резко болезненны, особенно ротационные. Поражение эпифизов в области коленного сустава сопровождается сгибательной контрактурой под тупым или даже прямым углом. Для более устойчивого положения конечности и уменьшения боли ребенок отводит ногу и ротирует ее кнаружи. Эпифизарный остеомиелит в области голеностопного сустава вызывает фиксированное подошвенное сгибание стопы, неподвижность пальцев.
В связи с поражением эпифиза кости, который расположен внутрису-ставно, быстро развиваются явления артрита. При осмотре можно выявить заметную припухлость сустава, сглаженность контуров. Однако процесс в области тазобедренного и плечевого суставов (который возникает наиболее часто) выявляется обычно позднее, так как сустав покрыт со всех сторон массивным слоем мышц. Надо иметь в виду, что первичные артриты у новорожденных практически не встречаются, поэ-
тому при наличии ярко выраженных симптомов гнойного или серозного поражения сустава следует думать об эпифизарном остеомиелите. Пальпация конечности над проекцией пораженного эпифиза вызывает резкую боль, беспокойство и сопротивление ребенка.
Кроме вышеуказанных ранних симптомов, для эпйфизарного остеомиелита характерны местные проявления, которые становятся заметными спустя 2—3 дня от начала заболевания. В области пораженного эпифиза появляется разлитая припухлость, которая обусловлена отеком окружающих тканей. В первые дни пальпаторно определяется пастозность, а затем плотный инфильтрат вокруг эпйфизарного конца кости. Кожа при этом некоторое время остается неизмененной. Все эти симптомы выявляются сравнительно рано, если поражены более поверхностно расположенные эпифизы (локтевой, лучезапястный, коленный и голеностопный суставы).
При прорыве поднадкостничного абсцесса в мягкие ткани или в сустав заметно повышается местная температура, появляется покраснение кожи, отчетливо выражена флюктуация. Если прорыв гноя произошел в глубину мягких тканей (верхний эпифиз плеча и бедра), то могут наблюдаться расширение подкожной венозной сети и синюшный оттенок кожи.
Анализы крови, произведенные в первые дни болезни, служат вспомогательным методом исследования. Изменения в крови сходны с данными, которые имеются и при других проявлениях сепсиса. Лейкоцитоз, по нашим данным, колеблется в пределах (12—30) х 109/л. Обычно отмечается сдвиг в лейкоцитарной формуле влево. Появляются клетки Тюрка, при тяжелом течении болезни выражена эозинофилия, СОЭ в большинстве случаев увеличена. В последующие дни болезни нарастает анемия.
Рентгенологическое исследование. Первым рентгенологическим признаком эпйфизарного остеомиелита является некоторое расширение суставной щели, которое указывает на наличие выпота. Поэтому рекомендуют производить рентгенограмму больного и здорового суставов. Через 5—10 дней на рентгенограммах видны незначительные деструктивные изменения ядра окостенения, которые вначале выражаются разрежением костной структуры и нечеткостью рисунка. В сомнительных случаях изменения более четко выявляются при сравнительном осмотре снимков здоровой конечности. В области верхнего эпифиза бедренной кости или плеча при остеомиелитическом процессе (в поздних стадиях) часто наблюдаются большие дефекты, вплоть до полного рассасывания ядра окостенения головки. В таких случаях наступает патологический вывих. Переход воспаления на метафиз кости характеризуется пе-риостальными наслоениями в этой области (не раньше 10—14-го дня болезни). Позже здесь развивается деструкция (рис. 93). У старших детей может возникнуть патологический эпифизеолиз. Наряду с деструктивными изменениями при остеомиелите возникают и репаративные. Светлые очаги разрежения метафиза (деструкция) окружаются плотной склерозированной полоской.
Дифференциальную диагностику наиболее часто приходится проводить с глубокой мышечной флегмоной, артритом и переломами.
Флегмона обычно не вызывает настолько резкой болезненности при движении конечностей, как остеомиелит. Инфильтрация тканей, зыбле-ние при пальпации, местное повышение температуры при флегмоне проявляются значительно раньше. Трудность дифференциальной диагностики иногда приводит к ошибочным заключениям о характере воспалительного процесса. Однако ошибки в этих случаях не имеют практического значения, так как дети с этими заболеваниями нуждаются в срочной хирургической помощи. В ряде случаев только последующее рентгенологическое наблюдение позволяет уточнить диагноз.
Перелом костей (особенно поднадкостничный перелом бедра) может служить поводом для ошибочного диагноза в связи с возникающей при этом болью и припухлостью в месте повреждения, ограничением функции конечностей и повышением температуры тела, а также лейкоцитозом, который обычно выявляется у детей в первые сутки после травмы. Окончательный диагноз в таких случаях устанавливается на основании рентгенологического исследования.
Лечение. Основные положения по лечению остеомиелита, сохранившие свое решающее значение и до настоящего времени, были высказа-

ны еще Т. П. Краснобаевым в 1925 г. Отказ от чрезмерной хирургической активности и усиление общеукрепляющего лечения больных привели к резкому снижению летальности.
При лечении эпифизарного остеомиелита у новорожденных мы> придерживаемся комбинированного метода с применением наиболее щадящих хирургических вмешательств. Каждый больной нуждается в индивидуальном подходе при выборе плана лечения.
Общеукрепляющее лечение При токсико-септической форме эпифизарного остеомиелита ребенку сразу после по^упления начинают интоксикационную терапию. Назначают антибиотики широкого спектра действия. На очаг поражения и на область солнечного сплетения воздействуют электрическим полем УВЧ, применяют микроволновую терапию.
Хирургическое лечение. Хирургическое лечение проводят по срочным показаниям, как только устанавливают локализацию очага поражения. У большинства из наблюдаемых нами больных первым местным проявлением эпифизарного остеомиелита был артрит. При наличии выпота в суставе показана пункция. Удаленную при проколе жидкость по* сылают на посев и определение чувствительности микроорганизмов к антибиотикам. В сустав вводят раствор антибиотиков, оставляют тонкий дренаж для дальнейшей антибактериальной терапии. Всем детям проводят иммобилизацию конечности; характер фиксирующей повязки зависит от локализации процесса
Пункцию плечевого сустава осуществляют по задней поверхности у верхушки акромиона, продвигая иглу кпереди по направлению к клювовидному отростку, затем руку прибинтовывают к груди фиксирующей повязкой типа Дезо.
Пункцию локтевого сустава делают между локтевым отростком и наружным надмыщелком плеча, выше проекции головки лучевой кости. Иммобилизацию осуществляют легкой лонгетой, накладываемой от пальцев до плечевого сустава, при согнутом до прямого угла предплечье.
‘ Пункцию тазобедренного сустава осуществляют над вершиной большого вертела, продвигая иглу строго во фронтальной плоскости. Фиксацию конечности при поражении тазобедренного сустава проводят путем лейкопластырного горизонтального вытяжения. При наличии у новорожденного обильного выпота в суставе или заметной деструкции шейки бедра, угрожающей патологическим вывихом, мы пользуемся отводящей шиной, изготовляемой из винипласта. Шину накладывают на оба бедра
Пункцию коленного сустава производят у наружного края надколенника, иглу вкалывают перпендикулярно к бедренной кости. При поражении эпифизов, образующих коленный сустав, конечность фиксируют гипсовой лонгетой, которую накладывают от пальцев стопы до верхней трети бедра, верхнюю часть повязки закрывают тонкой клеенкой, предупреждая тем самым загрязнение ее испражнениями ребенка.
Если ежедневные пункции не имели успеха, общее состояние ребенка в течение 2 сут остается тяжелым и гнойная жидкость продолжает
скапливаться в суставе, то показана артротомия, которую проводят под местной анестезией. Разрезы должны быть небольших размеров (2— 3 см), раны не дренируют.
Вскрытие плечевого сустава. Положение — на здоровом боку, под лопатку подкладывают валик из свернутой пеленки. Разрез производят вертикально книзу, начиная его несколько кпереди от акро-миона. Рассекают кожу, подкожную клетчатку и фасцию. Волокна дельтовидной мышцы тупо расслаивают. Капсулу сустава прокалывают остроконечным скальпелем, расширяя затем отверстия тупым путем.
Вскрытие локтевого сустава. Разрез производят по задней поверхности нижней трети плеча, между локтевым отростком и головчатым возвышением плечевой кости. Обнажают и вскрывают капсулу сустава.
Вскрытие тазобедренного сустава. Ребенка укладывают на здоровый бок, несколько повернув на живот. Больную конечность слегка отводят, сгибают в коленном и тазобедренном суставах. Несколько кзади от большого вертела рассекают мягкие ткани до мышц, последние тупо расслаивают. Капсулу прокалывают скальпелем.
Вскрытие коленного сустава. Положение ребенка — на спине. Под колено подложен тонкий валик. Сустав вскрывают по боковой поверхности надколенника. Во всех случаях в сустав вводят антибиотики, накладывают асептические повязки и фиксирующую шину. При позднем поступлении, когда наряду с тяжелым общим состоянием имеет место прорыв гноя в мягкие ткани с образованием параартику-лярной флегмоны, показано вскрытие гнойника под кратковременным наркозом.
Техника операции. Разрез длиной не более 3—4 см производят над инфильтратом, в месте наибольшей болезненности или размягчения. Рассекают кожу, подкожную клетчатку и фасцию. Тупым путем расслаивают подлежащие мышцы и доходят до капсулы сустава. Последнюю вскрывают продольным разрезом (иногда она бывает расплавлена). Выделившийся гной берут на посев. В рану вводят тонкий узкий резиновый выпускник; при необходимости делают добавочные контрапертуры. Конечность фиксируют шиной.
Проводят общеукрепляющее, детоксикационное и антисептическое лечение. Перевязки и осмотр места поражения проводят ежедневно. В редких случаях при перевязках выявляют задержку гноя или затеки, которые необходимо вскрыть добавочными разрезами.
Обычно спустя 3—4 дня местный процесс начинает заметно стихать: отек уменьшается, выпот в суставе ликвидируется. Раны при благоприятном течении сравнительно быстро заживают. Фиксирующую повязку сохраняют до полного затихания воспалительного процесса. В ряде случаев при наличии значительных разрушений эпифиза необходимо фиксировать конечность более длительно.
Осложнения. При эпифизарном остеомиелите осложнения можно разделить на ранние и поздние.
Ранние осложнения. К ним относят возникновение множественных пиемических очагов и патологические вывихи.
Множественные пиемические очаги резко ухудшают прогноз заболевания. Наиболее часто наблюдается метастазирование гнойной инфекции в легкие У ребенка развивается вторичная стафилококковая пневмония с абсцедированием. Возникающий при этом пиопневмоторакс у грудных детей крайне сложен для лечения (ем. гл, 3). В ряде случаев эпифизарный остеомиелит осложняется гнойным перикардитом, который часто не диагностируют при жизни ребенка.
Патологические вывихи возникают, как правило, при локализации инфекционного процесса в верхнем эпифизе бедра. У части детей в связи с обильным выпотом в сустав и поздним началом лечения растягивается сумка сустава, и головка бедра выходит из впадины, смещаясь кнаружи, а затем кверху под действием сокращающихся ягодичных мышц. Возникает так называемый двстензионный патологический вывих. Для предупреждения последнего следует производить пункцию, а также фиксировать конечность в положении отведения и сгибания в коленном суставе на специальной отводящей шине. Если ребенок поступил с имеющимся патологическим дистензионным вывихом, то последний вправляют после затихания воспалительного процесса. Фиксацию конечности до вправления производят путем лейкопластырного вертикального вытяжения с небольшим грузом.
Вправление осуществляется под наркозом. Ребенка укладывают на спину, помощник двумя руками фиксирует таз больного. Хирург, захватив руками пораженную конечность, производит тягу по оси ее (низводит головку бедра), затем, не прекращая вытяжения, сгибает в тазобедренном суставе и постепенно отводит. В это время головка с характерным щелчком перемещается через задний край вертлужной впадины. Вправление производят очень медленно, не применяя значительной силы, так как существует опасность эпифизеолиза головки или перелома шейки бедра. Рентгенологически контролируют положение головки и накладывают отводящую фиксирующую повязку на 2—3 нед.
Разрушение воспалительным процессом головки и шейки бедренной кости ведет к образованию деструктивного патологического вывиха. В таких случаях конечность ребенка фиксируют отводящей шиной. Фиксацию проводят не менее 3 мес. Последующий рентгенологический контроль (1 раз в 6 мес) обычно выявляет некоторое восстановление кости в области шейки бедра, а иногда частично восстанавливается и головка.
Мы наблюдали нескольких детей, у которых в разгаре заболевания рентгенологически и клинически определялся патологический вывих с наличием полного разрушения головки и части шейки бедра Фиксация конечности у них проводилась отводящей шиной В процессе роста ребенка шейка и головка восстановились настолько полно, что отпала необходимость в сложных пластических операциях Параллельно восстановилась функция сустава У 3 детей образовалась деформация типа coxa vara, им в возрасте 4—6 лет произведена корригн рующая остеотомия.
Поздние осложнения возникают вследствие нарушения роста конечности в связи с поражением ростковой зоны кости. Хронического течения процесса с секвестрацией и свищами мы у новорожденных не наблюдали.
Нарушение нормального развития кости при поражении эпифиза выявляется с ростом ребенка. Анализируя отдаленные последствия эпифи-зарного остеомиелита, можно отметить определенную зависимость характера возникающих деформаций от локализации поражения. Наиболее резкое укорочение встречается при остеомиелите верхнего эпифиза плеча и нижнего эпифиза бедренной кости. Отставание в росте достигает максимума в возрасте 11 —12 лет и может составлять 10—12 см. В таких случаях возникает необходимость в пластическом удлинении кости. Поражение головки и шейки бедра при несоблюдении указанных выше правил лечения приводит к патологическим вывихам или порочному развитию верхнего эпиметафиза с нарушением нормального шееч-но-диафизарного угла.
Поражение эпифизов костей, образующих коленный сустав, ведет, кроме укорочения, к резкому изменению оси конечности и ограничению функции сустава.
Следует указать на необходимость диспансерного наблюдения за всеми детьми, перенесшими эпифизарный остеомиелит. Своевременное выявление возникающих деформаций позволит произвести более легкую и эффективную этапную пластическую операцию, которая улучшит условия дальнейшего роста и функции конечностей.
studfile.net
Эпифизарный остеомиелит
Эпифнэарный остеомиелит возникает преимущественно у детей грудного возраста, обычно являясь одним из проявлений сепсиса. Гнойное воспаление может локализоваться в любом эпифизе (чаще в бедренной и плечевой костях). Иногда встречаются множественные поражения.
Прогноз, а также функциональные и анатомические результаты лечения при эпифизарном остеомиелите зависят прежде всего от раннего распознавания заболевания и, следовательно, своевременного начала лечения.
Клиническая картина. По течению эпифизарные остеомиелиты можно разделить на токсико-септическую и местноочаговую формы.
Токсико-септическая форма эпифизарного остеомиелита характеризуется острым началом с быстрым подъемом температуры тела до 39—40 “С. Общее состояние резко ухудшается, ребенок отказывается от груди, появляется беспокойство, иногда судороги. Черты лица заостряются, кожа принимает серый оттенок. У некоторых детей выражена
общая слабость, понижена реакция на окружающее. Часто развиваются диспепсические явления: рвота, жидкий стул.
– Местноочаговая форма начинается менее бурно. Вначале появляются недомогание, потеря аппетита, постепенно повышается температура тела (37,5—38 °С). Общее состояние остается сравнительно удовлетворительным или расценивается как среднетяжелое. Интоксикация выражена умеренно.
При обеих формах эпифизарного остеомиелита наиболее постоянным признаком является боль в пораженной конечности, вначале без определенной локализации, Грудной ребенок реагирует на болевые ощущения изменением поведения — беспокойством или резким криком, которые усиливаются при всяких попытках движения. Если до болезни ребенок успокаивался после смены пеленок, то при возникновении остеомиелита всякое перекладывание, малейшее изменение положения тела вызывают громкий мучительный крик больного, который долго не может успокоиться. При расспросе матери выясняется, что ребенок в конце 1-х — начале 2-х суток стал особенно беспокоиться при дотрагивании до определенного отдела одной из конечностей. Он избегает всяких активных движений и кричит при попытке пассивного сгибания или разгибания конечности. При осмотре выявляется вынужденное положение пораженной конечности, которое характерно для каждой локализации ос-теомиелитического процесса. Более старшие дети обычно совершенно четко указывают место наибольшей болезненности.
При поражении верхнего эпифиза плечевой кости рука ребенка приведена к туловищу, неподвижна во всех суставах. Остеомиелит проксимального эпифиза лучевой или локтевой кости сопровождается сгиба-тельной контрактурой в локтевом суставе. Всякая попытка выпрямления руки или ротации предплечья вызывает плач ребенка. При поражении дистальных эпифизов костей предплечья отмечается свисание кисти, неподвижность пальцев.
Верхний эпифиз бедра поражается наиболее часто. При этой локализации процесса нижняя конечность слегка согнута в тазобедренном суставе, ротирована кнаружи и отведена. Активные движения в тазобедренном суставе отсутствуют, пассивные — резко болезненны, особенно ротационные. Поражение эпифизов в области коленного сустава сопровождается сгибательной контрактурой под тупым или даже прямым углом. Для более устойчивого положения конечности и уменьшения боли ребенок отводит ногу и ротирует ее кнаружи. Эпифизарный остеомиелит в области голеностопного сустава вызывает фиксированное подошвенное сгибание стопы, неподвижность пальцев.
В связи с поражением эпифиза кости, который расположен внутрису-ставно, быстро развиваются явления артрита. При осмотре можно выявить заметную припухлость сустава, сглаженность контуров. Однако процесс в области тазобедренного и плечевого суставов (который возникает наиболее часто) выявляется обычно позднее, так как сустав покрыт со всех сторон массивным слоем мышц. Надо иметь в виду, что первичные артриты у новорожденных практически не встречаются, поэ-
тому при наличии ярко выраженных симптомов гнойного или серозного поражения сустава следует думать об эпифизарном остеомиелите. Пальпация конечности над проекцией пораженного эпифиза вызывает резкую боль, беспокойство и сопротивление ребенка.
Кроме вышеуказанных ранних симптомов, для эпйфизарного остеомиелита характерны местные проявления, которые становятся заметными спустя 2—3 дня от начала заболевания. В области пораженного эпифиза появляется разлитая припухлость, которая обусловлена отеком окружающих тканей. В первые дни пальпаторно определяется пастозность, а затем плотный инфильтрат вокруг эпйфизарного конца кости. Кожа при этом некоторое время остается неизмененной. Все эти симптомы выявляются сравнительно рано, если поражены более поверхностно расположенные эпифизы (локтевой, лучезапястный, коленный и голеностопный суставы).
При прорыве поднадкостничного абсцесса в мягкие ткани или в сустав заметно повышается местная температура, появляется покраснение кожи, отчетливо выражена флюктуация. Если прорыв гноя произошел в глубину мягких тканей (верхний эпифиз плеча и бедра), то могут наблюдаться расширение подкожной венозной сети и синюшный оттенок кожи.
Анализы крови, произведенные в первые дни болезни, служат вспомогательным методом исследования. Изменения в крови сходны с данными, которые имеются и при других проявлениях сепсиса. Лейкоцитоз, по нашим данным, колеблется в пределах (12—30) х 109/л. Обычно отмечается сдвиг в лейкоцитарной формуле влево. Появляются клетки Тюрка, при тяжелом течении болезни выражена эозинофилия, СОЭ в большинстве случаев увеличена. В последующие дни болезни нарастает анемия.
Рентгенологическое исследование. Первым рентгенологическим признаком эпйфизарного остеомиелита является некоторое расширение суставной щели, которое указывает на наличие выпота. Поэтому рекомендуют производить рентгенограмму больного и здорового суставов. Через 5—10 дней на рентгенограммах видны незначительные деструктивные изменения ядра окостенения, которые вначале выражаются разрежением костной структуры и нечеткостью рисунка. В сомнительных случаях изменения более четко выявляются при сравнительном осмотре снимков здоровой конечности. В области верхнего эпифиза бедренной кости или плеча при остеомиелитическом процессе (в поздних стадиях) часто наблюдаются большие дефекты, вплоть до полного рассасывания ядра окостенения головки. В таких случаях наступает патологический вывих. Переход воспаления на метафиз кости характеризуется пе-риостальными наслоениями в этой области (не раньше 10—14-го дня болезни). Позже здесь развивается деструкция (рис. 93). У старших детей может возникнуть патологический эпифизеолиз. Наряду с деструктивными изменениями при остеомиелите возникают и репаративные. Светлые очаги разрежения метафиза (деструкция) окружаются плотной склерозированной полоской.
Дифференциальную диагностику наиболее часто приходится проводить с глубокой мышечной флегмоной, артритом и переломами.
Флегмона обычно не вызывает настолько резкой болезненности при движении конечностей, как остеомиелит. Инфильтрация тканей, зыбле-ние при пальпации, местное повышение температуры при флегмоне проявляются значительно раньше. Трудность дифференциальной диагностики иногда приводит к ошибочным заключениям о характере воспалительного процесса. Однако ошибки в этих случаях не имеют практического значения, так как дети с этими заболеваниями нуждаются в срочной хирургической помощи. В ряде случаев только последующее рентгенологическое наблюдение позволяет уточнить диагноз.
Перелом костей (особенно поднадкостничный перелом бедра) может служить поводом для ошибочного диагноза в связи с возникающей при этом болью и припухлостью в месте повреждения, ограничением функции конечностей и повышением температуры тела, а также лейкоцитозом, который обычно выявляется у детей в первые сутки после травмы. Окончательный диагноз в таких случаях устанавливается на основании рентгенологического исследования.
Лечение. Основные положения по лечению остеомиелита, сохранившие свое решающее значение и до настоящего времени, были высказа-
ны еще Т. П. Краснобаевым в 1925 г. Отказ от чрезмерной хирургической активности и усиление общеукрепляющего лечения больных привели к резкому снижению летальности.
При лечении эпифизарного остеомиелита у новорожденных мы> придерживаемся комбинированного метода с применением наиболее щадящих хирургических вмешательств. Каждый больной нуждается в индивидуальном подходе при выборе плана лечения.
Общеукрепляющее лечение При токсико-септической форме эпифизарного остеомиелита ребенку сразу после по^упления начинают интоксикационную терапию. Назначают антибиотики широкого спектра действия. На очаг поражения и на область солнечного сплетения воздействуют электрическим полем УВЧ, применяют микроволновую терапию.
Хирургическое лечение. Хирургическое лечение проводят по срочным показаниям, как только устанавливают локализацию очага поражения. У большинства из наблюдаемых нами больных первым местным проявлением эпифизарного остеомиелита был артрит. При наличии выпота в суставе показана пункция. Удаленную при проколе жидкость по* сылают на посев и определение чувствительности микроорганизмов к антибиотикам. В сустав вводят раствор антибиотиков, оставляют тонкий дренаж для дальнейшей антибактериальной терапии. Всем детям проводят иммобилизацию конечности; характер фиксирующей повязки зависит от локализации процесса
Пункцию плечевого сустава осуществляют по задней поверхности у верхушки акромиона, продвигая иглу кпереди по направлению к клювовидному отростку, затем руку прибинтовывают к груди фиксирующей повязкой типа Дезо.
Пункцию локтевого сустава делают между локтевым отростком и наружным надмыщелком плеча, выше проекции головки лучевой кости. Иммобилизацию осуществляют легкой лонгетой, накладываемой от пальцев до плечевого сустава, при согнутом до прямого угла предплечье.
‘ Пункцию тазобедренного сустава осуществляют над вершиной большого вертела, продвигая иглу строго во фронтальной плоскости. Фиксацию конечности при поражении тазобедренного сустава проводят путем лейкопластырного горизонтального вытяжения. При наличии у новорожденного обильного выпота в суставе или заметной деструкции шейки бедра, угрожающей патологическим вывихом, мы пользуемся отводящей шиной, изготовляемой из винипласта. Шину накладывают на оба бедра
Пункцию коленного сустава производят у наружного края надколенника, иглу вкалывают перпендикулярно к бедренной кости. При поражении эпифизов, образующих коленный сустав, конечность фиксируют гипсовой лонгетой, которую накладывают от пальцев стопы до верхней трети бедра, верхнюю часть повязки закрывают тонкой клеенкой, предупреждая тем самым загрязнение ее испражнениями ребенка.
Если ежедневные пункции не имели успеха, общее состояние ребенка в течение 2 сут остается тяжелым и гнойная жидкость продолжает
скапливаться в суставе, то показана артротомия, которую проводят под местной анестезией. Разрезы должны быть небольших размеров (2— 3 см), раны не дренируют.
Вскрытие плечевого сустава. Положение — на здоровом боку, под лопатку подкладывают валик из свернутой пеленки. Разрез производят вертикально книзу, начиная его несколько кпереди от акро-миона. Рассекают кожу, подкожную клетчатку и фасцию. Волокна дельтовидной мышцы тупо расслаивают. Капсулу сустава прокалывают остроконечным скальпелем, расширяя затем отверстия тупым путем.
Вскрытие локтевого сустава. Разрез производят по задней поверхности нижней трети плеча, между локтевым отростком и головчатым возвышением плечевой кости. Обнажают и вскрывают капсулу сустава.
Вскрытие тазобедренного сустава. Ребенка укладывают на здоровый бок, несколько повернув на живот. Больную конечность слегка отводят, сгибают в коленном и тазобедренном суставах. Несколько кзади от большого вертела рассекают мягкие ткани до мышц, последние тупо расслаивают. Капсулу прокалывают скальпелем.
Вскрытие коленного сустава. Положение ребенка — на спине. Под колено подложен тонкий валик. Сустав вскрывают по боковой поверхности надколенника. Во всех случаях в сустав вводят антибиотики, накладывают асептические повязки и фиксирующую шину. При позднем поступлении, когда наряду с тяжелым общим состоянием имеет место прорыв гноя в мягкие ткани с образованием параартику-лярной флегмоны, показано вскрытие гнойника под кратковременным наркозом.
Техника операции. Разрез длиной не более 3—4 см производят над инфильтратом, в месте наибольшей болезненности или размягчения. Рассекают кожу, подкожную клетчатку и фасцию. Тупым путем расслаивают подлежащие мышцы и доходят до капсулы сустава. Последнюю вскрывают продольным разрезом (иногда она бывает расплавлена). Выделившийся гной берут на посев. В рану вводят тонкий узкий резиновый выпускник; при необходимости делают добавочные контрапертуры. Конечность фиксируют шиной.
Проводят общеукрепляющее, детоксикационное и антисептическое лечение. Перевязки и осмотр места поражения проводят ежедневно. В редких случаях при перевязках выявляют задержку гноя или затеки, которые необходимо вскрыть добавочными разрезами.
Обычно спустя 3—4 дня местный процесс начинает заметно стихать: отек уменьшается, выпот в суставе ликвидируется. Раны при благоприятном течении сравнительно быстро заживают. Фиксирующую повязку сохраняют до полного затихания воспалительного процесса. В ряде случаев при наличии значительных разрушений эпифиза необходимо фиксировать конечность более длительно.
Осложнения. При эпифизарном остеомиелите осложнения можно разделить на ранние и поздние.
Ранние осложнения. К ним относят возникновение множественных пиемических очагов и патологические вывихи.
Множественные пиемические очаги резко ухудшают прогноз заболевания. Наиболее часто наблюдается метастазирование гнойной инфекции в легкие У ребенка развивается вторичная стафилококковая пневмония с абсцедированием. Возникающий при этом пиопневмоторакс у грудных детей крайне сложен для лечения (ем. гл, 3). В ряде случаев эпифизарный остеомиелит осложняется гнойным перикардитом, который часто не диагностируют при жизни ребенка.
Патологические вывихи возникают, как правило, при локализации инфекционного процесса в верхнем эпифизе бедра. У части детей в связи с обильным выпотом в сустав и поздним началом лечения растягивается сумка сустава, и головка бедра выходит из впадины, смещаясь кнаружи, а затем кверху под действием сокращающихся ягодичных мышц. Возникает так называемый двстензионный патологический вывих. Для предупреждения последнего следует производить пункцию, а также фиксировать конечность в положении отведения и сгибания в коленном суставе на специальной отводящей шине. Если ребенок поступил с имеющимся патологическим дистензионным вывихом, то последний вправляют после затихания воспалительного процесса. Фиксацию конечности до вправления производят путем лейкопластырного вертикального вытяжения с небольшим грузом.
Вправление осуществляется под наркозом. Ребенка укладывают на спину, помощник двумя руками фиксирует таз больного. Хирург, захватив руками пораженную конечность, производит тягу по оси ее (низводит головку бедра), затем, не прекращая вытяжения, сгибает в тазобедренном суставе и постепенно отводит. В это время головка с характерным щелчком перемещается через задний край вертлужной впадины. Вправление производят очень медленно, не применяя значительной силы, так как существует опасность эпифизеолиза головки или перелома шейки бедра. Рентгенологически контролируют положение головки и накладывают отводящую фиксирующую повязку на 2—3 нед.
Разрушение воспалительным процессом головки и шейки бедренной кости ведет к образованию деструктивного патологического вывиха. В таких случаях конечность ребенка фиксируют отводящей шиной. Фиксацию проводят не менее 3 мес. Последующий рентгенологический контроль (1 раз в 6 мес) обычно выявляет некоторое восстановление кости в области шейки бедра, а иногда частично восстанавливается и головка.
Мы наблюдали нескольких детей, у которых в разгаре заболевания рентгенологически и клинически определялся патологический вывих с наличием полного разрушения головки и части шейки бедра Фиксация конечности у них проводилась отводящей шиной В процессе роста ребенка шейка и головка восстановились настолько полно, что отпала необходимость в сложных пластических операциях Параллельно восстановилась функция сустава У 3 детей образовалась деформация типа coxa vara, им в возрасте 4—6 лет произведена корригн рующая остеотомия.
Поздние осложнения возникают вследствие нарушения роста конечности в связи с поражением ростковой зоны кости. Хронического течения процесса с секвестрацией и свищами мы у новорожденных не наблюдали.
Нарушение нормального развития кости при поражении эпифиза выявляется с ростом ребенка. Анализируя отдаленные последствия эпифи-зарного остеомиелита, можно отметить определенную зависимость характера возникающих деформаций от локализации поражения. Наиболее резкое укорочение встречается при остеомиелите верхнего эпифиза плеча и нижнего эпифиза бедренной кости. Отставание в росте достигает максимума в возрасте 11 —12 лет и может составлять 10—12 см. В таких случаях возникает необходимость в пластическом удлинении кости. Поражение головки и шейки бедра при несоблюдении указанных выше правил лечения приводит к патологическим вывихам или порочному развитию верхнего эпиметафиза с нарушением нормального шееч-но-диафизарного угла.
Поражение эпифизов костей, образующих коленный сустав, ведет, кроме укорочения, к резкому изменению оси конечности и ограничению функции сустава.
Следует указать на необходимость диспансерного наблюдения за всеми детьми, перенесшими эпифизарный остеомиелит. Своевременное выявление возникающих деформаций позволит произвести более легкую и эффективную этапную пластическую операцию, которая улучшит условия дальнейшего роста и функции конечностей.
studfile.net
Методы диагностики острого эпифизарного остеомиелита у детей Текст научной статьи по специальности «Клиническая медицина»
ОБЗОРЫ ЛИТЕРАТУРЫ
УДК 616.71-018.46-002-053.2-07 DOI: 10.17816/PTORS5259-64
МЕТОДЫ ДИАГНОСТИКИ ОСТРОГО ЗПИФИЗАРНОГО ОСТЕОМИЕЛИТА У ДЕТЕЙ
© Д.С. Лабузов1, А.Б. Салопенкова2, Я.Н. Прощенко3
1 ФГБОУ ВО «Смоленский государственный медицинский университет» Минздрава России, Смоленск;
2 ОГБУЗ «Смоленская областная клиническая больница», Смоленск;
3 ФГБУ «НИДОИ им. Г.И. Турнера» Минздрава России, Санкт-Петербург
Статья поступила в редакцию: 24.01.2017 Статья принята к печати: 20.05.2017
В статье представлен анализ различных методов диагностики эпифизарного остеомиелита — рентгенография, ультразвуковая диагностика, компьютерная томография, магнитно-резонансная томография, радиоизотопная остеосцинтиграфия. Приводятся недостатки и преимущества, а также оцениваются возможности каждого из методов с позиций ранней диагностики остеомиелита у детей.
По данным литературы, наиболее эффективными и надежными методами ранней диагностики эпифизарно-го остеомиелита в педиатрической практике являются магнитно-резонансный и ультразвуковой, у представленных методов отсутствует лучевая нагрузка, в то же время при использовании ультразвукового метода не требуется полная неподвижность пациента, его можно применять с момента новорожденности и в любом количественном режиме, а общедоступность и относительная низкая стоимость ультразвуковой аппаратуры позволяет иметь ее в любых медицинских учреждениях.
Ключевые слова: острый эпифизарный остеомиелит, ребенок, рентгенография, ультразвуковая диагностика, компьютерная томография, магнитно-резонансная томография, радиоизотопная остеосцинтиграфия.
METHODS OF DIAGNOSIS OF ACUTE EPIPHYSEAL OSTEOMYELITIS IN CHILDREN
© D.S. Labuzov1, A.B. Salopenkova2, Ya.N. Proshchenko3
1 Smolensk State Medical University, Smolensk, Russia;
2 Smolensk Regional Clinical Hospital, Smolensk, Russia;
3 The Turner Scientific and Research Institute for Children’s Orthopedics, Saint Petersburg, Russia
For citation: Pediatric Traumatology, Orthopaedics and Reconstructive Surgery, 2017;5(2):59-64 Received: 24.01.2017
Accepted: 20.05.2017
Summary. The article presents the analysis of different method for diagnosis of epiphyseal osteomyelitis, including radiography, ultrasonography, computed tomography, magnetic resonance tomography, and radioisotope bone scans. We address the advantages, disadvantages, and possibilities of each method from the standpoint of early diagnosis of osteomyelitis in children.
Based upon the literature, the most effective and reliable methods for early diagnosis of epiphyseal osteomyelitis in pediatric patients are magnetic resonance and ultrasound. The present diagnostic methods involve no radiation exposure. Using an ultrasonic diagnostic method does not require complete immobility of the patient, can be used from the moment of birth, has widespread availability, and has a relative low cost to allow its use in any medical institution.
Keywords: acute epiphyseal osteomyelitis, child, radiography, ultrasound diagnostics, computed tomography, magnetic resonance imaging, radionuclide bone scan.
■ Для цитирования: Лабузов Д. С., Салопенкова А. Б., Прощенко Я.Н. Методы диагностики острого эпифизарного остеомиелита у детей // Ортопедия, травматология и восстановительная хирургия детского возраста. – 2017. – Т. 5. – Вып. 2. – С. 59-64. <М 10.17816/Р1Ш85259-64.
Острый эпифизарный гематогенный остеомиелит (ОГО) возникает у детей в раннем возрасте и сопровождается частой инвалидизацией по причине развития различной тяжелой ортопедической патологии. Возникающие ортопедические осложнения (вывихи, деформации, укорочение конечности, контрактуры и анкилозы крупных суставов) наблюдаются в 31-71 % случаев [1-5], в то же время ранняя диагностика и своевременно начатое лечение позволяют снизить количество осложнений и способствуют полному выздоровлению в 95 % случаев [6].
Цель исследования — провести анализ литературных данных о методах диагностики эпифи-зарного остеомиелита и определить наиболее перспективные, которые обеспечивают качественную, раннюю и доступную диагностику заболевания, направленную на снижение неудовлетворительных исходов.
Анатомические особенности костного строения и кровообращения у детей разных периодов жизни предполагают различную локализацию гнойных очагов с поражением различных отделов кости. Автономность кровообращения каждого отдела кости с более развитой сетью в эпифизе объясняет преобладание эпифизарного остеомиелита у детей младшей возрастной группы. В зависимости от возраста и развития эпиметафизар-ного отдела кости остеомиелитический процесс может локализоваться в хрящевой ткани эпифиза, ядре окостенения или в метаэпифизарной зоне [7, 8]. У детей старшей возрастной группы кровообращение различных отделов кости становится единым, с более развитой сетью сосудов метафи-за, что объясняет преимущественную локализацию гнойных очагов в последнем [6-8].
В настоящее время ранняя диагностика представляет значительные трудности, так как обусловлена патоморфозом заболевания с появлением стертых форм течения воспалительного процесса [9].
Традиционным методом диагностики эпифи-зарного остеомиелита у детей считается рентгенологический [10], позволяющий оценить форму, контуры, структуру и соотношение между костями. Через 24-48 часов от появления клинических признаков можно определить увеличение объема тканей, нарушение четкости контуров мышц и параоссальных мягких тканей, однако данные признаки не надежны и выявляются редко [6, 11]. Также в ранних стадиях остеомиелитического процесса возможно выявить признаки регионального остеопороза и нарушение структуры костных балок [12-14]. В более поздние сроки заболевания (начиная с 14-го дня) на рентгенограммах опреде-
ляется периостальная реакция, которая проявляется в виде гипертрофии и утолщения надкостницы, появляются обширные очаги деструкции, линейные и слоистые периостальные наслоения, а также участки склероза вокруг зон деструкции [15-19]. С другой стороны, у детей младшего возраста при локализации процесса в эпиметафи-зарной зоне периостальная реакция слабая или вообще не определяется [20]. Согласно рекомендациям Американского общества инфекционных болезней [21], если на первой рентгенограмме нет четких признаков остеомиелита, необходимо сделать вторую не ранее чем через 2-4 недели, так как рентгенологические признаки отстают от клинических проявлений в среднем на 2-4 недели и только к 28-му дню болезни на 90 % рентгенограмм можно визуализировать изменения в костной ткани [22].
Точность рентгенографии в ранней диагностике остеомиелита составляет не более 50-60 % [23]. Чувствительность метода — 43-75 %, специфичность — 50 % [13, 24]. Кроме поздней диагностики, недостатком этого метода является высокая лучевая нагрузка, низкая специфичность и разрешающая способность [16].
Компьютерная томография (КТ) позволяет повысить информативность рентгенологической диагностики острого эпифизарного остеомиелита у детей и позволяет визуализировать менее выраженные изменения, чем обычная рентгенография [15, 16]. КТ позволяет получить четкое изображение кортикального слоя, оценить состояние окружающих мягких тканей, определить наличие очагов деструкции и периостальных наслоений, детально визуализировать остеолиз кортикального слоя и костных балок [11, 25]. КТ используется для определения признаков эпифизарного остеомиелита костей в сложных суставах и может быть использована для экстренной диагностики остеомиелита [26].
Чувствительность КТ в диагностике остеомиелита составляет 67 %, специфичность — 75-83 % [15]. Недостатком этой методики является значительная лучевая нагрузка, необходимость общей анестезии у детей младшего возраста.
На ранних сроках заболевания в диагностически сложных случаях иногда применяется остео-сцинтиграфия [15]. Сцинтиграфия с технецием-99т может быть использована для подтверждения диагноза в течение 24-48 часов с начала развития инфекционного процесса у 90-95 % пациентов [27]. При проведении сцинтиграфии с галлием радиофармпрепарат накапливается в местах скопления лейкоцитов и бактерий. Галлий может накапливаться у пациентов с острым эпифизар-
ным остеомиелитом в тех очагах, в которых отмечалось нормальное или пониженное накопление технеция («холодные очаги») [13], однако при использовании данной методики имеется достаточно большое количество ложноотрицательных и ложноположительных результатов [15]. Также минусами радионуклидных исследований являются их высокая стоимость и длительное время, требуемое для полноценной обработки результатов исследования (в некоторых случаях больше суток).
При подозрении на острый гематогенный остеомиелит у пациентов раннего детского возраста возможно проведение МРТ, а не сцинтиграфии [28]. При МРТ можно диагностировать воспалительные изменения в костном мозге и мягкоткан-ных структурах, развившиеся в течение 1-5 дней после начала болезни. МРТ позволяет оценить зону распространения патологического процесса, благодаря визуализации четкой границы между краем кости и зоной отека мягких тканей [15]. При МРТ можно оценить поражение суставов.
Для диагностики состояния мягких тканей, окружающих кость, и костного мозга МРТ является более точным методом, чем КТ. Периосталь-ная реакция часто не визуализируется на МРТ, однако, если она все-таки определяется, то еще до стадии оссификации, поэтому видна на МРТ раньше, чем при КТ [19].
В случае необходимости более детального исследования можно использовать контрастные препараты, содержащие наночастицы железа, которые обладают суперпарамагнитными свойствами. После введения в организм эти частицы захватываются клетками ретикулоэндотелиальной системы и накапливаются в макрофагах и фибро-бластах в очаге воспаления. Данные контрастные вещества могут помочь более четко визуализировать область воспаления [29, 30].
Применение контрастов с гадолинием позволяет лучше различить изменения в костном мозге, а также нарушения кровоснабжения кости. Гадолиний накапливается в гиповаскулярных участках кости, что позволяет дифференцировать остеомиелит от флегмоны мягких тканей или абсцесса. Исследования с контрастными препаратами дают возможность с большей уверенностью предполагать наличие эпифизарного остеомиелита, если на МР-томограмме имеются признаки периостально-го отека или отека мягких тканей [31].
A.M. Davies описал в своей работе определение частиц жира в очаге воспаления, что связано либо с отеком костного мозга, либо с наличием линейных или шаровидных частиц некротизированного костного мозга [32]. Визуализация жировой ткани
имеет смысл, так как при остром процессе происходит некроз костного мозга и высвобождение частиц свободного жира, образующих комплексы с гноем, которые могут быть обнаружены. Проникновение жира в мягкие ткани через гаверсовы каналы считается косвенным признаком нарушения целостности кортикального слоя кости [33].
МРТ позиционируется как предпочтительный метод визуализации с высокой чувствительностью (82-100 %) и специфичностью (75-99 %) в отличие от ограниченно применимых КТ и УЗИ [9, 13, 34]. В случае использования последовательности STIR МРТ имеет стопроцентную прогностическую ценность отрицательного результата, и диагноз остеомиелита может быть исключен при отсутствии изменений на МР-томограммах [13]. Недостатками МРТ являются дорогостоящее оборудование, которое не всегда доступно, высокая стоимость процедуры, артефакты в случае наличия металлических конструкций, необходимость применения общей анестезии для исключения движений во время исследования у детей первых лет жизни.
В современных условиях развития медицинских технологий все чаще используют ультразвуковой метод диагностики. Особенностями проведения УЗИ костно-суставной системы у детей является большая, чем у взрослых, проникающая способность ультразвука, связанная с минеральным составом костной ткани и низкой плотностью в результате незавершенного процесса остеогенеза, когда эпифизы костей состоят в основном из хрящевой ткани. Данные особенности строения скелета позволяют судить о степени развития ядер окостенения, патологических изменениях в хрящевых эпифизах и прилежащих отделах костей [4, 6, 14-16]. Уже на ранних стадиях выявляются изменения в костной ткани и окружающих мягких тканях [35].
Изменения мягких тканей при эпифизарном остеомиелите заключаются в их утолщении, изменении эхогенности (чаще повышении) и наличии жидкостных скоплений, располагающихся пара-артикулярно, усилении венозного сосудистого рисунка [12, 36].
Изменения близлежащих суставов представлены расширением суставной полости с неоднородным мелкодисперсным выпотом и утолщением капсулы с пролиферацией синовиальной оболочки. В большей степени расширение полости и изменение капсулы проявляются при поражении крупных (тазобедренного и коленного) суставов. Неоднородный характер выпота отмечается в первую неделю заболевания с последующим переходом в однородный анэхогенный выпот, что
связано с санацией гнойной полости в процессе лечения. Реакция синовиальной оболочки зависит от длительности заболевания: чем дольше болеет ребенок, тем толще и эхогеннее становится синовиальная оболочка [37]. Возможно увеличение толщины капсулы и повышение ее эхогенности без суставного выпота [36].
УЗИ эпифизарных отделов костей показывает неоднородность эпифизарного хряща в виде локальных участков повышенной эхогенности [36].
У младенцев изменения хрящевого эпифиза проявляются в виде анэхогенных включений 2-3 мм. При исследовании ядра окостенения эпи-физарного отдела кости обнаруживается изменение его формы и структуры. При этом возможны неровность его наружного контура, деформация в виде неправильной формы гиперэхогенной структуры или в виде кольцевидной формы гипер-эхогенной структуры с наличием анэхогенного участка в центре. Ядро окостенения может быть фрагментировано [36]. Эхографический метод позволяет определить жидкость в полости сустава объемом от 0,3-0,5 мл и судить о характере выпота, оценить состояние и положение эпифиза, что дает возможность обнаружить патологический вывих уже в остром периоде [38].
Таким образом, с помощью ультразвукового исследования можно выявить следующие признаки эпифизарного остеомиелита: гетероэхогенность гиалинового эпифизарного хряща, в том числе анэ-хогенных включений; деформацию; фрагментацию; кольцевидную форму; ядра окостенения; деформацию и неоднородность метаэпифизарной зоны с наличием анэхогенных включений в эпифизе; изменения надкостницы и кортикального слоя кости [36].
УЗИ позволяет установить диагноз ОГО в первые 2-3 дня заболевания. При этом чувствительность эхографии в диагностике эпифизарно-го остеомиелита составляет 90 %, а специфичность — 100 % [12].
Заключение
На сегодняшний день проблему установления диагноза эпифизарного остеомиелита у детей на ранних стадиях развития процесса нельзя считать окончательно решенной. В диагностике острого эпифизарного остеомиелита на ранней стадии процесса (в первые дни) методом выбора является УЗИ.
1. УЗИ позволяет на ранней стадии заболевания выявить отек и инфильтративные изменения в мышцах и мягких тканях, а также скопления жидкости в суставе. Метод безопасен, информативен, возможно его частое применение.
2. МРТ обладает высокой информативностью (в первые 10-14 дней), но требует специального оборудования и анестезиологического пособия.
3. Более простым и доступным методом остается рентгенография на поздних стадиях острого остеомиелита (через две недели после начала заболевания). Костные изменения более четко определяются при КТ, но, как и при рентгенографии, для визуализации изменений должно пройти больше недели и остается высокая радиационная нагрузка.
4. Радионуклидное исследование успешно используется как для диагностики острого эпифизарного остеомиелита, так и для оценки эффективности проводимой терапии в послеоперационном периоде, однако в силу возрастных ограничений этот метод невозможно применять у детей младшего возраста.
Информация о вкладе каждого автора
Д.С. Лабузов — сбор материала, анализ полученных данных, написание текста. Концепция и дизайн исследования. А.Б. Салопенкова — сбор и обработка материалов, анализ полученных данных, написание текста. Я.Н. Прощенко — анализ полученных данных, редактирование и написание текста.
Информация о финансировании и конфликте интересов
Работа проведена на базе СГМА и при поддержке ФГБУ «НИДОИ им. Г.И. Турнера» Минздрава России. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Список литературы
1. Ахунзянов А.А., Гребнев П.Н., Фатыхов Ю.И., и др. Ортопедические осложнения острого гематогенного остеомиелита у детей: Тезисы докладов симпозиума по детской хирургии с международным участием. – Ижевск. – Апрель 2006. – С. 14-16. [Akhunzyanov AA, Grebnev PN, Fatykhov YuI, et al. Ortopedicheskie oslozhneniya ostrogo gematogennogo osteomielita u detey: Tezisy dokladov simpoziuma po detskoy khirurgii s mezhdunarodnym uchastiem. Izhevsk; Aprel’ 2006:14-16. (In Russ.)]
2. Шамсиев А.М., Юсупов Ш.А., Махмудов З.М. Хирургическое лечение детей с острым гематогенным остеомиелитом костей, образующих тазобедренный сустав // Российский вестник детской хирурги, анестезиологии и реаниматологии. – 2014. – Т. 4. -№ 3. – С. 86-89. [Shamsiev AM, Yusupov ShA, Makhmudov ZM. Khirurgicheskoe lechenie detey
s ostrym gematogennym osteomielitom kostey, obrazuyushchikh tazobedrennyy sustav. Rossiyskiy vestnik detskoy khirurgi, anesteziologii i reanimatologii. 2014;4(3):86-89. (In Russ.)]
3. Гисак С.Н., Шестаков А.А., Баранов Д.А., и др. Современные особенности этиопатогенеза острого гематогенного остеомиелита у детей и оптимизация лечения больных // Вестник новых медицинских технологий. – 2012. – Т. 19. – № 2. – С. 106108. [Gisak SN, Shestakov AA, Baranov DA, et al. Sovremennye osobennosti etiopatogeneza ostrogo gematogennogo osteomielita u detey i optimizatsiya lecheniya bol’nykh. Vestnik novykh meditsinskikh tekhnologiy. 2012;19(2):106-108. (In Russ.)]
4. Гисак С.Н., Шестаков А.А., Вечеркин В.А., и др. Ранняя диагностика острого гематогенного остеомиелита у детей с целью оптимизации его лечения // Детская хирургия. – 2014. – Т. 18. – № 5. -С. 28-32. [Gisak SN, Shestakov AA, Vecherkin VA, et al. Rannyaya diagnostika ostrogo gematogennogo osteomielita u detey s tsel’yu optimizatsii ego lecheniya. Detskaya khirurgiya. 2014;18(5):28-32. (In Russ.)]
5. Гаркавенко Ю.Е., Поздеев А.П. Ортопедическая помощь детям с последствиями гематогенного остеомиелита длинных костей в институте им. Г.И. Турнера // Ортопедия, травматология и восстановительная хирургия детского возраста. – 2013. – Т. 1. – № 1. – С. 16-20. [Garkavenko YuE, Pozdeev AP. Ortopedicheskaya pomoshch’ detyam s posledstviyami gematogennogo osteomielita dlinnykh kostey v institute im. GI Turnera. Ortopediya, travmatologiya i vosstanovitelnaya hirurgiya detskogo vozrasta. 2013;1(1):16-20. (In Russ.)]. doi: 10.17816/ptors1116-20.
6. Юрковский А.М., Воронецкий А.Н. Ранняя диагностика остеомиелита у детей, пределы диагностических возможностей // Новости хирургии. -2009. – Т. 17. – № 4. – С. 194-199. [Yurkovskiy AM, Voronetskiy AN Rannyaya diagnostika osteomielita u detey, predely diagnosticheskikh vozmozhnostey. Novosti khirurgii. 2009;17(4):194-199. (In Russ.)]
7. Державин В.М. Эпифизарный остеомиелит у детей. – М.: Медицина, 1965. – 176 с. [Derzhavin VM. Epifizarnyy osteomielit u detey. Moscow: Meditsina; 1965. 176 p. (In Russ.)]
8. Акжигитов Г.Н., Юдин Я.Б. Гематогенный остеомиелит. – М.: Медицина, 1998. – 286 с. [Akzhigitov GN, Yudin YaB. Gematogennyy osteomielit. Moscow: Meditsina; 1998. 286 p. (In Russ.)]
9. Carmody O, Cawley D, Dodds M, et al. Acute haematogenous osteomyelitis in children. Ir Med J. 2014;107(9):269-270.
10. Van Schuppen J, van Doorn MM, van Rijn RR. Childhood osteomyelitis: imaging characteristics. Insights Imaging. 2012;3:519-533. doi: 10.1007/s13244-012-0186-8.
11. Florin T, Ludwig St, editors. Netter’s Pediatrics. Philadelphia: Saundеrs; 2011.
12. Марочко Н.В, Жила Н.Г., Пыков М.И. Эффективность эхографии в диагностике острого гематогенного остеомиелита у детей // Дальневосточный
медицинский журнал. – 2006. – № 4. – С. 24-29. [Marochko NV, Zhila NG, Pykov MI. Effektivnost’ ekhografii v diagnostike ostrogo gematogennogo osteomielita u detey. Dal’nevostochnyy meditsinskiy zhurnal. 2006;(4):24-29. (In Russ.)]
13. Pineda C, Espinosa R, Pena A, et al. Radiographic imaging in osteomyelitis: the role of plain radiography, computed tomography, ultrasonography, magnetic resonance imaging, and scintigraphy. Semin Plast Surg. 2009; 23(2):80-89. doi: 10.1055/s-0029-1214160.
14. Cherry J, Harrison G, Kaplan S, et al. Feigin and Cherry’s Textbook of Pediatric Infectious Diseases. Seventh Edition. Philadelphia: Saunders; 2014.
15. Труфанов Г.Е., Фокин В. А., Иванов Д.О., и др. Особенности применения методов лучевой диагностики в педиатрической практике // Вестник современной клинической медицины. – 2013. – Т. 6. – № 6. -С. 48-54. [Trufanov GE, Fokin VA, Ivanov DO, et al. Osobennosti primeneniya metodov luchevoy diagnostiki v pediatricheskoy praktike. Vestnik sovremennoy klinicheskoy meditsiny. 2013;6(6):48-54. (In Russ.)]
16. Лучевая диагностика в педиатрии: национальное руководство / Под ред. А.Ю. Васильева, С.К. Тернового. – М.: ГЭОТАР-Медиа, 2010. – 368 с. [Luchevaya diagnostika v pediatrii: natsional’noe rukovodstvo. Ed by Vasil’eva AYu, Ternovogo SK. – Moscow: GEOTAR-Media; 2010. 368 p. (In Russ.)]
17. Kmietowicz Z. Computed tomography in childhood and adolescence is associated with small increased risk of cancer. BMJ. 2013;346:f3348. doi: 10.1136/bmj.f3348.
18. Zacharias C, Alessio AM, Otto RK, et al. Pediatric CT: strategies to lower radiation dose. AJR Am J Roentgenol. 2013;200(5):950-956. doi:10.2214/ajr.12.9026.
19. Ковалинин В.В., Клещевникова К.Ю., Джанчато-ва Б.А. Лучевая диагностика остеомиелита. // Российский электронный журнал лучевой диагностики. – 2014. – Т. 4. – № 3. – С. 66-76. [Kovalinin VV, Kleshchevnikova KYu, Dzhanchatova BA. Luchevaya diagnostika osteomielita. Rossiyskiy Elektronnyy Zhurnal Luchevoy Diagnostiki. 2014;4(3):66-76. (In Russ.)]
20. Рентгенодиагностика в педиатрии. Т. 2 / Под ред. В.Ф. Баклановой, М.А. Филюшкина. – М.: Медицина, 1988. – 368 c. [Rentgenodiagnostika v pediatrii. Vol. 2. Ed by V.F. Baklanovoy, M.A. Filyushkina. Moscow: Meditsina, 1988. 368 p. (In Russ.)]
21. Pineda C, Vargas A, Rodriguez A, et al. Imaging of osteomyelitis: current concepts. Infect Dis Clin North Am. 2006;20(4):789-825. doi: 10.1016/j.idc.2006.09.009.
22. Wandl-Vergesslich KA, Breitenseher M, Fotter R. Imaging in Osteomyelitis: Special Features in Childhood. Der Radiologe. 1996;36(10):805-812. doi: 10.1007/s001170050143.
23. Saigal G, Azouz EM, Abdenour G. Imaging of osteomyelitis with special reference to children. Semin Musculoskelet Radiol. 2004;8(3):255-265. doi: 10.1055/s-2004-835365.
24. Karmazyn B. Imaging approach to acute hematogenous osteomyelitis in children: an update. Semin Ultrasound CT MR. 2010;31(2): 100-106. doi: 10.1053/j. sult.2009.12.002.
25. Moser T, Ehlinger M, Chelli Bouaziz M, et al. Pitfalls in osteoarticular imaging: how to distinguish bone infection from tumour? Diagn Interv Imaging. 2012;93(5):351-359. doi: 10.1016/j.diii.2012.01.021.
26. Fayad LM, Carrino JA, Fishman EK, et al. Musculoskeletal infection: role of CT in the emergency department. Radiographics. 2007;27(6): 1723-1736. doi: 10.1148/rg.276075033.
27. Canale ST, Beaty JH. Preface. Campbell’s Operative Orthopaedics. 12th ed. St. Louis: Mosby; 2013. doi: 10.1016/b978-0-323-07243-4.00096-7.
28. Copley LA. Pediatric musculoskeletal infection: Trends and antibiotic recommendations. J Am Acad Orthop Surg. 2009;17(10):618-626. doi: 10.5435/00124635200910000-00004.
29. Lee SM, Lee SH, Kang HY, et al. Assessment of musculoskeletal infection in rats to determine usefulness of SPIO-enhanced MRI. AJR Am J Roentgenol. 2007;189(3):542-548. doi: 10.2214/ajr.07.2213.
30. Fukuda Y, Ando K, Ishikura R, et al. Superparamagnetic iron oxide (SPIO) MRI contrast agent for bone marrow imaging: differentiating bone metastasis and osteomyelitis. Magn Reson Med Sci. 2006;5(4):191-196. doi: 10.2463/mrms.5.191.
31. Averill LW, Hernandez A, Gonzalez L, et al. Diagnosis of osteomyelitis in children: utility of fatsuppressed contrast-enhanced MRI. AJR Am J Roentgenol. 2009;192(5):1232-1238. doi: 10.2214/ajr.07.3400.
32. Davies AM, Hughes DE, Grimer RJ. Intramedullary and extramedullary fat globules on magnetic resonance imaging as a diagnostic sign for osteomyelitis. Eur Radiol. 2005; 15(10):2194-2199. doi: 10.1007/s00330-005-2771-4.
33. Hui CL, Naidoo P. Extramedullary fat fluid level on MRI as a specific sign for osteomyelitis. Australas Radiol. 2003;47(4):443-446. doi: 10.1046/j. 1440-1673.2003.01217.x.
34. Browne LP, Mason EO, Kaplan SL, et al. Optimal imaging strategy for community-acquired Staphylococcus aureus musculoskeletal infections in children. Pediatr Radiol. 2008;38(8):841-847. doi: 10.1007/s00247-008-0888-8.
35. Agarwal A, Aggarwal AN. Bone and Joint Infections in Children: Acute Hematogenous Osteomyelitis. Indian J Pediatr. 2015;83(8):817-824. doi: 10.1007/s12098-015-1806-3.
36. Завадовская В.Д., Полковникова С.А., Масликов В.М. и др. Возможности ультразвукового исследования в диагностике острого гематогенного мета-эпифизарного остеомиелита у детей // Медицинская визуализация. – 2013. – № 5. – С. 121-129. [Zavadovskaya VD, Polkovnikova SA, Maslikov VM, et al. Vozmozhnosti ul’trazvukovogo issledovaniya v diagnostike ostrogo gematogennogo metaepifizarnogo osteomielita u detey. Meditsinskaya vizualizatsiya. 2013;(5):121-129. (In Russ.)]
37. Марочко Н.В., Пыков М.И., Жила Н.Г. Ультразвуковая семиотика острого гематогенного остеомиелита у детей // Ультразвуковая и функциональная диагностика. – 2006. – № 4. – С. 55-66. [Marochko NV, Pykov MI, Zhila NG. Ul’trazvukovaya semiotika ostrogo gematogennogo osteomielita u detey. Ul’trazvukovaya i funktsional’naya diagnostika. 2006;(4):55-66. (In Russ.)]
38. Мельцин И.И., Котлубаев Р.С., Афуков И.В., и др. Место рентгенологического и ультразвукового исследований в диагностике острого гематогенного остеомиелита у детей раннего возраста // Альманах молодой науки. – 2014. – № 3. – С. 34-39. [Mel’tsin II, Kotlubaev RS, Afukov IV, et al. Mesto rentgenologicheskogo i ul’trazvukovogo issledovaniy v diagnostike ostrogo gematogennogo osteomielita u detey rannego vozrasta. Al’manakh molodoy nauki. 2014;(3):34-39. (In Russ.)]
Сведения об авторах
Дмитрий Сергеевич Лабузов — канд. мед. наук, доцент кафедры детской хирургии, ФГБОУ ВО «Смоленский государственный медицинский университет» Минздрава России. E-mail: [email protected].
Анна Борисовна Салопенкова — врач детский хирург, ОГБУЗ Смоленская областная клиническая больница.
Ярослав Николаевич Прощенко — канд. мед. наук, старший научный сотрудник отделения последствий травм и ревматоидного артрита ФГБУ «НИДОИ им. Г.И. Турнера» Минздрава России. E-mail: [email protected].
Dmitry S. Labuzov — MD, PhD, assistant professor of the chair of Surgery. Smolensk State Medical University. E-mail: [email protected].
Anna B. Salopenkova — MD, pediatric surgeon. Smolensk Regional Clinical Hospital.
Yaroslav N. Proshchenko — MD, PhD, research associate of the department of trauma effects and rheumatoid arthritis. The Turner Scientific and Research Institute for Children’s Orthopedics. E-mail: [email protected].
cyberleninka.ru
Остеомиелит у детей (острый гематогенный, эпифизарный и др.)
Острый остеомиелит — опасное заболевание костей, которое может даже привести к инвалидности. Болезнь имеет инфекционное происхождение, поэтому очень важно не допустить распространения инфекции по организму, чтобы свести к минимуму последствия. Наибольшую опасность для детей представляет остеомиелит в том случае, если были поражены синовиальные суставные капсулы и ростовые пластинки костей.
Причины возникновения
Остеомиелит у детей — это острое поражение костной ткани инфекцией. Именно инфекционные поражения — это основные причины болезни. Чаще всего возбудителями являются бактерии золотистого стафилококка. В период новорожденности нередки случаи, когда поражение вызвано стрептококками группы А. После шестимесячного возраста большая доля случаев связана с поражением золотистым стафилококком, стрептококками или синегнойной палочкой. В последнем случае заражение, как правило, происходит в результате проникновения возбудителя через колотую рану стопы, в которую они попадают из влажных стелек обуви. Заражение синегнойной палочкой часто приводит к развитию остеохондрита.
Возбудителями могут быть и атипичные микобактерии, в случае, если они могут попасть в проникающее ранение. У новорожденных с бактериемией, которым устанавливается постоянный сосудистый катетер, острый остеомиелит может быть осложнением.
В 3 случаях из 4 у детей подтверждается происхождение остеомиелита из-за поражения костной ткани микробами. В тех случаях, когда подтверждение не получено, как правило, ребенок предварительно принимал антибиотики или в месте поражения наблюдаются обширные гнойные образования, что снижает точность исследований на наличие бактерий.
Распространенность болезни
У детей в возрасте до двух лет болезнь встречается чаще всего. Примерно каждый второй случай относится к этой возрастной группе. Еще в 25% случаев детский остеомиелит регистрируется в возрасте от 2 до 5 лет. Чаще болезнь диагностируется у мальчиков, чем у девочек. Это может объясняться тем, что мальчики более активны, поэтому они чаще получают травмы.
Чаще всего путь распространения инфекции по организму гематогенный. Возбудители обычно попадают в организм через мелкие травмы, а потом с кровотоком поражают кости. Также занесение инфекции возможно при проникающих ранениях. В редких случаях, но все-таки возможно занесение инфекции в кости после некоторых медицинских процедур и операций:
- протезирования суставов;
- ортопедических операций;
- внутрисуставных инъекций;
- артроскопии.
Гематогенный путь занесения инфекции в ткани длинных костей объясняется тем, что они имеют определенные особенности в кровоснабжении. Под ростовыми пластинками строение сосудов таково, что кровоток в них замедляется. Это и способствует тому, что бактерии могут селиться в костной ткани, используя для этого гематогенный путь распространения по организму. При этом первично поражены бактериями могут быть любые другие органы и системы в организме ребенка.
Одна из разновидностей болезни — эпифизарный остеомиелит — является одной из наиболее опасных
В этих случаях поражается закругленный край трубчатой кости — эпифиз. Такая локализация острого воспалительного процесса при остеомиелите является неблагоприятной из-за опасности возможных осложнений. Но эпифизарный остеомиелит достаточно быстро диагностируется из-за того, что его клиническая картина проявляется достаточно четко.
Симптоматика остеомиелита
Острый остеомиелит у детей проявляется по-разному в зависимости от возраста пациента. Достаточно часто симптомы болезни особого внимания на себя не обращают.
Новорожденные могут испытывать боль при совершении движений пораженной конечностью, иногда происходит псевдопаралич. В половине случаев у ребенка не появляется лихорадка и его общее состояние внешне вполне нормально.
У детей более старшего возраста симптоматика более выраженная. В месте локализации инфекционного процесса появляется отек, покраснение, повышение температуры кожных покровов. Также обычно повышается температура тела, и ребенок чувствует сильную боль. При поражении нижних конечностей он может начать хромать или отказываться ходить.
Часто локальные реакции указывают на распространение инфекционного поражения на мягкие ткани или ближайшие суставы, так как они расположены не так глубоко, как кости. При поражении суставов развивается гнойный артрит.
Почти половина случаев остеомиелита приходится на поражение бедренной и большой берцовой кости. Эти кости поражаются с равной частотой. Связано это с тем, что в скелете человека эти кости самые длинные, что обуславливает особое строение проходящих под надкостницей сосудов, из-за замедленного кровотока в которых бактерии и оседают в этих костях. То есть ноги при остеомиелите болят достаточно часто.
Но не только длинные кости могут быть поражены остеомиелитом.

Одонтогенный остеомиелит — это поражение челюстной кости, при котором развивается воспалительный процесс костного мозга костной ткани и окружающих мягких тканей
Для остеомиелита не характерно многочисленное поражение. Такое наблюдается не чаще, чем в каждом 10-м случае. Но при поражении костей гонококковой инфекцией практически в половине случаев остеомиелит распространяется на 2 и более костей.
Особенности диагностики
При подозрении на остеомиелит у детей берется пункция из пораженного участка. Это позволяет не только подтвердить диагноз, но и определить возбудителя. Для исследования делается забор гноя от кости или синовиальной жидкости из сустава. Если есть основания подозревать поражение гонококковой инфекцией, потребуется проведение культурологического посева материала с шейки матки, прямой кишки и глотки. Гнойный артрит и остеомиелит требуют взятия на анализ посева крови.
Диагностика остеомиелита не обходится без проведения рентгенографии. После изучения снимка обычно удается исключить проникновение инородных тел в мягкие ткани, сустав и кости, а также травмы. Достаточно часто назначается МРТ, так как этот метод диагностики очень чувствительный и точный. Он позволяет выявить специфику состояния больного.
Возможно проведение обзорной рентгенографии, которая в некоторых случаях помогает обнаружить отек глубоко расположенных мягких тканей. При серьезных поражениях костей можно на снимке увидеть очаги остеолитического характера.
При необходимости определить наличие или отсутствие газа, вырабатываемого в результате жизнедеятельности бактерий в мягких тканях, назначается компьютерная томография.
МРТ — незаменимый метод диагностики в том случае, если планируется проведение хирургической операции, так как по результатам этой методики можно точно определить наличие и локализацию некрозов, гнойных образований
Благодаря тому, что на снимках после МРТ четко очерчиваются позвонки и межпозвоночные диски, при остеомиелите в этой области МРТ показана в обязательном порядке.
Тактика лечения остеомиелита
Лечение может быть назначено только после взятия материала, полученного после пункции, на посев. В результате этого лабораторного исследования можно определить возбудителя болезни, а значит, и подобрать медикаментозную терапию, к которой возбудитель чувствителен.
Для борьбы с возбудителями назначаются антибиотики. Подбирается препарат из той группы, к которой чувствителен возбудитель. При этом учитывается, поражение какими возбудителями более вероятно среди пациентов данной возрастной категории. Для новорожденных пациентов обычно необходимо применение антистафилококковых пенициллинов. Кроме того, хорошо себя показывают цефалоспорины широкого спектра действия.
Детям до 5 лет чаще всего назначается цефуроксим. К этому антибиотику чувствителен золотистый стафилококк, стрептококки и гемофильная палочка, которая является самым частым возбудителем остеомиелита среди привитых от кокковых инфекций детей до 5 лет.
Практически в каждом случае остеомиелита у детей старше пяти лет возбудителями являются грамположительные кокки, поэтому для лечения назначаются антистафилококковые антибиотики. Если по результатам обследования ребенка выясняется, что его болезнь вызвана бактериями, которые к назначенному ранее антибиотику нечувствительны, назначается другое средство.
В некоторых случаях требуется соблюдение особых правил лечения. Так, при серповидноклеточной анемии ребенку требуется дополнительное употребление цефалоспоринов широкого спектра действия, так как вызывать остеомиелит может грамотрицательная кишечная флора.
Длительность медикаментозного лечения ребенка определяется в зависимости от того, возбудитель какого рода вызвал заболевание, а также в зависимости от течения болезни. Минимальная длительность приема антибиотиков при поражении грамотрицательной флорой или золотистым стафилококком — 21 день. В некоторых случаях применение препаратов может быть продлено на 4-6 недель.
Если в пункции обнаружены стрептококки группы А, гемофильная палочка или синегнойная палочка, то курс приема антибиотиков обычно составляет не менее 10-14 суток. При грибковом остеомиелите, поражении костной ткани микобактериями или развитии болезни на фоне иммунодефицита прием антибиотиков всегда более длительный.
Для удаления гноя больному может быть назначено дренирование очага — метод из детской хирургии. Оперативное вмешательство может потребоваться в том случае, если возбудители были занесены в результате проникающего ранения или попадания инородных тел в мягкие ткани.
Несвоевременное или неэффективное лечение болезни чревато многочисленными осложнениями, среди которых к самым опасным относится сепсис. Если начинается его развитие, вероятность летального исхода становится очень высокой. Поэтому очень важно обращаться к врачу как можно быстрее при возникновении каких-либо необычных тенденций в поведении ребенка, чтобы предотвратить осложнения. Также у пациента может развиться хронический остеомиелит, если патогенная микрофлора будет угнетена, но не устранена полностью. Это чревато развитием новых штаммов и рецидивами.
dialogpress.ru
Костно-суставная система. Остеомиелит в детском возрасте
Дифференциальная рентгенодиагностика
М. К. МИХАИЛОВ, Г. И. ВОЛОДИНА, Е. К. ЛАРЮКОВА
Учебное пособие подготовлено кафедрами рентгенологии (зав. кафедрой — проф. М. К. Михайлов) и рентгенологии-радиологии (зав кафедрой — проф. Г. И. Володина) Казанского государственного института усовершенствования врачей.
Остеомиелит в детском возрасте
Клинико-рентгенологические проявления остеомиелита в детском возрасте имеют свои особенности, и вопросы дифференциальной диагностики требуют особого внимания специалистов.
Мы считаем целесообразным в связи с этим выделить клинико-рентгенологическое описание остеомиелита в детском возрасте в отдельный раздел.
Гематогенный остеомиелит у детей встречается довольно часто и составляет 10—11,5% по отношению к общему числу больных.
Ряд авторов рекомендуют выделять 3 возрастные группы, соответственно степени незрелости костной ткани и соответственно особенностям клинического течения острого гематогенного остеомиелита. 1 группа — новорожденные. 2 группа — дети до 2-х лет. 3 группа — старше 2-х лет. Девочки болеют в 2 раза реже, чем мальчики.
Излюбленная локализация — метафизы длинных трубчатых костей. Эпифизарный остеомиелит встречается значительно реже. Наблюдается в 14,8% случаев.
Гематогенный остеомиелит новорожденных это особая форма сепсиса первых недель жизни, когда кости участвуют в септическом заболевании. У новорожденных в отличие от старших детей процесс распространяется в сторону эпифиза с его повреждением и очень редко (при ареактивности новорожденных) — в сторону диафиза с развитием паностита и тотального секвестра. Наблюдаются и метафизарные остеомиелиты — они гнездятся вблизи ростковой зоны. Периостальная реакция резко выражена. Истинная секвестрация наблюдается редко, причем даже крупные секвестры могут рассасываться.
Таким образом, для гематогенного остеомиелита новорожденных характерно бурное клиническое течение и большие анатомо-рентгенологические изменения. Но, несмотря на обширный деструктивный процесс, возможно полное восстановление нормальной костной структуры. В случаях разрушения росткового хряща отмечается стойкое укорочение костей и их деформация.
Во II группе, у детей в возрасте до 2 лет наблюдается большое число септикопиемических форм.
Эпифизарный остеомиелит наблюдается примерно в 70% случаев. Почти не встречается тотального поражения кости. В этом возрасте выраженная периостальная реакция появляется на 3—5 день заболевания. Но при своевременно начатом лечении грубых периостальных наложений может не наблюдаться и процесс часто заканчивается полным восстановлением костной структуры. Особенностью остеомиелита у этой группы больных, является преобладание эпифизарного остеомиелита, который часто осложняется артритами. Вследствие воспалительного раздражения ядер окостенения нередко возникает искривление кости, и нарушается рост её.
У детей старше 2-х лет встречаются три формы гематогенного остеомиелита.
Наиболее частая форма — местноочаговая, она наблюдается, примерно, в 60% случаев. Вторая форма — септикопиемическая. В этих случаях нередко (22%) выявляется стафилококковая пневмония.
Третья форма (2,5% случаев) — токсическая.
Чаще встречается метафизарная форма остеомиелита. Процесс преимущественно распространяется на диафиз, но может перейти и на эпифиз. Течение процесса более медленное, чем у детей младшего возраста.
Представляется необходимым более подробно остановиться на эпифизарном остеомиелите, который составляет 31—38% от всех форм острого остеомиелита у детей. Эпифизарный остеомиелит — заболевание, присущее детям преимущественно до 2 лет, особенно часто встречается у детей до 1 года. Значительно реже эпифизарный остеомиелит возникает у детей 13—15 лет (в 15% случаев). Мальчики болеют в 2 раза чаще, чем девочки. Название «эпифизарный остеомиелит» не совсем точно соответствует локализации процесса и, говоря об эпифизарном остеомиелите, не следует понимать, что в воспалительный процесс вовлекается лишь эпифиз. Тем более, что изолированное поражение последнего встречается крайне редко. Остеомиелит может захватывать эпифиз, метафиз и диафиз, причем где он развивается первоначально до настоящего времени точно не выяснено. В связи с этим, В. А. Шевченко (1969) считает неправомочным термин «эпифизарный» остеомиелит, а рекомендует «Остеомиелит с поражением эпифизов и метафизов». Наиболее часто поражаются проксимальный и дистальный эпифиз бедренной кости, проксимальный эпифиз плечевой кости, проксимальный эпифиз большеберцовой кости. Ранние рентгенологические симптомы наблюдаются у детей с 3-го до 10 дня с начала заболевания, причем у детей до 3-х лет — на 3-й и 5-й день.
Рентгенологические проявления эпифизарного остеомиелита разнообразны, и зависят от возрастных особенностей длинных трубчатых костей. К ранним признакам остеомиелитов у детей следует отнести изменения со стороны мягких тканей, которые выявляются на сравнительных рентгенограммах в виде исчезновения межмышечных прослоек, увеличения объема мышц, смазанности линий, отделяющих их от подкожной жировой клетчатки. Эти изменения, по данным А. Е. Рубашовой, можно наблюдать через 24—48 часов от начала заболевания. К ранним рентгенологическим признакам эпифизарного остеомиелита следует отнести остеохондрит, который развивается не только в пораженной кости, но и в других трубчатых костях.
Остеохондрит считался ранее патогномоничным признаком раннего врожденного сифилиса костей. Остеохондрит проявляется в виде изменений в зонах предварительного обызвествления (по А. С. Рейнбергу — плотный вал, который в нормальных условиях выступает в виде гладкой полоски между эпифизарным хрящом и губчатым веществом метафиза), а при эпифизарном остеомиелите – повышение интенсивности описанной тени — полоска на границе эпифизарного хряща и метафиза — «зона уплотнения». Эта «зона уплотнения» сменяется расширенным участком зоны пониженной интенсивности в сторону диафиза. Эти симптомы могут быть зарегистрированы на 4 день от начала заболевания. Однако В. М. Державин отмечает, что этот симптом не имеет самостоятельного значения, т.к. является результатом неспецифической реакции кости на различные заболевания и наблюдается, в том числе, и при раннем врожденном сифилисе. Однако при остеомиелите этот симптом сочетается с местными проявлениями воспаления, температурной реакцией, с изменениями периферической крови в виде ускорения СОЭ, лейкоцитоза, нейтрофилеза.
Если нет ядра окостенения эпифиза, то судить о его поражении можно лишь по изменениям в метафизе. Исчезновение замыкательной пластинки метафиза в зоне предварительного обызвествления указывает на переход процесса на ростковую зону эпифизарного хряща. При наличии в эпифизе ядра окостенения процесс локализуется в нем, захватывая частично невидимую хрящевую часть эпифиза. Поражение эпифиза сочетается с изменениями в метафизе и диафизе. Контуры эпифиза, преимущественно на его границе с метафизом, становятся нечеткими, размытыми, бахромчатыми. Структура видимого ядра окостенения представляется неоднородной. Затем появляется остеопороз края метафиза. Указанные рентгенологические изменения удается выявить лишь при наличии контрольных рентгенограмм симметричных не поврежденных костей. В дальнейшем контур метафиза становится неровным и нечетким. При рано начатом лечении антибиотиками дальнейшее прогрессирование процесса может быть приостановлено и происходит его обратное развитие. Описанные изменения исчезают на фоне адекватной терапии в течение 7—12 дней.
Типичным и достаточно ранним симптомом эпифизарного остеомиелита является периостальная реакция на уровне метафиза и диафиза. Реакция надкостницы выявляется на 5—7 день от начала заболевания.
У детей процесс почти всегда сопровождается накоплением жидкости в суставе. На рентгенограммах отмечается в большей или меньшей степени выраженное расширение суставной щели. При нарастании выпота в суставе отмечается патологический подвывих (чаще в тазобедренном суставе).
У детей старше 2—3 лет наблюдается поражение эпифиза, метафиза и диафиза. В этих отделах участки остеонекроза сочетаются с множественными мелкими участками деструкции костной ткани. Участки остеонекроза выглядят на рентгенограммах в виде очагов повышенной плотности (из этих участков костных инфарктов не вымываются соли извести), на фоне нежных деструктивных изменений. В. А. Шевченко (1969) считает, что это надежный признак поражения, в отличие от деструктивных изменений, которые могут быть в начальных стадиях очень нежными, и расцениваться как остеопороз. В дальнейшем в метафизе четко выявляются очаги деструкции костной ткани округлой формы, достаточно четко очерченные, с ободочком склероза вокруг, которые содержат мелкие секвестры. Периостальная реакция может быть выраженной по бахромчатому и отслоенному типу. При дальнейшем прогрессировании воспалительного процесса происходит рассасывание ядра окостенения эпифиза. Проявляется рассасывание в виде нескольких мелких очагов деструкции, которые постепенно сливаются между собой. При локализации деструктивного процесса в ядре окостенения происходит его постепенное полное рассасывание, что занимает 1—1,5 месяца. Примерно через 10 месяцев ядро окостенения вновь становится видимым на рентгенограмме, но оно деформировано и отстает в росте. Следует отметить, что хроническое течение процесса наблюдается при поражении метафиза и диафиза. Эпифизарный остеомиелит, как правило, хронического течения не имеет. Деформация, возникающая после эпифизарного остеомиелита, является его последствиями, носит характер самостоятельного заболевания без признаков воспаления. Таким образом, клиническое течение и исходы процесса во многом зависят от ранней диагностики и своевременно начатого лечения.
Дифференциальный диагноз эпифизарного остеомиелита приходится проводить с туберкулезом длинных трубчатых костей и ранним врожденным сифилисом. Туберкулезное поражение костей у детей до 2 лет встречается крайне редко. Процесс развивается постепенно, и ребенок продолжает ходить, несмотря на перемежающиеся боли и хромоту, что исключено при эпифизарном остеомиелите. Особенность клинико-морфологического течения туберкулезного процесса объясняет рентгенологические проявления эпифизарного туберкулеза. При туберкулезном остеомиелите выраженные жалобы больного появляются в момент прорыва в сустав ранее существовавшего в эпифизе воспалительного фокуса (очага деструкции). Поэтому при первичном рентгенологическом обследовании ребенка в пораженном эпифизе длинной трубчатой кости выявляется деструктивный процесс. В пользу остеомиелита свидетельствует периостальная реакция на уровне метафиза и диафиза, незначительный остеопороз метафиза в области зоны предварительного обызвествления. При динамическом наблюдении через 1 месяц при эпифизарном остеомиелите можно отметить четкие контуры очагов деструкции с ободком склероза вокруг, с плотными секвестрами. Остеопороз может отсутствовать. Процесс не распространяется на сочленённые суставные поверхности. При туберкулезе, в отличие от неспецифического остеомиелита, отмечается выраженный остеопороз, очаги деструкции с нечеткими контурами, секвестры мелкие, губчатые, периостальная реакция отсутствует. Суставная щель сужена, наблюдаются деструктивные изменения в сочленяющихся суставных поверхностях. В затруднительных случаях рекомендуется пункция сустава и бактериологическое исследование пункционного материала.
Изменения в костях при раннем врожденном сифилисе наблюдается на сроках до 7—8 месяцев, и никогда не выявляется у детей старше 12 месяцев. У грудных детей поводом для диагностических ошибок могут служить некоторые сходные клинические и рентгенологические симптомы I стадии сифилитического остеохондрита и эпифизарного остеомиелита. Однако следует учитывать выраженную клинику, типичную для эпифизарного остеомиелита.
Для дифференциальной диагностики имеет значение характерное для сифилиса вялое течение заболевания, анамнестические данные, характерные изменения со стороны кожи и слизистых, положительные серологические реакции. Следует отметить, что в противоположность эпифизарному остеомиелиту для костных изменений при врожденном сифилисе участки деструкции костной ткани — гуммы (которые, кстати, редко наблюдаются) имеют округлую форму, четкие контуры, никогда не содержат секвестров, окружены реактивным склерозом. Периостальные наслоения с четкими ровными наружными контурами. (При остеомиелите может быть периостальная реакция по бахромчатому типу с неровными наружными контурами). При сифилитическом поражении отмечаются ускоренные сроки появления ядер окостенения, которые имеют четкие ровные контуры. Истинный характер изменений приходится в ряде случаев подтверждать данными серологических методов исследования.
Представленные дифференциальные признаки будут способствовать своевременной диагностике неспецифических остеомиелитов.
radiomed.ru
Остеомиелит у детей (острый гематогенный, эпифизарный и др.)
Классификация
Остеомиелиту присвоен код по МКБ 10 у детей – М86. Если есть необходимость идентификации инфекционного агента, то используется дополнительная кодировка В95-В98. Когда патология вызывается сальмонеллой, то ей присваивается код А01-А02.
По этиологии выделяют:
- Неспецифический остеомиелит, который вызывается микробами, образующими гной;
- Специфический, который является последствием туберкулеза, бруцеллеза, сифилиса. Наиболее тяжелой формой является рецидивирующий мультифокальный остеомиелит, приводящий к поражению длинных трубчатых костей. Часто в такой ситуации страдает ступня, тазобедренный сустав.
Симптоматика остеомиелита
Симптомы остеомиелита у детей напрямую связаны с возрастом ребенка, стадией патологии, причиной, вызвавшей ее.
Острая форма
Острый остеомиелит у детей характеризуется скорым развитием и представлен несколькими формами. Местная, при которой воспалительный процесс затрагивает мягкие ткани, кости. Обычно общее состояние ребенка не страдает. Септико-пиемическая форма сопровождается:
- Повышенной температурой тела;
- Ознобом;
- Мигренью;
- Тошнотой;
- Рвотой;
- Обмороками;
- Нарушенной координацией;
- Нарушением свертываемости крови;
- Отечностью;
- Нарушением гормонального фона;
- Ухудшением функционирования печени, почек.
Для токсической формы характерно заражение крови, которое вызывает следующие симптомы:
- Рвоту;
- Повышение температуры тела;
- Судороги;
- Понижение АД;
- Сердечную недостаточность.
Интересно!Остеомиелит у новорожденных дает более яркую симптоматику, чем у малышей старшего возраста, у которых нередко отмечается лишь незначительное ухудшение общего самочувствия.
Хроническая форма
Если своевременно не диагностировать и не начать лечение заболевания, то появляется хронический остеомиелит у детей. В этот период стихает признак отравления, но общее самочувствие маленьких пациентов резко ухудшается.
В зоне поражения происходит появление фистул со скопленным гноем. Хроническая стадия заболевания характеризуется затиханием симптомов и рецидивами. Ремиссия порой может длиться годами.
Острый остеомиелит у детей проявляется по-разному в зависимости от возраста пациента. Достаточно часто симптомы болезни особого внимания на себя не обращают.
Новорожденные могут испытывать боль при совершении движений пораженной конечностью, иногда происходит псевдопаралич. В половине случаев у ребенка не появляется лихорадка и его общее состояние внешне вполне нормально.
У детей более старшего возраста симптоматика более выраженная. В месте локализации инфекционного процесса появляется отек, покраснение, повышение температуры кожных покровов. Также обычно повышается температура тела, и ребенок чувствует сильную боль. При поражении нижних конечностей он может начать хромать или отказываться ходить.
Часто локальные реакции указывают на распространение инфекционного поражения на мягкие ткани или ближайшие суставы, так как они расположены не так глубоко, как кости. При поражении суставов развивается гнойный артрит.
Почти половина случаев остеомиелита приходится на поражение бедренной и большой берцовой кости. Эти кости поражаются с равной частотой. Связано это с тем, что в скелете человека эти кости самые длинные, что обуславливает особое строение проходящих под надкостницей сосудов, из-за замедленного кровотока в которых бактерии и оседают в этих костях. То есть ноги при остеомиелите болят достаточно часто.
Но не только длинные кости могут быть поражены остеомиелитом.
Для остеомиелита не характерно многочисленное поражение. Такое наблюдается не чаще, чем в каждом 10-м случае. Но при поражении костей гонококковой инфекцией практически в половине случаев остеомиелит распространяется на 2 и более костей.
Особенности диагностики
Скорейшая диагностика остеомиелита является залогом полного выздоровления. После оценки симптоматики врачом назначается исследования, позволяющее подтвердить или опровергнуть диагноз:
- Рентген кости. Данный вид диагностики не информативен в самом начале развития патологии. В дальнейшем, по мере прогрессирования заболевания, на рентгеновском снимке видно наличие патологического уплотнения, отсутствие границ в мягких тканях;
- ОАК (Общий анализ крови). На наличие остеомиелита указывает повышенное содержание лейкоцитов. Выраженно измененная лейкоцитарная формула показывает воспаление;
- Посев, позволяющий выявить возбудителя заболевания, определить антибиотик, чувствительный к нему;
- УЗИ позволяет на раннем сроке выявить отек, мышечные изменения;
- МРТ точно диагностирует хроническую форму заболевания;
- КТ четче визуализирует острую форму.
При подозрении на остеомиелит у детей берется пункция из пораженного участка. Это позволяет не только подтвердить диагноз, но и определить возбудителя.
Для исследования делается забор гноя от кости или синовиальной жидкости из сустава. Если есть основания подозревать поражение гонококковой инфекцией, потребуется проведение культурологического посева материала с шейки матки, прямой кишки и глотки.
Гнойный артрит и остеомиелит требуют взятия на анализ посева крови.
Тактика лечения остеомиелита
Лечение остеомиелита у ребенка необходимо начинать как можно раньше. В этом случае можно избежать развития сепсиса, костных изменений. Терапия заболевания основана на следующих принципах:
- Детские хирурги проводят остеоперфорацию, при которой через сформированные отверстия к воспалительному очагу вводятся антисептики и антибиотики. Операция снижает давление внутри кости, которое вызывает боль;
- Внутривенное введение антибиотиков в течение 5-7 дней;
- Проведение симптоматического лечения для устранения лихорадочного состояния, снятия боли, удаления токсинов из кровеносной системы. Для этого назначаются нестероиды, анальгетики, сосудистые средства, улучшающие микроциркуляцию крови;
- Накладывание шин для обеспечения покоя в пораженной конечности является особенностью лечения детей. Данная мера позволяет снизить отечность, снять боль. Иммобилизация не должна проводиться более, чем на месяц. Иначе может развиться мышечная атрофия.
Важно!Дети, страдающие от остеомиелита, подлежат обязательной госпитализации в стационар.
Антибиотики при остеомиелите назначаются длительно, курс лечения составляет 3 месяца. Важным условием выздоровления является прием поливитаминов, иммуноглобулинов.
После снятия острой симптоматики детям необходима реабилитация, которая длится на протяжении полугода. Малышам прописывается прием витаминов, лечебный массаж, гимнастика. Упражнение назначается индивидуально, исходя из состояния маленького пациента. Далее, для исключения рецидивов, необходимо проходить комплексное обследование каждые полгода.
Лечение может быть назначено только после взятия материала, полученного после пункции, на посев. В результате этого лабораторного исследования можно определить возбудителя болезни, а значит, и подобрать медикаментозную терапию, к которой возбудитель чувствителен.
Для борьбы с возбудителями назначаются антибиотики. Подбирается препарат из той группы, к которой чувствителен возбудитель.
При этом учитывается, поражение какими возбудителями более вероятно среди пациентов данной возрастной категории. Для новорожденных пациентов обычно необходимо применение антистафилококковых пенициллинов.
Кроме того, хорошо себя показывают цефалоспорины широкого спектра действия.
Детям до 5 лет чаще всего назначается цефуроксим. К этому антибиотику чувствителен золотистый стафилококк, стрептококки и гемофильная палочка, которая является самым частым возбудителем остеомиелита среди привитых от кокковых инфекций детей до 5 лет.
Практически в каждом случае остеомиелита у детей старше пяти лет возбудителями являются грамположительные кокки, поэтому для лечения назначаются антистафилококковые антибиотики. Если по результатам обследования ребенка выясняется, что его болезнь вызвана бактериями, которые к назначенному ранее антибиотику нечувствительны, назначается другое средство.
В некоторых случаях требуется соблюдение особых правил лечения. Так, при серповидноклеточной анемии ребенку требуется дополнительное употребление цефалоспоринов широкого спектра действия, так как вызывать остеомиелит может грамотрицательная кишечная флора.
Длительность медикаментозного лечения ребенка определяется в зависимости от того, возбудитель какого рода вызвал заболевание, а также в зависимости от течения болезни. Минимальная длительность приема антибиотиков при поражении грамотрицательной флорой или золотистым стафилококком — 21 день. В некоторых случаях применение препаратов может быть продлено на 4-6 недель.
Экстренная медицина



Остеомиелит — острое гнойное воспаление костного мозга, но практически всегда процесс распространяется на все морфологические структуры кости, т. е. развивается паностит. При этом нередко инфекция переходит и на окружающие мягкие ткани.
Возникновение острого гематогенного остеомиелита у детей связано с проникновением микробов в костный мозг по кровеносному руслу, следовательно, местному воспалению предшествует бактериемия. При нарушении иммунологических свойств макроорганизма местный очаг может быть источником сепсиса и септикопиемии.
Острым гематогенным остеомиелитом заболевают преимущественно дети. По данным Т. П. Краснобаева, 75% случаев острого гематогенного остеомиелита приходится на детский возраст. Наиболее часто остеомиелит наблюдается у детей старше 5 лет. Мальчики заболевают в 2—3 раза чаще. Остеомиелитом поражаются в основном активные в росте длинные трубчатые кости (более 70%).
Различают острую и хроническую стадии остеомиелита, а также атипичные его формы.
Острый гематогенный остеомиелит вызывает гноеродная микрофлора, но основным возбудителем являются стафилококк (до 90%) или ассоциации стафилококка с кишечной палочкой, протеем и синегнойной палочкой.
Инфицирование организма и проникновение микробов в кровяное русло могут происходить через поврежденную кожу, слизистые оболочки, лимфоидное глоточное кольцо. Определенное значение имеют гнойничковые заболевания кожи, воспаление носоглотки, а также латентно протекающая инфекция.
У детей грудного возраста входными воротами инфекции часто служит пупочная ранка.
В некоторых случаях остеомиелит возникает в результате перехода гнойного процесса на кость из прилегающих мягких тканей или других органов (одонтогенный остеомиелит, связанный с кариесом зубов, остеомиелит ребра вследствие эмпиемы плевры, остеомиелит пальцев после панариция и т. д.).
Большую роль в процессе развития остеомиелита у детей играют возрастные анатомические особенности строения и кровоснабжения костей: значительно развитая сеть кровеносных сосудов, автономность кровоснабжения эпифиза, метафиза и диафиза, наличие большого количества мелких разветвлений сосудов, идущих радиарно через эпифизарный хрящ к ядру окостенения. У детей первых двух лет преобладает эпифизарная система кровоснабжения, в то время как метафизарная начинает развиваться уже после 2 лет. Эпифизарная и метафизарная системы обособлены, но между ними имеются анастомозы. Общая сосудистая есть образуется только после окостенения эпифиза.
Для детей моложе 2—3 лет характерно поражение эпифизарных зон. С возрастом, когда начинает усиленно развиваться система кровоснабжения метафиза, чаще всего страдает именно метафиз.
Патогенез острого гематогенного остеомиелита до настоящего времени полностью не изучен.
Важная особенность данного воспаления состоит в том, что оно замкнуто ригидными стенками костной трубки, что приводит к сдавлению вен, а затем и артерий. Косвенным доказательством указанной трактовки нарушения кровообращения кости служит боль, которая является следствием гипертензии в костномозговом канале. Величина внутрикостного давления при остром остеомиелите достигает 300—500 мм вод. ст. (при норме 60—100 мм вод. ст. у здоровых детей).
Если остеомиелитический процесс не диагностируется в стадии воспаления в пределах костномозгового канала, то, начиная с 4 — 5-х суток от начала заболевания, гной распространяется по костным канальцам (гаверсовым) и фолькманновским каналам под надкостницу, постепенно отслаивая ее. В более поздние сроки (8—10-е сутки и позже) гной и продукты распада продолжают отслаивать периост, затем гной прорывается в мягкие ткани, образуя межмышечные и подкожные флегмоны. В этих случаях идет речь о запущенной диагностике остеомиелита, лечение которого представляет значительные сложности. Боль, как правило, стихает при самопроизвольном вскрытии субпериостального абсцесса в окружающие мягкие ткани, так как происходит снижение давления в костной трубке.
Клиническая картина и диагностика острого гематогенного остеомиелита у детей
Клинические проявления и тяжесть течения острого гематогенного остеомиелита у детей очень разнообразны и зависят от многих факторов: реактивности организма, вирулентности микробной флоры, возраста больного, локализации поражения, сроков заболевания, предшествующего лечения. Большое значение имеет выраженность процессов сенсибилизации. Если возникновение остеомиелита совпало с максимумом гиперергической фазы иммуногенеза в сенсибилизированном организме, на первый план выступает бурная общая реакция организма, несколько сходная с анафилактическим шоком. В других случаях общие проявления не так выражены.
В соответствии с указанными обстоятельствами различают три основные формы острого гематогенного остеомиелита:
- токсическую (адинамическую),
- септикопиемическую и
- местную.
Токсическая, (адинамическая) форма протекает чрезвычайно бурно с явлениями эндотоксического шока. При этом, как правило, наблюдается коллаптоидное состояние с потерей сознания, бредом, высокой температурой (до 40—4ГС), иногда судорогами, рвотой. Отмечается одышка, без четко определяемой клинической картины пневмонии. Со стороны сердечно-сосудистой системы отмечается нарушение центрального и периферического кровообращения, снижается артериальное давление, а вскоре возникают сердечная недостаточность и явления миокардита. На коже нередко можно обнаружить мелкоточечные кровоизлияния. Язык сухой, обложен коричневатым налетом. Живот чаще всего вздут, болезненный в верхних отделах, отмечается увеличение печени.
Из-за преобладания общеклинмческих симптомов тяжелого токсикоза бывает крайне трудно установить местные проявления заболевания, а тем более точную локализацию первичного поражения кости. Лишь спустя некоторое время, по улучшению общего состояния, можно выявить местный очаг. В этих случаях удается отметить умеренно выраженный отек пораженной области, болевую контрактуру прилежащего сустава, повышение местной температуры, а иногда и усиленный рисунок подкожных вен. Обнаружение этих изменений служит поводом для проведения диагностической пункции предполагаемого очага поражения. При наличии острого гематогенного остеомиелита удается зарегистрировать повышение внутрикостного давления, хотя гной в костномозговом канале при остеоперфорации почти всегда отсутствует.
Летальные исходы при этой форме острого остеомиелита до последнего времени наблюдаются часто, несмотря на проведение массивной инфузионной терапии, включающей назначение антибиотиков широкого спекра действия, иммунопрепаратов и даже оперативного вмешательства в очаге поражения.
Септикопиемическая форма острого гематогенного остеомиелита протекает с общими септическими явлениями, также выраженными достаточно ярко. Однако у больных этой группы можно значительно раньше выявить костные поражения. Начало заболевания также острое, отмечается повышение температуры до высоких цифр (39—40°С), нарастают явления интоксикации, нарушаются функции жизненно важных органов и систем. Иногда наблюдаются спутанное сознание, бред, эйфория. С первых дней заболевания появляются боли в пораженной конечности. Болевой синдром достигает значительной интенсивности из-за развития внутрикостной гипертензии. Нередко возникают септические осложнения ввиду метастазирования гнойных очагов в различные органы (легкие, сердце, почки, а также в другие кости).
Местная форма острого гематогенного остеомиелита характеризуется преобладанием местных симптомов гнойного воспаления над общеклиническими проявлениями заболевания. В эту же группу следует отнести атипичные формы остеомиелита.
Начало заболевания в типичных случаях довольно острое. На фоне кажущегося благополучия появляется резкая боль в конечности. Обычно дети старшего возраста достаточно точно указывают на место наибольшей болезненности. Ребенок старается удерживать больную конечность в определенном положении, так как любое движение усиливает боль. Если очаг располагается близко к суставу, то в процесс вовлекаются связочный аппарат и периартикулярные ткани. Это приводит к выраженной и стойкой контрактуре сустава.
Температура с самого начала заболевания повышается и в дальнейшем держится на высоких цифрах (в пределах 38—39°С). Общее состояние ребенка быстро ухудшается, снижается аппетит, усиливается жажда, что свидетельствует о развитии интоксикации.
При осмотре больной конечности наблюдаются первые признаки воспалительного процесса: припухлость в области поражения, сплошная инфильтрация тканей и усиление венозного рисунка кожи. Среди постоянных местных признаков остеомиелита главными являются: резко выраженная локальная болезненность при пальпации и особенно при перкуссии над местом поражения. Отек и болезненность распространяются и на соседние участки.
Такие симптомы, как гиперемия кожных покровов и особенно флюктуация в области поражения, являются чрезвычайно поздними признаками и свидетельствуют о запущенности остеомиелита.
Значительные диагностические трудности возникают при остеомиелитическом поражении костей, образующих тазобедренный сустав. В первые дни заболевания местные симптомы бывают нечетко выражены из-за мощного мышечного каркаса этой области. При внимательном осмотре удается установить, что нижняя конечность несколько согнута в тазобедренном суставе. Отмечается также отведение и некоторая ротация наружу. Движения в тазобедренном суставе болезненны. Сам сустав и кожные покровы над ним умеренно отечны.
Очень тяжело протекает остеомиелит подвздошной кости и позвонков. С самого начала заболевания выражена интоксикация и высокая температура. При исследовании удается определить отечность и наибольшую болезненность при пальпации и перкуссии в очаге поражения.
В сомнительных случаях следует шире прибегать к диагностической костной пункции с последующим цитологическим исследованием пунктата.
В ранней диагностике острого гематогенного остеомиелита имеет важное значение и определение внутрикостного давления. Установление факта внутрикостной гипертензии позволяет подтвердить этот диагноз даже при отсутствии гноя под надкостницей или в костномозговом канале.
В последние годы для более раннего и точного определения локализации и распространенности воспалительного процесса применяется метод радиоизотопного сканирования костей с последующей компьютерной обработкой полученных данных. С этой целью используют короткоживущие изотопы, обладающие костной тропностью (технеций).
Имеются выраженные изменения и в белковом спектре сыворотки крови. Они заключаются в диспротеинемии, увеличении глобулиновых фракций и возникновении гипоальбуминемии. При длительном и тяжелом течении заболевания развивается анемия, обусловленная угнетением костного мозга длительным воздействием токсинов.
Отмечаются также нарушения со стороны свертывающей системы крови (повышается концентрация фибриногена и фиб-ринолитическая активность, ускоряется время рекальцификации, наблюдается укорочение времени свертывания, повышается протромбиновый индекс).
Рентгенологические признаки острого гематогенного остеомиелита, как правило, выявляются не ранее, чем на 14—21-й день от начала заболевания. Самые ранние рентгенологические признаки остеомиелита можно обнаружить лишь на хорошей структурной рентгенограмме. Обычно отмечается разрежение и смазанность кости, удается увидеть и остеопороз в области, соответствующей зоне воспаления. Губчатое вещество кости имеет крупнопятнистый рисунок из-за рассасывания костных перекладин и слияния межбалочных пространств вследствие усиленной резорбции. В дальнейшем деструктивные полости расширяются и происходит разволокнение, расплывчатость и неровность контуров кортикального слоя. Наиболее достоверным признаком является линейный периостит (рис. 66). Периостальная реакция обычно значительно распространена и определяется в виде тонкой полосы, иногда вуалеподобной тени, идущей рядом с кортикальным слоем. Выраженность периостальной реакции зависит от локализации очага. Наибольшая периостальная реакция наблюдается при диафизарном поражении, менее выраженная — при метафизарном и еще менее выраженная — при эпифизарном.

Рис. 66. Острый гематогенный остеомиелит большеберцовой кости у ребенка 8 лет. Рентгенограммы (стрелкой указан периостит), а — прямая проекция; б — баковая проекция.
При дальнейшем прогрессировании воспалительного процесса происходит некроз и лизис костной ткани с замещением ее гноем, грануляциями. Эти изменения, как правило, начинаются с метафиза и постепенно процесс распространяется на диафиз (рис. 67). Дифференциальную диагностику острого гематогенного остеомиелита чаще всего приходится проводить с ревматизмом (суставная форма), флегмоной, костным туберкулезом, травмой.
Для ревматизма характерны летучие боли в суставах, типичные нарушения со стороны сердца, подтверждающиеся данными электрокардиографии. При внимательном осмотре и пальпации области поражения удается отметить при ревматизме в отличие от остеомиелита преимущественную локализацию болей и припухлость не над костью, а над суставом. Имеет значение улучшение течения местного процесса под воздействием салицилатов. Флегмона также может протекать с клинической картиной, напоминающей остеомиелит. При флегмоне гиперемия и поверхностная флюктуация появляются гораздо раньше, чем при остеомиелите. Если флегмона локализуется вблизи сустава, может образоваться контрактура. Она будет менее стойкой и в отличие от таковой при остеомиелите обычно расправляется путем осторожных пассивных движений. Окончательный диагноз в ряде случаев может быть поставлен только при разрезе.
Дифференциальный диагноз с костным туберкулезом в типичных случаях не сложен. Туберкулезное поражение костей в настоящее время встречается довольно редко и характеризуется постепенным началом. Ребенок, несмотря на боли в конечности, продолжает ею пользоваться. Бывает выраженным симптом Александрова (утолщение кожной складки на больной ноге) и атрофия мышц. На рентгенограмме отмечается остеопороз — симптом «тающего сахара» (рис. 68) и невыраженность периостальной реакции. Однако эта реакция может быть четко выражена при смешанной инфекции, когда присоединяется банальная флора. Так называемые острые формы костно-суставного туберкулеза относятся к несвоевременно диагностированным случаям, когда уже наблюдается прорыв гноя в сустав. В этих случаях, помимо рентгенологической картины, поставить правильный диагноз помогает обнаружение специфической флоры в пунктате из сустава.

Рис. 67. Острый гематогенный остеомиелит большеберцовой кости у ребенка 10 лет. Рентгенограммы. а — прямая проекция; б — боковая проекция.

Рис. 68. Коленный сустав у ребенка 9 лет с туберкулезным поражением костей. Рентгенограмма. Виден очаг на медиальной поверхности бедренной кости в нижней трети в виде участка разрежения с размытыми контурами. Отчетливый рисунок истонченных костных балок на фоне диффузного остеопороза; расширение суставной щели (артрит).
Иногда приходится дифференцировать острый гематогенный остеомиелит с травмой костей. Большую роль здесь играет тщательно собранный анамнез, отсутствие септических проявлении и данные рентгенологического исследования. Затруднение подчас вызывают поднадкостничные переломы. Однако на повторной рентгенограмме через 6—8 дней начинает определяться нежная костная мозоль на ограниченном участке.
ihondrolock.ru

