Остеомиелит челюсти – лечение, симптомы острой и хронической формы, дифференциальная диагностика воспаления костной ткани зуба
Остеомиелит Челюсти-Острый Остеомиелит • OHI-S
Остеомиелит челюсти – это инфекционный гнойно-некротический процесс, развивающийся в кости и костном мозге челюсти, а также в окружающих их мягких тканях, на фоне предварительной сенсибилизации организма.Разберём каждый пункт определения.
Процесс инфекционный, вызывается смешанной микрофлорой, в основном золотистым и белым стафилококками, а также стрептококками, пневмококками, кишечной и тифозной палочками. К слову, остеомиелит других костей скелета человека вызывается одним возбудителем, который заносится в кость гематогенным путём. Чаще всего это стафилококки или стрептококки. Поэтому остеомиелит челюсти имеет свои отличительные особенности в течении и клинической картине, связанные с разнообразием возбудителей.
Воспаление костного мозга проходит с образованием гноя и некрозом костной ткани.
Кроме поражения самой кости могут воспаляться и прилежащие мягкие ткани, такие как десна, слизистая оболочка полости рта, жевательные и мимические мышцы, слюнные железы, кожные покровы лица. В тяжёлых случаях развиваются флегмоны и абсцессы мягких тканей лица. Тем самым, к болезненному течению остеомиелита присоединяется ещё и клиническая картина поражения мягких тканей.
Большую роль в развитии остеомиелита играет общее состояние здоровья человека. Не каждый периодонтит или периостит переходит в остеомиелит. Ослабление защитных сил организма увеличивает риск развития остеомиелита.
Остеомиелит челюсти встречается чаще, чем поражение других костей человеческого скелета. Это обусловлено наличием нескольких факторов, которые могут привести к воспалению альвеолярного отростка верхней и тела и нижней челюсти:
- Зубы. При осложнениях кариеса, а именно острых хронических апикальных периодонтитах, инфекция через канал зуба попадает далее в пространство кости и со временем приводит к воспалению костного мозга. А так как зубов несколько, то и роль этого фактора возрастает пропорционально их количеству.
- Хорошее кровоснабжение челюстно-лицевой области. К примеру, в теле и альвеолярном отростке верхней челюсти имеется большое количество сосудов и их анастомозов, что повышает риск гематогенного заноса инфекции в челюсть.
- Полости. Вблизи зубочелюстной системы расположены полости (верхнечелюстная пазуха, полость рта, полость носа), из которых возбудители инфекции могут попадать в костное вещество и вызывать дальнейшие осложнения. Сами полости от кости отграничены тонким слоем мягких тканей, что не сильно препятствует дальнейшему распространению инфекции из полости в челюсть.
- Травмы. Лицо часто подвергается травмам различного характера: бытовые и спортивные травмы, переломы челюстей, ушибы. При переломах челюстей несвоевременно и неадекватно оказанная помощь может привести к попаданию в рану инфекции и дальнейшему развитию воспаления или к несращению отломков и возникновению травматического остеомиелита.

Классификация остеомиелита челюстей
Классификация остеомиелита челюстей:
- По этиологии:
- Инфекционный
- Одонтогенный;
- Неодонтогенный.
- Неинфекционный:
- Травматический;
- Инфекционный
- По течению:
- Острый;
- Хронический;
- Обострение хронического.
- По локализации:
- Верхней челюсти;
- Нижней челюсти.
- По распространённости:
- Ограниченный;
- Диффузный.
Острый остеомиелит челюсти
Острый остеомиелит челюсти, как было указано в классификации, может быть инфекционного (одонтогенный и неодонтогенный) и неинфекционного происхождения – травматический.
Рассмотрим наиболее часто встречаемый острый остеомиелит челюсти — одонтогенный.
Острый одонтогенный остеомиелит челюсти
Острый одонтогенный остеомиелит развивается как осложнение хронического апикального периодонтита (в период обострения) или острого гнойного периостита.

Острый одонтогенный остеомиелит: симптомы
Симптомы острого одонтогенного остеомиелита делятся на общие и местные.
Общие симптомы связаны с тяжелой интоксикацией организма. У пациента повышена температура до 39-40°С, в течение суток температура может изменяться на 2-3 градуса. Пациент жалуется на головную боль, слабость, потерю аппетита. При тяжёлом течении остеомиелита пациент может жаловаться на тошноту, рвоту, запор.
Местные:
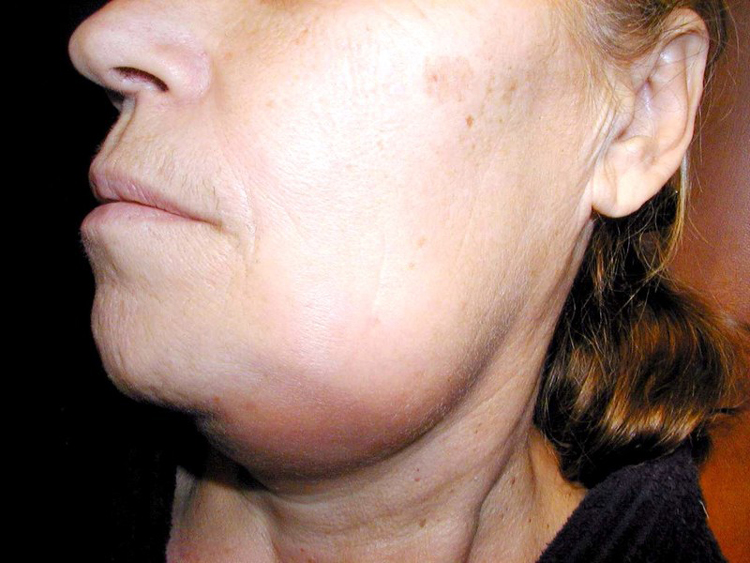
- Асимметрия лица, вызванная отёком мягких тканей,
- Бледность кожных покровов,
- Регионарные лимфатические узлы воспалены на стороне поражения, болезненны при пальпации,
- Затруднение открывания рта, глотания слюны и пищи,
- Обложенный язык, неприятный запах изо рта,
- Подвижность нескольких зубов,
- Боль при перкуссии причинного зуба и рядом стоящих интактных зубов,
- Десна отёчна и гиперемирована с двух сторон (вестибулярной и оральной),
- Часто осложняется абсцессами и флегмонами близлежащих мягких тканей.
Диагностика остеомиелита челюсти
Диагностика остеомиелита челюсти проводится комплексно, по показателям клинических и лабораторных исследований. Так же стоит уделить внимание дифференциальной диагностике.
Клинические исследования проводятся врачом-стоматологом при осмотре, им выявляются общие и местные симптомы заболевания, указанные выше.
Лабораторные исследования:
- Изменения в крови:
- СОЭ повышено до 40-70 мм\ч,
- Лейкоцитоз, сдвиг лейкоцитарной формулы влево (при лейкопении прогноз неблагоприятный, иммунитет не справляется с воспалением самостоятельно),
- Положительная проба на С-реактивный белок,
- Уменьшение количества альбуминов, повышение содержания глобулинов,
- Показатели активности щелочной и кислой фосфатазы растут пропорционально тяжести заболевания.
2.Изменения в моче:
- Появление белка, клеток крови,
- Гиалиновые и зернистые цилиндры.
На рентгенограмме нет каких-либо изменений в кости, кроме уже имеющихся воспалительных процессов около верхушки корня или нескольких корней причинного зуба в первую неделю заболевания. Чаще всего — «языки пламени» хронического гранулирующего периодонтита. К концу второй недели кость становится прозрачнее из-за процессов деструкции.
Дифференциальная диагностика проводится с другими видами остеомиелита (гематогенным, травматическим), острым периоститом, добро- и злокачественными новообразованиями, поражением тканей полости рта специфическими инфекционными заболеваниями: туберкулёзом, сифилисом, актиномикозом.
Острый одонтогенный остеомиелит нижней челюсти
Острый одонтогенный остеомиелит нижней челюсти встречается чаще поражения верхней челюсти, что связано с особенностями ее анатомического строения.
Чаще причинными зубами выступают моляры и премоляры, и в таком случае заболевание имеет диффузный характер. При периодонтите резцов может развиться ограниченный остеомиелит.
Деструкция кости происходит в крупных масштабах, что нередко приводит к патологическим переломам челюсти.
Кроме поражения альвеолярной части нижней челюсти и её тела, воспалению могут быть подвержены ветвь и отростки нижней челюсти. Гнойно-некротический процесс в этих структурах челюсти отличается неблагоприятным прогнозом, выраженными общими симптомами заболевания.
Ещё одной особенностью являются частые осложнения со стороны мягких тканей, окружающих нижнюю челюсть. Это объясняется большим количеством мышц, непосредственно прилегающих к кости, и наличием многочисленных клетчаточных пространств.

Острый одонтогенный остеомиелит верхней челюсти
Особенности течения острого одонтогенного остеомиелита верхней челюсти обусловлены анатомическим строением кости. Само заболевание развивается реже, чем на нижней челюсти. Причинными зубами являются моляры и премоляры. Инфекция от них также может приводить к воспалению гайморовых пазух. При развитии остеомиелита от резцов воспалительный отёк распространяется на верхнюю губу, иногда на перегородку и крылья носа. Если причинным зубом оказался клык – воспаляется вся подглазничная область.
Остеомиелит верхней челюсти развивается быстрее, чем нижней челюсти, протекает легче, реже осложняется флегмонами и абсцессами мягких тканей. Нехарактерно появление свищей на коже.
Все это обусловлено меньшей плотностью кости, хорошей васкуляризацией, отсутствием непосредственно прилежащих к кости мышц.
Острый одонтогенный остеомиелит верхней челюсти может распространяться с альвеолярного отростка на твёрдое нёбо при поражении латеральных резцов и нёбных корней моляров.

Лечение острого одонтогенного остеомиелита челюсти
Лечение острого одонтогенного остеомиелита челюсти проводится комплексно – консервативно и хирургически.
Главную роль играют хирургические манипуляции. В момент обращения пациента обязательно удаляется очаг инфекции в полости рта – зуб. Также проводится первичная хирургическая обработка воспалённой области. Обеспечивается отток гнойного экссудата периостотомией и наложением дренажа. Далее пациент проходит наблюдение у челюстно-лицевого хирурга, приходит на перевязки, следует рекомендациям врача.
За ними следует консервативное лечение:
- Антибиотики с учётом проведённых посевов + предпочтение тропным к костной ткани (линкомицин, клиндамицин, доксициклин),
- Антигистаминные препараты,
- Анальгетики, антипиретики,
- Дезинтоксикационная терапия,
- Покой, постельный режим,
- Индивидуально подобранные у
ohi-s.com
Остеомиелит челюсти | Симптомы и лечение остеомиелита челюсти
Классификация остеомиелита челюстей
 [13], [14], [15]
[13], [14], [15]
Травматический остеомиелит
Заболевание, возникающее как последствие челюстных ранений или переломов. Травмируемый участок открывает доступ вирусу к кости, но процент возникновения осложнения этого типа невелик.
Разновидность болезни остеомиелита челюсти относится к осложнениям, возникшим в результате перелома лицевой кости. Чаще это происходит с нижней челюстью, но имеются и единичные случаи поражения верхней. Травма кости открывает проход для инфекции, которая при благоприятных для нее условиях начинает развиваться еще на удалении от зоны щели перелома.
Поэтому, если уже сталось так, что челюсть травмировалась, необходимо сделать все, чтобы не дать возможности патогенной флоре попасть в рану.
Остеомиелит челюсти после удаления зуба
Все в нашем организме взаимосвязано. Замкнуты единой иннервацией и верхняя с нижней челюсти, являясь отростками троичного нерва (отвечающего за чувствительность нервных окончаний лица). Когда стоматолог вынужден вырвать больной зуб, он удаляет и зубной нерв, при этом нервные окончания десны и пародонта остаются и раздражаются в связи с болевыми ощущениями после потери зуба (боль может чувствоваться до недели).
Если же боль не проходит больший промежуток времени, необходимо срочно проконсультироваться со стоматологом, чтобы не пропустить развитие остеомиелита.
Гематогенный остеомиелит
Он обусловлен воспалением, возникшим вследствие поражения тканей инфекцией, принесенной потоком крови. Плазма, при своем токе по сосудам захватывает инфекцию в воспаленном очаге и разносит ее по всему организму. Этот тип заболевания, чаще всего, развивается на основе хронического заболевания, либо долговременного очага инфекции. В данном случае воспалительный процесс идет как бы в обратном порядке: первично идет поражение кости челюсти, а уже затем поддаться поражению может и зуб. Этот тип развития заболевания встречается реже.
Лучевой остеомиелит челюсти
Злокачественная опухоль челюстно-лицевой области. Этот диагноз не так уж редок в наше время. Медики достаточно успешно научились бороться с этим недугом. Но его коварство заключается не только в возможности возврата заболевания с перерождением клеток в раковые, но и последствия, с которыми приходиться встречается больной после прохождения курса химио- и лучевой терапии.
Лучевой остеомиелит челюсти – последствие получения, в процессе лечения, большой дозы облучения и попадания в очаг воздействия гнойной патогенной инфекции. Сочетание этих негативных факторов и приводит к зарождению гнойно-некротических процессов в челюсти. Вероятность появления данного поражения во многом зависит от устойчивости костной ткани к направленному на нее ионизирующему излучению и присутствующей или отсутствующей негативной флоры. То есть, все упирается в возможность организма, его иммунной системы, противостоять пагубному воздействию извне.
Более часто причинами возникновения постлучевого остеомиелита челюсти врачи считают травму (физическую и нанесенную лучистой энергией) и инфицирование. Клинические проявления приобретенной болезни – медленное постепенное разрушение костных тканей, сопровождающееся сильными болями, с последующим появлением свищей, секвестр. Если вовремя не оказать такому пациенту медицинской помощи, последствия могут быть плачевными. Кость разрушается настолько, что могут появиться патологические переломы челюсти.
Одонтогенный остеомиелит челюстей
Наиболее частая форма проявления остеомиелита челюсти, возникающего вследствие серьезных осложнений при зубной болезни (например, запущенном кариесе зуба). Сегодня, этот тип остиомиелита диагностируют в большей половине случаев. Заболевание начинает набирать обороты после попадания инфекции через кариесные ткани в пульпу и далее к зубному корню. После поражения корня зуба, инфекция захватывает и близьлежащую челюстную ткань. Около 70% поражений относится к нижней челюсти. Основными поражающими бактериями, вызывающими этот тип заболевания являются как стрептококки, так и стафилококки, и анаэробные бактерии. Попадают в челюстную ткань данные болезнетворные микроорганизмы по костным канальцам, а так же по лимфатической системе.
Более часто встречающейся формой заболевания остеомиелита челюсти является одонтогенная ее разновидность, причем ней болеют, как взрослые, так и дети разных возрастов. Причиной ее возникновения является инфекция, поражающая кариесный зуб. И если своевременно не обратиться за помощью к врачу-стоматологу, который удалит омертвевшие участки, прочистит зубной канал и поставит пломбу, то патогенная флора, находящаяся в полости рта даст толчок к развитию воспаления и образования гнойной капсулы в костной ткани челюсти, что и приводит к развитию одонтогенного остеомиелита челюстей.
Анатомические особенности челюсти, несравнимы ни с какой другой областью человеческого организма. Благодаря зубам, именно в этой зоне кость максимально близко контактирует с возможным источником инфекции (ротовой полостью) и достаточно небольшого пробоя (кариеса), чтобы вирус проник к костной ткани. Идет нарушение микроциркуляции всех процессов, в ткань не поступают необходимые вещества и микроэлементы, начинается частичное отмирание клеток.
В воспаленном очаге формируется гнойник, спровоцированный работой таких микроорганизмов как белый или золотистый стафилококк, стрептококк и другие. Адаптация к препаратам и мутации выдают достаточно большой спектр анаэробной флоры. Эта проблема может проявиться в размытой клинике заболевания, в нетипичной реакции человека на медикаменты и в проявлении иммунодефицита.
Классифицируют и по стадии заболевания: подострая, острая и хроническая.
Острая форма остеомиелита челюсти – ответная защита человеческого организма на проникновение в него инфекции. Симптомы данной стадии сродни многим другим заболеваниям, но есть и отличия:
- Больной чувствует слабость и недомогание.
- Начинаются приступы головной боли.
- Наступают проблемы со сном.
- Наблюдается повышение температуры.
- Исчезает аппетит. Больному сложно кушать, так как пережевывание пищи сопровождается болезненными ощущениями.
- Слизистая ротовой полости начинает постепенно краснеть.
- Инфекция бьет по иммунной и обменной системе – это проявляется увеличением лимфоузлов.
- Зубы, соседние с очагом инфекции, становятся подвижными.
При постановке диагноза, к лечению необходимо приступать немедленно. Эта стадия заболевания опасна не только протеканием заболевания, но и своими осложнениями. Особенно при этом страдает селезенка и печень.
Если лечение началось вовремя и велось на должном уровне, то болезнь переходит в другую стадию – подострый остеомиелит. На данном этапе идут несколько иные проявления заболевания:
- В зоне поражения костной ткани образуются свищи и отмершие участки кожного покрова. На данном этапе идет частичный отток гноя и жидкости – это притупляет остроту проявления симптомов. Больному кажется, что болезнь отступает, но воспаления набирает обороты, опасность для организма все возрастает.
В дальнейшем, заболевание переходит в хроническую форму. Эта стадия остеомиелита челюсти наиболее опасна:
- Какой-то промежуток времени пациент ощущает себя практически выздоровевшим. Но болезнь не дремлет, и ремиссия оборачивается новым обострением остеомиелита. Появляются секвестры, образуются новые свищи.
Остеомиелит нижней челюсти
Это заболевание является наиболее часто диагностированным врачами при локализации заболевания остеомиелита в челюстной области. Развитие болезни, зачастую, происходит благодаря попаданию через лимфососуды и костные каналы патогенной флоры к костной ткани нижней челюсти. Еще один из путей попадания – через пульпу поврежденного зуба.
Одним из первых проявляющихся симптомов при нем – это снижение чувствительности рецепторов нервных окончаний нижней губы и подбородка. Значительно возрастает и чувствительность больного зуба. Боль при дотрагивании становится более острой, пульсирующей. Это все относится к одонтогенной форме заболевания.
Но причиной, которая может вызвать развитие остеомиелита может стать и травма челюстной зоны, а так же ее перелом – эти первопричины дают толчок к развитию травматической его формы.
И третья разновидность болезни – гематогенная. Инфекция попадает к очагу воспаления через кровь. Причиной инфицирования крови может быть простая инъекция, либо переливание крови.
Для остеомиелита нижней челюсти присуши все проявления, наблюдающиеся при гнойной лихорадке. Идет общая интоксикация организма, появляется озноб (особенно в вечернее время), дыхание и пульс становится учащенным. При острой стадии болезни, резко подскакивает температура, порой подходя к критическим показателям в 40оС. Болевые ощущения как бы расползаются, захватывая все большую область: усиливается дискомфорт при жевании, становится трудно глотать.
По уровню тяжести данное заболевание делят на: легкое, среднее и тяжелое. Различают так же, по величине, задействованной в воспалительном процессе области: диффузная и ограниченная. А так же деление идет на остеомиелит челюсти прошедший без осложнений и болезнь, повлекшая за собой существенные осложнения.
Одонтогенный остеомиелит нижней челюсти
Одонтогенная разновидность данной болезни, по данным медицинских наблюдений встречается значительно чаще, чем всех остальных. Львиная доля всех случаев припадает на одонтогенный остеомиелит нижней челюсти. Заболевание вызвано бактериальной патогенной флорой, которая по пораженному каналу (поражение зубного канала, кариес и другие нарушения целостности зуба) попадают в район пульпы и периодонта, провоцируя очагах воспаления.
В последнее время все чаще возбудителями воспаления кости является облигатно-анаэробная флора, до определенного времени преобладающими были такие бактерии как белый и золотистый стафилококки, стрептококки, разновидности палочковидных бактерий…
Но для развития воспаления не достаточно наличия проникающей инфекции. Необходимо присутствие и других факторов: сниженный, по какой бы то ни было причине, иммунитет больного и, высокая степень способности данного инфекционного штамма микроорганизма или вируса заразить организм. У маленьких деток, в связи с еще достаточно несовершенной системой защиты организма, весы склоняются, чаще всего, в сторону болезни.
Травматический остеомиелит нижней челюсти
Он зачастую возникает при ранении или травме, вызвавшей перелом нижней челюсти (при таком же повреждении верхней челюсти, такие последствия возникают не часто). Не каждый воспалительный процесс после повреждения костной ткани может привести к остеомиелиту челюсти. Если процесс воспаления локализован только в зоне первичного повреждения и не распространяется на периферийные зоны, то его можно классифицировать как очаговое нагноение на кости. При адекватном лечении, начатом на зарождающейся стадии болезни, данный процесс купируется достаточно быстро и не перерождается в отмирание костных материй.
Любой перелом не проявляется сам по себе. В параллель с ним, больной получает повреждение мягких тканей, сильный ушиб. Не обходится и без кровоизлияний, образующих гематомы. Это удачный момент для занесения вируса и дальнейшего роста флегмоны, либо появления абсцесса. Если своевременно произвести санацию и вскрыть гнойник, поддержать потерпевшего общеукрепляющей терапией, можно в короткое время приостановить распространение воспалительного процесса, не доводя до некротических проявлений. Если же больной получает неадекватное лечение или не получает его совсем, то развитие остеомиелита очень велико.
Основная причина возникновения травматического остеомиелита нижней челюсти, это нарушение обменных процессов и микроциркуляции, необходимых для нормальной работы организма. Развитию данного заболевания способствует, прежде всего, позднее обращение пациента к врачу, либо несвоевременное и неправильное лечение, а также сопутствующие другие тяжелые заболевания и не соблюдение больным гигиены ротовой полости.
Остеомиелит верхней челюсти
Остеомиелит верхней челюсти, по медицинским наблюдениям, встречается гораздо реже, но случаи поражения этим заболеванием все-таки есть, поэтому рассмотрим и этот случай.
Медицина рассматривает несколько путей проникновения инфекции, которая поражает верхнюю челюсть.
- Гематогенный путь. Попадание патогенной флоры через плазму. Такое может случиться при помощи обыкновенного укола, а так же в случае переливания крови (вирус может быть занесен с кровью, если сама кровь была инфицирована, либо вовремя процедуры была нарушена стерильность).
- Лимфогенный путь. Приток инфекции через лимфосистему.
- Контактный или риногенный. Проникновение идет из ротовой полости. Это может быть воспалительный процесс, который захватывает слизистую верхнечелюстных пазух (это может случиться при хроническом или остром рините), а так же проникновение патогенной флоры по протокам желез через надкостницу.
- Новорожденный может «подхватить» это заболевание во время родов в процессе наложения щипцов, либо через инфицированные материнские половые органы. Случится это может и во время кормления, через соски (если роженица страдает маститом). Не соблюдение общей гигиены для малыша чревато проникновением инфекции с грязных игрушек или соски, особенно в период, когда начинают резаться зубки.
Особенно опасен остеомиелит челюсти для грудничков, так как заболевание развивается стремительно и главное не упустить время, быстро и правильно поставить диагноз, незамедлительно приступить к лечению. У этой категории пациентов данное заболевание чаще проявляется вторично, как гнойник на базе сепсиса, реже – сепсис развивается на базе острого РВИ (респираторно-вирусная инфекция).
Основными симптомами заболевания, которые одинаковы как для маленьких детей, так и для взрослых, с той лишь разницей, что у грудничков эти процессы протекают более стремительно и с ярко выраженными проявлениями:
- Это заболевание у детей начинается внезапно. Резко поднимается температура до 39÷40о С.
- Малыш капризничает, не хочет кушать.
- Нарастает отек в области нос-щека-глаз.
- На протяжении первых суток глазная щель полностью закрывается, становится нечувствительной верхняя губа, пропадает носогубная складка. Личико становится ассиметричным, как бы перекошенным.
- Увеличиваются в размерах лимфатические узлы со стороны вирусного поражения.
- На протяжении следующих трех суток отечность захватывает не только лицевую часть, но и шею.
- Развивается процесс (у детей в зубных зачатках, у взрослых в корневой системе зуба) нагноения. И идет отторжение секвестров.
- За счет отека сужается или перекрывается носовой ход, что препятствует нормальному дыханию. Постепенно он начинает заполняться гнойными выделениями.
- Уже в первые – вторые сутки после инфицирования, кожа в области отека приобретает розовый оттенок с лоснящейся фактурой. При дотрагивании – резкая боль.
- Уже на первые сутки на альвеолярном отростке, могут появиться локальные инфильтраты. Слизистая оболочка становится гиперемированной, размягченной (костная ткань начинает разрушаться) и увеличивается в размере. Появляется флюктуация.
- Приблизительно на пятый день выявляют некоторое количество секвестры, начинают появляться в носовой полости свищи. Образуются они и на небе, в области внутреннего угла глаза, в районе зубных зачатков. Верхняя челюсть становится паталогически подвижной.
- Достаточно быстро воспаление захватывает и глазницу. Начинается абсцесс век. Любое движение вызывает боль. Глазное яблоко становится неподвижным – развивается флегмона глазницы.
Последствия осложнения при остеомиелите верхней челюсти могут быть страшными, особенно для грудничков. Это и менингит, сепсис, флегмона глазницы, пневмония, абсцесс легкого и мозга, гнойный плеврит…
Острый остеомиелит челюсти
Медики эту болезнь относят к неспецифическим инфекционным воспалительным заболеваниям. Оно имеет ряд характерных симптомов, некоторые могут быть как облигатными, так и факультативными (то есть такие симптомы способны проявляться, а может их и не наблюдаться).
Организм реагирует на проникновение инфекции в данной фазе так:
- Снижение жизненного тонуса.
- Боли в области головы.
- Появляется озноб.
- Температура может зафиксироваться на отметке 37÷37,5°С или достичь 40°С (это в большей мере касается детей).
- Учащается сердцебиение.
- Интоксикация организма.
- Снижение артериального давления.
- Из ротовой полости ощущается достаточно неприятный запах.
- Слизистая гиперемирована, наблюдается заметный отек.
- При касании – сильные болевые ощущения.
- Наблюдается вытекание гнойных масс из-под десны.
- Может возникнуть патологическая подвижность зубов в зоне воспаления.
Состояние больного на этой стадии наблюдается легкое, среднее и тяжелое. Исходя из этого, врачи и назначает терапевтические мероприятия, отвечающие данному состоянию. •
- Идет онемение тканей, чувствительность их нарушена.
- Анализы крови показывают, что в организме идет воспалительный процесс.
- Увеличены лимфоузлы. Они становятся болезненными при касании.
- После удаления и вскрытия зуба (первые сутки) усиливается гноеотделение. Улучшение состояния больного не наблюдается.
- Только на вторые сутки пациенту становится легче, воспаление стихает, количество выделяющегося гноя уменьшается.
 [16], [17], [18], [19], [20], [21]
[16], [17], [18], [19], [20], [21]
Острый одонтогенный остеомиелит челюстей
Инфекционно-гнойное поражение костей челюсти, источником которого является вирус или инфекция, которая проникла в очаг воспаления благодаря кариесному заболеванию зуба, с последующим его осложнением. Инфекция поражает контактно, с дальнейшим расширением области поражения и образованием остеонекроза (постепенного отмирания костной материи).
По сути дела, острый одонтогенный остеомиелит челюстей – это не что иное, как осложнение, появившееся при запущенной стадии кариеса.
 [22], [23], [24], [25], [26]
[22], [23], [24], [25], [26]
Острый остеомиелит нижней челюсти
Как было уже сказано выше, эта болезнь чаще всего поражает именно нижнюю челюсть. Врач устанавливает диагноз пациенту на основании комплексного обследования. Первично, это основывается на жалобе больного и визуальном осмотре специалиста. Далее «подключаются» рентгенография и лабораторные обследования.
Основные симптомы при острой форме идентичны, будь это травматический, одонтогенный или гематогенный остеомиелит. Общее в них и то, что не стоит запускать болезнь и ожидать, что процесс «рассосется» сам собой. Чем раньше заболевшему начнут оказывать медицинскую помощь, тем более щадящей окажется терапия и менее разрушительными последствия воспаления для организма.
 [27], [28], [29], [30]
[27], [28], [29], [30]
Острый одонтогенный остеомиелит нижней челюсти
Именно эта разновидность болезни, как не странно, встречается наиболее часто. Запустили свои зубы и боитесь идти к врачу? Ваше малодушие может стать причиной болезни. Внимательно ознакомьтесь с симптомами заболевания. Может быть, это послужит Вам толчком к посещению стоматолога.
 [31]
[31]
Хронический остеомиелит челюсти
Хроническая форма этого заболевания неприятна не только проявляемой симптоматикой, но и тем, что болезнь может протекать с переменным успехом (то угасая, но снова обостряясь) на протяжении нескольких месяцев. Идет периодическое появление новых свищей и отторжение некротических участков костной ткани. Хроническая форма предполагает периодическое наблюдение у специалиста.
 [32], [33], [34], [35], [36]
[32], [33], [34], [35], [36]
Хронический остеомиелит нижней челюсти
Хроническую форму болезни чаще констатируют к концу 4 недели, когда формируется секвестр, появляются свищи. Самочувствие больного стабильно удовлетворительное. Нормализуются температурные показатели и уровень белка в крови.
Основной причиной перехода от острой формы к хронической врачи считают несвоевременное купирование острой стадии болезни (удаления зуба…).
 [37], [38], [39]
[37], [38], [39]
Хронический одонтогенный остеомиелит челюстей
Чаще всего хроническому одонтогенному остеомиелиту челюстей подвержены дети 3÷12 лет (период прорезания и замены зубов), а так же взрослые люди, рот которых, в большинстве своем, не санирован.
 [40], [41], [42], [43]
[40], [41], [42], [43]
ilive.com.ua
Остеомиелит челюсти: 6 важных фактово заболевании
Не все знают о том, что такое остеомиелит. А между тем это гнойно-некротическое и очень опасное инфекционное воспаление челюстной кости. А также это очень серьезная патология, о которой лучше быть информированным еще до того, как она возникнет и разовьется. Редакция портала UltraSmile.ru предлагает внимательно прочитать материал на эту тему и предпринять все возможные меры, чтобы никогда не сталкиваться с этим опасным для здоровья, красоты и благополучия человека заболеванием.
Самая основная причина развития заболевания – невылеченные зубы
Существует несколько разновидностей остеомиелита челюсти. Но чаще всего возникает тот, который представлен на фото. Его название – одонтогенный остеомиелит. Наиболее распространенная локализация – нижняя челюсть. При одонтогенный форме инфекция проникает в кость через твердые и мягкие ткани пародонта и через разрушенные зубы. Причем, как через те зубы, которые еще можно вылечить, но человек запустил этот процесс и не посетил стоматолога вовремя. Так и через гнилые и даже депульпированные единицы, которые уже нечувствительны, являются нежизнеспособными и не подлежат восстановлению, т.е. когда показано их удаление.
На фото изображен одонтогенный остеомиелитРазрушенные зубы – это врата для инфекции, которая может проникнуть сначала в более глубокие ткани челюстной системы, а потом и распространиться по всему организму.
В 80% всех клинических случаев остеомиелит челюсти возникает на фоне запущенного кариеса, пульпита и периодонтита, из-за воспаления корней зубов или воспаления кисты зуба. При этом «возраст» заболевания молодеет. Оно все чаще диагностируется у молодых людей и даже у детей. У взрослых развивается преимущественно с 20 до 40 лет. У малышей до 3-х лет патология в подавляющем большинстве случаев возникает на фоне периодонтита молочных зубов.
Остеомиелит может возникнуть, когда его совсем не ждешь…
Вся опасность заключается в том, что воспаление челюстной кости очень коварно, оно может развиться даже тогда, когда человек вовремя посещает стоматолога и лечит все зубы. Например, появление фурункула или карбункула на лице тоже может привести к развитию патологии. Спровоцировать ее может и отит, и тонзиллит. У детей – дифтерия и скарлатина. У взрослых – сахарный диабет, ревматизм, патологии печени и почек. В данном случае инфекция распространяется через кровь и лимфу – такая разновидность носит название «гематогенной».
Еще одна форма остеомиелита – травматический. Он возникает как осложнение после перелома челюсти, удар, падение, повреждение слизистой оболочки носа или рта.
Перелом челюсти может стать причиной проблемы«У меня во рту было несколько корней зубов, как я их называла, пеньков. Они были незаметны, уже давно разрушились, совершенно не болели, в общем, не доставляли хлопот. Удалять их даже не думала. Так и жила, но в один прекрасный день, а точнее ночью проснулась, почувствовала себя плохо, в жар бросило и боль была невыносимая, температура зашкаливала. Самое главное, даже не могла понять, откуда идет боль, она распространялась по всей голове и лицу. Вызвала скорую, на ней меня увезли в хирургию и там уже поставили диагноз – остеомиелит челюсти. Сказали, что виноваты, как раз те самые пеньки, которые надо было давно удалить. Не буду говорить здесь о том, сколько я мучилась, пока меня лечили. Это было действительно мучительно и нескончаемо, я практически жила в клиниках. Никому не советую пройти через такое. Так что даже если ваши зубы давно разрушились, но уже не болят, обязательно найдите время их удалить!!!»
B/N, отзыв со стоматологического портала gidpozubam.ru
Гематогенный остеомиелит чаще встречается у детей, и очень опасен
Гематогенная форма патологии чаще всего диагностируется у детей. Причинами заноса инфекции в кровь могут выступать пупочная инфекция, отит, поражения и гнойнички на коже. Заболевание очень опасно своими последствиями для малышей, причем, чем меньше ребенок, тем больше последствий, а развиться оно может уже на 2-8-й неделе жизни.
Такое заболевание, как остеомиелит, требует дифференциальной диагностики от периостита и периодонтита, челюстной кисты и рака челюсти.
В детском возрасте заболевание является очень серьезнымГематогенный остеомиелит челюсти способен поражать сразу несколько костей лицевого скелета. Также заболевание может давать свои плоды даже спустя время после излечения от него. Проявляется в гипоплазии эмали постоянных зубов, нарушении срока их прорезывания или же вообще отсутствия прорезывания и полной адентии вследствие гибели зачатков постоянных единиц. Ребенок может обрести комплекс проблем, связанный с задержкой роста челюстного скелета, патологии прикуса, анкилоз ВЧНС (ограничение функциональности и подвижности челюсти), деформации лица.
Заболевание приходится очень долго лечить
Даже при своевременном выявлении патологии, пациенту приходится пройти «семь кругов ада», т.к. ее лечение с устранением всех последствий занимает от полугода до нескольких лет. Дело в том, что патология проходит три последовательных стадии:
- острая: характеризуется болями во всем теле, повышением температуры до 39-40 градусов, ознобом, обширным отеком мягких тканей, подвижностью одного или нескольких зубов, расположенных в зоне воспалительного процесса, ухудшением показателей крови, выделением гноя из-под десны. Эта стадия может протекать до 10-12 дней подряд и лечится она только в стационарных условиях,
- подострая: характерные признаки острого течения патологии идут на спад, состояние пациента улучшается, но дает о себе знать деструкция костной ткани в области воспаления, и состояние общего недомогания сопровождает пациента еще около месяца,
- хроническая: это самая длительная по времени и последняя стадия развития заболевания, которая может занять от 6 месяцев до нескольких лет. При наблюдении пациента в хронической стадии всегда отмечаются визуальные изменения формы лица, их асимметрия, т.е. внешне лицо выглядит непривлекательно, а человек нередко нуждается в пластике. При осмотре полости рта выявляются свищевые ходы, через которые идет гнойное отделяемое. При хроническом деструктивном остеомиелите пациента могут ждать новые неприятности, например, может переломиться челюсть. Также в этот период времени начинают отделяться отмершие участки костной ткани.
Врачи подмечают, что в последние годы растет число форм заболевания, которое протекает без острой стадии. Поэтому те люди, которые не проходят профилактических осмотров у стоматологов, имеют все риски не сразу заметить патологии и не начать своевременного лечения
Комплекс лечебных мероприятий для того, чтобы избавиться от остеомиелита челюсти, также никому не покажется простым и приятным: удаление пораженных зубов, шинирование расшатавшихся, хирургическое вскрытие, удаление и дренирование гнойников, флегмон и абсцессов, антибиотикотерапия и физиопроцедуры. Далее в хронической стадии, когда состояние пациента стабилизировано и устойчиво, обязательно проводится хирургическое удаление отмерших участков кости при помощи такой процедуры, как секвестрэктомия. Далее требуется провести восстановление дефектов челюсти и отсутствующих зубов.
На фото показан установленный дренажЗаболевание имеет серьезные осложнения
Прежде всего после остеомиелита на лице появляются серьезные косметические дефекты, которые порой сложно исправить без пластических операций. Также нарушается функциональность челюстно-лицевого аппарата, человек теряет зубы. Но все перечисленное – лишь отдаленные последствия, осознание которых настигнет пациента только после завершения лечебного курса и стабилизации общего состояния здоровья.
Остеомиелит верхней челюсти нередко осложняется гнойным гайморитом и гнойными выделениями из носа, а также тромбофлебитом лицевой вены. Нижней – симптомом Венсана (потеря чувствительности нижнечелюстного и подбородочного нерва вследствие распространения на тройничную ветвь нерва).
Во время лечения заболевание может осложняться интоксикацией организма, флегмоной, развитием абсцесса, тризмом и переломом челюсти, образованием ложных суставов, флебитом вен, лимфаденитом, остеопорозом. В 28% случаев происходит нарушение функции почек и сердца.
На фото показан подчелюстной лимфаденитПри неблагоприятном течении заболевания, при несвоевременном обращении к врачу, у человека может развиться менингит, легочная недостаточность, септический шок, абсцесс мозга и сепсис, приводящие к летальному исходу. При этом летальный исход по данным некоторых исследователей случается в 10% случаев у взрослых и в 30% случаев у детей, если вовремя не начато было лечение.
Профилактика остеомиелита – это совсем не сложно
Страшное заболевание, согласны с этим? Но самое главное, чтобы с ним никогда не сталкиваться, стоматологи и хирурги советуют придерживаться простых правил: вовремя лечить кариес и пульпит, удалять разрушенные зубы, которые уже нельзя восстановить, проходить профилактические осмотры и санацию полости рта. Также нужно поддерживать высокий уровень иммунитета и своевременно реагировать на сигналы организма, не запускать ОРВИ и ОРЗ, избегать ситуаций, связанных с травмами челюстно-лицевой области. Как считаете – это сложно? Ответы ждем в комментариях!
Оцените статью:
 Загрузка…
профилактика
Загрузка…
профилактикаКонсультирующий специалист
Комментарии
Темы
Акции
Обсуждаемые темы
ultrasmile.ru
Остеомиелит челюсти, классификация, симптомы и лечение
Остеомиелит – гнойное, инфекционно-воспалительное заболевание, развивающееся в кости и прилегающих тканях. Среди патологий этого вида различной локализации на долю остеомиелитов челюсти приходится около 30% случаев. Они сопровождаются общими симптомами (слабостью, повышенной температурой) и локальными признаками (болью в месте поражения, сложностью при открывании рта, гиперемией слизистой).
Виды
Патологию классифицируют по нескольким признакам. В зависимости от локализации выделяют остеомиелит нижней челюсти либо верхней. Первый развивается в 80% клинических случаев. Второй встречается в несколько раз меньше – диагностируется у 30% пациентов.
По степени распространенности выделяют ограниченный и диффузный вид заболевания. В первом случае воспалительный процесс носит локальный характер и затрагивает область тела челюсти и альвеолярных отростков в пределах от 2-х до 4-х зубов. Диффузный тип распространяется на всю или большую часть челюсти.
По характеру возникновения патологию разделяют на:
- Одонтогенную. Причиной поражения всегда становится инфицированный зуб. Патогенные микроорганизмы, размножающиеся в воспаленной или некротизированной пульпе (сосудисто-нервном пучке) через апикальное отверстие корня проникают в костную ткань.
- Гематогенную. Инфекция посредством кровотока попадает в кость из другого источника воспаления. Для этого вида характерен обратный способ развития: вначале поражается тело челюсти, а после зуб в месте воспаления.
- Травматическую. Бактерии и микробы заносятся внутрь при механических повреждениях тканей.
Важно! Одонтогенный остеомиелит встречается чаще всего – до 80% случаев. Реже наблюдается гематогенная (11%) и травматическая (9%) формы заболевания.
Формы
По характеру течения остеомиелит челюстей подразделяют на несколько форм:
- Острую. Развивается стремительно, характеризуется ярким проявлением симптомов: повышением температуры, ознобом, сильной болью в месте поражения, которая вскоре начинает иррадиировать в ухо, висок, глазницу.
- Подострую. Является переходной формой между острым и хроническим остеомиелитом. Признаки стихают, отмечается улучшение общего состояния пациента, однако инфекция продолжает распространяться. Часто «периоду затишья» способствует самостоятельное отхождение гнойного экссудата через свищ.
- Хроническую. Диагностируется, если заболевание длится свыше 1,5 месяцев. Симптоматика умеренная, отмечаются структурные изменения костных тканей, образование секвестров – изолированных омертвевших участков.


Острая форма развивается стремительно, сопровождаясь повышенной температурой тела, ознобом.
Важно! Хронический остеомиелит челюсти может развиваться как осложнение острого и подострого типа, так и в качестве самостоятельной формы.
Причины
Остеомиелит верхней челюсти либо нижней вызывает размножение патогенных микроорганизмов. Это, в основном, золотистый стафилококк, фузобактерии, синегнойная и кишечная палочки, стрептококки, протеи. Способ их проникновения в ткани связан с типом заболевания:
- При одонтогенном остеомиелите причинами инфицирования выступают различные заболевания зубов: запущенные формы кариеса, пульпит, периостит, гранулема, киста.
- При гематогенной форме провоцирующими факторами становятся первичные очаги воспаления. Ими могут быть фурункул в области лица, гнойный отит, тонзиллит, скарлатина, дифтерия, пупочный сепсис новорожденных.
- Травматический вид возникает на фоне переломов, повреждения слизистой оболочки и мягких тканей, ранений. В этом случае симптомы основной болезни несколько дней могут быть приглушены травмой. О развитии остеомиелита говорят неутихающие, нарастающие болезненные ощущения в течение нескольких дней.


Причиной развития заболевания может стать запущенный кариес.
Важно! Значительную роль в развитии воспалительных процессов играет состояние иммунной системы и наличие системных заболеваний: сахарного диабета, ревматизма, патологий печени, почек, полиартрита.
Симптоматика
Для всех форм остеомиелита характерны общие признаки:
- поднятие температуры тела: от субфебрильной до высокой – 39-40°С;
- острая боль в месте поражения;
- озноб, слабость;
- потеря аппетита, нарушение сна;
- повышенная потливость, головные боли;
- скачки артериального давления.
Более выраженные симптомы и лечение заболевания зависят от его формы.
Для одонтогенной формы характерна сильная боль в пораженной области. Постепенно она усиливается и распространяется на всю челюсть с последующим иррадиированием в глазницы, виски, уши. Появляется отек, покраснение слизистых, подвижность инфицированного зуба и интактных (соседних) с ним единиц.


Для одонтогенной формы характерна сильная боль в пораженной области.
Внешне патология также проявляется образованием пародонтальных карманов с гнойным содержимым, гнилостным запахом. В дальнейшем пациенту становится сложно глотать, дышать или открывать рот.
При одонтогенном типе легко выявить пораженную область: инфицированный зуб резко отреагирует острой болью на перкуссию (постукивание стоматологическим инструментом).
Важно! Остеомиелит нижней челюсти сопровождается потерей чувствительности кожи и слизистой в области нижней губы. Это связано с тем, что воспалительный процесс распространяется на костный нижнечелюстной канал и приводит к сдавливанию альвеолярного нерва.
Острая форма часто сопровождается образованием флегмон и абсцессов. Отмечается инфильтрация мягких тканей, асимметрия лица, изменение цвета кожных покровов – они приобретают бледно-серый оттенок.
При подостром и хроническом типе отмечается снижение выраженности локальных симптомов с сохранением общих признаков. Воспалительный процесс становится вялотекущим. Характерно образование множественных или единичных секвестров. Также сохраняется и даже усиливается подвижность зубов.


При диагностировании заболевания используется рентгенография.
Сложнее всего лечить хроническую форму патологии. Возможно образование свищей, через которые отходит гнойный экссудат. Острая боль появляется только в период рецидивов. В остальное время она незначительна или отсутствует полностью.
Диагностика
Диагностика остеомиелита челюсти и последующее лечение проводится на основании следующих обследований:
- рентгенографии;
- биохимического анализа крови;
- общего анализа мочи;
- бактериологического посева для выявления типа патогенной микрофлоры.


Проводится биохимический анализ крови.
Важно! При острой форме заболевания результаты рентген-исследования малоинформативны или вовсе неэффективны ввиду отсутствия структурных изменений в кости.
Подострый и хронический тип патологии легко установить на основании рентгенографии. На снимках будут видны очаги остеосклероза, остеопороза и секвестеры – множественные или единичные.
При визуальном осмотре обнаруживается гиперемия пораженной области. Пальпация и перкуссия болезненны.
Обследование проводит стоматолог-хирург или травматолог. Врач должен дифференцировать острый остеомиелит от других заболеваний со схожими симптомами: периодонтита, периостита, кист, опухолей и специфических поражений челюсти: сифилиса, туберкулеза, актиномикоза – грибкового поражения кожи и органов.
Лечение
Лечение остеомиелита челюсти комплексное и состоит из нескольких этапов:
- Оперативного вмешательства и ликвидации очага воспаления:
- удаление пораженного зуба;
- санация свищей, фурункулов, ликвидация инфекционных заболеваний;
- первичная обработка ран, приведших к развитию болезни;
- дренирование гноя и антисептическая обработка полости;
- секвестрэктомия – удаление омертвевших участков;
- заполнение полых участков остеогенными материалами;
- шинирование интактных зубов при их подвижности.


В комплексном лечении остеомиелита используются антибиотики.
2. Медикаментозного:
- антибиотикотерапия;
- назначение иммуностимуляторов;
- прием витаминных комплексов с повышенным содержанием аскорбиновой кислоты и витаминов группы В.
3. Физиопроцедур:
- УВЧ;
- магнитотерапия;
- лечение ультразвуком.
Важно! Хроническая форма заболевания может привести к переломам. Поэтому при этом типе остеомиелита могут назначить шинирование челюсти.


В послеоперационный период важно соблюдать гигиену ротовой полости.
Дополнительно пациенту назначается обильное питье и диета. Пища должна быть комнатной температуры и мягкой консистенции. В период лечения и реабилитации необходимо тщательно поддерживать гигиену ротовой полости.
Осложнения и профилактика
Прогноз лечения остеомиелита в целом положительный. Как скоро наступит выздоровление, зависит от оперативности обращения в поликлинику, корректности терапии и состояния иммунитета больного. Запущенные формы заболевания могут привести к различным осложнениям. Среди них:
- сепсис;
- флегмона;
- интоксикация организма;
- абсцесс;
- менингит и менингоэнцефалит;
- флебит лицевых вен.
- деформация кости;
- перелом челюсти.


Важная часть профилактики — регулярные осмотры у стоматолога.
Профилактика остеомиелита носит общерекомендательный характер. Она заключается в:
- соблюдении гигиены ротовой полости;
- своевременном устранении кариозных поражений;
- оперативной терапии инфекционных заболеваний, особенно верхних дыхательных путей;
- регулярных осмотрах у стоматолога;
- избегании травм;
- укреплении иммунитета.
Заболевание развивается на фоне определенного воспалительного очага. Чаще встречается остеомиелит нижней челюсти, гораздо реже – верхней. Также ему больше подвержены мужчины в возрасте от 20 до 40 лет. Лечение заключается в комплексном применении хирургических, медикаментозных и физиотерапевтических методов.
skzub.ru
что это такое, симптомы, причины, лечение, фото
Содержание:
Остеомиелит кости: что это такое
Остеомиелит костей в понятии общей хирургии — это воспаление костной ткани, которое имеет достаточно сложный патогенез. В современной медицине существует множество теорий его возникновения. Однако определить наиболее достоверную невозможно, поскольку каждая из теорий не исключает остальные, а дополняет их. Таким образом, остеомиелит является мультифакториальным заболеванием, в развитии которого большую роль играет не только проникновение в костные ткани какого-либо инфекционного агента, но и состояние иммунной системы организма человека, нарушения местного кровообращения с ухудшением трофики.
На фото: остеомиелит верхней челюсти
При попадании инфекционного агента в костную ткань развивается бурная реакция организма, проявляющаяся гнойным воспалением. Для уничтожения инфекции к месту поражения начинают активно мигрировать лейкоциты, которые продуцируют огромное количество ферментов. Они постепенно разрушают костные структуры и формируют полости, заполненные жидким гноем, в которых можно обнаружить кусочки кости или секвестры. Иногда воспаление переходит на окружающие мягкие ткани, что приводит к образованию свищевых ходов, открывающихся на коже.
Если иммунная система больного человека работает достаточно активно, то воспаление может самостоятельно ограничиваться и переходить в хроническую форму. Но если в организме существует иммунодефицит, то инфекция распространяется дальше с развитием тяжелейших гнойных осложнений, таких как сепсис, что нередко приводит к инвалидности или даже смерти.
Остеомиелит в стоматологии
Остеомиелит челюстных костей составляет примерно треть от всех выявленных случаев этой болезни. Такая особенность статистики не является случайной и обуславливается наличием зубов, которые часто являются источником заражения костной ткани. Кроме того, в челюсти имеется ряд особенностей, которые предрасполагают к развитию такого заболевания:
- очень обильная сеть артериальных и венозных сосудов в челюстно-лицевой области;
- активный рост челюсти и бурные перестройки в ее структуре в период смены молочных зубов на постоянные;
- наличие относительно широких гаверсовых каналов;
- очень тонкие и нежные костные трабекулы;
- высокая чувствительность миелоидного костного мозга к инфицированию.
Все это приводит к тому, что попадание практически любого микроорганизма вглубь костной ткани провоцирует развитие остеомиелита.
Причины
Основная причина развития остеомиелита челюсти — проникновение высокопатогенных микроорганизмов в костную ткань. Проникновение инфекции может происходить несколькими путями:
- Одонтогенным путем, когда источником возбудителя инфекции выступает зуб, пораженным кариесом. При этом микроорганизмы попадают сначала в ткани пульпы, после чего по мелким лимфатическим сосудам либо зубным канальцам распространяются на костные ткани.
- Гематогенным путем, когда патогенные микроорганизмы распространяются в челюстно-лицевую область по кровеносным сосудам из первичного источника инфекции. В этой роли может выступать любой инфекционный очаг, имеющийся в организме: острый или хронический тонзиллит, рожистое воспаление кожи или фурункулез. Кроме этого, спровоцировать остеомиелит могут и некоторые специфические инфекции: тиф, скарлатина или даже обычный грипп.
- Травматическим путем, когда остеомиелит возникает на фоне проникновения инфекции после перелома или операции на челюсти. Встречается в стоматологии наиболее редко.
При одонтогенном пути чаще поражается нижняя челюсть, а при гематогенном – верхняя. Если инфицирование произошло гематогенным путем, то локализация гнойного очага будет глубоко в костной ткани, а явление периостита будет минимальным.
Симптомы
Клиническая картина остеомиелита зависит от того, в острой или хронической форме протекает данное заболевание.
На фото: хронический остеомиелит нижней челюсти
Острый
Обычно симптомы такой патологии возникают внезапно и проявляются местными и общими проявлениями.
Общие симптомы неспецифичны и отражают лишь наличие тяжелого воспалительного очага в организме:
- Значительное повышение температуры тела до показателей в 39 градусов и выше.
- Общая резкая слабость, недомогание, головные боли и ломота в суставах.
- Бледность кожных покровов и слизистых оболочек, усиленная потливость.
На фоне таких общих проявлений возникают и местные признаки заболевания:
- Постоянные нестерпимые боли в области зуба, ставшего источником инфекции. По мере распространения воспалительного процесса болевой синдром усиливается, теряет своею четкую локализацию и порой распространяется на всю челюсть или половину черепа с иррадиацией в ушную область или глаз.
- Нередко воспаление захватывает челюстной сустав, развивается его артрит, что приводит к тому, что человек не может сомкнуть челюсти и держит рот все время приоткрытым.
- Зуб, ставший причиной заболевания, начинает шататься. При диффузном воспалении возможно расшатывание и соседних зубов.
- Слизистая оболочка десен и полости рта становится резко отекшей, гиперемированной и болезненной.
- Нарастающий отек мягких тканей приводит к асимметрии лица и спазму жевательных мышц.
- Значительное увеличение в размерах регионарных лимфатических узлов.
Наиболее тяжело обычно протекает гематогенный остеомиелит, поскольку для него характерно сочетание с поражением других костей черепа и внутренних органов, что значительно ухудшает дальнейший прогноз.
Особенностью течения травматического варианта заболевания является то, что клиническая картина на ранних стадиях может быть стертой из-за проявлений травмы. Однако когда на 3-5 день после перелома челюсти появляются жалобы на усиление боли, а состояние больного утяжеляется, повышается температура тела, возникает сильнейший отек слизистой рта и гнойные выделения из раны, то диагноз становится ясным.
Хронический
При переходе заболевания в хроническую форму состояние пациента улучшается. Однако на протяжении достаточно длительного периода времени у таких людей отмечается выраженная бледность кожных покровов, вялость, нарушения сна и отсутствие аппетита.
Во время осмотра при хроническом остеомиелите выявляются свищи, открывающиеся как на поверхности лица, так и в полости рта. Из свищевых ходов выделяется небольшое количество гнойного содержимого. Также можно выявить отечность слизистых оболочек, патологическую подвижность одного или нескольких зубов, увеличение регионарных лимфатических узлов.
В стадии ремиссии боль может отсутствовать либо быть незначительной. Но в период обострения возможно усиление болевого синдрома, при этом пациент не всегда может указать на точную локализацию боли.
Диагностика
На основании жалоб пациента и объективных данных общего осмотра у доктора может возникнуть подозрение на остеомиелит челюстной кости. Подтверждение такого заболевания и полная формулировка диагноза возможны только после проведения лучевой диагностики (рентгендиагностики).
Существуют ранние и поздние рентгенологические признаки, которые указывают на наличие такой тяжелой патологии.
На рентген-снимке: острый остеомиелит челюсти
К ранним рентген-признакам относятся:
- наличие на снимках участков разряжения костной ткани, которые чередуются с ее уплотнением;
- смазанность и крайняя нечеткость костного рисунка в челюсти;
- незначительное увеличение толщины надкостницы как следствие периостита.
Поздними признаками остеомиелита на рентгенограмме являются:
- формирование к 7-12 дню от начала заболевания очагов деструкции с образованием секвестров;
- утолщение и умеренное уплотнение ткани кости вокруг воспаленного очага.
В затруднительных случаях пациентам показано проведение МРТ, которое позволяет более четко увидеть обширность поражения костной ткани, а также визуализировать мелкие гнойные очаги.
Дополнительно к рентгенологическому обследованию проводят общеклинические анализы, которые отражают активность воспалительного процесса:
- общий анализ крови, в котором может быть выявлено увеличение количества лейкоцитов, изменения лейкоцитарной формулы воспалительного характера, снижение количества эритроцитов и гемоглобина;
- биохимический анализ крови с выявлением электролитных нарушений, появлением маркеров воспаления.
С целью определения возбудителя остеомиелита и выявления его чувствительности к антибактериальным препаратам проводят бактериологическое исследование отделяемого свищевых ходов с посевом гноя на специальные питательные среды с последующей микроскопией полученных образцов.
Дифференциальная диагностика
Дифдиагностика остеомиелита с другими заболеваниями, имеющими схожую симптоматику, имеет важное значение, поскольку неправильно поставленный диагноз может приводить к неверному выбору лечебной тактики и неэффективности проводимой терапии. Все это повышает риск на неблагоприятный исход болезни и плохой прогноз для здоровья в будущем.
Дифференциальный диагноз остеомиелита следует поводить с такими заболеваниями, как:
Осложнения
Неправильно поставленный диагноз или несвоевременно начатая терапия остеомиелита приводят к развитию тяжелейших осложнений, которые имеют высокий процент летальности и нередко становятся причиной инвалидности.
Наиболее часто остеомиелит челюсти осложняется:
- Абсцессами мягких тканей, околочелюстными флегмонами и гнойными затеками, которые имеют тенденцию к быстрому распространению в шейную область и в средостение. Такая патология чрезвычайно опасна, поскольку имеющийся при ней сепсис (в немедицинской лексике используется термин «заражение крови») быстро приводит к поражению жизненно важных органов с развитием септического шока и гибелью.
- Тромбофлебитами лицевых вен, медиастинитами, перикардитами или тяжелыми пневмониями.
- Гнойным поражением оболочек мозга с развитием менингитов.
- При локализации гнойного очага в верхней челюсти возможно распространение инфекции в орбитальную область с поражением глазного яблока, атрофией зрительного нерва, что приводит к необратимой утрате зрения.
Лечение
Лечение остеомиелита челюстных костей заключается в одновременном решении двух важнейших задач:
- Наиболее быстрая ликвидация очага гнойного воспаления в костях и окружающих мягких тканях.
- Коррекция функциональных нарушений, которые были спровоцированы наличием тяжелого инфекционного процесса.
Все больные без исключения подлежат госпитализации в хирургическое отделение, специализирующееся на челюстно-лицевой хирургии. Если такового стационара не имеется, то лечение проводят в отделении, имеющем опыт в хирургической стоматологии.
Комплекс лечебных мероприятий включает:
- Хирургическое вмешательство со вскрытием гнойного очага, очисткой его от некротизированных масс и полноценным дренированием.
- Применение антибактериальных препаратов с широким спектром активности.
- Дезинтоксикационное и противовоспалительное лечение, укрепление иммунитета.
Важное значение играет и общий уход с соблюдением строгого постельного режима, полноценного, но щадящего питания (гипоаллергенная диета с включением в рацион всех необходимых нутриентов, витаминов и минералов).
Последствия и реабилитация после перенесенного остеомиелита челюсти
Последствия перенесенного острого или хронического остеомиелита челюстной кости могут быть достаточно серьезными и значительно ухудшать качество жизни человека.
- Нередко при хирургическом лечении такой патологии появляется необходимость удаления не только причинного зуба, но и нескольких других. Это приводит к тому, что в последующем человек будет нуждаться в ортодонтическом лечении и протезировании.
- Обширные дефекты костной ткани могут приводить к деформациям челюсти, что не только является косметическим дефектом, но и в значительной мере нарушает нормальное функционирование челюстно-лицевого аппарата.
- Поражение мягких тканей нередко приводит к их рубцовой деформации, что также является серьезной косметической проблемой, требующей решения с помощью пластической хирургии.
- Распространение инфекции на сустав может спровоцировать его воспаление (артрит) или артроз, что впоследствии становится причиной развития его анкилоза и резкого ограничения подвижности челюсти.
- Последствия септических состояний на фоне остеомиелита могут также заключаться в нарушении функционирования внутренних органов, процессов кроветворения и работе иммунной системы.
- Остеомиелит, поражающий верхнюю челюсть способен распространяться на скуловую кость и даже орбиту с развитием абсцесса или флегмоны глазного яблока. Это приводит к полной утрате зрения без возможности его восстановления.
Реабилитация после перенесенного гнойного воспаления косей челюсти иногда продолжается в течение нескольких лет. Все больные подлежат диспансерному учету, с которого снимаются только после коррекции всех возникших нарушений.
Реабилитационные мероприятия включают:
- использование методик физиотерапевтического воздействия;
- при необходимости проведение протезирование утраченных зубов;
- повторное оперативное вмешательство по косметическим или медицинским показаниям;
- профилактику повторного возникновения такой патологии.
Профилактика
Профилактические мероприятия являются не только ключевым моментом по предупреждению развития остеомиелита, но и тем фактором, который снижает риск развития осложнений и укорачивает период восстановления, если избежать болезни все же не удалось:
- Своевременное лечение кариеса, даже если он не имеет никаких клинических проявлений.
- Поддержание нормального иммунного статуса путем регулярных физических нагрузок, рационального и полноценного питания.
- Санация всех хронических очагов инфекции в организме.
- В случае получения травмы, в послеоперационном периоде или после удаления зуба соблюдение всех профилактических врачебных предписаний.
В заключение необходимо отметить, что, несмотря на все достижения современной медицины, остеомиелит челюсти у взрослых и детей не теряет свою актуальность. Своевременное выявление его признаков и адекватное лечение повышают шансы больного на полное выздоровление и сохранение качества жизни на высоком уровне.
topdent.ru
Остеомиелит челюсти – виды, причины и методы лечения
Одной из редких, но опасных патологий является остеомиелит челюсти. Это возникновение гноя в костной ткани под влиянием инфекции. Активирует данный недуг болезнетворные микроорганизмы. Проблема заключается в тяжелом течении болезни и опасных для здоровья и жизни осложнениях.
Остеомиелит челюсти: причины
Одонтогенный остеомиелит челюстей случается чаще остальных видов патологии (данному типу принадлежит 75-80%). Появление недуга вызвано кариесом в запущенной форме, пульпитом, пародонтитом, кистой зуба. Инфекция идет по пульпе и корню, а затем транспортируется в челюстную кость, приводя в действие развитие болезни.
Гематогенный проявляется в результате гнойного отита, фурункулов, омфалита, тонзиллита, заражения крови новорожденных через пуповину, скарлатины и т.д.
Травматический остеомиелит – следствие механического повреждения. Инфекция проникает внутрь извне: перелом, выстрел и т.д.
Признаки остеомиелита челюсти
Аномалия сопровождается увеличением лимфоузлов на шее, при прикосновении к ним пациент испытывает боль. Внешность человека меняется: кожа становится серой, черты лица заостренные, желтеют склеры глаз, так как в процессе отравления участвует печень. Возникают скачки давления.
Острый одонтогенный остеомиелит челюсти отличается сильным воспалением и большим отеком, а в результате регионального лимфаденита лицо становится ассиметричным. В острой фазе случаются абсцессы, флегмоны, аденофлегмоны. Остеомиелит верхней челюсти сопровождается гайморитом, тромбофлебитом частей лицевой вены, флегмоной глазницы.
Хронический остеомиелит нижней челюсти лечится долго и развивается как результат острой фазы.
Остеомиелит верхней челюсти на начальном этапе характеризуется плохим самочувствием, ознобом, повышенной температурой тела, плохим сном, отказом от еды.
Патология сопровождается болью зуба, где сформировалась инфекция. Затем боль распространяется дальше: в ухо, висок, глаз. Зараженный зуб и его «соседи» шатаются и теряют прочность, наблюдается гиперемия слизистой. В десневых карманах выходит гной, во рту появляется запах гнили. Больному тяжело открывать рот, дышать, глотать, в нижней губе возникает онемение или покалывания.
Классификация остеомиелита челюсти
При диагнозе «остеомиелит челюсти» фото имеют те или иные признаки с учетом его вида. Классификация болезни определяется, исходя из причины возникновения и особенностей течения.
Одонтогенный остеомиелит челюстей
Данный тип проявляется на 75% чаще остальных. Возникает в результате нелеченного кариеса. Инфекция из больного зуба идет дальше, попадая в конце в костную ткань.
Признаки одонтогенного типа: острая боль в районе инфицирования, при атаке нижней части – онемение и дискомфорт при глотании. Нередко присутствует головная боль, постоянная тяга ко сну, быстрая утомляемость, увеличение температуры и т.д.
На осмотре доктор замечает небольшой отек, подвижность одного или нескольких зубов.
Острый одонтогенный остеомиелит челюсти лечится в стационаре. Доктор удаляет пораженный зуб, откачивает гной и обрабатывает пораженный участок. В комплекс лечения входит устранение инфекции и прием антибиотиков.
Гематогенный остеомиелит
Этот вид заболевания характеризуется проникновением инфекции через кровь. В качестве очага выступает воспаление хронического типа. Отличие от одонтогенного заключается в первоочередном поражении кости в обход зубов, которые вовлекаются в процесс позже.
Симптомы схожи с любым инфекционным заболеванием: нежелание принимать пищу, рост температуры, бессонница, диарея. Затем проявляется бледность кожных покровов. Человеку тяжело дышать через нос, сложно открывать глаза.
Опасен недуг для маленьких детей, так как существует риск устранить зародыши молочных и даже постоянных зубов. Лечится патология аналогично предыдущей.
Травматический остеомиелит
Возникает, когда инфекция попадает в рану через травму (перелом, ранение и т.д.). Это редкая аномалия, которая появляется не во всех случаях переломов и прочих механических повреждений челюсти. Существуют факторы, которые активируют развитие болезни после перенесенной травмы:
- Слизистая альвеолярного участка разорвана.
- В зоне травмы нарушено кровообращение.
- Перелом не до конца или некачественно вылечен.
- В месте перелома имеются остатки зубов или корней.
- Гигиена полости рта проводилась некачественно.
- Пострадавший не сразу обратился в больницу после травмы.
- Иммунитет снижен.
- Нарушение назначений врача при лечении после травмы.
Лечение заключается в удалении зуба в месте перелома и обработке раны. Затем устраняются все обломки и осуществляется прием противовоспалительных средств.
Подострая и острая формы остеомиелита
Острая фаза сопровождается сильной реакцией организма на патологию. Человек ощущает слабость, головную боль, повышение температуры. Такая фаза требует скорейшего лечения, иначе возникает подострая форма.
На подострой стадии больной ощущает облегчение, так как происходит прорыв гноя. В это время ограничивается место расплавления ткани кости и образуется секвестр (зона мертвой ткани среди живой, некротизированная часть кости). Опасность секвестра состоит в постоянном поддержании воспаления внутри организма, пока хирург не удалит его.
Данная фаза носит серьезный характер, так как при некотором облегчении процесс разрушения продолжается. Если вовремя не вылечен острый одонтогенный остеомиелит челюсти, наступает хроническая стадия.
Хронический остеомиелит челюсти
Данная патология длится несколько месяцев. Основные симптомы исчезают, но в скором времени наступает очередное обострение, отпадают мертвые части ткани, формируются секвестры и воспаление набирает силу.
Хронический остеомиелит нижней челюсти повторяется по кругу долгое время, так как до конца убрать данную аномалию без грамотного лечения невозможно.
Диагностика хронического остеомиелита
На приеме доктор тщательно изучает картину патологии, проводит осмотр пациента, опрашивает его. Затем назначает рентген. Учитывая, что поражается в первую очередь губчатая кость, иногда снимка недостаточно. Если болезнь протекает быстро, разрушается кортикальный костный слой, что отражается на рентгене. Для доктора большое значение имеет обнаружение секвестров.
Полноценную картину заболевания дают различные тесты. Диагноз подтверждают отклонения в моче и крове. По результатам биохимии выявляется в большом объеме С-реактивный белок. При исследовании мочи патология подтверждается присутствием эритроцитов, следов белка, цилиндров. Подобных исследований достаточно для подтверждения аномалии.
Лечение остеомиелита
После постановки диагноза начинается терапия. При очевидных признаках важно срочно принять меры, чтобы не дать патологии пойти еще дальше. С учетом места расположения болезни принимаются определенные меры. Если выявлен хронический остеомиелит нижней челюсти, подлежит удалению нижний зуб, на который воздействует инфекция. При особой гематогенной фазе или травматизме следует убрать первопричину – вылечить заболевание или ликвидировать травму.
Болезнь лечится вырезанием гнойной области и тканей, находящихся вокруг очага воспаления. Параллельно назначаются лекарственные средства для улучшения состояния.
Нередко проводится операция, которая представляет собой дренирование инфекционного участка. Доктор удаляет зуб, из-за которого развилась болезнь. При абсцессах и флегмонах разрезаются мягкие ткани, проводится диализ раневого содержимого. Острое развитие болезни требует приема сильных антибиотиков после операции.
Острая фаза заболевания лечится в стационаре. Помимо медикаментозного и оперативного вмешательства понадобится проведение укрепляющей, стимулирующей терапии. Ее назначает лечащий врач для скорейшего выздоровления.
Удалить проблемный зуб следует как можно раньше. В таком случае удастся избежать распространения инфекции и прекратить воспалительный процесс. Если зубы получили подвижность, понадобится шина для их укрепления или брекеты. После удаления гноя важно провести тщательный уход за раной: промывание антисептиками.
В комплексную терапию входит употребление витаминов группы В и аскорбиновой кислоты. Больному показано пить много жидкости, а также рациональное питание, куда входят белковые продукты (мясо, рыба, творог) и пища, богатая витаминами (свежие овощи, приготовленные на пару и фрукты).
Лечение хронического остеомиелита челюсти проводится с учетом признаков болезни. При своевременно начатой терапии прогноз благоприятный.
Важно приступить к устранению недуга, чтобы не допустить осложнения остеомиелита челюсти. При отсутствии лечения гнойный абсцесс чреват возникновением менингита, абсцессом мозга, менингоэнцефалитом, медиастинитом, сепсисом. Это серьезные патологии, которые нередко становятся причинами летального исхода.
Если лечение хронического остеомиелита челюсти не было проведено своевременно, возникают переломы патологического характера, амилоидоз сердца и почек, ложные суставы.
Профилактика хронического остеомиелита
Для предупреждения болезни важно укреплять иммунитет, при первых признаках кариеса посещать стоматолога, проводить своевременное протезирование. Оттягивать начало лечения при инфекциях также рискованно.
Особое внимание уделять лечению заболеваний верхних дыхательных путей, сопровождаемых инфекцией. Показана качественная и регулярная гигиена ротовой полости и предотвращение травм.
stomastoma.ru
Остеомиелит челюсти симптомы и лечение
Остеомиелит челюсти
Остеомиелит — это гнойное воспаление костного мозга, причиной которого является поражение его инфекцией. Такое заболевание может поразить любую кость человеческого организма, но чаще всего остеомиелит – поражает кости челюсти. Данное заболевание считается одним из наиболее опасных, поскольку может поразить костный мозг и распространиться на всю костную систему организма человека, а также имеет множество осложнений.
Виды остеомиелита челюсти
По способу инфицирования данная болезнь имеет форму:
Остеомиелит челюсти ондогенный является следствием халатного отношения пациента к своему здоровью: поскольку данную болезнь в этом случае является следствием запущенного кариеса, а инфекция распространяется по сосудам лимфы. В 30% случаев такая болезнь приводит к остеомиелиту верхней челюсти.
Гематогенная форма заболевания связана с переносом инфекции из первичного источника заболевания к костным тканям челюсти с помощью крови. Источниками заражения могут выступать множество острых и хронических инфекционных болезней.
По стадиям развития, болезнь разделяют на:
Остеомиелит челюсти острый — это первая стадия проникновения инфекции, на которую организм реагирует недомоганием, головной болью, потерей аппетита, нарушением сна и повышением температуры до 38 градусов. Болезненные ощущения в области челюсти и подвижность зубов в очаге воспаления не позволяют человеку нормально питаться — поэтому возникает острая необходимость обращения к врачу.
Остеомиелит челюсти подострый развивается в случае, если в острой форме не было проведено адекватное лечение. На этой стадии может произойти вскрытие гнойных образований, что приводит к оттоку гноя. Это даёт пациенту ощущение облегчения, но не означает окончания болезни. В это время на месте очагов поражения образуются свищи и секвестры.
Остеомиелит челюсти хронический — это переход болезни в скрытую стадию, которая внешне может выглядеть как полное выздоровление, поскольку её симптомы исчезают. Невылеченная болезнь протекает в скрытой форме, что рано или поздно приводит к новым периодам обострения.
Причины возникновения заболевания
Воспаления костной ткани могут спровоцировать инфекции, которые попадают в организм через больной зуб или травмированные поверхности. Также причиной, давшей толчок для развития воспалительного процесса, могут быть как хронические заболевания, которые живут в ротовой полости — например, тонзиллит, так и острые инфекции — например, ангина или дифтерия. При этом каждый из видов болезни имеет свои причины:
- при ондогенном — кость инфицируется через корень и пульпу зуба, что связанно с запущенными зубными заболеваниями: кариесом, периодонтитом, альвеолитом и др.
- при гематогенном — инфекция попадает в организм через карбункулы и фурункулы, гнойный отит, тонзиллит, омфалит, очаги дифтерии, скарлатины и пр.
- травматический связан с попаданием в организм инфекций через необработанную рану.
Клиническая картина
Симптоматика данного заболевания очень схожа с клинической картиной отравления — у пациента наблюдается общее недомогание: головная боль, плохой сон, повышение температуры. Спутать их было бы довольно просто, если при остеомиелите не наблюдалось также и специфические симптомы:
- зубная боль — усиливается при пальпации;
- увеличение лимфоузлов;
- выраженная припухлость;
- подвижность зубного ряда в области поражения.
Лечение заболевания
Поскольку оно относится к разряду тяжелых, при обнаружении у себя первых признаков остеомиелита челюсти, фото и описание которых не трудно найти в интернете — пациент должен как можно скорей обратиться к врачу. Скорость излечения зависит как от профессионализма стоматолога, который поставит правильный диагноз и начнёт лечение, так и от самого пациента и стадии заболевания, на которой он обратился за врачебной помощью.
Диагностировав у пациента остеомиелит челюсти, лечение болезни врач начнёт с удаления очага инфекции — больного зуба. Стоит отметить, что остеомиелит нижней челюсти подразумевает его удаление в обязательном порядке, иначе болезнь очень быстро распространится и на здоровые участки. Для удаления эскудата — гноя с внутренней жидкостью — делают надрез надкостницы, который позволяет удалить отмершие ткани. Образовавшуюся полость очищают и промывают антисептиками, а больному назначают курс антибиотиков и лекарств для симптоматического облегчения состояния.
Специалисты клиники Имплантмастер имеют богатый опыт лечения воспаления костной ткани челюсти, поэтому смогут быстро его диагностировать и вылечить пациента на любой стадии заболевания.
Симптомы и лечение остеомиелита челюсти
Остеомиелит челюсти — весьма опасное гнойно-деструктивное заболевание. Характеризуется оно инфекционным поражением челюстной кости, что приводит к ее частичному или полному разрушению. Чаще всего остеомиелит челюсти возникает как осложнение инфекционного поражения зубов и околозубных тканей. Преимущественно болеют мужчины в возрасте 30-35 лет, нижняя челюсть поражается в 2 раза чаще.
Почему возникает остеомиелит челюстной кости
Одонтогенный остеомиелит челюсти определяется в 80% случаев. Обусловлен он нелеченными заболеваниями полости рта:
- кариесом;
- альвеолитом;
- пульпитом;
- периодонтитом;
- гингивитом.
Нередко к остеомиелиту приводит нагноение кисты зуба. Причиной неотогенной формы патологии являются другие очаги инфекции: гнойный отит, абсцессы и флегмоны любой локализации, но чаще те, которые образуются на шее и лице.

Переломы челюсти, огнестрельные ранения, другие травмы лицевой области — все это в конечном итоге способно привести к гнойному поражению челюстных костей.
Как проявляется остеомиелит челюсти
Самые первые симптомы остеомиелита челюсти — это явления общей интоксикации: озноб, подъем температуры, чувство общего недомогания, снижение работоспособности. Если остеомиелит одонтогенный, то пациенты зачастую жалуются на зубную боль, они отмечают патологическую подвижность зубов в области поражения.
По мере развития заболевания отмечается иррадиация боли в ухо, глаз, висок.
Воспаление захватывает мягкие ткани — отекает слизистая рта, отмечается боль при глотании и затруднение дыхания. Выраженное воспаление приводит к отеку мягких тканей лица, за счет чего лицо становится асимметричным.
Врачи делят остеомиелит челюсти на стадии:
- Острая — для нее характерны вышеперечисленные симптомы. В острую стадию могут сформироваться свищи, соединяющие инфицированную кость и внешнюю среду, по этим свищам выделяется гной.
- Подострая — симптомы общей интоксикации уменьшаются, спадает отечность лица и слизистой, уменьшается количество гноя, оттекающего по свищам. Возможно усиление патологической подвижности зубов. Подострая стадия в любой момент может перейти в острую.
- Хроническая — проявляется чередованием обострений с периодами относительного благополучия.

Диагностика
На начальной стадии диагностика остеомиелита челюсти затруднена ввиду неспецифичности симптомов. В анализах крови отмечаются признаки инфекционного воспаления: лейкоцитоз, ускорение СОЭ, в биохимическом анализе возможно повышение содержания С-реактивного белка, диспротеинемия.
Ключевым методом диагностики является рентгенография или КТ челюсти — на снимках определяются участки остеопороза, в запущенных случаях возможно возникновение секвестра — полости в кости, заполненной гноем.
Для определения рациональной антибиотикотерапии должно быть произведено бактериологическое исследование гнойного отделяемого из свищей (если они есть).
Методы лечения
Основная задача при лечении остеомиелита челюсти состоит в санации первичного очага инфекции: при одонтогенном остеомиелите — выполняется удаление зуба, при гематогенной форме — санация прочих очагов, при травмах — полноценная хирургическая обработка раны.
Хирургическое лечение заключается в периостотомии — вскрытии кости с доступом к основному очагу воспаления. В ходе этой процедуры удаляется гной, полость секвестра промывается антисептиками, производится дренирование, чтобы воспалительное отделяемое в дальнейшем вытекало наружу. Подвижные зубы по возможности стараются сохранить, для чего выполняют их шинирование.

Сопутствующая терапия включает рациональную антибиотикотерапию — препарат выбирается с учетом чувствительности возбудителя, выделенного из очага. Дополнительно может быть назначена детоксикационная терапия (в/в инфекция полиионных растворов), иммуностимулирующая и метаболическая терапия. Возможно применение и других дополнительных методов лечения: АУФОК, лимфосорбции, физиотерапии (магнитотерапии, УВЧ).
При наличии секвестрирующей полости большого размера показана секвестрэктомия с заполнением костного дефекта остеопластическим материалом.
Прогноз
При адекватном и своевременном лечении остеомиелит челюсти вылечивается без серьезных последствий. Наиболее опасно поражение верхней челюсти — распространение инфекции при неблагоприятном течении болезни может привести к менингиту, энцефалиту или абсцессу мозга. Остеомиелит нижней челюсти способен стать причиной медиастинита, легочного абсцесса.
Как лечить остеомиелит нижней челюсти, симптомы заболевания
![]()
Остеомиелит челюсти — одно из самых опасных заболеваний костной ткани, которое сопровождается развитием воспалительных и инфекционных процессов и имеет множество серьезных осложнений. Одно из них — поражение всей костной системы человека.
Что такое остеомиелит челюсти
![]()
Важно понимать, что процесс разрушения зуба не может остановиться сам по себе. Бессильны против него и терапевтические процедуры в виде полосканий. Единственный способ — вылечить зуб у стоматолога, который с помощью инструментов очистит кариозную плоскость от бактерий и омертвевших тканей, после чего установит пломбу.
Если же этого вовремя не сделать, то кариозная плоскость будет углубляться, а проникшая в пульпу инфекция вызовет воспалительный процесс — пульпит, сопровождающийся сильной болью. Когда человек не лечит зуб, а терпит боль, постоянно успокаивая ее анальгетиками, то со временем нервные окончания отомрут, и боль, казалось бы, утихнет.
Но очаг инфекции будет расширяться, вызывая воспаление тканей, прилегающих к зубу. Развившийся периодонтит грозит серьезными осложнениями. Признаком инфекционного поражения надкостницы является флюс (периостит), который требует немедленного лечения, потому что угрожает инфицированием организма, в том числе заражением челюстной костной ткани.
А следовательно, еще одной серьезной болезнью — остеомиелитом. Флюс отмечен на фото выше
«Остеомиелит» в переводе с греческого — воспаление костного мозга. При стоматологической патологии воспаление поражает не только костную ткань, но и прилегающие к ней мягкие ткани.
Одонтогенный остеомиелит
Одонтогенный остеомиелит челюсти (инфекционное поражение костной ткани) встречается в 80% случаев воспаления и является осложнением таких зубных болезней, как запущенный кариес, пульпит, воспаление надкостницы, периодонтит и других.
Инфицирование происходит через корневой канал или пульпу. Гематогенное заражение костной ткани возможно через кровь. Эта форма остеомиелита развивается как осложнение после гнойного воспаления уха, тонзиллита, скарлатины, дифтерии, фурункулеза лица.
Острая форма болезни начинается внезапно с такими симптомами: температура тела повышается до 38-39 градусов, появляются слабость, озноб, ухудшается аппетит. Боль ощущается сначала в области зуба, а затем отдает в висок, ухо и глаза.
Ощущается подвижность больного зуба и тех, что к нему прилегают. Десна не только отекает, но из нее может вытекать гной. Ощутим гнилостный запах изо рта. Больному трудно открывать рот и глотать.
Если поражена нижняя челюсть, нижняя губа немеет и покалывает. При остром остеомиелите развивается отек лимфатических узлов, что приводит к асимметрии лица.
При поражении верхней челюсти возможны гайморит , флегмона глазницы, воспаление и закупорка лицевой вены тромбами. При хроническом течении болезни не исключен перелом челюсти. Если деформируется нижняя челюсть, то срастаются челюстные суставы, ограничивающие ее подвижность.
Диагностика
![]()
Диагностирует острую фазу стоматолог или травматолог. После первичного осмотра назначают анализ крови и мочи на определение уровня заражения. Высокая интоксикация требует незамедлительной госпитализации и введения физраствора через капельницу.
Только после снижения критической температуры и перехода остеомиелита в подострую стадию назначается томография или рентген. Но на первых порах выявить заболевание при помощи рентгеноскопии проблематично.
Лишь к концу первой недели на снимке удается рассмотреть размытое, несколько прозрачное пятно, которое свидетельствует об изменении структуры кости под воздействием гнойного содержимого.
Стоматолог контролирует состояние челюстной кости и определяет необходимость оперативного вмешательства. Только после окончательного диагноза назначается комплексное лечение.
Лечение
![]()
Любая форма заболевания требует стационарного лечения под постоянным наблюдением стоматолога, хирурга и терапевта. Самостоятельная терапия или применение народных методов недопустимы.
Как показывает многолетний опыт, чаще всего поражается нижняя челюсть. Лечение начинают с санации ротовой полости и раны растворами антисептика, чтобы избежать повторного инфицирования.
Затем приступают к противовоспалительной терапии. Обязательно удаляют так называемый причинный зуб, так как заражение способно распространяться на здоровые ткани. После удаления врач назначает раннюю периостеотомию.
Эта процедура подразумевает надрез надкостницы для свободного удаления жидкости (экссудата). Также врач назначает курс антибиотиков и промывание полости зараженной кости антисептическими растворами.
При гематогенной и травматической формах устраняют основную причину: удаляют зуб, расположенный в щели перелома, или его обломки, производят санацию гнойной раны и инфекционную терапию.
Консервативные методы
![]()
Предусматривают курс антибиотиков (пенициллин, клиндамицин). Поскольку довольно часто остеомиелит вызывают аэробные и анаэробные микроорганизмы (развивающиеся в присутствии кислорода или при его отсутствии), то антибиотикотерапию сочетают с применением лекарств из группы метронидазола (нитазол, метронидазол).
А также сульфаниламидными (сульфадимезин, стрептоцид), внутримышечными инъекциями ферментов (трипсин, химотрилсин, лизоцим). Таким образом снижается вероятность возникновения осложнений или побочных эффектов, сокращается продолжительность лечения, которая, кстати, длится не более 25-30 дней, после чего пациента выписывают. Если же проведена операция, то госпитализация затягивается до 3-4 месяцев — до восстановления челюстной кости.
В лечебном комплексе важное место занимают антигистаминные препараты (димедрол, хлорпирамин, диазолин, фенкарол). Они снимают интоксикацию, усиливают противовоспалительное действие антибиотиков, устраняют отечность мягких тканей.
Чтобы ускорить процесс выздоровления, боль- ному назначают метилурацил и витамины А, В, В6, С. В протокол лечения входят физпроцедуры и полноценное питание.
Физиотерапия больным с остеомиелитом челюсти показана только после стихания острейших воспалительных явлений и не ранее шестого дня после начала лечения. Возможны ультрафиолетовое облучение области воспаления, электрофорез с противовоспалительными или антибактериальными препаратами, массаж, облучение лазером лунки удаленного зуба.
Прогноз
Если пациент попал в больницу с острой формой течения болезни, однозначно что-то прогнозировать сложно. Ведь неизвестно, как сработает сам организм, насколько у него хватит своей внутренней силы в борьбе с болезнью.
В процессе лечения могут возникнуть такие осложнения, как септический шок, острая легочная недостаточность, флебит лицевых вен, менингоэнцефалит и менингит, сепсис. К сожалению, многие из названных диагнозов грозят летальным исходом.
Профилактика
![]()
Профилактические меры способны если не полностью предупредить заболевание, то сделать его менее разрушительным для организма. Для профилактики соблюдайте несложные правила личной гигиены.
Своевременно лечите кариес, пульпит и пародонтит — поражение дентина способствует распространению воспаления как на мягкие ткани, так и на кость. Избегайте травм челюсти: малейшая трещина после ушиба может стать причиной развития тяжелейшей инфекции.
Не запускайте ОРЗ и ОРВИ — скопление гноя в носоглотке и гайморовых пазухах приводит к инфекциям всего челюстного аппарата.
На вопрос о том, лечится ли остеомиелит, отвечу, что он излечим. Однако для полного выздоровления необходимо приложить много сил и времени. Главное — не запускать патологический процесс. Своевременное обращение в поликлинику позволит не только пресечь болезнь на начальной стадии, но может и спасти вам жизнь.
Симптомы и лечение остеомиелита челюсти
Остеомиелит челюсти — весьма опасное гнойно-деструктивное заболевание. Характеризуется оно инфекционным поражением челюстной кости, что приводит к ее частичному или полному разрушению. Чаще всего остеомиелит челюсти возникает как осложнение инфекционного поражения зубов и околозубных тканей. Преимущественно болеют мужчины в возрасте 30-35 лет, нижняя челюсть поражается в 2 раза чаще.
Почему возникает остеомиелит челюстной кости
Одонтогенный остеомиелит челюсти определяется в 80% случаев. Обусловлен он нелеченными заболеваниями полости рта:
- кариесом;
- альвеолитом;
- пульпитом;
- периодонтитом;
- гингивитом.
Нередко к остеомиелиту приводит нагноение кисты зуба. Причиной неотогенной формы патологии являются другие очаги инфекции: гнойный отит, абсцессы и флегмоны любой локализации, но чаще те, которые образуются на шее и лице.

Переломы челюсти, огнестрельные ранения, другие травмы лицевой области — все это в конечном итоге способно привести к гнойному поражению челюстных костей.
Как проявляется остеомиелит челюсти
Самые первые симптомы остеомиелита челюсти — это явления общей интоксикации: озноб, подъем температуры, чувство общего недомогания, снижение работоспособности. Если остеомиелит одонтогенный, то пациенты зачастую жалуются на зубную боль, они отмечают патологическую подвижность зубов в области поражения.
По мере развития заболевания отмечается иррадиация боли в ухо, глаз, висок.
Воспаление захватывает мягкие ткани — отекает слизистая рта, отмечается боль при глотании и затруднение дыхания. Выраженное воспаление приводит к отеку мягких тканей лица, за счет чего лицо становится асимметричным.
Врачи делят остеомиелит челюсти на стадии:
- Острая — для нее характерны вышеперечисленные симптомы. В острую стадию могут сформироваться свищи, соединяющие инфицированную кость и внешнюю среду, по этим свищам выделяется гной.
- Подострая — симптомы общей интоксикации уменьшаются, спадает отечность лица и слизистой, уменьшается количество гноя, оттекающего по свищам. Возможно усиление патологической подвижности зубов. Подострая стадия в любой момент может перейти в острую.
- Хроническая — проявляется чередованием обострений с периодами относительного благополучия.

Диагностика
На начальной стадии диагностика остеомиелита челюсти затруднена ввиду неспецифичности симптомов. В анализах крови отмечаются признаки инфекционного воспаления: лейкоцитоз, ускорение СОЭ, в биохимическом анализе возможно повышение содержания С-реактивного белка, диспротеинемия.
Ключевым методом диагностики является рентгенография или КТ челюсти — на снимках определяются участки остеопороза, в запущенных случаях возможно возникновение секвестра — полости в кости, заполненной гноем.
Для определения рациональной антибиотикотерапии должно быть произведено бактериологическое исследование гнойного отделяемого из свищей (если они есть).
Методы лечения
Основная задача при лечении остеомиелита челюсти состоит в санации первичного очага инфекции: при одонтогенном остеомиелите — выполняется удаление зуба, при гематогенной форме — санация прочих очагов, при травмах — полноценная хирургическая обработка раны.
Хирургическое лечение заключается в периостотомии — вскрытии кости с доступом к основному очагу воспаления. В ходе этой процедуры удаляется гной, полость секвестра промывается антисептиками, производится дренирование, чтобы воспалительное отделяемое в дальнейшем вытекало наружу. Подвижные зубы по возможности стараются сохранить, для чего выполняют их шинирование.

Сопутствующая терапия включает рациональную антибиотикотерапию — препарат выбирается с учетом чувствительности возбудителя, выделенного из очага. Дополнительно может быть назначена детоксикационная терапия (в/в инфекция полиионных растворов), иммуностимулирующая и метаболическая терапия. Возможно применение и других дополнительных методов лечения: АУФОК, лимфосорбции, физиотерапии (магнитотерапии, УВЧ).
При наличии секвестрирующей полости большого размера показана секвестрэктомия с заполнением костного дефекта остеопластическим материалом.
Прогноз
При адекватном и своевременном лечении остеомиелит челюсти вылечивается без серьезных последствий. Наиболее опасно поражение верхней челюсти — распространение инфекции при неблагоприятном течении болезни может привести к менингиту, энцефалиту или абсцессу мозга. Остеомиелит нижней челюсти способен стать причиной медиастинита, легочного абсцесса.
{SOURCE}
dagomys.su






