Остеохондроз рекомендации: Остеохондроз и его профилактика
Остеохондроз и его профилактика
Погорелова Любовь Николаевна
заведующая отделением общей неврологии,
врач-невролог высшей квалификационной категории
Остеохондроз и его профилактика
Забота о собственном здоровье – это непосредственная обязанность каждого, он не вправе перекладывать ее на окружающих. Ведь нередко бывает и так, что человек неправильным образом жизни, вредными привычками, гиподинамией, перееданием уже к 20-30 годам доводит себя до катастрофического состояния.
Какой бы совершенной ни была медицина, она не может избавить каждого от всех болезней. Человек – сам творец своего здоровья, за которое надо бороться. С раннего возраста необходимо вести активный образ жизни, закаливаться, заниматься физкультурой и спортом, соблюдать правила личной гигиены – словом, добиваться разумными путями подлинной гармонии здоровья.
Остеохондроз и причины его возникновения
Остеохондроз – заболевание хрящевых поверхностей костей опорно-двигательного аппарата, преимущественно позвоночника (а так же тазобедренных и коленных суставов).
Чтобы понять суть этого заболевания, необходимо хотя бы в общих чертах разобраться в строении позвоночника. Позвонки соединены друг с другом связками и межпозвоночными дисками. Отверстия в позвонках образуют канал, в котором находится спинной мозг; его корешки, содержащие чувствительные нервные волокна, выходят между каждой парой позвонков. При сгибании позвоночника межпозвоночные диски несколько уплотняются на стороне наклона, а их ядра смещаются в противоположную сторону. Проще говоря, межпозвоночные диски – это амортизаторы, смягчающие давление на позвоночник при нагрузках. Массовая заболеваемость связана, прежде всего, с вертикальным положением человека, при котором нагрузка на позвоночник и межпозвоночные диски значительно выше, чем у животных. Если не научится правильно сидеть, стоять, лежать, то диск потеряет способность к выполнению своей функции (амортизация) и спустя некоторое время внешняя оболочка диска растрескается, и образуются грыжевые выпячивания.
ОДНА ИЗ САМЫХ ЧАСТЫХ ПРИЧИН БОЛЕЙ В СПИНЕ – ОСТЕОХОНДРОЗ ПОЗВОНОЧНИКА С ПОРАЖЕНИЕМ МЕЖПОЗВОНОЧНЫХ ДИСКОВ
|
Тела позвонков на разрезе |
Амортизирующая функция межпозвоночного диска |
|
|
Осложнение остеохондроза позвоночника – грыжа межпозвоночного диска |
При остеохондрозе диски теряют упругость, расплющиваются, растрескиваются |
По статистике чуть ли не каждый второй человек в возрасте от 25 до 55 лет страдает остеохондрозом. Но в основном люди начинают чувствовать проявления остеохондроза после 35 лет. Развитию и обострению остеохондроза позвоночника способствуют статические и динамические перегрузки, а также вибрация.
Развитию и обострению остеохондроза позвоночника способствуют статические и динамические перегрузки, а также вибрация.
Это может быть вызвано:
- работой, связанной с частыми изменениями положения туловища – сгибаниями и разгибаниями, поворотами, рывковыми движениями,
- подниманием тяжелых грузов,
- неправильной позой в положении стоя, сидя, лежа и при переноске тяжестей,
- занятиями физкультурой и спортом без учета влияния больших физических нагрузок,
- неблагоприятными метеоусловиями – низкая температура при большой влажности воздуха.
Но нельзя сказать, что если вы будете в точности следовать всем указаниям, то остеохондроз вам не грозит. Ведь причиной возникновения этого заболевания могут быть травматические повреждения.
ВИДЫ ОСТЕОХОНДРОЗА
По локализации различают шейный, грудной, поясничный, крестцовый и распространенный остеохондроз. Чаще всего диагностируется поясничный остеохондроз (свыше 50% случаев), шейный (более 25%) и распространенный (около 12%).
Остеохондроз шейного отдела позвоночника
Родители часто говорят расхожую фразу, обращенную к малышам: «Не верти головой!». Врачи призывают к обратному: «непременно вертите головой». В любом возрасте. Только так вы сможете избежать опасного заболевания – остеохондроза шейного отдела позвоночника.
Шея предназначена природой не только для того, чтобы удерживать голову и поворачивать ее в разные стороны, что, кстати, с годами для людей нетренированных, не следящих за своим здоровьем, становится делом довольно сложным. Через область шеи проходят спинной мозг, артерии, питающие головной мозг, нервные корешки и стволы, осуществляющие нервную связь с руками, сердцем, легкими.
Жалобы при этом виде остеохондроза самые разнообразные: боли в сердце, головные боли, головокружение с кратковременной потерей сознания (из-за нарушений кровоснабжения головного мозга), боли в плечевом суставе или по всей руке.
Остеохондроз грудного отдела позвоночника
Боль, возникающая время от времени в грудном отделе позвоночника, знакома каждому, кто занимается тяжелым физическим трудом. Как правило, эти болезненные, неприятные ощущения служат первым признаком того, что в организме начинает развиваться достаточно неприятное заболевание – остеохондроз грудного отдела позвоночника. Часто этот недуг поражает лиц, так называемых сидячих профессий: конструкторов, операторов ЭВМ, водителей автомашин.
Как правило, эти болезненные, неприятные ощущения служат первым признаком того, что в организме начинает развиваться достаточно неприятное заболевание – остеохондроз грудного отдела позвоночника. Часто этот недуг поражает лиц, так называемых сидячих профессий: конструкторов, операторов ЭВМ, водителей автомашин.
Но совсем необязательно, что у вас, даже если вы каждый день перетаскиваете тяжелые предметы или вынуждены долгие часы сидеть за письменным столом, будет остеохондроз.
Надежная преграда болезни – правильная осанка. Спину при ходьбе старайтесь держать прямой, плечи – расправленными. Формировать осанку, как вы сами понимаете, надо с раннего возраста. Но можно этим заняться и в 30, и в 40 лет. Вот уж действительно – лучше поздно, чем никогда!
Остеохондроз поясничного отдела позвоночника
Вначале возникают тупые боли в области поясницы и в ногах, затем обычно отмечаются онемение конечностей, значительное увеличение болей при резких движениях туловищем, при тряске.
ПРОФИЛАКТИКА
Профилактика остеохондроза шейного отдела позвоночника
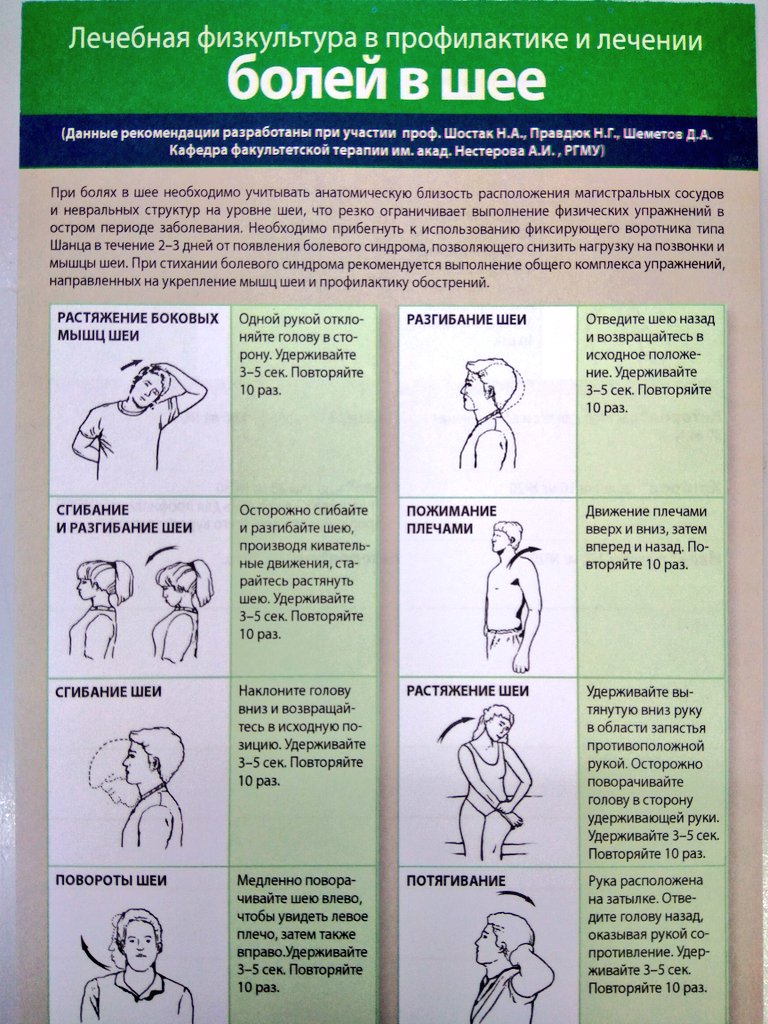
Выполнение упражнений в течение длительного времени — надежная профилактика остеохондроза шейного отдела позвоночника. Вот ряд упражнений для профилактики этого вида остеохондроза:
- Надавите лбом на ладонь и напрягите мышцы шеи. Упражнение выполните 3 раза по 7 секунд. Затем на ладонь надавите затылком также 3 раза по 7 секунд.
- Напрягая мышцы шеи, надавите левым виском на левую ладонь (3 раза по 7 секунд), а затем правым виском надавите на правую ладонь (3 раза по 7 секунд).
- Голову слегка запрокиньте назад. Преодолевая сопротивление напряженных мышц шеи, прижмите подбородок к яремной ямке. Выполните упражнение не менее 5 раз.
- Голову и плечи держите прямо. Медленно поверните голову максимально вправо (5 раз). Столько же раз выполните движение влево.
- Подбородок опустите к шее. Поверните голову сначала 5 раз вправо, а затем 5 раз влево.

- Голову запрокиньте назад. Постарайтесь коснуться правым ухом правого плеча (5 раз). Выполните это же движение, стараясь левым ухом коснуться левого плеча (5 раз).
Эти упражнения рекомендуется включать в утреннюю гигиеническую гимнастику, а также выполнять их в течение рабочего дня. Делать их можно и сидя и стоя. Однако совершать круговые вращательные движения головой нельзя ни в коем случае. Это может привести к травме.
Профилактика остеохондроза грудного отдела позвоночника
Если вы к тому же будете регулярно выполнять упражнения (указанные ниже) развивающие и поддерживающие тонус мышц спины и живота, обеспечивающие нормальную подвижность всех сегментов грудного отдела позвоночника, то остеохондрозу вас не одолеть.
- И.п. – стоя; делая вдох, встаньте прямо, руки вниз, ноги вместе. Вытяните руки вверх – выдох. Прогнитесь назад и сделайте глубокий вдох. Затем опустите руки, наклонитесь вперед, чуть скруглив спину, опустите плечи и голову – выдох.

- И.п. – сидя на стуле. Заведите руки за голову – вдох, максимально прогнитесь назад 3 – 5 раз, опираясь лопатками о спинку стула, – выдох.
- И.п. – встаньте на четвереньки. Максимально прогните спину и задержитесь на 2 – 3 секунды в этом положении. Голову держите прямо. Вернитесь в и.п. и снова проделайте то же упражнение 5 – 7 раз.
- И.п. – лягте на живот и упритесь руками в пол. Силой максимально прогнитесь назад, стараясь оторвать корпус от пола.
- И.п. – лежа на животе, руки вдоль тела. Прогнитесь в грудном отделе позвоночника, пытаясь максимально поднять вверх голову и ноги.
Эти упражнения, разгружающие грудной отдел позвоночника, советуют выполнять на протяжении дня во время коротких перерывов в работе. В упражнениях с 3 по 5-е дыхание произвольное. 4-е и 5-е упражнения выполняйте 5 – 8 раз. Эти упражнения можно включать в утреннюю гимнастику. Очень полезно выполнить несколько движений после работы.
ОРТОПЕДИЧЕСКИЙ РЕЖИМ
Как правильно сидеть
- избегайте слишком мягкой мебели – она не для вас. Чтобы масса тела чрезмерно не давила на позвоночник, корпус должен поддерживаться седалищными буграми, а это возможно только на жестких сиденьях.
- к той мебели, на которой вам приходится сидеть подолгу, предъявляются следующие требования: высота стула, кресла должна соответствовать длине голени – надо чтобы нога упиралась в пол; для людей маленького роста рекомендуется подставить под ноги скамеечку; максимальная глубина сиденья приблизительно 2/3 длины бедер.
- под столом должно быть достаточное пространство для ног, чтобы их не надо было сильно сгибать.
- если вы вынуждены долго сидеть, старайтесь примерно каждые 15 – 20 мин. немного размяться, поменять положение ног.
- следите за тем, чтобы спина плотно прилегала к спинке стула.

- сидите прямо, не сильно наклоняя голову и не сгибая туловище, чтобы не напрягать мышцы тела.
- если по роду деятельности вам приходится подолгу ежедневно читать, сделайте приспособление на столе (пюпитр) поддерживающее книгу на достаточной высоте и наклонно к столу, чтобы верхнюю часть туловища вам не надо было наклонять вперед.
- за рулем автомобиля старайтесь сидеть без напряжения. Важно чтобы спина имела хорошую опору. Для этого между поясницей и спинкой кресла положите тонкий валик, что позволит сохранить поясничный сгиб. Голову держите прямо. После нескольких часов вождения выйдите из машины и сделайте элементарные гимнастические упражнения: повороты, наклоны, приседания — по 8-10 раз каждое.
- перед экраном телевизора не сидите и не лежите долго в одной позе. Периодически меняйте ее, вставайте, чтобы поразмяться. Посидели 1-1,5 часа, откиньтесь на спинку стула или кресла, расслабьте мышцы, сделайте несколько глубоких вдохов.
Как правильно стоять
Когда человек долго стоит, позвоночник испытывает значительные нагрузки, особенно поясничный его отдел.
- меняйте позу через каждые 10-15 мин., опираясь при этом то на одну то на другую ногу, это уменьшит нагрузку на позвоночник.
- если есть возможность, ходите на месте, двигайтесь.
- время от времени прогибайтесь назад, вытянув руки вверх, сделайте глубокий вдох. Этим можно несколько снять усталость с мышц плечевого пояса, шеи, затылка, спины.
- если вы моете посуду, гладите белье, попеременно ставьте то одну, то другую ногу на небольшую скамеечку или ящик. Страдающим остеохондрозом гладить лучше сидя или поставив гладильную доску так, чтобы не приходилось низко наклоняться.
- во время уборки квартиры, работая с пылесосом, также старайтесь низко не наклоняться, лучше удлините шланг дополнительными трубками. Убирая под кроватью, под столом встаньте на одно колено.
- чтобы поднять предмет с пола опуститесь на корточки или наклонитесь, согнув колени и опираясь рукой о стул или стол. Так вы не перегружаете поясничный отдел позвоночника.

Как правильно лежать
Спать лучше не на мягкой постели, но и не на досках. Постель должна быть полужесткой, чтобы тело, когда человек лежит на спине, сохраняло физиологические изгибы (шейный лордоз, грудной кифоз и поясничный лордоз). Для этого:
- на всю ширину кровати или дивана положите щит, а сверху поролон толщиной 5-8 см. Накройте его шерстяным одеялом и стелите простыню.
- при отдаче боли в ногу можно под коленный сустав подкладывать валик из пледа – это уменьшает растяжение седалищного нерва и снимает боль в ноге.
- когда болит спина, многие пациенты предпочитают спать на животе. Чтобы поясница сильно не прогибалась, что вызывает еще большую боль, под низ живота подкладывайте небольшую подушку.
- любителям сна на боку можно спать, положив одну ногу на другую, а руку – под голову.
Встать с постели утром больным с острыми проявлениями остеохондроза бывает очень трудно. Поступайте так:
- сначала сделайте несколько простых упражнений руками и ногами;
- затем если вы спите на спине, повернитесь на живот;
- опустите одну ногу на пол;
- опираясь на эту ногу и руки, перенесите вес тела на колено и постепенно вставайте, не делая резких движений.

И еще один совет. Тем, кто любит баню, предпочтительнее сухой пар (сауна), а во время обострения и от сауны придется отказаться.
Как правильно поднимать и перемещать тяжести
Одна из основных причин обострения остеохондроза и образования грыж межпозвоночного диска, особенно в пояснично-крестцовом отделе – подъем и перенос тяжестей. Остро, неожиданно возникает боль в пояснице в тех случаях, когда поднимают тяжести резко, рывком, а затем переносят тяжелый предмет в сторону, поворачивая при этом туловище.
Как правильно переносить тяжести
- тяжелую ношу не носите в одной руке, особенно на большое расстояние, чтобы не перегружать позвоночник, разделите груз и несите его в обеих руках. Недопустимо держать тяжесть, резко сгибаться и разгибаться (наклоняться назад).
- вообще больному с остеохондрозом поднимать и переносить тяжести более 15 кг нежелательно. Советуем приобрести тележку или сумку на колесиках.
- для переноски тяжестей на значительные расстояния очень удобен рюкзак с широкими лямками.
 Вес полного рюкзака распределяется на вес позвоночника, да и руки остаются свободными.
Вес полного рюкзака распределяется на вес позвоночника, да и руки остаются свободными.
Как правильно поднимать тяжести
- наденьте, если у вас есть, пояс штангиста или любой широкий пояс;
- присядьте на корточки, при этом спина должна быть прямой, шея выпрямлена;
- ухватив двумя руками тяжесть, поднимайтесь, не сгибая спину.
И в заключение, самый важный совет. Если возникла острая боль в любом отделе позвоночника, не стоит заниматься самолечением таблетками и мазями. Обратитесь за помощью к квалифицированному неврологу – следует установить точный диагноз, снять болевой синдром и разработать план дальнейшего лечения.
Остеохондроз: причины, симптомы, профилактика – Официальный сайт ГБУЗ “Городская поликлиника №1 г. Сочи” МЗКК
Суть заболевания сводится к нарушению структуры тканей позвонков и межпозвоночных дисков, что приводит к снижению их эластичности и изменению формы. Значительно уменьшается промежуток между позвонками, и в этом месте наблюдается потеря стабильности позвоночника. Патологическое разрушение тканей сопровождается защемлением нервных окончаний, идущих от спинного мозга, и приводит к постоянному напряжению спинных мышц. Наблюдается возникновение болей спины и прочей симптоматики, присущей остеохондрозу. Ослабление межпозвоночных дисков становится причиной развития такой патологии, как позвоночная грыжа, а дальнейшее течение заболевания приводит к деградации суставов позвоночного столба и межпозвоночных связок. Происходит формирования костных отростков — остеофитов.
Патологическое разрушение тканей сопровождается защемлением нервных окончаний, идущих от спинного мозга, и приводит к постоянному напряжению спинных мышц. Наблюдается возникновение болей спины и прочей симптоматики, присущей остеохондрозу. Ослабление межпозвоночных дисков становится причиной развития такой патологии, как позвоночная грыжа, а дальнейшее течение заболевания приводит к деградации суставов позвоночного столба и межпозвоночных связок. Происходит формирования костных отростков — остеофитов.
Различают три формы остеохондроза — шейный, грудной и поясничный. Все присущие заболеванию остеохондроз симптомы часто наблюдаются у людей, предпочитающих активным физическим нагрузкам сидение за компьютером. В результате продолжительного нахождения в неестественной для позвоночника позе формируются нарушения осанки, деградация спинных мышц, приводящие к различным патологиям позвоночника.
Симптоматика заболевания
Остеохондроз спины является хроническим заболеванием, отличается чередованием периодов обострения и ремиссии.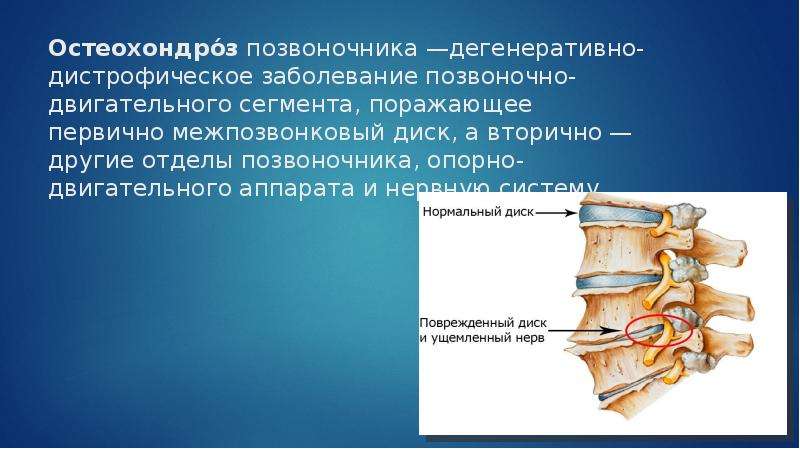 Периоду обострения во многом способствуют многочисленные физические нагрузки.
Периоду обострения во многом способствуют многочисленные физические нагрузки.
Клиническая картина заболевания во многом зависит от локализации патологии, также различаются и синдромы остеохондроза:
- Шейный остеохондроз выражается болями в области шеи, руках, для него характерны приступы головной боли и онемения пальцев. В тяжёлых случаях происходит защемление позвоночной артерии, что становится причиной ещё большего ухудшения состояния больного;
- Признаки остеохондроза грудного выражаются в острой или ноющей боли в спине, затруднённом дыхании, болевых ощущениях в районе сердца;
- Поясничный остеохондроз начинается с болей в области поясницы и нижних конечностей, постепенно усиливающихся при движении. У больных часто наблюдаются расстройства мочеполовой системы, может появиться ослабление потенции у мужчин, и дисфункция яичников у женщин.
- В ряде случаев встречается разновидность смешанного остеохондроза, относящегося к наиболее тяжёлой форме заболевания, и симптомы остеохондроза позвоночника в этом случае также смешанные.

Как проводится диагностика
Первичный диагноз остеохондроз межпозвонковых дисков устанавливают, принимая во внимание симптомы остеохондроза спины, указанные больным при обращении в клинику. Осмотр на спинной остеохондроз состоит из проверки позвоночника больного в различных положениях, при условии покоя и движения. После завершения процедур осмотра больной подвергается аппаратной диагностике, при помощи которой происходит подтверждение первоначального диагноза, его уточнение либо опровержение. Нередко результаты обследования выявляют ряд сопутствующих заболеваний, которые можно отнести к осложнениям — грыжа, радикулит и др. От правильной диагностики во многом зависит успешность определения формы и стадии остеохондроза. Следует помнить, что диагностирование и рекомендации, как избавиться от остеохондроза, находятся в области компетенции невропатолога, все процедуры должны проходить только под его наблюдением.
Причины развития остехондроза
В медицине действует правило, согласно которому остеохондроз представляет собой совокупность нескольких факторов и начинает проявляться в следующих случаях:
- Проблемы с обменом веществ могут быть причиной заболевания позвоночника;
- Предрасположенность к патологии, закреплённая на генном уровне, является причиной болезни остеохондроз;
- Неполноценное физическое развитие.
 К нему относятся проблемы с осанкой, различные степени плоскостопия и прочие нарушения скелета;
К нему относятся проблемы с осанкой, различные степени плоскостопия и прочие нарушения скелета; - Токсическое отравление организма и некоторые инфекции бывает причиной заболевания остеохондроз;
- Приобретённые травмы опорно-двигательного аппарата, возрастная или профессиональная регрессия;
- Травмы и ушибы позвоночного столба;
- Лишний вес, отсутствие нормального питания и несоблюдение диеты, авитаминоз и дегидратация организма также приводят к остеохондрозу;
- Вредные привычки и периодические стрессы.
- Выделяются косвенные причины остеохондроза, но все их можно объединить в одну группу, относящуюся к неправильному образу жизни.
Принципы лечения остеохондроза
Лечение остеохондроза подразумевает под собой использование комплекса мероприятий, которые необходимо выполнять достаточно длительный период времени (от 1-3 месяцев + около 1 года на реабилитацию), на что многие пациенты реагируют весьма неоднозначно. Поэтому нужно отметить, что, выполняя косвенно рекомендации лечащего врача, прогноз на выздоровление больного минимальный. Дополнительной проблемой в лечении остеохондроза часто становится самолечение. Дело в том, что при данном заболевании клиническая картина достаточно неоднозначна и широка. Больной без диагностики начинает подбирать лекарства против того, что болит, и, устраняя боль, дальше занимается своей повседневной жизнью, в то время как болезнь продолжает прогрессировать.
Поэтому нужно отметить, что, выполняя косвенно рекомендации лечащего врача, прогноз на выздоровление больного минимальный. Дополнительной проблемой в лечении остеохондроза часто становится самолечение. Дело в том, что при данном заболевании клиническая картина достаточно неоднозначна и широка. Больной без диагностики начинает подбирать лекарства против того, что болит, и, устраняя боль, дальше занимается своей повседневной жизнью, в то время как болезнь продолжает прогрессировать.
Лечение остеохондроза проводится двумя основными методами: консервативное и хирургическое лечение. Кроме того, существуют общие рекомендации при лечении остеохондроза, такие как — диета, проведение реабилитации. Консервативное лечение остеохондроза направлено на купирование болевого синдрома, нормализацию работы позвоночника и его составляющих, а также предупреждение дальнейших дистрофических изменений в “оси” человека. Оно включает в себя: медикаментозную терапию, физиотерапию, лечебную физкультуру (ЛФК), массаж, гидромассаж, мануальную терапию, вытяжение позвоночника. Оперативное лечение остеохондроза применяется при неэффективности консервативного способа. Назначается лечащим врачом или консилиумом врачей. Также может быть использовано при сильных поражениях позвоночника и его составляющих.
Оперативное лечение остеохондроза применяется при неэффективности консервативного способа. Назначается лечащим врачом или консилиумом врачей. Также может быть использовано при сильных поражениях позвоночника и его составляющих.
Способы профилактики
Наиболее действенный способ, как бороться с остеохондрозом, заключается в соблюдении режима правильного питания и занятиях гимнастикой. При остеохондрозе позвоночника и лечения с помощью гимнастики наибольшую эффективность показали следующие:
- Массаж поясничной зоны, области спины и конечностей, проводимый по утрам;
- Прыжки на месте, упражнения на турнике;
- Периодические паузы для физкультуры во время работы, 7–9 упражнений вполне достаточно для профилактики заболевания;
- Посещение бассейна, особенно рекомендуется специалистами плавание на спине.
Большинство пациентов задумывается, как начать лечение остеохондроз спины, когда болезнь уже начинает прогрессировать. В этом случае к общим рекомендациям необходимо давать упражнения из комплекса лечебной физкультуры, направленные на растяжение позвоночного столба.
В этом случае к общим рекомендациям необходимо давать упражнения из комплекса лечебной физкультуры, направленные на растяжение позвоночного столба.
Когда появляется остеохондроз, необходимо придерживаться строго сбалансированного режима питания, преимущественно основанного на белковой пище, но максимально исключить из повседневного рациона грибы. Следует ограничиться от употребления солёной, жирной пищи, в том числе и домашних солений. Сахар, мучные и кондитерские изделия также противопоказаны. Вредные привычки придётся оставить, воздержаться от чрезмерного употребления кофе и основанных на нём продуктов. Суточный объем выпиваемой жидкости не должен превышать 1 литра, а количество приёмов пищи необходимо удерживать в значении 5–7 за день. Нехватка витаминов и полезных веществ, показываемая анализами, требует немедленного их восполнения.
Заболевание остеохондроз, его симптомы и лечение изучены досконально и борьба с ним вполне возможна. Своевременное обращение к врачу, тщательная диагностика здоровья и строгое соблюдение всех рекомендаций лечащего врача повышают положительный прогноз на выздоровление!
Остеохондроз.
 7 простых правил, которые помогут вам сохранить спину здоровой
7 простых правил, которые помогут вам сохранить спину здоровойЗаведующий нейрохирургическим отделением № 3 Краснодарской краевой клинической больницы № 1 Игорь Басанкин дает советы, которые пригодятся большинству.
Остеохондроз – очень распространенная патология, которая сопровождается болевыми ощущениями и приносит серьезный дискомфорт. Лечение этой болезни далеко не всегда помогает полностью избавиться от ее проявлений, поэтому профилактика здесь особенно актуальна.
Что приводит к остеохондрозу
Игорь Басанкин
Внутренние причины: нарушения внутриутробного формирования позвоночника, генетическая предрасположенность, метаболические нарушения, гормональные патологии, избыточный вес, возрастные изменения.Внешняя причина, по большому счету, одна – неправильные нагрузки на позвоночник.
В этой ситуации в местах избыточного давления происходит изменение структуры хрящевой ткани.
Это случается при сидячем образе жизни; травматических повреждениях спины; сколиозе, кифозе и прочих патологиях спины; постоянное ношение тяжестей, плоскостопие; некачественная подушка либо матрас, вредные привычки – чрезмерное употребление спиртного, курение.
Как распознать болезнь
Периодическая или постоянная боль в спинной области, шее, онемение конечностей или постоянное напряжение спинных мышц. Стреляющие боли в спине, груди или пояснице. Боль при поднятии рук вверх. Боль при наклоне или повороте головы, головокружения, тянущие боли в руке и/или ноге. Шум в ушах. Неожиданные приступы тошноты.
7 способов облегчить себе жизнь
Важно: Чтобы все перечисленные ниже действия приносили результат, они должны носить комплексный характер
Научитесь держать прямую осанку. Идеальная осанка – это такое положение тела, когда голова находится со спиной на одной линии. Голова – высоко поднята, плечи – расправлены, грудь – приподнята, живот – втянут. Походка должна была ровной и пружинистой. Проявите дисциплину, добейтесь идеальных результатов.
Голова – высоко поднята, плечи – расправлены, грудь – приподнята, живот – втянут. Походка должна была ровной и пружинистой. Проявите дисциплину, добейтесь идеальных результатов.
Организуйте свое рабочее место. Многие пренебрегают этим очевидным советом, но зря. Ведь состояние мышц шеи и плечевого пояса оказывает непосредственное влияние на позвоночник. Профилактика шейного остеохондроза невозможна, если плечи за рабочим столом все время напряжены.
Кресло должно быть оснащено комфортной спинкой и подлокотниками. Важно, чтобы клавиатура находилась ниже локтей, угол между предплечьем и плечом – около 120 градусов. Монитор следует расположить так, чтобы глаза смотрели в его верхний край.
Во время работы за компьютером держите спину выпрямленной. Каждые 40–50 минут старайтесь делать перерыв, чтобы пройтись и немного размяться. Лучше всего сделать специальную гимнастику, так как во время длительного пребывания в одном положении нередко отекает шея.
Правильная посадка за рулем. Автомобилисты часто настраивают водительское кресло не так, как рекомендуется, а так, как им хочется. Через некоторое время они начинают жаловаться на остеохондроз. Поэтому отрегулируйте спинку кресла так, чтобы не только плечи касались его, а вся поясница полностью. Она должна прижиматься к сиденью, а не быть на весу. Спинку сиденья не наклоняйте сильно назад, а фиксируйте в вертикальном положении. Пользуйтесь специальными поясничными подушками, созданными для водительских сидений.
Во время поездки подбородок держите немного поднятым. Следите за коленями: они должны быть выше бедер. Каждые 1,5–2 часа старайтесь делать остановку: выходите из машины и делайте несколько упражнений для поясницы. Так вы вернете тонус спинным мышцам.
Рациональное питание. Несбалансированный рацион является одним из важнейших факторов развития остеохондроза. Поэтому в целях профилактики избегайте сладостей, соленых блюд, белого хлеба, жирной пищи. Особая опасность – это белый рафинированный сахар, именно он вымывает из костей кальций.
Особая опасность – это белый рафинированный сахар, именно он вымывает из костей кальций.
Ешьте продукты, богатые витаминами С, Е, В3 (РР): овощи, фрукты, морепродукты, рыбу, бобовые, орехи, мясо курицы, яйца. Они обеспечат высокую эластичность вашей хрящевой ткани. Не забывайте про нежирные кисломолочные продукты – кефир, йогурт, творог. Принимайте витаминные комплексы. Избавляйтесь от лишнего веса.
Физическая активность. Лечебная физкультура (ЛФК) – отличное средство для профилактики остеохондроза. С ее помощью вы укрепите свой мышечный корсет и связочный аппарат. Все упражнения, входящие в комплекс ЛФК, – физиологичны: в ходе их выполнения мышцы не переутомляются.
Настоятельно рекомендуется плавание – вода помогает расслабить мышцы и увеличить амплитуду движений суставов.
Еще один действенный метод – оздоровительная скандинавская ходьба. Во время таких прогулок задействуются основные мышечные группы, увеличивается расход энергии, улучшается функционирование органов дыхания и сердца.
Массаж. Он повысит тонус ваших мышц и устранит чрезмерное мышечное напряжение. Особенно массаж важен в профилактике грудного остеохондроза. Обычно эту процедуру выполняют курсами. Также научитесь самомассажу и выполняйте его ежедневно 10–15 минут.
Правильный сон. На протяжении всего дня на межпозвоночные диски приходится нагрузка всего тела. Только в ночное время удается полностью расслабиться и принять свободное положение. Именно поэтому профилактика остеохондроза позвоночника заключается в организации правильного режима сна.
Основание кровати должно быть ровным и жестким. Старайтесь не спать в гамаках, на раскладушках или надувных матрасах.
Матрас должен иметь хорошую эластичность и среднюю степень жесткости. Благодаря этому удастся сохранить физиологические изгибы позвоночника в естественном положении. Хорошее решение – пробрести ортопедический матрас: он позволит максимально расслаблять мышцы всего тела и снижать степень раздражения нервных волокон.
Пусть ваша подушка будет небольшого размера, прямоугольной формы и умеренной жесткости. Ортопедические подушки помогут устранить болевые ощущения в районе шеи и послужат отличным средством профилактики шейного остеохондроза.
Остеохондроз позвоночника: спорные и нерешенные вопросы диагностики, лечения, реабилитации | Орлов М.А., Дорфман И.П., Орлова Е.А.
Статья посвщена нерешенными спорным вопросам диагностики, лечения и реабилитации остеохондроза позвоночника
Для цитирования. Орлов М.А., Дорфман И.П., Орлова Е.А. Остеохондроз позвоночника: спорные и нерешенные вопросы диагностики, лечения, реабилитации // РМЖ. 2015. No 28. С. 1669–1672.
Ключевыми вопросами улучшения клинического ведения больных остеохондрозом позвоночника являются совершенствование диагностики, повышение возможностей современной терапии и последующей реабилитации [27]. На определенном этапе своей жизни практически каждый человек сталкивается с болью в спине. Истинная причина возникновения острой боли выявляется примерно в 40% случаев [2, 31, 34]. При благополучном исходе лечения большинство больных вскоре возвращаются к обычной жизни и профессиональной деятельности, однако у 10–17% лиц, впервые перенесших болевой приступ, отмечается переход в хроническую форму, существенно ограничивающую работоспособность. Масштабная распространенность боли в спине среди населения всех развитых стран и, прежде всего у лиц молодого и среднего возраста, обусловила огромную медико-социальную значимость проблемы [24].
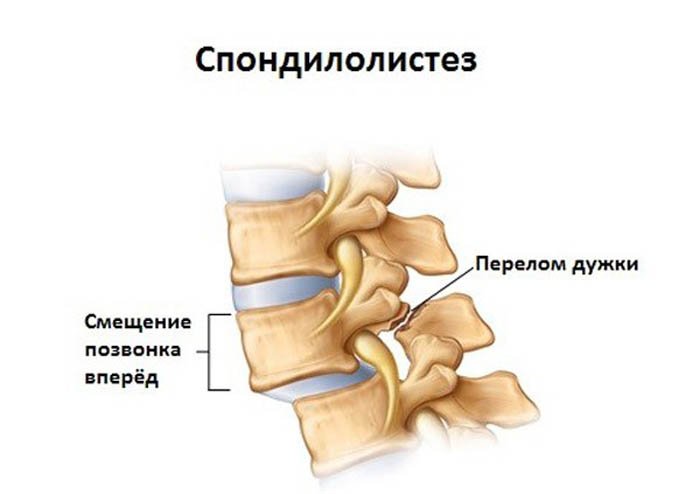
Истинная причина возникновения острой боли выявляется примерно в 40% случаев [2, 31, 34]. При благополучном исходе лечения большинство больных вскоре возвращаются к обычной жизни и профессиональной деятельности, однако у 10–17% лиц, впервые перенесших болевой приступ, отмечается переход в хроническую форму, существенно ограничивающую работоспособность. Масштабная распространенность боли в спине среди населения всех развитых стран и, прежде всего у лиц молодого и среднего возраста, обусловила огромную медико-социальную значимость проблемы [24]. Основной причиной болей в нижней части спины у пациентов трудоспособного возраста являются дегенеративные изменения межпозвонкового диска и сегментарная нестабильность позвоночника, получившие общеизвестный термин «остеохондроз позвоночника». Самой частой причиной хронической боли у пожилых считается спондилоартроз, типичным проявлением которого выступает дегенерация фасеточных суставов [11,18].
Терминологическая дефиниция остеохондроза позвоночника вызывает интерес клиницистов уже в течение довольно длительного времени.
 Впервые роль изменений позвоночника при болях в спине была установлена Р. Бенеке в 1897 г. Значительно позднее (1933 г.) немецкий врач Хильдебрандт в целях суммарной характеристики происходящих процессов в позвоночнике взрослого человека предложил термин «остеохондроз». В 1957 г. Шморль и Юнгханнс разделили данный термин на «хондроз» как первый этап развития деструктивного процесса с преимущественным вовлечением межпозвонкового диска и «остеохондроз позвоночника», при котором исходное поражение хрящевой ткани неумолимо распространяется на костную ткань смежных позвонков. Внедрению термина «остеохондроз позвоночника» в практическое здравоохранение нашей страны способствовали труды Я.Ю. Попелянского и А.И. Осна [17]. В настоящее время в международной классификации болезней официально присутствует термин «дорсопатии», включающий болевые синдромы в области туловища и конечностей невисцеральной этиологии и связанные с дегенеративными заболеваниями позвоночника. А.И. Федин считает, что дорсопатии постепенно заменят термин «остеохондроз позвоночника» [21].
Впервые роль изменений позвоночника при болях в спине была установлена Р. Бенеке в 1897 г. Значительно позднее (1933 г.) немецкий врач Хильдебрандт в целях суммарной характеристики происходящих процессов в позвоночнике взрослого человека предложил термин «остеохондроз». В 1957 г. Шморль и Юнгханнс разделили данный термин на «хондроз» как первый этап развития деструктивного процесса с преимущественным вовлечением межпозвонкового диска и «остеохондроз позвоночника», при котором исходное поражение хрящевой ткани неумолимо распространяется на костную ткань смежных позвонков. Внедрению термина «остеохондроз позвоночника» в практическое здравоохранение нашей страны способствовали труды Я.Ю. Попелянского и А.И. Осна [17]. В настоящее время в международной классификации болезней официально присутствует термин «дорсопатии», включающий болевые синдромы в области туловища и конечностей невисцеральной этиологии и связанные с дегенеративными заболеваниями позвоночника. А.И. Федин считает, что дорсопатии постепенно заменят термин «остеохондроз позвоночника» [21].
С тех пор прошло более 50 лет, и сменилось несколько поколений врачей, однако диагноз «остеохондроз позвоночника» сохраняется и поныне. Вместе с тем наступило время осознанного пересмотра не только принципов формулирования клинического диагноза остеохондроза, но и самих подходов к дифференцированной терапии этого заболевания. В этой связи научно-практический интерес профессиональной аудитории может вызвать работа Г.Н. Авакяна о ведении больного с неврологическими осложнениями остеохондроза в амбулаторных условиях. По мнению автора, остеохондроз является адаптационным реконструктивным процессом, поэтому клиническое значение имеют нарушения этого процесса в результате воздействия эндогенных и экзогенных факторов. Далее следует вывод, что лечению должны подлежать осложнения остеохондроза. Впервые понимание причинно-следственных событий с развитием клинической симптоматики осложнений шейного, грудного и поясничного остеохондроза становится определяющим условием правильного выбора тактики лечения больных в остром и подостром периодах заболевания [1].

Определенный взгляд на решение проблемы также выразил А.А. Лиев, представивший на обсуждение читателей весьма интересную концепцию саногенеза с теоретическими аспектами мануальной терапии. Предлагаемая автором концепция лежит в основе комплексного подхода к реабилитации больных с мышечно-фасциальными болевыми синдромами вертеброгенного и иного происхождения. Время показало, что с помощью концепции саногенеза открыта не только новая страница в мануальной медицине, но и усовершенствованы программы реабилитации больных с сочетанной патологией внутренних органов и позвоночника [8,12].
На нерешенность многих вопросов диагностики и лечения болей в спине указывает Н.А. Шостак. Автор справедливо отметила, что рекомендованные ВОЗ методы лечения болевого синдрома в области спины (мануальная терапия, физиотерапия и др.), а также хирургическая коррекция при осложненном течении заболевания не решили проблему. Статья впечатляет методическим изложением проблемы дорсопатий в практике терапевта и новых возможностей фармакологического лечения спондилоартроза с помощью нестероидных противовоспалительных препаратов (НПВП) [25].

Современная проблема хронического болевого синдрома у взрослых пациентов настолько актуальна, что отражается в методических рекомендациях при оказании паллиативной медицинской помощи в стационарных и амбулаторно-поликлинических условиях (2015 г.). Разработчиками данных рекомендаций сделан важный акцент на международное определение понятия боли, классификацию и диагностику типов болевого синдрома. Особое внимание в патофизиологической классификации онкологической боли привлекает нейропатический тип, обусловленный компрессией корешков, нервных сплетений или их ветвей, а также другими самостоятельными причинами (последствия хирургического, химиотерапевтического и/или лучевого лечения). Понятно, что методические рекомендации предназначены не только для врачей-онкологов, но и врачей общей практики, гематологов и терапевтов, поэтому будут крайне полезны в решении сложных вопросов диагностики и контролируемого лечения болевого синдрома с применением опиоидных и неопиоидных анальгетиков, НПВП и других лекарственных средств [20].

Безусловно, результаты многочисленных исследований в области изучения боли в спине повысят уровень работы врачей различных клинических специальностей и значение первичного осмотра пациента. Все определяется профессиональным заключением специалиста, способным решить конкретную ситуацию. Так, например, при болях в нижней части спины неврологом и/или нейрохирургом диагностируется сугубо вертеброгенная патология, обусловившая ухудшение состояния больного и даже требующая безотлагательного лечения. В следующей клинической ситуации подобная симптоматика и тяжесть состояния больного обусловлены совершенно иным заболеванием, а патология позвоночника является сопутствующей. В таком случае наблюдение и лечение основного заболевания обеспечиваются другими специалистами (урологом, терапевтом или кардиологом), но с участием невролога. Однако в обеих клинических ситуациях ключевым моментом первичного осмотра пациента с жалобами на боль в спине должно являться исключение туберкулеза и злокачественного новообразования (как внутренних органов, так и самостоятельного поражения позвоночника), системных заболеваний с суставно-мышечным синдромом, травматического повреждения позвонка и спинальной инфекции.
 При необходимости все вышеуказанное требует: консультации высококвалифицированного специалиста, целевого обследования и адекватной терапии [3].
При необходимости все вышеуказанное требует: консультации высококвалифицированного специалиста, целевого обследования и адекватной терапии [3].Высокая ответственность при вынесении заключения по результатам первичного (и/или дополнительного) обследования пациента с болью в спине, исключающая формальный подход, получает исключительно позитивную отдачу в течение многих лет. По данным мировой практики было установлено, что под маской боли в спине обнаруживались опухоли (0,7%), компрессионный перелом позвонка (4%), инфекционный процесс (0,01%), анкилозирующий спондилит (0,3%) [28].
Длительный опыт работы авторов данной статьи в клинике внутренних болезней и реабилитации показал, насколько важно понимать и правильно интерпретировать результаты исследования больных ишемической болезнью сердца и хронической обструктивной болезнью легких с сопутствующей (коморбидной) патологией позвоночника и миофасциальных структур грудной клетки. По нашему мнению, только обоснованная и обсужденная в коллективе трактовка данных клинико-функционального и лабораторного исследований позволяет разработать индивидуализированную программу комплексного лечения и реабилитации.
 Позитивные результаты применения данной программы реабилитации исходят от ее патогенетического обоснования, а также анализа каузальной связи симптомов основного и сопутствующего заболеваний с эффективностью проводимых лечебно-реабилитационных мероприятий. Так, например, уменьшение одышки объясняется нами регрессом воспалительного компонента бронхиальной обструкции под влиянием лекарственных препаратов, методов физической и комплементарной терапии. Как следствие этих воздействий происходит улучшение вентиляционной функции легких и биомеханики дыхания, создающих определяющее условие для применения дыхательных упражнений и целенаправленных методов лечебной физкультуры при сопутствующей патологии [13–15].
Позитивные результаты применения данной программы реабилитации исходят от ее патогенетического обоснования, а также анализа каузальной связи симптомов основного и сопутствующего заболеваний с эффективностью проводимых лечебно-реабилитационных мероприятий. Так, например, уменьшение одышки объясняется нами регрессом воспалительного компонента бронхиальной обструкции под влиянием лекарственных препаратов, методов физической и комплементарной терапии. Как следствие этих воздействий происходит улучшение вентиляционной функции легких и биомеханики дыхания, создающих определяющее условие для применения дыхательных упражнений и целенаправленных методов лечебной физкультуры при сопутствующей патологии [13–15]. Своевременное и объективное мнение о термине «остеохондроз», стандартной формулировке диагноза и подходах к лечению высказал Р.Г. Есин (2014 г.). Практикующие врачи из-за расплывчатой формулировки диагноза остеохондроза зачастую совершают ошибки, воспринимая такие общеизвестные симптомы, как цервикалгия и люмбалгия в качестве нозологической формы, да еще дополненной условными уточнениями (мышечно-тоническая форма и т.
 п.). Подобный симптоматический акцент способен ослабить инициативу диагностического поиска, особенно в тех случаях, когда болевой синдром снижается на фоне приема НПВП. Кроме того, подобные тактические ошибки приводят к несоответствию проводимого лечения современным принципам доказательной медицины [5].
п.). Подобный симптоматический акцент способен ослабить инициативу диагностического поиска, особенно в тех случаях, когда болевой синдром снижается на фоне приема НПВП. Кроме того, подобные тактические ошибки приводят к несоответствию проводимого лечения современным принципам доказательной медицины [5]. В течение последних лет к оформлению клинического вертеброневрологического диагноза появились вполне обоснованные требования. В действующем стандарте (клинических рекомендациях) по диагностике и лечению указывается необходимость характеристики течения и фазы заболевания, требуется отразить частоту его обострений в течение года, понятно обозначить выраженность болевого синдрома, оценить состояние подвижности позвоночника, определить локализацию и выраженность неврологических нарушений. Оформленный таким образом диагноз того же остеохондроза будет максимально соответствовать коду Международной классификации болезней. Ко всему необходимо добавить, что высокоинформативный по своей сути клинический диагноз установленного заболевания будет приносить неоценимую помощь при маршрутизации больного на этапах медицинской реабилитации [16].
В заключительной части обзора некоторых литературных источников, отражающих проблему клинического ведения больного остеохондрозом позвоночника, следует отметить, что в разные годы болевым синдромам в области спины посвящалась обширная научная литература. Однако в опубликованных материалах, пусть и в различной степени, отмечался дефицит исчерпывающих сведений об особенностях клинической картины поражения в зависимости от влияния различных причинных факторов (профессиональные, физические перегрузки, метаболические нарушения и др.), учета локализации преимущественных изменений (мышечно-фасциальный каркас, сухожилия, суставы позвоночника и т. п.), первичности процесса и/или его сочетаний с другой патологией. Все вышеуказанное, безусловно, ограничивает практикующим врачам выбор эффективных и безопасных схем медикаментозного лечения [9,10, 19, 26].
Среди общеизвестных подходов к купированию боли в спине показали целесообразность снижение физических нагрузок и использование современных средств обезболивания.
 Как свидетельствует мировая практика, снижение интенсивности болевого синдрома является важным фактором повышения двигательной активности [30]. НПВП – самые востребованные средства для лечения боли в спине. Основными эффектами НПВП являются: противовоспалительный, анальгезирующий, жаропонижающий, антиагрегационный и иммуносупрессивный. Эффективность их клинического применения оценивается по снижению выраженности боли, увеличению функциональной активности, времени полной редукции боли и потребности в дополнительной анальгезии. Также учитываются фармакологические возможности НПВП редуцировать болевой синдром у большинства больных в течение 3 нед. [7, 33]. Давно известно, что именно высокоэффективные лекарственные средства отличаются рядом побочных эффектов. Для НПВП – это ими же индуцированные гастропатии, особенно при длительном применении. Установлено, что подавляющее число побочных эффектов НПВП связывается с блокированием фермента циклооксигеназы – ЦОГ-1. В этой связи появились предложения по использованию некоторых превентивных мероприятий: снижение дозы и длительности лечения НПВП, применение препаратов гастропротективного действия и неукоснительное соблюдение диеты.
Как свидетельствует мировая практика, снижение интенсивности болевого синдрома является важным фактором повышения двигательной активности [30]. НПВП – самые востребованные средства для лечения боли в спине. Основными эффектами НПВП являются: противовоспалительный, анальгезирующий, жаропонижающий, антиагрегационный и иммуносупрессивный. Эффективность их клинического применения оценивается по снижению выраженности боли, увеличению функциональной активности, времени полной редукции боли и потребности в дополнительной анальгезии. Также учитываются фармакологические возможности НПВП редуцировать болевой синдром у большинства больных в течение 3 нед. [7, 33]. Давно известно, что именно высокоэффективные лекарственные средства отличаются рядом побочных эффектов. Для НПВП – это ими же индуцированные гастропатии, особенно при длительном применении. Установлено, что подавляющее число побочных эффектов НПВП связывается с блокированием фермента циклооксигеназы – ЦОГ-1. В этой связи появились предложения по использованию некоторых превентивных мероприятий: снижение дозы и длительности лечения НПВП, применение препаратов гастропротективного действия и неукоснительное соблюдение диеты. Однако более вероятно, что самым правильным клиническим направлением может являться расширение альтернативного применения селективных НПВП [6].
Однако более вероятно, что самым правильным клиническим направлением может являться расширение альтернативного применения селективных НПВП [6]. Препаратом с достаточно изученными механизмами его действия (селективный ингибитор ЦОГ-2) является мелоксикам. Длительное и широкое применение мелоксикама в профильных клиниках нашей страны выявило его безопасные и эффективные качества, а также преимущества по отношению к пироксикаму и диклофенаку по токсичности. Были описаны случаи применения данного препарата в течение 1 года [22, 23].
В настоящее время мелоксикам выпускается под известным торговым наименованием Либерум. Важным моментом для характеристики препарата Либерум, используемого для лечения острой боли в спине, является существенное укорочение времени наступления анальгетического эффекта при парентеральном введении (первые 5 дней). Успешное купирование интенсивной боли позволяет больному перейти на пероральный прием мелоксикама в дозе 15 мг/сут в течение 2–3 нед.
 , руководствуясь клиническим выздоровлением (до исчезновения боли) [3]. Длительный пероральный прием мелоксикама в дозе, установленной лечащим врачом, предпочтительнее при хроническом течении заболевания и в т. ч. при осложнениях остеохондроза или в сочетании со спондилоартрозом. Как правило, варианты хронического течения болевых ощущений в спине характерны для пожилых больных с разнообразными сопутствующими заболеваниями сердечно-сосудистой системы и желудочно-кишечного тракта (группа риска). В этих случаях следует избегать не только полипрагмазии, но и обезопасить больного при совместном приеме других препаратов, особенно антиагрегантов. Опыт длительного применения мелоксикама показал, что баланс между эффективностью и безопасностью может поддерживаться дозой 7,5 мг/сут.
, руководствуясь клиническим выздоровлением (до исчезновения боли) [3]. Длительный пероральный прием мелоксикама в дозе, установленной лечащим врачом, предпочтительнее при хроническом течении заболевания и в т. ч. при осложнениях остеохондроза или в сочетании со спондилоартрозом. Как правило, варианты хронического течения болевых ощущений в спине характерны для пожилых больных с разнообразными сопутствующими заболеваниями сердечно-сосудистой системы и желудочно-кишечного тракта (группа риска). В этих случаях следует избегать не только полипрагмазии, но и обезопасить больного при совместном приеме других препаратов, особенно антиагрегантов. Опыт длительного применения мелоксикама показал, что баланс между эффективностью и безопасностью может поддерживаться дозой 7,5 мг/сут. Запросы клиницистов (а это преимущественно терапевты, неврологи, ревматологи) полностью удовлетворяются выпуском таких форм препарата Либерум, как ампулированный раствор, таблетки по 7,5 и 15 мг. Внутрь Либерум в виде таблеток может назначаться по 7,5 мг (как правило, 1 р.
 /сут), при более сильных болевых и воспалительных процессах – по 15 мг (максимальная суточная доза). Наличие 2-х форм выпуска таблеток является важным фактором улучшения приверженности терапии, особенно при применении его для лечения хронических болевых синдромов. Необходимо подчеркнуть, что в ампулированной форме Либерум выпускается в упаковках по 3 и 5 ампул. Это обеспечивает более гибкий подход к выбору препарата в зависимости от продолжительности курса лечения. Так, если эта длительность составляет не более 5 дней, наиболее удобны для приема именно «большие» формы выпуска (5 ампул): в случае их покупки у пациента рационализируются его затраты на лечение. Таким образом, достоинством препарата Либерум является наличие различных лекарственных форм, что позволяет клиницисту более гибко выстраивать программу обезболивания. Как показали ранее проведенные исследования, препараты Либерум и оригинальный мелоксикам биоэквивалентны и равнозначны в обеспечении анальгезирующего эффекта. По показаниям оба препарата одинаково безопасно сочетаются с миорелаксантами, антидепрессантами и витаминами.
/сут), при более сильных болевых и воспалительных процессах – по 15 мг (максимальная суточная доза). Наличие 2-х форм выпуска таблеток является важным фактором улучшения приверженности терапии, особенно при применении его для лечения хронических болевых синдромов. Необходимо подчеркнуть, что в ампулированной форме Либерум выпускается в упаковках по 3 и 5 ампул. Это обеспечивает более гибкий подход к выбору препарата в зависимости от продолжительности курса лечения. Так, если эта длительность составляет не более 5 дней, наиболее удобны для приема именно «большие» формы выпуска (5 ампул): в случае их покупки у пациента рационализируются его затраты на лечение. Таким образом, достоинством препарата Либерум является наличие различных лекарственных форм, что позволяет клиницисту более гибко выстраивать программу обезболивания. Как показали ранее проведенные исследования, препараты Либерум и оригинальный мелоксикам биоэквивалентны и равнозначны в обеспечении анальгезирующего эффекта. По показаниям оба препарата одинаково безопасно сочетаются с миорелаксантами, антидепрессантами и витаминами. Нет необходимости убеждать практикующих врачей отечественного и зарубежного здравоохранения в необходимости соблюдения зарегистрированных показаний к использованию НПВП в отношении конкретных заболеваний или синдромов, а также оценивать возможные нежелательные реакции и стремиться к их минимизации [4, 32].
Нет необходимости убеждать практикующих врачей отечественного и зарубежного здравоохранения в необходимости соблюдения зарегистрированных показаний к использованию НПВП в отношении конкретных заболеваний или синдромов, а также оценивать возможные нежелательные реакции и стремиться к их минимизации [4, 32].Заключение
Клиническая проблема остеохондроза позвоночника настолько многообразна, что не позволяет практикующему врачу своевременно сосредоточиться на каких-либо ее избирательных аспектах, и прежде всего на диагностике и лечении. Как указывалось выше, под симптоматикой боли в спине подразумевается не только патология позвоночника, но и многие другие заболевания со сходными по клинике болевыми проявлениями. В этой связи современная медицина предполагает высокий общепрофессиональный уровень врача и достаточно жестко требует знаний в самых разных клинических направлениях. Научные споры, обсуждение проблемных вопросов классификации и формулировки диагноза остеохондроза неизбежны как в настоящее время, так и в ближайшей перспективе. Однако неизменным условием остается умение правильно лечить больного.
Однако неизменным условием остается умение правильно лечить больного.
Важную роль в приближении решения рассматриваемой проблемы играет профессиональное понимание и осуществление клинико-функционального и патогенетического подходов к непрерывной этапной реабилитации больных. Достаточно осмыслить, что пациенты молодого и среднего возраста нуждаются преимущественно в лечении острой боли в спине, а основной причиной обращения за помощью у пожилых может являться обострение хронически протекающего заболевания с манифестируемыми неврологическими осложнениями. Опираясь на опыт и роль ведущих документов медицинской реабилитации больных в нашей стране, следует считать первоочередным мероприятием срочное проведение комплексной лекарственной терапии для купирования острой боли в спине. Снижение интенсивности болевого синдрома – это самое важное условие для реализации сочетанных и скоординированных в последовательности реабилитационных мероприятий, направленных на оптимально быстрое восстановление физического состояния больного. На каждом этапе реабилитационной системы применяется лекарственная терапия с использованием НПВП, среди которых претендует на высокую эффективность известный препарат мелоксикам (Либерум) в ампулированных и таблетированных формах. Никто из производителей не гарантирует полного отсутствия нежелательных реакций на любой выпускаемый препарат. Вместе с тем, как показали официальные исследования, мелоксикам (Либерум) имеет самую малую токсичность (по соотношению ЦОГ-1/ЦОГ-2) с низким риском развития так называемых побочных эффектов. Рациональное применение вышеуказанного препарата в соответствии с зарегистрированными показаниями способствует повышению его безопасности и эффективности.
На каждом этапе реабилитационной системы применяется лекарственная терапия с использованием НПВП, среди которых претендует на высокую эффективность известный препарат мелоксикам (Либерум) в ампулированных и таблетированных формах. Никто из производителей не гарантирует полного отсутствия нежелательных реакций на любой выпускаемый препарат. Вместе с тем, как показали официальные исследования, мелоксикам (Либерум) имеет самую малую токсичность (по соотношению ЦОГ-1/ЦОГ-2) с низким риском развития так называемых побочных эффектов. Рациональное применение вышеуказанного препарата в соответствии с зарегистрированными показаниями способствует повышению его безопасности и эффективности.
.
Остеохондроз пояснично-крестцового отдела позвоночника: аспекты патогенеза, диагностики и лечения
П.В. Галкин
кандидат медицинских наук
Боль в пояснице (люмбаго) и боль, отдающая в ногу по ходу седалищного нерва (ишиас) являются одной из самых распространенных жалоб, с которыми пациенты обращаются за медицинской помощью. В связи с тем, что эти симптомы встречаются довольно часто в общей популяции, а также отмечается их неуклонный рост, диагностика и лечение таких больных будет оставаться одним из основных направлений деятельности нейрохирургических стационаров. Несмотря на широкое распространение данной патологии, хирургическое удаление грыжи межпозвонкового диска (МПД) требуется лишь у 10% пациентов с клинической картиной люмбоишалгии. У оставшейся части больных лучший эффект оказывает консервативное лечение, включающее медикаментозную терапию, лечебную физкультуру, использование физиотерапевтических методов лечения, а также возвращение к прежней повседневной физической активности.
В связи с тем, что эти симптомы встречаются довольно часто в общей популяции, а также отмечается их неуклонный рост, диагностика и лечение таких больных будет оставаться одним из основных направлений деятельности нейрохирургических стационаров. Несмотря на широкое распространение данной патологии, хирургическое удаление грыжи межпозвонкового диска (МПД) требуется лишь у 10% пациентов с клинической картиной люмбоишалгии. У оставшейся части больных лучший эффект оказывает консервативное лечение, включающее медикаментозную терапию, лечебную физкультуру, использование физиотерапевтических методов лечения, а также возвращение к прежней повседневной физической активности.
Хирургическое лечение оправдано лишь в тех случаях, когда уровень компрессии спинномозгового корешка, определенный клинически, соответствует данным обследования, подтверждающим разрыв фиброзного кольца с “выпадением” грыжи МПД в просвет позвоночного канала [3–6]. Результаты хирургического лечения у пациентов с небольшими протрузиями диска, как правило, разочаровывают доктора и самого пациента. Методом, позволяющим установить точный диагноз, является магнитно–резонансная томография (МРТ). Приблизительно у 10% людей общей популяции невозможно проведение рутинного МРТ по причине клаустрофобии (боязни закрытых пространств). У этой категории лиц возможно использование так называемого “открытого” МРТ, правда, с соответствующей потерей качества полученных изображений. Больным, ранее перенесшим хирургическое лечение, требуется проведение МРТ с контрастным усилением для отграничения послеоперационных рубцово–спаечных изменений от истинного грыжевого выпячивания диска. У больных с подозрением на грыжевое выпячивание МПД, когда выполнение МРТ невозможно, либо полученные результаты малоинформативны, компьютерно–томографическая (КТ) миелография приобретает особую диагностическую ценность.
Методом, позволяющим установить точный диагноз, является магнитно–резонансная томография (МРТ). Приблизительно у 10% людей общей популяции невозможно проведение рутинного МРТ по причине клаустрофобии (боязни закрытых пространств). У этой категории лиц возможно использование так называемого “открытого” МРТ, правда, с соответствующей потерей качества полученных изображений. Больным, ранее перенесшим хирургическое лечение, требуется проведение МРТ с контрастным усилением для отграничения послеоперационных рубцово–спаечных изменений от истинного грыжевого выпячивания диска. У больных с подозрением на грыжевое выпячивание МПД, когда выполнение МРТ невозможно, либо полученные результаты малоинформативны, компьютерно–томографическая (КТ) миелография приобретает особую диагностическую ценность.
Специалисты лучевой диагностики, интерпретирующие результаты полученных исследований, как правило, преувеличивают степень поражения диска по причине невозможности сопоставления клинических данных с “находками” при томографии. Такие заключения, как “изменения соответствуют возрасту пациента”, практически никогда не встречаются в протоколах исследований. Несмотря на совершенствование нейровизуализационных методик, ответственность за правильно постановленный диагноз лежит на плечах клинициста, поскольку лишь он может сопоставить клиническую картину с данными, полученными при томографии. Повышение разрешающей способности томографов незначительно улучшило исходы хирургического лечения, зато стали выявляться отклонения от нормы у асимптомных больных.
Изучение процессов, сопровождающих дегенеративно–дистрофическое поражение позвоночника, претерпело серьезный прогресс за последние годы. Артропатия дугоотростчатых суставов широко распространена в общей популяции и выявляется довольно часто у лиц средней и старшей возрастной группы при проведении КТ–исследований. Дегенеративные изменения МПД, также имеющие широкое распространение, довольно часто обнаруживаются, и более специфичным методом для их диагностики является МРТ. При этом нередки выраженные изменения МПД, не сопровождающиеся разрывом фиброзного кольца, а лишь проявляющеися незначительным “выбуханием” диска в просвет позвоночного канала либо межпозвонковых отверстий. В ряде случаев дегенеративные процессы, происходящие в МПД, могут приводить к разрушению фиброзного кольца с последующими разрывами, что вызывает миграцию части пульпозного ядра за пределы диска со сдавлением прилежащих корешков спинного мозга. Утверждение, что если отмечается боль в ноге, то обязательно должно быть ущемление корешка спинного мозга, не совсем верно. К болям в ягодице с иррадиацией по задней поверхности бедра может приводить как дегенерация самого МПД, так и дугоотростчатых межпозвонковых суставов. Для истинного приступа ишалгии, вызванного компрессией корешка нерва грыжей МПД, характерна боль, иррадиирующая по задней поверхности бедра и голени. Боли неопределенного характера, ограничивающиеся лишь ягодичной областью либо областью бедра без распространения по ходу седалищного нерва, а также двусторонняя боль в ягодичных областях либо бедрах, боли, меняющие свою локализацию (то справа, то слева), чаще обусловлены артропатией дугоотростчатых суставов либо диффузной дегенерацией МПД. Симулировать клиническую картину компрессии корешка грыжей МПД может и сопутствующая патология (например, артроз коленных суставов). У больных с такими болями хирургическое лечение не окажет должного эффекта независимо от того, какая патология будет обнаружена при томографическом исследовании. Другими словами, у больных только лишь с клиникой болей в спине удаление грыжи МПД будет неэффективным, даже если на томограммах определяются протрузии МПД, как это обычно и случается. Но встречаются и такие пациенты, у которых типичная картина ишиаса сопровождается выраженным инвалидизирующим болевым синдромом, тогда как при исследованиях, выполненных с использованием высокоразрешающих томографов, не определяется сдавление корешков спинного мозга. Этой категории больных нецелесообразно выполнение хирургического вмешательства, так как со временем корешковая симптоматика у них, как правило, стихает.
Необходимо четко представлять себе механизмы, ведущие к развитию грыжевого выпячивания МПД, чтобы рекомендовать пациентам объем допустимых движений, не забывая о рабочей деятельности. Силы, способствующие формированию грыжевого выпячивания, являются следствием дегенеративных изменений в МПД и снижения вертикальных размеров (высоты) как фиброзного кольца, так и пульпозного ядра. Выбухающий фрагмент МПД в 80% смещается в задне–боковом направлении, внедряясь при этом в просвет позвоночного канала и медиальные отделы межпозвонкового отверстия. Такому смещению грыжи МПД в сторону от средней линии способствует удерживающая сила задней продольной связки. До 10% грыжевых выпячиваний локализуются латерально и распространяются в межпозвонковое отверстие (фораминальные грыжи) либо у наружного края отверстия, где из него выходит спинномозговой корешок, тем самым сдавливая его.
В процессе жизнедеятельности дегидратационные и дегенеративные изменения приводят к потере высоты МПД. Эти патологические процессы вовлекают как фиброзное кольцо, так и пульпозное ядро. Более выраженное разрушение пульпозного ядра на фоне сопутствующей дегенерации фиброзного кольца, как правило, ведет лишь к потере высоты МПД без его значимых выбуханий. При преимущественных изменениях в фиброзном кольце вертикальные силы, воздействующие на сохранившееся пульпозное ядро и являющиеся производной собственного веса, а также сил мышц спины, действующих на диск в боковом направлении, оказывают избыточное давление на оставшийся фрагмент пульпозного ядра, удержать который на месте не в состоянии дегенеративно измененные волокна фиброзного кольца. Суммирование этих двух сил приводит к росту центробежного давления на МПД, которое совместно с растягивающей составляющей, действующей на волокна фиброзного кольца, может приводить к его разрыву и выбуханию фрагментов оставшегося пульпозного ядра. После того, как сформировалось грыжевое выпячивание, а “избыточный” фрагмент пульпозного ядра оказался за пределами фиброзного кольца, структура МПД вновь становится стабильной [2]. В результате силы, воздействующие на дегенеративно измененное ядро и фиброзное кольцо МПД, уравновешиваются, а их вектор, способствующий дальнейшему выпячиванию фрагментов ядра, угасает. В ряде случаев частичные дегенеративные изменения пульпозного ядра способствуют газообразованию внутри МПД с последующим избыточным давлением на его оставшийся фрагмент. Формирование грыжи также сопровождается процессом газообразованием внутри диска.
Избыточная и резкая физическая нагрузка, оказываемая на спину пациента, на фоне существующего дегенеративно–дистрофического поражения позвоночника, как правило, является лишь пусковым моментом, который приводит к развернутой клинической картине компрессионного корешкового синдрома, что нередко и ошибочно расценивается самим больным, как первопричина люмбоишалгии. Клинически грыжа МПД может проявляться рефлекторными и компрессионными синдромами. К компрессионным относят синдромы, при которых над грыжевым выпячиванием натягивается, сдавливается и деформируется корешок, сосуды или спинной мозг. К рефлекторным относят синдромы, обусловленные воздействием грыжи диска на рецепторы указанных структур, главным образом окончания возвратных спинальных нервов, что приводит к развитию рефлекторно–тонических нарушений, проявляющихся вазомоторными, дистрофическими, миофасциальными расстройствами.
Как было отмечено выше, хирургическое лечение при дегенеративно–дистрофическом поражении позвоночника целесообразно лишь у 10% больных, остальные 90% хорошо реагируют на консервативные мероприятия. Основными принципами использования последних являются:
1) купирование болевого синдрома;
2) восстановление правильной осанки для поддержания фиксационной способности измененного МПД;
3) ликвидация мышечно–тонических расстройств;
4) восстановление кровообращения в корешках и спинном мозге;
5) нормализация проводимости по нервному волокну;
6) устранение рубцово–спаечных изменений;
7) купирование психо–соматических расстройств.
Методы консервативного лечения включают различные ортопедические воздействия на позвоночник (иммобилизация корсетом, вытяжение, мануальная терапия), физиотерапию (лечебный массаж, лечебная физкультура, иглорефлексотерапия, электролечение, грязелечения, различного рода прогревания), паравертебральные, перидуральные блокады и медикаментозную терапию. Лечение дегенеративно–дистрофического поражения позвоночника должно быть комплексным и поэтапным. Как правило, общим принципом консервативных мероприятий является назначение анальгетиков, нестероидных противовоспалительных препаратов (НПВП), миорелаксантов и физиопроцедур.
Анальгетический эффект достигается назначением диклофенака, кетопрофена, лорноксикама, трамадола. Выраженным анальгетическим и противовоспалительным эффектом обладает лорноксикам, существующий как в инъекционной, так и таблетированной формах. В острой стадии воспаления возможно назначение до 16 мг лорноксикама в сутки, по стихании болевого синдрома; обычно через 5–7 дней целесообразно перейти на таблетированную форму с приемом до 2–х недель.
НПВП являются самыми широко применяемыми лекарственными средствами при дегенеративно–дистрофическом поражении позвоночника. Они оказывают противовоспалительное, анальгезирующее и жаропонижающее действие, связанное с подавлением фермента циклооксигеназы (ЦОГ–1 и ЦОГ–2), регулирующего превращение арахидоновой кислоты в простагландины, простациклин, тромбоксан. У пожилых и пациентов с факторами риска побочных эффектов терапию НПВП целесообразно проводить под “прикрытием” гастропротекторов (омепразол, ранитидин). У таких больных по завершении курса инъекционной терапии НПВП целесообразен переход на таблетированные формы ингибиторов ЦОГ–2, имеющих меньшую выраженность побочных эффектов со стороны желудочно–кишечного тракта (нимесулид, мелоксикам).
Для устранения болей, связанных с повышением мышечного тонуса, в комплексную терапию целесообразно включать миорелаксанты центрального действия: тизанидин по 2–4 мг 3–4 раза в сутки либо толперизон внутрь по 50–150 мг 3 раза в сутки или в внутримышечно по 100 мг 2 раза в сутки.
Механизм действия тизанидина существенно отличен от механизмов действия других препаратов, используемых для снижения повышенного мышечного тонуса, поэтому его применение обосновано, когда отсутствует антиспастический эффект других средств. Преимуществом тизанидина по сравнению с другими миорелаксирующими препаратами, использующимися по тем же показаниям, является то, что при снижении мышечного тонуса на фоне назначения тизанидина не происходит уменьшения мышечной силы. Тизанидин является производным имидазола, и его эффект связан со стимуляцией α2–адренергических рецепторов. Он избирательно угнетает полисинаптический компонент рефлекса растяжения и оказывает независимое антиноцицептивное и умеренное противовоспалительное действие. Тизанидин снижает сопротивление пассивным движениям, уменьшает спазмы и клонические судороги, а также повышает силу произвольных сокращений скелетной мускулатуры. Тизанидин также обладает гастропротективным действием, что оправдывает его применение в комбинации с НПВП.
Хирургическое лечение дегенеративно–дистрофического поражения позвоночника оправдано при неэффективности комплексных консервативных мероприятий (в течение 2–3 недель) у больных с грыжами МПД (как правило, размером более 10 мм) и некупирующейся корешковой симптоматикой. Существуют экстренные показания к оперативному вмешательству при “выпавшем” секвестре в просвет позвоночного канала и выраженном сдавлении корешков спинного мозга. Развитию каудального синдрома способствует острая радикуломиелоишемия, приводящая к выраженному гипералгическому синдрому, когда даже назначение наркотических анальгетиков, использование блокад (с глюкокортикоидными и анестезирующими средствами) не уменьшает выраженности болей. Важно заметить, что абсолютный размер грыжи диска не имеет определяющего значения для принятия окончательного решения об оперативном вмешательстве и должен рассматриваться в связи с клинической картиной и находками, обнаруженными при томографическом исследовании.
В 95% случаев при грыжах МПД используется открытый доступ в позвоночный канал. Различные дископункционные методики (холодноплазменная коагуляция, лазерная реконструкция и т.д.) не нашли в настоящее время широкого применения, а их использование оправдано лишь при протрузиях МПД. Классическое открытое микрохирургическое удаление грыжи диска проводится с использованием микрохирургического инструментария, бинокулярной лупы либо операционного микроскопа. Анализ отдаленных результатов лечения (в сроки более 2–х лет) 13 359 пациентов, перенесших удаление грыжи МПД, 6135 из которых было выполнено удаление секвестра, а 7224 проводилась агрессивная дискэктомия, показал, что рецидив болевого синдрома встречался в 2,5 раза чаще (27,8% против 11,6%) у больных, перенесших агрессивную дискэктомию, тогда как рецидив грыжеобразования был отмечен в 2 раза чаще (7% против 3,5%) у пациентов, которым проводилось лишь удаление секвестра. Авторы делают вывод: качество жизни снижается больше у больных, испытывающих болевой синдром, тогда как повторное грыжеобразование не всегда проявляется клинически.
В заключение еще раз хотелось бы подчеркнуть необходимость тщательного клинического обследования и анализа томограмм для принятия оптимального решения о выборе тактики лечения конкретного пациента.
ФОРМА записи на приём…
Как правильно спать – советы ортопеда
Правильный сон лучше помогает избежать головных болей, плохого настроения, быстрой утомляемости, ухудшения концентрации, внимания и т.д. Врач первой категории, травматолог – ортопед, Дмитрий Викторович Котов дал несколько рекомендаций о том, как спать правильно.
Как правильно спать
Наше состояние здоровья напрямую зависит от того, в какой позе мы привыкли отдыхать. Чтобы обеспечить полное расслабление мускулатуры и поддержать свой позвоночник, нужно уметь расположиться в кровати:
Спать лучше всего на спине. Это наиболее выгодное положение для позвоночника. Также при поясничном остеохондрозе под коленки нужно подложить валик или небольшую подушку. Так спина полностью расслабляется и снимается напряжение.
При остеохондрозе шейного отдела нужно спать на боку плечом к кровати. В данной позе тело сохранит естественное состояние, а все суставы полностью растянутся;
Также стоит сказать о том, как правильно спать при грудном остеохондрозе. Делать это можно, как на спине, так и на боку. Ложе не должно быть очень жестким.
Полезно во сне принимать позицию эмбриона. Это приводит к полной релаксации всей мускулатуры спины и прекрасному кровеносному снабжению.
Не рекомендуется отдыхать на животе даже самым здоровым людям. Так как если вы спите на животе, то вы поворачиваете голову, тем самым нарушаете состояние шейных позвонков, что может пагубно воздействовать на дыхание и кровоснабжение мозга, за счет того, что в поперечных отростках позвонков проходит, так называемая вертебробазилярная артерия, которая питает задний ствол мозга и часть полушарий.
Также помните о том, что важен выбор правильной подушки. Именно подушка благотворно воздействуют на сон, позволяют мускулатуре шеи максимально расслабиться, снимают боль, устраняют храп. Подушка должна обладать хорошей жесткостью и одновременно быть удобной и достаточно мягкой.
Берегите себя!
← Назад
Как выбрать матрас при остеохондрозе
Здоровый человек нечасто задумывается над тем, как и на чем он спит. Но с появлениями болей в спине комфорт отдыха становится первостепенным. От его качества зависит наше самочувствие. Особенно актуален вопрос качества спального места для людей, у которых остеохондроз. Правильно подобранный анатомический матрас поможет вам сохранить здоровье спины.
Что такое остеохондроз?
Сидячий образ жизни, характерный для современного человека, приводит к необратимым изменениям в межпозвоночных дисках. Хрящевая ткань затвердевает, размер дисков уменьшается, что ведет к сближению позвонков. Как результат – боль в спине, головокружения, тошнота и другие симптомы. По статистике на данный момент остеохондрозом страдает более 80% людей.
Именно неправильное положение во время сна выливается в недомогания по утрам. Поэтому так важно правильно подобрать поверхность для ночного отдыха.
Виды матрасов, применяемые при остеохондрозе
Универсального варианта для людей, страдающих болями в спине, не существует. При правильном подходе может использоваться анатомический матрас любого типа:
- 1. Модели с зависимым блоком пружин обладают наименьшей популярностью среди больных. Это связано с отсутствием у такого изделия зон жесткости. Воздействие на одни пружины заставляет двигаться и другие, в результате чего может проявляться эффект «гамака». Именно он часто и приводит к боли в спине. Однако наличие дополнительного жесткого слоя кокосовой койры или другого наполнителя может улучшить ситуацию. Также спать на матрасе с зависимым пружинным блоком можно при условии использования специального наматрасника.
- 2. Изделия с независимым пружинным блоком наиболее предпочтительны для людей, страдающих болями в спине. Анатомическая модель обеспечивает полноценную поддержку позвоночнику во время сна в любом положении. Позволяет полноценно отдохнуть, не создавая лишнего обратного давления.
- 3. Беспружинные матрасы могут стать настоящим спасением для тех, кого преследуют заболевания позвоночника. Благодаря грамотной компоновке слоев можно добиться максимально положительного эффекта.
Когда нужно купить анатомический матрас
Выбирать матрасы при наличии заболеваний спины необходимо очень аккуратно, чтобы не усугубить ситуацию. Анатомические свойства нужно рассчитывать индивидуально в каждом конкретном случае, и при покупке, лучше всего воспользоваться консультацией врача.
Общие же показания к применению анатомических изделий гласят:
- 1. Для хорошего самочувствия жесткость матрасов для сна должна быть средней.
- 2. В период обострения болей в спине необходимо спать на более жесткой поверхности.
- 3. Рекомендуется обратить внимание на натуральные наполнители с хорошей упругостью, особенно коксовое волокно и койру.
- 4. Изделия с зависимым пружинным блоком могут использоваться только в комплекте с наматрасником, обеспечивающим дополнительную поддержку в зоне плеч и бедер.
Типы наполнителей
Правильный выбор матраса базируется на грамотном подборе наполнителя. И если с пружинными вариантами все понятно, то беспружинные или комбинированные модели требуют большего внимания. Однако могут похвастаться и повышенной эффективностью.
- 1. Пенополиуретан – наиболее распространенный вариант наполнителя, отличается доступной ценой и хорошими анатомическими свойствами. Он может повторять форму тела, гарантируя мягкую поддержку спящему. Этот материал прекрасно подходит для людей с проблемами позвоночника в период ремиссии. Главное – выбрать вариант, где пенополиуретан сочетается с более жесткими слоями.
- 2. Мемориформ, меморикс – материалы с эффектом «памяти» мягко обволакивают тело. Это ощущение позволяет полностью расслабиться и полноценно отдохнуть. Наполнитель отлично подходит для людей с болями в спине, однако для положительного эффекта его необходимо сочетать с жесткими слоями койры.
- 3. Латекс можно считать «чемпионом» среди наполнителей. Он гипоаллергенен, обладает хорошей жесткостью, отлично поддерживает позвоночник, может похвастаться фантастическим сроком службы. Искусственный вариант материала практически ни в чем не уступает натуральному. Это одно из лучших решений для человека с проблемами позвоночника.
- 4. Кокосовая койра и волокно – натуральный, довольно жесткий и упругий наполнитель, который всегда используется в сочетании с более мягкими вариантами. Хорошо выдерживает высокие нагрузки, отлично подходит людям с большой массой тела.
- 5. Другие материалы. В современных моделях может использоваться также конский волос, сизаль, гречневая шелуха и т.д. Каждый вариант обладает своими преимуществами, однако может являться только дополнением к базовому наполнителю.
Как выбрать анатомические матрасы при остеохондрозе
Правильно выбрать матрас для сна в случае проблем со спиной не так уж просто, но на это однозначно стоит потратить время! Хорошая поддержка позвоночника во сне облегчит симптомы заболевания, подарит заряд бодрости и сил на весь день.
Чтобы правильно сделать выбор, в первую очередь нужно учесть такие моменты, как степень серьезности заболевания, вес человека, его предпочтения, а также наличие аллергических реакций на определенные материалы. И, конечно, не следует пренебрегать консультацией специалистов.
Рассмотрение подходов, Медикаментозная и поддерживающая терапия, Хирургическая терапия
Автор
Маниш Кумар Варшней, MBBS, MRCS Доцент, кафедра ортопедии, Медицинский колледж леди Хардиндж и ассоциированные больницы, Индия
Раскрытие информации: Ничего не разглашать.
Соавтор (ы)
Шах Алам Хан, MBBS, MS, MRCS (Edin), MCh (Orth), FRCS Адъюнкт-профессор, кафедра ортопедии, Всеиндийский институт медицинских наук, Индия
Раскрытие информации: не раскрывать.
Ашок Кумар, старший ординатор MBBS , отделение ортопедии, Всеиндийский институт медицинских наук, Индия
Раскрытие информации: раскрывать нечего.
Прашант Инна, MBBS, MS, DNB Консультант по детской ортопедической хирургии, Манипальные больницы Бангалора и больницы доктора Малати Манипал, Индия
Прашант Инна, MBBS, MS, DNB является членом следующих медицинских обществ: Медицинский совет Индия, Индийская ортопедическая ассоциация, Национальная академия медицинских наук (Индия)
Раскрытие: Ничего не разглашать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Ian D Dickey, MD, FRCSC, LMCC Хирург-ортопед, Colorado Limb Consultants, Денверская клиника конечностей из группы риска; Медицинский директор, Денверская сеть саркомы Сары Кэннон; Штатный хирург отделения ортопедии пресвитерианской больницы / больницы Святого Луки; Адъюнкт-профессор кафедры химической и биологической инженерии, Университет штата Мэн
Ян Д. Дики, доктор медицины, FRCSC, LMCC является членом следующих медицинских обществ: Канадская ортопедическая ассоциация, Общество хирургов-ортопедов штата Мэн, Ассоциация выпускников клиники Майо, Опухоль опорно-двигательного аппарата Общество, Ортопедическое общество Новой Англии, Королевский колледж хирургов Канады
Раскрытие информации: Получен гонорар от Stryker Orthopaedics за консультацию; Получал гонорары от Cadence за выступления и преподавание; Получил грант / средства на исследования от Wright Medical для исследований; Получал гонорары от Angiotech за выступления и преподавание; Получал гонорары от Ферринга за выступления и преподавание.
Главный редактор
Харрис Геллман, MD Хирург-консультант, Центр рук Броварда; Добровольный клинический профессор ортопедической хирургии и пластической хирургии, кафедры ортопедической хирургии и хирургии, Университет Майами, Медицинская школа Леонарда Миллера; Клинический профессор хирургии, Юго-восточная медицинская школа Нова
Харрис Геллман, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии медицинской акупунктуры, Американской академии хирургов-ортопедов, Американской ортопедической ассоциации, Американского общества хирургии кисти, Арканзас Медицинское общество, Медицинская ассоциация Флориды, Ортопедическое общество Флориды
Раскрытие информации: раскрывать нечего.
Рассекающий остеохондрит – Диагностика и лечение
Диагноз
Во время медицинского осмотра ваш врач надавливает на пораженный сустав, проверяя области отека или болезненности. В некоторых случаях вы или ваш врач сможете почувствовать незакрепленный фрагмент внутри сустава. Ваш врач также проверит другие структуры вокруг сустава, например, связки.
Ваш врач также попросит вас двигать суставом в разных направлениях, чтобы проверить, может ли сустав двигаться плавно в нормальном диапазоне движений.
Визуализирующие тесты
Ваш врач может назначить один или несколько из следующих тестов:
- Рентгеновские снимки. Рентген может показать аномалии костей сустава.
- Магнитно-резонансная томография (МРТ). Используя радиоволны и сильное магнитное поле, МРТ может обеспечить детальные изображения твердых и мягких тканей, включая кости и хрящи. Если рентгеновские снимки кажутся нормальными, но симптомы все еще сохраняются, врач может назначить МРТ.
- Компьютерная томография (КТ). Этот метод объединяет рентгеновские изображения, полученные под разными углами, для получения изображений поперечных сечений внутренних структур. Компьютерная томография позволяет врачу детально рассмотреть кость, что может помочь определить местонахождение незакрепленных фрагментов в суставе.
Лечение
Лечение рассекающего остеохондрита направлено на восстановление нормального функционирования пораженного сустава и облегчение боли, а также снижение риска остеоартроза.Ни одно лечение не работает для всех. У детей, кости которых все еще растут, костный дефект может зажить после периода отдыха и защиты.
Therapy
Первоначально ваш врач, скорее всего, порекомендует консервативные меры, которые могут включать:
- Дайте отдых суставу. Избегайте нагрузок на суставы, например прыжков и бега, если у вас повреждено колено. Возможно, вам понадобится какое-то время использовать костыли, особенно если из-за боли вы хромаете.Ваш врач может также предложить носить шину, гипс или бандаж, чтобы обездвижить сустав на несколько недель.
- Физиотерапия. Чаще всего эта терапия включает в себя растяжку, упражнения на диапазон движений и упражнения для укрепления мышц, поддерживающих пораженный сустав. После операции также обычно рекомендуется физиотерапия.
Хирургия
Если у вас есть свободный фрагмент в суставе, если пораженный участок все еще присутствует после того, как ваши кости перестали расти, или если консервативные методы лечения не помогают через четыре-шесть месяцев, вам может потребоваться операция.Тип операции будет зависеть от размера и стадии травмы, а также от степени зрелости ваших костей.
Подготовка к приему
Сначала вы можете проконсультироваться со своим семейным врачом, который может направить вас к врачу, специализирующемуся на спортивной медицине или ортопедической хирургии.
Что вы можете сделать
- Запишите свои симптомы и когда они начались.
- Перечислите основную медицинскую информацию, включая другие состояния, которые у вас есть, и названия лекарств, витаминов или добавок, которые вы принимаете.
- Отметьте недавние несчастные случаи или травмы , которые могли повредить вашу спину.
- Возьмите с собой члена семьи или друга, , если возможно. Кто-то из ваших сопровождающих может помочь вам вспомнить, что вам говорит врач.
- Запишите вопросы, которые нужно задать своему врачу, чтобы максимально использовать время приема.
При рассекающем остеохондрите врачу следует задать следующие основные вопросы:
- Какая у меня наиболее вероятная причина боли в суставах?
- Есть ли другие возможные причины?
- Нужны ли мне диагностические тесты?
- Какое лечение вы рекомендуете?
- Если вы рекомендуете лекарства, каковы возможные побочные эффекты?
- Как долго мне нужно будет принимать лекарства?
- Могу ли я пройти операцию? Почему или почему нет?
- Есть ли ограничения, которым я должен следовать?
- Какие меры по уходу за собой мне следует предпринять?
- Что я могу сделать, чтобы мои симптомы не повторились?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Ваш врач может задать вам ряд вопросов, например:
- Когда у вас появились симптомы?
- У вас опухли суставы? Они запираются или выдают за вас?
- Облегчает или ухудшает ваши симптомы что-нибудь?
- Насколько ограничивает ваша боль?
- Вы повредили сустав? Если да, то когда?
- Вы занимаетесь спортом? Если да, то какие?
- Какие методы лечения или ухода за собой вы пробовали? Что-нибудь помогло?
Авг.04, 2020
Показать ссылки- Maruyama M, et al. Диагностика и лечение рассекающего остеохондрита головки плечевой кости. Журнал ортопедической науки. 2018; 23: 213.
- Рассекающий остеохондрит. Американская академия хирургов-ортопедов. https://orthoinfo.aaos.org/en/diseases–conditions/osteochondritis-dissecans. По состоянию на 6 августа 2018 г.
- Hergenroeder AC, et al. Рассекающий остеохондрит (ОКР): клинические проявления и диагностика.https://www.uptodate.com/contents/search. Доступ 2 августа 2018 г.
- Рассекающий остеохондрит. Информационный центр по генетическим и редким заболеваниям. https://rarediseases.info.nih.gov/diseases/12703/osteochondritis-dissecans. По состоянию на 7 августа 2018 г.
- Hergenroeder AC, et al. Лечение рассекающего остеохондрита (ОКР). https://www.uptodate.com/contents/search. Доступ 2 августа 2018 г.
- Руководство по безопасности для юных спортсменов. Американская академия хирургов-ортопедов.https://orthoinfo.aaos.org/en/staying-healthy/a-guide-to-safety-for-young-athletes. Проверено 8 августа 2018 г.
- Ласковский Е.Р. (заключение эксперта). Клиника Мэйо, Рочестер, Миннесота, 8 августа 2018 г.
Связанные
Продукты и услуги
Показать больше продуктов и услуг Mayo ClinicРассекающий остеохондрит
Руководство по физиотерапии рассекающего остеохондрита
Руководство по выбору PT
Рассекающий остеохондрит или ОКР – это заболевание, при котором происходит повреждение сустава.Это состояние делает хрящ нестабильным и может отслоиться от кости. Хотя точная причина неизвестна, ОКР чаще всего встречается у детей и юных спортсменов в возрасте от 10 до 20 лет. Мужчины подвержены большему риску, чем женщины. Хотя ОКР встречается редко, его можно заподозрить у физически активных детей и подростков с болью в суставах.
Колено, лодыжка и локоть – наиболее частые места ОКР. Иногда требуется хирургическое вмешательство, и для надлежащего лечения ОКР часто требуется множество поставщиков медицинских услуг, включая физиотерапевта.При раннем обнаружении физиотерапевт может вылечить ОКР без хирургического вмешательства. Они также помогают людям восстановиться после любой необходимой операции.
Вы можете напрямую связаться с физиотерапевтом для оценки. Чтобы найти физиотерапевта в вашем районе, посетите «Найти PT».
Найдите ПТ рядом с вами!
Что такое рассекающий остеохондрит?
Рассекающий остеохондрит – это заболевание, при котором повреждается хрящ в суставе.ОКР возникает, когда между хрящом и костью происходит размягчение. Хрящ – это ткань, выстилающая концы костей. Он обеспечивает гладкую поверхность для защиты костей от трения и смягчает их во время прыжков, бега или резки (быстрое изменение направления в спорте).
При ОКР на стыке кости и хряща образуется поражение (область поврежденной ткани), что делает хрящ нестабильным. Если человек продолжает нагружать сустав, от кости может оторваться кусок хряща.Иногда часть хряща остается соединенной. В других случаях хрящ полностью отрывается и плавает в суставной жидкости. Этот процесс может привести к ряду симптомов, в том числе:
- Боль.
- Воспаление.
- Снижение функциональности (невозможно ходить, дотягиваться или двигаться как обычно).
- Долгосрочные проблемы, включая блокировку сустава и / или ранний остеоартрит (разрушение хряща).
Колено, лодыжка и локоть – наиболее частые места ОКР.
Существует два типа ОКР в зависимости от возраста человека, прогноза (вероятность необходимости хирургического вмешательства) и обследования:
- Ювенильное ОКР встречается у детей и молодых людей, пластинки роста которых еще не закрылись. Пластинка роста – это зона активного роста новых костей у детей и подростков в процессе развития. Он состоит из хряща на конце длинных костей. Когда пластинка роста полностью затвердела и превратилась в твердую кость, она считается закрытой.
- ОКР у взрослых встречается у подростков старшего возраста и молодых людей, у которых закрылись пластинки роста.
Большинство поражений ОКР лучше всего лечить с помощью медицинской бригады. Для юных спортсменов это, как правило, ребенок и семья, физиотерапевт, врачи, тренеры и учителя, которые помогают ребенку безопасно вернуться к физической активности.
Каково это?
Многие люди с самого начала не знают, что у них что-то не так, потому что наиболее частым признаком ОКР является болезненность суставов после активности.По мере прогрессирования человек может хромать, если поражены колени или лодыжки. Сустав может быть болезненным или болезненным в определенный момент диапазона движений сустава или при определенной активности.
Общие признаки и симптомы, которые развиваются при ОКР, включают:
- Отек или жесткость пораженного участка, которые могут ухудшиться после физической активности.
- Ограниченный диапазон движения или блокировка шарнира.
- Боль при движении сустава.
- Болезненность суставов.
- Ощущение хлопка, трещин или скрежета при перемещении сустава.
- Боль, усиливающаяся во время или после активности, особенно при ходьбе, беге, прыжках или изменении направления. Дети могут жаловаться на боль во время или после перемены или занятий в тренажерном зале.
Симптомы ОКР обычно развиваются постепенно по мере усугубления повреждений хрящей и костей. Иногда люди не знают, что у них ОКР. Обычно это происходит потому, что:
- Они не могут вспомнить конкретную травму.
- Их ранние симптомы не ограничивают их активности.
Часто ОКР у детей остается незамеченным, потому что они могут не знать, что что-то не так, или не могут описать свои симптомы. Если не лечить, ОКР может прогрессировать, и человеку может потребоваться операция, чтобы закрепить поражение ОКР и способствовать росту костей и хрящей. Вам может потребоваться операция, если:
- Состояние не улучшается при консервативном лечении.
- Часть хряща оторвалась и плавает или застряла в суставе.
- Пластины роста закрылись, улучшение без операции сомнительно.
Как это диагностируется?
Физиотерапевты – важная часть вашей медицинской бригады. Ваш физиотерапевт проведет оценку, чтобы определить факторы, которые могут способствовать вашему состоянию.
Они проведут с вами собеседование, чтобы собрать информацию о вашем здоровье, состоянии и занятиях.Им могут помочь формы, которые вы заполните перед первым занятием. В интервью будут более подробно описаны симптомы ОКР. Ваш физиотерапевт может задать вам такие вопросы, как:
- Когда вы впервые это заметили?
- Каковы ваши текущие симптомы?
- Есть ли у вас боль, и если да, то где и насколько сильно она болит?
- Меняется ли ваша боль в течение дня?
- Что помогло уменьшить боль?
- У вас проблемы с чем-либо?
- Обращались ли вы к другим поставщикам медицинских услуг по поводу этого состояния?
- Проходили ли вы визуализацию (рентген, МРТ) или другие тесты?
Эта информация помогает физиотерапевту лучше понять, что вы переживаете.Это также помогает определить лучший план лечения.
Медицинский осмотр будет зависеть от вашего собеседования. Чаще всего это начинается с наблюдения за областью ваших симптомов и любыми движениями или позициями, вызывающими боль. Физический осмотр может включать:
- Определение любых участков, которые могут быть болезненными или болезненными.
- Попросить вас показать им любые движения, вызывающие усиление или уменьшение боли.
- Измерение движения пораженного сустава.
- Оценка вашей силы и гибкости.
Если пациентом является маленький ребенок, ему может потребоваться помощь родителей или опекуна, чтобы подробно описать их жалобы и любые изменения, вызванные симптомами. Информация от учителей и тренеров может описать, как ребенок реагирует на физические нагрузки в школе.
Несколько тестов визуализации помогают диагностировать и определить степень тяжести ОКР, в том числе:
- Рентген вашего сустава в разных положениях.
- МРТ или КТ при подозрении на серьезное повреждение сустава.
Ваша медицинская бригада оценит состояние ваших костей и хрящей по шкале и определит уровень повреждения на основе результатов рентгенографии, КТ или МРТ. Этот класс поможет вашему физиотерапевту и медицинской команде в совместной работе над разработкой программы лечения, соответствующей вашему состоянию и потребностям.
Если у вас боли в суставах, которые не поддаются отдыху или усиливаются, обратитесь за советом к физиотерапевту или другому врачу!
Чем может помочь физиотерапевт?
Ваш физиотерапевт разработает программу лечения, соответствующую вашему состоянию и целям.Ваш план лечения может включать:
Руководство по деятельности. При отсутствии лечения ОКР со временем может ухудшиться. Работая в составе вашей медицинской бригады, физиотерапевт поможет назначить занятия и упражнения. Ваш физиотерапевт разработает программу упражнений, которая поможет, а не навредит вашему суставу. Цель программы – восстановить функции и здоровье. Визуализация, сделанная в определенное время, может помочь убедиться, что ваш хрящ и кость выдерживают определенные нагрузки.
Ограничение нагрузок на вес. Ваш физиотерапевт может порекомендовать уменьшить вес, который вы кладете на ногу, если у вас есть поражение ОКР на лодыжке или колене. Это может включать использование велосипеда или плавание вместо бега. Они могут попросить вас использовать костыли или инвалидную коляску вместо ходьбы.
Упражнения на диапазон движений. Один из наиболее частых симптомов ОКР – ограниченная подвижность травмированного сустава. Ваш физиотерапевт оценит любые ограничения движений. Они будут сравнивать движение пораженного сустава с другой стороной вашего тела и ожидаемыми нормальными диапазонами.Основываясь на ваших результатах, ваш физиотерапевт может посоветовать вам упражнения для восстановления нормального движения.
Укрепление мышц. Укрепление мышц вокруг поврежденного сустава – важная часть восстановления функции. При ОКР снижение работоспособности мышц поначалу может быть незаметным. Мышечная функция может ухудшаться по мере прогрессирования повреждения хрящей и костей. Например, мышцы передней и задней части бедра (четырехглавые мышцы и подколенные сухожилия) пересекают коленный сустав и помогают контролировать движение коленных костей и усилия, прилагаемые к ним.
Укрепление мышц бедра и кора также помогает сбалансировать силу, действующую на суставы ног. Это особенно важно при ходьбе или беге. Ваш физиотерапевт:
- Оцените эти группы мышц.
- Сравните силу каждой ноги.
- Назначьте специальные упражнения для устранения слабых мест.
Мануальная терапия. Ваш физиотерапевт может использовать ручную терапию, чтобы мягко двигать и растягивать мышцы и суставы.Мануальная терапия помогает улучшить подвижность, гибкость и силу. Эти методы могут быть нацелены на участки, которые трудно лечить самостоятельно. Мануальная терапия может помочь восстановить нормальную подвижность сустава у людей с травмами ОКР.
Условия. Ваш физиотерапевт может порекомендовать такие процедуры, как лед и тепло, чтобы облегчить боль.
Распорка. Компрессионные манжеты вокруг пораженного сустава могут помочь уменьшить боль и отек. Если требуется операция, ваш физиотерапевт может порекомендовать использовать скобы, чтобы контролировать количество движений, разрешенных после операции.
Рекомендации по хирургии
Операция может потребоваться людям, у которых:
- Закрытые пластинки роста.
- Свободные тела (отколовшиеся куски хряща).
- Нестабильные фрагменты.
- Отсутствие улучшения при консервативном лечении.
- Другие связанные травмы.
Целью операции является восстановление поврежденных хрящей и костей. Ваш хирург учтет следующее, чтобы определить, какая операция вам подходит:
- Состояние или уровень повреждения сустава.
- Ваш возраст.
- Требуемый уровень активности.
При необходимости физиотерапевт направит вас к хирургу. Они также будут работать с вами после операции, чтобы помочь вам безопасно выздороветь.
Можно ли предотвратить эту травму или состояние?
Есть много теорий о причинах ОКР. Точная причина этого остается неизвестной. Факторы, которые могут повлиять на развитие ОКР, включают:
- Размер и форма ваших костей.
- Семейная генетика.
- Стадия развития у детей.
Посещение физиотерапевта может снизить риск развития ОКР у молодых людей. Людям может помочь физиотерапевт:
- Избегайте слишком много упражнений высокой интенсивности.
- Развивайте упражнения на растяжку и укрепление в соответствии с потребностями молодого спортсмена.
- Выберите подходящую обувь и снаряжение для поддержания хорошей формы при занятиях спортом.
- Узнайте о:
- Риск проталкивания через боль при занятиях спортом.
- Важность достаточного отдыха и восстановления между спортивными соревнованиями.
- Общие признаки и симптомы травм суставов.
Какой физиотерапевт мне нужен?
Все физиотерапевты подготовлены на основе образования и опыта для лечения различных состояний или травм.Вы можете рассмотреть:
- Физиотерапевт с опытом лечения людей с ортопедическими травмами (мышечные, костные и суставные).
- Физиотерапевт, который является сертифицированным специалистом или закончил ординатуру по ортопедической или спортивной физиотерапии. Этот физиотерапевт будет обладать передовыми знаниями, опытом и навыками, применимыми к спортсменам.
Вы можете найти физиотерапевтов, обладающих этими и другими полномочиями, с помощью Find a PT, онлайн-инструмента, созданного Американской ассоциацией физиотерапии.Этот инструмент может помочь вам найти физиотерапевтов, специализирующихся в вашей области.
Общие советы при поиске физиотерапевта (или любого другого поставщика медицинских услуг):
- Позвоните заранее, чтобы узнать, есть ли у физиотерапевта опыт лечения поражений ОКР.
- Получите рекомендации от семьи, друзей или других поставщиков медицинских услуг.
- При обращении в клинику физиотерапии для записи на прием спросите об опыте физиотерапевтов в оказании помощи юным спортсменам.
- Во время вашего первого посещения физиотерапевта будьте готовы описать свои симптомы как можно подробнее и сообщить о действиях, которые ухудшают ваши симптомы.
Найдите ПТ рядом с вами!
Дальнейшее чтение
Американская ассоциация физиотерапии считает, что потребители должны иметь доступ к информации, которая поможет им принимать решения в области здравоохранения и подготовить их к посещению врача.
Следующие ресурсы предлагают одни из лучших научных данных, касающихся физиотерапевтического лечения рассекающего остеохондрита. Они сообщают о последних исследованиях и дают обзор стандартов практики как в Соединенных Штатах, так и за рубежом. Они ссылаются на аннотацию PubMed *, которая также может предлагать бесплатный доступ к полному тексту или другим ресурсам. Вы можете прочитать их или распечатать копию, чтобы принести с собой своему врачу.
Accadbled F, Vial J, Sales de Gauzy J.Рассекающий остеохондрит коленного сустава. Orthop Traumatol Surg Res. 2018; 104 (1S): S97 – S105. Резюме статьи в PubMed.
Bauer KL, Polousky JD. Лечение остеохондрита рассекает поражения колена, локтя и голеностопного сустава. Clin Sports Med. 2017; 36 (3): 469–487. Резюме статьи в PubMed.
Эйсманн Э.А., Петтит Р.Дж., Уолл Э.Дж., Майер Г.Д. Стратегии лечения рассекающего остеохондрита коленного сустава у спортсменов с незрелым скелетом. J Orthop Sports Phys Ther. 2014. 44 (9): 655–679. Резюме статьи в PubMed.
* PubMed – это бесплатный онлайн-ресурс, разработанный Национальным центром биотехнологической информации. PubMed содержит миллионы ссылок на биомедицинскую литературу, включая ссылки из базы данных MEDLINE Национальной медицинской библиотеки.
Пересмотрено в 2021 году Кэтрин Лукас, PT, DPT, PhD, сертифицированным клиническим специалистом в области спорта и ортопедической физиотерапии, и рассмотрено Джеймсом Э. Захазевски, PT, DPT, сертифицированным клиническим специалистом по спортивной физиотерапии, на имени Американской академии спортивной физиотерапии.
Клинические рекомендации по ОКР – Рассекающий остеохондрит
[час]
Диагностика и лечение рассекающего остеохондрита
Краткое изложение рекомендаций
Ниже приводится краткое изложение рекомендаций руководства по клинической практике AAOS «Диагностика и лечение рассекающего остеохондрита (ОКР) коленного сустава». Сфера применения данного руководства конкретно ограничена рассекающим остеохондритом коленного сустава. Это резюме не содержит обоснований, объясняющих, как и почему были разработаны эти рекомендации, и не содержит доказательств, подтверждающих эти рекомендации.Всем читателям этого резюме настоятельно рекомендуется ознакомиться с полным руководством и отчетом о доказательствах для получения этой информации. Мы уверены, что те, кто прочитает полное руководство и отчет о доказательствах, также увидят, что рекомендации были разработаны с использованием систематических основанных на фактических данных процессов, предназначенных для борьбы с предвзятостью, повышения прозрачности и содействия воспроизводимости. Это краткое изложение рекомендаций не предназначено для отдельного использования. Решение о лечении следует принимать с учетом всех обстоятельств, представленных пациентом.Лечение и процедуры, применимые к отдельному пациенту, основываются на взаимном общении между пациентом, врачом и другими практикующими врачами.
1. У пациента с симптомами коленного сустава (боль, отек, запирание, защемление, хлопанье, уступка) и / или признаками (болезненность, излияние, потеря движения, крепитация) рентгеновские лучи (в том числе передние, боковые, восход / Виды торговца и туннеля) являются опцией.
Сила рекомендации: Слабая *
* Чтобы увидеть описание доказательств, связанных с силой рекомендаций, см. Таблицу 1; «Сила описания рекомендаций» в руководстве.
2. Мы не можем рекомендовать за или против рентгена контралатерального бессимптомного колена у пациентов с подтвержденным ОКР одного колена.
Сила рекомендации: безрезультатно
3. У пациента с известным на рентгеновском снимке поражением ОКР МРТ коленного сустава является вариантом для характеристики поражения ОКР или при подозрении на сопутствующую патологию колена, такую как патология мениска, травма ПКС или повреждение суставного хряща.
Сила рекомендации: Слабая
4.Мы не можем рекомендовать за или против неоперативного лечения (гипсовая повязка, фиксация, шинирование, разгрузочный бандаж, электрические или ультразвуковые стимуляторы костей или только ограничение активности) для бессимптомных пациентов с незрелым скелетом и ОКР.
Сила рекомендации: безрезультатно
5. Мы не можем рекомендовать за или против определенного безоперационного лечения (гипсовая повязка, фиксация, шинирование, разгрузочная скоба, электрические или ультразвуковые стимуляторы костей или только ограничение активности) для пациентов с незрелым скелетом с симптомами ОКР.
Сила рекомендации: безрезультатно
6. Мы не можем рекомендовать за или против артроскопического сверления у пациентов с симптомами незрелого скелета со стабильным поражением (ями), которые не зажили после неоперативного лечения в течение как минимум трех месяцев.
Сила рекомендации: безрезультатно
7. В отсутствие надежных доказательств рабочая группа считает, что пациентам с незрелым скелетом с симптомами и несостоятельными нестабильными или смещенными поражениями ОКР может быть предложено хирургическое вмешательство.
Сила рекомендации: Консенсус
8. Мы не можем рекомендовать за или против использования определенной техники восстановления хряща у пациентов с симптомами незрелого скелета с неизлечимым фрагментом.
Сила рекомендации: безрезультатно
9. Мы не можем рекомендовать за или против повторной МРТ для бессимптомных пациентов со зрелым скелетом.
Сила рекомендации: безрезультатно
10.Мы не можем рекомендовать за или против лечения бессимптомных пациентов со зрелым скелетом с прогрессированием ОКР (как определено с помощью рентгеновского снимка или МРТ), как пациентов с симптомами.
Сила рекомендации: безрезультатно
11. В отсутствие надежных доказательств рабочая группа считает, что симптоматически зрелым пациентам с нестабильными или смещенными ОКР, которые могут быть спасены, может быть предложено хирургическое вмешательство.
Сила рекомендации: Консенсус
12.Мы не можем порекомендовать за или против использования определенной техники восстановления хряща у пациентов с симптомами зрелого скелета с неизлечимыми поражениями ОКР.
Сила рекомендации: безрезультатно
13. В отсутствие надежных доказательств рабочая группа считает, что пациенты, у которых сохраняются симптомы после лечения ОКР, должны пройти анамнез и пройти физикальное обследование, рентген и / или МРТ для оценки заживления.
Сила рекомендации: Консенсус
14.Мы не можем рекомендовать за или против физиотерапии для пациентов с ОКР, пролеченных без операции.
Сила рекомендации: безрезультатно
Ювенильный остеохондроз – ортопедия, ортопедия и физиотерапия
Остеохондроз – это термин, используемый для описания группы заболеваний, поражающих растущий скелет. Эти нарушения возникают в результате ненормального роста, травм или чрезмерного использования развивающейся пластинки роста и окружающих центров окостенения.Точная этиология этих расстройств неизвестна, но могут иметь значение генетические причины, повторяющиеся травмы, сосудистые аномалии, механические факторы и гормональный дисбаланс. Ювенильный остеохондроз – это повреждение пластинки роста пораженной конечности. Пластинки роста расположены по всей нижней конечности и закрываются в разное время по мере взросления и взросления ребенка. Существует несколько типов травм в зависимости от локализации в стопе и лодыжке. Болезнь Легга-Кальве-Пертеса – это заболевание тазобедренного сустава, которое вызывает боль в бедре, атравматическую хромоту и боль в коленях.Болезни Осгуда-Шлаттера и Синдинга-Ларсена-Йохансона являются частыми причинами боли в передней части колена, которая усиливается при прыжках и стоянии на коленях. Болезнь Севера вызывает боль в пятке, которая усугубляется физической нагрузкой и ношением бутсов. Он часто имитирует тендинит ахиллова сухожилия и лечится активностью и модификацией обуви, подпяточниками и растяжкой икры. Болезнь Фрейберга и болезнь Келера часто вызывают боль в стопах и представляют собой заболевания головки плюсневой кости и ладьевидной кости соответственно. Рентгенограммы показывают склероз, уплощение и фрагментацию кости при обоих заболеваниях.
- Болезнь Колера
- Болезнь Фрейберга
- Болезнь Изелина
- Осгуда-Шлаттера (Колено прыгуна)
- Севера
1. БОЛЕЗНЬ КОЛЛЕРА
Колер – это состояние ладьевидной кости в верхней части внутренней части стопы. Это относительно нечастое заболевание, которое чаще всего поражает детей в возрасте от 3 до 7 лет, поскольку эта кость только начинает развиваться.
ПРИЧИНЫ:
- Временное нарушение кровоснабжения кости.
- Может быть вызвано незначительной или серьезной травмой средней части стопы.
СИМПТОМЫ:
- Боль и болезненность в верхней и внутренней части стопы. Кость находится прямо перед щиколоткой на внутренней части стопы, почти на самом высоком пике свода стопы.
- Отек, если он присутствует, обычно очень слаб.Обесцвечивания не наблюдается.
- Ребенок часто хромает и старается избегать этой области стопы. Ребенок часто ходит на подушечке стопы, хотя часто по внешней стороне стопы и лодыжке, не позволяя пятке и внутренней стороне стопы двигаться к земле.
- Когда ребенок двигает стопой вниз и внутрь, боль часто ощущается внутри стопы по направлению к щиколотке.
РЕНТГЕНОВСКИЙ:
- Рентген показывает побеление и истончение кости.Кость будет казаться более плотной, чем кости вокруг них.
На следующих рентгеновских снимках показано атрофическое заболевание ладьевидной кости в средней части стопы в виде тонкой линии кости на боковой проекции (вверху слева), косой проекции (вверху справа) и дорсально-подошвенной проекции. (внизу слева)
ЛЕЧЕНИЕ:
- Во время острой фазы этой травмы ребенку лучше всего накладывать гипс ниже колена с помощью костылей.Это позволит области отдыхать и заживать без каких-либо долгосрочных проблем.
- Затем следует надевать ботинок, когда ребенок сможет переносить вес на гипсовой повязке в течение недели.
- После этого в обувь надевают ортопедический материал, который поддерживает эту область и предотвращает поломку стопы.
- Долгосрочный прогноз отличный.
2. FREIBERG’S
Болезнь Фрейберга чаще всего поражает детей в возрасте от 10 до 15 лет.На головке плюсны, которая является одной из основных опорных частей стопы, может быть временное нарушение кровоснабжения этой области. Боль, отек и трудности с переносом веса чаще всего возникают, когда ребенок или подросток начинает ходить. Это чаще встречается у женщин, чем у мужчин.
ПРИЧИНЫ:
- Временное прерывание кровоснабжения конца кости, которое проявляется при микротравме небольшой степени тяжести в этой области. Это можно увидеть в видах спорта, которые требуют от молодого спортсмена повторяющихся движений подушечкой стопы.
- Травма подушечки стопы: ребенок или подросток может прыгнуть с высоты, сильно приземлившись на подушечку стопы, что приведет к повреждению кровоснабжения этой области.
- Часто встречаются структурные аномалии, при которых вторая плюсневая кость намного длиннее других плюсневых костей.
- Необходимо исключить метаболические нарушения.
СИМПТОМЫ:
- Боль, болезненность и припухлость появляются на верхней и нижней части стопы, как правило, за вторым пальцем.В редких случаях это может также произойти на головке третьей или четвертой плюсневой кости.
- Боль при движении второго, третьего или четвертого пальца ноги в согнутой или вытянутой позе.
- Избегание всей нагрузки на подушечку стопы рассматривается, когда ребенок ходит на пятке или внешней стороне стопы, чтобы избежать давления на пораженный участок.
РЕНТГЕНОВСКИЙ:
- Сначала может быть нормально на более ранних стадиях. Со временем может прогрессировать до уплощения головки плюсневой кости, поскольку она теряет свой обычный округлый вид.Фрагментация и артрит в суставе могут быть поздним развитием.
ЛЕЧЕНИЕ:
- Важно идентифицировать травму на самой ранней стадии, чтобы предотвратить коллапс головки кости, который может вызвать артрит в суставе второго пальца ноги.
- Иммобилизация в ботинке, выходящей за пределы пальцев ног, в сочетании с использованием костылей поможет снять давление с этой области и позволит улучшить кровоснабжение кости и заживление.Иммобилизация может потребоваться в течение 6-12 недель.
- После иммобилизации, когда нагрузка на ногу не вызывает боли, ребенка или подростка помещают в ортопедический пояс в их обуви, чтобы избежать давления на пораженную плюсневую кость.
- Избегание активности на подушечке стопы в течение нескольких месяцев позволит заживать без осложнений, если костные изменения не произошли.
- Если замечено разрушение кости, может потребоваться операция по удалению поврежденного хряща и декомпрессии сустава, чтобы снять нагрузку с этой области.
- При раннем обнаружении это состояние не должно вызывать долгосрочных проблем.
- При позднем наблюдении остеоартрит и боль могут быть долгосрочными последствиями.
Ниже приведен пример инфаркта второй плюсневой кости по Фрейбергу.
3. БОЛЕЗНЬ ИСЕЛИНА
Болезнь Изелина – болезненное раздражение и воспаление пластинки роста (апофиза) у основания 5-й кости стопы (плюсневой кости), в которую входит одна из мышц голени.У ребенка кости растут из участков, называемых пластинами роста. Пластинка роста состоит из хряща, который более мягкий и более уязвимый для травм, чем зрелая кость. Болезнь Изелин чаще всего встречается у физически активных мальчиков и девочек в возрасте от 8 до 13 лет. Чаще всего встречается в футболе, баскетболе, гимнастике и танцах.
Причины:
Болезнь Изелина – это травма, вызванная чрезмерным перенапряжением, вызванная повторяющимся давлением и / или напряжением в центре роста у основания пятой кости стопы (плюсневой кости).Бег и прыжки создают большое давление на переднюю часть стопы. Плотные икроножные мышцы являются фактором риска болезни Изелин, поскольку они увеличивают напряжение в центре роста.
Симптомы:
Ваш ребенок будет жаловаться на боль по внешнему краю стопы, которая усиливается при физической активности и улучшается при отдыхе. Она может хромать или ходить на внутренней стороне стопы. Центр роста может быть увеличенным, красным и болезненным на ощупь.
Диагноз:
Ваш врач может диагностировать болезнь Изелин на основе анализа симптомов вашего ребенка и физического осмотра его стопы.Рентген не требуется для постановки диагноза. Ваш врач может назначить рентген, чтобы определить другие причины боли в ногах. Рентген покажет центр роста, но воспаление (апофизит) невозможно увидеть на рентгеновском снимке.
Обращение:
Вашему ребенку потребуется короткий период отдыха от болезненных действий, чтобы снять давление с центра роста и позволить воспалению разрешиться. Лед очень помогает уменьшить боль и воспаление. При воспалении прикладывайте лед на 10-15 минут так часто, как каждый час.Не используйте лед непосредственно перед занятием.
Очень важно растянуть тугие икроножные мышцы, чтобы снять напряжение с центра роста. Если покой, лед и растяжка не уменьшают боль, врач может назначить противовоспалительное лекарство. Обувь, которая хорошо сидит по размеру и хорошо поддерживает свод стопы, может уменьшить боль. В зависимости от формы и строения стопы вашего ребенка врач может порекомендовать изготовленные на заказ вкладыши для обуви. В тяжелых случаях может потребоваться 2-4 недели иммобилизации с использованием повязки для ходьбы или обуви.
Возвращение к занятиям и спорту:
Цель состоит в том, чтобы как можно быстрее и безопаснее вернуть вашего ребенка к занятиям спортом или деятельностью. Если она слишком рано вернется к занятиям или будет играть с болью, травма может усугубиться. Это может привести к хронической боли и проблемам со спортом. Все восстанавливаются от травм по-разному. Возвращение вашего ребенка к спорту или активности будет зависеть от того, как скоро его травма исчезнет, а не от того, сколько дней или недель прошло с момента травмы.В целом, чем дольше у вашего ребенка были симптомы до начала лечения, тем больше времени потребуется для заживления травмы. Ваш ребенок может безопасно вернуться к своему спорту или деятельности, если выполняется каждое из следующих условий:
- Имеет полную подвижность голеностопного сустава без боли
- Нет боли в покое
- Может ходить без боли
- Она может бегать без боли
- Она может бегать без боли
- Она может без боли прыгать и прыгать на пораженной стопе
Если боль повторяется, когда она возвращается к занятиям спортом, ей следует отдохнуть, заморозить и потянуться до тех пор, пока боль не исчезнет, прежде чем пытаться снова вернуться.
Профилактика:
Убедитесь, что ваш ребенок делает следующее:
Правильная разминка
Выполните надлежащую разминку перед началом любой деятельности. Десять минут легкого бега трусцой, езды на велосипеде или гимнастики перед практикой улучшат кровообращение к холодным мышцам, сделав их более гибкими, так что они будут меньше напрягать и напрягать места прикрепления (апофизы).
Подходящая обувь
Надевайте подходящую обувь, подходящую для занятий.Своевременно заменять изношенную обувь
Щелкните здесь для получения дополнительной информации
Диагностика и лечение рассекающего остеохондрита
Руководство по клинической практике AAOS:
Диагностика и лечение
Рассекающий остеохондрит
Рассекающий остеохондрит (ОКР)
относительно редко встречается у детей и
у
взрослых. состояние дистального отдела бедренной кости. Трудно определить истинную частоту и распространенность этого расстройства, потому что многие
поражений бессимптомны
и могут быть случайно обнаружены на рентгенограмме
, полученной для других целей. .Хотя рабочая группа AAOS Diagno-
sis и Treatment of Osteochondri-
tis Dissecans провела обзор
всей англоязычной литературы по этому состоянию, фактическая заболеваемость
в нашей популяции остается. неясно.
Клиническая практика AAOS
Рекомендации по диагностике и лечению
Рассекающего остеохондрита – это краткое изложение
доступных исследований высокого качества,
, разработанное, чтобы помочь
помочь клиницисту в оценке и лечении этих заболеваний. кон-
д.Следующая презентация случая
предназначена для демонстрации того, как
руководство может быть использовано врачом-клиницистом при выборе курса лечения
.
История болезни
15-летний мальчик представляет отчет –
боль в правом колене за
за последние 18 месяцев. Он заядлый игрок в soc-
cer, но не помнит, чтобы у него была какая-либо конкретная травма. У него
нет припухлости, щелчка или защемления
его колена.Однако его боль
настолько сильна, что он не может сыграть всю игру.
Физикальное обследование
У пациента нет выпота
коленного сустава, но есть 10-
дерматита над медиальным мыщелком бедренной кости
. Никаких провокационных маневров –
против воспроизвести его боль. Обзор
литературы не указывает на
, что есть какие-либо конкретные клинические
находки в поражениях ОКР.
Визуализация
Пациенту делают рентгенографию
и МРТ коленного сустава (рис. 1).
Рекомендация
AAOS Clinical Practice Guideline
для получения и интерпретации рентгенограмм
и МРТ колена оценена как
слабая. Неизвестный случай двустороннего диагноза ОКР; Как бы то ни было, мы не можем найти качественных доказательств
, чтобы рекомендовать визуализацию
контралатерального колена. Не существует убедительных доказательств того, что другие исследования старения im-
(например, КТ, сканирование ядер костей
) являются полезными дополнениями при оценке ОКР
.
Лечение
В соответствии с рекомендациями AAOS оценивались четыре
отдельных популяции пациентов:
незрелых пациентов со стабильными поражениями,
пациентов, незрелых скелетных
пациентов с нестабильными поражениями,
пациентов с нестабильными поражениями,
больных со стабильными поражениями. и
пациентов со зрелым скелетом с нестабильными
поражениями. Варианты лечения:
, как и в большинстве ортопедических состояний,
– нехирургическое или хирургическое.Хотя
существует мнение, что нехирургическое лечение –
(например, наложение гипса, фиксация, шинирование, разгрузочные скобы
, электрические или ультразвук
костные стимуляторы, ограничение активности
стрикции) будет вариантом, Никакие проспективные исследования
не определили эффективность любого из этих методов. По факту
ни один метод лечения
, стабильные или нестабильные поражения, не продемонстрировал превосходства
.Из-за возможности дегенеративных изменений
,
Генри Г. Чемберс, доктор медицины
Кевин Г. Ши, доктор медицины
Джеймс Л. Кэри, доктор медицины
От детской больницы Рэди, Сан
Диего, Калифорния (доктор медицинских наук). Chambers),
Отделение ортопедии, St.
Детская больница Люка, Бойсе,
ID, и Университет Юты, Солт
Лейк-Сити, Юта (доктор Ши), и
Госпиталь Университета Вандербильта,
Нашвилл, Теннесси (Dr.Кэри).
J Am Acad Orthop Surg 2011; 19:
307-309
Авторское право 2011 г. Американской академии хирургов-ортопедов
.
Пример из практики
Май 2011, Том 19, № 5 307
Основные концепции и рекомендации по остеохондрозу
Разработано радиологическими консультантами ANCCE под руководством доктора Мануэля Новалеса Васко из ветеринарной больницы Университета Кордовы. [email protected]ВСТУПЛЕНИЕ.Понятие о болезни.
Остеохондроз – это заболевание, которое вызывает нарушение нормальной оссификации суставов у лошадей, которое сменяется накоплением синовиальной жидкости (вызывающей эстетические дефекты), болью и, в некоторых случаях, хромотой. В целом эта проблема возникает в опорно-двигательной системе лошади, но особенно она локализуется в скакательных суставах, ягодицах и коленях. Заболевание может появиться в течение первых месяцев жизни (в этом случае может наступить спонтанное выздоровление и стабилизация после первого года жизни).Симптомы могут быть обнаружены либо в молодом возрасте, либо после того, как лошадь станет взрослой.
В Голландии, стране, которая традиционно изучала это заболевание, было подсчитано, что около 3000 (или 25% всех рожденных жеребят) жеребят ежегодно рождаются с остеохондрозом. Это составляет около десяти миллионов евро в год экономических затрат.
Это заболевание входит в группу болезней роста жеребят, обычно называемых ортопедическими заболеваниями развития.К другим заболеваниям, включенным в эту группу, относятся кисты субхонических костей, угловые конечности и деформации сгибания, спифизит и синдром Воблера (который поражает шейные позвонки и вызывает нарушение координации движений у животных).
Среди причин остеохондроза следующие: генетическая предрасположенность (это составляет до 25% причин заболевания), биомеханические травмы, механический стресс из-за несоответствующих упражнений, ожирение, чрезмерно быстрый рост и несбалансированность. или неправильное питание.Сочетание одного или нескольких из этих факторов может вызвать заболевание. Как факторы окружающей среды, так и то, как обращаются с лошадью, являются определяющими факторами, по которым жеребенок в конечном итоге заболеет.
Фазы борьбы с заболеванием в Испании
В Испании борьба с заболеванием среди лошадей PRE делится на три этапа:
1) 2003-2006 гг. Был проведен ряд радиологических исследований без определения того, где и как болезнь должна быть обнаружена.Даже после изучения 1500 лошадей желаемые результаты не были достигнуты.
2) 2007 г. Был создан Центр интерпретации с целью стандартизации качества проводимых исследований и диагностических критериев заболевания. В сезоне 2007 года были проведены следующие исследования с использованием в общей сложности 335 лошадей, 50 из которых не были утверждены. Результаты по странам были следующими:
| ИСПАНИЯ | КОСТА-РИКА | СОЕДИНЕННЫЕ ШТАТЫ | МЕКСИКА | Всего | |
| Всего | 284 | 11 | 9 | 31 | 335 |
| УТВЕРЖДЕНО | 247 | 7 | 8 | 23 | 284 |
| НЕ УТВЕРЖДЕНО | 37 | 4 | 1 | 8 | 50 |
Центр интерпретации заявил, что 14.2% изученных лошадей не были одобрены.
3) 2008. После анализа результатов предыдущего сезона и следуя международным рекомендациям, были исключены только лошади с серьезными признаками заболевания, очевидными на рентгеновских снимках. Принимая это во внимание, была установлена степень травм, основанная на силе тяжести. Перед началом сезона все лошади, исключенные в течение сезона 2007 года, были проверены, и заводчики были проинформированы о том, считаются ли их лошади приемлемыми в этой системе.Кроме того, были даны инструкции ветеринарам, которые проверяют лошадей на основе новых критериев классификации. Лошади, которые не были отправлены в Центр интерпретации в сезоне 2007 года, теперь могут быть отправлены, если ветеринары сочтут, что эти лошади могут быть одобрены в соответствии с новыми критериями классификации. Веб-сайт ветеринарной больницы Университета Кордовы (www.uco.es/corporacion/hcv/) предлагает полную информацию о диагностических критериях этого заболевания и работе, проделанной в сезоне 2007 года.
Основные нормы по борьбе с заболеванием на конезаводах
При обнаружении болезни на конезаводе следует помнить о следующих концепциях:
Рекомендуется проверить всех молодых лошадей, жеребцов и т. Д. кобылы и их потомки. Для этого ветеринары обычно проводят клинический осмотр (выявляют хромоту или скопление жидкости в суставах) и дают рекомендации по основным рентгеновским исследованиям для групп риска на каждом конезаводе. Этот тип исследования можно проводить на годовиках, когда травма стабильна, что позволяет диагностировать болезнь на ранних стадиях.Изучение предков жеребенка помогает выявить генетические причины заболевания на пораженных конезаводах.
Необходимо проверить питание конезавода, особенно количество калорий, потребляемых жеребцами / кобылками, источники калорий и минеральный дисбаланс, среди прочего. Одна из наиболее распространенных проблем молодых лошадей – это чрезмерное количество потребляемых веществ, которое вызывает ускоренный рост или откармливание лошадей, подвергающихся этим методам. Обе ситуации могут способствовать появлению ортопедических заболеваний, связанных с развитием.
Четырехлетнее исследование, опубликованное в 1996 г. в США доктором Джо Паганом (1996) по оценке наличия ОКР в области ягодиц, скакательных суставов, коленного сустава и спины, пришло к следующим выводам:
1. Лошади, у которых развился остеохондроз скакательных суставов и коленных суставов, при рождении были более крупными жеребятами и быстро росли в возрасте от трех до восьми месяцев.
2. Лошади, у которых развиваются ОКР в зародышах, первые 110 дней развиваются нормально, но позже они растут намного лучше, чем остальная популяция.
Из этого можно сделать вывод, что избыточная масса тела и быстрый рост были основными факторами, которые необходимо учитывать при борьбе с заболеванием.
Необходимо контролировать не только количество калорий, но и соотношение между различными минералами; Следует проявлять осторожность, чтобы не выделять чрезмерный фосфор. Другое исследование указывает на важность взаимосвязи между медью и цинком, особенно в случае беременных кобыл и во время роста жеребенка, поскольку дисбаланс этих двух минералов может предрасполагать лошадь к этим заболеваниям (Harris, 2005).
Доктор Пэт Харрис (2005 г.), всемирно известный специалист по питанию лошадей, дал следующие рекомендации по снижению заболеваемости ортопедическими заболеваниями, связанными с развитием, включая остеохондроз, на конных заводах:
1) Постарайтесь заставить жеребят медленно увеличивать свой размер и массу тела.
2) Избегайте слишком быстрого роста жеребят.
3) Избегайте резкого роста после периода очевидного отсутствия роста.
4) Не допускайте, чтобы жеребята стали слишком толстыми.
Два основных мировых эксперта в области питания сделали два основных вывода о питании и его влиянии на развитие ортопедических заболеваний:
1.- Несмотря на то, что кобыла и жеребенок получали соответствующее питание во время беременности и кормления грудью, нет гарантии, что взрослые лошади будут здоровы и смогут участвовать в соревнованиях; есть данные о том, что в среднесрочной и долгосрочной перспективе правильное питание поможет снизить риск возникновения проблем и заболеваний (Harris, 2005).
2.- После того, как у жеребенка развился остеохондроз до такой степени, что можно определить клинические признаки и симптомы, диета оказывает минимальное влияние на решение существующих травм.Однако рекомендуется снизить потребление калорий и избегать чрезмерной массы тела, сохраняя при этом достаточное количество белков и минералов (Pagan, 2003).
Последний фактор, о котором следует помнить, – это контроль физических упражнений в течение первого года. Как правило, можно сказать, что уровень упражнений у жеребят логически важен для поддержания качества их хрящей, суставов и костей (McIlwraith, 2005). На сегодняшний день существуют противоречивые данные об уровне упражнений, которые можно выполнять.Исследования, проведенные в Голландии (Van Weeren & Bravenveld, 1999), пришли к выводу, что, хотя упражнения не влияют на количество травм, они имеют тенденцию быть более серьезными у жеребят / кобыл, отдыхающих в стойлах. Точное количество упражнений, которое необходимо сделать PRE жеребцам и кобылкам, чтобы защитить их от появления остеохондроза, все еще неизвестно, но точно известно, что если жеребята и кобылы проводят ограниченное количество времени в конюшнях в течение первого года, и если они свободны заниматься спортом по желанию, это поспособствует профилактике заболевания.



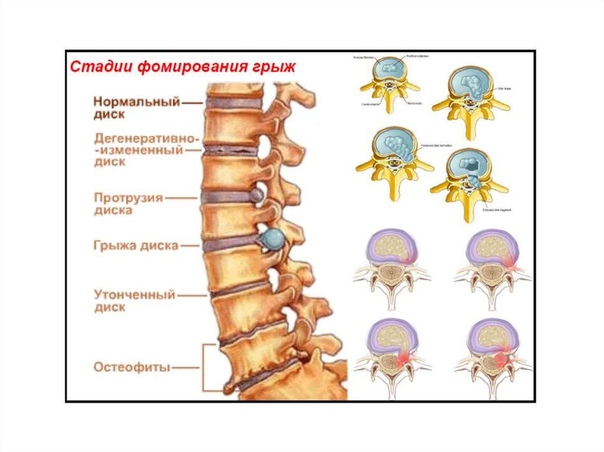



 К нему относятся проблемы с осанкой, различные степени плоскостопия и прочие нарушения скелета;
К нему относятся проблемы с осанкой, различные степени плоскостопия и прочие нарушения скелета;