Опухоли спинного и головного мозга: классификация, лечение злокачественных и доброкачественных – Лечение опухолей головного и спинного мозга
Опухоли головного и спинного мозга у взрослых
Частота опухолей головного и спинного мозга
В 2002 году в России было зарегистрировано 5320 новых случаев злокачественных опухолей головного и спинного мозга. Прирост заболеваемости по сравнению с 1993 годом составил 36%.
Показатель заболеваемости равен 3,7 на 100 тыс. населения.
В 2004 году в США будет диагностировано 18400 новых случаев опухолей головного и спинного мозга (10540 случаев – у мужчин и 7860 – у женщин).
За этот же год 12690 больных может умереть от этих опухолей (7200 мужчин и 5490 женщин).
Эти опухоли составляют 1,4% от общего числа злокачественных опухолей и 2,4% от числа всех смертельных исходов от рака. Эти данные касаются как взрослых, так и детей.
Факторы риска опухолей головного и спинного мозга
Существуют некоторые факторы риска, связанные с возникновением этих опухолей.
Факторы окружающей среды.
Единственным установленным фактором риска окружающей среды является радиация. В прежние годы детям, страдавшим дерматомикозом волосистой части головы, вызванным грибковой инфекцией, применялась лучевая терапия в низких дозах.
Впоследствии это привело к повышенному риску возникновения опухолей головного мозга. В настоящее время большинство опухолей головного мозга вызывается облучением головы по поводу других видов злокачественных опухолей.
Имеются предположения, что воздействие винилхлорида (бесцветный газ, применяющийся при изготовлении пластмассовых изделий), аспартама (заменитель сахара) и электромагнитных полей мобильных телефонов или линий высоковольтных передач может сопровождаться повышенным риском развития опухолей головного мозга.
Нарушения иммунной системы.
Нарушения иммунной системы могут быть врожденными, в результате лечения других опухолей, профилактики отторжения пересаженных органов или СПИДа (синдром приобретенного иммунодефицита).
У людей с измененной иммунной системой имеется повышенный риск возникновения лимфом головного и спинного мозга. Лимфомы происходят из лимфоцитов – клеток иммунной системы. Обычно они развиваются в лимфатических узлах и значительно реже в головном и спинном мозге.
Семейный анамнез.
Иногда отмечаются множественные случаи опухолей головного и спинного мозга у членов одной семьи. Обычно у больных с семейным раковым синдромом возникают множественные опухоли в молодом возрасте.
Нейрофиброматоз 2 типа является наследуемым заболеванием и ассоциируется с развитием шванном слухового нерва, множественными менингеомами или эпендимомами спинного мозга.
У больных туберозным склерозом (другое наследуемое заболевание) могут развиваться гигантоклеточные астроцитомы наряду с доброкачественными опухолями кожи, сердца и почек.
Синдром Von Hippel-Lindau ассоциируется с возникновением гемангиобластом (опухолей кровеносных сосудов) мозжечка или сетчатки, а также раком почки.
Возможна ли ранняя диагностика опухолей головного и спинного мозга?
В настоящее время не существует методов скрининга (доклинического выявления) опухолей головного и спинного мозга. У большинства больных выживаемость зависит в основном от типа опухоли и ее локализации и в меньшей степени от срока выявления.
В большинстве случаев ранняя диагностика и лечение в малой степени влияют на выживаемость.
Подозрение на опухоль головного и спинного мозга возникает при появлении симптомов, которые обычно развиваются постепенно и со временем отягощаются. Однако в некоторых случаях эти симптомы могут возникнуть внезапно.
Раннее выявление опухоли головного мозга зависит от ее локализации. Опухоли, возникшие в наиболее важных структурах головного мозга, могут давать симптомы в более ранние сроки, чем те, которые развились в менее важных структурах.
Опухоли головного и спинного мозга нередко нарушают функции в той области, где они возникли. Например, опухоли спинного мозга часто вызывают онемение и слабость нижних конечностей.
Опухоли головного мозга, расположенные в любой его области, могут вызывать повышение внутричерепного давления, что приводит к головной боли, тошноте, рвоте, появлению пелены пред глазами. Головная боль отмечается у 50% больных.
Указанные симптомы не являются специфичным только для опухолей головного и спинного мозга и могут встречаться при других заболеваниях. Менее 1% головных болей вызвано опухолями головного мозга. 10% припадков у взрослых являются причиной опухолей головного мозга.
Диагностика опухолей головного и спинного мозга
При подозрении на опухоль головного или спинного мозга назначается соответствующее обследование.
Во время беседы с Вами врач расспросит о признаках и симптомах заболевания, семейном анамнезе и проведет общее и неврологическое обследование. При необходимости к консультации могут быть привлечены невропатолог и нейрохирург.
Наиболее часто у людей с подозрением на опухоль головного и спинного мозга применяется компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), что позволяет установить диагноз в 95% случаев.
При позитронно-эмиссионной томографии (ПЭТ) в вену вводится радиоактивная глюкоза, а затем проводится исследование, которое дает возможность определить степень накопления глюкозы в опухолевой и нормальной тканях.
Опухоли высокой злокачественности поглощают больше глюкозы по сравнению с нормальной тканью головного и спинного мозга. С другой стороны, опухоли низкой степени злокачественности накапливают меньше сахара, чем нормальные ткани.
Этот же метод позволяет оценить эффективность проводимого лечения, а также дает возможность отличить остаточную рубцовую ткань от опухолевой.
Ангиография. В вену или артерию вводится контрастное вещество, с помощью которого оценивается кровоснабжение опухоли, что помогает лучше спланировать операцию.
Биопсия. Проведенное обследование вышеуказанными методами дает возможность предположить наличие опухоли, однако окончательный диагноз устанавливается только после микроскопического исследования подозрительного на опухоль кусочка удаленной ткани.
Спинно-мозговая пункция производится в поясничной области с целью получения небольшого количества спинномозговой жидкости для микроскопического исследования с целью выявления опухолевых клеток.
Эта процедура особенно необходима у больных лимфомой, так эта она нередко распространяется в спинномозговой канал.
Лечение опухолей головного и спинного мозга
Опухоли центральной нервной системы (ЦНС) лечатся с помощью операции, облучения и химиотерапии. Нередко используются несколько методов.
К неинфильтрирующим астроцитомам относятся: ювенильные пилоцитарные астроцитомы, возникающие наиболее часто в мозжечке молодых людей, и субэпиндемальные гигантоклеточные астроцитомы, почти всегда ассоциированные с туберозным склерозом.
В большинстве случаев все эти опухоли лечатся хирургическим путем, и лишь при неполном удалении опухоли назначается лучевая терапия.
Астроцитомы низкой степени злокачественности.
В связи с тем, что эти опухоли инфильтрируют нормальную ткань головного мозга, их нельзя излечить с помощью операции.
После максимального удаления опухоли проводится лучевая терапия. Однако облучение у таких больных дает меньший эффект по сравнению с пациентами, страдающими астроцитомами высокой степени злокачественности. В связи с этим лучевая терапия может не назначаться вообще или быть отложена до момента появления симптомов.
Астроцитомы высокой степени злокачественности.
Эти разновидности астроцитом не излечиваются хирургически.
После максимального удаления опухоли проводится лучевая терапия с последующей химиотерапией. Наиболее часто используется противоопухолевый препарат CCNU (ЦЦНУ), другие препараты и их комбинации не позволяют улучшить результаты лечения.
Лимфомы.
Данные опухоли не лечатся с помощью операции, так как они имеют тенденцию широко распространяться по всему головному мозгу.
Роль хирургии заключается лишь в биопсии (взятии подозительного на опухоль кусочка ткани для микроскопического исследования). Стандартным методом лечения лимфом головного и спинного мозга является облучение.
Химиотерапия может также оказать положительный эффект. Исключение составляют больные лимфомой в сочетании со СПИДом.
Лимфомы лучше поддаются химиотерапии по сравнению с другими опухолями головного и спинного мозга.
При этом используются разнообразные комбинации противоопухолевых препаратов. Важное место в лечении больных лимфомами таких локализаций играют кортикостероиды, назначение которых может привести к сокращению размеров опухоли.
Применение лучевой терапии в сочетании с химиотерапией нередко позволяет добиться длительного улучшения (ремиссии).
При обнаружении опухолевых клеток в спинномозговой жидкости противоопухолевые препараты вводятся в спинно-мозговой канал.
Олигодендроглиомы.
Эти опухоли нельзя излечить с помощью одной операции, хотя такое вмешательство может облегчить симптомы и продлить жизнь. В этих случаях нередко проводится химиотерапия с последующим облучением.
Эпендимомы.
Данные опухоли не прорастают в нормальную ткань головного мозга и могут быть полностью удалены хирургическим путем. При наличии оставшейся опухоли назначается дополнительно лучевая терапия.
Менингеомы.
Больных с таким заболеванием можно излечить с помощью полного удаления опухоли. Некоторые опухоли, например, расположенные на основании черепа, нельзя удалить целиком. Некоторые из них являются злокачественными и могут рецидивировать (появляться вновь) после кажущегося полного удаления.
Шванномы.
Эти опухоли обычно бывают доброкачественными и эффективно лечатся хирургическим путем. При злокачественном варианте опухоли после операции назначается облучение.
Опухоли спинного мозга.
Такие опухоли лечатся по аналогии с опухолями головного мозга. Менингеомы подлежат хирургическому лечению, как и некоторые эпендимомы спинного мозга. При неполном удалении эпендимомы проводится лучевое лечение.
Астроцитомы спинного мозга нельзя полностью удалить хирургическим путем, поэтому после биопсии назначается облучение.
Некоторые опухоли чаще возникают у детей по сравнению со взрослыми. К ним относятся: астроцитомы ствола головного мозга, герминативные опухоли, опухоли области гипофиза, краниофарингеомы, опухоли сосудистого сплетения, медуллобластомы и примитивные нейроэктодермальные опухоли.
Средняя выживаемость больных астроцитомами низкой степени злокачественности или олигодендроглиомами составляет приблизительно 6-8 лет. У пациентов с анапластической астроцитомой средняя выживаемость – около 3 лет. Средняя выживаемость у больных глиобластомой составляет 12-18 месяцев.
Опухоли головного и спинного мозга
Опухоли головного мозга составляют 10% от всех новообразований и 4,2% от всех заболеваний нервной системы. Опухоли спинного мозга встречаются в 6 раз реже, чем опухоли головного мозга.
Этиология. Среди причин развития опухолей мозга можно назвать дизэмбриогенез. Он играет роль в развитии сосудистых опухолей, мальформаций, ганглионевром. Генетический фактор имеет значение в развитии сосудистых опухолей и нейрофибром. Этиология глиом остается мало выясненной. Развитие невриномы вестибулярно-слухового нерва связывается с вирусным поражением.
Классификация опухолей головного мозга
1. Биологическая: доброкачественные и злокачественные.
2. Патогенетическая: первичные опухоли, вторичные (метастатические) из легких, желудка, матки, молочной железы.
3. По отношению к мозгу: внутримозговые (узловые или инфильтративные) и внемозговые с экспансивным ростом.
4. Рабочая нейрохирургическая классификация: супратенториальные, субтенториальные, туберогипофизарные.
5. Патоморфологическая классификация:
1. Опухоли нейроэпителиальные (астроцитомы, олигодендроглиомы, опухоли эпендимы и хориоидного сплетения, опухоли шишковидной железы, опухоли нейронов, медуллобластомы).
2. Опухоли из оболочек нервов (невринома слухового нерва).
3. Опухоли мозговых оболочек и родственных тканей (менингиомы, менингеальные саркомы, ксантоматозные опухоли, первичные меланомы).
4. Опухоли кровеносных сосудов (капиллярная гемангиобластома)
5. Герментативно-клеточные опухоли (герминомы, эмбриональный рак, хорионкарцинома, тератома).
6. Дизонтогенетические опухоли (краниофарингиома, киста кармана Ратке, эпидермоидная киста).
7. Сосудистые пороки развития (артериовенозная мальформация, кавернозная ангиома).
8. Опухоли передней доли гипофиза (ацидофильная, базофильная, хромофобная, смешанная).
9. Аденокарциномы.
10. Метастатические (6% от всех опухолей мозга).
Глиома представляет собой специфическую опухоль нервной системы, состоящую из вещества мозга. Встречаются глиомы у взрослых и лиц пожилого возраста. Степень злокачественности глиом зависит от типа клеток глиомы. Чем менее дифференцированные клетки опухоли, тем более злокачественное течение наблюдается. Среди глиом выделяют глиобластомы, астроцитомы и медуллобластомы.
Глиобластома обладает инфильтрирующим ростом. Это злокачественная опухоль. Размеры глиобластом колеблются от ореха до крупного яблока. Чаще всего глиобластомы бывают одиночными, намного реже – множественными. Иногда в глиоматозных узлах образуются полости, иногда откладываются соли кальция. Иногда внутри глиомы происходит кровоизлияние, тогда симптоматика напоминает инсульт. Средняя продолжительность жизни после появления первых признаков заболевания около 12 месяцев. При радикальном удалении часто возникают рецидивы опухоли.
Астроцитома. Обладают доброкачественным ростом. Рост продолжается медленно и долго. Внутри опухоли образуются большие кисты. Средняя продолжительность жизни около 6 лет. При удалении опухоли прогноз благоприятный.
Медуллобластома. Опухоль, состоящая из недифференцированных клеток, не имеющих признаков ни нейронов, ни глиальных элементов. Являются такие опухоли наиболее злокачественными. Встречаются почти исключительно в мозжечке у детей (чаще мальчиков) в возрасте около 10 лет.
Среди других глиом можно назвать олигодендроглиому. Это редкая, медленно растущая опухоль. Имеет относительно доброкачественный рост. Встречается в полушариях мозга. Может подвергаться обызвествлению. Эпендимома развивается из эпендимы желудочков. Располагается в полости IV желудочка или реже в боковом желудочке. Обладает доброкачественным ростом.
Менингиомы составляют 12-13% от всех опухолей мозга и занимают второе место по частоте после глиом. Развиваются из клеток паутинной оболочки. Обладают доброкачественным ростом. Располагаются вне мозговой ткани вдоль венозных синусов. Вызывают изменения в подлежащих костях черепа: происходит образование узур, эндостоза, расширяются диплоэтические вены. Встречаются менингиомы чаще у женщин в возрасте 30-55 лет. Менингиомы делятся на конвекситальные и базальные. В некоторых случаях менингиомы обызвествляются и превращаются в псаммомы.
Опухоли гипофизарной области составляют 7-18% т всех опухолей головного мозга. Наиболее часто встречаются краниофарингиомы и аденомы гипофиза.
Краниофарингиома развивается из эмбриональных остатков жаберных дуг. Рост опухоли экспансивный. Располагается в области турецкого седла. Образует кистозные полости. Встречается в первые два десятилетия жизни.
Аденомы гипофиза развиваются из железистого гипофиза, т.е. переднего. Развиваются в полости турецкого седла. Бывают базофильные, эозинофильные и хромофобные в зависимости от типа клеток. В случае злокачественного роста опухоль называется аденокарцинома. Разрастаясь, опухоль разрушает спинку турецкого седла, диафрагму и врастает в полость черепа. Может оказывать давление на хиазму, гипоталамус и вызывает соответствующие симптомы.
Метастатические образования составляют 6% всех новообразований головного мозга. Источники метастазирования – бронхогенный рак легкого, рак молочной железы, желудка, почек, щитовидной железы. Пути метастазирования гематогенный, лимфогенный и ликворный. Чаще всего метастазы одиночные, реже множественные. Располагаются в паренхиме мозга, реже в костях черепа.
Клиника опухолей головного мозга
Клиника опухолей головного мозга состоит из трех групп симптомов. Это общемозговые симптомы, очаговые и симптомы на расстоянии.
Общемозговые симптомы возникают вследствие повышения внутричерепного давления. Комплекс общемозговых симптомов образует так называемый гипертензионный синдром. В гипертензионный синдром входят головная боль, рвота, застойные соски дисков зрительных нервов, изменение зрения, психические нарушения, эпилептические припадки, головокружение, изменение пульса и дыхания, изменения со стороны цереброспинальной жидкости.
Головная боль – один из самых частых симптомов опухоли мозга. Возникает в результате повышения внутричерепного давления, нарушения крово- и ликворообращения. В начале головные боли обычно местные, обусловлены раздражением твердой мозговой оболочки, внутримозговых и оболочечных сосудов, а также изменениями в костях черепа. Местные боли бывают сверлящие, пульсирующие, дергающие, приступообразного характера. Выявление их имеет некоторое значение для топического диагноза. При перкуссии и пальпации черепа и лица отмечается болезненность, особенно в случаях поверхностного расположения опухоли. Головные боли распирающего характера нередко возникают ночью и рано утром. Больной просыпается с головной болью, которая продолжается от нескольких минут до нескольких часов и появляется вновь на следующий день. Постепенно головная боль становится продолжительной, диффузной, распространяется по всей голове и может стать постоянной. Она может усиливаться при физическом напряжении, волнении, кашле, чиханье, рвоте, при наклонах головы вперед и дефекации, зависеть от позы и положения тела.
Рвота появляется при повышении внутричерепного давления. При опухолях IV желудочка, продолговатого мозга, червя мозжечка рвота служит ранним и очаговым симптомом. Характерно возникновение ее на высоте приступа головной боли, легкость появления, чаще утром, при перемене положения головы, нет связи с приемом пищи.
Застойные диски зрительных нервов возникают вследствие повышения внутричерепного давления и токсического влияния опухоли. Частота их появления зависит от локализации опухоли. Они почти всегда наблюдаются при опухоли мозжечка, IV желудочка и височной доли. Могут отсутствовать при опухолях подкорковых образований, поздно появляются при опухолях передней части головного мозга. Преходящее затуманивание зрения и прогрессирующее снижение его остроты указывают на застой и возможную начинающуюся атрофию дисков зрительных нервов. Помимо вторичной атрофии зрительных нервов, может наблюдаться и первичная атрофия, когда опухоль оказывает непосредственное давление на зрительные нервы, хиазму или начальные отрезки зрительных трактов в случаях ее локализации в области турецкого седла или на основании мозга.
К общемозговым симптомам опухоли относятся также эпилептические припадки, изменения психики, головокружения, замедление пульса.
Эпилептические припадки могут быть вызваны внутричерепной гипертензией и непосредственным воздействием опухоли на мозговую ткань. Припадки могут появляться во всех стадиях болезни (до 30%), нередко служат первыми клиническими проявлениями опухоли и в течение длительного времени предшествуют другим симптомам. Припадки бывают чаще при опухолях полушарий большого мозга, расположенных в коре и близко к ней. Реже припадки встречаются при глубинных опухолях полушарий большого мозга, мозгового ствола и задней черепной ямки. Припадки наблюдаются более часто в начале заболевания, при медленном росте злокачественной опухоли, чем при ее более быстром развитии.
Расстройства психики чаще возникают в среднем и пожилом возрасте, особенно при расположении опухоли в передних долях головного мозга и мозолистом теле. Больные подавлены, апатичны, сонливы, часто зевают, быстро устают, дезориентированы во времени и пространстве. Возможны нарушения памяти, замедленность умственных процессов, трудность сосредоточения, раздражительность, изменения настроения, возбуждение или депрессия. Больной может быть оглушен, как бы отделен от внешнего мира – «загружен», хотя может правильно отвечать на вопросы. По мере нарастания внутричерепного давления психическая активность прекращается.
Головокружение возникает нередко (50%) вследствие застойных явлений в лабиринте и раздражения вестибулярных стволовых центров и височных долей полушарий большого мозга. Системное головокружение с вращением окружающих предметов или собственного смещения тела встречается относительно редко, даже при невриноме слухового нерва и опухоли височной доли головного мозга. Головокружение, возникающее при изменении положения больного, может быть проявлением эпендимомы или метастаза в область IV желудочка.
Пульс при опухолях головного мозга часто лабильный, иногда определяется брадикардия. Артериальное давление может повышаться при быстрорастущей опухоли. У больного с медленно растущей опухолью, особенно субтенториальной локализации, оно нередко бывает пониженным.
Частота и характер дыхания также изменчивы. Дыхание может быть учащенным или замедленным, иногда с переходом в патологический тип (Чейна–Стокса и др.) в поздней стадии заболевания.
Цереброспинальная жидкость вытекает под высоким давлением, прозрачная, чаще бесцветная иногда ксантохромная. Содержит повышенное количество белка при нормальном клеточном составе.
Наибольшая выраженность гипертензионного синдрома наблюдается при субтенториальных опухолях, экстрацеребральной локализации с экспансивным ростом.
Очаговые симптомы связаны с непосредственным воздействием опухоли на прилежащий участок мозга. Они зависят от локализации опухоли, ее величины и стадии развития.
Опухоли передней центральной извилины. В начальных стадиях заболевания наблюдаются судороги джексоновского типа. Судороги начинаются в определенной части туловища, затем распространяются соответственно топической проекции частей тела на переднюю центральную извилину. Возможна генерализация судорожного припадка. По мере роста к судорожным явлениям начинает присоединяться центральный парез соответствующей конечности. При локализации очага в парацентральной дольке развивается нижний спастический парапарез.
Опухоли задней центральной извилины. Синдром раздражения сказывается сенсорной джексоновской эпилепсией. Возникает ощущение ползания мурашек в определенных зонах туловища или конечностей. Парестезии могут распространяться на всю половину туловища, или на все тело. Затем могут присоединиться симптомы выпадения. Возникает гипестезия или анестезия в зонах, соответствующих корковому поражению.
Опухоли лобной доли. Долгое время могут протекать бессимптомно. Наиболее характерны для опухоли лобной доли следующие симптомы. Расстройства психики. Они выражаются понижением инициативы, пассивностью, аспонтанностью, безразличием, вялостью, снижением активности и внимания. Больные недооценивают своего состояния. Иногда возникает склонность к плоским шуткам (мория) или эйфория. Больные становятся неопрятными, мочатся в неподходящих местах. Эпилептические припадки могут начинаться с поворота головы и глаз в сторону. Лобная атаксия выявляется на стороне, противоположной очагу. Больной шатается из стороны в сторону. Может быть потеря способности ходить (абазия) или стоять (астазия). Нарушения обоняния носят, как правило, односторонний характер. Центральный парез лицевого нерва возникает за счет давления опухоли на переднюю центральную извилину. Чаще это наблюдается при опухолях, локализующихся в задней части лобной доли. При поражении лобной доли может возникать феномен навязчивого хватания предметов (симптом Янишевского). При локализации опухоли в заднем отделе доминантного полушария возникает моторная афазия. На глазном дне изменения могут либо отсутствовать, либо быть двусторонние застойные соски зрительных нервов, либо застойный сосок с одной стороны и атрофичный с другой (синдром Ферстера-Кеннеди).
Опухоли теменной доли. Наиболее часто развивается гемипарез и гемигипестезия. Среди чувствительных нарушений страдает чувство локализации. Возникает астереогноз. При вовлечении левой угловой извилины наблюдается алексия, а при поражении надкраевой – двусторонняя апраксия. При страдании угловой извилины в месте перехода в затылочную долю мозга развивается зрительная агнозия, аграфия, акалькулия. При поражении нижних отделов теменной доли появляется нарушение право-левой ориентации, деперсонализация и дереализация. Предметы начинают казаться большими или наоборот уменьшенными, больные игнорируют свою собственную конечность. При страдании правой теменной доли может возникать анозогнозия (отрицание своего заболевания), либо аутотопагнозия (нарушение схемы тела).
Опухоли височной доли. Наиболее часто встречается афазия сенсорная, амнестическая, может возникать алексия и аграфия. Эпилептические припадки сопровождаются слуховыми, обонятельными, вкусовыми галлюцинациями. Возможны зрительные нарушения в виде квадрантной гемианопсии. Иногда появляются приступы системного головокружения. Большие опухоли височной доли могут вызывать вклинение мозгового вещества височной доли в вырезку намета мозжечка. Это проявляется глазодвигательными расстройствами, гемипарезом или явлениями паркинсонизма. Наиболее часто при поражении височной доли возникают расстройства памяти. Больной забывает имена родственников, близких, названия предметов. Общемозговые симптомы при опухолях височных долей выражены значительно.
Опухоли затылочной доли. Встречаются редко. Наиболее характерны зрительные расстройства. Развивается оптическая агнозия.
Опухоли ствола мозга. Вызывают альтернирующие параличи.
Опухоли мосто-мозжечкового угла. Как правило, это невриномы слухового нерва. Первым признаком может быть шум в ухе, затем происходит снижение слуха вплоть до полной глухоты (отиатрическая стадия). Затем присоединяются признаки поражения других черепных неврвов. Это V и VII пары. Возникает невралгия тройничного нерва и периферический парез лицевого нерва (неврологическая стадия). В третьей стадии происходит блокада задней черепной ямки с выраженными гипертензионными явлениями.
Опухоли гипофиза. Вызывают битемпоральную гемианопсию вследствие сдавления хиазмы. Возникает первичная атрофия зрительных нервов. Развиваются эндокринные симптомы, адипозо-генитальная дистрофия, полидипсия. На рентгенограммах турецкое седло увеличено в размерах.
«Симптомы на расстоянии» это третья группа симптомов, которые могут встречаться при опухолях головного мозга. Их следует учитывать, так как они могут привести к ошибке при определении локализации опухоли. Наиболее часто это обусловлено одно- или двусторонним поражением черепных нервов, особенно отводящего, менее часто – глазодвигательного нерва, а также пирамидными и мозжечковыми симптомами в виде атаксии и нистагма.
Диагностика. Осуществляется на основании клинической картины заболевания. Среди дополнительных методов можно назвать ликворологическую диагностику. Значение ее сейчас уменьшается. Основная диагностика осуществляется с помощью КТ и МРТ.
Лечение
Проводится дегидратационная терапия глюкокортикостероидами. За счет уменьшения отека подлежащего вещества мозга может наблюдаться некоторый регресс симптоматики. В качестве мочегонных средств могут использоваться осмодиуретики (маннитол).
Хирургическое лечение наиболее эффективно при внемозговых опухолях (менингиомах, невриномах). При глиомах эффект оперативного лечения ниже и после оперативного вмешательства остается неврологический дефект.
Типы оперативных вмешательств:
Краниотомия проводится на поверхностных и глубинных опухолях.
Стереотаксическое вмешательство проводится в том случае, если опухоль расположена глубоко и дает минимальные клинические проявления.
Опухоль может быть удалена радикально и осуществлена резекция ее части.
Среди других методов лечения необходимо назвать лучевую терапию и химиотерапию.
В каждом случае осуществляется индивидуальный подход.
Лекция 14
Опухоли головного и спинного мозга
Под понятием “центральная нервная система” (ЦНС) подразумевается головной и спинной мозг. Опухоли ЦНС у детей и взрослых часто развиваются в различных отделах, из различных типов клеток, имеют разный прогноз (исход) и требуют неодинакового подхода к лечению.
Головной мозг является центром мышления, чувств, памяти, речи, зрения, слуха, движения и пр. Спинной мозг и нервы переносят информацию от головного мозга к остальной части тела и обратно.
Эта информация обеспечивает движение мышц, помогает координировать функцию внутренних органов и т.д. Головной и спинной мозг омываются спинномозговой жидкостью. Эта жидкость заполняет желудочки головного мозга.
Головной мозг включает в себя два полушария, промежуточный мозг, мозжечок и ствол. Каждый отдел головного мозга имеет свои функции. Опухоли различных отделов ЦНС нарушают различные функции и вызывают разнообразные симптомы.
Симптомы опухоли ЦНС у маленьких (до 3 лет) детей могут не точно отражать локализацию (местоположение) опухоли и часто бывают неспецифичными, проявляясь в виде раздражительности, плача, ухудшения аппетита, рвоты.
Полушарии головного мозга ответственны за мышление, эмоции, речь, мышечные движения, зрение, слух, тактильную чувствительность и ощущение боли.
Симптомы опухолей полушарий головного мозга зависят от зоны поражения и включают припадки, нарушение речи, изменение настроения в виде депрессии (угнетения), изменения личности, слабость одной половины тела, нарушение зрения, слуха или чувствительности.
Промежуточный мозг ответственен за чувствительность и движения тела, регуляцию температуры, жажду, голод и баланс жидкостей в организме, а также за выработку гормонов гипофиза.
Мозжечок контролирует движение тела. Опухоли этой локализации приводят к нарушению походки, потере точных движений руками и ногами, нарушению ритма речи.
Ствол головного мозга содержит длинные нервы, которые переносят сигналы к мышцам и обеспечивают чувствительность. Специальные центры ствола головного мозга несут ответственность за дыхание и деятельность сердца.
Опухоли этой локализации могут вызывать слабость, тугоподвижность мышц, нарушение чувствительности, слуха, мимики и глотания. Двоение в глазах и нарушение походки – частые ранние симптомы опухоли ствола головного мозга.
Спинной мозг содержит длинные пучки нервов, которые переносят сигналы, контролирующие движение мышц, чувствительность, функцию мочевого пузыря и кишечника. Опухоли спинного мозга могут вызвать слабость, онемение и паралич конечностей.
Черепно-мозговые нервы, расположенные на основании мозга, могут стать источниками развития опухолей.
Наиболее частой из них у детей является глиома зрительного нерва, которая может привести к слепоте.
Опухоль слухового нерва может стать причиной глухоты на одно или оба уха, опухоль лицевого нерва может вызвать паралич лица, а опухоль тройничного нерва может сопровождаться болью.
Виды опухолей головного и спинного мозга
Опухоли головного и спинного мозга могут развиваться из различных клеток и тканей. Некоторые опухоли содержат одновременно различные типы клеток. Различают первичные (возникшие в этих же органах) и метастатические (возникшие в других органах и распространившиеся в головной или в спинной мозг) опухоли.
У детей метастатические опухоли головного и спинного мозга встречаются реже первичных. В отличие от других опухолей, опухоли головного и спинного мозга редко метастазируют (распространяются) в отдаленные органы. Они растут местно в пределах мозга, разрушая здоровые ткани вокруг.
Астроцитомы развиваются из клеток астроцитов и составляют почти половину всех опухолей головного мозга у детей. Они нередко широко распространяются в вещество головного мозга и носят название инфильтрирующих астроцитом. В редких случаях эти астроцитомы распространяются в спинной мозг. За редким исключением они не выходят на пределы головного и спинного мозга. Эти опухоли редко удается полностью удалить хирургическим путем.
Инфильтрирующие астроцитомы подразделяются на опухоли низкой, промежуточной и высокой степени злокачественности. Астроцитомы низкой степени злокачественности растут медленнее остальных опухолей и встречаются у детей наиболее часто.
Наиболее благоприятный прогноз (исход) отмечается у детей с неинфильтрирующей астроцитомой, которая встречается редко.
Олигодендроглиомы возникают из клеток олигодендроцитов. По характеру роста и распространения они напоминают астроцитомы. Лишь в отдельных случаях возможно их полное удаление.
Эпендимомы развиваются из эпендимальных клеток желудочков головного мозга и составляют 9% от всех опухолей головного мозга. По мере увеличения в размерах эти опухоли могут нарушить отток спинномозговой жидкости из желудочков, приводя к их расширению. В отличие от астроцитом и олигодендроглиом, эпендимомы не инфильтрируют нормальные ткани головного мозга. В связи с этим во многих случаях имеется возможность полного удаления опухоли.
Эпендимомы спинного мозга хорошо поддаются хирургическому лечению. Иногда эти опухоли могут распространяться в спинной мозг, но не выходят за пределы ЦНС.Глиомы. Глиома зрительного нерва относится к опухолям низкой степени злокачественности и часто сочетается с наследственным заболеванием – нейрофиброматозом, типом 1. Эта опухоль редко приводи к смерти, но может вызывать значительное ухудшение зрения.
Опухоли нейронов развиваются из примитивных стволовых клеток и диагностируются в основном в детском возрасте.
Медуллобластомы возникают из нейронов мозжечка, отличаются быстрым ростом и составляют 15% среди опухолей головного мозга у детей.
Примитивные нейроэктодермальные опухоли (ПНЕТ) носят название пинеобластом, если они развиваются в шишковидной железе, или нейробластом при возникновении в полушариях головного мозга. Прогноз заболевания наилучший у больных медуллобластомами.
Ганглиоглиомы содержат как зрелые нейроны, так и глиальные клетки. Хорошо поддаются хирургическому или комбинированному лечению (операция и облучение).
Опухоли сосудистого сплетения развиваются из сосудов желудочков головного мозга и бывают, как правило, доброкачественными (папилломы), которые хорошо поддаются хирургическому лечению. Иногда встречаются и злокачественные варианты опухоли (карциномы).
Краниофарингиомы составляют 6-9% всех опухолей ЦНС у детей. Средний возраст больных к моменту диагностики заболевания равен 8 годам. Часто опухоли располагаются вблизи зрительного нерва, что затрудняет оперативное удаление опухоли. Они могут сдавливать гипофиз, вызывая гормональные нарушения. Эти опухоли подлежат хирургическому и лучевому лечению.
Шванномы развиваются из шванновских клеток, окружающих нервы. Обычно эти опухоли доброкачественные и располагаются около мозжечка. У детей встречаются редко и, как правило, сочетаются с наследственным опухолевым синдромом – нейрофиброматозом.
Менингеомы возникают из оболочек головного и спинного мозга и приводят к их сдавлению. Встречаются значительно чаще у взрослых по сравнению с детьми. Эти опухоли относятся к доброкачественным и поддаются хирургическому лечению. Однако иногда они располагаются вблизи от жизненно важных структур и затрудняют оперативное вмешательство. Злокачественный вариант опухоли – менингиосаркома – часто рецидивирует (возникает вновь) после операции и редко метастазирует (распространяется) в другие органы.
Хордомы возникают в начальном или концевом отделе спинного мозга и имеют склонность к частоту рецидивированию.
Герминативноклеточные опухоли ЦНС возникают в основном у детей и представлены чаще всего герминомой, в лечении которой используется химиотерапия и облучение. Опухоль желточного мешка редко лечится хирургическим путем. У этих больных применяют комбинированную химиолучевую терапию.
Как часто встречаются опухоли головного и спинного мозга?
Опухоли ЦНС занимают второе место среди злокачественных опухолей у детей, уступая только лимфомам и лейкозам, и составляют среди них 14-20%. В России ежегодно заболевают 1,4 на 100 тыс. детей в возрасте до 16 лет, что составляет приблизительно 450 случаев в году. Чаще заболевают дети дошкольного возраста: пик заболеваемости приходится на 2-7 лет.
В США в 2004 году предполагается выявить 18400 случаев злокачественных опухолей головного и спинного мозга, а также опухолей других отделов нервной системы.
Из их числа 1700 опухолей ЦНС будет диагностировано у детей до 18-летнего возраста.
Факторы риска возникновения опухолей головного и спинного мозга у детей
Большинство опухолей ЦНС не связаны с какими-либо факторами риска и возникают по неизвестным причинам. Однако все-таки некоторые факторы риска существуют.
Ионизирующее излучение является доказанным фактором, повышающим риск развития опухолей головного и спинного мозга. Ионизирующее излучение используют как в диагностических, так и лечебных целях. Ранее (50 лет тому назад) низкие дозы облучения использовали для лечения дерматомикоза (грибковой инфекции) волосистой части головы, что значительно повышало риск развития опухолей головного мозга в последующем. В настоящее время опухоли головного мозга могут быть вызваны лучевой терапией, назначенной по поводу другой злокачественной опухоли области головы и шеи.
Предполагается, чтовоздействие винилхлорида (непахнущего газа, применяемого при изготовлении пластмассы),контакт с аспартамом (заменитель сахара),воздействие электромагнитных полей от сотовых телефонов или высоковольтных линий,травма головы могут повысить риск опухолей головного мозга.
Семейный анамнез (сведения о заболеваниях в семье). Редко в одной семье могут встречаться несколько случаев опухолей ЦНС. Известны заболевания, которые сопровождаются повышенным риском возникновения опухолей головного и спинного мозга.
- Нейрофиброматоз, тип 1 (болезнь Реклингаузена) является наиболее частым наследственным заболеванием, увеличивающим риск опухолей ЦНС и других отделов нервной системы (глиом зрительного нерва и других локализаций, нейрофибром периферических нервов).
- Нейрофиброматоз, тип II встречается реже болезни Реклингаузена и связан с развитием опухолей слуховых нервов, менингиом или эпендимом спинного мозга.
- Туберозный склероз тоже является наследственным заболеванием и может сопровождаться возникновением неинфильтрирующей гигантоклеточной астроцитомы, а также доброкачественных опухолей кожи, сердца и почек.
- Болезнь Хиппель-Линдау повышает риск развития гемангиобластом (опухолей сосудов) мозжечка или сетчатки, а также рака почки.
- Синдром Ли-Фраумени приводит к повышенному риску возникновения рака молочной железы, сарком мягких тканей, лейкоза, опухолей надпочечников и глиом.
Принимая во внимание отсутствие точных причин возникновения опухолей головного и спинного мозга у детей, предотвратить большинство из них в настоящее время невозможно.
Диагностика опухолей головного и спинного мозга
У большинства больных выживаемость зависит от местоположения опухоли в ЦНС и ее распространенности. В настоящее время не существует методик выявления опухолей головного и спинного мозга с помощью исследования крови или скрининга (досимптомной диагностики).
Необходимо подчеркнуть, что раннее выявление опухолей головного и спинного мозга мало влияет на выживаемость больных.
Симптомы опухолей ЦНС появляются постепенно и со временем становятся более заметными. Однако некоторые симптомы, например, припадок, возникают неожиданно. У многих детей эпилептический припадок является первым признаком опухоли головного мозга.
Опухоли, возникающие в наиболее важных областях головного мозга, появляются раньше, чем те, которые локализуются в менее важных зонах головного мозга. Опухоли ЦНС приводят к нарушению определенных функций организма в зависимости от того места, где они возникли.
Опухоли спинного мозга часто вызывают онемение и слабость конечностей, в то время как опухоли основания головного мозга сопровождаются нарушением движения и положения тела.
Опухоли, расположенные внутри черепа, приводят к повышению внутричерепного давления, что сопровождается головной болью, тошнотой, рвотой, нарушением зрения.
Головная боль – частый симптом опухоли головного мозга и встречается в 50% случаев.
У некоторых детей повышение внутричерепного давления сопровождается косоглазием и двоением в глазах. В отдельных случаях это может привести к полной потере зрения.
У детей школьного возраста может отмечаться снижение успеваемости, повышенная утомляемость, изменение личности, частые неопределенные перемежающиеся головные боли.
У маленьких детей может наблюдаться раздражительность, потеря аппетита, отставание развития, снижение интеллектуальных и двигательных функций, связанных с повышенным внутричерепным давлением.
У младенцев повышение внутричерепного давления может вызвать увеличение размеров головы, выбухание родничка, постоянную рвоту, отставание в развитии.
Методы диагностики опухолей ЦНС
Компьютерная томография (КТ) в ряде случаев в сочетании с внутривенным контрастированием помогает определить границы опухоли и здоровой ткани головного и спинного мозга.
Магнитно-резонансная томография (МРТ) позволяет получить еще более четкую картину опухоли и окружающих тканей и особенно целесообразна в диагностике поражения ствола головного мозга и мозжечка.
Позитронная эмиссионная томография (ПЭТ) основана на применении низких доз радиоактивной глюкозы. Она больше поглощается опухолями высокой степени злокачественности и меньше опухолями низкой степени злокачественности по сравнению с нормальной тканью. Кроме того, этот метод используется для оценки эффективности лечения.
Ангиография (контрастное исследование сосудов) прилегающих к опухоли сосудов помогает уточнить кровоснабжение опухоли.
Биопсия – взятие кусочка ткани подозрительной на опухоль для исследования). В ряде случаев кусочек опухоли можно получить с помощью так называемой стереотаксической биопсии тонкой иглой под контролем КТ или МРТ.
Спинномозговая пункция выполняется в поясничном отделе позвоночника для получения спинномозговой жидкости и ее исследования под микроскопом для выявления опухолевых клеток.
Биопсия костного мозга может дать дополнительную информацию о возможном его поражении, особенно у больных медуллобластомой, которая способна распространяться за пределы ЦНС.
Исследование крови и мочи дает возможность оценить функцию печени, почек и других органов.
Определяются ли стадии при опухолях головного и спинного мозга?
Опухоли ЦНС существенно отличаются от других опухолей.
Так, опухоли головного и спинного мозга практически никогда не распространяются за пределы ЦНС. По мере своего роста они нарушают жизненно важные функции организма.
В настоящее время не существует общепринятой системы стадирования опухолей ЦНС. Основной акцент сделан на прогностических факторах, наиболее важными из которых являются: тип клеток, из которых возникла опухоль, степень злокачественности, возраст ребенка, радикальность операции, локализация опухоли, выраженность симптоматики, распространение процесса в другие отделы ЦНС.
Лечение опухолей цнс
Для лечения опухолей головного и спинного мозга у детей могут быть применены хирургический, лучевой и лекарственный методы. При этом необходимо стремиться не только к максимальному эффекту, но и учитывать возможные последствия терапии.
По возможности нужно избегать лучевой терапии у детей моложе 3 лет, так как облучение может привести к отставанию в физическом и интеллектуальном развитии.
Хирургическое лечение
Первым шагом в лечении опухолей головного и спинного мозга является максимальное удаление опухоли. Операция в сочетании с облучением позволяет полностью излечить многие опухоли, включая астроцитомы мозжечка, эпендимомы, краниофарингиомы, ганглиоглиомы, менингиомы, глиомы низкой степени злокачественности и др.
Инфильтрирующие опухоли, такие как анапластические астроцитомы или глиобластомы, нельзя излечить хирургическим путем. Однако после неполного удаления опухоли применение облучения или химиотерапии может улучшить результаты лечения.
Рост опухоли головного мозга может значительно повысить внутричерепное давление, приводя к головной боли, тошноте, рвоте, нарушению зрения, а также повреждению вещества головного мозга. С целью снижения внутричерепного давления используется шунтирование, при котором один конец специальной трубки устанавливается в желудочке головного мозга, содержащем спинномозговую жидкость, а другой – в животе или (редко) в сердце. Трубка проводится под кожей головы, шеи и грудной клетки.
Шунты бывают временными и постоянными и могут устанавливаться как до, так и после операции по поводу удаления опухоли.
Лучевая терапия
При невозможности хирургического удаления опухоли возможно применение облучения.. Высокие дозы облучения могут повредить головной мозг, поэтому расчет дозы и определение объема облучения проводятся таким образом, чтобы максимально исключить нормальные ткани. При поражении опухолью мозговых оболочек лучевая терапия может быть проведена на весь головной мозг и спинной мозг.
Лучевая терапия наиболее эффективна при быстрорастущих опухолях, поэтому новообразования высокой степени злокачественности более чувствительны к облучению.
В 50% случаев медуллоблмедуллобластом и почти все герминомы излечиваются с помощью лучевой терапии.
Но, к сожалению, не все опухоли головного мозга можно излечить с помощью лучевой терапии. Проведение облучения целесообразно при небольших размерах опухоли после хирургического удаления астроцитом, олигодендроглиом и эпендимом.
Лучевая терапия, уничтожая опухолевые клетки, повреждает и нормальные ткани головного и спинного мозга. В редких случаях (менее 5%) в области облучения после завершения лечения выявляются участки омертвевшей ткани (лучевой некроз).
В этих участках обнаруживают как погибшую опухолевую, так и нормальную ткань. Иногда приходится прибегать к операции для удаления этой некротической ткани.
В результате использования высоких доз облучения возможно развитие существенных нарушений функций головного мозга: потеря памяти, изменения личности, припадки, замедление роста, ухудшение успеваемости в школе и другие проблемы.
Иногда трудно установить, чем вызвано повреждение головного мозга – операцией, облучением или сочетанным воздействием обоих методов лечения.
Лучевая терапия может вызывать изменения в генах, что приводит к увеличению риска развития вторых (других) опухолей через много лет после завершения облучения.
Во время проведения лучевой терапии могут отмечаться раздражительность, повышенная утомляемость, тошнота, рвота, головные боли.
Облучение спинного мозга чаще сопровождается тошнотой и рвотой по сравнению с лучевым воздействием на головной мозг.
Через несколько недель после окончания лучевой терапии больные могут жаловаться на сонливость и усиление неврологических симптомов.
Эти явления связаны с непосредственным действием облучения на головной и спинной мозг. Они проходят через некоторое время. Назначение стероидных гормонов (кортизон) может уменьшить эти симптомы.
Химиотерапия
Противоопухолевые препараты могут применяться внутрь, внутривенно, в желудочек головного мозга или в спинномозговой канал. Химиотерапия используется обычно при опухолях высокой степени злокачественности до или после операции и облучения.
Некоторые виды опухолей головного мозга, например, медуллобластома, хорошо реагируют на химиотерапию. В отличие от облучения, химиотерапию можно назначать детям до 3-летнего возраста. При опухолях ЦНС у детей могут быть применены следующие препараты: циклофосфамид, мелфалан, ломустин (CCNU), кармустин (BCNU), этопозид, тио-тэф, цисплатин, карбоплатин, винкристин.
Указанные препараты могут применять как в отдельности, так и в комбинации в зависимости от клеточного типа опухоли.
Противоопухолевые препараты, уничтожая опухолевые клетки, могут повреждать и нормальные быстрорастущие клетки костного мозга, эпителия (выстилающих клеток) полости рта и жежелудочно-кишечного тракта, волосяных фолликулов.
В связи с чем у больных может наблюдаться облысение, появление язв во рту, предрасположенность к инфекциям, кровоточивость, малокровие (анемия), снижение аппетита, тошнота, рвота, слабость. Все эти побочные явления являются временными и проходят после прекращения лечения
Препараты цисплатин и карбоплатин могут вызвать повреждение почек и ухудшение слуха. Некоторые побочные эффекты химиотерапия могут сохраняться и после завершения всей программы лечения.
В настоящее время в арсенале врачей имеются специальные препараты, позволяющие предотвращать и лечить побочные эффекты лекарственного лечения.
При отеке головного мозга в результате роста опухоли может быть использован гормон дексаметазон, что приводит к устранению головной боли и других симптомов.
В случае появления у больного припадков может быть применен дилантин. Нарушение функции гипофиза в результате роста опухоли или лечения может потребовать назначения заместительной терапии гормонами.
Опухоль спинного мозга – симптомы, лечение и прогноз

Спинальные опухоли представлены в виде новообразований, локализация которых приходится на кости или оболочки позвоночника, а также спинной мозг. Деление таких опухолей на злокачественные и доброкачественные в случае со спинным мозгом почти не имеет смысла.
Воздействие на организм одинаково патологическое из-за поражения нервов, которое часто приводит к параличу и неврологическим заболеваниям. Любая опухоль спинного мозга может привести пациента к инвалидности, но в поиске современных вариантов лечения ученые добились прогресса, поскольку сейчас существуют методики, ранее недоступные.
Классификация
Классификация опухолей спинного мозга зависит от нескольких факторов, в зависимости от которых определяется диагностика и дальнейшая тактика лечения. Первостепенно стоит рассмотреть первичные и вторичные опухоли.
- Первичные возникают на основе клеток мозговых оболочек или нервных клеток;
- Вторичные являются результатом метастатического процесса.
Учитывая локализацию можно распределить новообразования следующим образом.
- Интрамедуллярные опухоли локализуются внутри мозга, в его толще, и состоят из его клеток. На долю таких патологий приходится 20% всех спинальных опухолей;
- Экстрамедуллярные опухоли локализуются вне мозга, но рядом с ним, и образуются из расположенных рядом тканей, корешков и оболочек нервов. Часто наблюдается врастание образования непосредственно в мозг. На такие случаи приходится 80% всех спинальных опухолей.
Учитывая гистологию, классификация может быть следующей:
- Липомы, формирующиеся на основе жировой ткани;
- Саркомы являются результатом деформации соединительных тканей;
- Невриномы, шванномы и нейрофибромы формируются на основе спинномозговых корешков;
- Ангиомы и гемангиомы являются результатом патологической деформации сосудистых клеток;
- Менингиомы – продукт мозговых оболочек;
- Глиобластомы, а также олигодендроглиомы, эпендимомы и медуллобластомы формируются на основе нервной ткани.
Локализация может быть в крестцовом, поясничном, грудном или шейном отделе.
Симптоматика
Опухоли спинного мозга представлены в виде дополнительной ткани, которая формируется на месте нервных клеток, сосудов, оболочек или нервных корешков. Симптоматика напрямую зависит от нарушения функций поврежденных образований, которые сдавливаются.
Течение любой онкологической патологии, связанной со спинным мозгом, будет прогрессирующим, а скорость прогресса напрямую зависит от степени злокачественности, направления роста и расположения.
Рассмотрение отдельно взятых симптомов было бы ошибкой, поэтому анализ патологических признаков должен быть комплексным. Все симптомы опухоли спинного мозга можно распределить по отдельным группам.

Корешковые и оболочечные признаки
При интрамедуллярных патологиях эта группа симптомов будет последней из появившихся, а при экстрамедуллярных – первой. Принято разделять нервные корешки на задние передние, следовательно, на чувствительные и двигательные. Такое распределение влияет на проявившиеся признаки. Поражение корешка происходит в два этапа.
- Раздражение предполагает отсутствие чрезмерного давления и блокировки поступления крови к корешку. Характерным симптомом будет боль, которая может быть как в месте очага, так и отдаленной. Продолжительность болевого синдрома может быть неравномерной и составлять от пары минут до нескольких часов. Усиление боли наблюдается при наклоне вперед, в лежачем положении, а также при физическом воздействии на остистый позвоночный отросток. Зона иннервации корешка будет отличаться возникновением парестезий и чрезмерной чувствительностью. Под парестезиями стоит понимать внезапные ощущения жжения, онемения или покалывания. На этапе раздражения нередко повышаются рефлексы, замыкание которых приходится на зону расположения новообразования. Проверка и оценка данного явления доступна только врачу;
- На этапе выпадения корешок теряет свою функциональность из-за чрезмерного сдавливания. Упомянутые выше рефлексы, напротив, снижаются и со временем исчезают. Аналогично обстоят дела с чувствительностью в пораженной зоне – изначально она снижается и постепенно вовсе угасает. На примере данное явление можно сравнить с потерей способности ощущать разницу между горячим и холодным, ощущать прикосновения.
Отдельно также стоит упомянуть об оболочечных симптомах опухоли спинного мозга. Корешковая боль может возникать после надавливания на яремные вены в шейной зоне, что именуется симптомом ликворного толчка.
Данное явление обусловлено ухудшением оттока крови от головного мозга при надавливании, следовательно, давление внутри черепа увеличивается.
Далее происходит устремление спинномозговой жидкости к спинному мозгу и опухоль как будто получает толчок, а боль усиливается за счет натяжения нервного корешка.

Во время кашля механизм усиления болевого синдром аналогичен.
Сегментарные изменения
Спинной мозг принято делить на сегменты, каждый из которых берет участие в деятельности конкретных мышц, органов и участков кожи. Связь между пораженными структурами и сегментами известна только врачу и он сможет определить, с чем связаны нарушения в работу определенных мышц или органов.
Анализируя такие изменения можно без труда определить локализацию новообразования. Каждый сегмент спинного мозга оснащен рогами – задними, передними и иногда боковыми.
- Сенсорные нарушения возникают в результате патологии задних рогов. Проблемы могут быть связаны с определением разницы между теплом и холодом, ощущением тактильных действий, утратой болевой реакции;
- Поражение переднего рога приводит с внезапным и неконтролируемым подергиваниям мышц, снижению и полной утрате рефлексов, истощением мышц и потерей тонуса. Если речь идет об опухоли, все эти патологические изменения будут затрагивать только те мышцы и органы, за которые отвечает пораженный сегмент. Если мышечные подергивания локализуются по всему телу, речь идет явно не о новообразовании. Если же деформации имеют локальный характер, вероятность поражения спинного мозга опухолью достаточно высока;
- Вегетативные деформации характерны для сдавливания боковых рогов. Питание тканей ухудшается, изменяется цвет и температура кожного покрова, возникает шелушение и сухость или наоборот чрезмерная потливость. В данном случае тоже стоит относить к опухоли только локальные нарушения. Определенные рока отвечают за особые вегетативные центры, например, новообразование в зоне 8 шейного или первого грудного сегмента приводит к западанию глазного яблока, сужению зрачка и опущению нижнего века. Проблемы с дефекацией и мочеиспусканием возникают при поражении зоны мозгового конуса. Чаще всего речь идет о недержании.

Проводниковые симптомы
Вдоль спинного мозга расположены нервные проводники, несущие нисходящую и восходящую информацию. Расположение каждого из них конкретное, что и влияет на характер симптоматики.
- Нарушение чувствительности при экстрамедуллярной опухоли восходящее, то есть нарушения стремятся вверх, начиная от нижних конечностей и заканчивая грудиной и руками;
- Противоположный маршрут нарушения сенсорных функций характерен для интрамедуллярных новообразований. Первые нарушения локализуются в зоне опухоли и далее стремятся к нижерасположенным сегментам.
Общая проводниковая симптоматика по мере прогрессирования новообразования может быть следующей.
- Патологические кистевые или стопные признаки;
- Параллельное повышение рефлексов и тонуса мышц с парезами;
- Позывы к немедленному мочеиспусканию, которые со временем переходят в полное недержание кала и мочи.
Патологии в разных системах практически всегда сочетаются между собой, поскольку опухоль одновременно воздействует и на проводниковый, и на сегментарный аппарат.
Со временем половина спинного мозга в зоне поперечника попадает под сдавливающее воздействие, что постепенно переходит в полное поперечное сдавливание.
Мышечная сила в конечностях на стороне новообразования снижается, теряется чувствительность к вибрациям, ощущение мышц и суставов, чувствительность к температурам и боли.

Несмотря на то, что расположение опухоли одностороннее, симптоматика может комбинироваться специфически.
Диагностика
Своевременная диагностика спинальных опухолей не всегда представляется возможной, поскольку рассматриваемая патология достаточно редкая и симптоматика во многом схожа с другими известными болезнями. На фоне данной особенности очень важно, чтобы неврологическое и физикальное обследование было полноценным. Подтверждение диагноза требует проведения следующих исследований в комбинации или отдельно.
- Спинальная МРТ основана на использовании мощных радио- и магнитных волн, благодаря которым можно получить подробную визуализацию позвоночника в поперечном сечении. Изображение содержит и нервы, и сам спинной мозг и считается более информативным, если сравнивать с КТ. Для более четкой визуализации отдельных новообразований может использоваться контрастное вещество. Методика позволяет заметить даже маленькие опухоли благодаря высокоинтенсивным сканерам;
- КТ основано на узких рентгеновских лучах, предоставляющих подробную визуализацию позвоночника в поперечном сечении. Если сравнивать с традиционным рентгеном, КТ подвергает пациента радиации в большей мере;
- Биопсия проводится, чтобы определить, с доброкачественной опухолью спинного мозга врач имеет дело или злокачественной. Для этого маленький образец ткани исследуется с помощью микроскопа. Получение образца происходит или во время операции, или с помощью тонкой иглы во время отдельной процедуры;
- Миелография представлена введением контраста в позвоночный канал, чтобы оно прошло через спинальные нервы и мозг для подсвечивания патологических областей. Чаще всего данная процедура не является первостепенным выбором, а используется только при необходимости обнаружить сдавленные нервы.

Лечение
Хирургическое вмешательство зачастую является единственным способом избавиться от опухоли с учетом приемлемых рисков поражения нервов. Недоступные ранее операции теперь можно проводить с помощью инновационных инструментов и методик.
Чтобы отличить здоровую ткань от пораженной используются мощнее микроскопы. Вероятность неврологического поражения сводится к минимуму благодаря возможности использовать во время операции электроды для исследования нервов.
В отдельных случаях целесообразно использовать ультразвуковой аспиратор, под воздействием которого разрушается опухоль или фрагменты, оставшиеся от нее.
Восстановительный период после операции часто бывает долгим. Среди наиболее распространенных осложнений можно выделить поражение нервной ткани, кровотечение или временную потерю чувствительности.
Лучевая терапия
К категории неоперабельных часто относятся метастазирующие опухоли, которые не представляется возможным удалить полностью. В данном случае лечение предполагает использование лучевой терапии, которая актуальна также в период восстановления для устранения остаточных новообразований.
Если хирургическое вмешательство слишком рискованно, лучевая терапия призвана облегчить болевую симптоматику.
Химиотерапия
Многие виды рака принято лечить посредством химиотерапии, однако конкретно в данном случае ее применение нецелесообразно, поскольку преимущества перед облучением в данном случае отсутствуют. В исключительных случаях врач может назначить химиотерапию в сочетании с облучением.
В отдельных случаях, если опухоль доброкачественная и она не развивается, наблюдения за пациентом без хирургического вмешательства бывает достаточно. Особенно данный вариант актуален при лечении пожилых пациентов или в случаях, когда облучение слишком рискованно из-за состояния здоровья пациента. Для контроля над развитием опухоли необходимо будет регулярно делать снимки.
виды, признаки, симптомы и лечение
Раковая опухоль спинного мозга можно охарактеризовать как злокачественное новообразование, появляющееся на позвоночнике. Такая опухоль приводит к тому, что возникает компрессия, как для спинного мозга, так и для его отростков.
Такие новообразования могут быть, как доброкачественные, так и злокачественные и, к сожалению, выявить своевременно их очень сложно, так как признаки заболевания очень схожи с другими болезнями. В зависимости от месторасположения нароста, болезнь имеет различные симптомы, характеристику, темп развития и гистологическое строение.

Самым информативным методом диагностики заболевания считается МРТ, которое применяет контрастное усиление, а основной метод лечения – это хирургическое вмешательство в комплексе с лучевой и химиотерапией. Рассмотрим более детально, что представляет собой опухоль спинного мозга и как с ней бороться.
Согласно статистике 10% всех заболеваний ЦНС – это опухоль спинного мозга, но оно появляется намного реже, чем раковое заболевание головного мозга. В основную группу риска могут попасть люди от 20 до 60 лет в не зависимости от пола человека.
Какими бывают новообразования спинного мозга
Раковая опухоль бывает доброкачественной так и злокачественной, и делятся на:
- первичные (менингома, невринома) – воспаленные клетки появляются среди нервных клеток или из клеток мозговой оболочки;
- вторичные (гемангиома, хордома) – опухоль просто находится близь спинного мозга и является метастатическим процессом.
Наиболее опасными считаются вторичные образования, так как они способны дать метастазы в область грудной клетки и полости брюха. Опухоль может проявиться в любой части позвоночника, но чаще всего повреждается область грудного отдела и реже всего в районе поясничной части.
Медики разделяют новообразования спинного мозга на несколько видов, и классифицируют их по области возникновения и исходя из гистологических особенностей.
По локализации нарост на позвоночнике делится на интрамедуллярную и экстрамедуллярную. Каждый из видов опухоли имеет свой метод диагностирования и способ лечения.
По гистологическим признакам:
- жировая ткань;
- соединительная ткань;
- мозговая оболочка;
- нервная ткань.
Выделяют 2 типа заболевания.
- Интрамедуллярный тип (внутримозговой) – появляется из тканей спинного мозга и считается одним из самых редких типов, которые могут возникнуть. Такой тип составляет 20% всех опухолей возникающих в области спинного мозга и является доброкачественной. Такой вид опухоли снижает чувствительность на том участке позвоночника, на котором располагается. Интрадуральная область подразумевает бластоматозные и воспалительные процессы, к которым относится киста, возникшая в результате менингита и туберкулом.
- Экстрамедуллярный тип (внемозговой) – такая опухоль возникает в анатомических образованиях, таких как корешки, сосуды и оболочки. Как правило, в таком случае у человека пропадает чувствительность в ногах. В основном такие наросты имеют метастазы и злокачественные клетки. В первую очередь поражаются кровеносные сосуды и подпаутинное пространство, только потом опухоль поражает сам спинной мозг вследствие чего происходит нарушение в кровообращении нижней части тела. Такая патология приводит к тому, что спинномозговая жидкость получает больше чем необходимо белков и эритроцитов.
Как было сказано ранее, опухоль спинного мозга разделяется на доброкачественную и злокачественную. И те и другие составляют угрозу для жизни человека, поэтому к лечению нужно приступать сразу же, как был поставлен диагноз.
Доброкачественная опухоль способна поражать нервные клетки, что ведет к сильнейшим болевым ощущениям и способствует появлению неврологических нарушений. При несвоевременном лечении либо полном отказе от него у пациента может развиться паралич. В таком случае опухоль из доброкачественной может модифицироваться в злокачественную.
Практически в 2/3 всех случаев заболевания раком он дает осложнения в виде метастаз спинного мозга, на легких и молочной железы.
Основная характерность такого заболевания – это нарушения в чувствительности, двигательной функции, а органы таза не выполняют свою функцию в полном объеме. Стоит учесть, что злокачественная опухоль намного быстрее растет и прогрессирует в отличие от доброкачественной.
На первых стадиях развития раковой опухоли нервные клетки прекращают свою работу, несмотря на то, что их целостность не повреждается. Все поврежденные клетки подвергаются изменениям, и чем больше проходит времени, тем быстрее происходят необратимые процессы в деформации.
Как проявляются новообразования спинного мозга
Опухоль спинного мозга — это дополнительной тканью, которая возникает в тех местах, где находятся нервные окончания, оболочки, сосуды либо нервные клетки. Именно поэтому в первую очередь страдают те участки, которые были повреждены в первую очередь. Это и определяет симптоматику заболевания.
Любая опухоль имеет прогрессивное течение и ее скорости прогрессирования зависит от определенных факторов, а именно:
- место поражения опухолью;
- направление распространения;
- уровень злокачественности.
Стоит учесть, что все симптомы необходимо рассматривать комплексно, а не отталкиваться от какого-либо одного. Только в этом случае можно ожидать правильного диагноза.
Все признаки заболевания можно разделить на определенные группы:
- корешково-оболочечные – возникают из-за того, что происходит передавливание нервных окончаний и оболочки спинного мозга;
- сегментарные – происходит передавливание определенных сегментов;
- проводниковые – в этом случае происходят сдавливание нервных окончаний, которые формируют белые вещества в спинном мозге.
Основной признак при возникновении опухоли – это резкая боль в позвоночнике при резких движениях. С увеличение размера поражения боль увеличивается и становится ярко выраженной. В некоторых случаях снижается чувствительность, возникает слабость и усталость во время ходьбы.
Стоит заметить, что при любом проявлении опухоли в вертикальном положении человек будет чувствовать себя лучше, и боль будет на время стихать. Если рассматривать внутримозговую опухоль, то она не имеет конкретных стадий развития, нов первую очередь поражает отдельные сегменты спинного мозга. Такие действия могут привести к сокращению мышц, и может быть нарушена чувствительность в области спины.
Проявление заболевания в зависимости от месторасположения опухоли
Если новообразование появляется в шейном отделе, то боль будет отдавать в область затылка, а повороты головой будут болезненными. Через какое-то время у человека могут возникнуть проблемы с дыханием.
При возникновении раковой опухоли в области грудной клетки боль может проявляться межреберье, нарушается сердечная деятельность.
Когда опухоль поражает поясничный отдел, возникает атрофирование мышц и развивается парапарез, рефлексы коленных суставов снижаются, в свою очередь ахилловы увеличиваются. Опухолевые образования возникающие в области копчика приводят болевым ощущениям отдающих в ноги. Стоит заметить, что в ночной период боль может увеличиваться.
Методы диагностирования
Диагностирование опухоли происходит только стационарно. В первую очередь необходимо пройти ряд обследований, сдать анализы и только после этого опытный специалист ставит точный диагноз и назначит лечение.
Для начала пациенту необходимо пройти электромиографию и неврологические исследования. К основным методам диагностики относятся такие:
- КТ или МРТ – благодаря таким исследованиям можно точно определить месторасположение опухоли;
- радионуклидное обследование – пациенту вводят радиофармпрепараты которые имеют свойства по-разному накладываться на здоровые участки и поврежденные участки давая наглядно определить где располагается опухоль;
- спинномозговая пункция – позволяет определить где возникли повреждения и возникла опухоль, при этом чем выше показатели белка тем ниже расположен нарост.
Помимо вышеперечисленных методов параллельно используются спондилография и рентгенологические обследования позволяющие получить общую картинку состояния позвоночника.
Лечение раковых опухолей
При любом опухолевом заболевании лечение должно назначаться только ведущим врачом после полного обследования. В первую очередь лечение опухоли подразумевает хирургическое вмешательство, но стоит помнить, что параллельно необходимо использовать медикаментозные препараты, которые помогут организму бороться с недугом. Операция назначается как при болевых признаках, так и на первых этапах заболевания.
Такие действия, при доброкачественной опухоли могут привести к полному выздоровлению.
Стоит заметить, что при множественных метастазах такой метод лечения может быть не оправдан. В тех случаях, когда опухоль достаточно большого размера, хирурги его удаляют настолько, настолько это позволительно так, чтобы не нанести вред пациенту. Если у пациента диагностируют таковую опухоль – то помимо хирургического вмешательства используют лучевую и химиотерапию.
Реабилитационный период
В послеоперационный период пациент должен соблюдать все предписания врача и применять назначенные медикаменты по утвержденной схеме. Такие препараты направлены на восстановление и снабжение кровью спинной мозг. Помимо препаратов, в зависимости от очага поражения позвоночника, врач может назначить ЛФК и массажные процедуры. В послеоперационный период пациент все равно должен соблюдать личную гигиену, а матрац рекомендуется использовать специальный, позволяющий избежать пролежней.
После выписки пациент должен соблюдать все предписания врача и применять специальные ходунки облегчающие передвижение.
Согласно статистике при доброкачественной опухоли в 70% случаев заболевание полностью отступает, но на это может уйти от 2 до 24 месяцев.
Опухоли головного мозга – причины, симптомы, диагностика и лечение

Опухоли головного мозга — внутричерепные новообразования, включающие как опухолевые поражения церебральных тканей, так и нервы, оболочки, сосуды, эндокринные структуры головного мозга. Проявляются очаговой симптоматикой, зависящей от топики поражения, и общемозговыми симптомами. Диагностический алгоритм включает осмотр невролога и офтальмолога, Эхо-ЭГ, ЭЭГ, КТ и МРТ головного мозга, МР-ангиографию и пр. Наиболее оптимальным является хирургическое лечение, по показаниям дополненное химио- и радиотерапией. При его невозможности проводится паллиативное лечение.
Общие сведения
Опухоли головного мозга составляют до 6% всех новообразований в организме человека. Частота их встречаемости колеблется от 10 до 15 случаев на 100 тыс. человек. Традиционно к церебральным опухолям относят все интракраниальные новообразования — опухоли церебральной ткани и оболочек, образования черепных нервов, сосудистые опухоли, новообразования лимфатической ткани и железистых структур (гипофиза и шишковидной железы). В связи с этим опухоли головного мозга делят на внутримозговые и внемозговые. К последним относят новообразования церебральных оболочек и их сосудистых сплетений.
Опухоли головного мозга могут развиваться в любом возрасте и даже носить врожденный характер. Однако среди детей заболеваемость ниже, не превышает 2,4 случая на 100 тыс. детского населения. Церебральные новообразования могут быть первичными, изначально берущими свое начало в тканях мозга, и вторичными, метастатическими, обусловленными распространением опухолевых клеток вследствие гемато- или лимфогенной диссеминации. Вторичные опухолевые поражения встречаются в 5-10 раз чаще, чем первичные новообразования. Среди последних доля злокачественных опухолей составляет не менее 60%.
Отличительной особенностью церебральных структур является их расположение в ограниченном интракраниальном пространстве. По этой причине любое объемное образование внутричерепной локализации в той или иной степени приводит к сдавлению мозговых тканей и повышению интракраниального давления. Таким образом, даже доброкачественные по своему характеру опухоли головного мозга при достижении определенного размера имеют злокачественное течение и могут привести к летальному исходу. С учетом этого особую актуальность для специалистов в области неврологии и нейрохирургии приобретает проблема ранней диагностики и адекватных сроков хирургического лечения церебральных опухолей.

Опухоли головного мозга
Причины опухоли головного мозга
Возникновение церебральных новообразований, как и опухолевых процессов другой локализации, связывают с воздействием радиации, различных токсических веществ, существенным загрязнением окружающей среды. У детей высока частота врожденных (эмбриональных) опухолей, одной из причин которых может выступать нарушение развития церебральных тканей во внутриутробном периоде. Черепно-мозговая травма может служить провоцирующим фактором и активизировать латентно протекающий опухолевый процесс.
В ряде случаев опухоли головного мозга развиваются на фоне проведения лучевой терапии пациентам с другими заболеваниями. Риск появления церебральной опухоли повышается при прохождении иммуносупрессивной терапии, а также у других групп иммунокомпрометированных лиц (например, при ВИЧ-инфекции и нейроСПИДе). Предрасположенность к возникновению церебральных новообразований отмечается при отдельных наследственных заболеваниях: болезни Гиппеля-Линдау, туберозном склерозе, факоматозах, нейрофиброматозе.
Классификация
Среди первичных церебральных новообразований преобладают нейроэктодермальные опухоли, которые классифицируют на:
- опухоли астроцитарного генеза (астроцитома, астробластома)
- олигодендроглиального генеза (олигодендроглиома, олигоастроглиома)
- эпендимарного генеза (эпендимома, папиллома хориоидного сплетения)
- опухоли эпифиза (пинеоцитома, пинеобластома)
- нейрональные (ганглионейробластома, ганглиоцитома)
- эмбриональные и низкодифференцированные опухоли (медуллобластома, спонгиобластома, глиобластома)
- новообразования гипофиза (аденома)
- опухоли черепно-мозговых нервов (нейрофиброма, невринома)
- образования церебральных оболочек (менингиома, ксантоматозные новообразования, меланотичные опухоли)
- церебральные лимфомы
- сосудистые опухоли (ангиоретикулома, гемангиобластома)
Внутримозговые церебральные опухоли по локализации классифицируют на суб- и супратенториальные, полушарные, опухоли серединных структур и опухоли основания мозга.
Метастатические опухоли мозга диагностируются в 10-30% случаев ракового поражения различных органов. До 60% вторичных церебральных опухолей имеют множественный характер. Наиболее частыми источниками метастазов у мужчин выступают рак легких, колоректальный рак, рак почки, у женщин — рак молочной железы, рак легких, колоректальный рак и меланома. Около 85% метастазов приходится на внутримозговые опухоли полушарий мозга. В задней черепной ямке обычно локализуются метастазы рака тела матки, рака простаты и злокачественных опухолей ЖКТ.
Симптомы опухолей головного мозга
Более ранним проявлением церебрального опухолевого процесса является очаговая симптоматика. Она может иметь следующие механизмы развития: химическое и физическое воздействие на окружающие церебральные ткани, повреждение стенки мозгового сосуда с кровоизлиянием, сосудистая окклюзия метастатическим эмболом, кровоизлияние в метастаз, компрессия сосуда с развитием ишемии, компрессия корешков или стволов черепно-мозговых нервов. Причем вначале имеют место симптомы локального раздражения определенного церебрального участка, а затем возникает выпадение его функции (неврологический дефицит).
По мере роста опухоли компрессия, отек и ишемия распространяются вначале на соседние с пораженным участком ткани, а затем на более удаленные структуры, обуславливая появление соответственно симптомов «по соседству» и «на отдалении». Общемозговая симптоматика, вызванная внутричерепной гипертензией и отеком головного мозга, развивается позже. При значительном объеме церебральной опухоли возможен масс-эффект (смещение основных мозговых структур) с развитием дислокационного синдрома — вклинения мозжечка и продолговатого мозга в затылочное отверстие.
- Головная боль локального характера может быть ранним симптомом опухоли. Она возникает вследствие раздражения рецепторов, локализующихся в черепных нервах, венозных синусах, стенках оболочечных сосудов. Диффузная цефалгия отмечается в 90% случаев субтенториальных новообразований и в 77% случаев супратенториальных опухолевых процессов. Имеет характер глубокой, достаточно интенсивной и распирающей боли, зачастую приступообразной.
- Рвота обычно выступает общемозговым симптомом. Основная ее особенность — отсутствие связи с приемом пищи. При опухоли мозжечка или IV желудочка она связана с прямым воздействием на рвотный центр и может являться первичным очаговым проявлением.
- Системное головокружение может протекать в виде ощущения проваливания, вращения собственного тела или окружающих предметов. В период манифестации клинических проявлений головокружение рассматривается как очаговый симптом, указывающий на поражение опухолью вестибулокохлеарного нерва, моста, мозжечка или IV желудочка.
- Двигательные нарушения (пирамидные расстройства) бывают в роли первичной опухолевой симптоматики у 62% пациентов. В остальных случаях они возникают позже в связи с ростом и распространением опухоли. К наиболее ранним проявлениям пирамидной недостаточности относится нарастающая анизорефлексия сухожильных рефлексов с конечностей. Затем появляется мышечная слабость (парез), сопровождающаяся спастичностью за счет мышечного гипертонуса.
- Сенсорные нарушения в основном сопровождают пирамидную недостаточность. Клинически проявлены примерно у четверти пациентов, в остальных случаях выявляются только при неврологическом осмотре. В качестве первичного очагового симптома может рассматриваться расстройство мышечно-суставного чувства.
- Судорожный синдром больше характерен для супратенториальных новообразований. У 37% пациентов с церебральными опухолями эпиприступы выступают манифестным клиническим симптомом. Возникновение абсансов или генерализованных тонико-клонических эпиприступов более типично для опухолей срединной локализации; пароксизмов по типу джексоновской эпилепсии — для новообразований, расположенных вблизи мозговой коры. Характер ауры эпиприступа зачастую помогает установить топику поражения. По мере роста новообразования генерализованные эпиприступы трансформируются в парциальные. При прогрессировании интракраниальной гипертензии, как правило, наблюдается снижение эпиактивности.
- Расстройства психической сферы в период манифестации встречается в 15-20% случаев церебральных опухолей, преимущественно при их расположении в лобной доле. Безынициативность, неряшливость и апатичность типичны для опухолей полюса лобной доли. Эйфоричность, самодовольство, беспричинная веселость указывают на поражение базиса лобной доли. В таких случаях прогрессирование опухолевого процесса сопровождается нарастанием агрессивности, злобности, негативизма. Зрительные галлюцинации характерны для новообразований, расположенных на стыке височной и лобной долей. Психические расстройства в виде прогрессирующего ухудшения памяти, нарушений мышления и внимания выступают как общемозговые симптомы, поскольку обусловлены растущей интракраниальной гипертензией, опухолевой интоксикацией, повреждением ассоциативных трактов.
- Застойные диски зрительных нервов диагностируются у половины пациентов чаще в более поздних стадиях, однако у детей могут служить дебютным симптомом опухоли. В связи с повышенным внутричерепным давлением может появляться преходящее затуманивание зрения или «мушки» перед глазами. При прогрессировании опухоли отмечается нарастающее ухудшение зрения, связанное с атрофией зрительных нервов.
- Изменения полей зрения возникают при поражении хиазмы и зрительных трактов. В первом случае наблюдается гетеронимная гемианопсия (выпадение разноименных половин зрительных полей), во втором — гомонимная (выпадение в полях зрения обоих правых или обоих левых половин).
- Прочие симптомы могут включать тугоухость, сенсомоторную афазию, мозжечковую атаксию, глазодвигательные расстройства, обонятельные, слуховые и вкусовые галлюцинации, вегетативную дисфункцию. При локализации опухоли головного мозга в области гипоталамуса или гипофиза возникают гормональные расстройства.
Диагностика
Первичное обследование пациента включает оценку неврологического статуса, осмотр офтальмолога, проведение эхо-энцефалографии, ЭЭГ. При исследовании неврологического статуса особое внимание невролог обращает на очаговую симптоматику, позволяющую установить топический диагноз. Офтальмологические исследования включают проверку остроты зрения, офтальмоскопию и определение полей зрения (возможно, при помощи компьютерной периметрии). Эхо-ЭГ может регистрировать расширение боковых желудочков, свидетельствующее о внутричерепной гипертензии, и смещение серединного М-эхо (при больших супратенториальных новообразованиях со смещением церебральных тканей). На ЭЭГ отображается наличие эпиактивности определенных участков головного мозга. По показаниям может быть назначена консультация отоневролога.
Подозрение на объемное образование головного мозга является однозначным показанием к проведению компьютерной или магнитно-резонансной томографии. КТ головного мозга позволяет визуализировать опухолевое образование, дифференцировать его от локального отека церебральных тканей, установить его размер, выявить кистозную часть опухоли (при наличии таковой), кальцификаты, зону некроза, кровоизлияние в метастаз или окружающие опухоль ткани, наличие масс-эффекта. МРТ головного мозга дополняет КТ, позволяет более точно определить распространение опухолевого процесса, оценить вовлеченность в него пограничных тканей. МРТ более результативна в диагностике не накапливающих контраст новообразований (например, некоторых глиом головного мозга), но уступает КТ при необходимости визуализировать костно-деструктивные изменения и кальцификаты, разграничить опухоль от области перифокального отека.
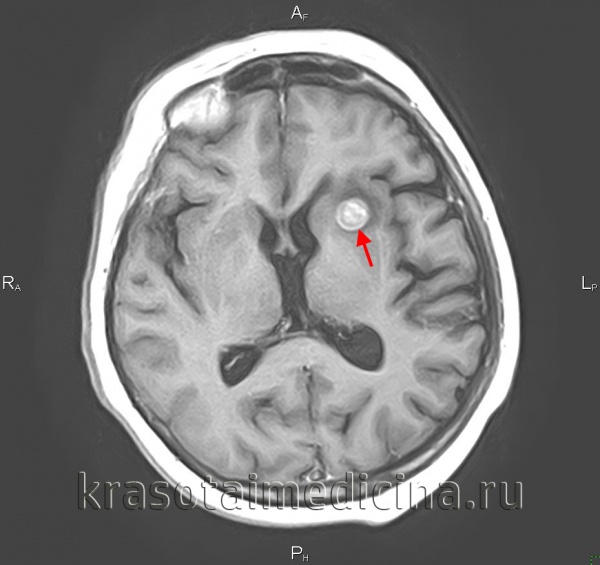
МРТ головного мозга. Вторичная опухоль в области базальных ядер слева, накапливающая контраст
Помимо стандартной МРТ в диагностике опухоли головного мозга может применяться МРТ сосудов головного мозга (исследование васкуляризации новообразования), функциональная МРТ (картирование речевых и моторных зон), МР-спектроскопия (анализ метаболических отклонений), МР-термография (контроль термодеструкции опухоли). ПЭТ головного мозга дает возможность определить степень злокачественности опухоли головного мозга, выявить опухолевый рецидив, картировать основные функциональные зоны. ОФЭКТ с использованием радиофармпрепаратов, тропных к церебральным опухолям позволяет диагностировать многоочаговые поражения, оценить злокачественность и степень васкуляризации новообразования.
В отдельных случаях используется стереотаксическая биопсия опухоли головного мозга. При хирургическом лечении забор опухолевых тканей для гистологического исследования проводится интраоперационно. Гистология позволяет точно верифицировать новообразование и установить уровень дифференцировки его клеток, а значит и степень злокачественности.
Лечение опухоли головного мозга
Консервативная терапия опухоли головного мозга осуществляется с целью снижения ее давления на церебральные ткани, уменьшения имеющихся симптомов, улучшения качества жизни пациента. Она может включать обезболивающие средства (кетопрофен, морфин), противорвотные фармпрепараты (метоклопрамид), седативные и психотропные препараты. Для снижения отечности головного мозга назначают глюкокортикостероиды. Следует понимать, что консервативная терапия не устраняет первопричины заболевания и может оказывать лишь временный облегчающий эффект.
Наиболее эффективным является хирургическое удаление церебральной опухоли. Техника операции и доступ определяются местоположением, размерами, видом и распространенностью опухоли. Применение хирургической микроскопии позволяет произвести более радикальное удаление новообразования и минимизировать травмирование здоровых тканей. В отношении опухолей малого размера возможна стереотаксическая радиохирургия. Применение техники КиберНож и Гамма-Нож допустимо при церебральных образованиях диаметром до 3 см. При выраженной гидроцефалии может проводиться шунтирующая операция (наружное вентрикулярное дренирование, вентрикулоперитонеальное шунтирование).
Лучевая и химиотерапия могут дополнять хирургическое вмешательство или являться паллиативным способом лечения. В послеоперационном периоде лучевая терапия назначается, если гистология тканей опухоли обнаружила признаки атипии. Химиотерапия проводится цитостатиками, подобранными с учетом гистологического типа опухоли и индивидуальной чувствительности.
Прогноз при опухолях мозга
Прогностически благоприятными являются доброкачественные опухоли головного мозга небольших размеров и доступной для хирургического удаления локализации. Однако многие из них склонны рецидивировать, что может потребовать повторной операции, а каждое хирургическое вмешательство на головном мозге сопряжено с травматизацией его тканей, влекущей за собой стойкий неврологический дефицит. Опухоли злокачественной природы, труднодоступной локализации, больших размеров и метастатического характера имеют неблагоприятный прогноз, поскольку не могут быть радикально удалены. Прогноз также зависит от возраста пациента и общего состояния его организма. Пожилой возраст и наличие сопутствующей патологии (сердечной недостаточности, ХПН, сахарного диабета и др.) затрудняет осуществление хирургического лечения и ухудшает его результаты.
Профилактика
Первичная профилактика церебральных опухолей заключается в исключении онкогенных воздействий внешней среды, раннем выявлении и радикальном лечении злокачественных новообразований других органов для предупреждения их метастазирования. Профилактика рецидивов включает исключение инсоляции, травм головы, приема биогенных стимулирующих препаратов.
Опухоль головного мозга — Википедия
О́пухоли головно́го мо́зга — гетерогенная группа различных внутричерепных новообразований, доброкачественных или злокачественных, возникающих вследствие запуска процесса аномального неконтролируемого деления клеток, которые в прошлом являлись нормальными составляющими самой ткани мозга (нейроны, глиальные клетки, астроциты, олигодендроциты, эпендимальные клетки), лимфатической ткани, кровеносных сосудов мозга, черепных нервов, мозговых оболочек, черепа, железистых образований мозга (гипофиза и эпифиза), или возникающих вследствие метастазирования первичной опухоли, находящейся в другом органе.
Тип опухоли определяется клетками, её формирующими. В зависимости от локализации и гистологического варианта формируется симптоматика заболевания.
Опухоли мозга можно разделить на группы по следующим признакам[1]:
- По первичному очагу
- Первичные опухоли — опухоли, развивающиеся из тканей головного мозга, его оболочек и черепных нервов (глиобластома, глиома).
- Вторичные опухоли — опухоли метастатического происхождения[2].
- По клеточному составу
Современная гистологическая классификация опухолей центральной нервной системы, разработанная экспертами ВОЗ в 2007 году, позитивно отличается от предыдущих редакций 1979, 1993, 2000 годов. В первую очередь тем, что в ней достаточно полно нашли отражение изменения во взглядах на гистогенез и степень злокачественности ряда новообразований, которые произошли в результате широкого использования в нейроморфологии целого ряда новейших методик, в частности — иммуногистохимии и молекулярно-генетического анализа. В ней описано более 100 различных гистологических подтипов опухолей ЦНС, объединённых в 12 категорий. Наиболее часто встречающиеся морфологические подтипы приведены ниже:
- Нейроэпителиальные опухоли (эпендимома, глиома, астроцитома). Развиваются непосредственно из мозговой ткани. Составляют порядка 60 %.
- Оболочечные опухоли (менингиома). Развиваются из тканей мозговых оболочек.
- Опухоли гипофиза (аденома гипофиза). Формируются из клеток гипофиза.
- Опухоли черепных нервов (невриномы). Возникают по ходу черепных нервов.
- Метастазы из внемозговых очагов. Попадают в мозг из других очагов путём метастазирования.
- Дизэмбриогенетические опухоли. Возникают в процессе эмбриогенеза. Достаточно редкий, но серьёзный вид патологии.
Клинические проявления опухолей головного мозга определяются их расположением в ограниченном объёме полости черепа. Сдавливание или разрушение ткани мозга в области опухоли (за счёт прорастания новообразования) обуславливает так называемую первичную, или очаговую, симптоматику. По мере прогрессирования заболевания проявляется так называемая общемозговая симптоматика, обусловленная нарушением гемодинамики и внутричерепной гипертензией[1].
Очаговая симптоматика[править | править код]
Очаговая симптоматика во многом определяется локализацией опухоли. Можно выделить следующие группы:
- Нарушение чувствительности
- Снижается или исчезает способность воспринимать внешние раздражители, действующие на кожу — термические, болевые, тактильные. Может утрачиваться способность определять положение частей своего тела в пространстве. Например, с закрытыми глазами больной не способен сказать, держит он руку ладонью вверх или вниз.
- Нарушение памяти
- При поражении коры мозга, отвечающей за память, происходит полная или частичная потеря памяти. От невозможности узнать своих близких до невозможности распознавать или узнавать буквы.
- Двигательные нарушения (парезы, параличи)
- Снижается мышечная активность в связи с поражением путей, передающих двигательную импульсацию. В зависимости от локализации опухоли отличается и картина поражения. Могут развиваться как поражения отдельных частей тела, так и полные или частичные поражения конечностей и туловища. При нарушении передачи двигательной импульсации из коры головного мозга возникают параличи центрального типа, то есть сигнал из спинного мозга к мышцам поступает, они в гипертонусе, но управляющие сигналы головного мозга не поступают в спинной мозг, произвольные движения невозможны. При поражении спинного мозга развиваются периферические параличи, сигнал из головного мозга попадает в спинной мозг, но спинной мозг не может передать его мышцам, мускулатура в гипотонусе.
- Эпилептические припадки
- Появляются судорожные припадки, возникающие из-за формирования очага застойного возбуждения в коре.
- Нарушение слуха и распознавания речи
- При поражении слухового нерва происходит утрата способности получать сигнал от органов слуха. При поражении участка коры, отвечающего за распознавание звука и речи, для больного все слышимые звуки превращаются в бессмысленный шум.
- Нарушение зрения, распознавания предметов и текста
- При расположении опухоли в районе зрительного нерва или четверохолмия наступает полная или частичная утрата зрения в связи с невозможностью доставить сигнал от сетчатки к коре головного мозга. При поражении областей в коре, отвечающих за анализ изображения, происходят разнообразные нарушения — от неспособности понимать поступающий сигнал до неспособности понимать письменную речь или узнавать движущиеся предметы.
- Нарушение речи устной и письменной
- При поражении областей коры, отвечающих за письменную и устную речь, происходит их полная или частичная утрата. Процесс этот, как правило, постепенный и усиливается по мере роста опухоли — сначала речь больного становится невнятной (как у 2-3-летнего ребёнка), постепенно изменяется почерк, затем изменения нарастают до полной невозможности понять его речь и почерка в виде зубчатой линии.
- Вегетативные расстройства
- Появляются слабость, утомляемость, больной не может быстро встать, у него кружится голова, происходят колебания пульса и артериального давления. Это связано с нарушением контроля за тонусом сосудов и влиянием блуждающего нерва.
- Гормональные расстройства
- Изменяется гормональный фон, может колебаться уровень всех гипоталамо-гипофизарно зависимых гормонов.
- Нарушение координации
- При поражении мозжечка и среднего мозга нарушается координация, изменяется походка, больной без контроля зрения не способен совершать точные движения. Например, он промахивается, пытаясь с закрытыми глазами достать до кончика носа. Неустойчив в позе Ромберга.
- Психомоторные и когнитивные нарушения
- Нарушается память и внимание, больной становится рассеян, раздражителен, изменяется характер. Тяжесть симптомов зависит от величины и локализации области поражения. Спектр симптомов колеблется от рассеянности до полной утраты ориентации во времени, пространстве и собственной личности.
- Нарушения интеллекта и эмоциональной сферы
- При поражении мозга за счёт объемных образований в наибольшей степени страдают интеллектуальные функции и те личностные характеристики, которые отражают особенности социального взаимодействия: социальная конформность и психотизм. Латеральные особенности этого эффекта заключаются в том, что при нарушении функций левого полушария за счёт развития опухоли в большей степени усиливается психотизм, а при дефиците функционирования правого – социальная конформность. Полушарные особенности в изменениях когнитивного статуса при объемных образованиях головного мозга выражены в меньшей степени, чем изменения личностных характеристик. Следует, однако, отметить, что поражение левого полушария вызывает сравнительно большее снижение интеллекта, а правого — творческих показателей. А.М. Перфильев, О.М. Разумникова, В.В. Ступак “Особенности изменения психических функций у пациентов с опухолями головного мозга: значение левосторонней и правосторонней локализации”.
- Галлюцинации
- При поражении областей в коре мозга, отвечающих за анализ изображения, у больного начинаются галлюцинации (как правило, простые: больной видит вспышки света, солнечное гало).
- Слуховые галлюцинации
- Больной слышит монотонные звуки (звон в ушах, бесконечные стуки).
Общемозговая симптоматика[править | править код]
Общемозговая симптоматика — это симптомы, возникающие при повышении внутричерепного давления, сдавливании основных структур мозга.
- Головная боль
- Отличительной особенностью при онкологических заболеваниях является постоянный характер и высокая интенсивность головной боли, её плохая купируемость ненаркотическими анальгетиками. Снижение внутричерепного давления приносит облегчение.
- Рвота (вне зависимости от приёма пищи)
- Рвота центрального генеза, как правило, возникает из-за воздействия на рвотный центр в среднем мозге. Тошнота и рвота беспокоят больного постоянно, при изменениях внутричерепного давления срабатывает рвотный рефлекс. Также больной не способен принимать пищу, иногда и пить воду из-за высокой активности рвотного центра. Любой инородный предмет, попадающий на корень языка, вызывает рвоту.
- Головокружение
- Может возникать в результате сдавливания структур мозжечка. Нарушается работа вестибулярного анализатора, у больного головокружение центрального типа, горизонтальный нистагм, зачастую возникает ощущение, что он, оставаясь неподвижным, поворачивается, сдвигается в ту или иную сторону. Также головокружение может вызываться ростом опухоли, приводящим к ухудшению кровоснабжения головного мозга.
Диагностика, вследствие локализации опухоли внутри черепа, затруднена. Диагноз онкологического заболевания окончательно ставится только после гистологического заключения, без гистологического или цитологического исследования диагноз неправомочен. В связи с тем, что опухоль находится в полости черепа и прорастает в ткань мозга, забор биоптата представляет собой сложную нейрохирургическую операцию. Диагноз «опухоль мозга» выставляется поэтапно — сначала амбулаторно, затем подтверждается в стационаре. Можно выделить три этапа в диагностике[3][4][5].
Обнаружение[править | править код]
Больной поступает, как правило, к терапевту (реже к неврологу или врачу другой специальности). Обратиться больного вынуждает прогрессирование очаговой или общемозговой симптоматики — пока клиника выражена слабо, больные редко попадают в поле зрения врачей, и только когда ситуация начинает быстро ухудшаться, человек обращается за помощью к специалисту.
Врач оценивает состояние поступившего больного и, в зависимости от его тяжести, принимает решение о госпитализации или амбулаторном лечении. Критерием оценки тяжести состояния является наличие и выраженность очаговой и общемозговой симптоматики, а также наличие и тяжесть сопутствующих заболеваний. При обнаружении у больного неврологической симптоматики он направляется для консультации к неврологу. При впервые возникшем эпилептическом или судорожном припадке обязательно проводится компьютерная томография головного мозга для выявления онкологической патологии.
Обследование[править | править код]
Невролог оценивает тяжесть симптомов и производит дифференциальную диагностику. В его задачу входит поставить, как минимум, предварительный, а после дообследований – и клинический диагноз. Врач, на основании жалоб больного и доступных ему методов обследования, должен принять решение, о каких заболеваниях ему думать, какие инструментальные и лабораторные методы обследования следует назначить.
Опухоль головного мозга у 28-летнего мужчины выявлена с помощью МРТ.К обязательным методам обследования относятся определение активности сухожильных рефлексов, проверка тактильной и болевой чувствительности. Диагностические мероприятия могут быть расширены в зависимости от жалоб больного и с целью дифференциальной диагностики. Так, например, если больной отмечает нарушения координации, следует провести пальце-носовую пробу, проверить устойчивость в позе Ромберга. Если возникает подозрение на опухоль мозга, то больной направляется на компьютерную (КТ) или магнитно-резонансную томографию (МРТ). МРТ с контрастным усилением является «золотым стандартом» в диагностике опухолей головного мозга[6]. При обнаружении на томограмме объёмного образования решается вопрос о госпитализации больного в специализированный стационар.
Подтверждение[править | править код]
После поступления в онкологический диспансер проводится ряд обследований с целью решить вопрос о тактике лечения данного больного, требуется ли ему хирургическое вмешательство и, если требуется, то как он его перенесёт, целесообразно ли его стационарное лечение. Проводится повторная КТ или МРТ головного мозга. Определяются режимы и дозы лучевой и химиотерапии, картируется опухоль, определяются её границы, размеры, точная локализация. Если больному показано хирургическое лечение, то берут биоптат опухоли и производят её гистологическую верификацию с целью подбора оптимального режима последующей терапии. Также препарат ткани опухоли может быть получен путём стереотаксической биопсии.
Лечение опухолей головного мозга, как и всех онкологических заболеваний, комплексное и довольно дорогостоящее мероприятие. Все мероприятия, проводимые в ходе курса лечения, можно разбить на следующие группы[5][7].
Симптоматическая терапия[править | править код]
Все мероприятия, относящиеся к этой группе, не влияют на саму причину заболевания, а лишь смягчают его течение, позволяя сохранить жизнь больному или улучшить его качество жизни.
- Глюкокортикостероиды (преднизолон) — снимают отёк ткани головного мозга и снижают общемозговую симптоматику.
- Противорвотные препараты (метоклопрамид) — снимают рвоту, возникающую в результате нарастания общемозговой симптоматики или после комбинированной химио-лучевой терапии.
- Седативные препараты — назначаются в зависимости от уровня психомоторного возбуждения и тяжести психических нарушений.
- Нестероидные противовоспалительные средства (НПВС — например, кетонал) — купируют болевой синдром.
- Наркотические анальгетики (морфин, омнопон) — купируют болевой синдром, психомоторное возбуждение, рвоту центрального генеза.
Хирургическое лечение[править | править код]
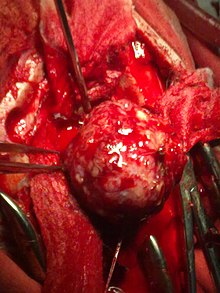 Хирургическое удаление довольно большой опухоли, сдавливающей левую теменную долю и сросшейся с твёрдой мозговой оболочкой. Размер опухоли 4-5 см.
Хирургическое удаление довольно большой опухоли, сдавливающей левую теменную долю и сросшейся с твёрдой мозговой оболочкой. Размер опухоли 4-5 см.Хирургическое лечение опухолей головного и спинного мозга является основным, наиболее эффективным методом, однако удаление опухоли из ткани мозга представляет значительную трудность. Каждое такое вмешательство — это сложная нейрохирургическая операция. Так как хирургу необходимо иссечь опухоль в пределах здоровых тканей (чтобы избежать рецидива), то каждая такая операция травматична, а зачастую и вовсе невозможна из-за больших размеров опухоли или её локализации в жизненно важных участках мозга. В зависимости от размеров, локализации, типа опухоли, состояния больного, принимается решение о необходимости проведения операции, объёме оперативного вмешательства и способе его проведения. Применение современной лазерной и ультразвуковой техники в хирургии опухолей головного мозга позволило несколько повысить её эффективность. Конкретный путь вмешательства и метод его осуществления индивидуален и зависит от локализации опухоли, её размеров и клеточного состава[8].
Лучевая терапия[править | править код]
Лучевая терапия играет важную роль в лечении опухолей головного мозга. Лучевая терапия может проводиться как в дополнение к хирургическому лечению, так и самостоятельно в случаях невозможности проведения хирургического лечения либо отказе пациента от оперативного вмешательства. При планировании лучевой терапии больным с опухолями головного мозга очень важно определить рациональный объём облучения. Для этой цели необходимо использовать данные, полученные во время операции, пред- и послеоперационной компьютерной томографии, магнитно-резонансного исследования, ангиографии, позитронно-эмиссионной томографии. Определение рационального уровня излучения позволит избежать или минимизировать негативные последствия терапии. В основе действия лучевой терапии лежит влияние ионизирующего излучения на клетки тканей, находящихся на пути пучка излучения. Для лечения опухолей головного мозга применяют дистанционную лучевую терапию. Оптимальные сроки начала — через 14-21 дней после оперативного вмешательства, и желательно не позже, чем через 2 месяца. Облучение проводится локально на область самой опухоли, ложа опухоли, остаточной опухоли, рецидива или метастаза. Также возможно проведение тотального облучения на весь головной мозг при множественных (>3) метастазах или определённых гистологических типах опухолей (глиобластома, астроцитома и другие). Лучевая терапия обычно проводится за один курс в 10-30 фракций (процедур), суммарная изоэффективная (то есть эквивалентная дозе с фракционированием по 2 Гр) доза ионизирующего излучения при тотальном облучении головного мозга не должна превышать 50-60 Гр, при локальном — 70 Гр. Размер разовой дозы излучения (за 1 сеанс) колеблется от 0,8 до 3 Гр. Лучевая терапия подбирается индивидуально в зависимости от клеточного состава опухоли, её размеров и локализации[7]. Несмотря на эффективность, лучевая терапия — достаточно тяжёлая для больного процедура, её применение сопровождается лучевыми реакциями, которые обычно купируются корректирующей противоотёчной терапией. В зависимости от типов опухолей формируются различные схемы лучевой терапии и комбинаций с химиотерапией.
Радиохирургия[править | править код]
Стереотаксическая радиохирургия является частью лучевой терапии, но, в связи с возрастающей значимостью для лечения опухолей головного мозга, заслуживает отдельного внимания. Стереотаксическая радиохирургия была впервые использована Шведским нейрохирургом Ларсом Лекселлом в 1969 году как замена хирургической операции для пациентов, которым проведение оперативного лечения противопоказано или нежелательно вследствие высокого риска осложнений. Радиохирургия использует комбинацию преимуществ стереотаксической навигации (пространственной навигации с субмиллиметровой точностью) и избирательного действия ионизирующего излучения именно на опухолевые клетки, характерного для лучевой терапии. Это позволяет добиться полного уничтожения опухолевого очага без инвазивного, высокотравматичного оперативного лечения, но с минимальными осложнениями в сравнении с классической лучевой терапией. Основными случаями, когда показано проведение радиохирургии, являются: метастатическое поражение головного мозга (при выявленной первичной локализации опухоли и небольшом количестве метастазов), рецидив первичной опухоли мозга после проведённого хирургического и/или лучевого лечения. При доброкачественных новообразованиях головного мозга радиохирургия является полной альтернативой хирургическому лечению, и рассматривается как метод выбора пациента. При противопоказаниях или отказе от хирургического лечения возможно проведение радиохирургии как самостоятельного метода лечения, если есть гистологическая верификация диагноза. Иногда возможно проведение радиохирургии в комбинации с тотальным облучением головного мозга.
Химиотерапия[править | править код]
Перед проведением химиотерапии обязательно необходимо провести гистологическую верификацию опухоли для подбора адекватной дозы и наиболее эффективного препарата. Если хирургическое вмешательство не проводилось, то диагноз следует подтвердить путём стереотаксической биопсии. Применение химиотерапии существенно ограничено малым количеством препаратов, проникающих через гемоэнцефалический барьер. Обязательным условием химиотерапии является определение индивидуальной чувствительности больного к препарату. Путь введения выбирается исходя из возможности создания наибольшей концентрации препарата в тканях опухоли. Для проведения химиотерапии применяют препараты алкилирующей группы, антиметаболиты, препараты природного происхождения, антибластические антибиотики, синтетические и полусинтетические препараты. Наиболее эффективна химиотерапия в сочетании с лучевой терапией и курс, состоящий из нескольких препаратов.
Введение препаратов производится курсами длительностью от 1 до 3 недель, с промежутками в 1-3 дня, пока не будет введена вся назначенная доза препарата. Введение препарата проводится под контролем картины крови, так как все препараты, используемые в терапии, поражают наиболее активно делящиеся клетки, в том числе и клетки костного мозга. По результатам анализов курс терапии может прерываться, а в некоторых случаях и вовсе отменяться[5]. Также большое значение для больного имеет сопутствующая противорвотная терапия. Важным с точки зрения качества жизни больного является такой параметр, как эметогенность — способность вызывать рвоту. Высокая эметогенность свидетельствует о том, что у 90 % получавших препарат без противорвотной терапии возникала рвота. По данному признаку выделяют 4 группы:
- > 90 % — высокая
- 30-90 % — средняя
- 10-30 % — низкая
- < 10 % — минимальная
Адекватность противорвотной терапии достигается сочетанием препаратов, угнетающих активность рвотного центра, совместно с седативными препаратами. Выбор конкретного сочетания зависит от индивидуальной чувствительности, длительности химиотерапии и финансовых возможностей[9].
Для детских глиом эффективность темоцоломида не подтверждена[источник не указан 1281 день].
Криохирургия[править | править код]
Целью криохирургии является криодеструкция клеток в заданном объёме замораживаемой патологической ткани, как на поверхности тела, так и в глубине органа без повреждения окружающих здоровых клеток. В криохирургии используют два основных вида аппаратов: криоаппликаторы и криозонды. Криоаппликаторы предназначены для деструкции крупных массивов биологической ткани, так как находятся в контакте с поверхностью замораживаемого объекта и обладают достаточно крупными размерами. Поэтому криоаппликаторы получили широкое распространение в дерматологии, маммологии, гастроэнтерологии и хирургии печени. Криозонды используются для малоинвазивного воздействия в глубине ткани или органа на патологический очаг малого размера, когда необходимо щадящее отношение к окружающим тканям. Криохирургия при опухолях головного мозга может как дополнять основной этап хирургического удаления, так и являться самостоятельным видом воздействия на опухолевую ткань. Криодеструкцию применяют при: 1. опухолях расположенных в функционально-значимых зонах головного мозга. 2. опухолях неудалимых традиционными методами хирургии. 3. глубинно расположенных множественных образованиях (метастазы в головной мозг). 4. не удалённых фрагментах опухоли (остаточная ткань менингиом). 5. опухолях хиазмально-селлярной локализации. 6. метастатических поражениях позвонков. Криохирургию можно сочетать с лучевой или химиотерапией и обычными хирургическими воздействиями.
Звенья патогенеза крионекроза: 1.деполимеризация трехмерной сети белков цитоскелета клетки, поскольку от их состояния и свойств зависят такие важные клеточные параметры, как форма, барьерные и структурные свойства плазматических и внутренних мембран, транспорт ионов и метаболитов, энергообеспечение и синтетические процессы; 2.значительная дегидратация клеток в процессе образования льда экстра- и интрацеллюлярно, ведущая к резкому повышению “летальной концентрации” электролитов вне- и внутри клеток, а также изменению структурного состояния белков цитоскелета; 3.механическое повреждение клеточных мембран кристаллами льда, а также сдавление этими кристаллами внутриклеточных структур; 4.нарушение клеточного метаболизма, накопление токсических продуктов в летальных концентрациях; 5.ишемическая гипоксия из-за нарушения тканевого кровообращения в результате слайджирования и тромбообразования; 6.иммунологическая реакция вследствие формирования антител к замороженной ткани (В настоящее время данный эффект не доказан).
Криохирургический метод обладает большим диапазоном объёмов воздействия, так же актуален при труднодоступных или распространённых опухолях, особенно у больных преклонного возраста и при наличии сопутствующих заболеваний[10].
Сочетание лучевой и химиотерапии[править | править код]
Недавние клинические исследования показали, что при глиомах с низкой степенью злокачественности более высокая трехлетняя выживаемость обеспечивается сочетанием лучевой и химиотерапии. Такие глиомы со временем способны прогрессировать до III – IV стадии, переходя в глиобластому.
Вопрос о том, какое средство наиболее эффективно для лечения глиом, является спорным. Исследования II фазы, проведенные совместно центром раковых заболеваний университета Огайо и университетом Мэриленд, Онтарио, показывает, что сочетание лучевой терапии с химиотерапией темозоломидом улучшает прогноз по сравнению с контрольной группой, в которой применялась только лучевая терапия. Пациенты с глиомами низкой степени злокачественности и высоким риском рецидива показали в ходе исследования трехлетнюю выживаемость 73%, если лечение проводится с одновременным применением химиотерапии и лучевой терапии. В контрольной группе, получавшей только лучевую терапию, трехлетняя выживаемость составила 54%[11][12].
При подозрении на опухолевое поражение головного мозга больной направляется в онкологический диспансер по месту жительства, где проходит комплекс обследований, призванных подтвердить или снять диагноз — опухоль головного мозга. В случае подтверждения диагноза производится постановка больного на диспансерный учёт. Назначается и проводится курс лечения. После завершения лечения больной выписывается, но продолжает состоять на диспансерном учёте. Ему рекомендуют явиться в диспансер для проведения повторных исследований. Эта система направлена на своевременное выявление рецидивов опухолевого процесса. После выписки больному рекомендуют три раза обратиться через месяц после предыдущего посещения, затем два раза через три месяца, затем два раза через шесть месяцев, в дальнейшем 1 раз в год. Диспансерное наблюдение лиц, состоящих на учёте у онколога, является пожизненным и бесплатным.
Возможность успешного и полноценного излечения зависит от своевременности и адекватности диагностики. При полноценном трёхступенчатом лечении, начавшемся на ранней стадии развития опухоли, пятилетняя выживаемость больных составляет, в зависимости от гистологического варианта опухоли, 60—80 %[13]. При позднем обращении и невозможности оперативного лечения пятилетняя выживаемость, в зависимости от гистологического варианта и размеров опухоли, не превышает 30—40 %[13].

