Мыщелковый отросток – Перспективные технологии остеосинтеза головки мыщелкового отростка нижней челюсти | Ахтямов Д.В., Ахтямова Н.Е., Сипкин А.М.
Мыщелковый отросток – это… Что такое Мыщелковый отросток?
- Мыщелковый отросток
- задний отросток верхнего края ветви нижней челюсти, служащий для ее сочленения с височной костью в височно-нижнечелюстном суставе.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.
- Мы́щелковый кана́л
- Мы́щелок
Смотреть что такое “Мыщелковый отросток” в других словарях:
мыщелковый отросток — (processus condylaris, PNA; processus condyloideus, BNA; processus articularis, JNA) задний отросток верхнего края ветви нижней челюсти, служащий для ее сочленения с височной костью в височно нижнечелюстном суставе … Большой медицинский словарь
Кости лицевого черепа — Верхняя челюсть (maxilla) (рис. 59А, 59Б) парная, участвует в образовании глазницы, полостей рта и носа, подвисочной и крылонебной ямок. Объединяясь, обе верхние челюсти вместе с носовыми костями ограничивают отверстие, ведущее в полость носа и… … Атлас анатомии человека
Кости головы (череп) — … Атлас анатомии человека
Нижняя челюсть — Нижняя челюсть, mandibula, непарная, образует нижний отдел лицевого черепа. В кости различают тело и два отростка, называемых ветвями (идут от заднего конца тела вверх). Тело, corpus, образуется из двух соединяющихся по средней линии половин… … Атлас анатомии человека
Че́люсти — самые крупные кости лицевого черепа; образуют вместе со скуловыми костями костную основу лица и определяют его форму участвуют в образовании костных стенок ротовой полости, носа и глазниц; являются важнейшими анатомическими компонентами… … Медицинская энциклопедия
Кость Височная (Temporal Bone) — парная кость мозгового черепа. Ее чешуйчатая (squamous) часть образует боковую поверхность черепа (от нижней части снаружи отходит скуловой отросток, у основания которого расположена нижнечелюстная ямка, куда входит мыщелковый отросток нижней… … Медицинские термины
КОСТЬ ВИСОЧНАЯ — (temporal bone) парная кость мозгового черепа. Ее чешуйчатая (squamous) часть образует боковую поверхность черепа (от нижней части снаружи отходит скуловой отросток, у основания которого расположена нижнечелюстная ямка, куда входит мыщелковый… … Толковый словарь по медицине
Нижняя челюсть (mandibula) — Вид сверху и слева. венечный отросток; мыщелковый отросток; отверстие нижней челюсти; вырезка нижней челюсти; головка нижней челюсти; ветвь нижней челюсти; жевательная буфистость; угол нижней челюсти; косая линия; основание нижней челюсти; тело… … Атлас анатомии человека
Сустав Височно-Нижнечелюстной (Temporomandibular Joint) — соединение между нижней челюстью (мыщелковый отросток) и височной костью (нижнечелюстная ямка): блоковидный сустав (см. Сустав блоковидный (ginglymus)). Источник: Медицинский словарь … Медицинские термины
СУСТАВ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОЙ — (temporomandibular joint) соединение между нижней челюстью (мыщелковый отросток) и височной костью (нижнечелюстная ямка): блоковидный сустав (см. Сустав блоковидный (ginglymus)) … Толковый словарь по медицине
Кости мозгового черепа — Затылочная кость (os occipitale) (рис. 59А, 59Б) непарная, находится в заднем отделе мозгового черепа и состоит из четырех частей, располагающихся вокруг большого отверстия (foramen magnum) (рис. 60, 61, 62) в передненижнем отделе наружной… … Атлас анатомии человека
Остеома мыщелкового отростка нижней челюсти
Остеома — доброкачественная опухоль костной ткани, встречающаяся у 2,7—5,9 % больных с доброкачественными опухолями костей лица. В настоящее время высказывается предположение, что число истинных остеом существенно меньше, поскольку этот диагноз часто ошибочно выставляют при реактивной гиперплазии, экзостозах челюстей, некоторых формах фиброзной дисплазии [3, 17].
Остеомы, как правило, растут очень медленно и безболезненно, длительное время не давая о себе знать. Их клиническая картина слабовыраженна и зависит от локализации и размеров опухоли. Развиваясь в области тела нижней челюсти, остеомы приводят к деформации соответствующего участка, эстетическим и функциональным нарушениям. Остеомы верхней челюсти при значительных размерах вызывают экзофтальм, диплопию, слезотечение, нарушение носового дыхания и невралгические боли вследствие сдавления ветвей тройничного нерва. При локализации в области лобного синуса и решетчатого лабиринта опухоль способна деформировать стенки пазух, разрушать их, прорастая в орбиту и полость черепа [3, 15].
Поражение мыщелкового отростка нижней челюсти встречается довольно редко и характеризуется специфической симптоматикой. Остеомы этой локализации представляют определенную сложность для диагностики и хирургического лечения, оставаясь бессимптомными продолжительное время, однако на поздних стадиях могут являться причиной выраженных эстетических и функциональных нарушений [3, 9, 17].
Впервые остеому мыщелкового отростка подробно описал Eckert (1899), указывая на смещение нижней челюсти, нарушение открывания рта, а также изменение контуров лица на стороне поражения мыщелкового отростка нижней челюсти среди ее основных клинических проявлений [1]. В дальнейшем в литературе были представлены немногочисленные сообщения, преимущественно о единичных наблюдениях данного заболевания [1, 11, 13, 14]. Deboise А. (1981), отмечая, что остеома является наиболее частым доброкачественным новообразованием структур височно-нижнечелюстного сустава (ВНЧС), приводит лишь 3 собственных наблюдения [9]. Наибольшее число клинических наблюдений остеом мыщелкового отростка — 23 — принадлежит Х. Zhang (1997) [18]. Автор, однако, не указывает, во всех ли случаях диагноз истинной остеомы был подтвержден гистологически.
Клиническое наблюдение
Пациент К., 36 лет, история болезни № 4408 от 19.03.2004 г., поступил в челюстно-лицевое отделение № 2 ГКБ № 12 г. Киева с жалобами на деформацию лица за счет смещения нижней челюсти, нарушение прикуса, затрудненное пережевывание пищи, хруст в левом ВНЧС, умеренные болевые ощущения при повышенной нагрузке на сустав. Впервые деформацию лица — смещение подбородка вправо — отметил в ноябре 2002 года. Позднее проявилась более четкая клиническая картина, выраженность смещения и нарушение прикуса медленно прогрессировали до момента обращения. Объективно у пациента наблюдалась выраженная асимметрия лица за счет смещения нижней челюсти вправо (рис. 1).

Рис. 1. Подбородок смещен в правую сторону, состояние физиологического покоя.
В предкозелковой области четко пальпировалась смещенная латерально головка левого ВНЧС. Открывание рта — до 4,5 см, при этом отмечался хруст в области левого ВНЧС и Z-образная девиация нижней челюсти. Боковые движения челюсти вправо были ограниченны, прикус — косой, смещение средней линии вправо на 1 см (рис. 2).

Рис. 2. В предкозелковой области четко пальпируется смещенная латерально головка левого ВНЧС.
На серии рентгенограмм (ортопантомограмма, рентгенограмма нижней челюсти в прямой проекции и в укладке по Генишу слева, компьютерной томограмме области сустава с 3D-воспроизведением) определялась тень костной плотности с размером 2х1,7 см, связанная с левым мыщелковым отростком и размещающаяся в подвисочной ямке. Структуры левого ВНЧС были сохранены, хотя и несколько деформированы. При планировании оперативного вмешательства пациенту была изготовлена стереолитографическая модель черепа (рис. 3), на которой были произведены необходимые измерения и определен хирургический доступ.

Рис. 3. Стереолитографическая модель черепа, новообразование левого мыщелкового отростка нижней челюсти.
23.03.2004 пациенту проведена операция: удаление новообразования мыщелкового отростка нижней челюсти под эндотрахеальным наркозом с интубацией через нос. Для этого предушным и полувенечным доступом был обеспечен подход к скуловой дуге, которая была затем резецирована и смещена вниз на волокнах жевательной мышцы (рис. 4).

Рис. 4. Операционная рана, венечный доступ, остеотомия скуловой дуги: 1 — скуловая дуга, 2 — области остеотомий.
Волокна височной мышцы были частично пересечены и отслоены, за счет чего выполнен доступ к подвисочной ямке, где спереди и медиально от головки челюсти визуализировалось костное новообразование (рис. 5).

Рис. 5. Область подвисочной ямки, создан доступ к новообразованию.
Опухоль отделена от мягких тканей и фиксирована с помощью специального костного фиксатора, выполненного в виде штопора (рис. 6).

Рис. 6. Макропрепарат остеомы мыщелкового отростка нижней челюсти.
Новообразование было удалено в пределах здоровой кости. Скуловая дуга уложена на место и фиксирована двумя проволочными швами кости. Мягкотканный лоскут был уложен на место, рана послойно ушита. Послеоперационный период протекал без осложнений. Смыкание челюстей в правильном положении было отмечено на следующий день после операции без проведения каких-либо ортопедических мероприятий (рис. 7).

Рис. 7. Состояние физиологического покоя нижней челюсти на первый день после операции. Смыкание зубов в физиологическом прикусе с восстановлением средней линии.
Радикальность удаления опухоли подтверждалась данными компьютерной томографии (рис. 8).

Рис.8. Симметрия лица, состояние физиологического покоя, 9 лет после операции.
Вертикальные движения нижней челюсти в полном объеме восстановились на 5-е сутки. Отмечался незначительно выраженный парез лобной и скуловой ветвей лицевого нерва, функция которых полностью восстановилась на 7-й день после операции. Послеоперационный отек височной и скуловой области удерживался 8 суток. 2.04.2004 пациент выписан в удовлетворительном состоянии с рекомендациями рационального протезирования.
16.01.2013 г. пациенту К. был проведен повторный плановый осмотр с использованием клинических и инструментальных методов исследования. Жалоб со стороны ВНЧС пациент не предъявлял. При двусторонней пальпации ВНЧС хруста и крепитации не наблюдалось, болевая симптоматика отсутствовала. Объективно: контуры лица симметричны, максимальное открывание рта — 4 см, (рис. 9, 10), средняя линия лица восстановлена, движения нижней челюсти не ограничены, без признаков латеральной девиации.
-

- Рис. 9. Максимальное открывание рта, 9 лет после операции.
-

- Рис. 10. Ортопантомограмма, 9 лет после операции.
По данным ортопантомограммы и компьютерной томографии в режиме 3D-реконструкции, структурные элементы левого ВНЧС имеют четкие анатомические контуры и структуру костной ткани в пределах нормы. Соотношение мыщелкового отростка и суставной ямки обеспечивало функциональную стабильность ВНЧС и рассматривалось как приемлемое (рис. 11, 12).
-

- Рис.11. Данные компьютерной томографии.
-

- Рис. 12. 3D-реконструкция черепа, 9 лет после операции.
Обсуждение
Локализация остеомы в области ВНЧС представляет собой редкую клиническую ситуацию. Скудность клинической симптоматики, характерная для остеом, обусловливает доминирование в клинической картине неспецифических функциональных нарушений со стороны ВНЧС, что делает необходимым проведение дифференциальной диагностики с другими заболеваниями сустава — гиперплазией ветви, деформирующим артрозом, анкилозом, внутрисуставными нарушениями, привычным вывихом и т. д.
Рентгенологические исследования в стандартных укладках являются вполне информативными для постановки правильного диагноза, однако оказываются явно недостаточными для выбора метода хирургического лечения. Для уточнения локализации новообразования с учетом изменившихся анатомических соотношений, его взаимосвязи с элементами сустава и характера структурных изменений в последнем необходимо проведение компьютерной томографии с 3D-реконструкцией. Тщательное обследование позволяет решить вопрос о дальнейшей хирургической тактике.
При переднемедиальном положении остеомы по отношению к мыщелковому отростку она располагается в области подвисочной ямки. Удаление опухоли в этом случае связано со значительными трудностями, а иногда и с риском для жизни пациента
Chen Y. (2003) утверждает, что при локализации опухоли в области суставного отростка в большинстве случаев показана его резекция с последующей артропластикой и ортопедическим лечением [8]. Этой же точки зрения придерживаются и другие авторы, рекомендуя сочетать резекцию мыщелкового отростка с последующей пластикой сустава, удлинением ветви, сочетанными операциями на верхней и нижней челюсти для коррекции прикуса и аппаратным лечением [4, 7, 18]. В то же время приведенное наблюдение свидетельствует, что в некоторых случаях возможно и даже необходимо проводить удаление опухоли с сохранением элементов сустава. Об этом также свидетельствуют данные Piattelli A. (1995) и других авторов [11, 13].
Необходимо, однако, отметить, что при переднемедиальном положении остеомы по отношению к мыщелковому отростку (по данным литературы, это наиболее типичная локализация) она располагается в области подвисочной ямки. Эта область является хирургически исключительно труднодоступной и расположена вблизи жизненно важных структур, поэтому удаление опухоли в этом случае связано со значительными трудностями, а иногда и с риском для жизни пациента.
Основными анатомическими препятствиями для достижения подвисочной ямки являются скуловая дуга, ветвь нижней челюсти, околоушная железа и лицевой нерв — образования исключительно важные в функциональном и эстетическом плане. Доступ к новообразованию должен быть достаточным для его радикального удаления и обеспечивать хороший обзор.
В настоящее время предложен ряд вариантов оперативного доступа к подвисочной ямке, в большей или меньшей степени удовлетворяющих этим требованиям, однако не все они целесообразны в случае остеомы мыщелкового отростка.
В 1961 году J. F. Barbosa разработал доступ к подвисочной ямке, который предполагал проведение разреза по Веберу — Фергюссону с последующей мобилизацией скулового комплекса и резекцией участка ветви нижней челюсти [6]. D. J. Crockett (1963), используя аналогичный доступ, ограничил резекцию ветви только венечным отростком [10, 16]. Этот так называемый передний путь, как правило, сочетается с резекцией верхней челюсти и обеспечивает широкий обзор, в то же время он является очень травматичным и неблагоприятным с косметической точки зрения. Подвисочная ямка может быть также достигнута проведением зачелюстного разреза с последующими остеотомиями ветви нижней челюсти на различном уровне, ротацией или выведением костного фрагмента из области операции. В случае резекции участка ветви последний в конце операции может быть возвращен на место и фиксирован в виде свободного аутотрансплантата [16].
Основными анатомическими препятствиями для достижения подвисочной ямки являются скуловая дуга, ветвь нижней челюсти, околоушная железа и лицевой нерв — образования исключительно важные в функциональном и эстетическом плане
В 1985 году N. R. Attenborough предложил использовать венечный доступ для визуализации структур крыло-небной и подвисочной ямки. Этот способ предполагал проведение предушного и полувенечного разрезов с последующим удалением скуловой дуги и венечного отростка [5]. H. L. Obwegeser усовершенствовал этот способ путем сочетания мобилизации всего скулового комплекса с остеотомией венечного отростка. Скуловая кость при этом смещалась книзу на волокнах жевательной мышцы, а венечный отросток отводится кверху [12]. Кроме вышеназванных, используются многочисленные модификации и комбинации доступа в зависимости от клинической ситуации [10]. Как свидетельствует наш опыт, применение венечного доступа является методом выбора при удалении опухолей, локализованных в подвисочной ямке. Он обеспечивает хороший обзор и свободу хирургических манипуляций, позволяет избежать травмы крупных сосудов и ветвей лицевого нерва, а также косметически наиболее приемлем.
Отметим также, что при длительно растущих костных опухолях в области ВНЧС сустав может претерпевать значительные морфофункциональные изменения, которые требуют послеоперационной ортопедической коррекции, однако, как было показано на примере нашего наблюдения, компенсаторные возможности сустава достаточно высоки, что в ряде случае при малотравматичном и радикальном удалении опухоли позволяет добиться восстановления функции без проведения дополнительных мероприятий в послеоперационном периоде.
Таким образом, наблюдение пациента в отдаленные сроки после операции (9 лет), свидетельствующие о безрецидивном течении и отсутствии глубоких функциональных нарушений, подтверждает эффективность использованных подходов к удалению новообразования ВНЧС. Тщательная диагностика и проведение оперативного вмешательства с использованием подходов, обеспечивающих широкий доступ к подвисочной ямке, позволили провести радикальное удаление остеомы мыщелкового отростка нижней челюсти, избегая при этом дополнительной травмы анатомических образований данной локализации, обеспечивая быстрый восстановительный послеоперационный период и удовлетворительный результат на протяжении 9 лет с полным восстановлением функции ВНЧС.
мыщелковый отросток – это… Что такое мыщелковый отросток?
- мыщелковый отросток
- (processus condylaris, PNA; processus condyloideus, BNA; processus articularis, JNA) задний отросток верхнего края ветви нижней челюсти, служащий для ее сочленения с височной костью в височно-нижнечелюстном суставе.
Большой медицинский словарь. 2000.
- мыщелковый канал
- мыщелок
Смотреть что такое “мыщелковый отросток” в других словарях:
Кости лицевого черепа — Верхняя челюсть (maxilla) (рис. 59А, 59Б) парная, участвует в образовании глазницы, полостей рта и носа, подвисочной и крылонебной ямок. Объединяясь, обе верхние челюсти вместе с носовыми костями ограничивают отверстие, ведущее в полость носа и… … Атлас анатомии человека
Кости головы (череп) — … Атлас анатомии человека
Нижняя челюсть — Нижняя челюсть, mandibula, непарная, образует нижний отдел лицевого черепа. В кости различают тело и два отростка, называемых ветвями (идут от заднего конца тела вверх). Тело, corpus, образуется из двух соединяющихся по средней линии половин… … Атлас анатомии человека
Че́люсти — самые крупные кости лицевого черепа; образуют вместе со скуловыми костями костную основу лица и определяют его форму участвуют в образовании костных стенок ротовой полости, носа и глазниц; являются важнейшими анатомическими компонентами… … Медицинская энциклопедия
Кость Височная (Temporal Bone) — парная кость мозгового черепа. Ее чешуйчатая (squamous) часть образует боковую поверхность черепа (от нижней части снаружи отходит скуловой отросток, у основания которого расположена нижнечелюстная ямка, куда входит мыщелковый отросток нижней… … Медицинские термины
КОСТЬ ВИСОЧНАЯ — (temporal bone) парная кость мозгового черепа. Ее чешуйчатая (squamous) часть образует боковую поверхность черепа (от нижней части снаружи отходит скуловой отросток, у основания которого расположена нижнечелюстная ямка, куда входит мыщелковый… … Толковый словарь по медицине
Нижняя челюсть (mandibula) — Вид сверху и слева. венечный отросток; мыщелковый отросток; отверстие нижней челюсти; вырезка нижней челюсти; головка нижней челюсти; ветвь нижней челюсти; жевательная буфистость; угол нижней челюсти; косая линия; основание нижней челюсти; тело… … Атлас анатомии человека
Сустав Височно-Нижнечелюстной (Temporomandibular Joint) — соединение между нижней челюстью (мыщелковый отросток) и височной костью (нижнечелюстная ямка): блоковидный сустав (см. Сустав блоковидный (ginglymus)). Источник: Медицинский словарь … Медицинские термины
СУСТАВ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОЙ — (temporomandibular joint) соединение между нижней челюстью (мыщелковый отросток) и височной костью (нижнечелюстная ямка): блоковидный сустав (см. Сустав блоковидный (ginglymus)) … Толковый словарь по медицине
Кости мозгового черепа — Затылочная кость (os occipitale) (рис. 59А, 59Б) непарная, находится в заднем отделе мозгового черепа и состоит из четырех частей, располагающихся вокруг большого отверстия (foramen magnum) (рис. 60, 61, 62) в передненижнем отделе наружной… … Атлас анатомии человека
Переломы мыщелкого отростка нижней челюсти
Рекомендация
Студентам
Вы можете использовать данную статью как часть или основу своего реферата или даже дипломной работы или своего сайта
Просто перейдите по ссылке ниже, редактируйте статью, все картинки тоже доступны, все бесплатно
Редактировать статью?!
Скачать статью в формате PDF
Сохраните результат в MS Word Docx или PDF, делитесь с друзьями, спасибо 🙂
Категории статей
Переломы мыщелкого отростка нижней челюсти
Частота, виды
Перелом мыщелкого отростка встречается довольно-таки часто. Он стоит на втором месте после перелома в области угла нижней челюсти. Перелом в области мыщелкого отростка может быть:
1.
1) односторонний; 2)двусторонний; 2.
1) перелом основания»
2) перелом в области шейки;
3) перелом головки мыщелкового отростка;
3.
1) внутрисуставной перелом;
2) внесуставмой перелом.
Механизм перелома и смещения отломков
Переломы мыщелковых отростков возникают при ударе, направленном спереди назад, в случае действия силы на большой поверхности подбородочного отдела. Это бывает при падении лицом вниз на землю, при ударе подбородком и широкую поверхность какого-либо предмета. Если травмирующая сила приложена к боковому отдела тела нижней челюсти, то возникает перелом основания вследствие перегиба (толщина кости в медиола-тералыюм направлении меньше, чем в переднезаднем).
При повреждении основания суставного отростка плоскость перелома, как правило, проходит от полулунной вырезки косо вниз и кзади. При этом в большинстве случаев линия перелома на наружной и внутренней пластинках не совпадает. В зависимости от того, какая из линий перелома выше, наблюдается различное совмещение отломков,
Переломы в области шейки суставного отростка бывают поперечными и косыми. В случаях смещения отломков при этих переломах нередко наблюдаются вывихи суставной головки и чем выше проходит плоскость перелома, тем заметнее сказывается «вывихивающее действие» латеральной крыловидной мышцы. Кроме того, при косых переломах с плоскостью перелома, идущей снаружи кнутри и книзу, большой отломок, подтягиваясь кверху, содействует смещению малого отломка кнутри.
При переломах головки нижней челюсти чаще всего наблюдается от-лом медиального мыщелка, и при разрыве суставной капсулы он смещается кнутри и несколько кпереди.
Клиническая клиника
Основная жалоба пострадавшего — боль в области нижней челюсти, усиливающаяся при открывании рта, разговоре, попытке разжевать пищу.
При одностороннем переломе средняя линия смещена в сторону перелома. На стороне зубы плотно контактируют, а на. здоровой стороне контакта нет.
В случае двустороннего перелома, в результате подтягивания вверх обеих ветвей нижней челюсти, верхняя и нижняя дуги соприкасаются лишь молярами. Это дает картину, несколько напоминающую открытый прикус.
Возможно изменение окраски кожных покров в результате кровоизлияния, припухлость мягких тканей в области перелома.
При внутрисуставных переломах мыщелкового отростка иногда наблюдается кровотечение из слухового прохода в результате повреждения его стенки острым краем отломка.
Отмечаться может западение ткани кпереди от козелка уха, отсутствие активных движений суставной головки во впадине. Отсутствует при одностороннем переломе синхронность движений головок.
Диагностика
При постукивании пальцем или надавливании на подбородок больного появляется боль в области суставного отростка (симптом непрямой нагрузки).
Клиническая картина и рентгенологическое исследование позволяют точно поставить диагноз.
Возможные осложнения
1. Развитие инфекционно-воспалительного процесса в области перелома.
2. Формирование ложного сустава.
3. Неправильное сращение отломков.
4. Развитие анкилоза височно-нижнечелюстного сустава. Лечение
Цель лечения и репозицию смотри в вопросе •: ■>. ЧЧ
Временная иммобилизация требует использования повязок, фиксирующих нижнюю челюсть к верхней или к своду черепа марлевых круглых и пращевидных; эластичных по Урбаской; жесткой стандартной подбородочной пращи; гипсовой пращевидиой.
Для постоянной фиксации отломков при переломе нижней челюсти используют проволочные шины (по Тигерштедту, стандартные по Васильеву) на обе челюсти с межчелюстной резиновой тягой. При этом в области моляров помещается межчелюстная резиновая или пластмассовая прокладка с одной или двух сторон.
Также можно использовать шины Вебера, Вапкевича.
При невозможности консервативного лечения применяют оперативные способы закрепления отломков.
Для этого •’применяют костный шов; комбинацию костного шва с двумя тонкими металлическими спицами, которые располагаются на наружной и внутренней пластинках нижней челюсти или внутренней пластинках нижней челюсти или внутрикостно; закрепление отломков самотвердеющей пластмассой (по Магариллу).
Возможно использование эластического «подвешивания» нижней челюсти к костям лицевого скелета (к передней ости носа, за наружную стенку грушевидного отверстия, к скуловой кости).
Больным назначается противовоспалительная терапия, гшюсенсибшш-зирующая, стимулирующая, общеукрепляющая.
Для улучшения консолидации отломков на 12-14-й день после иммобилизации проводится электрофорез кальция на область перелома.
Источник: stomfak.ru
Медицинская энциклопедия – значение слова Мы́щелковый Отро́сток
(processus condylaris, PNA; processus condyloideus, BNA; processus articularis, JNA)
задний отросток верхнего края ветви нижней челюсти, служащий для ее сочленения с височной костью в височно-нижнечелюстном суставе.
Смотреть значение Мы́щелковый Отро́сток в других словарях
Отросток М. — 1. Небольшой новый побег растения, отходящий от стебля или корня. 2. перен. Ответвленная, отходящая в сторону часть какого-л. предмета. // Ответвление какого-л. органа человека или животного.
Толковый словарь Ефремовой
Отросток — отростка, м. Небольшое боковое Ответвление растения, побег. ? Ответвление какого-н. органа (анат.). слепой кишки. Рога с отростками.
Толковый словарь Ушакова
Отросток — -стка; м.
1. Молодой побег растения, отходящий от стебля или корня. Отсадить о.
2. Ответвление, отходящая в сторону узкая, удлинённая часть чего-л. Рога оленя с отростками………
Толковый словарь Кузнецова
Альвеолярный Отросток — (processus alveolaris, PNA, BNA, JNA) дугообразно изогнутый костный гребень, являющийся продолжением тела верхней челюсти книзу; на нижнем крае А. о. находятся 8 альвеол зубов.
Большой медицинский словарь
Венечный Отросток — 1) нижней челюсти (processus coronoidens, PNA, BNA; processus muscularis, JNA) – отросток ветви нижней челюсти, отходящий от ее верхнего края; место прикрепления височной мышцы; 2) локтевой кости……..
Большой медицинский словарь
Верхнечелюстной Отросток — 1) (processus maxillaris, PNA, BNA, JNA) – плоский отросток нижней носовой раковины, отходящий от ее верхнего края вниз и латерально, закрывающий нижнюю часть входа в верхнечелюстную……..
Большой медицинский словарь
Височный Отросток — (processus temporalis, PNA, BNA, JNA) латеральный отросток скуловой кости, соединяющийся со скуловым отростком височной кости.
Большой медицинский словарь
Влагалищный Отросток Брюшины — (processus vaginalis peritonei, PNA, BNA, JNA) слепое выпячивание брюшины в мошонку через паховый канал, зарастающее к моменту рождения; за счет В. о. б. образуется влагалищная (серозная) оболочка яичка.
Большой медицинский словарь
Влагалищный Отросток Клиновидной Кости — (processus vaginalis, PNA, BNA. JNA) небольшой выступ на нижней поверхности тела клиновидной кости у корня медиальной пластинки крыловидного отростка; через канал, находящийся в основании……..
Большой медицинский словарь
Глазничный Отросток — (processus orbitalis, PNA, BNA, JNA) передний отросток верхнего края перпендикулярной пластинки небной кости, входящий в задний отдел нижней стенки глазницы и ограничивающий спереди……..
Большой медицинский словарь
Головной Отросток — см. Хордальный отросток.
Большой медицинский словарь
Голосовой Отросток — (processus vocalis, PNA, BNA, JNA) передний отросток на основании черпаловидного хряща гортани; место прикрепления голосовых связок и мышцы.
Большой медицинский словарь
Дентинный Отросток Одонтобласта — (processus odontoblasti dentini, LNH; син.: волокно дентинное, Томса волокно) отросток клетки, образующей дентин, расположенный в дентинном канальце.
Большой медицинский словарь
Добавочный Отросток — (processus accessorius, PNA, BNA, JNA) парный отросток поясничных позвонков, расположенный позади основания поперечного отростка; остаток рудиментарного ребра, большая часть которого……..
Большой медицинский словарь
Сосцевидный Отросток — (височной кости), приподнятая часть черепа за ухом, где находятся воздухоносные ячейки слуховой трубы, связанные со средним ухом. При попадании инфекции начинается……..
Научно-технический энциклопедический словарь
Клиновидный Отросток — (processus sphenoidalis, PNA, BNA; processus sphenoideus, JNA) задний отросток верхнего края перпендикулярной пластинки небной кости, прилегающий к нижней поверхности тела клиновидной кости……..
Большой медицинский словарь
Клювовидный Отросток — (processus coracoideus, PNA, BNA; processus coracoides, JNA) отросток верхнего края лопатки вблизи суставной впадины; место прикрепления малой грудной, начала клювоплечевой мышцы и короткой……..
Большой медицинский словарь
Крыловидный Отросток — (processus pterygoideus, PNA, BNA; processus pterygoides, JNA) парный отросток на нижней поверхности клиновидной кости черепа, отходящий вниз от места соединения ее тела с большими крыльями.
Большой медицинский словарь
Крылоостистый Отросток — (processus pterygospinosus, PNA, BNA; processus pterygospinalis, JNA; син. чивининиев отросток) непостоянный отросток на нижней поверхности клиновидной кости черепа между большим крылом и клиновидным……..
Большой медицинский словарь
Крыльный Отросток — (processus alaris, BNA, JNA) см. Крыло петушиного гребня.
Большой медицинский словарь
Крючковидный Отросток — (processus uncinatus, PNA, BNA, JNA) 1) парный отросток на нижней стенке лабиринта решетчатой кости, соединяющийся с решетчатым отростком нижней раковины; 2) (син.: винсловова поджелудочная……..
Большой медицинский словарь
Латеральный Отросток — (processus lateralis, PNA, BNA; processus brevis, JNA) короткий выступ на латеральной поверхности молоточка, расположенный между его шейкой и рукояткой.
Большой медицинский словарь
Лобный Отросток — 1) (processus frontalis, PNA, BNA, JNA) – отросток верхней челюсти, направленный вверх и соединяющийся с носовой частью лобной кости; 2) (processus frontalis, PNA; processus fronto-sphenoidalis, BNA; processus fronto-sphenoideus,……..
Большой медицинский словарь
Локтевой Отросток — (olecranon, PNA, BNA, JNA) отросток на задней поверхности проксимального конца локтевой кости, ограничивающий разгибание в локтевом суставе; место прикрепления трехглавой мышцы плеча.
Большой медицинский словарь
Мечевидный Отросток — (pro cessus xiphoideus, PNA, BNA; processus ensiformis, JNA) часть грудины, расположенная ниже места прикрепления к ней хрящей Х ребер.
Большой медицинский словарь
Мышечный Отросток — (processus muscularis, PNA, JNA; processus muscularis cartilaginis (arytaenoideae), BNA) латеральный отросток на основании черпаловидного хряща гортани: место прикрепления мышц, изменяющих ширину голосовой щели.
Большой медицинский словарь
Мыщелковый Канал — (canalis condylaris, PNA; canalis condyloideus, BNA; canalis condylicus, JNA) костный канал в латеральной части затылочной кости, открывающийся в одноименной ямке; место прохождения эмиссарной мыщелковой……..
Большой медицинский словарь
Мыщелковый Отросток — (processus condylaris, PNA; processus condyloideus, BNA; processus articularis, JNA) задний отросток верхнего края ветви нижней челюсти, служащий для ее сочленения с височной костью в височно-нижнечелюстном суставе.
Большой медицинский словарь
Надмыщелковый Отросток — (processus supracondylaris, PNA; processus supracondyloideus, BNA; processus supracondylicus, JNA) непостоянный отросток на медиальном надмыщелке плечевой кости.
Большой медицинский словарь
Наклоненный Отросток Задний — (processus clinoideus posterior, PNA, BNA; processus dorsi sellae, JNA) отросток клиновидной кости, отходящий от верхнелатерального угла спинки турецкого седла; место прикрепления твердой мозговой оболочки.
Большой медицинский словарь
Посмотреть еще слова :
Причины и частота встречаемости больных с переломами мыщелкового отростка нижней челюсти
Неогнестрельные переломы нижней челюсти могут быть открытыми наружу и в полость рта. Переломы, локализующиеся в пределах зубной дуги, обычно открыты в полость рта в результате разрыва десны, плотно прилегающей к альвеолярному отростку. Они могут быть и закрытыми, особенно если локализуются в пределах ветви нижней челюсти.
По данным ряда авторов. [15, 19, 28, 13], переломы нижней челюсти чаще всего возникают в области ее углов (57–65 %), мыщелковых отростков (21–24 %), малых коренных зубов и клыков (16–18 %), больших коренных зубов (14–15 %) и наиболее редко — в области резцов.
Значительную частоту переломов в области мыщелковых отростков и углов нижней челюсти можно объяснить превалированием в настоящее время бытовой травмы, при которой удар приходится главным образом в область подбородка и углов нижней челюсти, т. е. в переднезаднем и боковом направлениях. Нижняя челюсть является плоской костью, однако говорить о наличии мест наименьшего сопротивления отдельных ее участков лишь на основании анатомической структуры, не учитывая направления и места приложения травмируюшей силы, нельзя [6, 2, 9, 18].
Среди переломов ветви нижней челюсти, на первом месте по частоте повреждений стоит мыщелковый отросток, затем ветвь и, наконец, венечный отросток. Последний повреждается обычно при переломах скуловой дуги со смещением отломков, хотя имеются сведения об изолированных переломах венечного отростка при одиночных переломах нижней челюсти [29, 21].
Переломы нижней челюсти в области собственно ветви наблюдаются несколько чаще, чем повреждения венечного отростка. Возникают они на стороне приложения силы и часто имеют оскольчатый характер. Подобные переломы редко сопровождаются смещением отломков и нарушением прикуса. При обследовании отмечается ограничение открывания рта, а также смещение средней линии в сторону повреждения при опускании нижней челюсти. При пальпации определяется болезненность в области задней поверхности ветви, при нагрузке на подбородок выявляется усиление локальной болезненности в области перелома. Рентгенологическое обследование уточняет диагноз [4, 5, 8,10].
Как было отмечено, чаще всего при одиночных переломах ветви повреждается мыщелковый отросток, причем отдельные зоны его повреждаются неравномерно. Наиболее часто наблюдаются переломы основания отростка, возникающие в результате силового воздействия — перегиба. Точкой приложения силы чаще всего является область латерального отдела подбородка и бокового отдела тела челюсти. При таком механизме травмы силовое воздействие приходится на наиболее уязвимый участок мыщелкового отростка — его основание [20, 19, 12].
Если при ударе точкой приложения силы явился подбородок и силовое воздействие распространилось в переднезаднем направлении, чаще всего наступает перелом в области шейки нижней челюсти. Почему же при нанесении удара сбоку и несколько снизу чаще ломается основание мыщелкового отростка, а при переднезаднем направлении удара — шейка. Объяснение этому следует искать в анатомическом строении этих отделов мыщелкового отростка [3, 12, 23].
При повреждениях основания мыщелкового отростка щель перелома, начинаясь от полулунной вырезки, проходит, как правило, косо вниз и кзади. В большинстве случаев при такой локализации повреждения линии перелома на наружной и внутренней пластинках не совпадают. В зависимости от того, какая из линий перелома выше — на наружной или внутренней поверхности мыщелкового отростка, наблюдается различное смешение отломков. Если линия перелома в области основания мыщелкового отростка на наружной пластинке проходит ниже линии на внутренней поверхности, щель перелома проходит снаружи кнутри и кверху, наиболее часто отмечается следующее смещение: периферический конец малого отломка смещается кнаружи и несколько назад, в то время как головка челюсти остается в суставной впадине, хотя и может находиться в состоянии подвывиха, когда контакт с основанием черепа осуществляется только латеральным мыщелком [20, 32, 35].
Непосредственное участие в смещении малого отломка принимает и большой, который перемещаясь кзади и кверху (под воздействием собственно жевательной, височной и медиальной крыловидной мышц), как справедливо указывает В. С. Дмитриева (1966), выталкивает периферический конец малого отломка кнаружи и несколько кзади. Таким образом, в большинстве случаев при подобных ситуациях кнаружи смещается не весь малый отломок, а лишь его периферический конец. При таких переломах можно добиться улучшения стояния малого отломка ортопедическими приемами, низводя ветвь челюсти с помощью межчелюстного эластического вытяжения и межзубной прокладки на поврежденной стороне [7, 9, 18].
Если же линия перелома в области основания мыщелкового отростка на наружной поверхности проходит выше линии перелома на внутренней поверхности (направление щели перелома снаружи кнутри и книзу), то, как правило, весь малый отломок смещается кнутри и кпереди, как под воздействием латеральной крыловидной мыщцы, так и под влиянием смещающегося усилия большого отломка, который, подтягиваясь мышцами к основанию черепа, увеличивает смещение малого отломка. Переломы в области шейки нижней челюсти бывают как поперечные, так и косые. Наиболее часто при косых переломах линия перелома на наружной поверхности проходит выше, чем линия на внутренней поверхности. В тех случаях, когда происходит смещение отломков, нередко наблюдаются вывихи головки нижней челюсти, как при косых переломах, так и при поперечных [5, 9, 2].
При переломах шейки с вывихом головки мощная латеральная крыловидная мышца играет основную роль в смещении отломков. Чем выше проходит щель перелома, тем заметнее вывихивающее действие указанной мышцы. Кроме того, при косых переломах со щелью перелома, идущей снаружи кнутри и книзу, большой отломок, подтягивается кверху, скользя своей раневой поверхностью по малому отломку, как бы подтягивает его к смещению кнутри [5, 9, 2, 26].
При переломах в области основания мыщелкового отростка и шейки, когда за ветвью смещается весь малый отломок, нельзя рассчитывать на какое-то воздействие на него с помощью ортопедических методов.
При переломах головки нижней челюсти чаще всего наблюдается отлом медиального мыщелка. При разрыве суставной капсулы часть головки смещается кпереди и кнутри [29, 15, 1].
В последние годы отмечается значительный рост тяжелых повреждений мыщелковых отростков и височно-ннжнечелюстных суставов (двусторонних переломов, внутрисуставных переломов, переломов с вывихом головки нижней челюсти, с травмой суставной головки, суставного диска и др.), сочетающихся с множественными повреждениями лицевого скелета, с черепно-мозговой травмой и травмой опорно-двигательного аппарата [27 22, 16].
По статистическим данным, повреждения костей лицевого скелета составляют около 3 % от общего числа переломов других костей скелета. Отсутствие защиты нижней челюсти другими костями лицевого скелета и выдвинутое её положение, а также дугообразная форма и подвижность нижней челюсти являются причиной того, что свыше 50 % переломов лицевого черепа приходится на нижнюю челюсть. Интенсивность травматизма челюстно-лицевой области в последние два десятилетия возросла с 3,2 % до 5,8 %. Доля переломов нижней челюсти колеблется от 75 % до 95 % всех травм костей лицевого скелета [15, 23, 18, 13]. Больные с этими повреждениями составляют около 20 % от общего числа госпитализированных в челюстно-лицевые стационары, причём они относятся к наиболее трудоспособной группе населения в возрасте 18–40 лет [6, 5, 9].
Среди переломов нижней челюсти различной локализации наибольшую сложность (как в отношении диагностики, так и в отношении лечения) представляют переломы мыщелковых отростков нижней челюсти, которые встречаются в 13–34,5 % случаев у пострадавших с повреждениями нижней челюсти. Анализ литературы последних лет свидетельствует, что выполнено большое число диссертационных работ, посвященных совершенствованию лечения пострадавших с переломами мыщелкового отростка нижней челюсти [9, 29, 1, 8, 14, 11, 34].
Между тем, увеличение количества травм МО НЧ, а также усиление тяжести возникающих повреждений требуют разработки оптимальной тактики лечения пациентов с данной патологией.
Вместе с тем, практически неизученным остается характер повреждений элементов височно-нижнечелюстного сустава (ВНЧС) при травме, к которым относятся головка нижней челюсти, суставной диск и связочно-капсулярный аппарат. Среди переломов мышелкового отростка на долю повреждений головки нижней челюсти приходится от 3 до 20 % [15, 20, 19]. Такие переломы часто сочетаются с повреждениями суставного диска и связочно-капсулярного аппарата.
Как следствие подобных переломов возможно развитие травматического артрита — заболевания ВНЧС, развивающееся в результате механического воздействия на элементы сочленения. Травматические артриты височно-нижнечелюстного сустава в клинической практике встречаются довольно часто и протекают в виде острого и хронического процесса. Результат одномоментной травмы (непосредственно удар, незначительный ушиб или даже широкий зевок и т.п) во множестве случаев, как правило, сопровождается разрывом связочного аппарата и кровоизлиянием в сустав [30, 24, 25, 31].
Последние годы появились отдельные сообщения о возможности повреждения суставного диска и связочно-капсулярного аппарата при переломах мышелкового отростка нижней челюсти в области основания и шейки со значительным смешением и вывихом головки нижней челюсти [32, 17, 16]. Между тем, лечение таких повреждений в настояшее время сводится только к восстановлению костных структур. Неудивительно, что лечение данных переломов, особенно внутрисуставных, сопровождается большим количеством осложнений в виде различных дисфункций ВНЧС, деформирующих артрозов и анкилозов [17, 25, 33].
Диагностика и лечение таких повреждениях ВНЧС одна из сложных проблем в стоматологии, которая не решена до сих пор. Трудности в диагностике и лечении заболевания ВНЧС связывают с чрезвычайно разнообразной, сложной клинической картиной, пациенты обращаются к врачам разных специальностей: стоматологам, невропатологам, отоларингологам, ревматологам, которые высказывают, далеко не всегда совпадающие взгляды на этиологию, механизмы развития заболевания, прогноз. Сегодня все больше клиницистов отдают предпочтение рентгеновской компьютерной и магнитно-резонансной томографии, которые позволяют детально, по сравнению с традиционными лучевыми методами обследования, оценить степень выраженности патологического процесса при заболеваниях ВНЧС [24, 30, 16].
В то же время лишь единичные исследования посвящены всестороннему анализу клинических наблюдений за пострадавшими с переломами мыщелкового отростка нижней челюсти, отсутствует современная статистическая характеристика этого вида травмы. В современных медико-статистических исследованиях по изучению лечения переломов нижней челюсти в ряде лечебно-профилактических учреждений Санкт-Петербурга на основании лечения более 2000 человек в возрасте от 15 до 75 лет было показано, переломы тела нижней челюсти встречались в 67,6 %, ветви — в 32,4 % случаев [28, 29]. Из переломов ветви мыщелковый отросток был поврежден в 27,0 % случаев, соответственно венечный отросток челюсти — в 5,4 % случаев. Переломы мыщелкового отростка нижней челюсти неогнестрельного происхождения встречаются довольно часто, хотя статистические данные как отечественных, так и зарубежных авторов значительно отличаются друг от друга (от 6,4 до 36,3 %) [15, 9, 29, 33, 32].
Литература:
- Гани Ибфрагим Абдель Гани Аль Авамлех. Лечение переломов мыщелкового отростка нижней челюсти с применением устройства нашей конструкции: Автореф.дис. … канд. Мед. наук: 14.00.21 / Абдель Гани Ибрагим Абдель Гани Аль Авамлех.-Донецк, 2005.-29с.
- Агапов B. C. Травматические повреждения мыщелкового отростка нижней челюсти и пути решения восстановления функции / В. С. Агапов, А. Ю. Дробышев, О. Ф. Гусев// Труды VII Всероссийского съезда стоматологов. М, 2001. -С.143–144.
- Александров Н. М. Травмы челюстно-лицевой области / Н. М. Александров, З. П. Аржанцев. — М.: Медицина, 1986. — 447 с.
- Артюшкевич A. C. Лечение переломов нижней челюсти с позиций анатомии и биомеханики /А. С. Артюшкевич, О. Н. Катарнэ// Современная стоматология. -Минск,№ 3.-2001.-С.38–41.
- Безруков, В. М. Амбулаторная хирургическая стоматология / В. М. Безруков. -М.: МИА, 2004. 108 с.
- Бернадский Ю. И. Травматология и восстановительная хирургия челюстно-лицевой области.-Киев: Здоровье, 1985.-390с.
- Бернадский Ю. И. Травматология и восстановительная хирургия челюстно-лицевой области / Ю. И. Бернадский. — М.: Мед. лит., 1999. — 444с.
- Буцан С. Б. Оптимизация диагностики и оперативного лечения переломов мыщелкового отростка нижней челюсти. / Дисс.. канд. мед. наук. — Москва, 2005. 129 с.
- Васильев, А. В. Алгоритм лечения больных с переломами мыщелкового отростка / А. В. Васильев // Клиническая имплантология и стоматология. -2001. -№ 4–5. -С.95–97.
- Вязьмитина, А. В. Хирургическая стоматология: Практикум / А. В. Вязьмитина, Т. Д. Кузьмевич. Ростов-на-Дону: Феникс, 2006. — 325 с.
- Горбонс И. А. Осложнения при остеосинтезе переломов нижней челюсти и их профилактика: Автореф. дис. … канд. мед. наук: 14.00.21 / И. А. Горбонс.- Новосибирск, 2007.-22с.
- Гук А. С. Клиническое течение и лечение переломов нижней челюсти у пациентов пожилого и старческого возраста / А. С. Гук, А. Е. Авдеев, С. А. Епифанов и др. // Мат. Х международной конференции челюстно-лицевых хирургов стоматологов. — СПб.: 2005. — С.42–43.
- Ешиев А. М. Челюстно-лицевая хирургия (инновационные методы, технологии, материалы).-Бишкек, 2011.-300с.
- Касымбеков М. А. Оптимизация методов остеосинтеза при переломах нижней челюсти фиксаторами из никелида титана: автореф.дис…канд.мед.наук: 14.00.21 / М. А. Касымбеков.- Новосибирск, 2005. — 22 с.
- Козлов, В. А. Лечение переломов мыщелкового отростка нижней челюсти: Учеб. пособие / В. А. Козлов, А. В. Васильев, М. Г. Семенов. СПб.: СПбМАПО, 2000. — 33с.
- Кудрявцева О. А. Особенности диагностики и лечения больных с зубочелюстными аномалиями, осложненными заболеваниями височно- нижнечелюстных суставов: автореф. дис. … канд. мед. наук: 14.00.21 / Кудрявцева Ольга Анатольевна. — СПб, 2010. — 17с.
- Ляшев H. H. Эндопротезирование височно-нижнечелюстного сустава клинико-рентгенологическое исследование) / Дисс.. канд. мед. наук. -М., 2002.-117 с.
- Малышев, В. А. Переломы челюстей / В. А. Малышев, Б. Д. Кабаков. -СПб: СпецЛит, 2005. 224 с.
- Матрос-Таранец H. H., Результаты хирургического лечения переломов мыщелкового отростка нижней челюсти с применением набора титановых минипластин./ H.H Матрос-Таранец, Д. К. Калиновский, А. И. Альавамлех, М. Ю. Павленко// Современная стоматология. Киев-2004- № 2–96- 100с.
- Мингазов Г. Г. Лечение больных с переломами мыщелкового отростка нижней челюсти /Г. Г.Мингазов, И. С. Танеев, А. М. Сулейманов // Труды VII Всероссийского съезда стоматологов; Материалы VII Всероссийской научно-практической конференции. -М., 2001. С. 202–203.
- Панкратов А. С. Стандартизованный алгоритм хирургического лечения переломов нижней челюсти / А. С. Панкратов, Т. Г. Робустова //Материалы X международной конференции челюстно-лицевых хирургов и стоматологов (24–26 мая 2005г.) -СПб, 2005. — С. 133–135.
- Поленичкин В. К. Реабилитация больных с травмой, дефектами и де
- формациями костей лица устройствами с памятью формы / В. К. Поленичкин // Мат. науч. форум с междунар. участием: «Стоматология на пороге третьего тысячелетия». — М.: 2001. — С. 438–439.
- Семенников В. И. Анализ лечения переломов нижней челюсти / [В. И. Семенников, Л. Г. Фоменко, Г. А. Лебедев и др.] // Мат. VII Всероссийского научного форума с международным участием «Стоматология 2005». — М.: 2005.- С. 233–234.
- Слесарев О. В. Прицельная линейная томография височно-нижнечелюстного сустава/О. В. Слесаров, Н. Ф. Поляруш //Маэстро стоматологии. — 2002. № 6. — С. 39–44.
- Сулимов, А. Ф. Роль системной патологии соединительной ткани в развитии посттравматических изменений в височно-нижнечелюстном суставе / А. Ф. Сулимов, Р. К. Савченко // Стоматология. 2004. — Т. 83, № 1. — С. 35–38.
- Сысолятин С. П. Способ лечения переломов мыщелкового отростка нижней челюсти со смещением и вывихом головки под основание черепа у детей с использованием эндоскопической техники// Эндоскопические технологии в челюстно-лицевой хирургии. — М.: Медицина, 2005, с.75–80.
- Тазин И. Д. Лечение больных с травматическим остеомиелитом нижней челюсти с использованием пористых проницаемых имплантатов из никелида титана / [И. Д. Тазин, П,Г. Сысолятин, Л. А. Панов] // Стоматология. -2000. — Т.79. — № 4. — С. 37–40.
- Тимофеев А. А. Руководство по челюстно-лицевой хирургии и хирургической стоматологии / А. А. Тимофеев.- ООО «Червона Рута-Туре». — Киев, 2002.-1024с.
- Трофимов И. Г. Консервативно-хирургические методы лечения переломов мыщелкового отростка нижней челюсти: Автореф.дисс.канд…мед.наук. -СПб., 2003.-17с.
- Хватова, В. А. Заболевания височно-нижнечелюстного сустава / В. А. Хватова. М., 1982.- 160 с.
- Цимбалистов А. В. Морфологическая оценка дисфункции височно- нижнечелюстного сустава по данным лучевой диагностики / А. В. Цимбалистов, Т. А. Лопушанская,И. В. Войтяцкая, А. В. Колтунов,М. Е. Макогонова // Институт стоматологии. — 2010. — Т. 47. — № 2. — С. 19–21
- Чернышев, В. В. Опыт лечения осложненных переломов суставного отростка нижней челюсти / В. В. Чернышев // Вопросы экспериментальной и клинической стоматологии. 2004. — вып.8. — С. 147–149.
- Швырков, М. Б. Несвободная остеопластика мыщелкового отростка нижней челюсти / М. Б. Швырков // Рос. стомат. журн. -2001. № 6. — С. 11–14.
- Юань И. Клиническое обоснование применения щадящего метода иммобилизации при переломах нижней челюсти: автореф. дис…. канд. мед. наук: 14.01.14 / И. Юань.-СПб.: 2011.-19с.
- Юлдашев И. М. Характеристика возможных причин, вызывающих осложнения при переломах нижней челюсти / И. М. Юлдашев, А. М. Ешиев // STOMATOLGIYA /среднеазиатский научно-медицинский журнал. — Ташкент. — № 1–2. — 2010 (41–42). — С. 132–134.
Перспективные технологии остеосинтеза головки мыщелкового отростка нижней челюсти | Ахтямов Д.В., Ахтямова Н.Е., Сипкин А.М.
Представлены технологии остеосинтеза головки мыщелкового отростка нижней челюсти
По данным Всемирной организации здравоохранения, процент переломов мыщелкового отростка нижней челюсти (МОНЧ) в структуре общего количества травматических переломов нижней челюсти составляет 35%. До 30% от этой доли приходится на переломы головки МОНЧ. Несмотря на небольшой процент встречаемости данного вида травмы, проблема лечения этой патологии остается актуальной для челюстно-лицевых хирургов как в нашей стране, так и за рубежом [1–13]. Это обусловлено сложностью клинической и рентгенологической диагностики, неоднозначностью показаний к хирургическому лечению, а также особенной сложностью хирургического вмешательства при переломах головки МОНЧ.Стоит отметить неуклонную тенденцию к увеличению доли травматических повреждений челюстно-лицевой области в целом, и головки МОНЧ в частности, связанную с ростом дорожно-транспортного и бытового травматизма [4, 5 12, 13]. Переломы головки МОНЧ неминуемо сопряжены с повреждением других структур височно-нижнечелюстного сустава (ВНЧС), что также негативно влияет на прогноз лечения и сроки реабилитации [2]. Все вышеизложенные особенности проблемы накладывает особую ответственность на исследователей, занятых разработкой диагностики и лечения переломов головки МОНЧ.
Диагностические трудности при обследовании пациентов с подозрением на перелом головки МОНЧ связаны с тем, что использование традиционных рентгенологических методик представляет определенные трудности как на догоспитальном этапе, так и в условиях стационара. Рекомендуемые методы рентгенологической диагностики – рентгенография черепа в прямой (носолобной) проекции, рентгенография нижней челюсти в боковых проекциях, ортопантомография – не всегда позволяют диагностировать переломы головки мыщелкового отростка нижней челюсти. Так, по данным Н.А. Рабухиной, повреждения мыщелкового отростка не распознаются по обзорным снимкам почти у 25% больных [6].
В последнее время перед челюстно-лицевыми хирургами открываются новые возможности диагностики повреждений МОНЧ, связанные с активным внедрением в практику мультиспиральной компьютерной томографии (МСКТ), а также магнитно-резонансной томографии (МРТ), позволяющих с высокой степенью достоверности изучить состояние мягкотканных компонентов височно-нижнечелюстного сустава, в состав которого входит головка МОНЧ. Несмотря на указанные трудности, вопросы диагностики высоких переломов головки МОНЧ и повреждений ВНЧС в последнее десятилетие нашли свое отражение в работах отечественных исследователей, чего нельзя сказать о проблеме выбора тактики хирургического лечения [1, 2, 6].
В настоящее время трудности хирургического лечения высоких переломов МОНЧ не позволяют исследователям выработать консолидированную тактику оказания помощи пациентам с данной патологией. Ряд клиницистов, в особенности в нашей стране, придерживаются консервативной тактики лечения, в сочетании с ранней функциональной нагрузкой на поврежденный ВНЧС. Однако такой подход не может обеспечить полного анатомо-функционального восстановления структур ВНЧС, что приводит к посттравматическим нарушениям вплоть до развития анкилоза [3]. Другие исследователи отдают предпочтение хирургическому методу лечения с целью не только точной репозиции костных фрагментов головки МОНЧ, но и восстановления функционально значимых взаимоотношений мягкотканных структур ВНЧС [1–3, 7–13].
Челюстно-лицевые хирурги за последние 50 лет активно совершенствовали методики хирургического лечения переломов головки МОНЧ. Так, вплоть до 1970-х годов в качестве основной хирургической методики лечения данной патологии использовалась кондилэктомя, приводившая к выраженным функциональным нарушениям не только на стороне поражения, но и контралатерально. В.А. Малышевым была разработана методика реплантации головки МОНЧ с применением в качестве фиксатора спицы Киршнера в комбинации со стальной проволокой. В.М. Безруковым предложена методика, предусматривающая вертикальную остеотомию ветви нижней челюсти с последующим извлечением фрагмента головки МОНЧ, остеосинтез вне раны и реплантацию остеотомированного фрагмента из подчелюстного доступа [1, 2].
В различных модификациях данная методика остеосинтеза, выполняемая из подчелюстного или зачелюстного доступов, широко применяется в практике отечественных челюстно-лицевых хирургов, несмотря на отсутствие возможности полноценной визуализации внутрисуставных структур, а также риск асептического некроза реплантата.
А.А. Никитиным предложена методика замещения поврежденного (в результате перелома головки МОНЧ) ВНЧС ортотопическим аллотрансплантатом. Несмотря на хорошие результаты применения данного метода, использование его ограничено в связи со сложностью забора аллотрансплантата у спецдонора и его лабораторной подготовки, а также законодательными препятствиями, сопровождающими отечественную трансплантологию.
В своих современных работах отечественные авторы в большинстве случаев предпочитают доступ к головке МОНЧ из разреза, окаймляющего угол последней, что является по сути сочетанием подчелюстного и зачелюстного хирургических доступов, с последующей остеотомией ветви нижней челюсти и реплантацией головки МОНЧ. Данные об использовании предушного доступа к головке МОНЧ в отечественной литературе носят единичный характер, несмотря на неоспоримые преимущества подобного подхода, позволяющего в большинстве случаев отказаться от извлечения из раны малого фрагмента головки МОНЧ, что позитивно сказывается на питании последнего и снижении риска асептического некроза [2]. Ряд авторов также указывают на возможность некроза малого фрагмента ввиду отсутствия компрессии между отломками головки. С целью достижения компрессии костных фрагментов в отечественной науке в последние десятилетия активно разрабатываются фиксаторы с эффектом термомеханической памяти. Однако использование большинства существующих устройств для фиксации с эффектом памяти формы не представляется возможным без реплантации малого фрагмента головки МОНЧ [3]. В зарубежных источниках однозначно указывается на целесообразность применения предушного доступа к головке МОНЧ [12]. Также по причине отсутствия необходимой компрессии между фрагментами зарубежные авторы отказываются от применения мини- и микропластин для остеосинтеза, отдавая предпочтение винтам длиной не менее 15 мм, располагаемым по направлению от наружнего мыщелка головки МОНЧ к внутреннему [11]. Однако применение в данной методике стандартного самонарезающего винта от системы остеосинтеза «пластина – винт» не позволяет достичь достаточной силы компрессии.
Нерешенные трудности указывают на актуальность проблемы хирургического лечения переломов головки МОНЧ, заставляющую клиницистов продолжать исследования в целях улучшения результатов лечения данной патологии.
В клинике челюстно-лицевой хирургии ГБУЗ МО «МОНИКИ им. М.Ф. Владимирского» разработана и успешно внедрена в клиническую практику новая методика остеосинтеза головки нижней челюсти.
После обработки кожи выполняется разрез в предушной области с продолжением на височную область, тупым и острым путем ткани расслаиваются до капсулы ВНЧС. Производится артротомия и расширение полости сустава инструментом, разработанным в клинике. Расширение полости ВНЧС позволяет визуализировать и репонировать смещенные фрагменты головки МОНЧ, при необходимости частично отделив ее от латеральной крыловидной мышцы. После репозиции фрагментов выполняется остеосинтез компрессионным канюлированным винтом (рис. 1). Двойная резьба компрессионного винта позволяет добиться компрессии фрагментов. Диск ВНЧС репонируется и фиксируется к тканям биламинарной зоны. Ткани ушиваются послойно. Рана дренируется.
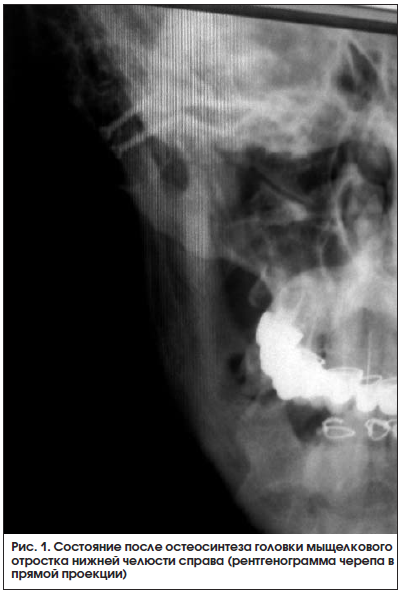
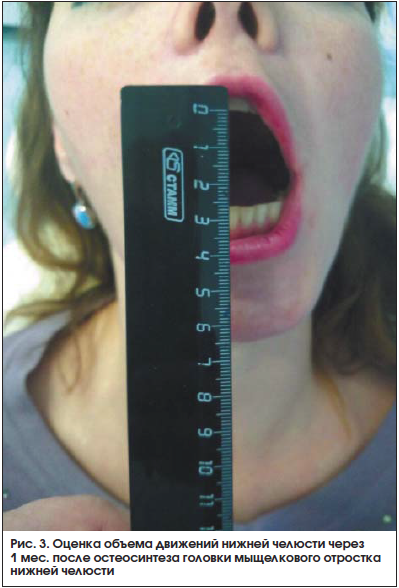
С применением описанной методики было выполнено 15 операций. В контрольной группе из 15 пациентов выполнялась реплантация головки МОНЧ из подчелюстного доступа. Результаты оценивались в сроки 1, 3 и 6 мес. после хирургического лечения. Критерием оценки эффективности лечения служил объем физиологических движений нижней челюсти. В качестве рентгенологического контроля использовали МСКТ с анализом изменений суставной высоты, определением денситометрической плотности костной мозоли в области перелома, а также измерением размеров головки мыщелкового отростка в сравнении с ранее проведенными исследованиями (рис. 2, 3).

В контрольной группе отмечено 3 случая некроза реплантата с выраженными функциональными нарушениями: ограничением открывания рта, выраженной девиацией нижней челюсти на сторону поражения более чем на 5 мм, невозможностью полноценного приема пищи, формированием свищевых ходов на коже. В одном случае отмечено формирование анкилоза ВНЧС на 5-м месяце наблюдений. Межчелюстная фиксация, сопровождавшая все операции в контрольной группе, не позволяла проводить раннюю функциональную реабилитацию, что отразилось на сроках ограничения открывания рта, которые составили 1,5–2 мес. у всех пациентов. Дисфункция ВНЧС, проявляющаяся хрустом и болевыми ощущениями в зоне ВНЧС, отмечена у 5 пациентов. При проведении МРТ ВНЧС у данных пациентов определялся вентральный вывих диска ВНЧС без репозиции. Стойких парезов краевой ветви лицевого нерва в контрольной группе не отмечено. Сроки временного пареза достигали 3–4-х месяцев у 2-х пациентов. Рентгенологическое снижение суставной высоты более чем на 3 мм отмечено у 9 пациентов из 15 на 6-м месяце после операции, за счет уменьшения размеров головки МОНЧ в результате ее частичного лизиса.
В исследуемой группе значимой резорбции малого фрагмента головки МОНЧ не отмечено. Уменьшение суставной высоты более чем на 3 мм определялось у 4-х пациентов, что было связано с неполным ее восстановлением во время операции. При контрольных МСКТ через 1, 3 и 6 мес. этот показатель в исследуемой группе не менялся, тогда как в контрольной группе имелась тенденция к прогрессирующему уменьшению суставной высоты с течением времени. У данных пациентов отмечалась девиация нижней челюсти в сторону поражения не более чем на 2–4 мм. Отсутствие необходимости межчелюстной фиксации после операций с применением описанной методики положительно сказалось на функциональных возможностях – открывание рта на 3 см и более пациенты из исследуемой группы демонстрировали при проведении функциональных проб в сроки 1,5–2 нед. после операции. Стойких парезов лицевого нерва в исследуемой группе не отмечено.
В послеоперационном периоде пациентам проводилась активная антибактериальная терапия – внутримышечное введение антибактериальных препаратов группы линкозамидов и цефалоспоринов. Продолжительность антибактериальной терапии индивидуальна, зависит от особенностей течения послеоперационного периода и варьирует от 5 до 8 сут. В качестве противовоспалительного препарата и с целью купирования болевого синдрома в течение 5 сут после операции применялся препарат лорноксикам (Ксефокам). Из череды НПВС мы остановили свой выбор на лорноксикаме, т. к. он ингибирует ЦОГ-1 и ЦОГ-2 в сравнимых концентрациях, таким образом, индекс воздействия на данные ферменты составляет единицу. Лорноксикам повышает уровень динорфина и β-эндорфина в плазме, что говорит о центральном механизме действия. Благодаря сбалансированному ингибированию ЦОГ-1 и ЦОГ-2 Ксефокам сочетает выраженную анальгетическую и противовоспалительную активность с низким риском возникновения нежелательных явлений [14]. Влияние на механизмы воспалительной реакции определяет целесообразность применения НПВС (лорноксикама) у больных в стоматологии. Лорноксикам (Ксефокам, Ксефокам рапид) занимает важное место в алгоритме стартовой терапии острой боли; доказана эффективность и безопасность его парентерального и перорального применения, включая форму рапид. В плацебо-контролируемом слепом исследовании N. Bölükbasi et al. (2012) по изучению эффекта лорноксикама в хирургической стоматологии у больных, которым устанавливали до 3-х имплантатов в 1 квадрант, показано, что лорноксикам в форме таблеток с быстрым действием (Ксефокам рапид) позволяет адекватно контролировать интенсивность боли и демонстрирует высокий профиль безопасности в послеоперационном периоде [15].
Таким образом, оценив результаты применения предложенной методики, можно сделать вывод о ее положительных качествах, позволяющих достичь лучших функциональных результатов лечения, снизить количество осложнений, отказаться от межчелюстной фиксации, что позволяет добиваться ранней функциональной реабилитации пациентов с переломами головки мыщелкового отростка нижней челюсти.





