Мышечный релаксант это – виды и механизм действия препаратов, обзор эффективных лекарств, способы их применения и побочные эффекты, стоимость в аптеках
Мышечные релаксанты – Лекарства
Мышечные релаксанты это вещества, расслабляющие мускулатуру не оказывая никаких других серьезных влияний на организм человека.
Релаксанты центрального действия оказывают влияние на синапсы спинного или продолговатого мозга (не получили широкого распространения). Релаксанты периферического действия вызывают расслабление мускулатуры, блокируя проведение возбуждения в синапсе. Зависимо от влияния, которое оказывают эти релаксанты на синапс, они подразделяются на:
- недеполяризующие
- деполяризующие
- смешанные.
Недеполяризующие (конкурентные, антидеполяризующие) миорелаксанты, захватывая рецепторы нервно-мышечного синапса, не позволяют ацетилхолину вызвать деполяризацию концевой пластины; деполяризующие релаксанты вызывают стойкую деполяризацию, продолжающуюся 5—6 минут. Следовательно, на то время, пока эти процессы не восстановятся, мышца остается расслабленной. Релаксанты смешанные вначале вызывают деполяризующий, а затем недеполяризующий блок.
АРДУАН. Один из мощных миорелаксантов недеполяризующего типа. Действие субапнойных доз наступает обычно постепенно, через 2 минуты, достигает своего максимума на 5—6-й минуте. На фоне эфирного наркоза действие ардуана значительно выраженнее, чем при применении закиси азота. Не оказывает никаких серьезных побочных влияний на организм человека. Во время максимального действия препарата отмечается лишь умеренная тахикардия и расширение зрачков.
ДЕКАМЕТОНИЙ. Синонимы: синкуран, эулизин, декакуран. Декаметоний относится к деполяризующим релаксантам. Он обладает мощным действием. В среднем 2,2 мг декаметония снижают силу сжатия кисти ненаркотизированного человека на 95%, а объем дыхания — на 60%; у наркотизированного больного 4 мг через 3 минуты хорошо расслабляют мускулатуру на 15 минут. Максимальное действие обычно наступает на 3-й минуте. Прозерин, антихолинэстеразные препараты не есть антагонистами декаметония, а наоборот, усиливают его действие. Препарат не получил широкого распространения, так как при многократных введениях становится малоуправляемым.
ДИПЛАЦИН. Типичный миорелаксант недеполяризующего действия. Действие его наступает постепенно и достигает своего максимума на 5—6-й минуте. Продолжается апноэ примерно 18—25 минут, после этого объем дыхания нарастает постепенно, и когда восстанавливается в достаточном объеме, расслабление, мускулатуры еще сохраняется. Довольно значительна разница между дозами диплацина расслабляющими мускулатуру, и дозами, выключающими дыхание. Релаксация, вызванная диплацином, не является хорошо управляемой, так как дозы, полностью выключающие дыхание, вызывают еще на довольно продолжительный срок расслабление остальной мускулатуры и снижение мышечного тонуса и дыхательной амплитуды.
Действие повторных доз диплацина усиливается, поэтому они должны быть уменьшены. В общей сложности во время одной операции больному вводится до 450—700 мг диплацина.
В клинических дозах он не дает никаких существенных побочных эффектов. При применении больших доз несколько повышается артериальное давление, но в пределах 20 мм рт. ст. Диплацин оказывает значительно меньшее ганглиоблокирующее действие, чем тубокурарин. Лишь в дозах 4 мг/кг диплацин оказывает влияние на вегетативную нервную систему. Появляется расширение зрачков, уменьшается секреция слизистых оболочек. Не оказывает гистаминогенного действия, не вызывает бронхоспазмов.
Недостатком диплацина является то, что больные обладают чрезвычайно индивидуальной чувствительностью к этому препарату. Прозерин является малоэффективным антидотом диплацина.
ДИТИЛИН. Синоним: курацит. Не отличаются от этих препаратов соли дихолинового эфира, янтарной кислоты (листенон, сколин, сукцинилхолинхлорид, сукцикуран, миорелаксан, бреведил-м, сукциметониум-бромид).
По своим химическим свойствам и клиническому действию очень близок к этим препаратам сукцитониум-бромид и сукцитониум-йодид, у которых метиловая группа заменена этиловой.
Дитилин — белый кристаллический порошок. Точка плавления его 247°, хорошо растворяется в воде и не изменяет своих свойств после стерилизации. Раствор имеет слегка кислую среду. При смешивании с барбитуратами активность дитилина резко снижается, так как она гидролизуется в щелочной среде. Активность снижается также при хранении его в теплой среде. Выпускается дитилин и его аналоги в порошке или ампулах; последние могут содержать 250—300 мг сухого препарата или 20—100 мг в 1—2% растворе.
Дитилин вызывает быструю, короткую и мощную релаксацию. Это проявляется в очень быстром наступлении полной релаксации мускулатуры и апноэ; релаксация продолжается короткое время, а затем также быстро исчезает, и тонус мышц в течение 60 секунд полностью восстанавливается. Эти свойства позволяют создавать хорошо контролируемую релаксацию мышц. Препарат вводится внутривенно, per os он неэффективен. Введение подкожно и внутримышечно вызывает менее управляемую релаксацию, так как она начинается и заканчивается постепенно и продолжается более длительное время. Можно вводить дитилин с гиалуронидазой внутримышечно, в этом случае действие его почти такое же, как при внутривенном введении. При внутриартериальном введении, например в магистральную артерию конечности, дитилин вызывает ограниченное расслабление этой конечности. Такое же «местное» действие оказывает дитилин, введенный внутривенно, внутрикостно, в область перелома костей, если проксимальнее места введения наложен жгут. Если дитилин вводили в дозе 1 мг/кг, то обычно через 30 минут жгут можно снять и общее действие релаксанта не наблюдается.
Дитилин и его аналоги быстро гидролизуются на естественные продукты обмена — холин, янтарную кислоту. Гидролиз происходит под действием ложной холинэстеразы крови. Продукты гидролиза быстро выводятся с мочой. Во всяком случае через 30 минут после введения в дозе 1 мг/кг продукты его гидролиза в моче не определяются.
Разрушается ложной холинэстеразой примерно половина введенного дитилина; оставшаяся часть разрушается за счет щелочного гидролиза. Поэтому даже при очень низком уровне ложной холинэстеразы действие дитилина должно заканчиваться сравнительно быстро.
В клинических дозах дитилин не влияет на ЦНС. У ненаркотизированных людей, которым вводились дозы дитилина, полностью расслабляющие мускулатуру, нарушения сознания и обезболивающего эффекта не наступало. Дитилин не вызывает изменений биоэлектрической sj активности головного мозга.
У некоторых больных, чаще у детей, первые дозы препарата вызывают брадикардию, а повторные несколько учащают пульс. У ряда больных имеется тенденция к подъему артериального давления после введения дитилина. Дозы дитилина, в 1500 раз превосходящие пороговые, не оказывают токсического влияния, если поддерживать нормальную легочную вентиляцию. Прозерин усиливает действие дитилина.
Отчетливого синергизма или антагонизма между дитилином и различными наркотическими средствами выявить не удается.
Но на фоне более мощных анестетиков (фторотан) для поддержания релаксации требуется меньше релаксанта, чем на фоне закиси азота. Повторные дозы действуют более продолжительно, поэтому, чтобы не было передозировки, повторно препарат нужно вводить, когда действие предыдущей дозы начинает заканчиваться. Для поддержания длительной релаксации применяют также капельное введение 0,1% дитилина. Не следует вводить дитилин в конце операции после того, как применялись недеполяризующие релаксанты.
При многократном введении, особенно у ослабленных больных, довольно часто наблюдается чрезмерно продолжительное действие его, длительное апноэ. Причины последнего:
- накопление в организме промежуточного продукта, который оказывает курареподобноё действие;
- изменение механизма действия дитилина — нарушается реактивность синапса и он реагирует на дитилин так же, как на недеполяризующий релаксант. Таким образом, дитилин вызывает тотчас после введения деполяризующий, а затем недеполяризующий;
- низкий уровень ложной холинэстеразы и снижение щелочного гидролиза, которые могут удлинить действие дитилина, например некоторые антибиотики, большие дозы новокаина, введенные до дитилина.
Дитилин не имеет специфического и эффективного антидота. Да в нем и нет особой нужды, так как в большинстве случаев длительное апноэ зависит не от того, что обычное действие дитилина еще не закончилось, а от других причин. Если через 30 минут после последнего введения дитилина действие его не закончилось и у больного появилось лишь поверхностное дыхание, можно быть уверенным, что имеется «двойной блок», и смело вводить прозерин.
Другим менее опасным осложнением является возникновение мышечных болей через-i0—12 часов после того, как применяли дитилин. Эти боли иногда маскируются тяжелым состоянием после операции. Но в большинстве случаев они возникают, когда дитилин вводят на фоне очень кратковременного и поверхностного наркоза, например при бронхоскопии. Мышечные боли отсутствуют, если за 40—60 секунд до дитилина больному внутривенно вводили 3—4 мг тубарина.
ИМБРЕТИЛ. Вводится внутривенно. По механизму действия больше всего напоминает миорелаксант смешанного типа. На первом этапе своего действия вызывает деполяризующую блокаду, которая затем сменяется недеполяризационным блоком.
Обычно максимальное действие наступает на 3—й минуте после введения. В организме имбретил не разрушается на какие-либо токсичные продукты, выводится почками, причем в первые 2 часа удаляется примерно 50%, а следы релаксанта остаются до 48 часов. При применении больших доз и при повторных введениях иногда наблюдается чрезмерно длительное действие релаксанта. Не влияет на артериальное давление, пульс, не освобождает гистамин. Несколько повышает внутриглазное давление.
Прозерин в некоторых случаях, когда уже появилось спонтанное дыхание, ослабляет кураризирующий эффект имбретила. Препарат не обладает антагонизмом по отношению к дитилину и его аналогам. Поэтому дитилин можно применять перед введением имбретила и, если потребуется, после него. Но следует помнить, что имбретил усиливает действие дитилина. Применение имбретила противопоказано при заболеваниях почек, глаукоме.
КВАЛПДИЛ. Температура плавления 160°. Выпускается в ампулах в виде 1% раствора. Раствор сохраняет активность после кипячения и нахождения на свету. Относится к недеполяризующим мышечным релаксантам. По своему миопаралитическому действию в несколько раз превосходит диплацин. Повторные дозы оказывают более интенсивное действие и поэтому должны быть уменьшены в 2 раза. Обычно повторного введения бывает достаточно для поддержания релаксации на всю операцию, так как легкая гипервентиляция легко подавляет появившееся спонтанное дыхание. В общей сложности одному больному для поддержания релаксации во время операции продолжительностью 2 часа бывает достаточно 200—220 мг.
Достоинством является то, что препарат создает весьма управляемую релаксацию мышц и не оказывает серьезных побочных влияний на организм человека. Прозерин является эффективным антидотом квалидила.
ЛАУДОЛИЗИН. Миорелаксант недеполяризующего типа. В меньших дозах вызывает хорошее расслабление мышц при сохраненном ослабленном спонтанном дыхании. Обладает сильным кумулятивным свойством, поэтому повторные дозы должны быть в 3 раза меньше первоначальных. Действие начинается через 2 минуты, достигает своего максимума на 7—12-й минуте. Заканчивается действие также постепенно. После восстановления дыхания релаксация мышц держится еще 15—25 минут. Не оказывает существенных побочных влияний на организм человека. Частота и ритм пульса, как правило, не меняются после введения этого релаксанта. Прозерин является антидотом лаудолизина.
МИ-301 (альфа-глицерин-гваяколовый эфир). Синонимы: миокаин, реорганин, релаксил-Г. По своим клиническим свойствам и химическому строению к этим препаратам очень близок мефенезин (мианезин). Однако последний оказывает более выраженное гемолитическое действие, чем Ми-301.
Относится к миорелаксантам центрального действия, вызывает релаксацию благодаря своему влиянию на синапсы спинного и продолговатого мозга. Вводится релаксант внутривенно, капельно или фракционно. Обычно через 4—6 минут после введения 20 мл 5% раствора начинает расслабляться мускулатура. Для поддержания релаксации Ми-301 вводят фракционно по 10—15 мл или капельно. В общей сложности в течение операции вводят по 10—12 г релаксанта (200—240 мл 5% раствора). Иногда Ми-301 комбинируют с релаксантами периферического действия. Ми-301 разлагается в организме и выделяется почками, не влияет на гемодинамику, печень, почки и другие функции организма.
ПАРАМИОН. Относится к мышечным релаксантам недеполяризующего типа. Белый кристаллический порошок, растворяется в воде до 0,5% раствора. Растворы его хорошо переносят кипячение. Оказывает миопаралитическое действие, по способности расслаблять мускулатуру сильнее диплацина в 13 раз. Вводится внутривенно. 18—15 мг полностью расслабляют всю скелетную мускулатуру. Прозерин оказывает отчетливое антагонистическое действие.
ПИРОЛАКСОН (Pirolaxonum). Синонимы: флакседил, галламин, ремиолан. Флакседил, или галламин, — один из наиболее распространенных за рубежом синтетических мышечных релаксантов. Прозерин дает выраженный антагонистический эффект. Пиролаксон противопоказан при гипертонии, сердечно-сосудистой недостаточности, повышенной чувствительности к йоду.
ПРЕСТОНАЛ. Относится к миорелаксантам смешанного типа. В дозе 1,5 мг/кг обычно вызывает расслабление мускулатуры продолжительностью до 4—5 минут. При этом апноэ наступает не всегда. Не вызывает фибриллярных подергиваний и не является антагонистом недеполяризующих релаксантов. Прозерин не ослабляет, а, наоборот, усиливает его действие. Удобно применять престонал в конце операции, когда закончилось действие недеполяризующего релаксанта. Введение дитилина или его аналогов может привести к уменьшению релаксации или, наоборот, к длительному апноэ. Престонал вызывает брадикардию и повышенное слюнотечение.
ТОКСИФЕРИН. По строению относится к бисчетвертичным аммониевым соединениям. Синтетический алкалоид так называемых бутылочных кураре. Относится к недеполяризующим миорелаксантам и является самым мощным препаратом этой группы. После внутривенного введения 2 мг наступает полное расслабление, апноэ продолжительностью 30—50 минут; в течение последующих 30 минут имеется хорошая релаксация при поверхностном спонтанном дыхании. Если интубация трахеи проводилась после дитилина, то для расслабления брюшного пресса достаточно ввести 0,005 мг/кг токсиферина. На фоне эфира и особенно флюотана препарат действует значительно сильнее, чем на фоне закиси азота. Не оказывает Почти никаких побочных влияний на организм больного, не изменяет давление, не вызывает гистаминного действия. В отличие от большинства других недеполяризующих миорелаксантов токсиферин можно применять при аллергических заболеваниях. Антагонистом является прозерин.
ТУБОКУРАРИН (d-tubocurarin chlorid). Синонимы: тубарин-курарин-аста, интоксотрин. Алкалоид истинного трубчатого кураре. Дозируется в международных единицах или миллиграммах, 20 единиц соответствуют 3 мг.
Релаксация начинается через минуту после введения препарата и достигает своего максимума на 3-й минуте. Последней, как правило, расслабляется диафрагма. Восстановление тонуса происходит в обратном порядке: вначале начинает функционировать диафрагма, затем межреберные мышцы. Сравненительно с другими миорелаксантами оказывает более выраженное ганглиоблокирующее действие. В клинических дозах при повторных введениях тубокурарин снижает давление примерно на 15 мм рт. ст. Лишь при чрезмерно больших дозах иногда наблюдается резкое снижение его. На частоту и характер пульса и ЭКГ тубокурарин обычно влияния не оказывает. После больших доз наблюдается расширение зрачков. Большинство исследователей указывает на гистаминогенное действие тубокурарина. Ларинго- и бронхоспазм в клинической практике после применения тубокурарина наблюдаются крайне редко.
Еще окончательно не выяснена судьба тубокурарина в opганизме человека. С мочой выделяется до 40% неизмененного препарата. Часть этого релаксанта инактивируется в мышцах. Через 13—15 минут после введения концентрация тубокурарина в плазме снижается на 50%.
Как и другие недеполяризующие релаксанты, проходит через плаценту. Поэтому при кесаревом сечении лучше применять деполяризующие релаксанты.
Тубокурарин можно сочетать с другими недеполяризующими релаксантами. Последнее введение его должно быть не позже 30 минут до конца операции. Действие тубокурарина не меняется при применении его после дитилина, если тубокурарин вводится, когда уже появилось спонтанное дыхание.
Возникли вопросы или что-то непонятно? Спросите у редактора статьи – здесь.Прозерин является активным антагонистом тубокурарина.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
surgeryzone.net
👆 Классификация мышечных релаксантов, миорелаксанты
Препараты для расслабления мышц представляют собой органические соединения, молекула которых содержит 2 четвертичных атома азота. Изначально для достижения такого эффекта использовали растения, произрастающие в Южной Америке, позже начали изготавливать синтетические препараты для расслабления мышц. Это привело к развитию анестезиологии и хирургии. В статье мы расскажем, какие существуют лекарства для расслабления мышц.
Миорелаксанты предназначены для расслабления поперечно-полосатой мускулатуры. Эти препараты предотвращают рефлекторную активность мускулатуры, уменьшают их тонус, поэтому их часто используют в анестезиологии, хирургии, а также при остеохондрозе позвоночника, грыжах межпозвоночных дисков.
Другое важное свойство мышечных релаксантов – эффективная защита человека от стресса во время операции. Она обеспечивается благодаря блокировке нервно-мышечной передачи, уменьшению патологической импульсации от мышц к центральной нервной системе.
Третье свойство миорелаксантов – предотвращение спазмов мускулатуры во время эпилептического статуса, столбняка, бешенства и т.д. Отметим, что скелетная мускулатура человека расслабляется при приеме таблеток мышечных релаксантов, но амнезия и утрата сознания не наступает.
Классификация миорелаксантов
Мышечные релаксанты разделяются на 3 группы в зависимости от влияния, которые они оказывают на нервномышечные синапсы:
- Недеполяризующие миорелаксанты дополнительно разделяются на препараты короткого (менее 20 минут), среднего (менее 40 минут) и длительного действия более 40 минут). Их механизм действия заключается в воздействии конкурентных нейромышечных блокаторов на постсинаптическую мембрану. Способность к деполяризации у нее больше нет из-за состояния поляризации. Как результат – отсутствие сокращения мышечного волокна;
- Деполяризующие миорелаксанты – препараты ультракороткого действия (5-7 минут). К ним относят препараты суксаметония, отличающиеся только входящей в состав солью. Эффект появляется из-за деполяризации постсинаптической мембраны, стимуляции мышечного волокна. Но они не уходят с рецептора мгновенно, поэтому деполяризация недолгая, мышцы быстро расслабляются;
- Смешанные препараты вызывают сначала второй, а затем первый блок.
Побочные эффекты мышечных релаксантов
Не рекомендуется самостоятельно начинать прием миорелаксантов. Обязательно обратитесь к специалисту для выявления точной причины боли и назначения комплексного лечения. Неправильно подобранные препараты для расслабления мышц или неверная дозировка может вызвать следующие побочные действия:
- Сонливость;
- Нарушения ритма сердца, колебания артериального давления;
- Мышечные боли после операции;
- Сухость во рту;
- Проблемы с мочеиспусканием;
- Злокачественная гипертермия (вызывается деполяризующими миорелаксантами) ;
- При повышенном уровне калия в крови может развиться гиперкалиемия;
- Повышение внутриглазного давления;
- Фасцикуляция – побочный эффект всех деполяризующих миорелаксантов.
Препараты для расслабления мышц
Рассмотрим основные лекарства для расслабления мышц недеполяризующего и деполяризующего действия.
Декаметоний является деполяризующим миорелаксантом мощного действия. Также называют декакуран, синкуран, эулизин. Максимальное действие наступает на 3 минуте. Для снижения силы сжатия кисти на 95% у обычного человека достаточно 2,2 мг.
Дитилин широко используется в странах СНГ в качестве препарата для расслабления мышц для проведения кратковременных операций. Как правило, его вводят внутривенно. Эффект наступает через 1 минуты, время действия от 5 до 10 минут. Если вводить внутримышечно, то эффект развивается через 2-4 минуты.
Видео
Читайте также
Имбретил – мышечный релаксант смешанного типа. Вводится внутривенно. Максимальное действие наступает на 3 минуте. В некоторых случаях повышает глазное давление.
Атракуриум. Второе название – тракриум. Выпускается в ампулах по 2,5 и 5 мл. Представитель миорелаксантов среднего действия, восстановление происходит примерно через 35 минут. Возможные побочные эффекты в виде гиперемии кожи, анафилактической реакции, снижения артериального давления, бронхоспазма. Чаще всего Атракуриум применяется при хирургических операциях, интубации трахеи.
Диплацин относится к мышечным релаксантам недеполяризующего действия. Максимальное действие наступает на 5-6 минуте и продолжается от 18 до 25 минут. Отметим, что после восстановления дыхания еще сохраняется расслабление мышц. При введении больших доз возможно повышение артериального давления. К недостаткам лекарства можно отнести индивидуальную непереносимость.
Пипекуроний – представитель мышечных релаксантов продолжительного действия. Входит в группу недеполяризующих миорелаксантов. Также имеет названия ардуан, аркурон. Возможные следующие побочные действия: гипотония, брадикардия, анафилактическая реакция.
Токсиферин – один из самых мощных миорелаксантов недеполяризующего действия. Является синтетическим алкалоидом бутылочных кураре. Введения 2 мг внутривенного достаточного для полного расслабления мышц. Время действия препарата – от 30 до 50 минут. Побочные эффекты не отмечаются, кроме того, его можно использовать при аллергических реакциях.
Мышечные релаксанты при остеохондрозе
Таблетки для расслабления мышц часто назначают при остеохондрозе. Симптомы этого заболевания сводятся к головокружению, онемению, боли в груди и пояснице. Часто возникает спазм мышц спины, болевой синдром начинает прогрессировать из-за мышечного напряжения. Именно в таком случае назначают прием мышечных релаксантов – таблеток, которые расслабляют скелетные мышцы.
Мышечно-тонический синдром лечится миорелаксантами центрального действия. Их суть заключается в том, что они действуют на уровне центральной нервной системы, снимают боли, мышечное напряжение, улучшают двигательную функцию. Миорелаксанты при остеохондрозе следует принимать до полного избавления от боли, это может занять несколько недель. Рассмотрим основные мышечные релаксанты, используемые при остеохондрозе позвоночника.
Мидокалм (толперизон). Одно из самых популярных лекарств для расслабления мышц шеи и спины при остеохондрозе, терапии рефлекторного синдрома. Оно оказывает следующие действия: анальгезирующее, сосудорасширяющее, миорелаксирующее. Кроме того, он отлично сочетается с НПВС, повышает умственную способность, убирает чувство тревоги. Многочисленные исследования подтверждают безопасность и хорошую переносимость препарата. Через 1-1,5 часа пациенты отмечают уменьшение боли. Противопоказаниями к приему Мидокалма служит беременность, младенческий возраст, период лактации у женщин, индивидуальная непереносимость.
Баклофен обладает следующими достоинствами: снимает боль, мышечные спазмы увеличивает подвижность позвоночника, быстро всасывается в ЖКТ. Однако у данного препарата существуют некоторые побочные эффекты: тошнота, головокружение, запор, слабость. Поэтому лечение остеохондроза данным миорелаксантом следует проводить исключительно под наблюдением врача. С осторожностью следует принимать людям, страдающим сахарным диабетом, заболеваниями печени.
МИ-301 также называют релаксил-Г, миокаин, реорганин. Является препаратом, расслабляющим мышцы спины. Влияет на синапсы продолговатого и спинного мозга, поэтому входит в группу миорелаксантов центрального действия. Максимальное действие наступает через 4-6 минут. К преимуществам можно отнести отсутствие влияния на печень, мочки и гемодинамику.
www.sportobzor.ru
Мышечные релаксанты
Мышечные релаксанты – лекарственные вещества, которые могут изменять действие ацетилхолина, связываясь постсинаптическими никотиновыми холинорецепторами. Эти препараты вызывают расслабление скелетных мышц, что позволяет выполнять полостные операции, кроме того, они применяются также для предотвращения спазмов мускулатуры при таких заболеваниях, как столбняк, бешенство, эпилептический статус и некупирующиеся судороги любой этиологии.
Классификация мышечных релаксантов
В зависимости от механизма их действиямышечные релаксанты подразделяют на:
деполяризующие:
недеполяризующие:
атракуриум (тракриум)
рокурониум (эсмерон)
цисатракуриум (нимбекс)
пипекурониум (ардуан)
панкурониум (павулон)
В зависимости от длительности нейромышечного блока:
короткого действия – 5-7 мин:
средней длительности – до 40 мин:
атракуриум (тракриум)
рокурониум (эсмерон)
цисатракуриум (нимбекс)
длительного действия – более 40 мин:
Механизм действия деполяризующих миорелаксантов.
Деполяризующие миорелаксанты по структуре напоминают ацетилхолин, взаимодействуют с н-холинорецепторами (действуя, как агонисты холинорецепторов) и вызывают деполяризацию двигательной концевой пластинки непосредственно перед развитием нервно-мышечной блокады. Деполяризующие миорелаксанты не разрушаются ацетилхолинэстеразой. Из области нервно – мышечного синапса они поступают в кровоток, после чего подвергаются гидролизу в плазме и печени под воздействием другого фермента – псевдохолинэстеразы (холинэстераза плазмы). Этот процесс протекает очень быстро, что имеет благоприятный характер: специфические антидоты отсутствуют.
Особенности действия сукцинилхолина.
Полная нервно – мышечная блокада возникает в течение 30-40 сек.
Длительность блока достаточно коротка, обычно 4-6 мин. Поэтому он используются для эндотрахеальной интубации с последующим переходом на недеполяризующие релаксанты.
Вызывает мышечные подергивания. Этот феномен связан с одновременной деполяризацией большей части нейромышечных синапсов. Мышечные фибрилляции могут вызвать ряд отрицательных последствий (послеоперационные мышечные боли, высвобождение калия).
Повышает внутриглазное давление (должен использоваться с осторожностью у больных с глаукомой, а у больных с проникающим ранением глаза их надо избегать).
Является триггером синдрома злокачественной гипертермии.
Стимулирует н-холинорецепторы парасимпатических и симпатических ганглиев, а также м-холинорецепторы синоатриального узла в сердце, что приводит к брадикардии.
вызывает гиперкалиемию. При введении сукцинилхолина деполяризация приводит к тому, что из здоровых мышц выделяется калий. При нормальной концентрации калия этот феномен не имеет клинического значения, но при некоторых состояниях (ожоги, обширная травма, некоторые неврологические заболевания и пр.) возникающая гиперкалиемия может представлять угрозу для жизни.
У некоторых больных сукцинилхолин вызывает активацию ЭЭГ, умеренное увеличение мозгового кровотока и внутричерепного давления.
Механизм действия недеполяризующих миорелаксантов.
Механизм действия связан с конкуренцией между недеполяризующими мышечными релаксантами и ацетилхолином за специфические рецепторы. В результате действия релаксантов на нервно – мышечный синапс его постсинаптическая мембрана теряет способность переходить в состояние деполяризации, и мышечное волокно теряет способность к сокращению. Недеполяризующие миорелаксанты действуют как конкурентные антагонисты. Нейромышечная блокада, вызванная недеполяризующими релаксантами, может быть прекращена при использовании антихолинэстеразных препаратов (прозерин): нарушается обычный процесс биодеградации ацетилхолина, концентрация его в синапсе возрастает, и в итоге он вытесняет релаксант из его связи с рецептором. Недеполяризующие миорелаксанты не гидролизуются ни ацетилхолинэстеразой, ни псевдохолинэстеразой. При недеполяризующем блоке восстановление нервно – мышечной проводимости обусловлено перераспределением, частичной метаболической деградацией и экскрецией недеполяризующих миорелаксантов или может быть вызвано воздействием специфических антидотов – ингибиторов ацетилхолинэстеразы.
Атракурий (тракриум)
Дозировка. Доза, необходимая для проведения интубации, составляет 0,5 мг/кг, ее вводят в течение 30-60 с, поддерживающая — 0,1 мг/кг каждые 10-20 мин. Инфузия в дозе 5-10 мкг/кг /мин— полноценная замена дробного введения.
Побочные эффекты:
вызывает выброс гистамина;
возможна артериальная гипотония и тахикардия: побочные эффекты в отношении системы кровообращения возникают редко при условии, что доза препарата не превышает 0,5 мг/кг. Атракурий способен вызывать преходящее снижение ОПСС и увеличение сердечного индекса независимо от высвобождения гистамина.
вероятен бронхоспазм, поэтому атракурий не следует применять при бронхиальной астме. Более того, атракурий может вызвать тяжелый бронхоспазм, даже если в анамнезе нет бронхиальной астмы.
Цисатракурий
Цисатракурий, в отличие от атракурия, не вызывает стойкого дозозависимого увеличения содержания гистамина в плазме. Цисатракурий не влияет на ЧСС, артериальное давление и вегетативную нервную систему.
Рокуроний
Это единственный недеполяризующий миорелаксант, который начинает действовать так же быстро, как сукцинилхолин, что делает его препаратом выбора для быстрой последовательной индукции. Средняя продолжительность действия рокурония аналогична таковой атракурия. Рокуроний дает несколько более выраженный ваголитический эффект, чем панкуроний.
Дозировка. Доза, необходимая для проведения интубации, составляет 0,45-0,6 мг/кг. Для поддержания интраоперационном миорелаксации препарат вводят болюсом в дозе 0,15 мг/кг. Инфузионная доза варьируется от 5 до 12 мкг//кг/мин).
Панкуроний (павулон)
Фармакодинамика:
Артериальная гипертония и тахикардия: Влияние панкурония на кровообращение обусловлено блокадой блуждающего нерва и высвобождением катехоламинов из окончаний адренергических нервов. Панкуроний следует применять с осторожностью в тех случаях, когда развитие тахикардии является фактором повышенного риска (ИБС, гипертрофическая кардиомиопатия).
Аритмии: Повышение атриовентрикулярной проводимости и высвобождение катехоламинов увеличивают вероятность желудочковых аритмий у больных в группе риска. Особенно высок риск аритмии при сочетании панкурония, трициклических антидепрессантов и галотана.
Аллергические реакции: При гиперчувствительности к бромидам может возникнуть аллергия на панкуроний (панкуронии бромид).
Дозировка. Через 2-3 мин после введения панкурония в дозе 0,08-0,12 мг/кг можно интубировать трахею. Нагрузочная доза для интраоперационной миорелаксации — 0,04 мг/кг, поддерживающая доза — 0,01мг/кг каждые 20-40 мин.
Пипекуроний (ардуан)
Главное преимущество пипекурония над панкуронием — отсутствие побочного влияния на кровообращение. Пипекуроний не вызывает высвобождения гистамина. Начало и длительность действия у этих препаратов схожи.
Дозировка. Пипекуроний немного более мощный препарат, чем панкуроний. Доза, необходимая для проведения интубации, составляет 0,06-0,1 мг/кг. Дозы для интраоперационного поддержания миорелаксации на 20 % ниже, чем у панкурония.
studfile.net
5.2. Мышечные релаксанты
Миорелаксанты являются химическими соединениями, обладающими н-холинолитическими свойствами и избирательно блокирующими передачу в нервно-мышечном синапсе, что ведет к расслаблению поперечно-полосатой мускулатуры.
Наличие одного или двух четвертичных атомов азота у всех блокаторов нейро-мышечной передачи делает эти препараты плохо растворимыми в липидах, что предотвращает их попадание в ЦНС.
Все блокаторы нервно-мышечной передачи высокополярны и неактивны при пероральном приеме. Их вводят только внутривенно.
Миорелаксанты могут быть классифицированы по химической структуре (табл. 5.1) и по механизму действия (табл. 5.2).
Характерным свойством дериватов изохинолина является способность провоцировать гистаминолиберацию с соответствующими клиническими проявлениями в виде крапивницы, снижения артериального давления, бронхоспазма. Кроме того, производные изохинолина в значительной степени подвергаются в организме биотрансформации. Напротив, дериваты стероидов не высвобождают гистамин и в большинстве своем мало метаболизируются, преимущественно выделяясь из организма почками и/или печенью. Для производных стероидов характерна зависимость длительности действия от введенной дозы. Для современных производных изохинолина более свойственно дозонезависимое прекращение действия препарата.
Таблица 5.1
Классификация миорелаксантов по химической структуре
Дериваты изохинолина | Дериваты стероидов | Прочие |
Атракурий (тракриум) Цисатракурий (нимбекс) Мивакурий (мивакрон) | Панкуроний (павулон) Пипекуроний (ардуан) Векуроний (норкурон) Рокуроний (эсмерон) | Сукцинилхолин (дитилин, листенон, миорелаксин и др.) |
Таблица 5.2
Классификация миорелаксантов по механизму и длительности действия
Длительность действия | Деполяризующие | Недеполяризующие |
Короткого действия (до 20 мин) | Сукцинилхолин | Мивакурий |
Средней продолжительности (20 – 40 мин) | Атракурий Векуроний Рокуроний | |
Длительного действия (более 40 мин) | Цисатракурий Панкуроний Пипекуроний |
Механизм действия. Чтобы понять разницу в механизме действия миорелаксантов, необходимо четко представлять структуру нервно-мышечного синапса и механизм передачи импульсов в нем (рис.5.1).
На подходе к мышечному волокну аксон теряет миелиновую оболочку и разветвляется на множество конечных веточек (терминалей). Поверхность каждой такой веточки, непосредственно прилежащая к мышце, называется пресинаптической мембраной. Вместе с так называемой концевой пластинкой (участком мышечного волокна в месте контакта с нервным окончанием) она образует нейро-мышечный синапс.
Терминаль нерва содержит большое количество митохондрий и везикул с медиатором ацетилхолином. Между пре- и постсинаптическими мембранами находится пространство, заполненное гелем, которое называется синаптической щелью.
Мембрана концевой пластинки (постсинаптическая мембрана) образует множественные складки. На постсинаптической мембране находятся н-холинорецепторы. Постсинаптическая мембрана в покое поляризована. Разница потенциалов наружной и внутренней поверхности мембраны (потенциал покоя) составляет 90 мВ.
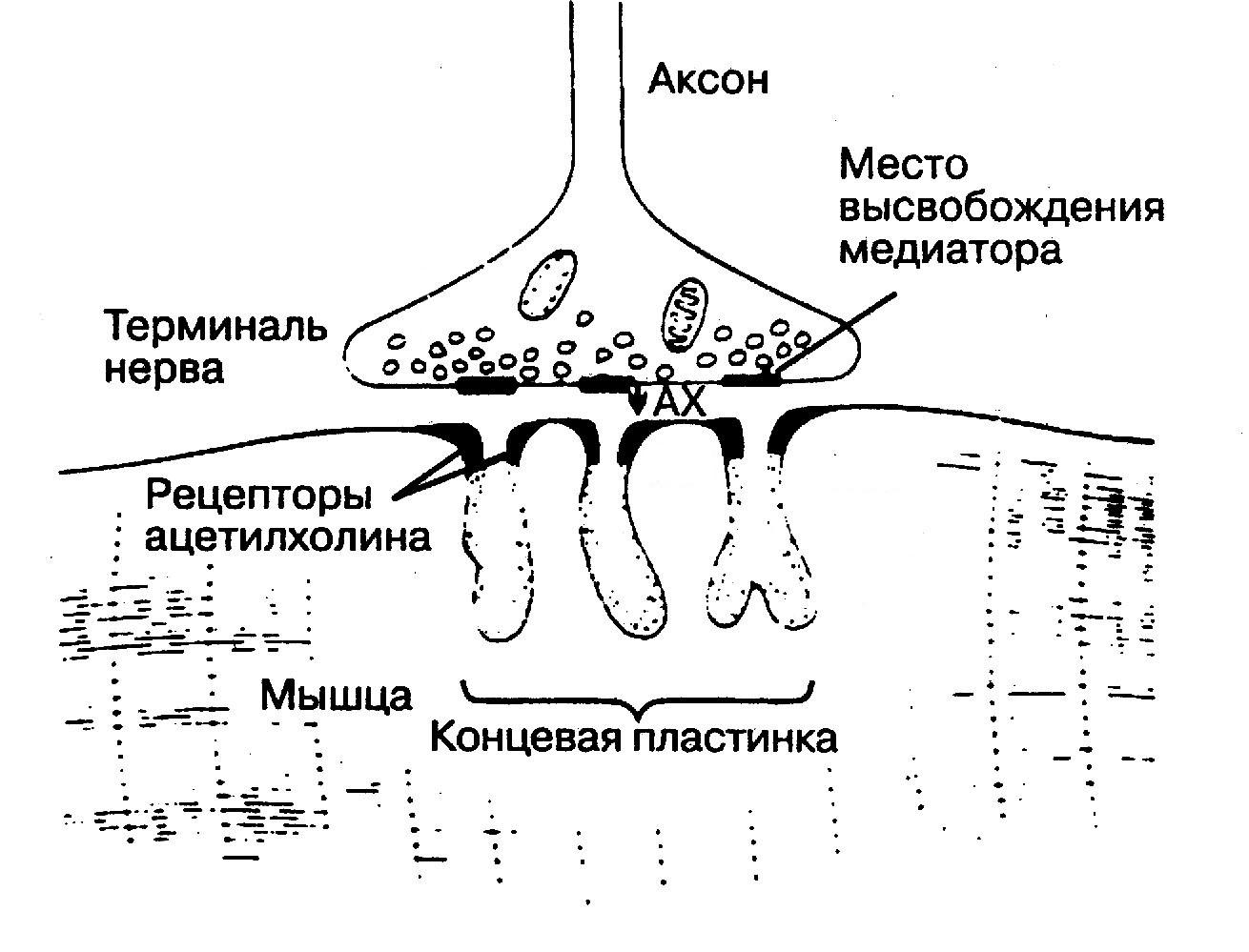
Рис.5.1. Строение нейро-мышечного синапса
Процесс нервно-мышечной передачи выглядит следующим образом. Приходящее по аксону возбуждение в виде потенциала действия активирует кальциевые каналы, способствуя вхождению кальция внутрь нервного волокна. Повышение концентрации кальция внутри терминали нерва приводит к слиянию везикулярных мембран с мембраной нервного окончания и выбросу ацетилхолина из везикул в синаптическую щель. Далее ацетилхолин связывается с холинорецепторами постсинаптической мембраны, что приводит к открытию ионных каналов и переходу по градиенту концентрации Na+ и Ca2+ внутрь клетки и выходу К+ из клетки. Быстрое перемещение Na+ внутрь клетки вызывает деполяризацию мембраны (за счет уменьшения отрицательного заряда внутренней поверхности мембраны), а возникший потенциал концевой пластинки при определенном количестве связанных с ацетилхолином рецепторов достигает такой величины, что распространяется на соседние участки мышечного волокна в виде потенциала действия, приводя к сокращению мышцы.
Ацетилхолин же быстро гидролизуется специфическим ферментом ацетилхолинэстеразой на холин и уксусную кислоту. Молекулы фермента фиксированы в концевой пластинке в непосредственной близости от холинорецепторов.
Освобожденная от ацетилхолина концевая пластинка переходит в свое прежнее состояние. Каналы закрываются, электролиты возвращаются к своим прежним уровням за счет активного транспорта. Мышца расслабляется. После кратковременного рефрактерного периода, во время которого восстанавливается потенциал покоя, мембрана вновь становится готова реагировать на поступление в синаптическую щель очередной порции ацетилхолина, а мышца – реагировать на приходящий потенциал действия сокращением.
Недеполяризующие релаксанты действуют как конкурентные антагонисты ацетилхолина. Они экранируют н-холинорецепторы от взаимодействия с медиатором. Причем полагают, что одна молекула недеполяризующего миорелаксанта может перекрывать собой несколько рецепторов. Кроме того, недеполяризующие миорелаксанты могут блокировать пресинаптические каналы, затрудняя транспорт ацетилхолина из нервных окончаний в синаптическую щель. Важным следствием конкурентности их действия является способность ингибиторов холинэстеразы уменьшать или даже полностью прекращать блокаду за счет накопления медиатора в синаптических щелях.
Конкуренция за рецепторы между недеполяризующими релаксантами и ацетилхолином проявляется и в том, что все вещества, прямо или косвенно тормозящие высвобождение ацетилхолина (ионы магния, новокаин, аминогликозиды и др.), а также углубление общей анестезии, приводящее к уменьшению потока импульсов, усиливают блок, в то время как стимуляторы ЦНС, а также неадекватность анестезии – уменьшают его.
Деполяризующие миорелаксанты действуют в 2 этапа. На первом этапе – деполяризующем, проявляется действие сукцинилхолина, аналогичное ацетилхолину, сопровождающееся деполяризацией концевой пластинки. При этом клинически наблюдаются миофасцикуляции (судороги, особенно заметные в дистальных участках конечностей).
Для поддержания мышечного сокращения необходимо продолжающееся поступление потенциалов концевой пластинки с формированием серии потенциалов действия на миоците. Для формирования очередного потенциала концевой пластинки она должна сначала реполяризоваться, а затем вновь деполяризоваться. Поскольку сукцинилхолин не гидролизуется в синапсе быстро, рецепторы остаются блокированными, повторные импульсы с концевой пластинки не поступают, мышечное волокно реполяризуется, развивается миорелаксация (второй этап). Этому же способствует и проникновение препарата непосредственно в ионные каналы. Применение антихолинэстеразных препаратов и повышение тем самым уровня ацетилхолина в синапсе не только не способствует восстановлению нервно-мышечной проводимости, но может привести к удлинению релаксации.
Иногда, спустя 15-30 мин после окончания типичного деполяризующего блока, наблюдается так называемая 2-я фаза блока, проявляющаяся появлением мышечной слабости, вплоть до выраженной. Эта фаза может длиться несколько часов. Блок при этом имеет характеристики недеполяризующего, существенно уменьшаясь при применении антихолинэстеразных препаратов. Данное явление не получило пока достаточно убедительного объяснения. Согласно существующей гипотезе, на мембране миоцита вокруг концевой пластинки возникает невозбудимая зона, что препятствует распространению возбуждения даже при поступлении импульсов с холинорецепторов.
Влияние миорелаксантов на основные функциональные системы организма. Современные недеполяризующие миорелаксанты практически не влияют на функции основных систем организма, за исключением кровообращения.
Вследствие гистаминолиберации, присущей производным изохинолина (особенно тракриум и мивакрон), возможно снижение артериального давления при их быстром введении. Именно поэтому мивакрон рекомендуют вводить очень медленно или даже разделять его первую болюсную дозу на две части. Кроме того, более старым недеполяризующим релаксантам, таким как, например, тубарин, свойственно ганглиоблокирующее действие, также проявляющееся артериальной гипотензией.
Ряд недеполяризующих миорелаксантов обладает ваголитическими свойствами. Так, павулон обычно вызывает умеренные тахикардию и артериальную гипертензию, благодаря чему этот препарат считается наиболее безопасным при травматическом шоке. Эсмерон также может вызвать тахикардию, особенно при скрытой или явной гиповолемии.
Отдельно следует рассмотреть деполяризующий миорелаксант сукцинилхолин, поскольку его побочные действия отличаются разноплановостью и выраженностью проявлений, что обусловлено неселективностью стимулирующего действия данного препарата на н- и м-холинорецепторы.
Сукцинилхолин может приводить к заметному изменению частоты сердечных сокращений и повышению или понижению артериального давления. Это обусловлено тем, что в малых дозах он имеет отрицательные хроно- и инотропные эффекты, в больших – положительные. При повторном введении способен привести к выраженной брадикардии вплоть до асистолии. Поэтому премедикация атропином обязательна, если предполагается использовать для интубации трахеи сукцинилхолин.
Сукцинилхолин может приводить к выраженной гиперкалиемии, что особенно часто наблюдается у пациентов с заболеваниями и травмами нервной системы, почечной недостаточностью, ожогами, перитонитом.
Сукцинилхолин повышает внутриглазное (не рекомендуется его использование при офтальмологических операциях, особенно сопровождающихся вскрытием передней камеры глаза), внутричерепное (нежелательно его применение при внутричерепной гипертензии любого происхождения и при черепно-мозговой травме) и внутрижелудочное давление (повышенная вероятность рвоты или регургитации).
Сукцинилхолин может привести к бронхоспазму и повышенной саливации.
После применения сукцинилхолина у большинства больных наблюдаются мышечные боли, что связывают прежде всего с повреждением мышц при миофасцикуляциях. Это объективно подтверждается миоглобинурией после использования препарата.
Применение основных миорелаксантов. Сукцинилхолин (дитилин, миорелаксин, листенон) – единственный деполяризующий миорелаксант, находящий широкое применение. Несмотря на выраженность побочных эффектов его используют, когда необходима быстрая интубация трахеи (например, у неподготовленного пациента с потенциально полным желудком при неотложной операции) или когда анестезиолог не уверен в успешности предстоящей интубации трахеи (здесь играет роль уникально короткая продолжительность миорелаксации при использовании дитилина). Хотя и в этих двух случаях многие анестезиологи избегают введения деполяризующих релаксантов.
Для интубации трахеи используют дозу 1 – 2 мг/кг. При этом интубация возможна через 1 мин. Длительность миорелаксации при однократном введении не превышает 10 мин.
Для поддержания миоплегии применяют повторные болюсные введения по 1 мг/кг.
Для предупреждения отрицательных эффектов дитилина, связанных с фибриллярным сокращением мышц, следует осуществлять «прекураризацию», т. е. до инъекции дитилина ввести внутривенно 1/4 расчетной дозы недеполяризующего миорелаксанта. При этом, учитывая антагонистическое взаимодействие недеполяризующих и деполяризующих релаксантов, дозу дитилина для интубации трахеи следует увеличить в 1,5 – 2 раза (2 – 3 мг/кг).
Дитилин в организме подвергается двойному гидролизу с помощью псевдохолинэстеразы плазмы крови сначала до сукцинилмонохолина, а затем до холина и янтарной кислоты. Если больной имеет генетический дефект псевдохолинэстеразы (это наблюдается с частотой 1:8000 – 1:9000), дитилиновый блок может длиться до 2 ч и более. В этом случае для прекращения действия дитилина показана трансфузия свежезамороженной плазмы или даже свежестабилизированной крови. Замедление инактивации дитилина и удлинение блока могут также наблюдаться при отравлении антихолинэстеразными препаратами, при массивной кровопотере, гиперкапнии, нарушении кровообращения в мышцах.
Павулон позволяет интубировать трахею через 4 мин после введения в дозе 0,08 – 0,12 мг/кг. При этом продолжительность блока составляет 50 – 90 мин. Повторно вводится по 0,02 мг/кг с продолжительностью действия от 25 до 60 мин.
Препарат подвергается деацетилированию в печени, кроме того, основная часть препарата выводится почками. Почечная, печеночная недостаточность, цирроз печени, нарушение оттока желчи удлиняют действие препарата (вплоть до двукратного).
Ардуан используется в первоначальной дозе 0,04 – 0,08 мг/кг. При этом удовлетворительные условия для интубации трахеи возникают через 4 мин, а блок длится 45 – 70 мин. Повторно вводится по 0,01 – 0,02 мг/кг через 30 – 60 мин.
Метаболизм незначителен. Элиминация определяется экскрецией через почки (70%) и с желчью (20%), поэтому его действие удлиняется при почечной недостаточности.
Норкурон – один из наиболее широко применяемых в мире недеполяризующих миорелаксантов. Это связано с его хорошей управляемостью и практическим отсутствием побочных эффектов. Препарат рассматривается как оптимальный с позиций соотношения стоимость/эффективность для операций средней продолжительности и длительных.
Для интубации трахеи вводят в дозе 0,1 мг/кг. Хорошие условия для интубации трахеи возникают при этом через 2 мин, а эффективный блок продолжается 20 – 40 мин. Препарат обладает выраженной зависимостью длительности действия от дозы. Однократного введения 0,15 – 0,2 мг/кг достаточно для обеспечения большинства операций продолжительностью около 1 ч. Если ввести 0,4 – 0,5 мг/кг, то длительность релаксации составит 100 – 110 мин, но интубировать трахею можно будет уже через 60 – 80 с.
Повторно вводится болюсно по 0,01 – 0,03 мг/кг каждые 15 – 30 мин или инфузионно со скоростью 1 – 2 мкг/кг/мин.
Элиминация из организма происходит, главным образом, с желчью. При печеночной недостаточности блок будет более длительным.
Эсмерон – препарат, считающийся максимально близким по своим свойствам к идеальному. Обладает управляемым, средним по продолжительности действием, позволяет обеспечивать быструю (в пределах 1 мин) интубацию трахеи, оставаясь в то же время классическим недеполяризующим миорелаксантом.
Для интубации трахеи используется доза 0,6 мг/кг. Хорошие условия для интубации создаются через 60 – 90 с. Продолжительность эффективной блокады при этом составляет 30 – 40 мин. Увеличение дозы до 0,9 мг/кг создает хорошие условия для интубации гарантированно в пределах 60 с, миорелаксация же удлиняется до 40 – 50 мин.
Повторно вводится по 0,15 мг/кг каждые 15 – 25 мин или 10 – 12 мкг/кг/мин путем инфузии.
Выводится из организма, как и норкурон, желчью.
Мивакрон подобно сукцинилхолину подвергается гидролизу с помощью псевдохолинэстеразы. Хотя при наличии даже минимально восстановленного мышечного тонуса эффективны в плане декураризации антихолинэстеразные препараты. При печеночной недостаточности снижается концентрация псевдохолинэстеразы, увеличивая тем самым продолжительность действия мивакрона.
Для проведения интубации трахеи необходима доза 0,25 мг/кг, разделенная на 2 части (0,15 и 0,10 мг/кг), вводимые с интервалом 30 с, что позволяет избежать гистаминолиберации. Интубация трахеи возможна через 2 мин. Действие препарата в этом случае продолжается 15 – 20 мин. В дальнейшем рекомендуется поддерживать миорелаксацию инфузией со скоростью 4 – 10 мкг/кг/мин или дробным введением по 0,1 мг/кг каждые 10 – 15 мин.
Мивакрон в целом считается препаратом выбора при коротких операциях, особенно в стационаре одного дня, кроме того, он снижает внутриглазное давление, поэтому рекомендуется для офтальмологических операций.
Тракриум. Несомненным достоинством препарата является его способность подвергаться спонтанному разрушению в организме за счет двух процессов – гидролиза эфирной связи (катализируется неспецифическими эстеразами без участия ацетилхолин- и псевдохолинэстеразы), и элиминации Хоффмана (спонтанное неферментативное разрушение при физиологических значениях рН и температуры тела). С мочой и желчью выводится не более 10% препарата.
Для интубации трахеи необходима доза 0,5 мг/кг. Эффективный блок развивается через 1,5 – 2,5 мин. Продолжительность блока при этом составляет 20-30 мин. Поддерживающая доза – 0,1 мг/кг каждые 10-20 мин, может применяться инфузия 5-9 мкг/кг/мин.
Высвобождение гистамина при быстром введении препарата может быть ощутимым и проявляться гипотензией и/или бронхоспазмом. Кроме того, продукт метаболизма тракриума лауданозин может вызывать возбуждение и судороги, поскольку является токсичным для ЦНС.
Необходимо помнить, что гипотермия и ацидоз, затрудняя элиминацию Хоффмана, удлиняют действие препарата.
В целом, тракриум считается особенно показанным при почечной недостаточности.
Нимбекс. Этот препарат является изомером тракриума. Он также подвергается элиминации Хоффмана, однако, в отличие от тракриума, не разрушается неспецифическими эстеразами. Печеночная и почечная недостаточность не влияют на метаболизм нимбекса.
Доза для интубации составляет 0,15 мг/кг. Интубировать можно через 2 – 3 мин после введения препарата. Продолжительность блока составляет 40 – 60 мин. Для поддержания релаксации используются инфузия со скоростью 1-2 мкг/кг/мин или повторные болюсные дозы 0,03 мг/кг. Повторные болюсные дозы обеспечивают клинически эффективную миоплегию в течение 20 – 25 мин.
В отличие от тракриума препарат значительно меньше повышает уровень гистамина в плазме и, соответственно, значительно реже вызывает побочные эффекты.
Токсичность лауданозина, образующегося при элиминации Хоффмана, и чувствительность к температуре и рН аналогичны таковым у тракриума. Как и тракриум, нимбекс наиболее показан при наличии у больного почечной недостаточности.
Выбор миорелаксанта в конкретной ситуации определяется предполагаемой длительностью операции и состоянием больного. При кратковременных (до 30 мин) вмешательствах наиболее оправдано применение мивакрона, при операциях средней продолжительности (от 30 мин до 1,5 ч) целесообразнее всего использовать норкурон или эсмерон. У больных с сопутствующей печеночно-почечной недостаточностью наиболее оправданы тракриум и нимбекс. Если требуется длительная миорелаксация (например, для проведения длительной ИВЛ) наиболее выгодно применение ардуана или павулона, учитывая их небольшую стоимость.
Декураризация и методика ее проведения. Зачастую возникает необходимость ускорить восстановление нейромышечной проводимости по окончании общей анестезии. Искусственное прекращение действия недеполяризующих миорелаксантов называется декураризацией.
Ее рекомендуется проводить при наличии хотя бы минимально восстановленного мышечного тонуса. В противном случае риск рекураризации (то есть возобновления действия миорелаксанта) чрезвычайно высок.
Для декураризации используются ингибиторы ацетилхолинэстеразы (прозерин и др.), приводящие к накоплению в синапсе ацетилхолина, его конкуренции с недеполяризующим релаксантом и облегчению нейромышечной проводимости.
Механизм действия ингибиторов ацетилхолинэстеразы сводится к следующему. Препарат связывается с активным центром фермента, блокирует его, не давая возможность реагировать с ацетилхолином. Причем сам антихолинэстеразный препарат при этом подвергается гидролизу, как и ацетилхолин. Только если при взаимодействии ацетилхолина с ацетилхолинэстеразой гидролиз завершается за 150 мкс, то для гидролиза прозерина требуется более 30 мин.
Учитывая развивающийся при введении антихолинэстеразных препаратов выраженный м-холиномиметический эффект (брадикардия, саливация, бронхорея, ларингоспазм), необходимо предварять их введение инъекцией атропина (порядка 0,01 мг/кг).
Прозерин вводится в дозе 40-80 мкг/кг (но не более 5 мг) под контролем частоты сердечных сокращений. При необходимости повторяют инъекцию атропина. При недостаточном эффекте допускается повторное введение анихолинэстеразных препаратов (суммарная доза не должна превышать 5 мг). Эффект развивается через 5-10 мин после инъекции.
О восстановлении достаточного мышечною тонуса свидетельствует способность больного по просьбе изменять частоту и глубину дыхания, удерживать в вертикальном положении выпрямленную руку, поднимать голову oт поверхности стола и удерживать ее.
Осложнения, связанные с применением миорелаксантов. При применении миорелаксантов возможен ряд осложнений, степень опасности которых для жизни больных различна. К ним относятся нарушения функции сердечно-сосудистой системы и дыхания, пролонгированное действие миорелаксанта, рекураризация, синдром злокачественной гипертермии и др.
Пролонгированное действие миорелаксантов и апноэ. Пролонгированное действие миорелаксантов может проявляться угнетением дыхания вплоть до апноэ. Продленная миорелаксация может быть следствием многих причин. В частности, гиповолемия и нарушение микроциркуляции удлиняют действие как деполяризующих, так и недеполяризующих миорелаксантов вследствие нарушения кровообращения в тканях и связывания миорелаксантов с неспецифическими рецепторами, а также замедления инактивации в тканях и выведения их из организма почками. Расстройства электролитного обмена, особенно гипокалиемия и гипермагниемия, удлиняют действие недеполяризующих миорелаксантов. Ацидоз удлиняет эффекты как деполяризующих (замедление щелочного гидролиза), так и недеполяризующих (замедление выведения почками) релаксантов. Возможно суммирование остаточного действия недеполяризующих миорелаксантов с курареподобным эффектом некоторых антибиотиков (аминогликозиды). Пролонгированный эффект дитилина и его аналогов может быть обусловлен второй фазой его действия, дефицитом псевдохолинэстеразы. Следует иметь в виду, что апноэ после применения миорелаксантов может быть следствием искусственной гипервентиляции легких. Меры профилактики и лечения этих осложнений сводятся к устранению причин, обусловливающих их появление.
Рекураризация. Она проявляется тем, что непосредственно после пробуждения больного восстанавливаются мышечный тонус и эффективное дыхание, а затем через некоторое время опять появляются миорелаксация и угнетение самостоятельного дыхания вплоть до полной его остановки. Различают рекураризацию истинную, которая возникает после проведенной декураризации, и ложную, развивающуюся повторно у больного, которому декураризацию не проводили. В возникновении истинной рекураризации может иметь значение ослабление с течением времени эффекта прозерина, когда миорелаксант не успел еще разрушиться в организме или выделиться. После восстановления активности холинэстеразы снижается повышенная на фоне действия прозерина концентрация ацетилхолина, поэтому из-за конкурентного взаимодействия с ним недеполяризующего миорелаксанта вновь блокируется передача в синапсах. Причиной ложной рекураризации может быть снижение двигательной активности больного после доставки его в палату, где он успокаивается и засыпает. В это время могут угнетаться дыхание, возникать гиперкапния, которая потенцирует эффект остаточной миорелаксации. Профилактикой рекураризации служит постоянное наблюдение за больным, особенно в течение первых 2-х часов после экстубации, и, при необходимости, повторное проведение декураризации. При явных признаках дыхательной недостаточности показан перевод больного на искусственную или вспомогательную вентиляцию легких.
Синдром злокачественной гипертермии. Злокачественная гипертермия – самое опасное осложнение, встречаемое при использовании сукцинилхолина. Оно проявляется в виде гиперметаболического ответа на пусковое воздействие некоторых лекарственных средств или стресса.
Это осложнение встречается достаточно редко (по разным данным, порядка 1:100000 анестезий). Однако в некоторых регионах (например, Канада) бывает значительно чаще (до 1:1500) в связи с генетической природой синдрома. Наиболее часто встречается у лиц от 3 до 30 лет. У мужчин распространен более часто, учитывая их большую мышечную массу. Летальность превышает 70%, однако она может быть значительно снижена при своевременной диагностике. Специфическое лечение дантроленом с 1979 г. позволило повысить выживаемость до 90%.
Синдром может развиться как во время вводной анестезии, так и спустя несколько часов после ее окончания. Самые частые триггеры – сукцинилхолин и фторотан, хотя ими могут быть и другие препараты (калипсол, лидокаин и проч.). Выраженность злокачественной гипертермии может усиливаться при использовании адреналина, сердечных гликозидов, препаратов кальция, дериватов теофиллина. Она может возникать и без применения каких-либо лекарств, в ответ на эмоциональную реакцию (предполагается участие эндогенного норадреналина).
Злокачественная гипертермия – функциональные нарушения обмена кальция при патологических отклонениях в физиологии мышц (дисфункция саркоплазматического ретикулума), хотя повреждаются при этом и другие структуры, связанные с кальцием (миокард, нервы, тромбоциты, лимфоциты и др.).
Клинические признаки злокачественной гипертермии во время общей анестезии: тахикардия, тахипноэ, нестабильность АД, нарушения ритма сердца, цианоз, влажность кожи, повышение температуры тела на 2º в час или свыше 42ºС, фасцикуляции, генерализованная ригидность, спазм жевательной мускулатуры, изменение окраски мочи, потемнение крови в ране. Инструментальные и лабораторные признаки: гипоксемия, гиперкапния, метаболический или смешанный ацидоз, гиперкалиемия, миоглобинемия, миоглобинурия, повышения КФК.
Терапия синдрома злокачественной гипертермии. Прекратить операцию (по возможности), прекратить введение газообразных анестетиков, гипервентиляция 100% кислородом, дантролен 2,5 мг/кг в/в с последующей инфузией до общей дозы 10 мг/кг, физическое охлаждение больного, купирование нарушений ритма, коррекция ацидоза (гидрокарбонат натрия 1-2 ммоль/л первоначально, далее под контролем анализов крови), поддержание диуреза выше 2 мл/кг/ч, купирование гиперкалиемии (глюкоза с инсулином).
studfile.net
Миорелаксанты – это… Что такое Миорелаксанты?
Миорелаксанты (лат. myorelaxantia; от мио – мускул + relaxans, relaxantis — ослабляющий, распускающий) — лекарственные средства, снижающие тонус скелетной мускулатуры с уменьшением двигательной активности вплоть до полного обездвиживания.
Общая характеристика
Механизм действия — блокада Н-холинорецепторов в синапсах прекращает подачу нервного импульса к скелетным мышцам, и мышцы перестают сокращаться. Расслабление идет сверху вниз, от мимических мышц до кончиков пальцев ног. Последней расслабляется диафрагма. Восстановление проводимости идет в обратном порядке. Первым субъективным признаком окончания миорелаксации являются попытки пациента дышать самостоятельно. Признаки полной декураризации: пациент может поднять и удержать голову в течение 5 секунд, крепко сжать руку и дышать самостоятельно на протяжении 10—15 минут без признаков гипоксии.
Объективно степень воздействия миорелаксантов определяют с помощью таких методов: электромиография, акцеломиография, периферическая нейростимуляция, механомиография.
Время действия миорелаксантов удлиняется при наличии таких факторов: гипотония, гипоксия, гиперкапния, метаболический ацидоз, гиповолемия, нарушение микроциркуляции, гипокалиемия, глубокий наркоз, гипотермия, пожилой возраст пациента.
Влияние на М-холинорецепторы сердца, гладких мышц и блуждающего нерва зависит от препарата и дозы. Некоторые миорелаксанты могут спровоцировать выброс гистамина.
Не проходят через ГЭБ. Прохождение через ПБ зависит от препарата и дозы. Не растворимы в жирах. Связывание с белками крови зависит от препарата.
Основной путь введения — внутривенный. При приеме в пищу не действуют, так как высокополярны.
Общие показания к применению миорелаксантов
1. Обеспечение условий для интубации трахеи.
2. Обеспечение миорелаксации во время оперативных вмешательств для создания оптимальных условий работы хирургической бригады без избыточных доз препаратов для общей анестезии, а также необходимость мышечного расслабления при некоторых диагностических манипуляциях, выполняемых в условиях общей анестезии (например, бронхоскопия).
3. Подавление самостоятельного дыхания с целью проведения ИВЛ.
4. Устранение судорожного синдрома при неэффективности противосудорожных препаратов.
5. Блокада защитных реакций на холод в виде мышечной дрожи и гипертонуса мышц при искусственной гипотермии.
6. Миорелаксация при репозиции отломков костей и вправлении вывихов в суставах, где имеются мощные мышечные массивы.
Общие противопоказания к применению миорелаксантов
1. Миастения, миастенический синдром, миопатия Дюшена или Беккера, миотония, семейные периодические параличи.
2. Отсутствие условий для проведения ИВЛ.
Деполяризирующие миорелаксанты
По особенностям взаимодействия с рецепторами миорелаксанты делятся на две группы:
Деполяризирующие миорелаксанты – при контакте с рецепторами вызывают стойкую деполяризацию мембраны синапса, сопровождающуюся кратковременным хаотичным сокращением мышечных волокон (миофасцикуляции), переходящим в миорелаксацию. При стойкой деполяризации нервно-мышечная передача прекращается. Миорелаксация непродолжительна, происходит за счет удержания открытыми мембранных каналов и невозможности реполяризации. Метаболизируются псевдохолинэстеразой, выводятся почками. Антидота нет.
Показания к применению деполяризирующих миорелаксантов:
1. Оперативные вмешательства и диагностические манипуляции короткого действия.
2. Интубация как фактор риска и один из ключевых моментов начала операции. При неудачной попытке интубации операция может быть отменена, а вот действие деполяризирующих миорелаксантов – нет, что в свою очередь потребует длительной ИВЛ.
Возможные осложнения при введении деполяризирующих миорелаксантов:
1. Тризм и ларингоспазм.
2. Злокачественная гипертермия. Чаще всего возникает вместе с тризмом и у детей.
3. Микроповреждения мышц. Симптомы: жалобы на боли в мышцах, миоглобинурия.
4. Повышение давления внутри полых органов и полостей организма.
5. Выброс калия в кровь может привести к гиперкалиемии, а та в свою очередь к брадикардии и остановке сердца.
Противопоказания:
1. Пациенты с исходной гиперкалиемией (почечная недостаточность, обширные ожоги и травмы мышц).
2. Пациенты с нарушением сердечного ритма.
3. Пациенты с риском осложнений при повышении ВЧД, повышении давления в полых органах ЖКТ. Пациенты с глаукомой.
Препараты:
На данный момент из-за возможных осложнений в клинике используется только дитилин, но и он постепенно заменяется недеполяризирующими миорелаксантами короткого действия.
Недеполяризирующие миорелаксанты
Недеполяризирующие миорелаксанты – блокируют рецепторы и мембранные каналы без их открытия, не вызывая деполяризацию. Продолжительность действия и свойства зависят от препарата.
Препараты: тубокурарин, пипекуроний, атракурий, панкуроний, векуроний, метокурин, рокуроний, мивакурий, доксакурий.
Сравнительная таблица свойств недеполяризирующих миорелаксантов:
| препарат | начало действия | время действия | начальная доза | поддерживающая доза | метаболизм | выведение | гистамин | вагус | ПБ |
|---|---|---|---|---|---|---|---|---|---|
| Тубокурарин | 1-2 мин. | 25-30 мин. | 0,3-0,5 мг/кг в/в. | в 1,5-2 р. меньше начальной | нет | Моча 90% Желчь 10% | да | нет | да |
| Пипекуроний | 4-5 мин. | 40-60 мин. | 0,06-0,1 мг/кг. | 1/3 начальной дозы. | нет | Моча 70% Желчь 30% | нет | нет | нет |
| Атракурий | 2-3 мин. | 15-30 мин. | 0,3-0,6 мг/кг. | 0,1 мг/кг | да, печень, элиминация Хоффмана | Моча 5% Желчь 5% | да | нет | нет |
| Панкуроний | 2-3 мин. | 30-60 мин. | 0,08-0,12 мг/кг. | 0,01 мг/кг | да, печень | Моча 40% Желчь 10% | нет | да | да |
| Векуроний | 3-4мин. | 20-30 мин. | 0,08 – 0,1 мг/кг. | 0,03 мг/кг | да/нет | Моча 30% Желчь 70% | нет | нет | нет |
| Рокуроний | 30-60 сек. | 20-30 мин. | 0,45-0,6 мг/кг. | 0,15 мг/кг | нет | Моча 40% Желчь 60% | нет | да | нет |
| Мивакурий | 1-3 мин. | 13-15 мин. | 0,15-0,25 мг/кг. | 0,1 мг/кг | да, псевдохолинэстераза | Моча 90% Желчь 10% | да | нет | да |
| Доксакурий | 4-6 мин. | 60-90 мин. | 0,05 мг/кг. | 0,005 мг/кг | да, псевдохолинэстераза | Моча 90% Желчь 10% | нет | нет | да |
Антидот: Прозерин.
Антихолинэстеразные препараты блокируют холинэстеразу, количество ацетилхолина увеличивается и он конкурентно вытесняет недеполяризирующий миорелаксант. Используется прозерин в дозе 0,03-0,05 мг/кг массы тела. За 2-3 минуты перед применением для нивелирования побочных эффектов прозерина вводится атропин 0,1% 0,5 мл. внутривенно. Декураризация противопоказана при глубоком мышечном блоке и любом нарушении водно-электролитного баланса. Если действие прозерина кончается раньше, чем действие миорелаксанта, то может произойти рекураризация – возобновление миорелаксации из-за активации холинэстеразы и уменьшения количества ацетилхолина в синаптической щели.
Спазмолитики
Спазмоли́тики — лекарственные вещества, снимающие спазмы гладкой мускулатуры внутренних органов, сосудов и др., нарушающих различные функции органов. Спазмолитики применяют при различных заболеваниях. Например: бронхиальная астма, почечная колика и др.
Литература
- Большой медицинский словарь
 |
dic.academic.ru
Миорелаксанты (препараты): классификация, названия и отзывы
В медицине достаточно часто бывают ситуации, когда необходимо расслабить мышечные волокна. Для этих целей применяют миорелаксанты. Препараты, введенные в организм, блокируют нейромышечные импульсы, и поперечнополосатая мускулатура расслабляется.
Лекарства данной группы используют часто в хирургии, для снятия судорог, перед вправлением вывиха сустава и даже при обострениях остеохондроза.
Механизм действия препаратов
При сильных болевых ощущениях в мышцах может возникать спазм, в итоге ограничиваются движения в суставах, что может привести к полной неподвижности. Особенно остро этот вопрос стоит при остеохондрозе. Постоянный спазм мешает правильному функционированию мышечных волокон, и, соответственно, лечение растягивается на неопределенный срок.
Чтобы привести общее самочувствие больного в нормальное состояние, назначают миорелаксанты. Препараты при остеохондрозе вполне способны расслабить мышцы и уменьшить воспалительный процесс.
Учитывая свойства миорелаксантов, можно сказать, что они находят свое применение на любой стадии лечения остеохондроза. Более эффективно при их применении протекают следующие процедуры:
- Массаж. Расслабленные мышцы наиболее хорошо откликаются на воздействие.
- Мануальная терапия. Ни для кого не секрет, что воздействие врача тем эффективнее и безопаснее, чем более расслаблены мышцы.
- Вытяжение позвоночника.
- Физиотерапевтические процедуры.
- Усиливается действие обезболивающих препаратов.
Если у вас частенько случаются мышечные спазмы, или вы страдаете остеохондрозом, то не стоит самостоятельно себе прописывать миорелаксанты, препараты этой группы должны назначаться только врачом. Дело в том, что они имеют достаточно обширный список противопоказаний и побочных эффектов, поэтому только доктор может подобрать для вас лекарство.
Классификация миорелаксантов
Разделение препаратов этой группы на различные категории можно рассматривать с разных точек зрения. Если говорить о том, какие бывают миорелаксанты, классификация существует различная. Анализируя механизм воздействия на организм человека, можно различить всего два вида:
- Препараты периферического действия.
- Центральные миорелаксанты.
Лекарства могут иметь различное по длительности воздействие, в зависимости от этого выделяют:
- Ультракороткого действия.
- Короткого.
- Среднего.
- Длительного.
Только врач может знать точно, какой препарат вам подойдет лучше в каждом конкретном случае, поэтому не занимайтесь самолечением.
Периферические миорелаксанты
Способны блокировать нервные импульсы, которые проходят к мышечным волокнам. Находят достаточно широкое применение: во время наркоза, при судорогах, при параличе во время столбняка.
Миорелаксанты, препараты периферического действия, можно подразделить на следующие группы:
- Недеполяризующие. Сюда можно отнести: “Ардуан”, “Мелликтин”, “Диплацин” и другие.
- Деполяризующие – “Дитилин”.
- Смешанные миорелаксанты. Названия разные, например “Диксоний”.

Все эти лекарства влияют на холинорецепторы в скелетных мышцах, поэтому и эффективны при мышечных спазмах и болях. Действуют они достаточно мягко, что позволяет их использовать при различных хирургических вмешательствах.
Лекарства центрального действия
Миорелаксанты этой группы можно еще подразделить на следующие виды, учитывая их химический состав:
- Производные глицерина. Это “Мепротан”, “Прендерол”, “Изопротан”.
- На основе бензимидазола – “Флексин”.
- Смешанные препараты, например “Мидокалм”, “Баклофен”.
Центральные миорелаксанты способны блокировать рефлексы, имеющие много синапсов в мышечной ткани. Делают это они путем снижения активности вставочных нейронов в спинном мозге. Эти лекарства не только расслабляют, а оказывают более широкое воздействие, с чем связано их применение при лечении различных заболеваний, которые сопровождаются повышенным тонусом мускулатуры.
Данные миорелаксанты практически не оказывают влияния на моносинаптические рефлексы, поэтому их можно применять для снятия спазма мышц и при этом не выключать естественное дыхание.
Если вам назначены миорелаксанты (препараты), названия можете встретить такие:
- “Метакарбамол”.
- “Баклофен”.
- “Толперизон”.
- “Тизанидин” и другие.
Начинать прием препаратов лучше под контролем врача.
Принцип использования миорелаксантов
Если говорить о применении данных препаратов в анестезиологии, то можно отметить следующие принципы:
- Использовать миорелаксанты необходимо, только когда пациент находится без сознания.
- Применение таких лекарств существенно облегчает искусственную вентиляцию легких.
- Снять мышечный тонус еще не самое главное, основная задача – это проведение комплексных мер для осуществления газообмена и поддержания кровообращения.
- Если используются миорелаксанты во время анестезии, то это не исключает применение анестетиков.
Когда в медицину прочно вошли препараты этой группы, то можно было смело говорить о начале новой эры в анестезиологии. Их использование позволило одновременно решать несколько задач:
- Не только обездвижить больного, но и хорошо расслабить мышцы, что позволяет проводить любые оперативные вмешательства.
- Появилась возможность проведения ИВЛ.
- Существенно облегчился процесс интубации трахеи.
- Можно предотвратить мышечную дрожь, когда проводят искусственную гипотермию.
- Действие миорелаксантов направлено также на снятие спазма мышц при столбняке, судорогах, бешенстве и других заболеваниях.

После внедрения в практику таких лекарств анестезиология получила возможность стать самостоятельной отраслью.
Область применения миорелаксантов
Учитывая то, что вещества из этой группы лекарств оказывают обширное воздействие на организм, они находят широкое применение в медицинской практике. Можно перечислить следующие направления:
- При лечении неврологических заболеваний, которые сопровождаются повышенным тонусом.
- Если применять миорелаксанты (препараты), боль в пояснице также отступит.
- Перед хирургическим вмешательством в брюшную полость.
- Во время проведения сложных диагностических процедур при некоторых заболеваниях.
- В процессе электросудорожной терапии.
- При проведении анестезиологии без отключения естественного дыхания.
- Для профилактики осложнений после травм.
- Миорелаксанты (препараты) при остеохондрозе часто назначают пациентам.
- Для облегчения процесса восстановления после операции на позвоночнике.
- Наличие межпозвонковой грыжи также является показанием для приема миорелаксантов.
Несмотря на такой обширный список использования данных препаратов, не стоит их назначать себе самостоятельно, без консультации с врачом.
Побочные эффекты после приема
Если вам назначили миорелаксанты (препараты), боль в пояснице должна обязательно оставить вас в покое, только при приеме данных лекарств могут наблюдаться побочные действия. На некоторые можно и не обратить внимания, а вот есть и более серьезные, среди них стоит отметить следующие:
- Снижение концентрации внимания, что наиболее опасно для людей, сидящих за рулем автомобиля.
- Понижение артериального давления.
- Повышенная нервная возбудимость.
- Ночное недержание мочи.
- Аллергические проявления.
- Проблемы со стороны ЖКТ.
- Судорожные состояния.
Особенно часто все эти проявления можно диагностировать при неправильной дозировке препаратов. Особенно это касается антидеполяризующих лекарств. Срочно необходимо прекратить их прием и обратиться к врачу. Обычно назначают внутривенно раствор неостигмина.
Деполяризующие миорелаксанты в этом отношении более безобидны. При их отмене наблюдается нормализация состояния пациента, и использование медикаментов для устранения симптомов не требуется.
Следует с осторожностью принимать те миорелаксанты (препараты), названия которых вам незнакомы. В этом случае лучше проконсультироваться с врачом.
Противопоказания к применению
Прием любых лекарств необходимо начинать только после консультации с доктором, а эти лекарства тем более. У них имеется целый список противопоказаний, среди них можно отметить:
- Нельзя принимать их людям, у которых проблемы с почками.
- Противопоказан прием беременным женщинам и кормящим матерям.
- Психологические расстройства.
- Алкоголизм.
- Эпилепсия.
- Болезнь Паркинсона.
- Печеночная недостаточность.
- Детский возраст до 1 года.
- Язвенная болезнь.
- Миастения.
- Аллергические реакции на препарат и его составляющие.
Как видим, миорелаксанты (препараты) имеют много противопоказаний, поэтому не стоит еще больше причинять вред своему здоровью и начинать их прием на свой страх и риск.
Требования, предъявляемые к миорелаксантам
Современные препараты должны быть не только эффективными в плане снятия мышечного спазма, но и соответствовать некоторым требованиям:
- Миорелаксирующий эффект должен быть селективного действия, то есть одновременно ослаблять повышенный тонус мышц и не подавлять тоническую импульсацию. Способность к самостоятельному передвижению должна сохраняться после их приема.
- Безопасность миорелаксантов. Это качество особенно актуально при необходимости длительного использования. Пациенты не должны терять способность трудиться и вести активный образ жизни.

Одним из таких препаратов, который практически соответствует всем требованиям, является “Мидокалм”. Наверное, поэтому он в медицинской практике используется уже более 40 лет, причем не только в нашей стране, но и во многих других.
Среди центральных миорелаксантов он существенно отличается от других в лучшую сторону. Данный препарат воздействует сразу на нескольких уровнях: снимает усиленную импульсацию, подавляет формирование потенциала действия в болевых рецепторах, замедляет проведение гиперактивных рефлексов.
В результате приема препарата не только снижается мышечное напряжение, но и наблюдается его сосудорасширяющее действие. Это, пожалуй, единственное лекарство, которое снимает спазм мышечных волокон, но при этом не вызывает мышечную слабость, а также не взаимодействует с алкоголем.
Остеохондроз и миорелаксанты
Это заболевание достаточно распространено в современном мире. Наш образ жизни постепенно приводит к тому, что появляются боли в спине, на которые мы стараемся не реагировать. Но наступает такой момент, когда боль уже нельзя игнорировать.
Мы обращаемся к врачу за помощью, но драгоценное время зачастую уже упущено. Возникает вопрос: “А можно ли использовать миорелаксанты при заболеваниях опорно-двигательного аппарата?”
Так как одним из симптомов остеохондроза является мышечный спазм, то есть резон говорить об использовании препаратов для расслабления спазмированых мышц. Во время терапии чаще всего применяют следующие лекарственные препараты из группы миорелаксантов.
- “Мидокалм”. Можно использовать в процессе лечения остеохондроза любой локализации. Если имеются нарушения в шейном отделе, то этот препарат устраняет боль, восстанавливает и увеличивает объем движений. Так как “Мидокалм” обладает сосудорасширяющим действием, то при его приеме улучшается кровообращение, а значит выздоровление наступает быстрее.
- “Тизанидин” или “Сирдалуд”. Устраняет спазм мышц. Как и на другие миорелаксанты, отзывы можно слышать различные, потому что при приеме возможно падение артериального давления, что у некоторых пациентов может приводить даже к обморочным состояниям. Можно также диагностировать сонливость, апатию, головокружения, что существенно может снижать качество жизни.
- “Баклофен”. Из всех остальных препаратов он используется реже всего. Это можно объяснить большим количеством побочных эффектов. Если и применяется, то при лечении остеохондроза пояснично-крестцового отдела. У некоторых пациентов после отмены этого препарата наблюдались даже психические расстройства. С особой осторожностью назначают “Баклофен” пациентам пожилого возраста.

В терапии обычно не принято принимать несколько препаратов одновременно. Это предусмотрено для того, чтобы можно было сразу выявить побочные эффекты, если таковые будут проявляться, и назначить другое лекарство.
Любой миорелаксант имеет свои рекомендации по применению. Это касается не только длительности и частоты приема, но и дозировки. Все это должен с вами подробно обсудить врач.
Практически все препараты выпускаются не только в форме таблеток, но есть и инъекции. Чаще всего при сильном спазме и выраженном болевом синдроме для экстренной помощи назначают вторую форму, то есть в виде уколов. Действующее вещество быстрее проникает в кровь и начинает свое лечебное воздействие.
Таблетки обычно не принимают на голодный желудок, чтобы не нанести вреда слизистой оболочке. Запивать надо водой. Как уколы, так и таблетки назначают принимать два раза в день, если нет особых рекомендаций.
Использование миорелаксантов только тогда принесет желаемый эффект, если они применяются в комплексной терапии, обязательно сочетание с физиотерапевтическими процедурами, лечебной гимнастикой, массажем.
Несмотря на их высокую эффективность, принимать данные препараты не стоит без предварительного консультирования с лечащим врачом. Вы не можете самостоятельно определть, какое лекарство подойдет в вашем случае и принесет больший эффект.
Не забывайте, что имеется масса противопоказаний и побочных эффектов, которые также не стоит сбрасывать со счетов. Только грамотное лечение позволит вам навсегда забыть о боли и спазмированных мышцах.
fb.ru
Лекция 18 миорелаксанты (курареподобные средства)
Миорелаксанты, избирательно воздействуя на Н-холинорецепторы нервно-мышечных синапсов, вызывают обратимый паралич скелетной мускулатуры. Препараты этой группы используют в анестезиологии.
Кураре – стрельный яд индейцев Ориноко и Амазонки, смесь соков и экстрактов деревьев Strychnos toxifera (токсиферины) и Chondro–dendron tomentosum с добавлением яда змей. Действующее вещество кураре – алкалоид -тубокурарин.
Локализация действия кураре была установлена в опытах Клода Бернара (1851 г.) и Евгения Венцеславовича Пеликана (1857г.). Один из основоположников экспериментальной фармакологии Клод Бернар провел следующие исследования:
• У лягушки перевязывали артерию конечности, а затем вводили кураре. При этом возникал паралич всей мускулатуры тела, кроме конечности с перевязанным сосудом. Этот опыт доказывает, что кураре не угнетает ЦНС, а действует периферически.
• Один нервно-мышечный препарат помещали в раствор кураре, другой – в физиологический раствор натрия хлорида. Раздражение нерва, помещенного в раствор кураре, приводило к сокращению мышцы, находившейся в физиологическом растворе. Напротив, раздражение нерва в физиологическом растворе не сопровождалось сокращением мышцы, омываемой раствором кураре. Прямое электрическое раздражение этой мышцы вызывало обыч ный сократительный акт.
Таким образом, было установлено, что кураре не нарушает проведение импульсов по двигательным нервам, не изменяет функцию мышечных волокон, угнетает деятельность нервно-мышечных синапсов.
Применение миорелаксантов в анестезиологии началось с 1942 г., когда канадские анестезиологи Г. Гриффиг и Г. Джонсон использовали тубокурарин-хлорид для потенцированного наркоза. Безопасное применение миорелаксантов стало возможным только после усовершенствования техники искусственной вентиляции легких.
Наиболее активные миорелаксанты имеют строение четвертичных симметричных бисаммонийных соединений для вливания в вену.
По механизму действия миорелаксанты разделяют на две группы -антидеполяризующие и деполяризующие.
Антидеполяризующие миорелаксанты (пахикураре)
Антидеполяризующие миорелаксанты имеют жесткие молекулы с расстоянием между четвертичными атомами азота 1,0±0,1 нм. В сосстав молекул входят гидрофобные ароматические и гетероциклические радикалы (пахикураре – буквально “толстые кураре”, греч. pachys – толстый).
Механизм действия антидеполяризующих миорелаксантов – конкурентный антагонизм с ацетилхолином в отношении Н-холинорецепторов скелетной мускулатуры. Миорелаксанты блокируют анионный центр рецепторов, а также образуют вандерваальсовы связи с участками рецептора, окружающими анионный центр. Блокада Н-холинорецепторов, стабилизируя потенциал покоя в концевой пластинке, вызывает вялый паралич скелетных мышц. В больших концентрациях миорелаксанты прямо нарушают проводимость открытых натриевых каналов скелетных мышц.
Сведения об антидеполяризующих миорелаксантах-четвертичных аминах (ТУБОКУРАРИН-ХЛОРИД, ПИПЕКУРОНИЯ БРОМИД, АТРАКУРИЯ БЕСИЛАТ, МИВАКУРИЯ ХЛОРИД и др.) приведены в табл. 18.1.
При введении антидеполяризующих миорелаксантов скелетные мышцы парализуются в определенной последовательности. Сначала расслабляются наружные мышцы глаз, среднего уха, пальцев рук и ног, затем – мышцы лица, шеи, конечностей, туловища, межреберные мышцы, в последнюю очередь – диафрагма. Восстановление тонуса скелетных мышц происходит в обратном порядке.
Четвертичные амины не проникают в ЦНС. Известно, что анестезиолог Смит (С. Smith, 1947 г.) испытал на себе действие тубокурарина-хлорида в дозе, превышающей в 2,5 раза терапевтическую дозу. После введения тубокурарина в вену у испытуемого не возникали анальгезия, нарушения сознания, памяти, чувствительности, зрения, слух не изменялось дыхание, не регистрировались отклонения на ЭЭГ.
Миорелаксанты-третичные амины менее эффективны, не вызывают паралич дыхательной мускулатуры, хорошо всасываются при приеме внутрь. Представитель этой группы – производное алкалоида живокости (дельфиниум) МЕЛЛИКТИН. ‘
Синергистами антидеполяризующих миорелаксантов являются средства для наркоза и препараты, объединенные названием центральные миорелаксанты (седативные транквилизаторы – сибазон, феназепам; агонист ГАМК-рецепторов типа В – баклофен; центральный Н-холиноблокатор – мидокалм*). Эти лекарственные средства угнетают базальные ганглии, гиппокамп, спинной мозг.
Миопаралитическое действие потенцируют также средства, препятствующие выделению ацетилхолина из нервных окончаний, – антибиотики группы аминогликозидов, тетрациклин, линкомицин, полимиксины, магния сульфат, местные анестетики.
Антагонистами являются обратимые блокаторы холинэстеразы с никотиноподобным действием – прозерин, галантамин, хинотилин. Они вызывают в нервно-мышечных синапсах накопление ацетилхолина, который вытесняет антидеполяризующие миорелаксанты из связи с Н-холинорецепторами. Декураризацию проводят, когда объем вентиляции легких достигает 20-30% нормального объема. Действие большинства деблокирующих средств короче, чем миорелаксантов. Это создает опасность рекураризации с возвратом паралича дыхательной мускулатуры.
studfile.net