Мастит код по мкб – классификация болезни, основные причины, механизм развития, диагностика и лечение
Мастит (код по МКБ 10)

Принято считать, что мастит (грудница) исключительно женское заболевание, встречающееся в большинстве случаев у дам во время беременности или в период грудного вскармливания.
Но это мнение ошибочно, так как появиться он может и у женщин, никогда не рожавших детей, а также у мужчин и даже у новорожденных малышей.
Что такое мастит (код по МКБ 10), какой он бывает и каковы причины развития заболевания — давайте об этом поговорим.
…
Вконтакте
Google+
Мой мир
Признаки
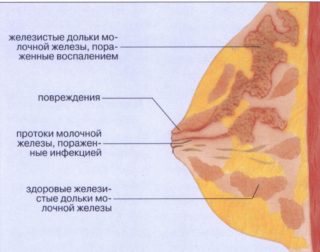
 Данное заболевание характеризуется воспалением одной, а в некоторых случаях обеих молочных желез.
Данное заболевание характеризуется воспалением одной, а в некоторых случаях обеих молочных желез.
При этом человек испытывает боль, грудь становиться неоднородной, в ней появляются уплотнения, она нагрубает, кожные покровы краснеют, повышается температура тела, а иногда появляются не свойственные выделения (гной).
При появлении первых признаков данной болезни стоит обратиться к специалисту, особенно если речь идет о кормящей матери.
Важно знать: продолжать грудное вскармливание нельзя при гнойной форме мастита, так как это может навредить здоровью новорожденного ребенка.
 Исходя из клинического течения болезни мастит может быть:
Исходя из клинического течения болезни мастит может быть:
- Острый – форма заболевания при которой воспалительный процесс поражает ткань молочной железы. Им в большинстве случаев страдают женщины, ставшие матерью в первый раз, дети которых находятся на естественном вскармливании;
- Хронический – форма заболевания, наблюдаемая в течение продолжительного времени, а иногда и всей жизни. Одной из его разновидностей является плазмоцитарный мастит, возникающий в основном у женщин в возрасте.
Причины лактационного мастита:
- Недостаточное сцеживание молока, в результате чего образуется застой. Бороться с которым можно с помощью тщательного сцеживания руками или молокоотсосом. В противном случае такой застой может привести к образованию мастита;
- Поражение молочных желез инфекциями через ранки и трещинки, которые возникли в результате не правильного прикладывания ребенка к груди. Ярким примером служит золотистый стафилококк.
Комментарий врача: различные заболевания щитовидной железы, гипертония также способствуют развитию мастита.
Причины нелактационного мастита:
- Поражение молочных желез инфекцией;
- Ослабленное здоровье у взрослых или перинатальный период у новорожденных.
Каково основное назначение классификации
 Существует международная классификация абсолютно всех заболеваний, основной целью которой является присвоение класса и кода каждому конкретному состоянию человека.
Существует международная классификация абсолютно всех заболеваний, основной целью которой является присвоение класса и кода каждому конкретному состоянию человека.
Зная его другой врач, ученый или родственник может узнать, каким именно заболеванием болен пациент и сделать соответствующие выводы о его здоровье. Данный документ периодически обновляют, дополняют и каждый раз ставят номер пересмотра.
Цифра 10 и есть номер последнего пересмотра, именно им должны руководствоваться специалисты в своей практике.
Код болезни
 Болезни молочной железы характеризуются классом заболевания от N60 – N64, маститу соответствует N 61. Далее идет блок кодов от 085 до 092, который описывает основные осложнения, возникшие после стандартных родов.
Болезни молочной железы характеризуются классом заболевания от N60 – N64, маститу соответствует N 61. Далее идет блок кодов от 085 до 092, который описывает основные осложнения, возникшие после стандартных родов.
В соответствии с международной классификацией болезней 10 пересмотра (МКБ 10) маститу соответствует следующие коды 091-092:
- Мастит, появление которого обусловлено рождением ребенка – 091;
- Гнойный – 091.1;
- Негнойный – 091.2.
- Причины заболевания можно определить по следующему коду:
- Ранка или трещина соска – 092.1;
- Нарушение не установленного характера 092.2;
- Нарушения, в результате которых изначально молока мало или вообще нет 092.3;
- Снижение выработки молока грудью 092.4;
- Отсутствие молока или выработка его в недостаточных количествах после нормального кормления, иногда связано с состоянием здоровьем матери 092.5;
- Нарушения, связанные с избыточной выработкой молока, а иногда и развитием лактостаза. Коды 092.6 и 092.7 соответственно.
Код болезни у детей

Возникает у младенцев в результате повышенного уровня гормонов, перешедших им с кровью матери. Лечение в данном случае не требуется, так как болезнь проходит в течение нескольких недель с момента рождения ребенка без вмешательства специалистов.
Возьмите на заметку: ребенок, у которого обнаружено данное заболевание, наиболее уязвим, поэтому необходимо предъявить особые требования к чистоте в доме, а также следить за соблюдением правил гигиены всех членов семьи.
Пользуясь кодами данной классификации болезней, врачи обобщают информацию со всего мира о количестве заболевших, наиболее эффективных способах и методах оказания помощи, а также анализе состояния пациента.
Смотрите следующее видео об особенностях такого заболевания, как мастит:
симптомы, признаки, причины и лечение
Содержание статьи:
В первые недели после рождения ребенка у женщины может возникнуть застой молока – лактостаз. На его фоне из-за трещин сосков в ткани молочной железы попадают бактерии. Так начинается лактационный мастит – воспалительное инфекционное заболевание, которому чаще всего подвержены кормящие женщины. Воспалительный процесс развивается очень быстро и через 4 – 5 дней в груди появляется гнойная капсула, вылечить которую можно только хирургическим путем.
Признаки мастита у кормящей матери

Мастит (грудница) — воспаление молочной железы с появлением затвердений
Первое, что должно насторожить кормящую женщину – болезненные ощущения в груди, вызванные застоем молока. Данное состояние является опасным при наличии трещин в сосках, которые бывают у большинства женщин в первый месяц лактации. При лактостазе имеют место такие симптомы:
- Покраснение груди над тем местом, где в протоке застаивается молоко.
- Уплотнение под кожей с четкими границами, так как молочная пробка формируется в одной доле.
- Тяжесть и чувство распирания в груди.
- Боль при пальпации.
- Незначительное повышение температуры в месте застоя молока.
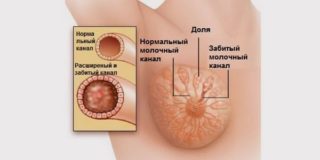
Лактостаз
Лактостаз можно успешно ликвидировать с помощью легкого нетравматичного массажа: сначала в области соска, чтобы отошло немного молока, а затем от основания груди к соску, стараясь размять то место, которое больше болит. Может понадобиться целый час времени, чтобы боль утихла, а молоко начало отходить. Если краснота прошла, можно продолжать кормить ребенка.
Если женщина не смогла вовремя оказать себе помощь, вдобавок в рану на соске попала инфекция – это может быть стафилококк, стрептококк, кишечная палочка – начнется воспалительный процесс. Он развивается быстро, потому что молоко – это питательная среда для бактерий. Через сутки у женщины уже будет мастит, через 2 суток он перейдет в следующую стадию.
Главная ошибка молодых мам – не обращаться к врачу, не оставлять ребенка, терпеть боль и пить таблетки. После гнойного мастита придется перенести полноценную операцию и кормить малыша уже не придется.
Инструкторы по грудному вскармливанию пишут, что восстановить лактацию можно, но после всех выпитых лекарств, оперативного вмешательства, наркоза мало кто из женщин решает продолжать кормление грудью. Чаще всего молоко просто пропадает, поэтому лучше при первых признаках мастита срочно обратиться к врачу и начать принимать антибиотики. В этом случае на 3 – 5 дней лактацию придется остановить, продолжая сцеживать грудь. После прекращения приема лекарств малыша снова можно кормить.
Стадии мастита и симптомы
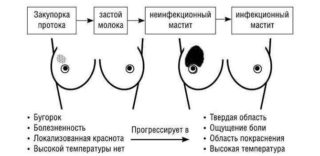
Стадии развития мастита
Мастит у кормящей матери, симптомы и лечение которого зависят от стадии процесса, необходимо ликвидировать в первые два дня. Чем дольше женщина затягивает с лечением, тем более утяжеляется ее самочувствие и наливается грудь. Первая стадия мастита – серозная – характеризуется повышением температуры тела локально в области больного протока. Обычно на этой стадии общая температура тела не превышает 37,5 градусов, но грудь горячая. Ухудшается самочувствие – развивается слабость, отсутствует аппетит. Начинают болеть подмышечные лимфатические узлы – они первые реагируют на токсические вещества, которые выделяют бактерии.
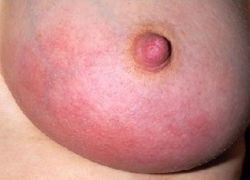
Инфильтративный мастит
Далее симптомы мастита у кормящих женщин нарастают. Заболевание переходит во вторую стадию – инфильтративную. При этом повышается общая температура тела до 38 – 39 градусов. Может наблюдаться озноб, потливость – так организм старается избавиться от токсических веществ. Сцеживать грудь становится очень больно – часто женщина самостоятельно не может это сделать, поэтому приходится обращаться к врачу. Ребенок также не может взять грудь из-за того, что она сильно увеличивается в размерах, а сосок натягивается. Большинство случаев инфекционного лактационного мастита излечивается на инфильтративной стадии.
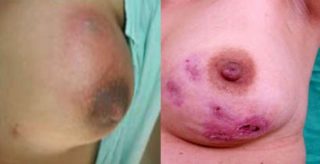
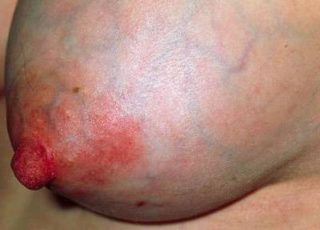
Гнойная форма мастита
Гнойная стадия мастита характеризуется изменением кожного покрова – грудь становится багрово-красной, под кожей видны увеличенные вены. Начинается общий застой молока – не только в одной доле. Сцеживание причиняет боль, но чаще всего вместе с молоком из соска выделяется гной. Кормить ребенка при гнойной стадии мастита запрещено, так как это может вызвать заражение и проблемы с кишечником. Общее самочувствие плохое: вялость, головокружение, лихорадка – температура тела может повышаться до 40 градусов. Делать массаж в этот период запрещено – это чревато повреждением гнойной капсулы. Консервативными методами вылечить гнойный мастит также не получится.
Стадия абсцесса – это формирование гнойной капсулы. В этот момент женщина ощущает пульсирующую боль в груди. Среди плотных отекших тканей можно прощупать мягкий участок – это и есть капсула с гноем. Если одной рукой придержать грудь, а пальцами другой сделать толчкообразные движения, можно почувствовать колебания жидкого гноя в полости груди. При неосторожном обращении с молочной железой возможен разрыв абсцесса и истечение гноя в ткани груди.
Флегмонозный мастит характеризуется разлитым неотграниченным воспалением тканей после того как капсула была повреждена. Такое явление в практике хирургов встречается крайне редко, равно как и гангренозный процесс в молочной железе. Это угрожающие жизни состояния, при которых иногда приходится ампутировать грудь, чтобы сохранить жизнь женщине.
Разновидности бактерий, вызывающих мастит
 Золотистый стафилококк – самый «популярный» микроб, который встречается в родильных домах. Вывести его без специальной обработки помещения не получится, поэтому матери могут заражаться этой бактерией во время пребывания в больнице. Стафилококк также поражает малышей, из-за этого у них во рту могут появляться болезненные язвочки. Перенос инфекции изо рта ребенка в грудь происходит через трещины на соске, которые должным образом не обрабатываются.
Золотистый стафилококк – самый «популярный» микроб, который встречается в родильных домах. Вывести его без специальной обработки помещения не получится, поэтому матери могут заражаться этой бактерией во время пребывания в больнице. Стафилококк также поражает малышей, из-за этого у них во рту могут появляться болезненные язвочки. Перенос инфекции изо рта ребенка в грудь происходит через трещины на соске, которые должным образом не обрабатываются.
Стрептококк может быть занесен из очага инфекции, находящегося в организме матери:
- воспаленные миндалины в горле при гнойной ангине;
- воспалительный процесс в мочевом пузыре или почках;
- пораженные кариесом зубы;
- фурункулез кожи.
Инфекция заносится с лимфатической жидкостью или кровью, так как после родов организм матери еще не восстановил иммунитет, а кормление, нестабильный гормональный фон, стрессы, недосыпание и хроническая усталость только подрывают его.
Грибковая инфекция при низком иммунитете распространяется по всему организму, но при мастите она встречается реже.
Кишечная палочка может попасть в ткани молочной железы с немытых рук при сцеживании. То же самое касается остальных бактерий.
Причины трещин в сосках

В результате неправильного кормления грудью происходит образование трещин в сосках
У большинства женщин в первые недели кормления появляются трещина на сосках. Это связано с чувствительностью кожи на данном участке. Поскольку ребенка часто прикладывают к груди, чтобы стимулировать выработку молока, он раздражает нежную кожу, и она не выдерживает.
Трещины могут быть незаметными или глубокими. В любом случае их нельзя запускать. Нужно сразу же воспользоваться мазью или кремом для заживления – самый популярный Бепантен. После кормления необходимо промыть соски настоем ромашки и смазать сосок. Перед очередным прикладыванием к груди можно еще раз промыть грудь ромашкой и дать ее ребенку, затем процедуру повторить. Пользоваться кремом необходимо до тех пор, пока трещины не заживут и кожа соска привыкнет к сосательным движениям.
Все эти манипуляции необходимы, чтобы избежать мастита, который легче предотвратить, чем лечить.
Отягощающие факторы, приводящие к маститу
 Существуют причины, при которых у женщин с большей вероятностью появится мастит при грудном вскармливании:
Существуют причины, при которых у женщин с большей вероятностью появится мастит при грудном вскармливании:
- Мастопатии в анамнезе. При этих заболеваниях есть вероятность повреждения млечных протоков, через которые молоко впоследствии будет проходить тяжелее. В этом месте возникает застой, а при попадании инфекции – мастит.
- Кистозные образования внутри протока. Приводят к обструкции выводного протока молочной железы и создают молочную пробку, справиться с которой труднее, чем при обычном лактостазе.
- Тяжелые роды и длительное восстановление. Женщине из-за плохого самочувствия трудно успевать ухаживать за ребенком и следить за состоянием молочных желез. Неполноценное сцеживание может привести к лактостазу, а недостаточная гигиена груди – к развитию инфекции.

Тяжелые роды могут привести к развитию мастита
- Сниженный иммунитет. В период беременности намеренно снижается иммунная защита, чтобы организм не отторгнул плод. Особенно это касается женщин, резус-фактор которых не совпадает с резус-фактором ребенка. До момента лактации все процессы иммунной защиты еще не успевают восстановиться, поэтому после родов женщина подвержена всякого рода инфекциям – вирусным или бактериальным. Питаться полноценно не всегда получается, так как кишечник ребенка реагирует на сырые фрукты, ягоды или овощи.
- Переохлаждение может вызвать спазм протоков и спровоцировать лактостаз, а при инфицировании бактерии быстрее развиваются в молочной среде.
- Неправильно подобранное белье. Это касается бюстгальтеров на металлических косточках, которые пережимают протоки и доли молочной железы. Чаще всего такое белье не растягивается при наполнении груди молоком, поэтому категорически не подходит для кормящей матери.
При первых родах доли молочных желез еще недостаточно подготовлены к кормлению, поэтому у первородящих женщин проблемы с лактацией возникают чаще, чем у повторнородящих.
Неправильное прикладывание ребенка к груди
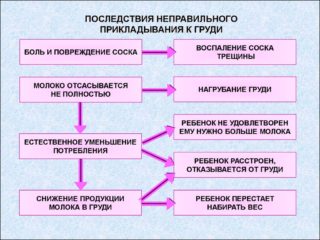 Неправильное прикладывание к груди приводит к тому, что малыш не полностью захватывает сосок. В результате не из всех протоков равномерно выделяется молоко, впоследствии оно в них застаивается.
Неправильное прикладывание к груди приводит к тому, что малыш не полностью захватывает сосок. В результате не из всех протоков равномерно выделяется молоко, впоследствии оно в них застаивается.
Рекомендуется прикладывать ребенка поочередно к обеим железам, чтобы он опорожнял их с одинаковой интенсивностью.
Неполное сцеживание
Первое молоко, которое находится ближе к соску, содержит больше воды. Оно предназначено для утоления жажды у малыша. Далее находится более жирная питательная смесь, которая более склонна к слипанию и образованию пробок из-за большого количества липидов.
Если женщина не сцеживает до конца грудь, у нее больше шансов для возникновения лактостаза. Ребенок должен полностью опорожнять одну грудь. Вторую необходимо сцеживать – тоже полностью. Если молока вырабатывается много, намного больше, чем ребенок может съесть, сцеживание должно проводиться чаще. Так бывает, пока механизм выработки молока не наладится. Не нужно переживать, что питательную жидкость придется вылить. В крайнем случае ее можно собрать в чистую емкость и заморозить.
Отсутствие ухода за сосками

Необходимо ежедневно обмывать грудь и соски настоем ромашки
Пренебрежение личной гигиеной во время кормления приводит к тому, что в области соска образуется налет, который является питательной средой для бактерий. Поскольку трещины бывают практически у всех женщин, это приводит к инфицированию кожи соска. На данном этапе это не страшно, так как инфекция остановится на коже, но при застойных явлениях в молочной железе бактерии могут проникнуть глубже и спровоцировать мастит.
Уход за грудью заключается в ежедневном обмывании кипяченой водой или настоем ромашки, а также смазывании соска специальными мазями для предотвращения пересушивания.
Если появились небольшие трещины, их лучше сразу же смазать антибактериальной мазью, которую смывают перед прикладыванием ребенка к груди. Затем снова наносят. Использовать мазь с антибиотиком необходимо, когда появляются режущие боли при лактации в районе соска, а на коже в трещинах есть следы гноя.
Диагностика и лечение
Диагностику мастита проводит врач, исходя из рассказа женщины и осмотра груди. Чтобы выбрать тактику лечения – с антибиотиками или без – необходимо сделать УЗИ молочной железы. Если гнойной капсулы внутри нет, можно обойтись антибактериальными препаратами и противовоспалительными обезболивающими средствами. Облегчение наступает после 2 – 3 дней приема антибиотиков, но курс необходимо довести до конца, чтобы исключить рецидив заболевания. При наличии гноя проводится операция и устанавливается дренаж для промывания тканей антибактериальными препаратами. Кормить ребенка в этот момент нельзя.
Гнойный мастит | Компетентно о здоровье на iLive
Выбор хирургического доступа зависит от локализации и объема пораженных тканей. При субареолярном и центральном интрамаммарном гнойном мастите выполняют параареолярный разрез. На небольшой молочной железе из этого же доступа можно произвести ХОГО, занимающего не более двух квадрантов. При хирургическом лечении гнойного мастита, распространяющегося на 1-2 верхних или медиальных квадранта, при интрамаммарной форме верхних квадрантов осуществляют радиальный разрез по Angerer. Доступ к латеральным квадрантам молочной железы производят по наружной переходной складке по Мостковому. При локализации очага воспаления в нижних квадрантах, при ретромаммарном и тотальном гнойном мастите осуществляют разрез ХОГО молочной железы доступом Геннига помимо неудовлетворительного косметического результата возможно развитие маммоптоза Bardengeuer, идущий по ходу нижней переходной складки молочной железы. Доступы Геннига и Ровнинского не косметичны, они не имеют преимущества перед выше указанными, поэтому в настоящее время практически не используются.

В основе оперативного лечения гнойного мастита лежит принцип ХОГО. Объем иссечения пораженных тканей молочной железы по сей день многими хирургами решается неоднозначно. Одни авторы для профилактики деформации и обезображивания молочной железы предпочитают щадящие методы лечения, заключающиеся во вскрытии и дренировании гнойного очага из небольшого разреза с минимальной некрэктомией или вообще без таковой. Другие, нередко отмечая при подобной тактике длительное сохранение симптомов интоксикации, высокую потребность в повторных операциях, случаи сепсиса, связанные с недостаточным объемом удаления пораженных тканей и прогрессированием процесса, на наш взгляд, справедливо склоняются в пользу радикальной ХОГО.
Иссечение нежизнеспособных и инфильтрированных тканей молочной железы производят в пределах здоровых тканей, до появления капиллярного кровотечения. При нелактационном гнойном мастите на фоне фиброзно-кистозной мастопатии, фиброаденомы осуществляют вмешательство по типу секторальной резекции. Во всех случаях гнойного мастита необходимо производить гистологическое исследование удаляемых тканей для исключения злокачественного новообразования и других заболеваний молочной железы.
В литературе широко обсуждается вопрос о применении первичного или первично-отсроченного шва после радикальной ХОГО с дренированием и проточно-аспирационным промыванием раны при абсцедирующей форме. Отмечая преимущества этого метода и связанное с его применением снижение длительности стационарного лечения, следует все же отметить довольно высокую частоту нагноении раны, статистика которых в литературе, в основном, обходится стороной. По данным А. П. Чадаева (2002) частота нагноений раны после наложения первичного шва в клинике, нацеленно занимающейся лечением гнойного мастита, составляет, по меньшей мере, 8,6%. Несмотря на небольшой процент нагноений, все же более безопасным для широкого клинического применения необходимо считать открытый способ ведения раны с последующим наложением первично-отсроченного или вторичного шва. Это связано с тем, что клинически не всегда возможно адекватно оценить объем поражения тканей гнойно-воспалительным процессом и, следовательно, осуществить полную некрэктомию. Неизбежное образование вторичных некрозов, высокая обсемененность раны патогенными микроорганизмами увеличивают опасность рецидива гнойного воспаления после наложения первичного шва. Обширная остаточная полость, образовавшаяся после радикальной ХОГО, с трудом поддается ликвидации. Скопившийся в ней экссудат или гематома приводят к частым нагноениям раны даже в условиях, казалось бы, адекватного дренирования. Несмотря на заживление раны молочной железы первичным натяжением косметический результат после операции при применении первичного шва обычно оставляет желать лучшего.
Большинство клиницистов придерживаются тактики двухэтапного лечения гнойного мастита. На первом этапе осуществляем радикальную ХОГО. Рану ведем открыто с применением мазей на водорастворимой основе, растворов йодофоров или дренирующих сорбентов. При явлениях SIRS и при обширном поражении молочной железы назначаем антибактериальную терапию (оксациллин 1,0 г 4 раза в день внутримышечно или цефазолин 2,0 г 3 раза внутримышечно). При нелактационном гнойном мастите эмпирическая антибактериальная терапия включает цефазолин + метронидазол или линкомицин (клиндамицин), или амоксиклав в монотерапии.
В ходе послеоперационного лечения хирург имеет возможность контролировать раневой процесс, направляя его в нужное русло. С течением времени стойко купируются воспалительные изменения в области раны снижается ее обсемененность микрофлорой ниже критического уровня, полость частично заполняется грануляциями.
На втором этапе через 5-10 дней выполняем кожную пластику раны молочной железы местными тканями. Учитывая то, что более 80% пациенток с гнойным маститом – женщины моложе 40 лет, этап восстановительного лечения считаем чрезвычайно важным и необходимым для получения хороших косметических результатов.
Кожную пластику производим по методике J. Zoltan. Иссекают края кожи, стенки и дно раны, придавая ей по возможности клиновидная удобную для ушивания форму. Рану дренируют тонким сквозным перфорированным дренажом, выведенным через контраппертуры. Остаточную полость ликвидируют наложением глубоких швов из рассасывающейся нити на атравматичной игле. На кожу накладывают внутрикожный шов. Дренаж подсоединяют к пневмоаспиратору. Необходимости постоянного промывания раны при тактике двухэтапного лечения нет, осуществляется только аспирация раневого отделяемого. Дренаж обычно удаляют на 3-й сутки. При лакторее дренаж может находиться в ране более длительный период. Внутрикожный шов удаляют на 8-10 сутки.
Выполнение кожной пластики после стихания гнойного процесса позволяет снизить число осложнений до 4,0%. При этом уменьшается степень деформации молочной железы, повышается косметический результат вмешательства.
Обычно гнойно-воспалительный процесс поражает одну молочную железу. Двусторонний лактационный гнойный мастит встречается довольно редко, всего в 6% случаев.
В ряде случаев, когда в исходе гнойного мастита имеется плоская рана молочной железы небольших размеров, ее ушивают наглухо, без применения дренажа.
Лечение тяжелых форм гнойного нелактационного гнойного мастита, протекающего с участием анаэробной флоры, особенно у больных с отягощенным анамнезом, представляет значительные трудности. Развитие сепсиса на фоне обширного гнойно-некротического очага приводит к высокой летальности.
Лактационный мастит код по МКБ-10 и клинические рекомендации


Возможные осложнения
Лактостаз опасен вероятностью развития мастита (воспаления молочной железы). Развитие этого осложнения клинически проявляется усилением болезненности, лихорадкой и возникновением жара в пораженной области, на коже груди могут появиться красные полосы, в молоке отмечается примесь гноя или крови. Развитие мастита провоцируется переохлаждением (кормление на сквозняке), перегревом (компрессы, горячие ванны), неправильным лечением лактоспазма. Продолжительно существующий лактостаз может привести к развитию абсцесса молочной железы.
При несвоевременной диагностике и лечении гнойный мастит осложняется генерализацией воспалительного процесса. Воспаление может поражать расположенные рядом мышцы и подкожную клетчатку или распространяться по всему организму. В наиболее тяжелых случаях у женщины развиваются септический эндокардит, сепсис и инфекционно-токсический шок.
Лечение
При лактостазе необходимо обеспечить максимально возможное опорожнение молочной железы. Расширению протоков способствует умеренное согревание, массаж груди. Для снижения вероятности рефлекторного стаза рекомендован качественный отдых, исключение стрессов, ограничение ношения сжимающего грудь белья. Спать рекомендуется не на спине и животе, а на боку.
Кормление надо стараться осуществлять как можно чаще (но не чаще 1 раза в два часа). При начале кормления сразу необходимо приложить ребенка к «больной» груди. Дело в том, что для высасывания молока из застойной области ребенку приходится прикладывать максимум сосательных усилий, а когда он уже поел, то может лениться и отказываться сосать.
Однако здоровая грудь так же требует тщательного опорожнения. Кормление необходимо осуществлять в удобном и комфортном для младенца положении, обеспечивая ребенку максимальный контакт с соском и облегчая сосание. Если ребенок сосет грудь недостаточно часто и интенсивно, необходимо производить сцеживание излишков молока. Усилению оттока способствует массирование груди поглаживающими движениями в направлении соска.
Массаж молочной железы, сцеживание и кормление необходимо осуществлять, преодолевая болезненность до тех пор, пока симптоматика лактостаза не стихнет. Настойчивость усилий способствует качественному опорожнению желез и продолжительной полноценной лактации. Иногда при раскрытии спазмированного протока во время кормления может отмечаться некоторое пощипывание и жжение в груди.
Сцеживаемое молоко может содержать включения («молочные зерна»), нитевидные волокна, бить избыточно жирным на вид. Это нормальная, здоровая консистенция грудного молока, обеспечивающая младенцу полноценное питание. В промежутках между кормлениями и сцеживаниями болезненность можно облегчать, применяя местные холодные компрессы. Перед сцеживанием или кормлением железу необходимо держать в тепле.
При необходимости грудь можно согреть смоченным в теплой воде полотенцем, принять теплый душ. Использование горячей воды и согревающих компрессов опасно возможным присоединением инфекции, поэтому резкое избыточное согревание не рекомендуется. После прогревания грудь массируют круговыми движениями от ее основания к соску. При массировании долька, где локализуется лактостаз, довольно хорошо определяется на ощупь, отличаясь от окружающей ткани повышенной плотностью.
Уплотнение необходимо массировать с особой тщательностью. Именно уплотненная болезненная область нуждается в сцеживании в первую очередь. После сцеживания можно приложить к груди ребенка и дать ему отсосать остатки молока. Продолжительный лактостаз (более суток) и после расцеживания может сохранять на 1-2 дня болезненность в области имевшего места застоя.
Если и после боль не утихает, а усиливается, возникает лихорадка, гиперемия, можно предполагать развившийся мастит (воспаление молочной железы). Необходимо прекратить прогревания железы (тепло способствует прогрессированию инфекции) и срочно обратиться к врачу. При лактостазе любые согревающие компрессы вредны, а спиртовые компрессы помимо вероятности стимулирования бактериальной флоры вмешиваются в гормональную регуляцию лактации, что только способствует развитию лактостаза.
Избыточно активный массаж также может вести к негативным последствиям: механическим повреждениям долек и протоков, появлению новых очагов застоя и повышению температуры тела (при интенсивном обратном всасывании молока и инфильтрации окружающих тканей в поврежденных дольках). Лечение лактостаза народными средствами без обращения к врачу категорически не рекомендуется, особенно матерям, осуществляющим лактацию впервые.
Неправильное осуществление лечебных мероприятий способствует развитию осложнений лактостаза и снижению качества молока вплоть до полного прекращения лактации. Самостоятельной сцеживание зачастую весьма болезненно и может быть неэффективно. Акушерка может помочь при расцеживании и разработке протоков. Хороший специалист может сделать сцеживание вовсе безболезненно.
Аппаратное сцеживание молокоотсосом по своей эффективности не уступает ручному, но при лактостазе перед использованием молокоотсоса необходимо тщательно размассировать больной участок. Одной из эффективных методик рассасывания застоя молока является ультразвуковой массаж молочной железы. Способствует сокращению млечных протоков окситоцин. Его назначают в инъекциях и вводят внутримышечно за 20-30 минут до кормления.
При переходе заболевания в фазу нагноения показано выполнение хирургической обработки гнойного очага. Доступ и объем вмешательства зависят от формы и распространенности гнойно-воспалительного процесса. При развитии ограниченного абсцесса возможна его пункция и дренирование с установкой дренажно-промывной системы и одновременном назначением антибиотиков.
Недостатком такого метода является невозможность удаления некротизированных тканей и сложность полноценного опорожнения гнойной полости. Поэтому в большинстве случаев выполняется оперативное вскрытие мастита с иссечением нежизнеспособных тканей, промыванием полости антисептиком и дренированием очага. При нелактационых формах гнойного воспаления, возникшего на фоне фиброаденомы или фиброзно-кистозной мастопатии, возможна секторальная резекция.
https://www.youtube.com/watch?v=ytpolicyandsafety
Хирургическое лечение флегмонозных и гангренозных маститов, а также нагноения злокачественных новообразований предполагает проведение радикальных операций, после которых обычно требуется пластика молочной железы. До улучшения состояния пациентки в течение 1-2 недель после вмешательства выполняется капельная обработка раны антисептиками.
Промывание завершают только после того, как в водах перестанут определяться фрагменты некротизированных тканей, гной и фибриновые волокна. В послеоперационном периоде также рекомендованы: • Антибиотикотерапия. Внутривенное или внутримышечное введение антибактериальных препаратов позволяет ускорить санацию гнойной полости и предупредить повторное нагноение.
С учетом вида и чувствительности возбудителя обычно применяют цефалоспорины I-IV поколения, карбапенемы, ингибиоторы дегидропептидазы. • Инфузионная терапия. Для быстрой стабилизации общего состояния назначают внутривенное введение дезинтоксикационных препаратов. Такие средства позволяют прекратить воздействие бактериальных и тканевых токсинов, быстро удалить их из организма.
При гнойных формах мастита прекращается вскармливание не только пораженной, но и здоровой молочной железой. В исключительных случаях ребенку из бутылочки дают молоко, полученное из здоровой груди и подвергнутое предварительной пастеризации. Хранение такого молока запрещено. После операции сцеживание груди становится невозможным из-за его неэффективности и болезненности.
Меры предосторожности применения
Инфекционно-воспалительные заболевания. Вызванные чувствительными микроорганизмами: инфекции верхних и нижних дыхательных путей. Лор-органов (в тч средний отит). Инфекции мочевыводящих и желчевыводящих путей. Органов малого таза (в тч гонорея). Кожи и мягких тканей. Костей и суставов (в тч остеомиелит). Эндокардит. Сепсис. Перитонит. Мастит. Раневые. Ожоговые и послеоперационные инфекции. Сифилис. Профилактика хирургических инфекций в пред- и послеоперационном периоде.
При беременности назначают только по жизненным показаниям (адекватных и строго контролируемых исследований не проведено). Категория действия на плод по FDA. B. При необходимости применения в период кормления грудью прекращают грудное вскармливание (цефазолин проникает в грудное молоко).
В/м, в/в.
https://www.youtube.com/watch?v=ytabout
Пациенты, имеющие в анамнезе аллергические реакции на пенициллины, карбапенемы, могут иметь повышенную чувствительность к цефалоспориновым антибиотикам. Во время лечения цефазолином возможно получение положительных (прямой и непрямой) проб Кумбса и ложноположительной реакции мочи на глюкозу.
код по МКБ-10, симптомы, лечение, классификация
Содержание статьи:
Воспаление, которое возникает в тканях молочной железы из-за инфицирования, называется маститом – код по МКБ-10 091. Большая часть случаев заболевания приходится на лактационный период, когда женщина плохо сцеживает остатки молока, а на сосках имеются трещины, через которые в грудь проникают микробы. Патогенная флора также может попасть в ткани молочной железы из имеющихся очагов инфекции в кишечнике, половых органах, зубах. Мастит – это опасное заболевание, которое без лечения может привести к летальному исходу.
Виды мастита молочной железы, симптомы
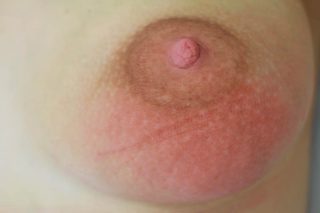
Инфильтративный мастит
Различают несколько видов мастита по стадиям заболевания:
- Серозный – начальная стадия, при которой наблюдается ухудшение самочувствия, повышается температура в области молочной железы, а также общая температура. Застой вызывает уплотнение и болезненные ощущения. Грудь увеличивается в объеме.
- Инфильтративный – следующая стадия, при которой в тканях образуется полость, наполненная инфильтратом – клеточной жидкостью, к которым примешивается кровь и лимфа. Кожные покровы над инфильтратом краснеют. Если не лечить воспаление молочной железы у женщин на данном этапе, далее возникает гнойник.

Острый гнойный лактационный мастит
- Гнойный мастит, при котором в тканях образуется скопление жидкости, состоящей из мертвых лейкоцитов и микробов. Температура тела повышается до 40 градусов и выше. Женщина ощущает симптомы интоксикации.
- Абсцедирующий, при котором в груди возникает отграниченная гнойная полость, которую можно ликвидировать хирургическим путем, если вовремя провести операцию.
- Флегмонозный мастит молочной железы характеризуется распространением гнойного процесса по тканям груди.
- Гангренозный вид диагностируют при наличии отмерших участков ткани. Самая опасная форма, из-за которой может начаться заражение крови и наступить смерть от инфекционно-токсического шока.
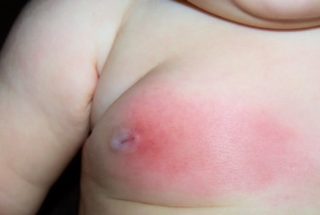
Мастит у новорожденного
По клиническим проявлениям различают:
- Острый послеродовой мастит – состояние, возникающее после лактостаза – застоя молока в протоках. Чаще бывает у первородящих.
- Плазмоклеточный. Наблюдается у женщин старшего возраста, неоднократно рожавших. При этом происходит инфильтрация плазматическими клетками околососочных тканей и увеличением эпителия протоков. По клиническим признакам данный вид мастита схож с раком молочной железы. Нагноения при плазмоклеточном мастите не происходит.
- Мастит новорожденных. Возникает под действием материнских гормонов. При надавливании выделяется жидкость наподобие молозива, ткань увеличена и болезненна. Появляется нагрубание желез на 7 – 10 день жизни. Одновременно могут наблюдаться выделения из влагалища. Мастит опасен склерозом тканей, что повлияет на рост груди в период полового созревания.
- Мужской мастит – редкая форма гормонального нарушения, при которой железистая ткань разрастается и причиняет боль. Также может переходить в гнойную форму и абсцедировать, поэтому иногда приходится оперировать и удалять ткани полностью.
Поскольку у женщины в послеродовом периоде иммунитет ослаблен, заболевание способно быстро прогрессировать – в среднем от серозной стадии до развития гнойной формы, требующей хирургического вмешательства, проходит не более 5 дней.
Нелактационный мастит у женщин
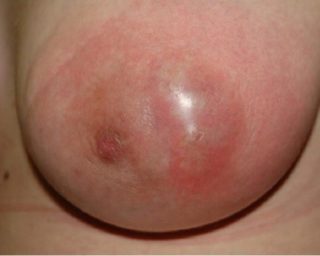
Острый нелактационный гнойный мастит
Возникновение нелактационного мастита у женщин связано с гормональными нарушениями в особые периоды жизни: половое созревание, климакс. Симптомы не настолько яркие, как при лактации, но заболевание нельзя запускать, иначе оно может развиться до гнойного абсцесса или флегмоны.
Различают острый и хронический нелактационный мастит. В первом случае грудь быстро наливается и становится болезненной. Вместе с тканями молочной железы опухают подмышечные лимфатические узлы – руку при этом поднять сложно, а также невозможно лежать на больной стороне.
В случае хронического процесса, который в большинстве случаев характерен для периода климакса, наблюдается постоянно повышенная температура в молочной железе, а также выделения гноя и увеличение лимфоузлов, иногда кожа втягивается над местом воспаления. Симптомы частично похожи на те, что наблюдаются при злокачественном новообразовании.
Причинами нелактационного мастита являются проблемы с иммунной системой, при которых в различных участках тела возникают очаги размножения бактерий. Плохо работающий иммунитет – результат снижения количества половых гормонов у женщин. В этом случае помогает применение заместительной гормональной терапии и прием антибиотиков до исчезновения симптомов.
Нелактационный мастит хорошо поддается лечению, только обращаться к врачу для диагностики необходимо при первых признаках болезни.
Первые признаки заболевания
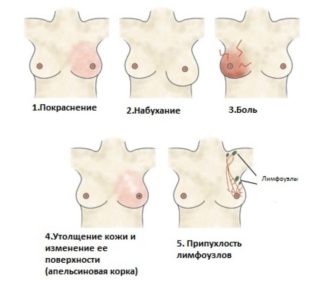
Симптомы мастита
Следует обратить особое внимание на такие признаки:
- Уплотнение в груди во время кормления ребенка. При этом еще не наблюдается увеличения объема молочной железы, а боль носит локальный характер. В этот момент можно провести профилактические меры и устранить лактостаз.
- Образование трещин на соске. Это является потенциальной причиной инфицирования тканей внутри молочной железы. За трещинами необходимо тщательно следить и пользоваться мазями для заживления.
- Если температура в одной груди повысилась, это говорит о начавшемся воспалительном процессе. К нему вскоре присоединяется боль в лимфатических узлах, тошнота и головная боль – симптомы интоксикации, так как бактерии размножаются и выделяют в кровь продукты своей жизнедеятельности.
- Покраснение кожных покровов.
- На последующих стадиях тянущая и пульсирующая боль в груди становится постоянной.
- Общая слабость и плохое самочувствие.
- При сильном увеличении грудной железы в объеме кожа натягивается и истончается. Такие симптомы присущи абсцедирующей форме.
При гранулематозном или плазмоклеточном мастите, который возникает у женщин после 30 лет, возможны локальные отеки или инфильтрация всех тканей грудной железы. Увеличиваются регионарные лимфатические узлы, сосок втягивается внутрь груди.
Причины мастита
Лактостаз
Самой частой причиной инфекционного мастита является застой молока в дольках молочной железы и протоках. В этом случае еще не наблюдается инфекционное поражение тканей, но уже имеются все причины для этого.
Лактостаз возникает при неумелом кормлении, сцеживании и просто невнимательном отношении к себе. Часто женщины испытывают усталость из-за круглосуточного ухода за ребенком и оставляют одну грудь полной на ночь. К утру наблюдаются все симптомы лактостаза – болезненность, наливание молочной железы и плохой отток молока. Ликвидировать симптомы нужно сразу же, хотя некоторые мамы предпочитают терпеть боль, только чтобы не идти в больницу и не оставлять ребенка с другими людьми. Мастит после лактостаза наступает в течение 3 дней.
При несоблюдении правил гигиены бактерии проникают через трещины в соске – они возникают практически у всех кормящих женщин в первые дни после родов.
Гнойные очаги в других частях тела также могут осложнить лактостаз, потому что кровь перенесет бактерии, и они осядут в благоприятных условиях для размножения. Поэтому врачи уделяют так много внимания лечению инфекционных заболеваний до начала беременности – зубы, пораженные кариесом, половые инфекции.
Микроорганизмы, которые вызывают мастит
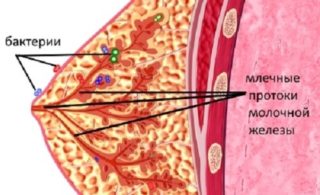
Проникновение патогенных бактерий в грудное молоко
В грудном молоке содержится различная микробиота – полезные бактерии. Они попадают в кишечник ребенка и заселяют его постепенно, пока малыш находится на грудном вскармливании. Нарушение баланса микробиотических компонентов из-за присутствия в молоке патогенных бактерий является причиной, по которой женщине необходимо прекратить кормление ребенка из больной молочной железы. Полный отказ от лактации необходим, если маститом поражены обе груди.
Самой распространенной бактерией, обсеменяющей воспаленные ткани, является стафилококк или реже – стрептококк. Стафилококк поселяется в организме женщины еще до родов, если у нее низкий иммунитет. Иногда бактерию невозможно вывести из здания родильного дома, так как она очень устойчива в окружающей среде. Мать и ребенок заражаются в момент родов или после.
Коринебактерии повреждают ткани на фоне слабого иммунитета. Их можно найти у животных и во внешней среде, поэтому на молочную железу они попадают с грязных рук или после общения с домашними питомцами.
Кишечная палочка и другие энтеробактерии также иногда обнаруживается в посевах биологической жидкости, взятой из груди. Проникают они через трещины и повреждения молочной железы из окружающей среды.
Методы диагностики
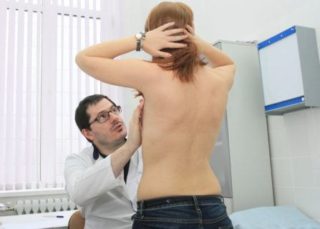
Один из основных методов предварительной диагностики — пальпация
На первом этапе диагностики маммолог или хирург производит пальпаторное обследование молочной железы, а также беседует с пациенткой, выясняет, когда начался процесс. При серозном мастите обнаруживается уплотнение и изменение окраски кожных покровов.
Для выявления гнойного абсцесса важным симптомом является флюктуация – при резком толчке груди пальцами возникают волновые движения, говорящие о том, что внутри есть полость с жидкостью. Для подтверждения наличия гноя также используют УЗИ, которое показывает:
- расширение протоков;
- утолщение кожных покровов из-за отека;
- жидкий инфильтрат хорошо виден как ограниченный участок с пониженной эхогенностью – черного цвета;
- зоны некроза, если такие имеются, также хорошо видны при ультразвуковом обследовании.
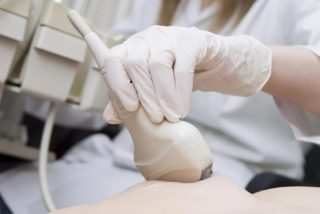
УЗИ молочных желез
Если на УЗИ картина мастита не ясно выражена, врач может предложить пункцию для извлечения жидкости, чтобы установить наличие бактерий в экссудате.
Наличие фиброзной ткани вокруг очага воспаления говорит о вялотекущем хроническом мастите. При пальцевом обследовании фиброзная сумка обычно спаивается с кожей и малоподвижна.
У женщин и подростков с нелактационным маститом берут кровь на гормональный фон, чтобы в случае необходимости назначить компенсационное лечение.
В числе обязательных общих анализов – моча, кровь, а также исследование молока на наличие бактерий, чтобы определиться, можно ли кормить ребенка здоровой грудью, или патогенная флора размножается в обоих молочных железах.
Маммография не проводится из-за достаточно высокого процента информативности УЗИ.
Профилактика и лечение
При консервативном лечении мастита все антибиотики должен назначать врач
Лечение проводится исходя из стадии мастита – консервативное или хирургическое. Показаниями для консервативного лечения являются:
- раннее обращение женщины – до 3 суток с начала появления симптомов;
- температура до 37 градусов;
- хорошие анализы крови;
- нет гнойной симптоматики;
- состояние женщина оценивает как нормальное.
Основными лекарственными препаратами для устранения воспалительного процесса и уничтожения микробов являются антибиотики. Если в экссудате обнаружен золотистый стафилококк, который является причиной заражения в 70% случаев, применяют пенициллины или цефалоспорины. Они в самых минимальных количествах проникают в грудное молоко.
Кроме антибиотиков и противовоспалительных препаратов рекомендуются средства для поднятия иммунитета – витамины и минеральные комплексы, настои питательных трав, диета, облегчающая работу иммунной системы.
Физиотерапия при консервативной лечении мастита представлена ультразвуковым воздействием и УВЧ.

Во время консервативного лечения важно своевременно опорожнять молочные железы и принимать лекарства, которые улучшают отток молока. Чтобы усилить его образование, необходимо употреблять больше жидкости.
Хирургическое вмешательство проводится при образовании гнойного абсцесса. Сделать это нужно до того момента, пока стенки абсцесса не истончились под воздействием гнойного содержимого, и зараженная жидкость не вытекла в окружающие ткани. В этой ситуации можно говорить о диффузном мастите, при котором может понадобиться ампутация груди.
После хирургической операции женщине назначают курс антибактериальной терапии не менее 10 дней, а также капельницы, которые помогают очистить кровь и лимфу от остатков токсических веществ, оставленных бактериями. После окончания лечения берут пробы молока на предмет наличия инфекции. Если бактерий не обнаружено, женщине разрешено продолжать грудное вскармливание.
В случае возникновения мастита у новорожденных детей лечение проводится только в условиях стационара. Самостоятельно инфекционный мастит не проходит.
Профилактические мероприятия

В период лактации особенно важно подбирать удобное белье
Поскольку предшественником мастита в большинстве случаев является лактостаз, необходимо принять меры, которые сведут к минимуму возникновение застоя молока. Для этого нужно правильно подбирать белье – оно не должно сдавливать грудь и окружающие ткани. Чтобы не возникали молочные пробки, рекомендуется прикладывать малыша к обоим железам по очереди. Важно всегда мыть руки с мылом перед кормлением и сцеживанием. Если есть трещины на сосках, использовать мазь с бактерицидным и заживляющим эффектом. После кормления необходимо мыть грудь и соски, смазывать их мазью, надевать чистое белье.
Вовремя выявленные и пролеченные очаги инфекции в организме позволят предотвратить перенос инфекции с кровью или лимфой в воспаленную ткань молочной железы, которая является подходящей средой для питания и размножения бактерий.
Мастит — Википедия
Материал из Википедии — свободной энциклопедии
Мастит (от греч. μαστός — «сосок», «грудь»), грудница — воспаление молочной железы. У женщин, главным образом первородящих, наблюдается в период кормления ребёнка, однако может развиться и перед родами, а также вне зависимости от беременности и родов, реже встречается у девушек. Различают послеродовой или лактационный мастит (у кормящих матерей) и фиброзно-кистозный мастит (не связан с кормлением грудью). Особую форму мастита представляет так называемая грудница новорождённых — нагрубание у новорождённого молочных желёз (независимо от пола младенца), связанное с переходом лактогенных гормонов из крови матери.
Течение мастита острое, реже — хроническое.
Основные причины — застой молока, плохое опорожнение железы при кормлении, трещины соска. Попадая в такие условия, микробы, проникающие по лимфатическим путям и молочным ходам в железу, вызывают её воспаление. Возбудитель — стафилококк, стрептококк и некоторые другие — проникает в железу изо рта ребёнка, через загрязнённое бельё, при несоблюдении гигиенических правил ухода за молочной железой в период беременности и кормления. Наиболее частая причина возникновения трещин сосков — неправильное прикладывание ребёнка к груди.
Признаками мастита являются уплотнение (нагрубание) железы, покраснение кожи, распирающая боль, повышение температуры. При прогрессировании воспаления железа увеличивается, кожа становится напряжённой, горячей на ощупь. Образование абсцесса под кожей, в толще железы или позади неё, характеризуется размягчением уплотнения (инфильтрата), повышением температуры тела, кормление становится резко болезненным, к молоку иногда примешивается гной. Ограничение или прекращение кормления усугубляет воспаление. При пониженной сопротивляемости или при несвоевременном и нерациональном лечении процесс может приобрести флегмонозный и даже гангренозный характер.
В начальной стадии — холод на железу в промежутках между кормлениями, полное опорожнение железы от молока (частые прикладывания ребёнка к больной груди, необходимо следить за правильностью прикладывания, при необходимости — дополнительное тщательное сцеживание молока). Иногда могут потребоваться антибиотики, новокаиновая блокада. При нагноении — вскрытие гнойника; при этом кормление поражённой грудью временно прекращают, если из протоков выделяется гной; молоко сцеживают молокоотсосом. После того, как гной перестаёт выделяться, кормление больной грудью возобновляют.
Правильное прикладывание ребёнка к груди, кормление грудью по требованию, а не по режиму. Нельзя ограничивать частоту и/или длительность кормлений. При образовании трещин — их лечение, обязательное исправление прикладывания.
Если ребёнок здоров и активно сосёт — нет необходимости в дополнительном сцеживании молока после кормления, так как это может привести к избыточной выработке молока и образованию застоев. Тщательное соблюдение правил кормления ребёнка (чистота рук матери, правильное прикладывание к груди: ребёнок должен полностью захватывать сосок вместе с околососковым кружком).
| |||||||
| |||||||
Мастит у новорожденных : причины, симптомы, диагностика, лечение
Мама – это первый человек, который замечает любые изменения состояния здоровья своего малыша. Мастит развивается очень быстро у такого ребенка, поэтому иногда сложно точно установить его причину. Но обязательно нужно знать о всех возможных факторах, которые влияют на развитие мастита, чтобы именно мама могла предупреждать их развитие.
Грудные железы у новорожденного ребенка имеют свои анатомические и физиологические особенности. Молочная железа состоит из железистой ткани, рыхлой соединительной ткани и молочных протоков. У новорожденных она лежит на большой «жировой подушке», которая состоит из соединительной ткани, имеющей рыхлое строение. Сами молочные протоки развиты не сильно, но они имеют небольшое разветвление в радиальном направлении. Под действием гормонов мамы может быть активация синтеза миоцитов и клеток соединительной ткани перед самыми родами, что через некоторое время после рождения дает клинические проявления физиологического нагрубания молочных желез. Это процесс считается нормальным и не сопровождается воспалением. Из соска может даже выделяться небольшое количество секрета – молозиво, что также не является патологией. Но часто родители по неопытности или просто по неосторожности травмируют железу или пытаются как-то лечить нагрубание, выдавливая секрет. Это зачастую является главной причиной мастита, как первичного осложнения физиологической мастопатии.
Патогенез развития воспалительного процесса заключается в том, что при малейших трещинах на соске или на ореоле бактерии, которые находятся на поверхности кожи, попадают в ткань железы. Это приводит к активации иммунной защиты и лейкоциты активизируются в данном месте проникновения бактерий. После этого начинается активная иммунная реакция и воспалительный процесс вызывает появление симптомов. Но особенностью строения молочной железы новорожденных является большое количество рыхлой соединительной ткани, что в свою очередь позволяет воспалительному процессу мгновенно распространиться далее с быстрым поражением других тканей. Такие особенности патогенеза развития мастита приводят к раннему появлению осложнений, что нужно учитывать при своевременной диагностике.
Еще частой причиной мастита у новорожденных можно считать неправильный уход за кожей малыша. Эта группа причин включает не только недостаточные гигиенические мероприятия, но и также чрезмерный уход. Под этим термином подразумевается, что часто мамы делают массаж ребенку неправильно, или пытаются тщательно его мыть, протирая кожу мочалкой. Это все является дополнительными факторами травматизации, и как последствие – входящими воротами для инфекции. Поэтому здоровому новорожденному ребенку не нужны такие мероприятия, достаточно легкого купания в водичке без растираний.
Причиной мастита может быть не только местная воспалительная реакция, но и системная. Например, у ребенка при наличии ангины или отита, который не диагностирован вовремя, может быть распространение инфекции лимфогенным или гематогенным путем. При этом на фоне ослабленного иммунитета или у недоношенных деток может быть генерализация инфекции с развитием вторичного по отношению к ангине мастита.
Говоря о причинах мастита у новорожденных нужно выделить главные этиологические факторы именно у деток такого возраста. Причиной чаще является стрептококки, стафилококки, энтерококки. Это важно не только с диагностической целью, но и для выбора тактики лечения.
Причины мастита у новорожденного – это патогенные бактерии, которые вызывают воспалительный процесс. На сегодняшний день этиологическое значение в развитии мастита имеют стрептококки группы В (которые являются частой причиной мастита у новорожденных), группы С (являются причиной сепсиса у новорожденных). Начиная с 80-х годов увеличивается число заболеваний, пиогенных инфекций, вызванных коагулазонегативными штаммами стафилококков St.epidermidis, St.saprophiticus, St. hemoliticus, St.xylosus, то есть изменяется видовой состав стафилококков. Поэтому деление стафилококков на “патогенных” и “непатогенных” на сегодняшний день является условным. Болезнетворное действие стафилококков объясняется их способностью выделять токсины (летальный токсин, энтеротоксин, некротоксин, гемотоксин, лейкоцидин) и ферменты агрессии(коагулаза, фибринолизин, гиалуронидаза), которые значительно облегчают распространение возбудителя в тканях организма младенца. Кроме того, большинство патогенных штаммов выделяют пеницилиназу, цефалоспориназу, которые разрушают пенициллины, цефалоспорины в обычных терапевтических дозах.
Дальше рядом со стафилококковой инфекцией, которая встречается у новорожденных в 45-50 % мастита и других инфекций кожи, увеличивается удельный вес грамм-негативной флоры. Начинают появляться вспышки, вызванные кишечной палочкой, клебсиеллой, серрацией, протеем, синегнойной палочкой (у 30-68 %), их ассоциацией. Граммотрицательная условно-патогенная флора владеет выраженной биологической пластичностью, которая позволяет им адаптироваться к разным экологическим нишам. Одни из них: кишечная палочка, клебсиела, протей, энтеробактер являются представителями нормальной микрофлоры человека, другие серрация, псевдомонас в основном находятся в окружающей среде. Они могут вызывать у новорожденных разные патологические процессы помимо мастита омфалиты, энтериты, пневмонии, конъюнктивиты, менингиты, сепсис. Особенную опасность составляют госпитальные штаммы, которые формируются в стационарах в результате широкого, часто нерационального использования антибиотиков широкого спектра действия. В результате чего формируются штаммы с высокой резистентностью к антибиотикам, к дезинфицирующим средствам.
Еще одной особенностью этиологической флоры мастита является наличие у бактерий факторов патогенности (энтеротоксигенность, адгезивность), ферментов агрессии (протеазы, ДНК азы), гемолитической активности, которые усиливают их патогенный потенциал. Особенностью является стойкость во внешней среде (способность их к длительному пребыванию и размножению во внешней среде при низкой температуре). Особенно благоприятными для них являются увлажненные места: унитазы, раковины, мыльнички, щетки для мойки рук, реанимационная аппаратура. Все это способствует широкому распространению их в условиях стационара и является фактором риска развития мастита у ребенка при его заражении еще в больнице.
Таким образом, причиной развития мастита у новорожденных являются бактерии, которые могут представлять нормальную флору ребенка или можно инфицироваться ими из внешней среды. Но в таком случае обязательным условием для развития воспаления в молочной железе ребенка является наличие входящих ворот для инфекции. Это может быть царапина или повреждение кожи молочной железы, трещина на соске при физиологическом нагрубании, что позволяет возбудителю попасть под кожу и способствует в дальнейшем развитию воспалительного процесса.
Причины мастита у новорожденных напрямую связаны с внешними факторами, поэтому очень важен правильный уход за малышом в этот период.
 [4]
[4]