Локальный остеопороз: Что такое остеопороз: симптомы патологии, формы, осложнения – Остеопороз — Википедия
симптомы, причины, диагностика, профилактика, лечение
Скелет человека
Опорно-двигательный аппарат человека образован скелетом и мышцами. Кости играют роль своеобразных рычагов, приводимых в движение мышечными волокнами. Кроме того, кости черепа, грудной клетки и таза защищают внутренние органы от механического воздействия. Вспомогательные структуры опорно-двигательного аппарата: связки и сухожилия обеспечивают прочную связь скелетной мускулатуры с костями. Еще одной немаловажной составляющей являются разнообразные суставы, предоставляющие собой подвижное соединение костей. Нарушение целостности опорно-двигательного аппарата может привести к значительному ухудшению качества жизни человека.
Кости состоят из самой плотной ткани организма. Молодые клетки (остеобласты) образуют минеральную составляющую скелета, обеспечивающую прочность. Также в состав костей входят органические вещества, необходимые для гибкости и эластичности скелета. От соотношения неорганических и органических компонентов костной ткани зависит устойчивость скелета к внешним воздействиям. При этом на фоне непрерывного обмена веществ костная ткань постоянно разрушается и обновляется. Нарушение метаболического баланса в тканях часто становится причиной деформации скелета.
Дополнительные функции костей:
- Депонирование красного костного мозга, образующего компоненты крови и иммунной системы.
- Поддержание обмена веществ путем формирования запасов кальция, фосфора и других минеральных компонентов.
- Смягчение физических нагрузок с помощью хрящей и костных соединений.
Костная ткань постоянно перестраивается в течение жизни человека в ответ на микротравмы. Упорядоченные изменения происходят в отдельных участках костей, причем процессы разрушения ткани всегда чередуются с периодами регенерации. Все эти механизмы необходимы для поддержания формы скелета.
Развитие костной ткани во многом зависит от гормональной регуляции организма. В подростковом возрасте происходит ключевой период развития опорно-двигательного аппарата именно благодаря гормональному фону. Поздние эндокринные изменения, включая климакс у женщин, могут неблагоприятно влиять на состояние скелета.
Метаболизм костей в норме
Прочность костей определяется содержанием коллагеновых белков и минеральных компонентов. От коллагена зависит предел прочности ткани при растяжении, в то время как минеральные вещества определяют предел прочности кости при сжатии. Чем больше в ткани кальция, тем устойчивее структура к физическому воздействию. По мере взросления химический состав скелета человека постоянно изменяется. В костях детей преобладают органические компоненты, поэтому в этом возрасте переломы случаются сравнительно редко. В костной ткани пожилых людей содержится мало коллагеновых белков, из-за чего повышается риск травмирования.

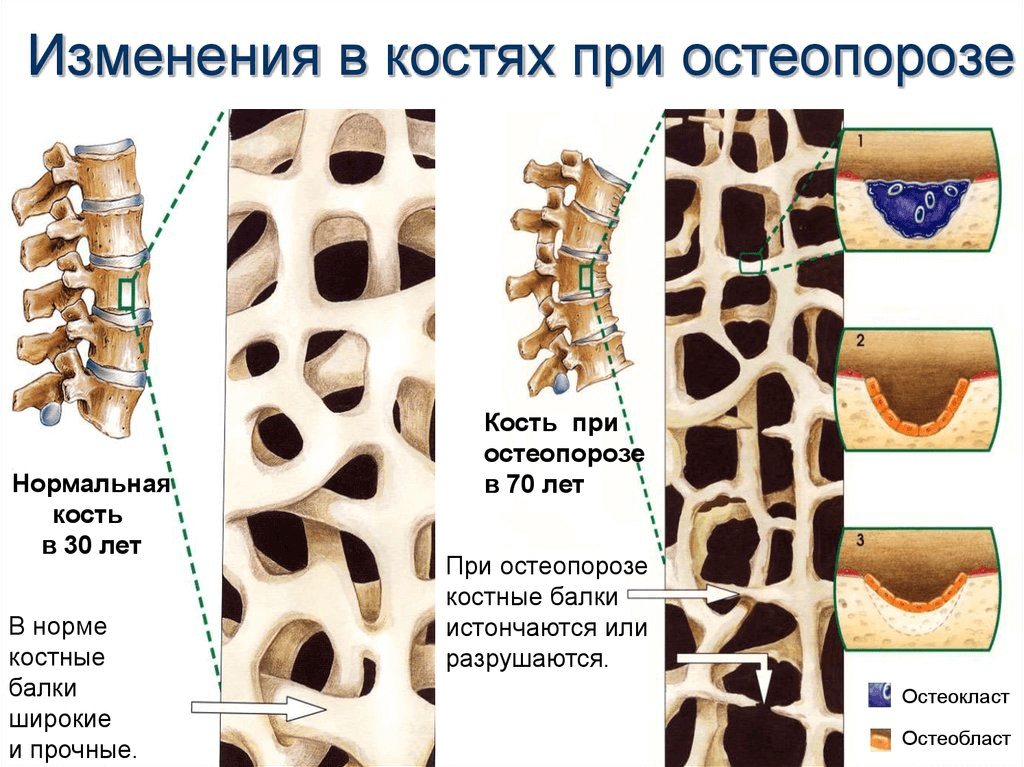
Помимо внешних влияний, регуляция состояния кости зависит от двух типов клеток – остеокластов и остеобластов. Как уже было сказано, остеобласты образуют минеральные и органические составляющие органа. Остеокласты обеспечивают постоянное разрушение кости. От взаимодействия этих клеток зависит баланс разрушения и обновления тканей.
Остеоциты, представляющие собой окончательно дифференцированные остеобласты, встроенные в минерализованную кость, определяют особенности ремоделирования тканей. Считается, что при остеопорозе механизм связи между остеокластами и остеобластами изменяется под воздействием постоянного травмирования трабекул. Остеокластам требуются недели, чтобы разрушить кость, в то время как остеобластам нужны месяцы для регенерации ткани. Следовательно, любой процесс, который увеличивает скорость преобразования кости, приводит к утрате тканей с течением времени.
Причины возникновения
Отличительной чертой остеопороза является уменьшение массы скелета, обусловленное дисбалансом между резорбцией и регенерацией кости. Нарушение этого равновесия может происходить из-за гормональных расстройств, генетических мутаций, метаболических заболеваний и других негативных факторов. При этом механизм развития болезни у пациентов разного возраста различается. Так, у молодых людей патология обуславливает неспособность организма нарастить достаточное количество костной массы. У пожилых пациентов преобладают процессы разрушения ткани.
Возможные причины:
- Дефицит эстрогенов. Эти половые гормоны играют роль в развитии остеопороза у мужчин и женщин. На поверхности остеобластов и остеокластов расположены рецепторы к эстрогену, необходимые для изменения функций клеток в ответ на воздействие гормонов. Недостаток эстрогена приводит к смещению баланса тканей в сторону разрушения костей. Кроме того, эстрогены влияют на состояние скелета с помощью цитокинов и локальных факторов роста.
- Старение организма. Важно учитывать не только гормональные изменения в организме во время старения, но и естественные метаболические преобразования. По мере взросления остеобласты получают все меньше питательных веществ, необходимых для выработки костной ткани. На определенном этапе дефицит питания этих клеток приводит к неспособности поддержания баланса разрушения и регенерации кости.
- Недостаток кальция и витамина D в организме. Это важные компоненты, отвечающие за состояние скелета. Недостаточное поступление и всасывание кальция приводит к нарушению баланса между щитовидной железой и паращитовидными железами. В результате усиливается резорбция кости.
Таким образом, причины остеопороза связаны с естественными процессами старения организма и гормональными изменениями.
«Что такое остеопороз и как его лечить?» – Яндекс.Кью
На Ваш вопрос отвечает врач флеболог, сосудистый хирург, зав. отделением флебологии ГК Альтермед Иванюк Алексей Борисович
Изначально необходимо выявить причину лимфостаза, а потом решать эту проблему. Чаще всего лимфостаз лечению не поддаётся, если его причина не выяснена. Например, опухоли/метастазы или кисты малого таза или органов брюшной полости, декомпенсация варикозной болезни вен нижних конечностей, послеоперационные спайки в вышеуказанных областях, диспротеинемия, неоднократно рожистое воспаление нижних конечностей, повреждение лимфатических сосудов после операций и т.д. бывает врожденная патология, обусловленная нарушением строения лимфатической системы и тогда лимфостаз имеет место с детства. Чаще он приобретенный. Активное лечение проводится на первой стадии заболевания. Для уменьшения симптомов лимфостаза необходимо принимать венотоники, антиагреганты – например, курантил; избегать посещение саун, бань, отказаться от тесной обуви и одежды, носить компрессионный трикотаж, лимфодренажный массаж, пневмокомпрессия, следить за состоянием кожи и обрабатывать ссадины, порезы. Необходимо регулярно выполнять УЗИ вен нижних конечностей. Необходимо напомнить, что вышеперечисленные меры дают временное ослабление симптомов и часто пациентам необходимо их проводить регулярно. Излечения от лимфостаза встречается редко и только после устранения причины прямой последнего.
Записаться на приём к флебологу можно по телефону или оставив заявку через форму записи на сайте https://www.altermed.ru/phlebology/
Остеопороз – симптомы, лечение, диагностика
Остеопороз – прогрессирующая обменное заболевание костей, которое характеризуется снижением плотности и нарушением структуры костной ткани.
Разрежение костей ведет к повышению их хрупкости, в связи с чем возникают патологические или «хрупкие» переломы. Нередко они случаются от незначительного удара, или человек вообще не может вспомнить, где и когда получал травму. Чаще всего ломаются запястья, шейка бедра, позвоночник в грудном и поясничном отделах.
Слабость скелета приводит к развитию сколиоза, уменьшению роста, появлению «вдовьего горба» у женщин.
Диагноз устанавливают на основании денситометрии или при подтвержденном хрупком переломе.
Причины развития заболевания
Клетки кости, как и любые структурные элементы организма, находятся в постоянном процессе разрушения и обновления. Клетки, отвечающие за синтез костной ткани, называются остеобластами, а способствующие ее разрушению – остеокластами. Их количество регулируется целым комплексом гормонов, пептидов, витаминов – это паратиреоидный гормон, эстрогены, витамин D, кальцитонин, цитокины.
Примерно до 30 лет у человека активность остеобластов немного выше, и костная масса растет. Причем у мужчин она выше по сравнению с женщинами. Затем примерно десятилетие плотность кости находится на постоянном уровне – количество образовавшихся клеток равно количеству уничтоженных. Позже активность остеобластов снижается и начинают превалировать процессы разрушения – кость убывает примерно на 0,4% в год. У женщин по достижении менопаузы процесс ускоряется до 4% в год. Так продолжается 5–7 лет, а затем процесс потери костной ткани замедляется.
В большинстве случаев развитие остеопороза связано с затуханием половой функции, поэтому он наблюдается у обоих полов, однако у женщин значительно чаще – это связано в прекращением выработки эстрогена, а также с изначально меньшей костной массой.
Классификация заболевания
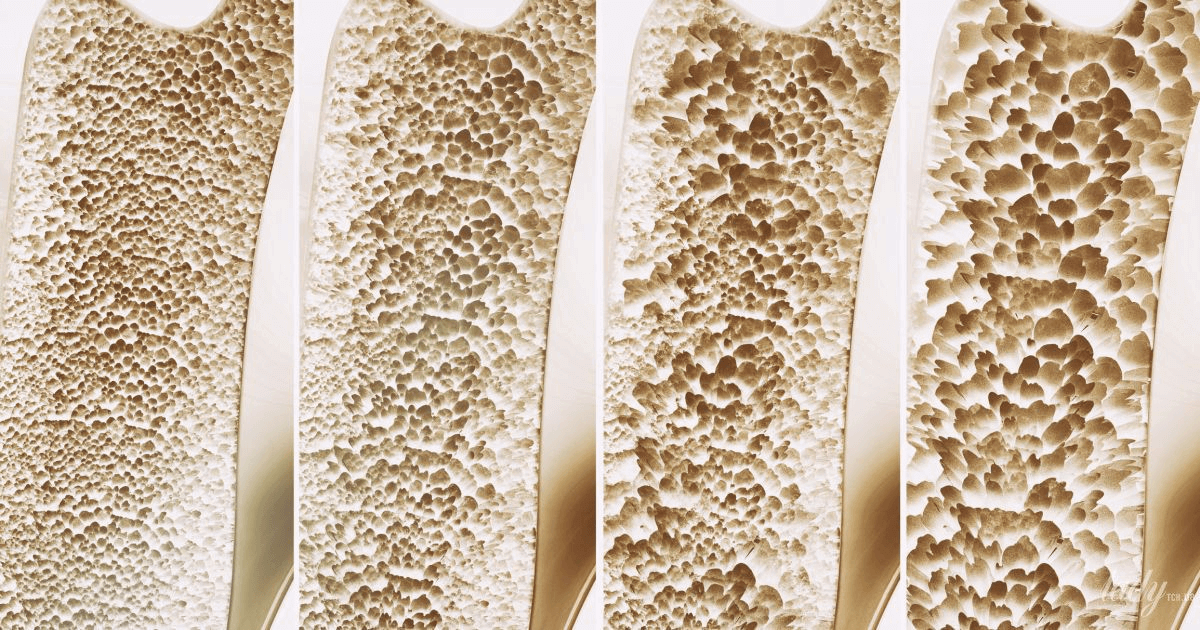
В зависимости от причины, остеопороз делится на первичный и вторичный. Первичный – возникает самостоятельно, вторичный – вызывается другими болезнями или неблагоприятными факторами.
Первичные остеопорозы:
- Постменопаузальный. Встречается у женщин после 45–55 лет. Его причины — гормональный дисбаланс.
- Идиопатический. Более типичен для молодых мужчин 20–50 лет. Прогрессирует постепенно, проявляется болями в позвоночнике и компрессионными переломами.
- Сенильный. Вызванный старением организма. Встречается у обоих полов старше 70 лет. Характерны переломы шейки бедра.
- Ювенильный. Встречается редко у детей и молодых людей. Чаще бывает вызван врожденным патологиями. Типичные симптомы – выраженная боль в ногах и спине, задержка физического развития, искривление грудного отдела позвоночника, компрессионные переломы.
Вторичный остеопороз вызывают такие факторы:
- Эндокринные нарушения (гипертиреоз, сахарный диабет, избыток кортикостероидных гормонов и др).
- Болезни крови (лейкозы, миеломная болезнь, талассемия и др).
- Прием некоторых препаратов (кортикостероиды, гормоны щитовидной железы, гепарин, противосудорожные и др).
- Злоупотребление алкоголем и курением.
- Хроническая обструктивная болезнь легких (как фактор присоединяется курение, которое часто провоцирует ХОБЛ).
- Аутоиммунные процессы (ревматоидный артрит, системная красная волчанка).
- Болезни печени.
- Болезни почек.
- Лечение рака молочной и предстательной желез (терапия направлена на подавление половых гормонов).
- Недостаток витамина D.
- Избыток витамина А.
- Длительная малоподвижность.
На вторичную форму остеопороза приходится 5% его случаев у женщин, и около 20% у мужчин.
Факторы риска
Хотя остеопороз – распространенное состояние у людей пожилого возраста, однако развивается он не у всех. Иногда процесс останавливается на стадии остеопении – недостаточной плотности кости, которая еще не развилась в остеопороз.
Человек входит в группу риска, если имеются такие факторы:
- Наследственная предрасположенность. Особенно это касается переломов тазобедренного сустава по отцовской линии.
- Недостаточность веса. Анорексия.
- Длительная иммобилизация, гиподинамия. Для развития костных клеток необходима физическая нагрузка, поэтому ее отсутствие ведет к деградации кости.
- Алкоголизм и злоупотребление табаком.
- Недостаток получения с пищей микро- и макроэлементов: кальция, фосфора, магния, витаминов группы D.
- Недостаточное питание в детстве и юности, которое привело к недостатку костной массы.
- Беременность и грудное вскармливание.
- Переломы в анамнезе.
Существует этническая предрасположенность к остеопорозу. Представители негроидной расы имеют значительно меньший риск этой болезни.
Симптомы остеопороза
До момента утраты 20–30% костной массы болезнь протекает бессимптомно, и сути первым ее проявлением становится патологический перелом, который возник при незначительном воздействии. Например, человек несильно ударился о твердый предмет в квартире или упал с низкого дивана.
Чаще всего ломаются:
- Лучевой отдел кости (запястье).
- Плечевой отдел.
- Позвоночник.
- Шейка бедра и тазовые кости.
Причем, если конечности ломаются с выраженным болевым синдромом, примерно ⅔ компрессионных переломов позвоночника проходят незамеченными. Человек может испытывать хроническую боль в спине, которую обычно списывает на другие болезни – например, остеохондроз и остеоартроз.
Если вертебральный перелом протекает с выраженной симптоматикой, больной испытывает острую боль, которая не отдает в другие места. Болевые ощущения усиливаются при ходьбе и положении стоя. Эти проявления затихают примерно через неделю. Остаются остаточные боли, которые могут длиться годами.
Часто человек не обращается за медицинской помощью, пользуясь мазями и растирками, и таким образом могут накапливаться множественные переломы. Это приводит к кифозу грудного и лордозу шейного отдела, формируется «вдовий горб». Возникает перенапряжение мышечного и связочного аппарата, из-за чего у человека постоянно ноет спина, обычно в районе поясницы. Грудная клетка сближается с тазом, поэтому ее объем уменьшается, и пациенты жалуются на затрудненное дыхание. В области живота также происходит сжатие, у человека возникает изжога, боли в животе.
Уменьшается рост, появляется утомляемость при физической нагрузке. При длительном нахождении в одной позе возникает боль в спине.
Остеопороз влияет на зубы и десны. Десневая ткань становится рыхлой,
начинает развиваться кариес.
Диагностика остеопороза
Выраженный остеопороз можно увидеть на обычной рентгенограмме, однако такая диагностика будет достоверной, если потеря костной ткани составляет от 30%. Для более раннего выявления болезни используют денситометрию – измерение плотности костной ткани. Чаще всего ее проводят в нижнем отделе позвоночника и тазобедренном суставе, реже на запястье, пальцах или пятке. Денситометрии бывают разных видов, но чаще всего используется DXA.
Двухэнергетическая рентгеновская абсорбциометрия (DXA или DEXA)

Методика считаеся золотым стандартом в диагностике остеопорозов. Во время процедуры происходит просвечивание кости рентгеновскими лучами посредством двух энергетических потоков. Метод дает возможность оценить минеральную плотность во всех зонах скелета на стадии остеопении, определить размер позвонков, выявить их деформации, диагностировать переломы и предсказать их вероятность, отследить успешность проводимой терапии. При этом доза рентгеновского облучения составляет менее 1/10 дозы при стандартной рентгенографии легких. Чаще всего измерение проводят в поясничном отделе позвоночника и одном тазобедренном суставе, но может быть выполнено в всем позвоночнике и в обоих суставах.
В случае, когда исследование этих зон невозможно (например, после эндопротезирования), выполняют сканирование области запястья.
Интерпретация результатов
Результаты DEXA записываются по двум шкалам – T и Z. Показатель Т соответствует сравнению плотности кости пациента с эталонным показателем, который присущ молодому человеку того же пола и этнической группы. Параметр Т < -1,0 и > -2,5 указывает на остеопению, Т ≤ -2,5 на остеопороз.
Шкала Z указывает на отклонение плотности костной ткани пациента от показателя здорового человека того же пола и возраста. Z ≤ -2,0 говорит о низкой плотности ткани. Этот параметр важен при обследовании женщин в пременопаузе и мужчин младше 50 лет.
При отслеживании прогресса заболевания или реакции на терапию сканирование должно проходить на одном и том же DXA-аппарате, а сравнение показателей должно вестись в числах абсолютной плотности костной ткани – г/см2, а не по параметру Т.
Ультразвуковая денситометрия
Метод основан на различной скорости распространения ультразвуковой волны в костной ткани с разной плотностью. Результат исследования выводится в виде диаграммы, и не требует сложной интерпретации. Современные аппараты позволяют диагностировать потерю от 2–5% костной массы.
Другие методы
Также возможно количественной компьютерная томография (КТ), но она применяются значительно реже.
Лабораторные исследования назначают для диагностики причин остеопороза при результатах Z ≤ -2,0 и при подозрении на вторичную форму заболевания.
Лабораторное обследование обычно включает такие методы:
- Показатели сывороточных кальция, магния и фосфора в крови.
- Количество креатинина и кальция в суточной моче.
- Уровень витамина Д в крови.
- Печеночные пробы, особенно актуальна щелочная фосфатаза.
- Уровень тестостерона в крови у мужчин.
- Содержание паратиреоидного гормона.
- Уровень ТТГ.
Также по клиническим показаниям могут быть выполнены другие исследования, например для исключения злокачественных процессов, особенно миеломы. Если остеопороз сопровождается потерей веса, человек должен быть обследован на заболевания ЖКТ.
В редких случаях может быть назначена биопсия костной ткани. Например, у молодых людей с патологическими переломами, причины которых не были обнаружены, или пациентов с постоянно пониженным уровнем витамина Д.
Лечение остеопороза
В терапии и профилактике заболевания важную роль играет минимизация факторов риска.
Немедикаментозные лечебные и профилактические меры
Движение
Для профилактики и лечения заболевания важна физическая активность.
При терапии остеопороза показана лечебная гимнастика, по возможности с весовой нагрузкой, которую нужно выполнять не менее получаса, желательно каждый день.
Потребление кальция и витамина D
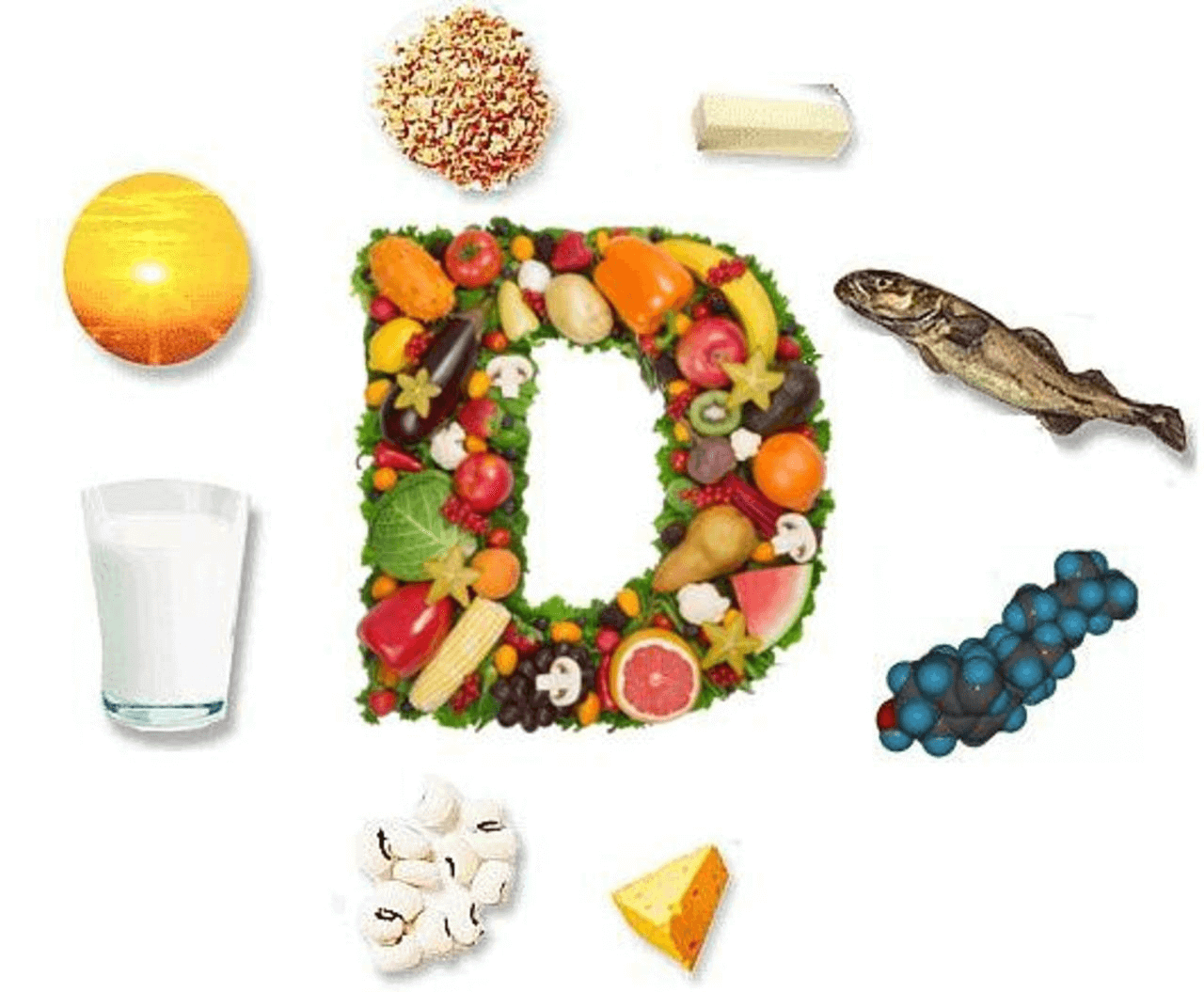
Обеспечить достаточное потребление кальция, как с пищей, так и в виде добавок. Суточная норма кальция для здорового взрослого человека – 800–1000 мг. Для женщин после достижения климакса, пожилых мужчин, подросткам в период полового созревания, беременных и кормящих женщин рекомендовано 1200–1500 мг в сутки.
Лучше, если кальций будет поступать с пищей. Существуют специальные таблицы с указанным содержанием кальция в продуктах, на которые можно ориентироваться. Но это хорошо в целях профилактики. Для лечения нужно подключить кальциевые препараты, как правило, в виде карбоната или цитрата.
В качестве добавки для профилактики рекомендовано 800–1000 МЕ витамина D в сутки. Лечебная доза может составлять до 4000 МЕ.
Отказ от вредных привычек
Злоупотребление алкоголем, кофе и курением способствуют вымыванию кальция из организма. Для профилактики остеопороза их нужно ограничить. При лечении – от алкоголя и курения лучше отказаться совсем. Кофе можно пить понемногу и желательно с молоком.
Лекарственная терапия
Бисфосфонаты
Относятся к препаратами первого выбора. Снижают активность клеток-разрушителей – остеокластов, что способствуют снижению процесса потери костной массы. Клинически доказано, что через год постоянной терапии риск переломов существенно уменьшается. Возможно таблетированное или внутривенное применение бисфосфонатов.
Чтобы проводить мониторинг эффективности терапии, промежутки между контрольными сеансами денситометрии должны быть не более 2 лет.
Бисфосфанаты можно применять перорально или внутривенно.
Таблетированные формы употребляют натощак, запивая полным (250 мл) стаканом воды. Важно, чтобы после приема таблетки человек находился в вертикальном положении от получаса до часа, и не принимал других препаратов и пищи в течение этого времени. Внутривенное применение показано при плохой переносимости или усвоении оральных бисфосфонатов.
Внимание! Длительная терапия бисфосфонатами может приводить к обратному эффекту – повышать риск атипичных переломов бедра. Чтобы этого избежать, нужно периодически устраивать перерывы в приеме бисфосфонатов.
Эстроген
Это женский половой гормон, который способствует сохранению плотности кости и уменьшению количества переломов. Применяется у женщин в период менопаузы. Лучший результат гормонозаместительная терапия дает, если ее начали в первые 4–6 лет после прекращения менструаций. Однако прием эстрогена можно начать и значительно позже.
У эстрогенотерапии есть много побочных эффектов и противопоказаний. Это – повышение риска тромбоза, рака эндометрия и молочной железы. Снизить вероятность рака эндометрия у женщин из группы риска можно, если с эстрогеном принимать прогестин. Однако это ведет к увеличению вероятности ишемической болезни сердца, инсульта, рака молочной железы, желчнокаменной болезни. Исходя из этого, лечение остеопороза эстрогеном лучше проводить в виде короткого курса под тщательным врачебным контролем. А лучше заменить другими препаратами.
Ралоксифен
Селективный модулятор эстрогена. Его применение возможно у женщин, которые плохо реагируют на бисфосфонаты. При терапии ралоксифеном количество переломов позвоночника снижается вдвое, однако в отношении тазобедренного сустава эффект значительно ниже. Препарат не оказывает влияния на матку, а вероятность рака молочной железы понижает. Однако ведет к повышению риска тромбоэмболии.
Денозумаб
Снижает активность остеокластов и уменьшает разрежение костной ткани. Показан людям с непереносимостью или неэффективностью других видов терапии, а также почечной недостаточностью. Противопоказание – гипокальцемия и беременность.
Паратиреоидный гормон
Стимулирует активность остеобластов – клеток роста костной ткани. Применяется в таких случаях:
- У пациента отсутствует эффект от других препаратов или имеется противопоказания к их применению.
- Тяжелое течение остеопороза.
- Остеопороз вызван длительным приемом кортикостероидов.
Применяется в виде инъекций.
Лососевый кальцитонин
Еще недавно интраназальный (в виде спреев в нос) кальцитонин рекомендовали для лечения остеопороза. Однако доказано, что он малоэффективен для увеличения плотности костной ткани, но может служить в качестве обезболивающего средства при острых переломах.
Лечение болевого синдрома
При острых болях в спине, спровоцированных переломом позвоночника, рекомендовано ношение корсетов, а также прием обезболивающих препаратов. Мышечные спазмы снимают массажем и тепловыми процедурами.
При хронических болях показано ортопедическое белье и упражнение на укрепление мышц.
Меры для достижения сохранности пациента
Пациенту противопоказано поднятие тяжестей и резкие движения. При этом показано регулярное выполнение специально подобранных упражнений ЛФК с утяжелителями.
Поэтому важно, чтобы врач-реабилитолог или физиотерапевт разработал комплекс безопасных упражнений, а также научил пациента вести повседневную жизнь таким образом, чтобы минимизировать риск падений и ушибов, а значит и переломов.
Остеопороз челюсти: проявления болезни, способы терапии
Разрежение костей является чрезвычайно распространенной патологией, особенно в пожилом возрасте. В основе заболевания находится отставание образования костной ткани от ускоренного процесса ее разрушения, что ведет к повышенной ломкости костей.
Болезнь имеет разные причины, может носить первичный характер или быть следствием другой патологии. Остеопороз челюсти относится к ограниченному поражению костей, имеет особенности этиологии, патогенеза и клиники.
Содержание страницы
Причины и факторы риска
Характерной чертой локального разрушения челюсти является наличие местного костного очага поражения. К его образованию приводят следующие причины:
- остеомиелит нижней челюсти;
- участок костной дегенерации различной этиологии;
- первичная опухоль или метастазы;
- наличие в анамнезе перелома челюсти и операций на ней;
- запущенный пародонтоз;
- периостит вследствие стоматологических проблем;
- наличие кисты или гранулемы.
Процесс деминерализации челюсти вызывают не только местные факторы. Он может быть спровоцирован системным поражением костной ткани и возникнуть на фоне следующих процессов:
- эндокринная патология, затрагивающая щитовидную и поджелудочную железу, надпочечники, половые железы;
- пожилой возраст, особенно у женщин;
- дефицит кальция в организме, обусловленный его недостаточным поступлением, плохим всасыванием и ускоренным вымыванием из костей;
- длительный вынужденный или бесконтрольный прием гормонов;
- гиповитаминоз D;
- наследственная предрасположенность;
- лучевая терапия в связи с онкологическими проблемами.
Негативными факторами для развития системного остеопороза считаются следующие особенности образа жизни: низкая двигательная активность Несбалансированное питание Недостаточное пребывание на улице, особенно в солнечные дни.
Клинические проявления
При остеопорозе челюсти патологические изменения полости рта наиболее показательны, но они есть и при системной резорбции костей. Ведь кальций является основой строения и зубов, и элементов скелета. Поэтому при системной деминерализации также отмечаются признаки со стороны ротовой полости:
- потемнение зубной эмали;
- появление обильного и стойкого налета на зубах;
- повышение чувствительность при употреблении кислой и холодной пищи из-за разрушения эмали;
- быстрое прогрессирование кариеса и пародонтоза.
Кроме того, при системном процессе наблюдается расслоение ногтей, выпадение и поседение волос, нарушение осанки, астения.
Характерен постоянный локальный дискомфорт в челюстно-лицевой области, постепенно переходящий в изматывающий пациента болевой синдром, часто без четкой локализации. Боли усиливаются при жевательных нагрузках, речи.
Возникает онемение и неприятные ощущения в области очага костного разрушения, постепенно распространяющиеся на всю челюсть и значительную часть щеки. Эти явления могут сопровождаться отечностью тканей лица.
Особенность: процесс костной резорбции протекает быстрее у пациентов с зубными протезами, так как конструкция фиксируется на сточенный зуб, лишенный эмали.
При прогрессировании заболевания возможны следующие симптомы:
- нарастающее обнажение шейки зубов;
- образование глубоких зубодесневых карманов, часто имеющих гнойное содержимое;
- усиление кровоточивости десен;
- увеличение подвижности зубов при давлении и самопроизвольное их выпадение.
Способы определения патологии
Частые обращения к стоматологу являются настораживающим признаком, требующим исключения нарушений минерального обмена.
Разрушение челюстных костей длительно может не проявляться, и диагноз остеопороза иногда выставляется только по результатам рентгеновского обследования, где зафиксирован перелом.
Рентген выявляет костное разрежение двух видов:
- равномерное — значительно возрастает прозрачность костей всей челюсти;
- пятнистое — наличие отдельных очагов просветления.
Наиболее значимым методом обследования на ранних этапах болезни является денситометрия. С ее помощью устанавливается плотность костей, что позволяет предположить локализацию возможного перелома и предотвратить его. В сложных случаях для визуализации костной структуры применяется компьютерная и магнитно-резонансная томография.
Лечебные методики
Подход к медикаментозному лечению остеопороза челюсти ничем не отличается от врачебной тактики при резорбции костей любой локализации.
Назначаются лекарства из следующих фармакологических групп:
- бисфосфонаты;
- кальцийсодержащие препараты, обогащенные витамином D;
- гормоны эстрогенного ряда, производные Кальцитонина;
- иммуномодуляторы;
- витаминотерапия.
Для борьбы с остеопорозом челюсти большое значение имеет местная терапия. Необходима санация ротовой полости — удаление расшатанного зуба, использование гелей с антибиотиками для обработки десневых карманов, средства для укрепления эмали, снятие зубного камня, лекарства против пародонтоза. Применяются растворы антисептиков для полоскания при присоединении вторичной инфекции.
Нужно тщательно соблюдать все советы стоматолога по поводу ухода за полостью рта — чистить зубы после еды, при пародонтозе регулярно применять специальные гели и использовать для полоскания рта отвары противовоспалительных трав (шалфей, ромашка).
Также назначается физиотерапия — тепловые процедуры, электростимуляция мышц лица, дарсонваль, электрофорез с противовоспалительными и сосудистыми растворами.
При неэффективности консервативных методов для уменьшения болей, фиксации челюстей и поддержания их функционирования челюстно-лицевые хирурги используют специальные шины. В особо сложных случаях показано оперативное вмешательство — эндопротезирование.
Остеопороз челюсти значительно ухудшает состояние ротовой полости. Существует и обратная связь: пораженные зубы и десна ускоряют разрушение челюстных костей. Лечение резорбции любой локализации улучшает состояние зубов и десен.
Советы по питанию
Обязательно изменение диеты за счет обогащения рациона молочными производными, нежирным мясом, морепродуктами, зеленью, яйцами. Цель — увеличить поступление в организм кальция и других минералов, справиться с гиповитаминозами, улучшить усвоение белка. Правильное питание постепенно оздоровит весь пищеварительный тракт, частью которого является ротовая полость.
Пациенту придется смириться с некоторыми ограничениями, в частности, отказаться от газированных и алкогольных напитков, жареных и острых блюд, избыточного потребления кофе. Нельзя грызть орехи, сухари, леденцы, чтобы не вызвать перегрузку челюстных костей.
Предпочтение должно быть отдано вареной, тушеной и приготовленной на пару пище, имеющей мягкую консистенцию.
Возможные осложнения
Как и любой процесс разрушения костей, остеопороз челюсти приводит ко многим негативным последствиям:
- сложности при пережевывании пищи;
- затруднения речи;
- деформация челюсти;
- самопроизвольные переломы, спровоцированные поглощением пищи, зеванием, речью;
- остеонекроз челюсти;
- значительное ухудшение качества жизни;
- формирование комплекса неполноценности.
Как избежать заболевания
Чтобы предотвратить развитие патологии, нужно выполнять общепринятые рекомендации по профилактике разрежения костей:
- внимательно относиться к состоянию здоровья с самого детства;
- своевременно лечить любые болезни желудка и кишечника;
- правильно питаться, обеспечивая достаточное поступление с едой кальция и других минералов;
- вести здоровый и активный образ жизни;
- проводить курсовой прием витаминно-минеральных комплексов, особенно в переходные периоды года;
- регулярно посещать стоматолога и своевременно лечить заболевания полости рта.
Важно помнить, что в пожилом возрасте суточная норма кальция возрастает, поэтому восполнить ее за счет продуктов питания не получится. Нужны лекарственные препараты и комплексный подход к решению проблемы.
Разрушение костей длительно проходит незаметно, пациента могут беспокоить проблемы с зубами и деснами. Частые обращения к стоматологу иногда являются следствием общего или локального остеопороза.
Ответы на вопросы
Почему необходимо протезирование после удаления зубов?
Удаление зуба приводит к ускоренной резорбции костной ткани челюсти, особенно в первые месяцы после манипуляции. Затем процесс замедляется, но неуклонно прогрессирует. Поэтому протезирование необходимо. Перед постановкой импланта пациент должен быть обследован на наличие остеопороза челюстной области, так как иначе имплантация будет безуспешной и, возможно, ускорит разрушение кости.
Кто диагностирует остеопороз челюсти?
Обычно определяющую роль играет стоматолог. Диагноз основывается на результатах осмотра ротовой полости и рентгеновских снимках.
Стоматологи часто способствуют выявлению системной резорбции костей, увидев на рентгенограмме проявления остеопороза челюсти.
Какой доктор лечит заболевание?
Патологией занимается целая бригада врачей. В зависимости от этиологии терапию назначает эндокринолог, ревматолог, ортопед. Местное лечение осуществляют стоматолог и челюстно-лицевой хирург. Посещая зубного доктора, пациент должен сказать, что наблюдается по поводу остеопороза.
Как долго нужно лечить патологию?
Заболевание требует постоянного лечения, часто со сменой препаратов. Продолжительность приема и кратность повторения в течение года определяет доктор, ориентируясь на клинику и результаты проведенной терапии.
Заключение
Прогрессирование остеопороза челюсти чревато серьезными последствиями для жизни и здоровья человека. Чтобы вовремя остановить развитие патологии, необходимо лечение резорбции костей и регулярная санация полости рта.
Комбинированная терапия локального остеопороза
Одним из нередких осложнений повреждений конечностей является локальный остеопороз. Многочисленность предложенных методик – от консервативных до оперативных – и длительность лечения посттравматического остеопороза свидетельствуют о неполном решении этой проблемы. Несмотря на своевременно и квалифицированно проведенные стационарный и амбулаторный этапы лечения, осложнения в виде локального остеопороза после переломов наблюдаются, по данным разных авторов, от 8% в случаях перелома плечевой кости до 62% при переломе лучевой кости в типичном месте.
В то время как средние сроки сращения перелома составляют 1-2 месяца, лечение проявлений локального остеопороза занимает от 4 до 12 месяцев. Доказано, что в основе локального остеопороза лежат микроциркуляторные нарушения и тканевая гипоксия, выявлено нарушение функции вегетативных центров, желез внутренней секреции и активности местных тканевых гормонов. Это ведет к стойким расстройствам местного кровообращения, которые на ранней стадии заболевания состоят в нейрогенной вазоконстрикции сосудов, а также в дилятации прекапилярных сфинктеров. На следующей стадии, характеризующейся функциональным истощением симпатической нервной системы, происходит падение нейрогенного тонуса микрососудов, в особенности венул. Рентгенологические изменения в костной ткани выявляются к 3-4-й неделе. Далее, уже имеющийся остеопороз поддерживает длительно существующий отек и спазм сосудов, нарушая микроциркуляцию пораженного сегмента, что замыкает порочный круг в патогенезе заболевания.
Нами для лечения локального остеопороза применяется фармакотерапия спазмолитиками, дезагрегантами, новокаиновые блокады, магнитотерапия, мануальная терапия, препараты кальция, восстановители шванновской оболочки. По данной схеме пролечено 16 больных, у которых полное восстановление функции отмечалось через 1,5-2 месяца от начала лечения, а рентгенологическая картина пятнистого остеопороза начинала регрессировать после 3-х месяцев.
В настоящий момент нами проводятся исследования направленные на изучение патогенеза локального остеопороза, оптимизацию и повышение эффективности лечения этой патологии с включением в схемы лечения ингибиторов костной резорбции.
Баховудинов А.Х., Ланшаков В.А., Шашков В.В., Зимин И.А., Бычков И.В., Гольдберг А.А.
Новокузнецкий ГИУВ, Городская клиническая больница №5, г. Новокузнецк
Причины, диагностика и лечение локального остеопороза
Остеопороз – тяжелое заболевание, которое может привести к инвалидизации человека. В основе патологии лежат метаболические изменения в костной ткани, обусловленные многими причинами – гормональным дисбалансом, травмами, автоиммунными заболеваниями и т.д.

Для более ясного понимания патологию разделяют на две основные формы – локальную и генерализованную. Рассмотрим локальную форму остеопороза.
Что представляет из себя болезнь
Эта форма метаболической дисфункции представляет собой локализованный в какой-либо анатомической области процесс. Патология вызывает необратимые изменения в костной ткани – отмирание пролиферативных клеток (остеобластов) и истощение костного вещества. При этом кость (как часть опорно-двигательного аппарата человека) теряет свою физиологическую работоспособность и становится ломкой.
Клиницисты выделяют две основные группы локального остеопороза – пятнистый (очаговый) и равномерный.
Для пятнистого остеопороза характерно образование множественных зон поражения костного вещества. Процесс хаотически задевает практически всю кость в форме множественных зон разжижения кости. Эти зоны на рентгенограмме имеют форму кругов и овалов различной формы и размеров.
Равномерный вариант представляет собой генерализованный патологический процесс для одной отдельной кости. В этом случае нет отдельных точек разжижения, а вся кость подпадает под действие патологического процесса. На рентгенограмме такой вариант выглядит как общее просветление рисунка одной конкретной кости.
Причина возникновения
Причин возникновения локального остеопороза множество, поэтому определить истинную причину заболевания очень тяжело. Это может быть перелом, операциия в зоне поражения, осектомия одной из парных костей, некачественные медицинские манипуляции, действие токсинов, действие высоких и низких температур, тромбозы разной этиологии, патогенная флора, алкоголизм, наркомания и др.
Диагностика и лечение
Диагностика локальной формы начинается со сбора анамнеза. Пациент жалуется на боль в каком-то конкретном месте – в плечевой кости и локтевом суставе или же в голени. Очень важно спросить больного о том, были ли раньше травмы и другие опасные факторы, которые воздействовали на эту область.
После сбора анамнеза проводится пальпаторное исследование области, которое в случае остеопороза вызывает у пациента болевые ощущения.
Самым точным методом диагностики является рентгенография, которая поможет визуально отследить размеры поражения и узнать форму патологии. Установив диагноз, необходимо провести дальнейшие исследования, ведь на момент постановки диагноза мы знаем, что у человека конкретная метаболическая дисфункция, но не знаем причины ее возникновения.
Терапевтические решения напрямую зависят от этиологии. Если остеопороз возник на фоне аутоиммунного заболевания, то необходимо купировать основной процесс и назначить больному стероидные средства – кортизол, преднизолон и др. В случае ишемической болезни необходимо возобновить адекватное кровообращение в области поражения, что приведет к улучшению состояния больного.
Наиболее опасна эндокринная патология, которая требует тщательного осмотра и наблюдения эндокринолога и гормональной терапии.
–9– Остеопороз
Актуальность:
РФ: >600 000 переломов позвоночника, обусловленных остеопорозом
>320 000 переломов шеек бедра
> более 270 000 переломов дистального отдела лучевой кости.
По оценке ВОЗ проблема ОП по соц-экономической медицинской значимости занимает четвертое место вслед за ССЗ, онкологическими заболеваниями и сахарным диабетом.
После 45 лет остеопороз диагностируется у каждой третьей женщины и у каждого пятого мужчины. В праве говорить о пандемии! Согласно мировой статистике – количество больных остеопорозом составляет около 210 млн.
Что такое остеопороз?
Остеопороз — системное заболевание со снижением костной массы и нарушениями микроархитектоники костной ткани, приводящее к ломкости костей и риску переломов.
При остеопорозе нарушается физиологическое равновесие (моделирования и ремоделирования) между процессами созидания и разрушения костной ткани.
Моделирование и ремоделирование кости
H.Frost (1986) – создал теорию ремоделирования костной ткани, суть которой в том, что внеклеточный матрикс последовательно удаляется и замещается группами клеток, базисными многоклеточными единицами (БМЕ) или костными ремодулирующими единицами (КРЕ)
Основные клеточные участники:
–Остеобласты — из мультипотентной стволовой клетки мезенхимальной линии. Основная функция — продукция костного матрикса и его минерализация («организаторы» синтетических процессов костной ткани)
–Остеокласты – многоядерные дифференцированные клетки, формирующиеся из слияния мононуклеарных клеток гемопоэтическоей линии с основной функцией — резорбировать костную ткань.
Локальные и системные факторы регуляции функции костных клеток.
Системные факторы:
-Паратиреоидный гормон (ПТГ)
-Витамины Д2, Д3
-Кальцитонин
-Глюкокортикоиды
-Эстрогены и андрогены
Это системные факторы, обеспечивающие гомеостаз кальция.
Локальные факторы:
-Фактор роста и дифференцировки
-Цитокины и простагландины
Фазы ремоделирования:
1)Активация
2)Резорбция
3)Фаза формирования
4)Фаза покоя
Первая фаза — АКТИВАЦИЯ
Циркулирующие мононуклеарные клетки гемопоэтического происхождения начинают образовывать скопления, сливаться друг с другом, формируя дифференцированные остеокласты.
Вторая фаза — РЕЗОРБЦИЯ
Остеокласты растворяют минеральный компонент кости и гидролизуют органический матрикс.
Появление преостеобластов и выстилающих клеток.
Третья фаза — РЕВЕРСИЯ ЦИКЛА РЕМОДЕЛИРОВАНИЯ
Переходный период, в течение которого формирование костной ткани сопряжено с резорбцией.
Четвертая фаза — ПОКОЯ
Формирование зрелой костной ткани.
Остеобласты дифференцируются в лакуне реверсии и начинают процесс образования базисной структурной единицы (БСЕ) или ОСТЕОНА. После интервала в 25 дней в губчатой кости и 35 дней кортикальной кости — остеоид минерализуется.
Основные моменты в патогенезе ОП
^ экскреция Са, V абсорбция Са + ^ апоптоз остеобластов, V пролиферации остеобластов + ^ активность остеокластов.
V синтез костного матрикса + V костные ростковые факторы + V костной массы
Классификация остеопороза
А. Первичный остеопороз
-Постменопаузальный остеопороз (I тип)
-Сенильный остеопороз (II тип)
-Идиопатический остеопороз
Б. Вторичный остеопороз
-Заболевания эндокринной системы (синдром И-К, тиреотоксикоз, гипогонадизм, гиперпаратиреоз, СД 2 типа)
-Ревматические болезни (РА, СКВ, анкилозирующий спондилоартрит)
-Заболевания органов пищеварения (состояние после резекции желудка, мальабсорбция)
-Заболевания почек (ХПН, синдром Фанкони)
-Заболевания крови (лейкозы, лимфолейкомы, миеломная болезнь)
-Другие заболевания и состояния (ХОБЛ, алкоголизм, алиментарная недостаточность)
-Генетические нарушения (синдром Марфана, несовершенный остеогенез)
-Медикаменты (ГКС, иммуносупрессанты, тиреоидные гормоны)
Преобладающие формы остеопороза
Среди всех форм ОП преобладающей является первичный ОП (постменопаузальный и сенильный) составляющий 85% всех случаев ОП.
Среди вторичного ОП наиболее распространен стероидный, ОП при эндокринных и ревматологических заболеваниях.
Клиническая картина
В 50% случаев остеопороз протекает бессимптомно и первым (основным) клиническим проявлением оказываются переломы костей (лучевой, шейки бедра, позвонков) без травмы или при минимальной травме.
-Боли в поясничном и крестцовом отделах позвоночника, в областях тазобедренных суставов, голеностопных суставов, ребрах, костях таза.
-Изменение осанки (появление сутулости, «Позы просителя»).
-Уменьшение роста
-Развитие кифоза и кифосколиоза после 45 лет
-Немотивированный астеновегетативный синдром
-Признаки преждевременного старения
Влияние системного остеопороза на костную ткань лицевого скелета
Костная ткань ЛицСкел, как составная часть костной системы, реагирует на экзо- и эндогенные факторы, воздействующие на организм, интенсивнее и раньше
Параклиническая диагностика
-Лучевая
-УЗ
-Радиоизотопная
-Лабораторная
Инструментальная диагностика остеопороза
Лучевая:
-Рентгенография скелета
-Рентгеноденситометрия (фотоденситометрия)
-Рентгеноморфометрия
-Микрорадиография
-Одноэнергетическая рентгеновская абсорбционометрия
-Двухэнергетическая рентгеновская абсорбционометрия
Радионуклидная диагностика:
-Сцинтиграфия
-Однофотонная абсорбциометрия
-Нейтронно-активационный анализ (локальный и системный)
Другие виды излучения:
Измерение скорости ультразвука в кортикальном слое кости (УЗ денситометрия)
Рентгенография скелета
Информативна при потере массы костной ткани свыше 30%
При этом исследовании отмечают снижение плотности костей, переломы тел позвонков, костей таза, шеек, бедренных костей, других костей скелета.
Подобные изменения могут отмечаться при других заболеваниях. В связи с этим ренгтенологические изменения должны рассматриваться в совокупности с другими данными.
Рентгеноморфометрия и микрорадиоскопия
Рентгеноморфометрия – изменения кортикального индекса (у здоровых лиц индекс пястной кости превышает 43%, бедренной — 54% и позвоночника 80%)
Микрорадиоскопия — принцип метода основывается на распознавании различных форм костной резорбции в пястных костях
Однофотонная денситометрия
Аппаратура данного класса проста в эксплуатации
Продолжительность одного исследования 5-10 минут
Показатели минеральной плотности дистальных отделов костного скелета могут мало отличаться от нормы и не всегда отражают возрастные изменения и метаболические сдвиги.
Двухфотонная рентгеновская денситометрия
Модели денситометров (LUNAR, DXA) дают возможность исследовать любую кость скелета в двух и более проекциях
Продолжительность исследования 1-15 минут
Используют:
-Т-Критерий — число стандартных отклонений от средней пиковой костной массы у взрослых
-Z-критерий — число стандартных отклонений от средних значений минеральной плотности пациентов соответствующего возраста в данном регионе.
Стандарты ВОЗ по денситометрии
Нормальные значения — Т-критерий более 1 SD
Остеопения — Т-критерий от -1 до -2,5 SD
Остеопороз — Т-критерий менее -2,5 SD
Тяжелый остеопороз — при наличии перелома при минимальной травме
Ошибка прибора составляет 2%
Количественная компьютерная томография (ККТ)!
Для измерений минеральной плотности на поперечном «срезе» кости в любом участке скелета в условных единицах ХАУНСФИЛЬДА или г/см3
Возможное определение коэффициента линейной абсорбции для определенного объема кости
При методе с использованием двух уровней энергии содержание минералов может определяться с высокой степенью точности.
Корреляция
Определяя минеральную плотность костной ткани (МПКТ), мы имеем право говорить о прочности костной ткани, т. к. коэффициент корреляции «плотность-прочность» составляет 0,9! (Лоренц Риггс, Джозеф Мелтон — 2000)
Биомеханические маркер остеопороза
Маркеры формирования костной ткани:
1)Остеокальцин
2)Щелочная фосфатаза
Маркеры состояния минерального обмена и его регуляции
1)Паратгормон (ПТГ)
2)Неорганический фосфор
3)Ионизированный кальций
Маркеры резорбции костной ткани:
1)Диоксипиридинолин (ДПИД)
2)CrossLaps – коллаген I типа
Лечение пациентов с остеопорозом
Базовое — медикаментозное.
Локальное или полифокальное применение метилметакрилата или трикальцийфосфата.
Открытое хирургическое — имплантация фиксаторов с одновременной имплантацией костного цемента.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ

