Кости пятки: Пяточная кость — Википедия – Перелом пяточной кости (пятки): симптомы, лечение, долго заживает
Кости пятки человека — Здоровье ног
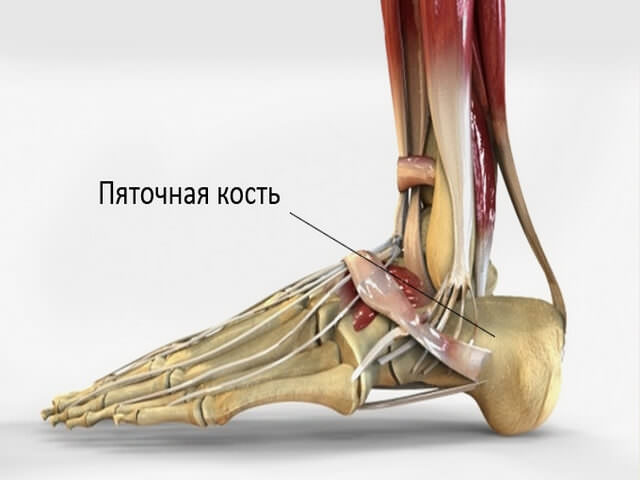
Стопа человека ежедневно подвергается огромным нагрузкам. Это отразилось на строении голеностопа. Пяточная кость считается самой большой из семи костей предплюсны. Она выполняет роль опоры, от которой отталкивается нога при движении. Кость имеет высокий порог прочности, поэтому повреждения случаются редко, но имеют сложные последствия.

Строение
Стопа человека имеет сложное строение, в котором все косточки взаимодействуют друг с другом. Кость пятки расположена под таранной костью, сзади нее присутствует массивный выступ, считающийся основой пятки. Пяточный бугор имеет два отростка:
- латеральный;
- медиальный.
Пяточная кость несет на себе весь груз человеческого тела. Анатомия пяточной кости человека подразумевает распределение нагрузки при ходьбе и беге. Выполнение трамплинной функции позволяет защитить стопу от растяжений.
Причины повреждений кости
Косточка пятки является достаточно прочной. Основными причинами травм являются падения с большой высоты с упором на стопу. В этом случае диагностируют:
- перелом;
- вывих;
- ушиб.
Боли в области пятки являются симптомами разных заболеваний, но их происхождение часто списывают на усталость ног, неправильно подобранную обувь. Это приводит к выявлению болезни на поздней стадии, что усложняет лечение и реабилитацию.
К распространенным причинам повреждения пятки относятся:
- получение травм в автокатастрофах;
- остеопороз;
- неправильное внутриутробное развитие, повлекшее за собой патологии костей стопы;
- пяточная шпора.
Перелом кости
Перелом пятки встречается редко и носит сложный характер заживления, из-за особой анатомии пяточной кости. Чаще всего он случается из-за прыжков с большой высоты при неумении правильно сгруппироваться и распределить нагрузку на стопы.
Симптомы перелома:
- острая боль;
- отек в области пятки;
- увеличение пятки в размерах;
- ограничение двигательной способности;
- гематома.
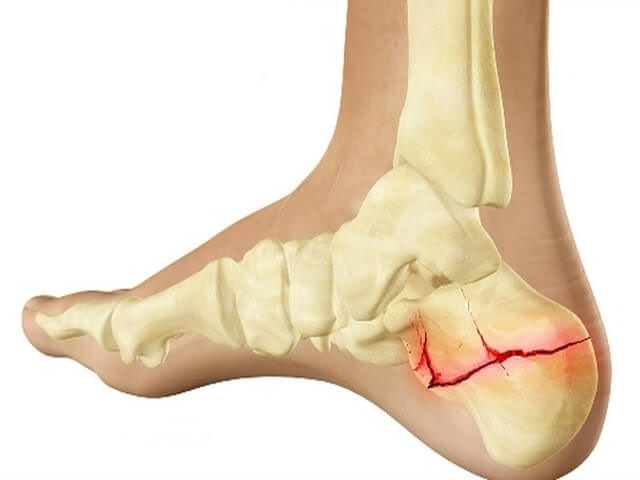
Перелом пятки в результате падения с большой высоты часто сопровождается повреждением позвоночника, переломом берцовой кости. У этих травм симптомы ярко выражены, и есть вероятность не обратить внимание на боли в пятке. Поэтому в таких случаях больной подвергается тщательному осмотру на предмет дополнительных повреждений.
Механизм травмы представляет собой вклинивание таранной кости при ударе в пяточную кость. Это приводит к раздроблению пятки. От анатомического положения стопы во время повреждения зависит степень тяжести перелома, смещение, наличие осколков. Для определения вида перелома и проведения следующего лечения делается рентген.
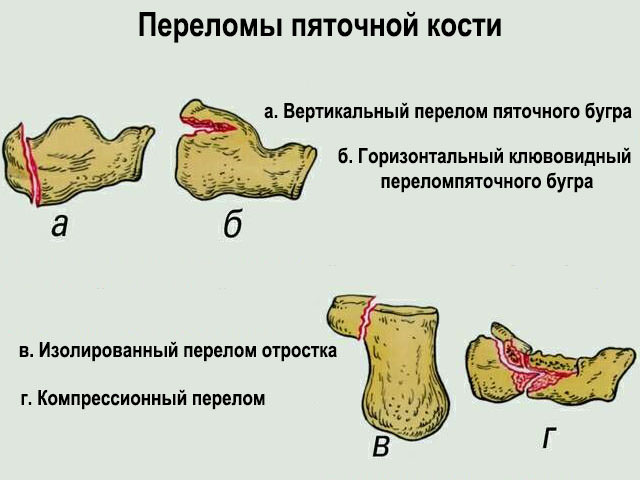
Виды переломов:
- Компрессионные переломы. Сопровождаются сильными болями, когда на ногу наступить невозможно;
- Со смещением и без;
- Изолированные переломы. Не вызывают острые болевые ощущения: пациент может ходить с упором на поврежденную пятку.
Если травматологом определяется перелом без смещения, то накладывается гипсовая лонгета. Она начинается от коленного сустава и заканчивается пальцами стопы. Срок сращивания кости занимает до восьми недель.
Перелом со смещением считается тяжелой травмой и требует дополнительного лечения. Пациенту обезболивают поврежденный участок и проводят репозицию. Целью вмешательства является собрание осколков. Если это не удается сделать, то применяют внутрикостные металлические конструкции.
При любом виде перелома запрещается ходить с упором на поврежденную пятку. Несоблюдение запрета приведет к дополнительным осложнениям в виде вторич
Перелом пятки, перелом пяточной кости, лечение, реабилитация
Перелом пятки
О том, что есть такой диагноз «перелом пятки», многие люди и не догадываются, думая, что сломать пятку невозможно. Но это не так, пятка – часть стопы, имеющая костную структуру и подверженная травмам и переломам. Перелом пятки может вызвать ряд осложнений, если человек вовремя не обращался за медицинской помощью, думая, что кость срастется самостоятельно.
Особенности перелома
Перелом пяточной кости – редкий случай в ортопедии. Составляет данный вид повреждения пятки 4% от всех видов переломов опорно-двигательного аппарата. Пяточная кость – самый крупный элемент стопы, на нее приходится наибольшая физическая нагрузка во время ходьбы человека.
К кости прикрепляются многие связки и сухожилия, и, если будет нарушена целостность кости, это повлечет за собой дисфункцию многих элементов стопы, человек не сможет нормально передвигаться. Перелом пятки происходит только в одном случае, когда человек прыгает с большой высоты и приземляется на всю поверхность стопы.
Тяжесть клинического случая определяется наличием или отсутствием смещения костных отломков:
- Если смещения не было, перелом считается легким.
- Травма пятки средней степени тяжести – смещение костных отломков есть, но мягкие структуры и кровеносные сосуды не повреждены.
- Если же костные отломки повредили стенки сосудов и мягкие ткани, такой вид перелома считается очень тяжелым.
Поставить точный диагноз и определить степень тяжести клинического случая можно только с помощью проведения рентгенографии. Первичный диагноз ставится в ходе физиологического осмотра пациента и анализа присутствующей симптоматической картины. Наибольшую трудность в лечении перелома пятки представляет осколочный вид травмы.
Клиническая картина
Симптомы травмы достаточно специфичны и ярко выражены. В момент перелома человек испытывает приступ сильной, интенсивной боли, которая локализуется в области пятки. Данная часть стопы опухает, кожа становится уплотненной. Провести пальпацию свежего перелома не представляется возможным, так как человек при прикосновении к пятке испытывает сильнейшую боль.
Пострадавший не в состоянии опереться на поврежденную конечность, при этом голеностоп сохраняет свое функционирование. Если произошла множественная травма опорно-двигательного аппарата, повредился позвоночный столб, либо одновременно с переломом пятки повредилась голень, признаки перелома могут человеком не идентифицироваться.
Методы лечения
Терапия при переломе пятки специалистами Центра спортивной травматологии и восстановительной медицины подбирается для каждого пациента в индивидуальном порядке, в зависимости от степени тяжести клинического случая и вида перелома. Самое легкое лечение проводится в том случае, когда диагностирован перелом пятки без смещения. Терапия в данном случае подразумевает фиксацию поврежденной конечности таким образом, чтобы костная ткань могла срастить самостоятельно. Повязка состоит из стремян и крепкого, изготовленного из металла супинатора. Носить гипс нужно в течение 2-3 месяцев.
Через месяц проводится контрольный рентген. Если на снимке будет видно, что начала формироваться костная мозоль, свидетельствующая о том, что процесс восстановления целостности кости проходит активно, можно постепенно нагружать ногу. Однако нагрузка должна увеличиваться очень медленно, чтобы не допустить вторичного перелома. При соблюдении всех предписаний врача Центра кости пятки восстанавливаются через 3-4 месяца. В течение последующих 6-9 месяцев в обувь необходимо помещать супинатор.
При средней степени тяжести перелома, когда смещение есть, но мягкие структуры и стенки кровеносных сосудов не повреждены, перед наложением гипсовой повязки проводится репозиция закрытого типа. Суть данной медицинской манипуляции в том, чтобы восстановить анатомию пяточной кости, поставив на место части костной ткани. Закрытая репозиция проводится с применением местного наркоза. Если была проведена репозиция, носить фиксирующую повязку нужно не менее 3 месяцев. Восстановление кости происходит через 4-5 месяцев.
Если смещения не было, но кость во время перелома повредила кровеносные сосуды, нижняя конечность фиксируется до коленного сустава. Время ее ношения составляет 2 месяца. В течение реабилитационного периода необходимо носить супинатор. С 9 недели, если нет осложнений, можно начинать нагружать поврежденную конечность. Категорически запрещено сразу наступать на пяточную кость, пытаться ходить. Несросшаяся до конца костная ткань от оказания на нее чрезмерной нагрузки может вновь сломаться. Восстановление занимает до 4 месяцев. Использовать при ходьбе супинатор нужно не менее года после травмы.
Перелом пяточной кости со смещением, при котором отломки костной ткани повреждают кровеносные сосуды – тяжелый клинический случай, но с ним успешно справляются в Центре спортивной травматологии и восстановительной медицины. Лечение проводится в несколько этапов – сначала костное вытяжение путем установки специальных спиц, занимающее 1,5 месяца, потом проводится иммобилизация поврежденной конечности.
Длительность ношения гипса – 2 месяца. Начинать оказывать нагрузки на конечность можно не ранее, чем через 9-10 недель с момента травмы, предварительно сделав контрольный рентген. Полное восстановление состояния и функционирования пяточной кости происходит через 5-6 месяцев.
Реабилитационная программа
Когда будет снята гипсовая повязка, начинается реабилитационная программа. Необходимость в правильном восстановлении объясняется тем, что нижняя конечность длительное время находилась в обездвиженном состоянии и нужно купировать признаки мышечной атрофии. Реабилитационная программа состоит из специально разработанных физических упражнений. Они не сложные, главное, делать их правильно и не спеша, без резких движений.
Первая нагрузка оказывается на пятку во время занятий на велотренажере, потом допускается перенос массы тела на носки стопы. Через неделю, если у пациента нет боли и отека, можно медленно наступать на пятку, постепенно перенося на нее массу тела. Во время реабилитационного периода рекомендуется как можно больше ходить пешком, но, если чувствуется утомление или боль в ноге, стоит передохнуть.
Пяточный Апофизит у Детей: Причины,Лечение,Меры Профилактики
К характерному заболеванию детей, которое взаимосвязано с быстрым ростом костной ткани стопы и голени, относят пяточный апофизит. Такую болезнь также принято называть заболеванием Хаглунда-Шинца, в честь травматолога, который впервые поставил такой диагноз. Образование апофизита пятки наблюдается вследствие постоянной физической активности, ведь скелет ребенка недостаточно прочный и предрасположен к влиянию негативных факторов. Травмирование ступней на фоне роста мышц, сухожилий костей ведет к патологическому процессу и острому болевому ощущению в области пятки.

Что представляет собой пяточный апофизит
Апофизит кости пятки является воспалительным течением, развивающегося во время роста и формирования скелета. Это обусловлено тем, что скелет ребенка полностью не сформирован.
Активное разрастание костной ткани в зоне пятки у девочек приходится на возраст от 11 до 13 лет, а у мальчиков 12-14. Именно в этот возрастной промежуток более часто диагностируют апофизит кости пятки.
А наблюдается это явление из-за удлинения кости при быстром росте, когда мышцы с сухожилиями за этим процессом не успевают. За счет этого ахиллово сухожилие, икроножные мышцы напрягаются и натягиваются.

Когда ребенок подвергается повышенному физическому давлению, в зоне пятки формируется боль и воспалительное течение.
Нередко апофизит фиксируется у детей, кто занимается профессиональным спортом. Период обострения приходится на осень, когда спортсмен возвращается с летнего отдыха и приступает к активным тренировкам.
В целом апофизит кости пятки не приводит к осложнениям, при этом может спровоцировать нестерпимую боль, что требует особого внимания.
Причины возникновения
Зачастую апофизит пяточной кости у ребенка развивается вследствие не одного фактора, а в результате ряда неблагоприятных причин.
- Повышение физической активности, частое посещение спортивных занятий. До 14 лет кость пятки не развита, так нагрузка подбирается по возрасту.
- Ребенок активно растет – эта особенность присуща многим детям, в этом случае происходит резкий рост костей, что ведет к износу мышц, ахиллова сухожилия.
- Болезни костной ткани врожденного происхождения, тяжелые заболевания скелета.
- Нехватка кальция
- Излишняя масса тела – в этой ситуации не устроенная кость все время испытывает чрезмерное давление.
- Неправильное сгибание ноги, которое ведет к травматизации и развитию болезни.
- Неверно выбранная обувь – вызвать апофизит могут тесные туфли, кеды, обувь на плоском ходу, поскольку болевой дискомфорт от нее нарастает.
- Травматизация, вывихи, растяжения, способны привести к появлению апофизита кости пятки.
- Неверная походка – если ребенок опирается при ходьбе не на всю подошву, а только на пятку, это ведет к увеличению нагрузки на нее.
- Наследственная предрасположенность.
Симптомы апофизита
Обнаружить апофизит кости пятки довольно просто по признакам, но стоит внимательно подойти к этому вопросу, поскольку схожие симптомы развиваются у разных болезней костной системы. Так, окончательный диагноз ставит врач, опираясь на проведенное обследование.
Для апофизита типичны следующие явления:
- Болезненные чувства в зоне пятки – признак бывает умеренный, не проходящий либо вовсе нестерпимый, переменный. Зачастую боль появляется в задней части пятки, с боковой стороны. У ребенка наблюдается хромота, он жалуется на боль, утрачивает покой, сталкивается с плохим сновидением. Во время передвижения, бега синдром нарастает. Нестерпимое ощущение дискомфорта может спровоцировать нажатие на область пятки рукой.
- Движение ограничено – ребенок ходит меньше, не опирается на пораженную пятку. Если не принять во внимание подобные признаки может сформироваться гиперемия, припухлость, которая препровождается ростом температуры, ухудшением состояния на общем фоне.
Это основные проявления, по которым можно распознать апофизит. Остальные признаки способные проявляться на их основе.
- Головокружение
- Усталость
- Желание не нагружать ногу, дав ей покой.
Диагностика заболевания
Независимо от ярко выраженных признаков, точно поставить диагноз апофизит может лишь доктор. Диагностированием болезни Шинца занимается врач травматолог, ортопед, хирург.

В основном диагноз ставится на основании жалоб, осмотра ступни. Проводя клинический осмотр можно обнаружить пальпаторную боль в задней части пятки при незначительной припухлости. При потребности прописывают прохождение анализов, чтобы выявить патологический процесс.
Если имеются подозрения на присутствие остальных заболеваний пяток, врачом могут быть назначены дополнительные меры:
- Общее анализирование крови – требуется, чтобы обнаружить воспаление, сопутствующие патологии Шинца болезней. Чтобы предотвратить развитие подагры, больной проходит анализ крови на обнаружение мочевой кислоты. Кровь на показатель глюкозы берут, если подозревается наличие диабетической стопы.
- Инструментальные способы включают КТ, УЗИ, рентген.
Важным методом в постановке диагноза является рентгенологическое обследование, которое проводят в 2-х проекциях, чтобы детально рассмотреть кость пятки со всех боков. Этот анализ помогает в выявлении всех изменений в поврежденной зоне, а также позволяет определить, чем в дальнейшем лечить асептический некроз пятки.
Доктор, который занимается диагностикой и проводит лечение, должен обнаружить омертвение бугра пятки лишь полностью исключив присутствие других патологий, которые имеют схожие признаки – фасциит, костный туберкулез, артрит, подагру.
Прогноз при болезни пяток зачастую благотворный, в редких ситуациях развиваются тяжелые проблемы, всегда поддается терапии.
Методы лечения пяточного апофизита
Терапия апофизита у детей проходит комплексно, с использованием консервативных методов. Лечебный процесс контролируется доктором, при этом постоянный присмотр пациенту не требуется, поэтому его не госпитализируют
Выполняя все рекомендации врача, терапия благополучно выполняется дома, серьезных отклонений от привычного ритма жизни нет.
Меры и принципы стандартного терапевтического курса апофизита:
- Ограничить физическую активность – благодаря отсутствию натиска на зону пяток это едет к стимулированию скорейшего заживления ткани хряща, дает возможность организму поправиться после полученного травмирования.
- Употреблять препараты – прописываются разные лекарства, чтобы исключить признаки и ускорить поправку.
- Методы физиотерапии при апофизите – снижают болевые ощущения, патологический процесс. Прописывают бальнеотерапию (процедура подразумевает применение соли, можно в ванну добавлять противовоспалительные травы – ромашку), парафинотерапию, коротковолновое лечение, процедуры облучения кварцем.
- Лечебная физкультура апофизита – комплекс подбирается врачом, опираясь на самочувствие ребенка, индивидуальные особенности организма.
- Процедуры массажа – проводятся специалистом. За счет сеансов массажа понизится интенсивность болевых ощущений, улучшается ток крови, укрепится мускулатура. Проводят процедуру каждодневно.
- Верно подобранный рацион при апофизите – диетологи советуют пить соки, смузи, включать в питание блюда из овощей, которые насыщены минералами и витаминами, морепродукты, молочные изделия.
- Бинтование – процедура помогает в снижении давления на зону пятки и болезненного чувства во время передвижения.
- Выбор обуви – советуют приобрести стельки и обувь с ортопедическими свойствами. Это позволит снизить болевое ощущение, исключить натиск на зону пяток, подошва примет правильную позицию.
С согласия врача, возможно применение народных методов для исключения апофизита.
Медикаменты и витамины
Устранение апофизита лекарствами, подразумевает прием следующих групп препаратов, которые оказывают различное действие на организм:
- НПВП – помогают уменьшить патологическое течение в пятке, ослабить чувство болевого дискомфорта (Нурофен, Найз, Сулиндак).
- Анальгетики – помогают в устранении болезненных вспышек (Панадол, Парацетамол, Калпол).
- Средства кальция – требуются, для процедуры формирования ткани кости (Кальцемин, Кальция глюконат).
- Витамин Д – способствует регулировке фосфорно-кальциевого обмена, предоставляет устойчивость ткани кости и хряща (Вигантол, Эргокальциферол), рекомендуют пить рыбий жир.
Терапия витаминами важна в исключении апофизита, она способствует естественному образованию и формированию опорно-двигательного аппарата.
Народные средства
Исключить апофизит реально используя не только препараты, но и народную медицину.
- Тепло с холодом, в особенности их попеременное использование позволит снизить силу боли в зоне пятки. Для процедуры берут 2 таза, в один вливают теплую воду, в другой – холодную, и поочередно погружают ноги. Можно проводить массирование подошвы на протяжении 8 минут при апофизите, используя ледяной кубик.
- Избавляет от болевого симптома горячая ванночка с солью. На литр воды берут 400 грамм соли, разбавляют ее и помещают в тазик ступни на полчаса.
- Лечат апофизит смесью с использованием сырого яйца. Изначально его помещают в уксус на 12 суток, потом очищают от пленки, растирают и добавляют к нему 50 грамм сливочного масла.
- Компресс из черной редьки при апофизите. Овощ вымывается, перетирается на терке, вместе с кожурой. Смесь помещается на бинт и накладывается на пятку. Поверх фиксируют пакет и надевают носки. Лечение нужно проводить ежедневно, пока не уйдет боль и воспаление.
- Отварную картошку кладут в миску, остужают, разминают. В пюре вливают люголь. Затем в массу опускают пятку и держат около 5 минут.
- Кашица из чеснока при апофизите прикладывается к стопе, закрепляется марлей. Лечение занимает 4 часа.
- Примочка с медом, солью, йодом при апофизите. Берут пузырек йода, по столовой ложке соли, меда. Все компоненты смешивают и фиксируют на пораженном участке, на пару часов, закрепляя поверх пакетом, надев носки.
- Натертый корень хрена при апофизите прикладывается на 3 часа, обмотав ногу пакетом и надев шерстяные носки.
Профилактические меры
Имеются различные советы, которые позволяют предупредить заболевание пяток. Необходимо носить правильно подобранную обувь. Она не может быть узкой, широкой, иметь низкий каблук.
Физическая активность оптимальная. Каждый день массировать стопы, проводят растирающие и надавливающие движения. Ходить в бассейн, что хорошо для мышц и сухожилий, которые напряжены.
Питание человека должно быть пополнено овощами, фруктами, зеленью, которые нормализуют обменные процессы и борются с ненужными килограммами.
В общем, профилактические меры болезни пяток заключаются в ведении ребенком здорового образа жизни.
Остеопатия пяточной кости. Болезнь Шинца.
Остеопатия пятки — деформация Шинца — патология, характеризующееся трансформацией, последующим отмиранием губчатой костной ткани. Чаще всего ей подвержены девочки, реже — мальчики, в период активного роста и гормональных перестроек, начиная с 7-8 лет и завершая окончанием пубертатного периода — 15-16 лет.
Данный вид некроза (омертвение – когда клетки умирают в организме из-за её повреждения, вызванного эндогенным характером) относится к 3 категории (из 4 существующих) остеопатии, при которой отмирают именно губчатые ткани. Чаще всего поражению подвергается кость пятки, но отмечаются случаи, когда такая остеохондропатия развивается на других частях стопы, головке бедра, апофизах позвонковых тел.
Группу риска составляют профессиональные спортсмены из-за тяжёлых физических нагрузок, постоянной травматизации.
Клиническая картина
На начальных стадиях пациенты отмечают болевые ощущения в области пяточного бугра. Острая боль порой наступает резко, а иногда нарастает к концу дня по причине ходьбы или физических нагрузок. В горизонтальном положении, когда нет давления на конечность симптомы стихают или уходят вовсе. Боль возвращается при надавливании пальцами.
Кроме дискомфорта и болевых ощущений отмечаются внешние изменения: припухлость, покраснение, изменение внешнего вида кожных покровов болезненного участка.
Вследствие этих симптомов заметно изменение походки. Дабы щадить больную ногу, опора смещается на переднюю часть стопы. Если остеопатия затронула обе конечности, то ребенок начинает ходить, подаваясь вперед, словно на цыпочках. В острой стадии ходьба не представляется возможной ввиду сильнейшего болевого синдрома.
Виды остеохондропатии
Классификация остеопатии по степени тяжести недуга и локализации включает в себя:
- Некроз головки второй плюсневой кости
- Болезнь Келлера — отмирание ладьевидной или 2-й и 3-й сегментов плюсны
- Болезнь Шинца — остеопатия апофиза бугра пяточной кости
- Синдром Мюллера (Мюллера-Вейсса, Ренандера-Мюллера) — остеохондропатия сесамовидных костей плюсне-фалангового сустава
- Синдром Шейермана-Мау — деформация апофизов позвоночных тел, приводящая к кифозу позвоночника
- Паталогия Легге-Кальве-Пертеса — разрушение головки бедра

Строение голеностопного сустава
Коротко опишем патогенез перечисленных остеохондропатий, а далее подробно разберем интересующий нас вид — болезнь Шинца (остеопатия пяточной кости у ребенка).
Некроз головки второй плюсневой кости
Обычно легкое, самостоятельно проходящее поражение. Описывается болезненными ощущениями, иногда — хромотой, отеком. Деформация на столько незначительна, что рентген или ультразвуковое исследование могут ее не обнаружить.
Такая остеопатия не представляет опасности для здоровья, длится несколько месяцев, довольно легко поддается исправлению путем снижения нагрузки на стопу. Параллельно с этим лечащий врач может назначить поддерживающий курс витаминов (D3 и витаминов группы B) и макроэлементов, особенно кальция. Несмотря на легкость заболевания, лучше не игнорировать болевые ощущения, а обратиться к специалисту, иначе из-за неправильной постановки стопы, дальнейшего нарушения кровообращения прилегающих к пораженному участку областях некроз может начаться в других местах.
Болезнь Келлера

Область боли при болезни Келлера
Данное заболевание представляет собой омертвление отдельной участков стопы по причине полного или частичного прекращения кровоснабжения в этом месте. В свою очередь, патология подразделяется на два типа (по месту поражения): 1 — изменение ладьевидной кости, 2 — отмирание 2-ого и 3-го плюсневых сегментов. Пациенты отмечают острые болевые ощущения, а также отек и покраснение больного участка. Статистика такова, что обычно первый тип встречается у мальчиков дошкольного возраста, а второй тип — у девочек подросткового возраста. Терапия включает различные физиопроцедуры, курсы витаминов, макро- и микро-элементов.
Своевременное обращение к специалисту предотвращает развитие необратимых деформаций ноги. При отказе от лечения недуг тоже может пройти самостоятельно, но деформация останется на всю жизнь, причиняя дискомфорт (возможно боль) в дальнейшем.
Синдром Мюллера
Синдром Мюллера довольно редко встречающийся вид остеохондропатии. Затрагивает, в основном, девушек и женщин 14 до 30 лет. Некрозу подвергаются сесамовидные кости стопы. Пациент отмечает болевые ощущения в районе плюсны, усиливающиеся от ходьбы или любой нагрузки на стопу. Особенно острой боль становится от сгибания-разгибания большого пальца.
Консервативное лечение (ослабление нагрузки на больную конечность, прием соответствующих медикаментов местно и внутрь, физиотерапевтические процедуры) зачастую приводит к восстановлению отмершего участка. При отсутствии динамики к выздоровлению, проводят оперативное вмешательство, удаляя сесамовидные кости.
Синдром Шейермана-Мау
В медицинских кругах чаще именуется как кифоз — дугообразное искривление грудного отдела позвоночника. Часто ортопеды называют его юношеский кифоз, так как затрагивает данная патология девушек и юношей в возрасте от 10 до 15 лет, являясь довольно распространенной формой остеопатии у детей. Патогенез описывается интенсивным формированием костной ткани заднего отдела позвоночника, что приводит к отмиранию пластинок позвонков неправильному развитию мускулатуры спины.
Ортопеды довольно далеко продвинулись в лечении кифоза, поэтому в подавляющем большинстве случаев терапия приносит ощутимые результаты. Комплексное лечение состоит из специальной физкультуры, массажа, физиотерапии.
Патология Легге-Кальве-Пертеса
Довольно распространенное и, вместе с тем, тяжелое заболевание в ортопедии. Некроз головки бедра возникает в результате нарушения ее кровоснабжения. Встречается патология чаще у мальчиков, но у девочек течение более сложное. Возраст пациентов начинается от трех лет, заканчивается подростковым периодом.
Из-за серьезности заболевания лечение довольно трудное и длительное, включает в себя ЛФК, физиотерапию, ограничение двигательной активности, назначение специальной диеты, предотвращающей возникновение ожирения, наложение гипса, электростимуляция мышц. Медикаментозная терапия представляет собой внутримышечные инъекции ангио- и хондропротектеров.
Если консервативное лечение не приносит результатов, появляются осложнения, требуется хирургическое вмешательство. Операции делают детям только после 6 лет.
Болезнь Шинца
Наконец обратимся к нашей главной теме — болезни Шинца. В медицинских кругах также распространены названия: Хаглунда-Шинца или просто Хаглунда — по имени хирурга, впервые описавшего данное патологическое состояние. В народе именуется пяточной шпорой.
Данная патология носит асептический характер, то есть его возникновение не связано с бактериальной природой. Причины развития будут описаны в отдельном разделе, но, забегая вперед, отметим, что доподлинно медикам не удалось их установить.

В любом случае, рассматриваемые учеными факторы неблагоприятным образом воздействуют на состояние и работоспособность кровеносных сосудов в области пятки, ахиллесова сухожилия, сухожилий стопы. Это приводит к неполноценному питанию клеток, в связи с чем начинается их отмирание, что приводит к деформации пятки.
Патогенез
Деформации Хаглунда проходит в своем развитии следующие стадии:
- Асептический некроз — начальная стадия, когда из-за нарушения снабжения костных тканей питательными веществами они начинают постепенно отмирать.
- Импрессионный перелом — продавливание омертвевшего участка под тяжестью нагрузок на него.
- Фрагментация — разделение некротизированного участка на отдельные части.
- Рассасывание деформированной части.
- Репарация — формирование новой соединительной ткани на месте рассосавшейся с дальнейшим образованием новой здоровой костной ткани на месте некогда пораженной.
Если восстановительных процессов в больном участке не наступает, развивается воспалительный процесс — артроз, что приводит к усугублению клинической картины, пациента еще больше мучает симптоматика. Обычно это является следствием несвоевременной терапии или полного отсутствия ее как таковой.
Причины
Как уже отмечалось, патогенез заболевания Шинца представляет собой отмирание и последующую трансформацию костной ткани по причине недостаточного кровоснабжения или его прекращения. Но первопричина этого механизма пока остается загадкой. Среди наиболее вероятных врачи выделяют следующее:
- Генетическая предрасположенность. Специалисты отмечают, что если у родителей была пяточная шпора в детстве или подростковом возрасте, то шансы, что у их ребенка она также возникнет высоки. Это может быть связано с генетически обусловленными особенностями кровеносной системы, костной ткани, типа обмена веществ.
- Нарушение метаболизма. Общее нарушение обменных процессов организма может повлечь дефицит питательных веществ только в отдельной его части.
- Нервные расстройства. Тотальные или локальные нарушения данного вида регуляции влечет за собой сбой работы кроветворной системы.
- Отклонения в работе эндокринной системы — еще одного важнейшего вида регуляции организма.
- Повышенные физические нагрузки, травматизация — причина которая может дать толчок развитию этой остеопатии не только у детей или подростков, но и у взрослых.
Симптомы
Иногда болевые ощущения возникают сразу, причиняя ребенку сильные страдания, значительно затрудняют его передвижение. Но, чаще всего, боль нарастает постепенно, усиливается к концу дня, со временем становится все более острой. Кроме болевого синдрома к симптомам болезни Шинца относят:
- заметную деформацию пяточной кости, которую может заметить даже неспециалист (по этой причине возникло название «пяточная шпора»)
- атрофию кожи на месте деформации
- припухлость больного участка
- боль при пальпации
- отечность, боль, онемение голени
- повышение температуры в области пораженного участка
Порой боль причиняет пациенту на столько сильные страдания, что он вынужден опираться при ходьбе на трость или костыли, чтобы снять нагрузку с ног.
Говорящим симптомом является усиление боли именно в вертикальном положении тела, при ходьбе, беге или любой опоре на больную ногу. Во время сна или состоянии покоя ребенок может совершенно не чувствовать боли или даже малейшего дискомфорта.
Диагностика
Если вы заметили изменение походки ребенка или он жалуется вам на болезненность в области пятки, то это повод посетить врача-ортопеда. На приеме он подробно расспросит вас о жалобах, о том, что предшествовало их появлению. Заранее узнайте у супруга, бабушек или дедушек встречались ли подобные проблемы у них. Расскажите об этом на приеме.
После составления подробной клинической картины, анамнеза ортопед направит вас на обязательное рентгеновское обследование. При болезни Шинца на снимке можно увидеть:
- неровности костных тканей (особенно хорошо это просматривается, если сравнить снимки больной и здоровой конечностей)
- на стадиях некроза и продавливания наблюдается уплотнение тканей пяточного бугра, расширение расстояния между апофизом и собственно пяткой
- при фрагментации отчетливо видны части разрушающейся костные части
- о рассасывании и репарации говорят уменьшение отмерших участков и формирование здоровой ткани.
Для сравнительного анализа врач может попросить вас сделать снимок здоровой ноги. Для уточнения диагноза или при сложных случаях протекания болезни Шинца поможет магниторезонансная томография ступни (МРТ). Кроме того, инструментальное обследование делается с целью исключить сопутствующие нарушения в других отделах стопы.
Для составления полной клинической картины необходимы лабораторные исследования. Врача интересуют показатели СОЭ и лейкоциты (лейкоцитарная формула). Анализ крови сдается никак стандартная процедура, но с целью исключить наличие воспалительного процесса, туберкулеза, опухолей, других похожих по симптоматике заболеваний.
Лечение
Некоторые родители ошибочно полагают, что столь серьезные изменения в костных тканях после окончания переходного возраста с завершением активного роста пройдут сами собой. Это происходит крайне редко. Для успешного лечения и максимально полного восстановления пораженного участка, а значит дальнейшей полноценной жизни с нормальными физическими нагрузками, ношением понравившейся обуви, без болей и обезболивающих требуется своевременная диагностика и эффективное лечение.
Терапия по устранению пяточной шпоры и ее последствий носит консервативный характер, в редких случаях, когда терапия не приносит результатов требуется оперативное вмешательство.
Лечение реализуется по трем направлениям: сокращение нагрузки, применение медикаментов, физиотерапевтические процедуры.
- Применение ортопедических стелек или гелевых вкладок для обуви, которые увеличат амортизацию, уменьшат давление на поврежденную пятку.
- Вспомогательная опора: трость, ходунки или костыли. При поражении двух конечностей, чтобы освободить их от нагрузки иногда приходится временно передвигаться на инвалидной коляске.
- Гипсовая лангета может применятся для облегчения острых болей.
- Новокаино-анальгетический электрофорез
- Компрессы с озокеритом — воскообразным веществом, продуктом нефтедобычи, обладающим противовоспалительным, болеутоляющим, рассасывающим действием.
- Нестероидные противовоспалительные средства, применяющиеся наружно и внутрь — перорально или внутримышечно
- Лечебный массаж
- Специальная физкультура
- Витамино-минеральные комплексы как элемент комплексной терапии
При неэффективности обычного лечения или в сложных случаях лечащий врач может принять решение о хирургическом вмешательстве. Данная операция представляет собой невротомию (перерезку) подкожного и большеберцового нервов, их отростков. Недостаток такого способа лечения — потеря чувствительности пятки.
Профилактика
Так как природа возникновения остеохондропатии пяточной кости до конца не изучена медиками, сложно говорить о мерах профилактики, направленных именно на предупреждение данного заболевания. Существуют общие рекомендации, позволяющие сократить вероятность его появления, своевременно диагностировать, успешно вылечить остеопатию пяточной кости у ребенка:
- Ежегодно проходить профилактический осмотр у ортопеда, особенно если у ребенка генетическая предрасположенность к заболеваниям опорно-двигательной системы.
- Раз в год сдавать общие анализы крови, мочи. Данные лабораторные исследования укажут на патологические процессы, проходящие в организме, еще до появления явных симптомов.
- Подбор правильной обуви. Причем правильная — это не ортопедическая. Специализированная обувь создана для тех, у кого уже есть проблемы. Здоровым же детям требуется удобная, соответствующая размеру, погоде обувка с мягкой гнущейся подошвой. Желательно, чтобы материал, из которого она изготовлена был натуральным или искусственным, но качественным. Забудьте о твердых высоких задниках, супинаторах и прочих устаревших рекомендациях — это не нужно для здоровой детской стопы. Нога должна работать также, как она работает без обуви.
- Ортопедические коврики. Если нет средств на такое приспособление, отпускайте погулять ребенка по траве, песку, гальке — это отличное средство естественного массажа, стимуляции важных точек на ступне, закаливания. Конечно же, заранее убедитесь, что нет опасности для ног, например, стекол.
- Массаж. Эта мера профилактики предназначена для тех детей, у кого риск некроза пяточной кости генетически обусловлен, еще в том случае, если уже есть определенные проблемы с ногами.
- Физическая нагрузка адекватная возрасту и состоянию здоровья. Спорт должен быть направлен на укрепление детского здоровья, а не на его разрушение. Также многим родителям следует понимать, что физическую нагрузку ограничивают уже заболевшему ребенку, а не здоровому с целью обезопасить чадо.
- Лечение и профилактика ожирения. Отдельную группу риска заболеваний опорно-двигательного аппарата и нижних конечностей составляют дети и взрослые имеющие излишний вес, который дает дополнительную нагрузку на позвоночник, мышцы и кости ног и стоп.
- Прием витамино-минеральных комплексов. Качество современных пищевых продуктов в полной мере не восполняют потребность в питательных веществах. Но назначать медикаменты или биологические добавки к пище должен врач после осмотра и сдачи соответствующих анализов.

