Компрессионно ишемическая – Компрессионно ишемическая невропатия
Ишемическая нейропатия: причины, симптомы, диагностика
Поскольку нейропатия – это понятие общее, и локализоваться болезнь может на разных участках организма, в зависимости от зоны поражения симптомы заболевания могут несколько изменяться. Первыми признаками ишемической нейропатии, появляющимися в большинстве случаев заболевания, считаются парестезии (ощущение онемения, покалывания, ползания насекомых), боли различной интенсивности (в начале болезни чаще всего тупые и невыраженные), нарушение чувствительности пораженного участка, снижение подвижности мышц (двигательные расстройства).
Парестезии можно наблюдать при сдавливании нерва из-за неудобной позы. Если же болезнь вызвана воспалительными или дистрофическими изменениями, то симптом появляется преимущественно ночью на фоне застоя венозной крови. При компрессии нерва колена нижних или локтя верхних конечностей этот симптом наблюдается не только в месте сдавливания нервных структур, но и нижней части конечности (предплечье и кисть, голень и стопа).
Боли могут иметь различный характер и интенсивность, часто возникают без видимой на то причины. Они распространяются на зону иннервации пораженного нерва и усиливаются при надавливании на место прохождения нерва, сгибании конечностей, повышенной нагрузке, активных движениях.
Нарушения чувствительности могут проявляться в виде ее снижения или повышения, что случается намного реже. В некоторых случаях острой компрессионно-ишемической нейропатии сначала отмечается снижение чувствительности конечности, а затем ее значительное увеличение, так что даже легкое прикосновение вызывает неприятное ощущение (по телу проходит дрожь).
Иногда может повышаться или понижаться порог чувствительности тканей. При острой компрессии нерва этот симптом может появиться в самом начале болезни. При ишемической нейропатии нарушение чувствительности наблюдается уже на более поздних стадиях болезни.
Нарушение двигательной способности органов, за иннервацию которых отвечает пораженный нерв, не просто является одним из симптомов болезни. Он может выступать в качестве фактора, усугубляющего ишемию тканей. Сначала подвижность мышц и суставов человек сам ограничивает из-за возникающих при этом болей. Но впоследствии гиподинамия, точнее отсутствия регулярной тренировки мышц, которая осуществляется даже во время выполнения будничных дел и привычных движений, о которых мы порой и не задумываемся, приводит к дополнительным дегенеративным изменениям (атрофии нервов и мышц).
Еще одним частым симптомом нейропатии является отек тканей в зоне поражения, который также усугубляет ситуацию, способствуя еще большему сдавливанию (компрессии) нерва. Таким образом, ишемическая нейропатия может легко перейти в компрессионно-ишемическую, что чаще всего и наблюдается.
Как мы уже говорили, симптоматика заболевания имеет зависимость от локализации пораженного нерва. Например, ишемическая оптическая нейропатия, при которой наблюдается поражение зрительного нерва. Имеет свои специфические симптомы:
- резкое снижение зрения, которое в большинстве случаев наблюдается после пробуждения, но его могут спровоцировать также физические нагрузки, горячая ванна, баня или сауна,
- изменение цветовосприятия,
- эпизоды затуманивания зрения накануне резких изменений,
- интенсивные боли в голове,
- ощущение дискомфорта и тупой боли внутри глаза, как бы за ним.
Последние 3 симптома наблюдаются не во всех случаях. Боли могут не появляться вообще или быть очень слабыми.
Поражение зрительного нерва больше всего бьет по периферическому зрению. Поле зрение может либо концентрически сужаться, либо из него выпадают отдельные области в нижней, височной и носовой области, иногда наблюдаются отдельные дефекты, называемые скотомами.
Могут также возникать боли в мышцах, пульсирующая боль в висках. Иногда человек ощущает боль во время расчесывания волос. В тех местах, где проходит височная артерия боль ощущается особенно сильно, особенно при пальпации. Такие симптомы указывают не только на развитие нейропатии, но и на ее причину – артериит (воспаление стенок сосудов).
Ишемическая нейропатия нижних конечностей может проявляться не только болями, парестезиями и нарушением подвижности суставов. У человека изменяется походка, он неправильно ставит стопу, пошатывается при ходьбе, при усилении боли и в связи с прогрессирующей слабостью мышц может даже терять равновесие. Стопа может и иметь повышенную температуру, пальцы ног выгибаются в виде когтей, на коже ног появляются труднозаживающие язвы, ногти становятся ломкими и т.д.
При ишемии нервов поясничной и паховой области, а также при поражении нижних конечностей может наблюдаться снижение сексуальной активности, частые эпизоды мочеиспускания, вынужденная поза с наклоном вперед, болезненность в области полового члена, мошонки и яичек у мужчин.
Ишемия лицевого нерва – еще более неприятное зрелище. У больных наблюдается парез мимической мускулатуры (на лице появляется странная гримаса, глаза могут быть полуприкрыты, рот приоткрыт с одной или обеих сторон и т.д.). В зависимости от того, какая часть нерва повреждена, могут появляться слезотечение, сухость глаз, слюнотечение, нарушения вкуса, нарушение мимики, появление вынужденных движений лица.
 [39], [40], [41], [42], [43], [44]
[39], [40], [41], [42], [43], [44]
ilive.com.ua
Нейропатия срединного нерва: кисти, симптомы и лечение
 Нейропатия срединного нерва сопровождается болевыми ощущениями и нарушением свободного сгибания пальцев.
Нейропатия срединного нерва сопровождается болевыми ощущениями и нарушением свободного сгибания пальцев.
Срединное нервное окончание начинается от внутренней области плеча, проходит через локтевой сустав по направлению к запястью и оканчивается на ладони.
Мучает какая-то проблема? Введите в форму “Симптом” или “Название болезни” нажмите Enter и вы узнаете все лечении данной проблемы или болезни.Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции! Здесь можно записаться на прием к врачу.
Симптоматические признаки
 Симптомы, свидетельствующие о развитии заболевания:
Симптомы, свидетельствующие о развитии заболевания:
- Атрофия мышц руки;
- Болевые ощущения в области кисти;
- Нарушение чувствительности ладони в области между безымянным, средним и указательным пальцами.
- Невозможность сгибания 3 и более пальцев;
- Онемение кисти, пальцев рук;
- Отекание верхних конечностей;
- Ощущение чувства жжения в пальцах, ладони, кисти;
Патология встречается часто и в любом возрасте. Она может возникнуть как у детей, так и у пожилых людей. Течение заболевания проходит по-разному. Иногда сопутствующие поражению признаки проявляются молниеносно — в течение нескольких дней. Иногда, наоборот, прогрессируют годами.
Компрессионно-ишемическая нейропатия
Чрезмерная нагрузка на руку или ее травма могут спровоцировать сужение канала и защемление нерва. Эта патология получила название туннельного синдрома.
Компрессионно-ишемическая форма заболевания характеризуется сдавливанием нервов и сосудов в результате долгого их нахождения в несменяемой позе.
Причины компрессионно-ишемической невропатии:
- Сон в неудобном положении. Давление во время сна, приходящееся на область подмышечной впадины и предплечья.
- Ношение тяжелых рюкзаков и сумок на плече. Длительная нагрузка на плечевой сустав сдавливает нерв и провоцирует развитие болевого синдрома.
Основное воздействие сосредотачивается на срединном нерве, который проходит от плечевой кости до подмышечной впадины, далее через локтевой сустав до кисти руки. Пальцы теряют подвижность, больной испытывает сильную боль.
Лечение заболевания
Для установления курса лечения требуется первоначальное обследование. Правильная диагностика заболевания требуется для определения причины неблагоприятного воздействия на нервное волокно.
При поражении, спровоцированном сужением запястного канала, применяется остеопатия. Она основана на безлекарственных методах лечения, направлена на расширение канала и освобождение от преград на пути прохождения нервного волокна. Это достигается прекращением спазма мышц и кровеносного русла.
Часто для лечения нейропатии применяется:
- Мануальная терапия.
- Массаж. Улучшает кровоснабжение в мягких тканях, расслабляет мышцы.
- Лечебная гимнастика.
- Рефлексотерапия.
- Кинезиотерапия.
- Электромиостимуляция.
При неэффективности выбранного метода лечения, назначается хирургическое вмешательство.
Методика и препараты для устранения повреждения назначаются врачом после проведения им осмотра пациента, определения причины патологии и утверждения диагноза.
Смехотерапия как эффективный метод лечения
Напряжение, накапливаемое в организме на протяжении жизни, часто становится одной из причин невропатии.
Расслабить организм, ослабить напряжение может смехотерапия, основанная на следующих методах:
- Йога;
- Дыхательные упражнения;
- Внутреннее замирание.
Приемы смехотерапии позволяют внутренне расслабиться, снять мышечное напряжение, стабилизировать психику, успокоить нервы, почувствовать истинное умиротворение, покой.
Нейропатия — что это, причины появления, формы и симптомы
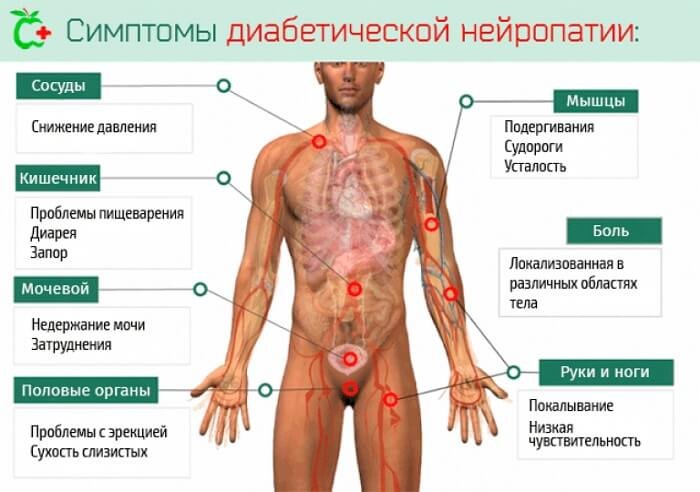
Нейропатия — поражение нервных волокон невоспалительного характера, не всегда сопровождающееся болевым синдромом. Пациенты обычно говорят о покалываниях, онемении, проблемах с чувствительностью определенной зоны, снижении степени подвижности конечностей.
Некоторые формы патологии связаны с дисфункциональными изменениями мочеполовой системы, органов ЖКТ.
Причина — пораженные нервы вызывают нарушение питания мышц, ограничивают их функции. Мышцы перестают нормально сокращаться, нервы некорректно передают импульсы, в результате степень чувствительности конкретной зоны падает.
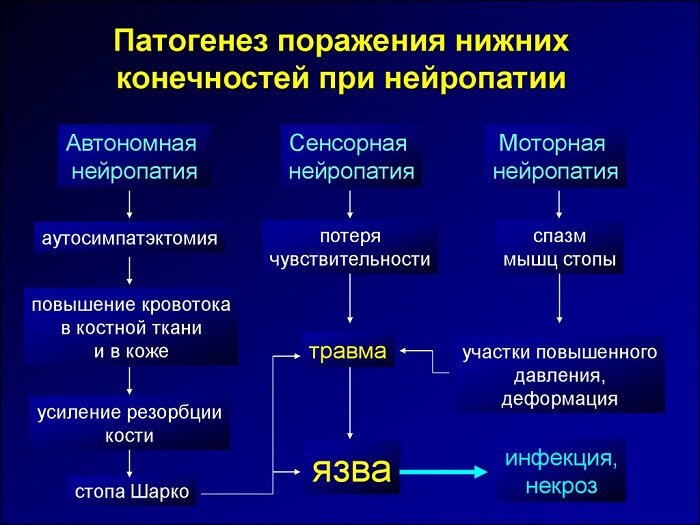
Прогрессирование нейропатии занимает значительное время, в течение которого симптомы заболевания могут отсутствовать. Провоцирующими факторами к развитию патологических изменений будут стрессы, употребление алкоголя, обострения хронических заболеваний.
Формы нейропатии:
- Хроническая сенсомоторная — для нее характерна положительная симптоматика неврологического характера, которая проявляется или усиливается ночью, в состоянии покоя. С отрицательными симптомами сталкиваются тяжело больные пациенты. В запущенных стадиях развивается характерная деформация ступней, пальцевых фаланг, сопровождающаяся ограничением суставной подвижности.
- Острая сенсорная — форма сопровождается выраженной сенсорной симптоматикой, разные виды чувствительности, основные рефлексы могут сохраняться. Боль выраженная, пациент часто резко теряет вес, могут развиваться нервные нарушения, депрессивные расстройства. При углубленном исследовании диагностируются измененные показатели гликемического индекса (гликемический контроль может ухудшаться или улучшаться). Патогенетическая основа — формирование артериовенозных шунтов с образованием замещающих сосудистых структур внутри интраневрального тока крови.
- Гипергликемическая — вызывает обратимые неврологические изменения быстро, к основным относят умеренную симптоматику сенсорного типа, нарушение нормальной скорости распространения нервного возбуждения по волокнам. Форма проявляется у лиц с выявленным впервые заболеванием, склонным к ухудшению функции гликемического контроля. Нормализация текущих показателей гликемии приводит к облегчению степени выраженности неврологической симптоматики.
- Автономная — одна из часто встречающихся форм диабетической невропатии. Может иметь разные проявления с учетом тяжести течения.
- Мультифокальная и фокальная — это тоннельные формы нейропатии, развиваются у лиц преклонного возраста (исключения бывают, но редко). Самая известная форма — тоннельная, локализованная в запястном канале, вызываемая сдавливанием срединного нерва поперечной запястной связкой.
- Краниальная — редко встречающийся вид, обычно диагностируется у стариков, пациентов, которые давно болеют сахарным диабетом.
- Амиотрофия диабетическая — встречается в возрасте после 50-60 лет, сопровождается атрофией мышц бедра, симптоматика тяжелая, пациенты жалуются на сильные боли.
- Хроническая воспалительная — развивается в результате быстрого прогрессирования полинейропатии. Лечение длительное иммуномодулирующее, предполагает применение азатиоприна, плазмафереза, кортикостероидов, внутривенных вливаний иммуноглобулинов.
Главный фактор риска и причина развития нейропатии — сахарный диабет. Он, как и интоксикации, травматические воздействия, вызывает поражение волокон. Затрагиваются в первую очередь те нервы, которые отвечают за передачу импульсов в конечностях — отсюда онемение пальцев ног, рук, боли, нарушение чувствительности.
Автономная нейропатия всегда сопровождается сбоями в работе внутренних органов и систем, проблемами с мочеполовой, выделительной, пищеварительной функциями.
Пациент с диагнозом диабет должен контролировать показатели глюкозы в крови — если они повышены, нарушится снабжение мышц кровью. Со временем они атрофируются, изменится структура кожных покровов, а их восстановление проходит долго и тяжело.
Нужно избегать употребления токсичных веществ: в основном алкоголя и его суррогатов, мышьяка, тяжелых металлов, агрессивных лекарств. Токсическая нейропатия вызывает преимущественно повреждения нервов конечностей, при алкоголизме она есть у всех, но жалобы возникают не всегда.
Травматические нейропатии — последствия сдавливания нервов в результате переломов костей, неправильного формирования рубцовой ткани, травмирования нерва растущим новообразованием.
Как диагностируют нейропатию любого типа
Порядок диагностики нейропатии:
- Сбор клинического анамнеза, разбор жалоб.
- Осмотр ног, оценка их состояния.
- Оценивание установленных симптомов.
- Применение электрофизиологических методов обследования.
- Другие диагностические методики: биопсия нерва, панч-биопсия кожи, неинвазивные методики.
Сначала врач должен опросить пациента на предмет основных жалоб, задать ему наводящие вопросы, расспросить об ощущениях, вызываемых прогрессирующей патологией.
Типичная симптоматика нейропатии: парестезии, покалывания, чувство жжения, прострелы в состоянии покоя, выраженная боль даже при отсутствии раздражителя. Нужно выяснить, когда появились симптомы, с чем они связаны, усиливаются ли в ночное, вечернее время.
Осмотр стоп и других частей конечностей обязателен, он покажет наличие кератоза (мозолей) в областях с избыточным давлением, обратит внимание на повышенную сухость кожи, наличие изъязвлений, явных деформаций стоп.
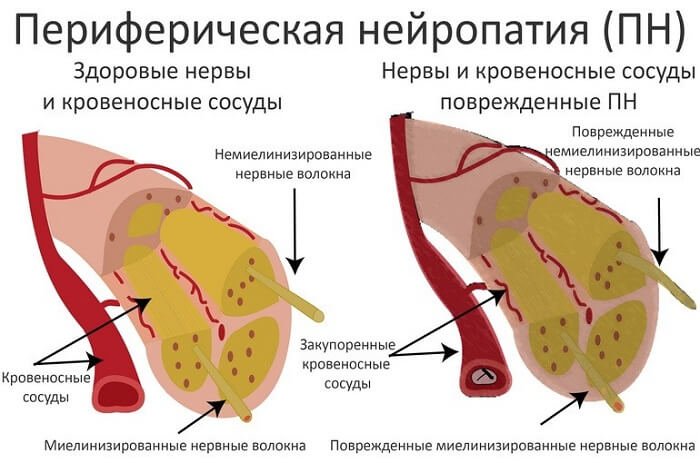
Для анализа субъективных и объективных симптомов применяются соответствующие шкалы, опросники. Независимо от применяемой шкалы, визуальный анализ состояния конечностей проводится. Для определения тактильной чувствительности удобно использовать аппарат — монофиламент.
Болевой синдром тестируют путем укалывания тыльной поверхности стоп, области концевой фаланги пальца. Для проверки температурной чувствительности используют инструмент типа тип-терма. Сухожильные рефлексы исследуют с применением классической схемы — сначала оценивают ахилловы, затем коленные.
Электрофизиологические методы (например, стимуляционная электронейромиография) дополняют результаты общей клинической диагностики.
Они бывают:
- Неинвазивные — объективные и надежные;
- Оценивающие степень тяжести, динамику, характер прогрессирования патологии;
- Несущие информацию о функции волокон, их структурных особенностях;
- Проводящие дифференциальную диагностику нейропатий.
Недостаток электрофизиологической диагностики в том, что она достаточно болезненная.
ЛФК, гимнастика при нейропатии
При полинейропатии, независимо от ее типа, формы, причин развития, эффективна гимнастика. Специальный ЛФК комплекс восстановит работу мышц, улучшит кровоснабжение нижних конечностей.
Рекомендуется вращать суставы, разгибать и сгибать ноги. Поначалу, если мышцы не в тонусе, больному потребуется помощь, со временем он будет справляться сам.
Полезен массаж конечностей — он восстановит кровоснабжение, запустит регенеративные процессы, простимулирует нервные волокна к работе. Обратитесь к мануальному терапевту, со временем действия можно будет выполнять и самостоятельно (то есть делать сеансы самомассажа).
Самые известные лекарства, мази, таблетки для лечения
Лечение нейропатии должно быть комплексным, оно предполагает точную постановку диагноза и работу с заболеванием, которое стало первопричиной патологических изменений в организме.
Примеры:
- Терапия сахарного диабета;
- Отказ от алкоголя;
- Выведение остатков токсинов, которые вызвали поражение нерва;
- Лечение травмы.
Непосредственное воздействие на пораженный нерв, ткани, которые окружают его, возможно благодаря массажам, акупунктуре, ЛФК, физиотерапии.
Дополнительно могут применяться препараты для восстановления функции, структуры нерва. Это витамины В группы и некоторые другие вещества. Часто врачи назначают таблетки «Мильгамма» с пиридоксином, бенфотиамином, купирующие боль и позволяющие снижать дозировки нестероидов.
Нужно придерживаться правильной диеты, сбалансировать содержание витаминов в рационе. При диабете больной следит за уровнем глюкозы в крови.
Метаболики, регулирующие кровоток препараты
Первая группа препаратов, используемых в лечении полинейропатии- метаболики. Они улучшают питание нервных тканей и волокон, эффективно борются со свободными радикалами, ускоряют кровоток. Но при нейропатии нижних конечностей эффективны не все препараты.
Принимать нужно такие:
- Тиоктовая кислота — мощный антиоксидант, используется медиками в мире. Сроки приема — 1-6 месяцев. Сначала кислота вводится внутривенно, потом больного переводят на терапию таблетками. Эффект накопительный, в первые дни приема его ожидать рано.
- Инстенон — комплексный трехкомпонентный препарат. Формула расширяет сосуды, активирует работу нейронов, улучшает передачу импульсов, запускает активные процессы кровотока. Питание нервов улучшается, и они начинают активно выздоравливать. Средство применяют курсами, форма выпуска — инъекции и таблетки.
- Церебролизин — белковое лекарство, получаемое из головного мозга свиней. Мощный нейрометаболик, останавливающий разрушение нервных клеточных структур, ускоряющий белковый синтез. Церебролизин сохраняет нервные клетки живыми или как минимум повышает шансы на это. Формы введения препарата: внутривенная и внутримышечная.
- Пантотенат кальция — препарат, стимулирующий регенерационные процессы, восстанавливающий периферические нервные волокна.
- Мексидол — мощнейший антиоксидант, который действует на мембранном уровне. Он восстанавливает клеточные структуры и обеспечивает нормальное прохождение импульсов. Мексидол повышает стойкость волокон к отрицательным стрессовым воздействиям среды.
- Цитофлавин — комплексный антиоксидант, восстанавливает энергетический нейронный обмен, нейтрализует негативное действие свободных радикалов, помогает клеткам выстаивать при дефиците питательных веществ.
Чаще из указанного списка назначают Тиоктовую кислоту, Актовегин.
Витамины
Витамины в лечении полинейропатии применяют. — это препараты В группы (В1, В6, В12). Их дефицит сам вызывает поражение периферических нервов. Желательно применять комбинированные, а не однокомпонентные формы.
Инъекции и таблетки одинаково эффективны, идеальный в вашем случае вариант порекомендует врач. В уколах витамин В может идти в чистом виде и с лидокаином. Для достижения стойких результатов нужен минимум месячный курс.
Популярный препарат этой категории — Келтикан. Он, помимо витамина В12, содержит фолиевую кислоту, уридинмонофосфат.
Обезболивающие
На 100% эффективного обезболивающего средства при поражении нервных волокон в нижних конечностях нет, но при сильной боли прием препаратов рекомендован.
Анальгин и Пенталгин с полинейропатией бесполезны, врачи назначают:
- Противосудорожные средства: Прегабалин, Гебапентин;
- Антидепрессанты — Амитриптилин;
- Местные анестетики — Лидокаин;
- Опиоиды (в редких случаях) — Трамадол;
- Местные средства (крема) — Капсаицин.
Для улучшения результатов лечения можно комбинировать разные средства. Подбирать схему должен строго врач. Обезболивающие применяют в комплексе только тогда, когда по отдельности они не действуют.
Средства, улучшающие качество проведения нервного импульса
При выраженных нарушениях чувствительности или ее полной утрате, мышечной слабости назначаются антихолинэстеразные средства, которые повышают проводимость нервно-мышечных волокон.
В случае дефектов, локализованных в нервных оболочках, препараты улучшают прохождение импульса по оставшимся, не затронутым ранее участкам. Дополнительно назначаются препараты, ускоряющие регенерацию нервов. За счет этого мышечная сила с чувствительностью сохранятся.
Препараты группы:
- Аксамон;
- Нейромидин;
- Амиридин;
- Ипигрикс.
Они имеют идентичный состав, одно активное вещества. Формы выпуска — таблетки, ампулы для инъекций. Курс лечения — 1-2 месяца.
Перечисленные препараты применяются в лечении полинейропатий разной этиологии, всех форм. Лучше они работают в комплексе, курс терапии длительный, нужен постоянный контроль.
Особенности питания при патологии
При обнаружении этого заболевания необходимо начать его лечение и скорректировать рацион питания, в зависимости от причины функционального нарушения ног.
Питание больного должно быть правильным, сбалансированным. Содержать необходимые микроэлементы, витамины, полезные жиры, углеводы и белки для поддержания всего организма в рабочем состоянии, и способность сопротивления этому заболеванию.
Стараться исключить из своего рациона еду, которая может нанести вред, и усугубить состояние этого заболевания. Например, это сильно острые, копчено-соленые или соленые блюда, разные консервы, майонез, кетчуп, магазинные соусы.
Ограничить до минимума потребление колбасных и кондитерских изделий. Не употреблять алкоголь, газированные напитки, не курить сигареты. Любая еда с красителями тоже должна быть исключена из питания.
Если причиной развития такой патологии стал сахарный диабет, то нужно подобрать специальную диету, снижающую уровень сахара в крови, и поддерживать его на нормальном уровне. При такой диете необходимо питаться часто и мелкими порциями. Рекомендовано не употреблять сладости и мучные продукты. Стараться не допускать чувство голода. Для его утоления лучше сделать перекус из легких продуктов.
Если причиной этого заболевания стало отравление организма токсичными веществами, лекарственными препаратами, алкоголем, то больному рекомендовано больше употреблять жидкости и молочных продуктов, выступающих в роли сорбентов. Употреблять продукты, богатые клетчаткой. Строго запрещено употребление спиртосодержащих напитков.
Рацион питания при нейропатии играет важную роль. При употреблении здоровой пищи и проведении лечения, возможность выздоровления увеличивается.
Помощь народных средств
Есть много методов лечения нейропатии нижних конечностей народными средствами. Перед их применением необходимо получить консультацию у специалиста.
Ниже представлены наиболее действенные рецепты.
- Солевой раствор. Рецепт его приготовления: в ведро налить горячей воды, заполнив его наполовину, добавить туда 200 грамм соли и 2/3 стакана 9% уксуса. Держать ноги в таком растворе ежедневно, минут по 20, на протяжении одного месяца.
- Лечение камфорным маслом. Камфорное масло нужно массажными движениями нанести на пораженную область, и оставить на 10-15 минут. Как масло впиталось, необходимо эту область растереть спиртом и замотать в теплую ткань. Делать ежедневно, предпочтительно перед сном, на протяжении месяца.
- Настой из календулы. Чтобы его приготовить, нужно 2 столовые ложки ноготков заварить в стакане кипятка. Дать настояться 25-30 минут. Принимать по 100 мл ежедневно на протяжении месяца.
Еще один способ народного лечения: необходимо голыми стопами топтать молодую крапиву.
Все эти способы лечения народной медициной к результату приведут если будут применяться как дополнение к основной терапии.
feedmed.ru
Классификация туннельных компрессионно-ишемических невропатий –
Обозначение компремированных структур и клинико-патогенетических форм заболевания | Уровень компресионно-ишемического поражения, компремирующие структуры |
I. Невропатии черепных нервов | |
| 1. Туннельная компрессионно-ишемическая невропатия лицевого нерва. Паралич Белла неинфекционного происхождения, «идиопатический» паралич Белла | Уровень фаллопиева канала, преимущественно его нижняя треть; ишемически-гипоксический отек и набухание периневральных тканей |
| 2. Компрессионно-ишемическая невропатия – невралгия второй и третьей ветвей тройничного нерва. Тригеминалгия туннельного происхождения | Подглазничный и мандибулярный каналы; несоответствие неврально-сосудистого тригеминального пучка диаметру костного канала вследствие его органического или функционального стенозирования |
| 3. Компрессионная невропатия – невралгия языко-глоточного нерва | Задненижний фиброзный край шилоглоточной мышцы в месте перегибания через него (ангуляция) языкоглоточного нерва. Увеличенный шиловидный отросток височной кости |
II. Невропатии шеи и плечевого пояса | |
4. Компрессионная невропатия тыльного (заднего) нерва лопатки | Уровень VI-VII шейных позвонков; отверстие с фиброзными краями в средней лестничной мышце |
| 5. Компрессионно-тракционная невропатия длинного нерва грудной клетки | Уровень и механизмы компрессии могут быть аналогичны. Возможны варианты (ангуляция по наружной поверхности средней лестничной мышцы с перерастяжением, влияние добавочного шейного ребра) |
| 6. Рефлекторная шейная мышечно-компрессионная ангионевропатия плечевого сплетения и подключичной артерии. Синдром Наффцигера, синдром передней лестничной мышцы | Компрессия в межлестничном промежутке за счет преимущественно передней лестничной мышцы (васкулярно-невральный вариант) или средней лестничной мышцы (неврально-васкулярный вариант) |
| 7. Компрессионная невропатия надлопаточного нерва | Верхний край лопатки. Структуры канала, образованного надлопаточной выемкой и верхней поперечной связкой лопатки |
| 8. Компрессионная невропатия подкрыльцового нерва | Задневерхняя область плеча. Компрессия нерва в четырехстороннем отверстии, образованном головками трехглавой мышцы и большой и малой круглыми мышцами |
| 9 Компрессионная ангионевропатия плечевого сплетения и подкрыльцовой артерии. Реберно-ключичный синдром, синдром высокого I ребра, синдром Фолконера-Уэдла. | Компрессия в ключичнореберном промежутке за счет его сужения при аномально высоком I ребре, врожденных или приобретенных деформациях ключицы и ребра, под влиянием профессиональных перегрузок, гипертрофии подключичных мышц и др. |
| 10. Компрессионная ангионевропатия плечевого сплетения, подмышечных артерии и вены. Синдром малой грудной мышцы, гиперабдукционный синдром, синдром Райта-Мендловича | Сдавливание нервно-сосудистого пучка в области подмышечной впадины за счет патологически измененной малой грудной мышцы, профессиональных перегрузок, насильственных чрезмерных гиперабдукционных движений руки |
III. Невропатии руки | |
| 11. Компрессионно-ишемическая невропатия срединного нерва в его дистальной части. Синдром запястного канала | Запястье. Сдавление поперечной связкой запястья и другими периневральными тканями, расположенными внутри карпального туннеля |
| 12. Компрессионно-ишемическая невропатия срединного нерва в проксимальной части предплечья. Синдром круглого пронатора, синдром Сейфарта | Верхняя треть предплечья. Странгуляция между двумя пучками круглого пронатора и ангуляции фиброзной аркадой в проксимальной части поверхностного сгибателя пальцев |
| 13.Компрессионная невропатия срединного нерва в нижней трети плеча. Синдром супракондилярного отростка плеча, синдром ленты Стразера, синдром Кулона, Лорда и Бедосье | Надлоктевая часть плечевой кости с медиальной стороны. Компрессия в непостоянном «надмыщелковом кольце», ограниченном внутренним надмыщелком плечевой кости, супракондилярным апофизом и фиброзной лентой Стразера. Гиперангуляция нерва за счет добавочного отростка плечевой кости |
| 14. Компрессионно-ишемическая невропатия дистальной части локтевого нерва. Ульнарный туннельный синдром запястья, синдром ложа Гюйона | Запястье. Стенки канала Гюйона (гороховидная кость, ладонная карпальная связка, короткая ладонная мышца) |
| 15. Компрессионная невропатия локтевого нерва в кубитальном канале. Кубитальный туннельный синдром, поздний ульнарно-кубитальный травматический паралич | Уровень локтевого сустава. Варианты сдавливания в надмыщелково-локтевом желобе и в щели между двумя головками (пучками) локтевого сгибателя кисти |
| 16. Компрессионная невропатия лучевого нерва на плече. Синдром спирального канала, синдром «ночного субботнего паралича», «парковой скамейки» | Плечо. Компрессия в спиральном канале, образованном одноименной бороздой плечевой кости и головками (пучками) трехглавой мышцы плеча |
| 17. Компрессионная невропатия глубокой (задней) ветви лучевого нерва в подлоктевой области. Синдром супинатора, синдром Фрозе, синдром Томсона-Копелля, синдром «локоть теннисиста» | Область локтя. Гиперангуляция и компрессия глубокой ветви нерва фиброзным верхним краем радиального экстензора кисти и ущнмление в фиброзной щели супинатора |
| 18. Компрессионно-тракционная невропатия пальцевых (межпальцевых) нервов руки | Уровень метакарпо-фалангеальных сочленений. Стенки интерметакарпального туннеля, образованного глубокой и поверхностной поперечными метакарпальными связками, натянутыми между головками метакарпальных костей |
| 19. Компрессионная невропатия мышечно-кожного нерва | Область локтя с наружной стороны. Сдавление (микротравматизация) сухожилием двуглавой мышцы плеча |
VI. Невропатии тазового пояса и ног | |
| 20. Компрессионно-тракционная невропатия подвздошно-пахового нерва | Передняя верхняя ость подвздошной кости. Перерастяжение и компрессия нервов в межмышечных слоях нижних частей брюшной стенки и в области внутреннего отверстия пахового канала. Компрессионно-тракционные факторы последствий травм и деформации тазовых костей с дестабилизацией установки позы |
| 21. Компрессионно-тракционная невропатия подвздошно-подчревного нерва | Синдром Мументалеров. Синдром каузалгии паховогенитальной зоны |
| 22. Тракционная невропатия бедренно-полового нерва | Синдром Мейджи-Лайона, |
| 23. Компрессионная невропатия внутреннего срамного нерва. Промежностная невралгия. Синдром канала д,Алкока. Синдром велосипедиста | Промежность. Компрессия срамного нерва в ишиоректальной ямке между седалищной костью и внутренней запирательной мышцей, в канале д,Алкока |
| 24. Компрессионно-ишемическая невропатия наружного кожного нерва бедра. Перестетическая мералгия Рота | Передняя верхняя ость подвздошной кости. Прижатие нерва над осью или под пупартовой связкой |
| 25. Рефлекторная мышечно-компрессионная тазовая невропатия седалищного нерва. Синдром грушевидной мышцы | Уровень таза. Компрессия ствола нерва между грушевидной мышцей и крестцово-остистой связкой |
| 26. Компрессионная невропатия запирательного нерва. Синдром запирательного канала | Уровень таза. Компресия нерва в запирательном канале за счет остеофиброза, остефитов лонных костей, грыжи канала, травматического отека мягких тканей |
| 27. Компрессионная невропатия подкожного бедренного нерва (n saphenus) | Нижняя часть бедра. Стенка «подпортняжного» или гунтеровского канала бедра |
| 28. Компрессионно-ишемическая невропатия общего малоберцового нерва. Синдром Гийена, де Сеза, Блондена-Вальтера, профессиональный паралич копальщиков луковиц тюльпанов, фибулярный синдром | Верхненаружная часть голени. Прямая компрессия нерва на уровне шейки головки малоберцовой кости от внешнего воздействия, либо компрессия на этом уровне сосудисто-нервного пучка за счет длительного интенсивного сближения двуглавой мышцы бедра с головкой малоберцовой кости |
| 29. Тракционная невропатия поверхностного малоберцового нерва. Невропатия чувствительной ветви малоберцового нерва. Малоберцовая мононевралгия Генри | Граница средней и нижней трети голени с наружной стороны, фиброзное отверстие в глубокой фасции голени, гиперангуляция и тракция чувствительной ветви при форсированном подошвенном сгибании и повороте внутрь стопы в голеностопном суставе |
| 30. Компрессионно-тракционная невропатия терминальной части глубокого малоберцового нерва. Передний тарзальный туннельный синдром | Тыл стопы. Давление, повторные микротравмы ветвей нерва, их прижатие к кости через тонкие мягкие ткани тыла стопы, форсированная подошвенная флексия стопы. Компрессия в туннеле под коротким экстензором I пальца стопы |
| 31. Компрессионно-ишемическая невропатия дистальной части большеберцового нерва, синдром тарзального канала, синдром канала Рише | Область ниже и позади внутренней лодыжки. Сдавление нерва стенками и содержимым тарзального туннеля и окружающими тканями |
| 32. Тракционно-компрессионная невропатия подошвенных нервов | Область медиальной части подошвы кпереди от пяточной кости. Фиброзные отверстия в верхнемедиальной части мышцы, отводящей большой палец стопы |
| 33. Тракционно-компрессионная невропатия межпальцевых (пальцевых) нервов. Метатарзалгия Мортона | Область между головками метатарзальных костей, чаще между III и IV. Натяжение (гиперангуляция) и компрессия нерва под утолщенной глубокой поперечной метатарзальной связкой |
medport.info
Компрессионно-ишемический синдром и его хирургическая коррекция при хронической критической ишемии нижних конечностей Текст научной статьи по специальности «Клиническая медицина»
О СОКОЛОВИЧ А.г. -УДК 616.137-005.4-089
КОМПРЕССИОННО-ИШЕМИЧЕСКИЙ СИНДРОМ И ЕГО ХИРУРГИЧЕСКАЯ КОРРЕКЦИЯ ПРИ ХРОНИЧЕСКОЙ КРИТИЧЕСКОЙ ИШЕМИИ НИЖНИХ КОНЕЧНОСТЕЙ
Л.Г. Соколович.
(Красноярская государственная медицинская академия, ректор – акад. РАЕН и АН ВШ, д.м.н., проф.
В.И. Прохоренков, кафедра хирургических болезней №2, зав. – проф. А.Г. Соколович)
Резюме. В условиях хронической ишемии в тканях конечностей развивается вторичный компрессионно-ишемический синдром (ВКИС), ликвидация которого создает благоприятные условия для развития коллатерального кровообращения и способствует профилактике критической ишемии. Оперативная коррекция ВКИС выполнялась по разработанной в клинике методике. Декомпрессионные операции были выполнены у 110 больных, большинство (72%) из которых имели проявления критической ишемии. Удовлетворительные непосредственные результаты были получены в 85% (94 больных) случаев, ампутации были выполнены в 10% (11).
Отдаленные результаты были изучены у 76 (69%) оперированных больных в сроки от 1 года до 5 лет. У большинства (59%) последних после декомпрессионных операций отмечен стойкий положительный эффект. В отдаленном периоде летальность составила 13%, а ампу-
тации – 28%, которые преимущественно были терий нижних конечностей.
Оптимальным методом реваскуляризации нижних конечностей считается восстановление магистрального кровотока. При поражении бедренно-подколенного и подколенно-берцового сегментов лучшие результаты дает аутовенозное бедренно-нодколенно-берцовое шунтирование, при условии сохранения путей оттока. Однако в условиях критической ишемии, при поражении берцовых артерий это вмешательство малоэффективно. Предложенные для этих случаев методы непрямой реваскуляризации могли бы служить альтернативой, однако до сих нор они не получили достаточно широкого распространения. Это связано в одних случаях с технической сложностью вмешательств, в других – с отсутствием патофизиологического обоснования, во всех случаях – с недостаточно разработанными показаниями к тому или иному вмешательству.
Проведенные нами исследования [4,5] и данные других авторов свидетельствуют о том, что в ишемизированных тканях развиваются гипоксия и гинерканния, активируется нерекисное окисление липидов и калликреин-кининовая система, снижается антиоксидантная активность [3], вследствие чего возникает отек тканей пораженной конечности. Развивающийся при этом вторичный компрессионно-ишемический синдром (ВКИС) приводит к блокаде сначала лимфатического, а затем венозного оттока и микроциркуляции в тканях конечности, усугубляя тем самым нарушения обмена в ишемизированных тканях.
Этот синдром клинически проявляется интенсивными “болями покоя” в ишемизированных конечностях, особенно но ночам, из-за которых больной лишается сна и вынужден несколько раз за ночь опускать ишемизированную конечность вниз. Экспериментальными и клиническими исследованиями было показано, что но мере нарастания ишемии увеличивалось внутрикостное давление за счет ишемического отека костного мозга.
выполнены с проксимальными окклюзиями ар-
Следовательно, одной из задач профилактики и лечения критической ишемии нижней конечности должна стать ликвидация ВКИС, что создаст более благоприятные условия для развития коллатерального кровообращения.
Материалы и методы
Декомпрессионные операции были выполнены у 110 больных. Большинство (83%) из них страдали атеросклерозом, в том числе в 9% случаев наблюдалось сочетание с сахарным диабетом. Среди оперированных больных в 72% случаев имелись проявления критической ишемии (табл.1). Степень тяжести ишемии конечностей оценивали согласно классификации R. Fontaine (1954) с дополнениями A.B. Покровского (1978. 1999) и В.П. Савельева (1997). Для объективизации клинических данных о степени нарушения периферического кровотока применялись дистанционная термография, продольная реовазография с нитроглицериновой пробой, радионуклидная ангиография, ультразвуковая допплерография, ультразвуковое дуплексное сканирование и ангиография но общепринятым в настоящее время методикам.
Оперативная коррекция ВКИС выполнялась но разработанной в клинике методике и включала декомпрессионные переднюю и заднюю ретина-кулотомию, фасциотомию и остеонерфорации в сочетании с поясничной или грудной симнатэкто-мией и базисной консервативной терапией (заявка на патент РФ № 99106530/14 (006592) от 29.03.1999).
Декомпрессионная задняя ретинакулотом ия выполнялась позади медиальной лодыжки. Выполнение передней ретинакулотомии производится на тыле стоны. Декомпрессионная ретинакуло-томия позволяет ликвидировать сдавление переднего и заднего большеберцовых сосудистонервных пучков. Для декомпрессии тканей голени производится фасциотомия переднего, латерального и заднего фасциальных футляров но закры-
Таблица 13. Таблица 14.
Степень ишемии артерий нижних конечностей и нозологические формы заболеваний
у оперированных вольных
Заболевание Количество больных в группах с разной степенью ишемии артерий нижних конечностей Всего
І-І1А ИБ-ША КИН К
п % п % п % п %
Атеросклероз 15 13,6 9 8,2 57 51,8 81 73,6
Сахарный диабет 2 1,8 2 1,8 13 11,9 17 15,5
Атеросклероз и сахарный диабет 2 1,8 1 0,9 7 6,4 10 9,1
Эндартериит 2 1,8 2 1,8
Итого 19 17,2 12 10,9 79 71,9 110 100,0
той методике. Декомпрессия костного мозга осуществляется путем остеоперфорации сверлом диаметром 5-6 мм обоих метафизов и диафиза костей. В зависимости от уровня артериальной окклюзии могут быть перфорированы кости стопы. большеберцовая кость, бедренная кость, крыло подвздошной кости и крестец.
Непосредственные результаты операций оценивали по степени регресса болевого синдрома, восстановлению способности пребывания конечности в горизонтальной позиции, нормализации ее цвета и повышению температуры, отторжению гнойно-некротических тканей и заживлению язв дистальных отделов, увеличению расстояния без-болевого пути, положительной динамике показателей объективных методов исследования.
Результаты и обсуждение
Удовлетворительные непосредственные результаты были получены в 85% (94) случаев. Лечение было безуспешным в 2% случаев. Умерло 3 больных, что составило 3%, при этом причиной смерти в одном случае был инсульт, в 2-х других – инфаркт миокарда (табл.2).
Ампутации в ближайшем послеоперационном периоде были выполнены в 10% [11] случаев. Анализ причин ампутаций показал, что они были связаны с неточным определением степени ишемии и выполнением декомпрессионных вмешательств у больных с ишемией 1УЕ степени, когда была показана первичная ампутация.
Таким образом, непосредственные результаты декомпрессионных операций, успех которых связан со стимуляцией развития коллатерального кровотока, в большинстве случаев были удовле-
творительными независимо от уровня окклюзии артериального русла.
Отдаленные результаты были изучены у 76 (69%) оперированных больных в сроки от 1 года до 5 лет (табл. 3). У большинства (59%) последних после декомпрессионных операций и симпа-тэктомий отмечен стойкий положительный эффект в виде сохранения конечности, уменьшения болей, увеличения расстояния безболевой ходьбы, повышения качества жизни. Летальность в отдаленном периоде составила 13%, причины смерти во всех случаях были связаны с прогрессированием атеросклероза и развитием инфаркта миокарда или инсульта в результате неполноценного консервативного лечения.
Частота ампутаций в отдаленном периоде равнялась 28%. Все ампутации произведены в сроки от 1 месяца до 1 года после декомпрессионных операций. Проведенный анализ причин ампутаций показал, что в отдаленном периоде частота ампутаций зависит от уровня окклюзии артерий конечностей. У больных с проксимальными окклюзиями артерий нижних конечностей ампутации в отдаленном периоде выполнены в 75% случаев, а с дистальными окклюзиями – только в 15%. Это свидетельствует о наибольшей эффективности декомпрессионных операций именно при дистальных окклюзиях, когда малоэффективны операции по восстановлению магистрального кровотока.
Таким образом, проведенный анализ результатов декомпрессионных операций у больных с хронической ишемией нижних конечностей позволил сформулировать показания к проведению этих вмешательств. Декомпрессионные вмеша-
Таблица 2.
Непосредственные результаты декомпрессионных операций по поводу хронической критической ишемии нижних конечностей в зависимости от нозологической формы заболевания
Результаты Количество больных с разными исходными результатами операций Всего
Атеросклероз Атеросклероз и сахарный диабет Сахарный диабет Эндартериит
п % п % п % п % п %
Удовлетворительные 69 62,7 7 6,4 16 14,6 2 1,8 94 85,5
Без перемен 2 1,8 2 1,8
Ампутации 8 7,3 2 1,8 1 0,9 11 10,0
Умерли 2 1,8 1 0,9 3 2,7
Итого 81 73,6 10 9,1 17 15,5 2 1,8 110 100,0
Таблица 13. Таблица 14.
Отдаленный резулът о дикомпрессионных операций в зависимости от нозологической формы заболевания
Результаты Количество больных с разными исходными Всего
Атеросклероз Сахарный диабет Атеросклероз и сахарный диабет Эндартериит
н % н % • її % її % н %
Умерли 2 2,6 6 8,0 2 2,6 10 13,2
Ампутации 15 19,7 4 5,3 2 2,6 21 27,6
Удовлетворительные 22 28,9 15 19,7 4 5.3 4 5,3 45 59,2
Итого 39 51,2 25 33,0 8 10,5 4 5,3 76 100,0
тельства должны предшествовать или выполняться одномоментно с восстановлением магистрального кровотока, способствуя улучшению состояния путей оттока. Ввиду малой травматичности декомпрессионные вмешательства практически не имеют противопоказаний.
тельства показаны практически всем больным с хронической ишемией нижних конечностей, начиная со ИБ степени. При этом у больных с дистальными окклюзиями они имеют самостоятельное значение в восстановлении кровоснабжения ишемизированных тканей. У больных с проксимальными окклюзиями декомпрессионные вмеша-
А COMPRESSION-ISCHEMIC SYNDROME AND ITS SURGICAL CORRECTION IN CHRONIC CRITICAL ISCHEMIA OF LOWER EXTREMITIES
A.G. Sokolovich (Krasnoyarsk State Medical Academy)
In conditions of chronic ischemia in tissues of extremities the secondary compression-ischemic syndrome develops, liquidation of which creates favorable conditions for development of collateral circulation and promotes preventive maintenance of critical ischemia. The operating correction of SOS was fulfilled using the technique, developed at clinic. The decompressional operations were carried out in 110 patients, majority of which (72%) had manifestations of critical ischemia. The satisfactory immediate outcomes were obtained in 85% (94) ofpatients, the amputations were carried out in 10% (11) patients. The remote outcomes were investigated in 76 patients (69%) in periods from I to 5 years after operations. In majority of the patients (59%) after decompressional operations the positive effect was marked. The mortality in the remote phase amounted to 13%. The amputations were carried out in 28% of the patients mainly with proximal occlusions of arteries of the lower extremities.
Литература
1. Лосев P.3., Буров Ю.А., Москаленко A.H., Гаврилов В.A., Микульская Е.Г., Гусев В.П., Войтов H.H. Хирургическое лечение больных с критической ишемией нижних конечностей атер<чклеротиче-ского генеза // Вестник хирургии. – 1у99. – Т. 158, №4. – С,42-45.
2. Покровский A.B., Кияшко В.А. Клиническая ан-гаологая на пороге XXI века // Российский медицинский журнал. – 1999. – №3. – С.3-7.
3. Савельев B.C., Кошкин В.М. Критическая ишемия нижних конечностей. – М.: Медицина, 1997. – 160 с.
4. Соколович А.Г., Рязанцева Н.В., Новицкий В.В., Чеснокова Ю.А. Роль нарушений систем гемостаза
и фибринолиза крови в патогенезе ишемии нижних конечностей // Актуальные проблемы кардиологии: Сб. тезисов докладов научно-практической конференции Тюменского кардиологического центра -филиала НИИ кардиолоши ТНЦ СО РАМН 1718 ноября 1999г. – Тюмень, 1999. – С. 100.
5. Соколович А.Г., Рязанцева Н.В., Новицкий В.В. Роль метаболических изменений в регионарной крови в патогенезе ишемии нижних конечностей // Актуальные проблемы кардиолоши. Сборник тезисов докладов научно-практической конференции Тюменского кардиологического центра – филиала НИИ кардиолоши ТНЦ СО РАМН 17-18 ноября 1999г. – Тюмень, 1999. – С. 102.
© КРЮКОВА В.В., БОГОМОЛОВ Н.И., БОГОМОЛОВА H.H., КУРУПАНОВ С,И. -УДК 616.31:616-08
ПРИМЕНЕНИЕ СОРБЦИОННЫХ ТЕХНОЛОГИЙ В КОМПЛЕКСНОМ ЛЕЧЕНИИ ГНОЙНЫХ РАН
В. В. Крюкова, Н.И. Богомолов, H.H. Богомолова, С.И. Курупанов.
(Читинская государственная медицинская академия, ректор – засл. врач РФ, проф. A.B. Говорин, кафедра госпитальной хирургии, зав. – проф. Н.И. Богомолов)
Резюме. Разработан новый способ сорбционно-аппликационной терапии гнойных ран, основанный на использовании обогащенного цеолита, обладающего высокой сорбционной активностью. Предложены оптимальные композиции лекарственных препаратов на основе обога-
cyberleninka.ru
Компрессионно-ишемические нейропатии нижних конечностей
НейрохирургияСергей Ильялов:
Добрый день, уважаемые слушатели. В эфире программа «Микрохирургия с доктором Ильяловым» и я, ее ведущий – Сергей Ильялов. Тема нашей сегодняшней передачи – «Ккомпрессионно-ишемические нейропатии нижних конечностей». В гостях у меня сегодня доктор Артем Григорьевич Федяков. И мы продолжаем наш разговор о компрессионно-ишемических нейропатиях, который начали несколько передач назад. Мы говорили про верхние конечности и, в общем, выяснили, что есть целый ряд анатомических особенностей, которые способствуют возникновению этого вида патологий. Артем Григорьевич, а какие есть особенности функционирования периферической нервной системы нижних конечностей?
Артем Федяков:
Добрый день. Возвращаясь к нашим прошлым встречам, когда мы разговаривали о патологии верхних конечностей, всё же хочется отметить, что человек, как уникальный биологический вид, поражен некоторыми заболеваниями, которые не характерны для других видов, допустим, животных и так далее. Опять же, нервы рук поражаются потому, что у человека очень функциональна эта часть тела. Она анатомически особенная, это противопоставление пальца и так далее. Что касается ног, то человек – это уникальное существо на земле, которое обладает такой способностью, как прямохождение. И в связи с этим возникает ряд проблем, анатомически уже, как правило, имеющих предпосылки для возникновения различных свойственных только для человека патологий, в том числе и патологий периферических нервов. Сегодня я ы хотел рассказать про 2 ведущие патологии, связанные с нервами ног – это поражение малого берцового нерва…
Сергей Ильялов:
Давайте, может быть, мы сразу тогда про малый берцовый нерв уточним, как он устроен, каким образом он формируется, из чего состоит и что способствует его поражению, как хроническим травмирующим воздействиям, так и острым.
Артем Федяков:
Малый берцовый нерв определяет очень важную функцию – это подъем стопы, то есть, по-медицински это называется разгибание стопы. И он иннервирует мышцу передней поверхности голени, которая обеспечивает эту функцию. Этот нерв является отделом седалищного нерва, где в области подколенной ямки, это сзади, чуть выше коленного сустава, он отходит и проходит в узком месте – фибулярном канале. Это место находится в верхней трети голени.
Сергей Ильялов:
По наружной поверхности?
Артем Федяков:
Это сбоку голени, где можно прощупать у худых людей такую косточку, вот как раз это и есть головка малой берцовой кости. Он ее огибает и уже идет вперед как раз к тем мышцам, которые он иннервирует.
Сергей Ильялов:
Какие особенности здесь прохождения нерва существуют, его именно анатомического хода?
Артем Федяков:
Во-первых, это спиралевидный ход, он на большом протяжении прилежит практически к кости.
Сергей Ильялов:
И даже образует там канал.
Артем Федяков:
Да, для него уже природа предусмотрела этот канал. Вторая анатомическая особенность в том, что этот нерв лежит поверхностно, фактически он прикрывает фасции, это сухожильные образования, а сверху находится только кожа.
Сергей Ильялов:
По большому счету, ведь это приводит к тому, что в этом месте и мелкое кровоснабжение нерва отличается от такового в более выраженных мягких тканях.
Артем Федяков:
Именно так, да. Отмечено, что вокруг этого нерва являются уже анатомические предпосылки такие, что недостаточно структурной ткани, которая его и кровоснабжает, и удерживает. Ну и третья анатомическая особенность заключается в том, что этот нерв находится очень рядом с большим суставом. Движение ноги, собственно, может провоцировать, то есть, постоянное сгибание или какое-то напряжение связок коленного сустава, оказывать хроническое травмирующее воздействие и на нерв в том числе.
Сергей Ильялов:
Мы таким образом подходим к основным рискфакторам, которые способствуют возникновению этой нейропатии, это вынужденное положение ноги в согнутом состоянии, например, у сборщиков ягод, предположим, либо у укладчиков паркета или каких-то труб, какие-то рабочие специальности. Либо, наоборот, у тех рабочих специальностей, где постоянное монотонное движение, допустим, швеи-мотористки и так далее. У них тоже может это способствовать постоянному хроническому травмированию нерва в этом месте.
Артем Федяков:
Кроме специальностей, которые Вы назвали, в нашей практике довольно часто встречаются спортсмены, причем даже не в активной фазе занятий спортом, а это уже как последствия, хронические перегрузки в этой области. Танцоры, бывает, а бывают и просто казуистические случаи, когда спрашиваешь человека: «А Вы не замечали, что могло бы так воздействовать?». Оказывается, что на рабочем месте просто стенка стола близко прилегала и он всё время упирался коленом, боковой поверхностью голени. Потом они уже отмечают, что какие-то микротравмы и так далее, что всё-таки эти были моменты. Но это не было остро, это не какая-то травма, что ударился, и сразу всё это возникло, именно хроническая травматизация.
Нейропатии малого берцового нерва обычно возникают у людей рабочих специальностей.
Сергей Ильялов:
На первом месте у нас всё-таки хроническая травматизация, правильно я понимаю? На втором, вероятно, острое травмирующее воздействие, как связаны они с повреждение коленного сустава, с ушибами коленного состава, с вывихами и так далее, так и с переломами или другими травмирующими воздействиями в области малой берцовой кости.
Артем Федяков:
Именно так, да. Очень часто сопровождается повреждение малого берцового нерва при растяжениях различных связок, их очень много в коленном суставе. Иногда даже достаточно повреждения не коленного сустава, а вывиха лодыжки, это, казалось бы, голеностопный сустав, который ниже, но тем не менее, зачастую приводит к его патологии.
Сергей Ильялов:
Это за счет чего, за счет биомеханики?
Артем Федяков:
За счет того, что всё-таки происходит растяжение связок мышц в нижнем отделе, а так как он идет, опять же, его спиральный ход на большом расстоянии огибает эту ось, он как бы натягивается. И это такой вид повреждения, называется тракционный, то есть, не за счет прямого ушиба, а за счет тракции – перерастяжения.
Сергей Ильялов:
За счет растяжения ствола нерва.
Артем Федяков:
Иногда бывают нередко, случаи, когда эта патология возникает у людей, которые длительное время посидели на корточках, например, что-то делали, ремонт, красили или еще какие-то моменты. Человек, посидев, заканчивает вечер, ложится спать, а на утро уже ощущаются признаки этого заболевания.
Сергей Ильялов:
Ну и в этой связи тогда мы переходим, наверное, к симптомам поражения малого берцового нерва.
Артем Федяков:
Основным симптомом, который трудно не заметить, является слабость разгибания стопы.
Основной симптом поражения малого берцового нерва – слабость разгибания стопы.
Сергей Ильялов:
Я прошу прощения, надо, наверное, отметить, что малый берцовый нерв имеет, как и большинство периферических нервов, как двигательную, так и чувствительную порции, но на первом месте здесь именно двигательные нарушения?
Артем Федяков:
Именно, да, потому что это первое, что замечает человек, когда получает либо травму, либо в связи с хроническими острыми травмирующими действиями развивается нейропатия – повреждение нерва. Это поначалу слабость, неуверенность походки. Очень важно отметить, что иногда поначалу этого заболевания человек даже не всегда замечает, точнее, характеризует или трактует это состояние как слабость разгибания. Но он начинает чаще спотыкаться, начинает чаще спотыкаться и как раз то, что они говорят, подвывих именно в голеностопном суставе, стопа не слушается.
Сергей Ильялов:
Фактически стопа начинает подвисать, подтянуть на себя носок стопы пациент не может. За счет этого провисания действительно возникает феномен спотыкания.
Артем Федяков:
Да, в медицинской терминологии эта походка называется петушиная походка, человек должен поднимать высоко колено, чтобы носок стопы не цеплялся за поверхность, за плоскость, по которой он идет. Поэтому можно увидеть вид ходьбы, который так называется. Это основные симптомы. Но опять же, это на ранних стадиях всё же не совсем формируется классическая эта петушиная походка, просто человек начинает замечать, что он чаще спотыкается, получает подвывихи голеностопного сустава и так далее. Уже когда эта клиническая картина развивается полностью, соответственно, провисает стопа, и он ее не может поднять.
Сергей Ильялов:
Это единственный симптом, либо мы можем обратить внимание еще на какие-то детали, чувствительные нарушения?
Артем Федяков:
Конечно, они на втором месте, потому что на них люди, как правило, меньше обращают внимание. Но тем не менее, чувствительность в ряде случаев может быть первым признаком развития этой патологии. Нарушается чувствительность по передней поверхности голени и по тылу стопы. И доходит это онемение, то есть, снижение чувствительности до поверхности первого пальца. Нужно отметить, что при патологии малого берцового нерва, как правило, очень редко развивается болевой синдром. Эти явления – онемение и слабость разгибания, являются основными. А болевой синдром, который характерен для других нервов, который является прямо красной тряпкой, когда можно сразу понять, что что-то не так, здесь отсутствует. Поэтому очень часто эта патология коварна тем, что она возникает подспудно, медленно и…
Сергей Ильялов:
Хронизируется, пациенты долго не обращаются.
Артем Федяков:
Хронизируется, да, И уже когда проблема очевидна, по обращению за медицинской помощью мы имеем дело с запущенной ситуацией.
Сергей Ильялов:
Бывают ситуации в медицинской практике, когда подобные виды нейропатии возникают остро и причем в стенах лечебного учреждения. Описаны случаи, когда во время, предположим, длительных операций некорректное положение ноги на операционном столе приводило к тому, что после операции у пациента может возникнуть такая нейропатия.
Артем Федяков:
Да, такие вещи, к сожалению, имеют место, но это не сказать, что исключение, но это риски любой хирургической длительно протекающей операции.
Сергей Ильялов:
Начнем с того, что, в общем, врачи, в первую очередь, врачи-анестезиологи, информированы, они знают об этом и, безусловно, предпринимают меры профилактики.
Артем Федяков:
Да, естественно, но иногда бывают случаи, когда укладка пациента позволяет выполнить основные этапы, более серьезные, абдоминальные или на грудной клетке операции, жизнеспасающие в том числе. Конечно, здесь приходится иногда рисковать возможностью других осложнений.
Сергей Ильялов:
Если мы завели речь о ятрогенных таких врачебных повреждениях, о каких еще видах мы можем сказать? Где те узкие места и рискфакторы именно с точки зрения оказания медицинской помощи? При травмах, при наложении скелетного вытяжения?
Артем Федяков:
Вы знаете, тоже бывают такие моменты. В моей практике было несколько пациентов, если мы уже говорим о такой вещи, как ятрогенные медицинские повреждения, когда нерв повреждался после венэктомии. Венэктомия делается из маленьких разрезов, буквально сантиметр, и венка вытаскивается. И когда это происходит рядом или непосредственно в области нерва, он тоже повреждается. Вена удалена, но пациент после операции уже не может поднять стопу. Было несколько таких пациентов. Были моменты после наложения жгута в верхней трети голени при операции, опять же, ортопедов на костях лодыжек и так далее. Потому что этим жгутом достаточно совершенно небольшого натяжения, чтобы его прижать к костным структурам головки этой, и развилась нейропатия.
Сергей Ильялов:
Просто разбирая все эти возможные ситуации, я еще раз хочу подчеркнуть, что здесь существует очень яркая анатомическая особенность, именно поверхностное залегание малого берцового нерва в костном канале, в костном желобе на малой берцовой кости, которое, собственно, и является тем самым рискфактором, а непосредственные причины, они могут быть самые разнообразные.
Артем Федяков:
Очень часто, если мы говорим еще о других видах повреждений, не ятрогенных, немножко отвлечемся, это всё-таки прямое повреждение. Спортивные, когда футболисты получают удар в эту область. Или же при занятии чем-то, колки дров, туда может осколок или фрагмент топора. Относительно недавно у меня была молодая девушка, которая пересекла этот нерв триммером от газонокосилки. Большая была рана, пришлось этот нерв сшивать, потому что, еще раз повторяю, глубина его залегания крайне небольшая, сантиметр, может быть, чуть больше, то есть, кожа, подкожная клетчатка, и вот уже нерв.
Сергей Ильялов:
Ну сшивание нерва – это уже такой крайний вариант оперативного лечения, и прежде, чем мы дойдем до него, давайте поговорим о диагностике. Понятно, что есть симптоматика, причем симптоматика для грамотного нейролога и нейрохирурга не вызывает, как правило, особой сложности в интерпретации. Тем не менее, используются ли какие-то дополнительные методы диагностики, в частности, чтобы, может быть, выявить уровень поражения нерва?
Артем Федяков:
Именно для этого нерва, для малого берцового имеется одна очень интересная особенность – дело в том, что клиническая картина очень похожа на грыжу диска на уровне л4, л5. Но в отличие от грыжевой компрессии пятого корешка, при котором также возникает чувство онемения и слабость разгибания стопы, вплоть до ее полного провисания, корешковая симптоматика более характерна в пояснице, они лампасом спускаются на ногу, в том числе и на бедре, то есть, выше головки малой берцовой кости. И грыжевая компрессия всё-таки характеризуется болевым синдромом, в отличие от изолированной нейропатии малого берцового нерва.
Сергей Ильялов:
Причем болью, как в спине, так и иррадиирующая боль.
Артем Федяков:
Так и спускающейся именно в ногу по зоне иннервации вот этого корешка. А что касается голени и стопы, они соответствуют. Поэтому первый момент – это, конечно, нужно исключить грыжевую компрессию, потому что есть формы грыж в пояснице, когда всё-таки болевой синдром тоже не так выражен, а на первое место выходят такие нарушения. Поэтому зачастую нужно начинать именно с МРТ поясничного отдела позвоночника, магнитно-резонансной томографии, чтобы исключить грыжевую компрессию.
Сергей Ильялов:
Исключили мы грыжевую компрессию, есть у нас характерная симптоматика для малого берцового нерва, какие еще методы диагностики?
Артем Федяков:
Основным методом, который нам помогает определить уровень поражения и всё-таки дифференцировать, различить: корешок это или не корешок, и что это именно на уровне головки малой берцовой кости, этот метод исследования называется электронейромиография. Опытные специалисты дают нам количественную оценку нарушения проведения нервного импульса и его уровень, а также помогают нам различить, но уже не клинически – что нам рассказывает пациент или то, что доктор смотрит. А именно как в математике, в цифрах, в силе этого тока ответного, где поражен какой нерв. В частности, электромиография – это первый основной метод для того, чтобы заподозрить и поставить этот диагноз.
Сергей Ильялов:
Хорошо, и после того, как мы уже убедились в том, с чем мы имеем дело, с чего начинается лечение обычно в том случае, если анатомически целостность нерва не нарушена?
Артем Федяков:
Еще один момент, я всё-таки про диагностику. Когда диагноз подтвержден, если мы говорим о тактике, как раз чтобы определить, как это лечить, обязательно нужно еще сделать ультразвуковое исследование нерва.
Сергей Ильялов:
Что оно дает нам?
Артем Федяков:
Потому что здесь принципиально понимать, то ли нерв не работает, потому что произошло внутриствольное повреждение: внутри ствола возникли какие-то патологические процессы и импульс нервный не проходит. Или второй вариант – когда нерв сжат наружными факторами, какими-то рубцами, спайками, узким этим каналом и так далее. Тогда тактика будет принципиально другая. И еще один хочу отметить момент, что иногда бывает ситуация, так называемый двойной капкан – это когда есть и грыжа, и нейропатия малого берцового нерва. Просто болевой синдром, который возникает при грыже, конечно, маскирует симптомы, связанные с нейропатией.
Сергей Ильялов:
Интересный вариант, на самом деле. В двух словах, какая тактика в данном случае может быть, дифференциальный диагноз как им проводится?
Артем Федяков:
В данном случае дифференциальный диагноз проводится как раз по электронейромиографии. И выполняется в первую очередь, если есть показания, и грыжа диска выявлена, конечно, операция по поводу грыжи диска, потому что это верхлежащий уровень, его надо освободить. И в последующем пациент наблюдается какое-то время, он проводит консервативное лечение и реабилитацию. И если восстановления нет, то иногда вторым этапом делается вмешательство или лечение, направленное на устранение патологии малого берцового нерва.
Сергей Ильялов:
Спасибо, мы сейчас прервемся на рекламную паузу и вернемся к вам.
Сергей Ильялов:
Мы продолжаем нашу передачу, и в студии Сергей Ильялов и мой гость Артем Федяков. Мы обсуждаем сегодня компрессионно-ишемические нейропатии нижних конечностей. Артем Григорьевич, какие основные методы лечебного воздействия применяются при нейропатии малого берцового нерва?
Артем Федяков:
Первым этапом лечения, когда нет, конечно, какой-то катастрофы, абсолютного сжатия, по данным УЗИ или компрессионно, компрессии, проводится консервативное лечение. Обычно уже когда устанавливается диагноз, проводится консервативное лечение под наблюдением невролога. Оно включает в себя различные медикаментозные методы воздействия, массаж, физиотерапию, обязательную лечебную физкультуру, это, можно сказать, один из методов, в течение месяца. И потом результаты оцениваются, соответственно, клинические, как ощущает пациент, и подтверждаются результаты электромиографией. Если там есть положительная динамика, нет явного повода для хирургического вмешательства, значит, мы достигли успеха. Если же динамика отрицательная, и это подтверждается, или же в том случае, когда уже изначально понятно, что там есть катастрофа в виде сжатия и так далее, или при грубой симптоматике, в этом случае уже применяется хирургическое вмешательство.
При небольшом поражении малого берцового нерва возможно консервативное лечение.
Сергей Ильялов:
Чему способствуют такие консервативные мероприятия? Они улучшают кровообращение, улучшают проводимость по нерву?
Артем Федяков:
Да, это есть и специальные препараты как раз, и сосудистые препараты, и препараты группы прозерин или нейромидин, других препаратов, метаболические, обязательно используются витамины группы B в лечении этой патологии. Обязательно должно быть комплексное вмешательство: не только лекарства, но и другие методы воздействия, немедикаментозные. Только в таком случае это можно назвать адекватным лечением. То есть, повторюсь, медикаменты, массаж, физиотерапия, электростимуляция, если это необходимо, и лечебная гимнастика – всё должно идти вместе в течение довольно длительного времени. И только после этого мы можем понять результаты.
Сергей Ильялов:
Наверное, следует упомянуть еще применение специальных ортезов в том случае, если стопа висит, с тем, чтобы проводить профилактику образования контрактур мышечных?
Артем Федяков:
Обязательно, потому что эта свисающая стопа способствует тому, что передний отдел суставной капсулы голеностопного сустава постепенно растягивается. И даже если возникнет восстановление функции разгибания, стопа начнет двигаться, эта отвисшая часть капсулы всё равно будет нарушать функцию. Поэтому ортез, который держит, поддерживает стопу, при этих нарушениях, обязателен.
Сергей Ильялов:
Понятно. И в том случае, если консервативное лечение не дает нам желаемого результата, в том случае, если электронейромиография подтверждает нарушение проводимости и нарушение мышечного ответа, какого рода оперативные вмешательства чаще всего проводятся, какие наиболее эффективны в лечении этой патологии?
Артем Федяков:
Чаще всего проводится, конечно, открытая операция. Делается доступ в этой области, позади головки малой берцовой кости, и этот нерв освобождается от всех компремирующих факторов.
Сергей Ильялов:
Он прослеживается просто на определенном протяжении?
Артем Федяков:
Да, и как раз он освобождается до, это видно во время операции, что он уже не зажат, там идут дальше каналы вверх и вниз. В случаях, когда мы имеем только тракционные повреждения без внешней компрессии, нами разработана методика, когда первым этапом мы вводим в нерв раствор местного анестетика, обычно это новокаин, для того, чтобы разрушить спайки и патологические процессы, происходящие внутри нерва. Это первый этап обычно, а иногда даже он сочетается с первой попыткой консервативного лечения.
Сергей Ильялов:
Но это же, вероятнее всего, не требует хирургического разреза? Скорее всего, это можно под контролем УЗИ сделать?
Артем Федяков:
Так это и делается, да. Нерв поверхностно расположен, в малой операционной, так скажем, доктор функциональной диагностики показывает нам нерв, и через прокол в коже мы выполняем эту манипуляцию. Раньше эти вещи выполнялись в любом случае открыто. Но так как сейчас имеются в доступности датчики УЗИ высокого разрешения, это нам позволяет делать малоинвазивные вмешательства.
Сергей Ильялов:
По Вашему опыту, насколько эффективны методы хирургического лечения, в частности методы прямого сшивания нерва при его анатомическом перерыве? Как часто восстанавливается функция малого берцового нерва?
Артем Федяков:
Нужно отметить, что малый берцовый нерв двигательный, зачастую восстанавливается не очень охотно, даже когда мы говорим о более простых его формах поражения. Что касается сшивания, очень большое значение имеет вид травмы, из-за чего он, собственно, утратил анатомическую целостность, почему эти фрагменты. Одно дело – это острый нож или фрагмент стекла, а другое дело – это топор, или, опять же, триммер от газонокосилки. В последних двух случаях мы говорим о том, что область травмы еще получает большую зону ушиба, то есть, происходит не только…
Сергей Ильялов:
Раздражение тканей и самого нерва.
Артем Федяков:
И самого нерва, да. Поэтому здесь эффективность этих вмешательств ниже. Но с другой стороны, это дает шанс к восстановлению. Если же по тем или иным причинам наши операции не являются успешными, это может быть и запущенный случай, и такие обширные поражения, то когда уже все меры хирургические и возможности исчерпаны, есть методика ортопедическая. Она паллиативная, это когда переносят ортопеды сухожилие, сзади фрагмент на переднюю поверхность, чтобы хоть как-то восстановить функцию стопы.
Сергей Ильялов:
То есть функцию тыльного сгибания?
Артем Федяков:
Да.
Сергей Ильялов:
Артем Григорьевич, на мой взгляд, тема достаточно обширна и, вероятно, мы не всё можем сегодня осветить, тем не менее, постарались про малый берцовый нерв рассказать достаточно много. А какие еще виды периферических нейропатий нижних конечностей имеют клиническое значение, вот такое эпидемиологическое значение, какие наиболее часто встречаются?
Артем Федяков:
Я бы хотел остановиться на таком виде поражения, мало освещенном для широкой публики, называется, звучит, может быть, как-то непривычно и сложно, называется неврома Мортона.
Сергей Ильялов:
Мортон – это…?
Артем Федяков:
Мортон – это хирург. Очень интересно, как эта болезнь вообще была открыта. Впервые о ней в XVIII веке написал в своем трактате придворный педикюрщик королевы Виктории английской. И в своем трактате об уходе за ногами, натоптышами и мозолями он впервые описал такое состояние, назвав его любимой болезнью королевы, болезнью, которая привлекает постоянно внимание ее величества. Фамилия этого придворного педикюриста была Дурлачер (Durlacher), такая вот интересная. А в медицине этот синдром через 30 лет только описан как раз Томасом Мортоном. Это американский хирург общей практики, он занимался изучением аппендицита и так далее, он впервые описал. Хотя термин неврома ввел как раз педикюрист, педикюрщик. Мортон думал, что это всего лишь поражение головок стопы, плюсневых костей, и только в 1940 году уже было полностью выяснено, что это за болезнь и подтвердилась основная причина.
Сергей Ильялов:
Что она из себя представляет, эта неврома Мортона?
Артем Федяков:
Неврома Мортона – действительно можно ее охарактеризовать как мозоль, только эта мозоль возникает на подошвенном нерве. Также в области между третьей и четвертой межплюсневой кости есть анатомические особенности. И вот между этими плюсневыми костями проходит подошвенный нерв. Считается, что основной причиной является утолщение так называемой метатарзальной связки, она поперечная, которая, грубо говоря, давит на нерв, его постепенно раздражает и образуется его утолщение. Действительно, как мозоль на нерве, который сейчас называют невромой Мортона.
Неврома Мортона схожа с мозолью, которая возникает на подошвенном нерве
Сергей Ильялов:
Морфологически что она собой представляет: это опухоль или это такая видоизмененная оболочка нерва?
Артем Федяков:
Это не опухоль, это действительно измененный нерв, который из-за хронического воспаления увеличивается в размере. И прямо в самом нерве возникает патологическая соединительная ткань.
Сергей Ильялов:
Грубо говоря, рубцы?
Артем Федяков:
Да. Нарушается кровоснабжение и возникает такой вот замкнутый круг, который приводит к клинической картине, возникающей при этом заболевании.
Сергей Ильялов:
Чем характерна эта клиническая картина?
Артем Федяков:
Пациенты, которые страдают этим заболеванием, ощущают острые простреливающие жгучие боли в этой области, в области стопы. Они четко локализуются, что чаще всего встречаются, между третьим и четвертым промежутком. То есть человек идет спокойно, и потом вот этот взрыв. Это острая такая, жгучая, простреливающая, крайне неприятная, как электричеством, боль. И вот этот период острой боли длится 2-3 минуты, а потом, как правило, 2-3 часа, и какое-то время эта боль становится уже такой ноющей, более тихой.
Сергей Ильялов:
А за счет чего, за счет каких механизмов боль так меняется, почему она не имеет такого постоянного характера?
Артем Федяков:
Механизм возникновения именно тонких патофизиологических моментов, их очень много, я сейчас не буду на них останавливаться. Разные есть теории и так далее, что свидетельствует, собственно, что мы всё-таки до конца не знаем, почему это происходит. А вот теорий много. И для этих пациентов также характерно чувство, ощущение камешка в этой области, ощущение гальки. Есть такой синдром при этом заболевании, называется знак Малдера, эта боль, возникновение боли, ощущается пациентом как щелчок некоторый, это называется знак Малдера. И эти пациенты, пройдя в запущенных случаях 100-200 метров, вынуждены останавливаться и снимать обувь, разминать это место, чтобы хоть как-то облегчить таким самомассажем свое состояние. Потом он опять надевает обувь, опять проходит какое-то, это уже такая яркая, конечно, клиническая картина, опять какое-то расстояние, опять чувствует этот удар током, вот так.
Сергей Ильялов:
И опять же, возвращаясь к особенностям диагностики, на основании чего, помимо клинических проявлений, мы можем уточнить этот диагноз, может быть, даже визуализировать эту неврому? Возможно ли это? МРТ, КТ, УЗИ?
Артем Федяков:
Есть методы, конечно, визуализации, но основным предиктом, предрасполагающим фактором, является уже наличие каких-то патологий в стопе, всякие плоскостопия, артрозы, артриты. Это уже люди, которые, скорее всего, находятся в группе риска. Основным методом диагностики является УЗИ и МРТ, но всё-таки считается, что УЗИ более качественно показывает картину.
Сергей Ильялов:
И каким методом лечения, скажем так, Вы пользуетесь чаще всего, хирургические, может быть, консервативные всё-таки методики, опять же, впереди? Или они не имеют уже такого значения, если неврома развилась?
Артем Федяков:
Если мы имеем малые размеры невромы и начальные стадии заболевания, мы тоже используем консервативные методы, в частности, введение дипроспана под УЗИ в эту область. И занимаются дальше ортопеды, подбирают стельки, устраняют причину. Но когда размеры большие и уже клинически выраженные, мы используем прямое хирургическое вмешательство, удаляем ее.
Сергей Ильялов:
Артем Григорьевич, на самом деле, на мой взгляд, проблема компрессионно-ишемических нейропатий имеет колоссальное значение в клинической практике. С одной стороны, в силу того, что страдают ими большое количество людей самых разных рабочих специальностей, самых разных возрастов и, в первую очередь, может быть, даже работоспособного возраста. И с другой стороны, не всегда даже элементарные симптомы этих нейропатий адекватным образом трактуются на поликлиническом уровне и так далее. Поэтому, в первую очередь, я бы хотел выразить Вам признательность за то, что Вы нас просветили таким образом по поводу данного вида патологий, спасибо большое, что пришли. Я бы хотел в заключение нашей передачи пожелать всем нашим слушателям в наступающем году, в первую очередь – здоровья, всесторонних положительных эмоций, событий, удачи во всём, во всех начинаниях. С наступающим новым годом всех и будьте с нами сразу же после нового года, с нашими радиопередачами. Всего доброго.
Артем Федяков:
Спасибо, здоровья всем!
doctor.ru
Клиника, диагностика и терапия некоторых туннельных синдромов верхних конечностей | Пизова Н.В.
Статья посвящена ведению пациентов с туннельным синдромом верхних конечностей
 Заболевания периферической нервной системы являются в настоящее время социально значимой проблемой. Туннельные невропатии – поражения периферической нервной системы – достаточно часто встречаются в клинической практике [1]. Туннельные невропатии составляют 1/3 от заболеваний периферической нервной системы. В литературе описано более 30 форм туннельных невропатий [2]. Туннельным синдромом (син.: туннельная невропатия, компрессионно-ишемическая невропатия, ловушечная невропатия, капканный синдром) принято обозначать комплекс клинических проявлений (чувствительных, двигательных и трофических), обусловленных сдавлением, ущемлением нерва в узких анатомических пространствах (анатомический туннель). Стенками анатомического туннеля являются естественные анатомические структуры (кости, сухожилия, мышцы), и в норме через туннель свободно проходят периферические нервы и сосуды. Но при определенных патологических условиях канал сужается и возникает нервно-канальный конфликт [3].
Заболевания периферической нервной системы являются в настоящее время социально значимой проблемой. Туннельные невропатии – поражения периферической нервной системы – достаточно часто встречаются в клинической практике [1]. Туннельные невропатии составляют 1/3 от заболеваний периферической нервной системы. В литературе описано более 30 форм туннельных невропатий [2]. Туннельным синдромом (син.: туннельная невропатия, компрессионно-ишемическая невропатия, ловушечная невропатия, капканный синдром) принято обозначать комплекс клинических проявлений (чувствительных, двигательных и трофических), обусловленных сдавлением, ущемлением нерва в узких анатомических пространствах (анатомический туннель). Стенками анатомического туннеля являются естественные анатомические структуры (кости, сухожилия, мышцы), и в норме через туннель свободно проходят периферические нервы и сосуды. Но при определенных патологических условиях канал сужается и возникает нервно-канальный конфликт [3]. На сегодняшний день выявлено множество причин, которые могут привести к развитию компрессионных и компрессионно-ишемических невропатий [4, 5] (табл. 1).

По срокам развития выделяют острые (развиваются в течение от нескольких дней до 4-х недель), подострые (развиваются в течение нескольких недель) и хронические, в т. ч. рецидивирующие (развиваются в течение нескольких месяцев или лет), туннельные невропатии [6].
Основные туннельные невропатии верхних конечностей представлены в таблице 2 [7, 8].

Данные исследований
По нашим данным, среди 68 пациентов, обратившихся с диагнозом «туннельная невропатия», карпальный туннельный синдром имел место в 70,6% случаев (n=48), кубитальный туннельный синдром – в 19,1% (n=13), туннельная невропатия срединного нерва на уровне круглого пронатора – в 4,4% (n=3), синдром ложа Гийона – в 2,9% (n=2), туннельная невропатия глубокой ветви лучевого нерва на уровне аркады Фрозе – в 1,5% (n=1) и компрессионная невропатия срединного нерва в нижней трети плеча – в 1,5% (n=1).Невропатия срединного нерва и его ветвей: на плече нерв может быть сдавлен шпорой, расположенной на внутренней поверхности плечевой кости на 5–6 см выше медиального надмыщелка плечевой кости. Симптоматика – поражение основного ствола срединного нерва. В верхней трети предплечья срединный нерв может сдавливаться при его прохождении через круглый пронатор.
Туннельный синдром пронатора определяется как сдавление срединного нерва в верхней трети предплечья в фиброзно-мышечном канале, образованном локтевой и плечевой головками круглого пронатора, а также как перегиб и трение нерва при прохождении фиброзной аркады в проксимальной части поверхностного сгибателя пальцев, имеющие место при повторных форсированных пронаторных движениях с одновременным сгибанием пальцев [9–12]. Термин «пронаторный синдром» был впервые использован H. Seyffarth в 1951 г. для описания компрессионной невропатии срединного нерва на проксимальном уровне предплечья [13]. Причиной служит хроническая профессиональная, бытовая или спортивная травма, вызываемая обычно повторяющейся напряженной пронацией предплечья и кисти и сопровождающаяся одновременным напряженным сгибанием пальцев руки (например, при пользовании отверткой, при выжимании белья). Такие алгоритмы движений часто встречаются у музыкантов (пианистов, скрипачей, флейтистов и особенно часто – у гитаристов), стоматологов, спортсменов. Кроме того, пронаторный синдром может быть обусловлен повторяющимся продолжительным давлением на ладонную поверхность верхней трети предплечья. Основная жалоба при пронаторном синдроме – боль в области верхней половины ладонной поверхности предплечья, иррадиирующая дистальнее по предплечью. Боль усиливается при работе и уменьшается или проходит в покое. При пальпации выявляется локальная боль в зоне круглого пронатора (ладонная поверхность верхней трети предплечья), в этой же зоне вызывается симптом Тинеля. Классический пронаторный туннельный синдром представляет собой парестезии по ходу срединного нерва и боль в проксимальном предплечье с минимальной слабостью. Его можно спутать с наиболее часто диагностированным карпальным туннельным синдромом, поскольку клиническая картина может быть очень похожей [14–16]. Отсутствие ночной боли и снижение чувствительности по ходу ладонной кожной ветви срединного нерва могут быть полезны при разграничении этих двух синдромов [11].
Синдром переднего межкостного нерва предплечья. Нерв является чисто двигательным ответвлением срединного нерва и обычно отходит от последнего несколько дистальнее круглого пронатора. Место компрессии переднего межкостного нерва предплечья связано с наличием патологических тканевых масс, локализованных на расстоянии около 6–8 см от наружного надмыщелка на передней поверхности предплечья [17]. Kilon и Nevin (1952) впервые связали случаи изолированного паралича длинного сгибателя большого пальца и наружной части глубокого сгибателя пальцев с поражением переднего межкостного нерва [18]. Идиопатическая невропатия переднего межкостного нерва (синдром Кило – Невина) может быть следствием его хронической травматизации (сгибание труб, ношение сумок, письмо в неудобном положении). Основной симптом при этом – парез длинного сгибателя большого пальца. Кроме того, возникает парез глубокого сгибателя среднего пальца. При этом кисть при сгибании пальцев в кулак имеет характерный вид: дистальные фаланги большого, указательного и среднего пальцев оказываются разогнутыми. Специфичной для синдрома является поза большого и указательного пальца при щипковом захвате: дистальные фаланги находятся в положении разгибания, больной не может указательным и большим пальцем сложить букву «О».
Синдром запястного канала. Карпальный канал образован удерживателем сгибателей, костями и суставами запястья, покрытыми связками [19, 20]. Срединный нерв в запястном канале разветвляется на конечные чувствительные и двигательные нервы, иннервируя преимущественно ладонную поверхность кожи I, II, III и лучевую половину IV пальцев и мышц тенара. Нередко двигательная ветвь срединного нерва к мышце тенара проходит сквозь толщу удерживателя сгибателя. Эта анатомическая особенность может обусловить избирательное выпадение функций мышц тенара, иннервируемых указательной ветвью, при ее сдавлении (чувствительность при этом не нарушается). Распространенность карпального туннельного синдрома варьирует от 1–5% среди населения в целом и до 14,5% среди конкретных профессиональных групп [21–23]. Результаты исследований показывают, что частота карпального туннельного синдрома у женщин составляет 1,5 на 1000 по сравнению с 0,5 на 1000 у мужчин [24]. В Великобритании в 2000 г. ежегодная стандартизованная частота развития карпального туннельного синдрома на 100 000 человек составляла 87,8 для мужчин и 192,8 для женщин [25]. Пик заболеваемости среди женщин приходится на возраст 45 лет – 54 года. Напротив, заболеваемость у мужчин увеличивается с возрастом [26, 27]. Клиническая картина характеризуется преимущественно ночным и утренним болезненным онемением пальцев рук. Чаще онемение локализуется в I, II, III пальцах, иногда во всех [20, 28]. Реже наблюдаются боли в пальцах и кистях, иногда распространяющиеся на предплечья, плечи и даже на шею. У подавляющего числа больных поднятие рук вверх усиливает симптомы болезни, а опущенное положение рук уменьшает их (тест поднятия конечностей – элевационный). Перкуссия ствола срединного нерва пораженной руки на уровне лучезапястного сустава вызывает иррадиирующие в пальцы боли (симптом Тинеля). Часто проявляется положительный симптом Фалена, особенно часто возникают парестезии в среднем пальце. В поздних стадиях выявляется атрофия тенара, ослабевают короткая отводящая мышца и мышца, противопоставляющая большой палец, что проявляется уменьшением силы сдавления между большим и указательным пальцами [29–31].
По нашим данным, при обследовании 60 пациентов с электрофизиологическими и клиническими критериями впервые выявленной туннельной невропатии срединных нервов на уровне карпального канала без прямой травмы верхних конечностей в анамнезе односторонний карпальный туннельный синдром наблюдался в 40% (n=24), двусторонний – в 60% (n=36). Средний возраст пациентов составил 43±8,2 года. Достоверные признаки стойкой и эпизодической невропатической боли имели место в 63% (n=38) случаев, из которых в 26% (n=16) отмечались постоянные ощущения невропатической боли и в 36% (n=22) – эпизодические боли. Были выделены 3 группы пациентов: 1-я группа (n=16) – пациенты с клинико-электрофизиологическими критериями карпального туннельного синдрома и симптомами стойкой невропатической боли, возникающей в зоне иннервации срединного нерва; 2-я группа (n=22) – пациенты с карпальным туннельным синдромом и эпизодическими невропатическими болями; 3-я группа (n=22) – пациенты с карпальным туннельным синдромом без признаков невропатической боли, при сохранении онемения и парестезии в зоне чувствительной иннервации срединного нерва. Все пациенты обследовались однократно и не получали специфического местного и общего лечения до обследования (имел место впервые выявленный карпальный туннельный синдром). Среди факторов риска согласно классификации Ю.Э. Берзиньш (1989) [32] выделены общие (системные) и местные факторы (табл. 3). Среди пациентов 1–й группы выявлены в 25% (n=4) случаев воспалительные изменения окружающих тканей (артриты, тендовагиниты), в остальных группах такие случаи не зарегистрированы.

Невропатия локтевого нерва и его ветвей. Есть две потенциальные области, где локтевой нерв может подвергаться сдавлению: в области локтевого сустава и на запястье (канал Гийона).
Кубитальный туннельный синдром – вторая по распространенности компрессионная невропатия верхней конечности [33, 34]. Уровень заболеваемости – 25 случаев на 100 000 человеко-лет [35, 36], и у мужчин встречается в 2 раза чаще, чем у женщин [37]. Многие пациенты становятся нетрудоспособными в связи с болью, парестезиями и мышечной слабостью [38–42], что создает значительную экономическую нагрузку. Компрессия локтевого нерва на уровне локтевого сустава может локализоваться в двух типичных местах: в канале локтевого нерва (кубитальный канал), образованном бороздой локтевого нерва, расположенной позади медиального надмыщелка плеча, и фиброзной пластинкой, натянутой между медиальным надмыщелком плеча и локтевым отростком, и в месте выхода локтевого нерва из кубитального канала, где он сдавливается фиброзной аркой, натянутой между двумя головками локтевого сгибателя запястья [43, 44]. Продолжительное сдавление локтевого нерва, возникающее при длительном постельном режиме (особенно у больных в бессознательном состоянии), нередко приводит к невропатии локтевого нерва в связи со сдавлением его ствола между рукой и краем кровати. Длительное пользование телефоном приводит к дисфункции локтевого нерва. Ранним признаком невропатии являются парестезии, боль или зуд по локтевому краю кисти, в V и локтевой половине IV пальца. Пальпация и перкуссия ствола локтевого нерва на уровне локтевого сустава сопровождаются его болезненностью и парестезиями в зоне иннервации локтевого нерва на кисти. По мере развития болезни возникают двигательные расстройства, проявляющиеся слабостью отведения и приведения V и IV пальцев, типичным положением пальцев рук по типу когтистой кисти, атрофией мышц гипотенара и межкостных мышц, особенно первой межкостной мышцы. В диагностике используют тест Тинеля: при поколачивании молоточком над областью прохождения нерва в области медиального надмыщелка возникает боль в латеральной части плеча, иррадиирующая в безымянный палец и мизинец; тест с резким сгибанием локтя, когда появляются парестезии в безымянном пальце и мизинце; тест Питра, когда, положив руку ладонью на стол, больной не может привести последние два пальца к средней линии и не в состоянии поцарапать стол ногтем мизинца [45, 46].
Синдром ложа Гийона. Jean Casimir Félix Guyon описал этот туннельный синдром запястья в 1861 г. [47]. В подавляющем большинстве случаев синдром ложа Гийона обусловлен хронической профессиональной, бытовой или спортивной травматизацией ладонной ветви локтевого нерва на уровне лучезапястного сустава и кисти: велосипедный (мотоциклетный) паралич, развивающийся от сдавления локтевого нерва ручками руля, давление рабочими инструментами, длительное пользование костылем. Другими причинами туннельного синдрома Гийона являются анатомические аномалии, ревматоидный артрит, мышечные аномалии, опухоли, патология локтевого нерва, беременность и др. [48‒56]. Синдром Гийона проявляется болью и парестезиями в зоне иннервации ладонной ветви локтевого нерва, слабостью приведения и отведения V и IV пальцев кисти. В поздней стадии болезни возникает атрофия гипотенара и межкостных мышц (рис. 1). При ущемлении ладонной ветви локтевого нерва в ложе Гийона, в отличие от компрессии локтевого нерва на уровне локтевого сустава, сохраняется чувствительность в зоне иннервации тыльной ветви локтевого нерва на локтевой половине тыльной поверхности кисти [57, 58].

Лечение
Лечение туннельного синдрома канала Гийона может быть консервативным и хирургическим. В основе лечения туннельных синдромов лежит консервативная терапия, направленная на декомпрессию нервного ствола и восстановление его функций. Патогенетическая терапия включает применение дегидратирующих препаратов, лекарственных средств, улучшающих микроциркуляцию в периферических сосудах, препаратов для усиления регенерации нервных волокон и улучшения проведения возбуждения в нервно-мышечных синапсах [59]. Также применяются физиотерапевтические методы, акупунктура, лечебная физкультура. Как правило, пациенты с мягкими симптомами, недлительным течением заболевания выбирают консервативные методы, такие как шинирование, глюкокортикостероиды, модификация двигательной активности, нестероидные противовоспалительные препараты (НПВП), диуретики, витамины группы B, анальгетики (габапентин), венотоники, нейрометаболические средства (препараты альфа-липоевой кислоты), антигипоксанты, антиоксиданты и др. Радикальный метод лечения туннельных невропатий – оперативное вмешательство (рассекаются окружающие нерв ткани, проводится пластика канала) – проводится при неэффективности консервативных методов, наличии грубых неврологических нарушений, быстром прогрессировании симптоматики, частых рецидивах [31, 60–62].Первая и принципиально важная задача, стоящая перед врачом, – максимально быстрое и эффективное купирование боли. НПВП являются препаратами выбора при необходимости обезболивания. Нимесулид (Найз®) – широко применяемый препарат из группы НПВП. Молекула нимесулида обладает «щелочными» свойствами, что затрудняет ее проникновение в слизистую верхних отделов желудочно-кишечного тракта (ЖКТ), существенно снижая вероятность контактного раздражения. С другой стороны, благодаря своим химическим свойствам нимесулид может легко проникать и накапливаться в очагах воспаления (например, в воспаленном суставе) в концентрации, большей, чем в плазме крови [63, 64]. Данные о лучшей переносимости нимесулида по сравнению с другими НПВП получены в ряде исследований. F. Bradbury оценил частоту осложнений со стороны ЖКТ при использовании в реальной клинической практике диклофенака (n=3553), нимесулида (n=3807) и ибупрофена (n=1470). Большая часть больных (77,8%) получали НПВП не более 14 дней. Оказалось, что суммарная частота гастроинтестинальных осложнений при использовании нимесулида не отличалась от таковой при применении ибупрофена (8,1 и 8,6%), но была существенно меньше в сравнении с диклофенаком (2,1%; р
Таким образом, нимесулид (Найз®) – препарат с весьма благоприятным сочетанием анальгетического, противовоспалительного действия и хорошей переносимости. Риск развития побочных эффектов при длительном использовании нимесулида суммарно ниже, чем при применении традиционных (неселективных) НПВП. Поэтому нимесулид представляется препаратом выбора лечения различных болевых синдромов. Важнейшим фактором, определяющим целесообразность использования препарата Найз® в нашей стране, служит финансовая доступность, что имеет принципиальное значение при длительном применении НПВП для социально незащищенных групп пациентов.
Весьма эффективным и приемлемым для большинства видов туннельных невропатий методом лечения является блокада с введением анестетика (новокаина) и гормона (гидрокортизона) в область ущемления. Эффективным способом уменьшения боли и воспаления является электрофорез, фонофорез с димексидом и другими анестетиками.
К хирургическому лечению обычно прибегают, когда исчерпаны другие возможности оказания помощи пациенту. В то же время по определенным показаниям целесообразно сразу предложить пациенту хирургическое лечение. Хирургическое вмешательство обычно заключается в освобождении нерва от сдавления, «реконструкции туннеля».
www.rmj.ru
Компрессионно-ишемические поражения периферических нервов верхних конечностей
НейрохирургияСергей Ильялов:
Программа «Нейрохирургия с доктором Ильяловым». У нас сегодня в гостях врач-нейрохирург Федяков Артём Григорьевич, кандидат медицинских наук, работающий в нейрохирургическом отделении № 19Б городской клинической больницы имени С.П. Боткина города Москвы.
Тема, которую мы сегодня обозначили для нашей беседы, звучит, наверное, несколько непривычно для слуха не только радиослушателей, но даже многих специалистов. Речь пойдёт о компрессионно-ишемических поражениях периферических нервов. В частности, мы будем говорить про верхние конечности. Расскажите, пожалуйста, о том, что такое периферическая нервная система?
Артем Федяков:
Периферическая нервная система, это часть нервной системы человека, которая связывает внутренние органы, мышцы, кожу с центральной нервной системой. Это фрагменты нервной ткани, которые передают импульсы в двух направлениях: к центральной нервной системе и, в конечном итоге, к головному мозгу, и к органам, которые осуществляют движение или дают нам ощущение, обеспечивают нам чувствительность. Таким образом, это особые проводники, которые являются связующим звеном нашего организма с основой, с головным мозгом.
Сергей Ильялов:
По сути, мы можем говорить о том, что периферическая нервная система формируется либо от уровня спинного мозга, если мы говорим про двигательные нервы, либо, наоборот, на периферическом уровне от кожи, ткани, костей и так далее. Далее нервные стволы идут по направлению к спинному мозгу.
Артем Федяков:
Анатомически нерв представляет собой упорядоченную структуру из волокон, которые и приносят информацию, и дают информацию, например, к мышцам. В одном нервном стволе содержатся некие проводники, они разные. Но, тем не менее, нерв, как единое целое, осуществляет сразу несколько функций – как двигательную, так и чувствительную, вегетативную. Это основные функции периферической нервной системы.
Сергей Ильялов:
Скажем заранее несколько слов о, так называемой, вегетативной нервной системе. Что это такое?
Артем Федяков:
Вегетативная нервная система относится также к части периферической нервной системы. Это волокна, которые именно регулируют функцию внутренних органов, дыхания, сердцебиения, работу желудочно-кишечного тракта, мочеполовой системы и так далее. Но эта система автономна, сознательно руководить вегетативной нервной системой невозможно. Те нервы, о которых бы я хотел рассказать, именно передают сознательную информацию от головного мозга к органам тела. Именно благодаря периферическим нервным системам возможно создание произведений живописи, искусства, танец, как моменты выдающихся тонких движений, научных трудов в их выражении, может быть, автомобили, изобретения и так далее. По сути, мозг – это генератор информации, а периферические нервы, о которых хочу поговорить сегодня, это структуры, которые переносят эту информацию к тем частям тела, которые способны исполнить её.
Сергей Ильялов:
Исполнить команды, которые выдаёт, формирует головной мозг.
Артем Федяков:
Да, рождаются в головном мозге. Вообще, само понятие информации тоже очень интересно, хотелось бы немного об этом рассказать. Головной мозг уникален в том, что он может генерировать информацию, которой никогда не было раньше. Это можно назвать ноу-хау, инсайт или ещё что-то. Можно сделать открытие, или головной мозг может посетить какая-то идея, которой не было раньше. Это уникальность. Любая информация, это физическая величина, она имеет определённую энергию. Соответственно, и массу. Проводником этой энергии от уровня идей в воплощение в материальном мире, как раз, является периферическая нервная система.
Информация имеет энергию и массу, это физическая величина. Её проводником является периферическая нервная система.
Сергей Ильялов:
Какие виды патологий чаще всего поражают периферические нервные нервы, с чем Вы имеете дело в своей практике?
Артем Федяков:
Заболеваний и поражений периферической нервной системы очень большое количество. Ярким примером, можно сказать, является знаменитый учёный, популяризатор науки, Стивен Хокинг, выдающийся физик, который до сих пор продолжает писать научные работы, исследования и научно-популярные произведения. Этот человек лишён функций периферической нервной системы, у него особое заболевание. Но у него безупречно работает головной мозг. Так уж получилось, это, конечно, исключение из правил, у него есть специальное устройство именно для передачи своей информация из головного мозга во внешний мир. Это редкое заболевание, это, конечно, исключительный случай.
Мы же поговорим о поражениях, которые препятствуют передаче информации от головного мозга и остановимся именно на тех заболеваниях, которые требуют хирургического вмешательства. Потому что среди множества, я ещё раз повторюсь, различных видов поражений периферических нервов есть очень большое количество патологий, для которых показано именно хирургическое вмешательство. К ним относятся, так называемые, компрессионные ишемические поражения, тема нашего сегодняшнего разговора; посттравматические, когда нерв разрезается, повреждается, происходит его ушиб, размозжение и так далее, то есть при влиянии механического фактора с высокой энергией; и опухоли периферических нервов. Это наиболее частые поражения периферических нервов, которые требуют хирургической коррекции, хирургического вмешательства.
Сергей Ильялов:
Из того, что Вы перечислили, с опухолями, вроде, понятно, травма – тоже понятно, может быть и в результате ДТП, и в результате бытовой совершенно травмы, чаще всего нервы повреждаются разбитым стеклом, как известно. Что такое компрессионно-ишемические нейропатии?
Артем Федяков:
Компрессионно-ишемические нейропатии, это синдромы, которые характеризуются постепенным хроническим сдавлением нерва. В названии содержится суть этого синдрома. Слово “компрессия” означает сдавление. Периферический нерв попадает в неблагоприятную ситуацию, при которой он сдавливается, то есть компримируется. Второе слово, «ишемические», означает недостаток крови или кислорода. Соответственно, в связи с хроническим воздействием путём сдавления в нерве происходят патологические изменения, которые заканчиваются нарушением его функции. Наглядный пример – палец, если его передавить, он посинеет. Примерно то же самое происходит с нервом, только мы его не видим, потому что он под кожей.
Сергей Ильялов:
Как часто встречается такая патология, насколько она актуальна?
Артем Федяков:
Частота этой патологии крайне велика. Считается, что на острые травмы приходится порядка 54 % случаев повреждения нервов. 42 % из них и есть компрессионно-ишемические.
Сергей Ильялов:
Какие причины приводят к компрессионно-ишемическим нейропатиям? Это хронические причины или остро возникшие?
Артем Федяков:
Компрессионно-ишемические поражения выделены в отдельные нозологические группы. Это самостоятельное заболевание, как и любое другое. Конечно, наиболее часто они могут встречаться при сопутствующей патологии, например, артрозах, при сахарном диабете, при ортопедических проблемах и так далее. Но, зачастую, эти заболевания возникают сами по себе. Это генетически обусловленное строение организма, когда нерв располагается в неудачном пространстве. Генетически в данном конкретном организме так сложилось его устройство, что пространство, где располагается нерв, становится узким. С возрастом происходит изменение окружающих тканей, то есть связки, сухожилия, которые окружают нерв, утолщаются, там откладывается кальций, откладывается дополнительная соединительная ткань. Постепенно эти структуры начинают давить на нерв, приводя к нарушению его функции.
Сергей Ильялов:
Когда мы говорим о возрастных изменениях, складывается некий такой образ бабушки или дедушки. Но, насколько я понимаю, компрессионно-ишемические нейропатии актуальны в значительно более молодом возрасте. В среднем, может быть. Какие причины непосредственно приводят к тому, что изначальные анатомические особенности людей реализуются в виде синдрома компрессионной ишемической нейропатии?
Артем Федяков:
Наиболее частой, так скажем, доказанной причиной, которая является дополнительной предпосылкой к развитию этих синдромов, являются особые виды труда. Например, для синдромов рук. Это напряжение рук или невыгодное их положение во время работы. Зачастую, не всегда это бывает. При синдроме карпального канала, когда поражаются кисти рук, основной пик заболевания приходится на 40-60 лет, не такие уж пожилые люди. Это средний возраст, именно, это трудоспособный возраст. Поэтому, ещё раз оговорюсь, это генетически обусловленные вещи. Очень часто бывает у мам, потом у дочерей, например, или у сыновей и их пап.
Сергей Ильялов:
Можем ли мы говорить о наследуемом характере подобной нейропатии?
Артем Федяков:
Мы можем говорить о предрасположенности. Если есть предрасположенность, то она может выстрелить, а может, и нет. Если дополнительные неблагоприятные факторы, как нагрузки, артрозы, диабет присоединяются у человека, у которого уже есть анатомическая предрасположенность, то есть узкие каналы, где эти нервы проходят, то, вероятнее всего, у него с возрастом возникнет.
Сергей Ильялов:
Мы все те или иные физические нагрузки даём, многие из нас активно занимаются спортом, в любом возрасте. Какие виды нагрузок являются фактором риска для развития подобного рода нейропатий? Приведите несколько наиболее показательных примеров.
Артем Федяков:
Наверное, строители, если брать мужские строительные профессии. Синдромы называют по профессии, например, синдром пианиста, синдром доярки, также у водителей, которые привыкли класть локоть на дверцу, достаточно даже такого положения для возникновения. Когда интересуешься у пациентов, чем они занимались, что может провоцировать, он даже не может вспомнить. «Кем Вы работаете, чем занимаетесь?» – «Я работаю на компьютере». У него даже нет физической нагрузки. «Как Вы заметили, что у Вас немеет мизинец? Как Вы заметили начало своего заболевания?» – «Я заметил, что я кладу локоть просто на стол, и со временем это положение стало невыгодным, у меня появились неприятные ощущения». Достаточно даже хронического положения локтя на столе, чтобы у людей, у кого есть эта предрасположенность, возникли проблемы.
Сергей Ильялов:
Фактически, мы можем говорить о том, что фактором риска в развитии подобных нейропатий являются даже не столько физические нагрузки, сколько привычное положение верхних конечностей, фиксированное положение, характерное для пианистов, для доярок, для программистов, предположим, и так далее. Люди этих профессий в группе риска.
Артем Федяков:
В группе риска, даже и учителя, которые поднимают руки для того, чтобы писать на доске. В нашей практике было несколько учителей, у которых уже потом была затруднённость поднимать руку из-за возникающего онемения и болевого синдрома.
Сергей Ильялов:
Как часто встречается, именно в клинической практике? Мы все работаем с компьютерами, многие из нас кладут локоть на дверцу автомобиля во время езды или на подлокотник, это, в общем, рутинные вещи. Но не все из нас обращаются с такого рода патологией. Вы говорили о том, что это 40 % от всех видов повреждений периферических нервов. Вообще, в популяции, среди людей как часто встречается?
Артем Федяков:
Такая статистика больше представлена именно для отдельных заболеваний. Сегодня мы говорим о двух видах наиболее часто встречающихся туннельных синдромов, то есть компрессионно-ишемических. Это карпальный синдром и кубитальный канал. Карпальный синдром, хотелось бы сейчас поподробнее остановиться, это поражение срединного нерва в области запястья, то есть сгиба, где начинается ладонь, между ладонью и предплечьем. По свежим иностранным литературным данным считается, что каждый один человек из пяти ощущает покалывание, онемение, чувство мурашек или какой-то дискомфорт в ладонной поверхности пальцев. Если этому человеку сделать электромиографию или его посмотрит невролог, знающий это заболевание, выявятся начальные признаки этого заболевания.
Сергей Ильялов:
То есть 20 % популяции людей так или иначе могут испытывать симптомы, связанные с компрессией нервов. Не все требуют, безусловно, хирургического лечения, но встречается очень часто.
Артем Федяков:
Если же говорить о статистике по населению, то это 276 случаев на 100.000. В пересчёте на население Москвы, возьмём 12 миллионов, получится, что ежегодно это заболевание образуется у 33 000 человек. Конечно, не все 33 тысячи человек, людей должны оперироваться, но начальные признаки образуются. Конечно, какая-то часть из тех, у кого сформировалось заболевание, требует хирургического лечения.
Сергей Ильялов:
Давайте, перейдём к основным клиническим проявлениям, чтобы непосредственно поговорить о заявленной теме. Какие клинические проявления чаще всего встречаются, что должно людей насторожить в плане того, что у них не всё благополучно?
Артем Федяков:
Самыми ранимыми волокнами являются, всё-таки, чувствительные, чувствительная порция периферических нервов. При синдроме карпального канала присутствует чувство онемения именно ладонной поверхности, там, где ладошка, большого пальца и трёх следующих пальцев, и сама ладонь. То есть чувство онемения. Нужно отметить, что при этом синдроме человеку кажется не только, что он хуже чувствует, ему эти ощущения ещё становятся неприятными. То есть это гиперестезия, гиперпатия. Касаясь чего-то, он как будто ощущает, что его что-то покалывает или колет. Это самые первые признаки, которые уже могут насторожить. Эти симптомы могут увеличиваться при работе, например, при выжимании белья или развешивании штор, когда руки находятся наверху. Поэтому, чувствительные нарушения являются самой первой вешкой для свидетельства о неблагополучии нерва. Другое дело, что, конечно, множество людей просто не обращают на это внимание, с этим можно прекрасно жить. Причём, симптомы не постоянные, они приходят и уходят, и человек к ним привыкает.
Сергей Ильялов:
Фактически, человек игнорирует симптомы в силу того, что они как легко возникают, так и незаметно проходят в определённом положении руки, при определённой нагрузке. Когда человек с подобными симптомами, всё-таки, должен обратиться к врачу, на какой стадии? Со всеми мурашками в руках к врачу не пойдёшь.
Артем Федяков:
Основным симптомом, мимо которого нельзя пройти для карпального канала, является боль. Очень жуткая боль, называется каузалгическая, есть медицинское понятие, которое говорит о жгучем, изнуряющем характере боли. Пациенты описывают, что будто руку опустили в кипяток, ошпарили кипятком, и при этом пальцы колет, пальцы раздуваются. Опять же, боль локализована на ладонной поверхности большого и трёх последующих пальцев и становится хронической. Часто она возникает в ночное и утреннее время. Это классическая ситуация. Пациента спрашиваешь: когда? Под утро и на ночь. Пациенты уже знают, что у них будет бессонная ночь, они пытаются выспаться днём, потому что симптомы снижаются, и готовятся к бессонной ночи.
Сергей Ильялов:
Правильно ли я понимаю, что каузалгическая боль – уже серьёзный симптом, который требует обращения к врачу?
Артем Федяков:
Конечно. Даже периодически возникающие боли по ночам, именно такого характера, однозначно уже повод для обращения к доктору, чтобы понять причину боли. Дело в том, что при прогрессировании этого синдрома происходит третья стадия, когда происходит усыхание мышц ладони. Ладонь имеет две группы мышц; та, что у большого пальца, называется тенар, а та, что у мизинца – гипотенар. Для синдрома карпального канала, для срединного нерва свойственна гипотрофия, то есть усыхание, уменьшение в размерах именно тенара, основания большого пальца. Человек тоже этого не может сам заметить, но, когда смотришь профессиональным взглядом, уже начальные признаки видно. Когда проявляется, присоединяется уже поражение мышечной порции, это считается уже третьей стадией, заключительной, этого синдрома.
Карпальный синдром без лечения может привести к усыханию мышц ладони.
Сергей Ильялов:
Какие ещё проявления компрессионно-ишемического поражения срединного нерва Вы могли бы упомянуть, на которые человек должен обратить внимание?
Артем Федяков:
Этот нерв содержит большое количество вегетативных волокон. Собственно, такой болевой синдром из-за, так называемых, вегетативных проявлений. Пальцы рук начинают очень сильно мёрзнуть даже летом, они становятся либо сухие, либо, наоборот, влажные. Возвращаюсь ещё к характеру болевого синдрома. Очень часто пациенты надевают перчатки, обматывают руки шарфами, привязывают горячие бутылки или грелки. Можно было бы сказать, что вместо обращения к врачу пациенты занимаются самолечением. Но, зачастую, эти пациенты уже были у врачей. Это, к сожалению, не редкость. Выдвигаются разные гипотезы: и остеохондроз, и что это Ваше ревматологическое заболевание, и что это просто возраст. Пациент иногда остаётся один на один со своей проблемой, с этой болью, что, зачастую, они уже стенозируются, возникает астено-невротический синдром.
Сергей Ильялов:
Итак, подытожим. Основным проявлением синдрома карпального канала являются чувствительные нарушения, это онемение и, так называемые, парестезии в виде покалывания или чувства ползания мурашек в ладонной поверхности поражённой кисти. Это каузалгические боли, мучительные, жгучие, которые преимущественно развиваются утром. Это атрофия, или уменьшение мышечной массы в области тенара. Последнее, на что пациенты могут, наверное, обратить внимание, это повышенная склонность к ощущению, мерзнут руки не по погоде. Фактически, данный набор симптомов должен сложиться в достаточно ясную картину о том, что непорядок с периферическим нервами.
О чем речь идёт, когда мы говорим о поражении локтевого нерва, о каких симптомах?
Артем Федяков:
Локтевой нерв занимает второе место по поражению. Если пересчитать на Москву, то только хирургические случаи, не общие заболевания, должно осуществляться 2500 хирургических случаев в год. Огромное количество. Эта цифра взята из американских данных по изучению синдрома кубитального канала. Они отмечают, что за последнее время хирургическая активность по поводу лечения этого синдрома у них увеличилась на 47 %.
Что представляет собой синдром кубитального канала? Это поражение локтевого нерва, его сжатие, компрессия в области локтевого сустава. Этот синдром очень коварен, потому что он, в основном, проявляется лишь чувствительными нарушениями. Возникает онемение в области мизинца и половинки безымянного пальца, который прилежит к мизинцу. Собственно, и всё. Чувство онемения чаще так же по утрам, днём оно уменьшается. Часто люди думают, что, может быть, они, когда спят, руки неправильно кладут или положение шеи не то.
Симптом онемения особо не мешает качеству жизни человека, сопутствует его жизни. Он так же работает, выполняет все физические нагрузки и т.д., ведёт привычный образ жизни, только с онемением, много лет. Проблема в том, что подспудно происходит атрофия мышц кисти. Локтевой нерв иннервирует, даёт иннервацию всем мышцам кисти, кроме тенара, который управляется срединным нервом. Это мышцы возвышения мизинца, мышцы между пястными костями, откуда пальцы растут, пястья. Очень характерный симптом – образуется провал в первом промежутке между большим пальцем и указательным, но на тыле ладони. Немеет мизинец, а мышечный провал, который очень часто видно, образуется именно на тыльной стороне. Ещё раз повторюсь, это состояние, когда мышца усыхает, в конечном итоге, приводит к контрактуре, которая называется «когтистая лапа». Это тяжёлое состояние, когда мужчины, например, не могут побриться, женщины не могут вязать, шить, даже пуговицы застегнуть. В этом коварство симптома: только онемение, боли, как правило, нет, либо совершенно умеренная.
Синдром кубитального канала, поражения локтевого нерва коварен отсутствием боли.
Сергей Ильялов:
Что самое интересное, я думаю, что многие из наших слушателей в жизни хотя бы раз сталкивались с симптомом поражения локтевого нерва при неудачном ударе конечностью о тупой предмет. При этом в кисти возникает резкое чувство онемения, покалывания. Оно, как раз, и говорит о поражении локтевого нерва.
Артем Федяков:
Только без болевого синдрома, здесь этот нюанс. Когда его острое поражение – боль чувствуется, а когда происходит подспудно, хронически, длительное время, болевой синдром не возникает. Но, первым, именно ведущим симптомом является чувство онемения.
Сергей Ильялов:
Локтевой нерв в проекции локтевого сустава лежит достаточно поверхностно. За счёт привычного, фиксированного положения рук и формируется его постепенное компрессионно-ишемическое поражение.
Артем Федяков:
Да, одна из анатомических предпосылок для формирования этого синдрома. В метро или в автобусе, когда люди держится за поручни, можно увидеть, что у некоторых есть провалы в первом промежутке. У них уже запущенный синдром локтевого нерва.
Сергей Ильялов:
Интересное замечание. Я думаю, что часть наших слушателей, наверное, будет обращать внимание на своих соседей по метро.
Артем Федяков:
Или у родственников они замечают: папа или мама, что это у тебя с рукой, почему здесь, как они говорят, дырка, провал.
Сергей Ильялов:
По большому счёту, мы говорим о достаточно простых симптомах. Специалисты, в первую очередь, неврологи должны эти симптомы уметь связать в единое целое и диагностировать только на основании клинической картины. С чем связана недостаточная диагностика на раннем этапе?
Артем Федяков:
Тема патологии периферических нервов не так широко освещена, как многие другие. Второй момент, сами пациенты об этом очень мало знают. Тема не освещена не только среди докторов первичного звена, неврологов в поликлиниках, травматологов, к которым они обращаются, сами люди в этом мало, кто знает.
Сергей Ильялов:
Пациенты мало обращают на это внимания, не придают значения и достаточно редко обращаются к первичным специалистам. Только те, для кого уже, действительно, имеет влияние на качество жизни, только те доходят до докторов.
Артем Федяков:
Да, и нужно отметить, что не так много существует учреждений в рамках городского здравоохранения, где выполняются, например, хирургические вмешательства.
Сергей Ильялов:
Но прежде, чем пациент «созреет» до хирургического вмешательства, он должен пройти, наверное, ещё целый ряд этапов, в первую очередь, диагностических, с тем, чтобы так или иначе подтвердить предположения на основе клинических симптомов. О каких объективных методах диагностики мы могли бы говорить в первую очередь?
Артем Федяков:
Ваше замечание абсолютно верно. Если мы говорим о возможной хирургии, здесь должно быть всё, как в математике, как в цифрах. Чтобы подтвердить диагноз объективно, нужно сделать два обследования. Первое обследование называется электронейромиография. Данное обследование показывает, как нервный импульс проходит по нерву. Если импульс где-то задерживается или снижается, значит, это место поражено. Нам говорят в цифрах снижение количества импульса, и двигательного могут сказать, и чувствительного.
Сергей Ильялов:
К кому должен обратиться пациент с тем, чтобы получить результат такого обследования? Первый шаг пациента.
Артем Федяков:
Этим занимаются доктора, которые называются функциональными диагностами. Пациент может, самостоятельно проявив своё желание, обратиться к этому специалисту или быть направлен неврологом, либо другим доктором, который заподозрил это заболевание.
Сергей Ильялов:
Все ли врачи функциональной диагностики владеют подобного рода методиками электромиографии, электронейрографии и т.д.?
Артем Федяков:
Нет, это отдельная специальность, которая так и называется, электронейромиография. Это не такая большая редкость по Москве, и вообще, поликлиниках.
Сергей Ильялов:
Это обследование оплачивается по системе ОМС?
Артем Федяков:
Там, где она существует, да.
Сергей Ильялов:
Сколько в Москве диагностических центров, оснащённых подобным оборудованием?
Артем Федяков:
Я не готов ответить на этот вопрос.
Сергей Ильялов:
Понятно. Но в клинической больнице имени Боткина, в которой Вы работаете, подобные возможности присутствуют?
Артем Федяков:
Как ни парадоксально, но сейчас, пока в настоящее время у нас возможности данной диагностики нет. Считается, что к нам пациенты должны прийти уже обследованными, уже непосредственно к узкому специалисту, к хирургу, который на основании имеющихся обследований принимает решение о хирургии. Вот такая преемственность от простого к сложному.
Сергей Ильялов:
Кто к Вам непосредственно направляет подобных пациентов? Наверное, консультативно-диагностическая поликлиника при самой больнице? Откуда ещё приходят?
Артем Федяков:
Эти пациенты поступают к нам из поликлиник от разных специальностей. Чаще неврологи, могут и травматологи-ортопеды к нам направлять, и ревматологии.
Сергей Ильялов:
Может пациент напрямую обратиться к Вам в больницу, в Ваше отделение?
Артем Федяков:
Напрямую он сможет обратиться в нашу поликлинику. Там есть определённая сортировка, он может быть направлен в наше отделение получить консультацию по данному вопросу.
Сергей Ильялов:
Артём Григорьевич, говоря о хирургических методах лечения подобных нейропатий, мы имеем в виду уже запущенные случаи. В чём заключается суть подобных операций?
Артем Федяков:
Сущность всех этих операций заключается в освобождении нерва от того блока, в котором он страдает. В случае карпального синдрома это рассечение карпальной связки, нерв освобождается. В случае кубитального канала это рассечение крыши кубитального канала, или мембраны Осборна. Это ещё одно анатомическое образование, которое может оказывать тонированную компрессию, это уже хирургические нюансы. Операция имеет задачу не только осуществить клинический эффект, уменьшить онемение или снять болевой синдром. После операции при карпальном канале болевой синдром, буквально, в первые сутки снижается, и человек высыпается.
Сергей Ильялов:
Каузалгические мучительные боли, мучившие пациента длительное время, проходят в первые сутки после операции. Это высокоэффективный метод лечения.
Артем Федяков:
Да, пациенты очень рады на утреннем обходе говорить о ночи, которую они провели после операции. Здесь нужно понимать ещё один момент. Если нерв сжат этой связкой, то операция несёт и профилактическое значение, чтобы усыхание мышц или нарастание чувствительных нарушений и других симптомов, о которых мы говорили, не прогрессировали. Принципиально, когда эти симптомы уже возникли, способа освободить нервов от его сжатия, кроме хирургического, по своей сути, нет.
Сергей Ильялов:
Как не доводить до операции? Предположим, пациент ощущает те или иные симптомы в тех или иных проявлениях, первые симптомы. Может быть, даже ещё и симптомов нет вообще. Какие методы профилактики возникновения подобных нейропатий существуют с тем, чтобы не попасть на операционный стол?
Артем Федяков:
Действительно, это может быть осуществлено, если пациент обращается с первичными изменениями. Конечно, не всех мы оперируем, а проводим следующую методику в плане стандартизации действий с этим пациентом. Пациент приходит с умеренными нарушением по данным электромиографии. Невролог или мы назначаем ему курс консервативной терапии. Это комплексная терапия, сосудистые препараты, витамины группы B, метаболические препараты, лечебная гимнастика, массаж, исключение патологических, вредных факторов, которые могут воздействовать на данный нерв. Пациент, прислушиваясь к нашим рекомендациям, пролечивается и делается контроль электромиографии через полтора-два месяца. Если показатели становится лучше, значит, человек проходит эти курсы. Если показатели становятся хуже, он кандидат на хирургическое лечение.
Сергей Ильялов:
Суть консервативного метода лечения заключается в том, что путем использования тех или иных лекарственных препаратов мы восстанавливаем проводимость по нервам, улучшаем его функциональное состояние, кровоток в нём. Этого может быть достаточно для того, чтобы избавить пациента от симптомов, с которыми он обратился. Если этого лечения недостаточно, и симптоматика прогрессирует, то такой пациент – кандидат на хирургическое лечение.
Всё-таки, я хотел бы вернуться к вопросу о профилактике. Что бы Вы могли порекомендовать нашим слушателям, какими методами пользоваться? Может быть, гимнастика особенная, может быть, будут другие методы профилактики. Как вообще избежать появления таких нейропатий или снизить риск, скажем так?
Артем Федяков:
К сожалению, это навряд ли возможно, потому что уже человек родился анатомически предрасположенным к заболеванию. У него каналы, где проходят нервы, они уже узки.
Сергей Ильялов:
Надо ли так понимать, что рано или поздно это обязательно разовьется в подобную нейропатию? Или разумным режимом, разумными упражнениями и прочими методами профилактики можно избежать?
Артем Федяков:
Я думаю, что профилактикой этих заболеваний является то, что мы называем здоровый образ жизни. Умеренная физическая активность, избегание микротравм и, самое главное, сидячего образа жизни. Не только спина страдает от того, что человек сидит, но и локти, запястья и т.д. Выполнять гимнастику, контрастный душ, прогулки по вечерам, иметь хорошее настроение.
Сергей Ильялов:
Замечательные совершенно советы. В заключение передачи я бы хотел подвести некоторый итог. Мы говорили сегодня о компрессионно-ишемических нейропатиях, которые могут встречаться до 20 % от всех поражений периферических нервов, даже чаще. Мы говорили об основных предрасполагающих факторах к развитию подобных нейропатий. Мы достаточно подробно остановились на клинических симптомах, которые подразумевают под собой, в первую очередь, нарушение чувствительности в виде онемения, парестезий, покалывания, болевой синдром является характерным для поражения срединного нерва, вегетативные нарушения и так далее. Мы говорили, в целом, о методах диагностики и лечения.
Что бы ещё Вы хотели добавить для наших слушателей? Может быть, рекомендации по раннему обращению, рекомендации по профилактике, о чём мы не успели сказать.
Артем Федяков:
Я бы хотел порекомендовать людям, которые, когда испытывают первые признаки любого заболевания, не только нейропатии, а любых заболеваний или непорядка в организме, всё-таки, обращаться за медицинской помощью, а не просто не обращать внимания на эти симптомы, продолжая свою жизнь в угоду работе, семье и прочему. Если человек заболеет, то работать становится намного сложнее. Это касается как нашей темы, полинейропатии, так и других всех заболеваний. Если чувствуете, непорядок в организме, лучше обратитесь к докторам, они разберутся, так это или нет.
Сергей Ильялов:
Артём Григорьевич, спасибо огромное Вам за то, что пришли, подняли сегодня такую необычную, на самом деле, тему даже среди нейрохирургов!
Артем Федяков:
Спасибо!
doctor.ru

