Код по мкб 10 спондилоартрит – код по МКБ 10, клинические рекомендации и лечение новейшими лекарствами в Москве
Спондилоартрит код по мкб 10
Скрининг
Проведение скрининга для выявления лиц, предрасположенных к развитию болезни Бехтерева, в настоящее время считают неоправданным. Однако целесообразны скрининговые мероприятия в целях ранней диагностики болезни Бехтерева среди лиц в возрасте менее 30 лет с хроническими болями в нижней части спины, у которых вероятен риск развития данного заболевания (например, острый односторонний передний увеит или наличие болезни Бехтерева или других серонегативных спондилоартритов у родственников первой степени родства).
Краткое описание
Спондилоартропатии, серонегативные по РФ, — группа воспалительных заболеваний соединительной ткани, предположительно инфекционного происхождения, развивающаяся у генетически предрасположенных лиц и отличающаяся наличием в клинической картине поражений позвоночника, крестцово — подвздошных и периферических суставов. К серонегативным спондилоартропатиям относят анкилозирующий спондилоартрит, псориатический артрит, реактивный артрит, энтеропатический артриты и недифференцированную спондилоартропатию.
В каких случаях можно заподозрить болезнь Бехтерева?
Боли в спине более 3 месяцев, особенно если они усиливаются после продолжительного отдыха. Боль может иррадиировать в ягодицу, заднюю поверхность бедра, пах, скованность в позвоночнике по утрам, напряжение мышц в области поясницы, болезненные ощущения в области мышц грудной клетки, существенное увеличение СОЭ – до 30 мм/час.
Как правило, с такими жалобами все пациенты попадают к ревматологу или вертебрологу. От них и зависит установление правильного диагноза. От того, насколько качественно был произведен осмотр, собраны жалобы и назначены верные методы исследования, зависит ранняя постановка диагноза – болезнь Бехтерева, и назначение дальнейшего лечения.
Это рентгенологическое исследование позвоночника, МРТ – магнитно-резонансная томография, клинические исследования крови и мочи, биохимический анализ крови, кровь на выявление антигена HLA — B27.
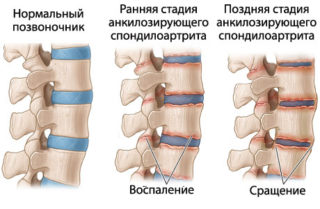
Болезнь Бехтерева относится к хроническим воспалительным заболеваниям, для неё характерно поражение крестцово-подвздошных, синовиальных (межпозвонковых и рёберно-поперечных) и несиновиальных (дисковертебральных) суставов позвоночного столба, а также мест прикрепления связок и сухожилий к телам позвонков и костям газа. Первичными местами поражений считают крестцово-подвздошные суставы, грудопоясничные и пояснично-крестцовые отделы позвоночника.
Впоследствии изменения могут определять во всех отделах позвоночника. Вовлечение в патологический процесс периферических суставов умеренно выражено. В этом случае говорят о периферической форме болезни Бехтерева. Изменения в тазобедренных и плечевых суставах встречают наиболее часто по сравнению с другими периферическими суставами.
Для постановки диагноза болезнь Бехтерева необходимо наличие изменений в крестцово-подвздошных суставах. Отсутствие сакроилеита вызывает большие трудности при верификации этого заболевания и усомниться в диагнозе. Очень редко изменения в позвоночнике могут протекать с отсутствием убедительных рентгенологических симптомов поражения крестцово-подвздошных суставов.
В этом случае требуется динамическое наблюдение за изменениями в этих суставах и проведение дифференциальной диагностики с другими заболеваниями из группы серонегативных сиондилоартритов. Сакроилеит при анкилозирующем спондилоартрите возникает на самых ранних этапах развития заболевания и характеризуется в типичных случаях двусторонним и симметричным распространением.


Первичными местами поражения позвоночника, особенно у мужчин, считают грудопоясничный и пояснично-крестцовый отделы позвоночника, у женщин в ранних стадиях заболевания может поражаться шейный отдел позвоночника. Передний спондилит, связанный с локальными эрозивными изменениями в области передних отделов тел позвонков и воспалением в передней продольной связке позвоночника, приводит к уменьшению вогнутости тела позвонка.
Результат этих изменений — типичная для болезни Бехтерева «квадратизация» тел позвонков, хорошо видимая на боковой рентгенограмме позвоночника. Эти изменения обнаруживают в поясничном отделе позвоночника, так как грудные позвонки в норме имеют конфигурацию, приближающуюся к прямо угольной. Синдесмофиты вертикально ориентированные костные оссификаты, расположенные снаружи от фиброзного кольца межпозвонкового диска.
Они превалируют в области передних и боковых участком тел позвонков и формируют костные мостики между телами позвонков. В поздних стадиях заболевании множественные синдесмофиты соединяются между собой на большом протяжении и формируют характерный дли болезни Бехтерева «бамбуковый» позвоночник. Важно отметить тот факт, что синдесмофиты.
характерные для анкилозирующего спондилоартрита, а также энтерогенного спондилоартрита, отличаются от синдесмофитов и остеофитов, обнаруживаемых на углах тел позвонков при других заболеваниях. Они имеют чёткий ровный контур, плавно переходящий от одного тела позвонка к другому. Остеофиты при деформирующем спондилёзе — треугольные по форме, имеют форму «ручки кувшина» до 10 мм длиной, расположены на передних и боковых углах тел позвонков.
При диффузном идиопатическом костном гиперостозе в позвоночнике (синдром Форестье) находят обызвествление передней продольной связки на большом протяжении с формированием грубых, деформированных остеофитов на передних и боковых углах тел позвонков с толщиной стенки до 4-6 мм и длиной до 20-25 мм, чем они и отличаются от синдесмофитов при АС, ширина которых не превышает 1-2 мм.
Кроме того, при анкилозирующем гиперостозе отсутствуют изменения в крестцово-подвздошных суставах. Эрозирование суставных поверхностей и сужение одного или более межпозвонковых дисков (спондилодисциты) — характерные рентгенологические симптомы для болезни Бехтерева. Эти изменения могут быть разделены на локальные и распространённые.
Исходом спондилодисцита может быть кальцификация межпозвонкового диска, а если спондилодисцит сочетался с деструктивными изменениями сочленяющихся тел позвонков, то этом случае возможно формирование костных анкилозов смежных позвонков. Поражения межпозвонковых суставов возникают позже, но исходом артрита также может быть анкилозирование.
Кроме поражения передней продольной связки, обнаруживают оссификацию задней продольной и межостной связок позвоночника. Эрозии в области зубовидного отростка и атланто-аксиальный подвывих могут быть обнаружены при болезни Бехтерева, хотя с меньшей частотой, чем при РА. Также может быть найден анкилоз в области атланто-аксиального сустава. В других частях шейного отдела позвоночника изменения, если они обнаруживаются, идентичны тем, что встречают в грудопоясничном отделе позвоночника.
Отличительной характеристикой рентгенологических изменений может быть сочетание эрозивных и пролиферативных изменений и местах прикрепления связок, что даёт возможность проведения дифференциальной диагностики с другими воспалительными и невоспалительными заболеваниями, постановки диагноза болезнь Бехтерева.
Однако стоит сказать, что каких-либо специфических диагностических признаков наличия анкилозирующего спондилоартрита не существует, есть только комплекс симптомов и данных лабораторных и других видов исследований, которые позволяют исключить другие болезни, например, ревматоидный артрит, и достоверно установить диагноз – болезнь Бехтерева.
Причины
Этиология • Урогенитальные инфекции •• Хламидиоз •• Уреаплазмоз •• Желудочно — кишечные инфекции •• Дизентерия •• Сальмонеллёз •• Иерсиниоз •• Кампилобактериоз •• Инфицирование клебсиеллами •• В ряде случаев этиологический фактор выявить не возможно • Генетические аспекты •• Носительство Аг HLA B27 у 60–90% пациентов
Классификация
• Анкилозирующий спондилит — см. Спондилит анкилозирующий.
• Реактивный артрит (см. Артрит реактивный).
• Псориатический артрит (см. Артрит псориатический).
• Энтеропатические артриты развиваются на фоне болезни Крона, неспецифического язвенного колита, болезни Уиппла, глютеновой энтеропатии, после операций на тонком кишечнике с выполнением анастомозов •• Периферический артрит (артралгии, мигрирующий артрит, асимметричный олигоартрит) развивается у 10–20% больных и коррелирует с активностью воспаления в кишечнике •• Сакроилеит и спондилит обычно протекают бессимптомно, с активностью кишечного воспаления не коррелируют.
• Недифференцированный спондилоартрит чаще развивается у мальчиков в возрасте 7–16 лет и дебютирует SEA — синдромом (S — серонегативность по РФ, E — энтезопатия, A — артропатия; точнее — асимметричный олигоартрит нижних конечностей). В 80% ювенильного спондилоартрита выявляют Аг HLA B27. Это состояние, соответствующее критериям серонегативных спондилоартропатий, при котором не удаётся выявить урогенитальной инфекции, воспалительных заболеваний кишечника, или псориаза. В дальнейшем в большинстве случаев развивается анкилозирующий спондилоартрит.
Классификационные критерии
• Боли в спине воспалительного характера (соответствуют по крайней мере 4 перечисленным признакам) •• начало в возрасте до 45 лет •• постепенное развитие •• улучшение состояния после физических упражнений •• сочетание с утренней скованностью •• длительность не менее 3 мес.
• Синовит (асимметричный артрит с преимущественным поражением нижних конечностей (в момент наблюдения или в анамнезе).
• Семейный анамнез (наличие у родственников первой или второй степени родства одного из следующих признаков •• анкилозирующего спондилита •• псориаза •• острого увеита •• реактивного артрита •• воспалительного заболевания кишечника.
• Псориаз (наличие псориаза, диагностированного врачом, в момент наблюдения или в анамнезе).
• Воспалительные заболевания кишечника (болезнь Крона или неспецифический язвенный колит, диагностированные врачом и подтверждённые колоноскопией или рентгенологическим методом, в момент обследования или в анамнезе).
• Альтернирующие боли в крестце (в момент наблюдения или в анамнезе).
• Энтезопатии (спонтанные боли или болезненность при исследовании мест прикрепления ахиллова сухожилия или подошвенной фасции).
• Острая диарея (эпизоды диареи в течение 1 мес до развития артрита).
• Уретрит (негонококковый уретрит или цервицит в течение 1 мес до развития артрита).
• Сакроилеит (двусторонний 2–4 — й степеней или односторонний 3–4 — й степеней, в соответствии со следующей рентгенологической оценкой: 0 — норма, 1 — возможный, 2 — минимальный, 3 — умеренный, 4 — анкилоз.
Диагноз спондилоартропатии может быть поставлен при наличии первого или второго критерия в сочетании, по крайней мере, с одним из остальных (чувствительность 87%, специфичность 87%).
Болезнь Бехтерева: симптомы артрита
Воспалительный процесс может локализоваться в анатомических структурах различных сегментов позвоночника, но обычно начинается в поясничном отделе. Характерна боль так называемого воспалительного характера: беспокоит постоянная ноющая боль, усиливающаяся в покое (иногда ночью) и сопровождающаяся утренней скованностью. При движениях и приеме НПВП боли и скованность уменьшаются.
Ишиалгические боли не характерны. Наряду с болью развиваются ограничения движений, причём в нескольких плоскостях. Выраженность болевого синдрома в позвоночнике (особенно ночью) обычно соответствует активности воспаления. Хотя симптомы болезни Бехтерева в начале патологического процесса могут быть нестойкими, спонтанно уменьшаться и даже исчезать, типична постепенная тенденция к распространению болей вверх по позвоночнику.
При осмотре больного в первое время может не быть каких-либо изменений, кроме болей при крайних движениях в том или ином отделе позвоночника, сглаженности поясничного лордоза, ограничений движений в нескольких направлениях и гипотрофии околопозвоночных мышц. Болезненности при пальпации остистых отростков позвонков и паравертебральных мышц, как правило, не отмечают.
Со временем (обычно медленно) боли распространяются на грудной и шейный отделы позвоночника, вызывая ограничение движений. Болевые ощущения н грудном отделе позвоночника вследствие воспаления рёберно-позвоночных суставов могут иррадиировать в (рудную клетку, а также усиливаться при кашле и чиханье.
Развитие анкилозирования позвоночника обычно приводит к стиханию болевого синдрома. Однако даже при наличии рентгенологической картины «бамбуковой палки» воспалительный процесс может продолжаться. Кроме того, в более поздних стадиях спондилита причиной болей могут стать такие осложнения, как компрессионные переломы позвонков и их дужек, возникающие при незначительных травмах (падения), причём обычно в тех сегментах, которые находятся между анкилозированными позвонками. Переломы дужек трудно диагностировать на обычных рентгенограммах, но они отчётливо видны на томограммах.
Дополнительным источником болей в шее, ограничений движений в шейном отделе позвоночника могут быть подвывихи в срединном атлантоосевом суставе. Они развиваются вследствие деструкции сустава между передней дугой атланта и зубом осевого позвонка и связочного аппарата этой области и характеризуются смещением осевого позвонка кзади (редко вверх), что может приводить к сдавлению спинного мозга с появлением соответствующих неврологических симптомов,
[13], [14], [15]
Сакроилеит обязательно развивается при болезни Бехтерева (описаны лишь единичные исключения) и у большинства больных протекает бессимптомно. Примерно 20 43% взрослых пациентов беспокоят своеобразные ощущения данного поражение альтернирующие (перемещающиеся с одной стороны на другую в течение одного или нескольких дней) боли в области ягодиц, подчас сильные, приводящие к хромоте.
Эти симптомы болезни Бехтерева длятся обычно недолго (недели, редко месяцы) и проходит самостоятельно. При осмотре можно обнаружить локальную болезненность в проекции крестцово-подвздошных суставов, но этот физикальный признак, также как и различные тесты, предлагавшиеся ранее для клинической диагностики сакроилеита (тесты Кушелевского и другие), ненадёжны.
Решающее значение в диагностике сакроилеита имеет обычная рентгенография. Предпочтительнее делать обзорный снимок таза, поскольку в этом случае удается одновременно оценить состояние тазобедренного суставов, лобкового симфиза и других анатомических структур, изменения которых могут способствовать выявлению и дифференциальной диагностике заболевания.
[16], [17], [18]
Периферический артрит на протяжении всего заболевания отмечают более чем у 50% пациентов. Примерно у 20% больных (особенно у детей) может начинаться с периферического артрита.
Возможно поражение любого количества любых суставов, однако чаще обнаруживают моноартрит или несимметричный олигоартрит нижних конечностей, преимущественно коленных, тазобедренных и голеностопных суставов. Менее часто отмечают воспалительный процесс в височно-нижнечелюстных, грудино-ключичных, грудино-рёберных, рёберно-позвоночных, плюснефаланговых и плечевых суставах, но данные симптомы болезни Бехтерева также считают характерными для заболевания.
Симптомы артрита при болезни Бехтерева, не имеющий характерных морфологических особенностей (в том числе и со стороны ликвора), могут начинаться остро, напоминая реактивный артрит. Чаще отмечают хроническое, упорное течение артрита, но известны и спонтанные ремиссии. В целом же артрит у больных характеризуется меньшей скоростью прогрессирования, развития деструкции и функциональных нарушений, чем, например, при РА.
Тем не менее периферический артрит любой локализации может стать серьёзной проблемой для больного вследствие выраженных болей, разрушения суставных поверхностей и нарушений функции. Наиболее прогностически неблагоприятным считают коксит, нередко двусторонний. Он чаще развивается у заболевших в детском возрасте. Поначалу возможно малосимптомное и даже бессимптомное поражение этого сустава.
По данным УЗИ, выпот в тазобедренных суставах у больных возникает чаще, чем клинические проявления коксита. Имеются рентгенологические особенности коксита: редкое наличие околосуставного остеопороза и краевых эрозий, развитие краевых остеофитов головки, появляющихся как в комбинации с сужением суставной щели и кистами головки бедренной кости и/или вертлужной впадины, так и изолированно. Возможно формирование костного анкилоза, что редко происходит при кокситах другой этиологии.
Периферический артрит часто сочетается с энтезитами. Это особенно характерно для области плечевого сустава, где симптомы энтезитов в местах прикрепления мышц вращающей манжеты плеча к бугоркам плечевой кости (с развитием краевых эрозий и костной пролиферации) могут превалировать над симптомами артрита плечевого сустава.
[19], [20], [21]
Симптомы воспаления энтезисов при заболевании закономерно. Локализация энтезитов может быть различной. Клинически отчётливо энтезиты проявляются обычно в области пяток, локтевых, коленных, плечевых и тазобедренных суставов. В воспалительный процесс может вовлекаться подлежащая кость (остит) с развитием эрозий и последующей оссификацией и костной пролиферацией или он может распространяться на сухожилия (например, тендинит пяточного сухожилия) и их оболочки (теносиновит сгибателей пальцев с появлением клинической картины дактилита), апоневрозы (подошвенный апоневрозит).
Хронический патологический процесс в области энтезисов, сопровождающийся деструкцией подлежащей костной ткани, а затем избыточным костеобразованием, нежит в основе появления таких своеобразных рентгенологических изменений, свойственных заболеванию (и другим серонегативным спондилоартритам), как внесуставное эрозирование кости, субхондральный остеосклероз, костная пролиферации («шпоры») и периостит.
При заболевании наблюдают поражение других органов и систем, среди которых наиболее часто отмечают увеит, изменения аорты и сердца.
[22], [23], [24]
Лечение
Обязательным компонентом лечения болезни Бехтерева считают ежедневное выполнение комплекса упражнений, направленных на поддержание максимально возможного объёма движений в позвоночнике и крупных суставах и укрепление скелетных мышц. Пациентам с низкой активностью процесса в качестве дополнительного метода, позволяющего уменьшить боли в позвоночнике, можно назначать радоновые ванны, аппликационную грязевую терапию. Полезен регулярный массаж мышц спины.
[5], [6], [7], [8]
Основное значение в лечении болезни Бехтерева подавляющего большинства больных имеют НПВП. В первую очередь используют индометацин и диклофенак, реже нимесулид и ацеклофенак, и лишь в отдельных случаях назначают другие НПВП. В начине терапии рекомендована максимальная суточная доза. Индивидуально подбирают достаточное число приёмов пекаре шейного средства в течение суток.
При наличии ночных болей и выраженной утренней скованности целесообразен отдельным приём препарата на ночь. При условии хорошей переносимости и эффективности НПВП применяют постоянно в индивидуально подобранной дозе или (в случае спонтанного или индуцированною другими методами лечения стихания болей и скованности) по мере необходимости.
При недостаточной эффективности НПВП больным с периферическим артритом (энтезит) показано локальное введение глюкокортикостреоидов, а при отсутствии улучшения применяют сульфасалазин в дозе 2-3 г /сут в течение не менее 4 мес. Метотрексат, лефлуномид, а также другие препараты, относящиеся к группе БПВП (циклоспорин, гидроксихлорохин, соли золота и другие лекарственные средства), в лечении болезни Бехтерева, как правило, неэффективны.
При преобладании в клинической картине симптомов спондилита (выраженные боли, в том числе ночью, скованность, высокое значение индекса BASDAI) можно кратковременно применять высокие дозы глюкокортикостероидов (метилпредниэолон или дексаметазон в разовой дозе, соответственно, 500-1000 мг или 60-120 мг) внутривенно капельно (длительность инфузии — 40-45 мин) и течение 1-3 суток.
Назначение глюкокортикостероидов внутрь в небольших дозах у больных анкилозирующим спондилоартритом обычно неэффективно. Их применяют только при остром переднем увеите (в случае недостаточного эффекта местной терапии), иногда также при кардите, вальвулите, аортите и IgA-нефрите и при высокой лихорадке, обусловленной основным заболеванием.
В случае стойкой высокой активности процесса (значение индекса BASDA1 40 и более), сохраняющейся, несмотря на адекватное лечение болезни Бехтерева, или при её плохой переносимости, особенно у больных с наличием факторов неблагоприятного прогноза заболевания, показано назначение ингибиторов ФНО-а (инфликсимаб и др.). Инфликсимаб применяют в разовой дозе 5 мг/кг массы тела.
Три первые внутривенные инфузии проводят с интервалами 2 и 4 недели, а затем, если состояние пациента значительно лучше (уменьшение боли и выраженности других проявлений воспаления, снижение общей активности заболевания не менее чем на 50%), введение инфликсимаба повторяют через индивидуально устанавливаемые промежутки времени (обычно через 6-8 недель) для поддержания ремиссии.
Если после первых трёх инфузий существенного улучшения не наступает, лечение болезни Бехтерева инфликсимабом прекращают. Выраженность эффекта препарата варьирует: значительное улучшение самочувствия и положительную динамику всех основных проявлений воспаления отмечают у большинства пациентов, однако ремиссии развиваются редко, а прекращение лечения болезни Бехтерева практически всегда приводит к постепенному обострению.
Инфликсимаб может оказывать положительное действие при часто рецидивирующем увеите, торпидном к обычной терапии. Переносимость инфликсимаба, спектр побочных реакций, а также противопоказания к назначению аналогичны таковым при других заболеваниях (например, ревматоидном и псориатическом артрите). Сравнимое лечебное действие у больных оказывает адалимумаб, особенностью которого является возможность применения в виде подкожных инъекций.
[9], [10], [11], [12], [13]
У пациентов может появляться необходимость в хирургических операциях на суставах, особенно тазобедренных (эндопротезирование). При упорном синовите коленных суставов показана синовэктомия. Известны хирургические вмешательства, проводимые при тяжёлых кифотических деформациях позвоночника, а также в случае развития подвывиха срединного атлантоосевого сустава.
Лечение
• НПВС применяют на ночь с целью уменьшения ночных болей и утренней скованности •• Индометацин 75 мг/сут •• Диклофенак 75–100 мг/сут •• Мелоксикам 15–22,5 мг/сут.
• ГК •• внутрь сустава •• ретробульбарно при остром увеите •• внутрь очень редко •• пульс — терапия метилпреднизолоном при высокой активности болезни, резистентном периферическом артрите, увеите.
• Иммунодепрессивная терапия показана в ранний период заболевания, при периферическом артрите и высокой воспалительной активности заболевания •• Сульфасалазин 2–3 г/сут особенно показан при энтеропатических спондилоартропатиях. Снижает частоту рецидивов увеита •• Азатиоприн 1–2 мг/кг/сут •• Метотрексат 7,5–15 мг/нед.
МКБ-10 • M45 Анкилозирующий спондилит • M46 Другие воспалительные спондилопатии • M48 Другие спондилопатии • M49* Спондилопатии при болезнях, классифицированных в других рубриках.
Ранняя диагностика болезни Бехтерева
Особое внимание следует уделять оценке состояния позвоночника, суставов и энтезисов, а также тех органов и систем, которые обычно поражаются при АС (глаза, сердце, почки и др.).
[4], [5], [6]
Оценивают осанку, изгибы в сагиттальной (шейный и поясничный лордоз, грудной кифоз) и фронтальной плоскости (сколиоз). Измеряют объём движений.
Для оценки движений в шейном отделе пациента просят последовательно совершить максимальное сгибание и разгибание (норма не менее 35°), боковые наклоны (норма не менее 45°) и повороты головы (норма не менее 60°).
Движении в грудном отделе позвоночника оценивают с помощью теста Отта: от остистого отростка 7-го шейного позвонка отсчитывают вниз 30 см и наносят на кожу отметку, затем пациента просят максимально наклониться вниз, согнув голову, и вновь измеряют это расстояние (в норме прирост составляет не менее 5 см)ю Измеряют также дыхательную экскурсию грудной клетки для оценки подвижности реберно-позвоночных суставов (норма у взрослых мужчин в молодого и среднего возраста составляет не менее 6 см и не менее 5 см у женщин).
Подвижность поясничного отдела позвоночника в сагиттальной плоскости оценивают с помощью теста Райта-Шобера. В положении пациента стоя отмечают точку на месте пересечения средней линии спины с воображаемой линией, соединяющей задне-верхние ости подвздошных костей. Далее на 10 см выше первой отмечают вторую точку. Пациента просят максимально нагнуться вперёд, не сгибая коленей.
В этом положении измеряют расстояние между двумя точками. В норме оно увеличивается не менее чем на 5 см. Объём движений во фронтальной плоскости определяют, измеряя расстояние от пола до кончика среднего пальца в положении пациента стоя, а затем во время максимального строго бокового сгибания туловища в обе стороны (без сгибания коленей). Расстояние должно уменьшаться не менее чем на 10 см.
[7], [8], [9], [10], [11]
Описывают внешний вид (наличие дефигурации), определяют болезненность при пальпации и объём движений во всех периферических суставах. Особое внимание следует уделять суставам нижних конечностей, а также височно-нижнечелюстным, грудино-ключичным, грудино-рёберным суставам и сочленению рукоятки грудины с её телом.
[12], [13], [14], [15]
Энтезисы
Пальпаторно оценивают (наличие локальной болезненности) места прикреплений сухожилий и связок в тех областях, со стороны которых отмечают боли. Чаще выявляют энтезиты в области подвздошного гребня, седалищных бугров, больших вертелов бедренных костей, бугристости большеберцовых костей, области пяток (снизу и сзади).
Давно замечено, что у многих больных лабораторные показатели, традиционно использующиеся для оценки активности системного воспаления (СОЭ, СРБ и другие), существенно не изменяются. По этой причине для оценки активности этого заболевания ориентируются в основном на клинические показатели: степень выраженности болевого синдрома и скованности в позвоночнике, суставах и энтезисах, наличие системных проявлений, степень эффективности НПВП, назначаемых в полной суточной дозе, а также скорость прогрессирования функциональных и рентгенологических изменений позвоночника.
Для количественной оценки общей активности АС широко используют индекс BASDAI (Bath Ankylosing Spondilitis Disease Activity Index). Опросник для определения индекса BASDAI состоит из 6 вопросов, на которые пациент отвечает самостоятельно. Для ответа на каждый вопрос предложена 100-миллиметровая визуальная аналоговая шкала (левая крайняя точка соответствует отсутствию данного признака, правая крайняя точка соответствует крайней степени выраженности признака; для последнего вопроса о длительности скованности — 2 ч и более).
- Как бы Вы расценили уровень общей слабости (утомляемости) за последнюю неделю?
- Как бы Вы расценили уровень боли н шее, спине или тазобедренных суставах за последнюю неделю?
- Как бы Вы расценили уровень боли (или степень припухлости) в суставах (помимо шеи, спины или тазобедренных суставов) за последнюю неделю?
- Как бы Вы расцепили степень неприятных ощущений, возникающих при дотрагивании до каких-либо болезненных областей или давлении на них (за последнюю неделю)?
- Как бы Вы расценили степень выраженности утренней скованности, возникающей после пробуждения (за последнюю неделю)?
- Как долго длится утренняя скованность, возникающая после пробуждения (за последнюю неделю)?
С помощью линейки измеряют длину отмеченных отрезков линий. Сначала подсчитывают среднюю арифметическую величину ответов на 5-й и 6-й вопросы, далее полученное значение складывают с результатами ответов па остальные вопросы и вычисляют среднее значение суммы этих пяти значений. Максимальная величина индекса BASDAI составляет 100 единиц.
Чтобы количественно оценить степень функциональных нарушений при Ас, применяют индекс BASFI (Bath Ankylosing Spondilitis FunctiопаІ Index). Опросник для определения данного индекса состоит на 10 вопросов, к каждому из которых приложена 100-миллиметровая шкала. Левой крайней её точке соответствует ответ «легко», а крайней правой точке — «невозможно». Пациента просят ответить на все вопросы, сделав отметку ручкой на каждой шкале.
Могли ли Вы в течение последней недели совершить следующие действия?
- надеть носки или колготки без посторонней помощи или приспособлений (вспомогательное приспособление любой предмет или устройство, которое используют для Облегчения выполнения какого-либо действия или движения):
- нагнуться вперёд, сгибаясь в пояснице, чтобы поднять ручку с пола без помощи приспособлений;
- дотянуться рукой без посторонней помощи или приспособлений ДО ВЫСОКО расположенной полки;
- встать со стула без подлокотников, не опираясь на руки, без посторонней помощи и приспособлений;
- встать с пола из положения лёжа на спине без посторонней помощи или каких либо приспособлений;
- стоять без поддержки или дополнительной опоры в течение 10 минут, не испытывая дискомфорта;
- подняться вверх на 12-15 ступенек, не опираясь на перила или трость, панн одну ногу на каждую ступеньку;
- повернуть голову и посмотреть за спину, не поворачивая туловище;
- заниматься физически активными видами деятельности (например, физическими упражнениями, спортом, работой в саду):
- поддерживать активность в течение всего дня (дома или на работе).
С помощью линейки измеряют длину отмеченных отрезков линий и подсчитывают среднюю арифметическую величину ответов на все вопросы. Максимальное значение индекса BASFI составляет 100 единиц. Функциональные нарушения считают значительными, если величина этого индекса превышает 40 единиц.
[16], [17], [18], [19]
Специфических лабораторных показателей, имеющих значение для диагностики болезни Бехтерева нет. Хотя более чем у 90% больных обнаруживают HLA-B27, этот антиген нередко обнаруживают и у здоровых (в европеоидной популяции в 8 10% случаев), поэтому самостоятельного диагностического значения его определение не имеет. При отсутствии НLA-В27 анкилозирующий спондилоартрит исключить нельзя.
Лабораторная диагностика болезни Бехтерева позволяет определить показатели активности системного воспалительного процесса, в частности содержание СРБ в крови и СОЭ, бывают повышены менее чем у больных с клинически активной формой заболевания. Степень увеличении лабораторных показателей системного воспаления обычно невелика и плохо коррелирует с клиническими показателями активности заболевания и эффектом терапии, поэтому для оценки течения заболевания и результатов лечения данные лабораторной диагностики имеют лишь вспомогательное значение.
У определенной части пациентов обнаруживают повышение концентрации IgA в крови, что не имеет существенного клинического значения.
[20], [21], [22], [23], [24]
Среди инструментальных методов основное значение в диагностике и оценке прогрессирования АС имеет рентгенография крестцово-подвздошных суставов и позвоночника. Для ранней диагностики сакроилеита можно назначать рентгеновскую КТ и МРТ. Эти методы применяют также, чтобы определить состояние позвоночника при необходимости дифференциальной диагностики, а также детализировать состояние отдельных анатомических структур позвоночника при уже установленном диагнозе данного заболевания.
Всем больным регулярно следует назначать ЭКГ. Если обнаружены шумы в области сердца, показана ЭхоКГ.
Подозревать наличие заболевания необходимо в следующих клинических ситуациях (преимущественно у лиц молодого возраста).
- Хронические боли в нижней пасти спины воспалительного характера.
- Стойкий моноартрит или олигоартрит с преимущественным поражением крупных и средних суставов нижних конечностей, особенно в сочетании с знтезитами.
- Рецидивирующий передний увеит.
О воспалительном характере хронических болей в нижней части спины принято говорить в том случае, если они длятся не менее 3 мес и имеют следующие признаки:
- Сопровождаются утренней скованностью в течение более 30 мин.
- Уменьшаются после упражнений и не ослабевают в покое.
- Пробуждение вследствие болей ночью (исключительно во второй половине).
- Альтернирующая боль в ягодицах.
При наличии любых двух из этих признаков вероятность воспалительного поражения позвоночника (у пациентов с хронической болью в нижней части шины) составляет 10,8%, при наличии трёх или четырёх признаков — 39,4%.
Вероятность диагноза АС у этих пациентов также увеличивается при обнаружении во время осмотра или наличии в анамнезе таких проявлений анкилозирующего спондилоартрита, как несимметричный артрит крупных и средних суставов нижних конечностей, боли в пятках, дактилит (сосискообразный отёк пальца вследствие воспаления сухожилий пальца стопы или кисти), передний увеит, псориаз, неспецифический язвенный колит, а также при получении сведений о наличии АС или других серонегативных спондилоартритов у прямых родственников.
sustavnik.ru
M45—M49 Спондилопатии | МКБ-10 версия 2015
Класс XIII. N00—M99. Болезни костно-мышечной системы и соединительной тканиM45 Анкилозирующий спондилит
M46 Другие воспалительные спондилопатии
- M46.0 Энтезопатия позвоночника
- M46.1 Сакролеит, не классифицированный в других рубриках
- M46.2 Остеомиелит позвонков
- M46.3 Инфекция межпозвоночных дисков пиогенная
- M46.4 Дисцит неуточненный
- M46.5 Другие инфекционные спондилопатии
- M46.8 Другие уточненные воспалительные спондилопатии
- M46.9 Воспалительные спондилопатии неуточненные
M47 Спондилез
- M47.0 Синдром сдавления передней спинальной или позвоночной артерии G99.2*
- M47.1 Другие спондилезы с миелопатией
- M47.2 Другие спондилезы с радикулопатией
- M47.8 Другие спондилезы
- M47.9
M48 Другие спондилопатии
- M48.0 Спинальный стеноз
- M48.1 Анкилозирующий гиперостоз Форестье
- M48.2 «Целующиеся» позвонки
- M48.3 Травматическая спондилопатия
- M48.4 Перелом позвоночника, связанный с перенапряжением
- M48.5 Разрушение позвонка, не классифицированное в других рубриках
- M48.8 Другие уточненные спондилопатии
- M48.9 Спондилопатия неуточненная
M49* Спондилопатии при болезнях, классифицированных в других рубриках
- M49.0* Туберкулез позвоночника А18.0
- M49.1* Бруцеллезный спондилит А23.-
- M49.2* Энтеробактериальный спондилит А01-А04
- M49.3* Спондилопатии при других инфекционных и паразитарных болезнях, классифицированных в других рубриках
- M49.4* Нейропатическая спондилопатия
- M49.5* Разрушение позвоночника при болезнях, классифицированных в других рубриках
- M49.8* Спондилопатии при других болезнях, классифицированных в других рубриках
xn--11-9kc9aj.xn--p1ai
Болезнь Бехтерева | Компетентно о здоровье на iLive
Скрининг
Проведение скрининга для выявления лиц, предрасположенных к развитию болезни Бехтерева, в настоящее время считают неоправданным. Однако целесообразны скрининговые мероприятия в целях ранней диагностики болезни Бехтерева среди лиц в возрасте менее 30 лет с хроническими болями в нижней части спины, у которых вероятен риск развития данного заболевания (например, острый односторонний передний увеит или наличие болезни Бехтерева или других серонегативных спондилоартритов у родственников первой степени родства).
В каких случаях можно заподозрить болезнь Бехтерева?
Боли в спине более 3 месяцев, особенно если они усиливаются после продолжительного отдыха. Боль может иррадиировать в ягодицу, заднюю поверхность бедра, пах, скованность в позвоночнике по утрам, напряжение мышц в области поясницы, болезненные ощущения в области мышц грудной клетки, существенное увеличение СОЭ – до 30 мм/час.
Как правило, с такими жалобами все пациенты попадают к ревматологу или вертебрологу. От них и зависит установление правильного диагноза. От того, насколько качественно был произведен осмотр, собраны жалобы и назначены верные методы исследования, зависит ранняя постановка диагноза – болезнь Бехтерева, и назначение дальнейшего лечения. Чем раньше было начато лечение, тем больше вероятности продлить работоспособный период у больного, отдалить появление длительных мучительных болей и развитие осложнений.
Какие методы диагностики необходимы?
Это рентгенологическое исследование позвоночника, МРТ – магнитно-резонансная томография, клинические исследования крови и мочи, биохимический анализ крови, кровь на выявление антигена HLA – B27.
Болезнь Бехтерева относится к хроническим воспалительным заболеваниям, для неё характерно поражение крестцово-подвздошных, синовиальных (межпозвонковых и рёберно-поперечных) и несиновиальных (дисковертебральных) суставов позвоночного столба, а также мест прикрепления связок и сухожилий к телам позвонков и костям газа. Первичными местами поражений считают крестцово-подвздошные суставы, грудопоясничные и пояснично-крестцовые отделы позвоночника. Впоследствии изменения могут определять во всех отделах позвоночника. Вовлечение в патологический процесс периферических суставов умеренно выражено. В этом случае говорят о периферической форме болезни Бехтерева. Изменения в тазобедренных и плечевых суставах встречают наиболее часто по сравнению с другими периферическими суставами.
Крестцово-подвздошные суставы
Для постановки диагноза болезнь Бехтерева необходимо наличие изменений в крестцово-подвздошных суставах. Отсутствие сакроилеита вызывает большие трудности при верификации этого заболевания и усомниться в диагнозе. Очень редко изменения в позвоночнике могут протекать с отсутствием убедительных рентгенологических симптомов поражения крестцово-подвздошных суставов. В этом случае требуется динамическое наблюдение за изменениями в этих суставах и проведение дифференциальной диагностики с другими заболеваниями из группы серонегативных сиондилоартритов. Сакроилеит при анкилозирующем спондилоартрите возникает на самых ранних этапах развития заболевания и характеризуется в типичных случаях двусторонним и симметричным распространением.
Позвоночник при болезни Бехтерева
Первичными местами поражения позвоночника, особенно у мужчин, считают грудопоясничный и пояснично-крестцовый отделы позвоночника, у женщин в ранних стадиях заболевания может поражаться шейный отдел позвоночника. Передний спондилит, связанный с локальными эрозивными изменениями в области передних отделов тел позвонков и воспалением в передней продольной связке позвоночника, приводит к уменьшению вогнутости тела позвонка.
Результат этих изменений – типичная для болезни Бехтерева «квадратизация» тел позвонков, хорошо видимая на боковой рентгенограмме позвоночника. Эти изменения обнаруживают в поясничном отделе позвоночника, так как грудные позвонки в норме имеют конфигурацию, приближающуюся к прямо угольной. Синдесмофиты вертикально ориентированные костные оссификаты, расположенные снаружи от фиброзного кольца межпозвонкового диска. Они превалируют в области передних и боковых участком тел позвонков и формируют костные мостики между телами позвонков. В поздних стадиях заболевании множественные синдесмофиты соединяются между собой на большом протяжении и формируют характерный дли болезни Бехтерева «бамбуковый» позвоночник. Важно отметить тот факт, что синдесмофиты. характерные для анкилозирующего спондилоартрита, а также энтерогенного спондилоартрита, отличаются от синдесмофитов и остеофитов, обнаруживаемых на углах тел позвонков при других заболеваниях. Они имеют чёткий ровный контур, плавно переходящий от одного тела позвонка к другому. Остеофиты при деформирующем спондилёзе – треугольные по форме, имеют форму «ручки кувшина» до 10 мм длиной, расположены на передних и боковых углах тел позвонков. При диффузном идиопатическом костном гиперостозе в позвоночнике (синдром Форестье) находят обызвествление передней продольной связки на большом протяжении с формированием грубых, деформированных остеофитов на передних и боковых углах тел позвонков с толщиной стенки до 4-6 мм и длиной до 20-25 мм, чем они и отличаются от синдесмофитов при АС, ширина которых не превышает 1-2 мм. Кроме того, при анкилозирующем гиперостозе отсутствуют изменения в крестцово-подвздошных суставах. Эрозирование суставных поверхностей и сужение одного или более межпозвонковых дисков (спондилодисциты) – характерные рентгенологические симптомы для болезни Бехтерева. Эти изменения могут быть разделены на локальные и распространённые. Исходом спондилодисцита может быть кальцификация межпозвонкового диска, а если спондилодисцит сочетался с деструктивными изменениями сочленяющихся тел позвонков, то этом случае возможно формирование костных анкилозов смежных позвонков. Поражения межпозвонковых суставов возникают позже, но исходом артрита также может быть анкилозирование. Кроме поражения передней продольной связки, обнаруживают оссификацию задней продольной и межостной связок позвоночника. Эрозии в области зубовидного отростка и атланто-аксиальный подвывих могут быть обнаружены при болезни Бехтерева, хотя с меньшей частотой, чем при РА. Также может быть найден анкилоз в области атланто-аксиального сустава. В других частях шейного отдела позвоночника изменения, если они обнаруживаются, идентичны тем, что встречают в грудопоясничном отделе позвоночника.
Отличительной характеристикой рентгенологических изменений может быть сочетание эрозивных и пролиферативных изменений и местах прикрепления связок, что даёт возможность проведения дифференциальной диагностики с другими воспалительными и невоспалительными заболеваниями, постановки диагноза болезнь Бехтерева.
Однако стоит сказать, что каких-либо специфических диагностических признаков наличия анкилозирующего спондилоартрита не существует, есть только комплекс симптомов и данных лабораторных и других видов исследований, которые позволяют исключить другие болезни, например, ревматоидный артрит, и достоверно установить диагноз – болезнь Бехтерева.
ilive.com.ua
Ювенильный анкилозирующий спондилоартрит | Симптомы и лечение ювенильного спондилоартрита
Ювенильные спондилоартриты, или болезнь Бехтерева – группа клинически и патогенетически сходных ревматических заболеваний детского возраста, включающая ювенильный анкилозирующий спондилоартрит, ювенильный псориатический артрит, реактивные (постэнтероколитические и урогенные) артриты, ассоциированные с НLА-В27-антигеном, синдром Рейтера, энтеропатические артриты при воспалительных заболеваниях кишечника (регионарный энтерит, язвенный колит). В данной группе различают также недифференцированные спондилоартриты (для обозначения тех клинических ситуаций, когда у пациента есть только отдельные, характерные для спондилоартритов проявления, и отсутствует весь симптомокомплекс конкретной нозологической формы, что, по сути, служит этапом формирования заболевания и при естественной эволюции, как правило, приводит к развитию ювенильного анкилозирующого спондилоартрита или псориатического артрита).
Характерным для ювенильного начала недифференцированного спондилоартрита может быть так называемый синдром серонегативной артро/энтезопатии (SEA-синдром), введённый в практику педиатрической ревматологии в 1982 г. канадскими учёными A. Rosenberg и R. Petty для разграничения с ювенильным ревматоидным артритом. Острый передний увеит также нередко рассматривают в качестве одного из вариантов ювенильных спондилоартритов при условии исключения других причин офтальмологической патологии. К группе ювенильных спондилоартритов относят и редкие синдромы, ассоциированные с кожными изменениями (пустуллёз, угревая сыпь) и остеитом (синдром SAPHO, хронический рецидивирующий мультифокальный остеомиелит), характерные для детей и подростков в большей степени, чем для взрослых.
Общие характеристики ювенильных спондилоартритов:
- преимущественная заболеваемость лиц мужского пола;
- особенности суставного синдрома, отличные от ревматоидного артрита по клинической характеристике, локализации и прогнозу;
- отсутствие ревматоидного фактора в сыворотке крови;
- частое вовлечение в патологический процесс позвоночника;
- высокая частота носительства НLА-В27-антигена;
- тенденция к семейной агрегации по НLА-В27-ассоциированным заболеваниям.
Несмотря на патогенетическую обоснованность объединения в группу ювенильных спондилоартритов перечисленных заболеваний, использование этого термина в повседневной врачебной практике сопряжено с определёнными проблемами. Так, в Международной классификации болезней десятого пересмотра (МКБ-10) не предусмотрено отдельной рубрики для всей группы спондилоартритов, поэтому применение в медицинских документах и формах статистической отчётности обобщающего термина «ювенильный спондилоартрит» или диагноза «недифференцированный спондилоартрит», кодируемых в рубрике М46, искажает данные о распространённости ревматических заболеваний у детей. Ювенильный анкилозирующий спондилоартрит согласно МКБ-10 рассматривают в рубрике М08 «Ювенильный артрит» и ему соответствует пункт М08.1. Ювенильный псориатический артрит и энтеропатические артриты отнесены к рубрике М09, а реактивные артропатии – к рубрике М02. На практике значительному количеству детей и подростков, страдающих спондилоартритами, ставят диагнозы «ювенильный хронический артрит» (М08.3, М08.4) и даже «ювенильный ревматоидный артрит» (М08.0), что объясняется характерным для юношеского начала спондилоартрита длительным периодом неспецифических клинических проявлений, так называемой преспондилической стадией болезни. Ювенильный ревматоидный артрит занимает центральное место в группе ювенильных спондилоартритов, являясь её прототипом. Данное заболевание обычно рассматривают как идентичное анкилозирующему спондилоартриту) взрослых, хотя значительные особенности клинической картины ювенильного ревматоидного артрита дают основание обсуждать его нозологическую обособленность. Центральное положение АС/ЮАС в группе спондилоартритов обусловлено тем, что любое из заболеваний, входящих в эту группу, не только может иметь отдельные черты анкилозирующего спондилоартрита, но и привести в итоге к его развитию, практически неотличимому от идиопатического анкилозирующего спондилоартрита.
Ювенильный анкилозирующий спондилоартрит – хроническое воспалительное заболевание периферических суставов, сухожильно-связочного аппарата и позвоночника, возникающее до 16-летнего возраста, характеризуемое преимущественной заболеваемостью лиц мужского пола, тенденцией к семейной агрегации и ассоциацией с НLА-В27-антигеном.
Синоним АС/ЮАС, постепенно выходящий из употребления в научной литературе, – термин «болезнь Бехтерева».
История изучения ювенильного спондилоартрита
Анкилозирующий спондилоартрит – заболевание, знакомое человечеству не одно тысячелетие. Археологические раскопки и исследование костных останков древних людей и животных обнаружили достоверные признаки этого страдания. Приоритет первого научного описания анкилозирующего спондилоартрита принадлежит ирландскому врачу Bernard O’Connor, который 300 лег назад в 1691 и 1695 гг. по скелету человека, случайно обнаруженному на кладбище, дал подробную характеристику свойственным анкилозирующму спондилоартриту морфологическим изменениям.
Анатомические исследования надолго опередили клиническое изучение анкилозирующего спондилоартрита и только в 19 веке в литературе стали появляться единичные клинические описания болезни. Уже тогда в сообщениях Benjamin Travers. Lyons и Clutton были приведены примеры начала анкилозирующего спондилоартрита у детей и подростков.
Статья В.М. Бехтерева “Одеревенелость позвоночника с искривлением его, как особая форма заболевания”, опубликованная в 1892 г. в журнале “Врач” положила начало выделению анкилозирующего спондилоартрита в отдельную нозологическую форму и введению в обиход врачей термина “Болезнь Бехтерева”. Иногда в медицинской литературе встречается и термин “Болезнь Бехтерева-Штрюмпеля-Мари”, включающий имена еще двух ученых, стоявших у истоков изучения анкилозирующего спондилоартрита. Так. Strumpell в 1897 г. показал, что основу болезни составляет хронический воспалительный процесс в позвоночнике и крестцово-подвздошных сочленениях, а не в “областях, соседних с твердой оболочкой спинного мозга”, как полагал В.М. Бехтерев. Marie В1898 г. дал описание р изо миел и ческой формы болезни, объединив тем самым в единый процесс поражение осевого скелета и периферических суставов. Собственно термин “Анкилозирующий спондилоартрит”, отражающий морфологическую основу болезни при её естественном течении, был предложен Frenkel в 1904 г.
Публикация в 1942 г. книги Scott S.G. “A monograph on adolescent spondylitis or ankylosing spondylitis” привлекла внимание врачей к изучению анкилозирующего спондилоартрита с ювенильный началом. До середины 80-х годов данная проблема освещалась в литературе лишь единичными публикациями и только последнее десятилетие ознаменовалось всплеском интереса к вопросам изучения ювенильного анкилозирующего спондилоартрита, что нвшло отражение в работах многих зарубежных авторов (Ansell В., Burgos-Vargas R., Bywatftrs E., Cassidy J., Harrier R., Jacobs B., Job-Deslandre C, Khan M., Petty R., Ramus-Rem us C, Rosenberg A., Shaller J. и др.). В нашей стране весомый вкладе изучение проблемы ювеникльного анкилозирующего спондилоартрита был сделан в 80-90-х годах циклом публикаций профессора А.А.
ilive.com.ua
код по МКБ-10, симптомы у женщин, мужчин и детей, лечение, прогнозы для жизни, причины и последствия
Содержание статьи:
Болезнь Бехтерева, или анкилозирующий спондилоартрит, – это нарушение в тканях позвоночника, которое постоянно прогрессирует и не подлежит полному излечению. Его связывают с воспалительными процессами в суставах, которые протекают очень долго и ведут к скованности, ограничению подвижности, а иногда к полному обездвиживанию позвоночного столба в связи с поражением того или иного отдела. Согласно классификации МКБ 10, код анкилозирующего спондилоартрита – М45. Согласно статистике, болезнь Бехтерева очень специфична, но встречается не чаще, чем в 3 случаях из 1000 человек в РФ. Подвержены ей в основном мужчины 20-40 лет, хотя ранние этапы развития начинаются лет в 15.
Классификация заболевания по формам и видам

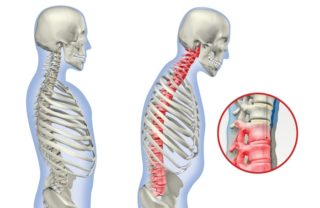
Тяжелая форма болезни Бехтерева — затронуты все отделы позвоночника
От вида анкилозирующего спондилоартрита зависит течение болезни, ее сложность лечения, а также наличие осложнений:
- Центральная форма. При этом заболевании воздействию подвергается только позвоночник. Патология делится на два подвида: кифозный с изменением грудного и шейного отдела, а также ригидный, при котором страдает грудной и поясничный изгибы, в результате чего спина полностью выпрямляется.
- Периферическая форма. Страдает не только позвоночник, но и периферические крупные суставы – локти, голени, колени.
- Скандинавская форма. Напоминает по симптомам и проявлениям ревматоидный артрит, но отсутствует разрушение и деформация хрящей и суставов, часто страдают мелкие элементы кистей.
- Ризомелическая форма. Поражается позвоночник и корневые суставы – тазобедренные, плечевые.
Отдельно можно выделить висцеральную форму. Она предполагает охват внутренних органов, чаще всего – сердца, аорты и глаз, также страдают почки и мочевыделительные пути.
Классификация по клиническому течению
Заболевание может развиваться длительно — это зависит от иммунитета человека и его образа жизни
Второе распределение болезни по видам основывается на прогрессировании:
- медленное течение без частых рецидивов;
- медленное прогрессирование с частыми обострениями;
- быстрое прогрессирование, ведущее к существенному ограничению движения позвоночника за очень короткий промежуток времени;
- септическое течение – комбинация аутоиммунного фактора и инфекции, тяжелые симптомы, интоксикация.
Большинство врачей выделяет 3 стадии болезни, хотя иногда самую тяжелую форму, парализующую пациента, относят к 4 степени течения.
Классификация болезни Бехтерева необходима для уточнения симптомов, скорости течения болезни, локализации патологического процесса. После установления типа и вида нарушения можно подобрать более корректное и точное лечение.
Причины и факторы, способствующие развитию болезни
Аутоиммунная реакция может возникнуть при тяжелом течении инфекционных заболеваний и отразиться на позвоночнике
Анкилозирующий спондилоартрит относится к аутоиммунным заболеваниям, главный фактор развития которых – наследственность. У 90% пациентов наблюдается в анамнезе наличие такой же болезни у родственников, а также ген HLA-B27 в крови.
Причины, которые подталкивают к развитию нарушения:
- частые или сильные травмы, переломы, ушибы тазовой области и позвоночника;
- острое течение инфекционных процессов может спровоцировать воспаление и аутоиммунную реакцию;
- сильные или регулярные переохлаждения из-за холодной одежды, пребывания на сквозняках;
- сильные аллергические нарушения: реакция на пищу, бытовую химию, пыльцу, шерсть животных;
- чрезмерное воздействие излучения: радиация, рентген, вызывающие нарушения в клетках и стимулирующие выработку аутоантитела в клетках к тканям и органам;
- мужской пол – среди женщин патология встречается в десятки раз реже;
- существенные изменения гормонального фона и обмена веществ;
- хронические заболевания ЖКТ, половой и выделительной системы с воспалительным течением;
- возрастной фактор – от 35 до 40 лет – в этот период болезнь Бехтерева начинает проявляться более активно.
Аутоиммунный процесс при болезни Бехтерева выражается в том, что организм вырабатывает иммунные клетки, атакующие межпозвоночные диски, сухожилия и суставы, на фоне чего развивается воспаление и ухудшается эластичность тканей.
Первичные и вторичные признаки анкилозирующего спондилоартрита

Первый признак — боль по утрам — может появиться между 30 и 40 годами, чаще у мужчин
Первые симптомы заболевания распознать очень трудно, нередко их списывают на усталость и плохое самочувствие. К предвестникам патологии относят:
- плохая подвижность позвоночника по утрам, которая проходит быстро после горячей ванны или душа;
- быстрая утомляемость, слабость и сонливость, которые нередко списывают на стресс и усталость от работы;
- воспаление глаз, которое сложно связать с заболеваниями позвоночника;
- невыраженные боли в пояснице, в зоне крестца по утрам или в состоянии покоя;
- усиление болей при чихании, кашле, активном движении;
- дискомфорт в спине при сидении на жестком;
- сокращение амплитуды движений головой, изменение походки, стойкая боль в пятках;
- ощущение сдавленности грудной клетки;
- боли в тазобедренных суставах.
Все эти симптомы на первых этапах заболевания выражены слабо и почти не беспокоят пациента, лишь время от времени доставляя ощутимый дискомфорт, который быстро проходит даже без лекарств. Если не обращаться к доктору, постепенно симптомы будут прогрессировать, в результате чего никакие медикаменты уже не помогут избавиться от болей и скованности.
Поздние симптомы заболевания
У пациентов с болезнью Бехтерева поражается слизистая оболочка глаз
В конце 2 стадии, в начале 3 этапа патологии Бехтерева развиваются дополнительные признаки, которые существенно меняют образ жизни пациента:
- происходят атрофические изменения мышц спины;
- человек испытывает трудности с дыханием;
- поражается слизистая оболочка глаз;
- изменяется суставная поверхность, развивается воспаление;
- повороты и наклоны туловища, головы становятся затрудненными;
- появляется сильная сутулость;
- ноги сложно сгибаются в коленях;
- беспокоят тошнота, головные боли и головокружения.
Постепенно суставы позвоночного столба сращиваются, что приводит к сильному ограничению подвижности и инвалидизации больного.
В запущенной стадии болезни Бехтерева происходит сильное искривление позвоночника – пациент не может смотреть перед собой. Сильно поражаются мелкие фаланги кистей, воспаляется кишечник, почки, сосуды и глаза.
Особенности симптомов у детей

Стабильно повышенная температура тела у детей — первый симптом болезни Бехтерева
В детском возрасте симптомы болезни Бехтерева могут существенно отличаться, но начинают развиваться с невыраженных ощущений:
- появляется слабая болезненность в кистях или стопах, других мелких суставах;
- температура может быть выше нормы на 1-1,5 градуса;
- нередко возникает неправильная лихорадка, когда температура повышается на 2 градуса;
- ребенок часто страдает от сильного озноба и чрезмерной потливости;
- наблюдаются проблемы с пульсом, тахикардия и повышенная частота.
При поражении внутренних органов или глаз развиваются некоторые патологии: кардит, ирит или иридоциклит.
Симптомы болезни у женщин

У женщин единственным симптомом является скованность в пояснице — заболевание встречается редко и развивается медленно
У женщин симптомы болезни Бехтерева существенно отличаются в плане выраженности, однако они точно такие же, как у мужчин. Пик заболеваемости приходится на молодой и средний возраст, поэтому патология может повлиять на роды и течение беременности. Однако врачи утверждают, что сама беременность на развитие анкилозирующего спондилоартрита повлиять не может.
Врач во время беременности пациентки должен учитывать нагрузку, которая приходится на позвоночник в это время. Важно поддерживать позвоночник, правильно питаться, следить за потреблением кальция. После 40 лет женщины уже не сталкиваются с этим нарушением.
Важным отличием болезни Бехтерева у женщин считается то, что протекает патология очень медленно, в десятки раз медленнее, чем у мужчин. Симптоматика развивается в течение 5-10 лет. Нередко единственным симптомом остается скованность в пояснице. Функции позвоночника сохраняются очень долго.
Методы диагностики патологии
Для подтверждения диагноза берут кровь на антиген и скрытое воспаление в организме
При диагностике очень важно отделить болезнь Бехтерева от других возможных нарушений, при которых могут болеть суставы и позвоночник. Обязательно получают консультацию невролога для исключения нарушений нервной системы и спинномозговых корешков, а также посещают ортопеда, реже требуется диагностика у хирурга. К основным мероприятиям обследования относят:
- сдачу анализов на антиген HLA-B27;
- выявление уровня СОЭ в крови при общем анализе крови;
- дифференциальная диагностика от остеохондроза и спондилеза, а также от других дегенеративных нарушений;
- на рентгене при патологии Бехтерева заметны существенные изменения;
- при скандинавской форме нужно отличить болезнь от ревматоидного артрита, который чаще развивается у женщин.
Если есть возможность, в ходе диагностики нужно посетить вертебролога – эксперта в сфере заболеваний позвоночника. Однако столь узкоспециализированные врачи есть только в крупных городах и центрах лечения ортопедических нарушений.
Осложнения при заболевании Бехтерева

Список возможных проблем при осложнении болезни Бехтерева
У некоторых пациентов, особенно при отсутствии адекватного лечения, болезнь Бехтерева приводит к тяжелым последствиям:
- хроническое воспаление глаз, ведущее к потере зрения;
- амилоидоз почек и почечная недостаточность в дальнейшем;
- воспалительные заболевания легких из-за сокращения подвижности грудной клетки;
- недержание мочи и кала, паралич ног из-за сдавливания корешков нижнего отдела спинного мозга;
- полное ограничение подвижности, остеопороз;
- повреждения сосудов, увеличение риска инфаркта и инсульта;
- изменение активности сердечной мышцы, появление одышки, грудных болей.
У некоторых пациентов тяжелые осложнения наблюдаются, даже если начать лечение. Это связано с индивидуальными особенностями и повышенной чувствительностью.
При появлении осложнений в результате болезни Бехтерева главная цель врачей – минимизировать их риски для жизни, подобрать щадящее симптоматическое лечение и не допустить прогресса нарушений.
Методы лечения патологии
У женщин и мужчин методы лечения болезни Бехтерева мало чем отличаются, нельзя выделить самый эффективный способ терапии. Важно подходить к лечению комплексно, чтобы добиваться требуемых результатов.
Медикаментозная терапия

Метотрексат подавляет активность иммунитета при аутоиммунных процессах
Медикаменты при патологии Бехтерева должны помогать от острых симптомов. Также их назначают для восстановления процессов в организме:
- НПВС. Сильнодействующие обезболивающие средства замедляют воспаление и помогают обрести подвижность. Назначают Диклофенак, Нимесил, Кетанов.
- Глюкокортикостероиды. Показаны при очень сильных болях, главный медикамент – преднизолон. Глюкокортикостероиды действуют на гормональном уровне, обладая мощным противовоспалительным свойством.
- Модификаторы иммунного ответа. Инфликсимаб и Адалимумаб помогают нормализовать иммунную активность.
- Иммунодепрессанты. Средства Сульфасазалин и Метотрексат уменьшают активность иммунитета, снижают число антител и замедляют разрушительные процессы.
Большинству пациентов медикаментозная терапия требуется в течение всей жизни для поддержания нормальной активности и борьбы с болями.
Физиотерапия, массаж и ЛФК

Озокеритовые аппликации улучшают питание тканей, снимают воспаление в позвонках
Вторая группа обязательных методов лечения болезни Бехтерева – комплекс физиотерапии в сочетании с массажем и ЛФК. Их назначают, когда острая стадия болезни минует. Физиотерапевтические процедуры нормализуют работу иммунитета, помогают бороться с болью, снимают воспаление:
- электрофорез с обезболивающими препаратами;
- грязевые ванные;
- лазерная, УВЧ и магнитная терапия;
- озокерит.
Какой метод выбрать, зависит от показаний врача. В период ремиссии пациент должен выполнять упражнения, повышающие подвижность позвоночника. Также помогает дыхательная гимнастика. Массаж можно делать только в лечебном кабинете.
Образ жизни и диета
Пациенту с поставленным диагнозом придется изменить образ жизни, чтобы суметь справиться с заболеванием:
- Нормализация режима труда. Людям с патологией Бехтерева нельзя перенапрягаться и заниматься тяжелым физическим трудом. При работе, связанной с длительным пребыванием за компьютером, нужно каждый час делать перерывы с двигательной активностью.
- Нормализация сна. Пациент должен хорошо высыпаться и соблюдать режим. Лучше всего спать в период с 22-00 часов до 6-8 утра.
- Отказ от вредных привычек. Любые токсичные соединения в виде никотина и алкоголя разрушают иммунитет, суставы и организм в целом.
- Рационализация питания. При патологиях позвоночника из рациона нужно исключать жирное, жареное, соленое, слишком сладкое, а также любой фаст-фуд. Полезны постные виды мяса, кисломолочные продукты, фрукты и овощи.
- Защита от внешних факторов. Не следует допускать перегревания, длительного пребывания на солнце, переохлаждения.
Если постоянно придерживаться указанных врачебных рекомендаций, можно существенно улучшить состояние иммунитета и общее самочувствие.
Игнорирование рекомендаций врачей, злоупотребление вредной пищей, алкоголем и никотином существенно повышает риск развития осложнений при болезни Бехтерева.
Используют ли хирургическое лечение

Операцию проводят, если у человека пропадает подвижность и чувствительность конечностей
Операции при болезни Бехтерева назначают, когда развивается анкилоз – полностью пропадает подвижность суставов. Когда позвоночник сильно сгибается вперед, назначают операцию по его выпрямлению. Дополнительными показаниями к хирургическому вмешательству будут: патологии сердца, легких, острые боли, не устраняющиеся лекарствами, поражение коленных и тазобедренных суставов.
В ходе операции хирург удаляет клинья позвонков, разгибая позвоночный столб. После вмешательства пациенту предстоит реабилитация в течение 6-12 месяцев, ношение гипсового корсета. Очень важно приступить к ЛФК по показаниям врача, так как это единственный способ вернуть правильную подвижность позвоночнику.
Профилактика и прогноз
Так как патология Бехтерева во многом зависит от наследственных факторов и аутоиммунных процессов, заниматься ее профилактикой крайне сложно. Важно вовремя выявлять нарушения, для этого нужно каждый год проходить осмотр у врача, лечить инфекции, избегать переохлаждений, травм и чрезмерной физической активности.
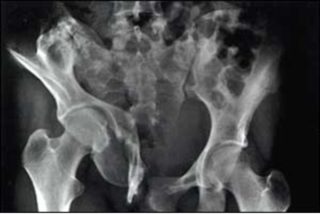
Анкилоз тазобедренного сустава — крайне неблагоприятный прогноз для пациента
Врачи не решаются делать точные прогнозы относительно течения болезни, так как у подавляющего большинства пациентов патология протекает с улучшениями и ухудшениями самочувствия. Резкое нарастание симптомов наблюдается очень редко. Однако можно выделить факторы, которые неблагоприятно сказываются на продолжительности жизни:
- частые обострения, которые долго длятся, дольше периодов ремиссии;
- развитие патологии в детском возрасте;
- воспаление тазобедренного сустава;
- артрит нижних конечностей;
- отсутствие эффективности лечения;
- высокие показатели СОЭ и СРБ на анализах;
- поражение внутренних органов и глаз.
Особо сложные случаи подлежат инвалидизации и назначению группы инвалидности.
Патология Бехтерева считается неизлечимым заболеванием, но при своевременном обнаружении и грамотном подходе терапии может быть замедлена.
nogostop.ru
Спондилоартрит анкилозирующий (болезнь Бехтерева) (код по МКБ-10: М45)
Заболевание, относящееся к коллагенозам и характеризующееся преимущественным поражением суставов позвоночного столба, с дальнейшим его анкилозированием.
В список задач лазерной терапии входит снижение отека, болевого синдрома, индуцирование противовоспалительного и анальгетического эффекта, устранение микроциркуляторных и обменных нарушений в зоне поражения. При отсутствии анкилозов (сращений) между межпозвоночными суставами прогноз благоприятный: существует возможность прекращения анкилозирующего процесса с сохранением подвижность соответствующего отдела позвоночника. В соответствии со стадией заболевания определяется и тактика в плане определения периодичности выполняемого лечения: на стадии анкилозов лечебный курс проводится только для купирования болевой симптоматики в сегментарных нервах; повторные курсы лечения производятся по мере необходимости с той же целью. При отсутствии анкилозов (в зоне интереса) периодичность курсового лазерного лечения более интенсивная для последовательного обеспечения комплекса эффектов НИЛИ, направленных на профилактику анкилозирования.
Основная зона облучения локализуется в зоне пораженных позвоночных сегментов, воздействие направлено на дугоотростчатые и реберно-позвоночные суставы. При облучении основной зоны облучения область воздействия локализуется в первую очередь по местам наибольшей болезненности с захватом выше- и нижележащего сегментов. Обязательно воздействие на контралатеральную сторону позвоночника.
Методика контактная, стабильная. Время воздействия на одно поле вариабельное. Время воздействия на одно поле в шейном отделе позвоночника 1 минута, в грудном – 1-2 минуты, в пояснично-крестцовом – 2-4 минуты.
Дополнительно производится воздействие на область надпочечников, почек, экстравазальное облучение сосудов в проекции локтевой ямки, облучение эпигастральной области, проекционной зоны крестцово-подвздошного сустава.
Эффективное купирование болевого синдрома возможно при высокой плотности энергетического потока, поэтому, во избежание передозировки предпочтительно проведение короткого воздействия, не более 1 минуту на поле и количеством полей не более 7.
Режимы облучения лечебных зон при болезни Бехтерева| Зона облучения | Излучатель | Мощность | Частота, Гц | Экспозиция, мин | Насадка |
| Позвоночник, зона интереса, рис. 59, поз. «2» | БИМ | 35 Вт | 1500-3000 | 1-4/ поле | – |
| Проекция почек, рис. 59, поз. «4» | БИ-2 | 14 Вт | 1500 | 2-6 | МН60, МН110 |
| Проекция надпочечников, рис. 59, поз. «3» | БИ-2 | 14 Вт | 600 | 2-4 | МН60 |
| НЛОК локтевых сосудов, рис. 59, рис. «1» | БИК | 15-20 мВт | – | 5-10 | КНС-Уп, №4 |
Рис. 59. Зоны воздействия при лечении анкилозирующего спондилоартрита. Условные обозначения: поз. «1» – проекция локтевых сосудов, поз. «2» – шейный отдел позвоночника, пример воздействия на область анкилозирующего спондилоартрита, поз. «3» – проекция почек и надпочечников, поз. «4» – проекция почек.
| < Предыдущая | Следующая > |
|---|
uzormed-b-2k.ru
Болезнь Бехтерева – причины, симптомы, лечение
Научное название патологии, которая со временем приводит человек к полному обездвиживанию, – анкилозирующий спондилоартрит, многие ее знают под именем болезни Бехтерева. Именно этот русский ученый, психиатр, нейрофизиолог впервые дал научное описание патологии, детально охарактеризовал, что это такое.
Признаки, которые имеет заболевание, являются результатом воспаления суставов между позвонками, итогом становится полное обездвиживание позвоночника. Но это еще не все, симптомы проявляются в других внутренних органах. Порой заболевание нередко передается по наследству, особенно часто проявляется у мужчин.
Код по МКБ — 10
Согласно Международной классификации болезней последнего пересмотра (МКБ — 10), любое заболевание имеет свой код. Для анкилозирующего спондилоартрита (или болезни Бехтерева) код по МКБ — 10 обозначается М 45.
Причины появления
Ответить на вопрос, почему появляются признаки болезни Бехтерева, ученые не могут ответить однозначно. Есть только предположения, почему возникает такое состояние. Происходит поражение в области крестцово-подвздошного сочленения, потом процесс переходит на остальные отделы позвоночника. Заболевание связано с аутоиммунным характером поражения, когда организм сам начинает бороться против себя. Причиной является тот факт, что в организме некоторых людей, чаще мужчин, имеется патологический ген, носящий название HLA-B27.
Присутствует подобный ген во всех тканях организма, в том числе соединительной, хрящах. По своей структуре он очень похож на возбудителя кишечных, мочеполовых инфекций. Организм неадекватно реагирует, вызывая симптомы, характерные для болезни Бехтерева.Почему не все подряд
Но почему происходит так, что именно болезнью Бехтерева болеют не все поголовно? Чтобы развились признаки заболевания, нужен провоцирующий фактор, который состоит в перенесенной мочеполовой или кишечной инфекции. Но есть еще некоторые причины, после которых могут развиться признаки заболевания. К ним можно отнести:
- простудные заболевания;
- стрессовые ситуации;
- повреждения скелета, суставов;
- тяжелая патология, после которой слабеет иммунная система.
Механизм развития заболевания очень напоминает ревматизм, ревматоидный артрит. Часто признаки напоминают реактивный артрит, при котором вышеупомянутый ген также имеет ключевое значение. При одном и втором заболевании имеют место признаки поражения суставов, внутренних органов.
За счет чего можно заподозрить
Признаки болезни проявляются очень часто у мужчин в возрасте от 15 до 30 лет. Заболевание является причиной того, что начинают страдать межпозвонковые диски, а потом вслед за ними связочный аппарат. На месте диска и хряща развивается соединительная ткань, неспособная к нормальным движениям, амортизации. Появляются рентгенологические симптомы сращения позвоночника, которые потом становятся клиническими. Полностью утрачивается способность нормально, полноценно двигаться. Подобное состояние называется анкилозом.
Очень часто, но не всегда симптомы болезни начинаются с проблем в области только крестцово-подвздошного сустава. Признаки заболевания на этом этапе проявляются болью, отдающей в ноги, ягодицы, область поясницы. Если человек предъявляет подобные жалобы, врач должен сразу заподозрить болезнь, дальше обследовать пациента. Заболевание приводит к тому, что появляется общая слабость, беспокоит недомогание, движения сначала в пояснице ограничиваются. Любой врач может заподозрить радикулит, вот только боль становится сильнее в состоянии покоя, наоборот, снижается во время, пусть и незначительной, физической активности. При радикулите все проявляется наоборот.
Очень часто признаки заболевания начинают беспокоить ночью, а также под утро. В анализе крови появляется С-реактивный белок, СОЭ (скорость оседания эритроцитов) ускоряется, составляет более 30 мм в час. Признаки анкилозирующего спондилоартрита берут свое начало снизу, с поясничного отдела. Постепенно поражение достигает всего позвоночника. Человека «скручивает» в переднем направлении. Характерной для заболевания является поза «просителя», когда больной наклонен вперед, разогнуться не имеет возможности.
Характерные признаки дополняет полусогнутое положение в суставах рук, ног. Рентгенологические признаки характеризуют позвоночник, как «бамбуковую палку». Постепенно у страдающих болезнью Бехтерева мужчин развивается атрофия мышц.Дополняют симптомы поражения любого отдела позвоночника клинические, рентгенологические признаки нарушенной подвижности ребер. Снижается не только двигательная активность позвоночника, грудной клетки, в результате развиваются хронические заболевания бронхов, легких в виде бронхита, эмфиземы, нарушения обмена газов.
За счет поражения шейного отдела позвоночника появляются признаки сдавления позвоночной артерии. Симптомы болезни Бехтерева дополняются головными болями, головокружением, нарушением координации движений.
Дополняют все перечисленные признаки также симптомы поражения почек, сердца, сосудов. Нарушается работа всех вышеописанных органов в виде недостаточности, перебоев в работе. Характерный симптом у страдающих болезнью Бехтерева – поражение глаз. Развивается увеит, иридоциклит – заболевания, при которых воспаляется радужка глаза, его сосудистая оболочка, ресничное тело. Больного беспокоит боль в глазах, слезотечение, боязнь света, чувство постороннего тела внутри глаза.
Больше узнать о заболевании, его симптомах и диагностике поможет классификация.
Разновидности патологии
Учитывает классификация заболевания вовлеченность внутренних органов в патологический процесс.Выделяют:
- Центральную, при которой происходит только поражение позвоночника. Имеются рентгенологические признаки поражения в виде «бамбуковой палки».
- Ризомерическую. Поражение затрагивает не только все участки позвоночника, а и рядом расположенные суставы. Чаще врач определяет поражение плечевых и тазобедренных суставов, этому имеется рентген — подтверждение.
- При периферической форме поражаются остальные суставы наравне с поражением позвоночника.
- Скандинавская форма наравне с поражением позвоночника приводит к тому, что развиваются симптомы в мелких суставах в области кисти.
- Висцеральная форма отличается тем, что при поражении позвоночника, остального опорно-двигательного аппарата симптомы появляются во внутренних органах. В частности, страдают сердце, его оболочки, почки, сосуды большого диаметра, очень часто это аорта.
Стадии течения
И хоть заболевание часто передается по наследству, но у мужчин, женщин оно протекает одинаково, имея свои определенные стадии. Каждая из стадий(всего их три) имеет свои характерные симптомы.
На начальной стадии имеет место ограничение двигательной активности умеренного характера. Любые рентгенологические признаки полностью отсутствуют или есть, но в слабой степени.
В промежуточной стадии нарушение двигательной активности выражено в большей степени. Если сделать на этом этапе рентген, то он покажет частичное сращение, межпозвонковые, суставные щели сужаются, есть очаги размягчения кости (остеопороза, возможно, деструкции) под диском.
В конечном итоге развивается полное сращение суставов. Рентгенологические признаки выражены очень сильно, суставы полностью сращены, связочный аппарат нарушен. Результатом становится инвалидность при болезни Бехтерева, человек не может встать с постели не только за счет сращения суставов, но и атрофии мышц.
Активность патологии
Проследить можно не только то, что болезнь передается по наследству, но и насколько она активна. Сделать это позволяют анализы, одинаковы они для мужчин и женщин. Врач назначает общий анализ крови, где его интересует СОЭ, а также С-реактивный белок.
При незначительной активности процесса тревожит скованность по утрам, боль в суставах. Показатель СОЭ повышен до 20 мм в час, С-реактивный белок положителен, но слабо.
При средней активности скованность продолжается более 2 часов после сна, боль в области суставов, позвоночника беспокоит постоянно. Показатель СОЭ повышается в пределах 20-40 мм в час, С-реактивный белок положителен.
При высокой степени активности боль беспокоит постоянно, локализована она в позвоночнике, суставах. Показатель СОЭ более 40 мм в час, а С-реактивный белок резко положителен.
Помимо клинико-лабораторных показателей, потребуется инструментальная диагностика. На ранней стадии проявлений рентген не имеет смысла применять, лучше воспользоваться КТ или МРТ. С учетом того, что ген передается по наследству, особенно у мужчин, показано генетическое обследование на HLA-B27.
Лечение
Многим, особенно кто страдает от заболевания, интересно, можно ли вылечить болезнь Бехтерева, к сожалению, нет. Есть только способы приостановить процесс ее прогрессирования, для этого применяется разнообразное лечение. Используется комплексный подход, включающий:
- медикаменты;
- физиопроцедуры;
- гимнастику;
- массаж.
Медикаментозное лечение
Врач назначает препараты, которые подавляют активность иммунной системы. Они считаются основными, то есть базисными, врач использует большой список препаратов, среди которых основным является Сульфасалазин. Назначая больному этот препарат, врач ожидает мощного противовоспалительного действия, который оказывает этот препарат. Дополнительно врач использует синтетические гормоны надпочечников, они также оказывают мощное противовоспалительное лечение.
Сульфасалазин, как и остальные препараты, имеет побочные эффекты. Чтобы их минимизировать, лечение предусматривает дополнительное использование витаминов, общеукрепляющих средств. Они снижают побочное действие, которое оказывает на организм препарат. Дополнительно врач назначает лечение с использованием нестероидных противовоспалительных препаратов.
Гимнастика
Помимо того, что применяется Сульфасалазин, имеет значение гимнастика при болезни Бехтерева, именно она позволяет продлить период активности. Недостаточная активность приводит к тому, что лечение с использованием медикаментов пойдет насмарку, ускорит обездвиживание. Интенсивные физические нагрузки и частая гимнастика при болезни Бехтерева способны «подпортить» лечение, но самым лучшим образом скажутся на состоянии здоровья. Лучше уделять занятиям полчаса утром, вечером, так можно добиться укрепления мышц, увеличение двигательной активности позвоночника.
Дополнит лечение болезни Бехтерева массаж и дыхательная гимнастика.
Выполнение процедур контролирует врач, а массаж выполняется опытным специалистом в этой области. Постепенно рентгенологические проявления будут уменьшаться, это свидетельствует о том, что лечение проходит успешно. Для увеличения двигательных возможностей грудной клетки применяют массаж при болезни Бехтерева, Сульфасалазин, полезно надувать шарики.
Дополняют все лечение физиопроцедуры, среди которых наибольшим эффектом обладает магнитотерапия, электронейромиостимуляция, парафиновые или озокеритовые аппликации.
Положительное лечение оказывает посещение санатория специализированного типа, а также всевозможных курортов. Можно не придерживаться обязательной диеты, оптимально потреблять свежие овощи, фрукты, масла растительного происхождения, а также морепродукты. Да еще следует быть готовым к тому, что под наблюдением врача нужно быть постоянно, стационарное лечение должно сменяться санаторно-курортным, а потом поликлиническим.
Задача состоит в том, чтобы приостановить активность процесса, принимая Сульфасалазин, продлить период активности. Ежедневное соблюдение рекомендаций поможет в этом, главное, их выполнять.
drpozvonkov.ru

