Классификация аортальный стеноз – классификация и признаки заболевания, диагностические методы, операция и последующее восстановление
Ревматический аортальный стеноз с недостаточностью (I06.2)
Клиника комбинированного аортального порока в значительной степени зависит от степени выраженности сужения устья аорты или недостаточности клапана.
Преобладание недостаточности аортального клапана
Жалобы:
– сердцебиение;
– головокружение при быстрой перемене положения, иногда обмороки;
– быстрая утомляемость.
Наличие данных признаков объясняется ишемиейИшемия – уменьшение кровоснабжения участка тела, органа или ткани вследствие ослабления или прекращения притока артериальной крови.
мозга и сердца, которая возникает при выраженном сужении аортального устья вследствие недостаточности мозгового и коронарного кровообращения.
При общем и местном осмотре обычно выявляются признаки, свойственные больным с изолированной недостаточностью аортального клапана:
– бледность кожи;
– пульсация каротидПляска сонных артерий (син. пляска каротид, танец каротид) – отчетливо видимая на шее пульсация общих сонных артерий; признак недостаточности аортального клапана; может также наблюдаться при гиперкинезии сердца у истощенного больного
– разлитой и приподнимающий верхушечный толчок, смещенный влево и вниз от срединно-ключичной линии.
Данные признаки несколько менее выражены из-за наличия сужения устья аорты.
При пальпации области сердца над его основанием во втором межреберье справа от грудины нередко выявляется систолическое дрожание. Последнее лучше определяется после форсированного выдоха с задержкой дыхания.
Перкуторные границы сердца указывают на увеличение левого желудочка и аортальную конфигурацию, что подтверждается рентгенологическим исследованием.
При аускультации в области верхушки определяется ослабление I тона и систолический шум аортального происхождения. Над областью аорты во втором межреберье справа у грудины выслушиваются грубый систолический и мягкий диастолический шумы. При этом сила шумов значительно возрастает, если выслушивание проводить в положении больного на правом боку после форсированного выдоха с задержкой дыхания. В этих случаях сочетание систолического и диастолического шумов напоминает звук пилы, терки. Эти шумы обычно выслушиваются и в точке БоткинаБоткина точка – участок поверхности передней грудной стенки в IV межреберье между левыми стернальной и парастернальной линиями, в котором наиболее отчетливо выслушивается ряд аускультативных проявлений митральных пороков сердца (например, тон открытия митрального клапана), недостаточности аортального клапана (протодиастолический шум) и регистрируются функциональные систолические шумы
Преобладание стеноза
Диастолический шум лучше выявляется у левого края грудины в точке БоткинаБоткина точка – участок поверхности передней грудной стенки в IV межреберье между левыми стернальной и парастернальной линиями, в котором наиболее отчетливо выслушивается ряд аускультативных проявлений митральных пороков сердца (например, тон открытия митрального клапана), недостаточности аортального клапана (протодиастолический шум) и регистрируются функциональные систолические шумы
Важное значение при определении степени сужения и недостаточности аортального клапана имеют исследования пульса, артериального давления, электрокардиографические и поликардиографические исследования.
При выраженной аортальной недостаточности выявляются характерные признаки пульса: быстрый, высокий, частый и скачущий.
Для аортального стеноза свойствен редкий, малый и медленный пульс.
При комбинации аортального стеноза с недостаточностью клапана происходит сочетание этих признаков, что не позволяет с уверенностью определить преобладание одного из пороков.
Современные подходы к диагностике аортального стеноза | Синьков А.В.
В обзоре представлены современные данные по эпидемиологии, этиологии и диагностике аортального стеноза, классификации степени кальциноза аортального клапана и количественной оценке тяжести аортального стеноза, приведены показания к интервенционному лечению аортального стеноза.
Введение
В 2017 г. вышли в свет два основополагающих руководства для врачей, посвященные проблеме диагностики аортального стеноза (АС), подготовленные ведущими экспертами в этой области: совместное руководство Европейского общества кардиологии (ESC) и Европейской ассоциации торакальной хирургии (EACTS) по диагностике и лечению болезней сердечных клапанов (2017 ESC/EACTS Guidelines for the management of valvular heart disease [1]) и 2-е издание руководства по эхокардиографии Европейской ассоциации сердечно-сосудистой визуализации (The EACVI Textbook of Echocardiography, 2 ed. [2]). Содержащиеся в этих руководствах алгоритмы диагностики АС отражают согласованное мнение ведущих мировых экспертных групп, включают сумму имеющихся на настоящий момент научных доказательств, основаны на результатах многоцентровыхПредставляется обоснованным знакомство практикующих врачей с содержащимися в этих руководствах современными подходами к диагностике АС.
Эпидемиология аортального стеноза
АС является самым распространенным заболеванием сердечных клапанов в развитых странах. Распространенность АС составляет около 2% населения в возрасте 70–80 лет и увеличивается до 3–9% в возрасте старше 80 лет. Среди населения старших возрастных групп АС представлен в основном в виде «кальцинированного АС» (2–7% населения старше 65 лет). У молодых лиц ведущей причиной АС является врожденная патология. Случаи ревматического АС в развитых странах в настоящее время достаточно редки [2].Диагностика аортального стеноза
В последние годы для диагностики АС был предложен ряд современных неинвазивных методов: трансторакальная и чреспищеводная эхокардиография (ЭхоКГ), стресс-ЭхоКГ, магнитно-резонансная томография (МРТ), мультиспиральная компьютерная томография (МСКТ). Следует отметить, что по своим диагностическим возможностям неинвазивные методы сопоставимы, а в ряде случаев и превышают возможности классических инвазивных методов (ангиография, катетеризация сердца), позволяют не только диагностировать АС, но и определить его этиологию, тяжесть, оценить прогноз и показания к оперативному лечению [1].Наиболее распространенной неинвазивной диагностической методикой в настоящее время является ЭхоКГ, позволяющая получить всестороннюю оценку АС. Именно данные ЭхоКГ служат основой для определения показаний к интервенционному лечению.
Этиология аортального стеноза
Выделяют 3 формы обструкции выносящего тракта левого желудочка (ЛЖ): клапанную, надклапанную и подклапанную.При подклапанной форме уровень обструкции локализуется ниже кольца АК. Причиной фиксированной подклапанной обструкции является наличие тонкой фиброзной мембраны или фиброзно-мышечного сужения выносящего тракта ЛЖ. Динамическая подклапанная обструкция чаще всего обусловлена гипертрофической кардиомиопатией [2].
Наиболее частой формой АС является клапанная форма. Во взрослом возрасте основная причина АС — дистрофическая кальцификация АК, характеризующаяся фиброзным утолщением и ограничением подвижности створок клапана. Отложение кальция происходит в основном в теле створки со стороны аорты и в минимальной степени затрагивает комиссуры. Кальцификации подвержены как двух-, так и трехстворчатый АК. 60% больных с кальцифицированным АС имеют двухстворчатый АК [2].
Ревматическое ремоделирование АК характеризуется фиброзным утолщением и расширенной васкуляризацией створок. Наиболее характерной чертой данной патологии являются спайки комиссур клапана, ограничивающие раскрытие створок и уменьшающие эффективную площадь отверстия клапана [2].
Причинами врожденного клапанного АС являются сращение двух или более створок, гипоплазия клапанного кольца, утолщение, деформация и ригидность створок. Наиболее частая причина врожденного АС — двухстворчатый АК, встречающийся у 0,5–2% населения, но необходимо помнить о возможности одно- и четырехстворчатого АК как причины АС [2].
Эхокардиографическая оценка морфологии аортального клапана и сопутствующих изменений
Морфологическую оценку АК лучше всего проводить в парастернальной проекции по короткой оси. Полезную информацию можно получить и при исследовании в парастернальной проекции по длинной оси, апикальной трехкамерной проекции и апикальной пятикамерной проекции. Чреспищеводная ЭхоКГ является более предпочтительной для оценки АК по сравнению с трансторакальной ЭхоКГ.При ЭхоКГ зоны кальцификации выглядят как выраженные гиперэхогенные образования с акустической тенью. Тем не менее дифференциация между кальцификацией и высокой степенью фиброза при ЭхоКГ может быть затруднительной, для точной диагностики необходимо использовать другие диагностические методики (например, МСКТ).
Современная классификация выраженности кальцификации АК предполагает деление на 3 степени:
незначительная (mild): изолированные, единичные, мелкие кальцинаты;
умеренная (moderate): множественные кальцинаты, по размеру больше, чем при незначительной степени;
выраженная (severe): распространенная кальцификация и утолщение всех створок.
Было показано, что данная классификация имеет прогностическое значение при долговременном наблюдении. При МСКТ кальцификация определяется как выявление 4 и более смежных пикселей с плотностью >130 единиц Хаунсфилда.
Наиболее частыми ассоциированными с АС изменениями являются гипертрофия миокарда ЛЖ и дилатация восходящей аорты. Концентрическая гипертрофия ЛЖ — естественный компенсаторный механизм миокарда в ответ на длительную нагрузку давлением. Степень гипертрофии зависит от фенотипа и может варьировать от выраженной до незначительной и даже находиться в пределах нормальных значений. Случаи выраженной гипертрофии необходимо дифференцировать с гипертрофической кардиомиопатией и инфильтративными болезнями миокарда. Для оценки степени гипертрофии рекомендуется определять массу миокарда ЛЖ. Дилатация восходящей аорты диагностируется при ее увеличении больше 2,1 см/м2 [2].
При ревматическом поражении АК стеноз часто сочетается с аортальной недостаточностью и сопутствующим вовлечением митрального клапана. Недостаточность АК приводит к увеличению трансаортального объемного кровотока и повышению показателя градиента давления, в то время как клинически значимая митральная недостаточность (умеренная и тяжелая степень), наоборот, снижает трансаортальный кровоток и связанные с ним гемодинамические показатели. В обоих случаях для оценки АС рекомендуется использовать площадь клапана, являющуюся независимым от объема кровотока показателем.
Количественная оценка выраженности аортального стеноза
В норме площадь АК составляет 3–4 см2, поток через клапан имеет ламинарное течение, пиковая скорость потока — обычно меньше 2 м/с. При сужении АК скорость чресклапанного потока увеличивается пропорционально степени сужения.Оценка скорости потока и градиента давления
При ЭхоКГ измерение скорости чресклапанного потока осуществляется в режиме постоянно-волнового допплера. При уменьшении площади клапана отмечается позднее, чем в норме, появление пика допплеровского сигнала в систолу. Для оценки степени стеноза используют как пиковые (максимальные) чресклапанные градиенты давления, вычисляемые на основе упрощенного уравнения Бернулли, так и средние чресклапанные градиенты давления, получаемые путем усреднения всех одномоментных градиентов давления в течение систолы. Средние чресклапанные градиенты по своей величине и физиологической составляющей в большей степени сопоставимы с градиентами, получаемыми при инвазивной катетеризации сердца, и являются более предпочтительными для оценки степени стеноза.В то же время следует учитывать, что допплеровское измерение скорости потока и градиента давления может подвергаться влиянию ряда систематических и случайных ошибок, приводящих к гипер- или гиподиагностике степени АС. Основными ошибками являются: несовпадение ультразвукового луча с направлением потока, игнорирование высокой скорости в проксимальном отделе выносящего тракта ЛЖ при его обструкции, наложение на чресклапанный аортальный поток сигналов митральной или трикуспидальной регургитации, отсутствие усреднения нескольких комплексов при сердечной аритмии, игнорирование зависимости чресклапанной скорости и градиента от увеличенного сердечного выброса при выраженной аортальной регургитации, анемии, тиреотоксикозе и наличии внутрисердечных шунтов.
Определение эффективной площади отверстия АК методом постоянства потока
Вычисляется на основе равенства потоков в выносящем тракте ЛЖ и на уровне АК. Измерив площадь, среднюю скорость потока в выносящем тракте ЛЖ и среднюю скорость потока через АК, можно определить эффективную площадь отверстия АК. Скорость в выносящем тракте ЛЖ определяется в импульсно-волновом допплеровском режиме, а скорость через АК — в постоянно-волновом режиме. Скорость и площадь в выносящем тракте ЛЖ должны определяться на одном уровне — примерно на 0,5–1 см проксимальнее АК. Данный алгоритм встроен во все современные ультразвуковые аппараты. Ограничения точности измерений и необходимые допущения для упрощения расчетов при этом методе могут служить источником ошибок измерения эффективной площади отверстия АК, в основном в сторону меньшей величины площади. Более точное определение площади АК может быть получено при использовании чреспищеводной, трехмерной ЭхоКГ и МРТ [2].Планиметрия АК
Точное очерчивание отверстия АК в двухмерном режиме затруднено у большинства пациентов из-за сложной формы стеноза и сопутствующего кальциноза. Этот метод не рекомендуется как рутинное измерение площади АК, но может быть полезен у определенных групп пациентов в дополнение к другим методам. Следует также отметить, что расстояние между створками АК в М-режиме в настоящее время не является показателем для оценки степени АС [2].Классификация тяжести аортального стеноза
Классификация тяжести АС включает последовательность степеней увеличения выраженности стеноза, определяемой на основе пиковой скорости аортальной струи, среднего чресклапанного градиента давления и площади АК (табл. 1). Следует отметить, что градация степеней тяжести АС основана на прогностической информации, полученной в клинических исследованиях, а не на физических или гемодинамических критериях. Как показали клинические исследования, пиковая скорость, средний градиент и площадь клапана (вычисляемая методом постоянства потока) полностью коррелируют между собой. Прогностическое значение пиковой скорости аортальной струи отмечается во всем спектре градаций АС, даже за пределами пороговых значений тяжелого АС, в то время как определение площади клапана подвержено значительной вариабельности [2].Аортальный склероз определяется как наличие кальцификации АК без гемодинамической обструкции кровотока, легкий стеноз характеризует начальные явления стеноза с незначительной обструкцией кровотока, умеренный стеноз — существенную, клинически значимую обструкцию кровотока, тяжелый стеноз — крайнюю степень, требующую оперативного лечения.
Поскольку скорость и чресклапанный градиент АК существенно зависят от объема кровотока, представленные в таблице 1 пороговые значения применимы только при нормальных значениях сердечного выброса (индекс сердечного выброса >35 мл/м2). У лиц с чрезмерно большой или, наоборот, маленькой площадью поверхности тела рекомендуется индексировать площадь клапана к площади поверхности тела (пороговое значение ≤0,6 см2/м2 для тяжелого АС) [2].
![Таблица 1. Классификация тяжести аортального стеноза [2] Таблица 1. Классификация тяжести аортального стеноза [2]](/800/600/https/www.rmj.ru/upload/medialibrary/d0e/19-1.png)
При однонаправленных изменениях скорости, градиента и площади клапана классификация тяжести АС не представляет проблем, но разнонаправленные изменения показателей могут вызывать затруднения. Площадь АК может быть >1 см2, несмотря на скорость >4 м/с и средний градиент >40 мм рт. ст., при повышенном объемном чресклапанном кровотоке в случае выраженной аортальной регургитации, при наличии внутрисердечных шунтов и при состояниях с высоким сердечным выбросом (гипертермия, анемия, тиреотоксикоз). Причиной расхождения значений площади и гемодинамических показателей могут быть также ошибки измерения диаметра выносящего тракта ЛЖ, занижающие величину площади (2) при скорости
Причиной расхождения показателей площади клапана (2), скорости (так называемый АС с низким кровотоком — низким градиентом при уменьшенной ФВ. Таким больным рекомендуется проведение стресс-ЭхоКГ с добутамином. При наличии контрактильного резерва (увеличение ударного объема на 20% и более) об истинно тяжелом АС будет свидетельствовать сохраняющийся низкий показатель площади клапана (40 мм рт. ст.), при псевдотяжелом АС (первичное поражение миокарда) средний чресклапанный градиент остается низким (1–1,2 см2) [2].
Наибольшие диагностические сложности определения тяжести АС могут возникать в случае снижения площади клапана 2 при скорости с парадоксально низким кровотоком — низким градиентом при сохранной ФВ. Данный синдром может встречаться у пациентов (чаще пожилых, с длительным анамнезом артериальной гипертензии), с выраженной гипертрофией и уменьшенным объемом ЛЖ, приводящими к снижению чресклапанного кровотока (индекс сердечного выброса 2), несмотря на сохранность нормальной ФВ. Для дифференциального диагноза тяжелого и псевдотяжелого АС рекомендуется использовать шкалу кальцификации клапана при неконтрастной МСКТ (табл. 2). При степени кальцификации АК >1600 для женщин и >3000 для мужчин тяжелый АС высоковероятен, при степени кальцификации >1200 для женщин и >2000 для мужчин тяжелый АС вероятен, при степени кальцификации
![Таблица 2. Диагностика тяжелого аортального стеноза на основе выраженности кальцификации клапана при компьютерной томографии [2] Таблица 2. Диагностика тяжелого аортального стеноза на основе выраженности кальцификации клапана при компьютерной томографии [2]](/800/600/https/www.rmj.ru/upload/medialibrary/e47/19-2.png)
Встречающиеся в клинической практике случаи уменьшения площади клапана 2 при среднем градиенте
Важнейшим этапом менеджмента АС являются оценка его прогрессирования и определение показаний к интервенционному лечению (табл. 3). Рекомендуемая кратность ЭхоКГ-исследований составляет 6–12 мес. Наиболее чувствительным показателем прогрессирования АС является скорость чресклапанного потока, в то время как площадь клапана менее чувствительна для выявления небольших изменений. Для оценки прогрессирования стеноза очень важно проводить исследование скорости потока в условиях одинаковых эхо-окна и функции ЛЖ. Следует отметить, что ведущим показанием к интервенционному лечению АС является наличие у больного клинических симптомов АС в покое или при нагрузке.
![Таблица 3. Показания к интервенционному лечению аортального стеноза [1] Таблица 3. Показания к интервенционному лечению аортального стеноза [1]](/800/600/https/www.rmj.ru/upload/medialibrary/7c0/19-3.png)
Ниже представлены требования к стандартному отчету ЭхоКГ при оценке больных АС:
этиология АС;
морфология и степень кальцификации АК;
количественная оценка тяжести стеноза:
пиковая скорость струи через АК;
средний градиент через АК;
площадь АК методом постоянства потока;
характеристика эхо-окна;
индекс ударного объема;
размер и функция ЛЖ;
толщина миокарда ЛЖ;
сопутствующие поражения;
давление в легочной артерии.
Заключение
Унификация подходов к диагностике, оценке тяжести и определению показаний к интервенционному лечению являются важнейшими составляющими успешного ведения больных АС на всех этапах оказания медицинской помощи — от районной поликлиники до кардиохирургического центра. Представленные в настоящем обзоре данные призваны оптимизировать принятие диагностических решений в повседневной врачебной практике с целью улучшения клинических исходов АС.Аортальный стеноз
Аортальный стеноз (клапанный стеноз устья аорты) – это сужение отверстия аортального клапана, ведущее к затруднению оттока крови из левого желудочка и резкому возрастанию градиента давления между левым желудочком и аортой.
Выявляется у 20–25% лиц, страдающих приобретенными пороками сердца, чаще у мужчин (в 3–4 раза) чем у женщин.
Этиология:
Ревматический эндокардит является наиболее частой причиной порока (в 50 – 80% случаев). Он приводит к склерозированию и сращению створок аортального клапана, что является причиной сужения аортального отверстия. У большинства больных аортальный стеноз сочетается с пороками митрального клапана или аортальной недостаточностью.
Атеросклероз аорты проявляется склерозированием, кальцинозом и тугоподвижностью створок и фиброзного клапанного кольца, что затрудняет отток крови из левого желудочка.
Инфекционный эндокардит (за счет рубцевания клапанных тромботических наложений на фоне лечения).
Порок Менкеберга – идиопатический кальциноз устья аорты, связанный с первично-дегенеративными изменениями клапана у лиц пожилого возраста. Этот порок устанавливается очень редко при исключении атеросклеротического или ревматического генеза поражения клапана.
Врожденный клапанный стеноз, связанный с аномалиями развития створок аортального клапана.
Из всех перечисленных причин аортального стеноза к наиболее грубым морфологическим изменениям створок клапана и большим нарушениям гемодинамики приводит ревматический эндокардит.
Патанатомия. Площадь аортального отверстия составляет в норме 2,6 – 3,5 см2. При аортальном стенозе она уменьшается до 0,75 см2 и меньше. Левый желудочек резко гипертрофируется.
Изменения гемодинамики:
1. Стеноз устья аорты создает существенное препятствие для выброса крови из левого желудочка в аорту. Систолический градиент давления между левым желудочком и аортой может достигать 100 мм рт.ст. и больше. Значительное увеличение постнагрузки приводит к развитию выраженной концентрической гипертрофии миокарда левого желудочка, при этом увеличения полости левого желудочка не происходит. Клиника аортального стеноза отличается длительным периодом компенсации (15– 20 лет). Компенсаторные механизмы порока (гипертрофированный левый желудочек, компенсаторная брадикардия и удлинение систолы левого желудочка) длительное время обеспечивают нормальный сердечный выброс и уровень АД. Во время физической нагрузки ударный объем повышается незначительно или остается прежним (“фиксированным”) вследствие препятствия на пути кровотока – аортального отверстия, суженного на 50% просвета и более. Это объясняет появление у больных симптомов, связанных со снижением перфузии головного мозга (обмороки, синкопальные состояния), возникающие особенно часто во время физического напряжения.
2. Со временем развивается диастолическая дисфункция левого желудочка вследствие перегрузки давлением. В результате гипертрофии и снижения податливости мышечной массы миокарда (ремоделирование) происходит нарушения расслабления миокарда во время диастолы. Это приводит к повышению конечного диастолического давления (КДД) в левом желудочке и увеличивает нагрузку на левое предсердие, которое определенное время сохраняет способность к усиленному сокращению, чем помогает левому желудочку в формировании ударного объема. Если развивается фибрилляция предсердий, ослабляющая его сократительную функцию, гемодинамика и состояние больных быстро ухудшаются.
3. При ослаблении сократительной функции левого желудочка развиваются его миогенная дилатация, быстрый рост КДД и систолическая дисфункция левого желудочка. При этом повышается давление в левом предсердии и легочных венах (пассивная венозная легочная гипертензия) и развивается клиническая картина хронической левожелудочковой недостаточности. Декомпенсации порока способствуют нарушения коронарной перфузии вследствие несоответствия между резко увеличенной массой миокарда и неизмененным количеством коронарных капилляров (относительная коронарная недостаточность), а так же в результате уменьшения диастолического градиента между аортой и желудочком, непосредственно влияющего на объем коронарного кровотока. При выраженной дилатации полости левого желудочка и растяжении фиброзного кольца митрального клапана развивается относительная митральная недостаточность (“митрализация” аортального порока), что усугубляет признаки застоя крови в малом круге кровообращения.
Обычно с момента появления застойных явлений в малом круге кровообращения больные с аортальным стенозом живут не более 2–3 лет, погибая от осложнений, связанных с нарушением работы левого желудочка. Стойкое высокое легочное венозное давление приводит к развитию компенсаторной гипертрофии правого желудочка, а затем его недостаточности, хотя до этого периода больные доживают редко.
что это такое, классификация, лечение
Аортальный стеноз – порок сердца, который характеризуется сужением участка аорты, выходящей из левого желудочка (ЛЖ), и повышенной нагрузкой на миокард. В результате этого в сосуды не поступает нужный объем крови, развивается гипоксия органов. При стенозе сердце работает в обычном режиме, стремится выталкивать кровь через узкий участок.
Среди клапанных заболеваний стеноз аорты диагностируется в 30% случаев, наблюдается у мужчин, сочетается с пороками митрального клапана. Заболевание может определяться у новорожденных.
Классификация аортального стеноза

В первом случае выделяется врожденная, приобретенная форма аортального стеноза
Благодаря специалистам, исследующим аортальный стеноз, разработана классификация по происхождению, локализации и степени тяжести патологии. В первом случае выделяется врожденная, приобретенная форма. Врожденный стеноз составляет около 4% случаев и вызывает незначительный дефект.
По локализации выделяется три формы порока.
- Подклапанный (субаортальный) стеноз. Выявляется у 30% пациентов. Имеет приобретенное, но чаще врожденное происхождение, однако, у малышей проявляется редко. При субаортальном стенозе гемодинамика нарушается из-за обструкции путей оттока ЛЖ на расстоянии от полутора до четырех сантиметров от клапана. Эта форма иногда определяется вместе с иными пороками левых сердечных отделов, с коарктацией. Этот вид сужения аорты определить нелегко, потому что иногда его путают с гипертрофической кардиомиопатией.
- Надклапанный стеноз. Выявляется у 6-10% пациентов. Имеет только врожденное происхождение. Надклапанный стеноз – сужение просвета выше или на уровне синотубулярной зоны. Эта патология вызывается отклонениями в генах. Сужение иногда затрагивает другие серьезные артерии. В изолированном виде надклапанный стеноз встречается редко, в основном сочетается с иными наследственными дефектами.
- Клапанный стеноз. Выявляется примерно у 60% пациентов. Клапанный врожденный стеноз аорты связывается с аномалиями развития клапанных створок, например, он может быть представлен двухстворчатым клапаном. В некоторых случаях патология сочетается с коарктацией аорты.
Коарктация – сужение просвета, которое носит сегментарный характер, врожденный стеноз в области перешейка, там, где дуга переходит в нисходящую часть. При коарктации в верхнюю часть тела поступает объем крови, а в ноги нет.
В зависимости от тяжести стеноза выделяется пять стадий:
- Полная компенсация. На этой стадии сужение аортального участка определяется с помощью аускультации, то есть выслушивания звуков, так как стеноз незначительный. Необходимо медицинское наблюдение, операция не требуется.
- Скрытая сердечная недостаточность. Наблюдается одышка, необъяснимая слабость, головокружение. Проводится электрокардиография и рентгенография. Возможна коррекция с помощью хирургического вмешательства.
- Относительная сердечная недостаточность. Развивается стенокардия, одышка становится сильнее, случаются обмороки. Важна своевременная операция.
- Выраженная коронарная недостаточность. Одышка наблюдается в спокойном состоянии, ночью происходят астматические приступы. Не проводятся операции, которые затрагивают область клапана аорты, эффект оказывает кардиохирургическое лечение.
- Терминальная стадия. Пик прогрессирования патологии. Возникает отечный синдром, человек страдает от сильной одышки. Некоторое улучшение состояния дает медикаментозное лечение, но хирургическую коррекцию проводить нельзя.
Причины аортального стеноза

Недуг может развиваться из-за нарушения обмена веществ
Врожденный стеноз устья аорты обусловлен патологиями, которые формируются в первые три месяца беременности:
- узкое кольцо аорты;
- одностворчатый клапан;
- рубец из соединительной ткани, образующийся под клапаном;
- фиброзная диафрагма с отверстием над клапанным аппаратом;
- неправильное клапанное развитие, когда у него не три, а две створки.
Такие изменения проявляются у малышей, часто такие особенности строения ухудшают кровоснабжение, а симптомы патологии начинают проявляться к тридцати годам жизни человека.
Приобретенный аортальный стеноз развивается из-за конкретных болезней из трех групп.
- Системные заболевания. Самая частая причина – ревматизм. Это заболевание, которое возникает из-за стрептококка, характеризуется диффузным поражением соединительной сердечной и суставной ткани. Еще причина – системная красная волчанка (аутоиммунное заболевание, которое поражает сосудистую сеть). Из-за этих заболеваний в том месте, где аорта прикрепляется к ЛЖ, распространяется соединительная ткань, сужающая просвет. На месте поражения легко оседает кальций, в результате проток становится еще уже, а створки клапана теряют хорошую эластичность.
- Вирусные или бактериальные заболевания. К ним относится инфекционный эндокардит и деформирующий остеит. В первом случае воспаляется внутренняя оболочка сердца, во втором поражаются кости. Инфекция с током крови разносятся по телу, опасные организмы оседают внутри сердечных камер. Они создают колонии, покрываемые соединительной тканью. В результате этого на клапанных створках образуются наросты, схожие с полипами. Из-за них клапанные створки утолщаются и могут срастись.
- Заболевания, которые связаны с проблемами в обмене веществ. К ним относится хроническая почечная болезнь и сахарный диабет, из-за которых происходят мышечные изменения, и в устье аорты откладывается кальций. Аортальная стенка становится менее эластичной, более толстой. Клапанные створки поражаются несильно.
Нельзя забывать о таком состоянии, как атеросклероз, хроническом заболевании артерий, которое возникает из-за нарушения обменов липидов. Оно сопровождается отложением холестерина во внутренней оболочке сосудов, в результате чего просвет сужается.
Любая причина приводит к нарушению тока крови, поэтому к органам не поступает необходимое количество питательных веществ.
Симптомы аортального стеноза

Частый симптом заболевания: отеки ног
Стеноз устья аорты выявляется не сразу. Это обусловлено хорошим мышечным слоем ЛЖ, благодаря чему он способен долгое время сопротивляться действию повышенного давления. Если просвет сужен несильно, признаки отсутствуют или являются слабо выраженными.
Человека может беспокоить одышка при сильных нагрузках, учащенное биение сердца. Такие признаки не побуждают человека обратиться в больницу, чтобы пройти обследование, из-за чего болезнь определяется на серьезных стадиях, а иногда в тех случаях, когда противопоказано хирургическое вмешательство.
Если сужение аорты значительное, площадь отверстия находится в пределах 0,75-1,2 квадратных сантиметров, симптомы явные:
- отеки ног;
- потери сознания;
- сухой кашель;
- бледность кожных покровов;
- утомляемость;
- сильная одышка, которая наблюдается при физических нагрузках;
- боль в области сердца, напоминающая приступы стенокардии.
Если стеноз аорты значительный, симптомы трудно связать именно с этой патологией, хотя бы потому, что не каждый знает о ней. Многих такие признаки побуждают обратиться к терапевту, а иногда и сразу к кардиологу, что дает возможность обнаружить болезнь, когда ее развитие еще не достигло апогея.
Выраженный стеноз устья аорты, когда площадь аортального отверстия находится в пределах 0,5 – 0, 75 квадратных сантиметров, проявляется даже в состоянии покоя. Добавляются следующие признаки:
- голубоватый цвет кожных покровов;
- сильная одышка даже в состоянии покоя;
- практически непрекращающиеся боли в сердце;
- сильные отеки бедер, стоп и других частей, а иногда и всего тела.
Если аортальный стеноз имеет врожденный характер, симптомы не всегда проявляются сразу после рождения, многое зависит от вида заболевания. В некоторых случаях состояние малыша сильно ухудшается в течение трех суток после рождения. У малыша плохой аппетит, наблюдается вялость, синева кожных покровов кистей, лица. Ребенок плохо прибавляет в весе, дышит слишком часто. Родителям очень важно рассказать о каждом симптоме врачу и пройти обследование, так как это возможность вовремя выявить заболевание и начать лечение.
Коарктация проявляется у детей в виде кашля, цианоза, чрезмерной утомляемости, кровотечениями из носа. Наблюдается повышенное АД в артериях рук, повышенное в артериях ног. Человек жалуется на боль и пульсацию в области головы, онемение в ногах, трудностях при ходьбе. Может проявляться гипертрофия ЛЖ.
Диагностика стеноза

После диагностики, когда не остается сомнений в отношении диагноза, лечащим врачом выбирается эффективный и доступный метод лечения
Иногда аортальный стеноз обнаруживается случайно во время планового обследования или диагностики по поводу другого заболевания. Если пациент рассказывает о жалобах, свидетельствующих о проблемах с сердцем, проводится несколько видов диагностики.
- Клинический осмотр. Врач исследует анамнез, вид пациента. Проводит выслушивание грудной клетки, что позволяет уловить патологические шумы.
- Лабораторное исследование. Пациент сдает анализы мочи, крови, что позволяет определить наличие воспаления, нарушений почечных и печеночных функций, липидного обмена.
- Инструментальное исследование. Назначается ЭКГ, ФКГ (фонокардиография), рентгенография, УЗИ сердца. Более точную картину дает именно УЗИ, так как оно позволяет оценить состояние клапанных створок, степень сужения и другие необходимые критерии.
После диагностики, когда не остается сомнений в отношении диагноза, лечащим врачом выбирается эффективный и доступный метод лечения.
Лечение стеноза

Хирургическое вмешательство – важный метод лечения
Если определился аортальный стеноз, квалифицированное лечение включает медикаментозные методы и хирургическое вмешательство. Медикаментозная терапия нацелена на устранение последствий нарушения кровотока. Она помогает стабилизировать сердечный ритм. Используются препарат разных групп.
- В-адреноблокаторы. Назначаются для эффективного расслабления гипертрофированного миокарда.
- Диуретики. Назначаются для устранения явлений застой в легочном круге кровообращения.
- Гликозиды. Используются при мерцательной аритмии.
- Препараты калия.
Медикаментозная терапия сочетается с хирургическим вмешательством, когда препараты назначают до или после операции.
Хирургическое вмешательство – важный метод лечения. Иногда без операции обойтись невозможно. Выбор хирургического способа лечения зависит от степени тяжести, последствия порока, противопоказаний.
Если выявляется стеноз аортального клапана, часто проводится его искусственное протезирование. Если изменения в створках несерьезные, врачи предпочитают более мягкий метод – разделение сращенных клапанных створок.
При искусственном замещении пациента подключают к аппарату искусственного кровообращения, после чего проводят рассечение аорты и удаление клапана. Затем пришивается клапан нужного размера, проверяется область операции на целостность и работа протеза. Важным моментом является устранение любых воздушных пузырьков, потому что они могут привести к эмболии и летальному исходу.
Может проводиться баллонная вальвулопластика, пластика подклапанного и надклапанного стеноза и другие операции. У детей иногда выполняется операция Росса, при которой клапан легочной артерии пересаживается в аортальную позицию. Стеноз аортального клапана должны лечить только опытные и квалифицированные специалисты.
Осложнения аортального стеноза

Аортальный стеноз имеет последствия, со временем образуется сердечная недостаточность
Аортальный стеноз имеет последствия, со временем образуется сердечная недостаточность. Она развивается постепенно. В результате этого стенки ЛЖ становятся толще. Сначала это помогает сердцу справляться с нагрузкой, но в итоге слабеет сам ЛЖ и весь миокард. Если не прислушиваться к рекомендациям врача и не лечить такую серьезную патологию, кроме сердечной недостаточности могут развиться такие осложнения, как аритмия и остановка сердца. Стеноз клапана аорты повышает вероятность развития инфекционного эндокардита.
Осложнения могут возникнуть и после операции, в частности, после протезирования клапана. Большую опасность представляет инфекционный эндокардит, поэтому в послеоперационном периоде пациент принимает антибиотики. Очень опасна и тромбоэмболия. Для ее предотвращения пациентам назначаются антиагреганты и антикоагулянты.
Профилактика
Профилактика позволяет предотвратить только приобретенное уменьшение просвета аорты. Она заключается в своевременном лечении заболеваний, которые могут привести к развитию стеноза. К ним относится ревматизм, атеросклероз и другие болезни. Под таким лечением понимается не самостоятельный выбор препаратов, а наблюдение у врача. В предотвращении развития некоторых заболеваний, которые могут привести к появлению стеноза аорты, большую роль играет здоровый образ жизни.
Так как аортальный стеноз опасен, симптомы необходимо заметить как можно раньше. Это позволит вовремя начать лечение, чтобы предотвратить осложнения и продлить жизнь.
Степень выраженности аортального стеноза (Нидерландская классификация)
Показатель | 1 ст. | 2 ст. | 3 ст. | 4 ст. |
Пиковый градиент давления мм рт. ст. | <16 | 16…36 | 36…60 | > 60 |
Средний градиент давления мм рт. ст. | < 10 | 10…20 | 20…35 | > 35 |
Площадь аортального отверстия, см2 | 3…5 | 1,2…1,9 | 0,8…1,2 | <0,75 |
V max, см/сек. | <200 | 200…300 | 300…400 | > 400 |
Примечание: пиковый и средний градиенты давления при мерцательной аритмии необходимо оценивать не менее 5 кардиоциклов.
Дифференциальный диагноз проводят с пороками и другими заболеваниями сердца, при которых определяются систолический шум и гипертрофия левого желудочка сердца. При неясной этиологии порока, особенно у детей, прежде всего исключают врожденный аортальный стеноз, для которого характерны выявление признаков порока в раннем детском возрасте и нередко сочетание с другими врожденными аномалиями развития сердечно-сосудистой системы (незаращение артериального протока, коарктация аорты). Это же относится и к дефекту межжелудочковой перегородки, для различения которого с аортальным стенозом иногда приходится прибегать к зондированию сердца и вентрикулографии, что необходимо также для определения показаний к оперативному вмешательству. У взрослых дифференциальный диагноз чаще проводят с идиопатическим гипертрофическим субаортальным стенозом, стенозом устья легочного ствола, реже с митральной недостаточностью. Во всех этих случаях существенное значение для правильного диагноза имеет эхокардиографическое исследование.
Прогноз. Трудоспособность больных, особенно выполняющих ограниченную физическую нагрузку, сохраняется многие годы, а при умеренном и маловыраженном стенозе — десятилетия. Она рано нарушается при резко выраженном стенозе устья аорты. Сочетание частых приступов стенокардии с синкопальными состояниями и особенно появление сердечной астмы прогностически неблагоприятны, т.к. консервативное лечение в этой фазе течения порока мало эффективно, а развитие сердечной недостаточности и других осложнений носит прогрессирующий характер.
К осложнениям, угрожающим жизни больных с выраженным аортальным стенозом, относятся отек легкихиинфаркт миокарда. Последний иногда развивается при еще достаточно компенсированной общей гемодинамике, но в этих случаях его развитие обычно ведет к возникновению и быстрому прогрессированию левожелудочковой сердечной недостаточности.
По некоторым данным, от 14 до 18% больных с тяжелым аортальным стенозом погибают внезапно, причем иногда внезапная смерть — первое проявление болезни. Среди возможных причин внезапной смерти предполагают фибрилляцию желудочков сердца. Однако нарушение ритма сердца у больных с аортальным стенозом наблюдается сравнительно редко и обычно протекает в форме желудочковойэкстрасистолии. Иногда при аортальном стенозе глубокий обморок завершается смертью.
Недостаточность трикуспидального клапана
(трикуспидальная недостаточность)
Причинами изолированной недостаточности трикуспидального клапана, которая относится к числу очень редких пороков, могут быть септический эндокардит (иногда ведущий к перфорации створки или обрыву сухожильной хорды), злокачественный карциноид тонкой кишки, очень редко разрыв палиллярных мышц при травмах и инфаркте миокарда правого желудочка. Ревматические пороки трикуспидального клапана практически всегда формируются на фоне митральных, аортальных или митрально-аортальных пороков. При этом органический порок встречается втрое реже, чем относительная трикуспидальная недостаточность, которая осложняет течение пороков митрального клапана и может быть результатом также легочной гипертензии другой природы (хроническое легочное сердце, первичная легочная гипертензия) или поражений миокарда правого желудочка (миокардит, инфаркт, кардиосклероз).
Гемодинамические нарушения, связанные с систолической регургитацией крови из правого желудочка сердца в правое предсердие, и соответствующие компенсаторные механизмы во многом сходны с таковыми в левых отделах сердца при митральной недостаточности. Регургитация крови (сопровождающаяся появлением типичного для трикуспидальной недостаточности голосистолического шума) создает дополнительную нагрузку объемом для правых желудочка и предсердия, обусловливая их гиперфункцию и компенсаторную гипертрофию. Диастолическое давление в правом желудочке и среднее давление в правом предсердии, а также системное венозное давление при трикуспидальной недостаточности повышены. При значительной трикуспидальной недостаточности кривая давления в правом предсердии приобретает значительное сходство с кривой давления в правом желудочке (вентрикулизация). Из-за ограниченных компенсаторных возможностей тонкостенного правого предсердия рано возникают системная венозная гипертензия и развернутая картина правожелудочковой недостаточности, причем венозный застой в печени и других органах сочетается со снижением объема кровообращения в связи с уменьшением выброса крови из правого желудочка.
Клинические проявления и течение. Наиболее ранними могут быть жалобы на сердцебиения при физическом напряжении и при изменении положения тела с вертикального на горизонтальное; возможны также жалобы на утомляемость, слабость, зябкость конечностей (признаки «централизации» кровообращения). С начала декомпенсации порока течение болезни характеризуется быстро прогрессирующим нарастанием правожелудочковой сердечной недостаточности. Появляются никтурия, гипостатические отеки, нарастающие к вечеру (обычно на стопах, голенях), тяжесть в правом подреберье (из-за увеличения печени), боли в эпигастрии (при застойном гастрите), увеличение живота (развитие асцита) и, наконец, инспираторная одышка, что связано с уменьшением емкости легких из-за оттеснения диафрагмы вверх асцитом и появлением гидроторакса.
При осмотре и пальпации определяют сердечный толчок, упругую пульсацию стенки правого желудочка под мечевидным отростком, пульсацию шейных вен (положительный венный пульс), экстенсивную пульсацию увеличенной печени (исчезает при развитии выраженного фиброза). У больных с декомпенсированным пороком выражен акроцианоз; шейные вены в полугоризонтальном и даже вертикальном (при значительной венозной гипертензии) положении тела набухшие; отмечаются видимые отеки на ногах, признаки асцита, иногда гидроторакса. Кожа приобретает желтоватый оттенок, температура кистей и стоп снижена. Границы относительной сердечной тупости резко расширены вправо (за счет дилатации правого предсердия).
Аускультативно определяются ослабление I тона сердца и основной признак трикуспидальной недостаточности — голосистолический шум у основания мечевидного отростка, отчетливо усиливающийся на высоте вдоха (симптом Риверо-Корвальо). Иногда шум лучше выслушивается слева от нижнего края грудины, что связано с поворотом сердца вокруг продольной оси верхушкой назад вследствие выраженной гипертрофии правого желудочка. При значительной декомпенсации порока отмечается снижение пульсового АД и наполнения пульса на периферических артериях.
Диагнозтрикуспидальной недостаточности до развития выраженной декомпенсации порока предполагают при обнаружении усиливающегося на вдохе голосистолического шума в типичных зонах аускультации трикуспидального клапана и расширения границ относительной сердечной тупости влево
Электрокардиография. При изолированной трикуспидальной недостаточности на ЭКГ можно обнаружить признаки гипертрофии правого предсердия:
высокоамплитудные с заостренной вершиной зубцы Р в отведениях II, III, aVF (Р-pulmonale)и положительные заостренные Р в отведении V1 за счет увеличения амплитуды первой положительной (правопредсердной) фазы. Выявляются также признаки гипертрофии ПЖ:
увеличение амплитуды RV1,2 и SV5,V6, появление в отведении V1 комплекса QRS типа rSR’ или qR, признаки поворота сердца вокруг продольной оси по часовой стрелке (смещение переходной зоны влево и формирование комплекса RSV5, V6), отклонение электрической оси сердца вправо.
При комбинированном митрально – трикуспидальном пороке сердца (например, стенозе левого атриовентрикулярного отверстия и недостаточности трикуспидального клапана) на ЭКГ можно обнаружить признаки гипертрофии ПЖ и комбинированной гипертрофии левого и правого предсердий. При этом в отведениях II, III, aVF выявляются признаки Р-pulmonale(высокие остроконечные зубцы Р), а в отведениях I, aVL, V5, 6 —P-mitrale(увеличение амплитуды, продолжительности зубцов Р и их раздвоение
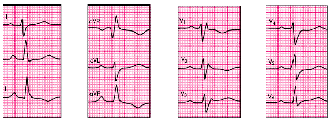
Рис.15 ЭКГ при гипертрофии правого желудочка (тип rSR’)
Рис. 16. ЭКГ при гипертрофии правого желудочка (тип qR)
Аортальный стеноз
Частота аортального стеноза (АС) составляет 22-23% среди всех пороков. Соотношение мужчин и женщин составляет 2.4:1. АС интересен как пограничное состояние, оказавшееся на рубеже таких областей клинической медицины, как терапия, ревматология, кардиология и геронтология. За рубежом эта нозология прекрасно изучена, до сих пор появляются сообщения об удивительных открытиях, связанных с петрифицированным аортальным клапаном, о тончайших механизмах формирования болезни, о биохимических, иммунологических, иммуногенетических находках.
Этиология. В России на протяжении десятилетий выделяют три основных фактора: ревматическая лихорадка, инфекционный эндокардит и атеросклероз, за рубежом тоже три: 1) кальцификацию и дистрофические изменения нормального клапана, 2) кальцификацию и фиброз врожденного двустворчатого аортального клапана, 3) ревматическое поражение клапана. Ревматическая лихорадка, таким образом, присутствует в обоих случаях.
Инфекционный эндокардит в работах современных авторов исключен из числа существенных причин АС (Буткевич О.М., Виноградова Т.Л., 1997; Delahaye J. Et al, 1988).
Патологическая анатомия и морфогенез. Липоидоз и кальциноз аортального клапана не идентичны процессу атеросклероза аорты и артерий. Главные их них, по мнению А.В. Вальтера, состоят в следующем: 1) липоидоз аортального клапана развивается местно, независимо от атеросклеротических изменений в аорте; 2) для аортального клапана характерно отсутствие пролиферативных явлений вокруг очагов липоидной инфильтрации, тогда как в интиме аорты (артерий) отложение липидов, как правило, сопровождается пролиферативными изменениями, ведущими к возникновению атеросклеротической бляшки.В последние годы морфологи все чаще выдвигаюттезис о сходстве кальциноза аортального клапана с процессом остеогенеза.
Патогенез. Этиология кальциноза аортального клапана неизвестна, он по-прежнему обозначается как идиопатический. Сенильный аортальный стеноз— результат генетически детерминированного аутоиммунного воспалительного процесса в створках аортального клапана, приводящего, как правило, после 60 лет к патологическому фиброзированию и/или эктопической оссификации в них, при которых уплотнение и кальциевое (гидроксиапатитовое) утяжеление створок приводит к возникновениюобструкции выносящего тракта без первичного формирования комиссуральных сращений.,
Диагностика. Клиника аортального стеноза обусловлена гемодинамическими нарушениями. Перегрузка давлением левого желудочка развивается в результате неполного опорожнения левого желудочка в систолу через суженное аортальное отверстие, следствием чего является компенсаторная концентрическая гипертрофия левого желудочка. Повышение конечного диастолического давления, уменьшение сердечного выброса приводят к коронарной недостаточности.
Основными жалобами и наиболее специфическими анамнестическими признаками при сенильном АС являются одышка, боль в области сердца, сердцебиение и ощущение перебоев в работе сердца, обмороки и головокружение, эмболические осложнения и желудочно-кишечные кровотечения в анамнезе.
Заподозрить дегенеративный кальцинированный АС и поставить его в качестве предварительного диагноза можно. Для этой цели подойдут следующие “критерии”: 1) грубый систолический шум над аортальными точками; 2) возраст больных 65 лет и старше; 3) отсутствие при тщательном опросе данных о перенесенной ревматической лихорадке; 4) сочетание стенокардии, одышки, сердцебиения (перебоев в работе сердца) с редкими или частыми эпизодами синкопальных состояний (головокружения) при нагрузке; 5) анамнестические данные об эмболических осложнениях (таких как инсульт, инфаркт миокарда, острая потеря зрения, госпитализация в связи с острой окклюзией какой-либо артерии конечностей и т.д.) или желудочно-кишечных кровотечениях, развившихся 60—65 лет и не связанных с язвенной болезнью; 6) при статистическом шифровании диагнозов по данным анамнеза, после 55 лет; 7) спонтанное нивелирование системной артериальной гипертензии. Первые три обязательны, а остальные лишь повышают вероятность этого порока.
Характерных рентгенографических признаков всегодва: обнаружение петрификатов в проекции аортального клапана и аортальная конфигурация сердца. Три группы электрокардиографических изменений: 1) признаки гипертрофии миокарда левого желудочка; 2) признаки коронарной недостаточности; 3) признаки нарушения и/или проводимости. При ФКГ над зоной аортального клапана выявляются классический ромбовидный систолический шум и снижение амплитуды колебаний II тона.
Основным же методом верификации диагноза является эхокардиография. Ее использование позволяет уточнить тяжесть стеноза (по площади аортального отверстия и трансвальвулярным градиентам давления), степень петрификации, массу миокарда левого желудочка и его сократительную способность, степень дилатации камер сердца и особенности трансвальвулярных (в том числе регургитационных) потоков При подготовке к кардиохирургическому вмешательству всегда проводится катетеризация сердца, позволяющая уточнить трансаортальный градиентдавления и давление в легочном стволе.
Для диагностики клапанных поражений сердца стали использовать маг- нитно-резонансную томографию, в том числе дляточной оценки кальцинированного АС.
На основании клинического обследования и данных инструментальных методов следует правильно сформулировать клинический диагноз.
Диагноз должен быть дополнен указанием тяжести стеноза и кальциноза (определяются при эхо кардиографии), вариантом течения и степенью компенсации порока. для обозначения более распространенного процесса обызвествления внутрисердечных структур (так называемая “триада Робертса”: сочетание кальциноза митрального кольца, кальциноза аортальных створок папиллярных мышц) вместо имеющих место в России понятий типа “атеросклеротическое поражение клапанов (створок, фиброзных колец)”следует использовать термин “первичная кальцинирующая болезнь сердца”.
Осложнения аортального стеноза:
Левожелудочковая недостаточность.
Коронарная недостаточность (с развитием инфаркта миокарда).
Нарушение ритма (блокада левой ножки пучка Гиса).
Лечение. До тех пор пока стеноз протекает латентно, его не лечат; когда же он переходит в свою манифестную стадию, производят оперативное вмешательство разного объема. Последнее относится и к лица старческого возраста. Поэтому решение о терапевтическом ведении больного встает или при абсолютных противопоказаниях к хирургическому лечению, или при отказе больного операции либо по материальным соображениям, из-за суеверности и психологических особенностей. Порок Менкеберга является единственной формой АС, при которой разработка лекарственной терапии оказывается перспективной. Отсутствие изначальных комиссуральных сращений или каких бы то ни было врожденных изменений ставит во главу угла предотвращение процесса дальнейшей кальцификации после обнаружения при эхокардиографическом исследовании мелких петрификатов в клапане. После перехода АС в манифестное течение или при уменьшении площади аортального отверстия менее 1 см2больному противопоказаны такие чрезвычайно распространенные группы препаратов, как нитраты, ИАПФ, блокаторы кальциевых каналов.
Показания к вальвулопластике (ACC/AHA, 2006):
Промежуточный этап для протезирования клапана при нестабильной гемодинамике и высоком риске операции.
Паллиативное лечение при тяжелых сопутствующих заболеваниях, препятствующих протезированию.
Показания для протезирования
Аортальный стеноз — 24Radiology.ru
Аортальный стеноз (стеноз устья аорты).
Сужение выходного отдела ЛЖ чаще всего локализуется в аортальном клапане — в этом случае заболевание носит название «стеноз устья аорты», или «аортальный стеноз» (АС). Обструкция также может располагаться над клапаном — в таком случае говорят о суправальвулярном стенозе (коарктации аорты), и под аортальным клапаном — субаортальный стеноз (например, идиопатический гипертрофический субаортальный стеноз).
Этиология
Известны 3 основные причины АС:
• двухстворчатый аортальный клапан с его последующей кальцификацией;
• возрастная кальцификация нормального трехстворчатого аортального клапана;
• ревматическая лихорадка.
Причины аортального стеноза
Врожденные аномалии, включая одно- или (чаще) двухстворчатый клапан
Ревматизм (особенно часто в сочетании с митральными пороками)
Процессы кальцификации у пожилых больных
Типы аортального стеноза
Фиброзный тип — фиброзная контрактура с укорочением створок, слипчивым процессом превращения клапана в двухстворчатый. Могут поражаться 2 или 3 комиссуры. Чаще встречается при ревматизме
Кальцифицирующий тип — при врожденном двухстворчатом клапане и «старческом» кальцинозе. Часто без поражения комиссур, но со значительной кальцификацией створок
Смешанный тип — часто на фоне умеренного врожденного стеноза
Классификация
Площадь аортального клапана до появления клинических симптомов может уменьшаться до одной четверти изначально нормальных размеров. Несмотря на то что площадь отверстия аортального клапана здорового взрослого человека колеблется от 3 до 4 см2, АС с площадью отверстия более 0,75-1,0 см2 обычно не считают тяжелым.
Классификация аортального стеноза по данным эхокардиографии с допплерометрией.
Клиническая картина
Длительно бессимптомно
После длительного латентного периода доминируют следующие симптомы:
Стенокардия
Обмороки
Сердечная недостаточность
Радиологические находки
Рентгенография
На ранних стадиях изменения могут не выявляться на рентгенограмме за исключением дилатации восходящей аорты при нормальных размерах сердца. При ГБ нисходящая аорта тоже расширена, что важно в плане дифференциального диагноза.
На поздних стадиях визуализируется сердце больших размерах, а также признаки кардиогенного отека легких.
МСКТ
Кальцинированные створки аортального клапана.
МРТ
Оценка анатомии клапана (двухстворчатый или одностворчатый).
Утолщение створки клапана с уменьшением экскурсии во время систолы.
Гипертрофированный левый желудочек.
Постстенотическая дилатация восходящей аорты.
Эхокардиография
При эхокардиографии определяется утолщение створок аортального клапана, уменьшение систолического расхождения створок клапанного отверстия в период систолы.
Обнаруживается также гипертрофия межжелудочковой перегородки и задней стенки левого желудочка; конечный диастолический диаметр полости левого желудочка долго остается нормальным.
Снижение фракции выброса.
Источник
Ulrasound Register Review
Radiopaedia
Внутренние болезни под редакцией В.С. Моисеев, А.М. Мартынов, Н.А. Мухин
Heart works

