Эритема центробежная кольцевидная: разновидности заболевания, причины появления эритемы центробежной Дарье у детей и взрослых, методы лечения и профилактики – Кольцевидная эритема (центробежная эритема Дарье): причины возникновения и лечение
Эритема кольцевидная центробежная Дарье: редкий или редко диагностируемый дерматоз? – Клиническая дерматология и венерология – 2013-04
Согласно современной зарубежной классификации, фигурные эритемы включают ряд поражений кожи, характеризующихся кольцевидными или полициклическими эритематозными очагами. Имеющиеся противоречия в терминологии и классификации, а также отсутствие единого определения одного и того же дерматоза, создают определенные сложности при дифференциальной диагностике этой группы эритем.
Термином «эритема» обозначают ограниченное покраснение кожи, вызванное расширением кровеносных сосудов дермы. В России нет единой классификации и отечественные дерматологи эту группу эритем относят к самостоятельным нозологическим формам с недостаточно изученными этиологией и патогенезом.
Общепризнано, что ведущую роль в этиопатогенезе играют инфекционные агенты бактериальной, вирусной природы, простейшие, гельминты, формируя инфекционно-аллергический генез заболевания. К таким нозологическим формам относятся эритема мигрирующая Афцелиуса—Липшутца (erythema migrans), многоформная экссудативная эритема (erythema multiforme), эритема кольцевидная центробежная Дарье (ЭКЦ; erythema annulare centrifugum), стойкая дисхромическая эритема (erythema dyschromicum), эритема возвышающаяся стойкая (erythema elevatum diutinum) [1].
ЭКЦ — редко встречающееся и диагностируемое заболевание, которое занимает особое место в структуре фигурных эритем. Впервые термин «эритема кольцевидная центробежная» был применен французским дерматологом J.-F. Darier (1856—1938) в 1916 г., хотя подобные высыпания были описаны ранее другими авторами [2]. Разные конфигурация и локализация, а также разнообразие клинических проявлений в ходе эволюции кольцевидной эритемы объясняют множество синонимов в источниках литературы, таких как «персистирующая эритема», «дугообразная персистирующая эритема», «фигурная персистирующая эритема».
Термин был предложен J. Darier для характеристики одиночных или множественных кольцевидных высыпаний, которые при их распространении быстро увеличиваются в размерах и регрессируют через 1—2 нед и/или могут длительно не разрешаться на одних и тех же местах, в то время как новые высыпания продолжают развиваться. В результате эволюции элементов через 10 сут границы кольцевидных высыпаний становятся уплотненными, охарактеризованными J. Darier как «плотный шнур». При гистологическом исследовании в этих очагах наблюдаются изменения только на уровне дермы. Через 9 мес высыпания исчезают также внезапно, как и появляются.
Течение заболевания, как правило, носит хронический характер с дебютом в любом возрасте, однако чаще наблюдается у лиц молодого и среднего возраста, независимо от пола. Клиническая картина дерматоза характеризуется появлением небольших инфильтрированных папул розового цвета с медленным периферическим ростом, в результате чего формируются кольцевидные очаги с западением в центре. Прогрессирование кожного процесса не всегда равномерное, поэтому высыпания приобретают дугообразный характер. Периферический край высыпаний слегка уплощен и едва пальпируется, гладкий или незначительно шелушащийся, изредка по краю наблюдается везикуляция. Высыпания сопровождаются зудом, который редко бывает сильным. Чаще поражаются туловище, нижние и верхние конечности, реже — лицо и шея. Встречаются одинаково часто локализованная и генерализованная формы. Длительность существования очагов высыпаний обычно варьирует от нескольких дней до нескольких месяцев и лет. Имеется тенденция к рецидивам и/или длительным ремиссиям, особенно в осенне-зимний период [3, 4].
Еще с 1916 г. до настоящего времени исследователи уделяли огромное значение патогистологической картине заболевания, а также изучению различий между так называемыми поверхностным и глубоким типами эритемы. Дискуссии продолжаются. J. Darier в 1916 г. дал гистологическую характеристику эритемы и описал «нормальный и интактный эпидермис» на протяжении всего слоя, дермальные плотные «sleeve-like-coat» («подобно рукавам пальто») периваскулярные инфильтраты, преимущественно представленные лимфоцитами без участия плазматических клеток [2].
J. Darier полагал, что эти изменения могут быть вариантом экземы и расценил их как «экзематозные папулоцирцинарные мигрирующие высыпания», требующие проведения дифференциальной диагностики с двумя заболеваниями — «папуло-цирцинарным вариантом герпетиформного дерматита», сопровождающимся везикуляцией, который являлся, вероятно, вариантом герпетиформного дерматита или буллезного пемфигоида, и вторым заболеванием — «кольцевидным мигрирующим импетиго», ассоциированным с пустулами, который интерпретировал его как манифестацию пустулезного псориаза.
Таким образом, J. Darier предполагал, что описанная им клиническая картина может быть с одинаковой долей вероятности атипичным вариантом четырех разных заболеваний. Причина, которая побудила его дать два различных названия описанным им высыпаниям («эритема кольцевидная центробежная» и «эритема папулоцирцинарная мигрирующая хроническая»), не известна. В результате термин «кольцевидная центробежная эритема» стал применяться как общий термин для описанных ранее заболеваний, пока не сформировалась ясность в терминологии.
Необычная форма поверхностной кольцевидной центробежной эритемы впервые была описана Christine в 1930 г. На этой поверхностной форме не было акцентировано внимание исследователей, и только отдельные сообщения в европейской литературе были опубликованы позже [5].
Некоторые авторы придерживались оригинального термина, включая J. Butler [6], который в 1932 г. подчеркнул, что «в аутентичных случаях очаги без признаков шелушения, корок и везикул» расцениваются как «чрезвычайно редкий дерматоз», и объяснил, что «много случаев, описанных под этим названием, не имеют ничего общего с описанием Дарье». Большинство других авторов не делали различий между шелушащимися и нешелушащимися типами этого дерматоза и полагали, что это два варианта одного заболевания. Среди них T. Graham и B. Throne [7], которые в 1930 г. констатировали, что «десквамация или зуд могут быть или отсутствовать в равной степени».
В действительности все случаи, описанные как кольцевидная центробежная эритема, были поверхностным, шелушащимся типом заболевания и отражены во многих монографиях. Например, R. Sutton и R. Sutton [8] в 1939 г. в монографии «Болезни кожи» расценили ее как «эритема-мультиформно-подобное заболевание», которое сопровождалось незначительным шелушением, а при гистологическом исследовании характеризовалось как «поверхностное воспаление». В 1978 г. A. Ackerman [9] в монографии «Гистологическая диагностика воспалительных болезней кожи» подчеркнул важность различий между поверхностным и глубоким типом кольцевидной эритемы, но в отличие от J. Darier использовал термин «эритема кольцевидная центробежная» как синоним для поверхностного типа.
Во втором издании в 1997 г. А. Ackerman и соавт. [10] особо подчеркнули, что «так называемый поверхностный тип фигурной эритемы (шелушащиеся приподнятые очаги с гладкой поверхностью, известный как ЭКЦ) не связан с так называемым глубоким типом фигурной эритемы (нешелушащийся, заметно приподнятый очаг, названный нами как фигурная эритема)». Однако G. Bressler и соавт. [11—13] утверждают, что необходимо четко разделять эти два типа, но другие авторы расценивают их как два варианта одного патологического кожного процесса.
Что касается гипердиагностики, то, согласно данным литературы [14, 18], встречаются диагностические ошибки, допущенные при дифференциальной диагностике кольцевидных эритематозных высыпаний. Достаточное число представленных случаев ЭКЦ будет правильнее интерпретировать как кольцевидные манифестации «ассоциированных болезней». Например, в 1963 г. Р. Lazar [14] описал случай ЭКЦ, ассоциированный со «сквамозной клеточной эпителиомой», хотя гистологическая картина при исследовании кольцевидных очагов соответствовала проявлениям инфильтрированной сквамозной клеточной эпителиомы. В 1993 г. М. Reichel и R. Wheeland [15] оценили сходные высыпания более корректно как «воспалительная карцинома, маскирующаяся под ЭКЦ».
Итак, существуют две разные формы эритемы — поверхностная и глубокая. При поверхностном варианте наблюдаются кольцевидные высыпания с фестончатыми границами, шелушением на поверхности без признаков инфильтрации. По данным гистологии, при поверхностном типе выявляются хорошо выраженные «как рукава пальто» («coat-sleeve like») поверхностные периваскулярные дермальные лимфогистиоцитарные инфильтраты с эозинофилами, отек сосочкового слоя дермы, спонгиоз и паракератоз. При глубоком типе гистопатологическая картина представлена отдельными периваскулярными инфильтратами с вовлечением ретикулярного слоя дермы.
Необычный рецидивирующий вариант идиопатической ЭКЦ, впервые описанный, Christine в 1930 г., обычно наблюдается у женщин в 50% случаев, в возрасте 16—83 лет [5, 16]. Высыпания появляются весной и летом, персистируют от 15 сут до 5 мес и регрессируют спонтанно летом или осенью. Лечение оказывается неэффективным. Возможно, факторы окружающей среды могут являться причиной периодических рецидивов. Однако отсутствие высыпаний на открытых участках тела (лицо, кисти) и наличие кольцевидных высыпаний на не подверженной инсоляции коже исключает роль воздействия ультрафиолетового излучения.
Таким образом, наибольшее число исследований, в том числе фундаментальных, по изучению ЭКЦ посвящено исследованию патогистологических признаков, характеризующих варианты заболевания.
В 2002 г. К. Kim и соавт. [17] провели ретроспективное исследование 66 случаев ЭКЦ. Были обследованы 24 мужчины и 42 женщины, средний возраст которых составил 39,7 года. Наибольшее число очагов представляло собой шелушащиеся эритематозные, инфильтрированные папулы размерами более 1 см. При анализе сопутствующей патологии в 72% случаев (48 больных) выявилась ассоциация с другими заболеваниями: 48% имели грибковые заболевания, у 18% наблюдалась другая кожная патология, у 13% выявлены злокачественные опухоли внутренних органов, у 21% — системные болезни. Гистологическое исследование биоптатов кожи у 78% больных подтвердило поверхностный тип и у 22% — глубокий тип ЭКЦ. Применение системных и топических стероидов и антигистаминных препаратов не давало эффекта. Авторы исследования подчеркивают высокую частоту ассоциации ЭКЦ с грибковой инфекцией. В 2003 г. W. Weyers и соавт. [18] изучили 82 биопсии от 73 больных из архива Центра дерматопатологии (Freiburg, Германия) и Отделения дерматологии и андрологии (Justus-Liebig-University, Giessen, Германия). Лично были осмотрены лишь 7 пациентов. Клиническая картина в виде фотографий была представлена в 21 случае. Авторы полагают, что поверхностный и глубокий типы не имеют родственного сходства и не могут обобщаться одним диагнозом. Авторы считают поверхностную фигурную эритему специфической клинико-патологической реакцией, в отличие от которой глубокий тип с sleeve-like расположением поверхностных и глубоких лимфоцитарных инфильтратов, представленных меланофагами, вакуолярными изменениями в дермо-эпидермальном соединении и отдельными некротизированными кератиноцитами, характерны для кольцевидного варианта красной волчанки, особенно ее варианта tumid. В тех случаях, когда гистологически выявляются глубокие инфильтраты, но диагноз волчанки не может быть поставлен с уверенностью, авторы применяли описательный термин «глубокая фигурная эритема», который указывает на отсутствие специфичности клинических проявлений.
M. Pilar García Muret и соавт. [19] в 2006 г. сделали обзор клинических, гистопатологических и биохимических признаков необычных и повторяющихся форм кольцевидной центробежной эритемы. Авторы описали четыре клинических случая поверхностной формы ЭКЦ с длительностью заболевания от 8 до 23 лет. У одного больного последние рецидивы удавалось контролировать курсами системной кортикостероидной терапии. Всем пациентам было проведено комплексное рутинное лабораторное исследование, которое включало гематологическое, биохимическое (глюкоза, почечные и печеночные параметры) и иммунологические (антинуклеарный фактор, ревматоидный фактор, иммуноглобулины) тесты. Антитела к Borrelia burgdorferi были негативными. Прямое и культуральное исследование на грибы и бактерии из очагов не идентифицировали микроорганизмов. При гистологическом исследовании 5 кожных биопсий в папиллярной и средней дерме выявлен воспалительный периваскулярный лимфогистиоцитарный инфильтрат разной интенсивности с единичными эозинофилами. Признаков фибриноидного некроза не обнаружено. Эритроциты в папиллярной дерме были обнаружены в 3 биопсиях. Отек папиллярной дермы был непостоянным признаком (в 2 биопсиях). Акантоз (в одной биопсии) и мягкий спонгиоз (в двух биопсиях) также были выявлены случайно (не были закономерностью). Прямой метод иммунофлюоресценции в 4 очагах биопсий продемонстрировал IgM-, IgG-, IgA- или C3-специфические отложения в зоне базальной мембраны. У этих пациентов высыпания не сопровождались общими симптомами.
Несколько позже M. Ziemer и соавт. [20] была поставлена под сомнение правильность установления диагноза ЭКЦ. Ретроспективно изучив случаи ЭКЦ, авторы заключили, что ЭКЦ является лишь «своеобразной гистопатологической реакцией». Авторы выделили условно три большие группы заболеваний, наиболее сложных для дифференциальной диагностики. На основании клинической картины, сходной с ЭКЦ, и данных гистологических исследований, при которых выявлены признаки ретикулярного эритематозного муциноза и лимфоцитарной инфильтрации, они расценили эритему как вариант эритематоза. Вторая группа больных была выделена на основании клинических и гистологических признаков как группа с проявлениями «спонгиотического дерматита», которая включает случаи подострого и хронического дерматита и экземы. Гистологически в очагах у этих больных выявляются поверхностный лимфоцитарный инфильтрат, спонгиоз и паракератоз. Третью группу представляли псевдолимфомы. Ни клинически, ни гистологически в этих случаях не выявлялись признаки вовлечения в патологический процесс эпидермиса.
Результаты этих исследований указывают на актуальность проблемы дифференциальной диагностики ЭКЦ. Определенную сложность представляет дифференциальная диагностика с рядом заболеваний с манифестацией эритематозных высыпаний, в том числе кольцевидной формы: подострая кожная форма красной волчанки, фотодерматит с полиморфной сыпью, солнечная крапивница и лимфоцитарный инфильтрат Джесснера. Однако подробное и внимательное изучение клинических и гистопатологических признаков позволяет эти диагнозы исключить.
ЭКЦ — полиэтиологичный дерматоз. Наибольшее число гипотез базируется на данных изучения иммунопатологических процессов в коже, которые обусловлены нарушением взаимодействия между иммунокомпетентными клетками, их медиаторами и неизвестным антигеном, проникающим через эпидермальный барьер. В зарубежной литературе существуют только два масштабных исследования, посвященных изучению этиологических факторов и гистологических признаков заболевания: в них включены 66 клинических случаев и 73 биопсии [17, 18]. В ходе проведения обследования 24 пациентов с ЭКЦ исследователями не было выявлено ни одной причины возникновения заболевания [21]. В литературе описаны случаи возникновения дерматоза после применения медикаментов, однако лекарственные средства обычно не индуцируют появления ЭКЦ. В другом крупном исследовании лекарственных реакций, проведенном в 1998 г. А. Mahboob и соавт. [22], при обследовании 450 больных с фиксированной лекарственной реакцией, в том числе единичных случаев ЭКЦ, наиболее частой причиной ее возникновения являлись сульфаниламиды и Котримоксазол. Другие препараты (тетрациклин, метамизол, фенилбутазон, парацетамол, ацетилсалициловая кислота, метронидозол, тинидазол, амоксициллин, эритромицин, белладонна, гризеофульвин, фенобарбитон, диклофенак, индометацин, ибупрофен, пирантел, аллопуринол, орфенадрин) также могут выступать в роли этиологического фактора.
P. Sambucety и соавт. [23] в 2006 г. описали клинический случай возникновения ЭКЦ после контакта с металлом. Рецидивирующие эритематозные высыпания с периферическим ростом на коже туловища и ягодиц у 36-летней женщины с длительностью заболевания более 6 лет наблюдались одновременно с экзематозными очагами в области контакта с металлическими кнопками и застежками на джинсах. Через 3 мес клинической ремиссии после отмены контакта с металлом был проведен patch-тест на сульфат никеля 5% и кобальта хлорид 1%. Через 48 ч тестирование показало интенсивную экзематозную реакцию на никель и позитивную реакцию на кобальт с появлением новых высыпаний на туловище в виде ЭКЦ. Также случай развития ЭКЦ в виде контактного дерматита описывает J. Mahood [21].
В исследовании 1983 г. ассоциация с системными болезнями была отмечена лишь у 4 из 24 пациентов с ЭКЦ, но ни в одном из этих случаев причина заболевания лабораторно не была подтверждена.
В 1986 г. К. Yoshikuni и соавт. [24] высказали предположение об ассоциации заболевания с наследственным дефицитом лактатдегидрогеназы. Эти проявления были описаны как кольцевидные эритематозные высыпания с характерной экзацербацией летом и спонтанным разрешением осенью, ассоциирующиеся с мышечными симптомами. На взаимосвязь возникновения периодических эритематозных высыпаний и врожденного дефицита лактатдегидрогеназы указывают другие более поздние исследования [25, 26].
У некоторых больных ЭКЦ развитие заболевания связывают с нарушением синтеза половых стероидных гормонов. Так, по данным S. Halevy и соавт. [27], аутоиммунный прогестероновый дерматит явился манифестацией глубокой формы ЭКЦ. Чувствительность к прогестерону была определена in vivo интрадермально и patch-тестах, in vitro — по результатам теста высвобождения интерферона-α, который вероятно указывал на возможную роль Th2-типа цитокинов в развитии аутоиммунного прогестеронового дерматита. В зарубежной литературе описаны 4 случая ассоциации ЭКЦ с беременностью [28—31].
Все чаще в литературе встречаются наблюдения паранеопластической формы ЭКЦ [32]. Предположение об ассоциации ЭКЦ со злокачественными новообразованиями находит подтверждение в регрессировании высыпаний после успешной терапии онкологического заболевания и появлении новых очагов эритемы при рецидивах опухоли. Описаны единичные клинические случаи диссеминированной кольцевидной эритемы у больных хронической лимфоцитарной лейкемией, лимфомой, при которых химиотерапия способствовала регрессу кожных высыпаний, а также первичной манифестации эритемы на фоне развития аутоиммунного гепатита [33—36]. Ряд исследований [37] указывает на ассоциацию ЭКЦ с аутоиммунными заболеваниями. Случаи кольцевидной эритемы наблюдались при рецидивирующем полихондрите.
В роли провоцирующего фактора могут выступать инфекционные агенты (бактерии, грибы рода Candida, вирусы и др.) [38]. Несмотря на то что роль инфекционных заболеваний в патогенезе ЭКЦ Дарье общепризнанна, исследования, посвященные выявлению непосредственной связи формирования этой патологии с инфекционными патогенами, немногочисленны [39—41]. В публикации 2008 г. описано возникновение центробежной эритемы Дарье на фоне вирусной инфекции, вызванной virus varicella zoster: у 59-летнего пациента кольцевидные эритематозные высыпания появились на 3-и сутки развития везикулезных герпетических элементов. Через 14 сут в ходе терапии валацикловиром в дозе 3000 мг/сут в течение 5 дней герпетические проявления регрессировали, однако проявления ЭКЦ были купированы лишь после 2-недельной терапии топическими глюкокортикоидами [42]. Ранее, в 2005 г., впервые был описан случай ассоциации ЭКЦ и инфекции, вызванной virus varicella zoster [43]. В 1974 г. зарубежными исследователями был описан клинический случай возникновения у ребенка ЭКЦ на фоне инфекции, вызванной вирусом Эпштейна—Барр (ВЭБ) [44].
К настоящему времени в литературе описаны 3 случая возникновения кольцевидных эритематозных высыпаний на фоне инфекционного мононуклеоза как на фоне приема амоксициллина, так и без применения медикаментов. Кольцевидные высыпания были также описаны у пациентов с хронической ВЭБ-инфекцией в виде кольцевидной гранулемы в 1988 г. и персистирующей многоформной эритемы в 1992 и 1995 гг. [45, 46].
B. Cribier и соавт. [47] в 1996 г. описали случай хронической кольцевидной эритемы в ассоциации с пурпурой как впервые описанный в литературе вариант лейкокластического васкулита. Позже, в 2002 г., клинический случай возникновения хронической кольцевидной эритемы с проявлениями васкулита на фоне лейкокластического васкулита был представлен в виде хронических пруригинозных кольцевидных высыпаний с мишеневидными или полициклическими очертаниями. Высыпания исчезали спонтанно через 2 нед, но рецидивировали ежемесячно годами. Гистологически изменения были сходны с лейкокластическим васкулитом. Развития системности не выявлено. Описанные два заболевания могут представлять похожую клиническую картину, однако в поверхностном варианте идиопатической ЭКЦ инфильтрат почти исключительно лимфоцитарный и изменения имеют васкулярный характер [48]. Эти наблюдения еще раз подчеркивают сложность дифференциальной диагностики эритем, и ЭКЦ в частности. Дифференциальную диагностику ЭКЦ прежде всего следует проводить с другими, как правило, одиночными эритематозными высыпаниями. Прежде всего с мигрирующей эритемой как первичным проявлением Лайм-боррелиоза, эритемой извилистой ползучей Гаммела (erythema gyratum repens), которая обычно быстро распространяется и является паранеопластическим процессом. Другие заболевания, такие как лейкокластический васкулит, гранулематозные высыпания, метастазы и эозинофильные инфильтраты, кольцевидная гранулема, саркоидоз, красная волчанка, лимфома кожи и лимфопролиферативные заболевания, могут иметь сходную клиническую картину, но в этих случаях гистологическое исследование помогает поставить правильный диагноз. Некоторые редко встречающиеся заболевания, имеющие характерные для ЭКЦ клинические признаки, являются причиной неправильных диагнозов. Так, например, кольцевидные эритематозные высыпания, ассоциированные с хронической гранулематозной болезнью или дефицитом М-субъединицы лактатдегидрогеназы, проявления инфекции, вызванной Malassezia furfur, широкий спектр кольцевидных эритематозных заболеваний у детей, включая неонатальный люпус, могут быть неверно расценены как проявления ЭКЦ. В то же время идиопатические варианты, при которых при гистологическом исследовании могут выявляться эозинофильные и нейтрофильные инфильтраты наряду с атрофией, а также нейтрофильные или лихеноидные варианты кольцевидной эритемы, могут привести к гиподиагностике ЭКЦ.
Таким образом, с 1916 г. и до настоящего времени при описании клинических особенностей течения ЭКЦ многие исследователи уделяли огромное внимание наряду с изучением этиологических или провоцирующих факторов, патогистологической картине заболевания, выявлению и уточнению различий между так называемым поверхностным и глубоким типом эритемы. По этому вопросу имеются разногласия и ведутся дискуссии. Недостаточно изучены патогенетические механизмы развития и иммунологические особенности дерматоза, а имеющиеся данные фрагментарны и нуждаются в систематизации. В литературе практически отсутствуют данные об особенностях функционирования иммунной системы у больных ЭКЦ.
Алгоритм лечебных мероприятий при ЭКЦ наряду с симптоматической терапией включает выявление и устранение триггерных факторов. До настоящего времени в терапии ЭКЦ применяют симптоматическую терапию антигистаминными препаратами, однако эффективность их невысока. Длительная клиническая ремиссия достигалась в результате применения только топических и системных кортикостероидов [19, 49]. Имеются сообщения об успешном применении в комбинированной терапии ЭКЦ топического аналога витамина D3-кальципотриола в комбинации с фототерапией. Описан клинический случай ЭКЦ с длительностью заболевания
3 года у 73-летнего пациента с резистентностью к проводимой терапии топическими и системными глюкокортикоидами, антифунгальными препаратами. Терапия кальципотриолом в течение 3 мес способствовала регрессу высыпаний и 6-месячной ремиссии [50, 51]. Для лечения ЭКЦ Дарье как аллергического феномена в составе дерматомикозов терапевтический эффект оказывает применение антимикотиков [52]. Эмпирическое назначение антибиотиков, наряду с антифунгальными препаратами, иногда также бывает успешным. Некоторые авторы [53] указывают на эффективность применения метронидазола в терапии ЭКЦ. К настоящему времени в арсенале клиницистов имеются лишь препараты симптоматической терапии ЭКЦ, поэтому активное выявление триггерных факторов и по возможности их устранение могут повысить эффективность терапевтических мероприятий. Необходимы систематизация имеющихся данных и дальнейшее комплексное изучение особенностей функционирования иммунной системы, что позволит приблизиться к пониманию взаимодействия и кооперации клеток в иммунном ответе и взаимосвязи особенностей функционирования врожденного и адаптивного иммунитета и рецидивирующего торпидного течения ЭКЦ.
Несмотря на определенные успехи в изучении клинических, гистологических признаков, характеризующих разные формы ЭКЦ и этиопатогенеза, значительный круг вопросов, связанных с данным дерматозом, требует своего решения. Прежде всего это относится к усовершенствованию методов дифференциальной диагностики с целью снижения числа диагностических ошибок и, возможно, пересмотру значимости данной нозологической единицы в структуре дерматологических заболеваний.
Кольцевидная эритема Дарье: причины, симптомы, виды, лечение и профилактика
Кольцевидная эритема — дерматологическая болезнь, склонная к рецидивам. В процессе развития на покровах кожи появляются округлые бляшки, немного зудящие и вызывающие жжение. Патология также носит второе название центробежной эритемы Дарье. Болезнь названа в честь медика, впервые открывшего и описавшего ее в начале XX века.
Патология, согласно международному классификатору болезней, является подвидом токсической эритемы, индивидуальный код по МКБ 10 — L53.1. Этиологическая природа заболевания — токсико-аллергические и иммунологические процессы. Возникает чаще у представителей сильного пола в возрасте до 30 лет, реже — у женщин. Крайне редко поражает детей до 8 лет. Характеризуется хроническим течением.

Причины развития и предрасполагающие факторы
Вспышку кольцевидной эритемы могут спровоцировать патологические состояния, внешние и внутренние факторы:
- острое отравление токсическими веществами,
- наследственная предрасположенность,
- вирусное либо бактериальное заражение,
- инфекционные процессы с локализацией в очаге высыпаний (воспаление и гнойное поражение костей, тонзиллит, гранулемы),
- острые и затяжные формы гайморита,
- хроническое воспаление желчного пузыря,
- гнойно-воспалительные процессы в костной ткани и костном мозге,
- заражение грибковой инфекцией половых органов, стоп, слизистых рта и носа,
- ревматоидные болезни,
- дисфункция щитовидной железы и эндокринной системы,
- патологии ЖКТ,
- подавленный иммунитет,
- доброкачественные и злокачественные опухоли,
- болезни крови,
- инфаркт,
- коллагеноз.
Эритема может возникнуть в виде побочного эффекта от некоторых лекарств.
Разновидности и формы болезни
Классификация разделяет кольцевидную эритему на 3 вида.
- Ревматическая. Высыпания появляются в качестве одного из симптомов ревматизма. Возникновению сыпи этой этиологии больше подвержены пациенты детского и подросткового возраста. Бляшки внешне похожи на светло-розовые пятна округлой формы, плохо различимые на фоне здорового покрова.
- Мигрирующая. Бляшки появляются при поражении организма бактериями либо вирусами. Протекает в хронической форме. Воспаление по симптоматике перемежается с дерматозом.
- Центробежная. Этиологической природы болезни до сих пор не выявлено. Проявляется многочисленными бляшками на коже. Пятна слегка возвышаются над покровом, напоминают светло-розовые бугорки. Со временем сыпные элементы увеличиваются, меняют локализацию и форму.


По клиническим признакам выделяют такие формы патологии:
- шелушащаяся — характерным отличием является шелушение бляшек по их окружности,
- везикулярная — отличается спонтанным появлением и не менее неожиданным исчезновением везикул (выпуклые полости с жидким содержимым по периметру пораженной зоны),
- простая гирляндообразная — характеризуется кратковременными высыпаниями, которые остаются на теле от 2-х часов до 2—3 суток,
- стойкая микрогирляндоподобная — сыпь сохраняется долго, диаметр бляшек не превышает сантиметра.
Каждая из форм кольцевой эритемы отличается клиническими признаками и характером течения. Точный вид может определить дерматолог.
Как выглядят высыпания
Название болезни частично характеризует внешний вид высыпаний. Бляшки имеют круглую форму. Края пятен выражены интенсивней сердцевины, визуально напоминают кольцо. 
 Отличительными признаками выступают:
Отличительными признаками выступают:- белесый центр бляшек,
- увеличение пятен по периферии,
- окружность сыпи усеяна мелкими пузырьками с жидкостью,
- сердцевина высыпаний гладкая, плоская,
- разрастаясь, бляшки сливаются между собой, образуя протяжной «узор» в виде дуги,
- сыпь проходит за 15—20 суток, оставляя пигментные светлые пятна, где в дальнейшем снова начнут появляться бляшки.
Располагаются высыпания чаще на ногах и руках, туловище. Редко поражению поддаются ягодицы, голова и шея.
Симптомы
Зачастую признаки патологии выражены четко, что позволяет дерматологу диагностировать болезнь при визуальном осмотре пациента без дополнительных анализов. У некоторых больных симптомы менее заметны, особенно если эритема протекает в хронической либо легкой форме.
Клиническая картина патологии:
- быстрое образование пятен со светло-розовым центром и более темой окантовкой,
- высыпания поражают характерные области: живот, спину, ноги,
- образования быстро разрастаются, сливаются, достигая диаметра в 20 см,
- пораженные участки кожи немного возвышаются над здоровым покровом,
- рядом с проходящими бляшками могут появляться новые,
- со стороны высыпания выглядят как кружево, образующее единую цепочку,
- пятна могут чесаться или вызывать жжение, однако эти признаки не интенсивны и наблюдаются не всегда.


Поражение носит периодический характер — сыпь появляется внезапно и так же быстро проходит. Периодичность обострений индивидуальна, возможны рецидивы с интервалом в 2—3 недели.
Новый приступ может быть спровоцирован высокой температурой при простуде. Вызвать рецидив могут жаркая погода, воздействие ультрафиолетовых лучей на места локализации пятен, переохлаждение.
Диагностика
Диагностикой, как и лечением эритемы, занимается дерматолог. Редко терапию проводит венеролог. Первостепенная задача врача — установить причину, послужившую толчком к развитию болезни. В диагностических целях проводят:
- серологические анализы,
- микологию (выявление грибковых возбудителей),
- анализы на онкомаркеры,
- гистологию (обнаружение патогенных микроорганизмов в крови),
- биохимическое исследование,
- биопсию пораженных покровов.
По результатам обследования назначается соответствующее комплексное лечение.

Терапия
Основа терапии — избавление от первопричин развития эритемы. Лечение сводится к санации инфекционных очагов, нормализации работы эндокринной системы и ЖКТ.
В терапевтический курс входят:
- глюконат кальция совместно с натриевым триосульфатом,
- антибиотические широкопрофильные средства: Рифампицин, Стрептомицин, Пенициллин,
- антигистамины: Супрастин, Цетрин,
- витамины (обычно назначают комплексные средства, для моноприема используют витамины A, B, E),
- кортикостероиды: Гидрокортизон, Преднизолон, Дексаметазон,
- анаболики: Винстрол, Сустанон,
- антисептики местного действия.
Не рекомендуется заниматься самолечением нетрадиционными способами. Некоторые из трав, применяемых для компрессов, могут усугубить состояние и вызвать ускоренное появление новых бляшек.
При лечении детей до 12-и лет предпочтение отдают гомеопатии.
Все больные с диагностированной кольцевидной эритемой состоят на диспансерном учете у дерматолога. Несвоевременное лечение либо халатное отношение к терапии приводит к рецидивам, особенно в межсезонье.
С патологией люди борются на протяжении всей жизни, не всегда лечение оказывается эффективным. Даже в случаях полного уничтожения патологии на коже остаются язвенные образования с выраженной пигментацией в местах бывшего расположения бляшек.
Профилактика
Чтобы предупредить развитие патологии, следует придерживаться правил:
- не пренебрегать личной гигиеной,
- вовремя менять нижнее белье и перестилать постель,
- следить за здоровьем кожи, использовать антисептические и антибактериальные препараты при ранениях, увлажнять покровы специальными косметическими маслами и кремами,
- проходить регулярную диагностику и лечение болезней пищеварительного тракта,
- посещать дерматолога при возникновении непонятных высыпаний на теле.


Прогноз при кольцевидной эритеме
Врачи склонны обнадеживать пациентов благоприятным прогнозом. Патология не представляет угрозы для жизни, а при правильной диагностике многие формы эритемы успешно поддаются лечению.
Сложность представляют случаи, когда этиологическая природа заболевания не установлена. Тогда врачам не остается другого выхода, кроме как проводить симптоматическое лечение.
Случается, что даже правильная терапия не дает эффекта. Сыпь на время исчезает, но любой провоцирующий фактор вызывает новую вспышку и появление пятен. В таких ситуациях врачи настаивают на ограничении жирных продуктов и аллергенов в рационе, приеме витаминных комплексов и антигистаминных препаратов.
Эритема кольцевидная центробежная Дарье. Причины. Симптомы. Диагностика. Лечение
Эритема кольцевидная центробежная Дарье (синонимы: длительно протекающая фигурная и кольцевидная эритема, стойкая эритема) представляет собой своеобразную полиэтиологическую реакцию кожи на различные экзо- и эндогенные раздражители (токсические, инфекционные, лекарственные, пищевые и др.), в основе которой лежат токсико-аллергические и иммунные механизмы.
Заболевание впервые описал Дарье в 1916 г.
Причины и патогенез эритемы кольцевидной центробежной Дарье до конца не изучены.
По-видимому, болезнь необходимо рассматривать как реактивный процесс. Отмечается связь эритемы с грибковой инфекцией стоп, кандидозом, непереносимостью лекарственных средств. Кроме того, имеются случаи начала заболевания у больных лейкозом, системной красной волчанкой.
Возможна роль гельминтозов. В ряде случаев кольцевидная центробежная эритема протекает как паранеоплазия. Заболевание развивается обычно у взрослых, однако отмечено появление кольцевидных фигурных эритем (преимущественно не классифицированных) и у детей. Клинически заболевание характеризуется наличием небольших монетовидных, обычно нешелушащихся пятен, чаще розовато-красного цвета с эксцентрическим ростом в зоне периферического валика с формированием кольцевидных и фигурных очагов самых разнообразных очертаний, локализующихся преимущественно на туловище. Иногда наблюдаются шелушение, везикуляция, особенно в случае паранеоплазии. Течение хроническое (2-3 мес и более), отдельные очаги регрессируют в течение 2-3 нед, оставляя после себя пигментацию, но появляются новые, которые при слиянии с фрагментами разрешающихся кольцевидных элементов могут образовывать причудливые полициклические фигуры. К атипическим формам заболевания относят пурпурозную, телеангиэктатическую и уплотненную разновидности.
Симптомы эритемы кольцевидной центробежной Дарье. Оба пола болеют приблизительно одинаково, в молодом и среднем возрасте. Вначале, первичными элементами являются пятна красного цвета, которые быстро трансформируются в папулы или бляшки. За счет периферического роста элемента возникают кольцевидные очаги больших размеров (15-20 см). Центральная часть их слегка запавшая, часто пигментирована, иногда имеет розово-красный цвет. Отмечаются рост элемента по периферии, слияние близлежащих элементов и в результате возникают дугообразные, кольцевидно возвышающиеся очаги поражения. Течение заболевания имеет своеобразный характер: рядом со старыми имеются новые элементы. Высыпания могут располагаться на любом участке кожного покрова и сопровождаются зудом различной степени выраженности. Заболевание протекает хронически, с обострениями часто в весенний период. В литературе описаны редкие.варианты течения дерматоза (шелушащийся, везикуло-буллезный и др.).
Гистопатология. В мальпигиевом слое эпидермиса отмечается небольшой межклеточный и внутриклеточный отек, в дерме – умеренный отек, расширение капилляров, небольшие периваскулярные инфильтраты из лимфоцитов и гистиоцигов, иногда с примесью эозинофилов и нейтрофилов.
Патоморфология. Эпидермис чаще неизмененный, в дерме – отек и довольно значительные периваскулярные и перифолликулярные инфильтраты лимфогистиоцитарного характера. A. Ackerman (1978) на основании различий в гистологической картине кольцевидной центробежной эритемы выделил два типа этого заболевания: поверхностный и глубокий. В связи с этим G.S. Bressler (1981) предлагал вместо термина “кольцевидная центробежная эритема” использовать термин “поверхностная и глубокая кольцевидные эритемы”.
Гистогенез. Предполагается иммунный генез заболевания в связи с выявлением отложений IgG в зоне базальной мембраны эпидермиса.
Дифференциальный диагноз. Заболевание следует отличить от кольцевидной гранулемы, многоформиой экссудативной эритемы, крапивницы.
Лечение. Назначают антигистаминные, гипосенсибилизирующие препараты, поливитамины. Необходимо лечить очаги инфекции, заболевания желудочно-кишечного тракта. В особенно упорных случаях назначают системные кортикостероиды. Наружно применяют кортикостероидные и зудоутоляющие средства.
 [1], [2], [3], [4], [5], [6], [7], [8]
[1], [2], [3], [4], [5], [6], [7], [8]
Кольцевидная, эритема Биетта, Дарье: облезание кожи: причины, лечение
Эритема — это гиперемия тканей, что вызывается посредством расширения капилляров, может являться симптомом воспаления. Кольцевидная эритема получила свое название в связи со своим внешним видом. Проявляется она в виде красных колец, чуть приподнятых над уровнем дермы, ограничивающих участки здоровой дермы. В зависимости от причин протекать болезнь может в двух формах: хронической и острой.
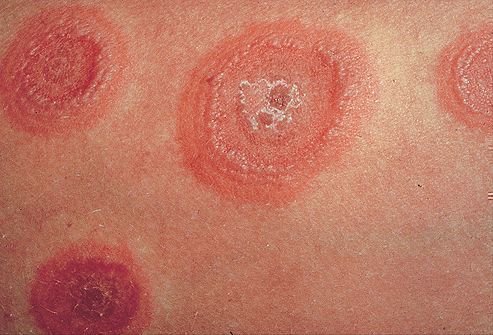
Кольцевая эритема имеет две формы: хроническую и острую
Эритема у детей
Данное явление совсем не редкость и наблюдается следующая симптоматика:
- сыпь в виде колец, выступающих над кожным покровом;
- головная боль;
- повышение температуры, отечность;
- длина пятен возможна до восьми сантиметров в длину, вызывают зуд, шелушение.
Кольцевидная эритема у детей характеризуется появлением красных или ярко-розовых пятен. Часто на начальной фазе путают с лишаем. Оптически эти две болезни похожи, но причины происхождения разные, соответственно и лечение различное. Эритема – это аллергическая реакция, а лишай — болезнь, вызванная грибком или вирусом.
Причины появления эритемы у детей
В основном эритема у детей — это проявлении реакций организма на раздражители. К инфекционной эритеме относят инфекционные болезни детского возраста по типу кори, краснухи, скарлатины, мононуклеоза инфекционного. Так, можно выделить следующее:
- отравление организма приемом некоторых медикаментов;
- реакция на длительное пребывание под ультрафиолетовыми лучами;
- проявление реакции на аллерген пищевого происхождения;
- образование злокачественных опухолей;
- изменение белково-лейкоцитарной формулы крови;
- очаговые инфекции, под воздействием которых в организм попадает много токсинов.
Причиной эритемы может быть дисбаланс белков и лейкоцитов в крови
Центробежная кольцевидная эритема Дарье
Наиболее распространенным видом является центробежная эритема Дарье. Проявляется в виде красных пятен, трансформирующихся в папулы. Из-за быстрого распространения, пятна соединяются между собой и образуют различные узоры.
Центральная часть папул немного впалая, отличается по цвету. Сама же сыпь может локализироваться на любом участке кожи.
Лечение эритем
Лечение подбирается врачом-дерматологом, в соответствии с причинами появления. Помимо дерматолога лечение обсуждается с неврологом, инфекционистом, иммунологом, ревматологом и эндокринологом. Появление эритем может свидетельствовать о наличии в организме инфекционных процессов, таких как:
- цистит;
- скарлатина;
- ангина;
- кандидоз;
- туберкулез;
- отит;
- ревматизм;
- воспаление паховых лимфоузлов.
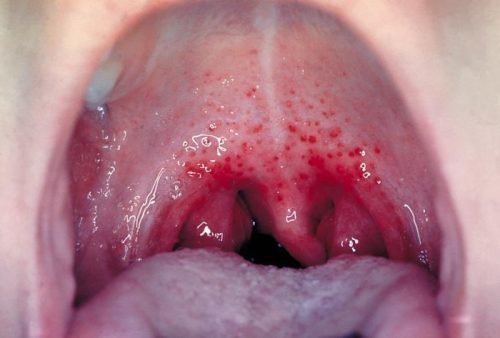
Скарлатина — заболевание, иногда сопутствующее эритеме
Каковы же причины возникновения кольцевидной эритемы
Под этим термином соединяются физиологические и патологические видоизменения покровов дермы. Причины.
- Физиологическая. Покраснение участков кожи при психоэмоциональной реакции организма (стыд, раздражение, климактерические приливы, волнение). Под воздействием температурного режима или физического контакта. При воздействии препаратов внешнего использования с согревающим эффектом или приема вовнутрь препаратов с сосудорасширяющим действием.
- Патологическая включает инфекционные заболевания, дерматиты, дерматозы, аутоиммунные заболевания, аллергические реакции, в том числе на препараты. Могут быть на антибиотики, группы пенициллина. Также соматические патологии и беременность, электропроцедуры терапевтического действия, солнечные ожоги.
Как уже оговаривалось ранее, эритемы могут протекать в острой и хронической форме. Хроническая форма течения заболевания подразумевает под собой длительный период протекания болезни, в котором имеют место ремиссии и обострения. К таким относится много кожных заболеваний, эритема Гаммела, ревматическая эритема, центробежная эритема Биетта и многие другие кожные заболевания. Рассмотрим, чем же характерны эти заболевания.
Этирема може возникать как побочное действие пенициллина
Эритема Гаммела
Кожное высыпание, мигрирующего характера, гирляндообразное, полосовидное, вызывающее зуд. Так же наблюдается отмирание мелких пластинок кожного покрова. Возникает чаще всего на конечностях и туловище. Подвержены в основном люди в возрасте от сорока пяти до семидесяти пяти лет. Особенностью является быстрая смена очертаний эритемы. Проявляется эритема Гаммела за несколько месяцев до появления признаков наличия рака.
Эритема Биетта
Красная волчанка (центробежная эритема Биетта) представляет собой заболевание аутоиммунного типа с преобладающим поражением кожных покровов. В организме происходит генное нарушение иммунитета, что приводит к разрушению иммунной системой клеток собственного организма. Таким образом, в тканях происходит воспалительный процесс, с разрушением ядер клеток собственных и возникновением клеток красной волчанки. Поражаются не только кожные покровы, но и клетки всех органов.
Оптическим характерным признаком волчанки являются высыпания, преимущественно на лице, в области щек и крыльев носа, розово-красного, а иногда синюшного вида, немного отечные. Однако, атрофия тканей отсутствует.
Может являться предвестником комплексного эриматоза, или же проходить в совокупности с поражением внутренних органов, при диссеминированной красной волчанке.

Эритема Биетта проявляется сыпью на лице
Ревматоидная эритема
По локализации и внешнему виду схожа с кольцевидной эритемой Дарье. Различают два ее вида. В первом случае появляется сыпь на конечностях и туловище, которая со временем проходит. Иногда такую сыпь даже трудно рассмотреть. А во втором случае образуются ревматические узелки, разрушение кожных покровов при ревматизме. Чаще всего такие проявления отмечают у детей и подростков. Формируются эритемы в областях крупных суставов.
Какое лечение прописывают при эритемах
Подбирается комплекс препаратов такого действия:
- антигистамины: мази, кремы, гели, таблетки, которые помогут устранить отечность тканей;
- противовирусные: препараты, направленные на уничтожение вирусов, если таковые присутствуют в организме, или на профилактику их появления, так как организм находится в ослабленном состоянии и очень высок риск подхватить вирус;
- противоинфекционные;
- антисептики, глюкокортикостероиды: препараты и мази, блокирующие дальнейшее размножение Т-лимфоцитов, что и поможет справиться с внешними проявлениями;
- препараты, которые будут выводить токсины из организма;
- противогельминтные препараты, при наличии в организме глистов: часто требуется несколько курсов лечения, а затем еще и профилактика;
- антибиотики выписывают при наличии в организме инфекции, и при длительном повышении температуры тела;
- цитостатики: препараты, которые будут подавлять размножение генно модифицированных иммунных клеток, благодаря чему угнетается проявление признаков аутоиммунных заболеваний.

Мазь назначается для снятия отеков
Нетипичные формы центробежной эритемы Дарье
Для анулярной эритемы характерными являются высыпания без шелушения, и не вызывающие очень сильного зуда. Иногда пациенты жалуются на болезненные ощущения в области сыпи. Однако, есть нетипичные проявления кольцевидной эритемы Дарье.
- Шелушащаяся. Часто развивается при гельминтозе и паранеопластическом синдроме. Длительность существования может составлять несколько месяцев. Во время ремиссии кожа все равно остается пигментированной.
- Везикулярная. Чаще всего, возникает при эндокринных расстройствах и на фоне сниженного иммунитета. Характеризуется появлением на краях высыпаний везикул – мешочков с серозной жидкостью. Причины ее возникновения до конца так и не известны.
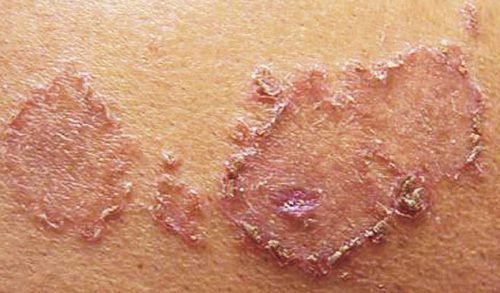
Везикулярная эритема Дарье
Дермовейт против кольцевидной эритемы
Одним из проверенных средств, против различных кожных заболеваний, типа экземы, красной волчанки, красного плоского лишая и других патологиях дермы, является мазь дермовейт. Естественно, вылечить полностью кольцевую эритему при помощи дермовейта невозможно. Однако, можно устранить, с его помощью, неприглядные высыпания. В составе препарата содержатся кортикостероиды, которые обычно используют в противоаллергическом лечении, а также в лечении аутоиммунных заболеваний.
Этот препарат часто оказывается действеннее других. Однако, не стоит забывать о том, что его длительное применение не рекомендовано, так как ведет к привыканию. Также его применение противопоказано детям до одного года.
Лечение эритем подразумевает комплексную терапию, поэтому маскировка внешних признаков не ведет к полному исчезновению болезни. Бесследно все пройдет только если устранить главную причину болезни. А чаще всего ею является ослабленный иммунитет. Эритема Биетта напрямую связана с изменениями в иммунной системе. Описывается врачами эта болезнь, как иммунное воспаление, которое приводит к уничтожению своих клеток ДНК и соединению аномальных клеток, что приводит, иногда, к полному прекращению функционирования органов. Виды кольцевых эритем у детей.
- Транзиторная. Наблюдается у новорожденных. Такое проявление является нормальным и исчезает примерно через неделю.
- Инфекционная. Происходит заражение воздушно-капельным путем парвовирусом 19. Характерна боль в мышцах, головная боль, незначительное повышение температуры тела. Лечения практически не существует. Сыпь сходит сама через 2-3 недели.
- Эритема Лейнера. Характерна для детей, больных ревматизмом с повреждением сердца. Обострения проходят после улучшения в течение главного заболевания. При прогрессировании ревматизма прогрессирует и эритема.
- Эритема кольцевидная центробежная Дарье. Ее провоцирует аллергенно-токсическое состояние организма. Может продолжаться от нескольких месяцев до нескольких лет.
Дермовейт снимет симптомы заболевания
Проявления эритемы при ревматизме
Ревматизм — общесистемное заболевание соединительных тканей, с локализацией аномального процесса в сердечных оболочках, как следствие возникает ревматический кардит. Прогрессирует у детей в возрасте от пяти до пятнадцати лет. Одним из признаков ревматизма является появление кольцевидной эритемы. Характерным является покраснение с выпуклыми краями, округлой формы. Наиболее значимым признаком остается появление узелковой эритемы. Кольцевидная эритема кожи рук.
- Врожденная эритема подразумевает аномалию капилляров, как следствие появление на коже подошв и ладоней эритем в виде пятен. Называется такая патология болезнью Лане. Появляется с момента рождения или же начинает проявлять себя во время беременности. Причины таких аномалий в организме неизвестны. Лечат при помощи гормонов коры надпочечников. Дополнительно назначают комплексы витаминов А и Е.
- Приобретенная эритема подразумевает реакции на внешние раздражители, авитаминозы, аллергические реакции. Например, многоформная эритема характеризуется появлением сыпи на лице, ладонях и подошве ступней в виде красных пятен и пузырей, которые впоследствии лопаются. Кожа рук наиболее подвержена воздействию внешних факторов и при малейших повреждениях заживает дольше, так как на ней находится множество сгибов. При авитаминозах, обветриваниях, контактах с агрессивными моющими средствами часто кожа рук может потрескаться и облезть. При авитаминозах к шелушению также может добавиться ломкость ногтей, онемение кистей, вялость.
Не шелушащиеся, не вызывающие зуда маленькие, округлой формы пятна—признак кольцевой эритемы. На подошвах ног, ладонях и слизистых. Также причиной сыпи на руках могут являться грибковые инфекции. Если лечением эритем на ладонях не заниматься, высока вероятность, что через пару лет все это перерастет в экзему. Появление эритем можно спутать с появлением некоторых инфекционных болезней, поэтому лечиться самостоятельно не стоит.
Эритема — это всего лишь симптом, которым человеческое тело показывает, что в организме происходит какой-то более серьезный процесс, который вскоре может нанести урон.
Самостоятельно можно вылечить только следствие (высыпание), но не причину. При появлениях сыпи неопределенного характера у себя или ребенка, необходимо незамедлительно обращаться за помощью к специалистам, особенно если высыпания на коже сопровождаются болями и повышением температуры тела. Потому, учитывая все вышесказанное, беря во внимание возможные последствия, нужно следить за состоянием своего организма: почаще бывайте на свежем воздухе и не пренебрегайте профилактическими мерами, а в случае «опасности» — идите к врачу!




