Деформации стоп – Вальгус у детей! Разница между вальгусной деформацией стоп и вальгусной постановкой стопы. Говорит эксперт. | Доктор Евдокимов
Статические деформации стоп и связанные с ними заболевания
Продольное плоскостопие. Это деформация стопы, при которой происходит уплощение (понижение) продольного свода. Плоскостопие бывает врожденное и приобретенное. Врожденное продольное плоскостопие встречается довольно редко, в основном в сочетании с вальгусной деформацией стопы (плосковальгусная деформация), и является следствием первичных внутриутробных пороков развития тканей эмбриона. Лечение так же, как и при врожденной косолапости, проводят с первых дней жизни ребенка этапными гипсовыми повязками, редрессациями, ортопедической обувью. Приобретенное продольное плоскостопие бывает травматическим, паралитическим и статическим.
Травматическое плоскостопие развивается вследствие переломов костей стопы и голеностопного сустава или при повреждении мягких тканей, укрепляющих свод стопы. Причиной развития паралитического плоскостопия является парез или паралич мышц, поддерживающих свод стопы, вследствие перенесенного полиомиелита, спастического паралича, повреждений корешков спинного мозга, нервно-мышечных заболеваний и др. Наиболее часто встречается статическое продольное плоскостопие, т. е. плоскостопие, развивающееся вследствие перегрузок. Перегрузка наступает при значительном увеличении массы тела человека, при тяжелой физической работе с переносом тяжестей и длительным пребыванием на ногах, когда исчерпаны компенсаторные возможности организма и дополнительная нагрузка становится чрезмерной, а может происходить и при обычной нагрузке, когда стопы ослаблены в результате внутренних причин и даже обычная нагрузка становится для них чрезмерной.
Приблизительно до семилетнего возраста у детей происходит естественное формирование продольного свода. При массовых обследованиях населения у большинства детей двухлетнего возраста обнаруживается продольное плоскостопие. С возрастом количество плоских стоп уменьшается и к 9 годам остается лишь у 5—7% уже как патологическая деформация. В периоды интенсивного роста костей стопы с дифференциацией их формы и структуры может наступить диспропорция между энергией роста костей и пониженной вследствие наследственно-конституциональной предрасположенности или дисплазии сопротивляемостью соединительнотканного аппарата. Это является причиной развития продольного плоскостопия. Причем деформация может достигать значительной степени выраженности с изменением формы, величины и взаиморасположения костей, с расстройствами статики и кинематики.
У взрослых на фоне слабости мышечно-связочного аппарата под влиянием неблагоприятных факторов (тяжелая работа, нерациональная обувь, беременность и др.) может также развиться продольное плоскостопие, но оно уже не достигает такой тяжести, как в период роста. В старческом возрасте в связи с общими атрофическими явлениями в организме часто происходит уплощение продольного свода. Таким образом, причины развития статического плоскостопия разнообразны и в основном зависят от состояния мышечно-связочного-костного аппарата, а также от различных внешних воздействий на него. Сложность строения костно-мышечно-суставного аппарата стопы предопределяет ее многогранные биомеханические особенности. В стопе для осуществления ее функций имеется возможность движения как отдельных костей по отношению друг к другу, так и частей стопы между собой, вокруг поперечных, продольных и вертикальных осей вращения.
В норме стопа — это единый слаженный механизм. Ослабление какого-либо одного звена или всего механизма в целом под влиянием внешних или внутренних причин приводит к развитию деформации. Поэтому плоскостопие является весьма вариабельной деформацией. Простое продольное плоскостопие развивается в результате избыточного поворота частей стопы вокруг поперечных осей, проходящих по суставам Шопара, ладьевидноклиновидному и предплюсне-плюсневому (Лисфранка). При этом происходит соответственно уплощение свода за счет переднего, заднего или обоих отделов стопы одновременно.
Рис. 6.26. Рентгенограмма. Плосковальгусные стопы
При изменениях во вращении частей стопы по продольной оси, проходящей через подтаранный сустав, развивается вальгусное, реже варусное отклонение заднего, переднего или обоих отделов. Нарушение вращений одновременно вокруг поперечных и продольных осей приводит к наиболее тяжелой форме статического плоскостопия — плосковальгусной стопе (рис. 6.26). Развитию этой деформации способствуют некоторые анатомо-функциональные особенности стопы.
Высокое положение общего центра тяжести тела, прохождение его проекции кнутри от задней точки опоры стопы, наклонное положение таранно-пяточного сустава во фронтальной плоскости при определенных условиях (нарушение мышечного равновесия, слабость связочного аппарата, у детей избыточная нагрузка и др.) приводят к прогрессированию имеющейся в норме незначительной (до 5°) пронации пяточной кости, наклону и ротации таранной кости кнутри.
Избыточное вращение частей стопы вокруг вертикальной оси, проходящей через суставы Лисфранка и таранно-ладьевидный, способствуют приведению или отведению среднего и переднего отделов стопы с одновременной их внутренней или наружной ротацией. Таким образом, продольное плоскостопие представлено значительным количеством вариантов от уплощения продольного свода разной степени выраженности за счет переднего, заднего или обоих отделов стопы одновременно до сочетания его с пронацией заднего отдела или всей стопы, супинацией заднего и переднего отделов, пронацией заднего и супинацией переднего отделов, а также с приведением или отведением переднего отдела стопы.

Рис. 6.27. Плантограмка. Определение состояния продольного свода.
Это очень важно знать ортопедам, занимающимся патологией стоп для правильного назначения корригирующих ортопедических стелек или обуви. Диагноз продольного плоскостопия основывается на клиническом обследовании и данных подометрии, плантографии и рентгенометрии. В зависимости от тяжести деформации различают три степени продольного плоскостопия. При клиническом обследовании выясняют жалобы больных, определяют форму стопы, вид и характер деформации, состояние кожных покровов и периферическую пульсацию, подвижность в суставах, исследуют вышележащие отделы нижних конечностей, особенности статики и ходьбы больного.
Методом подометрии с помощью скользящего циркуля определяют высоту костного свода стопы — расстояние от плоскости опоры до нижнего края бугристости ладьевидной кости. Каждая половозрастная группа в зависимости от длины стопы, экологических факторов и времени обследования имеет свою высоту свода. Поэтому метод подометрии с применением оценочных таблиц может использоваться при динамическом наблюдении за развитием свода у детей, при массовых обмерах стоп и при назначении ортопедических стелек. Определить изменение величины опорной поверхности стопы можно с помощью плантограммы. На деревянную рамку натягивают полиэтиленовую пленку и кусок любой материи, смоченный штемпельной краской. На пол кладут л ист бумаги, а сверху рамку пленкой вверх. Больной становится обеими ногами на пленку, и контур его стоп обводится карандашом.
Между I I I и IV пальцами ставится точка. При этом на бумаге остается отпечаток подошвенной поверхности стопы. Соединив точку между III и IV пальцами с центром пятки, мы как бы отсекаем грузовой свод от рессорного. В норме закрашенная часть продольного свода должна доходить до этой линии. По внутреннему краю отпечатка проводят касательную, от середины которой через подсводное пространство восстанавливают перпендикуляр до линии, разделяющей грузовой и рессорный своды. Отрезок между двумя линиями делят на три части.
При продольном плоскостопии I степени закрашенная часть плантограммы распространяется на ‘/з подсводного пространства, при II степени — на 2/з, а при III степени — занимает все подсводнов пространство (рис. 6.27). Продольное плоскостопие определяют и по боковой рентгенограмме, произведенной в положении стоя, по уровню наклона пяточной кости к площади опоры. Для этого проводят касательную к нижней поверхности пяточной кости и линию, соединяющую точку опоры бугра пяточной кости с точкой опоры над головкой I плюсневой кости. В норме угол, образованный этими линиями, не меньше 16°, при I степени плоскостопия — 15—11°, при II — 10—6°, при III — менее 5°. О состоянии продольного свода можно судить и по углу, образованному линией, касательной к нижней поверхности пяточной кости, и линией, касательной к нижнему краю I плюсневой кости. В норме он равен 125—130°, при I степени плоскостопия он увеличивается до 140°, при II степени — до 160°, при III степени — более 160°. К ранним симптомам продольного плоскостопия относится утомляемость нижних конечностей, периодические боли в области продольного свода, в голенях при ходьбе и к концу дня. Опускание продольного свода происходит главным образом при нагрузке.
С увеличением степени плоскостопия боли усиливаются, носят постоянный характер. Появляются боли в вышележащих отделах нижних конечностей и даже в пояснице, походка теряет эластичность, плавность. Ограничиваются движения в суставах стопы и голеностопном суставе. Стопа может принимать вальгусное положение, пятка становится округлой формы, распластывается, ладьевидная кость выступает кнутри. Возможна отечность стоп и голеностопных суставов. Подбор обуви затруднен. В последующем болевой синдром увеличивается за счет развивающегося деформирующего артроза суставов стоп. Опорная поверхность стопы увеличивается с увеличением степени плоскостопия, что отчетливо определяется клинически и на плантограмме. Деформация может быть фиксированной и нефиксированной. Следует отметить, что в некоторых случаях, когда компенсаторные нгаможности организма достаточно высоки, продольное плоскостопие развивается медленно, перестройка функций стоп идет постепенно и, несмотря на значительно выраженную деформацию, жалоб на боли пациенты не предъявляют. Однако в любой момент может произойти срыв компенсации. Лечение продольного плоскостопия в основном консервативное. Оно зависит от причины деформации, степени ее выраженности и клинических проявлений. Рассчитывать на устранение деформации i помощью консервативного лечения не приходится.
Лечение должно быть направлено на снятие болевого синдрома и профилактику прегрессирования деформации. С этой целью применяют ежедневные теплые ножные ванночки, массаж и лечебную гимнастику по определенной методике и системе, способствующие укреплению мышечно-связочного аппарата нижних конечностей и особенно той группы мышц, которые принимают активное участие в поддержании продольного свода стопы.
К таким упражнениям относятся активное сгибание и супинация стопы, сгибание и разгибание пальцев, сближение носков обеих стоп, обхватывание стопами мяча, катание i калочки, подтягивание полотенца пальцами ног, ходьба на носках, на наружных краях стоп с повернутым внутрь носками, по буму и др. В связи с тем что статическое плоскостопие чаще имеется и прогрессирует у лиц, физически менее развитых или ослабленных вследствие каких-либо причин, лечебную гимнастику для нижних конечностей следует сочетать с общеукрепляющими упражнениями. ри стойких сильных болях необходимо создание покоя — наложение гипсовой повязки в корригированном положении на 2—3 нед. Затем ванночки, массаж, лечебная гимнастика. Для снятия болевого синдрома и улучшения кровообращения назначают физиотерапевтические процедуры: парафиноозокеритовые аппликации, фонофорез гидрокортизона, электрофорез новокаина.
Повторные курсы консервативного лечения при продольном плоскостопии предупреждают развитие деформирующего артроза суставов стоп. Особая роль при лечении продольного плоскостопия отводится назначению ортопедических стелек и ортопедической обуви. При начальной степени деформации назначают ортопедические стельки с супинатором под пятку и пронатором под передний отдел, создавая таким образом как бы «скручивание» стопы — положение, при котором мышцы подвергаются меньшим растягивающим усилиям и, таким образом, находятся в более благоприятных условиях для работы. Выкладка продольного свода в ортопедической стельке применяется для разгрузки болезненных участков и коррекции деформации при нефиксированных формах продольного плоскостопия.
Предпочтительнее выкладывать внутренний и наружный продольный своды, так как выкладка только внутренней подсводной части вызывает соскальзывание стопы кнаружи. Высота выкладки зависит от степени плоскостопия и возможности его коррекции. В стельки можно добавлять и другие корригирующие элементы в зависимости от вариабельности деформации. Например, при пронации заднего отдела добавляется косок-супинатор под пятку, при умеренной пронации всей стопы — утолщение по всему внутреннему краю стопы, при сочетании продольного плоскостопия с поперечным — выкладка поперечного свода и др. При фиксированных формах продольного плоскостопия в зависимости от степени фиксированности высота выкладки продольного свода снижается. При III степени продольного плоскостопия, особенно в сочетании с выраженной вальгусной деформацией, назначают ортопедическую обувь в виде ботинок со шнуровкой, с выравниванием подошвенной поверхности пробкой, выкладкой сводов и внутренней боковой поддержкой при нефиксированной форме деформации. При фиксированной деформации обувь изготавливается по гипсовому слепку.
К оперативному лечению продольного плоскостопия прибегают крайне редко, в исключительных случаях, когда имеется плосковальгусная деформация и ортопедическая обувь не приносит облегчения. У детей предлагаются различные мышечные пересадки: пересадка сухожилия длинной малоберцовой мышцы на внутренний край стопы к ладьевидной кости в сочетании с тенотомией пяточного сухожилия и последующей гипсовой иммобилизацией в течение 4—5 нед. Затем назначают ванночки, массаж, лечебную гимнастику и ортопедическую обувь. При фиксированной костной форме лосковальгусной деформации стопы возможны вмешательства на костях стопы: артродез подтаранного сустава, серповидная резекция таранной и пяточной костей позади сустава Шопара по Куслику, перемещение костного клина из ладьевидной кости в пяточно-кубовидный сустав по Пертесу, клиновидная резекция и трехсуставной артродез.
Операции на костях дополняются пересадкой мышц. После гипсовой иммобилизации, продолжительность которой зависит от метода операции, предполагаются использование ортопедической обуви, физиотерапевтическое лечение, лечебная физкультура, массаж. Оперативное лечение при статическом плоскостопии малоэффективно, так как после операций на мягких тканях деформация часто рецидивирует вследствие несостоятельности пересаженных мышц и значительных нагрузок на стопу, а после операции на костях возникают дефор- мирующие артрозы, которые усиливают болевой синдром. У детей и подростков часто не образуются анкилозы суставов после артродеза, что приводит к рецидивам деформаций и значительно нарушает функцию стопы. Профилактику плоскостопия следует начинать с первых лет жизни ребенка.
Она должна быть направлена на предупреждение развития плоскостопия или на профилактику его пгрессирования и включает динамические осмотры детей ортопедами для наблюдения за развитием свода, общеукрепляющий режим, дозированные занятия спортом, использование рациональной обуви. В комплекс утренней гимнастики необходимо включать упражнения, направленные на повышение выносливости стоп к нагрузке и укрепление мышц, принимающих активное участие в поддержании свода стопы. У взрослых, профессия которых связана с длительным пребыванием на ногах, следует соблюдать режим труда и отдыха, особенно вредно продолжительное стояние, отягощенное грузом. В наиболее «чувствительные фазы» в жизни человека (половое созревание, период интенсивного роста, беременность, климакс) людям, склонным к развитию плоскостопия, наряду с укрепляющей гимнастикой следует рекомендовать ношение ортопедических стелек. Поперечное плоскостопие, hallux valgus, молоткообразные пальцы.
Врожденное поперечное плоскостопие, hallux valgus, до окончания роста встречается редко. Лечение его консервативное, затем решается вопрос об оперативном лечении. Приобретенное поперечное плоскостопие наиболее часто бывает статическим, реже оно встречается как элемент полой стопы, а также как следствие параличей и парезов, развившихся на почве полиомиелита, спастического паралича, травмы с повреждением периферических нервов и др.
Причины развития статического поперечного плоскостопия можно условно разделить на внутренние и внешние. К внутренним причинам относятся наследственно-конституциональное предрасположение, первичная слабость мышечносвязочного аппарата, дисплазия. Особенности строения и функции переднего отдела стопы способствуют распластыванию поперечного свода.
Стопа является исторически поздним образованием, сложившимся в процессе филоенеза в связи с прямохождением человека. I плюсневая кость присоединилась к остальным позже. Между ней и II плюсневой костью отсутствуют межкостные связки и межкостная мышца, имеющиеся между другими плюсневыми костями.
Не участвует в удержании I плюсневой кости и поперечная головка мышцы, приводящей большой палец стопы, которая начинается от поперечных связок головок II—V плюсневых костей и от суставных сумок второго — пятого плюснефаланговых суставов, а прикрепляется к основанию проксимальной фаланги I пальца. Поэтому I плюсневая кость является наиболее уязвимым звеном в патогенезе поперечного плоскостопия. Отмечается также значительная вариабельность в строении переднего отдела стоп. При рентгенологическом изучении формулы плюсневой дуги наряду с наиболее частыми вариантами длины плюсневых костей (I > II > III > IV > V; II > I > III > IV > V и I — II > III > IV > V) встречаются значительно укороченные I плюсневые кости. Обнаруживаются различной величины скошенность щели первого плюснеклиновидного сустава, наличие добавочных плюсневых костей, а также их недоразвитие.
Эти признаки дисплазии свидетельствуют о потенциальной недостаточности стоп, предрасполагающей к развитию статических деформаций их переднего отдела. В держании плюсневых костей от расхождения главная роль принадлежит подошвенному апоневрозу, пять отростков которого прикрепляются к головкам плюсневых костей и соединяются между собой поперечными пучками. Роль мышечной слабости в развитии поперечного плоскостопия до настоящего времени спорна, так как мышц, сближающих плюсневые кости, не существует.
Однако элек- тромиографические исследования при поперечном плоскостопии указывают на первичные изменения функциональных свойств мышц стопы и голени. Таким образом, поперечное плоскостопие следует рассматривать как проявление в первую очередь недостаточности связочного аппарата на фоне функциональной слабости мышц стопы и голени.
Прослеживаются наследственная предрасположенность к статическому поперечному плоскостопию, а также его семейные формы. К внешним причинам, способствующим развитию поперечного плоскостопия, относятся перегрузки, связанные с профессией и занятием спортом, с ведением домашнего хозяйства, с использованием нерациональной обуви, с общим увеличением массы тела и другими отрицательными факторами. Основным в патогенезе поперечного плоскостопия является распластывание переднего отдела.
Наиболее часто оно происходит за счет медиального (варусного) отклонения I плюсневой кости, иногда в сочетании с латеральным отклонением V плюсневой кости. Встречается веерообразное расхождение всех плюсневых костей. Редким вариантом является изолированное латеральное отклонение V или IV и V плюсневых костей. Прогрессирование медиального отклонения I плюсневой кости приводит к подвывиху и вывиху сесамовидных костей. Происходит смещение латеральной сесамовидной кости в первый межплюсневый промежуток. Медиальная сесамовидная кость смещается в область наружного отдела головки I плюсневой кости. В результате действия силы тяжести тела на I плюсневую кость и реакции опоры возникает момент силы, способствующий развитию пронационной ротации I плюсневой кости. Подвывих и вывих в плюснесесамовидном сочленении, а также внутренняя ротация I плюсневой кости ведут к снижению опорной функции головки I плюсневой кости. Вопрос распределения нагрузки при стоянии и ходьбе по подошвенной поверхности переднего отдела стопы в норме и патологии долгое время оставался спорным.
С помощью рентгенографических, анатомических и биомеханических исследований с применением тензометрии доказано, что у здоровых лиц все головки плюсневых костей при стоянии и ходьбе принимают участие в нагрузке. При этом головка I плюсневой кости несет около 50% всей нагрузки, остальная распределяется приблизительно поровну на головки II—V плюсневых костей. Уменьшение опорной функции головки I плюсневой кости при поперечном плоскостопии приводит к увеличению нагрузки на головки остальных плюсневых костей, причем максимально увеличивается нагрузка на II и III плюсневые кости. В результате под их головками на подошвенной поверхности образуются болезненные омозолелости, так называемые натоптыши. Рентгенологически определяется утолщение кортикального слоя диафизов II и III плюсневых костей. При чрезмерной нагрузке может наступить их патологическая перестройка (болезнь Дейчлендера). Признавая отсутствие поперечного свода на уровне головок плюсневых костей, некоторые авторы вообще отказываются от понятия «поперечное плоскостопие» и применяют термин «поперечнораслластанная стопа».
Однако термин «поперечное плоскостопие» наиболее правомочен, так как включает в себя поперечную распластанность как основной компонент деформации и ее следствие: латеральное отклонение I пальца, костно-хрящевые разрастания по медиальному краю шловки I плюсневой кости, натяжение сухожилий разгибателей под кожей на тыле стопы, омозолелость кожи под пучками, молоткообразную деформацию II—III пальцев. На выступающую кнутри головку I плюсневой кости при поперечном плоскостопии оказывается давление обувью, из-за чего по ее медиальному краю появляются и постепенно увеличиваются костно-хрящевые разрастания, а над ними — часто вос- паляющаяся слизистая сумка. Отклонение I плюсневой кости медиально, ее внутренняя ротация и изменение соотношений в первом плюснесесамовидном суставе нарушают мышечное равновесие в первом плюснефаланговом суставе.
Сгибатели и разгибатели I пальца, смещаясь кнаружи, начинают действовать как аддукторы и вызывают вальгусное отклонение пальца, которому не может препятствовать мышца, отводящая большой палец стопы, смещенная при этом к подошве и действующая больше как сгибатель I пальца. Прогрессирующее приведение 1 плюсневой кости, а также увеличивающиеся костно-хрящевые разрастания по медиальной поверхности головки I плюсневой кости способствуют еще большему вальгусному отклонению I пальца. Увеличение нагрузки на головки средних плюсневых костей при поперечном плоскостопии создает постоянное чрезмерное давление на сухожилия сгибателей II и III пальцев. Это вызывает рефлекторное сокращение соответствующих мышц. В результате наступившего мышечного дисбаланса происходит сгибание пальца в проксимальном межфаланговом суставе, а затем разгибание его в плюс нефаланговом суставе, так называемая молоткообразная деформация пальцев. В дальнейшем может произойти подвывих или вывих пальца в плюснефаланговом суставе к тылу.
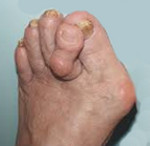
При прогрессировании деформации развиваются стойкие артрогенные контрактуры молоткообразных пальцев. Приподнятые к тылу II и III пальцы уже не оказывают сопротивления вальгусному отклонению I пальца, и оно значительно увеличивается. Бывает, что увеличивающаяся вальгусная деформаия I пальца как бы вытесняет II и III пальцы и они, приобретая молоткообразную форму, накладываются на I палец. В плюснефаланговом суставе при этом происходит вывих пальца не только к тылу, но и кнутри. От давления верха обуви на тыльной поверхности молоткообразных пальцев образуются болезненные мозоли. Сухожилия разгибателей под кожей на тыле стопы натягиваются уже при начальных степенях деформации. Затем их натяжение увеличивается. Таким образом, поперечное плоскостопие является многокомпо- нентной и весьма вариабельной деформацией, склонной к прогрессированию (рис. 6.28). Различают три степени поперечного плоскостопия: слабовыраженное — I степени, умеренно выраженное — II степени, ^резко выраженное — III степени.
Диагноз поперечного плоскостопия устанавливают на основании клиники и подтверждают его рентгенологическими и плантографическими исследованиями. По рентгенограмме переднего отдела стопы, произведенной в фасной проекции в нагрузке, определяют характер поперечной распластанности, углы расхождения плюсневых костей и угол отклонения I пальца латерально. Степень отклонения I пальца наружу определяют по плантограмме по углу, образованному касательными, проведенными к внутреннему контуру стопы и контуру 1 пальца. Угол отклонения I пальца, равный 20—29°, характеризует деформацию I степени; 30—39° — II степени; 40° и более — III степени. Больные, страдающие поперечным плоскостопием, жалуются вна- чале на утомляемость нижних конечностей при стоянии и ходьбе,периодические боли в области головки I плюсневой кости и со стороны подошвы под головками средних плюсневых костей. С увеличением деформации боли при нагрузке усиливаются, становятся постоянными, беспокоят остаточные боли в покое. Больные жалуются на наличие деформации, трудности в подборе обуви, болезненные омозолелости кожи, мозоли пальцев. Поперечное плоскостопие может быть фиксированным и нефиксированным, что определяется сжатием переднего отдела стопы рукой в поперечном направлении для сближения плюсневых костей.
Рис. 6.28. Поперечное плоскостопие, hallux valgus, молоткообразные пальцы. а, б — фото стоп; в — peHTi-енограммы стоп.
При нефиксированной деформации плюсневые кости легко сближаются. Степень фиксированности не зависит от степени плоскостопия. Поперечное плоскостопие !, П и III степени может сочетаться с любой степенью продольного плоскостопия, плосковальгусной и другими деформациями стоп. Консервативное лечение применяют при всех степенях поперечного плоскостопия. Понятно, что устранить деформацию с помощью консервативного лечения невозможно. Оно должно быть направлено на снятие болевого синдрома и профилактику прогрессирования деформации. Теплые ножные ванночки, лечебная гимнастика, массаж мышц стоп и голеней способствуют улучшению кровообращения, укреплению связочно-мышечного аппарата нижних конечностей, снимают болевые ощущения и усталость.
При стойких сильных болях назначают физиотерапевтическое лечение (озокеритопарафи-новые аппликации, электрофорез новокаина, фонофорез гидрокортизона), с помощью которого не только снимается болевой синдром, но и стопы делаются более мягкими, предупреждается развитие деформирующего артроза суставов. При лечении поперечного плоскостопия используют корригирующие приспособления: резиновые манжеты, охватывающие поперечно передний отдел стопы, с валиком со стороны подошвы для разгрузки головок средних плюсневых костей, защитник на головку I плюсневой кости из латекса или поролона, П-образные прокладки из поролона для исправления и предохранения от потертостей молоткообразно деформированных пальцев, различные прокладки между I и II пальцами. При нефиксированных деформациях применяют ортопедические стельки с выкладкой поперечного и продольного сводов. При значительно выраженной деформации назначают ортопедическую обувь с выкладкой сводов и разгрузкой болезненных участков для нефиксированной формы и изготовленную по слепку обувь — для фиксированной деформации. При I степени поперечного плоскостопия показано только консервативное лечение. В случае деформации II или III степени со стойким болевым синдромом, нарушением функции стоп, прогрессированием деформации и безуспешности консервативного лечения показано оперативное лечение. К настоящему времени предложено около 300 способов хирургического лечения поперечного плоскостопия, hallux vaigus, молоткообразной деформации пальцев. Некоторые из них нашли достаточно широкое распространение, другие применялись только предложившими их авторами. Согласно современной точке зрения, при оперативном лечении этой сложной многокомпонентной деформации необходимо устранение по возможности всех компонентов и в первую очередь медиального отклонения I плюсневой кости. Достичь этого путем вмешательства на дистальных отделах I плюсневой кости невозможно.
Поэтому удаление костно-хрящевых разрастаний по медиальному краю головки I плюсневой кости по методике Шеде в качестве самостоятельной операции применяться не должно, но необходимо в комплексе с другими вмешательствами. Резекция головки I плюсневой кости по методике Гюнтера—Вредена—Мейо, хотя и подкупает хирургов легкостью выполнения, коротким реабилитационным периодом и удовлетворительным ближайшим результатом, в дальнейшем способствует развитию тяжелых вторичных деформаций из-за потери передневнутренней точки опоры стопы.
Антифизиологичносгь этой операции доказана. Трапециевидная резекция головки I плюсневой кости также не устраняет ее приведения, и после операции требуется длительная иммобилизация. Вмешательства на диафизе I плюсневой кости (косая остеотомия я или перемещение клина из головки на место остеотомии основания плюсневой кости), хотя и рассчитаны на приближение I плюсневой кости ко II, но чреваты вторичными смещениями и также требуют длительной фиксации.
Для устранения медиального отклонения I плюсневой кости наиболее рациональным является резекция плюснеклиновидного сустава по Альбрехту, а также предложенная Г. Н. Крамаренко остеотомия основания I плюсневой кости с сохранением наружной кортикальной пластинки и внедрением клина из аутокости на месте остеотомии основанием к тылу и кнутри. С последним в настоящее время согласно большинство ортопедов, так как при операции Альбрехта несколько укорачивается I плюсневая кость и удлиняются сроки иммобилизации. Для устранения латерального отклонения I пальца предлагаются ушивание внутреннего отдела капсулы, натяжение языкообразного лоскута из капсулы, укорачивание сухожилия мышцы, отводящей большой палец стопы, перемещение кнутри сухожилия длинного разгибателя большого пальца и др.
Наиболее рациональной является операция Брандеса — резекция основания проксимальной фаланги I пальца, так как при этом полностью исключается порочная тяга мышц, способствующая развитию hallux valgus. Ранняя интенсивная разработка движений в послеоперационном периоде способствует формированию неоартроза и сохраняет функцию первого плюснефалангового сустава. Для удержания плюсневых костей в корригированном положении предложен ряд внутренних фиксаторов, как временных, так и постоянных.
Предложений по оперативному лечению молоткообразной деформации пальцев также много. Прибегать к экзартикуляции деформированного пальца не следует, так как после этого увеличивается искривление других пальцев. Выбор метода операции зависит от степени деформации пальца. Резекция головки проксимальной фаланги с последующим вытяжением пальца за дистальную фалангу показана при сгибательной контрактуре проксимального межфалангового сустава. При сочетании с подвывихом пальца в плюснефаланговом суставе операция дополняется рассечением капсулы этого сустава. Вывих пальца к тылу устраняют частичной резекцией соответствующей головки плюсневой кости по длине и со стороны подошвы из подошвенного доступа по пальцевой складке с последующим вытяжением за дистальную фалангу. Наиболее рациональным, направленным на устранение всех компонентов деформации, восстанавливающим форму и улучшающим функцию стоп, является метод Крамаренко (рис. 6.29).
Она заключается в удалении костно-хрящевых разрастаний по медиальной поверхности головки I плюсневой кости, резекции 1/3 основания проксимальной фаланги I пальца, поперечной поднадкостничной остеотомии основания I плюсневой кости с сохранением наружной кортикальной пластины и внедрением на месте остеотомии костного клина из резецированной части проксимальной фаланги I пальца основанием к тылу и кнутри, образовании подошвенной поперечной связки с помощью лавсановой ленты вокруг I и V плюсневых костей и между плюсневыми костями и мягкими тканями со стороны подошвы в виде восьмерки, резекции головки проксимальной фаланги молоткообразного пальца и частичной резекции головки плюсневой кости при вывихе молоткообразного пальца к тылу.
В послеоперационном периоде проводят иммобилизацию гипсовым сапожком до верхней трети голени с вмонтированной проволочной шиной Белера для вытяжения молоткообразного пальца в течение 2 нед, с обязательной разработкой движений в первом плюснефаланговом суставе с 5-го дня после операции.

Рис. 6.29. Реконструктивная операция по методике ЦИТО при поперечном плоскостопии, hallux valgus (схема).
Затем накладывают разрезную и укороченную гипсовую повязку еще на 2 нед. Нагрузку на ноги разрешают через 4 нед в резиновых манжетахстяжках с валиком под головками средних плюсневых костей. В дальнейшем в течение года назначают ортопедические стельки с выкладкой сводов. При двусторонней деформации операцию производят на обеих стопах одновременно.
Деформации стоп – Медицинский справочник
 Деформации стоп
Деформации стопДеформация стопы – устойчивое изменение естественного вида стопы, обусловленное изменением формы или длины одной или нескольких костей, укорочением сухожилий или нарушениями со стороны связочного аппарата. Поскольку стопа представляет собой единое функциональное образование, патологические процессы в любом ее отделе влекут за собой перестройку остальных анатомических структур. Деформация стопы приводит к нарушению опоры, изменению походки и перераспределению веса тела. В результате страдают не только суставы, кости и связки дистальных отделов конечности, но и позвоночник, а также крупные суставы. Деформация стопы может развиваться вследствие травм, пороков развития и некоторых заболеваний. Диагноз выставляется на основании осмотра и результатов радиологических исследований (рентгенографии, МРТ, КТ). Лечение зависит от вида патологии и может быть как консервативным, так и оперативным.
Деформации стоп
 Деформации стоп
Деформации стопДеформации стопы – группа патологических состояний, при которых наблюдается изменение внешнего вида стопы. В эту группу входят разнообразные нарушения, возникшие вследствие травм, пороков развития, парезов, параличей и ряда заболеваний. Степень выраженности деформации стопы и нарушения трудоспособности может значительно варьироваться – от практически полного сохранения функций до тяжелой инвалидности. Вместе с тем, даже незначительные деформации стопы оказывают негативное влияние на вышележащие отделы, становятся причиной болей, быстрой утомляемости при ходьбе, нарушений осанки, преждевременной усталости мышц спины и нижних конечностей и, в конечном итоге, увеличивают вероятность развития остеохондроза и артрозов мелких и крупных суставов нижних конечностей.
Лечение деформаций стопы осуществляют ортопеды и травматологи. В зависимости от причины развития данной патологии, в лечении могут принимать участие невропатологи, нейрохирурги, ревматологи и другие специалисты.
Виды деформаций стопы
Выделяют следующие основные виды деформаций стопы:
Конская стопа – сопровождается стойким подошвенным сгибанием. Активное тыльное сгибание под углом 90 и менее градусов невозможно или затруднено. В тяжелых случаях стопу невозможно вывести в нормальное положение даже путем пассивного сгибания.
Пяточная стопа – характеризуется стойким тыльным сгибанием. При тяжелых деформациях тыльная поверхность стопы касается передней поверхности голени.
Полая (жесткая, супинированная) стопа – сопровождается увеличением кривизны продольной части свода. В тяжелых случаях пациент опирается только на головки плюсневых костей и пяточный бугор, при этом средние отделы стопы не соприкасаются с поверхностью.
Плоская (мягкая, пронированная) стопа – характеризуется уплощением поперечной или продольной части свода. При продольном плоскостопии стопа опирается на поверхность не наружным краем, как в норме, а всей подошвой. Поперечное плоскостопие сопровождается расширением передних отделов и увеличением расстояния между головками плюсневых костей.
На практике зачастую наблюдается сочетание нескольких видов деформации стопы. Наряду с состоянием костей, суставов, сухожилий и связок, на величину и вид деформации могут влиять патологические изменения вышележащих отделов, особенно – голеностопного сустава.
Деформации стопы: косолапость
Достаточно распространенная патология. Косолапость сопровождается укорочением стопы и ее супинацией, обусловленной подвывихом голеностопного сустава. Может быть врожденной и приобретенной. Врожденная косолапость составляет 1-2% от общего числа врожденных аномалий развития и чаще встречается у мужчин. Приобретенная косолапость может развиться вследствие пареза, паралича, травм костей и мягких тканей. Как врожденная, так и приобретенная косолапость бывает одно- или двухсторонней.
При осмотре выявляется 4 основных вида деформации стопы: подошвенное сгибание, супинация, выраженный продольный свод и плюсневое приведение. Самым постоянным признаком является положение супинации, выраженность остальных патологических изменений может сильно варьироваться. При ходьбе основная нагрузка ложится на внешнюю сторону стопы, при выраженных деформациях пациенты опираются на боковую и даже тыльную поверхность.
Поворачивание стопы кнутри и подъем носка невозможны. Плюсневое приведение приводит к тому, что больные вынуждены выворачивать наружу ноги при ходьбе для предотвращения провисания дистальной части стопы. В областях, испытывающих аномальную нагрузку, образуются омозолелости. Диагноз устанавливается с учетом данных внешнего осмотра, плантографии, рентгенографии стопы и рентгенографию голеностопного сустава. При необходимости назначается КТ и МРТ. При паралитической косолапости необходима консультация невролога.
Лечение врожденной косолапости начинают с первых дней жизни. Ножку постепенно выводят в правильное положение вручную и фиксируют гипсовой повязкой. Вначале редрессирующие повязки меняют через каждые 3 дня, затем интервал между сменами гипса увеличивают. После выведения стопы в правильное положение и устранения подвывиха голеностопного сустава гипс заменяют ночными шинами. Если нужного эффекта не удается достигнуть к началу ходьбы, применяют специальные вкладыши. По достижении 3-4 лет назначают ЛФК. При отсутствии результата выполняют хирургические вмешательства на мягких тканях, а в тяжелых случаях – и на костях.
Тактику лечения приобретенной косолапости определяют с учетом причины и степени деформации стопы. При невозможности устранить косолапость консервативными методами выполняют оперативные вмешательства (артродезы мелких суставов). В ряде случаев показано использование ортопедической обуви и специальных вкладышей. Больным назначается ЛФК и физиотерапия, выдаются направления на санаторно-курортное лечение.
Деформации стопы: наружная косолапость с плоскостопием
Данная патология представляет собой сочетание нескольких деформаций стопы и характеризуется уплощением продольного свода, супинацией передних отделов и вальгусной позицией тыльной поверхности стопы. Может быть врожденной или приобретенной. Врожденная косолапость с плоскостопием встречается нечасто, приобретенная является следствием недостаточной упругости связок и мышц стопы. Предрасполагающими факторами являются чрезмерные профессиональные нагрузки, лишний вес, параличи, травмы и рубцовые деформации.
Пациентов беспокоят боли, усиливающиеся после продолжительной нагрузки, и повышенная утомляемость при ходьбе. При осмотре выявляется «перекручивание» области между тыльной поверхностью и передним отделом стопы, уплощение продольного свода и наружная косолапость, обусловленная вальгусным положением стопы. По внутренней поверхности сустава выстоит таранная кость (симптом «двойной лодыжки»). Для подтверждения диагноза назначают рентгенографию стопы и плантографию.
На начальных стадиях проводят консервативную терапию. Если пациент может активно выпрямить продольный свод, назначают специальный комплекс ЛФК, рекомендуют носить удобную, хорошо подогнанную обувь, ходить босиком по траве, песку и камням. В случаях, когда продольный свод выпрямляется только пассивно, необходимо использовать специальные вкладыши и стельки. При выраженной деформации стопы показано ношение ортопедической обуви. При отсутствии улучшений проводят хирургические операции на костях стопы и мягких тканях.
Деформации стопы: поперечное плоскостопие
Развивается постепенно, причиной возникновения является недостаточная упругость связочного аппарата и мышц, стабилизирующих передние отделы стопы. Проявляется увеличением расстояния между головками плюсневых костей. При этом головка I плюсневой кости смещается кнутри, а головки II-V плюсневых костей – кнаружи и в сторону подошвы. Это влечет за собой увеличение нагрузки на передние отделы и обуславливает образование болезненных мозолей. Сгибатели пальцев стопы постоянно находятся в состоянии повышенного напряжения, что может приводить к формированию когтеподобных или молоткообразных пальцев.
Диагноз уточняют при помощи плантографии и рентгенографии. Лечение консервативное. Больным с такой деформацией стопы рекомендуют выполнять специальные упражнения и использовать вкладыши. Ношение ортопедической обуви показано только при сочетании с наружной косолапостью и при нарушении положения пальцев стопы.
Деформации стопы: пяточная стопа
Стопа находится в положении тыльного сгибания, подошвенное сгибание невозможно или ограничено. Патология может быть врожденной, однако, пяточная стопа не является истинной аномалией развития нижних конечностей – ее формирование обусловлено неправильным положением плода. Кроме того, данная патология бывает и приобретенной, возникающей вследствие травм или параличей. При врожденной деформации наблюдается резкое отклонение стопы в тыльную сторону, стопа располагается у переднего края голени, активное и пассивное отведение в сторону подошвы невозможно. При приобретенной патологии, развившейся вследствие паралича, вначале пассивное подошвенное сгибание сохраняется в полном объеме. В последующем из-за преобладания тяги разгибателей и перерастания сгибателей пассивное подошвенное сгибание становится невозможным.
Диагноз выставляется на основании данных осмотра, результатов рентгенографии, МРТ и КТ стопы. Лечение врожденной патологии заключается в постепенном исправлении положения стопы с использованием шин и редрессирующих гипсовых повязок. Приобретенные деформации стопы устраняются хирургическим путем. В некоторых случаях возможно использование ортопедической обуви и ночных шин.
Деформации стопы: конская стопа
Стопа находится в положении подошвенного сгибания, тыльное сгибание невозможно или ограничено. Причиной развития данной деформации стопы, как правило, является вялый паралич трехглавой мышцы голени. Кроме того, конская стопа в некоторых случаях формируется при спастических параличах вследствие преобладания тяги сгибателей пальцев. Иногда патологические изменения возникают из-за длительного постельного режима в положении на спине или неправильной иммобилизации. Активное тыльное сгибание невозможно. В ряде случаев из-за перерастяжения одних мышц и контрактуры других стопу невозможно вывести в положение 90% по отношению к голени даже пассивно.
Диагноз выставляется на основании данных осмотра, состояние костей, суставов и мягких тканей оценивается при помощи дополнительных исследований (рентгенография, электромиография, МРТ, КТ). Лечение данной деформации стопы обычно консервативное. При свежем параличе применяют ночные шины и специальные ортопедические средства. Если стопу не удается пассивно вывести в правильное положение, накладывают редрессирующие повязки. Во время ходьбы используют бандажи, ортопедическую обувь, пяточные шины и специальные тяги. При неэффективности консервативных мероприятий проводится хирургическое удлинение пяточного сухожилия или артродез голеностопного сустава.
Деформации стопы: полая стопа
Стопа деформирована за счета усиления продольного свода. Патология может быть врожденной или развиться из-за паралича. При визуальном осмотре определяется высокий подъем, на тыльной поверхности выдается I клиновидная кость. Ходьба в обычной обуви может причинять боль из-за сдавления области предплюсны. При комбинированной патологии (сочетании с деформацией пальцев и поперечным плоскостопием) возможны интенсивные боли даже после непродолжительной ходьбы или стояния. Для уточнения диагноза выполняют плантографию, рентгенографию и, при необходимости – электромиографию. Лечится полая стопа обычно консервативно, используются вкладыши, стельки и ортопедическая обувь. Хирургические вмешательства показаны только при тяжелых деформациях стопы.
Вконтакте
Google+
LiveJournal
Одноклассники
Мой мир
Виды лечения деформации стопы: операция, ортопедия, упражнения
Деформация стопы — это искривление подошвы, изменяет анатомическую форму. Бывают врожденными или приобретаются в течение жизни. Без терапевтического вмешательства патология мешает нормальному функционированию конечностей, приводит к развитию проблем с опорно-двигательным аппаратом. Существуют разнообразные виды лечения деформации стопы. Чтобы подобрать эффективную методику, нужно разобраться с особенностями каждой.

Схожесть в лечении разных видов деформации стоп
В современной медицине различают несколько видов деформации:
- плоскостопие – продольное и поперечное;
- косолапость;
- вальгусная деформация;
- плосковальгусная деформация;
- артрозы голеностопного сустава;
- варусная деформация;
- полая стопа – аномально высокий свод;
- молоткообразные пальцы (часто наблюдается при ДЦП).
Независимо от разновидности искривления, применяются общие методы лечения. Входит лечебный массаж, ЛФК, прием препаратов, ношение специальных фиксаторов, физиотерапия (лазер и т.п.), ношение ортопедической обуви или стелек. В тяжелых случаях, при выраженных деформациях, мешающих нормальному передвижению человека, применяется хирургия. Практически для всех типов искривлений характерно использование медикаментозного лечения – прием кортикостероидов, противовоспалительных средств. Для облегчения болезненности используют мази, гели и растворы, обладающие анальгезирующими свойствами.
Лечение стоп производится исключительно после консультации с ортопедом, на основе диагностического обследования.
Методы лечения деформации
Варианты лечения связаны со степенями тяжести заболевания, возрастом, индивидуальными особенностями пациента. В большинстве случаев, терапия представляет собой комплекс консервативных и радикальных мероприятий, наиболее сложное – хирургическое вмешательство.

Операция
Операция при деформации стопы подразумевает индивидуальный подход к каждому конкретному случаю. Во внимание принимают вид, стадию, на которой находится заболевание.
При вальгусных деформациях удаляют верхнюю часть сустава плюсневой кости. Кости крепятся специальной проволокой, шурупами. Существуют малоинвазивные операционные методы по устранению косточки на ноге. Операцию проводят без разрезов, при помощи проколов. Внутрь сустава внедряются специальные винты (штифты, минипластины, саморезы), выравнивают костные искривления. Процедура позволяет избежать масштабного повреждения мягких тканей, сокращает реабилитационный период.
При плоскостопии хирургическое вмешательство подразумевает полную реконструкцию подошвы. Ранее операция проводилась путем пластической коррекции сухожилий. В настоящее время используется менее инвазивный метод — внедрение титанового имплантата в подтаранный синус через минимальный разрез.
Лечение косолапости происходит двумя хирургическими методами. Первый – способ Зацепина, подразумевает удаление медиальной связки, коррекции пяточного и большеберцового сухожилия. Второй заключается в смещении расположения большеберцовой мышцы в сторону медиального края кубовидной кости. После проведения хирургии положение фиксируется при помощи шины и гипсовой повязки.
Устранение артроза хирургическим методом проводят методами артроскопии (через минимальные разрезы), эндопротезирования (установка импланта), артродеза (обездвижение голеностопного сустава), артротомии.
Корректирующие средства
Ортопедическая коррекция деформации производится при помощи специальных приспособлений. Фиксируют конечность в необходимом положении. Используются как составляющие компоненты лечения, применяются в реабилитационный период.
Корректирующие средства используют при заболеваниях в ортопедии для лечения деформации стоп:
- Брейсы. Устройство являет собой ботинки, закрепленные на прочной планке с отверстиями. Конструкция применяется для лечения детской косолапости.
- Ортезы – сложная конструкция, предназначенная для прочной фиксации стопы, голеностопного сустава и голени. Внешне напоминает высокий носок с множеством ремней, регулирующих плотность фиксации. Снимать ортез разрешено только для купания.
- Бандаж – фиксирующее приспособление из прочного материала. Крепится на ноге при помощи специальных застежек. Обычно бандажи оснащены мягкими гелевыми или силиконовыми вкладками, предотвращающими трение бандажа о кожный покров.
- Тутор – конструкция, внешне напоминающая ортез, отличается плотностью фиксации. Выполнен из прочного многослойного материала, позволяет коже дышать.
- Шина ортопедическая – конструкция для лечения вальгусной деформации. Представляет собой крепление, соединяет большой палец и поперечный свод. При ношении выравнивается поврежденный сустав, устраняется боль.
- Бурсопротектор – силиконовая накладка на большой палец. Используется в качестве фиксатора при воспалениях бурс, актуально применение для коррекции вальгусной шишки.
- Ортопедическая обувь – универсальное средство профилактики и лечения большинства патологий стопы. Обувь разрабатывается с учетом анатомически правильного положения подошвы. Ношение рекомендуется при плоскостопии, вальгусе и варусе.
- Ортопедические стельки – приспособление для коррекции и профилактики искривлений подошвы. Стельки можно делают обувь более удобной, препятствуют развитию патологий, исправляют существующую деформацию. Можно совмещать с практически любой обувью для ежедневного ношения.
- Гипсовая повязка считается наиболее надежным методом фиксации конечности при различных повреждениях костей. Применяют в ортопедии и травматологии. Длительность ношение гипса напрямую зависит от возраста пациента и степени тяжести повреждения.
Подбор корректоров производится в индивидуальном порядке для каждого пациента. Лечиться ортопедическими приспособлениями допустимо исключительно после консультации с доктором.

Упражнения
Выполнение упражнений — основная составляющая успешного исправления патологий. Методику выполнения терапевтической гимнастики разрабатывает ортопед. Существуют упражнения, которые подходят для большинства нарушений.
Собрать пальцами ноги косынку от одного края к другому.
- Покатать шарик или валик подошвой.
- Походить на пальцах и пятках поочередно.
- Зафиксировать карандаш между пальцами. Написать что-нибудь на листе.
- Поглаживать одной стопой другую.
- Вытянуть пальцы, свести подошвы внутренними сторонами друг к другу. Подержать несколько секунд.
- Упражнение «змейка». Поджимать и распрямлять пальцы, передвигая стопу.
- Походить на внешней и внутренней части стопы поочередно.
- Катать мячик внутренней частью стопы.
Ежедневное выполнение подобных упражнений поможет укрепить мышцы стопы, предотвратить или скорректировать деформации.
Другие
Достичь положительного результата можно, используя специальные тренажеры. Относятся специальные коврики с рельефной поверхностью, мячики с шипами, колесики. После занятий с приспособлениями стимулируется кровоток и работа мышц. Устраняется нагрузка, исчезает болезненность.
Большое внимание уделяется массажу. Актуально применение в детском возрасте. Правильно выполненный массаж – эффективное средство для лечения опорно-двигательного аппарата.
Народная медицина советует лечить искривления в домашних условиях компрессами и примочками. Наиболее популярное средство, которое подходит в терапии вальгуса и плоскостопия – йод. 10 капель смешивают в равных пропорциях с лимонным соком. В раствор добавляют 2 таблетки измельченной ацетилсалициловой кислоты. Смешивают до получения однородной кашицы. Смесь наносят на подошву и проблемные участки, укутывают теплой материей. Курс лечения – не более 3 дней. Народные знахари говорят о пользе хождения по утренней росе, песчаному берегу и каменистым дорогам.
Когда убирают шуруп после операции
Устранение шурупов, штифтов или титановых пластин происходит после полного восстановления оперируемого участка. Процесс выздоровления индивидуален. Зависит от глубины повреждения, метода операции, возраста человека.
В среднем, извлечение металлических конструкций происходит во временном промежутке от 2 месяцев до 1 года, при условии нормального заживления.
В некоторых случаях врач, наблюдающий пациента, порекомендует не убирать шурупы. Происходит такое по нескольким причинам. Иногда металлические элементы врастают в кость, дальнейшее извлечение несет опасность. Повторную операцию проводят под наркозом (местным, общим или эпидуральным). Наркоз угнетает работу всего организма, может повлечь за собой осложнения. Если шурупы не мешают человеку в повседневной жизни и функционировании конечности, от лишней операции предпочтительнее отказаться.
Лучше извлечь шуруп после операции по коррекции стопы если:
- конечность отекает;
- наблюдается болезненность оперируемой области;
- саморезы мешают при ходьбе;
- операция проводится ребенку.
Решение принимает лечащий врач на основе рентгеновского снимка и жалоб пациента.
Возможные осложнения
Деформация ступни – серьезное патологическое состояние, требует лечения. При отсутствии вмешательства, симптомы болезни прогрессируют и усугубляются. Развиваются осложнения, одно из которых – инвалидность. Кривизна подошвы приводит к искривлению всего опорно-двигательного аппарата, нарушению работы организма. Люди сталкиваются с артрозом, артритом, сколиозом, остеохондрозом, неврологическими расстройствами.
Искривление ног – болезнь, нельзя игнорировать. Своевременная диагностика заболевания позволит начать актуальное лечение на ранней стадии, повысит вероятность полного исцеления.
Статья проверена редакциейПолая стопа – причины, симптомы, диагностика и лечение

Полая стопа – это аномальное увеличение высоты арочного свода стопы. Представляет собой противоположность плоскостопия, при котором свод опущен и уплощен. Возникает после травм стопы и при некоторых заболеваниях нервно-мышечной системы, реже имеет наследственный характер. Проявляется внешней деформацией, болями и быстрой утомляемостью при ходьбе. Диагноз выставляется с учетом данных осмотра, результатов плантографии и рентгенографии. Лечение чаще консервативное (физиотерапия, ЛФК, ортопедическая обувь), при прогрессирующей деформации показано оперативное вмешательство.
Общие сведения
Полая стопа – чрезмерное увеличение свода стопы. Наблюдается при целом ряде заболеваний нервной и мышечной системы. Может развиваться после травм стопы (размозжений, тяжелых переломов костей предплюсны), особенно перенесенных в детском возрасте. Иногда передается по наследству. Сопровождается быстрой утомляемостью и болями при ходьбе. Становится причиной образования мозолей и развития деформации пальцев. В ряде случаев протекает без каких-либо функциональных расстройств.
Причиной обращения врачу обычно становятся интенсивные боли в стопах и невозможность подобрать обувь «по ноге». При незначительно и умеренно выраженной полой стопе проводится консервативная терапия. При прогрессирующей деформации показано хирургическое вмешательство. Лечением занимаются травматологи-ортопеды. Если причиной развития патологии являются болезни нервной системы, неврологи параллельно осуществляют терапию основного заболевания.

Полая стопа
Причины
В настоящее время точный механизм формирования полой стопы не выяснен. Предполагается, что данная патология обычно возникает вследствие нарушения мышечного равновесия в результате гипертонуса или паретического ослабления отдельных мышечных групп голени и стопы. Вместе с тем, специалисты отмечают, что в некоторых случаях при обследовании пациентов с полой стопой подтвердить заметное повышение или понижение тонуса мышц не удается.
Полая стопа может формироваться при ряде болезней и пороков развития нервно-мышечного аппарата, в том числе – при полиомиелите, мышечной дистрофии, спинальной дизрафии (неполном заращении срединного шва позвоночника), болезни Шарко-Мари-Тута (наследственной сенсомоторной нейропатии), полинейропатии, сирингомиелии, детском церебральном параличе, атаксии Фридрейха (наследственной атаксии вследствие поражения спинного мозга и мозжечка), менингоэнцефалите, менингите, злокачественных и доброкачественных опухолях спинного мозга. Реже патология развивается вследствие ожогов стопы или неправильно сросшихся переломов пяточной кости и таранной кости. Примерно в 20% случаев факторы, спровоцировавшие формирование деформации, остаются невыясненными.
Патанатомия
Стопа представляет собой сложнейшее анатомическое образование, состоящее из множества элементов: костей, мышц, связок и т. д. Весь этот комплекс тканей действует, как единое целое, обеспечивая опорную и двигательную функцию. Нарушение нормальных соотношений между отдельными элементами стопы приводит к «сбою» механизмов стояния и движения. Нагрузка неправильно распределяется между различными отделами, стопа быстро устает, начинает болеть и еще больше деформируется.
При полой стопе кривизна продольной части свода увеличена, первая плюсневая кость у основания большого пальца опущена, а пятка слегка повернута кнутри. Таким образом, возникает «скручивание» стопы. В зависимости от локализации максимально деформированного отдела в травматологии и ортопедии различают 3 типа полой стопы. При заднем типе из-за недостаточности трехглавой мышцы голени деформируется задний устой подошвенного свода. Из-за тяги сгибателей голеностопного сустава стопа «уходит» в положение сгибания, пятка опускается ниже передних отделов. Задний тип полой стопы часто сопровождается вальгусной деформацией, возникающей вследствие контрактуры малоберцовых мышц и длинного разгибателя пальцев.
Промежуточный тип наблюдается достаточно редко и формируется при контрактурах подошвенных мышц вследствие укорочения подошвенного апоневроза (при болезни Ледероуза) или ношения обуви с чрезмерно жесткой подошвой. При переднем типе наблюдается вынужденное разгибание стопы с опорой только на кончики пальцев. Передний устой свода стопы опущен, пятка располагается выше передних отделов стопы. Нарушение соотношений между задними и передними отделами частично устраняется под тяжестью тела.
Из-за увеличения высоты свода при всех типах полой стопы происходит перераспределение нагрузки на различные отделы данного анатомического образования: средняя часть нагружается недостаточно, а пяточный бугор и головки плюсневых костей, напротив, страдают от постоянной перегрузки. Пальцы постепенно деформируются, принимая когтеобразную или молоткообразную форму, основные фаланги приподнимаются кверху, а ногтевые сильно сгибаются. У основания пальцев образуются болезненные натоптыши.
Вместе с тем, увеличение свода стопы не всегда влечет за собой перечисленные выше последствия. В ряде случаев очень высокий арочный свод выявляется у совершенно здоровых людей. Как правило, в таких случаях форма стопы передается по наследству, является отличительным семейным признаком, не вызывает функциональных расстройств и вторичных деформаций. В подобных случаях изменение формы стопы рассматривается, как вариант нормы, какое-либо лечение не требуется.
Симптомы полой стопы
Пациент жалуется на быструю утомляемость при ходьбе, боли в стопах и голеностопных суставах. Многие больные отмечают, что испытывают значительные трудности при подборе удобной обуви. При осмотре выявляется увеличение высоты внутреннего и наружного свода, расширение, распластанность и некоторое приведение передних отделов стопы, деформация пальцев, а также болезненные мозоли (чаще – в области мизинца и у основания I пальца). Часто отмечается более или менее выраженная тугоподвижность стопы.
При полой стопе вследствие полиомиелита обычно наблюдается нерезкий односторонний парез в сочетании с эквинусом стопы. Тонус мышц снижен, деформация не прогрессирует. При церебральных поражениях, напротив, наблюдается повышение тонуса мышц, спастические явления и усиление сухожильных рефлексов. Процесс также односторонний, не прогрессирующий. При врожденных пороках деформация двусторонняя, склонная к прогрессированию в периоды усиленного роста (5-7 лет и 12-15 лет).
При болезни Фридрейха патология двусторонняя, прогрессирующая. В семейном анамнезе обычно выявляются случаи того же заболевания. Увеличение свода стопы сочетается с атаксией, тяжелыми нарушениями походки, слабо выраженными расстройствами чувствительности и явлениями поражения пирамидных путей (контрактурами, спазмами и пирамидными знаками). При болезни Шарко-Мари-Тута наблюдается прогрессирующая двусторонняя деформация стоп в сочетании с атрофией мышц, которая постепенно распространяется снизу вверх.
Диагностика
Для уточнения диагноза назначают рентгенографию стопы и плантографию. При слабо выраженной полой стопе на плантограмме определяется выступ по наружному краю и чрезмерное углубление вогнутой дуги внутреннего края. При умеренной выраженности патологии вогнутость распространяется до наружного края стопы. При резко выраженной деформации отпечаток подошвы разделяется на две части. В запущенных случаях с отпечатка исчезают контуры пальцев, что обусловлено их выраженной когтеобразной деформацией.
При подозрении на заболевание нервно-мышечной системы пациента направляют на консультацию к неврологу, проводят детальное неврологическое обследование, выполняют рентгенографию позвоночника, КТ и МРТ позоночника, электромиографию и другие исследования. При застарелых травмах костей предплюсны в отдельных случаях может потребоваться КТ стопы. Впервые выявленная полая стопа при отсутствии болезней нервно-мышечного аппарата и предшествующих травм является поводом заподозрить опухоль спинного мозга и направить больного на обследование к онкологу.
Лечение полой стопы
Тактика лечения данной патологии определяется причиной развития заболевания, возрастом больного и степенью увеличения свода стопы. При слабо и умеренно выраженных деформациях назначают массаж, физиотерапию и лечебную физкультуру. Нефиксированные формы поддаются консервативной коррекции специальной обувью с приподнятым внутренним краем без выкладки свода. Резко выраженная фиксированная полая стопа, особенно у взрослых, подлежит оперативному лечению.
В зависимости от причины развития и вида патологии может выполняться остеотомия, клиновидная или серповидная резекция костей предплюсны, артродез, рассечение подошвенной фасции и пересадка сухожилий. Нередко используются различные комбинации перечисленных оперативных методик. Хирургическое вмешательство осуществляется под общим наркозом или проводниковой анестезией в плановом порядке в условиях травматологического или ортопедического отделения.
В большинстве случаев оптимальным вариантом является комбинированная операция по Куслику или по Чаклину. Метод Куслика предусматривает редрессацию или открытое рассечение подошвенного апоневроза в сочетании с клиновидной или серповидной резекцией кубовидной кости. После удаления резецированного участка передние отделы стопы сгибают к тылу, а задние – в направлении подошвы. Рану ушивают и дренируют, на ногу накладывают гипсовый сапожок на 6-7 недель.
При проведении хирургического вмешательства по методу Чаклина подошвенный апоневроз также рассекают или редрессируют. Затем обнажают кости предплюсны, отводя в стороны сухожилия разгибателей, выполняют клиновидную резекцию головки таранной кости и части кубовидной кости. Ладьевидную кость удаляют полностью или частично в зависимости от степени деформации. При резко выраженном опущении I плюсневой кости дополнительно осуществляют ее остеотомию. При наличии эквинуса на заключительном этапе производят тенотомию ахиллова сухожилия. Если положение стопы не удалось полностью скорректировать в ходе операции, накладывают гипс сроком на две недели, затем повязку снимают, производят окончательную коррекцию и накладывают гипс еще на 4 недели.
Кроме того, для исправления полой стопы в некоторых случаях используют методику Альбрехта, которая предусматривает клиновидную резекцию шейки таранной кости и передних отделов пяточной кости. При резко выраженных и прогрессирующих деформациях иногда применяют метод Митбрейта – тройной артродез в сочетании с удлинением ахиллова сухожилия, остеотомией I плюсневой кости и пересадкой мышц. Затем накладывают гипс на 6-7 недель.
В послеоперационном периоде назначают физиотерапию, антибиотики, обезболивающие препараты, массаж и ЛФК. В обязательном порядке используют специальную обувь с приподнятым наружным краем в задних отделах стопы и приподнятым внутренним краем в передних отделах стопы. При операциях, предусматривающих пересадку мышц, на начальных этапах в обувь дополнительно устанавливают жесткие берцы, предохраняющие пересаженные мышцы от чрезмерного растяжения.
Статические деформации стоп
Выделяют пять нозологических форм указанной патологии: функциональную недостаточность, вальгусную плосковарусную и поперечно-распластанную деформаций стоп, а также костно-фиброзные разрастания в области головок I плюсневых костей. Практический интерес для широкого круга врачей имеет ранняя диагностика Патологических изменений стопы, базирующаяся на относительно простых, но объективных методах исследования.Для оценки состояния стопы и ее сводов врачи поликлиники и хирурги призывных комиссий в большинстве случаев ограничиваются осмотром и пальпацией этого органа. Между тем информативность клинического исследования значительно повышается при использовании подометрии — метода, предложенного в 1926 г. М.О.Фридландом и основанного на промерах стопы на различных уровнях. Сам автор для оценки состояния стопы большое значение придавал подометрическому индексу (отношение высоты свода стопы к ее длине, умноженное на 100), который в норме соответствует значениям от 29 До 31. При резком плоскостопии индекс ниже 25, а при резкой экскавации свода он выше 33.
Важную, практическую значимость имеют установленные М.О.Фридландом признаки функциональной перегрузки стопы. К ним относится вечернее понижение подометрического индекса по сравнению с утренним более чем на 1; повышение вечерного индекса при условии, если это сопровождается болевыми реакциями, локализованными в стопе или иррадйирующими; неполное восстановление исходной утренней величины индекса после ночного отдыха. Согласно данным автора, к развитию плоскостопия склонны люди, утренний подометрический индекс которых ниже значения 29.. Таким людям противопоказана производственная деятельность, связанная с длительным пребыванием на ногах и ношением тяжестей.
Достаточно полное представление об основных размерах стопы и свода дают такие подометрические параметры, как длина стопы, ширина и окружность стопы на уровне головок I и V плюсневых костей, высота костного свода, ширина пятки, угол вальгусного отклонения I пальца, угол бокового отклонения пятки. Объективизация степени выраженности патологических изменений достигается при сравнении приведенных параметров со среднестатическими величинами, полученными при обследовании большого числа лиц [Яременко ДА., 1985] (табл. 16.1, 16.2).
Таблица 16.1. Средняя высота костного свода при различных классах длины стопы
| Длина
стопы, мм | Мужской пол | Женский пол | ||
| высота свода | амплитуда
колебаний | высота свода | амплитуда
колебаний | |
| 120
130 140 150 160 170 180 190 200 210 220 230 240 250 260 270 280 290 300 | 14±1,1
15±0,7 16±0,9 17±1,0 18±1,1 21 ±0,8 21 ±0,9 25±0,6 26±0,7 28±0,6 29±0,7 31+0,7 31±0,6 32±0,7 35+0,8 36±0,8 39±0,7 41±0,7 44±2,3 | 12—16
13—17 14—18 15—19 16—20 19—23 20—24 22—28 23—29 25—31 26—32 28—34 28—34 29—35 32—38 33—39 36—42 38—44 41—47 | 13+1,4
16±0,9 17±0,8 19±1,3 21±0,9 23±0,6 24±0,7 25±0,7 26±0,7 27±0,5 27±0,8 31±0,7 33±1,7 34±1,6 36+1,6 37±1,3 37±2,0 — — | 11—15
14—18 15—19 17—21 19—23 21—25 22—26 22—28 23—29 24—30 24—30 28—34 30—36 31—37 33—38 34—41 34—41 — — |
Таблица 16.2. Средняя высота костного свода в различные возрастные периоды
| Возраст,
годы | Мужской пол | Женский пол | ||
| высота свода | амплитуда
колебаний | высота свода | амплитуда
колебаний | |
| 1
2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 20-2 9 30-3 9 40-4 9 50 и старше | 16±0,9
17+0,8 19±0,9 22+0,6 23±0,7 24±0,6 27±0,5 28±0,7 29±0,7 30±0,6 31±0,7 33±0,8 34±0,8 36+1,0 37±0,8 38±0,9 39±0,9 41±1,0 41±0,7 40±0,9 40±0,8 39±1,0 | 14-18
15-19 17-21 20-2 4 21-2 5 22-2 6 25-2 9 25-31 26-3 2 27-3 3 28-3 4 30-3 6 31-3 7 33-3 9 34-4 0 35-41 36-4 2 38-4 4 38-4 4 37-4 3 37-4 3 36-4 2 | 14±0,7
17±0,6 20+0,6 22±0,6 23±0,6 25±0,7 27±0,6 27±0,7 28±0,7 28±0,9 31±0,9 32±0,7 34±0,9 35±0,8 36±0,8 36±0,7 37±0,8 37±0,9 37±0,8 36±0,7 37±0,9 36±0,7 | 12-16
15-19 18-22 20-2 4 21-2 5 23-2 7 25-2 9 25-29 25-31 25-31 28-3 4 29-3 5 31-37 32-38 33-38 33-39 33-3 9 34-40 34-4 0 33-4 0 34-4 0 33-39 |
Тяжесть патологии при вальгусной и плосковальгусной деформациях стоп определяют по рентгенограммам в профильной и задней осевой проекциях, ориентируясь на выраженность угловых отклонений [Яременко Д.А., 1985] (табл. 16.3, 16.4).
На основании многолетних рентгенологических исследований стоп больных с поперечно-распластанной деформацией Д.А.Яременко разработаны параметры угловых отклонений плюсневых костей и I пальца. При I степени деформации угол между осевыми линиями I и II плюсневых костей в большинстве случаев находится в пределах нормы и составляет 8—12° , угол отклонения I пальца кнаружи может достигать 20°.
Таблица 16.3. Амплитуда колебаний угла свода при вальгусной и плосковальгусной деформациях стопы (на профильной рентгенограмме)


У больных со II степенью деформации угол между I и II плюсневыми костями выше нормы на 2—3°, угол отклонения I пальца достигает 30°. При III степени деформации угол между I и II плюсневыми костями увеличивается на 3—6°, плюснефаланговый угол достигает 40°. Деформация IV степени характеризуется увеличением указанного межплюсневого угла на 4—8°, плюснефаланговый угол при этом свыше 40°.
Разрушение переднего поперечного свода стопы на рентгенограммах проявляется соскальзыванием с суставной поверхности медиальной сесамовидной косточки головки I плюсневой кости. Эти данные свидетельствуют о важной роли, которую играют сесамовидные косточки I плюснефалангового сустава в поддержании переднего поперечного свода стопы и обеспечении опорной способности передневнутреннего отдела стопы. Удаление их во время операции по поводу вальгусной деформации большого пальца ведет к выраженным функциональным нарушениям, которые трудно поддаются коррекции. По данным Н.Ю.Мительмана (1988), установлено отсутствие ротационных смещений I плюсневой кости в процессе деформирования стопы, что не совпадает с известным мнением о ее внутренней ротации.
Мы рассмотрим отдельно наиболее частые последствия статических деформаций стоп, встречающиеся в клинической практике: вальгусную деформацию I пальца, молоткообразные деформации пальцев, шпору пяточной кости, вросший ноготь, патологическую функциональную перестройку костей стопы, болезнь Мортона, бурситы, гигромы, паратенониты сухожилий длинных разгибателей пальцев.
Хирургия стопы
Д.И.Черкес-Заде, Ю.Ф.Каменев
Опубликовал Константин Моканов
Статические деформации стоп
Выделяют пять нозологических форм указанной патологии: функциональную недостаточность, вальгусную плосковарусную и поперечно-распластанную деформаций стоп, а также костно-фиброзные разрастания в области головок I плюсневых костей. Практический интерес для широкого круга врачей имеет ранняя диагностика Патологических изменений стопы, базирующаяся на относительно простых, но объективных методах исследования.Для оценки состояния стопы и ее сводов врачи поликлиники и хирурги призывных комиссий в большинстве случаев ограничиваются осмотром и пальпацией этого органа. Между тем информативность клинического исследования значительно повышается при использовании подометрии — метода, предложенного в 1926 г. М.О.Фридландом и основанного на промерах стопы на различных уровнях. Сам автор для оценки состояния стопы большое значение придавал подометрическому индексу (отношение высоты свода стопы к ее длине, умноженное на 100), который в норме соответствует значениям от 29 До 31. При резком плоскостопии индекс ниже 25, а при резкой экскавации свода он выше 33.
Важную, практическую значимость имеют установленные М.О.Фридландом признаки функциональной перегрузки стопы. К ним относится вечернее понижение подометрического индекса по сравнению с утренним более чем на 1; повышение вечерного индекса при условии, если это сопровождается болевыми реакциями, локализованными в стопе или иррадйирующими; неполное восстановление исходной утренней величины индекса после ночного отдыха. Согласно данным автора, к развитию плоскостопия склонны люди, утренний подометрический индекс которых ниже значения 29.. Таким людям противопоказана производственная деятельность, связанная с длительным пребыванием на ногах и ношением тяжестей.
Достаточно полное представление об основных размерах стопы и свода дают такие подометрические параметры, как длина стопы, ширина и окружность стопы на уровне головок I и V плюсневых костей, высота костного свода, ширина пятки, угол вальгусного отклонения I пальца, угол бокового отклонения пятки. Объективизация степени выраженности патологических изменений достигается при сравнении приведенных параметров со среднестатическими величинами, полученными при обследовании большого числа лиц [Яременко ДА., 1985] (табл. 16.1, 16.2).
Таблица 16.1. Средняя высота костного свода при различных классах длины стопы
| Длина
стопы, мм | Мужской пол | Женский пол | ||
| высота свода | амплитуда
колебаний | высота свода | амплитуда
колебаний | |
| 120
130 140 150 160 170 180 190 200 210 220 230 240 250 260 270 280 290 300 | 14±1,1
15±0,7 16±0,9 17±1,0 18±1,1 21 ±0,8 21 ±0,9 25±0,6 26±0,7 28±0,6 29±0,7 31+0,7 31±0,6 32±0,7 35+0,8 36±0,8 39±0,7 41±0,7 44±2,3 | 12—16
13—17 14—18 15—19 16—20 19—23 20—24 22—28 23—29 25—31 26—32 28—34 28—34 29—35 32—38 33—39 36—42 38—44 41—47 | 13+1,4
16±0,9 17±0,8 19±1,3 21±0,9 23±0,6 24±0,7 25±0,7 26±0,7 27±0,5 27±0,8 31±0,7 33±1,7 34±1,6 36+1,6 37±1,3 37±2,0 — — | 11—15
14—18 15—19 17—21 19—23 21—25 22—26 22—28 23—29 24—30 24—30 28—34 30—36 31—37 33—38 34—41 34—41 — — |
Таблица 16.2. Средняя высота костного свода в различные возрастные периоды
| Возраст,
годы | Мужской пол | Женский пол | ||
| высота свода | амплитуда
колебаний | высота свода | амплитуда
колебаний | |
| 1
2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 20-2 9 30-3 9 40-4 9 50 и старше | 16±0,9
17+0,8 19±0,9 22+0,6 23±0,7 24±0,6 27±0,5 28±0,7 29±0,7 30±0,6 31±0,7 33±0,8 34±0,8 36+1,0 37±0,8 38±0,9 39±0,9 41±1,0 41±0,7 40±0,9 40±0,8 39±1,0 | 14-18
15-19 17-21 20-2 4 21-2 5 22-2 6 25-2 9 25-31 26-3 2 27-3 3 28-3 4 30-3 6 31-3 7 33-3 9 34-4 0 35-41 36-4 2 38-4 4 38-4 4 37-4 3 37-4 3 36-4 2 | 14±0,7
17±0,6 20+0,6 22±0,6 23±0,6 25±0,7 27±0,6 27±0,7 28±0,7 28±0,9 31±0,9 32±0,7 34±0,9 35±0,8 36±0,8 36±0,7 37±0,8 37±0,9 37±0,8 36±0,7 37±0,9 36±0,7 | 12-16
15-19 18-22 20-2 4 21-2 5 23-2 7 25-2 9 25-29 25-31 25-31 28-3 4 29-3 5 31-37 32-38 33-38 33-39 33-3 9 34-40 34-4 0 33-4 0 34-4 0 33-39 |
Тяжесть патологии при вальгусной и плосковальгусной деформациях стоп определяют по рентгенограммам в профильной и задней осевой проекциях, ориентируясь на выраженность угловых отклонений [Яременко Д.А., 1985] (табл. 16.3, 16.4).
На основании многолетних рентгенологических исследований стоп больных с поперечно-распластанной деформацией Д.А.Яременко разработаны параметры угловых отклонений плюсневых костей и I пальца. При I степени деформации угол между осевыми линиями I и II плюсневых костей в большинстве случаев находится в пределах нормы и составляет 8—12° , угол отклонения I пальца кнаружи может достигать 20°.
Таблица 16.3. Амплитуда колебаний угла свода при вальгусной и плосковальгусной деформациях стопы (на профильной рентгенограмме)


У больных со II степенью деформации угол между I и II плюсневыми костями выше нормы на 2—3°, угол отклонения I пальца достигает 30°. При III степени деформации угол между I и II плюсневыми костями увеличивается на 3—6°, плюснефаланговый угол достигает 40°. Деформация IV степени характеризуется увеличением указанного межплюсневого угла на 4—8°, плюснефаланговый угол при этом свыше 40°.
Разрушение переднего поперечного свода стопы на рентгенограммах проявляется соскальзыванием с суставной поверхности медиальной сесамовидной косточки головки I плюсневой кости. Эти данные свидетельствуют о важной роли, которую играют сесамовидные косточки I плюснефалангового сустава в поддержании переднего поперечного свода стопы и обеспечении опорной способности передневнутреннего отдела стопы. Удаление их во время операции по поводу вальгусной деформации большого пальца ведет к выраженным функциональным нарушениям, которые трудно поддаются коррекции. По данным Н.Ю.Мительмана (1988), установлено отсутствие ротационных смещений I плюсневой кости в процессе деформирования стопы, что не совпадает с известным мнением о ее внутренней ротации.
Мы рассмотрим отдельно наиболее частые последствия статических деформаций стоп, встречающиеся в клинической практике: вальгусную деформацию I пальца, молоткообразные деформации пальцев, шпору пяточной кости, вросший ноготь, патологическую функциональную перестройку костей стопы, болезнь Мортона, бурситы, гигромы, паратенониты сухожилий длинных разгибателей пальцев.
Хирургия стопы
Д.И.Черкес-Заде, Ю.Ф.Каменев
Опубликовал Константин Моканов
Лечение детей с деформациями стоп (Клинические рекомендации)
Код МКБ-10: Q66.4 Пяточно-вальгусная косолапость
Q66.5 Врожденная плоская стопа
Q66.6 Другие врожденные вальгусные деформации стопы
Определение
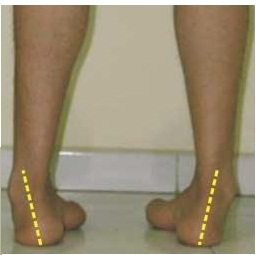
Плоскостопие – одно из наиболее распространенных состояний в практике детского ортопеда. Большинство детей обращается на прием с так называемой мобильной плоской стопой – состоянием, которое не требует лечения. Однако, существует ряд состояний, проявляющихся уплощением свода стопы, которые нуждаются в лечении (такие как врожденное вертикальное положение таранной кости, тарзальные коалиции, вальгусно-приведенная стопа и нейрогенные деформации стопы). Основной принцип диагностики и оценки плоскостопия у детей – изначально отделить патологические формы плоскостопия от физиологических.
К физиологическим формам плоскостопия относятся пяточно-вальгусные деформации у новорожденных и мобильная плоская стопа у детей.
Мобильное плоскостопие у детей в большинстве случаев является вариантом нормы, не приводит ни к каким патологическим изменениям в дальнейшем и имеет тенденцию к спонтанному улучшению по мере роста ребенка. Патологические варианты плоской стопы, к которым относятся:
- врожденное вертикальное положение таранной кости,
- тарзальные коалиции,
- вальгусно-приведенная стопа,
- нейрогенные деформации стопы и гипермобильные плоские стопы с укорочением ахиллова сухожилия,
Они характеризуются той или иной степенью ограничения подвижности в суставах стопы, часто приводят к вторичным патологическим изменениям и, как правило, требуют лечения.
У взрослых также встречаются болезненные формы плоскостопия, связанные с нарушением функции задней большеберцовой мышцы.
Рентгенологическая диагностика
Рентгенологическое обследование при бессимптомном характере плоскостопия показано в редких случаях. Если есть необходимость в рентгенограммах, они выполняются стоя. Измерения углов стопы, полученные с помощью рентгенографии, используются для подтверждения клинических параметров плоскостопия. Для измерения степени уплощения свода стопы применяются различные угловые индексы, но ни один из них не обеспечивает высокую воспроизводимость результатов.
На рентгенограмме в боковой проекции определено, что в норме линия, проведенная через таранную, ладьевидную и первую плюсневую кости, как правило, прямая (Sullivan, 1996). При плоскостопии эквинусное положение таранной кости приводит к появлению угла с вершиной в подошвенную сторону (таранно-плюсневый угол или угол Meary). Эквинус таранной кости, определяемый у детей младшего возраста, почти всегда нормализуется по мере роста ребенка. Несколько сложнее интерпретировать рентгенограмму в прямой проекции. Ладьевидная кость при плоскостопии смещается латерально по отношению к головке таранной кости. Так как ладьевидная кость обычно оссифицируется после 3-4 лет и с самого начала своей оссификации расположена асимметрично, интерпретация соотношений в таранно-ладьевидном суставе должна осуществляться с осторожностью.
Интересные данные были получены при проведении клинико-рентгенологических параллелей при плоскостопии. Mosca (1996) установил связь между тремя клиническими критериями (индекс свода стопы, индекс нагруженности стопы, и высота свода стопы) с тремя рентгенологическими признаками в боковой проекции (высота наружного края ладьевидной кости, угол наклона пяточной кости и первый пяточно-метатарзальный угол). Все три клинических критерия продемонстрировали значимую связь с рентгенологическими признаками, а высота наружного края ладьевидной кости с индексом свода стопы, по данным авторов, имеют самую сильную корреляцию. Saltzman C.L. с соавторами (1995) также изучали взаимосвязь между клиническими критериями высоты свода стопы и рентгенологическими признаками у 100 пациентов. По данным этих авторов, высота свода стопы имеет сильную корреляцию с углами, полученными на рентгенограммах в боковых проекциях. Такие клинические критерии, как индекс свода стопы, также коррелировали с данными рентгенологического исследования. Тем не менее, для более точного определения клинических признаков, которые позволят прогнозировать величину рентгенологических углов стопы, нужны дополнительные исследования.
 |  |
Биомеханическое исследование
Анатомия стопы связана с особенностями походки и активностью мышц нижней конечности, а может меняться под влиянием некоторых системных состояний, таких как неврологические и ревматологические заболевания.
Биомеханические исследования позволяют анализировать различные параметры статики и локомоции, включая положения стоп, а также различные статические и динамические показатели.
К сведению
Плантографические параметры зависят от конституциональных особенностей ребенка. Определяемое у детей дошкольного возраста уменьшение подсводного пространства не является однозначным критерием патологии в детском возрасте. В связи с этим многие авторы сомневаются относительно надежности методов измерения плантографии в описании продольного свода у детей.
В диагностических целях рекомендуют применять динамические методы, в том числе педобарографические исследования. Эта методика помогает более объективно оценить изменения биомеханических показателей стопы как в динамике, так и в статике. В частности, при педобарографическом исследовании обнаружили, что в норме 61% нагрузки приходится на задний, 35% – на передний, и только 4% – на средний отдел стопы. При плоскостопии нагрузка на средний отдел стопы увеличивается до 17-30%. По данным тех же авторов, оптимальная коррекция вальгусного положения пятки и нагружения подошвенной поверхности стопы в положении стоя достигается при установке клиновидной вставки под внутренний край пятки. Авторы предположили, что при этом восстанавливается нормальный продольный свод стопы и снижается давление на средний отдел при мобильном плоскостопии.
Мобильная плоская стопа
Мобильная или физиологическая плоская стопа наблюдается практически у всех детей младшего возраста, большинства детей в более старших возрастных группах и примерно у 15% взрослых людей. У детей младшего возраста основными причинами уплощения свода стопы являются избыточная толщина подкожного слоя в области подошвенной поверхности стопы и физиологическая гипермобильность суставов. Свод стопы у ребенка при рождении отсутствует, и в последствии медленно формируется к пятилетнему возрасту. Плоскостопие часто носит наследственный характер, а также сравнительно чаще наблюдается у детей, постоянно носивших обувь в младшем возрасте, склонных к полноте и имеющих гипермобильность суставов. Rao and Joseph (1992) обнаружили, что среди детей, носивших обувь, плоскостопие встречается чаще, чем среди детей, большую часть времени ходивших босиком. Авторы также выявили, что среди обследованных ими пациентов плоскостопие чаще встречалось у детей, носивших закрытую обувь по сравнению с детьми, носившими шлепанцы и сандалии.
Дети с гипермобильностью представляют наибольшую группу среди всех детей с плоскостопием. Этих детей часто приводят на прием родители, а также дедушки и бабушки, обеспокоенные внешним видом стоп ребенка, а также убежденные в том, что плоскостопие у ребенка приводит к болевому синдрому у взрослого, но ситуация может быть исправлена в детстве.
Обследование должно начинаться с оценки общей оси нижних конечностей, угла разворота стопы при ходьбе и других анатомических и функциональных отклонений нижних конечностей в целом. В положении стоя высота свода стопы может быть снижена а пятка находиться в положении умеренного вальгуса.
Если попросить ребенка встать на цыпочки, свод стопы формируется а пятка приобретает умеренно варусное положение.
Способность стоять на пятках отражает отсутствие значимого напряжения или укорочения ахиллова сухожилия. Кроме того, наличие ретракции ахиллова сухожилия проверяется при помощи пассивной тыльной флексии стопы при «блокировании» подтаранного и Шопарова сустава в положении супинации. При мобильном плоскостопии движения в голеностопном и подтаранном суставах не ограничены. Движения в подтаранном суставе осуществляются по сложной траектории и представляют собой не только простое скольжение пяточной кости относительно таранной изнутри кнаружи. Этот простой, но неточный способ оценки подвижности в подтаранном суставе неинформативен при гипермобильности, так как повышенная эластичность связок позволяет смещать таранную кость в голеностопном суставе во фронтальной плоскости. Для более точной оценки подвижности в подтаранном суставе следует ориентироваться на пронационно-супинационные движения при фиксированном переднем отделе стопы. Обследование пациента с мобильным плоскостопием должно включать в себя также оценку подвижности и стабильности в коленных, локтевых и лучезапястных суставах. Необходимо также оценить состояние обуви. Обычно у детей в большей степени снашивается заднее-наружная часть подошвы. Если у обуви не сношен каблук, это может свидетельствовать об укорочении ахиллова сухожилия. Рентгенологическое обследование при мобильной асимптоматической стопе показано редко.
Мобильное безболевое плоскостопие не требует какого-либо лечения. Лечение ребенка не должно назначаться только для того, чтобы удовлетворить родителей. Родителей, а также бабушек и дедушек необходимо убедить в том, что мобильное безболевое плоскостопие – это нормальное доброкачественное состояние, являющееся нормальным типом развития детской стопы. Они должны быть проинформированы, что специальная обувь и стельки – достаточно дорогое приобретение и могут отрицательно повлиять на психологический фон и самооценку ребенка. Кроме того, они ни каким образом не могут повлиять на течение мобильного плоскостопия. В случаях тяжелого, но мобильного плоскостопия внутренняя часть подошвы и внутренняя часть самой обуви иногда стаптываются в течение одной-двух недель после покупки. В таких случаях с практической точки зрения может быть целесообразно ношение жесткой адаптированной обуви или обуви со стелькой.
Если семья настаивает на том, что «что-нибудь» необходимо сделать, нужно постараться убедить их, что оптимальным является ношение нежесткой обуви, избегать избыточного веса и вести здоровый образ жизни. Однако, вследствие распространенной тенденции покупать детям «ортопедическую» обувь, вполне понятно желание родителей «сделать для ребенка все возможное». Попытки родителей ребёнка исправить плоскостопие с помощью ортопедической обуви и стелек это весьма затратная и неэффективная, но в целом, как правило, не приносящая ребенку вреда практика.
Мобильное плоскостопие считается патологическим только в том случае, когда боли имеют место непосредственно в области свода стопы и сохраняются длительное время, несмотря на соответствующее консервативное лечение. Кроме того, в ряде случаев в качестве показания к хирургическому лечению может рассматриваться наличие хронических мозолей и мацерации кожи, а также значительные трудности при ношении обычной обуви и ее чрезмерное изнашивание. В целом хирургическое лечение плоскостопия в детском возрасте показано весьма редко. Было разработано большое количество сухожильно-мышечных пластик при плоскостопии, но ни одна из них не дает гарантированного результата. Хирургические вмешательства, формирующие свод стопы за счет блокирования движений в подтаранном суставе, дают результат, но могут приводить к вторичным изменениям в нем. Различные варианты артродезов (изолированный артродез подтаранного сустава или трехсуставной артродез) показаны в случаях тяжелых форм плоскостопия с некупируемым хроническим болевым синдромом.
Пяточно-вальгусная деформация стопы
Эта врожденная деформация является следствием неправильного внутриутробного положения стопы. В той или иной степени пяточно-вальгусная стопа наблюдается у 30-50% всех новорожденных. Эта деформация не сопровождается какими-либо изменениями костей и суставов стопы.
Обследование зависит от возраста пациента. В первые 4-5 дней жизни стопа находится в положении крайней тыльной флексии, при этом тыльная поверхность стопы непосредственно прилежит к передненаружной поверхности голени. Пятка является визуальным продолжением голени, а передний отдел стопы значительно отведен. При попытке пассивного подошвенного сгибания контур стопы в области пазухи предплюсны имеет вогнутую форму, а кожа представляется малоподвижной и спаянной. В более выраженных случаях стопа в первое время не выводится пассивно более чем до среднего положения при подошвенной флексии. Однако, в целом стопа относительно мобильна, и задний отдел может быть пассивно выведен в варусное положение, а отведение переднего – корригируется.
Исключительно важно дифференцировать пяточно-вальгусную деформацию и врожденный вертикальный таран в максимально раннем возрасте. При врожденном вертикальном таране стопа также изначально занимает положение вальгуса и тыльной флексии по отношению к голени, но задний отдел стопы находится в эквинусном положении, а ахиллово сухожилие значительно напряжено и укорочено.
Пяточно-вальгусная стопа обычно проходит самостоятельно без какого-либо лечения. Только в редких случаях проводятся гипсовые коррекции. Нет никаких данных в отношении того, что пяточно-вальгусная стопа приводит в последующем к мобильному плоскостопию. Рентгенологическое исследование при этом состоянии нецелесообразно.
Врожденный вертикальный таран
Диагноз врожденной плано-вальгусной деформации стопы (вертикального тарана) должен быть установлен максимально рано у новорожденного ребенка, так как данная патология чаще всего является хирургической. Этиология, наследование и истинная частота встречаемости в популяции данного состояния окончательно не изучены. Семейная предрасположенность описана рядом авторов, которые обнаружили, что врожденный вертикальный таран как изолированная деформация встречался только у 16 из 36 обследованных ими пациентов. Ими установлено, что врожденный вертикальный таран может сочетаться с такими врожденными состояниями, как спинномозговая грыжа, артрогрипоз, врожденный вывих бедра.
При оперативном лечении врожденной плоско-вальгусной деформации стопы обычно обнаруживается со стороны заднего отдела стопы контрактура ахиллова сухожилия, со стороны переднего отдела – ретракция длинного разгибателя пальцев, что приводит к дислокации ладьевидной кости на шейку таранной кости и эквинусному положению пятки. Аномалия развития таранной кости включает укорочение шейки, а также резкое положение подошвенной флексии. Иногда может отсутствовать retinaculum extensorum.
При клиническом обследовании ребенка выявляется ригидная плоская стопа с вальгусным положением пятки. Подошвенная поверхность стопы имеет выпуклую закругленную форму, вследствие чего одним из названий данного состояния является «стопа-качалка». Задний отдел стопы находится в эквино-вальгусном положении, передний – в положении отведения и разгибания в среднем отделе. Деформация не поддается пассивной коррекции. Пациенты, не получавшие лечения, ходят с выраженной хромотой вследствие болезненности и ригидности стоп, а также болезненных натоптышей и омозолелостей в области среднего отдела стопы.
Рентгенологическое исследование подтверждает клинический диагноз. На рентгенограммах в боковой проекции с тыльным сгибанием стопы пяточная и таранная кости остаются в положении эквинуса, ладьевидная кость – в положении тыльного подвывиха или вывиха. В положении подошвенного сгибания эти нарушения не корригируются. Если ладьевидная кость оссифицирована, очевидно ее положение на шейке таранной кости.
При лечении врожденного вертикального тарана применяются редрессирующие упражнения и этапные гипсовые коррекции, но большинство авторов в настоящее время признают, что основное лечение этой деформации хирургическое. Этапные гипсовые коррекции перед хирургическим вмешательством увеличивают эластичность тканей и облегчают послеоперационное закрытие раны.
Целью лечения является восстановление нормальных анатомических соотношений между таранной, ладьевидной и пяточной костью.
В последнее время, популярность получил малоинвазивный метод, основанный на технике обратной методу Понсети.
Лечение деформаций стоп у детей
Лечение начинают в первые несколько недель жизни. Как и в методе Понсети, проводятся еженедельные манипуляции, но с силами, приложенными в противоположном направлении с последующим этапным гипсованием.
Все компоненты деформации корректируются одновременно за исключением заднего отдела стопы, который корректируется последним. После 5-6 серий манипуляций, проводимых 1 раз в неделю, проводится подкожная ахиллотомия и при необходимости выборочное удлинение сухожилий передней большеберцовой мышцы, разгибателей пальцев, короткой малоберцовой мышцы с фиксацией вправленной ладьевидной и таранной кости спицами Киршнера.
Лечение врожденной плоско-вальгусной деформации стоп тяжелой степени, так называемой «стопы–качалки», следует начинать с первых дней жизни ребенка, когда сухожильно-связочный аппарат не ретрагирован и может поддаваться растяжению. Сложность коррекции заключается в том, что таранная кость, располагающаяся практически вертикально в вилке голеностопного сустава, жестко фиксирована. Этапные мануальные коррекции с фиксацией гипсовыми повязками необходимо проводить в специализированных ортопедических центрах.
Смена гипсовых повязок с целью коррекции деформации производится 1 раз в 7 дней до полного исправления. Если деформация устранена, конечность фиксируется в эквино-варусном положении еще на 4-5 месяцев и только потом ребенок переводится в специализированную ортопедическую обувь. На время сна ребенок снабжается съемным гипсовым лонгетом или тутором. Проводится длительное восстановительное лечение, направленное на коррекцию свода стопы, массаж сводоподдержиивающих мышц, мышц нижних конечностей и туловища. Возможно использование электростимуляции и иглорефлексотерапии мышц стопы и голени.
Оперативное лечение данной категории больных выполняется в случае отсутствия успеха консервативного лечения, оптимальный возраст – 5-6 месяцев.
Показаниями к оперативной коррекции являются:
- отведение переднего отдела стопы более 15-20°,
- пронация и вальгус заднего отдела стопы более 15-20°,
- нарушения соотношений в голеностопном и таранно-ладьевидном суставах, которые пассивно не корригируются.
Выполняется удлинение сухожилий малоберцовой группы мышц, ахиллова сухожилия, рассечение капсульно-связочного аппарата по задней и наружной поверхности голени и стопы и открытое вправление таранной кости.
Оперативное вмешательство
Оперативное вмешательство выполняется из трёх разрезов.
Из доступа от наружной лодыжки до головки пятой плюсневой кости осуществляется удлинение ретрагированных сухожилий короткой и длинной малоберцовых мышц, рассекается капсульно-связочный аппарат подтаранного и пяточно-кубовидного суставов и межкостная связка.
Из разреза по задней поверхности голени производится зет-образное удлинение ахиллова сухожилия с отсечением наружной порции сухожилия от пяточной кости, рассечение связочно-капсулярного аппарата голеностопного и подтаранного суставов с выведением пяточной кости из эквинусного положения.
Из разреза по внутренней поверхности стопы, начинающегося от внутренней лодыжки до основания первой плюсневой кости, рассекается напряжённый сухожильно-связочный аппарат и резко утолщенная и растянутая капсула таранно-ладьевидного сустава. Таранная кость частично освобождается от связок, что позволяет перевести её в правильное положение и сопоставить с ладьевидной костью, которая смещается книзу и кнутри. Сухожилие задней большеберцовой мышцы пересекается поперечно и после вправления таранной кости сшивается при его укорочении. Фиксация осуществляется спицами Киршнера. Одна из спиц проводится через пяточную, таранную и нижний эпиметафиз большеберцовой кости, а вторая через первую плюсневую, клиновидную, ладьевидную и таранную кости.
Операция завершается иммобилизацией гипсовой повязкой до верхней трети бедра.
Некоторые авторы рекомендуют двухэтапное лечение, но наиболее часто применяется одномоментная коррекция деформации через широкие доступы Ладьевидная кость репонируется на головку таранной и фиксируется спицами. Сухожильно-связочный комплекс рассекается в необходимом для этого объеме. В комплексе релиза необходимо удлинение ахиллова сухожилия, при необходимости – разгибателей стопы, а также рассечение капсулы суставов среднего отдела. Подтаранный артродез редко используется при первичной операции, но может быть необходим при рецидиве. В литературе имеются данные о значительном количестве осложнений при оперативном лечении врожденного вертикального тарана (длительное заживления ран, рецидивы деформации, нарушение подвижности стопы, асептический некроз таранной кости).
По данным Kodros и Dias, из 41 пациента (55 стоп) одномоментная оперативная коррекция была проведена у 32. Случаев остеонекроза отмечено не было. Повторные операции были выполнены на 10 стопах. В другом исследовании авторы отмечают, что результат зависел от наличия сопутствующих синдромов и заболеваний (артрогрипоза, спинномозговой грыжи). При рецидивах деформации у детей старшего возраста применяли подтаранный артродез.
Серповидная стопа
Термин «серповидная», «Z-образная» или «серпантинная» стопа применяется к сложным формам плоскостопия у детей, при которых имеет место сочетание вальгусного положения заднего отдела стопы и приведения переднего (Peterson, 1986). Ахиллово сухожилие, как правило, укорочено. Этиология и патогенез данной деформации остаются неизвестными. Она встречается у детей с миелодисплазией и может также наблюдаться у детей, лечившихся этапными гипсовыми повязками по поводу врожденной косолапости или приведенных стоп.
Основными рентгенологическими характеристиками являются приведение переднего отдела стопы с латеральным подвывихом ладьевидной кости, а также вальгусное положение пяточной кости. Пациентов беспокоят боли, постоянные натоптыши, а также проблемы с подбором обуви и ее ношением.
Консервативное лечение редко дает результаты, а настойчивые этапные гипсовые коррекции могут усугубить вальгус заднего отдела стопы. Для коррекции деформации необходимо удлинение ахиллова сухожилия и реориентирующие вмешательства на костях переднего отдела стопы.
Плоскостопие при нейромышечных заболеваниях
Плоская стопа может наблюдаться при нейромышечных заболеваниях, таких как ДЦП, миопатия Дюшенна, полиомиелит. В большинстве случаев ахиллово сухожилие укорочено, имеет место вторичный вальгус заднего и отведение переднего отдела. Такие деформации стопы могут требовать хирургической коррекции для обеспечения большей стабильности при ходьбе.
Идиопатическое укорочение ахиллова сухожилия
Контрактура трехглавой мышцы голени может привести к вальгусной деформации стопы, нарушению подвижности подтаранного сустава, укорочению латеральной колонны стопы и болезненному плоскостопию. Обычно клинические проявления начинаются во втором десятилетии жизни, и основными жалобами являются боли, связанные с физическими нагрузками. Определяется ограничение тыльной флексии стопы свыше 90° при разогнутом коленном суставе. На рентгенограммах нередко определяется эквинусное положение таранной кости. Лечение включает удлинение ахиллова сухожилия, а во многих случаях – также удлиняющую остеотомию пяточной кости.
Заключение
Плоскостопие – частое состояние в практике детского ортопеда. У абсолютного большинства детей имеет место мобильное безболевое плоскостопие, которое не требует никакого лечения. Ригидные формы плоскостопия требуют обязательного обследования для исключения таких патологических состояний, как врожденный вертикальный таран, тарзальная коалиция или серпантинная стопа, которые, как правило, нуждаются в хирургическом лечении.
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления.

