Чем отличается дисплазия от гиперплазии – Что обозначают такие понятия, как дисплазия, метаплазия, атрофия, гиперплазия и гипертрофия, которые мы часто слышим в патологических отчетах?
Гиперплазия эндометрия, симптомы заболевания
 Любая женщина в течение своей жизни вынуждена сталкиваться с заболеваниями репродуктивной системы. Чаще всего это довольно известные и распространенные патологии влагалища, матки и ее придатков. Однако ряд заболеваний женских внутренних половых органов протекают не совсем просто и с неявной симптоматикой. Это и ведет к тому, что часто женщины не понимают истинных причин возникновения бесплодия, маточных кровотечений, хронических инфекций. Это порождает непонимание и непринятие медицинского лечения и обследования.
Любая женщина в течение своей жизни вынуждена сталкиваться с заболеваниями репродуктивной системы. Чаще всего это довольно известные и распространенные патологии влагалища, матки и ее придатков. Однако ряд заболеваний женских внутренних половых органов протекают не совсем просто и с неявной симптоматикой. Это и ведет к тому, что часто женщины не понимают истинных причин возникновения бесплодия, маточных кровотечений, хронических инфекций. Это порождает непонимание и непринятие медицинского лечения и обследования.

Гиперплазия эндометрия – это патологический процесс, который происходит с внутренним (слизистым) слоем матки и ведет к сильному разрастанию эпителия данного слоя. Такой процесс относится к патологическому, поскольку ведет к ряду нарушений функции эндометрия. Но вместе с тем, он причисляется к доброкачественным процессам, поскольку в большинстве случаев не ведет к серьезному нарушению здоровья женщины, кроме случаев предракового состояния. Диагноз гиперплазия эндометрия, симптомы которой обычно отсутствуют, выставляется на основе инструментальных данных.

Для понимания, почему это заболевание приводит к различным нарушениям репродуктивной функции женщины, необходимо понять зависимость и особенности функционирования матки на протяжении менструального цикла. Задача матки, как органа – обеспечить адекватные условия оплодотворенной яйцеклетке, которая внедряется в толщу такого функционального слоя, как эндометрий. Поэтому его патология ведет чаще всего к бесплодию и другим нарушениям репродуктивной функции. Миометрий и периметрий, в отличие от эндометрия не выполняют функциональной роли в процессе имплантации яйцеклетки, что и объясняет возможность наступления беременности при патологии этих слоев (например, при миоме матки и т.д.). Однако при наличии их патологии проблемы могут возникнуть с вынашиванием беременности.
Менструальный цикл у женщины выполняет, по сути, одну главную роль – постоянную подготовку слизистой оболочки матки к внедрению и росту оплодотворенной яйцеклетки. А поскольку овуляция (процесс выхода яйцеклетки из фолликула яичника в полость маточной трубы) происходит только раз в 29-30 дней, то такой слой матки как эндометрий должен регулярно обновляться для обеспечения полноценного функционирования в случае наступления беременности. Это обеспечивается путем отторжения слизистого эпителия, сопровождающегося маточным кровотечением, которое называется менструацией. Далее эндометрий нарастает заново, что позволяет ему быть максимально функциональным к моменту следующей овуляции. Только в период наступления беременности, гиперплазия эндометрия, симптомы которой естественно женщина не отмечает, является нормальным процессом. Он называется децидуальной реакцией.
Все эти изменения в слоях матки контролируются несколькими женскими половыми гормонами. Их правильное соотношение и достаточная концентрация обеспечивают нормальное протекание менструального цикла, а также наступление овуляции и потенциальную возможность беременности. Именно нарушения нормального гормонального баланса в организме служат основой и является частой причиной развития гиперплазии эндометрия, симптомы которой могут беспокоить женщину.
Причины болезни
Точные причины развития такого заболевания, как гиперплазия эндометрия, к сожалению, не установлены медицинской наукой. Патологический процесс может развиваться очагово или поражать всю поверхность внутреннего слоя матки. Патологический механизм начала развития таких изменений четко зависит от уровня концентрации женского полового гормона эстрогена, а также его соотношения с гормоном прогестероном и другими веществами группы гестагенов. Факторами, с которыми связывают начало развития данного патологического процесса (эндометриальной гиперплазии), являются:

1. Прерывания беременности методом медицинского аборта. Эта процедура предусматривает выскабливание эндометрия матки, что иногда может спровоцировать в дальнейшем процесс гиперплазии. Однако, женщине стоит понимать, что аборт не является непосредственно причиной развития данного процесса. Однако данный метод регулирования рождаемости должен быть сведен к минимуму. Стоит контролировать рождаемость иными методами, например, гормональной контрацепцией.

2. Хронические инфекции половых органов, в особенности матки. Хронические инфекционно-воспалительные процессы ведут не только к ухудшению функции любого органа и ткани, но и могут послужить причиной развития компенсаторных реакций, в том числе и за счет гиперплазии (разрастания ткани). В матке таким процессом может стать гиперплазия эндометрия, симптомы которой и проявятся у пациентки через какое-то время. Поэтому важно проходить регулярное обследование и лечение у гинеколога в случае инфекции половых органов. Самолечение часто становится причиной того, что инфекция начинает протекать по хроническому варианту.
3. Эндокринная патология. Все гормоны организма имеют взаимосвязь друг с другом посредством перекрестных влияний на орган и ткани-мишени. Эндокринные заболевания часто нарушают такие взаимодействия, что может приводить к угнетению, а в некоторых случаях и к усилению действия гормонов на другие органы, на фоне заболевания любой из эндокринных желез человека. Сахарный диабет, гипотиреоз, заболевания яичников – те патологии, при которых возможно развитие гиперплазии эндометрия матки.
4. Период полового созревания девочки или менопауза. В период становления гормонального фона половых гормонов женщины не исключены ситуации, когда одно из данных веществ продуцируется в высоких концентрациях. В период полового созревания высокие концентрации эстрогена являются нормальными, однако иногда это приводит к гиперплазии эндометрия, симптомы которой обычно отсутствуют. Для менопаузы, при которой концентрация эстрогена, наоборот, становится аномально низкой, такой процесс обычно не характерен. Однако до ее наступления имеется климактерический период, во время которого и возможны различные гормональные сбои.
5. Наследственная предрасположенность. Выявление того факта, что у родственниц пациентки наблюдалось подобное заболевание не может быть проигнорировано врачом. Поэтому таким женщинам необходимо тщательно обследоваться для исключения наличия гиперпластического процесса в матке.

Сами по себе перечисленные факты и ситуации не всегда точно указывают на то, что у женщины в тот или иной период времени начнется такой патологический процесс, как гиперплазия эндометрия. Важно понимать, что причина развития такого заболевания поликомпонентная – именно несколько факторов, одновременно при неблагоприятном стечением обстоятельств запускают такой процесс в организме. Предугадать и провести достоверно эффективную профилактику данной болезни, к сожалению, не представляется возможным. Можно только влиять на предрасполагающие факторы – аборты, инфекции, ожирение и т.д.
Диагностика гиперплазии эндометрия
Первым шагом в диагностике данного заболевания служит классический опрос врача-гинеколога и гинекологический осмотр. Именно опыт и знание врача чаще всего позволяют быстро и относительно точно назначить необходимый комплекс анализов и обследований, опираясь на клиническую картину. Гиперплазия эндометрия, симптомы которой заподозрил врач, устанавливается на основе таких диагностических и лабораторных процедур, как:


1. Подробное выяснение симптомов, которые беспокоят пациентку на момент осмотра и в течение развития заболевания. Чаще всего это такие признаки:
· Дисменорея – нарушение нормального менструального цикла, которое проявляется болями при менструации, обильными кровянистыми выделениями и кровомазанием после месячных или в перерывах между ними. Выделения могут носить обильный характер с наличиями сгустков крови.
· Бесплодием при нормальной функции яичников и отсутствии проблем со спермой у полового партнера.
· Анемия, вследствие обильных менструаций, которая может проявляться слабостью, бледностью, тошнотой, головокружением и т.д.
· Возникновение кровомазания, болей в животе и кровянистых выделений в период наступления менопаузы.
2. Гинекологический осмотр обычно не выявляет видимой патологии влагалища и шейки матки, а также пальпаторно врач не определяет патологию матки или ее придатков. Это и становиться основанием для проведения более серьезных диагностических исследований.
3. УЗИ матки и ее придатков. По сути, самый оптимальный способ точно установить диагноз гиперплазии эндометрия. Это исследование позволяет уточнить характер процесса и его вид (очаговая, кистозно-железистая, атипичная и т.д.). УЗИ позволяет относительно точно измерить толщину увеличенного эндометрия, что дает возможность судить о тяжести патологии, а также исключить сопутствующие заболевания матки и ее придатков.
4. Диагностическое выскабливание или биопсия. Эти методы исследования позволяют изучить гистологическое строение эндометрия и ответить на два принципиальных вопроса:
1. Является ли процесс разрастания эндометрия матки гиперпластическим?
2. Отсутствует ли атипизм клеток, который, мог бы указывать на онкологический процесс в матке?
Результаты гистологического исследования в большинстве случаев и ставят все точки над «и». Также выскабливание матки при гипертрофии эндометрия часто является и лечебной процедурой, которая позволяет уменьшить толщину функциональной ткани на некоторое время.
5. Лабораторное изучение гормонального фона женщины при таком заболевании проводится с целью установить возможную истинную причину развития патологии и дать понять врачу, на какое из звеньев патогенеза акцентировать терапию.

Лечение гиперплазии эндометрия
Терапия гиперплазии эндометрия, симптомы которой выявлены у женщины, требует индивидуального подхода, исходя из дальнейшей планируемой тактики беременности. Это связано с тем, что некоторые виды медикаментозного лечения такого заболевания отлично подходят для женщин в период менопаузы, но совершенно не приемлемы для женщин в репродуктивном возрасте, тем более при желании забеременеть в ближайшее время и наоборот.
Оперативное лечение, которое заключается в проведении выскабливания полости матки уже на этапе диагностики приемлемо для девушек и женщин любого возраста. Однако его производят только при наличии показаний. По его результатам назначают гормональную терапию.

Если на этапе диагностики у женщины, которая не планирует больше беременность и роды, кроме наличия гиперплазии эндометрия, обнаружены доброкачественные опухоли матки или другие патологии, при которых показано проведение оперативного лечения, врачи обычно рекомендуют задуматься о полном удалении матки. Такая процедура может быть выполнена через влагалище, не несет существенный косметический дискомфорт и никоем образом не отражает на половой функции женщины, а также на ее гормональном фоне.


Второй линией лечения гиперплазии эндометрия служит прием препаратов, которые содержат гормоны-антагонисты эстрогена – гестагены. Чаще всего это средства более известные как комбинированные оральные контрацептивы (КОК). Если женщина не планирует беременность длительный срок (более 4-5 лет) врачи обычно рекомендую использовать специальную внутриматочную спираль с гестагенами, которая нормализирует гормональный фон и препятствует не только наступлению беременности, но и развитию гиперплазии эндометрия.
Гиперплазия эндометрия матки
Гиперплазия эндометрия матки — это патологическое разрастание ее внутреннего слоя (эндометрия) с усиленным размножением клеток и утолщением ткани. Данная патология возникает часто на фоне воспалительных процессов, гормональных нарушений, на фоне аденоза молочных желез или эндокринологических заболеваний. Гиперплазия способствует появлению полипов и перерождению ткани слизистой матки с развитием рака эндометрия, поэтому считается предраковой патологией. В частной клинике женщины могут в любой момент пройти необходимые исследования. Гиперплазия матки и предраковые заболевания эндометрия: К предраковым заболеваниям эндометрия относятся гиперплазия, полипозные разрастания, железисто-кистозная гиперплазия и аденоматоз. Все эти заболевания развиваются на фоне гормональных расстройств и нарушений менструального цикла. Основной их признак — обильные маточные кровотечения. Дисплазия шейки матки — это поражение влагалищной части матки, характеризующееся появлением нетипичных клеток. Данное состояние является потенциально опасным, так как оно часто провоцирует развитие рака шейки матки у молодых женщин в возрасте 25-45 лет. Основной причиной появления диспластических изменений считается активизация вируса папилломы человека. Дисплазия эндометрия требует своевременно проведенной диагностики и консультации опытных гинекологов-онкологов. Предраковые изменения в матке требуют ответственного подхода. С помощью диагностических возможностей современных медицинских центров удается обнаруживать даже самые незначительные новообразования в полости матки и удалять их, сохраняя репродуктивные функции пациенток.

Гормоны и гормональный статус у женщин
Мастопатия молочных желез женщин
Диагностика дисплазии шейки матки
Внутривлагалищный гинекологический осмотр шейки матки, выявление изменений в окраске слизистой, разрастания эндометрия, наличие новообразований. Биопсия шейки матки с гистологическим исследованием изъятого фрагмента тканей.
Цитологическое исследование, ПАМ-мазок. Исследование под микроскопом мазков с различных участков слизистой шейки матки позволяет обнаруживать наличие вируса папилломы человека и атипичные клетки. Терапевтическое лечение предраковых заболеваний матки: Выбор методики лечения — это многоступенчатый, сложный процесс. Перед тем, как принять решение о способе лечения предраковой патологии матки, учитывается множество факторов: возраст женщины, результаты диагностики, степень риска развития мастопатийно раковой онкологии, общее состояние здоровья, а также то, планирует ли пациентка в дальнейшем иметь детей. Успех борьбы с дисплазией зависит от своевременной диагностики заболевания и эффективно подобранной методики лечения.

Задача специалистов — сделать все, чтобы остановить распространение болезни и предотвратить ее озлокачествление. Медикаментозная терапия применяется у молодых женщин, которым нет нужды проводить оперативное вмешательство. В юном возрасте дисплазия склонна к самоустранению. Применяются гормональные средства. Показано использование физиопроцедур. Женщины, находящиеся на терапевтическом лечении дисплазии эндометрия, должны регулярно проводить консультации у гинекологов и цитологическую диагностику. Консервативная методика применима в отношении пациенток молодого возраста, которым очень важно сохранить репродуктивные функции. Она заключается в приеме противовоспалительных, гормональных и общеукрепляющих средств. Но, как правило, оперативного вмешательства избежать не удается. Пациенткам с гиперпластичемскими изменениями и предраковыми процессами матки по возможности проводятся органосохраняющие операции.

Хирургическое лечение дисплазии шейки матки
Хирургические методы лечения диспластических изменений шейки матки разнообразны. Специалистами нашей клиники используются наиболее эффективные и современные из них: радиоволновое, лазерное лечение, криодеструктивное вмешательство, химическое прижигание патологических тканей. При прямых показаниях используют тотальные операции, подразумевающие частичное или полное удаление матки и придатков. Основной причиной появления диспластических изменений считается активизация вируса папилломы человека. Дисплазия эндометрия требует своевременно проведенной диагностики и консультации опытных гинекологов-онкологов. Предраковые изменения в матке требуют ответственного подхода. С помощью диагностических возможностей современных медицинских центров удается обнаруживать даже самые незначительные новообразования в полости матки и удалять их, сохраняя репродуктивные функции пациенток.
156
24. Понятие о метаплазии, дисплазии и раннем раке. Периоды опухолевого роста.
Метаплазия. Сущность метаплазии заключается в том, что камбиальные клетки тканей в необычных условиях начинают дифференцироваться в структуры, не свойственные данному органу, т.е. одна дифференцированная ткань замещается другой дифференцированной. При этом метаплазированная ткань и ее клетки не имеют признаков атипизма, а сама метаплазия обратима, что характеризует ее, в отличие от дисплазии, как доброкачественный процесс. Метаплазия обычно является реакцией на повреждающие воздействия и позволяет ткани выживать в неблагоприятных условиях. Например, появление филогенетически более древнего кишечного эпителия в желудке расценивается как приспособительный механизм в ответ на инфицирование желудка Н. pylori.
Принято считать, что в большинстве случаев нет прямой связи между метаплазией и раком. Однако в метапластических очагах могут в последующем появляться признаки неопластического развития – дисплазии, что и составляет повышенный риск возникновения рака. С этих позиций метаплазия обычно рассматривается как фоновое состояние.
Дисплазия. По рекомендации экспертов ВОЗ к предраковым изменениям относят дисплазию, которая характеризуется недостаточной и неполной дифференцировкой стволовых клеток, нарушениями координации между пролиферацией и созрёванием клеток. В большинстве органов дисплазия развивается на фоне предшествующей гиперплазии, связанной с хроническим воспалением или дисгормональными нарушениями, но может возникать и de novo, т.е. сразу как таковая.
Под термином ≪дисплазия≫ понимают отклонения от нормальной структуры всего тканевого комплекса (а не только появление клеток с признаками клеточной атипии).
Во всех органах при дисплазии эпителия всегда наблюдается расширение герминативных зон, сопровождающееся нарушением гистоструктуры и пролиферацией камбиальных, незрелых клеток с различной степенью атипии. Исходя из этого, эксперты ВОЗ определили дисплазию эпителия триадой: 1) клеточной атипией; 2) нарушенной дифференцировкой клеток; 3) нарушением архитектоники ткани.
В нормальном эпителии имеется четкая стратификация , т.е. расположение клеток упорядоченными слоями, а герминативная зона – базальный слой клеток эпителия – незначительной ширины.
При дисплазии I степени эпителий отличается от нормального лишь тенденцией к пролиферации базального слоя клеток (т.е. расширением герминативной зоны), а у клеток только намечаются признаки атипизма. Эпителиоциты начинают терять свою полярную ориентацию в архитектонике покровного пласта, что приводит к изменению стратификации.
При II степени дисплазии пролиферирующие базальные клетки занимают более половины высоты эпителиального пласта, атипия клеток наблюдается преимущественно в его средних слоях, т.е стратификация усугубляется и эпителий в таких очагах приобретает многорядно-многослойное строение. Ill степень дисплазии характеризуется замещением незрелыми клетками из базального слоя практически всего эпителиального пласта. Только в верхнем его ряду сохраняются зрелые клетки. Наблюдаются патологические митозы. Клеточный атипизм увеличивается, многослойный эпителий теряет зональное строение, приобретая ≪анархию архитектоники≫. Прогрессирует нарушение стратификации клеток и превращение эпителия в многорядно-многослоиный пласт. Базальная мембрана сохранена. Указанные изменения близки к уровню карциномы in situ,
При дисплазии обнаруживаются отчетливые изменения деятельности всех регуляторов межклеточных взаимоотношений: адгезивных молекул и их рецепторов, факторов роста, протоонкогенов и продуцируемых ими онкобелков. Более того, генетические перестройки могут значительно опережать морфологические изменения и служить ранними признаками предопухолевых изменений. С течением времени дисплазия может регрессировать, носить стабильный характер или прогрессировать. Динамика морфологических проявлений дисплазии эпителиев в значительной мере зависит от степени выраженности и длительности ее существования. Слабая степень дисплазии практически не имеет отношения к раку. Обратное развитие слабой и умеренной дисплазии наблюдается повсеместно. Поэтому дисплазию I -II степени часто относят к факультативному предраку.
Этапы формирования опухоли: 1) гиперплазия ≫ 2) доброкачественные опухоли≫ 3) дисплазия ≫ 4) cancerinsitu≫ 5) инвазивный рак. Зачастую в этой цепочке может отсутствовать одно из звеньев, чаще всего второе. Данная цепь последовательных изменений называется еще морфологическим континуумом.
Термин ≪ранний рак впервые предложен для рака желудка. Позднее были сформулированы основные критерии раннего рака любой локализации. В основном, это высокодифференцированная опухоль в
пределах Т1, чаще с экзофитной формой роста, без регионарных и отдаленных метастазов, то есть это рак не выходящий за пределы слизистой, эпидермиса кожи, или другой ткани, на которой он возник. Практически опухоль не должна выходить за рамки T1NOMO.
Ранний рак – понятие клинико-морфологическое, основанное на тщательном изучении операционных данных и удаленного препарата. Точная характеристика раннего рака зависит от пораженного органа, но главный признак при раннемраке – ограничение опухоли пределами слизистой оболочки. Для некоторых
локализаций (слизистая губ и полости рта, пищевода, гортани, бронхов, шейки матки и др.) ранним раком является карцинома in situ. Для рака внутренних органов, выстланных железистым эпителием (желудок, кишечник, эндометрий) и паренхиматозных органов (молочная, щитовидная, предстательная железа и др.) понятие ≪ранний рак≫ может быть несколько шире и не совпадать с понятием ≪карцинома in situ≫ в силу особенностей архитектоники слизистых оболочек этих органов. В принципе ранним раком можно было бы назвать I стадию заболевания – опухоль в пределах паренхимы органа без метастазов. Однако в связи с отсутствием единообразия в биологическом поведении новообразований различных локализаций, а также в различии возможностей диагностики, термин ≪ранний рак≫ должен уточняться в каждой конкретной ситуации. В одном случае это может быть только carcinoma in situ, в другом – минимальный или малый рак без метастазов, в третьем – T1N0M0.
Малый рак – это инвазивный рак, наименьшая опухоль (чаще 1 см в диаметре), уверенно определяемая клиническими методами исследования.
Термин же ≪ранний≫ предполагает определенный этап малигнизации, когда опухоль локализована, отсутствуют метастазы и можно с большой достоверностью предсказать благоприятный исход радикального лечения.
Так, например, карцинома in situ желудка, являющаяся примером раннего рака, может занимать площадь до 10-12 см в диаметре; метастазы, как правило, отсутствуют, отдаленные результаты лечения самые благоприятные. С другой стороны, очень маленький по размерам рак желудка может обладать инвазивными свойствами и являться источником обширных метастазов (лимфо- и гематогенных).
Дисплазия эндометрия матки – что это такое, чем опасно заболевание
Изменение структуры клеток и состояния слоев матки, называется дисплазией. Состояние опасное, так как при сочетании определенных факторов, в клетках могут начать свое развитие атипичные изменения. Дисплазия матки может затронуть как поверхностные слои органа, так и проникнуть гораздо глубже.
Иногда процесс сравнивают с эрозией шейки матки, говоря, что это одно и то же. Однако природа возникновения этих двух состояний разная. Эрозия берет свое начало от механического вмешательства в орган и повреждения тканей при этом, а дисплазия – от нарушения клеточной структуры.
Как и большинство заболеваний, дисплазия имеет несколько этапов развития:
- Первая форма считается легкой, поскольку при ней поражается до трети толщины слоя эпителия;
- Вторая форма имеет среднюю стадию развития. При ней поражается до 2/3 слоя слизистой;
- В третьей форме поражаются практически все слои эпителия. Клетки приобретают атипичной структуру. Эта форма является очень тонкой ниточкой между дисплазией матки и раком шейки матки. Статистика утверждает, что от 10 до 30 % случаев с данной формой очень подвержены перерождению клеток.
Первые две формы дисплазии могут быть излечены консервативными методами. Заболевание встречается часто, с ним знакомы воочию практически 15-18% женщин. Подвержены данной опасности молодые женщины, которым еще нет и 35 лет.
Однако после освобождения от вируса папилломы в 43 % случаях болезнь проходит самостоятельно. Еще в 37% случаях болезнь также отступает, но после длительного лечения. Таким образом, можно утверждать 70% женщин полностью избавляются от болезни, пусть даже после двухлетнего лечения. А вот все-таки 22% женщин со второй степенью дисплазии переходят со временем в категорию с третьей формой.
При дисплазии, хоть и происходит изменение в строении клеток, возникает многоядерность, клетки приобретают неправильную форму, но неограниченного роста их не происходит. Однако такая терминология уже не присутствует в современной медицине. Вместо термина «Дисплазия» врачи используют другой – «цервикальная интраэпитальная неоплазия».

Причины развития дисплазии матки
Практически ни одно заболевание не возникает из-за какого-либо одного фактора. Причиной всегда является целый ряд ситуаций, провоцирующих возникновение патологии:
- Вирус папилломы человека;
- Употребление более 5 лет противозачаточных таблеток;
- Большое разнообразие половых партнеров;
- Курение длительное время;
- Половая жизнь с 14-15 лет;
- Однообразное питание;
- Плохая генетика;
- Половые инфекции, остающиеся без лечения длительное время;
- Большое число родов.
И все же вирус папилломы считается главенствующим фактором, открывающим дверь к возникновению дисплазии.

Дисплазия матки при вирусном поражении органа
Опасность болезни в том, что большую часть времени она протекает бессимптомно. За 10 лет дисплазия матки способна перерасти в онкологию.
Вирус папилломы может подхватить любая женщина, но в первую очередь это касается тех, кто имеет беспорядочное количество половых связей, кто не старается быстро вылечить воспаления женских органов, кто имеет за плечами большое количество абортов или родов.
Вирус папилломы имеет ряд форм, которые можно отличить по степени поражения и опасности:
- Формы низкого онкогенного уровня. Эту форму заболевания можно увидеть на людях, которые усыпаны бородавками и кондиломами;
- Низкого онкогенного уровня. Самая распространенная форма, поскольку вирус такого типа можно обнаружить практически во всех случаях дисплазии матки. Также он становится основным фактором при возникновении злокачественных новообразований детородного органа;
- Высокого онкогенного уровня. Этот уровень особенно агрессивный, так как грань перехода к онкологии шейки матки стирается в половине случаев.
Когда организм абсолютно здоров, все его противоопухолевые и защитные механизмы не дают больным клеткам возможности делиться. Они уничтожаются на корню. Генетическая программа организма не позволяет больным клеткам делиться и размножаться.
Другая ситуация происходит, когда вирус ВПЧ попадает в организм. Данный вирус очень активен. Кровь разносит его по всему телу, и таким образом он попадает в половые органы. Клетки эпителия доброжелательно впитывают его. Белки, вырабатываемые вирусами, повреждают ДНК и блокируют систему безопасности здоровых клеток. Такова схема появления атипичности. В дальнейшем они делятся и производят себе подобных. Проходит время, и эпителий шейки изменяет свою структуру. Изменения происходят частично или полностью, формируя дисплазию матки.
Клетки, претерпевшие типичные изменения, при дисплазии не способны делиться с большой скоростью. Это отличает болезнь от более страшного заболевания – рака.

Контрацептивы и дисплазия
После длительного изучения медицины пришла к выводу, что длительное применение контрацептивов напрямую влияет на появление дисплазии. Такое влияние может быть опосредованным и прямым.
Первое связано с тем, молодые женщины, длительно принимающие препараты, ведут активную половую жизнь, курят, более подвержены венерическим болезням. Все это вместе значительно вероятность возможных изменений и появление дисплазии матки.
Как напрямую контрацептивы влияют на возникновение дисплазии, специалисты уверенно ответить пока не могут. Но их утверждение, что у тех, кто увлекается приемом контрацептивов более 5 лет, дисплазия возрастает в два раза, внушает.

Второстепенные причины дисплазии
Плохие защитные свойства организма, а также гипоксия повышают вероятность появления микротравм эпителия, а это уже знак к образованию дисплазии матки.
Сильно подвержены заражению ВПЧ женщины, беспорядочно меняющие половых партнеров, низкого социального статуса, а также те, чья сексуальная жизнь началась слишком рано, больше всего.
Отсутствие необходимого организму количества витаминов, генетический фактор, состояние иммунодефицита нарушают защитный барьер организма. А это открывает дверь навстречу развития дисплазии.
Пациентка может долгое время носить в себе вирус папилломы. В нормальном состоянии этот факт никак не нарушает привычный ее режим. Однако, когда описанные выше факторы сочетаются вместе, или даже, когда один из них действует сильно долгое время, дисплазия начинает набирать обороты.

Симптомы
На первом этапе дисплазия эндометрия матки проходит неощутимо для носительницы патологии. Болезнь дает о себе знать только в более запущенных формах. Женщина начинает чувствовать боли внизу живота, у нее появляются выделения с кровью. Только регулярно проводимые гинекологические обследования могут своевременно вывить заболевание и назначить квалифицированное и своевременное лечение.
На первом осмотре врач вряд ли обнаружит дисплазию. Симптомы ее обнаруживаются чаще всего, когда резко проявляются симптомы других заболеваний, сопутствующих предыдущему. Врачи идентифицируют эрозию шейки матки практически всегда наряду с дисплазией. Именно поэтому, когда эрозия уже диагностирована, врач обязан направить носительницу очага на анализ ПАП.
Специфических признаков, по которым можно было бы сразу опознать дисплазию, не существует. Симптомы те же, что и при других гинекологических болезнях:
- Бели обильного характера без запаха, имеющие белый цвет;
- Выделения с капельками крови после сексуального контакта;
- Боли при сексе.
При появлении указанных признаков женщина должна понимать, что ее здоровье постепенно подрывается, и это знак того, что пора бросить все дела и обратиться к врачу.

Возможность родить ребенка
Совместимость дисплазии и беременности вполне нормальная ситуация. Обнаруженная болезнь никоим образом не сказывается на протекании беременности, да и беременность никак не влияет на формы болезни, не ухудшает и не улучшает ее течение.
Женщина может столкнуться с таким диагнозом в период вынашивания ребенка. Особенность наблюдения за беременной будет заключаться в назначении колькоскопии шейки матки с обязательным ее повторением после родов. Обнаружение дисплазии третьей стадии, приводит к тому, что колькоскопию делают каждые три месяца. Контрольный анализ проводят через полтора месяца после родоразрешения.
Диагностика матки
Обнаружить дисплазию шейки матки можно несколькими формами диагностики:
- Осмотром специалиста шейки матки и влагалища. На определенной стадии с помощью зеркал врач может заметить на шейке участки измененной формы беловатого оттенка. При прокрашивании тканей раствором Люголя, окрас пораженных участков становится неравномерным. Больные участки шейки матки остаются более светлыми;
- Исследованием мазка. Результативность цитологического анализа составляет 60-90%;
- Кольпоскопией влагалищной части шейки матки. Используется специальный увеличительный инструмент, через который можно хорошо рассмотреть кровеносные сосуды, мозаичность, бледный окрас в месте дисплазии. Если обработать эпителий шейки матки уксусной кислотой, пораженные участки останутся белого цвета;
- Прицельной биопсией, предусматривающей забор кусочка ткани. Метод имеет 100 процентную точность.
После полного убеждения, что диагноз поставлен правильно, врач назначает лечение.

Варианты лечения
Чтобы определиться с методом лечения, врач должен понять причину, которая привела к развитию дисплазии. Первоначальное лечение будет направлено на избавление организма от выясненных причин. Назначается курс, который нормализует уровень гормонов, избавит от инфекций или воспалительных процессов. Такие действия необходимы для того, чтобы затормозить развитие дисплазии на первых порах болезни и зарубцевать ранки.
При лечении патологии наиболее часто используется:
- Электронож. Пораженные ткани просто иссекаются с его помощью. Больные места заживают через три месяца. Однако после такой операции образовываются шрамы и могут возникнуть кровотечения, поэтому нерожавшим женщинам его не практикуют;
- Лазерная хирургия. Новый метод в современной медицине. Он практически не имеет последствий и наиболее безопасен. Кроме того, на современном оборудовании можно с высокой точностью контролировать глубину проникновения в ткани матки, что делает возможным более точное удаление всех пораженных участков. Матка заживает за пару месяцев, однако при операции могут быть задеты ожогом другие органы;
- Криотерапия. Ткани матки, пораженные дисплазией, замораживаются жидким азотом. Его температура – минус 196 градусов. Клетки эпителия содержат воду, которая при такой обработке сразу же превращается в лед. В результате измененные клетки гибнут. Женщины, которые еще не испытывали счастья материнства, могут использовать этот метод не переживая, так как он не оставляет грубых рубцов;
- Химический метод. Его суть состоит в том, что выявленный при диагностике очаг дисплазии прижигается химическим препаратом. Через пару дней обработанное место покрывается корочкой и отпадает;
- Радиоволновое лечение. Удаление пораженных участков происходит с помощью волн высокой частоты. Действие полностью безболезненно, радиоволны можно использовать для нерожавших женщин. Однако такой подход к лечению дисплазии довольно дорог, поэтому позволить его могут себе только частные клиники;
- Прижигание. Больные участки тканей подвергаются разрушению под воздействием тока низкой частоты. Для этого используется аппарат с электродами. Один из минусов – невозможность контролировать глубину воздействия аппаратом. После операции также появляются грубые рубцы.
Все эти методы рекомендуется выполнять после того, как врач убедился в отсутствие результата от консервативного лечения дисплазии. Принципы лечения могут отличаться в зависимости от формы развития заболевания.

Первая степень дисплазии матки
Эта форма патологии отличается тем, что при очищении организма от вируса папилломы, пораженные ткани матки заживают самостоятельно через один-два года. Врачи не спешат назначать какое-либо дополнительное лечение, а дают возможность организму самостоятельно восстановиться. Однако наблюдение за развитием процесса выздоровления не заканчивается и предполагает:
- Цитологию и кольпоскопию каждый год;
- Своевременное лечение половой сферы;
- Коррекцию эндокринной системы;
- Правильный подбор методов контрацепции;
- Прием поливитаминов, фолиевой кислоты.
По истечении двух лет проводится контрольный осмотр, при котором выясняют, не происходит ли развитие дисплазии и ухудшение состояния. При положительном результате переходят к более агрессивному лечению.
Если пораженные участки первой формы дисплазии небольшие, применяют метод их обработки препаратом для химической коагуляции (солкогин, ваготид).

Вторая и третья степени дисплазии матки
Чаще всего врач настаивает на оперативных вмешательствах в матку и ее шейку. Сначала дожидаются окончания месячных, затем приступают к операции по удалению очагов дисплазии. Развитие эндометриоза в таком случае становится практически невозможным, а послеоперационный период проходит быстрее. Перед операцией на матке берут мазки на цитологическое обследование, делают кольпоскопию и биопсию.

Послеоперационный период
Первый месяц после операции на матке женщине требуется соблюдать много определенных ограничений:
- Отсутствие половой деятельности;
- Запрет на поднятие тяжестей;
- Ограничение физической активности, занятия спортом;
- Запрет на посещение бассейнов, бани, сауны;
- Не использование гигиенических тампонов;
- Проведение контрольных обследований.
Все описанное говорит о том, что диагноз «Дисплазия матки» не так страшен, если вовремя проводить обследование и лечить.
24. Понятие о метаплазии, дисплазии и раннем раке. Периоды опухолевого роста.
Метаплазия. Сущность метаплазии заключается в том, что камбиальные клетки тканей в необычных условиях начинают дифференцироваться в структуры, не свойственные данному органу, т.е. одна дифференцированная ткань замещается другой дифференцированной. При этом метаплазированная ткань и ее клетки не имеют признаков атипизма, а сама метаплазия обратима, что характеризует ее, в отличие от дисплазии, как доброкачественный процесс. Метаплазия обычно является реакцией на повреждающие воздействия и позволяет ткани выживать в неблагоприятных условиях. Например, появление филогенетически более древнего кишечного эпителия в желудке расценивается как приспособительный механизм в ответ на инфицирование желудка Н. pylori.
Принято считать, что в большинстве случаев нет прямой связи между метаплазией и раком. Однако в метапластических очагах могут в последующем появляться признаки неопластического развития – дисплазии, что и составляет повышенный риск возникновения рака. С этих позиций метаплазия обычно рассматривается как фоновое состояние.
Дисплазия. По рекомендации экспертов ВОЗ к предраковым изменениям относят дисплазию, которая характеризуется недостаточной и неполной дифференцировкой стволовых клеток, нарушениями координации между пролиферацией и созрёванием клеток. В большинстве органов дисплазия развивается на фоне предшествующей гиперплазии, связанной с хроническим воспалением или дисгормональными нарушениями, но может возникать и de novo, т.е. сразу как таковая.
Под термином ≪дисплазия≫ понимают отклонения от нормальной структуры всего тканевого комплекса (а не только появление клеток с признаками клеточной атипии).
Во всех органах при дисплазии эпителия всегда наблюдается расширение герминативных зон, сопровождающееся нарушением гистоструктуры и пролиферацией камбиальных, незрелых клеток с различной степенью атипии. Исходя из этого, эксперты ВОЗ определили дисплазию эпителия триадой: 1) клеточной атипией; 2) нарушенной дифференцировкой клеток; 3) нарушением архитектоники ткани.
В нормальном эпителии имеется четкая стратификация , т.е. расположение клеток упорядоченными слоями, а герминативная зона – базальный слой клеток эпителия – незначительной ширины.
При дисплазии I степени эпителий отличается от нормального лишь тенденцией к пролиферации базального слоя клеток (т.е. расширением герминативной зоны), а у клеток только намечаются признаки атипизма. Эпителиоциты начинают терять свою полярную ориентацию в архитектонике покровного пласта, что приводит к изменению стратификации.
При II степени дисплазии пролиферирующие базальные клетки занимают более половины высоты эпителиального пласта, атипия клеток наблюдается преимущественно в его средних слоях, т.е стратификация усугубляется и эпителий в таких очагах приобретает многорядно-многослойное строение. Ill степень дисплазии характеризуется замещением незрелыми клетками из базального слоя практически всего эпителиального пласта. Только в верхнем его ряду сохраняются зрелые клетки. Наблюдаются патологические митозы. Клеточный атипизм увеличивается, многослойный эпителий теряет зональное строение, приобретая ≪анархию архитектоники≫. Прогрессирует нарушение стратификации клеток и превращение эпителия в многорядно-многослоиный пласт. Базальная мембрана сохранена. Указанные изменения близки к уровню карциномы in situ,
При дисплазии обнаруживаются отчетливые изменения деятельности всех регуляторов межклеточных взаимоотношений: адгезивных молекул и их рецепторов, факторов роста, протоонкогенов и продуцируемых ими онкобелков. Более того, генетические перестройки могут значительно опережать морфологические изменения и служить ранними признаками предопухолевых изменений. С течением времени дисплазия может регрессировать, носить стабильный характер или прогрессировать. Динамика морфологических проявлений дисплазии эпителиев в значительной мере зависит от степени выраженности и длительности ее существования. Слабая степень дисплазии практически не имеет отношения к раку. Обратное развитие слабой и умеренной дисплазии наблюдается повсеместно. Поэтому дисплазию I -II степени часто относят к факультативному предраку.
Этапы формирования опухоли: 1) гиперплазия ≫ 2) доброкачественные опухоли≫ 3) дисплазия ≫ 4) cancerinsitu≫ 5) инвазивный рак. Зачастую в этой цепочке может отсутствовать одно из звеньев, чаще всего второе. Данная цепь последовательных изменений называется еще морфологическим континуумом.
Термин ≪ранний рак впервые предложен для рака желудка. Позднее были сформулированы основные критерии раннего рака любой локализации. В основном, это высокодифференцированная опухоль в
пределах Т1, чаще с экзофитной формой роста, без регионарных и отдаленных метастазов, то есть это рак не выходящий за пределы слизистой, эпидермиса кожи, или другой ткани, на которой он возник. Практически опухоль не должна выходить за рамки T1NOMO.
Ранний рак – понятие клинико-морфологическое, основанное на тщательном изучении операционных данных и удаленного препарата. Точная характеристика раннего рака зависит от пораженного органа, но главный признак при раннемраке – ограничение опухоли пределами слизистой оболочки. Для некоторых
локализаций (слизистая губ и полости рта, пищевода, гортани, бронхов, шейки матки и др.) ранним раком является карцинома in situ. Для рака внутренних органов, выстланных железистым эпителием (желудок, кишечник, эндометрий) и паренхиматозных органов (молочная, щитовидная, предстательная железа и др.) понятие ≪ранний рак≫ может быть несколько шире и не совпадать с понятием ≪карцинома in situ≫ в силу особенностей архитектоники слизистых оболочек этих органов. В принципе ранним раком можно было бы назвать I стадию заболевания – опухоль в пределах паренхимы органа без метастазов. Однако в связи с отсутствием единообразия в биологическом поведении новообразований различных локализаций, а также в различии возможностей диагностики, термин ≪ранний рак≫ должен уточняться в каждой конкретной ситуации. В одном случае это может быть только carcinoma in situ, в другом – минимальный или малый рак без метастазов, в третьем – T1N0M0.
Малый рак – это инвазивный рак, наименьшая опухоль (чаще 1 см в диаметре), уверенно определяемая клиническими методами исследования.
Термин же ≪ранний≫ предполагает определенный этап малигнизации, когда опухоль локализована, отсутствуют метастазы и можно с большой достоверностью предсказать благоприятный исход радикального лечения.
Так, например, карцинома in situ желудка, являющаяся примером раннего рака, может занимать площадь до 10-12 см в диаметре; метастазы, как правило, отсутствуют, отдаленные результаты лечения самые благоприятные. С другой стороны, очень маленький по размерам рак желудка может обладать инвазивными свойствами и являться источником обширных метастазов (лимфо- и гематогенных).
Дисплазия шейки матки 1, 2 и 3 степени. Лечение. Фото
Дисплазия шейки матки 1, 2 и 3 степени. Лечение. ФотоДисплазия шейки матки (интраэпителиальная неоплазия (CIN), атипическая гиперплазия, интраэпителиальное поражение) — это истинное предраковое состояние, характеризующееся нарушением пролиферации (размножения), созревания и дифференцировки клеток многослойного плоского эпителия без вовлечения в процесс поверхностного слоя и соединительнотканной основы (стромы). Само понятие означает, что постановка диагноза проводится с помощью цитологического и гистологического исследования.
Выделяют легкую, среднюю и тяжелые формы дисплазий (CIN I, CIN II и CIN III). Причиной дисплазии являются вирусы папилломы человека (ВПЧ) высокой степени озлокачествления.
Индуцируют развитие плоских кондилом и дисплазии шейки матки вирусы 6, 11, 16, 18, 30-31, 33, 35, 39-40, 42-45, 51-52, 55, 57, 61-62, 64, 67 типов (не путать с эрозией, которая возникает при травмировании тканей механическим путем). Наиболее канцерогенными являются ВПЧ 16, 18, 31 и 33 типов, являющиеся причиной развития рака шейки матки, влагалища, вульвы и полового члена у мужчин.
Папилломавирусы являются самой распространенной сексуально-трансмиссивной инфекцией, встреча с которой происходит в первые годы сексуальной жизни. Заболевание регистрируется в возрасте 25 — 35 лет. Ежегодно в США инфицируется ВПЧ разных типов до 5,5 млн. человек, в Европе — более полумиллиона. В РФ папилломавирусная инфекция половых органов у женщин, обращающихся за гинекологической помощью, встречается в 45% случаев.
Чаще всего встречается носительство ВПЧ. Сдерживает развитие инфекции крепкий иммунитет. В 50 — 60% у женщин, выявленных на ранних стадиях дисплазии, внутриэпителиальные поражения подвергаются регрессии. При инфицировании ВПЧ высокого онкогенного уровня даже при нормальной цитологической картине в течение 2-х лет развивается интраэпителиальная неоплазия. Переход дисплазии в онкологический процесс происходит в течение многих лет, поэтому основным способом его профилактики является своевременное выявление и лечение дисплазии шейки матки. Предполагается, что широкое внедрение вакцины против вируса папилломы человека приведет к снижению количества смертей от рака шейки матки на 95%.
Лечение дисплазии шейки матки направлено на максимальное снижение риска перехода заболевания в стадию рака. Применяются выжидательная тактика, используется иммуномодулирующая и противовирусная терапия, а так же локальное воздействие на атипически измененный эпителий с использованием хирургических, физических и химических методик.
Рис. 1. Микрофотография ВПЧ.
Как развивается заболевание
ВПЧ-инфекция в организме человека может протекать транзиторно, латентно и с выраженной клинической картиной. Ее течение зависит от состояния иммунной системы. Наиболее неблагоприятным является персистирующее течение. При персистенции ВПЧ высокоонкогенных типов интраэпителиальная неоплазия (CIN) разивается даже при нормальной цитологической картине в течение 2-х лет. Наиболее опасными являются ВПЧ 16 типа. Риск развития интраэпителиальной неоплазии при этом составляет от 40 до 50%.
ВПЧ инфицируют прежде всего клетки, находящиеся в стадии активного деления, которые располагаются в базальном (самом нижнем) эпителиальном слое. По мере созревания клетки продвигаются кнаружи, откуда легко удаляются и попадают в окружающую среду, становясь источником заражения. За это время инфекция может самоустраниться, либо протекать латентно (самое опасное состояние). Дисплазия протекает без вовлечения в процесс поверхностного слоя и соединительнотканной основы (стромы).
Переход дисплазии в онкологический процесс происходит в течение многих лет. Однако медленно тлеющему процессу можно противостоять. Необходимо чаще обращаться к врачу гинекологу и тщательно выполнять все его рекомендации.
Рис. 2. От первичного инфицирования до развития рака шейки матки проходит достаточно много времени. По мере нарастания явлений поражения, в мазках появляется все больше атипичных клеток (сиреневая окраска). При CIN 3 злокачественно измененные клетки находятся в пределах эпителиального слоя. При раке шейки матки в патологический процесс вовлекаются строма и поверхностный слой.
к содержанию ↑Факторы риска развития дисплазии шейки матки
Способствуют развитию дисплазии у женщин:
- Раннее начало половой жизни, когда многослойный плоский эпителий шейки матки, замещающий цилиндрический, еще тонкий и легко раним.
- Большое количество половых партнеров.
- Наличие полового партнера (партнеров) с большим количеством половых связей.
- Наличие венерических (в том числе герпесных) и воспалительных заболеваний женских половых органов.
- Аборты, роды и выскабливания.
- Длительное пользование противозачаточными средствами.
- Иммуносупрессивные состояния или иммунодефицит.
- Пристрастие к курению (воздействие на слизистую матки канцерогенных веществ, находящихся в табачном дыму).
- Наличие больных у родственников.
- Пренебрежение элементарными правилами гигиены.
Рис. 3. Шейка матки (влагалищная часть) покрыта многослойным плоским эпителием. Имеет равномерную розоватую окраску, блестящая.
к содержанию ↑Классификация
Классификаций предраковых заболеваний шейки матки много. Широкое распространение получила классификация, предложенная Richart в 1965 году, согласно которой цервикальная интраэпителиальная неоплазия (CIN) разделена на 3 степени — CIN 1 (легкая степень дисплазии), CIN 2 (средняя) и CIN 3 (тяжелая или внутриэпителиальный рак). CIN — это изменения в эпителиальном слое, где отмечается замещение нормальных клеток клетками разной степени атипии, но без изменений в строме. Степени дисплазии различаются по интенсивности пролиферации и выраженности атипии поверхностных эпителиальных клеток.
Клетки, содержащие ВПЧ с активизированным геномом, начинают изменяться (структурно трансформироваться). Их называют койлоцитами (известные как клетки гало). Ядро у таких клетках постепенно становится огромных размеров и отличается окраской. Обнаружение койлоцитов при цитологическом исследовании является маркером возможного предрака шейки матки. Койлоциты в 10 — 15% случаев выявляются при герпесе и цитомегаловирусе. Обнаруживаются койлоциты при помощи онкоцитологии или биопсии.
Рис. 4. На фото слева CIN 1,справа — CIN 3 (Рис. 1. в).
к содержанию ↑CIN 1 (дисплазия слабой степени)
При CIN 1 патологические изменения затрагивают не более 1/3 толщины эпителиального слоя от базальной мембраны, что значительно затрудняет цитологическую диагностику. Дисплазия слабой степени характеризуется:
- Клетки расположены правильно, границы между ними отчетливые. Ацинусы сохранены.
- Умеренная пролиферация (деление клеток), койлоцитоз (клетки с большими ядрами) и дискератоз (нарушения ороговения верхних слоев эпителия).
- Атипичные клетки выявляются с признаками неглубоких структурных изменений цитоплазмы и ядра.
При первичном обращении дисплазия слабой степени выявляется в 80% случаев. CIN 1 опасности не представляет, но в ряде случаев способна прогрессировать.
При СIN I регрессия патологического процесса наблюдается в 57% случаев, персистенция — в 32%, прогрессирование — в 11%. Инвазивный рак развивается в 1% случаев в течение 5-и лет.
Рис. 5. Цитологическое исследование. CIN-1 (слабая степень дисплазии).
к содержанию ↑CIN 2 (дисплазия средней степени)
Дисплазия средней степени формируется в 50 — 60% случаев. Поражается половина толщины эпителиального слоя, морфологические изменения более выраженные.
- Клетки располагаются неравномерно. Обнаруживаются многослойные и сосочковые структуры.
- Изменяется форма клеток. Они приобретают вытянутую или кубическую форму. Иногда встречаются крупные клетки с умеренно выраженными признаками атипии.
- Атипичные клетки выявляются с признаками более глубоких структурных изменений цитоплазмы и ядра. Ядра более крупные, их контуры неровные.
При CIN II регрессия патологического процесса наблюдается в 43% случаев, персистенция — в 35%, прогрессирование отмечается в 16% случаев в течение 2-х лет, у 25% — в течение 5-и лет. Инвазивный рак развивается в 5% случаев в течение 3-х лет.
Рис. 6. Цитологическое исследование. CIN-2 (умеренная степень дисплазии).
к содержанию ↑CIN 3 (дисплазия тяжелой степени)
Дисплазия тяжелой степени или CIS (карцинома in situ) формируется в 30 — 50% случаев. Поражается 2/3 эпителиального пласта. Почти все клетки выглядят как злокачественные. Поверхностный слой и строма (соединительно- тканная основа) в патологический процесс не вовлекаются.
Отмечаются выраженные морфологические изменения:
- Клетки располагаются неравномерно, изменяется толщина слоев.
- Изменяются форма и размер клеток, они приобретают овальную или неправильную форму, некоторые из них становятся больших размеров.
- Выявляется все большее количество клеток с огромными гиперхромными ядрами. В ядрах выявляются единичные митозы. Контуры ядер волнистые, четкие.
При CIN III регрессия патологического процесса наблюдается в 32% случаев. Переход CIN 3 в рак шейки матки наблюдается в 12 — 32% случаев, при инфицировании ВПЧ высокого онкогенного риска — в 12% случаев в течение первых 2-х лет.
Рис. 7. Цитологическое исследование. CIN-3 — CIS (дисплазия тяжелой степени или карцинома in situ).
Рис. 8. Гистологическое исследование. На фото показаны изменения в эпителиальном слое при дисплазии — нарастание количества атипичных клеток от CIN 1 до CIN 3.
Рис. 9. Цитологическое исследование. На фото показан процесс нарушения дифференцировки эпителиальных клеток по мере нарастания степени дисплазии.
к содержанию ↑По сути цервикальная интраэпителиальная неоплазия (СIN) и плоскоклеточный рак шейки матки — это единый патологический процесс.
Симптомы заболевания
Симптомов, характерных для дисплазии шейки матки, нет. Визуально шейка матки часто не изменена. При наличии сопутствующих заболеваний появляются следующие признаки:
- бели при вагинитах,
- боли при аднексите,
- кровянистые выделения при наличии полипов или фибромы.
Учитывая все это единственным методом своевременного выявления дисплазии является ежегодный осмотр у гинеколога с обязательным цитологическим исследованием шеечных мазков.
Рис. 10. На фото дисплазия шейки матки.
к содержанию ↑Диагностика
Диагностика дисплазии и других заболеваний, причиной которых является вирус папилломы человека, комплексная и предполагает проведение визуального осмотра, кольпоскопического исследования, тестирования на ВПЧ, использование цитологического и/или гистологического методов. С целью исключения заболеваний матки и ее придатков проводятся бимануальное исследование и исследование влагалищной флоры.
Цитологическое исследование
Цитологическое исследование проводится либо во время профилактического осмотра, либо при ежегодном плановом посещении гинеколога. Материал для исследования берется с помощью шпателя или щеточки с поверхности эндо- и эктоцервикса и с участка на границе цилиндрического и многослойного эпителия. Далее он наносится на предметное стекло и окрашивается, после чего изучается под микроскопом с большим увеличением. При цитологическом исследовании изучаются только клетки, при гистологическом — все слои, включая поверхностный слой и строму.
Материал, полученный для цитологического исследования, используется для проведения теста на выявление генома ВПЧ — полимеразной цепной реакции (ПЦР).
Кольпоскопия
Кольпоскопия проводится в случае обнаружения в мазках отклонений от нормы, процедура проводится с помощью аппарата кольпоскопа.
Для изучения состояния тканей под большим увеличением используется кольпомикроскопия. Используется также расширенная кольпоскопия с биопсией тканей с подозрительных участков или кольпоскопия с выскабливанием слизистой шейки матки и при необходимости полости матки.
Кольпоскопия с применением пробы с 3% раствором уксусной кислоты называется расширенной. Обработка раствором Люголя не обязательна.
Рис. 11. На фото слева видеоскоп. На фото справа картина дисплазии шейки матки тяжелой степени.
Проба с уксусной кислотой
Суть пробы заключается в том, что при обработке шейки матки 3% раствором уксусной кислоты происходит сужение сосудов подэпителиального слоя слизистой оболочки, коагуляция белков и изменение цвета, что позволяет выявлять атипические места (площадки). Далее при помощи кольпофотографии делаются снимки, которые изучаются врачом. На возможную атипию указывают такие признаки, как длительное сохранения серо-белой окраски, выраженная интенсивность цвета, четкие границы побеления.
Рис. 12. Положительный тест с 3% уксусной кислотой при поражении шейки матки. Тест позволяет выявить участки атипии и определить границы повреждения.
Рис. 13. Хорошо просматриваются при проведении теста с 3% уксусной кислотой объемные образования — остроконечные кондиломы.
Применение раствора Люголя (проба Шиллера)
При нанесении раствора Люголя (содержит йод) на шейку матки происходит окрашивание эпителиальных клеток. В норме клетки окрашиваются равномерно, чему способствует гликоген, входящих в их состав. При патологии пораженные участки не окрашиваются или окрашиваются неравномерно, что является поводом к проведению прицельной биопсии. Проба Шиллера позволяет определить локализацию и размер патологического участка.
Рис. 14. Слева вид нормальной шейки матки при окрашивании раствором Люголя, справа отсутствие окраски в зоне развития патологического процесса.
Прицельная биопсия
Исследование проводится под контролем кольпоскопа. Забор материала осуществляется методом диатермоэксцизии с подозрительных участков.
Рис. 15. Схематическое изображение проведения прицельной петлевой биопсии с помощью аппарата Сургитрон.
Гистологическое исследование
Гистологическому исследованию подлежат срезы кусочка ткани, полученного при биопсии. В микроскопе при исследовании срезов просматриваются все слои эпителия: поверхностный слой, эпителиальная мембрана и строма (при цитологическом исследовании изучаются только клетки).
Гистологическое исследование в постановке диагноза дисплазии является ведущим.
к содержанию ↑Лечение дисплазии шейки матки
Основной целью лечения дисплазии шейки матки является максимальное снижение риска перехода данной патологии в стадию рака.
Лечение дисплазии на ранних стадиях
Изменения, возникшие на этой стадии развития, в большинстве случаев обратимы, поэтому их своевременное обнаружение и устранение является самым надежным способом предупреждения развития онкопатологии. Алгоритм ведения больных с CIN I четко не определен. Основным является консервативное лечение. Выбор тактики лечения зависит от массивности поражения, возраста и наличия сопутствующей патологии. Во внимание принимается высокий уровень регрессии патологического процесса и прогрессирование дисплазии при наличии факторов риска.
Выжидательная тактика
При небольших поражениях рекомендовано оставить женщину под наблюдением с периодическими (каждые 3 — 4 месяца) обследованиями (тест на ВПЧ, кольпоскопия, цитология). В период наблюдения следует проводить лечение воспалительных заболеваний урогенитального тракта и дисгормональных состояний.
Противовирусная и иммуномодулирующая терапия
На раннем этапе развития дисплазии ведущая роль отводится состоянию местного и общего иммунитета, поэтому актуальным является назначение противовирусных и иммунотропных препаратов. Одним из немногих наиболее изученных системных иммуномодуляторов, включенным в Европейское руководство по лечению и Российский протокол ведения пициентов с папилломавирусной инфекцией является Инозин пранобекс (Изопринозин). Препарат оказывает регуляторное действие на иммунокомпетентные клетки и активность цитокинов, активен в отношении многих вирусов, в том числе ВПЧ, за счет нарушения ингибирования вирусной РНК и репликации вирусов.
Показанием к назначению Изопринозина при легкой степени дисплазии является наличие койлоцитоза при цитологическом исследовании и положительный тест на вирус папилломы человека в высоком титре.
Использование Изопринозина самостоятельно (в режиме монотерапии) или в комбинации с деструктивными методами приводит к высокой частоте регресса CIN I. Противовирусный эффект препарата достигается путем продолжительного лечения, что связано с захватом нескольких циклов полного обновления эпителия. Требуется 2 — 3 курса продолжительностью по 10 дней с интервалом от 10 до 14 дней. Препарат применяется по 3 грамма в сутки (2 таблетки 3 раза в день).
Рис. 16. На фото Изопринозин — наиболее изученный системный иммуномодулятор.
Хирургическое лечение
При получении 2-х положительных результатов, доказывающих наличие дисплазии шейки матки, обширная зона поражения, существование CIN I более полутора лет, лицам старше 35-и лет, отсутствие возможности регулярного посещение врача или нежелание женщины это делать, является показанием к применению хирургического метода лечения. Методика хирургического вмешательства подбирается индивидуально. Используют иссечение пораженных тканей шейки матки или цервикального канала в виде конусовидного фрагмента (конизация) ножевым, радиоволновым или методом лазерной конизации. В ряде случаев используется методика разрушения пораженных участков с применением криотерапии.
Все удаляемые ткани подлежат гистологическому исследованию.
В связи с тем, что хирургическое лечение в ряде случаев осложняется шеечным кровотечением, стриктурами цервикального канала, развитием гематом и истмико-цервикальной недостаточности (раскрытием внутреннего зева матки), что негативно сказывается на репродуктивном потенциале, применение данной методики для лечения CIN I осуществляется с осторожностью и строго по показаниям.
Лечение умеренной и тяжелой дисплазии (СIN II и СIN Ш)
При лечении СIN II и СIN Ш применяется комбинированное лечение, которое предполагает применение препаратов с противовирусныи и иммуномодулирующим эффектом и деструктивных методик. Таким препаратом является Изопринозин.
Из деструктивных методик применяются хирургическое иссечение (конизация с помощью хирургического ножа), физическое (с применение радиоволновой хирургии) и лазеротерапия, а так же использование химических методов с применением криодеструкции (разрушение с помощью заморозки). Чаще всего применяется электроконизация.
При наличии CIN III (преинвазионный рак) в случае, когда женщина не желает более иметь детей, выполняется операция полного удаления матки. В ряде случаев удаляются яичники и маточные трубы.
Рис. 17. Хирургическое лечение дисплазии. Ножевая конизация.
Рис. 18. Хирургическое лечение дисплазии с применением электроножа (петлевая конизация). После проведения процедуры кровоточащие сосуды прижигаются шаровидным электродом.
Рис. 19. Этапы заживления удаленного участка шейки матки.
Рис. 20. На фото слева использование криотерапии для лечения дисплазии шейки матки — удаление атипических участков методом заморозки. На фото справа удаление пораженного участка с применение лазеротерапии (лазерная абляция).
ССЫЛКИ ПО ТЕМЕСтатьи раздела “Дисплазия шейки матки”Комбинированное использование применения Изопринозина и деструктивных методик рассматривается как одна из наиболее эффективных при лечении дисплазии шейки матки. Создание должной мотивации у женщин — залог формирования приверженности к лечению и его успешности.
- Что такое дисплазия шейки матки
ПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела “Дисплазия шейки матки”- Что такое дисплазия шейки матки
Опасная дисплазия железистого эпителия шейки матки лечится только методом ФДТ
Афанасьев Максим Станиславович.
Д.м.н., профессор Сеченовского университета, онколог, хирург, онкогинеколог, гинеколог-иммунолог, эксперт по лечению дисплазии, предраковых и опухолевых заболеваний шейки матки.
Если говорить совсем коротко, то железистая дисплазия – это предраковое заболевание шейки матки. Из-за особенности своего расположения оно практически не поддается лечению классическими хирургическими методами. Фотодинамическая терапия в этом случае – пожалуй, единственный эффективный способ лечения, который защищает от рецидивов и раковой трансформации.
А теперь обо всем по порядку.
Чтобы лучше понять, что такое железистая дисплазия шейки матки, мы немного погрузимся в теорию и изучим строение шейки матки.
Строение шейки матки: эктоцервикс, эндоцервикс. зона трансформации.
Участок шейки матки, который погружен во влагалище (синий прямоугольник) называется эктоцервиксом. Он покрыт многослойным плоским эпителием.
Участок шейки матки от наружного зева по направлению к матке называется цервикальным каналом шейки матки (оранжевый прямоугольник). Он покрыт эндоцервиксом, или железистым (цилиндрическим) эпителием.
Цервикальный канал не ровный, а складчатый. На медицинском языке эти складки называются криптами. Железы цилиндрического эпителия секретирует слизь, которая составляет основной объём нормальных выделений.
Так выглядят крипты шейки матки. Всю поверхность крипты выстилает цилиндрический эпителий.
Зона, в которой многослойный плоский эпителий переходит в железистый эпителий называется переходной зоной, или зоной трансформации. Обычно дисплазия начинает свое развитие в зоне трансформации – в ней идет непрерывное клеточное деление, и вирусу папилломы легче всего проникнуть сквозь слабую защиту незрелых клеток в необходимые для его выживания базальные клетки.
Переходная зона или зона трансформации.
Дисплазия представляет собой скопление измененных вирусом клеток. Такие клетки называются атипическими, а само заболевание чаще всего относится к предраковым.
Что такое «дисплазия метаплазированного эпителия»?
Мы уже выяснили: зона, в которой сходится плоский и цилиндрический эпителий, называется зоной трансформации. Втрое ее название – переходная зона.
Но это только на схеме она представляет собой ровную линию. На самом деле, в этой зоне один эпителий заходит на другой, как морские волны на песчаный берег. Молодой плоский эпителий перекрывает молодой цилиндрический. Такой незрелый плоский эпителий и называется метаплазированным.
Незрелый метаплазированный эпителий.
Само словосочетание «метаплазированный эпителий» вызывает много вопросов. Не скрывается ли за этой формулировкой рак? – Нет, не скрывается.
Хуже, если в вашей цитологии ничего про метаплазированный эпителий не написано. Это значит, что он отсутствует в мазке, и анализ взят неправильно (помните, я писал о том, что правильная цитология начинается в кабинете врача, а не в лаборатории?).
А теперь давайте обратим внимание на то, что написано в заключении. Если в заключении написано «на фоне метаплазии очаги дисплазии», перед нами дисплазия переходного эпителия. Так как в зоне трансформации идет непрерывный процесс интенсивного деления клеток, незрелые клетки менее защищены от заражения, и вирусу папилломы (причина дисплазии) как раз в области метаплазированного эпителия легче проникнуть в глубокий базальный слой и встроиться в ДНК клетки.
Именно поэтому шейку матку так тщательно осматривают и берут с нее анализ на цитологию – дисплазия обычно начинается в переходной зоне.
А теперь поговорим о том, что означает диагноз «интраэпителиальная дисплазия железистого эпителия шейки матки».
Что такое дисплазия цервикального канала и чем она опасна
«Интраэпителиальная дисплазия железистого эпителия шейки матки» – это так называемый «цитологический» или «гистологический» диагноз. Такое заключение пишет специалист в лаборатории после изучения вашего цитологического мазка или биопсии.
Он видит в микроскоп, что в клетках железистого эпителия происходит предраковая трансформация клеток.
Формулируя таким образом свое заключение, врач-морфолог подчеркивает, что процесс происходит не в зоне трансформации, а В ЦЕРВИКАЛЬНОМ КАНАЛЕ ШЕЙКИ МАТКИ.
Поэтому заболевание еще называют «цервикальная дисплазия», или «дисплазия канала».
Такой диагноз говорит о том, что при лечении его классическими методами вероятность рецидива заболевания приближается к 80%.
Классический метод лечения дисплазии называется конизацией шейки матки. Это операция, в ходе которой хирург удаляет кусочек эктоцервикса и эндоцервикса в форме конуса. Задача хирурга – удалить участок вместе с дисплазией.
Низкая (слева) и высокая (справа) конизация шейки матки.
Но такой способ лечения для диагноза «дисплазии цилиндрического эпителия» изначально порочен.
Дело в том, что при работе с цервикальным каналом хирург действует фактически вслепую. Он не видит зоны поражения, не может оценить ее размера, глубины и по факту удаляет ткани «на ощупь». Практика показывает, что после такого лечения частота рецидива дисплазии приближается к 80%.
Фактически, когда врач-морфолог в заключении описывает наличие проблемы в области железистого эпителия, он таким образом подчеркивает сложный характер расположения дисплазии и бесперспективность хирургической тактики лечения.
Этим недостатки хирургического метода не ограничиваются.
Во-первых, радикальность и как следствие, эффективность конизации – всегда сомнительна. Объясню почему. Крипты эндоцервикса достигают глубины 5 мм. У всех разная физиология, и хирург никак не может проверить, убрал ли он достаточно цилиндрического эпителия.
У нерожавших женщин глубокое удаление тканей чревато развитием осложнений, которые могут препятствовать зачатию, вынашиванию и родам (на эту тему читайте мою статью «Беременность после конизации шейки матки»). Хирурги знают об этом, и стараются проводить операцию максимально щадящим образом.
Определение границ изменённого дисплазией эпителия носит всегда субъективный характер. А при проведении конизации глубина конуса определяется хирургом «на глазок», здесь доказательная медицина не подсказывает хирургу как действовать. Глубина обычно определяется длиной электрода – «паруса», а не тяжестью диспластического процесса.
Недостаточно радикальная конизация, как следствие, вызывает закономерный рецидив.
Во-вторых, любое лечебное воздействие само по себе является для вируса провоцирующим фактором.
После лечения вирус начинает вести себя более агрессивно и приводит к быстрому рецидиву, который развивается по негативному сценарию: дисплазия 2 степени переходит в 3, а дисплазия 3 степени и рака ин ситу могут трансформироваться в инвазивный рак шейки матки.
В-третьих, хирургия делает вирус резистентным (устойчивым) К ЛЮБОМУ лечению, даже к фотодинамической терапии. Увы, и я, и коллеги часто наблюдаем это в своей практике.
При таком развитии событий рано или поздно возникнет необходимость в удалении матки. Именно поэтому при диагнозе «дисплазия эндоцервикса» я настоятельно не рекомендую делать конизацию, так как она не устраняет причину болезни.
Как избежать рецидива?
Избежать рецидива можно единственным способом – устранить измененные клетки вместе с причиной заболевания – вирусом папилломы человека.
К сожалению, механическое удаление в процессе конизации атипических клеток не приводит к выздоровлению. ВПЧ остается в цервикальном канале. В теории, вместе с очагами дисплазии удаляются и все зараженные ВПЧ клетки. Но на практике так не происходит.
Единственный метод, который позволяет убрать из цервикального канала ВПЧ и атипичные клетки, – это правильно и в полном объеме выполненная фотодинамическая терапия с соблюдением протокола проведения.
Цервикальная дисплазия шейки матки хорошо лечится методом фотодинамической терапии
Я не буду рассказывать о самой: фотодинамической терапии – об этом очень хорошо рассказывает это видео:
Фундаментальные исследования доказали, что лазерный свет глубоко проникает в ткани и запускает фотохимические реакции на глубине минимум 7 мм. Крипты (складки) цервикального канала имеют максимальную глубину 5 мм, поэтому даже самые глубоко залегающие атипические клетки попадают под лечебное воздействие.
При соблюдении протокола проведения ФДТ в ходе фотохимических реакций образуются активные токсичные формы кислорода, которые увеличивают реальную глубину лечебного воздействия до 1,5 см! Соответственно, фотодинамическое воздействие в полной мере оказывает необходимый лечебный эффект, и даже с запасом.
Положительный терапевтический результат процедуры достигается только при неукоснительном соблюдении протокола ФДТ, который включает в себя обязательное облучение и зоны эктоцервикса, и цервикального канала специальным цилиндрическим диффузором.
Этот диффузор вводится в полость цервикального канала на всю его глубину, и по периметру облучает все поле железистого эпителия.
Только такой подход позволяет полностью уничтожить патологические клетки и содержащийся в них вирус папилломы человека (ВПЧ) на всех участках шейки матки и говорить о качественно выполненном лечении.
При такой адекватно проведённой ФДТ ВПЧ уничтожаются в 93% случаев.
Хочу отметить, что до сих пор даже очень уважаемые мои коллеги допускают ошибки в обучении специалистов-гинекологов и не показывают им необходимость облучения цервикального канала при лечении дисплазии шейки матки.
В этом случае ФДТ не оказывает нужного лечебного воздействия. Воздействие осуществляется только в области эктоцервикса, а вся полость цервикального канала шейки матки остается не задействованной в лечении. Такой «урезанный» протокол ФДТ зачастую приводит к тем же печальным последствиям, что и конизация.
Я горжусь, что могу менять медицинскую практику вокруг себя в лучшую сторону. Так, методическое пособие для врачей ГНЦ лазерной медицины МЗ РФ «Фотодинамическая терапия фоновых и предраковых заболеваний шейки матки» от 2004 года не включало в себя важный этап обработки цервикального канала.
После моего выступления на конференции StatusPraesens «Перинатальная медицина: от прегравидарной подготовки к здоровому материнству и детству», 18–20 февраля 2016 года, отель «Санкт-Петербург», методические рекомендации подверглись пересмотру и теперь включают в себя обработку цервикального при лечении дисплазии канала шейки матки как обязательный этап.
Многие теперь стали использовать диффузор для облучения цервикального канала. Однако даже после этой революции многие используют его, не понимая, какая интенсивность света выходит из этого диффузора. А это важный параметр, от которого зависит эффективность проведённой фотодинамической терапии.
Многие также используют диффузоры многократно, хотя уже после одного облучения мощность инструмента падает, и необходимое лечебное воздействие не достигается. Но никто об этом не задумывается!
Чтобы получить консультацию, показана ли вам фотодинамическая терапия, и рассчитать стоимость процедуры, высылайте свою историю болезни и анализы на e-mail [email protected]. Или звоните по бесплатному телефону 8-800-555-77-26.
Прием ведет Афанасьев Максим Станиславович, акушер-гинеколог, онкогинеколог, онколог, иммунолог, доктор медицинских наук, профессор и член ученого совета Первого МГМУ им. И.М. Сеченова МЗ РФ, эксперт по лечению дисплазии шейки матки.
Прием проводится в двух клиниках в Москве, а также в Санкт-Петербурге, Махачкале, Ставрополе, Барнауле, Воронеже, Самаре, Набережных Челнах, Саратове, Челябинске, Майкопе и других регионах России. Уточнить дату, место приема в вашем городе и записаться на консультацию вы можете у администратора по телефону 8-800-555-77-26.
После лечения я поддерживаю обратную связь со всеми пациентками и решаю все возникающие вопросы. Гепатит и положительный ВИЧ статус не является противопоказаниями для лечения методом ФДТ.
Дисплазия эпителия: степени, виды, лечение
В конце 20 века дисплазия эпителия охарактеризована решением экспертов Всемирной Организации Здравоохранения как сочетание трёх основных признаков:
- Атипическое развитие клеток эпителиальной ткани.
- Нарушение на стадии клеточной дифференцировки.
- Нарушение тканевой архитектоники.
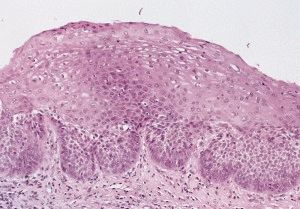

Патология эпителия
Такое определение признаётся полным и точным. Дисплазия эпителия не ограничивается лишь клеточной атипией, носит глобальный характер. Комплекс элементов, составляющих эпителиальную ткань, подвергается патологической трансформации.
Предшествующие аспекты дисплазии
Часто возникновения диспластических процессов в эпителиальных тканях не первичны. Как правило, предшествующим процессом становится развитие на фоне длительно текущего воспаления, реактивной гиперплазии клеток эпителия, нарушением процессов регенерации повреждённых клеток. В ряде случаев вместо гиперплазии развивается атрофическое изменение эпителиальных тканей. Такое сочетание считается вполне закономерным, процессы дисплазии и атрофии показывают единые генетические закономерности и механизмы формирования. В запуске процессов принимают участие гены, несущие ответственность за процессы клеточного митоза, стимулирующие пролиферативную активность клеток эпителия. Немаловажную роль играет ген-супрессор, который останавливает размножение и дифференциацию клеток, запускает процесс клеточного апоптоза.
Активация указанных генов вызывает либо гиперплазию, либо атрофию клеточных элементов эпителия.
При гистологических и биохимических исследованиях поражённых тканей обнаружено изменение нормальной выработки и функционирования активных веществ, регулирующих рост и развитие клеток. Сюда относится фактор роста клеток, рецепторы и адгезивные молекулы, факторы синтеза онкогенных белков.
В отдельных случаях определение дисплазии при описании предраковых изменений эпителиальных тканей в клинической практике специалистами не используется. Для постановки диагноза характеризующего патологический процесс в ряде систем организма используются специальные термины типа «аденоматоз» либо «железистая гиперплазия».
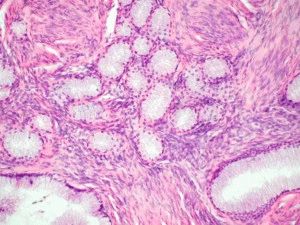

Железистая гиперплазия
Степени тяжести течения дисплазии
В медицинской практике распространённой считается классификация дисплазии, которая проводится по степеням.
- Слабая степень.
- Умеренная.
- Выраженная или тяжёлая.
- Атипическая гиперплазия.
Критерием определения степени служит интенсивность атипического процесса в эпителиальных клетках.
По мере нарастания степени тяжести отмечается развитие изменений:
- Увеличение размеров клеточного ядра эпителиоцитов.
- Полиморфизм ядер и всего эпителиоцита.
- Гиперхроматизм при окрашивании препаратов.
- Изменение структуры хроматина, который образует грубые комки.
- Увеличение числа ядрышек клетки и их величины
- Активизация митоза.
Течение эпителиальной дисплазии способно носить прогрессирующий характер, быть стабильным и регрессирующим. Динамические трансформации в структуре клеток напрямую зависят от продолжительности течения патологического процесса и степени интенсивности.
Наиболее легкая степень эпителиальной дисплазии часто обнаруживает благоприятный прогноз и в 100% случаев подлежит обратному регрессированию. Чем выше степень активности патологического процесса, тем больше процент вероятности ракового перерождения клеток. В виде крайней степени развития дисплазии можно рассматривать появление cancer in situ.
Дисплазия тяжёлой степени
Выраженную дисплазию принято называть интраэпителиальной неоплазией. Состояние в клинической практике расценивается как облигатно предраковое. Можно считать тяжёлую дисплазию начальной стадией патоморфологических изменений, которые постепенно трансформируются в злокачественное новообразование.
Гистологическая картина тяжёлой степени дисплазии показывает массу схожих черт с морфологией раковых клеток. Отличительной чертой признано отсутствие инвазии в прилежащие ткани. Это объясняет необходимость экстренного лечения и проведения ряда профилактических мероприятий при обнаружении у пациента признаков выраженной дисплазии. Лечение подобной стадии подразумевается обязательно хирургическим и носит радикальный характер. Пациент обязательно наблюдается у онколога.
Дисплазия плоского эпителия
Нарушения тканевой структуры при дисплазии многослойного плоского эпителия выражаются в утрате дифференциации различных слоёв эпителия. Верхние слои плоского эпителия бывают замещены клеточными структурами, характерными для базального слоя с нарушением процесса их созревания, дифференциации и ороговения.
Клинически дисплазия многослойного плоского эпителия проявляется в виде очаговых участков пролиферации с нарушением вертикальной дифференциации, гиперплазией клеток базального слоя, атипичным полиморфизмом клеток, нарушением нормального окрашивания и увеличением размера ядер. Верхние слои эпителия обнаруживают явления гипекератоза и дискератоза. Все описанные патологические структурные элементы в определённой степени замещают собой нормальные клеточные пласты.
Дисплазия железистого эпителия
Для указанного типа дисплазии характерно нарушение клеточной структуры железистых протоков, атипическое развитие клеток, чрезмерно тесное расположение эпителиоцитов, усиление ветвистости протоков либо их уплощение. Возможно образование патологических разрастаний эпителиоцитов сосочкового слоя.

Аденоматоз
Дисплазия цилиндрического эпителия развивается часто в канале шейки матки. Способствовать развитию процесса могут нарушения гормонального баланса женщины, в частности, повышенное содержание в организме эстрогенов или прогестерона. Гормональный дисбаланс носит как эндогенный, так и экзогенный характер. Часто слабая атипия цилиндрического эпителия развивается в период вынашивания беременности, после родов, в результате приёма ряда гормональных препаратов. В таком случае характерным поражением будут мелкожелезистые гиперпластические образования. Нарушения пролиферации цилиндрического эпителия часто соседствуют с подобными нарушениями многослойного плоского эпителия. Это считается крайне важным критерием для лечения.
Дисплазия эпителия шейки матки
Самостоятельно лёгкая или умеренная форма не даёт субъективных клинических проявлений, в 10% случаев протекает бессимптомно. Как правило, симптомы обнаруживаются при присоединении воспаления, инфицирования бактериальной или грибковой флорой. Могут появиться симптомы, схожие с клиническими явлениями эндоцервицита – жжение, зуд, патологические выделения, иногда имеющие примесь крови.
Этиологические факторы, способствующие развитию диспластических процессов эпителия шейки матки, способны широко варьировать. Сюда относят механические воздействия и травмы, микроскопические дефекты, последствия воспалительных процессов, общий гормональный дисбаланс у женщины, снижение иммунной защиты, наличие в анамнезе беременностей, абортов и родов.
При благоприятном исходе дисплазия эпителия способна регрессировать самостоятельно.
Однако в ряде клинических вариантов дисплазия определяется лишь во время осуществления лабораторно-инструментальных процедур.
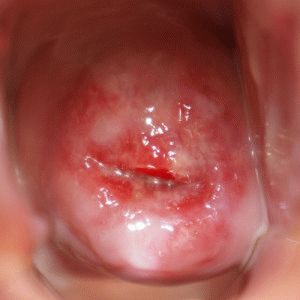

Болезнь шейки матки
Диагностические исследования, способные выявить дисплазию:
- Осмотр матки и шейки в гинекологических зеркалах. При осмотре обнаруживаются изменения, видимые невооружённым глазом. Изменяется окраска слизистой оболочки, разрастание эпителиальных слоев, наличие нехарактерных пятен на слизистой шейки матки, специфический блеск поражённых тканей.
- Кольпоскопия – осмотр с использованием специального оптического устройства, способного увеличивать рассматриваемый участок до 10 раз. Если шейку матки предварительно оросить раствором йодинола или Люголя, это позволит обнаружить дефекты эпителиальной ткани лёгкой степени, которые не видны невооружённым глазом.
- Гистологическое исследование позволит обнаружить характерные изменения структуры и пролиферативных функций клеток, описанные выше. Метод исследования считается наиболее достоверным и единственным, позволяющим определить степень тяжести процесса.
- Диагностика с помощью ПЦР-метода позволяет обнаружить онкогенные изменения в тканях и наличие в организме антител к вирусам. При проведении диагностических исследований необходимо помнить, что ряд инфекционных возбудителей способен давать во влагалищном мазке картину диспластического процесса. Учитывая это, обследование проводится максимально полным.
Лечение дисплазии
Перед назначением лечения в обязательном порядке проводится тщательное гистологическое исследование. От его результатов напрямую зависит выбор терапевтических методов.
Выбор метода лечения осуществляется врачом с учётом факторов:
- Возраст пациента.
- Степень выраженности диспластического процесса.
- Величина очага пролиферации.
- Наличие сопутствующих острых и хронических заболеваний.
- При лечении дисплазии эпителия матки учитывается возраст женщины, её потенциальная способность, желание к деторождению.
Часто применяются методы лечения:
- Назначение иммуномодулирующих лекарственных препаратов. Метод направлен на повышение иммунной активности организма и показан, когда дисплазия многослойного плоского эпителия занимает обширный участок слизистой или кожи. Учитывается склонность процесса к рецидивирующему течению.
- Хирургическое лечение осуществляется методами:
- Криогенная деструкция поражённого участка многослойного плоского эпителия с применением жидкого азота;
- Радиоволновой метод деструкции;
- Лазерная терапия с помощью углекислоты или аргона;
- Хирургическое иссечение очага поражения с помощью стандартного скальпеля.
В ряде случаев, когда возраст пациента молодой и дисплазия не превышает первой или второй степени тяжести, возможно избрать тактику выжидания. Такой метод избирается, когда очаг поражения имеет не слишком большие размеры. Высока степень вероятности того, что дисплазия сможет регрессировать самостоятельно без медицинского вмешательства. Каждые 3 месяца необходимо проводить диагностическое обследование.
Если наблюдается прогрессирование степени процесса при двукратном обследовании, ставится вопрос применения хирургических способов лечения.
Лечение тяжёлой степени осуществляется онкологом с помощью одного из хирургических методов. Прежде чем приступать к радикальному устранению проблемы, назначается курс противовоспалительного лечения, проводится полная санация поражённого очага. В ряде случаев методы способствуют уменьшению степени тяжести, даже полной регрессии патологического процесса.


