Ювенильный артрит лечение – Ювенильный ревматоидный артрит – причины, диагностика, лечение и профилактика ювенильного ревматоидного артрита
Лечение ювенильного ревматоидного артрита – современный клинический опыт
В течение последних десяти лет произошел значительный прогресс в ревматологической фармакологии. Это связано с внедрением новых технологий, основанных на применении лекарств – блокаторов цитокинов, ответственных за развитие воспалительного процесса при ювенильном ревматоидном артрите (ЮРА). Применение таких препаратов дает возможность достигать ремиссии у тех больных, которые ранее не отвечали на традиционную базовую терапию, и предотвращать дальнейшее развитие инвалидизации детей с этим заболеванием.
При лечении больных тяжелыми формами ювенильного ревматоидного артрита возникает много вопросов.
- Что дальше в лечении?
- Когда сделать следующий шаг в изменении терапии?
- Когда начинать биологическую терапию?
Опыт биологического лечения в педиатрической практике очень невелик. На сегодняшний день нет четко определенных показаний к назначению биологической терапии у больных и отсутствуют рекомендации по продолжительности проведения биологической терапии.
Современный выбор лечения базируется в основном на компромиссе между тяжестью заболевания, прогностическими факторами, доказанной эффективностью препарата и риском развития побочных эффектов. Кроме того, в последние годы наблюдается тенденция к раннему агрессивному лечению ЮРА, поскольку задержка в достижении терапевтического контроля над болезнью приводит к получению худших результатов терапии.
Эффективность базовых медпрепаратов для контроля за ревматическими заболеваниями давно доказана во многих плацебо-контролируемых исследованиях. Главный акцент при терапии ювенильного ревматоидного артрита делают на выборе базового препарата и установлении срока его назначения.
Внутрисуставное (в/с) введение кортикостероидов и симптоматическое лечение НПВП иногда бывает достаточным для больных олигоартикулярной формой или служит мостиком для терапии перед началом успешного действия базовых препаратов.
Первичное назначение базовых препаратов рекомендуется для больных
полиартикулярной формой и больных с системным течением болезни. Проблемы с выбором лечения возникают при неэффективности длительного применения базовых препаратов. Речь идет о категории больных с рефрактерным течением. Собственно, это та проблема, которая побуждает проводить дальнейшие исследования с целью поиска новых технологий, которые смогут не только контролировать ревматический процесс, но и излечивать больных ЮРА.Ниже рассмотрим медикаменты и терапевтические методы, которые сегодня используются в мире для терапии данной патологии, а также лекарства, эффективность которых продолжают активно изучать во многих исследованиях.
Традиционные базовые препараты
Метотрексат
На сегодня метотрексат (далее – МТ) является основным базовым препаратом и «золотым стандартом» базовой терапии. Собственно, широкое применение МТ в клинической практике для лечения ювенильного ревматоидного артрита позволило оптимистично переоценить прогноз этого заболевания.
Применение фолиевой кислоты через 24 часа после применения МТ уменьшает побочные реакции, не влияя на эффективность, как показано в рандомизированном контролируемом исследовании у взрослых. У больных ЮРА, которые не достигли улучшения при применении низких и средних доз МТ, возможно увеличение дозы. Контролируемое исследование более высоких доз показало дозозависимое повышение эффективности препарата, вплоть до еженедельной дозы 20 мг / м2. В то же время дальнейшее увеличение дозы МТ до 30 мг / м2 уже не повышали эффективности лечения. Метотрексат является эффективным у больных олигоартикулярной и полиартикулярной формами заболевания. У пациентов с системным течением МТ влияет только на проявления артрита, и не влияет на системные проявления заболевания.
При достижении ремиссии применяют разработанные стратегии остановки лечения. МТ рекомендуется отменять через 1 год после достижения ремиссии.
Лефлуномид
В проведенном двойном слепом контролируемом исследовании продемонстрирована высокая эффективность лефлуномида по сравнению с МТ при лечении полиартикулярного артрита. Рекомендуемая дозировка лефлуномида составляет 10 мг для детей массой до 20 кг, с массой тела от 20 до 40 кг – 15 мг в сутки (а именно 10 мг и 20 мг поочередно), а с массой 40 кг и выше – 20 мг в сутки. Однако у около половины больных, получающих лечение МТ или лефлуномидом, присутствует активность ЮРА, что указывает на ограниченный ответ полиартикулярного вида патологии на эти лекарства. Лефлуномид до сих пор является недозволенным для лечения этой болезни и используется только у детей, которые имели побочные эффекты при применении МТ. Таким образом, клинический опыт применения лефлуномида невелик.
Сульфасалазин
Сульфасалазин продемонстрировал свою результативность в лечении HLA-B27-положительных больных, то есть пациентов с энтезит-артритом. Максимальная терапевтическая доза сульфасалазина составляет 50 мг / кг / сут. Сочетание сульфасалазина с МТ или противомалярийными препаратами не было эффективнее применения только МТ. Таким образом, на сегодняшний день нет доказательств в поддержку комбинированного лечения полиартикулярного артрита.
У больных энтезит-ассоциированным артритом продемонстрированы преимущества в эффективности сульфасалазина по сравнению с плацебо. Итак, у больных энтезит-ассоциированной формой, не ответивших на терапию НПВП и внутрисуставные введения, для дальнейшего лечения используют сульфасалазин. Считается, что целесообразно использовать сульфасалазин у больных энтезит-артритом с повреждением менее четырех суставов. У больных с полиартикулярным ходом энтезит-артрита терапевтической альтернативой считают МТ. Сульфасалазин не одобрен для лечения детей до 6 лет и не должен использоваться для лечения системных вариантов ювенильного ревматоидного артрита.
Терапия МТ, лефлуномидом или сульфасалазином часто неэффективна, особенно у больных полиартикулярным и системным видами.
Анализируя результаты рандомизированных исследований, можно говорить о том, что у около 50% больных имеются клинические проявления активности заболевания, несмотря на проведение длительного лечения. Это стало поводом для поиска более эффективного лечения тех больных, у которых не удалось достичь ремиссии болезни.
Биологические базовые препараты
Ингибирование TNF
Десять лет назад был применен новый способ лечения, который назвали биологическим. Впервые начали использовать ингибиторы TNF (фактора некроза опухолей), эффективность которых была продемонстрирована у больных полиартикулярным артритом.
В мире одобренными к лечению больных ревматоидным артритом (РА) являются химерные моноклональные антитела к TNF (инфликсимаб), полностью человеческие рекомбинантные моноклональные антитела к TNF (адалимумаб и голимумаб) и гибридный белок, включающий два рецептора растворимого TNF (этанерцепт).
Однако существуют определенные различия в механизмах действия и применении этих препаратов.
Этанерцепт связывается с молекулой TNF, блокируя ее дальнейшее взаимодействие с рецептором на поверхности клеток. Моноклональные антитела связывают TNF не только тогда, когда он свободно циркулирует в сыворотке крови, как это делает этанерцепт, но и когда TNF соединен с поверхностью клетки.
Кроме того, эти лекарства отличаются по своему сродству к TNF и по продолжительности их биологического полураспада в плазме. Для этанерцепта это 4-5 дней, для инфликсимаба – 8-10 дней и 12-14 дней – для адалимумаба.
Соответственно, рекомендуют различные интервалы их использования:
- для этанерцепта – 3-7 дней,
- для инфликсимаба – 28-56 дней
- и для адалимумаба – 7-14 дней.
Адалимумаб, голимумаб и инфликсимаб оказались эффективными в лечении хронических воспалительных патологий кишечника, в то время как этанерцепт при этих заболеваниях является неэффективным.
Этанерцепт, адалимумаб, голимумаб и цертолизумаб можно самостоятельно вводить подкожно в домашних условиях.
Из-за высокой вероятности развития побочных воздействий при введении инфликсимаба препарат должен вводиться только в стационарных условиях.
Этанерцепт (Энбрел)
Этанерцепт – это гибридный белок, складывающийся из двух рецепторов TNF- (TNF- 2/75) с добавлением Fc-фрагмента человеческого иммуноглобулина G. То есть этанерцепт состоит полностью из человеческих молекул, но в целом является искусственно созданным белком.
С 1999 года этанерцепт используется для лечения ЮРА в США и с 2000 года – в странах ЕС.
Этанерцепт применяют для лечения детей в возрасте от 4-х лет уже более десятилетия. Такой длительный опыт использования этанерцепта в педиатрической ревматологии свидетельствует об эффективности этого препарата при удовлетворительном профиле безопасности.
Эффективность этанерцепта при ювенильном ревматоидном артрите зависит от клинического варианта течения патологии.
У 80% больных полиартикулярным вариантом и у 30-50% больных системным вариантом достигают хорошего терапевтического ответа.
Поэтому показанием к применению этанерцепта является полиартикулярный вариант патологии с тяжелым или среднетяжелым течением после неэффективного применения МТ.
Частота побочных эффектов и серьезных инфекций при использовании этанерцепта была низкой даже на фоне длительного лечения. Особое внимание привлекали сообщения о возникновении инфекционных заболеваний, других аутоиммунных патологий (например демиелинизирующих патологий, увеита, болезни Крона), а также о развитии злокачественных болезней на фоне терапии этанерцептом. К этому времени отсутствуют данные о возможной связи между возникновением злокачественных опухолей и применением этанерцепта. Известно, что все больные ЮРА имеют более высокий риск формирования злокачественных образований, особенно лимфомы, в сравнении с контрольной группой здоровых детей.
Этанерцепт вводят подкожно с расчетом дозы 0,4 мг / кг (максимальная доза 25 мг) дважды в неделю. Кроме того, в исследованиях продемонстрирована эффективность применения этанерцепта в дозе 0,8 мг / кг один раз в неделю (максимальная доза 50 мг / неделю).
Адалимумаб (Хумира)
Адалимумаб – это человеческие моноклональные анти-TNF–антитела, которые связывают TNF- в организме и предотвращают связывание TNF- с его рецептором и препятствуют появлению дальнейшего цитокин-опосредованного воспалительного процесса.
Адалимумаб разрешен для лечения больных полиартикулярным артритом старше 4-х лет, как в виде монотерапии, так и в комбинации с МТ. Эффективность адалимумаба подтверждена контролируемыми клиническими исследованиями. Адалимумаб эффективен при лечении полиартикулярной формы.
На сегодня пересматривают способ дозирования адалимумаба, уже внесены изменения в дозирование адалимумаба: теперь рекомендуют использовать медпрепарат в дозе 20 мг каждые две недели у детей с массой тела меньше 30 кг. У детей с массой тела больше 30 кг рекомендуют использовать дозу 40 мг каждые две недели.
Адалимумаб оказался эффективным при лечении хронического рецидивирующего переднего увеита, который обнаруживают почти у 20% больных олигоартикулярной формой патологии, а также при проведении терапии серонегативного полиартрита, псориатического артрита.
В США и странах ЕС отдают предпочтение преперату “Адалимумаб” благодаря высокой эффективности, хорошему профилю переносимости и удобству в использовании.
Инфликсимаб (Ремикейд)
Инфликсимаб является причудливыми мышино-человеческими моноклональными анти-TNF–антителами, которые в конце 90-х годов прошлого века начали использовать для лечения больных ревматоидным артритом. Однако до сих пор инфликсимаб не одобрен в мире.
По данным ретроспективных исследований, эффективность инфликсимаба можно сравнить с эффективностью этанерцепта.
Однако переносимость инфликсимаба ограничена из-за более высокого риска развития инфекций, в частности реактивации туберкулеза по сравнению с лечением этанерцепта. Побочные реакции во время инфузии инфликсимабом являются частыми и, вероятно, связаны с синтезом анти-химерных антител.
Инфликсимаб используют в виде внутривенной инфузии в стационарных условиях и дозируют препарат 3-6 мг / кг массы тела, вводя его с интервалами 0, 2, 6 недель, а затем каждые 8 недель. Инфликсимаб следует использовать только в комбинации с МТ, чтобы предотвратить развитие анти-химерных антител, которые могут препятствовать переносимости и эффективности лечения.
Цертолизумаб (Цимзия)
Цертолизумаб – пегилированный гуманизированный Fab-фрагмент моноклонального антитела к TNF-. В цертолизумабе отсутствует Fc-фрагмент, поэтому это моноклональное антитело является неполным антителом. Присоединение к молекуле цертолизумаба полиэтиленгликоля продлевает период полураспада препарата, задерживает его элиминацию из организма, а также уменьшает иммуногенность. Цертолизумаб связывается с TNF- в организме и селективно устраняет его воздействие. Цертолизумаб разрешен FDA и EMEA для лечения больных ревматоидным артритом и болезнью Крона. До сих пор отсутствуют данные об использовании цертолизумаба у больных ювенильным ревматоидным артритом.
Голимумаб (Симпони)
Голимумаб – это полностью человеческое моноклональное антитело к TNF-, которое предотвращает соединению этого цитокина с соответствующим рецептором на поверхности клеток. Голимумаб зарегистрирован FDA и EMEA для лечения больных РА, патологией Крона, псориатическим артритом, анкилозирующим спондилитом. Теперь изучается применение “Голимумаб” у больных ювенильной формой.
Ингибирование IL-1
IL-1 – это провоспалительный цитокин, который производится моноцитами / макрофагами и дендритными клетками. Известно, что IL-1 действует на костный мозг и стимулирует гранулоцитопоэз, что проявляется нейтрофилезом в периферической крови. Воздействие на рецепторы к IL-1 в головном мозге активирует терморегуляцию в гипоталамусе, вызывает лихорадку. IL-1 действует на свои рецепторы на клетках эндотелия, что может привести сыпь у больных системной формой заболевания, а также стимулирует выработку IL6. Вполне обоснованным является утверждение, что IL-1 – основной медиатор воспалительного каскада у больных системным ревматоидным артритом. Этот цитокин является мишенью в лечении системного ЮРА. В мире существуют три различных ингибитора IL-1 пути: анакинра, канакинумаб, рилоцепт.
Анакинра (Кинерет)
Анакинра является антагонистом рецептора IL-1. Это рекомбинантный аналог рецептора IL-1, белковая структура которого отличается от естественного антагониста рецептора IL-1 тем, что имеет дополнительный остаток метионина на аминокине. Анакинра блокирует действие IL-1 через конкурирующее подавление его связывания с рецептором.
В плацебо-контролируемых исследованиях не было отмечено положительного эффекта от применения анакинры у больных полиартикулярным ревматоидным артритом по сравнению с плацебо. Однако доказана эффективность анакинры у больных с системной формой патологии.
У больных системным ЮРА использование анакинры приводит к быстрому усмирению системных проявлений заболевания (например горячки, сыпи), лабораторных показателей острого воспаления и в меньшей степени влияет на проявления артритов.
Некоторые больные с системным течением болезни были нечувствительными к терапии анакинры. В исследованиях показано, что улучшение при лечении анакинрой системного ювенильного ревматоидного артрита наблюдают примерно у 50% больных. Приведены два случая развития синдрома активации макрофагов (MAS) на фоне применения анакинры.
Анакинра в мире одобрена для лечения ревматоидного артрита, но не для лечения системного ЮРА. По незарегистрированным показаниям используют анакинру для эффективного лечения системного ЮРА в случае недостаточной терапевтического ответа на ГКС.
Анакинра оказалась эффективной в лечении ряда наследственных аутовоспалительных синдромов (криопирин-ассоциированных периодических синдромов – CAPS). Анакинру используют в суточной дозе 1-2 мг / кг массы тела подкожно ежедневно.
Рилонацепт (Аркалист)
Рилонацепт – димерный гибридный белок, который состоит из экстрацеллюлярного лиганд-связывающего домена рецептора к IL-1 и дополнительного белка к рецептору IL-1, который соединен с Fc-фрагментом человеческого IgG1.
Рилонацепт уменьшает воспаление благодаря связыванию IL-1 и частичному связыванию антагониста рецептора IL-1. Таким образом, рилонацепт предотвращает взаимодействие IL-1 с рецептором на поверхности клеток. Рилонацепт одобрен в США для лечения CAPS, а именно для семейного холодового аутовоспалительного синдрома (FCAS), синдрома Макл-Уэллса (MWS). Однако этот препарат не зарегистрирован для лечения хронического воспалительного неврологического кожного артикулярного / мультисистемного воспалительного заболевания с неонатальным началом (CINCA / NOMID). Рилонацепт не зарегистрирован для лечения больных ЮРА.
Канакинумаб (Иларис)
Канакинумаб – это человеческое антитело к IL-1. Препарат одобрен FDA и EMA для лечения CAPS. Канакинумаб рекомендуют вводить подкожно один раз в 8 неель для быстрого регресса всех симптомов CAPS. Высокая эффективность в лечении IL-1-зависимых генетических врожденных синдромов делает канакинумаб перспективным выбором для терапии больных системным ювенильным ревматоидным артритом. В течение последнего года проводятся активные исследования по изучению эффективности канакинумаба.
Ингибирование IL-6
Собственно этот цитокин вызывает большинство клинических проявлений системного ЮРА, поэтому можно считать, что системный ЮРА является классическим IL-6-опосредованным заболеванием.
Уровень IL-6 в сыворотке крови больных системной формой является высоким, а концентрация IL-6 коррелирует с системными проявлениями болезни, в частности периодами гипертермии и гипертромбоцитоза, а также со степенью тяжести повреждения суставов.
Хроническое повышение уровня IL-6 стимулирует усиленный остеокластогенез, снижение активности остеобластов, что усиливает резорбцию кости и ведет к генерализованному остеопорозу, который наблюдают у больных системным ювенильным ревматоидным артритом.
При персистирующей активности системного ЮРА сывороточные концентрации IL-6 имеют отрицательную корреляцию с уровнем инсулиноподобного фактора роста-1 (ИGF-1) и с IGF-связывающим протеином 3, в то время, когда продукция гормона роста в гипофизе остается в пределах нормы.
Известно влияние IL-6 на развитие анемии у больных системным ЮРА. Обнаружено, что при системном ЮРА образование эритроидных колоний нормально, но наблюдаются нарушения в усвоении железа в эритропоэзе. Предполагается, что одним из возможных механизмов развития анемии при системном виде является стимулирование IL-6 синтеза в печени белка гепцидина, что подавляет всасывание железа. IL-6 стимулирует увеличение концентрации ферритина с последующим захватом железа из сыворотки гепатоцитами и блокирует его высвобождение из макрофагов (так называемый ретикулоэндотелиальный блок). Поэтому у больных системным ЮРА развивается микроцитарная анемия с высоким уровнем ферритина.
Известно, что сывороточные уровни IL-6 коррелируют с активностью болезни и снижаются после достижения контроля над активностью ювенильного ревматоидного артрита.
Тоцилизумаб (Актемра)
Тоцилизумаб – это гуманизированные антитела к IL-6 рецептора, которые блокируют образование комплекса IL-6 со своим рецептором. Установлено, что эффект тоцилизумаба реализуется из-за одновременного подавления мембраносвязанных и растворимых форм рецепторов к IL-6.
Эффективность тоцилизумаба для лечения системного ЮРА продемонстрирована в ряде исследований. В странах ЕС тоцилизумаб в комбинации с МТ разрешен для лечения тяжелого ревматоидного артрита при условии, что предыдущая терапия двумя базовыми препаратами и / или ингибиторами TNF- была неэффективной. С 2008 года в Японии этот препарат одобрен для лечения болезни Кастлемена и системного ЮРА. Тоцилизумаб используют в виде внутривенных инфузий 8 мг / кг каждые 4 недели.
Блокада Т-клеточной активации
Т-клеточная активация играет большую роль в воспалительных процессах при ювенильном ревматоидном артрите. В процессе иммунного ответа для осуществления Т-клеточной активации необходимо связывание Т клеточных рецепторов с антигенами главного комплекса гистосовместимости на антигенпрезентирующей клетке (АПК), а также необходимый стимулирующий сигнал, который передается во время связывания белков CD28 на поверхности Т-лимфоцитов с белком CD80 / 86 на поверхности АПК. CTLA-4 – белок, который экспрессируется на поверхности Т-лимфоцитов несколько часов или дней после Т-лимфоцитарной активации способен, как и CD28, связывать CD80 / 86 на поверхности АПК. Связывание CTLA-4 с CD80 / 86 приводит к Т-лимфоцитарной деактивации.
Абатацепт (Оренсия)
Абатацепт – растворимый смешанный гибридный белок, который состоит из экстрацеллюлярного домена человеческого цитотоксического Т-лимфоцит-ассоциированного антигена-4 (CTLA-4) и модифицированного F с-фрагмента человеческого Ig G1. С 2008 года абатацепт одобрен FDA для лечения ЮРА. Абатацепт применяют внутривенно в дозе 10 мг / кг каждые две недели 0, 2, 4, а затем каждые 4 недели. В отличие от антагонистов TNF-, клинический эффект препарата развивается с задержкой и повышается с продолжением терапии в течение нескольких месяцев.
Современные терапевтические алгоритмы
В 2011 году были опубликованы Рекомендации Американской коллегии ревматологов (АCR) по лечению ювенильного идиопатического артрита: инициация и мониторинг безопасности терапевтических агентов для лечения артрита и системных проявлений. В представленных терапевтических рекомендациях предложены подходы к терапии больных с впервые диагностированным ЮРА, а также выбор биологической терапии в зависимости от варианта дебюта ЮРА. Следует отметить, что опубликованное руководство носит рекомендательный характер, но имеет большую доказательную базу.
Согласно Рекомендациям АCR за 2011 год выбор лечения больных ювенильным ревматоидным артритом осуществляется в зависимости от терапевтической группы для больного, перечня нежелательных прогнозируемых факторов, степени активности патологии и продолжительности терапии.
Эта терапевтическая группа включает пациентов из таких ILAR1-категорий:
- персистирующий олигоартрит,
- псориатический артрит,
- энтерит-ассоциированный артрит
- и недифференцированный артрит, в которых патология в течение заболевания наблюдалась лишь в 4-х или менее суставах.
Больных, которые на момент выбора терапии имеют артрит 4-х суставов и меньше, но у которых в прошлом наблюдался артрит 5-ти суставов и более, относят к категории больных с артритами 5-ти и более суставов в дебюте. Выбор алгоритма лечения проводится после определения неблагоприятных прогностических факторов и степени активности заболевания.
Прогноз для больных олигоартритом, кроме случаев с повреждением глаз, является относительно благоприятным.
Поэтому терапия базовыми препаратами или антагонистами TNF- начинается с осторожностью. Если артрит является рефрактерным к НПВП и повторным внутрисуставным введениям или в случае появления артритов других суставов, больных лечат так же, как при полиартикулярном виде, то есть назначают МТ. При наличии активности ЮРА в течение 3-6 месяцев с терапии МТ рекомендуют переходить на терапию ингибитором TNF-. У больных энтезит-артритом с повреждением 4-х и менее суставов оправданной альтернативой является применение сульфасалазина.
После неэффективного применения НПВП в течение 1-го месяца рекомендуется терапия МТ. При наличии активности болезни после 3-х месяцев терапии МТ рекомендуют лечение анакинрой. Переход от анакинры к ингибиторам TNF- может быть у больных со средней или высокой степенью активности болезни. Следует заметить, что применение терапии анакинрой начинают на ранних стадиях болезни. При отсутствии эффекта у больных этой группы на фоне терапии ингибитором TNF- рекомендовано применение абатацепта.
Современное лечение больных ювенильным ревматоидным артритом с применением биологических препаратов в клинической практике значительно изменило терапевтическую парадигму. Для лечения рефрактерного ЮРА в мире успешно используют ингибиторы TNF-, IL-1, IL-6 и блокаторы Т-клеточной активации, что дает возможность предотвращать функциональную инвалидность больных, отставание в физическом развитии и тяжелые повреждения глаз. Новые стратегии лечения уже изучены и проанализированы в рандомизированных контролируемых исследованиях, на сегодня получены результаты долгосрочных исследований, которые свидетельствуют о высокой эффективности и безопасности этих новейших биологических технологий.
Ювенильный ревматоидный артрит: лечение, прогноз, симптомы
Юношеский или ювенильный ревматоидный артрит характеризуется прогрессирующим деструктивно-воспалительным процессом в суставах. Болезнь диагностируется у детей до 16-летнего возраста и нередко протекает совместно с внесуставным нарушением. Реактивный артрит у подростка приводит к отеку, выраженной боли, контрактуре в мелких и крупных сочленениях ног и рук. При нарушении с системным началом ребенок жалуется на повышенную температуру, лихорадочное состояние, патологические высыпания.

Если вовремя не провести диагностику и лечение ювенильного ревматического артрита, то возможна нарушенная двигательная функция и инвалидность.
Этиология ювенильного ревматоидного артрита
До сих пор медикам окончательно не удалось выяснить причин, из-за которых прогрессирует ювенильный ревматоидный артрит у детей. Этиология нарушения основывается на негативном влиянии на состояние малыша внешних и внутренних факторов. Выделяют следующие причины, по которым развивается детский артрит:
- генетический фактор;
- вирусные болезни с тяжелым течением;
- бактериальные инфекционные поражения;
- скачки роста;
- травмы суставов разной сложности;
- переохлаждение или перегрев организма;
- осложнения, возникающие после вакцинации, которая проводилась во время или сразу после выздоровления при ОРВИ;
- внутримышечное или внутрисуставное введение белковых медикаментов;
- иммунные отклонения врожденной или приобретенной формы.
 Болезнь имеет наследственную предрасположенность.
Болезнь имеет наследственную предрасположенность.Подобное отклонение у ребенка диагностируется не столь редко, но без своевременной терапии может привести к тяжелым и необратимым последствиям. При ювенильном артрите ревматоидного типа повреждаются суставы, внутренние органы и жизненно важные системы. Особенностью патологии у взрослых является то, что у детей деструктивный процесс не останавливается только на подвижных сочленениях.
Вернуться к оглавлениюКакие виды бывают?
Ювенильный ревматоидный артрит коленного сустава или иных подвижных сочленений представляет опасное и сложное заболевание. При его классификации учитываются разные критерии. В таблице представлены основные виды патологического процесса:
| Классификация | Тип | Особенности |
| По типу повреждения | Суставный | Воспалительная реакция отмечается исключительно в суставах |
| Системный | Воспаление распространяется на иные структуры, в том числе и на внутренние органы | |
| По распространению поражения | Олигоартикулярный | Ревматический очаг охватывает не более 4 подвижных сочленений |
| Полиартрит | Травмируются суставы рук, ног, челюсти, шеи | |
| Затрагивается более 5 сочленений | ||
| По иммунологическому проявлению | Серонегативный | В кровяной жидкости не обнаруживается ревматоидный фактор |
| Серопозитивный | Заболевание выявляется посредством ревматологического маркера в крови | |
| По характеру течения | Реактивный или острый | Злокачественная форма заболевания со стремительным прогрессированием |
| Симптомы развиваются быстро и интенсивно | ||
| Прогноз при таком нарушении крайне неблагоприятный | ||
| Подострый | Повреждается сперва одна сторона тела, после чего патологический процесс распространяется на противоположную часть | |
| Хронический | Клиническая картина выражена неярко, но суставы и другие структуры постепенно разрушаются |
Вернуться к оглавлениюВоспаление суставов различается по скорости развития и бывает умеренным, медленным либо быстрым.
Как распознать: симптомы
 Снижается чувствительность рук и ног, которая обостряется в утренне время.
Снижается чувствительность рук и ног, которая обостряется в утренне время.Ювенильный ревматоидный артрит проявляется с поражением или только суставов, или совместно со внутренними органами. При суставном типе нарушения возникает такой комплекс симптомов:
- скованные движения в утренние часы, которая сохраняется на протяжении 60 минут;
- отек в месте поражения;
- местное повышение температуры;
- сильные боли, беспокоящие при нагрузках или спокойном состоянии;
- невозможность разогнуть и согнуть конечность в полной мере.
Когда развивается системный ювенильный артрит у детей, то беспокоят такие признаки:
- повышение температурных показателей тела с лихорадочным состоянием;
- высыпания коричневого цвета на эпидермисе;
- образование ревматоидных узлов под кожным покровом;
- боль в области сердца и нарушение ритма;
- одышка, проявляющаяся даже после незначительной нагрузки;
- утрата веса;
- быстрая утомляемость и постоянная слабость.
 Болезнь провоцирует воспалительные процессы внутренних органов.
Болезнь провоцирует воспалительные процессы внутренних органов.Также внутренний ювенильный хронический артрит протекает с такой симптоматикой, которая наблюдается исключительно в детском возрасте:
- воспалительная реакция слизистой оболочки легких;
- краснота белков глаз, которая носит односторонний либо двухсторонний характер;
- фиброз;
- гипертензия легких;
- увеличение печени, селезенки, местных лимфатических узлов.
Диагностика
Обнаружить ревматоидный, псориатический артрит и артроз в подростковом возрасте возможно лишь инструментальными способами. При проблеме обращаются к педиатру, ревматологу, ортопеду. Врач осмотрит поврежденные участки на ногах, руках и других частях тела и соберет детальный анамнез. Не менее важна дифференциальная диагностика, требуемая для определения вида нарушения и его отличия от иных суставных болезней. Подтвердить диагноз «ювенильный ревматоидный артрит» и определить его тяжесть возможно, пройдя полное обследование, которое включает следующие манипуляции:
- общие и биохимические исследования кровяной жидкости на определение специфических белков и антител;
- пункция поврежденного сочленения;
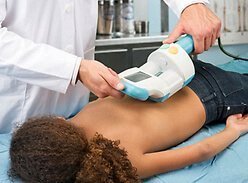
- ультразвуковая диагностика грудины, живота и почек;
- электрокардиография;
- рентген больных суставов и позвоночного столба.
Необходимое лечение и диета
 Коррекция питания – неотъемлемое условие лечения.
Коррекция питания – неотъемлемое условие лечения.Полностью вылечить заболевание крайне тяжело, но при помощи консервативных способов терапии удается поддерживать нормальное состояние пациента и увеличить шансы на благоприятный прогноз. Ограничивают двигательную активность и рекомендуют поменьше бывать на открытом солнце. Не менее важна диета при ювенильном ревматоидном артрите, при которой ограничивают употребление соли, белковой пищи, углеводов, сладостей. Акцентируют внимание на кисломолочных продуктах с небольшой жирностью, свежих фруктах и овощах. В ежедневный рацион включают витамины группы В, С, РР. Комплексное лечение предусматривает прием лекарственных средств, представленных в таблице.
| Лекарственная группа | Название |
| НПВС | «Пироксикам» |
| «Индометацин» | |
| «Диклофенак» | |
| «Напроксен» | |
| «Ибупрофен» | |
| Глюкокортикостероидные препараты | «Преднизолон» |
| «Бетакметазон» | |
| Иммуносупрессивные средства | «Метотрексат» |
| «Циклоспорин» | |
| «Лефлуномид» |
 Под воздействием тока лечащее средство действует на клеточном уровне.
Под воздействием тока лечащее средство действует на клеточном уровне.При ремиссии необходимо проводить ЛФК для разработки суставов, при которой используются тренажеры и специальные гимнастические приспособления. На будущее такие же упражнения выполняются для профилактики болезни суставов. Комплексное лечение ювенильного артрита предусматривает проведение таких физиопроцедур:
- фонофорез с препаратами;
- аппликации с парафином и озокеритом;
- грязетерапия;
- электрофорез;
- УВЧ-терапия;
- лечение лазером.
Осложнения
Несвоевременное выявление ювенильного ревматоидного артрита грозит тяжелыми последствиями, среди которых такие нарушения:
- утрата зрения;
- почечная, кишечная, печеночная амилоидная дистрофия;
- недостаточность сердца, почек, легких;
- постоянные переломы и нарушение структуры скелета;
- инвалидность.
Прогноз и профилактика
Полное излечение ювенильного ревматоидного артрита невозможно, поэтому для увеличения шансов на благоприятный исход и нормальную жизнь необходимо регулярно проводить лечение и профилактические меры при болезни. Не допустить нарушение можно, если избегать переохлаждения и перегрева. Важно правильно и сбалансировано питаться, выполнять ежедневно легкую зарядку. Не рекомендуется проводить прививки для профилактики, особенно при ОРВИ.
ВАЖНО ЗНАТЬ! Даже ‘запущенные’ суставы можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Валентин Дикуль читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки – победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах – очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать статью о современных методах лечения суставов… Читать статью >>
симптомы и лечение артрита голеностопа, локтевого, лучезапястного, тазобедренного и коленного сустава
Болезнь обязательно нуждается в лечении. Без подходящей медикаментозной терапии, правильного образа жизни, диеты и реабилитационных мероприятий ребенок может остаться инвалидом.
Причины
Главная причина появления хронического ювенильного артрита у детей – нарушение работы иммунной системы. Сопутствующими факторами, которые способствуют развитию болезни, являются:
- травмы, ушибы, вывихи и другие механические повреждения сустава;
- вирусная или бактериальная инфекция;
- наследственная предрасположенность;
- воспаление сустава из-за переохлаждения или перегрева;
- осложнения после вакцинации (если ребенок был нездоров, когда ему делали прививку).
Любой из этих факторов может вызвать неадекватную реакцию иммунной системы и спровоцировать появление артрита.
Симптомы
Очень важно заметить болезнь в самом начале ее развития, пока еще нет серьезных повреждений суставов. Первые признаки бывают очень размытыми, поэтому чаще всего узнают о заболевании уже при наличии внешних проявлений в виде припухлости пораженного места.
Симптомы ювенильного артрита у ребенка:
- слабость, потеря аппетита и снижение массы тела;
- головная боль;
- лихорадка, которая сопровождается сыпью на руках и ногах, а также зудом;
- увеличение лимфоузлов;
- припухлость сустава;
- болезненные ощущения, которые усиливаются в состоянии покоя, особенно ночью или по утрам;
- ограничение подвижности сустава.
Иногда хронический артрит можно распознать по замедлению росту ребенка. Он становится значительно ниже своих сверстников, хотя ранее был высоким. Пораженные суставы также развиваются с разной скоростью, из-за чего у ребенка могут быть конечности разной длины.
Наиболее часто встречается поражение голеностопа, локтевого, лучезапястного, тазобедренного и коленного сустава.
При хронической форме ювенильного артрита дети не всегда жалуются на боль в суставе. У них просто могут болеть руки или ноги.
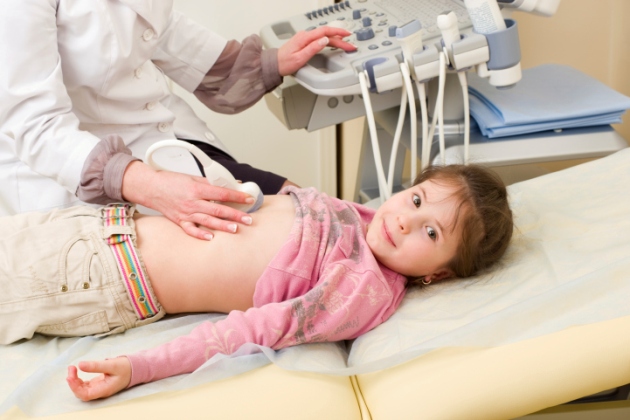
На УЗИ симптоматика артрита проявляется в увеличении или изменении форм внутренних органов, в частности, селезенки или печени.
Виды
Существуют 4 вида ювенильного хронического артрита. В зависимости от локализации воспалительного процесса, выделяют:
- Пауциартикулярный. Этот вид болезни чаще диагностируют у девочек. Патология затрагивает сразу до четырех суставов, чаще всего воспаление зарождается в колене.
- Полиартикулярный. Эта разновидность является одной из самых опасных. Одновременно поражается более четырех суставов. Терапия длительная и не всегда результативная, поэтому лечение чаще проходит в стенах больницы.
- Системный. Болезнь также опасна своими осложнениями, поскольку на начальном этапе она протекает бессимптомно. Признаки очень схожи с другими заболеваниями, что вызывает трудности в диагностике. Симптоматика выглядит так: озноб, кожные высыпания, зуд, повышение температуры тела.
- Спондилоартрит. На начальном этапе заболевание также тяжело распознать. Чаще поражается тазобедренный, голеностопный и коленный сустав.
Также есть классификация артрита в зависимости от наличия в крови больного ревматоидного компонента. Различают серопозитивный и серонегативный вид. Первая разновидность встречается в 10% случаев, чаще у девочек в возрасте от 8 до 15 лет. Уже в первый год болезни развиваются деструктивные изменения колена, голеностопа и лучевой связки запястья.
Серонегативный вид можно встретить в 20-30% случаев и также у девочек. Возрастной период от 1 до 15 лет. Особенностью болезни являются симметричное поражение суставов. Чаще страдают колени, локти и шейный отдел позвоночника.
Какой врач занимается лечением ювенильного артрита?
Если ребенок жалуется на боль в суставах, то нужно немедленно обратиться к детскому ревматологу или кардиоревматологу. При подтверждении диагноза больного ставят на учет, кроме лечения, он нуждается в постоянном обследовании.
Два раза в год необходимо посещать детского окулиста, чтобы не допустить проблем со зрением. Также нужно наблюдаться у ЛОРа и невролога, которые помогут своевременно обнаружить осложнения.
Диагностика
Обследование включает в себя ряд лабораторных и инструментальных методик. Для начала ребенку нужно сдать такие анализы:
- общий анализ крови и мочи;
- кровь на ревматоидный фактор;
- биохимию крови;
- кровь на иммунологические показатели;
- кровь на наличие инфекций, в частности, стрептококков, стафилококков и других.
После лабораторного обследования необходимо сделать рентген суставов, УЗИ органов брюшной полости, электрокардиограмму, пройти диагностику пищевода и желудка. В некоторых случаях требуется КТ.
Лечение

При одновременном поражении нескольких суставов тяжело выявить сразу все очаги воспалительного процесса. Именно поэтому лечение должно быть комплексным. Одних местных средств недостаточно.
При своевременной диагностике и правильном лечении болезнь быстро переходит в состояние ремиссии.
Чаще всего лечение довольно длительное и сложное, может длиться годами. Терапия направлена на достижение ремиссии, которая проявляется так:
- отсутствие симптоматики артрита;
- анализы крови и мочи в норме.
Такое состояние должно наблюдаться не менее 6 месяцев. Допускается утренняя скованность суставов, но не более 15 минут.
Лечение выглядит так:
- медикаментозная терапия;
- физиотерапевтические процедуры;
- массаж;
- ЛФК;
- нормализация режима двигательной активности;
- диета.
Если сустав сильно деформировался, то необходима операция по его восстановлению.
Немаловажную роль играет правильный образ жизни. Детей с диагнозом ювенильный хронический артрит нужно оградить от прививок (кроме манту). Необходимо контролировать их двигательную активность, таким детям нельзя бегать, прыгать и ходить на корточках. Противопоказано гипсование пораженного сустава, а также наложение сдавливающих повязок.
Медикаментозная терапия
Ювенильный хронический артрит у детей лечат такими медикаментами:
- НПВС (нестероидные противовоспалительные средства). Препараты устраняют воспаление и избавляют от болезненных ощущений. Применяют Ибупрофен, Найз и Диклофенак. Первое средство оказывает самое мягкое действие.
- Глюкокортикоиды. Это гормональные препараты, оказывают аналогичное действие, что и НПВС. Чаще всего глюкокортикоиды вводят внутривенно или внутрисуставно. Применяют Преднизолон. Средство противопоказано для детей в возрасте младше 5 лет.
- Иммуносупрессоры. Эти препараты подавляют иммунную систему. Довольно часто при отмене лечения самочувствие ребенка резко ухудшается. Назначают Метотрексан, Сульфасалазин, Лефлуномид.
- Биологические агенты. Это новые препараты в лечении ювенильного артрита. К ним относится Актемра, Хумира, Оренсия и Ремикейд.
Очень часто медикаментозное лечение проводят в период ремиссии, чтобы не допустить развития осложнений.
Нельзя бросать лечение иммуносупрессорами самостоятельно. Препараты можно отметить лишь в условиях стационара после двухлетней ремиссии.
Вспомогательная терапия
ЛФК проводится под контролем тренера. Упражнения нужно делать ежедневно. Детям с ювенильным артритом показано плаванье и езда на велосипеде.

Применяют такие физиотерапевтические процедуры:
- магнитотерапию;
- электрофорез;
- лазеротерапию;
- ИК-излучение;
- лечебные грязи;
- аппликации с парафином;
- криотерапию.
Для восстановления кровообращения и поступления питательных веществ в пораженную область, кроме ЛФК, нужен массаж. Его можно делать только после окончания периода обострения.
Народные средства
Методы народной медицины можно использовать, как вспомогательное лечение и только после разрешения врача.
Облегчат состояние ребенка компрессы с эвкалиптовым маслом или отваром травы чертополоха. Для приготовления отвара залейте 20 г сбора 200 мл кипятка, оставьте на 30 мин.
Сильное воспаление суставов поможет снять отвар багульника. Заварите в 400 мл кипятка 1 ч. л. сухой травы. Прокипятите отвар 20 мин. Затем делайте компрессы на больное место.
Лечение народными средствами редко оказывается эффективным, при обострении не стоит терять время.
Осложнения
Детский ювенильный артрит редко приводит к летальному исходу, если только ребенку вообще не было предоставлено лечение. Но вот вероятность инвалидности очень высока.
Для хронической формы характерна утрата подвижности сустава, деформация хряща и эрозивные разрушения хрящевой ткани.
Пауциартикулярный артрит поражает глазные яблоки, в результате чего у ребенка может значительно упасть зрение. Развивается катаракта или глаукома. В редких случаях ребенок может ослепнуть.
Есть и другие осложнения ювенильного артрита, а именно:
- поражение внутренних органов и систем – сердца, легких, почек и нервной системы;
- нарушение координации;
- изменение походки.
Болезнь очень сильно отражается на эмоциональном состоянии, особенно когда ребенок оказывается в инвалидном кресле. В этот период нужна помощь психолога. Задача специалиста состоит в нормализации психического состояния ребенка, а также в установлении взаимосвязи между родителями и больным. Именно близкие люди должны помогать своему чаду вести нормальный образ жизни и вселять в него оптимизм.
Профилактика

Лечение более чем у 50% пациентов успешное, можно добиться стойкой ремиссии на протяжении 10 лет. К сожалению, около трети больных становятся инвалидами.
Чтобы не допустить такого страшного последствия, родители должны оградить ребенка от факторов, которые могут спровоцировать усугубление артрита, а именно:
- Детей нужно уберегать от переохлаждения, дозировать их пребывание на солнце.
- Необходимо соблюдать гигиену, предотвращать контакт с уличными животными или потенциальными носителям вирусов и инфекций.
- Не допускать сильных физических нагрузок, а также травм.
- Нужно убрать из рациона питания ребенка жирную, жареную, соленую и острую пищу. Диета при артрите должна включать продукты богатые кальцием и фосфором.
Вышеперечисленные меры помогут оттянуть или вовсе затормозить наступление рецидива болезни.
Ювенильный артрит в хронической форме является коварным заболеванием, поскольку после лечения могут снова появиться рецидивы. Чтобы этого не допустить, необходимо постоянно наблюдаться у врача. При ухудшении самочувствия оттягивать лечение нельзя.
Автор: Оксана Белокур, врач,
специально для Ortopediya.pro
Полезное видео про ювенильный артрит у детей
Ювенильный ревматоидный артрит (болезнь Стилла, детский хронический артрит, ювенильный хронический полиартрит)
Причины заболевания
Ювенильный (юношеский) ревматоидный артрит — диффузное заболевание соединительной ткани с преимущественным поражением суставов, развивающееся в детском и подростковом возрасте. Ювенильный ревматоидный артрит является самым распространенным заболеванием в детской ревматологии. Согласно статистике, он диагностируется у 0,05-0,6% юных пациентов во всем мире. Обычно патология проявляется не раньше двухлетнего возраста, при этом в 1,5-2 раза чаще встречается у девочек.
Ювенильный ревматоидный артрит — аутоиммунное заболевание, то есть иммунная система ошибочно воспринимает ткани собственного организма как чужеродные и пытается их уничтожить. Однако почему происходит подобный сбой в работе иммунной системы, специалисты до сих пор не знают. Предполагается, что запускать болезнь могут инфекционные заболевания,связанные со стафилококковой инфекцией. Также факторами провоцирующими развитие ревматоидного артрита могут являться травмы суставов, переохлаждения, чрезмерная инсоляция.
Ученые — медики склонны придерживаться теории о генетической предрасположенности к данному заболеванию, и относить его в раздел наследственных болезней.
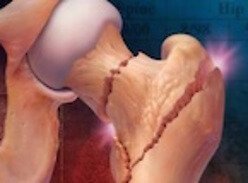
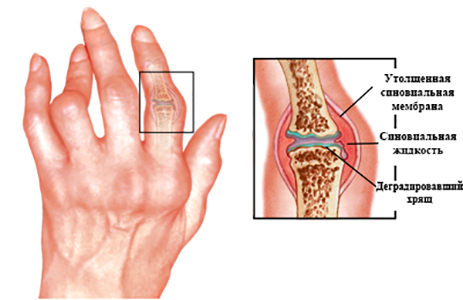
При ювенильном ревматоидном артрите происходит негнойное воспаление синовиальных оболочек. Суставная жидкость при этом выделяется в повышенном количестве и скапливается в полости сустава. Синовиальная оболочка утолщается, прилегает к суставному хрящу и через некоторое время спаивается с ним. Формируется эрозия суставной поверхностей с формированием узур. Через некоторое время происходит склерозирование и анкилозирование суставной поверхности хряща, приводящее к уменьшению амплитуды ротации в конечности.
Получить ценыСимптомы и протекание заболевания
По количеству пораженных суставов различают:
- моноартрит, если поражен один сустав;
- олигоартрит (пауциартикулярный артрит), если поражено не более четырех суставов;
- полиартрит (генерализованный артрит), если поражено более четырех суставов;
- системный ревматоидный артрит, при котором поражаются не только суставы, но и другие органы и ткани.
Олигоартрит может быть двух типов — первого и второго. 80 % детей, страдающих олигоартритом первого типа — девочки. Заболевание начинается в младшем возрасте, обычно поражаются голеностопные, коленные и локтевые суставы. Заболевание сопровождается хроническим иридоциклитом. Ревматоидный фактор (аутоантитела) отсутствует. В 10 % случаев у детей на всю жизнь остаются проблемы со зрением и в 20 % случаев — с суставами.
Олигоартритом второго типа страдают в основном мальчики. Он развивается позже, чем олигоартрит первого типа. При этом поражаются крупные суставы, чаще всего, тазобедренные. Заболевание часто сопровождается сакроилеитом (воспалением крестцово-подвздошного сустава), в 10-20 % случаев к нему присоединяется острый иридоциклит. Ревматоидный фактор отсутствует. Часто у детей, переболевших олигоартритом второго типа, сохраняется спондилоартропатия (заболевание суставов и мест присоединения сухожилий к костям).
Полиартрит разделяют на положительный и отрицательный по ревматоидному фактору. И тем, и другим страдают в основном девочки. Полиартрит, отрицательный по ревматоидному фактору может развиваться у детей в любом возрасте, и поражает он любые суставы. Изредка болезнь сопровождается иридоциклитом (воспалением сосудистой оболочки переднего отдела глазного яблока). В 10-45 % случаев исход болезни — тяжелый артрит.
Полиартрит, положительный по ревматоидному фактору развивается обычно в старшем детском возрасте, поражает любые суставы. Изредка он сопровождается сакроилеитом. В 50 % случаев на всю жизнь у детей, перенесших это заболевание, сохраняется тяжелый артрит.
Запрос цены
60 % детей, страдающих системным ревматоидным артритом — мальчики. Заболевание может развиться у ребенка в любом возрасте. Поражаться могут любые суставы. Ревматоидный фактор отсутствует. В 25 % случаев у переболевших на всю жизнь сохраняется тяжелый артрит.
По характеру течения ювенильный ревматоидный артрит может быть острым, подострым, хроническим и хроническим с обострениями.
В большинстве случаев ювенильный ревматоидный артрит начинается остро или подостро. Острый дебют более характерен для генерализованной суставной и системной форм заболевания с рецидивирующим течением. При более распространенной суставной форме развивается моно-, олиго- или полиартрит, часто симметричного характера, с преимущественным вовлечением крупных суставов конечностей (коленных, лучезапястных, локтевых, голеностопных, тазобедренных), иногда и мелких суставов (2-го, 3-го пястно-фаланговых, проксимальных межфаланговых).
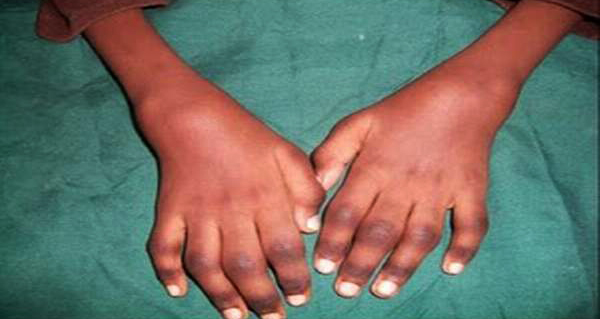
Возникают отечность, деформация и локальная гипертермия в области пораженных суставов, умеренная болезненность в покое и при движении, утренняя скованность (до 1 ч и более), ограничение подвижности, изменение походки. Маленькие дети становятся раздражительными, могут перестать ходить. Встречаются кистозные образования, грыжевые выпячивания в области пораженных суставов (например, киста подколенной ямки). Артрит мелких суставов рук приводит к веретенообразной деформации пальцев. При ювенильном ревматоидном артрите часто поражается шейный отдел позвоночника (боль и скованность в области шеи) и ВНЧС («птичья челюсть»). Поражение тазобедренных суставов развивается обычно на поздних стадиях заболевания.
Может отмечаться субфебрилитет, слабость, умеренная спленомегалия и лимфаденопатия, снижение массы тела, замедление роста, удлинение или укорочение конечностей. Суставная форма ювенильного ревматоидного артрита нередко сочетается с ревматоидным поражением глаз (увеитом, иридоциклитом), резким падением остроты зрения. Ревматоидные узелки характерны для РФ-положительной полиартрической формы заболевания, возникающей у детей старшего возраста, имеющей более тяжелое течение, риск развития ревматоидного васкулита и синдрома Шегрена. РФ-отрицательный ювенильный ревматоидный артрит возникает в любом детском возрасте, имеет сравнительно легкое течение с редким образованием ревматоидных узелков.
Системная форма характеризуется выраженными внесуставными проявлениями: упорной фебрильной лихорадкой гектического характера, полиморфной сыпью на конечностях и туловище, генерализованной лимфаденопатией, гепатолиенальным синдромом, миокардитом, перикардитом, плевритом, гломерулонефритом. Поражение суставов может проявиться в начальный период системного ювенильного ревматоидного артрита или спустя несколько месяцев, принимая при этом хроническое рецидивирующее течение. Синдром Стилла чаще наблюдается у детей дошкольного возраста, для него характерен полиартрит с поражением мелких суставов. Синдром Висслера-Фанкони обычно возникает в школьном возрасте и протекает с доминированием полиартрита крупных, в т. ч. тазобедренных суставов без выраженных деформаций.
Осложнениями ювенильного ревматоидного артрита являются вторичный амилоидоз почек, печени, миокарда, кишечника, синдром активации макрофагов с возможным летальным исходом, сердечно-легочная недостаточность, задержка роста. Олигоартрит типа I сопровождается хроническим иридоциклитом с риском потери зрения, олигоартрит типа II — спондилоартропатией. Прогрессирование ювенильного ревматоидного артрита приводит к стойкой деформации суставов с частичным или полным ограничением их подвижности и ранней инвалидизации.
Лучшие государственные клиники Израиля
Лучшие частные клиники Израиля
Лечение заболевания
Лечение ревматоидного артрита должно проводиться до ремиссии (отсутствия проявлений заболевания клинически и лабораторно). Это преследует основную цель — затормозить процесс разрушения суставов.
- Нестероидные противовоспалительные препараты (НПВП) — обладают обезболивающим и противовоспалительным действием, однако, не способны замедлять разрушение суставов.
- Глюкокортикостероиды внутрь или внутрисуставно — подавляют воспаление, но незначительно замедляют разрушение суставов.
- Базисные противовоспалительные препараты (сульфасалазин, лефлуномид, аминохинолиновые препараты, цитостатики) — подавляют воспаление и замедляют разрушение суставов. Эти препараты обладают серьезными побочными эффектами (угнетают кроветворение, нарушают функцию печени),но зарубежные специалисты всегда индивидуально подбирают минимально токсичные дозы препаратов. Большие надежды возлагаются на биологические генно-инженерные препараты, оказывающие влияние на нарушенные иммунные процессы. Они также являются базисными и замедляют прогрессирование заболевания.
- Местная терапия включает: физиотерапевтические методы лечения (например, магнитотерапия — метод лечения, основанный на воздействии на организм человека магнитными полями, электрофорез — метод электролечения, включающий в себя сочетанное воздействие на организм постоянного тока и вводимых с его помощью лекарственных веществ), при угасании воспалительного процесса назначают лечебную физкультуру и массаж.
В самых тяжелых случаях, при выраженных деформациях суставов ювенильный артрит требует хирургического вмешательства. С помощью оперативного вмешательства (эндоскопической артропластики) патологически деформированным суставам придают их начальную их форму или же просто выполняют замену суставных поверхностей (эндопротезирование).
Диагностика заболевания
Диагностика ювенильного ревматоидного артрита основана на данных анамнеза и осмотра ребенка детским ревматологом и детским офтальмологом, лабораторных исследований (Hb, СОЭ, наличие РФ, антинуклеарных антител), рентгенографии и МРТ суставов, пункции сустава (артроцентеза), эхокардиографии.
Критериями ювенильного ревматоидного артрита являются:
- дебют до 16 лет; длительность заболевания свыше 6 недель;
- наличие минимум 2-3-х признаков (симметричный полиартрит, деформации мелких суставов кистей, деструкция суставов, ревматоидные узелки, позитивность по РФ, положительные данные биопсии синовиальной оболочки, увеит).
Для диагностирования ювенильного артрита необходимо провести ряд исследований в лабораторных условиях. Сначала проводятся общий клинический анализ крови и мочи пациента. Затем назначается биохимический анализ крови и мочи, и иммунологические исследования.
На последнем этапе диагностирования данного заболевания делают исследования жидкости пораженных суставов с помощью пункции.
Для подтверждения диагноза нередко применяется рентгенологическое исследование суставов.
Дифференциальная диагностика проводится с ювенильным анкилозирующим спондилитом, ювенильным псориатическим артритом, реактивным и инфекционным артритом, болезнью Бехтерева, болезнью Рейтера, СКВ, воспалительными заболеваниями кишечника (болезнью Крона, болезнью Уиппла), опухолями костей, острым лейкозом.Запрос цены
Цены
| Заболевание | Ориентировочная цена, $ |
|---|---|
| Цены на диагностику системной красной волчанки | 6 350 |
| Цены на лечение болезни Бехтерова | 3 210 |
| Цены на диагностику детского артрита | 2 000 – 3 000 |
| Заболевание | Ориентировочная цена, $ |
|---|---|
| Цены на диагностику детского артрита | 2 000 – 3 000 |
| Цены на диагностику детской эпилепсии | 3 100 – 4 900 |
| Цены на детскую нейрохирургию | 30 000 |
| Цены на лечение детской эпилепсии | 3 750 – 5 450 |
| Цены на лечение пупочной грыжи у детей | 9 710 |
| Заболевание | Ориентировочная цена, $ |
|---|---|
| Цены на протезирование тазобедренного сустава | 23 100 |
| Цены на лечение косолапости | 25 300 |
| Цены на лечение Халлюкс Вальгуса | 7 980 |
| Цены на реставрацию коленного сустава | 13 580 – 27 710 |
| Цены на лечение сколиоза | 9 190 – 66 910 |
| Цены на эндопротезирование коленного сустава | 28 200 |
| Цены на лечение межпозвоночной грыжи | 35 320 – 47 370 |
Видеоматериалы по теме
 Получить цены
Получить ценыМатериалы по теме
05 Сен 2018

В Израиле спасли двухлетнюю девочку, серьезно пострадавшую в ДТП. Малышка с тяжелыми повреждениями легких неделю была подключена к аппарату искусственно…
07 мая 2018

Проведена уникальная операция по пересадке, выращенной в лаборатории кости. Врачи получили возможность проводить трансплантации без рисков отторжения, с…
13 Июл 2017

Команда ученых — медиков из Иерусалимского университета в Израиле сделала очередное открытие. В следствие тщательных исследований остеопороза, ими было …
13 Июл 2017

В далеком 1818 году Купер и Траверс выявили трудно преодолимую болезнь, и отнесли ее к группе сарком – наиболее часто встречаемой в типологии рака костн…
13 Июл 2017

До сих пор все процедуры по удлинению ног включали в себя использование аппаратов Илизарова, который фиксирует конечность снаружи. И только недавно в Из…
16 мая 2018

Подросток, страдающий от искривления позвоночника, был успешно прооперирован нейрохирургами клиники Ихилов. Благодаря сложнейшему хирургическому вмешате…
18 Окт 2017

В течение 12 часов команда медиков больниц Бейлинсон и Шнайдер боролась за жизнь 9-летней Тары Аамар, выполняя операцию беспрецедентной сложности. В мир…
13 Июл 2017

В Израиле будут введены новые стандарты спинальной хирургии. Это станет возможным благодаря инновационным имплантатам для эндопротезирования, которые ре…
13 Июл 2017

На базе детской израильской больницы Дана-Дуэк (Тель-Авив) создан новый реабилитационный центр, решающий разносторонние задачи в отрасли детской и подро…
13 Июл 2017

Разные мониторы и датчики часто используются в медицине. До сих пор их установка была возможна для взрослых пациентов. Они помогали правильно определить…
- 5
- 4
- 3
- 2
- 1
Ювенильный хронический артрит: подробная характеристика
Здравствуйте, дорогие друзья. Сегодня я расскажу про очень серьезную патологию, которая поражает детей до 16 лет. Речь пойдет про ювенильный хронический артрит. Болезнь сложно поддается диагностике, а лечится на протяжении долгого времени.
Содержание:
Как же помочь нашим детям справиться с недугом? Как он выглядит и можно ли избежать его появления? На эти и многие другие вопросы вы найдете ответы в сегодняшней статье.
Что это за болезнь?
Ювенильный хронический артрит – это патология аутоиммунного характера, при которой страдают суставы и мягкие ткани.
Длится этот вид артрита достаточно долго — от 6 недель до нескольких лет. Может рецидивировать даже после стойкой ремиссии.
Здесь важна своевременная диагностика и лечение, но сделать это сложно из-за наличия множественных очагов поражения.
Зачастую у детей страдают средние, а также крупные суставы:
- локтевой;
- лучезапястный;
- голеностоп;
- коленный;
- тазобедренный;
- суставы кистей, стоп.
Отличительной особенностью ювенильного артрита у многих маленьких пациентов является «птичья челюсть», которая образуется в результате поражения челюстно-височных суставов, а также шейного отдела позвоночника. В результате этого части челюсти деформируются.
Классификация по МКБ 10 — М08 — юношеский (ювенильный) артрит. Сюда включен детский артрит (до 16 лет) и длится более 3 месяцев.
Вот коды по видам недуга:
- Ювенильный ревматоидный артрит – М08.0;
- Спондилит – М08.1;
- С системным началом – М08.2;
- Полиартрит – М08.3;
- Пауциартикулярный – М08.4;
- Прочие юношеские артриты – М08.8;
- Неуточненный – М08.9.
Классификация патологии
Пауциартикулярный
При олигоартикулярном варианте поражаются 1-4 сочленения. В большинстве случаев воспаляется коленный сустав у девочекдо 5 лет. Практически всегда к данной проблеме присоединяется повреждение глаза.
Полиартикулярный
Это крайне опасная патология с воспалением более 4 сочленений. Всего 5 % всех больных имеют положительную динамику. Диагностировать такой вид артрита на ранней стадии достаточно сложно.
Спондилоартрит
Поражается голеностопные, бедренные, коленные сочленения. Также ребенок будет страдать от острого воспалительного процесса глаз (иридоклицита).
Самым опасным очагом воспаления при такой форме артрита является крестец и суставы позвоночника. Кровь пациента при этом будет содержать специфичный антиген HLA B27.
Системный
Опасность этой формы артрита в том, что на ранних стадиях ее практически невозможно диагностировать, так как отсутствуют очевидные признаки.
С развитием недуга у ребенка появляются ночные лихорадки, зудящая сыпь, кожные покраснения.
Бывает, что увеличиваются миндалины. Главное исключить другие заболевания, чтобы назначить правильное лечение.
Причины патологии
На сегодняшний день врачи не знают истинной причины развития болезни. Говорят о наследственной предрасположенности к ревматическим проявлениям.
Активатором могут стать сразу несколько факторов:
- Инфекции вирусного/бактериального характера;
- Переохлаждение;
- Травмы суставов;
- Облучение УФ лучами;
- Применение медикаментов, в основе которых лежит белок.
Дети с таким диагнозом имеют повышенную восприимчивость к некоторым факторам окружающей среды, из-за чего иммунная система начинает работать неправильно, вызывая патологию.
Выраженные признаки болезни
Основные симптомы ювенильного артрита таковы:
- Появляется отечность в месте воспаления;
- Ребенок чувствует боль в суставе;
- Увеличивается температура тела, появляется озноб;
- Суставы перестают двигаться из-за сращения их поверхностей;
- На теле будут появляться разные высыпания;
- Увеличится размер лимфоузлов, печени, селезенки.
Болезнь сопровождается ярко выраженной мышечной атрофией, которые располагаются рядом с пораженным суставом, общей недомоганием, задержкой в развитии.
Чем опасен данный недуг?
Самым негативным последствием для детей является постепенное обездвиживание сустава.
Суставной хрящ разрушается, на нем появляются эрозии. Прогноз на будущее неблагоприятный. В результате этого есть риск получения инвалидности.
Из-за того, что при развитии ювенильного артрита страдают глаза, есть риск потерять зрение. Если вовремя заметить патологию, начать ее правильно лечить, то можно быстро достичь ремиссии.
Но рецидивы случаются часто, поэтому надо тщательно следить за здоровьем ребенка.
Методы диагностики
Диагностировать болезнь очень сложно.
Врачи проводят много лабораторных и инструментальных исследований:
- Берется кровь на биохимию;
- Делается электрокардиограмма;
- Берутся анализы по иммунологическим показателям;
- УЗИ внутренних органов на наличие изменений;
- Делаются рентгенологические обследования предполагаемых пораженных суставов, грудной клетки. На рентгене явно будет видно, какие суставы воспалены;
- Эзофагогаскопия;
- Компьютерная томография;
- Осмотр врачом-окулистом.
Медикаментозное лечение
Оно будет обязательно комплексным.
Для устранения причины и симптомов болезни назначаются:
- Нестероидные противовоспалительные препараты, которые снимут боль, суставное воспаление, восстановят подвижность;
- Глюкокортикостероиды – гормональные медикаменты;
- Иммунодепресанты для остановки разрушения сустава;
- Биологические агенты.
При полиартрите с поражением глаз ко всем вышеперечисленным медикаментам добавляются глазные капли.
Важно принимать все эти лекарства, как в период обострения, так и во время ремиссии, чтобы избежать рецидивов.
Немедикаментозное лечение
Также обязательно к применению.
Вот список терапевтических процедур:
- Соблюдайте правильный режим питания ребенка;
- Водите его на физиопроцедуры;
- Пусть он ведет здоровый образ жизни;
- Ежедневно надо выполнять ЛФК;
- Деформацию суставов можно лечить с применением ортезов, стелек, шин, лонгет.
Если стадия болезни запущенная, то доктора будут рекомендовать провести операцию.
Лечение будет долгим, тяжелым. На протяжении этого периода у ребенка будут нарушены двигательные функции.
Вся вышеперечисленная терапия направлена на восстановление подвижности, снятие воспаления, возвращение маленького пациента к нормальной жизни.
Каким должен быть образ жизни ребенка?
Клинические рекомендации следующие:
- Ограничьте его пребывание под открытым солнцем;
- Давайте умеренные физические нагрузки;
- Избегайте любых переохлаждений;
- Старайтесь не менять климатические пояса;
- Оградите чадо от потенциальных контактов с инфекциями;
- Следите за его психоэмоциональными нагрузками;
- Уберите из дома животных, так как они часто являются переносчиками инфекций;
- Не пейте лекарства, повышающие иммунитет и не делайте прививок с аналогичным действием.
Следите за состоянием здоровья своего ребенка и при обнаружении недомогания, первых признаков артрита сразу обращайтесь к профессионалам.
В этом видео вы также найдете много интересного о хроническом артрите у ребенка:
Самолечение детей категорически запрещено! Будьте здоровы!
Как лечить хронический ювенильный артрит у детей?
 Ювенильный хронический артрит – это заболевание, встречающееся у лиц младше 16 лет. Недуг имеет аутоиммунную природу, а хроническое протекание болезни выражается в том, что его симптоматика сохраняется на протяжение 6 месяцев и дольше.
Ювенильный хронический артрит – это заболевание, встречающееся у лиц младше 16 лет. Недуг имеет аутоиммунную природу, а хроническое протекание болезни выражается в том, что его симптоматика сохраняется на протяжение 6 месяцев и дольше.
Причины и виды
Ювенильный хронический артрит возникает на фоне нарушенной работы иммунитета, при котором его клетки начинают уничтожать не только патогенных агентов, проникших в организм, а и здоровые клетки органов. К причинам развития заболевания относят:
- перенесенную вирусную или бактериальную инфекцию;
- повреждение сустава в результате травмы;
- наследственный фактор;
- вакцинация при наличии противопоказаний;
- нарушение терморегуляции, вызванное переохлаждением или длительным пребыванием на жаре.
Развитию артрита в детском возрасте подвержены люди, имеющие сбои в работе иммунной системы.
Ювенильный артрит существует в нескольких разновидностях:
- Пауциартикулярный: возникает в коленных суставах и распространяется на другие суставы. Поражается 4 и более суставов. Также наблюдается поражение глазных яблок, проявляющееся выделением гноя, светобоязнью, покраснением и режущей болью в глазах. Этот вид ювенильного артрита наблюдается в основном у девочек.
- Полиартикулярный: заболевание характеризуется высокой вероятностью развития осложнений и инвалидизацией. При этой разновидности артрита происходит одновременное поражение 4 и более суставов.
- Системный: на начальных этапах развития недуга у ребенка отсутствуют какие-либо признаки недуга. В этом и заключается опасность данного заболевания, поскольку симптомы его нарастают лишь спустя несколько лет, когда время на лечение оказалось упущенным. К признакам системного ювенильного артрита относят лихорадку во время ночного сна, высыпания на коже, увеличение и воспаление гланд.
- Спондилоартрит: болезнь характеризуется поражением крупных суставов, к примеру, тазобедренных. Это самая редкая разновидность ювенильного артрита.
Ювенильный хронический артрит характеризуется низким уровнем смертности, но это еще не означает, что данное заболевание можно оставлять без внимания и медлить с его лечением.
Воспаление суставов, имеющее аутоиммунный характер, постепенно приводит к ограничению их подвижности, спровоцированной разрушением головки сустава и хрящевой ткани.
В результате этого ребенок может стать инвалидом. Также при невылеченном ювенильном хроническом артрите возрастает риск потери зрения. Если вовремя приступить к терапии, вероятность выздоровления значительно возрастает.
Успех лечения ювенильного артрита в хронической форме напрямую зависит от того, насколько вовремя были обнаружены первые симптомы недуга и были предприняты соответствующие меры.

Признаки
Ювенильный хронический артрит характеризуется рядом типичных симптомов, которые не должны оставаться без внимания:
- время от времени у ребенка возникает лихорадка, сопровождающаяся алыми высыпаниями на коже;
- ребенок жалуется на боль в суставах, которая может возникать периодически;
- могут наблюдаться первые признаки деформации суставов;
- ребенок страдает от общей утомляемости, головной боли, беспокойного сна;
- при УЗИ внутренних органов может быть обнаружено увеличение селезенки, печени.
Если у ребенка наблюдается эти признаки, его немедленно нужно показать доктору и пройти полную диагностику.
Об опасности ювенильного артрита у детей >>
Диагностика и лечение
Поставить диагноз ювенильный хронический артрит можно лишь при комплексном обследовании. Диагностика недуга включает:
- анализ крови на ревмопробы, общие и иммунологические показатели;
- ренген или МРТ суставов (коленных, тазобедренных, лучезапястных), сухожилий и позвоночника;
- обследование у врача-генетика;
- электрокардиография сердца;
- УЗИ внутренних органов;
- осмотр у врача-окулиста.
Только после прохождения перечисленных исследований ребенку может быть поставлен правильный диагноз, что необходимо для определения тактики лечения болезни.
Лечение хронической формы
Ювенильный хронический артрит требует комплексного лечения, в первую очередь включающего медикаментозную терапию. Все препараты для лечения воспаления суставов у детей назначаются исключительно врачом, поскольку самолечение может нанести непоправимый вред здоровью ребенка. Медикаментозная терапия включает прием препаратов таких групп:
- Иммунодепрессанты: их действие направлено на подавление аутоиммунных процессов в организме.
- Нестероидные противовоспалительные препараты: помогают устранять симптомы ювенильного артрита, такие как боль в суставах, лихорадка, опухание кожи над суставами. Курс лечения такими препаратами не превышает двух месяцев, в противном случае могут развиться осложнения, в том числе и язвенная болезнь желудка.
- Глюкокортикостероиды: гормональные противовоспалительные средства, которые вводятся в виде инъекций в суставы. Пациентам младше 5 лет не назначаются, поскольку препараты могут оказывать негативное влияние на функционирование эндокринной системы.
 Препараты принимаются как в период обострения, так и в период ремиссии. При ремиссии ювенильного артрита ребенку назначаются поддерживающие дозы лекарств, предупреждающие активизацию болезни.
Препараты принимаются как в период обострения, так и в период ремиссии. При ремиссии ювенильного артрита ребенку назначаются поддерживающие дозы лекарств, предупреждающие активизацию болезни.
Лечения хронического артрита у детей включает и немедикаментозную терапию:
- ЛФК: специальные упражнения, выполняемые ребенком вместе с инструктором, а затем и в домашних условиях под наблюдением взрослых, позволяют предупредить прогрессирование заболевания. Упражнения при ювенильном артрите способствуют усиленному питанию хрящевой ткани и улучшают подвижность суставов. ЛФК также включает умеренные занятия некоторыми видами спорта – ездой на велосипеде, плаванием.
- Физиотерапия: устраняет болевой симптом електрофорез с димексидом и магнитотерапия. Грязелечение помогает убрать скованность в суставах и снять их отечность. Однако перечисленные методы лечения запрещено применять в остром периоде заболевания. В период обострений пациенту прописывается криотерапия.
- Массаж: позволяет нормализовать кровоснабжение пораженных суставов и расслабить мышцы, окружающие их.
О будущем ребенка с ювенильным артритом >>
Что касается применения средств народной медицины, то при артрите у детей такое лечение может быть опасным.
Чтобы избежать обострения хронического воспаления суставов, ребенок должен соблюдать здоровый образ жизни. Питание при ювенильном артрите включает употребление продуктов, богатых кальцием и омега-3 жирными кислотами. Из меню ребенка убирают сладкие газированные напитки, все жирное, острое и чрезмерно соленое.
Пациент также должен соблюдать правильный режим труда и отдыха. Особенно, это касается детей школьного возраста. Внимание уделяется и предупреждению стрессов, переохлаждений и физического переутомления.
Профилактика
Сегодня нет четко разработанных мер профилактики ювенильного артирта, но есть методы, позволяющие избежать обострения этого заболевания у пациентов с хронической формой данного недуга. Речь идет о минимизации риска вирусных и бактериальных инфекций, ограничении стрессов, недопущении переохлаждений и длительном пребывании на солнце.
Ювенильный хронический артрит – это заболевание, которое при правильном лечении, не исключает шанса на полноценную активную жизнь ребенка.
Ювенильный ревматоидный артрит: причины, симптомы и лечение
Под понятием «ювенильный ревматоидный артрит» подразумевают хроническое аутоиммунно-воспалительное заболевание суставного аппарата, возникающее у детей до 16 лет и характеризующееся неуклонным прогрессированием с поражением внутренних органов и систем.
Опасность заболевания заключается в том, что поражение сустава на этапе его развития ведет к раннему развитию в нем дистрофических процессов, частые рецидивы ухудшают подвижность сустава, что приводит ребенка к инвалидности.
Причины заболевания
Заболевание носит полиэтиологический характер, причин развития ювенильного (юношеского) ревматоидного артрита несколько:
- Перенесенные бактериальные инфекции – стрептококковая, микоплазменная, стафилококковая.
- Перенесенные вирусные инфекции – вирус Эпштейна-Барра, парвовирус В19.
- Генетический фактор – связь с антигеном выявлена у 75% пациентоа с ревматоидным артритом, чаще болеют представители европеоидной расы.
- Несостоятельность иммунного ответа – в основе заболевания лежит механизм аутоиммунного иммуннокомплексного процесса.
Классификация
В зависимости от локализации распространения выделяют несколько форм ювенильного ревматоидного артрита:
- Суставная – поражаются только суставы.
- Висцеро-суставная (болезнь Стилла) – поражаются внутренние органы.
По количеству пораженных суставов:
- Олигоартрит – до 3 суставов.
- Моноартрит – 1 сустав.
- Полиартрит – более 3 суставов, бывает серонегативный (без обнаружения ревматоидного фактора) и серопозитивный (с наличием ревматоидного фактора).
В зависимости от фазы течения:
- Острая фаза.
- Подострое теченией.
- Хронический ревматоидный артрит.
- Фаза ремиссии.
Клиническая картина
Клинические проявления зависят от формы заболевания.
Суставная форма начинается подостро, как правило, после перенесенных простудных заболеваний. Вначале появляется ноющая, интенсивная боль в суставах, чаще поражаются коленные суставы.
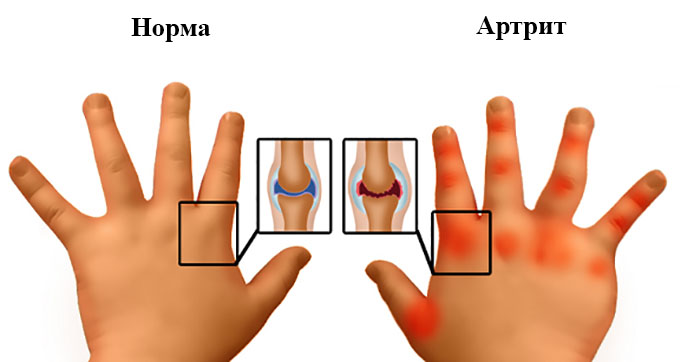
Через несколько дней присоединяются симптомы общей интоксикации – повышение температуры до 37.2 ℃, утомляемость, отсутствие аппетита, кожа над пораженным суставом гиперемирована, отечна, горячая на ощупь, иногда появляется аллергическая сыпь. По ходу сухожилий пальпируются безболезненные ревматические узелки. У 90% больных присутствуют изменения в сердечно-сосудистой и нервной системе – тахикардия и признаки вегето-сосудистой дистонии.
При своевременном лечении и дальнейшей профилактике удается полностью купировать симптомы заболевания и избежать рецидивов, в противном случае развивается висцеро-суставная форма.
Висцеро-суставная форма развивается остро с высокой температуры, сильного отека и болезненности пораженных суставов. Повышение температуры сопровождается появлением петехиальной сыпи на теле, потливостью, спутанностью сознания. За счет аутоиммунного механизма увеличиваются селезенка и лимфатические узлы. Возникает перикардит, сопровождающийся болью в области сердца, одышкой и нарушением ритма, поражаются мочевыделительная система (амилоидоз почки), нервная система, дыхательная система (пневмония).
Диагностика ювенильного ревматоидного артрита
Лабораторные методы исследования:
В общем анализе крови наблюдается увеличение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, повышение скорости оседания эритроцитов, гипохромная анемия и появляется неспецифический маркер ревматоидного артрита – С-реактивный белок.
Ревматоидный фактор и реакции Ваалера-Роузе – отрицательные.
Инструментальные методы исследования:
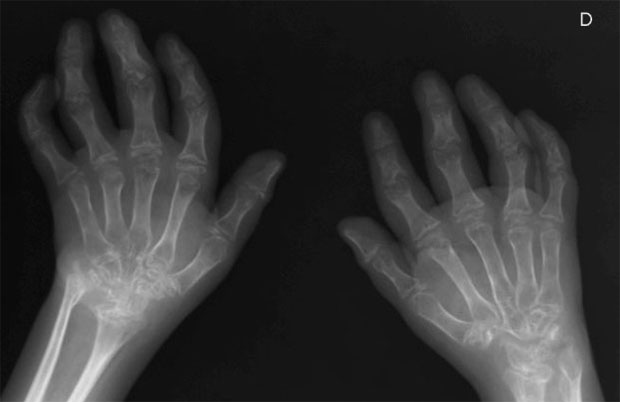
- Рентгенография: на рентгенограмме визуализируются деформации пораженных суставов, остеопороз, костные разрастания, сужения суставной щели, в тяжелых случаях проявляются вывихи и подвывихи суставов нижних конечностей.
- Компьютерная томография: единичные костные узуры, сопровождающиеся значительным сужением суставной щели, фиброзный или костный анкилоз (замыкание сустава), костно-хрящевая деструкция ткани, наличие жидкости в полости сустава, развитие синовита.
Лечение и профилактика
Лечение должно быть комбинированным, действовать на все звенья механизма развития заболевания.
- Пульс-терапия системными глюкокортикоидами – метилпреднизолон, дексаметазон в низких дозах.
- Антибактериальная терапия – цефалоспорины третьего покаления (Цефтриаксон), макролиды (Азитромицин).
- Патогенетическая терапия – Метотрексат, Сульфасализин, Плаквенил.
- Противовоспалительная терапия для перорального и местного применения – ибупрофен, вольтарен, кеторолак, диклофенак.
- Иммуносупрессивная терапия с учетом иммунограммы – тималин.
- Витаминотерапия – витамины группы В, антиоксиданты – витамины А, С.
- Антигистаминные препараты – Зодак, Цетрин.
- При недостаточном эффекте данного лечения применяются внутрисуставные инъекции глюкокортикоидов.
- Плазмоферез – применяется после купирования острого периода заболевания.
Санаторно-курортное лечение – показано в периоды ремиссии, рекомендуются курорты Северного Кавказа. Физиотерапевтическое лечение заключается в проведении массажей, радоновых ванн и УВЧ терапии.
Профилактика ювенильного ревматоидного артрита
Специфической профилактики на сегодняшний день не существует, заболевание можно предотвратить, только избегая триггерных факторов развития процесса:
- Избегать длительной инсоляции и переохлаждения.
- Санировать хронические очаги инфекции – хронический тонзиллит, кариес и др.
- Поддерживать иммунитет – прием витаминных препаратов, сбалансированное питание, устранение стрессовых факторов, занятие лечебной физкультурой, плаванием.
Последствия и осложнения
Ювенильный ревматоидный артрит осложняется системным поражением организма. Большую опасность несет поражение сердца – миокардит, перикардит, эндокардит, васкулит.
Поражаются легкие, почки, нервная, опорно-двигательная система, что приводит к инвалидизации еще в молодом возрасте, так как заболевание неуклонно прогрессирует, часто происходят рецидивы.