Вертебральная люмбалгия лечение – Дискогенная и спондилогенная люмбоишиалгия поясничного отдела позвоночника слева и справа: симптомы и лечение в домашних условиях, препараты. Код по мкб 10. Синдром люмбоишиалгии
Лечение вертеброгенной люмбалгии | Компетентно о здоровье на iLive
Нужно сказать, что схемы лечения болевого синдрома при различных видах дорсалгий практически не отличаются, но есть отличия в ведении больных с острым и хроническим течением заболеваний. Поговорим подробнее о том, какие клинические рекомендации имеются по лечению острой вертеброгенной люмбалгии.
Люмбалгия, протекающая в острой форме, характеризуется такими же острыми болями высокой или умеренной интенсивности, которые к тому же усиливаются при движениях. Для уменьшения выраженности такого болевого синдрома в первую очередь требуется покой, поэтому пациенту рекомендован постельный режим до тех пор, пока боль не утихнет. При сильных болях покой придется соблюдать от 1 до 5 дней, но если боли умеренные достаточно ограничения физической активности.
Для разгрузки и фиксации позвоночника, с патологиями которого и связывают болевой синдром, врачи советуют использовать ортезы. Особенно актуальна рекомендация при нестабильности позвоночника. А уменьшить боль до начала лечебных мероприятий поможет сухое тепло, которое в сочетании с полным покоем является эффективной противоболевой процедурой.
Но справиться с сильным или умеренным болевым синдромом без применения фармакологических препаратов вряд ли получится. К тому же лечить нужно не только саму боль, но и другие симптомы патологий, вызывающих развитие вертеброгенной люмбалгии. Речь идет об отеке, воспалении, трофических нарушениях, ишемии тканей, неврологических симптомах.
Для борьбы с болями и воспалением пациентам назначают препараты из разряда анальгетиков и НПВС. При сильном отеке тканей более эффективными окажутся диуретики и кортикостероиды. Последние, в отличие от негормональных противовоспалительных средств, рекомендовано назначать минимально эффективным курсом из-за множества ранних и отдаленных побочных эффектов, вызываемых ними.
Тем не менее, при острой сильной боли наиболее эффективными процедурами являются блокады с анестетиками и кортикостероидами (например, лидокаин с дексаметазоном), которые проводятся с интервалом в 2 дня. Курс лечения в этом случае состоит из 4-5 процедур. При развитии корешкового синдрома эффективна эпидуральная блокада гормональными противовоспалительными препаратами, которые быстро снимают отек тканей и уменьшают компрессию нервных окончаний, что заметно снижает интенсивность болевого синдрома. В этом случае препарат вводят не в мягкие ткани на месте локализации боли, а в пространство между твердой оболочкой спинного мозга и надкостницей позвонков.
НПВС при вертеброгенной люмбалгии в зависимости от выраженности и длительности болевого синдрома применяют в различных формах: таблетки, инъекции, ректальные свечи, наружные средства в виде кремов и мазей. К эффективным при спинальных болях НПВС относят «Диклофенак», «Амелотекс», «Кеторолак», «Мелоксикам» и его аналог «Мовалис», хотя при отсутствии вышеописанных препаратов можно воспользоваться помощью препаратов «Аспирин», «Ибупрофен», «Нимид», «Найз» и других НПВС.
В первые дни острой фазы болезни предпочтение отдается инъекционному лечению, впоследствии, когда интенсивность болей уменьшится, можно перейти на таблетки, мази, гели, растворы. Хорошо себя зарекомендовали мазь «Диклофенак», кремы и гели «Кетонал», «Нимесулид», «Найз», а также местные средства с разогревающим и улучшающим кровообращение действием «Капсикам» и «Финалгон». Неплохо дополнительно делать компрессы с лекарственными растворами (например, компресс в «Димексидом», растирать поясницу и накладывать компрессы с «Бишофитом» (существует также форма препарата в виде геля).
Если в том месте, где ощущается боль, имеется уплотнение мягких тканей, эффективным будет применение миорелаксантов («Мидокалм», «Сирдалуд» и др.), которые являются одновременно и мышечными спазмолитиками. При наличии ишемических процессов, вызванных компрессией нервных корешков и кровеносных сосудов, назначают противоишемические средства:
- антиоксиданты, в разряд которых входят витамины А, С, Е и микроэлемент селен, популярные препараты «Солкосерил», «Актовегин» и др.
- антигипоксические средства,
- венотоники и ангиопротекторы,
- препараты, улучшающие кровоснабжение нервных тканей и метаболизм в них (вазоактивные средства): препараты никотиновой кислоты, «Пентоксифиллин» и др.
- препараты витаминов группы В, активно применяемые в неврологии («Нейровитал», «Неуробекс», поливитаминные комплексы и др.).
Если речь идет о дегенеративных процессах, происходящих в позвонках и межпозвоночных дисках, с которыми связывают хроническое течение вертеброгенной люмбалгии, лечение патологии не обходится без хондропротекторов разных групп: «Хондроксид», «Румалон», «Дона», «Терафлекс», «Артепарон», которые нужно принимать длительно (от 2 до 6 месяцев). Особое внимание стоит уделить комплексным препаратам, которые оказывают противоревматическое и противовоспалительное действие («Артродар», «Диамакс», «Орцерин»).
Эти препараты, как и противовоспалительные средства при обострении назначают в инъекционной форме, а затем можно перейти на перроральные, принимая их курсом около 1 месяца.
Физиотерапевтическое лечение
Физиотерапия давно славится своей эффективностью в лечении болевых синдромов. Не обходятся без ее методов и схемы лечения вертеброгенной люмбалгии. Актуальными методами для борьбы со спинальными болями считаются: воздействие диадинамическими токами, лекарственный электофорез, УВЧ и УФО-терапия (кварц). Улучшают микроциркуляцию в тканях и помогают снять болевой синдром также ударно-волновая и бальнеотерапия.
Для профилактики обострений практикуют воздействие магнитным полем, лазеротерапию, вибромассаж (в острую фазу патологии не применяется, поскольку может лишь усиливать боли). Эти методы помогают предотвратить появление болевого синдрома, улучшают кровообращение и обменные процессы в тканях, уменьшают выраженность дегенеративных изменений.
Активно практикуются при болевом синдроме, возникающем на фоне заболеваний позвоночника, такие методы лечения как мануальная терапия и массаж, которые считаются достаточно безопасными процедурами, если их проводит специалист. Массаж подразумевает курсовое лечение с количеством сеансов не менее семи. Массажные приемы могут быть разными: поглаживание, постукивание, растирание, разминание и нацелены они на расслабление мышц м суставов, улучшение кровоснабжения тканей в зоне поражения, снижение болевых ощущений.
Процедуру массажа не проводят при сильных острых болях, поскольку вначале манипуляции массажиста могут лишь усилить болевой синдром. Но когда боли немного стихнут, можно приступать к процедурам, которые в первые дни лечения могут быть несколько болезненными, но впоследствии будут приносить заметное облегчение.
Мануальная терапия при патологиях позвоночника практикует его растягивание. Опасности в этом никакой нет, но такие манипуляции помогают уменьшить компрессию нервных корешков и сосудов, улучшить трофику тканей, восстановить нормальное положение позвоночных дисков и т.д., что положительно сказывается на состоянии пациентов с заболеваниями позвоночника и опорно-двигательного аппарата.
На сегодня профессиональные мануальные терапевты освоили уже многие практики, которые позволяют им лечить самые разнообразные болезни. В своих сеансах они прекрасно совмещают растяжение позвоночника с лечебным массажем, поэтому им подвластно лечение и костей, и хрящей, и мышц при их напряжении и возникновении уплотнений.
Для снятия болевого синдрома можно обратиться к помощи иглоферлексотерапии и аккупунктуры, которые снимают боли путем воздействия на определенные точки на теле.
Лечебная физкультура
Большую роль при вертеброгенной люмбалгии врачи отводят и лечебной физкультуре. Иммобилизация позвоночника и покой в остром периоде болезни рекомендованы лишь на короткий период, пока боли немного утихнут. Дальнейшая гиподинамия будет лишь усугублять ситуацию, в то время как дозированная физическая активность будет способствовать выздоровлению (при хроническом течении патологии с болями, длящимися более 1 месяца, регулярные занятия помогут увеличить период ремиссии).
Пациенты должны регулярно совершать прогулки на свежем воздухе, выполнять посильную домашнюю работу, им разрешено и даже полезно заниматься плаванием, бегать, кататься на велосипеде и лыжах. Главное избегать резких движений, переутомления и поднятия тяжестей. Помимо стандартной ежедневной двигательной активности, которую после острого периода болезни нужно постепенно увеличивать, рекомендованы также специальные занятия по программе ЛФК при патологиях позвоночника.
Гимнастика для вертеброгенной люмбалгии показана сразу, как только уйдет сильная боль. Она включает в себя наклоны и повороты туловища, выпады, популярный с детства «Мостик», вращательные движения ногами в положении лежа, обхват ног. Упражнения в положении лежа или сидя не менее актуальны, чем те, которые выполняются в положении стоя на ногах или коленях. Главное выбирать те, которые стимулируют кровообращение в тканях поясницы и тем самым предотвращают застойные процессы и осложнения болезней позвоночника. Упражнения на растяжку и расслабление поясничного отдела – актуальное средство борьбы с хроническими болями, если их выполнять регулярно.
Все упражнения лечебной гимнастики при болезнях позвоночника выполняются в медленном темпе и с большой осторожностью не более 5-7 раз. При этом нельзя допускать сильного натяжения мышц и появления болевых ощущений. Занятия должны приносить облегчение, а не усиливать боли и дискомфорт в пораженном болезнью органе.
Программу занятий и рекомендуемые в разные периоды болезни упражнения лучше обговорить с тренером ЛФК. В идеале упражнения лучше выполнять под контролем специалиста, особенно в период обострения имеющегося заболевания и усиления вызванных ним болей.
Эффективные препараты
Для лечения острой и хронической вертеброгенной люмбалгии врачи применяют препараты различных групп. При этом схема лечения синдрома зависит от формы его протекания и характера патологии, вызывающей боли в поясничном отделе позвоночника. Таким образом, список назначаемых препаратов будет индивидуальным.
На сегодня существует великое множество препаратов из группы НПВС, кортикостероидов, антиоксидантов, хондропротекторов, миорелаксантов и других лекарственных средств, применяемых при патологиях позвоночника. Мы рассмотрим лишь некоторые лекарства, которые врач может включить в схему лечения болевого синдрома в области поясницы, вызванного этими заболеваниями.
«Амелотекс» – один из негормональных противовоспалительных препаратов на основе вещества мелоксикам, среди эффектов которого мы находим снятие болей, жара и воспаления при заболеваниях позвоночника и опорно-двигательного аппарата. Выпускается лекарство в виде таблеток, ректальных свечей и раствора для внутримышечных инъекций.
В первые 5 дней лечения обострения вертеброгенной люмбалгии предпочтение нужно отдавать препарату в ампулах, который вводят внутримышечно. Суточная доза при выраженном болевом синдроме составляет 1,5 мл (15 мг). Инъекции обычно делают 1 раз в день.
Ректальные суппозитории имеют те же показания к применению. Их используют 1 раз в день в стандартной дозировке (1 суппозиторий 15 мг или 2 суппозитория 7,5 мг) после полного опорожнения кишечника.
Таблетки также принимают ежедневно 1 раз в сутки. Делать это рекомендуется во время приема пищи. В зависимости от основного заболевания эффективная суточная доза составляет от 7,5 до 15 мг. При уменьшении болевого синдрома максимальную дозу рекомендуется снизить до минимально эффективной.
Пациентам с тяжелыми нарушениями функции почек рекомендуемую дозу уменьшают вдвое.
Несмотря на всю эффективность препарата в лечении болевого синдрома при вертеброгенной люмбалгии принимать его нужно с особой осторожностью, учитывая противопоказаний к применению. Среди таких противопоказаний числятся: тяжелые сердечные патологии, восстановительный период после проведения шунтирования коронарных сосудов, «аспириновая» триада, непереносимость нестероидных противовоспалительных препаратов.
Препарат оказывает раздражающее действие на слизистую желудка и кишечника, поэтому он не рекомендован при эрозивно-язвенных заболеваниях ЖКТ, включая воспалительные патологии кишечника. Из-за способности влиять на свертываемость крови его не назначают при кровотечениях любой локализации и генеза.
Мелоксикам довольно токсичен, поэтому не рекомендован при тяжелых патологиях печени и почек, во время беременности и лактации. В педиатрии он применяется в 15 лет.
Осторожность в применении лекарства стоит соблюдать пациентам с ХСН и патологиями головного мозга, при сахарном диабете, патологиях периферических сосудов, соматических заболеваниях, курении и алкоголизме, в пожилом возрасте. Дозы при сопутствующей терапии антиагрегантами, антикоагулянтами, перроральными гормональными средствами и некоторыми антидепрессантами должны оговариваться с лечащим врачом.
К частым побочным эффектам препарата относят диспепсические явления, боли в животе, тошноту, нарушения стула, головные боли и головокружения, отекание ног, кожный зуд и высыпания на теле. Реже наблюдаются сбои в работе печени, изменения состава крови и мочи, вялость, появление шума в ушах, усиленное сердцебиение и увеличение показателей АД, ощущение приливов. Применение ректальных свечей может сопровождаться частыми позывами к дефекации, зудом в дистальном отеле прямой кишки и области анального отверстия. При парантеральном применении возможно раздражение тканей в месте введения препарата.
«Комплигам В» – поливитаминный комплекс (витамины В1, В6, В12, необходимые для здоровья нервной системы) с включением обезболивающего компонента (лидокаин). Выпускается препарат в виде инъекционного раствора для глубокого внутримышечного введения.
Его назначают для лечения вертеброгенной люмбалгии, протекающей как с мышечно-тоническим, так и с корешковым синдромом. Он оказывает стимулирующее действие на процесс кроветворения, улучшает кровообращение и кровоснабжение нервно-мышечных тканей, восполняет дефицит витаминов группы В, обезболивает область поражения.
Как и предыдущий препарат, при сильном болевом синдроме «Комплигам В» применяют в течение первых 5 дней лечения с возможностью увеличения курса до 10 дней. Вводят препарат 1 раз в день. Хорошие результаты показывает одномоментное введение двух лекарств: «Комплигам В» и «Амелотекс». Обычно 5-дневного курса лечения достаточно для снятия болевого синдрома.
Далее пациента переводят на таблетированные формы препаратов либо уменьшают кратность инъекций «Комплигам В» до 2-3 в неделю. Такое лечение может осуществляться еще в течение 2 или 3 недель.
Препарат не назначают в случае гиперчувствительности к его компонентам, а также при острой или тяжелой хронической недостаточности миокарда сердца. В педиатрии лекарство не применяется, а во время беременности его назначают лишь по строгим показаниям.
Побочных эффектов у препарата немного. К ним относят: приступы тахикардии, проблемы с дыханием, повышение потоотделения (гипергидроз), появление угревой сыпи на теле. У отдельных категорий пациентов могут отмечаться реакции гиперчувствительности: зуд и высыпания на коже, отек Квинке и даже анафилактический шок, что связано скорее с присутствием лидокаина.
«Финалгон» – комплексный препарат с разогревающим эффектом для местного применения, который назначают при мышечных и суставных болях. Этот препарат не относится к разряду НПВС или анальгетиков. Его действие иное – сосудорасширяющее, способствующее восстановлению нормального кровообращения в пораженной области. Этому способствуют оба действующие вещества лекарства: нонивамид и эфир никотиновой кислоты (витамин РР). Но никотиновая кислота более способствует разогреву тканей (тепло косвенно уменьшает болевой синдром), в то время как нонивамид дополнительно оказывает прямое обезболивающее действие.
Выпускается препарат в виде мази, которую иногда называют гелем. Средство выдавливают на кожу в области локализации боли полоской не более полсантиметра и аккуратно легкими движениями при помощи прилагающегося аппликатора распространяют по коже в радиусе не более 5-6 см. Ощущение тепла появляется практически сразу и достигает пика в течение получаса.
При последующих нанесениях в случае отсутствия побочных эффектов дозировку разрешено увеличивать, а кратность применения доводить до 3 раз в день, но не более.
Препарат нельзя использовать, если у пациента отмечается индивидуальная чувствительность хотя бы к одному из компонентов мази. Его не применяют на очень чувствительной коже, в области открытых ран или местных воспалений, при дерматитах. В педиатрии мазь не применяют из-за отсутствия информации о его безопасности. Не рекомендован он и беременным женщинам.
Перед нанесением препарата не рекомендуется проводить разогревающие процедуры, например, принимать ванну с горячей водой. После процедуры также некоторое время придется воздержаться от подобных манипуляций, чтобы не спровоцировать перегрев тканей.
Препарат может вызывать аллергические реакции и развитие контактного дерматита, что вызвано содержанием сорбиновой кислоты. Возможны также ощущение жжения в зоне применения, кашель, местные и системные аллергические реакции, анафилаксия. Другие побочные эффекты, такие как высыпания на коже и зуд в месте нанесения мази, ощущение жара, нарушение чувствительности тканей в зоне применения лекарства, наблюдаются нечасто.
Популярный препарат «Хиндроитин» ( аналог «Терафлекс»), который обладает выраженными хондропротекторными свойствами, благодаря чему активно назначается при патологиях позвоночника и суставов, применяется для лечения хронической вертеброгенной люмбалгии, вызванной этими заболеваниями. Препарат не обладает обезболивающим действием, но он помогает уменьшить выраженность дегенеративных изменений в костной и хрящевой ткани, что является профилактикой болевых ощущений в будущем. Если такие препараты применять в течение длительного времени можно значительно увеличить продолжительность периода ремиссии люмбалгии.
Выпускается «Хондроитин» в виде капсул и мази. Капсулы нужно принимать за полчаса до еды. В течение 21 дня пациенты должны принимать по 1 капсуле дважды в день, а в дальнейшем продолжать лечение, придерживаясь дозировки – 1 капсула в день. Минимальный курс лечения препаратом составляет 2 месяца, но для получения устойчивых результатов лечение стоит продолжать в течение полугода и более.
Применение перроральной формы предусматривает уменьшение количества употребляемого в сутки сахара и отказ от алкогольных напитков.
«Хондроитин» в виде мази наносят на область поясницы и грудного отдела позвоночника 2 или 3 раза вдень. Предполагается нанесение тонкого слоя мази, активно втирать которую не нужно. Средний курс лечения наружным средством ограничивается обычно двумя-тремя неделями.
Перроральная форма препарата имеет следующие ограничения по применению: прием капсул противопоказан при гиперчувствительности к компонентам препарата, тяжелых патологиях почек, фенилкетонурии, при склонности к кровотечениям. Его не назначают беременным женщинам и кормящим мамам. В педиатрии лекарство разрешено в 15 лет.
Мазь не применяют при тромбофлебитах, острых воспалениях в зоне применения, при склонности к кровотечениям и непереносимости компонентов лекарственной формы. В период беременности она применяется лишь по строгим показаниям, в педиатрии не используется вообще.
Побочные эффекты при использовании хондропротектора наблюдаются крайне редко. Это могут быть местные аллергические реакции, протекающие в легкой форме, головокружения и головные боли, дискомфорт в зоне эпигастии (тошнота, рвота, нарушения стула, боли в животе). Использование мази может сопровождаться ощущением жжения, покраснением кожи, появлением на ней сыпи, зудом. Такие реакции требуют отмены препарата.
«Сирдалуд» – это препарат из группы миорелаксантов, которые обеспечивают расслабление мышечной мускулатуры за счет воздействия на чувствительные рецепторы спинного мозга и угнетения полисинаптической передачи сигналов, ответственной за чрезмерное повышение тонуса мышц, которое наблюдается в виде их сильного напряжения и болей. Препарат может быть назначен как в случае острых болей при мышечных спазмах, так и при хронической спастичности, связанной с повреждением спиномозговых нервов. После приема миорелаксанта уходят боли и улучшается двигательная активность мышц позвоночника за счет нормализации сокращения мышечных волокон.
Дозировка препарата всегда сугубо индивидуальна. Но с учетом риска развития нежелательных последствий начинают лечение всегда с минимальной дозы 2 мг. При мышечно-тоническом синдроме и болезненных спазмах препарат назначают в разовой дозировке не более 4 мг трижды в день. Если боли в спине мешают полноценному ночному отдыху, можно принять еще одну дозу лекарства непосредственно перед отходом ко сну.
При неврологических нарушениях, связанных с патологиями позвоночника, дозировка препарата идентична. Начинают лечение с минимальной дозы трижды в день и постепенно каждые 3-7 дней повышают ее до суточной дозы 12-24 мг, но не более 36 мг. Кратность приема может быть 3 или 4 раза в день.
Препарат не рекомендовано назначать пациентам, у которых ранее отмечалась гиперчувствительность к действующему веществу препарата (тизанидин) или вспомогательным компонентам, а также тем, у кого диагностированы тяжелые заболевания печени и почек с нарушением их функциональности. В педиатрии миорелаксант не принято назначать, а при беременности он показан лишь в опасных для жизни женщины ситуациях. Не стоит прибегать к помощи данного лекарства и во время грудного вскармливания, поскольку некоторая часть активного вещества способна попадать в молоко, а с ним и в организм малыша.
Осторожность нужно соблюдать при параллельном приема препарата «Сердалуд» и средств ингибиторов или индукторов белка CYP1A2. Первые способны повышать концентрацию тизанидина в крови, провоцируя передозировку и интоксикацию организма, вторые действую наоборот, и тем самым снижают терапевтический эффект миорелаксанта. В случае передозировки актуальными будут употребление большого количества воды и диуретиков, а также многократный прием препаратов активированного угля.
Побочные эффекты препарата зависят от принимаемых доз. При низких дозах возможно появление сонливости, быстрой утомляемости, головокружений и обмороков, снижение артериального давления. Некоторые пациенты отмечают такие симптомы, как сухость слизистой рта, тошнота, сбои в работе ЖКТ. Лабораторные исследования могут показать незначительное нарушение работы печени. Все эти симптомы быстро проходят и не имеют тяжелых последствий.
Прием высоких доз может сопровождаться мышечной слабостью, угнетением работы сердца (падение АД, тахикардия), нарушениями сна, появлением галлюцинаций, нарушением работы печени с развитием неинфекционного гепатита, а иногда даже инсультом. Все вышеописанные симптомы в большей выраженности характерны для синдрома отмены, которых диагностируется по окончании длительного лечения или на фоне прекращения приема высоких доз миорелаксанта.
Большинство препаратов (НПВС, анальгетики, хондропротекоры, антиоксиданты), применяемых в лечении вертоброгенной люмбалгии можно спокойно приобрести в любой аптеке. Для этого даже рецепт врача не понадобится. Но это вовсе не значит, что при появлениях болей в поясничной области позвоночника нужно заниматься самолечением. Препараты имеют определенные противопоказания, которые нужно учитывать, к тому же список лекарств в зависимости о причины, вызвавшей болевой синдром, может заметно изменяться. А выяснять причину патологии – это уже дело врача. Именно он и должен, опираясь на полученные ранее знания и опыт, поставить диагноз и выбрать эффективную схему лечения.
 [1], [2], [3], [4], [5]
[1], [2], [3], [4], [5]
Хирургическое лечение
Боли при вертеброгенной люмбалгии могут быть вызваны различными заболеваниями, медикаментозное лечение которых может проходить с большим или меньшим успехом. В некоторых случаях приходится испытать несколько различных схем лечения для достижения положительного результата.
Если в течение длительного времени не удается добиться стойкого результата снижения болей ни медикаментозными средствами, ни физиотерапией, ни применением мануальных техник и нетрадиционного лечения, врачи готовят пациента к операции.
У большинства пациентов вертеброгенная люмбалгия протекает с мышечно-тоническим синдромом. Но есть некоторая часть больных, которым свойственен корешковый синдром, лечение которого нередко проводится хирургическим путем. Дело в том, что при данной разновидности патологии происходит ущемление спинномозговых нервных корешков, что проявляется в виде болей большей интенсивности, чем при мышечно-тоническом синдроме, которым к тому же свойственно распространяться на область ног.
Корешковый синдром более свойственен односторонней люмбалгии, когда боли появляются справа или слева в зависимости от расположения поврежденного нервного корешка.
Эффективно бороться с нервными болями удается не всегда, поэтому приходится обращаться к оперативному вмешательству. В зависимости от основной патологии и вида болевого синдрома выбирают актуальную операцию: удаление грыжи позвоночника, ламинэктомия (применяется при стенозе и сдавливаниях в позвоночнике и подразумевает удаление части позвонка), удаление опухолей, деструкция межпозвоночного диска для освобождения нерва, т.е. иссечение тканей, вызывающих сдавливание нервного корешка.
Показаниями к подобным операциям на позвоночнике являются сильный упорный болевой синдром, при условии, что ранее проводимое лечение оказалось безуспешным, и нарушения функциональности органов малого таза, провоцируемые корешковым синдромом в поясничной области.
Народное лечение
Болевой синдром различной интенсивности и локализации – это состояние, с которым люди сталкивались издревле. Неудивительно, что за многие тысячелетия накопилось множество рецептов борьбы с болью. Спинальные боли, как мы уже напоминали, одна из популярных причин обращения к врачу, но еще столько же людей терпят боли, не идут в больницу и пытаются бороться с проблемой своими способами.
Среди рецептов народной медицины, применимых при вертеброгенной люмбалгии, боли при которой спровоцированы патологиями позвоночника, будут актуальными следующие:
- Лечение смолой хвойных деревьев, которую называют живицей, очень популярный метод борьбы с болевым синдромом. Живицу можно приобрести в фитоаптеках или собирать смолу самому, но только с деревьев хвойных пород. Твердую смолу перед приготовлением лечебного состава растапливают на водяной бане. Теперь 1 ч.л. смолы добавляют к 200 мл хорошего растительного масла, хорошо перемешивают и используют в качестве вспомогательного средства при массаже и для растирок.
С чистой живицей можно также делать аппликации на больное место. Смолу наносят на тканевую салфетку и прикладывают к коже, хорошо закрепив, ведь с нею придется ходить целый день, через сутки заменяя новой. Курс лечения в среднем составляет полторы недели, но если боль не ушла, можно продолжить и далее.
- По тому же принципу используют для аппликаций на больную поясницу горный воск. В продажу он поступает с названием «Озокерит».
- Самый простой вариант для растирания спины при мышечных и нервных болях – это растирки топленым свиным жиром. Сам по себе жир не оказывает обезболивающего действия, но он хорошо разогревает тело, и боли отступают. Правда, для усиления эффекта после растираний рекомендуется тепло укутать поясницу.
Растопленный свиной жир можно смешивать с растительным маслом, тогда растирка при застывании будет более пластичной и ее станет легче наносить. Такой состав можно применять и для обертываний.
- Для растирок тела в области болей можно использовать и комнатные растения. Речь идет об алоэ, но растению должно быть не менее 3 лет, иначе лечебных эффект будет значительно ниже. Листок растения предварительно на несколько часов кладут в холодильник, затем очищают и выдавливают из мякоти вязкий сок. Этим соком нужно растирать поясницу до 3 раз в день.
- Боли вдоль позвоночника можно лечить также при помощи настойки плодов и перепонок грецкого ореха на спирту. На поллитра спирта или водки берут 4 ст.л. измельченного сырья и настаивают в течение 14 дней в темном месте. Используется настойка для ежедневных растирок.
- При воспалительных патологиях позвоночного столба для местного применения готовят спиртовой настой крапивы. Для его приготовления берут сок свежего растения и смешивают с равных пропорциях с медицинским спиртом.
- А вот если речь идет об отложении солей кальция в суставах и позвоночнике, на помощь придет сельдереевая диета. Сельдерей, особенно листовой, помогает выводить кальций из организма. Но при дефиците этого минерала такое лечение может принести лишь вред.
Не стоит в стороне от проблемы поясничных болей и лечение травами. Многие растения обладают противовоспалительным эффектов и помогают снимать боли различного характера. При патологиях позвоночника и опорно-двигательного аппарата большую популярность приобрели такие растения как сабельник и окопник.
Траву сабельника с его способностью купировать воспали тельные процессы применяют при острых болях в пояснице в виде припарок. Для этого измельченное растительное сырье в количестве трех ложек заливают половиной стакана кипятка и настаивают около 10 минут. Затем воду сливают и слегка отжимают оставшийся жмых. Его, завернутым в марлю, и прикладывают к больному месту еще горячим.
Не менее популярен при спинальных болях и корень окопника. Очищенный и измельченный корень растения заливают кипятком в равных пропорциях, оставляют на полчаса для размягчения. Затем перетирают корешок с водой в кашицу и смешивают со сливочным маслом 1:1. Готовую мазь применяют для пятнадцатиминутных растираний дважды в день. После каждой процедуры поясницу нужно укутывать.
На основе нескольких трав с противоввоспалительным, анальгетическим и успокаивающим эффектом можно приготовить эффективную мазь, которая будет полезна при любой разновидности вертеброгенной люмбалгии. Сбор трав состоит из равных частей корней алтея и одуванчика, травы тысячелистника, лаванды и хвоща. Посредством кофемолки все растения измельчаем до состояния порошка. 3 ложки такого порошка завариваем ½ стакана кипятка, и ставим на маленький огонь еще на 5 минут. Состав немного остужаем и смешиваем с топленым свиным жиром (150 г) до получения однородной массы. Применяется мазь аналогично рецепту на основе корня окопника.
При острой люмбалгии, которую в народе называют прострелом, полезно принимать внутрь настой хмеля. Его готовят на основе 1 стакана кипятка и 2 ст.л. измельченного растительного сырья. Принимают по 1 ложке трижды в день в комплексе с наружными средствами, пока боли не исчезнут.
Применяя для борьбы с болевым синдромом рецепты народной медицины нужно понимать, что большинство из них подразумевают местное применение и способно бороться лишь с симптомом болезни, в то время как основная, внутренняя причина патологии может так и остаться незатронутой. Подобное лечение будет давать результаты, но они будут лишь временными. Для борьбы с основным заболеванием требуется длительная и комплексная терапия, в состав которой входит и медикаментозное лечение, и физиотерапия, и массаж, и нетрадиционные методы лечения, к которым и относится народная медицина.
 [6], [7], [8], [9]
[6], [7], [8], [9]
Гомеопатия
Этот раздел врачебной науки также относится к нетрадиционному лечению, хотя в последнее время он набирает все большую популярность благодаря относительной безопасности и натуральности гомеопатических препаратов. Эти препараты не лечат саму болезнь, а помогают раскрыть естественные силы организма, чтобы он мог справиться с заболеванием и его симптомами. Гомеопатия основывается на том, что организм человека имеет большой потенциал, о котором мы даже не подозреваем, и он может сам себя излечить практически от любой болезни, нужно лишь к этому его подтолкнуть.
Гомеопатических препаратов, которые могут помочь человеку при вертеброгенной люмбалгии, немало. Но их назначением должен заниматься специалист, который на основании симптомов и особенностей организма больного сможет выбрать именно то лекарство, которое поможет человеку исцелиться. При этом исцеление будет происходить не на уровне простого снятия симптомов, а в плане борьбы организма с основным заболеванием, ставшим причиной болей в пояснице.
Какие же препараты могут помочь пациентам со спинальными болями:
- Эскулюс гиппокастунум или экстракт конского каштана. Препарат назначают при тупых, ноющих болях в пояснице, которые могут иррадировать в бедро. Характерной особенностью болей является их усиление во время наклонов и ходьбы.
- Аконитум напеллус или экстракт травы борец синий. Его назначают при острой форме вертеброгенной люмбалгии, называемой люмбаго. Пациент может жаловаться на пронизывающую боль в почснице, зуд и онемение ног, которые вызывают страх и беспокойство.
- Бриония алба или перетсупень белый. Препарат показан при острой боли с пояснице, возникшей вследствие переохлаждения. Боль усиливается при надавливании и успокаивается в состоянии покоя. Назначают его пациентам, которые плохо реагируют на тепловые процедуры.
- Цинкум металликум. Его назначают при острых болях на стыке грудного и поясничного позвонков.
- Фосфорус. Препарат показан при сильных мучительных болях в пояснице с парестезиями и слабостью ног.
- Калькарея флюорика. Это гомеопатическое средство помогает пациентам с нестабильностью позвоночника, вызванной слабостью соединительной ткани. Боли жгучие, усиливаются при любом напряжении спины и вначале ходьбы. После чего немного стихают. Препарат подходит для лечения прострела.
- Диоскорея или экстракт диоскореи кавказской. Препарат может быть назначен при вертеброгенной люмбаго с болями справа. Бои усиливаются от движения и стихают в покое.
- Эупраториум перфолиатум или экстракт посконника пронзеннолистного. Идентичный предыдущему препарату по оказываемому действию, но назначают его при болях с левой стороны спины.
- Гидрастис или экстракт желтокорня. Препарат назначают при умеренном болевом синдроме с тупыми, ноющими болями, напряжением мышц поясницы и скованностью движений. Если человек долго сидит, ему трудно подниматься без посторонней помощи.
- Кали карбоникум. Препарат показан при острых болях в пояснице, чувстве онемения тканей, слабости поясничного отдела позвоночника. Полезен препарат при спинальных болях во время беременности, накануне или после менструаций. Боль локализуется в пояснице, но может отдавать в ягодицы и бедро.
- Нукс вомика или экстракт рвотного ореха. Препарат назначают при болях в пояснице и спине, которые характеризуются как раздирающие или судорожные. Боли не позволяют больным нормально спать, поскольку повороты в постели слишком болезненны и вынуждают пациента приподниматься или вставать. Болевой синдром усиливается среди ночи, во время движения, поворотов туловища и наклонов, во время сидения. От тепла наступает улучшение.
Этот препарат больше подходит эмоционально нестабильным людям с высокой восприимчивостью к боли, подверженностью острому болевому синдрому в спине при малейшем переохлаждении.
- Рута. Лекарство, назначаемое при утренних болях в пояснице, возникающих до подъема с постели.
- Берберис. Препарат, рекомендованный при упорных хронических болях в спине, которые усиливаются от усталости и сопровождаются необычной слабостью в пояснице и ногах.
- Ацетикум ацидум. Может быть назначен пациентам, которые жалуются на то, что легче им становится лишь в положении лежа на животе.
Препаратов, которые врачи-гомеопаты могут порекомендовать для снятия болевого синдрома при острой или хронической форме вертеброгенной люмбалгии, довольно много. Но чтобы дождаться от их применения нужного результата, назначать лекарства должен специалист, который определит в какой форме и дозировке препарат принесет максимальную пользу без вреда для здоровья человека.
Целительная сила минералов
Хотелось бы упомянуть и еще об одном препарате натурального происхождения, который активно применяется для облегчения симптомов заболеваний позвоночника и опорно-двигательного аппарата. Препарат имеет название «Бишофит» и представляет собой эдакий рассол с высоким содержанием магния и богатым минеральным составом, который эффективен при нервно-мышечных расстройствах, вызывающих болевые ощущения в спине и пояснице.
Бишофит оказывает общеукрепляющее, противовоспалительное, антитромботическое, анальгезирующее, сосудорасширяющее (согревающее и улучшающее кровоснабжение тканей) и множество других действий. При заболеваниях позвоночника, вызывающих болевой синдром в поясничной области минеральный раствор применяют в качестве ванн, растирок, массажа, компрессов. Процедуры проводят ежедневно или через день курсом в 10-12 процедур и более.
Препарат может быть использован для проведения физиотерапии: магнито-, фоно- и электофорез, которые актуальны при вертеброгенной люмбалгии. Противопоказаниями к его применению служат лишь гиперчувствительность к минералам, входящим в состав рассола, и острая стадия заболевания (для активных процедур). Раздражение кожи он может вызывать лишь при наличии на ней ранок и царапин.
Выпускают препарат в виде раствора с привлекательно низкой ценой и геля, содержащего соли порядка 20 микроэлементов и витамин РР. Гель применяют 2 или 3 раза в день, при этом утеплять поясницу после процедуры втирания лекарства не требуется. Курс лечения гелевой формой «Бишофита» составляет 1,5-2 недели. При необходимости лечение можно повторить через месяц.
Существуют и другие наружные средства на основе бишофита: кремы, бальзамы, пасты, которые могут иметь различные названия и содержать дополнительные компоненты. Большинство из этих препаратов можно спокойно использовать для лечения вертеброгенной люмбалгии. Они будут не просто снимать боль, но и воздействовать непосредственно на ее причину, попутно насыщая организм необходимыми для нормального функционирования минералами.
Вертеброгенная люмбалгия, лечение (вертебральной, дискогенной и хронической формы)
Вертебральная люмбалгия локализована в поясничном позвоночном сегменте, протекает длительно, характеризуется слабым или умеренным болевым синдромом. Вертеброгенная люмбалгия чаще беспокоит стариков, людей средней возрастной группы, а также проявляется в пубертатном периоде у подростков. Эта патология может протекать подостро, болевой синдром выраженный, но боль терпима.
Острая форма бывает из-за процессов дистрофии, дегенерации позвоночного столба. Хроническая вертеброгенная люмбалгия характеризуется слабыми, ноющими болевыми ощущениями, человеку будет дискомфортно при физической работе, в спокойном состоянии, во время сна. Такая боль является постоянной. Часто единственным симптоматическим проявлением является ощущение напряженности поясницы. Боль в редких случаях будет интенсивной, но патология не является безобидной: КТ или МРТ покажет серьезные патологические изменения позвоночного столба.
Почему возникает?
Причины, вызывающие вертеброгенную люмбалгию:
- Травматизация (если человек травмировал поясницу при падении, резко повернулся).
- Больной регулярно переутомляется физически.
- Человек работает в нефизиологических позах.
- Он часто переохлаждается.
- Постоянно болеет ОРВИ.
- Обостряются скрытые инфекционные процессы.
- Организм подростка в пубертатном периоде растет активно, нестабильно.
- Мышцы воспалены и спазмированы.
- Наблюдаются остеохондрозные изменения поясницы. Является наиболее частой причиной.
- У больного плоская стопа.
- Существуют онкологические новообразования поясницы.
- Наличие аутоиммунных патологических процессов (при болезни Бехтерева, ревматоидном артрите).
- Скелет имеет аномальное строение.
Как проявляется?
Главным симптоматическим проявлением этой патологии является болезненность спины, она может быть более или менее интенсивной, имеет разную длительность. Болевой синдром может быть односторонним, усилиться при стоячей, лежачей позиции или если больной находится долго в любой иной позиции. Больной чувствует себя постоянно уставшим, поясница у него всегда напряжена.
Поэтому человек всегда ищет позицию, при которой болезненность с напряженностью отсутствовали или хотя бы меньше беспокоили. Часто боли беспокоят пациента утром, после того, как он поспал на животе либо на спине. Боль будет менее интенсивной, если человек будет лежать на боковой стороне. При этом патологическом состоянии расслабление мышц поясницы достигается с трудом, человек чувствует, что его поясница постоянно скованна.
Какие бывают синдромы?
Дискогенная люмбалгия характеризуется некоторыми патологическими состояниями. Эти состояния характеризуются:
- Мышечно-тоническим синдромом.
- Корешковыми нарушениями, при которых сдавливаются нервы спинного мозга.
- Повреждением участка между поясницей и крестцом — L5-S1 (при межпозвоночной грыже).
- Раздражением крестцового корешка (S1) слева. Оно вызвано ослабленными мышцами данной зоны, близлежащими нейронами.
Развитие корешкового синдрома приведет к заболеваниям половых органов и иным осложнениям
Также происходит поражение корешков спинного мозга: вегетативных, чувствительных, двигательных нейронов. Если они раздражаются, то боль иррадиирует в разные области тела (брюшная, промежностная зона, ноги, органы репродукции). Диагностика выявит болезненность остистых отростков, двигательные и сухожильные расстройства. Люмбалгия характеризуется очагами уплотненных мышц пораженного сегмента, болевые ощущения в этих очагах наиболее интенсивны, чем в иных участках.
Если надавливать на эти участки (триггеры), болезненность будет острой, человек вынужден вздрогнуть.
Поскольку такая дорсопатия возникает из-за остеохондроза позвоночного столба, то основная симптоматика связана с ним:
- Болевые ощущения иррадиируют в нижнюю конечность.
- Наблюдается мышечный гипертонус.
- Человеку трудно ходить.
- Поясничный сегмент ограничен в подвижности.
Если позвоночный столб поражен онкологическим процессом, то болевой синдром интенсивный. Его не устранят нестероидные противовоспалительные препараты, могут помочь только наркотики. Проявляются симптомы интоксикации, человек равнодушен к еде, кожа у него бледная, он резко похудел. В поясничной зоне на фоне сниженного веса можно увидеть опухоль, при пальпаторном воздействии она уплотнена, ее нельзя сдвинуть.
Формы патологии
Хроническая форма характеризуется следующим образом. Остропротекающая болезненность наблюдается чаще, но основу этой дорсопатии составляют хронические процессы дистрофии и дегенерации. Хронически протекающая патология бывает при аутоиммунных патологических процессах, грыжах, локализованных между позвонками.
Особенности хронической формы:
- Долгая ноющая боль.
- Человек нетрудоспособен минимум квартал за год.
- Лечебный результат от нестероидных средств минимален.
- Состояние пациента улучшается при гормонотерапии, лечении цитостатическими, антидепрессантными препаратами.
- Рентген покажет серьезные нарушения позвоночного столба.
Болевой синдром чаще локализован с одной стороны, как правило, с правой, редко бывает двусторонним
Если симптоматика распространена на всю спину и ноги, то причина заключается в онкологии, аутоиммунных заболеваниях. Хронически протекает люмбалгия после травм, если был компрессионный перелом, оперативная коррекция. В этом случае лечебный эффект достигает с трудом, показано хирургическое вмешательство.
Вертебральная форма
Хронически или остропротекающая люмбалгия связана с процессами дистрофии и дегенерации. Поэтому развивается вертебральная форма данной дорсопатии со своими особенностями. Лечебный результат от нестероидных и миорелаксантных средств максимален. Боли обостряются после того, как человек поработал физически. За время заболевания наблюдается 2 или 3 приступа острой боли. МРТ и рентген покажут характерные изменения позвоночного столба. Может образоваться межпозвоночная грыжа.
Спондилогенная форма
Спондилогенная форма люмбалгии происходит при поражении межпозвоночных суставов с отростками. Возникает при аутоиммунных патологических процессах, поскольку происходит системное поражение костей и хрящей. Межпозвоночное пространство изменяется за счет того, что деформируются суставы. Поражаются корешки спинного мозга, со временем происходит поражение седалищного нерва. Иррадиация боли происходит в нижнюю конечность, ягодичную зону.
Болезненность захватывает ногу, двигательная активность нижней конечности снижается. Спондилогенный тип люмбалгии аутоиммунного генеза и ишиас проявляются:
- Сильной болезненностью ягодичной зоны и ноги.
- Резким снижением подвижности ноги.
- Субфебрильной температурой тела.
- Двусторонним поражением суставов, которое покажет МРТ или КТ.
- Наблюдаются острофазовые параметры крови.
- Больному трудно стоять в вертикальном положении.
Как диагностируют?
Чтобы диагностировать вертеброгенную люмбалгию проводят пальпацию, рентгенологическое обследование, компьютерную томографию, магнитную резонансную томографию.
Как лечат?
Лечение вертеброгенной люмбалгии комплексное, терапия проводится лекарствами, физиотерапевтическими процедурами с массажем, иглорефлексотерапией. Дополняют лечение народными методами, все лечебные меры проводятся под врачебным контролем. Чтобы была минимальная нагрузка на позвоночник больной должен находиться на боку с согнутыми ногами, которые упираются в валик. Тогда мышцы расслабятся. Лежат следует на кровати средней жесткости.
Лечебные меры лекарственными препаратами направлены на устранение болевого синдрома, напряженного, скованного состояния мышц поясницы. Лечат больного обезболивающими, местными анестетиками, нестероидными противовоспалительными средствами, нейротропными препаратами. При сильной болезненности проводят новокаиновую блокаду.
При острой фазе патологии больной находится на постельном режиме для обеспечения покоя позвоночного столба
Нетрадиционные способы лечения
Облегчат состояния больного народные способы лечения, которые дополняют основную терапию. Лечат:
- Компрессами с листками хрена, которые накладываю на поясницу.
- Аппликациями живицы, смолами хвойных деревьев, горного воска.
- Сабельниковыми припарками.
- Растираниями поясницы соком алоэ.
- Смесью из свиного жира и растительного масла. Применяют обертывание.
Читайте также:
Массаж и гимнастика
Наряду с физиотерапевтическими способами лечения, применяют массаж с гимнастикой. Массаж должен проводить специалист. Применяют классический массаж, шиацу, совмещают массаж и обертывания. ЛФК с нагрузками применяется при отсутствующих острых болях. Можно делать наклоны туловищем в сидячей, лежачей позиции. Целью упражнений является усиление кровотока в миоволокнах и иных тканевых структурах поясницы. Недопустима чрезмерная нагрузка.
Комплекс упражнений:
- Встают на четвереньки. Одновременно выпрямляют ноги с руками на обратной стороне. Выполняют 15 минут.
- Лежат на спине, ноги должны быть на ширине плеч, руки следует прижать к туловищу. Поочередно поднимают ноги не выше 15 см от пола и выполняют вращение. Выполнять надо медленно, не меньше 10 минут.
- Поднимают тазовую зону за счет мышц ног и рук. Упираться надо на локти и подошвы. Длительность занятия 10 минут.
- Лежат на спине, ноги надо разогнуть во всех суставах, руки располагают продольно корпуса. Сгибают ноги в тазобедренных и коленных суставах, поднимают туловище и руками обхватывают бедра. За день можно выполнить 15 раз.
- Выполняют наклоны корпуса из стоячей позиции, с помощью рук надо коснуться подошв или пола. За день выполняют 15 раз.
Заберут ли в армию?
Если диагноз вертеброгенной люмбалгии документально подтвержден, то молодой человек освобождается от срочной службы. Такое решение принимается специальной комиссией. Если жалоб много, то призывник освобождается от воинской повинности.

Учитываются все зафиксированные жалобы в медицинской карте на острую болезненность спины
В армию не заберут, если у призывника распространенные остеохондрозные изменения шейного, грудного сегмента (обострения наблюдаются несколько раз за год), не функционирует полноценно нижняя конечность из-за дорсопатии поясницы, имеется межпозвоночная грыжа, онкология позвоночника, существуют разные системные патологии. Любое заболевание вертеброгенного генеза надо лечить в стационарных условиях, где лечение назначает доктор. Самолечение недопустимо, оно вызовет осложнения, которые трудно лечатся.
Вертеброгенная люмбалгия лечение в москве, как лечить, что делать, причины, симптомы
Лечение вертеброгенной люмбалгии происходит комплексно с учетом патогенетического и этиологического фактора. Основная задача терапии острой люмбалгии – это быстрое купирование сильного болевого синдрома. Постельный режим продолжается от 1 до 2 дней, после чего применяется ранняя активизация больного.Когда присутствует нестабильность позвоночного сегмента, то используется иммобилизация поясничного отдела. Но иммобилизация также должна быть короткой, после этого медленно увеличивают активный режим.
Для купирования боли показаны паравертебральные блокады с кортикостероидом, анестетиком. Блокады делаются один раз в 3 дня, сеансами по 3-5 процедур. Использование НПВС представляет золотой стандарт терапии при острой люмбалгии. В зависимости от проявления боли подбирается форма поступления лекарства в организм: таблетированные формы, мази, в/в, в/м, внутрисуставные инъекции.
Показано назначение миорелаксантов, противоотечная терапия. Важным при лечении люмбалгии является выбор вазоактивных лекарств, нормализующих микроциркуляцию. А в тяжелых случаях используются кортикостероиды коротким курсом с быстрой отменой лекарства.
Хроническая вертеброгенная люмбалгия
Хроническая вертеброгенная люмбалгия лечится таким же принципом, но подбор анальгетиков изменяется. При хроническом состоянии используются антиконвульсанты и антидепрессанты, которые оказывают тормозной эффект на спинной мозг.
Так же показано добавление антихолинэстеразных , вегетотропных лекарств. Хороший результат оказывают хондропротекторы, витамины группы В.
Важным является использование немедикаментозного лечения: массаж, иглорефлексотерапия, УВЧ, токи, ЛФК, магнито- и лазеротерапия. Особое место отводится методике вытяжения и постизометрической релаксации.
В случае постоянного обострения, не купируемом болевом синдроме, не результативности медикаментозного лечения врач должен рассмотреть вопрос о хирургическом вмешательстве.
Вертеброгенная люмбалгия: что это такое, симптомы и лечение хронической и острой люмбалгии поясничного отдела, тораколюмбалгия | Ревматолог
Люмбалгия — это болевой синдром, локализующийся в области поясницы. Патология не имеет возрастных ограничений, но в основном ею страдают мужчины и женщины старше 30 лет.
Причиной возникновения поясничной боли могут быть как серьезные заболевания костно-мышечной системы, так и болезни внутренних органов. При появлении подобных симптомов следует обратиться к врачу и пройти обследование. В статье мы рассмотрим причины возникновения, симптомы и лечение люмбалгии поясничного отдела.
Что такое вертебральная люмбалгия
В зависимости от происхождения люмбалгию (поясничный болевой синдром) разделяют на 2 вида:
- невертеброгенная, связанная с заболеваниями, возникающими в области поясницы, но вне позвоночника (заболевания почек, женских половых органов, органов пищеварения, онкология).
- вертеброгенная люмбалгия связана с патологией позвоночника.
Причины
Вертеброгенными факторами, способными вызвать боли в пояснице, являются:
- остеохондроз,
- протрузия или грыжа межпозвоночных дисков,
- сколиоз и кифосколиоз,
- нестабильность позвонков в поясничном отделе, вызванная травмой,
- спондилез,
- неинфекционные воспалительные заболевания позвоночника, в частности, болезнь Бехтерева,
- миофасциальный синдром,
- опухоли позвоночника,
- сужение позвоночного канала,
- поражение связок позвоночника,
- остеопороз.
К факторам, способствующим развитию вертеброгенной люмбалгии, относятся:
- избыточный вес,
- гиподинамия, сидячая работа,
- чрезмерные нагрузки на позвонки спины,
- нарушения осанки,
- переохлаждение,
- сильные стрессы,
- возрастные изменения позвоночника (после 60 лет болями в пояснице страдают 70% людей).

Симптомы
Вертеброгенная люмбалгия проявляется в острой или хронической форме. Что такое острая люмбалгия? Она характеризуется внезапным началом и сильным болевым синдромом, который значительно ограничивает движения в поясничном отделе. Боль обычно распространяется на ногу, из-за чего пациент принимает положение лежа. Общее состояние больного при этом удовлетворительное.
Вертеброгенная люмбалгия с мышечно-тоническим синдромом характерна для острой формы. Мышечно-тонический синдром развивается вследствие напряжения мышечных волокон, в месте иннервации поврежденным спинномозговым корешком.
Повышенный тонус мышц затрудняет активные движения в пояснице и конечностях. В зависимости от места локализации повреждения может быть правосторонняя или левосторонняя люмбалгия. Иногда она носит двусторонний характер.
Хроническая вертеброгенная люмбалгия развивается медленно и сопряжена с хроническими дегенеративно-дистрофическими или аутоиммунными процессами, наличием неоперированных межпозвоночных грыж.
Боль имеет длительный ноющий характер, не купируется нестероидными противовоспалительными препаратами. Они приносят лишь незначительное облегчение. Значительное улучшение наблюдается на фоне приема гормонов, цитостатиков и антидепрессантов. Мышечно-тонический синдром выражен незначительно, и иррадирующие боли отмечаются после переохлаждения или переутомления.
Дегенеративно-дистрофические и аутоиммунные процессы могут поражать и вызывать болевой синдром не только в поясничном отделе, но и в грудном. В таких случаях речь идет о вертеброгенной тораколюмбалгии.
Спондилогенная люмбалгия характеризуется поражением межпозвонковых суставов и отростков позвонков. Она связана с системным поражением костно-хрящевой ткани. Дискогенная люмбалгия вызвана изменением межпозвонкового пространства за счет деформации суставов. Это приводит к поражению спинномозговых корешков и развитию люмбалгии с корешковым синдромом. Типичный болевой синдром больше ощущается в ноге, что затрудняет даже простые движения конечностью.
Люмбалгия при беременности — частое явление, особенно при слабости спинных мышц. По мере роста плода растет нагрузка на поясницу. Организм беременной женщины приспосабливается ко всем изменениям и нагрузкам даже при болях в спине, поэтому подобные состояния не опасны для беременности и родов. Более опасным становится период после родов, так как увеличение нагрузки на поясницу связано с ношением ребенка на руках и выполнением домашней работы.
Диагностика
Чтобы поставить диагноз, врачу необходимо провести беседу и общий осмотр пациента. Дополнительные данные получают при помощи следующих методов обследования:
- пальпация,
- рентгеноскопия,
- магнитно-резонансная томография,
- компьютерная томография,
- лабораторные исследования мочи и крови,
- УЗИ,
- консультации узкопрофильных специалистов.
Лечение
Для людей, страдающих данным недугом, актуален вопрос о том, как лечить вертебральную люмбалгию. Лечение включает комплекс мероприятий, направленных на устранение причины люмбалгии и купирование болевого синдрома.
Универсальной схемы лечения нет, каждый случай уникален, поэтому врач подбирает необходимые методы терапии для каждого пациента индивидуально.
Важно! В остром периоде пациент должен соблюдать постельный режим, носить пояснично-крестцовый корсет. Вне обострений корсет носить не нужно, так как он приводит к ослаблению мышц спины.
Медикаментозное лечение
Классический список средств представлен ниже:
- Для купирования болевого синдрома назначают нестероидные противовоспалительные средства для приема внутрь и использования местно: «Диклофенак», «Нимесулид», «Найз», «Индометацин», «Ортофен» и другие. По показаниям назначаются новокаиновые блокады.
- Если люмбалгия вызвана аутоиммунными процессами в позвоночнике, то к лечению добавляют цитостатики: «Циклофосфан», «Метотрексат», «Лефлуномид».
- Для снятия мышечного напряжения используют миорелаксанты: «Мидокалм», «Сирдалуд», «Толперизон».
- Мочегонные препараты («Фуросемид», «Торасемид») применяются в случае обнаружения отека тканей в области поражения, также к средствам с аналогичным эффектом можно отнести «L-лизина эсцинат», который, помимо противоотечного, оказывает противовоспалительное и обезболивающее действие.
- Препараты, улучшающие кровообращение («Пентоксифиллин», «Никотиновая кислота» и другие).
- Витамины группы В («Нейрорубин», «Нейробион», «Мильгамма» и прочие) питают нервную ткань, улучшая передачу импульса от нейрона к нейрону.
- Антидепрессанты и, реже, противосудорожные: в случае рецидивирующих хронических болей в пояснице при длительном приеме (6—10 недель) эти препараты воздействуют на центры болевых ощущений, уменьшая выраженность болевого синдрома.
- Хондропротекторы («Мукосат», «Дона», «Румалон» и прочие) воздействуют на суставной хрящ, активизируя в нем обменные процессы, тем самым частично восстанавливая его структуру и замедляя прогрессирование болезни, применяются длительными курсами — по 2-3-6 месяцев 2-3 раза в год.

Народные средства
Излечиться от вертеброгенной люмбалгии народными средствами довольно сложно, однако снять боль и облегчить страдания помогут следующие процедуры:
- компрессы с листьями хрена. Свежие листья хрена обдаются кипятком и накладываются на область поясницы. Затем нужно укутать это место теплым шарфом и оставить его на ночь, больное место растирают соком алоэ 2—3 раза в день,
- лечение живицей, смолой хвойных деревьев применять способом аппликации (наложения на болезненную зону),
- противовоспалительные припарки на основе сабельника,
- обертывание смесью свиного жира с растительным маслом,
- аппликации горного воска (мумие).
Физиотерапия
Для лечения вертеброгенной люмбалгии применяются следующие физиотерапевтические процедуры:
- магнитотерапия,
- электрофорез с анальгетиками и НПВС,
- иглорефлексотерапия,
- ультразвук,
- облучение лазером,
- ударно-волновая терапия,
- тепловые аппликации с парафином и озокеритом,
- мануальная терапия, в частности, постизометрическая релаксация мышц,
- тракционная терапия: сухое или подводное вытяжение позвоночника.
ЛФК и массаж
Массаж назначают больному, когда болевой синдром и воспаление устранены. Этот метод помогает улучшить кровообращение и снять мышечное напряжение.
Для восстановления двигательной активности пациенту подбирают комплекс лечебной физкультуры. Вначале упражнения лучше выполнять под наблюдением инструктора. В дальнейшем можно заниматься и самостоятельно.
Во время выполнения ЛФК следите за ощущениями. При возникновении резкой боли в позвоночнике обязательно прекратите выполнение упражнения. Через 3—5 дней вернитесь к этому упражнению и попробуйте выполнить его снова. Если боль исчезла или стала более легкой, то продолжайте аккуратно выполнять упражнение.
Внимание! На первом этапе ЛФК при люмбалгии нельзя выполнять упражнения на скручивание туловища. Постарайтесь избегать прыжков, ударов и резких толчков в спину.
Рассмотрим несколько упражнений:
- Лежа на спине, ноги разогнуты во всех суставах, руки вдоль туловища. Согните обе ноги в коленных и тазобедренных суставах, а подъемом корпуса дотянитесь руками и обхватите бедра. Выполняйте не менее 15 раз в день.
- Полумостик. Лежа на спине, руки вдоль туловища, ноги согнуты в коленях. Поднимите таз на вдохе, на выдохе — опустите. Повторить 5—10 раз.
- Стоя на четвереньках, одновременно выпрямите ногу и противоположную руку. То же самое проделайте со второй стороной. Продолжительность занятия — не менее 15 минут.
При неэффективности консервативной терапии рекомендуется хирургическое вмешательство. Вид операции определяет хирург в зависимости от причины люмбалгии, состояния пациента и наличия сопутствующих заболеваний.

Профилактика
Профилактические меры помогут сохранить позвоночник здоровым и избежать болей в пояснице. Следуйте простым рекомендациям:
- сохраняйте двигательную активность,
- спите на ортопедическом матрасе,
- правильно питайтесь,
- избегайте переохлаждений,
- не допускайте стрессов,
- откажитесь от вредных привычек,
- занимайтесь специальной гимнастикой,
- исключите слишком сильные физические перегрузки.
Заключение
При люмбалгии прогноз напрямую зависит от причин, из-за которых она возникла. При остром развитии воспалительного процесса, но своевременно начатой терапии прогноз на выздоровление благоприятный. При органических нарушениях и травмировании позвоночного столба прогноз менее благоприятный, а повреждения способны к прогрессированию. Исход зависит от времени обращения за помощью к врачу.
При появлении симптомов люмбалгии не следует относиться к ней легкомысленно и пытаться справиться с недугом самостоятельно. Своевременное обращение к врачу спасет от усугубления недуга и появления новых приступов болей.
что это такое, лечение, причины, симптомы
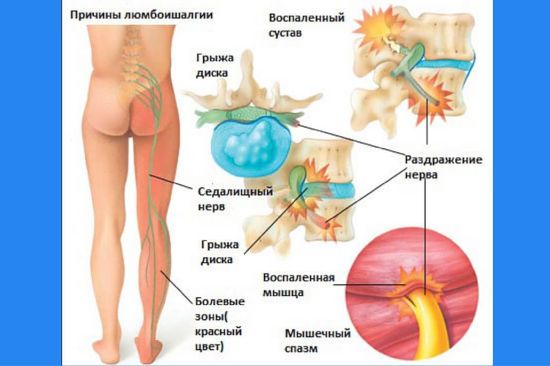
Термин люмбоишиалгия включает два понятия: люмбаго и ишиас. Люмбаго означает болевой синдром по типу прострела, локализующийся в поясничной области. Ишиас – это боль по ходу седалищного нерва, который начинается в нижней части поясницы, спускается вниз по ноге и заканчивается в стопе, рядом с большим пальцем. Таким образом, при люмбоишиалгии боль охватывает поясничную зону и одну либо обе ноги.
Суть болезни
Механизм развития люмбаго всегда один и тот же, вне зависимости от причины. При смещении, деформации межпозвоночных дисков или позвонков возникает возбуждение многочисленных болевых рецепторов, которые расположены в фиброзном кольце диска и связочном аппарате позвоночника. Этим объясняется сильная болезненность и мышечный спазм.
Появление болевого синдрома при ишиасе связано с компрессией спинномозговых нервов, которые находятся на уровне поясничного отдела позвоночника. Основной причиной ишиаса является межпозвоночная грыжа.
Вертеброгенной люмбоишиалгия называется потому, что ее причиной являются повреждения позвоночника и околопозвоночных, или вертебральных структур. Эта патология бывает также невертеброгенной, обусловленной поражением сосудов нижних конечностей, мышц или фасций, а также суставов и внутренних органов.
Вертеброгенная люмбоишиалгия может протекать в острой и хронической форме. Острая форма возникает, как правило, впервые и сопровождается выраженной клинической симптоматикой. Для хронической люмбоишиалгии характерно длительное и волнообразное течение – периоды обострений чередуются с фазами ремиссии.
Вертеброгенная люмбоишиалгия подразделяется на два типа – дискогенную и спондилогенную. Дискогенный подвид развивается вследствие образования межпозвоночных протрузий и грыж. Спондилогенный – вследствие повреждения фасеточных суставов позвоночника.
Дегенеративно-дистрофические процессы при грыже вызывают сужение просвета позвоночного канала, что приводит к сдавливанию и воспалению волокон седалищного нерва. Из-за этого раздражаются двигательные (моторные) и чувствительные участки нервного ствола, что, в свою очередь, провоцирует болевые ощущения.
Спондилогенный или фасеточный синдром формируется на фоне остеохондроза, когда в позвоночном столбе возникает либо патологическая подвижность, либо скованность движений. В результате нарушается функция фасеточных суставов и появляются боли.
Люмбоишиалгия классифицируется также по месту поражения – она бывает левосторонней, правосторонней и двусторонней (билатеральной). Боль, вызванная защемлением нервов, называется нейропатической. Причиной мышечно-скелетной боли является спазм мышц, спровоцированный болезнями позвоночника.
Причины и факторы риска
К причинам вертеброгенной люмбоишиалгии относятся:
- остеохондроз и его последствия – грыжи, протрузии;
- искривление позвоночника – сколиоз, кифоз, кифосколиоз;
- краевые разрастания позвонков – остеофиты;
- остеопороз – снижение костной плотности костей;
- врожденные аномалии развития позвонков;
- абсцессы и новообразования в поясничной области;
- неудачные эпидуральные инъекции;
- болезни соединительной ткани;
- осложнения после оперативных вмешательств.
Факторами риска, которые могут спровоцировать болевой приступ, являются следующие:
- поднятие и переноска тяжестей;
- неудачный, резкий поворот или наклон туловища;
- длительное нервное перенапряжение, хронический стресс;
- лишний вес;
- продолжительное пребывание в неподвижной, статичной позе;
- беременность;
- переохлаждение;
- возрастные изменения в позвоночных тканях.
Симптомы
Болевой синдром возникает внезапно и локализуется в области поясницы. Боль имеет жгучий, стреляющий, пронзительный или ноющий характер. Болевые ощущения вызывает давление или раздражение нервных корешков, расположенных рядом с поясничными и крестцовыми позвонками. В то же время мышцы рефлекторно сокращаются, еще больше усиливая боль.
Болезненность чувствуется также справа или слева в бедре – в зависимости от места поражения. При защемлении нерва с обеих сторон болят обе ноги. Боль может распространяться только на ягодицу или спускаться до колена. Зачастую болит вся задняя поверхность конечности, от поясницы до стопы.
Характерный признак вертеброгенной люмбоишиалгии – ограниченность движений. При попытках сменить позу или наклониться боль усиливается, поэтому человек вынужден принимать полусогнутое положение. Во время стояния или ходьбы опираться на больную ногу затруднительно, и из-за смещения центра тяжести возникает перекос туловища в сторону пострадавшей стороны.
Изменение статики и моторики приводит к стойкому мышечному спазму в районе поясницы. Позвоночник может деформироваться, искривляясь во фронтальной плоскости (сколиоз) или распрямляясь в поясничном изгибе. В отдельных случаях наблюдается гиперлордоз, при котором таз смещается назад.
Типичным проявлением люмбоишиалгии является так называемый симптом треножника, когда пациент не может сидеть совсем или вынужден опираться руками на края сиденья. Если нужно сменить позу, он сначала поворачивается на здоровую сторону, а затем руками подтягивает больную ногу.
Кожный покров пораженной конечности приобретает бледный, мраморный оттенок и становится холодным на ощупь. Расстройство чувствительности также является типичным признаком люмбоишиалгии – неметь могут отдельные участки или вся та зона, которая иннервируется пораженным нервом.
В тяжелых случаях ухудшается общее состояние: повышается температура тела, возникает лихорадка, утрачивается контроль над отправлениями организма.
Читайте также:
Лечение
Для постановки диагноза в большинстве случаев достаточно осмотра невролога и проведения рентгенографии. Терапия заболевания направлена на устранение болевого синдрома и борьбу с его причиной – межпозвоночной грыжей, остеохондрозом. В острой фазе необходим постельный или максимально щадящий режим, исключающий активные движения и физические нагрузки. При необходимости назначается ношение фиксирующего корсета.
Всем пациентам рекомендуется лежать или спать на жесткой и упругой постели, желательно на ортопедическом матрасе. Для избавления от боли используются анальгетики и нестероидные противовоспалительные препараты (НПВП) – Анальгин, Арамадол, Апизол, средства на основе Диклофенака и Ибупрофена. Эти лекарства могут вводиться внутривенно или внутримышечно, а также использоваться в таблетках или ректальных суппозиториях.
При недостаточном эффекте обезболивающих и средств НПВП назначаются стероидные лекарства, наиболее действенным из них является Преднизолон. Выраженный болевой синдром купируется посредством лечебных блокад. В ходе такой процедуры, проводимой только в условиях стационара, инъекции делаются непосредственно в позвоночные суставы. Для блокад может применяться несколько средств – Дипроспан, Гидрокортизон, Депомедрол, Новокаин, Лидокаин, Бупивакаин.
Если есть отечность, ее устраняют с помощью инфузий (капельно) Хлорида Натрия, способствующего выведению лишней жидкости. Для борьбы с мышечным спазмом используются миорелаксанты – Сирдалуд, Клоназепам, Диазепам, Мидокалм и др. Чтобы улучшить внутритканевую микроциркуляцию, назначают Актовегин, Трентал, Эуфиллин.
В комплексное лечение люмбоишиалгии могут также входить седативные препараты – Реланиум, Феназепам, витамины группы В и средства для местного применения. Хорошо справляются с болью как противовоспалительные (Фастум-гель, Диклак), так и местнораздражающие мази (перцовый пластырь, мазь Капсикам).
В отдельных случаях пациентам показано скелетное вытяжение, чтобы отдалить межпозвоночные диски друг от друга.
В качестве дополнительного, но весьма эффективного метода используются физиопроцедуры:
- электрофорез и микротоки;
- магнитотерапия;
- иглоукалывание;
- парафиновые и грязевые аппликации;
- лечебный сон;
- массаж;
- бальнеотерапия – радоновые, йодобромные, хрлоридно-натриевые и сероводородные ванны;
- мануальная терапия;
- массаж и ЛФК.
Массаж пояснично-крестцовой зоны позволяет добиться снижения интенсивности болевого синдрома, восстановления функции позвоночного столба, улучшения местного кровообращения и замедления прогрессирования остеохондроза.
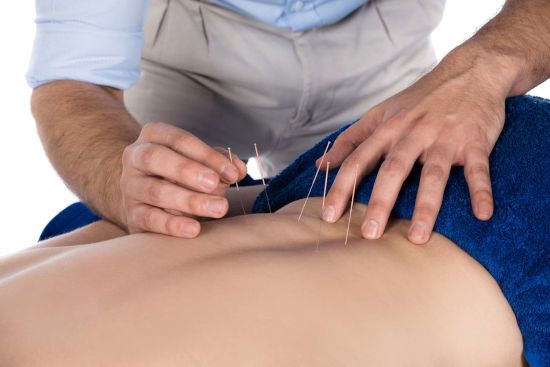
Иглоукалывание не вызывает побочных эффектов и аллергических реакций; после сеансов не только стихает боль, но и повышается эластичность связок, расслабляются мышцы спины, а позвоночник становится более подвижным
Сеансы мануальной терапии помогают устранить спастические явления в мышцах, активизируют восстановительные процессы, нормализуют кровоток и избавляют пациента от боли и воспаления.
Если консервативные методы не приносят результата, проводится оперативное вмешательство. Показаниями к операции являются стойкий болевой синдром, не поддающийся купированию медикаментами, признаки сдавления спинного мозга, нарушение работы органов малого таза, парезы и параличи нижних конечностей. Чаще всего хирургический метод применяется при грыжах дисков, которые частично или полностью удаляются.
Лечебная гимнастика
Лечебные упражнения особенно полезны при рецидивирующей боли в пояснице. С помощью несложной гимнастики можно укрепить мышечный корсет спины, что существенно снизит риск смещения позвоночных костей и повысит их устойчивость к физическим нагрузкам.
Заниматься ЛФК лучше под руководством опытного инструктора, работающего в поликлинике или медицинском центре. При самостоятельном выполнении есть риск потянуть мышцы, спровоцировать воспаление и болезненность. В дальнейшем, после привыкания к нагрузкам и освоения основных движений, можно переходить к занятиям дома.
Упражнения в остром периоде выполняются в положении лежа:
- Исходное положение – лежа на спине. Поднять руки вверх, положить их за головой и потянуться, стараясь вытянуть позвоночник в длину.
- Притянуть одну ногу к себе, сгибая ее в колене и не отрывая пятки от постели. Поменять ногу.
- Сгибать и разгибать ноги в голеностопном суставе.
- Согнуть ноги в коленях и поворачивать их то в одну сторону, то в другую.
- Ноги согнуть, притягивать к животу сначала одну ногу, затем другую. Чтобы усилить эффект растяжки, можно помогать себе руками.
- Исходное положение – лежа на боку. Медленно поднять руку, лежащую сверху, затем опустить.
- Согнуть ногу, которая лежит вверху, так, чтобы в тазобедренном и коленном суставе образовался прямой угол, и плавно разогнуть.
- Ноги согнуть так же, как в предыдущем упражнении и поднимать одну ногу вверх, плавно возвращаясь в исходное положение.
Три последних упражнения нужно повторить, лежа на другом боку.
После стихания острой симптоматики упражнения усложняются:
- Исходное положение – лежа на спине. Одну или обе руки положить на живот и «дышать животом»: на вдохе он максимально поднимается вверх, на выдохе – втягивается внутрь.
- Поочередно отводить согнутые в коленях ноги в стороны.
- Поднять прямые ноги вверх и рисовать пятками круги – сначала движения направлены внутрь, затем – наружу.
- Велосипед – вращать ногами воображаемые педали. Чем ближе к полу будут ноги, тем сложнее выполнять это упражнение.
- Полумостик. Согнуть ноги в коленях, руки положить вдоль туловища, уперевшись ладонями в пол. Медленно и плавно поднимать таз максимально вверх.
- Исходное положение – лежа на животе. Поочередно отводить ноги в стороны.
- Кобра. Опираясь на ладони, поднимать корпус вверх, прогибаясь в поясничном отделе.
- Вытянуть руки за головой и положить их параллельно друг другу. Одновременный подъем противоположной руки и ноги.
- Приподнимая корпус, делать руками «плавательные» движения, имитируя стиль «брасс».
- Исходное положение – стоя на четвереньках. Поочередно поднимать то одну, то другую ногу, выпрямляя ее.
- Садиться на пятки, опустив голову между колен и вытянув руки вперед.
- Кошка. Прогибаться в грудном и поясничном отделе сначала вверх, округляя спину, а затем вниз.
Народные методы
В копилке народных рецептов есть много средств для борьбы с поясничными прострелами. Однако применять их следует с осторожностью, чтобы не вызвать усиления симптомов. Перед использованием того или иного средства лучше всего посоветоваться со специалистом, поскольку большинство методов традиционная медицина одобряет.
Барсучий жир – это мощное средство для лечения остеохондроза. Нанесенный на больное место, он способен снять неприятные симптомы в течение нескольких часов. Чтобы получить эффект быстрее, можно делать с ним растирки. Жир не должен быть холодным или горячим, лучше всего использовать теплый продукт.
При использовании компрессов необходимо обязательно утеплить пораженный участок с помощью шарфа, платка, шерстяной повязки или пледа. Жир впитывается в кожу примерно за полчаса, в течение которого лучше лежать или сидеть.
Жиром можно растирать спину и ногу там, где болит, или делать компрессы. Для аппликаций продукт нужно растопить и пропитать им ткань. Приложив ее к больному месту, утеплить и оставить на 3–4 часа. Процедуру делают 1–3 раза в день. Курс лечения – 3–4 недели.
Очищенную редьку измельчить на терке или в мясорубке, выложить на марлю или бинт и положить на пораженный участок. Закрыть сверху пищевой пленкой, зафиксировать бинтом и утеплить. Держать компресс нужно до ощущения сильного тепла.
Красную глину развести водой до густоты сметаны, добавить примерно 1/3 стакана скипидара, хорошо размешать и нанести смесь на тело. Накрыть компресс теплой тканью и держать около трех часов. Процедуру можно делать дважды в день.
От боли в спине хорошо помогают обычные горчичники. Для того чтобы усилить эффект, рекомендуется смачивать их не в воде, а в растворе фурацилина с медом. В стакане воды растворяют 2 таблетки фурацилина и добавляют 1–2 ложки меда. Подойдет и готовый фурацилиновый раствор, который продается в аптеках. Держать горчичники на теле нужно в течение 15–20 минут.

Основным эффектом аппликаций является прогревание, благодаря чему улучшается питание и кровоснабжение пораженных тканей
Рецепт настоя из трав: взять одинаковое количество мяты, ромашки, шишек хмеля, брусничного листа, корня дягиля и крапивы. Залить кипятком из расчета 2 ст. л. сырья на ½ л воды. Лучше всего заваривать эти травы в термосе, настаивать около 12 часов. После процеживания пить перед едой по половине стакана 2 раза в день. Курс лечения – неделя.
Для приготовления следующего целебного настоя понадобится:
- боярышник;
- шиповник;
- тимьян;
- цветы липы и синеголовки.
Каждого компонента нужно взять примерно по 20–30 г и залить их поллитра кипятка. Для настаивания достаточно 20–30 мин, после чего средство принимают 3 раза в день по ½ стакана.
Из трав и растительного масла можно сделать мазь, которой обрабатывать больное место дважды в день. Смешать полынь, тополиные почки, корневища аира, окопник и около 50 мл нерафинированного подсолнечного масла. Емкость закрыть крышкой и убрать в холодильник на 20 дней. После этого мазь готова к применению.
Хороший эффект дают ванны с отваром дубовой коры, корневищ аира и плодов конского каштана. Принимать лечебные ванны рекомендуется ежедневно или через день, в вечернее время.
Прогноз и профилактика
В подавляющем большинстве случаев вертеброгенная люмбоишиалгия хорошо поддается лечению. Если заболевание часто рецидивирует или пациент не выполняет рекомендации врача в полном объеме, возможно нарушение обменных процессов и образование узлов в глубине мышц.
При своевременном обращении за медицинской помощью с острой симптоматикой удается справиться за 1–2 дня, полное выздоровление наступает обычно через 2–3 недели. Для профилактики болей в пояснице необходимо избегать продолжительного напряжения мышц спины, поскольку это приводит к застойным явлениям и развитию деструкции в межпозвоночных дисках.
Всем пациентам рекомендуется заниматься лечебной физкультурой для укрепления мышечного каркаса и избегать нагрузок на неподготовленные мышцы (поднятие и переноска тяжестей, резкие наклоны и повороты туловища). Важно также поддерживать нормальный вес тела и по возможности проходить санаторно-курортное лечение. Будьте здоровы!
Причины развития люмбоишиалгии вертеброгенной, симптоматика, методы диагностики, лечения, профилактика и прогноз заболевания
Вертеброгенная люмбоишиалгия (аббревиатура: ВЛИ) – патологическое состояние, которое требует неотложного медицинского вмешательства. В статье мы разберем симптомы и лечение ВЛИ.
 ВЛИ
ВЛИВнимание! В международной классификации болезней 10-го пересмотра (МКБ-10) люмбоишиалгия обозначается кодом M54.4.
ВЛИ: что это такое
Люмбоишиалгия относится к боли, которая исходит из нижней части спины и отдает в нижнюю конечность. Как правило, боль затрагивает только одну сторону (одну ногу). В дополнение к боли могут возникать другие симптомы (парастезии).
Люмбалгию следует отличать от ишиаса: последний вызван изолированным раздражением седалищного нерва. При люмбоишиалгии в дополнение к этому нерву затрагиваются другие нервные волокна.
 Парастезия
ПарастезияПоясничные нервы участвуют в сгибании бедра и расширении коленного сустава, а также регулируют функцию ягодичных мышц. Сенсорные компоненты этих нервов передают сенсорные, температурные и болевые стимулы из поясницы, а также от передней части ног к центральной нервной системе (ЦНС).
Механизм и причины развития
Наиболее распространенной причиной возникновения патологии является грыжа межпозвоночного диска (ГМД). Студенистая сердцевина диска прорывается через фиброзное кольцо наружу. Оно может надавить на нервный корень и вызвать дискогенную форму люмбоишиалгии.
Переломы позвонков (вследствие травмы или остеопороза) или связанные с изнашиванием (дегенеративные) изменения в позвоночных суставах могут сузить нервные корни.
Другими причинами патологии могут быть:
- остеопороз;
- воспаления – спондилодизит (воспаление межпозвонкового диска и прилегающего тела позвонка), болезнь Лайма или абсцессы;
- камни в почках;
- массы, которые находятся на нервах – киста яичника или аневризма брюшной аорты.
Клиническая картина
Если нервный корешок раздражается или повреждается, симптомы появляются в различных областях тела как у женщин, так и мужчин. Каждый корешок отвечает за ощущения в определенной области. Основные симптомы при поражениях различных нейронных волокон:
- Первый корень поясничного нерва (L1): боль в пояснице, направленная вперед в пах.
- L2: боль в поясничной области, которая отдает в переднюю часть бедра.
- L3: боль, отдающая в переднюю зону бедра и тянущуюся от верхней области к внутренней части над коленом.
- L4: патология, излучающая в переднюю область бедра и проходящая над коленом от верхней части к внутренней.
- L5: боль, которая проходит вдоль бедра и отдает в стопу (может проявляться резко в обеих стопах).
Правосторонняя или левосторонняя люмбоишиалгия может вызвать мышечную слабость. Пациентам трудно подняться по лестнице или стоять на одной ноге (пораженной). Часто они также не могут стоять на носках или пятках.
Врач часто выявляет ослабленные или отсутствующие рефлексы. Патология влияет на рефлекс сухожилия надколенника и рефлекс ахиллова сухожилия. В зависимости от пораженного сегмента возникают различные неврологические синдромы.
Диагностика
Врач изучает историю болезни пациента и задаёт вопросы относительно характера, интенсивности и локализации болевых симптомов (анамнез). Доктор создаёт подробный отчет о симптомах, спрашивает, как долго они существуют и изменились ли с течением времени.
Затем следует физическое обследование. Врач проверяет, например, подвижность суставов, мышечную силу и рефлексы в пораженной ноге.
При долговременном дискомфорте или острых симптомах (паралич или нарушения мочеиспускания и стула) также необходимо провести дополнительные исследования. Наиболее часто используются компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). С помощью этих методов может быть выявлена ГМД или перелом позвонков.
Лечебные мероприятия
Если никаких признаков паралича или недержания не обнаружено, люмбоишиалгию необходимо лечить консервативно. В большинстве случаев врач назначает анальгетическую терапию и физиотерапию. Эффективная физическая терапия очень важна для предотвращения хронических заболеваний.
Если инфекция является причиной заболевания, врач может назначить антибиотики (против бактерий) или противовирусные препараты.
Если консервативная терапия не приносит лечебного эффекта и возникает паралич или другие неврологические дефициты, назначается хирургическое вмешательство. Используются различные методы. При ГМД желеобразное ядро может быть удалено (нуклеотомия).
 ГМД
ГМДПрогноз
Прогноз благоприятный при своевременном лечении вертебральной патологии (позвоночника) и люмбалгии. В домашних условиях не рекомендуется избавляться от недуга непроверенными медикаментозными или народными средствами. При появлении жгучей боли (справа или слева) в любом отделе позвоночника рекомендуется обратиться к врачу. При выраженной и постоянной симптоматике (двусторонней боли с левой или правой стороны) нужно вызвать скорую помощь, поскольку потребуются уколы.
Совет! Не рекомендуется заниматься гимнастикой и другими упражнениями без ведома врача. Только после дифференциальной диагностики и назначения нужных таблеток, которые уменьшают проявления болезни (умеренную боль), можно заниматься спортом. Внезапно начинать упражнения нельзя. Лечить болезнь может только врач.