Панариций на пальце лечение фото – Панариций на пальце руки, ноги. подногтевой, костный, подкожный, суставной. классификация, лечение, фото
причины, фото, лечение в домашних условиях, видео, симптомы, формы

Своевременное и адекватное лечение панариция на пальце позволит избежать хирургического вмешательства. Помимо эстетического момента, это гнойное воспаление может быть опасным, особенно для пожилых людей, а также больных диабетом и псориазом.
Причины и симптомы панариция на пальце
Панариций — это гнойный воспалительный процесс, затрагивающий костные и мягкие ткани пальца. Возникает в результате попадания кокковой флоры на поврежденную кожу. Причем это повреждение может быть незначительным, например, укол или царапина.
Предрасположенность к поражению панарицием имеют люди с гормональными нарушениями, плохим кровообращением и кровоснабжением, страдающие авитаминозом и иммунодефицитом. У таких больных заболевание принимает тяжелые формы.
Панариций возникает на руках, реже – на ногах. В зависимости от того, где расположен очаг воспаления, специалисты различают такие его формы:
- Кожная — проявляется в виде небольшого пузырька на поверхности кожи. Он заполнен гнойным содержимым. Кожа вокруг него краснеет и опухает, становится болезненной. Простейшая форма заболевания может осложняться воспалением лимфатических сосудов.
- Подкожная – располагается на внутренней поверхности ногтевой фаланги. Часто начинается с воспаления лимфоузлов. Палец опухает и краснеет. Нажатие пинцетом на покрасневшее место вызывает острую боль. Может ухудшаться общее состояние, характеризующееся головной болью, ознобом, слабостью, повышением температуры. Это наиболее распространенная форма заболевания.
- Околоногтевая. Пораженный участок располагается в области ногтевого ложа. Под припухлостью кожи скапливается гной.
- Подногтевая. Очаг воспаления находится под ногтем. Образуется гнойник. Ногтевая пластина деформируется. Проявляется в виде резкой пульсирующей боли, ощущается болезненность при прикосновениях.
- Сухожильная – трансформируется из подкожного или подногтевого панариция и переходит на сухожилия. При этом воспаляется не только сам палец, но и вся кисть. Появляется опухоль, покраснение, болезненность. Пальцы теряют способность двигаться. Одновременно с этим ухудшается общее состояние.
- Костная. Затрагивает костную ткань и приводит к ее отмиранию. Проявляется сильными болями в фалангах пальца. Постепенно болезненные ощущения распространяются по всему пальцу. Он опухает и краснеет. Гной, образующийся в костной ткани, может прорваться сквозь нее и выходить наружу вместе с кусочками кости. Состояние больного можно характеризовать, как тяжелое.
Панариций на пальце — фото




Лечение панариция пальца в домашних условиях
Лечение панариция на пальце зависит от того, в какой форме и в какой стадии находится заболевание. Разумеется, диагностировать болезнь может только специалист.
Легче всего поддается лечению начальная стадия, но можно пропустить этот момент и запустить ее. И тогда уже не обойтись без хирургического вмешательства. Этот радикальный метод заключается в иссечении кожи с очагом поражения и удалении гнойного содержимого. Эта несложная операция проводится под местным наркозом без направления больного в стационар.
Если вы все-таки не упустили момент начала заболевания, то вам удастся обойтись консервативными методами медикаментозного и народного лечения. Особенно это касается подкожного и кожного панариция.
При появлении припухлостей, болевых ощущений и покраснений 2 раза в день сделайте горячую ванночку со слабым раствором марганцовки (калия перманганата). Держать пораженный участок в ванночке не менее 15 минут. После процедуры смажьте больное место йодом и наложите повязку с антисептической мазью, которая снимет воспаление и обеспечит отток гноя.
Кисти руки и пальцу нужен полный покой. При болевых ощущениях можно принять любое обезболивающее средство. Такие ванночки и перевязки следует делать через каждый 6 часов, пока опухоль и покраснение не спадет.
Но будьте внимательны! Если покраснение не проходит, опухоль не спадает, а боль не уменьшается, значит, вам не избежать посещения врача. Он назначит соответствующие антибиотики или примет решение относительно другого медикаментозного лечения.
Показано также физиотерапевтическое лечение: УВЧ, электрофорез, ультразвук. В случае, когда в течение нескольких суток это не дает никаких результатов, гнойник все-таки разрезают.
В народе панариций называют волосом. Есть много рецептов, как справиться с этой напастью. Но к бабушкиным методом нужно подходить с осторожностью. Поскольку этот участок и без того инфицирован, важно, чтобы эта инфекция не распространилась на другие участки. Поэтому при проведении лечебных процедур следует соблюдать правила гигиены.
Достаточно безопасны и эффективны следующие методы лечения:
- Промойте очаг инфекции раствором фурацилина и наложите повязку с бальзамом Шостаковского. Через сутки повторите процедуру, только вместо бальзама используйте сок чистотела. Чередуйте в течение месяца. На ранку можно накладывать раствор мумие, облепиховое масло, прополис.
- Вылейте в стакан белок 1 куриного яйца и добавьте к нему 30-40 мл 96-процентного спирта. Помешивайте состав, пока не образуются хлопья. Процедите полученную жидкость через марлю и выложите сцеженные белковые хлопья на бинт, сложенный в несколько слоев. Наложите повязку на больное место, укутайте целлофаном и снова оберните бинтом. Поменяйте компресс через 7 часов. Так делайте до тех пор, пока покраснение не спадет. Обычно требуется пару дней. Метод хорошо работает при ногтевом панариции.
Видео: панариций на пальце
Панариций на пальце руки, ноги. Классификация, лечение, фото
Панариций на пальцах рук представляет инфекционное воспалительное заболевание подкожно-жировой клетчатки. Очаг располагается в тканях пальцев верхних конечностей, реже – нижних. Его формирование происходит при попадании микробов через царапины, ссадины.
Характеризуется болевыми ощущениями, отеканием, покраснением. На стадиях развития, достаточно консервативной терапии. При наличии гнойника, не обойтись без операции. Из-за нюансов строения и локации мягких тканей в этой части, нагноение проникает в глубину – к костям, сухожилиям и сочленениям. Если должной терапии не оказывается, возможны тяжелые осложнения.
Заболевание делится на 2 группы – гнойная и серозная. Зависимо от расположения гнойно-некротического процесса разделяют поверхностные и глубокие виды.
| Поверхностные | Глубокие |
| Кожный | Костный |
| Подкожный | Сухожильный |
| Подногтевой | Суставный |
| Околоногтевой | Пандактиллит |
Содержание записи:
Как действует панариций
Панариций на пальце руки развивается путем проникновения инфекционных микроорганизмов в мягкие ткани.
 Формы панариция на пальце руки
Формы панариция на пальце рукиОбразуется воспалительный процесс, увеличивается чувство распирания в пораженной области из-за отека, появляется болезненность. При отсутствии подходящей терапии, инфекция способна прорываться в рядом находящиеся ячейки, распространяться на кости, сочленения.
Чем глубже проникает воспалительный процесс, тем тяжелее протекает заболевание. Без грамотной терапии, возможно поражение всех пальцевых структур, в последующем, возникает гангрена.
Более склонны к рецидивам абсцедирующие формы. Для устранения воспаления, вскрываются пораженные ячейки. Реже диагностируется патологический процесс на стопе. Это объясняется тем, что пальцы рук подвергаются травмам чаще. Инфекция распространяется одинаково.
Причины появления панариция
Основной причиной развития патологического процесса является инфекция. Входными воротами случат кожные повреждения, ожоги, расчесы, укусы насекомых или занозы.
Обстоятельства, предшествующие возникновению болезни:
- частое мытье рук с помощью химических веществ или некачественного мыла;
- регулярное прикусывание пальцев;

- злоупотребление маникюром, педикюром;
- употребление производных витамина А – Изотретиноина, снижающих иммунитет;
- потребление медикаментов, подавляющих защитные функции при комплексном лечении, аутоиммунных и раковых заболеваний;
- хроническое воспаление на кожных покровах – псориаз, дерматиты аллергической этиологии, волчанка;
- авитаминоз, диабет.
Гнойное воспаление провоцируется разными видами бактериальных агентов, чаще бактериями рода кокков и смешанной флорой.
Симптомы панариция
Клинические проявления патологии зависят от ее разновидности.
Все формы протекают болезненно, присутствует отек и покраснение:
- Кожный вид. Развитие болезнетворного процесса начинается на пальце, с обратной части кисти. Под кожными покровами, в появившемся пузыре, накапливаются гнойные массы. Они могут содержать в себе кровянистые примеси. Кожа рядом с пузырем краснеет, практически не болит, присутствует лишь незначительное жжение. При его увеличении, речь идет об усугублении состояния.
- Паронихий – воспаление околоногтевого валика у корня. Развитие дополняется покраснением, болью в зоне ногтя, отеком и болью. Через время формируется абсцесс и гнойный экссудат. Ноготь приобретает желтовато-зеленый оттенок, отслаивается. После он вырастает деформированным.
- Костный тип. Это острое воспалительное заболевание гнойной природы, локализованное в костной ткани. Сопровождается нетерпимым дискомфортом, отеком пальца, локальной гипертермией и покраснением.
- Подногтевой вид. Развивается воспаление под ногтевой пластиной вследствие микротравм. Характеризуется сильной болью, пульсирующий воспалительный очаг располагается под ногтем. Повышается температура локально, область поражения краснеет, отекают рядом находящиеся ткани.
- Суставный и костный вид. Особенностью этой разновидности являются веретенообразные пальцы, которыми тяжело шевелить из-за сильного их отека. Боль не имеет четкого расположения, она пульсирующая, невыносимая. Возможно образование свищей, через которые вытекает гнойный экссудат.
- Сухожильная форма или гнойный тендовагинит. Это один из самых опасных видов, который чреват ухудшением двигательной функции пальцев. Сопровождается состояние сильной лихорадкой, упадком сил. Палец отекает, находится в согнутом виде. При попытке им подвигать, возникают сильные боли.
По мнению врачей, чаще появляется панариций на пальце руки от первого до третьего у лиц от 25 до 55 лет.
Диагностика панариция
Диагностические мероприятия направлены на исключение других патологий пальцев инфекционной этиологии. Проводится уточнение вида и глубины поражения.
- Осмотр. Доктор оценивает изменения в пораженной зоне, обнаруживает симптомы интоксикации, анализирует подмышечные лимфоузлы. Берется пуговичный зонд для локального осмотра, который дает возможность определить часть, где отмечается наибольшая боль и глубину гнойника.

- Медик берет мазки при наличии экссудата, либо открытой ранки. Это позволяет сделать бактериологический анализ с установлением разновидности возбудителя и его восприимчивости к основным антибиотикам. Результат готовится 5-7 суток.
- Рентген в 2 проекциях – обзорный, прицельный. Осуществляется методика при подозрении на костную или суставную форму.
- Диафоноскопия. Диагностика подразумевает просвечивание тканей задействованного в патологический процесс пальца. Воспалительный очаг выглядит как темное пятно, что дает возможность определить его примерные масштабы и форму.
- Общий клинический анализ кровяной плазмы для выявления интенсивности общего воспалительного процесса. Проводится исследование путем оценивания уровня СОЭ.
Диагностический план подразумевает сбор анализов для обнаружения склонности и осложняющих течение патологии обстоятельств. К ним относят выявление уровня глюкозы для исключения сахарного диабета и сифилитического поражения.
Симптоматика требует дифференциального диагностирования со схожими болезнями:
- онихомикозами;
- рожистыми воспалениями;
- фурункулами, карбункулами.
Порой доктору требуется исключить шанкр-панариций. Это редкий вид первичного сифилиса, когда в качестве «открытых ворот» для бледной трепонемы выступают микроповреждения пальцев верхних конечностей. Заболевание часто встречается у медицинских сотрудников, контактирующих с носителями вирусов, материалами для лабораторных исследований.
Профилактика панариция
Выделяют ряд превентивных мероприятий, помогающих избежать появления панариция.
К ним относят:
- регулярное соблюдение гигиен рук;

- правильный подбор уходовых средств, не пересушивающих кожу;
- сдвигание, а не вырезание кутикулы и перед проведением маникюра в салоне, интересоваться касательно методов обработки приборов;
- отучить детей грызть ногти, не откусывать заусенцы;
- обработка ранок и ссадин антисептиками – Кутасептом, Биосептом, Антисептолом;
- пользование смягчающими и увлажняющими кремами;
- применение резиновых перчаток при уборке или взаимодействии с землей.
Если на руке есть царапины или другие повреждения, нельзя работать с мясом и землей. Своевременно выявленное заболевание можно быстро устранить без последствий. Желательно при первом обнаружении покраснения, болей на пальце обращаться к медикам.
Методы лечения панариция
Панариций на пальце руки поддается терапии лишь на первых фазах, тогда лечение может проходить дома. Применяются антисептики, мази, антибиотики, нетрадиционные методики.
Какие медикаментозные средства показаны.
- Фурацилин. Выпускается в виде раствора и таблеток по 0,2 г и 20 мг. Активным компонентом выступает нитрофурал. Препарат оказывает бактерицидное действие, уничтожает бактерии рода кокков. Применяют для горячих ванн, парят в них воспаленный палец не меньше 30 минут. Курс лечения составляет 1-2 недели, в зависимости от результата.
- Димексид. Производится в виде жидкости для наружного использования, геля 25% и 50%. Действующим веществом служит диметилсульфоксид. Медикамент оказывает противомикробное, антивоспалительное и спазмолитическое действие. Его разводят в пропорции 1:4 с водой, накладывают аппликации 1-2 раза в день. Курс применения составляет 7-10 дней.

- Левомеколь. Это мазь, фасуется в тубы. В 1 г содержится левомицетина 7,5 мг и метилурацила 40 мг. Мажут тонко на распаренный палец 2-3 раза в день в течение 2 недель. Мазь уничтожает бактерии, ускоряет заживление.
- Тетрациклиновая мазь. Лекарственная субстанция фасуется в тюбики, главным элементом является тетрациклина гидрохлорид 3,226 г. Дает высокие заживляющие результаты на стадиях развития. Можно комбинировать ее с цинковой пастой 1:1, мазать 2-3 раза в сутки курсом в 10 дней.
- Линкомицин. Действующим компонентом служит линкомицин, в 15 г лечебной субстанции присутствует 300 мг. Антибиотик, используемый для устранения патологии в виде мази 2-3 раза в сутки. Использовать 5-7 дней, на усмотрение доктора.
Общая длительность лечебного курса составляет не более 2 недель. Если приведенные лекарства не приносят результата, у больного отмечается гипертермия, появился нарыв – нужна операция.
Антибактериальная терапия
Антибактериальные средства назначают всегда, без учета выбранной методики терапии – оперативным или консервативным путем. Это объясняется тем, что из-за инфекционного воспаления появляется высокий риск развития осложнений. Предпочтительно назначают антибиотики широкого спектра воздействия.
Какие антибактериальные средства применяются:
- 1 поколения – Цефалексин перорально, Цефазолин внутривенно или в мышцу 3 раза по 4 г за день курсом 1-2 недели. Активным веществом у обоих средств выступает цефалексин и цефазолин. Первый антибиотик выпускается в виде капсул по 250 мг активного вещества. Цефазолин представлен в порошке для приготовления раствора, по 2000мг/флакон и 1000 мг/флакон.

- 2 поколения – Цефуроксим перорально по 5 мл суспензии каждые 8 часов, Цефамандол – в виде уколов в вену или мышцу – 2 раза в день по 1 г. Цефуроксим выпускается в форме раствора для инъекций, активное вещество – цефуроксим в количестве 0,75 или 1,5 г во флаконе. Цефамандол представляет собой порошок для приготовления инъекционного раствора. Действующий элемент – цефамандол по 500 мг, 1 или 2 г во флаконе.
- 3 поколения – Цефтриаксон – в вену или мышцу каждые 24 часа по 1-2 г. Препарат представлен в качестве порошка для изготовления раствора, активное вещество – цефтриаксон 0,5 г или 1 г во флаконе.
Если больной своевременно обратился к врачу, назначаются пенициллины – Ампицилин, Пеницилин или Гентамицин. Курс приема составляет от 5 до 7 дней, иногда продлевается до 10. Лицам с патологиями ЖКТ дополнительно прописывают прибиотики.
Они защищают слизистую желудка от негативного действия антибиотиков. Для локального применения используют пенициллины на новокаиновом растворе в виде уколов 1 раз в день. Длительность курса лечения этими средствами устанавливает доктор индивидуально.
Физиотерапия
Физиотерапевтические методы оказывают седативное действие, стимулируют реологические свойства крови, улучшают работу иммунных свойств. На фоне прохождения курса, устраняется панариций на пальце руки, ткани быстрее восстанавливаются.
Широко назначаются такие методики:
- кварц – 5-7 процедур;

- УВЧ – 5-10 сеансов;
- ультрафонофорез Преднизолона, Гидрокортизона – количество сеансов устанавливается индивидуально.
Также прибегают к транскраниальной электростимуляции. Процедура помогает обезболить пораженный палец, нормализовать гемодинамику, ускорить восстановительный процесс тканей. Обычно требуется 6-7 сеансов.
Ванночки
Травяные ванночки оказывают успокаивающее, регенерирующее воздействие. Их можно делать 2-3 раза в день, курсом в 1-2 недели.
- Эвкалипт. Купить настойку в аптеке, развести 2 ч. л. в 1 л. теплой воды. Можно готовить отвары из сухой травы эвкалипта. Взять 2 ч. л., запарить 0,5 л. воды проварить 15 мин. Остудить, погрузить в отвар больной палец и держать 15 мин.
- Чистотел. Положить в кастрюлю 1 ст. л. травы, залить 0,5 л. теплой воды. Проварить до закипания, уменьшить огонь и варить еще 15 мин. В ванночке с отваром из чистотела держать палец 20 мин.

- Ванночка на основе магранцовки. Берется 1 ч.л. на 1 л. воды, размешивается до растворения кристаллов. Необходимо добиться светло-розового оттенка, иначе есть риск получить ожоги. Держать палец в растворе 10 мин. После, наложить компресс с Левомиколем.
Желательно протестировать предварительно компоненты средств на предмет аллергии. Нужно нанести отвар или настойку на кисть, подождать 30 минут. Если изменений на коже не произошло – непереносимости нет.
В условиях поликлиники
Панариций на пальце руки кожного и подкожного вида лечат в поликлинических условиях:
- При кожной форме, пузырь удаляют, обрабатывают ранку перекисью и зеленкой. Анестезии не требуется.
- В случае подкожного вида, делают 2 надреза с обоих краев пораженной области, дренируют гной.
- При паронихии, проводят вскрытие абсцесса, методом поднятия кожного валика.
- Больным с костным, сухожильным и суставным типом обращаться за лечением в отделение гнойной хирургии. Там проводят комплексную терапию, зависимо от степени тяжести состояния. Терапевтическую схему подбирают индивидуально.
В среднем, курс лечения в поликлинике занимает 1 неделю.
Хирургические методы
Когда консервативная терапия была проведена неправильно, или безрезультатно, положена операция. Проводится дренаж экссудата под локальным обезболиванием. Если кожа возле нарыва стала белой или желтой, местная анестезия не делается, поскольку такой симптом сигнализирует о повреждении нервных корешков.
- Оперативная манипуляция при внешнем воспалении осуществляется путем подрезания отслоенного участка с дальнейшим его иссечением и удалением экссудата. Анестезии не требуется, процедура не сопровождается болями. В завершении процесса накладывается антисептическая аппликация на 5 суток. За это время произойдет эпителизация ранки.
- При глубоком поражении инфекцией, делается разрез в 10 мм по направлению к ладони у краевой части ногтя. Отодвигаются кожные покровы, покрывающие ногтевое ложе, проводится очищение от патологического экссудата.
- Если ноготь на базе отслаивается по причине скопления гноя, его иссекают. На палец наносится антисептическая повязка. Резиновую прокладку меняют и оставляют еще на 1 день.
Чтобы восстановить палец после операции и предотвратить присоединение вторичной инфекции, показан курс антибиотиков и антисептиков 5-7 дней.
Народные методы
Нетрадиционные способы лечения применяются для усиления эффекта от других методик. Самые высокие результаты они показывают на стадии развития, помогают избежать операции.
- Компресс с репчатым луком запеченным. Взять овощ, очистить и запечь в духовой печи до появления золотистой корочки. Готовый лук разрезать пополам, приложить к пальцу и зафиксировать бинтиком, держать 4 часа. Гнойник созревает быстрее, экссудат выходит наружу.
- Примочка из листьев алоэ. Лист очистить от кожуры, мякоть наложить на место воспаления, держать 5-6 часов. Средство обладает антивоспалительным и противоотечным действием.
Если были обнаружены гнойно-воспалительные разновидности, лечить их домашними средствами опасно.
Реабилитация после хирургического лечения панариция
Основные признаки в виде боли, отека и покраснения, проходят почти сразу после операции. Заживает рана за 1 неделю. В реабилитационный период следует каждый день выполнять перевязки с применением лекарств, назначенных медиком – бактерицидные или заживляющие мази, коллагеновые губки.
Палец должен находиться в состоянии покоя. Конечность желательно не напрягать. Также показан курс антибиотиков 5-7 дней. Нельзя бросать пить антибактериальные медикаменты раньше времени, двигать больным пальцем, пытаться самостоятельно удалить образовавшуюся корку.
Осложнения
При отсутствии адекватного лечения, возможны негативные последствия от панариция. Они возникают, когда происходит распространение инфекции на рядом находящиеся ткани или в виде осложнений после перенесенной болезни.
- Запущенный панариций чреват переходом воспаления на рядом находящиеся ткани с развитием пандактилита. Патология тяжело лечится, часто разрешается удалением пальца.
- Гнойное воспаление распространяется на сочленение, происходит его отмирание, нарушается двигательная функция.
- Флегмона кисти. Формируется из-за перехода инфекционных агентов на кисть.
- Сухожильный вид при отсутствии терапии вызывает контрактуры и тугоподвижность пораженного сустава.
- Суставно-костный панариций опасен развитием остеомиелита в хронической фазе с частыми рецидивами. Отличается частичной или полной утратой подвижности.
- Любая форма способна вызвать сильную интоксикацию организма, миозит.
Устранять возникшие осложнения труднее, чем сам панариций на пальце руки. Самолечение опасно фатальными последствиями. Вылечиться можно только при условии полного соблюдения рекомендаций медиков.
Автор: Коршунова Руслана Федоровна
Оформление статьи: Мила Фридан
Видео о панариции
Елена Малышева расскажет о панариции:
Подногтевой панариций фото

Своевременное и адекватное лечение панариция на пальце позволит избежать хирургического вмешательства. Помимо эстетического момента, это гнойное воспаление может быть опасным, особенно для пожилых людей, а также больных диабетом и псориазом.
Причины и симптомы панариция на пальце
Панариций — это гнойный воспалительный процесс, затрагивающий костные и мягкие ткани пальца. Возникает в результате попадания кокковой флоры на поврежденную кожу. Причем это повреждение может быть незначительным, например, укол или царапина.
Предрасположенность к поражению панарицием имеют люди с гормональными нарушениями, плохим кровообращением и кровоснабжением, страдающие авитаминозом и иммунодефицитом. У таких больных заболевание принимает тяжелые формы.
Панариций возникает на руках, реже – на ногах. В зависимости от того, где расположен очаг воспаления, специалисты различают такие его формы:
- Кожная — проявляется в виде небольшого пузырька на поверхности кожи. Он заполнен гнойным содержимым. Кожа вокруг него краснеет и опухает, становится болезненной. Простейшая форма заболевания может осложняться воспалением лимфатических сосудов.
- Подкожная – располагается на внутренней поверхности ногтевой фаланги. Часто начинается с воспаления лимфоузлов. Палец опухает и краснеет. Нажатие пинцетом на покрасневшее место вызывает острую боль. Может ухудшаться общее состояние, характеризующееся головной болью, ознобом, слабостью, повышением температуры. Это наиболее распространенная форма заболевания.
- Околоногтевая. Пораженный участок располагается в области ногтевого ложа. Под припухлостью кожи скапливается гной.
- Подногтевая. Очаг воспаления находится под ногтем. Образуется гнойник. Ногтевая пластина деформируется. Проявляется в виде резкой пульсирующей боли, ощущается болезненность при прикосновениях.
- Сухожильная – трансформируется из подкожного или подногтевого панариция и переходит на сухожилия. При этом воспаляется не только сам палец, но и вся кисть. Появляется опухоль, покраснение, болезненность. Пальцы теряют способность двигаться. Одновременно с этим ухудшается общее состояние.
- Костная. Затрагивает костную ткань и приводит к ее отмиранию. Проявляется сильными болями в фалангах пальца. Постепенно болезненные ощущения распространяются по всему пальцу. Он опухает и краснеет. Гной, образующийся в костной ткани, может прорваться сквозь нее и выходить наружу вместе с кусочками кости. Состояние больного можно характеризовать, как тяжелое.
Панариций на пальце — фото




Лечение панариция пальца в домашних условиях
Лечение панариция на пальце зависит от того, в какой форме и в какой стадии находится заболевание. Разумеется, диагностировать болезнь может только специалист.
Легче всего поддается лечению начальная стадия, но можно пропустить этот момент и запустить ее. И тогда уже не обойтись без хирургического вмешательства. Этот радикальный метод заключается в иссечении кожи с очагом поражения и удалении гнойного содержимого. Эта несложная операция проводится под местным наркозом без направления больного в стационар.
Если вы все-таки не упустили момент начала заболевания, то вам удастся обойтись консервативными методами медикаментозного и народного лечения. Особенно это касается подкожного и кожного панариция.
При появлении припухлостей, болевых ощущений и покраснений 2 раза в день сделайте горячую ванночку со слабым раствором марганцовки (калия перманганата). Держать пораженный участок в ванночке не менее 15 минут. После процедуры смажьте больное место йодом и наложите повязку с антисептической мазью, которая снимет воспаление и обеспечит отток гноя.
Кисти руки и пальцу нужен полный покой. При болевых ощущениях можно принять любое обезболивающее средство. Такие ванночки и перевязки следует делать через каждый 6 часов, пока опухоль и покраснение не спадет.
Но будьте внимательны! Если покраснение не проходит, опухоль не спадает, а боль не уменьшается, значит, вам не избежать посещения врача. Он назначит соответствующие антибиотики или примет решение относительно другого медикаментозного лечения.
Показано также физиотерапевтическое лечение: УВЧ, электрофорез, ультразвук. В случае, когда в течение нескольких суток это не дает никаких результатов, гнойник все-таки разрезают.
В народе панариций называют волосом. Есть много рецептов, как справиться с этой напастью. Но к бабушкиным методом нужно подходить с осторожностью. Поскольку этот участок и без того инфицирован, важно, чтобы эта инфекция не распространилась на другие участки. Поэтому при проведении лечебных процедур следует соблюдать правила гигиены.
Достаточно безопасны и эффективны следующие методы лечения:
- Промойте очаг инфекции раствором фурацилина и наложите повязку с бальзамом Шостаковского. Через сутки повторите процедуру, только вместо бальзама используйте сок чистотела. Чередуйте в течение месяца. На ранку можно накладывать раствор мумие, облепиховое масло, прополис.
- Вылейте в стакан белок 1 куриного яйца и добавьте к нему 30-40 мл 96-процентного спирта. Помешивайте состав, пока не образуются хлопья. Процедите полученную жидкость через марлю и выложите сцеженные белковые хлопья на бинт, сложенный в несколько слоев. Наложите повязку на больное место, укутайте целлофаном и снова оберните бинтом. Поменяйте компресс через 7 часов. Так делайте до тех пор, пока покраснение не спадет. Обычно требуется пару дней. Метод хорошо работает при ногтевом панариции.
Видео: панариций на пальце
Панариций на пальцах рук представляет инфекционное воспалительное заболевание подкожно-жировой клетчатки. Очаг располагается в тканях пальцев верхних конечностей, реже – нижних. Его формирование происходит при попадании микробов через царапины, ссадины.
Характеризуется болевыми ощущениями, отеканием, покраснением. На стадиях развития, достаточно консервативной терапии. При наличии гнойника, не обойтись без операции. Из-за нюансов строения и локации мягких тканей в этой части, нагноение проникает в глубину – к костям, сухожилиям и сочленениям. Если должной терапии не оказывается, возможны тяжелые осложнения.
Заболевание делится на 2 группы – гнойная и серозная. Зависимо от расположения гнойно-некротического процесса разделяют поверхностные и глубокие виды.
| Поверхностные | Глубокие |
| Кожный | Костный |
| Подкожный | Сухожильный |
| Подногтевой | Суставный |
| Околоногтевой | Пандактиллит |
Как действует панариций
Панариций на пальце руки развивается путем проникновения инфекционных микроорганизмов в мягкие ткани.
 Формы панариция на пальце руки
Формы панариция на пальце руки
Образуется воспалительный процесс, увеличивается чувство распирания в пораженной области из-за отека, появляется болезненность. При отсутствии подходящей терапии, инфекция способна прорываться в рядом находящиеся ячейки, распространяться на кости, сочленения.
Чем глубже проникает воспалительный процесс, тем тяжелее протекает заболевание. Без грамотной терапии, возможно поражение всех пальцевых структур, в последующем, возникает гангрена.
Более склонны к рецидивам абсцедирующие формы. Для устранения воспаления, вскрываются пораженные ячейки. Реже диагностируется патологический процесс на стопе. Это объясняется тем, что пальцы рук подвергаются травмам чаще. Инфекция распространяется одинаково.
Причины появления панариция
Основной причиной развития патологического процесса является инфекция. Входными воротами случат кожные повреждения, ожоги, расчесы, укусы насекомых или занозы.
Обстоятельства, предшествующие возникновению болезни:
- частое мытье рук с помощью химических веществ или некачественного мыла;
- регулярное прикусывание пальцев;

- злоупотребление маникюром, педикюром;
- употребление производных витамина А – Изотретиноина, снижающих иммунитет;
- потребление медикаментов, подавляющих защитные функции при комплексном лечении, аутоиммунных и раковых заболеваний;
- хроническое воспаление на кожных покровах – псориаз, дерматиты аллергической этиологии, волчанка;
- авитаминоз, диабет.
Гнойное воспаление провоцируется разными видами бактериальных агентов, чаще бактериями рода кокков и смешанной флорой.
Симптомы панариция
Клинические проявления патологии зависят от ее разновидности.
Все формы протекают болезненно, присутствует отек и покраснение:
- Кожный вид. Развитие болезнетворного процесса начинается на пальце, с обратной части кисти. Под кожными покровами, в появившемся пузыре, накапливаются гнойные массы. Они могут содержать в себе кровянистые примеси. Кожа рядом с пузырем краснеет, практически не болит, присутствует лишь незначительное жжение. При его увеличении, речь идет об усугублении состояния.
- Паронихий – воспаление околоногтевого валика у корня. Развитие дополняется покраснением, болью в зоне ногтя, отеком и болью. Через время формируется абсцесс и гнойный экссудат. Ноготь приобретает желтовато-зеленый оттенок, отслаивается. После он вырастает деформированным.
- Костный тип. Это острое воспалительное заболевание гнойной природы, локализованное в костной ткани. Сопровождается нетерпимым дискомфортом, отеком пальца, локальной гипертермией и покраснением.
- Подногтевой вид. Развивается воспаление под ногтевой пластиной вследствие микротравм. Характеризуется сильной болью, пульсирующий воспалительный очаг располагается под ногтем. Повышается температура локально, область поражения краснеет, отекают рядом находящиеся ткани.
- Суставный и костный вид. Особенностью этой разновидности являются веретенообразные пальцы, которыми тяжело шевелить из-за сильного их отека. Боль не имеет четкого расположения, она пульсирующая, невыносимая. Возможно образование свищей, через которые вытекает гнойный экссудат.
По мнению врачей, чаще появляется панариций на пальце руки от первого до третьего у лиц от 25 до 55 лет.
Диагностика панариция
Диагностические мероприятия направлены на исключение других патологий пальцев инфекционной этиологии. Проводится уточнение вида и глубины поражения.
- Осмотр. Доктор оценивает изменения в пораженной зоне, обнаруживает симптомы интоксикации, анализирует подмышечные лимфоузлы. Берется пуговичный зонд для локального осмотра, который дает возможность определить часть, где отмечается наибольшая боль и глубину гнойника.

- Медик берет мазки при наличии экссудата, либо открытой ранки. Это позволяет сделать бактериологический анализ с установлением разновидности возбудителя и его восприимчивости к основным антибиотикам. Результат готовится 5-7 суток.
- Рентген в 2 проекциях – обзорный, прицельный. Осуществляется методика при подозрении на костную или суставную форму.
- Диафоноскопия. Диагностика подразумевает просвечивание тканей задействованного в патологический процесс пальца. Воспалительный очаг выглядит как темное пятно, что дает возможность определить его примерные масштабы и форму.
- Общий клинический анализ кровяной плазмы для выявления интенсивности общего воспалительного процесса. Проводится исследование путем оценивания уровня СОЭ.
Диагностический план подразумевает сбор анализов для обнаружения склонности и осложняющих течение патологии обстоятельств. К ним относят выявление уровня глюкозы для исключения сахарного диабета и сифилитического поражения.
Симптоматика требует дифференциального диагностирования со схожими болезнями:
- онихомикозами;
- рожистыми воспалениями;
- фурункулами, карбункулами.
Порой доктору требуется исключить шанкр-панариций. Это редкий вид первичного сифилиса, когда в качестве «открытых ворот» для бледной трепонемы выступают микроповреждения пальцев верхних конечностей. Заболевание часто встречается у медицинских сотрудников, контактирующих с носителями вирусов, материалами для лабораторных исследований.
Профилактика панариция
Выделяют ряд превентивных мероприятий, помогающих избежать появления панариция.
К ним относят:
- регулярное соблюдение гигиен рук;

- правильный подбор уходовых средств, не пересушивающих кожу;
- сдвигание, а не вырезание кутикулы и перед проведением маникюра в салоне, интересоваться касательно методов обработки приборов;
- отучить детей грызть ногти, не откусывать заусенцы;
- обработка ранок и ссадин антисептиками – Кутасептом, Биосептом, Антисептолом;
- пользование смягчающими и увлажняющими кремами;
- применение резиновых перчаток при уборке или взаимодействии с землей.
Если на руке есть царапины или другие повреждения, нельзя работать с мясом и землей. Своевременно выявленное заболевание можно быстро устранить без последствий. Желательно при первом обнаружении покраснения, болей на пальце обращаться к медикам.
Методы лечения панариция
Панариций на пальце руки поддается терапии лишь на первых фазах, тогда лечение может проходить дома. Применяются антисептики, мази, антибиотики, нетрадиционные методики.
Какие медикаментозные средства показаны.
- Фурацилин. Выпускается в виде раствора и таблеток по 0,2 г и 20 мг. Активным компонентом выступает нитрофурал. Препарат оказывает бактерицидное действие, уничтожает бактерии рода кокков. Применяют для горячих ванн, парят в них воспаленный палец не меньше 30 минут. Курс лечения составляет 1-2 недели, в зависимости от результата.
- Димексид. Производится в виде жидкости для наружного использования, геля 25% и 50%. Действующим веществом служит диметилсульфоксид. Медикамент оказывает противомикробное, антивоспалительное и спазмолитическое действие. Его разводят в пропорции 1:4 с водой, накладывают аппликации 1-2 раза в день. Курс применения составляет 7-10 дней.

- Левомеколь. Это мазь, фасуется в тубы. В 1 г содержится левомицетина 7,5 мг и метилурацила 40 мг. Мажут тонко на распаренный палец 2-3 раза в день в течение 2 недель. Мазь уничтожает бактерии, ускоряет заживление.
- Тетрациклиновая мазь. Лекарственная субстанция фасуется в тюбики, главным элементом является тетрациклина гидрохлорид 3,226 г. Дает высокие заживляющие результаты на стадиях развития. Можно комбинировать ее с цинковой пастой 1:1, мазать 2-3 раза в сутки курсом в 10 дней.
- Линкомицин. Действующим компонентом служит линкомицин, в 15 г лечебной субстанции присутствует 300 мг. Антибиотик, используемый для устранения патологии в виде мази 2-3 раза в сутки. Использовать 5-7 дней, на усмотрение доктора.
Общая длительность лечебного курса составляет не более 2 недель. Если приведенные лекарства не приносят результата, у больного отмечается гипертермия, появился нарыв – нужна операция.
Антибактериальная терапия
Антибактериальные средства назначают всегда, без учета выбранной методики терапии – оперативным или консервативным путем. Это объясняется тем, что из-за инфекционного воспаления появляется высокий риск развития осложнений. Предпочтительно назначают антибиотики широкого спектра воздействия.
Какие антибактериальные средства применяются:
- 1 поколения – Цефалексин перорально, Цефазолин внутривенно или в мышцу 3 раза по 4 г за день курсом 1-2 недели. Активным веществом у обоих средств выступает цефалексин и цефазолин. Первый антибиотик выпускается в виде капсул по 250 мг активного вещества. Цефазолин представлен в порошке для приготовления раствора, по 2000мг/флакон и 1000 мг/флакон.

- 2 поколения – Цефуроксим перорально по 5 мл суспензии каждые 8 часов, Цефамандол – в виде уколов в вену или мышцу – 2 раза в день по 1 г. Цефуроксим выпускается в форме раствора для инъекций, активное вещество – цефуроксим в количестве 0,75 или 1,5 г во флаконе. Цефамандол представляет собой порошок для приготовления инъекционного раствора. Действующий элемент – цефамандол по 500 мг, 1 или 2 г во флаконе.
- 3 поколения – Цефтриаксон – в вену или мышцу каждые 24 часа по 1-2 г. Препарат представлен в качестве порошка для изготовления раствора, активное вещество – цефтриаксон 0,5 г или 1 г во флаконе.
Если больной своевременно обратился к врачу, назначаются пенициллины – Ампицилин, Пеницилин или Гентамицин. Курс приема составляет от 5 до 7 дней, иногда продлевается до 10. Лицам с патологиями ЖКТ дополнительно прописывают прибиотики.
Они защищают слизистую желудка от негативного действия антибиотиков. Для локального применения используют пенициллины на новокаиновом растворе в виде уколов 1 раз в день. Длительность курса лечения этими средствами устанавливает доктор индивидуально.
Физиотерапия
Физиотерапевтические методы оказывают седативное действие, стимулируют реологические свойства крови, улучшают работу иммунных свойств. На фоне прохождения курса, устраняется панариций на пальце руки, ткани быстрее восстанавливаются.
Широко назначаются такие методики:
- кварц – 5-7 процедур;

- УВЧ – 5-10 сеансов;
- ультрафонофорез Преднизолона, Гидрокортизона – количество сеансов устанавливается индивидуально.
Также прибегают к транскраниальной электростимуляции. Процедура помогает обезболить пораженный палец, нормализовать гемодинамику, ускорить восстановительный процесс тканей. Обычно требуется 6-7 сеансов.
Ванночки
Травяные ванночки оказывают успокаивающее, регенерирующее воздействие. Их можно делать 2-3 раза в день, курсом в 1-2 недели.
- Эвкалипт. Купить настойку в аптеке, развести 2 ч. л. в 1 л. теплой воды. Можно готовить отвары из сухой травы эвкалипта. Взять 2 ч. л., запарить 0,5 л. воды проварить 15 мин. Остудить, погрузить в отвар больной палец и держать 15 мин.
- Чистотел. Положить в кастрюлю 1 ст. л. травы, залить 0,5 л. теплой воды. Проварить до закипания, уменьшить огонь и варить еще 15 мин. В ванночке с отваром из чистотела держать палец 20 мин.

- Ванночкана основе магранцовки. Берется 1 ч.л. на 1 л. воды, размешивается до растворения кристаллов. Необходимо добиться светло-розового оттенка, иначе есть риск получить ожоги. Держать палец в растворе 10 мин. После, наложить компресс с Левомиколем.
Желательно протестировать предварительно компоненты средств на предмет аллергии. Нужно нанести отвар или настойку на кисть, подождать 30 минут. Если изменений на коже не произошло – непереносимости нет.
В условиях поликлиники
Панариций на пальце руки кожного и подкожного вида лечат в поликлинических условиях:
- При кожной форме, пузырь удаляют, обрабатывают ранку перекисью и зеленкой. Анестезии не требуется.
- В случае подкожного вида, делают 2 надреза с обоих краев пораженной области, дренируют гной.
- При паронихии, проводят вскрытие абсцесса, методом поднятия кожного валика.
- Больным с костным, сухожильным и суставным типом обращаться за лечением в отделение гнойной хирургии. Там проводят комплексную терапию, зависимо от степени тяжести состояния. Терапевтическую схему подбирают индивидуально.
В среднем, курс лечения в поликлинике занимает 1 неделю.
Хирургические методы
Когда консервативная терапия была проведена неправильно, или безрезультатно, положена операция. Проводится дренаж экссудата под локальным обезболиванием. Если кожа возле нарыва стала белой или желтой, местная анестезия не делается, поскольку такой симптом сигнализирует о повреждении нервных корешков.
- Оперативная манипуляция при внешнем воспалении осуществляется путем подрезания отслоенного участка с дальнейшим его иссечением и удалением экссудата. Анестезии не требуется, процедура не сопровождается болями. В завершении процесса накладывается антисептическая аппликация на 5 суток. За это время произойдет эпителизация ранки.
- При глубоком поражении инфекцией, делается разрез в 10 мм по направлению к ладони у краевой части ногтя. Отодвигаются кожные покровы, покрывающие ногтевое ложе, проводится очищение от патологического экссудата.
- Если ноготь на базе отслаивается по причине скопления гноя, его иссекают. На палец наносится антисептическая повязка. Резиновую прокладку меняют и оставляют еще на 1 день.
Чтобы восстановить палец после операции и предотвратить присоединение вторичной инфекции, показан курс антибиотиков и антисептиков 5-7 дней.
Народные методы
Нетрадиционные способы лечения применяются для усиления эффекта от других методик. Самые высокие результаты они показывают на стадии развития, помогают избежать операции.
- Компресс с репчатым луком запеченным. Взять овощ, очистить и запечь в духовой печи до появления золотистой корочки. Готовый лук разрезать пополам, приложить к пальцу и зафиксировать бинтиком, держать 4 часа. Гнойник созревает быстрее, экссудат выходит наружу.
- Примочка из листьев алоэ. Лист очистить от кожуры, мякоть наложить на место воспаления, держать 5-6 часов. Средство обладает антивоспалительным и противоотечным действием.
Если были обнаружены гнойно-воспалительные разновидности, лечить их домашними средствами опасно.
Реабилитация после хирургического лечения панариция
Основные признаки в виде боли, отека и покраснения, проходят почти сразу после операции. Заживает рана за 1 неделю. В реабилитационный период следует каждый день выполнять перевязки с применением лекарств, назначенных медиком – бактерицидные или заживляющие мази, коллагеновые губки.
Палец должен находиться в состоянии покоя. Конечность желательно не напрягать. Также показан курс антибиотиков 5-7 дней. Нельзя бросать пить антибактериальные медикаменты раньше времени, двигать больным пальцем, пытаться самостоятельно удалить образовавшуюся корку.
Осложнения
При отсутствии адекватного лечения, возможны негативные последствия от панариция. Они возникают, когда происходит распространение инфекции на рядом находящиеся ткани или в виде осложнений после перенесенной болезни.
- Запущенный панариций чреват переходом воспаления на рядом находящиеся ткани с развитием пандактилита. Патология тяжело лечится, часто разрешается удалением пальца.
- Гнойное воспаление распространяется на сочленение, происходит его отмирание, нарушается двигательная функция.
- Флегмона кисти. Формируется из-за перехода инфекционных агентов на кисть.
- Сухожильный вид при отсутствии терапии вызывает контрактуры и тугоподвижность пораженного сустава.
- Суставно-костный панариций опасен развитием остеомиелита в хронической фазе с частыми рецидивами. Отличается частичной или полной утратой подвижности.
- Любая форма способна вызвать сильную интоксикацию организма, миозит.
Устранять возникшие осложнения труднее, чем сам панариций на пальце руки. Самолечение опасно фатальными последствиями. Вылечиться можно только при условии полного соблюдения рекомендаций медиков.
Автор: Коршунова Руслана Федоровна
Оформление статьи: Мила Фридан
Видео о панариции
Елена Малышева расскажет о панариции:
Панарицием называют воспаление тканей пальцев рук (реже ног), вызванное попаданием инфекции в места повреждения кожного покрова. Подногтевой панариций характеризуется воспалением и нагноением под ногтевой пластиной, при этом палец сильно болит, и для лечения необходимо в обязательном порядке обратиться к хирургу.
Что такое подногтевой панариций
Панариции имеют не только подногтевую форму. При проникновении инфекции (как правило, золотистого стафилококка или стрептококка) через трещины на коже, небольшие раны, ссадины или заусенцы может развиться кожный, подкожный, околоногтевой (паронихия), ногтевой, костный, костно-суставной, или сухожильный панариций — в зависимости от места, где воспаления локализуются. Острое воспаление ногтевого ложа, которое сопровождается болезненными ощущениями и подногтевым нагноением, называют подногтевым панарицием.
Симптомы
Подногтевая форма течения заболевания сопровождается острыми болями, скоплением гноя под ногтевой фалангой. Запущенный панариций грозит развитием пандактилита — гнойного воспаления всех тканей пальца. Поэтому к врачу следует обратиться при появлении одного из следующих симптомов:
- покраснение кожи вокруг ногтя или самого подногтевого валика;
- выраженный отек;
- нагноение под ногтевой пластиной;
- острые пульсирующие боли в спокойном положении, при сгибании и разгибании пальца;
- отслоение ногтевой пластины;
- повышение температуры тела;
- ухудшение общего состояния пациента — слабость, утомляемость, увеличение лимфатических узлов.

Причины развития
Воспаление под ногтем на руке начинается из-за попадания инфекции в колотые подногтевые раны — занозы, уколы иглами, маникюрными инструментами. На фоне ослабленного иммунитета и отсутствия необходимого лечения, панариций подногтевой формы может возникнуть вследствие осложнения других форм болезни — вызвать его могут подкожный или околоногтевой панариций. Другими причинами развития заболевания являются:
- нагноение подногтевых гематом в результате травмы;
- несоблюдение гигиенических норм и правил;
- переохлаждение, перегрев и другие регулярные негативные внешние воздействия на кожу рук;
- нарушения механизма кровообращения и обменных процессов в тканях пальцев.
Механизм развития
Панариций подногтевой формы протекает остро. При попадании возбудителя в ранку инфекция распространяется и начинается воспаление под ногтем. Гной накапливается, отслаивает ногтевую пластину, палец болит и отекает. При отсутствии лечения на поздних стадиях воспаления ухудшается общее состояние больного — может подняться температура, воспаляются лимфатические узлы. Гнойный процесс может распространиться на кости, суставы и сухожилия.
Осложнения
Панариций подногтевой формы нуждается в оперативном лечении и сопутствующей лекарственной и поддерживающей местной терапии. Отсутствие необходимых лечебных мер может привести к развитию следующих форм осложнений:
- паронихия — гнойное воспаление клетчатки кожи ногтевого валика;
- распространение гноя в глубокие ткани вызывает другие формы заболевания — подкожный, костный, суставный панариций;
- пандактилит — гнойное воспаление всех тканей пальцев, которое при отсутствии лечения может распространиться на другие пальцы и дальше, на запястье, ладонь кисть и предплечье;
- переход из острой стадии заболевания в хроническую.

Панариций при беременности
Во время беременности иммунитет женщины ослаблен, поэтому панариций ногтя может развиться из-за незначительного повреждения или разреза ткани околоногтевой поверхности. Соблюдайте меры предосторожности во время маникюра и педикюра, своевременно дезинфицируйте случайно полученные повреждения на пальцах рук и ног. В случае появления очагов воспаления под ногтем немедленно обращайтесь к врачу, чтобы не допустить развития осложнений.
Лечение панариция
Лечения панариция подногтевой формы на ранних стадиях ограничивается консервативными методами, при помощи антибактериальных ванночек, физиотерапевтических процедур, повязок с антибиотиками в форме мазей. Если вылечить панариций этими средствами не получается, необходимо хирургическое лечение, причем полное удаление ногтя, как правило, не требуется, необходима лишь его частичная резекция в местах скопления гноя.
В запущенных случаях, при распространении воспаления на другие фаланги пальца, больного могут госпитализировать для проведения оперативного вмешательства под местным наркозом. В постоперационный период, для избежания рецидива заболевания, проводится терапия антибиотиками и перевязки со средствами заживления раневой поверхности, обработка ее хлоргексидином или другими дезинфицирующими растворами.
Консервативное лечение
Лечение панариция подногтевой формы проводится в домашних условиях, заключается в ношении повязок с антибактериальными мазями. Перед бинтованием (перевязку следует делать каждые 5-6 часов) проводят успокаивающие дезинфицирующие ванночки. Важно обеспечить больному пальцу покой и неподвижность, для этого его приводят в удобное физиологичное положение перед наложением фиксирующей повязки.
Антибактериальные мази
Использование антибактериальных мазей при лечении панарициев рекомендуется при любых их формах. Мази накладывают на больной ноготь толстым слоем и бинтуют поверхность. Повязку меняют каждые 6-7 часов. Встречаются случаи, когда благодаря применению местных обеззараживающих мазей удается избежать оперативного вмешательства. Для снятия воспаления используют:
- Ихтиоловую мазь. Она обезболивает, оказывает антисептическое и ранозаживляющее действие, улучшает микроциркуляцию крови. Практически не имеет противопоказаний (кроме индивидуальной непереносимости), длительность курса может составлять 10-20 дней, повязку с мазью меняют раз в 6-8 часов.
- Диоксидиновую мазь. Антибактериальное, бактерицидное средство, борется с возбудителем гнойной инфекции. Не может применяться при беременности, почечной недостаточности и в возрасте до 18 лет. Максимальная суточная доза составляет 2,5 г препарата. Повязку меняют раз в 7-10 часов.
- Левомеколь. Мазь обладает противовоспалительным и ранозаживляющим действием, прекрасно снимает отек. Противопоказана при индивидуальных аллергических реакциях на компоненты препарата. Нанесение мази осуществляют два раза в сутки, то есть каждые 10-12 часов, при этом больной палец бинтуется фиксирующей повязкой.

Вскрытие панариция
Хирургический метод лечения панариция подногтевой формы заключается в иссечении ногтевой пластины с целью удаления инородного тела (при его наличии) и очистки очага воспаления. Проводится с применением местного наркоза, в постоперационный период требуется ношение повязки с лекарственным обеззараживающим средством, покой и неподвижность для поврежденного пальца. Восстановление кожного покрова и полное выздоровление наступает в течение 7-15 дней.
Народные методы
Лечение панариция подногтевой формы может проводиться в домашних условиях с применением средств народной медицины только на ранних стадиях развития заболевания. Для снятия воспаления и боли применяют дезинфицирующие ванночки и повязки. Врачи рекомендуют совмещать эти меры с традиционным консервативным лечением. Существуют следующие способы домашнего лечения заболевания:
- Дезинфицирующие ванночки с марганцовкой, содой, экстрактом календулы или эвкалипта. Раствор должен быть теплым, не ниже 40-42 °С, на 200 мл воды используйте 20-30 мг или 10-15 мл дезинфицирующего средства. Длительность процедуры должна составлять 15-20 минут, проводят ее каждые 5-6 часов, 2-3 раза в день.
- Водочный компресс. Больной палец бинтуют с наложением смоченного в водке или спирте ватного тампона. Менять повязку следует каждые 5-6 часов. Согревать воспаленный ноготь нельзя, поэтому при бинтовании не используют целлофан или компрессную бумагу.
- Повязка с луком. Луковицу отваривают, разрезают и прикладывают к воспаленному пальцу, бинтуют на 3-4 часа. Можно использовать сырой лук или его сок, в качестве дезинфицирующего антибактериального средства. Повязку с мелко нарубленным овощем накладывают на 2-3 часа.
- Компресс с алое. Сок листьев этого растения традиционно применяют для лечения гнойных воспалений. Свежий лист разрезается вдоль, накладывается на поврежденный ноготь срезом вниз, прибинтовывается к пальцу. Меняют такую повязку каждые 4 часа.
фото, причины и симптомы, методы лечения

Руки женщины являются ее визитной карточкой. Они всегда на виду. Поэтому для большинства красоток еженедельный маникюр в салоне является обязательной процедурой. К сожалению, клиентки редко задумываются о том, что очередной поход к мастеру может закончиться плохо. Процедура способна стать причиной развития такой патологии, как подкожный панариций. Заболевание нередко приводит к удалению ногтя. А также провоцирует развитие еще более серьезных осложнений.

Гнойное воспаление пальца
У самого основания ногтевой пластины находится небольшой участок живой кожи. Это эпонихий. Но большинство называет его кутикулой. Эта эпителиальная тонкая пленка окружает ногтевую пластину в районе лунки. Ее основная роль защитная. Тонкая кожица является барьером для инородных тел и бактерий. Благодаря кутикуле они не способны проникнуть внутрь ростковой зоны ногтя.
Обрезать эпонихий не рекомендуется. Если это делать, он начинает расти сильнее и становится более грубым. Похожий механизм можно наблюдать при образовании шрамов.
В том случае, если по каким-то причинам эпонихий повреждается, открываются ворота для инфекции. Чаще всего это происходит во время маникюра. Кроме этого, может наблюдаться во время игр у детей. В ткани проникают гноеродные микробы. Например: стафилококк или стрептококк. Иногда диагностируется и смешанная микрофлора.
В большинстве случаев локализация подкожного панариция происходит на ладонной поверхности. Тем не менее отек более заметен с тыльной стороны пальца.
Под кожей ладоней находятся очень плотные сухожильные тяжи. Они переплетаются с пучками соединительной ткани и создают ячейки. По своему строению они напоминают пчелиные соты. Каждая ячейка заполнена жиром. Такое строение способствует тому, что воспалительный процесс распространяется не по плоскости, а уходит вглубь. Это создает опасность для сухожилий, суставов и костей.
Воспалительный выпот, из-за перечисленных выше условий, находится под сильным давлением. Это провоцирует появление острой, пульсирующей боли. Скопление экссудата нарушает кровообращение. Происходит сдавливание сосудов, которое может привести к некрозу тканей.
Факторы, увеличивающие риск развития панариция
Подкожный панариций пальца способен развиться только при условии проникновения инфекции в мягкие ткани. Чаще всего виновником патологии выступает стафилококк. Кроме этого, стать причиной развития заболевания может кишечная, грамположительная и грамотрицательная палочка; анаэробная неклостридиальная микрофлора; протей; гнилостная инфекция и стрептококк.
Медики говорят, что подкожный панариций пальца на руке наблюдается чаще всего у детей. А также у людей в возрасте от 20 до 50 лет. По статистике, 30% пациентов заболевают вследствие незначительных травм, которые они получают на производстве. В большинстве случаев инфекция локализуется на указательном, среднем и безымянном пальце правой руки.
Развитию инфекции способствуют следующие факторы:
- Сахарный диабет.

- Привычка грызть ногти или прикусывать кончики пальцев.
- Мытье рук с использованием химикатов или некоторых видов мыла.
- Иммунодефицитные состояния.
- Злоупотребление косметическими процедурами, которые могут травмировать ноготь или кожу пальца. Например: маникюр или педикюр.
- Авитаминоз. Подкожный панариций пальца нередко развивается у людей, которые вынуждены принимать лекарственные препараты с витамином А или его производными. Такие медикаменты могут негативно влиять на иммунитет.
- Химиотерапия.
- Красная волчанка, псориаз. А также другие хронические кожные заболевания.
- Прием иммунодепрессантов.
- Переохлаждение.
- Частое воздействие вибрации.
- Сосудистые заболевания конечностей.
- Внедрение инородного тела. Например, маленького камешка или щепки.
- Микоз стопы или ногтя.
- Гипергидроз.
- Ожог.
- Вросший ноготь.
Классификация
Подкожный панариций (код по МКБ 10 L03.0) медики отнесли к частной форме целлюлита. В зависимости от месторасположения воспаления и характера поражения, различают несколько видов патологии:
- Кожная. Это самая легкая, поверхностная форма. Гнойник локализуется в толще кожи. По внешнему виду напоминает волдырь. Иногда можно рассмотреть полость с гноем желтого цвета и примесями крови. Вокруг очага наблюдается гиперемия.
- Подкожный панариций. Именно эта форма встречается чаще всего. Как правило, воспаление сосредотачивается на ногтевой фаланге. Со временем может распространяться и на другие. Палец припухший. Может отмечаться некроз и гнойное расплавление клетчатки. Подвижность пальца ограничена. Боль резкая и пульсирующая. Возможно повышение температуры тела. В том случае, если консервативное лечение не дает результатов, требуется вскрытие подкожного панариция. Его необходимо срочно проводить после первой бессонной ночи пациента. Правильно определить точку наибольших патологических изменений ткани помогает пальпация.

- Паронихий. Воспаление ногтевого валика. Это заболевание могут провоцировать заусенцы. Валик становится болезненным, краснеет и припухает.
- Подногтевой панариций. Причиной развития может стать заноза, колотая рана или гематома. Нередко он является результатом развития паронихия. Валик припухает. При нажатии на него может выделяться гной.
- Костный. Различают первичный, который развивается вследствие колотых ран. При условии, что повреждается надкостница. Вторичный возникает как осложнение подкожного. При этой патологии температура тела больного может повысится до 40 градусов. Отмечается озноб и сильная головная боль. Деструктивные изменения в фалангах могут быть обнаружены на рентгенограмме на 10 день болезни. В том случае, если в течение 48 часов консервативное лечение не дает результата, требуется хирургическое вмешательство.
- Суставный. Развивается веретенообразный отек, гиперемия и боль в пальце. Сначала инфекция поражает мягкие ткани. Постепенно она затрагивает хрящи и поверхности межфаланговых суставов. Разрушение связок может провоцировать появление хруста и патологической подвижности.
- Сухожильный. Считается наиболее опасной формой. Причиной развития этой патологии может стать подкожный панариций. А также занесение инфекции через прокол. Гнойное воспаление поражает сухожилия и их соединительные оболочки. Требуется немедленное вмешательство опытного хирурга.
Все перечисленные виды диагностируют как по отдельности, так и в комбинации. Чаще всего больных поражает подкожная форма. Если пациент игнорирует проблему, патология начинает прогрессировать. В этом случае она несет реальную угрозу здоровью и даже жизни.
Стадии
Подкожный панариций пальца на руке имеет три стадии развития. Точно определить ее может только врач. От этого зависит тактика лечения, которую он выберет. Первая стадия нередко протекает бессимптомно. Инфекция проникает в мягкие ткани и начинает размножаться. Единственное, что может почувствовать больной, это зуд в месте проникновения бактериальной флоры.
Во второй стадии, в пораженной ткани начинают скапливаться клеточные элементы с примесью лимфы и крови. В составе воспалительного инфильтрата находятся лимфоциты, гистиоциты, эритроциты. А также лимфоидные и плазматические клетки. Ткани отекают. Пациент чувствует сильную боль.
В третьей стадии происходит абсцедирование. Наблюдается расплавление воспаленных тканей. Образуется полость, в которой скапливается гной.
Консервативная терапия эффективна в первой и второй стадии. Под контролем врача лечение можно осуществлять и в домашних условиях. Но в том случае, если образовался абсцесс, потребуется хирургическое вмешательство. В третьей стадии консервативное лечение уже неэффективно.
Симптомы
Первая стадия панариция обычно протекает бессимптомно. В дальнейшем признаки патологии начинают постепенно проявляться и усиливаться. К основным симптомам этого заболевания относятся:
- Гиперемия и отек.
- Недомогание.
- Субфебрильная температура.
- Чувство распирания в пальце.
- Болезненность при пальпации в месте воспаления. Чаще всего неприятные ощущения усиливаются в ночное время. Пульсирующая боль почти всегда сопровождает подкожный панариций. Лечение в этом случае требуется незамедлительно.
- Локальное повышение температуры.
- Снижение двигательной функции фаланги.
- Увеличение лимфатических узлов.
- Головная боль.
- В тяжелых случаях наблюдается сильная интоксикация. Больной может страдать от головокружения и тошноты.
Возможные осложнения
Лечение подкожного панариция пальца затягивать нельзя. Оно должно проводиться незамедлительно под контролем врача. Если пациент игнорирует первые симптомы патологии и затягивает с лечением, болезнь быстро прогрессирует. Консервативная терапия уже не способна помочь в третьей стадии.
Панариций — это не безобидное заболевание, как думают многие люди. Оно способно спровоцировать развитие следующих осложнений:
- Воспаление лимфатических сосудов и узлов.
- Сепсис.
- Воспалительное поражение мышц.
- Тромбоз сосудов. А также воспаление стенок вен.
- Остеомиелит.
- Гангрену пальца.
Гной способен распространиться на кисть и даже предплечье. Такое состояние несет уже реальную угрозу для жизни больного. В этом случае может потребоваться ампутация пальца.
Хирургическое лечение
Гнойные хирурги часто сталкиваются в своей практике с такой проблемой, как подкожный панариций. Операция назначается в случае, если заболевание перешло в третью стадию. Чаще всего хирург назначает операцию сразу после первой бессонной ночи пациента из-за сильной боли.

Процедура выполняется под общим обезболиванием или под проводниковой анестезией. Выполнять ее должен только опытный врач. В противном случае полностью купировать болевой синдром не удастся. Это может негативно сказаться на успехе операции. Пациенты, которые ранее проходили через подобную процедуру, хорошо помнят чувство боли. Они с ужасом ждут повторения этих ощущений. Нередко они даже отказываются от операции. Поэтому первоочередной задачей врача является полное обезболивание пораженного участка.
После того как анестезия начала действовать, врач приступает к хирургическому лечению подкожного панариция. Разрезы должны выполняться непосредственно над центром гнойно-некротического очага. Полость промывают. Для этого используется «Димексид», «Хлоргексидин» или «Фуросимид». Для оттока гноя устанавливают дренаж. Его изготавливают из маленького кусочка медицинской резинки.
Многие современные хирурги отказываются от использования дренажа. Во время операции они вырезают веретенообразную полоску подкожно-жировой клетчатки в пределах здоровой ткани. Такая открытая, кратерообразная рана заживает гораздо быстрее и не провоцирует развитие осложнений. Чего нельзя сказать про боковые разрезы, которым необходимо дренирование. По завершении операции накладывается повязка с «Левомеколем» или другим выбранным хирургом препаратом.
Во время реабилитации лечащий врач назначает прием антибиотиков. Повязку следует менять ежедневно. В первые дни используются мази, способствующие вытягиванию гноя. В дальнейшем применяются антибактериальные средства.
В период реабилитации могут быть назначены физиопроцедуры:
- Электрофорез.
- УВЧ.
- УФО.
Аптечные препараты
Консервативная терапия будет эффективна на первых стадиях развития патологии, если больной вовремя обратился к врачу. Скорее всего, оперативное вмешательство не понадобится. Доктор подтвердит диагноз и даст детальные инструкции о том, как лечить подкожный панариций с помощью лекарственных средств.
Лучше всего в борьбе с патологией себя зарекомендовали следующие препараты:
- «Азитромицин». Длительность лечения составляет три дня. Один раз в сутки больной должен принимать по таблетке, содержащей 500 мг действующего вещества. При необходимости доза может быть увеличена врачом.

- «Сумалек». Больной должен принимать по 0,5 г действующего вещества один раз в день. Длительность лечения определяется врачом.
- «Зиромин». Препарат позволяет вылечить панариций за три — пять дней. Рекомендуемая доза составляет 500 мг один раз в сутки.
- Ихтиоловая мазь. Это традиционное средство в борьбе с панарицием. Препарат способствует выходу гноя. Мазь используют для повязок, которые следует менять не реже трех раз в день.
- «Димексид». Перед применением препарат разводят водой в соотношении 1:4. Марлю пропитывают жидкостью и используют для компресса. Длительность процедуры составляет 40 минут.
- «Левомеколь». Мазь применяется для компресса. Препарат способствует очищению тканей от гноя. Кроме этого, уничтожает патогенную флору. «Левомеколь» используется для компресса, который накладывается дважды в день.
- Мазь Вишневского. Это одно из самых эффективных средств, способных вылечить подкожный панариций. Фото, сделанные пациентами, подтверждают, что отечность и гиперемия уменьшаются уже через несколько часов после начала лечения. Это происходит благодаря быстрому блокированию воспаления. Мазь способствует вскрытию гнойника и очищению раны. Ее применяют дважды в день для компрессов.

- Тетрациклиновая мазь. Это антибактериальное средство хорошо снимает боль, гиперемию и воспаление. Мазь применяется дважды в сутки, в течение десяти дней. Ее тонким слоем наносят на место воспаления. Для того чтобы усилить эффективность, тетрациклиновую мазь можно чередовать с цинковой.
- «Дермасепт» (гель). Стерильную марлевую салфетку пропитывают лекарственным средством и наносят на место воспаления. Дермасепт гель можно применять четыре разав день.
- Синтомициновая мазь. Препарат используется для повязки, которую накладывают на ночь. Количество мази, для одной процедуры, не должно превышать размер горошины. Лечение с использованием этого препарата не должно длиться дольше двух недель.
Народные способы
Многие рецепты народной медицины позволяют безболезненно устранить подкожный панариций. Лечение в домашних условиях должно осуществляться с согласия и под контролем врача. Это позволит избежать развития нежелательных эффектов.
К наиболее эффективным рецептам относятся такие:
- Восемь — десять зубчиков чеснока пропустить через пресс. Полученную кашицу залить стаканом горячей воды, температура которой составляет 80 градусов. Жидкость должна настаиваться в течение семи минут. Пораженный палец опускают в раствор на несколько секунд. Манипуляцию повторяют до тех пор, пока жидкость не остынет. Также можно применять ванночки с крошкой хозяйственного мыла, содой, медным купоросом, солью и чистотелом. Процедуру следует повторять трижды в день.
- Сок или мякоть листьев алоэ используется для компрессов.
- Масло касторовое подогревают на водяной бане до температуры 40 градусов. Марлевую салфетку пропитывают теплым средством и прикладывают к месту воспаления. Закрывают целлофаном и утепляют. Компресс оставляют на два часа.
- Четверть луковой головки и четыре зубчика чеснока пропускают через мясорубку. Полученную кашицу используют для компрессов.
- Сто грамм сырой свеклы измельчают на мелкой терке. Добавляют 50 г жирной сметаны. Полученную смесь прикладывают к пораженному месту и закрывают повязкой.
Профилактика
Большинство людей начинает ценить свое здоровье только после того как заболеет. Женщинам сложно представить, что такая обыденная процедура, как маникюр, может стать причиной развития гангрены и потери пальца. К счастью, такие случаи довольно редкие. Тем не менее необходимо серьезно относиться к сохранению своего здоровья.
Профилактика всегда предпочтительнее лечения. Подкожный панариций пальца на руке относится к тем патологиям, которые довольно легко предупредить. Для этого достаточно придерживаться следующих правил:
- Всегда тщательно мыть руки с мылом.
- Обрабатывать перекисью или хлоргексидином любые, даже самые незначительные повреждения кожи. Закрывать ранки бактерицидным пластырем.
- Использовать индивидуальные инструменты для маникюра или посещать только проверенного мастера.

- При работе с землей всегда надевать резиновые перчатки, имеющие текстильную подкладку.
- Следить за состоянием кутикулы и не допускать появления заусенцев.
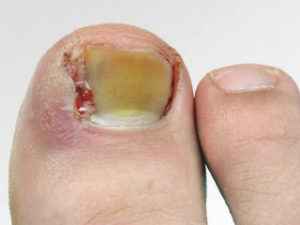
Панариций на пальце ноги лечение фото
Панариций на пальце ноги – это проблема, требующая обязательного лечения. Хирурги утверждают, что такое заболевание встречается довольно часто. К счастью, сейчас существует много способов того, как лечить недуг.
Панариций на ноге по своей природе является инфекционным заболеванием. Он сопровождается сильным воспалением с обильным выделением гноя в месте поражения кожи. Чаще всего он возникает на большом пальце ноги. Такое явление обусловлено анатомическими особенностями строения конечностей.
Причины возникновения
 На поверхности кожи человека может находиться большое количество вредоносных бактерий. При определенных условиях они поражают верхние слои эпидермиса и тем самым вызывают воспаление. Чаще всего панариций пальца провоцируют стрептококки и стафилококки. Они проникают к мягким тканям через порезы, проколы, заусенцы, занозы или другие повреждения кожи.
На поверхности кожи человека может находиться большое количество вредоносных бактерий. При определенных условиях они поражают верхние слои эпидермиса и тем самым вызывают воспаление. Чаще всего панариций пальца провоцируют стрептококки и стафилококки. Они проникают к мягким тканям через порезы, проколы, заусенцы, занозы или другие повреждения кожи.
Важно помнить, что очень часто заболевание возникает в результате неаккуратно проведенного педикюра. Поэтому обязательно нужно тщательно дезинфицировать все инструменты, которые используются во время процедуры(последствия видны на фото).
- снижение защитных свойств иммунной системы – возникает в результате сопутствующих хронических или острых заболеваний;
- авитаминоз или недостаток любых микроэлементов в организме;
- нарушенное кровообращение;
- сахарный диабет;
- беременность.
В процессе лечения необходимо установить, какой фактор спровоцировал возникновение болезни. Это поможет избежать заражения в будущем.
Симптомы недуга
Гнойное воспаление пальца сопровождается яркими и весьма узнаваемыми симптомами. Панариций развивается достаточно быстро. В течение нескольких дней нагноение может достичь больших размеров.
Симптомы панариция напрямую зависят от формы заболевания. С основными его разновидностями можно ознакомиться в таблице.
| Форма заболевания | Основная характеристика |
| Кожное или подкожное гнойное воспаление | Сопровождается покраснением, отечностью в месте возникновения панариция. При пальпации ярко проявляется болевой синдром. Может локализоваться не только на пальцах, но и на ступне. Обычно при этой форме заболевания не требуются радикальные меры в лечении. |
| Околоногтевое воспаление | Гнойный мешок образовывается в области расположения ногтевого валика. Сопровождается сильными болезненными ощущениями, чувством стянутости кожи. |
| Подногтевое воспаление | Нагноение располагается непосредственно под ногтевой пластиной. Характеризуется обильным выделением гноя, ярко выраженным чувством пульсации пальца. При этой форме чаще всего происходит выпадение ногтевой пластины. |
| Сухожильное воспаление | Обычно возникает, как осложнение других форм панариция. При длительном отсутствии лечения нагноение из верхних слоев эпидермиса проникает вглубь тканей и поражает сухожилия. Эта форма панариция характеризуется скованностью движений, например, воспаленного большого пальца, покраснением и сильной болью. Вылечить такой нарыв достаточно сложно. |
| Костное воспаление | Наиболее тяжелая форма заболевания. Воспалительный процесс в этом случае локализуется на костной ткани. Сопровождается недуг сильной болью, усиливающейся при нагрузке на конечность. Костная панариция пальца ноги подразумевает длительное и тяжелое лечение . В некоторых случаях, не удается восстановить прежние свойства костной ткани. |
То, чем лечить заболевание, будет напрямую зависеть от формы панариция. Поэтому важно вовремя обратиться к врачу.
Медикаментозное лечение
 Медикаментозная терапия является наиболее эффективной и быстродействующей в лечении панариция. Она предполагает применение лекарственных препаратов различного спектра действия.
Медикаментозная терапия является наиболее эффективной и быстродействующей в лечении панариция. Она предполагает применение лекарственных препаратов различного спектра действия.
Важно помнить, чем быстрее будет приняты меры, тем больше шансов на скорейшее выздоровление!
В первую очередь, врачи рекомендуют использовать мази и кремы. Эти средства действуют непосредственно в месте локализации поражения, соответственно показывают достаточно высокий уровень эффективности. Чаще всего используют такие противовоспалительные мази, как Левомеколь (как выглядит видно на фото) и Левосин. Если сразу начать лечение, то с их помощью можно вылечить нагноение на 3-4 дня.
В зависимости от природы заболевания, используют противогрибковые препараты и антибиотикотерапию. Эти средства стоит принимать только после назначения лечащего врача, так как они имеют некоторые противопоказания.
Чтобы облегчить общее состояние больного и снизить болевой синдром назначают прием анестезирующих препаратов. Весьма эффективными и наименее вредными являются лекарства на основе Парацетамола и Ибупрофена.
Хирургическое лечение
Если лечение панариция на пальце не начали своевременно, то высока вероятность того, что понадобится хирургическое вмешательство. Такой радикальный метод помогает вскрыть нагноения, которые находятся под ногтями, на сухожилиях или костной ткани. Хирургическая операция в зависимости от сложности может проводиться как под местным, так и общим наркозом.
Если воспаление располагается под ногтевой пластиной, то зачастую требуется ее удаление. При панариции костей и сухожилий производится не только очищение гнойников, но и удаление отмерших тканей пальца. Это необходимо, чтобы избежать дальнейшего заражения. К сожалению, в очень тяжелых формах заболевания может понадобиться ампутация.
Лечение народными методами
 Лечить панариций на пальце в домашних условиях достаточно рискованно. Если на начальных стадиях некоторые средства народной медицины и могут улучшить состояние больного, то при сильном нагноении они способны только усугубить проблему. Поэтому не стоит заниматься самостоятельным лечением.
Лечить панариций на пальце в домашних условиях достаточно рискованно. Если на начальных стадиях некоторые средства народной медицины и могут улучшить состояние больного, то при сильном нагноении они способны только усугубить проблему. Поэтому не стоит заниматься самостоятельным лечением.
Специалисты в своей практике не отвергают некоторые народные способы борьбы с панарицием в домашних условиях, например, к ним можно отнести:
- содовые ванночки – способствуют скорейшему снятию воспаления. Для их приготовления необходимо растворить в теплой кипяченой воде несколько ложек соды. После этого ноги отпаривают минут 15-20. После процедуры можно наносить мазь, назначенную врачом;
- компресс с касторовым маслом – ускорит выход гноя из нарыва. Чтобы эффект был как можно лучше, необходимо нанести на стерильный бинт теплое масло и приложить его к пораженному участку. Повторять процедуру нужно несколько раз в день;
- компресс из алоэ – обладает заживляющими свойствами. Для приготовления компресса необходимо немного отжать листик растения, нанести его сок на ватку или бинт и приложить к нагноению на пальце. Этот метод лучше использовать перед сном;
- эвкалиптовая повязка – обладает антисептическими и противомикробными свойствами. Благодаря этому методу можно обеззаразить место нагноения. Для приготовления повязки необходимо нанести эфирное масло эвкалипта на стерильный бинт и обмотать пораженный участок. Оставлять такую повязку можно на 8-10 часов;
- свекольный компресс – поможет приостановить процесс нагноения. Для приготовления нужно измельчить до состояния кашицы свеклу и смешать ее со сметаной (2-3 ложки). Готовое средство наносят на больную ногу. Свекольный компресс эффективен даже в тех случаях, когда гноя уже достаточно много.
Панариций на пальцах рук представляет инфекционное воспалительное заболевание подкожно-жировой клетчатки. Очаг располагается в тканях пальцев верхних конечностей, реже – нижних. Его формирование происходит при попадании микробов через царапины, ссадины.
Характеризуется болевыми ощущениями, отеканием, покраснением. На стадиях развития, достаточно консервативной терапии. При наличии гнойника, не обойтись без операции. Из-за нюансов строения и локации мягких тканей в этой части, нагноение проникает в глубину – к костям, сухожилиям и сочленениям. Если должной терапии не оказывается, возможны тяжелые осложнения.
Заболевание делится на 2 группы – гнойная и серозная. Зависимо от расположения гнойно-некротического процесса разделяют поверхностные и глубокие виды.
| Поверхностные | Глубокие |
| Кожный | Костный |
| Подкожный | Сухожильный |
| Подногтевой | Суставный |
| Околоногтевой | Пандактиллит |
Как действует панариций
Панариций на пальце руки развивается путем проникновения инфекционных микроорганизмов в мягкие ткани.
 Формы панариция на пальце руки
Формы панариция на пальце руки
Образуется воспалительный процесс, увеличивается чувство распирания в пораженной области из-за отека, появляется болезненность. При отсутствии подходящей терапии, инфекция способна прорываться в рядом находящиеся ячейки, распространяться на кости, сочленения.
Чем глубже проникает воспалительный процесс, тем тяжелее протекает заболевание. Без грамотной терапии, возможно поражение всех пальцевых структур, в последующем, возникает гангрена.
Более склонны к рецидивам абсцедирующие формы. Для устранения воспаления, вскрываются пораженные ячейки. Реже диагностируется патологический процесс на стопе. Это объясняется тем, что пальцы рук подвергаются травмам чаще. Инфекция распространяется одинаково.
Причины появления панариция
Основной причиной развития патологического процесса является инфекция. Входными воротами случат кожные повреждения, ожоги, расчесы, укусы насекомых или занозы.
Обстоятельства, предшествующие возникновению болезни:
- частое мытье рук с помощью химических веществ или некачественного мыла;
- регулярное прикусывание пальцев;

- злоупотребление маникюром, педикюром;
- употребление производных витамина А – Изотретиноина, снижающих иммунитет;
- потребление медикаментов, подавляющих защитные функции при комплексном лечении, аутоиммунных и раковых заболеваний;
- хроническое воспаление на кожных покровах – псориаз, дерматиты аллергической этиологии, волчанка;
- авитаминоз, диабет.
Гнойное воспаление провоцируется разными видами бактериальных агентов, чаще бактериями рода кокков и смешанной флорой.
Симптомы панариция
Клинические проявления патологии зависят от ее разновидности.
Все формы протекают болезненно, присутствует отек и покраснение:
- Кожный вид. Развитие болезнетворного процесса начинается на пальце, с обратной части кисти. Под кожными покровами, в появившемся пузыре, накапливаются гнойные массы. Они могут содержать в себе кровянистые примеси. Кожа рядом с пузырем краснеет, практически не болит, присутствует лишь незначительное жжение. При его увеличении, речь идет об усугублении состояния.
- Паронихий – воспаление околоногтевого валика у корня. Развитие дополняется покраснением, болью в зоне ногтя, отеком и болью. Через время формируется абсцесс и гнойный экссудат. Ноготь приобретает желтовато-зеленый оттенок, отслаивается. После он вырастает деформированным.
- Костный тип. Это острое воспалительное заболевание гнойной природы, локализованное в костной ткани. Сопровождается нетерпимым дискомфортом, отеком пальца, локальной гипертермией и покраснением.
- Подногтевой вид. Развивается воспаление под ногтевой пластиной вследствие микротравм. Характеризуется сильной болью, пульсирующий воспалительный очаг располагается под ногтем. Повышается температура локально, область поражения краснеет, отекают рядом находящиеся ткани.
- Суставный и костный вид. Особенностью этой разновидности являются веретенообразные пальцы, которыми тяжело шевелить из-за сильного их отека. Боль не имеет четкого расположения, она пульсирующая, невыносимая. Возможно образование свищей, через которые вытекает гнойный экссудат.
- Сухожильная форма или гнойный тендовагинит. Это один из самых опасных видов, который чреват ухудшением двигательной функции пальцев. Сопровождается состояние сильной лихорадкой, упадком сил. Палец отекает, находится в согнутом виде. При попытке им подвигать, возникают сильные боли.
По мнению врачей, чаще появляется панариций на пальце руки от первого до третьего у лиц от 25 до 55 лет.
Диагностика панариция
Диагностические мероприятия направлены на исключение других патологий пальцев инфекционной этиологии. Проводится уточнение вида и глубины поражения.
- Осмотр. Доктор оценивает изменения в пораженной зоне, обнаруживает симптомы интоксикации, анализирует подмышечные лимфоузлы. Берется пуговичный зонд для локального осмотра, который дает возможность определить часть, где отмечается наибольшая боль и глубину гнойника.

- Медик берет мазки при наличии экссудата, либо открытой ранки. Это позволяет сделать бактериологический анализ с установлением разновидности возбудителя и его восприимчивости к основным антибиотикам. Результат готовится 5-7 суток.
- Рентген в 2 проекциях – обзорный, прицельный. Осуществляется методика при подозрении на костную или суставную форму.
- Диафоноскопия. Диагностика подразумевает просвечивание тканей задействованного в патологический процесс пальца. Воспалительный очаг выглядит как темное пятно, что дает возможность определить его примерные масштабы и форму.
- Общий клинический анализ кровяной плазмы для выявления интенсивности общего воспалительного процесса. Проводится исследование путем оценивания уровня СОЭ.
Диагностический план подразумевает сбор анализов для обнаружения склонности и осложняющих течение патологии обстоятельств. К ним относят выявление уровня глюкозы для исключения сахарного диабета и сифилитического поражения.
Симптоматика требует дифференциального диагностирования со схожими болезнями:
- онихомикозами;
- рожистыми воспалениями;
- фурункулами, карбункулами.
Порой доктору требуется исключить шанкр-панариций. Это редкий вид первичного сифилиса, когда в качестве «открытых ворот» для бледной трепонемы выступают микроповреждения пальцев верхних конечностей. Заболевание часто встречается у медицинских сотрудников, контактирующих с носителями вирусов, материалами для лабораторных исследований.
Профилактика панариция
Выделяют ряд превентивных мероприятий, помогающих избежать появления панариция.
К ним относят:
- регулярное соблюдение гигиен рук;

- правильный подбор уходовых средств, не пересушивающих кожу;
- сдвигание, а не вырезание кутикулы и перед проведением маникюра в салоне, интересоваться касательно методов обработки приборов;
- отучить детей грызть ногти, не откусывать заусенцы;
- обработка ранок и ссадин антисептиками – Кутасептом, Биосептом, Антисептолом;
- пользование смягчающими и увлажняющими кремами;
- применение резиновых перчаток при уборке или взаимодействии с землей.
Если на руке есть царапины или другие повреждения, нельзя работать с мясом и землей. Своевременно выявленное заболевание можно быстро устранить без последствий. Желательно при первом обнаружении покраснения, болей на пальце обращаться к медикам.
Методы лечения панариция
Панариций на пальце руки поддается терапии лишь на первых фазах, тогда лечение может проходить дома. Применяются антисептики, мази, антибиотики, нетрадиционные методики.
Какие медикаментозные средства показаны.
- Фурацилин. Выпускается в виде раствора и таблеток по 0,2 г и 20 мг. Активным компонентом выступает нитрофурал. Препарат оказывает бактерицидное действие, уничтожает бактерии рода кокков. Применяют для горячих ванн, парят в них воспаленный палец не меньше 30 минут. Курс лечения составляет 1-2 недели, в зависимости от результата.
- Димексид. Производится в виде жидкости для наружного использования, геля 25% и 50%. Действующим веществом служит диметилсульфоксид. Медикамент оказывает противомикробное, антивоспалительное и спазмолитическое действие. Его разводят в пропорции 1:4 с водой, накладывают аппликации 1-2 раза в день. Курс применения составляет 7-10 дней.

- Левомеколь. Это мазь, фасуется в тубы. В 1 г содержится левомицетина 7,5 мг и метилурацила 40 мг. Мажут тонко на распаренный палец 2-3 раза в день в течение 2 недель. Мазь уничтожает бактерии, ускоряет заживление.
- Тетрациклиновая мазь. Лекарственная субстанция фасуется в тюбики, главным элементом является тетрациклина гидрохлорид 3,226 г. Дает высокие заживляющие результаты на стадиях развития. Можно комбинировать ее с цинковой пастой 1:1, мазать 2-3 раза в сутки курсом в 10 дней.
- Линкомицин. Действующим компонентом служит линкомицин, в 15 г лечебной субстанции присутствует 300 мг. Антибиотик, используемый для устранения патологии в виде мази 2-3 раза в сутки. Использовать 5-7 дней, на усмотрение доктора.
Общая длительность лечебного курса составляет не более 2 недель. Если приведенные лекарства не приносят результата, у больного отмечается гипертермия, появился нарыв – нужна операция.
Антибактериальная терапия
Антибактериальные средства назначают всегда, без учета выбранной методики терапии – оперативным или консервативным путем. Это объясняется тем, что из-за инфекционного воспаления появляется высокий риск развития осложнений. Предпочтительно назначают антибиотики широкого спектра воздействия.
Какие антибактериальные средства применяются:
- 1 поколения – Цефалексин перорально, Цефазолин внутривенно или в мышцу 3 раза по 4 г за день курсом 1-2 недели. Активным веществом у обоих средств выступает цефалексин и цефазолин. Первый антибиотик выпускается в виде капсул по 250 мг активного вещества. Цефазолин представлен в порошке для приготовления раствора, по 2000мг/флакон и 1000 мг/флакон.

- 2 поколения – Цефуроксим перорально по 5 мл суспензии каждые 8 часов, Цефамандол – в виде уколов в вену или мышцу – 2 раза в день по 1 г. Цефуроксим выпускается в форме раствора для инъекций, активное вещество – цефуроксим в количестве 0,75 или 1,5 г во флаконе. Цефамандол представляет собой порошок для приготовления инъекционного раствора. Действующий элемент – цефамандол по 500 мг, 1 или 2 г во флаконе.
- 3 поколения – Цефтриаксон – в вену или мышцу каждые 24 часа по 1-2 г. Препарат представлен в качестве порошка для изготовления раствора, активное вещество – цефтриаксон 0,5 г или 1 г во флаконе.
Если больной своевременно обратился к врачу, назначаются пенициллины – Ампицилин, Пеницилин или Гентамицин. Курс приема составляет от 5 до 7 дней, иногда продлевается до 10. Лицам с патологиями ЖКТ дополнительно прописывают прибиотики.
Они защищают слизистую желудка от негативного действия антибиотиков. Для локального применения используют пенициллины на новокаиновом растворе в виде уколов 1 раз в день. Длительность курса лечения этими средствами устанавливает доктор индивидуально.
Физиотерапия
Физиотерапевтические методы оказывают седативное действие, стимулируют реологические свойства крови, улучшают работу иммунных свойств. На фоне прохождения курса, устраняется панариций на пальце руки, ткани быстрее восстанавливаются.
Широко назначаются такие методики:
- кварц – 5-7 процедур;

- УВЧ – 5-10 сеансов;
- ультрафонофорез Преднизолона, Гидрокортизона – количество сеансов устанавливается индивидуально.
Также прибегают к транскраниальной электростимуляции. Процедура помогает обезболить пораженный палец, нормализовать гемодинамику, ускорить восстановительный процесс тканей. Обычно требуется 6-7 сеансов.
Ванночки
Травяные ванночки оказывают успокаивающее, регенерирующее воздействие. Их можно делать 2-3 раза в день, курсом в 1-2 недели.
- Эвкалипт. Купить настойку в аптеке, развести 2 ч. л. в 1 л. теплой воды. Можно готовить отвары из сухой травы эвкалипта. Взять 2 ч. л., запарить 0,5 л. воды проварить 15 мин. Остудить, погрузить в отвар больной палец и держать 15 мин.
- Чистотел. Положить в кастрюлю 1 ст. л. травы, залить 0,5 л. теплой воды. Проварить до закипания, уменьшить огонь и варить еще 15 мин. В ванночке с отваром из чистотела держать палец 20 мин.

- Ванночкана основе магранцовки. Берется 1 ч.л. на 1 л. воды, размешивается до растворения кристаллов. Необходимо добиться светло-розового оттенка, иначе есть риск получить ожоги. Держать палец в растворе 10 мин. После, наложить компресс с Левомиколем.
Желательно протестировать предварительно компоненты средств на предмет аллергии. Нужно нанести отвар или настойку на кисть, подождать 30 минут. Если изменений на коже не произошло – непереносимости нет.
В условиях поликлиники
Панариций на пальце руки кожного и подкожного вида лечат в поликлинических условиях:
- При кожной форме, пузырь удаляют, обрабатывают ранку перекисью и зеленкой. Анестезии не требуется.
- В случае подкожного вида, делают 2 надреза с обоих краев пораженной области, дренируют гной.
- При паронихии, проводят вскрытие абсцесса, методом поднятия кожного валика.
- Больным с костным, сухожильным и суставным типом обращаться за лечением в отделение гнойной хирургии. Там проводят комплексную терапию, зависимо от степени тяжести состояния. Терапевтическую схему подбирают индивидуально.
В среднем, курс лечения в поликлинике занимает 1 неделю.
Хирургические методы
Когда консервативная терапия была проведена неправильно, или безрезультатно, положена операция. Проводится дренаж экссудата под локальным обезболиванием. Если кожа возле нарыва стала белой или желтой, местная анестезия не делается, поскольку такой симптом сигнализирует о повреждении нервных корешков.
- Оперативная манипуляция при внешнем воспалении осуществляется путем подрезания отслоенного участка с дальнейшим его иссечением и удалением экссудата. Анестезии не требуется, процедура не сопровождается болями. В завершении процесса накладывается антисептическая аппликация на 5 суток. За это время произойдет эпителизация ранки.
- При глубоком поражении инфекцией, делается разрез в 10 мм по направлению к ладони у краевой части ногтя. Отодвигаются кожные покровы, покрывающие ногтевое ложе, проводится очищение от патологического экссудата.
- Если ноготь на базе отслаивается по причине скопления гноя, его иссекают. На палец наносится антисептическая повязка. Резиновую прокладку меняют и оставляют еще на 1 день.
Чтобы восстановить палец после операции и предотвратить присоединение вторичной инфекции, показан курс антибиотиков и антисептиков 5-7 дней.
Народные методы
Нетрадиционные способы лечения применяются для усиления эффекта от других методик. Самые высокие результаты они показывают на стадии развития, помогают избежать операции.
- Компресс с репчатым луком запеченным. Взять овощ, очистить и запечь в духовой печи до появления золотистой корочки. Готовый лук разрезать пополам, приложить к пальцу и зафиксировать бинтиком, держать 4 часа. Гнойник созревает быстрее, экссудат выходит наружу.
- Примочка из листьев алоэ. Лист очистить от кожуры, мякоть наложить на место воспаления, держать 5-6 часов. Средство обладает антивоспалительным и противоотечным действием.
Если были обнаружены гнойно-воспалительные разновидности, лечить их домашними средствами опасно.
Реабилитация после хирургического лечения панариция
Основные признаки в виде боли, отека и покраснения, проходят почти сразу после операции. Заживает рана за 1 неделю. В реабилитационный период следует каждый день выполнять перевязки с применением лекарств, назначенных медиком – бактерицидные или заживляющие мази, коллагеновые губки.
Палец должен находиться в состоянии покоя. Конечность желательно не напрягать. Также показан курс антибиотиков 5-7 дней. Нельзя бросать пить антибактериальные медикаменты раньше времени, двигать больным пальцем, пытаться самостоятельно удалить образовавшуюся корку.
Осложнения
При отсутствии адекватного лечения, возможны негативные последствия от панариция. Они возникают, когда происходит распространение инфекции на рядом находящиеся ткани или в виде осложнений после перенесенной болезни.
- Запущенный панариций чреват переходом воспаления на рядом находящиеся ткани с развитием пандактилита. Патология тяжело лечится, часто разрешается удалением пальца.
- Гнойное воспаление распространяется на сочленение, происходит его отмирание, нарушается двигательная функция.
- Флегмона кисти. Формируется из-за перехода инфекционных агентов на кисть.
- Сухожильный вид при отсутствии терапии вызывает контрактуры и тугоподвижность пораженного сустава.
- Суставно-костный панариций опасен развитием остеомиелита в хронической фазе с частыми рецидивами. Отличается частичной или полной утратой подвижности.
- Любая форма способна вызвать сильную интоксикацию организма, миозит.
Устранять возникшие осложнения труднее, чем сам панариций на пальце руки. Самолечение опасно фатальными последствиями. Вылечиться можно только при условии полного соблюдения рекомендаций медиков.
Автор: Коршунова Руслана Федоровна
Оформление статьи: Мила Фридан
Видео о панариции
Елена Малышева расскажет о панариции:
 Панариций относится к инфекционным заболеваниям, вызывающим гнойное воспаление на пальце после проникновения возбудителя заболевания в мягкие ткани через открытую ранку. Воспалительный процесс сопровождается покраснением поврежденного участка кожи, пульсирующей болью, припухлостью с последующим отеком мягких тканей. Заболевание развивается достаточно быстро и уже через несколько дней на пальце появляется нагноение. Если не начать лечение при обнаружении первых признаков воспаления, то на пораженном участке мягких тканей развивается абсцесс с обильными выделениями гноя. Довольно часто абсцесс развивается на руках, но иногда панариций появляется на пальце ноги.
Панариций относится к инфекционным заболеваниям, вызывающим гнойное воспаление на пальце после проникновения возбудителя заболевания в мягкие ткани через открытую ранку. Воспалительный процесс сопровождается покраснением поврежденного участка кожи, пульсирующей болью, припухлостью с последующим отеком мягких тканей. Заболевание развивается достаточно быстро и уже через несколько дней на пальце появляется нагноение. Если не начать лечение при обнаружении первых признаков воспаления, то на пораженном участке мягких тканей развивается абсцесс с обильными выделениями гноя. Довольно часто абсцесс развивается на руках, но иногда панариций появляется на пальце ноги.
В большинстве случаев воспалительный процесс вызывают стрептококки или золотистый стафилококк, которые проникают в подкожные слои мягких тканей через мелкие порезы, занозы, некорректно удаленные заусенцы. На пальцах ног панариций нередко развивается после выполнения педикюра плохо простерилизованными инструментами, а очаг воспаления с нагноением на большом пальце может вызвать вросший ноготь после ношения тесной обуви.
Не пытайтесь самостоятельно лечить воспаленный палец на ноге в домашних условиях без предварительной консультации с врачом даже на начальной стадии заболевания. Из подкожных мягких слоев инфекция очень быстро продвигается к матриксу ногтя, сухожилиям, суставам и костной ткани пальца. Если начался абсцесс, то хирург вскроет нарыв и очистит ткани фаланги пальца от гноя. Панариций в запущенной стадии может привести к полной потере двигательной функции большого пальца ноги.
► Формы панариция:

— таблица

— на фото: воспаления и гнойные нарывы на пальцах ног
♦ ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Если в тканях пальца на ноге появился абсцесс, то врач принимает решение вскрыть гнойник и очистить пораженные ткани от гноя. Если требуется удалить нагноение из подкожной клетчатки, хирург делает местную анестезию (например, инъекция новокаина) и после процедуры накладывает повязку с антибактериальной мазью. В запущенных случаях абсцесс может распространиться на сухожилия и костную ткань пальца. Тогда операция выполняется под общим наркозом, фалангу обескровливают наложением жгута. Очищенные от гноя участки ткани обрабатывают антисептиком и дополнительно делают инъекцию антибиотика. После операции врач назначает регулярные перевязки с обработкой швов ранозаживляющими и антибактериальными средствами. Дальнейшее лечение осуществляется в домашних условиях самим пациентом (ванночки, медикаментозные средства для наружного применения).
♦ МАЗЬ ВИШНЕВСКОГО
Одна из самых известных и хорошо зарекомендовавших себя антисептических мазей, которая ускоряет заживление ран и швов, уничтожает патогенные микроорганизмы, вытягивает остатки гноя из вскрытого врачом гнойника. Мазь Вишневского часто используется для лечения панариция на большом пальце ноги после коррекции вросшего ногтя, вызвавшего нагноение на боковом валике. Сперва кожа ног распаривается в теплой воде, затем ногтевая фаланга обрабатывается перекисью водорода, ватный тампон с мазью накладывается на воспаленный участок пальца, заматывается целлофаном и фиксируется повязкой.
♦ ИХТИОЛОВАЯ МАЗЬ
Популярная антисептическая и противовоспалительная мазь для лечения инфекционно-воспалительных заболеваний в домашних условиях после консультации с врачом. Ихтиоловая мазь наносится толстым слоем на воспаленный участок пальца, накладывается марлевая салфетка и фиксируется бинтом на фаланге. Повязку менять два раза в день, промывая палец теплой водой с мылом перед процедурой
♦ ЛЕВОМЕКОЛЬ
Лучшая мазь для обработки гнойных ран идеально подходит для лечения панариция в домашних условиях. Если нарыв не очень сильный и в мягких тканях гноя накопилось не много, то вместо вскрытия абсцесса врач может назначить процедуры с использованием ‘Левомеколь’, так как мазь хорошо вытягивает гной и уничтожает гноеродные бактерии. Перед использованием мазь можно немного подогреть до комнатной температуры, затем пропитать стерильную марлевую салфетку, приложить к воспаленному участку на коже и обмотать палец бинтом. Повязки надо менять 1 раз в сутки, помыв воспаленный палец в теплой воде перед процедурой.
♦ ТЕТРАЦИКЛИНОВАЯ МАЗЬ
Антибиотик для наружного применения, который обладает мощным бактериостатическим воздействием на клетки гноеродных бактерий, подавляя их активность и способность к размножению. Тетрациклиновую мазь используют в рамках домашнего курса лечения паронихия на околоногтевом валике или панариция после удаления абсцесса на пальце. Перед нанесением средства на очищенный от гноя нарыв можно смешать мазь с цинковой пастой в пропорции 1:1
♦ РАСТВОР ДИМЕКСИД
Этот антимикробный и противовоспалительный раствор помогает очистить нарыв от микрофлоры, у которой уже выработалась устойчивость к антибиотикам. Перед применением Димексид смешивают с чистой водой в пропорции 1:4, смесью пропитывают марлевый тампон с ватой, делают компресс на воспаленный палец и фиксируют бинтом. Через 40 минут повязку снимают.
♦ ДИКЛОКСАЦИЛЛИН
Бактерицидный антибиотик для внутреннего применения, подавляющий развитие и размножение бета-лактамаз-продуцирующих микроорганизмов (например, стафилококки) в очаге воспаления на пальце. Применяется после выявления врачом стафилококковой инфекции в гнойнике
♦ КЛИНДАМИЦИН
Полусинтетический антибиотик широкого спектра действия для внутреннего применения. Угнетает рост и развитие гноеродных бактерий. Назначается врачом после лабораторного исследования содержимого гнойника в рамках общего курса лечения панариция на пальце ноги
♦ ДОМАШНЯЯ МАЗЬ
Для домашнего ухода за воспаленным пальцем на начальной стадии панариция или после удаления гнойника можно использовать мазь собственного приготовления. Соедините в пиале по 1 столовой ложке аптечной настойки прополиса, растопленного пчелиного воска и сока из мякоти алоэ вера. Смешиваем ложкой до получения однородной массы, которой пропитываем тампон и фиксируем на пальце бинтом. Хранить в холодильнике и применять два раза в день.
♦ КОМПРЕСС С КАСТОРОВЫМ МАСЛОМ
Это средство поможет избавиться от остатков гноя и снять воспаление на пальце ноги. Слегка разогрейте касторовое масло на водяной бане, пропитайте касторкой марлевый тампон, приложите к воспаленному пальцу и зафиксируйте бинтом. Менять компресс несколько раз в день.
♦ ЭВКАЛИПТОВАЯ ПОВЯЗКА
Антибактериальное и противовоспалительное средство для домашнего ухода за воспаленной кожей на пальце после удаления нарыва. Эфирное масло эвкалипта (можно купить в аптеке) нанести на ватный диск, приложить к воспаленной коже и перебинтовать палец. Носить повязку 7-8 часов, выполнять процедуру ежедневно до полного исчезновения симптомов воспаления мягких тканей.
♦ СОДОВАЯ ВАННОЧКА
Полезно распаривать ноги в ванночке с теплой водой после устранения нарыва на большом пальце. В теплую воду (2 литра) добавляем две ложки пищевой соды и погружаем в ванночку ноги. Через 15 минут тщательно вытираем ноги полотенцем и наносим на палец антисептическую мазь.
♦ ВИДЕО МАТЕРИАЛЫ
Оставляйте пожалуйста Комментарии к статье, делитесь друг с другом секретами домашнего ухода за пальцами на руках и ногах после удаления абсцесса.
Панариций пальца на руке – причины, симптомы, лечение дома
Рубрика: Заболевания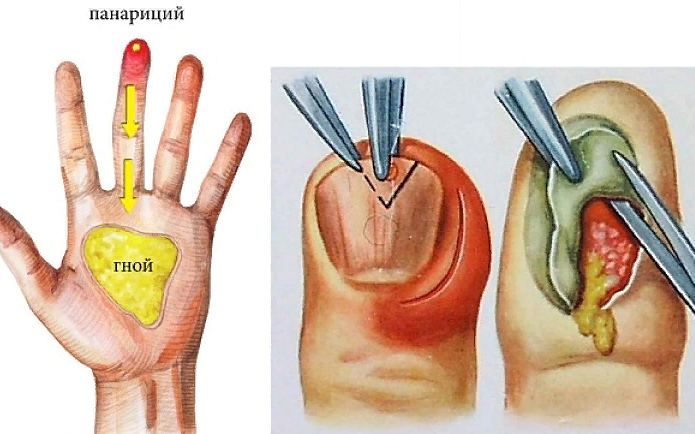
Сегодня на alter-zdrav.ru мы обсудим панариций, причины его возникновения, разновидности заболевания, симптомы и возможные варианты лечения (медикаментозного, хирургического, народными средствами).
Что такое панариций на руке, фото
Панариций — это острый воспалительный процесс тканей пальца, сопровождающийся нагноением, болью и повышением температуры тела. При отсутствии соответствующего лечения возможны ампутация фаланги, всего пальца или заражение крови, ведущее к летальному исходу.
При различных микротравмах кожи или обширных ранениях происходит инфицирование тканей золотистым стафилококком. Реже возбудителем является стрептококк, энтерококк, кишечная палочка или несколько бактерий одновременно. Воспаление от «ворот» инфекции распространяется в основном вглубь. Это обусловлено особым анатомическим строением человеческой кисти.
Заболеванию подвержены абсолютно все слои населения. И единственной профилактикой является содержание рук в чистоте, немедленная обработка ранений и поддержание иммунитета.
Причины возникновения панариция
- Последствие контакта кожи рук с химическими веществами.
- Уколы, порезы.
- Заусеницы.
- Занесение бактерий при использовании необработанных маникюрных инструментов.
- Нарушенный обмен веществ.
- Заболевания эндокринной системы.
- Недостаток витаминов.
- Снижение защитных сил организма.
- Регулярное переохлаждение и излишнее увлажнение кожи рук.
- Систематическое воздействие вибрации.
- Мацерация.
- Ожоги.
- Недостаточная гигиена.
- Мозоли.
Панариций на пальцах ноги возможен, но в очень редких случаях.
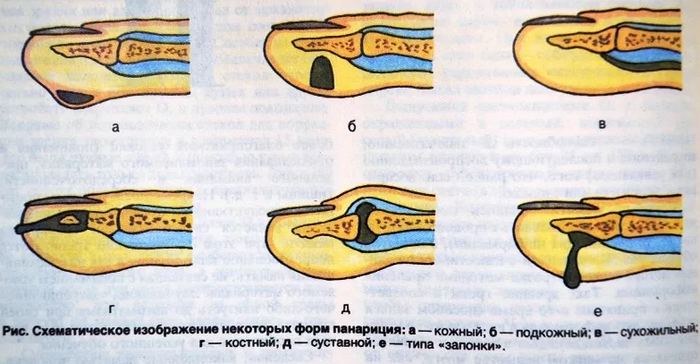
Виды панариция
Различают два типа панариция — поверхностный и глубокий, каждый из которых подразумевает несколько видов патологии.
Поверхностный тип заболевания
Кожный панариций является последствием незначительной травмы (мозоли, укола, ожога и прочего) и характеризуется появлением гнойника (абсцесса) под верхними слоями кожи. Выглядит такой гнойник, как пузырь, заполненный мутной жидкостью.
Околоногтевой вод или паронихия. Часто такое воспаление возникает из-за слишком глубокого среза ногтя, наличии заусениц, нечистых инструментов или рук при выполнении маникюра. Воспаляется околоногтевой валик. С течением времени в ране накапливается гной.
Глубокие виды панариция
- Подкожный вид диагностируется достаточно часто и представляет собой загноение подушечки фаланги. При внутреннем прорыве гнойника происходит заражение сухожилий, сустава или костей.
- Подногтевой панариций возникает благодаря уколам под ногтевую пластину (заноза, шип) или ударам с формированием гематомы.
- Поражение сухожилий может произойти из-за разнообразных травм или проникновения инфекции с более поверхностных слоев тканей кисти.
- Воспаление суставов кисти. Причиной данного поражения также является ранение, загрязнение поврежденных тканей или распространение бактерий с других областей воспаленной кисти.
- Костно-суставной панариций является воспалением, произошедшим благодаря нелеченому загноению сустава.
- Костный вид заболевания часто формируется по причине запущенного процесса подкожного воспаления. В некоторых случаях причиной являются травмы и переломы.
- Пандактилит. Это самое тяжелое состояние данной патологии, характеризуемое поражением абсолютно всех тканей кожи, сухожилий, суставов и костей. Причиной пандактилита является запущенность прочих форм панариция.
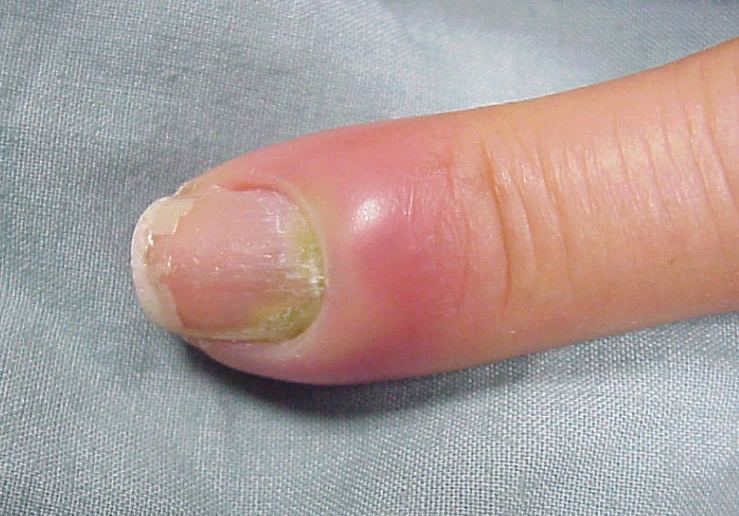
Симптомы панариция, первые признаки, осложнения
Каждому виду панариция принадлежат свои индивидуальные клинические проявления. Именно по ним можно определить конкретный тип заболевания. Но также имеются общие симптомы, характеризующие патологию.
Вначале воспалительного процесса, как для поверхностных, так и для глубоких типов происходит небольшой отек, припухлость, покраснение в месте ранения. Процесс может сопровождаться болями слабой интенсивности и жжением.
С течением нескольких часов или дней (в зависимости от вида инфекции) внешние проявления становятся ярче, боли приобретают распирающий, дергающий интенсивный характер. Возможно нарастание болевых ощущений до такой тяжести, что больной не может спать.
Затем происходит формирование гнойного очага в месте повреждения. Человек ощущает головные боли, слабость, потерю сил, температура тела нередко повышается выше 38 градусов.
Кожный панариций выражается в покраснении кожи, отеке, жжении и боли. На кисти и области предплечья виден лимфангит. Это полосы красного цвета, идущие по «следу» увеличенных лимфатических узлов.
Если гнойный процесс не распространяется на глубоколежащие ткани, то температура тела обычно не превышает 38 градусов.
Околоногтевой процесс сопровождается гиперемией и отечностью области вокруг ногтя. Боли от умеренных быстро возрастают до критичных, лишающих сна. Даже при самопроизвольном опорожнении гнойника следует показаться врачу. Незначительные остатки гноя могу вызвать инфицирование прочих тканей.
Воспаление под ногтем характеризуется значительным нарушением общего состояния. Наблюдается сильный отек поврежденной области, критичное повышение температуры, утомляемость. Боли очень сильные, под ногтевой пластиной хорошо виден гной.
Подкожный процесс на ранних стадиях выражается только местной гиперемией и болезненностью при затрагивании. В течение короткого времени наблюдается отек, яркое покраснение. Боли становятся стреляющими, пульсирующими. Больной страдает от озноба и лихорадки.
Воспаление или расплавление костной ткани также называется остеомиелитом. Костная основа фаланги может быть разрушен полностью или частично. Состояние человека крайне тяжелое — отсутствие сна, лихорадка, пульсирующая постоянная боль. Палец отечен, напоминает широкую колбу. Кожа имеет красный цвет, блестящая, натянутая. Движения невозможны, палец находится в непроизвольном согнутом положении. Больной не может указать точное место локализации боли.
Поражение сустава вначале характеризуется незначительной отечностью и болью только при движении. Спустя некоторое время имеющиеся симптомы нарастают, отек переходит на тыльную сторону. В активной стадии формируется свищ. Прогноз благоприятный только при воспалении ран, переломов, уколов и подобных причин. Если причиной суставного панариция послужило распространение инфекции с других тканей, то остановить ее можно только ампутацией всего пальца или его части.
Сухожильный панариций также называется гнойным тендовагинитом. При отсутствии необходимого лечения воспаление быстро захватывает области мышц, костей всей ладони и предплечья. Сухожилие полностью разрушается, и палец становится обездвижен. Характерными проявлениями считаются равномерный отек и согнутость пораженного пальца, отсутствие покраснения или незначительная гиперемия. Боли интенсивные, нестерпимые даже при пассивных движениях. Аппетит снижен. Температура зачастую поднимается до 40 градусов и сопровождается нарушениями сознания и бредом.
Диагностика панариция, код по МКБ
Основными диагностическими методами в арсенале хирурга являются сбор анамнеза, осмотр и пальпация болезненного участка. Важное значение имеет рентгеновский снимок в разных проекциях, возможно со сравнением снимка аналогичного пальца здоровой руки.
Код по МКБ 10 панариция — L03.0.

Лечение панариция
Медикаментозное и хирургическое лечение панариция зависит от места проникновения инфекции, общего состояния больного, степени и тяжести протекания болезни. Поверхностный тип подразумевает лечение амбулаторное, а осложненный или глубокий только в стационаре в хирургическом отделении.
Лекарственная терапия
- Антибиотики. Амоксиклав, Джозамицин, Цефтриаксон.
- Противовоспалительные. Нимесил.
- Противогрибковые. Микодерил, Флуконазол.
- Жаропонижающие. Эффералган.
- Наложение повязок с заживляющими, антисептическими, вытягивающими мазями. Например, мазь Вишневского, Левомеколь, Диоксидиновая мазь.
- Ванночки с розовым раствором перманганата калия, гипертоническим раствором соли, противовоспалительными травами.
- Примочки с лекарственными растворами. Димексид.
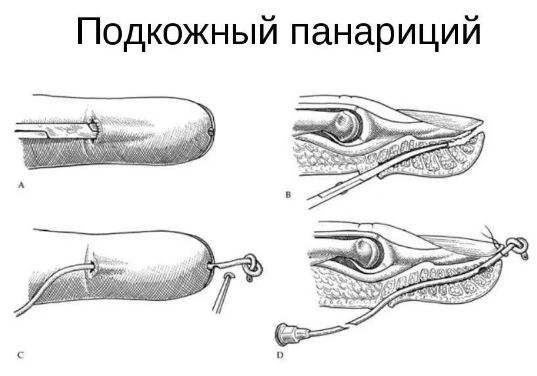
Хирургическое лечение — вскрытие панариция
Основным показанием для хирургического вмешательства является ночь, проведенная без сна от боли.
Гнойники вскрывают различными способами в зависимости от типа панариция так, чтобы обеспечить максимальное очищение раны от гноя.
Гнойник дренируют, промывают растворами антисептика. Возможна постановка в рану марлевого тампона или специальной резиновой трубки для оттока жидкости.
В более тяжелых случаях происходит удаление сухожилия, сустава, кости или ампутация пальца.
Лечение панариция народными средствами в домашних условиях
Народная медицина, безусловно, оказывает лечебное действие при панариции. Но перед применением каких-либо средств желательно посоветоваться с врачом, чтобы не допустить осложнений. В случае увеличения гнойника, ухудшения состояния или не изменении процесса в течение 1 суток лечение народными методами следует прекратить и срочно посетить медика.
- Прикладывание алоэ. Свежий лист алоэ прибинтовывают к ране на день или на ночь в течение трех суток. После 12 часового ношения повязки рану обрабатывают мазью Вишневского.
- Примочки с теплым касторовым маслом меняют каждые 2-3 часа.
- Свежие мятые листья чистого подорожника прикладывают к воспалению на 24 часа после ванночки с солевым раствором.
Панариций ногтя фото
Панарицием называют воспаление тканей пальцев рук (реже ног), вызванное попаданием инфекции в места повреждения кожного покрова. Подногтевой панариций характеризуется воспалением и нагноением под ногтевой пластиной, при этом палец сильно болит, и для лечения необходимо в обязательном порядке обратиться к хирургу.
Что такое подногтевой панариций
Панариции имеют не только подногтевую форму. При проникновении инфекции (как правило, золотистого стафилококка или стрептококка) через трещины на коже, небольшие раны, ссадины или заусенцы может развиться кожный, подкожный, околоногтевой (паронихия), ногтевой, костный, костно-суставной, или сухожильный панариций — в зависимости от места, где воспаления локализуются. Острое воспаление ногтевого ложа, которое сопровождается болезненными ощущениями и подногтевым нагноением, называют подногтевым панарицием.
Симптомы
Подногтевая форма течения заболевания сопровождается острыми болями, скоплением гноя под ногтевой фалангой. Запущенный панариций грозит развитием пандактилита — гнойного воспаления всех тканей пальца. Поэтому к врачу следует обратиться при появлении одного из следующих симптомов:
- покраснение кожи вокруг ногтя или самого подногтевого валика;
- выраженный отек;
- нагноение под ногтевой пластиной;
- острые пульсирующие боли в спокойном положении, при сгибании и разгибании пальца;
- отслоение ногтевой пластины;
- повышение температуры тела;
- ухудшение общего состояния пациента — слабость, утомляемость, увеличение лимфатических узлов.

Причины развития
Воспаление под ногтем на руке начинается из-за попадания инфекции в колотые подногтевые раны — занозы, уколы иглами, маникюрными инструментами. На фоне ослабленного иммунитета и отсутствия необходимого лечения, панариций подногтевой формы может возникнуть вследствие осложнения других форм болезни — вызвать его могут подкожный или околоногтевой панариций. Другими причинами развития заболевания являются:
- нагноение подногтевых гематом в результате травмы;
- несоблюдение гигиенических норм и правил;
- переохлаждение, перегрев и другие регулярные негативные внешние воздействия на кожу рук;
- нарушения механизма кровообращения и обменных процессов в тканях пальцев.
Механизм развития
Панариций подногтевой формы протекает остро. При попадании возбудителя в ранку инфекция распространяется и начинается воспаление под ногтем. Гной накапливается, отслаивает ногтевую пластину, палец болит и отекает. При отсутствии лечения на поздних стадиях воспаления ухудшается общее состояние больного — может подняться температура, воспаляются лимфатические узлы. Гнойный процесс может распространиться на кости, суставы и сухожилия.
Осложнения
Панариций подногтевой формы нуждается в оперативном лечении и сопутствующей лекарственной и поддерживающей местной терапии. Отсутствие необходимых лечебных мер может привести к развитию следующих форм осложнений:
- паронихия — гнойное воспаление клетчатки кожи ногтевого валика;
- распространение гноя в глубокие ткани вызывает другие формы заболевания — подкожный, костный, суставный панариций;
- пандактилит — гнойное воспаление всех тканей пальцев, которое при отсутствии лечения может распространиться на другие пальцы и дальше, на запястье, ладонь кисть и предплечье;
- переход из острой стадии заболевания в хроническую.

Панариций при беременности
Во время беременности иммунитет женщины ослаблен, поэтому панариций ногтя может развиться из-за незначительного повреждения или разреза ткани околоногтевой поверхности. Соблюдайте меры предосторожности во время маникюра и педикюра, своевременно дезинфицируйте случайно полученные повреждения на пальцах рук и ног. В случае появления очагов воспаления под ногтем немедленно обращайтесь к врачу, чтобы не допустить развития осложнений.
Лечение панариция
Лечения панариция подногтевой формы на ранних стадиях ограничивается консервативными методами, при помощи антибактериальных ванночек, физиотерапевтических процедур, повязок с антибиотиками в форме мазей. Если вылечить панариций этими средствами не получается, необходимо хирургическое лечение, причем полное удаление ногтя, как правило, не требуется, необходима лишь его частичная резекция в местах скопления гноя.
В запущенных случаях, при распространении воспаления на другие фаланги пальца, больного могут госпитализировать для проведения оперативного вмешательства под местным наркозом. В постоперационный период, для избежания рецидива заболевания, проводится терапия антибиотиками и перевязки со средствами заживления раневой поверхности, обработка ее хлоргексидином или другими дезинфицирующими растворами.
Консервативное лечение
Лечение панариция подногтевой формы проводится в домашних условиях, заключается в ношении повязок с антибактериальными мазями. Перед бинтованием (перевязку следует делать каждые 5-6 часов) проводят успокаивающие дезинфицирующие ванночки. Важно обеспечить больному пальцу покой и неподвижность, для этого его приводят в удобное физиологичное положение перед наложением фиксирующей повязки.
Антибактериальные мази
Использование антибактериальных мазей при лечении панарициев рекомендуется при любых их формах. Мази накладывают на больной ноготь толстым слоем и бинтуют поверхность. Повязку меняют каждые 6-7 часов. Встречаются случаи, когда благодаря применению местных обеззараживающих мазей удается избежать оперативного вмешательства. Для снятия воспаления используют:
- Ихтиоловую мазь. Она обезболивает, оказывает антисептическое и ранозаживляющее действие, улучшает микроциркуляцию крови. Практически не имеет противопоказаний (кроме индивидуальной непереносимости), длительность курса может составлять 10-20 дней, повязку с мазью меняют раз в 6-8 часов.
- Диоксидиновую мазь. Антибактериальное, бактерицидное средство, борется с возбудителем гнойной инфекции. Не может применяться при беременности, почечной недостаточности и в возрасте до 18 лет. Максимальная суточная доза составляет 2,5 г препарата. Повязку меняют раз в 7-10 часов.
- Левомеколь. Мазь обладает противовоспалительным и ранозаживляющим действием, прекрасно снимает отек. Противопоказана при индивидуальных аллергических реакциях на компоненты препарата. Нанесение мази осуществляют два раза в сутки, то есть каждые 10-12 часов, при этом больной палец бинтуется фиксирующей повязкой.

Вскрытие панариция
Хирургический метод лечения панариция подногтевой формы заключается в иссечении ногтевой пластины с целью удаления инородного тела (при его наличии) и очистки очага воспаления. Проводится с применением местного наркоза, в постоперационный период требуется ношение повязки с лекарственным обеззараживающим средством, покой и неподвижность для поврежденного пальца. Восстановление кожного покрова и полное выздоровление наступает в течение 7-15 дней.
Народные методы
Лечение панариция подногтевой формы может проводиться в домашних условиях с применением средств народной медицины только на ранних стадиях развития заболевания. Для снятия воспаления и боли применяют дезинфицирующие ванночки и повязки. Врачи рекомендуют совмещать эти меры с традиционным консервативным лечением. Существуют следующие способы домашнего лечения заболевания:
- Дезинфицирующие ванночки с марганцовкой, содой, экстрактом календулы или эвкалипта. Раствор должен быть теплым, не ниже 40-42 °С, на 200 мл воды используйте 20-30 мг или 10-15 мл дезинфицирующего средства. Длительность процедуры должна составлять 15-20 минут, проводят ее каждые 5-6 часов, 2-3 раза в день.
- Водочный компресс. Больной палец бинтуют с наложением смоченного в водке или спирте ватного тампона. Менять повязку следует каждые 5-6 часов. Согревать воспаленный ноготь нельзя, поэтому при бинтовании не используют целлофан или компрессную бумагу.
- Повязка с луком. Луковицу отваривают, разрезают и прикладывают к воспаленному пальцу, бинтуют на 3-4 часа. Можно использовать сырой лук или его сок, в качестве дезинфицирующего антибактериального средства. Повязку с мелко нарубленным овощем накладывают на 2-3 часа.
- Компресс с алое. Сок листьев этого растения традиционно применяют для лечения гнойных воспалений. Свежий лист разрезается вдоль, накладывается на поврежденный ноготь срезом вниз, прибинтовывается к пальцу. Меняют такую повязку каждые 4 часа.
Панариций на пальцах рук представляет инфекционное воспалительное заболевание подкожно-жировой клетчатки. Очаг располагается в тканях пальцев верхних конечностей, реже – нижних. Его формирование происходит при попадании микробов через царапины, ссадины.
Характеризуется болевыми ощущениями, отеканием, покраснением. На стадиях развития, достаточно консервативной терапии. При наличии гнойника, не обойтись без операции. Из-за нюансов строения и локации мягких тканей в этой части, нагноение проникает в глубину – к костям, сухожилиям и сочленениям. Если должной терапии не оказывается, возможны тяжелые осложнения.
Заболевание делится на 2 группы – гнойная и серозная. Зависимо от расположения гнойно-некротического процесса разделяют поверхностные и глубокие виды.
| Поверхностные | Глубокие |
| Кожный | Костный |
| Подкожный | Сухожильный |
| Подногтевой | Суставный |
| Околоногтевой | Пандактиллит |
Как действует панариций
Панариций на пальце руки развивается путем проникновения инфекционных микроорганизмов в мягкие ткани.
 Формы панариция на пальце руки
Формы панариция на пальце руки
Образуется воспалительный процесс, увеличивается чувство распирания в пораженной области из-за отека, появляется болезненность. При отсутствии подходящей терапии, инфекция способна прорываться в рядом находящиеся ячейки, распространяться на кости, сочленения.
Чем глубже проникает воспалительный процесс, тем тяжелее протекает заболевание. Без грамотной терапии, возможно поражение всех пальцевых структур, в последующем, возникает гангрена.
Более склонны к рецидивам абсцедирующие формы. Для устранения воспаления, вскрываются пораженные ячейки. Реже диагностируется патологический процесс на стопе. Это объясняется тем, что пальцы рук подвергаются травмам чаще. Инфекция распространяется одинаково.
Причины появления панариция
Основной причиной развития патологического процесса является инфекция. Входными воротами случат кожные повреждения, ожоги, расчесы, укусы насекомых или занозы.
Обстоятельства, предшествующие возникновению болезни:
- частое мытье рук с помощью химических веществ или некачественного мыла;
- регулярное прикусывание пальцев;

- злоупотребление маникюром, педикюром;
- употребление производных витамина А – Изотретиноина, снижающих иммунитет;
- потребление медикаментов, подавляющих защитные функции при комплексном лечении, аутоиммунных и раковых заболеваний;
- хроническое воспаление на кожных покровах – псориаз, дерматиты аллергической этиологии, волчанка;
- авитаминоз, диабет.
Гнойное воспаление провоцируется разными видами бактериальных агентов, чаще бактериями рода кокков и смешанной флорой.
Симптомы панариция
Клинические проявления патологии зависят от ее разновидности.
Все формы протекают болезненно, присутствует отек и покраснение:
- Кожный вид. Развитие болезнетворного процесса начинается на пальце, с обратной части кисти. Под кожными покровами, в появившемся пузыре, накапливаются гнойные массы. Они могут содержать в себе кровянистые примеси. Кожа рядом с пузырем краснеет, практически не болит, присутствует лишь незначительное жжение. При его увеличении, речь идет об усугублении состояния.
- Паронихий – воспаление околоногтевого валика у корня. Развитие дополняется покраснением, болью в зоне ногтя, отеком и болью. Через время формируется абсцесс и гнойный экссудат. Ноготь приобретает желтовато-зеленый оттенок, отслаивается. После он вырастает деформированным.
- Костный тип. Это острое воспалительное заболевание гнойной природы, локализованное в костной ткани. Сопровождается нетерпимым дискомфортом, отеком пальца, локальной гипертермией и покраснением.
- Подногтевой вид. Развивается воспаление под ногтевой пластиной вследствие микротравм. Характеризуется сильной болью, пульсирующий воспалительный очаг располагается под ногтем. Повышается температура локально, область поражения краснеет, отекают рядом находящиеся ткани.
- Суставный и костный вид. Особенностью этой разновидности являются веретенообразные пальцы, которыми тяжело шевелить из-за сильного их отека. Боль не имеет четкого расположения, она пульсирующая, невыносимая. Возможно образование свищей, через которые вытекает гнойный экссудат.
- Сухожильная форма или гнойный тендовагинит. Это один из самых опасных видов, который чреват ухудшением двигательной функции пальцев. Сопровождается состояние сильной лихорадкой, упадком сил. Палец отекает, находится в согнутом виде. При попытке им подвигать, возникают сильные боли.
По мнению врачей, чаще появляется панариций на пальце руки от первого до третьего у лиц от 25 до 55 лет.
Диагностика панариция
Диагностические мероприятия направлены на исключение других патологий пальцев инфекционной этиологии. Проводится уточнение вида и глубины поражения.
- Осмотр. Доктор оценивает изменения в пораженной зоне, обнаруживает симптомы интоксикации, анализирует подмышечные лимфоузлы. Берется пуговичный зонд для локального осмотра, который дает возможность определить часть, где отмечается наибольшая боль и глубину гнойника.

- Медик берет мазки при наличии экссудата, либо открытой ранки. Это позволяет сделать бактериологический анализ с установлением разновидности возбудителя и его восприимчивости к основным антибиотикам. Результат готовится 5-7 суток.
- Рентген в 2 проекциях – обзорный, прицельный. Осуществляется методика при подозрении на костную или суставную форму.
- Диафоноскопия. Диагностика подразумевает просвечивание тканей задействованного в патологический процесс пальца. Воспалительный очаг выглядит как темное пятно, что дает возможность определить его примерные масштабы и форму.
- Общий клинический анализ кровяной плазмы для выявления интенсивности общего воспалительного процесса. Проводится исследование путем оценивания уровня СОЭ.
Диагностический план подразумевает сбор анализов для обнаружения склонности и осложняющих течение патологии обстоятельств. К ним относят выявление уровня глюкозы для исключения сахарного диабета и сифилитического поражения.
Симптоматика требует дифференциального диагностирования со схожими болезнями:
- онихомикозами;
- рожистыми воспалениями;
- фурункулами, карбункулами.
Порой доктору требуется исключить шанкр-панариций. Это редкий вид первичного сифилиса, когда в качестве «открытых ворот» для бледной трепонемы выступают микроповреждения пальцев верхних конечностей. Заболевание часто встречается у медицинских сотрудников, контактирующих с носителями вирусов, материалами для лабораторных исследований.
Профилактика панариция
Выделяют ряд превентивных мероприятий, помогающих избежать появления панариция.
К ним относят:
- регулярное соблюдение гигиен рук;

- правильный подбор уходовых средств, не пересушивающих кожу;
- сдвигание, а не вырезание кутикулы и перед проведением маникюра в салоне, интересоваться касательно методов обработки приборов;
- отучить детей грызть ногти, не откусывать заусенцы;
- обработка ранок и ссадин антисептиками – Кутасептом, Биосептом, Антисептолом;
- пользование смягчающими и увлажняющими кремами;
- применение резиновых перчаток при уборке или взаимодействии с землей.
Если на руке есть царапины или другие повреждения, нельзя работать с мясом и землей. Своевременно выявленное заболевание можно быстро устранить без последствий. Желательно при первом обнаружении покраснения, болей на пальце обращаться к медикам.
Методы лечения панариция
Панариций на пальце руки поддается терапии лишь на первых фазах, тогда лечение может проходить дома. Применяются антисептики, мази, антибиотики, нетрадиционные методики.
Какие медикаментозные средства показаны.
- Фурацилин. Выпускается в виде раствора и таблеток по 0,2 г и 20 мг. Активным компонентом выступает нитрофурал. Препарат оказывает бактерицидное действие, уничтожает бактерии рода кокков. Применяют для горячих ванн, парят в них воспаленный палец не меньше 30 минут. Курс лечения составляет 1-2 недели, в зависимости от результата.
- Димексид. Производится в виде жидкости для наружного использования, геля 25% и 50%. Действующим веществом служит диметилсульфоксид. Медикамент оказывает противомикробное, антивоспалительное и спазмолитическое действие. Его разводят в пропорции 1:4 с водой, накладывают аппликации 1-2 раза в день. Курс применения составляет 7-10 дней.

- Левомеколь. Это мазь, фасуется в тубы. В 1 г содержится левомицетина 7,5 мг и метилурацила 40 мг. Мажут тонко на распаренный палец 2-3 раза в день в течение 2 недель. Мазь уничтожает бактерии, ускоряет заживление.
- Тетрациклиновая мазь. Лекарственная субстанция фасуется в тюбики, главным элементом является тетрациклина гидрохлорид 3,226 г. Дает высокие заживляющие результаты на стадиях развития. Можно комбинировать ее с цинковой пастой 1:1, мазать 2-3 раза в сутки курсом в 10 дней.
- Линкомицин. Действующим компонентом служит линкомицин, в 15 г лечебной субстанции присутствует 300 мг. Антибиотик, используемый для устранения патологии в виде мази 2-3 раза в сутки. Использовать 5-7 дней, на усмотрение доктора.
Общая длительность лечебного курса составляет не более 2 недель. Если приведенные лекарства не приносят результата, у больного отмечается гипертермия, появился нарыв – нужна операция.
Антибактериальная терапия
Антибактериальные средства назначают всегда, без учета выбранной методики терапии – оперативным или консервативным путем. Это объясняется тем, что из-за инфекционного воспаления появляется высокий риск развития осложнений. Предпочтительно назначают антибиотики широкого спектра воздействия.
Какие антибактериальные средства применяются:
- 1 поколения – Цефалексин перорально, Цефазолин внутривенно или в мышцу 3 раза по 4 г за день курсом 1-2 недели. Активным веществом у обоих средств выступает цефалексин и цефазолин. Первый антибиотик выпускается в виде капсул по 250 мг активного вещества. Цефазолин представлен в порошке для приготовления раствора, по 2000мг/флакон и 1000 мг/флакон.

- 2 поколения – Цефуроксим перорально по 5 мл суспензии каждые 8 часов, Цефамандол – в виде уколов в вену или мышцу – 2 раза в день по 1 г. Цефуроксим выпускается в форме раствора для инъекций, активное вещество – цефуроксим в количестве 0,75 или 1,5 г во флаконе. Цефамандол представляет собой порошок для приготовления инъекционного раствора. Действующий элемент – цефамандол по 500 мг, 1 или 2 г во флаконе.
- 3 поколения – Цефтриаксон – в вену или мышцу каждые 24 часа по 1-2 г. Препарат представлен в качестве порошка для изготовления раствора, активное вещество – цефтриаксон 0,5 г или 1 г во флаконе.
Если больной своевременно обратился к врачу, назначаются пенициллины – Ампицилин, Пеницилин или Гентамицин. Курс приема составляет от 5 до 7 дней, иногда продлевается до 10. Лицам с патологиями ЖКТ дополнительно прописывают прибиотики.
Они защищают слизистую желудка от негативного действия антибиотиков. Для локального применения используют пенициллины на новокаиновом растворе в виде уколов 1 раз в день. Длительность курса лечения этими средствами устанавливает доктор индивидуально.
Физиотерапия
Физиотерапевтические методы оказывают седативное действие, стимулируют реологические свойства крови, улучшают работу иммунных свойств. На фоне прохождения курса, устраняется панариций на пальце руки, ткани быстрее восстанавливаются.
Широко назначаются такие методики:
- кварц – 5-7 процедур;

- УВЧ – 5-10 сеансов;
- ультрафонофорез Преднизолона, Гидрокортизона – количество сеансов устанавливается индивидуально.
Также прибегают к транскраниальной электростимуляции. Процедура помогает обезболить пораженный палец, нормализовать гемодинамику, ускорить восстановительный процесс тканей. Обычно требуется 6-7 сеансов.
Ванночки
Травяные ванночки оказывают успокаивающее, регенерирующее воздействие. Их можно делать 2-3 раза в день, курсом в 1-2 недели.
- Эвкалипт. Купить настойку в аптеке, развести 2 ч. л. в 1 л. теплой воды. Можно готовить отвары из сухой травы эвкалипта. Взять 2 ч. л., запарить 0,5 л. воды проварить 15 мин. Остудить, погрузить в отвар больной палец и держать 15 мин.
- Чистотел. Положить в кастрюлю 1 ст. л. травы, залить 0,5 л. теплой воды. Проварить до закипания, уменьшить огонь и варить еще 15 мин. В ванночке с отваром из чистотела держать палец 20 мин.

- Ванночкана основе магранцовки. Берется 1 ч.л. на 1 л. воды, размешивается до растворения кристаллов. Необходимо добиться светло-розового оттенка, иначе есть риск получить ожоги. Держать палец в растворе 10 мин. После, наложить компресс с Левомиколем.
Желательно протестировать предварительно компоненты средств на предмет аллергии. Нужно нанести отвар или настойку на кисть, подождать 30 минут. Если изменений на коже не произошло – непереносимости нет.
В условиях поликлиники
Панариций на пальце руки кожного и подкожного вида лечат в поликлинических условиях:
- При кожной форме, пузырь удаляют, обрабатывают ранку перекисью и зеленкой. Анестезии не требуется.
- В случае подкожного вида, делают 2 надреза с обоих краев пораженной области, дренируют гной.
- При паронихии, проводят вскрытие абсцесса, методом поднятия кожного валика.
- Больным с костным, сухожильным и суставным типом обращаться за лечением в отделение гнойной хирургии. Там проводят комплексную терапию, зависимо от степени тяжести состояния. Терапевтическую схему подбирают индивидуально.
В среднем, курс лечения в поликлинике занимает 1 неделю.
Хирургические методы
Когда консервативная терапия была проведена неправильно, или безрезультатно, положена операция. Проводится дренаж экссудата под локальным обезболиванием. Если кожа возле нарыва стала белой или желтой, местная анестезия не делается, поскольку такой симптом сигнализирует о повреждении нервных корешков.
- Оперативная манипуляция при внешнем воспалении осуществляется путем подрезания отслоенного участка с дальнейшим его иссечением и удалением экссудата. Анестезии не требуется, процедура не сопровождается болями. В завершении процесса накладывается антисептическая аппликация на 5 суток. За это время произойдет эпителизация ранки.
- При глубоком поражении инфекцией, делается разрез в 10 мм по направлению к ладони у краевой части ногтя. Отодвигаются кожные покровы, покрывающие ногтевое ложе, проводится очищение от патологического экссудата.
- Если ноготь на базе отслаивается по причине скопления гноя, его иссекают. На палец наносится антисептическая повязка. Резиновую прокладку меняют и оставляют еще на 1 день.
Чтобы восстановить палец после операции и предотвратить присоединение вторичной инфекции, показан курс антибиотиков и антисептиков 5-7 дней.
Народные методы
Нетрадиционные способы лечения применяются для усиления эффекта от других методик. Самые высокие результаты они показывают на стадии развития, помогают избежать операции.
- Компресс с репчатым луком запеченным. Взять овощ, очистить и запечь в духовой печи до появления золотистой корочки. Готовый лук разрезать пополам, приложить к пальцу и зафиксировать бинтиком, держать 4 часа. Гнойник созревает быстрее, экссудат выходит наружу.
- Примочка из листьев алоэ. Лист очистить от кожуры, мякоть наложить на место воспаления, держать 5-6 часов. Средство обладает антивоспалительным и противоотечным действием.
Если были обнаружены гнойно-воспалительные разновидности, лечить их домашними средствами опасно.
Реабилитация после хирургического лечения панариция
Основные признаки в виде боли, отека и покраснения, проходят почти сразу после операции. Заживает рана за 1 неделю. В реабилитационный период следует каждый день выполнять перевязки с применением лекарств, назначенных медиком – бактерицидные или заживляющие мази, коллагеновые губки.
Палец должен находиться в состоянии покоя. Конечность желательно не напрягать. Также показан курс антибиотиков 5-7 дней. Нельзя бросать пить антибактериальные медикаменты раньше времени, двигать больным пальцем, пытаться самостоятельно удалить образовавшуюся корку.
Осложнения
При отсутствии адекватного лечения, возможны негативные последствия от панариция. Они возникают, когда происходит распространение инфекции на рядом находящиеся ткани или в виде осложнений после перенесенной болезни.
- Запущенный панариций чреват переходом воспаления на рядом находящиеся ткани с развитием пандактилита. Патология тяжело лечится, часто разрешается удалением пальца.
- Гнойное воспаление распространяется на сочленение, происходит его отмирание, нарушается двигательная функция.
- Флегмона кисти. Формируется из-за перехода инфекционных агентов на кисть.
- Сухожильный вид при отсутствии терапии вызывает контрактуры и тугоподвижность пораженного сустава.
- Суставно-костный панариций опасен развитием остеомиелита в хронической фазе с частыми рецидивами. Отличается частичной или полной утратой подвижности.
- Любая форма способна вызвать сильную интоксикацию организма, миозит.
Устранять возникшие осложнения труднее, чем сам панариций на пальце руки. Самолечение опасно фатальными последствиями. Вылечиться можно только при условии полного соблюдения рекомендаций медиков.
Автор: Коршунова Руслана Федоровна
Оформление статьи: Мила Фридан
Видео о панариции
Елена Малышева расскажет о панариции:
 Панариций относится к инфекционным заболеваниям, вызывающим гнойное воспаление на пальце после проникновения возбудителя заболевания в мягкие ткани через открытую ранку. Воспалительный процесс сопровождается покраснением поврежденного участка кожи, пульсирующей болью, припухлостью с последующим отеком мягких тканей. Заболевание развивается достаточно быстро и уже через несколько дней на пальце появляется нагноение. Если не начать лечение при обнаружении первых признаков воспаления, то на пораженном участке мягких тканей развивается абсцесс с обильными выделениями гноя. Довольно часто абсцесс развивается на руках, но иногда панариций появляется на пальце ноги.
Панариций относится к инфекционным заболеваниям, вызывающим гнойное воспаление на пальце после проникновения возбудителя заболевания в мягкие ткани через открытую ранку. Воспалительный процесс сопровождается покраснением поврежденного участка кожи, пульсирующей болью, припухлостью с последующим отеком мягких тканей. Заболевание развивается достаточно быстро и уже через несколько дней на пальце появляется нагноение. Если не начать лечение при обнаружении первых признаков воспаления, то на пораженном участке мягких тканей развивается абсцесс с обильными выделениями гноя. Довольно часто абсцесс развивается на руках, но иногда панариций появляется на пальце ноги.
В большинстве случаев воспалительный процесс вызывают стрептококки или золотистый стафилококк, которые проникают в подкожные слои мягких тканей через мелкие порезы, занозы, некорректно удаленные заусенцы. На пальцах ног панариций нередко развивается после выполнения педикюра плохо простерилизованными инструментами, а очаг воспаления с нагноением на большом пальце может вызвать вросший ноготь после ношения тесной обуви.
Не пытайтесь самостоятельно лечить воспаленный палец на ноге в домашних условиях без предварительной консультации с врачом даже на начальной стадии заболевания. Из подкожных мягких слоев инфекция очень быстро продвигается к матриксу ногтя, сухожилиям, суставам и костной ткани пальца. Если начался абсцесс, то хирург вскроет нарыв и очистит ткани фаланги пальца от гноя. Панариций в запущенной стадии может привести к полной потере двигательной функции большого пальца ноги.
► Формы панариция:

— таблица

— на фото: воспаления и гнойные нарывы на пальцах ног
♦ ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Если в тканях пальца на ноге появился абсцесс, то врач принимает решение вскрыть гнойник и очистить пораженные ткани от гноя. Если требуется удалить нагноение из подкожной клетчатки, хирург делает местную анестезию (например, инъекция новокаина) и после процедуры накладывает повязку с антибактериальной мазью. В запущенных случаях абсцесс может распространиться на сухожилия и костную ткань пальца. Тогда операция выполняется под общим наркозом, фалангу обескровливают наложением жгута. Очищенные от гноя участки ткани обрабатывают антисептиком и дополнительно делают инъекцию антибиотика. После операции врач назначает регулярные перевязки с обработкой швов ранозаживляющими и антибактериальными средствами. Дальнейшее лечение осуществляется в домашних условиях самим пациентом (ванночки, медикаментозные средства для наружного применения).
♦ МАЗЬ ВИШНЕВСКОГО
Одна из самых известных и хорошо зарекомендовавших себя антисептических мазей, которая ускоряет заживление ран и швов, уничтожает патогенные микроорганизмы, вытягивает остатки гноя из вскрытого врачом гнойника. Мазь Вишневского часто используется для лечения панариция на большом пальце ноги после коррекции вросшего ногтя, вызвавшего нагноение на боковом валике. Сперва кожа ног распаривается в теплой воде, затем ногтевая фаланга обрабатывается перекисью водорода, ватный тампон с мазью накладывается на воспаленный участок пальца, заматывается целлофаном и фиксируется повязкой.
♦ ИХТИОЛОВАЯ МАЗЬ
Популярная антисептическая и противовоспалительная мазь для лечения инфекционно-воспалительных заболеваний в домашних условиях после консультации с врачом. Ихтиоловая мазь наносится толстым слоем на воспаленный участок пальца, накладывается марлевая салфетка и фиксируется бинтом на фаланге. Повязку менять два раза в день, промывая палец теплой водой с мылом перед процедурой
♦ ЛЕВОМЕКОЛЬ
Лучшая мазь для обработки гнойных ран идеально подходит для лечения панариция в домашних условиях. Если нарыв не очень сильный и в мягких тканях гноя накопилось не много, то вместо вскрытия абсцесса врач может назначить процедуры с использованием ‘Левомеколь’, так как мазь хорошо вытягивает гной и уничтожает гноеродные бактерии. Перед использованием мазь можно немного подогреть до комнатной температуры, затем пропитать стерильную марлевую салфетку, приложить к воспаленному участку на коже и обмотать палец бинтом. Повязки надо менять 1 раз в сутки, помыв воспаленный палец в теплой воде перед процедурой.
♦ ТЕТРАЦИКЛИНОВАЯ МАЗЬ
Антибиотик для наружного применения, который обладает мощным бактериостатическим воздействием на клетки гноеродных бактерий, подавляя их активность и способность к размножению. Тетрациклиновую мазь используют в рамках домашнего курса лечения паронихия на околоногтевом валике или панариция после удаления абсцесса на пальце. Перед нанесением средства на очищенный от гноя нарыв можно смешать мазь с цинковой пастой в пропорции 1:1
♦ РАСТВОР ДИМЕКСИД
Этот антимикробный и противовоспалительный раствор помогает очистить нарыв от микрофлоры, у которой уже выработалась устойчивость к антибиотикам. Перед применением Димексид смешивают с чистой водой в пропорции 1:4, смесью пропитывают марлевый тампон с ватой, делают компресс на воспаленный палец и фиксируют бинтом. Через 40 минут повязку снимают.
♦ ДИКЛОКСАЦИЛЛИН
Бактерицидный антибиотик для внутреннего применения, подавляющий развитие и размножение бета-лактамаз-продуцирующих микроорганизмов (например, стафилококки) в очаге воспаления на пальце. Применяется после выявления врачом стафилококковой инфекции в гнойнике
♦ КЛИНДАМИЦИН
Полусинтетический антибиотик широкого спектра действия для внутреннего применения. Угнетает рост и развитие гноеродных бактерий. Назначается врачом после лабораторного исследования содержимого гнойника в рамках общего курса лечения панариция на пальце ноги
♦ ДОМАШНЯЯ МАЗЬ
Для домашнего ухода за воспаленным пальцем на начальной стадии панариция или после удаления гнойника можно использовать мазь собственного приготовления. Соедините в пиале по 1 столовой ложке аптечной настойки прополиса, растопленного пчелиного воска и сока из мякоти алоэ вера. Смешиваем ложкой до получения однородной массы, которой пропитываем тампон и фиксируем на пальце бинтом. Хранить в холодильнике и применять два раза в день.
♦ КОМПРЕСС С КАСТОРОВЫМ МАСЛОМ
Это средство поможет избавиться от остатков гноя и снять воспаление на пальце ноги. Слегка разогрейте касторовое масло на водяной бане, пропитайте касторкой марлевый тампон, приложите к воспаленному пальцу и зафиксируйте бинтом. Менять компресс несколько раз в день.
♦ ЭВКАЛИПТОВАЯ ПОВЯЗКА
Антибактериальное и противовоспалительное средство для домашнего ухода за воспаленной кожей на пальце после удаления нарыва. Эфирное масло эвкалипта (можно купить в аптеке) нанести на ватный диск, приложить к воспаленной коже и перебинтовать палец. Носить повязку 7-8 часов, выполнять процедуру ежедневно до полного исчезновения симптомов воспаления мягких тканей.
♦ СОДОВАЯ ВАННОЧКА
Полезно распаривать ноги в ванночке с теплой водой после устранения нарыва на большом пальце. В теплую воду (2 литра) добавляем две ложки пищевой соды и погружаем в ванночку ноги. Через 15 минут тщательно вытираем ноги полотенцем и наносим на палец антисептическую мазь.
♦ ВИДЕО МАТЕРИАЛЫ
Оставляйте пожалуйста Комментарии к статье, делитесь друг с другом секретами домашнего ухода за пальцами на руках и ногах после удаления абсцесса.













