Если хрустят все суставы – причины и лечение хруста, что делать
причины и лечение хруста, что делать

Многие люди считают, что хруст суставов – это безобидное явление. Однако это далеко не так, они не должны издавать никаких посторонних звуков при движении. Обычно такие звуки свидетельствуют о развитии различных патологий в организме. Хруст может возникать в отдельных суставах или слышаться по всему телу. Почему хрустят суставы, что делать, чтобы избавиться от неприятных звуков?
Содержание статьи
Почему возникает хруст
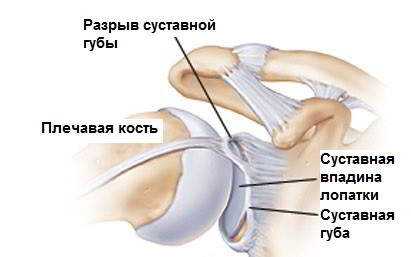
Суставы человеческого тела имеют похожее строение и состоят из нескольких костей, между которыми расположены хрящи. Внутри капсула заполнена синовиальной жидкостью. Основная задача этой жидкости – смазка суставов и снижение их трения между собой. Благодаря наличию этой жидкости, суставы имеют возможность скользить, не издавая звуков при сгибании и разгибании.
Подробнее об эффекте и его видах рассказывает врач-реабилитолог Сергей Николаевич Агапкин:
В случаях, когда из-за патологических изменений в организме, количество синовиальной жидкости снижается, слышен хруст в суставах без боли. Со временем в этом месте развиваются болезненные ощущения. Если вовремя начать лечение, то есть все шансы полностью избавиться от патологии и неприятных ощущений, которые ее сопровождают. Если этого не сделать, то велика вероятность развития инвалидности и полного обездвиживания сустава.
Однако медики отмечают, что бывают ситуации, когда щелканье суставов (рук или коленей) не указывает на наличие патологий. Связано это с тем, что в синовиальной жидкости присутствует газ. Если его количество увеличивается, то расширяется межсуставное пространство и во время резкого движения возникает характерный щелчок.
Если это не связано с какой-либо патологией, то такой звук будет возникать не чаще 4-5 раз в течение 1 часа. Если же суставы хрустят чаще, то человеку нужно обратиться к врачу, который сможет определить основную причину таких звуков и при необходимости назначить лечение.
Хруст суставов у ребенка
У новорожденного ребенка костная система еще не до конца сформирована. Поэтому в первые месяцы жизни, сгибание его конечностей может сопровождаться хрустом. Если такое состояние не связано с патологией, то примерно к полугоду посторонние звуки должны исчезнуть. Если же хрустят кости у детей после 1 года, то малыша нужно показать врачу, так как это может указывать на следующие патологии:
- Дисплазия тазобедренных суставов. В таком случае щелкать будет при выполнении круговых движений ног, сгибании или разгибании. Девочки более подвержены данной патологии.
- Уменьшение секрета в суставной сумке, когда во время движения, кости начинают тереться друг о друга, что и вызывает скрип.
- Воспаление хряща. Артрит у детей достаточно распространенное явление. Если лечение патологии начать своевременно, то заболевание быстро исчезает, а суставы вновь становятся подвижными.

Хруст суставов у взрослых
Во взрослом возрасте хруст в суставах обычно не является нормой. К тому же лечение у них будет более длительным, чем у детей и подростков. Это связано с тем, что у взрослых могут быть различные заболевания, которые тормозят выздоровление. В большинстве случаев, постоянный хруст может указывать на травму или нарушение в организме обменных процессов. Лечение такого состояния будет зависеть от основной причины, которая вызвала появление щелчков.
Почему суставы хрустят по всему телу
Нередко скрип в суставах сопровождается болезненными ощущениями. При этом физическая активность человека существенно снижается, возникает раздражительность. Причиной такого состояния могут стать:
- Износ и возрастные изменения в сочленении костей.
- Наследственная предрасположенность.
- Анатомические особенности строения хряща.
- Гипермобильность сустава.
Почему хрустит шея при повороте головы? Читайте в подробной статье.
Врач-хирург Сергей Анатольевич Мусатов рассказывает об отложении солей в организме:
- Низкая физическая активность человека.
- Воспаление в мышцах.
- Нарушение в питании, в результате чего происходит скопление в организме солей, что негативно сказывается на состоянии суставных тканей.
Причины хруста в тазобедренном суставе
В таких случаях хруст зачастую носит патологический характер. В детском возрасте он указывает на наличие дисплазии. У взрослых, причина может заключаться в развитии таких патологий:
- Возрастные изменения в суставе.
- Механическое воздействие на сустав (хруст после вывиха).
- Наличие отложений соли.

- Артроз или артрит.
- Начало воспалительных процессов в мышечной ткани, которое может развиться в результате длительных и значительных физических нагрузок.
Почему хрустят суставы на ногах
Обычно коленные суставы начинают хрустеть или даже болеть при приседании, и пациент ощущает ограничение подвижности колена. Если сразу не начать лечение, патологии опорно-двигательного аппарата начинают прогрессировать, что приводит к тому, что болезненность будет ощущаться в стопах или пояснице даже в состоянии покоя. Причиной хруста колена может быть недостаток синовиальной жидкости, однако нельзя исключать развития опасных патологий:
- Артрит.
- Бурсит.
- Тендинит.
Симптомы и лечение бурсита коленного сустава разбирают врач-анестезиолог Марк Яковлевич Гальперин и врач-невролог Дмитрий Николаевич Шубин:
Кроме того, есть и другие причины. Спровоцировать хруст в ногах при ходьбе или выполнении зарядки могут малоактивный способ жизни или чрезмерные физические нагрузки, которые, к примеру, нередко испытывают спортсмены во время тренировки.
Почему хрустит позвоночник
Хруст в позвоночнике является опасным симптомом. Нередко ему на смену приходит боль, причину которой выявить непросто. К примеру, спина, шея, плечи, колени и даже пальцы рук могут болеть по причине артрита. Другими причинами того, что болят и хрустят суставы, может быть:
- Наличие межпозвонковой грыжи.
- Протрузия.

- Искривление позвоночника.
- Развитие остеохондроза.
- Различные травмы (вывих, растяжение и т. д.).
Каждая из этих причин может привести к серьезным последствиям, когда болезненность усиливается настолько, что пациенту невозможно обходиться без обезболивающих препаратов даже ночью. Чтобы лечение принесло желаемый результат, важно своевременно выявить причину хруста и боли и начать правильное лечение. Для этого нужно обратиться к врачу при появлении первых неприятных симптомов (хрустят или ноют суставы и т. д.).
Почему хрустят пальцы
Нередко можно встретить человека, который самостоятельно хрустит пальцами. Однако, такой безобидный симптом может указывать на серьезные патологии:
- Болезнь Бехтерева.
- Изменения хряща в суставе ревматоидного характера.
- Высокая подвижность сустава.
О причинах, симптомах и лечении остеоартроза рассказывает врач травматолог-ортопед Антон Павлович Хапилин:
- Генетическая предрасположенность.
- Артрит или деформирующий остеоартроз.
- Смещение сухожилий или связок.
- Травмы.
Предрасполагающие факторы
Привести к возникновению хруста в суставах могут некоторые факторы:
- Малоподвижный образ жизни. Если человек постоянно находится в одном, неподвижном положении, то его суставы и мышцы, которые их окружают, начинают ослабевать.
- Чрезмерные физические нагрузки.
- Наличие наследственной предрасположенности.

Давление на позвоночник и суставы при беременности
- Употребление воды, в которой содержится большое количество солей.
- Хруст может возникать при беременности, что связывают с увеличением массы тела и гормональными изменениями в организме женщины.
Диагностика
В связи с тем, что причин, по которым хрустят суставы по всему телу, существует много, прежде чем назначит лечение, врач проведет комплексную диагностику. Для этого пациенту нужно пройти:
- Рентгенографическое исследование.
- УЗИ, для определения патологий в сочленениях. Также может быть проведено УЗИ печени для выявления недостатка продуцируемого коллагена. Исследование почек дает возможность определить почечную недостаточность, которая часто вызывает недостаток синовиальной жидкости.

Ультразвуковое исследование коленного сустава
- Магнитно-резонансную или компьютерную томографию. Данные исследования помогают рассмотреть состояние сочленений.
- Анализ крови на ревматоидный фактор.
Как избавиться от хруста в суставах
В подавляющем большинстве случаев, хруст в суставах, особенно если он слышан по всему телу необходимо лечить. При этом пациенту следует нормализовать ритм жизни и выполнять некоторые правила:
- Вести активный и здоровый образ жизни.
- Сбалансированно питаться.

Индекс массы тела равен весу в килограммах разделенному на квадрат роста в метрах
- При наличии избыточной массы тела заняться ее снижением.
- Заниматься лечебной физкультурой.
- Придерживаться рекомендаций врача относительно лечения основной патологии.
В основе терапии находится восстановление суставной ткани. При этом лечение, назначенное врачом должно быть комплексным. Классическая схема лечения состоит из таких этапов:
- При наличии болевого симптома, необходимо его устранение. Для этого врач порекомендует использовать анальгетики.
- Снятие воспалительного процесса.
- Восстановление поврежденных тканей сустава.
Что делать, когда хрустят суставы, расскажет врач после обследования и постановки диагноза.
Медикаментозное лечение
Если хруст суставов во всем теле сопровождается болезненностью, врач назначит следующие препараты:
- Хондропротекторы (Терафлекс, Хондроитин) – способствуют восстановлению хрящевой ткани, благодаря чему сустав вновь становится подвижным и способным переносить физические нагрузки. Чем раньше будет начато лечение, тем выше шанс у пациента избавиться от патологии. Особенность таких препаратов является то, что принимать их следует длительными курсами (не менее 3 месяцев без перерыва).
- Нестероидные противовоспалительные препараты (Диклофенак, Ибупрофен). Лекарство может быть назначено не только в форме таблеток, но и в виде мазей и гелей для местного использования. Отзывы пациентов доказывают, что благодаря местному воздействию такие препараты быстрее купируют болевые ощущения и снимают воспаление.
О действующих веществах, входящих в состав ибупрофена, способе применения, побочных эффектах и противопоказаниях рассказывает фармацевт Мария Лунева:
- Витаминно-минеральные комплексы. Так как пациенту во время лечения необходимо добиться восстановления поврежденных тканей в суставе, важно принимать средства, в состав которых будут входить витамин Д, группы В, ретинол, кальций, магний, токоферол и цинк.
- Препараты на основе гиалуроновой кислоты, которая по своему составу и свойствам похожа на синовиальную жидкость суставов.
- Биологически активные добавки, которые доктор назначит исходя из диагноза.
Немедикаментозное лечение
Наряду с приемом лекарственных средств, при лечении хруста в суставе, врач назначит физиотерапевтические процедуры, которые благотворно скажутся на состоянии хряща и позволят ускорить выздоровление. Эффективными считаются такие процедуры:
- Фонофорез.
- Парафиновые аппликации.

Парафиновая терапия для суставов рук
- Магнитотерапия.
- Озокерит.
- Минеральные и радоновые ванны.
Питание
Главной составляющей лечения хруста, который может возникать в суставах, является нормализация питания пациента. В основе рациона должны быть продукты, богатые витаминами С, Д, Е, РР и группы В:
- Хлеб из цельного зерна.
- Отруби.
- Яйца.
- Рис, кукуруза и овес.

Блюдо с желатином
- Говяжья печень.
- Жирные сорта рыб (тунец, лосось и т. д.).
- Грибы.
- Растительные масла.
- Заливное желе и другие блюда с желатином.
Народная медицина
Дополнительно к использованию назначенных врачом медикаментов, возможно лечение народными средствами. Но использовать их без консультации с доктором нельзя, так как они бывают противопоказаны при определенных заболеваниях.
Хорошим эффектом обладают отвары и настои из следующих растений:
- Мелисса.
- Зверобой.
- Багульник.

Растение девясил
- Девясил.
- Шишки хмеля.
- Эвкалипт.
- Липа.
Готовые средства на основе трав используют для примочек и компрессов на область больного сустава.
Профилактика
Чтобы избежать ситуации, когда сильно хрустят все суставы, нужно соблюдать некоторые профилактические меры:
- Обогатить свой рацион свежими фруктами и овощами, снизив при этом количество мяса в меню.
- Употреблять как можно больше продуктов, в состав которых входят кальций и фосфор. К таким продуктам относят прежде всего молочные и морепродукты.
- Красное мясо заменить белым.
- Исключить жареное и копченое, заменив его тушеными и запеченными блюдами.
- Ограничить количество сладостей в рационе, заменив их натуральным медом, желе, пастилой и т. д.
- Регулярно употреблять растительные масла, семечки подсолнуха и тыквы.

- Соблюдать питьевой режим и ежедневно выпивать не менее 1,5-2 литров чистой воды без газа. Ведь именно недостаток влаги в организме часто становится причиной скрипа и хруста в суставах.
- Вести активный образ жизни, регулярно гулять пешком и заниматься спортом. На здоровье суставов хорошо отражаются плавание и езда на велосипеде.
- Избегать тяжелого физического труда и высоких нагрузок во время спортивных тренировок.
- Отказаться от вредных привычек.
- Не хрустеть пальцами или шеей специально, так как при этом возникают микротравмы, которые впоследствии становятся причиной артроза.
Если все же избежать появления хруста в любой части тела не удалось, нужно сразу же обратиться к врачу, так как это может указывать на развитие опасного заболевания, способного стать причиной инвалидности. Во время обследования, доктор определит причину, по которой возникли посторонние звуки и назначит комплексное лечение. Соблюдая все рекомендации врача, пациент имеет возможность избавиться от причины, которая способствовала неприятным ощущениям и полностью от них избавиться.
spinahealth.ru
Почему хрустят суставы? Причины и лечение хруста в суставах
Хруст в суставах – специфический звук, который часто возникает при активных движениях. Он может появиться в бедре, колене, пальцах, запястье, локте, плече, позвоночнике или челюсти. Большинство людей его игнорируют, пока треск не усиливается и не начинает их беспокоить.
Содержание статьи:
Медики до сих пор спорят о том, что является настоящей причиной возникновения этого звука, и чем такое явление может угрожать здоровью человека. Так по какой же причине хрустят суставы, опасен ли этот процесс для организма, и как от него избавиться?
Существует ли повод для беспокойства
Периодически каждая часть тела человека может хрустеть. Если отмечается хруст в суставах без боли, отечности и покраснения, то переживать не стоит. Этим звуком могут сопровождаться физиологические процессы, которые для здоровья совсем не опасны.
Известны следующие причины хруста в суставах без боли:
- слабые связки;
- образование внутри сустава газовых пузырьков;
- высокое содержание белка во внутрисуставной жидкости;
- интенсивные физические нагрузки.
Результатом растяжения связок может являться повышенная двигательная активность. В медицине это называют гипермобильностью. Если связки слабые, активные движения неизбежно сопровождаются щелчками.

Растяжение суставной сумки способствует уменьшению давления внутри нее. Вследствие этого появляются пузырьки в синовиальной жидкости. Когда они лопаются, то отмечается ярко выраженное похрустывание. Подробнее о синовиальной жидкости в нашей статье «Синовиальная жидкость или жидкость между суставами: восстановление, замена и лечение воспаления»
У некоторых людей вырабатывается особый тип коллагена, способствующий повышению растяжимости связочного аппарата и появлению треска. Это состояние обусловлено генетическими факторами, поэтому исправить его невозможно. Важно только избегать перегрузок и растяжения связок.
При высоких физических нагрузках суставная жидкость быстро расходуется, а новая не успевает образоваться. Поэтому возникают щелчки, которые в дальнейшем исчезают.
Специфическое лечение хруста в суставах без боли обычно не требуется. Нужно только принимать меры по укреплению суставно-связочного аппарата.
Причины патологического треска
Но иногда хруст и щелчки являются симптомами патологий опорно-двигательной системы. Давайте посмотрим, при каких заболеваниях это происходит.
Патологические причины хруста в суставах:
- Дистрофические, дегенеративные изменения.
- Воспаление.
- Отложение солей.
О проблеме отложения солей в суставах в нашей статье «Отложение солей в суставах (остеофиты): причины, симптомы и лечение»
Специфический треск часто вызван нарушением соответствия форм суставных поверхностей при артрозах. Заболевание вызывает постепенное разрушение хряща, отсутствие смазки, оголение поверхности кости. В результате возникает постоянный хруст и болезненные симптомы, особенно при ходьбе.
Воспалительные заболевания (артрит) тоже сопровождаются потрескиванием. К нему также добавляются и другие патологические проявления (боль, отек, покраснение кожи).
Треск может появляться из-за нарушения обмена веществ, которому свойственно отложение солей.
Большое значение имеет возраст пациентов: чем они старше, тем сильнее изнашивается опорно-двигательная система. В результате этого появляется специфический звук.
Сопутствующие симптомы патологических щелчков
Патологический суставной треск чаще всего сопровождается следующими симптомами:
- прогрессирующий характер явления;
- отсутствие рефрактерного периода;
- скованность движений;
- боль.
Самая частая причина – это артроз. Болезнь развивается постепенно и может привести к осложнениям. Сопровождается артроз истончением хрящевой ткани, что препятствует скольжению суставных поверхностей костей, вызывает болевой синдром.
Симптомы артроза выражаются в следующем:
- внутренняя боль;
- выраженное потрескивание;
- ограничение движений по утрам.
При воспалении (артрите) хруст в суставах сопровождается следующими симптомами:
- скованность движений;
- сильная боль;
- покраснение кожи;
- припухлость.
Много интересных и познавательных статей про артроз суставов смотрите в нашей рубрике «Лечение артроза суставов».
Почему хрустит позвоночник
У большинства людей хруст в суставах позвоночника появляется во время движений, которые стимулируют его подвижность и растяжение отделов. Треск в позвоночнике может отмечаться при выполнении отдельных приемов мануальной терапии. Специалист ставит позвонки на место, и этот процесс провоцирует щелчок.
Если сильный хруст сопровождается болью или позвоночник похрустывает очень часто, тогда нужно обязательно проконсультироваться с врачом.
Какие врачи относятся к лечению суставов или позвоночника, к какому обратиться в первую очередь, в статье «Врачи принимающие участие в лечении суставов»
Давайте разберемся, почему хрустят суставы позвоночника, и какие болезни могут за этим скрываться:
- грыжа или протрузия (смещение) межпозвонкового диска;
- остеохондроз;
- состояние после операции;
- сколиоз;
- различные повреждения.
Еще одной причиной щелчков в позвоночнике является отложение солей (кальцинатов) на поверхности позвонков. Причиной является нарушение обмена веществ, вызванное неправильным питанием или отягощенной наследственностью.
Почему щелкают сочленения рук
Если появился хруст в суставах рук, то возможно наличие микроскопических повреждений, о которых можно даже не знать.
Во время движений происходят колебания, провоцирующие растяжение связок и образование пузырьков воздуха. При сгибании и разгибании рук воздух выдавливается со специфическим треском или щелчком. Это может указывать на слабость связочного аппарата.
В молодом возрасте хруст в суставах рук иногда свидетельствует о ревматоидных изменениях хрящевой ткани, бытовых или спортивных травмах.
Подробнее о ревматоидном артрите — «Все что нужно знать о ревматоидном артрите»
У пожилых людей руки часто хрустят и болят из-за деформирующего артроза или артрита. Вследствие разрушения хряща поверхность костей, образующих сустав, со временем оголится. Они цепляют друг друга при движении, поэтому издается характерный звук. Этому сопутствует сильная боль, ограничение подвижности.
Деформирующий артроз подробно описан в нашей статье: Диагноз ДОА (деформирующий артроз)
Причины похрустывания в подростковом возрасте
Обычно хруст во всех суставах в молодом возрасте возникает в результате активного роста организма. Такое явление считается нормой и не несет никакой опасности для здоровья. В этот период ткани и органы формируются и растут с разной скоростью. Причины хруста в суставах в молодом возрасте часто связаны с повышенной растяжимостью или отставанием темпов роста сухожилий и мышечной ткани от роста костей.
Существуют и другие причины, почему хрустят соединения костей в подростковом возрасте:
- Слабость соединительной ткани.
- Заболевания сердца.
- Гипермобильность суставов.
Поэтому при обнаружении у подростков хруста в суставах нужно проверить работу сердца, пройти осмотр кардиолога.
У подрастающего поколения развитие происходит очень активно, поэтому часто возникают неприятные ощущения. В этом возрасте следует правильно питаться и избегать повышенных физических нагрузок. И, если отмечается хруст в суставах без боли у подростка, то волноваться и переживать не стоит.
Причины характерного треска у спортсменов
Эта проблема сегодня беспокоит многих людей, особенно тех, кто занимается профессиональным спортом и ходит на силовые тренировки.
Если возник хруст в суставах при занятии спортом – это может указывать на растяжение связок, спровоцированное активными движениями. Поэтому необходимо ограничить подвижность и некоторое время отдохнуть. Спустя несколько дней состояние нормализуется, и этот звук исчезнет.
Потрескивание у спортсменов может возникать в результате застарелых травм, несвоевременного и неправильного лечения. Людям, которые регулярно посещают спортзал и занимаются силовыми тренировками, спортивные врачи рекомендуют использовать хондропротекторы. Это специальные препараты, которые позволяют укрепить опорно-двигательный аппарат. Хондропротекторы помогают полностью восстановить суставную поверхность. Такие препараты продаются в аптеках и магазинах спортивного питания в качестве пищевых добавок.
Подробнее о хондропротекторах в статье «Все что нужно знать о хондропротекторах при лечении суставов».
Если появляется хруст и боль, нужно сразу снизить нагрузку. Суставно-связочному аппарату необходим временный покой, чтобы он смог полноценно восстановиться. Через некоторое время можно будет вернуться к тренировкам, но значительно уменьшив нагрузку и интенсивность. А в дальнейшем постепенно перейти к обычным показателям.
О чем свидетельствует потрескивание при ВИЧ
Пациенты часто жалуются на хруст во всех суставах при ВИЧ-инфекции. Дело в том, что ВИЧ снижает плотность костной ткани, что негативно отражается на суставно-связочном аппарате. Для улучшения состояния рекомендованы препараты кальция и витамин Д3. Также необходимы умеренные физические нагрузки, чтобы укрепить мышцы для поддержания костей. Желательно начинать с лечебной физкультуры под руководством грамотного инструктора.
Про витамины для суставов читайте: Ученые назвали лучшие витамины и минералы при артрите и Какие витамины принимать при артрозе суставов?
Суставные синдромы отмечаются примерно у 60 % больных ВИЧ-инфекцией. Прогноз зависит непосредственно от стадии заболевания и степени поражения опорно-двигательной системы. Он может быть самым различным, начиная от полного исчезновения суставных проявлений и заканчивая тяжелым деструктивным артрозом. В этих случаях показана традиционная терапия, но с учетом всех рисков, сопутствующих ВИЧ-инфекции.
К какому врачу обратиться
Суставные проблемы решают медики нескольких специальностей:
- ревматолог;
- ортопед;
- травматолог.
Ревматолог специализируется на воспалительных заболеваниях. Ортопед-травматолог занимается преимущественно дегенеративными, дистрофическими и посттравматическими изменениями: повреждение и разрушение хрящей или костей.
Можно обратиться к любому из этих специалистов или просто к хирургу. Если лечение существующей патологии не относится к их компетенции, то они направят больного на профильную консультацию.
Более полно изложено в статье: К какому врачу обратиться при болях в суставах?
Диагностика
Очень часто потрескивание суставов указывает на наличие определенных проблем. Поэтому необходимо пройти тщательную диагностику во избежание дальнейших осложнений. Какие анализы сдать, чтобы проверить хруст суставов?
Обычно врач назначает общий и биохимический анализ крови. Биохимический анализ может показать повышенное содержание белка в крови, а общий – повышение СОЭ, что свидетельствует о протекании воспалительного процесса.
Также проводятся следующие диагностические процедуры, которые позволяют обнаружить изменения в суставах и прилежащих тканях:
| Тип диагностики | Что определяет | Уровень информативности |
|---|---|---|
| Рентгенография | Дает возможность выявить только изменения костей, а поражения мышечной ткани остаются неопределенными | Низкий |
| КТ | Более современный метод, который обнаруживает патологические процессы в костной ткани | Невысокий |
| МРТ | Показывает полную информацию о состоянии суставно-связочного аппарата пациента. Позволяет получить сведения об изменениях в костной ткани и патологических процессах в мышцах и связках | Высокий |
Про рентген, МРТ, УЗИ и КТ много полезных статей в разделе Диагностика суставов, а также рекомендуем прочитать прочитать:
МРТ и КТ: в чем разница и какой метод диагностики лучше?
Как часто и сколько раз в год можно делать МРТ?
Лечение хруста в суставах
Перед тем, как лечить специфический треск, необходимо знать, какое заболевание его вызвало. Исходя из этого, врач определяет, чем лечить патологию, и назначает соответствующую терапию.
Обычно лечение хруста в суставах включает:
- медикаментозные препараты для приема внутрь;
- противовоспалительные мази;
- биодобавки для укрепления хрящей;
- иммобилизацию костного сочленения;
- постельный режим;
- лечебную гимнастику.
Комплексная терапия также включает физиопроцедуры:
- лечение грязями;
- лечебный массаж;
- солевые ванны;
- магнитотерапия;
- УВЧ и др.
О лечении суставов грязями в подробно в статье Грязелечение суставов из рубрики Народные средства.
Если причины хруста суставов по всему телу не связаны с патологией, тогда нет необходимости в применении медикаментозной терапии. Но, чтобы избавиться от этого звука, нужно пройти укрепляющие процедуры.
Лечение физиологического хруста суставов по всему телу включает следующие меры:
- избавиться от лишнего веса;
- соблюдать правильное питание, которое включает витамины и микроэлементы;
- носить удобную или ортопедическую обувь;
- поддерживать осанку;
- принимать хондропротекторы и другие добавки для укрепления хрящей в суставах всего тела;
- на работе делать небольшую разминку для суставов каждые 2 часа;
- систематически выполнять физические упражнения с умеренной нагрузкой, оптимальным вариантом считается плавание;
- придерживаться правил безопасности при занятиях спортом.
О питании и физкультуре при проблемах с суставами читайте в рубриках «Питание» и «Лечебная физкультура»
Медикаментозное лечение
После соответствующих исследований врач назначает препараты от хруста в суставах, которые купируют боль и замедляют процесс разрушения.
- Противовоспалительные средства – гель, мазь или таблетки. Снижению боли способствуют такие противовоспалительные мази: Индометацин, Нурофен, Хондроксид, Эспол и др.
- Сосудорасширяющие препараты для улучшения кровотока.
- Хондропротекторы (содержат глюкозу и хондроитин), способствуют восстановлению хряща.
- Препараты гиалуроновой кислоты в качестве временного заменителя синовиальной жидкости.
Многое о противовоспалительных препаратах вы узнаете из статей:
Прием витаминов и микроэлементов
Для укрепления опорно-двигательного аппарата необходимо дополнительно принимать биологически активные вещества.
Поэтому многим пациентам назначают минералы и витамины при хрусте в суставах:
- витамин А – нужен для хорошего усвоения кальция, фосфора, а также быстрого роста хрящей;
- витамины группы В – регулируют минеральный и солевой обмен, способствуют усвоению магния;
- витамин С – необходим для процесса выработки коллагена, без которого начинается разрушение хрящей;
- витамин D3 – способствует усвоению кальция в организме;
- витамин Е – повышает подвижность суставов путем нормализации уровня липидов в клетках, способствует укреплению связок;
- витамин РР – стимулирует подвижность суставного аппарата.
Кроме витаминов, пациентам показан прием минералов:
- кальций – обеспечивает прочность костной ткани;
- кремний – увеличивает эластичность тканей;
- марганец – насыщает кислородом межпозвоночные диски и хрящи;
- сера – основной элемент, который участвует в обменных процессах хрящевой ткани;
- селен – помогает сере усвоиться в хрящах.
Большое значение для укрепления опорно-двигательной системы имеют 2 жирные кислоты – линолевая и гамма-линолевая.
Продукты для крепких связок и хрящей
Исходя из потребностей организма, необходимо нормализовать питание при хрусте в суставах:
- исключить жареные, жирные, копченые и соленые продукты;
- меню должно основываться на молочных и кисломолочных продуктах. Они включают кальций, который способствует укреплению костей и хрящей;
- мясо и рыбу желательно запекать, отваривать или готовить на пару;
- нужно включать в рацион продукты, содержащие желатин;
- полезное воздействие на состояние костей, сухожилий и хрящей оказывают: зелень, натуральные специи, овощи, орехи и фрукты.
Пациентам с избыточным весом важно не переедать, потому что каждый лишний килограмм дает дополнительную нагрузку на суставы, особенно на нижние конечности.
О желатине в нашей статье «Желатин для суставов: инструкция по применению» и «Как пить желатин для лечения суставов».
Упражнения для укрепления связок и суставов
Один из эффективных способов избавления от проблемы – это гимнастика и физические упражнения, которые помогают укрепить суставно-связочный аппарат. Основным правилом любой гимнастики является систематичность ее выполнения.
Ниже представлен комплекс упражнений, который специально разработан для укрепления. Он подойдет для каждого человека, независимо от подготовки. Этот несложный комплекс не требует особых временных затрат.
- Лежа, держитесь руками за спинку кровати и поднимайте ноги, чтобы голени дотронулись до лба.
- Стоя, нагнитесь вперед, дотрагиваясь ладонями до пола. Затем вернитесь обратно. Голову тоже опускайте и поднимайте, в соответствии с наклонами. Упражнение повторите несколько раз.
- Стоя, вращайте руками в плечевом суставе с максимальной амплитудой. Одновременно с этим поворачивайте голову попеременно направо и налево.
- Стоя, делайте наклоны поочередно в одну и другую сторону, скользя руками по талии и бедрам. Когда одна ладонь движется вниз, вторая направляется вверх. Голову нужно поворачивать в разные стороны в соответствии с движениями туловища.
- Упражнение выполняется стоя. Поднимите руки вверх, заведите за спину. Коснитесь каждой рукой противоположной лопатки.
- Сложите руки в замок, удерживая их на уровне груди. Делайте круговые движения туловищем по максимальной траектории в одну и другую сторону.
- Стоя, поднимите согнутую ногу и максимально подтяните ее к животу. То же самое повторите другой ногой.
- Выполняйте классические приседания. Их можно делать в различных вариантах – менять положение стоп, замедлять или ускорять темп.
Гимнастика от хруста в суставах хорошо укрепляет связки и тренирует отдельные группы мышц. Рекомендуется делать максимальное количество повторов одной комбинации и выполнять несколько подходов.
О гимнастике смотрите рубрику «Лечебная физкультура»
Рецепты народной медицины
Накопленные столетиями народные знания тоже помогают устранить эту проблему. Лечение хруста в суставах народными средствами содействует скорейшему выздоровлению.
Ниже представлены наиболее распространенные народные рецепты.
- Корень окопника ускоряет регенерацию тканей, его часто используют при повреждениях и ушибах. Отвар из корней окопника снимает воспалительные процессы в хрящевой ткани, восстанавливает повреждения и способствует срастанию переломов кости. Он имеет антимикробное действие и хорошо заживляет раны. Из отвара окопника делают ванны, компрессы, примочки. Для приготовления отвара нужно взять 3 ст. ложки корней, залить 1 л воды и подогреть, не доводя до кипения. Затем дать настояться 4 часа.
- При щелчках в колене, локте или пальцах можно перед сном подержать больной участок в ванночке с содой и солью.
- Мелко порубить 100 г корней шиповника, залить 500 мл водки. Дать настояться в течение 3 недель. Принимать эту настойку нужно по 25 капель трижды в день. Можно также натирать ею больные места.
- Измельчить березовые почки, смешать их с растопленным сливочным маслом в пропорции 1:1. Потомить на медленном огне 12 часов. Добавить в готовую смесь порошок камфары и хорошо размешать. Натирать мазью больные участки несколько раз в сутки.
- Настойка из еловых шишек: взять 2-3 шишки, залить 500 мл кипятка, настоять на протяжении 10-12 часов. Пить каждый день по 1 стакану.
- Хорошо помогают компрессы из тертой редьки, которые нужно прикладывать на ночь к больным местам.
- 1 ст. ложку березовых почек залить 500 мл водки. Поместить в темное место для настаивания на 2 месяца. Пить 1 ст. ложку дважды в сутки.
- 200 г отрубей залить 0,5 л молока и настоять. После того, как отруби разбухнут, средство можно использовать в виде компресса. Приложить компресс на больную область и не снимать на протяжении часа.
- 200 г пчелиного подмора залить 1 л водки, настоять на протяжении месяца. Перед использованием процедить. Сначала нанести на больной участок слой животного жира, а затем пропитать кусок льняной ткани этой настойкой и наложить его сверху. Обернуть компресс шерстяной тканью и держать 2 часа.
Более подробный обзор средств и методов народной медицины в лечении суставов в статье «Лечение суставов народными средствами»
Народная медицина предлагает много полезных средств, но использовать их нужно только после постановки точного диагноза и одобрения лечащего врача.
Видеоматериалы
diartroz.ru
причины и лечение, профилактика, народные средства
Кто-то «щёлкает» пальцами ещё со школьной скамьи, кто годам к тридцати начинает утро с потягушек, которые напоминают скрежет несмазанной телеги. Кого-то это беспокоит, а кто-то даже не придаёт этому значение. Одни активно занимаются лечением хруста в суставах, другие предпочитают не думать об этом. Покрайней мере, до тех пор, пока не начнутся действительно серьёзные проблемы. Так, почему хрустят суставы?
Причины хруста
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Одна из причин (довольно обоснованная) появления хруста — это кавитация. В суставной жидкости могут образовываться небольшие пузырьки газа, которые при движении лопаются и издают характерный звук. Сочленения при этом не болят.
Никакого вреда от этого не бывает, что подтверждено исследованиями Дональда Ангера. На протяжении 60 лет исследователь целенаправленно хрустел пальцами на одной руке, тогда как вторую тщательно оберегал. После такого продолжительного опыта им было сопоставлено состояние обеих рук. Но исследования не выявили никаких различий.
Причины безвредного хруста
Когда хруст в суставах безвреден:
- Если никаких болей при хрусте не возникает, да и в другое время сочленения не болят;
- Сочленения имеют нормальный размер – не увеличены, не окружены припухлыми мягкими тканями;
- Подвижность не нарушена.
В значительном количестве случаев хруст в суставах без боли не имеет каких-либо патологических причин и обусловлен просто несовершенством соединительной ткани – хряща.
Для беспокойства нет причин, если хрустят суставы только в начале движения и после этого щелчки уже не повторяются.
Причины хруста связанные с заболеваниями
Но не всегда всё столь благополучно. Причиной хруста в суставах могут быть и заболевания:
- Врождённые или приобретённые отклонения в строении сочленения, отчего твёрдые составляющие трутся друг об друга с характерными щелчками. Боль при этом, как правило, не ощущается.
- Травмы.
- Воспалительный процесс в мышечной массе. Однако, в этом случае врачи затрудняются сформулировать причину хруста. Некоторые связывают его с утомлением и перегрузкой сочленения.
- Гипермобильность суставов – отклонение, при котором сочленения характеризуются избыточной подвижностью. ГМС чаще всего имеет врождённый характер. Кости при ГМС могут довольно сильно расходиться в стороны, а их возращение в нормальное положение и вызывает хруст.
- Артроз. Изношенный хрящ не даёт костям двигаться достаточно легко. Из-за этого возникает хруст и соответственно боль. В 15% всех случаев причиной хруста является артроз. Особенно внимательными нужно быть возрастной категории старше 30 лет.
- Избыточное отложение солей. Это делает хрящ более жёстким, что затрудняет движение. Как результат – хруст при каждом движении.
Отложения солей в суставах также вызывают хруст.
Менее распространённые причины хруста в суставах:
- Все нервные перегрузки и стрессы;
- Обменные заболевания;
- Заболевания печени, желчного пузыря, почек.
Если хруст является признаком болезни – лечение просто необходимо и откладывать его нельзя.
Группы риска
Круг людей, подверженных хрусту в суставе, огромен. Но есть определённые группы риска, у которых хруст может свидетельствовать о наличии болезней, а порой и является предвестником разрушения сочленения:
- Люди, ведущие малоподвижный образ жизни. Сидячая работа, долгое нахождение в одной позе – вот причины, способствующие ослаблению суставов. Мышцы не тренируются, связки становятся слабыми. А на другом полюсе – слишком тяжёлые физические нагрузки и повышенная активность, которые также приводят к болям в суставах.
- Пациенты, имеющие наследственную предрасположенность.
- Люди, употребляющие в качестве питья воду, содержащую повышенное количество солей. Обычно это связано с особенностями региона проживания – в некоторых питьевая вода содержит просто огромное количество солей, которые могут откладываться и впоследствии вызывать хруст.

Мало движений, наследственные факторы и несбалансированное питание являются прямым следствием возникновения хруста.
Хруст в суставах может проявляться даже у совсем маленьких детей, но связан он, как правило, с незрелостью связочно-мышечного аппарата. После того как опорно-двигательная система окрепнет, хруст в суставах исчезнет. Если же хруст суставов вызван анатомическими особенностями строения сустава, то лучше обратится к травматологу – он поможет составить максимально полезный рацион для коррекции состава внутрисуставной жидкости и порекомендует необходимые физические нагрузки.
Хрустеть могут все сочленения нашего тела – от самых маленьких на пальцах ног до самых больших, таких как тазобедренный.
Диагностика
Что делать если хрустят суставы? Так как хруст в суставах по всему организму – это просто следствие некоторых болезней, то в первую очередь нужно их диагностировать. Обратиться с этим вопросом можно к врачу-травматологу или ревматологу.
В качестве исследований для диагностирования причин хруста в суставах назначают:
- УЗИ. Это позволяет выявить патологии в развитии всех сочленений.
- Рентген.
- Компьютерную томографию и МРТ. Данные исследования позволяют наиболее точно увидеть состояние всех сочленений.
Не стоит удивляться, если врач назначит УЗИ желчного пузыря и печени – это позволит ему исключить возможную недостаточность выработки организмом коллагена. Возможно, потребуется УЗИ почек – довольно часто причина всех проблем с составом синовиальной жидкости – почечная недостаточность.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>Анализ крови проводится на определение уровня ревматоидного фактора. Но у этого анализа есть один большой минус – повышение уровня происходит только через 6-8 недель от начала заболевания, поэтому порой его нормальный уровень не говорит о том, что пациент здоров. Особенно если имеются другие признаки болезни.
Лечение хруста и боли в суставах
Классическая схема лечения, когда хрустят суставы состоит из 3 этапов:
- Снятие боли от хруста в суставах, если они болят. Хорошо помогают в этом различные анальгетики.
- Устранение воспалительного процесса. Не всегда хруст в суставах сопровождается воспалением. Но если оно имеет место, то назначаются противовоспалительные препараты нестероидной природы. Мелоксикам, Диклофенак, Ибупрофен – снимут боль и уменьшат воспалительные процессы.
- Восстановление хрящевой ткани.
Первые два этапа ничем не отличаются от лечения всех заболеваний ревматоидной направленности. Третий этап лечения требует более тщательного рассмотрения, потому что от его успеха зависит ни много ни мало – дальнейший образ жизни пациента.
Добиться полного восстановления хрящевой ткани кости невозможно никаким лечением. Но необходимо максимально остановить дегенеративные процессы в суставе, чтобы избежать его дальнейшего разрушения.

Наиболее медленный, но самый действенный способ этого достигнуть – применение хондропротекторов. Самые хорошие результаты зафиксированы, если лечить хондропротекторами на ранних стадиях, когда хруст в суставах не приносит болевых ощущений. Применение их на более поздних стадиях позволит предотвратить разрушение хряща кости и снизить количество применяемых противовоспалительных нестероидных лекарств, чего добиться другими способами бывает довольно сложно.
Хоть рынок и наполнен хондропротекторами разных форм, но решение о том, какой именно препарат необходим пациенту, должен принимать только врач!
Длительность лечения хондропротекторами определяется также врачом и составляет от 1 до 3 месяцев. Самый крайний случай, когда сустав восстановлению не подлежит и лечение не даёт ощутимых результатов — проведение операции по замене коленного или тазобедренного сустава.
Народные средства
Для того чтобы решить вопрос «Как избавится от хруста в суставах?» можно обратиться и к рецептам, рекомендуемым народной медициной. Для лечения хруста в суставах по всему организму первым делом необходимо их очистить, для чего чаще всего используют вымоченный рис. Это поможет лечить все болезни ревматоидного типа ведь довольно часто причиной воспаления, а то и разрушения сочленения являются отложения солей.
Для очищения используются такие рецепты:
- Очищение вымоченным рисом. Рисовую крупу промывают и замачивают в воде на сутки (2 столовых ложки на 0,5 л воды). На следующий день – снова промывают и заливают свежей водой. Одновременно готовят вторую банку с рисом – промывают и замачивают. Как только количество банок достигнет 5, самую первую порцию риса можно отварить на воде без соли и съесть. После чего воздержаться от еды на 4 часа. После 40 дней такой «рисовой диеты» хруст в суставах прекратит беспокоить надолго.
- Отвар лаврового листа (30 г лаврушки проварить в течение 5 минут на маленьком огне в 0,3 л воды) настаивают 3-4 часа, а затем небольшими порциями выпивают за 24 часа, после чего делают недельный перерыв и можно процедуру повторить.

У отвара из лавровых листьев очень много противопоказаний: гастрит, язва двенадцатипёрстной кишки, панкреатит, холецистит. Поэтому использовать этот рецепт нужно с большой осторожностью!
После очищения нужно заняться восстановлением хрящевой ткани кости. Хорошо помогает при лечении хруста в суставах ежедневное употребление желатина. Лучше всего приготовить его дома просто смешав набухший желатин с джемом или ягодным компотом. Магазинное желе имеет в своём составе красители, которые влияют на нервную систему. После двух недель ежедневного приёма желе хруст суставов исчезнет.
Профилактика
Лучшее лечение – это профилактика! Поэтому услышав хруст в суставах, нужно начать комплекс золотых мероприятий по устранению причин:
- Постоянно двигаться – движения способствуют усилению кровообращения, что улучшает и состояние хрящей всех суставов. Если хрустят суставы коленей – хорошо помогает езда на велосипеде.
- Скорректировать свой рацион — с пищей необходимо получать достаточное количество кальция, магния и калия. Уменьшить количество потребляемой соли.
- Снизить вес. Избыточная масса тела – причина увеличенной нагрузки на суставы.
Хруст в суставах – вещь достаточно неприятная, но нужно просто приложить усилия, чтобы избавиться от причин, его вызвавших или предотвратить начало разрушения сустава. Ведь жизнь – движение, а с больными суставами – это движение с болью. И, напоследок, полезное видео.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
sustavlive.ru
Почему хрустят суставы по всему телу и что делать в таком случае
Скелет человека состоит из костей, соединённых между собой суставами, обеспечивающими им подвижность и механическую поддержку.
Во время движения, которое происходит постоянно, даже при малейших, тем более резких перемещениях, смене положений и поз, различные элементы произвольно смещаются.
Нередко при этом слышатся разнообразные неприятные звуки, напоминающие щелчки. Насколько это может стать поводом для волнений, и почему хрустят суставы?
Анатомия явления.
Сигналы неприятные, они, как правило, дают о себе знать в таких частях тела, как голени, позвоночник или лодыжки, в некоторых случаях хрустят пальцы и кисти рук.
Обычно считается, что с подобной проблемой сталкиваются, в основном, старики или люди, чей возраст переходит определённый рубеж. Но данные статистики упрямо заявляются, что на сегодняшний день такое состояние наблюдает у себе нередко именно молодое поколение, представители которого иногда не достигли и 25 лет.
Особенно на данные симптомы жалуются девушки. Такое может быть случайным явлением, результатом неловкости и стечения обстоятельств. Но постоянные щелчки часто становятся следствием повышенной подвижности. Врачи называют это гипермобильностью.
Причина, как поясняют медики, выработка в организме изменённого коллагена – нитевидного белка, являющегося основой соединительных тканей, обеспечивающий их эластичность. Он обладает высокой прочностью, сохраняя форму клеток и структур, но в некоторых случаях характеризуется повышенной растяжимостью.
Это изменяет состояние отдельных тканей, вызывая, в том числе, и хруст в суставах.
Подобное явление далеко не всегда безобидно, а нередко оказывается предвестником неприятных, даже опасных заболеваний.
Составные части скелета при движении теоретически не должны издавать шума, функционируя неощутимо благодаря, выступающей в роли своеобразной смазки, субстанции, носящей название синовиальной жидкости.
В случае, если она вырабатывается в сниженном, по сравнению с необходимым, количестве, или повреждены важные элементы хрящевых тканей, возникает трение. Описанное становится фактором, приводящим не только к серьёзным недугам, но данные изменения способны со временем превратить человека в инвалида.
Причины и степень опасности.


Большинство специалистов склоняются к мнению, что хруст в суставах можно считать опасным явлением, нуждающимся в лечении, если он сопровождается болевыми симптомами. При отсутствии таковых – волноваться, чаще всего, особенно не нужно.
Строение составных элементов скелета таково, что даже лёгкое, но неудачное движение способно спровоцировать звук внутри тела человека, чьё состояние здоровья не вызывает сомнений. Так, почему хрустят кости?
Такое явление может быть также следствием ряда причин, которые будут перечислены далее.
- Движение связок. В то время, когда меняется положение частей тела, происходит смещение сухожилий в суставе. При возращении их в прежнее состояние, раздаётся щёлкающий звук. Это распространённая ситуация, часто имеющая лишь локальный характер.
- Скопления газов. В суставной смазке растворены весьма распространённые в природе газообразные вещества. В момент неестественного напряжения, они собираются в пузырьки. При движении эти скопления лопаются, при этом слышится хлопок.
Вышеперечисленное может случиться в обычных житейских ситуациях. К сожалению, существует ряд факторов, требующих особого внимания, немедленной консультации у специалиста, а, возможно, длительного лечения, занимающего годы.
Если хрустят суставы по всему телу, причины могут быть вызваны факторами, о которых речь пойдёт далее.
- Заболевания определённых органов. Болезненное состояние печени способно печальным образом отразиться на функциях суставов, как и отклонения в деятельности желчного пузыре. Эти органы активно участвуют в выработке коллагена, который, как уже упоминалось ранее, обеспечивает эластичность сухожилий и хрящей. Уменьшение его количества в организме приводит к неприятным последствиям
- Почечные заболевания. Помимо прочих функций, почки обеспечивают содержание внутри костного каркаса синовиальной жидкости. При различных поражениях происходят сбои. Недостаточный объём в организме этой важной смазки приводит к повышенному трению суставных элементов.
- Артроз. Возникает при изнашивании сустава. Болезнь характеризуется истончением хрящей. Чаще всего толчком к тому являются возрастные изменения, но подобные проблемы встречаются также у представителей более юных поколений.
- Остеохондроз. Болезнь, являющаяся следствием расстройств в обменных процессах. Из-за подобного происходит поражение двигательных тканей. Более всего таким неприятностям подвержены пациенты с чрезмерным весом, чья нагрузка на суставы и хрящи является несоразмерной.
- Возникновение на костной ткани болезненных наростов. Это патологическое явление, часто проходящее без каких-либо явных симптомов, носит название остеофит. При этом наросты, мешающие движению суставов, принимают самые разнообразные формы. Они могут быть невелики или иметь вид более массивных образований, имеющих, одиночный и множественный характер.
- Воспаления. Здесь может возникать несовпадение поверхностей суставов. Причиной неприятных щелчков могут стать изменения, вызванные самыми разнообразными инфекциями, а также последующими осложнениями.
- Патологические изменения внутри костного каркаса. При потере смазки, трущееся поверхности способны воспроизводить звучание. В суставе, видоизменённом и заполненном избыточными солями, возможно резкое снижение свободы движения соприкасающихся областей. Это становится фактором, вызывающим разнообразные неприятные, тревожные звуки.
В ситуациях, когда хрустят суставы по всему телу, причины этого явления столь многочисленны, что их трудно полностью перечислить. Тем более однозначного и исчерпывающего ответа на этот вопрос существовать не может без досконального обследования.
Здесь лучше всего обратиться за консультацией к заслуживающему доверие специалисту.
Медицинские препараты.

При наличии болезненных изменений описываемого характера, врачи могут предложить хондропротекторы.
Эти средства привлекательны своей низкой токсичностью. Они способствуют уменьшению неприятных симптомов, обладая при этом высокой переносимостью.
Такие препараты содержат два основополагающих действующих компонента.
- Хондроитин. Это вещество получается из хрящевой ткани животных и птиц. В его функции входит обеспечение целостной прочности сухожилий и связок. Выделяясь в организме, оно способствует отложению в костях кальция. Нехватку вещества можно компенсировать более естественным образом, включая в рацион красную рыбу.
- Глюкозамин. Это важный элемент для синтеза внутри тела человека ценных для суставов компонентов. Он также способствует прочности сухожилий и связок. Обычно вещество получается из панцирей ракообразных.
Осуществляя свою деятельность посредством вышеперечисленных свойств, препараты препятствуют разрушению суставных элементов, способствуя наращиванию тканей и улучшению двигательных функций.
Вместе с данными медицинскими средствами часто назначаются, весьма полезные в данном случае, сосудорасширяющие препараты.
Подобная мера способствует улучшению притока крови к тканям, обеспечивая им полноценное питание.
Народные средства.
Существуют также методы, не только полезные, но и доступные по цене. Одним из таковых считается курс соляных процедур.
Ванны оказывают своё положительное действие при самых разнообразных нарушениях костной основы, а также болезнях, связанных с неправильным обменом веществ. Это самое древнее средство, применяемое в народной медицине, основным исцеляющим компонентом которого является хлористый натрий.
Осуществляя на практике метод, в ванну набирают воду, по началу обязательно горячую, растворяя в ней морскую соль. За неимением этого компонента возможно приготовить его самостоятельно, добавив в обычную пищевую несколько капель йода, а также настой из шалфея, естественной хвои или ромашки.
После процедуры можно натереть проблемные области тела лечебными маслами.
Профилактика.
Какие ещё существуют причины и ответы на дилемму: почему хрустят суставы во всём теле? Очень часто подобные неприятные и настораживающие звуки, а потом и болезни случаются из-за малоподвижного образа жизни. Это беда века высоких технологий, изменивших быт.
Такое часто случается при работе, требующей длительного пребывания в определённом положении: сидя за столом или стоя на одном месте. Понимая весь вред такого состояния дел, необходимо ввести в свой обычный уклад некоторые изменения. Какие именно – зависит от профессии, превратности которой заставляют мышцы и суставы всё время находиться строго в определённом неподвижном состоянии, но что делать?
Офисным работникам рекомендуется проводить регулярные занятия производственной гимнастикой. Она не отнимет много времени и не отразиться на работе, зато польза от неё вполне способна сказаться на результатах труда. Упражнения могут быть самыми несложными: следует выполнять повороты головы или вращения руками.
Достаточно даже просто подвигать плечами или совершить несложные движения пальцами, сжимая и разжимая кулаки. Это восстановит кровообращение в определённых областях тела.
Профессия преподавателя, заставляет учителя в классе или лектора в аудитории длительный отрезок времени стоять, не сходя с одного места. Но и здесь нетрудно придумать для себя своеобразную гимнастику.
Возможно, объясняя школьникам или студенткам новый материал, ходить из стороны в сторону, пройтись между рядами парт учащихся, обойти аудиторию по кругу, попутно ведя беседу с оппонентами. Докладчику, стоящему в одном положении за кафедрой, следует хотя бы стараться, снимая нагрузку с ног, переносить вес с одной из них на другую.
Для хорошего состояния суставов желательно несколько раз в неделю проводить спортивные тренировки. Только следует помнить, что проблемой могут быть травмоопасные виды спорта. В данном случае для профилактики лучшим вариантом является тренажёрный зал. Прекрасно влияет на состояние суставов также регулярное посещение бассейна и длительное плавание.
Вышеописанные меры и занятия помогают улучшить кровообращение и, как следствие, питание мышц и тканей, окружающих суставы. Это улучшит кислородный обмен, что благотворно повлияет на весь организм и восстанавливающие процессы.
Правильно подобрав физические упражнения, возможно на ранних стадиях предотвратить многие беды и избежать самых неприятных проблем.
Как уже упоминалось, фактором, вызывающим щелчки в суставах, может являться избыточный вес. Особенно часто у полных людей повышенную нагрузку испытывают ноги и позвоночник.
В данном случае решению проблемы может помочь строгая диета. Особенно следует исключать из рациона такие продукты, как жирное мясо, очищенный белый рис. Вреден также картофель, и конечно: мучные изделия, хлеб и сахар – главные враги стройной фигуры.
Прекрасным способом решить подобные проблемы являются длительные прогулки на природе. Помогает также физический труд на свежем воздухе, где прекрасным видом деятельности могут стать хлопоты на дачном участке: посадка растений и уход за ними. Укрепить мышцы ног и устранить неприятный хруст в суставах помогает езда на велосипеде.
О пользе желатина.
Это вещество представляет из себя бесцветный прозрачный порошок, обладающий многими ценными свойствами.


Натуральный желатин получают посредством вываривания некоторых животных тканей, основной процент которых составляют сухожилия и связки. Его компонентом является коллаген.
Вещество нашло широкое применение в кулинарии и косметологии, используется желатин и в медицинских целях, помогая, в том числе, устранять болезненный хруст в суставах.
Свойства данного вещества действительно потрясающий, чем представляют большой научный интерес.
Исследования, проведённые американскими учёными, показали это наилучшим образом.
В экспериментах участвовало 175 пациентов пожилого возраста, страдающих артрозом коленного сустава. Принимая ежедневно всего по 10 грамм желатина, они уже через две недели почувствовали значительное улучшение, а сила мышц и подвижность суставов у них увеличилась.
Объяснение потрясающих, почти волшебных, свойств желатина скрыто в содержащихся в нём аминокислотах, получаемых из протеинов, входящих в состав данной субстанции. Они поддерживают подвижность суставных хрящей и прочих, связанных с процессом движения, элементов, замедляют или даже предотвращают их разрушение.
Из архивов народной медицины возможно почерпнуть один полезный рецепт, который может пригодиться при лечении артрита, остеопороза, вывихов и растяжений связок. Он прост, доступен, а также способен оказать большую услугу и тем, у кого слабые волосы и ногти.
- Чайную ложку желатина следует развести в стакане холодной кипячёной воды, наполнив его ровно до половины.
- Оставить получившийся раствор на ночь, дождавшись чтобы к утру данная субстанция разбухла.
- Далее добавить в содержимое чайную ложку мёда.
- Долить стакан до верху горячей, обязательно только что вскипячённой, водой.
- Тщательно размешать содержимое стакана и выпить смесь, в слегка остуженном, но тёплом виде до утреннего приёма пищи.
Подобные действия следует предпринимать на протяжении десяти дней. После чего ровно столько же должен длиться перерыв, а далее курс повторяется. Так необходимо продолжать около трёх или более месяцев. Точный срок устанавливается в зависимости от степени необходимости, прочих условий и особенностей организма.
Для профилактики болезненных изменений различных элементов суставов этот рецепт возможно использовать несколько реже.
Впрочем, достаточно просто изменить меню, включив в него блюда, приготовленные с использованием чудодейственного порошка желатина. К таковым, как известно, относятся: многими любимый и популярный холодец, вкуснейшее заливное, сладкие муз, желе, мармелад.
Беспокоясь о том, почему хрустят суставы во всём теле, можно получить множество ответов на данный, требующий подробного разбора, вопрос. Но правильнее всего последить за своим здоровьем. И если существуют тревожные симптомы, принимать своевременные меры.
Видеозаписи по теме
tvojajbolit.ru
Хрустят суставы по всему телу причины и лечение
Почти каждому знакомо ощущение, как хрустят суставы по всему телу. Это может происходить в любом возрасте начиая с малышей и заканчивая людьми преклонного возраста. Чаще всего подобные симптомы не являются тревожными сигналами, но нередко могут быть симптомами серьезных нарушений здоровья.
Содержание статьи
Причины хруста
В идеале движение суставов должно быть бесшумно, ведь их поверхности гладкие, покрыты скользящей оболочкой и вдобавок не должны соприкасаться между собой из-за покрывающей их поверхность смазки. Тем не менее нередко ощущается так называемый физиологический хруст. Причины и лечение этого явления могут быть разные, а основными из них считаются следующие:
- Хруст, вызванный вакуумным хлопком. Происходит в случае резкого удаления суставных поверхностей, что наблюдается при оттягивании пальцев, а также во время выполнения упражнений, предназначенных для растяжки позвоночника. При этом между поверхностями сустава возникает вакуум, который и издает хлопок при спадании этой полости.
- Хруст, возникающий при трении связок о сустав. Такой хруст, имеющий глухое звучание, ощущается при движении, когда происходит сгибание сустава или его разгибание. Подобное часто возникает у подростка или у более младших детей в периоды их интенсивного роста.
О каких заболеваниях свидетельствует хруст?
Имеются не одни безобидные причины хруста в суставах, считающиеся физиологическими, нередко встречаются и более серьезные их виды, являющиеся свидетельством патологических процессов, такие как:
- Повреждения сустава от механических травм;
- Изменения, вызванные артритом;

- Воспаления в суставной сумке или в связках, вызванные бурситом или тендинитом;
- Дегенеративные процессы, вызванные артрозом;
- Пороки сустава.
При этих состояниях хруст случается из-за измененного состава внутрисуставной жидкости, уменьшения ее количества, произошедшей деформации поверхности сустава, а также при воспалении хрящевой ткани. Постоянный хруст в суставе, ощущаемый во время его движения, сопровождаемый болью, могут быть первым сигналом начинающегося остеоартроза и остеоартрита.
Хруст в разных частях тела
У человека, имеющего здоровые суставы и хрящевые ткани, не должно возникать хруста. Допускается его появление иногда, но если такое происходит постоянно, то это должно вызвать настороженность. Как правило, такие проявления показывают нарушение в состоянии костной ткани и хрящей, покрывающий суставы. Подобные нарушения способны проявлять себя в любых частях тела, особенно там, где суставы подвергаются наибольшей нагрузке. Необходимо внимательно относиться к своему организму, так как болезненность в суставе может являться свидетельством различных патологических процессов, например:
В тазобедренном суставе
Появление хруста и боли в тазобедренном суставе служит свидетельством начала остеохондроза, возникающего по причине недостатка в нем жидкости. При ведении неправильного образа жизни снижается подвижность в суставе, после чего нарушаются процессы его кровоснабжения. Итогом служит развитие коксартроза, с обязательным переходом в остеопороз, приводящий к обездвиживанию.
В плечевом суставе
Причинами хруста в плече могут послужить следующие факторы:
- Недостаточная физическая активность;

- Несбалансированная диета;
- Условия труда с поднятием тяжестей и чрезмерными нагрузками на суставы;
- Инфекции;
- Нарушения процессов обмена;
- Полученные механические повреждения в результате травм.
Хруст в суставе плеча может быть наследственным, если у близких родственников были суставные заболевания. Причиной может быть и определенный возраст, так как со временем сустав изнашивается и его движения сопровождаются хрустом. Появление хруста в суставе плеча может быть результатом неправильного или не до конца проведенного лечения травм. Хруст в плече молодых людей нередко вызывается гипермобильностью, так как связки еще недостаточно окрепли и резкие движения сустава вызывают хруст. Если в плечевом суставе чувствуется болезненность, а не один хруст, нужно пройти обследование и убедиться в отсутствии артроза. Это заболевание развивается медленно и грозит более серьезными состояниями.
В коленном суставе
Хруст, проявляющийся в колене бывает безопасным и не нуждаться в лечении, он может быть физиологическим или возрастным, появляться изредка, не сопровождаться болью и не опухать. Такое может быть вызвано несколькими причинами:
- При схлопывании пузырьков газа в коленной жидкости;
- Связки могут задевать кость сустава;
- Врожденное повышение гибкости сустава из-за слабых связок.
Опасность вызывает только тот хруст, когда вместе с ним появляется скованность движения, появляется боль, происходит уплотнение ткани, окружающей колено, кожа краснеет и опухает, ее температура повышается.
Если ощущается хруст и появляется боль, это служит серьезным  показателем нездорового сустава, способного привести к заболеванию артрозом.
показателем нездорового сустава, способного привести к заболеванию артрозом.
В суставе челюсти
Хруст в челюсти может быть вызван безобидными физиологическими факторами. Если не чувствуется боли, нет скованности, то и тревожиться нет причины. Это случается из-за слабых связок, в связи с большой нагрузкой, в ситуациях, когда человеку приходится много разговаривать, может недоставать внутрисуставной жидкости, из-за мышечных спазмов, отсутствием некоторых зубов и еще по множеству причин. Нередко хруст в челюсти служит симптомом артрита, когда хрящ становится более тонким.
Тревогу может вызвать боль, сопровождающая хруст, а также если при надавливании на участок между щекой и ушной раковиной чувствуется болезненность, напряжение мышц – необходимо проконсультироваться у специалистов.
В позвоночнике
Как и в любом другом суставе, хруст в позвоночнике вызывают физиологические или патологические причины. Патологической считают ту, которая повторяется, возникает при любых движениях, затрудняет подвижность суставов и вызывает боль, отек и повышенную температуру. Такое отклонение способно возникнуть при нарушении осанки, при изменениях костной ткани позвоночника с развитием остеохондроза осложненного своеобразными выростами – остеофитами.
Хруст в позвоночнике может возникнуть при аномальном развитии соединительной ткани, выражающейся в гипермобильности и увеличенной гибкости. Артроз и грыжи позвоночного столба способны вызывать хруст во время сгибания или разгибания спины, нарушения взаимосвязи междупозвоночными отделами – спондилолистез, а также полученные травмы тоже способны послужить хрусту.
Кисти рук и пальцы
Наиболее встречающаяся причина появления хруста в кистях и в пальцах заключается в мельчайших травмах, которые часто остаются незамеченными. При неправильных движениях пальцев происходит растяжение суставной полости с затягиванием в нее воздуха. При сгибании пальца воздух выталкивается и можно услышать характерный щелчок. В молодом возрасте хруст бывает вызван ревматоидным изменением хрящей или полученными в быту повреждениями. Пожилые люди могут столкнуться с этой проблемой из-за заболевания артритом или от остеоартроза.
Хрустят все суставы
Хруст проявляется и в тех случаях, когда повреждены хрящи и выделяется недостаточно жидкости для смазки. Поэтому происходит трение, способное вызвать суставные заболевания и инвалидность. Хруст суставов может происходить по следующим причинам:
- Болезни печени и патологии желчного пузыря, отвечающих за выработку коллагена.
- Заболевания почек, влияющее на количество суставной смазки.
- Артроз или артрит, вызывающие изнашивание и воспаление суставов.
- Остеоартроз, приводящий к нарушениям обмена в суставах.
- Бурсит, тенденит, подагра – заболевания воспалительного характера.
- Нарушения обменных процессов и заболевания, вызванные в результате этих нарушений. Такие как диабет, недостаток в организме кальция и витамина D.
Почему щелкают кости без боли
Чаще всего треск может ощущаться в суставах бедра, локтя, плеча, челюсти, колена или позвоночника. Эти проявления способны быть одним из вариантов серьезного заболевания, но и могут считаться нормой. Показателем, который не вызывает беспокойства, считается отсутствие боли. Хруст без боли происходит по разным причинам, это и наличие пузырьков газа, которые лопаются, что получило название кавитации. Безболезненный щелчок суставов может случиться тогда, когда сухожилие задевает его кости. Если щелчки в суставе не являются результатом травм или падений, то к врачам обращаться не нужно. Помощь медиков может понадобиться только тогда, когда характер хруста изменится.
Что означают хруст, скрип и боль
Хруст в суставах, сопровождаемый скрипом и болью, является показателем происходящих значительных изменений в организме, проявляющих себя нарушениями в состоянии суставов. Результатом нарушения обменных процессов является недостаток синовиальной жидкости, которая служит для питания и смазки хряща. Это служит поводом уменьшения расстояния между суставами, они начинают задевать друг друга при движении и производить характерный звук. Когда подобные процессы сопровождаются болью, это служит симптомом серьезных заболеваний.
Почему хрустят суставы у детей
Хруст в суставах у ребенка считается частым явлением, которое наблюдается в разном возрасте. Чаще всего такие симптомы считаются безобидными и с течением времени проходят. Причины могут быть разные, например:
У грудничка до 1 года
В младенчестве происходит формирование суставно-мышечной системы, связки недостаточно развиты, что приводит к гиперподвижности суставов, сопровождающейся хрустом. Насторожиться следует тогда, когда хрустит только один сустав, имеются асимметричные складки, хруст сопровожден плачем, а область сустава покраснела и появилась припухлость.
В 2 года
Причина проявления хруста в суставах детей в этом возрасте объясняется образованием небольших пузырьков воздуха в жидкости сустава. Быстрый рост ребенка в течение первых двух лет жизни, вызывает такой же ускоренный рост суставов, итогом чего становится увеличение межсуставной щели. При движении такого сустава происходит хруст;
У подростка
В переходном возрасте часто случается хруст в различных суставах, происходящий из-за перестройки организма. Окончательно и полностью суставы сформируются в среднем к 17 годам, после чего хруст станет более редким и вовсе пропадет. Если подросток не чувствует боли, то и беспокоиться не о чем.
Мнение доктора Комаровского:
Доктор Комаровский считает, что нарушения в суставах не может быть врожденным, а происходит из-за недостаточно развитого связочного аппарата. Внешне у малыша все может быть в порядке, складочки симметричные и ничто не указывать о патологических изменениях  бедренного сустава. Насторожить должен щелчок, возникающий при раздвижении ножек малыша, что служит поводом немедленного посещения ортопеда. По мнению доктора, ни в коем случае нельзя туго пеленать новорожденного, выпрямляя ему при этом ноги. В этом случае головка бедра может не встать на отведенное ей место и спровоцировать так называемый вывих бедра. Чтобы этого не случилось, применяют широкое пеленание с разведенными ножками.
бедренного сустава. Насторожить должен щелчок, возникающий при раздвижении ножек малыша, что служит поводом немедленного посещения ортопеда. По мнению доктора, ни в коем случае нельзя туго пеленать новорожденного, выпрямляя ему при этом ноги. В этом случае головка бедра может не встать на отведенное ей место и спровоцировать так называемый вывих бедра. Чтобы этого не случилось, применяют широкое пеленание с разведенными ножками.
Что делать
Что предпринимать при появлении хруста в суставе? Если подобные проявления доставляют беспокойство, то лучше пройти обследование и получить консультацию у специалиста. При нормальных результатах и отсутствии патологии, может быть рекомендовано разгрузить сустав. Если пациент вынужден долго проводить время в положении сидя, необходимо почаще разминаться и менять положение тела. Чтобы снять нагрузку, желательно избавиться от лишнего веса. Отдохнувшие суставы быстро восстановятся и воспаление исчезнет.
К какому врачу обратиться?
При характерном хрусте в суставах необходимо обратиться к терапевту и ортопеду, а в случае необходимости может потребоваться консультация других специалистов в виде хирурга, травматолога или ревматолога. Особая необходимость в этом возникает при болевых симптомах и появлении отека сустава.
Назначение лечения
Как правило, подбирается индивидуальный курс лечения, зависящий от причин, вызвавших хруст. В качестве терапии используются лекарственные препараты следующих групп:
- Хондропротекторы, предназначенные для восстановления хрящевых тканей;
- Нестероидные препараты в виде таблеток и мазей;
- Поливитаминные комплексы;
- Лекарственные средства с гиалуроновой кислотой;
- Применение БАДов, содержащих аминокислоты.
Рецепты с народными средствами
Имеется немало рецептов народной медицины, помогающих бороться с хрустом в суставах. Для этого применяют приготовленные в домашних условиях мази, компрессы с отварами целебных растений. В состав мази чаще включают пчелиный яд, жир барсука, настойки сабельника и жгучего перца. Компрессы накладывают на распаренную кожу.
- Компресс из отрубей: отруби заливают молоком и оставляют до их набухания, после чего накладывают на больной сустав, накрывают пленкой и держат около часа;
- Компресс из сока апельсина: смешать сок с растительным маслом, пропитать смесью ткань и наложить на воспаленный сустав, накрыть пленкой, утеплить теплым платком или шарфом и оставить на полчаса.
Хорошо помогают в устранении воспалительных процессов в суставах различные настойки. Такими свойствами обладают настойки из еловых или кедровых шишек, настойка сабельника, травы окопника, ягод рябины. Можно использовать различные ванночки с отварами лекарственных растений, использовать пихтовое масло или морскую соль.
Профилактика
Если суставы здоровы, необходимо постараться на более долгий срок сохранить их в таком состоянии. Для этого нужно использовать профилактические способы, положительным образом влияющие на ткани суставов, а также постараться устранить факторы, способствующие развитию воспаления. С этой целью необходимо увеличить ежедневное употребление свежих фруктов и овощей, потреблять больше продуктов, богатых кальцием и фосфором, ежедневно выпивать достаточное количество воды, обеспечить необходимую двигательную потребность, заниматься спортом, но и не перегружать суставы, отказаться от вредных для суставов продуктов. Придерживаясь этих рекомендаций, можно сохранить здоровые суставы на длительный срок.
Интересное видео:
newsustav.ru
Почему хрустят суставы и как с этим бороться
Вы когда-нибудь слышали треск в коленях, принимая положение стоя? А как насчет суставов плечевого пояса? Они скрипят, когда вы поднимаете и опускаете плечи? Или, возможно, вам знакомы характерные щелчки
Звуки, которые издают наши суставы, далеко не всегда указывают на болезнь. Зачастую они безобидны. Как отличить одно от другого? Вы когда-нибудь слышали треск в коленях, принимая положение стоя? А как насчет суставов плечевого пояса? Они скрипят, когда вы поднимаете и опускаете плечи? Или, возможно, вам знакомы характерные щелчки в бедре при занятиях спортом? Наверняка ответ будет положительным хотя бы на один из этих вопросов. Вся эта «музыка» тела может привести в замешательство и заставить задуматься о походе к врачу.
Впрочем, эксперты утверждают, что в большинстве своем такие звуки безобидны. И все-таки некоторые из них — свидетельство недуга.
В ПОРЯДКЕ ВЕЩЕЙ
«Любой, даже здоровый сустав может издавать разные звуки. Сам по себе звук — еще не показатель патологии», — говорит Валерий Алпатов, к.м.н., травматолог-ортопед высшей категории.
Но если сустав совершенно здоров, почему же он щелкает?
Британские медики выдвинули свою теорию возникновения звука в здоровых суставах. Согласно этой теории щелчки и прочие звуки возникают в результате скопления газов в синовиальной жидкости, которая заполняет сустав, выступая в роли амортизатора и смазки. Механизм действия в данном случае таков: при резком растяжении капсулы сустава (вследствие, к примеру, неправильного движения) в ней падает давление, в результате в синовиальной жидкости образуются пузырьки газа. Когда эти пузырьки лопаются, мы слышим характерный звук.
Но наши врачи такое объяснение находят абсурдным: «Если в синовиальной жидкости и образуются пузырьки, то небольшие. Они физически не могут издавать такой звук. Это невозможно», — объясняет Артак Мацакян, к.м.н., практикующий травматолог-ортопед.
ВАРИАНТ НОРМЫ
Подобные звуки в самих суставах, например в суставах ног, могут возникать при перехлесте разросшейся жировой ткани с бедром или голенью. В коленном суставе такой звук в процессе движения может быть вызван попаданием синовиальной оболочки, которая выстилает сустав изнутри, между чашечкой и бедром.
Звуки, которые, как мы думаем, образуются в суставах, могут возникать и вне сустава при перехлесте сухожилий и связок. Когда связки и сухожилия принимают свое первоначальное положение, издается характерный звук. Подобный перехлест не несет угрозы для здоровья и является физиологической нормой.
Интересно, что у некоторых людей суставы щелкают постоянно, тогда как другие почти не сталкиваются с такой проблемой. Данная особенность объясняется врачами слабым связочным аппаратом. Будучи соединительным элементом, связка крепит кости между собой. Одна из ее функций состоит в том, чтобы ограничивать подвижность суставов, контролировать амплитуду движения.
Слабый связочный аппарат приводит к гипермобильности суставов, они становятся более подвижными, при этом сами связки чаще перехлестываются. Отсюда и звук. Гипермобильность суставов не является отклонением, но все же людям со слабыми связками нужно быть осторожными, так как такая особенность часто становится причиной вывихов и подвывихов.
СИГНАЛЬНЫЕ ОГНИ
Если звуки не сопровождаются болевыми ощущениями, скорее всего, они безвредны. Тревогу стоит бить, когда присутствует боль, онемение или «блокада». Все это говорит о повреждениях в суставе или околосуставных тканях. В этом случае стоит незамедлительно обратиться к врачу.
Травмы.
Щелчки и хруст в суставах, сопровождаемые болью и «блокадой», могут возникать после травмы — повреждения хряща, мениска, разрыва связок. При полном разрыве связки ее болтающая часть может попадать между суставными поверхностями, издавая звук, блокируя сустав и вызывая боль. Некоторые суставы страдают чаще остальных — тазобедренные, коленные суставы, а также суставы плечевого пояса.
Костно-хрящевые тела.
Иногда звук в суставе возникает из-за наличия в нем свободного костно-хрящевого тела. Такие тела появляются вследствие травм или ряда болезней. Двигаясь свободно внутри сустава, они м
могут издавать звук, который всегда сопровождается болью, а иногда и «блокадой».
Артроз.
Хруст в суставе, сопровождаемый болью, может указывать на артроз. Такой звук возникает, когда суставные поверхности трутся друг о друга. Но артроз не всегда сопровождается звуком. Так же, как и звук далеко не всегда сопровождает артроз.
ЧТОБЫ СУСТАВЫ БЫЛИ ЗДОРОВЫ
Мы не можем заставить свои суставы совсем «замолчать». Тем более, когда речь идет о гипермобильности. Однако в наших силах укрепить мышцы, окружающие сустав, сделать так, чтобы суставы исправно работали и, как следствие, меньше трещали.
1. регулярно занимайтесь фитнесом
Избыточный вес — первый враг для ваших суставов. Всего один лишний килограмм увеличивает нагрузку на хрящевую поверхность, и в итоге суставы болят и хрустят. Для поддержания суставов американская академия хирургов-ортопедов (AAOS) рекомендует заниматься спортом по крайней мере 30 минут в день. При этом нужно следить, чтобы нагрузки были умеренными, без отягощений.
Не надо прибегать к помощи сложносочиненных комплексов упражнений. Подойдут и ходьба, и езда на велосипеде, и теннис. Если у вас есть проблемы с лишним весом, выбирайте плавание, где нагрузка на суставы почти отсутствует. В противном случае вы только навредите себе, ведь лишние килограммы нещадно «бьют» по суставам в процессе тренировок. После того, как лишний вес уйдет, вводите физические упражнения на суше.
2. Правильно питайтесь
Рацион, богатый витаминами и микроэлементами, поможет вам укрепить кости и суставы. Основой костей и связок являются мукополисахариды. Они же участвуют в синтезе хрящевой ткани и образовании синовиальной жидкости. Поддержать свой организм вы можете, вводя в рацион продукты, богатые полисахаридом, — студни, холодцы, наваристые супы. Главное в их приготовлении — не убирать хрящи и кости, богатые мукополисахаридами. На десерт готовьте кисель или фруктовое желе, в которых также содержится этот ценный углевод.
3.Если вы хотите, чтобы ваши колени были здоровы, правильно выбирайте обувь.
Обувь на высоких каблуках и на плоской подошве перераспределяет нагрузку в коленном суставе. Он быстрее изнашивается, начинаея трещать и болеть. Идеальный вариант — обувь на широком каблуке высотой 3–4 см. Если вам предстоит провести весь день на высоких каблуках, купите специальную ортопедическую стельку. Такая стелька поддерживает свод стопы, будучи при этом абсолютно незаметной.
продукты для крепких костей и суставов
Зелень.
Она богата важными витаминами C, В1, В2, К, Е и содержит такие ценные микроэлементы, как соли кальция, калий, железо, фосфор, что по сути — целый минерально-витаминный комплекс.
Морская рыба, икра, печень и перепелиные яйца.
Эти продукты в большом количестве содержат витамин D, который улучшает усвоение кальция, необходимого для здоровья костей.
Черная смородина, шиповник и цитрусовые.
Дефицит аскорбиновой кислоты ведет к нарушению синтеза коллагена костной ткани, поэтому вводим в рацион продукты, богатые витамином С.
Желеобразные блюда и соя.
Эти продукты богаты такой важной аминокислотой, как лизин. Лизин участвует в косте-образовании и поддержании функции хрящевой ткани в суставах.
Тренируем суставы
Суставная гимнастика направлена на профилактику заболеваний опорно-двигательного аппарата. Она поможет снять напряжение. Делая ее регулярно, вы будете меньше уставать.
ПЛАН ТРЕНИРОВОК
Выполняйте комплекс каждый день (минимум — 5 раз в неделю), делая 3–6 повторов каждого упражнения. В конце комплекса сядьте на стул, расслабьте мышцы и дышите глубоко в течение 1 минуты.
1 Тренировка запястий
Работают мышцы запястий.
Встаньте прямо, ноги на ширине плеч. Выпрямите руки на уровне плеч, пальцы смотрят вниз. Потяните пальцы на себя, задержитесь в точке максимального напряжения на 10 секунд. Расслабьте кисти. Сделайте 4 повтора.
2 Вытягивание позвоночника
Работают мышцы спины, плеч и рук.
Встаньте, ноги на ширине плеч, руки опущены вниз, кисти сцеплены в замок, подбородок прижат к груди, спина выгнута. Руки потяните вниз, шею — вверх. Задержитесь в точке напряжения на 15 секунд. Выполните 4 повтора.
3 Вращения руками
Работают мышцы плеч, рук.
Разведите руки в стороны на уровне плеч, предплечья опущены. Вращайте предплечьями против часовой стрелки 20 секунд. Повторите вращения в другую сторону. Выполните 3 повтора.
4 Прогибы спины
Работают мышцы поясничного отдела спины.
Ноги на ширине плеч, подбородок смотрит вниз. Упритесь кулаками в поясницу. Направляя локти друг к другу, прогнитесь вперед. Задержитесь на 15 секунд. Выполните 4 повтора.
5 Растяжение позвоночника
Работают мышцы пресса и спины.
Ноги на ширине плеч чуть согнуты в коленях, подбородок прижат к груди. Потянитесь лбом вниз, направляя пах вверх. Затем задержитесь в точке напряжения на 15 секунд. Выполните 3 повтора.
6 Растяжка копчика
Работают мышцы бедер, ягодиц и поясничного отдела спины.
Ноги на ширине плеч, слегка согнуты в коленях, кисти рук лежат на бедрах. Потянитесь копчиком к затылку. Задержитесь на 15 секунд, Выполните 3 повтора.
econet.ru
5 причин, из-за которых хрустят суставы
Поднимаешься по лестнице, а коленки хрустят. Раньше такого не было, а теперь и звук неприятный, да и ощущения так себе. А еще шея похрустывает, спина, пальцы… Что делать? Куда бежать? И из-за чего вообще появляется этот противный хруст?
Это не соль, а хрящ стирается
Как только появляется хруст, первое, что думают многие: ну вот, соли отложились. На самом деле в суставах ничего не откладывается, и уж тем более соли. Хруст – это поверхностное стирание хряща. Сустав начинает болеть, когда хрящ раздражает окружающие мягкие ткани. Бывает, что есть хруст, но нет боли. Все из-за того, что пока не воспалились ткани. Но рано или поздно они воспалятся и к хрусту прибавятся болезненные ощущения. Так что это просто вопрос времени. В этом случае могут помочь хондопротекторы, в состав которых входят два важных для суставов компонента – хондроитин и глюкозамин.

Фото: pixabay.com
Каблуки – это зло
Никто не говорит о том, что их совсем не надо носить. Однако обувать шпильки каждый день – чревато. Врачи постоянно твердят: любой каблук – это плохо. Ведь когда мы формировались как люди, то не ходили в обуви, а шагали босиком по земле. Стопа не работает, как положено, на каблуке. Но ходить в кроссовках постоянно мы себя не заставим. Поэтому и хруст в коленках – дело неизбежное.
Чем меньше жидкости вы пьете, тем больше хрустят коленки
Что-то захрустело в коленках и в голове проносится «ой, артрит, ну, или артроз». Паниковать не надо. Артроз – это разрушение хряща, а артрит – чаще всего инфекционное воспаление сустава. Но даже если хруст сопровождается болью, то не паникуйте. Наши кости покрыты хрящевой тканью и находятся в так называемой сумке, которая наполнена жидкостью. Бывает, что нарушается совпадение суставных поверхностей, и кости соприкасаются друг с другом, вызывая щелк. Жидкость также позволяет суставам плавно двигаться, но там могут образовываться пузырьки, и когда они друг с другом сливаются, то лопаются и издают неприятный хруст. Так вот, если вы пьете мало воды, то жидкость в сумке пересыхает. Амортизация нарушается, суставы трутся друг о друга – вот и раздается неприятный хруст.
Спорт – это зло?
Заниматься физкультурой надо постоянно. Это полезно для всего организма в общем и для суставов в частности. Но если вы всю жизнь просидели на диване, а в какой-то момент решили заняться спортом, вот тут вы сильно рискуете заиметь проблемы с суставами. Если вы услышали на тренировке, как хрустят несколько суставов, возникла ноющая боль, значит, вы переусердствовали с нагрузками. Обратитесь к тренеру и пересмотрите свои нагрузки. Если будете продолжать в том же духе, не обращая внимания на боль и хруст, может развиться артроз.

Фото: pixabay.com
Простудился – коленки захрустели
После любого простудного или вирусного заболевания организм первое время восстанавливается. Любая болезнь обезвоживает организм. И это очень опасно. Ведь мы помним, что нужно поддерживать водный баланс. Кроме того, инфекция может попасть в сустав и ждать первого удобного случая, чтобы вызвать артрит. Если после болезни вы услышали хруст и почувствовали ноющую легкую боль в суставах, обратитесь к врачу.
БУДЬ В КУРСЕ!
Что сделать, чтобы не хрустели коленки?
Во-первых, следите за водным балансом. Утром натощак рекомендуется выпить стакан чуть теплой воды. Не залпом, а небольшими глотками за 1 – 2 минуты. В течение дня старайтесь выпивать 1 – 1,5 литра воды.
Во-вторых, следите за весом. Это не значит, что нужно сидеть на изнуряющих диетах. Но ваш вес должен соответствовать вашей же конституции. Ведь каждый лишний килограмм – это огромная нагрузка на суставы.
В-третьих, пересмотрите физические нагрузки. Если у вас уже есть проблемы с суставами, то откажитесь от стоячей работы, прыжков, бега, ходьбы по лестнице и не носите тяжести. Но физическая активность все равно нужна: лежа, сидя, на велосипеде, а еще лучше – плавать.
www.kp.by






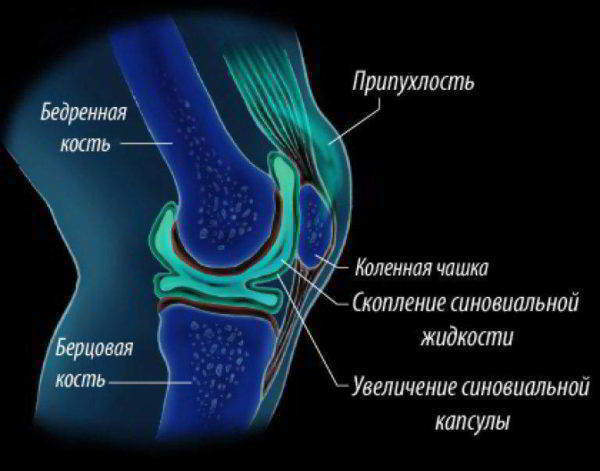


 Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности “Лечебное дело”.
Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности “Лечебное дело”.







































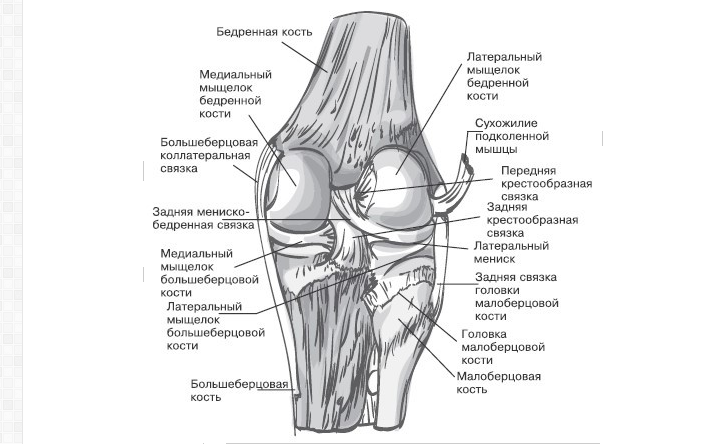
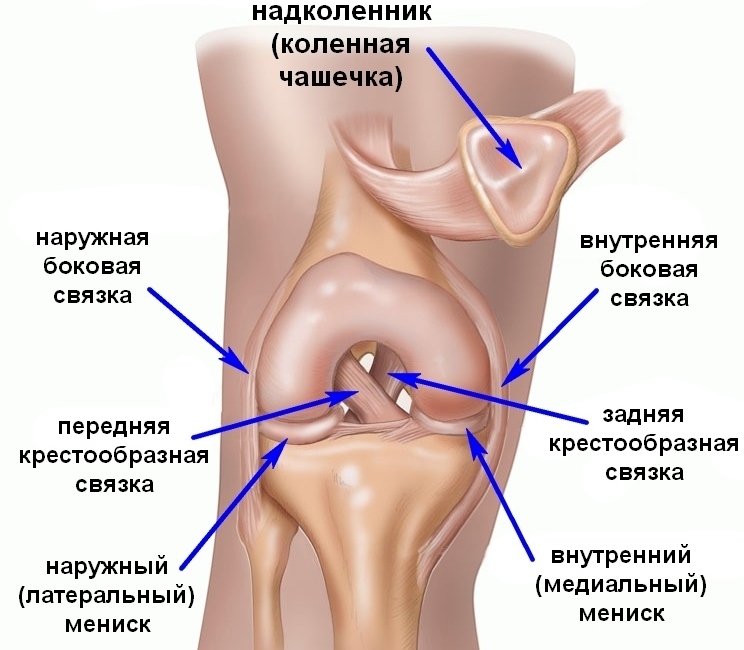
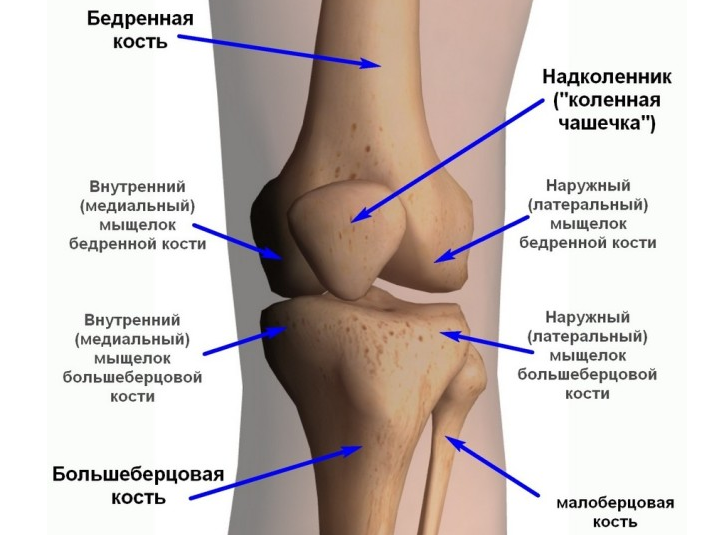
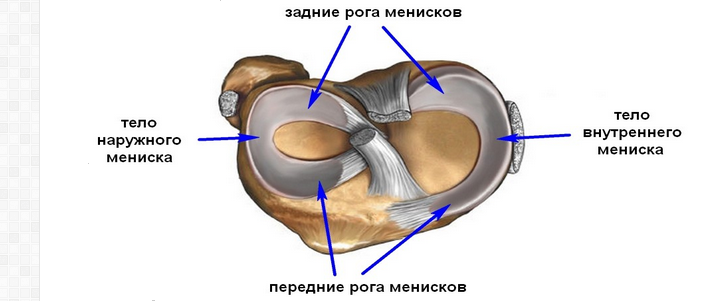
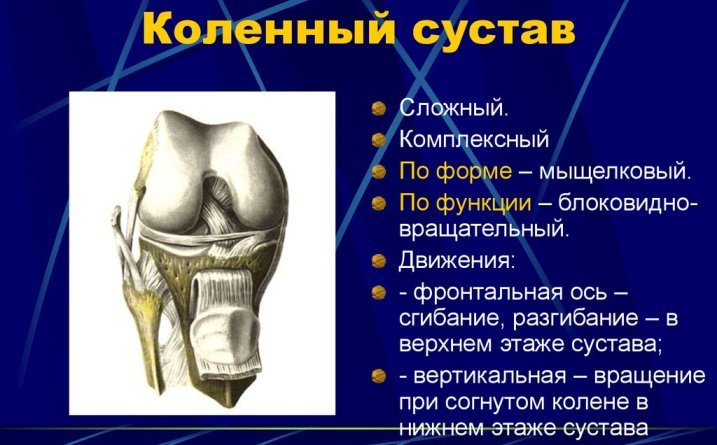
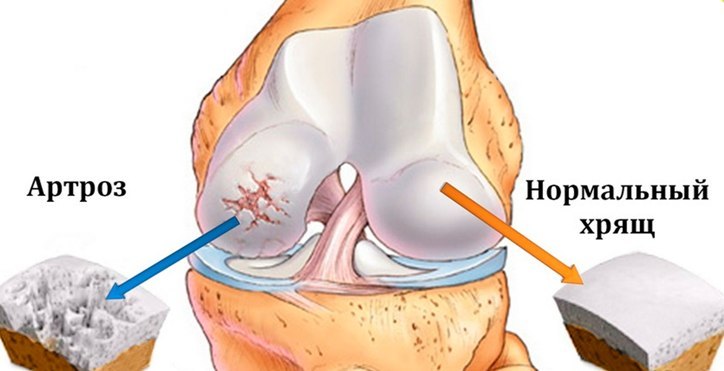
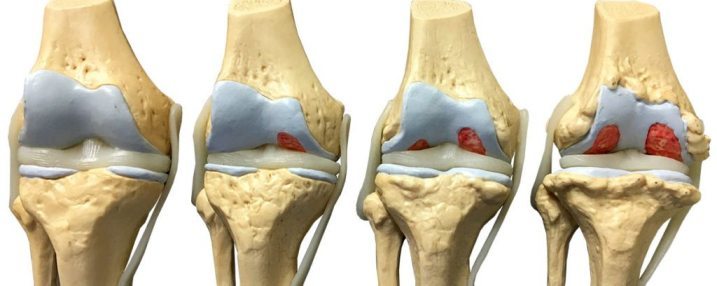
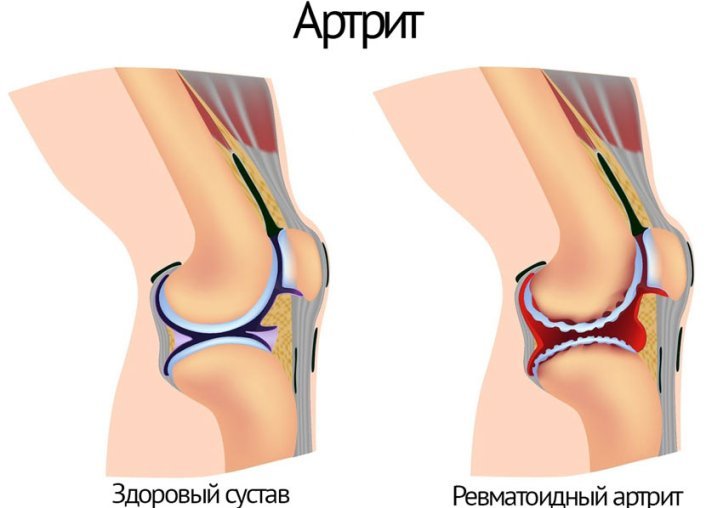
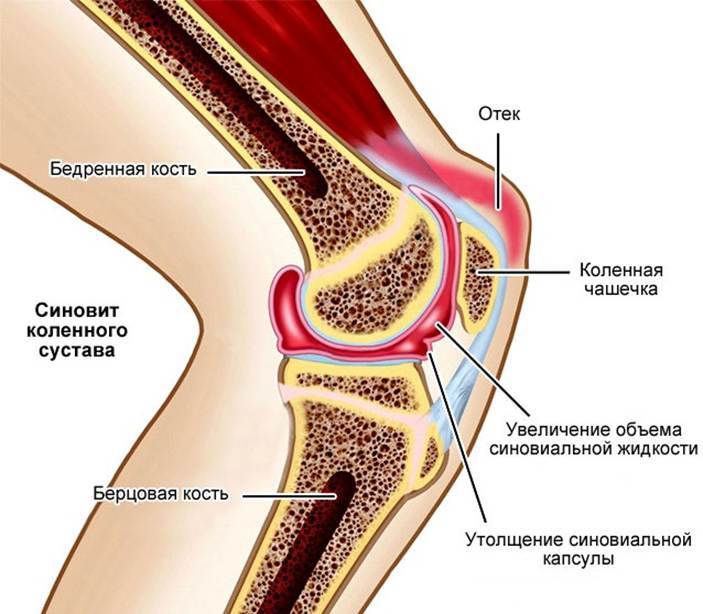
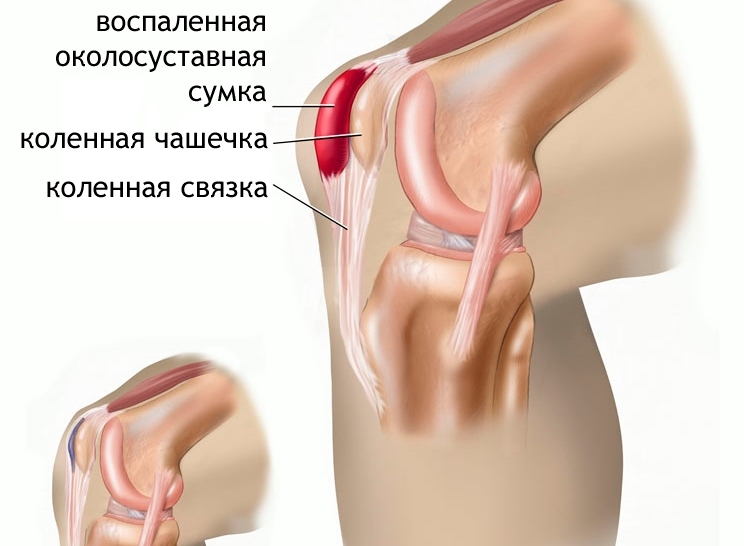
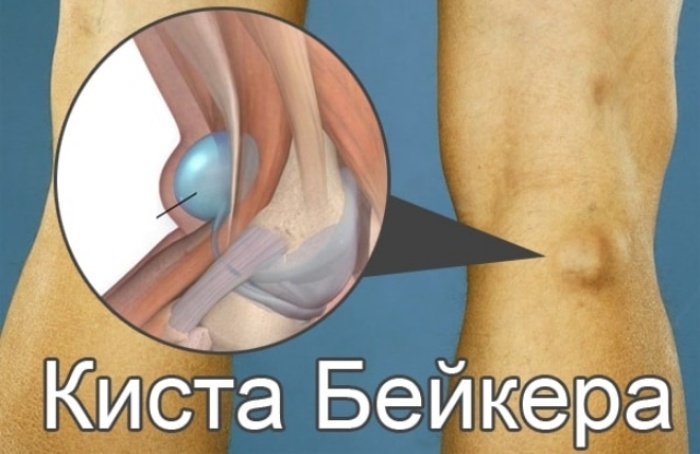
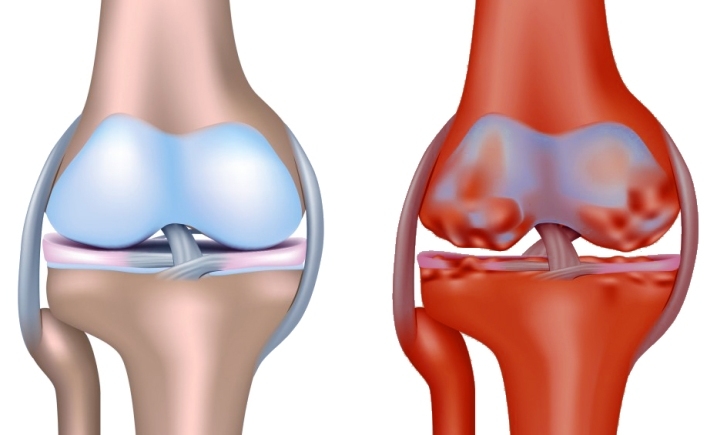
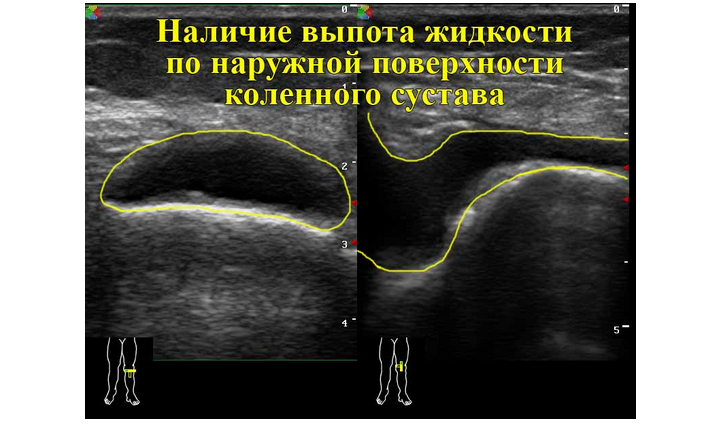

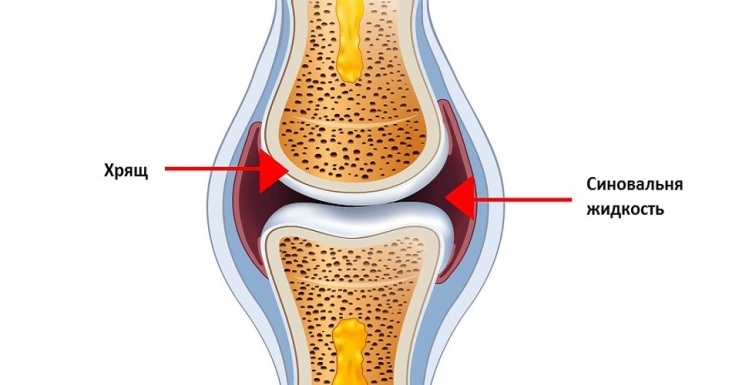
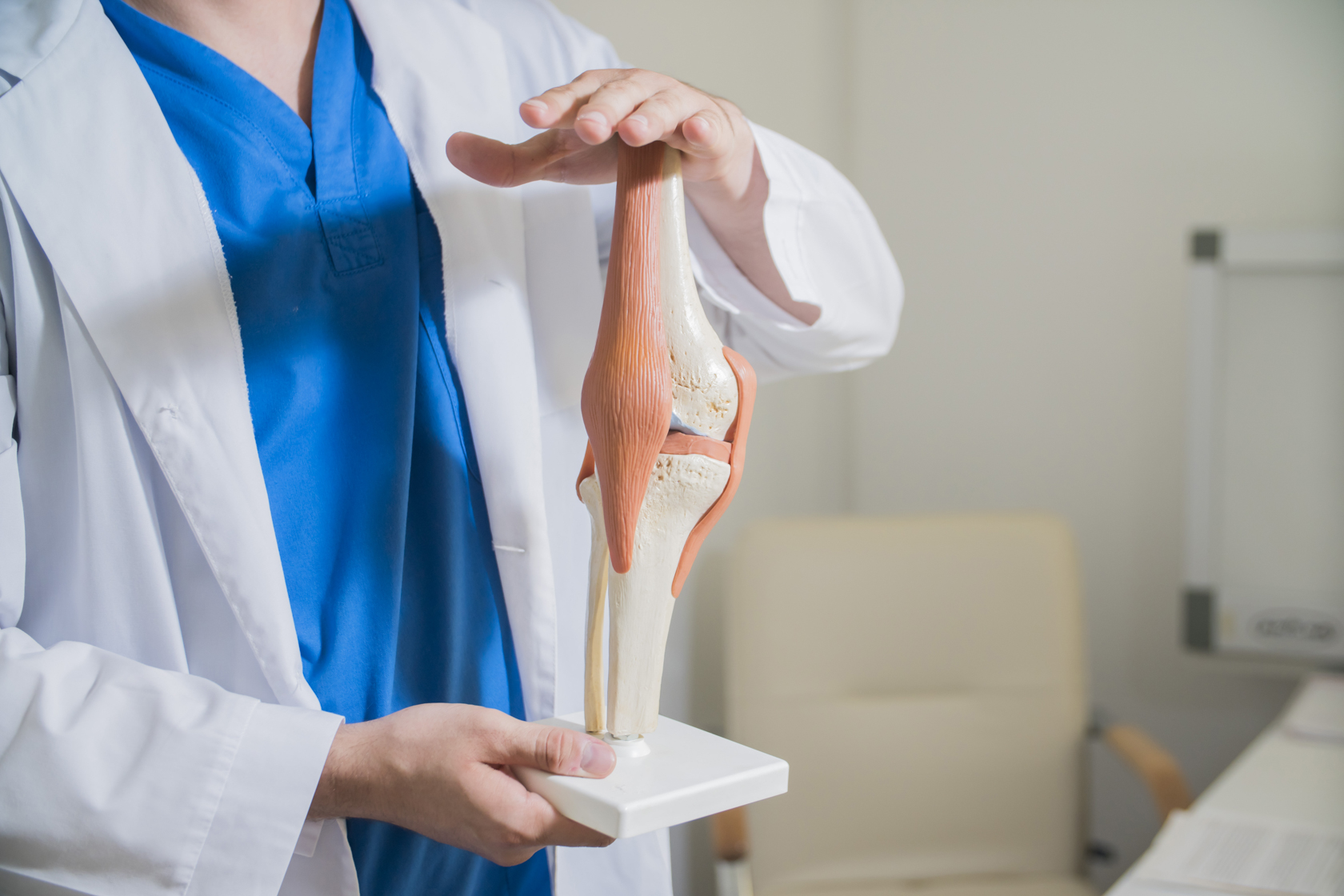
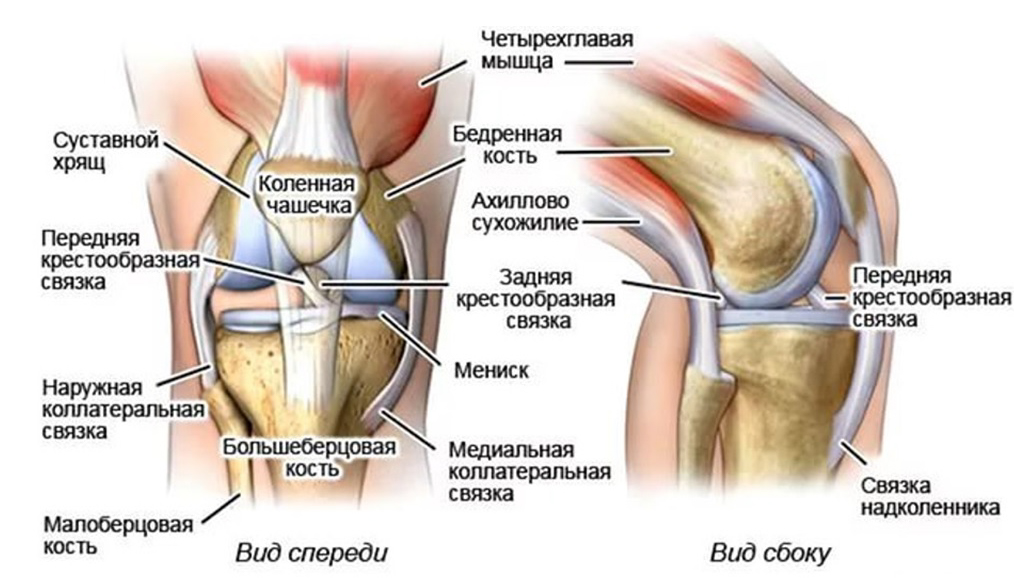
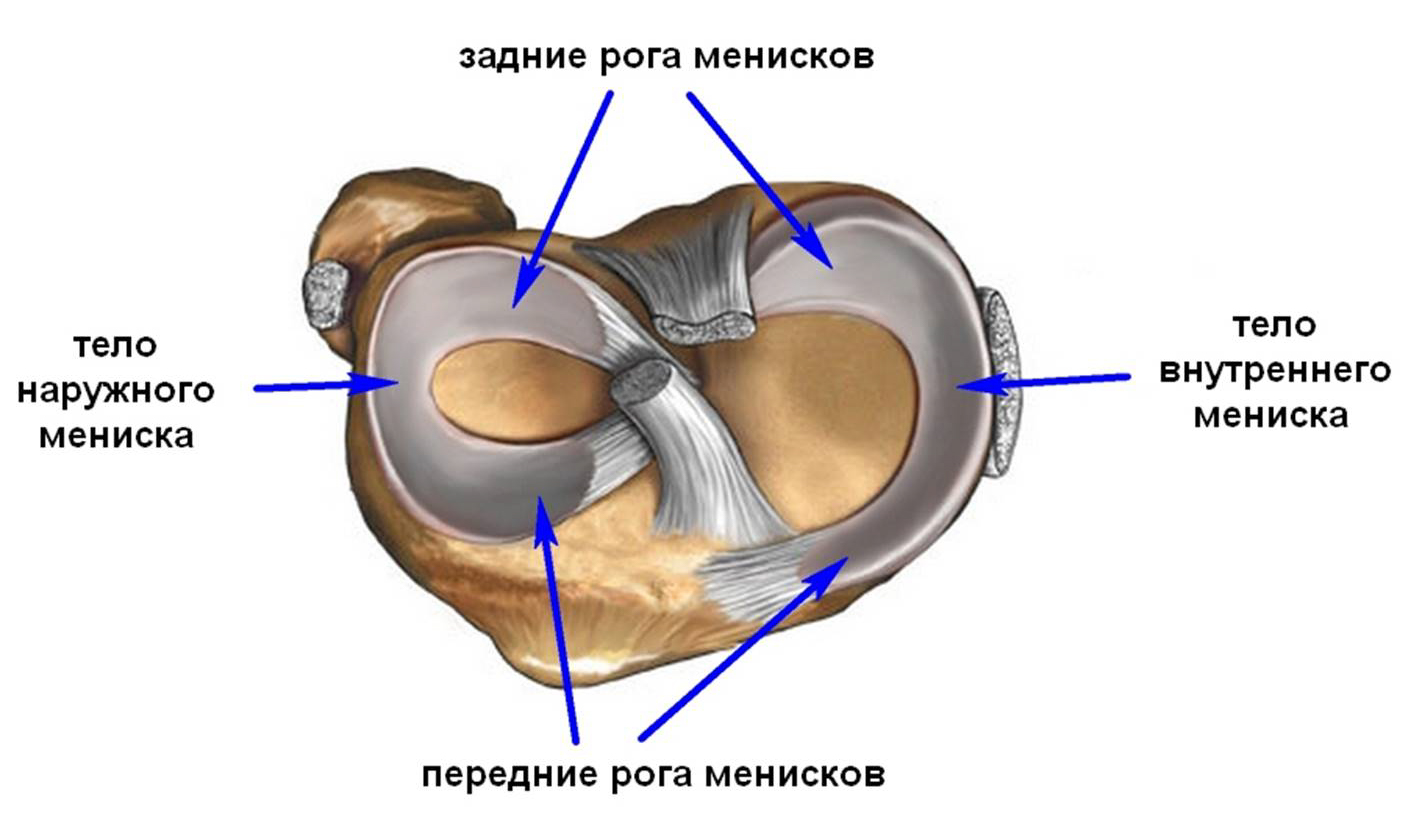
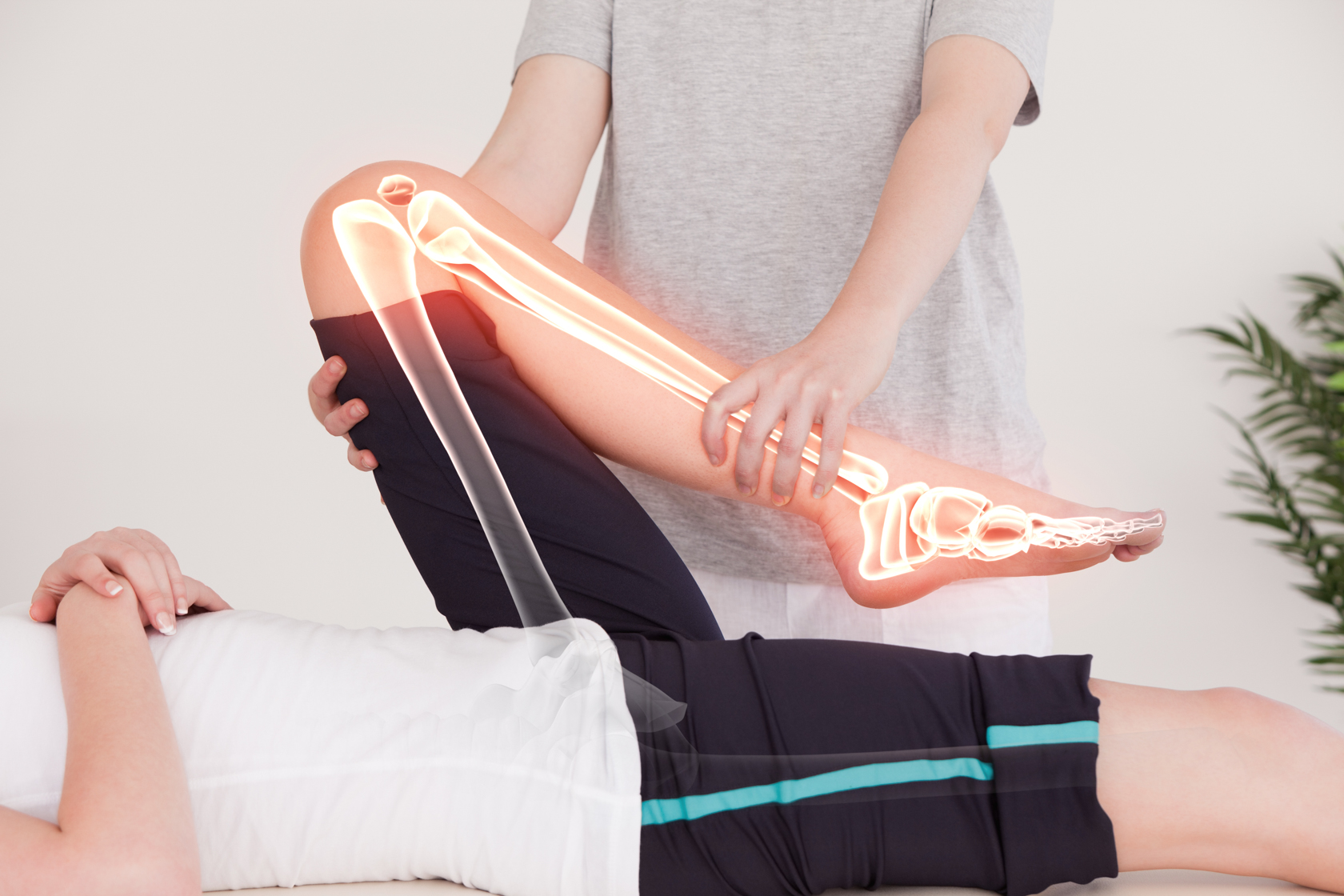

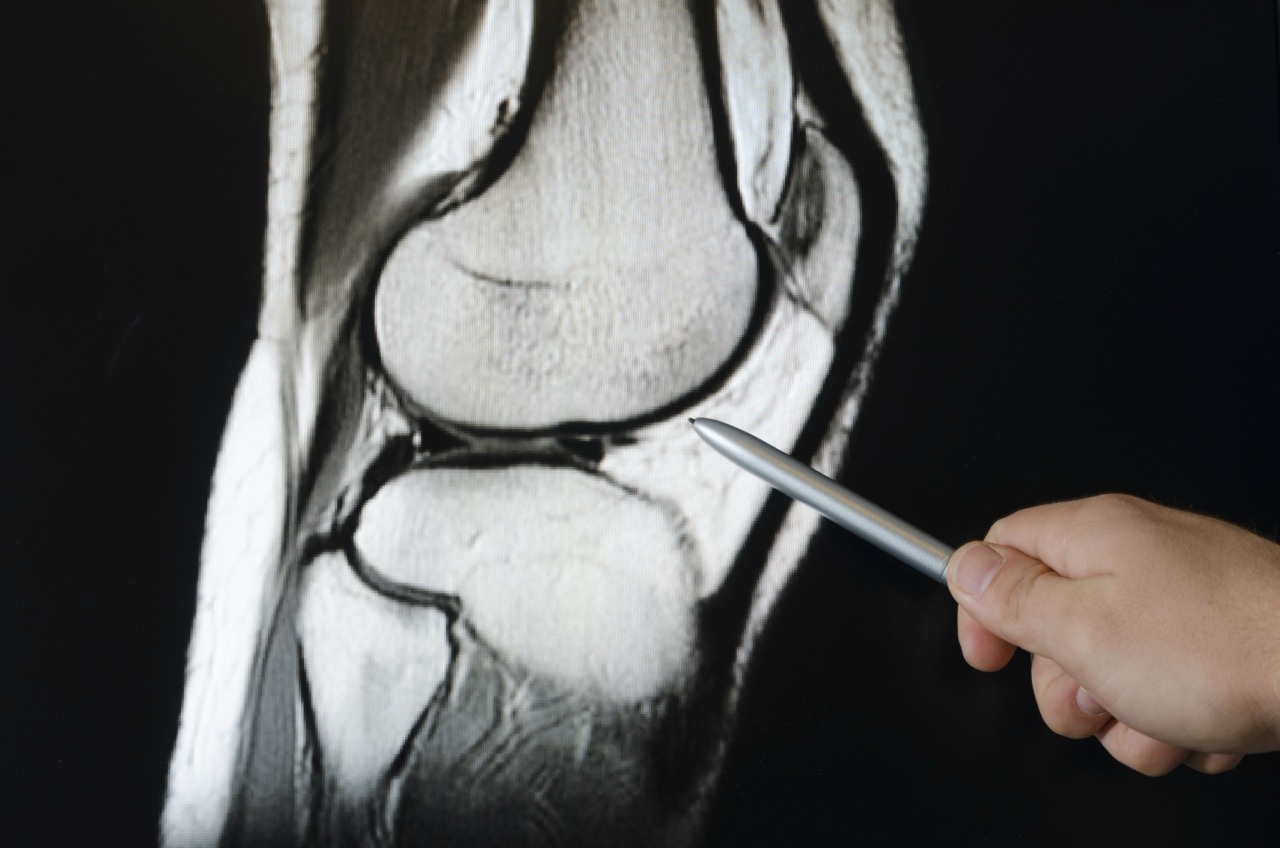
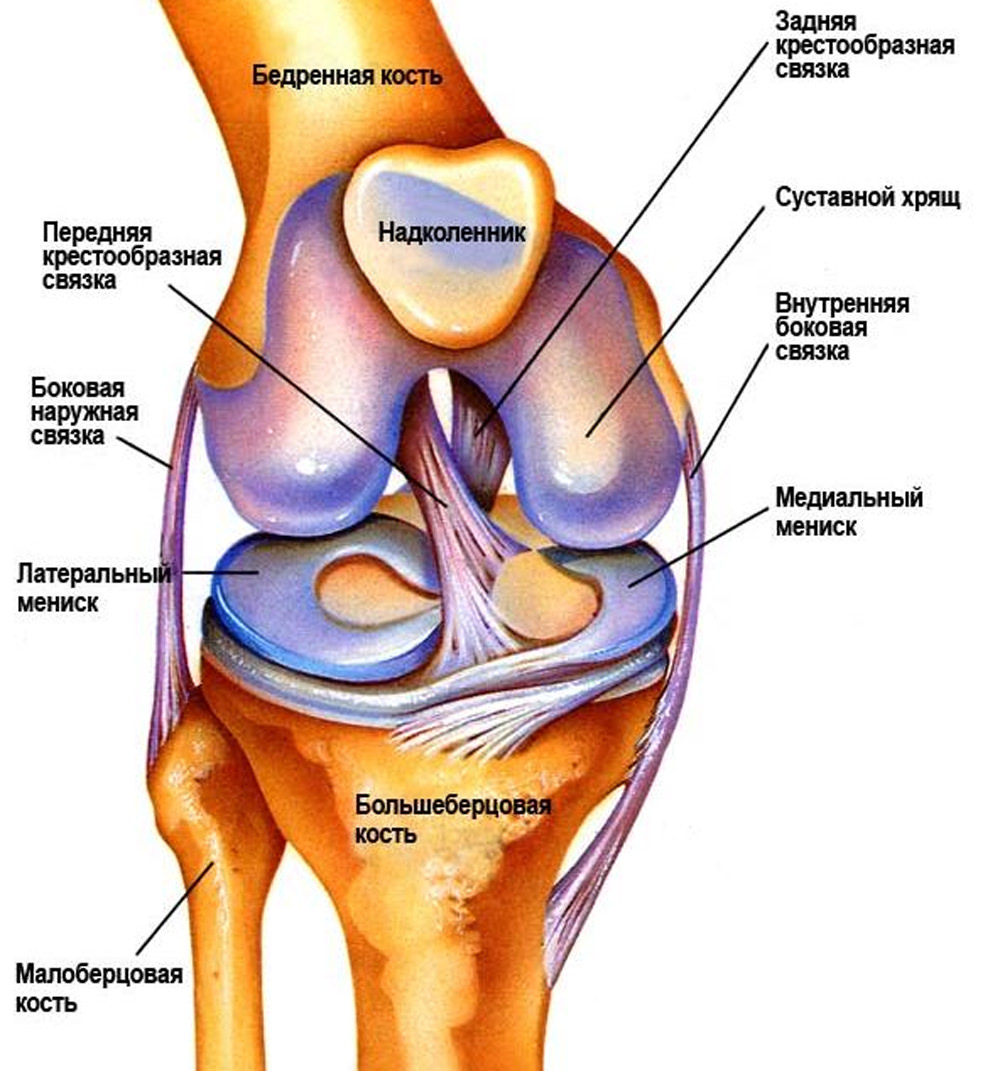
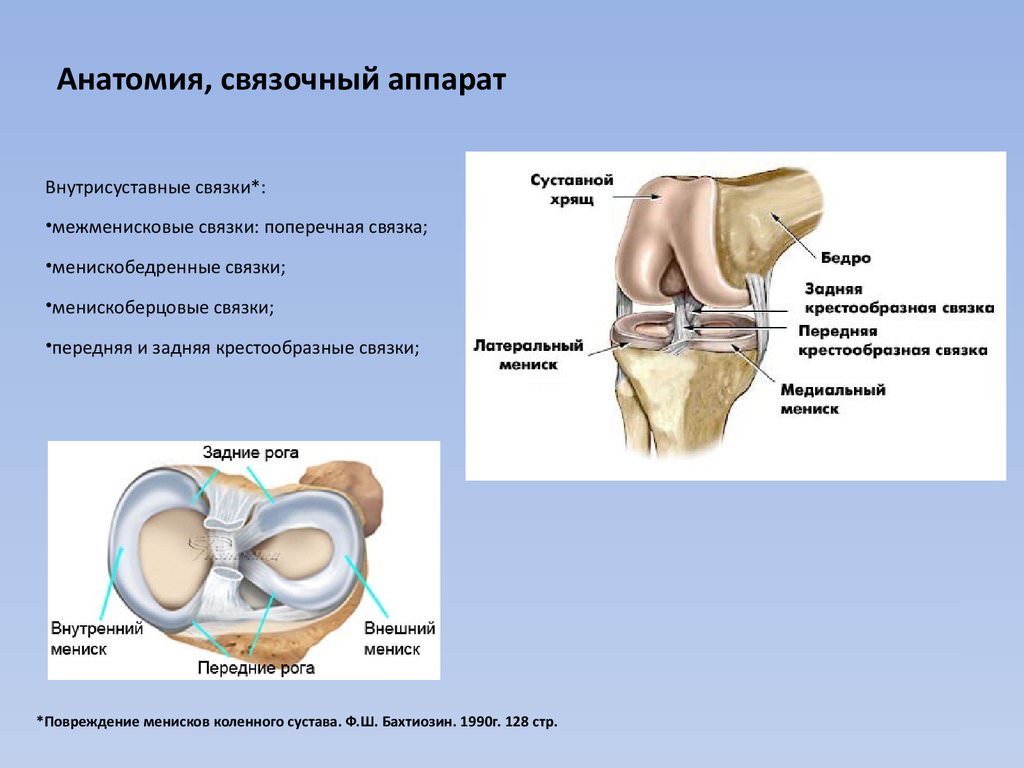
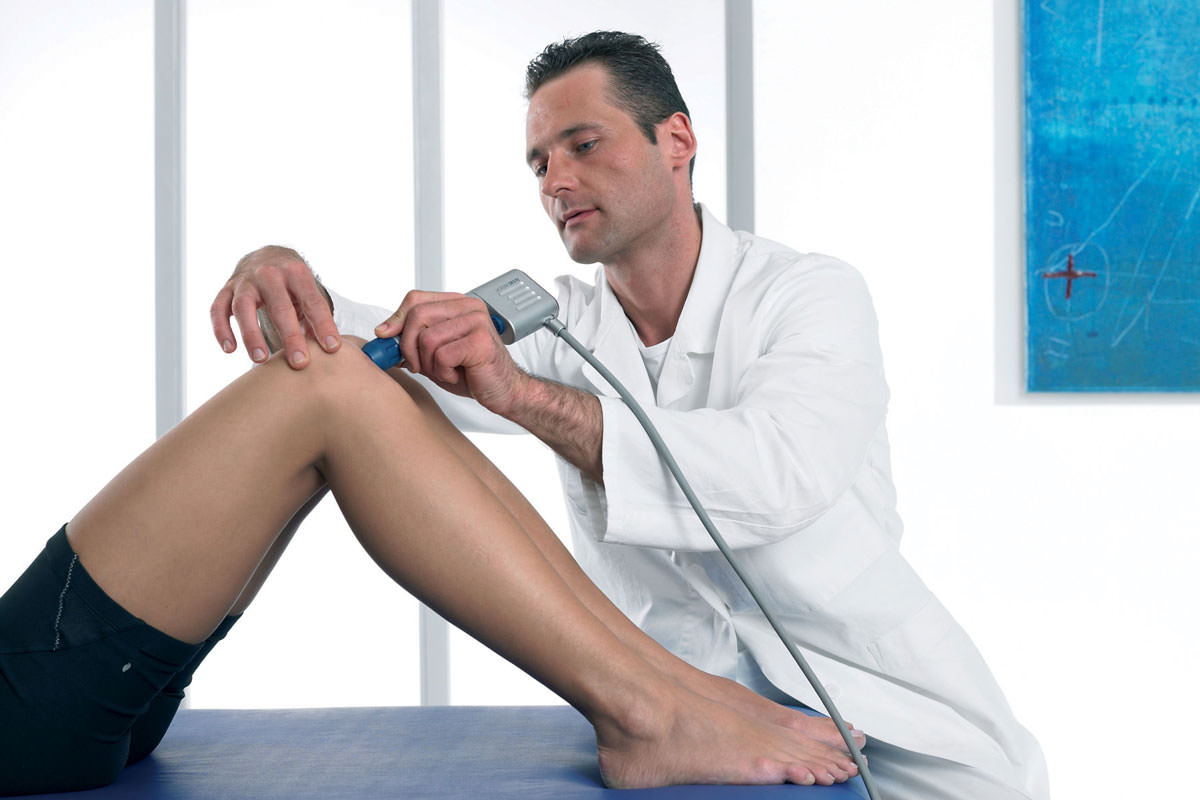
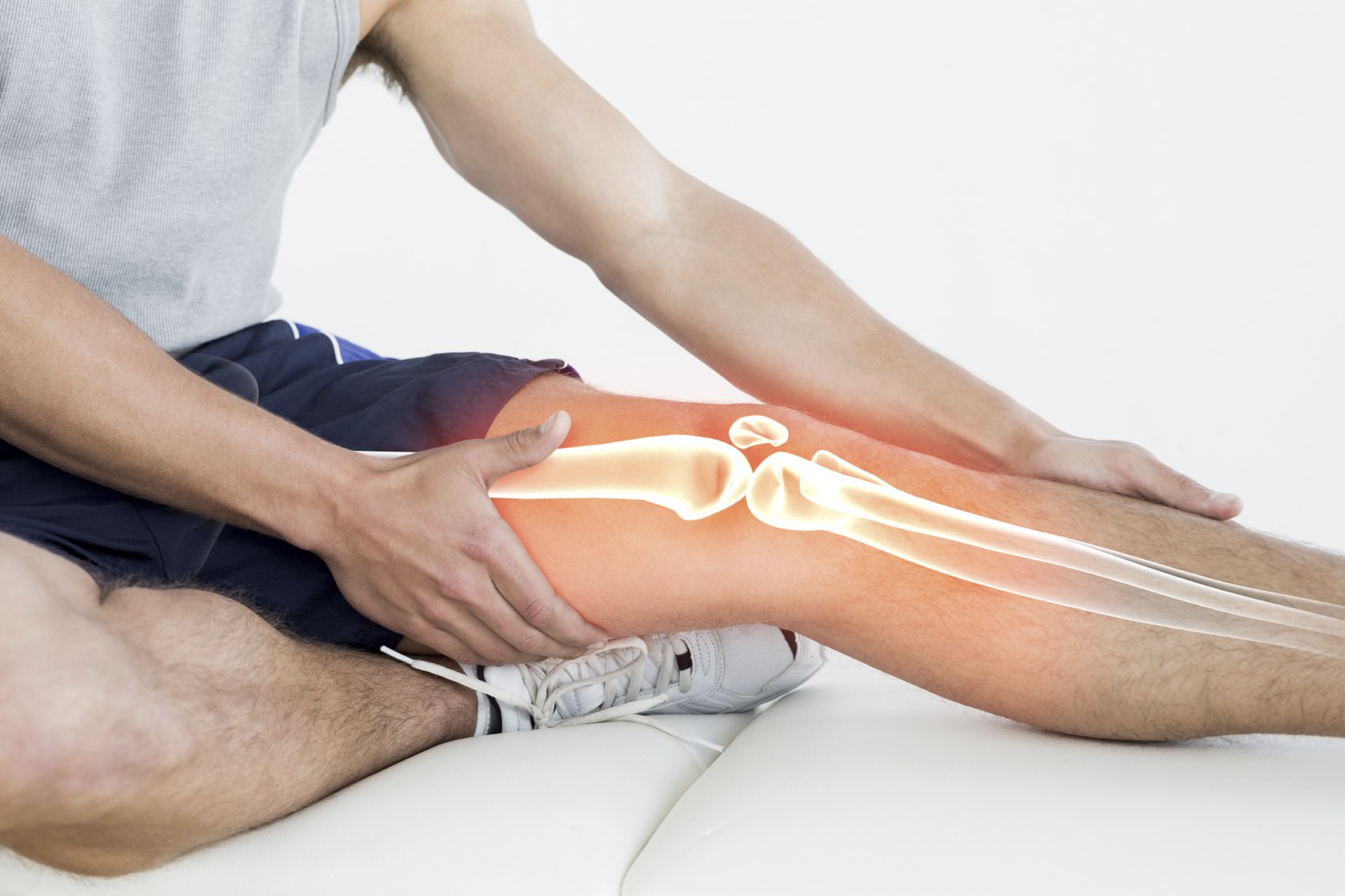
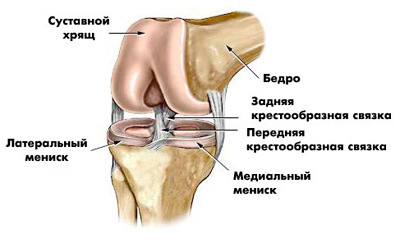
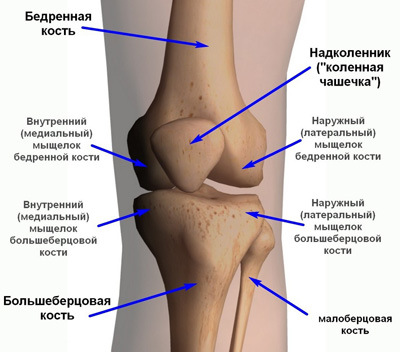
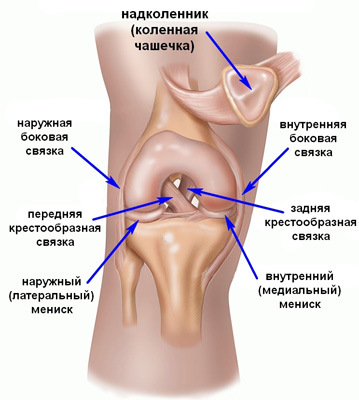
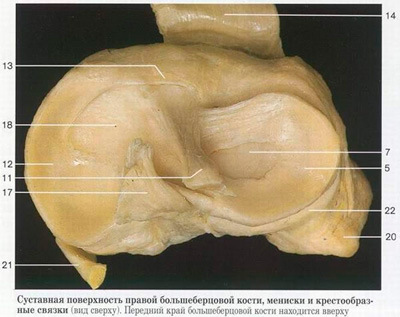
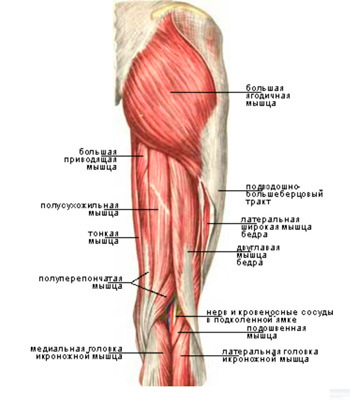






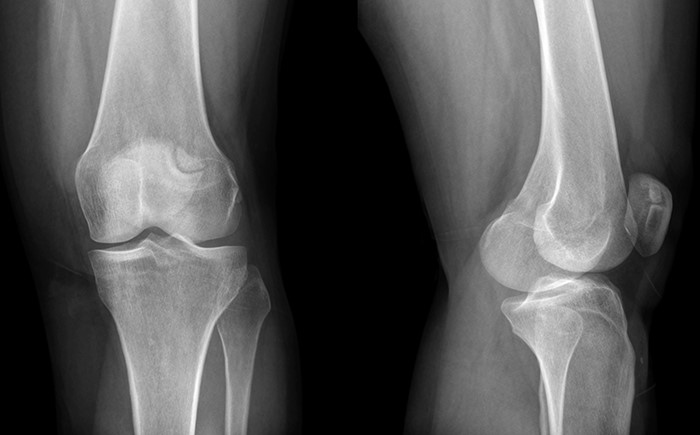
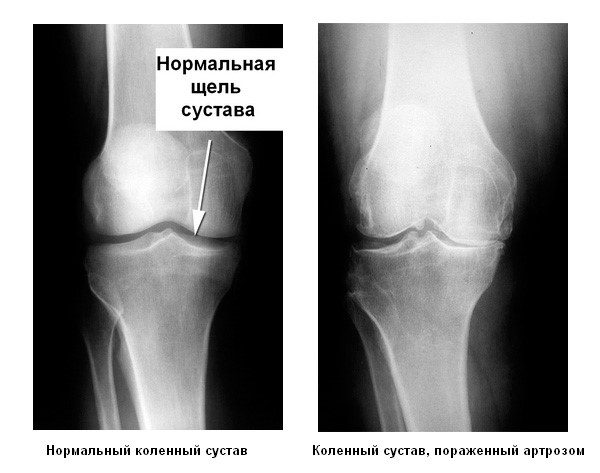
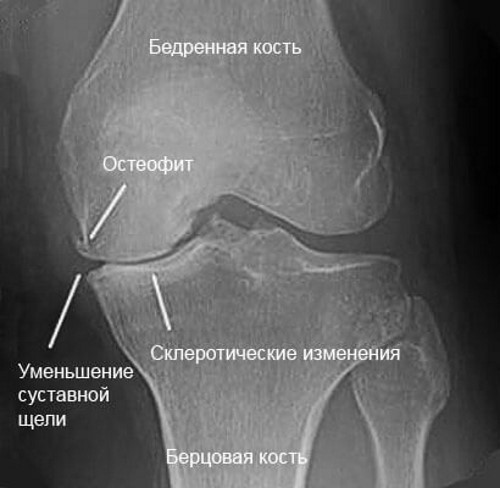

















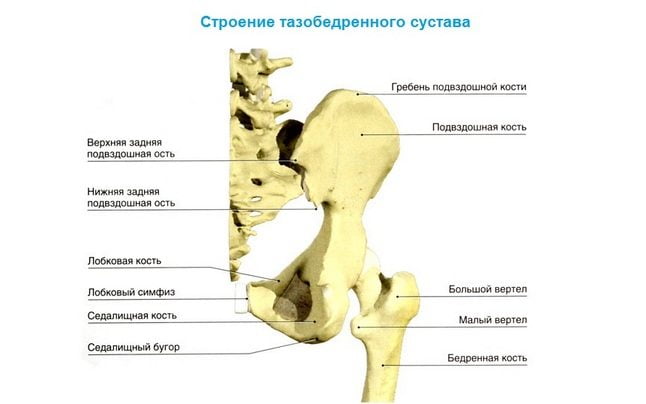
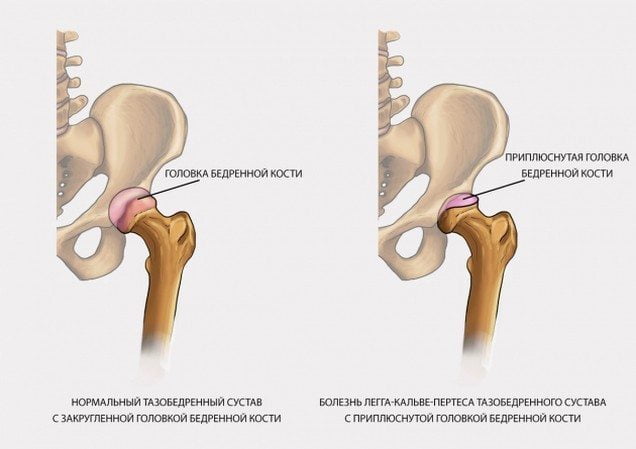
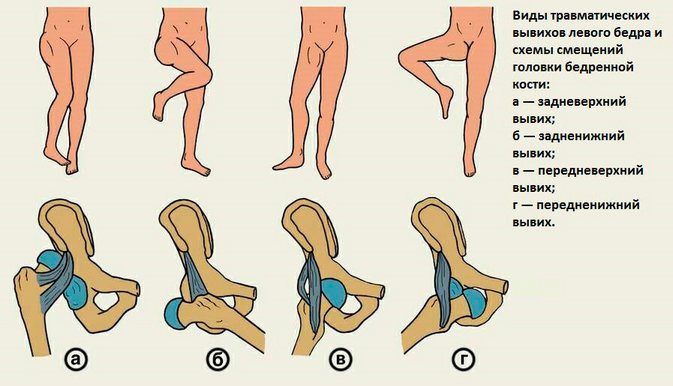
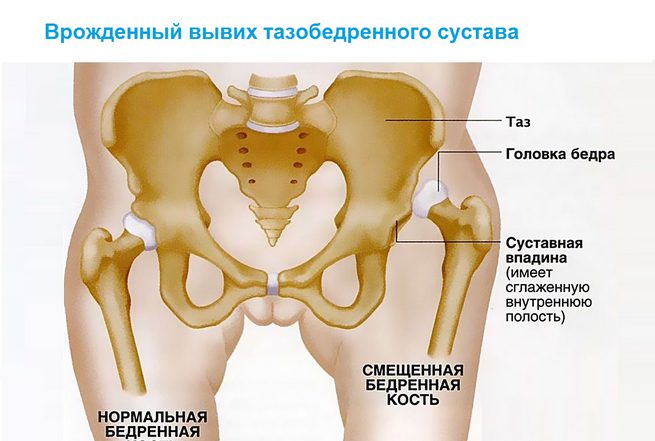
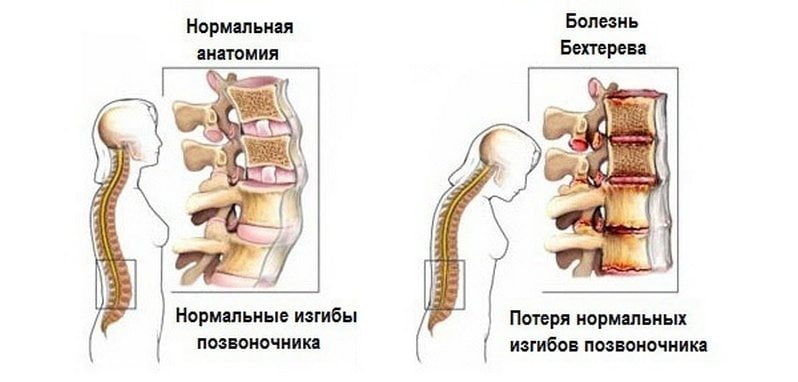
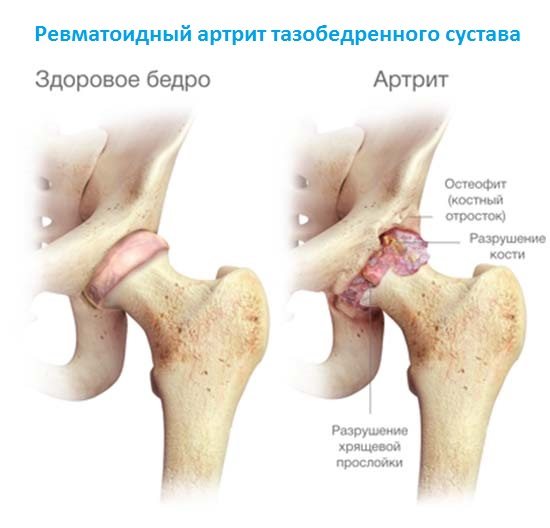
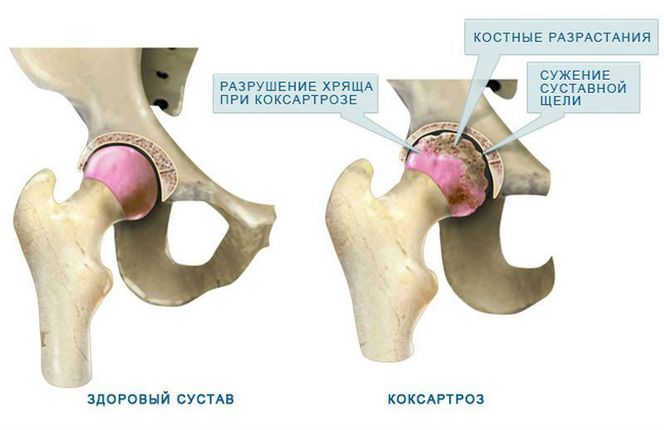
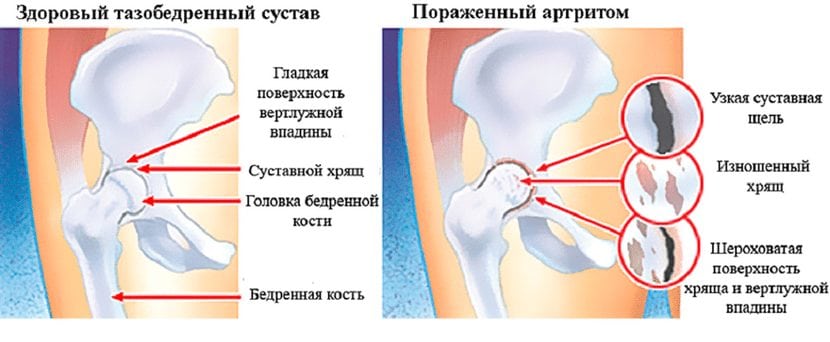
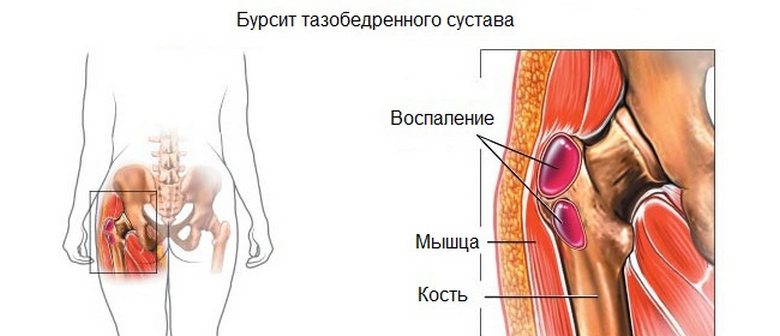


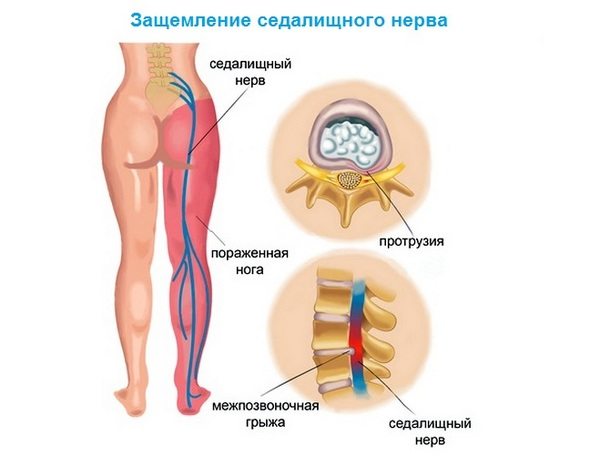
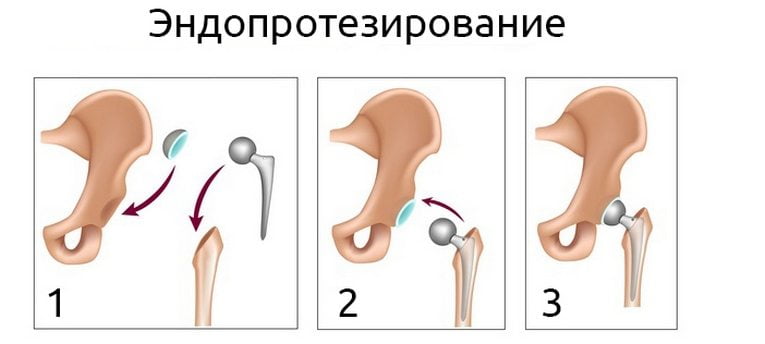

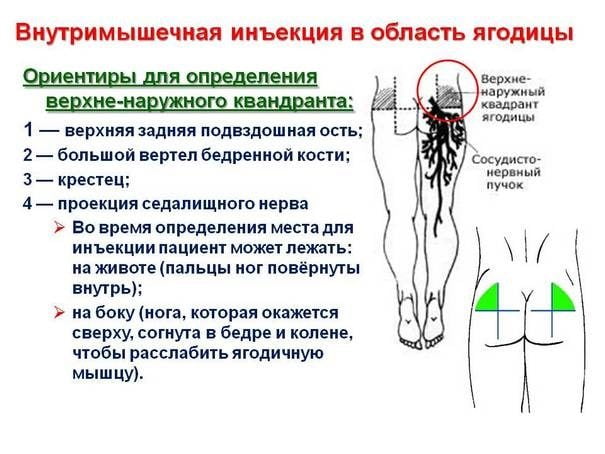
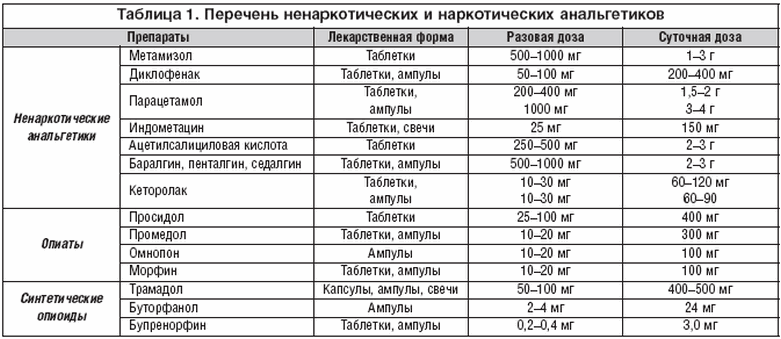
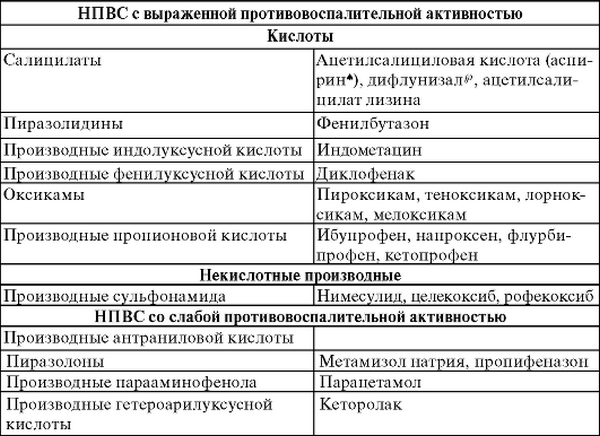










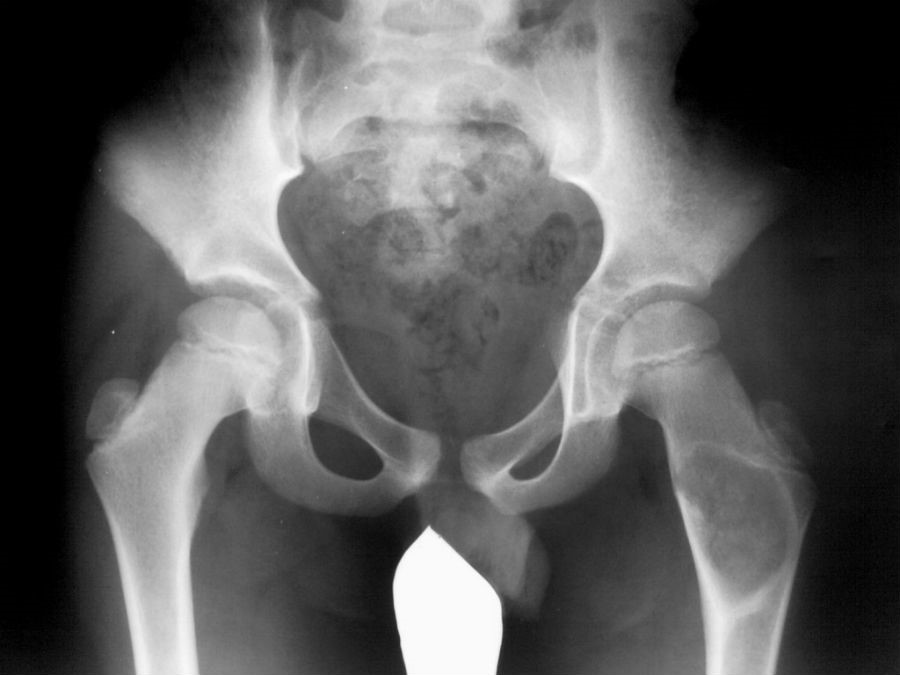



 Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).




























 Коллаген является одним компонентов суставного хряща. Нажмите на фото для увеличения
Коллаген является одним компонентов суставного хряща. Нажмите на фото для увеличения Нажмите на фото для увеличения
Нажмите на фото для увеличения Хондропротекторы различных поколений. Нажмите на фото для увеличения
Хондропротекторы различных поколений. Нажмите на фото для увеличения Желатиновый порошок
Желатиновый порошок Желатиновое желе
Желатиновое желе





































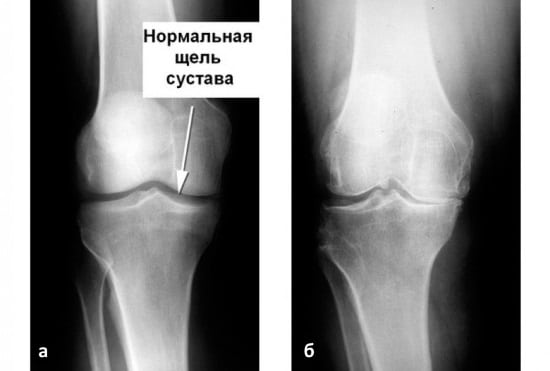
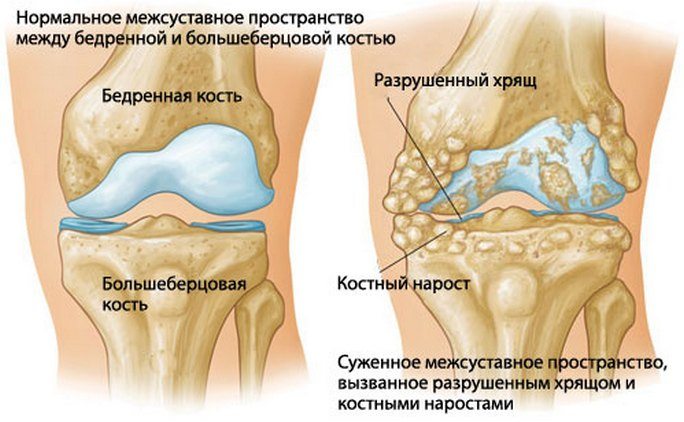
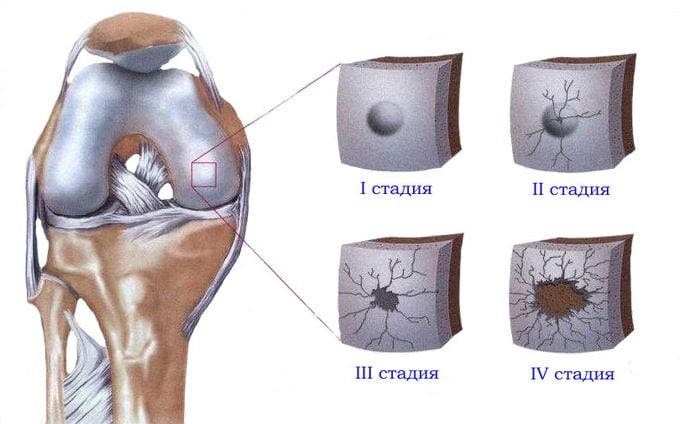
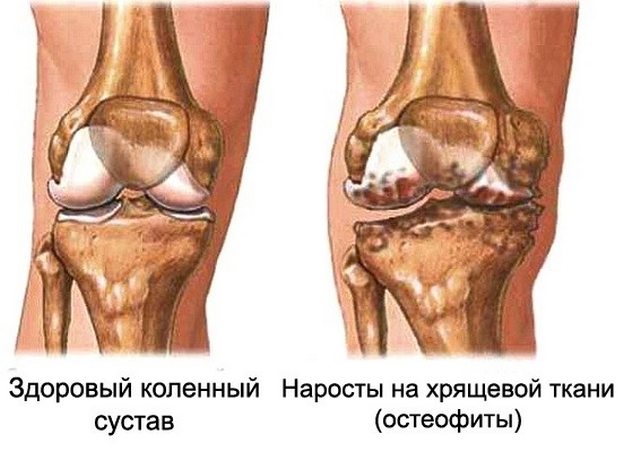



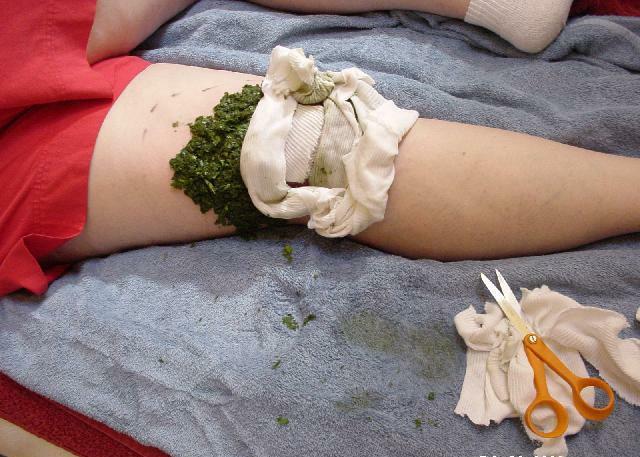

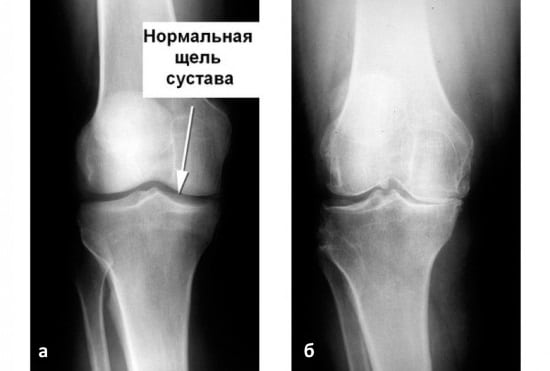
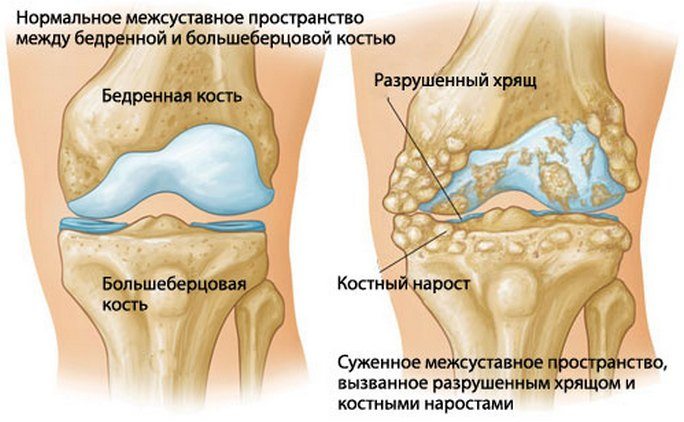
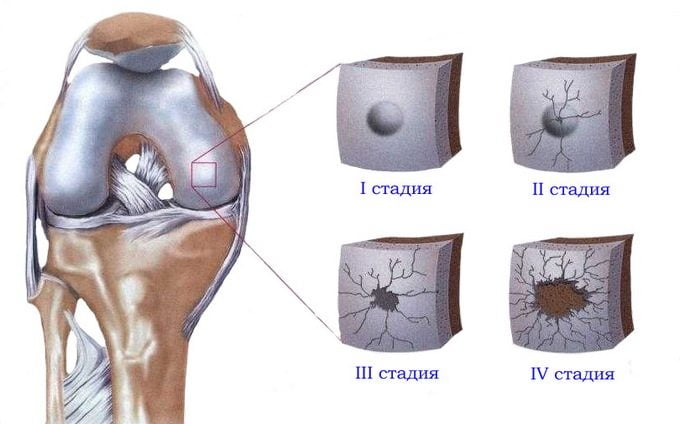
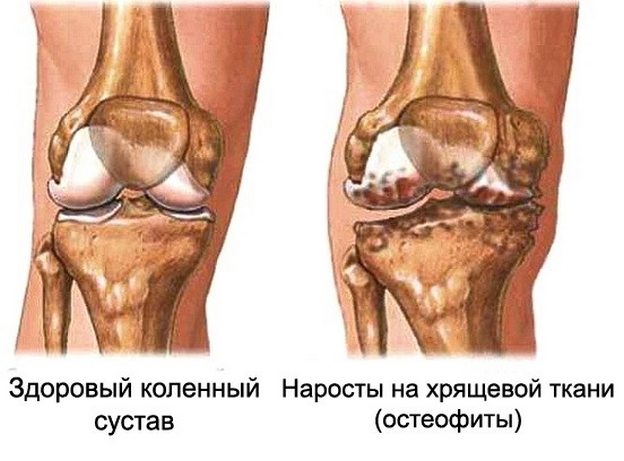


















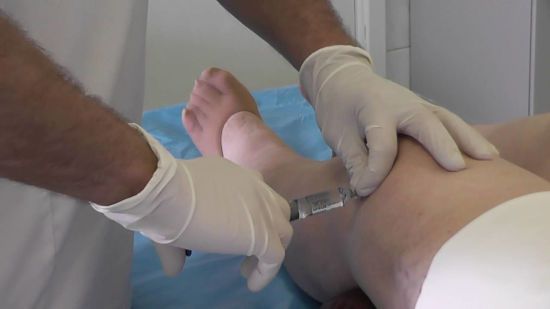








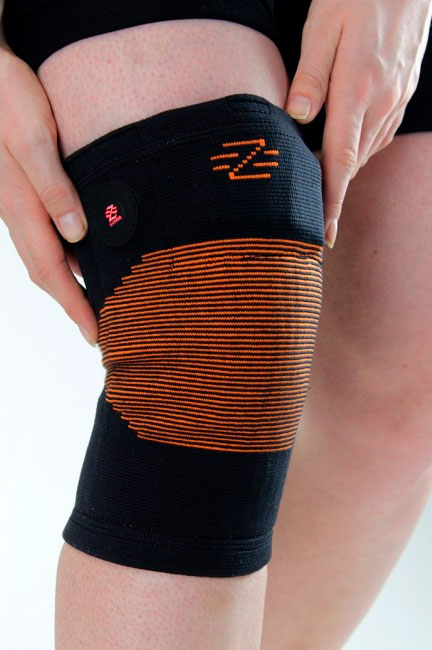




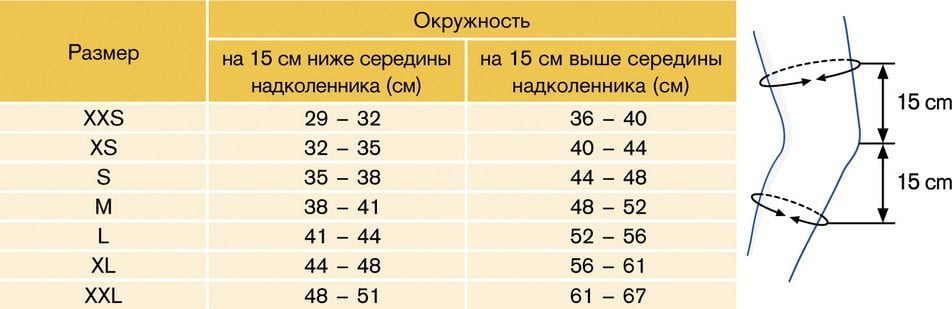
 Бывают: 1. Простые, эластичные – они рекомендуются при легкой степени артроза и для его предупреждения.
Бывают: 1. Простые, эластичные – они рекомендуются при легкой степени артроза и для его предупреждения.

 Вывих это устойчивое смещение суставных концов костей, в результате чего сустав перестает выполнять свою функцию. Вывих – одна из тяжелых и, к сожалению, нередких травм, и хотя она считается менее опасной, чем, например, перелом, последствия его могут быть не менее, а то и более серьезными, особенно если поврежден крупный сустав.
Вывих это устойчивое смещение суставных концов костей, в результате чего сустав перестает выполнять свою функцию. Вывих – одна из тяжелых и, к сожалению, нередких травм, и хотя она считается менее опасной, чем, например, перелом, последствия его могут быть не менее, а то и более серьезными, особенно если поврежден крупный сустав. Наверное, каждый слышал, что вывих лечится вправлением. Однако не все знают, что категорически не рекомендуется делать это неспециалисту, так как неумелые действия могут значительно усугубить травму, а в тяжелых случаях привести к полному разрушению сустава и последующей инвалидности.
Наверное, каждый слышал, что вывих лечится вправлением. Однако не все знают, что категорически не рекомендуется делать это неспециалисту, так как неумелые действия могут значительно усугубить травму, а в тяжелых случаях привести к полному разрушению сустава и последующей инвалидности.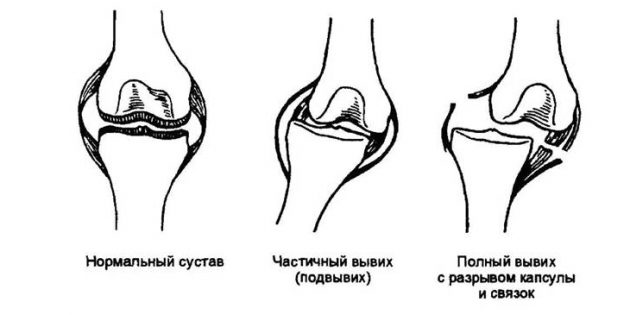
 autogear.ru
autogear.ru yimg.com
yimg.com allmed.pro
allmed.pro rambler.ru
rambler.ru
















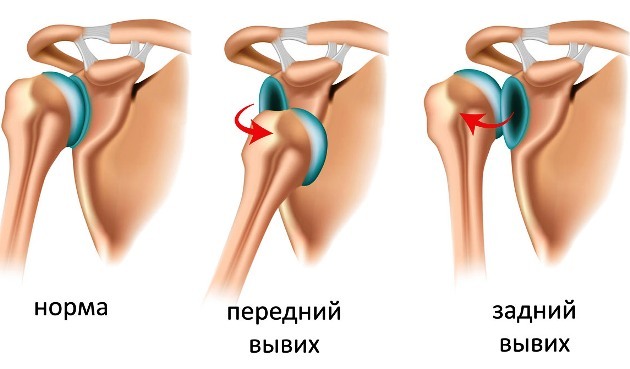


 Анальгетики помогут снят острую боль
Анальгетики помогут снят острую боль Сустав необходимо зафиксировать.
Сустав необходимо зафиксировать. Компресс прикладывают непосредственно к поврежденному участку.
Компресс прикладывают непосредственно к поврежденному участку. Боль в локтевом суставе правой руки часто свидетельствует о наличии множества проблем, поэтому для постановки диагноза необходимо пройти ряд исследований.
Боль в локтевом суставе правой руки часто свидетельствует о наличии множества проблем, поэтому для постановки диагноза необходимо пройти ряд исследований.
 При этом, при сгибании и разгибании руки боль возникает по разным причинам. Если вам больно сгибать или разгибать руку, то есть вероятность наличия артроза.
При этом, при сгибании и разгибании руки боль возникает по разным причинам. Если вам больно сгибать или разгибать руку, то есть вероятность наличия артроза.
 Сначала нужно полностью исключить всяческие нагрузки на сустав, а также обездвижить его.
Сначала нужно полностью исключить всяческие нагрузки на сустав, а также обездвижить его. Что же касается лечения, то существует несколько методов воздействия на корень проблемы.
Что же касается лечения, то существует несколько методов воздействия на корень проблемы.
 Лечение народными средствами также достаточно широко используется. Такое лечение поможет, если у больного ноют руки, пульсирует пораженная область локтя, либо он испытывает сильные боли в суставах.
Лечение народными средствами также достаточно широко используется. Такое лечение поможет, если у больного ноют руки, пульсирует пораженная область локтя, либо он испытывает сильные боли в суставах.









 Боли в локте
Боли в локте Схема строения сустава
Схема строения сустава Бурсит
Бурсит Болезненность сустава
Болезненность сустава Мази и гели
Мази и гели Ортез
Ортез Ударно-волновая терапия УВТ
Ударно-волновая терапия УВТ УВЧ
УВЧ

 Если человек – левша, то болевые ощущения в левом локтевом суставе могут возникнуть вследствие перенапряжения или ежедневной работы, связанной с профессиональной деятельностью.
Если человек – левша, то болевые ощущения в левом локтевом суставе могут возникнуть вследствие перенапряжения или ежедневной работы, связанной с профессиональной деятельностью. Она характерна для артрита и бурсита. При этом может возникать внезапно и усиливаться при дуновении ветра и холоде.
Она характерна для артрита и бурсита. При этом может возникать внезапно и усиливаться при дуновении ветра и холоде.







 Это заболевание является наиболее распространенной причиной боли в локте. Данное заболевание может поразить человека в любом возрасте. Различают внутренний и наружный эпикондилит.
Это заболевание является наиболее распространенной причиной боли в локте. Данное заболевание может поразить человека в любом возрасте. Различают внутренний и наружный эпикондилит. Артрит диагностируется примерно в 10 % случаях возникновения боли в локте. Чаще всего при поражении артритом бывают воспалены не только его суставы, но и другие участки тела, в зависимости от разновидности заболевания.
Артрит диагностируется примерно в 10 % случаях возникновения боли в локте. Чаще всего при поражении артритом бывают воспалены не только его суставы, но и другие участки тела, в зависимости от разновидности заболевания. Одной из причин возникновения болевых ощущений может стать хондрокальциноз, который представляет собой отложение солей в суставном хряще. Он встречается у людей старше 50 лет, а причиной его может стать наследственная предрасположенность и гормональные нарушения.
Одной из причин возникновения болевых ощущений может стать хондрокальциноз, который представляет собой отложение солей в суставном хряще. Он встречается у людей старше 50 лет, а причиной его может стать наследственная предрасположенность и гормональные нарушения.
 Боли в локте также лечат с помощью народных средств. Существует множество рецептов для снятия болевых ощущений. Например, наиболее популярным средством считаются настойки на основе прополиса.
Боли в локте также лечат с помощью народных средств. Существует множество рецептов для снятия болевых ощущений. Например, наиболее популярным средством считаются настойки на основе прополиса. Основные симптомы подагры на руках
Основные симптомы подагры на руках Бурсит на руках – причины и симптомы
Бурсит на руках – причины и симптомы Боль при поднятии руки в плече – что делать
Боль при поднятии руки в плече – что делать Когда болит плечо и хрустит – от причин к лечению
Когда болит плечо и хрустит – от причин к лечению Анатомия локтя
Анатомия локтя иммобилизируйте (обездвижьте) пораженную конечность и зафиксируйте ее в наименее болезненном состоянии. В первую очередь это касается тех, кто сильно ударился локтем;
иммобилизируйте (обездвижьте) пораженную конечность и зафиксируйте ее в наименее болезненном состоянии. В первую очередь это касается тех, кто сильно ударился локтем; Рентген локтевого сустава
Рентген локтевого сустава При переломе может немедленно потребоваться хирургическое вмешательство. После операции локоть фиксируется в гипсе на 3 месяца. Перед снятием повязки выполняется комплекс упражнений из лечебной гимнастики, в который входит разминка пальцев руки и упражнения на дыхание.
При переломе может немедленно потребоваться хирургическое вмешательство. После операции локоть фиксируется в гипсе на 3 месяца. Перед снятием повязки выполняется комплекс упражнений из лечебной гимнастики, в который входит разминка пальцев руки и упражнения на дыхание. болевой синдром устраняется с помощью глюкокортикостероидов или нестероидных противовоспалительных препаратов. К ним относятся: «Кеторолак», «Ибупрофен», «Индометацин». Лекарственные средства принимаются перорально или инъекционно;
болевой синдром устраняется с помощью глюкокортикостероидов или нестероидных противовоспалительных препаратов. К ним относятся: «Кеторолак», «Ибупрофен», «Индометацин». Лекарственные средства принимаются перорально или инъекционно;

