Остеопороз у мужчин симптомы и лечение: симптомы, лечение, причины и питание – симптомы и лечение, причины возникновения
симптомы, лечение, причины и питание
 Человеческий организм – это сбалансированная система, где все процессы происходят связанно между собой. Опорно-двигательный аппарат постоянно обновляется: клетки костей создаются и разрушаются, а количество кальция в них уменьшается и прибавляется.
Человеческий организм – это сбалансированная система, где все процессы происходят связанно между собой. Опорно-двигательный аппарат постоянно обновляется: клетки костей создаются и разрушаются, а количество кальция в них уменьшается и прибавляется.
Если баланс процессов восстановления и разрушения нарушен, кости теряют плотность и подвержены переломам. Так возникает остеопороз у мужчин. Его развитие определяют наследственные факторы, питание, работа эндокринных желез и образ жизни.
Вконтакте
Google+
Одноклассники
Содержание статьи
Особенности
 Мужской и женский остеопороз возникает по разным причинам. Наиболее распространенным считают гипогонадизм – недостаток тестостерона и эстрогена.
Мужской и женский остеопороз возникает по разным причинам. Наиболее распространенным считают гипогонадизм – недостаток тестостерона и эстрогена.
Из-за этого в костной ткани естественное постоянное обновление клеток нарушается: процессы разрушения ускоряются, а регенерация замедлена. Если у человека неблагоприятная наследственность, то он подвержен риску заболеть. На появление заболевания влияет небольшой рост и малая масса тела.
Риск развития вторичного остеопороза существует у мужского населения, страдающего:
- Рахитом.
- Злокачественными новообразованиями.
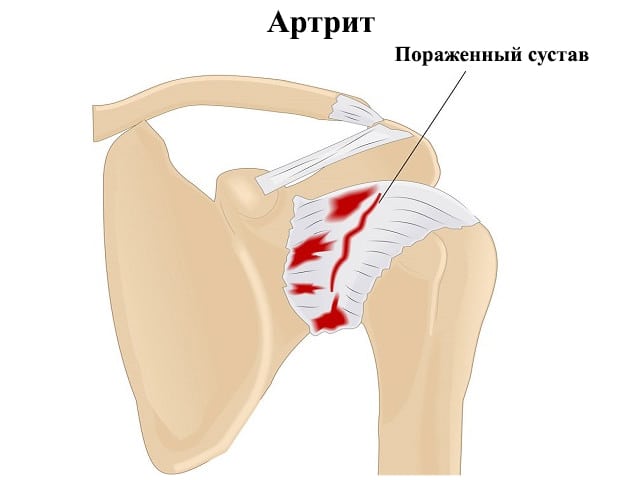
- Артритом.
- Гипертиреозом.
- Печеночной недостаточностью.
- Мальабсорбцией.
Снижение прочности костей в большей мере присуще мужчинам, чем женщинам. Отрицательная динамика заболеваемости отмечается среди городского населения.
Причины
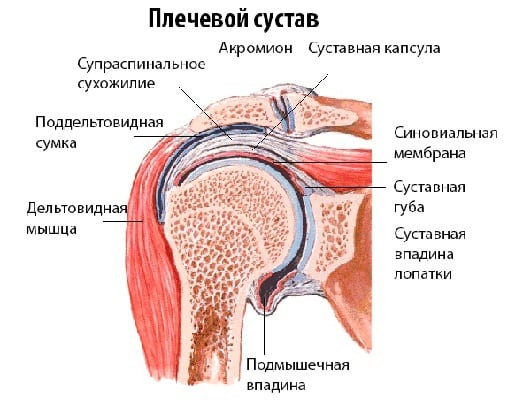
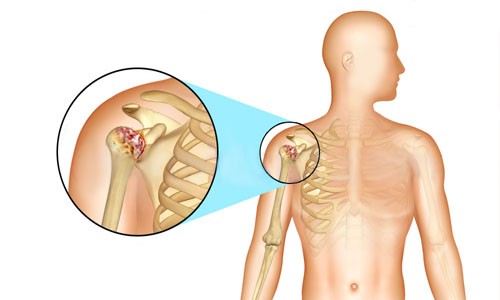
 Описанная патология принадлежит к системным, то есть поражает все части скелета, хотя чаще всего дает знать о себе разрушением целостности предплечья, бедер или позвонков.
Описанная патология принадлежит к системным, то есть поражает все части скелета, хотя чаще всего дает знать о себе разрушением целостности предплечья, бедер или позвонков.
Основной причиной возникновения остеопороза является потеря минеральных солей опорно-двигательным аппаратом. Эти элементы наделяют кости плотностью и твердостью. Из-за нарушения метаболизма в организме и болезней эндокринной системы вещества хуже усваиваются.
Данный процесс происходит длительно. Медики утверждают, что от возникновения нарушений до появления переломов проходит около 15 лет. В этом заключается опасность – человек может не подозревать, что его кости становятся хрупкими, а перелом можно получить при любом механическом воздействии: резком движении или падении с высоты своего роста.
Среди факторов риска остеопороза у мужчин стоит выделить следующие:
- Возраст от 65 лет и более.
- Курение.
- Гиподинамия.
- Недостаток кальциевых веществ и витамина D.
- Алкоголизм.
- Прием препаратов с гормонами щитовидки.
- Злоупотребление кофе.
- Гипертиреоз.
- Гормональные нарушения.
- Высокий риск падения с связи с плохим зрением, деменцией и др.
- Мальабсорбция.
- Злокачественные новообразования.
- Прием кортикостероидов более чем 3 месяца.
- Прием противосудорожных медикаментов.
- Генетические факторы.
- Дефицит тестостерона и переизбыток эстрогенов.
- Ревматоидный артрит.
- Сутулость (грудной кифоз).
Непрямые симптомы патологии:
- Ноющие спинные боли.
- Уменьшение выносливости.
- Измененная походка.
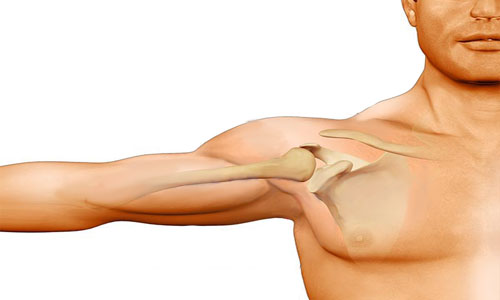
- Ограничение амплитудности движений в тазобедренном и плечевом отделе.
Часто пациент не замечает эти симптомы, пока не произойдет нарушение целостности опорно-двигательного аппарата.
Диагностика
Для определения заболевания учитываются жалобы, результаты обследований с помощью инструментов, лабораторные данные, клинические показатели. Наиболее точным методом считается денситометрия. Применяют костные маркеры, гормональные исследования, анализы крови на выяснение уровня фосфора и кальция.
Лечение
 Выбор лечащего метода определяется конкретными показателями анализов, исследований, признаков болезни. Для основной терапии применяются:
Выбор лечащего метода определяется конкретными показателями анализов, исследований, признаков болезни. Для основной терапии применяются:
- Фториды.
- Кальциевые медикаменты.
- Бисфосфонаты.
Положительно влияют на состояние больного профессиональный массаж, физиотерапевтические процедуры, лечебная физкультура, включающая силовые тренировки, аэробную нагрузку, ходьбу и упражнения из исходного стоячего положения. Физические комплексы составляются квалифицированным врачом и проводятся под его наблюдением. Нагрузка определяется возрастом пациента, сопутствующими болезнями и другими факторами.
Медикаментозное лечение остеопороза у мужчин зависит от признаков, что привели к заболеванию. Если наблюдается низкая плотность костей, больному назначают медикаменты с высоким содержанием азота (стронция ранелат, золедроновая кислота, алендронат).
Если лечение малоэффективно, пациенту назначается кальцитонин. При нарушенной целостности позвонков это лекарство будет особенно полезным. Сбои в работе эндокринной системы устраняются глюкокортикоидной терапией. Недостаточный уровень тестостерона лечится соответствующими препаратами с содержанием данного гормона.
Важно! Терапия проводится на протяжении 3–5 лет с учетом индивидуальных данных.
Питание
При составлении диеты важно принимать к сведению суточную потребность в кальции для определенного возраста. Для лиц мужского пола до 50 лет достаточно потреблять в день 1000 мг вещества, после 50 лет – 1500 мг.

Стоит придерживаться следующих правил питания:
- Рацион должен состоять из фолиевой кислоты, витаминов А и С, магния, меди, цинка.
- Исключить алкоголь и курение.
- Избегать жарки продуктов, а овощи, фрукты и зелень лучше есть сырыми.
- Принимать солнечные ванны, что способствуют накоплению в организме витамина D.
- Принимать пищу каждые 3,5 часа небольшими порциями.
- Отдавать предпочтение сырам, творогу, орехам, чесноку, молочным продуктам.
Профилактика
Во избежание болезни мужчинам необходимо:
- Питаться сбалансировано.
- Отказаться от алкоголя и курения.
- Подольше пребывать на улице в солнечную погоду.
- Заниматься умеренной физической активностью.
Полезное видео
В видео рассказывают какие заболевания ведут к остеопорозу, какие продукты нужно исключить и какие наоборот включить в рацион.
Остеопороза можно избежать, придерживаясь профилактических правил. Если в организме появляются заболевания, что становятся причинами потери плотности костной ткани, стоит немедленно принять меры по их устранению. Стоит помнить, что данная болезнь не выявляет себя сразу, поэтому вовремя предпринятые профилактические действия обезопасят от проблем с опорно-двигательным аппаратом в будущем.
Вконтакте
Google+
Одноклассники
Проблемы остеопороза у мужчин | Насонов Е.Л.
Остеопороз и остеопоретические переломы обычно рассматриваются, как патология, характерная для женщин в постменопаузе и пожилого возраста. Однако остеопороз нередко встречается и у мужчин [1–3]. Фактически 30% всех случаев остеопоретических переломов бедра, которыми страдает население планеты, происходят у лиц мужского пола [4] (табл. 1). Среди всех случаев остеопороза его частота у мужчин составляет 20%. Очевидно, поскольку остеопороз протекает без симптомов до момента перелома костей скелета, необходимо оценивать риск остеопороза не только у женщин, но и мужчин и при наличии факторов риска проводить активную профилактику и лечение.

И у женщин, и у мужчин возрастная потеря костной ткани начинается после 50 лет [5]. Однако у мужчин наблюдается бимодальное распределение встречаемости остеопороза (рис. 1), поскольку до 50 лет остеопороз у мужчин (как правило, вторичный) развивается значительно чаще, чем у женщин. Например, у мужчин острый гипогонадизм (обычно – результат орхиэктомии по поводу рака предстательной железы) вызывает быструю потерю костной массы в любом возрасте.
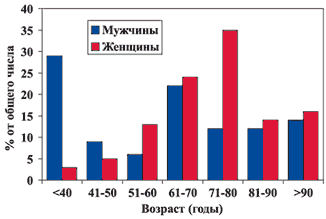
Рис. 1. Распределение частоты случаев остеопороза в зависимости от возраста мужчин и женщин
Остеопороз выявляется примерно у 4–6% мужчин в возрасте старше 50 лет, а остеопения значительно чаще – в 33–47% случаев [1]. Поскольку у мужчин костная масса все же выше, чем у женщин, частота остеопоретических переломов начинает нарастать примерно на 10 лет позже [10], после 75 лет. Учитывая более низкую общую продолжительность жизни у мужчин, чем у женщин, вклад остеопороза в заболеваемость не столь заметен, как у женщин. Однако с учетом прогнозируемого увеличения продолжительности жизни (по крайней мере, в развитых странах) предполагается существенное увеличение частоты остеопоретических переломов у мужчин в течение ближайшего десятилетия (табл. 1) [1].Следует особо подчеркнуть, что последствия переломов бедренной кости у мужчин существенно тяжелее, чем у женщин, как в отношении ближайшего, так и отдаленного прогноза. Например, имеются данные, что госпитальная смертность после переломов бедра у мужчин в 2 раза выше, чем у женщин [7], а общая летальность в течение первого года после перелома составляет 30–50%, в то время как у женщин около 20% [11]. Увеличение смертности связано со многими причинами, и в первую очередь с более высокой частотой сопутствующих заболеваний [12]. Кроме того, более половины мужчин, перенесших переломы бедра, существенно инвалидизированы в связи с сильными болями и нуждаются в помощи при передвижении [13].
Факторы риска
Хотя основной причиной остеопороза у мужчин является пожилой возраст и генетические факторы, у 30–60% его развитие связано со вторичными факторами риска (табл. 2). Только примерно у 40% мужчин, несмотря на интенсивное обследование, не удается обнаружить хотя бы одного фактора риска [3,19].
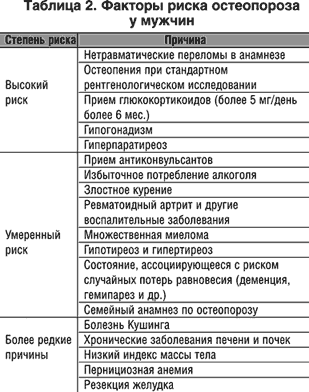
Среди них одно из ведущих мест занимает глюкокортикоидная терапия, с которой связан каждый 1 из 6 случаев остеопороза у мужчин [17]. Поскольку риск развитие остеопороза на фоне лечения глюкокортикоидами у мужчин особенно высок, практически все пациенты должны обязательно получать антиостеопоретическую терапию, если они принимают эти препараты в дозе более 5 мг/день в течение более 6 мес. [18]. Оптимальным методом лечения глюкокортикоидного остепороза у мужчин является применение препаратов кальция и витамина D в сочетании с бисфосфонатами [7].
Среди них одно из ведущих мест занимает глюкокортикоидная терапия, с которой связан каждый 1 из 6 случаев остеопороза у мужчин [17]. Поскольку риск развитие остеопороза на фоне лечения глюкокортикоидами у мужчин особенно высок, практически все пациенты должны обязательно получать антиостеопоретическую терапию, если они принимают эти препараты в дозе более 5 мг/день в течение более 6 мес. [18]. Оптимальным методом лечения глюкокортикоидного остепороза у мужчин является применение препаратов кальция и витамина D в сочетании с бисфосфонатами [7].Антиконвульсанты
Антиконвульсанты, особенно фенитоин и фенобарбитал, оказывают многообразные негативные эффекты на костный метаболизм [19]. Например, антиконвульсанты усиливают метаболизм витамина D и 25–гидроксивитамина D в печени, что, в свою очередь, приводит к снижению абсорбции кальция в кишечнике. Мужчины, принимающие антиконвульсанты, должны обязательно получать препараты кальция и витамина D, а при существенном снижении минеральной плотности костной ткани (МПКТ) – бисфосфонаты.
Низкий уровень половых гормонов
Андрогены необходимы для достижения пиковой костной массы и поддержания костной массы в течение жизни. У мужчин молодого возраста с гипогонадизмом наблюдается четкая корреляция между снижением уровня тестостерона и МПКТ, а заместительная терапия тестостероном приводит к увеличению костной массы [20]. С возрастом уровень тестостерона прогрессивно (но плавно) снижается. Вероятно, именно поэтому у пожилых мужчин четкой корреляции между уровнем тестотерона и МПКТ (в отличие от молодых) не прослеживается [21]. Более того, назначение тестостерона пожилым мужчинам противопоказано, так как приводит к тяжелым побочным эффектам, в первую очередь увеличивает риск рака предстательной железы.
Интересно, что по данным ряда исследователей у мужчин снижение МПКТ более четко коррелирует со снижением уровня эстрадиола, чем тестостерона [21–23]. Однако каковы фармакологические перспективы применения эстрадиола у мужчин с остеопорозом, в настоящее время не ясно.
Курение и прием алкоголя
Курение и алкоголизм являются достоверными независимыми факторами риска остеопоретических переломов как у мужчин, так и у женщин [24]. Негативное влияние курения связано со снижением массы тела, уменьшением абсорбции кальция и уровня эстрадиола, а также прямым токсическим действием на костную ткань, и зависит от длительности и интенсивности курения. Алкоголь в умеренных дозах, напротив, оказывает «протективное» действие на костный метаболизм, но его избыточное применение приводит к потере костной массы [25]. Полагают, что в высоких дозах алкоголь напрямую подавляет активность остеобластов.
Кроме того, существуют другие многочисленные факторы риска развития остеопороза, при этом чем больше этих факторов выявляются одновременно, тем выше риск остеопоретических переломов у мужчин.
Диагностика остеопороза у мужчин
В отличие от женщин, у которых остеопороз нередко выявляется в процессе планового денситометрического обследования, у мужчин наличие остеопороза, как правило, становится очевидным только после развития переломов позвоночника или бедра. Это во многим связано с тем, что общепринятых на международном уровне рекомендаций, касающихся показаний к обследованию мужчин в отношении выявления остеопороза, до сих пор не разработано.
В то же время существуют рекомендации авторитетных экспертов [7,26], по мнению которых проводить диагностику остеопороза у мужчин следует по следующим показаниям:
– Возраст старше 70 лет;
– Наличие любых нетравматических переломов в анамнезе;
– Выявление рентгенологических признаков остеопении при рентгенологическом исследовании;
– Длительный прием глюкокортикоидов;
– Гипогонадизм;
– Гиперпаратиреоз;
– Наличие других очевидных факторов, приводящих к нарушению костного метаболизма.
Очевидно, что скорейшее внедрение в клиническую практику этих рекомендаций представляется чрезвычайно важным для снижения риска развития осложнений остеопороза у мужчин.
Для диагностики остеопороза следует использовать метод биэнергетической рентгеновской денситометрии (DEXA). Хотя рекомендации ВОЗ, касающиеся денситометрических критериев остеопороза, разработаны для женщин, полагают, что снижение МПКТ ниже 2–2,5 стандартных отклонений от пиковой костной массы ассоциируется с существенным увеличением риска переломов у мужчин (в той же степени, как и у женщин) и диктует необходимость назначения антиостеопоретической терапии [6]. Следует особо подчеркнуть, что решение вопроса о целесообразности лечения должно базироваться не только на данных денситометрии, но и оценке других факторов риска остеопоретических переломов (табл. 2) [3,6,7,16].
У пациентов с остеопорозом (на основании денситометрии) необходимо попытаться идентифицировать причины остеопороза. Общепринятые методы рутинного обследования мужчин с остеопорозом суммированы в таблице 3.

Общие принципы профилактики и лечения остеопороза у мужчин суммированы в таблице 4.
Общие принципы профилактики и лечения остеопороза у мужчин суммированы в таблице 4.

Однако краеугольным камнем лечения остеопороза у мужчин (как и у женщин) несомненно, является назначение препаратов кальция и витамина D в адекватных дозах. Это особенно важно, поскольку по данным эпидемиологических исследований только около половины мужчин потребляют адекватное количество кальция с пищей [6]. Кроме того, у мужчин пожилого возраста наблюдается существенное нарушение биосинтеза витамина D в коже, снижение потребления витамина D с пищей и его желудочно–кишечная абсорбция. Особый интерес представляют препараты, содержащие в своем составе как соли кальция, так и витамин D. Среди представленных на фармацевтическом рынке России препаратов одними из наиболее адекватных лекарственных форм являются Кальций–Д3 фармацевтической компании «Никомед» (Кальций–Д3 Никомед), содержащий в своем составе 500 мг кальция и 200 МЕ витамина D в виде жевательных таблеток с апельсиновым вкусом и Кальций–Д3 Никомед Форте, содержащий 500 мг кальция и 400 МЕ витамина D в виде жевательных таблеток с лимонным вкусом. Прием 1–2 таблеток препарата обеспечивает суточную потребность организма в кальции и витамине D. Согласно мнению экспертов Национального Общества по остеопорозу (США) для профилактики и лечения остеопороза у лиц мужского пола, особенно в возрасте старше 70 лет, необходимо назначение витамина D в дозе 400–800 МЕ/сут. Кальций–Д3 Никомед Форте полностью соответствует мировым стандартам лечения остеопороза.
Адекватным методом лечения пациентов с достоверным остеопорозом является назначение бисфосфонатов. Единственным бисфосфонатом, который разрешен к применению при остеопорозе у мужчин, является алендронат [28] (уровень доказательности А). У мужчин, получающих глюкокортикоиды, наряду с алендронатом возможно применение ризедроната, однако этот препарат, к сожалению, пока не зарегистрирован в России [29]. Недавно для лечения остеопороза у мужчин (и у женщин в постменопаузе) стали применять рекомбинантный паратиреоидный гормон – терипаратид, обладающий анаболической активностью [30].
Пациентам, которые нуждаются в назначении диуретиков (из–за наличия сопутствующих заболеваний) целесообразно назначение тиазидов, которые снижают потерю кальция с мочой. Установлено, что их длительное применение (в течение 10 лет) ассоциируется со снижением частоты переломов бедра [31].
Таким образом, остеопороз у мужчин представляет важную медицинскую проблему, не менее значимую по негативному воздействию на состояние здоровья населения пашей планеты, чем остеопороз у женщин. Фактически остеопороз у мужчин можно рассматривать, как наиболее частую форму вторичного остеопороза. Активная диагностика, выявление вторичных причин, профилактика и лечение являются важной задачей современной медицины.
Литература:
1. Bilezikian JP. Osteoporosis in men. J Clin Endocnnol Metab 1999;84:3431–4.
2. Seeman E. Osteoporosis in men. Osteoporos hit 1999;(9 suopl 2): S97–S110,
3. Orwoll ES. Osteoporosis in men. Endocnnol Metab Clin North Am 1998;27:349–67.
4. Cooper C, Campion G, Melton LJ 3d. Hip fractures in the elderly: a worldwide projection. Osteoporos Int 1992;2:285–9.
5. Gilsanz V. Accumulation of bone mass during childhood and adolescence. In: Orwoll ES, ed. Osteoporosis in men. San Diego, Calif.: Academic, 1999:65–85.
6. Klibanski A, Campbell–Adams L, Bassford T, Biair SN, Boden SD, Dickersin K, et al. NIH consensus development conference statement: Osteoporosis prevention, diagnosis, and therapy. March 27–29, 2000. Accessed December 11, 2002 at: www.consensus.nih. gov/cons/111/111_statement.htm.
7. Amin S, Felson DT. Osteoporosis in men. Rheum Dis Clin North Am 2001:27:19–47.
8. Beck TJ, Ruff CB, Scott WW Jr, Plato CC, Tobin JD, Quan CA. Sex differences in geometry of the femoral neck with aging: a structural analysis of bone mineral data. Calcif Tissue Int 1992;50:24–9.
9. Looker AC, Orwoll ES, Johnston CC Jr, Lindsay RL, Wahner HW, Dunn WL, et al. Prevalence of low femoral bone density in older U.S. adults from NHANESIII.J Bone Miner Res 1997:12:1761–8.
10. Cooper C, Melton LJ 3d. Epidemiology of Osteoporosis. Trends Endocrinol Metab 1992;3;224–9.
11. Forsen L, Sogaard AJ, Mever HE, Edna T, Kopjar B. Survival after hip fracture: short– and long–term excess mortality according to age and gender. Osteoporos Int 1999;10:73–8.
12. Poor G. Atkinson EJ, O’Fallon WM, Melton JL 3d. Determinants of reduced survival following hip fractures in men. Clin Orthop 1995; 319:260–5.
13. Sernbo !, Johnell O. Consequences of a hip fracture: a prospective study over 1 year. Osteoporos Int 1993;3:148–53.
14. Jensen JS, BaggerJ. Long–term social prognosis after hip fractures. Acta Orthop Scand 1982:53:97–101. 1 5.
15. Kelepouris N, Harper KD, Gannon F, Kaplan FS, Haddad JG. Severe Osteoporosis in men. Ann Intern Med 1995;123:452–60.
16. Harper KD, Weber Tj. Secondary Osteoporosis: diagnostic considerations. Endocrinol Metab Clin North Am 1998:27:325–48.
17. Seernan E, Melton LJ 3d, O’Fallon WM, Riggs BL. Risk factors for spinal Osteoporosis in men. Am J Med 1983;75:977–S3.
18. Recommendations for the prevention and treatment of glucocorticoid–induced Osteoporosis. 2001 Update. American College of Rheumatology Ad Hoc Committee on Glucocorticoid–lnduced Osteoporosis. Arthritis Rheum 2001;44:1496–503.
19. Orwoll ES, Klein RF. Osteoporosis in men. Endocr Rev 1995;16:87–116.
20. Finkelstein JS, Klibanski A. Neer RM, Doppelt SH, Rosenthal Dl, Segre GV, etal. Increases in bone density during treatment of men with idiopathic hypogonadotropic hypogonadism. J Clin Endocrinol Metab 1989;69:776–83.
21. Amin S, Zhang Y, Sawin CT, Evans SR, Hannan MT, Kiel DP, et al. Association of hypogonadism and estradiol levels with bone mineral density in elderly men from the Framingham study. Ann Intern Med 2000;133:951–63.
22. Riggs BL, Khosla S, Melton LJ 3d. A unitary model for involutional Osteoporosis: estrogen deficiency causes both type I and type II Osteoporosis in postmenopausal women and contributes to bone loss in aging men. J Bone Miner Res 1998;13:763–73.
23. Greendale GA, Edelstein S, Barrett–Connor E. Endogenous sex steroids and bone mineral density in older women and men: the Rancho Bernardo Study. J Bone Miner Res 1997;12:1833–43.
24. Anderson FH, Cooper C. Hip and vertebral fractures. In: Orwoll ES, ed. Osteoporosis in men. San Diego, Calif.: Academic, 1999: 29–49.
25.Klein RF. Alcohol. In: Orwoll ES, ed. Osteoporosis in men. Sar. Diego, Calif.: Academic, 1999:437–61.
26. Orwoll E. Assessing bone density in men. J Bone Miner Res 2000;15:1867–70.
27.Bonnick SL. Bone densitometry in clinical practice: application and interpretation. Totowa, N.J.: Humana, 1998.
28. Orwoll E, Ettinger M, Weiss S, Miller P, Kendler D, Graham J, et al. Alendronate for the treatment of Osteoporosis in men. N Engl J Med 2000;343:604–10.
29. Wallach S, Cohen S, Reid DM, Hughes RA, Hosking DJ, Laan RF, et al. Effects of risedronate treatment on bone density and vertebral fracture in patients on corticosteroid therapy. Calcif Tissue Int. 2000:67:277–85.
30. Orwoll ES, Scheele WH, Paul S, Adami S, Syversen U, Diez–Perez A, et al. The effect of tenparatide [human parathyroid hormone (1–34)1 therapy on bone density in men with Osteoporosis. J Bone Miner Res 2003:18:9–17.
31. LaCroix AZ, Ott SM, Ichikawa L, Scholes D, Barlow WE. Low–dose hydrochlorothiazide and preservation of bone mineral density in older adults: a randomized, double–blind, placebo–controlled trial. Ann Intern Med 2000;l33:516–26.
32. Kannus P, Parkkari J. Nierrii S, Pasanen M. Palvanen M, Jarvinen M, et ai. Prevention of hip fracture in elderly people with use of a hip protector. N Engl J Med 2000;343:1506–13.
Остеопороз у мужчин: симптомы, причины, лечение
Такая болезнь, как остеопороз у мужчин, встречается в 2 раза реже, чем у женщин, что обусловлено особенностями гормонального фона. Но в то же время неправильный образ жизни, неполноценное питание и сопутствующие патологии провоцируют развитие недуга даже у молодых работоспособных мужчин, что нередко приводит к инвалидности.

Причины развития болезни
Остеопороз относится к хроническим патологиям, характеризующимся снижением плотности костной ткани. Из-за этого кости становятся хрупкими и менее эластичными, повышается риск возникновения перелома. Структура костной ткани зависит от степени минерализации. Основными компонентами, которые обеспечивают целостность костей, считаются фосфор и кальций. Их дефицит в организме делает кости пористыми, при этом клетки теряют способность к нормальной регенерации.
Выделяют две формы болезни: первичную и вторичную. Первичный остеопороз развивается вследствие естественных возрастных изменений, при которых отмечается замедление биологических и химических процессов в организме. Вторичная форма более присуща мужчинам, так как является следствием сопутствующих патологий или приема определенных лекарственных препаратов. Спровоцировать развитие недуга способны следующие факторы:
- злокачественные опухоли;
- хронические патологии почек и печени;
- нарушения обменных процессов;
- болезни эндокринной системы;
- дисфункция тонкого кишечника, что приводит к нарушению всасывания полезных элементов;
- нарушение фосфорно-кальциевого обмена;
- рахит;
- прием кортикостероидов и барбитуратов;
- гормональная терапия;
- длительное применение противосудорожных препаратов;
- злоупотребление алкоголем и кофеином;
- курение;
- скудное питание;
- гиподинамия.
Что еще провоцирует недуг у мужчин?
 Недостаточность тестостерона может провоцировать развитие болезни.
Недостаточность тестостерона может провоцировать развитие болезни.Существуют и другие причины развития остеопороза. Особую роль играет генетический фактор, который приводят к нарушению синтеза витамина D и коллагена, что отвечают за плотность костей. Гормональные нарушения относятся к основным причинам развития остеопороза у мужчин. При дефиците такого гормона, как тестостерон и переизбытке эстрогена нарушается процесс регенерации клеток костной ткани, что замедляет восстановительные функции. А также патология становится следствием приема лекарственных препаратов, которые направлены на борьбу с ревматоидным артритом.
Вернуться к оглавлениюОсновные симптомы
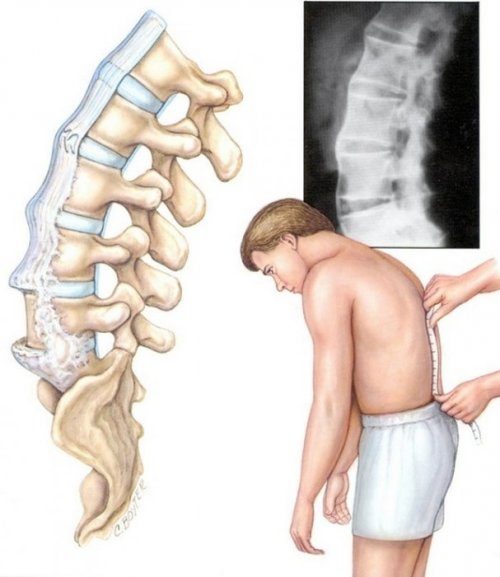
На первых этапах развития болезнь протекает практически бессимптомно, в то время как в костной ткани происходят сложные дегенеративно-дистрофические процессы. Как правило, признаки патологии появляются после перелома. У больных отмечаются боли и чувство скованности в области поясницы, позвоночника и грудной клетки. Постепенно болезнь распространяется на крупные суставные сочленения и таз. Изначально болевой синдром имеет непродолжительный характер, по мере развития недуга боли становятся постоянными и увеличивают свою интенсивность. Отмечается искривление осанки, что выражается разными формами сколиоза и кифоза. По мере прогрессирования патологии плотность костей катастрофически сокращается, что приводит к уменьшению роста на несколько сантиметров. У мужчин отмечаются такие симптомы, как ранняя седина и медленный рост ногтевой пластины.
Если первопричиной развития недуга считаются гормональные нарушения, тогда проявляются признаки полового бессилия и уменьшение яичек.
 При такой болезни у мужчин может развиваться тремор рук.
При такой болезни у мужчин может развиваться тремор рук.Болезнь затрагивает не только кости, но и близко лежащие мышцы, что приводит к мышечной слабости и быстрой утомляемости. На поздних стадиях патологии отмечаются деформационные изменения структуры пальцев рук и ног, которые сопровождаются образованием костных наростов. Из-за этого в конечностях нарушается привычная подвижность. У больного отмечаются изменения походки и хромота. При поражении пальцев верхних конечностей появляется неконтролированный тремор.
Вернуться к оглавлениюДиагностика остеопороза у мужчин
Чтобы диагностировать остеопороз врач собирает полный анамнез жалоб, сопутствующих болезней и перенесенных переломов. Далее проводится внешний осмотр всех структурных единиц опорно-двигательного аппарата. При подозрении на снижение уровня тестостерона мужчина сдает анализ на гормоны. Назначается ряд клинических исследований:
- Рентгенография. Определяет выраженность дегенеративно-дистрофических нарушений в костной ткани. Устанавливает степень деформационных изменений.
- Общий и биохимический анализ крови. Способствуют определению количественного соотношения жизненно важных элементов.
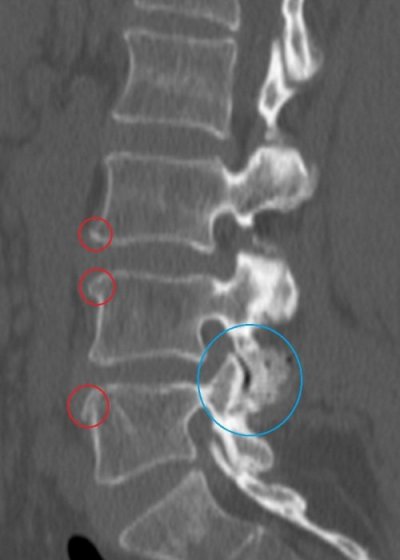
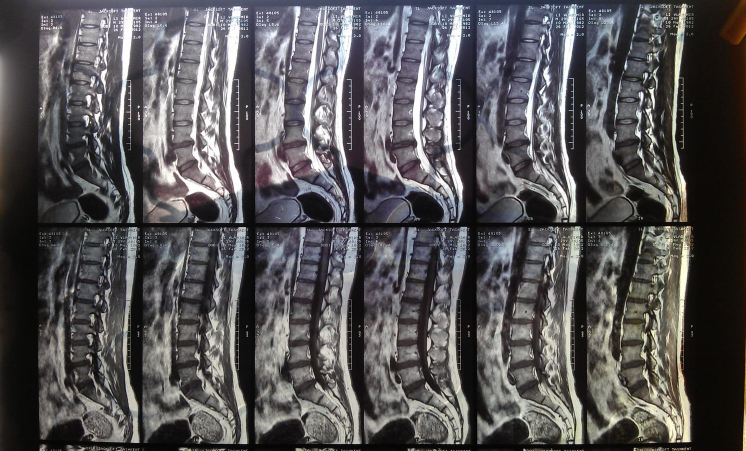
- МРТ и КТ. Диагностируют структурные изменения в костях, даже на ранних этапах болезни.
- Биохимический маркер. Используется для определения уровня минерализации костей.
Основное лечение
 Если патология вызвана дефицитом тестостерона, то больному назначают прием гормона.
Если патология вызвана дефицитом тестостерона, то больному назначают прием гормона.В первую очередь лечебные мероприятия направлены на устранение сопутствующего недуга. При снижении уровня тестостерона назначается гормональная терапия, которая также приостанавливает разрушительные процессы в костях. Лечение остеопороза заключается в приеме минерально-витаминных комплексов с высоким содержанием кальция и витамина D. Применяются препараты, что направлены на восстановление костной ткани и улучшение регенерации клеток. Обязательно назначают прием Омега-3 жирных кислот.
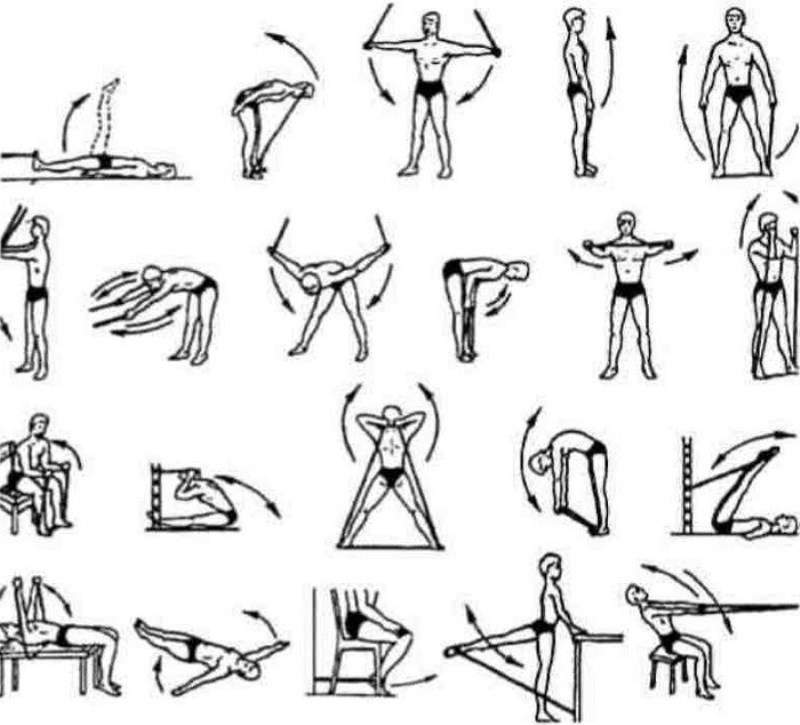
В лечебных целях применяются средства физической реабилитации, такие как ЛФК, массаж и физиотерапия. Физические упражнения способствуют улучшению кровообращения, нормализации подвижности в суставах и позвоночнике, а также устранению контрактуры. Массаж и физиотерапия направлены на снижение болевых ощущений, улучшение трофики и восстановление нормальной микроциркуляции.
Вернуться к оглавлениюПрименение бальнеологических процедур ускоряет процесс срастания костей после переломов.
Профилактика
Чтобы снизить риск развития болезни, нужно придерживаться определенного рациона. Важно исключить употребление в пищу жиров животного происхождения и кофеина. Рекомендуется ввести свежие овощи, молочные продукты, жирные сорта рыбы и орехи. Профилактика остеопороза у мужчин заключается в нормальной двигательной деятельности с выполнением физических упражнений. Желательно принимать биологически активные добавки, которые содержат витамин D, кальций и фосфор, особенно в холодное время года. Рекомендуется избегать переохлаждения и спать на жестком матрасе. Профилактические меры актуальны начиная с молодого возраста до завершения формирования костной системы.
ВАЖНО ЗНАТЬ! Даже ‘запущенные’ суставы можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Валентин Дикуль читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки – победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах – очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать статью о современных методах лечения суставов… Читать статью >>
Остеопороз у мужчин: лечение, симптомы, причины
Наблюдается остеопороз у мужчин значительно реже, нежели у женщин. Эта неприятная патология представляет собой заболевание костей, в процессе которого они становятся более тонкими и хрупкими. Такое состояние приводит к частым их травмированиям, включая переломы. Преимущественно терапия остеопороза направлена на лечебную физическую культуру и употребление достаточного количества кальция.
Остеопороз у мужчин встречается реже, нежели у женщин, но этой болезни подвержены многие люди пенсионного возраста.Причины появления болезни у мужского пола
Доктора выделяют следующие факторы возникновения остеопороза:
- недостаток витамина D и кальция;
- тестостерон в недостаточном количестве;
- сидячий образ жизни;
- употребление определенных фармсредств;
- последствия различных недугов;
- злоупотребление алкогольными напитками и табакокурением.
Какие симптомы указывают на патологию?
У мужчин, которые страдают этим заболеванием, наблюдается изменение походки, уменьшается рост, искривляется позвоночник в грудном отделе. Если заболевание было вызвано гормональными факторами, то нарушается эрекция, увеличивается или уменьшается размер яичек. Пациентов мужского пола должны насторожить следующие признаки остеопороза:
- тяжесть между лопаток;
- слабость мышечной ткани;
- болевые ощущения в области поясницы и копчика;
- боль в голеностопе.
На начальных стадиях развития остеопороза болевой синдром имеет непостоянный характер и проявляется слабо. Со временем он усиливается, что обусловлено деформацией позвонков, которые оказывают давление на нервные волокна. В такой ситуации пациенты жалуются на мощные боли, которые имеют постоянный характер.
Вернуться к оглавлениюБолевые ощущения появляются на той стадии, когда кость начинает ломаться при малейших физических нагрузках, которые ранее казались пациенту обычными. Чаще всего представители мужского пола не придают таким симптомом значения, пока у них не случится перелом.
Диагностические мероприятия
В процессе диагностики докторам важно изучить состояние губчатого и компактного вещества, чтобы выявить системные нарушения. В первую очередь медикам потребуется отличить остеопороз от костно-суставного туберкулеза и раковых болезней, которые также воздействуют на кости и делают их тонкими. Для этих целей прибегают к помощи трепанобиопсии, в процессе которой костную ткань берут на анализ.
Используется биохимическое и общее исследование кровяной жидкости, чтобы отличить остеопороз от туберкулеза. В случае с последним заболеванием в крови увеличивается концентрация лейкоцитов, оседание красных кровяных телец усиливается. Если же у пациента наблюдается описываемая патология, то результаты анализов остаются в норме.
Диагностика остеопороза у мужчин включает сдачу анализов и аппаратные методики исследования.С помощью магнитно-резонансной и компьютерной томографии, рентгенологического обследования и сцинтиграфии удается поставить точный диагноз и отличить описываемый недуг от прочих болезней, делающих кости хрупкими. Помимо этого, нередко патологию выявляют случайно после перелома тазобедренной кости или позвоночника. В такой ситуации к диагностическим мероприятиям, помогающим выявить остеопороз, прибегают, когда у пациента наблюдаются следующие состояния:
- преклонный возраст;
- переломы костей, которые не спровоцированы травмированиями;
- продолжительное употребление глюкокортикоидов;
- артрит ревматоидного типа;
- недостаточность яичек, которая сопровождается снижением уровня половых гормонов; избыточная продукция паратгормона паращитовидными железами.
Лечение патологии
После того как доктор установил причины остеопороза, он может назначить правильную терапию. Базируется она на возникших симптомах. Когда у пациента наблюдаются нарушения в деятельности эндокринной системы или же артрит ревматоидного типа, прибегают к помощи глюкокортикоидов. К этому курсу добавляют и медикаменты, которыми проводится лечение остеопороза. Прописывают употребление фармсредств, которые способствуют улучшению минеральной плотности костей. Для этих целей используются медпрепараты, в составе которых находится фосфор и кальций, а также витамины группы B, C, D, А и Е.
Кроме этого, часто применяются бисфосфонаты. Если же у больного наблюдается недостаточное количество тестостерона, то на помощь идут гормональные лекарства, в составе которых находится этот гормон. Прибегают и к заместительному гормональному лечению, с помощью которого удается улучшить и укрепить костную массу. Помимо этого, человеку потребуется отказаться от курения и употребления алкогольсодержащих напитков, особенно это касается пива. Связаны эти меры предосторожности с тем, что алкоголь пагубно воздействует на деятельность эндокринной системы.
Кроме того, терапия остеопороза у мужской части населения предполагает соблюдение ими диетического питания, которое устанавливает специалист. В меню пациенту потребуется добавить пищу, в составе которой находится большое количество фосфора и кальция. К таким продуктам относят:
- кисломолочку;
- капусту;
- морковь;
- орехи;
- семечки;
- оливковое и растительное масло.
Убрать из питания потребуется следующую пищу:
- сладости;
- консервы;
- крепкий кофе и чай;
- мед.
Вернуться к оглавлениюПомимо медикаментозного лечения и соблюдения диетического питания, часто прибегают к помощи массажа.
Физическая активность
Ежедневная зарядка или же лечебная физкультура помогает быстрее реабилитироваться больному организму. Важно отметить, что упражнения потребуется выполнять правильно, а рассчитывать нагрузки рациональным образом. Именно поэтому лучше согласовать режим вместе с лечащим доктором. Специалисты отмечают, если у молодых мужчин была активная жизнь, и они занимались спортом, риск появления остеопороза в старости значительно снижается. Поэтому пациентам рекомендуют каждый день проходить хотя бы 30 минут пешком. Кардиотренировки потребуется сочетать с силовыми упражнениями.
Вернуться к оглавлениюПрофилактика остеопороза у мужчин
Во избежание остеопороза мужчине нужно избегать травм, правильно питаться, своевременно лечить болезни опорно-двигательного аппарата.Профилактические мероприятия остеопороза крайне важны для мужского пола, поскольку последствия от переломов у них значительно серьезнее, чем у женской половины населения. Особенно это касается переломов бедренной кости, так как смертность после таких травмирований у мужчин в несколько раз больше. Летальный исход наблюдается из-за дополнительных патологий, таких как пролежни, воспалительные реакции, некроз тканей. Практически половина мужского пола, которая перенесла перелом бедренной кости, на всю жизнь остается инвалидами. Пациенты передвигаются при помощи коляски и подвергаются постоянному мощному и болевому синдрому.
Профилактика остеопороза у мужчин предполагает требуемое поступление в организм кальция и витамина D. Особенно это касается детей и подростков, которым еще не исполнилось 20-ти лет. После достижения 30-летнего возраста мужчинам потребуется употреблять витаминно-минеральные комплексы весной и осенью, когда наблюдается авитаминоз. При помощи этого в организм будет поступать нужный объем кальция и кости не будут становиться тонкими и хрупкими.
ЭТО действительно ВАЖНО! Прямо сейчас можно узнать дешевый способ избавится от болей в суставах… УЗНАТЬ >>
ЭТО действительно ВАЖНО! Эффективное и доступное средство от боли в суставах существует… узнать что за сердство >>
ВАЖНО ЗНАТЬ! Даже ‘запущенные’ суставы можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Валентин Дикуль читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки – победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах – очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать статью о современных методах лечения суставов… Читать статью >>
симптомы и лечение — Гид потребителя
Многие мужчины считают, что остеопороз – чисто женское заболевание, и, увы, глубоко ошибаются. В последние годы появляется все больше сообщений, касающихся распространенности и клинических особенностей остеопороза у мужчин. По некоторым данным, до 30% всех переломов шейки бедра имеют место у мужчин, а соотношение частоты переломов позвоночника у женщин и мужчин составляет 2:1
Мужчину болезнь выбирает реже, но бьет сильнее
Почему реже? Ну, прежде всего, потому что мужчины имеют более крупный скелет и исходная масса кости у них выше.
Во-вторых, у мужчин нет потерь костной массы, которые происходят у женщин во время беременности, лактации и в связи с падением уровня эстрогенов в период менопаузы (снижение уровня половых гормонов у мужчин происходит постепенно, а не взрывообразно, как у женщин).
И, в-третьих, по сравнению с женщинами потери костной массы как следствие естественного старения организма начинаются у них в более позднем возрасте (примерно на 10 лет позже, после 75 лет) и происходят менее интенсивно.
А если учесть, что средняя продолжительность жизни среднестатистического мужчины ниже, чем у представительниц женской половины человечества, то, как бы прискорбно это ни звучало, многие из них просто не доживают до встречи с остеопорозом.
Однако прогнозируемое увеличение продолжительности жизни делает угрозу заболевания остеопорозом и для мужчин реальной и неотвратимой, если относиться к этой проблеме без должной серьезности.
Сегодня этот недуг действительно не так часто беспокоит мужчин, но последствия его значительно тяжелее в сравнении со слабым полом. Судите сами – госпитальная смертность мужчин после переломов шейки бедра в два раза выше, чем у женщин. А общая смертность в течение года после перелома составляет 30–50%, в то время как у женщин – около 20%. Цифры говорят сами за себя. Происходит это по многим причинам, но в большинстве случаев из-за более высокой частоты сопутствующих заболеваний у мужчин.
Вторичный остеопороз
Различают остеопороз физиологический, возрастной, на который приходится 80% случаев заболевания; и остеопороз вторичный, вызванный различными эндокринными заболеваниями, приемом гормональных препаратов, неблагоприятным образом жизни и питания. Именно этот, вторичный остеопороз чаще всего имеет место у мужчин (до 78%) в отличие от женщин.
Причины остеопороза у мужчин
По разным оценкам, у значительного числа мужчин (от 30 до 60%) остеопороз напрямую связан с вредными привычками или плохими условиями жизни, тогда как исключительно генетические или возрастные причины болезни наблюдается только у 40%.
Немаловажное значение в развитии мужского остеопороза играют табакокурение и избыточное увлечение алкоголем. Известно, что курение оказывает токсическое воздействие на костную ткань и уменьшает усваивание кальция. Алкоголь, в умеренных дозах благоприятно влияющий на развитие костей, в больших количествах подавляет восстановительные процессы в костях.
Кроме того, высокий риск заболевания связан с недостатком мужских половых гормонов – андрогенов.
Остеопороз у мужчин: профилактика и лечение
Из большого числа факторов, способствующих заболеванию остеопорозом, стоит обратить особое внимание на два, которые зависят от нас самих и от которых мы порой легкомысленно отмахиваемся, не придавая им должного значения.
В первую очередь, это недостаточное потребление солей кальция и дефицит витамина D.
А это значит, что молочные продукты, сыры, некоторые виды круп и другие продукты с высоким содержанием кальция должны быть включены в ваш ежедневный рацион. При этом следует иметь в виду, что развитию остеопороза способствует неумеренное увлечение животными белками, способствующее усилению кальциурии (вымывание кальция из костей).
Второе – это влияние образа жизни и вредных привычек.
Низкая физическая активность на протяжении многих лет играет не последнюю роль в развитии заболевания. Неподвижный образ жизни ведет к быстрой потере костной массы, обусловленной высокой костной резорбцией и замедленным костеобразованием. Поэтому необходимо регулярно заниматься спортом, включая в тренировку упражнения против остеопороза.
Отрицательное влияние на костный обмен может оказывать кофеин. Изучение метаболического баланса кальция показало, что две чашки кофе в день приводят к потере 6 мг кальция.
В некоторых случаях для лечения остеопороза у мужчин восполняют дефицит мужского полового гормона тестостерона (его либо вводят инъекцией, либо имплантируют подкожно).
Поделиться с друзьями:
Подписаться на обновления:
причины, симптомы патологии и способы лечения
Остеопороз характеризуется разрушением костной ткани и снижением ее плотности. Остеопороз у женщин встречается в несколько раз чаще, чем у мужчин. Такое явление объясняется особенностями гормонального фона и другими причинами. По данным ВОЗ, от остеопороза страдает каждая женщина в период менопаузы. Для того чтобы избежать серьезных последствий данной патологии, необходимо своевременно приступить к ее лечению.
Почему у женщин чаще возникает остеопороз?


Женщины страдают остеопорозом в 3–5 раз чаще мужчин
Остеопороз чаще всего диагностируют у женщин после 50 лет. В первую очередь это объясняется гормональными и возрастными изменениями. Кроме этого, к развитию патологии также приводят и другие причины.
Возрастные изменения
То, что остеопороз в большинстве случаев развивается у женщин после 50 лет, объясняется возрастными изменениями в организме. Из костей вымывается кальций, фосфор и другие минералы, что приводит к снижению их плотности. Вследствие этого кости становятся хрупкими, увеличивается вероятность возникновения переломов.
Позвоночные диски становятся тоньше, так как теряют жидкость. Это приводит к укорочению позвоночного столба и его повышенной хрупкости. Позвонки сжимаются и деформируются. Кости конечностей не изменяются в длине, поэтому визуально становятся непропорциональными.
С возрастом увеличивается вероятность появления избыточного веса. Он значительно увеличивает нагрузку на скелет, под его воздействием дегенеративные изменения в костной ткани происходят в несколько раз быстрее.
Гормональные изменения
Гормональные нарушения – одна из основных причин развития остеопороза у женщин. Снижение уровня такого гормона, как эстроген, провоцирует истончение костной ткани. Выработка эстрогенов в норме прекращается после 50 лет, но некоторые гормональные и гинекологические заболевания способствуют сбоям в гормональном статусе в более раннем возрасте. Поэтому остеопороз у молодых женщин не редкость.
При менопаузе начинается усиленное разрушение костной ткани, так как выработка эстрогенов в этот период снижается. При серьезном дисбалансе рекомендуется принимать специальные препараты, которые стабилизируют гормональный статус. Через несколько лет после наступления климакса в первую очередь дегенеративные изменения начинают затрагивать позвоночник, область таза и скул.
Вследствие некоторых заболеваний яичники приходится удалять, поэтому наступление менопаузы может быть вызвано искусственным путем. Прием некоторых медикаментозных препаратов снижает производство эстрогена, что крайне негативно отражается на состоянии костной ткани.
Другие причины
Остеопороз у женщин также могут спровоцировать следующие причины:
- Прием медикаментов из группы глюкокортикостероидов.
- Вредные привычки.
- Несбалансированное питание с низким содержанием кальция в пище.
- Недостаток витамина D.
- Ревматоидный артрит.
- Заболевания желудочно-кишечного тракта в острой или хронической форме.
- Наследственная предрасположенность.
Если минимизировать или исключить некоторые из перечисленных причин, то развитие остеопороза можно предотвратить. Для снижения риска его появления необходимо придерживаться здорового образа жизни.
Симптомы и клиническая картина по степеням


Только когда масса костной ткани достигает критически низкого уровня, у женщины могут появиться жалобы на боли в спине, дискомфорт в области позвоночника
Симптомы остеопороза прогрессируют по мере его развития. На начальных этапах заболевание практически никак себя не проявляет, поэтому в большинстве случаев его диагностируют уже на запущенных стадиях.
1 степень
На этом этапе заметны лишь незначительные изменения: выпадение волос, развитие пародонтоза, ломкость ногтей, а также проблемы с зубами. Это объясняется тем, что организм испытывает дефицит кальция. Многие причины провоцируют замедление развития новых клеток, при этом процесс отмирания клеток ускоряется. Именно это является распространенной причиной остеопороза у пожилых.
Вымывание кальция также может происходить и в молодом возрасте, чаще всего причиной этому становятся гормональные нарушения. На этом этапе сложно заметить дистрофические изменения в костях даже при проведении диагностики.
2 степень
На этом этапе костная ткань начинает усиленно разрушаться. Дегенеративные изменения становятся заметны на рентгеновском снимке.
К симптоматике добавляется болевой синдром, который может быть как периодическим, так и постоянным. Боль легко купируется обезболивающими препаратами. Если лечение начинается со 2-й стадии, то для устранения болевых ощущений будет достаточно приема нестероидных противовоспалительных препаратов. Боль усиливается при ходьбе и любых нагрузках, но может самостоятельно проходить в состоянии покоя.
Возможно появление мышечных судорог, особенно в ночное время. Кроме этого, возможно учащение сердцебиения, которое вызвано дефицитом кальция. Признаки остеопороза у женщин становятся наиболее заметными на данном этапе.
3 степень
Рентген на данном этапе позволяет рассмотреть значительные изменения в костной ткани. Отдельные участки кости выглядят более светлыми, так как они истончены.
Особенно изменения затрагивают позвоночник. Сами позвонки деформируются и приобретают более вогнутый вид. Увеличивается полость расположения спинного мозга. Вследствие этого рост человека уменьшается.
Данная стадия характеризуется постоянным болевым синдромом, который не проходит даже в состоянии покоя. Как правило, обезболивающие препараты в состоянии купировать болевые ощущения.
4 степень
Является самой тяжелой стадией в развитии остеопороза. На рентгенограмме кости в некоторых местах выглядят практически прозрачными, это обуславливается их низкой минерализацией. На этом этапе рост может уменьшиться до 10-12 см.
Значительно возрастает вероятность переломов. К ним могут привести не только падения и удары, но и вполне обычная деятельность человека. Болевой синдром тяжело поддается купированию обезболивающими препаратами.
Что будет без лечения?


Несмотря на то, что данное заболевание не излечивается полностью – предотвратить инвалидность и утрату достойного качества жизни по силам каждому
При отсутствии должного лечения остеопороза возможно появление различных осложнений.
Чаще всего заболевание приводит к переломам костей, которые тяжело поддаются восстановлению. В некоторых случаях кости могут не срастись, что приведет человека к потере трудоспособности. В редких случаях переломы грозят летальным исходом.
Прогрессирование остеопороза отразится на состоянии всего организма. Болевой синдром будет мешать человеку жить привычной для него жизнью.
Диагностика
Диагностика остеопороза начинается с осмотра пациента специалистом. После этого назначается ряд исследований, среди которых важную роль играет рентгенограмма. Но на 1-й стадии заболевания рентгеновский снимок не покажет дегенеративных изменений в костной ткани.
Для постановки точного диагноза используют метод рентгеновской абсорбциометрии. Его рекомендуют проходить всем женщинам после 50 лет, а также тем, кто находится в группе риска развития остеопороза. Процедура является полностью безопасной и безболезненной, позволяет диагностировать патологию на самой ранней степени.
Компьютерная томография позволяет оценить состояние костей, поэтому также широко применяется при подозрении на остеопороз. Остеоденситометрия проводится в целях оценки плотности костей.
Лечение остеопороза
Лечение остеопороза у женщин проводят при комплексном подходе. Основу составляет медикаментозная терапия, к которой дополнительно назначают специальную гимнастику, средства народной медицины, массаж, в редких случаях показана операция по замене сустава.
Медикаменты и препараты
Для медикаментозного лечения применяют несколько групп препаратов:
- Препараты кальция. Это могут быть минеральные комплексы, которые восполнят дефицит полезных веществ в организме.
- Обезболивающие. Назначают в том случае, когда болевой синдром присутствует постоянно и не проходит в состоянии покоя.
- Гормонозаместительные. Используются чаще всего, позволяют остановить дегенеративные процессы в костях. Наиболее эффективны для женщин в период менопаузы.
- Бисфосфонаты. Направлены на подавление патологических процессов в костной ткани.
Назначать медикаментозное лечение может только специалист. Все препараты имеют противопоказания, поэтому самолечение может привести к усугублению ситуации.
Упражнения и гимнастика


Регулярная тридцатиминутная зарядка несколько раз в неделю позволяет увеличить костную массу на 5% и заметно ослабить прогрессирование заболевания
Гимнастика считается одним из самых эффективных способов лечения остеопороза у женщин. Стоит учитывать, что упражнения должны выполняться правильно, необходимо избегать перегрузок, так как повышенная физическая активность создает большую нагрузку на скелет.
Зарядка не должна превышать 30 минут, упражнения подбираются врачом индивидуально. Выбор их зависит от степени остеопороза, а также его локализации. Рекомендуется выполнять общеукрепляющий комплекс на все группы мышц: приседания, махи руками и ногами и подъемы корпуса.
Если физкультура вызывает дискомфорт, то занятие необходимо срочно прекратить. В таком случае альтернативой упражнениям могут стать частые пешие прогулки.
Массаж
Массаж при остеопорозе помогает улучшить плотность костей и состояние мышц.
Его рекомендуется делать на любой стадии остеопороза, так как он помогает снизить болевой синдром. Ускорение кровообращения способствует нормализации всех процессов регенерации. Желательно, чтобы процедура проводилась специалистом, так как это позволяет достичь максимального результата. Если такая возможность отсутствует, то проводить массаж разрешается и самостоятельно.
Делать это нужно аккуратно: кожу необходимо растирать, поглаживать и пощипывать легкими движениями. Эти движения позволяют активизировать передачу импульсов и улучшить кровоток.
Народные средства
Такое лечение не является основным, его допускается использовать только как дополнительное средство. Среди народных методик лечения остеопороза наиболее распространены следующие:
- Настой сныти. Необходимо добавить в кипяченую воду 6 ложек травы, затем процедить и добавить ложку сметану. Все компоненты перемешать и принимать по 3 столовые ложки ежедневно.
- Луковый отвар. Обжарить лук до появления корочки, затем прокипятить в течение 15 минут. Процедить. Отвар принимать каждый день по 200 мл.
- Полевой хвощ на молоке. Траву хвоща добавить в горячее молоко. Установить на водяную баню и держать 30 минут. Затем охладить и принимать по 150 мл ежедневно.
Применение народных способов может вызвать аллергические реакции, поэтому изначально необходимо убедиться в отсутствии аллергии. Для этого лечение начинается с минимальных дозировок.
Диета


Диета при остеопорозе – одна из важный частей терапии
Сбалансированное питание играет важную роль в лечении и профилактике остеопороза. Зачастую именно недостаток кальция в продуктах приводит к развитию патологии. Необходимо употреблять в большом количестве такие продукты, как:
- Молоко.
- Твердый сыр.
- Творог.
- Натуральный йогурт.
- Сметана.
- Морковь.
- Шпинат.
- Арахис.
- Сельдерей.
Все перечисленные продукты содержат не только кальций, но и другие полезные элементы, которые благоприятно сказываются на состоянии всего организма.
Замена сустава
Замену сустава зачастую проводят при поражении тазобедренной области. Данная операция показана только в том случае, если остальные способы лечения остеопороза не дают результата.
Замена сустава на имплантат происходит при помощи эндопротезирования. Такое вмешательство не требует длительного реабилитационного периода и позволяет достаточно быстро восстановить двигательную функцию. Такая операция рекомендована женщинам после 50 лет.
Профилактика
Профилактика остеопороза обязательна для женщин после 50 лет. Но она также будет полезна и другим категориям граждан. Среди профилактических мер рекомендуются следующие:
- Полный отказ от вредных привычек.
- Избегать физических перегрузок.
- Придерживаться сбалансированного питания с высоким содержанием кальция.
- Вести подвижный образ жизни, уделяя внимание прогулкам и упражнениям ЛФК.
- Следить за общим состоянием здоровья, своевременно лечить все заболевания.
- Принимать сбалансированные витаминные комплексы.
Профилактические меры помогут избежать не только развития остеопороза, но и других заболеваний, связанных с дегенеративными изменениями в костной ткани.






























 А вы знаете, что коленный сустав можно лечить алюминиевой фольгой?
А вы знаете, что коленный сустав можно лечить алюминиевой фольгой? Существует несколько основных способов.
Существует несколько основных способов. В домашнем применении этого метода часто используют так называемые «серебряные мостики».
В домашнем применении этого метода часто используют так называемые «серебряные мостики».


















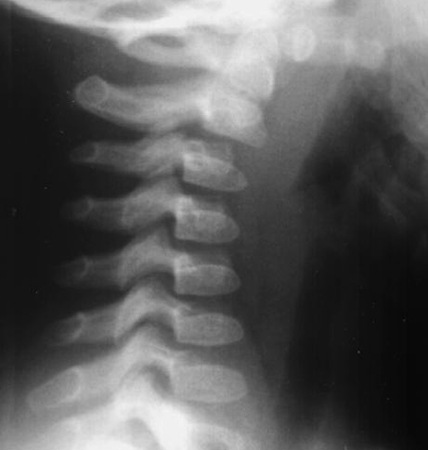
 Нестабильность шейного отдела позвоночника у детей приносит массу неприятностей здоровью ребенка, требует кропотливого лечения и внимания со стороны взрослых.
Нестабильность шейного отдела позвоночника у детей приносит массу неприятностей здоровью ребенка, требует кропотливого лечения и внимания со стороны взрослых.




 Остеохондроз – заболевание позвоночника, которое заключается в поражении межпозвоночных дисков в различных отделах спины. Болезнь эта до конца не лечится – она хроническая; она провоцирует разрастание хрящевой ткани, которая вызывает сильное раздражение окружающих пораженный участок мышц.
Остеохондроз – заболевание позвоночника, которое заключается в поражении межпозвоночных дисков в различных отделах спины. Болезнь эта до конца не лечится – она хроническая; она провоцирует разрастание хрящевой ткани, которая вызывает сильное раздражение окружающих пораженный участок мышц.






















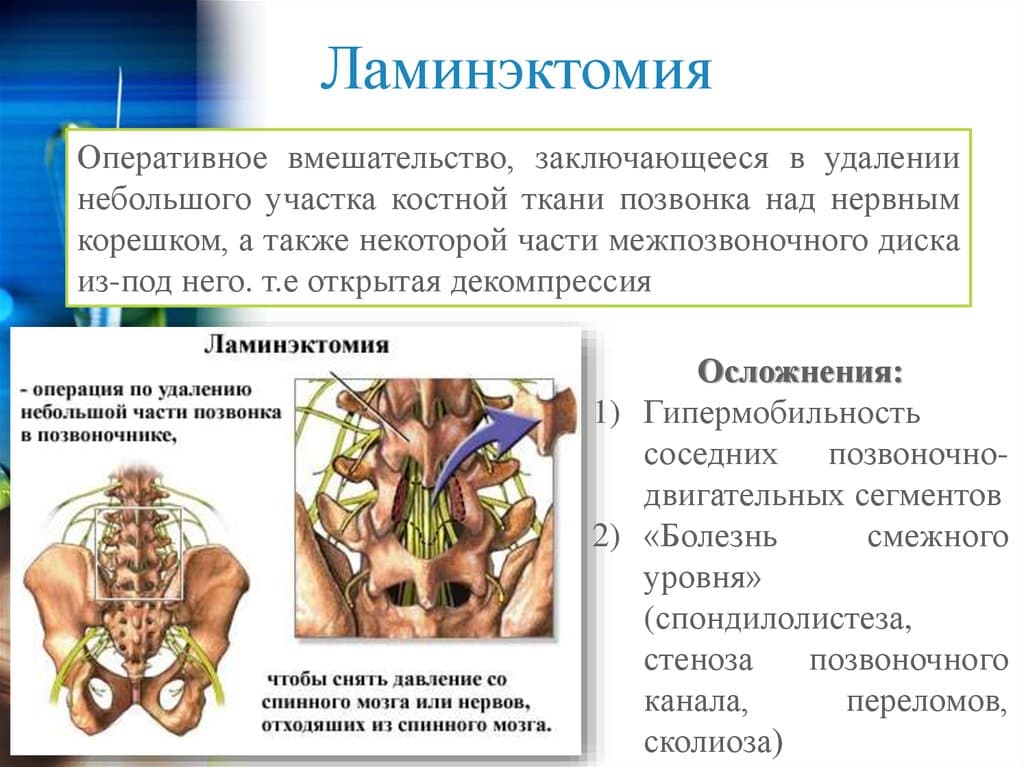
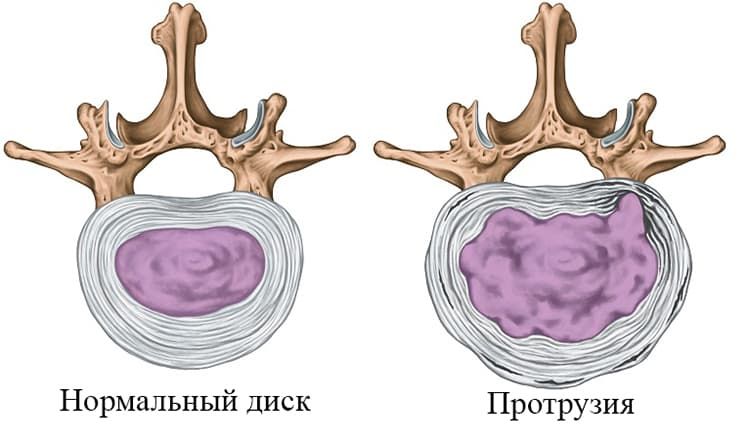






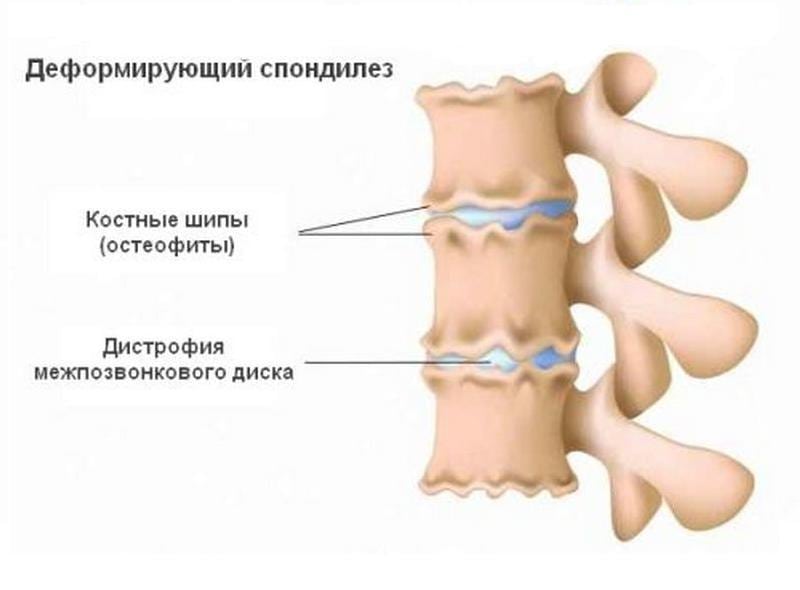

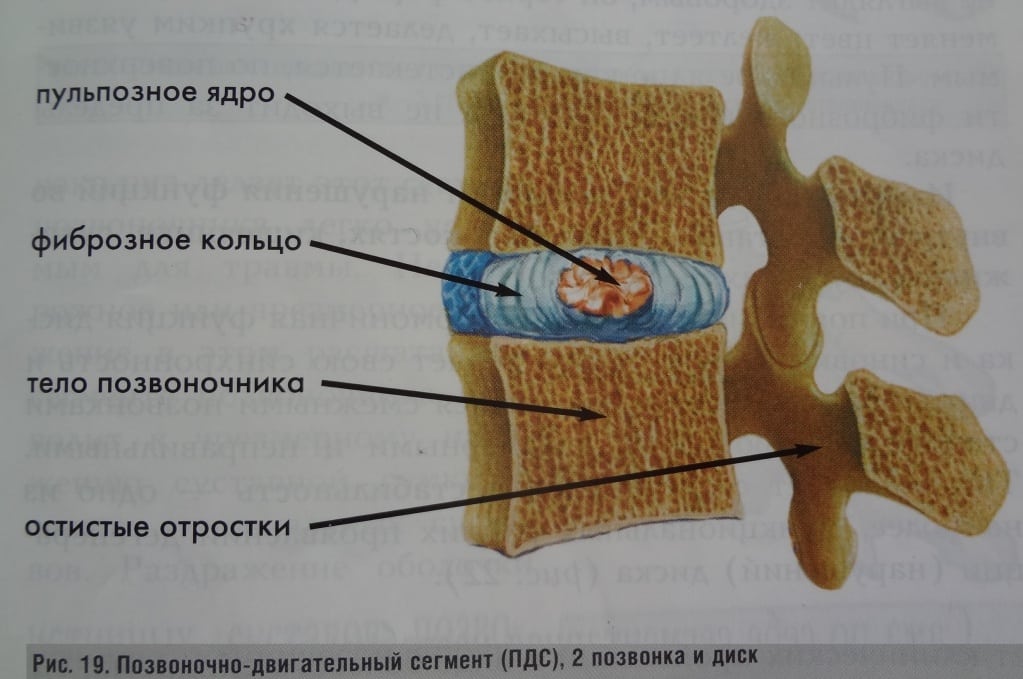
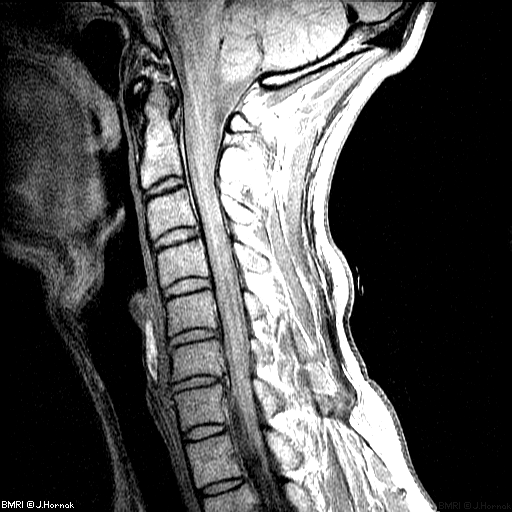















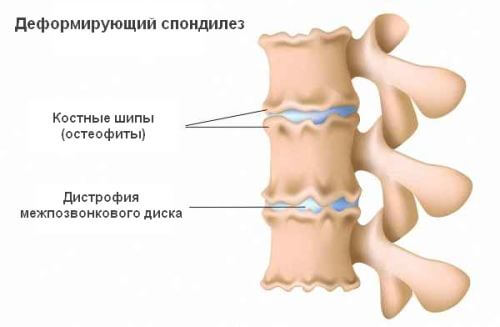
 Спондилез пояснично-крестцового отдела позвоночника — это не самостоятельное заболевание, а финальная стадия дегенеративно-дистрофического процесса в межпозвоночных дисках, то есть остеохондроза.
Спондилез пояснично-крестцового отдела позвоночника — это не самостоятельное заболевание, а финальная стадия дегенеративно-дистрофического процесса в межпозвоночных дисках, то есть остеохондроза.




 Спондилез
Спондилез Симптомы
Симптомы Медикаменты
Медикаменты Физиотерапия
Физиотерапия Когда нужна операция
Когда нужна операция
 Тем не менее, проводить курсы терапии при диагностированном спондилезе необходимо – это сдержит прогрессирование воспалительного процесса, приостановит разрастание костной ткани. Врачи называют главным средством борьбы с рассматриваемой патологией обезболивание поясничного отдела позвоночника, укрепление мышц спины и ослабление воспаления. Периоды обострения спондилеза пояснично-крестцового отдела позвоночника должны сопровождаться приемом нестероидных противовоспалительных препаратов – они оказывают мощный противовоспалительный эффект и способны быстро купировать болевой синдром.
Тем не менее, проводить курсы терапии при диагностированном спондилезе необходимо – это сдержит прогрессирование воспалительного процесса, приостановит разрастание костной ткани. Врачи называют главным средством борьбы с рассматриваемой патологией обезболивание поясничного отдела позвоночника, укрепление мышц спины и ослабление воспаления. Периоды обострения спондилеза пояснично-крестцового отдела позвоночника должны сопровождаться приемом нестероидных противовоспалительных препаратов – они оказывают мощный противовоспалительный эффект и способны быстро купировать болевой синдром. Загрузка…
Загрузка… 



































 Ушиб тазобедренного сустава — это закрытое повреждение тканей: подкожной клетчатки, кровеносных сосудов, мышц. У молодых людей патология возникает в результате ДТП, производственной травмы или при активных занятиях спортом. Пожилые люди более уязвимы. Существуют возрастные проблемы, являющиеся факторами риска:
Ушиб тазобедренного сустава — это закрытое повреждение тканей: подкожной клетчатки, кровеносных сосудов, мышц. У молодых людей патология возникает в результате ДТП, производственной травмы или при активных занятиях спортом. Пожилые люди более уязвимы. Существуют возрастные проблемы, являющиеся факторами риска:

 Для лечения ушиба тазобедренного сустава в домашних условиях подойдут простые и эффективные рецепты народной медицины. Облегчить состояние больного помогут:
Для лечения ушиба тазобедренного сустава в домашних условиях подойдут простые и эффективные рецепты народной медицины. Облегчить состояние больного помогут: Срок восстановления после ушиба тазобедренного сустава зависит от степени повреждения и регенерационных сил организма. У пожилых людей процесс реабилитации проходит медленно. В первые дни после травмы желательно соблюдать постельный режим. Ускорить процесс восстановления помогает комплекс физиотерапевтических процедур:
Срок восстановления после ушиба тазобедренного сустава зависит от степени повреждения и регенерационных сил организма. У пожилых людей процесс реабилитации проходит медленно. В первые дни после травмы желательно соблюдать постельный режим. Ускорить процесс восстановления помогает комплекс физиотерапевтических процедур:





