Ягодицы болят почему: Боли в ягодице. Причины болей в ягодице. Что делать при этих болях? :: Polismed.com
Болевой синдром в ягодицах зачастую затрагивает большую и грушевидную мышцу. Причины такого состояния разнообразны, и сигнализируют как о серьезных патологиях опорно-двигательного аппарата, так и о мышечном перенапряжении. Об особенностях функционирования ягодичных мышц, причинах болей, сопутствующих заболеваниях, методах диагностики и лечения узнаете из этой статьи.
Анатомия и функции ягодичной мышцы
Ягодичная область состоит из множества пластов, которые разделяют тонкие прослойки соединительной ткани:
- Верхний слой составляет малоподвижная и толстая кожа, очень чувствительна к боли. В ней расположены сальные и потовые железы, волосяные фолликулы.
- Подкожный слой состоит из клетчатки ячеистой структуры, которая формируется благодаря перемычкам соединительной ткани. В этом слое находятся поясничные и крестцовые нервы, верхние части ягодичных артерий.
- Мембрана из соединительной ткани от крестца и костей таза обходит большую ягодичную мышцу и переходит в широкую часть бедра.
- Большая ягодичная мышца, которая формирует ягодичную выпуклость. Ее функция заключается в сгибании и разгибании бедра, повороте в сторону, движению ноги от центра и к центру.
- Клетчаточное пространство под ягодицей занимает большую площадь. В передней части находится фасция, которая укрывает мышцы среднего слоя. Сзади расположен глубокий лист фасции большой ягодичной мышцы. В верхней части – две упомянутые фасции, которым отведена роль стенок этого пространства, крепятся к подвздошной кости.
- Средний пласт формируется из средней ягодичной, квадратной, грушевидной, запирательных и близнецовых мышц. Их главная задача – вращать бедро внутрь и наружу.
- Глубокий слой формирует малая ягодичная и наружная запирательная мышца. Они отвечают за отведение ног в стороны, удержание тела в вертикальном положении, поворот бедра наружу и внутрь.
- Под мышечным пластом расположены тазовые кости, шейка бедренной кости, связки.
Питание глубоких тканей обеспечивают верхние ягодичные, поясничные и подвздошно-поясничные артерии. Вены обеспечивают отток крови. Они расположены рядом с артериями, соединяются с глубокой общей сетью сосудов. Отток лимфы осуществляется в лимфоузлы, размещенные в паху.
Ягодичная область – большая слаженная система. Поэтому нарушение функций одной части влечет за собой негативные изменение в других участках.

Причины болей в ягодице
Болеть мышцы бедра и ягодиц без причины не могут. Болевой синдром развивается в результате патологических изменений в позвоночнике и пояснично-крестцовом отделе. Установить характер боли и точную локализацию самостоятельно не представляется возможным. Часто пациенты жалуются на болезненность в конкретном месте, но часто истинная причина —, совершенно в ином.
Причинами болей в ягодичных мышцах могут быть следующие патологии:
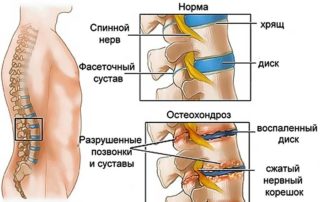
- остеохондроз поясницы, межпозвоночная грыжа,
- остеоартроз тазобедренных суставов,
- остеомиелит подвздошной или бедренной кости,
- флегмона, абсцесс,
- травмы крестца, хребта, копчика,
- растяжение, гематомы, переломы,
- защемление седалищного нерва в области грушевидной мышцы,
- люмбаго (повышенный тонус мускулатуры поясницы, ягодиц бедер),
- заболевания органов малого таза (аднексит),
- патологические процессы в прямой кишке (проктит, геморрой, парапроктит),
- миалгия на фоне инфекционных поражений и переохлаждения,
- миозит – воспаление в мышцах,
- артриты,
- поясничный стеноз,
- нарушение кровотока в артериях или аорте,
- новообразования в забрюшинной области,
- синдром хронического сдавливания мышц ягодичной области,
- онкология (лимфосаркома, миелома, метастазы подвздошных костей),
- туберкулез костной ткани,
- перелом шейки бедра,
- паховая грыжа.
- бурсит,
- тендинит сухожилия, соединяющегося со средней ягодичной мышцей,
- введение лекарственных препаратов внутримышечно.

Почему болят ягодицы при беременности
В период вынашивания ребенка женщины жалуются на то, что болят мышцы попы. Подобные состояния связаны с избыточной нагрузкой на позвоночник. С ростом плода увеличивается и нагрузка на организм, смещается центр тяжести, искривляется хребет.
В третьем триместре боль только усиливается, ведь ребенок к этому времени достигает больших размеров, а головка оказывает значительное давление на дно таза. Увеличенная матка сдавливает нервные корешки и сосуды. Характер болей напоминает клиническую картину при остеохондрозе. Для облегчения состояния специалисты советуют выполнять несложные упражнения, носить специальное белье и бандаж.
Особенности болей в ягодице
Боли в ягодичных мышцах отличаются у каждого отдельно взятого пациента. Только врач может поставить правильный диагноз, основываясь на описании ощущения и локализации неприятных ощущений.
Виды болевого синдрома:
- спонтанная боль, отдающая в спину, нижние конечности, усиливается при ходьбе,
- сильная боль, вплоть до онемения ноги,
- болезненные ощущения в середине ягодицы, растекающиеся по конечности вниз и сопровождающиеся прострелом в поясничной области,
- постоянная неутихающая боль, усиливается при физических нагрузках,
- тянущая боль, сменяющаяся спазмами, усиливается при перегреве организма.
Неприятные ощущения в ягодичной области напрямую зависят от причин, времени появления и наличия сопутствующих болезней. На примере часто встречающихся патологий костно-мышечной системы рассмотрим виды боли:
- При остеохондрозе болезненность проявляется на поверхности ягодиц и распространяется по тыльной зоне бедра. Признаки усиливаются при неуклюжих движениях, физических нагрузках и стихают в состоянии покоя, после массажа и прогревания.
- При стенозе, закупорке аорты или артерий пациенты жалуются на интенсивную боль, которая не отпускает продолжительное время. Дискомфорт уменьшается сам по себе, но часто нарастает ночью. Кроме того, заболевание сопровождается вялостью, болями в нижних конечностях, онемением, хромотой и «бегающими мурашками».
- Синдром грушевидной мышцы развивается в результате поражения одноименных мышц. Характер боли в ягодицах, копчике и тазобедренном участке – тянущий, жгучий. Симптомы воспаления ягодичных мышц исчезают в положении лежа и нарастают при ходьбе. Часто боль в ягодичной мышце отдает в ногу, колени, пальцы.
- Люмбалгия характеризуется пульсирующей и сильной болью, отдающей в ноги. Пациенты ощущают прострелы в спине, бедрах, ягодицах.
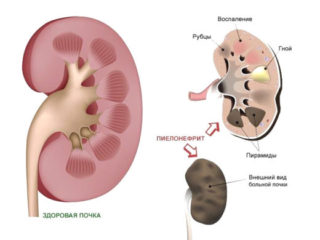
- Остеомиелит развивается в результате воспалительных процессов в тканях бедра и накопления гнойного экссудата. Характер болевого синдрома – резкий, острый, постоянный. Человек теряет способность передвигаться. Дискомфорт не покидает даже в состоянии покоя. Болезнь сопровождается лихорадкой, головокружением, тошнотой.
- При флегмоне и абсцессе больной испытывает невыносимую боль, которая усиливается при сидении на твердой поверхности. Такие состояния сопровождаются лихорадкой и отечностью в участке воспаления.
- Межпозвонковая грыжа сопровождается острой болью в ягодицах, которой предшествует дискомфорт в поясничной области. Пациенты жалуются на болевые ощущения с левой и правой стороны.
Болезненные ощущения в месте инъекции – абсолютно нормальное явление, которое проходит самостоятельно. Усиление дискомфорта свидетельствует о том, что игла попала в маленький сосуд, нерв, жировую ткань. Ягодичные мышцы часто болят после тренировки, особенно у новичков. Когда организм привыкнет к нагрузкам, эти ощущения больше не будут тревожить.
Важно! Гематогенная форма остеомиелита острого течения приводит к коме.

Диагностика
Болевой синдром, имеющий постоянный характер, требует консультации специалиста. Основная цель диагностики – исключение состояний, несущих угрозу жизни человека. Задача врача – собрать данные для анамнеза. Для этой цели назначают ряд процедур:
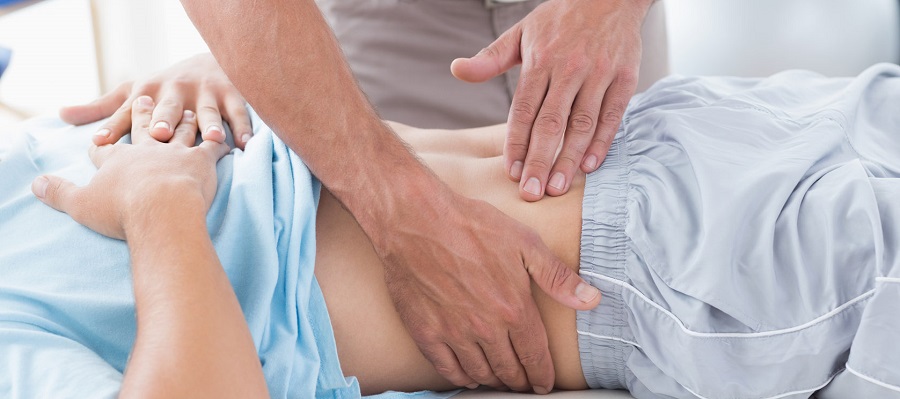
- Визуальный осмотр. Определение особенностей боли, тонуса мышц, чувствительности, биомеханические тесты помогают определиться с диагнозом наполовину.
- Рентген. Исследование направлено на выявление травм позвоночного столба, смещения дисков, врожденных аномалий развития, опухолей, остеохондроза и остеопороза.
- Компьютерная и магнитно-резонансная томография. Визуализация среза позвоночника, выявление патологий в мягких тканях, суставах.
- Изотопная контрастная сцинтиграфия. Определяет возможные метастазы, остеомиелит, абсцессы, дефекты позвоночных дужек.
- Электронейромиография. Метод используют с целью определения тонуса мышц.
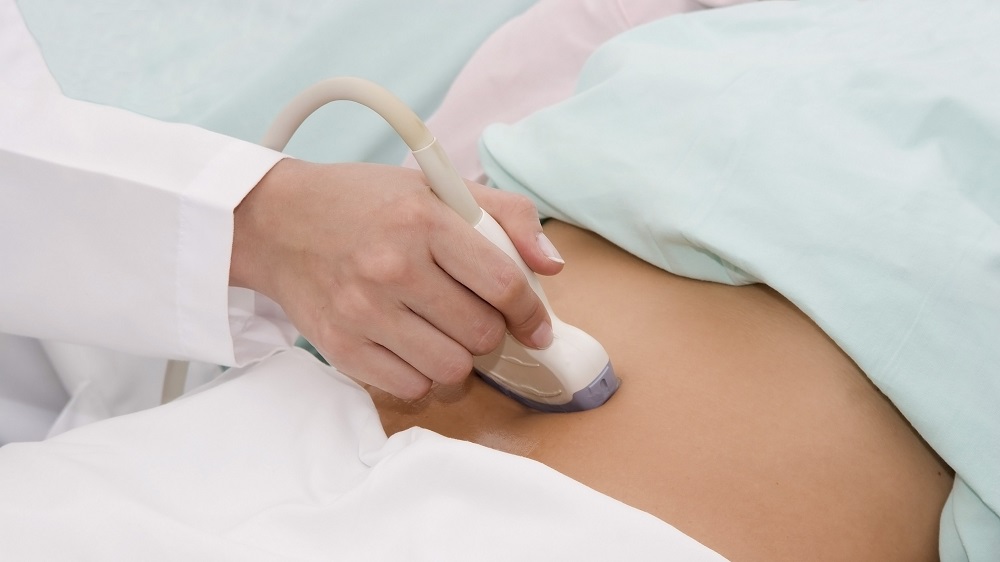
- Пункция, УЗИ тазобедренных суставов. Назначают при выявлении злокачественных и доброкачественных опухолей.
- Общий анализ мочи и крови. Позволяет определить наличие или отсутствие воспалительных процессов в организме.
Лечение
Как лечить боль от ягодицы до колена и ниже? Терапия болезненных ощущений в ягодичной зоне направлена на устранение первопричин. Блокирование источника болевых импульсов приводит к уменьшению боли и дискомфорта. Если боль в мышцах – самостоятельный симптом и источник неприятных ощущений, терапию проводят при помощи местного воздействия общего характера:
- обеспечение покоя, обездвиживание хребта,
- растяжение мышц,
- массаж,
- согревающие компресс и физиопроцедуры,
- мануальная терапия,
- применение местных нестероидных противовоспалительных средств («Вольтарен»),
- прием пероральных миорелаксантов («Мидокалм»),
- постизометрическая релаксация,
- снижение массы тела,
- ЛФК.
Что делать, если при уколе в ягодицу задели нерв? В таком случае для лечения назначают противовоспалительные обезболивающие препараты и физиотерапевтические процедуры. При обнаружении серьезных патологий позвоночного столба, корешкового синдрома назначают новокаиновые блокады.
Тактика терапии зависит от характера боли, скорости развития воспаления. Специалисты направляют силы на купирование болевого синдрома и предотвращение повторного развития патологии. Для лечения назначают не только анальгетики из нестероидной группы («Мелоксикам»), но и глюкокортикоиды («Дексаметазон»), антиоксиданты («Эмицидин»).
Массаж, мануальная терапия с целью растяжения мускул и физиотерапия дают положительные результаты. Именно благодаря комплексному подходу удается скорректировать состояние больного. Хирургические методы лечения практически не используют. Лишь при безрезультатной терапии и острых состояниях за дело берутся хирурги.

Профилактика
Профилактика болей в ягодичной мышце направлена на предотвращение развития неприятных ощущений. Она практически не отличается от действий по предупреждению болезней ОДА и мягких тканей, окружающих позвоночник.
Общие рекомендации по оздоровлению:
- регулярные занятия спортом помогут укрепить мышцы и скелет,
- разминка каждые 20-40 минут при сидячей работе восстанавливает питание тканей, снижает риск застоя венозной крови,
- комплексный подход к лечению патологий опорно-двигательного аппарата,
- предупреждение переохлаждения,
- своевременное обращение за медицинской помощью.
Справка. Самолечение приводит к усилению болезненных ощущений, заболевание перерастает в хроническую форму.
Заключение
Боль в ягодицах – это не болезнь, а признак, который указывает на развитие дегенеративных, дистрофических изменений в костно-мышечной системе. Одни состояния проходят сами по себе, другие требуют длительного лечения. Тяжесть повреждения мышц определяет специалист. Следование рекомендациям по профилактике, своевременное обращение за помощью, тщательная диагностика – залог благополучного исхода.
Боли в ягодицах могут спровоцировать различные состояния или патологии. Например, дискомфорт в этой области возникает вследствие чрезмерного физического напряжения, длительного сидения, ушиба.
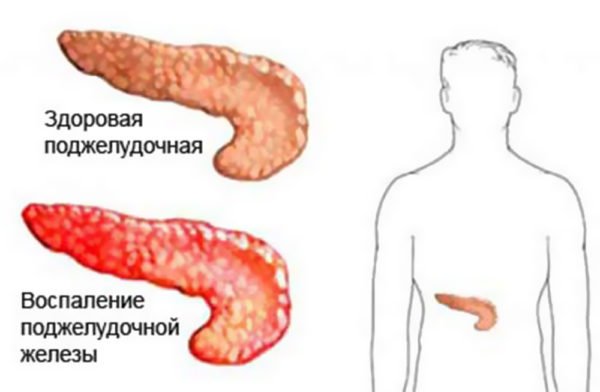
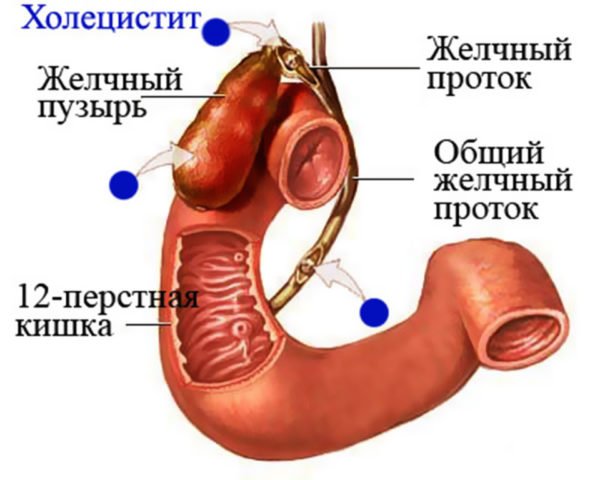
А выраженную боль могут спровоцировать более серьезные патологии, такие как сакроилеит (воспаление крестцово-подвздошных суставов), межпозвоночные грыжи поясничного сегмента позвоночника, парапроктит и т. д.
Чтобы лечение было эффективным, нужно правильно выявить причину болей и направить все усилия на ее устранение. Во время диагностики следует учитывать характер, интенсивность, длительность боли, дополнительные симптомы.
Для достижения положительной динамики в максимально короткие сроки нужно провести комплексное лечение.
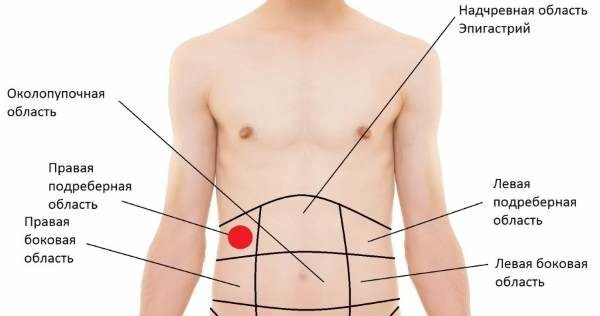
Причины боли
Болевой синдром в области ягодиц могут спровоцировать следующие заболевания и состояния:
- Травмы: ушиб ягодиц, смещение или перелом копчика, бедра, таза, поясничного отдела позвоночника (ПОП), рваные раны в области ягодиц.
- Чрезмерное физическое напряжение ягодиц во время занятий спортом, тяжелой работы (например, копание), длительного хождения или сидения.
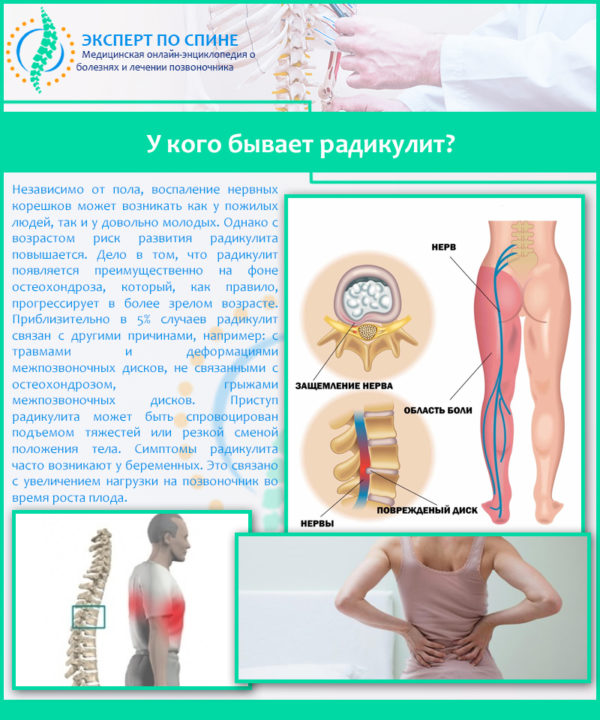
- Ишиас – резкая или жгучая боль вследствие защемления седалищного нерва. Это крупный нерв, который проходит от ПОП вниз через ягодицы. Основной симптом дополняется нарушением чувствительности.
- Бурсит тазобедренного сустава – воспаление синовиальных сумок в области пораженного сочленения.
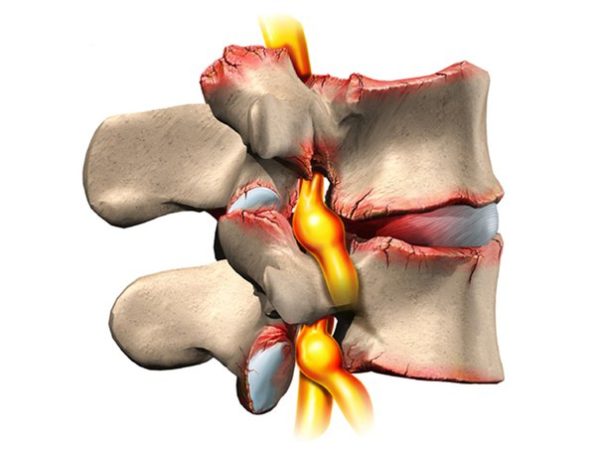
- Остеохондроз пояснично-крестцового провоцирует формирование протрузий (смещение пульпозного ядра межпозвоночного диска без разрыва наружной оболочки) и грыж (выпячивание содержимого диска после разрыва фиброзного кольца). Эти образования сжимают нервные окончания на этом участке, вызывая боль, онемение, слабость мышц.
- Артрит тазобедренного сустава – воспаление костного соединения.
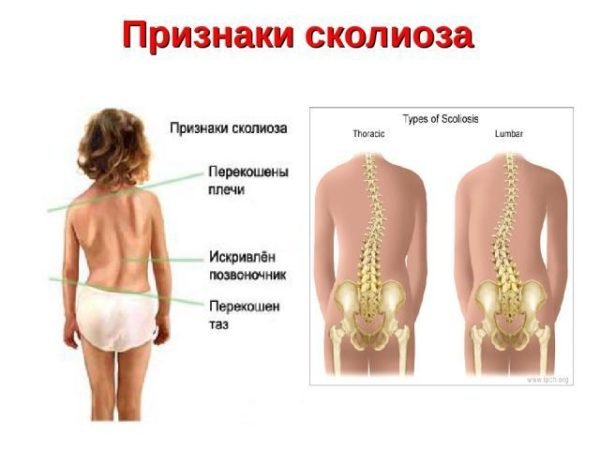
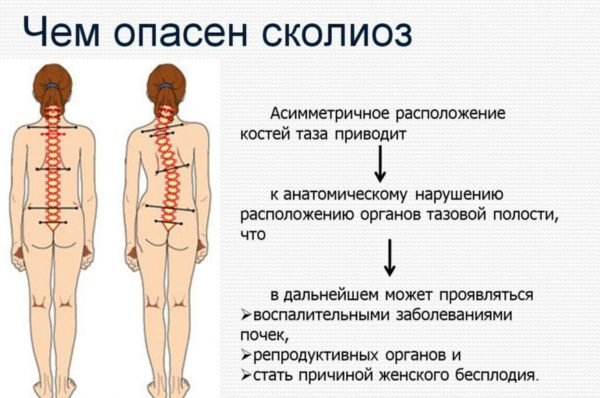
- Искривление позвоночника, например, сколиоз. Из-за напряжения мышц одна группа постоянно напряжена, а друга – чрезмерно расслаблена, перерастянута.
- Пилонидальная киста – киста, содержащая кусочки волос и кожи в межъягодичной щели. Вокруг анального отверстия краснеет кожа, из него истекает гной, появляется боль.
- Парапроктит – формирование гнойной полости в области прямой кишки. Патологию провоцирует бактериальная инфекция.
- Крестцово-подвздошная дисфункция – воспаление костного соединения. Вызывает болезненность в нижней части спины, ягодице, верхней части ноги.
- Кокцигидиния – боль в копчике и прямой кишке после травмы, поражения нервов и мышц в области промежности. Приступообразные боли возникают периодически или постоянно.
- Синдром грушевидной мышцы – защемление седалищного нерва грушевидной мышцей, расположенной глубоко в ягодице.
- Закупорка подвздошной артерии вследствие атеросклероза, при котором просвет сосуда уменьшается.
- Опухоль в области анального отверстия. Боль в ягодицах сопровождается кровотечением из прямой кишки, зудом, появлением комочков в заднем проходе или вокруг него, отечностью.
Боль в ягодицах может возникать после некоторых видов укола или вследствие неправильной техники их выполнения. Дополнить этот список можно остеомиелитом (гнойное поражение кости), остеопорозом (повышение хрупкости костной ткани), состоянием при беременности, когда смещается центр тяжести из-за увеличения матки, и появляется болевая реакция в ягодицах.
Возможные осложнения боли в ягодицах
При серьезных патологиях, например, перелом ПОП или защемление седалищного нерва, вероятность тяжелых последствий без грамотной терапии высокая.
Основные осложнения боли в ягодицах:
- хронизация боли;
- снижение качества жизни из-за постоянного дискомфорта;
- ограничение двигательной активности, слабость мышц;
- частичный или полный паралич поясницы и нижних конечностей.
При отсутствии терапии повышается риск инвалидизации.
Если долгое время не лечить парапроктит, то приобретет хроническое течение. Это грозит частыми рецидивами, рубцовой деформацией анального канала и мягких тканей в области заднего прохода, злокачественной трансформацией тканей по ходу свища.
Чтобы избежать подобных осложнений, нужно вовремя вылечить заболевание, которое вызывает боль в ягодицах.
В каком случае нужна срочная медицинская помощь?
Боль в ягодице в большинстве случаев сопровождается другими симптомами, некоторые из них свидетельствуют о серьезных заболеваниях. Поэтому стоит срочно обратиться к врачу при возникновении следующих признаков:
- сильная боль, которая не купируется анальгетиками, не проходит в течение 3 дней;
- дискомфорт сопровождается высокой температурой;
- наличие крови в стуле, желудочно-кишечное кровотечение;
- частичный или полный паралич нижней части тела.
Откладывать визит к врачу не стоит, если боль в ягодицах сопровождается проблемами с походкой, нарушением мочеиспускания, дефекации.
При возникновении хотя бы одного из вышеописанных симптомов нужно вызвать бригаду скорой помощи.
Диагностика при болях в ягодице
Чтобы выяснить причину болевого синдрома, нужно посетить терапевта, который после осмотра направит пациента к специалисту узкого профиля (хирург, травматолог, ортопед, невролог, проктолог).
Этапы диагностики:
- Сбор анамнеза. Врач спрашивает пациента, когда появилась боль, просит ее описать, показать самый болезненный участок, интересуется, сохраняется ли дискомфорт во время ходьбы и т. д.
- Физикальный осмотр. Врач просит пациента раздеться до нижнего белья, показать очаг боли, сделать несколько шагов. Потом он пальпирует пораженный участок, оценивает активные и пассивные движения обеих конечностей в положении на спине, а потом на животе. Специалист измеряет длину нижних конечностей, проводит функциональные пробы, осматривает окружающие области.
- Лабораторные исследования: анализ на РФ (ревматоидный фактор), определение СОЭ.
- Инструментальные методы. Рентген в прямой и боковой проекции. Остеосцинтиграфия позволяет оценить патологические изменения скелета. КТ – это высокоинформативное исследование костной ткани, а МРТ применяется для выявления патологии мягких тканей на ранних стадиях.
Диагностика может дополняться УЗИ и пункцией тазобедренного сустава при выпоте (скопление жидкости) в его полость.
Лечение болей в ягодице
План терапии составляет врач по результатам диагностики с учетом особенностей патологии, вызвавшей боли в ягодичной области, и общего состояния организма пациента.
Лечение боли в ягодице, вызванной заболеваниями пояснично-крестцового сегмента, включает следующие методики:
- Прием медикаментов. Анальгетики (Кеторол, Спазмалгон) и НПВС (Ибупрофен, Долгит, Индометацин) купируют боль и воспаление. Спазмолитики (Но-Шпа, Папаверин) расслабляют мышцы, нормализуют кровоток, ослабляют боль. Спазм мышц снимают также миорелаксанты (Баклосан, Мидокалм, Тизалуд). Хондропротекторы останавливают дегенеративные изменения межпозвонковых дисков ПОП, ослабляют боль, восстанавливают подвижность. Также назначаются витамины, седативные средства, а при сильных болях – кортикостероиды.
- Лечебная физкультура обязательна при заболеваниях пояснично-крестцового отдела. Специальные упражнения позволяют укрепить мышечный корсет, уменьшить нагрузку на пораженный участок, укрепить связочный аппарат. Сначала комплекс выполняется под контролем врача, а потом дома. Зарядку нужно выполнять регулярно во время ремиссии.
- Физиотерапия: электрофорез, ультравысокочастотная, лазерная, ультразвуковая, гальвано- и магнитотерапия. Эти процедуры позволяют ослабить боль, нормализуют обменные процессы, кровообращение, трофику тканей. Также применяется озокеритовые, грязевые, парафиновые аппликации. Для достижения положительной динамики физиолечение проводят курсом (от 5 до 20 процедур).
- Мануальная терапия применяется для нормализации тонуса мышц, улучшения подвижности пораженного сегмента позвоночника, освобождения от сжатия нервных волокон.
- Массаж улучшает микроциркуляцию, нормализует тонус мускулатуры, запускает процесс регенерации.
Комплексная терапия может дополнятся рефлексотерапией. Во время сеанса врач воздействует на нервные окончания, чтобы купировать боль, воспаление, уменьшить компрессию нервов, мышц.
Хирургическое лечение проводится, если боль держится более 4 – 6 недель, чувствительность поясницы, паха, ягодицы и ноги не исчезает или нарастает, нарушаются функции органов малого таза. Подобное состояние может вызвать межпозвоночная грыжа, смещенный позвонок, остеофиты (костные наросты на позвонках).
При миозитах (воспаление мышц) используются НПВС, согревающие мази, ЛФК, массаж. Гнойный процесс лечится хирургическим методом.
Если боль в ягодицах вызвана абсцессами, флегмонами, фурункулами, то проводится операция, потом пациент принимает антибиотики, проводит общеукрепляющее лечение. Остеомиелит лечат в стационарных условиях.
При заболеваниях тазобедренного сустава больной принимает антибиотики, иногда ему накладывают гипс, в тяжелых случаях показано хирургическое лечение.
Если болевой синдром вызван злокачественными опухолями, то проводится лучевая и химиотерапия, криодеструкция, нередко назначается операция.
причины, виды, диагностика и лечение
Скидка -30%! Только 3 дня!

Внедрение в капсулу сустава органической сыворотки с гиалуроновой кислотой. В результате происходит реконструкция хряща Подробнее…
Скидка -10%! Только 3 дня!

Нейропротекторы-препараты нового поколения, которые способны восстановить проводимость импульсов в нервных тканях. Подробнее…
Скидка -30%! Только 3 дня!
Лечение и заживлению хряща факторами роста. Восстановления тканей сустава очищенной тромбоцитарной кровью. Подробнее…
Скидка -25%! Только 3 дня!

Введение глитеросольвата титана в больной сустав уникальный метод доставки лекарства без операции и болезненных уколов. Подробнее…
Скидка -25%! Только 3 дня!
Это инновационный способ введение лекарственных средств при помощи ультразвука, который обладает уникальной способностью разрыхлять ткан. Подробнее…
Скидка -25%! Только 3 дня!
Это перспективный метод физиотерапии за которым большое будущее. В жизни волны такого диапазона не доходят до земли, распыляясь в атмосфере. Аппарат генерирует эти волны сам. Подробнее…
Скидка -20%! Только 3 дня!
Комбинации лекарственных средств для капельного введения через вену. Высокая усвояемость и быстрое достижение терапевтического действия ставят инфузионную терапию Подробнее…
Скидка -20%! Только 3 дня!
Блокада сустава или позвоночника – это способ быстрой помощи суставу или спине. При острой боли блокада помогает оперативно снять болевой синдром и помочь локально Подробнее…
Скидка -20%! Только 3 дня!
«HONDRO» в переводе с латыни означает «хрящ» и этим все сказано. Введение хрящевых клеток в поврежденные сегменты позвоночника Подробнее…

Лечение при помощи клеток аутокрови пациента. Введение крови осуществляется внутримышечно, что провоцирует организм на усиленную борьбу с хронической инфекцией, нагноениями и трофическими язвами, иммунитет усиливается и эффективно противостоит новым заражениям. Подробнее…

Инфракрасное излечение длиной волны 0,8-0,9 мкм воздействует на внутренний очаг проблемы. Так снимается воспаление, отек и боль в суставе. Дегенеративные процессы в суставе затухают так как обменные процессы внутри сустава ускоряются во много раз. Подробнее…

Питание и рост хрящевых клеток при помощи наложения пелоидных повязок. Основа поставляется с озера Сиваш, где добываются грязи с высокой концентрацией микроводоросли Дуналиела Салина, которая богата бета-каротином.
что это может быть и как лечить
Если мышцы ягодиц болят просто так, это ненормально, требуется лечение. Заболевания опорно-двигательного аппарата – это патологии, ведущие к затруднениям передвижения, инвалидности. Часто боли в ягодичных мышцах отдают в ногах, передвигаться становится сложнее. Обратитесь за врачебной консультацией.
Нужно иметь представление, что будут спрашивать на консультации.
Какой бывает боль?
В первую очередь, врач спросит, где болит. От места локализации зависит правильная постановка диагноза.
Врачи выделяют виды боли и локализацию (месторасположение):
- Тянущая, сильная боль в ягодицах, возникающая в пояснице, отдающая в нижние конечности.
- Боль в ягодице, распространяемая ниже: от бедра по ноге, достигая колена.
- В середине ягодиц, либо острая, либо тянущая.
Вариантов не много, самостоятельно сказать, в какой области бёдер, ягодиц и ног возникает мышечная боль, не сложно. Врач будет благодарен за сознательность, проявленную при лечении.
Боль в ягодицах при беременности
Часто неприятные ощущения в области таза возникают у беременных женщин. Плод становится больше, давит на соседние стенки. Мышцы бедра резко устают, боли проявляются сзади, спереди, достигая колена.
Физические упражнения снижающие боли в ноге, бедре, тазовой области:
- Специально разработанная гимнастика для беременных, полное отсутствие физической работы;
- Нельзя спать на спине, желательно изредка переворачиваться с бока на бок, не сгибать колена;


Поза для сна при беременности
- Специальный бандаж для беременных, лечебное белье, поддерживающее бедра, остальные тазовые области в статичном положении: помогает уменьшить напряжение на мышцы, участвующие в вынашивании плода.
Во время беременности бедрам тяжело, не усугубляйте положение неаккуратным отношением к здоровью. Напрягаются мышцы, нервные окончания, кровообратительные каналы, простирающиеся по ноге: от бедра до колена, от колена до стопы. Нижняя конечность оказывается в неприятной ситуации, ухудшающейся, если беременная женщина теряет способность передвигаться.
Боль в ягодице – симптом болезни
Врач ищет причину болей. Разберёмся в причинах боли в ногах и ягодицах. Предпосылки включают ряд симптомов, проявляющих патологии в мышцах:


Усталость при беременности
- Сильное мышечное напряжение проявляется в мышцах после непривычного физического напряжения, связанного со спортом, если организм недостаточно натренирован. Помогает массаж, горячие травяные ванны. Чаще проявляются в области бёдер, поясницы.
- Искривлённый позвоночник давит на ягодичные мышцы. Происходит перераспределение функций, одни отделы испытывают чрезмерную нагрузку, другие не испытывают, вызывая боли, нужно исправить осанку.
- Стрессы, нервное давление негативное действуют на организм, опорно-двигательный аппарат – не исключение. Постоянное напряжение отражается на состоянии организма, мышечный тонус растёт. Часто боли возникают сзади, к вечеру, устраняются успокоительными лекарствами.


Стресс вызывает боль
- Фибромиалгия – заболевание, непонятной этимологии (происхождения). В начале мышцы не болят, пациенты говорят о скованности по утрам. Позже проявляются болезненные ощущения – в ноге, области плечевого сустава. Развиваются до такой степени, что больной не может спать. Затрагиваются также ягодицы. Лечение носит комплексный характер.
- Миалгия – непосредственно поражение мышц, мышечных отделов. Разделяют два вида миалгии: первичную и вторичную, не связанные с течением болезни и осложнениями. Первичная отвечает за заболевания, связанные с травмой паха, ягодичной мышцы, переохлаждением, прочими воздействиями внешних факторов. Вторичная отвечает за патологии, связанные с нервной системой, простудные инфекции. Если вы недавно перенесли инфекционное заболевание, упали, простудились – возникает мышечная боль. Лечение направлено на избавление от первоначальной причины, вызвавшей проблему.


Миалгия мышц ног
- Воспаление мышц (миозит) – мышечная ткань стареет, не способна выполнять прежний объем работы. Организм не готов к постоянным физическим нагрузкам, связанным с занятиями спортом. Лечение направлено на возвращение мышцам бедра, паха, ягодиц прежней гибкости и эластичности. Пораженная нога контролируется на возникновение осложнений при передвижении.
- Полимиозит – мышечное воспаление, локализуется сзади, распространяется по ноге, до бедра и паха. Серьёзность заболевания выше предыдущих, категорически запрещается откладывать лечение.
Причин много, можно заранее предположить, что вы услышите от врача. Решать, чем вы больны, оставьте профессионалу. Лечащий врач лучше знает, какие использовать лекарства и упражнения.
Принципы лечения болезней мышечных тканей
Главное правило лечения – опираться на результаты собственных исследований. После консультации, врач составит представление о болезни, назначит лечение. Терапия бывает консервативного характера, основывается на внешних способах воздействия, приёме таблеток. Если болезнь имеет гнойный характер, распространяется по ноге, затронув бедро, добравшись до колена, хирургического вмешательства и операции избежать не получится. Если болезнь уже поразила конечность, нередки случаи ампутации.
В зависимости от патологии, лечение проходит либо быстро, либо наоборот – учитываются степень развития, генетическая история больного, возраст, перенесённые болезни. Если боль в ягодицах стала причиной инфекции, избавьтесь от инфекции. При травме – кожу около мышцы сзади растереть – вот и лечение.
Если боль не прекращается, единичные методы избавления не помогают, симптом перерос в серьёзное заболевание, игнорировать это – делать себе хуже. Если болезнь распространяется по телу, и болят не только ягодицы и нога – бейте тревогу, чтобы не оказаться в инвалидном кресле.
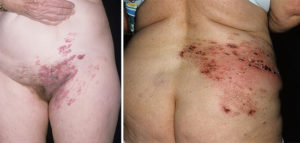
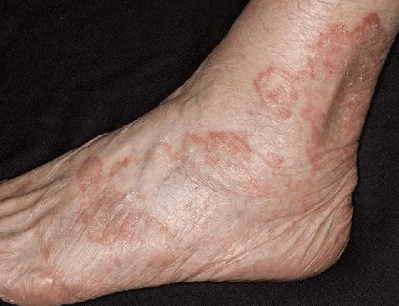
Фурункулы – это кожные инфекции, обычно бактериальные, которые начинаются глубоко внутри кожи и часто затрагивают волосяные фолликулы. Другое название кипения – фурункул. Фурункулы обычно выглядят как красные шишки или комочки на коже, и со временем они наполняются гноем. Они часто встречаются на ягодицах.
Наиболее распространенным симптомом фурункула является покраснение, болезненность и болезненность на коже. Вы также можете увидеть красную кожу и припухлость вокруг бугорка.
Кипение обычно начинается как болезненное или болезненное пятно на коже и имеет тенденцию быть небольшим или размером с горошину. Это обычно становится твердым или твердым.
Бугорок может продолжать расти и заполняться гноем. На этом этапе он имеет тенденцию быть мягче и больше.
В конце концов, желтый или белый кончик и может разорваться с утечкой гноя. Некоторые фурункулы не разрываются и могут закончиться коркой, которая образуется на вершине выпуклости. Кипячение также может сочиться прозрачной жидкостью.
Кипение может быть большим и достигать размера мяча для гольфа.
Некоторые кожные заболевания могут напоминать фурункулы. К ним относятся кистозные прыщи, инфицированные сальные кисты и другие кожные инфекции.
Бактериальные инфекции являются наиболее частой причиной фурункулов на ягодицах. Staphylococcus aureus обычно является бактерией, ответственной за фурункулы. Эта бактерия часто живет на коже или в носу.
Кожные складки являются распространенным местом для фурункулов. У участков тела, которые имеют волосы, пот и трение, более вероятно, будет фурункулы.
Общие факторы риска для фурункулов включают:
- , являющийся носителем Staphylococcus aureus , что означает хроническое наличие этой бактерии на коже
- с экземой
- , имеющей тесный контакт или живущий с человеком, у которого фурункулы
- с диабетом mellitus
- с состоянием, которое снижает функцию вашей иммунной системы
- с анемией от дефицита железа
- с небольшими порезами или повреждениями кожи
- курение табака
Диагностика фурункула на ягодицах включает в себя историю болезни и физическое обследование ,Ваш врач также может назначить анализы крови или взять образец гноя, чтобы определить причину инфекции.
Есть много вариантов лечения, доступных для фурункулов. Тем не менее, важно избегать выскочить или проколоть кипения самостоятельно. Инфекция может распространиться на другие части тела и привести к осложнениям.
Домашние средства
Домашние средства для лечения фурункулов включают в себя:
Устные и местные лекарства
Устные и местные лекарства для предотвращения возникновения или распространения фурункулов включают в себя:
Изменения образа жизни
Изменения в образе жизни включают:
- , которые не выбирают в кипячение или другие язвы
- стирая одежду и полотенца отдельно, чтобы избежать распространения инфекции
- меняя простыни ежедневно и стирая их
- регулярно купая
- поддерживая чистоту дома
- похудение для уменьшения складок кожи
- избегая спортивных залов, плавание бассейны и заниматься спортом, пока ваши фурункулы заживают, поэтому любая инфекция не распространяется на других
- избегая курения табака
- придерживаясь здоровой диеты
Медицинские процедуры
В некоторых случаях крупные фурункулы не проходят самостоятельно требуют медицинского вмешательства.Медицинские процедуры для фурункулов включают в себя:
- , делая надрез (прокалывание) и дренируя фурункул.
- , упаковывая разрез марлей для сбора гноя и способствуя правильному заживлению кожи.
Возможны осложнения при кипении. ягодицы. Обычно они вызваны распространением инфекции на другие части тела. Осложнения могут включать:
- тяжелое рубцевание
- кластер связанных фурункулов (карбункул)
- сепсис (тяжелое инфекционное воспаление)
- целлюлит, который представляет собой воспаление кожи и прилегающих мягких тканей
- эндокардит, который является воспалением сердце
- остеомиелит, который является воспалением кости
Кипит заразно и может распространиться на других людей.Вы также можете распространить их на другие части своего тела. Однако вы можете предпринять несколько шагов для предотвращения фурункулов:
- Избегайте тесного контакта с кожей людей, которые имеют фурункулы или носители Staphylococcus aureus .
- Мойте руки в течение дня.
- Купайтесь регулярно.
- Стирайте всю одежду, полотенца и другие личные вещи после кипячения.
- Не делитесь полотенцами и другими личными вещами с другими людьми.
- Защищать и покрывать все открытые повреждения кожи или раны.
Вы можете полностью выздороветь от кипения на ягодицах только с помощью поддерживающей домашней терапии. Большие кипения могут потребовать визита к врачу для плана лечения. Большое или глубокое кипение может оставить красный след или шрам на коже при заживлении. Однако в некоторых случаях кожные инфекции и фурункулы могут вернуться.
Фурункулы – это кожные инфекции, которые проявляются в виде красных болезненных ударов, которые в конечном итоге набухают и наполняются гноем. Они обычно появляются на ягодицах и в складках кожи, где накапливается пот.Наиболее частой причиной фурункулов на ягодицах является бактериальная инфекция. Большие фурункулы могут потребовать визита к врачу.
8 Возможные состояния боли в ягодицах
В приведенном ниже списке показаны результаты использования нашего теста пользователями Buoy, которые испытали боль в ягодицах. Этот список не является медицинским советом и может не совсем точно отражать то, что у вас есть.
Геморрой
Геморрой, также известный как сваи, – это опухшие вены в анусе и нижней части прямой кишки, которые могут вызвать боль, зуд и ректальное кровотечение. Геморрой может быть виден или ощущаться снаружи ануса (снаружи) или может быть скрыт от взгляда внутри прямой кишки.
Геморрой часто встречается в 10 млн. Ам …
Подробнее
Ушибленные ягодицы
Ушиб – это повреждение кровеносных сосудов, которые возвращают кровь к сердцу (капилляры и вены), что приводит к скоплению кровь. Это объясняет синий / фиолетовый цвет большинства синяков. Синяки на ягодицах распространены, учитывая расположение на теле.
Редкость: Редкий
Основные симптомы: постоянная боль в прикладе, боль в ягодицах, боль в ягодицах от травмы, недавняя травма ягодиц, ушиб ягодиц
Симптомы, которые всегда возникают при ушибленных ягодицах: боль в прикладе от травмы , недавняя травма ягодиц, постоянная боль в области ягодиц
Срочность: Самолечение
Coccydynia
Копчик, называемый копчиком, является самой нижней частью позвоночника.Coccydynia – это боль в области копчика, которая вызывается давлением на копчик, например, сидя на жестком стуле. Симптомы улучшаются при стоянии или ходьбе. Врачи не совсем уверены, что вызывает эту боль.
Редкость: Необычно
Основные симптомы: боль в спине , боль в пояснице, болезненный пол, боль в спине, ведущая в задницу, постоянная боль в заднице
Симптомы, которые всегда возникают при кокцидинии: постоянная боль в прикладе
Симптомы, которые никогда не возникают при кокцидинии: теплый и красный отек копчика
Срочность: Самолечение
Синяк хвоста
Ушиб – это повреждение кровеносных сосудов, которые возвращают кровь в сердце (капилляры и вены ), что вызывает объединение крови.Это объясняет синий / фиолетовый цвет большинства синяков. Ушибы копчика распространены, учитывая расположение на теле.
Редкость: Редкий
Основные симптомы: постоянная боль в заднице , боль в копчике, боль в копчике от травмы, травма копчика, ушиб приклада
Симптомы, всегда возникающие при ушибе копчика: боль в копчике от травмы, травма копчика, постоянная боль в заднице
Срочность: Самостоятельное лечение
Проверка симптомов боли в прикладе
Пройдите тест, чтобы выяснить, что может быть причиной вашей боли в прикладе
Анальная трещина
Анальная трещина – это перелом или разрыв в слизистой оболочке заднего прохода.Анус – это отверстие в конце пищеварительного тракта, где стул покидает тело. Трещина вызвана прежде всего запором, который приводит к напряжению, чтобы передать большие твердые испражнения; травма, вызванная введением объектива …
Подробнее
Синдром грушевидной мышцы
Две мышцы грушевидной мышцы, левая и правая, проходят от основания таза до верхней части бедра. Два седалищных нерва, левый и правый, каждый прикреплены к позвоночнику и проходят между тазовой костью и грушевидной мышцей к задней части каждой ноги.
Если мышца грушевидной мышцы повреждена в результате внезапной травмы или чрезмерного использования, как в спорте, то в результате воспаление или спазм мышцы могут захватить седалищный нерв между тазовой костью и мышцей.
Синдром Piriformis чаще всего встречается у женщин старше 30 лет.
Симптомы включают боль в одной или обеих сторонах нижней части спины и стреляющую боль (ишиас) в одной или обеих ногах.
Диагноз ставится путем физического осмотра, а иногда визуализации, например, КТ или МРТ.
Лечение включает в себя отдых; безрецептурные нестероидные противовоспалительные препараты; физиотерапия; терапевтические инъекции; и, редко, хирургия.
Лучшей профилактикой является хорошая схема растяжки перед тренировкой, чтобы помочь предотвратить повреждение грушевидной мышцы.
Редкость: Распространенный
Основные симптомы: боль в области таза, боль в области таза, боль при прохождении стула, онемение ног, боль в бедре
Симптомы, которые никогда не возникают при синдроме пириформиса: непроизвольная дефекация, утечка мочи
Срочность: Врач первичной помощи
Ишиас
Ишиас – это общий термин, описывающий любую стреляющую боль, которая начинается в позвоночнике и распространяется вниз по ноге.
Наиболее распространенной причиной является грыжа или «проскальзывание» диска в нижней части позвоночника. Это означает, что часть прокладочного материала внутри диска была вытеснена наружу, давя на нервный корешок. Костные нарушения …
Подробнее
Анальный рак
Большинство анальных раков связано с вирусом папилломы человека, или ВПЧ. Тем не менее, многие люди переносят ВПЧ и не имеют никаких симптомов или каких-либо заболеваний.
Наиболее восприимчивыми являются мужчины, имеющие сексуальный контакт с мужчинами; женщины, у которых был рак шейки матки; и любой, кто участвовал в анальном половом контакте, имел анальные бородавки или является ВИЧ-положительным.Курение и снижение иммунитета также являются факторами.
Симптомы включают незначительное анальное кровотечение и зуд, которые могут быть связаны с геморроем; боль или полнота в анальной области; и аномальные анальные выделения.
Важно обратиться к врачу по поводу этих симптомов, чтобы при необходимости лечение можно было начать как можно скорее.
Диагноз ставится через историю болезни пациента; физическое обследование; анальный мазок; и биопсия. КТ, УЗИ или эндоскопия ануса также могут быть сделаны.
Лечение включает в себя некоторые комбинации хирургии, лучевой терапии и химиотерапии в зависимости от потребностей каждого отдельного пациента.
Редкость: Редко
Основные симптомы: боль в животе (боль в животе), изменения стула, запор, диарея, боль при прохождении стула
Срочность: Врач первичной помощи
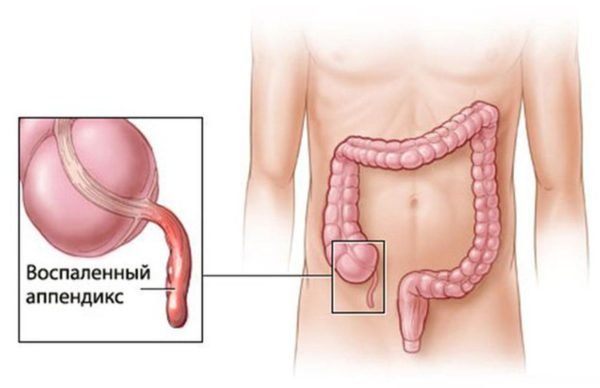
.Все области тела, которые потеют и имеют волосы, подвержены фурункулу. Это включает в себя межзубную щель, обычно называемую трещиной в заднице.
Фурункулы – это шишки или комочки, которые обычно возникают в местах скопления пота. Они являются формой кожной инфекции, обычно вызываемой бактериями, которые заражают ваши волосяные фолликулы. Также называемые фурункулами, фурункулы могут развиться на ваших ягодицах и в трещине.
Наиболее очевидным симптомом фурункула, расположенного в трещине приклада, является красная болезненная шишка на вашей коже.Удар может набухать, поскольку он заполняется гноем. Гной – это коллекция мертвых лейкоцитов и бактерий. Это обычно кажется белым или желтоватым цветом. Ваши симптомы могут включать в себя:
- плач или слизь поражения
- белый или желтый центр
- припухлость вокруг фурункула
- дополнительные фурункулы в окружающей области кожи
- усталость
- общее тошноту
- зуд вокруг фурункула
Кипения вызваны бактериями, которые заражают волосяной фолликул.Подобно прыщам, фурункулы возникают, когда гной накапливается и выталкивает поверхность кожи.
Разница между ними заключается в том, что прыщи возникают в первом слое кожи (эпидермисе). Фурункулы возникают во втором, более глубоком слое (дерме). Обе инфекции вызывают бугорок на коже, который может расти по мере накопления гноя.
Распространенные причины возникновения фурункулов:
Некоторые ранее существовавшие условия могут повысить вероятность развития фурункулов. Некоторые факторы риска включают в себя:
- экзема
- хронический Staphylococcus aureus
- диабет
- дефицит иммунной системы
- небольшие порезы или травмы кожи
Не пытайтесь вскрывать или пытаться вызвать фурункулы в заднице.Попадание в кипение может позволить другим бактериям проникнуть в очаг, который может вызвать дополнительную инфекцию.
Вы должны применять влажные, теплые компрессы до кипения три-четыре раза в день. Это будет способствовать исцелению. Некоторые фурункулы разорвутся сами по себе. Другие фурункулы рассеются после того, как тело растворится.
Если кипение становится больше, чем шарик для пинг-понга или не проходит через две недели, возможно, вам понадобится хирургически прорезать кипение (разрезать острым инструментом).Вы не должны делать это дома. Вы должны посетить дерматолога или врача, чтобы выполнить операцию для вас.
Ваше кипение не может быть кипением вообще. Hidradenitis suppurativa – это состояние, которое может выглядеть очень похожим на фурункулы. Эти нарывы могут быть очень болезненными.
Причина относительно неизвестна, но считается, что закупорка волосяных фолликулов похожа на фурункулы. Лекарства от гнойного аденита не существует, но некоторые лекарства могут помочь вам справиться с ним, в том числе:
- гормонов
- мазей
- обезболивающих препаратов
- иммунодепрессантов
Фурункулы могут возникать везде, где есть пот или волосы.Чрезмерное кипение в вашей заднице может привести к неудобству носить одежду, сидеть и заниматься повседневными делами.
Хотя они могут быть болезненными, фурункулы обычно не опасны для жизни и, как правило, проходят самостоятельно через пару недель.
Если ваше кипение не проходит или улучшается со временем, запишитесь на прием к врачу, чтобы осмотреть кипение. Ваш доктор, возможно, придется копать и дренировать кипения, и вам могут понадобиться антибиотики.
Основные ответы врачей на основе вашего поиска:
40-летний член спросил:
29-летний опыт Внутренняя медицина
Местное воспаление ?: Вы видите какие-либо отеки или какие-либо повреждения в пораженной области ? Если вы делаете, скорее всего, состояние кожи, если нет, вам нужно более тщательное обследование.
38-летний член спросил:
42 года опыта Семейная медицина
Ишиас? Вы описываете состояние, которое называется ишиас.Это раздражение седалищного (циатического) нерва, который отрывается от нижнего отдела позвоночника. Это может быть … Подробнее20-летняя женщина спросила:
20-летний опыт семейной медицины
Что вы делали ?: Вы так молоды. Что ты сделал? У вас была травма? Вы должны быть изучены и предложить очень тщательную историю. Начало там
37-летняя женщина спросила:
24 года опыта психиатрии
Здравствуйте. : Привет. Хотя я не могу диагностировать ваше состояние, описание звучит как возможная ишиас.Я бы связался с вашим доктором, чтобы он или она смогли оценить … Подробнее.








 Нажмите на фото для увеличения
Нажмите на фото для увеличения Длительное лечение глюкокортикостероидами может стать причиной вторичного остеопороза
Длительное лечение глюкокортикостероидами может стать причиной вторичного остеопороза Нажмите на фото для увеличения
Нажмите на фото для увеличения Рентгеновский снимок тазобедренного сустава с остеопорозом. Нажмите на фото для увеличения
Рентгеновский снимок тазобедренного сустава с остеопорозом. Нажмите на фото для увеличения
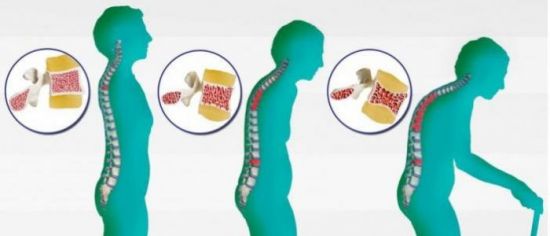
 Остеопороз провоцирует хрупкость костей.
Остеопороз провоцирует хрупкость костей. Запущенный остеопороз может стать причиной инвалидности.
Запущенный остеопороз может стать причиной инвалидности. Препараты группы НПВС снимут боль и воспаление.
Препараты группы НПВС снимут боль и воспаление. Лечебная физкультура поможет укрепить позвоночный корсет.
Лечебная физкультура поможет укрепить позвоночный корсет. Остеопороз – это неинфекционное заболевание, при котором происходит нарушение структуры костной ткани и поражение скелета человека. Эту болезнь называют «безмолвной эпидемией», т. к. заметить заболевание на ранней стадии сложно; его симптомы незначительны.
Остеопороз – это неинфекционное заболевание, при котором происходит нарушение структуры костной ткани и поражение скелета человека. Эту болезнь называют «безмолвной эпидемией», т. к. заметить заболевание на ранней стадии сложно; его симптомы незначительны.




 Эти заболевания имеют симптомы, сходные с симптомами острого живота. Это состояние называется псевдоабдоминальным синдромом.
Эти заболевания имеют симптомы, сходные с симптомами острого живота. Это состояние называется псевдоабдоминальным синдромом.  Спазмы часто сопровождают колики, заболевания системы пищеварения, гинекологические проблемы и т. д.
Спазмы часто сопровождают колики, заболевания системы пищеварения, гинекологические проблемы и т. д. 





















 Припухший и не сгибающийся палец.
Припухший и не сгибающийся палец. Покрасневший безымянный палец ноги.
Покрасневший безымянный палец ноги. Теплая ванночка для ног.
Теплая ванночка для ног. Практически каждый человек в своей жизни сталкивался с проблемой, когда болит палец на ноге при ходьбе. Причин этой боли может быть много. Важно вовремя понять, почему ощущается боль и какое заболевание вызывает неприятное чувство.
Практически каждый человек в своей жизни сталкивался с проблемой, когда болит палец на ноге при ходьбе. Причин этой боли может быть много. Важно вовремя понять, почему ощущается боль и какое заболевание вызывает неприятное чувство. Описание
Описание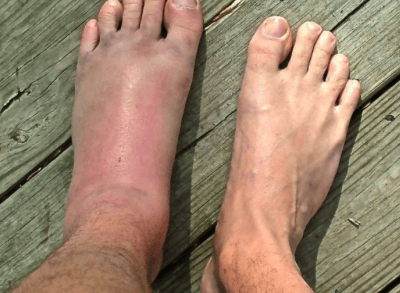 Описание
Описание

 Описание
Описание Симптомы
Симптомы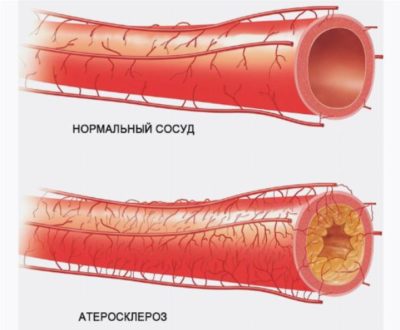 Описание
Описание Описание
Описание Описание
Описание Описание
Описание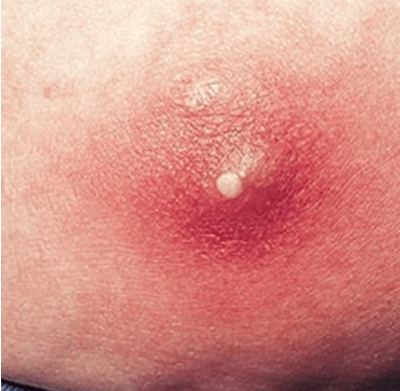 Описание
Описание Описание
Описание


















 i
i



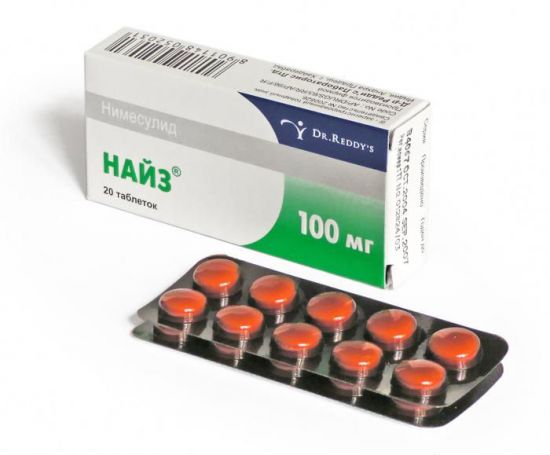
 К примеру, к ним относятся ибупрофен, найз, диклофенак, аспирин, вольтарен, нимесил и прочие. Помимо обезболивающего эффекта, нестероидные противовоспалительные препараты помогают снизить уровень проницаемости кровеносных сосудов. Это помогает блокировать боль и дискомфорт. Кроме того, благодаря им не развивается отечность. Активные вещества в нестероидных средствах благоприятно влияют на кровоток. Также эти вещества способны блокировать определенную группу веществ в организме человека, которые и являются активизирующими воспалительные процессы веществами.
К примеру, к ним относятся ибупрофен, найз, диклофенак, аспирин, вольтарен, нимесил и прочие. Помимо обезболивающего эффекта, нестероидные противовоспалительные препараты помогают снизить уровень проницаемости кровеносных сосудов. Это помогает блокировать боль и дискомфорт. Кроме того, благодаря им не развивается отечность. Активные вещества в нестероидных средствах благоприятно влияют на кровоток. Также эти вещества способны блокировать определенную группу веществ в организме человека, которые и являются активизирующими воспалительные процессы веществами. Если у человека образовалась пяточная шпора, то каждый день можно делать прогревание. Самый легкий метод – это попарить ноги в горячей воде перед сном в течение получаса. Вода не должна остывать, так что лучше подливать горячую. Можно воспользоваться контрастным термическим массажем, то есть сначала принимать горячую, а потом холодную ванночку, и чередовать их. Ноги нужно держать в тазиках по 10 секунд. Очень полезными будут ванночки с содовым раствором. На 3 л воды понадобится ложка соды. Кроме того, в воду следует добавить 8 капель йода. Процедура должна длиться не более 10 минут, потом ноги следует промокнуть полотенцем. После этого пятку дополнительно смазывают йодом. Наутро на пятку наносится вазелин. Такую процедуру следует выполнять 2 раза в неделю.
Если у человека образовалась пяточная шпора, то каждый день можно делать прогревание. Самый легкий метод – это попарить ноги в горячей воде перед сном в течение получаса. Вода не должна остывать, так что лучше подливать горячую. Можно воспользоваться контрастным термическим массажем, то есть сначала принимать горячую, а потом холодную ванночку, и чередовать их. Ноги нужно держать в тазиках по 10 секунд. Очень полезными будут ванночки с содовым раствором. На 3 л воды понадобится ложка соды. Кроме того, в воду следует добавить 8 капель йода. Процедура должна длиться не более 10 минут, потом ноги следует промокнуть полотенцем. После этого пятку дополнительно смазывают йодом. Наутро на пятку наносится вазелин. Такую процедуру следует выполнять 2 раза в неделю. Пяточную шпору нужно лечить различными методами. Чтобы боль не возникала, или если она уже появилась, то постепенно исчезала, нужно придерживаться постельного режима. Такое спокойное состояние для ноги поможет не только справиться с болью, но и быстрее выздороветь, так как воспалительные процессы постепенно идут на спад.
Пяточную шпору нужно лечить различными методами. Чтобы боль не возникала, или если она уже появилась, то постепенно исчезала, нужно придерживаться постельного режима. Такое спокойное состояние для ноги поможет не только справиться с болью, но и быстрее выздороветь, так как воспалительные процессы постепенно идут на спад. Массаж стопы поможет улучшить кровообращение в ногах, благодаря чему воспалительные процессы начнут проходить, причем даже если они имели хронический характер. Когда пяточная шпора только развивается, нужно каждый день делать специальные упражнения. Лечебная гимнастика тоже благотворно влияет на циркуляцию крови в ногах. Каждый день следует выполнять специальные упражнения, которые помогут осуществить растяжку фасции. Это не только сделает ее более эластичной, но и укрепит. Когда человек спит, тоже можно растягивать подошвенную фасцию. Для этого используется специальное приспособление – ночной ортез. Он фиксирует стопу так, чтобы оставался подошвенный сгиб. Благодаря этому утром нога может не болеть, что часто бывает при наличии пяточной шпоры.
Массаж стопы поможет улучшить кровообращение в ногах, благодаря чему воспалительные процессы начнут проходить, причем даже если они имели хронический характер. Когда пяточная шпора только развивается, нужно каждый день делать специальные упражнения. Лечебная гимнастика тоже благотворно влияет на циркуляцию крови в ногах. Каждый день следует выполнять специальные упражнения, которые помогут осуществить растяжку фасции. Это не только сделает ее более эластичной, но и укрепит. Когда человек спит, тоже можно растягивать подошвенную фасцию. Для этого используется специальное приспособление – ночной ортез. Он фиксирует стопу так, чтобы оставался подошвенный сгиб. Благодаря этому утром нога может не болеть, что часто бывает при наличии пяточной шпоры.
 Ортопедические стельки для самураев для плоских стоп – подошвенный фасцит обезболивающий, стельки для обуви в виде арки для стопы и боли в пятках M12
Ортопедические стельки для самураев для плоских стоп – подошвенный фасцит обезболивающий, стельки для обуви в виде арки для стопы и боли в пятках M12 Стельки для обуви
Стельки для обуви Стельки ViveSole Plantar Fasciitis – ортопедические опоры для ног – плотные вставки из пенопласта для мужчин, женщин, работы, бега – подходит для сапог и кроссовок
Стельки ViveSole Plantar Fasciitis – ортопедические опоры для ног – плотные вставки из пенопласта для мужчин, женщин, работы, бега – подходит для сапог и кроссовок Биркенсток Синяя стелька Повседневная арка Стельки 3/4 длины
Биркенсток Синяя стелька Повседневная арка Стельки 3/4 длины Гель-стельки Envelop – вкладыши для ходьбы, бега, походов – ортопедические изделия для полной длины для мужчин, женщин – подошвы для подушек для пяток, поддержка арки, подошвенный фасциит, массаж плоских стоп – подходит для рабочих ботинок
Гель-стельки Envelop – вкладыши для ходьбы, бега, походов – ортопедические изделия для полной длины для мужчин, женщин – подошвы для подушек для пяток, поддержка арки, подошвенный фасциит, массаж плоских стоп – подходит для рабочих ботинок







 По той же причине стараются не нагружать верхнюю ключицу в ходе лечения. При травмах со смещением боли усиливаются (это характерно для всех сломов).
По той же причине стараются не нагружать верхнюю ключицу в ходе лечения. При травмах со смещением боли усиливаются (это характерно для всех сломов).

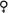
























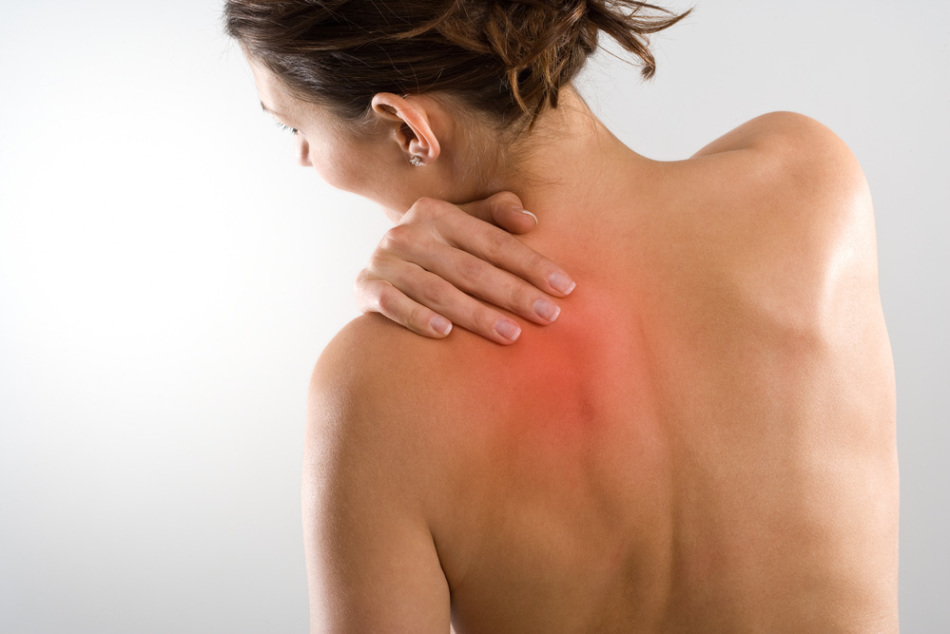
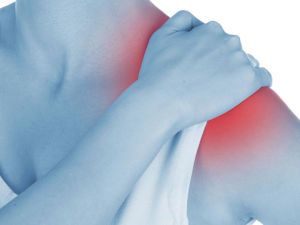




 Если у пациента болит плечо при поднятии руки, то, возможно, это – симптом воспаления плечевого сустава. Плечо – один из самых уникальных механизмов человеческого тела. Сильные физические нагрузки, переохлаждение и травмы ведут к началу воспалительных процессов в плечевом суставе. Впоследствии на пораженном участке тела может появиться отек, разрывы сухожилий, изменение кожного покрова.
Если у пациента болит плечо при поднятии руки, то, возможно, это – симптом воспаления плечевого сустава. Плечо – один из самых уникальных механизмов человеческого тела. Сильные физические нагрузки, переохлаждение и травмы ведут к началу воспалительных процессов в плечевом суставе. Впоследствии на пораженном участке тела может появиться отек, разрывы сухожилий, изменение кожного покрова.
 Желательно начинать борьбу с болевыми ощущениями в плечевом суставе как можно раньше. Это принесет более ощутимый эффект. Пока недуг не запущен, обратитесь к специалисту за помощью. Продолжительные боли в руке возникают, когда определенная болезнь находится в острой форме и требует незамедлительного лечения. Обратитесь к врачу, чтобы он смог поставить точный диагноз.
Желательно начинать борьбу с болевыми ощущениями в плечевом суставе как можно раньше. Это принесет более ощутимый эффект. Пока недуг не запущен, обратитесь к специалисту за помощью. Продолжительные боли в руке возникают, когда определенная болезнь находится в острой форме и требует незамедлительного лечения. Обратитесь к врачу, чтобы он смог поставить точный диагноз. Боль в плечевом суставе можно устранить за счет регулярных занятий лечебной физкультурой. Для первого упражнения сядьте на стул, положите руки на талию и медленно начните вращать плечами. Повторите несколько раз упражнение сначала одной рукой, потом другой, потом двумя вместе. Вернитесь в исходное положение. Выведите оба плеча вперед до упора. Задержитесь на 2 секунды. Потом повторите такое же движение назад. Сделайте каждый элемент по 5 раз.
Боль в плечевом суставе можно устранить за счет регулярных занятий лечебной физкультурой. Для первого упражнения сядьте на стул, положите руки на талию и медленно начните вращать плечами. Повторите несколько раз упражнение сначала одной рукой, потом другой, потом двумя вместе. Вернитесь в исходное положение. Выведите оба плеча вперед до упора. Задержитесь на 2 секунды. Потом повторите такое же движение назад. Сделайте каждый элемент по 5 раз.




























 При месячных иногда немеют ноги
При месячных иногда немеют ноги Возможна также боль в крестце
Возможна также боль в крестце Причиной может быть закупорка вен на ногах
Причиной может быть закупорка вен на ногах Ноги могут неметь и при климаксе
Ноги могут неметь и при климаксе Важно пройти обследование
Важно пройти обследование
 Копчик выступает самым нижним отделом позвоночного столба, в котором рудиментные позвонки плотно срослись между собой. Спереди к ним присоединяется мышечная ткань и связки, которые обеспечивают нормальное функционирование органов мочеполовой системы. Сзади него размещена большая ягодичная мышца. Копчик несет ответственность за распределение нагрузок, поэтому появление болевых ощущений может быть вызвано многими причинами.
Копчик выступает самым нижним отделом позвоночного столба, в котором рудиментные позвонки плотно срослись между собой. Спереди к ним присоединяется мышечная ткань и связки, которые обеспечивают нормальное функционирование органов мочеполовой системы. Сзади него размещена большая ягодичная мышца. Копчик несет ответственность за распределение нагрузок, поэтому появление болевых ощущений может быть вызвано многими причинами.

 В данном случае используются следующие методики:
В данном случае используются следующие методики:




 Многие пациенты не считают возникновение боли в области копчика серьёзным и не лечат его до тех пор, пока это состояние не приводит к осложнениям и патологиям. Не стоит забывать, что эти рудиментарные отростки скрещиваются с крестцом, а при сидении и вставании происходит их изменение формы. Если начинает болеть копчик, то необходимо обращаться к врачу для выявления причины болезненности. Нередко предпосылками возникновения боли становятся серьёзные заболевания.
Многие пациенты не считают возникновение боли в области копчика серьёзным и не лечат его до тех пор, пока это состояние не приводит к осложнениям и патологиям. Не стоит забывать, что эти рудиментарные отростки скрещиваются с крестцом, а при сидении и вставании происходит их изменение формы. Если начинает болеть копчик, то необходимо обращаться к врачу для выявления причины болезненности. Нередко предпосылками возникновения боли становятся серьёзные заболевания. При этом после травмы зачастую пациент не ощущает никаких болей и травма проходит незамеченной. Только спустя некоторое время начинаются неприятные ощущения, боли, дискомфорт.
При этом после травмы зачастую пациент не ощущает никаких болей и травма проходит незамеченной. Только спустя некоторое время начинаются неприятные ощущения, боли, дискомфорт. Описание
Описание Описание
Описание Болезненность копчика возникает вследствие множества причин. Это могут быть кисты, патологии опорно-двигательного аппарата, гинекологические заболевания, болезни внутренних органов и т. д. Симптомы возникают внезапно, а могут пропадать сами на несколько лет и вернуться снова. Кроме рудимента, они могут охватывать поясницу, живот, ирригировать во внутренние органы. Характер боли бывает ноющим, периодическим, острым, хроническим. Важно найти первопричину, вызвавшую эти симптомы и своевременно начать лечение заболевания.
Болезненность копчика возникает вследствие множества причин. Это могут быть кисты, патологии опорно-двигательного аппарата, гинекологические заболевания, болезни внутренних органов и т. д. Симптомы возникают внезапно, а могут пропадать сами на несколько лет и вернуться снова. Кроме рудимента, они могут охватывать поясницу, живот, ирригировать во внутренние органы. Характер боли бывает ноющим, периодическим, острым, хроническим. Важно найти первопричину, вызвавшую эти симптомы и своевременно начать лечение заболевания. При вставании
При вставании При сидении
При сидении Причин для таких болей несколько:
Причин для таких болей несколько: После падения
После падения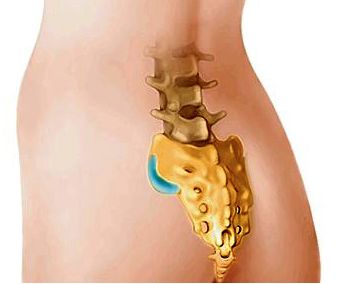 При хондрозе поясничного отдела возникают сильные болевые ощущения ноющего характера. В острые периоды возможны приступы, которые затрудняют движение.
При хондрозе поясничного отдела возникают сильные болевые ощущения ноющего характера. В острые периоды возможны приступы, которые затрудняют движение.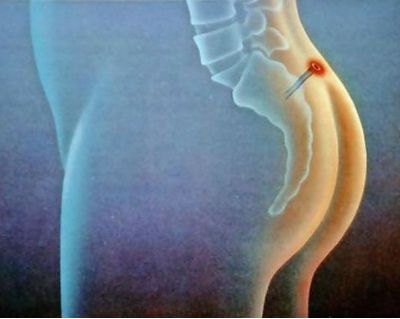 Причины возникновения болезненной шишки:
Причины возникновения болезненной шишки: Может возникать боль вследствие травмы рудимента, опухолевых новообразований, инфекционных болезней, при врождённых аномалиях костей таза. Нередки такие явления при защемлении нервов, при длительных неудобных статических позах. Риск таких болей гораздо выше у тех людей, которые работают весь день в сидячем положении.
Может возникать боль вследствие травмы рудимента, опухолевых новообразований, инфекционных болезней, при врождённых аномалиях костей таза. Нередки такие явления при защемлении нервов, при длительных неудобных статических позах. Риск таких болей гораздо выше у тех людей, которые работают весь день в сидячем положении.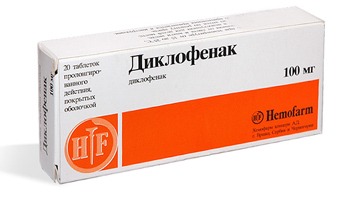 При болезнях органов таза, инфекционных заболеваниях и инфекциях боль можно снять обезболивающими лекарствами (Диклофенак, Ибупрофен, Найз). Их применяют в виде инъекций, таблеток, свечей.
При болезнях органов таза, инфекционных заболеваниях и инфекциях боль можно снять обезболивающими лекарствами (Диклофенак, Ибупрофен, Найз). Их применяют в виде инъекций, таблеток, свечей.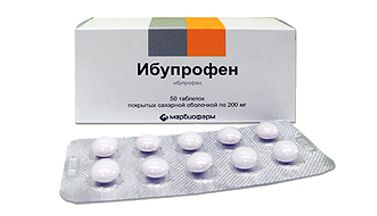 После того, как боль ликвидирована, можно выполнять упражнения на растяжку, заниматься йогой. Это усиливает кровообращение в поражённой области.
После того, как боль ликвидирована, можно выполнять упражнения на растяжку, заниматься йогой. Это усиливает кровообращение в поражённой области. Рекомендуется не только местное лечение мазями и растирками, но и употребление настоек, отваров внутрь.
Рекомендуется не только местное лечение мазями и растирками, но и употребление настоек, отваров внутрь. Медикаменты
Медикаменты Кредит: CC0 Public Domain
Кредит: CC0 Public Domain