Хаглунда болезнь фото – классификация патологии, причины, симптоматика, механизм развития заболевания, диагностика недуга, лечение и профилактика
Болезнь Хаглунда — причины, симптомы, диагностика и лечение
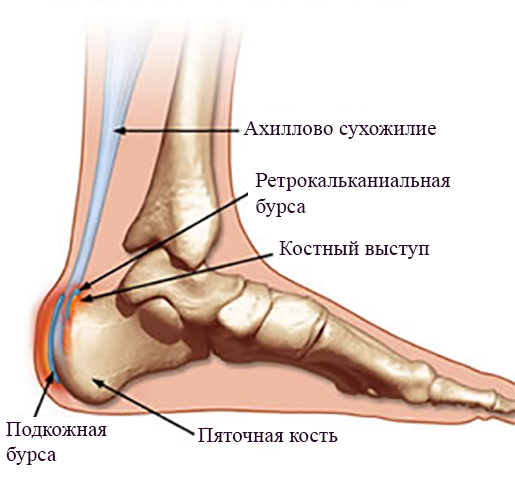
Болезнь Хаглунда – это патологический процесс окостенения пяточной кости, характеризующийся костно-хрящевым разрастанием в области пяточного бугра, болезненностью, деформацией стопы.
Заболевание распространено по всему миру, чаще болеют женщины молодого возраста. Патологию следует дифференцировать с пяточной шпорой, воспалением ахиллова сухожилия и артритами различной этиологии.
Причины заболевания и его опасность
Существует ряд причин возникновения болезни Хаглунда:
- Наследственная предрасположенность, характеризующаяся уменьшением эластичности ахиллова сухожилия.
- Ношение тесной обуви с жестким задником или на высоких каблуках, способствующих постоянной микротравматизации пяточного бугра.
- Аномалии развития ахиллова сухожилия (укорочение, раздвоение).
- Высокий свод стопы.
- Варусное отклонение пяточной кости.
- Хронический бурсит ретрокальканиальной сумки ахиллова сухожилия.
- Ревматоидный артрит.
- Вальгусная деформация стопы.
При длительной травматизации сухожилия развивается воспалительный процесс, в который вовлекается заднепяточный бугор и, в ответ на раздражение, формируется патологический хрящ. Вследствие этого еще больше возрастает давление на сумку и ахиллово сухожилие, увеличивается воспалительная реакция, боль, отек.
Опасность заболевания состоит в том, что длительно существующее костное разрастание приводит к затруднению разгибания и сгибания в области голеностопного сустава, необратимой деформации стопы, возникновению хромоты, нарушению осанки и работы внутренних органов.
Клинические проявления
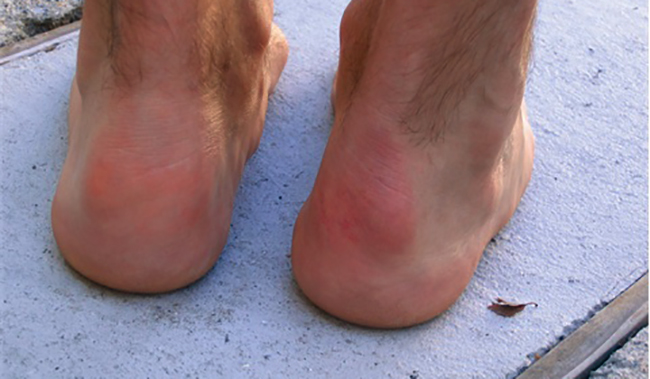
Длительное время болезнь Хаглунда клинически себя никак не проявляет. Со временем пациент отмечает «шишку на пятке», которая не причиняет никакого дискомфорта, функция стопы не нарушена, возможны трудности с подбором обуви. С увеличением пяточного экзостоза появляются специфические клинические признаки заболевания:
- Болезненность при ходьбе в области прикрепления ахиллова сухожилия к пяточному бугру, что является причиной хромоты.
- Отечность и покраснение в нижней трети голеностопного сустава.
- «Шишка» на задней поверхности пятки твердой консистенции, неподвижна, спаяна с окружающими тканями.
- Признаки интоксикационного синдрома – повышение температуры тела до субфебрильных цифр, слабость, отсутствие аппетита, быстрая утомляемость.
Диагностика болезни Хаглунда
Диагноз устанавливается на основании анамнеза заболевания, объективного обследования и инструментальных методов исследования.
Благодаря анамнезу заболевания можно отдифференцировать деформацию Хаглунда от системных заболеваний суставов, воспалительных поражений инфекционной природы. Длительное начало заболевания, сохранение функций стопы, отсутствие поражений других органов и систем свидетельствует в пользу болезни Хаглунда.
Объективно определяется твердый костный экзостоз, при пальпации болезненный, неподвижный. Кожные покровы над ним гиперемированы, горячие, определяется отечность и болезненность при опоре на пораженную конечность. Температура тела пациента может быть нормальной или незначительно повышаться.
Инструментальные методы исследования:
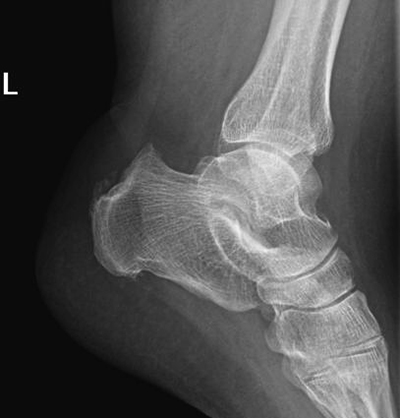
- Рентгенография голеностопного сустава и пяточной кости в двух стандартных проекциях. Визуализируется характерное костное разрастание на задней поверхности пяточной кости. Треугольник Кегера сглажен за счет хронического бурсита. Утолщена тень ахиллова сухожилия.
- Компьютерная томография. Выступает дополнительным методом исследования при неясной рентгенографической картины.
- Сонография стопы. Определяются признаки тендинита ахиллова сухожилия, бурсита и деформации пяточной кости.
- Магнитно-резонансная томография. Данный метод позволяет оценить состояние мягкостных структур – толщину и степень повреждения ахиллова сухожилия, состояние суставной капсулы голеностопного сустава, спаянность косного разрастания с окружающими тканями, наличие воспалительных и дегенеративно-дистрофических процессов.
Лечение
Лечение при деформациях Хаглунда может быть консервативным или оперативным. Тактика лечения определяется индивидуально в зависимости от клинических проявлений и степени деформации пяточной кости.
Консервативное лечение
Целью консервативного лечения является уменьшение воспалительного процесса, купирование болевого синдрома и восстановление функции конечности. Примерная схема терапии:
- Нестероидные противовоспалительные средства – Мелоксикам, Пироксикам, Вольтарен, Нимесулид в таблетированной форме или местно в виде гелей и мазей.
- Системные глюкокортикостероиды – Дипроспан, Дексометазон, вводятся в область ретроахиллярной сумки в комбинации с Маркаином. Запрещено вводить данные препараты в область сухожилия, ввиду повышенного риска развития некроза волокон сухожилия.
- Криотерапия – достаточно эффективный метод, позволяющий устранить отек и уменьшить болевой синдром.
- Применение ортеза голеностопного сустава, ограничивающего движение.
- Физиотерапевтическое лечение – магнитотерапия, УВЧ, электрофорез с гидрокортезоном.
- При отсутствии эффекта вышеперечисленной терапии рекомендуется ношение гипсовой повязки до полного исчезновения болевого синдрома.
Оперативное лечение
Хирургическое лечение деформации применяется при отсутствии эффективности консервативного лечения.
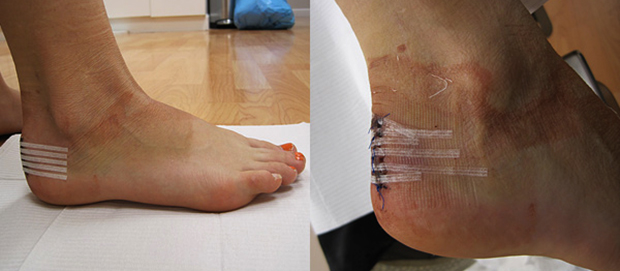
Классический метод удаления остеофита производится следующим образом: через доступ отодвигается кнутри ахиллово сухожилие, а костное разрастание тщательно удаляется осцилляторной пилой. Во избежание рецидивов иссекается слизистая сумка, края раны сопоставляются и ушиваются послойно.
Эндоскопический метод. С обеих сторон от ахиллова сухожилия производятся точечные разрезы и вводятся троакары. С помощью абблятора и шеера удаляется ретроахиллярная бурса и слой переоста, далее артроскопическим буром иссекается деформация. Минус данного метода – невозможность оценить объем резекции деформации.
Профилактика
Специфической профилактики болезни Хаглунда не существует. Неспецифическая профилактика заключается в ношении индивидуальных ортопедических стелек, выборе обуви с мягким задником на каблуке не более 4 см, коррекции веса. Физическая нагрузка должна быть дозированной, не вызывающей дискомфорт.
Последствия и осложнения
Самое частое осложнение болезни Хаглунда – разрыв ахиллова сухожилия, требующий длительного лечения и реабилитации. При отсутствии лечения нарушается двигательная функция нижней конечности, что приводит к инвалидности.
Похожие материалы:
 Гигрома голеностопного сустава: симптомы, диагностика и лечение
Гигрома голеностопного сустава: симптомы, диагностика и лечение Остеопения: что это, симптомы и как лечить
Остеопения: что это, симптомы и как лечить Компрессионный перелом позвоночника: что это, симптомы, последствия и лечение
Компрессионный перелом позвоночника: что это, симптомы, последствия и лечение Остеофиты шейного отдела позвоночника: причины, симптомы и лечение
Остеофиты шейного отдела позвоночника: причины, симптомы и лечение Остеоартроз стопы: причины, симптомы, диагностика и лечение
Остеоартроз стопы: причины, симптомы, диагностика и лечение
 Перелом запястья: виды, симптомы, сколько носить гипс
Перелом запястья: виды, симптомы, сколько носить гипс Артроз суставов пальцев рук: симптомы, диагностика и лечение
Артроз суставов пальцев рук: симптомы, диагностика и лечение
Болезнь Хаглунда | Фото до и после, операция, отзывы, лечение, реабилитация и восстановление
Пациентка С. 62 лет.
История заболевания: пациентка отметила появление болей в области левого ахиллова сухожилия в феврале 2017 года, наблюдалась у ортопеда в поликлинике. Физиопроцедуры без эффекта. В мае 2017 в связи с сохраняющимся болевым синдромом ортопед поликлиники выполнил инъекцию препарата «дипроспан» в область прикрепления ахиллова сухожилия. В нашей клинике мы придерживаем такого мнения, что инъекции глюкокортикостероидов в область ахиллова сухожилия категорически противопоказаны, так как это очень часто приводит в последующем к дегенеративным разрывам ахиллова сухожилия. Именно это и произошло с нашей пациенткой, произошёл отрыв 2\3 толщины сухожилия в месте прикрепления его к пяточной кости.
Пациентка обратилась в К+31, осмотрена травматологом-ортопедом, выполнено МРТ голеностопного сустава, установлен диагноз частичного отрыва ахиллова сухожилия от места прикрепления, инсерционный тендинит ахиллова сухожилия, болезнь Хаглунда.
В связи с сохраняющимся болевым синдромом, слабостью подошвенного толчка, болью при ходьбе, МРТ признаками деформации Хаглунда, тендинита ахиллова сухожилия, частичного отрыва (2\3) от места прикрепления принято решение о выполнении оперативного пособия.
Во время операции диагноз отрыва ахиллова сухожилия от места прикрепления был подтверждён. Видна атрофия ткани сухожилия в месте где была выполнена инъекция глюкокортикостероидного препарата.
Определяется отрыв дегенеративно измененного ахиллова сухожилия в его центральной и наружной части при сохранности медиального пучка. После отсечения ахиллова сухожилия от нативного места прикрепления, визуализирована изначальная причина болей, деформация Хаглунда. Деформация хаглунда отсечена при помощи осцилляторной пилы. Дегенеративно измененная часть ахиллова сухожилия экономно отсечена.
Адаптация к новому месту прикрепления осуществляется без значительного натяжения, по этой причине от удлиняющей пластики ахиллова сухожилия принято решение воздержаться.
В основание подготовленной площадки на пяточной кости установлены 2 якорных фиксатора Fastin De Puy 6,5 мм, сухожилие прошито 4 П-образными швами, после затягивания швов осталась свободная культя сухожилия длиной 1,5-2 см.
При помощи безузловых анкерных фиксаторов установленных дистальнее на 2 см култя плотно прижата к подготовленной площадке. В последующем это обеспечит хорошее сращение сухожилия с пяточной костью.
Послойное ушивание раны, фиксация в гипсовой лонгетной повязке в эквинусном положении стопы.
Рентгенограммы после операции, деформация Хаглунда, оссификаты в области прикрепления ахиллова сухожилия удалены, произведена транспозиция ахиллова сухожилия к новому месту прикрепления с фиксацией 4 анкерными фиксаторами.
Далее проводилась реабилитация по той же схеме что и при разрывах ахиллова сухожилия. Иммобилизация в гипсовой повязке с максимальным эквинусом 2 недели, затем переход на ортезную повязку с клиньями в области пятки обеспечивающей 40 градусов эквинуса ещё 2 недели. Далее стопа выведена в нейтральное положение в 4 этапа путём убирания клиньев из под области пятки в течение 2 недель, с постепенно возрастающей дозированной нагрузкой 10-20-40-60 кг веса.
Через 6 недель после операции пациентка ходит с полной нагрузкой, боли в области пяточного бугра 1-2\10 по ВАШ, амплитуда движений в голеностопном суставе полная.
Сила подошвенного толчка восстановлена. Пациентка вернулась к своему обычному режиму нагрузок через 8 недель после операции, боли полностью регрессировали.
Лечение синдрома Хаглунда | Информационно-обучающий портал травматологов-ортопедов
Об авторе:
Имя: Артак
Фамилия: Мацакян
E-mail: artakmatsakyan@mail.ru
Биография: Врач травматолог-ортопед, кандидат медицинских наук. Сфера профессиональных интересов: артроскопия коленного, плечевого, голеностопного суставов, патологии суставов, деформации стопы, ложные суставы, последствия травм, переломы конечностей.
Телефон для записи: +7(926) 634 4783.
Введение
Впервые шведский ортопед Патрик Хаглунд в 1928г описал пациентов с болезненным задним отделом стопы, которое сочеталось уплотнением в задне-верхнем отделе пятки. С тех пор периодически применяются термины болезнь, деформация или синдром Хаглунда, которые используются при описании повышенной чувствительности и боли в задне-наружном отделе пятки. При осмотре можно пальпировать костный бугор в этой области. Это описано под разными именами, таких как например «огурцовая пятка», «пятка с высоким носом», «зимняя пятка» и т.д. В настоящий момент очень много неопределенного в термине «болезнь Хаглунда».
Часто это описывается как синоним «деформации» или «синдрома». В последнее время западными авторами используется термин «деформация Хаглунда», когда визуализируется костный бугор в задне-верхнем отделе пятки, который болезненный при пальпации. Поверхностная бурса может быть отечной, кожа на ней истонченной и бесцветной. Обычно позадипяточный бурсит развивается в результате этой деформации. При «синдроме Хаглунда» отек бывает с двух сторон сухожилия на уровне задне-верхнего пяточного бугра, и боль при пальпации на этом уровне возникает как в наружном, так и во внутреннем отделе, при этом всегда присутствует ахиллобурсит.
Рис.2
Многие авторы в более обобщенном виде используют термин «болезнь Хаглунда» и в данной статье мы также пользуемся этим термином. Ниже приведены основные аспекты диагностики и различных методов лечения этой патологии.
Диагностика
Типичные пациенты с такой патологией описывают боли, которые появляются при старте ходьбы. Боль часто локализуется в середине места прикрепления ахиллова сухожилия к пяточной кости. Тендопатия ахиллова сухожилия, которая присутствует при синдроме Хаглунда имеет очень важное значение для диагностики и лечения этой патологии. Из предрасполагающих факторов для развития синдрома Хаглунда можно выделить 1. Полая стопа; 2. Варусный задний отдел стопы; 3. Анатомические особенности пятки; 4. Хроническая травма.
Синдром достаточно легко диагностируется и при этом выявляются следующие симптомы 1. Боль; 2. Выраженный пяточный бугор; 3. Признаки ахиллобурсита; 4. Рентгенологические изменения пяточной кости.
Рис.3 Выраженный пяточный бугор
В 1945г Фоулер и Филлип мерили угол, образованный линиями, одна из которых соединяет переднюю бугристость пятки и медиальный край подошвенной бугристости пятки и вторая линия проходит через пяточный бугор и место прикрепления ахиллова сухожилия. Они выявили, что при угле выше 75гр. имеется четкая корреляция болезненной пяткой, а также имеется ахиллобурсит и выраженный пяточный бугор. Их исследования показали, что при угле от 44гр до 69 проблемы пятки встречаются значительно реже. Они рассчитали, что угол больше чем 75гр. образуется за счет задне-верхнего отдела пяточной кости. Угол в настоящий момент называется углом Фоулера-Филипа, хотя в литературе отмечается, что угол больше чем 75 гр. встречается очень редко.
Рис.4 Ахиллобурсит
Рис.5 Рентгенодиагностика
Руч считал, что пяточный бугор нормальной анатомии главное при механической функции ахиллова сухожилия и при воспалении бугра функция сухожилия в значительной степени страдает. Он считал, что угол наклона пятки, а также угол Фоулера-Филипа имеют основное значение при развитии ахиллобурсита. Он также описал средне-статистическую стопу при ахиллобурситах- компенсаторный варус заднего отдела стопы, компенсаторный вальгус переднего отдела стопы и ригидный первый луч в состоянии подошвенного сгибания.
Нейлсон наблюдал пациентов, которые злоупотребляли обувью, которая давит на пятку и вызывает боль. Он считал, что это связано с позадипяточным бурситом и рекомендовал иссечение воспаленной бурсы, если консервативное лечение оказывается неэффективным.
Зудек демонстрировал клиновидную остеотомию пятки с основанием клина кверху для уменьшения пяточного бугра при лечения ахиллобурситов. Он считал, что ахиллобурсит является всего лишь симптомом и одна резекция бурсы не может быть адекватным.
Павлов коррелировал клинические и радиографические находки как объективный метод определения расположения бурсы и пяточного бугра. Если провести параллельные линии, которые охватывают пятку, то можно определить место бурсы. Он определил, что в норме пяточный бугор располагается на 2 мм ниже позадипяточной бурсы и имеет острый внешний вид.
Рис. 6 Угол Фоулера-Филлипа
Рис. 7,8 .Рентгенологическая оценка расположение бурсы.
Этиология и патогенез
Задний отдел пятки это комплекс костной и мягкий тканей. Ахиллова сухожилие имеет так называемое двойное место прикрепления- нижняя половина заднего отдела пяточной кости и боковые расширения которые продолжаются на медиальный и латеральный отделы пятки, откуда и начинается подошвенный апоневроз. Верхняя треть заднего отдела пяточной кости гладкая и окаймляет сверху задне-верхнему бугру, который известен как проекция бурсы. Позадипяточная синовиальная бурса разделяет верхняя треть «пяточной» части ахиллова сухожилия от кости и действует как подушка между сухожилием и костью, когда стопа в положении тыльного сгибания.
Причиной синдрома является повторяющийся импиджмент позадипяточной бурсы между передней поверхностью ахиллова сухожилия и расширенным задне-верхним отделом пятки
Рис. 9, 10 Импиджмент позадипяточной бурсы
Лечение
Описаны многие методики консервативной терапии, которые включают – исключение ношения тугой обуви, гипсовая иммобилизация, НПВС, изменение режима активности, подкладывание мягких подушек, ударно-волновая терапия, физиотерапия, инъекции кортикостероидов.
Если консервативное лечение оказывается неэффективным, становится вопрос оперативного лечения. Можно выделить три вида операций – открытая техника, малоинвазивная перкутанная техника с использованием костного бура и эндоскопическая.Открытая техника заключается в резекции задне-верхнего отдела пяточной кости или клиновидной остеотомии пятки. В нашей практике за период 2009-2011гг. открытой техникой прооперированы 24 пациента. При такой технике можно использовать задние и боковые доступы.
Рис. 11. Задний поперечный доступ
Рис. 12 Задний продольный доступ
Задний поперечный доступ подразумевает поперечное иссечение ахиллова сухожилия и последующей реинсерцией и в настоящее время используется очень редко.
Рис. 13 Боковой дугообразный доступ
Рис. 14. Боковой прямой доступ
При открытой технике нами был использован боковой прямой доступ.
Рис. 15 Доступ к пяточной кости
Рис.16 Визуализация пяточного бугра
Производится послойный доступ к пяточной кости, визуализируется пяточный бугор. С помощью осцилляторной пили или долота производится косая резекция задне-верхнего отдела пяточной кости.
Рис. 17 Резекция пяточной кости
Рис. 18 Костный фрагмент
Иссечение бурсы является обязательным этапом операции, так как воспаленная бурса в послеоперационном периоде будет причиной болей.
Рис. 19 После иссечения бурсы
Рис. 20 Вид после операции
Из осложнений открытой техники можно отметить повышенную чувствительность в области послеоперационного рубца, неэстетичный послеоперационный рубец. Из более серьезных осложнений можно выделить повреждения ахиллова сухожилия, переломы (стресс) пяточной кости. Вторичные боли могут быть вызваны при неадекватной резекции пяточной кости, тугоподвижностью ахиллова сухожилия, что является результатом ограничения тыльного сгибания. Проблемы заживления п/о раны описаны при 30 % случаев при открытой технике.
Эндоскопическое лечение предполагает все преимущества малоинвазивной хирургии, такие как малая смертность, меньше проблем при заживлении п/о ран , функциональное п/о лечение, малые сроки госпитализации, у спортсменов быстрое возвращение к спорту. Ниже описана техника эндоскопии при синдроме Хаглунда и преимущества перед открытой техникой.
Операция выполняется под общей или регионарной анестезией. Стопа «висит» из края операционного стола. Оперируемая стопа слегка приподнимается с помощью валика, который располагается под голенью. Позиция стопы в положении умеренного подошвенного сгибания за счет силы тяжести. Хирург должен отмечать все анатомически важные структуры, которые включают ахиллова сухожилие, пяточная кость, медиальный и латеральные порты.
Рис. 21 Положение стопы
Рис. 22 Анатомические ориентиры
Сначала делается латеральный порт, который располагается по наружному краю ахиллова сухожилия на уровне верхнего края пяточной кости. Латеральный порт из себя представляет вертикальный небольшой разрез. Разрезается только кожа. Позадипяточное простанство перетрируется тупым троакаром. Используется стандартный артроскоп 4,0 мм 30гр, при необходимости можно использовать также артроскоп 70гр.
Рис. 23,24 Эндоскопический доступ
Под контролем артроскопа с помощью обычной иголки определяется место медиального порта. Через медиальный порт вводится шейвер с насадкой 5,5 мм, с помощью которого под артроскопическим контролем удаляется воспаленная бурса, после чего визуализация становится намного лучше.
Рис. 25 Определение места
Рис. 26 Вид воспаленной бурсы медиального порта
После этого визуализируется верхняя поверхность пятки, потом удаляется надлежащая фиброзная ткань и надкостница. При удалении бурсы и фиброзной ткани резектор должен смотреть на пятку для предотвращения повреждения ахиллова сухожилия. Если стопу вывести в положение полного тыльного сгибания, происходит соударение ахиллова сухожилия и верхне-наружного края пяточной кости и в этом положении можно визуализировать сухожилие. При положении подошвенного сгибания визуализируется верхне-наружная часть пяточной кости. В этой области кость достаточно мягкая и можно удалить или полнорадиусным синовиальным резектором, или костным буром. Артроскопический и инструментальный порты можно менять для лучшей визуализации при удалении пяточного бугра. Очень важно удалять достаточной части кости с верхне-наружного и наружного отделов. Этот край должен быть округленным и на уровне медиального края пятки.
Рис.27 Резекция бурсы
Рис.28 Резекция пяточного бугра
Ахиллова сухожилие во время всей процедуры защищается закрытой частью резектора. Костный бур располагается напротив пятки для ее разглаживания. В конце промывается область процедуры с помощью шейвера и костная стружка удаляется.
Рис. 29,30 Окончательный вид после операции
При небольшом опыте можно использовать флюороскоп для контроля резекции кости, с появлением опыта обычно это не требуется.
Рис. 31 R-грамма до операции
Рис. 32 R-грамма после операции
В послеоперационном периоде разрешается ношение обуви, которую пациент сам предпочитает, инструктируется, чтобы ногу держал выше, если не ходит. Пациентам рекомендуется делать активные упражнения с полным объемом движения как минимум 3 раз в день по 10 мин. Швы снимаются через 2 нед. При удовлетворенности пациента результатами дальнейшее наблюдение хирурга не требуется. При ограничения движений рекомендуется физиотерапия.
Болезнь Хаглунда (синдром Золушки)
Всем нам знакома история бедной Золушки, чью жизнь коренным образом изменила одна единственная туфелька. Но сказка умалчивает о том, что в хрустальном башмачке она должна была испытывать ужасные мучения, потому что он сильно натирал заднюю часть ступни. Вероятно, она может считаться первой знаменитостью, страдавшей от деформации Хаглунда. Причиной этого заболевания как раз и является раздражение ахиллова сухожилия в области ступни. Главный подозреваемый здесь – это туфли-лодочки на каблуках в 5 – 10см. Они всегда в моде и никогда не создают комфорта ноге.
Задник туфли обычно несколько изогнут и “впивается” прямо в заднюю часть пяточной кости, которая и без того испытывает напряжение из-за тянущего ее укороченного сухожилия. При подошвенном фасците на пятке образуется вырост, или шпора, уменьшающая расстояние между пяткой и плюсневыми головками. Подобного рода экзостоз (бугорок из костного или хрящевого материала) может образоваться и на задней поверхности пятки. Этот доброкачественный нарост называется “шишкой” от ношения лодочек, а воспаление возникает из-за постоянного трения области окружающей вырост. Кроме лодочек, вырост может появиться от лыжных ботинок или коньков.
Воспаление от такого рода “косточки” иногда локализуется не только на самой пяточной кости и/или ахилловом сухожилии, но и в околосуставной сумке. Околосуставная сумка – маленький мешочек фиброзной ткани, заполненный жидкостью. Ее функция – защита участков тела, страдающих от трения или анормального внутреннего или внешнего давления. Она локализуется между сухожилием или другими мягкими тканями и костью (например, в суставе). Однако сумка сама может воспалиться, результатом чего станет бурсит, сопровождаемый острой болью и чувствительностью.
Как правило, больные предъявляют жалобы на боли в пяточной области при ходьбе, припухлость, хромоту. Отмечается локальная болезненность задней поверхности пятки. Из-за болезненности затруднено сгибание и разгибание стопы. На рентгеновском снимке при болезни Хаглунда пропадает гомогенность тени бугра пяточной кости, наблюдаются ее пятнистость (секвестроподобная картина) и островки, состоящие из отложений минеральных солей. Возможно отделение краевых фрагментов. Расстояние между пяточной костью и апофизом увеличивается из-за разрастания хряща.
Лечение Болезни Хаглунда.
В этой области различают два вида бурсита: ахиллобурсит и бурсит подкожной пяточной сумки. Первые из них развивается между сухожилием и костью, второй – между сухожилием и кожей. Эти заболевания нелегко отличить от воспаления ахиллова сухожилия, и для постановки диагноза от врача часто требуются глубокие знания, опыт и чутье. Бурсит в этой части ноги лечат льдом, ультразвуком и ношением “правильной” обуви, т.к. обычная обувь давит на сухожилие и “толкает” его на кость или другие мягкие ткани.
Если проблема в самом костном выросте, а не в образовании сумки, лечение в основном то же самое – лед, ультразвук и удобная обувь. Другой вариант – вкладка в форме пончика. Она уменьшит давление на воспаленную область. Если же заболевание связано с укорочением ахиллова сухожилия, нарушающим биомеханику голени и стопы, требуются другие ортопедические средства.
В период обострения необходимы покой (иногда даже обеспечение полной неподвижности при помощи гипсовой лонгеты), физиопроцедуры, направленные на улучшение местного кровообращения, назначении анальгетиков (НПВП) при сильных болях, ношение ортопедической обуви с расширенным задником.
В очень редких случаях – не более 2% – рекомендуется хирургическое вмешательство.
Процедура выполняется под местной анестезией в кабинете врача или хирургическом центре открытым или щадящим, малотравматичным методом. Выздоровление обычно наступает быстро и без осложнений.
При резкой деформации заднего отдела пяточной кости возможно оперативное удаление костно-хрящевых разрастаний.
Профилактика болезни заключается в ношении свободной обуви. Для уменьшения нагрузки на пяточную кость рекомендуется использование ортопедических стелек-супинаторов. Прогноз благоприятный.
Болезнь Хаглунда Шница – причины, симптомы и лечение
Деформация Хаглунда представляет собой нарост из кости, который развивается на пятке, в области крепления ахиллова сухожилия. Название патология получила по имени автора, впервые его описавшего.
Это заболевание одно из частых поводов развития боли в области пяты. Чаще всего путают деформацию Хаглунда с артритом и бурситом, поскольку они имеют очень похожую клиническую картину.
Патогенез
Физиология образования деформации Хаглунда заключается в следующем:
- При трении сухожилия происходит развитие воспалительного процесса слизистой сумки.
- На заднепяточном бугре за длительное время течения воспаления появляется хрящ, который носит патологический характер. Его можно увидеть на рентгеновском снимке.
- Давление растет с каждым днем, при этом усиливаются болевые ощущения и отечность.

Болезнь Хаглунда
Воспалительный процесс сумки и самого сухожилия без наличия деформации кости носит название ахиллобурсит. Это заболевание является предшественником болезни Хаглунда Шинца.
В большинстве случаев пациенты не обращаются к доктору с проблемой шишки на пятке до того момента, когда она начинает очень болеть. К сожалению, драгоценное время уже утрачено, и лечить патологию становится довольно трудно. По этой причине стоит более внимательно относиться к своему здоровью и обращаться к врачу при появлении первых неприятных ощущений.
Причины
Существует большое количество причин, при которых происходит появление болезни Хаглунда. Рассмотрим основные из них.
Высокий свод стопы. При наличии этой патологии пяточная кость наклонена назад, а сухожилие активно трется, что приводит к развитию воспалительного процесса.
Во время уменьшения эластичности ахиллова сухожилия также происходит его трение и развивается болезнь Хаглунда.
Вальгусная деформация стопы – это одна из причин развития патологии. При наличии этого заболевания происходит изменение биомеханики движений стопы и увеличение давления сухожилия на пятку, что и запускает развитие болезни Хаглунда.
Симптомы
Чаще всего болезнь Хаглунда не сопровождается выраженными болевыми и воспалительными проявлениями. Пациент обращает внимание на то, что на пятке начинает образовываться шишка.
Сначала особых проблем с функционированием самой стопы не возникает, но при воспалении слизистой оболочки сухожилия и сумки происходит отек. Это не позволяет нормально ходить в обуви, а в некоторых случаях и просто стоять и даже сидеть. Поражение может затронуть не одну, а обе стопы одновременно.
Основные признаки болезни Хаглунда заключаются в следующем:
- в области пяточного бугра обнаруживается выраженная шишка;
- пациента тревожат болевые ощущения в области ахиллова сухожилия;
- на пятке появляется отек и мозоль.
Чаще всего пациенты обращаются к доктору именно после появления боли и дискомфорта.
Диагностика
После обращения пациента к врачу происходит опрос больного и тщательное физикальное обследование. Важно осмотреть пятку и исключить вальгусную деформацию стопы.

Болезнь на рентгене
При наличии вальгусной деформации применяется определенная методика, которая называется корригирующая остеотомия. Иные способы хирургического вмешательства не обеспечивают полного излечения, а возможность рецидива остается большой. В большинстве случаев диагноз можно поставить без особого труда, но для исключения иных причин болевых ощущений в пятке проводят рентгенограмму.
Если ситуация спорная, то врач назначает пациенту МРТ. Это помогает поставить диагноз ахиллотендинит или отвергнуть его. Данная патология возникает после травмы в виде плотного шишковидного рубца, что и дает повод спутать данное заболевание с болезнью Хаглунда (особенно при условии, что пациент не может сопоставить травмирование с формированием нароста).
Терапия
Есть два метода лечения патологии: консервативный и хирургический. Первым делом врачи начинают бороться с недугом с помощью медикаментов и лечебных процедур. Прибегать к хирургическому лечению принято только при условии отсутствия эффекта от приема препаратов.
При наличии во время течения болезни Хаглунда болевого синдрома необходимо заняться его устранением и снятием воспаления со слизистых сумок самого ахиллова сухожилия.
Для этого делают следующее:
- Во время обострения патологии носите обувь, которая имеет мягкие задники или вообще одевайте открытую обувь.
- Местно можно наносить кремы и мази на основе нестероидных противовоспалительных лекарственных средств (Вольтарен, Фастум гель, Нимулид, Диклак).
- Улучшить эффект может внутренний прием обезболивающих препаратов (Нурофен, Кетонал, Бол-ран).
- Можно использовать физиотерапевтические процедуры, к которым относят магнитотерапию, лазеротерапию, ударно-волновую терапию.
- Необходимо носить ортез на голеностопном суставе, который ограничивает движение.
Все перечисленные способы помогут снова обрести нормальную ходьбу и забыть о боли.
Также врачи рекомендуют проводить блокаду гормональными противовоспалительными препаратами, такими как Дипроспан и Кеналог.
Стоит очень хорошо подумать, прежде чем соглашаться на манипуляцию, ведь при многократном введении этих лекарств может произойти разрыв сухожилия.
Хирургия
В некоторых случаях консервативные методы лечения не проявляют эффективности. По этой причине принимается решение об использовании оперативного вмешательства, методика которого зависит от запущенности и формы болезни Хаглунда.

Оперативное лечение
Основная задача во время проведения операции – это удаление костного образования, которое располагается в области пятки, что помогает уменьшить или полностью устранить давление на сухожилие. После удачного проведения манипуляции, ткани, которые были отечными, станут нормального объема.
Если клиническая картина сопровождается болевыми ощущениями, отеком, воспалением, то спиливается не только нарост, но и удаляется слизистая сумка. Если этого не сделать, то боль будет беспокоить пациента даже после оперативного вмешательства.
Отпиливание шпоры
Для проведения этой процедуры может понадобиться проводниковая или местная анестезия. Хирург делает разрез длинной около пяти сантиметров в области ахиллова сухожилия и производит спиливание. Также возможен малотравматический способ, при котором врач выполняет два разреза по 0,5 сантиметра и проводит процедуру с помощью эндоскопа.
Открытый способ
При проведении данной операции хирург аккуратно отодвигает ахиллово сухожилие, что обеспечивает полное отсутствие травмирования. После этого экзостоз можно спилить с помощью медицинской пилки.
Острые края должны быть обязательно зачищены, а если возникает необходимость, то слизистую сумку иссекают. Оперативное вмешательство заканчивается зашиванием раны и накладыванием стерильной повязки.

Ортез
При эндоскопическом методе раны остаются минимальными, а больной некоторое время использует ортез, что способствует уменьшению отечности, болевых ощущений и кровоподтека.
Клиновидная остеотомия
Этот способ операции используется при наличии у пациента высокого свода стопы, что приводит к увеличению угла пяточной кости. Когда больной находится в таком состоянии длительное время, происходит излишнее давление заднепяточного бугра на область ахиллова сухожилия.
Во время проведения хирургического вмешательства доктор начинает выпиливать клин в пяточной кости и производит фиксацию с помощью титановых винтов. Это способствует уменьшению угла, а сам бугор перестает давить на сухожилие.
Корригирующая остеотомия
С помощью данного вида операции хирург устраняет вальгусную деформацию пяточной кости.
Техника (видео)
Реабилитация
В большинстве случаев первые 7 дней оперированные пациенты передвигаются при помощи костылей, ограничивая нагрузку на ногу. Для уменьшения воспаления или предотвращения его развития врач назначает антибиотик и НПВС, а младший медицинский персонал регулярно проводит перевязки для скорейшего заживления раневой поверхности.
Для улучшения состояния пациента врачи рекомендуют проводить физиотерапевтические процедуры, такие как:
- магнитотерапия;
- лазеротерапия.
Курс лечения данным методом составляет не менее 10 процедур. Швы снимаются через 1,5 недели. Если были использованы рассасывающиеся нитки, то этого делать не нужно.
Если операция происходит открытым способом, то реабилитация занимает не более 1,5 месяца, а в более тяжелых случаях это может занять до трех месяцев, до момента полного срастания пяточной кости.
Профилактика
Для того чтобы предотвратить развитие болезни, необходимо придерживаться следующих довольно простых правил:
- носить обувь только с мягкими задниками;
- если присутствует невысокий свод стопы, то важно обувь покупать с каблуком не выше 4 сантиметров;
- при наличии плоскостопия или вальгусной деформации стопы каждый день стоит носить индивидуальные ортопедические стельки.
Дата обновления: 30.12.2017, дата следующего обновления: 30.12.2020
Болезнь Шинца (Хаглунда): причины, симптомы, диагностика, лечение, фото
Остеохондропатия бугра пяточной кости или болезнь Шинца – патологическое состояние, характеризуемое разрушением губчатой кости пятки из-за нарушения кровообращения. Недуг чаще всего диагностируют у детей и подростков.
Сначала заболевание описал Хаглунд, затем Шинц, поэтому иногда можно встретить название патологии по фамилии каждого из ученых – болезнь Хаглунда или болезнь Шинца.
Причины появления
На сегодняшний день причины возникновения болезни Хаглунда-Шинца у детей не установлены. Но есть несколько факторов, провоцирующих появление патологии:
- Наследственный фактор,
- Нарушения обмена веществ,
- Недостаточное кровообращение в нижних конечностях,
- Нейротрофические патологии,
- Повышенная нагрузка на пятку,
- Частые травмы пяточного бугра,
- Проблемы с кальциевым обменом в организме.
Интересно!
Часто заболеванием страдают люди, активно занимающиеся спортом, а также пациенты с вальгусной деформацией пяток.
Классификация патологии
У болезни Шинца имеется свой код по МКБ-10 в категории «Другие остеохондропатии» – М93.
Существует деформация Хаглунда – хроническое увеличение заднее-верхней и латеральной части пятки, периодически напоминающее о себе болевыми ощущениями. При синдроме Хаглунда возникает сильная боль из-за воспаления ретрокальканеальной сумки, ахиллова сухожилия. Такое состояние может развиваться и без костного разрастания.
Болезнь Шинца может быть односторонней или двусторонней, в зависимости от распространения патологического процесса на одну или две конечности. Что такое болезнь Шинца у детей –рассмотрим стадии остеопатии апофиза бугра пяточной кости:
- Проблемы местного кровоснабжения приводят к нарушению питаний тканей и асептическому некрозу,
- Из-за скопления погибших тканей продавливается участок пятки, образуя импрессионнй перелом,
- Пораженный участок кости крошится на осколки – процесс называется фрагментацией,
- Мертвые ткани рассасываются,
- При репарации на пострадавшем участке появляется новая соединительная ткань, которую заменит новая кость.
Симптомы болезни Хаглунда-Шинца
Заболевание Хаглунда-Шинца обычно появляется у подростков, во время переходного возраста, хотя изредка встречаются случаи поражения детей 7-8 лет и у взрослых. Недуг может проходить в острой или вялотекущей форме.
Болевой синдром появляется после физической нагрузки, даже непродолжительный отдых помогает уменьшить боль. Может появиться небольшая, едва заметная припухлость в месте крепления сухожилия к пяточной кости, остальных симптомов воспаления (краснота, отечность, пульсирующее неприятное ощущение) чаще всего нет.
Отличительной особенностью недуга является дискомфорт при опоре на пятку в вертикальном положении. Неприятные ощущения не появляются ночью и при отдыхе.
Основные симптомы заболевания:
- Боль в пятке с тыльной стороны стопы при движении,
- Появление дискомфорта при сгибании и разгибании ступни,
- Возникновение хромоты из-за боли при опоре на ногу,
- Легкая припухлость в месте крепления сухожилия к кости,
- Краснота в области пятки,
- Атрофия кожи на пятке,
- Ослабление мышц голени,
- Общее или локальное повышение температуры тела,
- Уменьшение неприятных ощущений во время отдыха в лежачем положении.
Интересно!
При деформации Хаглунда пятка визуально увеличивается, из-за воспаления появляется дискомфорт и изменение цвета кожи. Поврежденная область отекает, на задней части пятки может появиться водяной пузырь. Нарост может быть твердым или мягким.
Диагностика недуга
При появлении подозрений на болезнь Хаглунда Шинца следует обратиться к врачу-ортопеду. После осмотра, сбора анамнеза и проведения ряда исследований врач ставит диагноз. Заболевание иногда путают с бурситом пятки, острыми воспалениями, остеомиелитом, туберкулезом кости и раковыми новообразованиями. Чтобы их исключить, следует провести:
- Общий и биохимический анализ крови,
- Общее исследование мочи,
- ПЦР-диагностику (позволяет выявить наличие возбудителей инфекции),
- Серологические пробы (используется для определения в крови паразитов),
- Рентгенографический снимок стопы в боковой проекции,
- Компьютерную и магнитно-резонансную томографию.
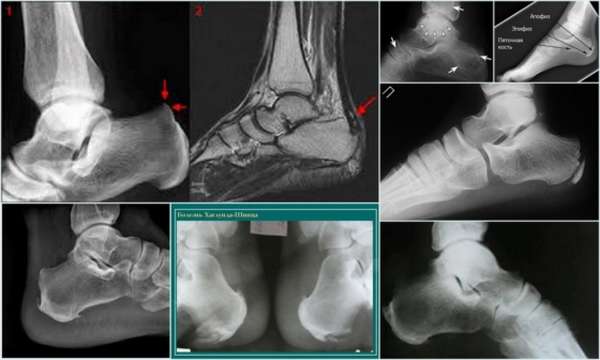
Чаще всего для оценки состояния больного применяют рентген. Это наиболее доступный и достаточно показательный метод диагностики. С его помощью можно определить неоднородность структуру костной ткани, возможные места размягчения кости, заново формирующееся губчатое вещество в разных частях пятки.
По фото болезни Шинца видно, что нога становится больше, явно заметна деформация пяточной кости.
Интересно!
Рентгенологические признаки болезни Шинца в острой форме определяются в виде отделения осколков, образующих свободное пространство между апофизом и пяточной костью.
Лечение
Врач назначает лечение болезни Хаглунда в зависимости от состояния пациента. Обычно достаточно консервативной терапии и устранения провоцирующих факторов, чтобы вылечить недуг.
Рассмотрим, как лечить болезнь Шинца у детей. Чаще всего патология продолжается пока стопа не будет полностью сформирована, после чего исчезает даже без терапии.
Хирургическое лечение
В запущенных случаях, когда болезнь не проходит при проведении консервативного лечения, назначаются хирургическую операцию.
Целью вмешательства является удаление костного нароста Хаглунда в области пятки, благодаря чему давление на сухожилие значительно уменьшится. При воспалении тканей, их отечности и покраснении спиливается не только образование, но и слизистая сумка.
Основные виды операций для лечения болезни Хаглунда:
- Отпиливание шпоры проводится под анестезией. Возможно проведение эндоскопической, малотравматической операции с двумя разрезами по полсантиметра или обычным способом, при котором разрез может достигать длины в 5 см около ахиллова сухожилия,
- При открытом вмешательстве происходит отодвигание ахиллова сухожилия, после чего нарост Хаглунда удаляется при помощи медицинской пилки. Острые края стачиваются, при необходимости удаляют слизистую сумку,
- Клиновидная остеотомия применяется для пациентов с высоким сводом стопы, суть манипуляции сводится к тому, что специалист выпиливает клин в пятке и фиксирует физиологические правильное положение титановыми винтами. Благодаря этому угол уменьшается, а бугор Хаглунда не создает давления на сухожилие,
- Корригирующую остеотомию используют при вальгусной деформации пяточной кости.
Пациентам при патологии Хаглунда рекомендуется максимально снизить нагрузку на больную ногу в течение первой недели после операции. Постоянные перевязки необходимы для скорейшего заживления тканей, а чтобы снизить риск появления заражений и воспалений после вмешательства назначаются антибиотики и нестероидные противовоспалительные средства (НПВС).
Важно!
Длительность реабилитации зависит от способа хирургического вмешательства. Около 1,5 месяцев потребуется на восстановление после открытой операции, в более сложных случаях может потребоваться до 3 месяцев.
Медикаментозная терапия
Лечение болезни Шинца назначается индивидуально для каждого больного. Врач опирается на состояние пациента, а также на возможные противопоказания. Чаще всего назначаются следующие лекарства:
- НПВС (Ибупрофен, Парацетамол),
- Средства, препятствующие развитию некроза,
- Сосудорасширяющие препараты (Троксевазин, Дибазол),
- Комплексы витаминов и минералов (особенно витамины группы В),
- Иммуномодуляторы,
- Средства местного применения с анестетиком (Долобене, Фастум гель).
Ортопедические приспособления
В острой фазе болезни требуется максимально снизить нагрузку на больную конечность, желателен полный покой. Для этого могут использоваться гипсовые лонгеты и бандажи.
Применяют специальные гелевые подпяточники и ортопедические стельки, которые уменьшают давление на пяточную кость. Запрещается носить обувь с плоской подошвой и высокие каблуки для ускорения выздоровления.
Важно!
Во время обострения болезни Хаглунда-Шинца следует прекратить тренировки и активные занятия спортом.
Физиотерапия
Очень часто консервативное лечение болезни Хаглунда дополняется физиопроцедурами, массажем и лечебной физкультурой.
Обычно назначают следующие манипуляции:
- Ультразвуковая терапия,
- Электрофорез с обезболивающими препаратами (Лидокаин, Лидаза),
- Ударно-волновая терапия,
- Магнитотерапия,
- Аппликации озокерита и парафина.
Комплекс упражнений подбирается индивидуально для каждого пациента, массаж следует доверить профессионалам.
На заметку!
Физиотерапия, массаж и ЛФК при болезни Халунгда дополняют лечение только после купирования обострения.
Народные рецепты
Лечение болезни Шинца у детей может проходить в домашних условиях, помогая избавиться от боли и дискомфорта. Для этого обычно применяются солевые ванночки для ног и различные виды компрессов.
Наиболее популярные народные средства:
- Солевые ванночки. Добавить 100 г морской соли в горячую воду, опустить в раствор на 10-20 минут. Можно выполнять процедуру через день до устранения болевого синдрома,
- Согревающий компресс с Димексидом. Равные части препарата и воды смешать, нанести на марлю или бинт и приложить к больному участку ноги. Замотать полиэтиленом для создания парникового эффекта, укутать в теплую ткань и оставить на 30-60 минут, затем смыть. Использовать средство 2-3 раза в неделю, следить, чтобы на коже ног не осталось ожога,
- Для устранения отечности тканей следует прикладывать холодную грелку к больной пятке.
Болезнь Хаглунда-Шинца – излечимое заболевание, при котором разрушается ткань пяточной кости. Это состояние, может приносить боль и дискомфорт, особенно часто они появляются при нагрузке на нижние конечности. Лечение может быть консервативным или хирургическим, в зависимости от состояния пациента. Терапия проходит под наблюдением врача-ортопеда.
Деформация Хаглунда – Травматолог-ортопед Худошин Андрей Юрьевич
Ахиллово сухожилие – это самое большое сухожилие у человека. Оно образуется в результате слияния апоневрозов (плоских сухожилий) задних мышц голени – икроножной мышцы и камбаловидной мышцы, которые иногда называют трехглавой мышцей голени. Иногда его называют и пяточным сухожилием. Это сухожилие прикрепляется к бугру пяточной кости. Когда мышцы сокращаются, они тянут ахиллово сухожилие, и в результате этого происходит подошвенное сгибание в голеностопном суставе – т.е. мы можем встать на носок стопы или подпрыгнуть, оттолкнувшись стопами. Между поверхностью пяточной кости и сухожилием имеется слизистая сумка, которая снижает трение между костью и сухожилием. Кроме того, само сухожилие расположено в специальном канале, внутри которого также есть немного жидкости, уменьшающей трение. Подробнее об анатомии ахиллова сухожилия и мышц голени вы можете узнать на нашем сайте (кликните мышкой, чтобы перейти к статье об анатомии).
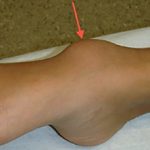
Что такое деформация Хаглунда?
Деформация Хаглунда – это костный нарост (экзостоз) на задней части пяточной кости, как раз чуть выше того места, к которому крепится ахиллово сухожилие. Этот костный нарост давит на ахиллово сухожилие и на сумку (ретрокальканеальная сумка), в результате чего возникает воспаление как самого сухожилия (тендинит), так и сумки (ретрокальканеальный бурсит).
Иногда этот костный нарост называют экзостозом или ахилловой «шпорой», но это неверно, так как экзостоз – это совершенно другое заболевание, а «шпора» – тоже другое заболевание (энтезопатия ахиллова сухожилия). Правильно этот костный нарост называть именно деформацией Хаглунда.
Нарост на кости сам по себе приводит к видимому увеличению пятки. Кроме того, давление нароста на сухожилие и на сумку приводит к их воспалению, отеку, что так же приводит к появлению так называемого пузыря на пятке в том месте, где к ней прилегает задник обуви.
Эти два компонента – костный (нарост) и мягкотканый (воспаленная сумка и сухожилие) могут давать разный вклад в развитие видимой деформации. Иногда воспаление сумки выражено слабо, и в таком случае кожа на пятке имеет обычный цвет, не воспалена, а сам а деформация при ощупывании твердая. Если же воспаление сумки носит преобладающий характер, то в таком случае деформация будет мягкой на ощупь.
Слева – деформация Хаглунда с преобладающим костным компонентом, воспаления сумки практически нет. Справа – преобладает воспаление сумки.
Иногда сумка воспаляется и без нароста на кости, в таком случае заболевание называется ретрокальканеальный бурсит и лечится по-другому.
Причины появления костного нароста науке неизвестны, но в том случае, если в заболевании преобладает воспаление сумки, часто можно отметить ношение неудобной, неправильной обуви с задниками, которая слишком сильно давит на пятку.
В некоторой степени заболевание носит наследственный характер – неоднократно описаны случаи, когда оно развивалось как у родителей, так и у их детей.
Кроме того, развитию заболевания может способствовать и плоскостопие, которое сопровождается гиперпронацией (т.е. заваливанием стопы внутрь). В таком случае сухожилие неправильно ложится на пяточную кость при сгибании стопы и травмируется. Эта же проблема может приводить и к тенопатии ахиллова сухожилия.
Гиперпронация (заваливание стопы внутрь) при плоскостопии
Кроме того, заболеванию может способствовать и слишком высокий продольный свод стопы (Pes Cavus).
Слишком высокий продольный свод стопы (Pes Cavus)
Деформация Хаглунда может быть как на одной, так и на обеих ногах.
Двусторонняя деформация Хаглунда
Диагностика. Важен точный диагноз деформации Хаглунда. Для того чтобы определить преобладание в заболевании костного компонента необходимо выполнить рентгенографию.
Классическая рентгенограмма при деформации Хаглунда – обратите внимание на заостренные шипы на верхней части бугра пяточной кости, которые травмируют ахиллово сухожилие и ретрокальканеальную сумку.
Если на традиционной рентгенограмме возникают сомнения в существовании патологического нароста, то выполняют магнитно-резонансную томографию, которая хорошо показывает состояние мягких тканей – сухожилия и сумки.
Кисты внутри ахиллова сухожилия в том месте, где оно соприкасается с верхней частью бугра пяточной кости. В других местах сухожилия кист нет, значит, в этом случае можно говорить о деформации Хаглунда.
Если давление костного нароста на сухожилие будет слишком сильным и долгим, то может произойти разрыв ахиллова сухожилия даже без значительной травмы.
Лечение.
Консервативное лечение. В том случае, если в заболевании превалирует воспаление сумки, то целесообразно начинать лечение с консервативных, то есть безоперационных мероприятий. Основная задача – снять воспаление, в результате чего пройдет отек сумки, она станет меньше и давление костного нароста прекратится. Для этого применяют:
- Противовоспалительные препараты в виде таблеток или капсул (Нестероидные противовоспалительные препараты)
- Холод. Для купирования отека прикладывают лед, завернутый в толстое полотенце как минимум на 20 минут. После этого, прежде чем ходить, лучше выждать паузу минут в 40, чтобы воспаленная сумка «успокоилась».
- Упражнения. Выполняются в том случае, если в заболевании лидирует тенопатия ахиллова сухожилия.
- Если имеется слишком высокий продольный свод стопы (Pes Cavus), то облегчить давление кости может обувь с более высоким каблуком.
- Мягкий силиконовый пластырь, который крепится на заднюю поверхность пятки и снижает давление задника обуви.
- Модификация обуви. Предпочтительно носить обувь с мягким задником.
- В некоторых упорных случаях, не поддающихся лечению, стопу иммоблизируют на две-три недели в ортезе, полностью исключая движения в голеностопном и подтаранном суставах.
Когда выполняют операцию? В тех случаях, когда нарост на кости слишком велик и внутри сухожилия уже есть кистозные изменения, либо в тех случаях, когда консервативные мероприятия безуспешны, выполняют операцию: убирают костный нарост и иссекают хронически воспаленную сумку. Иногда в ходе операции приходится иссекать кисты, развившиеся внутри ахиллова сухожилия.
Профилактика
- Носите правильную обувь с достаточно мягким задником.
- Если у вас слишком высокий свод стопы, носите обувь с каблуком.
- Если у вас плоскостопие, продольный свод стопы снижен и имеется гиперпронация, то нужно обязательно носить обувь с супинатором либо с индивидуально изготовленной стелькой.
- При тенопатии ахиллова сухожилия выполняйте специальные упражнения.
- Старайтесь не бегать по твердому, жесткому покрытию и на тренировках следите за техникой бега – не допускайте «пяточного» бега!


 Гигрома голеностопного сустава: симптомы, диагностика и лечение
Гигрома голеностопного сустава: симптомы, диагностика и лечение Остеопения: что это, симптомы и как лечить
Остеопения: что это, симптомы и как лечить Компрессионный перелом позвоночника: что это, симптомы, последствия и лечение
Компрессионный перелом позвоночника: что это, симптомы, последствия и лечение Остеофиты шейного отдела позвоночника: причины, симптомы и лечение
Остеофиты шейного отдела позвоночника: причины, симптомы и лечение Остеоартроз стопы: причины, симптомы, диагностика и лечение
Остеоартроз стопы: причины, симптомы, диагностика и лечение
 Перелом запястья: виды, симптомы, сколько носить гипс
Перелом запястья: виды, симптомы, сколько носить гипс Артроз суставов пальцев рук: симптомы, диагностика и лечение
Артроз суставов пальцев рук: симптомы, диагностика и лечение